Вульвовагинит – симптомы, причины и лечение
Вульвовагинит — воспалительное заболевание слизистой вульвы (наружных половых органов) и влагалища.
Классификация вульвовагинитаПо длительности развития заболевания и выраженности симптомов вульвовагинит подразделяется на:
- острый;
- подострый;
- хронический.
1. Инфекционный.
- кандидозный (грибковый)
- вызванный инфекциями, передаваемыми половым путем (хламидии, гонококки, трихомонады, Mycoplasma genitalium)
- вызванный аэробными микроорганизмами (стафилококки, стрептококки, энтеробактерии)
2. Неинфекционный. Возникает в результате глистной инвазии, инородного тела и др.
Следует отметить, что в 50% случаев выделения из влагалища и неприятный запах обусловлен бактериальным вагинозом – невоспалительным синдромом, обусловленным развитием дисбиозом влагалища вследствие резкого снижения количества лактобактерий (нормальной флоры) и размножением эндогенных микроорганизмов ( Gardnerella vaginalis, Atopobium vaginae), рост которых в нормальных условиях блокируется лактобактериями. При развитии бактериального вагиноза обследование и лечение полового партнера не проводится, так как по научным данным не приводит к уменьшению числа рецидивов данного заболевания.
Также обращаем внимание, что уреаплазмы (Ureaplasma urealyticum и Ureaplasma parvum) не вызывают вульвовагинита. Во всех прогрессивных западных странах уже давно не проводится диагностика и лечение данных микроорганизмов, которые признаны эндогенной (внутренней) флорой женщин и мужчин.
Симптомы вульвовгинита- наличие выделений различного характера;
- жжение или зуд в области вульвы;
- сухость в зоне половых органов;
- покраснение, отек слизистой вульвы, половых губ;
- диспареуния (боль при половых контактах)
Одно или несколько из перечисленных проявлений могут свидетельствовать о наличии заболевания.
- смена сексуального партнера;
- беременность;
- анемия;
- переохлаждение;
- прием антибактериальных и гормональных препаратов.
Диагноз основывается на основании жалоб пациентки, симптомов, данных осмотра, результатов лабораторных исследований.
Для определения причины данной болезни, проводят следующие лабораторные исследования: микробиологическое исследование оделяемого влагалища, исследование на ЗППП методом ПЦР, бактериальный посев с определением чувствительности к препаратам (антибактериальным и антимикотическим).
Лечение вульвовагинитаВыбор тактики лечения
Только в случае выявления инфекции передаваемых половым путем, требуется лечение обоих партеров антибактериальными препаратами. Во всех остальных ситуациях лечение партнера не требуется, осуществляют местное лечение (вагинальные свечи, гели, спринцевания), направленное на восстановление биоценоза влагалища. На весь период лечения рекомендовано пользоваться презервативом.
Для лечения вульвовагинита лучше обратиться к опытному врачу-гинекологу. Высококвалифицированный персонал и современное оборудование позволяют нам добиваться хороших результатов при лечении данной патологии.
Бактериальный вагиноз – симптомы и лечение
Гарднереллез (он же бактериальный вагиноз) – дисбактериоз микрофлоры влагалища, симптомы которого заставляют не малое число женщин репродуктивного возраста обращаться за консультацией к гинекологу.
Ранее это гинекологическое заболевание, возбудителем которого является микроорганизм гарднерелла, считалось безопасным и не вызывающим серьёзных осложнений. Однако сейчас доказано, что запущенный гарднереллез не только повышает риск заражения половыми инфекциями, но и может привести к ряду осложнений во время беременности и родов, а также привести к воспалению придатков матки.
Именно поэтому при малейших признаках бактериального вагиноза необходимо обратиться к врачу-гинекологу и пройти соответствующее лечение.
Симптомы бактериального вагиноза
Бактериальный вагиноз может протекать и бессимптомно, но в основном женщины приходят на консультацию гинеколога по поводу эстетического дискомфорта, вызванного обильными выделениями белого или серого цвета, часто сопровождающимися неприятным рыбным запахом. Данные выделения из влагалища могут усиливаться после полового акта или перед критическими днями.
Бактериальный вагиноз является хроническим заболеванием, поэтому протекает с периодами обострения и затишья. И вот эти самые периоды затишья часто становятся причиной того, что многие женщины откладывают визит к гинекологу на потом, до следующего обострения, и так по замкнутому кругу.
В итоге гарднереллез за месяцы, а то и годы комфортного существования в организме начинает только прогрессировать, а дисбаланс микрофлоры влагалища может повлечь за собой достаточно серьёзные хронические заболевания мочеполовой системы, которые имею прямое отношение к репродуктивной функции организма.
Поэтому, почувствовав малейший дискомфорт или заметив непривычные для вашего организма выделения, позаботьтесь о своём здоровье заблаговременно – консультация гинеколога в таких случаях просто необходима.
Диагностика бактериального вагиноза
Диагностика бактериального вагиноза проводится достаточно легко. После общего осмотра, гинеколог берёт общий мазок на флору. Далее лабораторные исследования показывают преобладание тех или иных бактерий.
Характерным признаком бактериального вагиноза является значительное снижение доли молочнокислых бактерий, но преобладание гарднерелл, гемофилюсов и других. Все эти бактерии в сбалансированном количестве имеются у каждой здоровой женщины. Поэтому ДНК-диагностика (ПЦР) и ПИФ не проводятся, так как данные виды гинекологических анализов показывают только наличие бактерий, а не их количественное соотношение, что имеет первоочередное значение при постановке диагноза «бактериальный вагиноз».
Лечение бактериального вагиноза
Лечение бактериального вагиноза состоит из двух этапов.
- На первом этапе устраняются патогенные бактерии: назначаются препараты для местного применения (вагинальные таблетки или свечи с содержанием антибиотиков и антисептиков). В случае индивидуальной непереносимости или аллергических реакций, могут быть назначены антибиотики в таблетках для приёма внутрь.
- Второй этап заключается в населении влагалища нормальной микрофлорой, что достигается путём приёма препаратов содержащих живые бактерии (лактобактерии).
Так как бактериальный вагиноз всегда влечёт за собой снижение иммунитета стенок влагалища, а приём антибиотиков усугубляет ситуацию, убивая наряду с патогенными бактериями и полезные, то обязательно назначается курс иммунокоррекции.
Все необходимые для лечения гарднереллеза препараты врач-гинеколог назначает индивидуально для каждой пациентки, исходя из результатов полученных анализов.
Критериями излечения пациентки от бактериального вагиноза или гарднереллеза являются нормализация влагалищного мазка и прекращение выделений.
До окончания курса лечения следует избегать незащищенных презервативом половых контактов.
Для дальнейшей профилактики, а также поддержания здоровой микрофлоры, гинекологи рекомендуют диету, обогащенную кисломолочными продуктами. Но только в том случае, если у вас не обнаружены какие-либо половые инфекции, возбудителем которых являются хламидии, гонококки, трихомонады и другие, так как они превосходно размножаются в кислой среде. При наличии заболеваний передающихся половым путём, кисломолочная диета рекомендована исключительно в случае их полного излечения.
Причины возникновения бактериального вагиноза
Гарднереллез обусловлен дисбалансом микрофлоры влагалища, а вот дисбаланс этот может быть спровоцирован следующими факторами:
- Длительный приём антибиотиков широкого спектра действия
- Длительное применение вагинальных свечей
- Использование контрацептивов со спермицидной смазкой
- Недавняя смена полового партнёра
- Беспорядочная половая жизнь
- Частое спринцевание
- Хирургическое вмешательство
- Снижение иммунитета
- Частое использование тампонов и прокладок, ношение плотно-прилегающего синтетического белья, что препятствует поступлению во влагалище кислорода, убивающего вредные анаэробные бактерии
- Перенесенные половые инфекции
- Использование внутриматочных контрацептивов
- Дисбактериоз ЖКТ (желудочно-кишечного тракта
Заведующая гинекологическим отделением
Карапетян Гаяне Артаваздовна
Вульвовагинит: симптомы, причины, лечение, профилактика
Наружная область женских половых органов называется вульвой. Вагинит, также называют вульвовагинитом.
Вагинит, также называют вульвовагинитом.Что это такое? Вагинит представляет собой воспаление или инфекцию в области влагалища и (или) вульвы.
Вагинит имеет ряд других причин.
- Воспаление влагалища может возникнуть после трения или травмы, в том числе при нормальном половом контакте. Некоторые женщины подвержены инфекционному или неинфекционному вагиниту из-за сухости влагалища, что особенно часто встречается у девочек, которые не прошли половое созревание, и у женщин в период менопаузы и до менопаузы.
- Гигиенические проблемы или неправильное подмывание, могут вызвать бактериальное загрязнение, которое приводит к инфекционному бактериальному вагиниту.
- Дрожжевые инфекции также являются довольно распространенной причиной вагинита. Они возникают в результате кандидоза, грибка, который обычно присутствует в организме. Прием антибиотиков для борьбы с бактериальной инфекцией является одной из причин вагинальной инфекции.
- Ряд заболеваний, передающихся половым путем (ЗППП), таких как трихомониаз, гонорея и хламидиоз, могут вызывать вагинит.
Симптомы и причины возникновения вульвовагинита
Признаки вагинита могут варьироваться в зависимости от того, что его вызывает.- Вульва и влагалище красные, раздраженные, опухают.
- Зуд, жжение и боль в вульве или влагалище.
- Боль или дискомфорт во время секса.
- Ощущение, что вам нужно помочиться чаще, чем обычно.
- При дрожжевых инфекциях выделения обычно густые, белые и без запаха.
- При бактериальном вагинозе могут иметься выделения из влагалища, с сероватым оттенком, пенистые и с запахом рыбы.
-
При трихомониазе выделения часто бывают пенистыми, желто-зелеными, плохо пахнут, и в них могут быть обнаружены пятна крови.

Диагностика вульвовагинита
Вагинит диагностируется на основании симптомов, истории болезни, медицинского осмотра и сбора анализа по назначению врача.
Какое обследование и анализы могут назначить?
- Анализ мочи, который является неинвазивным тестом, с помощью него выявляют инфекционные бактерии или кровь в моче.
- Медицинский осмотр, который включает в себя обследование таза и влагалища. Врач осмотрит половые губы и влагалище. Иногда для улучшения визуализации во влагалище вводится зеркало и берется образец любого выделения. Влагалищный мазок или образец будет отправлен в лабораторию для дальнейшего тестирования. Эти тесты помогут определить причину вагинита, чтобы его можно было эффективно лечить.
Классификация вульвовагинита
Атрофический вульвовагинит
Недостаток эстрогена может привести к типу вагинита, называемого атрофическим. Атрофический вагинит – это когда у вас есть раздражение, но нет ненормальных выделений.Факторы, которые могут привести к дефициту эстрогена.
- Грудное вскармливание;
- Менопауза;
- Неправильная работа яичников или их отсутствие;
- Несбалансированное питание, повышенные физические нагрузки.
Острый вульвовагинит
Три наиболее распространенных типа острого вагинита
Бактериальный вагиноз, кандидоз и трихомониаз.
Сексуальная активность при вульвовагините.
Важно поговорить с врачом о том, безопасно ли заниматься сексом при лечении вагинита. Если инфекция не была полностью вылечена, возможно, что вы можете передать ее своему партнеру, а затем снова заразиться.
Сексуальная активность, когда вы проходите лечение от дрожжевой инфекции, относительно безопасна, в то время как некоторые другие инфекции могут передаваться между партнерами.
Наиболее распространенные симптомы вагинита могут включать в себя:• Вагинальный зуд, болезненность или раздражение
• Выделения из влагалища Покраснение и отек вульвы
• Жжение при мочеиспускании
• Частое мочеиспускание
• Кровотечение, как вторичный симптом к тяжелому воспалению.
Причины, которые приводят к вагиниту, включают:- Общие вагинальные инфекции, такие как:
- Вагинальные дрожжевые инфекции
- Бактериальный вагиноз
- Трихомониаз.
Недостаток эстрогена (атрофический вагинит):
Недостаток эстрогена может привести к типу вагинита, называемого атрофическим вагинитом (также известным как вагинальная атрофия). Атрофический вагинит – это когда раздражение есть, но нет ненормальных выделений.
Симптомы, которые могут вызвать низкий уровень эстрогена, включают в себя:
- Грудное вскармливание;
- Менопауза;
- Повреждение ваших яичников или удаление яичников
- Вагинальный секс.
Вагинит не передается половым путем. Но иногда сексуальная активность может привести к вагиниту. Природная половая химия вашего партнера может изменить нормальный баланс бактерий во влагалище. В редких случаях у вас может быть аллергическая реакция на сперму вашего партнера. Трение от секса или некоторые виды смазок, презервативов и секс-игрушек также могут вызывать раздражение.
Аллергия и раздражители
Аллергические реакции или чувствительность к различным продуктам, материалам или действиям также могут вызывать вагинит. Вещи, которые могут привести к раздражению, включают:Острый вульвовагинит
По типу течения вульвовагинит различают хронический, острый (менее 1 месяца) и подострый.
При остром течении:
- Жжение во влагалище и в области вульвы;
- Наблюдается отечность половых органов;
- Краснота;
- Выделения с неприятным запахом.
Хронический вульвовагинит
Почему он может повториться? Бактериальный вагиноз был простой инфекцией, лечение прошло успешно. Но у многих женщин облегчение симптомов, вызванных одним курсом антибиотиков, является кратковременным, и многие пациентки испытывают рецидивирующий вагиноз в течение следующих нескольких месяцев.
Приблизительно у половины женщин, которые проходят первоначальное лечение, снова появится бактериальный вагиноз в течение 1 года. В случае диагностирования вагинита, вызванным бактериальным вагинозом, назначается курс лечения антибиотиками.
Рецидив обычно вызывается повторной инфекцией того же организма из влагалища. Для женщин с такой повторной инфекцией должны пройти обследование для подтверждения Candida и поиска устойчивых к лечению видов антибиотиков.
Неспецифический вульвовагинит
Неспецифический вульвовагинит чаще всего встречается у молодых девушек с плохой гигиеной половых органов. При неспецифическом вульвовагините различают папилломавирусный, кандидозный, анаэробный, герпетический вульвовагинит.
Симптомы:- Неприятный запах;
- Выделения;
- Раздражение половых губ.
Вагинит может быть вызван кишечной палочкой, стрептококками, стафилококками, энтерококами, кандидами.
Специфический вульвовагинит
Обычно специфический вульвовагинит вызван заболеваниями передающимися половым путем, а также различными вирусными заболеваниями.
Рецидивирующий вульвовагинит
Рецидив вульвовагинального кандидоза определяется как четыре или более эпизодов вульвовагинита через 12 месяцев.Причину таких рецидивов назвать сложно, необходимо прежде всего изучить историю болезни пациента, выяснить какой курс лечения он прошел и выяснить причину вульвовагинита.

Десквамативный вульвовагинит
Ярко выраженные симптомы при десквамативном вульвовагините:- Зуд и жжение
- Боли при половом акте
- Выделения с желтоватым оттенком.
В настоящее время он классифицируется как тяжелая форма аэробного вагинита.
Дрожжевой вульвовагинит
Одной из наиболее распространенных причин вульвовагинита является Candida albicans. Эта дрожжевая инфекция вызывает зуд в области гениталий и белые выделения из влагалища с текстурой, похожей на творог. Некоторые женщины испытывают симптомы после применения антибиотиков. Все потому, что антибиотики уничтожают противогрибковые бактерии, которые естественным образом живут во влагалище.
Грибковый вульвовагинит
Кандидозный вульвовагинит остается одним из наиболее частых заболеваний нижних отделов половых путей. По статистике 75% женщин испытывают по крайней мере 1 эпизод микотического вульвовагинита (молочницы) в репродуктивном возрасте.
Возбудителем заболевания являются грибы рода Candida.
Признаки и симптомы кандидозного вульвовагинита
При таком типе вульвовагинита симптомы не четко выражены, поэтому врачи должны запрашивать лабораторные анализы образцов для подтверждения диагноза. Самый распространенный симптом бактериального вульвовагинита – сильный зуд.Инфекционный вульвовагинит
К инфекционному вульвовагиниту также относят- Хламидийный вульвовагинит
- Пустулезный вульвовагинит
- Гонорейный вульвовагинит
- Трихомонадный вульвовагинит.
Данный тип вульвовагинита в основном протекает в хронической форме, с частыми повторами и не имеет характерных внешних симптомов.
Лечение вульвовагинита
Различные бактерии, инфекции и состояния здоровья могут вызывать вагинит, поэтому лечение направлено на конкретную причину. После проведения диагностических процедур, врач выяснит причину появления заболевания и назначит оптимальное лечение.
Профилактика вульвовагинита
- Подмывайтесь ежедневно. Вымойте гениталии мягкой тканью, используя мягкое мыло, а затем промокните кожу сухим чистым полотенцем.
- Старайтесь не использовать часто мыльную воду в течение длительного времени. Используйте специальные гели для интимной гигиены.
- Нейлоновое белье
- Обтягивающую одежду, особенно в жаркую погоду
- Ношение колготок
- Длительного воздействия мокрых купальников
- Парфюмированные продукты
- Старайтесь носить хлопковые трусы.
Диета при вульвовагините
Существует много продуктов и напитков, которые вы должны избегать, и стараться не употреблять их в течение по крайней мере трех месяцев, чтобы остановить рост кандидозного вульвовагинита.Избегайте сладких блюд
Грибок питается сахаром, и наличие избыточного количества в вашем рационе может быть одним из факторов, который вызвал рост дрожжей в первую очередь.Вы должны исключить все пирожные, печенье и подслащенные продукты, от хлопьев для завтрака до готовых соусов. Проверяйте этикетки, чтобы сократить потребление сахара.
Остерегайтесь натуральных сахаров
Вам следует избегать не только сахара, в качестве добавки – многие фрукты богаты натуральным сахаром, особенно сухофрукты, фруктоза также стимулирует чрезмерный рост грибка.Свежие яблоки и груши содержат меньше сахара, поэтому их можно есть, но всегда кушайте свежие фрукты.
Молочные продукты содержат лактозу или молочный сахар, поэтому вам также следует избегать большинства молочных продуктов.
Ферментированные продукты
Исключите хлеб, уксус, голубые сыры, соевый соус и кетчуп.Следите за своими напитками.
Алкоголь, смузи, коктейли, газированные напитки стоит исключить.На завтрак попробуйте кашу, приготовленную на воде, с нарезанным яблоком, семенами и сладкими специями, например корица.
Вы также можете есть содовый хлеб, так как он не приготовлен из дрожжей, и вместо джема или мармелада попробуйте ореховые масла, например миндальное масло.
Обычный живой йогурт, в отличие от некоторых молочных продуктов, содержит мало лактозы, а содержащиеся в нем полезные бактерии полезны для борьбы с дрожжевыми грибками.
В меню также входят постное мясо, рыба, яйца, чечевица, все овощи, рис и рисовые лепешки.
Наши рекомендации только для информации и не должны заменять медицинское обслуживание.
При наличии симптомов, болей и других признаков обратитесь за консультацией к доктору.
Записаться на консультацию к врачу Клиники МЕДЕЛ Вы можете по телефону 8 (843) 520-20-20
Вульвовагиниты
Вульвовагиниты
Вульвовагинит – это воспалительное заболевание, протекающее с поражением слизистой оболочки вульвы и стенок влагалища.
Вульвовагинит является одним из самых распространенных гинекологических заболеваний.
Выделяют неинфекционные и инфекционные вульвовагиниты.
- Неинфекционные вульвовагиниты могут развиться в результате локального повреждения из-за действия инородных тел (например, тампонов, вагинальных пессариев, диафрагм), химических раздражителей (например, ароматизированной туалетной бумаги, дезодорантов) или атрофических изменений, лучевой терапии и гинекологических операций.
- Инфекционные вульвовагиниты.
Неспецифические вульвовагиниты часто вызываются такими бактериями, как стафилококки, стрептококки, энтерококки, кишечная палочка, клебсиелла, протей и некоторыми другими бактериями.
Грибковый (кандидозный) вульвовагинит – второй по распространенности вульвовагинит. Как правило, развивается на фоне дисбаланса микрофлоры влагалища. Пик заболеваемости обычно приходится на первые месяцы жизни девочки и начало пубертатного периода (периода полового созревания).
Специфические вульвовагиниты связаны с ЗППП (заболеваниями, передающимися половым путем): урогенитальным микоплазмозом, хламидиозом, гонореей, трихомониазом. Они присущи в основном женщинам детородного возраста, но иногда диагностируются даже у грудничков. Заражение детей этими инфекциями чаще всего происходит от матери перинатально или во время родов.
Частые симптомы вульвовагинитов: белые выделения, зуд, жжение, дискомфорт в интимной зоне, частые позывы к мочеиспусканию и др. Иногда могут появиться склонность к запорам, а также боли в нижней части живота, которая может «отдавать» в крестцовую область. При беременности вульвовагинит может не сопровождаться явным физическим дискомфортом, что важно учитывать при проведении опроса и обследования у гинеколога на любом сроке беременности. Возможны и другие симптомы вульвовагинита, которые часто зависят от вида заболевания.
Факторы риска развития вульвовагинитов:
- изменение гормонального фона, что особенно характерно для первых недель жизни после рождения, пубертата (периода полового созревания), периода беременности и климакса;
- местное переохлаждение;
- перегревание зоны промежности, например, при редкой смене подгузников, чрезмерном укутывании ребенка;
- нерациональная гигиена новорожденных девочек (слишком частое подмывание, растирание промежности полотенцем, применение агрессивных гигиенических средств и т.п.)
- недостаточное прополаскивание нижнего белья после стирки;
- стрессовые ситуации, невротические реакции;
- нерациональный и длительный прием антибиотиков;
- сахарный диабет;
- ослабленный иммунитет;
- наличие аллергодерматозов и атопии и другие.

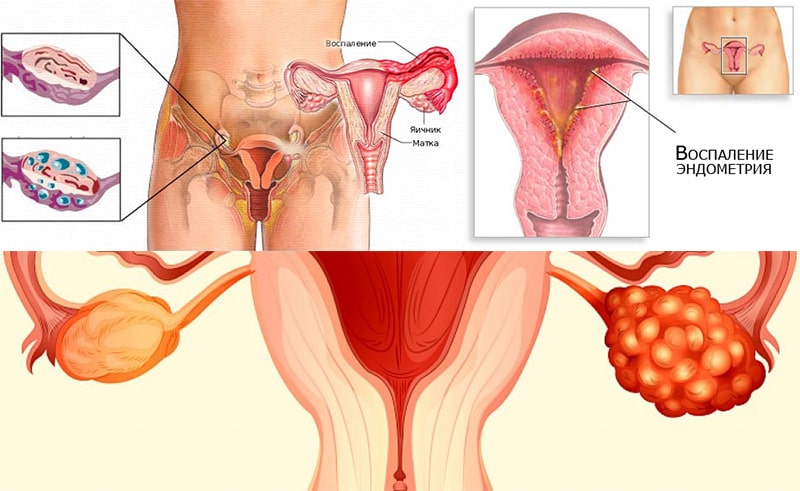
При отсутствии необходимого лечения вульвовагинит может привести к развитию уретрита, цистита и пиелонефрита. Возможно также поражение шейки матки с инфицированием эндометрия. В репродуктивном возрасте это может также повлиять на возможность деторождения.
Поэтому так важно своевременно обратиться к врачу и пройти необходимое лечение.
Для лечения специфических (в комплексной терапии) и неспецифических (любой этиологии) вульвовагинитов можно использовать препарат Тантум® Роза (в форме готового раствора в удобном флаконе или порошка для приготовления раствора или ванночек), который действует комплексно: облегчает такие неприятные симптомы, как зуд, боль и жжение, уже через 20 минут после применения1, восстанавливает микрофлору, подавляя рост только патогенной флоры6, обладает выраженным противовоспалительным действием2-4, разрешен в период беременности и лактации5.
Вернуться к началуБактериальный вагиноз
Бактериальный вагиноз (дисбактериоз влагалища) – это инфекционное заболевание, которое протекает без воспаления.
Это достаточно распространенное заболевание у женщин, особенно в возрасте 23-30 лет. По данным статистики, 25–35 % женщин болеют бактериальным вагинозом. Но только половина может знать о заболевании, так как только у половины может присутствовать характерный признак болезни (запах рыбы у выделений).
Бактериальный вагиноз может привести к таким последствиям, как послеоперационные осложнения после гинекологических операций, раннее прерывание беременности или преждевременные роды, послеродовой эндометрит, воспалительные заболевания малого таза, хориоамнионит, повышение риска инфицирования ВИЧ – инфекцией и другими половыми инфекциями.
Микрофлора влагалища является подвижной экосистемой. В норме основой микрофлоры влагалища являются лактобациллы (Lactobacillus spp.), которые выполняют защитную функцию. Лактобациллы перерабатывают гликоген (эпителиальные клетки влагалища женщин репродуктивного возраста в большом количестве содержат гликоген) в молочную кислоту, что снижает кислотность влагалища. Лактобациллы также образуют перекись водорода. Кислая среда влагалища и перекись водорода подавляют рост условно-патогенных микробов (стафилококков, стрептококков, кишечной палочки, анаэробных бактерий, Gardnerella vaginalis, Mobiluncus spp.), которые в небольшом количестве присутствуют во влагалище большинства женщин.
Лактобациллы также образуют перекись водорода. Кислая среда влагалища и перекись водорода подавляют рост условно-патогенных микробов (стафилококков, стрептококков, кишечной палочки, анаэробных бактерий, Gardnerella vaginalis, Mobiluncus spp.), которые в небольшом количестве присутствуют во влагалище большинства женщин.
Если доля лактобацилл снижается, их место в экосистеме занимают условно-патогенные микробы (в первую очередь Gardnerella vaginalis), которые выделяют особые соединения (летучие амины), запах которых напоминает запах тухлой рыбы.
Причина бактериального вагиноза – изменение соотношения доли лактобацилл и условно-патогенных микробов, вызывающих бактериальный вагиноз. Если доля последних увеличивается, то развивается бактериальный вагиноз. Поэтому бактериальный вагиноз и называется дисбактериозом влагалища.
Факторы риска развития бактериального вагиноза:
- ослабленный иммунитет;
- применение антибиотиков;
- неправильное питание;
- ухудшение работы кишечника;
- ношение неподходящего нижнего белья;
- ранее перенесенные заболевания половых органов воспалительного характера;
- наличие различных нарушений менструального цикла;
- применение оральных контрацептивов;
- смена полового партнера и другие.
Симптомы бактериального вагиноза:
– зуд, жжение, дискомфорт в интимной области;
– серовато-белые выделения из влагалища с неприятным запахом рыбы.
В случае появления симптомов заболевания необходимо незамедлительно обратиться к врачу. Для лечения бактериального вагиноза можно использовать препарат Тантум® Роза (в форме готового раствора в удобном флаконе или порошка для приготовления раствора), который действует комплексно: облегчает такие неприятные симптомы, как зуд, боль и жжение, уже через 20 минут после применения1, восстанавливает микрофлору, подавляя рост только патогенной флоры6, обладает выраженным противовоспалительным действием2-4, разрешен в период беременности и лактации5.
Узнайте больше на www.tantum-rosa.net
Список литературы
- Czajka, R. et al. Assessment of the efficacy of benzydamine (Tantum Rosa) in form of vaginal lavage in the treatment of perineal complaints in the early puerperium. Pol J Gyn Invest 2001; 4(2): 99-105
- Volterrani F., Tana S., Trenti N., Topical benzydamine in the treatment of vaginal radiomucositis,Int. J. Tiss. Reac., 1987,IX (2) 169-71
- P.A. Quane, G.G. Graham, J.B. Ziegler, Pharmacology of Benzidamine, School of Physiology and Pharmacology and Scool of Paediatrics, University of NSW, 2052 Sydney, Australia, 19 98.
- Müller-Peddinghaus R., New pharmacologic and biochemical findings on the mechanism of action of the non-steroidal antiphlogistic, benzydamine. A synopsis Arzneimittelforschung. 1987 May;37(5A):635-45.
- Согласно инструкции по применению
- MaglianoE. At al. The role of benzydamine in the topical treatment of the so called non specific vaginitis. Int J Tiss React 1987; X1(2): 151-156
Материал для статьи подготовлен в том числе при помощи данных источников:
http://www.knigamedika.ru/moche/vospalit/vulvovaginit.html
http://www.polismed.com/articles-vulvovaghinitpricinisimptomipriznaki.html#subanchor_1_7
http://ginekolog-i-ya.ru/vulvovaginit.html
http://www.krasotaimedicina.ru/diseases/zabolevanija_gynaecology/vulvovaginitis#h3_0
http://www.venerologia.ru/venerologia/bakvaginoz.htm
http://www.ayzdorov.ru/lechenie_vaginoz_chto.php
Вернуться к началу
причины, симптомы и профилактика заболевания
Дата публикации: .
Что может спровоцировать бактериальный вагиноз и как избежать заболевания?
Наша справка
Бактериальный вагиноз – гинекологическое заболевание, при котором меняется микрофлора влагалища. Воспаления при этом не наблюдается.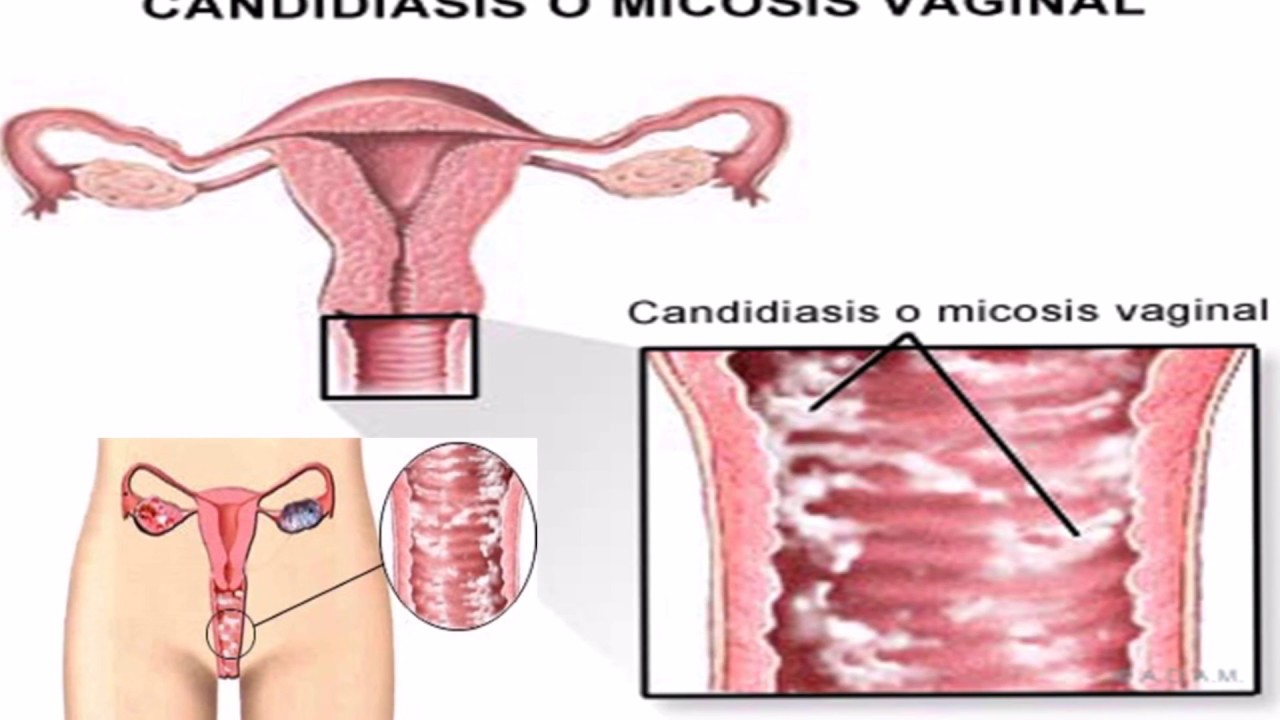 Для вагиноза характерны обильные и продолжительные выделения, в которых не обнаруживают гонококков, трихомонад, грибов и других патогенных микроорганизмов.
Для вагиноза характерны обильные и продолжительные выделения, в которых не обнаруживают гонококков, трихомонад, грибов и других патогенных микроорганизмов.
Использование термина «бактериальный» в данном случае обусловлено тем, что заболевание вызвано увеличением условно патогенной микрофлоры и уменьшением числа молочнокислых бактерий, которые играют роль естественного защитного барьера от вторжения извне патологических микроорганизмов. Это создает благоприятный фон для развития хронических воспалительных заболеваний органов малого таза.
Проверьте себя:
Основной жалобой при бактериальном вагинозе являются обильные влагалищные выделения белого или серого цвета. Они усиливаются перед менструациями или после полового акта, как правило, обладают резким неприятным запахом несвежей рыбы. При этом в зависимости от продолжительности болезни характер выделений различен. В начале заболевания они жидкой консистенции, при длительном бактериальном вагинозе (два года и более) выделения становятся более густыми, пенистыми, тягучими и липкими.
Для выявления бактериального вагиноза нужно посетить гинеколога. Врач возьмет у пришедшей на прием пациентки мазок на микробиологическое (бактериоскопическое) исследование.
Кстати:
Спровоцировать бактериальный вагиноз может все что угодно: частая смена половых партнеров, бесконтрольное применение антибиотиков, гормональных препаратов, нарушение гигиены или, наоборот, чрезмерное увлечение спринцеваниями, которые «вымывают» молочнокислые бактерии из влагалища, и даже смена воды при поездке на отдых во время отпуска.
Зачастую бактериальный вагиноз развивается и после медицинских процедур (выскабливания, прерывания беременности), которые сопровождаются обработкой влагалища антисептиками. В идеале после таких манипуляций нужно пройти курс лечения вагинальными свечами, содержащими живые молочнокислые бактерии. Но многие врачи об этом забывают, да и их пациентки далеко не всегда последовательны в соблюдении медицинских рекомендаций.
Важно:
Не стоит путать бактериальный вагиноз с вагинитом (кольпитом) – воспалением слизистой влагалища. Для вагинита, в отличие от вагиноза, характерны боли и зуд, покраснения и опухания слизистой оболочки влагалища. В мазках всегда отмечается повышенное количество лейкоцитов.
Пусковым механизмом вагинита является попадание во влагалище патогенных микроорганизмов (гонококков, трихомонад, стафилококков и т. д.) при незащищенном половом акте или нарушении правил интимной гигиены.
Вагиниты обязательно нужно лечить как можно быстрее, иначе возможно развитие осложнений, вплоть до бесплодия. Бактериальный вагиноз к таким грозным последствиям не приводит, однако и его запускать не стоит.
Схемы лечения вагинитов и вагиноза отличаются, и препараты должен назначать врач. Так что при появлении любых необычных выделений нужно посетить гинеколога.
Простые рекомендации:
Чтобы избежать бактериального вагиноза:
- Соблюдайте правила гигиены. И в первую очередь научитесь грамотно подмываться (не снизу вверх, а спереди назад).
- Не носите тесное белье – это нарушает кровообращение в органах малого таза и приводит к изменениям состава микрофлоры влагалища.
- Не увлекайтесь ношением ежедневных прокладок: они не дают достаточного доступа кислорода к половым органам, что способствует размножению «вредных» бактерий.
- То же относится к синтетическому белью. Лучше заменить его на хлопчатобумажное.
- Врач акушер-гинеколог
К.С. Добрицкая
Бактериальный вагиноз | Симптомы, осложнения, диагностика и лечение
Бактериальный вагиноз – это тип влагалищного воспаления, вызванный чрезмерным ростом бактерий, естественно встречающихся во влагалище, что нарушает естественный баланс микрофлоры.
У женщин в репродуктивные годы, скорее всего, может быть бактериальный вагиноз, но это может коснуться женщин любого возраста. Причина не полностью понята, но определенные действия, такие как незащищенный секс или частое спринцевание, повышают риск заражения.
Причина не полностью понята, но определенные действия, такие как незащищенный секс или частое спринцевание, повышают риск заражения.
Запишитесь на прием к врачу, если:
- У вас появились новые и странно пахнущие влагалищные выделения
- Раньше у вас были вагинальные инфекции, но на этот раз цвет и консистенция выделений кажутся разными
- У вас несколько сексуальных партнеров или недавний новый партнер. Иногда признаки и симптомы инфекции, передаваемой половым путем, сходны с симптомами бактериального вагиноза
- Вы пытаетесь самостоятельно лечить дрожжевую инфекцию безрецептурным лечением, но симптомы сохраняются
Причины
Бактериальный вагиноз возникает в результате разрастания одной из нескольких бактерий, естественно обнаруженных во влагалище. Обычно «хорошие» бактерии (лактобациллы) превосходят «плохие» бактерии (анаэробы). Но слишком много анаэробных бактерий нарушают естественный баланс микроорганизмов во влагалище и вызывают бактериальный вагиноз.
Факторы риска для бактериального вагиноза включают:
- Наличие нескольких сексуальных партнеров или нового сексуального партнера. Врачи не полностью понимают связь между сексуальной активностью и бактериальным вагинозом, но состояние чаще встречается у женщин, у которых много половых партнеров или появился новый сексуальный партнер. Бактериальный вагиноз также встречается чаще у женщин, имеющих половые контакты с женщинами.
- Спринцевание. Практика вымывания вашего влагалища водой или чистящим средством (спринцевание) нарушает естественный баланс микрофлоры влагалища. Это может привести к разрастанию анаэробных бактерий и вызвать бактериальный вагиноз. Поскольку влагалище самоочищается, спринцевание не требуется.
- Естественное отсутствие бактерий лактобактерий. Если естественная вагинальная среда не производит достаточного количества хороших бактерий лактобацилл, у вас больше шансов развития бактериального вагиноза.

Чтобы диагностировать бактериальный вагиноз, врач может:
- Задавать вопросы об истории болезни. Ваш врач может спросить о любых предыдущих влагалищных инфекциях или инфекциях, передаваемых половым путем.
- Выполнить тазовый экзамен. Во время тазового экзамена врач визуально проверяет влагалище на наличие признаков инфекции и вставляет два пальца во влагалище, одновременно нажимая на живот другой рукой, чтобы проверить органы таза на наличие признаков, которые могут указывать на болезнь.
- Взять образец вагинальных секретов. Это может быть сделано, чтобы проверить рост размножения анаэробных бактерий в вагинальной флоре. Ваш врач может исследовать вагинальные выделения под микроскопом, ища, вагинальные клетки, покрытые бактериями, которые являются признаком бактериального вагиноза.
- Проверить вагинальный рН. Ваш врач может проверить кислотность влагалища, поставив тест-полоску рН во влагалище. Вагинальный рН 4,5 или выше является признаком бактериального вагиноза.
Рецидив
Обычно бактериальный вагиноз рецидивирует в течение трех-двенадцати месяцев, несмотря на лечение. Исследователи изучают методы лечения рецидивирующего бактериального вагиноза. Если симптомы повторяются вскоре после лечения, поговорите с врачом о лечении.
Вульвовагинит: симптомы, диагностика, лечение.
Вульвовагинит – это воспаление слизистой оболочки влагалища и наружных половых органов. По статистике, с этим гинекологическим заболеванием хотя бы раз в жизни сталкивалось около 75% женщин. Вульвовагинит – это одно из самых распространенных гинекологических заболеваний у девочек в детском возрасте.
Симптомы вульвовагинита
Принято различать вульвовагинит острый и хронический.
В острый период характерны такие неприятные ощущения в области половых органов, как:
- зуд,
- жжение,
- покраснение и отечность, которые усиливаются при мочеиспускании и ходьбе.

Также наблюдается белый налет на половых губах и сильные выделения из влагалища.
Если острый вульвовагинит недостаточно хорошо пролечить, он может перерасти в хроническую форму. Тогда симптомы становятся менее ярко выраженными, а могут и вовсе какое-то время не беспокоить. Тем не менее довольно продолжительное хроническое течение вульвовагинита у девочки может привести к образованию плотных сращений больших или малых половых губ, затрудняющих мочеиспускание и препятствующих в дальнейшем нормальной половой жизни.
Причины вульвовагинита
Спровоцировать вульвовагинит могут всевозможные бактерии. В первую очередь, это:
- гарднереллы,
- микоплазмы,
- стрептококки,
- кишечная палочка.
Бактериальный вульвовагинит у девочки может возникнуть как следствие:
- длительного приема антибиотиков или гормональных средств,
- ношения тесного нижнего белья (в том числе, стрингов),
- нарушения правил личной гигиены.
При этом спровоцировать размножение бактерий может не только редкий интимный уход, но и слишком частый. Детские инфекции у девочек и сниженный иммунитет – также являются частой причиной этого заболевания.
Также нередко встречается грибковый вульвовагинит, который вызван чрезмерным размножением дрожжеподобных грибов рода Candida.
Кроме того, во время полового созревания у девочек может наблюдаться неинфекционный вульвовагинит, который связан с нарушениями в обмене веществ и гормональной перестройкой.
Диагностика вульвовагинита
При появлении любого дискомфорта в области половых органов необходимо обратиться к гинекологу. Не стройте догадок, не прибегайте к самолечению. Диагноз должен поставить доктор!
Для постановки диагноза обычного гинекологического осмотра недостаточно.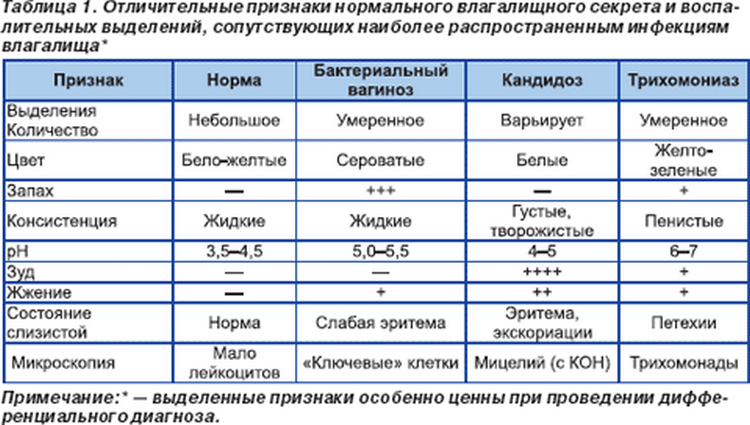 Необходимо провести ряд лабораторных исследований:
Необходимо провести ряд лабораторных исследований:
- общие анализы крови и мочи,
- биохимический анализ крови,
- бактериологическое исследование отделяемого из влагалища с посевом на питательные среды.
В случае подозрения на инфицирование кишечными паразитами назначают исследования кала на яйца гельминтов. Только после выявления первопричин и постановки диагноза доктор сможет назначить адекватное лечение.
Лечение вульвовагинита
Терапия вульвовагинита зависит от того, что спровоцировало болезнь. Первое, что необходимо сделать, – это удалить очаги инфекции и повысить иммунитет, в том числе местный иммунитет влагалища. Необходимо проводить туалет половых органов 2-3 раза в сутки. В ряде случаев гинеколог назначает спринцевание.
Доверьте интимное здоровье своего ребенка высококвалифицированным специалистам. Гинекологи ММЦ ОН КЛИНИК всегда окажут быструю помощь: проведут осмотр, лабораторную диагностику и в каждом индивидуальном случае назначат лечение.
Вагинит – симптомы и причины
Обзор
Вагинит – это воспаление влагалища, которое может приводить к выделениям, зуду и боли. Причиной обычно является изменение нормального баланса вагинальных бактерий или инфекция. Снижение уровня эстрогена после менопаузы и некоторых кожных заболеваний также может вызывать вагинит.
Наиболее распространенные типы вагинитов:
- Бактериальный вагиноз, , который возникает в результате замены обычных бактерий, обнаруженных во влагалище, на чрезмерный рост других организмов
- Дрожжевые инфекции, , которые обычно вызываются естественным грибком Candida albicans
- Трихомониаз, вызывается паразитом и обычно передается половым путем
Лечение зависит от типа вашего вагинита.
Продукты и услуги
Показать больше продуктов от Mayo ClinicСимптомы
Признаки и симптомы вагинита могут включать:
- Изменение цвета, запаха или количества выделений из влагалища
- Зуд или раздражение влагалища
- Боль во время полового акта
- Болезненное мочеиспускание
- Легкое вагинальное кровотечение или мажущие выделения
Если у вас есть выделения из влагалища, которых нет у многих женщин, их характеристики могут указывать на тип вашего вагинита.Примеры включают:
- Бактериальный вагиноз. У вас могут появиться серовато-белые выделения с неприятным запахом. Запах, часто описываемый как рыбный, может быть более очевидным после полового акта.
- Дрожжевая инфекция. Основной симптом – зуд, но у вас могут быть белые густые выделения, напоминающие творог.
- Трихомониаз. Инфекция, называемая трихомониазом (trik-o-moe-NIE-uh-sis), может вызывать зеленовато-желтые, иногда пенистые выделения.
Когда обращаться к врачу
Обратитесь к врачу, если у вас возник необычный дискомфорт во влагалище, особенно если:
- У вас особенно неприятный запах из влагалища, выделения или зуд.
- У вас никогда не было вагинальной инфекции. Посещение врача может установить причину и помочь вам научиться определять признаки и симптомы.
- У вас раньше были вагинальные инфекции.
- У вас было несколько половых партнеров или недавно был новый партнер.Вы можете заразиться инфекцией, передающейся половым путем. Некоторые инфекции, передаваемые половым путем, имеют признаки и симптомы, похожие на симптомы дрожжевой инфекции или бактериального вагиноза.
- Вы прошли курс лечения дрожжевыми препаратами, отпускаемыми без рецепта, и симптомы не проходят.

- У вас жар, озноб или боль в области таза.
Ждущий подход
Вероятно, вам не нужно обращаться к врачу каждый раз при раздражении и выделениях из влагалища, особенно если:
- У вас ранее был диагноз вагинальной дрожжевой инфекции, и ваши признаки и симптомы такие же, как и до
- Вы знаете признаки и симптомы дрожжевой инфекции и уверены, что это именно то, что у вас есть
Причины
Причина зависит от типа вагинита:
Бактериальный вагиноз. Эта наиболее частая причина вагинита возникает в результате смены обычных бактерий, обнаруженных во влагалище, на чрезмерный рост одного из нескольких других организмов. Обычно бактерии, обычно находящиеся во влагалище (лактобациллы), превосходят другие бактерии (анаэробы) во влагалище. Если анаэробные бактерии становятся слишком многочисленными, они нарушают баланс, вызывая бактериальный вагиноз.
Этот тип вагинита, по-видимому, связан с половым актом, особенно если у вас несколько половых партнеров или новый сексуальный партнер, но он также встречается у женщин, которые не ведут половую жизнь.
- Дрожжевые инфекции. Это происходит, когда во влагалище разрастается грибковый организм – обычно C. albicans. C. albicans также вызывает инфекции на других влажных участках вашего тела, таких как рот (молочница), кожные складки и ногтевые ложа. Грибок также может вызывать опрелости.
Трихомониаз. Эта распространенная инфекция, передающаяся половым путем, вызывается микроскопическим одноклеточным паразитом, называемым Trichomonas vaginalis.Этот организм распространяется во время полового акта с инфицированным человеком.
У мужчин этот организм обычно поражает мочевыводящие пути, но часто не вызывает никаких симптомов. У женщин трихомониаз обычно поражает влагалище и может вызывать симптомы.
 Это также увеличивает риск заражения женщин другими инфекциями, передаваемыми половым путем.
Это также увеличивает риск заражения женщин другими инфекциями, передаваемыми половым путем.- Неинфекционный вагинит. Вагинальные спреи, спринцевания, парфюмированное мыло, ароматизированные моющие средства и спермицидные средства могут вызывать аллергическую реакцию или раздражать ткани вульвы и влагалища.Посторонние предметы, такие как папиросная бумага или забытые тампоны, во влагалище также могут раздражать ткани влагалища.
- Мочеполовой синдром менопаузы (атрофия влагалища). Снижение уровня эстрогена после менопаузы или хирургического удаления яичников может привести к истончению слизистой оболочки влагалища, что иногда приводит к раздражению, жжению и сухости влагалища.
Факторы риска
Факторы, повышающие риск развития вагинита, включают:
- Гормональные изменения, например, связанные с беременностью, противозачаточными таблетками или менопаузой
- Сексуальная активность
- Инфекция, передающаяся половым путем
- Лекарства, такие как антибиотики и стероиды
- Использование спермицидов для контроля рождаемости
- Сахарный диабет неконтролируемый
- Использование средств гигиены, таких как пена для ванн, вагинальный спрей или вагинальный дезодорант
- Спринцевание
- Ношение влажной или облегающей одежды
- Использование внутриматочной спирали (ВМС) для контроля рождаемости
Осложнения
Женщины с трихомониазом или бактериальным вагинозом подвергаются большему риску заражения инфекциями, передающимися половым путем, из-за воспаления, вызванного этими заболеваниями.У беременных женщин симптоматический бактериальный вагиноз и трихомониаз были связаны с преждевременными родами и рождением детей с низкой массой тела.
Профилактика
Хорошая гигиена может предотвратить повторение некоторых типов вагинита и облегчить некоторые симптомы:
- Избегайте ванн, горячих ванн и гидромассажных ванн .

- Избегать раздражителей. Сюда входят душистые тампоны, прокладки, спринцевания и душистое мыло.После душа смойте с мылом область наружных половых органов и хорошо высушите ее, чтобы предотвратить раздражение. Не используйте агрессивное мыло, например, с дезодорирующим или антибактериальным действием, а также пену для ванн.
- После посещения туалета вытирать спереди назад. Это предотвратит распространение фекальных бактерий во влагалище.
Другие меры, которые могут помочь предотвратить вагинит, включают:
- Не спринцеваться. Ваше влагалище не требует очищения, кроме обычного купания.Повторяющееся спринцевание разрушает нормальные организмы, обитающие во влагалище, и может фактически увеличить риск вагинальной инфекции. Спринцевание не избавит от вагинальной инфекции.
- Используйте презерватив из латекса. Мужские и женские латексные презервативы могут помочь вам избежать инфекций, передаваемых половым путем.
- Носите нижнее белье из хлопка. Также носите колготки с хлопковой промежностью. Если вы чувствуете себя комфортно без него, не надевайте нижнее белье перед сном. Дрожжи хорошо себя чувствуют во влажной среде.
13 ноября 2019 г.
Показать ссылки- Sobel J. Обращение к женщинам с симптомами вагинита. http://www.uptodate.com/home. По состоянию на 11 августа 2016 г.
- Вагинит. Американский колледж акушеров и гинекологов – FAQS .. http://www.acog.org/Patients/FAQs/Vaginitis. По состоянию на 11 августа 2016 г.
- Вагинит. Центры по контролю и профилактике заболеваний.http://search.cdc.gov/search?query=vaginitis&utf8=%E2%9C%93&affiliate=cdc-main. По состоянию на 12 августа 2016 г.
- Обзор вагинита. Руководство Merck Professional Version.
 http://www.merckmanuals.com/professional/gynecology-and-obstetrics/vaginitis,-cervicitis,-and-pelvic-inflamasted-disease-pid/overview-of-vaginitis. По состоянию на 11 августа 2016 г.
http://www.merckmanuals.com/professional/gynecology-and-obstetrics/vaginitis,-cervicitis,-and-pelvic-inflamasted-disease-pid/overview-of-vaginitis. По состоянию на 11 августа 2016 г.
Связанные
Продукты и услуги
Показать больше продуктов и услуг Mayo ClinicПричины, симптомы, лечение и профилактика
Обзор
Что такое вагинит?
Вагинит – это медицинский термин, используемый для описания различных заболеваний, вызывающих инфекцию или воспаление влагалища.Вульвовагинит – это воспаление как влагалища, так и вульвы (наружных женских половых органов). Эти состояния могут быть результатом инфекции, вызванной такими организмами, как бактерии, дрожжи или вирусы. Раздражение от химических веществ в кремах, спреях или даже одежде, которые контактируют с этой областью, также может привести к вагиниту. В некоторых случаях вагинит возникает из-за микроорганизмов, передаваемых между половыми партнерами, сухости влагалища и недостатка эстрогена.
Выделения из влагалища нормальные?
Из влагалища женщины обычно выделяются выделения, которые обычно описываются как прозрачные или слегка мутные, не раздражающие и с очень слабым запахом.Во время нормального менструального цикла количество и консистенция выделений меняется. В одно время месяца может наблюдаться небольшое количество очень жидких или водянистых выделений. В другое время (обычно во второй половине менструального цикла) могут появиться более обширные густые выделения. Все эти описания можно считать нормальными.
Все эти описания можно считать нормальными.
Выделения из влагалища с запахом или раздражением обычно считаются аномальными выделениями. Раздражение может быть зудом, жжением или и тем, и другим.Жжение могло быть похоже на инфекцию мочевого пузыря. Зуд может присутствовать в любое время дня, но чаще всего он беспокоит ночью. Эти симптомы часто усугубляются половым актом. Важно проконсультироваться с лечащим врачом, если количество, цвет или запах выделений изменились, которые сохраняются в течение нескольких дней.
Какие типы вагинитов наиболее распространены?
Наиболее распространенные типы вагинитов:
Каждая из этих вагинальных инфекций может иметь разные симптомы или вообще не иметь симптомов.На самом деле, даже опытный врач может поставить диагноз. Иногда одновременно может присутствовать более одного типа вагинита.
Чтобы лучше понять эти семь основных причин вагинита, давайте кратко рассмотрим каждую из них и способы их лечения.
Что такое кандидозные или «дрожжевые» инфекции?
Грибковые инфекции влагалища – это то, о чем думает большинство женщин, когда слышит термин «вагинит». Дрожжевые инфекции вызываются одним из многих видов грибка, который называется кандида.Кандида обычно обитает во влагалище, а также во рту и пищеварительном тракте как у мужчин, так и у женщин. Инфекция возникает, когда количество обычно встречающихся кандидоз увеличивается, вызывая неприятные симптомы.
При дрожжевых инфекциях образуются густые белые выделения из влагалища по консистенции творога. Хотя выделения могут быть несколько водянистыми, обычно они не имеют запаха. Дрожжевые инфекции обычно вызывают сильный зуд и покраснение влагалища и вульвы, иногда их опухание еще до появления выделений.У женщин с дрожжевой инфекцией вульвы могут быть «небольшие порезы» на вульве из-за рыхлой кожи в этой области, а также может появиться жжение при мочеиспускании.
Если дрожжи во влагалище женщины являются нормальным явлением, почему они вызывают инфекцию? Обычно инфекция возникает при изменении хрупкого баланса в организме женщины. Например, женщина может принимать антибиотик для лечения инфекции мочевыводящих путей, и этот антибиотик убивает «дружественные» бактерии, которые обычно поддерживают баланс дрожжей. В результате дрожжи разрастаются и вызывают инфекцию.Другие факторы, которые могут нарушить хрупкое равновесие, включают беременность, которая изменяет уровень гормонов; и диабет, при котором слишком много сахара попадает в мочу и влагалище.
Например, женщина может принимать антибиотик для лечения инфекции мочевыводящих путей, и этот антибиотик убивает «дружественные» бактерии, которые обычно поддерживают баланс дрожжей. В результате дрожжи разрастаются и вызывают инфекцию.Другие факторы, которые могут нарушить хрупкое равновесие, включают беременность, которая изменяет уровень гормонов; и диабет, при котором слишком много сахара попадает в мочу и влагалище.
Что такое бактериальный вагиноз?
Хотя «дрожжи» – это название, известное большинству женщин, бактериальный вагиноз (БВ) на самом деле является наиболее распространенной вагинальной инфекцией у женщин репродуктивного возраста. Бактериальный вагиноз часто вызывает выделения из влагалища с ненормальным запахом. Выделения обычно жидкие и молочные, с «рыбным» запахом.Этот запах может стать более заметным после полового акта.
Покраснение или зуд во влагалище не являются обычными симптомами бактериального вагиноза, если у женщины нет сочетанной инфекции BV и дрожжевого грибка. У некоторых женщин с бактериальным вагинозом симптомы отсутствуют, а вагинит обнаруживается только при обычном гинекологическом осмотре. Бактериальный вагиноз вызывается комбинацией нескольких бактерий, которые обычно живут во влагалище. Эти бактерии, кажется, разрастаются во многом так же, как и кандидоза, когда нарушается баланс pH влагалища.
Поскольку бактериальный вагиноз вызывается бактериями, а не дрожжами, лекарство, подходящее для дрожжей, неэффективно против бактерий, вызывающих бактериальный вагиноз. На самом деле, лечение неправильного состояния может ухудшить симптомы.
Бактериальный вагиноз не является инфекцией, передающейся половым путем, но чаще встречается у сексуально активных людей. Факторы риска бактериального вагиноза включают:
- Новые или несколько сексуальных партнеров
- Спринцевание
- Курение сигарет
Что такое трихомониаз, хламидиоз и вирусный вагинит?
- Трихомониаз : Трихомониаз вызывается крошечным одноклеточным организмом, известным как простейшие.
 Когда этот организм заражает влагалище, он может вызвать пенистые зеленовато-желтые выделения. Часто эти выделения могут иметь неприятный запах. Женщины с трихомонадным вагинитом могут жаловаться на зуд и болезненность влагалища и вульвы, а также на жжение при мочеиспускании. Кроме того, могут возникать неприятные ощущения внизу живота и боли во влагалище при половом акте. Эти симптомы могут усиливаться после менструального цикла. Однако у многих женщин симптомы отсутствуют. Важно понимать, что этот вид вагинита может передаваться половым путем.Чтобы лечение было эффективным, сексуального партнера (-ов) необходимо лечить одновременно с пациентом. Им следует воздерживаться от половых контактов в течение семи дней после лечения всех половых партнеров.
Когда этот организм заражает влагалище, он может вызвать пенистые зеленовато-желтые выделения. Часто эти выделения могут иметь неприятный запах. Женщины с трихомонадным вагинитом могут жаловаться на зуд и болезненность влагалища и вульвы, а также на жжение при мочеиспускании. Кроме того, могут возникать неприятные ощущения внизу живота и боли во влагалище при половом акте. Эти симптомы могут усиливаться после менструального цикла. Однако у многих женщин симптомы отсутствуют. Важно понимать, что этот вид вагинита может передаваться половым путем.Чтобы лечение было эффективным, сексуального партнера (-ов) необходимо лечить одновременно с пациентом. Им следует воздерживаться от половых контактов в течение семи дней после лечения всех половых партнеров. - Хламидиоз : Хламидиоз – самая распространенная инфекция, передающаяся половым путем (ИППП). К сожалению, у большинства женщин с хламидиозом симптомы отсутствуют, что затрудняет диагностику. При этой инфекции иногда присутствуют выделения из влагалища, но не всегда. Чаще у женщины может наблюдаться легкое кровотечение, особенно после полового акта из-за рыхлой / очень мягкой шейки матки, и у нее могут быть боли внизу живота и в тазу.Хламидийный вагинит чаще всего встречается у молодых женщин (от 18 до 35 лет), имеющих несколько половых партнеров. Регулярный скрининг на хламидиоз рекомендуется CDC ежегодно для сексуально активных женщин в возрасте 24 лет и младше, а также в любом возрасте, если у вас несколько половых партнеров или вы находитесь в группе риска. Хотя инфекции хламидиоза поддаются лечению с помощью антибиотиков, лучшее лечение хламидиоза – это профилактика. Правильное и постоянное использование презерватива снизит риск заражения не только хламидиозом, но и другими инфекциями, передаваемыми половым путем.Гонорея, еще одна ИППП, также может вызывать симптомы вагинита. Половых партнеров следует отслеживать и лечить соответствующим образом, чтобы избежать повторного заражения.
- Вирусный вагинит : Вирусы – частая причина вагинита.
 Одну из форм, вызываемых вирусом простого герпеса (ВПГ), часто называют просто герпетической инфекцией. Эти инфекции передаются половым путем. Основным признаком герпетического вагинита является боль, связанная с повреждениями или язвами. Эти язвы обычно видны на вульве или влагалище, но иногда они находятся внутри влагалища и их можно увидеть только во время гинекологического осмотра.Вспышки ВПГ часто связаны со стрессом или эмоциональным расстройством. Генитальный герпес-вагинит также может поражать ротовую полость и глотку при оральном сексе.
Одну из форм, вызываемых вирусом простого герпеса (ВПГ), часто называют просто герпетической инфекцией. Эти инфекции передаются половым путем. Основным признаком герпетического вагинита является боль, связанная с повреждениями или язвами. Эти язвы обычно видны на вульве или влагалище, но иногда они находятся внутри влагалища и их можно увидеть только во время гинекологического осмотра.Вспышки ВПГ часто связаны со стрессом или эмоциональным расстройством. Генитальный герпес-вагинит также может поражать ротовую полость и глотку при оральном сексе. - Вирус папилломы человека (ВПЧ) : Еще одним источником вирусной вагинальной инфекции является вирус папилломы человека (ВПЧ). ВПЧ, иногда называемый остроконечными кондиломами, также может передаваться половым путем. Этот вирус может вызывать рост болезненных бородавок во влагалище, прямой кишке, вульве или паху. Эти бородавки обычно имеют цвет от белого до серого, но могут быть розовыми или пурпурными.Однако видимые бородавки не всегда присутствуют, и вирус может быть обнаружен только при отклонении от нормы мазка Папаниколау. Многие инфекции, вызывающие вагинит, могут передаваться между мужчинами и женщинами во время полового акта. Использование барьерного противозачаточного средства, такого как презерватив, может помочь снизить риск (не обеспечивает 100-процентной защиты) заражения этими и более серьезными инфекциями, такими как вирус иммунодефицита человека (ВИЧ), которые могут привести к СПИДу.
Что такое неинфекционный вагинит?
Нередко у женщины могут появиться зуд, жжение и даже выделения из влагалища без инфекции.Наиболее частая причина – аллергическая реакция или раздражение от вагинальных спреев, спринцеваний или спермицидных средств. Однако кожа вокруг влагалища также может быть чувствительной к ароматизированному мылу, лосьонам, сексуальным лубрикантам, детергентам и смягчителям ткани. Кроме того, длительное использование безрецептурных продуктов для местного применения, которые помогают избавиться от запаха и зуда, может вызвать вагинит.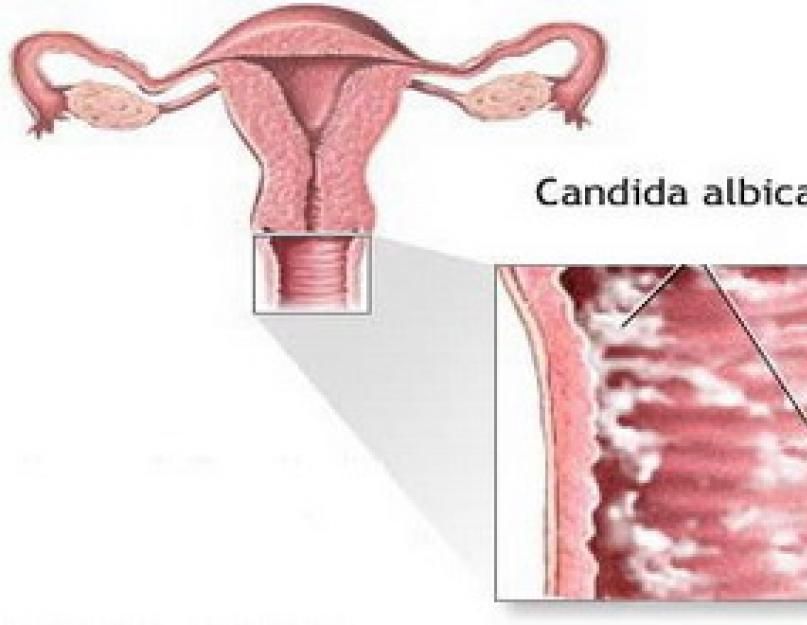 Одним из примеров является воспалительный вагинит, который характеризуется густыми слизистыми обильными выделениями из влагалища от желтого до зеленого цвета, которые обычно наблюдаются у женщин в период менопаузы.
Одним из примеров является воспалительный вагинит, который характеризуется густыми слизистыми обильными выделениями из влагалища от желтого до зеленого цвета, которые обычно наблюдаются у женщин в период менопаузы.
Что такое атрофический вагинит?
Атрофический вагинит, также называемый мочеполовыми симптомами менопаузы и вульвовагинальной атрофией, является еще одной неинфекционной формой вагинита, которая возникает в результате снижения уровня гормонов. Влагалище становится сухим или атрофичным. Это происходит в основном во время перименопаузы и постменопаузы – естественного или хирургического характера (удаление яичников). Грудное вскармливание и послеродовые состояния также могут способствовать атрофии. Такие лекарства, как ингибиторы ароматазы (используются при раке груди) или Lupron Depot® (используются при эндометриозе), могут резко снизить уровень эстрогена и вызвать атрофию.Женщина может замечать боль (особенно при половом акте), вагинальный зуд и жжение или симптомы позывов к мочеиспусканию и частого мочеиспускания. Для успешного лечения этого состояния доступны вагинальные и пероральные методы лечения.
Симптомы и причины
Каковы симптомы вагинита?
Симптомы вагинита могут различаться в зависимости от того, что вызывает инфекцию или воспаление.У некоторых женщин симптомы отсутствуют. Некоторые из наиболее распространенных симптомов вагинита включают:
Ведение и лечение
Как лечится вагинит?
Залог правильного лечения вагинита – правильная диагностика. Это не всегда легко, поскольку одни и те же симптомы могут присутствовать при разных формах вагинита. Вы можете значительно помочь своему врачу, обратив особое внимание на то, какие именно симптомы у вас есть и когда они возникают, а также на описание цвета, консистенции, количества и запаха любых аномальных выделений. Мы никогда не рекомендуем спринцевание. Некоторые поставщики услуг просят вас воздерживаться от половых контактов за 24 часа до приема.
Вы можете значительно помочь своему врачу, обратив особое внимание на то, какие именно симптомы у вас есть и когда они возникают, а также на описание цвета, консистенции, количества и запаха любых аномальных выделений. Мы никогда не рекомендуем спринцевание. Некоторые поставщики услуг просят вас воздерживаться от половых контактов за 24 часа до приема.
Важно понимать, что лекарства могут вылечить только наиболее распространенные типы кандиды, связанные с вагинальными дрожжевыми инфекциями, и не излечивают другие дрожжевые инфекции или любой другой тип вагинита.Если вы не совсем уверены, обратитесь к врачу. Вы можете сэкономить на покупке неправильного лекарства и избежать задержки в лечении вашего типа вагинита (или, возможно, ухудшения состояния).
При покупке лекарства, отпускаемого без рецепта, обязательно полностью прочтите все инструкции перед использованием продукта. Обязательно принимайте все лекарства и не останавливайтесь только потому, что ваши симптомы исчезли.
Обязательно обратитесь к лечащему врачу, если:
- Все симптомы полностью не исчезают.
- Симптомы возвращаются сразу или вскоре после окончания лечения.
- У вас есть другие серьезные проблемы со здоровьем, например, диабет.
- Возможно, вы беременны.
- У вас появился новый сексуальный партнер, и вы обеспокоены ИППП.
Неинфекционный вагинит лечится путем изменения вероятной причины. Если вы недавно сменили мыло, стиральный порошок или добавили кондиционер для белья, возможно, вам стоит отказаться от использования нового продукта, чтобы проверить, не исчезнут ли симптомы.Та же инструкция применима к новому вагинальному спрею, спринцеванию, гигиенической салфетке или тампону. В целом, чем меньше химикатов и продуктов подвергается чувствительная кожа влагалища и вульвы, тем лучше. Если вагинит вызван гормональными изменениями, для уменьшения симптомов доступны различные гормональные препараты (применяемые локально во влагалище или системно).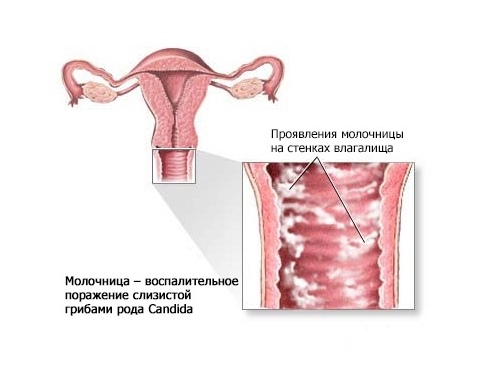
Какие вопросы я должен задать своему врачу о лечении вагинита?
Важно следовать указаниям врача, а также инструкциям, прилагаемым к лекарствам.Не прекращайте прием лекарства, когда симптомы исчезнут. Не стесняйтесь задавать вопросы своему врачу или практикующему врачу. Очень часто встречаются вагиниты всех типов. Хорошие вопросы, которые стоит задать:
- Следует ли мне воздерживаться от половых контактов во время лечения?
- Следует ли лечить моего сексуального партнера (-ов) одновременно?
- Будет ли лекарство от этого вагинита взаимодействовать с другими моими лекарствами?
- Следует ли мне продолжать прием вагинального крема или суппозиториев во время менструации?
- Нужно ли мне проходить повторное обследование, и если да, то когда?
Профилактика
Каковы факторы риска вагинальных кандидозных инфекций?
Как предотвратить вагинит?
Есть определенные вещи, которые вы можете сделать, чтобы снизить вероятность заболевания вагинитом.Если вы страдаете дрожжевой инфекцией, обычно рекомендуется избегать одежды, которая удерживает тепло и влагу. Ношение нейлоновых трусиков, колготок без хлопковой вставки и плотных джинсов или спандекса может привести к дрожжевой инфекции. Также важна хорошая гигиена.
Существует мало научных доказательств того, что йогурт и пробиотики, содержащие лактобациллы, уменьшают инфекцию вагинита. Некоторые также рекомендуют ограничить употребление сладких продуктов, чтобы предотвратить рост дрожжей. Обсудите со своим врачом, что он или она порекомендует вам.
Поскольку они могут вызывать раздражение влагалища, большинство врачей не рекомендуют вагинальные спреи или мыло с сильным ароматом для очищения этой области. Точно так же повторное спринцевание может вызвать раздражение или, что более важно, может скрыть вагинальную инфекцию.
Безопасные половые отношения могут помочь предотвратить передачу болезней между партнерами. Использование презервативов особенно важно.
Если вы приближаетесь к менопаузе, вам удалили яичники или по какой-либо причине у вас низкий уровень эстрогена, обсудите со своим врачом использование гормональных таблеток или кремов, чтобы влагалище оставалось смазанным и здоровым.
Хорошие привычки в отношении здоровья важны. Пройдите полное гинекологическое обследование, включая скрининг на рак шейки матки, через регулярные промежутки времени, согласованные с врачом. Если у вас несколько половых партнеров, вам следует запросить обследование на заболевания, передающиеся половым путем.
Какие симптомы и как лечить?
Вульвовагинит – это воспаление вульвы и влагалища. Это также называется вагинитом или вульвитом. Это обычное заболевание – до трети женщин страдают им в течение жизни.Чаще всего это проявляется в репродуктивном возрасте.
Типы и причины
Вы заболеете вагинитом, когда нормальное количество дрожжей и бактерий во влагалище выходит из равновесия. Это могло произойти по нескольким причинам, включая инфекцию, изменение гормонов или прием антибиотиков. Это также может быть из-за вашей реакции на что-то, что контактирует с вашей вульвой или влагалищем.
Есть три распространенных типа вагинальных инфекций, вызывающих вагинит.
Дрожжевые инфекции. Иногда у вас может быть слишком много грибка под названием C. albicans или любого из нескольких видов кандида. У вас всегда есть кандидоза во влагалище, но чрезмерный рост вызывает дрожжевую инфекцию и симптомы вагинита.
Бактериальный вагиноз. В здоровом влагалище живет несколько видов бактерий. Некоторые из них «хорошие», а некоторые «плохие», но они уравновешивают друг друга. Вы получаете бактериальный вагиноз, когда количество вредных бактерий начинает превосходить количество хороших.
Продолжение
Трихомониаз. Этот тип вагинита не является нормальной бактериальной инфекцией. Это заболевание считается ЗППП и происходит от крошечного одноклеточного паразита под названием Trichomonas vaginalis . Вы получаете это через секс с инфицированным человеком. Мужчины, у которых есть паразиты, обычно не имеют никаких симптомов.
Хотя они обычно являются виновниками большинства случаев вагинита, вы также можете получить его от:
Симптомы
Обычно все симптомы вагинита проявляются во влагалище или вне его, на вульве.То, что вы почувствуете, будет зависеть от того, что вызывает вагинит. Одновременно возможно наличие более одного типа вагинита.
Симптомы вагинита включают:
- Зуд
- Раздражение
- Жжение
- Покраснение
- Отек
- Сухость
- Сыпь, волдыри или бугорки
Продолжение
Вы также можете заметить- , когда вы
- Дискомфорт мочеиспускание
- Боль во время секса
- Легкое кровотечение (кровянистые выделения)
- Выделения и запах
Продолжение
Ненормальные выделения являются одним из наиболее частых симптомов вагинита.Это может дать вашему врачу понять, что вызывает вагинит.
Выделения от дрожжевой инфекции обычно белые, без запаха и комковатые, похожие на творог. Зуд также является частой жалобой.
Выделения при бактериальном вагинозе тяжелее, чем обычно, но жидкие, имеют рыбный запах и имеют серый или зеленый цвет.
Выделения от трихомониаза также имеют рыбный запах, но желто-зеленые, а иногда и пенистые.
Диагностика вагинита
Если вы замечаете изменения в выделениях или другие симптомы, ваш врач может проверить, как лучше всего вас лечить.Они спросят вас о вашей истории болезни, в том числе о сексуальной истории. Они также захотят узнать, использовали ли вы что-нибудь, что может вызывать вагинит, например новое моющее средство или спермицид.
Ваш врач также возьмет образец ваших выделений или отправит его в лабораторию, чтобы его можно было исследовать под микроскопом, чтобы определить, какой у вас вагинит.
Если у вас раньше был вагинит, и вы узнали свои симптомы, вы можете лечить проблему самостоятельно, не обращаясь к врачу – например, если у вас раньше была дрожжевая инфекция и вы уверены, что ваши симптомы указывают на другая дрожжевая инфекция.
Лечение
Важно точно знать, что вызывает вагинит. Чтобы лечить вагинит, вызванный аллергической реакцией или внешним раздражением, нужно выяснить источник проблемы и устранить ее. Ваш врач может порекомендовать крем для местного применения, чтобы успокоить зуд или жжение.
Если вагинит вызван инфекцией, вам понадобится подходящее лекарство для его лечения.
Грибковые инфекции можно вылечить с помощью противогрибковых препаратов. Есть таблетки, которые можно принимать, например флуконазол (дифлюкан).Вы также можете использовать суппозиторий (таблетку, которую вы вводите во влагалище) или противогрибковый крем, отпускаемый по рецепту.
Распространенными противогрибковыми кремами и суппозиториями от дрожжевых инфекций являются:
Продолжение
Существует множество безопасных и эффективных вариантов лечения дрожжевых инфекций, отпускаемых без рецепта. Если у вас никогда не было дрожжевой инфекции, посоветуйтесь с врачом, прежде чем принимать их. Вам также следует поговорить со своим врачом, если вы принимаете лекарства, отпускаемые без рецепта, и не видите никаких изменений в своих симптомах.
Вы можете лечить бактериальный вагиноз и трихомониаз с помощью лекарства под названием метронидазол (Флагил). Когда вы лечите трихомониаз, вы принимаете его внутрь в виде таблеток. Вы также можете принимать метронидазол для лечения бактериального вагиноза или использовать клиндамицин для местного применения (Cleocin T) или гель метронидазола (MetroGel Vaginal) во влагалище.
Профилактика
Вы можете снизить свои шансы заболеть вагинитом, выполнив следующие действия, в том числе:
- Избегайте плотно прилегающей одежды, которая может удерживать тепло и влагу
- Не используйте парфюмированное мыло или спреи.
 или во влагалище
или во влагалище - Не спринцеваться
- Используйте презерватив во время секса
Поговорите со своим врачом во время менопаузы о том, можно ли вам принимать таблетки или использовать крем для лечения сухости влагалища.
Типы, симптомы, причины и лечение
Вагинит – это воспаление влагалища. Обычно это происходит в результате инфекции. У пациента обычно появляются выделения, зуд, жжение и, возможно, боль.
Это обычное заболевание, и у большинства женщин оно бывает хотя бы раз в жизни.
Влагалище – это мышечный канал, который проходит от шейки матки к внешней стороне тела и выстлан слизистой оболочкой. Его средняя длина составляет от 6 до 7 дюймов.
Единственная часть влагалища, которая обычно видна снаружи, – это отверстие влагалища.
Наиболее частые симптомы вагинита включают:
- раздражение области половых органов
- выделения, которые могут быть белыми, серыми, водянистыми или пенистыми
- воспаление, приводящее к покраснению и отеку больших половых губ, малых половых губ и область промежности, в основном из-за избытка иммунных клеток
- дизурия, то есть боль или дискомфорт при мочеиспускании
- болезненный половой акт, известный как диспареуния
- неприятный или рыбный запах из влагалища
Инфекция является наиболее частой причиной вагинита. включая кандидоз, бактериальный вагиноз и трихомониаз.После полового созревания инфекционный вагинит составляет 90 процентов случаев.
Реже вагинит может быть вызван гонореей, хламидиозом, микоплазмой, герпесом, кампилобактерами, некоторыми паразитами и плохой гигиеной.
Вагинит может развиться до полового созревания, но могут быть задействованы разные типы бактерий. До полового созревания более вероятной причиной является Streptococcus spp , иногда из-за того, что неправильная гигиена распространяет бактерии из анальной области в гениталии.
Близость влагалища к анальному отверстию, недостаток эстрогена, отсутствие волос на лобке и отсутствие жировых подушечек на губах могут увеличить риск вульвовагинита до полового созревания. Вульвовагинит – это воспаление влагалища и вульвы. Это может повлиять на женщин любого возраста.
Вульвовагинит – это воспаление влагалища и вульвы. Это может повлиять на женщин любого возраста.
После полового созревания инфекция чаще всего вызывается Gardnerella .
Иногда вагинит может быть вызван аллергической реакцией, например, на презервативы, спермициды, некоторые виды мыла и парфюмерии, спринцевания, лекарства местного действия, лубриканты и даже сперму.
Раздражение от тампона также может вызывать вагинит у некоторых женщин.
Факторы, повышающие риск вагинита, включают:
- беременность
- спринцевание и использование вагинальных средств, таких как спреи, спермициды и противозачаточные средства
- использование антибиотиков
- ношение узких брюк или влажного нижнего белья
- низкий уровень эстрогенов во время менопаузы
Женщины с диабетом особенно склонны к вагиниту.
Поделиться на Pinterest Наличие нескольких сексуальных партнеров может увеличить риск бактериального вагиноза.Половой акт – наиболее распространенный способ передачи вагинита, но не единственный.
Некоторые эксперты считают, что наличие нескольких половых партнеров может увеличить риск бактериального вагиноза, который является особым типом вагинита. Наличие полового партнера женского пола также может увеличить риск развития бактериального вагиноза на 60 процентов.
Медицинские работники иногда называют дрожжевые и бактериальные инфекции инфекциями, связанными с половым путем.
Люди, ведущие половую жизнь, чаще заражаются ими. Однако инфекции не обязательно передаются от одного партнера к другому во время полового акта.
Существует несколько типов вагинита в зависимости от причины.
Наиболее распространенными являются:
- Атрофический вагинит : Эндотелий или слизистая оболочка влагалища истончается, когда уровень эстрогена снижается во время менопаузы, что делает его более склонным к раздражению и воспалениям.
- Бактериальный вагиноз : Это результат чрезмерного роста нормальных бактерий во влагалище.
 Пациенты обычно имеют низкий уровень нормальных вагинальных бактерий, называемых лактобациллами , .
Пациенты обычно имеют низкий уровень нормальных вагинальных бактерий, называемых лактобациллами , . - Trichomonas vaginalis : Иногда называется трихомонадой, она вызывается одноклеточным простейшим паразитом, передающимся половым путем, Trichomonas vaginalis . Он может инфицировать другие части мочеполовых путей, включая уретру, где моча покидает тело.
- Candida albicans : дрожжевой грибок, вызывающий грибковую инфекцию, известную как вагинальный молочница. Кандида существует в небольшом количестве в кишечнике и обычно контролируется нормальными кишечными бактериями.
Врач проведет медицинский осмотр и спросит об истории болезни, особенно о любых ранее перенесенных инфекциях, передающихся половым путем.
Врач может провести осмотр органов малого таза, чтобы проверить влагалище на предмет воспалений и избыточных выделений. Иногда берут образец выделений, чтобы определить причину воспаления.
Причина вагинита может быть диагностирована путем проверки внешнего вида вагинальной жидкости, уровня pH во влагалище, наличия летучих аминов (газа, вызывающего неприятный запах) и обнаружения конкретных клеток под микроскопом.
Лечение зависит от причины. Он может включать местные стероиды низкой активности, наносимые на кожу, местные или пероральные антибиотики, противогрибковые или антибактериальные кремы.
Бактериальный вагинит (БВ) обычно лечат антибиотиками, такими как метронидазол (флагил) или клиндамицин.
Лекарства, используемые для лечения грибковой инфекции, включают бутоконазол и клотримазол.
Другие варианты:
- Крем с кортизоном для лечения сильного раздражения.
- Антигистаминные препараты , если воспаление вызвано аллергической реакцией.
- Крем с эстрогеном для местного применения , если вагинит вызван низким уровнем эстрогена.
Если женщина беременна, она должна убедиться, что об этом знает ее врач, поскольку вагинит может повлиять на плод, а некоторые варианты лечения могут не подходить.
Следующие передовые методы могут помочь предотвратить вагинит:
- соблюдение общей гигиены
- использование мягкого мыла без раздражителей и запахов
- ношение нижнего белья из хлопка
- избегание спринцеваний и раздражающих агентов, таких как те, что присутствуют в гигиенических спреях, мыле и т. Д. и другие женские товары
- протирать спереди назад, чтобы избежать распространения бактерий из ануса во влагалище
- носить свободную одежду
- заниматься сексом с презервативом
- использовать антибиотики только при необходимости
Узнать больше о вагинальных дрожжах инфекции здесь.
Большинство женщин часто болеют вагинитом хотя бы раз в жизни, и это редко бывает опасным.
Завершение курса назначенных врачом антибиотиков обычно устраняет любые инфекции и облегчает связанное с ними воспаление.
Отказ от секса и отказ от вагинальных продуктов, содержащих потенциальные раздражители, в течение нескольких дней после постановки диагноза также может ускорить выздоровление.
Типы, симптомы, причины и лечение
Вагинит – это воспаление влагалища.Обычно это происходит в результате инфекции. У пациента обычно появляются выделения, зуд, жжение и, возможно, боль.
Это обычное заболевание, и у большинства женщин оно бывает хотя бы раз в жизни.
Влагалище – это мышечный канал, который проходит от шейки матки к внешней стороне тела и выстлан слизистой оболочкой. Его средняя длина составляет от 6 до 7 дюймов.
Единственная часть влагалища, которая обычно видна снаружи, – это отверстие влагалища.
Наиболее частые симптомы вагинита включают:
- раздражение области половых органов
- выделения, которые могут быть белыми, серыми, водянистыми или пенистыми
- воспаление, приводящее к покраснению и отеку больших половых губ, малых половых губ и область промежности, в основном из-за избытка иммунных клеток
- дизурия, то есть боль или дискомфорт при мочеиспускании
- болезненный половой акт, известный как диспареуния
- неприятный или рыбный запах из влагалища
Инфекция является наиболее частой причиной вагинита. включая кандидоз, бактериальный вагиноз и трихомониаз.После полового созревания инфекционный вагинит составляет 90 процентов случаев.
включая кандидоз, бактериальный вагиноз и трихомониаз.После полового созревания инфекционный вагинит составляет 90 процентов случаев.
Реже вагинит может быть вызван гонореей, хламидиозом, микоплазмой, герпесом, кампилобактерами, некоторыми паразитами и плохой гигиеной.
Вагинит может развиться до полового созревания, но могут быть задействованы разные типы бактерий. До полового созревания более вероятной причиной является Streptococcus spp , иногда из-за того, что неправильная гигиена распространяет бактерии из анальной области в гениталии.
Близость влагалища к анальному отверстию, недостаток эстрогена, отсутствие волос на лобке и отсутствие жировых подушечек на губах могут увеличить риск вульвовагинита до полового созревания.Вульвовагинит – это воспаление влагалища и вульвы. Это может повлиять на женщин любого возраста.
После полового созревания инфекция чаще всего вызывается Gardnerella .
Иногда вагинит может быть вызван аллергической реакцией, например, на презервативы, спермициды, некоторые виды мыла и парфюмерии, спринцевания, лекарства местного действия, лубриканты и даже сперму.
Раздражение от тампона также может вызывать вагинит у некоторых женщин.
Факторы, повышающие риск вагинита, включают:
- беременность
- спринцевание и использование вагинальных средств, таких как спреи, спермициды и противозачаточные средства
- использование антибиотиков
- ношение узких брюк или влажного нижнего белья
- низкий уровень эстрогенов во время менопаузы
Женщины с диабетом особенно склонны к вагиниту.
Поделиться на Pinterest Наличие нескольких сексуальных партнеров может увеличить риск бактериального вагиноза.Половой акт – наиболее распространенный способ передачи вагинита, но не единственный.
Некоторые эксперты считают, что наличие нескольких половых партнеров может увеличить риск бактериального вагиноза, который является особым типом вагинита. Наличие полового партнера женского пола также может увеличить риск развития бактериального вагиноза на 60 процентов.
Наличие полового партнера женского пола также может увеличить риск развития бактериального вагиноза на 60 процентов.
Медицинские работники иногда называют дрожжевые и бактериальные инфекции инфекциями, связанными с половым путем.
Люди, ведущие половую жизнь, чаще заражаются ими. Однако инфекции не обязательно передаются от одного партнера к другому во время полового акта.
Существует несколько типов вагинита в зависимости от причины.
Наиболее распространенными являются:
- Атрофический вагинит : Эндотелий или слизистая оболочка влагалища истончается, когда уровень эстрогена снижается во время менопаузы, что делает его более склонным к раздражению и воспалениям.
- Бактериальный вагиноз : Это результат чрезмерного роста нормальных бактерий во влагалище. Пациенты обычно имеют низкий уровень нормальных вагинальных бактерий, называемых лактобациллами , .
- Trichomonas vaginalis : Иногда называется трихомонадой, она вызывается одноклеточным простейшим паразитом, передающимся половым путем, Trichomonas vaginalis . Он может инфицировать другие части мочеполовых путей, включая уретру, где моча покидает тело.
- Candida albicans : дрожжевой грибок, вызывающий грибковую инфекцию, известную как вагинальный молочница. Кандида существует в небольшом количестве в кишечнике и обычно контролируется нормальными кишечными бактериями.
Врач проведет медицинский осмотр и спросит об истории болезни, особенно о любых ранее перенесенных инфекциях, передающихся половым путем.
Врач может провести осмотр органов малого таза, чтобы проверить влагалище на предмет воспалений и избыточных выделений. Иногда берут образец выделений, чтобы определить причину воспаления.
Причина вагинита может быть диагностирована путем проверки внешнего вида вагинальной жидкости, уровня pH во влагалище, наличия летучих аминов (газа, вызывающего неприятный запах) и обнаружения конкретных клеток под микроскопом.
Лечение зависит от причины. Он может включать местные стероиды низкой активности, наносимые на кожу, местные или пероральные антибиотики, противогрибковые или антибактериальные кремы.
Бактериальный вагинит (БВ) обычно лечат антибиотиками, такими как метронидазол (флагил) или клиндамицин.
Лекарства, используемые для лечения грибковой инфекции, включают бутоконазол и клотримазол.
Другие варианты:
- Крем с кортизоном для лечения сильного раздражения.
- Антигистаминные препараты , если воспаление вызвано аллергической реакцией.
- Крем с эстрогеном для местного применения , если вагинит вызван низким уровнем эстрогена.
Если женщина беременна, она должна убедиться, что об этом знает ее врач, поскольку вагинит может повлиять на плод, а некоторые варианты лечения могут не подходить.
Следующие передовые методы могут помочь предотвратить вагинит:
- соблюдение общей гигиены
- использование мягкого мыла без раздражителей и запахов
- ношение нижнего белья из хлопка
- избегание спринцеваний и раздражающих агентов, таких как те, что присутствуют в гигиенических спреях, мыле и т. Д. и другие женские товары
- протирать спереди назад, чтобы избежать распространения бактерий из ануса во влагалище
- носить свободную одежду
- заниматься сексом с презервативом
- использовать антибиотики только при необходимости
Узнать больше о вагинальных дрожжах инфекции здесь.
Большинство женщин часто болеют вагинитом хотя бы раз в жизни, и это редко бывает опасным.
Завершение курса назначенных врачом антибиотиков обычно устраняет любые инфекции и облегчает связанное с ними воспаление.
Отказ от секса и отказ от вагинальных продуктов, содержащих потенциальные раздражители, в течение нескольких дней после постановки диагноза также может ускорить выздоровление.
Типы, симптомы, причины и лечение
Вагинит – это воспаление влагалища.Обычно это происходит в результате инфекции. У пациента обычно появляются выделения, зуд, жжение и, возможно, боль.
Это обычное заболевание, и у большинства женщин оно бывает хотя бы раз в жизни.
Влагалище – это мышечный канал, который проходит от шейки матки к внешней стороне тела и выстлан слизистой оболочкой. Его средняя длина составляет от 6 до 7 дюймов.
Единственная часть влагалища, которая обычно видна снаружи, – это отверстие влагалища.
Наиболее частые симптомы вагинита включают:
- раздражение области половых органов
- выделения, которые могут быть белыми, серыми, водянистыми или пенистыми
- воспаление, приводящее к покраснению и отеку больших половых губ, малых половых губ и область промежности, в основном из-за избытка иммунных клеток
- дизурия, то есть боль или дискомфорт при мочеиспускании
- болезненный половой акт, известный как диспареуния
- неприятный или рыбный запах из влагалища
Инфекция является наиболее частой причиной вагинита. включая кандидоз, бактериальный вагиноз и трихомониаз.После полового созревания инфекционный вагинит составляет 90 процентов случаев.
Реже вагинит может быть вызван гонореей, хламидиозом, микоплазмой, герпесом, кампилобактерами, некоторыми паразитами и плохой гигиеной.
Вагинит может развиться до полового созревания, но могут быть задействованы разные типы бактерий. До полового созревания более вероятной причиной является Streptococcus spp , иногда из-за того, что неправильная гигиена распространяет бактерии из анальной области в гениталии.
Близость влагалища к анальному отверстию, недостаток эстрогена, отсутствие волос на лобке и отсутствие жировых подушечек на губах могут увеличить риск вульвовагинита до полового созревания.Вульвовагинит – это воспаление влагалища и вульвы. Это может повлиять на женщин любого возраста.
После полового созревания инфекция чаще всего вызывается Gardnerella .
Иногда вагинит может быть вызван аллергической реакцией, например, на презервативы, спермициды, некоторые виды мыла и парфюмерии, спринцевания, лекарства местного действия, лубриканты и даже сперму.
Раздражение от тампона также может вызывать вагинит у некоторых женщин.
Факторы, повышающие риск вагинита, включают:
- беременность
- спринцевание и использование вагинальных средств, таких как спреи, спермициды и противозачаточные средства
- использование антибиотиков
- ношение узких брюк или влажного нижнего белья
- низкий уровень эстрогенов во время менопаузы
Женщины с диабетом особенно склонны к вагиниту.
Поделиться на Pinterest Наличие нескольких сексуальных партнеров может увеличить риск бактериального вагиноза.Половой акт – наиболее распространенный способ передачи вагинита, но не единственный.
Некоторые эксперты считают, что наличие нескольких половых партнеров может увеличить риск бактериального вагиноза, который является особым типом вагинита. Наличие полового партнера женского пола также может увеличить риск развития бактериального вагиноза на 60 процентов.
Медицинские работники иногда называют дрожжевые и бактериальные инфекции инфекциями, связанными с половым путем.
Люди, ведущие половую жизнь, чаще заражаются ими. Однако инфекции не обязательно передаются от одного партнера к другому во время полового акта.
Существует несколько типов вагинита в зависимости от причины.
Наиболее распространенными являются:
- Атрофический вагинит : Эндотелий или слизистая оболочка влагалища истончается, когда уровень эстрогена снижается во время менопаузы, что делает его более склонным к раздражению и воспалениям.
- Бактериальный вагиноз : Это результат чрезмерного роста нормальных бактерий во влагалище.
 Пациенты обычно имеют низкий уровень нормальных вагинальных бактерий, называемых лактобациллами , .
Пациенты обычно имеют низкий уровень нормальных вагинальных бактерий, называемых лактобациллами , . - Trichomonas vaginalis : Иногда называется трихомонадой, она вызывается одноклеточным простейшим паразитом, передающимся половым путем, Trichomonas vaginalis . Он может инфицировать другие части мочеполовых путей, включая уретру, где моча покидает тело.
- Candida albicans : дрожжевой грибок, вызывающий грибковую инфекцию, известную как вагинальный молочница. Кандида существует в небольшом количестве в кишечнике и обычно контролируется нормальными кишечными бактериями.
Врач проведет медицинский осмотр и спросит об истории болезни, особенно о любых ранее перенесенных инфекциях, передающихся половым путем.
Врач может провести осмотр органов малого таза, чтобы проверить влагалище на предмет воспалений и избыточных выделений. Иногда берут образец выделений, чтобы определить причину воспаления.
Причина вагинита может быть диагностирована путем проверки внешнего вида вагинальной жидкости, уровня pH во влагалище, наличия летучих аминов (газа, вызывающего неприятный запах) и обнаружения конкретных клеток под микроскопом.
Лечение зависит от причины. Он может включать местные стероиды низкой активности, наносимые на кожу, местные или пероральные антибиотики, противогрибковые или антибактериальные кремы.
Бактериальный вагинит (БВ) обычно лечат антибиотиками, такими как метронидазол (флагил) или клиндамицин.
Лекарства, используемые для лечения грибковой инфекции, включают бутоконазол и клотримазол.
Другие варианты:
- Крем с кортизоном для лечения сильного раздражения.
- Антигистаминные препараты , если воспаление вызвано аллергической реакцией.
- Крем с эстрогеном для местного применения , если вагинит вызван низким уровнем эстрогена.
Если женщина беременна, она должна убедиться, что об этом знает ее врач, поскольку вагинит может повлиять на плод, а некоторые варианты лечения могут не подходить.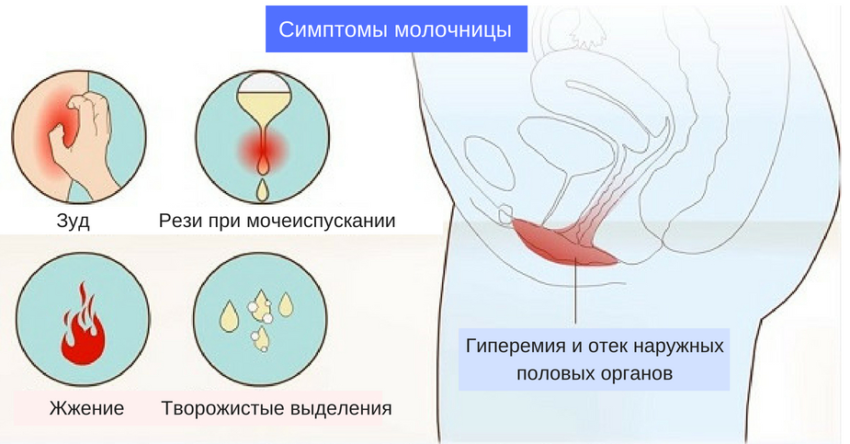
Следующие передовые методы могут помочь предотвратить вагинит:
- соблюдение общей гигиены
- использование мягкого мыла без раздражителей и запахов
- ношение нижнего белья из хлопка
- избегание спринцеваний и раздражающих агентов, таких как те, что присутствуют в гигиенических спреях, мыле и т. Д. и другие женские товары
- протирать спереди назад, чтобы избежать распространения бактерий из ануса во влагалище
- носить свободную одежду
- заниматься сексом с презервативом
- использовать антибиотики только при необходимости
Узнать больше о вагинальных дрожжах инфекции здесь.
Большинство женщин часто болеют вагинитом хотя бы раз в жизни, и это редко бывает опасным.
Завершение курса назначенных врачом антибиотиков обычно устраняет любые инфекции и облегчает связанное с ними воспаление.
Отказ от секса и отказ от вагинальных продуктов, содержащих потенциальные раздражители, в течение нескольких дней после постановки диагноза также может ускорить выздоровление.
Типы, симптомы, причины и лечение
Вагинит – это воспаление влагалища.Обычно это происходит в результате инфекции. У пациента обычно появляются выделения, зуд, жжение и, возможно, боль.
Это обычное заболевание, и у большинства женщин оно бывает хотя бы раз в жизни.
Влагалище – это мышечный канал, который проходит от шейки матки к внешней стороне тела и выстлан слизистой оболочкой. Его средняя длина составляет от 6 до 7 дюймов.
Единственная часть влагалища, которая обычно видна снаружи, – это отверстие влагалища.
Наиболее частые симптомы вагинита включают:
- раздражение области половых органов
- выделения, которые могут быть белыми, серыми, водянистыми или пенистыми
- воспаление, приводящее к покраснению и отеку больших половых губ, малых половых губ и область промежности, в основном из-за избытка иммунных клеток
- дизурия, то есть боль или дискомфорт при мочеиспускании
- болезненный половой акт, известный как диспареуния
- неприятный или рыбный запах из влагалища
Инфекция является наиболее частой причиной вагинита. включая кандидоз, бактериальный вагиноз и трихомониаз.После полового созревания инфекционный вагинит составляет 90 процентов случаев.
включая кандидоз, бактериальный вагиноз и трихомониаз.После полового созревания инфекционный вагинит составляет 90 процентов случаев.
Реже вагинит может быть вызван гонореей, хламидиозом, микоплазмой, герпесом, кампилобактерами, некоторыми паразитами и плохой гигиеной.
Вагинит может развиться до полового созревания, но могут быть задействованы разные типы бактерий. До полового созревания более вероятной причиной является Streptococcus spp , иногда из-за того, что неправильная гигиена распространяет бактерии из анальной области в гениталии.
Близость влагалища к анальному отверстию, недостаток эстрогена, отсутствие волос на лобке и отсутствие жировых подушечек на губах могут увеличить риск вульвовагинита до полового созревания.Вульвовагинит – это воспаление влагалища и вульвы. Это может повлиять на женщин любого возраста.
После полового созревания инфекция чаще всего вызывается Gardnerella .
Иногда вагинит может быть вызван аллергической реакцией, например, на презервативы, спермициды, некоторые виды мыла и парфюмерии, спринцевания, лекарства местного действия, лубриканты и даже сперму.
Раздражение от тампона также может вызывать вагинит у некоторых женщин.
Факторы, повышающие риск вагинита, включают:
- беременность
- спринцевание и использование вагинальных средств, таких как спреи, спермициды и противозачаточные средства
- использование антибиотиков
- ношение узких брюк или влажного нижнего белья
- низкий уровень эстрогенов во время менопаузы
Женщины с диабетом особенно склонны к вагиниту.
Поделиться на Pinterest Наличие нескольких сексуальных партнеров может увеличить риск бактериального вагиноза.Половой акт – наиболее распространенный способ передачи вагинита, но не единственный.
Некоторые эксперты считают, что наличие нескольких половых партнеров может увеличить риск бактериального вагиноза, который является особым типом вагинита. Наличие полового партнера женского пола также может увеличить риск развития бактериального вагиноза на 60 процентов.
Наличие полового партнера женского пола также может увеличить риск развития бактериального вагиноза на 60 процентов.
Медицинские работники иногда называют дрожжевые и бактериальные инфекции инфекциями, связанными с половым путем.
Люди, ведущие половую жизнь, чаще заражаются ими. Однако инфекции не обязательно передаются от одного партнера к другому во время полового акта.
Существует несколько типов вагинита в зависимости от причины.
Наиболее распространенными являются:
- Атрофический вагинит : Эндотелий или слизистая оболочка влагалища истончается, когда уровень эстрогена снижается во время менопаузы, что делает его более склонным к раздражению и воспалениям.
- Бактериальный вагиноз : Это результат чрезмерного роста нормальных бактерий во влагалище. Пациенты обычно имеют низкий уровень нормальных вагинальных бактерий, называемых лактобациллами , .
- Trichomonas vaginalis : Иногда называется трихомонадой, она вызывается одноклеточным простейшим паразитом, передающимся половым путем, Trichomonas vaginalis . Он может инфицировать другие части мочеполовых путей, включая уретру, где моча покидает тело.
- Candida albicans : дрожжевой грибок, вызывающий грибковую инфекцию, известную как вагинальный молочница. Кандида существует в небольшом количестве в кишечнике и обычно контролируется нормальными кишечными бактериями.
Врач проведет медицинский осмотр и спросит об истории болезни, особенно о любых ранее перенесенных инфекциях, передающихся половым путем.
Врач может провести осмотр органов малого таза, чтобы проверить влагалище на предмет воспалений и избыточных выделений. Иногда берут образец выделений, чтобы определить причину воспаления.
Причина вагинита может быть диагностирована путем проверки внешнего вида вагинальной жидкости, уровня pH во влагалище, наличия летучих аминов (газа, вызывающего неприятный запах) и обнаружения конкретных клеток под микроскопом.
Лечение зависит от причины. Он может включать местные стероиды низкой активности, наносимые на кожу, местные или пероральные антибиотики, противогрибковые или антибактериальные кремы.
Бактериальный вагинит (БВ) обычно лечат антибиотиками, такими как метронидазол (флагил) или клиндамицин.
Лекарства, используемые для лечения грибковой инфекции, включают бутоконазол и клотримазол.
Другие варианты:
- Крем с кортизоном для лечения сильного раздражения.
- Антигистаминные препараты , если воспаление вызвано аллергической реакцией.
- Крем с эстрогеном для местного применения , если вагинит вызван низким уровнем эстрогена.
Если женщина беременна, она должна убедиться, что об этом знает ее врач, поскольку вагинит может повлиять на плод, а некоторые варианты лечения могут не подходить.
Следующие передовые методы могут помочь предотвратить вагинит:
- соблюдение общей гигиены
- использование мягкого мыла без раздражителей и запахов
- ношение нижнего белья из хлопка
- избегание спринцеваний и раздражающих агентов, таких как те, что присутствуют в гигиенических спреях, мыле и т. Д. и другие женские товары
- протирать спереди назад, чтобы избежать распространения бактерий из ануса во влагалище
- носить свободную одежду
- заниматься сексом с презервативом
- использовать антибиотики только при необходимости
Узнать больше о вагинальных дрожжах инфекции здесь.
Большинство женщин часто болеют вагинитом хотя бы раз в жизни, и это редко бывает опасным.
Завершение курса назначенных врачом антибиотиков обычно устраняет любые инфекции и облегчает связанное с ними воспаление.
Отказ от секса и отказ от вагинальных продуктов, содержащих потенциальные раздражители, в течение нескольких дней после постановки диагноза также может ускорить выздоровление.






 Это также увеличивает риск заражения женщин другими инфекциями, передаваемыми половым путем.
Это также увеличивает риск заражения женщин другими инфекциями, передаваемыми половым путем.
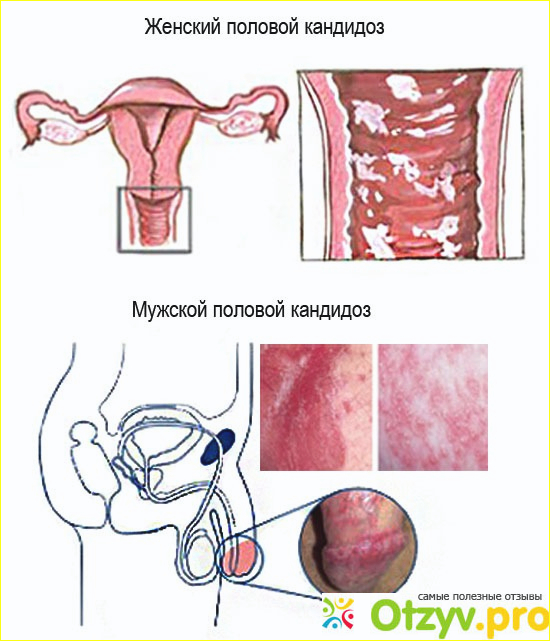 http://www.merckmanuals.com/professional/gynecology-and-obstetrics/vaginitis,-cervicitis,-and-pelvic-inflamasted-disease-pid/overview-of-vaginitis. По состоянию на 11 августа 2016 г.
http://www.merckmanuals.com/professional/gynecology-and-obstetrics/vaginitis,-cervicitis,-and-pelvic-inflamasted-disease-pid/overview-of-vaginitis. По состоянию на 11 августа 2016 г. Когда этот организм заражает влагалище, он может вызвать пенистые зеленовато-желтые выделения. Часто эти выделения могут иметь неприятный запах. Женщины с трихомонадным вагинитом могут жаловаться на зуд и болезненность влагалища и вульвы, а также на жжение при мочеиспускании. Кроме того, могут возникать неприятные ощущения внизу живота и боли во влагалище при половом акте. Эти симптомы могут усиливаться после менструального цикла. Однако у многих женщин симптомы отсутствуют. Важно понимать, что этот вид вагинита может передаваться половым путем.Чтобы лечение было эффективным, сексуального партнера (-ов) необходимо лечить одновременно с пациентом. Им следует воздерживаться от половых контактов в течение семи дней после лечения всех половых партнеров.
Когда этот организм заражает влагалище, он может вызвать пенистые зеленовато-желтые выделения. Часто эти выделения могут иметь неприятный запах. Женщины с трихомонадным вагинитом могут жаловаться на зуд и болезненность влагалища и вульвы, а также на жжение при мочеиспускании. Кроме того, могут возникать неприятные ощущения внизу живота и боли во влагалище при половом акте. Эти симптомы могут усиливаться после менструального цикла. Однако у многих женщин симптомы отсутствуют. Важно понимать, что этот вид вагинита может передаваться половым путем.Чтобы лечение было эффективным, сексуального партнера (-ов) необходимо лечить одновременно с пациентом. Им следует воздерживаться от половых контактов в течение семи дней после лечения всех половых партнеров. Одну из форм, вызываемых вирусом простого герпеса (ВПГ), часто называют просто герпетической инфекцией. Эти инфекции передаются половым путем. Основным признаком герпетического вагинита является боль, связанная с повреждениями или язвами. Эти язвы обычно видны на вульве или влагалище, но иногда они находятся внутри влагалища и их можно увидеть только во время гинекологического осмотра.Вспышки ВПГ часто связаны со стрессом или эмоциональным расстройством. Генитальный герпес-вагинит также может поражать ротовую полость и глотку при оральном сексе.
Одну из форм, вызываемых вирусом простого герпеса (ВПГ), часто называют просто герпетической инфекцией. Эти инфекции передаются половым путем. Основным признаком герпетического вагинита является боль, связанная с повреждениями или язвами. Эти язвы обычно видны на вульве или влагалище, но иногда они находятся внутри влагалища и их можно увидеть только во время гинекологического осмотра.Вспышки ВПГ часто связаны со стрессом или эмоциональным расстройством. Генитальный герпес-вагинит также может поражать ротовую полость и глотку при оральном сексе. или во влагалище
или во влагалище Пациенты обычно имеют низкий уровень нормальных вагинальных бактерий, называемых лактобациллами , .
Пациенты обычно имеют низкий уровень нормальных вагинальных бактерий, называемых лактобациллами , . Пациенты обычно имеют низкий уровень нормальных вагинальных бактерий, называемых лактобациллами , .
Пациенты обычно имеют низкий уровень нормальных вагинальных бактерий, называемых лактобациллами , .