7 мифов об ангине – Здоровье Mail.ru
Миф 1: если болит горло, значит это ангина
Совсем не обязательно. Боль в горле может быть симптомом гриппа, ОРЗ, фарингита (воспаление задней стенки глотки) и других болезней. Ангина же – это воспаление именно миндалин, которые находятся в глотке (чаще всего страдают небные миндалины).
Кирилл Шустов: «Также болевые ощущения в горле могут носить рефлекторный характер и возникать при воспалительных процессах в мышцах или лимфатических узлах шеи. Поэтому для правильного лечения следует своевременно обратиться к врачу».
Миф 2: ангиной можно заразиться, только если тесно контактировать с больным
Это не верно. Чаще всего ангина передается воздушно-капельным путем (микробы с капельками слюны распространяются при разговоре, кашле или чихании), поэтому заразиться можно даже не приближаясь к больному «впритык».
Нужно помнить, что микробы могут проникнуть в организм и контактным путем. Нельзя пользоваться с больным одной тарелкой, вилкой и чашкой, а также полотенцем и носовым платком.
Миф 3: ангина не повод оставаться дома
Ошибочное мнение. К этой болезни многие относятся не серьезно и совершенно напрасно, ведь ангина приводит к разным осложнениям. Инфекция может проникнуть в уши и вызвать средний отит, в околоносовые пазухи, спровоцировав гайморит, этмоидит, фронтит или сфеноидит. Если микробы распространятся на окружающие миндалину ткани, то появится гнойник и уже потребуется помощь хирурга.
Кирилл Шустов: «Если ангину лечить “на ногах”, то вероятность получить такие тяжелые осложнения, как гломерулонефрит или эндокардит возрастает в разы».
Из всего выше сказанного вывод напрашивается сам собой – при сильной боли в горле и высокой температуре нужно идти к врачу, а весь период лечения соблюдать постельный режим.
Миф 4: ангину можно вылечить самостоятельно, например, полоскать горло
Полоскать горло при ангине без сомнений необходимо, так как это ускорит выздоровление. Подойдут настои лекарственных трав – ромашки, эвкалипта, календулы или шалфея.
Подойдут настои лекарственных трав – ромашки, эвкалипта, календулы или шалфея.
Однако только полосканиями или рассасыванием леденцов ангину вылечить нельзя, ведь внутрь миндалин эти средства не проникают. А именно там происходит размножение микробов, которые привели к ангине. Вот поэтому болезнь требует приема антибиотиков, которые должен назначить врач.
Миф 5: антибиотики при ангине можно применять без назначения врача
Это совершенно не правильно. Антибиотики может назначать только врач. Ведь препарат выбирается на основании чувствительности к нему микробов. Вот почему, перед тем как назначить антибиотик доктор берет мазок с миндалин. С его помощью выясняют, какие бактерии вызвали ангину и каким антибиотиком их можно победить.
Самостоятельный же прием антибиотиков может и навредить. Часто бесконтрольное применение этих лекарств приводит к тому, что микробы становятся к ним не чувствительны.
Миф 6: как только снизилась температура антибиотики при ангине можно прекращать принимать
Новости по теме
Это не правильно. Кирилл Шустов: «За несколько дней антибиотик лишь ослабит болезнетворные бактерии, а для того чтобы их победить, нужно принимать препарат в течение 7-10 дней».
Очень важно соблюдать и режим приема антибиотиков. Некоторые пациенты назначение врача принимать препарат три раза в день воспринимают по-своему. И пьют лекарство утром, в обед и вечером (а у каждого время приема пищи свое). Для антибиотиков крайне важно, чтобы между употреблениями таблеток были одинаковые промежутки времени. То есть три раза в день означает – пьем антибиотик в 7 утра, в 15 часов и в 23 часа.
Миф 7: чтобы не было ангин, нужно удалить миндалины
Кирилл Шустов: «Ангина – это заболевание инфекционное, поэтому такая радикальная мера как удаление миндалин совершенно не обязательна для её предотвращения. Если соблюдать такие простые правила, как ношение маски в присутствии заболевшего, мытье рук после контакта с больным, питание из отдельной посуды, можно не заразиться ангиной. Если же удалить здоровые миндалины, которые являются основой барьерной защиты в ротоглотке, то можно сильно ослабить иммунитет».
Если же удалить здоровые миндалины, которые являются основой барьерной защиты в ротоглотке, то можно сильно ослабить иммунитет».
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Ангина фолликулярная – цены на лечение, симптомы и диагностика фолликулярной ангины в «СМ-Клиника»
Нужна дополнительная информация?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Нужна дополнительная информация?
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалистыпроконсультируют Вас.
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Спасибо за обращение.
Ваша заявка принята.
Наш специалист свяжется с Вами в ближайшее время
Фолликулярная ангина – это одна из тяжелых разновидностей воспаления небных миндалин, которая характеризуется острым течением и нагноением фолликулов. Миндалины – небольшой, но важный орган – являются важной частью периферического иммунитета. Если не проводится эффективное лечение, ангина может осложняться более тяжелыми состояниями.
Симптомы фолликулярной ангины
Для фолликулярной ангины характерны остро появляющиеся признаки, и первым симптомом не всегда является боль в горле. Часто заболевание может проявляться как начало гриппа – повышенная температура, сопровождающаяся ознобом, головной болью, слабостью, болью в мышцах, ломотой в суставах и другими симптомами интоксикации.
Затем появляется боль в горле, она усиливается при глотании, отчего пациент не может принимать пищу. Боль может отдавать в ухо, висок. Лимфатические узлы нередко увеличиваются до таких размеров, что больной их ощущает, ему больно поворачивать голову в сторону, на шее чувствуются болезненные уплотнения. Во рту ощущается неприятный вкус, запах.
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи +7 (495) 292-39-72
Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи +7 (495) 292-39-72
Причины фолликулярной ангины
Фолликулярная ангина является инфекционным заболеванием, и самый частый путь его распространения – воздушно-капельный. Самым часто встречающимся возбудителем этой болезни является стрептококк (β-гемолитический), но также это могут быть стафилококки, пневмококки, другие виды стрептококков, вирусы.
Существуют факторы, увеличивающие риск развития ангины:
- сильное переохлаждение;
- низкий общий иммунитет;
- аутоиммунные заболевания;
- диабет;
- сильный стресс;
- очаги хронической инфекции в смежных органах (придаточные пазухи носа, зубы).
Диагностика фолликулярной ангины в «СМ-Клиника»
Фолликулярная ангина характеризуется сильной интоксикацией, что делает ее схожей по симптоматике с вирусными заболеваниями. Но, способы лечения ангины отличны от ОРВИ и гриппа, поэтому диагностика очень важна.
Провести точную диагностику и назначить адекватную терапию смогут отоларингологи «СМ-Клиника» г. Москва. Все наши доктора – это высококвалифицированные специалисты, имеющие многолетний опыт и тысячи вылеченных пациентов. Клиника оснащена самым современным оборудованием, также у нас есть собственная лаборатория, что ускоряет процесс диагностики и помогает врачам решить, как вылечить пациента.
На консультации врач выяснит все симптомы недомогания и болей у пациента. Затем проведет осмотр рта и глотки (фарингоскопию). Во время осмотра отоларинголог использует оборудование с освещением, что дает ему возможность эффективно обследовать миндалины до малейших подробностей.
Во время осмотра ЛОР-врач увидит, что миндалины отечны, увеличены, ярко-красного цвета и вся их поверхность покрыта мелкими желтоватыми пузырьками – это нагноившиеся фолликулы.
При общем осмотре врач выявит увеличенные лимфатические узлы. При подозрении на фолликулярную ангину пациенту будет проведен общий анализ крови, а также бактериологический посев мазка с миндалин. Это поможет выявить конкретного возбудителя, узнать его устойчивость к различным антибиотикам и позволить врачу определиться с методиками лечения.
Лечение фолликулярной ангины в «СМ-Клиника»
Лечение ангины базируется на типе возбудителя. Отоларингологи нашего центра подбирают курс антибиотиков для каждого конкретного пациента, учитывая данные лабораторной диагностики и анамнез. Индивидуальный комплексный подход в лечении позволяет быстро избавиться от симптомов интоксикации и болей.
Помимо антибиотиков врачи назначают следующие препараты:
- антигистаминные средства;
- антисептики для ротовой полости;
- витамины;
- жаропонижающие;
- иммуномодуляторы.
Нельзя недооценивать роль методов местной терапии в лечении фолликулярной ангины, которая широко применяется нашими врачами. К таким методам относятся:
- частые полоскания растворами антисептиков;
- смазывания гланд;
- орошения миндалин;
- ингаляции;
- промывания миндалин с удалением гноя;
- физиотерапевтическое лечение (УВЧ, электрофорез, магнитотерапия и др.).
Профилактика фолликулярной ангины
Чтобы снизить риск заболевания фолликулярной ангиной и развития осложнений после нее, необходимо вовремя санировать все источники хронической инфекции (пазухи, зубы). А также проводить общеукрепляющие мероприятия:
- закаливание;
- занятия спортом;
- полноценное питание;
- отказ от курения.
Выбираете, где лечить фолликулярную ангину? Спешите в «СМ-Клиника».
Наши преимущества:
Более 20 ведущих отоларингологов
Все специалисты
в одной клинике
Передовое медицинское оборудование
Гарантия качества обслуживания
Хотите, мы Вам перезвоним?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Ангина (Тонзиллит) » Клініка Амріта
Слово «ангина» произошло от латинского «ango» — сжимать и душить. И хотя в ходе ангины еще никто не погиб от удушья, название прижилось не только среди врачей, но и среди пациентов.
Что это такое?
Второе название болезни — «тонзиллит» более логичное, оно означает «воспаление миндалин». Ведь под ангиной и подразумевают воспаление небных миндалин, возникающее в результате острого инфекционного заболевания.
Ангиной болеют все от мала до велика, однако в основном страдают маленькие дети и взрослые моложе 30 лет. Всплеск заболеваний приходится на весну и осень.
ПРИЧИНА
Для того чтобы человек заболел, в его организм обязательно должен попасть возбудитель инфекции. Вызвать ангину может целая армия болезнетворных микроорганизмов: бактерии (округлые, спиральные и палочкообразные), вирусы и грибки. Впрочем, чаще всего причиной болезни становится круглая бактерия бета-гемолитический стрептококк группы А, чуть реже стафилококк (тоже круглый).
Инфекция может попадать снаружи и изнутри. В первом случае ее источником служит больной человек. Когда он кашляет или чихает, болезнетворные микроорганизмы разлетаются и инфицируют здоровых людей. Заразиться можно не только, находясь рядом с больным, но и через общую посуду, белье и полотенце. Внутренний источник ангины — очаги застарелой инфекции: кариес, больные десны, хронический насморк. Если эти бактерии покидают насиженное место, результатом может стать воспаление небных миндалин.
Внутренний источник ангины — очаги застарелой инфекции: кариес, больные десны, хронический насморк. Если эти бактерии покидают насиженное место, результатом может стать воспаление небных миндалин.
Предрасполагающими факторами в развитии ангины служат переохлаждение или перегревание, запыленная атмосфера, снижение иммунитета, механические травмы миндалин. Провоцируют ангину усиленное курение, приём алкоголя.
Что происходит?
Оказавшись в организме человека, бактерии оседают в небных миндалинах, их еще называют гландами, и начинают свою разрушительную деятельность. Признаки болезни появляются на 5-7 дней после заражения. Воспаление при ангине носит инфекционно-аллергический характер, то есть в развитии болезни участвуют как микробы, так и собственная иммунная система больного.
В зависимости от степени поражения миндалин выделяют катаральную (поверхностную) ангину, лакунарную (более глубокую) и фолликулярную (совсем глубокую).
Чем опасно?
Ангина может вызвать тяжелые осложнения со стороны сердца (миокардит), суставов (ревматизм) и почек (нефрит). Кроме того, вокруг миндалин может образоваться гнойник (абсцесс), в особенно тяжелых случаях произойти заражение крови (сепсис).
Как распознать?
Ангина, как правило, начинается резко. Ни с того, ни с сего появляется чувство сухости и першения в горле. Затем начинает сильно болеть горло, да так, что трудно не только есть твердую пищу, но и глотать жидкость. Поднимается температура, особенно высокая она у детей (до 38-40 градусов). Отмечается общая слабость, недомогание, головная боль, ломота в конечностях. Лимфатические узлы шеи становятся болезненными и увеличиваются. Если взять зеркальце и заглянуть себе в рот, можно увидеть, что миндалины покраснели и увеличились. При гнойной ангине они покрыты желтоватыми пузырьками. Заболевание длится три-семь дней. Если не возникнет каких-либо осложнений, болезнь проходит, хотя температура может держаться длительное время.
ДИАГНОСТИКА
При подозрении на ангину нужно обязательно идти к терапевту или к ЛОР-врачу. Очень важно правильно и вовремя поставить диагноз, ведь ангина является серьезным заболеванием, которое может вызвать осложнения. К тому же ее часто можно перепутать с еще более тяжелой болезнью дифтерией. В ходе обследования врач осмотрит горло больного, выслушает его жалобы, назначит анализ крови и мочи, а также возьмет мазок из горла на дифтерию.
Лечением ангины занимается врач инфекционного стационара.
Украинский
Оставить комментарийО детских болезнях
Что необходимо знать родителям о детских инфекциях.
Корь.
Это одно из самых заразных заболеваний, к нему восприимчивы буквально все, именно поэтому, тогда когда не было прививок, большинство людей успевало переболеть корью еще в детстве. Невосприимчивы к кори только дети до трех месяцев, так как у них еще сохраняется пассивный иммунитет, полученный от матери. Но если мать не болела корью, то ее ребенок может, заразившись, заболеть уже в первые дни жизни.
Источник инфекции – больной человек. Для того чтобы заразиться, не обязательно быть с ним в контакте: вирус распространяется с током воздуха в соседние комнаты, через коридоры и лестничные площадки в другие квартиры, и даже с нижнего этажа на верхний по вентиляционной системе.
Инкубационный период, то есть период от заражения, до начала заболевания, в среднем продолжается 8-10 дней, но может удлиняться до 17 дней, а если ребенку с профилактической целью ввели гамма-глобулин, то даже и до 21 дня.
Начинается корь с повышения температуры тела до 38,5-39 градусов, насморка, сухого, навязчивого кашля, покраснением слизистой оболочки век. Ребенок становится беспокойным, плаксивым, у него появляется рвота, боль в животе, иногда жидкий стул. В это время можно обнаружить на слизистой оболочке щек, у коренных зубов, или на слизистой губ и деснах серовато-белые пятнышки величиной с маковое зерно, окруженные красным венчиком. Это ранний симптом кори, позволяющий врачу поставить диагноз еще до возникновения самого характерного ее признака – сыпи.
В это время можно обнаружить на слизистой оболочке щек, у коренных зубов, или на слизистой губ и деснах серовато-белые пятнышки величиной с маковое зерно, окруженные красным венчиком. Это ранний симптом кори, позволяющий врачу поставить диагноз еще до возникновения самого характерного ее признака – сыпи.
Период высыпания обычно начинается только на 4-5 день болезни. Сыпь в виде мелких розовых пятен появляется за ушами, на спинке носа. В течении суток она распространяется на лицо, шею, грудь, верхнюю часть спины. На следующие сутки сыпью покрывается все туловище и руки, а на третьи и ноги. Сыпь может быть очень обильной, сливной, или, наоборот, редкой. Но последовательность высыпания при кори (сверху вниз) неизменима. И пока идет высыпание, температура остается повышенной. Затем состояние ребенка улучшается, температура снижается до нормы, сыпь теряет яркость и буреет.
Таково типичное течение кори. Как и каждое заболевание, она может протекать и тяжелее, и легче. Легко протекает корь у детей, которым в инкубационный период вводили гамма-глобулин.
Сама по себе корь не опасна, но, резко снижая защитные силы ребенка, она открывает путь для вторичных инфекций, иногда очень тяжелых. Это ларинготрахеобронхит, пневмония, отит, стоматит, энтероколит, а иногда даже и энцефалит.
Чтобы предупредить осложнения, прежде всего нужно поддерживать чистоту в комнате, где лежит ребенок, почаще проветривать ее, уборку проводить влажным способом: там где пыль, там и микробы, а к ним больной ребенок особенно чувствителен.
Несколько раз в день промывайте ему глаза теплой кипяченой водой или слабым раствором пищевой соды. Если на веках образовались гнойные корки, удаляйте их ватным тампоном, смоченным кипяченой водой, в глаза закапывайте 30% – ный раствор сульфацил – натрия по 1-2 капли 3-4 раза в день. Сухие потрескавшиеся губы смазывайте борным вазелином или каким-либо жиром. Нос прочищайте ватными тампонами, смоченными теплым вазелиновым или растительным маслом.
Нос прочищайте ватными тампонами, смоченными теплым вазелиновым или растительным маслом.
Для предупреждения стоматита, полезно после еды каждый раз полоскать рот кипяченой водой, а если ребенок еще не умеет этого делать, просто давайте ему запивать еду.
В первые дни болезни при высокой температуре ребенок обычно не хочет есть. С отсутствием аппетита надо считаться, важно, чтобы ребенок получил достаточно жидкости- пил чай, фруктовые соки, компот, морс. Полезно давать аскорбиновую кислоту в таблетках (дозу определяет врач).
Постельный режим необходим ребенку не только когда у него высокая температура, но и 2-3 дня после ее снижения. Затем можно постепенно переводить ребенка на привычный режим. Нужно только учитывать, что перенесенная корь ослабляет организм, сказывается на нервной системе. Ребенок становится капризным, раздражительным, быстро утомляется. Школьникам надо постараться на 2-3 недели освободиться от перегрузок, ребенку дошкольного возраста продлить сон, прогулки на свежем воздухе. Напомню, что сегодня медицина располагает надежным средством предупреждения кори. Это профилактическая вакцина. Первую прививку против кори делают в год, вторую (ревакцинацию) в 7 лет.
Краснуха
Восприимчивость к этой инфекции высокая, хотя и несколько меньше, чем к кори. Источник инфекции – больной человек. Есть данные, подтверждающие, что вирус краснухи может быть обнаружен в носоглотке уже за несколько дней до появления признаков заболевания и продолжает выделяться в течении двух недель и более. Однако, как правило, больной бывает заразен короткий период – от первого дня заболевания и в течении пяти дней после появления сыпи. Инкубационный период – от 15 до 24 дней, но чаще 16-18 дней.
Краснуха обычно начинается с появления на лице пятнистой розовой сыпи, которая в течении нескольких часто распространяется по всему телу, особенно вокруг суставов, на спине, ягодицах, на руках и ногах. Одновременно у ребенка начинается легкий насморк, кашель.
Одновременно у ребенка начинается легкий насморк, кашель.
Еще один характерный симптом краснухи – увеличение лимфатических узлов, особенно затылочных и заднеешейных.
Общее состояние нарушается мало, ребенок жалуется лишь на небольшое недомогание, температура редко поднимается выше 38 градусов. Сыпь исчезает через 2-3 дня, не оставляя никаких следов – ни пигментации, ни шелушения, температура возвращается к норме, катаральные явления проходят. Осложнений при краснухе, как правило не бывает.
Дети старшего возраста и взрослые переносят это заболевание тяжелее, с высокой температурой, резкой головной болью, значительным увеличением лимфатических узлов.
Опасна эта инфекция только для женщин в первые три месяца беременности, вреднее для ее ребенка. Дело в том, что вирус краснухи способен избирательно поражать эмбриональную ткань, повреждая формирующиеся органы плода и вызывая тяжелые пороки развития.
Беременность, совпавшую в первые месяцы с краснухой, лучше прервать. А как быть беременной женщине, если она была в контакте с больным краснухой – например, заболел ее старший ребенок? В том случае, когда она твердо знает, что в детстве перенесла краснуху, можно быть спокойной, эта инфекция дает стойкий иммунитет и не повторяется.
Но если не болела, надо посоветоваться с акушером – гинекологом женской консультации. Возможно, и в этой ситуации беременность лучше прервать, так как краснуха может протекать стерто, незаметно для матери, но угроза для плода при этом сохраняется.
Инфекционный (вирусный) паротит.
У этого заболевания есть и другое, более знакомое название – свинка. Паротитная инфекция менее заразна, вероятность заболевания при контакте, не превышает 50%. Заражение происходит воздушно – капельным путем, главным образом в тех случаях, когда здоровый человек оказывается в одном помещении с больным. Попадая в организм через слизистую оболочку носа, рта, глотки, вирус паротитной инфекции поражает преимущественно центральную нервную систему и железистые органы – слюнные железы, поджелудочную железу, у мальчиков – яички.
Попадая в организм через слизистую оболочку носа, рта, глотки, вирус паротитной инфекции поражает преимущественно центральную нервную систему и железистые органы – слюнные железы, поджелудочную железу, у мальчиков – яички.
Инкубационный период – от 11 до 21 дня и лишь редко – до 26 дней. Поэтому в детских учреждениях при выявлении случаев паротитной инфекции устанавливается карантин на 21 день.
Заболевание обычно начинается остро, с повышения температуры до 38-39 градусов, головной боли. Если в процесс вовлечены околоушные слюнные железы, а это бывает чаще всего, ребенок жалуется на то, что ему больно жевать и глотать. Впереди уха, вдоль восходящей ветви нижней челюсти, под мочкой и позади ушной раковины появляется опухоль, обычно сначала с одной, а через 1-2 дня и с другой стороны.
У мальчиков подростков при паротитной инфекции нередко развивается еще и орхит – воспаление яичка. В этих случаях не сразу, а к концу первой недели заболевания снова повышается снизившаяся было температура, возникают головная боль, боль в мошонке, иррадирующая в паховую область, яичко увеличивается в размерах, мошонка растягивается, отекает, становится болезненной.
Естественно, что у подростка и юноши это вызывает тревогу. Надо успокоить его, сказать, что через 5-7 дней все пройдет. Так она в большинстве случаев и бывает. Однако родителям не следует забывать, что тяжело протекающий орхит, особенно двухсторонний, может привести в будущем к бесплодию. Консультация педиатра и хирурга обязательна, и если будет назначено профилактическое лечение гормонами, надо аккуратно провести весть курс. Иногда прибегают к хирургическому вмешательству.
Типично для паротитной инфекции и воспалении поджелудочной железы, которое дает о себе знать схваткообразной, иногда опоясывающей болью в животе, тошнотой, рвотой, резким снижением аппетита.
И наконец, нередки при этом заболевании серозные менингиты. Это осложнение проявляется новым скачком температуры на 3-6 день болезни, головной болью, рвотой. Ребенок становится вялым, сонливым, иногда у него возникают галлюцинации, судорожные подергивания, может быть потеря сознания.
Это осложнение проявляется новым скачком температуры на 3-6 день болезни, головной болью, рвотой. Ребенок становится вялым, сонливым, иногда у него возникают галлюцинации, судорожные подергивания, может быть потеря сознания.
Но как ни тяжелы эти явления, длятся они недолго, и заканчивается серозный менингит вполне благополучно, не отражаясь на последующем развитии ребенка.
Детей, больных паротитной инфекцией, как правило лечат дома. По назначению врача можно давать жаропонижающие и обезболивающие средства, например анальгин, на распухшие слюнные железы положить на 3-4 часа сухой согревающий компресс. При орхите, наоборот, кладут на то же срок на воспаленное яичко салфетки, смоченные холодной водой, сменяя их по мере согревания. Рекомендуется также до тех пор, пока не стихнут воспалительные явления, носить суспензорий (его можно купить в аптеке). Если орхит протекает тяжело, показано стационарное лечение.
При серозном менингите ребенку требуется постоянное медицинское наблюдение, лучше всего в стационаре. В таких случаях диагностической и лечебной целью нередко делают спинномозговую пункцию. Этой процедуры не бойтесь. Она не так болезненна, как многим кажется, и для ребенка просто благотворна, потому что сразу же облегчает головную боль и улучшает общее состояние.
Для профилактики паротитной инфекции до недавнего времени существовало только одно средство – избегать контакта с больным. Сейчас проводятся профилактическая вакцинация. Прививку делают в 14 месяцев. Особенно важна она для мальчика, ибо орхит, как уже говорилось, может иметь весьма тяжелые последствия.
Скарлатина.
Это заболевание относится к группе инфекций, вызываемых стрептококками, поэтому заразится можно не только от больного скарлатиной, но в некоторых случаях и от больных стрептококковой ангиной или назофарингитом. И наоборот, люди бывшие в контакте с больным скарлатиной, могут заболеть ангиной.
Больной становится заразным с момента заболевания. Длительность этого периода зависит от того, как протекает болезнь, если без осложнений, то уже через 7-10 дней выделение стрептококка прекращается. Если же развиваются осложнения, особенно гнойные, то заразный период затягивается. Длительно могут выделять стрептококк и больные ,у которых имеются воспалительные заболевания носоглотки – тонзиллит, ринофарингит.
Инфекция передается воздушно капельным путем при контакте с больным, но возможно ее передача и через игрушки, книги, общее полотенце.
Инкубационный период обычно короткий от 2 до 7 дней, но он может сокращаться до суток, или удлиняться до 12 дней.
Заболевание, как правило, начинается остро, внезапным повышением температуры, рвотой, болью в горле. Через несколько часов, а иногда на другой день появляется сыпь, обычно в виде мелких точек на фоне покрасневшей кожи. Особенно густо располагается она на щеках, которые становятся ярко-красными, оттеняя бледный, не покрытый сыпью носогубный треугольник. Другие типичные места интенсивной сыпи – на боках, в низу живота, в паху, подмышечных впадинах, под коленями.
Сыпь держится 3-5 дней, но она может исчезать и намного раньше. Легкая скарлатина обычно протекает с кратковременными высыпаниями.
Самый постоянный признак скарлатины – ангина, весь зев становится ярко-красным. Язык в первые дни покрывается густым серо-желтым налетом, а со 2-3 го дня начинает очищаться с краев и с кончика. Становясь тоже ярко-красным, с выраженными сосочками.
Конечно все это наиболее типичные симптомы, вариантов течения болезни много, и в них разберется врач. Маме надо лишь внимательно последить за ребенком и подробно рассказывать врачу обо всех изменениях его состояния.
Бывает что диагноз скарлатины по ее ранним признакам установить не удается, и тогда приобретает значение поздний симптом – шелушение кожи, которое начинается на 2-3 неделе.
Наиболее частые осложнения скарлатины – отит, лимфаденит, нефрит. Они возможны и в тех случаях, когда скарлатина протекает легко, поэтому независимо от тяжести заболевания ребенку назначают антибиотики. Опыт показал, что лечение этими препаратами облегчает течение заболевания, ускоряет выздоровление и , что очень важно, предупреждает осложнения.
Специальной диеты при скарлатине не требуется, ребенка следует кормить соответственно возрасту исключив трудноусвояемые, жирные и острые блюда.
В первые 5-6 дней ребенок должен оставаться в постели, потом, если он себя чувствует хорошо, разрешите ему вставать, но до одиннадцатого дня режим остается домашним. Детский сад, школу (первый-второй классы) можно посещать не раньше чем через 22 дня от начала заболевания.
Дифтерия
Возбудитель этого тяжелого инфекционного заболевания – токсигенная дифтерийная палочка, обладающая способностью вырабатывать сильный экзотоксин (яд).
Источник инфекции – больной человек или здоровый носитель токсигенной палочки. Инкубационный период 2-10 дней.
Чаще всего (в 90-95% случаев) дифтерийная палочка проникает через слизистую оболочку миндалин, начинает размножаться и выделять экзотоксин.
Характерный признак дифтерийного зева – сероватая, с перламутровым блеском пленка, покрывающая все миндалину, или в виде островков. Именно по наличию характерной пленки дифтерию отличают от тяжелой ангины. Но чтобы не ошибиться в диагнозе, во всех подозрительных случаях обязательно делают бактериологический анализ. Особенно тяжело протекает токсическая дифтерия зева. С первый часов температура повышается до 40 градусов, ребенок становится вялым, сонливым, жалуется на сильную слабость, головную боль, боль в горле, иногда в животе. Зев становится красным, отечным, миндалины могут отекать настолько, что почти смыкаются. Отек появляется и на шее, достигая ее середины, даже ключицы.
Отек появляется и на шее, достигая ее середины, даже ключицы.
Если во время не принять мер, то могут развиться тяжелые осложнения, угрожающие жизни ребенка. И поэтому главное, что надо знать и твердо помнить, при малейшем подозрении на дифтерию выжидание недопустимо!
Фактор времени играет при лечении дифтерии решающую роль. Главное средство, применяемое при этом заболевании, противодифтерийная сыворотка, и чем раньше она введена, тем больше надежд на благоприятный исход.
Ребенка, заболевшего дифтерией, госпитализируют прежде всего потому, что в домашних условиях невозможно применить все те методы лечения, которые ему требуются для поддержания сердечной деятельности, снятия симптомов общей интоксикации организма, предотвращения осложнений.
Сейчас благодаря массовому применению профилактических прививок дифтерия стала относительно редким заболеванием. Но она не ликвидирована полностью, и непривитой ребенок может заболеть. Вакцинацию против дифтерии, коклюша и столбняка проводят комбинированной вакциной АКДС. Начинаю ее в три месяца, вводя вакцину троекратно, с интервалом в полтора месяца.
Через полтора- два года после окончания вакцинации проводится первая ревакцинация, в 9 лет- вторая (против дифтерии и столбняка), в 16- третья.
Заболеть дифтерией может в редких случаях и привитой ребенок, но у него заболевание протекает в легкой форме, без осложнений.
Полиомиелит
Как и дифтерия, эта инфекция благодаря массовым профилактическим прививкам стала сейчас очень редкой. Но опасность еще полностью не миновала, особенно для не привитого ребенка.
Источник инфекции – больной или вирусоноситель. Вирус выделяется с фекалиями, причем долго- неделями, а иногда месяцами. Он содержится и в носоглоточной слизи, но уже более короткое время, 1-2 недели.
Полиомиелит передается двумя путями – тем же что и кишечные инфекции (немытые овощи, фрукты, грязные руки), и воздушно-капельным при контакте с больным. Особенно опасен контакт в течении 3-5 последних дней инкубационного периода, и в первый 3-5 дней болезни.
Инкубационный период колеблется от 5 до 35 дней, но чаще всего составляет 10-12 дней. Хотя для полиомиелита характерно поражение нервной системы с последующими параличами, но может протекать и легко, без параличей.
Проявления болезни очень разнообразны. Повышение температуры, рвота, боль в животе, насморк, трахеит, краснота в горле – все это признаки, которые могут быть и при других, гораздо более безобидных заболеваниях. Но вот что должно насторожить: необычная вялось и сонливость ребенка, боль в разных участках тела, особенно при нагибании головы и сгибании спины, запрокидывание головы, “симптом треножника”: садясь, ребенок опирается на отведенные назад руки.
Предпаралитическая стадия болезни продолжается 2-5 дней. К 4-5 дню температура снижается, и на фоне этого, кажущегося улучшения , неожиданно наступает паралич, чаще всего мышцы ног, реже – рук, шеи, туловища.
Конечно важно, чтобы ребенок как можно раньше оказался в больнице. И даже если госпитализацию предлагают только для уточнения диагноза отказываться и медлить нельзя.
У некоторых детей, и особенно у привитых, полиомиелит протекает стерто, почти бессимптомно. Но если вы заметили что у ребенка появилась мышечная слабость, он стал как бы прихрамывать, подволакивать ногу, – покажите его врачу. Возможно что это проявление полиомиелита, и чтобы ликвидировать хромоту, необходимо лечение.
Против полиомиелита есть надежная защита – профилактические прививки. Вакцина практически не вызывает никаких побочных реакций, ее дают ребенку одновременно с прививкой АКДС.
Ветряная оспа
Самый характерный признак этого заболевания- появление на коже и слизистых оболочках пузырьков с прозрачным, чуть желтоватым содержимым.
Заражение происходит воздушно капельным путем при контакте с больным ветряной оспой уже в последние дни инкубационного периода и в течении всего периода высыпания. Заразится можно и от больного опоясывающим лишаем, так как возбудители этих инфекций схожи. Восприимчивость к ветряной оспе высокая, не болеют только дети первых месяцев жизни.
Инкубационный период – от 11 до 21 дня, в среднем – 14 дней. Обычно заболевание начинается остро: повышается температура, и почти сразу же появляются первые пузырьки. Для ветряной оспы характерно их появление не постепенно, а этапами с промежутками в 1-2 дня, поэтому одновременно на коже можно видеть не только пузырьки, но и пятнышки, и папулки, и подсыхающие корочки. Больной у которого высыпания закончились, уже не заразен.
Как правило заболевание протекает не тяжело, медикаментозное лечение не требуется, но ребенку необходим тщательный, гигиенический уход, который не только облегчает его состояние, уменьшает зуд, но и способствует предупреждению гнойных осложнений.
Нужно следить чтобы ребенок не расчесывал кожу, так как расчесы могут приоткрыть ворота для проникновения вторичной инфекции.
Пузырьки смазывают 1%-ным раствором бриллиантового зеленого. Кроме того, не только можно, но и нужно делать общие ванны со слабым раствором перманганата калия, обязательно полоскание рта после еды.
Диеты при ветряной оспе не требуется, но если у ребенка держится температура, ему предпочтительнее легкоусвояемые молочные и овощные блюда, а мясные молотые, паровые. Давайте ребенку прохладное питье – чай с лимоном, ягодные морсы, соки, компоты.
Необходимость постельного режима определяется состоянием ребенка: если он чувствует себя хорошо, режим может быть домашним. Детям до трех лет, которые были в контакте с больным ветряной оспой и ранее не болели, не разрешается посещать детские учреждения с 10-го по 21 день с момента контакта.
Детям до трех лет, которые были в контакте с больным ветряной оспой и ранее не болели, не разрешается посещать детские учреждения с 10-го по 21 день с момента контакта.
Ветряная оспа может иногда протекать и апатично, давать осложнения (лимфаденит, рожа, абсцесс и даже менингоэнцефалит). В этих случаях, конечно, требуется лечение в стационаре.
Ангина | Медицинский центр SHiFA
Содержание
Что такое ангина?
Это инфекционное заболевание с местными проявлениями в виде острого воспаления компонентов лимфатического глоточного кольца, чаще всего нёбных миндалин, вызываемое стрептококками или стафилококками, реже другими микроорганизмами, вирусами и грибами.
По частоте ангина находится на третьем месте после ОРВИ и гриппа. Статистика утверждает, что на долю ангины приходится до 7% всех болезней человека. Если рассматривать инфекционные болезни отдельно, то ангиной болеет почти каждый второй пациент инфекционного профиля.
Все та же беспристрастная статистика подсчитала, что ангина – не сезонное заболевание, которое может развиться в любое время года, а осенне-зимнее повышение частоты не так значительно, как многие привыкли полагать. Считается, что сезонное увеличение количество заболевших вызывает не столько понижение температуры атмосферного воздуха, сколько однообразное питание с недостатком витаминов и высокая влажность.
Какие микробы вызывают ангину?
Непосредственных возбудителей много, и они относятся к разным группам микроорганизмов.
Вирусы аденовирус, коронавирус, риновирус, синтициально-респираторный, вирусы гриппа и парагриппа
Бактерии бета-гемолитический стрептококк группы А, стафилококки, пневмококки
другие кишечная и синегнойная палочка, грибы, микоплазмы, хламидии
В разные времена года преобладают различные возбудители.
Осенью и зимой заболевание чаще всего вызывают вирусы, а стафилококки активны в течение всего года.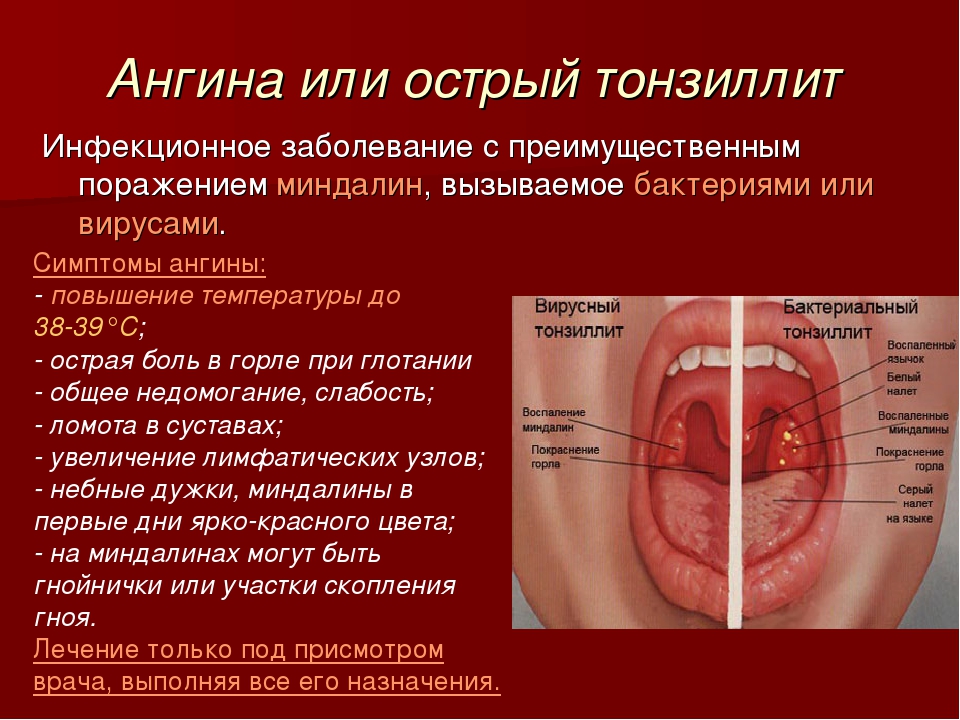 Если в группе детского сада или школьном классе есть дети с хронически гипертрофированными миндалинами, увеличенными шейными лимфоузлами и постоянно кашляющие, то с большой долей вероятности в коллективе циркулируют микоплазмы и хламидии.
Если в группе детского сада или школьном классе есть дети с хронически гипертрофированными миндалинами, увеличенными шейными лимфоузлами и постоянно кашляющие, то с большой долей вероятности в коллективе циркулируют микоплазмы и хламидии.
Классификация:
Катаральная – развивается остро, пациент предъявляет жалобы на ощущение в горле жжения, сухости, першения, а затем возникает небольшая боль при глотании. Наблюдается клиника астено-вегетативного синдрома. Температура, как правило, субфебрильная. При осмотре миндалины гиперемированы, несколько увеличены в размерах, местами могут быть покрыты тонкой плёнкой слизисто-гнойного экссудата. Язык сухой, обложен. Наблюдается незначительное увеличение регионарных лимфатических узлов. Обычно клинические проявления исчезают в течение 3—5 дней.
Фолликулярная – дебютирует с повышения температуры тела до 38—39 °C. Клиника начинается с возникновения сильной боли в горле при глотании, часто иррадиирующей в ухо. В зависимости от выраженности интоксикации возникает головная боль, боль в пояснице, лихорадка, озноб, общая слабость. В общем анализе крови — нейтрофильный лейкоцитоз, эозинофилия, повышенная СОЭ. Чаще всего, регионарные лимфатические узлы увеличены, пальпация их болезненная, в некоторых случаях наблюдается увеличение селезенки. У детей могут быть рвота, явления менингизма, помрачение сознания, поносы. Наблюдается гиперемия мягкого неба, миндалин, на поверхности которых видны многочисленные круглые, несколько возвышающиеся желтоватые или желтовато-белые точки. Продолжительность заболевания 5—7 дней
Лакунарная – протекает с симптомами, аналогичным фолликулярной, но более тяжело. При ней на фоне гиперемированной поверхности увеличенных миндалин появляются желтовато-белые налёты. Продолжительность заболевания 5—7 дней. В ряде случаев фолликулярная или лакунарная ангина может развиваться по типу фибринозной ангины, когда основой для образования плёнки являются лопнувшие нагноившиеся фолликулы или при лакунарной ангине фибринозная плёнка распространяется из области некротизации эпителия в устьях лакун
Фибринозная – характеризуется образованием единого сплошного налёта беловато-жёлтого цвета, который может выходить за пределы миндалин. Такой тип ангины может развиться из лакунарной либо протекать самостоятельно с наличием сплошной плёнки уже в первые часы заболевания. В последнем случае характерно острое начало с высокой лихорадкой, ознобом, тяжёлыми явлениями общей интоксикации, иногда с признаками поражения головного мозга.
Такой тип ангины может развиться из лакунарной либо протекать самостоятельно с наличием сплошной плёнки уже в первые часы заболевания. В последнем случае характерно острое начало с высокой лихорадкой, ознобом, тяжёлыми явлениями общей интоксикации, иногда с признаками поражения головного мозга.
Флегмонозная (интратонзиллярный абсцесс) – Флегмонозная ангина встречается относительно редко. Её развитие связано с гнойным расплавлением участка миндалины. Поражение, как правило, одностороннее. Миндалина увеличена, гиперемирована, поверхность её напряжена, при пальпации болезненна. При осмотре характерно вынужденное положение головы, увеличение регионарных лимфоузлов, болезненных при пальпации. Жалобы на боли в горле при глотании, разговоре; головную боль, повышение температуры тела до 39—40 °C, симптомы общей интоксикации. При фарингоскопии: миндалина увеличена, гиперемирована, поверхность её напряжена, при пальпации болезненна. Характерен тризм жевательных мышц, асимметричный зев за счёт смещения язычка и миндалины в здоровую сторону. Подвижность мягкого нёба ограничена.
Герпетическая – чаще развивается в детском возрасте. Её возбудителем является вирус Коксаки А. Заболевание отличается высокой контагиозностью, передаётся воздушно-капельным и редко фекально-оральным путём. Герпетическая ангина дебютирует остро, появляется лихорадка, температура повышается до 38—40 °C, возникают боли в горле при глотании, головная боль, мышечные боли в области живота; могут быть рвота и понос. В области мягкого неба, язычка, на нёбных дужках, на миндалинах и задней стенке глотки видны небольшие красноватые пузырьки. Через 3—4 дня пузырьки лопаются или рассасываются, слизистая оболочка приобретает нормальный вид.
Язвенно-пленчатая – причиной язвенно-плёнчатой ангины считают симбиоз веретенообразной палочки и спирохеты полости рта, которые часто обитают в полости рта у здоровых людей. Морфологические изменения характеризуются некрозом зевной поверхности одной миндалины с образованием язвы. Больной предъявляет жалобы на ощущение неловкости и инородного тела при глотании, гнилостный запах изо рта, повышение слюноотделения. Температура тела, как правило, не повышена. В крови умеренный лейкоцитоз. Регионарные лимфатические узлы увеличены на стороне поражения. Продолжительность заболевания от 1 до 3 недель, иногда продолжается несколько месяцев.
Больной предъявляет жалобы на ощущение неловкости и инородного тела при глотании, гнилостный запах изо рта, повышение слюноотделения. Температура тела, как правило, не повышена. В крови умеренный лейкоцитоз. Регионарные лимфатические узлы увеличены на стороне поражения. Продолжительность заболевания от 1 до 3 недель, иногда продолжается несколько месяцев.
Возраст риска
Первое описание острого тонзиллита принадлежит Гиппократу, это заболевание сопровождает человечество на протяжении всего существования цивилизации.
Сегодня медики точно знают, что возраст риска — от 20 до 30 лет. На этот период приходится максимальное количество заболевших.
Происходит так потому, что этому возрастному периоду соответствует наивысшая активность лимфаденоидного аппарата глотки. У детей эти структуры еще не развиты, а у людей старше 30 начинают потихоньку угасать — и дети со стариками болеют гораздо реже. Клиническая картина тонзиллита у пожилых стерта и нетипична.
В группе риска также находятся дети, имеющие лимфатико-гиперпластическую конституцию или состояние, при котором стойко увеличены лимфатические узлы при отсутствии инфекционного воспаления в организме.
Симптомы тонзиллита
Начало болезни всегда острое, когда сочетаются несколько симптомов:
- лихорадка — повышение температуры тела до 40`С с ознобом;
- боль в горле;
- болезненное и затруднение глотания;
- признаки общей интоксикации в виде головной боли, слабости, снижения аппетита, вялости, озноба;
- увеличение шейных лимфатических узлов.
Диагностика и лечение
Клиническая картина настолько типична, что диагностика не составляет труда для ЛОР-врача. После изучения анамнеза заболевания, выполняется клинический осмотр, при котором отмечаются увеличенные и воспаленные небные миндалины, увеличенные лимфоузлы, признаки интоксикации общего состояния тела.
Для назначения адекватного лечения проводится забор мазка с поверхности миндалин для определения инфекционного, вирусного или грибкового возбудителя. Также назначается общий клинический анализ крови, с целью определения тяжести воспаления.
Также назначается общий клинический анализ крови, с целью определения тяжести воспаления.
Основным методом диагностики является фарингоскопия.
Тактика лечения начинается с назначения антибиотиков широкого спектра действий. При необходимости врач может назначить иммуномодуляторы и лекарства, изготовленные на основе растений.
Меры профилактики
Больной человек является источником инфекции, выделяет во внешнюю среду активных возбудителей. Поэтому нужно создать условия, ограничивающие распространение инфекционного и вирусного распространения:
- отдельная посуда;
- отдельное полотенце и постельное белье;
- ежедневная влажная уборка помещения;
- обработка дезинфицирующими растворами всех поверхностей, которых касается больной, в том числе дверных ручек и водопроводных кранов;
- проветривание комнаты несколько раз в день;
- исключение контактов с другими детьми или взрослыми.
Осложнения
Наиболее опасные осложнения ангины в ранние сроки:
- острый паратонзиллит или воспаление клетчатки около миндалин;
- заглоточный абсцесс, который особенно опасен для маленьких детей;
- острое воспаление шейных лимфоузлов;
- отек гортани — очень опасное состояние, при котором малыш может задохнуться, если не оказать медицинскую помощь;
- кровотечение из миндалин при некротическом процессе;
- тонзиллогенный сепсис или заражение крови, которое, по счастью, случается редко, но при развитии может привести к гибели больного.
- Отсроченные осложнения развиваются спустя несколько недель после окончания острого процесса
- ревматическое поражение сердца, при котором разрушается клапанный аппарат;
- ревматоидный артрит – аутоиммунное поражение соединительной ткани мелких суставов, которое приводи к деформациям и развитию стойкого болевого синдрома;
- нефрит – воспаление почек, которое бывает острым и хроническим.
Катаральная ангина может стать началом хронических болезней с длительным течением, которые плохо поддаются лечению. В этой инфекционной патологии всегда кроется опасность развития аутоиммуно-аллергических поражений, избавиться от которых под силу только высококвалифицированному аллергологу. Поэтому ангину лучше предупреждать, чем потом лечить.
Вывод
Для предупреждения ангины необходима своевременная санация очагов хронической инфекции (кариозные зубы, хронический тонзиллит, гнойные поражения придаточных пазух носа и др.), устранение причин нарушения носового дыхания.
Ангина – коварное заболевание, но если все делать правильно, то удастся выздороветь полностью и без последствий.
Рекомендации – БУЗ РА «Чемальская ЦРБ»
Понедельник, 6 Март 2017
Некоторые инфекции, однажды проникнув в организм, навсегда остаются, при этом не поддаются истреблению даже мощными антибиотиками. Среди таковых смертельный вирус иммунодефицита человека (ВИЧ), который постоянно подавляет иммунную функцию, создает благоприятные условия для развития раковых клеток, вторичных инфекций.Что такое ВИЧ? Болезнь, спровоцированная повышенной активностью вируса иммунодефицита человека, называется ВИЧ – это смертельное поражение организма. Численность больных растет с каждым годом. Сам по себе вирус является нестойкой структурой, поскольку погибает вне организма. Зато в системном кровотоке ВИЧ чувствует себя превосходно, масштабно продуцирует, разрушает клетки иммунитета.
Как можно заразиться ВИЧ? Не всем известно, как проявляется ВИЧ, однако каждый сознательный человек должен отчетливо понимать, каковы основные способы инфицирования. Это крайне важно, чтобы исключить заражение инфекцией собственного организма.
Пути передачи ВИЧ-инфекции очевидны – преимущественно при незащищенных половых контактах с зараженным партнером. Другие способы заражения характерным недугом – при переливании крови в случае использования медработниками нестерильного инструмента и зараженного инфекцией биологического материала. Заразить ВИЧ можно при беременности, когда мать и плод имеют совместный системный кровоток.
Инкубационный период ВИЧ. С момента заражения до момента окончания латентной формы болезни времени проходит у каждого пациента по-разному. Инкубационный период ВИЧ-инфекции зависит от состояния иммунной системы: чем крепче иммунитет, тем быстрее проявится первая симптоматика. В среднем, этот период охватывает временной интервал от 2 недель до 10 лет жизни.
Первые симптомы ВИЧ. Пациент может попросту не обратить внимания на первые признаки ВИЧ, ссылаясь на обострение вирусного или простудного заболевания. Симптомы инфекции выглядят, как классическая ангина: начинает болеть горло, присутствует лихорадка, а стабилизировать температуру тела сложно даже сильнодействующими средствами. При такой клинике не помешает обратиться к инфекционисту, в том числе сдать анализы на ВИЧ. Присутствие специфических антител красноречиво свидетельствует, что заражение вирусом состоялось, и болезнь преобладает в активной фазе
Лечение ВИЧ. При положительной диагностике и после постановки окончательного диагноза вопрос, как лечить ВИЧ, становится для пациента особенно остро. Поэтому, лечение ВИЧ-инфекции важно начать незамедлительно, а основные его задачи – подавить активность вируса, поддержать состояние иммунной системы, исключить обострение вторичных инфекций.
Главный вопрос, интересующий человека при таком заболевании, звучит примерно так: сколько живут с ВИЧ-инфекцией. В среднем, продолжительность жизни 5-7 лет, однако указанный интервал может варьироваться в зависимости от разных показателей.
Профилактика ВИЧ-инфекции. Даже ребенок должен знать о профилактических мероприятиях, которые помогают избежать заражения вирусом иммунодефицита. Меры профилактики ВИЧ-инфекции озвучиваются в школе и любом другом учебном заведении, подлежат огласке в массах. Акцентировать внимание следует на таких защитных мерах от инфекции: контроль при переливании крови, соблюдение правил стерильности медицинских инструментов; исключение случайных половых контактов, инфекции; правильное ведение беременности.
Кабинет мед.профилактики БУЗ РА «Чемальская РБ»
Как можно заразиться тонзиллитом – Владмедицина.ру
Тонзиллит – это воспалительный процесс миндалевидных желез. Это самое распространенное и очень неприятное заболевание самого горла и верхних дыхательных путей. Заболевание поражает миндалины, что вызывает боль в горле. Пораженными вирусом или бактериями могут оказаться одна или несколько, чаще небных, миндалин. При запущенном тонзиллите могут появиться проблемы с другими внутренними органами.
Лечение производится врачом отоларингологом (найти врача можно тут).
Формы течения болезни могут быть хронической и острой более известной как ангина.
Острый тонзиллит
Вирус-возбудитель острого тонзиллита передается воздушно-капельным путем, через поцелуй, так как бактерии оседают на губах и в ротовой полости. Зараженные люди часто являются непосредственными разносчиками инфекции, даже об этом не зная, так как внешне они совершенно здоровы. Заразиться также можно через грязную посуду и пищу, на которой находится гемолитический стрептококк. Заражение может произойти при отсутствии простейшей личной гигиены: не вымытых рук с мылом. Причиной заболевания также могут стать кариозные зубы, отсутствие гигиены ротовой полости. Самоинфицирование может произойти при наличии гайморита или этмоидита. Вирусы активизируются осенью и зимой, так как можно легко переохладиться и снизить свой иммунитет. Переутомление и частые стрессы также могут дать начало прогрессирования острого тонзиллита.
При ангине миндалины резко изменяют свой внешний вид, и сопровождается течение болезни повышенной температурой. Само недомогание чаще также наступает резко, без лечения и профилактических мер оно может проходить от 7 суток, а далее пройти самостоятельно или же перейти в хроническую форму. Причиной заболевания могут служить микроорганизмы в виде стафилококков, стрептококков и других бактерий. Снижение иммунитета происходит при переохлаждении или простуде, далее вызывается снижение кровообращения в миндалинах и бактерии активизируются, начиная воспалительный процесс. Вирус герпеса просто типа, аденовирусы, грибы Candila, также могут стать причинами заболевания. Микроорганизмы остаются в миндалинах, так как они пористые и в них комфортно оседать для “спячки” и дальнейшей активизации.
Заражение может передаться как воздушно-капельным путем, так и произойти самоинфицированием, и путем травмирования миндалин.
Ангина может быть:
- Гнойной или лакунарной, где нагноение происходит в самих миндалинах.
- Фолликулярной, где гной выходит на поверхность.
- Некротической, где ткани миндалин начинают распадаться
- Катаральной, где гной не имеет место быть.
Хронический тонзиллит
Нет возможности заразиться хроническим тонзиллитом через поцелуй, воздушно-капельным путем, и он не передается при контакте с заболевшим ангиной больным. Такая форма заболевания и является запущенной стадией ангины, не вылеченных болезней носоглотки и носовых проходов. Хроническая форма протекает чаще и болезненней, чем острая ангина, поэтому не доводите свое состояние до этой формы, так как далее могут возникнуть проблемы не только с горлом, а и с совершенно другими органами.
Хронический тонзиллит развивается после острой ангины при длительном воспалении миндалевидных желез. При этом естественные защитные функции прекращают свою деятельность, и организм подвергается аллергиям и интоксикации. Иммунитет становится крайне слабым, поэтому сопротивляться вирусам и бактериям в полную силу он не может.
ОРВИ – самый простой способ вызвать обострение хронической формы заболевания. Также обострение может произойти при аллергической реакции, травмы головы, искривление носовой перегородки, герпес, кариес.
Хронический тонзиллит разделяют на два типа:
- Компенсированный, где защитные функции миндалевидных желез могут быть восстановлены с помощью специалистов и лекарственных препаратов.
- Декомпенсированный, где функции миндалин нарушены и восстановлению лекарственными препаратами не подлежат.
При декомпенсированном типе появляются систематические обострения заболевания, воспалениями и осложнениями, которые передаются на другие органы.
Симптоматика острого и хронического тонзиллита
- Повышение температуры от 37 до 40 градусов.
- Острая или тупая боль при проглатывании пищи и слюны.
- Покраснение и видимые изменения миндалин.
- Гнойные образования на поверхности миндалевидных желез.
- Увеличение лимфатических узлов.
- Головные боли и слабость.
- Першение и «ком» в горле.
- Кашель.
- Неприятный тошнотворный запах из ротовой полости.
- Хроническая усталость и нет желания заниматься физической активностью.
- Снижение аппетита.
- Нарушение режима сна.
- Лечение
Обращение к врачу должно происходить в незамедлительном порядке при наличии следующих симптомов:
- Сильная боль в горле
- Высокая температура
- Затруднение глотания
- Затруднение дыхания
- Гнусавость
Лечение может быть консервативное и при помощи хирургии. Только врач может определить способ Вашего лечения. При тонзиллите нет места самолечению, иначе это может вылиться в другие не менее тяжелые заболевания.
Для постановки точного диагноза и правильного лечения нужно провести обследование. Нужно сдать общий анализ крови, сделать ЭКГ и сдать на изучению мочу. Обязательным является проверка иммунограммы и чувствительности к антибиотикам.
Консервативное лечение – прием лекарственных препаратов, правильное питание, нормализованный режим дня и сна, физическая активность. При этом следует принимать общеукрепляющие витамины, кальций, аскорбиновую кислоту, а антибиотики нужно принимать строго соблюдая назначения врача отоларинголога. Врач может назначить Вам физиопроцедуры, которыми не следует пренебрегать!
При назначении антибиотиков при острой форме тонзиллита не следует прекращать их принимать после наступления улучшений в течение двух-трех дней. Улучшения могут быть зрительными, но это грозит тем, что болезнь перейдет в хроническую форму с тяжелыми последствиями, поэтому антибиотики принимают курсом, который назначил врач.
Оперативное лечение включает в себя удаление миндалевидных желез с последующим профилактическим лечением.
Профилактика тонзиллита
Чтобы не заразиться острой ангиной, можно следовать следующим рекомендациям:
- Приведите в порядок полость рта, особенно займитесь лечением зубов. Поддержка гигиены полости рта, носовых пазух и ушных проходов крайне важна для профилактики тонзиллита и других заболеваний.
- Закаливание организма важно не только для детей, но и для взрослых. Начните постепенно, например, при помощи полоскания рта по утрам прохладной водой. Далее можно перейти к другим водным закаливающим процедурам.
- Правильное питание поможет избавиться от плохой микрофлоры кишечника и желудка и нормализует ее, что приведет к малому размножению вредоносных бактерий.
- Гигиена жилища и рабочего места. Чтобы бактерии не оседали ежедневно нужно производить влажную уборку. Для профилактики используйте антибактериальные средства.
- Принимайте витамины укрепляющие иммунитет, особенно в периоды массового развития болезней.
- Сведите к минимуму личные контакты с зараженными людьми.
- Тем, кто болеет хроническим тонзиллитом следует трепетно относиться к мелочам, то есть не кушать сладости в виде шоколада, меда, орехов, не пить газированные напитки, если есть склонности к аллергическим реакциям, то сократить контакт с возбудителями.
- Соблюдайте режим дня, сон должен составлять не менее 6-8 часов.
Доверьте лечение своему лечащему врачу. Только он может выявить и поставить правильный диагноз. Соблюдайте все рекомендации и не пренебрегайте профилактическими процедурами и сдачей анализов. Самолечение может оказаться губительным для Вашего здоровья.
миндалин (тонзилолитов) | Причины, симптомы и лечение
Что такое тонзилолит?
Тонзилолиты, или камни миндалин, представляют собой скопление инородных тел в задней части глотки. Обычно они возникают у людей с большими или скалистыми миндалинами. Миндалины – это мягкие комочки в задней части горла. Вы сможете увидеть их, если посветите фонариком в рот и скажете себе в зеркале «ааа». Не у всех есть миндалины – если задняя стенка горла выглядит плоской, у вас вряд ли разовьются тонзилолиты.С другой стороны, если вы видите красные мягкие бугристые участки в задней части горла с укромными уголками и трещинами, то это миндалины, в которых могут образовываться камни.
Камни в миндалинах
Автор Glacko2021 из английской Википедии, через Wikimedia Commons
Камни состоят из минералов – в основном солей кальция. Мусор из окружающих клеток, тканей и микробов (например, бактерий) застревает в щелях миндалин, а затем затвердевает (кальцинируется). Они могут быть твердыми, как крошечные камни, или довольно мягкими.Обычно они выглядят белыми, кремовыми или желтоватыми. Обычно они довольно маленькие, но могут увеличиваться. Это не раковые образования, и они не прикрепляются к окружающим тканям, а застревают в них.
Тонзилолиты могут возникнуть в любом возрасте, но чаще встречаются у взрослых, чем у детей. Некоторые люди просто развивают один, тогда как другие могут иметь более одного за раз. У некоторых людей, даже когда они избавляются от одного, где-то еще образуется другой.
Каковы симптомы тонзилолита?
Часто симптомы отсутствуют.Возможные симптомы камней миндалин (тонзилолитов) включают:
- Ощущение, что что-то застревает в задней части горла или вызывает раздражение в горле.
- Неприятный запах изо рта (неприятный запах изо рта).
- Боль в горле или дискомфорт при глотании.
- Затрудненное глотание.
- Неприятный привкус во рту.
- Раздражающий кашель.
- Боль в ухе (иногда проблема во рту может «иррадиировать» в ухо из-за того, как болевой сигнал передается по нервам).
Нужны ли тесты?
Обычно камни миндалин (тонзилолиты) можно увидеть в задней части рта, и никаких специальных тестов не требуется. Иногда их случайно видят на рентгеновских снимках или сканированиях, сделанных по другим причинам.
Как лечить камни миндалин (тонзилолиты)?
При отсутствии симптомов лечение необязательно. Если есть симптомы, варианты лечения миндалин включают:
- Регулярное полоскание (затем выплевывание) жидкостью для полоскания рта или раствором соленой воды.Это может сместить камни.
- Щадящий полив. Это включает в себя легкую струю воды в заднюю часть рта, чтобы попытаться выбить камни. Можно купить специально для этого шприц с изогнутым наконечником или набор для орошения. Тем не менее, вы должны внимательно следовать инструкциям, так как при слишком большом усилии можно повредить миндалины. В этом случае у вас может возникнуть боль и кровотечение.
- Операция – удаление камней миндалин. Хирург уха, носа и горла (ЛОР) может удалить камни миндалин, которые вызывают проблемы, если вы не можете удалить их самостоятельно.Обратитесь к стоматологу или терапевту, который при необходимости направит вас. Обычно это делается путем соскабливания камня под местной анестезией.
Как предотвратить образование миндалин (миндалин)?
Хорошая гигиена полости рта помогает предотвратить образование камней в миндалинах. Чистите зубы два раза в день по совету стоматолога, включая промежутки между ними, чтобы предотвратить скопление мусора. Подумайте о скребке для языка, чтобы уберечь язык от всякого мусора или микробов, которые могут способствовать образованию камней.Также может помочь регулярное полоскание горла жидкостью для полоскания рта или соленой водой. Избегайте курения и чрезмерного употребления алкоголя, которые могут вызвать сухость во рту и увеличить вероятность образования тонзилолитов.
Некоторым людям операция по выравниванию поверхности миндалин может помочь остановить повторяющиеся проблемы с тонзилолитами. Это называется криптолизом и может выполняться либо с помощью лазера, либо с помощью другого типа лечения, называемого кобляцией. Для этого может потребоваться общая анестезия, а иногда и местная анестезия.
Случай 30: Боль в горле – AMBOSS
Последнее обновление: 3 февраля 2021 г.
Инструкции для обследуемого
Сценарий открытия
Алекс Сото, 19-летний мужчина, обратился в клинику неотложной помощи из-за боли в горле .
Знаки жизнедеятельности
- Температура: 102 ° F (38,9 ° C)
- Артериальное давление: 122/74 мм рт.
- ЧСС: 70 / мин
- Дыхание: 15 / мин.
Изучить задания
- Возьмите целенаправленную историю.
- Выполните соответствующий медицинский осмотр (не выполняйте рефлекс роговицы, обследования груди, таза / мочеполовой системы или прямой кишки).
- Объяснить пациенту предварительный дифференциальный диагноз и план первичного обследования.
- Напишите записи о пациенте после выхода из палаты.
Встреча с пациентом
Инструкции для пациента
- Говорите хриплым голосом.
- Когда испытуемый нащупывает лимфатические узлы у вас на шее, скажите, что он болит.
- Когда испытуемый давит вам на живот, скажите, что у вас немного болит весь живот.
- Вы не осведомлены о значениях медицинских терминов (например, ларингоскопия) и просите разъяснений, если испытуемый их использует.
- Используйте приведенные ниже контрольные списки для изучения анамнеза, физического осмотра, а также навыков общения и межличностного общения.
Задание: Когда испытуемый упоминает, что он / она хотел бы провести несколько тестов, скажите: «Не могли бы вы просто дать мне несколько антибиотиков? Я очень хочу убраться отсюда.”
Сфокусированная история
При наведении курсора на всплывающие подсказки в нижеследующих списках отображается дополнительная информация о соседнем термине. Однако нажатие на ссылки приведет к тому, что вы уйдете от текущего дела, и в этот момент ваш прогресс (то есть ваши галочки) будет утерян. Если вам действительно нужна дополнительная информация по теме, либо откройте ссылку в новой вкладке, либо подождите, пока вы и ваш партнер не завершите рассмотрение дела и не поставите галочки. Переход по ссылке на форму записи пациента не прервет ваш прогресс.
- Основная жалоба
- У меня сильно болит горло.
- Расположение
- Это в основном перегородка моего горла.
- Интенсивность (по шкале от 0 до 10)
- Я бы сказал, по крайней мере, 7, может быть, 8.
- Качество
- Это почти жгучая боль.
- Начало
- Началось прошлой ночью.
- Осадки
- Нет.
- Прогресс / постоянный / прерывистый
- Мне кажется, становится хуже.
- Предыдущие серии
- Может быть, в детстве. Но ничего в последнее время.
- Излучение
- №
- Облегчающие факторы
- Холодные напитки действительно помогают.
- Отягощающие факторы
- Больше болит при глотании.
- Сопутствующие симптомы
- Я тоже сегодня утром проснулся с очень хриплым голосом.
- Предыдущие серии хриплого голоса
- №
- Проблемы с глотанием пищи
- Да, действительно больно есть или глотать, поэтому со вчерашнего дня я толком ничего не ел.
- Способен глотать жидкости
- Нет, у меня нет проблем с жидкостями, но это действительно больно.
- Головная боль
- №
- Тошнота / рвота
- Да, мое горло так распухло, что меня действительно немного тошнит, когда я говорю. Но меня не вырвало.
- Лихорадка / озноб
- Думаю, да. Вчера вечером у меня определенно был озноб. Когда я приехал, медсестра не измерила мне температуру?
- Усталость
- Да, вчера и сегодня весь день устал.
- Сыпь / изменения кожи
- №
- Кашель
- №
- Одышка
- №
- Аппетит
- У меня сейчас нет особого аппетита.
- Изменение веса
- №
- Недавние инфекции
- Я простудился 2 недели назад.
- Насморк
- №
- Увеличение лимфатических узлов
- Нет, не то чтобы я заметил.
- Изменения голоса
- Ну я правда охрип.
- Галитоз
- Хм, не уверен, но у меня какой-то неприятный привкус во рту, и мне кажется, что он пахнет.
- Боль в животе
- У меня сегодня весь день немного болит живот. Но это очень мягко.
Важно узнать о симптомах простуды (ринита и / или головной боли) у пациентов с болью в горле, поскольку они типичны для вирусного тонзиллита, но не ожидаются при стрептококковом фарингите.
- История болезни
- Нет.
- Аллергия
- Нет.
- Лекарства
- Нет.
- Госпитализация
- Никогда.
- Больные контакты
- Моя девушка говорит, что последние пару недель у нее тоже болело горло.
- История хирургических операций
- Нет.
- Семейный анамнез
- У моего отца диабет.
- Работа
- Я учусь в колледже и специализируюсь в области уголовного правосудия, но в основном меня интересует игра в футбол за команду колледжа.
- Дом
- Я живу в общежитии на территории кампуса.
- Алкоголь
- Я пью 1–2 стакана пива по выходным. В течение недели у меня всегда есть футбольные тренировки, поэтому у меня нет времени выходить на улицу или пить.
- Рекреационные наркотики
- №
- Табак
- Никогда.
- Упражнение
- Футбольные тренировки почти каждый день.
- Ведет половую жизнь
- Да.
- С кем
- Ну вот уже 2 месяца моя подруга.А до этого в кампусе было несколько разных девушек.
- Мужчины или женщины
- Что это за вопрос? Только женщины.
- Количество партнеров за последний год
- Чувак, вы задаете довольно много вопросов по этому поводу. Может, 9? 10?
- Защита
- Да, я всегда пользуюсь презервативом. Меньше всего мне нужно, чтобы одна из этих девушек забеременела.
Получение целенаправленного сексуального анамнеза важно для пациентов с болью в горле.Незащищенный секс является фактором риска заражения ВИЧ, а острая ВИЧ-инфекция может проявляться болью в горле (синдром, подобный мононуклеозу).
Целенаправленный медицинский осмотр
Коммуникация и навыки межличностного общения
Взаимодействие с пациентом
- Обследуемый постучал в дверь.
- Examinee представился и назвал свою роль.
- Обследуемый правильно использовал имя пациента.
- Испытуемый задавал открытые вопросы.
- Обследуемый внимательно слушал (не перебивал пациента).
- Обследуемый проявил интерес к пациенту как к личности (т. Е. Проявил заботу и уважение).
- Экзаменуемый продемонстрировал способность поддерживать эмоции пациента (т. Е. Предлагал слова поддержки, просил разъяснений).
- Обследуемый не повторял болезненных маневров во время медицинского осмотра.
- Обследуемый обсудил с пациентом первоначальные диагностические впечатления.
- Examinee объяснил план управления.
- Экзаменуемый использовал немедицинские термины и объяснил причины запланированных шагов в управлении.
- Examinee оценил согласие пациента со следующими этапами диагностики.
- Испытуемый спросил о проблемах или вопросах.
Консультации и вызов
Предлагаемый ответ на вызов: «Mr. Сото, я понимаю, что ты плохо себя чувствуешь и хотел бы как можно скорее вернуться домой. Однако в настоящее время я не могу с уверенностью сказать, вызваны ли ваши симптомы бактериальной или вирусной инфекцией.Антибиотики подойдут только в том случае, если симптомы вызывают бактерии, иначе они могут принести больше вреда, чем пользы, или даже вызвать сыпь. Я хотел бы провести несколько тестов, чтобы выяснить точную причину ваших симптомов, а затем обсудить с вами подходящее лечение. Звучит нормально?
Примечание пациента
Дальнейшее обсуждение
Дифференциальные диагнозы
- Стрептококковый тонзиллофарингит: внезапно возникшая ангина, болезненная шейная лимфаденопатия, лихорадка и отсутствие кашля или других симптомов простуды у этого пациента соответствуют критериям микробиологического тестирования на стрептококковый фарингит группы А.Хотя экссудаты миндалин часто обнаруживаются при стрептококковом тонзиллофарингите, они не всегда присутствуют, и небные петехии, наблюдаемые у этого пациента, также являются типичным признаком стрептококковой ангины. Если он окажется положительным, его следует лечить антибиотиками для предотвращения ревматической лихорадки и постстрептококкового гломерулонефрита.
- Инфекционный мононуклеоз (ИМ): ИМ может проявляться аналогично бактериальному фарингиту (например, боль в горле, лимфаденопатия, лихорадка, усталость) и часто встречается у молодых людей.В данном случае это вызывает особую озабоченность из-за легкой боли в животе пациента, которая может указывать на спленомегалию, частую находку при IM. Поскольку спленомегалия может привести к опасному для жизни разрыву селезенки, а этот пациент является заядлым футболистом, ему следует отговаривать играть до тех пор, пока его IM не утихнет. Однако, поскольку у него нет генерализованной лимфаденопатии или серовато-белых отложений на миндалинах, которые обычно наблюдаются при в / м, это лишь второй наиболее вероятный диагноз.
- Вирусный фарингит: вирусный фарингит также может быть причиной боли в горле и покраснения ротоглотки у этого пациента.Однако его лихорадка и отсутствие симптомов простуды делают этот диагноз менее вероятным, чем первые два.
Диагностические исследования
Другие дифференциальные диагнозы, которые необходимо учитывать
Ссылки
Стрептококковая инфекция | Бригам и женская больница
Стрептококковая инфекция горла – это инфекция горла, вызываемая бактериями группы A бактериями стрептококка (группа A стрептококков), которые обитают в носу и горле. Когда они вызывают инфекцию, горло раздражается, воспаляется и сильно болит.
Хотя многие люди предполагают, что ангина означает стрептококковое горло, большинство ангины – это не стрептококковая ангина. Большинство ангины вызываются вирусами и могут быть столь же болезненными, как ангина.
- Стрептококковая инфекция в горле обычно не связана с кашлем или насморком. Врачи чаще всего лечат стрептококк группы А антибиотиками.
- Если у вас симптомы простуды, такие как кашель, чихание, насморк или заложенность носа, вероятно, у вас вирусная инфекция, а не ангина.Антибиотики не помогают при вирусных инфекциях.
Стрептококковая инфекция в горле заразна и легко передается от человека к человеку воздушно-капельным путем, когда инфицированный человек кашляет, чихает или разговаривает. Хорошее мытье рук важно для предотвращения распространения этого заболевания. Стрептококковая инфекция чаще встречается, когда люди теснятся в помещении, особенно зимой.
Причины стрептококковой инфекции
Стрептококковая ангина вызывается стрептококковыми бактериями группы А.
Симптомы стрептококковой инфекции
Каждый человек испытывает симптомы по-разному, и симптомы могут быть похожи на симптомы других состояний или медицинских проблем.Всегда консультируйтесь с отоларингологом для постановки диагноза.
Общие симптомы стрептококковой ангины могут включать:
- Внезапная и сильная ангина
- Увеличение лимфатических узлов на шее
- Болезненное глотание
- Лихорадка, обычно 101 градус по Фаренгейту (38,3 градуса Цельсия) или выше
- Отек миндалин, возможно с гноем или кровоточащими пятнами
- Головная боль
Диагностика стрептококковой инфекции
Ваш отоларинголог может сделать экспресс-скрининг на стрептококк, посев из горла или и то, и другое.Экспресс-тест иногда дает «ложноотрицательные результаты», когда стрептококковая инфекция действительно присутствует. Если тест отрицательный, но есть другие симптомы, ваш врач может взять мазок из инфицированной области, чтобы сделать посев на подозреваемые бактерии. Для получения результатов посева требуется 24–48 часов, но при стрептококковой инфекции редко пропускают.
Узнайте больше о тестах на фарингит.
Прочтите о быстрых тестах на фарингит.
Лечение стрептококковой инфекции
Ваш отоларинголог оценит ваше состояние и назначит соответствующий курс лечения, чаще всего антибиотики.
Чего следует ожидать
Вы пройдете тщательное диагностическое обследование, чтобы определить, есть ли у вас фарингит, и определить необходимый курс лечения. Тщательный мониторинг и участие опытного отоларинголога важны для успешного исхода лечения пациентов с заболеваниями и состояниями уха, носа и горла.
Многопрофильная помощь
Brigham and Women’s Hospital предлагает многопрофильный подход к уходу за пациентами, сотрудничая с коллегами, имеющими большой опыт диагностики и лечения заболеваний и состояний уха, носа и горла.Кроме того, пациенты имеют полный доступ к всемирно известному академическому медицинскому сообществу BWH с его разнообразными специалистами и ультрасовременным оборудованием.
Отоларингология – приемы и места проведения хирургии головы и шеи
Ресурсы
Узнайте больше о том, когда следует обращаться за медицинской помощью при стрептококковой ангине, в нашей библиотеке здоровья.
Посетите библиотеку медицинского просвещения Кесслера в Бретольц-центре, чтобы получить доступ к компьютерам и квалифицированному персоналу.
Доступ к полному каталогу услуг для пациентов и их семей.
Диагностика ангины с помощью видеоконсультации
Проблема чрезмерного предписания
Исследования показали, что до 70% пациентов, обращающихся к врачу с болью в горле, в конечном итоге получают антибиотики, однако бактериальная инфекция оказывается причиной боли в горле только примерно в 30% случаев. Это означает, что существует существенное разногласие между истинной вероятностью возникновения стрептококковой ангины и обычной клинической практикой. Большой разрыв между назначениями и заболеваемостью бактериальной инфекцией горла говорит о том, что многие назначают после личного осмотра пациента, не удосужившись сделать мазок из горла.Или, что еще хуже, они делают мазок на стрептококк, который оказывается отрицательным, но все равно продолжают использовать антибиотики. Поэтому, когда кто-то говорит, что попытка диагностировать фарингит с помощью видеосмотра приведет к чрезмерному назначению, я бы посоветовал посмотреть, что происходит в офисах семейной практики, отделениях неотложной помощи и даже в отделениях ЛОР по всей стране. Похоже, что для того, чтобы поступать правильно, необходим комбинированный подход, включающий обучение медицинских работников и пациентов.
То, что все остальные назначают слишком много, не может служить оправданием подобному поведению в телемедицине и связанным с ней негативным последствиям.Так как же с помощью телемедицинской консультации определить вероятность того, что жалоба пациента на боль в горле будет бактериальной или нет? Ответ на этот вопрос заключается в сочетании честного обсуждения, участия пациентов и исторических данных.
Установление ожиданий
Ключевым компонентом соответствующей истории и физического просмотра видео является честность. Крайне важно, чтобы врач был честен с собой и пациентом в отношении ограничений диагноза в видеочате.Но так же необходимо, чтобы пациент честно и точно описал симптомы и связанную с ними историю болезни, чтобы максимально приблизиться к правильному диагнозу и лечению. Например, пациент, который специально хочет принимать антибиотики, может на словах усилить тяжесть симптомов и предоставить анамнез, который, по его мнению, необходим для приема антибиотиков, даже если только некоторые из них или ничего из этого не соответствует действительности. Это не осложнение телемедицины как таковое, это вопрос правдивости и ожидания пациента.Когда вы говорите пациенту, что вам нужен честный анамнез, чтобы обеспечить ему наилучшее лечение, по крайней мере, вы устанавливаете ожидание и повышаете вероятность того, что вы получите лучший анамнез.
Врачи стараются оправдать ожидания, когда их возлагают на нас. Это часть нашей природы. Врачи стремятся сделать пациента счастливым и / или лучше. Хотя ненужные антибиотики, скорее всего, не улучшат состояние пациентов, по крайней мере, в краткосрочной перспективе они, как правило, будут счастливы. Десятилетия чрезмерного назначения врачом рецептов создали порочный круг ожиданий пациентов от рецептов и поведения врача, чтобы оправдать это ожидание.
Получение хорошего экзамена
Еще одна составляющая хорошего обследования – участие пациента. Попросить пациента пойти и взять термометр для проверки на температуру, попросить пациента постучать по собственным носовым пазухам, вдохнуть и выдохнуть носом, показать заднюю часть горла на камеру (желательно с помощью источника света), нащупать опухшие лимфатические узлы, согнуться шея на наличие признаков менингита, а также глубокий вдох и выдох, чтобы прислушаться к хрипу или хрипу слизистой, – все это части физического осмотра, которые следует задокументировать.Дополнительные результаты физического осмотра включают общий вид, признаки раздражения глаз, неспособность полностью открыть рот, что указывает на скопление гноя возле миндалин, ненормальное дыхание и любые признаки травмы.
Использование инструментов принятия клинических решений – критерии центра
Наконец, мы можем использовать исторические данные, чтобы дать нам достойное представление о вероятности возникновения стрептококковой ангины. Когда я вижу пациента с болью в горле, я открываю онлайн-версию Modified Centor Criteria.Критерии Centor были подтверждены в многочисленных исследованиях, в некоторых из которых приняли участие более 206 000 пациентов. Модифицированные критерии центра – это, по сути, список результатов, которые можно легко применить в условиях телемедицины. Результаты включают следующие параметры: возраст пациента, опухшие или экссудативные (покрытые оболочкой) миндалины, болезненные / увеличенные лимфатические узлы на шее, наличие или отсутствие лихорадки, а также наличие или отсутствие кашля.
Как видно из вышеизложенного, вы столкнетесь со сценариями, в которых вы можете достаточно уверенно сказать пациенту, что вероятность того, что боль в горле вызвана стрептококком, чрезвычайно мала.Будет много случаев, когда вам снова нужно быть честным с собой и пациентом, что трудно сказать, и рекомендации заключаются в том, чтобы пойти и сделать тест на стрептококк. Но также будет группа с оценкой 4 или более, в которой у вас будет достаточно доказательств, чтобы оправдать начало приема антибиотиков, если вы решите это сделать. Опять же, честное обсуждение возможности ошибиться и риска непредвиденных последствий стоит потраченного времени. Хотя критерии не идеальны, использование этой методологии на практике все же приведет к значительному снижению количества прописываемых антибиотиков по сравнению с текущими показателями медицинских работников на практике.
Нет ничего идеального
Используя критерии, упомянутые выше, следует отметить, что каждый уровень оценки связан с диапазоном риска стрептококковой инфекции. Даже нулевой балл дает до 2% риска того, что это стрептококковая инфекция. Это требует небольшого образования, связанного с идеей «нет ничего идеального». Создание четкого плана последующего наблюдения очень важно, так как даже оценка 0 или -1 может быть бактериальной инфекцией, хотя и небольшой. В ситуациях с низким риском риск проблем, связанных с антибиотиками, фактически перевешивает проблемы, связанные с самой инфекцией.Поэтому, когда мы говорим, что не думаем, что антибиотики необходимы, мы говорим, что антибиотики вряд ли помогут и могут даже навредить вам. Но если у вас не улучшится или ухудшится состояние из-за того, что врач сказал, что антибиотики не нужны, это не означает, что вы должны игнорировать симптомы. Повторная проверка стоит того, но для большинства использование Центральных критериев может сэкономить деньги, время и побочные эффекты при правильном применении.
Получение необходимого лечения
В Care on Location, если поставщик медицинских услуг считает, что у вас есть риск заражения, достаточный для назначения антибиотиков, мы можем выписать эти лекарства в электронном виде прямо в выбранную вами аптеку для получения.Если диагноз стрептококковой инфекции маловероятен, у нас есть несколько других вариантов помощи с вашими симптомами, которые мы можем обсудить с вами.
Уход.
Болезнь горла – Первая помощь
Все о лечении боли в горле
Боль в горле может быть болезненной и неудобной, но обычно не является признаком крайней необходимости. Однако, если у вас или у вашего близкого болит горло и внезапно возникли трудности с глотанием или дыханием, или если у вас началось обильное слюноотделение, это следует рассматривать как экстренную ситуацию, требующую неотложной медицинской помощи.Если больной не может дышать, позвоните по номеру 911.
Если боль в горле по-прежнему остаётся сильной через 2–3 дня или сохраняется в течение 5–7 дней, вам необходимо рассмотреть возможность обращения за неотложной помощью в нашем медицинском учреждении. Наши компетентные медицинские специалисты доступны круглосуточно и без выходных, чтобы помочь пациентам получить оперативную помощь в случае возникновения неотложных симптомов. В то время как общие врачебные кабинеты и отделения неотложной помощи требуют ожидания, мы полностью готовы оказать помощь пациентам по прибытии.
Что вызывает боль в горле?
Обычная ангина также называется фарингитом.Иногда это сопровождается охриплостью голоса, отеком миндалин, болезненным или затрудненным глотанием и даже чесоткой. Иногда это связано с головными болями, рвотой, тошнотой, насморком, ознобом и лихорадкой.
Типичные причины боли в горле:
– Травма или физическое повреждение горла
– Бактериальные инфекции, включая фарингит или инфекцию верхних дыхательных путей
– Вирусы, такие как мононуклеоз, простуда или грипп
– Аллергены, такие как пыль, перхоть домашних животных, пыльца или постназальные выделения
Вирусные инфекции, такие как грипп или простуда, являются причиной большинства случаев боли в горле.Вирусные инфекции, вызывающие боль в горле, включают ветряную оспу, корь и мононуклеоз, инфекционное заболевание, которое обычно передается через слюну.
Если ангина вызвана бактериальной инфекцией, наиболее вероятными виновниками являются дифтерия, стрептококковые бактерии или коклюш, который является инфекцией слизистых оболочек. Другие причины боли в горле включают другие заболевания или факторы окружающей среды, такие как аллергены.
Симптомы боли в горле
Помимо першения боли в горле, другие симптомы могут включать жар, затрудненное глотание, затруднение открывания рта, охриплость голоса, которая длится дольше недели, сыпь, боль в ухе или уплотнение на шее.Более серьезные симптомы должен оценивать только компетентный медицинский работник.
Стрептококковая инфекция
Стрептококковая ангина – это бактериальная инфекция, поражающая миндалины и горло. Хотя некоторые люди предполагают, что любой тип ангины вызван стрептококковой инфекцией или вызван стрептококковыми бактериями, обычно это не так. На самом деле, передняя ангина чаще бывает вызвана вирусными инфекциями, чем стрептококковыми бактериями.
Стрептококковые бактерии передаются по воздуху, что означает, что они могут передаваться от одного человека к другому, когда инфицированный человек кашляет, чихает или дышит.Если вы вступите в контакт с стрептококковыми бактериями, симптомы начнут проявляться примерно через 2–5 дней.
Симптомы стрептококковой инфекции
Стрептококковая инфекция в горле имеет большинство симптомов, как и боль в горле, но в данном случае болезненность вызвана бактериями, известными как стрептококки. Боль, связанная с ангины в горле, в основном ощущается так же, как при ангине, вызванной другими заболеваниями, но инфекция ангины обычно приводит к серьезным осложнениям.
Именно по этой причине важно приехать в нашу клинику неотложной помощи, чтобы один из наших компетентных медицинских специалистов оценил любую боль в горле, которая длится более 1-2 дней.Если выяснится, что у вас ангина, вам могут назначить антибиотики.
Средство от боли в горле
Средства и лекарства от боли в горле, вызванной факторами окружающей среды или вирусом, могут включать:
– Использование увлажнителя
– Рассасывание ароматных замороженных десертов, таких как ледяное мороженое
– Рассасывание леденцов или леденцов
– Полоскание горла теплой соленой водой
– Прием напроксена, ибупрофена или ацетаминофена
Средства от стрептококковой инфекции
Типичных средств от ангины недостаточно от ангины или болей, вызванных бактериями.Если наши поставщики медицинских услуг определят, что боль в горле вызвана стрептококковыми бактериями или другими типами бактерий, скорее всего, будут назначены антибиотики. Убедитесь, что вы полностью приняли всю дозу антибиотиков, даже если ваши симптомы улучшатся через несколько дней. Это поможет предотвратить перенастройку бактерий, а также развитие устойчивых к лекарствам бактерий, что является растущей проблемой во всем мире.
Когда вам следует обращаться за медицинской помощью при боли в горле или стрептококке?
Если боль в горле длится более 1-2 дней или сопровождается другими симптомами, такими как затрудненное дыхание, боль в суставах, лихорадка или сыпь, вам необходимо обратиться за медицинской помощью в нашу клинику неотложной помощи.Мы гордимся нашим быстрым, эффективным и экономичным лечением боли в горле независимо от ее причины.
Наша команда высококвалифицированных и надежных медицинских специалистов, находящаяся в нашем отделении неотложной помощи, готова вас обслужить. Мы оценим вашу боль в горле и любые другие симптомы, порекомендуем лечение, специально адаптированное к вашему состоянию, и назначим или предоставим необходимые лекарства.
Болит горло или стрептококковое горло?
Хотя на его долю приходится лишь небольшой процент ангины, стрептококковая ангина может вызывать серьезные осложнения, включая ревматическую лихорадку и воспаление почек.Чтобы определить, следует ли вам лечиться от боли в горле, примите во внимание следующее.
Что вызывает боль в горле?
Боль в горле, также известная как фарингит, чаще всего вызывается вирусной инфекцией, такой как грипп или простуда. В некоторых случаях это также может быть вызвано бактериями стрептококка. Когда боль в горле вызвана вирусом, она, как правило, проходит сама по себе, без медицинской помощи. Однако, когда он вызван стрептококком, обычно необходимы антибиотики для предотвращения осложнений.
Понимание симптомов
В то время как вирусная ангина, как правило, сопровождается другими симптомами простуды, такими как кашель, насморк, чихание и красные или слезящиеся глаза, стрептококковая ангина может вызывать некоторые или все из следующих симптомов:
• Боль в горле, которая имеет тенденцию возникать внезапно
• Боль при глотании
• Опухшие и красные миндалины
• Белые пятна, красные точки или гной
• Нежные опухшие лимфатические узлы на шее
• Головная боль
• Лихорадка
• Тошнота
• Сыпь
• Тело боли
Когда обращаться за помощью
Американская академия педиатрии рекомендует родителям отвести ребенка к врачу, если боль в горле не проходит после первого глотка воды утром.Для взрослых Американская академия отоларингологии предлагает медицинское обследование в ответ на любой из следующих симптомов:
• Боль в горле, которая не проходит через неделю
• Затрудненное дыхание или глотание
• Проблемы с открыванием рта
• Сыпь, боль в ушах или суставах
• Температура выше 101 F
• Шишка на шее
• Кровавая мокрота или слюна
• Охриплость, которая сохраняется дольше двух недель
Врачи могут проверить наличие стрептококковой инфекции в горле, выполнив экспресс-тест на антигены или посев из горла.При лечении антибиотиками ангина проходит довольно быстро; Однако очень важно принимать все антибиотики в соответствии с рекомендациями врача, чтобы предотвратить рецидив или более серьезную лекарственно-устойчивую инфекцию.
Какие есть ресурсы для обучения пациентов по вирусному фарингиту (ангине)?
Автор
КоКо Аунг, доктор медицины, магистр здравоохранения, FACP Профессор внутренней медицины и младший академический декан, вице-президент Центра медицинских наук Техасского технического университета в Эль-Пасо, Медицинская школа Пола Л. Фостера
КоКо Аунг, доктор медицины, магистр здравоохранения, FACP член следующих медицинских обществ: Американский колледж врачей, Общество общей внутренней медицины
Раскрытие информации: нечего раскрывать.
Соавтор (ы)
Амбриш Охха, MBBS
Амбриш Оджа, МББС является членом следующих медицинских обществ: Американского колледжа врачей, Американской медицинской ассоциации
Раскрытие информации: нечего раскрывать.
Carson Lo, MD Консультант, West Houston Infectious Disease Associates
Carson Lo, MD является членом следующих медицинских обществ: Американского колледжа врачей – Американского общества внутренней медицины, Американской медицинской ассоциации, Американского общества микробиологии, Американского Общество тропической медицины и гигиены, Американское общество инфекционных болезней, Техасская медицинская ассоциация
Раскрытие: Ничего не нужно раскрывать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Гордон Л. Вудс, доктор медицины Консультант, отделение внутренней медицины, Университетский медицинский центр
Гордон Л. Вудс, доктор медицины, является членом следующих медицинских обществ: Общество общей внутренней медицины
Раскрытие информации: не подлежит разглашению.
