Белые гнойнички в горле: причины, симптомы, как лечить гнойники
Гнойники в горле могут свидетельствовать о самых разных патологических процессах. При их появлении рекомендуется сразу обратиться к врачу. Специалист назначит необходимые диагностические исследования и подберет адекватную терапию. В противном случае есть риск развития опасных осложнений.
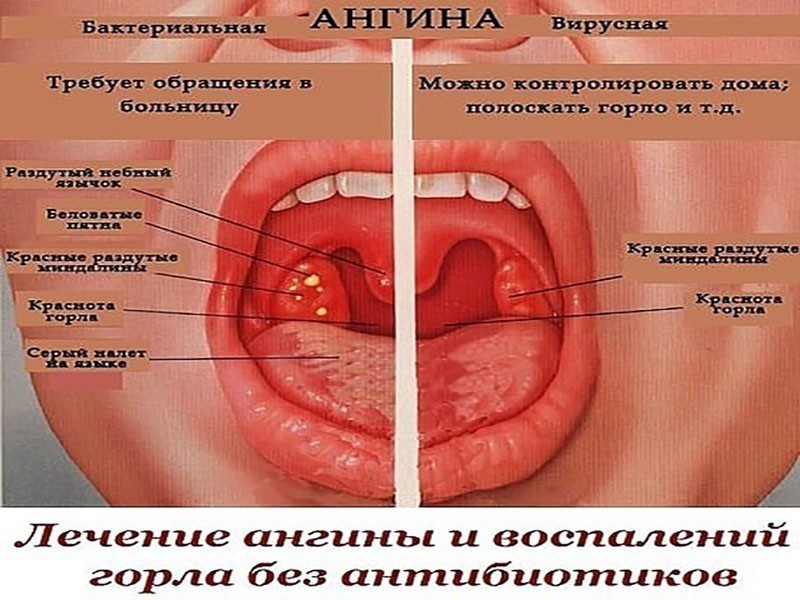
- Острый тонзиллит – представляет собой воспалительный процесс на лимфоидном глоточном кольце. При этом в основном поражаются небные миндалины. При хроническом процессе появляется белесый налет, который имеет консистенцию мази.
- Герпетическая ангина – к ее развитию приводят энтеровирусы, которые также называются вирусами Коксаки. К основным симптомам патологии относят везикулярные высыпания, которые вначале наполнены серозным, а затем и гнойным секретом.
- Дифтерия – в этом случае возникают гнойники на задней стенке горла. Также их появление возможно и на миндалинах.

- Скарлатина – гнойные образования наблюдаются при тяжелом протекании недуга. Помимо этого, появляются ярко-красные высыпания на руках, ступнях, лице. Нередко они поражают сгибы рук и шею. Чаще всего образуются гнойники в горле у ребенка.
- Паратонзиллярный абсцесс – наблюдается сильное увеличение размеров миндалины. На ней образуются участки с гнойниками. Помимо этого, сильно увеличивается температура, наблюдается выраженная интоксикация.
- Фарингит – воспаление характеризуется формированием гнойников, которые локализуются на задней части горла.
- Ожоги и травмы – сыпь возникает исключительно при появлении бактериальных осложнений.
Гнойники в горле без температуры встречаются не слишком часто. В большинстве ситуаций они возникают при атипичных видах недуга.
- атипичный тонзиллит – появляется при неграмотном применении антибиотиков и ослаблении защитных сил;
- фарингомикоз – представляет собой заражение грибковыми микроорганизмами, которые поражают горло и миндалины;
- афтозный стоматит – при этом появляются белые гнойники в горле, на миндалинах и щеках, которые имеют красную каемку.
Симптомы
Причин появления данной патологии может быть довольно много, однако чаще всего они характеризуются одинаковыми симптомами. При этом возникают признаки интоксикации организма:
- общая слабость;
- увеличение температуры;
- головные боли;
- потеря аппетита.
Если наблюдается герпетическая ангина, высыпания напоминают водянистые пузырьки, имеющие красную кайму. Впоследствии скапливается гной, вскрываются везикулы, что приводит к появлению эрозивной поверхности.
Как убрать гнойники в горле? Данный вопрос актуален для многих людей. Не стоит сразу заниматься самолечением. Лучше всего предварительно посетить врача. Высыпания могут иметь бактериальное или грибковое происхождение, что требует применения разных категорий лекарственных средств.
Антибактериальные средства
Лечение гнойников в горле антибактериальными средствами проводится исключительно при бактериальной природе недуга. Такими препаратами можно лечить тонзиллит или абсцесс, который образовался после удаления зуба. Нередко приходится применять антибиотики при синусите или фарингите.
- Флемоксин. Активным ингредиентом препарата является амоксициллин. Этот антибиотик относят к пенициллинам. Он весьма успешно справляется с кокковыми инфекциями. Потому препарат применяют для борьбы с ангиной, которая вызвана стафилококками или стрептококками.

- Сумамед. Действующим веществом лекарства считается азитромицин. Это тоже антибактериальное средство, которое активно используется для терапии инфекционных поражений отоларингологических органов и верхних дыхательных путей. Его можно применять для терапии гнойников, связанных с тонзиллитом, скарлатиной или фарингитом.
- Супракс. Это средство принадлежит к группе цефалоспоринов. Его нередко назначают для борьбы с тонзиллитом или фарингитом.
- Амоксиклав. Этот комбинированное лекарство, которое включает амоксициллин и клавуналовую кислоту. За счет этого повышается стойкость амоксициллина. Данное средство особенно эффективно при синусите и инфекционном поражении горла.
Народные методы
Многие люди интересуются, как лечить гнойники в горле домашними средствами. Чаще всего полоскания горла отварами целебных растений применяют в легких случаях.
Лечение гнойников в горле без температуры можно проводить такими средствами:
- Кора дуба и ромашка.
 Соединить ингредиенты в равных частях. Взять 25 г сухого сбора и добавить 800 мл кипятка. Поставить на 3 минуты на медленный огонь. Остуженным и процеженным средство полоскать горло. Процедуру можно проводить посредством шприца.
Соединить ингредиенты в равных частях. Взять 25 г сухого сбора и добавить 800 мл кипятка. Поставить на 3 минуты на медленный огонь. Остуженным и процеженным средство полоскать горло. Процедуру можно проводить посредством шприца. - Мята и шалфей. Ингредиенты следует смешать в одинаковых частях. Затем взять 20 г трав и добавить 1 л кипятка. Поставить вариться в течение 5 минут. Остудить и с помощью шприца делать орошения задней поверхности горла. Лучше всего проводить процедуру каждый час.
- Морская соль. Нужно взять 5 г морской соли и добавить 250 мл теплой воды. Рекомендуется использовать фильтрованную жидкость. Небольшое количество раствора берут в рот, после чего откидывают голову назад. Затем нужно прополоскать горло и сплюнуть средство. Проводить процедуру не менее 5 раз в день.
- Эвкалипт и календула. Смешать в равных частях травы. Взять 1 ложку сбора и добавить 500 мл кипятка. Обернуть полотенцем и оставить на пару часов настаиваться.
 Процеженным настоем полоскать горло 5 раз ежедневно.
Процеженным настоем полоскать горло 5 раз ежедневно. - Мед, лимон и свекла. Средний корнеплод измельчить при помощи терки и через марлю отжать 1 большую ложку сока. Добавить 20 мл лимонного сока и 30 мл меда. Смешать данные ингредиенты с 250 мл воды и полоскать горло.
- Соль и сода. Взять стакан воды, добавить по 1 небольшой ложке соды и соли. Все тщательно перемешать и использовать раствор для полосканий миндалин. Чтобы тщательно промыть пораженные участки, можно воспользоваться спринцовкой или шприцом.
Ингаляции
Гнойники на стенке горла отлично устраняются посредством ингаляций. Лучше всего воспользоваться для этой цели небулайзером. Чтобы справиться с проблемой, обычно используют антисептические растворы. Они помогают устранить вирусы, грибки и бактерии.
К наиболее действенным средствам для проведения процедуры относят следующее:
- Биопарокс. Данное средство содержит активный компонент – фузафунгин.
 Это лекарство является антибиотиком широкого действия. В комплекте можно найти несколько насадок, предназначенных для ротовой полости и носа. Чтобы провести процедуру, нужно ополоснуть рот кипяченой водой, после чего впрыснуть немного препарата в горло.
Это лекарство является антибиотиком широкого действия. В комплекте можно найти несколько насадок, предназначенных для ротовой полости и носа. Чтобы провести процедуру, нужно ополоснуть рот кипяченой водой, после чего впрыснуть немного препарата в горло. - Декасан. Для процедуры вещество смешивают в равных частях с физиологическим раствором. Для 1 сеанса потребуется 3 мл смеси. Лучше всего для ингаляции применять мундштук. Вдыхать испарения следует, пока вещество не кончится.
- Фурацилин. Чтобы сделать процедуру, лучше всего купить 0,24 % раствор лекарства. Его применяют в чистом виде. Для 1 ингаляции потребуется 3-5 мл вещества. Данные процедуры выполняют 2 раза в день.
- Мирамистин. Это средство обладает комплексным эффектом и позволяет справляться с бактериями, вирусами и грибками. Чтобы сделать ингаляцию, стоит купить средство во флаконе. Для 1 сеанса потребуется 2 мл лекарства. Чаще всего врачи советуют смешивать мирамистин с физиологическим раствором.

Противогрибковые средства
Применение таких препаратов оправдано, если причиной образования гнойников являются грибковые микроорганизмы. В данной ситуации выписывают антимикотические лекарства:
- Флуконазол. Его можно применять в форме таблеток или мазей. Чтобы устранить за несколько дней проявления молочницы, потребуется 50 мг лекарства, которое используют дважды в сутки. Также в продаже есть препарат в форме пастилок, которые необходимо рассасывать. Благодаря этой лекарственной форме вещество проникает прямо в пораженный очаг.
- Амфотерицин. Данное средство выпускают в виде мазей и порошка. В сложных случаях применяют капельницы. Однако чаще всего требуется обработка гнойников кремом с содержанием вазелина и антимикотического ингредиента. Не менее действенным методом считаются ингаляции. Их проводят 2 раза в сутки по 15 минут.
- Нистатин. Лекарство можно применять в форме таблеток и мазей.
 Средство употребляют по 1 таблетке 3 раза в день. При этом рекомендуется принимать вещество отдельно от еды. Это средство относится к медикаментам третьего поколения и обладает высокой эффективностью.
Средство употребляют по 1 таблетке 3 раза в день. При этом рекомендуется принимать вещество отдельно от еды. Это средство относится к медикаментам третьего поколения и обладает высокой эффективностью. - Кетоконазол. Чаще всего рекомендуется употреблять по 1 капсуле раз в день. Терапию продолжают в течение 14-20 суток. Применение средства можно дополнять полосканиями, мазями или ингаляциями.
- паратонзиллярный абсцесс;
- медиастинит;
- флегмона шеи;
- выраженная отечность миндалин, нарушающая дыхание, – это может стать причиной удушья;
- общее заражение крови;
- септический артрит;
- острая форма гломерулонефрита.
Профилактика
Чтобы не допустить появления проблемы, нужно:
- укреплять иммунную систему;
- предотвращать провоцирующие факторы – к примеру, переохлаждение;
- своевременно устранять очаги инфекции в зубах и ЛОР-органах.
Появление гнойников в горле может быть обусловлено самыми разными патологиями.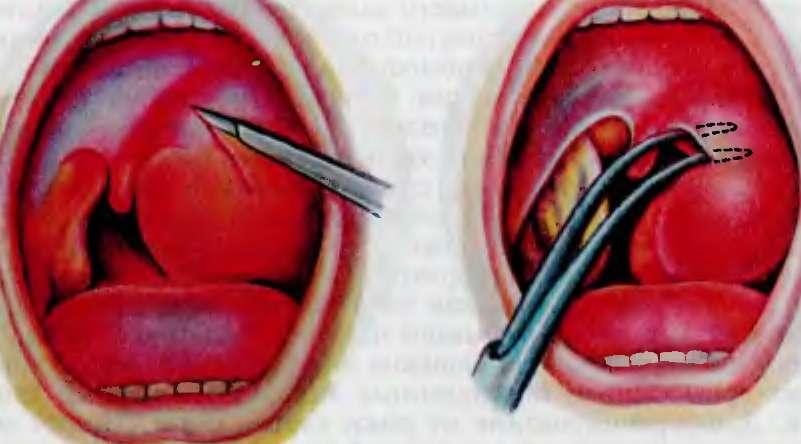 Чтобы избежать опасных последствий для здоровья, важно своевременно начать терапию. Для этого необходимо обратиться к врачу. С помощью диагностических исследований специалист определит причины проблемы и подберет лечение.
Чтобы избежать опасных последствий для здоровья, важно своевременно начать терапию. Для этого необходимо обратиться к врачу. С помощью диагностических исследований специалист определит причины проблемы и подберет лечение.
Источник: https://GorloVrach.ru/simptomy/gnojniki/
Все горло в гнойниках, что делать? Если в горле гнойники, не теряйте время
Появление гнойничков в горле является следствием инфекции. Чаще всего они возникают в результате развития кокковой микрофлоры. Причиной гнойничков может быть инфекция грибковой природы. Правильная терапия назначается только после установления диагноза и точного выявления возбудителя заболевания.
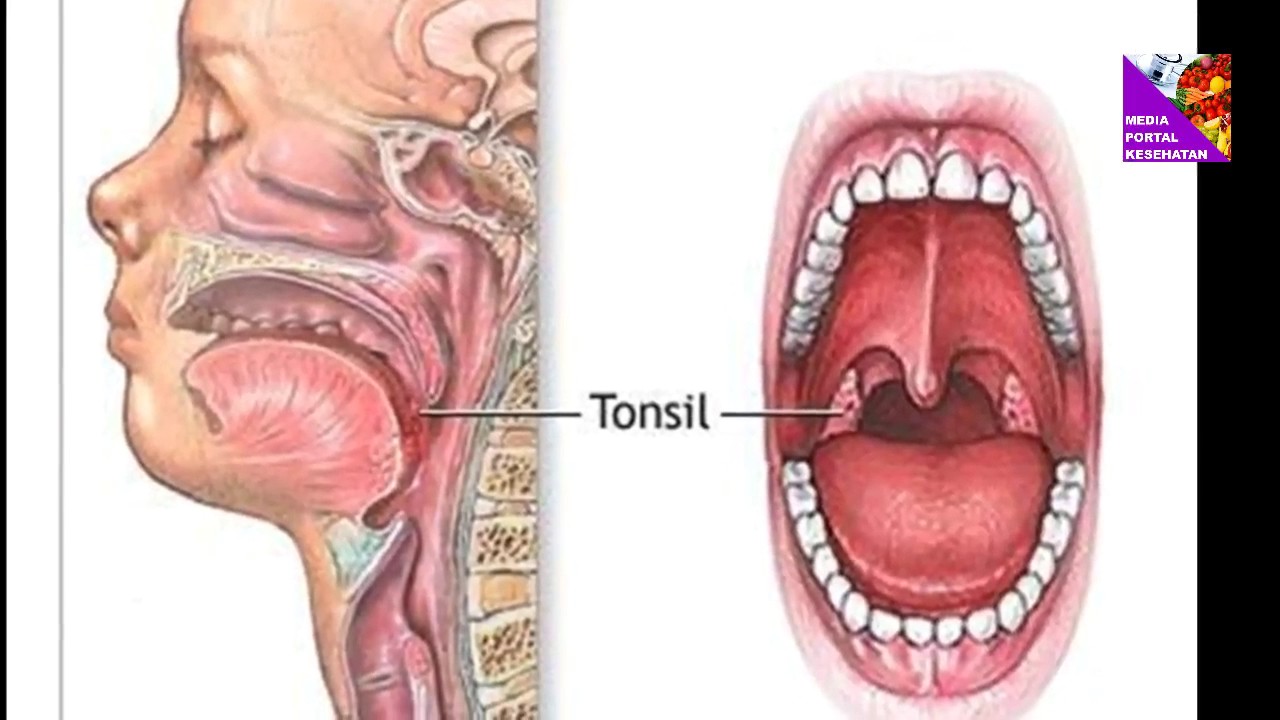
Что такое гнойники в горле
Гнойник – это очаг воспаления, результат попадания в организм болезнетворных микробов. Если все горло в гнойниках, подобная реакция может быть спровоцирована фолликулярной формой ангины. Состояние больного в этом случае осложняется высокой температурой и сильной интоксикацией.
Гнойные высыпания на задней стенке горла характерны для хронического течения тонзиллита, фарингита. Вызывает их стрептококк, бактерия, постоянно присутствующая на слизистых поверхностях носоглотки, и, начинающая активное размножение при снижении иммунитета, сильном переохлаждении, ослаблении организма.
Если взрослый или ребенок часто болеет, то на гортани нередко возникают нарывы и язвы, это может быть закономерностью. Миндалины, как главный барьер на пути микробов, улавливает и обезвреживает их, не давая проникнуть дальше.
Внутри миндалин находятся лакуны, специальные извилистые ходы, в которых происходит выработка лимфоцитов, направленных на борьбу с патогенными представителями.
На нашем сайте можно записаться к врачу прямо сейчас онлайн через интернет в Москве и других регионах России. Записаться к врачу онлайн
Причины появления гнойников в горле
Пробки и гнойники на горле и на миндалинах представляют собой результат интенсивного воспалительного процесса. Гнойное содержимое – это скопление лимфоцитов, эритроцитов, гноеродных бактерий, растворенных в жидкой среде. Лечение гнойников в горле обычно консервативное.
Гнойное содержимое – это скопление лимфоцитов, эритроцитов, гноеродных бактерий, растворенных в жидкой среде. Лечение гнойников в горле обычно консервативное.
одиночный гнойник в горле фото
Причины гнойных высыпаний в горле:
- Воспалительный процесс в глотке. Ангина, ларингит, фарингит – вот основные болезни, которые часто сопровождаются возникновением налета на задней стенке горла, высыпаниями, отеком, покраснением.
- Болезни носа. Гайморит, ринит, синусит, когда слизь стекает по стенке носоглотки, инфицируя окружающие органы, слизистую оболочку, миндалины, небный язычок, десны.
- Фарингомикоз. Присутствие в микрофлоре полости рта дрожжеподобных грибков. Температура обычно не повышается, а на поверхности языка, глотки, на миндалинах возникает специфический творожистый налет (молочница). Здесь обязательно используются противогрибковые лекарства.
- Инфекции зубов. Нагноения в области глотки свидетельствуют о присутствии источника инфекции в ротовой полости.
 Это может быть гингивит или пародонтит (воспаление десен), стоматит (воспалительный процесс слизистой оболочки горла, щек), кариес, разрушение зубов.
Это может быть гингивит или пародонтит (воспаление десен), стоматит (воспалительный процесс слизистой оболочки горла, щек), кариес, разрушение зубов.
Основные симптомы и признаки
Появление гноя – это защитный механизм, реакция организма на вторжение патогенов (вирусов, бактерий, грибков). С помощью гноя, который содержит защитные клетки лимфоциты, происходит обезвреживание любых болезнетворных бактерий.
Обычно, если врач при визуальном осмотре зева видит гнойники, он сразу обращает внимание на лимфатические узлы (их увеличение), расположенные под челюстью.
Именно с их помощью происходит отведение продуктов распада гнойного содержимого из организма.
Симптомы гнойного процесса в глотке:
- боль – любой воспалительный процесс обычно сопровождается болезненными ощущениями, отеком, гиперемией, затрудненным глотанием;
- температура – заболевания горла могут проходить на фоне повышенной температуры или при нормальной температуре тела;
- головная боль – возникает из-за раздражения нервных окончаний, находящихся в глотке и ведущих к затылочной части головы;
- тошнота или рвота – гнойники могут касаться корня языка, либо возникать на поверхности небного язычка, в результате чего человек ощущает рвотные позывы;
- слабость, раздражительность, усталость, снижение работоспособности — все это характерные признаки интоксикации.

Гнойнички появляются на поверхности горла с температурой и без. Если температура устойчиво высокая (39-40°) и с трудом снижается, то следует незамедлительно обращаться к врачу.
гнойные высыпания на слизистой
Признаки опасных инфекций, при которых скорая помощь требуется незамедлительно:
- высокая температура, не поддающаяся жаропонижающим препаратам;
- тремор, лихорадка, потеря сознания;
- отек глотки, перекрывающий дыхательный просвет;
- большое скопление гнойников, стремительное увеличение их числа;
- сильное расширение лимфатических узлов.
Методы лечения гнойников в горле
Выбирать лекарственное средство следует, исходя из основной причины развития инфекции в горле.
Антибактериальные средства
Гнойники в глотке. Что делать? Если причиной их появления являются бактерии (стрептококки, стафилококки, синегнойная палочка, хламидии, шигеллы и другие), то отоларинголог рекомендует принимать антибиотики широкого спектра действия. Применение антибиотиков направлено на подавление патогенной микрофлоры непосредственно в очаге воспаления.
Применение антибиотиков направлено на подавление патогенной микрофлоры непосредственно в очаге воспаления.
Список эффективных средств:
- Амоксициллин.
- Флюкостат.
- Аугментин.
- Амоксиклав.
- Азитромицин.
- Сумамед.
Для профилактики развития ревматизма, как осложнения гнойной ангины, устранения воспаления в глотке, специалисты рекомендуют принимать Ибупрофен. Есть спрей для местного воздействия, сироп предназначен для детей, можно применять в форме таблеток.
Противогрибковые препараты
При грибковой этиологии развития гнойников в горле следует использовать противогрибковые препараты. Только врач может назначить конкретное средство и порекомендовать схему лечения.
Список антимикотических лекарств для горла:
- Нистатин.
- Леворин.
- Хэпилор.
- Кетоконазол.
- Флуконазол.
Орошения и полоскания горла
Антибактериальные средства в форме спреев помогают быстро избавиться от боли, снять воспаление, снизить концентрацию бактерий.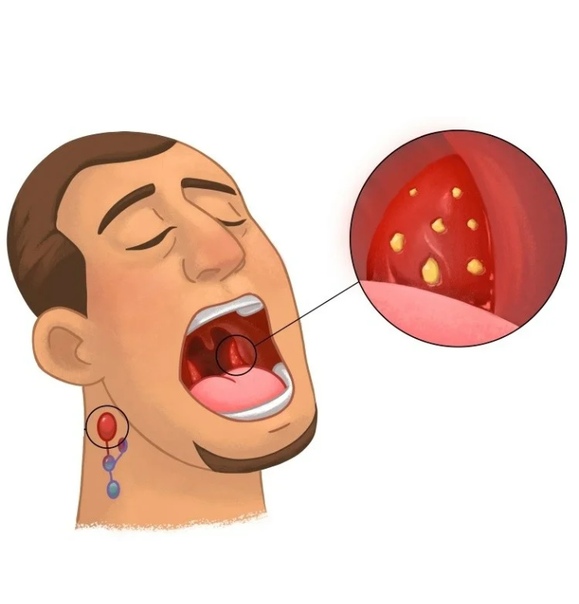
Эффективные спреи для взрослых:
- Гексорал.
- Ингалипт.
- Мирамистин (можно для детей с рождения, при беременности или лактации).
- ИРС-19.
- В стационарных условиях лакуны промывают специальными антисептическими растворами, накладывают дезинфицирующие пасты.
- Дома самостоятельно можно проводить полоскания раствором соды в пропорции 1 столовая ложка соды на стакан воды.
- Для закрепления результата полезны физиотерапевтические процедуры – УВЧ, лазер, ультрафиолет, ультразвук.
Полезные ингаляции
Применение ингаляций – это простая и доступная мера, которая помогает уменьшить симптомы болезни, предотвратить осложнения, ускоряет выздоровление.
Главные правила – ингаляции проводят за час до или после еды, предварительно прополоскав рот чистой водой. Длительность паровой ингаляции может составлять 10-15 минут, дышать с помощью небулайзера можно 7-8 минут. В день допустимо проводить от 3 до 6 ингаляций.
Какие компоненты можно использовать для домашних ингаляций:
- раствор соды;
- фурацилин;
- кромогексал;
- тонзилгон;
- хлорофиллипт;
- физраствор, минеральную воду.
Народные способы лечения
При гнойниках в горле народные средства позволят быстро облегчить состояние больного, предотвратить переход болезни в хроническое состояние.
Что можно использовать:
- Соду и соль. В виде раствора, чтобы полоскать горло.
- Шалфей и мяту. Отвар для орошения через каждый час.
- Кору дуба и ромашку. Настой для спринцевания задней стенки глотки.
- Свекольный сок и мед. Для промывания горла в острый период.
Записаться к врачу прямо сейчас
Чем опасен гнойничок в горле
Нагноение миндалин – опасный процесс. При попадании гноя на ткани, располагающиеся вокруг миндалин, может начаться паратонзиллярный абсцесс. В этом случае возникает сильный отек шеи, тогда вскрывают и очищают гнойники только хирургическим путем, так как другие средства оказываются неэффективными.
Медиастенит возникает, если гной попадет в глубокие структуры и клетчатку шеи. Отек в этом случае может затруднять дыхание и привести к асфиксии. Опасен и общий сепсис крови, когда гнойное содержимое проникает в кровоток человека, отравляя организм изнутри.
Причины появления гнойничков бывают самые разные. Чтобы окончательно избавиться от них, иногда бывает достаточным просто поднять иммунитет.
Профилактические меры включают:
- Гигиена полости рта, своевременная санация зубов.
- Здоровый образ жизни, полноценное питание.
- Исключение контактов с больными людьми.
- Прием витаминно-минеральных комплексов.
- Умеренные закаливающие процедуры.
- Вылечивание ЛОР-заболеваний.
При хроническом тонзиллите риск осложнений повышается в разы, для таких людей соблюдение профилактических мероприятий считается жизненной необходимостью.
Источник: https://boleznigorla.ru/angina-tonzillit/symptoms/chto-delat-gnojniki-v-gorle/
Отсутствие температуры при наличии гнойников в горле: лечение и профилактика
Другие симптомы и синдромы
17. 11.2017
11.2017
8.5 тыс.
5.7 тыс.
5 мин.
Язвы в горле свидетельствуют о наличии заболеваний бактериального характера. Гнойники проявляются как в одиночном варианте, так и во множественном. Язвы бывают различных размеров, форм и цвета. Все зависит от иммунитета человека, слизистой оболочки и природы бактерий. Не всегда при подобных симптомах поднимается температура.
Язвы в горле бывают белого или серого цвета. Их расположение зависит от локализации бактерий. Иногда язвы находятся за складками горла. При этом человек ощущает боль при глотании, но увидеть гнойные пробки без помощи врача не представляется возможным.
Основной причиной появления гнойных процессов слизистой оболочки является наличие стрептококковой или стафилококковой инфекции. В норме эти бактерии являются частью микрофлоры организма. Их развитие начинается на фоне снижения иммунитета.
Гнойники на миндалинах появляются при следующих болезнях:
- Ангина. Развивается воспалительный процесс верхних миндалин.
 Болезнь провоцируется бактериями и вирусами. Гнойные пробки на миндалинах появляются при лакунарной и фолликулярной форме течения. Часто у пациентов встречаются обе формы одновременно.
Болезнь провоцируется бактериями и вирусами. Гнойные пробки на миндалинах появляются при лакунарной и фолликулярной форме течения. Часто у пациентов встречаются обе формы одновременно. - Лакунарная ангина. Болезнь проявляется гноем на миндалинах. Они покрываются язвами, которые имеют форму ямки, затем заполняются белым или желтым гноем. Гнойники способны разрастаться и сливаться между собой. Иногда наблюдаются полностью покрытые белым налетом гланды. Гнойная пленка легко отделяется от слизистой оболочки, но без лечения появляется вновь.
- Фолликулярная ангина. Проявляется отечностью и покраснением гланд. Человек ощущает боль при глотании, а на слизистых оболочках виднеются язвы с четко определяемыми краями. Они самостоятельно вскрываются и обнажают рану.
- Хронически тонзиллит. Болезнь развивается под воздействием микробов или аллергической реакции. Слизистая оболочка миндалин становится очагом инфекции. Острый тонзиллит со временем перетекает в хронический. Такой процесс возникает вследствие перерождения тканей под воздействием микрофлоры.
 Миндалины являются очагом инфекции и время от времени покрываются язвами.
Миндалины являются очагом инфекции и время от времени покрываются язвами.
Иммунная система детей слабее, чем у взрослых. Новорожденные подвергаются атаке бактерий сразу после рождения. Визуально определить причину появления гнойных пробок на гландах не получится. Для диагностирования болезни необходимо пройти обследование.
Основные причины развития гнойных язв на миндалинах у детей:
- Острый или хронический фарингит. У детей наблюдается насморк, кашель и изменение тембра голоса. Краснеют глаза, а на теле появляется сыпь. Бактериальная форма начинается с острой боли в горле. Ребенку тяжело и больно глотать. Поднимается температура и возникают головные боли. При осмотре выявляется белый налет на миндалинах.
- Дифтерия. Инфекционная болезнь, поражающая носоглотку. Иногда патология поражает бронхи, трахею, кожу и глаза. На участке локализации инфекции образовывается фиброзная пленка, которую тяжело удалить. После устранения налета на слизистой оболочке остается кровоточащая рана.

- Ветрянка. Болезнь начинается внезапным поднятием температуры. По телу ребенка распространяются заполненные жидкостью пузырьки. Через 2 дня они уменьшаются в размерах и покрываются корочками. Этот процесс сопровождается сильным зудом. Если корочки счесать, то на месте язвы остается шрам.
- Грибок полости рта. Болезнь бывает как у взрослых, так и у детей. Появляется на фоне снижения иммунитета. Течение патологии происходит без поднятия температуры. На языке, стенках глотки и миндалинах появляются белые пятна. Груднички заболевают после контакта с грудью матери. Общее состояние ребенка не страдает, а горло не болит. Гнойники появляются только после длительного отсутствия лечения.
В нормальном состоянии организм человека реагирует активацией иммунных комплексов для борьбы с болезнью. Отсутствие температуры свидетельствует об ослаблении иммунитета.
Ангина считается одним из самых распространенных заболеваний горла. Катаральная и атипичная формы данной патологии протекают при отсутствии повышения температуры .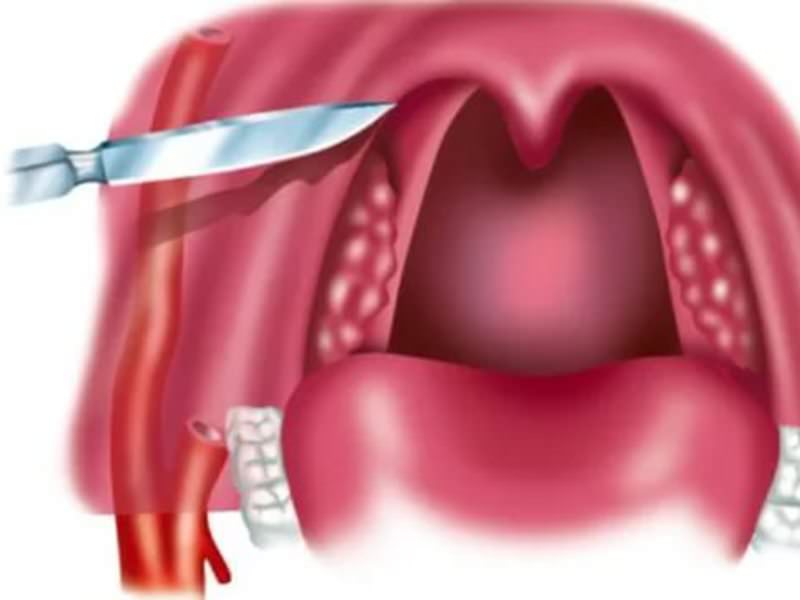 Инкубационный период составляет от 2 часов до 2-3 дней. Появляется отечность слизистых тканей и гнойный налет в горле. Пожилые люди больше остальных подвержены развитию катаральной формы ангины.
Инкубационный период составляет от 2 часов до 2-3 дней. Появляется отечность слизистых тканей и гнойный налет в горле. Пожилые люди больше остальных подвержены развитию катаральной формы ангины.
Атипичная форма развивается под влиянием неблагоприятных факторов, таких как кариес или недавнее переохлаждение. Гланды при этом покрываются белым налетом. Человек жалуется на дискомфорт в глотке, неприятный запах изо рта и повышенное слюнотечение.
Другие болезни горла, которые протекают без температуры:
- хронический тонзиллит;
- травмы слизистой оболочки;
- грибок полости рта;
- киста.
Симптоматика зависит от природы болезни, но есть общие патологические проявления при гнойниках в горле:
- повышение температуры до 38 градусов;
- боль при глотании;
- озноб;
- повышение потоотделения;
- слабость;
- головная боль;
- ослабление тонуса мышц;
- тошнота и расстройство пищеварительной системы;
- изменение голоса.

Симптомы при хроническом течении болезней:
- отсутствие температуры;
- гнойные язвы скрываются за складками горла;
- периодическое возникновение гнойников;
- плохой запах изо рта;
- привкус во рту;
- ощущения кома в горле.
Хронический тонзиллит в период обострения по симптомам напоминает острую ангину. Появляются боли в горле, озноб и слабость. Иногда повышается температура до 37 градусов. Для диагностики болезни потребуется пройти обследование.
Лечение гнойников зависит от основной причины их развития. Ангина и острый тонзиллит лечатся консервативным методом, устраняется инфекция и интоксикация организма. При хроническом тонзиллите необходимо удалять гланды.
Лечение детей или женщин при беременности проходит с минимальным количеством антибиотиков . Долгое употребление антибактериальных препаратов приводит к развитию грибковых болезней. Обычные антисептики противопоказаны детям. Для них применяются специальные щадящие спреи.
Легкие антибиотики:
Препараты для устранения температуры:
- Аспирин;
- Ибупрофен;
- Парацетамол.
Средства для полоскания горла:
Хронические болезни устраняются при помощи хирургического вмешательства. Операция по удалению миндалин проходит в ЛОР-отделении больницы под местной анестезией. Реабилитация после хирургического вмешательства составляет от 3 до 7 дней.
Болезненные ощущения возникают после оперативного вмешательства. Помочь избавиться от гнойников в горле могут антисептические растворы. Некоторые продаются в аптеках, но можно их готовить и самостоятельно. Для этого потребуется смешать 1 ч. л.соли на 1 стакан воды.
Полоскание солевым раствором помогает снять отечность слизистых и продезинфицировать язвы.
Появление гнойников на миндалинах можно предупредить при помощи профилактики:
- следует укреплять иммунную систему — употреблять витаминные комплексы для поддержания иммунной системы в период обострений;
- не допускать переохлаждений;
- вовремя проходить медицинское обследование;
- устранить источники инфекции во рту, такие как кариес;
Гланды также становятся источником инфекции при хроническом течении болезни, поэтому их следует удалить.
Источник: https://lecheniegorla.com/gnojniki-v-gorle/
Гнойники в горле: причины появления и как лечить
Если у человека появились белые гнойники в горле, то это свидетельствует о наличии в организме инфекционного процесса. При отсутствии должного лечения гнойников в горле этот процесс будет только усугубляться. Такая патология может возникнуть в любом возрасте, поэтому вопрос о том, как лечить гнойники в горле является очень актуальным.
Общие сведения о патологии
Гнойники в горле – это новообразования, которые заполнены гнойными массами. Они располагаются на слизистой оболочке и вследствие влияния некоторых факторов могут вскрываться.Гнойнички в горле – это большая проблема, так как они вызывают дискомфорт, болевые ощущения, свербят. При отсутствии элементарных правил профилактики белые гнойники вызывают осложнения.
Основные причины возникновения гнойничков
Если вдруг возник в горле гнойник, то сначала нужно определить первопричину: без этого вылечиться не получится.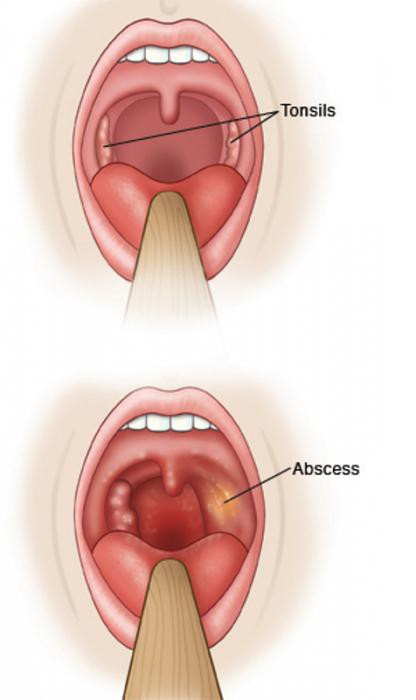 Процесс выздоровления будет зависеть от того, удалось ли избавиться от патогенного фактора. Поставить точный диагноз сможет только лечащий врач.Основными причинами появления таких образований выступают:
Процесс выздоровления будет зависеть от того, удалось ли избавиться от патогенного фактора. Поставить точный диагноз сможет только лечащий врач.Основными причинами появления таких образований выступают:
- Продолжительный недуг, который приводит к ослаблению иммунитета.
- Наличие вредных привычек и чрезмерное употребление алкогольных напитков.
- Игнорирование правил личной гигиены.
- Стоматологические болезни.
- Обострение воспалительных и инфекционных процессов.
- Частичная либо общая интоксикация организма.
- Внутренние заболевания хронической формы.
Выше перечислены те предпосылки, которые провоцируют появление гнойничков в горле, гнойников на языке. Они нуждаются в незамедлительном врачебном участии. Если не устранить все болезнетворные факторы, то гнойнички в горле станут причиной многочисленных неудобств и будут постепенно понижать качество жизни.
Причины патологии вне возрастных категорий
Наличие гнойников в горле без температуры еще не говорит об отсутствии проблем со здоровьем. Заболевание может продолжать прогрессировать в скрытой форме.
Заболевание может продолжать прогрессировать в скрытой форме.
Необходимо определить точный диагноз, симптомом которого являются гнойники в горле, как лечить недуг в дальнейшем-определит врач.Очень важно уметь отличить патологию гнойников от дифтерии, так как они имеют похожую симптоматику.
Гнойнички в гортани могут возникнуть при наличии следующих заболеваний: тонзиллит острой и хронической формы;
- кандидоз гортани и глотки;
- все формы ангины;
- паратонзиллярный абсцесс.
О чем говорят гнойники у детей?
Не исключено появления у ребенка гнойных образований в горле, но их наличие обычно связывают с нарушением баланса бактериальной флоры слизистой оболочки.
Прежде чем приступать к лечению инфекционного процесса, необходимо определить природу его происхождения. Обязательно обратите внимание на особенности организма малыша.
Если появились гнойнички в горле, белые гнойники в гортани, то это может быть проявлением следующих заболеваний:
- Ангина.
 Кроме гнойных образований у ребенка появляются сильные боли в горле. Это становится причиной снижения аппетита, ребенок становится нервным и капризным.
Кроме гнойных образований у ребенка появляются сильные боли в горле. Это становится причиной снижения аппетита, ребенок становится нервным и капризным. - Тонзиллит. Появление гнойных образований сопровождается чувством инородного тела во рту. У малыша начинает сильно болеть горло и появляется неприятный запах изо рта. Значительно понижается аппетит, а на задней стенке возникают образования. Если вовремя не устранить недуг, то заболевание приобретет гнойный характер.
- Нетипичная ангина. Это отдельная болезнь, при которой появление новообразований не сопровождается повышением температуры. Причиной является слабый иммунитет и неправильное применение антибактериальных препаратов.
Какой бы ни была причины, взрослые должны своевременно приступать к грамотному лечению своего малыша.
Гнойники у беременных
Организм беременных женщин слабый, а иммунитет не может дать отпор болезнетворным бактериям. Именно поэтому беременные женщины намного чаще подвергаются разрушающему воздействию бактерий. Если не проводить никаких профилактических мер на начальной стадии, то очень быстро появятся белые гнойнички.
Если не проводить никаких профилактических мер на начальной стадии, то очень быстро появятся белые гнойнички.
Это является очень распространенной проблемой при беременности, которая еще более усугубляется тем фактором, что ее трудно лечить при помощи медикаментов.Некоторые медикаменты категорически запрещается применять при беременности, так как их употребление может нарушить внутриутробное развитие малыша.
Лечить такую патологию следует при помощи средств народной медицины.
Как лечить патологию?
Сразу отметим, что прибегать к самолечению не рекомендуется-необходимо сразу проконсультироваться с доктором. Гнойные образования могут иметь как бактериальную, так и грибковую природу. Препараты для их лечения принадлежат к разным группам медикаментов.
Антибактериальные средства
Терапия при помощи антибактериальных препаратов проводится только в случае бактериальной природы болезни. Такими медикаментами можно излечить тонзиллит либо абсцесс, возникший после удаления зуба. Очень часто антибиотики назначают при фарингите и синусите.Наиболее результативными препаратами для устранений гнойных новообразований являются:
Очень часто антибиотики назначают при фарингите и синусите.Наиболее результативными препаратами для устранений гнойных новообразований являются:
- Флемоксин. Активным компонентом препарата является Амоксициллин. Этот антибактериальный препарат принадлежит к пенициллиновой группе и часто прописывается для лечения вызванной стрептококками ангины. Помогает оперативно убрать нарыв;
- Сумамед. Активным компонентом препарата является Азитромицин. Это антибиотик, который прописывают при инфекционных поражениях отоларингологических органов и верхних дыхательных путей. Он применяется для борьбы с возникшими на фоне фарингита и тонзиллита образованиями;
- Супракс. Препарат назначается для устранения фарингита либо тонзиллита;
- Амоксиклав. Это комбинированный медикамент, имеющий в своем составе Амоксициллин и клавулановую кислоту. Очень эффективен при инфекционном поражении горла.
Важно! Любой из этих препаратов может применяться только по назначению врача.
Народные методы лечения
Вылечить такую патологию при помощи народных средств можно только на ранних стадиях заболевания. Чаще всего назначаются полоскания горла при помощи различных трав и настоев.Перечислим рецепты приготовления наиболее эффективных составов:
- Ромашка и кора дуба. Оба компонента смешать в равных пропорциях. Для получения целебного лекарства взять 25 г сбора и добавить 0,8 л кипятка. Поставить на малый огонь на 3 минуты. После остудить и профильтровать. Полоскать горло нужно несколько раз в сутки. Проводить процедуру удобно при помощи шприца.
- Шалфей и мята. Оба компонента необходимо взять в одинаковом количестве. В 20 г полученных трав добавить 1 л кипятка. Поставить на огонь на 5-10 минут. Дать полученному лекарству остыть, и можно приступать к орошению горла. Рекомендуется проводить процедуру каждый час.
- Морская соль. На 0,25 л теплой воды (жидкость нужно брать фильтрованную) взять 5 г соли. Все хорошо размешать и начинать процедуру.
 Повторять не менее 5 раз в сутки.
Повторять не менее 5 раз в сутки. - Соль и сода. Для приготовления лечебного раствора понадобится по одной чайной ложке соды и соли и стакан воды. Все хорошо перемешать и использовать для полоскания горла. Для тщательного промывания пораженных участков рекомендуется использовать шприц.
- Эвкалипт и календула. Обе травы следует смешать в одинаковом соотношении. На пол-литра кипятка добавить 1 столовую ложку сбора. Стеклянную емкость обернуть полотенцем и оставить настаиваться на несколько часов. После профильтровать и полоскать горло 5 раз в день.
- Лимон, свекла и мед. Свеклу натереть на мелкой терке и отжать сок через марлю. На 1 порцию понадобится 1 столовая ложка сока, 20 мл лимонного сока и 30 мл меда. Все компоненты тщательно смешать и добавить стакан воды.
Даже перед применением народного рецепта, который кажется абсолютно безвредным, необходимо проконсультироваться с врачом. Входящие в состав настоев травы могут вызвать аллергические реакции. При появлении первых симптомов заболевания нужно сразу же посетить врача. Только специалист сможет поставить точный диагноз и назначить соответствующее лечение.
При появлении первых симптомов заболевания нужно сразу же посетить врача. Только специалист сможет поставить точный диагноз и назначить соответствующее лечение.
Источник: https://lor-uhogorlonos.ru/gorlo/boleznilecheniegorla/gnojniki-v-gorle-prichiny-poyavleniya-i-kak-lechit.html
Гной в горле без температуры как лечить
Гной в горле без температуры может выглядеть по – разному, и иметь различный характер. У одних он выражается в виде желтоватого налета на миндалинах, в гортани и у корня языка. У других могут наблюдаться гнойные вкрапления на лимфатических узлах.
Привычно можно было бы решить, что это обычная гнойная ангина. Но она сопровождается повышением температуры. Что же делать{q}
https://www.youtube.com/watch{q}v=CZ9XZqxAPoo
Гнойники в гортани – это воспалительный процесс, который вызван бактериями и может служить самостоятельной проблемой или быть одним из симптомов серьезного заболевания.
Также нагноения в горле могут свидетельствовать о инородном теле в носоглотке, особенно у детей. Которые любят для эксперимента засунуть в нос пуговичку или маленькую детальку от игрушки.
Которые любят для эксперимента засунуть в нос пуговичку или маленькую детальку от игрушки.
Именно поэтому налет в горле и неприятный запах изо рта – это повод обратиться в больницу за помощью. Самолечением заниматься нельзя, потому что для начала нужно установить причину.
Но в некоторых случаях за гнойники можно принять образования, которые могут свидетельствовать о заболеваниях иной природы, требующих совершенно иного подхода к лечению. Именно поэтому появление гноя в горле требует обращения к врачу.
Причиной появления налета в гортани служит патогенная микрофлора, в которой интенсивно развиваются бактерии – стафилококки, стрептококки или диплококки.
Они вызывают налет на миндалинах, мелкие гнойные очаги на слизистой гортани, иногда поражая небную часть. В связи с этим значительно снижается защитная функция организма и легко заразиться другими инфекциями.
Если вы обнаружили в гортани или на миндалинах гной, но при этом нет температуры, это может свидетельствовать о не вылеченной ангине, о снижении иммунитета или о других возможных патологиях.
Фарингит
Фарингит – это одно из первых заболеваний, которое падает под подозрение при наличие гнойников в горле или небной части. Вызывается оно бактериями Стафилококка. Признаки фарингита:
- Слизистая ротовой полости покрыта сероватым налетом с желтым оттенком.
- В гортани наблюдается гной вязкой консистенции, который прям стекает по стенкам.
- Першит горло, появляется дискомфорт при глотании.
- В первые дни заболевания может наблюдаться температура, которая потом спадает.
- Увеличение лимфатических узлов.
- Неприятный привкус и запах во рту.
- Болевые ощущения в области уха.
Тонзиллит
Это гнойная ангина. Но ее характерным признаком является повышенная температура.
На некоторых стадиях заболевания ее может не быть, и обнаружить заболевание можно по признакам гнойных вкраплений в миндалинах. Вся ротовая полость выглядит полностью здоровой, а гной лишь частично появляется на гландах.
Чтобы не усугубить ситуацию и не дать ангине разрастаться и прогрессировать, нужно немедленно обратиться к врачу, который посоветует противомикробные препараты и способы, которыми можно удалить гнойные пробки с миндалин в домашних условиях.
Ларингит
Появление налета в горле также может быть одним из признаков воспалительного процесса под названием ларингит. Его основные симптомы:
- Сильный кашель и боль в горле.
- В первые дни на гландах появляется слизь, которая чрез несколько дней уже обильно стекает по задней стенке горла.
Источник: https://kono-pizza.ru/info/gnoy-gorle-temperatury-lechit/
Что делать, если обнаружили гнойники в горле без температуры. Гнойники в горле без температуры, как лечить гнойники?
Гнойник – это очаг воспаления, результат попадания в организм болезнетворных микробов. Если все горло в гнойниках, подобная реакция может быть спровоцирована фолликулярной формой ангины. Состояние больного в этом случае осложняется высокой температурой и сильной интоксикацией.
Гнойные высыпания на задней стенке горла характерны для хронического течения тонзиллита, фарингита. Вызывает их стрептококк, бактерия, постоянно присутствующая на слизистых поверхностях носоглотки, и, начинающая активное размножение при снижении иммунитета, сильном переохлаждении, ослаблении организма.
Если взрослый или ребенок часто болеет, то на гортани нередко возникают нарывы и язвы, это может быть закономерностью. Миндалины, как главный барьер на пути микробов, улавливает и обезвреживает их, не давая проникнуть дальше. Внутри миндалин находятся лакуны, специальные извилистые ходы, в которых происходит выработка лимфоцитов, направленных на борьбу с патогенными представителями.
Причины и механизм развития болезни
Провоцирует заболевание смешанная микрофлора, в которой преобладают стрептококки, стафилококки в совокупности с иными видами кишечных палочек.
Наиболее распространенными причинами абсцесса горла являются воспалительные процессы ЛОР – органов, имеющих хронический характер.
В ряде случаев ими являются хронические ангины, как правило, фолликулярная. Часто абсцесс горла может быть вызван обострением хронического тонзиллита. Также, воспалительные процессы в горле могут быть следствием аденоидов. Они представляют собой увеличенные носоглоточные миндалины.
Гноеродные бактерии, попав в носоглоточное пространство, начинают развиваться на слизистой оболочке горла, вызывая первоначально покраснения, затем гнойные высыпания. Также наблюдается увеличение и покраснение миндалин. Весь процесс сопровождается болезненными ощущениями в горле, нередко отдающими в ухо.
К какому врачу обратиться
Для диагностики и лечения заглоточного абсцесса у ребенка нужно обратиться к педиатру или к детскому ЛОРу. Взрослый пациент должен своевременно записаться на прием к терапевту либо высококвалифицированному ЛОР-врачу. Если резкое ухудшение состояния случилось ночью, то необходимо незамедлительно вызвать бригаду скорой помощи.
Профилактические меры
Возникновение и развитие подобного рода заболеваний можно предотвратить при помощи ряда профилактических мер. К ним относятся:
- Регулярная гигиена тела с использованием антибактериального мыла;
- Применение антибактериальных мазей, гелей;
- Здоровый образ жизни и помощь иммунитету;
- Гигиена ротовой полости;
- Своевременное лечение кариеса;
- Удаление и лечение больных зубов;
- Своевременное лечение ангин.

Самостоятельные действия
Иногда после операции по вскрытию абсцесса пациенту назначают полоскания горла соленой теплой водой. Эти полоскания уменьшают раздражение горла, помогают удалить остатки содержимого и ускоряют выздоровление.
Раствор для полоскания делается следующим образом. Вода нагревается примерно до 40 градусов. В чашку с водой добавляется соль в количестве 1-2 чайных ложек. Раствор следует помешивать до полного растворения соли.
Полученным раствором следует полоскать горло несколько раз в течение 36 часов. Воду можно использовать и более горячую, главное чтобы вы не обожгли горло. Вместо соли можно использовать фурацилин или другие антисептики.
Также после операции пациенту следует употреблять больше жидкости. Можно пройти УФО.
Лечение абсцесса в домашних условиях
Иногда при лечении можно использовать некоторые рецепты народной медицины. Например, хорошо помогает траволечение:
- Как только почувствуете у себя первые признаки болезни, начинайте есть чеснок;
- Если вам неприятен запах чеснока, то его можно принимать вместе с медом;
- Можно пить травяные чаи.
 Их готовят из эхинацеи или желтокорня канадского;
Их готовят из эхинацеи или желтокорня канадского; - Можно использовать имбирь. Для этого 2 чайные ложки порезанного свежего имбиря нужно кипятить 20 минут. После этого нужно дышать паром полученного раствора в течение 5 минут. Процедуру следует повторять в день 2-3 раза.
Как передаются возбудители?
Сам по себе абсцесс не заразный и образоваться после контакта с больным не способен. Опасность представляют вышеперечисленные микроорганизмы, которые способны провоцировать все что угодно — от банального насморка до пневмонии.
В ротовую полость они попадают четыремя основными путями:
- Контактно-бытовым. Человек становится «счастливым обладателем» агентов еще в детские годы. При контакте с почвой, бытовыми предметами инфицированных, касаниях слизистых грязными руками и по ряду других причин возникают поражение ротоглотки.
- Воздушно-капельный путь инфицирования. С частичками слюны, экссудата и слизи бактерии выходят в окружающую среду при кашле, чихании и дыхании.
 Достаточно вдохнуть такую частичку, чтобы стать носителем.
Достаточно вдохнуть такую частичку, чтобы стать носителем. - Алиментарный путь. С плохо приготовленной или помытой пищей бактериальная флора «переселяется» в ротовую полость.
- Орально-генитальный путь. В основном таким способом в рот попадает условно-патогенная и патогенная флора, которая обычно обитает на половых органах и слизистых уретры. Это уже названные микоплазмы, хламидии, гонококки.
Во многих случаях ребенок может стать носителем болезнетворных агентов при недостаточной гигиене груди матери или в результате употребления инфицированного молока в первые же дни жизни.
Это основные пути. Усугубляет положение плохая гигиена полости рта, лица ее не соблюдающие рискуют получить абсцесс в разы больше.
Возможны и иные пути: трансмиссивный, восходящий (из нижних дыхательных путей в ротоглотку), иные. Но их массовая доля в общей картине ничтожно мала.
Также патогенные микроорганизмы могут перемещаться по организму с током крови и лимфы. Это приводит к поражениям горла гнойного характера, порой не совсем ясной этиологии. Дело в том, что очаг может быть удаленным и локализоваться где угодно.
Это приводит к поражениям горла гнойного характера, порой не совсем ясной этиологии. Дело в том, что очаг может быть удаленным и локализоваться где угодно.
Прогноз
Если вовремя поставить точный диагноз и подобрать терапию, прогноз является положительным. Оперативное вмешательство и лекарственная терапия помогают предотвратить развитие опасных осложнений.
Гнойники в горле (миндалинах, гландах): как лечить у взрослых
Поскольку гнойники в горле бывают вызваны разными патогенами – бактериями, вирусами, грибками, то и лечение в каждом конкретном случае будет отличаться. Терапевтические меры зависят от диагноза пациента.
Медикаментозная терапия
Для борьбы с возбудителем инфекции применяют терапию различными медикаментами – антибиотиками, противовирусными препаратами, антигрибковыми средствами.
Антибиотики
Такая терапия эффективна лишь в том случае, если инфицирование организма вызвано бактериями. Чтобы избавиться от гнойников в горле, используются:
- Флемоксин – антибиотик пенициллинового ряда, противостоит таким бактериям, как стрептококк и стафилококк.
 Активным действующим веществом препарата является Амоксициллин.
Активным действующим веществом препарата является Амоксициллин. - Сумамед – лекарство на основе Азитромицина применяется для лечения гнойников, которые вызваны фарингитом, тонзиллитом, скарлатиной. Антибиотик широкого спектра действия из группы макролидов.
- Супракс – этот антибиотик относится к цефалоспоринам. Лечит гнойные образования, вызванные фарингитом и тонзиллитом.
- Амоксиклав – комбинированное средство, его эффективность связана с сочетанием действия двух компонентов – Амоксициллина и Клавулановой кислоты. Аналогом Амоксиклава является Аугментин, он более доступен по цене.
- Цефалексин – антибиотик из группы цефалоспоринов.
Противовирусные препараты
Причиной образования гнойников в горле может быть вирусная инфекция.
В таком случае лечить патологию нужно противовирусными препаратами:
- Анафероном;
- Амиксином;
- Арбидолом;
- Кагоцелом;
- Вифероном;
- Гропринозином;
- Цитовиром.

Противогрибковые средства
Эти препараты окажут лечебное действие лишь в том случае, если гнойники появились в результате деятельности грибов из рода Кандида.
Такие лекарства называют антимикотиками:
- Флуконазол – эффективно лечит молочницу в горле за несколько дней. Лучше применять в виде пастилок и таблеток.
- Кетоконазол – препарат принимают в капсулах, лечение длительное, не менее 2 недель.
- Амфотерицин – используют в виде ингаляций и антимикотического крема.
- Нистатин – эффективное средство с минимумом побочных эффектов. Применяют в виде таблеток и мазей.
Местная терапия
Такой вид лечения предполагает использование ингаляций, полосканий, орошения, промывания антисептическими растворами.
Ингаляции
Ингаляции считаются действенным средством борьбы с гнойниками. Для их проведения используют специальные приборы – небулайзеры (ингаляторы).
Применяемые антисептические растворы эффективны в отношении не только бактерий, но также вирусов и грибков.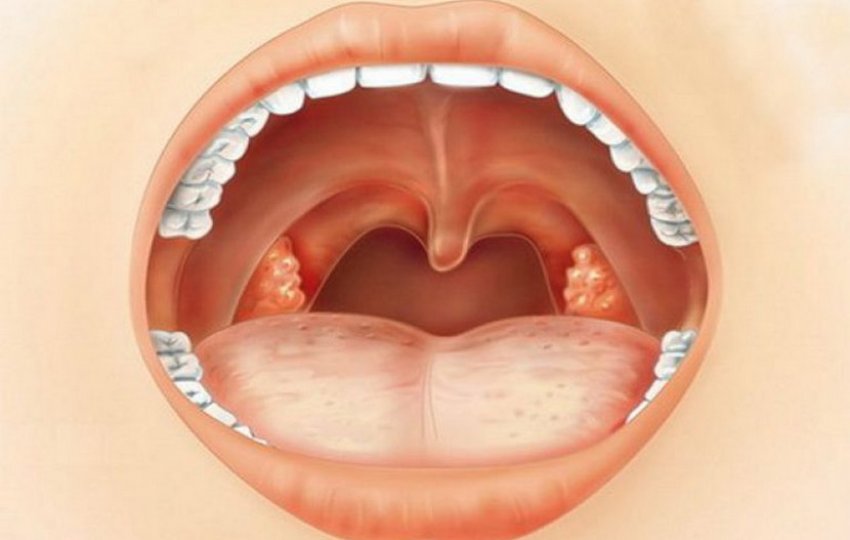
Какие препараты используются для ингаляций:
- Биопарокс – лекарство широкого диапазона действия. Комплект включает в себя насадки для горла, ротовой полости и носа.
- Декасан – лекарство смешивают с физраствором в пропорции 1 к 1. Для ингаляций используют мундштук.
- Фурацилин – для ингаляций применяют специальный раствор. Процедуру проводят 2 раза в день.
- Мирамистин – препарат комплексного действия. Лекарство смешивают с физраствором. Ингаляции делают дважды в день.
- Минеральная вода – лучше брать не газированные «Ессентуки» или «Нарзан». Процедура способствует устранению отека гортани и восстановлению тканей.
Полоскания и промывания
Для этих процедур используются как медикаментозные препараты, так и народные средства:
- равные части коры дуба и ромашки аптечной залить кипятком, дать настояться. Остывшей жидкостью полощут горло несколько раз в день;
- взять одинаковое количество мяты и шалфея, залить водой, довести до кипения и потомить на слабом огне 2 – 3 минуты.
 Полоскать горло охлажденным средством можно каждые 2 часа;
Полоскать горло охлажденным средством можно каждые 2 часа; - щепотку морской соли растворить в стакане подогретой воды. Полоскания полученным лекарством следует проводить до 5 раз в день;
- применяют орошения горла с использованием Ингалипта, Мирамистина, Гексорала, ИРС-19;
- промывать пораженную область можно раствором Фурацилина, Йодинолом, борной кислотой, Хлорофиллиптом (спиртовым раствором). Для более тщательной обработки гнойников используют шприц или спринцовку.
Такие процедуры проводят в домашних условиях и в поликлинике.
Дополнительные меры
Терапия гнойников должна проводиться комплексно. Пациенту могут быть назначены:
- противовоспалительные препараты – ацетилсалициловая кислота, Ибупрофен;
- физиотерапевтические процедуры – УВЧ, УФО, лазерная и магнитотерапия, фонофорез;
- укрепление иммунной системы – назначают прием Иммунала, витаминов B, РР, инъекции экстракта алоэ.
Пытаться самостоятельно вытащить образовавшуюся гнойную пробку опасно.
Если уж проводить такую процедуру, то с соблюдением определенных правил:
- использовать специальный шпатель, на который намотан стерильный бинт, пропитанный антисептиком;
- надавить на пораженный участок, чтобы пробка вышла;
- хорошо прополоскать горло антисептическим раствором.
Удалять миндалины сегодня стараются как можно реже, предпочитая медикаментозное лечение.
Если без хирургического вмешательства не обойтись, то у взрослых его проводят под местной анестезией. Послеоперационное восстановление обычно длится в течение недели.
Осложнения
Осложнения могут возникнуть вследствие распространения инфекции по дыхательным путям. В данном случае заболевание может спровоцировать развитие пневмонии, других воспалительных заболеваний легких.
Также есть опасность попадания инфекции с током крови в мозг, тогда вероятно появление гнойного менингита.
В целом появление заглоточного абсцесса может ухудшить течение заболевания, которое послужило причиной развития данного состояния.
Узнайте! О лечении паратонзиллярном абсцессе в нашей статье.
Более опасное, но достаточно редкое последствие, — асфиксия, удушье, возникающее, если абсцесс перекрывает дыхательные пути.
К этому может привести отек гортани или самопроизвольное вскрытие воспалительного очага, вследствие чего разливается гной и закрывает просвет.
В данном случае может возникнуть поражение сосудов при проникновении гноя сквозь клетчатку, это может привести к тромбозу яремной вены, флебиту, сепсису.
Важно! Осложнения могут также возникнуть вследствие неправильного лечения воспалительного заболевания.
Причины появления гнойников в горле
Пробки и гнойники на горле и на миндалинах представляют собой результат интенсивного воспалительного процесса. Гнойное содержимое – это скопление лимфоцитов, эритроцитов, гноеродных бактерий, растворенных в жидкой среде. Лечение гнойников в горле обычно консервативное.
одиночный гнойник в горле фото
Причины гнойных высыпаний в горле:
- Воспалительный процесс в глотке.
 Ангина, ларингит, фарингит – вот основные болезни, которые часто сопровождаются возникновением налета на задней стенке горла, высыпаниями, отеком, покраснением.
Ангина, ларингит, фарингит – вот основные болезни, которые часто сопровождаются возникновением налета на задней стенке горла, высыпаниями, отеком, покраснением. - Болезни носа. Гайморит, ринит, синусит, когда слизь стекает по стенке носоглотки, инфицируя окружающие органы, слизистую оболочку, миндалины, небный язычок, десны.
- Фарингомикоз. Присутствие в микрофлоре полости рта дрожжеподобных грибков. Температура обычно не повышается, а на поверхности языка, глотки, на миндалинах возникает специфический творожистый налет (молочница). Здесь обязательно используются противогрибковые лекарства.
- Инфекции зубов. Нагноения в области глотки свидетельствуют о присутствии источника инфекции в ротовой полости. Это может быть гингивит или пародонтит (воспаление десен), стоматит (воспалительный процесс слизистой оболочки горла, щек), кариес, разрушение зубов.
3 составляющих успешного лечения абсцесса
Теперь вполне логично разобрать, как же нужно лечить абсцесс горла. Важно помнить, что на начальной стадии заболевание достаточно быстро и просто лечится.
Важно помнить, что на начальной стадии заболевание достаточно быстро и просто лечится.
Но если оперативно не обратиться к врачу, гнойное воспаление может привести к остановке дыхания, полному перекрытию трахеи и поражению многих других органов.
Глотка находится рядом с мозгом, поэтому абсцесс гортани может даже привести к такому опасному заболеванию, как менингит.
1. Вскрытие абсцесса
Первым делом его вскрывают при помощи скальпеля, предварительно обработав антисептиками – делается это хирургическим путем. Не переживайте по поводу болезненных ощущений, перед операцией обязательно ставят анестезирующий препарат. После на ранку накладывается резиновый дренаж, который защищает ее и предотвращает повторное скопление гноя.
Операция по удалению
Если абсцесс в горле есть у вашего ребенка, то готовьтесь к тому, что лечение придется проводить в условиях стационара, взрослые же ограничиваются, как правило, амбулаторными условиями наблюдения.
2. Прием медикаментов
Прием медикаментов
После вскрытия врач прописывает прием медикаментов, которые успешно помогают организму восстановиться. Если вы соблюдаете все рекомендации, то абсцесс в горле и его симптомы полностью пропадают.
Назначаются: антибиотики, антибактериальные препараты (пенициллиновая группа, например, Амоксиклав или Ампицилин), противоаллергические лекарства для снятия отечности (Супрастин), обезболивающие (Найз, Нурофен), антисептики для полоскания горла (Мирамистин, Хлоргексидин). Не забудьте в комплексе пропить курс витаминов.
Прием медикаментов
Как выглядит нарыв в горле (фото)
Расположение
В зависимости от расположения полости, в которой находится гной, абсцессы делят на:
- передний – часто встречающееся положение, так как микробы легко попадают туда и оседая на станках, провоцируют воспаление;
- задний – возникновение абсцесса в полости возле глоточной миндалины;
- нижний – скопление гноя развивается ниже небной миндалины;
- боковой – самое трудное место возникновения абсцесса, приводит к осложнениям.

Дополнительные исследования
Также врач одновременно с лабораторными исследованиями может назначить ниже перечисленные инструментальные исследования:
- УЗИ околоносовых пазух;
- отоскопия;
- риноскопия;
- рентген гайморовых пазух;
- рентген шейного отдела позвоночника.
После проведения необходимых исследований, установлении симптомов и лечения абсцесса горла у взрослых, приступают непосредственно к терапии.
Фото
Информативное видео: Что такое паратонзиллярный и заглоточный абсцесс?
Источник: https://probol.info/stomatologiya/chto-delat-esli-obnaruzhili-gnojniki-v-gorle-bez-temperatury-gnojniki-v-gorle-bez-temperatury-kak-lechit-gnojniki.html
Гнойники в горле как лечить, причины появления
Если на слизистой оболочке полости рта появились белые гнойники, это красноречивый симптом инфекционного процесса, который при отсутствии лечения будет только развиваться в организме человека. Гнойники в горле возникают в любом возрасте, характеризуют разные патологические процессы и заболевания. Пациенту необходимо лечиться, иначе проблемы со здоровьем будут возникать вновь и вновь.
Гнойники в горле возникают в любом возрасте, характеризуют разные патологические процессы и заболевания. Пациенту необходимо лечиться, иначе проблемы со здоровьем будут возникать вновь и вновь.
Чтобы поставить окончательный диагноз, одного симптома вовсе недостаточно. Специалисту для сбора данных анамнеза и дифференциальной диагностики недуга необходимы другие жалобы пациента, видимая симптоматика. Самое главное выяснить, почему в горле появились гнойники, как от них быстро и надолго избавиться.
Общие сведения о проблеме
Рассуждая о гнойниках, далеко не все пациенты понимают, что это такое. Самое время внести ясность: это новообразования, заполненные гнойными массами или жидкостью, которые локализуются на поверхности слизистой оболочки. Под воздействием провоцирующих факторов они могут вскрываться, после чего образовывается небольшая ранка.
Гнойники в горле это реальная проблема, поскольку такие новообразования болят, зудят, вызывают дискомфорт и осложнения при отсутствии элементарных правил профилактики. Излюбленным местом в ротовой полости становятся миндалины, неба, реже язык. Увидеть такие очаги патологии можно при визуальном осмотре, достаточно просто в хорошо освещенном помещении широко открыть рот и подойти к зеркалу.
Излюбленным местом в ротовой полости становятся миндалины, неба, реже язык. Увидеть такие очаги патологии можно при визуальном осмотре, достаточно просто в хорошо освещенном помещении широко открыть рот и подойти к зеркалу.
Определить такие новообразования проще простого, вот только с постановкой окончательного диагноза возможны определенные сложности. Дело в том, что это симптом многих заболеваний, причем гнойники имеют одинаковую форму, размер и структуру. Например, стоматолог может утверждать, что это классическая форма стоматита, тогда как отоларинголог настаивает на тревожной симптоматике фолликулярной ангины. Очень важно ответственно подойти к дифференциальной диагностике, соблюдать предписанную схему лечения консервативно.
Гнойники в горле — основные причины появления
Если неожиданно появились в горле белые гнойники, без обнаружения причины успешное лечение, увы, невозможно. Положительная динамика будет умеренной, пассивной, поскольку от основного патогенного фактора так и не удалось полностью избавиться.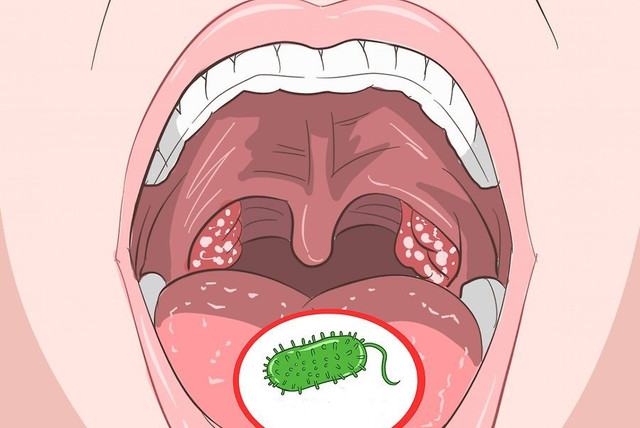 Поставит диагноз однако и сам пациент должен хотя бы догадываться, что же это может быть. Ниже описаны самые распространенные патогенные факторы, свойственные человеку в условиях современного общества. Это:
Поставит диагноз однако и сам пациент должен хотя бы догадываться, что же это может быть. Ниже описаны самые распространенные патогенные факторы, свойственные человеку в условиях современного общества. Это:
- Длительное заболевание, в результате чего был ослаблен иммунитет пациента.
- Вредные привычки, систематическое злоупотребление спиртными напитками.
- Несоблюдение правил личной гигиены.
- Стоматологические заболевания.
- Инфекционные и воспалительные процессы при обострении.
- Следствие общей или частичной интоксикации организма.
- Внутренние болезни хронической формы.
Это те предпосылки, которые вызывают появление гнойников в горле, требуют немедленного врачебного участия. Если не избавиться от таких патогенных факторов, белые точки и дальше будут снижать качество жизни, провоцировать внутренний дисбаланс.
Причины патологии вне возрастных ограничений
Даже если появление в горле гнойников протекает без повышения температуры, это вовсе не означает, что проблема со здоровьем полностью отсутствует. Нет, болезнь действительно имеется, и она прогрессирует, правда, в скрытой форме. Самое время разобраться, какие диагнозы соответствуют столь специфичной симптоматике, когда самое время бить тревогу.
Нет, болезнь действительно имеется, и она прогрессирует, правда, в скрытой форме. Самое время разобраться, какие диагнозы соответствуют столь специфичной симптоматике, когда самое время бить тревогу.
Важно правильно дифференцировать заболевание от дифтерии, поскольку симптоматика сходная. При таком диагнозе появляются белые гнойники на слизистой оболочке полости рта. Правда, в стадии рецидива температурный режим нарушается, вот и нашлось первое отличие дифтерии. Другие диагнозы, при которых появляются белые гнойники, следующие:
- тонзиллит острой и хронической формы,
- кандидоз глотки и гортани,
- катаральная, лакунарная, герпесная и гнойная формы ангины,
- паратонзиллярный абсцесс.
Каждое заболевание склонно к хроническому течению, когда гнойники появляются в ротовой полости регулярно под воздействием провоцирующих факторов, при очередном ослаблении иммунитета.
О чем говорят гнойники в горле у детей
В детском возрасте педиатры тоже не исключают такую симптоматику, однако связывают ее исключительно с развитием бактериальной флоры слизистой оболочки. Прежде чем лечить инфекционный процесс, требуется разузнать его природу, учитывать особенности подрастающего организма. Итак, если у ребенка появились гнойники в горле, это:
Прежде чем лечить инфекционный процесс, требуется разузнать его природу, учитывать особенности подрастающего организма. Итак, если у ребенка появились гнойники в горле, это:
Ангина
Острое заболевание в детском возрасте, которое вызвано повышенной активностью стрептококков, пневмококков. При ангине гнойники дополнены болью в горле, которая снижает аппетит, делает маленького пациента нервным и крайне раздражительным.
Тонзиллит
Помимо гнойников это заболевание характеризуется ощущением инородного тела в ротовой полости. У маленького пациента сильно болит горло, присутствует неприятный запах изо рта, пропадает аппетит. Если своевременно не убрать гнойники в горле, тонзиллит становится хроническим, рецидивирующим.
Стоматит
Еще одно неприятное заболевание, дополненное белым налетом в полости рта. Очагами патологии становится внутренняя поверхность щек, губ, область под языком. Гнойнички по своей структуре мелкие, сыпь обильная, поэтому внешне кажется, что просто появился белый налет.
Термические ожоги
Это одна из самых главных причин, почему на слизистой оболочки полости рта появляется фибринозный налет. Внешне симптоматика напоминает проявления ангины, однако клиническая картина менее опасна для здоровья, реже дает осложнения по здоровью.
Фарингомикоз
Многие пациенты ошибочно путают такой диагноз с классическим стоматитом, но на самом деле разница существенная. Болезнь спровоцирована активностью грибов Кандида, требует немедленного медикаментозного лечения противогрибковыми препаратами внутрь и наружно. Среди причин патологии слабый иммунитет, туберкулез.
Нетипичная ангина
Это отдельное заболевание, при котором гнойники в горле у ребенка появляются без высокой температуры. Причина одна ослабленный иммунитет либо неправильное использование антибактериальной терапии в детском возрасте. Допустимый температурный режим не должен останавливать родителей, поскольку больной ребенок все равно нуждается в своевременном лечении.
Так же о присутствии гнойников в горле у ребенка может говорить иммунодефицитное состояние.
Родители должны в каждой клинической картине знать, как лечить гнойники в горле. В данном случае речь идет вовсе не о поверхностном самолечении, а о профессиональной консультации педиатра с последующим назначением тех или иных лекарственных средств. В противном случае, верно не определив причины гнойников в горле, клиническая картина осложняется, болезнь может стать хронической.
Гнойники в горле при беременности
Женщина в интересном положении вдвое чаще подвержена разрушающему воздействию микробов. Ее организм ослаблен, а иммунный ответ не способен противостоять вредоносной флоре. Если своевременно не позаботиться о мерах профилактики, однажды утром могут появиться гнойники в горле. При беременности это распространенная проблема, которую достаточно сложно лечить медикаментами.
Самое время напомнить, что часть медицинских препаратов категорически запрещена к применению, поскольку может нарушить внутриутробное развитие. Однако это не значит, что нарастающую проблему со здоровьем можно игнорировать, лечить гнойники в горле всем будущим мамочкам предстоит лечить народными средствами. Главное убедиться в отсутствии аллергической реакции и не навредить крохе.
Однако это не значит, что нарастающую проблему со здоровьем можно игнорировать, лечить гнойники в горле всем будущим мамочкам предстоит лечить народными средствами. Главное убедиться в отсутствии аллергической реакции и не навредить крохе.
Как лечить гнойники в горле
Столкнувшись с вышеописанной проблемой, вопрос, как избавиться от гнойников в горле, поднимает ни одно поколение. Если причина патологического процесса определена, начало интенсивной терапии положено. Теперь предстоит окончательно избавиться от патогенного фактора, исключить всякие контакты с внешними и внутренними агрессорами.
Задача консервативного лечения сократить интенсивность симптоматики, ускорить процесс выздоровления, истребить патогенную флору, если именно микробы стали причиной появления гнойничков в горле. Все это реально, но предварительно требуется заручиться поддержкой и профессиональной помощью специалиста.
Схема интенсивной терапии в любом возрасте
Лечение прогрессирующего заболевания определяет не только симптоматика, но и этиология патологического процесса.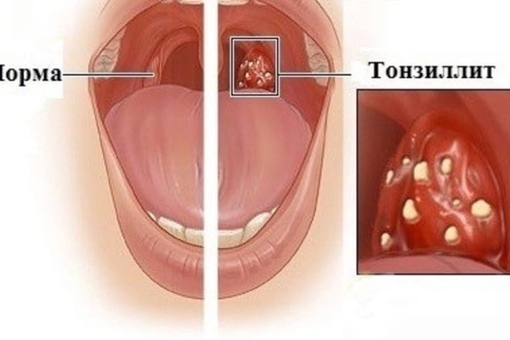 Особенно важно учитывать этот момент перед выбором антибактериального препарата. Важно осознавать, что антибиотики эффективны только при правильном применении, иначе могут вызвать осложнения и даже ухудшить общее состояние пациента. Вот несколько примеров насчет антибактериальной терапии:
Особенно важно учитывать этот момент перед выбором антибактериального препарата. Важно осознавать, что антибиотики эффективны только при правильном применении, иначе могут вызвать осложнения и даже ухудшить общее состояние пациента. Вот несколько примеров насчет антибактериальной терапии:
- Если причиной появления в горле желтых гнойников является бактериальная флора, например, пневмококки или стафилококки, то прием антибиотиков пенициллинового ряда поможет в самые сжатые сроки нормализовать структуру слизистой оболочки.
- Когда гнойники возникли по вине герпеса, антибактериальная терапия оказывается неэффективной, а пациенту помогут перебороть характерный недуг только противовирусные препараты для внутреннего и местного применения.
- Если при кандидозе использовать антибиотические средства, то общее состояние пациента в любом возрасте только ухудшается. При повышенной активности грибов Кандида представители пенициллинового ряда только усиливают рецидив указанного заболевания.

Такие примеры дают отчетливо понять, что к проблеме постоянных гнойников в горле требуется относиться с особой ответственностью. Тем более, не заниматься сомнительным самолечением. Только врач знает, какие лечебные мероприятия уместны для конкретной клинической картины, а лечение назначает только после окончательно поставленного диагноза.
Какие лекарства использовать для лечения
Если появление гнойников в горле дополнено высокой температурой, скорее всего, имеет место одна из форм ангины. Для лечения необходимы антибиотики, например, хорошо зарекомендовали себя такие медицинские препараты, как:
- Сумамед или Амоксиклав,
- Флемоксин Солютаб или Сумамед,
- Азитромицин (инструкция).
Суточные дозы и длительность приема определяются по конкретной клинической картине.
Помимо антибиотиков, против гнойников в горле требуется использовать антисептические составы. Например, 2 таблетки медицинского препарата Фурацилин растворить в 1 литре воды, а после готовым составом тщательно полоскать воспаленную ротовую полость. Если говорить о народных средствах, аналогичным действием обладает содовый раствор, приготовленный тоже в домашних условиях.
Если говорить о народных средствах, аналогичным действием обладает содовый раствор, приготовленный тоже в домашних условиях.
Есть уже готовые составы, которые успешно борются с белым налетом в ротовой полости. Отметить стоит эффективность следующих медикаментов для наружного применения:
- Хлоргексидин (инструкция по полосканию рта),
- Мирамистин и его дешевые аналоги,
- Гексорал и прочие.
Также помогут современные таблетки Лизобакт, которые, согласно инструкции, требуется рассасывать под языком до полного растворения. Эффект будет, но не сразу, так что пациенту потребуется время и немалое терпение.
Противогрибковые препараты
Когда в тревожных симптомах виновны вредоносные грибы Кандида, заразившие ротовую полость, пациенту требуется купить противогрибковые препараты для перорального применения. Особенно эффективные в заданном направлении такие таблетки, как Флуконазол, Фуциз и их производные. Порой достаточно одной дозы, чтобы белые гнойники перестали тревожить слизистую оболочку ротовой полости. Также дополнительно использовать местные антисептики покупного или приготовленного в домашних условиях типа.
Также дополнительно использовать местные антисептики покупного или приготовленного в домашних условиях типа.
Чтобы сократить острый приступ боли, помогут нестероидные противовоспалительные препараты. Такие лечащие средства не только подавляют острый приступ боли, но и помогают снять признаки и причины воспаления. Особенно уместно такое назначение в детском возрасте, когда ребенок по вине гнойников во рту не может нормально кушать и спать, ведет себя раздражительно, даже агрессивно.
В завершении комплексного подхода к проблеме самое время вспомнить о колоссальной пользе народных средств и витаминотерапии. В первом случае можно ускорить процесс регенерации пострадавшей слизистой оболочки,. Во втором укрепить иммунитет и предотвратить в будущем повторное заражение. Ассортимент рецептов альтернативной медицины и поливитаминных комплексов огромный, а окончательный выбор поможет сделать только лечащий врач.
Как лечить гнойники в горле -говорит врач
youtube.com/embed/gO-A8Ov-Noc?feature=oembed” frameborder=”0″ allowfullscreen=”allowfullscreen”>
Самое время не запускать патологию и не рассчитывать, что само пройдет. Этого все равно не будет: сначала появятся гнойники, а потом на их месте образуются болезненные язвочки. Чтобы этого не произошло, действовать быстро. Итак, если появились во рту первые гнойники, это явный признак инфекции, которая будет только распространяться и прогрессировать.
Задача пациента не допустить этого и обратиться в больницу, а врача своевременно назначить адекватную схему интенсивной терапии.
как и чем лечить, фото
Появившиеся нарывы в горле вызывают множество неприятных симптомов и ощущений. Поэтому каждый старается избавиться от них как можно скорее. Ускорить процесс поможет знание того, как и почему появляются нарывы, а также того, как лечить гнойники в горле в зависимости от причины их появления.
Содержание статьи
Причины возникновения
Весьма распространено мнение, что белые гнойники в горле или на миндалинах свидетельствует об ангине. На самом деле, причин появления скоплений гноя намного больше. Наиболее распространенные причины гнойников в горле:
На самом деле, причин появления скоплений гноя намного больше. Наиболее распространенные причины гнойников в горле:
- кандидоз;
- гайморит;
- фарингит или ларингит;
- синусит;
- паратонзиллярный абсцесс, который может возникать как при фолликулярной форме ангины, так и во время прорезывания зубов;
- стоматит и другие.
Кроме того, гнойник на задней стенке горла, может появляться при дифтерии и скарлатине. А желтые гнойники в горле чаще всего свидетельствуют о наличии стафилококковой инфекции.
Но каковы бы ни были причины, появившиеся язвочки сами не рассосутся – для их устранения необходимо провести курс лечения.
Фото различных гнойников в горле можно увидеть в нашей статье.
Методы лечения
Методов лечения гнойников – не меньше, чем причин их вызывающих. Но определить, как избавиться от гнойника в горле, в каждом конкретном случае может только специалист.
Чаще всего для избавления от этого недуга врачом назначается комплексная терапия, в которую входят самые разнообразные способы лечения горла:
- прием медикаментов;
- использование спреев, обеззараживающих полость;
- полоскания различными отварами и лекарственными составами;
- ингаляции;
- физиолечение.
Дополнением к этим методам является прием витаминных комплексов, соблюдение постельного режима и диеты, а также употребление достаточного количества теплой жидкости.
У взрослых
При появлении первых признаков образования гнойных язвочек в горле (температура, боль в горле, затрудненное глотание, тошнота и т.д.), необходимо обратиться к врачу.
В зависимости от причины заболевания, врач подбирает лекарства. Взрослым чаще всего назначают медикаментозную терапию в виде приема антибиотиков.
Весьма популярны и способы лечения народными средствами. Использовать их в качестве основного лечения не стоит, но в качестве дополнительной терапии они окажут хороший эффект.Важно. Прием антибиотиков всегда дополняется полосканиями специальными растворами или ингаляциями.
Особенно такие методы хороши, когда возникают гнойники в горле без температуры – такое вполне возможно при атипичном течении некоторых заболеваний.
Самые популярные народные рецепты для лечения:
- Отвар из листьев шалфея и мяты, которым можно промывать горло каждый час.
- Настой из дубовой коры и цветков аптечной ромашки – в качестве раствора для полоскания.
- Раствор морской соли, которым также необходимо полоскать до 5 раз в день.
Важно. Что касается ингаляций, то их проводят при помощи небулайзера. Использовать для этого можно как традиционные лекарственные составы, обладающие антисептическими свойствами, так и травяные сборы по народным рецептам.
У детей
Гнойники в горле у ребенка лечатся примерно по тому же принципу, что и у взрослых.
Параллельно с антибиотиками малышам назначаются антигистаминные препараты. Медикаментозная терапия дополняется полосканиями отваром ромашки, содой, фурацилином. Полоскать горло надо после каждого приема пищи.
Кроме того, маленькие гнойнички в горле у ребенка также можно обрабатывать люголем или перекисью водорода. Обработка производится при помощи карандаша или пальца, обмотанных толстым слоем бинта.
Медикаменты
Современные производители лекарственных средств предлагают широкий выбор всевозможных антибактериальных препаратов. При этом для лечения гнойников, специалисты чаще всего рекомендуют:
- Флемоксин. Препарат пеницилиновой группы, основным действующим веществом которого является амоксициллин, довольно эффективно справляется с кокковыми инфекциями. Назначается, как правило, для лечения гнойных образований, вызванных стрептококками и стафилококками.
- Сумамед. Благодаря своему действующему веществу – азитромицину способствует избавлению от гнойных образований, вызванных скарлатиной, тонзиллитом, фарингитом.
- Супракс. Представитель цефалоспоринового ряда. Воздействует на грамположительные и грамотрицательные микроорганизмы. Эффективен при лечении тонзиллита и фарингита.
- Амоксиклав. Препарат, в основу которого входят амоксициллин и клавулановая кислота. Последняя усиливает действие основного действующего вещества и повышает эффективность его при воздействии на микроорганизмы, которые обычно не реагируют на амоксициллин.
Кроме того, хорошо при лечении гноя на миндалинах зарекомендовали себя Аугментин, Амосин и Биопарокс – всеми этими препаратами можно проводить лечение гнойников в горле без температуры или при гипертермии и других симптомах.
Что касается полоскания и ингаляций горла взрослым и детям, то здесь наиболее востребованными остаются:
Важно! При выборе того, как и чем полоскать гнойники в горле, также необходима консультация врача. Так как у каждого препарата есть свои особенности, игнорирование которых может привести к негативным последствиям.
Что не рекомендуется при лечении
Эффективность употребления лекарств, полоскания и ингаляций при лечении гнойников в горле значительно повысится при соблюдении диеты.
Так, специалисты не рекомендуют при язвах на миндалинах употреблять в пищу жирные, острые, сильно соленые блюда, еду с содержанием уксуса (маринады, соусы и т.д.), большое количество жирного масляного крема или молока, фрукты и соки с высоким содержанием кислот.
В качестве питья не стоит употреблять газировку, крепкий чай или кофе.
Также при гнойных образованиях в горле не рекомендуется кушать лук и чеснок и пытаться бороться с болью и заболеванием при помощи горячих напитков.Ограничения не являются случайными – при употреблении этих и некоторых других продуктов организм испытывает дополнительные нагрузки, затрачивая энергию, которую стоило бы направить на борьбу с заболеванием.
Кроме того, острые и кислые продукты могут вызвать дополнительное раздражение горла и усилить боль.
Заключение
Подводя итоги, необходимо еще раз отметить, что появление гнойников в горле – серьезная проблема, но она не является самостоятельным заболеванием. Поэтому их лечение можно начинать только после того, как установлена первопричина.
Гнойники в горле, как лечить гнойники на гландах?
Автор статьи
Врач отоларинголог (ЛОР) первой категории
Написано статей
Гнойники в горле – это следствие наличия вирусной, смешанной или бактериальной инфекции. Они появляются у человека на фоне гриппа, могут не сопровождаться температурой. Провокаторами появления гнойников на миндалинах являются риновирусы, вирусы гриппа либо аденовирусы. Такие гнойные проявления не только доставляют неприятные ощущения, но еще и вызывают интоксикацию организма.
Симптомы
Образование гноя в горле говорит о том, что в организм вторгаются патогенные микроорганизмы в виде грибков, вирусов и бактерий. Гной, в котором имеются защитные клетки лимфоциты, способствует обезвреживанию бактерий любого характера. Симптомы, по которым можно определить наличие гноя в горле:
- Сильная боль в горле, отечность, сложности во время глотания пищи;
- Рвота и тошнота;
- Сильная боль в затылочной области головы;
- Снижение работоспособности;
- Слабость, раздражительность;
- Отек глотки, который перекрывает дыхательный просвет;
- Увеличение количества гнойников.
Если на визуальном осмотре гнойники становятся заметными, лучше всего обратиться за помощью к врачу, который сделает более подробный осмотр горла и назначит соответствующее лечение.
Причины
Гнойники в горле – это процессы, которые провоцируют такие бактерии, как стрептококк, кишечная палочка, стафилококк. В процессе их отмирания вместе с живыми микроорганизмами образуется гной белые гнойники в горле. Факторами, которые вызывают такие проявления, являются:
Если длительное время не лечить гнойники на гландах, после их несвоевременного лечения могут появляться рецидивы в случае снижения иммунитета. Болезнь может прогрессировать, показывая свое течение более серьезными выраженными симптомами, которые ухудшают состояние.
Гнойники без температуры
Гнойники в горле без температуры встречаются крайне редко, причинами их появления являются такие заболевания:
Лечение также занимает немало времени, но заболевание проходит в более щадящей форме, без резкого повышения температуры и ухудшения самочувствия. Без своевременного лечения врачи считают опасными оба случая появления гнойников в горле.
Гнойники с температурой
Врачи констатируют два варианта появления гнойников: с температурой и без нее. Все чаще наблюдаются гнойники с повышением температуры тела до 38 градусов и выше, которая сопровождается резким ухудшением самочувствия, неприятными ощущениями, ознобом. Давайте разберем, при наличии каких заболеваний могут проявляться гнойники, сопровождающиеся температурой:
На момент повышенной температуры при гнойниках в горле, большой сталкивается с такими симптомами:
- Потеря аппетита;
- Нарушение сна;
- Недомогания;
- Рвота и тошнота.
Медики утверждают, что гнойники с температурой требует к себе повышенного внимания и большего количества медикаментозных средств. Время их лечения также может превышать период лечения гноя без температуры.
Лечение гнойников
Существует множество вариантов для лечения гнойников у взрослых или у детей. Как лечить гнойники в горле? Сначала врач проводит диагностику заболевания, определяет течение, выясняет присутствие или отсутствие повышения температуры. На основе полученных данных делается вывод о том, каким должно быть лечение: медикаментозных, хирургических или достаточно будет лечения народными методами. Каждый из вариантов помогает бороться с гнойниками и удалять их в максимально короткие сроки.
Медикаментозное лечение
Даже если не болит горло, но гнойники присутствуют, необходимо лечение. Медикаментозное лечение заключается в приеме антибиотиков, которые назначаются для каждого пациента индивидуально. В процессе составления терапии, врач обращает внимание на многие нюансы, и на основе их назначает следующие препараты:
Среди других препаратов менее сильного воздействия, которые врач назначает на начальной стадии появления гнойников в горле, отмечают:
Эти антисептические и антигистаминные препараты позволяют выводить из организма бактерии и вирусы, способные оказать негативное воздействие на сердце, почки и на работу организма в целом. Лечение происходит под наблюдением врача, который в конце терапии проводит контрольный осмотр, показывающий эффективность проведения лечения.
Помимо приема антибиотиков и антисептических средств, используют различные растворы для полоскания горла, такие как:
- Фурацилиновый раствор;
- Ротокан;
- Тантум-Верде.
Такое местное лечение позволяет быстро выводить гнойники из горла, улучшая общее самочувствие, снимая болевые ощущения в горле. Придя в медицинское учреждение, врач расскажет, как избавиться от гнойников в горле, используя медикаментозные препараты или методы народной медицины.
Хирургическое вмешательство
Если длительное медикаментозное лечение не дало желаемых результатов, гнойники не исчезли, а состояние только усугубилось, врач выбирает метод хирургического вмешательства. Таким образом, происходит удаление гнойников операбельным путем с помощью лазерной или радиоволновой терапии.
Процедура требует наличия крепкого иммунитета, а также предполагает его длительное восстановление. После удаления гнойников необходимо на протяжении первых двух месяцев принимать витаминные комплексы, которые смогут укрепить организм, не провоцируя повторное заражение любыми бактериями.
Осложнения после гнойников
Если не лечить гнойники, не соблюдать рекомендаций врачей, можно столкнуться с такими серьезными последствиями:
- Паратонзиллярный абсцесс;
- Выраженная отечность миндалин;
- Флегмона окологлоточного пространства;
- Сепсис.
Эти заболевания требуют более длительного и серьезного лечения, поэтому допускать их появления просто нельзя. Для этого важно проходить своевременное лечение у специалиста, выполнять все его рекомендации, долечивать курс до конца.
Народная медицина
Народная медицина используется только в качестве дополнительного метода лечения, она полностью не удаляет гнойники в горле, а также улучшает действие медикаментов. Ее медики еще рекомендуют использовать в качестве профилактики образования гнойников.
Лучшими являются следующие рецепты:
- Содовый раствор. Нужно размещать в стакане теплой воды ложку соли и соды, и полоскать раствором горло каждые 3 часа.
- Раствор из ромашки. Один пакетик ромашки заваривается в кипяченой воде, настаивается в течение 10-15 минут. Раствором нужно полоскать горло также каждый 3-4 часа.
После таких народных методов улучшается общее самочувствие, пропадают болевые ощущения в горле, нормализуются показатели крови. Лечение нужно заканчивать только в том случае, когда от гнойников не останется ни следа.
Профилактика
Меры профилактики нужны при каждом заболевании, ведь они укрепляют иммунитет, предотвращают развитие бактерий и вирусов, которые ухудшают состояние человека.
- Минимизировать контакт с людьми, зараженными любой инфекцией или вирусов;
- Наладить питание, сделать его сбалансированный и рациональным;
- Стараться исключить нахождение на сквозняках и переохлаждения;
- В летнее время нужно закаляться;
- Витаминные комплексы должны присутствовать в жизни человека круглогодично;
- Регулярное посещение ЛОРа один раз в год.
Данные профилактические мероприятия позволят не допустить появление гнойников в горле, устранят любые инфекции и вирусы, которые провоцируют данный недуг. Профилактика нужна в любом возрасте.
Отзывы
Рита, 28 лет
О проблеме гнойников в горле знаю не понаслышке. Недавно сама перенесла данное заболевание, удаляли гнойники лазером. Медикаментозная терапия не смогла помочь мне, врач сказал, что уместным будет только хирургическое вмешательство. Процедура не их приятных и не дешевая. Жалею, что раньше не обратилась к специалистам, возможно, обошлись бы таблетками или спреями. Получить воспаление горла не так сложно, как мне казалось. Только ослаб иммунитет, так и посыпалось много различных заболеваний. Берите свое здоровье!
Оксана, 42 года
У дочки были гнойники в горле. Обратилась к врачу, сказали, что гнойники на миндалине у ребенка незначительные, можно избавиться с помощью медикаментозных средств. Купила много лекарств, спреев в горло. Делали все процедуры, строго рекомендациям врача. Все прошло успешно, и сейчас мой ребенок здоровый. Нам в качестве профилактики еще порекомендовали промывать горло настойкой из ромашки, мол она снимает воспаление. Сразу после лечения этим же и занялись. Процедура не очень приятная, но зато крайне эффективная в данном случае.
Лена, 36 лет
После ангины заметила, что остались гнойники в горле. Пошла к ЛОРу, сказал, что нужно срочно лечить. Лечение было медикаментозное, так как фаза развития гнойников не была масштабной. Вылечили с помощью спрея и антибиотиков. Сейчас чувствую себя намного легче, нет боли в горле, могу спокойно пить теплые напитки не волноваться о том, что после них мое состояние ухудшится. Запускать заболевание не стоит, потому что лечение всегда требует много времени и сил.
Причины, лечение и домашние средства
Пустулы – это разновидность прыщей, содержащих желтоватый гной. Они больше, чем белые и черные точки.
Пустулы выглядят либо как красные шишки с белыми центрами, либо как белые шишки, твердые и часто нежные на ощупь. Во многих случаях кожа вокруг пустул красная или воспаленная.
В этой статье мы рассмотрим причины, появление и лечение пустул.
Забитые поры – основная причина появления прыщей, включая пустулы.Масло, бактерии или омертвевшая кожа могут заблокировать поры.
Пустулы возникают, когда стенки пораженной поры или поры начинают разрушаться. В результате пустулы, как правило, больше, чем белые и черные точки.
Угри и фолликулит – частые причины пустул. Однако пустулы также могут возникать у людей с определенными типами псориаза, такими как ладонно-подошвенный пустулез, и у людей с некоторыми формами экземы, включая дисгидротическую экзему.
Пустулы содержат гной, потому что организм пытается бороться с грязью или бактериями, попавшими в поры.Гной – это естественный продукт иммунной системы, который состоит в основном из мертвых лейкоцитов.
Пустулы могут возникать где угодно, но они чаще встречаются на тех участках тела, которые становятся жирными, например, на лице и шее, а также на участках с потливостью, таких как подмышки, грудь и лобковая область.
Люди часто замечают пустулы вокруг следующих частей тела:
- лицо
- шея
- грудь
- подмышки
- линия роста волос
- спина
- плечи
- лобковая область
По данным Американской академии дерматологии, есть Есть шесть распространенных типов прыщей:
- белые точки
- черные точки
- пустулы
- папулы
- узелки
- кисты
Прыщи имеют схожие черты, потому что все они возникают в результате закупорки пор.
Черные и белые точки – это самые маленькие прыщи. У черных точек есть открытые поры, тогда как у белых точек они закрыты.
Папулы и пустулы похожи, и оба они больше, чем черные и белые точки. Они возникают, когда стенки поры разрушаются, в результате чего образуются прыщики большего размера.
Пустулы обычно белого цвета и, в отличие от папул, содержат гной. Человек может обнаружить, что пустула нежная на ощупь.
Узлы и кисты больше папул и пустул и могут потребовать медицинской помощи.При этих типах прыщей кожа вокруг пор становится очень раздраженной. Узелки твердые на ощупь, кисты мягкие.
Маленькие пустулы могут зажить сами по себе со временем, без какого-либо вмешательства, но лечение и домашние средства могут ускорить этот процесс.
Люди должны следить за тем, чтобы кожа вокруг пустул была чистой и обезжиренной. Это можно сделать, дважды в день промывая область теплой водой с мягким мылом.
Могут помочь кремы, мази и мыло, отпускаемые без рецепта, особенно те, которые содержат любое из следующего:
- салициловая кислота
- сера
- пероксид
Однако людям следует избегать использования этих продуктов возле половых органов.
Важно избегать ковыряния и появления гнойничков. Это может вызвать дальнейшие повреждения и продлить процесс заживления.
Если домашние средства не работают, люди могут поговорить со своим врачом о лечении по рецепту. Эти более сильные лекарства часто могут удалить пустулы.
Средства от прыщей могут сушить кожу. Людям с чувствительной кожей следует выбирать продукты, которые не вызывают раздражения и могут помочь увлажнить кожу. Если кожа воспаляется, человек должен прекратить использование продукта.
Многие люди считают домашние средства эффективными при лечении прыщей, включая пустулы.
Могут помочь следующие домашние процедуры:
- Глиняные маски. Маска, содержащая натуральные глины, может вытягивать жир и грязь с кожи, уменьшая количество прыщей. Узнайте о масках из бентонитовой глины здесь.
- Эфирные масла. Разбавление и нанесение эфирных масел с противовоспалительными свойствами, таких как масло чайного дерева или масло розмарина, на пораженные участки, может уменьшить боль и воспаление прыщей.
- Гель алоэ вера. Алоэ вера – натуральное вещество с антибактериальными и противовоспалительными свойствами. Узнайте об алоэ вера от прыщей здесь.
О домашних средствах от прыщей читайте здесь.
Люди часто могут предотвратить образование пустул, очищая участки кожи, склонные к появлению прыщей, и обезжиривая их. Чистка должна производиться не реже двух раз в день и включать мягкое мыло.
Лучше избегать использования продуктов, содержащих масла. Эти продукты включают множество типов увлажняющих кремов и некоторые солнцезащитные кремы.Масло может закупорить поры и вызвать образование гнойничков.
Пустулы вызывают раздражение, но в остальном безвредны и обычно проходят сами по себе. Люди часто могут предотвратить их или уменьшить их тяжесть, сохраняя участки, подверженные пустулам, чистыми и обезжиренными.
Многие безрецептурные препараты содержат ингредиенты, которые могут быть эффективными против пустул. Если пустулы ухудшаются, не проходят самостоятельно или носят хронический характер, человеку следует поговорить со своим врачом о дополнительных вариантах лечения.
, что вызывает это и как избавиться от него
прыщики, прыщи, черные точки, белые точки… кто их не боится? Акне – наиболее распространенное заболевание кожи в США, от которого одновременно страдают 40-50 миллионов человек.
Угри могут варьироваться от легких прыщей через черные точки, белые точки и папулы до глубоких воспаленных кист и узелков, заполненных гноем. Это наиболее заметно на лице, но может возникать на спине, груди, шее, плечах, плечах и ягодицах.
Акне поражает мальчиков и девочек в первую очередь в период полового созревания, но может возникнуть в любом возрасте.Статистика показывает, что он есть у 8 из 10 детей раннего возраста, и все большее число женщин развивают его в возрасте 30, 40, 50 и старше. Оно может быть даже у новорожденных.
Обычные прыщи появляются в возрасте 8–12 лет как первый признак полового созревания. Чаще всего встречается у девочек 14-17 лет и мальчиков 16-19 лет. Обычно она исчезает к 25 годам, хотя у 12% женщин и 3% мужчин прыщи остаются до 44 лет. Около 80% людей в возрасте 11-30 лет будут иметь это в какой-то момент. Женщины нередко заболевают первой вспышкой в возрасте 20-35 лет.
Прыщи одинаково влияют на все расы, и часто это семейный анамнез: если они были у родителей, то вероятно, что и у ребенка.
Несмотря на широкое распространение, противоречивая и неточная информация и мифы могут затруднить борьбу с прыщами. Кроме того, то, что помогает одному человеку, не поможет другому, и успех легкодоступных средств лечения зависит от тяжести состояния.
Понимание причин акне и способов борьбы с ними может помочь уменьшить или даже устранить негативные физические и психологические последствия.
Кожа покрыта крошечными отверстиями, которые называются волосяными фолликулами, волосяными фолликулами или порами. Фолликулы содержат сальные железы, вырабатывающие кожный жир – масло, предотвращающее высыхание волос и кожи.
Поделиться на PinterestАкне образуется, когда кожный жир и мертвые клетки кожи попадают в волосяной фолликул.Мертвые клетки кожи обычно поднимаются на поверхность пор, чтобы избавиться от них.
В период полового созревания гормоны могут вызывать избыточное производство масла, так что оно слипается с мертвыми клетками кожи внутри поры и с грязью или маслом снаружи.Клетки и масло застревают внутри поры, образуя липкую пробку: это прыщи.
Если бактерии, обитающие на коже – Propionibacterium acnes – попадают в закупоренные поры, они могут быстро размножаться, вызывая воспаление. Если воспаление проникает глубоко в кожу, появляется киста или узелок прыщей.
Угри не заразны и не вызваны жирной пищей или шоколадом, макияжем или стрессом.
Было высказано предположение, что помимо гормональных факторов существует связь между высокой гликемической нагрузкой и акне.Следует избегать жирного макияжа, так как он может закупорить поры; Раздражители окружающей среды, такие как загрязнение и высокая влажность, а также масла в воздухе также являются факторами. Акне у взрослых может усугубиться курением.
Один из многих мифов о прыщах состоит в том, что они должны «идти естественным путем». Однако, хотя это и не является серьезным с физической точки зрения, оно может иметь глубокие и продолжительные последствия для человека, которые можно облегчить, если обратиться за медицинской помощью.
Влияние прыщей на самооценку хорошо задокументировано; это может привести к беспокойству, потере уверенности, социальной изоляции и пропуску занятий в школе и на работе.Оценки могут пострадать; могут произойти издевательства и изоляция. Подростковая депрессия и суицидальные мысли связаны с «плохими» угрями.
Физические последствия включают темные пятна на коже, исчезновение которых может занять месяцы или годы; кисты и узелки могут вызвать необратимые рубцы.
Все это можно предотвратить или предотвратить с помощью соответствующего лечения.
Дерматологи классифицируют акне по четырем категориям в зависимости от степени тяжести:
- Степень 1 (легкая): в основном ограничивается белыми точками и угрями, с несколькими папулами и пустулами
- Степень 2 (умеренные или пустулезные прыщи): множественные папулы и пустулы, в основном прилегающие к лицу.
- Степень 3 (умеренно тяжелая; узловато-кистозные угри): многочисленные папулы и пустулы; случайные воспаленные узелки; также могут быть поражены спина и грудь.
- 4 степень (тяжелые узловато-кистозные угри): многочисленные большие болезненные пустулы и узелки; воспаление.
Тип лечения будет зависеть от типа акне.
Чтобы предотвратить скопление жира, лицо следует умываться утром и вечером теплой или теплой водой с мягким, нежным, неабразивным очищающим средством. Мытье рекомендуется после тренировки, особенно при использовании шлема или шляпы, поскольку пот может вызвать закупоривание.
Следует избегать использования мочалки, сетчатой губки или чего-либо еще, что может вызвать раздражение кожи. Лучше всего использовать нежные безалкогольные продукты; вяжущие средства, тоники и эксфолианты могут раздражать и сушить кожу, делая акне хуже.Чистка бесполезна; он не останавливает прыщи и может усугубить их.
Людям с акне не следует прикасаться к лицу, так как жир и грязь с рук могут усугубить высыпание. Точно так же, если вы выщипываете прыщи, это может привести к их удалению и образованию рубцов.
Так как масло с волос может попасть на лицо, рекомендуется регулярно мыть волосы. Жирные волосы можно мыть ежедневно.
Не рекомендуется использовать прямые солнечные ванны и солярии. Загар повреждает кожу и увеличивает долгосрочный риск рака кожи меланомы на 75%.Кроме того, некоторые лекарства от прыщей делают кожу очень чувствительной к ультрафиолетовому (УФ) свету, которая усиливается при воздействии солнца и использования устройств для загара в помещении.
Имеющиеся в продаже кремы, гели для мыла и мыла могут помочь уменьшить жирность кожи или помочь избавиться от черных точек или белых точек.
Поделиться на PinterestДоступные актуальные методы лечения помогают многим людям, но все же требуют времени.Безрецептурные продукты, содержащие перекись бензоила или салициловую кислоту, помогают очистить кожу при легкой форме акне.
Несмотря на коммерческие заявления, не существует единого волшебного лечения, которое работает для всех, и прыщи вряд ли исчезнут в одночасье. Обычно улучшение безрецептурного лечения занимает 4-6 недель.
Любое лечение следует продолжить после того, как угри исчезнут, чтобы предотвратить дальнейшие высыпания.
Пустулы: причины, идентификация и лечение
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем заработать небольшую комиссию.Вот наш процесс.
Обзор
Пустулы – это небольшие бугорки на коже, содержащие жидкость или гной. Обычно они выглядят как белые шишки, окруженные красной кожей. Эти шишки очень похожи на прыщи, но могут стать довольно большими.
Пустулы могут образовываться на любой части тела, но чаще всего они образуются на спине, груди и лице. Их можно найти группами на одной и той же области тела.
Пустулы могут быть формой прыщей, обычно вызванной гормональным дисбалансом или гормональными изменениями в организме.Это очень распространенное заболевание кожи, особенно среди подростков и молодых людей.
Вы можете лечить пустулы с помощью лекарств или в крайних случаях хирургическим путем, если они вызывают беспокойство.
Пустулы могут образовываться, когда ваша кожа воспаляется в результате аллергической реакции на пищу, аллергены окружающей среды или укусы ядовитых насекомых.
Однако наиболее частой причиной пустул являются прыщи. Прыщи появляются, когда поры кожи забиваются жиром и омертвевшими клетками кожи.
Эта закупорка приводит к вздутию участков кожи, что приводит к образованию пустул.
Пустулы обычно содержат гной из-за инфекции полости поры. Пустулы, вызванные прыщами, могут стать твердыми и болезненными. Когда это происходит, пустула становится кистой. Это состояние известно как кистозные прыщи.
Пустулы легко определить. Они выглядят как небольшие бугорки на поверхности кожи. Шишки обычно белые или красные с белым в центре. Они могут быть болезненными на ощупь, а кожа вокруг шишки может быть красной и воспаленной.
Эти области тела являются наиболее частыми местами появления пустул:
- плечи
- грудь
- спина
- лицо
- шея
- подмышки
- лобковая область
- линия роста волос
Пустулы, которые внезапно прорываются по всему лицу или пятна на различных частях тела могут указывать на наличие бактериальной инфекции. Обратитесь к врачу, если у вас внезапная вспышка пустул.
Вам также следует позвонить своему врачу, если пустулы болезненны или из них вытекает жидкость.Это могут быть симптомы серьезной кожной инфекции.
Если вы испытываете какие-либо из следующих симптомов вместе с пустулами, вам следует немедленно обратиться в ближайшее отделение неотложной помощи:
Маленькие пустулы могут просто исчезнуть без лечения. Если небольшие пустулы не исчезают, полезно вымыть кожу теплой водой и мягким очищающим средством для лица. Выполнение этого дважды в день поможет удалить любые скопления масла, которые являются основной причиной прыщей.
Для очистки лица используйте только кончики пальцев, а не мочалку.Очистка пустул мочалкой может еще больше вызвать раздражение кожи.
Вы также можете использовать безрецептурные препараты от прыщей, мыло или кремы для лечения небольших пустул от прыщей.
Лучшие средства для местного лечения пустул содержат перекись, салициловую кислоту и серу. Однако эти методы лечения никогда не следует использовать в области половых органов.
И если у вас аллергия на серу, избегайте использования любых продуктов, содержащих этот ингредиент.
Подробнее о лечении угрей.
Безрецептурные продукты помогают лечить пустулы, сушат верхний слой кожи и впитывают излишки кожного жира. Некоторые продукты обладают сильным действием, поэтому кожа может стать очень сухой и шелушиться. Если у вас чувствительная кожа, ищите продукты, специально разработанные для вашего типа кожи, чтобы ваше состояние не ухудшилось.
Может возникнуть соблазн удалить пустулы, вышибив их, но никогда не сжимайте их, не щипайте или не ущипайте. Это может вызвать повреждение кожи или усугубить инфекцию.
Вы также не должны использовать продукты на масляной основе, такие как лосьоны или вазелин, на участках, пораженных пустулами. Эти продукты могут еще больше заблокировать поры и вызвать рост пустул.
Если ваши пустулы не улучшаются с помощью домашних средств и безрецептурного лечения, поговорите с дерматологом и спросите его о более агрессивных вариантах лечения. Они могут безопасно удалить ваши пустулы или прописать более сильное лекарство.
Лекарства, отпускаемые по рецепту, могут быть очень полезны для устранения пустул акне, особенно вызванных бактериальными инфекциями.Некоторые лекарства, которые может прописать ваш врач, включают:
- пероральные антибиотики, такие как доксициклин и амоксициллин
- антибиотики местного действия, такие как дапсон
- салициловая кислота по рецепту
В тяжелых случаях может применяться процедура, называемая фотодинамической терапией (ФДТ). использоваться для лечения пустул.
Если вас беспокоят пустулы и у вас еще нет дерматолога, вы можете найти врачей в вашем районе с помощью инструмента Healthline FindCare.
PDT – это процедура, сочетающая свет и специальный светоактивированный раствор, направленный на борьбу с прыщами. Помимо устранения пустул и других сопутствующих кожных заболеваний, вызванных акне, ФДТ может также уменьшить более старые шрамы от прыщей и сделать вашу кожу более гладкой.
Поговорите со своим дерматологом, чтобы узнать, подходит ли фотодинамическая терапия для лечения вашего состояния.
Как лечить белые угри на лице, чтобы ваша кожа была чистой и без неровностей
Обновлено 5.08.18.Не все виды прыщей и прыщей равны. Белые угри – это тип небольшого пятна, которое появляется и исчезает довольно быстро. В этом посте я сначала объясню, что такое белые угри (а что нет!), А затем расскажу, как их лечить. С моими советами экспертов ваша кожа может быть чистой и гладкой в кратчайшие сроки.
Белые угри лучше всего описывать как инфицированные белые бугорки на лице, но не милиумы.
Существует много неясностей относительно того, что такое «белые точки» на самом деле. Белые угри – это небольшие пятна, вызываемые Propionibacterium acnes (P.acnes) бактерии. У них нет сильного покраснения или боли при прикосновении, в отличие от папулы, пустулы или кисты. Когда они начинаются, инфекция довольно быстро выходит на поверхность и образует белую головку. При сжатии гной легко выскакивает (обычно с первой попытки), и после него не остается много рубцов или покраснений. Из всех типов прыщиков, при которых инфекция проникает на поверхность кожи, с белыми точками легче всего бороться, потому что их жизненный цикл проходит быстро.
Важно знать, что белые угри, которые выглядят как белые шишки на лице, не являются милиями.Милия, как вы можете видеть на фото выше, считается невоспалительным поражением. То есть они похожи на твердые белые угри на лице, но на самом деле это не белые точки. Милии часто обнаруживаются на верхней части щек или вокруг глаз, и их необходимо удалить дерматологом или квалифицированным косметологом.
Белые угри – это не пустулы.
Кроме того, многие люди путают белые точки с обычными прыщами. На фотографии выше вы можете подумать, что белые угри очень похожи на пустулы.Есть сходство в том, что у них обоих есть видимый гной на поверхности. Тем не менее, белые угри имеют меньше инфекции вокруг них, поэтому приподнятая часть лица обычно представляет собой белую точку. В отличие от пустулы, вы можете видеть, что не только белая точка выступает из кожи, образуя шишку, но также и всю область вокруг нее. Проще говоря, белая точка – это небольшая шишка, которую можно легко лопнуть и удалить (часто без крови), а пустула – это более крупная приподнятая шишка, которая будет болезненной и при надавливании может сочиться кровью.
Распространенные причины появления белых угрей:
Жирная кожа
Те, у кого жирная кожа, с большей вероятностью заболеют белыми точками, поскольку основная причина появления белых угрей – масло. (Масло размножает бактерии, а бактерии приводят к появлению белых угрей.)
Как предотвратить появление белых угрей: Как и любые закупоренные поры, неровности и прыщики, все это происходит из-за жирной кожи.
Отшелушивающие продукты
Иногда, если вы новичок в использовании отшелушивающих кислот (продуктов с гликолевой, молочной и салициловой кислотами), на коже могут появиться белые точки, поскольку это меняет процесс обновления клеток кожи.Это можно назвать процессом «очистки», так как задержанные масла высвобождаются из-за удаления поверхностных скоплений омертвевших клеток кожи. Как правило, это недолго и пройдет, когда ваша кожа привыкнет к регулярному отшелушиванию.
Как предотвратить появление белых угрей: Применяйте отшелушивающие кислоты, скрабы для лица или пилинг кожи в домашних условиях медленно. Если в пилинге сказано оставить его на 10 минут, оставьте его на две минуты. Используя скраб для лица, массируйте его по коже, не прикладывая большого давления, чтобы не вызвать раздражение кожи.Если отшелушивающая кислота советует использовать ее каждую ночь, начните использовать ее только раз в неделю. Все дело в детских шагах с отшелушивающими средствами, пока ваша кожа к ним не привыкнет.
Удаление волос, такое как восковая эпиляция или нарезание нитей
Эти методы удаления волос могут привести к тому, что кожа превратится в белые угри, поэтому многие люди просто учатся принимать это, потому что у них нет другого выбора для удаления волос.
Как предотвратить появление белых угрей: После удаления волос немедленно приложите лед на десять минут, а затем нанесите легкий слой крема с кортизоном.Эта комбинация может помочь успокоить воспаление, которое приводит к появлению белых угрей.
Увлажняющий крем
Некоторые увлажняющие средства, даже если они не кажутся особенно тяжелыми, могут содержать высокую концентрацию масел и смягчающих веществ. Это может заблокировать некоторые поры и привести к образованию белых угрей.
Как предотвратить появление белых угрей: Вы всегда должны использовать увлажняющий крем для вашего типа кожи. (Типы кожи №1, №2, №3 и №4 – это типы кожи, которые выделяют масло.) Если вы чувствуете себя стянутым или сухим и вам нужно дополнительное увлажнение, вам лучше нанести сыворотку для кожи под кожу, чтобы усилить увлажнение.
Жидкие основы
Для некоторых типов комбинированной и жирной кожи ингредиенты, используемые в жидкой основе для макияжа, могут создавать закупорку выстилки пор, что приводит к инфекции. Это может вызвать появление белых угрей на лице.
Как предотвратить появление белых угрей: Перейдите на порошковую основу или попробуйте другую жидкую основу. Часто это просто метод проб и ошибок.
Праймеры под макияж
Эти «базовые покрытия», которые делают поры невидимыми под тональным кремом, сейчас очень популярны, но могут действовать подобно жидким тональным кремам, блокируя поры.
Как предотвратить появление белых угрей: По возможности старайтесь ограничивать их использование в особых случаях. Праймеры могут способствовать не только появлению белых угрей, но и закупорке пор, неровностей, которые приводят к неровной текстуре кожи.
Жара
Жара, например, на улице в жаркий летний день, внезапно увеличивает добычу нефти. Когда в поре слишком много масла, которое пытается пройти через отверстие, могут появиться белые точки.
Как предотвратить появление белых угрей: Попытайтесь очистить кожу как можно скорее, войдя в помещение, чтобы удалить масло, образующееся при нагревании.Обязательно нанесите тоник и увлажняющий крем после этого, так как вы никогда не захотите оставлять кожу обнаженной после очищения. Это может быстро привести к обезвоживанию и нарушению здорового баланса кожи.
Как узнать, является ли средство для лица причиной появления белых угрей?
Если вы только начали использовать новый продукт и в течение первых нескольких дней у вас внезапно появляется небольшой кластер из 3-4 белых угрей в одной области. Это могло быть признаком того, что вы применили что-то новое. Почему белые точки иногда появляются в определенной области, когда вы нанесли новый продукт на все лицо? Скорее всего, это потому, что уже произошла какая-то закупорка или нарушение прохождения нефти через выстилку пор, которое прорвалось, когда было введено что-то новое.
Как избавиться от белых угрей под кожей.
Шаг 1. Очистив кожу, осторожно выдавите инфекцию.
Как только белые угри появляются на самой поверхности кожи, их очень легко выскочить.Просто осторожно выдавите инфекцию пальцами, обернутыми тканью. Хотя некоторые эксперты могут смущаться при мысли о том, что я приказываю людям сжимать лицо, это может быть очень безопасно, если все сделано правильно. А на самом деле никто не хочет ходить с белыми точками на коже, верно?
Шаг 2: После удаления нанесите невысыхающую антибактериальную маску для дезинфекции пор.
Кожа значительно выиграет от использования нежной антибактериальной маски, которая проникает в поры, чтобы они оставались чистыми.Я рекомендую Rapid Response Detox Masque всем своим клиентам, склонным к появлению белых точек, закупоренных пор и неровностей. В нем используется популярный ингредиент, называемый салициловой кислотой, которая проникает в выстилку пор, предотвращая закупорку масла. Кроме того, он предлагает другие успокаивающие свойства, успокаивающие и очищающие кожу. Примечание. Глиняные маски для этого не очень эффективны.
Вкратце…
Белые точки: белые бугорки на лице, которые не являются милиями, а скорее инфицированным типом прыщиков, выделяющих белый гной вверх и наружу через поверхность кожи.



 Соединить ингредиенты в равных частях. Взять 25 г сухого сбора и добавить 800 мл кипятка. Поставить на 3 минуты на медленный огонь. Остуженным и процеженным средство полоскать горло. Процедуру можно проводить посредством шприца.
Соединить ингредиенты в равных частях. Взять 25 г сухого сбора и добавить 800 мл кипятка. Поставить на 3 минуты на медленный огонь. Остуженным и процеженным средство полоскать горло. Процедуру можно проводить посредством шприца. Процеженным настоем полоскать горло 5 раз ежедневно.
Процеженным настоем полоскать горло 5 раз ежедневно. Это лекарство является антибиотиком широкого действия. В комплекте можно найти несколько насадок, предназначенных для ротовой полости и носа. Чтобы провести процедуру, нужно ополоснуть рот кипяченой водой, после чего впрыснуть немного препарата в горло.
Это лекарство является антибиотиком широкого действия. В комплекте можно найти несколько насадок, предназначенных для ротовой полости и носа. Чтобы провести процедуру, нужно ополоснуть рот кипяченой водой, после чего впрыснуть немного препарата в горло.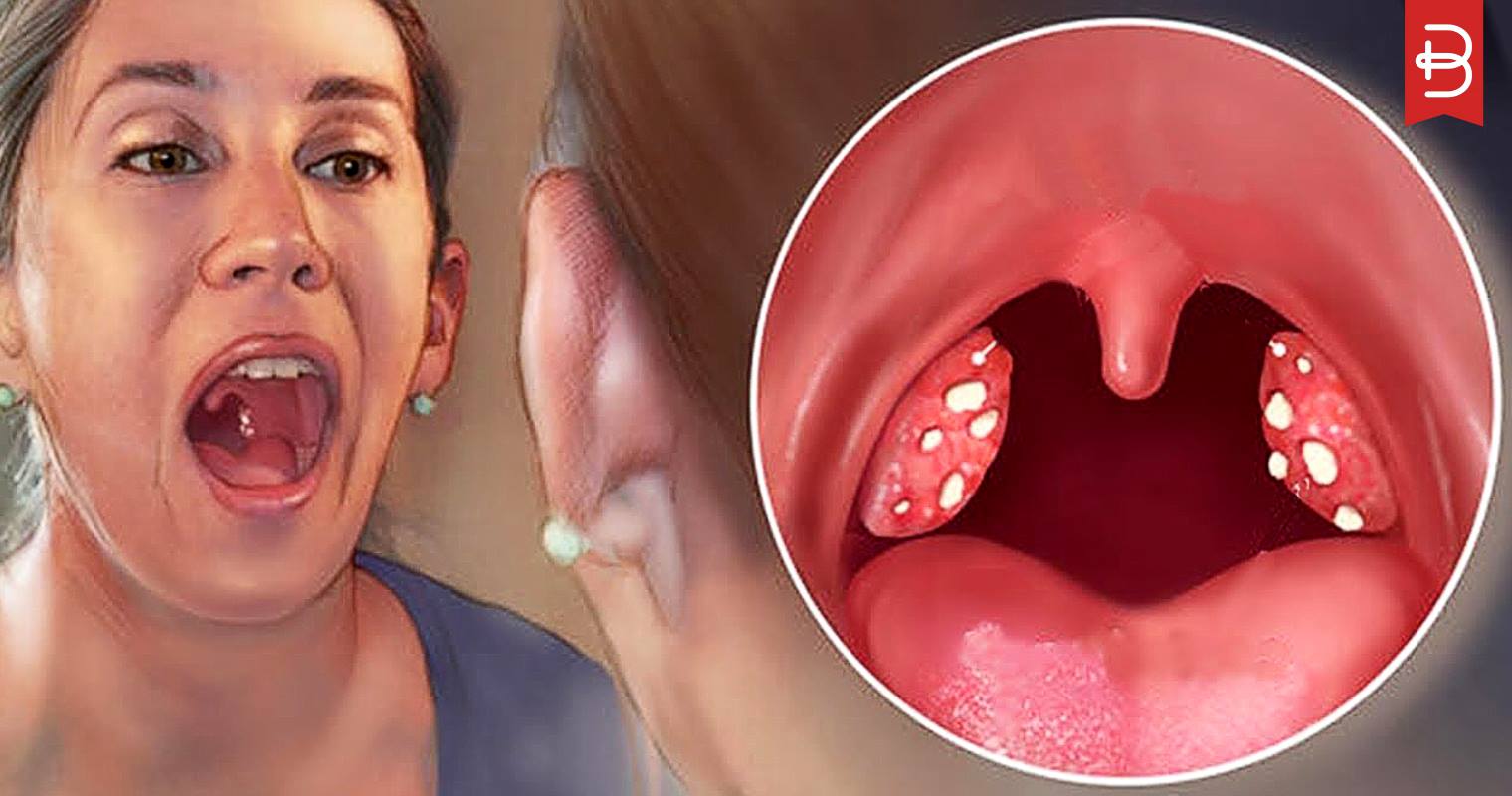
 Средство употребляют по 1 таблетке 3 раза в день. При этом рекомендуется принимать вещество отдельно от еды. Это средство относится к медикаментам третьего поколения и обладает высокой эффективностью.
Средство употребляют по 1 таблетке 3 раза в день. При этом рекомендуется принимать вещество отдельно от еды. Это средство относится к медикаментам третьего поколения и обладает высокой эффективностью.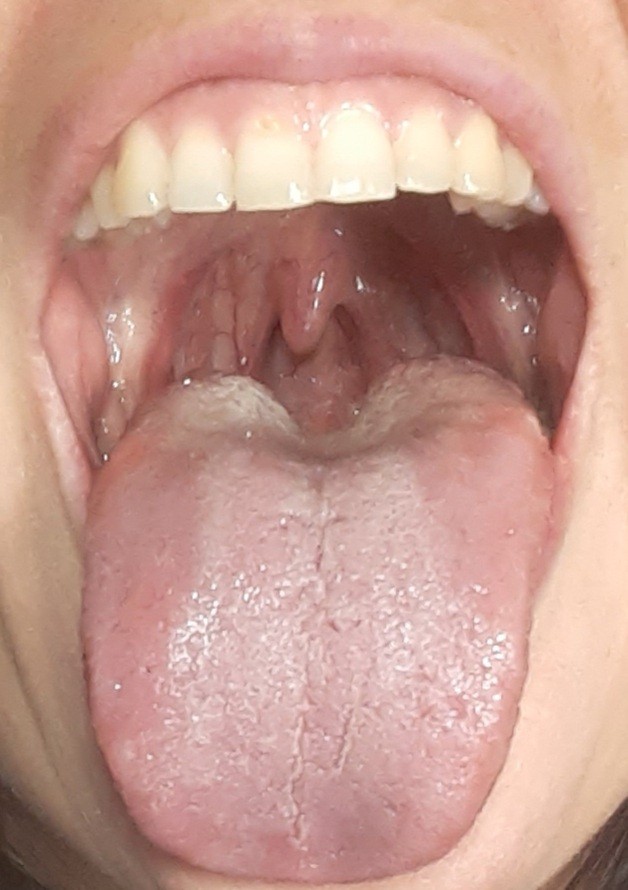 Это может быть гингивит или пародонтит (воспаление десен), стоматит (воспалительный процесс слизистой оболочки горла, щек), кариес, разрушение зубов.
Это может быть гингивит или пародонтит (воспаление десен), стоматит (воспалительный процесс слизистой оболочки горла, щек), кариес, разрушение зубов.
 Болезнь провоцируется бактериями и вирусами. Гнойные пробки на миндалинах появляются при лакунарной и фолликулярной форме течения. Часто у пациентов встречаются обе формы одновременно.
Болезнь провоцируется бактериями и вирусами. Гнойные пробки на миндалинах появляются при лакунарной и фолликулярной форме течения. Часто у пациентов встречаются обе формы одновременно. Миндалины являются очагом инфекции и время от времени покрываются язвами.
Миндалины являются очагом инфекции и время от времени покрываются язвами.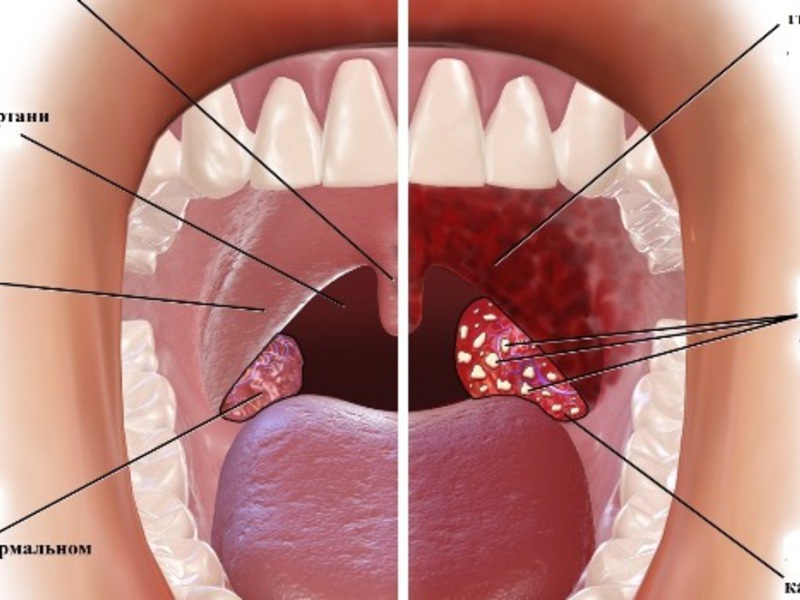

 Кроме гнойных образований у ребенка появляются сильные боли в горле. Это становится причиной снижения аппетита, ребенок становится нервным и капризным.
Кроме гнойных образований у ребенка появляются сильные боли в горле. Это становится причиной снижения аппетита, ребенок становится нервным и капризным. Повторять не менее 5 раз в сутки.
Повторять не менее 5 раз в сутки.
 Их готовят из эхинацеи или желтокорня канадского;
Их готовят из эхинацеи или желтокорня канадского; Достаточно вдохнуть такую частичку, чтобы стать носителем.
Достаточно вдохнуть такую частичку, чтобы стать носителем. Активным действующим веществом препарата является Амоксициллин.
Активным действующим веществом препарата является Амоксициллин.
 Полоскать горло охлажденным средством можно каждые 2 часа;
Полоскать горло охлажденным средством можно каждые 2 часа;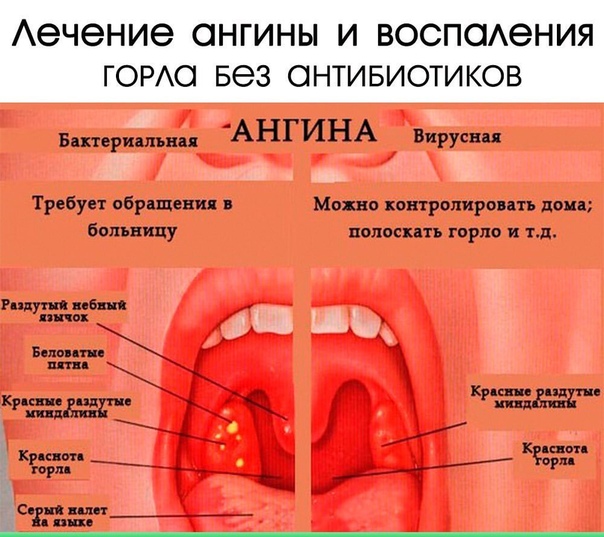 Ангина, ларингит, фарингит – вот основные болезни, которые часто сопровождаются возникновением налета на задней стенке горла, высыпаниями, отеком, покраснением.
Ангина, ларингит, фарингит – вот основные болезни, которые часто сопровождаются возникновением налета на задней стенке горла, высыпаниями, отеком, покраснением.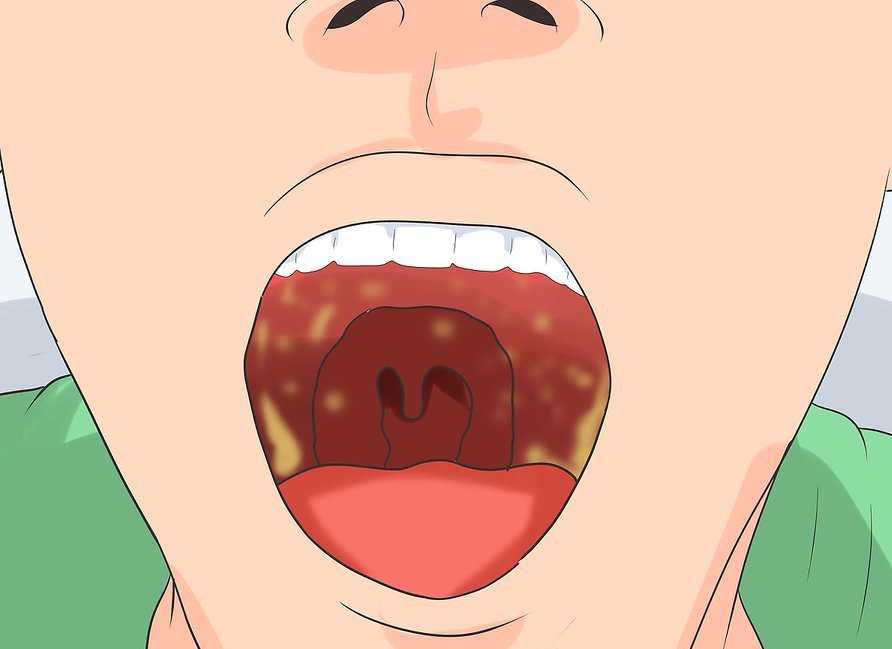 Прием медикаментов
Прием медикаментов