Подчелюстной лимфаденит | Компетентно о здоровье на iLive
Симптомы подчелюстного лимфаденита
Как правило, подчелюстной лимфаденит можно довольно просто диагностировать по его симптомам. При попадании инфекции в узел, тот воспаляется, что сопровождается болью, покраснением кожных покровов в области узла. Еще коже может стать горячей, потому что местно температура тела поднимается.
В некоторых случаях лимфатический узел сильно увеличивается в размерах. Это происходит из-за отека тканей, либо из-за накопления гноя в самом узле и в тканях вокруг него. Ведь подчелюстной лимфаденит бывает двух типов: негнойный и гнойный.
Кроме болевых и других симптомов подчелюстного лимфаденита, его можно обнаружить по общему анализу крови. Уровень лейкоцитов в крови при этом заболевании резко повышается.
Местное повышение температуры, то есть горячая коже в области узла, может сопровождаться общим ухудшением самочувствия и повышение температуры всего тела. При остром течении процессов и нагноении температура тела может резко и сильно повышаться.
Пациент может испытывать слабость, озноб и проявлять признаки общей интоксикации, а именно бледность кожных покровов, вялость, отсутствие аппетита.
Острый подчелюстной лимфаденит
Подчелюстной лимфаденит бывает двух типов – острый и хронический. При первом случае заболевания, оно всегда протекает в острой форме, но если не предоставить пациенту адекватного лечения, болезнь может перейти в хроническую форму.
При остром подчелюстном лимфадените может воспаляться только один или несколько узлов сразу. Хотя острое течение заболевания может быть и при негнойной форме лимфаденита, но чаще всего оно вызвано именно нагноением.
При этом гной может собираться в узле и флюктуировать. Это значит, что гной «переливается» и «колеблется» в узле, что может привести к прорыву и дальнейшему заражению тканей. Кроме того, при остром течении болезни инфекция может поразить не только сам узел, но и другие ткани вокруг него, они отекают, краснеют и болят.
Острый лимфаденит может мешать полноценно пользоваться той частью тела, где расположен узел. При подчелюстном лимфадените может болеть шея и челюсть. Боль может появляться и при открытии или закрытии рта.
При подчелюстном лимфадените может болеть шея и челюсть. Боль может появляться и при открытии или закрытии рта.
[6], [7], [8], [9], [10], [11], [12]
Хронический подчелюстной лимфаденит
Хронический подчелюстной лимфаденит может появиться как следствие неправильного лечения острой формы этого заболевания. В то время как при острой форме лимфатический узел набухает, увеличивается в размере и кожа вокруг него краснеет, при хронической форме узлы могут затвердеть.
Также при хронической форме инфекция и воспаление может перекинуться с самого узла на ткани вокруг него. У больного наблюдаются те же симптомы, что и при острой форме заболевания. Поднимается как температура тела, так и температура кожи вокруг узлов. Кожа краснеет. Человек ощущает сильное недомогание, озноб и вялость.
Если лимфаденит переходит в хроническую форму, может понадобиться более радикальный метод его лечения – удаление узла. В то время как острый лимфаденит можно лечить путем удаления гноя из узла и применением антибиотикотерапии.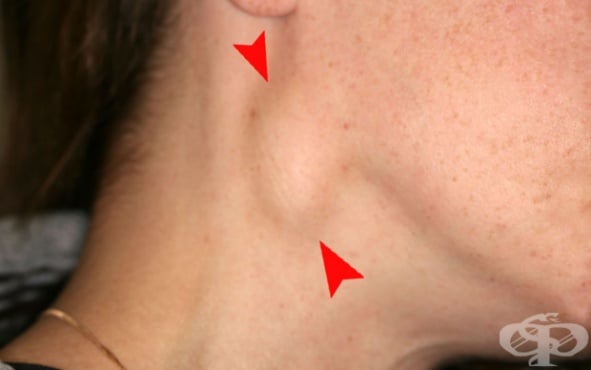
[13], [14], [15], [16], [17], [18]
Подчелюстной лимфаденит у детей
Подчелюстной лимфаденит у детей встречается так же часто, как и у взрослых. Инфекция может попасть в узлы через лимфу из разных очагов воспаления. Это может быть инфекция зубов и десен, хронические инфекции в носоглотке и так далее.
Нужно отметить, что у детей первых лет жизни лимфаденит не может развиться, ведь лимфатические узлы формируются на протяжении первых трех лет жизни.
Если это заболевание своевременно не лечить, то может понадобиться хирургическое вмешательство и даже удаление воспаленного узла. Поэтому, важно вовремя обратиться к врачу, ведь воспаление некоторых узлов заметить самому труднее. Многие родители и не подозревают о существовании лимфатических узлов в затылочной части головы. Хотя подчелюстной лимфаденит у детей диагностировать довольно просто.
Ребенок может жаловаться на боль в области шеи или под челюстью. Родитель может прощупать узлы. Если они здоровы, это не вызовет у ребенка никаких болезненных ощущений. Кроме того, здоровые узлы будут мягкие и подвижные на ощупь.
Кроме того, здоровые узлы будут мягкие и подвижные на ощупь.
| № | Препарат, формы выпуска | Дозирование | Длительность и цель применения |
| Антибиотикопрофилактика | |||
| 1 | Цефазолин порошок для приготовления раствора для инъекций 500 мг и 1000 мг | 1 г в/в (детям из расчета 50 мг/кг однократно) | 1 раз за 30-60 минут до разреза кожных покровов; при хирургических операциях продолжительностью 2 часа и более – дополнительно 0,5-1 г во время операции и по 0,5-1 г каждые 6-8 часов в течение суток после операции с целью профилактики воспалительных реакций |
| 2 | Цефуроксим + Метронидазол Цефуроксим порошок для приготовления раствора для инъекций 750 мг и 1500 мг Метронидазол раствор для инфузии 0,5% – 100 мл | Цефуроксим 1,5-2,5 г, в/в (детям из расчета 30 мг/кг однократно) + Метронидазол (детям из расчета 20-30 мг/кг однократно) 500 мг в/в | за 1 час до разреза.  Если операция длится Если операция длитсяболее 3 часов повторно через 6 и 12 часов аналогичные дозы, с целью профилактики воспалительных реакций |
| При аллергии на β-лактамные антибиотики | |||
| 3 | Ванкомицин порошок для приготовления раствора для инфузий 500мг и 1000 мг | 1 г. в/в (детям из расчета 10-15 мг/кг однократно) | 1 раз за 2 часа до разреза кожных покровов. Вводится не более 10 мг/мин; продолжительность инфузии должна быть не менее 60 мин, с целью профилактики воспалительных реакций |
| Опиоидные анальгетики | |||
| 4 | Трамадол раствор для инъекций 100мг/2мл по 2 мл или 50 мг перорально | Взрослым и детям в возрасте старше 12 лет вводят внутривенно (медленно капельно), внутримышечно по 50-100 мг (1-2 мл раствора). При отсутствии удовлетворительного эффекта через 30-60 минут возможно дополнительное введение 50 мг (1 мл) препарата. Кратность введения составляет 1-4 раза в сутки в зависимости от выраженности болевого синдрома и эффективности терапии. Максимальная суточная доза – 600 мг. При отсутствии удовлетворительного эффекта через 30-60 минут возможно дополнительное введение 50 мг (1 мл) препарата. Кратность введения составляет 1-4 раза в сутки в зависимости от выраженности болевого синдрома и эффективности терапии. Максимальная суточная доза – 600 мг. | с целью обезболивания в послеоперационном периоде, 1-3 суток |
| 5 | Тримеперидин раствор для инъекций 1% по 1 мл | Вводят в/в, в/м, п/к 1 мл 1% раствора, при необходимости можно повторить через 12-24ч. Дозировка для детей старше 2х лет составляет 0.1 – 0.5 мг/кг массы тела, при необходимости возможно повторное введение препарата. | с целью обезболивания в послеоперационном периоде, 1-3 суток |
| Нестероидные противоспалительные средства | |||
| 6 | Кетопрофен раствор для инъекций 100 мг/2мл по 2 мл 150мг пролонгированный перорально или 100мг.  | суточная доза при в/в составляет 200-300 мг (не должна превышать 300 мг), далее пероральное применение пролонгированные 150мг 1 раз в день или 100 мг 2 раза в день | Длительность лечения при в/в не должна превышать 48 часов. Длительность общего применения не должна превышать 5-7 дней, с противовоспалительной, жаропонижающей и болеутоляющей целью. |
| 7 | Ибупрофен суспензия для приема внутрь 100 мг/5 мл100мл; или перорально 200 мг; гранулы для приготовления раствора для приема внутрь 600 мг | Для взрослых и детей с 12 лет ибупрофен назначают по 200 мг 3–4 раза в сутки. Для достижения быстрого терапевтического эффекта у взрослых доза может быть увеличена до 400 мг 3 раза в сутки. Суспензия – разовая доза составляет 5-10 мг/кг массы тела ребенка 3-4 раза в сутки. Максимальная суточная доза не должна превышать 30 мг на кг массы тела ребенка в сутки. | Не более 3-х дней в качестве жаропонижающего средства Не более 5-ти дней в качестве обезболивающего средства с противовоспалительной, жаропонижающей и болеутоляющей целью.  |
| 8 | Парацетамо 200 мг или 500мг; суспензия для приема внутрь 120 мг/5 мл; или ректальные 125 мг, 250 мг, 0,1 г | Взрослым и детям старше 12 лет с массой тела более 40 кг: разовая доза – 500 мг – 1,0 г (1-2 таблетки) до 4 раз в сутки. Максимальная разовая доза – 1,0 г. Интервал между приемами не менее 4 часов. Максимальная суточная доза – 4,0 г. Детям от 6 до 12 лет: разовая доза – 250 мг – 500 мг (1/2 – 1 таблетка) до 3-4 раз в сутки. Интервал между приемами не менее 4 часов. Максимальная суточная доза – 1,5 г – 2,0 г. | Продолжительность лечения при применении в качестве анальгетика и в качестве жаропонижающего средства не более 3-х дней. |
| Гемостатические средства | |||
| 9 | Этамзилат раствор для инъекций 12,5% – 2 мл | 4-6 мл 12,5 % раствора в сутки. Детям, вводят однократно внутривенно или внутримышечно по 0,5-2 мл с учетом массы тела (10-15 мг/кг).  | При опасности послеоперационного кровотечения вводят с профилактической целью |
| Антибактериальные препараты | |||
| 10 | Амоксицилин клавулановая кислота (препарат выбора) | Внутривенно Взрослые: 1,2 г каждые 6-8 ч. Дети: 40-60 мг/кг/сут (по амоксициллину) в 3 введения. | При развитии одонтогенного периостита и остеомиелита, курс лечения 7-10 дней |
| 11 | Линкомицин (альтернативный препарат) | Применяют внутримышечно, внутривенно (только капельно). Вводить внутривенно без предварительного разведения нельзя. Взрослые: 0,6-1,2 каждые 12 ч. Дети: 10-20 мг/кг/сут в 2 введения. | При развитии одонтогенного периостита и остеомиелита, курс лечения 7-10 дней |
| 12 | Цефтазидим (при выделении P. aeruginosa) или aeruginosa) или | Внутривенно и внутримышечно Взрослые: 3,0 – 6,0 г/сут в 2-3 введения (при синегнойной инфекции – 3 раза в сутки) Дети: 30-100 мг/кг/сут в 2-3 введения; | При развитии одонтогенного периостита и остеомиелита, курс лечения 7-10 дней |
| 13 | Ципрофлоксацин (при выделении P.aeruginosa) | Внутривенно Взрослые: 0,4-0,6 г каждые 12 ч. Вводят путем медленной инфузии в течение 1 ч. Детям противопоказан. | При развитии одонтогенного периостита и остеомиелита, курс лечения 7-10 дней |
Лимфаденит мкб 10 коды болезней
Воспаления лимфатических узлов, или лимфаденит – одна из самых распространённых патологий, протекающих в человеческом организме. Это не самостоятельное заболевание: оно возникает в результате инфекций различного генеза, провоцируется вирусами, бактериями и грибком.
Лимфаденит — распространенное заболевание
Виды лимфаденита
В зависимости от характера и длительности течения болезни, все лимфадениты можно разделить на подтипы:
- хронические;
- острые.

Также лимфаденит может быть:
- Изолированным – воспален 1 лимфоузел.
- Регионарным – воспалительный процесс затрагивает группу соседних лимоузлов.
- Тотальным – лимфадениты распространены по всему телу.
Протекание болезни делят на специфическое и неспецифическое: к первому типу относят воспаления в результате туберкулёза, СПИДа, токсоплазмоза или опухолей, ко второму – все остальные виды лимфаденитов.
По «Международному классификатору болезней», больше известному как МКБ-10, лимфадениты разделяются на группы по месту локализации. Они относятся к болезням кожи и подкожной клетчатки (код МКБ-10 – L04), а также к заболеваниям системы кровообращения (код – I88).
Острый лимфаденит шеи, головы и лица (L04.0)
Около трети лимфоузлов в организме человека локализируется в области головы и шеи, которые относятся к группе L04.0:
- подчелюстной;
- затылочный;
- шейный;
- преаурикулярный.

Воспаления этих лимфоузлов происходят после ангины и других бактериальных заболеваний ДП, при герпесе, гриппе и ОРВИ, из-за болезней зуба и воспалительных процессов во рту. Также лимфадениты могут возникать из-за необработанных ран в области шеи, на лице и щеках. Ещё одна причина – инфекционные заболеваний кожи.
К симптомам лимфаденита этой группы относятся боли и дискомфорт в области поражения, неудобство при глотании, повышение температуры у детей. Лимфаденит на затылке, за ушами и под подбородком также заметен визуально: небольшие шарообразные уплотнения выделяются на коже и болят при прикосновении. Как выглядит болезнь под кодом L04.0, можно увидеть на фото.
Воспаление лимфотического узла на шее
Воспаление лимфоузлов за ушами
Воспаленный лимфоузел за ухом
Острый лимфаденит туловища (L04.1)
В эту группу включены воспаления лимфоузлов туловища, которые находятся в брюшной и грудной области.
К ним относятся:
- брюшные, или мезентеральные лимфоузлы;
- ретрокруральные лимфоузлы;
- параортальные, паракавальные лимфоузлы;
- надключичные и подключичные лимфоузлы.

Воспаление лимфоузла в грудной области
Такое расположение лимфаденита может свидетельствовать о вирусных и бактериальных инфекциях, а также о специфическом типе заболевания, возникающем в результате туберкулёза, ВИЧ-инфекции, онкологии брюшной и грудной области.
Среди симптомов заболевания отмечается сильная боль в груди или животе, повышение температуры тела, вялость, потеря аппетита.
Острый лимфаденит верхней конечности (L04.2)
К лимфаденитам верхней конечности относится воспаление лимфоузлов локтя и подмышечной впадины. Чаще всего лимфоузел увеличен с одной стороны, и визуально представляет собой набухшую шишку красноватого цвета.
Подмышечный и локтевой лимфаденит возникают из-за инфекций различной этиологии:
- ангины, тонзиллита, ларингита и других бактериальных болезней;
- гриппа и герпеса, ОРВИ;
- воспалительных заболеваний ротовой полости;
- инфицированных ран и ссадин в области подмышки, груди и рук.

Воспаление лимфоузла локтя
Также воспаление лимфоузлов подмышечной области может говорить о мастопатии и мастите, возникающих после родов и во время кормления. В таком случае симптом проявляет себя перед месячными, за 2-3 дня до начала менструации, и самостоятельно проходит спустя неделю.
К признакам болезни, помимо заметного набухания лимфоузла, относятся боль и дискомфортные ощущения в этой области, возможный зуд, повышение температуры.
Острый лимфаденит нижней конечности (L04.3)
К лимфаденитам нижней конечности относятся воспаления пахового и подколенного лимфатических узлов. Они могут развиваться в результате воспаления мягких тканей ног, от переохлаждения, из-за ран и ссадин, инфицированных мозолей и неудобной обуви.
Также к причинам паховых лимфаденитов относят заболевания половых органов:
- уретрит;
- простатит;
- вагинит;
- гонорея;
- хламидиоз.
Воспаление пахового лимфотического узла
Чаще всего воспаления лимфоузлов этой группы встречаются у взрослых людей.
Острые лимфадениты нижних конечностей сопровождаются сильной болью в месте воспаления, дискомфортом, заметным уплотнением и набуханием лимфоузла.
Неспецифический брыжеечный лимфаденит (I88.0)
Неспецифический брыжеечный лимфаденит – это воспаление мезентеральных лимфоузлов, возникающее в результате бактериальной или вирусной инфекции.
К возбудителям мезаденита относятся:
- стрептококки и стафилококки;
- энтеровирусы;
- сальмонелла;
- мононуклеоз.
При неспецифическом брыжеечном лимфадените сильно болит живот
Заболевание характеризуется выраженным болевым синдромом в животе, повышением температуры, рвотой и тошнотой. Также часто наблюдаются нарушения стула и функционирования ЖКТ: диарея, запоры, икота.
Хронические лимфадениты (I88.1)
Хронический лимфаденит – это воспаление лимфатических узлов, протекающее в течение долгого времени. Оно может быть односторонним и двухсторонним, специфическим или неспецифическим, локализоваться в разных частях тела.
Хроническое течение болезни может быть обусловлено:
- осложнениями ангины, бронхита и тонзиллита;
- гнойными фурункулами и язвами на теле;
- инфекциями ротовой полости;
- грибковыми инфекциями;
- туберкулёзом;
- СПИДом и ВИЧ-инфекцией.
При хроническом лимфадените болевые ощущения уменьшаются
Как и в случае с острым лимфаденитом, заболевание сопровождается уплотнением и увеличением лимфоузлов. Вместе с тем, набухший и твердый лимфоузел практически не болит и остаётся подвижным. Другие симптомы, такие как повышение температуры, покраснения, боли и слабость, тоже меньше выражены.
К какому врачу обратиться?
При воспалительных процессах в лимфатических узлах необходимо обратиться к врачу-терапевту. Он осмотрит и опросит пациента, возьмёт анализы, а после поставит предварительный диагноз и направит к специалистам узкого профиля, если это необходимо.
В зависимости от расположения лимфаденита, это могут быть:
- отоларинголог – воспаления шейных, околоушных, подъязычных лимфоузлов;
- стоматолог – воспаления лимфоузлов под челюстью;
- уролог – паховый лимфаденит при заболеваниях половых органов;
- маммолог – подмышечный и надключичный лимфаденит;
- хирург – гнойный процесс при лимфадените.

Если воспаление лимфоузлов произошло у ребёнка, следует обратиться к врачу-педиатру или к семейному доктору.
Диагностика лимфаденита
Чтобы установить причину и тип лимфаденита, специалисту необходимо произвести диагностические манипуляции.
К ним относятся:
- Осмотр и опрос пациента, изучение анамнеза.
- Общий и биохимический анализы крови.
- Рентгенологическое исследование.
- Ультразвуковое исследование.
- Биопсия воспалённого лимфоузла.
Для выявления причин воспаления лимфоузлов применяется УЗИ
Рентген и ультразвук применяются при брюшных и грудных лимфаденитах, когда узнать их размеры и количество во время осмотра не представляется возможным. Биопсия используется в редких случаях и только при подозрении на специфический тип болезни.
Лечение воспаления лимфатических узлов
Устранить симптомы патологии можно при помощи медикаментов, народных способов лечения и физиотерапии.
Лекарства
| Название группы | Воздействие на лимфаденит | Представители |
| Антибактериальные препараты | Антибиотики разрушают клеточную мембрану бактерий, что приводит к их гибели. Применяются при бактериальном типе инфекции. | Амоксиклав, Клиндамицин, Азитромицин |
| Противовирусные препараты | Угнетают развитие вируса, подавляя репликацию ДНК или ингибируя нейраминидазу. Применяются при вирусных лимфаденитах. | Амантандин, Ремантандин, Тамифлю |
| Противогрибковые препараты | Препараты, повышающие проницаемость мембраны грибка, что мешает их размножению и разрушает грибок изнутри. | Флуконазол, Амфотерицин В |
| Антисептические средства | Предупреждают развитие инфекции, возникающее при травмировании кожных покровов. | Мазь Вишневского, |
| Нестероидные противовоспалительные препараты | Лекарственные средства, подавляющие образование простагландинов и обладающие сильным противовоспалительным действием. | Ибупрофен, Кеторол, Нимесил |
| Спазмолитики | Применяются при мезентеральных лимфаденитах вирусного, бактериального или туберкулезного происхождения. Снимают болевой синдром. | Но-Шпа, Дротаверин |
| Антигистаминные препараты | Сужают сосуды в очаге воспаления, уменьшают проницаемость капилляров, ослабляют и сводят на нет воспалительный процесс. | Цетиризин |
Как лечить народными средствами в домашних условиях
Если точный диагноз не установлен, и лекарств под рукой нет, можно воспользоваться народными способами лечения. Они включают в себя компрессы и напитки из овощей, трав и зелени, а также настойку эхинацеи.
Применение эхинацеи
Чтобы избавиться от лимфаденита, из эхинацеи делают компресс – эффективное средство, рассасывающее воспаление:
- 50 мл настойки смешивается со 100 мл воды. Смесь настаивается в течение получаса.
- Марля или салфетка смачивается раствором и накладывается на воспалённый участок.

- Сверху выкладывается небольшой слой ваты или мягкая ткань.
- Компресс закрепляется на области при помощи бинта, держится до высыхания.
Компрессы с настойкой эхинацеи помогают избавиться от лимфаденита
Свекольный сок
Свекольный сок, полученный из овоща или его ботвы, обладает сильным очищающим эффектом, а также улучшает работу лимфатической системы.
Чтобы вылечить лимфаденит, его нужно употреблять так:
- Выдавить из свёклы сок при помощи соковыжималки. Желательно предварительно нарезать её на части.
- Дайте соку настояться в течение полудня.
- Пейте по 100 мл напитка натощак, утром и вечером.
Свекольный сок полезен при лимфадените
Если средство даётся ребёнку, объём сока нужно сократить вполовину. Также желательно добавить немного морковного сока, чтобы напиток стал более приятным на вкус.
Противовоспалительный сбор
Травяные сборы, снимающие воспаления – можно использовать как готовые аптечные, так и смешать самостоятельно следующие ингредиенты:
- мяту перечную;
- листья и ягоды малины;
- корень одуванчика;
- липовый цвет;
- траву полыни.

Компоненты нужно высушить и смешать в одинаковых пропорциях. 4 ст. л. полученного сбора заливают 1 литром кипятка, дают настою настояться в течение полудня, а после выпивают по полстакана 3-4 раза в сутки.
Травяной сбор помогает снять воспаление
Компресс из чистотела
Чистотел – эффективное обеззараживающее и противовоспалительное средство. Для борьбы с лимфаденитом он можно применять в свежие листья, их необходимо ошпарить кипятком, немного остудить и наложить на поражённую зону на 30-40 минут.
Компресс из чистотела делается так:
- 25 мл чистотела разводится в 100 мл воды. Смесь настаивается полчаса.
- Марля пропитывается раствором и прикладывается к лимфоузлу.
- Компресс накрывается ватой или мягкой тряпкой, фиксируется бинтом и держится час.
Прикладывайте компрессы с чистотелом на воспаленные лимфоузлы
Настой из хвоща полевого
Полевой хвощ – кровоочистительное средство, улучшающее работу лимфатической системы.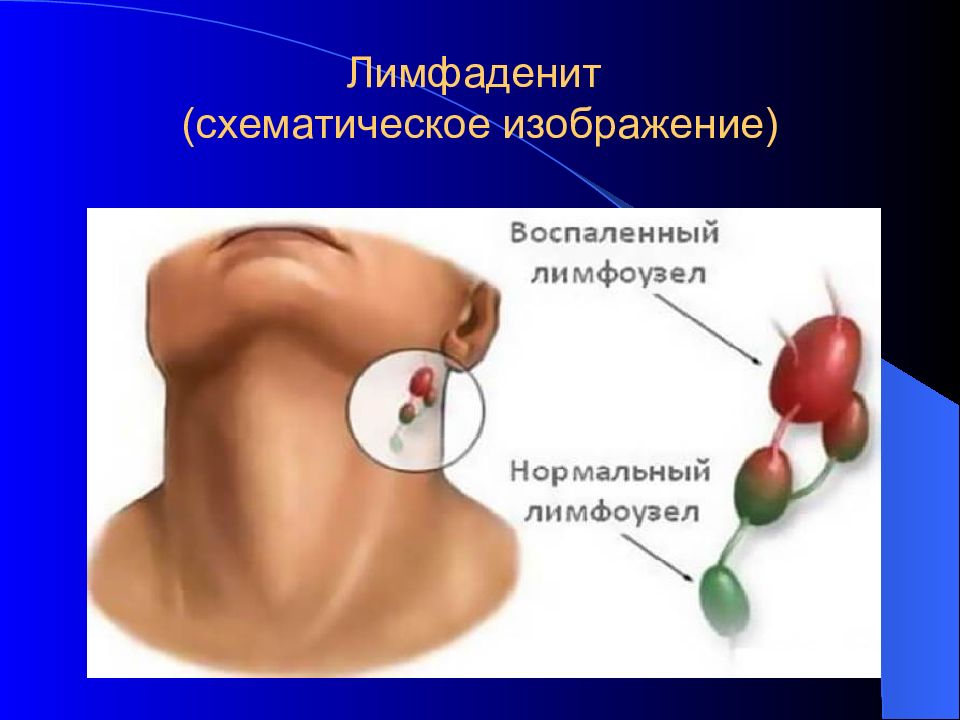
Настой из него принимается внутрь и готовится так:
- Столовая ложка либо 1 аптечный пакетик травы заваривается в 250-300 мл кипятка.
- Смесь настаивается в течение 20-30 минут, после процеживается.
- Принимается 3 раза в сутки, за полчаса перед приёмом пищи.
Настой из хвоща полевого улучшает работу лимфотической системы
Чтобы усилить эффект, стоит делать по тому же рецепту отвар из травы спорыша. Приём настоев следует чередовать с интервалом в 2 дня.
Физиотерапия
Физиотерапия – это воздействие на организм физическими факторами для лечения болезни. Применение метода при лимфаденитах уменьшает воспаления, ускоряет регенерацию тканей, а также облегчает общее состояние пациента.
Физиотерапевтические методы, используемые при воспалениях лимфоузлов:
- Ультравысокочастотная, или УВЧ-терапия. Воздействует на организм электромагнитным полем с высокой частотой, повышая температуру и расширяя сосуды.
 Это помогает лейкоцитам быстрее попасть в очаг воспаления, что ускоряет выздоровление.
Это помогает лейкоцитам быстрее попасть в очаг воспаления, что ускоряет выздоровление. - Лазеротерапия. Воздействует на ткани организма световыми волнами, улучшая микроциркуляцию, обезболивая и снимая воспаление в лимфоузле. Ускоряет регенерацию, помогает при всех типах лимфаденитов.
- Гальванизация. Воздействует на организм слабым электрическим тонок низкого напряжения, обезболивая, восстанавливая ткани и нервные волокна, стимулируя микроциркуляцию внутри лимфоузла.
УВЧ-терапия ускоряет процесс выздоровления
При использовании этих методов лимфаденит проходит быстрее, но они не могут полностью заменить медикаментозную терапию. Физиотерапия должна применяться в качестве вспомогательного средства и только под контролем врача, чтобы избежать осложнений.
Чем опасен лимфаденит?
Если инфекцию не лечить, она продолжит распространяться по организму. Длительное воспаление лимфоузлов может привести к некрозу ткани, разрушению лимфатических узлов, сепсису и к серозным гнойным патологиям.
Осложнения, возникающие при лимфаденитах:
- тромбофлебит;
- лимфостаз;
- остеомиелит;
- энцефалит и менингит;
- абсцессы.
Важно!
Серьёзными последствиями болезни могут стать: гнойные патологии, инвалидность и даже летальный исход.
Если не лечить лимфаденит, то может развиться тромбофлебит
Профилактика
Чтобы предупредить воспаление лимфоузлов, следует соблюдать профилактические меры.
К ним относятся:
- Своевременное лечение бактериальных и вирусных заболеваний.
- Лечение гнойных поражений кожи любого генеза.
- Уход за ротовой полостью: плановые консультации стоматолога, гигиена.
- Гигиена молочных желез, особенно при грудном вскармливании.
- Предохранение при половом акте для избегания ЗППП.
- Антисептическая обработка порезов, ссадин и ран.
- Коррекция иммунитета витаминами, диетой и специальными препаратами.
Для укрепления иммунитета принимайте витамины
Воспаление лимфатических узлов – не полноценное заболевание, а неприятный симптом, говорящей о серьёзной патологии в организме. Если его не лечить вовремя, лимфаденит может привести к тяжелым осложнениям и последствиям.
Если его не лечить вовремя, лимфаденит может привести к тяжелым осложнениям и последствиям.
симптомы и лечение, код по МКБ-10
Классификация
В зависимости от характера течения заболевания различают острый и хронический челюстной лимфаденит.
Острая форма патологии характеризуется высокой скоростью появления симптоматики и общего развития болезни от первых признаков и до момента, требующего незамедлительного медицинского вмешательства.
Самолечение при острой форме подчелюстного лимфаденита категорически противопоказано.
Хронический лимфаденит отличается продолжительным инкубационным периодом, характеризующимся наличием слабо выраженной симптоматики. Болезнь в этом случае отличается трудностью лечения и требует точной постановки диагноза и комплексного подхода в терапии.
В зависимости от характера содержимого лимфоузлов подчелюстной лимфаденит подразделяется на гнойный и негнойный. Гнойной форме заболевания может предшествовать острый серозный лимфаденит подчелюстной области.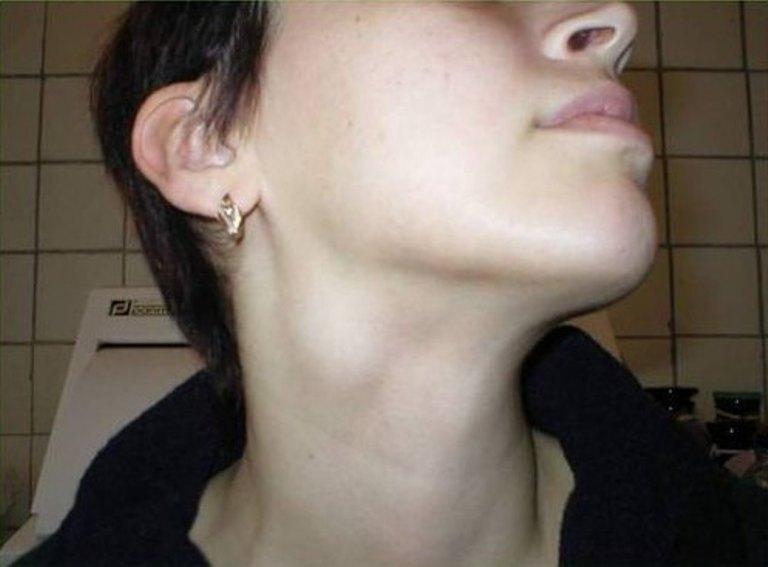
В зависимости от распространенности патологического процесса болезнь разделяется на локализованную и генерализованную формы.
Установить степень поражения лимфатической системы собственными силами по внешним признакам без специальных средств исследования практически невозможно.
В зависимости от причин, его вызвавших, лимфаденит подразделяется на специфический и неспецифический.
Кроме того, выделяют следующие формы заболевания:
- простую;
- гиперпластическую;
- деструктивную.
Простой лимфаденит сопровождается классическими проявлениями воспалительного процесса и обладает склонностью к хронизации. Болезнь проявляется покраснением кожных покровов над лимфатическими узлами, однако их размер при этом остается нормальным. Подобная форма заболевания наиболее проста в лечении.
Гиперпластический поднижнечелюстной лимфаденит является более сложной формой патологии, сопровождающейся как покраснением кожи, так и значительным увеличением лимфоузлов. Болезнь в данном случае затрагивает как узел, так и окружающие его ткани.
Болезнь в данном случае затрагивает как узел, так и окружающие его ткани.
Деструктивный лимфаденит сопровождается разрушением лимфатических узлов и прилегающих к ним тканей на фоне развившихся гнойных процессов. Это наиболее тяжелая форма патологии, требующая незамедлительного лечения.
Причины
Отит может стать причиной воспаления
Причины развития подчелюстного лимфаденита могут быть различными. Неспецифические формы заболевания являются, как правило, следствием:
- фарингита или тонзиллита, в том числе и хронического;
- отита;
- кариеса;
- воспалительных процессов под зубными коронками и мостами;
- воспаления слюнных желез;
- инфекционно-воспалительных заболеваний ротовой полости – стоматитов, гингивитов, пародонтоза;
- пневмонии;
- гнойной ангины.
Специфические формы патологии развиваются на фоне болезней, поражающих лимфатические узлы:
- ВИЧ-инфекции;
- сифилиса;
- туберкулеза.

Спровоцировать патологию могут такие серьезные инфекции, как туберкулез, сифилис, сибирская язва, туляремия, гонорея и актиномикоз.
Весьма распространенными причинами заболевания являются патогенные микроорганизмы – стрептококк и стафилококк, а также гноеродная флора, образующаяся в результате инфицирования через раны и фурункулы.
Болезнь может развиться в результате воспалительных процессов, характерных для ангины, аденоидах, гриппе и скарлатине.
Лимфоузлы могут быть инфицированы контактным, лимфогенным или гематогенным путем. Мелкие раны и ссадины могут привести к регионарной форме болезни – воспалению только в тех лимфоузлах, которые есть в пораженной зоне.
Увеличение лимфоузлов – это защитная реакция организма на распространение инфекции.
Однако инфекцию, сосредоточившуюся в одной области, организм человека не способен побороть так быстро, чтобы исключить риск развития гнойников и попадания микробов вглубь тела.
Наиболее сильные инфекции способны находиться в лимфоузлах на протяжении нескольких месяцев и даже лет, приводят к серьезным воспалительным процессам.
В большинстве случаев лимфаденит поражает область головы, шеи и подмышек, но лимфоузлы могут увеличиться под коленями, в паху или в области локтей. Реже встречается воспаление внутрибрюшных узлов, именуемое мезаденитом.
Диагностика
Существует несколько признаков, указывающих на развитие заболевания, в первую очередь – увеличение узлов, болезненные ощущения на разных участках тела.
Чаще всего заподозрить воспаление можно, прощупав беспокоящие точки. Больной может обнаружить воспалительные явления вокруг лимфатических узлов, которые, к тому же, подвижны.
При наличии гноя лимфоузлы становятся плотнее. Пациент испытывает боль при прикосновении к ним, тошноту, лихорадку, боль в области шеи.
В лимфоузловой области возникает покраснение, контуры размываются, надавливания сопровождаются болью.
✔Какие еще заболевания могут проявиться увеличением лимфоузлов разной локализации, узнайте в Системе Консилиум.
Чрезмерное скопление гноя может спровоцировать его попадание внутрь узла и повлечь за собой образование тромбофлебитов, сепсиса и свищей.
Хроническая форма заболевания может протекать бессимптомно. При обнаружении увеличенных лимфатических узлов, не приносящих дискомфорта, но подвижных, необходимо обратиться к врачу.
При диагностике поверхностной формы болезни проблем с постановкой диагноза не возникает. Врач определяет первоисточник недуга и его степень по клинической симптоматике. Больше сложностей вызывает диагностика болезни при наличии абсцессов и флегмон.
При обнаружении флегмон назначается дифференциальная диагностика воспаления лимфатических узлов.
Процедура проводится при развитии гнойных атером и остеомиелите. Хронический лимфаденит может быть диагностирован только при проведении пункционной биопсии узла.
Изучение тканей позволит подтвердить диагноз и исключить болезни крови, саркоидоз, а также злокачественные новообразования.
Сложные формы заболевания требуют УЗИ-диагностики, рентгено-контрастного и компьютерного исследования лимфоузлов.
Комплексное обследование поможет выявить причину заболевания
Диагностика подчелюстного лимфаденита требует комплексного подхода. Врач должен произвести анализ клинической картины заболевания и анамнеза пациента.
Основной целью диагностики является обнаружение первичного очага воспаления и установление причин заболевания.
Для этого могут быть использованы:
- анализ крови;
- ультразвуковое исследование лимфатических узлов;
- рентгенография грудной клетки;
- туберкулиновые пробы;
- пункция и биопсия лимфоузлов;
- бактериологический посев;
- гистологическое и цитологическое исследование тканей.
Для уточнения диагноза могут быть рекомендованы консультации отоларинголога, инфекциониста, фтизиатра, гематолога, хирурга.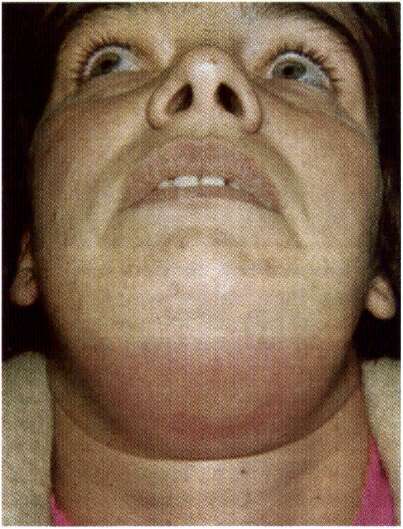
Во время постановки диагноза исключаются следующие патологии со сходной симптоматикой:
- флегмоны;
- остеомиелит;
- опухоли слюнных желез;
- кистозные образования шеи и лица;
- метастазы злокачественных опухолей;
- диффузные патологии соединительной ткани – дерматомиозит, красная волчанка, ревматоидный артрит;
- ВИЧ-инфекция;
- туберкулез;
- системные болезни – саркоидоз, лейкоз;
- гранулирующий периодонтит.
Симптомы подчелюстного лимфаденита
Развитие острых форм подчелюстного лимфаденита происходит стремительно. Вначале лимфатические узлы чуть-чуть увеличиваются в размерах. Они уплотняются, легко прощупываются, однако сохраняют подвижность. У заболевших наблюдаются небольшой подъем температуры и слабо выраженные признаки общего недомогания.
При дальнейшем прогрессировании болезни к концу третьего дня происходит существенное увеличение лимфоузла.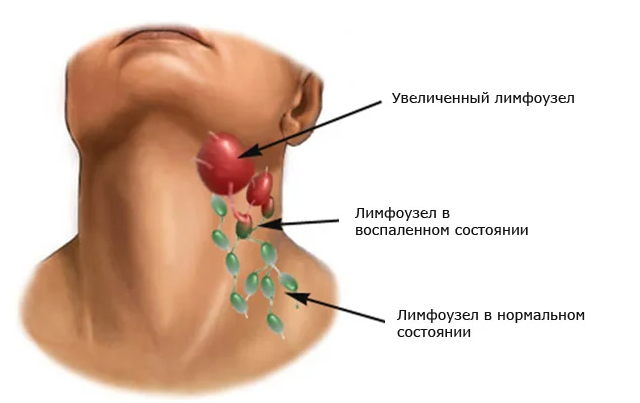 Нижняя часть лица и челюсть опухают, температура тела поднимается до 38-40 С. Появляется боль острого характера, сопровождающая попытки открытия рта или шевеления головой.
Нижняя часть лица и челюсть опухают, температура тела поднимается до 38-40 С. Появляется боль острого характера, сопровождающая попытки открытия рта или шевеления головой.
Острая форма подчелюстного лимфаденита требует срочной госпитализации больного. В противном случае гной, скопившийся в узлах, может прорваться наружу, что, в свою очередь, может привести к необратимым последствиям в организме больного.
Хронические формы патологии обладают менее выраженными признаками. Незначительное увеличение лимфоидной ткани в сочетании с симптоматикой общего недомогания может продолжаться месяцами – обострения в данном случае чередуются с периодами ремиссий. Описанное течение заболевания характерно для людей, в организме которых имеется очаг хронической инфекции – тонзиллит, кариес и т.д. Больные, как правило, не спешат с обращением к врачу, вследствие чего их состояние значительно ухудшается.
Лечение
Начальная стадия заболевания требует использования консервативных методов лечения.
Врачи назначают физиолечение и антибиотики широкого спектра действия.
В зависимости от типа возбудителя выбирается план специфической терапии, приема витаминов.
Гнойный абсцесс устраняется только хирургическим методом удаления участков, на которые распространился гной. Для предотвращения осложнений назначают антибиотики и детоксикацию.
Хронический лимфаденит, вызванный инфекцией, предусматривает физиотерапевтические методы лечения наряду с приемом антибиотиков.
Профилактика
Снизить вероятность развития болезни позволяют профилактические меры. Так, необходимо избегать микротравмирования кожи, инфицирования через открытые раны, своевременно проводя антисептическую обработку.
Настоятельно рекомендуется вовремя лечить ангину, синусит и ринит, обращаясь за помощью к квалифицированным медицинским специалистам.
Эта мера позволит избежать развития воспаления подчелюстных лимфатических узлов, шейного и околоушного лимфаденита.
Необходимо заботиться о здоровье полости рта, предотвращая образование абсцессов и фурункулов.
Медики обращают внимание на важность профилактических процедур и лечения заболеваний, провоцирующих специфический лимфаденит.
Как лечить подчелюстной лимфаденит?
При отсутствии гноя в лимфатических узлах, лечение не требует хирургического вмешательства
Лечение подчелюстного лимфаденита может быть как консервативным, так и оперативным. Выбор того или иного метода лечения основывается на этиологии воспалительного процесса и наличии или отсутствия гноя в лимфатических узлах.
Лечение подчелюстного лимфаденита взрослых ничем не отличается от терапии детей.
Медикаментозное лечение патологии направлено, прежде всего, на борьбу с возбудителем инфекционных процессов в организме. С этой целью используются противовирусные препараты и антибиотики, иммуномодулирующие средства.
Усилить действие медикаментозных средств помогают физиотерапевтические процедуры – электрофорез, УВЧ, гальванотерапия.
При наличии туберкулеза назначаются препараты типа ПАСК, Фтивазид, Этамбутол, Протионамид и их аналоги. Продолжительность лечения ими может достигать полугода.
Любые медикаментозные средства, в том числе и антибиотики, при подчелюстном лимфадените назначает лечащий врач. Самолечение в данном случае недопустимо.
Оперативное лечение
Оперативное лечение подчелюстного лимфаденита назначается при нагноении лимфатических узлов и прилегающих к ним тканей. Лимфоузлы в данном случае вскрываются, очищаются от гноя, дренируются и обрабатываются специальными антисептическими растворами. Затем больным назначаются антибактериальные средства, предотвращающие повторное инфицирование.
Луковый компресс помогает устранить боль и облегчить состояние больного
Средства народной медицины используются исключительно в качестве дополнения к основному лечению. Вылечить болезнь исключительно ими невозможно. Для уменьшения выраженности симптоматики и облегчения состояния больных, как правило, используют компрессы.
Профилактика
Профилактика подчелюстного лимфаденита направлена, прежде всего, на предотвращение и лечение хронических болезней. Объясняется это тем, что лимфаденит является вторичным заболеванием, развивающимся на фоне воспалительных процессов (особенно часто лимфатические узлы страдают от стрептококков и стафилококков).
Важно понимать, что первичная инфекция может протекать абсолютно безболезненно. Например, это может быть кариес, не сопровождающийся зубной болью, или хронический насморк без температуры и иных выраженных проявлений.
С током лимфы инфекция из других органов проникает в лимфоузлы и провоцирует развитие в них острых воспалительных процессов. Таким образом, для предупреждения подчелюстного лимфаденита следует своевременно лечить зубы и заболевания ЛОР-органов, поддерживать гигиену ротовой полости, посещать отоларинголога и стоматолога с целью профилактического осмотра.
Прогноз
причины, симптомы, лечение и профилактика
Подчелюстной лимфаденит может возникать после переохлаждения или по ряду других причин. Его лечение бывает консервативным или хирургическим и назначается только врачом.
Его лечение бывает консервативным или хирургическим и назначается только врачом.
Лимфаденит под челюстью – причины
Подчелюстные лимфоузлы ответственны за обработку лимфы, которая отходит от головы, в том числе – от ротовой полости. Под лимфаденитом понимают воспалительный процесс в лимфоузле. Под челюстью эта патология чрезвычайно редко возникает первично – чаще она носит вторичный характер, то есть становится последствием основного заболевания. Вначале возникает воспалительный процесс в соседнем органе, а затем инфекция перекидывается на регионарный лимфатический узел. Код заболевания по МКБ-10 – L.04.0. Лимфаденит лица, головы, шеи.
По типу течения лимфаденит бывает:
- острым – развивается с яркой симптоматикой, протекает не более 1-3 недель;
- хроническим – сопровождается периодическими ремиссиями, обострениями.
Заболевание может быть серозным, не сопровождающимся гнойными процессами, и гнойным, при котором больному необходимо хирургическое вмешательство.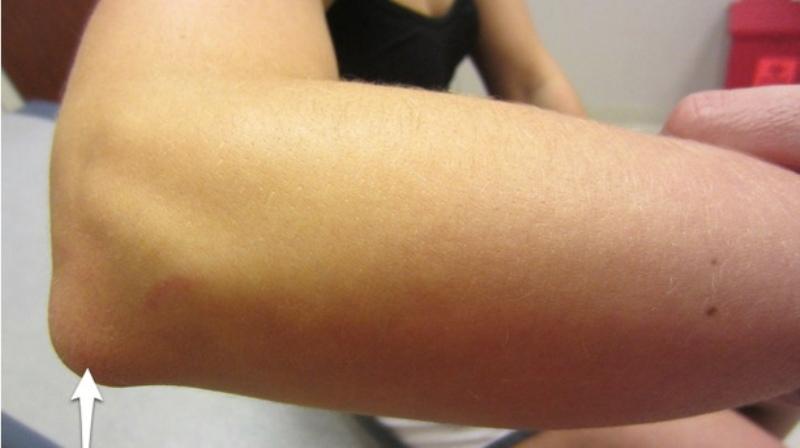 Оно с равной частотой появляется у детей и взрослых. Причины могут быть следующими:
Оно с равной частотой появляется у детей и взрослых. Причины могут быть следующими:
- ОРВИ;
- сильное переохлаждение горла, головы;
- кариес, пульпит;
- ангина, хронический тонзиллит;
- периодонтит;
- гингивит;
- отит;
- синуситы;
- аденоидит.
У взрослых вызвать лимфаденит могут специфические инфекции – туберкулез, сифилис. В детском возрасте травма миндалины и горла также способствуют развитию патологии.
Клиническая картина лимфаденита
У детей до 3 лет симптомы заболевания появиться не могут, ведь лимфатические узлы окончательно развиваются только к этому возрасту. У остальных больных на начальной стадии патология не дает признаков, но через пару суток лимфоузлы увеличиваются, становятся твердыми, тугими на ощупь, их пальпация весьма неприятна. Если на данном этапе не лечить болезнь, она переходит в острую форму. Лимфоузел становится резко болезненным, воспаляется, дает «прострелы» – периодические сильные боли, отдающие в ухо.
В пораженной области шеи наблюдается покраснение, припухлость (отек) кожи. Порой кожные покровы становятся бордовыми, а отек распространяется на всю сторону шеи. Присоединяются боль при глотании, слабость, повышается температура тела. Человеку сложно уснуть из-за сильной боли в шее, он теряет аппетит. Если лечение еще не начато, лимфаденит становится гнойным:
- синюшность кожи;
- подрагивание кожи из-за скопления гноя;
- видимое переливание гноя в узле;
- температура до 40 градусов;
- гипертермия;
- сильная боль при движении челюстью.
Хронический лимфаденит – следствие нелеченной острой формы патологии, при нем лимфоузел постоянно твердый, увеличенный, слегка болезненный.
Диагностика заболевания
Несмотря на яркие клинические признаки, поставить диагноз без проведения детального обследования не всегда возможно. Лимфаденит обязательно следует дифференцировать с онкологическими заболеваниями, а также его серозную форму с гнойной – от этого зависит порядок лечения. Обращаться за помощью надо к терапевту, ЛОРу, стоматологу, челюстно-лицевому хирургу. Основные методы диагностики, их результаты представлены ниже.
| Методика | Результаты при лимфадените |
| Физикальный осмотр | Выявляются покраснение, болезненность при пальпации, увеличение лимфоузла, его твердость при серозной форме, мягкость, дряблость – при гнойном расплавлении. |
| УЗИ лимфоузлов | Обнаруживается повышенный размер лимфоузла, нарушение его структуры, наличие участков гноя. |
| Общий анализ крови | Есть повышение СОЭ, лейкоцитоз. |
| Пункция лимфоузла | Отражает характер воспаления (серозный, гнойный), помогает выявить возбудителя заболевания. |
При хроническом лимфадените основной метод диагностики – УЗИ, по результатам которого врач сделает выводы о наличии вялотекущего воспалительного процесса.
Лечение лимфаденита
В домашних условиях лечиться возможно, если болезнь не перешла на гнойную стадию. Применяются физиотерапевтические методики – электрофорез обезболивающих, рассасывающих, противовоспалительных препаратов, УВЧ. Основным же способом терапии становится прием антибиотиков. Чаще всего возбудителями болезни являются стафилококки, стрептококки, поэтому для лечения рекомендуются антибиотики широкого спектра из группы макролидов, пенициллинов.
За 7-10 дней справится с болезнью Амоксиклав, Флемоклав, за 5-7 дней – Кларитромицин, Азитромицин. В некоторых случаях врачи рекомендуют комбинации антибиотиков из разных групп. Параллельно применяют антисептические полоскания ротовой полости (если причина кроется в воспалительных болезнях ротоглотки), ставят примочки на область лимфоузла с жидкостью Бурова. При хронической форме патологии дополнительно назначаются иммуномодуляторы (Амиксин, Полиоксидоний). При скоплении гноя в лимфатическом узле проводят операцию. Под общим или местным наркозом рассекают узел, выводят гной посредством дренажа, промывают полость с антибиотиками.
Когда воспаляется несколько рядом расположенных узлов, делают операцию под общей анестезией с вскрытием зоны, вводом дренажа в подкожную клетчатку и удалением расплавленных тканей.
Народные средства при подчелюстном лимфадените
На самой первой стадии болезни, когда гноя в лимфоузле еще нет, одновременно с консервативными средствами можно попробовать народное лечение по таким рецептам:
- Помыть и очистить корень имбиря. Натереть сырье на мелкой терке, чайную ложку заварить стаканом кипятка. Настоять час, потом немного подогреть. Перед приемом добавить мед, лимон по вкусу. Пить в день не менее 2 порций.
- Приобрести настойку эхинацеи, развести водой 1:2. Смочить тряпочку, бинт такой жидкостью, приложить в больной зоне. Замотать компресс хлопковой тряпкой, подержать не менее часа. Повторять раз/сутки до выздоровления.
- Измельчить вымытые корни одуванчика (свежие или сушеные), употреблять такой порошок по чайной ложке натощак трижды/сутки. Курс – 7 дней.
Профилактика лимфаденита под челюстью
Поскольку в большинстве случаев причиной патологии являются инфекции ЛОР-органов и хронические патологии, следует вовремя проводить их лечение. При хроническом тонзиллите важно 2 раза в год проходить терапию на аппарате «Тонзилор», удаляя гнойные пробки.
Аденоиды у детей, приводящие к регулярным воспалительным процессам, подлежат удалению. Кариозные зубы, пульпит, болезни десен и пародонта следует вылечить, затем посещая стоматолога 2 раза/год в профилактических целях.
Дома необходимо строго соблюдать гигиену полости рта, стараться не заражаться ОРВИ (носить маски, промывать нос). Поддержание иммунитета на должном уровне также позволит снизить риск развития воспалительных процессов в лимфатической системе. Некоторым пациентам показано проведение лечения специфическими бактериофагами – если инфекция существует в хронической форме. Общими мерами для профилактики лимфаденита являются правильное питание, спорт, закаливание.
Поделись с друзьями
Сделайте полезное дело, это не займет много времени
iСтатья написана врачем
Пожалуйста оцените статью,мы старались:
Шейный лимфаденит (МКБ 10 – L04): виды и методы терапии
Шейный лимфаденит (МКБ 10 – L04) представляет собой воспаление лимфатических узлов в хронической или острой форме. Шейная локализация практически сразу проявляется в виде типичных симптомов, что делает возможным своевременное начало терапии и, соответственно, быстрое выздоровление.
Чаще всего шейный лимфаденит возникает на фоне заболевания ротовой полости, причиной которого может стать инфицирование микроорганизмами, вирусами или бактериями. Отдаленный гнойный очаг также может стать предпосылкой для лимфаденита.
Причины лимфаденита
Довольно часто воспалению лимфоузлов предшествует процесс нагноения в районе лица. Стафилококки и стрептококки являются самыми распространенными возбудителями болезни. В зависимости от причины возникновения лимфаденит подразделяется на специфический и неспецифический.
Причиной специфического лимфаденита могут стать тяжелые инфекционные заболевания, такие как дифтерия, туберкулез и другие. Неспецифическая форма заболевания возникает ввиду прямого попадания инфекции в лимфоузел. Это может произойти через рану на шее.
В группу риска заболевания шейным лимфаденитом (МКБ 10 – L04) входят пациенты с ослабленной иммунной системой, часто болеющие инфекционными заболеваниями дети, работающие с животными, землей и грязной водой взрослые. Больше всего случаев встречается у пациентов старше 18 лет.
Провоцирующие факторы
Существует несколько факторов, которые обуславливают риск заболевания:
- инфекционное заболевание носоглотки и полости рта;
- нарушения эндокринной системы, включая щитовидную железу;
- вирус иммунодефицита человека;
- аллергическая реакция с осложнениями;
- патология процесса обмена веществ;
- чрезмерное употребление алкогольных напитков.
Шейный лимфаденит (МКБ 10 – L04) не является заразным, это вторичный процесс, который возникает как осложнение вирусной или бактериальной инфекции. В зависимости от сопутствующих заболеваний, терапию лимфаденита проводят отоларинголог, инфекционист, хирург и т. д.
На начальном этапе лимфаденит проявляется в острой форме, постепенно переходя в хроническую стадию. Иногда на вступительной стадии симптомы болезни не проявляются. Это зависит от состояния иммунитета пациента.
Виды
Виды шейного лимфаденита (МКБ 10 – L04) представлены ниже:
- неспецифическое воспаление происходит на фоне попадания в лимфоузел грибковой или вирусной инфекции, легче поддается лечению, реже приводит к осложнениям;
- специфическое воспаление является признаком тяжелой патологии, включая туберкулез, сифилис, брюшной тиф и чуму
В этом случае диагностика проходит уже на этапе хронического течения. Выделяются несколько стадий болезни в острой форме:
- Серозная. Не вызывает интоксикации и сильной лихорадки. Начальная стадия проникновения вредоносного микроорганизма в лимфоузел.
- Гнойная. Обозначает заражение бактериями. Сопровождается высокой температурой и требует оперативного вмешательства.
- Осложненная. Требует экстренного хирургического вмешательства, так как может привести к заражению всего организма.
Течение неспецифической формы шейного лимфаденита (код по МКБ 10 – L04) характеризуется распространением по лимфоузлу вирусов и грибков. Данная форма хорошо поддается терапии и редко вызывает осложнения. Распространение заболевания на другие лимфоузлы может привести к развитию тяжелой патологии под названием генерализованный лимфаденит.
Признаки шейного лимфаденита
Общими симптомами, указывающими на лимфаденит, являются:
- повышение температуры в острой стадии протекания заболевания;
- нарушение сна, потеря аппетита, слабость;
- нарушения неврологического характера, апатия, головокружение, мигрени;
- интоксикация.
В начале острого шейного лимфаденита (код по МКБ 10 – L04) отмечается уплотнение и увеличение лимфатических узлов. Пальпация болезненная. Это считается серозной стади
Лимфатических узлов собак: лимфаденопатия, лимфаденит и рак
Собаки, как и люди, могут страдать от различных заболеваний. Хотя некоторые из них протекают в легкой форме и их можно лечить дома, другие могут быть опасными для жизни. Вот почему владельцы домашних животных должны знать о признаках, которые могут указывать на то, что с их питомцем что-то не так. Чем больше вы знаете о его качествах, сильных и слабых сторонах, тем лучше вы сможете за ним ухаживать. Эта статья нацелена на изучение лимфатических узлов собак, поскольку они играют важную роль в работе иммунной системы.Кроме того, именно здесь хранятся лейкоциты, поэтому любые признаки воспаления нужно держать под контролем.
Владельцы домашних животных, которые обнаруживают неожиданно появившуюся шишку или шишку на своей собаке, обычно воспринимают это как травму.
Однако, если он не исчезает через несколько дней или продолжает расти, это, как правило, признак чего-то более серьезного. Есть различные причины, которые могут привести к этому заболеванию, поэтому важно уметь идентифицировать их на ранней стадии.Вот почему необходимо обязательно показать своего питомца ветеринару, чтобы за ним взяли дальнейшее внимание. Увеличение лимфатических узлов обычно указывает на инфекцию. В результате очень важно локализовать его и остановить до того, как он распространится по всему телу. В следующих строках вы найдете более подробную информацию об этой проблеме.
Расположение лимфатических узлов
Увеличенные лимфатические узлы являются первым признаком того, что с вашим питомцем что-то не так. Однако, чтобы заметить начальные изменения, важно знать области, которые необходимо проверить.В большинстве случаев шишка, обнаруженная в этих конкретных местах на коже, может указывать даже на рак. В то же время важно понимать, что раннее выявление означает более высокие шансы получить правильное лечение и получить положительный результат.
Это означает, что вам необходимо приучать вашего питомца к регулярным массажам. Осторожно проведите пальцами по коже и убедитесь, что вы уделяете особое внимание следующим областям, так как именно здесь могут появиться неровности:
- под мордой;
- затылок;
- подмышки;
- паховая область;
- задние ножки.
Лимфаденопатия
Лимфаденопатия – это заболевание, которое указывает на увеличение лимфатических узлов у собак из-за инфекции. Узлы легко обнаружить, так как их можно почувствовать на ощупь. Хотя в большинстве случаев у собаки начинают проявляться определенные симптомы, которые могут указывать на это заболевание, бывают ситуации, когда она чувствует себя совершенно нормально. Шишки обычно располагаются вокруг плеча или чуть ниже челюсти.
Иногда может опухать вся задняя нога или сустав.Также очень распространена тошнота, которая приводит к отсутствию аппетита. Кроме того, вашего питомца может вырвать почти сразу после того, как он закончил есть. Если узлы, расположенные в области челюсти, становятся очень заметными, они могут вызвать затруднение дыхания и проблемы при глотании.
Это заболевание может быть вызвано различными причинами. Самый главный триггер – это инфекция в организме. Однако есть и другие агенты, которые могут его вызвать. Чтобы принять правильное решение и выявить проблему на ранней стадии, необходимо знать следующие ситуации:
- инфекция в организме, которая заставляет организм вырабатывать избыточное количество лейкоцитов.В этом случае лимфатические узлы не инфицированы;
- в первую очередь поражаются лимфатические узлы, либо их поражает уже имеющаяся в организме инфекция;
- инфекция, вызванная внешними агентами, поражающими кожу, кости, легкие и мозг, как правило, вызываемыми грибами, сеном или растениями;
- бактериальная инфекция, передающаяся мухами, блохами или грызунами;
- бактериальная инфекция, передающаяся во время размножения или через дыхательную систему;
- бактериальная инфекция, поражающая дыхательную систему;
- микробактериальная инфекция, передающаяся через воду;
- аллергия может заставить организм производить больше клеток, и первыми реагируют лимфатические узлы, расположенные близко к месту реакции;
- иммуноопосредованное заболевание, при котором организм чрезмерно реагирует на определенные внешние факторы;
- неконтролируемое размножение лейкоцитов в ответ на аллергены или паразитарные агенты;
- лейкоз;
- гиперозинофильный синдром собак.
Для постановки правильного диагноза обязательно отнесите вашего питомца к ветеринару, как только вы заметите какие-либо шишки. Ситуация еще более острая, если собака начинает странно себя вести. Рак лимфатических узлов у собак – реальность, поэтому необходимо немедленное лечение. Лучший способ выяснить причину опухших узлов – это выполнить определенный анализ, такой как профиль крови, электролитный анализ, общий анализ крови и мазок крови.
В большинстве случаев ветеринар также берет образцы жидкости прямо из узлов для подробного микроскопического исследования.На этом этапе вы должны иметь возможность рассказать историю здоровья вашего питомца, а также указать возможные симптомы и, возможно, инциденты, которые могут быть связаны с этим заболеванием. Это очень важно, поскольку может указать на пораженные органы и вызвать увеличение лимфатических узлов.
Если у ветеринара есть сомнения относительно причины проблемы, могут потребоваться другие дополнительные тесты. Наиболее распространенными из них являются ультразвуковое исследование и рентгенограмма, поскольку они позволяют лучше увидеть пораженные лимфатические узлы.После того, как ветеринар получит все результаты, он может назначить правильное лечение, которое поможет собаке почувствовать себя лучше. Прием лекарства зависит от причины, поэтому в этом случае нет общего правила.
Также важно знать, что есть определенные инфекции, которые могут передаваться владельцам. Если вы обнаружите, что ваш питомец может быть заразным, обязательно сделайте несколько тестов и спросите ветеринара, какие варианты профилактики являются оптимальными. В период лечения рекомендуется максимально ограничить контакт и, что наиболее важно, держать собаку подальше от других членов семьи, особенно детей и пожилых людей.
Лимфаденит
Лимфаденит возникает, когда лейкоциты активно мигрируют. Важно знать, что существуют разные типы таких клеток, которые могут привести к этой болезни. Чтобы быть более точным, есть клетки, отвечающие за переваривание и поглощение патогенов, те, которые отвечают за иммунную систему, а также нейтрофилы, которых больше всего в организме. Поскольку лимфатические узлы выполняют функции фильтрации, они напрямую подвергаются воздействию токсичных веществ.
Это состояние возникает, когда инфекционному агенту удается достичь лимфатических узлов.Затем организм реагирует и начинает производить избыточное количество белых кровяных телец. Лимфаденит обычно вызывается микробактериями и грибами, которые, как известно, являются патогенами, вызывающими самые серьезные заболевания в животном мире.
Хорошая новость в том, что это заболевание не передается генетически. Однако владельцам домашних животных необходимо знать, что щенки более восприимчивы к нему, чем взрослые собаки. Основная проблема – это не полностью развитая иммунная система.
В результате легко могут возникнуть инфекции, особенно если собака вступает в прямой контакт с зараженной водой.Вот почему рекомендуется обеспечить малышу чистую и безопасную среду, чтобы он мог нормально развиваться. Кроме того, еда также важна, и обязательно следует делать акцент на ингредиентах, которые способствуют оптимальному развитию иммунной системы.
Лимфаденит легко наблюдать, потому что из-за него лимфатические узлы сильно увеличиваются, и их может заметить даже человек, ничего не знающий о ветеринарии. Однако к этим задницам нельзя подходить равнодушно, особенно если они болезненны при прикосновении к ним.Другие связанные симптомы, которые могут указывать на то, что ваш питомец плохо себя чувствует, включают лихорадку, отсутствие аппетита (он также может отказываться от своих любимых угощений), а в некоторых случаях вы действительно можете увидеть, что зараженная область показывает видимые признаки.
Если причина бактериальная, в узлах могут развиться абсцессы, которые могут начать стекать снаружи. Если не лечить это заболевание немедленно, могут развиться осложнения и даже распространиться на окружающие органы. Эта проблема со здоровьем вызвана несколькими факторами, как показано в таблице ниже:
| БАКТЕРИАЛЬНЫЕ | ГРИБЫ | ВИРУСЫ | ДРУГИЕ | ФАКТОРЫ РИСКА |
| – известные возбудители инфекция лимфатических узлов; – туляремия поражает непосредственно лимфатические узлы, вызывая лимфаденит. | – в случае грибковой инфекции лимфаденит становится проявлением заболевания; – не все грибковые агенты вызывают это воспаление лимфатических узлов. | – чаще всего вирусная инфекция вызывает воспаление лимфатических узлов; – наиболее пораженный участок – живот. | – простейшие могут вызывать инфекцию лимфатических узлов, но нет общего правила; – также есть определенные связи между лимфаденитом и заболеванием легких. | – ослабленная иммунная система восприимчива к инфекциям, и в результате может возникнуть лимфаденит. |
Для постановки точного диагноза необходимо как можно скорее отвезти собаку к ветеринару. Вам также будет предложено представить историю его здоровья, чтобы найти причину, которая приводит к симптомам, которые проявляет питомец.
Для получения более точных результатов ветеринар должен осмотреть пораженный участок и выяснить, является ли он результатом воспаления лимфатических узлов или опухоли. Очень важно найти причину или причины, по которым это произошло.Вот почему чрезвычайно важно ежедневно анализировать поведение вашей собаки, чтобы вы могли заметить возможные изменения. В такой ситуации важны все детали.
Для постановки точного и правильного диагноза ветеринар порекомендует несколько тестов. Первыми будут сданы анализ мочи и общий анализ крови. Они укажут, вызвана ли болезнь бактериями или грибками. В случае, если увеличенные лимфатические узлы расположены в области живота или грудной клетки, для получения более точных результатов также потребуется ультразвуковое исследование и рентген.Также чрезвычайно важно брать образцы жидкости из воспаленной области, поэтому ветеринар выполнит аспирацию тонкой иглой для определения состава.
Поскольку лимфаденит – это поражение, не существует фиксированного лечения, которое могло бы вылечить его. Точнее, терапевтические рекомендации могут отличаться от пациента к пациенту. После установления характеристик воспаления ветеринар может назначить соответствующее лечение. Также нужно знать, что это напрямую зависит от результатов собранной жидкости.В большинстве случаев это заболевание лечится антибиотиками.
Однако это не общее правило, поэтому не беспокойтесь, если ветеринар придет с чем-то другим. Обязательно следовать точным указаниям ветеринара. Кроме того, вам нужно будет регулярно посещать медицинские осмотры, чтобы убедиться, что инфекция полностью устранена. Как и в случае с лимфаденопатией, некоторые организмы могут передаваться человеку.
В результате вам нужно спросить рекомендации по защите себя и своей семьи, а также возможных домашних животных.В такой ситуации крайне важно сохранять спокойствие. После лечения ваша собака почувствует себя лучше, а при небольшом уходе все вернется в норму в кратчайшие сроки.
Лимфатические узлы и рак
К сожалению, воспаление лимфатических узлов также может быть признаком чего-то более серьезного. Хотя рак звучит как ужасная болезнь, если к нему правильно подойти и выявить на ранней стадии, он может быть удален из организма. Первое, что должно незамедлительно доставить вас прямо к ветеринару, – это большие опухоли в областях, где расположены лимфатические узлы.
Как и в двух приведенных выше примерах, диагноз будет установлен на основании тонкой иглы. Эта процедура не занимает много времени, а результаты точны на 100%. Результаты анализов покажут, есть ли в жидкости раковые клетки.
В отличие от лимфаденопатии и лимфаденита, в случае рака лимфатических узлов первоначальная проблема начинается в системе кровообращения. В результате хирургическое удаление неэффективно. Верно и то, что это очень трудно вылечить, учитывая, что жидкость может легко распространяться по телу.Вот почему чрезвычайно важно выявить это заболевание на ранней стадии, чтобы получить правильное лечение.
Когда возникает лимфосаркома, здоровые клетки лимфатической системы становятся злокачественными и циркулируют по всему телу, как и нормальные. Из-за их мобильности их невозможно разместить в одном месте. Когда количество этих клеток начинает увеличиваться, они вызывают опухоль. Это когда вы замечаете, что лимфатические узлы начинают увеличиваться.
Ветеринар имеет право обратиться за адекватным лечением.Чтобы получить желаемый результат, вы должны следовать ему соответствующим образом. Помимо лекарств, вы можете сделать еще кое-что, чтобы облегчить боль и помочь организму бороться с раковыми клетками. Любовь и забота являются обязательными, и вы также можете рассмотреть возможность включения следующих шагов в свой распорядок дня:
- Полностью измените свой рацион и начните готовить блюда, которые могут улучшить иммунную систему и укрепить ее организм;
- Химиотерапия, хотя и имеет некоторые неприятные эффекты, это лучший способ борьбы с этой болезнью.Также важно знать, что в настоящее время лекарства имеют минимальные побочные эффекты для домашнего животного. Подробнее об этом варианте расскажет онколог;
- Ищите полезные добавки, которые могут придать вашей собаке силы. Просто убедитесь, что они сделаны из полезных ингредиентов. В этом случае рекомендуется поинтересоваться у ветеринара, какая марка лучше;
- Вы можете узнать у ветеринара, какие травы помогают организму бороться с раком и включить их в ежедневный рацион;
- Убедитесь, что ваш питомец не сталкивается со стрессовыми ситуациями и обеспечьте ему уютное место для отдыха на весь день.Вы также можете поощрять это и стараться проводить с ним как можно больше времени;
- Мягкий массаж также может помочь собаке чувствовать себя лучше. Только убедитесь, что вы не слишком сильно давите на пораженные участки;
- В некоторых случаях может помочь иглоукалывание. Спросите своего ветеринара, поскольку он имеет наибольшее право решать, подходит ли это вашей собаке;
- Убедитесь, что ваш питомец спит не менее 8 или 9 часов каждую ночь.
Заключение
Воспаление лимфатических узлов – это заболевание, которое может по-разному влиять на организм собаки.Хотя в некоторых ситуациях это можно лечить с помощью подходящих лекарств, в других это может оказаться опасным для жизни. Вот почему рекомендуется внимательно следить за открытыми участками, чтобы заметить возможные отеки.
Чрезвычайно важно обратиться за профессиональной консультацией, чтобы определить причину и назначить адекватное лечение. Поскольку в некоторых случаях лимфатические узлы могут становиться болезненными, важно обеспечить собаке удобное место для отдыха.Также помните, что сбалансированное и здоровое питание может укрепить иммунную систему, и это поможет вашему питомцу более эффективно бороться с любыми заболеваниями.
Статья о лимфадените по The Free Dictionary
Воспаление лимфатических узлов.
Лимфаденит возникает в результате попадания лимфы в лимфатические узлы патогенных микроорганизмов и их токсинов, продуктов разложения тканей или мелких инородных тел. Состояние наблюдается при острых и хронических местных воспалительных процессах (инфицированная рана, фурункул, язва, кариес зубов) и генерализованных инфекционных заболеваниях и проявляется увеличением и болезненностью лимфатических узлов.
В зависимости от возбудителя и характера воспаления лимфаденит классифицируется как простой (катаральный), гнойный, геморрагический (например, с сибирской язвой) или гиперпластический (с разрастанием клеточных элементов узла). В зависимости от течения болезни он классифицируется как острый или хронический. Острый лимфаденит начинается с боли в области пораженных узлов и их увеличения. При остром гнойном лимфадените боли сильные.Узлы еле передвигаются, окружены болезненным инфильтратом (в результате вовлечения в процесс окружающих тканей, или периаденита). У пациента повышается температура тела и пропадает аппетит. Узлы могут рассосаться с образованием абсцесса. Без лечения гной либо прорывается наружу, либо проникает глубже, вызывая воспаление новых тканей (аденофлегмона). Возможен тромбофлебит.
Хронический лимфаденит характеризуется увеличением, уплотнением и снижением подвижности лимфатических узлов.Хронический неспецифический лимфаденит развивается под влиянием легкой инфекции. Хронический специфический лимфаденит развивается в связи с туберкулезом, сифилисом или другими хроническими инфекциями.
Лимфаденит лечится путем устранения первичного очага или причины воспаления, а также с помощью физиотерапии, антибиотиков и новокаиновой блокады. В некоторых случаях требуется операция.
Большая Советская Энциклопедия, 3-е издание (1970-1979). © 2010 The Gale Group, Inc. Все права защищены.
определение лимфаденита в Медицинском словаре
Лимфаденит
Определение
Лимфаденит – это воспаление лимфатического узла. Часто это осложнение бактериальной инфекции раны, хотя оно также может быть вызвано вирусами или другими возбудителями болезни. Лимфаденит может быть генерализованным, поражающим несколько лимфатических узлов; или ограничивается несколькими узлами в области локализованной инфекции. Лимфаденит иногда сопровождается лимфангитом, который представляет собой воспаление лимфатических сосудов, соединяющих лимфатические узлы.
Описание
Лимфаденит проявляется увеличенными лимфатическими узлами, которые в большинстве случаев болезненны при прикосновении к ним врачом. Если лимфаденит связан с инфицированной раной, кожа над узлами может быть красной и теплой на ощупь. Если лимфатические сосуды также инфицированы, от раны будут отходить красные полосы в направлении лимфатических узлов. В большинстве случаев инфекционными организмами являются гемолитические Streptococci или Staphylococci .Гемолитический означает, что бактерии производят токсин, разрушающий эритроциты.
Обширная сеть лимфатических сосудов по всему телу и их связь с лимфатическими узлами помогает объяснить, почему бактериальная инфекция узлов может быстро распространяться на другие части тела или из них. Лимфаденит у детей часто возникает в области шеи, потому что эти лимфатические узлы расположены близко к ушам и горлу, которые часто являются локализацией бактериальных инфекций у детей.
Причины и симптомы
Стрептококковые и стафилококковые бактерии являются наиболее частыми причинами лимфаденита, хотя вирусы, простейшие, риккетсии, грибы и туберкулезная палочка также могут инфицировать лимфатические узлы.Заболевания или нарушения, которые затрагивают лимфатические узлы в определенных областях тела, включают кроличью лихорадку (туляремию), болезнь кошачьих царапин, венерическую лимфогранулему, шанкроид, генитальный герпес, инфицированные угри, зубные абсцессы и бубонную чуму. У детей тонзиллит или бактериальная ангина – наиболее частые причины лимфаденита в области шеи. Заболевания, поражающие лимфатические узлы по всему телу, включают мононуклеоз, цитомегаловирусную инфекцию, токсоплазмоз и бруцеллез.Ранними симптомами лимфаденита являются отек узлов, вызванный скоплением тканевой жидкости, и повышенное количество лейкоцитов в результате реакции организма на инфекцию.Дальнейшие события включают лихорадку, часто до 101-102 ° F (38-39 ° C) вместе с ознобом, потерей аппетита, сильным потоотделением, учащенным пульсом и общей слабостью.
Диагноз
Физикальное обследование
Диагноз лимфаденита обычно основывается на сочетании истории болезни пациента, внешних симптомов и лабораторных культур. Врач будет нажимать (пальпировать) пораженные лимфатические узлы, чтобы увидеть, не болят ли они или нет. Опухшие узлы без болезненности часто возникают из-за болезни кошачьих царапин.У детей врач должен исключить паротит, опухоли в области шеи и врожденные кисты, напоминающие увеличение лимфатических узлов. Хотя лимфаденит обычно диагностируется в лимфатических узлах на шее, руках или ногах, он также может возникать в лимфатических узлах. узлы в груди или животе. Если у пациента резко увеличились лимфатические узлы в паховой области, врач должен исключить грыжу в паховой области, которая не сместилась (ущемленная паховая грыжа). Грыжи встречаются у 1% населения в целом; 85% пациентов с грыжами – мужчины.Лабораторные тесты
Наиболее важными тестами являются определение количества лейкоцитов (WBC) и посев крови для идентификации организма. Высокая доля незрелых лейкоцитов указывает на бактериальную инфекцию. Посев крови может быть положительным, чаще всего на стафилококк или стрептококк. В некоторых случаях врач может назначить биопсию лимфатического узла.Лечение
Лекарства
Лекарства, назначаемые от лимфаденита, различаются в зависимости от бактерии или вируса, которые его вызывают.Если у пациента также есть лимфангит, ему будут назначены антибиотики, обычно пенициллин G (Pfizerpen, Pentids), нафциллин (Nafcil, Unipen) или цефалоспорины. Эритромицин (Eryc, E-Mycin, Erythrocin) назначают пациентам с аллергией на пенициллин.Поддерживающая терапия
Поддерживающая терапия лимфаденита включает отдых пораженной конечности и обработку области горячими влажными компрессами.
Ключевые термины
Гемолитик – Способен разрушать или растворять эритроциты.Бактерии, вызывающие лимфаденит, являются гемолитическими. Грыжа – Выпячивание части кишечника или другого органа через окружающую стенку ткани. Большинство грыж находится в брюшной полости. Паховая грыжа располагается в паховой области. Лимфатические узлы – Железистые образования лимфатической системы, содержащие лимфоциты. Лимфатические узлы также фильтруют лимфу, которая представляет собой прозрачную желтоватую тканевую жидкость, переносящую лимфоциты и жиры по всему телу. Лимфангит – Воспаление лимфатических сосудов.Часто возникает вместе с лимфаденитом. Септицемия – Наличие бактерий и их токсинов в кровотоке. Септицемию иногда называют заражением крови. Staphylococcus – Любой из нескольких видов сферических бактерий, которые встречаются группами по четыре или неправильными группами. Стафилококки часто вызывают кожные инфекции. Streptococcus – любой из нескольких видов бактерий, имеющих сферическую форму и образующих пары или цепочки. Стрептококки вызывают скарлатину, тонзиллит и пневмонию, а также часто вызывают лимфаденит.Хирургия
Целлюлит, связанный с лимфаденитом, не следует лечить хирургическим путем из-за риска распространения инфекции. Гной выводится только при наличии абсцесса и обычно после того, как пациент начал лечение антибиотиками. В некоторых случаях требуется биопсия воспаленного лимфатического узла, если диагноз не был поставлен и не было ответа на лечение.Прогноз
Прогноз на выздоровление хороший, если пациента своевременно лечить антибиотиками.В большинстве случаев инфекцию можно взять под контроль за три-четыре дня. У пациентов с нелеченным лимфаденитом может развиться заражение крови (сепсис), которое иногда приводит к летальному исходу.Профилактика
Профилактика лимфаденита зависит от своевременного лечения бактериальных и вирусных инфекций.
Ресурсы
Книги
Макфи, Стивен и др., Редакторы. «Кровеносные сосуды и лимфатические сосуды». В Текущая медицинская диагностика и лечение, 1998 год . 37-е изд.Стэмфорд: Appleton & Lange, 1997.
Gale Encyclopedia of Medicine. Copyright 2008 The Gale Group, Inc. Все права защищены.
Шейный лимфаденит | Определение шейного лимфаденита в Медицинском словаре
Лимфаденит
Определение
Лимфаденит – это воспаление лимфатического узла. Часто это осложнение бактериальной инфекции раны, хотя оно также может быть вызвано вирусами или другими возбудителями болезни. Лимфаденит может быть генерализованным, поражающим несколько лимфатических узлов; или ограничивается несколькими узлами в области локализованной инфекции.Лимфаденит иногда сопровождается лимфангитом, который представляет собой воспаление лимфатических сосудов, соединяющих лимфатические узлы.
Описание
Лимфаденит проявляется увеличенными лимфатическими узлами, которые в большинстве случаев болезненны при прикосновении к ним врачом. Если лимфаденит связан с инфицированной раной, кожа над узлами может быть красной и теплой на ощупь. Если лимфатические сосуды также инфицированы, от раны будут отходить красные полосы в направлении лимфатических узлов.В большинстве случаев инфекционными организмами являются гемолитические Streptococci или Staphylococci . Гемолитический означает, что бактерии производят токсин, разрушающий эритроциты.
Обширная сеть лимфатических сосудов по всему телу и их связь с лимфатическими узлами помогает объяснить, почему бактериальная инфекция узлов может быстро распространяться на другие части тела или из них. Лимфаденит у детей часто возникает в области шеи, потому что эти лимфатические узлы расположены близко к ушам и горлу, которые часто являются локализацией бактериальных инфекций у детей.
Причины и симптомы
Стрептококковые и стафилококковые бактерии являются наиболее частыми причинами лимфаденита, хотя вирусы, простейшие, риккетсии, грибы и туберкулезная палочка также могут инфицировать лимфатические узлы. Заболевания или нарушения, которые затрагивают лимфатические узлы в определенных областях тела, включают кроличью лихорадку (туляремию), болезнь кошачьих царапин, венерическую лимфогранулему, шанкроид, генитальный герпес, инфицированные угри, зубные абсцессы и бубонную чуму. У детей тонзиллит или бактериальная ангина – наиболее частые причины лимфаденита в области шеи.Заболевания, поражающие лимфатические узлы по всему телу, включают мононуклеоз, цитомегаловирусную инфекцию, токсоплазмоз и бруцеллез.Ранними симптомами лимфаденита являются отек узлов, вызванный скоплением тканевой жидкости, и повышенное количество лейкоцитов в результате реакции организма на инфекцию. Дальнейшие события включают лихорадку, часто до 101-102 ° F (38-39 ° C) вместе с ознобом, потерей аппетита, сильным потоотделением, учащенным пульсом и общей слабостью.
Диагноз
Физикальное обследование
Диагноз лимфаденита обычно основывается на сочетании истории болезни пациента, внешних симптомов и лабораторных культур. Врач будет нажимать (пальпировать) пораженные лимфатические узлы, чтобы увидеть, не болят ли они или нет. Опухшие узлы без болезненности часто возникают из-за болезни кошачьих царапин. У детей врач должен исключить паротит, опухоли в области шеи и врожденные кисты, напоминающие увеличенные лимфатические узлы.Хотя лимфаденит обычно диагностируется в лимфатических узлах на шее, руках или ногах, он также может возникать в лимфатических узлах груди или живота. Если у пациента резко увеличились лимфатические узлы в паховой области, врач должен исключить грыжу в паховой области, которая не сместилась (ущемленная паховая грыжа). Грыжи встречаются у 1% населения в целом; 85% пациентов с грыжами – мужчины.Лабораторные тесты
Наиболее важными тестами являются определение количества лейкоцитов (WBC) и посев крови для идентификации организма.Высокая доля незрелых лейкоцитов указывает на бактериальную инфекцию. Посев крови может быть положительным, чаще всего на стафилококк или стрептококк. В некоторых случаях врач может назначить биопсию лимфатического узла.Лечение
Лекарства
Лекарства, назначаемые от лимфаденита, различаются в зависимости от бактерии или вируса, которые его вызывают. Если у пациента также есть лимфангит, ему будут назначены антибиотики, обычно пенициллин G (Pfizerpen, Pentids), нафциллин (Nafcil, Unipen) или цефалоспорины.Эритромицин (Eryc, E-Mycin, Erythrocin) назначают пациентам с аллергией на пенициллин.Поддерживающая терапия
Поддерживающая терапия лимфаденита включает отдых пораженной конечности и обработку области горячими влажными компрессами.
Ключевые термины
Гемолитик – Способен разрушать или растворять эритроциты. Бактерии, вызывающие лимфаденит, являются гемолитическими. Грыжа – Выпячивание части кишечника или другого органа через окружающую стенку ткани.Большинство грыж находится в брюшной полости. Паховая грыжа располагается в паховой области. Лимфатические узлы – Железистые образования лимфатической системы, содержащие лимфоциты. Лимфатические узлы также фильтруют лимфу, которая представляет собой прозрачную желтоватую тканевую жидкость, переносящую лимфоциты и жиры по всему телу. Лимфангит – Воспаление лимфатических сосудов. Часто возникает вместе с лимфаденитом. Септицемия – Наличие бактерий и их токсинов в кровотоке.Септицемию иногда называют заражением крови. Staphylococcus – Любой из нескольких видов сферических бактерий, которые встречаются группами по четыре или неправильными группами. Стафилококки часто вызывают кожные инфекции. Streptococcus – любой из нескольких видов бактерий, имеющих сферическую форму и образующих пары или цепочки. Стрептококки вызывают скарлатину, тонзиллит и пневмонию, а также часто вызывают лимфаденит.Хирургия
Целлюлит, связанный с лимфаденитом, не следует лечить хирургическим путем из-за риска распространения инфекции.Гной выводится только при наличии абсцесса и обычно после того, как пациент начал лечение антибиотиками. В некоторых случаях требуется биопсия воспаленного лимфатического узла, если диагноз не был поставлен и не было ответа на лечение.Прогноз
Прогноз на выздоровление хороший, если пациента своевременно лечить антибиотиками. В большинстве случаев инфекцию можно взять под контроль за три-четыре дня. У пациентов с нелеченным лимфаденитом может развиться заражение крови (сепсис), которое иногда приводит к летальному исходу.Профилактика
Профилактика лимфаденита зависит от своевременного лечения бактериальных и вирусных инфекций.
Ресурсы
Книги
Макфи, Стивен и др., Редакторы. «Кровеносные сосуды и лимфатические сосуды». В Текущая медицинская диагностика и лечение, 1998 год . 37-е изд. Стэмфорд: Appleton & Lange, 1997.
Gale Encyclopedia of Medicine. Copyright 2008 The Gale Group, Inc. Все права защищены.
Лимфаденит | Obgyn Key
При определении возможных причин подозрения на лимфаденит, расположение поражения играет важную роль, как и другие компоненты анамнеза и физического обследования.Лимфаденит может поражать любые региональные лимфатические узлы; голова и шея, подмышечные и паховые узлы – наиболее частые очаги инфекции у детей. Дифференциальный диагноз пораженных поражений включает бактериальные, микобактериальные, грибковые и вирусные процессы, а также неинфекционные причины ( Таблица 31-4 ).
ТАБЛИЦА 31-4 Дифференциальный диагноз
| Лимфаденит, вызванный следующими микроорганизмами | Другие причины очагового отека, который может имитировать | 70 Распространенный лимфаденит | 70 Флора | Лимфаденопатия | |||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Staphylococcus aureus , в том числе MRSA | Вирусные инфекции | ||||||||||||||||||||
| группа | группа | группа Бактерии из стоматологического источникаЦитомегаловирус | |||||||||||||||||||
| Bacteroides , Prevotella , другие грамотрицательные стоматологические организмы | Вирус ветряной оспы | Act. inomyces и другие анаэробы | аденовирус | ||||||||||||||||||
| микобактерия | Коксак | ||||||||||||||||||||
| атипичный микобактерий, в частности Mycobacterium ovium комплекс | вирус простого герпес | ||||||||||||||||||||
| микобактерия туберкулеза | Вирус герпеса человека 6 (розеола) | ||||||||||||||||||||
| Вирус иммунодефицита человека | |||||||||||||||||||||
| Менее распространенные организмы, которые могут инфицировать лимфатические узлы после местной инфекции | | | Ревматологические причины | ||||||||||||||||||
| Bartonella henselae (болезнь кошачьих царапин) | Болезнь Кавасаки | ||||||||||||||||||||
| Trichophyton или rosporum видов (вызывающих опоясывающий лишай на голове) | Иммунодефицитные состояния | ||||||||||||||||||||
| Воспалительные процессы | |||||||||||||||||||||
| 9034 9034 9034 9034 Sorothrix schenckii | Sporothrix schenckii (Sporothrix schenckii ) Вибрионы видов и другие водные организмы | Онкологические процессы | |||||||||||||||||||
| Haemophilus ducreyi (после генитального шанкроида) | Лимфома | Лимфома | Лимфома | ||||||||||||||||||
| Фиалкария | |||||||||||||||||||||
| Лимфопролиферативные расстройства | |||||||||||||||||||||
| Особые микроорганизмы у пациентов с ослабленным иммунитетом | Метастатические лимфатические узлы из других первичных опухолей | ||||||||||||||||||||
| Burkholderia | Burkholderia cepacia 4 | Первичные неопластические процессы | |||||||||||||||||||
| После воздействия в соответствующих географических регионах | Новообразования мягких тканей | ||||||||||||||||||||
| Francisella tularensis (туляремия | 9034 9034 | Anatolatomic6 anthracis (сибирская язва) | Область головы и шеи | ||||||||||||||||||
| Yersinia pestis (бубонная чума) | Киста щитовидно-язычного протока (срединная линия) | боковая расщелина | боковая щельца | ||||||||||||||||||
| Дермоидная киста | |||||||||||||||||||||
| отростки слюнной железы | |||||||||||||||||||||
| Захват грыжи яичника (самки) | |||||||||||||||||||||
| Гидроцеле, неопущение яичка12, перекрут яичка | Только золотые участники могут продолжить чтение. |








 Это помогает лейкоцитам быстрее попасть в очаг воспаления, что ускоряет выздоровление.
Это помогает лейкоцитам быстрее попасть в очаг воспаления, что ускоряет выздоровление.

 Врачи назначают физиолечение и антибиотики широкого спектра действия.
Врачи назначают физиолечение и антибиотики широкого спектра действия.

