Пневмофиброз | Симптомы и лечение пневмофиброза
Симптомы пневмофиброза
Пневмофиброз проявляется локально или диффузно. Чаще всего выявляется диффузная форма заболевания, так как локальные поражения легочной ткани обычно не имеют ярко выраженных симптомов.
Основным симптомом, указывающем на патологический процесс является одышка, которая на начальных стадиях возникает при физическом переутомлении. А затем начинает беспокоить и в спокойном состоянии.
Нередко человека начинает беспокоить сильный кашель, при котором из бронхов выделяется вязкая мокрота, иногда с гнойными примесями. При визуальном осмотре можно определить признаки цианоза, который развивается из-за гипоксии легких.
Часто возникают ноющие боли в грудной клетке, слабость, человек может похудеть без причины.
При сильных поражениях при кашле появляется боль в грудной клетке.
В запущенных стадиях в легких прослушиваются хрипы или «звук трения пробки».
Если появляются осложнения, при кашле с мокротой может выделяться кровь.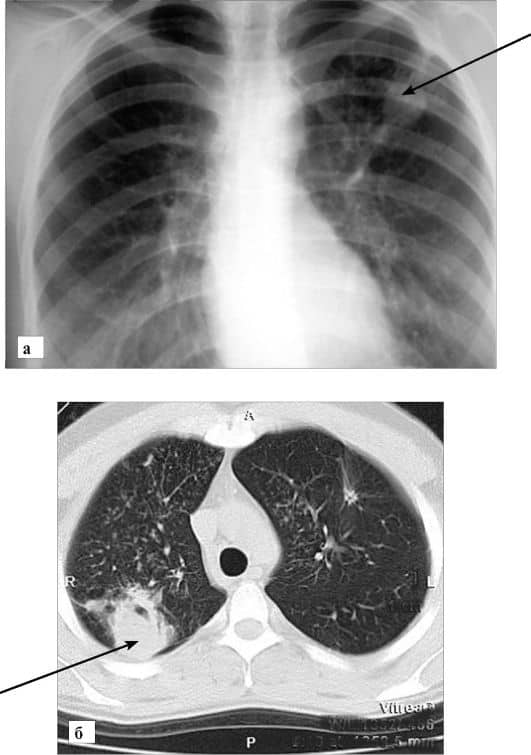
Помимо симптомов пневмофиброза, возникают признаки первичного заболевания, спровоцировавшего патологию.
Пневмофиброз легких
Пневмофиброз легких провоцирует рост соединительной ткани. Заболевание, как упоминалось, развивается из-за воспалений или других дистрофических процессов, приводит к нарушению эластичности тканей легкого и другим патологиям.
Прикорневой пневмофиброз
Прикорневой пневмофиброз характеризуется появлением на легочной ткани уплотненных участков. Патологический процесс может начаться из-за перенесенных заболеваний (бронхит, пневмония и т.п.), при этом болезнь может развиться через несколько лет, после основного заболевания.
[4], [5], [6], [7], [8]
Диффузный пневмофиброз легких
Диффузный пневмофиброз диагностируется в случае, если на легочной ткани выявлены множественные поражения, для этой формы заболевания характерно поражение всей ткани легкого.
[9], [10], [11], [12], [13], [14]
Локальный пневмофиброз
Локальный пневмофиброз характеризуется очаговым поражением легкого, когда процесс замещения происходит в определенном месте.
[15], [16], [17], [18], [19], [20]
Очаговый пневмофиброз
Очаговый пневмофиброз поражает отбельные участки легочной ткани, т.е. на легочной ткани отмечаются отдельные очаги поражения.
Базальный пневмофиброз
Диагноз базальный пневмофиброз ставится после рентгена. При этой форме заболевания лекарственная терапия назначается тогда, когда в легких и бронхах протекают какие-либо воспалительные процессы, в остальных случаях врач может порекомендовать дыхательные упражнения и лечение травами. При базальном пневмофиброзе поражаются базальные (у основания легких) отделы.
[21]
Ограниченный пневмофиброз
Ограниченный пневмофиброз (локальный) не сильно влияет на функции легких и не нарушает газообменные процессы в них.
Линейный пневмофиброз
Линейный пневмофиброз является следствием воспалительных заболеваний, таких как пневмония, бронхит и т.п. Также патология может возникнуть на фоне туберкулеза.
Интерстициальный пневмофиброз
Интерстициальный пневмофиброз развивается в результате воспаления кровеносных сосудов, капилляров. Обычно при этой форме заболевания человека начинает мучить одышка.
Обычно при этой форме заболевания человека начинает мучить одышка.
Постпневмонический пневмофиброз
Постпневмонический пневмофиброз развивается после пневмонии, инфекций и пр. Развитие патологии начинается после образования фиброзной ткани в большом количестве на фоне воспалительного процесса в легких.
Тяжистый пневмофиброз
Тяжистый пневмофиброз развивается на фоне хронических воспалительных процессов в легких, которые провоцируют разрастание соединительной ткани. В молодом возрасте тяжистый пневмофиброз может возникнуть из-за курения, так как сигаретный дым нарушает функцию бронхов и вызывает застойные процессы (мокрота задерживается в бронхах) особенно фоне воспаления.
Поствоспалительный пневмофиброз
Поствоспалительный пневмофиброз является следствием воспалительный процессов в легких.
Умеренный пневмофиброз
Умеренный пневмофиброз характеризуется небольшими поражениями легочной ткани.
Пневмофиброз у детей
Пневмофиброз у детей развивается по тем же причинам, что и у взрослых. В детском возрасте важно обращать внимание на легочные заболевания (бронхит, пневмонию и пр.), не запускать болезни и проводить полное и своевременное лечение. Также необходимо ограничить контакт ребенка с отравляющими веществами, сигаретным дымом и т.п.
В детском возрасте важно обращать внимание на легочные заболевания (бронхит, пневмонию и пр.), не запускать болезни и проводить полное и своевременное лечение. Также необходимо ограничить контакт ребенка с отравляющими веществами, сигаретным дымом и т.п.
что это такое и как лечить, характеристика и симптомы заболевания
Линейный фиброз легких относится к числу достаточно тяжелых заболеваний. Основная характерная черта болезни — изменение легочных тканей, при котором они не в состоянии полноценно выполнять свои функции.
Характеристика заболевания и источники его возникновения

Соединительная ткань постепенно замещает ткань легочную. Но соединительная ткань по своей структуре более плотная и не пропускает воздух. Как следствие, происходит увеличение объема легких за счет соединительной ткани.
На ранних стадиях развития болезни еще возможно осилить ее проявления, полагаясь на терапевтическое лечение, и устраняя основные причины, вызывающие само заболевание. Эта болезнь считается прогрессирующей, и на заключительных стадиях характеризуется как смертельная.
Первопричина этого заболевания не имеет возрастной зависимости. Этот диагноз ставиться как детям, так и взрослым.
Изменения в легких, носящие фиброзный характер, чаще всего возникают на фоне:
- перенесенного инфекционного заболевания;
- склонности к аллергии;
- применении радиотерапии;
- продолжительного контакта с пылью.
Факторы, вызывающие развитие линейного фиброза, могут быть спровоцированы внешними возбудителями. Степень заболевания напрямую зависит от состояния окружающие среды. Чем хуже экология, тем больше вероятность заболевания линейным фиброзом легких.
Степень заболевания напрямую зависит от состояния окружающие среды. Чем хуже экология, тем больше вероятность заболевания линейным фиброзом легких.
Курение, безусловно, относится к факторам, неизбежно провоцирующим уничтожение тканей легких и к деструктивному функционированию альвеол. Такое явление как фиброз легких в 80% чаще наблюдается у постоянных курильщиков.
Медицина не до конца выявила все поводы возникновения этой болезни, но в дополнение к вышеперечисленным факторам можно добавить еще:
- взаимодействие с токсичными выделениями;
- наследственную предрасположенность;
- низкий экологический уровень окружающей среды;
- возрастной барьер (после 45 лет).
К разряду предположений медиков, относится гипотеза о том, что недостаток сна может быть фактором, провоцирующим заболевание. Недостаточно восстановившийся организм постоянно ощущает недостаток кислорода. Активная деятельность легких постоянно ухудшается, как следствие — возникновение заболевания.
Одной из часто встречающихся причин можно назвать болезни соединительных тканей внутренних систем организма, например, склеродермия, ревматоидный артрит. К линейному фиброзу легких могут привести и инфекционные заболевания, и связанные с ними воспалительные процессы. К этому подразделению относятся запущенные формы туберкулеза и пневмонии.
к оглавлению ↑Фиброз зачастую возникает из-за осложнений множества недугов. Большинство специалистов старается в первую очередь устранить первопричины заболевания.
Характерные симптомы и виды заболевания
На первичных стадиях заболевание крайне трудно диагностируется. Возможно прогрессирующие развитие фиброза без каких-либо проявлений на протяжении длительного времени. В зависимости от степени распространения болезни можно различать:
Локальный или очаговый фиброз приводит к увеличению соединительной ткани, как правило, в результате воспаления.
 В этом случае в группе повышенной опасности находятся пожилые люди.
В этом случае в группе повышенной опасности находятся пожилые люди.В результате воспалительного процесса поражению подвержен небольшой по величине участок легкого. Происходит уплотнение легочных тканей и уменьшение объема легкого за счет увеличения соединительных тканей. Эти незначительные изменения не тормозят общих функций газообмена легкого, поэтому протекание заболевания может происходить незаметно для пациента.
- Фиброз диффузный – масштабное поражение больших участков легкого. Деструктивные процессы охватывают большую часть легкого, что ведет к значительному уменьшению его объема. Ухудшаются механические показатели легкого. В области легкого, подверженной фиброзу наблюдаются значительные по размеру участки коллагеновых волокон.
В ряде случаев этот процесс может коснуться и сосудов легких. Еще линейный фиброз может быть односторонний и двусторонний.
Одним из главных симптомов болезни является отдышка. Первоначально ее проявление заметно лишь при значительных физических нагрузках и лишь с течением времени она становится постоянным недомоганием.
Появляется такое неприятное явление как цианоз кожных покровов, которому подвержены в первую очередь фаланги пальцев и слизистая ротовой полости. Заболевшие фиброзом часто начинают страдать бронхитами и пневмонией. При кашле также наблюдаются гнойные выделения.
Медики различают две стадии заболевания.
- На ранней стадии появляется резкая боль в грудной клетке, хрипы (особенно в горизонтальном положении и во время сна), частая и обильная потливость. Так как запустился процесс образования соединительной ткани, легкие ощущают нехватку кислорода, как правило, при физических нагрузках.
На вторичной стадии ощущается значительная нехватка дыхания. Слизистая и кожа характеризуются неприятным синюшным оттенком. Ногти деформируются и можно заметить изменение крайних фаланг пальцев.
Линейный фиброз приводит к утолщению корней легких, так как увеличивается количество соединительной ткани.
 При нарастании патологических изменений у пациента наблюдается повышенная температура и ненормальный ритм дыхания. Дыхание становится поверхностным и учащенным.
При нарастании патологических изменений у пациента наблюдается повышенная температура и ненормальный ритм дыхания. Дыхание становится поверхностным и учащенным.Могут возникнуть симптомы сердечной недостаточности. В дальнейшем развитии болезни клиническая картина может выходить за рамки дыхательной системы. Можно заметить набухшие вены на шее и возникновение отека нижних конечностей. Возможно значительное снижение веса тела. Падает трудоспособность, начинают проявляться вялость и апатия. На такой стадии крайне необходима квалифицированная медицинская помощь специалиста.
Лечение линейного фиброза
В вышеизложенном материале дана полная характеристика диагноза линейный фиброз легких, что это дает пациенту? Ответ — правильный выбор методики лечения.
Избавиться от соединительной ткани, которая образовалась в результате болезни уже невозможно. Поэтому лечение этого заболевания включает в себя мероприятия, благодаря которым приостанавливается процесс создания новых соединительных тканей.
В первую очередь нужно исключить возможность вдыхания вредных веществ, стимулирующих развитие болезни. Если пациент курит, то избавиться от этой пагубной привычки просто необходимо. Гораздо сложнее защитить себя от инфекционных заболеваний, но все же необходимо провести все профилактические мероприятия.
Консервативная терапия приносит эффект лишь на ранних стадиях развития болезни. Медикаментозное лечение может устранить симптомы недуга, и повысить качество жизни больного. Чтобы добиться наибольшей эффективности на ранних стадиях желательно в комплексе с лекарствами применять лечебную дыхательную гимнастику, кислородную терапию и умеренную диету.
При таком комплексном воздействии возможно исключить дальнейшие возможные осложнения. Широкое применение находят отхаркивающие средства и лекарства, разжижающие мокроту. Применение стероидных препаратов, за небольшой временной интервал могут способствовать избавлению пациента от неприятных ощущений заболевания.
При характерной сердечной недостаточности пациенту необходимо назначить ряд сердечных гликозидов.
Для укрепления защитных сил и восстановления иммунитета желательно пройти полный витаминный курс.
На ранней стадии заболевания, медики нередко прописывают цикл лечебного массажа грудной клетки, который облегчает приступы кашля и минимизирует проявление иных симптомов болезни. Как дополнительное лечебное воздействие лечебный массаж укрепляет грудные мышцы и восстанавливает легочные процессы, что немаловажно для стариков и детей.
В качестве дополнительной терапии можно самостоятельно проводить лечебную дыхательную гимнастику, которая ведет к насыщению кислородом кровеносной системы и укреплению дыхательного аппарата. При правильных тренировках упражнения на дыхание помогают в отхождении мокроты, способствуют улучшению вентиляции легких и являются профилактикой застойных процессов в легочных тканях.
Больные линейным фиброзом обязательно должны наблюдаться у врача. Длительность жизни при этом диагнозе напрямую зависит от стадии развития недуга, а также своевременности терапевтического лечения.
Очень важно не только минимизировать проявления фиброза легких, но и устранить заболевание, спровоцировавшие этот недуг.
Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать – поставьте оценку
Загрузка.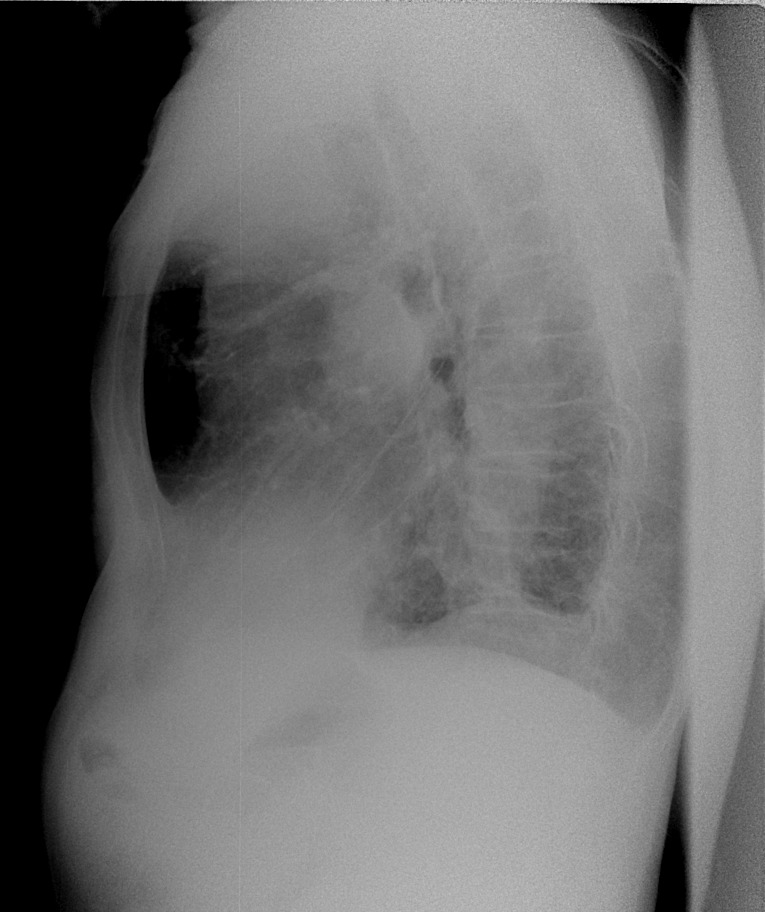 ..
..что это такое, виды, диагностика и лечение
Фиброз — болезнь, которая проявляется ускоренным синтезом коллагена и появлением соединительной ткани. Чаще фиброз наблюдается в молочной железе, печени, легких, предстательной железе. Причиной фиброза является хронический воспалительный процесс, таким образом, организм пытается изолировать очаг.
Виды и причины фиброза легких
Вследствие замещения здоровых клеток соединительной тканью, наблюдается снижение их эластичности. Это препятствует поступлению кислорода в кровеносную систему и затрудняет работу легких и сосудов. Стенки легочных пузырьков на вдохе перестают растягиваться, а при выдохе спадать.
Фиброз легких характеризуется быстрой заменой здоровых клеток на рубцовую ткань. При распространении патология затрагивает бронхи, лимфатические и кровеносные сосуды, иногда прилегающие органы.
При распространении патология затрагивает бронхи, лимфатические и кровеносные сосуды, иногда прилегающие органы.
По области поражения фиброз делят на следующие виды:
- односторонний — затрагивает одну из сторон органа;
- двусторонний — локально формируется на двух легких;
- очаговый — локализован на отдельном участке;
- тотальный или диффузный — захватывает все легкое.
Локальный фиброз – следствие разрастания рубцовой ткани в результате дистрофии или воспаления. В таком случае поражена небольшая область. Легочная ткань плотнее, а объем легкого меньше. Изменения не отражаются на газообмене. Человек может и не замечать болезнь.
При диффузном фиброзе орган становится плотным и меньше в размерах. Газообменный процесс нарушается. В области поражения много коллагеновых волокон, появляются микроцисты.
В зависимости от того как разрастается соединительная ткань выделяют:
- Пневмофиброз. Тяжистый линейный фиброз характеризуется распространением соединительной ткани рядом со здоровой;
- Пневмосклероз.
 Ткань замещена на большом участке, происходит уплотнение органа;
Ткань замещена на большом участке, происходит уплотнение органа; - Легочный цирроз. Поражение обширно захватывает бронхи и сосуды.
Патологический процесс необратим, врачи могут только снизить проявление симптомов, улучшив тем самым качество жизни пациента.
Специалисты выделяют следующие причины появления фиброза:
- Длительный контакт с пылью органического и неорганического происхождения. Опасны диоксид кремния, мрамор, известняк, магнезит, асбест, угольная пыль, зерновая пыль, помет. К примеру, вдыхание пыли асбеста на производстве более 10 лет способно спровоцировать необратимые процессы в легочной ткани, которые могут проявиться спустя 20-30 лет.
- Осложнения после туберкулеза, пневмонии, системной красной волчанки, ревматоидного артрита, склеродермии, саркоидоза.
- Медикаментозное лечение. У некоторых пациентов, которые получали лучевую терапию при лечении опухоли, затем диагностировали фиброз. Лекарства, которые влияют на легочную ткань: химиотерапевтические (метотрексат, цеклафосфамид), кардиологические (амиодарон, кордарон, анаприлин), антибиотики (макробид).
 Болезнь развивается вследствие аллергической реакции на препарат или из-за его продолжительного приема.
Болезнь развивается вследствие аллергической реакции на препарат или из-за его продолжительного приема.
Иногда врачи не могут установить точную причину заболевания. Тогда болезнь классифицируют как идиопатический фиброз. Считается, что он возникает после повреждения эпителия альвеол, вследствие курения, вирусных инфекций, хронической аспирации, наследственной предрасположенности.
к оглавлению ↑Признаки и диагностика болезни
Диагностировать патологию на начальном этапе довольно сложно, поскольку болезнь в этот период не имеет специфических симптомов или они не вызывают беспокойство у больного. Яркие проявления болезни наблюдаются только у 20% пациентов. К первым признакам фиброза относят кашель и одышку. Кашель сухой, постепенно переходит на влажный и учащается. Одышка отмечается сначала только во время физической нагрузки, при прогрессировании болезни наблюдается в состоянии покоя.
Признаками легочного фиброза считаются:
- незначительная гипертермия;
- развитие болезней легких;
- симптомы сердечной недостаточности;
- дыхание учащенное и поверхностное;
- пальцы и слизистая рта приобретают синюшность.
Последний симптом возникает на поздних стадиях болезни. При тяжелом течении болезнь может распространяться и на другие органы, чаще всего сердце. Может происходить утолщение пальцев, становится выпуклой ногтевая пластина. Увеличиваются вены на шее, и наблюдается отечность конечностей.
При отсутствии адекватной терапии патология может способствовать появлению эмфиземы легкого, сердечной недостаточности, легочной гипертонии, рака.
При постановке диагноза врач принимает во внимание клинические, лабораторные, рентгенологические данные. Для того чтоб понять насколько нарушена деятельность легких проводятся тесты, которые замеряют силу выдоха, насыщенность крови кислородом, и деятельность легких во время физической нагрузки.
Для диагностики фиброза также используют рентгенологические методы:
- рентгенограмма необходима для визуализации легочного рисунка;
- компьютерная томография дает возможность увидеть очаговые, периферийные, субплевральные, сетевидные затемнения органа;
- эхокардиограмма нужна для подтверждения легочной гипертензии.
Может потребоваться биопсия органа, затронутого патологией. Бронхоскопия позволяет рассмотреть ткань легких, и определить процент поражения.
к оглавлению ↑Лечение заболевания
Прежде всего, необходимо исключить провоцирующий фактор. Так, если причина заболевания – нахождение на вредном производстве, то необходимо сменить работу. При наличии воспалительных заболеваний дыхательной системы или патологическое разрастание рубцовой ткани во всем организме, проводится устранение первичной патологии.
Задача терапии – уменьшение симптомов болезни. Консервативное лечение дает результат только на первых этапах течения заболевания.
Назначается:
- прием медикаментов;
- кислородная терапия;
- дыхательная гимнастика;
- бессолевая диета.
При лекарственной терапии эффективны стероидные препараты, которые устраняют симптомы заболевания. Необходим курс бронхолитиков, муколитиков, глюкокортикостероидов. Если к фиброзным тяжам в легких присоединился бронхит или пневмония, то требуется пропить курс антибиотиков. Для профилактики сердечной недостаточности пациент вынужден принимать сердечные гликозиды. Для поддержания иммунитета назначается витаминотерапия.
Лекарственные препараты имеют побочные эффекты, поэтому должны назначаться врачом и приниматься строго в указанной дозировке.
Если консервативное лечение не приводит к облегчению состояния больного, то прибегают к хирургическому вмешательству. Возможно удаление не функционирующей области легкого. В крайнем случае, проводится трансплантация органа.
Избавиться от симптомов кашля поможет массаж. Он укрепляет мышцы, усиливает поступление крови и лимфы, способствует улучшению дренажной функции. При тяжелой стадии массаж противопоказан. Кислородная терапия увеличивает количество кислорода в крови, помогает уменьшить одышку и улучшить состояние в целом. Терапия может проводиться в домашних условиях.
Он укрепляет мышцы, усиливает поступление крови и лимфы, способствует улучшению дренажной функции. При тяжелой стадии массаж противопоказан. Кислородная терапия увеличивает количество кислорода в крови, помогает уменьшить одышку и улучшить состояние в целом. Терапия может проводиться в домашних условиях.
Дыхательная гимнастика улучшает кровообращение, нормализует легочную вентиляцию, предотвращает застой крови. Упражнения делают на брюшное, грудное и полное дыхание. Полезны умеренные физические нагрузки. Врачи рекомендуют анаэробные нагрузки на свежем воздухе, например, бег, велоспорт или спортивную ходьбу.
Профилактика фиброза легких состоит из таких моментов, как:
- отказ от курения;
- применение индивидуальных средств защиты при работе в запыленных помещениях;
- своевременное лечение респираторных заболеваний;
- при приеме медикаментов, которые могут привести к развитию заболевания проводить периодический контроль состояния легких.
Фиброзные тяжи в легких – это рубцовые изменения, которые могут появиться в результате простуды с признаками пневмонии. Если не обнаружено других патологий в легких и нет проблем с дыханием, то лечение не требуется.
Если не обнаружено других патологий в легких и нет проблем с дыханием, то лечение не требуется.
Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать – поставьте оценку
Загрузка. ..
..что это, причины, последствия, лечение
Пневмофиброз фактически является финальной стадией (исход) хронической болезни легочной ткани. Исход длительной патологии приводит к тому, что значительно ухудшается даже вид легких. Они становятся похожими на изъеденный язвами орган. В медицине такой их вид называют “сотовое легкое”.
Особенности хронических болезней легочной ткани (эти болезни называют интерстициальные) связаны с воспалительными процессами в интерстициальной ткани (так называют соединительную ткань легких). Часть этой ткани называется интерстиция. Через эту ткань проходят мелкие кровеносные сосуды, через которые осуществляется функция газообмена (углекислый газ – на выдох, кислород забирается для перенесения клеткам организма).
В здоровом состоянии интерстициональная ткань очень тонкая и практически не видна при рентгеновском обследовании.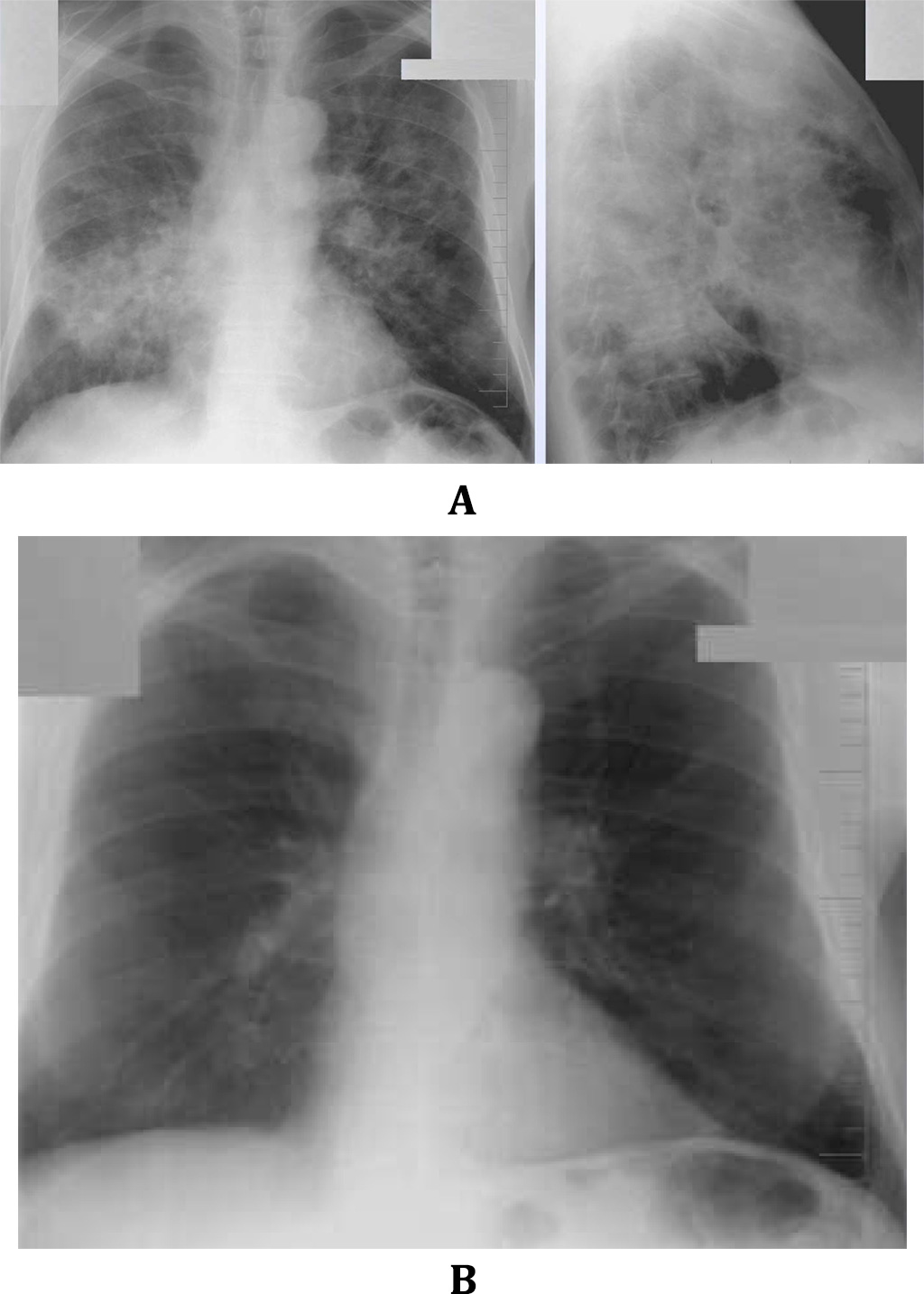 А вот при хронических заболеваниях она начинает по причине воспаления утолщаться, покрываться отеками и рубцами (развивается тот самый плевропневмофиброз). Самым простым симптомом этого преобразования является одышка.
А вот при хронических заболеваниях она начинает по причине воспаления утолщаться, покрываться отеками и рубцами (развивается тот самый плевропневмофиброз). Самым простым симптомом этого преобразования является одышка.
Содержание статьи
Что такое пневмофиброз
Пневмофиброз – это следствие воспалительных и/или дистрофических процессов легких, при котором легочная ткань замещается соединительной. При этом отмечается формирование «сотового легкого» с образованием полостей и кист в самом легком. Фиброз – это и есть “дырчатое” поражение ткани легкого.
Пневмофиброз принадлежит к общей группе пневмосклеротической легочной патологии наряду с пневмосклерозом и циррозом легких. Такие состояния между собой отличаются тем, что из всех для пневмофиброза характерна самая медленная скорость разрастания соединительной ткани.
Справочно. Чаще пневмофиброз развивается у лиц мужского пола.
Пневмофиброз легких – что это
В настоящее время пневмофиброз встречается, к сожалению, все чаще.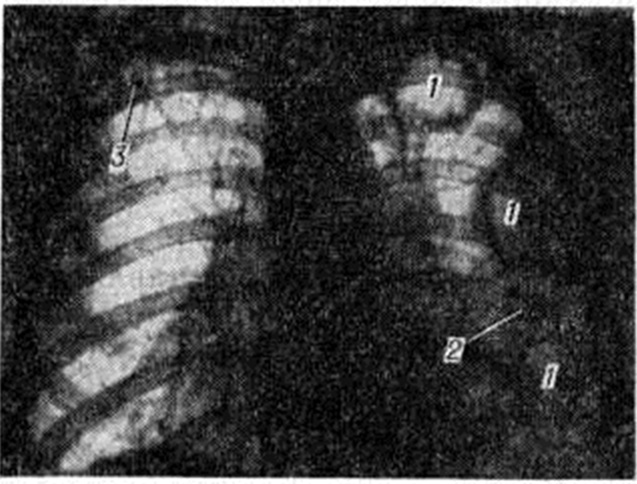 Объясняется это тем, что:
Объясняется это тем, что:
- Постоянно возрастает влияние вредных веществ на легкие. Воздух, которым мы дышим, с каждым днем становится все грязнее и медленно разрушает легочную ткань.
- Увеличивается частота хронизации патологических процессов в легочной ткани, которые неуклонно ведут к развитию пневмофиброза.
Основа пневмофиброза – это постепенное изменение эластичности легких, ухудшение процессов газообмена.
Вытеснение соединительной тканью легочной ткани происходит постепенно. В целом, динамику такого процесса можно охарактеризовать несколькими этапами развития:
- Прогрессирующая гипоксия в легких. Недостаток кислорода активизирует фибробласты – клетки соединительной ткани, которые при гипоксии начинают активно продуцировать коллаген. Именно этот, постоянно образующийся, коллаген и представляет собой ту соединительную ткань, которая замещает легочную.
- Нарушение вентиляции легких. При нормальных физиологических условиях ткань легких эластичная и активно участвует в процессе дыхания.
 При повышении эластичности легочной ткани организму становится сложнее растягивать ее, чтобы совершать полноценные дыхательные движения. В таких условиях давление внутри легких начинает повышаться, стенки альвеол сдавливаются.
При повышении эластичности легочной ткани организму становится сложнее растягивать ее, чтобы совершать полноценные дыхательные движения. В таких условиях давление внутри легких начинает повышаться, стенки альвеол сдавливаются.
В норме альвеола при вдохе должна расправляться, но так как пневмофиброз постепенно охватывает легкое, многие альвеолы уже не могут выполнять своих функций, так как поражены соединительной тканью. В свою очередь, соединительная ткань не обладает достаточными эластичными свойствами и альвеолы, которые теряют свою эластичность, перестают участвовать в дыхательных движениях.
Это происходит потому, что слабым альвеолам практически не нужно усилий для растяжения, давление в них понижается и они просто начинают спадаться. Такие участки исключаются из процесса дыхания, в них не попадает кислород, функциональная поверхность легких уменьшается.
- Нарушение дренажных функций. Воспаление стенки бронхов приводит к ее отеку. Способность к оттоку воспалительного секрета (экссудата) значительно снижается и происходит его накопление.
 На фоне постоянного скапливания воспалительной жидкости происходит развиваются благоприятные условия для возникновения инфекции, которая приведет к воспалению всех остальных участков легкого.
На фоне постоянного скапливания воспалительной жидкости происходит развиваются благоприятные условия для возникновения инфекции, которая приведет к воспалению всех остальных участков легкого.
Бронхи при этом начинают закупориваться, внутрилегочное давление меняется и доля или участок легкого с такими пораженными бронхами начинает спадаться, не принимая участия в совершении дыхательных движений.
- Нарушение лимфо- и кровообращения. Рост соединительной ткани приводит к сдавлению легочных сосудов. В таких артериях и венах начинают развиваться застойные явления. В случае длительности такого положения застойная жидкость начинает пропотевать сосудистые стенки, образуя участки выпота. Такие участки, не находя выхода, начинают также замещаться соединительной тканью, еще более ухудшая состояние легких.
Справочно. Итогом таких нарушений становится дыхательная недостаточность.
Причины пневмофиброза
Развитие пневмофиброза – процесс длительный, который может длиться несколько десятков лет. В развитии такого состояния выделяют целый ряд причин:
В развитии такого состояния выделяют целый ряд причин:
- Пневмонии.
- Сифилис.
- Туберкулез.
- Хронические обструктивные заболевания легких.
- Наследственность.
- Постоянное вдыхание пыли, вредных газов.
- Заболевания сердечно-легочной системы с явлениями застоя.
- Травмы грудной клетки.
- Ионизирующее излучение.
- Гипоксия.
- Применение некоторых лекарственных веществ с высоким профилем токсичности.
- Грибковые, вирусные, бактериальные инфекции легких.
- Ателектаз легких.
- Фиброзирующие альвеолиты.
- Силикоз и другие профессиональные заболевания легочной ткани.
- Васкулиты.
Любая из указанных причин рано или поздно становится непосредственной причиной утраты легочных функций вследствие разрастания соединительной ткани.
Справочно. При ослабленном иммунитете даже незначительные инфекции бронхов и легких ускоряют развитие пневмосклероза.
Пневмофиброз легких последствия
Последствия пневмофиброза легких очевидны – неуклонное прогрессирование разрастания соединительной ткани ведет к потере жизненной емкости легких, утрате функционально активной легочной ткани, обеднению крови кислородом, гипоксии и развитию дыхательной недостаточности что в итоге в подавляющем большинстве случаев становится причиной летального исхода пациентов.
Не стоит забывать и о развитии легочно-сердечной недостаточности вследствие пневмофиброза. Последствия такого процесса сопровождаются потерями сознания, отечным синдромом и развитием гипертрофии правого желудочка.
Симптомы пневмофиброза
Ведущим клиническим признаком пневмофиброза является одышка. В начале заболевания она возникает при выраженных физических нагрузках, а позже – в состоянии покоя.
В целом, симптоматика пневмофиброза зависит от его разновидности, но существуют общие признаки, которые наблюдаются у всех пациентов:
- Развитие кашля с отделением вязкой мокроты, в которой присутствует кровь и гной.
- Боль в грудной клетке, усиливающаяся при кашле.
- Посинение кожи, которое сначала начинается с акроцианоза, а затем распространяется на всю поверхность кожи. Такое явление связано с нарастающей гипоксией.
- Слабость, усталость.
- Потеря массы тела.
- Частое чередование пониженной и повышенной температуры тела.
- Позже появляются хрипы в легких.
- Выбухание шейных вен.
- Усиление симптоматики основного заболевания, которое и стало причиной пневмофиброза.
Прогрессирование заболевания сопровождается появлением характерных признаков:
- Изменение пальцев верхних конечностей («пальцы Гиппократа») – при этом фаланги утолщаются, ногти могут приобретать вид часовых стекол.
- Развитие кровохарканья, как признака недостаточности в малом круге кровообращения.
По своим формам пневмофиброз бывает разным в зависимости от причины, обширности поражения и скорости распространения.
Классификация пневмофиброзов
Прикорневой
Чаще всего прикорневой пневмофиброз легких развивается после перенесенных пневмоний, бронхитов. В таких случаях не обязательно развитие пневмофиброза сразу, он может начать формироваться спустя длительное время после основного заболевания.
Основным признаком прикорневого пневмофиброза является образование участков уплотнения в легких.
Диффузный
Диффузный пневмофиброз говорит сам за себя – он поражает всю ткань легких. Такая разновидность пневмофиброза быстрее других приводит к тому, развивается дыхательная недостаточность в течение короткого времени. Является самой опасной разновидностью всех пневмофиброзов, так как одновременно может поражать оба легких. Очень часто осложняется возникновением плевропневмофиброза, вовлекая в патологический процесс плевру.
Локальный
Более щадящей формой пневмофиброза считается локальный. При этом замещению соединительной тканью подвергается определенный участок легкого.
Очаговый
Очаговый пневмофиброз похож на локальный, так как также не вовлекает все легкое в патологический процесс. Отличие в том, что при очаговом пневмофиброзе образуется несколько патологических очагов.
Базальный
Базальный пневмофиброз характеризуется тем, что основные зоны поражения – это основание легких. При такой форме лечение назначается при наличии воспаления, присоединения вторичной инфекции. Если такие признаки отсутствуют, то рекомендуется выполнение дыхательной гимнастики.
Ограниченный
Ограниченный пневмофиброз похож на локальный. Также характеризуется длительным и медленным прогрессированием. При таком процессе мелкие очаги пневмофиброза практически не подавляют функцию дыхания и не нарушают газообмен.
Линейный
Такая разновидность возникает на фоне частых пневмоний, бронхитов, туберкулеза и других воспалительных заболеваний легких.
Интерстициальный
Для интерстициального пневмофиброза одним из отличительных признаков является раннее появление одышки. Ведущей причиной интерстициального поражения является васкулиты – воспаление кровеносных сосудов разного калибра.
Постпневмонический
При постпневмоническом пневмофиброзе после воспаления начинают образовываться крупноочаговые участки фиброза. Наиболее часто такой пневмофиброза развивается одновременно с пневмониями и другими воспалительными процессами в легких.
Тяжистый
Тяжистый пневмофиброз – удел заядлых курильщиков. Постоянное вдыхание никотина приводит к дисфункции бронхов, задержке мокроты в них. Также тяжистый пневмосклероз может развиться при хронической патологии бронхолегочной системы.
Поствоспалительный
Такая разновидность пневмофиброза может стать результатом абсолютно любого воспаления в легких.
Умеренный
Для умеренного пневмофиброза характерно незначительное поражение ткани легких.
Пневмофиброз у детей
Пневмофиброз не щадит и детей. Развитие пневмофиброза в детском возрасте имеет те же причины, что и взрослых. Именно поэтому на заболевания дыхательной системы у детей необходимо обращать пристальное внимание, не запускать их, проводить профилактику, закаливание, максимально ограничивать ребенка от контакта с вредными веществами.
Диагностика
Наиболее важным методом диагностики пневмофиброза является рентген легких. С его помощью возможно определить первые симптомы болезни, патологические изменения, сопутствующие заболевания.
Также, с помощью рентгенологической диагностики пневмофиброз дифференцируют от рака легких.
Главными рентгенологическими признаками пневмофиброза будут:
- Усиление рисунка легких.
- Деформация легочного рисунка.
- Расширение сосудистых теней.
- «Легочные тени» с острыми, неровными контурами, которые являются очагами поражения.
- Тени, похожие на линии с беспорядочным направлением, образованием ячеек, что указывает на запущенность процесса.
Следующим обязательным методом диагностики будет оценка функции внешнего дыхания, жизненной емкости легких и функциональной жизненной емкости.
Третьим необходимым исследованием будет проведение бронхоскопии с целью распознавания формы заболевания и исключения онкологического процесса.
В качестве дополнительных мер диагностики может быть назначена магнитно-резонансная томография, компьютерная томография.
Для диагностики заболеваний легких нужно искать квалифицированного пульмонолога. Конечно же общие рекомендации сможет сделать и врач общей практики или терапевт. Однако узкий специалист по заболеваниям легких, каким является пульмонолог, предпочтителен при сложных случаях.
Лечение пневмофиброза
По завершении проведения всех необходимых диагностических манипуляций необходимо начинать лечение.
Важно, что для пневмофиброза легких лечение должно быть только комплексным с применением всех указанных терапевтических мероприятий.
Основными лечебными мероприятиями, направленными на улучшение состояния здоровья пациентов, являются:
- Лечение основного заболевания, которое послужило причиной развития пневмофиброза.
- Применение антибактериальных лекарственных препаратов широкого спектра действия при признаках инфекционного поражения (выбор антибиотиков зависит только от состояния больного и его сопутствующих патологий.
- Назначение отхаркивающих препаратов на химической и растительной основе (АЦЦ, Лазолван, Бромгексин, корень солодки, анис, розмарин).
- Прием глюкокортикостероидов для усиления противовоспалительной терапии (Преднизолон, Дексаметазон).
- Сердечные гликозиды при сопутствующей сердечной недостаточности (Коргликон, Строфантин).
- Витаминотерапия.
- Физиотерапевтические методы лечения в зависимости от состояния и показаний.
- Терапия кислородом.
- Дыхательная гимнастика.
- Диета.
К сожалению, полное излечение от пневмофиброза в настоящее время невозможно. Цель лечения – это остановить патологический процесс, максимально сохранить показатели активности дыхательных функций и отсрочить развитие дыхательной недостаточности.
Справочно. Запущенные формы являются показанием к хирургическому лечению.
Более того, не нужно надеяться на то, что пневмофиброз можно вылечить дома, в домашних условиях. Таким подходом можно только ухудшить течение заболевания и его прогноз.
Внимание! Лечение пневмофиброза проводится только в условиях стационара!
Все пациенты с подтвержденным диагнозом пневмофиброза должны не менее года состоять на диспансерном учете.
Профилактика
Основным методом профилактики пневмофиброза является своевременная диагностика, правильное лечение основного заболевания и непосредственно пневмофиброза, а также выполнение всех рекомендаций врача.
Курильщикам, естественно, придется отказаться от своей вредной привычки.
Внимание. Если же трудовая деятельность человека связана с постоянным контактом с опасными и токсичными веществами, то оптимальным вариантом будет отказаться от такой профессии.
Прогноз пневмофиброза
Так как пневмофиброз не самостоятельное заболевание, а является следствием основной патологии, в первую очередь прогноз будет определяться тяжестью причины пневмофиброза.
Важно. Постоянное замещение легочной ткани соединительной приводит к разрушению, деформации бронхов, уменьшению объема легких, их сморщиванию.
При развитии тяжелой легочной недостаточности, особенно осложненной присоединением вторичной инфекции часты летальные исходы.
В целом, для большинства форм пневмофиброза легких прогноз считается относительно неблагоприятным ввиду невозможности полного излечения от заболевания.
Тяжистый фиброз легких: последствия, лечение, профилактика
Понятие фиброза легочного представляет собой недуг, подразумевающий присутствие в области легких рубцовой ткани, нарушающей дыхательную функцию. Патология значительно снижает уровень эластичности тканей, а это, в свою очередь, делает процесс прохождения кислорода по альвеолам заметно труднее. Подобная болезнь образует необходимость замены обычной ткани легких на соединительную. К слову, обратная регенерация соединительной ткани в легочную невозможен. По этой причине пациент выздороветь полностью не сможет никак, однако заметно повысить собственный уровень качества жизни в его силах.
Причины и последствия развития болезни
Изменения в организме фиброзного направления возникают по ряду причин, приведенных ниже:
- организм переживает инфекционные болезни на протяжении длительного времени;
- присутствие аллергических реакций;
- недуги гранулематозного характера;
- осложнения после лучевого влияния на органы человека;
- вдыхание пыли на протяжении длительного времени.
Если болезнь протекает локально и при этом затрагивает определенную область в начальной стадии, это может происходить без присутствия каких-либо симптомов.
Однако если стадия развития болезни тяжелая, тогда тяжистый фиброз легких в обязательном порядке дает знать о себе крайне выразительными симптомами:
- Одышка. Первоначальная стадия болезни вызывает одышку после определенных физических нагрузок, однако с осложнением течения недуга этот фактор может беспокоить даже в спокойном состоянии.
- Кашель. Сперва кашель несколько суховат, но спустя определенное время он дополняется выделением мокроты.
- Болевые ощущения в зоне грудной клетки.
- Присутствие негромких хрипов в легких.
- Цианоз.
- Повышение уровня потливости.
Специалисты подчеркивают, что для апикального пневмофиброза легких характерно дальнейшее развитие:
- Деформации пальцев (ноготь значительно утолщается, пальцы приобретают неправильную форму).
- Одышка заметно усиливается.
- Сердцебиение становится слишком частым.
- Отечность на ногах.
- Опухлость вен в области шеи.
- Болевые синдромы в загрудинной зоне.
- Повышенное ощущение слабости.
- Неспособность выполнять физические нагрузки.
Перечисленные симптомы зачастую появляются уже на поздних стадиях развития недуга.
Проведение диагностики
Эксперты небезосновательно утверждают, что начинать какое-либо лечение разрешается исключительно после проведения соответствующей диагностики. Для этого используются либо лабораторные, либо инструментальные способы обследования, способные определить локализацию болезни, ее степень развития и тому подобное.
Самым эффектным и максимально точным считается проведение рентгенографии. Она способна определить отклонения в прикорневых и прочих областях. Чтобы определить наличие фиброзных патологий в легких, требуется КТ легких. Помимо этого, врачом назначается ангиопульмонография, способная показать видимые изменения состояния кровеносных сосудов. Также тяжистый фиброз легких определяется путем бронхоскопии, проведения анализа дыхательной функции, в ходе которого возможно определение таких критериев, как:
- объем вдоха;
- частоты дыхания;
- проводимость воздуха внутри бронхов.
Читайте также: Может ли быть температура при туберкулезе и способы ее понизить
Терапия
Лечение болезни должно включать в себя полное исключение воздействия на организм вредных для легких составляющих, а именно пыли, а также кислородотерапию. Помимо всего прочего, пациенту следует носить маску, обеспечивающую доступ кислорода, использовать медикаментозные средства широкого круга назначения. В некоторых случаях возможна необходимость проведения операционного вмешательства с целью удаления участка легких, который поврежден фиброзом.
Не секрет, что в некоторых случаях могут применяться народные методы борьбы с болезнью. На официальном уровне народная терапия не признана врачами, но иногда они дают разрешение на использование одобренных ими средства. К примеру, заметно восполнить количество кислорода можно благодаря настойке на основе горицвета, фенхеля и плодов тмина. Перечисленные составляющие заливаются крутым кипятком и настаиваются, после чего лечебное средство процеживается. Употреблять лекарство следует трижды в день.
Также врачи отмечают, что терапия фиброза осуществляется посредством специальных упражнений. Бороться с патологией можно, если обратить внимание на дыхательную гимнастику. Ее основное предназначение заключается в частичном или даже полном возобновлении функционировании работы органа.
Профилактические меры
Специалисты подчеркивают, что для исключения необходимости борьбы с данным недугом, следует соблюдать ряд следующих профилактических мер:
- избегать всевозможных стрессов;
- полное наложение табу на курение;
- соблюдение мер техники безопасности при выполнении той или иной работы;
- периодическое прохождение медосмотра.
Напоследок следует отметить, что тяжистый фиброз легких – это совсем непростое заболевание, требующее внимания со стороны заболевшего. Важно вовремя определить отклонения, происходящие в организме, и обязательно обратиться за квалифицированной помощью к специалистам.
Перекрестная инфекция муковисцидоза
Для людей с муковисцидозом перекрестное заражение может быть очень опасным и представлять особую опасность. Вот почему людям с муковисцидозом не следует встречаться лицом к лицу.
Что такое перекрестное заражение?
Люди с муковисцидозом уязвимы для различных бактерий или «микробов», которые растут в их легких. Хотя эти микробы обычно безвредны для людей, у которых нет муковисцидоза, они могут поселиться в легких (колонизировать) и причинить вред тем, у кого он есть.Эти микробы легко передаются от одного человека с муковисцидозом к другому.
Риск передачи «клопов» на открытом воздухе меньше, но встречи в помещении, путешествие с другими людьми с муковисцидозом или общение с ними сопряжены с высоким уровнем риска. Риск перекрестной инфекции увеличивается, чем дольше люди с муковисцидозом находятся в непосредственной близости друг от друга.
Ошибки, такие как Burkholderia cepacia complex и Pseudomonas aeruginosa , могут передаваться от человека к человеку при тесном личном контакте и таких действиях, как встречи, общие комнаты, медицинское оборудование, столовые приборы или посуда; целоваться или кашлять.
Какие ошибки могут передаваться через перекрестное заражение?
Существует ряд инфекций или микробов, которые могут поражать людей с муковисцидозом, хотя обычно они безвредны для людей, не страдающих этим заболеванием. К ним относятся:
- Pseudomonas aeruginosa (Pseudomonas)
- Mycobacterium abscessus (M. abscessus)
- Комплекс Burkholderia cepacia (B. cepacia)
- Aspergillus fumigatus (Aspergillus)
Узнайте больше о микробах, которые могут поражать людей с муковисцидозом, о том, насколько они распространены в Великобритании и какие исследования финансирует фонд Cystic Fibrosis Trust для разработки более эффективных методов борьбы с ними.
Трансплантаты и перекрестное заражение
Людям, перенесшим трансплантацию легких, необходимо принимать сильнодействующие лекарства до конца своей жизни, чтобы ослабить свою иммунную систему и защитить пересаженные легкие от отторжения. Это лекарство, называемое иммуносупрессивным, имеет нежелательный эффект, увеличивая риск заражения у тех, кто его принимает.
Поэтому важно, чтобы после трансплантации легкого люди по возможности избегали несущественных контактов с кем-либо, кто болен активной инфекцией, особенно с зимними клопами, простудой и гриппом.Хотя ежегодная прививка от гриппа необходима для защиты от тяжелого гриппа, она не защищает людей от сезонных насекомых и простуд.
После трансплантации легкого может также потребоваться избегать тесного контакта с другими людьми с муковисцидозом, если их легкие инфицированы определенными бактериями или грибами. Это решается в индивидуальном порядке и подлежит обсуждению с центром трансплантологии. Некоторые люди после трансплантации легких могут продолжать нести бактерии или грибки в пазухах, верхних дыхательных путях или недавно пересаженных легких, что может представлять опасность для других людей, перенесших трансплантацию легких.В этом случае могут быть рекомендованы некоторые ограничения на контакт с ними. Опять же, это индивидуально и следует обсудить с центром трансплантологии.
Нетуберкулезный Mycobacterium abscessus (NTM) и трансплантаты
Рабочая группа, созданная фондом Cystic Fibrosis Trust, в которую входят медицинские работники и эксперты по микробиологии и перекрестным инфекциям, выпустила новые рекомендации по защите людей с муковисцидозом от заражения NTM.
Если вы организуете мероприятие или принимаете в нем участие, ознакомьтесь с нашей политикой перекрестного заражения.
Прочтите руководство по инфекции NTM, выпущенное Thorax, международным журналом для медицинских работников, работающих в области респираторной медицины.
Если вы чувствуете себя изолированным и хотите поговорить с другими о перекрестном заражении или поделиться советами, поддержкой и советами, посетите наш Форум. Вам нужно будет зарегистрироваться, чтобы получить доступ к форуму.
Перекрестное заражение на мероприятиях
У нас также есть рекомендации о том, как снизить риск перекрестного заражения на мероприятиях, особенно на мероприятиях, организованных Фондом кистозного фиброза или при его поддержке, где люди с муковисцидозом могут заинтересоваться.
Узнать больше
Узнайте больше об исследовании, финансируемом фондом Cystic Fibrosis Trust, которое направлено на борьбу с опасными микробами, передаваемыми через перекрестное заражение.
Интерстициальная болезнь легких и фиброз легких
Введение
Интерстициальные заболевания легких (ILD) поражают интерстиций легких, то есть пространство между альвеолярным эпителием и эндотелием капилляров, вызывая воспаление и фиброз.
Двумя основными типами интерстициальной болезни легких являются фиброз легких и саркоидоз.Другие типы включают профессиональные заболевания легких (пневмокониоз) и интерстициальные заболевания легких, вторичные по отношению к заболеваниям соединительной ткани.- Саркоидоз, как правило, возникает у молодых людей, а также может поражать любую другую систему органов в организме, хотя в 90% случаев поражаются легкие.
- Саркоидоз имеет более благоприятный прогноз и во многих случаях проходит сам по себе
- Легочный фиброз, как правило, возникает у пожилых людей и вызывает значительную заболеваемость и смертность
Многие пациенты получают стероиды, хотя доказательства их пользы не являются убедительными, и, в зависимости от причины, многие пациенты (в основном с идиопатическим легочным заболеванием). фиброз) не поддаются лечению
Эпидемиология и этиология
- Заболеваемость всеми интерстициальными заболеваниями легких вместе составляет около 30 на 100000
- Типы интерстициального заболевания легких
- Идиопатический фиброз легких
- Плохой прогноз – средняя выживаемость -5 лет.Обычно пожилые люди
- Саркоидоз
- Обычно хороший прогноз. Может повлиять на молодых людей
- Пневмокониоз
- Вариабельный прогноз в зависимости от причины
- Лекарственная инфекция
- Гиперчувствительность ILD
- Обычно имеет хороший прогноз, если аллерген избежать
- Идиопатический фиброз легких
Типичная картина
- Часто медленно прогрессирующая
- Иногда может имитировать острую пневмонию
- Сухой кашель
- Прогрессирующая одышка
- Может проявляться блужданием
- Могут быть диффузные инспираторные хрипы
- Хрипы, кровохарканье и боли в груди редки
- Обследования
- Ограничительный респираторный паттерн спирометрии
- Аномальный рентгенографический снимок
Что такое интерстициальное заболевание легких?
Это может сбить с толку многих студентов-медиков.Легочный фиброз является конечным результатом многих респираторных заболеваний, он характеризуется:- Рубцовая ткань в легких.
- Пониженная комплаентность, приводящая к ОГРАНИЧЕНИЮ в тестах функции легких. (Соотношение Fev1 / FVC> 80%).
- Конечная стадия – «сотовое легкое», в фиброзных легких развиваются кистозные пространства.
Его можно классифицировать по степени поражения:
- Локализованное (например, после нерешенной пневмонии)
- Двустороннее (например, при ТБ)
- Широкое распространение (например, при нерешенной пневмонии).грамм. при идиопатическом фиброзе легких или пневмокониозе)
Четыре основных клинических признака фиброзных состояний легких можно запомнить, используя мнемонические четыре буквы D. Хотя многие заболевания могут вызывать фиброз легких, пациенты будут иметь тенденцию к SOB и изменениям на рентгенограмме.
Саркоидоз
Идиопатический фиброз легких / криптогенный фиброзирующий альвеолит
Это относительно редкий прогрессирующий хронический фиброз легких неизвестной этиологии.Обычно возникает у пациентов 45-65 лет и затрагивает нижние доли.
Основные признаки – прогрессирующая одышка, сухой кашель, значительная потеря веса и утомляемость / недомогание. Стенки альвеол поражаются преимущественно в субплевральных областях нижних долей. В интерстиции повышено количество хронических воспалительных клеток. Этот гистологический паттерн называется «Обычный интерстициальный пневмонит» (UIP). Другие варианты заболевания могут включать ДИП (десквамативный интерстициальный пневмонит) и облитерирующий бронхиолит, которые будут рассмотрены позже.Признаки O / E включают:
- Сниженное расширение грудной клетки
- Трещины на вдохе
- Клубнище (2/3 пациентов)
Обычно проявляется у пожилых пациентов, а пиковый возраст наступает у пациентов в возрасте 50-60 лет.
У легочного фиброза очень плохой прогноз – средний возраст выживаемости составляет всего 3-4 года.
Исследования
- Кровь
- FBC (повышенная СОЭ), резус-фактор (+ ve 50% пациентов), ANA (30% + ve)
- CXR
- Нерегулярные ретикуло-узловые тени, часто в нижних зонах , иногда называемый ретикулонодулярным узором
- CXR часто бывает нормальным
- CT
- Обычно «КТ высокого разрешения» (HRCT)
- Помутнение матового стекла
- «Honeycombing»
- «Mosaicism»
- Функциональные тесты легких (спирометрия)
- ABG
- Трансбронхиальная или открытая биопсия легкого для подтверждения гистологического диагноза
- Помогает определить тип имеющейся ILD
Управление
Точный план лечения очень индивидуален для пациента.Могут быть использованы некоторые, все или никакие из перечисленных ниже мер. Доказано, что лечение идиопатического фиброза легких не продлевает выживаемость.
Легочная реабилитация
- Важное значение имеет раннее направление в специализированный центр легочной реабилитации
Отказ от курения
Кортикостероиды
- Большая часть пациентов плохо реагирует на лечение кортикостероидами. В Oxford Clinical Handbook рекомендуются высокие дозы преднизолона в течение 6 недель с последующим уменьшением дозы.
- Доказательства отсутствуют
- Лечение часто сочетают с азатиоприном
Иммуносупрессия
- Также может использоваться комбинированная иммуносупрессивная терапия, включая азатиоприн и циклофосфамид в сочетании со стероидами.
Лечить сопутствующие заболевания
Трансплантат легкого
- Следует рассматривать в качестве подходящих кандидатов
Большинство пациентов с идиопатическим фиброзом легких умирают в течение 5 лет после постановки диагноза. Большинство других типов ILD имеют лучший прогноз.
- Саркоидоз – Лечение показано только в том случае, если болезнь прогрессирует и / или имеет значительные симптомы
- Преднизолон – 0,5 мг / кг / день обычно является рекомендуемым лечением в течение одного месяца, а затем снижается до самой низкой эффективной дозы , пересматривается каждые 6-12 месяцев
- Заболевания соединительной ткани – лечат нижнее заболевание. Часто схема преднизолона аналогична рекомендованной для саркоидоза
- Гиперчувствительный пневмонит – Избегание антигена является основным лечением.Преднизолон можно использовать при тяжелом или прогрессирующем заболевании.
Пневмокониозы
Пневмокониоз более подробно рассматривается в отдельной статье.
Пневмокониоз угольных рабочих
Заболеваемость связана с общим воздействием угольной пыли. Это результат вдыхания угольной пыли в течение 15-20 лет. Существует два синдрома:
- Простой пневмокониоз – Обычно бессимптомный, но может иметь сопутствующий бронхит.Диагноз ставится на рентгенограмме при обнаружении небольших круглых помутнений в верхних зонах. Избегание дальнейшего воздействия пыли может остановить прогрессирование болезни. Пациенты имеют право требовать компенсацию в соответствии с Законом о производственных травмах .
- Прогрессирующий массивный фиброз – Может возникать поверх простого CWP. Крупные круглые фиброзные узелки> 10 мм, видимые на рентгенограмме, обычно в верхних зонах. Узелки могут заразиться туберкулезом. Связанная с этим эмфизема тяжелая.Могут присутствовать кашель, одышка и выделение черной мокроты (мокрота черная из-за разрывов, кавитации, отсюда и название «черное легкое»). Это может прогрессировать, несмотря на прекращение воздействия пыли, специального лечения не существует. У пациентов в конечном итоге разовьется легочная гипертензия и легочное сердце.
Асбестоз
Диффузный фиброз легких, вызванный вдыханием асбеста. В Великобритании воздействие асбеста наиболее вероятно во время строительных или ремонтных работ, так как в прошлом асбест использовался в строительных материалах.Такие профессии, как кровельщики, строители, сантехники и монтажники трубопроводов, подвергаются большему риску. В прошлом сообщалось о случаях, когда партнеры этих рабочих подвергались длительному воздействию через одежду. Синий асбест (волокна крокидолита) – самый опасный, а белый асбест (кристаллические волокна) – наименее. Между экспонированием и презентацией существует значительная задержка в 20-40 лет. Клинические признаки включают фиброз, одышку, сухой кашель, дубинку и хрипы на вдохе.Прогноз плохой.
Здесь важно отметить, что существует сильная корреляция между воздействием асбеста и развитием мезотелиомы .
Внешний аллергический альвеолит
Это также известно как гиперчувствительный пневмонит и является широко распространенной воспалительной реакцией. Это результат многократного воздействия антигенов, к которым человек уже был сенсибилизирован. Примеры этих антигенов включают:
- Заплесневелое сено (легкое фермера)
- Фекалии птиц (легкое любителя птиц / голубей)
- Хлопковые волокна (бизиношис)
- Волокна сахарного тростника (багассоз)
Лимфоциты и макрофаги проникают в небольшие дыхательные пути после воздействия антигена.Это либо решает, либо приводит к фиброзу легких. Клинические признаки включают SOB, кашель, лихорадку, которые возникают через несколько часов после воздействия антигена. Хронически симптомы включают: потерю веса, прогрессирующую одышку, тип 1 соответственно. Отказ и легочное сердце.
Функциональные тесты легких показывают обратимый ограничительный паттерн. CXR может показать фиброз верхней зоны и / или ячеистого легкого.
В первую очередь необходимо удалить источник аллергена. В срочном порядке пациенту следует ввести кислород, гидрокортизон 200 мг внутривенно, преднизолон внутрь 40 мг (уменьшающая доза).Долгосрочные стероиды могут улучшить исход для пациентов с хроническими симптомами.
Синдром Гудпасчера
Это синдром, характеризующийся гломерулонефритом и респираторным заболеванием вместе. Это вызвано реакцией гиперчувствительности 2 типа, при которой антитела IgG к базальной мембране прикрепляются к клубочку, вызывая гломерулонефрит, но также могут реагировать с альвеолярной мембраной, вызывая легочное кровотечение.Следует запомнить три особенности:
Лечение проводится кортикостероидами, но в некоторых случаях плазмаферез для удаления аутоантител показал большой успех.Идиопатический легочный гемосидероз
Редкое заболевание, обычно возникающее у детей в возрасте до семи лет. Это вызывает кашель, кровохарканье и одышку. Лечение кортикостероидами и азатиоприном. Прогноз плохой.
Список литературы
- Интерстициальное заболевание легких – диагностический подход – RACGP
- Общая врачебная практика Муртага. 6-е изд. (2015) Джон Муртаг, Джилл Розенблатт
- Оксфордский справочник по общей практике. 3-е изд.(2010) Саймон, К., Эверит, Х., ван Дроп, Ф.
- Бирс, М. Х., Портер Р., Джонс, Т. В., Каплан Дж. Л., Берквитс, М. Руководство по диагностике и терапии компании Merck
Подробнее о наших источниках
Статьи по теме
Фиброзное заболевание легких | Ключ радиологии
Общие
Легочный интерстиций – это пространство между альвеолярными стенками, которое представляет собой действительную функциональную паренхиму легких. Он образует основную структуру легкого.Основное вещество интерстиция состоит из протеогликанов, синтезируемых фибробластами, и сети эластичных коллагеновых волокон, составляющих до 20% сухой массы легкого. Многие заболевания легких различной этиологии активируют реакции, которые приводят к воспалению интерстиция с вторичным рубцеванием (фиброзом) ( Рис. 5.1, ). В результате многие процессы переходят в стадии заживления фиброза, которые затем становятся неотличимыми даже при гистологическом исследовании, не говоря уже о диагностических исследованиях визуализации ( Рис.5,3 ).
Таким образом, различные заболевания в конечном итоге приводят к фиброзу легких по общему патофизиологическому механизму пролиферации и активации фибробластов. Эти клетки затем производят чрезмерное количество протеогликанов и коллагеновых волокон. Эта реакция физиологически ограничена; фибробласты погибают в результате апоптоза по мере заживления воспаления. Однако хронические воспаления или состояния, которые поддерживают эти процессы, могут привести к увеличению утолщения интерстиция, что приведет к нарушению газообмена.Комплаенс также снижается, что приводит к дефекту ограничительной вентиляции. В запущенных случаях показана фибробластическая инвазия альвеол с развитием фиброзных очаговых поражений ( Рис. 5.2, ).
Сначала мы должны ответить на следующие вопросы:
Какие признаки указывают на наличие интерстициального процесса, ведущего к фиброзу?
В целом: что говорит о том, что межстраничные процессы вообще присутствуют?
В более общем плане: что такое интерстиций на рентгенограмме?
Рис.5.1 Диапазон этиологии фиброза легких. Различные причины могут активировать процессы фиброзирования, которые затем приводят к аналогичным рентгенологическим результатам
AIP: | Острая интерстициальная пневмония | 8 9 EAA: | Внешний аллергический альвеолит |
IPF: | Идиопатический легочный фиброз | ||
UIP: | Обычная интерстициальная пневмония |
Рис.5.2 Патологический механизм фиброза легких.
Рис. 5.3a, b Ограничительный дефект вентиляции при идиопатическом фиброзе легких.
a Обнаружено выраженное интерстициальное затенение, главным образом в мантии легкого, и высоко расположенная диафрагма с обеих сторон в широком контакте с сердцем.
b Контрольное обследование через 18 месяцев показало усиление затемнения с начальным размытием диафрагмы.Другие находки включают дальнейшее утолщение легочных артерий, увеличение правых отделов сердца и расширение верхнего средостения, что указывает на начало легочного сердца.
Интерстициальные изменения дискретны из-за гораздо меньшего объема промежуточной ткани ( Рис. 5.5, ), чем в альвеолярных пространствах ( Рис. 5.4 ). Фактически, некоторые авторы заходят так далеко, что задаются вопросом, можно ли вообще идентифицировать исключительно интерстициальные процессы на рентгенографии грудной клетки.Однако на самом деле существуют явления, указывающие на наличие таких изменений. Особенно полезно прямое сравнение альвеолярных и интерстициальных признаков (, таблица 5.1, ). Полосы, линии и мелкие очаговые поражения диаметром 2–3 мм (даже при милиарном распределении) считаются типичными интерстициальными находками ( Рис. 5.6, ). При гранулематозе эти находки имеют относительно одинаковый размер. Они резко разграничены и теряют четкость только по мере увеличения размера (альвеолярная компрессия).Разрастание и утолщение ретикулярной легочной тени, которая может даже переходить в грубую паутинную структуру, объясняется реакцией соединительной ткани. Мелкие соты считаются относительно типичными. В отличие от альвеолярных отростков ( Рис. 5.7, ) интерстициальные структуры меняются медленно. Застойный интерстициальный отек легких – исключение из этого правила.
Рис. 5.4 Принципиальная схема альвеолярного пространства. Заполненное воздухом пространство альвеол (1), окруженное альвеолярными стенками и интерстициальными перегородками, намного больше интерстициального пространства (2).Капилляр с эритроцитом (3).
Рис. 5.5 Принципиальная схема межстенного пространства. Пространство между альвеолярными стенками (пневмоцитами [1], функциональными клетками) называется легочным интерстицием. Он наполнен коллагеном. Кровеносные сосуды (2) и лимфатические сосуды проходят через это пространство.
Альвеолярный |
| 9050 9050 9050 Интерстициальный Ацинарные очаги (5–10 мм) Маленькие узелки (2–3 мм) | |||
Нечеткие | Четко разграниченные, однородные | 49Полосчатая и линейная плотность | |||
Тенденция к слиянию | Резко разграниченная | ||||
Воздушная бронхограмма | Сотовидная | ||||
Альвеолярная воздушная форма | |||||
| Быстрое развитие | Медленное развитие |
Рис.5.6 Интерстициальный узор при сердечном отеке легких. В дополнение к выраженным линиям Керли (белые стрелки) и утолщению правой горизонтальной трещины из-за начала выпота, обнаружены ацинарные узелки (черные стрелки), начинающиеся в базальных сегментах. Здесь только линии Керли представляют собой межстраничный узор. (Дискретные) ацинарные узелки указывают на начало альвеолярного отека.
Рис. 5.7 Альвеолярные тени при альвеолярном протеинозе. Альвеолярный протеиноз можно рассматривать как классический пример альвеолярного отростка. Пациент – 56-летний мужчина, перенесший гриппоподобную инфекцию и в настоящее время страдающий тяжелой дыхательной недостаточностью. Результаты у интубированного пациента включают двустороннее диффузное помутнение матового стекла. Размер сердца в норме. КТ продемонстрировала патогномоничные признаки рисунка листьев, а лаваж произвел типичный молочный экссудат.
Идиопатический фиброз легких
Идиопатический фиброз легких (IPF) классифицируется как идиопатическая интерстициальная пневмония (, таблица 5.2 ). Это наиболее распространенное заболевание из этой группы с неопределенным патогенезом. Идиопатический фиброз легких и его острый вариант (острая интерстициальная пневмония, AIP) также имеют худший прогноз.
Рентгенологические признаки идиопатического легочного фиброза на рентгенограмме грудной клетки включают:
Помутнения матового стекла
Ретикулярное затенение
Диссеминированные маленькие узелки
Постепенно уменьшенная глубина вдоха
легкое
Наиболее важным критерием для дифференциального диагноза идиопатического фиброза легких от вторичного фиброза при хроническом эмфизематозном бронхите является прогрессирующее уменьшение глубины вдоха (см. рис.5,3 ). Снижение комплаентности приводит к дефекту рестриктивной вентиляции с прогрессивно увеличивающейся диафрагмой и картиной «маленькое легкое». Картина тяжелого фиброзирующего бронхита отличается тем, что для него характерна бочкообразная деформация грудной клетки. Признаки проявляются различной степени тяжести в течение заболевания. Диффузное матовое помутнение базальных и центральных сегментов, которое размывает сосудистые структуры и границы легких, как правило, возникает на ранних стадиях ( Рис. 5.8, ) и в острой форме заболевания.КТ обнаруживает их в значительно более высоком проценте случаев. Начало фиброза отмечается тонкой сетчатой затенением в базальных сегментах легкого. Этот паттерн все больше распространяется по периферии легкого. Нерегулярные полосатые плотности и узловые изменения возникают при дальнейшем течении заболевания. Рисунок становится крупно-сетчатым ( Рис. 5.9 ).
Соты, которые возникают только в запущенных случаях, считаются типичным явлением. Этот узор создается ограниченным скоплением булл диаметром от 1 до 10 мм.Эти кластеры показывают пристрастие к заднебазальным сегментам ( Fig. 5.9b ). Обратите внимание, что даже в запущенных случаях нет ни излияний, ни кардиомегалии с признаками заложенности, такими как линии Керли. Однако эта картина часто маскируется интеркуррентными инфекциями.
Примечания к патологии и клиническим результатам
Прогрессирующие воспалительные процессы, имеющие тенденцию вызывать фиброз легочной паренхимы (интерстициальные и альвеолярные компоненты), которые не являются результатом внешних ядовитых агентов, таких как пневмокониоз, внешний аллергический альвеолит (см. Ниже) , лучевая терапия и др.или системные заболевания, такие как склеродермия или системная красная волчанка, классифицируются как идиопатический легочный фиброз (IPF). Дальнейшее подразделение по-прежнему вызывает споры. Классификация Катценштейна недавно была расширена исследовательской группой ATS / ERS (, таблица 5.2, ). Эта система различает следующие формы:
Острая форма (AIP), соответствующая тому, что когда-то было известно как болезнь Хаммана – Рича
Десквамативная форма с гиперклеточным альвеолярным экссудатом и очень равномерным распределением (DIP)
Форма с крайне неравномерным распределением изменений и плотных очаговых скоплений коллагена в интерстиции, известная как обычная форма (UIP или IPF)
Неспецифический тип с диффузным однородным утолщением альвеолярных перегородок: неспецифическая интерстициальная пневмония (NSIP)
Однако различные группы ( Scadding, Turner-Warwick) предположили, что DIP и UIP могут быть только разными стадиями одного и того же расстройства, IPF.
Идиопатический фиброз легких – это заболевание, обычно возникающее в пожилом возрасте, значительно чаще у женщин, чем у мужчин. Расстройство начинается с легких неспецифических симптомов, таких как сухой кашель, который плохо поддается лечению от кашля, и одышка при физической нагрузке. Симптомы постепенно прогрессируют в течение нескольких месяцев. При аускультации – базальные хрипы на вдохе. Клубнищие пальцы встречаются в 50% всех случаев. Обследование функции легких обычно показывает чисто ограничительный дефект вентиляции.Течение болезни в большинстве случаев заканчивается летальным исходом в течение 3-5 лет. Только около одной трети пациентов отвечает на терапию стероидами или иммунодепрессантами.
Katzenstein (1998) | 9002 Katzenstein (1998) |
Обычная интерстициальная пневмония (UIP) | Обычный идиопатический легочный фиброз (IPF) |
Острая интерстициальная пневмония Острая интерстициальная пневмония (AIP) | |
Неспецифическая интерстициальная пневмония (NSIP) | Неспецифическая интерстициальная пневмония (NSIP) |
Десквамативная интерстициальная пневмония (DIP) | |
Респираторный бронхиолит-интерстициальное заболевание легких (RB-ILD) | Респираторный бронхиолит-интерстициальное заболевание легких (RB-ILD) |
Криптогенная организующая пневмония (COP) | |
Лимфопролиферативное заболевание (LPD) | Лимфоидная интерстициальная пневмония (LIPTS) 95062 08 Американская интерстициальная пневмония (LIPTS) 95062 ; ERS, Европейское респираторное общество. Рис. 5.8 Уменьшение глубины вдоха при идиопатическом фиброзе легких. Пациент, 66-летняя женщина, страдает одышкой при физической нагрузке. Диффузное затенение наблюдается в основном в базальных сегментах, которые также демонстрируют гиповентиляцию и высокую диафрагму с обеих сторон. Базальные сегменты имеют относительно «мягкое» матовое стекло. Рис. 5.9a, b Ретикулярный узор и соты при идиопатическом фиброзе легких. На КТ признаков идиопатического легочного фиброза ( Рис. 5.10 ) включают усиление внутрилобулярной и междольковой тени с мантийным распределением утолщения перегородки, более выраженным в нижних полях легких, изолированные узелки, линейная плотность параллельна плевра, гиперинфлированные вторичные дольки, которые могут вызывать аркадный узор, соты, мозаичную перфузию и вторичные изменения (легочная артериальная гипертензия, напряжение правых отделов сердца и т. д.). Внутридольковое затенение ( Рис. 5.11 ), возникновение мелких узловых изменений, линейная плотность параллельна плевре ( Рис. 5.12 ), гиперинфляция вторичных долек, иногда с мозаичной перфузией ( Рис. 5.13 ), бронхоэктазы, прилегающие к участкам рубцов ( Рис. 5.14, ), и признаки напряжения правых отделов сердца – все это неспецифические признаки. Они также могут возникать при ХОБЛ или вторично по отношению к пневмонии. Однако мантийное распределение, которое в первую очередь включает базальные сегменты и особенно хорошо демонстрируется на КТ, с большой вероятностью указывает на идиопатический легочный фиброз.Обнаружение субплевральных аркад ( Рис. 5.15, ) или сот ( Рис. 5.16, ) по существу является диагностическим признаком рестриктивного процесса. КТ может предоставить больше информации об активности фиброзного процесса, чем простая рентгенограмма грудной клетки. Основное соображение в этом контексте заключается в том, что острый процесс, вызывающий фиброз (например, при острой интерстициальной пневмонии), обычно проявляется как альвеолярный узор с размытием и затуханием матового стекла, тогда как рубцы выглядят как сеть четко определенных отметок ( Таблица 5.3 ). Увеличение лимфатических узлов несовместимо с идиопатическим легочным фиброзом. Диагноз должен быть пересмотрен, если такие находки происходят в воротах или средостении (саркоидоз? Карциноматозный лимфангит?). Плевральный выпот – это другие признаки, которые не могут быть связаны с фиброзом легких, но могут возникать при сердечной недостаточности. Рис. 5.10 Схема КТ-признаков фиброзирующего легочного процесса. Рис.5.11 Внутридольковое затенение при идиопатическом фиброзе легких. Внутридольковое затенение (черные стрелки) показывает мантийное распределение. Рис. 5.12 Линейные плотности, параллельные плевре, при идиопатическом фиброзе легких. Помимо матового стекла в левой апикальной мантии, наблюдаются линейные плотности (черные стрелки), параллельные плевре, с гиперинфляцией субплевральных частей легкого (черные стрелки). Рис. 5.13 Мозаичная перфузия. У пациента тяжелая форма ХОБЛ с развитой эмфиземой (увеличенный объем легких, перибронхиальное затенение и отдельные участки бронхоэктазов, заполненных слизью). В дополнение к гиперинфляционным областям, видимым как гипоплотность (черные стрелки), результаты включают гиперперфузированные области с более высокой плотностью, показывающие ослабление матового стекла (черная стрелка). Рис. 5.14 Признаки усадки фиброзной области. Бронхоэктазы (черная стрелка) и бронхиолэктазы, свидетельствующие о сокращении периферической области рубцевания, не являются специфическими признаками. Однако в контексте других данных они могут быть расценены как признак фиброза легких. Рис. 5.15 Аркадный узор, указывающий на фиброз легких. Результаты включают значительно гиперинфляцию вторичных долек, сокращение субплевральной легочной ткани и линейную плотность (белые стрелки), параллельную плевре.Здесь присутствует аркадный узор. Рис. 5.16 Соты при острой интерстициальной пневмонии. Обширные уплотнения в мантии легкого со значительной потерей объема и мелкими буллезными сотами (кружок). Острая интерстициальная пневмония, болезнь Хаммана-РичаЕще в 1935 году Хамман и Рич описали вариант легочного фиброза с фатальным фульминантным течением, при котором фиброзные преобразования происходили в течение нескольких недель или месяцев, как и раньше. последовательность кадров ( рис.5.17 ). Рентгенологические признаки острой интерстициальной пневмонии (AIP) включают выраженное помутнение матового стекла и прогрессирующее уменьшение глубины вдоха с сильным утолщением перегородки и мелкими сотами, обычно возникающими одновременно в быстро прогрессирующем течении. В дополнение к обширным помутнениям из матового стекла в мантии легкого ( Fig. 5.17 b ) при болезни Хаммана – Рича наблюдается утолщение перегородки с гиперинфляцией самых маленьких соседних альвеолярных пространств на очень ранней стадии.Тонкий сотовый узор легочных изменений быстро появляется даже при сохранении матового помутнения. Непрозрачность матового стекла остается видимой по мере увеличения потери объема и увеличения архитектурных искажений. КТ визуализирует аркадный паттерн идиопатического легочного фиброза в мантии легкого ( Рис. 5.17 d ). При болезни Хаммана – Рича (острая интерстициальная пневмония) часто может наблюдаться помутнение матового стекла (признаки активности) наряду с сотами (признаки дефектов). Дифференциальная диагностика идиопатического легочного фиброзаНаиболее важным субъектом, который следует учитывать при дифференциальной диагностике идиопатического легочного фиброза (идиопатическая интерстициальная пневмония), является тяжелая форма хронического эмфизематозного бронхита. Этот дифференциальный диагноз необходимо ставить почти ежедневно в клинической практике и не всегда является тривиальным делом. Важнейшим отличительным критерием является наличие обструктивного легочного нарушения или первичного рестриктивного дефекта вентиляции.Признаки, указывающие на обструктивную болезнь, включают наличие эмфизематозной стволовой грудной клетки с высоко расположенной диафрагмой, расширенных межреберных промежутков и т. Д. (См. Главу 2). Случаи, которые трудно интерпретировать, включают случаи, когда хронический бронхит и обструкция сопровождаются факторами, ведущими к снижению вдоха, такими как асцит, гипергидратация или дыхательная недостаточность с интеркуррентными инфильтратами. Существуют также пограничные случаи, в которых только дальнейшее течение заболевания позволяет поставить окончательный диагноз.Например, гиповентиляция быстрее прогрессирует при идиопатическом фиброзе легких. Легочный фиброз при склеродермии очень напоминает идиопатический легочный фиброз, хотя патологические изменения редко бывают такими обширными. Кожные изменения являются важнейшим отличительным признаком дифференциального диагноза. Расширение пищевода – частая находка, указывающая на системное поражение. Вторичный фиброз по отношению к туберкулезу более или менее локализован, и его легче различить.Результаты часто включают звездчатую конфигурацию очень плотных фиброзных нитей. Изменения указывают на склонность к верхним полям легких. Они асимметричны и могут привести к значительному разрушению легочной ткани с усадкой. В таких случаях часто наблюдается компенсаторная эмфизема. Сопутствующие данные включают кальцификацию (туберкулемы и вовлечение прикорневых лимфатических узлов) и кальцинированные уплотнения плевры. Карциноматозный лимфангит не связан с каким-либо разрушением нормальной легочной архитектуры.Внутридольковая и межлобулярная перегородки утолщены и иногда обнаруживают узловатую припухлость. Плевральный выпот, указывающий на нарушение оттока лимфы, является здесь частой находкой, которая редко встречается при идиопатическом фиброзе легких. Фиброзные изменения при саркоидозе, внешнем аллергическом альвеолите и пневмокониозе обсуждаются на страницах 214, 222 и 234. Рис. 5.17 a – d Острая интерстициальная пневмония СаркоидозВряд ли какое-либо другое внутреннее заболевание проявляет такое разнообразие симптомов, как это генерализованное возникновение гранулем эпителиоидных клеток, гигантских клеток и лимфоцитов. Заболевание, первоначально описанное как кожное заболевание, позже было названо в честь Бека. Многие клинические симптомы и синонимы (саркоидоз, болезнь Безье-Бека-Шаумана, болезнь Бека) соответствуют многочисленным рентгенологическим признакам. В результате это заболевание было названо «хамелеоном легочной диагностической медицины» ( Рис. 5.18, ). Несмотря на широкую палитру радиологических находок, можно выделить некоторые относительно типичные изображения. Соответственно, первоначальный диагноз легочного саркоидоза обычно ставится на основании случайных радиологических находок, например, при обычном осмотре перед приемом на работу.В дополнение к первоначальному подозрению, обычная рентгенография также является важным методом оценки течения и активности саркоидоза. В меньшей степени это также полезно при дифференциальной диагностике. Это последнее приложение в первую очередь относится к сфере CT. После более ранних систем классификации, система стадирования саркоидоза , описанная Wurm (1958), получила всеобщее признание ( Рис. 5.19 ). Согласно этой системе классификации на основании рентгенограммы грудной клетки различают три стадии.Этапы II и III далее подразделяются. В последнее время широкое распространение получила пятиступенчатая система классификации (стадии 0–4) (, таблица 5.4, ). Эти стадии также определяются на основе простой рентгенограммы грудной клетки. Независимо от различных систем стадирования, в следующем разделе будут обсуждаться соответствующие рентгенологические признаки в этих трех группах: Рентгенографические признаки поражения корней Рентгенологические признаки поражения легких Радиографические признаки необратимого поражения легких (фиброз) Заметки о патологии и клинических результатах Патологический субстрат гранулем саркоидоза состоит из узелков слабо организованных эпителиоидных клеток с клетками Лангерганса или без них.Более старые гранулемы гиалинизируются, хотя центрального казеоза не возникает, как при туберкулезе. Этиология саркоидоза остается неясной. Раньше считалось, что саркоидоз тесно связан с туберкулезом на основании сходства патологических субстратов. Считалось, что саркоидоз представляет собой абортивную доброкачественную стадию туберкулеза, «продуктивную саркоидную форму» (проявления саркоидоза часто быстро исчезают при наличии витального туберкулеза). Однако после Второй мировой войны саркоидоз стал рассматриваться как симптом с множественной этиологией.Сегодня концепция Уэлингера о саркоидозе как неспецифической гиперергической форме реакции, морфологическом эквиваленте реакции антиген-антитело, получила всеобщее признание. Только сифилис и туберкулез сопоставимы с саркоидозом по разнообразию симптомов с их непредсказуемым прогрессом, обострениями и латентными периодами. Теоретически может быть поражен любой орган. Однако, помимо кожных проявлений, обычно незаметные симптомы в первую очередь затрагивают лимфатические узлы, глаза и легкие.Поражение легких, в частности, часто остается клинически незаметным и обнаруживается только случайно. Кожные саркоиды (ознобленная волчанка, сыпь «бабочка») считаются косметически уродующими. Часто дифференциальный диагноз отека лимфатических узлов, сохраняющийся в течение многих лет, требует дальнейших диагностических исследований. В отличие от других генерализованных недугов, полное отсутствие боли в сочетании с минимальными общими симптомами (усталость, потеря аппетита, потеря веса, субфебрилитет) являются диагностическими при наличии результатов обширного обследования.Относительная доброкачественность симптомов у большинства пораженных пациентов резко контрастирует с изолированными серьезными клиническими проявлениями, включающими слепоту, тяжелый легочный фиброз, церебральные процессы, создающие картину опухоли головного мозга, и случайную внезапную сердечную смерть. Рис. 5.18 Саркоидоз, “ хамелеон легочной диагностической медицины. ”Вряд ли какое-либо другое заболевание демонстрирует такие рентгенологические отклонения. Широкий спектр находок включает периферические и прикорневые новообразования, ателектаз, милиарные паттерны, разжижение, плевральный выпот, пневмоторакс, фиброзную легочную мембрану и комбинации этих результатов. Рис. 5.19 Wurm ‘ s классификация рентгенографических стадий саркоидоза. Система классификации, описанная Вурмом, включает три этапа. I стадия характеризуется увеличением изолированных прикорневых лимфатических узлов; III стадия – признаки необратимого разрушения тканей (дистракция, усадка при уменьшении глубины вдоха, фиброзные участки и т. д.). II этап разделен на четыре подэтапа. Стадия IIa показывает комбинацию утолщения корней и перихилярных полос; на стадии IIb – перихилярные полосы с милиарными узелками.Напротив, на стадии IId наблюдается грубое очаговое поражение паренхимы. Поражение верхних конечностей (стадия I)Поражение верхних конечностей при саркоидозе (приблизительно соответствующее стадии I по Wurm) показывает следующие рентгенологические признаки: Утолщение верхних конечностей Обычно двусторонние и симметричные находки Радиопрозрачная полоса вдоль средостения Демаркированная граница сердца Характерные находки на стадии I по Вурму включают двусторонне-симметричный рисунок увеличения прикорневых лимфатических узлов.Пораженные узлы могут сильно увеличиваться. Это обычно симметричное двустороннее поражение лимфатических узлов приводит к расширению средостения с полициклическим, резко очерченным контуром. Дифференциальный диагноз от лимфомы или бронхиальной карциномы ( Рис. 5.20 ) требует внимания к особенностям поражения лимфатических узлов при саркоидозе. Относительно характерной находкой является узкая рентгенопрозрачная полоса между воротами ворот и средостением (увеличенные лимфатические узлы в воротах ворот, но не те, которые расположены в азигоэзофагеальной впадине, Рис.5.21 ). Между лимфатическими узлами и структурами средостения часто видна полоска жира. Одностороннее увеличение прикорневых лимфатических узлов встречается редко и встречается менее чем в 10% всех случаев. Поражение лимфатических узлов редко приводит к сдавлению бронхов и почти никогда к ателектазу. Это наблюдается только при эндобронхиальном саркоидозе. Иногда в увеличенных лимфатических узлах обнаруживаются кальцификации. Эти кальцификации сохраняются после того, как опухоль лимфатических узлов отступила, создавая фигуры кальцификации яичной скорлупы ( Рис.5.22 ), которые могут имитировать силикоз. Односторонний плевральный выпот редко наблюдается при I стадии. |

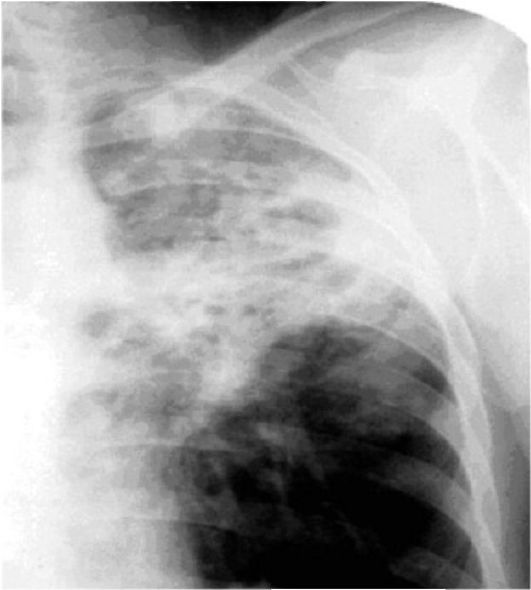 В этом случае в группе повышенной опасности находятся пожилые люди.
В этом случае в группе повышенной опасности находятся пожилые люди.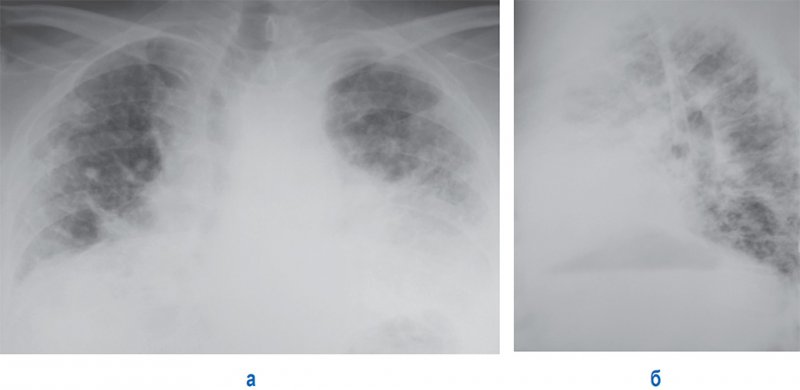 При нарастании патологических изменений у пациента наблюдается повышенная температура и ненормальный ритм дыхания. Дыхание становится поверхностным и учащенным.
При нарастании патологических изменений у пациента наблюдается повышенная температура и ненормальный ритм дыхания. Дыхание становится поверхностным и учащенным. Для укрепления защитных сил и восстановления иммунитета желательно пройти полный витаминный курс.
Для укрепления защитных сил и восстановления иммунитета желательно пройти полный витаминный курс. Ткань замещена на большом участке, происходит уплотнение органа;
Ткань замещена на большом участке, происходит уплотнение органа;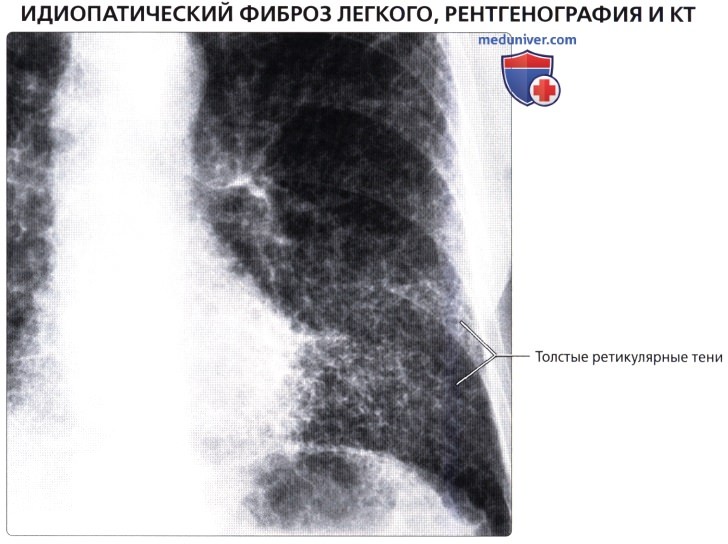 Болезнь развивается вследствие аллергической реакции на препарат или из-за его продолжительного приема.
Болезнь развивается вследствие аллергической реакции на препарат или из-за его продолжительного приема. При повышении эластичности легочной ткани организму становится сложнее растягивать ее, чтобы совершать полноценные дыхательные движения. В таких условиях давление внутри легких начинает повышаться, стенки альвеол сдавливаются.
При повышении эластичности легочной ткани организму становится сложнее растягивать ее, чтобы совершать полноценные дыхательные движения. В таких условиях давление внутри легких начинает повышаться, стенки альвеол сдавливаются. На фоне постоянного скапливания воспалительной жидкости происходит развиваются благоприятные условия для возникновения инфекции, которая приведет к воспалению всех остальных участков легкого.
На фоне постоянного скапливания воспалительной жидкости происходит развиваются благоприятные условия для возникновения инфекции, которая приведет к воспалению всех остальных участков легкого.