Рак предстательной железы
Рак предстательной железы обычно возникает у людей, возраст которых старше 45-55 лет, у молодых людей такое новообразование встречается редко.
Заболеваемость раком предстательной железы в Республике Беларусь растет быстрыми темпами. В настоящее время он занимает первое место по темпам прироста среди всех злокачественных новообразований. За последние десять лет в Республике Беларусь число ежегодно регистрируемых случаев рака простаты увеличилось в два раза. В настоящее время рак предстательной железы составляет 9,2% в структуре онкологической заболеваемости в РБ и занимает 4 место после рака легкого, кожи и желудка.
Для сравнения: по данным Российской статистики заболеваемость раком предстательной железы в России доходит до 4.5%, при этом среди главных причин смерти рак предстательной железы находится на 5-м месте у мужчин в возрасте до 70 лет и на 4-м у мужчин 70 лет и старше.
Раковая опухоль растет медленно, и заболевание может никак не проявляться в течение многих лет.
Простата — это маленькая железа (размером с каштан), которая находится вокруг мочеиспускательного канала под мочевым пузырём. Простата играет важную роль в мужской репродуктивной функции. Предстательная железа выделяет жидкость, которая поддерживает жизнедеятельность сперматозоидов и выбрасывает их при семяизвержении наружу в виде спермы.
У мужчин в возрасте старше 40-50 лет основными заболеваниями предстательной железы являются аденома и рак.
Отличие рака простаты от аденомы простаты
Главное отличие аденомы простаты от рака простаты в том, что аденома — это доброкачественная опухоль, а рак — злокачественная. Клетки злокачественной опухоли (раковые клетки) могут распространятся по кровеносным и лимфатическим путям, образуя так называемые метастазы и поражая другие клетки и органы.
Другое отличие аденомы от рака простаты в том, что злокачественная опухоль растёт, главным образом, наружу. В то время как доброкачественная опухоль (аденома простаты) растёт равномернее — и наружу, и внутрь, что приводит к зажиманию мочеиспускательного канала, вокруг которого расположена простата. Именно поэтому аденома простаты чаще приводит к проблемам с мочеиспусканием, чем растущая наружу злокачественная опухоль. Отличить аденому от рака простаты может только врач, после осмотра, сдачи анализов и проведения биопсии предстательной железы.
Причины развития рака простаты
Науке пока неизвестны точные причины возникновения рака простаты. Злокачественная опухоль возникает в результате изменений в ДНК клеток простаты. Но какие именно факторы (кроме возраста) вызывают изменение ДНК, учёным пока выяснить не удалось. Главным фактором риска является возраст. Другой фактор риска — наследственность.
Главным фактором риска является возраст. Другой фактор риска — наследственность.
Рак предстательной железы является заболеванием, при котором некоторые клетки простаты теряют нормальный контроль роста и деления.
Раковые клетки простаты имеют следующие особенности:
- неконтролируемый рост;
- аномальную структуру;
- возможность перемещения в другие части тела (инвазивность).
Рак простаты растет медленно и некоторые мужчины с этим заболеванием могут жить многие годы, не подозревая о своем диагнозе.
Поэтому важно регулярно обследоваться у уролога. Рак предстательной железы, при отсутствии лечения, может иметь серьезные последствия.
Хотя у любого мужчины есть вероятность заболеть раком предстательной железы, причины его могут зависеть от нескольких факторов. Среди них:
- Возраст. Чем старше мужчина, тем выше шанс заболеть — до 40 лет рак простаты бывает крайне редко, в то время как после 50 лет, риск заболеть с каждым годом увеличивается.

- Семейная история. Риск возникновения болезни выше, если болен близкий родственник (отец, дед или брат). Американские исследования показывают, что риск заболеть раком простаты увеличивается более чем в 2 раза, если прямой кровный родственник тоже болел раком простаты.
- Избыточный вес.
- Нездоровая диета с низким содержанием волокон и высоким содержанием жиров и кальция. Насыщенные жиры могут увеличить производство тестостерона и способствовать росту раковых клеток простаты.
Причины возникновения рака простаты из-за дефектного гена
- Лишь небольшое число опухолей простаты (5-10% или менее 1 в 10 случаях) возникает из-за наследственного дефектного гена, присутствующего у членов семьи.
- Специфические гены, связанные с раком простаты, до сих пор не определены. Тем не менее, исследования показали, что дефектные гены, которые связаны с повышенным риском рака молочной железы (так называемые BRCA 1 и BRCA 2) также могут повлиять и на развитие рака простаты.
 Так что, если в семье есть (или были) женщины, больные раком молочной железы, есть вероятность что у мужской части семьи также может присутствовать дефектный ген.
Так что, если в семье есть (или были) женщины, больные раком молочной железы, есть вероятность что у мужской части семьи также может присутствовать дефектный ген.
Дефектный ген — не единственный редкий вариант возникновения рака предстательной железы. Причиной его появления может послужить частый контакт с кадмием (например, при типографских и сварочных работах), были выявлены у небольшого числа пациентов. Также одно из исследований показало повышенный риск возникновения рака простаты у мужчин, принимавших поливитамины более чем семь раз в неделю.
Симптомы рака простаты
К сожалению, симптомы появляются только тогда, когда болезнь зашла уже очень далеко. К ним относятся: частое мочеиспускание, боли в промежности, появление крови в моче и в сперме.
В некоторых случаях первыми проявлениями болезни могут стать симптомы, связанные с метастазами в кости (боли в костях, в груди) или признаки интоксикации (резкое похудание, слабость, бледность кожи с землистым оттенком).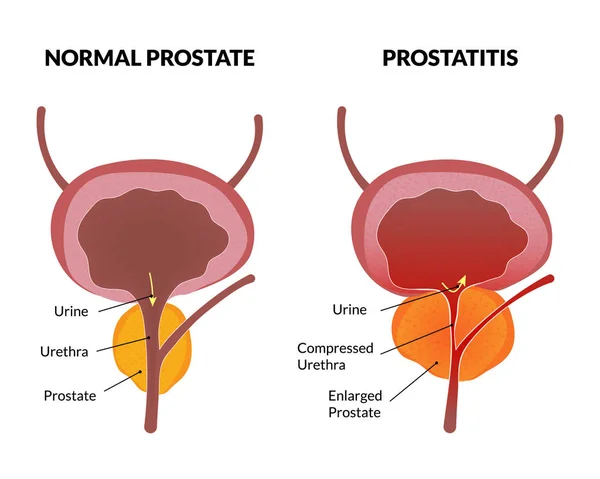
Осложнения:
Профилактика рака предстательной железы
Профилактика рака предстательной железы должна быть последовательной, ежедневной. Лишь тогда она будет способствовать снижению риска возникновения опухоли.
Многие факторы риска развития этого заболевания изменить нельзя. Однако следует учесть общие рекомендации по профилактике раковых заболеваний. Рекомендуют употреблять больше разнообразных продуктов растительного происхождения (прием овощей и фруктов 5 раз в день и более) и ограничивать продукты с высоким содержанием животных жиров. К полезным продуктам также относят хлеб грубого помола, зерновые хлопья и продукты из зерна, рис, макароны и бобовые продукты.
- Ведите здоровый образ жизни.
- Если курите, то бросьте эту привычку.
- Умеренно употребляйте алкоголь.
- Занимайтесь спортом и поддерживайте себя в хорошей физической форме. Следите за своим весом.
Если у ваших близких родственников были случаи развития рака простаты, то вам необходимо с 45 лет раз в год делать анализ крови на ПСА и консультироваться у уролога по поводу результатов анализа. Обязательно храните все результаты проведенных вам тестов. В некоторых случаях даже просто нарастание величины ПСА (хоть и находящихся в пределах нормы) может потребовать проведения дополнительных обследований.
Обязательно храните все результаты проведенных вам тестов. В некоторых случаях даже просто нарастание величины ПСА (хоть и находящихся в пределах нормы) может потребовать проведения дополнительных обследований.
Что можете сделать вы ?
Всем мужчинам старше 50 лет надо ежегодно делать тест на определение в крови ПСА (простат-специфического антигена), количество которого в крови резко возрастает при развитии злокачественного новообразования предстательной железы. Следует учесть, что в настоящее время это практически единственный способ выявить заболевание на самой ранней стадии, когда его еще можно удалить. К счастью, это простое исследование сегодня доступно всем нуждающимся в нем гражданам Республики Беларусь.
Следует 1 раз в год обращаться к урологу для проведения профилактического осмотра, обязательно включающего пальцевое исследование предстательной железы через прямую кишку.
Что может сделать врач?
Врач-уролог обязательно проводит пальцевое ректальное исследование, ультразвуковое и рентгеновское исследование, чтобы точнее определить размер опухоли и состояние других органов. Окончательный диагноз ставят после получения результатов биопсии простаты (исследуется маленький кусочек ткани железы, полученный при помощи специальной иглы через промежность или через прямую кишку).
Окончательный диагноз ставят после получения результатов биопсии простаты (исследуется маленький кусочек ткани железы, полученный при помощи специальной иглы через промежность или через прямую кишку).
Врач назначает терапию, которая в зависимости от стадии заболевания может быть хирургическим (удаление простаты), медикаментозным и лучевым.
При удачном проведении операции на ранних стадиях заболевания можно говорить о полном излечении.
Современная медицина разработала различные методики лекарственной терапии (прежде всего гормональной). Гормональные препараты позволяют уменьшить скорость роста опухоли и ее метастазов.
Лучевая терапия представляет собой облучение области предстательной железы радиоактивным излучением. В некоторых случаях лучевую и медикаментозную терапию применяют вместе.
Вопросы и ответы по болезни «рак простаты»
Сколько живут с раком предстательной железы?
Из всех людей с раком простаты, около 95 из каждых 100 мужчин (95%) выживают в течение года или более после того, как им поставили диагноз.
Почти 90 из каждых 100 мужчин (90%) продолжают жить в течение, как минимум,5 лет.
Возможно ли зачатие ребенка?
После хирургического или другого вида лечения опухоли фертильность теряется и зачать ребенка практически невозможно. Но есть метод для извлечения пригодных для оплодотворения сперматозоидов из тканей яичка (если они не были повреждены при химиотерапии).
Есть ли трудности при дефекации?
Да, могут возникать запоры, ложные позывы и боль при опорожнении кишечника из-за того, что опухоль проросла в стенку прямой кишки.
Куда метастазирует рак простаты?
В тазовые и паховые лимфоузлы, кости.
Можно ли посещать баню при раке простаты?
Нет, контрастные процедуры могут вызвать отек и ухудшить состояние больного.
Что делать при раке предстательной железы?
Не паниковать.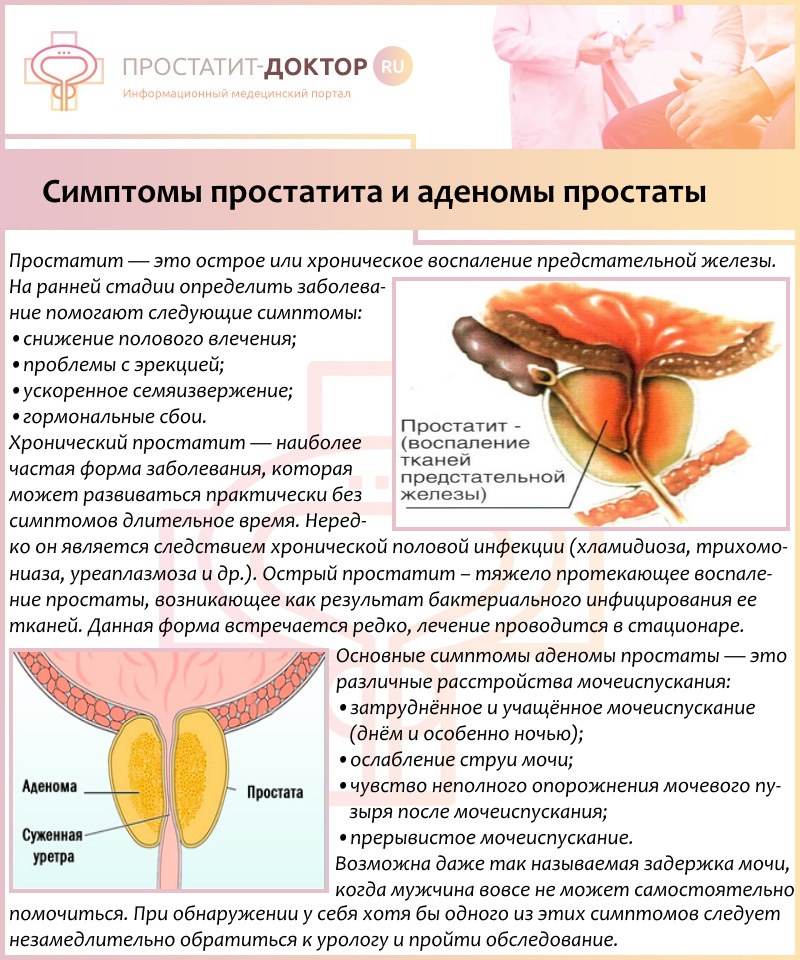 Это заболевание в большинстве случаев излечимо. Следует обратиться к урологу, пройти обследование и спросить врача, является ли рак медленнорастущим, достаточно ли будет активного мониторинга или нужно сразу пройти лечение. Также следует задать вопрос о прогнозе при отсутствии лечения и побочных эффектах во время лечения.
Это заболевание в большинстве случаев излечимо. Следует обратиться к урологу, пройти обследование и спросить врача, является ли рак медленнорастущим, достаточно ли будет активного мониторинга или нужно сразу пройти лечение. Также следует задать вопрос о прогнозе при отсутствии лечения и побочных эффектах во время лечения.
Возможна ли половая жизнь при раке простаты?
Да, возможна.
Допустимы ли физические нагрузки при раке простаты?
Регулярная физическая активность имеет целый ряд преимуществ для здоровья пациентов, в том числе:
- Снижает побочное воздействие химиотерапии и уменьшает риск рецидива.
- Улучшает состояние сосудов и сердца.
- Снижает тревожность и проявления депрессии.
Будьте здоровы.
Рак предстательной железы – КазНИИОиР
Простата это железа, образует жидкость, которая составляет часть спермы. Простата лежит чуть ниже мочевого пузыря перед прямой кишкой. Она окружает уретру (которая несет мочу и сперму через пенис из тела).
Она окружает уретру (которая несет мочу и сперму через пенис из тела).
Рак предстательной железы является наиболее распространенным раком у мужчин в Казахстане в 2016 году, после рака легкого, желудка и кожи. У мужчин отмечается самая низкая пятилетняя выживаемость среди всех раков при этой локализации. Рак предстательной железы чаще встречается у европеоидной расе чаще чем у азитских мужчин. Почти все раковые заболевания предстательной железы – это аденокарциномы (раковые заболевания, которые начинаются в клетках, которые продуцируют и выделяют слизь и другие жидкости). Рак предстательной железы часто не имеет ранних симптомов. Развивающйся рак предстательной железы может вызвать у мужчин частое мочеиспускание или иметь более слабый поток мочи, но эти симптомы также могут быть вызваны доброкачественными состояниями простаты.
Рак предстательной железы обычно растет очень медленно. Большинство мужчин с раком предстательной железы старше 65 лет и не умирают от этой болезни. Поиск и лечение рака предстательной железы до появления симптомов может улучшить здоровье или помочь вам прожить дольше. Поговорите со своим врачом о своем риске развития рака предстательной железы и нужны ли вам скрининговые тесты.
Поиск и лечение рака предстательной железы до появления симптомов может улучшить здоровье или помочь вам прожить дольше. Поговорите со своим врачом о своем риске развития рака предстательной железы и нужны ли вам скрининговые тесты.
Простата (предстательная железа)
Простата – орган мужской половой системы. Она расположена под мочевым пузырем. Через простату проходит мочеиспускательный канал. Здоровая простата имеет шарообразную форму и напоминает плод каштана. Величина ее зависит от возраста. Простата участвует в выработке семенной жидкости. Во время эякуляции с помощью семенной жидкости происходит выброс спермы. Если простата сильно увеличивается, то она сужает просвет уретры. Это может затруднить или остановить отток мочи из мочевого пузыря в уретру.
Что такое рак?
Рак начинается в клетках, приводя к росту ткани. В норме клетки растут и делятся, формируя новые клетки когда организм нуждается в них.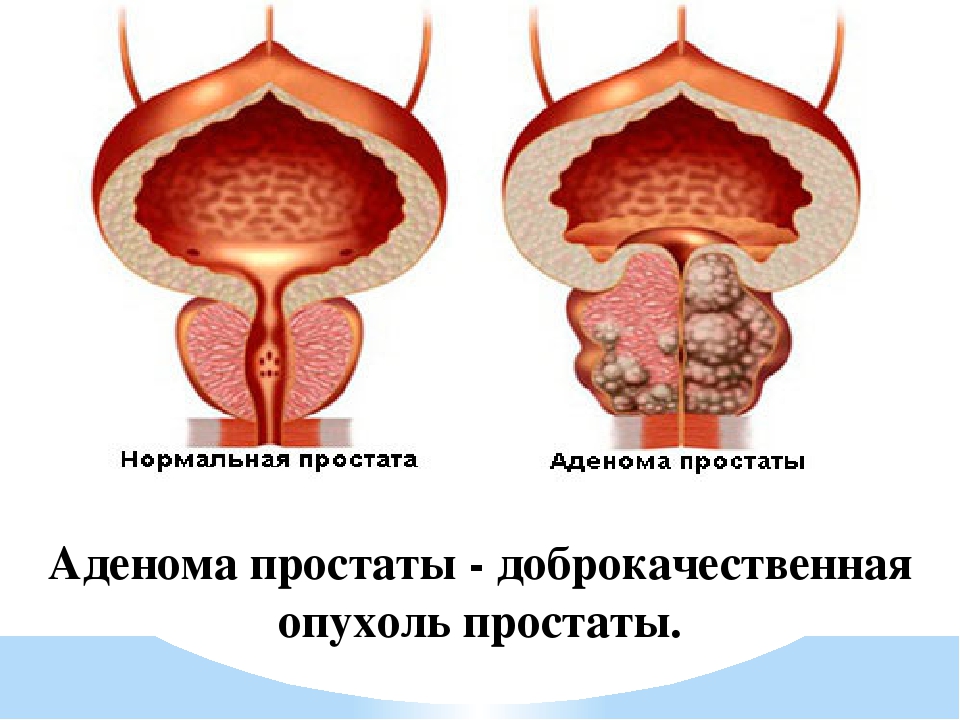 По мере старения клеток, они отмирают, и новые клетки занимают их места.
По мере старения клеток, они отмирают, и новые клетки занимают их места.
Иногда этот организованный процесс идет неправильно. Новые клеточные формы и старые клетки не умирают. Эти структуры могут формировать массу из ткани, называемую опухолью.
Опухоли бывают доброкачественными или злокачественными:
- Доброкачественные опухоли характеризуются:
- Редко являются угрожающими для жизни
- Если они удалены, то редко растут вновь;
- Клетки доброкачественных опухолей не проникают в окружающие ткани и в другие органы.
Доброкачественная гиперплазия предстательной железы (ДГПЖ) – это ненормальный доброкачественный рост клеток простаты. Простата увеличивается, сужает простатический отдел мочеиспускательного канала, что нарушает нормальный отток мочи из мочевого пузыря.
ДГПЖ – очень распространенная проблема. Многие мужчины старше 50-ти лет имеют симптомы ДГПЖ. У некоторых мужчин эти симптомы проявляются тяжело, часто появляется необходимость в лечении.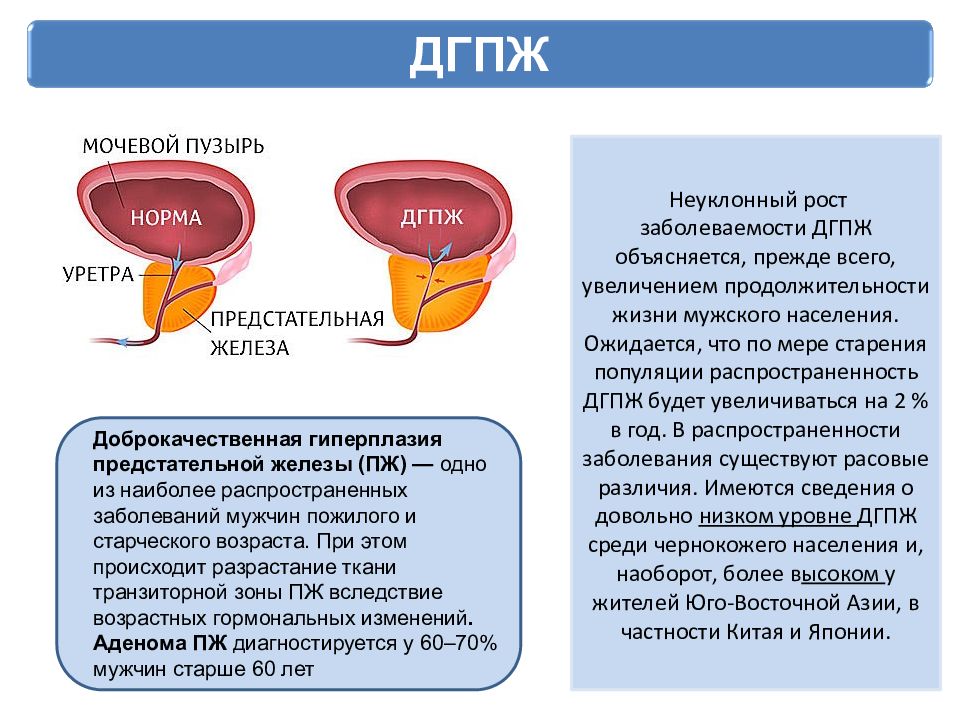
Анатомия мужской репродуктивной и мочевой систем, показывающая простату, яички, мочевой пузырь и другие органы.
- Злокачественные опухоли характеризуются:
- Они являются угрозой для жизни больного.
- Злокачественные опухоли после удаления могут вновь расти.
- Клетки злокачественных опухолей могут проникать и наносить вред близлежащим тканям и органам. Раковые клетки также могут отделяться от злокачественных опухолей и проникать в кровеносное русло или лимфатическую систему. Так раковые клетки распространяются из первоначальной опухоли до формирования вторичной опухоли в других органах. Распространение опухоли таким путем называется метастазированием.
Когда рак простаты распространяется, чаще всего его находят в близлежащих лимфоузлах. Если рак достигает этих узлов, то он также может распространиться в другие лимфоузлы, в кости, в другие органы. Когда рак распространяется в другие части тела, у новой опухоли появляются такие же ненормальные клетки с такими же свойствами и ведет она себя как первичная опухоль.
Нормальная простата и доброкачественная гиперплазия предстательной железы (ДГПЖ). Нормальная простата не блокирует поток мочи из мочевого пузыря. Увеличенная простата нажимает на мочевой пузырь и мочеиспускательный канал и блокирует поток мочи.
ФАКТОРЫ РИСКА
Пока точно не установлена причина рака вообще, и в частности рака простаты. Однако мы знаем, что рак простаты не заразен, т.е. не передается от больного человека.
Исследования показывают, что у людей с несомненными факторами риска более вероятно развитие рака простаты. Факторы риска увеличивают возможность развития заболевания.
Исследования показали следующие факторы риска рака простаты.
Возраст. Возраст является главным риском рака простаты. У мужчин моложе 45-ти лет болезнь встречается редко. возможность заболеть резко нарастает с возрастом мужчины.
Наследственность. У мужчин риск рака простаты выше, если болел отец или братья.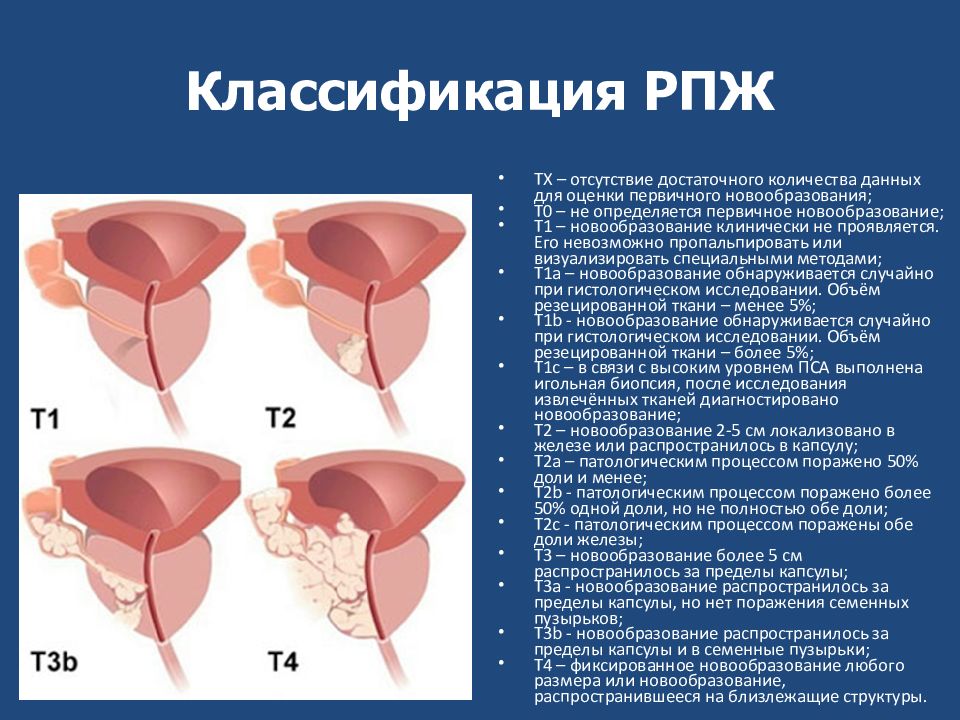
Раса. Рак простаты наиболее распространен у афроафриканцев, представителей европеоидной расы и меньше встречается у представителей монголойдной расы.
Диета. исследования показывают, что у мужчин, предпочитающих в пищевом рационе животные жиры и мясо риск развития рака простаты выше. И наоборот, пища богатая фруктами и овощами уменьшает риск развития рака предстательной железы.
Многие из этих факторов риска можно избежать, кроме наследственных факторов. Вы можете помочь себе, защищая себя от многих факторов риска, насколько это возможно. Доказано, что ДГПЖ, тучность, курение, вирусы, передающиеся половым путем, недостаток физических нагрузок, могут увеличить риск рака простаты.
Многие мужчины, имеющие риск рака простаты, им не заболевают. С другой стороны, лица, не подверженные воздействию некоторых факторов риска, в пожилом возрасте заболевают раком простаты.
СИМПТОМЫ
На начальных стадиях рак простаты клинически не проявляется. Развитие симптоматики связано с увеличением размеров простаты и появлением регионарных и отдаленных метастазов. Обычные распространенные симптомы рака предстательной железы:
Развитие симптоматики связано с увеличением размеров простаты и появлением регионарных и отдаленных метастазов. Обычные распространенные симптомы рака предстательной железы:
- Проблемы с мочеиспусканием:
- Нарушение мочеиспускания вплоть до полной задержки мочи
- Затрудненный отток мочи в начале или в конце мочеиспускания
- Частое мочеиспускание, в особенности ночью
- Вялая струя мочи
- Боль или жжение во время мочеиспускания
- Нарушение эрекции
- Кровь в моче или в семенной жидкости
- Боли в костях (пояснично-крестцовом отделе позвоночника, бедре, голени и др.)
В большинстве случаев эти симптомы не являются признаком рака. При доброкачественной гиперплазии предстательной железы (ДГПЖ), инфекции или других заболеваниях могут быть такие же симптомы.
ДИАГНОСТИКА
Если у Вас имеются вышеуказанные симптомы Вы должны пройти следующее обследование: анализ крови на уровень ПСА, пальцевое ректальное исследование, анализ мочи на кровь или инфекцию.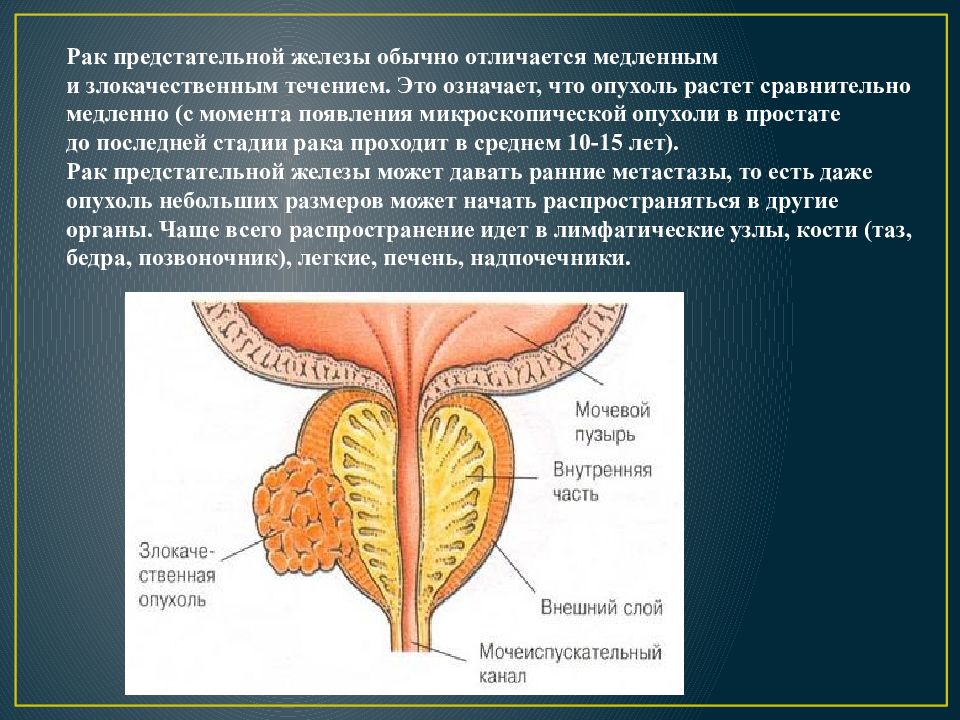
Пальцевое ректальное обследование
Пальцевое ректальное обследование. Врач вставляет в перчатке, палец в прямую кишку и чувствует, в простате отклонение от нормы.
- Трансректальное ультразвуковое исследование: вводится зонд в прямую кишку для исследования. При этом ультразвуковые волны отражаются от простаты, формируя изображение в виде рисунка на мониторе компьютера, так называемую эхограмму.
- Цистоскопия: доктор, пользуясь тонкой освещенной трубкой, осматривает уретру и мочевой пузырь.
- Трансректальная биопсия. Вводится игла через прямую кишку в простату под контролем УЗИ и берется кусочек ткани на морфологическое исследование.
Трансректальная биопсия. Ультразвуковой зонд вставляется в прямую кишку, чтобы показать, где находится опухоль. Затем иглу вводят через прямую кишку в простату, чтобы взять кусочек ткани из простаты.
Если опухоль не выявлена, то вам назначают препараты, снимающие симптомы затрудненного оттока мочи. Хирурги в таких случаях проводят трансуретральную резекцию простаты, с целью восстановления оттока мочи.
Если опухоль найдена, то патологи, изучив ткань простаты, выставляют степень дифференцировки опухоли, это даёт возможность предположить скорость роста опухоли. Опухоли высоко дифференцированные растут медленее чем низкодифференцированные.
Для оценки степени рака простаты используют морфологическую дифференцировку рака простаты.
СТАДИЯ
Планируя лечение, врач должен знать стадию болезни, размер опухоли, распространен ли рак за пределы простаты, и в какие органы.
Стадия I. Рак не прощупывается во время пальцевого исследования прямой кишки. Рак обнаруживается после хирургического вмешательства, обычно по поводу ДГПЖ. Опухоль только в простате.
Стадия II. Рак более распространен, но не выходит за пределы простаты.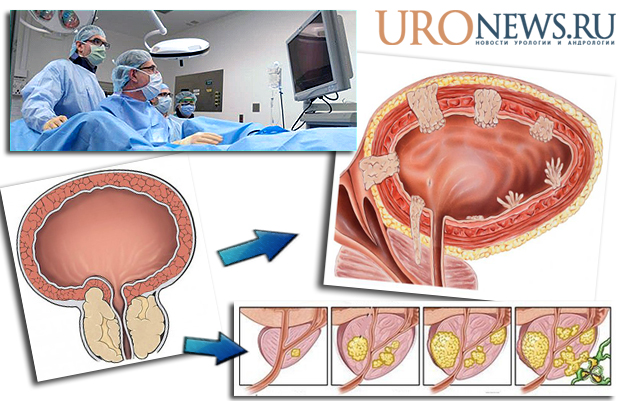
Стадия III. Рак выходит за пределы простаты. Он может охватить семенные пузырьки, но не достигает лимфоузлов.
Стадия IV Рак может распространяться на соседние структуры, органы, мышцы, лимфоузлы, другие части тела.
- Рецидивирующий рак
Повторение рака через некоторое время. Рецидив может локализоваться в простате или около нее, или в других частях тела, например в костях.
ЛЕЧЕНИЕ
Методы лечения
У больных раком простаты большой выбор лечения. Лечение может быть хирургическим, лучевым, гормональным и комбинированным. Если состояние больного ухудшилось, в этом случае на время прекращается лечение.
Лечение может быть локальным (местным или системным).
Локальная терапия
Хирургическая или лучевая терапия направлены на удаление или разрушение рака в простате. Когда рак простаты распространяется в другие части тела, местная терапия производится для контроля за заболеванием в специфических зонах.
Системная терапия
Известно, что гормоны влияют на течение опухолевого процесса. Правильность выбора лечения зависит от стадии опухоли, симптомов, от общего состояния здоровья. Во время лечения повреждаются здоровые клетки и ткани, наблюдаются различные побочные эффекты, в зависимости от вида применяемого лечения.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Хирургическое лечение проводится на ранних стадиях рака простаты.. Каждый вид хирургического лечения имеет положительную сторону:
- Радикальная позадилонная простатэктомия.
- удаляется вся простата и соседние лимфоузлы через брюшной разрез.
- Радикальная перинеальная простатэктомия.
- удаляется вся простата через разрез между прямой кишкой и мошонкой. Регионарные лимфоузлы могут быть удалены через отдельный брюшной разрез.
- Лапароскопическая простатэктомия.

- удаляется вся простата и соседние лимфоузлы через маленькие разрезы с помощью тонкой осветительной трубки (лапароскоп).
- Трансуретральная резекция простаты.
- удаляется часть простаты с помощью длинного тонкого прибора, введенного в уретру. Рак срезается с простаты. Эта операция позволяет удалить часть, блокирующую отток мочи.
Время заживления после хирургического лечения различно для каждого и зависит от вида хирургического лечения. После операции уретре нужно время для заживания. У вас будет катетер. Катетер – это трубка проходящая через уретру в мочевой пузырь для дренирования мочи. Катетер будет находиться от пяти дней до трех недель. После операции некоторые теряют контроль над оттоком мочи (недержание мочи). У многих недержание мочи восстанавливается через несколько недель. Некоторые мужчины могут стать импотентами. Сохранение нерва является попыткой избежания проблемы импотенции. Иногда наступает частичная импотенция. Удаление простаты ведет к бесплодию. У вас будут сухие оргазмы. Если вы хотите стать отцом вы должны рассмотреть вопрос о банке спермы или процедуру восстановления спермы.
Иногда наступает частичная импотенция. Удаление простаты ведет к бесплодию. У вас будут сухие оргазмы. Если вы хотите стать отцом вы должны рассмотреть вопрос о банке спермы или процедуру восстановления спермы.
ЛУЧЕВАЯ ТЕРАПИЯ
Лучевая терапия (радиотерапия) – метод лечения с помощью ионизирующего излучения. Высоко-энергетические лучи уничтожают раковые клетки только в зоне воздействия. Радиотерапия также может применяться после операций, чтобы разрушить оставшиеся раковые клетки. В поздних стадиях рака простаты радиотерапия назначается для облегчения боли.
- Наружная радиация. Радиация поступает через большую установку снаружи тела. Лечение обычно проходит в течение 5 дней в неделю на протяжении нескольких недель. Многие получают 3-х мерную конформную лучевую терапию.
- Внутренняя радиация (имплантированная радиация или брахитерапия): Радиация исходит из радиоактивного материала находящемся в маленьком зёрнышке.
 Зёрнышки вводятся в ткани, которые дают радиацию в течении месяца.
Зёрнышки вводятся в ткани, которые дают радиацию в течении месяца.
Побочные эффекты зависят главным образом от дозы и вида радиации. Возможно вы будете сильно уставать во время лучевой терапии, особенно через несколько недель после терапии. Отдых нужен, однако врачи советуют пациентам попытаться оставаться активными насколько это возможно.
Если проведена наружная радиация у вас может быть диарея или частое мочеиспускание с дискомфортом. У некоторых запоры или проблемы с мочеиспусканием. Ваша кожа в зоне лечения может покраснеть, стать сухой и дряблой. В зоне лечения могут выпасть волосы, которые не вырастут заново.
Внутренняя лучевая терапия может вызвать недержание мочи. Этот побочный эффект обычно проходит.
Оба вида лучевой терапии вызывают импотенцию. При внутренней радиации этот эффект менее выражен.
ГОРМОНОТЕРАПИЯ
- Агонисты лютеинизирующего рилизинг гормона (LH-RH) эти препараты препятствуют выработке тестостерона яичками.

- Антиандрогены: эти препараты блокируют действие мужских гормонов. Например флутамид, бикалутамид, нилутамид.
- Другие препараты. Препараты, блокирующие выработку тестостерона надпочечниками. Например кетоконазол, аминоглютетимид.
Гормонотерапия влияет на качество вашей жизни. Чаще вызываются такие побочные эффекты как импотенция, приливы жара, отсутствие полового влечения, слабость костей. Агонисты LH-RHмогут ухудшить ваши симптомы на короткое время, в начале приёма. Это временная проблема называется “вспышкой”. Лечение постепенно снизит ваш тестостерон. Без тестостерона опухоль растёт медленно.
НАБЛЮДЕНИЕ
При развитии побочных эффектов вам могут предложить активное наблюдение. Это связано с вашим возрастом или с сопутствующими заболеваниями. Наблюдение предлагается в ранних стадиях рака, если он медленно растёт. Вам предложат лечение если появятся симптомы или ухудшится состояние.
Наблюдение проводят, чтобы избежать или отсрочить побочные эффекты, связанные с хирургическим вмешательством и радиацией, но этот выбор связан с риском. При этом уменьшатся шансы контролировать рак до того, как он начал распространятся.
Питание и физическая активность
Мужчинам, с раком простаты очень важно заботиться о себе. Необходимо хорошо питаться и оставаться активным. Вы должны получать достаточное количество калорий и белков. Вы должны быть активными. Прогулки, йога, плавание поддерживают ваш организм. Упражнения уменьшают боль, облегчают лечение, помогают снять стресс. Конечно, вы должны проконсультироваться с вашим врачом по поводу объема физических нагрузок.
Наблюдение после лечения
Иногда казалось бы после полного уничтожения и удаления рака остаются раковые клетки, которые заново вызывают болезнь. Поэтому за вами должны наблюдать. Проводятся лабораторные анализы, рентген, биопсия. Если между наблюдениями возникают проблемы со здоровьем, обратитесь к врачу.
Определенные факторы влияют на прогноз (вероятность выздоровления) и варианты лечения. Прогноз и варианты лечения зависят от следующего:
- Стадия рака (уровень ПСА, число Глисона, стадия опухоли, степень поражения предстательной железы раком и распространенность рака в других местах организма).
- Возраст пациента, сопутствующие заболевания
- Был ли только что диагностирован или это рецидив прошлого рака.
Варианты лечения также могут зависеть от следующих факторов:
- Имеет ли пациент другие проблемы со здоровьем.
- Ожидаемые побочные эффекты лечения.
- Предыдущее лечение рака предстательной железы.
- Пожелания пациента и сохранения определенного качества жизни.
Большинство мужчин с диагнозом рак предстательной железы кто получил радикальное лечение не умирают от этой болезни.
Профилактика рака простаты
Что такое профилактика?
Предотвращение рака – это действие, направленное на снижение вероятности заражения раком. Предотвращая рак, число новых случаев рака в группе или популяции снижается.
Предотвращая рак, число новых случаев рака в группе или популяции снижается.
Чтобы предотвратить запуск новых раковых заболеваний, ученые рассматривают факторы риска и защитные факторы. Все, что увеличивает ваши шансы на развитие рака, называется фактором риска развития рака; все, что снижает ваши шансы на развитие рака, называется защитным фактором рака.
Некоторые факторы риска для рака можно избежать, но многие не могут. Например, как курение, так и наследование определенных генов являются факторами риска для некоторых видов рака, но можно избежать только курения. Регулярные физические упражнения и здоровое питание могут быть защитными факторами для некоторых видов рака. Избежание факторов риска и увеличение защитных факторов может снизить риск, но это не означает, что у вас не будет рака.
Исследователи изучают пути профилактики рака простаты.
- Диета. Антиоксиданты лейкопины содержащиеся в томатах, в некоторых фруктах и овощах помогают профилактике рака простаты.

- Добавки к диете. Изучается снижение риска развития рака под влиянием селена и витамина Е.
- Препараты. Проводятся исследования по профилактике рака простаты. Изучается влияние финастерида. Препарат снижает развитие рака простаты. Хотя у мужчин, у которых развился рак простаты во время приема препарата, наблюдалось развитие более злокачественной формы рака, поэтому вам надо известить своего врача о приеме этого препарата.
СКРИНИНГ
Скрининг способствует раннему выявлению и лечению рака. Скрининг и ранняя диагностика РПЖ позволяет врачам проводить своевременное, радикальное и оптимальное лечение. Избавляя пациентов от паллиативного нерадикального лечения и многочисленных госпитализаций.
Изучаются пути выявления рака простаты у мужчин, у которых отсутствуют симптомы. Ранняя диагностика значительно уменьшает смертность от рака простаты. Скрининговыми тестами для рака простаты является исследование ПСА и пальцевый ректальный осмотр
Методы скрининга рака простаты:
Анализ крови на специфический антиген простаты (ПСА). Повышенный уровень PSA является следствием ДГПЖ или простатита (воспаления предстательной железы). Также уровень ПСА повышается при раке простаты. Повышение уровня ПСА в крови не всегда свидетельствует о наличии злокачественного процесса Однако нормальный уровень ПСА не свидетельствует о том что у вас нет рака простаты. Нормальным считается содержание общего ПСА менее 4 нг/мл, повышение уровня ПСА более 4 нг/мл уже является показанием для проведения детального обследования с целью исключения рака простаты даже при нормальных данных ПРИ. При высоком уровне общего ПСА в обязательном порядке должна проводиться биопсия предстательной железы. Вообще тест ПСА становится высокочувствительным только при значениях более 20 нг/мл. Для проведения радикального лечения рака простаты необходимо выявление этого заболевания на ранних стадиях, а подавляющее большинство случаев локализованного рака приходится на так называемую «серую зону», когда значения ПСА находятся в промежутке 4-10 нг/мл.
Повышенный уровень PSA является следствием ДГПЖ или простатита (воспаления предстательной железы). Также уровень ПСА повышается при раке простаты. Повышение уровня ПСА в крови не всегда свидетельствует о наличии злокачественного процесса Однако нормальный уровень ПСА не свидетельствует о том что у вас нет рака простаты. Нормальным считается содержание общего ПСА менее 4 нг/мл, повышение уровня ПСА более 4 нг/мл уже является показанием для проведения детального обследования с целью исключения рака простаты даже при нормальных данных ПРИ. При высоком уровне общего ПСА в обязательном порядке должна проводиться биопсия предстательной железы. Вообще тест ПСА становится высокочувствительным только при значениях более 20 нг/мл. Для проведения радикального лечения рака простаты необходимо выявление этого заболевания на ранних стадиях, а подавляющее большинство случаев локализованного рака приходится на так называемую «серую зону», когда значения ПСА находятся в промежутке 4-10 нг/мл. Поэтому для исключения рака простаты проводятся дополнительные исследования:
Поэтому для исключения рака простаты проводятся дополнительные исследования:
В случае, если выявляется повышенный уровень ПСА (выше 4,0 Нг\мл), пациент направляется на консультацию к урологу (онкоурологу), который проводит дальнейшее обследование –Пальцевое исследование – вводится указательный палец в прямую кишку и прощупывает простату через стенку прямой кишки. При этом определяют консистенцию, размеры, симметричность долей, болезненность при пальпации, подвижность прямой кишки над железой и др. признаки.
Уролог также проводит беседу с пациентом и решает вопрос о необходимости проведения трансректального УЗИ исследования и трансректальной биопсии простаты.
После взятия гистологии (материала из простаты) материал помещается в 10% раствор формалина и проводится стандартное морфологическое исследование. Результаты которого передаются урологу который осматривал пациента.
Диагностика рака простаты. Booking Health
Выезд на лечение за рубеж сейчас возможен!
Оформляем срочные медицинские визы для въезда за рубеж!
Обращайтесь, мы знаем все про доступные авиарейсы по всему миру!
Рак простаты – одно из наименее агрессивных злокачественных заболеваний. Как и любой рак, он характеризуется инфильтративным ростом и дает метастазы. Но растет опухоль медленно, а метастазирует поздно.
Как и любой рак, он характеризуется инфильтративным ростом и дает метастазы. Но растет опухоль медленно, а метастазирует поздно.
Ранняя диагностика рака простаты затруднена из-за отсутствия симптомов и низкой обращаемости пациентов. Но вплоть до 3 стадии, когда еще отсутствуют отдаленные метастазы, заболевание хорошо поддается лечению.
По причине высокой распространенности среди мужчин, рак простаты – вторая по частоте причина смерти пациентов мужского пола от онкологии (после рака легкого). При жизни эта опухоль в развитых странах диагностируется в среднем у 1 из 9 мужчин. Но только для 1 из 40 мужчин рак простаты становится причиной смерти. Таким образом, более чем три четверти пациентов при условии качественного лечения не умрут от этого заболевания. Однако для успешной терапии очень важно выявить рак простаты вовремя, до распространения метастазов.
Содержание
- Как можно определить рак простаты?
- ПСА-анализ на рак простаты
- Дифференциальная диагностика
- Биохимический рецидив рака простаты
- Клиническая диагностика
- Можно ли на УЗИ увидеть рак простаты?
- Подтверждение диагноза
- Стадирование
- Клинические признаки рака простаты
- Клиники и стоимость лечения
- Организация лечения в Германии
Как можно определить рак простаты?
Важнейшее значение в диагностике рака простаты имеет анализ крови на простатспецифический антиген. Именно он позволяет заподозрить болезнь и провести дальнейшие диагностические процедуры, позволяющие либо подтвердить, либо опровергнуть опухоль.
Именно он позволяет заподозрить болезнь и провести дальнейшие диагностические процедуры, позволяющие либо подтвердить, либо опровергнуть опухоль.
Общий алгоритм, позволяющий определить рак простаты, следующий:
- Пациент сдает анализ крови на ПСА (простатспецифический антиген)
- Если его уровень повышен, проводится углубленная лабораторная диагностика, клиническое обследование пациента, УЗИ простаты
- При выявлении признаков, указывающих на высокую вероятность обнаружения злокачественной опухоли, показана биопсия предстательной железы
Так как определить рак простаты на ранних стадиях по симптомам невозможно, ведь появляются они достаточно поздно и не являются специфичными (встречаются при многих других болезнях), очень важно после 50 лет регулярно проходить скрининговую диагностику. Она заключается в анализе крови на простатспецифический антиген. Данное исследование позволит вовремя обратиться к врачу, подтвердить или исключить рак простаты, и в случае необходимости пройти курс лечения.
ПСА-анализ на рак простаты
Определение уровня ПСА (простатспецифического антигена) в крови является основным способом ранней диагностики заболевания. Но результаты исследования не являются на 100% достоверными и требуют подтверждения диагноза. ПСА при раке простаты всегда повышен. Но при этом не каждое повышение уровня ПСА свидетельствует о злокачественной опухоли.
Данный показатель нередко возрастает и при других патологиях:
- Простатит
- Доброкачественная гиперплазия простаты
- Недавно перенесенная операция на предстательной железе
- Проведенный массаж простаты или пальцевое ректальное исследование
- Катетеризация мочевого пузыря, цистоскопия, колоноскопия
- Прием некоторых препаратов
Какие сдают анализы на рак простаты? Всего определяется в крови 2 фракции ПСА: общий и свободный.
Если анализ крови на рак простаты показал, что уровень ПСА не превышает 4 нг/мл, скорее всего, у пациента нет онкозаболевания. Частота обнаружения опухоли при выполнении биопсии при такой концентрации ПСА не превышает 0,5%.
Если же ПСА выше 20 нг/мл, вероятность выявления рака достигает 75%. Поэтому при таком уровне онкомаркера сразу назначается биопсия. Гистологическое исследование тканей подтвердит или исключит диагноз.
Наибольшие диагностические сложности представляет так называемая «серая зона». Это группа пациентов, у которых уровень ПСА выше 4 нг/мл, но ниже 15 нг/мл. Так как выявить рак простаты на ранних стадиях без биопсии весьма непросто, а биопсию всем подряд не проводят (эта процедура болезненная и иногда сопровождается осложнениями), то требуются дополнительные методы повышения специфичности анализа.
Дифференциальная диагностика
Так как отличить рак простаты от аденомы или воспалительного процесса в предстательной железе по одному только уровню ПСА невозможно, всем пациентам из «серой зоны» требуется дополнительное обследование, а также учет некоторых лабораторных и расчетных параметров. Они показывают, насколько высок риск рака простаты или аденомы.
Для этого используются:
Учет возраста. Чем старше человек, тем выше уровень ПСА. Если до 50 лет у большинства мужчин концентрация этого вещества не превышает 2,5 нг/мл, то после 70 лет нормой считается 6 нг/мл.
Чем старше человек, тем выше уровень ПСА. Если до 50 лет у большинства мужчин концентрация этого вещества не превышает 2,5 нг/мл, то после 70 лет нормой считается 6 нг/мл.
Соотношение фракций ПСА. Как уже было сказано, есть свободный простатспецифический антиген и общий. Определяется их соотношение, которое измеряется в процентах. Данный показатель позволяет провести дифференциальную диагностику между доброкачественной гиперплазией и раком предстательной железы. Чем ниже процент свободного ПСА от общего, тем выше риск злокачественного новообразования.
Интерпретация результатов этого анализа на рак простаты:
- Ниже 15% – вероятность опухоли высокая
- 15-23% – средняя
- Больше 23% – низкая (скорее всего, причиной увеличения ПСА стала ДГПЖ)
Исследования показывают, что при соотношении свободного и общего ПСА меньше 10%, риск обнаружения новообразования простаты составляет 44%. Если это соотношение находится в пределах 10-15%, то вероятность рака – 33%. При показателе 26% и более, вероятность обнаружить опухоль на биопсии не превышает 11%.
При показателе 26% и более, вероятность обнаружить опухоль на биопсии не превышает 11%.
Индекс плотности ПСА. Это расчетный параметр. Для его определения необходимы два показателя: объем предстательной железы (определяется при помощи УЗИ) и уровень ПСА. При раке простаты плотность ПСА превышает 0,15 нг/мл на кубический сантиметр. Если она ниже, вероятность обнаружения опухоли на биопсии невысокая.
Динамика увеличения уровня ПСА. Нормальным считается прирост общего ПСА не больше чем на 0,75 нг/мл ежегодно. Если за год прибавка больше, вероятность рака оценивается как высокая.
Биохимический рецидив рака простаты
Мы обсудили, какой анализ крови при раке простаты является наиболее информативным в первичной диагностике этого заболевания. Однако это исследование используется не только для обнаружения опухоли.
От уровня ПСА зависит:
- Какую стадию патологии установит врач – а это, в свою очередь, определяет схему лечения
- Насколько вероятно наличие отдаленных метастазов
- Насколько вероятен рецидив рака простаты
- Насколько успешным было лечение
После радикальной простатэктомии уровень ПСА должен уменьшиться до 0,2 нг/мл или ниже. После лучевой терапии об её успешности свидетельствует снижение этого показателя до 1 нг/мл или ниже.
После лучевой терапии об её успешности свидетельствует снижение этого показателя до 1 нг/мл или ниже.
После лечения мужчина регулярно сдает анализ, чтобы вовремя выявить рецидив опухолевого процесса. Если он перенес операцию по удалению простаты, время удвоения ПСА менее 4,3 месяца может говорить о системном рецидиве, а время удвоения показателя менее 11,7 месяцев – о местном рецидиве.
Клиническая диагностика
Основной клинический признак, помогающий выявить рак простаты, — это пальцевое ректальное исследование. Оно проводится только после анализа на ПСА. Потому что любое механическое воздействие на предстательную железу повышает уровень простатспецифического антигена. Это может стать причиной ложноположительного результата.
Отличить рак простаты от простатита или аденомы при помощи пальцевого ректального исследования невозможно. Всё, что способен достоверно определить врач — это наличие или отсутствие опухолевидного образования. Но не каждая опухоль – это рак. Простата может быть увеличена вследствие воспалительного процесса, и в этом случае она часто бывает болезненной. Или увеличение её объема может быть вызвано доброкачественным разрастанием ткани (ДГПЖ).
Все пациенты после проведения пальцевого ректального исследования делятся на две группы:
- Мужчины с наличием пальпируемой опухоли
- Без пальпируемой опухоли
Мы уже обсудили, что такое пса при раке простаты и выяснили, что его уровень может быть в «серой зоне». В этом случае при невыявлении пальпируемой опухоли пациент идет домой – дальнейшее обследование ему не требуется.
Если же пальпируемое образование присутствует, показаны дополнительные исследования:
- ПСА свободный с определением соотношения свободной и общей фракции
- УЗИ простаты
- расчет индекса плотности простаты
- определение ПСА в динамике
Все эти меры не позволяют обнаружить рак простаты. Но они дают возможность принять решение о необходимости проведения биопсии – подтверждающего исследования.
Можно ли на УЗИ увидеть рак простаты?
УЗИ используется в диагностике заболевания. Но исследование не является подтверждающим, так как выявить рак простаты с помощью ультразвука невозможно.
Врач может лишь оценить:
- Объем предстательной железы
- Наличие гиперэхогенных или гипоэхогенных участков (фрагменты ткани, в которые лучше или хуже проникают ультразвуковые волны)
Эхогенность определяет плотность ткани. И хотя выявить рак простаты при помощи ультразвука нельзя, его можно заподозрить.
Основные цели проведения исследования:
- Определение дополнительных признаков рака и оценка целесообразности проведения биопсии
- Определение гипо- и гиперэхогенных очагов с целью повышения точности биопсии (определение подозрительных участков, откуда врач будет брать фрагменты ткани для гистологического исследования)
Несколько слов о том, как выглядит рак простаты на УЗИ. Классическим ультразвуковым образом онкопатологии считается наличие гипоэхогенных очаговых зон на периферии предстательной железы. Сама простата увеличена в размерах. По мере увеличения опухолевых участков они становятся неоднородными по структуре. Появляются как гипо-, так и гиперэхогенные включения.
Однако классическая ультразвуковая картина наблюдается далеко не всегда. Более чем треть случаев рака простаты проявляется на УЗИ изоэхогенными участками. То есть, опухоль может иметь плотность такую же, как здоровая ткань предстательной железы.
Таким образом, на УЗИ нельзя точно понять, что это: доброкачественное разрастание ткани простаты (аденома) или злокачественная опухоль, так как выглядит рак простаты и другие патологии зачастую одинаково. Но если вероятность злокачественного образования оценивается как высокая, в сочетании с другими признаками (соотношение фракций ПСА, плотность ПСА и т.д.), результаты УЗИ становятся показаниями к назначению биопсии.
Подтверждение диагноза
Все диагностические мероприятия, включая определение уровня ПСА, УЗИ, клиническую диагностику, служат одной цели: оценить, насколько целесообразным является проведение биопсии у данного конкретного пациента, так как выявить рак простаты у мужчин можно только с помощью гистологического исследования. Все остальное – вызывает подозрения на опухоль, но не может использоваться для установления диагноза.
Часто пациенты боятся биопсии, потому что это неприятная процедура. Они спрашивают у своего врача, можно ли определить рак простаты без биопсии. Теоретически, это возможно на поздних стадиях онкопроцесса. Когда уровень ПСА зашкаливает, рак простаты становится очевидным. Однако биопсия в любом случае необходима. Она используется не только для того, чтобы узнать рак простаты, но и для определения гистологического типа опухоли, оценки прогноза заболевания и формирования терапевтической стратегии.
Хотя биопсия и неприятна, в современных клиниках её проводят с минимальной болезненностью. Через прямую кишку врач вводит иглу в предстательную железу. Благодаря специальному механизму она сразу же извлекается из неё, так что укол занимает доли секунды. Процедура повторяется обычно 12 раз – образцы берутся из разных участков простаты. Для уменьшения болевых ощущений используется инфильтрационная анестезия.
Степень агрессивности опухоли (темпы её роста, вероятность метастазов) оценивается по шкале Глисона. Рак простаты обозначается двумя цифрами, которые суммируются.
Выглядеть эти обозначения могут по-разному, например:
- 3+4=7
- Глисон 3/4
- Глисон 7(3+4)
Вкратце обсудим, что такое шкала Глисона. Рак простаты может иметь степени злокачественности от 1 до 5, где 1 – это обычная ткань простаты, а 5 – это максимально злокачественная опухоль. Новообразование имеет неоднородную структуру. В опухоли есть очаги большей и меньшей степени злокачественности. Поэтому используются два показателя, которые суммируются. Выбирают те, которые чаще всего встречаются в образцах. Таким образом, показатель в баллах по шкале Глисона может составлять от 2 до 10.
Рак начинается с 6 баллов, а 1 и 2 – это норма. Показатель 6 баллов говорит о наиболее благоприятном прогнозе. 10 баллов – это самый агрессивный рак. Различия в показателях весьма существенные. К примеру, рак простаты, имеющий 9 или 10 баллов, растет вдвое быстрее, чем 8-бальная опухоль.
Система имеет определенные недостатки. К примеру, рак простаты 5+3 по Глисону лечить нужно по другому протоколу, нежели 4+4, хотя оба имеют по 8 баллов в сумме. Ведь в первом случае наиболее распространенный тип злокачественной ткани – это 5 баллов (самая злокачественная опухоль). Но наибольшие отличия имеют опухоли в 7 баллов. У новообразований 3+4 и 4+3 — совершенно разный прогноз (в первом случае он более благоприятный).
Поэтому все чаще используется классы по системе Grade Group, где:
- 1 класс – 6 баллов по Глисону или меньше (благоприятный прогноз)
- 2 класс – 7 баллов (3+4)
- 3 класс – 7 баллов (4+3)
- 4 класс – 8 баллов
- 5 класс – 9 или 10 баллов (наихудший прогноз)
Насколько точно отражает шкала Глисона прогноз заболевания? Считается, что она дает правильный результат с вероятностью 80%. Погрешность в 20% связана с тем, что врач во время проведения биопсии предстательной железы берет фрагменты тканей из случайных участков. Вполне может оказаться, что он ошибочно интерпретировал преобладание тех или иных злокачественных очагов.
Теперь вы знаете, как выявить рак простаты. Лечение во многом зависит от результатов биопсии, поэтому данное исследование является обязательным для всех мужчин с подозрением на злокачественное новообразование предстательной железы. Уровень ПСА, УЗИ-признаки, пальцевое ректальное исследование – все эти методы диагностики ориентировочные. Они вполне могут указывать на простатит или ДГПЖ. Достоверно выявить рак простаты без биопсии невозможно.
Стадирование
Диагностика не будет полноценной без установления стадии рака простаты. Она определяется по таким критериям:
- Характеристика опухоли
- Наличие регионарных и отдаленных метастатических очагов
- Класс опухоли (на основе шкалы Глисона)
- Уровень ПСА
1 стадия. Благодаря лабораторным исследованиям, выявить рак простаты 1 степени реально, несмотря на возможное отсутствие пальпируемой опухоли. Она соответствует 1 классу (6 и меньше баллов по шкале Глисона), а уровень ПСА ниже 10 нг/мл.
2 стадия. Опухоль уже достигает тех размеров, когда она пальпируется. Выявить рак простаты 2 степени можно и на УЗИ. Новообразование располагается по одну или обе стороны предстательной железы. Класс 1, 2 или 3 (соответствует подстадиям А, В и С), ПСА в пределах 10-20 нг/мл.
3 стадия. Опухоль достигает больших размеров и прорастает в окружающие органы и ткани. Выявить рак простаты 3 степени уже можно и по симптомам – часто пациенты сами обращаются к урологу с жалобами на боль или дизурические расстройства. Метастазов еще нет. ПСА – любой. Класс может быть от 1 до 4 (подкатегория А) или 5 (подкатегория В).
4 стадия. Определяется независимо от класса и уровня ПСА. Если обнаружены метастазы в ближайших лимфоузлах, устанавливается стадия 4А. Выявить рак простаты 4 степени подстадии В можно по наличию отдаленных метастазов.
Для оценки распространенности онкопроцесса могут использоваться различные методы визуализации. Это трансректальное УЗИ, КТ, МРТ, рентген грудной клетки, сцинтиграфия скелета. Распространенный рак простаты выявить помогает биопсия семенных пузырьков или тазовых лимфатических узлов. Она проводится, если определяется 8 и более баллов по Глисону, т.к. в случае 7 и менее баллов вероятность обнаружения метастазов составляет лишь 3%.
Клинические признаки рака простаты
Мы уже говорили о том, какой анализ показывает рак простаты даже на ранних стадиях. Уровень ПСА позволяет установить диагноз задолго до того как появятся первые симптомы рака простаты. Возникновение жалоб, как правило, свидетельствует о том, что опухоль достигла значительных размеров. Вполне вероятно, что это уже третья стадия, когда новообразование прорастает в окружающие органы и ткани. Хотя ряд симптомов рака простаты у мужчин может появляться и на 2 стадии – вероятность их возникновения зависит от расположения опухоли.
Первые признаки рака простаты
Большинство пациентов хотят знать, какие симптомы при раке простаты появляются первыми. Их возникновение позволяет вовремя обратиться к врачу и установить диагноз. Однако в большинстве случаев клинические признаки отсутствуют. Аденокарцинома чаще всего развивается в периферических отделах предстательной железы. Поэтому даже при достижении достаточных для пальпаторного определения размеров, опухоль еще не сдавливает окружающие органы.
Однако определенное расположение новообразования приводит к тому, что оно может сдавливать:
- Уретру
- Нервы
- Мочеточники
- Прямую кишку
- Мочевой пузырь
На начальном этапе рак и аденома простаты симптомы имеют одинаковые. Они возникают в связи с компрессией мочеиспускательного канала.
В результате:
- Больной испытывает затруднения во время мочеиспускания
- Отмечается слабая струя мочи
- Возникает ощущение неполного опорожнения мочевого пузыря
Дополнительные симптомы рака и аденомы простаты появляются, когда ткани предстательной железы сдавливают прямую кишку. В этом случае пациент страдает от запоров. При распространении опухоли на семенные пузырьки появляется кровь в эякуляте.
Как проявляется рак простаты на 3 стадии?
После достижения опухолью больших размеров, как правило, наблюдается выраженная клиническая симптоматика. Вот какие симптомы рака простаты появляются, в зависимости от расположения опухоли:
- При сдавливании мочеточника возникают воспалительные заболевания почек, боль в пояснице вследствие регургитации (обратного тока) мочи. При полном перекрытии мочеточника возникает острый болевой синдром – такой же, как при мочекаменной болезни в случае развития почечной колики. Боль связана с растяжением капсулы почки, в которой содержится множество чувствительных нервных окончаний.
- При сдавливании мочевого пузыря уменьшается его объем. Поэтому мужчина чаще ходит в туалет. При прорастании опухоли в мочевой пузырь появляется такой симптом рака простаты как гематурия. Возможны недержание мочи или несдерживаемые позывы к мочеиспусканию.
- При сдавливании нервов возникает болевой синдром и нарушается эрекция. Боль локализована в промежности, мошонке или прямой кишке. Нередко пациенты отмечают боль в половом члене. Нередко признаком рака простаты становится боль неопределенной локализации, когда пациент её ощущает, но не может чётко сформулировать, где именно болит.
Симптомы рака простаты 4 степени
Четвертая степень отличается от третьей наличием метастазов. Вначале они появляются в лимфатических узлах. Поэтому при раке простаты отекают ноги.
Иногда первыми признаками рака простаты становятся патологические переломы позвоночника и трубчатых костей. Первое место, куда метастазирует опухоль — это кости. Отдаленные метастазы появляются только на последней стадии. И вплоть до этого момента другие симптомы рака простаты могут отсутствовать.
Мужчины должны знать, какие признаки рака простаты появляются в первую очередь. Однако важно также понимать, что их появление часто свидетельствует о поздней стадии онкопроцесса и неблагоприятном прогнозе. Поэтому желательно для своевременной диагностики заболевания регулярно проходить скрининг. Он включает обследование у уролога и анализ крови на ПСА.
Клиники и стоимость лечения
Обследование при подозрении на рак простаты лучше проходить в специализированных клиниках или отделениях крупных университетских клиник, поскольку при подтверждении диагноза здесь можно незамедлительно начать лечение. Ведущие клиники по диагностике и лечению рака предстательной железы представлены ниже.
- Клиника Гелиос Берлин-Бух, Отделение урологии
- Университетская клиника Мюнхенского университета им. Людвига-Максимилиана, Отделение взрослой и детской урологии
- Университетская клиника Ульма, Отделение взрослой и детской урологии
- Урологическая клиника Мюнхен-Планегг Мюнхен, Отделение взрослой и детской урологии
- Университетская клиника Шарите Берлин, Отделение взрослой и детской урологии
Ориентировочная стоимость наиболее востребованных диагностических и лечебных процедур:
- Общая диагностика рака простаты – от 1 522 евро
- Диагностика рака простаты с применением ПСМА ПЭТ-КТ – от 2 348 евро
- ПСМА терапия с Лютецием-177 при метастатическом раке простаты – от 5 604 евро
- Брахитерапия (имплантация радиоактивных золотых «зерен») – от 8 494 евро
- Высокоинтенсивная фокусированная ультразвуковая абляция (HIFU) – от 10 755 евро
- Лучевая терапия рака простаты – от 13 800 евро
- Модулированная по интенсивности лучевая терапия (IMRT) рака простаты – от 23 176 евро
- Протонная терапия при раке простаты – от 44 648 евро
- Трансуретральная электрорезекция простаты или лапароскопическое удаление опухоли – от 5 153 евро
- Нервосохраняющая радикальная простатэктомия – от 10 532 евро
- Реабилитация после основного курса лечения – от 951 евро в день
Точная стоимость программы обследования или лечения определяется после первичной очной консультации с врачом.
Организация лечения в Германии
Пройти обследование и лечение при подозрении на рак простаты можно в Германии. Чтобы организовать поездку в одну из лучших клиник Европы, обратитесь за помощью в компанию Booking Health. Booking Health – оператор медицинского туризма, который более 10 лет занимается организацией лечения пациентов из 75 стран в ведущих клиниках мира. Соответствие качества работы компании высоким международным стандартам подтверждает престижный сертификат ISO 9001:2015.
Специалисты Booking Health помогут Вам в таких важных моментах:
- Выбор правильной клиники на основании ежегодного квалификационного профиля
- Прямая коммуникация непосредственно с лечащим врачом
- Предварительная подготовка программы лечения без повторения ранее проведенных обследований
- Обеспечение выгодной стоимости услуг клиники, без надбавок и коэффициентов для иностранных пациентов (экономия до 50%)
- Запись на прием на нужную дату, быстрое начало лечения
- Контроль медицинской программы на всех этапах
- Помощь в приобретении и пересылке медикаментов
- Коммуникация с клиникой после завершения лечения
- Контроль счетов и возврат неизрасходованных средств
- Организация дополнительных обследований
Кроме того, Booking Health решает все организационные вопросы и предоставляет сервисные услуги, начиная от перевода документации и заканчивая трансфером из аэропорта в клинику. Во время лечения вас будет сопровождать переводчик, а также вы всегда сможете связаться с личным медицинским координатором.
Выбирайте лечение за рубежом и Вы, несомненно, получите отличный результат!
Авторы: Доктор Валерия Кружилина, Доктор Надежда Иванисова
Читайте:
Почему Booking Health – Вопросы и ответы
Как не ошибиться в выборе клиники и специалиста
7 причин доверять рейтингу клиник на сайте Booking Health
Booking Health – Стандарты качества
Отправить запрос на лечение
Рак предстательной железы
Среди онкологических заболеваний у мужчин пожилого возраста рак предстательной железы в последние годы выходит на одно из первых мест. В настоящее время в большинстве экономически развитых стран Европы и Северной Америки рак предстательной железы занимает второе, а в США – первое место среди онкологических заболеваний у мужчин.
В нашей республике прирост заболеваний только за последние четыре года составил около 30%. Озабоченность онкологов вызывает тот факт, что в связи с особенностями клинического течения и несовершенством ранней диагностики более чем у 60% больных раком простаты при первичном обращении уже имеются метостазы.
Как правило, рак предстательной железы развивается независимо от аденомы предстательной железы.
Что представляет собой предстательная железа?- Предстательная железа (простата) – это внутренний мужской половой орган, напоминающий по форме каштан, который располагается ниже мочевого пузыря. Через предстательную железу проходит начальный отдел мочеиспускательного канала (уретра) и семявыбрасывающие протоки. Функция простаты заключается в выработке жидкого секрета, входящего в состав спермы, а также в непосредственном участии в акте семяизвержения.
- Предстательную железу называют «вторым сердцем мужчины»- это орган, который в молодом возрасте отвечает за полноценную репродуктивную функцию. После 40 лет и выше эта функция (воспроизведение потомства) угасает, а предстательная железа претерпевает возрастные изменения.
На сегодняшний день достоверные причины развития рака предстательной железы неизвестны.
- Главными факторами риска являются:
- Возраст-возраст подавляющего числа больных 60-80 лет. Но встречается заболевание и в более раннем возрасте.
- Наследственность – наследственные раки простаты встречаются не более чем в 10% случаев. Риск болезни увеличивается примерно вдвое, если ею страдал отец или дед, и более чем в 8 раз, если болели и отец, и дед, т.е. родственники 1-й и 2-й линии родства.
- Характер питания – увеличивает риск развития рака простаты излишнее употребление жира животного происхождения, недостаточное употребление желто-зеленых фруктов.
- Расовая принадлежность – у чернокожих риск заболевания рака предстательной железы значительно выше, чем у белых, более того, у них выше уровень смертности от этого заболевания и стадия болезни во время первичной диагностики обычно больше.
- На начальных стадиях рак предстательной железы клинически почти не проявляется.
- Опухоль в виде маленького узелка (всего несколько миллиметров в диаметре) может существовать годами, не вызывая никаких симптомов. На этом этапе болезнь очень трудно заподозрить при пальцевом и даже ультразвуковом исследовании простаты.
- Когда же появляются жалобы, то они мало чем отличаются от тех, которые имеют место при аденоме простаты.
Причина, которая вызывает начало бурного роста и метастазирования этой опухоли, также пока неизвестна.
В конце ХХ века произошло одно из впечатляющих открытий в онкологии – обнаружение и определение уровней в сыворотке крови так называемого простатического специфического антигена (ПСА). Роль этого опухолевого маркера трудно переоценить: благодаря ему стало возможным распознание ранних, доклинических стадий рака предстательной железы. ПСА- это белковое вещество, вырабатываемое клетками простаты. Хотя повышение концентрации этого маркера в крови иногда может быть при банальном хроническом простатите, доброкачественной гиперплазии простаты и даже после полового акта, все же наиболее частой причиной является рак предстательной железы. Более того, обнаружено, что уровни ПСА обычно начинают повышаться примерно за 5-7 лет до клинических проявлений болезни. Определение уровня ПСА проводится путем взятия анализа крови из вены. Результат становится известен, в зависимости от методики определения, через 2-10 дней. Под «нормальным» значением общего ПСА принят его уровень – менее 4нг/мл.(нг-нана/грамм).
Меры профилактики и защиты- Правильное питание – один из важнейших факторов в профилактике любых, в том числе и онкологических заболеваний. Пища в регионах с низкой распространенностью рака предстательной железы (азиатские страны, Дальний Восток, Южная Европа) богата глубоковолокнистой клетчаткой в овощах, содержащих так называемые фитоэстрогены. Эти вещества блокируют превращение мужского полового гормона тестостерона в активные метабониты, которые, как считается, и вызывают развитие раковых клеток в предстательной железе. Наибольшее количество фитоэстрогенов содержится в продуктах из сои. Другие вещества, снижающие вероятность развития рака простаты, – ликопин, который в изобилии содержится в помидорах и продуктах из них (пасты, кетчупы и т.д.), а также витамины А, Е, Д и микроэлемент селен.
- Каждый мужчина, достигший 50 лет, в обязательном порядке должен прийти к урологу для профилактического осмотра. Врач с помощью пальцевого исследования через прямую кишку, а при необходимости с помощью ультразвукового аппарата, устанавливает состояние простаты и при отсутствии заболевания определяет срок следующего визита.
- Желательно, чтобы все мужчины после 50 лет, даже не имеющие никаких расстройств мочеиспускания, сдавали анализы крови на ПСА. Если же у брата, отца, деда или другого родственника по мужской линии был рак простаты, ПСА необходимо определять каждый год после 40 лет. (В странах Западной Европы и США, где 60% мужчин пожилого возраста проходят скрининг, рак простаты на начальных стадиях выявляется в 80-95% случаев. В Беларуси поздняя выявляемость по этой патологии превышает 50%).
Если диагноз рака простаты установлен или имеются веские подозрения на это заболевание, необходимо незамедлительно обратиться к онкологу и начать лечение.
Помните!
При своевременном обращении к врачу и раннем выявлении этой болезни, она излечима, ее последствия могут быть устранены, и человек на долгие годы остается здоровым и жизнедеятельным.
Автор: Л.Л. Масанский-зав.онкохирургическим отделением МГКОД.
Рак простаты. Как предостеречь себя.
Как и любое злокачественное онкологическое заболевание, рак предстательной железы – это опасное состояние, требующее адекватной медицинской помощи. Эта патология поражает исключительно мужчин, ввиду особенностей анатомии представителей сильного пола. По данным статистики, эта форма онкологии находится на первом месте среди всех прочих. Риск заболеть у мужчин до 40 лет составляет порядка 8%, с возрастом эта цифра неумолимо растет: после 45 лет риск увеличивается до 20%, а после 55 лет – до 45%. Статистика неутешительная, потому своевременная диагностика ,в том числе и самодиагностика играют большую роль.
Причин рака простаты у мужчин существует множество. Среди них:
• Генетическая предрасположенность. Рак предстательной железы в некоторых случаях обусловлен генетическими факторами. Так, если в первом или втором поколении предков был мужчина, страдающий раком простаты, риск заболеть растет на 75%.
• Наличие вредных привычек. Главная из которых – это курение. Механизм влияния никотина на простату «завязан» на нарушении клеточных процессов и образовании спонтанных мутаций.
• Чрезмерное потребление жирной пищи.
• Перебои в половой жизни. Нерегулярные половые контакты приводят к застою секрета предстательной железы. Застойные явления – это прямой путь к аденоме, а позже и к злокачественной онкологии.
• Малоподвижный образ жизни. Работа при которой приходится большее время суток сидеть.
• Ослабление иммунитета. Косвенная причина. В организме человека постоянно образуются атипичные клетки. Активно работающий иммунитет, подобно стражу, отслеживает их и уничтожает. Если же наблюдается снижение иммунитета, патологические клетки получают возможность делиться.
• Наличие аденомы простаты. Аденома – тоже опухоль, но в отличие от рака – доброкачественная. Однако доброкачественность любой опухоли весьма условна: достаточно иммунитету чуть «ослабить бдительность», как атипия клеток начнет расти и опухоль трансформируется станет злокачественной.
• Нарушения гормонального фона. Слишком активная половая жизнь, интенсивные физические нагрузки и другие факторы подобного рода повышают концентрацию мужских половых гормонов. Эти вещества влияют на простату, заставляя ее работать активнее. Орган отвечает разрастанием тканей, поскольку не способен обеспечить вызванную потребность.
Признаки рака простаты у мужчин
Коварство злокачественного поражения предстательной железы заключается в том, что первые симптомы рака простаты у мужчин не проявляются ровно до последнего момента. На начальном этапе, когда опухоль проще всего разрушить, она никак не дает о себе знать, и тихо, незаметно продолжает свое грязное дело.
Зачастую обнаруживается онкология случайно, при проведении сопутствующих исследований. Это удача, однако полагаться на нее не стоит.
Основу первых симптомов при раке простаты у мужчин составляют компрессионные явления: ситуация, когда растущее новообразование давит на соседние органы и структуры. В первую очередь страдает мочевой пузырь. Отсюда специфические проявления:
• Болевые ощущения в надлобковой области (в области расположения мочевого пузыря). Усиливаются при мочеиспускании, в состоянии покоя также сохраняются.
• Ложные позывы к мочеиспусканию: мужчина попросту не способен их терпеть.
• Учащенное мочеиспускание в течение дня. Посещения туалетной комнаты становятся частыми, до 30 раз в сутки.
• Нарушения процесса мочеиспускания. Моча может выделяться по каплям, могут быть проблемы с напором, резкие прерывания процесса и т.д.
• Недержание.
Эти симптомы не специфичны: подобное же встречается и при цистите, и при раке мочевого пузыря, и при простатите, и при аденоме простаты. Отграничить одно от другого можно только по результатам специальных исследований. Однако важно другое: если хотя бы что-то из описанного наблюдается, с визитом к урологу затягивать нельзя.
По мере разрастания опухоли развиваются признаки компрессии кишечника с характерными запорами. Большие опухоли имеют обыкновение перекрывать мочеиспускательный канал, при этом возможность помочиться полностью исчезает и не обойтись без срочной медицинской помощи.
Диагностика рака простаты
Как уже было сказано, чаще всего рак простаты обнаруживаются случайно еще до того, как проявились симптомы. Но это не более чем везение. На везение полагаться нельзя. Следует проходить регулярные профилактические осмотры у уролога или уролога-андролога. Особенно это касается мужчин за сорок.
Диагностика не представляет особых сложностей. Для постановки диагноза в большинстве случаев достаточно провести анализ крови на простатический антиген-ПСА. На начальных этапах рака иммунитет пытается сопротивляться и начинает выделять антигены для борьбы с атипичными клетками простаты. Это существенно облегчает диагностику.
Однако этого недостаточно. Большую роль играет выявление распространенности процесса и определения его стадии. Для этого применяются другие методы:
• Физикальное (пальцевое) исследование простаты. Проводится ощупывание тканей предстательной железы. Позволяет определить размеры органа и его структуру.
•ТРУЗИ-диагностика простаты. Проводится посредством введения ультразвукового датчика в кишечник. Одно из наиболее информативных исследований.
• МРТ/КТ. Дает возможность детально оценить состояние простаты.
Рак простаты у мужчин: профилактика
Специфической профилактики рака простаты у мужчин нет. Однако человек может предпринять некоторые действия для снижения риска развития онкологии:
• Оптимизировать рацион, отказавшись от жирной пищи.
• Исключить работу на вредных предприятиях, связанных с выбросами кадмия.
• Вести регулярную половую жизнь.
• Придерживаться режима умеренной физической активности.
• Проходить регулярные профилактические осмотры у уролога или уролога-андролога.
• Спать не менее 6-7 часов в течение суток.
Рак простаты – поистине коварное и опасное заболевание, не дающее знать о своем присутствии до того, как становится поздно для щадящего лечения. Эта онкологическая патология встречается у многих мужчин, а с возрастом риск только растет (после 55 лет болеет едва ли не каждый седьмой). Чтобы не упустить важный момент следует регулярно показываться врачу-урологу. К счастью вовремя выявленный рак хорошо поддается терапии. Главное внимательно отнестись к здоровью.
Почему у мужчин развивается рак простаты, как его распознать на первых стадиях и профилактика заболевания | | Infopro54
Диагноз ставится уже на поздних стадиях, так как особенность болезни в бессимптомном протекании.
Симптомы
Специфической симптоматики заболевание не имеет. Все первые проявления рака простаты схожи с признаками других заболеваний мочеполовой системы:
- чувство жжения при мочеиспускании;
- учащенное мочеиспускание, особенно ночью;
- чувствуется неполное опорожнение мочевого пузыря;
- «вялая» струя мочи с возможными прерываниями напора.
Если появился хотя бы один из симптомов из этого списка, рекомендуется обратиться к урологу или онкологу. При раннем обнаружении злокачественного поражения простаты излечение происходит в 97% случаев.
Незамедлительно следует обратиться к врачу при болях в промежности, недостаточной эрекции, снижения объема спермы при семяизвержении, импотенции в возрасте 47-53 лет. Такие же признаки появляются при аденоме простаты – доброкачественной опухоли. Лечение и того, и другого заболевания нужно начать быстрее.
На поздних стадиях карциномы предстательной железы появляется:
- сильные боли в области промежности;
- кровь в моче или сперме.
Даже на этой стадии еще есть шанс на излечение, если пройти курсы терапии.
Если меры не приняты, из-за разрастания опухоли появляется задержка мочи. Метастазы становятся причиной болей в позвоночнике, тазобедренных костях.
Добавляются симптомы раковой интоксикации:
- резкое снижение веса;
- слабость;
- повышенная утомляемость.
Рак простаты на втором месте по смертности от онкологических заболеваний у мужчин.
Причины
Однозначного ответа на вопрос о причинах возникновения рака простаты у специалистов нет. Исследования показали, что риск заболеть и скорость развития онкологии зависят от уровня тестостерона. Чем больше в крови мужского полового гормона, тем выше риск.
Развитие заболевания провоцируют хронические заболевания предстательной железы и аденома простаты, которая имеет свойство мутировать и перейти в злокачественную.
Предшественниками онкологии в большинстве случаев становятся:
- неоплазия простаты – ускоренное размножение клеток железы;
- гиперплазия атипичного характера – возникновение быстрорастущих узелков, в клеточных ядрах которых развиваются очаги опухоли.
Отягчающими факторами становятся:
- возраст после 40 лет;
- тяжелое питание: жирная пища, злоупотребление алкоголем, избыток жареного, копченого, злоупотребление кофе;
- контакт с канцерогенными веществами;
- хронические проблемы с простатой или мочеполовой системой;
- вирусные инфекции – цито-мегаловирус, герпес;
- нерегулярный секс;
- наследственность.
Если в роду имеются прямые родственники с карциномой, риск развития заболевания увеличивается в два раза.
Профилактика
На 100% защититься от рака простаты не получится, а вот снизить риск до минимума вполне возможно. В этом помогут:
- Разумное и сбалансированное питание: уменьшить потребление жиров и красного мяса, увеличив порцию овощей и фруктов, рыбы. Не употреблять полуфабрикаты, продукты с добавками, искусственными красителями.
- Не допускать набора веса выше нормативных показателей.
- При первых позывах опорожнять мочевой пузырь.
- Регулярные половые отношения, чтобы избежать застойные явления.
- Активный образ жизни с регулярными физическими нагрузками.
- Соблюдать режим труда и отдыха, полноценные сон.
В группе риска люди с хроническим простатитом, аденомой простаты. Им рекомендуется 2 раза в год проходить обследования:
- онкомаркер ПСА;
- УЗИ;
- Осмотр уролога или онколога с пальпацией простаты.
Врачи рекомендуют полностью отказаться от алкоголя и курения, других вредных привычек. Опасаться мест с повышенной радиацией и ультрафиолетом.
Последние исследования ученых показали, что употребление томатов в свежем виде в два раза снижает риск возникновения рака предстательной железы. Так же действует и соя. В ней содержатся женские половые гормоны – фитоэстероны, понижающие тестостерон в крови.
Вывод: здоровое питание и активный образ жизни снизят риск заболевания. А своевременное обращение к врачу поможет остановить болезнь вовремя.
Рак предстательной железы
Рак предстательной железы – это злокачественная опухоль из клеток предстательной железы. Предстательная железа (простата) представляет собой небольшую железу в форме грецкого ореха, расположенную ниже мочевого пузыря. Она вырабатывает семенную жидкость, которая питает сперматозоиды и позволяет им перемещаться.
Рак предстательной железы является одним из самых распространенных видов рака у мужчин. Рак простаты, как правило, развивается медленно, оставаясь в пределах железы и не вызывая никаких симптомов.
Синонимы русские
- Рак простаты
- Aденокарцинома предстательной железы
Синонимы английские
- Prostate сancer
- Prostate adenocarcinoma
Симптомы
На ранних стадиях рак предстательной железы может протекать бессимптомно. Развиваясь, рак может вызывать следующие симптомы:
- проблемы с мочеиспусканием;
- ослабление и прерывистость испускаемой струи мочи;
- кровь в моче;
- кровь в сперме;
- дискомфорт в области малого таза;
- боль в костях – данный симптом связан с распространением рака в кости.
Некоторые симптомы рака предстательной железы сходны с симптомами аденомы простаты.
Общая информация о заболевании
Рак предстательной железы (простаты) – это образование злокачественной опухоли в области предстательной железы.
Простата представляет собой небольшую железу в форме грецкого ореха, расположенную ниже мочевого пузыря. Она вырабатывает семенную жидкость, питающую сперматозоиды и обеспечивающую их перемещение.
Рак предстательной железы развивается, когда здоровые клетки железы превращаются в раковые. Здоровые клетки, появляясь в определенном количестве, в положенный срок отмирают, уступая место новым. Раковые клетки, в отличие от здоровых, начинают бесконтрольно расти, не отмирая в нужное время. Скопление этих клеток и образует раковую опухоль.
Причины рака простаты на данный момент не установлены. Чаще всего он развивается у мужчин пожилого возраста, у мужчин, страдающих ожирением, у людей с наследственной предрасположенностью к раку предстательной железы.
Основные типы рака предстательной железы:
- Аденокарцинома. При данном типе рака простаты начинают мутировать железистые клетки эпителия. Это самый распространенный тип рака простаты, он встречается в 95 % случаев.
- Мелкоклеточный рак простаты. Данный тип рака особо агрессивен, он быстро развивается и вызывает широкое метастазирование.
- Плоскоклеточный рак. Этот тип рака также очень агрессивен.
Стадии развития рака предстательной железы:
1) Раковые клетки находятся в пределах предстательной железы, поражая ее небольшие области.
2) Раковая опухоль находится в пределах предстательной железы, полностью поражая все ее области.
3) Рак распространяется за пределы предстательной железы, поражая близлежащие ткани.
4) Рак распространяется за пределы предстательной железы, поражая лимфатические узлы, кости, легкие и другие органы.
Рак простаты может вызывать осложнения:
- Образование метастазов. Рак предстательной железы может распространяться на другие органы и ткани организма, вызывая нарушение функций пораженных органов. Чаще всего рак предстательной железы метастазирует в кости.
- Недержание мочи. Рак предстательной железы и его лечение могут вызывать недержание мочи.
- Эректильную дисфункцию (расстройство половой функции мужчины, предполагающее невозможность совершения полового акта). Эректильная дисфункция может являться результатом рака предстательной железы или его лечения – хирургической операции, лучевой или гормональной терапии.
Кто в группе риска?
- Лица пожилого возраста. Риск развития рака простаты увеличивается с возрастом. Он наиболее распространен среди мужчин после 65 лет.
- Лица с наследственной предрасположенностью к раку предстательной железы. У мужчин, родственники которых перенесли рак простаты, риск развития этого заболевания увеличивается.
- Лица, страдающие ожирением.
Диагностика
Диагноз “рак предстательной железы” предполагается на основании ректального пальцевого обследования или определения концентрации простатспецифического антигена (ПСА) в крови. Подтверждается диагноз данными биопсии.
После 50 лет всем мужчинам рекомендуется плановое определение концентрации ПСА в крови, повышенный уровень которого указывает на возможность наличия рака предстательной железы.
Лабораторные исследования:
При раке предстательной железы уровень ПСА может быть повышен. Чем он выше, тем более является показательным в отношении рака. Тем не менее следует учитывать, что при раке простаты уровень ПСА повышается не у всех больных. Примерно у половины пациентов с аденомой предстательной железы уровень ПСА может быть умеренно повышен.
В сыворотке крови ПСА существует в виде нескольких форм, одна из которых – свободный простатспецифический антиген (ПСА свободный). Необходимость сдачи двух анализов в комплексе связана со значительным повышением достоверности результатов такого “двойного” анализа по сравнению с определением только общего ПСА. Расчет соотношения свободного ПСА к общему значительно повышает чувствительность исследования и позволяет отличить рак простаты от других заболеваний.
Другие методы обследования:
- Пальцевое ректальное обследование. Во время проведения обследования врач изучает предстательную железу посредством введения пальца в прямую кишку. Позволяет выявить наличие раковой опухоли, определить ее размер, глубину распространения.
- Трансректальное ультразвуковое исследование. В ходе исследования в прямую кишку вводится небольшой зонд. Позволяет выявить наличие рака предстательной железы, определить участок для проведения биопсии – забора клеток или тканей простаты для последующего изучения под микроскопом.
- Биопсия. Предполагает забор клеток или тканей предстательной железы для последующего изучения. Именно биопсия помогает определить тип рака простаты и окончательно подтвердить диагноз.
После выявления рака предстательной железы уточняется его стадия, локализация, выявляется расположение метастазов, для этого проводятся следующие исследования:
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Они позволяют определить размеры, глубину распространения раковой опухоли, выявить метастазы.
- Денситометрия (сканирование костей) выявляет метастазирование рака в кости.
Лечение
С учетом стадии и типа раковой опухоли, степени повышения простатспецифического антигена и особенностей состояния больного определяется стратегия лечения. Могут использоваться следующие методы лечения:
- Хирургия. Радикальная простатэктомия – хирургическая операция по удалению предстательной железы, окружающих тканей и близлежащих лимфатических узлов. Данный метод является самым эффективным при его использовании на ранней стадии заболевания у пациентов до 70 лет. Раковые клетки предстательной железы зависят от гормона тестостерона, который необходим для их роста.
Дополнительно могут быть удалены яички (орхиэктомия). Удаление яичек снижает уровень тестостерона в организме.
- Лучевая терапия. В этом случае используется излучение, направленное на уничтожение раковых клеток. Может быть наружной и внутренней.
Наружная лучевая терапия предполагает воздействие излучения снаружи, внутренняя (брахитерапия) предполагает помещение устройств, наполненных радиоактивным материалом, в область предстательной железы.
- Гормональная терапия. Направлена на уменьшение производства мужского гормона тестостерона. Может замедлить развитие рака предстательной железы. В некоторых случаях используется после операции или после лучевой терапии.
- Криодеструкция – разрушение раковых клеток предстательной железы путем замораживания. Данный метод лечения изучен недостаточно.
- Химиотерапия. Применение препаратов, уничтожающих раковые клетки.
Различные методы лечения могут применяться одновременно.
Профилактика
Факторы, способствующие снижению риска развития рака предстательной железы:
- Здоровое питание. Рекомендуется употреблять фрукты, овощи и цельные злаки в большом количестве, избегать чрезмерного употребления жирной пищи.
- Физическая активность. Необходимо уделять физическим упражнениям не меньше 30 минут в день в течение каждого дня.
- Поддержание здорового веса. Необходимо поддерживать оптимальный вес, при наличии излишнего веса избавляться от него с помощью физических упражнений и здорового питания.
Рекомендуемые анализы
Труды клиники Мэйо
Если вы не помните свой пароль, вы можете сбросить его, введя свой адрес электронной почты и нажав кнопку «Сбросить пароль».Затем вы получите электронное письмо, содержащее безопасную ссылку для сброса пароля
. Если адрес совпадает с действующей учетной записью, на адрес __email__ будет отправлено электронное письмо с инструкциями по сбросу пароля
.Труды клиники Мэйо
Если вы не помните свой пароль, вы можете сбросить его, введя свой адрес электронной почты и нажав кнопку «Сбросить пароль».Затем вы получите электронное письмо, содержащее безопасную ссылку для сброса пароля
. Если адрес совпадает с действующей учетной записью, на адрес __email__ будет отправлено электронное письмо с инструкциями по сбросу пароля
.Труды клиники Мэйо
Если вы не помните свой пароль, вы можете сбросить его, введя свой адрес электронной почты и нажав кнопку «Сбросить пароль».Затем вы получите электронное письмо, содержащее безопасную ссылку для сброса пароля
. Если адрес совпадает с действующей учетной записью, на адрес __email__ будет отправлено электронное письмо с инструкциями по сбросу пароля
.Труды клиники Мэйо
Если вы не помните свой пароль, вы можете сбросить его, введя свой адрес электронной почты и нажав кнопку «Сбросить пароль».Затем вы получите электронное письмо, содержащее безопасную ссылку для сброса пароля
. Если адрес совпадает с действующей учетной записью, на адрес __email__ будет отправлено электронное письмо с инструкциями по сбросу пароля
.Рак простаты: стадии и степени
НА ЭТОЙ СТРАНИЦЕ: Вы узнаете, как врачи описывают рост или распространение рака, а также как раковые клетки выглядят под микроскопом. Это называется этапом и степенью.Используйте меню для просмотра других страниц.
Стадия – это способ описания того, где находится рак, если или где он распространился, и влияет ли он на другие части тела.
Врачи используют диагностические тесты, чтобы определить стадию рака, поэтому определение стадии может быть неполным, пока не будут завершены все тесты. Определение стадии рака простаты также включает изучение результатов анализов, чтобы выяснить, распространился ли рак из простаты на другие части тела. Знание стадии помогает врачу решить, какой вид лечения лучше всего, и может помочь предсказать прогноз пациента, который является шансом на выздоровление.Существуют разные описания стадий для разных типов рака.
Существует 2 типа стадий рака простаты:
Клиническая стадия. Это основано на результатах DRE, тестирования PSA и шкале Глисона (см. «Шкалу Глисона для классификации рака простаты» ниже). Эти результаты тестов помогут определить, нужны ли также рентген, сканирование костей, компьютерная томография или МРТ. Если требуется сканирование, они могут добавить дополнительную информацию, чтобы помочь врачу определить клиническую стадию.
Патологическая стадия. Это основано на информации, полученной во время операции, а также на результатах лабораторных исследований ткани простаты, удаленной во время операции, также называемой патологией. Операция часто включает удаление всей простаты и некоторых лимфатических узлов. Осмотр удаленных лимфатических узлов может предоставить больше информации для определения патологической стадии.
Промежуточная система TNM
Одним из инструментов, который врачи используют для описания стадии, является система TNM.Эта система разработана Американским объединенным комитетом по раку. (Обратите внимание, что эта ссылка ведет на другой веб-сайт.) Доктора используют результаты диагностических тестов и сканирований, чтобы ответить на следующие вопросы:
Опухоль (T): Насколько велика первичная опухоль? Где он находится?
Узел (N): Распространяется ли опухоль на лимфатические узлы? Если да, то где и сколько?
Метастазы (M): Распространился ли рак на другие части тела? Если да, то где и сколько?
Результаты объединяются, чтобы определить стадию рака у каждого человека.Есть 5 стадий: стадия 0 (нулевая) и стадии с I по IV (с 1 по 4). Этап представляет собой общий способ описания рака, поэтому врачи могут работать вместе, чтобы спланировать наилучшее лечение.
Оценка Глисона для классификации рака простаты
Раку простаты также присваивается оценка, называемая шкалой Глисона. Эта оценка основана на том, насколько опухоль выглядит как здоровая ткань при рассмотрении под микроскопом. Менее агрессивные опухоли обычно больше похожи на здоровые ткани. Более агрессивные опухоли могут разрастаться и распространяться на другие части тела.Они меньше похожи на здоровые ткани.
Система оценки Глисона является наиболее распространенной используемой системой оценки рака простаты. Патолог смотрит, как раковые клетки расположены в простате, и выставляет оценку по шкале от 3 до 5 из 2 разных мест. Раковые клетки, похожие на здоровые, получают низкую оценку. Раковые клетки, которые менее похожи на здоровые или выглядят более агрессивно, получают более высокий балл. Чтобы присвоить номера, патолог определяет основную схему роста клеток, то есть область, где рак наиболее очевиден, а затем ищет другую область роста.Затем врач присваивает каждой области оценку от 3 до 5. Баллы складываются, чтобы получить общую оценку от 6 до 10.
Баллы Глисона 5 или ниже не используются. Самый низкий балл по шкале Глисона – 6, что означает рак низкой степени злокачественности. 7 баллов по шкале Глисона – это рак средней степени, а баллы 8, 9 или 10 – рак высокой степени. Рак низшей степени злокачественности растет медленнее и с меньшей вероятностью распространяется, чем рак высокой степени.
Врачи смотрят не только на стадию, но и на оценку Глисона, чтобы спланировать лечение.Например, активное наблюдение (см. Типы лечения) может быть вариантом для человека с небольшой опухолью, низким уровнем ПСА и 6 баллом по Глисону. Людям с более высоким баллом по Глисону может потребоваться более интенсивное лечение, даже если рак небольшой или не распространился.
Gleason X: Оценка по Глисону не может быть определена.
Глисон 6 или ниже: Клетки похожи на здоровые клетки, которые называются хорошо дифференцированными.
Gleason 7: Клетки несколько похожи на здоровые клетки, которые называются умеренно дифференцированными.
Gleason 8, 9 или 10: Клетки сильно отличаются от здоровых клеток, которые называются слабодифференцированными или недифференцированными.
Группа стадий рака
Врачи определяют стадию рака, комбинируя классификации T, N и M. Постановка также включает уровень ПСА (см. Скрининг) и группу оценок.
Стадия I: Рак на этой ранней стадии обычно медленно растет. Опухоль не прощупывается и затрагивает половину одной стороны простаты или даже меньше. Уровни ПСА низкие. Раковые клетки выглядят как здоровые клетки.
II стадия: Опухоль обнаруживается только в простате. Уровни ПСА средний или низкий. Рак предстательной железы II стадии невелик, но может иметь повышенный риск роста и распространения.
Стадия IIA: Опухоль не прощупывается и затрагивает половину одной стороны простаты или даже меньше.Уровни ПСА средние, а раковые клетки хорошо дифференцированы. Эта стадия также включает более крупные опухоли, обнаруживаемые только в простате, если раковые клетки все еще хорошо дифференцированы.
Стадия IIB: Опухоль обнаруживается только внутри простаты и может быть достаточно большой, чтобы ее можно было почувствовать во время DRE. Уровень ПСА средний. Раковые клетки умеренно дифференцированы.
Стадия IIC: Опухоль обнаруживается только внутри простаты и может быть достаточно большой, чтобы ее можно было почувствовать во время DRE.Уровень ПСА средний. Раковые клетки могут быть умеренно или слабо дифференцированными.
Стадия III: Уровни ПСА высокие, опухоль растет или рак высокой степени. Все это указывает на местно распространенный рак, который может расти и распространяться.
Стадия IIIA: Рак распространился за пределы внешнего слоя простаты в близлежащие ткани. Возможно, он распространился на семенные пузырьки. Уровень ПСА высокий.
Стадия IIIB: Опухоль выросла за пределы предстательной железы и, возможно, проникла в близлежащие структуры, такие как мочевой пузырь или прямая кишка.
Стадия IIIC: Раковые клетки опухоли плохо дифференцированы, что означает, что они сильно отличаются от здоровых клеток.
Стадия IV: Рак распространился за пределы простаты.
Стадия IVA: Рак распространился на регионарные лимфатические узлы.
Стадия IVB: Рак распространился на удаленные лимфатические узлы, другие части тела или кости.
Рецидив: Рецидив рака простаты – это рак, который вернулся после лечения. Он может снова вернуться в область простаты или в другие части тела. Если рак все же вернется, будет проведен еще один раунд тестов, чтобы узнать о степени рецидива. Эти тесты и сканирование часто аналогичны тем, которые проводились во время первоначального диагноза.
Используется с разрешения Американского колледжа хирургов, Чикаго, Иллинойс. Первоначальным и основным источником этой информации является руководство AJCC по стадированию рака, восьмое издание (2017 г.), , опубликованное Springer International Publishing.
Группы риска рака простаты
Помимо стадии, врачи могут использовать другие прогностические факторы, чтобы помочь спланировать наилучшее лечение и предсказать, насколько успешным будет лечение. Примеры включают категории групп риска Национальной комплексной сети рака (NCCN) и шкалу риска оценки риска рака простаты (CAPRA) Калифорнийского университета в Сан-Франциско.
Информация о стадии рака и других прогностических факторах поможет врачу порекомендовать конкретный план лечения. Следующий раздел в этом руководстве – Типы лечения . Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
Понимание вашего отчета: инвазивный рак простаты
Когда ваша простата была взята на биопсию, взятые образцы были изучены под микроскопом специализированным врачом, имеющим многолетнюю подготовку, который называется патологом.В отчете о патологии вашему лечащему врачу сообщается диагноз по каждой из проб, чтобы помочь вам управлять вашим лечением. Этот лист часто задаваемых вопросов разработан, чтобы помочь вам понять медицинский язык, используемый в отчете о патологии.
1. Что такое «аденокарцинома простаты»?
Аденокарцинома простаты – это тип рака (опухоли) с широким диапазоном поведения, от случаев, которые очень медленно растут с низким риском причинения вреда мужчинам, до случаев, которые являются более агрессивными.
2.Что такое «ядро»?
Уролог исследует простату, удаляя тонкие нити ткани с помощью полой иглы, каждую из которых называют «стержнем», из разных областей простаты. Количество ядер, которые содержат рак, а также количество рака, присутствующего на каждом ядре, имеют отношение к прогнозу опухоли.
3. Что такое «оценка по Глисону» или «оценка по Глисону»?
Оценка Глисона – это показатель того, насколько агрессивной может быть ваша опухоль. Его делает патолог, который рассматривает рак под микроскопом.
4. Какие числа в шкале Глисона, например 3 + 4 = 7 или 3 + 3 = 6?
Рак простаты может иметь несколько образов под микроскопом, каждому из которых присваивается свой номер. Первое число в рейтинге является наиболее распространенным, а второе число в рейтинге – это следующий по распространенности образец, наблюдаемый под микроскопом. При биопсии индивидуальные паттерны обычно варьируются от 3 до 5, из которых 3 являются наименее агрессивными, а 5 – наиболее агрессивными. Они складываются, чтобы получить общую «оценку Глисона» или «оценку Глисона», которая обычно колеблется от 6 до 10.Например, при оценке по шкале Глисона 3 + 4 = 7 большая часть опухоли имеет образец 3, а меньшая часть – образец 4, и они складываются вместе для получения баллов по шкале Глисона, равного 7. В опухоли с 3 + 3 = 6 опухоль – это все паттерны 3, и они складываются вместе для получения 6 баллов по Глисону. Другими способами, которыми можно указать 6 баллов по Глисону в вашем отчете, являются: «Глисон 6/10» или «Глисон 6 (3 + 3)» или «комбинированная оценка Глисона 6».
5. Что значит иметь оценку по Глисону 6, 7 или 8-10?
Опухоль с самой низкой оценкой Глисона (наименее агрессивной), которая обычно присутствует при биопсии предстательной железы, составляет 6 баллов с более высокими оценками (максимальная оценка по шкале Глисона 10), соответствующими прогрессивно более агрессивным опухолям.
6. Что означает наличие разных ядер с разными показателями Глисона?
Из разных ядер могут быть взяты образцы разных областей одной и той же опухоли или разных опухолей простаты. Поскольку степень может варьироваться в пределах одной и той же опухоли или между разными опухолями, разные образцы, взятые из вашей простаты, могут иметь разные баллы по шкале Глисона. Обычно наивысший (наибольшее число) балл по шкале Глисона будет использоваться вашим врачом при прогнозировании прогноза и выборе терапии.
7. Точно ли по шкале Глисона на моей биопсии указывается степень рака простаты?
Оценка Глисона при биопсии обычно является точным показателем истинной степени вашего рака. Однако примерно в 20% случаев степень биопсии ниже истинной, потому что при биопсии не попадает в область опухоли более высокой степени (более агрессивную). В некоторых случаях степень биопсии может также переоценить агрессивность опухоли, где истинная степень опухоли может быть ниже, чем то, что видно на биопсии.
8. Насколько важна оценка по Глисону?
Шкала Глисона является одним из самых мощных предикторов поведения рака простаты, но ее необходимо учитывать вместе с другой информацией, такой как уровень ПСА в крови, результаты ректального исследования, количество ядер, пораженных раком, а в некоторых случаях радиологические исследования изображений, чтобы полностью предсказать, как опухоль будет себя вести.
9. Что означает, если в моем отчете о биопсии упоминаются специальные исследования, такие как высокомолекулярный цитокератин (HMWCK), ck903, ck5 / 6, p63, AMACR (рацемаза), 34BE12 или коктейль PIN4?
Это специальные тесты, которые патолог иногда использует для диагностики рака простаты.Не во всех случаях нужны эти тесты. Независимо от того, упоминаются ли в вашем отчете эти тесты или нет, это не влияет на точность вашего диагноза.
10. Что это значит, если в моей биопсии упоминается «периневральная инвазия».
«Периневральная инвазия» при биопсии означает, что существует повышенная вероятность того, что рак может распространиться из простаты, но более важны степень Глисона и количество рака в ядрах. Даже при периневральной инвазии ваш рак может быть излечим в зависимости от других факторов.В некоторых случаях это может повлиять на лечение, а в других – не имеет значения. Как это открытие повлияет на ваше конкретное лечение, лучше всего обсудить с лечащим врачом.
11. Что означает, если помимо рака в моем отчете о биопсии также указано «интраэпителиальная неоплазия предстательной железы высокой степени» или «ПИН высокой степени»?
«Интраэпителиальная неоплазия предстательной железы высокой степени», также называемая «ПИН высокой степени», является предшественником рака простаты (т. Е. Предракового поражения) и не имеет значения для тех, кто уже болен раком.Слово «высокая степень», относящееся к интраэпителиальной неоплазии предстательной железы, не имеет отношения к системе Глисона и не указывает на более агрессивную опухоль.
12. Что означает, если помимо рака в моем отчете о биопсии также указано «острое воспаление» (острый простатит) или «хроническое воспаление» (хронический простатит)?
В некоторых случаях воспаление может повышать уровень ПСА в крови, но в большинстве случаев это не имеет значения и не имеет ничего общего с раком простаты.
13. Что означает, если в моем отчете о биопсии также указано «атрофия», «аденоз», «атипичная аденоматозная гиперплазия» или «семенной пузырь»?
Все эти термины – это то, что патолог видит под микроскопом, что в некоторых случаях может выглядеть как рак, но не имеет значения при биопсии и не имеет ничего общего с раком.
14. Что это значит, если помимо рака в моем отчете о биопсии также указано «атипичные железы» или «атипичная пролиферация малых ацинаров (ASAP)», или «железистая атипия», или «атипичная пролиферация желез»?
Все эти термины – это то, что патолог видит под микроскопом, которые не имеют значения, если смотреть на биопсию, если в другом месте образца есть рак.
Карцинома простаты – Консультант по терапии рака
I. Что нужно знать каждому врачу.
Рак простаты, аденокарцинома, является второй по частоте причиной смерти от рака среди мужчин, а также наиболее распространенной солидной опухолью у мужчин в целом. В прошлом для скрининга использовались серийные сывороточные PSA и DRE, но в последнее время эти тесты стали противоречивыми.
Диагноз ставится на основании биопсии простаты. Прогноз многофакторный – зависит от гистологической шкалы Глисона, сывороточного уровня ПСА и клинической стадии, – пациенты с локализованным раком распределяются по категориям с низким, средним или высоким риском.Показатели излечения от локализованного рака простаты составляют 30-70% при соответствующей терапии, а 5-летняя выживаемость составляет около 100%.
Андрогенная депривация – лучшая начальная терапия метастатического рака простаты. У большинства мужчин в течение 48 месяцев развивается резистентность, известная как «устойчивый к кастрации» рак простаты. Комбинированная гормональная терапия и доцетаксел также рассматривается как вариант лечения. Следующая линия терапии состоит из химиотерапии, иммунотерапии или андрогеномодуляции.Устойчивые к кастрации метастазы в кости можно лечить золедроновой кислотой и деносумабом, ингибитором RANK-лиганда.
II. Диагностическое подтверждение: Вы уверены, что у вашего пациента рак простаты?
12-ядерная биопсия предстательной железы под контролем УЗИ или МРТ, проводимая урологом, необходима для диагностики рака простаты. После постановки диагноза для определения стадий пациентов среднего и высокого риска необходимо следующее:
A. История, часть I: Распознавание образов:
У большинства мужчин локализованный рак простаты протекает бессимптомно и обнаруживается после аномального DRE или повышенного уровня ПСА в сыворотке.
У мужчин с раком простаты симптомы могут быть замаскированы вышележащей доброкачественной гиперплазией предстательной железы (например, частые позывы к мочеиспусканию, слабая струя и неполное мочеиспускание), у других может быть дизурия, ИМП или тазовая боль. Метастатический рак предстательной железы может проявляться острым повреждением почек на фоне обструктивной уропатии, отека нижних конечностей, боли в костях, потери веса или сдавления спинного мозга.
B. История, часть 2: Распространенность:
Пожилой возраст: Заболеваемость среди мужчин в возрасте 65-75 лет составляет 35%, в возрасте 55-64 лет – 30%, в возрасте 45-54 лет – 10%, а в возрасте 35-44 лет – 1%.
В 2014 г. было диагностировано 233 000 новых случаев рака простаты и зарегистрировано 29 480 случаев смерти от рака простаты.
Семейный анамнез: Мужчины, имеющие родственников 1-й степени родства, имеют двойную вероятность развития рака простаты, а мужчины, имеющие двух родственников 1-й степени родства, имеют пятикратную вероятность.
Раса: Самый высокий уровень заболеваемости среди афроамериканцев в мире. Афроамериканцы имеют более высокую смертность и диагностируются в более молодом возрасте, чем кавказцы.
Географическое положение: самый высокий риск рака простаты встречается в Скандинавии, тогда как в Соединенных Штатах и Европе риск рака простаты средний, а риск рака простаты самый низкий в Азии, хотя риск у азиатских мужчин, иммигрирующих в США, выше, чем у мужчин из США.
Генетические факторы и факторы окружающей среды связаны с раком простаты. Ген HPC-1 на хромосоме 1 был связан с семейным раком простаты. Факторы окружающей среды, которые повышают риск, включают простатит, ЗППП, западную диету и андрогены.Витамин D может иметь защитный эффект. Было показано, что финастерид (испытание PCPT) и дутастерид (испытание REDUCE) снижают частоту возникновения рака простаты низкой степени злокачественности по сравнению с плацебо. Эти препараты вызывают эректильную дисфункцию и снижают уровень ПСА, но они не были одобрены FDA для профилактики рака. Испытания витамина Е и селена не показали профилактического эффекта.
C. История, часть 3: конкурирующие диагнозы, которые могут имитировать карциному простаты.
Поскольку симптомы рака простаты перекрывают доброкачественную гиперплазию простаты, ее можно принять за рак простаты.Простатит, аденома простаты, недавняя трансуретральная катетеризация и DRE могут повышать уровень ПСА в сыворотке крови. Следует учитывать метастатическую болезнь Педжета и другие причины тазовой аденопатии, такие как лимфома.
Чаще всего рак предстательной железы представляет собой аденокарциному, но может развиться в другие гистопатологические типы, включая переходную карциному, нейроэндокринную карциному, мелкоклеточную карциному, карциному с перстнями, плоскоклеточную карциному, а также саркому простаты.
D. Результаты физикального осмотра.
Пальцевое ректальное исследование может выявить аномалию предстательной железы. Обычно железа может быть твердой и иметь узловые характеристики или обнаруживать большую опухоль, которая может быть односторонней или двусторонней. Из-за анатомических ограничений опухоли переднего отдела предстательной железы могут быть трудно пальпировать с помощью DRE.
E. Какие диагностические тесты следует провести?
Биопсия простаты. Единственный диагностический тест – биопсия предстательной железы с 12 ядрами. Биопсия является ключевым фактором для определения гистологической классификации, которая используется для стратификации риска и прогноза.Рак простаты неоднороден по своей природе. Оценка Глисона отражается в виде двух чисел: первое – это наиболее распространенная степень опухоли, а второе – вторая по частоте степень опухоли. Сумма степеней опухоли представляет собой общую оценку Глисона.
Сывороточный ПСА. Сывороточный ПСА может быть получен для скрининга, определения соответствующей стадии рака простаты и для стратификации риска рецидива и ремиссии. Существуют разногласия по поводу использования ПСА в качестве скринингового теста, особенно у мужчин моложе 55 лет, которые не относятся к группе высокого риска.Беспокойство вызывает диагноз и чрезмерное лечение клинически несущественного рака простаты. Следовательно, следует учитывать возраст пациента, факторы риска развития рака простаты, общее состояние здоровья и ожидаемую продолжительность жизни, а также предпочтения пациента. Американская урологическая ассоциация не рекомендует проводить скрининг мужчинам старше 75 лет или мужчинам с ожидаемой продолжительностью жизни <10-15 лет.
Клиническая стадия. Определяемая с помощью DRE или визуализации, стадия основана на том, какая часть предстательной железы представляет собой опухоль.Местный рак предстательной железы находится в стадии T1-T3a. Стадия T3b-T4, а также поражение тазовых лимфатических узлов (N1) считается местнораспространенным заболеванием. Рак простаты считается метастатическим, если поражены кости, внутренние органы или лимфатические узлы за пределами таза.
1. Какие лабораторные исследования (если таковые имеются) следует заказать для установления диагноза? Как следует интерпретировать результаты?
Сывороточный ПСА можно использовать, но остается спорным, как описано выше.Обычно уровень ПСА в сыворотке крови составляет 4,0–10,0 нг / мл, и может потребоваться дополнительный скрининг перед биопсией. Этих пациентов следует направить к урологу и пройти повторный анализ ПСА для подтверждения. Обратите внимание, что ПСА может быть ненормально повышенным ДГПЖ, простатитом или после недавнего DRE.
2. Какие визуализационные исследования (если таковые имеются) следует назначить для установления диагноза? Как следует интерпретировать результаты?
Для постановки диагноза дальнейшая визуализация не требуется. Трансректальное ультразвуковое исследование в основном используется для проведения биопсии простаты.
Следующие визуализирующие исследования должны быть получены, когда это уместно, после диагностики рака простаты, чтобы оценить степень опухоли, выявить поражение лимфатических узлов или выявить метастатическое заболевание.
Сканирование костей – сканирование костей с применением радионуклеотидов технеция-99 следует рассматривать для любого пациента с симптомами поражения костей, уровнем ПСА> 20 нг / мл, стадией Т2 и ПСА> 10 нг / мл, показателем Глисона> 8 или клиническая стадия Т3-Т4. Метастатические поражения костей обычно носят бластный характер.
КТ – КТ грудной клетки / брюшной полости / таза с внутривенным контрастированием следует рассматривать у пациентов с клинической стадией Т3-Т4 или с высокой степенью беспокойства по поводу метастазов в лимфатические узлы.
МРТ – Многопараметрическая МРТ используется для направления биопсии и определения степени локального заболевания. МРТ может быть предпочтительнее для тех пациентов, которые не могут получить КТ с внутривенным контрастированием.
F. Чрезмерно используемые или «потраченные впустую» диагностические тесты, связанные с этим диагнозом.
ПЭТ-сканирование не рекомендуется для определения стадии или мониторинга рака простаты.
ProstaScint, визуализация моноклональных антител к специфическому мембранному антигену простаты с помощью однофотонной эмиссионной КТ, обычно не рекомендуется из-за высокого уровня ложноположительных и ложноотрицательных результатов. Он имеет ограниченную полезность при обнаружении скрытых метастазов после простатэктомии.
III. Управление по умолчанию.
NA
A. Немедленное управление.
Наиболее частые нештатные ситуации, вызванные раком простаты, возникают из-за непроходимости мочеполовых путей; если рак простаты является метастатическим (обычно с поражением костей), может возникнуть злокачественная гиперкальциемия или сдавление спинного мозга.
Злокачественная гиперкальциемия: у пациентов может быть измененное мышление или слабость. При подтверждении гиперкальциемии следует начать внутривенное введение жидкости, а также внутривенное введение бисфосфоната (например, золедроновой кислоты) и подкожного или внутримышечного кальцитонина. Поскольку у пациента высокий риск сердечной аритмии, необходимы мониторинг в отделении интенсивной терапии и телеметрия.
Компрессия спинного мозга: у пациентов может наблюдаться очаговая слабость, снижение чувствительности или недержание мочи. Выполните полное нервное обследование, включая проверку седельной анестезии и ректального тонуса.Если есть подозрение на компрессию, назначьте внутривенные стероиды, получите подтверждающую визуализацию и проконсультируйтесь с нейрохирургией и / или радиационной онкологией для точного ведения декомпрессии.
Обструкция мочеполовой системы: Большие опухоли простаты в дополнение к раку простаты с сопутствующей аденомой простаты могут полностью заблокировать мочевой пузырь. Для устранения обструкции следует установить трансуретральный или надлобковый катетер. Кроме того, опухоль или увеличенные лимфатические узлы могут блокировать мочеточники, вызывая односторонний или двусторонний гидронефроз или гидроуретер.При снижении диуреза и возможном остром повреждении почек следует провести ультразвуковое исследование почек. Если невозможно устранить обструкцию, может потребоваться установка чрескожных наружных нефростомических трубок интервенционным радиологом или урологом.
B. Советы по медицинскому осмотру для руководства.
В настоящее время не существует медицинских обследований, которые можно было бы использовать при неотложном лечении рака простаты. Для хронического лечения рака простаты рекомендуются регулярные процедуры DRE под наблюдением амбулаторного онколога или уролога.
У пациентов с обструкцией мочевыводящих путей следует контролировать диурез на предмет возврата оттока после катетеризации или его уменьшения, что является признаком ухудшения функции почек.
C. Лабораторные тесты для отслеживания реакции и корректировок в управлении.
При раке простаты и остром ответе на терапию лабораторные исследования не рекомендуются. Во время активного наблюдения или после хирургического вмешательства или облучения уровень ПСА в сыворотке контролируется каждые 6–12 месяцев, а DRE – ежегодно для отслеживания ремиссии и рецидива.Если отмечается повышение уровня ПСА, следует выполнить КТ брюшной полости / таза. Если у пациента появилась новая боль в костях, необходимо провести сканирование костей.
При злокачественной гиперкальциемии следует получать серийные уровни кальция, чтобы контролировать адекватный ответ на терапию.
D. Долгосрочное управление.
Лечение локализованного рака простаты:
Классифицируются как низкий, средний и высокий риск, что помогает определить менеджмент:
Низкий риск: ПСА <10 нг / мл, оценка по Глисону 6 и клиническая стадия T1-T2a.
Низкий риск: активное наблюдение (сывороточный ПСА каждые 6 месяцев, плюс DRE и повторная биопсия простаты каждые 12 месяцев), радикальная простатэктомия, брахитерапия или дистанционная лучевая терапия (ДЛТ). Исследования показали эквивалентные результаты в виде ремиссии и рецидива для всех определенных методов лечения. В последнее время были достигнуты успехи в области лучевой терапии, которые привели к уменьшению числа нарушений функции кишечника, мочевого пузыря и эректильной дисфункции. Кандидатам на хирургическое вмешательство могут быть применены методы сохранения нервов, ведущие к снижению эректильной дисфункции.
Промежуточный риск: единичный показатель ПСА 10–20 нг / мл или сумма Глисона 7 или клиническая стадия T2b.
Средний риск: Радикальная простатэктомия с диссекцией тазовых лимфатических узлов, брахитерапия или ДЛТ плюс 6 месяцев андрогенной депривационной терапии (ADT), состоящей из агониста LHRH (например, лейпролида) и антиандрогена (например, бикалутамида).
Высокий риск: либо ПСА> 20 нг / мл, либо оценка по Глисону 8–10, либо клиническая стадия T3a. Высокий риск: радикальная простатэктомия с расширенной диссекцией тазовых лимфатических узлов, брахитерапия или ДЛТ плюс 2 года ADT более благоприятна, чем простатэктомия.Пациентам с несколькими положительными ядрами может быть назначена простатэктомия, но они также должны получить расширенную диссекцию тазовых лимфатических узлов. Пациентам с простатэктомией следует рекомендовать мультимодальное лечение из-за преимуществ адъювантной радиации при обнаружении положительных хирургических полей или поражения семенных пузырьков.
Лечение местнораспространенного рака простаты:
Внешнее лучевое облучение с одновременной АДТ в течение 2-3 лет и радикальной простатэктомией с диссекцией тазовых лимфатических узлов на стадии Т3 без фиксации на соседние органы.Если пациент не является кандидатом на окончательную местную терапию, наиболее подходящей является только АДТ.
Ведение метастатического рака простаты:
Немедленный режим ADT (эффект эквивалентен хирургической кастрации), включающий антагонист LHRH плюс антиандрогенный препарат – целевой уровень тестостерона <50 нг / дл. Дополнительный антагонист LHRH может быть рассмотрен при повышении уровня ПСА. Хирургическая орхиэктомия - приемлемый вариант лечения АДТ.
Лечение метастатических резистентных к кастрации: в зависимости от симптомов варианты лечения включают комбинированную химиотерапию, иммунотерапию, а также гормональную терапию.Паллиативное облегчение костных метастазов обычно является целью терапии, которая может быть достигнута с помощью деносумаба, ингибитора лиганда RANK, или золедроновой кислоты (единственный рекомендуемый бисфосфонат) для подавления активности остеокластов.
После первичной терапии (простатэктомия, брахитерапия или EBRT +/- ADT) уровень ПСА в сыворотке следует контролировать каждые 3 месяца в течение первого года, затем каждые 6 месяцев в течение второго года, затем ежегодно – уровень ПСА в сыворотке не должен определяться через 4-8 лет. через несколько недель после простатэктомии и до 12 месяцев после лучевой терапии.
После радикальной простатэктомии рецидив определяется как> 0,2 нг / мл. «Критерии Феникса», согласно Американскому обществу терапевтической радиологии и онкологии, определяют рецидив после облучения как нижний уровень ПСА плюс 2 нг / мл.
E. Общие ловушки и побочные эффекты управления.
Наиболее частыми побочными эффектами радикальной простатэктомии и лучевой терапии являются эректильная дисфункция и недержание мочи. Дополнительные побочные эффекты лучевой терапии включают диарею и раздражение прямой кишки, хотя новые методы облучения снизили профиль побочных эффектов при одновременном увеличении доз облучения на пораженный участок.Достижения в хирургической технике, такой как спарринг нервов и помощь роботов, снизили частоту эректильной дисфункции.
Метастатический рак простаты обычно осложняется поражением кости, включая патологические переломы, боль в костях, гиперкальциемию и сдавление спинного мозга. Общие побочные эффекты золедроновой кислоты и деносумаба – это утомляемость, миалгии, лихорадка, анемия, повышенный креатинин сыворотки, гипокальциемия, гипофосфатемия и остеонекроз челюсти. В большинстве случаев метастатический рак простаты становится устойчивым к кастрации в течение 2 лет и неизменно приводит к летальному исходу.
Хотя большинство пациентов не получали химиотерапию, ADT не является полностью доброкачественным. Пациенты могут ожидать покраснения, ночного потоотделения, усталости, слабости, снижения либидо, эректильной дисфункции и увеличения веса. Со временем у пациентов может развиться артериальная гипертензия, дислипидемия, инсулинорезистентность, метаболический синдром, остеопения / остеопороз, и они подвержены повышенному риску клинических переломов костей, сердечно-сосудистых событий и цереброваскулярных событий.
Пациенты, получающие ADT, должны получать добавки витамина D и кальция, а при развитии остеопении / остеопороза следует назначить бисфосфонат.
IV. Лечение сопутствующих заболеваний.
A. Почечная недостаточность.
Золедроновая кислота должна дозироваться в соответствии с клиренсом креатинина.
B. Печеночная недостаточность.
Антиандрогены нилутамид, флутамид и бикалутамид следует избегать при умеренных и тяжелых нарушениях.
C. Систолическая и диастолическая сердечная недостаточность.
ADT увеличивает риск госпитализации и смерти от сердечной недостаточности.
Никаких изменений в стандартном управлении не определено.
D. Заболевание коронарной артерии или заболевание периферических сосудов.
ADT увеличивает риск инфаркта миокарда, заболеваемости ишемической болезнью сердца и риск сердечной смерти.
Никаких изменений в стандартном управлении не определено.
E. Диабет или другие эндокринные проблемы.
ADT увеличивает заболеваемость сахарным диабетом.
Никаких изменений в стандартном управлении не определено.
F. Злокачественность.
Без изменений в стандартном управлении.
г.Иммуносупрессия (ВИЧ, хронические стероиды и т. Д.).
Без изменений в стандартном управлении.
H. Первичное заболевание легких (ХОБЛ, астма, ILD).
Без изменений в стандартном управлении.
I. Проблемы с желудочно-кишечным трактом или питанием.
Без изменений в стандартном управлении.
J. Проблемы гематологии или коагуляции.
Без изменений в стандартном управлении.
K. Деменция или психическое заболевание / Лечение.
Без изменений в стандартном управлении.
V. Переходы опеки.
A. Рекомендации по выходу из системы во время госпитализации.
Пациентам с увеличенной простатой может быть трудно установить трансуретральный катетер, и может потребоваться уролог для предотвращения травматической установки.
B. Ожидаемая продолжительность пребывания.
Маловероятно, что пациент будет госпитализирован в первую очередь с раком простаты.
C. Когда пациент готов к выписке.
Пациенты с переломами могут быть выписаны после стабилизации перелома, установления их диспансеризации (дома, реабилитации и т. Д.).), и организовано соответствующее наблюдение в ортопедии и онкологии.
Пациенты, поступившие с обструкцией мочевыводящих путей, могут быть выписаны после стабилизации оттока и устранения возможного повреждения почек. Перед выпиской они должны проконсультироваться с урологом для подтверждения продолжения кровотока и повторной оценки временных катетеров.
D. Организация последующего наблюдения в клинике.
1. Когда и с кем следует организовать наблюдение в клинике.
Если госпиталист обеспокоен новым диагнозом рака простаты, необходимо организовать последующее наблюдение у основного лечащего врача для исследования в течение 2–4 недель.Если диагноз подтвердится, то пациента следует направить к урологу для постановки диагноза. Если госпитализация пациента была связана с раком простаты, пациенту следует обратиться к урологу. Если у пациента метастатическое заболевание, его следует настроить на прием к урологу и онкологу.
2. Какие анализы следует провести перед выпиской, чтобы лучше всего было приехать в клинику при первом посещении.
Нет.
3. Какие анализы следует заказать амбулаторно до или в день посещения клиники.
Если повышенный уровень ПСА в сыворотке обнаруживается случайно или подозревается ложное или временное повышение (недавний DRE или простатит), следует назначить повторный анализ ПСА для подтверждения уровня.
E. Соображения по размещению.
Рак простаты с поражением костей может вызывать патологические переломы или боль в костях, что приводит к снижению функционального статуса. Перед выпиской необходимо пройти физиотерапевтическое обследование, чтобы правильно оценить функцию и потребность в продолжении физической реабилитации дома или в специализированном учреждении.
F. Прогноз и консультирование пациентов.
Пациенты с локализованным раком простаты имеют отличный прогноз – 30-70% излечение и 80% выживаемость через 20 лет после оптимальной терапии. Рецидив рака предстательной железы также имеет хороший прогноз: в среднем 10-летняя выживаемость без метастазов и 20-летняя общая выживаемость с момента рецидива (пациенты с более высоким баллом по шкале Глисона на момент постановки диагноза и более коротким временем удвоения ПСА чувствуют себя хуже).
При метастатическом раке простаты средняя выживаемость составляет 5-7 лет, а у пациентов с более обширными метастазами или поражением внутренних органов дела обстоят хуже.Метастатический рак простаты с высокой вероятностью станет резистентным к кастрации в течение 2 лет (в среднем 18 месяцев) и приведет к смерти.
Пациенты с раком простаты очень низкого риска могут выбрать отсрочку лечения под активным наблюдением, и исследования показывают, что результаты не хуже, чем у тех, кто выбрал немедленную окончательную терапию. Пациентов следует проинформировать о высокой вероятности эректильной дисфункции и недержания мочи после окончательных вариантов лечения.
VI.Безопасность пациентов и меры качества.
A. Стандарты и документация по основным показателям.
Нет.
B. Соответствующая профилактика и другие меры по предотвращению реадмиссии.
Нет.


 Так что, если в семье есть (или были) женщины, больные раком молочной железы, есть вероятность что у мужской части семьи также может присутствовать дефектный ген.
Так что, если в семье есть (или были) женщины, больные раком молочной железы, есть вероятность что у мужской части семьи также может присутствовать дефектный ген.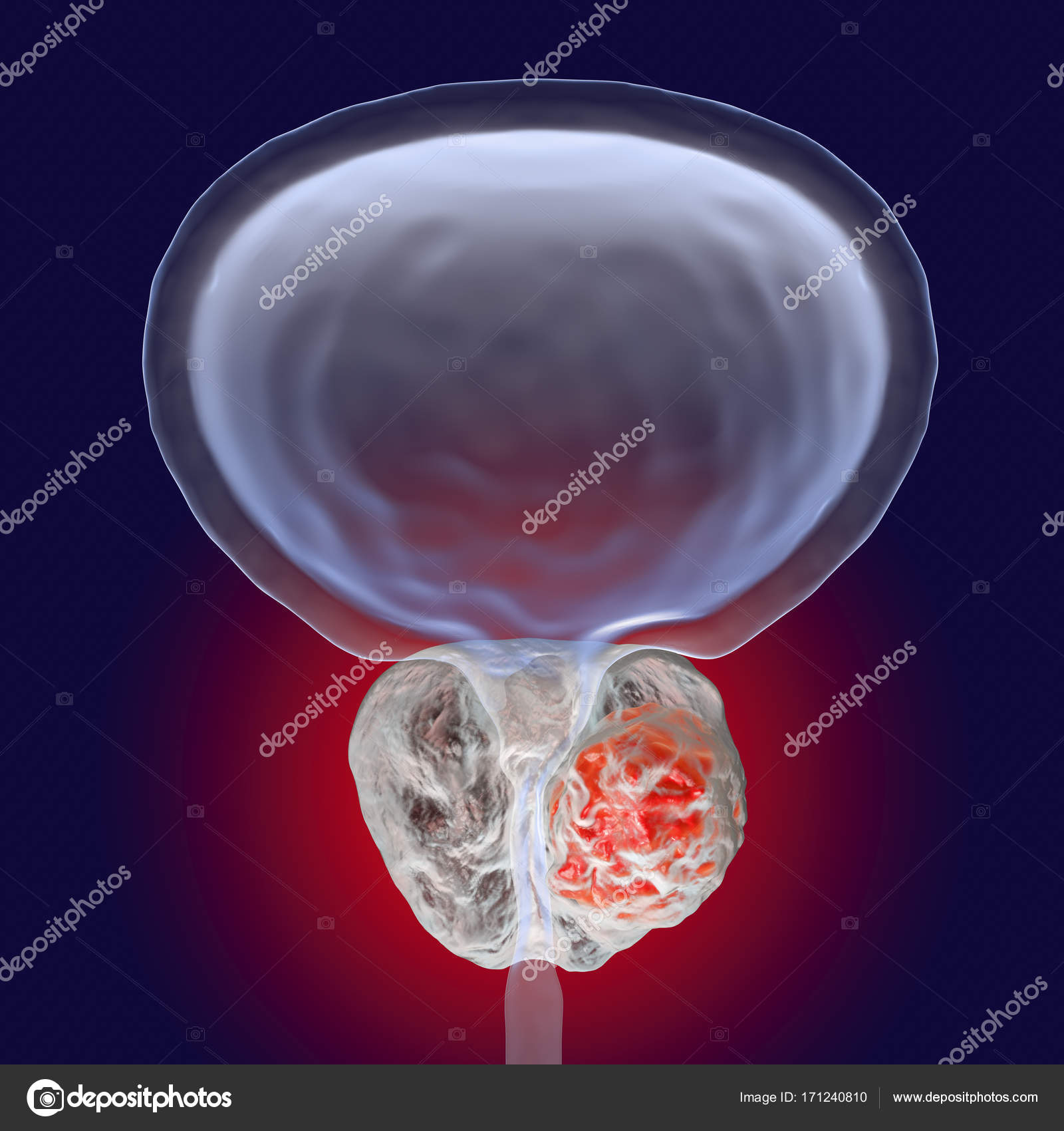
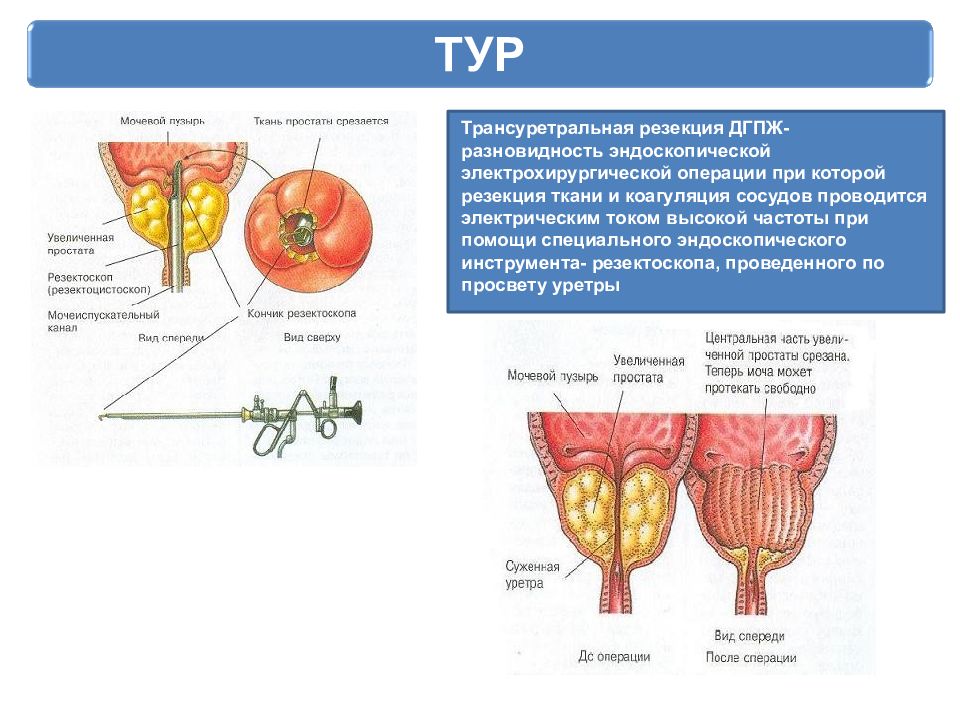 Зёрнышки вводятся в ткани, которые дают радиацию в течении месяца.
Зёрнышки вводятся в ткани, которые дают радиацию в течении месяца.