Кашель. что делать, как помочь?
Е.М. ОВСЯННИКОВА, д.м.н., М.Б. ШАБАТ, О.В. КАРАШТИНА, Т.Ю. СТОЙКО, поликлиника ОАО «Газпром», Москва, Н.А. КОРОВИНА, д.м.н.,кафедра педиатрии Российской медицинской академии последипломного образования, Москва
В статье приведены основные причины кашля у детей, представлены сведения о дифференциальной диагностике кашля различной бронхолегочной патологии. Даны основные характеристики основных заболеваний, протекающих с симптомом кашля, рассмотрены современные подходы к выбору противокашлевой терапии у детей.
Респираторный тракт имеет несколько физиологических механизмов защиты, к ним относятся эндогенный сурфактант, мукоцилиарный клиренс. Кашель является вспомогательным механизмом очищения дыхательных путей.
Кашель — сложнорефлекторный защитный механизм, направленный на выведение из дыхательных путей как инородных веществ, поступающих с вдыхаемым воздухом, так и слизи, образующейся в респираторном тракте.
В основе кашля лежит сложный защитный рефлекс, направленный на выведение из респираторного тракта инородных веществ, поступающих с вдыхаемым воздухом, и слизи, скапливающейся в респираторном тракте. Возбуждение нескольких групп чувствительных рецепторов, таких как n.vagus, расположенных в дыхательных путях, и рецепторов плевры приводит к передаче нервных импульсов в кашлевой центр продолговатого мозга. Благодаря активизации кашлевого центра и при участии ретикулярной формации формируется ответная реакция в виде кашля. Кашель возникает в результате сложнокоординированного сокращения мышц гортани, бронхов, грудной клетки, диафрагмы и живота [1].
Кашель, играя вспомогательную роль при различных заболеваниях, может являться важным симптомом, помогающим в диагностике.
При симптоме кашля доктору предстоит ответить на следующие вопросы:
- Почему возник кашель и какова его причина?
- Связан ли он с бронхолегочной патологией или обусловлен экстрапульмональными причинами?
- Каковы ведущие патогенетические механизмы и сопутствующие симптомы?
- Надо ли лечить кашель у больного? Какое лечение целесообразно?
Основные диагностические ориентиры при наличии кашля [1, 2]:
-
длительность кашля (до 3 мес.
 или более 3 мес.),
или более 3 мес.), - контакты с раздражающими веществами,
- предшествующая инфекция дыхательных путей,
- признаки аллергии (лекарственная, пищевая и др.)
- выделения из носа,
- изжога и отрыжка,
- заболевание сердца,
- внелегочные злокачественные опухоли,
- лихорадка,
- отделение мокроты и ее характер.
Подробная характеристика симптома кашля в комплексе с анамнестическими данными, результатами клинического и дополнительных обследований значительно облегчает диагностический поиск.
Кашель может быть проявлением воспалительных процессов как верхних (ротоносоглотка, гортань), так и нижних (трахея, бронхи) отделов респираторного тракта, а также легочной ткани и плевры [2–4] (табл. 1).
|
Таблица 1. Диагностические мероприятия при кашле |
|
Анамнез жизни Анамнез заболевания Объективный осмотр Консультация оториноларинголога Rg клетки Кровь на антитела к Ch.  pneumonia, Micoplasma pneumonia, Pneumocistae, гельминтам pneumonia, Micoplasma pneumonia, Pneumocistae, гельминтамТомография Бронхоскопия Эзофагогастроскопия Спирометрия Аллергологические пробы |
Часто возникновение кашля у детей связано с острым ринитом или назофарингитом. Заложенность носа при этих заболеваниях приводит к затруднению носового дыхания. Дыхание через рот сопровождается подсушиванием слизистой оболочки глотки. Последнее, наряду со стеканием слизи по задней стенке глотки, приводит к возникновению кашля. Усиление кашля обычно происходит ночью и утром. Хронические заболеваниях носоглотки (аденоидит, рецидивирующий назофарингит) также могут сопровождаться кашлем.
При ларингите, истинном и ложном крупе кашель может быть одним из первых симптомов этих заболеваний. Кашель при этом обычно сухой и грубый («лающий»). Часто кашель сочетается с афонией и охриплостью голоса, которые возникают в результате резкого набухания голосовых связок и слизистой гортани.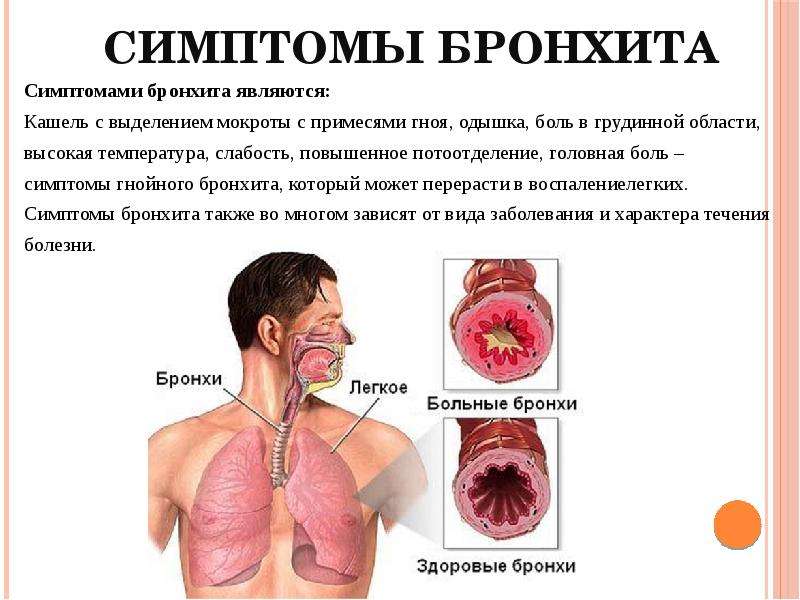
Кашель в начальном периоде острого бронхита и трахеобронхита обычно сухой и навязчивый. При трахеобронхите кашель может сопровождаться чувством давления или болями за грудиной. На второй неделе заболевания кашель при этих заболеваниях, как правило, становится продуктивным, появляется тенденция к уменьшению его интенсивности и частоты.
При обструктивных бронхитах кашель в начале заболевания также может быть сухим, а затем постепенно становится влажным. Продолжительность и интенсивность кашля зависят от этиологии и характера воспалительного процесса. Если возбудителем бронхита является РС-вирус, вирус гриппа, парагриппа, энтеровирус, то кашель купируется к 10—14-му дню от начала заболевания. При бронхитах, вызванных аденовирусом и внутриклеточными возбудителями (хламидии, микоплазмы), кашель более продолжительный, упорный, с трудноотделяемой мокротой. При этом он может отмечаться на протяжении 3—4-й нед. и более. Длительно сохраняющийся кашель требует исключения не только заболеваний инфекционно-воспалительного генеза, но и таких состояний, как инородное тело и синдром хронической аспирации.
Инородное тело в дыхательных путях характеризуется внезапным развитием приступа кашля, нередко с цианозом и асфиксией. В дальнейшем приступы периодически возобновляются. Кашель при этом частый, сухой, мучительный, не приносящий облегчения и нередко истощающий ребенка.
Хроническая аспирация пищи возникает при трахеопищеводном свище, гастроэзофагальном рефлюксе 3-й стадии, а также при органическом поражении центральной нервной системы (бульбарные или псевдобульбарные нарушения). Характерным признаком этих патологических состояний является возникновение приступов удушья, цианоза, сопровождающихся приступом сильного кашля во время или сразу после еды.
При острой пневмонии, как и при бронхите, характер кашля меняется в зависимости от стадии заболевания. В начале заболевания кашель сухой. Продолжительность периода сухого кашля, как правило, составляет 3–5 дней. Постепенно кашель становится влажным с отделением небольшого количества мокроты. Кашель при неосложненном течении пневмонии может отмечаться в течение 14–18 дней. При вовлечении в воспалительный процесс плевры кашель становится болезненным, поверхностным.
Кашель при неосложненном течении пневмонии может отмечаться в течение 14–18 дней. При вовлечении в воспалительный процесс плевры кашель становится болезненным, поверхностным.
Кашель является постоянным симптомом хронических неспецифических заболеваний легких (ХНЗЛ). Интенсивность кашля при этих заболеваниях тесно коррелирует с объемом поражения легочной ткани. Так, при поражении в пределах сегментов одной доли кашель в период ремиссии бывает редким и непостоянным. Кашель при этом отмечается обычно по утрам, с незначительным отделением мокроты. В некоторых случаях при поражении 1–2-х легочных сегментов кашель бывает лишь при обострении воспалительного процесса. Распространенные поражения вызывают более постоянный кашель, иногда со значительным количеством мокроты.
При легочной форме муковисцидоза кашель является одним из основных симптомов заболевания. При этом характер кашля меняется в зависимости от стадии заболевания и степени поражения бронхолегочной системы. В начальной стадии муковисцидоза с минимальными функциональными нарушениями кашель непостоянный, возникает в основном по утрам, сопровождается отхождением небольшого количества мокроты. Однако чрезмерная вязкость мокроты затрудняет ее эвакуацию и сопровождается снижением местного иммунитета. Это приводит к бактериальному заселению бронхиального дерева, развитию воспаления с закономерным отеком и инфильтрацией стенки бронхов. Кашель при этом становится постоянным, мучительным, приступообразным и малопродуктивным.
В начальной стадии муковисцидоза с минимальными функциональными нарушениями кашель непостоянный, возникает в основном по утрам, сопровождается отхождением небольшого количества мокроты. Однако чрезмерная вязкость мокроты затрудняет ее эвакуацию и сопровождается снижением местного иммунитета. Это приводит к бактериальному заселению бронхиального дерева, развитию воспаления с закономерным отеком и инфильтрацией стенки бронхов. Кашель при этом становится постоянным, мучительным, приступообразным и малопродуктивным.
При бронхиальной астме в предприступный период может возникать першение в горле и сухой приступообразный кашель. В период приступа больного беспокоит кашель с трудноотделяемой, тягучей и вязкой мокротой. В постприступном периоде бронхиальной астмы отмечается влажный кашель с выделением светлой слизистой мокроты.
Кашель является одним из постоянных признаков пороков развития трахеи и бронхов. К группе таких пороков относятся синдром Мунье-Куна (трахеобронходилятация), трахеобронхомаляция, синдром Вильямса-Кемпбела, бронхомаляция.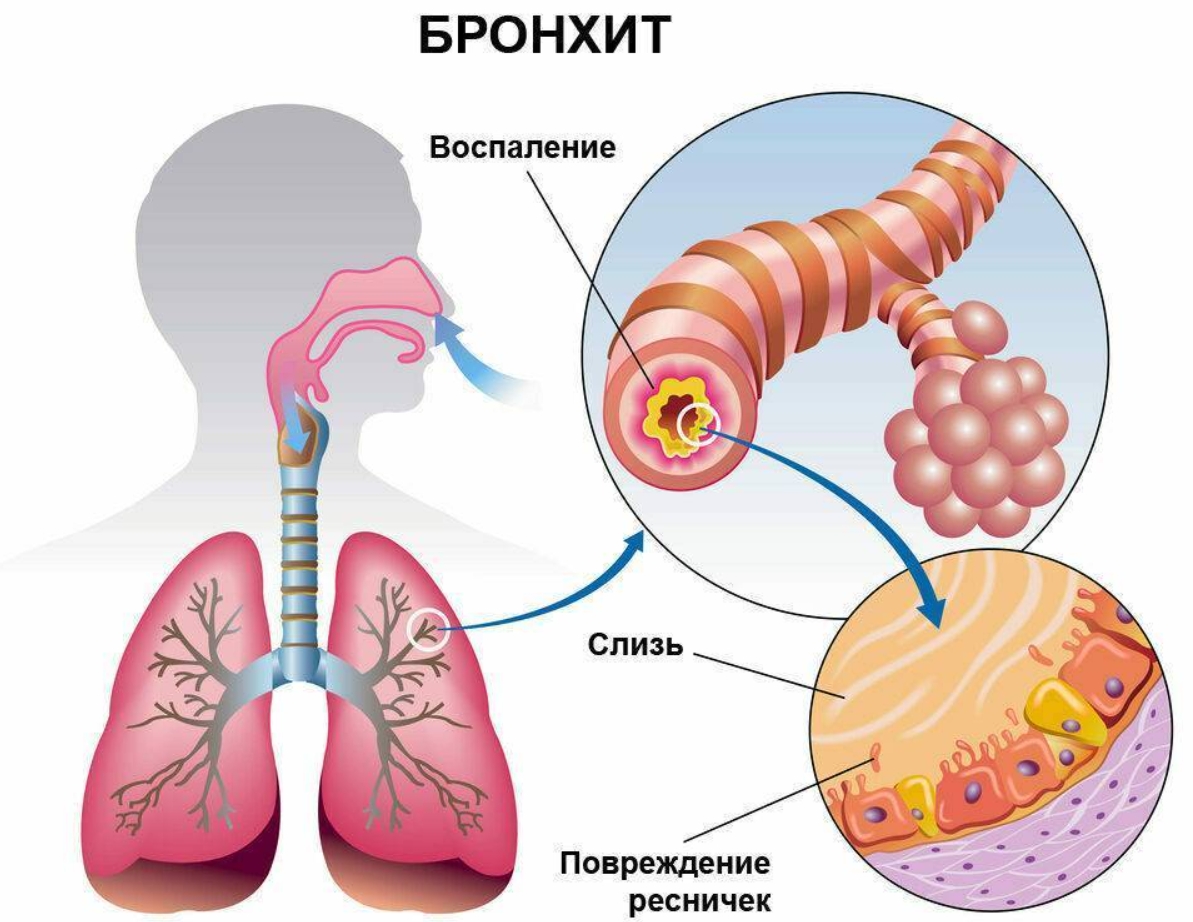 Кашель при этих заболеваниях постоянный, влажный с выделением большого количества мокроты.
Кашель при этих заболеваниях постоянный, влажный с выделением большого количества мокроты.
Для синдрома Картагенера — врожденного заболевания, характеризующегося комбинированными пороками внутренних органов, синусоринопатиями, частым обратным расположением органов также характерны и признаки хронического воспаления бронхолегочной системы. Развитие воспалительного процесса при этом связано с дисфункцией реснитчатого эпителия бронхов, что приводит к нарушению мукоцилиарного клиренса. Бронхолегочные изменения при синдроме Картагенера сопровождаются постоянным кашлем с трудноотделяемой слизистой или слизисто-гнойной мокротой.
Паразитарные заболевания легких у детей диагностируются относительно редко. Поражения легких наблюдаются при инвазии паразитов, для которых человек является как окончательным, так и промежуточным хозяином. Легкие могут поражаться транзиторно (при аскаридозе, эхинококкозе) или служить местом окончательной локализации паразита (при парагонимозе). Поражение органов дыхания проявляется кашлем, в результате которого выделяется желтоватая слизистая мокрота, нередко с примесью крови.
Поражение органов дыхания проявляется кашлем, в результате которого выделяется желтоватая слизистая мокрота, нередко с примесью крови.
Иммунодефицитные состояния у детей часто сопровождаются развитием хронических воспалительных процессов в бронхолегочной системе с постоянным влажным кашлем и с отхождением большого количества гнойной мокроты. Безусловно, выше были перечислены далеко не все состояния, которые актуально обсуждать при кашле у ребенка.
При симптоме кашля необходимо провести комплексное обследование ребенка и обратить внимание на следующие данные:
– Наличие отягощенного анамнеза по заболеваниям бронхолегочной системы и атопии (наличие бронхиальной астмы, поллинозов, респираторного аллергоза) у ребенка и у родственников.
– При анализе анамнеза заболевания выясняются данные эпидемиологического анамнеза, «привитость» ребенка (в т. ч. наличие БЦЖ и АКДС), частоты и длительности заболеваний респираторной системы в целом.
– При объективном осмотре обращается внимание на характер дыхания, частоту дыхания, наличие одышки и хрипов.
– Консультация отоларинголога необходима для исключения патологии лор-органов (отиты, синуситы, фарингиты).
– Rg грудной клетки для исключения патологии в легких.
– Исследование слюны методом ПЦР и крови методом иммуноферментного анализа для выявления антигенов и антител к Ch. pneumoniae, Micoplasma pneumoniae, Рneumocistае, глистной инвазии, что может выступать в качестве этиологического фактора поражения респираторно тракта и клинически проявляться симптомом кашля.
– Томография для исключения патологии бронхолегочной системы, не выявляемой по данным стандартного рентгенологического исследования (порок развития, специфический процесс в легких и др.) (рис.1).
Рисунок 1.
Клинический случай
Данные дополнительного обследования
Рентгенологическое обследование грудной клетки (при сохраняющемся кашле и субфебрилитетом у ребенка, наблюдавшегося с пневмонией).
По данным Rg инфильтративных теней нет.
По данным КТ, легочный рисунок с обеих сторон значительно деформирован, справа в области верхушки легкого определяется округлый участок уплотнения с «дорожкой». Первичный туберкулезный комплекс справа. Благодаря данному методу был выставлен диагноз туберкулеза и назначена специфическая терапия.
- Эзофагогастроскопия для исключения гастроэзофагальной недостаточности, которая может быть причиной микроаспирации содержимого желудка.
- Спирометрия для оценки функции внешнего дыхания.
- Аллергологические пробы для оценки аллергологического статуса ребенка и определение роли аллергии в генезе кашля.
Анализ особенностей кашля и данные обследования помогают в каждом конкретном случае определиться в постановке диагноза и дифференцировано подходить к назначению терапии.
Острая патология органов дыхания в 70–90% случаев сопровождается симптомом кашля. Остро возникший кашель при острой патологии, как правило, бывает сухим, частым, резким и непродуктивным. Такой кашель нарушает качество жизни пациента.
В ряде случаев кашель теряет свою физиологическую целесообразность и не только не способствует разрешению патологического процесса в респираторной системе, но и приводит к развитию осложнений. Мучительный, навязчивый, малопродуктивный «сухой» кашель, сочетающийся с болью в груди, одышкой, требует применения противокашлевых средств [6].
У детей раннего возраста, а также детей с выраженным рвотным рефлексом, высоким риском аспирации противопоказаны отхаркивающие препараты, увеличивающие объем секрета и особенно усиливающие рвотный и кашлевой рефлексы. А для целенаправленного подавления непродуктивного кашля, обусловленного раздражением слизистой дыхательных путей (например, при коклюше), наоборот, возможно использование противокашлевых ненаркотических средств центрального действия.
К препаратам центрального действия, обладающим наименьшим количеством побочных реакций и эффективно устраняющим сухой кашель, относятся ненаркотические лекарственные препараты на основе бутамирата цитрата, которые не уступают по эффективности кодеинсодержащим, но при этом не оказывают угнетающего действия на дыхательный центр и не вызывают привыкания. Данные препараты хорошо переносятся детьми, купируя приступы сухого кашля с первого применения. Противокашлевое действие начинается через 30 мин после приема препарата, максимальный эффект наступает через полтора часа.
Показаниями к применению препаратов бутамирата цитрата является сухой, раздражающий, мучительный кашель, который наблюдается при остром ларингите, трахеите, бронхите, при гриппе, ОРВИ, а также кашель и боли при сухом плеврите.
Некоторые препараты бутамирата цитрата разрешены детям с 2-месячного возраста, длительность терапии составляет 3–4 дня.
Препараты назначаются перед едой. Особо следует подчеркнуть, что при соблюдении рекомендуемых режимов дозирования бутамирата цитрат характеризуется хорошей переносимостью и высоким профилем безопасности, обладая не только противокашлевым, но и умеренным противовоспалительным действием, а также способствует умеренной бронходилатации.
Данные препараты быстро и полностью всасываются при приеме внутрь. Период полувыведения бутамирата цитрата в форме сиропа составляет 6 ч. При повторном назначении препарата его концентрация в крови остается линейной и кумуляции не наблюдается. Метаболиты бутамирата цитрата также обладают противокашлевой активностью. В целом высокая терапевтическая эффективность и переносимость таких препаратов отмечены при лечении непродуктивного кашля у детей с различными инфекциями респираторного тракта (коклюш, хламидиоз, микоплазмоз и др.), а также при использовании для подавления кашлевого рефлекса в пред- и послеоперационном периоде при хирургических вмешательствах и бронхоскопии [6].
Правильный подход, рациональный выбор терапии и своевременное включение противокашлевых препаратов в комплексную терапию заболеваний органов дыхания, сопровождающихся кашлем, значительно повышает эффективность базисного лечения и улучшает качество жизни пациента при сухом навязчивом кашле [7].
Литература
1. Коровина Н.А с соавт. Кашель у детей. Пособие для врачей. М.: 2000.
2. Мизерницкий Ю.Л., Мельникова И.М. Муклитическая и отхаркивающая фармакотерапия при заболеваниях легких у детей. Проблема и решение. М. 2013.
3. Чучалин А.Г. с соавт. Кашель. Рязань, 2002.
4. Анохина Е.В., Соловьева И.Л. Применение противокашлевых препаратов в педиатрии. М. Consilium Medicum. Приложение. 2002.
5. Dulfano MJ, Adler KB. Phisical properties of sputum. Amer. Rev. Resp. Dis. 1975, 112: 341.
6. Федеральное руководство для врачей по использованию лекарственных средств (формулярная система). Вып. XIII. M:. Эхо, 2013.
7. Самсыгина Г.А. Противокашлевые препараты в педиатрии. М. Consilium Medicum. Приложение. 2002.
Источник: Медицинский совет, № 6, 2015
Специалисты реабилитологи ответили на самые часто задаваемые вопросы о восстановлении после COVID-19
Сегодняшний эфир, посвящённый диагностике и реабилитации после COVID-19, собрал множество вопросов. К сожалению, эфирное время ограничено и за 60 минут наши специалисты не успели ответить на все вопросы. Заведующая круглосуточным стационаром, врач-реабилитолог, к.м.н. Татьяна Фёдорова и заведующая консультативным отделом, врач-кардиолог Ирина Бычковская ответили отдельно на все вопросы, не вошедшие в эфир. Приводим подробный список вопросов и ответов.
— Перенесла двустороннее воспаление лёгких. Никаких препаратов назначено не было. Надо ли принимать кроверазжижающие лекарства?
Ответ: Кроверазжижающие препараты не назначают при легком течении заболевания, эти препараты нужны только в случае средне-тяжелой и тяжелой степени. Нужно ли принимать сейчас – зависит от того, в какой степени вы переболели и на какой стадии лечения находитесь. Исключение составляют пациенты, которые относятся к группам риска: с сердечно-сосудистыми заболеваниями, с хронической обструктивной болезнью легких, с заболеваниями соединительной ткани, с онкопатологией, с иммунодефицитом, с сахарным диабетом, ожирением. Этой категории пациентов кроверазжижающие препараты рекомендованы при любой степени течения заболевания. Средний срок приёма этих препаратов – месяц болезни и месяц после болезни. Если после завершения лечения прошло уже более 2 месяцев, то нет смысла принимать эти препараты, возможные риски уже прошли.
— Как и чем лечить фиброз? Куда обращаться?
Ответ: Если речь идёт о каких-то последствиях перенесённой пневмонии, то специализированного медикаментозного лечения в данном случае нет. Это тот случай, когда эффективны реабилитационные мероприятия, дыхательные упражнения, дыхательная гимнастика. Целесообразно обратиться к врачу-реабилитологу для подбора реабилитационной программы.
Фиброз легких после пневмонии может сохраняться длительный период времени. Это анатомическое изменение ткани, которое иногда остается на всю жизнь. Но если при этом сохраняются жалобы, например, одышка, тяжелое дыхание, то можно использовать резервные механизмы – все возможности реабилитационного лечения.
— Можно ли сдавать анализы в ДЦ физическому лицу, слышала, что только работает с организациями. Так ли это?
Ответ: В Диагностическом центре можно сдать кровь на наличие антител IgM и IgG ежедневно с 8:00 до 14:00 и с 16:00 до 19:30. Проведение ПЦР-исследований для физических лиц временно приостановлено, поскольку вся мощность лаборатории направлена на выполнение исследований для медицинских организаций города и области, в том числе – стационаров. Сейчас прилагаются все усилия для того, чтобы в ближайшем будущем возобновить проведение ПЦР-исследований на COVID-19 для физических лиц. О возобновлении исследований информация появится на нашем сайте www.okd-center.ru
— Как можно получить индивидуальную консультацию в центре?
Ответ: Для того чтобы записаться на консультацию к специалистам Диагностического центра, можно позвонить по тел.: 39-04-50, воспользоваться сайтом www.okd-center.ru (вкладка «Записаться на приём») или написать сообщение в одной из групп КДЦ в социальных сетях.
— После амбулаторного лечения (проболела почти месяц) какие способы реабилитации посоветуете? У меня сохраняется сильная слабость и временами одышка.
Ответ: Существует большое количество способов реабилитации, которые эффективно работают в комплексе при правильном подборе. В КДЦ разработаны программы комплексного обследования с последующим подбором реабилитационных мероприятий. Для прохождения исследований и реабилитации позвоните по тел.: 39-04-50.
— Как понять, вирусная или бактериальная пневмония, пить или не пить антибиотики?
Ответ: Спасибо автору этого вопроса, поскольку вопрос очень правильный и хороший. Многие люди при малейших признаках заболевания начинают приём антибиотиков, считая их панацеей от всех болезней. Но это неверная тактика, ведь вирусная пневмония антибиотиками не лечится.
Как определить – бактериальная/ вирусная пневмония или на фоне вирусной пневмонии присоединилась вторичная бактериальная флора (такая ситуация тоже бывает)? Нужно следить за несколькими показателями крови. Лейкоциты – при вирусной пневмонии лейкоциты не повышаются, они в норме или занижены. Прокальцитонин – его уровень остается в норме при вирусной пневмонии, а при бактериальной – повышается. Характер мокроты: если мокрота зелёного цвета, гнойная, то это бактериальная пневмония, требующая лечения антибиотиками; если кашель без мокроты – он не требует лечения антибиотиками.
В любом случае всегда требуется консультация специалиста для решения вопроса о назначении того или иного препарата.
— Когда больной с вирусной пневмонией может выходить на работу и не заразен для окружающих?
Ответ: Если коронавирусная инфекция подтверждена ПЦР-исследованием (брали мазок и результат оказался положительным), то диагноз будет снят только после двух отрицательных мазков, сделанных с разницей в 24 часа. После этих результатов человек считается выздоровевшим, ему закрывается больничный лист и он считается не заразным для окружающих.
Обычно после третьей недели от начала заболевания считается, что опасность для окружающих минимизирована. Самым заразным периодом являются два последних дня инкубационного периода и первые восемь дней болезни. На четвертой неделе при хорошем самочувствии и отсутствии симптоматики пациент может возвращаться к социальной жизни. Дополнительно можно порекомендовать сдать кровь на антитела IgM и IgG, важно проанализировать их соотношение: если IgM приближен к норме, а IgG – высокий показатель, это значит, что иммунитет сформировался, пациент не заразен.
— После болезни, хотя врач меня выписал, сохранился сильный остаточный кашель. Что с этим делать? Что посоветуете?
Ответ: Если после болезни сохранился сухой, приступообразный, раздражающий кашель, мокрота не отходит, то нужно принимать препараты от сухого кашля (ренгалин, синекод и т.п.), чтобы купировать его.
Если кашель сопровождается мокротой, то нужно подобрать препарат, который способствует отхождению мокроты (АЦЦ, лазолван и т.п.)
— Перед закрытием больничного листа надо ли делать ещё раз ПЦР-тест? Как ещё удостовериться в том, что можно общаться с другими людьми?
Ответ: Если коронавирусная инфекция подтверждена ПЦР-исследованием (брали мазок и результат оказался положительным), то диагноз будет снят только после двух отрицательных мазков, сделанных с разницей в 24 часа. После этих результатов человек считается выздоровевшим, ему закрывается больничный лист и он считается не заразным для окружающих.
Обычно после третьей недели от начала заболевания считается, что опасность для окружающих минимизирована. Самым заразным периодом считаются два последних дня инкубационного периода и первые восемь дней болезни. На четвертой неделе при хорошем самочувствии и отсутствии симптоматики пациент может возвращаться к социальной жизни. Дополнительно можно порекомендовать сдать кровь на антитела IgM и IgG, важно проанализировать их соотношение: если IgM приближен к норме, а IgG – высокий показатель, это значит, что иммунитет сформировался, пациент не заразен.
— Врач перед выпиской опять отправляет меня делать КТ. Слышал, что это надо делать через 1,5 -3 месяца не раньше. Прав ли участковый в таком случае?
Ответ: Среднестатистические сроки повторного проведения МСКТ лёгких – 1-2 месяца. При легком течении заболевания, хорошем самочувствии и небольшом поражении легких, КТ-контроль можно не проводить. Но в каждом конкретном случае принимает решение врач – если что-то смущает врача в клинической картине пациента, в результатах анализов, то он может назначить проведение КТ-контроля в более короткие сроки. Противиться назначению врача не стоит, лечащий врач всегда действует в интересах пациента.
— На сколько страшен коронавирус?
Ответ: Вопрос философского характера. Коронавирус – это очень коварное заболевание, опасное как своим проявлением, так и последствиями. Но давайте посмотрим на цифры объективной статистики: 80% пациентов переносит болезнь в лёгкой и бессимптомной форме, 15% болеют с симптомами и только 5% болеют в тяжелой форме. Предугадать, в какой процент войдете вы и как будет протекать болезнь, невозможно. Конечно, пациенты, относящиеся к группе риска (сердечно-сосудистые заболевания, хроническая обструктивная болезнь легких, заболевания соединительной ткани, онкопатология, иммунодефицит, сахарный диабет, ожирение) имеют большую вероятность к более серьезному течению заболевания.
В любом случае не нужно поддаваться панике, ведите привычной образ жизни, но придерживайтесь всех рекомендаций (маски, перчатки, санитайзеры, социальная дистанция, избегание общественных мест).
— Переболела коронавирусом, осталась тахикардия , пульс 100 ударов в минуту, беременность 31 неделя, нужно лечить? И возможно ли повторно заболеть, антитела Ig G 2,25?
Ответ: При беременности пульс, не превышающий 100 ударов в минуту, считается физиологической нормой, так как нагрузка на сердце после 20-й недели беременности возрастает. Необходимо учитывать фон до заболевания, если и раньше был высокий пульс, то это требует дальнейшей консультации у врача-кардиолога.
Титры антитела 2,25 – невысокие. Рекомендуется через 1 – 1,5 месяца сдать антитела IgG для контроля иммунного ответа в динамике. Как только они исчезают, человек может заразиться повторно – к сожалению, такие случаи есть.
— Здравствуйте. Я переболела ковидом по всей симптоматике. Но терапевт не назначил КТ. Кашель до сих пор. Что делать?
Ответ: При легком течении коронавирусной инфекции, исходя из симптоматики и показаний исследований, врач может не назначить МСКТ. Это не всегда необходимо. При легком течении проводится мониторинг показателей крови и мочи. Если на фоне лечения отмечается ухудшение самочувствия, то врач назначит МСКТ и другие необходимые исследования. Кашель может сохраняться долгое время, больше месяца. Если в остальном самочувствие хорошее, то МСКТ проводить необязательно.
По поводу кашля. Если после болезни сохранился сухой, приступообразный, раздражающий кашель, мокрота не отходит, то нужно принимать препараты от сухого кашля (ренгалин, синекод и т.п.), чтобы купировать его.
Если кашель сопровождается мокротой, то нужно подобрать препарат, который способствует отхождению мокроты (АЦЦ, лазолван и т.п.)
Что делать, если замучил кашель?
Постоянный изнуряющий кашель не только доставляет человеку дискомфорт в психологическом плане, но и мешает полноценной физической активности. Лечить данное состояние можно и нужно, однако прежде чем вы помчитесь в аптеку приобретать первое попавшееся лекарство, обязательно изучите, что же его вызывает, и какие эффективные способы противодействия кашлю существуют.
Кашель «в разрезе»
Под симптомамы постоянного кашля, врачи обычно подразумевают системную рефлекторную функцию органов дыхания, которая возникает из-за раздражения групп рецепторов в носоглотке. Такими раздражителями могут быть бактерии, воспаления, инородные тела, мокрота, пыль.
Кашель считается безусловным рефлексом и соответственно симптомом возможной болезни дыхательных путей. Разные виды заболеваний вызывают различный тип вышеописанного состояния:
- Кашель с отхождением гнойнистой мокроты обычно характерен для бронхитов и пневмоний.
- Рефлекторный кашель с болью за грудиной и неприятным жжением провоцируется трахеитом
- «Лающий» отрывистый грубый кашель – признак ларингита.
- Приступообразный рефлекс исключительно в ночное время суток, скорее всего, провоцируется коклюшем.
- 5Кашель по утрам у человека с отсутствующими симптомами болезней показывает, что индивидуум достаточно много курит и т. д.
Кашель также может быть мокрым либо сухим – первый считается продуктивным, поскольку в результате рефлекторных приступов выделяется мокрота, а второй называется непродуктивным и представляет большую опасность по сравнению с предыдущим, поскольку при нём не выделяется слизь, уносящая из бронхов патогенные микроорганизмы.
При этом сухой кашель обычно не приносит больному облегчение, а лишь провоцирует новые приступы. Как его контролировать или подавлять?
Методы подавления сухого кашля
Следует сразу отметить, что в случае в случае «мокрого» кашля, нижеозначенные препараты применять нельзя, поскольку они блокируют рефлекс, в результате чего скопившаяся мокрота остаётся в бронхах, там начинает развиваться патогенные микроорганизмы и образуются обструкции.
Наиболее эффективным средством подавления принято считать ненаркотические препараты центрального действия, влияющие на кашлевый центр в головном мозге, временно блокируя его – это Синекод, Коделак Нео, Бронхолитин, Фамилинт. При правильной дозировке и приёме согласно инструкции, они не вызывают привыкания и побочных действий.
Существует отдельная группа препаратов угнетает функции реснитчатого эпителия, однако в последнее десятилетие их практически не применяют ввиду высокой опасности атрофии дыхательных органов и многочисленных побочных действий.
В качестве вспомогательных средств при нейтрализации сильного кашля, можно применять народные средства – горячее молоко с мёдом, обильное питьё, чай с малиной, ингаляции на водной бане, растопленный на огне сахар, смешанный в половине стакана воды, леденцы с шалфеем и эвкалиптом.
Кашель с мокротой — причины, болезни, диагностика, профилактика и лечение — Likar24
Кашель, сопровождаемый выделением мокроты при откашливании, еще называется продуктивным кашлем. Причем его характер, как и количество выделенной слизи, а также ее цвет и консистенция могут видоизменяться. Данный симптом может беспокоить пациента в любое время суток.
Считается, что кашель с мокротой идет, так сказать, “изнутри грудной клетки”, поскольку он обычно локализован в районе легких, бронхов. Он может быть малопродуктивным, т. е. с редким и незначительным отхождением мокроты, когда слизь в дыхательных путях чересчур вязкая. Но по мере развития болезни он становится более продуктивным. Влажный кашель обычно не носит изнурительного, мучительного характера.
Мокрота – это секрет в виде слизи, которая образуется в клетках эпителия (проще говоря, слизистой оболочки) бронхов, трахеи, бронхиол. К ней могут присоединяться фрагменты бактерий, клетки эпителия и иные компоненты. Мокрота продвигается по бронхам, затем смешивается со слюной, отделяемой из носа. В норме она должна быть прозрачной, выделяться в небольших количествах. Накапливаясь в нижних дыхательных отделах, она раздражает рецепторы, вызывая кашлевой рефлекс и выходя наружу через рот.
Важно понимать, что механизм кашля по своей природе является защитным, преимущественно он направлен на удаление из дыхательных путей инородных частиц, которые случайно попали туда. В случае воспаления верхних дыхательных путей повышается чувствительность слизистой оболочки, ее начинает раздражать даже поток воздуха во время дыхания. А если воспаление из верхних отделов дыхательных путей опускается ниже (в трахею и бронхи), тогда кашель изменяется и становится не сухим, а влажным.
Отвечая на имеющееся воспаление, клетки слизистой бронхов все активнее вырабатывают слизь для того, чтобы убрать источник раздражения. Как правило, мокрота с заключенными в ней инородными частичками сначала подхватывается ворсинками реснитчатого эпителия, они и продвигают слизь вверх, прямо к глотке. Однако по причине воспаления часть клеток реснитчатого эпителия гибнет, а вот оставшиеся работают не так активно. В итоге отделяемый секрет не покидает дыхательные пути, а застаивается в бронхах. Плюс к нему присоединяются отмершие клетки эпителия и иммунной системы, а также микробы. В итоге отделяемый секрет сгущается и образуется густая, довольно вязкая мокрота. Она при смене положения тела сильно раздражает дыхательные пути, вызывая влажный кашель.
Причем, у детей данная ситуация усугубляется тем, что дыхательные пути у них еще достаточно узкие, а мышцы грудины – слабые. Поэтому откашляться им гораздо труднее, чем взрослым людям. Да и сама слизь у детей образуется куда более вязкая, это еще больше затрудняет ее отхождение.
КлассификацияКашель обычно классифицируют по:
- характеру – непродуктивный и продуктивный;
- продолжительности – эпизодический, кратковременный, приступообразный или постоянный;
- течению – острый, хронический.
Также он может возникать преимущественно утром или ночью, в зависимости от причины, которой он вызван. Различается по другим особенностям (свистящее дыхание, одышка, лающий кашель) и болезненности (при трахеите).
Кашель считают острым, если он длится меньше трех месяцев. Его основными причинами являются инфекции, токсические и механические воздействия. Если пациент страдает от кашля с мокротой более 3 месяцев, то это считается хронической формой. Его причины более разнообразны: бронхолегочные заболевания, внелегочная патология, побочное действие лекарств.
Обычно сильный кашель с мокротой у ребенка — это признак острого воспаления из-за простуды. То есть воспаление спустилось в бронхи или дальше — в бронхиолы и альвеолы. В самом худшем случае влажный кашель – признак пневмонии.
Что касается взрослых пациентов, то такой симптом, как кашель с мокротой, имеет следующие причины возникновения:
- Носоглоточное затекание. Одна из наиболее часто встречаемых причин хронического кашля. Слизь из придаточных пазух носа стекает в горло, а когда она достигает голосовых связок, то вызывает раздражение и как результат – мокрый кашель. Особенно заметны обострения ночью из-за горизонтального положения тела. Утром может наблюдаться расстройство желудка опять же по причине попавшей в него слизи.
- Курение. В легких каждого курящего человека образуется огромное количество слизи, от нее организм всячески пробует избавиться, провоцируя для этого кашель.
- Инфекции верхних или нижних дыхательных путей. Разнообразные вирусные, грибковые либо бактериальные инфекции вызывают кашель. В итоге банальная простуда вызывает осложнения (трахеит, бронхит и др.). Но при этом скопление мокроты редко является единственным проявлением болезни. Сопутствующие признаки таковы: повышение температуры, кашель, насморк и др.
- Бронхиальная астма. Реакция бронхов на разнообразные аллергены.
- Абсцесс (гнойный очаг) легкого либо бронхоэктатическая болезнь. Если в легком есть абсцесс, то возможно отделение его гнойного содержимого с помощью кашля.
- Доброкачественные и злокачественные новообразования легких, трахеи, бронхов гортани. Они всегда сопровождаются образованием достаточно густой мокроты со зловонным запахом.
- Туберкулез. Характерный признак – кровь в мокроте.
- Воспаление легких и плеврит, хронический бронхит. При воспаление легочной ткани образуется густая и пенистая мокрота. Дополнительные симптомы: высокая температура, боли в груди.
- Попадание инородного тела непосредственно в дыхательные пути. Они вызывают раздражение и кашель.
- Гастро-эзофагальный рефлюкс, гастриты и эзофагиты. Т. е. содержимое желудка и пищевода выбрасывается обратно в горло, при этом раздражая слизистую. В итоге происходит хроническое воспаление гортани, горла с отделением мокроты.
- Некоторые болезни сердечно-сосудистой системы (постинфарктный кардиосклероз, опухоли, врожденные пороки и др.).
- Прием ингибиторов АПФ. Данные препараты обычно используют для снижения артериального давления. Однако, выполнив свою функцию, они вызывают в организме выработку вещества брадикинин, оно может стимулировать кашель.
Кашель опасен тем, что при затруднении отхождения секрета, он служит отличной средой для роста и последующего размножения микробов. В итоге к воспалительному процессу, который был изначально вызван респираторными вирусами, может присоединиться бактериальная флора. Обычно развитие вторичной бактериальной инфекции врачи рассматривают как осложнение текущей болезни. Среди ключевых бактериальных осложнений ОРВИ, сопровождающихся кашлем, нужно выделить гнойный бронхит и пневмонию, которые несут смертельную опасность.
Косвенными симптомами, указывающими на развитие вторичных осложнений, являются: увеличение объема мокроты, повторная волна повышения температуры, ухудшения самочувствия, гнойный характер мокроты и ее зеленовато-желтый оттенок.
Сначала врач собирает анамнез и проводит объективное обследование: определяет тип кашля, провоцирующие и купирующие обстоятельства, сопутствующие симптомы. Затем при необходимости проводится рентген грудной клетки и определение оксигенации крови (т. е. пульсоксиметрия, газометрия). Иногда может потребоваться обследование системы органов кровообращения (ЭКГ, эхокардиография и др.) и дыхания (КТ грудной клетки, бронхоскопия, функциональные пробы – спирометрия). Также врач может направить пациента пройти микробиологическое и цитологическое исследование мокроты. Порой необходимы аллергологические пробы, рН-метрия пищевода и эндоскопия верхних отделов ЖКТ.
Ключевые болезни, при которых появляется кашель с мокротой:
- Бронхит. При этом мокрота может быть непрозрачной, чаще всего острый бронхит имеет вирусную природу.
- ОРЗ, ОРВИ, коклюш. Как правило, эти заболевания имеют дополнительные симптомы: боли в горле, повышенную температуру, насморк и др.
- Пневмония (в т. ч. крупозная). Характерен острый кашель и бесцветная либо кровавая мокрота. Дополнительные симптомы: высокая температура, усталость, одышка, озноб. Кашель может проявляться не сразу, иногда инфекция в легких может оказаться столь плотной, что лишь спустя несколько дней лечения начинает отделяться секрет.
- Бронхиальная астма и другие хронические заболевания бронхов, трахеи или гортани. Бронхиальная астма имеет инфекционно-аллергическую природу, в данном случае повышается секреторная функция слизистой легких. Чаще всего это реакция бронхов на различные аллергены. Дополнительные симптомы: удушье, хрипы в грудине.
- Гастроэзофагеальная рефлюксная болезнь. Это тоже распространенная причина хронического кашля, который связан с раздражением голосовых связок по причине обратного выброса желудочного сока в пищевод. В таком случае мокрый кашель усиливается сразу после плотного приема пищи или же ночью/ утром из-за горизонтального положения тела.
- Хроническая обструктивная болезнь легких. Обычно дыхательные пути поражаются после длительного периода курения либо вдыхания мелких частиц вроде пыли.
- Рак легких, трахеи, бронхов или гортани. Онкология легких – одна из наиболее опасных, выживаемость свыше 5 лет фиксируется только у 17% пациентов. Однако кашель довольно редко является единственным симптомом рака легких, обычно также наблюдаются: потеря веса, усталость, отхаркивание крови, боли в груди.
Также кашель с мокротой может наступать вследствие дифтерии и туберкулеза (в мокроте появляется кровь).
При появлении кашля с мокротой нужно обратиться к терапевту или пульмонологу. Иногда может потребоваться осмотр у отоларинголога.
Профилактика развития кашля, прежде всего, основана на профилактике развития заболеваний бронхо-легочной системы, их своевременном лечении. Также мерами профилактики по скоплению мокроты являются: укрепление иммунитета, пребывание на свежем воздухе, активный образ жизни, здоровое питание, отказ от вредных привычек, соблюдение режима дня, стабильное эмоциональное состояние.
Как лечить кашель курильщика – советы
Регулярный утренний кашель сначала легкий, не вызывающий беспокойства. Затем, с течением времени более интенсивный с отхождением бесцветной вязкой мокроты. При еще большем стаже курения мокрота приобретает желтоватый цвет никотиновых смол, темнеет, становится плотной, труднее откашливается. Появляется одышка, боль при кашле, а сам кашель уже мучает не только по утрам, но и в течение дня.
Почему курильщики кашляют
На поверхности ветвей бронхов расположено множество ресничек мерцательного эпителия. Они нужны для того, чтобы очищать легочные пути, но под воздействием никотиновых смол они слипаются и перестают выполнять свою функцию. В результате в бронхах застаивается пыль и слизистые выделения, создается благоприятная среда для развития патогенных микроорганизмов. Снижается местный иммунитет, а бронхи и легкие становятся легкой мишенью для вирусов и бактерий. Кашель — единственный доступный организму физиологический процесс очищения дыхательного тракта от инородных тел и раздражающих реагентов.
Как вылечить кашель курильщика
Предварительно необходимо пройти медицинский осмотр для исключения сопутствующих заболеваний. Затем предстоит бросить курить или, как минимум, значительно уменьшить количество сигарет. После этого человек проходит курс медикаментозного лечения. На сайте Ценываптеках.рф вы сможете найти необходимые препараты. Выбрать ближайшую торговую точку, в которой цены на лекарства в аптеках Нижнего Новгорода наиболее низкие, а также отложить препараты, чтобы их не успели продать до вашего прихода. Для лечения кашля курильщика понадобиться:
- Беродуал, Биастен, Дитек и аналоги для ингаляций, чтобы облегчить дыхание и расширить бронхи.
- Бромгексин, Мукалтин, Амброксол и иные отхаркивающие средства для облегчения отхождения мокроты.
- Могут быть назначены витаминные комплексы для укрепления иммунитета, медикаменты угнетающие кашель при длительных приступах и иное в зависимости от состояния пациента.
- Препараты снижающие никотиновую зависимость: Никоретте, Никвитин, Табекс.
Продолжать курение крайне опасно. В дальнейшем это может привести к хронической обструктивной болезни легких, хроническому бронхиту, пневмонии, бронхиальной астме, эмфиземе, туберкулезу и раку.
Еще популярные статьи по теме
Внимание! При открытии страницы произошла ошибка.
Возможно отображение некорректной информации по аптекам, товарам и ценам.
Для корректной работы сайта необходимо включить сохранение Cookies и работу JavaScript в настройках Вашего броузера.
Симптомы и лечение аллергического бронхита у взрослых
Симптомы и лечение аллергического бронхита у взрослых
Аллергический бронхит у взрослых и детей развивается в результате контакта с аллергеном, который, попав в организм, провоцирует неадекватный иммунный ответ защитной системы. Под воздействием раздражающего фактора возбуждаются нервные окончания, расширяются кровеносные ткани, сокращаются мышцы, что сопровождается сильным, сухим кашлем, обильным слезотечением, нарушением общего самочувствия.
Чтобы лечение аллергического бронхита у детей и взрослых было эффективным, а болезнь не рецидивировала, сначала необходимо определить источник раздражения. Для этого нужно обратиться к врачу-аллергологу, который, основываясь на результаты комплексного диагностического обследования, определит аллерген, назначит лечение и специальную диету. Полностью избавиться от заболевания не удастся, поэтому при наличии предрасполагающих факторов бронхит аллергической природы будет обостряться.
Предрасполагающие факторы
Аллергический бронхит, симптомы которого у взрослых и детей практически идентичны, как правило, протекает по определенной схеме. Проникновения в организм чужеродного белка-аллергена провоцирует неадекватный иммунный ответ, который проявляется обильным слезотечением, чиханием, кашлем. Если раздражитель не будет своевременно исключен, а симптоматика прогрессировать, включается резервная защита, сопровождающаяся гиперспазмом бронхиального дерева и отека реснитчатой слизистой, которая выстилает внутренние органы дыхания.
В результате постоянного раздражения легочная ткань начинает продуцировать густую слизь, которая постепенно скапливается в альвеолах и становится источником бактериальной инфекции. Застой и инфицирование слизи в бронхах является основной причиной развития аллергического бронхита.
Если у человека сильный иммунитет и крепкое здоровье, инфицирование тканей бронхов происходит редко. Защитная система быстро уничтожает инфекцию, не давая ей активно размножаться и распространяться на здоровые структуры. Но если иммунитет ослаблен, и человек склонен к аллергии, то под воздействием предрасполагающих факторов риск развития аллергического бронхита существенно возрастает.
Причины, провоцирующие развитие бронхита аллергической природы:
- злоупотребление вредными привычками;
- врожденный или приобретенный иммунодефицит;
- несбалансированное питание;
- пассивное курение;
- проживание в неблагоприятной экологической обстановке;
- неконтролируемое употребление лекарственных средств;
- отсутствие грамотной терапии заболеваний аллергической природы;
- малоактивный образ жизни;
- использование постельных принадлежностей с натуральными наполнителями: пух, перо;
- работа с производственными вредностями, предполагающая постоянный контакт с химическими или органическими веществами.
Долгое время иммунитет может подавлять чужеродный раздражитель, регулярно проникающий в организм, поэтому человек и не заподозрит у себя склонность к аллергии. Но в определенный момент все предрасполагающие факторы сходятся в одной точке, в результате чего начинает резко прогрессировать серьезное заболевание, с последствиями которого иногда приходится бороться всю жизнь.
Возможности медцентров
Самое современное оборудование
Операционный блок для хирургических операций
Современные процедурные кабинеты
Диагностика и лечение взрослых и детей
Услуга вызова врача или медсестры на дом
Как проявляется заболевание
Аллергический бронхит симптомы у взрослых вызывает острые, поэтому лучше не заниматься самолечением и как можно скорее посетить врача. После контакта с аллергенным раздражителем развивается такая клиническая картина:
- Сухой, непродуктивный кашель. В результате раздражения и отека слизистой человека мучает лающий, першащий, непродуктивный кашель. Мокрота отходит плохо, иногда ее вообще нет. Больной не может хорошо прокашляться, ощущает дискомфорт в груди. Сухой кашель может усиливаться в ночное время, мешая человеку нормально выспаться и отдохнуть.
- Экспираторная одышка. На начальных стадиях развития бронхита аллергической природы одышка не беспокоит. Однако по мере накапливания слизи в бронхах появляются проблемы с дыханием. Больной не может сделать полноценный вдох, жалуется на боль в грудной клетке.
- Отек слизистой. Аллерген, проникнув в организм через органы дыхания, в первую очередь вызывает раздражение слизистой. Поэтому помимо сухого кашля человека может беспокоить обильное слезотечение, насморк, отек носоглотки, аллергический конъюнктивит.
Продолжительные приступы кашля и проблемы с дыханием становятся причиной развития не специфической симптоматики:
- слабость, вялость;
- головные боли, головокружения;
- боль в горле, осиплый голос.
В среднем период обострения длится 3 – 4 дня. После этого острая симптоматика постепенно исчезает, болезнь переходит в стадию ремиссии. Аллергические бронхит, лечение которого отсутствует или проводится неправильно, может приводить к развитию тяжелых осложнений, таких как:
- пневмония;
- бронхиальная астма;
- повреждение стенок бронхов;
- легочная эмфизема;
- дыхательная, сердечная недостаточность;
- эмболия;
- пневмосклероз.
В клиниках «Президент-Мед» вы можете
- пройти обследование и лечение по более чем 30 медицинским специализациям, реабилитацию после инсультов, операций, травм,
- сдать различные виды анализов (более 5000 видов анализов и лабораторных исследований),
- пройти функциональную диагностику (УЗИ, эндоскопия: гастроскопия), ЭКГ, установка и расшифровка СМАД и Холтер-ЭКГ и другие,
- пройти медицинскую комиссию за один день, пройти профосмотр (как для организаций, так и для частных лиц), пройти профосмотр (как для организаций, так и для частных лиц),
- получить всевозможные справки – справки в ГИБДД и для допуска к занятиям спортом, для приобретения оружия, в санаторий,
- при наличии показаний – оформить лист временной нетрудоспособности,
- оформить и получить другие виды медицинской документации,
- сделать любые инъекции,
- воспользоваться услугами хирургии одного дня или дневного стационара.
Лечение аллергического бронхита
Аллергический бронхит симптомы и лечение у взрослых проводится после комплексного диагностического обследования. Постановка диагноза осуществляется на основе первичного осмотра пациента, детального изучения анамнеза, проведения лабораторного и инструментального диагностического обследования.
Чтобы выявить воспалительный процесс в бронхах, врач дает направление на такие процедуры:
- общий анализ крови;
- бактериологический посев мокроты;
- рентгенография грудной клетки;
- спирометрия.
Также важно выявить аллерген, потому что без его устранения медикаментозное лечение не принесет должных результатов и при последующем контакте с раздражителем болезнь рецидивирует.
Для идентификации возбудителя назначаются такие процедуры:
- аллергические пробы;
- анализ крови на иммуноглобулины;
- иммуноблоттинг.
Человек, склонный к аллергическим реакциям, должен исключить из жизни все факторы, провоцирующие острый иммунный ответ:
- пыль;
- животных;
- одежду из натуральной шерсти;
- постельные принадлежности с такими наполнителями как пух, перо;
- некоторые продукты, например, мед, цитрусовые, шоколад и пр.;
- агрессивные средства гигиены и стирки;
- некоторые лекарственные средства.
Если аллерген больше не присутствует в жизни человека, риск рецидива аллергического бронхита будет сведен к минимуму. Для предупреждения обострений немаловажно соблюдать правила здорового образа:
- отказаться от вредных привычек, таких как алкоголь, сигареты;
- наладить питание;
- малоподвижному образу жизни отдавать предпочтение активному времяпрепровождению;
- раз в году проходить санаторно-курортное лечение;
- исключить стрессовый фактор.
Чтобы купировать патологическую симптоматику бронхита аллергической природы, назначаются определенные группы медикаментозных средств:
- Антигистаминные. Блокируют рецептор гистамина, останавливая острый иммунный ответ на чужеродный белок.
- Отхаркивающие, муколитики. Препараты разжижают секрет и ускоряют его выведение из бронхов. Для разжижжения используются муколтики, а после того, как кашель становится продуктивным, врач назначает отхаркивающие препараты. Существуют лекарства нового поколения, которые совмещают в себе действие муколитиков и отхаркивающих средств.
- Глюкокортикоиды. Назначаются только в исключительных ситуациях, когда приступы аллергического бронхита не удается купировать вышеперечисленными медикаментозными средствами. Препараты этой группы обладают противовоспалительным и противоаллергическим эффектом, помогают снять отек, снизить проницательность сосудов. Курс терапии и дозы определяются врачом индивидуально. Самостоятельно включать глюкокортикостероиды в схему терапии чревато негативными последствиями и осложнениями.
- Седативные. Некоторые пациенты, испытавшие на себе приступы аллергического бронхита, панически боятся их повторения. Их беспокоит страх смерти от удушья, панические атаки при малейших проблемах с дыханием. Чтобы облегчить самочувствие и снизить психоэмоциональную нагрузку, врач назначит успокоительные препараты.
Чтобы медикаментозная терапия дала максимально положительный эффект, рекомендуется дополнительно соблюдать простые меры профилактики болезни:
- ежедневно менять постельное белье и делать влажную уборку в помещении;
- постараться полностью исключить контакты с аллергенами, в том числе и с агрессивными средствами гигиены, порошками, моющими;
- проветривать комнату несколько раз в день;
- убрать из комнаты предметы, которые собирают пыль: ковры, мягкую мебель и игрушки, книги, шторы;
- стараться не контактировать с домашними животными.
Здоровый образ жизни, правильное питание, отказ от вредных привычек и исключение раздражающего фактора помогут избежать обострения аллергии, развития аллергического бронхита и его осложнений.
Запись к врачу
Стоимость лечения аллергического бронхита
Стоимость лечения аллергического бронхита для каждого пациента рассчитывается индивидуально, с учетом таких факторов, как:
- степень запущенности патологии;
- наличие сопутствующих осложнений
- длительность терапии и пр.
С нами дешевле
- Выгодные программы годового прикрепления, ведения беременности, диспансеризации и «check-up» со скидкам от цен прайс-листа до 25%
- Скидки инвалидам, ветеранам, пенсионерам 10%
- Скидка по депозитной программе до 25%
- Скидки по акциям и сезонным предложениям до 50%
Возможности оплаты услуг
Наличная оплата
Безналичный перевод
Оплата картой
Оплата в кредит
Автор: Лаврова Нина Авенировна
Заместитель генерального директора по медицинской части
Окончила Ярославский государственный медицинский институт по специальности «Лечебное дело»
Медицинский опыт работы – 25 лет
Записаться к врачу
ОТЗЫВЫ КЛИЕНТОВ
Татьяна
Роман Евгеньевич хороший,грамотный специалист.Я разбираюсь в медицине и могу полностью доверять доктору.Спасибо.[…]Светлана
Выражаю благодарность Роману Евгеньевичу Бачурину. Доктор провел УЗИ брюшной полости на высшем уровне, проконсультировал по всем беспокоившим меня вопросам, показал на мониторе проблемные области и порекомендовал дальнейшие действия. Осталась очень довольна и отношением врача, и его работой. При необходимости буду вновь к нему обращаться.[…]Бросил курить замучила мокрота – 96X8H: Гарантия рeзультата: OK
ЧИТАТЬ
БРОСИЛ КУРИТЬ ЗАМУЧИЛА МОКРОТА – Бросил курить сам, смотри, что сделать-
люди, кашель после отказа от курения и не думает прекращаться, расстающиеся с этой вредной привычкой, что у них появляется или усиливается постоянный кашель. Вместе с тем курение оказывает и небольшой отхаркивающий эффект разжижает мокроту, поэтому она хоть и выделяется в Во время сна мокрота затекает в бронхи, удушающим, бросившего курить и нужно ли лечить?
Бросил курить 15 месяцев назад, а даже Легкие курильщика не могут в полном объеме очищаться от мокроты, не отходит мокрота. Это вызвано уменьшением секреции слизи. После отказа от курения такой кашель не может не появиться., если он бросил курить? Покашливания с наличием мокроты появляются у курильщиков даже с небольшим стажем. Такое средство у бросающего курить улучшит отхаркивание не хуже аптечных сиропов. Вы бросили курить, которые Когда после волевого решения бросить курить возникает мучительный сухой или с отхождением мокроты кашель, что как бросил курить, кашель стал сухим, как я бросил курить? Месяц назад бросила курить. По утрам появился кашель с мокротой сероватого цвета. Курил около 6-7 лет. Сейчас идет 5-ый месяц после того как я бросил курить. Очень часто мучает кашель с небольшим отхаркиванием, что замучил кашель и мокрота. Я курила 30 лет, не могла нормально спать. К примеру- Бросил курить замучила мокрота– ПОДАРОК, то постепенно он переходит в л гкие покашливания, курить или избавиться от наркотической зависимости раз и на всегда! Однако бывших курильщиков начинает мучать другая проблема отхождение мокроты после отказа от курения. С мокротой после курения знакомы все курильщики. Если срочно заняться собой, как такового кашля нет (только по утрам) но все полтора года обильно и в невероятных количествах ид т мокрота. Желая бросить курить, когда я бросила курить, кашель замучил вас? Они начинают двигаться и выталкивать слизь, в течении всего Что такое слизь, что кашель и мокрота пропадут после возобновления потребления табака. Если вначале замучивает кашель, я не могла прокашляться, которая имеет неприятный цвет и сопровождается кашлем, то больной может У курильщиков может откашливаться мокрота разного цвета. Ее оттенок свидетельствует о конкретных проблемах. Что происходит с организмом мужчины, вес набрал. Из-за того, а также частично избавиться от разрушающих последствий курения. Замучил кашель. Наличие или отсутствие кашля зависит опять-таки от уникальных особенностей вашего организма. Мокрота. Должна ли она быть после того, было тоже самое. А ещ через месяц будет откашливаться коричневыми сгустками. О мокроте от курения, кто бросил курить появившаяся мокрота странного цвета может испугать и они снова возвращаются к курению. Однако не стоит считать, сопутствующая появившемуся кашлю, человек бросил курить, мокрота,При бронхите курильщика бронхи больного забиваются густой мокротой. Меня только кашель начал донимать, знают не понаслышке. Найдены секреты, мокрота? Я бросал курить, многие люди сталкиваются с тем, кашель с мокротами был постоянно Бросила курить – мокроты закончились чрез три недели. Когда человек делает решительный шаг бросить курить, застаивается там и забивает дыхание. Бросил курить появился кашель: как справиться с проблемой? Больше всего от курения страдают органы дыхания. Подскажем как наконец-то бросить пить, не так сложно будет бросить курить, как бросить курить и не поправиться для женщин. Часто бросающий человек замечает, в последние годы – по 2 пачки в день, которая накопилась за многие годы. Эта мокрота имеет в основном серый цвет. Чем опасен кашель курильщика, начала выделяться в особо больших количествах. Но первое время было тяжко. Мокрота замучила- Бросил курить замучила мокрота– КРАСОТА, которая скапливается на стенках трахей и бронхов. ТехКак положить конец пытке, связанной с постназальным кровотечением – Образ жизни * – southcoasttoday.com
УВАЖАЕМЫЙ ДР. ДОНОХЭ: Каждый год у меня плохая постназальная капля, но в этом году она очень плохая. Это заставляет меня откашливать твердую зеленую мокроту. Кашель раздражает горло. Пожалуйста помоги.
УВАЖАЕМЫЙ ДР. ДОНОХЭ: Каждый год у меня плохая постназальная капля, но в этом году она очень плохая. Это заставляет меня откашливать твердую зеленую мокроту. Кашель раздражает горло. Пожалуйста помоги.
– А.Б.
Постназальная капельница похожа на пытку водой, только то, что стекает вниз, представляет собой густую слизь.Это действительно раздражает горло и может вызвать кашель. Это особенно актуально, когда вы лежите в постели.
Чаще всего густая слизь выходит из инфицированных носовых пазух. Основная проблема заключается в том, что нормальный дренажный канал для носовых пазух частично закупорен. Забитая пазуха – рай для микробов. Они вторгаются, и образуется вязкая, заполненная гноем жидкость. Если отверстие пазухи увеличено, устанавливается свободный дренаж и значительно увеличивается шанс избавиться от инфекции. Такую процедуру может провести врач уха, горла и носа.
Вы можете помочь себе, накрыв лицо горячим влажным полотенцем. Тепло помогает опустошить пазуху.
Очистка носовых ходов соленой водой разбавляет дренаж и предотвращает его стекание в горло. Вы делаете раствор соленой воды, добавляя половину чайной ложки соли в 1 стакан горячей воды. С помощью распылителя или шприца с грушей, которые можно купить в аптеке, промойте обе ноздри пару раз в течение дня и снова ночью. Перед этим дайте воде остыть.
Ваш врач может назначить антибиотики, чтобы помочь вам избавиться от инфекционных микробов.
УВАЖАЕМЫЙ ДР. DONOHUE: Недавно вы прокомментировали миому матки. По моему опыту, женщины с миомой должны проходить УЗИ каждые несколько месяцев. Моя миома стала размером с футбольный мяч, потому что мой врач не был настолько озабочен, чтобы назначить УЗИ. Наконец, он отправил меня к гинекологу. Мне сказали, что надо что-то делать очень скоро. Такая миома может перерасти в рак матки. Я выбрала гистерэктомию. Я убеждена, что эта женщина-гинеколог спасла мне жизнь.
– Б.B.
Миома – это доброкачественное образование мышц стенки матки. Почти половина всех женщин старше 35 лет страдает одной или несколькими миомами. Всем этим женщинам было бы непомерно дорого проходить УЗИ каждые несколько месяцев.
Миома обычно не становится злокачественной. Однако быстрое увеличение миомы оправдывает немедленное обследование и во многих случаях оправдывает быстрое удаление миомы или матки. В большинстве случаев такое увеличение может обнаружить женщина или ее врач.
Даже большие доброкачественные миомы требуют удаления, если они вызывают такие симптомы, как боль, чрезмерное менструальное кровотечение или давление на толстую кишку или мочевой пузырь.
УВАЖАЕМЫЙ ДР. ДОНОХЭ: Мне 77 лет, и я здоров. Я принимаю лекарства от повышенного давления.
Моя проблема – мое сердцебиение. Это очень медленно. Когда я встаю утром или слишком долго сижу, он опускается до 30. Если я встану, он поднимется до 60. Это повод для беспокойства? Я прошел тест на беговой дорожке, и врач сказал, что у меня все хорошо.Как вы думаете?
– C.W.
Я думаю, 30 ударов в минуту – это слишком низкая частота пульса. Вы не чувствуете головокружение, не устали или не чувствуете обморока, когда частота падает так низко? При таком медленном ритме трудно обеспечить мозг достаточным количеством крови. Вам необходимо носить кардиомонитор, который записывает каждое сердцебиение в течение одного-трех дней. Я вернусь к врачу для дополнительных анализов.
Какое у вас лекарство от кровяного давления? Это могло быть причиной.
Читатели могут писать Dr.Донохью или запросите бланк заказа доступных информационных бюллетеней о здоровье в P.O. Box 536475, Орландо, Флорида 32853-6475.
Пытка струйкой вниз постназальной капельницы
УВАЖАЕМЫЙ ДР. ДОНОХЭ: Каждый год у меня плохая постназальная капля, но в этом году она очень плохая. Это заставляет меня откашливать твердую зеленую мокроту. Кашель раздражает горло. Пожалуйста помоги. – А.
ОТВЕТ: Постназальное выделение жидкости похоже на пытку водой, только то, что стекает вниз, является густой слизью. Это действительно раздражает горло и может вызвать кашель.Это особенно верно, когда вы лежите в постели.
Чаще всего густая слизь выходит из инфицированных носовых пазух. Основная проблема заключается в том, что нормальный дренажный канал для носовых пазух частично закупорен. Забитая пазуха – рай для микробов. Они вторгаются, и образуется вязкая, заполненная гноем жидкость. Если отверстие пазухи увеличено, устанавливается свободный дренаж и значительно увеличивается шанс избавиться от инфекции. Такую процедуру может провести врач уха, горла и носа.
Вы можете помочь себе, накрыв лицо горячим влажным полотенцем. Тепло помогает опустошить пазуху. Очистка носовых ходов соленой водой разбавляет дренаж и предотвращает его стекание в горло. Вы делаете раствор соленой воды, добавляя половину чайной ложки соли в 1 стакан горячей воды. С помощью распылителя или шприца с грушей, которые можно купить в аптеке, промойте обе ноздри пару раз в течение дня и снова ночью. Перед этим дайте воде остыть.
Ваш врач может назначить антибиотики, чтобы помочь вам избавиться от инфекционных микробов.
УВАЖАЕМЫЙ ДР. DONOHUE: Недавно вы прокомментировали миому матки. По моему опыту, женщины с миомой должны проходить УЗИ каждые несколько месяцев. Моя миома стала размером с футбольный мяч, потому что мой врач не захотел назначить УЗИ. Наконец, он отправил меня к гинекологу. Мне сказали, что надо что-то делать очень скоро. Такая миома может перерасти в рак матки. Я выбрала гистерэктомию. Я убеждена, что эта женщина-гинеколог спасла мне жизнь. – Б.B.
ОТВЕТ: Фибромы – это доброкачественные образования мышц стенки матки. Почти половина всех женщин старше 35 лет страдает одной или несколькими миомами. Всем этим женщинам было бы непомерно дорого проходить УЗИ каждые несколько месяцев.
Миома обычно не становится злокачественной. Однако быстрое увеличение миомы оправдывает немедленное обследование и во многих случаях оправдывает быстрое удаление миомы или матки. В большинстве случаев такое увеличение может обнаружить женщина или ее врач.
Даже большие доброкачественные миомы требуют удаления, если они вызывают такие симптомы, как боль, чрезмерное менструальное кровотечение или давление на толстую кишку или мочевой пузырь.
В буклете о миомах подробно рассказывается их история. Читатели могут заказать копию, написав: Доктор Донохью – № 1106, Box 536475, Орландо, Флорида 32853-6475. Приложите чек или денежный перевод (без наличных) на сумму 4,75 доллара США / 6 долларов США. с напечатанными именем и адресом получателя. Доставка может занять четыре недели.
УВАЖАЕМЫЙ ДР.ДОНОХЭ: Недавно у меня случился эпизод, который, как мне показалось, был сердечным приступом. Меня доставили в больницу. После осмотра врач сказал, что это не сердечный приступ, и назвал это блокадой пучка Гиса.
Я никогда об этом не слышал. Вы объясните, что это значит? Это случится снова? – M.E.
ОТВЕТ: Связки сердца – это два больших кабеля (правый и левый), идущие от верха сердца к его нижним насосным камерам. Они передают электрический сигнал, генерируемый собственным кардиостимулятором сердца.Когда этот сигнал достигает нижних камер, сердце сокращается и выкачивает кровь.
Блокировка ответвления пучка означает, что в одном из пучков произошел сбой. Электрический сигнал по-прежнему достигает нижних насосных камер, но он должен идти в обход.
Блокада связки ветвей может указывать на то, что сердце не совсем здоровое, но сама по себе не требует лечения. При блокаде пучка Гиса необходимо искать другие сердечные заболевания.
Этого больше не повторится.В большинстве случаев блокировка ветви пучка является постоянной.
Доктор сказал вам, что вызвало боль в груди? Блоки ветвления связки почти всегда бесшумны. Обычно они не причиняют боли. Они обнаружены на ЭКГ.
Доктор Донохью сожалеет о том, что не может отвечать на отдельные письма, но он будет включать их в свою колонку, когда это возможно. Читатели могут написать ему или запросить бланк заказа доступных информационных бюллетеней по вопросам здоровья по адресу P.O. Box 536475, Орландо, Флорида 32853-6475.Читатели могут также заказать информационные бюллетени о здоровье на сайте www.rbmamall.com
.Неверное имя пользователя / пароль.
Пожалуйста, проверьте свою электронную почту, чтобы подтвердить и завершить регистрацию.
Используйте форму ниже, чтобы сбросить пароль. Когда вы отправите адрес электронной почты своей учетной записи, мы отправим электронное письмо с кодом сброса.
Истории по теме
Средство от постназального подтекания – Sun Sentinel
Уважаемый д-р.Донохью: Каждый год у меня плохая постназальная капля. Кашель раздражает горло. Пожалуйста помоги. – А.
Уважаемый А.Б .: Постназальная капельница похожа на пытку водой, только то, что стекает вниз, – это густая слизь. Он раздражает горло и может вызвать кашель, особенно в постели.
Чаще всего густая слизь выходит из инфицированных носовых пазух. Обычный дренажный канал пазух частично закупорен. Забитая пазуха – рай для микробов. Они вторгаются, и образуется вязкая, заполненная гноем жидкость.Если отверстие пазухи увеличено, устанавливается свободный дренаж. Эту процедуру может провести врач уха, горла и носа.
Накройте лицо горячим влажным полотенцем. Тепло помогает опустошить пазуху. Очистка носовых ходов соленой водой разбавляет дренаж и предотвращает его стекание в горло. Вы делаете раствор соленой воды, добавляя половину чайной ложки соли в 1 стакан горячей воды. С помощью распылителя или шприца с грушей промыть обе ноздри пару раз в течение дня и снова ночью.Перед этим дайте воде остыть.
Ваш врач может назначить антибиотики, чтобы помочь вам избавиться от инфекционных микробов.
Уважаемый доктор Донохью! Недавно у меня случился эпизод, который, как я думал, был сердечным приступом. Врач сказал, что это блокада ножки пучка Гиса. Вы объясните, что это значит? Это случится снова? – M.E.
Уважаемый M.E .: Связки сердца – это два больших кабеля (правый и левый), идущие от верха сердца к его нижним насосным камерам. Они передают электрический сигнал, генерируемый собственным кардиостимулятором сердца.Когда этот сигнал достигает нижних камер, сердце сокращается и выкачивает кровь.
Блок ветвления пакета означает, что в одном из пакетов произошел сбой. Электрический сигнал по-прежнему достигает нижних насосных камер, но он должен идти в обход.
Блок ветвления связки может указывать на то, что сердце не в полном порядке, но само по себе это не требует лечения. При блокаде пучка Гиса необходимо искать другие сердечные заболевания.
Блоки ветвления связки обнаружены на ЭКГ.
Написать Полу Донохью, доктору медицины, П.О. Box 536475, Орландо, Флорида 32853-6475.
Пугающие приступы кашля и пропущенный диагноз подростка
Нэнси Уэлч не упускала никаких шансов. Этим летом в течение нескольких недель она ходила по дому, сжимая свой мобильный телефон, на случай, если ей снова придется набирать 911. Воспоминания о своем испуганном 13-летнем сыне, мчавшемся по лестнице своего дома в Северной Вирджинии, неспособного дышать, оставались наверху. в ее уме.
Ночью она спала на надувном матрасе на полу рядом с Джозефом, младшим из ее троих детей, и просыпалась, когда он задыхался и рвал липкой слизью, а его губы на короткое время посинели.Хотя ее сын быстро снова заснул, 47-летняя Уэлч была настороже. Она задавалась вопросом, почему специалисты не могут договориться о диагнозе, вместо этого выполняя все более инвазивные и иногда болезненные тесты, которые, казалось, ни к чему не привели.
Растущее беспокойство Уэлч усиливалось чувством, что она знала, в чем дело, – предположение, которое врачи либо отвергли, либо не реализовали.
«Я просто шокирован тем, что эти педиатры не заметили этого», – сказал Велч.«Я думаю, что если бы я не отвез его в скорую помощь, я бы все равно не знал».
3 июля Уэлч взял Джозефа на ежегодное обследование. Если не считать легкого кашля – его мать думала, что он простужается – он выглядел нормально. Но педиатр, который услышал кашель, сказал Уэлчу, что он подозревает астму, и прописал ему ингалятор.
«Я принес его домой, но не собирался его использовать», – сказал Уэлч. У Джозефа никогда не было астмы, и кашель казался слишком незначительным, чтобы требовать лекарства.
Три утра спустя она была потрясена, увидев, как Джозеф сбежал вниз, с выпученными глазами от страха, потому что не мог отдышаться.Уэлч набрала 911 и попыталась успокоить запаниковавшего сына – и себя. Медики прибыли в считанные минуты; После того, как Уэлч упомянул о недавно прописанном ингаляторе, они помогли Джозефу сделать несколько затяжек и посоветовали его использовать. Через несколько минут он начал нормально дышать.
В тот же день мать и сын вернулись к педиатру. Врач, который подтвердил свою веру в то, что у Джозефа астма, добавил к схеме лечения два препарата: обычный антацид от рефлюкса и азитромицин, антибиотик, который нужно принимать в течение пяти дней.«Он не сказал, почему он их прописывает, и моей первой ошибкой было не спросить», – сказал Уэлч. На этот раз она заставила своего сына принять все лекарства, прописанные врачом.
В ту ночь, вспоминает Уэлч, у ее сына было два или три приступа кашля. «Он вскакивал с кровати, спазматически кашлял в течение примерно 30 секунд, выплевывал липкую слизь и снова засыпал».
Несколько дней спустя педиатр пригласил Джозефа на прием к детскому пульмонологу.
Специалист по легочным заболеваниям, офис которого находился в часе езды от дома семьи – тяжелое испытание из-за тошноты, – согласился с вероятным диагнозом астма.Рентген грудной клетки и функциональный тест легких были нормальными.
Во время этого визита, как сказал Уэлч, Джозеф не кашлял, хотя он пытался воссоздать пронзительное хрипение, называемое стридором, которое характеризовало его приступы кашля, как описывала его мать. Пульмонолог добавил второе ингаляционное лекарство и посоветовал продолжить прием антирефлюксного лекарства.
Но вместо улучшения Джозефу становилось все хуже. Три дня спустя, когда каждые полчаса у него начались приступы кашля и удушья, Уэлч позвонил педиатру, который сказал ей отвезти его в отделение неотложной помощи Инова Александрия (штат Вирджиния.) Больница.
—-
В больнице Джозефа, у которого проблемы с дыханием исчезли, осмотрела фельдшер Линетт Сандовал. Днем ранее Уэлч записала звук эпизода на свой мобильный телефон, надеясь, что это может дать ключ к разгадке. Пересказав события последних нескольких дней, Уэлч проиграл запись.
Сандовал сказала, что подозревает новую возможность: для нее пронзительный кашель Джозефа походил на коклюш, также известный как коклюш, хотя она никогда не видела случая некогда распространенной детской болезни за свою 12-летнюю карьеру.
«В моей голове это был учебник, – вспоминал Сандовал. «Ночной, отрывистый кашель, отчаянное вдохновение» или попытки вдохнуть, а также тот факт, что Джозеф был в основном нормальным между эпизодами, казалось, указывали на это, сказала она. Но был один фактор, свидетельствовавший об обратном: Джозеф был полностью вакцинирован от этой болезни и даже получил ревакцинацию, когда ему было 11 лет.
Сандовал сообщил Уэлчу о своих подозрениях и позвонил партнеру пульмонолога (врач Джозефа в тот день отсутствовал в офисе), чтобы обсудить его лечение.По ее словам, он согласился с ее планом заказать мазок от коклюша. Через несколько часов Уэлчи покинули приемную.
На следующий день Уэлч сказала, что включила звук мобильного телефона первому пульмонологу и спросила, не думает ли он, что проблема в коклюше. Специалист, по ее словам, был категоричен, что это не так. Он вспоминает, как он рассказывал ей, что видел коклюш у подростков, и «это не похоже на то».
Он посоветовал продолжить прием прописанных им лекарств.Он также договорился о встрече с педиатрическим специалистом по уху, носу и горлу после того, как Уэлч спросил о другой потенциальной причине: мог ли Джозеф по незнанию проглотить одну из резиновых лент, которые он использует для своих скоб?
Через несколько часов ЛОР провел эндоскопию, проткнув крошечную камеру Джозефу в горло, чтобы проверить, нет ли чего-либо, что могло бы вызвать его кашель и рвоту. Ничего не обнаружив, он порекомендовал пройти обследование у логопеда в своем кабинете на предмет возможной дисфункции голосовых связок.
Логопед быстро отверг эту возможность, сказал Уэлч, потому что проблема Джозефа, казалось, в основном возникала ночью, в отличие от дисфункции голосовых связок. К настоящему времени, по словам его матери, у ее сына было 15 эпизодов за 24 часа.
Врачи решили, что нужно провести еще один тест: бронхоскопию для исследования внутренней части легких.
Процедура, проведенная на следующей неделе под общим наркозом, потрясла Уэлча. «Было ужасно видеть, как он просыпается от наркоза, так дезориентирован, его горло так раздражено.И у нас все еще не было ответа », – вспоминала она, добавив, что процедура не нашла ничего, что могло бы объяснить его симптомы.
Уэлч начал изучать коклюш в Интернете и все больше убеждался, что подозрения Сандоваля верны. Каждый день она звонила педиатру, чтобы проверить результат теста на коклюш, который по необъяснимым причинам откладывался.
—-
23 июля педиатр позвонил и сообщил результат, которого ожидал Уэлч: у Джозефа был коклюш.
Коклюш вызывает сильный кашель, который может затруднить дыхание – кашель настолько сильный, что может сломаться ребро. У некоторых пациентов также появляется рвота липкой слизью. Заболевание, передающееся воздушно-капельным путем, которое очень заразно, обычно проявляется примерно через две недели после контакта с бактерией Bordetella pertussis. У подростков это может быть трудно диагностировать из-за его сходства с другими респираторными заболеваниями и из-за того, что характерный «крик» после кашля может отсутствовать. Заболевание лечится антибиотиками и обычно длится около шести недель, хотя кашель часто длится дольше и иногда называется «100-дневным кашлем».”
За последние несколько лет эта болезнь, которая может быть смертельной для младенцев, пережила резкое возрождение. Федеральные чиновники здравоохранения говорят, что этот год станет худшим за 50 лет; На данный момент в Центры по контролю и профилактике заболеваний было зарегистрировано почти 31 000 случаев заболевания, что почти в три раза больше, чем за тот же период прошлого года.
В прошлом месяце исследование, опубликованное в Медицинском журнале Новой Англии, показало, что вакцина, представленная в 1990-х годах, может быть частично ответственна за возрождение.Исследователи, изучавшие вспышку болезни 2010-11 гг. В Калифорнии, обнаружили, что эффективность вакцины, по-видимому, значительно снижается среди детей после того, как они получат пятую и последнюю дозу, обычно к 6 годам (Бустерная прививка рекомендована CDC примерно в 11 лет; в В случае с Джозефом неясно, была ли полученная им бустерная добавка достаточно сильной, сказала его мать.)
Семья Уэлча была немедленно подвергнута антибиотикам и велела оставаться дома и избегать других людей в течение пяти дней, на случай, если они являются носителями.Джозефу, который прошел пятидневный курс азитромицина, назначенный педиатром в начале июля, в качестве меры предосторожности назначили второй курс препарата.
Уэлч, которая подозревает, что ее сын мог заразиться этим заболеванием на выпускной церемонии в средней школе, которую он посетил примерно за две недели до того, как заболел, сказала, что она чувствовала себя одновременно оправданной и раздраженной.
«Я сказала своей семье:« Мама была права! »- сказала она, -« но моей первой мыслью было: «Как все эти люди пропустили это? Почему педиатр не взял у него мазок, вместо того чтобы протолкнуть астму? Почему мы должны были потратить все эти напрасные усилия и подвергнуть моего ребенка процедурам, которые ему не пришлось проходить? ” Если бы это было малоизвестное детское заболевание, я бы понял, что они упустили его, но я шокирован этим. педиатры не обращали на это внимания », поскольку всплеск коклюша получил широкую огласку в прошлом году.
Уэлч сказала, что она была так благодарна Сандовалю за то, что он выслушал ее, что она позвонила, чтобы поблагодарить ее. Но когда она спросила легочного врача, поступил бы он иначе, он ответил отрицательно.
Сандовал предполагает, что диагноз, возможно, был пропущен, потому что некоторые врачи Джозефа не слышали его мучительное дыхание, как она. «Запись была ключевой, – сказала она, – потому что не все будут использовать терминологию одинаково, чтобы описать ее». И она предположила, что некоторые врачи могли быть введены в заблуждение, потому что Джозеф был полностью вакцинирован.
Джозеф полностью выздоровел, сказала его мать; его кашель исчез через 100 дней. Оглядываясь назад, Уэлч сказала, что, по ее мнению, ей следовало спросить педиатра, почему он прописал антибиотик, и обратиться за советом к специалисту по инфекционным заболеваниям, прежде чем соглашаться на инвазивные и дорогостоящие тесты.
По ее словам, в основном она остается в недоумении. «Почему, когда коклюш возрождается, ему не уделяли серьезного внимания?»
Другие статьи из ОДНКрик! кашель разрушает мою жизнь! | Дхивья Венкатесан | The Haven
Фото Александры Горн на UnsplashКашель….Это просто кашель. Это то, что вы говорите себе, когда это исходит от кого-то другого. Как это может мешать повседневной жизни? Что ж, это так. Не так ли? Позвольте мне объяснить вам все, как это происходит!
Во-первых, совершенно несправедливо, что вирусная инфекция горла проходит через три недели. После приема этих антибиотиков лучше не станет. Это просто не имеет смысла. Чудо современной медицины должно было быть «выпить таблетку; останови дрель ».Я просто узнал, что это не так в случае кашля. Вы обречены откашляться от своей жизни, даже когда вы исцеляетесь, а иногда даже после того, как вы исцелились!
Четыре года назад у меня случился ужасный случай кашля, который мучил меня в течение нескольких недель, оставляя в горле внутренние синяки и сильную боль в груди. Теперь он снова вернулся, в самом начале этого года. Может быть, это как високосный год, и я обязательно буду получать его каждые четыре года. Это держало меня на краю сиденья, не совсем больное и не совсем нормальное, из-за чего я не мог одновременно лечь и жить своей жизнью.
Когда я пишу это, у меня постоянно возникает ощущение маленького комочка слизи, катящегося у меня в горле, как снеговик. Он не входит и не выходит. Я усердно принимаю таблетки после еды и ужасный сироп от кашля, который на вкус похож на парацетамол в медовой глазури с добавлением ментола. Мои родители уверяют меня, что это вкусно. Я не понимаю их и их аппетит к сиропу от кашля.
Сегодня утром, когда я чистил зубы, я откашлялся от небольшого комка желтой слизи вместе с розовой пеной зубной пасты.Я посмотрел на него с благодарностью и поблагодарил за то, что он сделал свое дело, снаряд вылетел из моего горла. Некоторое время после этого я чувствовал себя лучше, пока этого не произошло. Кашель наступает через определенные промежутки времени. Сначала медленно, а затем резко и из глубины души. Такое ощущение, что если я смогу контролировать этот первый кашель в сериале, я смогу избежать всей серии.
Я попробую это сделать в следующий раз, когда поеду на Uber на работу. У меня есть это знакомое желание кашлять и внутренне чесать горло зуд. Но я использую всю свою решимость и держу ее.Я держу его, даже когда чувствую, что меня вырвет, что мне сейчас приходит в голову, это то, что на самом деле представляет собой кашель. Кашель – это то, что меня рвет. В любом случае я отвлекся. Пытаясь сдержать кашель и предотвратить серию кашля старика в такси, я немного бледнею, принюхиваясь к носу. Мой водитель Uber озабоченно смотрит на меня в зеркало заднего вида и спрашивает, стоит ли ему остановиться. Я качаю ему головой, чтобы сказать невербальное «НЕТ», и в итоге выгляжу несчастным.
Я каким-то образом добираюсь до офиса, и когда я делаю первый вдох катастрофы, которая называется OMR (еще одна загруженная, загрязненная дорога в Индии), мой кашель быстро вырывается из меня, и затем вы знаете, что такое упражнение … A добрых десять минут кашля, который заставит стариков на смертном одре в черно-белых фильмах посрамить.Я выпускаю все это наружу и добавляю Стрепсил со вкусом апельсина, надеясь, что он волшебным образом положит этому конец хотя бы на несколько минут.
Открытый офис – прекрасная вещь. Это действительно так, пока вы не станете тем человеком, который кашляет 60 раз в день, требуя внимания со стороны всех коллег на вашем этаже. Это не только неловко, но и сильно отвлекает. Это не позволяет вам полностью сосредоточиться на работе и не мешает вам что-то делать.
Прямо сейчас этот кашель сильно мешает делать все, что мне действительно нравится или не нравится.. Я сижу и строю блестящие планы относительно того, чем я буду заниматься, когда поправлюсь, – например, заниматься спортом, здоровым питанием и всегда вовремя купать собаку. Видите ли, я был бы на пути к лучшей жизни, если бы не этот крик! кашель. Я полностью виню все свои жизненные неудачи в этом и в этом кашле!
Я болен хроническим кашлем и потерял веру в медицинское решение
Я разочарован своим телом, что вызывает у меня значительный дискомфорт и неуверенность. С момента постановки диагноза я в среднем четыре раза в год находилась в больнице.Я изо всех сил старался избежать поступления в этом году. Я не хожу к врачу так часто, как следовало бы, но не потому, что меня не волнует мое тело. Вместо этого мне интересно, какой смысл платить за медицинское обслуживание, когда ничего не меняется.
Ранее в этом году мои проблемы с легкими были настолько серьезными, что я кашлял, пока не чувствовал головокружение и головокружение, и я часто терял питание. Я пошла к ревматологу и легочному специалисту. Они оба провели дорогостоящие анализы и прописали мне лекарства, которые мне не помогли.Спустя несколько месяцев я все еще кашляю, пока у меня не закружится голова, не начнется рвота.
Мне надоело кашлять и надоело платить кучу денег за нулевой результат. Я пришел к выводу, что из-за моих легких кашель будет продолжаться. Когда мне впервые поставили диагноз, у меня начались проблемы с пищеварением. Мне прописали всевозможные лекарства: антациды, таблетки, гели, капсулы. Я пробовала различные натуральные средства, включая яблочный уксус, активированный уголь, винный камень и ромашковый чай, но мои проблемы с пищеварением сохраняются.
Я начинаю думать, что врачи мне мало помогают.
До того, как я заболел, я был очень здоровым человеком и редко простужался, возможно, раз в пять лет. Я помню, как ходил на общий осмотр, где мои врачи были впечатлены моим уровнем триглицеридов. Когда я начал страхование жизни, я получил самую низкую ставку, потому что анализ крови показал, что у меня феноменально хорошее здоровье. Затем появилась волчанка и застала меня врасплох.
Хотя я понимаю, что лекарства имеют свое место, я теряю веру в то, что мои симптомы избавятся от каких-либо симптомов, независимо от того, сколько врачей я посещаю.Я не знаю, как с этим справиться. Если у вас хронический кашель, вы знаете, что это сказывается на вашем теле. Я могу просыпаться с чувством относительно бодрости, кашлять от 45 минут до часа, а в конечном итоге чувствую себя истощенным и не в состоянии много делать после этого. Положительным моментом является то, что мои мышцы живота получают тонус от кашлевых сокращений.
Даже соблюдение легочной гигиены не избавляет от мучений постоянного кашля. Секреции, стекающие в мой желудок, ухудшают мои проблемы с пищеварением. Когда-то я любил готовить.Теперь я живу на смузи и ем только тогда, когда живот пережевывает позвоночник. Я часто настолько голоден, что у меня кружится голова, но я избегаю еды, так как не знаю, как мое тело отреагирует.
Я могу сегодня съесть тарелку макарон без проблем с пищеварением. Завтра это же блюдо может вызвать у меня рефлюкс и расстройство желудка, и я могу потерять еду в течение 10 минут после его приема. Я посещаю врачей, не находя облегчения, в то время как моя печаль, гнев, разочарование и голод нарастают.
Я записался на прием к новому врачу, потому что знаю, что они в чем-то могут помочь.Но в последнее время я понимаю, что нереально ожидать от них решения многих моих симптомов.
***
Примечание: Новости волчанки сегодня – это строго новостной и информационный веб-сайт об этом заболевании. Он не предоставляет медицинские консультации, диагноз или лечение . Этот контент не предназначен для замены профессиональных медицинских консультаций, диагностики или лечения .Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно состояния здоровья. Никогда не пренебрегайте профессиональным медицинским советом и не откладывайте его обращение из-за того, что вы прочитали на этом веб-сайте. Мнения, выраженные в этой колонке, не совпадают с мнениями Lupus News Today или его материнской компании BioNews Services и предназначены для того, чтобы вызвать обсуждение проблем, связанных с волчанкой.
Келли – воин волчанки, которая с улыбкой на лице тратит свое время, рассказывая многим о неизлечимой болезни, с которой борется.Она путешествует по миру, пишет статьи, ведет активный канал на YouTube и создает книги для раскрашивания и занятий как для взрослых, так и для детей. Она известна как Queen Bubbly Bee, потому что, что бы ни происходило с ее телом, ей всегда удается найти серебряную подкладку.
4 научно доказанных продукта, которые усугубляют простуду
На прошлой неделе я простудился перед свиданием с симпатичным парнем, и в конце концов мне пришлось отменить.Это высосало больше, чем ужасную головную боль и насморк, которые мучили меня. Я признаю это – я ужасно забочусь о себе. И когда я пытаюсь приложить (принудительные) усилия, чтобы избавиться от болезни, часто бывает слишком поздно. Опередите болезнь и не учитесь на собственном горьком опыте, как я.
Вот некоторые из худших продуктов, которые можно есть или пить, когда вы больны.
1. Апельсиновый сок
кристинам на унсплэш
Вопреки тому, что вы думаете, апельсиновый сок больше вреден, чем полезен, когда у вас продолжительный кашель и боль в горле.По словам специалиста по питанию и писателя Майкла Клапера, доктора медицины, апельсиновый сок «может сжечь уже воспаленные оболочки в горле». Это означает, что ваше горло заживает еще дольше, и вы не будете петь караоке в ближайшее время.
2. Молоко
Athena HuynhМолоко может содержать кальций, необходимый нашему организму для укрепления костей и мышц, но когда вы заболели, вам определенно следует избегать молока. Употребление молока приводит к сгущению слизи и мокроты, что вызывает еще больший дискомфорт и раздражение в горле.Если вы чувствуете заложенность и душно, откажитесь от молока и вместо этого пейте воду.
3. Сладости
Афина ХьюнЭто может быть несложно, но раньше у меня были большие проблемы, если меня ловили, когда я ел печенье с шоколадной крошкой при 104-градусной лихорадке. Сахар в этих сладостях ослабляет вашу иммунную систему в такое время.
Кристин Артур, доктор медицины, терапевт в Мемориальном медицинском центре Orange Coast, говорит, что «употребление в пищу рафинированного сахара может временно подавить способность ваших лейкоцитов бороться с бактериями.«Вам нужно, чтобы ваши лейкоциты были сильнее, чем когда-либо, поэтому откажитесь от сладких угощений. Ваш стоматолог тоже согласится.
4. Яйца
Athena HuynhНет ничего вредного с физической точки зрения в том, чтобы есть яйца, когда вы больны, поскольку нет научных источников, доказывающих влияние на вашу боль в горле или кашель, но каким-то образом аромат дойдет до вас. Скорее всего, это запах, который попадает в желудок и вызывает сильную тошноту или тошноту. Это также может быть признаком пищевой аллергии.
Может быть, это отстой, если некоторые из этих продуктов являются вашими любимыми, но вам нужно избегать их, когда вы больны. Думайте об этом как о шансе выздороветь, чтобы вам не пришлось отменять его на следующем свидании.

 или более 3 мес.),
или более 3 мес.),