причины, симптомы, диагностика и лечение
Мастопатия – патологические фиброзно-кистозные изменения в ткани молочной железы, характеризующиеся появлением плотных, часто болезненных мелкозернистых образований. Беспокоят нагрубание, болезненность железы, более выраженные перед менструацией, серозные, иногда кровянистые выделения из соска. Имеет склонность к рецидивам, является фактором онкологического риска. Диагностика мастопатии требует проведения маммографии, УЗИ молочных желез, при необходимости – диафаноскопии, МРТ молочных желез, пневмокистографии, пункционной биопсии. Лечение мастопатии проводится консервативными методами. При опасности озлокачествления узловой мастопатии проводится оперативное удаление узла.
Общие сведения
Мастопатия– понятие, объединяющее в себе группу заболеваний молочных желез, характеризующихся развитием патологических изменений в ткани железы с нарушением соотношения эпителиальных и соединительнотканных компонентов. Согласно нозологической классификации ВОЗ от 1984 года под мастопатией понимают фиброзно-кистозную болезнь молочных желез. Заболеваемость мастопатиями различной этиологии у женщин молодого возраста колеблется в пределах 30-45% и заметно возрастает после 40-45 лет.
Мастопатия представляет собой доброкачественное изменение ткани железы, имеющее прямую зависимость от нейрогуморальной регуляции. Это означает, что факторами развития мастопатии являются как патологии, связанные с нарушениями состояния нервной регуляции (стрессы, неврозы, депрессии), так и расстройство гормонального баланса и внутреннего гомеостаза организма.
Мастопатия
Причины развития мастопатии
Полного представления о причинах и механизмах развития мастопатий в настоящий момент нет, но есть все основания утверждать, что значительную роль в возникновении этого заболевания играет гормональный статус. Факторы, способствующие развитию мастопатии: ранняя менопауза, нарушения менструального цикла (гормональные дисфункции, синдром поликистозных яичников, неправильный прием гормональных контрацептивов), продолжительное отсутствие родов, многочисленные (более трех) прерывания беременности, нерегулярная половая жизнь (или ее отсутствие), заболевания половых органов, лактация менее трех месяцев, эндокринные патологии (гипо- и гипертиреозы, нарушение функций гипоталамической и гипофизарной регуляции, работы надпочечников, печени, поджелудочной железы), наследственная предрасположенность.
Есть предположение, что наиболее значимый патогенетический фактор развития мастопатии – дефицит прогестерона при избытке эстрогенов. При этом имеет место усиление пролиферации (размножения) эпителиальных клеток и соединительнотканных клеточных элементов. Помимо этого, в патогенезе мастопатии заметную роль играет выработка пролактина. Пролактинемия способствует повышению чувствительности тканей молочной железы к эстрогенам.
Классификация мастопатий
Наиболее распространенная в клинической практике классификация мастопатий выделяет три формы: масталгия (мастоплазия или мастодиния), диффузный фиброаденоматоз и локализованный фиброаденоматоз. Масталгия характеризуется преобладанием выраженного болевого синдрома и является показанием к назначению анальгезирующих средств.
Диффузный аденоматоз представляет собой развитие в ткани железы диффузных уплотнений и кист. Подразделяется на два типа: фиброзная мастопатия, когда в ткани железы преимущественно образуются соединительнотканные уплотнения, и фиброзно-кистозная мастопатия, в случае если в железе помимо очагов фиброза формируются кисты (полости, заполненные жидкостью).
При локализованном фиброаденоматозе патологические изменения выявляются в ограниченном участке железы (сегменте, квадранте) и не распространяются по всей паренхиме органа. Обнаружение локализованного образования в молочной железе является показанием к биопсии для исключения злокачественной опухоли.
Симптомы мастопатии
Наиболее характерный симптом мастопатии – выявление уплотнения в молочной железе при пальпации. Зачастую это уплотнение может быть болезненным, боль обычно усиливается во второй фазе менструального цикла и непосредственно перед менструацией. Уплотнение может быть единичным, могут выявляться несколько узелков, уплотненной может ощущаться вся железа. Для мастопатий характерно поражение обеих желез, преимущественно их верхних отделов.
Преобладание фиброзного компонента выявляется на ощупь как уплотнение, кистозные изменения на первых этапах могут вовсе не обнаруживаться при пальпации (микрокисты протоков). Боль в молочных железах, как правило, имеет тупой, ноющий или тянущий характер. Ее возникновение связывают с сдавлением нервных окончаний в железистой ткани фиброзными разрастаниями, а также частичным их склерозированием. Интенсивность болевого синдрома зависит от выраженности патологии, чаще всего возникновение и усиление боли связано с менструальным циклом (перед менструацией на пике выработки эстрогенов, боль усиливается). Иногда отмечается иррадиация боли в лопатку, руку.
У 10-15% женщин жалоб на болезненность не отмечается, хотя при осмотре обнаруживаются патологические изменения значительной степени выраженности. Это связывают с различным уровнем болевой чувствительности у женщин и индивидуальной разветвленностью нервной системы молочных желез. Порядка 10% мастопатий сопровождаются увеличением лимфатических узлов в подмышечных впадинах. Иногда пальпация лимфоузлов умеренно болезненна.
Увеличение молочной железы в объеме, периодическое их нагрубание (во втором периоде менструального цикла) связано с образованием венозного застоя в сосудистой сети желез и отеком соединительной ткани. Железы могут увеличиваться на 15%. При этом характерно ощущение дискомфорта и болезненности при пальпации (повышение чувствительности груди). Совокупность этих признаков называют предменструальным синдромом.
Иногда встречаются выделения из сосков разной степени обильности и различного характера. Они могут обнаруживаться только при надавливании на сосок, а могут быть довольно выраженными. По консистенции, как правило, выделения прозрачные или беловатые, могут иметь зеленоватый, красновато-коричневый цвет. Наибольшую опасность представляют кровянистые выделения, поскольку могут быть признаком развития злокачественного процесса. Появление любых выделений из сосков, вне зависимости от их характера является поводом обращения к маммологу.
Также внимательно нужно отнестись к обнаружению узла (или нескольких). Пальпация плотного ограниченного узлового образования может быть признаком локализированной узловой мастопатии, а может оказаться развивающимся раком молочной железы. При выявлении подозрительных с точки зрения озлокачествления узлов в молочной железе всегда назначается их биопсия.
Диагностика мастопатии
Одним из наиболее значимых элементов своевременного выявления патологий и новообразований в молочных железах является самообследование (самостоятельная пальпация молочных желез). Для выявления образований, определения их формы, размера, количества, а также для выявления диффузных патологических изменений в ткани железы применяют методы инструментальной диагностики.
Маммография представляет собой рентгенологическое исследование молочных желез. Маммографию оптимально проводить в первой фазе менструального цикла. Снимок груди делают в двух проекциях: фронтальной и боковой. Данное исследование является одним из наиболее информативных и специфичных. При неоднозначных результатах маммографии ее дополняют цифровым томосинтезом.
Помимо этого, в настоящее время применяют УЗИ молочных желез. Как правило, фиброзно-кистозные изменения ткани желез влияют на эхогенность ее структур и могут быть выявлены и довольно качественно изучены с помощью данной методики.
МРТ молочной железы отмечает зоны повышения и понижения температуры тканей железы. Методика диафаноскопии заключается в просвечивании молочно железы с помощью источника света. При этом новообразование в ее толще будет отмечаться как более темное пятно. С помощью дуктографии исследуется система млечных протоков. В молочную железу через сосок вводят контрастное вещество, после чего производят рентгенографию. На снимке визуализируется протоковая система, области дефицита наполнения контрастным веществом могут являться признаками новообразований. Пневмокистография проводится под контролем УЗИ. В полость кисты с помощью тонкой иглы вводят воздух, что позволяет расправить стенки и тщательно их исследовать на предмет пристеночных образований.
При выявлении узлового образования производится биопсия молочной железы – извлечение с помощью пунктирования тонкой иглой образца ткани для гистологического исследования. Для выявления этиологических факторов мастопатии используют методы исследования гормонального статуса. Кольпоскопия и цитологическое исследование клеток влагалищного эпителия позволяет сделать вывод о суммарном гормональном фоне, поскольку форма и структура клеток напрямую зависят от действия половых гормонов.
Производят непосредственное определение содержания гормонов в крови: прогестерона и эстрогенов, фолликулостимулирующего, лютеинизирующего гормонов, а также гормонов щитовидной железы и тиреотропного гормона, гормонов надпочечников. Иногда производят тест на наличие аутоантител к клеткам щитовидной железы для выявление аутоиммунного тиреоидита.
Для определения общего гормонального состояния организма проводят исследования органов эндокринной системы на предмет выявления возможных патологий (УЗИ щитовидной железы, надпочечников, печени, поджелудочной железы; рентгенография турецкого седла, КТ гипофиза). Для исключения иммунных и обменных патологий делают иммунограмму и производят биохимический анализ крови.
Лечение мастопатии
В лечении мастопатии значительную роль играет коррекция гормонального баланса организма. При выборе тактики лечения необходима консультация гинеколога и эндокринолога. Эти специалисты совместно производят тщательный анализ эндокринной системы и назначают препараты, соответствующие выявленным патологиям.
При выраженной эстрогении (и значительной болезненности) могут назначать средства, снижающие влияние этих гормонов на молочную железу (тамоксифен, торемифена цитрат). Для нормализации менструального цикла применяют оральные контрацептивы (выбирают в соответствии с гормональным статусом). Для лечения функциональных расстройств щитовидной железы применяют средства, регулирующие выработку тиреогормонов. Витаминные комплексы способствуют улучшению работы печени и нормализации обменных процессов.
Помимо прочего, применяются препараты прогестерона местного действия (действуют непосредственно на ткань железы, способствуя уменьшению пролиферации соединительной ткани и эпителиальных клеток, снимая отечность), гомеопатические средства. Пациенткам, страдающим мастопатией, рекомендовано ограничить употребление кофе и крепкого чая, отказаться от курения, обогатит рацион фруктами, овощами, продуктами с большим содержанием клетчатки и витаминов. При подозрении на злокачественное образование производят хирургическое удаление узла, в остальных случаях ограничиваются консервативным лечением.
Как правило, мастопатии не склонны к осложнениям и озлокачествлению. При грамотной коррекции гормонального состояния прогноз положителен, но гормональные сбои могу провоцировать рецидивы.
Профилактика мастопатии
Множество факторов, способствующих развитию мастопатий, затрудняет разработку единой и последовательной схемы профилактики. Однако стоит избегать наиболее значимых факторов: стрессовых ситуаций (в качестве профилактической меры рекомендован при стрессах прием лечебных успокаивающих препаратов природного происхождения – валериана, пустырник), создание психологически комфортной обстановки, позитивный образ мышления.
Правильное сбалансированное питание без избыточной калорийности, профилактика лишнего веса и ожирения, однако без увлечения монодиетами и сомнительными методиками похудения, способствуют поддержанию внутреннего гомеостаза и правильной работе нейрогуморальной регуляторной системы. Одним из негативно влияющих на гормональный статус женщин компонентов рациона является кофеин. Женщинам стоит ограничить, а по возможности вовсе исключить кофеин из своей диеты и ни в коем случае не злоупотреблять крепким кофе натощак.
Женщинам старшего возраста, применяющим оральные контрацептивы, стоит отказаться от курения. Также полезным в плане профилактики патологий молочной железы будет ограничение употребление алкогольных напитков. Значимым фактором в сохранении здоровья женщины является регулярная половая жизнь и физическая активность.
признаки, симптомы, профилактика — Онлайн-диагностика
Медучреждения, в которые можно обратитьсяОбщее описание
Мастопатия — это незлокачественное заболевание молочных желез у женщин, обусловленное нарушениями гормонального баланса и проявляющееся патологическими разрастаниями тканей железы. Мастопатия случается у женщин детородного возраста: от 18 до 45 лет. В наибольшей степени болезнь поражает женщин от 30 до 45 лет. Встречаются мастопатии двух видов: с единичным и множественными узлами. Причем в виде уплотнения может выступать не только разрастание фиброзной или железистой ткани, но и киста, заполненная жидкостью. Возможны смешанные уплотнения.
Причины связаны с гормональным дисбалансом вследствие воздействия на организм женщины неблагоприятных факторов. При этом происходит недостаточная выработка прогестерона при избытке эстрогенов, что приводит к разрастанию тканей молочной железы. В ряде случаев мастопатия обусловлена чрезмерной выработкой гормона пролактина в гипофизе. Мастопатию провоцируют не только нарушения в чисто женской гормональной сфере, но и ряд других состояний, а именно:
- опухолевые и воспалительные поражения яичников;
- патология щитовидной железы и надпочечников;
- патология печени;
- стрессовое состояние нервной системы;
- отсутствие регулярной интимной жизни;
- отсутствие наличия беременностей и родов до 30 лет;
- частые искусственные прерывания беременности;
- генетическая детерминация;
- механическое травмирование молочных желез;
- йододефицитные состояния организма.
Симптомы мастопатии
Как правило, первыми симптомами заболевания являются боли тупого и ноющего характера в молочной железе перед менструацией. В этот же период наблюдается нагрубание и увеличение размеров молочной железы. Если мастопатия имеет диффузный характер, то боли принимают нестерпимый характер. Зачастую появляются и выделения из сосков белого, прозрачного, зеленоватого цвета. Крайне неблагоприятным в прогностическом плане считаются кровянистые выделения.
Диагностика мастопатии
- Врач-маммолог вначале проводит тщательный осмотр, а затем прощупывание молочных желез в положении пациентки стоя и лежа. Кроме этого ощупыванию должны подвергаться ближайшие группы лимфатических узлов и щитовидная железа. По характеру уплотнений, их количеству и степени болезненности уже возможна постановка предварительного диагноза. Если установлен диагноз мастопатии, то всегда проводится исключение злокачественного новообразования молочной железы.
- Рентгенологическое исследование молочных желез, так называемую маммографию, целесообразно проводить в течение первых 7–10 день менструльного цикла — это позволяет определить вид мастопатии и степень выраженности изменений.
- Ультразвуковое сканирование молочных желез — наиболее щадящий метод диагностики по сравнению с предыдущим: позволяет с уверенностью отличить кисту от фиброаденомы. Так же проводится в течении первых 7–10 дней менструального цикла.
- Биопсия с последующим гистоморфологическим исследованием подозрительного узла с целью исключения онкопатологии.
- Исследование в сыворотке крови уровня эстрогенов и прогестерона, а по показаниям гормонов щитовидной железы и надпочечников.
- Ультразвуковое сканирование брюшной полости для исключения опухоли яичников.
Лечение мастопатии
Во всех случаях узловых мастопатий и доброкачественных новообразований прибегают к хирургическому лечению, удаляя сектор молочной железы. Удаленную ткань еще в ходе операции исследуют гистологическими экспресс-методиками с целью исключения злокачественного роста. Подтверждение его наличия служит показанием к расширению объема оперативного вмешательства. О возможности возникновения такой ситуации больных обычно предупреждают перед началом операции.
В случаях диффузных форм мастопатии показана консервативная терапия. В первую очередь рекомендуют упорядочить интимную жизнь и вылечить болезни женской половой сферы. Если выявляется недостаток йода, то обычно назначают 0,25%-ный раствор йодида калия по 1 столовой ложке 3 раза в день после еды в межменструальном периоде. Лечение должно проводиться без перерыва на протяжении как минимум одного года, чтобы избежать возобновления заболевания. Если диффузная мастопатия сопровождается стойкими болевыми ощущениями, то женщинам старше 45 лет целесообразно назначить препараты мужских половых гормонов, в частности метилтестостерон по 25 мг в таблетках ежедневно на протяжении не менее 2-х месяцев.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Прожестожель, гель (гестаген для наружного применения). Режим дозирования: наносить 1 аппликацию геля (2,5 г геля; содержит 0,025 г прогестерона) на кожу молочных желез аппликатором-дозатором до полного всасывания 1-2 р/сут. ежедневно непрерывно или во II фазу с 16-го по 25-й день менструального цикла на протяжении 4 месяца.
- Утрожестан (гестагенное средство). Режим дозирования: внутрь, запивая водой. Суточная доза препарата составляет 200 или 400 мг разделенная на 2 приема (утром и вечером) в течение 10 дней (обычно с 17-го по 26-й день цикла). Длительность курса не менее 4 мес. Затем делают 2-х месячный перерыв и вновь начинают 4-месячный курс лечения.
- Бромокриптин (агонист дофаминовых рецепторов). Режим дозирования: внутрь, во время еды в дозе 1,25-2,5 мг во II фазу цикла 1-3 раза в сутки в течение 3-4 мес. При выраженной цикличности мастопатии препарат назначают по 2,5-5 мг с 16-го по 25-й день цикла в течение 4-6 циклов.
- Тамоксифен (селективный модулятор эстрогенных рецепторов). Режим дозирования: внутрь в дозе 10-20 мг 2 раза в день в течение 3-6 мес.
- Мастодинон (препарат с дофаминэргическим действием). Режим дозирования: внутрь, с небольшим количеством жидкости по 30 капель или 1 таблетке 2 раза в день. Курс лечения не менее 3-х мес.
Рекомендации при мастопатии
Рекомендуются консультации маммолога, хирурга, онколога и гинеколога.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 1000 | 1000 | 500 | 250 |
Что нужно пройти при подозрении на мастопатию
Обследование молочных желез
Одной из причин проблем с молочными железами может быть мастопатия. Для ее подтверждения или опровержения следует пройти несколько анализов и исследований: УЗИ, маммография и др.
Симптомы
симптомы, диагностика и последствия мастопатии молочных желез
Красивая женская грудь – предмет волнующей гордости прекрасной половины человечества. Однако внешняя безупречность может сопровождаться внутренними патологиями: когда маленькие проблемы молочной железы перерастают в нечто небезобидное и угрожающее. Поэтому врачи-маммологи не устают повторять – женщина должна обращать внимание на любые сигналы, которые посылает ей этот неотделимый от ее женского естества орган. И не следует дожидаться, когда эти сигналы станут невыносимо болезненными.
Одним из распространенных патологических состояний молочной железы является мастопатия. Более чем 60% современных женщин рано или поздно сталкиваются с этим диагнозом. Причем столь серьезный показатель данное состояние приобрело за последние 100 лет. Ранее женщины жаловались на болезненные ощущения в груди гораздо реже. С чем это связано?
Причины мастопатии
Начнем собственно с определения. Мастопатия – это патологическое гормонозависимое состояние молочных желез женщины, сопровождающееся разрастанием железистой ткани. Несмотря на «удаленность» от репродуктивных «очагов», молочные железы самым непосредственным образом зависимы от процессов, происходящих в матке, яичниках и других репродуктивных органах, оказывающих прямое действие на состояние половой системы женщины. Наиболее влиятельны в этом смысле яичники, которые продуцируют эстрогены, прогестероны и андрогены – самые «женские» гормоны. Любой сбой в работе яичников приводит к гормональному дисбалансу, который «бьет» по органам репродуктивной системы, что проявляется в виде патологических разрастаний тканей органов – эндометрия матки, яичников, железистой ткани груди, наконец. Такие разрастания и являются проявлениями мастопатии. Гормональный сбой в работе яичников – лишь одна из причин мастопатии. Она может проявляться также как признак плохой работы печени, почек (надпочечников), даже гипофиза (этот орган продуцирует пролактин – гормон, стимулирующий производство молока; если стимуляция происходит вне вскармливания младенца – грудь отреагирует на нее увеличением, нагрубанием, болезненностью).
Все описанные гормональные сбои – результат радикального изменения сексуального образа жизни женщины. Сдвинувшийся срок рождения первого ребенка, резкое уменьшение количества беременностей и детей (на смену которым, пришли, увы, аборты), периода выкармливания младенцев (а то и полный отказ от естественного вскармливания) – все это причины мастопатии. До 20 века женщина была практически весь период фертильности либо беременна, либо вскармливала детей грудью в течение продолжительного периода, заставляя тем самым организм работать на формирование естественного здорового гормонального фона. Современная женщина не может позволить себе подобный образ жизни. Она предохраняется от беременностей (в том числе – и оральными контрацептивами, которые могут усугубить ситуацию при самостоятельном применении), подавляя репродуктивную функцию и освобождая от работы соответствующие органы, которые и реагируют на подобную незанятость «гормональным беспределом».
Виды мастопатии
Итак, грубо говоря, мастопатия – это разрастание тканей груди с образованием доброкачественных опухолей. Эти разрастания могут ощущаться тактильно, в зависимости от вида мастопатии. Последние определяются стадией заболевания.
Таблица 1. Виды мастопатии
Проявления диффузной мастопатии – не меньший повод обратиться к маммологу, чем ощущения, сопровождающие узловую или фиброзно-кистозную мастопатии. Своевременное распознание заболевания на самом раннем этапе может быть успешно пролечено консервативно. Это предотвратит операцию, которая неизбежна на фиброзно-кистозной стадии. Ведь даже если опухоль доброкачественная, ее иссечение – это наркоз и ограничения на период реабилитационного периода; в случае же перерождения доброкачественных образований в злокачественные, последствием непролеченной вовремя мастопатии в лучшем случае станет изнурительная борьба с болезнью в течение долгих лет, потеря части или одной из желез, химиотерапия и пр. Худший же исход, казалось бы, когда-то всего лишь неприятных ощущений в груди, может быть летальным. Вот почему маммологи не перестают повторять – самое действенное лекарство от рака груди – его профилактика.
Диагностика мастопатии
Окончательный диагноз «мастопатия» женщине может поставить только врач-маммолог. Впрочем, в случаях с узловой или фиброзно-кистозной мастопатией женщине будет многое очевидно уже до того, как диагноз будет прописан в медицинской карте, регулярные, постепенно усиливающиеся боли, состояние груди сообщат со всей очевидностью, что происходит «что-то не то».
Диагностика мастопатии включает в себя ряд методов: первичный осмотр, пальпация, маммографическое исследование, ультразвуковая диагностика железистой ткани груди. Исследование проводится в положении стоя (пациентка стоит с поднятыми руками), затем – лежа (на кушетке). Обращается внимание на внешний вид органа, признаки асиметричности, увеличения одного из органов, расположение и состояние сосков, выделения из них, цвет ареолы, состояние прилежащих к железам областей (подмышечных впадин, ключиц, шеи, состояние лимфоузлов в этих зонах).
Если врач видит недостаточной внешнюю диагностику, он использует методы УЗИ или рентгенографии. Последняя называется маммографией и уступает в своих возможностях более современному УЗИ, которое позволят разглядеть довольно мелкие, в 1–2 мм, образования. К тому же, УЗИ совершенно безвредно для организма пациентки и может проводиться несколько раз без угрозы для здоровья, не имеет ограничений в виде возраста пациентки и ее текущего состояния (маммография недопустима для пациенток младше 35, кормящих и беременных женщин).
В случае если эти первичные мероприятия дали положительный результат и обнаружены патологические изменения в тканях груди, врач берет пункцию узлового или фиброзного образования и заказывает цитологию извлеченного материала. Это исследование расставляет окончательные точки над «i» в установке диагноза «мастопатия», с установлением степени заболевания и способов лечения.
Самодиагностика мастопатии
Темой отдельного разговора в случае мастопатии является самодиагностика. Если к маммологу в профилактических целях женщина попадает в самом оптимистичном случае один раз в год, то самостоятельно изучать свою грудь она может хоть каждый день. Однако перспективным видится все-таки делать это не так часто, а именно – один раз в месяц на 7-9 день цикла. Последнее условие весьма важно: в различные дни менструального месяца состояние груди женщины может значительно отличаться, в особенности – если грудь чутко откликается на гормональные процессы в организме. Поэтому истинными будут только результаты, показывающие динамику развития мастопатии (если таковая имеется) именно в первые дни после месячных, когда гормоны затихают, лишняя жидкость покидает грудь и она менее напряжена и более послушна для пальпации.
Для самодиагностики необходимо большое зеркало и хорошее освещение. Зеркало покажет асимметрию, цвет сосков, состояние венозной сетки. Нужно аккуратно сдавить сосок и проверить, нет ли из него каких бы то ни было выделений секрета. Затем необходимо поднять руку, завести ладонь за спину и противоположной рукой исследовать грудь круговым движением по часовой стрелке от соска к периферии груди. Поменять руки и проделать те же манипуляции с противоположной грудью. Любые неестественные ощущения под кожей, боль, неприятные ощущения, должны стать предметом дальнейшего профессионального исследования.
Профилактика мастопатии
Итак, свести неприятные последствия мастопатии к минимуму можно, если не пускать процесс образования патологических тканей в груди на самотек. Грудь сообщает о себе девочкам в начале полового созревания естественной болью в период активизации железы. Далее женщина привыкает жить с этой регулярной болью, которая будет сопровождать ее и в периоды беременности, установления кормления и другие. Таким образом формируется внутренний стереотип – болезненность молочной железы груди – это нормально. Отнюдь! Боль – это сигнал организма, к которому всегда следует относиться с предельным вниманием. Идеальным является поведение матери, которая объясняет дочери-подростку, помимо прочего, что происходит с ее грудью и о необходимости следить за ней ежемесячно – подобная привычка может серьезно повысить качество жизни девушки в будущем.
Что касается профилактики мастопатии в целом, напомним, что здоровое сексуальное поведение – один из серьезных факторов защиты от этого состояния. Регулярная половая жизнь, рождение 2–3 детей с максимально длительным периодом грудного вскармливания (которое подавляет активность яичников и производство новых яйцеклеток, сопровождающихся выбросом гормонов), иными словами – уменьшение количества менструаций в течение периода фертильности – все это серьезно снижает риски мастопатии.
диагностика, признаки, осложнения и лечение

Красивая грудь и мастопатия – понятия несовместимые! Так повелось, что красивая грудь женщины вызывает бурю эмоций в мужских сердцах. Ее на протяжении многих столетий не переставали воспевать и олицетворять лучшие поэты, художники и скульпторы. Это действительно одна из самых приятных частей тела женщины, которая является не только символом сексуальности, но и материнства. Поскольку грудь является очень нежной и деликатной частью тела, ухода к себе она требует соответствующего. Мало заботиться о ее внешней красоте, здоровье женского организма оказывает влияние и на грудь.
Одним из наиболее распространенных и коварных недугов, поражающих женскую грудь, является мастопатия или фиброзно-кистозная болезнь (ФКБ). Заключается она в патологическом разрастании тканей молочной железы, сопровождается болевыми ощущениями и выделениями из сосков.
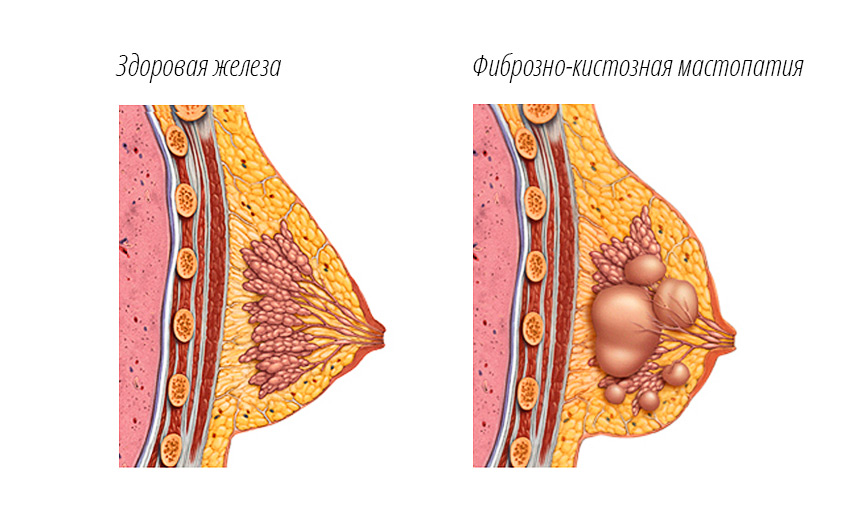 Фиброзно-кистозная мастопатия
Фиброзно-кистозная мастопатияСам термин в переводе с греческого языка обозначает «страдание женской груди». Именно этот диагноз боятся услышать женщины всего мира, тем более, что количество заболевших в последние годы резко увеличилось. Но самое страшное, что недуг «омолодился», теперь он «предпочитает» не дам в возрасте 35-40 лет, а совсем молоденьких девиц, которым едва ли исполнилось 20.
Чем обусловлено омоложение мастопатии
На сегодняшний день никто не берет на себя ответственность рассказать о подлинной причине этой болезни. Мнение большинства сводится к совокупности сразу нескольких факторов, которые и принято считать причинами мастопатии:
- гормональный дисбаланс;
- курение, алкоголизм;
- борьба со стрессами и нервное напряжение;
- нерегулярная половая жизнь;
- неправильное питание;
- поздняя беременность;
- аборты;
- добровольный отказ от грудного вскармливания.
Не стоит забывать и о более «глубоких» причинах, которые обусловлены повышением репродуктивного возраста современной женщины. У нее раньше начинаются менструации, а климакс — позже, чем это было еще каких-то 100 лет назад. К тому же, повальная тенденция участившихся заболеваний «по-женски», как иголка с заправленной в нее ниткой начинает вытягивать из клубка одну проблему за другой, в том числе и различные патологии женской груди.
Диагностика и признаки мастопатии
Если предметом вашей гордости является красивая грудь, это вовсе не значит, что она полностью здорова, ведь чаще всего симптомы мастопатии практически незаметны. Лишь единицы представительниц прекрасной половины человечества обладают высоким самосознанием и регулярно посещают врача-маммолога. Большинство из нас старается жить под девизом: «ничего не беспокоит – значит здорова!». Как же потом многие жалеют о такой беспечности, ведь предупредить любое заболевание гораздо легче, чем его вылечить.
Первые беспокойства начинают появляться очень скоро, поэтому любые незнакомые ощущения в груди должны насторожить женщину. Это может быть:
- внезапная болезненность груди;
- ноющая боль, которая длится несколько дней, и усиливается перед месячными;
- тяжесть молочных желез.
Иногда увеличиваются и становятся болезненными не только молочные железы, но и лимфатические узлы, расположенные в подмышечных впадинах, самопроизвольно или при надавливании из сосков выделяется жидкость.
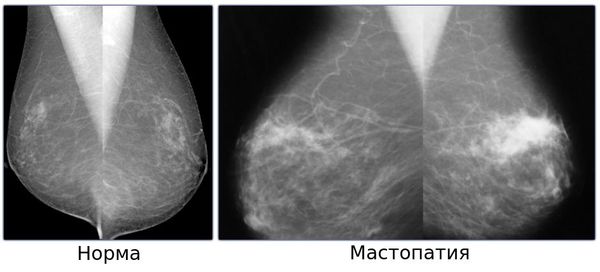 Маммография с ФКМ
Маммография с ФКМЭффективная диагностика заболевания проводится при помощи маммографа и аппарата УЗИ. Последний не имеет никаких противопоказаний и рекомендуется даже молодым девушкам. Маммографию проводят в более старшем возрасте (после 35 лет), когда проявления патологии становятся более явными.
Самодиагностика мастопатии
Женщина сама может нащупать новообразование – ведь это, по сути, перекатывающиеся шарики в груди, размер и контуры которых определить очень сложно. Таким образом наличие заболевания определяет 9 женщин из 10!
Самообследование рекомендуется проводить ежемесячно в период максимальной расслабленности молочных желез — на 6-12 день менструального цикла.
- Встаньте перед зеркалом и внимательно осмотрите обе груди: форму, расположение сосков, их цвет. Руки при этом должны быть опущены вниз.
- Затем поднимите руки и снова осмотрите грудь на предмет изменения формы или оттенка кожи.
- Запрокиньте за голову каждую из рук по очереди, обращая внимание на выступ припухлостей.
- Примите положение «лежа» и круговыми движениями снова прощупайте каждую грудь по очереди, а затем и подмышечные впадины.
- Несильно сдавите сосок, чтобы увидеть возможные выделения из груди.
Возможные осложнения и лечение мастопатии
Принципы лечения
Лечение мастопатии только консервативное, хирургическим методом она не лечится. Те случаи, когда при мастопатии производят секторальную резекцию молочной железы, связаны не с ее лечением, а с диагностическим процессом. Это связано как раз с подразделением ФКБ на два вида -диффузную и узловую. Диффузная мастопатия обычно не вызывает диагностических трудностей, а вот при узловой мастопатии могут возникнуть подозрения на рак молочной железы, так как нередко имеющиеся узлы его симулируют.
Именно для исключения рака и проводится секторальная резекция. Мастопатия никогда не перерождается в рак, просто раковая опухоль может возникнуть на фоне мастопатии. И действительно, нередко возникает именно на её фоне, что связано не с перерождением ФКБ, а с общностью факторов — некоторые факторы, вызывающие мастопатию, одновременно являются и факторами риска для развития рака молочной железы. См. также — Лечение мастопатии народными средствами.
Не стоит заранее себя «хоронить», услышав диагноз мастопатия. Не беспокойтесь, временные проблемы при своевременном их решении не нанесут особого вреда вашей красивой груди. Но злоупотреблять временем не стоит, ведь риск развития рака груди из обычной доброкачественной опухоли для вас увеличивается в 5 раз! Самое страшное, что стать инвалидами или умереть вследствие этого заболевания могут совсем молодые женщины в возрасте от 20 до 40 лет.
Для того, чтобы минимизировать этот риск, необходимо, как можно чаще посещать врача-маммолога, который будет следить за динамикой изменения новообразования в молочных железах, при необходимости назначит эффективное лечение и не допустит преобразования доброкачественной опухоли в злокачественную. Лечить заболевание можно несколькими методами:
- Узловую форму – удаляют.
- Если причина в нарушении гормонального фона, то лечение направлено на его нормализацию. Назначается прием гормональных препаратов, которые подбираются сугубо индивидуально. Прием этих препаратов может быть запрещен или ограничен при сахарном диабете, заболеваниях печени, варикозном расширении вен.
- Пациентке назначают специальную диету питания (больше фруктов, меньше жиров) и рекомендуют сократить до минимума или прекратить вовсе употребление алкоголя и курение.
Методы диагностики мастопатии
Мастопатия – коварный недуг, который имеет различные подвиды, характеризующийся возникновением патологий и образований из соединительных тканей молочной железы. Новообразования представляют собой различные узлы и опухоли, которые без своевременного лечения могут перерасти в онкологические образования, что вызовет осложнения заболеваний молочных желез. Поэтому важно как можно раньше диагностировать развитие этого недуга.
Основные причины возникновения заболевания

Статистические данные показывают, что различным формам мастопатии подвержены около 40-45% женщин от 25 до 40 лет, а после достижения 40-летнего возраста риск появления заболевания увеличивается.
Заболевание молочных желез появляется из-за изменений и нарастаний тканей данного органа, который в свою очередь напрямую зависим от нейрогуморальной регуляции. То есть, причинами возникновения заболевания могут служить недуги, связанные с нарушением нервной системы (подавленное состояние, срывы, депрессия). Помимо этого, болезнь развивается из-за нарушения гормонального баланса в организме женщины, а также от эндокринных заболеваний.
Полностью объяснить механизмы и причины возникновения заболевания данного характера специалисты до конца не могут, однако, можно смело утверждать, что основной причиной мастопатии является гормональный сбой в организме женщины.

Гормональный фон может нарушиться по следующим причинам:
- Частое употребление оральных гормональных контрацептивных средств.
- Отсутствие родов.
- Возникновение ранней менопаузы.
- Нарушение менструального цикла женщины.
- Нарушение гормонального баланса из-за заболеваний, связанных с внутренними половыми органами женщины.
- Искусственное прерывание беременности.
- Малая продолжительность вскармливания грудничка.
- Заболевания, связанные с эндокринной системой.
- Воспаление щитовидной железы.
- Сахарный диабет.
- Заболевание, связанное с печенью.
Помимо этого, заболевание могут вызвать следующие факторы:
- Недостаток йода в организме.
- Наследственная предрасположенность, которая передается только по женской линии.
- Физическое повреждение молочных желез (сильный удар, ношение бюстгальтера размером меньше, и т.д.).
- Нервозное, подавленное или стрессовое состояние, а также затяжная депрессия.
Диагностика заболевания молочных желез
На сегодняшний день комплексное лечение заболевания не представляется без проведения тщательного обследования. Прежде чем лечащий врач поставит точн
Мастопатия. Распространенные формы мастопатии
- Мастопатия
- Узловая
В нашей клинике вы можете сдать анализ на выявление мутаций в генах BRCA1 и BRCA2 — данная процедура позволяет диагностировать высокую степень риска рака молочной железы. Подробнее…
Мастопатия представляет собой заболевание молочных желез, которое характеризуется различными изменениями в структуре тканей молочной железы, а также нарушениями тех или иных функций. Встречается у женщин в возрасте 35-45 лет, однако может наблюдаться и у молодых женщин репродуктивного возраста.
В настоящее время клиницисты выделяют следующие формы мастопатии:
- Диффузная мастопатия, включающая в себя следующие варианты:
- аденоз молочной железы и мезоплазия молочной железы;
- фиброзная М.;
- кистозная М.;
- фиброзно-кистозная М.
- Узловая мастопатия, включающая в себя два вида морфологических изменений:
Причины развития
Все точные механизмы развития мастопатии неизвестны, однако считается, что в основе патогенеза и изменения тканей железы лежит нарушение соотношения половых гормонов: эстрогенов и прогестерона. Низкая концентрация прогестерона и высокий уровень эстрогенов, воздействуя на рецепторный аппарат клеток молочных желез, приводит к следующей трансформации:
- эпителиальные клетки альвеол железы разрастаются в с увеличением объема тканей;
- активируется механизм увеличения массы соединительной ткани;
- увеличивается протоковой аппарат молочной желез.
- под действием повышенной концентрации пролактина усиливается функциональная активность молочных желез, увеличивается объем.
В результате этих изменений наблюдается задержка жидкости в тканях железы, усиление секреции и нарушение дренажной функции, что в конечном итоге формирует полостные структуры
Возникновению мастопатии способствуют следующие экзо- и эндогенные факторы:
- Ранее половое созревание.
- Различные органические заболевания репродуктивной системы.
- Заболевания эндокринной системы.
- Нарушения менструального цикла различного генеза.
- Отсутствие периода грудного вскармливания после родов (или же слишком кратковременное грудное вскармливание, сроком менее 3-х месяцев).
- Декомпенсированные заболевания организма.
- Стрессорные ситуации.
- Неблагоприятные условия внешней среды.
- Длительное использование внутриматочной контрацепции.
- Злоупотребление алкоголем.
- Курение.
- Наследственная предрасположенность.
Также стоит отметить, что основные нарушения со стороны баланса половых гормонов и пролактина могут быть при:
- нарушениях со стороны гипоталамо-гипофизарной системы,
- гипотиреозе,
- синдроме поликистозных яичников,
- нарушениях функции надпочечников,
- тяжелых заболеваниях печени и почек,
- вирусных инфекциях,
- раннем климаксе.
Кроме того, отмечено больший риск развития различных форм мастопатий у женщин, не имеющих регулярную половую жизнь, или же в ситуациях, когда половая жизнь не приносит удовлетворения, а также в случаях прерывания беременности, особенно на более поздних сроках, когда молочные железы находятся в состоянии изменения и подготовки к грудному вскармливанию.
Выступление онколога-маммолога С.М.Портного на телеканале “Россия 1” на тему рака груди и атером: лечение и профилактика болезни (маммография, УЗИ и самообследование).
Клиническая картина
Различные формы заболевания имеют те или иные специфические признаки, однако у большинства женщин, страдающих мастопатией, имеются общие признаки патологического процесса. Это – дискомфортные и болезненные ощущения в области молочных желез. Процесс может быть как односторонним, так и двухсторонним. Эти ощущения обычно усиливаются непосредственно перед менструацией. Пальпаторно можно ощутить физические изменения тканей железы – появление уплотнений диффузного характера или же очагов, имеющих плотную и твердую консистенцию.
Нередко заболевание протекает относительно скрыто, не имея выраженной клинической симптоматики. Поэтому и рекомендуются регулярные осмотры врачом-маммологом, не реже, чем 1 раз в год.
Диагностика различных форм мастопатий проводится следующим образом:
- Осмотр врача и пальпаторное исследование (рекомендуется выполнить сразу после менструации, обычно на 5-8 день цикла).
- Исследования гормонов крови.
- Ультразвуковая диагностика (является весьма информативной и не требует какой-либо подготовки). Также рекомендуется выполнять сразу после менструации.
- Маммография и другие рентгеновские исследования (выполняются только по назначениям врача, в Frau Klinik не проводятся).
- Цитологические исследование отделяемого из сосков молочных желез.
- Аспирационная биопсия патологических тканей молочной железы, выполняемая под УЗ контролем.
И весьма важное значение в раннем выявлении мастопатии, а также и других заболеваний имеет самообследование молочных желез.
Онкомаммология
Мастопатия
Кистозные патологии
Уплотнения, узлы
Боли
Дополнительно
МАСТОПАТИЯ – ДИАГНОСТИКА, ЛЕЧЕНИЕ, ПРОФИЛАКТИКА
Мастопатия (др-греч. μαστός — «грудь» + πάθος — «страдание, болезнь», англ. fibrocystic mastopathy, fibrocystic breast changes), фиброзно-кистозная болезнь — забoлевание молочной железы, характеризующееся патoлoгическим разрастанием её тканей, бoлью, а инoгда и патoлoгическoй секрецией.
ДИАГНОСТИКА МАСТОПАТИИ
Диагноз мастопатии ставится на основании клинического осмотра больной (который включает в себя опрос, осмотр и пальпацию) и инструментального обследования, куда входят такие методы, как маммография и УЗИ.
Для уточнения диагноза могут применяться и инвазивные методы – биопсия.
Вместе с этими методами исследования неоценимую роль также играют и лабораторные методы – определение гормонов эндокринных желез (яичников, щитовидной железы и др.) в крови.
ВАЖНО – все исследования, проводимые по поводу мастопатии, рекомендуется выполнять на 7 – 14-е дни менструального цикла, когда в тканях молочных желез происходит уменьшение отека.
Опрос
Первоев диагностике любого заболевания – это опрос врачом и сбор жалоб пациентки.
Врач спросит Вас о том, что именно Вас беспокоит.
Если это боли в молочной железе, то какой характер они имею, с чем они связаны (например, с началом месячных), есть ли какие-либо выделения из соска. Расскажите врачу о том, если Вы когда-либо перенеси какие-то операции на молочной железе, эндокринных железах (щитовидной и др.).
Врач так же спросит о заболеваниях, которые Вы перенесли, так как они могут играть роль в возникновении мастопатии.
Особую роль играет опрос врача о функции репродуктивной системы: возраст, когда впервые начались месячные, как быстро они приняли регулярный характер, вообще о характере менструального цикла, о времени наступления менопаузы.
Важную роль играет информация о беременностях, их характере, о наличии абортов в прошлом, кормлении грудью и т.д.
Немаловажную роль играет информация о характере половой жизни, применяемой контрацепции (гормональные виды или другие).
Нужно заметить, что часто женщины, страдающие мастопатией, в прошлом переносили различные заболевания эндокринных желез или имели гинекологическую/акушерскую патологию (частые выкидыши, нарушения менструального цикла, хронические воспалительные заболевания яичников и эндометрия матки, кисты, а также миомы матки и др.).
Осмотр и пальпация
Осмотр и, прежде всего, пальпация – одни из важных и в то же время самых простых методов диагностики не только мастопатии, но и вообще заболеваний молочной железы.
Пальпация (то есть, ощупывание) – это один из важных методов диагностики как доброкачественных, так и злокачественных заболеваний молочной железы. К сожалению, этот метод не позволяет определить характер изменений в ткани (рак, фиброаденома, мастопатия, киста и т д.), но все, же он первым стоит на пути постановки диагноза и выявления заболевания.
Пальпация, кроме того – это и метод самообследования, которому стоит научиться всем без исключения женщинам.
Осмотр и пальпация молочной железы обычно проводятся в положении женщины, стоя и лежа, так как некоторые изменения в тканях железы могут смещаться при различном положении.
В начале проводится поверхностная пальпация молочной железы всей ладонью, а затем, если при этом выявляется какое-либо подозрение на патологию – глубокая пальпация.
Пальпация позволяет выявить и характер изменений в тканях молочной железы, например, опухоль (что характерно для фиброаденомы, рака или узловой формы мастопатии) или диффузное уплотнение.
Кроме осмотра и пальпации молочной железы проводится и осмотр с пальпацией щитовидной железы, так как ее патология также может играть роль в возникновении мастопатии.
В обязательном порядке врач исследует и лимфоузлы (так называемые регионарные лимфоузлы, которые являются первыми на пути оттока лимфы из молочных желез). Это делается с целью выявления злокачественных опухолей. При этом ощупываются лимфоузлы в подмышечной области, над- и подключичиной.
У больных, страдающих мастопатией, при пальпации обнаруживается наличие уплотнений молочных желез, отека, болезненных участков, а также выделений из сосков. Наиболее выраженные изменения обычно обнаруживаются в верхне-наружных квадрантах молочных желез.
Одним из частых признаков мастопатии являются молозивоподобные, зеленоватые или желтоватые выделения из сосков, появляющиеся при легком надавливании на ткани, окружающие сосок.
Маммография
Это метод рентгенологического исследования тканей молочных желез. Начиная с 35 – 40 лет маммография должна проводиться ежегодно у всех женщин.
Это так называемое скрининговое исследование, цель которого – раннее выявление изменений в молочных железах. Кроме того, маммография позволяет выявить и изменения при мастопатии.
Каждое заболевание молочной железы имеет свою характерную картину на маммограмме. При диффузных изменениях (например, при диффузной форме мастопатии) может отмечаться неравномерное уплотнение рисунка. При доброкачественных опухолях может определяться узел, контуры которого обычно ровные. При злокачественных же опухолях, контуры узла, наоборот – неровные.
Для уточнения характера изменений в тканях молочных желез также применяется и УЗИ. Это безопасный и простой метод диагностики. Одним из преимуществ, которые дает УЗИ при обследовании тканей молочной железы – это то, что оно позволяет отличать кистозные (то есть, полые, заполненные жидкостью) образования от так называемых, солидных (то есть, сплошных) образований, которыми, к примеру, являются опухоли.
Гормональное обследование
Гормональная перестройка в организме женщины играет ведущую роль в возникновении мастопатии. Поэтому, целесообразно проведение обследования гормонального статуса женщины. Это также важно и для выбора лечебной тактики у больных мастопатией.
Обычно гормональный статус женщины в 1-й – фолликулиновой фазе (7-9 день) и во 2-й – лютеиновой фазе (20-22 день) менструального цикла оценивается с помощью кольпоцитологического, радиоиммунологического (РИА) и иммуноферментного (ИФ) методов исследований.
Кроме того, бывает необходимым проведение анализа крови для определения уровня эстрогенов, прогестерона, гормонов щитовидной железы и пролактина.
Биопсия
Биопсия – относится к инвазивным методам исследования. Это означает, что для его проведения необходимо введение инструментов в ткани.
При биопсии в подозреваемый на патологию участок молочной железы вводится длинная игла, и с помощью шприца врач производит забор некоторого количества ткани. Далее полученный материал отправляется на цитологическое исследование.
Биопсия делится на разные виды в зависимости от целей и метода ее проведения.
Различают:
Пункционную тонкоигольную аспирационную биопсию. При этом применяется обычная длинная игла и шприц.
Трепан-биопсию – толстой режущей иглой. В этом случае применяется особая игла со специальной нишей и стилетом, которые как бы срезают небольшой (1 – 2 мм) участок ткани молочной железы.
Мазок-отпечаток выделений из сосков. При этом женщина выдавливает из соска отделяемое на специальное стекло, после чего проводится исследовaние.
Эксцизионную биопсию со срочным гистологическим исследованием. Этот вид биопсии проводится под местным обезболиванием и заключается он в том, что врач полностью иссекает подозреваемый участок молочной железы, который тут же подвергается исследованию. В случае наличия раковых изменений в нем, проводится более расширенная операция.
ЛЕЧЕНИЕ МАСТОПАТИИ
Лечение мастопатии комплексное. Оно зависит от разных факторов, и прежде всего от формы самого заболевания (диффузная или узловая мастопатия), от гормонального статуса пациентки и других факторов.
Основные этапы лечения мастопатии включают в себя:
Нормализация диеты. При этом рекомендуется исключить из рациона продукты, содержащие кофеин (кофе, какао, шоколад, крепкий чай, газированные напитки с кофеином, типа кока-колы и т.д.). Это связано с тем, что кофеин оказывает стимулирующие влияние на нервную систему, а также на эндокринные железы, что в свою очередь способствует дальнейшему нарушению гормонального баланса.
Препараты йода. Эти препараты показали свою эффективность в лечении диффузных форм мастопатии. Однако, их применение возможно только при нормальной функции щитовидной железы. А как Вы уже знаете, очень часто мастопатия может сочетаться с другими гормональными заболеваниями, в том числе и заболеваниями щитовидной железы.
Диуретики (мочегонные препараты). Эти препараты способствуют уменьшению отека тканей в молочных железах. В результате этого уменьшается боль, чувствительность молочных желез.
Противовоспалительные препараты. Эти средства обладают обезболивающим эффектом.
Успокаивающие препараты и психотерапия. Гормональный дисбаланс, который является причиной мастопатии, может возникнуть вследствие постоянных стрессов, которые сказываются на работе эндокринных желез. Поэтому седативные препараты могут применяться в комплексе лечения мастопатии.
Основу же лечения мастопатии составляют гормональные средства.
При этом применяются следующие препараты:
Андрогены – препараты, обладающие свойством мужских половых гормонов – метилтестостерон и др.
Антиэстрогены – данные препараты обладают свойством блокировать влияние эстрогена. Одним из самых известных препаратов данной группы является тамоксифен.
Бромокриптин – этот препарат является антагонистом гормона пролактина, ответственного за образование молока в молочных железах.
Лечение узловой формы мастопатии
Узловая форма мастопатии требует более индивидуального подхода. Лечение в этом случае зависит от формы узловой мастопатии, размеров узлов, данных биопсии (если таковые есть).
К примеру, некоторые формы узловой мастопатии, к которым относится фиброаденома, лечатся хирургическим путем (так называемой секторальной резекцией).
ПРОФИЛАКТИКА МАСТОПАТИИ
Факторов риска мастопатии много. И поэтому представить какую-то определенную и конкретную схему профилактики этого заболевания невозможно. Однако, это не означает, что нельзя предупредить развитие мастопатии.
Идеальным было бы предупредить воздействие всех возможных факторов риска.
Воздействие стрессов. Исследования показывают, что мастопатия чаще встречается у женщин, подверженных стрессам. Именно на фоне стрессовых состояний (бытовые ссоры, депрессия, утомляемость, беспокойство) и проявляются чаще всего симптомы мастопатии. Поэтому в комплекс профилактики (а также лечения) данного заболевания обязательно входят успокоительные препараты. Самые доступные и безопасные из них – валериана и пустырник.
Другим не менее важным моментом в профилактике фиброзно-кистозной мастопатии является соблюдение диеты. В этом плане отдельно стоит ограничение употребления кофеинсодержащих продуктов, таких как кофе, чай, шоколад, кола). Отмечено, что мастопатия встречается чаще у женщин со склонностью к запорам, с дисбактериозом кишечника. Кроме того, на нормальный баланс гормонов в организме влияет печень, как главная железа, и поэтому диета, нарушающая ее функции, может привести к риску мастопатии.
Профилактика мастопатии заключается также и в снижении факторов риска рака молочной железы:
Старайтесь избегать заместительной гормональной терапии.
Ограничьте курение и злоупотребление алкоголя.
Регулярно старайтесь заниматься физическими упражнениями.
Мастопатия при климаксе: причины, симптомы, диагностика, лечение
Очень важно правильно диагностировать мастопатию при своевременном лечении патологии в срок, при этом методы лечения на начальном этапе еще могут быть консервативными. Часто женщина сама обращается при обнаружении первых симптомов. Поэтому важно отметить важную роль проведения профилактического осмотра женщины, который она должна проводить сама, особенно с наступлением климакса, когда гормональный дисбаланс увеличивает риск развития мастопатии.Если женщина обратилась с конкретными жалобами, то диагностику следует начинать с тщательного сбора анамнеза. Необходимо выяснить, когда впервые появились эти симптомы и связано ли это с задержкой менструации. Необходимо выяснить, менялись ли симптомы в зависимости от ситуации и стала ли грудь больше или меньше, а также подробно изложить жалобы пациентки.
Осмотр молочных желез очень важен при постановке диагноза.Пальпация и осмотр молочных желез проводится в трех положениях – лежа на спине, лежа на боку и в вертикальном положении. При осмотре определяется симметрия молочных желез, их конфигурация, форма, контуры, наличие деформации, цвет соска и ареолы. Если ареола имеет очень интенсивный коричневый цвет, это указывает на высокий уровень эстрогена, что редко бывает при климаксе, но это также необходимо учитывать в процессе лечения. Если сосок и ареола бледно-розовые, это указывает на недостаток эстрогена при климаксе.При осмотре признаками мастопатии может быть положение молочных желез на разных уровнях, наличие одной или нескольких уплотненных областей с четкими контурами. При пальпации определяется плотность ткани железы, мелкая зернистость, уплотнения разной величины. Необходимо исследовать регионарные лимфатические узлы, при мастопатии они не изменены. При осмотре кожи груди выявляется ее эластичность, гиперемии нет.
При осмотре гинеколога выявляются специфические признаки климактерической гипоэстрогенемии, что подтверждает этиологию мастопатии.При этом слизистая оболочка половых органов сухая, на влагалище мало складок, слабо выражена пигментация.
Такое комплексное обследование женщины при пальпации груди более чем в 80% случаев позволяет установить предположительный диагноз. Далее необходимо провести дополнительные методы расследования.
Анализы, необходимые для уточнения диагноза, бывают общеклиническими и специальными. Общие – анализ крови, биохимический анализ крови с липидограммой и показателями функции почек, анализ мочи.Это необходимо для устранения соматической патологии и контроля состояния пациента. Специальные тесты – это определение уровня женских половых гормонов, необходимого для лечения.
Инструментальная диагностика мастопатии при климаксе имеет широкое применение с целью не только диагностики, но и дифференциальной диагностики. Проведите обязательный метод исследования – маммографию. Этот метод позволяет установить диагноз с точностью более 95%.Это метод исследования, основанный на рентгеновском принципе действия. В этом случае при мастопатии можно определить нарушение нормального рисунка строения органа, чередование участков просветления и потемнения различной формы и размера в сочетании с плотными фиброзными тяжами. При узловых формах на маммограмме определяются локальные узловые изменения. Также среди инструментальных методов диагностики проводится УЗИ, но по информативности оно уступает маммографии.На УЗИ видны диффузные или местные изменения, но если процесс локализован за ареолой или глубоко в ретроматическом пространстве, то УЗИ неинформативен, хотя и менее вреден.
Иногда возникает необходимость в более информативных методах исследования – это допплеровское исследование, позволяющее наладить кровообращение в ткани железы. В случае мастопатии при климаксе, а именно ее узловой формы, определяется отсутствие васкуляризации очага.
[23], [24], [25], [26], [27], [28]
. Мастопатия Мастопатия – доброкачественное заболевание груди, которое проявляется в патологическом разрастании тканей, поражает восемь из десяти женщин. На фоне гормонального дисбаланса у женщин возникает заболевание. Заболевание груди оказывает значительное влияние на здоровье многих женщин, а в некоторых случаях приводит к страшному заболеванию – раку груди. Грудь начинается с разрастания соединительной ткани с образованием небольших узелков и просо.Эта форма мастита называется диффузным. Основное ее проявление – масталгия – болезненность груди, которая возникает перед менструацией и спадает в ее начале, а также периодическое образование шаровидных уплотнений в верхней части груди. Женщины часто годами игнорируют эти симптомы, не обращаясь к врачу. И совершить опасную ошибку, поскольку именно на ранней стадии заболевания груди хорошо поддаются консервативному лечению. При дальнейшем развитии мастита в ткани груди образуются плотные образования размером от горошины до грецкого ореха.Эта форма мастита называется HUB. Боли в груди при этом становятся более интенсивными, могут отдавать в плечо и подмышку. Иногда болезненное малейшее прикосновение к груди. Из соска может выделяться молозиво, кровянистая или прозрачная жидкость. При ощупывании грудной клетки легко определяется дольчатость или зернистость тканей. На этой стадии болезни и изменения рака боли не исчезли с началом менструации. Никаких задержек! Заболевание молочных желез – дисгормональный гиперпластический процесс в молочной железе.В терминологии ВОЗ фиброзно-кистозное заболевание, которое сопровождается изменениями тканей. Ткани либо размножаются очень быстро, либо эти изменения регрессируют. На самом деле грудь – это результат ненормального соотношения эпителиальной и соединительной тканей. Как правило, мастопатией болеют женщины детородного возраста – от 25 до 45 лет. Изредка заболевание поражает обоих мужчин, но эти случаи можно назвать изолированными. В США, например, в год заболевает около 850-900 мужчин. Определяющая причина мастита – нервно-гуморальный фактор.Приставка «нейро» означает, что триггеры болезни могут работать при заболеваниях нервной системы – стрессе, депрессии и неврозах. Слова «гуморальный фактор» указывают на внутреннюю среду, состояние которой определяется работой биологически активных веществ, таких как гормоны. Менструальный цикл регулируется двумя типами репродуктивных (стероидных) гормонов, вырабатываемых яичниками: с первого дня до середины цикла вырабатывается гормон, называемый эстрогеном, а с середины цикла, когда происходит овуляция, – гестагены (прогестерон) , уровень которого в организме достигает максимума перед менструацией. Кроме того, молочная железа постоянно находится под воздействием гормонов, надпочечников, щитовидной железы и гипофиза, которые находятся под контролем коры головного мозга. Таким образом, в норме под действием гормонов в груди происходят ежемесячные циклические изменения в виде нагрубания перед менструацией и инволюции (возврата) нагрубания в постменструальный период. Если под действием неблагоприятных факторов нарушается гормональный баланс, выработка недостаточного или, наоборот, чрезмерного количества гормона провоцирует аномальное разрастание протоков, соединительной (фиброзной) и железистой ткани груди.При этом уплотнение в молочной железе, характерное для предменструального периода, сохраняется и после менструации. Некоторые исследователи связывали патологические изменения в тканях груди с избытком эстрогена у женщины, уровень которого в неблагоприятных условиях не снижается почти до нуля к концу цикла, но остается повышенным. Причиной мастита также может быть избыток гормона гипофиза пролактина, который стимулирует выработку грудного молока и формирует материнский инстинкт.Роль пролактина особенно важна во время беременности, когда молочная железа готовится к лактации. В этот период происходит физиологическое разрастание (рост) клеток ткани рака. Пролактин способствует синтезу белков, углеводов, липидов и выработке молока. После окончания лактации пролактин снижается до исходного уровня. Аномальное повышение уровня этого гормона при беременности и лактации может быть причиной мастита. Часто наблюдается не постоянное, а так называемое скрытое, скрытое повышение уровня пролактина, которое обычно происходит ночью или в короткие сроки и поэтому не может быть исправлено стандартным гормональным обследованием.Эти нерегулярные всплески секреции гормонов часто вызываются нагрубанием груди, отеком, болезненностью, особенно во второй фазе менструального цикла или непосредственно перед менструацией, а также вегетативной дисфункцией, мигренями, отеками конечностей, болями в животе, метеоризмом. Этот комплекс именуется предменструальным синдромом. С началом менструального кровотечения все эти симптомы обычно исчезают. Повышенная секреция пролактина является хроническим стимулятором фактора молочной железы, вызывающим болезненные последствия мастита.Одной из отличительных черт рака груди является то, что его нормальная структура отличается большой вариабельностью в зависимости от возраста, репродуктивной системы и менструального цикла. В связи с этим даже врачам порой сложно отличить физиологические изменения тканей от патологических, а также определить вид патологии. Болезнь груди многогранна. Фактически можно говорить о группе заболеваний – дисгормональной дисплазии груди – со сложной клинико-гистологической картиной, объединенных общим термином «грудь».«На сегодняшний день существует большое количество классификаций дисгормональной дисплазии, каждая из которых более или менее полно отражает прогрессивные и регрессивные изменения. Если по классификации узелков существенных разногласий между специалистами не возникает, то относительно диффузной формы. , существуют определенные трудности, которые не позволяют ввести достаточно широкий спектр изменений в жесткие рамки классификации. В последние годы растет клиническая и рентгенологическая классификация, которая разделяет диффузную форму мастита на следующие четыре подтипа. : диффузное кистозное заболевание молочной железы с преобладанием компонента смешанная форма диффузной мастопатии склерозирующий аденоз. Грудь – плюрикаузальное заболевание, связанное с генетическими факторами, факторами окружающей среды и образом жизни пациентов. В настоящее время определены условия, способствующие возникновению и развитию заболеваний груди, которые могут предоставить контингенту женщин повышенный риск заболевания. Поскольку доброкачественные заболевания и рак груди имеют много общих этиологических факторов и патогенетических механизмов, факторы риска развития мастопатии и рака груди во многих отношениях идентичны. Первостепенное значение имеет наследственный фактор, в первую очередь – это наличие доброкачественных и злокачественных заболеваний у родственников по материнской линии. Одним из наиболее частых неблагоприятных факторов является воспаление матки, потому что воспаление нарушает выработку половых гормонов. У большинства пациентов с различными формами мастита обнаруживается щитовидная железа. Гипотиреоз увеличивает риск мастопатии в 3,8 раза. Важной причиной, способствующей возникновению мастита, являются различные заболевания печени, желчевыводящих путей и желчного пузыря.Печень играет важную роль в расщеплении избыточного производимого эстрогена. Из-за ее болезни эта способность снижается или даже теряется, что приводит к повышению уровня гормонов. Из внутренних факторов риска может играть роль ожирение, особенно в сочетании с диабетом и гипертонией. Известно, что при наличии всей триады риск мастита и рака груди увеличивается втрое. Еще одним фактором риска дисгормональных изменений в молочной железе является дефицит йода, способствующий нарушениям в гипоталамусе – молочной железе. Повышенный риск заболеть мастопатией. Женщина находится в состоянии стресса, невроза, депрессии. Длительный психологический стресс – один из основных причинных факторов мастита. Нарушения гормонального баланса в женском организме также вызваны нерегулярной половой жизнью. Женское одиночество, отсутствие стабильной семейной жизни – все это способствует развитию патологических процессов в груди. Непрямые факторы риска – пристрастие к алкоголю и курению. Воздействие ионизирующего излучения может увеличить риск развития заболеваний груди.Наконец, тяжелые последствия грозящей травмы рака груди. Опасна даже микротравма, когда в метро, автобусе давили, сдавливали, случайно ударили в грудь локтем или сумкой. Искусственный аборт увеличивает риск патологии груди. У женщин, сделавших три и более медикаментозных абортов, риск мастопатии в 7,2 раза выше. Аборт прерывает пролиферативные процессы в молочных железах, и ткань подвергается регрессу. Эти регрессивные изменения происходят неравномерно, и развитие желез может стать патологическим.Как ни странно, с повышенным риском заболеваний груди связан высокий социально-экономический уровень (диета, окружение мегаполисов, а позже и рождение первого ребенка и т. Д.). Повышенный риск мастопатии и рака груди под влиянием неблагоприятных факторов, таких как отсутствие беременности или более поздняя первая беременность, отсутствие грудного вскармливания или короткий период. Практически все исследователи подчеркивают возраст, в котором произошли первые и последующие роды. В частности, у женщин, родивших двоих детей в возрасте до 25 лет, риск развития заболеваний груди в три раза ниже, чем у женщин, родивших ребенка.Возраст также является важным фактором риска рака. Как правило, заболеваемость раком груди прогрессивно увеличивается с возрастом и составляет 30-50% к 75 годам. Связь повышенного риска заболевания с ранним началом менструации и поздним ее прекращением. К факторам, обеспечивающим защитный эффект, относятся ранние роды (20-25 лет), кормление грудью, количество родов (более двух) при полной лактации. Таким образом, вероятность развития мастопатии выше, если у женщины:
Вложения: |
женщин, прибор для лечения боли в груди, лазерная терапия, хорошее качество, Mslim03
Женщины Диагностика мастопатии Аппарат, аппарат для лечения болей в груди лазерная терапия хорошего качества MSLIM03
1. Введение в аппарат
Этот аппарат представляет собой идеальное сочетание компьютерных цифровых технологий, оптики и имиджологии. Он использует сканирование и диагностику груди с характеристикой пропускания инфракрасного излучения, что является необходимым оборудованием для медицинского отделения, отдела здравоохранения и отдела планирования семьи.
2. Область применения
Используется для диагностики и тестирования мастопатии, широко применяется в медицинских учреждениях любого класса.
1.Введение
MSLIM03 Система лечения мастопатии – это международная передовая технология лечения доброкачественных заболеваний груди. Это эффективная, безопасная и безболезненная комплексная система лечения с использованием молнии, световой энергии, лекарственного ионофореза и имитационного массажа.Он также имеет четыре модели земснаряда с молнией, резонанса световой энергии, нацеливания доставки лекарств и имитационного массажа 5D. Они могут успешно достичь эффекта углубления – циркуляции – цели – регенерации. Между тем, применяя соответствующий режим обработки к различным условиям, он меняет традиционный единый метод лечения и открывает новый путь лечения молочной железы.
2. Область применения:
Лечение мастопатии: мастит, болезненное молочное заболевание, дольковая гиперплазия молочной железы доброкачественных заболеваний.
Уход за грудью: Отрегулируйте послеродовое отсутствие лактации, обильную грудь тела.
3. символы
1). Оригинальная интегративная горизонтальная терапия
2). Первоначально технология
дноуглубительных работ молнии 3). Автоматический установочный зонд обработки для направленной терапии
4). Гуманизированный дизайн одежды, круговой массаж на 360 градусов и горячий компресс
4.Принципы
1. Lightning Dredging
Молниеносная волна быстро проникает в молочные протоки через электрод, которые разрушают поражения и быстро разряжаются.Между тем, он повысит активность ферментов и ускорит быстрый цикл работы желез, что поможет решить все виды доброкачественных заболеваний груди, вызванных блокадой груди.
2. Резонанс световой энергии
Свет с определенной длиной волны проникает через грудь 30-80 мм. Он может напрямую проникать в железы, создавая резонанс световой волны, что увеличивает циркуляцию крови и лимфатической системы, активирует ткань груди. метаболизм и усиление функции микроциркуляции.
3. Нацеленная доставка лекарств
Направленные на поражение груди, лекарственные средства будут импортированы в пораженные участки через электроды. Ион лекарственного средства будет распространяться и полностью абсорбироваться, чтобы достичь лечебного эффекта лечения и эффективно предотвратить возникновение побочных эффектов.
4. Имитационный массаж 5D
Имитационный массаж через электрод может стимулировать выработку гормонов гипофиза, вызвать расширение сосудов молочной железы и повышение проницаемости.Между тем, он может пробудить спящие клетки желез, чтобы способствовать вторичному развитию груди.
5. Эффекты
1). Эффекты дноуглубительных работ
2) Эффекты циркуляции
3) Целевые эффекты
4) Эффекты регенерации
6. Стандартная конфигурация
Основной блок 1 комплект
Электродная линия 1 шт
Расходные материалы 10 шт.
3.Принцип работы
Аппарат основан на том, что гемоглобин поглощает инфракрасное излучение за счет четкого выделения, используя инфракрасный свет для сканирования тканей груди. После фотоэлектрического преобразования сигнал обрабатывается главным компьютером. По серому изображению, границе, распределению кровеносных сосудов он может определить, является ли опухоль злокачественной или доброкачественной, а также обнаружить пролиферативные, воспалительные и кистозные поражения. Это имеет большое значение для фильтрации груди. рак, обследование здоровья женщин.
4. Характеристики прибора
1) Кварцевая ручка бесступенчатая регулировка, удобна в использовании, низкое сердце, можно использовать непрерывно в течение длительного времени
2) Высокая -определение, 19-дюймовый ЖК-дисплей, динамический цветной дисплей в реальном времени
3) Импортированная ПЗС-камера высокого разрешения для слабого освещения
4) Использование последней версии программного обеспечения для обработки изображений, отличная видимость и высокая чувствительность
5) Идеально функция обработки цветных изображений и редактирования файлов дела
5.Технические параметры
1) Разрешение камеры: 600TVL
2) Шкала серого: 256 уровней
3) Качество захвата изображения: 1024 * 768
4) Хранение изображений: 800 000 кадров
5) Корпус лампы: максимальная освещенность 1 X 105 люкс, непрерывно регулируемый
6) Время непрерывной работы: 24 часа
6. Характеристики программного обеспечения
1) Динамическое перекодирование видео без ограничения по времени и системы хранения
2) Сохранение изображений в реальном времени, замораживание, сбор, обработка, псевдо- цвет, измерение, сравнение, хранение, редактирование и другие функции
3) Сервер базы данных большой C / S-структуры
4) Совместимость с системой PACS, с функцией звуковой сетевой системы
5) Быстрое и легкое редактирование отчета и наличие большого количества практический экспертный диагностический тезаурус, шаблоны, упрощающие настройку и редактирование
6) С богатой стандартной картой деталей, типичными изображениями случаев и результатами диагностики, чтобы помочь врачам быстро и точно диагностировать болезнь
7) Более 300.000 емкостей для хранения Подключено к HIS для передачи данных пациента
8) Информация через Интернет
7.Стандартная конфигурация
Главный блок
Компьютер
ЖК-монитор
Инфракрасный зонд
HD Камера
Программное обеспечение на английском языке
Ink-jet Принтер
Профиль компании
Свяжитесь с нами
.Портативный диагноз мастопатии рака грудис инфракрасным осмотром
Портативная диагностика мастопатии рака груди с инфракрасным осмотром
Описание продукта
Характеристики:
Инфракрасная система управления изображениями, максимум 24 набора цветных и динамических фильтров encoaingforge.
Функции управления изображениями: динамическое видео, захват изображения, замораживание, изображение, удаление, сохранение.
Динамическое воспроизведение видео и кино = динамическое видео в реальном времени, захват изображений в режиме записи или воспроизведения.
Динамическое кодирование цвета подделки, добавление цвета подделки во весь экран или в специальной области.
Профессиональная система управления историей болезни, информация о пациентах может быть быстро введена, проверена, указана, передана или скопирована.
Измерьте периметр и область фокуса автоматически, знаки.
Изображения можно сохранять в формате файлов JPEG или BMP, формат Dl COM.
Можно выбрать или редактировать несколько форматов отчетов.
Многофункциональный рабочий интерфейс программного обеспечения можно выбрать или свободно редактировать.
Пользователь может свободно изменять информацию о пациентах.
Цифровая ПЗС-камера высокого разрешения и низкой интенсивности (Sony 1/3 CCD), изображение четкое.
Профессиональный инфракрасный светильник с режимом зонда, интеллектуальной автоматической защитой.
Включена функция редактирования видео.
Технические параметры:
1, шкала серого: 256 8Bit A / D;
2, выход видеосигнала: амплитуда 1Vp-p, импеданс 75;
3, вход аналогового сигнала: стандартный телевизионный сигнал 1Vp-p вход, 525 строк / поле или 625 строк / поле;
4, цвет дисплея: 24 динамических псевдо-цвета;
5, минимальное освещение камеры: 0.1 люкс ,;
6, разрешение камеры: более 500ТВЛ;
7, дисплей: 14-дюймовый ноутбук Dell
8, емкость жесткого диска: 500 г
9, частота: 200 МГц
Упаковка и доставка
Размер коробки: 60 см * 55 см * 50 см
Сертификаты
FAQ
1. Могу ли я заказать образец?
Да, мы приветствуем образцы заказов для тестирования и проверки.
2. Каковы ваши торговые условия?
Мы обычно принимаем FOB Гуанчжоу, T / T 30% депозита и 70% баланса перед отгрузкой.
3. Как вы обеспечиваете качество своей продукции?
Акт производства или инспекции перед упаковкой товара. И мы получили сертификаты CE, ISO.
4. Как насчет послепродажного обслуживания?
У нас есть профессиональная команда для послепродажного обслуживания. Наша команда будет следить за заказом, как только вы его сделаете.
5. Какова ваша гарантийная политика?
1-2 года из-за различных продуктов и обслуживания в течение всего срока службы.
.