При каких заболеваниях возникает зеленая мокрота при кашле, как лечить патологию
Когда появляется зеленая мокрота при кашле, стоит в незамедлительном порядке обратиться к врачу. Такое явление связывают с инфекционными, воспалительными процессами в организме. В нормальном состоянии мокрота прозрачная, поскольку это слизь. Появление примесей, изменение цвета секрета – все это стоит расценивать как повод для незамедлительного обращения в медицинское учреждение.
О чем говорит цвет мокроты?
Слизь образуется в легких для того, чтобы очистить их от пыли. Секрет соединяется с примесями, которые есть в воздухе и выходит наружу при кашле. Если человек отхаркивает небольшое количество слизи ежедневно, то в этом нет ничего страшного. Таким способом его легкие очищаются.
Но если цвет мокроты меняет оттенок, это стоит расценивать как признак патологических процессов в организме:
- Если мокрота стала зеленой, то в легких скопились болезнетворные микробы, в сочетании с лейкоцитами, которые погибли, пытаясь купировать воспаление, обилие бактерий придает секрету такой оттенок.

- Если меняется цвет и появляются ржавые прожилки, то это свидетельствует о том, что в органах дыхания начались патологические процессы, при которых капилляры не выдерживают нагрузку и лопаются. Если секрет зеленый, с прожилками крови, то виной всему опасная инфекция.
- Серые сгустки появляются, когда трудовая деятельность человека подразумевает длительное пребывание в пыльном помещении.
- Зеленого цвета секрет с прожилками желтого оттенка – свидетельствует о том, что в легких и бронхах начались застойные явления, которые и нарушают их работу. Жёлтые сгустки, прожилки или примеси – это гной.
- Если в секрете обнаружились вкрапления красного цвета, то, скорее всего, это кровь Подобное явление не стоит считать нормальным. Оно наблюдается не только при инфекции дыхательных путей, но и указывает на другие, тяжелые патологии.
Когда оттенок мокроты меняется, при этом изменяется и самочувствие человека, то стоит в незамедлительном порядке проконсультироваться с пульмонологом или терапевтом.
Зеленая мокрота расценивается как симптом трахеита, при условии, что причиной его возникновения стали бактерии, а не вирусы или грибки.
Мокрота зеленого цвета при кашле, причины
Существует множество факторов, которые влияют на качественный и количественный показатель секрета. Чаще всего зеленая мокрота появляется по следующим причинам:
Воспаление легких | Пневмония характеризует себя специфической симптоматикой, если она носит бактериальный характер, то человека беспокоит боль в грудной области. При глубоком вдохе или физических нагрузках она усиливается. В ночные часы у больного повышенное потоотделение, сильная интоксикация. Человек отказывается от пищи, пассивен, температура поднимается до 39 градусов. Воспаление легких приводит к дыхательной недостаточности и может стать причиной летального исхода. |
Воспаление бронхов | Бронхит считается осложнением вирусной или бактериальной инфекции. |
Плеврит | Воспаление плевры чаще диагностируется у лиц пожилого возраста. Может появиться после неудачной процедуры диагностического или иного характера. Плеврит протекает со специфической симптоматикой: боль в груди, отдышка, повышение температуры тела. Плеврит требует длительного лечения с применением рассасывающих препаратов. |
Трахеит | Воспаление затрагивает верхние дыхательные пути, в частности трахею, но легкие и бронхи при этом чистые. Секрет в чрезмерном количестве продуцируется в трахеи и выходит при кашле. Чтобы разобраться в причинах возникновения заболевания придется сдать мазок из зева. |
Муковисцидоз | Эта болезнь носит наследственный характер, она диагностируется преимущественно у детей. |
Другие возможные причины явления:
- прием некоторых лекарственных препаратов;
- снижение активности иммунитета;
- туберкулез;
- некоторые онкологические опухоли.
Самостоятельно сложно сказать по какой причине мокрота измяла цвет и с чем это связано. Но если при кашле человек заметил, что у него отделяется секрет зелёного оттенка — стоит проконсультироваться с доктором и сдать все необходимые анализы.
Рекомендуем видео:
Как проводят диагностику
Диагностировать патологию можно при обращении в медицинское учреждение. Для этого потребуется провести ряд обследований. Чаще врачи назначают:
Для этого потребуется провести ряд обследований. Чаще врачи назначают:
Флюорографию или рентген легких | Обследование помогает получить всю необходимую информацию о состоянии органов дыхательной системы. Проводится в диагностике пневмонии, бронхита, плеврита. |
Биохимический анализ крови | Считается базовым, полученный результат позволяет судить о процессах, протекающих в организме. Так повышение количества лейкоцитов и тромбоцитов свидетельствует о воспалении, расценивается как признак пневмонии, плеврита. |
Бактериальный посев мокроты | Незаменим при идентификации возбудителя, спровоцировавшего воспалительный процесс в бронхах или легких. |
Общий анализ мочи | Поможет исключить развития патологий органов мочевыделительной системы. |
Также пациента направляют и на ЭКГ. Кардиограмма выявит нарушения в работе сердца и сосудов, она считается дополнительным методом диагностики.
В рамках диагностики врач может направить пациента и на другие обследования. Многое зависит от состояния человека, а также его жалоб и сопутствующей симптоматики.
Чтобы исключить туберкулез легких больному делают пробу Манту, также информативен анализ методом ПЦР.
Если плеврит, пневмонию и бронхит можно диагностировать после получения рентгеновских снимков, то другие болезни могут потребовать проведения других диагностических процедур.
Особенности лечения
Каждое заболевание требует лечения, терапия подбирается врачом и проводится под его контролем. Воспаление легких, бронхит, плеврит и даже трахеит – это повод для госпитализации пациента в стационар.
Основные направления лечения:
- Воспалительный процесс купируют с помощью антибиотиков. Предпочтение отдается средствам широкого спектра действия, поскольку на определение возбудителя нет времени. Человек нуждается в срочной помощи.

- Также прибегают к помощи лекарственных средств, способных уменьшить выраженность приступов. Если кашель сильный, то предпочтение отдается средствам, разжижающим мокроту.
- Облегчить отхождение секрета может и расширение протоков бронхов, по этой причине в схему лечения включают и такие препараты. Комплексный подход помогает стабилизировать состояние и справится с приступами кашля быстрее.
Врач может комбинировать препараты, назначив пациенту сразу 2 антибиотика. В таком случае важно следить за динамикой. Если ее не будет в ближайшее 2-3 дня, то терапию корректируют. А пациента переводят в отделение реанимации.
Когда воспаление в тканях будет купировано, человеку назначают физиотерапевтические процедуры. Это могут быть ингаляции, солевая комната, прогревание.
Ингаляции физиологическим раствором прописывают и на ранней стадии лечения заболевания, с целью облегчить приступы кашля и отхождение секрета.
При лечении плеврита используют средства, рассасывающие образования. Это могут быть ректальные суппозитории. Практикуется использование иммуностимуляторов, они ускоряют восстановительный процесс и оптимизируют терапию, помогая достичь желаемого результата быстрее.
Это могут быть ректальные суппозитории. Практикуется использование иммуностимуляторов, они ускоряют восстановительный процесс и оптимизируют терапию, помогая достичь желаемого результата быстрее.
Аптечные лекарства
Азитромицин | Мощный антибактериальный препарат широкого спектра, применяется в терапии детей и взрослых. |
Цефтриаксон | Назначается в виде инъекций, применяется в педиатрии и лечении беременных женщин. Антибиотик с небольшим количеством противопоказаний. |
Амброксол | Снижает продолжительность приступов и расширяет протоки бронхов, облегчая отхождение секрета. |
Бромгексин | Действует аналогичным образом, что и Амброксол, но считается менее результативным. |
Сироп Доктор МОМ | Препарат натурального происхождения, дополняет лечение, облегчает функцию дыхания. |
Физиотерапия и дренажный массаж
Если процесс дыхания осложнен, то назначают различные процедуры, в том числе и дренажный массаж. Его задача – облегчить отхождение мокроты.
Как проводят процедуру:
- пациента просят лечь на стол;
- область груди разминают, прикладывают к легким или бронхам ладонь;
- постукивают по грудной клетке;
- потом просят человека немного посидеть;
- затем повторяют вышеописанные манипуляции.
Перед проведением дренажного массажа человеку дают отхаркивающие средства, это поможет облегчить дыхательный процесс.
Виды физиотерапевтических процедур:
- Электрофорез, осуществляется с использованием различных растворов. Препарат подбирается врачом.
- Магнитная терапия. Способствует общему оздоровления организма, помогает ускорить восстановление после перенесенного заболевания.
- Ингаляции. Предпочтение отдается различным раствором, могут использовать физиологический, а также другие средства, способные облегчить процесс дыхания и отхождения секрета.

Терапия домашними средствами
Лечение пневмонии и бронхита в домашних условиях крайне опасно, поскольку может привести к тяжелым осложнениям.
Что можно сделать самостоятельно:
- Не запрещается принимать отвары трав. Травяные настои и сборы выступают в качестве дополнения к основной терапии, подобранной врачом. Полезна будет ромашка, подорожник, сосновые почки.
- Дома можно проводить ингаляции при помощи небулайзера. Рекомендуется делать процедуры не реже 2-3 раз в сутки, используя рекомендуемые пульмонологом препараты.
- Не запрещается принимать антибиотики. При условии, что лечение, по каким-то причинам проходит не в стационаре, а осуществляет амбулаторно.
Рекомендуем видео:
Чем опасно состояние
Если говорить о последствиях, то они могут быть следующими:
- Развитие дыхательной недостаточности, обструкция бронхов, отек легких.

- Воспалительный процесс может перейти в хроническую форму течения, повышается риск развития бронхиальной астмы, туберкулеза.
- Если заболевание носит острую форму течения, воспаление протекает активно, то есть риск развития заражения крови.
- Дыхательная недостаточность и отек легких, к которым чаще приводит пневмония, могут закончиться смертью больного.
- При сильном кашле ткань легкого лопается, разрывается, в результате чего на органе образуется рубец. Его наличие сказывается на функции дыхания. Глубокие вдохи и выдохи, незначительные физические нагрузки – причиняют человеку боль.
Насколько опасна такая мокрота для женщины в положении
Нарушение функции дыхания, как и течение воспалительного процесса в легких опасно как для беременной женщины, так и для еще народившегося ребенка.
В чем заключается опасность:
- Воспаление легких или бронхов, перенесенное в начале беременности приводит к развитию у плода патологий.
 Сложно предугадать, как скажется на процессе формирования плода прием антибиотиков и само заболевание. Недостаток кислорода приводит к выкидышу, недоразвитию мозга, костного скелета, конечностей.
Сложно предугадать, как скажется на процессе формирования плода прием антибиотиков и само заболевание. Недостаток кислорода приводит к выкидышу, недоразвитию мозга, костного скелета, конечностей. - Если проблемы возникли ближе к родам, в третьем триместре, то женщина рискует своей жизнью и жизнью ребенка. Болезнетворные микроорганизмы быстро размножаются, поскольку ослабленный организм не может противостоять им в полной мере. У малыша могут развиться патологии сердца, сосудов.
Кашель с отделением зеленой мокроты – это тревожный симптом инфекции. Его нельзя связать с неправильным питанием или охарактеризовать, как временное явление. При появлении подобных жалоб стоит записаться к пульмонологу на прием, сдать анализы и пройти рекомендуемое лечение.
Кашель с зеленой мокротой у взрослых лечение
Главная » Кашель » Кашель с зеленой мокротой у взрослых лечение
Откашливается зеленая мокрота: какое должно быть лечение?
Многие больные на приеме у доктора жалуются, что у них отходит зеленая мокрота. Мокрота, имеющая зеленый оттенок, имеет бактериальную природу. В основном она выделяется из трахеи или бронхов. Зеленая мокрота при кашле может свидетельствовать о наличии в дыхательных путях гноя, жидкой взвеси из погибших болезнетворных бактерий и кровяных клеток-лейкоцитов, скопившихся при борьбе с бактериями.
Мокрота, имеющая зеленый оттенок, имеет бактериальную природу. В основном она выделяется из трахеи или бронхов. Зеленая мокрота при кашле может свидетельствовать о наличии в дыхательных путях гноя, жидкой взвеси из погибших болезнетворных бактерий и кровяных клеток-лейкоцитов, скопившихся при борьбе с бактериями.
Поэтому откладывать с визитом к врачу не стоит, так как заболевания эти достаточно серьезные и коварные. Вовремя принятые меры помогут избежать негативных последствий.
Устранение мокроты
Слизь постоянно выделяется из дыхательных путей человека. Она является своеобразным барьером, который не дает проникнуть в организм различным инородным частицам, содержащимся в воздухе, например, пыли. Слизь состоит из специальных защитных иммунных клеток, борющихся с микробами.
Слизь состоит из специальных защитных иммунных клеток, борющихся с микробами.
При появлении мокроты зеленого цвета, которая выделяется при кашле, в срочном порядке необходимо принимать меры. Наличие такого вида мокроты зачастую сопровождается затрудненным оттоком слизи, и может возникнуть воспаление, если она будет застаиваться в организме человека. Существует несколько способов улучшить отток слизи у взрослых.
Для начала необходимо использовать согревающий напиток. После его принятия улучшится отток мокроты, и кашель станет мягче. В качестве напитка можно выпить свежезаваренный чай, в который нужно добавить молоко, масло, соль. Сначала в чай добавляют соль, немного масла и тщательно перемешивают. Затем в полученную смесь необходимо добавить молоко, четвертую часть от всей кружки. Получится горячий коктейль. Употреблять его рекомендуется постепенно, чтобы не обжечь горло.
С помощью специальных компрессов можно добиться самостоятельного отделения мокроты. В качестве компресса можно использовать горчичники или банки. Хорошо поможет черный хлеб с медом, который заворачивается в ткань в несколько слоев, и такой компресс ставится на грудь больного. Он помогает быстрее уснуть.
В качестве компресса можно использовать горчичники или банки. Хорошо поможет черный хлеб с медом, который заворачивается в ткань в несколько слоев, и такой компресс ставится на грудь больного. Он помогает быстрее уснуть.
Зеленая мокрота будет хорошо откашливаться, если делать ингаляции. После применения ингаляций исчезают застойные выделения. Хороший эффект получится от применения средства, в которое будут добавлены заваренные почки сосны, можно добавить немно
Зеленая мокрота при кашле: причины и лечение
По характеру кашля и сопутствующим ему симптомам квалифицированный врач может сразу поставить диагноз. Важную роль в диагностике играет цвет слизи, которая выделяется при кашле.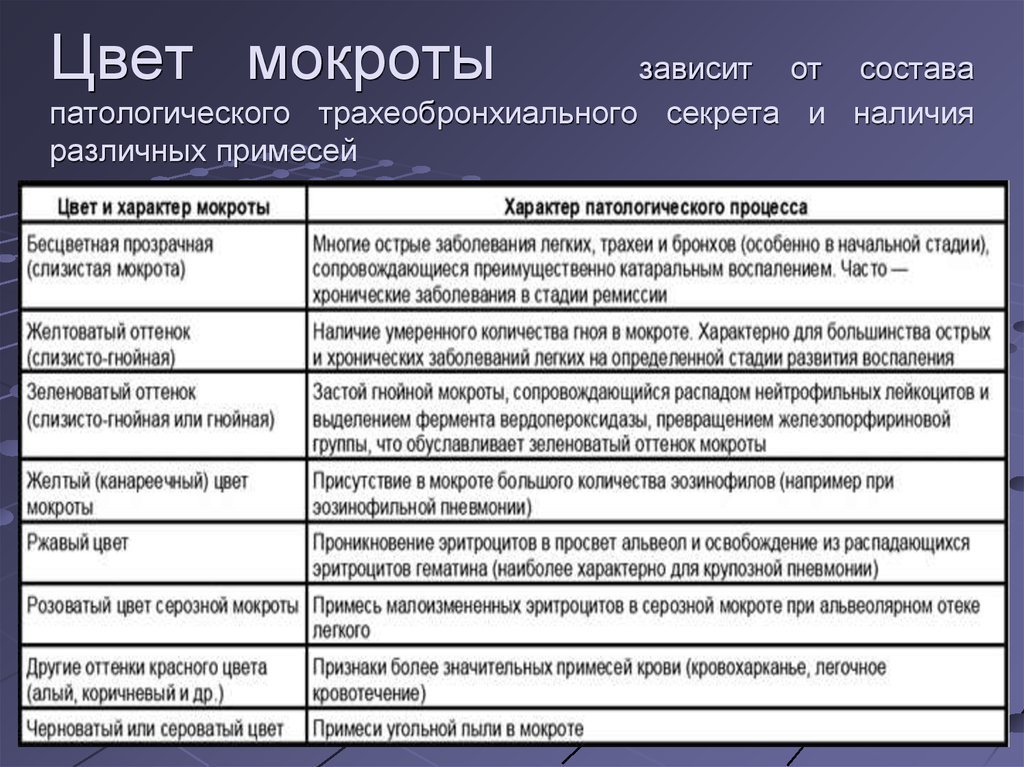 По консистенции и оттенку мокроты можно предположить даже возбудителей патологии. Зелёные выделения являются очень неприятным симптомом, за которым скрываются серьёзные заболевания.
По консистенции и оттенку мокроты можно предположить даже возбудителей патологии. Зелёные выделения являются очень неприятным симптомом, за которым скрываются серьёзные заболевания.
Причины зелёной мокроты при кашле
Выделения с зеленоватым оттенком при кашле свидетельствуют о наличии серьёзного заболевания. Вполне вероятно, что имеются следующие патологии:
- Трахеит.
- Хронический или острый бронхит.
- Ларингит.
- Воспаление лёгких.
- Абсцесс.
- Астма.
Все заболевания отличаются сильным и влажным кашлем. Зелёная слизь указывает на бактериальный характер болезни.
Влажный кашель появляется из-за скопления слизи, и организм пытается от неё избавиться. Кстати, выделяться при кашле может мокрота любого цвета. На борьбу с бактериями организм бросает лейкоциты и нейтрофилы. После уничтожения патогенных микроорганизмов они и сами разлагаются. Образуется зелёноватая слизь с отвратительным запахом, которая кишит гниющими бактериями. Чем интенсивнее цвет, тем активнее протекает процесс.
Чем интенсивнее цвет, тем активнее протекает процесс.
Внимание! Если игнорировать лечение, заболевание охватит бронхи, и могут развиться серьёзные осложнения.
При сильном иммунитете организм может справиться самостоятельно с инфекцией.
Выделения при кашле не представляют угрозы для здоровья. Это обычная реакция системы дыхания на вирусы, бактерии, инородные предметы. С мокротой тёмно-зелёного цвета выходят мёртвые бактерии. Оттенок слизи является показателем того, что заболевание спровоцировано стафилококками или стрептококками.
Устранение слизи зелёного цвета
Приступать к терапии с такими выделениями следует только после выявления причины такого явления. При этом нужно учитывать отличительные особенности организма.
Лечение проводится поэтапно:
- В первую очередь, уничтожаются вирусы, грибки, а также бактерии, которые спровоцировали заболевание.
- Затем добиваются разжижения мокроты.
- Отхождение мокроты нужно ускорить.

Исходя из этого, назначают:
- Антибиотики. Они всегда являются важным компонентом в комплексной терапии, помогая устранить очаги воспаления и возбудителей заболевания. Антибиотики подбираются индивидуально и зависят от вида бактерий.
- Отхаркивающие препараты. Используются в виде таблеток или сиропа. Они быстро разжижают мокроту.
- Муколитические средства. Благодаря этим препаратам нормализуется вязкость слизи, что облегчает ей выход из организма. Обычно применяют Амброксол, Бромгексин и Карбоцистеин.
- Антигистаминные препараты. Назначают, если зелёные выделения вызываются аллергической реакцией.
Когда при кашле выделяется мокрота зелёного цвета, необходимо срочно принимать меры. Такой вид выделений нередко затрудняет отток слизи, что может вызвать воспаление при её застое в организме.
К сведению! Зелёный цвет мокроты всегда указывает на серьёзную проблему.
Для улучшения выделения мокроты используют специальные компрессы с горчичниками. Хорошо помогает горячий напиток, например, чай с молоком и маслом. Такой коктейль улучшает отток слизи и смягчает кашель.
Хорошо помогает горячий напиток, например, чай с молоком и маслом. Такой коктейль улучшает отток слизи и смягчает кашель.
Слизь такого цвета хорошо откашливается после ингаляций, после которых исчезает застой слизи. Процедуры можно проводить специальным ингалятором.
При наличии в организме инфекции всегда есть риск развития осложнений. Поэтому невмешательство или самостоятельное лечение чревато:
- Поражением головного мозга, особенно при синуситах.
- Распространением инфекции.
Иногда даже развивается сепсис, который может привести к смертельному исходу.
Чтобы устранить данную проблему желательно посетить пульмонолога. Такие выделения сигнализируют о присутствии в организме инфекции. Не стоит заниматься самолечением, так как причин появления мокроты с зеленоватым оттенком несколько. Такой цвет должен насторожить, нужно срочно начинать лечение.
Узнать, как подготовиться и сдать мокроту на анализ узнайте здесь.
Вконтакте
Google+
Зеленая мокрота при кашле – причины и лечение
Если человек отмечает за собой появление странных и непривычных симптомов, это должно заставить его обратиться к врачу. Зеленая мокрота, которая отходит вместе с кашлем, не является обычным признаком. Она указывает на развитие серьезной болезни, зачастую развивающаяся в бронхах или легких.
У здорового человека мокрота тоже выделяется органами дыхания. Однако она выделяется в незначительном количестве, что обычно человек не замечает, как ее откашливает или проглатывает. У больного человека мокрота не только увеличивается в количестве, но и меняет свой цвет.
Сайт ogrippe.com определяет функцию мокроты как барьерную. Она сдерживает частицы и бактерии, а потом выводит их. Если же количество бактерий или вирусов превышает возможности слизи и иммунной системы, тогда развиваются болезни. На какую болезнь указывает зеленая мокрота, которая в здоровом состоянии должна быть прозрачной?
На какую болезнь указывает зеленая мокрота, которая в здоровом состоянии должна быть прозрачной?
Особенности возникновения необычной мокроты
Необычная мокрота в обильном количестве указывает на развитие некой болезни. По ее характеру, можно провести самостоятельную диагностику:
- Стекловидная мокрота, которая выделяется в утреннее время, указывает на развитие бронхиальной астмы.
- Густая желтая мокрота указывает на развитие заболевания бактериальной природы.
- Обильная слизь прозрачного цвета указывает на развитие вирусной болезни.
- Красная мокрота (слизь с примесями крови) указывает на отек легкого либо на легочное кровотечение.
- Слизь с прожилками крови чаще указывает на онкологическое заболевание или на туберкулез.
- Густая зеленая мокрота появляется при застойных явлениях.
- Бесцветная (прозрачная) жидкость часто возникает на начальной стадии болезни трахеи, бронхов или легких. Также проявляется на стадии ремиссии хронической болезни.

- Желтая (слизисто-гнойная) мокрота указывает на появление гноя в органах дыхания, зачастую в легких.
- Желтая (канареечная) мокрота указывает на развитие эозинофильной пневмонии или других болезней, провоцирующих появление большого количества эозинофилов.
Если длительное время человек не лечится, тогда зеленая мокрота становится обильной и густой. Это указывает уже на хроническую форму болезни, которая зачастую развивается в нижних отделах дыхательной системы. Хотя зеленая мокрота может быть вызвана гнойными процессами в гайморовых пазухах.
Застойные явления являются частыми в детском возрасте. Если родители не обращают внимания на жалобы малыша, тогда заболевание приобретает хроническую форму либо дает осложнения. Особое внимание следует уделить кашлю, который может становиться частым в ночное время суток.
перейти наверхСпособы лечения
При появлении зеленой мокроты необходимо обратиться к врачу, который проведет диагностику и поставит точный диагноз. В зависимости от характера болезни, будут назначены лекарства, помогающие не только зеленую мокроту устранить, но и вылечить саму болезнь. Здесь могут быть назначены:
В зависимости от характера болезни, будут назначены лекарства, помогающие не только зеленую мокроту устранить, но и вылечить саму болезнь. Здесь могут быть назначены:
- Отхаркивающие препараты: Пертуссин, Аброгексал. Продаются в виде таблеток и порошка. Лекарство помогает сделать секреторную жидкость менее вязкой, что способствует ее быстрому отхождению. Здесь можно использовать различные сиропы: термопсис, корень солодки.
- Мукорегулирующие препараты (Бромгексин). Данный вид лекарства помогает уменьшать плотность мокроты, чтобы она быстрее выводилась вместе с кашлем. Не рекомендуется применять лицам с бронхиальной астмой, поскольку может усугубить здоровье.
- Муколитические средства (АЦЦ). Часто используются при обильной мокроте, которая трудно отходит.
- Антиаллергические препараты. Назначаются в случае аллергической причины кашля.
- Антибиотики. Могут быть назначены при выявлении бактериальной природы болезни либо при отсутствии эффекта от других препаратов.
 Если заболевание затягивается, тогда делается посев на чувствительность инфекции к антибиотикам. Таким образом определяется, какое лекарство следует принимать. Параллельно с антибактериальной терапией назначаются лекарства, которые поддерживают желудочно-кишечную флору, на которую негативно влияют антибиотики.
Если заболевание затягивается, тогда делается посев на чувствительность инфекции к антибиотикам. Таким образом определяется, какое лекарство следует принимать. Параллельно с антибактериальной терапией назначаются лекарства, которые поддерживают желудочно-кишечную флору, на которую негативно влияют антибиотики.
Также можно прибегнуть и к другим способам лечения, которые помогают вывести зеленую мокроту:
- Дренажный массаж. Он делается на грудной клетке, чтобы способствовать притоку крови к легким и разжижать мокроту.
- Горчичники. Также оказывают воздействие по кровопритоку, а также согревают область дыхательной системы.
- Витамины и обильное питье. Витамины необходимы для укрепления иммунитета, который интенсивно борется с болезнью, а обильное питье помогает в разжижении мокроты, восполнении организма водой и быстром выведении токсинов из организма. Здесь лучше пить чай с лимоном и ягодами, настой шиповника, мед.
- Согревание тела теплой одеждой и одеялом.
 Если же температура высокая, тогда не следует слишком много теплой одежды использовать.
Если же температура высокая, тогда не следует слишком много теплой одежды использовать. - Проветривание помещения, в котором находится больной, не менее 2 раз за сутки.
Дополнительные анализы
Если у человека наблюдается зеленая мокрота, он должен пройти диагностику, чтобы более точно установить причину ее возникновения. Здесь он сдает анализ крови (для выявления общей картины болезни), мокроты (на выявление болезнетворной инфекции), пробу Манту (для подтверждения или исключения туберкулеза), а также рентген грудной клетки (с целью рассмотрения патологий в груди).
Важной становится процедура по сдаче мокроты, которая проводится в утреннее время. Человек должен выкашлять мокроту без примесей слюны прямо в баночки, не касаясь ее стенок. Данный анализ позволяет точно установить причину болезни, после чего врач сможет определиться с методами лечения.
перейти наверхПроявления при онкологических заболеваниях
Следует обращать особое внимание на то, какая слизь отходить. Самой опасной становится мокрота с прожилками крови, что зачастую указывает на развитие онкологического заболевания. Ткани легкого разлагаются, что постепенно отходит вместе с мокротой.
Самой опасной становится мокрота с прожилками крови, что зачастую указывает на развитие онкологического заболевания. Ткани легкого разлагаются, что постепенно отходит вместе с мокротой.
Если мокрота просто обладает красным цветом, это тоже указывает на серьезную патологию – возможно, проявляется легочное кровотечение, которое бывает при раке легких или туберкулезе.
перейти наверхПрогнозы
Зеленая мокрота указывает на застойные явления в органах дыхания. Также она может говорить о гнойных образованиях, причинами которых стали бактерии. В любом случае, где бы ни продуцировалась зеленая мокрота, обращение к врачу является необходимым, поскольку без его помощи у больного прогнозы на выздоровление значительно снижаются.
Бактериальный бронхит или пневмонию больной может лечить в домашних условиях при легком течении болезни. Однако врач все равно курирует процесс. При всех изменениях следует ему сообщать, чтобы он корректировал лечение.
У больного может развиваться зеленая мокрота без проявления температуры, что указывает на отсутствие бактериальной инфекции в организме. Однако это не говорит о том, что не нужно лечиться. Зеленая мокрота часто появляется у курильщиков с большим стажем, а также при различных патологических изменениях в бронхах. Если лечение отсутствует, то вскоре температура проявится.
Однако это не говорит о том, что не нужно лечиться. Зеленая мокрота часто появляется у курильщиков с большим стажем, а также при различных патологических изменениях в бронхах. Если лечение отсутствует, то вскоре температура проявится.
причины появления, диагностика и лечение
Появление кашля при заболевании свидетельствует о наличии воспалительного процесса в органах дыхания или носоглотке. По характеру и частоте кашля можно установить, какой орган поражен и какого рода патология присутствует.
Подробное изучение характера кашля наряду с другими симптомами может помочь поставить правильный диагноз, а значит, способствует назначению адекватного лечения и быстрому выздоровлению.
Кашель может быть сухим и влажным с выделением экссудата. Мокрота или секреторная жидкость в организме здорового человека выделяется в незначительном количестве, не имеет окраски и несет в себе защитную функцию. В организме больного ее количество увеличивается, и она начинает менять цвет. Зеленая мокрота при кашле означает, что в нее попадают болезнетворные микробы от очага инфекции в органах дыхания или носоглотки, также как мокрота другого цвета.
В организме больного ее количество увеличивается, и она начинает менять цвет. Зеленая мокрота при кашле означает, что в нее попадают болезнетворные микробы от очага инфекции в органах дыхания или носоглотки, также как мокрота другого цвета.
При патологическом воспалительном процессе цвет отхаркиваемой слизи может различаться и свидетельствовать о различных заболеваниях. Например, мокрота с красными вкраплениями может говорить о наличии у больного туберкулеза или онкологии, а стекловидная слизь — о заболевании бронхиальной астмой.
Но чаще всего встречается кашель с желтой мокротой. Жидкий желтый экссудат является признаком вирусного заболевания.
Густая бледно-желтая или желтая слизь при кашле говорит о наличии бактериальной инфекции и гнойном воспалении. Зеленая мокрота при кашле означает, что воспаление носит застойный характер.
Застой слизи может возникать при гайморите, трахеобронхите, бронхите остром или хроническом в период обострения, пневмониях, гнойном плеврите или абсцессе легких.
Все эти заболевания сопровождаются продуктивным кашлем, а возникают вследствие проникновения в организм воздушно-капельным путем грамположительных и грамотрицательных кокковых или других видов бактерий, вируса или грибка. И если в начале заболевания отхаркиваемая мокрота чаще всего желтоватого оттенка, то на 4-5 день течения болезни при недостаточном лечении или его отсутствии она приобретает гнойно-зеленый цвет и даже неприятный запах.
Кроме продуктивного кашля инфекционные заболевания дыхательных путей и носоглотки могут сопровождаться другими симптомами: гнойными слизистыми выделениями из носа, болями в груди, затрудненным дыханием, повышением температуры тела.
Важно
Отсутствие повышения температуры при кашле с выделением зеленой мокроты может говорить либо о неспособности организма самостоятельно бороться с инфекцией, либо об иных причинах появления кашля, например, никотиновой патологии.
Наличие зеленой мокроты при кашле и отсутствие температуры — это серьезный повод обратиться к врачу. Еще одним важным поводом обратиться к врачу является затяжной продуктивный кашель. Кашель, который не проходит в течение месяца или меньше, но на фоне получаемого лечения, называют хроническим и затяжным.
Еще одним важным поводом обратиться к врачу является затяжной продуктивный кашель. Кашель, который не проходит в течение месяца или меньше, но на фоне получаемого лечения, называют хроническим и затяжным.
Такие случаи возникновения затяжного кашля нуждаются в дополнительном обследовании для выяснения причин возникновения и назначения лечения в соответствии с результатами обследования. К стандартным методам диагностики при кашле с зеленой мокротой — рентгену легких и анализу крови, при затяжном кашле необходимо добавить лабораторный анализ мокроты и крови на микоплазмы и хламидии, бронхоскопию, спирометрическое исследование показателей дыхания, УЗИ легких и грудной клетки, томографию, пробу Манту и гистологическое исследование для исключения онкологии.
Мокрота зеленого цвета: как ее лечить
Мокрота зеленого цвета и принципы ее лечения при кашле у взрослых и у детей схожи.
Терапия должна осуществляться только после определения предварительной причины кашля и в соответствии с индивидуальными особенностями организма.
Однако у детей сложнее установить причину возникновения такого кашля, особенно при отсутствии температуры.
Также влияние индивидуальных особенностей организма на терапию при кашле с зеленой мокротой у детей значительно выше, чем у взрослых. Некоторые медпрепараты, рекомендованные для лечения влажного кашля у взрослых, противопоказаны в детском возрасте.
Кроме инфекционной этиологии, у детей кашель с мокротой зеленого цвета могут вызывать:
- коклюш;
- заражение организма паразитами и глистами;
- патологии ЖКТ;
- аллергические реакции;
- недостаточная увлажненность воздуха;
- попадание постороннего предмета в органы дыхания;
- психологические причины.
Система терапии продуктивного кашля сосредоточена на нескольких направлениях:
- Уничтожение вирусов, бактерий и грибков, которые стали причиной заболевания.

- Разжижение мокроты.
- Эффективное отхождение мокроты.
Исходя из этой системы, пациентам назначают:
- Антибиотики, противовирусные и противогрибковые препараты.
- Отхаркивающие препараты, которые уменьшают густоту мокроты.
- Муколитические средства, способствующие отхождению разжиженной мокроты.
В некоторых случаях к этой схеме добавляют антигистаминные препараты. Ограничивать кашель и подавлять этот рефлекс в терапии продуктивного кашля категорически нельзя. Для достижения максимального эффекта рекомендуется сочетать лекарственные препараты синтетического происхождения и фитотерапию.
Многие растительные противокашлевые препараты, например, с подорожником, носят комбинированный характер, что позволяет одновременно облегчить течение воспалительного процесса, поспособствовать разжижению и отхождению мокроты и избавиться от кашля любого происхождения. Универсальность фитопрепаратов дает возможность эффективно использовать их в терапии кашля у детей и взрослых.
Отхаркивающие медикаменты имеют различный принцип действия: резорбтивный и рефлекторный. Препараты первой группы действуют на бронхи, разжижая и выводя мокроту напрямую через кровь, а средства второй группы, к которым относятся некоторые эфирные масла, солодка, алтей и другие, стимулируют рецепторы желудка, слюнных желез и слизистую бронхов, способствуя разжижению слизи.
Что делать, если откашливается зеленая мокрота
Все медикаментозные препараты для лечения влажного кашля необходимо принимать строго по назначению врача в точно указанной дозировке. Однако облегчить состояние больного, который отхаркивает зеленую мокроту, могут и народные средства.
Существует альтернативная терапия, когда откашливается зеленая мокрота при кашле:
- Согревающий коктейль, приготовленный из свежего крепкого чая, соли, сливочного масла и 1/4 чашки молока. Его необходимо пить горячим и небольшими глотками.
- Компресс из толченого с содой отварного картофеля или черного хлеба с медом.
 Такие компрессы эффективно согревают, способствуют разжижению экссудата и помогают уснуть.
Такие компрессы эффективно согревают, способствуют разжижению экссудата и помогают уснуть. - Горчичники оказывают схожее с компрессами действие.
- Круговой массаж грудной клетки. Его необходимо выполнять часто, но плавно, при этом втирая средство от кашля с эфирными маслами.
- Ингаляции усиливают отток слизи, уменьшая явления застоя. Хорошо помогают при кашле с зеленой мокротой ингаляции с содом, солью или на отваре сосновых почек. Дышать концентрированным паром необходимо медленно и глубоко, накрывшись одеялом. Совсем маленьким детям ингаляции не рекомендуются.
- Отвары трав, травяные чаи. Травы, входящие в состав готовых аптечных фитопрепаратов, можно заваривать самостоятельно и пить в течение дня.
- Сок черной редьки с медом считается очень эффективным средством при продуктивном кашле.
Больному в домашних условиях необходимо покой и обильное питье.
Большое количество жидкости будет способствовать снижению вязкости слизи и ее лучшему отхаркиванию.
Для снятия заложенности носа и во избежание стекания слизи по носоглотке в бронхи и последующего застоя, нужно как можно чаще промывать носовой проход солевым раствором. Также больным полезен свежий воздух, но при этом прогулки должны быть недолгими, вместо прогулок можно хорошо проветривать каждое помещение отдельно.
Совет
В помещении должно быть достаточно влажно — сухой воздух пересушивает слизистые и раздражает кашлевой центр.
Для профилактики кашля с зеленой мокротой необходимо своевременно обращаться к врачу и лечить имеющиеся патологии, предупреждая появления осложнений в виде застойных процессов. Для общей профилактики заболеваний дыхательных путей и носоглотки нужно: укреплять иммунитет, достаточно спать, питаться разнообразно и качественно, избегать стрессов, быть активным физически.
Мокрота при коронавирусе: есть ли мокрота при ковиде? Бывает ли с кровью? Особенности, лечение
Краткое содержание:
По качеству и количеству мокроты при коронавирусе можно судить о стадии и выраженности инфекционно-воспалительного процесса. Ее отсутствие обычно указывает на острое течение патологии, снижение функциональной активности дыхательных путей. Но и отделение зеленоватого слизистого секрета отнюдь не свидетельствует о приближающемся выздоровлении. С большой долей вероятности коронавирусы проникли в легкие, ситуация осложнилась присоединением вторичной бактериальной инфекции.
Ее отсутствие обычно указывает на острое течение патологии, снижение функциональной активности дыхательных путей. Но и отделение зеленоватого слизистого секрета отнюдь не свидетельствует о приближающемся выздоровлении. С большой долей вероятности коронавирусы проникли в легкие, ситуация осложнилась присоединением вторичной бактериальной инфекции.
Характеристика отделяемого
Мокрота является отделяемым при отхаркивании патологическим секретом трахеобронхиального дерева. Это густая вязкая слизь с примесью слюны и жидкости, вырабатываемой оболочкой полости носа и его придаточными пазухами. Она существенно отличается от нормального секрета трахеобронхиального дерева, продуцируемого железами крупных бронхов.
Постоянно присутствующая в дыхательных путях здорового человека мокрота выполняет следующие функции:
- задерживает и нейтрализует инфекционных агентов, включая коронавирусы;
- препятствует проникновению частиц пыли в дыхательные пути.
Нормальная слизь прозрачная, содержит макрофаги и лимфоциты — клетки, ответственные за иммунный ответ организма. После внедрения коронавирусов изменяется ее и качественный, и количественный состав. Мокрота сгущается, прочно крепится к стенкам носоглотки, трахеи, гортани, бронхов. Теперь в ней мало иммунных клеток, но много посторонних примесей:
После внедрения коронавирусов изменяется ее и качественный, и количественный состав. Мокрота сгущается, прочно крепится к стенкам носоглотки, трахеи, гортани, бронхов. Теперь в ней мало иммунных клеток, но много посторонних примесей:
- патогенов;
- продуктов распада тканей, образующихся во время острого течения воспалительного процесса;
- слущенных клеток эпителия;
- компонентов крови.
Меняется цвет трахеобронхиального секрета. Окраска откашливаемой мокроты зависит от характера примесей. В ней могут присутствовать прожилки крови, гной.
Цвет мокроты является важным диагностическим признаком, позволяющим установить стадию воспалительного процесса при коронавирусной инфекции.
Кашель без мокроты
У 60-70% людей, инфицированных коронавирусом, на начальном этапе бывает только сухой кашель. Он не сопровождается отхождением мокроты, отсутствует какая-либо его физиологическая ценность. Пациенты жалуются врачу на трудности с дыханием, которое становится свистящим. Сухой кашель не дает человеку возможности продуктивно откашляться, голос становится грубым и хриплым из-за развившегося воспалительного отека в горле.
Сухой кашель не дает человеку возможности продуктивно откашляться, голос становится грубым и хриплым из-за развившегося воспалительного отека в горле.
На фоне сужения дыхательных путей возникает сильная одышка, головокружения. При коронавирусе плохое отделение мокроты осложнено такими симптомами:
- повышением температуры;
- мучительными болями при попытке откашляться, першением в горле;
- заложенностью носовых пазух;
- общим недомоганием, быстрой утомляемостью, слабостью.
Основная причина такого кашля — проникновение в организм коронавирусов. В процессе своей жизнедеятельности они продуцируют токсичные вещества, вызывающие воспаление и отек слизистых оболочек дыхательных путей.
Почему плохо отделяется
Даже при сухом надрывном, лающем кашле мокрота все-таки есть. Она представляет собой клейкую массу, прочно сцепленную со стенками респираторных путей. Склеились и эпителиальные реснички, поэтому их функциональная активность значительно снизилась.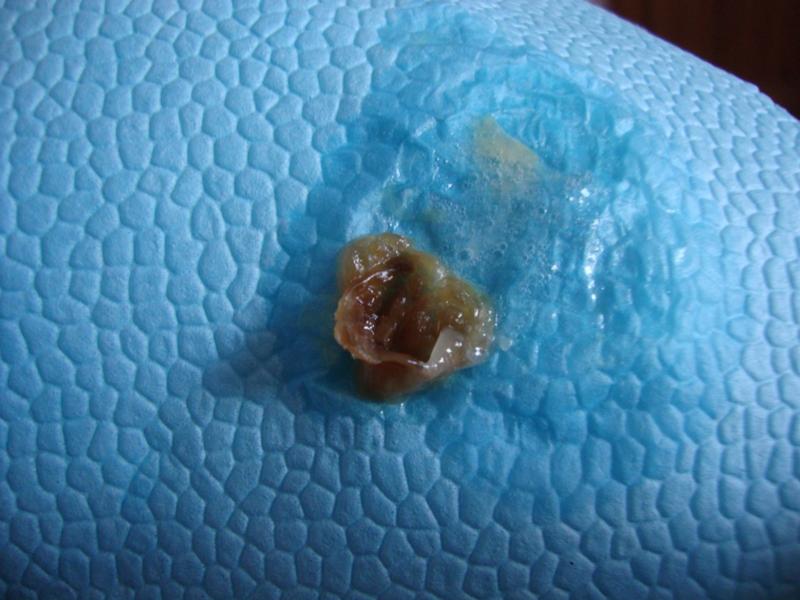 Они больше не способны полноценно очищать поверхность от густой липкой слизи. Медики, изучающие новый коронавирус, отметили его избирательность. Патогены предпочитают внедряться в те клетки, на мембранах которых расположены особые рецепторы. Ими снабжены преимущественно носовые ходы и альвеолы легких. Этим объясняется отсутствие воспаления в бронхах и трахее при коронавирусной инфекции в острой или подострой форме. Больные страдают бронхиолитом или альвеолитом, и исключительно редко — бронхитом или трахеитом.
Они больше не способны полноценно очищать поверхность от густой липкой слизи. Медики, изучающие новый коронавирус, отметили его избирательность. Патогены предпочитают внедряться в те клетки, на мембранах которых расположены особые рецепторы. Ими снабжены преимущественно носовые ходы и альвеолы легких. Этим объясняется отсутствие воспаления в бронхах и трахее при коронавирусной инфекции в острой или подострой форме. Больные страдают бронхиолитом или альвеолитом, и исключительно редко — бронхитом или трахеитом.
Медики объясняют скудное отхождение мокроты при коронавирусе и локализацией очагов пневмонии. Формируются они обычно ближе к наружной поверхности, рядом с плевральной оболочкой, что затрудняет продуктивное откашливание.
Кашель с мокротой
Примерно у трети больных коронавирусом он сразу проявляется влажным кашлем, при котором отходит мокрота. Это рефлекторная защитная реакция организма, помогающая очиститься респираторным путям. Но медики обнаружили, что чаще всего влажный кашель возникает у людей с изначальными поражениями органов дыхательной системы. В процессе репликации коронавирусы выделяют в окружающее пространство токсичные продукты своей жизнедеятельности. Их распространение по организму провоцирует обострение хронических бронхолегочных патологий.
В процессе репликации коронавирусы выделяют в окружающее пространство токсичные продукты своей жизнедеятельности. Их распространение по организму провоцирует обострение хронических бронхолегочных патологий.
Также влажный кашель отмечался у таких групп пациентов:
- курильщиков;
- предрасположенных к развитию аллергических реакций.
У большинства же инфицированных мокрота начинает отходить после приема препаратов для ее разжижения. Уменьшается вязкость бронхиального секрета, ускоряется его эвакуация из дыхательных путей. Густая слизь, прочно прикрепленная к бронхам, гортани, глотке разжижается. Одновременно рассасываются воспалительные отеки, которые затрудняли циркуляцию воздуха. Увеличивается и подвижность ресничек, покрывающих эпителий. Выздоровление также ускоряется и за счет быстрого транспорта коронавирусов мукоцилиарной системой.
Разновидности
На то, что взрослый или ребенок идет на поправку указывает отделение прозрачной мокроты. Если она отходит с трудом при надрывистом кашле, окрашена в какой-либо цвет, неприятно пахнет, то высок риск развития осложнений. Следует незамедлительно сообщить врачу о появлении такого слизистого секрета.
Если она отходит с трудом при надрывистом кашле, окрашена в какой-либо цвет, неприятно пахнет, то высок риск развития осложнений. Следует незамедлительно сообщить врачу о появлении такого слизистого секрета.
С кровью
Примеси свежей крови в мокроте при коронавирусной инфекции появляются исключительно редко. Обычно наблюдаются редкие темно-коричневые кровяные прожилки, что служит специфическим признаком тяжелого поражения нижних дыхательных путей болезнетворными бактериями. Могут активизироваться на фоне ослабления иммунитета уже присутствующие условно-патогенные микробы, или патогены проникают в организм извне. Под воздействием вырабатываемых ими токсинов повышается проницаемость сосудов, питающих кровью легочные структуры.
Это сопровождается практически всегда такими симптомами:
- лихорадочным состоянием, ознобом;
- затрудненным дыханием;
- болями в грудной клетке.
Если при откашливании выделяется скудная мокрота с кровяными прожилками, примесями свежей крови, то пневмония или развилась, или возникнет совсем скоро.
При смешанной вирусно-бактериальной инфекции при откашливании отделяется коричневая слизисто-гнойная на 2-3 день пневмонии. На КТ отчетливо визуализируется эффект «матового стекла» — неспецифический симптом, отражающий различные патологические изменения в легких на уровне альвеол.
Зеленая
Обильная или скудная зеленая мокрота является тревожным сигналом, характеризующим поражение верхних и нижних дыхательных путей. Это признак попадания в них большого количества болезнетворных бактерий: стафилококков, стрептококков, пневмококков. Зеленый цвет густой слизи объясняется наличием в ней погибших патогенных микроорганизмов и продуктов остро протекающего инфекционно-воспалительного процесса.
Как правило, при отхождении вязкой зеленоватой-коричневой мокроты человек с коронавирусом незамедлительно госпитализируется. Необходимо проведение интенсивной антибиотикотерапии для предупреждения бактериальной пневмонии. Кашель с зеленой мокротой часто сопряжен с дополнительными симптомами:
- высокой температурой;
- затрудненным дыханием;
- упадком сил.

Перед началом лечения будет проведен ряд биохимических исследований для установления видовой принадлежности инфекционных возбудителей и их чувствительности к антибиотикам. Для исключения онкологических патологий выполняется торакоскопия.
Желтая
Слизь желтого цвета также указывает на наличие в организме патогенов и нередко свидетельствует о начавшемся абсцессе легкого. Так называется неспецифическое воспаление легочной ткани, в результате которого происходит расплавление с образованием гнойно-некротических полостей. Для тяжелой патологии характерно отхождение желтоватой зловонной мокроты во время прорыва абсцесса в дренирующие бронхи. А происходит это всегда внезапно — сухой кашель стремительно сменяется влажным с последующим отхаркиванием большого объема жидких гнойных выделений «полным ртом».
После отхождения мокроты самочувствие быстро улучшается, нормализуется температура тела, исчезают признаки интоксикации. Но врачебное вмешательство жизненно необходимо. Лечение в основном медикаментозное — антибиотиками, отхаркивающими препаратами, бронходилататорами и гормонами. По показаниям могут проводиться хирургические операции.
Как ускорить выведение мокроты
Использование сиропов, таблеток, драже, пастилок для рассасывания позволит начать продуктивно отхаркиваться. В лечении коронавирусной инфекции применяются такие группы препаратов:
- муколитики — Амброксол, средства экстрактами солодки, алтея, например, Мукалтин. Необходимы для разжижения мокроты при прочном сцеплении густого, плотного секрета со слизистыми дыхательных путей;
- мукокинетики — Бромгексин и аналоги. Помогают активизировать реснитчатый эпителий при продуктивной мокроте для ускорения ее отхождения из дыхательных путей.
Использование противокашлевых препаратов (Бронхолитина, Либексина) практикуется достаточно редко. Они лишь облегчают состояние больного при сухом, лающем кашле за счет воздействия на кашлевой центр. При подозрении на присоединение бактериальной инфекции в лечебные схемы включаются антибиотики — макролиды, защищенные клавуланатами полусинтетические пенициллины, линкозамиды, цефалоспорины. Противовирусные средства почти не применяются, так как у многих отсутствует доказательная база терапевтической эффективности.
При коронавирусе врачи не рекомендуют разжижать мокроту с помощью ингаляций, так как в воздухе будет образовываться аэрозоль, насыщенный вирусными частицами.
Скопление мокроты в дыхательных путях при коронавирусе становится благоприятной обстановкой для роста и размножения болезнетворных бактерий и патогенных грибков. Формируются инфекционные очаги, из которых микроорганизмы потоком крови разносятся во внутренние органы. Поэтому с первых дней лечения врачи назначают пациентам препараты с мукокинетическим и муколитическим действием.
Читайте также: Насморк как симптом коронавируса: есть ли насморк при ковиде у взрослого? Развитие насморка по дням
Источник apkhleb.ru
Пишу о том, что мне интересно. Чтобы не пропустить что нибудь важное, рекомендую подписаться на 9111.ру
Откашливая мокрота (мокрота, слизь)
Вы кашляете мокротой и думаете, что страдаете простудой? Остерегайтесь, потому что у вас может быть что-то более серьезное.
Что такое мокрота?
Термин «мокрота» происходит от греческого слова «флегма», означающего воспаление. На самом деле это означает, что слизь накапливается в горле и ее нужно откашлять. Это водянистое вещество, часто вязкое, цвет и количество которого различаются в зависимости от болезни, от которой вы страдаете.Вырабатывается в слизистой оболочке трахеи (трахеи).
С медицинской точки зрения мокрота известна как мокрота или откашливаемое вещество, что означает выделение вещества.
Кашель мокроты
Когда организм страдает от инфекции или заболевания, это вызывает скопление мокроты в горле. Слизь раздражает дыхательные пути и создает дискомфорт у больного. Это вызывает кашель, из которого выходит слизь.
Мокрота обычно белого цвета. При легких недомоганиях человек начинает откашливать белую мокроту.Чистая белая мокрота свидетельствует об отсутствии гноя. Но слизь также может быть окрашенной. Цвет мокроты зависит от вызывающего ее заболевания. Курение, инфекция, загрязнение воздуха или наличие крови придают мокроте ржавый или коричневый цвет. Больные астмой откашливают розовую мокроту.
Отхаркивание чистой мокроты
Простуда, вызванная общей вирусной инфекцией, может привести к аллергическому раздражению ваших дыхательных органов и вызвать откашливание чистой мокроты. Другими возможными причинами могут быть:
- Постназальный капель
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
- Хронический бронхит
- Курение
Прозрачная слизь – это первая попытка организма смыть вторгшийся вирус.Чистая мокрота указывает на отсутствие крови в слизи. Лечится без использования антибиотиков.
Отхаркивающая зеленая мокрота
Это происходит при бактериальной инфекции легких или бронхов, например туберкулезе. Это также может произойти из-за выделения из носа из-за инфекции носовых пазух. Его можно вылечить, отказавшись от молочных продуктов, крахмалистых продуктов и чрезмерного употребления мяса. Обильное питье чистой воды и травяных чаев, острая пища и горячая ванна могут оказаться эффективными домашними средствами.
Отхаркивающая желтая мокрота
Инфекции, аллергия или астма могут привести к воспалению дыхательных путей и накоплению воспалительных клеток или лейкоцитов в слизи. Это может вызвать пожелтение мокроты. Густая желтая мокрота – верный признак бактериальной или вирусной инфекции. Люди, страдающие острым или хроническим бронхитом или бактериальной пневмонией, часто откашливают густую желтую слизь.
Отхаркивание мокроты с кровью
Кровь в слизи имеет вид красных или коричневых пятен.Кровянистая мокрота может быть вызвана чрезмерным курением или сильным загрязнением воздуха. Это также может быть признаком серьезной инфекции легких. Если в мокроте есть кровь, следует немедленно обратиться за медицинской помощью.
Причины мокроты
Выделение мокроты в слизистой оболочке может быть вызвано рядом факторов. Это могут быть:
Простуда
Когда вы вдыхаете вирус простуды, организм выделяет слизь в качестве естественной реакции для защиты ваших дыхательных путей.Это раздражает горло, и вам нужно откашлять мокроту, чтобы она оставалась чистой. При кашле происходит постоянное выделение мокроты. В этом случае обычно наблюдается отхаркивание прозрачной мокроты. Если вовремя не лечить, это может привести к застою в груди.
Скопление мокроты в грудной клетке, что может вызвать затруднения дыхания у пациента.
Бронхит
Это происходит при воспалении основных дыхательных путей к легким. У пациентов с хроническим бронхитом выделяется обильная мокрота, которую необходимо многократно откашлять.Так продолжается большую часть месяца.
Изображение 1 – Бронхит
Источник – medtogo.com
Пневмония
Это нарушение дыхания вызывает опухание легких. Слизь образуется, когда дыхательная система поражена микробами, такими как бактерии, вирусы или грибки.
Изображение 2 – Пневмония
Источник – ksbe.edu
Астма
Отек дыхательных путей вызывает хрипы и затрудненное дыхание.Кашель – главный симптом этого расстройства. Кашель приводит к изгнанию мокроты из горла и приносит облегчение.
Туберкулез
В основном поражает легкие и приводит к чрезмерному выделению мокроты. Это приводит к сильному кашлю. У некоторых пациентов обнаруживается кашель желтой мокротой. Многие также кашляют зеленой мокротой. В худшем случае пациент прекращает откашливать мокроту с кровью.
Аллергия
Когда бактерии или вирусы атакуют организм, иммунная система автоматически реагирует, блокируя инородные вещества.Производство слизи – одна из таких реакций.
Муковисцидоз
Это заболевание вызвано генетическим заболеванием. Дыхательные пути в легких заполнены липкой слизью, что часто приводит к опасным для жизни осложнениям.
Гаммаглобулинемия
Это редкое заболевание делает организм уязвимым для бактериальных инфекций и приводит к скоплению слизи в горле.
Курение
Вдыхание никотина приводит к воспалению органов дыхания.Это также приводит к чрезмерному выделению мокроты. Из-за него возникает вторичная инфекция легких, носовых пазух и бронхов.
Плохо вентилируемые или токсичные зоны
Работа в пыльных или токсичных зонах может вызвать у человека респираторные заболевания. Из-за этого увеличивается выработка слизи.
Сопутствующие симптомы
В некоторых случаях откашливание мокроты связано с вздутием живота. Это происходит, когда человек проглатывает слизь вместо того, чтобы откашляться. Проглоченная мокрота разлагается бактериями в кишечнике.Это вызывает газообразование и приводит к вздутию живота.
Как откашлять мокроту
Когда слизь становится густой, ее очень больно откашлять. Разжиженная слизь выводится легче. Есть несколько домашних средств, с помощью которых вы можете попробовать разжижить мокроту. Ознакомьтесь с этими советами и узнайте, как избавиться от мокроты в домашних условиях:
- вскипятите воду в миске. Добавьте эвкалипт, ментол или мяту. Глубоко вдохните пар в ноздри.
- Горячие напитки, например чай, тоже могут помочь.Лучше, если вы будете пить чаи, содержащие мяту или эвкалипт. Он разжижает слизь, а также предотвращает заложенность грудной клетки. С этой же целью следует пить горячий суп.
- Согрейте грудь. Оберните кусок ткани вокруг горячего сосуда и разверните его, чтобы нанести на грудь. Сделайте это несколько раз, чтобы получить немедленное облегчение. Если вы уже откашливаете мокроту, оберните горячее полотенце вокруг шеи, чтобы немного расслабиться. Вы также можете купить для этой цели грелку.
- Острая пища также способствует естественному разжижению слизи. Capsicum – натуральное отхаркивающее средство. Добавление его в свой рацион может помочь вам легче откашлять мокроту.
- Полощите горло соленой водой и выплюньте. Слизь будет выходить из верхней части глотки, обеспечивая временное облегчение.
- Также будет полезно принять горячую ванну. Вы должны глубоко вдохнуть пар из воды.
Лечение мокроты врачами
Если вы страдаете от непрекращающегося кашля с отхождением мокроты, вам следует проконсультироваться с врачом.Практикующий врач-эксперт проведет тщательный медицинский осмотр. Обычно медицинские тесты, такие как исследования крови и мокроты, ЭКГ, компьютерная томография и рентген грудной клетки, проводятся для диагностики заболевания, стоящего за кашлем. Это также помогает врачу узнать, страдает ли пациент каким-либо серьезным заболеванием, например раком легких или туберкулезом.
Лечить скопление мокроты можно путем излечения болезни, ее вызывающей. Как только заболевание, вызывающее мокроту, контролируется, количество слизи в дыхательных путях также автоматически уменьшается.
Откашливание мокроты – обычное дело. Но это может привести к серьезным осложнениям, если вовремя не лечить. Если человек страдает тяжелыми заболеваниями, такими как инфекция легких или муковисцидоз, раннее лечение может помочь диагностировать и вылечить проблему. Даже скопление мокроты из-за простуды может вызвать заложенность грудной клетки, что может быть вредным для очень маленьких детей. Таким образом, необходимо как можно раньше лечить отхаркивающего мокроту пациента. Никогда не знаешь, что может вызвать проблему.
Зеленая мокрота от кашля без температуры у взрослых и детей: причины и лечение
Как лечить кашель при зеленой мокроте?
Катаральное воспаление, обычно сопровождающееся зудом и раздражением горла.Кашель в этой ситуации действует как естественная защита организма. Таким образом, иммунная система пациента пытается устранить патогенные микроорганизмы и посторонние предметы. В большинстве случаев этот процесс сопровождается выделениями вязкого или слизистого характера, прозрачного зеленого или желтого оттенка. В более серьезных случаях мокрота может быть черного цвета или даже с примесью крови или гноя. В этом случае пациенту потребовалась немедленная медицинская помощь, так как вполне вероятно, что в дыхательных путях пациента наблюдается опасный воспалительный процесс.
Отхаркивание зеленого кашля образуется не только на фоне простуды или гриппа. Иногда причина процесса кроется в наличии доброкачественных или злокачественных опухолей. Кроме того, зеленый кашель появляется при пневмонии, бронхите, осложненном воспалением слизистой оболочки глотки и из-за ряда других процессов. В этой статье мы узнаем основные причины образования слизи неестественного оттенка и обозначим, как быстро вылечить недуг.
Почему идет разряд
Мокрота, выделяемая при кашле, способствует выведению болезнетворных микроорганизмов и болезнетворных бактерий.Выбор цвета говорит о характере заболевания и состоянии здоровья пациента. Важно отметить, что у здорового человека также могут образовываться различные кластеры и выделения. Ежедневно в бронхах образуется около ста миллилитров секрета, который способствует выведению мусора со слизистой.
Как правило, выделения не имеют цвета или специфического запаха. Если пациент недавно переболел гриппом, простудой или другими острыми респираторными заболеваниями, зеленая слизь должна привлечь внимание мужчины.
В случае образования зеленой мокроты при кашле без температуры необходимо пройти диагностику у квалифицированного врача. Вероятно, в настоящий момент организм инфицирован каким-либо вирусом или бактерией, вызывающими изменение цвета выделяемой слизи.
Трахеобронхит
Трахеобронхит – острый воспалительный процесс, влияющий на работу бронхов, трахеи и бронхиол. Во время развития заболевания пациенты жалуются на быстрое распространение воспаления по слизистой оболочке дыхательной системы, что вызывает ряд острых симптомов.
Для справки! Причина образования бронхита – неправильная терапия ОРЗ, пневмонии, кори, коклюша.
При трахеобронхите отмечена следующая клиническая картина:
- боль в груди;
- сухой и непродуктивный кашель;
- хрипы ночью;
- нарушение дыхания;
- боль в нижней части грудной клетки;
- одышка;
- озноб.
Пациенты с частым кашлем страдают от перенапряжения мышц нижней части грудной клетки, что вызывает нарушение сна, потерю аппетита, плохую работоспособность. По этим причинам пациенты обычно не игнорируют болезнь. Избавиться от бронхита можно за две недели комплексного лечения.
Острый бронхит
Если у пациента откашливается зеленая мокрота, часто диагностируется воспаление слизистой оболочки бронхов. Главный симптом бронхита – кашель, сопровождающийся различными выделениями.
Острое течение болезни формируется на фоне вирусной или бактериальной респираторной системы. Гораздо реже бронхит появляется на фоне развития грибка. К другим причинам образования воспаления можно отнести переохлаждение, развитие инфекции верхних дыхательных путей из-за курения и сильное снижение защитных функций организма.
В период развития заболевания у больного наблюдается слабость, резкое повышение температуры тела, сухой кашель, дискомфорт в груди и спине.Кроме того, отмечена одышка и общее плохое самочувствие. Отличаются выделением бронхита естественным, но требуют неотложной медицинской помощи.
Обострение хронических заболеваний
Если у пациента выделяется густая желто-зеленая мокрота с развитием хронических заболеваний дыхательной системы, следует проверить общее состояние здоровья человека. Во время обострений различные выделения возникают как основной симптом образования пневмонии или бронхоэктазов.
При отсутствии лечения эти заболевания могут вызвать дисфункцию не только близлежащих органов, но и вызвать опасный процесс, который может привести к летальному исходу.
Лечение включает использование антибиотиков, а также противовирусных и антигистаминных препаратов.
Бронхопневмония
Другая причина выделений неестественного оттенка – бронхопневмония. Если больной по утрам откашливает зеленую мокроту, следует проверить состояние легких, так как бронхопневмония сигнализирует о начале воспаления.
Это заболевание отличается от пневмонии тем, что патогенные микроорганизмы проникают в организм и поражают не только легкие, но и все бронхиальное дерево.Основной причиной этого процесса становится инфекционное воспаление в верхних дыхательных путях.
Для справки! Основная причина образования пневмонии – стрептококк и пневмококк.
Чаще всего этим заболеванием страдают люди старше шестидесяти лет, а также курильщики и пациенты со слабой иммунной системой. В группу риска входят диабетики и люди с хроническими респираторными заболеваниями.
Гнойный плеврит
Частая причина отхождения зеленой мокроты – гнойный плеврит.Это заболевание является наиболее распространенным среди всех заболеваний системы легких. Воспаление плевры может возникнуть независимо от возраста пациента.
Заболевание характеризуется поражением наружной оболочки и образованием в полости легких гнойного секрета.
Специалисты выделяют несколько форм плеврита:
- инфекционный;
- неинфекционный.
В первом случае причиной образования воспаления являются инфекции, вирусы и различные микробы.Гнойный плеврит часто образуется на фоне туберкулеза и сифилиса.
Во второй ситуации плеврит образуется вследствие хронического воспаления или заболевания желудочно-кишечного тракта.
При появлении у ребенка отраслевой зеленой мокроты и жалоб на сильную боль в груди, повышение температуры, озноб, повышение температуры тела и другие признаки отравления следует обратиться к детскому педиатру. Гнойный плеврит может вызвать вполне предсказуемые последствия, поэтому откладывать лечение не стоит.
Прочие причины
Подсветка различных оттенков может формироваться не только на фоне этих причин. Часто зеленые и желтые образования обусловлены следующими факторами:
- болезни органов дыхания;
- грипп и простуда;
- переохлаждение;
- аллергическая реакция;
- эмпиема;
- абсцесс легкого;
- ларинготрахеит;
- ринит;
- назофарингит;
- ларингит.
Подробнее о том, как протекает воспалительный ларингит у детей, можно прочитать в этой статье.
Как вылечить болезнь
Причины и лечение кашля с зеленой мокротой у взрослых и детей в каждом конкретном случае необходимо индивидуально. Описанные ниже методы терапии считаются общепринятыми, поэтому перед покупкой лекарств убедитесь, что нет побочных эффектов и вам удастся уточнить допустимую дозировку.
Если у пациента нет лихорадки, а кашель проявляется слабо выраженными симптомами, назначаются следующие лекарственные препараты:
- При бактериальной природе заболевания и выделении зеленой мокроты на фоне воспаления в верхних дыхательных путях антибиотики – «Арбидол», «Чилаксин», «Кагоцел», «Пентраксин», «Анаферон», «Ингавирин» , «Амизон».Пациентам от восемнадцати лет назначают по пятьсот миллиграммов денег в день, детям разрешается до ста миллиграммов ежедневно в течение одной недели.
- При пневмонии врачи предлагают купить антибиотики «Аугментин» или «рассасывающий». Применять препарат каждый день следует не более 0,130 миллиграмма в сутки.
- При осложненной пневмонии у взрослых антибиотики третьего поколения – «АМИФЛЕКС», «Абрил», «Гленмарк», «Завозин». Применять средства следует по 0,5 г в сутки в течение пяти дней подряд.
- Для избавления от выделений на фоне стрептококковой инфекции с помощью «Сумамеда» или «Эритромицина». Применять средство до пяти дней в назначенной дозировке.
- При развитии грибкового заболевания назначается «Амфоглюкамин» два раза в день в дозировке 0,5 грамма.
- Для лечения бронхита врачи прописали противовирусные препараты – Римантадин, «Ацикловир», «Виразол».
- В состав лечения кашля с выделениями зеленого цвета входят средства от мокроты – «терпин гидрат», «Мукалтин», «Пертуссин».Использовать средство ежедневно в течение двух недель.
- Кроме того, пациентам назначают муколитики. Они способствуют выведению мокроты из бронхов и легких, улучшают состояние пациента. Самыми эффективными средствами считаются «Бронхорус», «Лазолван», «Амбробене», «Фламед», «Бронхипрет», «Необронхал», «Слизистый», «Амброксол».
Чтобы как можно быстрее избавиться от воспаления, старайтесь употреблять как можно больше чистой воды, а также отваров трав. Подробнее о методах лечения кашля народными способами можно прочитать здесь.
Заключение
Спрогнозировать образование кашля сложно, поэтому специальных профилактических мер не существует. Чтобы остановить развитие зеленых образований, пациенту нужно время, чтобы залечить все воспаления в дыхательной системе и не довести болезнь до образования застойных выделений.
При воспалении острых или хронических недугах необходимо как можно быстрее пройти медикаментозное лечение. Избавиться от бронхита можно за две недели комплексного воздействия, а при борьбе с хроническими недугами понадобится около месяца.
причин приступов, как лечить
Что делать при кашле до рвоты у взрослого?
Непосредственная близость места кашля и рвотного центра в сегменте мозга объясняет появление тошноты при кашле. Бронхоспастический синдром предшествует патологии ЛОР-органов, аллергии, инфекциям и вирусам, онкологическим заболеваниям и болезням сердца.
Для правильного определения причины раздражающего рефлекторного акта и выбора адекватного плана лечения потребуется участие врача.
Почему кашель вызывает рвотный рефлекс?
Рвота. Кашель, часто свойственный детскому телу, объясняет недостаточное развитие мозговых оболочек. Этот симптом у взрослого человека свидетельствует о серьезном патологическом расстройстве.
Во время сильного бронхоспазма слизь, скапливающаяся в проекции дыхательных путей, раздражает горло, вызывая непроизвольное сильное изгнание желудка через рот. Если в носовой полости концентрируется вязкая слизь, она стекает по задней стенке глотки, вызывая рвоту.
Для справки! По характеру мокроты можно определить заболевание, вызвавшее образование кашля с рвотными рефлексами. При гриппе и простуде образуется прозрачная слизь, при ОРВИ, с зелено-желтым оттенком. Рак или туберкулез указывают на секретируемые сгустки крови, темно-желтого цвета, характерного для бронхиальной астмы, ближе к коричневому – воспаление легких.
Раздражающий кашель негативно влияет на весь организм, сопровождается болями в груди и горле, общим недомоганием, слабостью.
Интенсивность припадков усиливается в горизонтальном положении и ночью. Они могут быть настолько частыми и интенсивными, что пациент не успевает отдышаться, так как его настигает новый позыв к форсированным выдохам.
Это состояние угрожает здоровью, при сильном бронхоспазме существует риск нарушения целостности слизистой и сосудов, повышение артериального давления, тахикардия.
Причина от кашля до рвоты у взрослых
Кашель, сопровождающийся рвотой, возникает на фоне следующих патологий:
- Коклюш.Острое инфекционное заболевание, связанное с воспалительным процессом респираторных путей и приступообразным лающим кашлем. В сегменте головного мозга фиксируется спастический рефлекс, что приводит к увеличению частоты и интенсивности приступов. Распознать болезнь по характеру можно по рефлекторным актам: после свистящего дыхания (Reprise) следует кашель, тремор без остановки. Лицо кажется опухшим, на коже появляются кровоизлияния. При отсутствии врачебной помощи есть риск удушья, отека голосовых связок.
- Бронхит. Причина воспалительного процесса в бронхах – вирусная или бактериальная инфекция. Из-за отека слизистой оболочки, непроходимости трахеобронхиального дерева, нарушается отток секрета. Заболевание сопровождается тупым и раздражающим кашлем, провоцирует рвоту, усиливающуюся по утрам. Вместе с мокротой может выходить гнойная примесь. Если бронхит не лечить, велика вероятность того, что болезнь из острой формы перейдет в хроническую.
- Пневмония.Начальная стадия патологии сопровождается слепыми форсированными выдохами, которые по мере прогрессирования воспаления нарастают. Параллельно увеличивается количество выделяемой мокроты при бронхоспазме, раздражает рецепторы в горле, вызывая рвоту.
- Трахеит. Клиническая картина определяется повышением температуры тела, общим недомоганием, болями в груди и горле, сухим кашлем, который может вызвать рвотный рефлекс. Кашель активизируется в основном по утрам, при вдыхании чрезмерно холодного или горячего воздуха, токсичных элементов, переохлаждении организма.
- Простуда (ОРВИ, грипп, парагрипп). Отклонение сопровождается тяжелым бронхоспастическим синдромом, который может вызвать рвоту. В начале болезни возникает сухой раздражающий кашель с последующим переходом в продуктивный. Увеличивает количество вязкого патологического секрета, обильное из которого сильно раздражает гортань.
- ТБ. Первоначальный симптом – легкий кашель. При запущенном заболевании, при отравлении организма продуктами воспалительного процесса в малом круге кровообращения развиваются застойные явления, которые предшествуют появлению спазматического кашля или рвоты.Усиливаются бронхоспастические приступы, доставляют дискомфорт в течение дня.
- Онкология. Злокачественные новообразования легкого, гортани и других органов раздражают кашлевой центр, провоцируя длительные приступы кашля у взрослых до рвоты. Больной не может кашлять, испытывает недостаток кислорода. При отрывистых действиях вместе с мокротой выходят тромбы.
- Аллергические реакции. Чувствительная слизистая оболочка на действие аллергенов реагирует сухим лающим кашлем. Для нестандартных реакций свойственна заложенность носа, чрезмерное слезотечение, покраснение и зуд кожи, конъюнктивит.Если время не ограничить контакт с раздражителем, приступы кашля усиливаются, поражая рвотный центр.
- Заболевания сердечно-сосудистой системы. Сильный спазм вызывает сердечную недостаточность и ее клинические формы. Из-за застоя венозной крови в малом круге кровообращения происходит набухание слизистых оболочек, жидкость из сосудов попадает в легочные альвеолы, просвет дыхательных путей. Эти явления раздражают нервы кашлевых зон, вызывая рвотный кашель.
Важно! К кашлю с рвотным рефлексом относят заражение паразитарным аскаридом, бронхиальную астму, хроническую патологию дыхательных путей, побочные эффекты от приема фармацевтических препаратов, дифтерию, локализацию посторонних предметов в горле.
Лечение
Состояние пациента и дальнейший терапевтический результат зависят от того, насколько грамотно и своевременно оказана первая помощь.
Для нормализации самочувствия пациента во время интенсивных приступов рвоты при кашле необходимо придерживаться следующих рекомендаций:
- Держите окно открытым, дверь для свободного доступа воздуха.
- Запить большим количеством жидкости. Лучше, если это теплое молоко с медом, чай с малиновым или лимонным отваром. Они помогут снять раздражение и смягчить слизистую, разжижить слизь, улучшить ее эвакуацию.
- Не перекармливать. Если человек голоден, давайте небольшими порциями легкоусвояемую пищу.
- Для обеспечения покоя, исключить любые физические нагрузки.
- Выполнить паровые ингаляции на основе лекарственных растений, обладающих болеутоляющими и противовоспалительными свойствами: мать и мачеха, эвкалипт, ромашка, хвоя.Противопоказанием к процедуре выступает повышенная температура тела.
- Предлагать комплекс упражнений дыхательной гимнастики.
Нюанс! Благоприятное влияние на организм оказывают иммуномодулирующие препараты, витаминные комплексы.
Кашель – это не заболевание, а его симптомы, поэтому лечение должно быть направлено на устранение причины, вызывающей этот симптом. Добиться положительной динамики снижения скорости восстановления использованной интегральной схемы.
После проведения дифференциальной диагностики и определения дестабилизирующей этиологии врач назначает препараты с различной фармакологической селективностью:
- Противокашлевые средства центрального и периферического действия, не угнетающие деятельность дыхательной системы.Предпочтение отдается комбинированному составу или растительному происхождению: «Заливка», «Либексин», «Коделак», «Бронхикум». Они подавляют возбудимость кашлевого центра, уменьшая частоту и интенсивность рефлекторных актов, переходят в продуктивный кашель. Активный анальгетик и бронхолитик.
- Отхаркивающие средства: «АСС», «Мукалтин», «Флуимуцил», «Мокобане», «Ацетин», «Стоптуссин-Фито». Паллиативная помощь заключается в разжижении вязкого патологического секрета, облегчающего удаление трахеобронхиального дерева.
- Муколитик: «Лазолван», «Бромгексин», «Амброксол», «Корень алтея», «Пламенный», «Спиральный», «Гербион подорожник». Они изменяют химические и физические свойства мокроты, нормализуют соотношение серозного и слизистого компонентов, что снижает вязкость секретируемого, облегчает эвакуацию из бронхов.
- Антибактериальные: «Сумамед», «Аугментин», «Зиннат», «Азитромицин», «Амоксициллин». Отдавайте предпочтение антибиотикам широкого спектра действия, обладающим бактерицидным действием при воспалении.С осторожностью назначают при повышенной чувствительности к компонентам препарата, нарушениях функции печени, беременности и кормлении грудью.
- Антигистаминные препараты: «Зодак», «Эффективный», «Катринел», «Ксизал», «Эллерхуп». Лекарственные ингредиенты подавляют синтез биогенных аминовых рецепторов, снижают интенсивность аллергических реакций или профилактируют их появление. Обладают противовоспалительными и противозудными свойствами, уменьшают покраснение и воспаление мягких тканей.
Препараты для лечения сильного кашля до рвоты подбираются с учетом возраста пациента, особенностей течения патологии.Индивидуально рассчитывается дозировка и продолжительность курса.
Для справки! Противопоказано одновременное применение лекарств от кашля и отхаркивающих средств.
Заключение
Когда кашель вызывает рвоту, требуется участие врача для постановки правильного диагноза и выбора режима лечения. Снизить вероятность появления неприятного симптома поможет активный образ жизни, отказ от вредных привычек, сбалансированное питание, усиленный питьевой режим, плановое посещение врача каждые полгода.
Как остановить кашель с зеленой слизью
Кашель – это акт, связанный с изгнанием, а также с избавлением от любого раздражающего препятствия в дыхательных путях, однако отхаркивание зеленой слизи может быть признаком бронхиального заболевания. Кашель – это нормальный защитный механизм организма от бактерий, вирусов, а также от другой возможной причины заболевания или расстройства. Но когда при кашле выделяется мокрота, это означает, что существует бактериальная инфекция, которую необходимо немедленно лечить, чтобы предотвратить ее ухудшение.Сама фраза «мокрота» произошла от греческого термина «мокрота», означающего воспаление.
Когда существует инфекция, внутри нашего горла начинает скапливаться слизь, которую мы кашляем, чтобы изгнать. Цвет выделяемой мокроты или слизи зависит от типа инфекции в бронхиальной или легочной области. Исследования показали, что мокрота, вызванная загрязнением воздуха или курением, обычно бывает коричневатого или ржавого цвета, тогда как слизь, вызванная астмой, часто бывает розоватой. Но откашливает зеленую мокроту часто является следствием бронхиальных заболеваний, таких как туберкулез, наряду с определенным проявлением инфекции носовых пазух.При кашле из-за аллергических реакций также выделяется мокрота, но обычно она прозрачная и бесцветная, если она не сопровождается каким-либо заболеванием легких или инфекцией. С другой стороны, отхаркивание желтой слизи может указывать на наличие вирусной инфекции или аллергии. Это также может означать, что пациент страдает астмой, острым бронхитом или пневмонией.
Кашель с зеленой слизью нельзя воспринимать легкомысленно и требует комплексного обследования у врача, специализирующегося на респираторных заболеваниях.Самолечение на этом этапе будет сопряжено с риском, поскольку может привести к еще большему количеству проблем и еще большему накоплению слизи. Не забывая о том, что болезнь могла быть заразной. Попытки контролировать кашель с помощью безрецептурных средств от кашля могут быть вредными по сравнению с полезными. Поэтому при откашливании зеленой мокроты не занимайтесь самолечением, а немедленно обратитесь к врачу. Откашливание зеленой слизи каждое утро также верно, когда человек страдает инфекцией носовых пазух. А когда есть инфекции, необходимо лечить их антибиотиками, о которых может знать только врач-респиратор.
Тем не менее, в промежутках между посещениями врача есть несколько вещей, которые могут ускорить заживление и заживление, а также предотвратить ухудшение состояния болезни. Давайте взглянем на эти полезные советы:
– Пейте много воды. Питьевая вода помогает избавиться от липкой мокроты, а также избавиться от закупорок в области легких и дыхательных путей. Он также улучшает иммунную систему организма и предотвращает ее ухудшение.
– Ешьте много фруктов и овощей, которые могут действовать как органические усилители иммунитета, особенно те, которые богаты витамином С.
– Избегайте сладких и крахмалистых продуктов, поскольку они могут усилить кашель.
– Ограничьте потребление мяса, так как оно способствует выработке чрезмерного количества слизи.
– Ешьте острые продукты с добавлением перца и чеснока, так как они способствуют хорошему кровообращению в области легких и помогают удалить мокроту из области горла.
– Принимайте горячий душ не реже двух раз в день, чтобы вывести мокроту.
– Сделайте лечебный массаж, чтобы улучшить кровообращение, а также расслабить тело и отдохнуть.
– Хорошо отдохните. Это может ускорить заживление.
Кашель зеленой слизи, несомненно, является признаком инфекции. Но ключ к скорейшему выздоровлению зависит от способности человека бороться с инфекцией. Это не обязательно означает, что после заражения этим типом бронхиальной инфекции этот человек становится нездоровым. Часто, помимо нездорового образа жизни, многие респираторные заболевания имеют тенденцию к наследственной природе, например, астма. Они не всегда связаны с окружающей средой.Но поддержание формы с помощью регулярных ежедневных тренировок и упражнений в сочетании с правильной диетой может лучше укрепить вашу иммунную систему.
Интересный ресурс на тот случай, если вы хотите узнать больше о кашле: здесь
Как это:
Нравится Загрузка …
Какие заболевания приводят к отхаркиванию мокроты? (с иллюстрациями)
При отхаркивании мокроты, которая представляет собой смесь слизи или мокроты из легких и слюны, возникают различные заболевания.Наиболее распространенными являются простуда, бронхит, пневмония, астма и аллергия, хотя при туберкулезе, муковисцидозе и редком наследственном заболевании, известном как агаммаглобулинемия, также в качестве основного симптома проявляется отхождение мокроты от кашля. Кашель с выделением мокроты является следствием инфекции, обычно вызываемой вирусом или бактериями, поражающей легкие и дыхательные пути.
Простуда может привести к откашливанию мокроты.Простуда, вызываемая одной из более чем 200 разновидностей вируса простуды, представляет собой инфекцию верхних дыхательных путей, которая часто вызывает отхождение мокроты при кашле. Обычно он сопровождается такими симптомами, как боль в горле, ломота в теле, заложенность носовых пазух и насморк, и лечится большим количеством отдыха и жидкости вместе с лекарствами для облегчения симптомов. За простудой может последовать приступ бронхита, другого типа респираторной инфекции, для которого характерно отхождение мокроты.Бронхит может быть вызван бактериями, атакующими уже ослабленную иммунную систему, и вызывает усталость, боль в груди, одышку и выделение желто-зеленой мокроты при бактериальной инфекции. В таком случае для устранения инфекции могут потребоваться антибиотики.
Кашель с выделением мокроты обычно вызван респираторной инфекцией.Другой причиной отхождения мокроты от кашля является пневмония, заразное респираторное заболевание, которое может быть вызвано различными возбудителями, от вирусов до бактерий и грибков, хотя бактериальная пневмония является наиболее распространенной. Это заболевание вызывает желтую или желто-зеленую мокроту, жар, озноб и одышку, а также головную боль и утомляемость.Обычно требуется медицинская помощь и часто назначают антибиотики.
Астма и аллергия – две очень распространенные причины отхаркивания мокроты с похожими симптомами, но разными причинами. Астма – это хроническое воспалительное заболевание легких и дыхательных путей, которое, помимо кашля, характеризуется хрипом, стеснением в груди и неспособностью перевести дыхание.Симптомы могут усугубляться воздействием аллергенов в окружающей среде, хотя сами по себе аллергии не связаны с воспалением дыхательных путей. Скорее, аллергия связана с тем, что иммунная система определяет эти аллергены как вредные, как бактерии и вирусы, и выделяет химические вещества, известные как гистамины, для борьбы с ними. Возникающие в результате симптомы зависят от типа аллергена, но могут проявляться астматическими симптомами, такими как отхаркивание мокроты и хрипы, носовые симптомы, зуд и слезотечение или кожные реакции.
Менее распространенные причины отхаркивания мокроты включают более серьезные заболевания и расстройства, такие как туберкулез, муковисцидоз и агаммаглобулинемия. Туберкулез – серьезное заразное заболевание легких, вызываемое бактериальной инфекцией и исторически поражающее миллионы людей во всем мире.Муковисцидоз – это наследственное заболевание, которое приводит к хроническому плотному скоплению густой слизи в легких и желудочно-кишечном тракте. Наконец, агаммаглобулинемия – еще одно наследственное заболевание, редкое заболевание, которое характеризуется отсутствием иммуноглобулинов, белков, которые защищают иммунную систему, и которое делает больных особенно уязвимыми для бактериальных инфекций легких, таких как пневмония.
Аллергия может привести к откашливанию мокроты.При кашле с зеленой слизью, лечение
Откашливание зеленой слизи или зеленой мокроты является признаком скопления гноя в дыхательных путях. Мокрота, слизь, мокрота или постназальное выделение – это термины для жидких выделений, которые образуются из-за кашля из горла. Консистенция мокроты может варьироваться от водянистой до густой и желеобразной. Хотя белая или бледно-желтая слизь является нормальным явлением, может быть и другая слизь цвета , например зеленая слизь, которая может указывать на определенные проблемы со здоровьем.
Проспонсированная ссылка, ссылка на спонсора
Из-за инфекции мокрота может стать желтой, розовой, коричневой, красной или зеленой из-за бактерий, застрявших в горле, или из-за реакции организма на вирусную инфекцию. Кашель зеленой слизи возникает из-за кластера гема в ферменте железа миелопероксидазе, который вырабатывается лейкоцитами в качестве защиты иммунитета от цитотоксинов во время окислительного взрыва. Дыхательный или окислительный взрыв означает высвобождение реактивного кислорода (перекиси водорода и супероксидного радикала) из различных клеток тела.Зеленая слизь означает, что на организм напали бактерии или вирус.
Симптомы зеленой слизи
Симптомы зеленой слизи
Зеленая мокрота или слизь могут быть симптомом
1. Бронхит
2. Носовые полипы
3. Синусит
4. Аллергическая реакция.
5. Простуда или грипп
Зеленая мокрота выделяется в носовых оболочках, бронхах, носовых пазухах или легких.
Информация о выделении слизи
Слизь помогает увлажнять воздух, проходящий через нос и дыхательные пути, и предотвращает высыхание тканей.Он помогает задерживать инородные частицы, пыль, грязь и микробные организмы, попадающие в нос. Слизь защищает легкие и другие органы дыхания. Откашливание слизи – это рефлекторное защитное действие организма, направленное на изгнание этих захваченных организмов из организма.
При кашле с зеленой слизью
Слизь обычно белого цвета. Но когда в нем гной, это может означать, что есть какая-то болезнь, а цвет является признаком. Узнать больше о цвете слизи
Проспонсированная ссылка, ссылка на спонсора
Если полости носовых пазух слабые или есть болезнь, простуда, кашель, жар; слизь накапливается и становится убежищем для бактерий.Прозрачная слизь становится гуще, а затем меняет цвет на желтый. В некоторых случаях он также может приобретать зеленый цвет. Зеленая мокрота означает, что это вирусная или бактериальная инфекция. Врачи в большинстве случаев считают, что кашель зеленой слизи означает бактериальную инфекцию дыхательных путей, легких или бронхов, которая может быть туберкулезом, хроническим бронхитом, бактериальной пневмонией и т. Д. Зеленый кашель также может возникнуть из-за выделений из носа из-за инфекции пазух. .
Инфекция носовых пазух и зеленая слизь
Инфекция носовых пазух и зеленая слизь начинаются с аллергической реакции на «триггеры», такие как пыль, дым, пыльца, химические вещества в воздухе и т. Д.Оболочки носовых пазух, верхние дыхательные пути и носовая полость могут воспаляться, что приводит к вирусной инвазии. Это перерастает в инфекцию носовых пазух, которая характеризуется сначала прозрачной слизью, затем густой бледной или темно-желтой слизью. Зеленая слизь возникает, когда это состояние сохраняется в течение длительного периода без лечения; что указывает на проникновение бактерий в систему.
Кашель зеленой слизи может быть вызван выделением мокроты в легких. Если зеленая мокрота сопровождается лихорадкой или болью в груди, это признак бактериальной инфекции, которую можно лечить только антибиотиками.Если это просто кашель с зеленой слизью, как при зеленых соплях, это может быть простуда, аллергический ринит, инфекция верхних дыхательных путей или синусит.
Лечение кашля зеленой слизи (мокроты)
1 Во-первых, убедитесь, что вы можете легко откашлять мокроту. Вы можете попробовать домашние средства, например, выпить мятный чай, содержащий эвкалипт или ментол. Теплый напиток может сделать слизь жидкой, а ментол поможет легким легко дышать. Полощите горло соленой и горячей водой, чтобы удалить слизь, прилипшую к верхней части глотки.


 Простуда и грипп часто заканчиваются воспалением бронхов, если своевременно не предпринять меры. Зеленая мокрота может появиттся при бронхите, в таком случае стоит опасаться осложнений и в незамедлительном порядке обратится к врачу, даже если лечение болезни уже проводится.
Простуда и грипп часто заканчиваются воспалением бронхов, если своевременно не предпринять меры. Зеленая мокрота может появиттся при бронхите, в таком случае стоит опасаться осложнений и в незамедлительном порядке обратится к врачу, даже если лечение болезни уже проводится. Заболевание имеет генетическую природу возникновения, а значит, лечить его придется на протяжении всей жизни. Муковисцидоз характеризуется нарушением продуцирования слизи, она более густая и темная. Проявления болезни: чрезмерная худоба, кашель, носящий приступообразный характер, нарушение работы органов пищеварительной и эндокринной системы.
Заболевание имеет генетическую природу возникновения, а значит, лечить его придется на протяжении всей жизни. Муковисцидоз характеризуется нарушением продуцирования слизи, она более густая и темная. Проявления болезни: чрезмерная худоба, кашель, носящий приступообразный характер, нарушение работы органов пищеварительной и эндокринной системы.

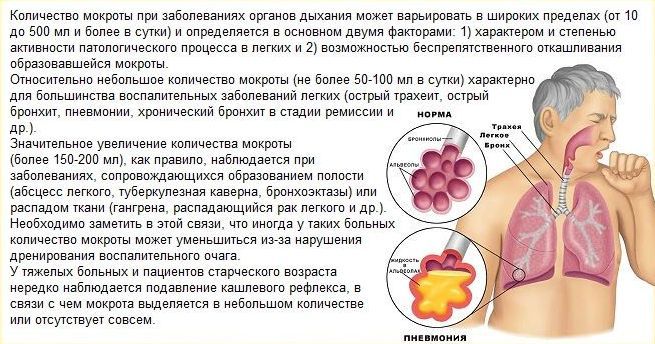
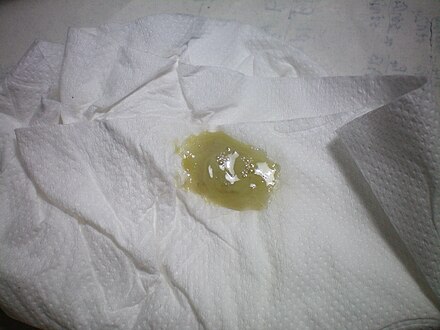
 Сложно предугадать, как скажется на процессе формирования плода прием антибиотиков и само заболевание. Недостаток кислорода приводит к выкидышу, недоразвитию мозга, костного скелета, конечностей.
Сложно предугадать, как скажется на процессе формирования плода прием антибиотиков и само заболевание. Недостаток кислорода приводит к выкидышу, недоразвитию мозга, костного скелета, конечностей.

 Если заболевание затягивается, тогда делается посев на чувствительность инфекции к антибиотикам. Таким образом определяется, какое лекарство следует принимать. Параллельно с антибактериальной терапией назначаются лекарства, которые поддерживают желудочно-кишечную флору, на которую негативно влияют антибиотики.
Если заболевание затягивается, тогда делается посев на чувствительность инфекции к антибиотикам. Таким образом определяется, какое лекарство следует принимать. Параллельно с антибактериальной терапией назначаются лекарства, которые поддерживают желудочно-кишечную флору, на которую негативно влияют антибиотики. Если же температура высокая, тогда не следует слишком много теплой одежды использовать.
Если же температура высокая, тогда не следует слишком много теплой одежды использовать.
 Такие компрессы эффективно согревают, способствуют разжижению экссудата и помогают уснуть.
Такие компрессы эффективно согревают, способствуют разжижению экссудата и помогают уснуть.