Воспаление лимфоузлов на затылке: причины, симптомы, диагностика и лечение
Воспаление лимфоузлов на затылке указывает на развитие отклонений в организме. В норме лимфатические узлы не должны прощупываться и выступать за пределы уровня кожи. Но при появлении каких-либо отклонений в той области, за которую они отвечают, происходит их увеличение. Чем раньше будут приняты меры для устранения проблемы, тем больше шансов, что осложнений не возникнет.
Основное предназначение
Иммунная система человека представлена по большей части лимфатическими сосудами. По данной системе протекает лимфатическая жидкость, которая выполняет защитные функции, предотвращая развитие инфекционных заболеваний.
При проникновении в лимфатические узлы токсинов, бактерий и вирусов происходит их ликвидация. В сутки через сосуды-фильтры протекает около 4 л.
жидкости, в которой имеются продукты распада от процессов метаболизма, происходящих в организме.
В норме в области затылка лимфоузлы не заметны. Они эластичные и практически не прощупываются при пальпации. Их размеры не должны превышать 0,1 см. Следует отметить, что в ряде случаев они могут немного увеличиваться. Чаще всего при появлении уплотнений речь идет о развитии воспалительного процесса в организме.
Случается, что затылочные лимфоузлы не справляются с потоком патогенных и вредоносных веществ. Это приводит к ускоренной выработке лимфоцитов, на фоне которой происходит увеличение капсул. Воспалительный процесс может носить общий и местный характер, а также быть острым или хроническим. Специалисты также выделяют гнойную и негнойную форму лимфаденита.
Лимфоузлы на затылке – бастион, который защищает область головы от проникновения менингококков и стафилококков и иных патогенных микроорганизмов. В противном случае они попадали бы в область головного мозга и вызывали бы необратимые изменения, приводящие к смерти. При воспалительном процессе в данной области речь идет о наличии инфекционных процессов.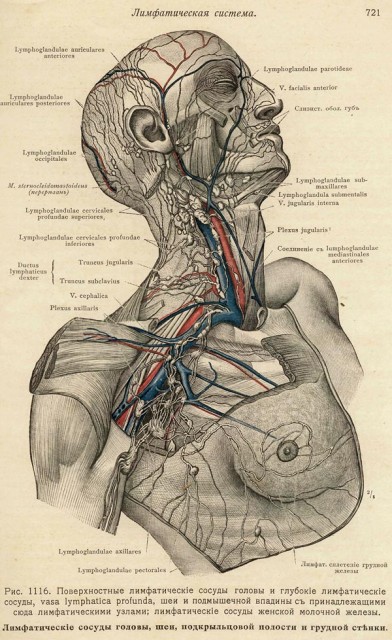
Клиническая картина
Лимфатические капсулы в области затылка могут воспаляться в различной степени. В норме они не видны и не прощупываются.
При развитии воспалительного процесса происходит увеличение сосудов до тех пор, пока под кожей отчетливо не станет видно бугорки.
Они достаточно болезненны при пальпации и доставляют выраженный дискомфорт при повороте шеи. При развитии острой формы лимфаденита болевой синдром присутствует постоянно.
Кожный покров в области поражения, как правило, не гиперемируется, но локальная температура может быть повышена. Воспаляются лимфоузлы, как правило, с одной части головы или же с двух сторон.
Если воспалился лимфоузел на голове, то появляются следующие симптомы:
- Повышается температура тела, появляется озноб и лихорадка.
- Имеют место признаки интоксикации: головокружение, тошнота и отсутствие аппетита.
Загноение также дает такие симптомы, как хруст при нажатии, который напоминает звук от снега при сильном морозе. Обратите внимание, что лимфаденит не развивается как самостоятельное заболевание, а представляет собой вторичный патологический процесс. Практически всегда к описанной клинической картине присоединяются признаки основного заболевания.
Основные причины развития
Лимфаденит может развиться на затылке у ребенка и у взрослого в ответ на ряд определенных факторов. Данное заболевание может иметь как специфический, так и неспецифический характер. Зависит все от тяжести течения основного заболевания.
Если говорить о неспецифической форме лимфаденита, то причиной ее развития являются патогенные микроорганизмы.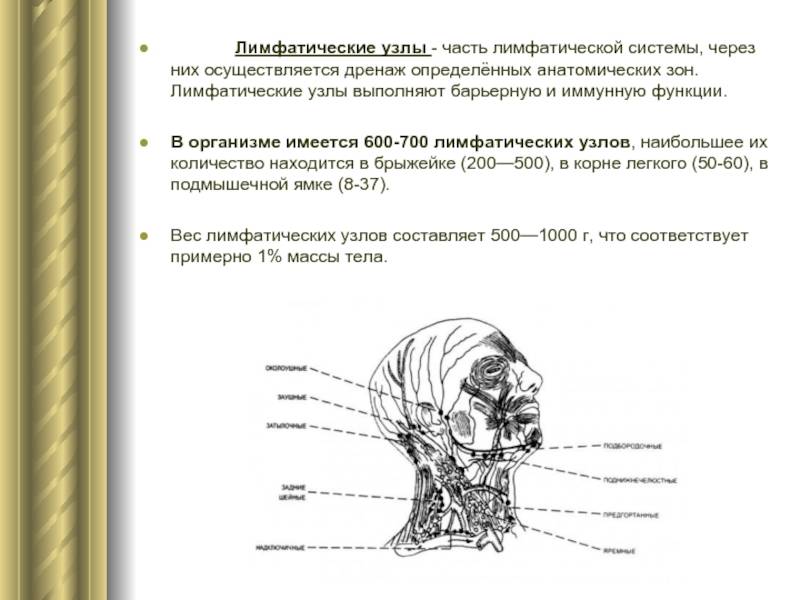
Среди заболеваний, характерных для неспецифического воспаления лимфатических узлов следует выделить:
- Абсцесс зуба. Гнойный процесс в области корней зуба возникает при воспалении десен и из-за некоторых зубных болезней. Сопутствующая симптоматика: кашель, боли в области глаз и насморк.
- Ангина. Воспалительный процесс возникает при стафилококковом или менингококковом поражении миндалин. Среди основных признаков следует выделить повышение температуры тела, налет на гландах и появление гнойных пробок.
- ОРВИ и ОРЗ. У взрослых при данных заболеваниях происходит увеличение целой группы лимфатических узлов. В детском возрасте данный процесс протекает гораздо легче и сопровождается насморком, болью в области горла и увеличением субфебрильных показателей.
- Лимфоретикулез доброкачественного типа. Инфекционное заболевание развивается из-за укуса или царапины кошки. Развивается в ответ на проникновении в кровь такого патогенного микроорганизма, как бартонелла. Чаще всего заражение диагностируется в детском возрасте и чревато поражением нервной системы.
- Токсоплазмоз. Инфекционный процесс развивается при проникновении в кровь такого паразита, как токсоплазма. Заражение происходит при употреблении некачественного мяса и инфицированных яиц. Характеризуется снижением работоспособности, увеличением печени и повышением температуры тела.
- Лимфангит. Развивается при проникновении в кровь стафилококка или стрептококка. Характерные черты – наличие на кожном покрове красных полосок.
Среди заболеваний, при которых происходит увеличение лимфоузла в области затылка, следует выделить ВИЧ, системную красную волчанку, мононуклеоз и лейкемию.
Специфическая форма лимфаденита также подразумевает развитие характерной клинической картины. В этом случае речь идет о наличии неизлечимых и серьезных заболеваний, наносящих организму человека непоправимый вред.
Постановка диагноза
После того как появятся первичные симптомы лимфаденита необходимо как можно раньше проконсультироваться с врачом. Только после того, как пациент будет обследован, врач назначит лечение. На тактику проводимой терапии влияют такие факторы, как степень поражения организма, причина развития патологического процесса и имеющаяся симптоматика.
Диагностические мероприятия включают в себя:
- Проведение первичного осмотра и сбор анамнеза.
- Проведение инструментального обследования при ангине, кори, пневмонии.
- Для того чтобы исключить вероятность рака или туберкулеза легких проводится рентгенографическое исследование.
- В обязательном порядке сдается общий анализ крови и мочи.
- Назначается биопсия лимфоузла для лабораторного изучения его содержимого.
Следует отметить, что диагностика должна быть проведена незамедлительно. Это позволяет предотвратить развитие неотложных состояний. К врачу можно обратиться даже тогда, когда имеются малейшие подозрения на нарушение работы лимфатической системы.
Медикаментозная терапия
При наличии воспалившихся лимфоузлов на затылке можно ли проводить лечение самостоятельно? Делать это ни в коем случае нельзя, потому что в первую очередь нужно узнать, почему произошли подобные изменения в организме. Только после того, как провоцирующий фактор устранен, можно принимать меры для восстановления лимфатической системы.
Воспаление затылочных лимфоузлов требует проведения комплексного лечения. Среди мер первой помощи можно выделить наложение холодного компресса и прием жаропонижающих препаратов.
При необходимости можно купировать болевой синдром при помощи анальгетиков. Обратите внимание, что прогревать увеличенные капсулы ни в коем случае нельзя.
Это может привести к активации гнойного процесса и развитию сепсиса, который может стать причиной летального исхода.
youtube.com/embed/EGe-CpxHimY?feature=oembed” frameborder=”0″ allow=”accelerometer; autoplay; clipboard-write; encrypted-media; gyroscope; picture-in-picture” allowfullscreen=””/>После того, как при воспалении лимфоузлов на затылке причины будут устранены, врач назначит комплексное лечение при помощи следующих препаратов:
- Антибиотики.
- Иммуномодуляторы.
- Противовоспалительные средства.
Консервативное лечение может проводиться амбулаторно или же в условиях стационара. Госпитализация необходима при обнаружении онкологических заболеваний и туберкулеза. При таких причинах, как кариес, десневые патологии, отиты и т. д. допустимо лечение в домашних условиях с периодическим наблюдением у врача.
При хронических инфекциях лечение лимфаденитов возможно только после получения результатов посева мокроты и гнойного отделяемого для определения чувствительности к антибиотикам.
Возможные осложнения
Лимфоузел может воспалиться как у детей, так и у взрослых. При отсутствии адекватного лечения существуют большие риски развития осложнений. В первую очередь нужно помнить про генерализованную форму сепсиса. Данное последствие характеризуется проникновением патогенных микроорганизмов и токсинов в кровь. Такой исход имеет неблагоприятный прогноз.
При воспалённом лимфатическом узле в области затылка возможно развитие и такого осложнения, как менингит. В данном случае чаще всего развивается подобное течение патологического процесса у маленьких детей и беременных женщин.
При развитии лимфаденитов важно определить первопричины. При воспалённом лимфатическом узле в области затылка лечить нужно сначала основное заболевание, после чего устранять его последствия. Если лечение начато вовремя, то риски развития негативных последствий минимальны.
Ни в коем случае не занимайтесь самолечением. Это может стать причиной возникновения необратимых процессов в организме.
Лимфоузлы на затылке увеличены: причины и лечение воспаления
Лимфатическая система обеспечивает защиту организма от проникновения патогенной микрофлоры и распространения раковых клеток.
Основными ее компонентами являются лимфоузлы, которые располагаются по всему телу человека. Лимфоузлы на затылке находятся на задней поверхности шеи и в норме не заметны, а также плохо поддаются пальпации.
При развитии воспалительного процесса лимфоузлы увеличиваются в размерах, становятся болезненными, могут менять свою структуру.
Особенности лимфоузлов на затылке
Расположение лимфоузлов на затылке и других частях головы
Затылочные лимфоузлы – это образования лимфоидной ткани, которые объединяют несколько лимфатических сосудов. Их основной функцией является фильтрация лимфы и создание лимфоцитов, препятствующих проникновению в лимфатическую жидкость и кровь болезнетворных агентов.
На затылке обычно располагается 1-3 узла. Они имеют овальную форму и небольшие размеры. Эти лимфоузлы незаметны невооруженным взглядом и с трудом прощупываются. В них поступает лимфа, идущая по сосудам затылочной части головы. Далее она проникает в верхние железы шейного отдела.
Затылочные лимфоузлы имеют следующие функции:
- очищают лимфу, поступающую из верхних отделов головы;
- способствуют выработке лимфоцитов, участвующих в борьбе с болезнетворными агентами;
- выводят из организма вредоносные частицы и раковые клетки.
Нормальные размеры
Средние размеры затылочных лимфоузлов составляют 10 мм. У некоторых людей данный показатель может варьироваться, что не свидетельствует об отклонении. Если узел увеличен от природы, то он должен сохранять эластичную консистенцию и иметь мягкую структуру. При пальпации узлы сохраняют подвижность и свободно перекатываются под кожей.
Повод для обращения к врачу
Если не обеспечить больному правильное своевременное лечение, воспалительный процесс может перерасти в генерализованный сепсис
Лимфоузлы никогда не увеличиваются и не болят без причины. Поскольку они являются компонентами защитной системы организма, то первыми принимают удар со стороны болезнетворных агентов. На фоне такого увеличения могут возникать и другие симптомы, по которым можно распознать развитие того или иного заболевания.
На фоне такого увеличения могут возникать и другие симптомы, по которым можно распознать развитие того или иного заболевания.
Незначительное увеличение затылочного лимфоузла еще не свидетельствует о развитии тяжелого недуга. Подобное может возникать на фоне борьбы с какой-либо инфекцией, к примеру, с ОРВИ. Если же узел увеличился в несколько раз, то это повод для обращения к специалисту.
Боль и увеличение лимфоузлов
Воспалительный процесс в лимфоузлах может быть острым или хроническим, а также гнойным или негнойным. Основной симптом патологического процесса – выраженная болезненность в затылке, которая нередко переходит на горло.
На начальных стадиях своего развития болезнь проявляется в виде дискомфорта, возникающего в заднем сегменте шеи. При этом кожа пораженной области сохраняет свой цвет и не меняет температуру.
Со временем происходит постепенное увеличение лимфоузла. Оно сопровождается болью. Патология может быть как односторонней, так и двусторонней. При этом наблюдается отек кожи в воспаленной области. При пальпации отмечается тупая, ноющая боль. Под кожей прощупывается припухший узелок.
Увеличение затылочных лимфоузлов у взрослых наблюдаются реже, чем у детей. Это объясняется в первую очередь окончательной сформированностью лимфатической системы, которая способна эффективно бороться с инфекционными агентами.
Когда воспалительный процесс достигает своего пика, его становится уже трудно не заметить. На затылке появляются большие твердые шишки, вокруг которых возникает покраснение кожного покрова. Возможно повышение температуры пораженных мест, а болевые ощущения присутствуют даже без воздействия на лимфоузлы.
Дополнительная симптоматика
Увеличение затылочных лимфоузлов не является самостоятельным заболеванием, а представляет собой лишь ответную реакцию организма на действие какого-либо раздражителя. Поэтому практически всегда данный процесс сопровождается симптоматикой, характерной для того или иного недуга.
Рассмотрим несколько общих признаков, при появлении которых на фоне увеличения затылочных лимфоузлов необходимо немедленно обратиться к специалисту:
- головокружение;
- тошнота;
- плохой аппетит, вплоть до полной его утраты;
- повышение температуры пораженной области;
- озноб и лихорадка;
- болезненность и пульсация в районе лимфоузла.
При обнаружении хотя бы нескольких из вышеописанных симптомов необходимо как можно скорее обратиться к специалисту.
Причинами воспаления затылочных лимфоузлов могут становиться следующие заболевания:
- бруцеллез;
- бактериальный тонзиллит;
- гриппозная инфекция;
- аллергия;
- краснуха;
- герпес;
- дифтерия;
- рак;
- воспалительные процессы в головном мозге;
- отит;
- ВИЧ;
- туберкулез;
- флегмона и т. д.
- в редких случаях затылочные лимфоузлы воспаляются при пневмонии.
Причиной увеличения лимфоузлов на затылке у грудничка в большинстве случаев является инфекция. Подобный процесс чаще всего сопровождается следующей симптоматикой:
- дискомфорт в пораженной области;
- плохое настроение;
- тошнота;
- редко у малыша появляется лихорадочное состояние и рвота.
Диагностика
Исследования головы с помощью МТР дает возможность изучить патологические изменения в лимфатических узлах
Поскольку увеличение лимфоузлов на затылке может быть следствием развития целого ряда заболеваний, то для определения истинной причины воспаления следует провести комплексную диагностику. Сначала специалист осматривает пациента и осуществляет пальпацию лимфоузлов. Уже на данном этапе опытный врач может подозревать развитие того или иного заболевания.
Далее пациент направляется на исследования, позволяющие уточнить диагноз:
- Рентгенография. Позволяет выявить изменения в тканях и определить патологический очаг.

- УЗИ. Посредством данной методики специалисты способны выявить степень поражения тканей.
- КТ и МРТ. Данные методики являются более информативными, нежели обычный рентген. Они позволяют специалисту досконально изучить тканевую структуру, выявив малейшие изменения.
- Биопсия. Предполагает забор материала с целью его дальнейшего лабораторного исследования. На сегодняшний день этот метод позволяет получить наиболее достоверные данные о заболевании.
- Общий анализ крови. Позволяет выявить наличие воспалительного процесса в организме. Также в крови пациента могут присутствовать злокачественные клетки.
На основании комплексной диагностики устанавливается окончательный диагноз и определяются дальнейшие действия.
Как лечить лимфоузлы?
Медикаментозные препараты назначают при консервативном методе лечения воспалительного процесса в лимфатических узлах
Лечение воспаления лимфоузлов на затылке преследует одну цель – устранение основного заболевания, которое и стало провокатором подобных изменений. В зависимости от возраста пациента, характера патологии и степени ее развития могут применяться следующие лечебные методики:
- Консервативное лечение. Выбор конкретных препаратов зависит от типа вредоносного агента, который вызвал развитие недуга. Это могут быть противовирусные медикаменты или антибиотики широко спектра действия. В большинстве случаев пациенту назначают лекарства, способствующие укреплению иммунитета.
- Дренирование лимфоузлов. Если на фоне основного заболевания развился гнойный процесс, то проводится операция по очистке узлов от гноя с последующим дренированием и зашиванием.
- Удаление лимфоузлов. Такую операцию называют лимфаденэктомией. Она выполняется лишь в крайних случаях, когда у врачей не остается другого выхода, кроме как удалить пораженные лимфоузлы. Речь идет о значительном развитии воспалительного процесса, когда от узла остается одна лишь оболочка и он не может больше выполнять свои функции.
 Стандартная длительность такой операции составляет полчаса. Она может проводиться как под общим, так и под местным наркозом.
Стандартная длительность такой операции составляет полчаса. Она может проводиться как под общим, так и под местным наркозом. - Физиотерапевтические методики. Являются отличным вспомогательным лечением, которое усиливает действие основной терапии и улучшает общее состояние пациента. Стандартная продолжительность сеанса составляет 15-25 минут. Курс лечения длится одну-две недели.
- Витаминные комплексы. Необходимы для общего поддержания организма. Назначаются врачом в индивидуальном порядке.
- Средства народной медицины. Также должны назначаться специалистом, поскольку самолечение лимфоузлов является неприемлемым и может привести к тяжелым последствиям. Одним из наиболее популярных рецептов является отвар шиповника. Он способствует снятию воспаления и нормализует ток лимфы в организме.
Важно! Народные рецепты могут использоваться при лечении лимфоузлов лишь в качестве сопроводительной терапии.
Ни в коем случае нельзя применять их в качестве основной терапии, поскольку их эффекта явно недостаточно для того, чтобы справиться с основной причиной заболевания.
Если же лечение будет направлено исключительно на устранение симптомов, то это в конечном счете приведет к серьезному поражению лимфоузлов, требующему их удаления.
На период лечения и реабилитации больному рекомендуется соблюдать постельный режим и избегать физических нагрузок.
Острые лимфадениты чаще всего наблюдаются у детей 5-8 лет, поскольку именно в этот период иммунная система ребенка является недостаточно сформированной для борьбы с инфекциями. Как правило, данная проблема проходит сама собой при взрослении ребенка.
Таким образом, воспаление лимфоузлов на затылке является ответом организма на развитие воспалительного процесса. Для нормализации размеров узлов и купирования болевого синдрома необходимо устранить первопричину воспаления. Для этого следует обратиться к специалисту, ведь выявить основное заболевание можно лишь при проведении комплексной диагностики.
Ни в коем случае нельзя накладывать компрессы и греть воспаленные лимфатические узлы на затылке. Подобными действиями можно лишь в значительной степени усугубить состояние больного.
Затылочные лимфоузлы: причины и симптомы увеличения, боли и воспаления
В нормальном состоянии лимфоузлы на затылке малозаметны, практически не прощупываются и характеризуются округлой формой, небольшими размерами, мягкой структурой, эластичностью и подвижностью. Обычно размер лимфоузлов на затылке не превышает 10 мм. Однако в ряде случаев в нормальном состоянии они могут быть и больше.
Если затылочные лимфоузлы увеличены, это знак того, что в организме начался вызванный инфекцией воспалительный процесс.
Воспаление лимфоузлов на затылке у взрослых
Симптомы воспаления затылочных лимфоузлов
Само по себе увеличенный лимфоузел на затылке не является свидетельством наличия какого-либо серьезного заболевания. Такое состояние, не сопровождается описанными ниже симптомами. Констатирует лишь более активную работу конкретного лимфоузла на фоне остальных.
Воспаление лимфоузлов может быть общим и местным, острым и хроническим, гнойным и негнойным.
Основными симптомами воспаления лимфоузлов на голове являются их увеличение, болезненность при прощупывании. И боль в затылочной части головы, часто отдающаяся в область горла.
В начальной стадии воспаление затылочных лимфоузлов проявляется в небольшом дискомфорте в задней части шеи. При этом изменений внешнего вида и температуры поверхности кожи практически незаметны.
С течением времени человек замечает, что справа или слева его затылочный лимфоузел увеличен. В некоторых случаях воспаление затылочных лимфоузлов возникает с обеих сторон.
Кожа вокруг воспаленного лимфоузла набухает.
Наблюдается местное повышение температуры и болезненность при касании. При прощупывании явно ощущается, как опух лимфоузел на затылке.
Отметим, что воспалённый лимфоузел на затылке у взрослого диагностируется позже, чем увеличенный лимфоузел на затылке у ребенка.
Это связывают с вырабатывающейся у взрослого человека привычкой не обращать внимания на небольшие недомогания.
На следующей стадии увеличение лимфоузлов становится явным, под кожей на шее образуются округлые твердые бугорки, вокруг наблюдается покраснение кожи, повышение местной температуры. Даже без надавливания на пораженную область болят затылочные лимфоузлы.
В острой стадии лимфаденит затылочных лимфоузлов характеризуется пульсирующей болью, головокружением, тошнотой, отсутствием аппетита, повышением температуры, ознобом и лихорадкой. Пораженная область ощущается на ощупь горячей и рыхлой.
Причины увеличения затылочных лимфоузлов и лечение
Воспаление лимфоузлов сигнализирует о возникновении проблемы в организме. А его интенсивность характеризует интенсивность работы иммунной системы. Если лимфоузел на затылке болит, нельзя пытаться самостоятельно поставить себе диагноз. Поскольку воспаление затылочного лимфоузла является симптомом, а не самостоятельным заболеванием.
Именно поэтому игнорирование состояния на начальных стадиях его появления может довести до летального исхода из-за несвоевременно предоставленной врачебной помощи по вине невнимательности пациента.
Как только вы почувствовали, что воспалился лимфоузел на голове, не ждите удобного момента, чтобы отправиться на прием к специалисту. В случае резкого ухудшения самочувствия и повышения общей температуры вызывайте врача на дом или неотложную помощь.
Если увеличен затылочный лимфоузел у взрослого, это может в общем случае свидетельствовать о наличии таких заболеваний как:
- Аллергия
- Ангина
- Бруцеллез
- Ветрянка
- Герпес
- Грипп
- Дерматиты
- Дифтерия
- Заболевания верхних дыхательный путей
- Заболевания полости рта
- Краснуха
- Корь
- Лейкемия
- ЛОР-заболевания
- Менингит
- Мононуклеоз
- Онкологические заболевания
- Отит
- Ревматоидный артрит
- СПИД
- Сыпь различного происхождения
- Токсоплазмоз
- Трофические язвы
- Туберкулез
- Фарингит
- Флегмона
- Фурункулезы различного происхождения
- Кроме того, воспаления лимфоузлов могут быть вызваны вакцинациями и другими местными повреждениями кожных покровов.

- Если затылочные лимфоузлы увеличены, причины их воспаления поможет установить вовремя проведенная диагностика, исключающая риск развития тяжелых состояний.
- Диагностика состояния пациента при воспалении лимфоузлов включает следующие действия:
- Внешний осмотр
- Выявление анамнеза
- Инструментальные исследования, в том числе УЗИ, флюорография и рентген
- Цитологические исследования, в том числе анализ крови, биопсия тканей пораженного участка.
По результатам диагностических исследований устанавливается, почему воспалились лимфоузлы на голове. Что делать для устранения заболевания, определяется стратегия и методы лечения.
Как и чем лечить лимфоузлы на затылке
В зависимости от вида и степени тяжести основного заболевания, лечение проводят амбулаторно или стационарно – во избежание распространения основного заболевания и своевременного оказания профессиональной помощи.
При этом могут использоваться противовоспалительные и жаропонижающие средства, антисептики и антибиотики, а также антигистаминные средства, иммуномодуляторы и прочие препараты, в том числе растительного происхождения. Используются лекарственные средства как внутреннего, так и наружного применения. В ряде случаев показано оперативное вмешательство и удаление лимфоузлов хирургическим путем.
Использование местных средств домашнего приготовления возможно только после получения соответствующих рекомендаций врача-специалиста.
Воспаление лимфоузлов на затылке у детей
В связи с повышенной восприимчивостью к инфекциям и ограничениями по применению видов диагностики и медикаментозной терапии особого внимания требуют лимфоузлы на затылке у беременных женщин и детей, поскольку их увеличение или болезненность сигнализируют о повышенной активности узла, в том числе вследствие начала какого-либо воспалительного процесса в организме.
Дети часто не могут точно охарактеризовать свое состояние, поэтому ответственные за них взрослые обязаны особенно пристально следить за состоянием их лимфатических узлов, чтобы вовремя выявить, не появились ли твердые лимфоузлы на затылке ребенка, и незамедлительно обратиться за помощью к педиатру.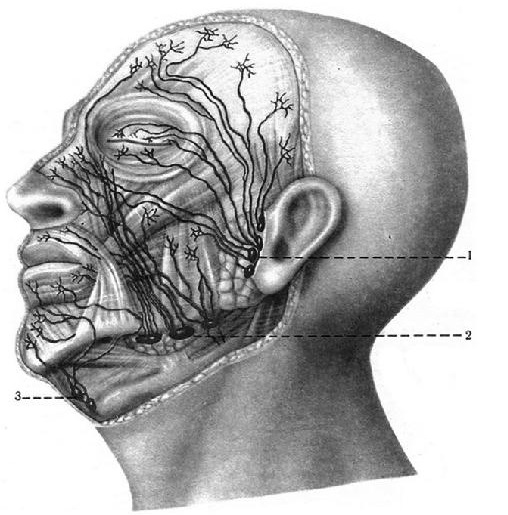 Как и в случае с заболеванием взрослого, при достижении температуры порога в 39 градусов ребенку можно дать жаропонижающее.
Как и в случае с заболеванием взрослого, при достижении температуры порога в 39 градусов ребенку можно дать жаропонижающее.
Не рекомендуется самостоятельное лечение воспаленных узлов домашними средствами, поскольку это может привести к резкому усложнению ситуацию с неконтролируемыми последствиями для жизни ребенка.
Наиболее острые воспаления лимфоузлов отмечены у детей от пяти до восьми лет. После этого возраста в общем случае организм ребенка оказывается в состоянии самостоятельно устранить причину лимфаденита, и острые ситуации наблюдаются все реже.
Лимфоузлы на затылке: расположение, фото, причины и лечение воспаления затылочных лимфоузлов у ребенка
Лимфатическая система у человека состоит из незамкнутой сети сосудов, по которым движется лимфа, и узлов, в которых происходит процесс ее очищения. Знание этих элементарных вещей позволяет лучше понять причины воспаления лимфоузлов на затылке и составить грамотный прогноз развития заболевания.
Симптомы воспаления лимфоузлов на затылке
Затылочные лимфоузлы расположены на задней поверхности шеи и в норме не прощупываются и не визуализируются. То есть при отсутствии патологических процессов здоровый человек может даже не знать, где они находятся и каких они размеров. Фото расположения затылочных лимфоузлов вы видите справа.
При воспалении лимфоузлы увеличиваются и на шее сзади формируются округлые бугорки, которые могут быть крайне болезненными при пальпации.
Боль может также проявляться и без давления на очаг воспаления, что свидетельствует об остром процессе. Кожа на месте лимфоузла выглядит обычно, однако, местная температура тела повышается.
Набухание лимфоузлов на затылке может быть, как двусторонним, так и односторонним. Часто этот процесс сопровождается следующими симптомами:
- Повышение температуры, лихорадка, озноб;
- Признаки интоксикации организма, тошнота, головокружение, отсутствие аппетита;
- При нагноении область вокруг лимфоузла краснеет и становится рыхлой на ощупь, появляется пульсирующая боль.
 При пальпации раздается хруст, который напоминает звук, как если бы вы наступили на снег морозным утром.
При пальпации раздается хруст, который напоминает звук, как если бы вы наступили на снег морозным утром.
Так как лимфаденит не развивается как самостоятельное заболевание, а является вторичным, то к описанной картине могут присоединятся симптомы основной патологии.
Причины воспаления лимфоузлов на затылке
Лимфаденит может быть специфическим и неспецифическим.
Специфический лимфаденит является диагностическим симптомом тяжелых инфекционных заболеваний, которые нужно исключить в первую очередь:
- СПИД;
- Туберкулез;
- Корь;
- Мононуклеоз.
Также воспаление затылочных лимфоузлов может указывать на лейкемию или ревматоидный артрит.
Неспецифический лимфаденит развивается вследствие наличия очага инфекции в непосредственной близости от лимфоузлов. В этом случае чаще всего речь идет о хронических процессах, таких как:
- Кариес;
- Флегмона;
- Ангина и хронический фарингит;
- Трофические язвы;
- Отит.
Лимфаденит может также свидетельствовать о развитии аллергической реакции или, напротив, о снижении иммунитета. Затылочные лимфоузлы также могут увеличиваться в терминальных стадиях рака у некоторых категорий больных.
Диагностика
Как только вы обнаружили, что у вас увеличились лимфоузлы на шее, необходимо немедленно посетить врача. Если симптомы нарастают стремительно и отмечается общее недомогание и резкий скачок температуры тела, то стоит вызвать скорую помощь. Быстрое развитие клинической картины может указывать на развитие тяжелых осложнений, например, менингита.
Любые диагностические мероприятия при лимфадените начинаются с внешнего осмотра, который проводит врач. Обязателен сбор анамнеза.
Если отсутствуют явные причины воспаления шейных лимфоузлов, например, ангина или корь, то проводится инструментальное обследование. Для исключения туберкулеза и рака грудной клетки может назначаться флюорография или рентген, а также соответствующие анализы крови.
Если установить этиологический фактор вышеописанными методами не представляется возможным, то назначается биопсия патологически увеличенного узла с последующим исследованием содержимого.
Все диагностические мероприятия должны проводиться незамедлительно, так как сохраняется высокий риск развития неотложных состояний.
Воспаление затылочных лимфоузлов: лечение
В случае увеличения лимфоузлов на затылке эффективной является только терапия основного заболевания. До приезда врача можно приложить холодный компресс на пораженную область и при необходимости принять жаропонижающее или обезболивающее.
Лимфоузлы ни в коем случае нельзя греть. Это относится к лимфадениту любой локализации, в том числе и затылочному.
Гнойный процесс в этом случае может стать более активным, что приведет к развитию сепсиса – тяжелого неотложного состояния, которое характеризуется высокой смертностью.
Для лечения заболеваний, при которых воспаляются лимфоузлы на затылке применяются препараты различных фармакологических групп:
- Антибиотики;
- Противовоспалительные;
- Иммуномодуляторы и многие другие.
Лечение может проводиться как в стационаре – в случае обнаружения туберкулеза или онкозаболеваний – или амбулаторно (отиты, ангина, запущенный кариес, заболевания десен и так далее).
Если инфекционный процесс носит хронический характер, то для эффективного лечения целесообразно сделать посев мокроты или гнойного отделяемого на чувствительность к антибиотикам. Слишком велик шанс, что за годы лечения обострений микроорганизмы выработали лекарственную устойчивость к наиболее распространенным препаратам.
Осложнения лимфаденита
При отсутствии своевременной и адекватной терапии воспаление лимфоузлов на затылке может явиться причиной генерализованного сепсиса. При этом инфекция и токсины попадают в кровяное русло и молниеносно разносятся по всему организму.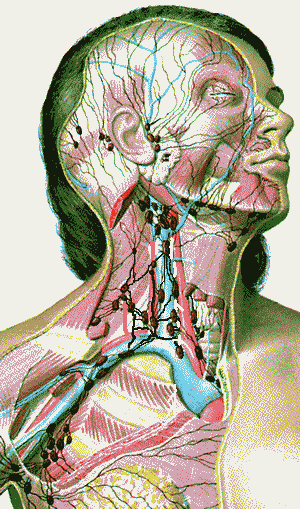 Процесс протекает очень быстро, и симптоматика нарастает мгновенно. Прогноз при таком исходе в целом неблагоприятный. Необходима немедленная медицинская помощь в условиях стационара с отделением интенсивной терапии и реанимации.
Процесс протекает очень быстро, и симптоматика нарастает мгновенно. Прогноз при таком исходе в целом неблагоприятный. Необходима немедленная медицинская помощь в условиях стационара с отделением интенсивной терапии и реанимации.
Близкое расположение шейных лимфоузлов к головному мозгу может способствовать развитию менингита, который протекает очень тяжело и характеризуется высокой летальностью и грозными осложнениями.
Особенно пристального внимания заслуживает увеличение лимфоузлов на затылке у маленьких детей, беременных женщин и людей с иммунодефицитами, так как эти группы особенно восприимчивы к любым инфекциям и имеют серьезные ограничения по некоторым видам диагностических процедур и лекарственной терапии.
Затылочные лимфоузлы: фото, причины увеличения и воспаления, расположение
Затылочные лимфоузлы – это соединительные образования лимфоидных тканей, соединяющие лимфатические сосуды. Главные функции узлов – фильтрование лимфы, создание лимфоидов, препятствующих проникновению инфекций в мозг, распространению клеток рака. Фильтрование происходит благодаря активным белым кровяным тельцам, скапливающимся в железах.
Сосуды лимфатической сети, идущие от образований на затылке, переносят бесцветную жидкость в верхние железы на шейном отделе, отвечающие за борьбу с микробами.
Устранив инфекции, лимфа переходит в кровоток, затем лишние вещества отфильтровываются в печень. За день через лимфатическую сеть протекает четыре литра лимфы с кровяными тельцами.
Случается, иммунные звенья поражаются, что ведёт к увеличению узлов, воспалению. Воспаление лимфоузлов называется лимфаденитом. Болезнь выражается болевыми симптомами.
Нормальные размеры
На затылке могут находиться один-три узла овальной формы. Норма размеров не превышает одного-двух сантиметров, но из-за особенностей организма у отдельных людей они больше без каких-либо патологий.
Норма размеров не превышает одного-двух сантиметров, но из-за особенностей организма у отдельных людей они больше без каких-либо патологий.
Увеличенные природой узлы сохраняют эластичность, мягкую структуру, а при пальпации свободно передвигаются под кожей.
В нормальном состоянии лимфоузлы не деформируют поверхность тела, не прощупываются, не доставляют дискомфорта, не болят.
Причины воспалительных процессов
Воспаление лимфоузлов бывает острым, хроническим, гнойным и не гнойным. Слегка увеличенный узел на затылке не всегда является отклонением, возможно, он работает больше остальных. В медицине лимфадениты встречаются специфические и неспецифические.
Неспецифические – это ответ организма на регулярную либо периодическую атаку бактерий. Специфические – это серьёзные аутоиммунные заболевания.
Главная причина болезни – инфекции различного происхождения, распространившиеся по организму и вызвавшие воспаление лимфоузлов.
Осмотр лимфоузлов за ушамиПять причин воспаления узлов:
- Бактериальные инфекции. Размножение бактерий в поврежденных органах запускает работу иммунитета, если очаг болезни – голова либо шея, воспаляется затылочная часть узлов. При прорезывании и болезнях зубов, ангине, ларингите.
- Вирусы. При попадании в организм инфекция вызывает иммунный ответ, выражающийся воспалением узлов. Примеры болезней: ОРВИ, ветрянка, грипп.
- Микозы. Болезни, вызванные грибками и, несмотря на расположение, способные вызвать лимфаденит. Сюда относятся стригущий, белый, разноцветный лишаи.
- Системные заболевания тоже способны увеличивать лимфоузлы. Затрагивают все системы органов, именуются аутоиммунными. Примерами считаются чума, туберкулёз.
- Процессы опухания, появление онкологий.
Симптомы воспаления
Симптомы болезней могут выражаться по-разному в зависимости от особенностей организма и причины. Присутствуют четыре выделяющихся признака воспаления, требующие внимания:
- Главный признак – увеличение лимфатических узлов с одной стороны или сразу двух.
 При воспалительных процессах узлы увеличиваются, выделяются на теле и легко нащупываются.
При воспалительных процессах узлы увеличиваются, выделяются на теле и легко нащупываются. - Болезненность при пальпации либо движении. Пульсирующая боль говорит о нагноении.
- Повышение температуры, тошнота, головокружение и потеря аппетита.
- Ухудшение общего состояния организма.
Если затылочные лимфоузлы воспалились в острой форме, проявляются симптомы:
- тошнота;
- пульсирующая боль;
- потеря аппетита;
- головокружение;
- лихорадка, озноб;
- повышение температуры.
При наличии подобных симптомов нужно срочно обратиться за медицинской помощью.
Диагностика
Увеличенные затылочные лимфоузлы – последствия различных болезней, для определения точного диагноза требуется комплексная диагностика. Первым в списке стоит осмотр и пальпация узлов. Опытный врач на этом этапе уже выскажет предположительный диагноз. После больного отправляют на исследования для уточнения.
- Первым исследованием назначается рентгенография, позволяющая найти изменения, и где располагаются очаги болезни.
- После отправляются на УЗИ, где определяется масштаб поражённых тканей.
- КТ и МРТ помогают врачу гораздо лучше изучить изменения в ткани, чем на рентгене.
- На биопсии производится забор материала для подробного исследования.
- Сдаётся общий анализ крови, определяется наличие воспалительных процессов и злокачественных клеток в организме.
В соответствии с результатами диагностики ставится диагноз, назначается дальнейшее лечение.
Осложнения
Чаще затылочному лимфадениту подвержен ребёнок 5-8 лет с ещё неокрепшим иммунитетом, чувствительным к проникновению бактерий и вирусов в организм. Увеличенные лимфоузлы у детей видны при болезни и после выздоровления. Поэтому дети обычно подвержены осложнениям.
Лимфаденит в запущенном состоянии чаще проявляется в нагноении узлов, что ведёт к утрате способностей фильтрации лимфатической системы и продолжению нагноения, пока узел не лопнет.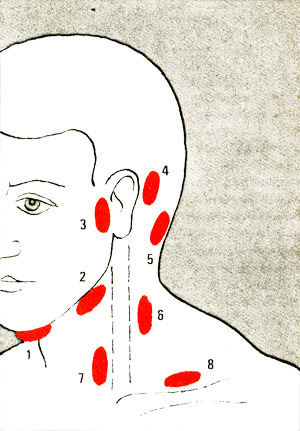
Если очаг болезни располагается на затылке, распространение гноя ведёт к серьёзным последствиям. Попадание гноя в мозг может привести к летальному исходу. Серьёзными осложнениями славится лимфангит, когда поражается лимфатическая система целиком. Все лимфоузлы и лимфатические сосуды воспаляются, появляются покраснения и болезненность в месте скопления узлов.
Лимфаденопатия
Лимфаденопатия – увеличение узлов или лимфатической системы без воспалительного процесса. Считается признаком тяжёлых болезней, часто онкологического характера. Может образовываться в любой части тела и поражать внутренние органы.
Для постановки этого диагноза нужно провести лабораторные и инструментальные анализы. У болезни нескольких видов: локальный, региональный и тотальный. В первом случае увеличивается один лимфоузел из региональной группы, во втором случае несколько узлов, а в последнем происходит увеличение сразу ряда групп. Локальный вид при отсутствии лечения может перерасти в региональный и тотальный.
Клиническая картина лимфаденопатии
Лимфаденопатия выражается:
- Увеличением лимфоузла.
- Отсутствием боли.
- Отёчностью тканей.
- Повышением потоотделения.
В случае сопровождения болезни воспалением клиническая картина выглядит так:
- Увеличен лимфоузел.
- Сильная боль.
- Зуд, покраснения на коже.
- Повышение температуры в месте воспалённого лимфоузла.
- Возможно накопление гноя.
- Образование конгломерата.
Болезни, связанные с лимфаденопатией
Частой причиной воспаления головных лимфоузлов являются болезни, спровоцированные инфекциями. Примерами таких болезней служат:
- Краснуха. Выражается несильной сыпью, лимфаденопатией на затылке.
- Корь. Самая заразная болезнь, передающаяся воздушно-капельным путём, выражается в виде: интоксикации, повышения температуры, воспаления дыхательных путей, сыпи на коже.
- Патологии органов ЛОР.
 Самые распространённые: отит, тонзиллит, гайморит, чаще встречающиеся у детей. Не стоит забывать, болезнь вероятна и у взрослого.
Самые распространённые: отит, тонзиллит, гайморит, чаще встречающиеся у детей. Не стоит забывать, болезнь вероятна и у взрослого. - Инфекции волосяного покрова головы. Сюда относятся себорея, грибок, педикулёз.
Какие врачи помогут?
Перед началом лечения затылочных узлов необходимо найти причину увеличения, от которой зависит метод дальнейшего лечения. Проконсультируйтесь с терапевтом, доктор проведёт осмотр, решит, выписать ли направление к узким специалистам:
- Врач-инфекционист осматривает пациента, определяет наличие кори либо краснухи и подбирает индивидуальное лечение.
- Онколог специализируется на раковых опухолях и последствиях. При затылочной лимфаденопатии возможны метастазы от опухолей мозга. В соответствии со стадией и распространением процесса подбирается лечение. Чаще всего используются облучение и полихимиотерапия.
- Хирург специализируется на лечении нагноений лимфоузлов. Он удаляет из очага воспалений патологическое содержимое, также помогает, если медикаментозный метод не приносит плодов.
Лечение воспалённых затылочных лимфоузлов
При лечении воспаления затылочных лимфоузлов главной целью является устранение болезни, которое стало причиной. В соответствии с возрастом больного, патологиями и степенью их развития назначается следующее лечение:
- Консервативное лечение. Как правило, назначают противовирусные препараты или антибиотики с широким спектром действий, но чаще больному прописывают лекарства, укрепляющие иммунитет.
- Дренирование лимфоузлов. Если воспалился задний шейный узел и развивается нагноение, не избежать хирургического вмешательства, во время процедуры проводится очистка узлов от нагноения.
- Удаление лимфоузлов, или лимфаденэктомия. Терапия проводится исключительно в крайних случаях, когда кроме удаления поражённых участков иного выхода нет. А конкретно – когда один орган лимфатической системы и сосуд, идущий к нему, не способны выполнить собственные функции из-за сильно развитого воспалительного процесса, и от органов осталась лишь оболочка.
- Физиотерапевтические методы. Применяется как вспомогательное лечение, усиливающее основную терапию, улучшающее общее состояние больного. Курс физиотерапии длится до двух недель.
- Витаминные курсы. Основная функция курса – поддержание общего состояния. Назначаются индивидуально.
- Народная медицина. Назначается исключительно врачом, так как самолечение не помогает избавляться от первопричины и часто приводит к плачевным последствиям. Обычно используют отвар шиповника из-за способности снять воспаление и нормализовать ток лимфы по организму.
Во время лечения и восстановления человек должен соблюдать постельный режим, избегать больших физических нагрузок. Нельзя накладывать компрессы, разогревать воспалённые узлы на затылке, из-за подобных действий усугубляется состояние больного.
Острые формы лимфаденита чаще встречаются у детей пяти-восьми лет, в указанный период иммунитет ребёнка недостаточно сформирован для борьбы с инфекцией.
Воспаление затылочных лимфоузлов – ответ организма на появление воспалительного процесса. Для возвращения узлов в нормальное состояние требуется устранить причину воспаления.
Для определения требуется обратиться к врачу и пройти курс комплексной диагностики, получить рекомендации к лечению. После прохождения которого состояние иммунных звеньев нормализуется. Если выявить болезнь на ранних стадиях, это намного упростит лечение.
Чтобы проблем с лимфоузлами не возникало, следует вести здоровый образ жизни, держать тело в порядке и укреплять иммунитет.
Выберите город, желаемую дату, нажмите кнопку «найти» и запишитесь на приём без очереди:
Опухоли головы и шеи в Израиле
Лечением опухолей
головы и шеи занимаются онкологи, нейрохирурги, отоларингологи, онкоофтальмологи, челюстно-лицевые хирурги, эндокринологи, радиологи, терапевты, химиотерапевты, врачи-диетологи, логопеды и специалисты, занимающиеся диагностикой и профилактикой данных заболеваний.
Иногда рак поражает носоглотку (губы, рот, язык, нос, носовые пазухи), гортань, кожа лица и шеи, слюнные железы и глазные впадины. Для того, чтобы выявить заболевание на ранних стадиях, помимо обычных исследований, биопсии поражённых участков, ультразвукового исследования, специального тестирования раковых клеток под микроскопом и рентгена, необходимо пройти компьютерно-томографическое сканирование.
Когда определена точная локализация опухоли, её размер, тип, стадия (есть ли метастазы и др.), то выбирается оптимальный метод лечения. Это может быть хирургическая операция, радио или химия терапия. Как и все виды рака, ранняя диагностика опухолей головы и шеи позволяет улучшить прогноз и облегчить лечение.
Лечение опухолей головы и шеи в последнее время проходит эффективно благодаря применению видеоэндоскопических методов радиохирургии. Использование современных методов малоинвазивных методов оперирования ускоряет восстановительный период после хирургического вмешательства и снижает сроки пребывания пациентов в больнице.
Как правило, используются комбинированные методы лечения.
Лечение рака верхней челюсти
Рак верхней челюсти относится к заболеваниям угрожающим жизни человека. Очень важно диагностировать болезнь на ранних стадиях. При первой и второй стадиях распространение опухоли можно остановить, пока она не распространилась в глазницу и далее – в глотку или шею. Квалифицированные специалисты помогут пациенту выбрать наиболее подходящее лечение.
В зависимости от типа, размера опухоли и стадии рака, наличие метастаз (локализация), место поражения верхнечелюстной кости и общего состояния здоровья пациента, проводится:
- частичное удаление кости верхней челюсти
- полная резекция верхней челюсти
- удаление метастаз
Лечение рака верхней челюсти включает хирургическую операцию, лучевую и химиотерапию. После одного или нескольких курсов предоперационного облучения лучевой или химиотерапии, проводят резекцию верхней челюсти с последующей пластической хирургией (реконструкция верхней челюсти, восстановление полости рта и зубов) и сохранением функций глотания, жевания, речи и дыхания пациента.
Хирургическая операция проводится под общей анестезией. Осложнениями после общей анестезии бывают: падение артериального давления, повреждения зубов или голосовых связок из-за введения в трахею трубки. Крайне редко – аллергия на наркоз.
Есть два варианта хирургического разреза для доступа к области опухоли:
- Хирург может выполнить разрез кожи вдоль боковой линии носа от глаза до угла нижнего края губ
- Хирург выполняет разрез во рту, под верхней губой. Таким образом, можно избежать шрамов на лице. Таким образом удаляются все инфицированные раком ткани, но это оставляет открытые пространства (изъяны) в твёрдом и мягком нёбе верхней части рта. Хирург заполняет эти пространства костной тканью (для имплантатов). Мышцы и кожа будут взяты из другого участка тела пациента (например, из бедра или живота).
Важно заполнить изъяны, чтобы предотвратить прохождение жидкости и пищи через нос, для профилактики попадания инфекций и чтобы избежать нарушения речи и дыхания пациента. При потере зубов осуществляется индивидуальное протезирование.
Шейная диссекция
В случае, если образовались новые очаги опухоли – метастазы в лимфатических узлах шеи, то удаляется часть или все поражённые метастазами лимфоузлы на шее. Эта операция называется шейная диссекция или шейная лимфаденэктомия. Метастазы в лимфоузлы шеи, в основном, дают следующие виды рака: рак щитовидной железы, языка, губы, молочной железы, лёгких и желудка.
В Израиле применяются следующие методы шейной диссекции (лимфаденэктомии):
- Радикальный метод удаления (1-5 уровни) – удаляются все лимфоузлы шеи
- Модифицированный (1-5 уровни)
- Селективный (1-3 уровни)
- Расширенный радикальный метод (1-5 уровни)
Хирургическое лечение опухолей лимфатической системы шеи считаются одним из самых сложных. Метастазы в лимфатические узлы шеи являются частой причиной смерти пациентов. При раннем выявлении болезни и своевременном лечении (до вторжения в соседние ткани и органы региональных метастазов), прогнозы благоприятные. Согласно статистическим данным, на поздних стадиях благоприятный прогноз снижается на 50%, несмотря на соответствующее лечение.
Осложнения после операции головы и шеи
Любое хирургическое вмешательство не застраховано от риска и осложнений. Для выбора оптимального метода лечения и уменьшения риска осложнений, хирург и анестезиолог до проведения операции должны получить как можно больше информации о состоянии здоровья пациента.
После хирургической операции
В Израиле после хирургической операции пациент находится в палате реанимации под постоянным наблюдением. Продолжительность госпитализации составляет от 5 до 14 дней, в зависимости от объёма выполненной операции. Если возникают проблемы с глотанием, то питание вводится через нос или через отверстие в брюшной полости. Через день или два после операции медсестра поможет пациенту сесть на стул. После заживления раны, проверяется способность глотания. Постепенно увеличивается количество жидкости, затем предлагаются жидкие супы и желе. Ограничиваются горячие блюда.
Боль после операции уходит обычно в течение недели. Через 10 дней снимаются швы. После удаления швов рекомендуется душ.
Для профилактики инфекции рекомендуется применять антибиотики и болеутоляющие препараты.
Рекомендуется первые две недели после операции избегать тяжёлой физической работы.
После окончания курса лечения необходимо проходить профилактические осмотры вначале каждые 6 недель, затем, один раз в год в течение 10 лет.
В случае появления новых симптомов или появления любых новообразований, пациент должен немедленно обратиться к врачу.
Лимфатический отток на лице и шее.
Поверхностные лимфоузлы головы и шеи – вид справа в 3 оборота.
Существуют околоушные, заушные, поднижнечелюстные и подбородочные лимфатические узлы.
- Подбородочные лимфоузлы (nodi lymphatici submentales).
- Поднижнечелюстные лимфоузлы (nodi lymphatici submandibulares).
- Лицевые щечные лимфоузлы (nodi lymphatici faciales/buccinatorii/).
- Нижнечелюстные лимфоузлы (nodi lymphatici mandibulares).
- Поверхностные шейные лимфоузлы (nodi lymphatici cervicales superficiales).
- Глубокие шейные лимфоузлы (nodi lymphatici cervicales profundi).
- Надключичные лимфоузлы (nodi lymphatici supraclaviculares).
- Затылочные лимфоузлы (nodi lymphatici occipitales).
- Сосцевидные лимфоузлы (nodi lymphatici mastoidei).
- Околоушные лимфоузлы (nodi lymphatici parotidei).
- Околоушные лимфатические узлы собирают лимфу от области лба, латерального угла глаза, области верхнего и нижнего век, крыла носа.
- В поднижнечелюстные лимфатические узлы отекает лимфа от нижнего века, угла глаза, щеки, носа, верхней и нижней губ.
- К подбородочным лимфатическим узлам отток идёт от нижней губы и подбородка.
- Заушные лимфатические узлы собирают лимфу от височной, затылочной, теменной области.
- От зоны лица по поверхностным и глубоким лимфатическим узлам шеи лимфа движется в надключичные лимфатические узлы.
Розовая зона – области лимфатических анастомозов, где возможно двустороннее или перекрестное метастазирование опухолей.
Телефоны Учебного центра “Олта”: 8-812-248-99-34, 8-812-248-99-38, 8-812-243-91-63, 8-929-105-68-44
Заявка на заказ продукции здесь
График семинаров здесь
Метастазы плоскоклеточного рака в лимфатических узлах шеи без выявленного первичного очага | Комаров
1. Рак без выявленного первичного очага. В кн.: Минимальные клинические рекомендации Европейского общества медицинской онкологии (ESMO). М.: Изд. группа РОНЦ им. Н.Н. Блохина РАМН, 2010. С. 348–353. [Cancer without detected primary focus. In: Minimal clinical recommendations of the European Society for Medical Oncology (ESMO). Moscow: Publ. group of the N.N. Blokhin ROSC, 2010. Pр. 348–353. (In Russ.)].
2. Pavlidis N., Fizazi K. Carcinoma of unknown primary (CUP). Crit Rev Oncol Hematol 2009;69(3):271–8. DOI: 10.1016/j.critrevonc.2008.09.005.
3. Pavlidis N., Pentheroudakis G. Cancer of unknown primary site: 20 questions to be answered. Ann Oncol 2010;21 Suppl 7: vii303–7. DOI: 10.1093/annonc/mdq278.
4. Комаров И.Г., Слетина С.Ю. Метастазы злокачественных опухолей без выявленного первичного очага. Онкогинекология 2015;(2):50–8. [Komarov I.G., Sleti- na S.Yu. Metastases of malignant tumor of unknown primary. Onkoginekologiya = Gynecologic Oncology 2015;(2):50–8. (In Russ.)].
5. Nystrom J.S., Weiner J.M., Heffelfin- ger-Juttner J. et al. Metastatic and histologic presentation in unknown primary cancer. Semin Oncol 1977;4(1):53–8. PMID: 841350.
6. Гончарова Е.В., Сенюта Н.Б., Смирнова К.В. и др. Вирус Эпштейна–Барр (ВЭБ) в России: инфицированность населения и анализ вариантов гена LMP1 у больных ВЭБассоциированными патологиями и здоровых лиц. Вопросы вирусологии 2015;60(2):11–7. [Goncharova E.V., Senyuta N.B., Smirnova K.V. et al. Epstein–Barr virus (EBV) in Russia: infection of the population and analysis of the LMP1 gene variants in patients with EBV-associated pathologies and healthy individuals. Voprosy virusologii = Problems of Virology 2015;60(2):11–7. (In Russ.)].
7. Chauhan A., Tiwari S., Pathak N. Primary branchiogenic carcinoma: report of a case and a review of the literature. J Cancer Res Ther 2013;9(1):135–7. DOI: 10.4103/09731482.110380.
8. Choi J., Nahm J.H., Kim S.K. Prognostic clinicopathologic factors in carcinoma of unknown primary origin: a study of 106 consecutive cases. Oncotarget 2017;8(37):62630–40. DOI: 10.18632/ oncotarget.16021.
9. Mackenzie K., Watson M., Jankowska P. et al. Investigation and management of the unknown primary with metastatic neck disease: United Kingdom National Multidisciplinary Guidelines. J Laryngol Otol 2016;130(Suppl 2):170–5. DOI: 10.1017/S0022215116000591.
10. Al Kadah B., Papaspyrou G., Linxweiler M. et al. Cancer of unknown primary (CUP) of the head and neck: retrospective analysis of 81 patients. Eur Arch Otorhinolaryngol 2017;274(6):2557–66.
11. Martell K., Mackenzie J., Kerney W., Lau H.Y. Management delays in patients with squamous cell cancer of neck node(s) and unknown primary site: a retrospective cohort study. J Otolaryngol Head Neck Surg 2017;46(1):39. DOI: 10.1186/s40463017-0217-z.
12. Du C., Ying H., Zhang Y. et al. Treatment for retropharyngeal metastatic undifferentiated squamous cell carcinoma from an unknown primary site: results of a prospective study with irradiation to nasopharyngeal mucosa plus bilateral neck. Oncotarget 2017;8(26):42372–81. DOI: 10.18632/ oncotarget.16344.
13. Axelsson L., Nyman J., Haugen-Cange H. et al. Prognostic factors for head and neck cancer of unknown primary including the impact of human papilloma virus infection. J Otolaryngol Head Neck Surg 2017;46(1):45. DOI: 10.1186/s40463-017-0223-1.
14. Schroeder L., Boscolo-Rizzo P., Dal Cin E. et al. Human papillomavirus as prognostic marker with rising prevalence in neck squamous cell carcinoma of unknown primary: A retrospective multicentre study. Eur J Cancer 2017;74:73–81. DOI: 10.1016/j.ejca.2016.12.020. PMID: 28335889.
ИССЛЕДОВАНИЕ ПЕРИФЕРИЧЕСКИХ ЛИМФАТИЧЕСКИХ УЗЛОВ ПРИ ОНКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЯХ ГОЛОВЫ И ШЕИ С ИСПОЛЬЗОВАНИЕМ ЭЛАСТОГРАФИИ СДВИГОВОЙ ВОЛНОЙ | Лежнев
1. Denis M., Bayat M., Mehrmohammadi M., Gregory A., Song P., Whaley D.H., Pruthi S., Chen S., Fatemi M., Alizad A. Update on breast cancer detection using comb-push ultrasound shear elastography. IEEE Trans Ultrason Ferroelectr Freq Control. 2015 Sep; 62(9): 1644–50.
2. Осипов Л.В. Технологии эластографии в ультразвуковой диагностике. Медицинский алфавит. 2013; 3–4(23): 2–21.
3. Митьков В.В., Митькова М.Д. Ультразвуковая эластография сдвиговой волной. Ультразвуковая и функциональная диагностика. 2015; 2: 94–108.
4. Bayat M., Denis M., Gregory A., Mehrmohammadi M., Kumar V., Meixner D., Fazzio R.T., Fatemi M., Alizad A. Diagnostic features of quantitative comb-push shear elastography for breast lesion differentiation. PLoS One. 2017 Mar 3; 12(3): e0172801. doi: 10.1371/journal.pone.0172801.
5. Kim J.Y., Shin J.K., Lee S.H. The Breast Tumor Strain Ratio Is a Predictive Parameter for Axillary Lymph Node Metastasis in Patients With Invasive Breast Cancer. AJR. 2015 Dec; 205(6): W630–8. doi: 10.2214/AJR.14.14269.
6. Youk J.H., Son E.J., Han K., Gweon H.M., Kim J.A. Performance of shear-wave elastography for breast masses using different regionofinterest (ROI) settings. Acta Radiol. 2018 Jul; 59(7): 789–797. doi: 10.1177/0284185117735562.
7. Wang F., Chang C., Chen M., Gao Y., Chen Y.L., Zhou S.C., Li J.W., Zhi W.X. Does Lesion Size Affect the Value of Shear Wave Elastography for Differentiating Between Benign and Malignant Thyroid Nodules? J Ultrasound Med. 2018 Mar; 37(3): 601–609. doi: 10.1002/jum.14367.
8. Tian W., Hao S., Gao B., Jiang Y., Zhang S., Guo L., Luo D. Comparison of Diagnostic Accuracy of Real-Time Elastography and Shear Wave Elastography in Differentiation Malignant From Benign Thyroid Nodules. Medicine (Baltimore). 2015 Dec; 94(52): e2312. doi: 10.1097/MD.0000000000002312.
9. Chang N., Zhang X., Wan W., Zhang C., Zhang X. The Preciseness in Diagnosing Thyroid Malignant Nodules Using Shear-Wave Elastography. Med Sci Monit. 2018 Feb 2; 24: 671677.
10. Митьков В.В., Васильева А.К., Митькова М.Д. Ультразвуковая эластография сдвиговой волны у больных с подозрением на рак предстательной железы. Ультразвуковая и функциональная диагностика. 2012; 5: 18–29.
11. Митьков В.В., Гогаева И.М., Митькова М.Д., Колесников Г.П., Васильева А.К., Кадрев А.В., Рязанцев А.А. Ультразвуковая эластография сдвиговой волной в характеризации рака яичка. Ультразвуковая и функциональная диагностика. 2017; 5: 13–24.
12. Park A.Y., Kim J.A., Son E.J., Youk J.H. Shear-wave elastography for papillary thyroid carcinoma can improve prediction of cervical lymph node metastasis. Ann Surg Oncol. 2016 Dec; 23(Suppl 5): 722–729. doi: 10.1245/s10434-016-5572-x.
13. You J., Chen J., Xiang F., Song Y., Khamis S., Lu C., Lv Q., Zhang Y., Xie M. The value of quantitative shear wave elastography in differentiating the cervical lymph nodes in patients with thyroid nodules. J Med Ultrason (2001). 2018 Apr; 45(2): 251–259. doi: 10.1007/s10396-017-0819-0.
14. Chen B.B., Li J., Guan Y., Xiao W.W., Zhao C., Lu T.X., Han F. The vlue of shear wave elatography in predicting for undiagnosed small cervical lymph node metastasis in nasopharyngeal carcinoma: A preliminary study. Eur J Radiol. 2018 Jun; 103: 19–24. doi: 10.1016/j.ejrad.2018.03.006.
15. Azizi G., Keller J.M., Mayo M.L., Piper K., Puett D., Earp K.M., Malchoff C.D. Shear wave elastography сervical lymph nodes: predicting malignancy. Ultrasound Med Biol. 2016 Jun; 42(6): 1273–81. doi: 10.1016/j.ultrasmedbio.2016.01.012.
16. Cheng K.L., Choi Y.J., Shim W.H., Lee J.H., Baek J.H. Virtual Touch Tissue Imaging Quantification Shear Wave Elastography: Prospective Assessment of Cervical Lymph Nodes. Ultrasound Med Biol. 2016 Feb; 42(2): 378–86. doi: 10.1016/j.ultrasmedbio.2015.10.003.
17. Kim H.J., Choi I.H., Jin S.Y., Park H.K., Byun D.W., Suh K., Yoo M.H. Efficacy of Shear-Wave Elastography for Detecting Postoperative Cervical Lymph Node Metastasis in Papillary Thyroid Carcinoma. Int J Endocrinol. 2018 Sep 4; 2018: 9382649. doi: 10.1155/2018/9382649.
18. Evans A., Rauchhaus P., Whelehan P., Thomson K., Purdie C.A., Jordan L.B., Michie C.O., Thompson A., Vinnicombe S. Does shear wave ultrasound independently predict axillary lymph node metastasis in women with invasive breast cancer? Breast Cancer Res Treat. 2014 Jan; 143(1): 153–7. doi: 10.1007/s10549-013-2747-z.
19. Seo M., Sohn Y.M. Differentiation of benign and metastatic axillary lymph nodes in breast cancer: additive value of shear wave elastography to B-mode ultrasound. Clin Imaging. 2018 JulAug; 50: 258263. doi: 10.1016/j.clinimag.2018.04.013.
20. Tamaki K., Tamaki N., Kamada Y., Uehara K., Miyashita M., Sm Chan M., Ishida T., Ohuchi N., Sasano H. Non-invasive evaluation of axillary lymph node status in breast cancer patients using shear wave elastography. Tohoku J Exp Med. 2013 Nov; 231(3): 211–6.
21. Косташ О.В., Кабин Ю.В., Смехов Н.А., Капустин В.В., Громов А.И. Эластография сдвиговой волной в распознавании метастатического поражения подмышечных лимфатических узлов при раке молочной железы. Ультразвуковая и функциональная диагностика. 2017; 3: 22–31.
22. Desmots F., Fakhry N., Mancini J., Reyre A., Vidal V., Jacquier A., Santini L., Moulin G., Varoquaux A. Shear wave elastography in head and neck lymph node assessment: image quality and diagnostic impact compared with B-mode and Doppler ultrasonography. Ultrasound Med Biol. 2016 Feb; 42(2): 387–98. doi: 10.1016/j.ultrasmedbio.2015.10.019.
23. Choi Y.J., Lee J.H., Lim H.K., Kim S.Y., Han M.W., Cho K.J., Baek J.H. Quantitative shear wave elastography in the evaluation of metastatic cervical lymph nodes. Ultrasound Med Biol. 2013 Jun; 39(6): 935–40. doi: 10.1016/j.ultrasmedbio.2012.12.009.
24. Fujiwara T., Tomokuni J., Iwanaga K., Ooba S., Haji T. Acoustic radiation force impulse imaging for reactive and malignant/metastatic cervical lymph nodes. Ultrasound Med Biol. 2013 Jul; 39(7): 1178–83. doi: 10.1016/j.ultrasmedbio.2013.02.001.
25. Meng W., Xing P., Chen Q., Wu C. Initial experience of acoustic radiation force impulse ultrasound imaging of cervical lymph nodes. Eur J Radiol. 2013 Oct; 82(10): 1788–92. doi: 10.1016/j.ejrad.2013.05.039.
26. Косташ О.В., Кабин Ю.В., Смехов Н.А., Капустин В.В., Громов А.И. Метастатическое поражение периферических лимфатических узлов при злокачественной меланоме кожи: роль эластографии сдвиговой волной. Ультразвуковая и функциональная диагностика. 2017; 6: 25–35.
Лимфоузлы на голове воспаление: симптомы, причины, терапия
Лимфоузлы – главный барьер на пути инфекции, они фильтруют бактерии и вирусы, предотвращая дальнейшую их циркуляцию по телу. В них разрушаются некоторые токсины и шлаки. Так узлы очищают лимфу, и по телу она циркулирует уже обезвреженной. Воспаление лимфоузлов головы, симптомы которого сложно не заметить, опасно и является следствием поражения организма инфекционными агентами. По этой причине, обнаружив признаки воспалительного процесса, нужно вовремя начинать лечение.
Причины воспаления лимфоузлов
Какие причины могут быть у воспаления лимфоузлов на голове? Поскольку эти компоненты лимфатической системы являются своеобразными фильтрами и задерживают любые «ненужные» агенты из лимфы, то именно они – патогены – основная причина заболевания. Существует два вида инфекций: прямой и непрямой.
Прямая инфекция – попадание микроорганизмов в ткани лимфатического узла, являющиеся их основной целью. То есть, патоген «хотел» попасть именно сюда. Примеры таких агентов:
- вирус СПИДа;
- вирус кори;
- туберкулезная палочка;
- возбудитель сифилиса или мононуклеоза.
Вторая причина – непрямая инфекция – опосредована другими заболеваниями. Патогенные организмы попадают в лимфоузлы из первичного источника поражения. Чаще всего воспалительный процесс вызывают следующие заболевания:
- кариес;
- пародонтит;
- отит;
- тонзиллит;
- токсоплазмоз;
- ОРВИ и ОРЗ;
- бактериальная или вирусная ангина.
Реже причина лимфаденита – воспаления лимфоузлов – кроется в слабом иммунитете, аллергии. Нередко оно начинается при уже существующих проблемах с этими частями лимфатической системы, например, при лимфангите – воспалительном процессе в лимфососудах. Самостоятельно сложно точно установить причины воспаления лимфоузлов, поэтому необходимо обратиться к ЛОРу, если замечены симптомы этой патологии, описанные ниже.
Симптоматика
Симптомы лимфаденита отличаются в зависимости от его причины. При прямой инфекции они ярко выражены и доставляют существенный дискомфорт:
- резко поднимается температура, особенно под вечер;
- лимфоузлы на шее, голове, за ушами становятся плотными, легко просматриваются;
- при пальпации возникает острая или ноющая боль;
- кожа вокруг лимфатических узлов имеет розоватый оттенок;
- наблюдается интоксикация организма;
- ухудшается стул;
- кожа приобретает сероватый или фиолетовый оттенок;
- высокая температура сопровождается головной болью или мигренью, нарушается сон.
Заметив такие симптомы, необходимо срочно вызывать скорую или самостоятельно обратиться в больницу, ведь инфекция, вызвавшая воспаление, быстро прогрессирует и может дать такие осложнения, как менингит или дистрофию лимфатических узлов.
Непрямая инфекция также дает выраженные симптомы, но они не настолько остры, ведь лимфаденит в этом случае протекает медленнее. К признакам воспаления относятся следующие:
- постоянно повышенная температура;
- лимфоузлы на шее, за ушами и на затылке просматриваются сквозь кожу;
- чувство дискомфорта при пальпации;
- ноющая боль;
- головная боль, отдающая в зубы и «за глаза», как при мигрени;
- снижение иммунитета и связанный с ним насморк;
- повышенная утомляемость;
- постоянная сонливость.
Часто непрямая инфекция вызывает отек в зоне лимфоузлов только с одной стороны (большая часть скоплений лимфоидной ткани располагается парно, то есть за каждым ухом, с обеих стороны шеи или затылка). Это явление обусловлено активной борьбой организма с патогенными микроорганизмами. Если отек возникает с одной стороны, это не повод для срочного обращения к врачу, ведь чаще всего он спадает сам спустя 5-7 дней. Но если лимфоузлы выделяются на поверхности кожи парно, то необходимо посетить ЛОРа.
Локализация воспаления
Важно обратить внимание на то, где именно на голове воспалились лимфоузлы. Существует три основных зоны, которые больше всего подвержены воспалительным процессам:
- за ушами;
- на шее сзади;
- на шее спереди;
- на затылке.
За ушами
Причинами воспаления лимфоузлов за ушами чаще всего являются инфекции во рту, горле или ушах: кариес, тонзиллит, фарингит, ангина, отит. Связано это с тем, что уши соединены с ротовой полостью при помощи Евстахиевой трубы. По ней без проблем могут распространяться микроорганизмы. После попадания в область уха они задерживаются в заушных лимфоузлах, и начинается воспалительный процесс.
Инфекции в лицевых пазухах (лобных, гайморовых и других) нередко становятся причинами воспаления именно в лимфоузлах за ушами, ведь они ближе всего находятся к очагам скопления патогенов.
На шее
Лимфаденит сзади или спереди на шее возникает вследствие заболеваний горла (ангина, стафилококковая инфекция, острый тонзиллит, грипп), бронхов (бронхит), легких (пневмония, мукозы). Реже воспалительная реакция возникает на фоне сниженного иммунитета и аллергии.
Лимфоузлы на шее одни из самых крупных в организме.
Они содержат большое количество лимфоидной ткани, особенностью которой является быстрое деление клеток. Именно оно становится причиной онкологических новообразований, вызывающих значительное увеличение лимфатического узла и боль при его пальпации.
На затылке
Лимфатические узлы на затылке – основной бастион, защищающий область головы от опасных патогенных микроорганизмов, например, стафилококков или менингококков, которые при попадании в ткани мозга провоцируют необратимые опасные изменения или смерть. Воспаление затылочных лимфоузлов возникает при инфекционных заболеваниях глаз (конъюнктивит, эндофтальмит, ячмень, периостит), а также из-за туберкулеза, ангины, бронхита или пневмонии.
Шея согревает плечевой пояс человека и голову, но самой ей нужна хорошая защита от переохлаждения, которое становится причиной сильного воспаления затылочных лимфоузлов. Отказ от шарфов и шапок в зимнее время, длительное пребывание на сквозняке, сон на холодных поверхностях – все это становится причиной лимфаденита в области затылка.
Лечение
Если воспаление и отек в области лимфоузлов не спадает в течение недели и сопровождается высокой температурой и резким ухудшением самочувствия, необходимо срочно обратиться к врачу и начать лечение. Для этого специалист должен обследовать увеличенные лимфатические узлы, прощупать их на шее, за ушами, на затылке, под ключицами, выяснить у пациента, переносил ли он какие-либо инфекционные заболевания, или имеет ли он их в данный момент.
Терапия лимфаденита состоит из нескольких частей:
- прием антибиотиков или противовирусных препаратов;
- сухое прогревание лимфоузлов УФО;
- ингаляции при инфекциях горла или носа;
- массаж.
Антибиотики и противовирусные препараты
Важно правильно определить возбудителя воспаления лимфоузлов, ведь вирусы равнодушны к антибиотикам, а противовирусные препараты бессильны в борьбе с патогенными бактериями. Для установления инфекционного агента берется мазок из горла, рта или носа на бактериальный посев. Если он не дает результата, то, скорее всего, причина заболевания – вирус.
Нельзя самостоятельно выбирать антибиотики или противовирусные препараты, ведь многие из них специфичны и помогают в борьбе с определенной группой микроорганизмов. Стоит покупать только то средство, которое пропишет врач.
Процедуры
Сухое прогревание и массаж требуются для улучшения оттока лимфы от узлов и снятия воспаления. Обычно такие процедуры выполняются врачом или обученным медицинским персоналом. Самостоятельно делать их не стоит.
Ингаляции помогут быстрее убить инфекционные агенты в горле и носу, снять местное воспаление и отек. Выполняются они с помощью небулайзера, в который заливают физраствор или минеральную воду, иногда добавляют лекарства.
Воспаление лимфоузлов опасно для здоровья, особенно если долгое время не предпринимать лечебных мер. Обнаружив симптомы лимфаденита, необходимо обратиться к ЛОРу для выявления причины и назначения дальнейшей терапии.
Центральная шейная лимфодиссекция при хирургическом лечении папиллярного рака щитовидной железы | Кропотов
1. Jemal A, Bray F, Center MM, Ferlay J, Ward E, Forman D. Global cancer statistics. CA Cancer J Clin (2011) 61 (2):61-90. doi:10.3322/caac.20
2. Hundahl SA, Fleming ID, Fremgen AM, Menck HR, et al. A national cancer data base report on 53,856 cases of thyroid carcinoma treated in the U.S. 1985-1995. Cancer (1998) 839 (12):2638-48. doi:10.1002/(SICI)1097-0142(19981215)83:12<2638::AID-CNCR31>3.0.CO;2-1
3. Kitamura Y, Shimizu K, Nagahama M, Sugino K, Ozaki O, Mimura T, et al. Immediate cuases of death in thyroid carcinoma: clinicopathological analysis of 161 fatal cases. J Clin Endocrinol Metab (1999) 84 (11):4043-94. doi:10.1210/jcem.84.11.6115
4. Grebe S.K., Hay I.D. Thyroid cancer nodal metastases: biologic significance and therapeutic considerations. Surg.Oncol.Clin.North Am., 1996, 5, 43-46.
5. Kouvaraki M.A., Shapiro S.E., Fornage B.D., et al. Role of preoperative ulthrasonography in the surgical management of patients with thyroid cancer. Surgery, 2003, 134, 946-954.
6. Л.П. Яковлева «Диагностика местнораспространенного рака щитовидной железы» Автореферат канд. Дисс. 2005.
7. Bhattacharyya N. Surgical treatment of cervical nodal metastases in patients with papillary thyroid carcinoma. Arch. Otolaryngol. Head Neck Surg. 2003, 129 (10), 1101-1104.
8. Scheumann G.F., Gimm O., Wegener G. et al. Prognostic significance and surgical management of locoregional lymph node metastases in papillary thyroid cancer. World J. Surg. 1994;18 (4):559-567.
9. Mazzaferri EL, Jhiang SM. Long-term impact of initial surgical and medical therapy on papillary and follicular thyroid cancer. Am J Med (1994) 97 (5):418-28. doi:10.1016/0002-9343(94)90321-2
10. Podnos YD, Smith D, Wagman LD, Ellenhorn JD. The implication of lymph node metastasis on survival in patients with well-differentiated thyroid cancer. Am Surg (2005) 71 (9):731-4.
11. Zaydfudim V, Feurer ID, Griffin MR, Phay JE. The impact of lymph node involvement on survival in patients with papillary and follicular thyroid carcinoma. Surgery (2008) 144 (6):1070-7. doi:10.1016/j.surg.2008.08.034
12. Mazzaferri EL. A vision for the surgical management of papillary thyroid carcinoma: extensive lymph node compartmental dissections and selective use of radioiodine. J Clin Endocrinol Metab (2009) 94 (4):1086-8. doi:10.1210/jc.2009-0298
13. Zaydfudim V., Feurer I.D., Griffin M.R. et al. The impact of lymph node involvement on survival in patient with papillary and follicular thyroid carcinoma. Surgery, 2008, 144, 1070-1077.
14. Popadich A, Levin O, Lee JC, Smooke-Praw S, Ro K, Fazel M, et al. A multicenter cohort study of total thyroidectomy and routine central lymph node dissection for cN0 papillary thyroid cancer. Surgery (2011) 150:1048-57. doi:10.1016/j.surg.2011.09.003
15. So YK, Seo MY, Son YI. Prophylactic central lymph node dissection for clinically node-negative papillary thyroid microcarcinoma: influence on serum thyroglobulin level, recurrence rate, and postoperative complications. Surgery (2012) 151:192-8. doi:10.1016/j.surg.2011.02.004
16. Sywak M, Cornford L, Roach P, Stalberg P, Sidhu S, Delbridge L. Routine ipsilateral level VI lymphadenectomy reduces postoperative thyroglobulin levels in papillary thyroid cancer. Surgery (2006) 140 (6):1000-5. doi:10.1016/j.surg.2006.08.001
17. Shan CX, Zhang W, Jiang DZ, Zheng XM, Liu S, Qiu M. Routine central neck dissection in differentiated thyroid carcinoma: a systematic review and meta-analysis. Laryngoscope (2012) 122 (4):797-804. doi:10.1002/lary.22162
18. Roh JL, Kim JM, Park CL. Central compartment reoperation for recurrent / persistent differentiated thyroid cancer: patterns of recurrence, morbidity, and prediction of postoperative hypocalcemia. Ann Surg Oncol (2011) 18 (5):1312-8. doi:10.1245/s10434-010-1470-9.
19. Coatesworth AP, MacLennan K. Cervical metastasis in papillary carcinoma of the thyroid: a histopathological study. Int J Clin Pract (2002) 56:241-2.
20. Ducci M, Appetecchia M, Marzetti M. Neck dissection for surgical treatment of lymph node metastasis in papillary thyroid carcinoma. J Exp Clin Cancer Res (1997) 16:333-5.
21. Lee YS, Shin SC, Lim YS, Lee JC, Wang SG, Son SM, et al. Tumor location-dependent skip lateral cervical lymph node metastasis in papillary thyroid cancer. Head Neck (2014) 36 (6):887-91. doi:10.1002/hed.23391
22. Chisholm EJ, Kulinskaya E, Tollery NS. Systematic review and meta-analysis of the adverse effects of thyroidectomy combined with central neck dissection as compared with thyroidectomy alone. Laryngoscope (2009) 119 (6):1135-9. doi:10.1002/lary.20236
23. Cooper DS, Doherty GM, Haugen BR, Kloos RT, Lee SL, Mandel SJ, et al. American Thyroid Association (ATA) guidelines taskforce on thyroid nodules and differentiated thyroid cancer: revised American Thyroid Association management guidelines for patients with thyroid nodules and differentiated thyroid cancer. Thyroid (2009) 19 (11):1167—214. doi:10.1089/thy.2009.0110
24. Haugen BR, Alexander EK, Bible KC, Doherty GM, Mandel SJ, Nikiforov YE, et al. 2015 American Thyroid Association management guidelines for adult patients with thyroid nodules and differentiated thyroid cancer: the American Thyroid Association Guidelines task force on thyroid nodules and differentiated thyroid cancer. Thyroid (2016) 261:1-133. doi:10.1089/thy.2015.0020
25. Caronia LM, Phay JE, Shah MH. Role of BRAF in thyroid oncogenesis. Clin Cancer Res (2011) 17 (24):7511-7. doi:10.1158/1078-0432.CCR-11-1155
26. Kim SJ, Lee KE, Myong JP, Park JH, Jeon YK, Min HS, et al. BRAFV600E mutation is associated with tumor aggressiveness in papillary thyroid cancer. World J Surg (2012) 36:310-7. doi:10.1007/s00268-011-1383-1.
27. Tufano RP, Bishop J, Wu G. Reoperative central compartment dissection for patients with recurrent/ persistent papillary thyroid cancer: efficacy, safety, and association of the BRAF mutation. Laryngoscope (2012) 122:1634-40. doi:10.1002/lary.23371
28. Xing M, Tufano RP, Tufaro AP, Basaria S, Ewertz M, Rosenbaum E, et al. Detection of BRAF mutation on fine needle aspiration biopsy specimens: a new diagnostic tool for papillary thyroid cancer. J Clin Endocrinol Metab (2004) 89 (6):2867-72. doi:10.1210/jc.2003-032050
29. Howell GM, Nikiforova MN, Carty SE, Armstrong MJ, Hodak SP, Stang MT, et al. BRAF V600E mutation independently predicts central compartment lymph node metastasis in patients with papillary thyroid cancer. Ann Surg Oncol (2013) 20 (1):47-52.doi:10.1245/s10434-012-2611-0
30. Han PA, Kim HS, Cho S, Fazeli R, Najafian A, Khawaja H, et al. Association of BRAF V600E mutation and microRNA expression with central lymph node metastases in papillary thyroid cancer: a prospective study from four endocrine surgery centers. Thyroid (2016) 26 (4):532-42. doi:10.1089/thy.2015.0378
31. Kim SK, Woo JW, Lee JH, Park I, Choe JH, Kim JH, et al. Role of BRAF V600E mutation as an indicator of the extent of thyroidectomy and lymph node dissection in conventional papillary thyroid carcinoma. Surgery (2015) 158 (6):1500—11. doi:10.1016/j.surg.2015.05.016
32. Xing M, Liu R, Liu X, Murugan AK, Zhu G, Zeiger MA, et al. BRAF V600E and TERT promoter mutations cooperatively identify the most aggressive papillary thyroid cancer with highest recurrence. J Clin Oncol (2014) 32 (25):2718-26. doi:10.1200/JC0.2014.55.5094
33. Ywata de Carvalho, A., Chulam, T.C., and Kowalski, L.P. Long-term results of observation vs prophylactic selective level VI neck dissection for papillary thyroid carcinoma at a cancer center. JAMA Otolaryngol Head Neck Surg. — 2015.-pp 141: 599-606
34. Ma, B., Wang, Y., Yang, S., and Ji, Q. Predictive factors for central lymph node metastasis in patients with cN0 papillary thyroid carcinoma: a systematic review and meta-analysis Int J Surg.2016.-pp 289: 153-161
Лимфатические узлы головы, шеи и рук
Лимфатические узлы головы, шеи и руки: хотите узнать об этом больше?
Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов.
С чем вы предпочитаете учиться?
«Я бы честно сказал, что Kenhub сократил мое учебное время вдвое». – Подробнее. Ким Бенгочеа, Университет Реджиса, Денвер
Автор:
Бенджамин Агоговвия
• Рецензент:
Райан Сикстус MPhEd
Последний раз отзыв: 31 августа 2020 г.
Время чтения: 7 минут.
Лимфатическая система состоит из:
- лимфатические сосуды или лимфатические сосуды (сеть тонкостенных сосудов с обильными лимфатическими клапанами)
- лимфатические протоки
- лимфатические стволы
- лимфоидная ткань (участки, вырабатывающие лимфоциты, например, скопившиеся в стенках пищеварительного тракта, селезенке и тимусе)
- Лимфатические органы, например селезенка
- лимфатические узлы
Лимфатические узлы – маленькие, овальные или почковидные тельца, 0.1-2,5 см длиной, которые проходят по лимфатическим сосудам. Они представляют собой инкапсулированные центры презентации антигена и активации, дифференцировки и пролиферации лимфоцитов. Они генерируют зрелые, примированные антигеном В- и Т-клетки, и фильтруют частиц , таких как микробы, из лимфы под действием многочисленных фагоцитарных макрофагов. Лимфа обычно представляет собой прозрачную водянистую и слегка желтоватую тканевую жидкость, которая проникает в лимфатические капилляры и по составу аналогична плазме крови.В нормальном организме молодого взрослого человека содержится до 450 лимфатических узлов, из которых 60–70 находятся в голове и шее, 100 – в грудной клетке и до 250 – в брюшной полости и тазу.
Лимфатические узлы особенно многочисленны в следующих местах:
- горловина
- средостение
- задняя стенка живота
- Брыжейки брюшной полости
- таз
- проксимальные области конечностей (подмышечные и паховые лимфатические узлы)
- близко к внутренним органам, особенно в мезентериях, где находится наибольшее количество лимфатических узлов
Лимфатические узлы руки
Лимфатические узлы руки включают локтевых и дельтопекторальных лимфатических узлов .Поверхностные лимфатические сосуды, отходящие от лимфатических сплетений на коже пальцев, ладони и тыльной поверхности кисти, отводят лимфу из этих частей, а также из предплечья, в локтевых лимфатических узлов . Они расположены проксимальнее медиального надмыщелка плечевой кости.
Эфферентные сосуды от этих лимфатических узлов восходят в руке и заканчиваются плечевыми или боковыми подмышечными лимфатическими узлами . Другие поверхностные лимфатические сосуды, сопровождающие головную вену, также дренируют руку, заканчиваясь в апикальных подмышечных лимфатических узлах , в то время как некоторые дренируют в дельтопекторальных лимфатических узлах .Плечевые подмышечные лимфатические узлы также проходят через глубокие лимфатические сосуды, которых меньше, чем поверхностных лимфатических сосудов. Поверхностные и глубокие лимфатические сосуды верхней конечности сначала стекают в латеральные и апикальные подмышечные лимфатические узлы. Подмышечные или центральные подмышечные лимфатические узлы дренируются, в свою очередь, подключичным лимфатическим стволом , .
Лимфатические узлы головы и шеи
Распределение и водоотведение
В голове и шее лимфатические узлы расположены в виде двух горизонтальных колец и двух вертикальных цепей по обе стороны от шеи.Наружное, поверхностное кольцо состоит из затылочного, преаурикулярного (околоушного), поднижнечелюстного и подподбородочного узлов. Внутреннее, глубокое кольцо образовано скоплениями лимфоидной ткани, ассоциированной со слизистой оболочкой (СОЛТ), расположенной в основном в носоглотке и ротоглотке (кольцо Вальдейера) .
Лимфатические узлы в области головы и шеи также разделены на терминальные и периферийные группы. Конечная группа связана с оболочкой сонной артерии и содержит глубоких шейных лимфатических узлов .Все лимфатические сосуды головы и шеи стекают в эту группу либо непосредственно из тканей, либо косвенно через узлы в отдаленных группах. Эфференты глубоких шейных узлов образуют яремно-лимфатический ствол . Правый яремный лимфатический ствол собирает лимфу из правой руки, правой половины грудной клетки и правых частей головы и шеи. Этот ствол может оканчиваться на яголо-подключичном соединении или на правом лимфатическом протоке . Лимфа из левого края этих областей оттекает в левый яремный ствол , который обычно попадает в грудной проток.Он также может присоединяться к внутренней яремной или подключичной вене.
Глубокие шейные лимфатические узлы (вид спереди)Лимфатические узлы головы
Каждая группа лимфатических узлов в голове получает лимфу из определенного органа или части головы, и некоторые из этих групп лимфатических узлов названы в соответствии с этими частями. В группы входят:
- Фасциальная группа лимфатических узлов: нижняя верхнечелюстная, букцинаторы, подглазничные и скуловые лимфатические узлы
- Поднижнечелюстная группа: прегландулярные, предваскулярные, ретроваскулярные, ретрогландулярные и внутрикапсулярные лимфатические узлы
- Околоушная группа: субфасциальные или экстрагландулярные, глубокие внутрижелезистые и надфасциальные лимфатические узлы
- Подбородочная группа: передние, средние и задние подподбородочные лимфатические узлы
- Подъязычная группа: передние / верхние и задние / нижние подъязычные лимфатические узлы
- Сосцевидный отросток группа
- Затылочные группы
Лимфатические узлы шеи
В шее лимфатические узлы также образуют группы, как показано ниже:
- Передняя шейная группа: Поверхностная передняя яремная цепочка, преларингеальные и претрахеальные лимфатические узлы
- Заглоточная группа: латеральная и медиальная заглоточная лимфатическая узлы
- Боковая шейная группа: надключичная или поперечная шейная группа, верхняя яремная группа, средняя яремная группа, нижняя яремная группа и спинномозговая добавочная или задняя треугольная группа лимфатических узлов).
Верхние глубокие шейные лимфатические узлы прикреплены к верхней части внутренней яремной вены. Большинство из них находятся глубоко до грудино-ключично-сосцевидной мышцы, но некоторые выходят за его пределы. Подгруппа узлов, известная как ягулодигастральная группа, которая расположена в треугольной области, ограниченной задним животом двубрюшных, лицевых и внутренних яремных вен, связана с дренированием языка.
Нижние глубокие шейные лимфатические узлы лежат по отношению к нижней части внутренней яремной вены, плечевому сплетению и подключичным сосудам.
Югуло-подъязычный узел лежит по отношению к промежуточному сухожилию подъязычной кости и является частью лимфатического дренажа языка.
Паратрахеальные лимфатические узлы расположены вдоль возвратных гортанных нервов. Эфференты переходят в соответствующие глубокие шейные узлы.
Паратрахеальные лимфатические узлы (вид сбоку слева)Подъязычные, предлотрахеальные и претрахеальные лимфатические узлы лежат под глубокой шейной фасцией и отводятся афферентно от передних шейных узлов.
Лингвальные лимфатические узлы лежат на внешней поверхности подъязычного, а также между подъязычно-язычными суставами и оттекают в верхние глубокие шейные узлы.
Распространение злокачественного новообразования шеи
Хорошее знание лимфатических узлов шеи необходимо для надлежащего удаления узлов и / или предотвращения во время операции по лечению рака. Необходимо знать, какие уровни лимфатических узлов могут быть вовлечены в метастатическое распространение конкретного рака, возникающего в голове и шее.Обычно рак головы и шеи имеет предсказуемые закономерности распространения по цепочкам лимфатических узлов на шее.
Лимфатические узлы головы, шеи и руки: хотите узнать об этом больше?
Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов.
С чем вы предпочитаете учиться?
«Я бы честно сказал, что Kenhub сократил мое учебное время вдвое». – Подробнее. Ким Бенгочеа, Университет Реджиса, Денвер
Показать ссылкиАртикулы:
- К.Л. Мур и А. Ф. Далли : Клинически ориентированная анатомия, 5-е издание, (2006 г.), стр. 749-750.
- S. Standring: Gray’s Anatomy: The Anatomical Basis of Clinical Practice, 40-е издание, (2008), стр.72 – 74, 401, 454.
Иллюстраторы:
- Глубокие шейные лимфатические узлы (вид спереди) – Begoña Rodriguez
- Подбородочные лимфатические узлы (вид спереди) – Yousun Koh
- Паратрахеальные лимфатические узлы (вид сбоку слева) – Ирина Мюнстерманн
Описание расслоения шеи (удаление лимфатических узлов на шее)
EVMS Хирурги уха, носа и горла
Голова и шея
Хирурги должны быть очень осторожны
Когда они берут нож!
Под их тонкими надрезами
Размешивает виновника, -Жизнь!
Эмили Дикенсон
Рассечение шеи – это операция, которая проводится людям с раком головы и шеи.Цель этой веб-страницы – описать причины этой операции, как она проводится и чего ожидать во время и после операции.
НАЗНАЧЕНИЕ РАССЕЯНИЯ ШЕИ
Целью рассечения шеи является удаление лимфатических узлов на шее. Операция почти всегда проводится людям с определенными типами рака головы и шеи. (Рак головы и шеи часто называют раком горла, но он также может включать рак рта, языка, щитовидной железы, слюнных желез и т. Д.) Рак в этой области может распространяться по лимфатической системе на соседние лимфатические узлы. Если есть опасения, что такое распространение могло произойти, можно провести рассечение шеи, чтобы удалить подозрительные лимфатические узлы. В теле около 600 лимфатических узлов, 200 из которых расположены на шее. Рассечение шеи полезно не только для удаления рака, но и для исследования узлов патологоанатомом. Если микроскопическое исследование патолога показывает обширное распространение рака, может быть рекомендовано дополнительное лечение, например лучевая терапия.
На этом изображении показаны различные области шеи, где расположены лимфатические узлы. Шея обычно делится на зоны (на этой диаграмме показаны зоны с I по VI). Исследования показали, что опухоли имеют тенденцию к распространению по определенным тенденциям. Например, опухоли рта имеют тенденцию сначала распространяться в верхнюю зону шеи (например, зоны I, II и III). Опухоли ниже шеи, например рак гортани, имеют тенденцию распространяться в нижние зоны (зоны III или IV).
КАК ПРОИЗВОДИТСЯ РАССЕЯНИЕ ШЕИ
Рассечение шеи выполняется через разрез на шее.Есть много важных анатомических структур, таких как нервы и кровеносные сосуды, которые проходят через шею, и эти структуры тщательно идентифицируются и сохраняются в ходе операции. Если первоначальная (также называемая первичной) опухоль будет лечить хирургическим путем, эта резекция опухоли обычно выполняется одновременно с рассечением шеи. Например, если первичным местом опухоли является гортань (голосовой ящик), часть или вся гортань будет удалена одновременно с рассечением шеи.
ДРУГИЕ КОНСТРУКЦИИ, СВЯЗАННЫЕ С РАЗРЕЗОМ ШЕИ
Есть три другие важные структуры шеи, которые тесно связаны с рассечением шеи. Это внутренняя яремная вена, спинной добавочный нерв и грудино-ключично-сосцевидная мышца. Внутренняя яремная вена – это крупный кровеносный сосуд, по которому кровь возвращается от головы к сердцу. Добавочный нерв спинного мозга контролирует движение некоторых основных мышц плеча.Грудино-ключично-сосцевидная мышца – это большая мышца шеи.
Во время рассечения шеи хирург пытается сохранить структуры. Однако, если опухоль проникает в одну или все эти структуры, необходимо удалить одну или все из них. Последствия их удаления обсуждаются ниже.
РАЗЛИЧНЫЕ ВИДЫ РАССЕЯНИЯ ШЕИ
Диссекция шеи классифицируется по зонам, из которых удаляются лимфатические узлы, и по тому, сохранились ли три описанные выше структуры.Если все узлы удалены (зоны с I по V) и три структуры (внутренняя яремная вена, добавочный нерв и грудино-ключично-сосцевидная мышца) удалены, это называется радикальным расслоением шеи (радикальное – термин, вводящий в заблуждение; это просто означает, что полное произведено рассечение шеи). Радикальное рассечение шеи будет выполнено, если опухоль распространилась на шею. Если удаляются узлы из зон с I по V и сохраняется одна из этих трех структур, это называется модифицированным радикальным рассечением шеи.А если операция не затрагивает все пять зон, ее называют выборочной диссекцией шеи.
Изображение слева показывает внешний вид шеи после радикального рассечения шеи. Грудино-ключично-сосцевидная мышца, внутренняя яремная вена и спинномозговой добавочный нерв удалены. Хирург сохранил блуждающий нерв (который снабжает мышцы горла и гортани) и подъязычный нерв (который снабжает мышцы, двигающие язык).Также сохранилась сонная артерия, которая чрезвычайно важна для снабжения мозга кислородом. Ремешковые мышцы – это мышцы в форме ремня, которые помогают поднимать и опускать структуры шеи. Обратите внимание, что кожные «лоскуты» были приподняты, что позволяет хорошо обнажить все структуры шеи. Воздействие очень важно в хирургии. Сначала необходимо определить важные структуры, которые необходимо сохранить, а воздействие является ключом к обнаружению и защите этих нервов и кровеносных сосудов.
ЧТО ОЖИДАТЬ ПОСЛЕ РАССЕЯНИЯ ШЕИ
Время восстановления после рассечения шеи довольно быстрое.Если у пациента было только рассечение шеи, общее пребывание в больнице может составлять всего несколько дней. Однако операция также проводится вместе с резекцией первичного очага опухоли, и это может занять больше времени. Учитывая только рассечение шеи, во время операции под кожу обычно помещают дренажи для сбора серозной жидкости или крови, которые скапливаются в месте операции. Эти стоки будут удалены через пару дней. Как только они исчезнут, и если разрез заживает хорошо, пациент обычно может идти домой.
Нет ничего необычного в появлении онемения кожи шеи и ушей после рассечения шеи. Большая часть онемения проходит через несколько месяцев, но некоторые могут быть постоянными. Нерв, обеспечивающий ощущение уха, часто приходится перерезать во время операции, и некоторые из этих ощущений никогда не возвращаются. Если вы живете в холодном климате, вам следует соблюдать осторожность, так как онемение уха может привести к обморожению, не чувствуя сначала холода или боли. Сохраняющееся онемение может беспокоить, но редко вызывает серьезные проблемы.
ВЛИЯНИЕ УДАЛЕНИЯ ВНУТРЕННЕЙ ЯГУЛЯРНОЙ ВЕНЫ, СПИНАЛЬНОГО ДОПОЛНИТЕЛЬНОГО НЕРВА ИЛИ СТЕРНОКЛЕИДОМАСТОИДНОЙ (СКМ) МЫШЦЫ
Как упоминалось выше, при рассечении шеи может потребоваться удаление одной или нескольких из этих структур. Удаление одной яремной вены обычно вызывает минимальные проблемы или не вызывает их вовсе. На шее много других вен, по которым кровь может течь обратно. Может появиться временная опухоль, но обычно она уменьшается через пару недель. Если рассечение шеи выполняется с обеих сторон шеи, хирург попытается сохранить хотя бы одну яремную вену.Обе вены можно удалить одновременно, но последствия отека могут быть довольно серьезными. Удаление спинномозгового добавочного нерва ограничивает движение плеча вверх. В частности, будет сложнее переместить руку из горизонтального положения прямо над головой. Также может наблюдаться некоторое опускание плеча на стороне операции и небольшая боль из-за воспаления в плечевом суставе. Если спинномозговой нерв удален, послеоперационная физиотерапия будет иметь решающее значение для поддержания хорошей функции плеча.
Удаление одной грудино-ключично-сосцевидной мышцы обычно не вызывает проблем. Из-за ее удаления шея может выглядеть немного запавшей. Мышца также частично покрывает сонную артерию, поэтому при резекции мышцы он сокращается. Это может вызвать проблемы, если есть послеоперационная инфекция, но в остальном это не так важно. Если удалить обе грудино-ключично-сосцевидные мышцы, сила при наклонах головы вперед уменьшится.
ДРУГИЕ ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ РАССЕЯНИЯ ШЕИ
Как упоминалось ранее, через шею проходит множество важных структур, и любая из них может быть повреждена во время рассечения шеи.Нервы нижней губы и языка находятся в операционном поле, и если они повреждены, движение языка может быть ограничено. Если эта слабость возникает, она обычно носит временный характер. Другой нерв снабжает некоторые мышцы нижней губы, которые после операции могут ослабнуть.
Как и при любой операции, после операции существует риск кровотечения или инфекции. Если кровотечение или инфекция серьезны, возможно, придется вернуться в операционную для лечения проблемы. Операция проводится под общим наркозом, и если есть проблемы с легкими или сердцем, это может увеличить риск пневмонии или сердечного приступа.
Но риск серьезного осложнения после рассечения шеи относительно невелик и почти всегда перевешивается преимуществами операции.
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно.Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались. Чтобы принять файлы cookie с этого сайта, используйте кнопку “Назад” и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie. Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу.Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файлах cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файле cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта.Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Операция по удалению лимфатических узлов на шее | Рак рта
Рак ротовой полости и ротоглотки может распространяться на лимфатические узлы на шее.
Зачем нужна операция по удалению лимфатических узлов
Лимфатические узлы – это маленькие бобовидные железы, расположенные по всему телу, включая область головы и шеи.Они часто являются первым местом, куда распространяются раковые клетки, когда они отрываются от опухоли.
Операция по удалению лимфатических узлов на шее называется расслоением шеи. Хирурги обычно не делают рассечение шеи всем, потому что это может иметь долгосрочные побочные эффекты. Они должны тщательно обдумать, кому это будет выгодно.
Перед операцией ваш хирург может знать, что у вас рак лимфатических узлов. В этом случае во время операции по удалению рака вам делают рассечение шеи.
Иногда ваш хирург не знает, есть ли в ваших лимфатических узлах раковые клетки до операции. В этом случае ваш хирург порекомендует удалить лимфатические узлы, ближайшие к раку. Они отправляют узлы в лабораторию, чтобы проверить их на наличие раковых клеток.
Если есть рак в лимфатических узлах, вам может потребоваться дополнительная операция для удаления большего количества узлов. Или вы можете пройти лучевую терапию в этой области.
Существуют различные виды рассечения шеи:
- выборочная диссекция шеи
- модифицированная радикальная диссекция шеи
- радикальная диссекция шеи
выборочная диссекция шеи
Ваш хирург удаляет лимфатические узлы в некоторых областях вашей шеи.Обычно это области, наиболее близкие к раку.
Модифицированное радикальное рассечение шеи
Существуют различные виды модифицированной радикальной диссекции шеи.
Ваш хирург может просто удалить большую часть лимфатических узлов между челюстной костью и ключицей на одной стороне шеи.
Или они также могут удалить одно или несколько из следующего:
- мышца на стороне шеи, называемая грудинно-ключично-сосцевидной мышцей
- нерв, называемый добавочным нервом
- вена, называемая внутренней яремной веной
Радикальное расслоение шеи
У вас удалены почти все узлы на одной стороне шеи.Ваш хирург также удалит:
- грудино-ключично-сосцевидная мышца
- нерв, называемый добавочным нервом
- внутренняя яремная вена
Побочные эффекты расслоения шеи
Эти операции важны для получения наилучших шансов остановить распространение или рецидив рака. Но есть побочные эффекты. Это зависит от того, какие из следующих нервов или мышц необходимо удалить.
Добавочный нерв
Добавочный нерв контролирует движение плеча.Таким образом, если вы его удалите, ваше плечо станет жестче и труднее будет двигаться. Поднять руку над головой с этой стороны также может стать труднее.
После выборочного рассечения шеи слабость в руке обычно носит временный характер.
Но если хирург полностью удаляет дополнительный нерв, повреждение необратимо. Обычно вы обращаетесь к физиотерапевту, который научит вас упражнениям, которые помогут улучшить движения в шее и плечах. Важно регулярно выполнять эти упражнения.
У некоторых людей все еще есть проблемы с болью и движением через год после операции, несмотря на то, что они делают свои упражнения. В этом случае можно рассмотреть возможность направления к специалисту по хирургии плеча.
Грудино-ключично-сосцевидная мышца
Удаление всей грудино-ключично-сосцевидной мышцы обычно не вызывает проблем. Но с этой стороны ваша шея выглядит тоньше и впалой.
После рассечения шеи с обеих сторон, при котором обе эти мышцы удалены, вам действительно трудно наклонить голову вперед.Физиотерапия может помочь улучшить подвижность и предотвратить скованность.
Черепные и спинномозговые нервы
Черепные и спинномозговые нервы питают область головы и шеи. Рассечение шеи может повредить некоторые из этих нервов. В таком случае у вас может быть:
- Онемение в ухе на той же стороне, что и операция
- Потеря подвижности нижней губы
- потеря движения на одной стороне языка
- Потеря чувствительности на одной стороне языка
Отек (лимфедема)
После операции область может опухнуть.Это должно снизиться в течение нескольких недель. Если вам удалили лимфатические узлы, в дальнейшем есть риск развития отека. Этот отек называется лимфатическим отеком (лимф-о-ди-ма).
Лимфатические узлы являются частью дренажной системы вашего тела. Их удаление может повлиять на естественную циркуляцию и отток тканевой жидкости в этой области. Лимфатический отек головы или шеи также может вызывать симптомы во рту и горле. Например, отек языка и других частей рта.
Сообщите своему врачу, если вы:
- есть припухлость, ощущение полноты или давления
- трудно глотать
- есть изменения в голосе
Упражнения при лимфедеме
Если у вас лимфедема, ваш физиотерапевт или медсестра-специалист обычно выполнят эти упражнения вместе с вами.Использование мышц головы, шеи и плеч может помочь уменьшить отек.
Ниже приведены 2 видеоролика, которые помогут вам с этими упражнениями. Оба они сделаны физиотерапевтом по имени Карла из группы лимфедемы больницы Университетского колледжа Лондона. Поговорите со своим врачом или специалистом по лимфедеме, если вы не уверены, что делать что-либо из них.
В первом видео показано, как делать дыхательные упражнения. Во втором видео показано, как делать упражнения для головы и шеи. Важно выполнять дыхательные упражнения до и после упражнений для головы и шеи.
Эти упражнения не должны быть болезненными, поэтому вы должны прекратить их, если у вас возникнет боль. Если боль не проходит, обратитесь к врачу. Выполняйте каждое упражнение медленно и осторожно, а между ними может помочь отдых.
Видео с упражнениями на глубокое дыхание длится 1 минута.
Привет, я Карла, я покажу тебе, как делать глубокое брюшное дыхание. Не забывайте иметь красивую осанку, расслабленные плечи. Вы можете выполнять их сидя или стоя.Не забывайте вдыхать носом и выдыхать ртом.
Итак, когда вы вдыхаете, представьте, что у вас есть воздушный шар в животе, и вы надуваете его, а когда вы выдыхаете, представьте, что вы сдуваете этот воздушный шар. Вам нужно почувствовать, как входит ваша рука, так что мы сделаем это вместе сейчас. Мы вдохнем … и прочь.
Не забывайте делать их максимум пять раз и до, и после упражнений на лимфатический отек.
Посмотрите наши видеоролики с упражнениями для области, где у вас лимфатический отек или вы подвержены риску лимфатического отека.
Видео с упражнениями для головы и шеи длится чуть менее 3 минут.
Привет, я Карла. Я покажу вам, как делать упражнения для головы и шеи. Не забывайте делать упражнения на глубокое дыхание живота до и после. Каждое упражнение вы будете делать 5-10 раз и, что очень важно, безболезненно.
Упражнения для шеи
Начнем с головы и шеи. Мы будем смотреть в сторону, обратно в середину и в другую сторону.Небольшое ощущение растяжения – это нормально.
Следующим будет ухо к плечу, а не плечо к уху. Вернитесь к середине и на другую сторону. Если вы не уверены, что делаете это правильно, иногда полезно сделать это перед зеркалом.
Следующим будет подбородок к груди и возвращение в исходное положение.
Упражнения для плеч
Следующим будет плечи. Мы пойдем вверх, расслабимся, опустимся и расслабимся.
Следующими будут круги.И мы идем назад, а затем вперед.
Упражнения для рта
Мы также будем делать упражнения для рта. Начнем с открытия и закрытия. Воздушные поцелуи, задувание свечей, преувеличенная улыбка. И затем вы произносите гласные с преувеличением
Упражнения для челюсти
А еще мы будем делать упражнения для челюсти. Сначала мы будем двигаться бок о бок.
А затем движение челюсти вперед и назад в нормальное состояние.
Не забудьте в конце сделать глубокое брюшное дыхание, повторяйте его минимум один раз в день, а если у вас есть какие-либо проблемы, просто позвоните своему врачу или специалисту по лимфеде.
Узнайте больше о лимфедеме на веб-сайте Cancer Research UK.
Влияние лимфоузлов Выход на клинические исходы у больных с головы и шеи Рак и Pn0 шеи
Аннотация Предпосылки / Цель: Степень шеи рассечения у пациентов с раком головы и шеи (ПРГШ) и N0 шеи остается спорным. Целью этого исследования было оценить влияние выхода лимфатических узлов на общую выживаемость у пациентов с патологически отрицательными лимфатическими узлами HNSCC.Пациенты и методы. Ретроспективный анализ был проведен на 157 пациентах с pN0 HNSCC, перенесших первичную операцию с расслоением шеи в период с 2000 по 2014 год. Пациенты были разделены на три группы в соответствии с количеством лимфатических узлов с использованием метода оптимальных точек отсечения. Для анализа общей выживаемости и сравнения кривых выживаемости использовались метод Каплана-Мейера и лог-ранговый тест. Результаты: пороговые значения количества лимфатических узлов были определены как 15 и 40. Всего у 22 пациентов было 1-14, у 79 пациентов было 15-39 и у 56 пациентов было 40 или более удаленных лимфатических узлов.Между всеми группами наблюдались достоверные различия в выживаемости (p = 0,001). Заключение. Выход лимфатических узлов не менее 15 был значительно связан с лучшей общей выживаемостью у пациентов с патологически отрицательными узлами, перенесших хирургическую резекцию HNSCC.
Наличие метастазов в лимфатических узлах является важным прогностическим фактором плоскоклеточного рака головы и шеи (HNSCC). Степень расслоения шеи при HNSCC с клиническим N0 (cN0) шеей была темой для обсуждения.Широко признано, что рассечение шеи является лучшим методом лечения HNSCC, если вероятность метастазирования в шею превышает 15-20%. Проспективное рандомизированное исследование по этой теме показало, что плановое рассечение шеи приводит к более высокой выживаемости, чем терапевтическое рассечение шеи, у пациентов с ранней стадией плоскоклеточного рака полости рта (1). До сих пор остается спорным вопрос о том, можно ли добиться лучшего прогноза за счет увеличения количества рассеченных лимфатических узлов. Более обширная лимфаденэктомия может устранить большее бремя микроскопических метастазов и повысить точность диагностики за счет перераспределения пациентов с иначе нераспознанным узловым заболеванием.Улучшение прогноза после более обширной лимфаденэктомии было продемонстрировано при раке толстой кишки, груди, желудка, пищевода и мочевого пузыря (2-6). Некоторые исследования показали, что обширное рассечение шеи увеличивает выживаемость при HNSCC. Ebrahimi et al. (7) показали, что выход лимфатических узлов является независимым прогностическим фактором у пациентов, перенесших плановую диссекцию шеи по поводу ПКР полости рта cN0, независимо от послеоперационного узлового статуса. Они рекомендовали, чтобы адекватная лимфаденэктомия в этих условиях включала не менее 18 узлов.Хотя у 27% пациентов в этом исследовании была обнаружена патологическая шея N + (pN +), было также продемонстрировано, что увеличение выхода лимфатических узлов способствует увеличению выживаемости в популяции пациентов с pN0. Это было подтверждено Lemieux et al. (8) у больных pN0 с ПКР полости рта. Однако вопрос о том, можно ли добиться лучшего прогноза за счет увеличения количества рассеченных шейных лимфатических узлов у пациентов с HNSCC различной локализации, остается спорным. Целью этого исследования было изучить прогностическую ценность количества извлеченных лимфатических узлов у пациентов с HNSCC с отрицательными узлами.
Пациенты и методы
Ретроспективное исследование, описанное в данном документе, включало 157 последовательных пациентов, которым в период с января 2000 г. по декабрь 2014 г. была проведена лечебная резекция по поводу гистологически подтвержденного HNSCC. Всем пациентам выполнялась односторонняя или двусторонняя диссекция шеи в зависимости от локализации и степени опухоли. они были поставлены как pN0. Пациенты с отдаленными метастазами при постановке диагноза были исключены. Все разрезы шеи были выполнены стандартным образом опытными хирургами головы и шеи.Операционные образцы обычно фиксировали в формалине, заливали парафином и окрашивали гематоксилин-эозином, а затем исследовали патолог. Карты пациентов были ретроспективно исследованы на предмет демографических и патологических данных, включая возраст на момент постановки диагноза, пол, локализацию опухоли, стадию опухоли, классификацию, количество извлеченных лимфатических узлов, получение адъювантной радиотерапии (химиотерапии) и рецидивы / отдаленные метастазы. Выживаемость рассчитывалась с момента постановки диагноза до момента смерти. Исходные характеристики описывались как число (%) и медиана.
Статистический анализ. Метод оптимальных точек отсечения для данных о выживаемости, как определено Contal et al. (9) и Mandrekar et al. (10) (R package SurvMisc) применяли для выявления наибольшей актуарной разницы в выживаемости среди полученных подгрупп. Этот метод определил точку отсечения, дающую наиболее значимые прогностические различия между двумя группами. Различия между подгруппами были обнаружены на основании величины статистического теста логарифмического ранга (11).
Метод Каплана-Мейера использовался для анализа общей выживаемости в соответствии с этими подгруппами, а логранговый тест использовался для сравнения выживаемости между полученными подгруппами.
Результаты
Всего для этого анализа подходили 157 пациентов, в том числе 120 (76,4%) мужчин и 37 (23,6%) женщин. Основными участками были гортань у 56 пациентов (35,7%), ротоглотка у 48 пациентов (30,6%), полость рта у 43 пациентов (27,4%) и гортань у 10 пациентов (6.4%). У большинства пациентов были опухоли Т1- (42,7%) и Т2 (38,2%). Всем пациентам было проведено хирургическое лечение. Одностороннее рассечение шеи выполнено 92 пациентам, двустороннее – 75 пациентам. У всех пациентов был исследован как минимум один лимфатический узел. Первой точкой отсечения для подсчета лимфатических узлов было 15, разделив группу пациентов на две подгруппы со значительной разницей в вероятности выживания между обеими группами ( p = 0,0004) (Рисунок 1). Вторая группа была разделена на 40 лимфатических узлов, что привело к трем группам (рис. 2).Результаты показали, что были значительные различия в вероятности выживания среди всех групп, включая 22 пациента с 1-14 лимфатическими узлами (группа 1), 79 пациентов с 15-39 лимфатическими узлами (группа 2) и 56 пациентов с 40 или больше собираемых лимфатических узлов (группа 3) ( p = 0,0011). Характеристики пациентов в зависимости от количества извлеченных лимфатических узлов показаны в таблице I. Средний выход лимфатических узлов составил 10,5 в группе 1, 26 в группе 2 и 53 в группе 3 (таблица II). Все эти лимфатические узлы были патологически отрицательными на злокачественность.В целом 22,9% пациентов прошли адъювантную радиотерапию (химиотерапию) (Таблица II). Среднее время наблюдения составляло 34,7 месяца для пациентов, у которых было извлечено ≤14 лимфатических узлов, 52,5 месяца для пациентов, у которых было извлечено 15–39 лимфатических узлов, и 58,2 месяца для пациентов, у которых было извлечено ≥40 лимфатических узлов. По завершении наблюдения 34 пациента скончались. Самый высокий процент летальности наблюдался в группе пациентов с удаленными лимфатическими узлами менее 15. Средняя вероятность выживания составила 83,3 месяца в первой группе – 116.6 месяцев во второй группе и 145,6 месяцев в третьей группе. Средняя общая выживаемость составила 35 месяцев в группе 1, 63 месяца в группе 2 и 73,4 месяца в группе 3 (таблица III). Сравнение общей выживаемости по определенным подгруппам выявило значительные различия в выживаемости. между всеми группами с улучшенной выживаемостью пациентов с выходом лимфатических узлов не менее 15 узлов ( p = 0,001).
Таблица I.Характеристики пациента и опухоли в зависимости от количества извлеченных лимфатических узлов.
Обсуждение
Состояние лимфатических узлов имеет важное значение для прогноза и лечения HNSCC (12, 13). Поскольку опухоли с отрицательными узлами имеют менее агрессивные биологические особенности и более благоприятный прогноз по сравнению с опухолями с положительными узлами HNSCC, адекватная узловая оценка важна для начала оптимального лечения. До сих пор не было разработано руководящих принципов относительно оптимального количества лимфатических узлов, взятых в пробу. Существует несколько исследований, демонстрирующих, что более высокий выход лимфатических узлов может коррелировать с улучшением выживаемости у пациентов с HNSCC, получающих плановое и терапевтическое рассечение шеи (7, 8, 14, 15).Это также было предложено для пациентов с патологией шеи N0 (7, 8). Однако необходимо определить адекватный выход лимфатических узлов. Разделив урожайность узлов на квартили, Ebrahimi et al. (7) показали, что у пациентов с раком полости рта и по крайней мере 18 извлеченных узлов улучшились результаты. Прогностическое влияние этой точки отсечения было подтверждено дальнейшими исследованиями. на оральном ПКР (16, 17). Было обнаружено, что выход более чем 22 узлов является значимым предиктором общей выживаемости у пациентов с оральным SCC и pN0 шеи (8).Определяя самый низкий выход лимфатических узлов, при котором наблюдается значительное преимущество в выживаемости, Kuo et al. (18) обнаружил, что оптимальный порог выхода лимфатических узлов для орального SCC cN0 составляет 16. Настоящее исследование предоставило дополнительные доказательства того, что выход лимфатических узлов при расслоении шеи влияет на прогноз при HNSCC. Пациенты с патологически отрицательным HNSCC с удаленными лимфатическими узлами менее 15 имели значительно большую вероятность общей смертности, чем пациенты с удалено не менее 15 узлов.Точные механизмы продемонстрированного преимущества в выживаемости неизвестны.
Рис. 1.Кривые выживаемости Каплана – Мейера для 157 пациентов, разделенных по выходу узлов на две группы.
Таблица II.Характеристики лечения пациентов в зависимости от количества извлеченных лимфатических узлов.
Рисунок 2.Кривые выживаемости Каплана – Мейера для 157 пациентов, разделенных по выходу узлов на три группы.
Таблица III.Последующее наблюдение и выживаемость пациентов в зависимости от количества извлеченных лимфатических узлов.
Степень рассечения шеи и количество извлеченных лимфатических узлов может варьироваться и может зависеть от множества факторов пациента и провайдера, таких как различия в хирургическом или патологическом подходе, внутренние факторы опухоли и характеристики пациента. Увеличение количества обследованных лимфатических узлов свидетельствует о высоком качестве хирургической помощи. Одно из возможных объяснений связи между выходом лимфатических узлов и выживаемостью заключается в том, что более обширное рассечение шеи может привести к искоренению микрометастатического заболевания и, следовательно, к меньшему занижению стадии, что, в свою очередь, приводит к лучшему лечению и выживаемости.Другое объяснение заключается в том, что выход лимфатических узлов является суррогатом факторов пациента и поставщика, которые более напрямую влияют на выживаемость. Кроме того, исследования колоректального рака показали, что более сильный ответ лимфоцитов против опухолевых клеток может быть связан с количеством удаленных лимфатических узлов (19, 20).
Влияние выхода узлов на исход может быть изменено с помощью адъювантной радиотерапии (химиотерапии), которая снижает более высокий риск регионарной недостаточности, связанный с низким выходом узлов. Однако в популяции нашего исследования пациенты с низким выходом лимфоузлов (группа 1) и самой низкой выживаемостью имели самые высокие показатели адъювантной радиотерапии (химиотерапии).
Учитывая его ретроспективный характер, исследование имеет несколько ограничений. Первый и наиболее очевидный – это относительно небольшое количество пациентов с разными локализацией опухолей. В соответствии с дизайном, мы должны иметь дело с недостающими данными, которые могли повлиять на наши результаты. Данные о выживаемости ограничивались только общей выживаемостью; следовательно, нельзя было оценить смертность от конкретных заболеваний или выживаемость без болезней.
Заключение
В настоящем исследовании выход узлов был связан с общей выживаемостью у пациентов с pN0 HNSCC, что согласуется с данными нескольких предыдущих исследований.Кроме того, необходимы надежные проспективные клинические исследования для определения адекватного выхода узлов.
- Получено 22 июля 2018 г.
- Исправление получено 30 июля 2018 г.
- Принято 1 августа 2018 г.
- Copyright © 2018, Международный институт противораковых исследований (д-р Джордж Дж. Делинасиос), Все права зарезервировано
Рассечение шеи – Американское общество головы и шеи
Опубликовано JJ Jackman
Авторы: Нилеш Васан, доктор медицины, и Арджун Джоши, доктор медицины; под редакцией Мириам Ланго, MD
Комитет по образованию AHNS
Что такое диссекция шеи и почему она выполняется?
Рассечение шеи обычно выполняется для удаления рака, распространившегося на лимфатические узлы шеи.
Лимфатические узлы – это маленькие бобовидные железы, разбросанные по всему телу, которые фильтруют и обрабатывают лимфатическую жидкость из других органов. Иммунные клетки в лимфатических узлах помогают организму бороться с инфекцией. Когда раковые клетки распространяются из другой части тела, они могут попасть в лимфатический узел, где они растут. Человек может почувствовать безболезненную шишку на шее. Рак в лимфатическом узле известен как метастаз. Когда кто-то подвергается операции по поводу рака, распространившегося на лимфатические узлы, необходимо удалить как начальный, так и первичный рак, а также метастазы.
Рассечение шеи – это удаление лимфатических узлов и окружающей ткани шеи с целью лечения рака. Степень удаления ткани зависит от многих факторов, включая стадию заболевания, которая отражает степень рака, а также тип рака. Наиболее распространенные виды рака, удаляемые из лимфатических узлов на шее, включают плоскоклеточный рак головы и шеи, рак кожи, включая меланому, и рак щитовидной железы. Как правило, цель рассечения шеи состоит в том, чтобы удалить все лимфатические узлы в заранее определенной анатомической области.Многие из лимфатических узлов, удаленных во время операции, не имеют рака.
Многие пациенты задаются вопросом, почему необходимо удалять так много незлокачественных лимфатических узлов; почему нельзя сделать операцию, чтобы удалить только лимфатические узлы с раком?Рак может выделять любое количество метастазов, которые оседают в лимфатических узлах, разрастаются и распространяются. На каждой стороне шеи более 150 лимфатических узлов. Во время операции хирург не сможет определить, чист ли лимфатический узел или есть ли у него рак, который позже превратится в видимую опухоль на шее.Лимфатические узлы необходимо обработать и проверить; это требует времени. По этой причине рекомендуется удалять лимфатические узлы в заранее определенной области, а не только лимфатические узлы, которые явно увеличены из-за рака.
Кроме того, разные виды рака распространяются по-разному. Рак кожи сначала распространяется на лимфатические узлы в разных частях шеи, чем рак щитовидной железы, рак полости рта или гортани. Плоскоклеточный рак, который начинается на слизистой оболочке рта, горла или гортани, имеет тенденцию рано распространяться на лимфатические узлы; раковые клетки часто можно обнаружить в лимфатических узлах шеи при исследовании под микроскопом, даже при отсутствии видимых или пальпируемых шишек на шее.
Метастазы в лимфатические узлы вдвое сокращают выживаемость пациентов с плоскоклеточным раком. Выживаемость составляет менее 5% у пациентов, перенесших ранее операцию и имеющих рецидивирующие метастазы в шее. Таким образом, борьба с раком, распространившимся на шею, является одним из наиболее важных аспектов успешного лечения именно этих видов рака. Рассечение шеи – это стандартизированная процедура, которая была разработана для полного удаления рака, распространившегося на лимфатические узлы шеи.
Радикальная и модифицированная диссекция шеи
Радикальная диссекция шеи
- Эта операция используется почти 100 лет и описывает удаление латеральных узлов и тканей шеи для хирургического удаления рака шеи. В эту ткань, которая простирается от ключицы (ключицы) ниже до челюстной кости (нижней челюсти) вверху, находятся десятки лимфатических узлов. Помимо лимфатических узлов, эта операция часто включает удаление поднижнечелюстной железы (вырабатывающей слюну железы в верхней части шеи), грудино-ключично-сосцевидной мышцы, яремной вены и спинномозгового добавочного нерва (до трапециевидной мышцы).
- Радикальное рассечение шеи было разработано для обеспечения полного удаления рака у людей с очень запущенными формами рака шеи. Радикальное рассечение шеи эффективно, но вызывает характерные косметические изменения. Поскольку удаляется так много тканей, одна сторона шеи может казаться более плоской, чем другая. Что еще более важно, принесение нерва в жертву трапециевидной мышце приводит к заметному опусканию плеча и затруднению поднятия руки над головой. У некоторых людей появляются боли в шее и ключицах.Программа интенсивной физиотерапии может уменьшить некоторые из этих проблем, но можно ожидать долгосрочной инвалидности.
Исторически радикальное рассечение шеи было наиболее часто выполняемым хирургом методом рассечения шеи. Это уже не так. Большинство пациентов являются кандидатами на менее радикальную операцию.
Модифицированная радикальная диссекция шеи
- Этот термин описывает множество расслоений шеи, которые сохраняют структуры, которые обычно приносятся в жертву при радикальном расслоении шеи, такие как спинной добавочный нерв, внутренняя яремная вена или грудино-ключично-сосцевидная мышца.Кроме того, выборочная диссекция шеи – это диссекция шеи, которая, помимо сохранения этих важных структур, используется для удаления определенных групп лимфатических узлов, а не всех лимфатических узлов сбоку шеи, исходя из вероятности того, что эти лимфатические узлы содержат рак.
- В то время как радикальное рассечение шеи вызывает наибольшие изменения косметического вида и функции плеча, выборочное рассечение шеи дает наименьшие изменения. Фактически, выборочное рассечение шеи часто не приводит к очевидным косметическим изменениям, оставляя почти невидимый шрам.Тем не менее, сила и гибкость могут быть увеличены за счет выполнения упражнений на диапазон движений шеи и плеч после операции. Наилучших результатов можно ожидать при верном соблюдении программы упражнений в течение длительного времени.
Порядок действий
Рассечение шеи проводится под общей анестезией через разрез, который проходит вдоль кожной складки на шее и проходит вертикально по бокам шеи. Разрезы обычно предназначены для улучшения визуализации и защиты важных структур шеи, а также для безопасного удаления лимфатических узлов, в которых находится рак.
Под кожей, подлежащим жиром и тонким слоем мускулов (платизмы) продолжается рассечение для выявления и удаления ткани, содержащей лимфатические узлы. Если в ходе операции удаляется грудинно-ключично-сосцевидная мышца, может наблюдаться некоторое уплощение шеи, но удаление этой мышцы редко приводит к значительной слабости.
Каковы риски расслоения шеи?
Расслоение шеи связано с многочисленными потенциальными операционными осложнениями, которые являются общими для всех оперативных вмешательств, а также с осложнениями, характерными для этой процедуры.Некоторые из них описаны ниже, но не включают все возможные осложнения, связанные с расслоением шеи. Риск конкретных осложнений может быть лучше всего определен для человека по характеру и степени его рака, предшествующему лечению и другим обстоятельствам.
- Кровотечение: у пациента может начаться кровотечение после операции. Кровотечение под кожей после рассечения шеи бывает редко. Иногда требуется оперативное вмешательство по удалению крови. В редких случаях также требуется переливание крови.
- Инфекция может возникнуть после любой хирургической процедуры, включая рассечение шеи (редко)
- Утечка хилуса, которая приводит к скоплению жидкости в шее из-за разрыва грудного протока (эта проблема чаще возникает после левой диссекции шеи) (редко)
- Проблемы с заживлением ран, требующие дополнительного хирургического вмешательства (редко)
Несколько важных нервов находятся на шее вокруг лимфатических узлов, и, в зависимости от оперируемой области шеи, эти нервы могут быть повреждены.Основные нервы, вызывающие беспокойство:
.- Маргинальный нерв, небольшая ветвь лицевого нерва, контролирующая движение нижней губы
- Спинной добавочный нерв, который помогает подвижности плеча и подниманию руки над головой
- Подъязычный нерв, контролирующий движение языка (нечасто)
- Язычный нерв, контролирующий чувствительность на боковой стороне языка (редко)
- Блуждающий нерв, контролирующий движение одной голосовой связки (редко)
Дополнительные потенциальные долгосрочные проблемы включают:
- Разрез – Большинство разрезов заживают хорошо, но у некоторых появляются шрамы.
- Можно ожидать онемения кожи вдоль разреза, а также на щеке, ухе и шее, которое со временем улучшается; можно ожидать длительного онемения
- Скованность или боль в шее
- Долговременный отек шеи или лимфедема
- Слабость в плече (редко)
- Изменения речи и глотания (редко)
Некоторые проблемы могут быть связаны с повреждением нерва; чаще рубцы под кожей в результате хирургического вмешательства и облучения способствуют инвалидности.Некоторых проблем можно избежать, если на раннем этапе строго придерживаться программы двигательных упражнений на диапазон плеч, реабилитации при лимфедеме или логопедии.
СвязанныеПризнаки и симптомы рака головы и шеи
Симптомы рака головы и шеи различаются в зависимости от места начала рака. Некоторые общие признаки рака головы и шеи включают следующее:
Вернуться наверхСломанный участок кожи (язва), который не заживает, может быть признаком рака полости рта.Этот симптом есть у большинства людей с раком ротовой полости.
Вернуться наверхШишка в челюсти или во рту – частый признак рака головы и шеи. Также на губах могут образовываться шишки.
Шишка на шее может быть признаком рака щитовидной железы. Или это может быть вызвано увеличением лимфатического узла. Отек одного или нескольких лимфатических узлов на шее – распространенный симптом рака головы и шеи, включая рак рта и рак слюнных желез.
Шишки, которые появляются и исчезают, обычно возникают не из-за рака.Рак обычно образует уплотнение, которое постепенно увеличивается.
Вернуться наверхБоль или дискомфорт в лице, которые не проходят, – частый симптом рака слюнных желез и рака ротовой полости.
Вернуться наверхЛюди с раком щитовидной железы иногда замечают припухлость или небольшие безболезненные образования, называемые узелками щитовидной железы , в передней части шеи.
Вернуться наверхОпухоль головы и шеи, поражающая кости, мышцы или нервы челюсти, может затруднить открытие рта.Большинство людей могут открыть рот примерно на три пальца. Если вам не удается так широко открыть рот, обратитесь к врачу. Это состояние известно как тризм. Скорее всего, у вас нет рака, но это может привести к другим серьезным проблемам со здоровьем.
Вернуться наверхРак головы и шеи может вызывать боль или жжение при жевании и глотании пищи. Вам может казаться, что еда застряла в горле. Вы можете кашлять или чувствовать, что еда или жидкость попадают в дыхательные пути (дыхательное горло).
Вернуться наверхРак головы и шеи может повлиять на ваш голос. Это может звучать иначе. Может быть тише или хрипло. Может показаться, что вы все время простужены. Или вы можете невнятно произносить некоторые слова или плохо произносить определенные звуки.
Вернуться наверхБоль в ушах часто встречается при раке горла. Вы можете почувствовать звон в ушах.
Вернуться наверхРак горла может повлиять на дыхание. Заложенность носа – частый признак рака носовых пазух и других видов рака головы и шеи.У некоторых людей может возникнуть кровотечение из носа.
Вернуться наверхБоль или дискомфорт в горле, которые не проходят, – один из наиболее распространенных симптомов рака горла.
Вернуться наверхНенормальный вид пятна может быть признаком рака или предраковых изменений.
- Белые пятна называются лейкоплакией.
- Красные пятна называются эритроплакией.
Эти пятна не являются раком. Однако, если их не лечить, они могут привести к раку.Грибковая инфекция, называемая молочницей полости рта, также может вызывать появление красных и белых пятен.
Вернуться наверхПохудание – частый симптом многих видов рака. Рак головы и шеи может вызвать болезненные ощущения при приеме пищи и затруднение глотания, что может привести к потере веса.

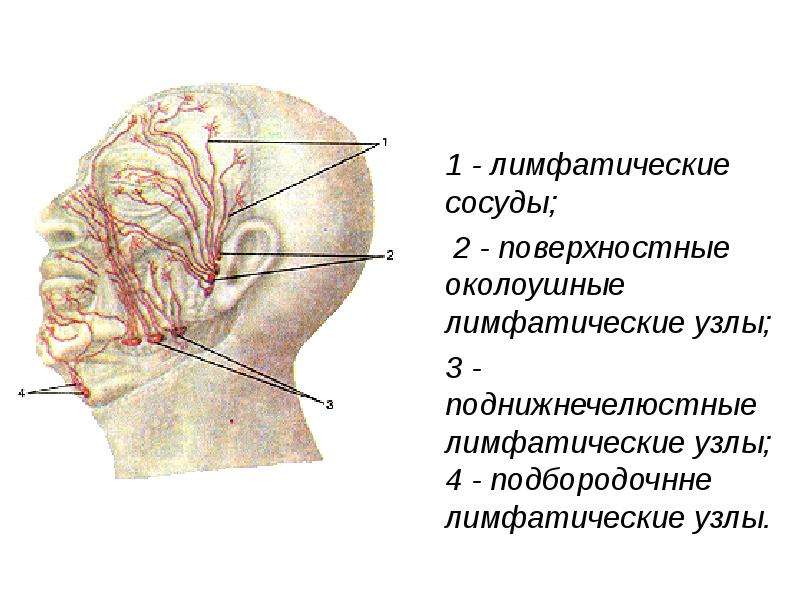
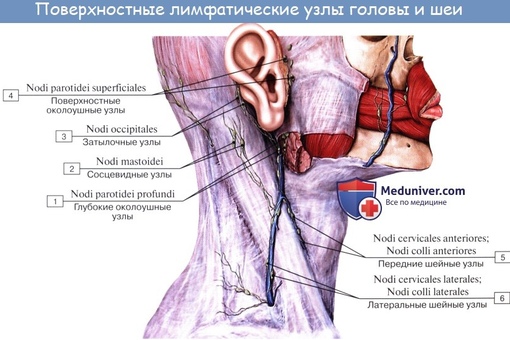 Стандартная длительность такой операции составляет полчаса. Она может проводиться как под общим, так и под местным наркозом.
Стандартная длительность такой операции составляет полчаса. Она может проводиться как под общим, так и под местным наркозом. Наблюдается местное повышение температуры и болезненность при касании. При прощупывании явно ощущается, как опух лимфоузел на затылке.
Наблюдается местное повышение температуры и болезненность при касании. При прощупывании явно ощущается, как опух лимфоузел на затылке.
 При пальпации раздается хруст, который напоминает звук, как если бы вы наступили на снег морозным утром.
При пальпации раздается хруст, который напоминает звук, как если бы вы наступили на снег морозным утром. При воспалительных процессах узлы увеличиваются, выделяются на теле и легко нащупываются.
При воспалительных процессах узлы увеличиваются, выделяются на теле и легко нащупываются. Самые распространённые: отит, тонзиллит, гайморит, чаще встречающиеся у детей. Не стоит забывать, болезнь вероятна и у взрослого.
Самые распространённые: отит, тонзиллит, гайморит, чаще встречающиеся у детей. Не стоит забывать, болезнь вероятна и у взрослого.