«Прощайте ангина и усталость!» — Медицинский центр «Лотос»
Тонзиллит – это острое (ангина) или хроническое воспаление небных миндалин. Микроорганизмы, которые у всех нас живут на поверхности миндалин, начинают слишком быстро размножаться, а ткани реагируют на это воспалительным процессом. В результате в лакунах (углубления, где расположены миндалины) скапливаются продукты жизнедеятельности микробов, погибшие клетки и белые кровяные тельца, которые организм вырабатывает для борьбы с инфекцией.
«Вредительский орган»
В Советском Союзе в 70-80 года миндалины (гланды) удалялись массово и профилактически – орган считали рудиментарным и ненужным. Так как при ангине гланды отекали и сужали просвет в горле, вызывая болезненность и покраснение миндалин, отношение к ним сложилось весьма негативное. Миндалины попросту удаляли, причём без наркоза.
Ангина оказалась поверженной. Но увы, в какой-то период специалисты стали замечать, что дети, с удалёнными миндалинами, стали чаще болеть другими инфекционными заболеваниями лор-органов. Причём вырос процент течения болезней с осложнениями. Дальше миндалины решили удалять только по острым показаниям.
Болезнь, ворующая Ваш иммунитет
Но и тут статистика не уснула! У больных ангиной стали возникать гораздо более серьезные проблемы – с сердцем, суставами и почками. В итоге вернулись к необходимости их удалять, но не у всех, а по показаниям.
Тонзиллит представляет собой болезнь замкнутого круга. Из-за ослабленного иммунитета или перенесенной острой инфекции у людей часто возникает хронический тонзиллит. Миндалины, которые должны поддерживать иммунитет, сами становятся источником инфекции. Иммунитет снижается еще сильнее, человек подвержен еще большему числу инфекций, часто болеет. С каждой перенесенной простудой защита организма ослабевает, а возбудители тонзиллита усиливают свои атаки.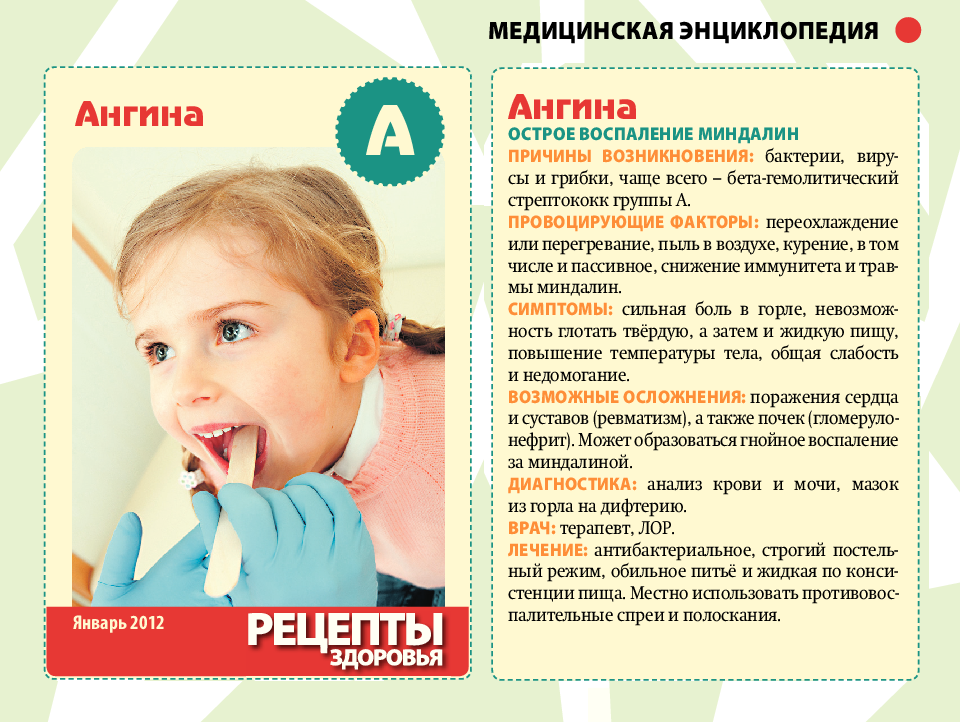
Показания для удаления нёбных миндалин
Сегодня тонзиллэктомию (удаление миндалин) назначают при полной несостоятельности консервативного, или медикаментозного лечения при следующих заключениях:
-
Аденоидные вегетации 3-й степени
-
Частые простудные заболевания, осложняющиеся гнойным отитом, синуситом, гайморитом, тонзиллитом.
-
Нарушения ночного сна, вызванное разрастанием миндалин, вызывающее синдром апноэ (нарушение дыхания) во сне и храп. Апноэ – штука опасная, и по сути это один из основных поводов для тонзиллэктомии.
-
Проблемы с сердцем, почками и суставами вследствие тонзиллита. К примеру, есть у Вас ревматизм, и вы думаете, что не болели ангиной – покажитесь ЛОР-врачу.
-
Был хотя бы один паратонзиллярный абсцесс или паратонзиллит
-
Тонзиллит приводящий к фебрильным судорогам (судороги на фоне высокой температуры)
-
При подозрении на злокачественное образование
-
Снижение слуха, постоянные головные боли, формирование аденоидного типа лица.
Решение о необходимости операции принимается врачом-отоларингологом индивидуально для каждого пациента, после консультации и необходимого обследования.
Как есть мороженое, сколько хочется, и избежать ангины?. Новости. Первый канал
Какое же лето без долгих прогулок на свежем воздухе, мороженого и ледяной газировки?
И мало кто задумывается о том, что за все эти удовольствия, возможно, придется расплачиваться в лучшем случае простудой, а иногда и ангиной с осложнениями. Так как же избежать подобных проблем?
Так как же избежать подобных проблем?
Гость в студии – врач-отоларинголог, заведующий отделением клиники Московской медицинской академии имени Сеченова Петр Кочетков
Ведущая: Здравствуйте, Петр Александрович.
Гость: Здравствуйте.
Ведущая: Скажите, почему кто-то может съесть, ну, буквально десяток порций мороженого и ничего не будет? А кто-то съест маленький кусочек – и сразу ангина?
Гость: Это зависит, прежде всего, от индивидуальных особенностей организма и наличия в организме хронических очагов инфекции: хронический тонзиллит, воспаление слизистой оболочки глотки, хронический фарингит. Если мы говорим о детях, то это воспаление глоточных миндалин или аденоиды. Соответственно, любой провоцирующий фактор, в том числе и холод, коим в данном случае является мороженое, может спровоцировать острый эпизод воспаления.
Ведущая: Ну, вот если очень хочется выпить ледяной водички, съесть мороженое, о чем нужно помнить? Может быть, есть какие-то правила как лучше это принимать?
Гость: Если мы говорим о мороженом, то, наверное, не сильно замороженном, а слегка …
Ведущая: Чуть-чуть дать подтаять ему?
Гость: Оттаявшим, конечно. А воду все-таки лучше пить не ледяную, а прохладную.
Ведущая: Ну, вот если она все-таки ледяная, жажда мучает. Например, некоторые советуют набрать немножко воды в рот и подержать, чтобы она согрелась. Это спасет?
Гость: В какой-то степени да, но все равно лучше все-таки подождать несколько минут, пока вода хотя бы немного прогреется.
Ведущая: Вот я сама оказалась в такой ситуации, что потеряла голос. У меня были воспалены связки от того, что был слишком влажный сырой воздух на морском побережье. Как от этого себя уберечь?
Гость: Когда человек из одной сферы попадает в другую с совершенно другим климатом, требуется определенное время на адаптацию. И именно в такие моменты чаще всего и возникает простуда. Если мы говорим о купании в море, то в море следует входить плавно, и перед этим хотя бы 10-15 минут находиться на солнце для того, чтобы не вызвать резкого переохлаждения.
Ведущая: А если все-таки горло заболело именно от акклиматизации, от того, что резко нырнул в воду холодную, как себе оперативно помочь?
Гость: Следует отказаться от купания хотя бы на день-два для того, чтобы проследить за своим состоянием и, по возможности, проделать полоскание горла. Такая хорошо известная трава, как ромашка, как шалфей, является очень хорошим противовоспалительным средством для лечения острых заболеваний.
Ведущая: Еще один бич – кондиционеры в машинах. Ведь очень многие простужаются именно потому, что посидели в холодной машине, потом вышли опять на жару, опять сели в машину. Как быть?
Гость: Не стоит, садясь в горячий автомобиль, который простоял на солнце, cтавить температуру 18-20 градусов, потому что организм, получив определенную долю тепла на теплом воздухе, получает такой холодный удар. Я рекомендую своим пациентам, которые стараются избегать переохлаждения, завести автомобиль, выставить определенную температуру и выйти из автомобиля, то есть подождать, пока температура нормализуется.
Ведущая: Спасибо, Петр Александрович.
Советы
Если уж вам так хочется выпить глоток ледяной жидкости или съесть мороженое на жаре – соблюдайте хотя бы несколько простых правил:
воду пейте медленно и небольшими глотками, а мороженному дайте ему слегка подтаять и подержите кусочек лакомства немного во рту, прежде чем проглотить;
зачастую боли в горле возникают и у тех, кто отправился на морской курорт. Чтобы избежать этой напасти, медики советуют, придя на пляж, не кидаться резко в воду, а входить в море постепенно: сперва по колено, потом по пояс, и лишь затем нырять с головой;
если вы купаетесь в озерах или прудах, то, по мнению врачей, велик риск заболеть отитом. Поэтому в местных водоемах, где вы не уверены в чистоте воды, лучше не ныряйте;
проблемы с горлом могут возникнуть и из-за смены климата. Если вы приехали в страну с жарким влажным климатом, постарайтесь первые пару дней много не говорить и потеплее одеваться вечером – таким образом вы дадите возможность своим голосовым связкам без проблем привыкнуть к новым погодным условиям;
и еще один совет: не стоит заниматься самолечением, если боль в горле возникает регулярно. Дело в том, что причиной могут быть вовсе не мороженое или прогулки босиком, а серьезные проблемы с кишечником или желудком.
Дело в том, что причиной могут быть вовсе не мороженое или прогулки босиком, а серьезные проблемы с кишечником или желудком.
Детская психосоматика: из-за чего дети болеют?
Болезни детей очень часто связаны не столько с вирусами и бактериями, сколько с отношениями в семье и близком окружении. Смелое заявление? Психиатры и психологи, занимающиеся вопросами психосоматики, так не думают.
За плечами у них опыт успешной терапии в случаях, когда врачи в поликлинике разводят руками, потому что не видят конкретной причины болезни, или заболевание становится хроническим и буквально не отпускает ребенка.
Что такое психосоматика?
Психосоматика — направление, которое рассматривает связь души и тела, влияние психических и психологических факторов на развитие болезней. То есть это когда ребенок начинает болеть потому, что ему плохо не физически, а душевно. В таком случае болезнь отступит только, когда решится главная проблема. Ее-то и предстоит выяснить.
Из-за напряжения, которое есть у детей, во всех их болезнях присутствует элемент психосоматики.
Андрей Булах Психотерапевт, руководитель медицинского центра «Доктор Булах»
Какие дети могут заболеть из-за психосоматики?
Проблемы у детей возникают на фоне подавления эмоций — стресс от внешних факторов вызывает агрессию. Родители пытаются успокоить: «Не бегай, не кричи», но по-другому расслабляться ребенок не умеет.
Андрей Булах Психотерапевт, руководитель медицинского центра «Доктор Булах»
Как отличить обычный вирус от психосоматики?
Посмотреть на контекст: обычно заболевание, причиной которого стал стресс, проявляется на 3-5 сутки после какого-то происшествия (это может быть даже поход на развивающие занятия) или непосредственно перед событием, которое стало причиной постоянного стресса (например, походы в детский сад).
Есть вероятность, что ребенок болезненно отреагрует не только на свое состояние, но и в случае, если стресс у его мамы. Думая о том, почему болеет ребенок, начните с себя.
Думая о том, почему болеет ребенок, начните с себя.
Каковы причины появления некоторых диагнозов?
Специалисты в области психосоматики — Луиза Хей и Лиз Бурбо утверждают, что все заболевания основываются на пяти эмоциях: гнев, страх, грусть, радость и интерес. Есть даже приблизительный список болезней и их возможных предпосылок, но эти данные были собраны после несистематических обследований, поэтому официальная медицина их не признает. Вот лишь некоторые из них:
1. Ангина: говорит о страхе ребенка высказать что-то, попросить о чем-то для него очень важном. Ангина свойственна робким и нерешительным детям, тихим и застенчивым.
Установка родителя, которая поможет в лечении: «У моего ребенка есть право голоса. Он родился с этим правом. Он может открыто и смело сказать все, что думает!».
2. Заикание: ребенок начинает заикаться, когда не чувствует себя в безопасности на протяжении достаточно долгого времени. А еще этот речевой дефект свойственен детям, которым строго запрещают плакать.
Установка родителя, которая поможет в лечении: «Мой ребенок имеет огромные возможности показать миру свои таланты. Он не боится выражать свои чувства». На практике хорошо заняться творчеством, рисованием и музыкой, но лучше всего — пением. Категорические запреты плакать — путь к болезням и проблемам.
3. Насморк: затяжной ринит может говорить о заниженной самооценке ребенка, он нуждается в понимании своей истинной ценности в этом мире, в признании его способностей и заслуг.
Установка родителя, которая поможет в лечении: «Мой ребенок — самый лучший. Он счастливый и очень любимый. Он просто необходим мне». Чаще хвалите и поощряйте чадо, повышая ему оценку самого себя и его значимость в этом мире.
4. Бронхит: развивается на фоне конфликта в семье. Ребенок хочет, чтобы на него обратили внимание, услышали и учли его чувства..jpg)
Установка родителя, которая поможет в лечении:
в разговоре с ребенком подчеркивать, что все близкие его очень любят несмотря ни на что (даже когда ругаются).5. Дерматит, сыпь: часто возникает, когда ребенку недостаточно тактильного контакта с родителями (его редко ласкают и обнимают).
Установка родителя, которая поможет в лечении: «Моему ребенку нужно мое тепло и нежность. Он хрупок, поэтому мне надо чаще обнимать его, чтобы создать ощущение безопасности».
Психологи, как и врачи, далеко не всегда согласны с такой унификацией, но и категорически отвергать ее тоже не могут.
Безусловно, психосоматика существует. Но я отношусь скептически к такого рода классификациям.
Мария Кулакова Практикующий психолог, семейный системный психотерапевт
Системная семейная терапия в некотором роде подразумевает психосоматику (один из членов семьи несет на себе груз общих отношений, у него проявляются по этому поводу разные симптомы). Но эти симптомы не связаны с приведенной классификацией. Если у ребенка болит горло, это может значить что угодно, не только страх.
Классификация подобного рода — из популярной психологии. На деле таких обширных исследований попросту не проводилось. Так что мы не можем с полной уверенностью говорить, что это достоверная информация.
Как помочь ребенку выздороветь скорее?
Вне зависимости от того, правы ли Луиза Хей и Лиз Бурбо, мы советуем обратить внимание на психологическое состояние ребенка, если у него появились проблемы с аппетитом и раздражительность. Также «плохое поведение» (беготня, громкие крики и смех без повода и так далее) — профилактика стресса, первая помощь, которую ребенок оказывает себе сам. Но вы тоже можете ему помочь. Психологи рекомендуют:
- Чаще говорите ребенку, что любите его.
- Жалейте детей и общайтесь с ними.
- Позволяйте эмоциям находить выход.

- Постарайтесь дать ему больше свободы при выборе друзей и развлечений.
- Не скандальте при ребенке. Сложные отношения в семье корректируйте без его участия. И никогда при нем не говорите плохо о людях, которые для него ценны.
К тому же помним, рассуждая о детской психосоматике, что родители и дети на энергетическом уровне — единое целое!
Задача родителей дать ребенку проявить агрессию в позитивном ключе. Пусть рвет бумагу или, если хочет кричать, покричит в барабан стиральной машины — это и весело, интересно и полезно.
Андрей Булах Психотерапевт, руководитель медицинского центра «Доктор Булах»
Можно что угодно говорить о нюансах психосоматики, но то, что психологическое состояние ребенка напрямую связано с его здоровьем — факт, который никто не отрицает. Связь психики и тела — сфера мало изученная, но хочется верить, что скоро появятся научные прорывы и в этой области.
Кто знает, может в недалеком будущем на приеме у педиатра мы будем обсуждать не чем вылечить кашель, а как наладить контакт с собственными детьми.
А вы согласны с мнением о связи тела и психики? Как считаете, ваши дети могут заболеть из-за психосоматики?
Копилка мудрости для заботливых родителей:
Скарлатина.
Скарлатина – это инфекционное заболевание в острой форме, которое сопровождается тяжёлой ангиной, симптомами общей интоксикации организма, кожными высыпаниями. Чаще всего скарлатиной заболевают дети в возрасте 1 год – 9 лет. Впервые месяцы жизни дети скарлатиной не болеют никогда, потому что они имеют ещё в организме полученные от матери защитные антитела. В статье рассмотрим, что такое скарлатина симптомы течение лечение условия карантина.
Скарлатина – симптомы, течение заболевания.
Возбудитель скарлатины – гемолитический стрептококк – попадает на слизистые и усиленно размножается в горле малыша, которое приобретает ярко – красный цвет. У малыша появляются симптомы ангины. Затем постепенно и кожа ребёнка становится яркого красного цвета, на фоне которого по всему телу малыша разливается мелкоточечная сплошная сыпь, не затрагивая только кожу вокруг рта. Это является главным симптомом в диагностике скарлатины: обильная сыпь на красной коже в сочетании с бледной кожей вокруг рта.
У малыша появляются симптомы ангины. Затем постепенно и кожа ребёнка становится яркого красного цвета, на фоне которого по всему телу малыша разливается мелкоточечная сплошная сыпь, не затрагивая только кожу вокруг рта. Это является главным симптомом в диагностике скарлатины: обильная сыпь на красной коже в сочетании с бледной кожей вокруг рта.
Заболевание скарлатина очень заразное, контагиозное, восприимчивость у детей к нему очень высока. Чаще всего скарлатиной заболевают дети, у которых в анамнезе есть диатезы, хронические воспалительные и инфекционные заболевания, болезни полости носа и рта, горла.
Усугубляют положение несоблюдение санитарно – гигиенических норм в помещениях, семьях и детских коллективах, душные, непроветриваемые помещения, недостаточное питание детей, отсутствие витаминных продуктов в рационе.
Чаще всего скарлатина наблюдается весенними и осенними вспышками.
Заразиться скарлатиной можно от больного ребёнка, или от только что перенёсшего заболевание. Скарлатина отличается высокой контагиозностью, и заражение возможно при контактировании с больным скарлатиной, при пользовании его вещами, через игрушки, бытовые предметы, пищу.
Инкубационный период при скарлатине чаще всего бывает 2-4 дня после контакта, но иногда может длиться до 11 дней.
В большинстве случаев дети выздоравливают полностью. У некоторых детей могут развиваться осложнения, причём даже после того, как основные симптомы заболевания уже прошли. Осложнения могут возникать и при самых лёгких формах скарлатины, а при тяжёлых – не проявляться. Характер течения болезни не влияет на возникновение осложнений.
Осложнениями скарлатины, значительно ухудшающими прогноз болезни, являются лимфаденит, болезни сердца, сосудов, почек, среднего уха.
Скарлатина – условия карантина.
Ребёнка с подозрениями на скарлатину в любом случае – легко она протекает, или тяжело – помещают в инфекционный бокс стационара, либо изолируют в домашних условиях, если это возможно. Если у ребёнка есть признаки ухудшения состояния, или развития осложнений – его помещают в инфекционное отделение под постоянное наблюдение врачей.
Если у ребёнка есть признаки ухудшения состояния, или развития осложнений – его помещают в инфекционное отделение под постоянное наблюдение врачей.
В домашних условиях должны выполняться строгие правила карантина: ребёнок должен находиться в отдельной комнате. У больного ребёнка должны быть свои посуда, постельные принадлежности, бельё, игрушки, средства гигиены – полотенце, зубная щётка, носовые платки. Вещи больного подлежат обязательному кипячению, и затем – проглаживанию горячим утюгом. Нельзя вещи больного ребёнка стирать с вещами других членов семьи. Игрушки и средства гигиены нужно тщательно мыть мыльным раствором, обрабатывать дезинфицирующими растворами.
Ухаживать за больным ребёнком должен кто-либо один из членов семьи. При контакте с ребёнком он должен надевать халат, при выходе из комнаты больного – халат снимать и оставлять в комнате. Халат стирается так же, как и вещи больного – с кипячением и проглаживанием.
В течение всего периода заболевания больному ни в коем случае нельзя контактировать с другими членами семьи, особенно – с детьми, во избежание распространения эпидемии скарлатины.
Комнату больного ребёнка нужно обязательно проветривать – больному необходим свежий воздух. Нужно обеспечить полный покой и тишину ребёнку.
В первые семь дней от начала заболевания больному назначают постельный режим, а затем смотрят по состоянию ребёнка. Больному можно по прошествии недели с начала заболевания вставать с кровати, играть, ходить по комнате, если у него не возникло осложнений состояния.
Ребёнка нельзя принуждать принимать пищу, особенно впервые дни – он должен есть тогда, когда захочет, и сколько захочет. Нужно поить малыша, но не помногу, чтобы не вызывать рвоту, а маленькими глотками, часто.
Кормить больного ребёнка нужно молочными кашами, овощными и мясными пюре, протёртыми супами, суфле, давать молоко, кисель (особенно хорошо – клюквенный), компоты, отвар шиповника. Обязательно ребёнку нужно давать сырые фрукты и ягоды. Позже, когда заболевание уже пойдёт на спад, малыш должен получать более разнообразное питание, с мясными и рыбными блюдами.
Позже, когда заболевание уже пойдёт на спад, малыш должен получать более разнообразное питание, с мясными и рыбными блюдами.
Лечение больного ребёнка должно проходить по рекомендации врача, которые нужно тщательно соблюдать. Ни в коем случае нельзя заниматься самолечением!
Карантин для больного малыша должен длиться 10 дней – и дома, и в инфекционном отделении. Детям, которые посещают детский сад или первые два класса школы, после основного карантина назначают карантин на посещение детского учреждения ещё на двенадцать дней – для предупреждения распространения эпидемии скарлатины.
За детьми, которые были в контакте с заболевшим, устанавливается врачебное наблюдение, для детских садов и школ устанавливают карантин на посещение детского учреждения сроком на неделю.
Дети, которые находятся в семье заболевшего ребёнка, должны соблюдать карантин ещё неделю после окончания острого периода заболевания у заболевшего ребёнка.
Взрослые из семьи заболевшего, которые имеют контакт с детскими учреждениями, пищеблоками, также соблюдают карантин в течение 1 недели после острого периода болезни у ребёнка. Всё это время они должны находиться под наблюдением врачей.
В статье мы рассмотрели, что такое скарлатина симптомы течение лечение условия карантина. Ослабленные дети при втором контакте с больным скарлатиной могут заболеть повторно.
Часто задаваемых вопросов о детях и сердечных заболеваниях
Вопрос:
У моей 4-летней дочери недавно обнаружили дыру в сердце. Это называется дефектом межпредсердной перегородки. Нам сказали, что его нужно закрыть. Я слышал, что есть новый способ закрыть отверстие без хирургического вмешательства. Можно ли это сделать иначе, чем хирургическим путем? Моему старшему сыну хирургически восстановили открытый артериальный проток 10 лет назад, когда ему был 1 год. Можно ли закрыть открытый артериальный проток с помощью этого нового метода, не требующего хирургического вмешательства?
Ответ:
Дефект межпредсердной перегородки – это отверстие в стенке, разделяющее две верхние камеры сердца, известные как правое предсердие и левое предсердие. Отверстие может быть расположено в разных местах стены (перегородки). Существуют новые методы закрытия этого отверстия без операции на открытом сердце, но это зависит от расположения отверстия. В настоящее время единственные отверстия, которые можно закрыть, известны как вторичный дефект межпредсердной перегородки и открытое овальное отверстие (PFO). Оба этих типа отверстий имеют соответствующий ободок вокруг отверстия, на которое крепится устройство. Безоперационный метод закрытия заключается в имплантации устройства, напоминающего гантель, в отверстие, чтобы «заткнуть его» изнутри сердца.Это достигается путем прохождения небольшой трубки (катетера) из вены, расположенной в паху, вверх в сердце. Процедура проводится в лаборатории катетеризации сердца и не требует хирургического вмешательства. Доступно несколько устройств, и результаты сопоставимы с хирургическими результатами. Риски, которые встречаются редко, во многом такие же, как и при любой катетеризации сердца. К ним относятся образование сгустков, кровотечение, инфекция, перфорация сердца и аритмии (нарушения сердечного ритма).При имплантации устройства эмболизация устройства представляет собой дополнительный риск (устройство может вырваться и попасть в другую часть сердца или кровеносных сосудов), что может потребовать хирургического вмешательства. Это крайне редкий риск, потому что большинство устройств предназначены для безопасного перемещения и извлечения в катетерической лаборатории при необходимости. В случае эмболизации хирург просто устранит дефект во время извлечения. Другой риск – это остаточная утечка через устройство, но обычно утечка закрывается в течение двух-шести месяцев, так как в организме вырастает новая ткань над устройством.Процедура катетеризации также потребует чреспищеводной эхокардиографии, которая представляет собой эхокардиограмму, выполняемую с зондом, пропущенным через горло, для измерения размера дефекта и помощи в определении правильного положения устройства. Вся процедура проводится под общим наркозом.
Отверстие может быть расположено в разных местах стены (перегородки). Существуют новые методы закрытия этого отверстия без операции на открытом сердце, но это зависит от расположения отверстия. В настоящее время единственные отверстия, которые можно закрыть, известны как вторичный дефект межпредсердной перегородки и открытое овальное отверстие (PFO). Оба этих типа отверстий имеют соответствующий ободок вокруг отверстия, на которое крепится устройство. Безоперационный метод закрытия заключается в имплантации устройства, напоминающего гантель, в отверстие, чтобы «заткнуть его» изнутри сердца.Это достигается путем прохождения небольшой трубки (катетера) из вены, расположенной в паху, вверх в сердце. Процедура проводится в лаборатории катетеризации сердца и не требует хирургического вмешательства. Доступно несколько устройств, и результаты сопоставимы с хирургическими результатами. Риски, которые встречаются редко, во многом такие же, как и при любой катетеризации сердца. К ним относятся образование сгустков, кровотечение, инфекция, перфорация сердца и аритмии (нарушения сердечного ритма).При имплантации устройства эмболизация устройства представляет собой дополнительный риск (устройство может вырваться и попасть в другую часть сердца или кровеносных сосудов), что может потребовать хирургического вмешательства. Это крайне редкий риск, потому что большинство устройств предназначены для безопасного перемещения и извлечения в катетерической лаборатории при необходимости. В случае эмболизации хирург просто устранит дефект во время извлечения. Другой риск – это остаточная утечка через устройство, но обычно утечка закрывается в течение двух-шести месяцев, так как в организме вырастает новая ткань над устройством.Процедура катетеризации также потребует чреспищеводной эхокардиографии, которая представляет собой эхокардиограмму, выполняемую с зондом, пропущенным через горло, для измерения размера дефекта и помощи в определении правильного положения устройства. Вся процедура проводится под общим наркозом.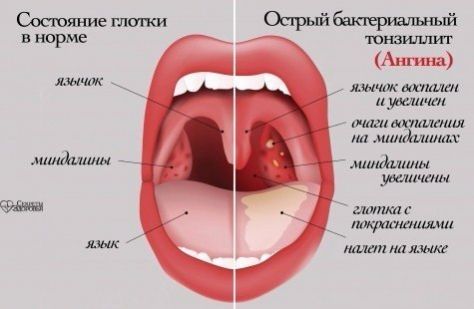 Имейте в виду, что вам нужно будет принимать аспирин в течение шести месяцев после процедуры. Аспирин используется для предотвращения образования тромбов на устройстве во время заживления тела над ним. Риски хирургического закрытия включают большинство рисков катетеризации, таких как кровотечение, инфекция, образование тромбов, аритмия и остаточные утечки.Другие неотъемлемые риски, связанные с операциями на открытом грудной клетке и на открытом сердце, включают необходимость переливания крови, продолжительный постельный режим, коллапс легких и инфекции легких, а также образование жидкости в сердечной сумке. В целом обе процедуры эффективны и имеют низкий риск. Хотя операция будет более болезненной и потребует более длительного периода восстановления и приведет к образованию шрама на груди, она доказала свою эффективность на протяжении многих десятилетий. Метод катетеризации является более новым, и отдаленные результаты еще не известны, но, похоже, не хуже хирургического вмешательства.
Имейте в виду, что вам нужно будет принимать аспирин в течение шести месяцев после процедуры. Аспирин используется для предотвращения образования тромбов на устройстве во время заживления тела над ним. Риски хирургического закрытия включают большинство рисков катетеризации, таких как кровотечение, инфекция, образование тромбов, аритмия и остаточные утечки.Другие неотъемлемые риски, связанные с операциями на открытом грудной клетке и на открытом сердце, включают необходимость переливания крови, продолжительный постельный режим, коллапс легких и инфекции легких, а также образование жидкости в сердечной сумке. В целом обе процедуры эффективны и имеют низкий риск. Хотя операция будет более болезненной и потребует более длительного периода восстановления и приведет к образованию шрама на груди, она доказала свою эффективность на протяжении многих десятилетий. Метод катетеризации является более новым, и отдаленные результаты еще не известны, но, похоже, не хуже хирургического вмешательства.
Открытый артериальный проток также можно закрыть без хирургического вмешательства. Он похож на закрытие ASD, но доступны другие устройства. Наиболее часто используемое устройство называется катушкой, которая имеет одобрение FDA для использования в различных нежелательных кровеносных сосудах в организме. Катушка используется уже почти 30 лет и доказала свою безопасность и эффективность для небольших КПК. Доступны и другие устройства для более крупных КПК, некоторые из которых все еще находятся на стадии исследования. За исключением очень маленьких детей или пациентов с очень большим протоком, в большинстве детских кардиологических центров предпочтительным методом закрытия ОАП является катетеризация сердца.
Вопрос:
Моему 11-летнему сыну недавно поставили диагноз: двустворчатый аортальный клапан. Что это? Может ли он участвовать в соревнованиях по спорту? Потребуется ли ему когда-нибудь операция или лечение?
Ответ:
Термин двустворчатый аортальный клапан относится к створкам аортального клапана. Это клапан, который ведет от сердца к аорте, большому кровеносному сосуду, доставляющему богатую кислородом кровь в организм. В норме аортальный клапан имеет три створки.У двустворчатого клапана всего две створки.
Это клапан, который ведет от сердца к аорте, большому кровеносному сосуду, доставляющему богатую кислородом кровь в организм. В норме аортальный клапан имеет три створки.У двустворчатого клапана всего две створки.
Из-за этого у пациентов с двустворчатым клапаном может развиться сужение или утечка аортального клапана. Сужение или утечка аортальных клапанов не обязательно развиваются в детстве, но могут возникнуть во взрослом возрасте. В редких случаях эти проблемы требуют ремонта с помощью баллона (катетеризация сердца) или хирургического вмешательства. Чтобы определить, присутствует ли сужение или утечка, связанная с двустворчатым аортальным клапаном, кардиолог проводит за пациентом неинвазивные тесты, которые могут включать: электрокардиограммы, эхокардиограммы и стресс-тесты.Если сужение или утечка клапана становятся достаточно серьезными, чтобы потребовать вмешательства, ваш врач объяснит вам это более подробно. Во многих случаях двустворчатые аортальные клапаны не требуют какого-либо вмешательства в детстве, и детям с ними может не потребоваться ограничение активности. Детский кардиолог даст конкретные рекомендации по ограничению активности для каждого пациента в зависимости от степени сужения клапана или утечки. Могут быть введены ограничения, чтобы гарантировать, что нормальное количество кислорода постоянно поступает в сердечную мышцу пациента.
Вопрос:
Что такое сердечная астма? Я думал, что астма вызвана аллергией. У моего сына сезонная астма, он принимает ингалятор. У него тоже проблемы с сердцем?
Ответ:
Астма – это спазм мелких воздушных трубок (бронхиол) в легких, вызванный множеством факторов, влияющих на прохождение воздуха через легкие. К ним относятся аллергия, пыльца, загрязнители, физические упражнения, стресс и заболевания легких. Пациенты обычно имеют затрудненное дыхание, связанное с хрипом и кашлем.Лечение направлено на открытие небольших воздушных трубок с помощью ингаляторов или других пероральных препаратов. У большинства детей, страдающих астмой, есть проблемы этого типа. «Сердечная астма» имитирует легочную астму, но встречается гораздо реже. Пациенты с сердечной недостаточностью или сердечными клапанами, которые не открываются должным образом, также могут испытывать хрипы и кашель, которые известны как сердечная астма. Однако бронхиальный спазм при сердечной астме вызван обратным давлением со стороны левого сердца на легкие. Симптомы обычно возникают при физических упражнениях или ночью после сна.Если у ребенка врожденный порок сердца, кашель и хрипы могут быть симптомами сердечной недостаточности и требуют обследования у специалиста по врожденным порокам сердца. Могут потребоваться специальные тесты, такие как эхокардиограмма или рентген грудной клетки, чтобы определить, есть ли у ребенка врожденный порок сердца. Лечение направлено на улучшение насосной функции сердца с помощью лекарств. Если астма вызвана сердечным клапаном, который не работает должным образом, или отверстием между камерами сердца, может потребоваться хирургическое вмешательство или другие процедуры.
У большинства детей, страдающих астмой, есть проблемы этого типа. «Сердечная астма» имитирует легочную астму, но встречается гораздо реже. Пациенты с сердечной недостаточностью или сердечными клапанами, которые не открываются должным образом, также могут испытывать хрипы и кашель, которые известны как сердечная астма. Однако бронхиальный спазм при сердечной астме вызван обратным давлением со стороны левого сердца на легкие. Симптомы обычно возникают при физических упражнениях или ночью после сна.Если у ребенка врожденный порок сердца, кашель и хрипы могут быть симптомами сердечной недостаточности и требуют обследования у специалиста по врожденным порокам сердца. Могут потребоваться специальные тесты, такие как эхокардиограмма или рентген грудной клетки, чтобы определить, есть ли у ребенка врожденный порок сердца. Лечение направлено на улучшение насосной функции сердца с помощью лекарств. Если астма вызвана сердечным клапаном, который не работает должным образом, или отверстием между камерами сердца, может потребоваться хирургическое вмешательство или другие процедуры.
Вопрос:
У меня был ребенок с врожденным пороком сердца; почему это случилось? Какова вероятность того, что у меня родится еще один ребенок с таким же дефектом или другим дефектом?
Ответ:
Пороки сердца, особенно те, которые возникают как отдельные проблемы у здоровых в остальном младенцев, не всегда имеют легко идентифицируемые генетические или экологические причины. Поскольку кровеносная система является одной из первых систем органов, которая начинает функционировать, проблемы с кровотоком, возникающие на ранних этапах жизни плода, могут усугубляться по мере развития плода.
Чуть менее 1 процента младенцев, рожденных в Соединенных Штатах (около восьми на 1000 живорожденных), имеют врожденный порок сердца. В зависимости от дефекта вероятность того, что брат или сестра родится с таким же пороком или другим пороком сердца, составляет от 2 до 3 процентов. Хотя это выше, чем у населения в целом (0,8 процента), это все еще относительно небольшой шанс. Некоторые генетические дефекты, такие как синдром Дауна, связаны с пороками сердца. Некоторые генетические синдромы имеют пороки сердца, а также дефекты других систем органов.Около 25 процентов детей с пороком сердца имеют одну или несколько дополнительных аномалий в другом органе. Все эти факты указывают на генетический компонент.
Хотя это выше, чем у населения в целом (0,8 процента), это все еще относительно небольшой шанс. Некоторые генетические дефекты, такие как синдром Дауна, связаны с пороками сердца. Некоторые генетические синдромы имеют пороки сердца, а также дефекты других систем органов.Около 25 процентов детей с пороком сердца имеют одну или несколько дополнительных аномалий в другом органе. Все эти факты указывают на генетический компонент.
Многочисленные воздействия окружающей среды также связаны с врожденными пороками сердца. К ним относятся прием некоторых лекарств от судорог, угрей или биполярного психического расстройства, а также наличие некоторых заболеваний, таких как краснуха (немецкая корь), других вирусных заболеваний, диабета или волчанки на ранних сроках беременности. Алкоголь и уличные наркотики также могут увеличить риск, равно как и воздействие химических веществ, таких как определенные пестициды и растворители.
Большинство врожденных дефектов встречаются не так часто и вряд ли появятся у будущих детей. Рекомендуется проконсультироваться с консультантом по генетике, чтобы узнать больше о вашем конкретном риске будущей беременности. Полезно оставаться здоровым и избегать определенных воздействий. Эхокардиограмма плода (УЗИ) может помочь обнаружить проблемы с сердцем уже на 12–14 неделе беременности.
Вопрос:
Мой 12-летний сын жалуется на боль в груди, когда играет в футбол. Это серьезно? Нужно ли мне отвести его к кардиологу? Что вызывает боль в груди?
Ответ:
Мы знаем, что проблемы с сердцем могут вызвать боль в груди.Естественно беспокоиться, когда ребенок или подросток жалуется на боль в груди, причиной которой является их сердце. Многие родители могут даже задаться вопросом, не случился ли у их ребенка сердечный приступ.
Важно понимать, что проблемы, приводящие к сердечным заболеваниям у взрослых, редко встречаются у детей. И хотя боль в груди довольно часто встречается у молодых людей, очень редко эта боль каким-либо образом связана с их сердцем. Большинство болей в груди у детей несерьезны. Часто невозможно даже определить источник боли.
Большинство болей в груди у детей несерьезны. Часто невозможно даже определить источник боли.
Другие причины боли в груди, часто встречающиеся у детей, включают боли, вызванные растяжением мышц или спортивной травмой, боль, связанную с астмой или кашлем, и боль, вызванную такими инфекциями, как пневмония и плеврит. Обычно, если боль вызвана чем-то серьезным, будут и другие признаки. Например, инфекции обычно вызывают жар.
Лечащий врач вашего ребенка – лучший человек, с которым можно поговорить, если вас беспокоит боль вашего ребенка. Если боль в груди вашего ребенка была связана с эпизодом обморока, это может быть признаком серьезной проблемы, и вам следует немедленно обратиться за медицинской помощью; Между тем, вашему ребенку следует воздерживаться от занятий спортом.
Вопрос:
Моя внучка родилась с коарктацией. Что такое коарктация и как ее лечить?
Ответ:
Коарктация аорты – это сужение аорты, большого кровеносного сосуда, выходящего из сердца, который обеспечивает организм богатой кислородом кровью. Коарктация аорты заставляет сердце работать тяжелее, чтобы создать давление, достаточное для проталкивания крови через сужение. Это вызывает высокое давление в левой части сердца и в руках, в то время как в ногах давление снижается.У младенцев с коарктацией аорты сердце может не генерировать необходимое высокое давление, и у ребенка могут проявляться признаки сердечной недостаточности, и ему необходимо срочное вмешательство. В целом, долгосрочные перспективы для ребенка, рожденного с этим дефектом, превосходны, если дефект будет исправлен своевременно.
Коарктация аорты устраняется операцией или интервенционной катетеризацией. Есть несколько различных способов проведения операции. Хирург может вырезать область сужения и сшить два конца вместе или использовать дополнительную ткань (пластырь), чтобы увеличить область.В зависимости от возраста и анатомических особенностей вашей внучки, возможно, удастся исправить коарктацию катетеризацией с помощью баллона и, возможно, стента. Долгосрочные проблемы, на которые следует обратить внимание после операции или катетеризации, включают возможность того, что сужение вернется в области операции, обычно связанное с рубцовой тканью, что требует другого вмешательства. В большинстве случаев, если сужение возвращается, сужение можно с высокой степенью успеха растянуть с помощью баллона с помощью катетеризации сердца.Более редкая возможность заключается в том, что область аорты, где была сделана операция, со временем может ослабнуть, что приведет к расширению (увеличению) и аневризме (ослаблению) стенок сосудов. Если это произойдет, ей может потребоваться еще одна операция.
Врачи вашей внучки будут проверять ее после операции по мере ее роста, чтобы убедиться, что этих проблем нет. У вашей внучки в будущем может быть высокое кровяное давление. Однако, когда коарктация аорты фиксируется в раннем возрасте, вероятность возникновения проблемы меньше.После восстановления коарктации существует небольшой риск эндокардита (сердечной инфекции). У некоторых девочек с коарктацией может быть хромосомная проблема, называемая синдромом Тернера, и этим детям может потребоваться медицинское обследование по поводу других возможных проблем, не связанных с сердцем.
До тех пор, пока в аорте не осталось значительного сужения и ее кровяное давление в норме, она должна иметь возможность заниматься спортом без ограничений и вести нормальный образ жизни.
Вопрос:
Мой ребенок становится «синим», когда плачет.У нее проблемы с сердцем?
Ответ:
У младенцев очень часто появляется «посинение» вокруг рта, когда они плачут или если им кажется, что они задерживают дыхание. У младенцев также часто появляются синие руки и ноги, когда им холодно. Это очень частое наблюдение родителей, которое описывает нормальное состояние, называемое «акроцианозом». У детей и взрослых нормальная реакция – отражать холодные пальцы рук и ног. Даже нормальная комнатная температура может показаться голому ребенку холодной.
Следует проконсультироваться с врачом по поводу стойкой синевы (даже в состоянии покоя), синевы губ или десен или синевы, связанной с затрудненным дыханием, вялостью и плохим кормлением.
Увеличенное сердце
Вопрос:
В чем причина увеличения сердца у 11-летнего ребенка? Его основные жалобы – боль в груди и сильный кашель, а иногда и рвота.
Ответ:
Обнаружение увеличенного сердца у ребенка или подростка, который жалуется на боль в груди, кашель и некоторую рвоту, должно вызвать немедленное расследование для определения точного характера проблемы.Некоторые сердечные заболевания могут привести к появлению этих симптомов у ребенка, который ранее был здоровым. Примеры включают воспаление оболочки или мешка, окружающего сердце (состояние, называемое перикардитом), которое часто связано с накоплением жидкости в этом мешочке (так называемый перикардиальный выпот), и воспаление самой сердечной мышцы (состояние, называемое миокардитом, которое может быть вызванным вирусом). Менее распространенные состояния, которые могут проявляться этими симптомами и увеличенным сердцем, включают слабость сердечной мышцы (состояние, называемое дилатационной кардиомиопатией), ревматическая лихорадка (редко в США), инфекция сердечных клапанов (называемая эндокардитом) и ранее неизвестные врожденные аномалии сердца или кровеносных сосудов.Сердечные приступы, которые могут возникнуть у взрослых, крайне редки у детей и, скорее всего, не являются причиной боли в груди и увеличения сердца.
Чаще всего увеличенное сердце обнаруживают на рентгеновском снимке грудной клетки, тесте, который дает только общее представление об общем размере сердца и кровеносных сосудов. Детский кардиолог проведет тщательное обследование вашего ребенка, включая подробный анамнез, тщательный физический осмотр и электрокардиограмму (ЭКГ). Эхокардиограмма (УЗИ сердца) является ключевым тестом при оценке увеличенного сердца.Этот тест предоставит подробную информацию об анатомии, размере и функции камер сердца. Иногда для завершения исследования могут потребоваться дополнительные тесты, такие как катетеризация сердца и биопсия сердечной мышцы.
Заклинания обморока у детей
Вопрос:
Последние несколько месяцев моя дочь теряла сознание в школе. Мне сказали, что беспокоиться не о чем, и все, что мне нужно сделать, это добавить больше соли в ее рацион. Хотя она ест много крендельков и картофельных чипсов, она все равно теряет сознание.Я боюсь! Что это может быть и можно ли ее лечить?
Ответ:
Обмороки – частая проблема у детей. В большинстве случаев обмороки не представляют угрозы для жизни, но существуют серьезные причины обморока, которые должен исключить специалист по детским сердечным заболеваниям. Если предположить, что эти серьезные причины обморока исключены, похоже, у вашей дочери бывают простые приступы обморока, которые имеют научное название «нейрокардиогенный обморок».«Важно помнить, что это состояние не опасно для жизни и его можно лечить разными способами. Описанное вами лечение увеличения потребления соли и / или жидкости, как правило, является первым шагом к лечению нейрокардиогенного обморока или» обмороки ». Если это не сработает, вы можете использовать несколько других вещей. На данный момент лучше всего перезвонить своему врачу и сообщить ему, что текущее лечение не работает, чтобы другие методы лечения могут быть рассмотрены или могут быть выполнены другие тесты.
Эхокардиограмма плода
Вопрос:
Я на 20 неделе беременности и думала, что все идет хорошо. Мой акушер сказал, что заметила «светлое пятно» в сердце моего будущего ребенка, и посоветовал мне пойти к детскому кардиологу для проведения эхокардиограммы плода. У моей дочери шум в сердце, но мне сказали, что это ничего не значит. Что такое эхокардиограмма плода и почему акушеры направляют на нее пациентов? Серьезно ли «светлое пятно» на сердце? Повышает ли шумы в сердце моей дочери, что у моего будущего ребенка проблемы с сердцем? Работает ли сердце моего будущего ребенка одинаково до и после рождения ребенка?
Ответ:
Ваш акушер может более подробно изучить возможность порока сердца.Проблемы с сердцем – самый распространенный врожденный дефект, встречающийся примерно у 1 процента детей. Эхокардиограмма плода – это специализированное ультразвуковое исследование, выполняемое детским кардиологом с фокусом на сердце плода. Аппарат выглядит точно так же, как обычный ультразвуковой аппарат, но отображает только сердце. В нем есть специальные датчики и оборудование, позволяющие получать четкие изображения сердца плода. Риск для плода отсутствует, и вам не обязательно иметь полный мочевой пузырь для исследования. Если обнаружена проблема с сердцем, детский кардиолог объяснит диагноз и объяснит, что он будет значить для ребенка после рождения.
Акушер может направить кого-нибудь к детскому кардиологу для проведения эхокардиограммы плода по нескольким причинам. Некоторые примеры:
- подозрение на порок сердца на плановом УЗИ
- Нарушение сердечного ритма
- Врожденный порок сердца в семейном анамнезе
- проблема в другом органе плода
- определенные материнские заболевания или воздействие лекарств
В большинстве случаев этот тест является профилактическим и проводится для того, чтобы убедить вас, что все в порядке.Это почти всегда тот случай, когда поводом для обращения является «светлое пятно». Они почти всегда проходят ко времени рождения ребенка. Если у вас или у одного из ваших детей есть структурный врожденный порок сердца, то будущие дети подвергаются несколько повышенному риску. Однако большинство шумов в сердце невинны и никоим образом не означают, что будущие дети подвергаются повышенному риску.
Важно знать, что структура кровообращения у плода отличается от кровообращения после рождения ребенка. Это потому, что плацента, а не легкие, обеспечивает ребенка кислородом.В сердце есть дополнительный сосуд и отверстие, которые позволяют крови обходить легкие. Характер кровообращения плода может защитить плод от болезней, даже если есть проблемы с сердцем. Такой паттерн кровообращения также не позволяет детскому кардиологу исключить небольшие отверстия в сердце или закупорку кровеносного сосуда, ведущего к нижней половине тела. Все нормальные исследования эхокардиограммы плода имеют это ограничение.
Эхокардиография плода обычно очень точна, но может быть ограничена, если ребенок находится в плохом положении или в околоплодных водах мало.Иногда рекомендуется вернуться для повторной эхокардиограммы плода или эхокардиограммы ребенка после рождения, если невозможно получить полное исследование.
Ваш детский кардиолог свяжется с вашим акушером, чтобы убедиться, что результаты вашей эхокардиограммы плода включены в вашу карту. Педиатрические кардиологи также тесно сотрудничают с педиатрами и неонатологами (специалистами по новорожденным), чтобы убедиться, что все врачи, которые могут принимать участие в уходе за вашим ребенком до и после родов, осведомлены о любых проблемах, связанных с сердцем.
Последующее наблюдение
Вопрос:
Моему 15-летнему сыну сделали операцию на сердце, когда ему было 14 месяцев. Он посещал своего кардиолога один раз в год, пока ему не исполнилось 7 лет, и мы получили хорошее заключение. Мы переехали в новый город семь лет назад и нового кардиолога так и не нашли. За исключением шрама на груди, он выглядит как любой другой ребенок, но наш педиатр порекомендовал записаться на прием к местному кардиологу. Это необходимо? Обязательно ли это детский кардиолог?
Ответ:
Почти все дети, перенесшие операцию на сердце, нуждаются в регулярном наблюдении у кардиолога, специализирующегося на уходе за пациентами с врожденными пороками сердца.Для детей этим специалистом будет детский кардиолог, а для взрослых – взрослый или детский кардиолог, прошедший дополнительную подготовку по уходу за взрослыми с врожденными пороками сердца. Регулярное наблюдение необходимо, потому что, несмотря на то, что была сделана операция на сердце, по мере взросления ребенка могут возникнуть проблемы с сердцем. Эти проблемы могут включать нарушение сердечного ритма, сужение или утечку сердечных клапанов, слабость сердечной мышцы и другие, более редкие осложнения.
Важно знать диагноз вашего сына. Если возможно, обратитесь к кардиологу вашего сына, когда он был маленьким, и попросите копию его медицинских карт с момента операции и всех последующих посещений кардиолога. Это будет очень полезно, когда вы пойдете к новому врачу, особенно в новом городе. Если у вас нет этих старых записей, вы или ваш новый врач можете позвонить в кардиологическое отделение, где вашему сыну была сделана операция, чтобы получить копию записей.
Для большинства пациентов, перенесших врожденную операцию на сердце, наблюдение является обычным и часто рекомендуется ежегодно.Кардиолог осмотрит вашего сына на предмет старых шрамов и прислушается к его сердцу. Электрокардиография (ЭКГ), эхокардиография (УЗИ сердца), 24-часовой холтеровский мониторинг, стресс-тестирование, магнитно-резонансная томография (МРТ) или компьютерная томография – вот некоторые из тестов, которые может порекомендовать кардиолог вашего сына. Кардиолог сообщит вам, есть ли у вашего ребенка риск того, что ему потребуются будущие процедуры (операция или катетеризация сердца), а также расскажет о любых ограничениях для физических упражнений и другой напряженной деятельности, которой следует придерживаться.Вам также сообщат, нужно ли вашему ребенку принимать антибиотики до посещения стоматолога.
Учитывая все существующие типы врожденных пороков сердца, очень важно, чтобы кардиолог, знающий о врожденных пороках сердца, принимал участие в уходе за вашим ребенком на неопределенный срок. В некоторых местах есть специализированные центры, оказывающие помощь взрослым с врожденными пороками сердца. В этих центрах обычно есть команда врачей, медсестер и других специалистов, имеющих опыт ухода за взрослыми пациентами, перенесшими операцию на сердце.Ваш детский кардиолог может посоветовать вам дальнейшее наблюдение, когда ваш сын станет взрослым.
Процедура Фонтана
Вопрос:
Когда мой мальчик родился, его называли «голубым младенцем». Врач сказал, что его сердце имеет только один желудочек вместо двух, и кровь не течет от сердца к легким. Он сказал, что им предстоит сделать три операции. Последний называется процедурой Фонтана. Что он имеет в виду? Вы можете объяснить, зачем моему ребенку все эти операции?
Ответ:
Ваш ребенок родился с очень редким пороком сердца, называемым атрезией легочной артерии.У него есть только одна пригодная для использования насосная камера, или желудочек. У ребенка действительно есть одна нормальная главная артерия, называемая аортой, которая дает насыщенную кислородом кровь в его тело, и две нормальные основные вены (называемые полой веной), которые доставляют неоксигенированную кровь обратно к сердцу. Чтобы направить достаточный кровоток к легким, две большие вены, по которым неоксигенированная кровь выводится из организма, в конечном итоге должны быть напрямую соединены с артериями, идущими к легким (легочными артериями). Поскольку артериальное давление в легочных артериях новорожденного ребенка высокое, соединение вены с легочной артерией не может быть выполнено немедленно.Следовательно, операцию ребенку нужно будет сделать в три этапа. Первая операция – это шунт или соединение основной артерии или аорты с легочной артерией. Вторая операция – это шунтирование одной крупной вены в легочную артерию (первый шунт удаляется при второй операции). В третьей операции вторая главная вена соединяется с легочной артерией. Этот третий этап называется процедурой Фонтана. Вашему ребенку необходимы эти три операции на отдельных этапах, потому что это помогает ему постепенно адаптироваться к изменениям направления кровотока.Немедленное выполнение процедуры Фонтана окажет слишком большое напряжение на его сердце.
Получение второго мнения
Вопрос:
Как мне получить второе мнение относительно проблемы с сердцем у моего ребенка?
Ответ:
Очень важно получить дополнительную информацию о проблеме с сердцем у вашего ребенка. Никогда не бойтесь задавать вопросы своему врачу и убедитесь, что вы понимаете ответы. Иногда родители чувствуют, что им нужно другое мнение о проблеме своего ребенка.Вот несколько полезных советов о том, как получить информацию, необходимую для обеспечения наилучшего ухода за вашим ребенком.
- Сначала поговорите с кардиологом вашего ребенка. Проблемы с сердцем у детей могут сбивать с толку, сложно объяснить работу сердца и варианты лечения. Студентам-медикам требуется много часов занятий в классе, чтобы понять эти сложные проблемы, поэтому не смущайтесь, если вы не поняли или не вспомнили всего этого после первого или второго занятия.
- Составьте список вопросов. Это могут быть эмоциональные и трудные обсуждения, поэтому полезно иметь письменный список вопросов.
- Спросите схемы. Опять же, из-за сложности сердца изображения могут иметь большое значение, чтобы помочь вам понять проблему и лечение.
Иногда проблемы с сердцем у детей могут быть неотложными, требующими немедленного внимания и не дающими времени для второго мнения. Однако, когда позволяет время, если вам все еще нужна дополнительная информация или другая точка зрения, примите во внимание следующее:
- Спросите кардиолога вашего ребенка, к кому обратиться за вторым мнением.Хотя это может показаться неудобным или смущающим, ваш врач должен понимать и помочь вам найти другого детского кардиолога в области, связанной с проблемой вашего ребенка. Если это невозможно, вы можете получить направление от педиатра вашего ребенка. Медицинское обслуживание в Соединенных Штатах стало очень узкоспециализированным, особенно в отношении некоторых сложных проблем с сердцем у детей. В определенных обстоятельствах может быть даже более целесообразным поговорить с хирургом-кардиологом или детским кардиологом, специализирующимся в таких областях, как катетеризация сердца, лечение аритмии (нерегулярного сердечного ритма), трансплантация сердца и т. Д.
- Получите соответствующие записи у кардиолога вашего ребенка. Чтобы максимально использовать ваше второе мнение, специалисту-консультанту будет очень полезно, если он или она сможет иметь подробные записи для просмотра. Такие записи могут включать записи о визитах в офис, отчеты о катетеризации, оперативные отчеты, видеозаписи, копии на компакт-дисках или DVD с эхокардиограммами или даже копии изображений, полученных во время катетеризации сердца.
- Если возможно, обратитесь к врачу-консультанту перед визитом.Врач-консультант может пожелать просмотреть записи вашего ребенка перед визитом или может попросить вас взять их с собой. В любом случае, подготовка повысит вероятность того, что визит предоставит вам информацию, которую вы ищете. Не забудьте взять с собой список!
Полная AV-блокада «Блок сердца»
Вопрос:
Мой ребенок родился с медленным пульсом. Нам сказали, что у нее «блокада сердца». Что это? Врачи также сказали нам, что ей нужен кардиостимулятор, но когда мы держим ее и кормим, она кажется в порядке.Мы напуганы. Что вызвало блокаду ее сердца? Я чувствую себя виноватым. Сделал ли я что-то, что заставило моего ребенка заболеть? Будет ли она когда-нибудь жить нормальной жизнью, если у нее будет кардиостимулятор? Сможет ли она плавать и играть с другими детьми? Сможет ли она иметь детей, когда вырастет? Мне очень жаль, что у меня так много вопросов.
Ответ:
Сердце – это насос со встроенной электрической системой. Обычно электричество начинается в верхней камере и распространяется в нижние насосные камеры через специальную ткань сердца, называемую проводящей системой или АВ-узлом.Эта система похожа на нерв, проходящий через середину сердца. Это позволяет верхней и нижней камерам сжиматься одна за другой, что обеспечивает наилучшую функцию откачки.
Блокада сердца возникает, когда прекращается распространение электричества от верхних камер (предсердий) к нижним камерам (желудочкам). Это прерывание может быть частичным или полным. Если он частичный, не все электрические сигналы проходят из верхней камеры в нижнюю. Частота сердечных сокращений может быть нерегулярной, но это не может вызвать проблем.В других случаях, однако, прерывание полное, и верхняя и нижняя камеры не имеют электрического соединения. Нижние камеры перекачиваются независимо от верхних камер. Это может вызвать проблемы, если частота сердечных сокращений нижних камер слишком низкая. Могут возникнуть симптомы усталости, головокружения, головной боли и обморока. Если скорость очень низкая, функция сердечного насоса может не снабжать организм достаточным количеством крови. Тогда сердце становится неэффективным насосом, что может привести к застойной сердечной недостаточности.
Когда у новорожденного обнаруживается блокада сердца, ее точная причина может быть неизвестна, как при большинстве типов врожденных пороков сердца.Блокада сердца обычно возникает в нормальных сердцах. Операция на сердце не может решить проблему. Однако, если частота сердечных сокращений ребенка слишком низкая и симптомы развиваются, может потребоваться кардиостимулятор. Кардиостимуляторы – это небольшие электронные устройства с батарейным питанием, размером чуть больше двух серебряных долларов, которые напоминают сердцу о необходимости биться с соответствующей частотой, чтобы предотвратить симптомы очень низкой частоты сердечных сокращений. Эти устройства хирургическим путем имплантируются под кожу в верхней части живота или груди.Провод соединяет генератор кардиостимулятора с сердцем. Кардиостимулятор, как правило, необходим на протяжении всей жизни человека, и его необходимо будет заменять хирургическим путем, как правило, каждые 5-10 лет по мере износа батареи. Младенцы с кардиостимуляторами могут нормально развиваться и вести нормальный образ жизни. В дальнейшем им придется избегать некоторых видов контактных видов спорта, таких как футбол и борьба, чтобы не повредить систему кардиостимулятора.
Некоторым детям не нужны кардиостимуляторы до подросткового возраста.Провода этих кардиостимуляторов проходят через вены, ведущие к сердцу, и соединяются с кардиостимулятором в верхней части грудной клетки под ключицей.
Иногда мать ребенка с блокадой сердца может по незнанию иметь заболевание, которое вызывает проблемы с некоторыми тканями ее собственного тела, такими как кожа и суставы. Пример одного из типов этого состояния называется красной волчанкой. Ее состояние может повлиять на развивающийся плод, нарушив работу проводящей системы сердца младенца.Сами младенцы не имеют проблем с кожей и суставами. Поскольку у матерей, у которых есть новорожденный с блокадой сердца, могут возникнуть проблемы с кожей и суставами в более позднем возрасте, им следует уведомить своих врачей и рассмотреть возможность проведения специального обследования.
Сердечный шум, Невинный
Вопрос:
Мне недавно сказали, что у моей 6-летней дочери шепот, но это «невинный шепот», и мне не о чем беспокоиться. Моя сестра родилась с дырой в сердце, перенесла операцию на открытом сердце и сейчас принимает лекарства, потому что у нее слабое сердце.Боюсь, что у моей дочери что-то серьезное. Есть ли такое понятие, как невинный ропот? Если так, то, что это? Стоит ли мне больше беспокоиться о дочери, потому что у моей сестры врожденный порок сердца?
Ответ:
Невинные сердечные шумы – это звуки, производимые кровью, циркулирующей через камеры и клапаны сердца или через кровеносные сосуды рядом с сердцем. Иногда их называют другими названиями, такими как «функциональные» или «физиологические» шумы.
Невинный шум, также называемый функциональным или нормальным шумом, очень часто встречается в младенчестве и детстве.Фактически, по оценкам, в какой-то момент жизни у большинства детей будет невинный шум в сердце. Есть несколько типов невинных шумов, но все они представляют собой нормальный звук крови, когда она течет из сердца в основные кровеносные сосуды тела или легких. Нормальные шумы обычно диагностируются по типичному звуку, который слышен с помощью стетоскопа во время медицинского осмотра. Некоторые шумы требуют дополнительных тестов, таких как электрокардиограмма (ЭКГ) или эхокардиограмма (Эхо), чтобы отличить их от гораздо менее распространенных аномальных шумов.
В редких случаях аномалии сердца могут передаваться по наследству. Однако, если у вас нет врожденного порока сердца и ваша сестра – единственный член семьи, родившийся с сердечным заболеванием, то ваша дочь не подвергается повышенному риску возникновения такой проблемы.
Иногда, когда врач впервые слышит шум через стетоскоп, он или она может захотеть сделать другие тесты, чтобы убедиться, что шум невиновен. После этого нет необходимости в повторном обследовании сердца, если у пациента или врача нет дополнительных вопросов.Ребенку не нужны лекарства, у него не будет сердечных симптомов, и у него нет проблем с сердцем или сердечных заболеваний. Родителю не нужно баловать ребенка или ограничивать его или ее диету или занятия. Ребенок может быть таким же активным, как и любой другой нормальный, здоровый ребенок.
Частота пульса
Вопрос:
Когда мой сын спит, его частота пульса часто меняется на 80, 60 и 40 с паузой в несколько секунд; изменения цвета не отмечается. Это признак потенциально серьезных проблем?
Ответ:
Хотя вы не упомянули возраст вашего сына, я предполагаю, что ему может быть около 7 или 8 лет.Если это так, частота сердечных сокращений 80 ударов в минуту будет в пределах нормы. Во время сна частота сердечных сокращений будет снижаться и время от времени будет меняться, чаще всего в зависимости от его дыхания. Однако, если вас это беспокоит, вам следует обсудить это с педиатром вашего ребенка. Поскольку он или она будут знакомы с историей болезни вашего сына и результатами любого дальнейшего обследования, которое он, возможно, пожелает провести, врач сможет ответить на ваш вопрос и, что не менее важно, успокоит вас.
Трансплантация сердца
Вопрос:
Моей сестре сказали, что ее дочери нужна пересадка сердца. Можете ли вы предоставить мне информацию об этом?
Ответ:
Трансплантация сердца включает замену вышедшего из строя сердца новым (донорское сердце). Детям трансплантацию сердца проводят по двум основным причинам – врожденный порок сердца или серьезный сбой сердечной мышцы. Трансплантация сердца рассматривается, когда нет других медицинских или хирургических возможностей.Сердца дарятся тем, кто получил травму, приведшую к смерти его или ее мозга, но не других жизненно важных органов, и чья семья согласилась предоставить сердце и другие органы для пожертвования. Многие дети, которым сделали пересадку сердца, живут на годы дольше, чем в противном случае, и имеют отличное качество жизни.
Дети, которым требуется пересадка сердца, помещаются в список ожидания, который ведется национальным агентством под названием United Network of Organ Sharing (UNOS).Время ожидания сердца может варьироваться от нескольких дней до месяцев (даже больше года) и зависит от множества факторов, включая размер, группу крови и то, был ли пациент госпитализирован на внутривенные сердечные препараты.
Пациентам, перенесшим трансплантацию сердца, необходимо принимать лекарства, чтобы их собственный организм не атаковал сердце (отторжение). Это связано с тем, что система защиты организма от инфекции (иммунная система) распознает сердце как инородное тело и пытается его повредить. К сожалению, эти лекарства имеют множество побочных эффектов, в том числе делают организм более восприимчивым к опасным инфекциям, вызывают повреждение почек и даже рак.Частые визиты (не реже одного раза в три месяца) в бригаду кардиологов-трансплантологов необходимы для тщательного наблюдения.
Гипертрофическая кардиомиопатия
Вопрос:
Расскажите, пожалуйста, о гипертрофической кардиомиопатии у детей. Моей 8-летней дочери только что поставили диагноз гипертрофия желудочков. Когда ей было 2 года, у нее диагностировали шум в сердце, и мне сказали, что она, вероятно, перерастет его. Можете ли вы пролить свет на то, как это могло произойти?
Ответ:
Шум, который у вашего ребенка был в возрасте 2 лет, скорее всего, не имел ничего общего с ее текущим диагнозом.Шумы, или «дополнительные тоны сердца», очень распространены у детей и обычно являются «доброкачественными» или «невинными» шепотами. Эти дополнительные звуки могут возникать из-за тонкой грудной клетки и быстрого роста, наблюдаемого в раннем детстве.
Вам сказали, что у вашей дочери «гипертрофия желудочков», то есть утолщение сердечной мышцы. Этот диагноз можно заподозрить по электрокардиограмме, но он должен быть подтвержден эхокардиограммой, сделанной детским кардиологом. Гипертрофия желудочков может возникать из-за стеноза (закупорки) сердечных клапанов, высокого кровяного давления или может быть результатом состояния, называемого гипертрофической кардиомиопатией.Гипертрофическая кардиомиопатия вызывается несколькими генетическими дефектами, приводящими к аномально толстой сердечной мышце. Это заболевание может передаваться по наследству или быть результатом новой генетической мутации. Это может привести к нарушению функции сердца, сердечной недостаточности, нарушениям сердечного ритма, а в некоторых тяжелых случаях может вызвать обморок или сердечно-сосудистый коллапс. Если гипертрофия желудочков подтверждается дополнительными исследованиями, важно установить причину и провести соответствующее лечение и медицинские осмотры.
Гипопластический синдром левых отделов сердца
Вопрос:
Мой сын родился с синдромом гипоплазии левых отделов сердца. Ему сделали две операции, и нам сказали, что ему понадобится еще одна. Хотя его врач объяснил мне, что у него есть, я до сих пор не понимаю, что с ним не так, почему он синий и не успевает за другими детьми своего возраста. Он всегда будет таким?
Ответ:
Сердце обычно имеет две нижние насосные камеры. Правый желудочек обычно перекачивает кровь в легкие, в то время как левый желудочек обычно выполняет всю работу по перекачиванию крови к остальному телу.В случае вашего сына основная проблема заключается в том, что левый желудочек не развился должным образом во время беременности, и правый желудочек должен делать всю работу. Первые две операции приводят к тому, что бедная кислородом кровь из верхней части тела идет прямо в легкие, а остальная кровь смешивается и идет к телу. Кровь с низким содержанием кислорода, возвращающаяся из организма, смешивается с кровью, богатой кислородом. Затем смешанная кровь перекачивается, чтобы снабдить тело водой, в результате чего он становится синим.Следующая операция вашего сына, известная как процедура Фонтана, может привести к значительному повышению уровня кислорода, потому что вся бедная кислородом кровь пойдет в легкие. Это может позволить ему лучше идти в ногу с физическими упражнениями.
Инфекционный (бактериальный) эндокардит
Вопрос:
Наша 4-летняя дочь родилась с небольшой дырой между двумя верхними камерами сердца (это называется изолированной ДМПП). Ее кардиолог сказал, что в ремонте нет необходимости.Недавно я разговаривал с некоторыми родителями в местной группе поддержки. Они сказали, что дети с врожденными пороками сердца должны принимать антибиотики перед тем, как идти к стоматологу, чтобы не заболеть эндокардитом. Нам никогда не говорили, что нашей дочери следует принимать антибиотики, и что она собирается пойти на первый визит к стоматологу. Я позвонила ее врачу, и она сказала, что нашей дочери антибиотики не нужны. Мы по-прежнему обеспокоены, потому что не понимаем, почему большинству детей нужны антибиотики. Сказать стоматологу, что ей нужны антибиотики? Для чего нужны антибиотики? Что такое эндокардит?
Ответ:
Большинство детей с врожденными пороками сердца подвержены повышенному риску развития бактериального эндокардита, инфекции внутренней оболочки сердца или сердечных клапанов (эта оболочка называется эндокардом).Однако дети с заболеванием, называемым изолированным вторичным дефектом межпредсердной перегородки (ASD), не подвержены повышенному риску, поэтому ваш кардиолог не рекомендовал антибиотики для вашей дочери.
Бактериальный эндокардит (также называемый инфекционным эндокардитом) возникает, когда бактерии в кровотоке (бактериемия) оседают на аномальных сердечных клапанах или большинстве структурных аномалий сердца. Некоторые бактерии обычно обитают на частях тела, таких как ротовая полость и верхние дыхательные пути, кишечник и мочевыводящие пути, а также кожа.Некоторые хирургические и стоматологические процедуры вызывают кратковременную бактериемию. Хотя бактериемия является обычным явлением после многих инвазивных процедур, только определенные бактерии обычно вызывают эндокардит.
Большинство случаев эндокардита невозможно предотвратить, потому что мы не всегда знаем, когда возникает бактериемия. В течение многих лет Американская кардиологическая ассоциация рекомендовала детям и взрослым с повышенным риском эндокардита принимать антибиотики перед определенными стоматологическими и хирургическими процедурами. Это было сделано, потому что считалось, что когда кто-то проходил одну из стоматологических или хирургических процедур, которые могут вызвать бактериемию, можно было назначить антибиотики, чтобы предотвратить выживание бактерий в кровотоке.Это называется «профилактика эндокардита». Однако в 2007 году AHA внесла серьезные изменения в свои рекомендации. После того, как они рассмотрели все научные данные о причинах и профилактике эндокардита, они пришли к выводу, что профилактическая доза антибиотиков, вводимая перед стоматологическими и хирургическими процедурами, предотвращает лишь очень немногие, если они вообще есть. случаи эндокардита. Также существует определенный риск, связанный с приемом антибиотиков. Таким образом, в новых рекомендациях говорится, что антибиотикопрофилактика должна проводиться только для тех детей и взрослых, которые имеют наибольший риск неблагоприятного исхода в случае эндокардита.Пациенты с врожденным пороком сердца, которые подвергаются наибольшему риску неблагоприятных исходов ИЭ и для которых профилактические антибиотики перед стоматологической процедурой стоят риска, включают пациентов с:
- Неоперированные или не полностью восстановленные цианотические врожденные пороки сердца, в том числе с паллиативными шунтами и кондуитами
- Полностью исправленный врожденный порок сердца с помощью протезного материала или устройства, установленного хирургическим путем или посредством катетерного вмешательства, в течение первых шести месяцев после процедуры.
- Любой излеченный врожденный порок сердца с остаточным дефектом на месте или рядом с местом протезной заплаты или протезного устройства.
За исключением перечисленных выше состояний, антибиотикопрофилактика больше не рекомендуется при любой другой форме врожденного порока сердца.
Другие люди, которым по-прежнему рекомендуют принимать антибиотики перед большинством стоматологических процедур, включают тех, у кого есть протез сердечного клапана, тех, у кого ранее был случай эндокардита, и пациента после трансплантации сердца, у которого возникла проблема сердечного клапана. Большинство из этих ситуаций может быть у взрослых, но некоторые могут быть детьми.
Итак, хотя вашей дочери не нужны антибиотики перед этими процедурами, детям с любыми перечисленными выше врожденными пороками сердца они необходимы.
Кроме того, AHA подчеркивает, что для всех, кто подвержен повышенному риску эндокардита, хорошее здоровье полости рта и гигиена путем регулярной чистки зубов и т. Д. Являются более защитными от эндокардита, чем профилактический прием антибиотиков.
Прерванная дуга аорты, правый желудочек с двойным выходом и синдром Ди Джорджи
Вопрос:
Моя дочь родилась с прерванной дугой аорты и двойным выходом правого желудочка. Пожалуйста, объясните мне эти пороки сердца.Каковы мои шансы родить еще одного ребенка с таким же заболеванием?
Ответ:
Ваша дочь родилась с несколькими сложными пороками сердца, которые связаны с проблемами с сердечным насосом, а также с обоими основными кровеносными сосудами, которые питают тело и легкие. В этом состоянии главный кровеносный сосуд тела (аорта) прерывается в области кровеносных сосудов, которые снабжают кровью верхнюю часть тела. Кроме того, вместо легочной артерии (легочной артерии) и аорты, выходящих из разных камер, обе возникают из правого желудочка.Между насосными камерами также имеется связанное отверстие (дефект межжелудочковой перегородки или VSD). Этот порок сердца требует хирургического вмешательства в младенчестве. После операции ваш ребенок должен будет находиться на приеме у специалиста по врожденным порокам сердца всю оставшуюся жизнь.
Эта комбинация пороков сердца может быть связана с генетическим синдромом, называемым «синдромом Ди Джорджи», который также может включать другие дефекты, такие как аномальная функция иммунной системы, а также железы, которая контролирует кальций в кровотоке.Этот синдром вызван генетическим дефектом одной из хромосом (хромосома 22q11). Пороки сердца также могут возникать по отдельности и также могут быть связаны с аналогичным дефектом того же гена. Этот дефект гена можно обнаружить с помощью специального генетического теста (FISH или флуоресцентная гибридизация in situ). Этот тест может определить, есть ли у одного из родителей этот генетический дефект или это новый дефект (генная мутация). Результаты этого тестирования помогут определить риск рождения другого ребенка с таким же или связанным с ним пороком сердца.Если ни один из родителей не имеет этого генного дефекта, риск рождения еще одного ребенка с врожденным пороком сердца составляет от 4 до 6 процентов. Но если у одного из родителей есть дефект гена, то шансы родить ребенка с подобным дефектом гена могут составлять 50 процентов. Эти вопросы следует обсудить со своим кардиологом или генетиком.
Нерегулярный сердечный ритм
Вопрос:
Мой акушер сегодня во время очередного визита обнаружил нарушение сердечного ритма. У меня 24 неделя беременности, в остальном все в порядке.Что такое нерегулярное сердцебиение и что оно означает для моего будущего ребенка? Уйдет ли эта проблема до того, как мой ребенок родится? Мне нужно принимать лекарства?
Ответ:
Нерегулярный сердечный ритм обычно бывает доброкачественным, но ваш акушер может направить вас к детскому кардиологу для проведения эхокардиограммы плода, чтобы лучше определить сердечный ритм.
Нормальная частота сердечных сокращений плода составляет от 120 до 160 ударов в минуту. Сердцебиение обычно регулярное, с небольшими колебаниями частоты пульса.Каждое нормальное сердцебиение начинается с верхней части сердца (предсердия), за которой следует нижняя часть сердца (желудочек). Нижняя часть сердца – это то, что заставляет кровь покидать сердце и воспроизводить звук на кардиомониторе.
Самая частая причина нерегулярного сердечного ритма – это когда верхняя часть сердца бьется слишком рано (преждевременное сокращение предсердий, или PAC). Иногда это преждевременное сердцебиение передается в нижнюю часть сердца; в других случаях связь между верхней и нижней частями сердца блокируется после преждевременного удара.
Раннее сердцебиение, которое передается или блокируется, вызывает нарушение сердечного ритма. Эти преждевременные сокращения предсердий очень распространены во второй половине беременности и обычно не вызывают никаких проблем. Они могут сохраняться после рождения ребенка, но обычно проходят через месяц жизни. Как правило, в лекарствах нет необходимости.
Нерегулярный сердечный ритм может вызвать проблемы в небольшом проценте случаев, если происходит несколько последовательных преждевременных сокращений. Когда это происходит в течение достаточно длительного периода, это называется тахикардией (учащенным пульсом).Если частота пульса остается выше 200 ударов в минуту в течение длительного периода времени (часы или дни), это может привести к повреждению сердца и других органов ребенка. При возникновении тахикардии ваш детский кардиолог и акушер порекомендует вам лекарство, которое поможет регулировать сердечный ритм вашего плода. Если есть какие-либо признаки повреждения сердца плода, вам может быть рекомендовано госпитализировать вас перед началом приема лекарства. Если вам прописали лекарство, вероятно, ребенку после рождения нужно будет принять аналогичное лекарство от сердечного ритма.
Другой причиной медленного сердцебиения плода является состояние, называемое блокадой сердца или атриовентрикулярной (АВ) блокадой. Это чаще встречается у матерей с волчанкой и другими родственными аутоиммунными заболеваниями. Блокада сердца также может наблюдаться у плодов со структурным врожденным пороком сердца и может привести к чрезмерному скоплению жидкости вокруг сердца и плода в целом – состояние, называемое «водянкой».
У большинства плодов с тахикардией прогноз хороший, если сердце структурно нормальное.У некоторых плодов характерны частые преждевременные преждевременные схватки, что приводит к снижению частоты сердечных сокращений (брадикардия). Обычно это не вызывает никаких проблем у ребенка, пока частота сердечных сокращений остается выше 60–70. У некоторых плодов с преждевременным сокращением предсердий может быть брадикардия во время одного посещения и развиваться тахикардия позже. Нерегулярный сердечный ритм обычно не вызывает беспокойства у плода, но за ним следует внимательно следить ваш акушер и детский кардиолог.
Болезнь Кавасаки
Вопрос:
Мне сказали, что у моей дочери болезнь Кавасаки.Что это? Это серьезно? Сможет ли она поправиться и вести нормальную жизнь?
Ответ:
Болезнь Кавасаки (БК) – воспалительное заболевание неизвестной причины. Некоторые данные свидетельствуют о том, что это может быть вызвано инфекцией. KD обычно возникает у детей и очень редко у взрослых. У детей с KD высокая температура, сохраняющаяся не менее пяти дней, наряду с множеством других симптомов. Они могут включать конъюнктивит (воспаление внутреннего века и белков глаз), сыпь, опухшие губы и язык, увеличенные лимфатические узлы и покраснение, шелушение рук и ног.Не существует специального теста, подтверждающего, что у ребенка есть KD. Диагноз ставится на основании характерной картины болезни и исключения других заболеваний, например, ангины. Большинство детей с KD очень раздражительны.
Дети с неосложненной БК обычно выздоравливают без лечения. Однако при поражении коронарных артерий могут развиться серьезные осложнения. Коронарные артерии, кровоснабжающие сердечную мышцу, могут увеличиваться в размерах, образуя «аневризмы коронарных артерий».Небольшая степень увеличения может не вызывать проблем, но значительное увеличение, известное как «гигантские аневризмы», может привести к окклюзии коронарных артерий (закупорке). Если увеличенные коронарные артерии блокируются из-за тромбов, то сердечная мышца, снабжаемая коронарной артерией, страдает от недостатка кислорода. Это может вызвать боль в груди (известную как стенокардия) или сердечный приступ. Некоторым детям требуется лекарство для растворения или предотвращения образования тромбов. Некоторым требуется срочная операция по аортокоронарному шунтированию. Расширение коронарных артерий и риск закупорки могут быть постоянными.
К счастью, риск аневризмы коронарной артерии у ребенка может быть снижен. Лечение внутривенным лекарством, известным как гамма-глобулин, может помочь снизить этот риск. Детей с известной или подозреваемой БК обычно госпитализируют и лечат внутривенным гамма-глобулином. Им также обычно дают высокие дозы аспирина до тех пор, пока у них не спадет температура. После этого продолжают принимать низкую дозу аспирина, чтобы предотвратить образование тромбов. Эхокардиограмма выполняется, чтобы узнать, есть ли какое-либо поражение коронарных артерий.Детей, у которых сохраняется лихорадка или у которых есть поражение коронарных артерий, лечат более агрессивно. Эти дети могут получать дополнительные дозы гамма-глобулина или лечиться стероидами или другими лекарствами.
Выздоровеет ли ваша дочь и будет ли вести нормальный образ жизни, частично зависит от того, насколько хорошо она реагирует на лечение. Самое главное, это зависит от того, разовьются ли у нее аневризмы коронарных артерий. Большинство детей, которых лечат гамма-глобулином в течение 10 дней после болезни, полностью выздоравливают.Те, у кого нет гигантских аневризм, обычно после выздоровления имеют нормальное здоровье. Однако детям с гигантскими аневризмами обычно требуется постоянное лечение для предотвращения образования тромбов. У них часто есть значительные физические ограничения. Эти дети нуждаются в тщательном медицинском наблюдении и могут потребовать хирургического вмешательства.
Узнайте больше о болезни Кавасаки.
Синдром Марфана
Вопрос:
Мой педиатр подозревает, что у моего сына синдром Марфана, и направил его к детскому кардиологу для обследования.Что такое Марфан и как он влияет на сердце?
Ответ:
Синдром Марфана – редкое заболевание; им страдает один из каждых 5 000–10 000 человек. Обычно это «наследуется в семье», но ваш сын также может быть первым в вашей семье с синдромом Марфана. Почти все части тела и органы функционируют нормально, мозг не поражен. Многие историки считают, что у Авраама Линкольна был синдром Марфана. Люди с синдромом Марфана высокие и худые, у них длинные руки, ноги и пальцы, и они, как правило, двусуставные.У них также может быть искривление позвоночника и необычная форма грудины. Пациенты с синдромом Марфана, как правило, близоруки, а у некоторых могут развиться более серьезные проблемы со зрением из-за изменения положения хрусталика глаза.
Ваш сын был направлен к детскому кардиологу, потому что у 60–80 процентов людей с синдромом Марфана развивается увеличение первой части аорты – главной артерии, которая берет кровь из сердца и распределяет ее по всем частям тела.По этой причине эхокардиограмма помогает подтвердить диагноз синдрома Марфана.
Проблемы с расширением аорты у детей или подростков очень редки. Позднее у многих людей с синдромом Марфана аорта увеличивается настолько, что может потребоваться операция на открытом сердце для замены первой части аорты до ее разрыва. Поэтому, если вашему сыну поставлен диагноз синдрома Марфана, вероятно, каждый год потребуется делать эхокардиограмму, чтобы проверять рост его аорты.
Некоторые врачи прописывают пациентам с синдромом Марфана лекарство, называемое бета-блокатором. Расслабляя сердце и замедляя частоту сердечных сокращений, бета-адреноблокаторы могут замедлить скорость расширения аорты. Новое лекарственное средство для лечения синдрома Марфана в настоящее время проходит испытания у детей и подростков с синдромом Марфана и расширенной аортой. Это исследование спонсируется Национальными институтами здравоохранения, и информацию о нем можно найти на веб-сайте Pediatric Heart Network (ссылка открывается в новом окне) и на сайте www.Clinicaltrials.gov (ссылка откроется в новом окне).
Более подробную информацию можно найти на сайте Национального фонда Марфана (ссылка откроется в новом окне).
Пролапс митрального клапана (MVP)
Вопрос:
Моя 10-летняя дочь уже неделю жалуется на головную боль и головокружение. Детский кардиолог диагностировал это как пролапс митрального клапана (ПМК) и объяснил, что не о чем беспокоиться. Скажите, пожалуйста, что это за состояние. Чего следует избегать моей дочери?
Ответ:
MVP обычно является очень доброкачественным заболеванием, которое встречается у детей и взрослых.Митральный клапан предотвращает отток крови назад, закрываясь, когда основная насосная камера сердца (левый желудочек) сжимается или сокращается. Иногда створки митрального клапана немного сдвигаются назад во время сокращения левого желудочка. У большинства пациентов это вызывает незначительную утечку жидкости и не влияет на работу сердца.
У некоторых пациентов с ПМК могут быть различные симптомы, такие как сердцебиение, головные боли, головокружение или даже обмороки.Этот аспект MVP не связан с серьезностью утечки клапана; Фактически, это чаще всего встречается у пациентов с минимальной утечкой клапана. Это состояние редко бывает опасным, но может вызывать дискомфорт. Редкие заболевания, такие как заболевание щитовидной железы, воспалительные заболевания и нарушение прочности сердечных сосудов и клапанов, могут быть связаны с ПМК и обычно легко диагностируются при их наличии из-за других признаков и симптомов.
Снижение или устранение кофеинсодержащих продуктов и напитков (кофе, газированные напитки, шоколад) часто помогает избавиться от головных болей, головокружения и сердцебиения.Многие пациенты улучшают свое состояние после увеличения суточного потребления жидкости и / или соли. Некоторым пациентам может потребоваться лекарство, чтобы нейтрализовать эффект адреналина. Эти лекарства, называемые бета-блокаторами, снижают частоту сердечных сокращений и артериальное давление, а также помогают уменьшить или устранить симптомы. Практически все пациенты с ПМК могут заниматься спортом без ограничений.
Хотя многие врачи могут заподозрить ПМК при прослушивании сердца, эхокардиография (УЗИ сердца) – единственный способ окончательно диагностировать ПМК.Также важно знать, что ПМК является наиболее часто диагностируемым заболеванием сердца и должен проводиться и лечиться только опытным детским кардиологом.
Легочная гипертензия
Вопрос:
Мне сказали, что у моей 6-летней дочери легочная гипертензия. Что это значит? Это то же самое, что и гипертония, диагностированная у моей матери?
Ответ:
Легочная гипертензия – это состояние, при котором давление в кровеносных сосудах легких выше нормы.Это отличается от системной гипертонии, когда давление в кровеносных сосудах тела выше нормы. Системная гипертензия – распространенное заболевание, особенно у людей с возрастом. Диагноз ставится при измерении артериального давления в руке. Системная гипертензия обычно успешно лечится пероральными препаратами. Напротив, легочная гипертензия – редкое заболевание как у детей, так и у взрослых. Пациенты обычно обращаются к врачу с симптомами усталости, боли в груди, затрудненным дыханием при физической активности и эпизодами обморока или почти обморока.Как вы понимаете, с этими симптомами трудно справиться, особенно у младенцев. Таким образом, легочная гипертензия часто диагностируется поздно, после того, как у пациента в течение некоторого времени наблюдаются расплывчатые симптомы. Легочная гипертензия может быть диагностирована с помощью эхокардиографии (УЗИ сердца), хотя катетеризация сердца часто рекомендуется для подтверждения диагноза и как способ лучше понять причину.
Существует два широких класса легочной гипертензии: гипертония без какой-либо очевидной причины (называемая идиопатической) и гипертония, вызванная или возникающая вместе с другими заболеваниями.Заболевания, которые могут вызвать легочную гипертензию, включают:
- заболевание легких (например, незрелые легкие у недоношенных детей или обструкция дыхательных путей)
- некоторые врожденные пороки сердца с чрезмерным притоком крови к легким или блокировкой кровотока от легких обратно к сердцу
- болезней системы свертывания крови
- воспалительные заболевания (например, системная красная волчанка, СКВ)
- некоторые лекарства и токсины
- ВИЧ-инфекция
- определенные блокировки дренажа печени (портальная гипертензия)
По возможности, лучшим лечением легочной гипертензии является лечение основного заболевания.Когда это возможно, легочная гипертензия может исчезнуть или, по крайней мере, улучшиться. В ситуациях, когда лечение основного заболевания не улучшает легочную гипертензию, и в ситуациях идиопатической легочной гипертензии, доступны лекарства. Раньше эти лекарства вводили только внутривенно и часто включали длительную внутривенную терапию. Совсем недавно стали доступны ингаляционные и пероральные препараты. Хотя и редко, но в тяжелых случаях успешно применялась трансплантация легких.
Для получения дополнительной информации о легочной гипертензии посетите веб-сайт Ассоциации легочной гипертензии (ссылка откроется в новом окне).
Стеноз клапана легочной артерии
Вопрос:
Нам сказали, что у нашего ребенка стеноз клапана легочной артерии. Его сердечный клапан не открывается полностью. Что можно сделать, чтобы починить клапан?
Ответ:
Легочный клапан похож на дверь с односторонним движением в правой части сердца, которая препятствует обратному току крови из легких в сердце.Иногда во время развития сердца клапан не формируется должным образом. Если клапан герметичен (стеноз), правой стороне сердца необходимо больше работать, чтобы протолкнуть кровь через клапан в легкие. В зависимости от того, насколько плотный клапан, может потребоваться, а может и не потребоваться его исправление. Ваш специалист по врожденным порокам сердца может обсудить это с вами. Если клапан слегка затянут, его можно оставить в покое, и по мере взросления ребенку может стать лучше. Однако, если клапан плотный и заставляет сердце работать сильнее, чем должно, его может потребоваться открыть с помощью небольшого баллона с использованием специальной трубки (катетера), вводимой в сердце из кровяной вены в рамках процедуры интервенционной катетеризации. .Если клапан очень плотный или деформирован, его, возможно, потребуется хирургическим путем открыть или заменить.
Один желудочек
Вопрос:
У моего ребенка только что диагностировали единственный желудочек. Что это значит?
Ответ:
Нормальное сердце имеет две насосные камеры или желудочки. «Единый желудочек» относится к врожденным порокам сердца, при которых одна из этих камер отсутствует или очень мала, или к дефектам, при которых перегородка между двумя насосными камерами отсутствует.Эти дефекты часто называют гипоплазией левого сердца или гипоплазией правого сердца. Гипоплазия левых отделов сердца включает атрезию как аорты, так и митрального клапана (отсутствие клапанов на левой стороне сердца). Гипоплазия правых отделов сердца включает широкий спектр дефектов с небольшим или отсутствующим трехстворчатым клапаном или легочным клапаном (клапаны на правой стороне сердца). Кроме того, единичный желудочек возникает, если между двумя насосными камерами нет перегородки. Эти дефекты могут привести к тяжелой сердечной недостаточности (недостаточное количество крови в организме) или тяжелому цианозу (недостаточное количество крови в легких).Все эти дефекты требуют общего лечения, призванного обеспечить приток крови как к легким, так и к телу. Иногда для этого требуется ограничить приток крови к легким и создать новый кровеносный сосуд, чтобы обеспечить приток крови к телу. В других случаях для обеспечения кровотока в легочных артериях требуются операции. В конечном итоге, большинству детей с одним желудочком требуется две или три операции, в результате которых кровь с низким содержанием кислорода направляется в легкие, а богатая кислородом кровь – в организм. Есть хорошие варианты хирургического вмешательства для большинства детей с единственным желудочком, и многие дети с этим заболеванием могут выполнять большинство обычных детских занятий.Ваш детский кардиолог может предоставить вам наиболее полную информацию об особенностях состояния вашего ребенка.
Спортивные мероприятия
Вопрос:
Моей 10-летней дочери в 1 год вылечили дыру в сердце. С тех пор она здорова. Сможет ли она заниматься спортом?
Ответ:
Часто задают вопросы о занятиях спортом у пациентов с проблемами сердца. Существует широкий спектр сердечных дефектов, хирургических вмешательств и занятий спортом.Лучше всего обсудить с детским кардиологом, нужны ли вашей дочери какие-либо ограничения в занятиях спортом. Это особенно верно, если она хочет в конечном итоге учиться в средней школе или колледже. Большинство детей, у которых есть относительно простые пороки сердца и у которых был хороший результат после катетера или хирургического вмешательства, могут участвовать, по крайней мере, в некоторых, если не во всех, спортивных мероприятиях. У других детей могут быть сердечные заболевания, требующие некоторых ограничений. Пациенты с кардиостимуляторами или имплантируемыми кардиовертерами / дефибрилляторами (ИКД) могут иметь ограничения, которые не требуются для других пациентов с пороками сердца.Пациенты, принимающие антикоагулянты (препараты, снижающие свертываемость крови), также должны проявлять осторожность и проконсультироваться со своим врачом о занятиях спортом
Транспозиция магистральных артерий (DTGA) и генетика
Вопрос:
У нас есть годовалый сын, который чувствует себя хорошо после операции по транспозиции магистральных артерий (DTGA). Хотели бы еще одного ребенка. Будет ли у нашего второго ребенка врожденный порок сердца?
Ответ:
Врожденный порок сердца – самый частый врожденный порок.Около восьми из 1000 младенцев (или 0,8 процента) будут рождены с той или иной формой сердечной недостаточности. Однако большинство этих проблем легче, чем у вашего сына. Для пары, у которой был один ребенок с DTGA и у которой нет других членов семьи с транспозицией, шанс родить еще одного ребенка с DTGA немного увеличивается до примерно 18 из 1000 или 1,8 процента. Это также примерно такой же шанс, что этот ребенок родится с формой врожденного порока сердца, отличной от DTGA. Это дает более 98 процентов вероятности того, что ребенок родится с нормальным сердцем.
Если, однако, другие члены семьи (родственники первой степени родства) имеют DTGA, другие формы транспозиции или другие формы врожденного порока сердца, вероятность того, что ребенок родится с DTGA, может быть выше. Транспозиция редко происходит в семье.
Мы не знаем, почему возникают врожденные пороки сердца, такие как DTGA. Предполагается, что причина является генетической, хотя конкретный ген DTGA еще не идентифицирован. Что касается DTGA, существуют некоторые доказательства того, что могут быть задействованы несколько генов, а также другие факторы.
Поскольку у вас был один ребенок с врожденным пороком сердца, вам может быть полезно сделать эхокардиограмму плода между 18 и 20 неделями беременности во время следующей беременности. Это специализированное ультразвуковое исследование проводится детским кардиологом и показывает развивающееся сердце. Он должен быть в состоянии исключить большинство форм серьезных сердечных заболеваний. Чаще всего УЗИ плода является подтверждением того, что сердце ребенка развивается нормально.
Аномалии трехстворчатого клапана
Вопрос:
У моего 4-летнего сына сегодня диагностировали шум в сердце, ему сделали эхокардиограмму.Врач сказал мне, что у него легкая регургитация трехстворчатого клапана. Что это значит? Я должен беспокоиться?
Ответ:
Трикуспидальный клапан – это один из четырех сердечных клапанов в сердце. Этот клапан предотвращает утечку крови назад из правого желудочка (камеры сердца, которая перекачивает кровь в легкие), когда эта камера сжимается.
Почти у всех детей, которым проводят эхокардиографию (УЗИ сердца), наблюдается небольшая утечка трикуспидального клапана или регургитация.Это часто обнаруживается, потому что новые аппараты для эхокардиографии обладают технологией, достаточно чувствительной, чтобы улавливать широкий спектр нормальных сигналов от крови, проходящей через сердце. Легкая утечка трехстворчатого клапана при отсутствии других проблем с сердцем считается нормальным явлением и не о чем беспокоиться.
Дефект межжелудочковой перегородки (VSD)
Вопрос:
Моему 5-дневному сыну диагностировали дефект межжелудочковой перегородки (ДМЖП). Размер отверстия около 2 мм.Считается ли это большим или малым, и каковы долгосрочные и краткосрочные эффекты VSD?
Ответ:
Дефект межжелудочковой перегородки (ДМЖП) диаметром 2 мм считается малым. Поскольку он маленький, вряд ли у вашего малыша возникнут какие-либо проблемы. Этот VSD, скорее всего, полностью закроется по мере роста вашего ребенка, в некоторой степени в зависимости от точного расположения отверстия. Это может произойти довольно скоро (в течение нескольких месяцев) или может занять несколько лет. В общем, VSD, который не закрылся примерно к 5 годам, не закроется самопроизвольно.Очень маленькие VSD не становятся большими по мере роста младенцев.
Стоит знать о двух осложнениях, связанных с небольшими ДМЖП, оба относительно редки. Во-первых, существует небольшой риск того, что у ребенка или взрослого с небольшим ДМЖП разовьется сердечная инфекция (эндокардит). Эти инфекции являются бактериальными и могут возникать после событий, когда бактерии попадают в кровь.
Другая сложность небольшого VSD зависит от точного расположения отверстия. Люди с ДМЖП непосредственно под аортальным клапаном (клапан на выходе из левой части сердца в тело) имеют небольшую вероятность того, что одна из створок этого клапана со временем может начать провисать в направлении отверстия.Это случается редко, но когда это происходит, может привести к негерметичности клапана. В редких случаях, когда это происходит, ваш врач может порекомендовать хирургическое закрытие небольшого межжелудочкового пережима, чтобы предотвратить дальнейшие проблемы с аортальным клапаном.
Странствующий кардиостимулятор
Вопрос:
Мой 8-летний сын жаловался на боль в груди и учащенное сердцебиение, когда принимал душ. Это случилось дважды. Он был на Фловенте и Сингуларе из-за астмы. Его врач уверяет меня, что лекарство не имело ничего общего с болью в груди.Моему сыну сделали ЭКГ, и детский кардиолог сказал, что у него блуждающий кардиостимулятор и дальнейшее обследование не требуется. Должен ли я получить второе мнение?
Ответ:
Диагноз «блуждающий кардиостимулятор» относится к типу сердечного ритма с нормальными колебаниями частоты сердечных сокращений. Кардиостимулятор – это область сердца, отвечающая за начало сердцебиения. Обычно он расположен в верхней части правого предсердия (верхняя правая камера сердца). Иногда блуждающий кардиостимулятор может перемещаться из верхнего правого предсердия в нижнее правое предсердие.
Боль в груди может быть связана с астматическим заболеванием. Так что в случае вашего сына боль в груди сама по себе не будет поводом для беспокойства по поводу его сердца. Некоторые лекарства от астмы также могут вызывать кратковременное учащение пульса, но лекарства, которые принимает ваш сын, обычно этого не делают. В редких случаях пациенты могут испытывать нарушение сердечного ритма, называемое тахикардией (аномально учащенное сердцебиение).
Если у вашего сына сохраняется ощущение учащенного сердцебиения, врач может назначить дополнительное обследование.Транстелефонный монитор ЭКГ – это устройство, которое можно использовать при появлении симптомов. Пациент нажимает кнопку на записывающем устройстве, и запись сердцебиения сохраняется в памяти монитора. Эти записи затем можно отправить по телефону кардиологу. Другой тест называется холтеровским монитором. Он записывает ЭКГ непрерывно в течение 24-48 часов, пока ребенок находится дома, активен и спит. Затем любой из этих двух тестов может быть проанализирован для обнаружения любых аномальных сердечных сокращений и определения необходимости дальнейшего тестирования или лечения.
Симптомы вашего сына, скорее всего, связаны с его астмой, но если они не исчезнут, ваш врач может рассмотреть возможность проведения дополнительных анализов, включая два только что описанных теста. Кроме того, если ваш сын испытывает головокружение или обморок, немедленно сообщите об этом своему врачу.
Важно, чтобы вы были довольны диагнозом первого детского кардиолога, который осмотрел вашего ребенка. Если нет, то поищите другое мнение
Синдром Вольфа-Паркинсона-Уайта
Вопрос:
Моему сыну поставили диагноз WPW.Что это? Ему понадобится лечение? Ему понадобится операция или кардиостимулятор?
Ответ:
Синдром Вольфа-Паркинсона-Уайта – нарушение сердечного ритма, которое обычно можно обнаружить на электрокардиограмме (ЭКГ или ЭКГ).
Drs. Вольф, Паркинсон и Уайт опубликовали первую статью об этом типе ритма в 1930 году. Вольф-Паркинсон-Уайт (WPW) означает, что существует дополнительная электрическая связь от верхних камер сердца (предсердий) к нижним камерам (желудочкам). .
Иногда ненормальный ритм возникает, когда электрические сигналы сердца проходят в неправильном направлении от желудочков к предсердиям через дополнительное электрическое соединение. Из-за этого сердечного ритма сердце бьется слишком быстро (тахикардия). Иногда во время тахикардии пациенты могут чувствовать головокружение или тошноту, а иногда и обмороки. Для снижения частоты сердечных сокращений можно использовать лекарства. У редких пациентов состояние может быть опасным для жизни.
Если лекарство не помогает контролировать тахикардию, или у пациентов с повышенным риском опасных для жизни событий, или если пациенты не хотят лечиться, может использоваться процедура, называемая катетерной аблацией.Это делается в лаборатории катетеризации сердца под наркозом или седативными препаратами. Он включает в себя введение нескольких специализированных катетеров в кровеносные сосуды в паху. Эти катетеры могут определить источник аномального сердцебиения в предсердии. Они отменяют дополнительное электрическое соединение с помощью радиочастотных волн (нагревание) или криоабляции (замораживание). С 1980-х годов эта процедура безопасно и эффективно выполнялась десятками тысяч детей и обеспечивала постоянное излечение более чем в 90% случаев.Некоторые пациенты и врачи предпочитают абляцию лекарствам в качестве терапии первой линии при WPW.
Каждому пациенту важно обсуждать вопросы и опасения непосредственно со своим кардиологом, чтобы понять, как эти рекомендации применимы к их конкретным обстоятельствам.
, объяснил детский кардиолог • MyHeart
Боль в груди у детей: распространенная жалоба
Боль в груди у детей – очень распространенная жалоба, которую часто слышат от маленьких детей к подросткам.Чаще всего это , а не симптом болезни сердца у детей. Фактически, более 95% детей, обращенных к детскому кардиологу по поводу боли в груди, не имеют какой-либо идентифицируемой сердечной причины.
Родители правильно спросят, в чем причина боли в груди. Поскольку в груди много структур, существует много разных причин боли в груди. Я пытаюсь думать о разных причинах боли в груди следующим образом.
Боль в груди у детей: скелетно-мышечные причины
Вероятно, наиболее распространенные формы боли в груди у детей связаны с некоторым раздражением в стенке грудной клетки или костно-мышечную систему.Люди будут использовать термин «боли роста», и я думаю, что это обычно означает реберный хондрит или воспаление суставов между ребрами и грудиной. Обычно это больно давить на грудь. Поскольку это воспаление, могут помочь противовоспалительные препараты, такие как Motrin или Aleve. Другая распространенная причина – это то, что мы называем синдромом прекардиального улова. У меня была эта боль, и я описываю ее как внезапную и сильную боль в левой части груди. Иногда бывает больно, когда я дышу, и я пытаюсь пошевелиться, чтобы боль «утихла».Как только он появляется, он часто быстро исчезает в считанные минуты. Мы не знаем, что вызывает этот тип боли, но он очень распространен и, похоже, не связан с каким-либо более тяжелым заболеванием. Иногда дети также растягивают или травмируют грудную стенку во время занятий спортом или тренировок. Как и в случае с другими типами болезненности, время и безрецептурные обезболивающие помогут избавиться от этих симптомов.
Боль в груди у детей: причины легких
Боль в груди может быть вызвана множеством легочных.Астма может привести к стеснению в груди и затрудненному дыханию. Это очень важная причина боли в груди у детей, которую можно лечить, и она улучшает качество жизни. Могут возникнуть и более серьезные легочные причины боли в груди у детей. Лихорадка и боль в груди могут указывать на легочную инфекцию. Сильная и постоянная боль в груди может быть признаком пневмоторакса или наличия воздуха вокруг легких. Очевидно, что сильную и постоянную боль в груди, особенно связанную с лихорадкой, должен оценить врач.
Боль в груди у детей: причины желудка
Некоторые дети испытывают боль в груди по ночам, когда ложатся спать, или даже просыпаются ночью. Как взрослые, мы будем чувствовать изжогу после определенных приемов пищи, у детей также могут возникнуть эти симптомы. Эти симптомы можно лечить с помощью антацидных препаратов. И точно так же, как стресс и беспокойство могут вызывать у людей неприятные симптомы, иногда дети могут чувствовать это у себя в груди.
Боль в груди у детей: сердечные причины
Как я уже говорил выше, более 95% обращений к детскому кардиологу по поводу боли в груди не связаны с сердечно-сосудистыми заболеваниями, и при этом большинство из них не опасно для жизни.Однако есть важные сердечные причины боли в груди у детей. Как и в случае с легочными причинами боли в груди, стойкая и сильная боль в груди, связанная с лихорадкой, может означать перикардит или воспаление мешка, окружающего сердце. Боль в груди, повторяющаяся во время упражнений, и симптомы потери сознания во время упражнений могут быть очень важны. Существуют редкие аномалии происхождения коронарной артерии, которые могут вызывать эти типы симптомов. Другими причинами могут быть тяжелые аномалии клапана или гипертрофическая кардиомиопатия.В целом, многие сердечные причины боли в груди могут быть устранены с помощью хорошей исторической оценки, физического осмотра и простых тестов, таких как электрокардиограмма и эхокардиограмма.
4.49 / 5 (215)Комментарии предназначены исключительно для информационных целей и не предназначены для замены профессиональных медицинских консультаций, диагностики или лечения. Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно состояния здоровья.Заявление об отказе от ответственности
Боль в груди, которая приходит и уходит: причины и симптомы
Поделиться на Pinterest Боль в груди, которая возникает и уходит, может быть вызвана проблемами с сердцем, дыхательными путями или пищеварением.Боль в груди, которая приходит и уходит, может указывать на проблемы с сердцем, дыхательной системой или пищеварением. Также у некоторых людей это происходит во время панических атак.
Невозможно точно диагностировать боль в груди на основании одних только симптомов. Обратитесь к врачу, если боль в груди возвращается, усиливается или сопровождает другие симптомы.
Боль, которая длится недели или месяцы, вряд ли может быть вызвана опасной для жизни чрезвычайной ситуацией. Проблема, скорее всего, связана с мышцами или структурой скелета.
Проблемы с сердцем с меньшей вероятностью вызывают боль, которая:
- длится всего несколько минут
- облегчается приемом лекарств
- уходит при глубоком вдохе
- влияет только на определенную точку на груди
- облегчение при массаже грудной клетки
Многие виды боли в груди приходят и уходят.Даже боль от сердечного приступа может временно исчезнуть, а затем вернуться.
Чтобы лучше понять причину боли в груди, внимательно изучите другие симптомы и помните о любых факторах риска заболеваний.
Ниже приведены распространенные причины боли в груди:
Желудочно-кишечные проблемы
Широкий спектр желудочно-кишечных проблем может привести к боли в груди или около ребер. Например:
- Кислотный рефлюкс может вызвать чувство жжения в груди.
- Камни в желчном пузыре могут вызвать внезапную сильную боль, которая длится несколько часов, затем исчезает и возвращается.
- Язвы могут вызывать боль, которая приходит и уходит.
Когда у человека кислотный рефлюкс, боль в груди, как правило, усиливается вскоре после еды. Также может ухудшиться состояние после употребления алкоголя или жирной пищи.
Если человек подозревает, что боль в груди связана с желудком или печенью, важно обратиться к врачу. Однако этот тип боли обычно не свидетельствует об опасности.
Мышечная боль
Мышечная боль, вызванная напряжением, травмой или хроническим болевым синдромом, часто лежит в основе боли в груди.
Симптомы мышечной боли сильно различаются. Боль может быть:
- острой или тупой
- стреляющей или пульсирующей
- иррадиирующей наружу или сосредоточенной в одном месте
Боль в груди с большей вероятностью связана с мышцами, если она:
- проходит после массажа
- усиливается, когда человек резко вдыхает и внезапно
- ощущает себя аналогично мышечной боли, испытанной в прошлом
Паническая атака
Боль в груди может быть пугающим симптомом панической атаки и вызывать у человека более тревожное состояние.Боль может быть похожей на боль при сердечном приступе. Некоторым людям с приступами паники может казаться, что они умирают.
Эти приступы часто проходят после глубокого дыхания. В некоторых случаях они могут длиться всего несколько минут.
Если боль не проходит, может быть сложно отличить приступ паники от сердечного приступа без помощи врача.
Респираторная инфекция
Респираторные инфекции могут вызывать боль в груди, особенно если они также вызывают частый кашель.
У некоторых людей после респираторной инфекции развивается состояние, называемое плевритом. Плеврит – это воспаление плевры, ткани, которая окружает легкие снаружи.
Обратитесь к врачу, если боль в груди или легких сохраняется после респираторной инфекции.
Стенокардия
Стенокардия – это боль или дискомфорт в груди, возникающие, когда сердце не получает достаточно крови. Люди со стенокардией могут ощущать напряжение, давление или ощущение сдавливания в груди.Боль может также отдавать в челюсть.
Боль при стенокардии аналогична боли при сердечном приступе, и стенокардия является одним из факторов риска этого состояния.
Стенокардия обычно является признаком ишемической болезни сердца (ИБС), которая возникает при закупорке артерий. ИБС также является фактором риска сердечного приступа. Всем, кто подозревает, что он у них есть, следует обратиться к врачу.
Сердечный приступ
Внезапная сильная боль в груди может указывать на сердечный приступ или остановку сердца. Это происходит, когда из-за ложных электрических импульсов или блокировок кровь не достигает сердца.
Предупреждающие признаки сердечного приступа включают:
- боль в центре грудной клетки
- ощущение давящего давления на грудную клетку
- боль, которая длится дольше нескольких минут
- боль, отдающая в плечо, шею , руки, спина или челюсть
- тошнота, головокружение или одышка
Симптомы могут различаться в зависимости от пола. Женщины, как правило, испытывают тошноту и головокружение, одышку, боль в спине или челюсти чаще, чем, например, мужчины, и у них может не быть классического симптома боли в центре груди.
Сердечный приступ – неотложная медицинская помощь. Если человек подозревает, что у него он есть, или если он испытывает новую, необъяснимую боль в груди, ему следует немедленно обратиться в службу экстренной помощи.
Люди с факторами риска сердечно-сосудистых заболеваний, такими как ИБС, сердечные приступы, ожирение или диабет в анамнезе, более склонны к сердечным приступам.
Проблемы с легкими
Проблемы с легкими, включая инфекции и пневмонию, могут привести к боли в груди и одышке.
Заболевания легких – серьезные. Любому, кто подозревает, что он у него есть, следует обратиться за медицинской помощью в течение 1-2 дней. Однако невозможность дышать или сильная боль в груди, связанная с легкими, считается неотложной медицинской помощью.
Мастит
Это инфекция в тканях груди. Мастит может быть очень болезненным. Человек может испытывать отек, стреляющую или резкую боль в груди или груди, а также повышенную температуру.
Мастит часто встречается во время кормления грудью.Инфекция может исчезнуть сама по себе, хотя некоторым людям требуются антибиотики или пребывание в больнице.
Легочная эмболия
Легочная эмболия – это закупорка кровеносного сосуда, ведущего к легким. Эмболия возникает, когда тромб оторвался, часто из ног. Если у человека есть тромб в ноге, он может испытывать боль в этой области.
Легочная эмболия может вызвать сильную боль в груди и одышку. Это опасные для жизни случаи оказания неотложной медицинской помощи.
Кормление грудью
Это может вызвать боль в груди и вокруг груди. Это могут быть следующие факторы:
- увеличение груди
- рефлекс расслабления
- мастит
- слышание детского плача
Некоторые люди испытывают боль в груди или сосках по мере того, как тело приспосабливается в первые несколько недель беременности. кормление грудью. Если боль легкая и приходит и уходит, можно подождать.
Обратитесь к врачу, если боль сильная или длится несколько недель.
Клинические рекомендации: боль в груди
Фон
Большинство детей, обращающихся с болью в груди в качестве первичной жалобы, не страдают сердечными или другими серьезными заболеваниями. Приоритеты оценки состоят в том, чтобы, во-первых, исключить эти расстройства или обеспечить соответствующее неотложное лечение и впоследствии сформируйте план диагностики и ведения оставшихся случаев. К распространенным причинам детской боли в груди у пациентов без факторов риска серьезных заболеваний относятся:
- Опорно-штаммы
- Респираторные инфекции с кашлем или без него
- Обострения астмы
- Заболевание верхних отделов желудочно-кишечного тракта или желчевыводящих путей
- Прекардиальный «улов» – внезапные кратковременные острые боли, часто в левой половине грудной клетки, обычно у здоровых подростков и молодых людей.Происхождение этой боли неизвестно.
- Тревога, идиопатия – многим детям органический диагноз не поставлен.
Наличие определенных факторов риска увеличивает вероятность потенциально серьезных причин.
Факторы риска серьезные или опасные для жизни состояния
| Фактор риска | Состояние по рассмотреть |
| Сильная травма грудной клетки | Пневмоторакс, гемоторакс, ушиб сердца или легких, разрыв средостения. |
| Ранее перенесенное сердечное заболевание или хирургическое вмешательство | Ишемия миокарда, аритмия, перикардит, выпот в перикард. |
| Состояния гиперкоагуляции (первичные нарушения свертываемости крови, новообразования, беременность, использование противозачаточных таблеток, длительная неподвижность или послеоперационный период, центральные венозные катетеры, заболевание соединительной ткани, анамнез или сильная семейная история тромбоэмболии) | Тромбоэмбол легочной артерии |
| Серповидно-клеточная анемия | Острый грудной синдром |
| Хроническое респираторное заболевание | Пневмоторакс |
| Болезнь Кавасаки | Коронарная аневризма и ишемия миокарда |
| Синдромы семейной гиперлипидемии | Ишемия миокарда |
| Употребление кокаина или стимуляторов | Ишемия миокарда |
| Заболевание соединительной ткани | Перикардит и выпот в перикард, расслоение аорты |
Оценка
Самым важным этапом первоначальной оценки является выявление признаков кардиореспираторного дистресса:
- Одышка, тахипноэ, усиление работы дыхания
- Гипоксия
- Аномальный пульс или артериальное давление
- Плохая перфузия
- Расширенные шейные вены, приглушенные тоны сердца
- Депрессивное психическое состояние
Для дальнейшей конкретной оценки основной причины см. Блок-схема боли в груди ниже.
Основные результаты обследования и основные результаты расследования, которые могут быть выявлены при необычных серьезных состояниях, представлены в таблице ниже:
| Состояние | Результаты |
| Ишемия миокарда | Аномальный пульс или артериальное давление, аритмия, подъем или депрессия сегмента ST, повышенный уровень тропонинов |
| Перикардит | Позиционная боль, шум трения перикарда, широко распространенная седловидная элевация ST |
| Выпот в перикарде | Гипотония, расширенные шейные вены, приглушенные тоны сердца, парадоксальный пульс, увеличенный шаровидный силуэт сердца на рентгеновском снимке |
| Тромбоэмболия легочной артерии | Тахипноэ, тахикардия, гипоксия, кровохарканье, неспецифические изменения зубца ST и T в передних отведениях грудной клетки – наиболее частая находка на ЭКГ, «классический» паттерн S1Q3T3 встречается редко.Могут быть обнаружены незначительные аномалии рентгенографии – обычно нормальные |
| Расслоение аорты | Дифференциальное АД конечностей, результаты рентгенографии включают: расширенное средостение, левый плевральный колпачок, искривление трахеи и главных стволовых бронхов. Признаки ишемии миокарда или тампонады перикарда, если они осложнены этими явлениями. |
Менеджмент
- Пациенты с травмами и пациенты с признаками кардиореспираторной недостаточности должны быть реанимированы в соответствии с общими принципами, прежде чем рассматривать возможность более целенаправленного лечения (см. реанимация).
- Приведенная ниже блок-схема представляет собой руководство для дальнейшего ведения, включая специальные расследования, консультации и направления.
- Все пациенты с положительными факторами риска серьезных заболеваний должны быть обсуждены со старшим персоналом до их окончательного решения.
- Несмотря на редкость серьезных заболеваний, многие дети и родители сильно обеспокоены возможным сердечным заболеванием. Конкретное заверение – важная часть управления.
Детская боль в груди
Скачать PDF
Могут ли дети и подростки заболеть сердечными заболеваниями или сердечными приступами? – Центр детской кардиологии штата Орегон
Многие люди, вероятно, склонны думать о сердечных заболеваниях и сердечных приступах как о недугах пожилых людей. Мы думаем, что это те явления, которые накапливаются с течением времени – часто после многих лет малоподвижного образа жизни, курения, высокого кровяного давления, высокого уровня холестерина или диабета.
Но печальная реальность заключается в том, что сердечные заболевания и сердечные приступы могут поразить кого угодно в любое время, включая детей и подростков, которые, по всей видимости, имеют крепкое здоровье.
Возможно, даже большее беспокойство: эти проблемы у молодых людей часто являются примерами врожденных пороков сердца – то есть они присутствуют с рождения – а не тем, что считается типичными факторами риска. В некоторых случаях это включает генетическую предрасположенность к высокому холестерину.
Иногда проблемы с сердцем остаются незамеченными, пока не возникают проблемы.Конечно, все мы знакомы с печальными историями молодых спортсменов в расцвете сил, которые заболели недиагностированным сердечным недугом. Иногда это может быть смертельно опасным. Например, гипертрофическая кардиомиопатия – «основная причина смерти молодых спортсменов».
Однако хорошие новости заключаются в том, что эти проблемы возникают очень редко.«Внезапная смерть среди людей моложе 35 лет, часто из-за необнаруженных пороков сердца или недооцененных сердечных аномалий, является редкостью», – сообщает клиника Майо.«Эти внезапные смерти чаще происходят во время физической активности, например, занятий спортом, и чаще случаются у мужчин, чем у женщин».
Сердечная недостаточность у молодых людей
Американская кардиологическая ассоциация (AHA) утверждает, что «иногда сердце ребенка может работать неправильно. Термин «сердечная недостаточность» описывает сердце, которое не работает должным образом. Это не означает, что сердце перестало работать, это означает, что оно не работает так, как должно ».
Далее они перечисляют некоторые возможные симптомы сердечных заболеваний, с которыми сталкиваются дети:
- Проблемы с дыханием
- Плохое питание или рост
- Чрезмерное потоотделение
- Низкое артериальное давление
Если смотреть на эту тему в более широком смысле, есть некоторые тревожные признаки того, что частота сердечных приступов растет среди людей, особенно женщин в возрасте до 54 лет.Это, в то время как исследования показывают, что, по данным AHA, «частота сердечных приступов в США снизилась в последние десятилетия среди людей в возрасте от 35 до 74 лет».
Исследование не было сосредоточено на детях или подростках, но оно подчеркивает тот факт, что сердечные заболевания больше не являются чем-то, о чем следует беспокоиться «пожилым» людям.
Болезни сердца в США
Болезни сердца остаются основной причиной смерти в США. И врачи начинают замечать рост числа подростков, у которых диагностировано высокое кровяное давление и высокий уровень холестерина – определенные факторы риска сердечных заболеваний.Вот почему каждому жизненно важно понимать факторы риска или факторы, которые увеличивают риск сердечного приступа и риск сердечных заболеваний.
Сохранение здоровья сердца означает активное участие в обеспечении собственного благополучия, а также благополучия тех, о ком нам доверили заботиться. Хорошее здоровье и полезные для сердца привычки можно прививать маленьким детям и подросткам с раннего возраста; важна физическая активность, равно как и правильное питание.
Согласно документам U.S. News and World Report, проблемы с сердцем – или те вещи, которые в конечном итоге приводят к проблемам с сердцем – «могут начаться в очень раннем возрасте», по словам доктораГрегори Перенс, детский кардиолог в детской больнице UCLA Mattel. В той же истории отмечается, что помимо генетики, «к самым ранним факторам риска (сердечных заболеваний) относятся курение матери, пока ребенок еще находится в утробе матери».
По возможности врачи рекомендуют грудное вскармливание; Было обнаружено, что это снижает риск развития сердечных заболеваний у ребенка в более позднем возрасте.
Еще один фактор риска сердечных заболеваний: недосыпание. По словам доктора Клэр Маккарти из Гарвардской медицинской школы: «За последние 20 лет количество сна, которое получают подростки, значительно сократилось.Лишь около половины из них регулярно спят более семи часов, при этом подростки старшего возраста спят меньше, чем молодые, что, учитывая, что рекомендуемое количество составляет от восьми до 10 часов, является плохой новостью ».
Маккарти цитирует исследование в журнале «Pediatrics», в котором исследователи обнаружили, что «у тех, кто мало спал, был более высокий« показатель метаболического риска ». У них с большей вероятностью был жир на животе, высокое кровяное давление и отклонения от нормы. липиды крови, а также инсулинорезистентность, что увеличивает риск диабета.”
Другими словами, недостаток сна у молодых людей может запустить цепную реакцию проблем со здоровьем, вплоть до сердечных заболеваний.
Центр детской кардиологии штата Орегон
Итак, да, дети и подростки могут заболеть сердечными заболеваниями и сердечными приступами, хотя это очень редко и часто является результатом врожденных пороков сердца. Тем не менее молодые люди с хорошим здоровьем могут начать путь к ухудшению здоровья сердца без надлежащего руководства.
Как взрослые, мы обязаны заботиться о здоровье и благополучии молодых людей.В конце концов, за ними будущее. Мы должны прививать ценности физической активности и качественному питанию с самых ранних стадий их развития.
Дети учатся у своих родителей, поэтому неплохо было бы позаботиться о себе – о своем здоровье и здоровье своего ребенка.
В Центре детской кардиологии штата Орегон (PCCO) мы предоставляем полный спектр услуг по педиатрической кардиологии. Наше партнерство с медицинским центром Legacy Emanuel и детской больницей Randall ставит нас в центр ряда кардиологических практик: визуализации сердца, катетерных вмешательств, электрофизиологии и многого другого.
PCCO специализируется на сердечно-сосудистых заболеваниях и здоровье сердца, как и с 1986 года. Наши детские кардиологи первыми сделали важные достижения в лечении врожденных пороков сердца. Два примера: мы выполнили первую хирургическую процедуру Норвуда по поводу синдрома гипоплазии левых отделов сердца (HLHS) в Орегоне и первую операцию по переключению артерий для транспозиции магистральных артерий (TGA).
Свяжитесь с Детским кардиологическим центром штата Орегон сегодня, если у вас возникнут какие-либо вопросы.
Острая боль в груди? У вашего ребенка может быть PCS
Синдром прекардиального улова (PCS) – частая причина жалоб на боль в груди у детей и подростков. Это также встречается, хотя и реже, у взрослых. Эпизоды ПКС чаще всего возникают в состоянии покоя, в положении сидя или лежа или при резком изменении позы. PCS проявляется как острая, часто очень сильная боль, которая обычно ощущается в левой части грудной клетки. Эта боль часто усиливается при вдохе или вдыхании.
Пациенты нередко опасаются, что эта острая боль вызвана сердечным приступом, но, к счастью, тип боли, наблюдаемый при PCS, является локализованным и недолговечным, обычно длится от 30 секунд до 3 минут (хотя иногда боль может длиться до 30 минут). Напротив, боль, связанная с сердечным приступом, представляет собой обобщенный тип боли, который не проходит. Частота эпизодов PCS варьируется от пациента, иногда возникая ежедневно, по несколько эпизодов каждый день или годы между эпизодами.
Хотя точная причина неизвестна, предполагается, что она может быть вызвана защемлением нерва или спазмом межреберных мышечных волокон. Также существует корреляция между PCS и стрессом и тревогой.
Во всех случаях боль проходит быстро и полностью. Хотя глубокий вдох во время приступа PCS усиливает боль, многие сообщают, что принуждение себя дышать как можно глубже вызовет ощущение лопания или потрескивания небольшого «пузыря» в груди, что приводит к исчезновению боли.Нет никакого известного лечения или лекарства от PCS. Поскольку боль в большинстве случаев проходит быстро и полностью, обезболивающие не требуются.
Хотя мы не знаем наверняка, насколько распространен PCS, статистика говорит нам, что это наиболее часто встречается у детей и подростков. В своей собственной практике я отмечал более высокий процент женщин, страдающих этим заболеванием, обычно в раннем подростковом возрасте. Следует отметить, что я вижу детей младшего возраста в возрасте от 7 до 10 лет с этим.
Таким образом, PCS – это самоограничивающийся тип боли в груди, который чаще всего возникает в покое и обычно не связан с другими симптомами.Если ваш ребенок испытывает боль во время упражнений вместе с учащенным сердцебиением, головокружением и / или обмороком, следует рассмотреть другие сердечные причины, включая кардиомиопатии, аномалии коронарных артерий или нарушения ритма. Симптомы физических упражнений, включая боль в груди, учащенное сердцебиение, головокружение и обмороки, – это красные флажки для кардиологов. Если ваш ребенок испытывает какие-либо из этих симптомов, я бы посоветовал вам обсудить эти жалобы с педиатром вашего ребенка или обратиться за медицинской помощью, поскольку эти симптомы могут быть признаками серьезных сердечных проблем.
Февраль – месяц сердца в Америке. Присоединяйтесь к отделению CDC по профилактике сердечных заболеваний и инсульта и Million Hearts®, чтобы дать молодым людям понять, что они не застрахованы от сердечных заболеваний, но что они могут снизить свой риск – в любом возрасте – путем изменения образа жизни и лечения заболеваний. Для сообщений и ресурсов щелкните здесь .
Гилберт Кардиология – Гилберт, Аризона Кардиология
Гилберт Кардиология…org, веб-сайт по обучению пациентов, спонсируемый Американским колледжем кардиологов. Некоторые брошюры, которые мы подготовили, чтобы помочь вам в обучении: Дуплексная визуализация аорты Дуплексная визуализация артерий / вен Кардиологическая реабилитация Сердечный Стент Кардиоверсия Дуплексная визуализация сонных артерий КТ ангиография Эхокардиограмма Усиленная внешняя контрпульсация Мониторинг событий Катетеризация сердца Холтеровское мониторирование Фармакологический ядерный стресс-тест Дуплексная визуализация почечной артерии Чреспищеводная эхокардиограмма Ядерный стресс-тест на беговой дорожке Стресс-тест на беговой дорожке Условия: Стенокардия Стеноз аорты Мерцательная аритмия Боль в груди Хроническая сердечная недостаточность Эндокардит Острое сердечно-сосудистое заболевание Сердечное заболевание Высокий уровень холестерина Гипертония (высокое кровяное давление) Митральная регургитация Ожирение / избыточный вес Перикардит Курение Стресс и управление стрессом Гладить Диагностические тесты: Кровяное давление Катетеризация сердца ЭКГ Визуальные тесты Физический осмотр Стресс-тесты Лечение: Коронарная ангиопластика Кардиостимулятор Общие ресурсы Здоровая диета – «Цель NHLBI к здоровому весу» Отказ от курения Обструктивное апноэ во сне – Центр диабета Джослин Диабет – Американская диабетическая ассоциация У вас есть личная история здоровья, которой вы хотели бы поделиться с другими…
Кардиология Гилберта
…
Кликните сюда Наши услуги Кардиология и предоперационная консультация
Коронарная ангиограмма и ангиопластика
Управление кардиостимулятором и дефибрилляцией
Кумадин / мониторинг МНО
Расширенное управление липидами
Лечение вен
Лечение застойной сердечной недостаточности
Многие другие Причины / методы лечения Стенокардия Эндокардит
Стеноз аорты
Острое сердечно-сосудистое заболевание
Мерцательная аритмия
Ожирение Диагностическое тестирование Нагрузочный тест с физической нагрузкой
Эхокардиограмма
Стресс-эхокардиограмма
24-часовой холтеровский монитор
Регистратор событий / петель
ЭКГ в 12 отведениях
Тестирование наклона стола Информационные бюллетени Осень 2011 г. Последние новости кардиосмарт…
Кардиологические услуги
… Ангиопластика может улучшить симптомы ишемической болезни сердца, такие как стенокардия или одышка …
Причины и лечение
Главная> Услуги> Причины и лечение Признаки и симптомы проблем с сердцем Стенокардия Стенокардия – это боль или дискомфорт в груди, возникающие, когда сердечные мышцы не получают достаточно богатого кислородом кровотока …
Боль в груди
… Стенокардия Стенокардия вызывает многие из симптомов сердечного приступа, включая сжимающую боль в груди и боль в челюсти, шее, плечах, руке и спине …
Что может вызывать боль в груди?
… Стенокардия Стенокардия может быть причиной давящей или сжимающей боли в груди, плечах, шее, челюсти, руке и спине и может имитировать симптомы сердечного приступа …
Как регулярные посещения кардиолога сохраняют здоровье сердца
…Другие включают: Кардиомиопатия
Хроническая сердечная недостаточность
Сердечные аритмии, например фибрилляция предсердий. Стенокардия Структурные дефекты Если вы или ваш лечащий врач подозреваете, что у вас может быть или может развиться одно или несколько из этих состояний, вам следует посетить с профилактической целью Gilbert Cardiology …
Suffering From Chest Pain?
…
Другие проблемы с сердцем: вы также можете испытывать боль в груди, если у вас стенокардия , , ишемическая болезнь сердца, кардиомиопатия, расслоение аорты, проблема с сердечным клапаном или воспаление в сердце или вокруг него…
Стенокардия
Стенокардия – это боль или дискомфорт в груди, возникающие, когда сердечные мышцы не получают достаточно богатого кислородом кровотока …
Ангиопластика
… Это увеличивает риск человека заболеть стенокардией или сердечным приступом .

