показание к проведению, как делается, что показывает – МЕДСИ
Оглавление
Ультразвуковое исследование (УЗИ) — процедура, безопасная для ребенка любого возраста. Она позволяет провести точную диагностику быстро и безболезненно. При этом не применяется рентгеновское излучение, которое вредно для детского организма. В основе принципа его действия лежит эффект различного отражения звуковых волн высокой частоты от разных типов органов и тканей.
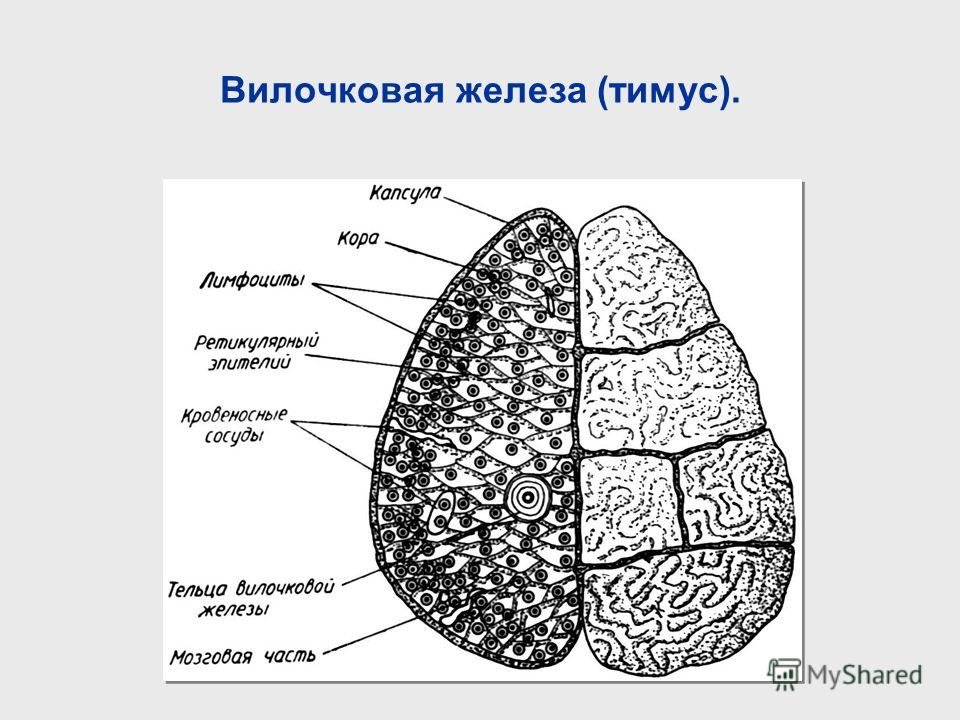
Что из себя представляет вилочковая железа?
Вилочковая железа (тимус) является важной частью организма, отвечающей за выработку Т-лимфоцитов для иммунитета человека. Она размещается в верхней области грудной клетки (в верхнем средостении).
Размеры и масса железы меняются на протяжении всей жизни человека:
- В момент рождения она весит 15 грамм и составляет около 5 см в длину
- К окончанию полового созревания и на протяжении основного периода взрослой жизни ее масса составляет 20–37 грамм, а длина — 7,5–16 см
- К старости (порядка 75-ти лет) ее вес уменьшается до 6 грамм
Вилочковая железа имеет серо-розовый цвет тканей, а в пожилом возрасте — желтоватый.
С какой целью проводят УЗИ тимуса?
Врач назначает УЗИ вилочковой железы для детей в случае, когда имеются жалобы на постоянные болезни ребенка (простуды, ОРЗ и др.) и низкий иммунитет. Это необходимо, чтобы определить причины возникновения регулярных недомоганий.
Ультразвуковое исследование позволяет выявить патологическое увеличение размеров тимуса — тимомегалию. В результате ее появления ослабляется иммунитет, и ребенок начинает регулярно заражаться различными болезнями от других детей и взрослых. В таком случае на фоне обычной простуды может возникнуть аллергия, расстройство ЖКТ, появляется высокая температура.
Показания к проведению
УЗИ тимуса назначается при таких симптомах, как:
- Ребенок регулярно заболевает (до 10-ти раз в год)
- Обычная простуда часто приобретает более тяжелую форму и сопровождается осложнениями (пневмония, бронхит, синусит)
- Температура часто поднимается до 37,5 и держится длительное время
- Обильное срыгивание, слишком частое и тяжелое дыхание
- Появление бронхиальной астмы, аллергических реакций, которые не устраняются даже при более правильной диете
- При общей слабости, хронической утомляемости, болях в груди
- Если сетка сосудов на груди четко отображается
- При нарушении сердечного ритма (аритмия)
- При увеличении лимфоузлов, миндалин или аденоидов
Что может выявить УЗИ?
УЗИ вилочковой железы у детей помогает выявить следующие виды заболеваний и нарушений:
- Тимомегалия
- Патологии развития тимуса
- Аплазия (недоразвитость железы)
- Новообразования (доброкачественные и злокачественные)
- Синдром Незелофа (появляется из-за того, что вилочковая железа не справляется со своими функциями)
- Синдром Ди Джорджи (характеризуется низким производством Т-лимфоцитов)
Также ультразвуковое исследование позволит определить такие параметры, как:
- Изменение размера (он должен меняться в пределах возрастных норм)
- Правильность структуры тканей органа
- Контуры (в норме должны быть четкими и однородными)
Как проводится?
Процесс проведения УЗИ вилочковой железы довольно прост:
- Ребенок принимает необходимое для исследования положение тела:
- В возрасте до года он должен находиться на руках у родителей
- От года — он садится или ложится на кушетку
- Если ребенок — подросток, то он должен стоять
- С верхней части тела снимается одежда
- На грудь наносится гель для улучшения проводимости звука
- Врач водит датчиком по верхней части груди
- Изображение отображается на экране, и по нему специалист делает выводы о состоянии органа
Вся процедура занимает порядка 10–15 минут.
Подготовка
Перед проведением ультразвукового исследования вилочковой железы не требуется сложной подготовки:
- Необходимо предупредить врача, если принимаются различные лекарственные препараты
- Следует узнать точный вес ребенка и сообщить его доктору
- Одежду необходимо подобрать такую, которую будет легко снять перед процедурой
- Рекомендуется объяснить ребенку, что за обследование предстоит и как оно будет проходить, чтобы он не нервничал
Расшифровка результатов
Для расшифровки результатов врач должен знать точную массу тела ребенка, поскольку от этого значения зависит определение нормального объема и веса вилочковой железы (их соответствия возрастным нормам).
В норме масса железы составляет 0,3 % от общей массы тела. При превышении данного значения ставится диагноз «тимомегалия». Она бывает трех степеней, а ее значение измеряется особым индексом КТТИ:
- I — при значении индекса КТТИ от 0,33 до 0,37 %
- II — при значении КТТИ от 0,37 до 0,42 %
- III — при значении индекса более 0,42 %
Также на сонограмме (результате УЗИ) могут быть обнаружены и такие изменения железы, как: опухоль, чрезмерное разрастание тканей и др.
Можно ли исследовать тимус другими способами
УЗИ вилочковой железы как методика используется относительно недавно. Ранее для целей выявления нарушений в работе и строении вилочковой железы использовали рентгенологическое исследование. Но такой анализ нельзя проводить часто, в отличие от УЗИ, поскольку рентген-облучение является вредным для детского организма.
Если результаты УЗИ тимуса оказались недостаточно однозначными или контрастными, врач может назначить дополнительные виды обследования:
- Электрокардиограмму (ЭКГ)
- Сканирование сердца
- Анализы крови (общий и биохимический) и мочи
- Сканирование забрюшинного пространства
Преимущества проведения процедуры в МЕДСИ
- В сети клиник МЕДСИ проводится более пятидесяти различных видов ультразвуковых исследований при помощи современных аппаратов экспертного уровня (модели Pro Focus 2202, Philips iU22)
- Расшифровку результатов обследования делают опытные специалисты, имеющие высокие квалификационные категории и регулярно повышающие квалификацию на крупных научных конференциях и семинарах
- Чтобы записаться на консультацию к специалисту, необходимо позвонить по телефону 8 (495) 7-800-500
- В Москве расположено более 20-ти клиник, поэтому подобрать удобное место для обследования легко
- Клиники МЕДСИ располагают комфортными зонами ожидания для детей и родителей
Зачем нужно узи тимуса? | МЦ Здоровья
Это одна из самых малознакомых структур в организме. При рождении она весит 10-20 граммов, к 12-14 годам увеличивается до тридцати- тридцати пяти грамм, в старости – едва достигает половины веса при рождении (5-6 грамм). Во времена античной медицины считалось, что именно здесь находится душа (thymus — греч. thymos -душа, настроение, чувство), позже её называли «железой детства», «железой роста», нам она знакома как вилочковая железа, а также тимус. Это важный орган иммунной системы, формирующийся в самые ранние сроки беременности – почти одновременно с сердцем. Располагается тимус в средостении, непосредственно за грудиной. Интересно, что вилочковая железа – единственный орган нашего организма, который после рождения не только больше не развивается, а, наоборот, подвергается обратному развитию и уменьшению в размере.
При рождении она весит 10-20 граммов, к 12-14 годам увеличивается до тридцати- тридцати пяти грамм, в старости – едва достигает половины веса при рождении (5-6 грамм). Во времена античной медицины считалось, что именно здесь находится душа (thymus — греч. thymos -душа, настроение, чувство), позже её называли «железой детства», «железой роста», нам она знакома как вилочковая железа, а также тимус. Это важный орган иммунной системы, формирующийся в самые ранние сроки беременности – почти одновременно с сердцем. Располагается тимус в средостении, непосредственно за грудиной. Интересно, что вилочковая железа – единственный орган нашего организма, который после рождения не только больше не развивается, а, наоборот, подвергается обратному развитию и уменьшению в размере.
Тимус является своеобразной «школой» для лимфоцитов (клеток иммунной системы). Именно тимус занимается «обучением» этих клеток – здесь происходит их формирование и созревание с дальнейшим превращением в зрелые полноценные лейкоциты, которые готовы к встрече с чужеродными агентами и способны дать отпор инфекции (бактериям, вирусам, грибковым инфекциям) .
Существует несколько вариантов и видов патологии тимуса, из которых наиболее распространенными являются «Синдром увеличения вилочковой железы» — этот термин зачастую используется при незначительном увеличении тимуса, и «Тимомегалия» — используется для характеристики выраженного увеличения вилочковой железы
Очень редко педиатры вносят этот диагноз в карту развития ребенка, большинство родителей никогда о нем не слышали. Тем не менее, это патологическое состояние широко распространено среди детей раннего возраста. Именно тимомегалия является основообразующей в формировании лимфатического диатеза у детей. Название данного заболевания говорит о том, задействована лимфатическая система ребенка – это подтверждается гиперплазией (усиленным ростом) клеток всей лимфатической системы, однако, кроме этого, у детей развиваются и эндокринные нарушения, что делает этот вид диатеза более серьезным.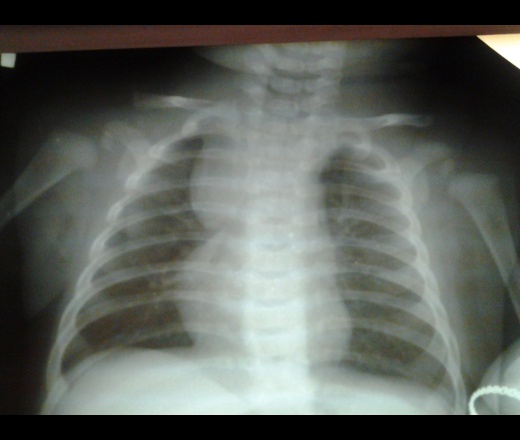
Большинство исследователей считают тимомегалию патологическим состоянием, которое сформировалось ещё во внутриутробном периоде — при наличии осложнений беременности или в результате патологических родов, и эти факторы спровоцировали нарушение развития и становления взаимоотношений иммунной и нейроэндокринной систем. Установлено, что данное заболевание передаётся генетически. Доказано, что дети с синдромом тимомегалии проявляют высокую склонность к инфицированию вирусом Эпштейна–Барр, чаще других детей болеют вирусными респираторными инфекциями.
Родители первыми могут заподозрить наличие увеличения вилочковой железы у своего ребенка, помочь в этом могут такие симптомы, как большой вес ребёнка при рождении, чрезмерная бледность и потливость, повышение температуры тела до субфебрильных цифр (37.0-37.3 град) без признаков респираторной инфекции, длительный кашель, не поддающийся лечению, видимая венозная сеточка на груди малыша, частые срыгивания, заметные нарушения сердечного ритма, приступы одышки. У более старших детей выявляется увеличение разных групп лимфатических узлов, увеличение миндалин, аденоидов, появление на коже малыша мраморного рисунка, постоянно влажные холодные ладони и стопы, увеличение массы тела вплоть до ожирения, частые аллергические реакции, дерматиты, такие дети мало двигаются, вялые , но чрезмерно раздражительные. При ультразвуковом исследовании (УЗИ) органов брюшной полости случайно обнаруживается увеличение селезенки; при выполнении рентгенографии органов грудной клетки выявляется расширение тени тимуса.
Особенно внимательными должны быть родители новорожденных детей и детей до 1 года, так как с большой долей вероятности доказано — при этой аномалии конституции повышается риск синдрома внезапной смерти в периоде новорожденности, если в семье имели место такие случаи, такому новорожденному показано УЗИ тимуса.
Как правило, симптомы тимомегалии проявляются до достижения ребёнком возраста 3-6 лет. Позже они либо исчезают совсем, либо переходят в другие заболевания вилочковой железы и организма. Тимомегалия опасна формированием иммунодефицита, тимусно-надпочечниковой недостаточности. У детей в возрасте 4-7 лет возникают хронические заболевания (ревматизм, бронхиальная астма, пиелонефрит, хроническая пневмония. Чтобы предотвратить прогрессирование заболевания, нужно своевременно проводить лечение тимомегалии под наблюдением педиатра.
Есть версия, что небольшое увеличение тимуса для детского возраста считается нормой. Однако печальная статистика свидетельствует о большом количестве случаев тимомегалии у детей умерших до 1 года. Данный факт опровергает бытующее мнение о том, что увеличение тимуса у детей следует считать нормой и это состояние не требует коррекции.
Не следует и преувеличивать данную проблему. Если обнаружено увеличение тимуса на фоне респираторного заболевания, следует уточнить наличие клинических симптомов тимомегалии. Если таковые отсутствуют, увеличение тимуса расценивают как функциональное. После окончательного выздоровления или через 3- 4 месяца после обнаружения увеличения тимуса проводят повторное обследование, анализы крови. Если тимус не увеличен, нет изменений в клиническом анализе крови — делается вывод о функциональном увеличении тимуса . Такой ребенок считается здоровым и не имеет противопоказаний к вакцинации. Если при повторном обследовании тимус сохраняется увеличенным, имеется клиническая симптоматика и изменения в анализах крови — тогда ребенка ставят на диспансерный учет с диагнозом тимомегалия. Такие дети направляются на консультацию к иммунологу для решения вопроса о сроках вакцинации, проведения лечения и коррекции.
До недавнего времени основным методом диагностики патологии вилочковой железы была рентгенография органов грудной клетки. Однако рентгенологический метод не учитывает индивидуальные особенности строения и положения железы, не позволяет проводить оценку структуры паренхимы. Кроме того, значительная лучевая нагрузка ограничивает широкое использование этого метода у детей раннего возраста.
Кроме того, значительная лучевая нагрузка ограничивает широкое использование этого метода у детей раннего возраста.
В последнее время для оценки тимуса у детей раннего возраста, широко используется эхография (УЗИ), которая является высокоинформативным, безопасным, доступным и относительно недорогим методом, позволяет проводить практически неограниченное количество контрольных исследований, необходимых для динамического наблюдения. Кроме того, УЗИ с использованием допплеровских технологий является приоритетным и высокоинформативным методом оценки тимуса у плодов и детей от неонатального периода до подросткового возраста.
Врач УЗД Янишевской Лилия Павловна
Ультразвуковое исследование (УЗИ) вилочковой железы у детей.
30/09/17
Несмотря на маленький размер вилочковая железа (еще ее называют тимусом) играет огромную роль в здоровье ребенка.
Если ребенок болеет часто и долго, то рекомендуется проводить исследование вилочковой железы.
Основными показаниями к исследованию вилочковой железы:
1. Частые простудные заболевания.
2. Перенесенные более серьёзные заболевания такие как: синуситы, воспаления легких – пневмонии, бронхиты.
3. Если ребенок склонен к аллергическим проявлениям таким как: диатез, крапивница, поллиноз, бронхиальная астма и т.д.
4. При увеличении лимфатических узлов, особенно длительно существующих и слабо поддающиеся лечению.
5. Если у ребенка длительное время держится температура 37,5 С.
Подготовка к УЗИ исследованию: специальная подготовка не требуется. На исследовании необходимо знать вес ребенка.
В раннем возрасте при возникновении необходимости исследования вилочковой железы у ребенка необходимо проведение именно УЗИ, а не рентгенографии:
1. УЗИ не “вредный” метод исследования,т.е. не несёт никакой лучевой нагрузки, в отличии от рентгенографии.
2. Только с помощью УЗИ возможно определение структуры паренхимы вилочковой железы (определения различных образований в ткани тимуса), что невозможно определить на рентгенографии.
3. С помощью УЗИ исследования можно рассчитать объем вилочковой железы по отношению к массе тела ребенка ( у каждого ребенка он различен), что более качественно отображает размер органа.
УЗИ вилочковой железы возможно провести только пока не произошло окостенения грудины, поэтому , чем младше ребенок, тем лучше мы может оценить орган.
Вилочковая железа в большинстве своем имеет двудолевое строение, но встречается и однодолевое. При однодолевом строении железы, так же, как и при типичном двудолевом, возможно как симметричное, так и асимметричное расположение органа. Асимметрия размеров долей железы при нормальном суммарном объеме органа не имеет принципиального клинического значения.
Бывает и такое распложение железы, что часть ткани может через яремную вырезку смещается на шею, достигая нижнего края щитовидной железы. Это является вариантом возрастной нормы и, при отсутствии других изменений, не должно расцениваться как патология.
Наиболее частой патологией является ТИМОМЕГАЛИЯ– увеличение объема вилочковой железы без нарушения структуры ткани. Это часто встречается у детей с измененным аллергическим фоном, часто причина тимомегалии и неясна. Клиническое значение тимомегалии состоит в повышенной настороженности относительно проведения плановых прививок и плановых оперативных вмешательств этим детям.
Возможно так же и уменьшения в размере вилочковой железы, что в дальнейшем требует специального обследования у иммунолога.
Нередко в детском возрасте стали встречаться и различные очаговые образования (кистозного и опухолевидного характера).
Если при ультразвуковом исследовании выявляется очаговое образование в паренхиме вилочковой железы, то необходима консультация онколога.
Ультразвуковой метод диагностики считается первым методом исследования при различный патологических состояниях или при их подозрении со стороны вилочковой железы у детей младшего возраста.
Автор: врач УЗИ Саркисова Н. Л.
Л.
Заболевания вилочковой железы | Клиническая больница №122 имени Л.Г.Соколова Федерального Медико-Биологического Агентства
11.05.2011 Вилочковая железа или тимус является важным органом иммунной системы, который в детском возрасте отвечает за формирование первичного иммунитета. Он расположен сразу за грудиной в переднем отделе средостения (средостение — пространство в грудной полости, ограниченное легкими с двух сторон) и частично распространяется на шею. У взрослых в 20-25 лет функционирование вилочковой железы прекращается, и она постепенно превращается в жировую клетчатку.В тимусе могут появляться опухоли, кисты, метастазы рака других органов, лимфомы. Тимомы — наиболее часто встречающиеся опухоли вилочковой железы. Они могут прорастать в окружающие ткани или нет. По гистологическому строению тимомы относят к опухолям с неопределенным поведением.
Часто пациенты не предъявляют никаких жалоб, и тимомы оказываются случайной находкой при КТ исследовании грудной клетки. У некоторых пациентов появляются ряд симптомов (см. новообразования средостения).
Однако особым свойством заболеваний вилочковой железы, выделяющих их среди других новообразований, являются так называемые «паратимические синдромы». К ним относятся гипогаммаглобулинемия, гипоплазия красного костного мозга, дерматомиозит, системная красная волчанка, апластическая анемия, ревматоидный артрит и другие аутоиммунные заболевания. Однако наиболее распространенным из них является неврологическое заболевание – аутоиммунная миастения, которая встречается более чем у 40% больных тимомами.
Миастения — заболевание, которое характеризуется аутоиммунным поражением нервно-мышечного соединения, приводящим к затруднению или к полной блокаде передачи сигнала от нерва к мышечному волокну. Оно проявляется слабостью и патологической утомляемостью различных групп скелетной мускулатуры. Вилочковая железа у больного миастенией вырабатывает аутоантитела, блокирующие ацетилхолиновые рецепторы и, тем самым, передачу сигнала о движении от нерва к мышце.
Чаще всего заболевание начинается с двоения в глазах к вечеру, невозможности поднять веки и изменения голоса (гнусавость) по вечерам или после длительной речевой нагрузки, патологической утомляемости мышц шеи и конечностей, затруднения речи, глотания и жевательных движений. Заболевшие люди отмечают, что утром чувствуют себя хорошо, но уже после утреннего туалета испытывают сильную усталость. В холодное время самочувствие улучшается, в теплое – ухудшается. Силы после отдыха восстанавливаются так же быстро, как и пропадают. Особенностью двигательных расстройств при миастении является распространение мышечной слабости с одних истощенных физической нагрузкой мышц на другие, не участвовавшие в данном движении. Например, возможно нарастание птоза (опущения век) при форсированных нагрузках на мышцы конечностей. Болезнь может оставаться нераспознанной годами, но она прогрессирует, и рано или поздно дает о себе знать.
Миастенический криз (развивается у 10-15% больных) — крайняя степень миастении, характеризующаяся быстрым усугублением двигательных расстройств, приводящих к нарушению дыхания и глотания. Если в это время не оказать больному экстренную помощь, возникает реальная угроза для жизни.
Некоторые лекарственные препараты могут провоцировать обострение миастении. К ним относятся некоторые антибиотики, β-адреноблокаторы, ботулотоксин, антагонисты кальция, курареподобные миорелаксанты, соли магния, лидокаин, прокаинамид, хинин, хинидин, рентгеноконтрастные средства, D-пеницилламин, дифенин, гормоны щитовидной железы, а также глюкокортикоиды.
При подозрении на миастению необходима консультация невропатолога и госпитализация в специализированную клинику, владеющую всем комплексом диагностических (в том числе КТ и МРТ) и лечебных возможностей, включая хирургическое лечение — удаление вилочковой железы (тимэктомия).
Для лечения тимом используют хирургический метод. Часто операцию можно выполнить торакоскопически, однако при больших размерах новообразования (более 8 см) используют стернотомию. При прорастании опухоли в соседние ткани и органы лечение следует продолжить лучевой терапией.
При прорастании опухоли в соседние ткани и органы лечение следует продолжить лучевой терапией.
Центр торакальной хирургии
УЗИ вилочковой железы – где сделать ультразвуковое исследование по доступной цене в Москве
Вилочковая железа или тимус — орган лимфопоэза, в котором образуются и созревают Т-литфоциты. Тимус участвует в создании иммунных барьеров, отторжении чужеродных компонентов, обменных процессах. Он также является органом эндокринной системы, продуцирующим биологически активные соединения.
Тимус находится за грудиной. При аномалии расположения — в области шеи. У новорожденных железа весит 15 г. В норме размер железы не превышает 0,3 % от массы тела. Максимального объема она достигает у подростков — 20–35 г. С возрастом уменьшается до 6 г и прорастает соединительной тканью.
Симптомы патологии тимуса: затруднение дыхания, увеличение лимфоузлов, мышечная слабость, общее снижение иммунитета, частые простуды, капиллярный рисунок на груди, нарушение сердечного ритма.
УЗИ вилочковой железы — точный и безопасный метод исследования тимуса. При исследовании определяются размеры железы, визуализируются ее структура и окружающие ткани.
УЗИ вилочковой железы у детей проводится с 1 года жизни, так как ее увеличение в этом возрасте может стать причиной внезапной детской смерти. УЗ-исследование также проводится для обнаружения аномалий развития железы.
У взрослых увеличение тимуса обнаруживается случайным образом при проведении рентгенологического исследования легких или сердца и может не проявляться клинически.
Проведение: особенности проведения процедуры зависят от возраста пациента. Если ребенку нет 9 месяцев, его кладут на кушетку на спинку, слегка запрокинув голову. Для удобства под шейку подкладывают валик из пеленки или маленькую подушку. Если ребенок старше 9 месяцев, его сажают. Дети в возрасте от 1,5–2 лет проходят УЗИ тимуса стоя.
Дети в возрасте от 1,5–2 лет проходят УЗИ тимуса стоя.
Преимущества УЗИ тимуса:
доступность и техническая простота метода, безболезненность и неинвазивность, высокая точность результатов, возможность оценки параметров железы.Недостатки УЗИ тимуса:
расположение железы внутри грудной клетки — плохая доступность для ультразвукового сигнала, малые размеры железы, невозможность обнаружения изменений в тканях органа.УЗ-исследование вилочковой железы — первичный информативный метод обследования тимуса. После проведения исследования врач назначает дополнительные процедуры: УЗИ сердца и ЭКГ, УЗИ забрюшинного пространства и других внутренних органов.
Где сделать УЗИ вилочковой железы: исследование проводится в любом медицинском центре сети Медскан.
Цену уточняйте у операторов колцентра по телефону.
Проводится УЗИ вилочковой железы посредством линейного датчика 7,5-12,0 МГц. У детей он располагается на грудине в области поперечного среза тимуса.
Показания к проведению ультразвукового исследования вилочковой железы:
скрининговая диагностика детей с рождения до 4-х лет;обследование детей с 4-х лет при наличии менингококковой инфекции и ОРИ;
наличие подозрений на увеличение тимуса на основании результатов проведенного рентгенографического исследования грудной клетки;
динамический контроль размеров тимуса у детей до 4-х лет с диагностированной тимомегалией.
Ультразвуковое исследование не имеет противопоказаний, т. к. предполагаемый метод не инвазивен и не дает чрезмерной лучевой нагрузки.
Источники:
- https://new-disser.ru/_avtoreferats/01005091210.pdf
- https://www.bsmu.by/downloads/vrachu/instrukcii/Pediatr/ed.
 pdf
pdf
УЗИ вилочковой железы детям
directions
Вилочковая железа (тимус) – один из важнейших органов иммунной системы, отвечающий за защиту организма от инфекций и вирусов, формирование иммунитета и развитие организма в целом.
Вилочковая железа у детей формируется в утробе матери на шестой неделе беременности и растет вплоть до подросткового возраста. У новорожденных и детей младшего возраста вилочковая железа работает очень активно, вырабатывая Т-лимфоциты, которые, являясь клетками иммунной системы, защищают и оберегают детский организм от заболеваний, бактерий, инфекций. К 12-13 годам функции вилочковой железы у подростков постепенно ослабевают, и организм самостоятельно вырабатывает защиту от болезней.
Врачи-специалисты
Врач ультразвуковой диагностики
Врач ультразвуковой диагностики
В настоящее время на сайте ведутся работы по изменению прайс-листа, актуальную информацию уточняйте по тел: 640-55-25 или оставьте заявку, с Вами свяжется оператор.
Цены на услуги
- Ультразвуковое исследование (УЗИ) вилочковой железы 1100a
Информация и цены, представленные на сайте, являются справочными и не являются публичной офертой.
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
При аномалиях развития, увеличении вилочковой железы у детей, организм становится менее защищенным и восприимчивым к заболеваниям различного характера и аллергиям.
Как правило, нарушения в работе вилочковой железы, патологии ее развития можно выявить во время УЗ диагностики.
Если Вы ищете грамотного детского специалиста и хорошего диагноста, можете обратиться в медицинский центр «Медицентр», где ведут прием квалифицированные детские врачи, имеющие многолетний опыт работы с детьми различных возрастов. В «Медицентр» обращаются с детьми с первых дней рождения.
В «Медицентр» обращаются с детьми с первых дней рождения.
Изменения в работе вилочковой железы могут возникнуть в любом детском возрасте, начиная с грудничкового периода.
Показания к УЗИ вилочковой железы у детей:
- частые простудные заболевания у ребенка;
- увеличение, воспаление аденоидов, миндалин, лимфатических узлов;
- увеличение веса у ребенка, слишком большой вес при рождении;
- затрудненное дыхание;
- повышенное потоотделение;
- частые срыгивания у младенцев;
- почечная недостаточность;
- бледность кожи;
- нарушения ритма сердца;
- усиливающийся при лежании кашель;
- отеки;
- повышенный/пониженный мышечный тонус;
- аллергия неизвестного происхождения;
- перенесенные тяжелые инфекционные заболевания.
Если Вы заметили схожие симптомы у Вашего ребенка, необходимо срочно обратиться к детскому специалисту, который направит на УЗИ вилочковой железы, а после получения результатов назначит лечение.
Увеличение вилочковой железы у детей важно диагностировать на ранних сроках, т.к. ее изменения влияют на самочувствие ребенка в целом. Он больше устает, невнимателен, чаще и тяжелее других детей болеет, неусидчив и с трудом концентрирует внимание. Как правило, в подобных случаях детский врач назначает прием иммунологических препаратов ребенку, чтобы его организм смог справиться с недугом. Также при этом заболевании ребенку необходим здоровый образ жизни в физическом и эмоциональном плане, минимальное пребывание на солнце, длительный сон, прогулки на свежем воздухе, но не в местах большого скопления людей и во время вспышек ОРВИ и гриппа. В особо тяжелых случаях может понадобиться хирургическое вмешательство.
Подготовка к УЗИ вилочковой железы у ребенка
Обследование не требует специальной подготовке, необходимо только знать вес и рост ребенка на момент проведения процедуры.
990,1272,1307,941,757,1295
Добрый день ! Хочу всех поздравить с наступившим Новым годом, пожелать всем хочу здоровья и благополучия.Но особенно хочу поздравить доктора клиники в Мурино , на Охтинской аллее-это доктор Султанга Валерия Дмитриевна. Уважаемая Валерия Дмитриевна! Хочу выразить Вам свою огромную благодарность за колоссальную помощь, за отзывчивость, за качественное лечение, за врачебную этику и за профессионализм своего дела.В нелегкий для моей жизни момент мне очень повезло встретить мудрого и чуткого специалиста. Спасибо Вам огромное за поддержку и профессиональное лечение. Спасибо Вам за Вашу бесконечную доброту и теплое отношение. Желаю Вам всего самого наилучшего и только благодарных пациентов.От всей души хочу сказать Вам «большое спасибо». Вы — врач от Бога.Благодарю Вас за Ваше доброе сердце , за оказанную помощь, за возможность полноценной жизни и за добрую надежду моей души. Желаю Вам достатка и здоровья в Новом году , сил и безграничных возможностей, подаренных судьбой. Очень хотелось бы , что бы руководство клиники замечала таких докторов и каким то образом премировала таких уникальных по своей доброте людей , ведь такие доктора как Валерия Дмитриевна-уникальны , несмотря на то что это молодой доктор- она к каждому пациенту относится как к родному, со своим подходом, и восхищает своей самоотдачей любимому делу! Еще раз благодарю доктора и от всей души ей всех благ и сил и терпения. С уважением Анна Н.
Мансуров А.А. 09.12.2020 18:03medi-center.ru
Хочу отметить профессиональную работу Кулиева Марата Ахматовича, все рекомендации были доступно и качественно разъяснены. Спасибо большое!
Спасибо большое!
medi-center.ru
Искренне от всей души хочу поблагодарить врача Азизова Магомеда Алиевича Долгие годы страдала от варикоза вен Не знала к какому врачу обратиться Стала искать в интернете специалистов Мне очень повезло, отличный врач Магомед Алиевич, скорее всего врач от бога И я очень довольна лечением, что попала именно к этому врачу Лечение проходило безболезненно.и аккуратно Все понятно обьяснил, комментировал каждое движение Ответил на все интересующиеся вопросы Спасибо за профессионализм и чуткое отношение к пациентам
Николаев Арсений Витальевич 03.09.2020 13:34medi-center.ru
Добрый день! Хочу поблагодарить травматолога Риахи Аймена за его профессионализм и высокую ответственность в своем деле! Повредил связки, первый раз в жизни, сильно переживал. На первом же приеме получил квалифицированную помощь и рекомендации для скорейшего выздоровления. Я очень любопытный человек и меня приятно порадовал тот факт,что я смог получить ответы на все свои вопросы,связанные с растяжением(как травмой), материалами для фиксации ноги и др. Это очень важное качество врача, когда он может объяснить процессы из своей сферы на профессиональном, но при этом понятном языке для простого обывателя. Спасибо МедиЦентр за ваше отношение к подбору персонала!
Анисимов Максим Сергеевич 04.08.2020 11:16medi-center.
 ru
ruВыражаю огромную благодарность травматологу Джораеву Агамурату Оразмамедовичу, вправившему мне плечо, несмотря на то, что вывих не был виден на рентгене! Профи! Спасибо!
Добрый вечер, хочу выразить благодарность клинике на Охтинской аллее, прикрепились с мужем по ОМС, всегда чисто, приятный персонал, приветливый, внимательный, всегда подскажет и ответит на любой вопрос, врачи специалисты в своем деле, принимают в назначенное время, без очередей.
Средостения и вилочковой железы – ООО «ТАИС-МЕД»
Подготовка к УЗИ средостения и вилочковой железы:
не требуется
Описание:
Вилочковая железа расположена за грудиной, вес ее у новорожденного ребенка составляет около 15 грамм. По форме напоминает двузубую вилку, отсюда и получила свое название. Растет медленно, до момента полового созревания. Вес железы в это время достигает, ориентировочно, 30 грамм, а затем начинает постепенное уменьшение.
Несмотря на маленький вес и размер, от состояния вилочковой железы зависят все защитные силы человеческого организма. Она участвует в регулировке развития и роста организма в целом, в формировании иммунитета и в ходе обменных процессов.
Задача вилочковой железы – генерация, «обучение» и выбраковка Т-лимфоцитов (тимус-зависимых), которые защищают наш организм от вирусов, бактерий, опухолей.
Некоторые Т-лимфоциты содержат антигены, способные вызвать аутоимунные заболевания. Железа должна распознать и уничтожить такие клетки. Считается, что недостаточная работа вилочковой железы в детстве способствует развитию аутоиммунных заболеваний в зрелом возрасте.
Причины, оказывающие влияние на размеры железы
Иммунная система у ребенка формируется полностью к 12 годам. Именно в этом возрасте замедляется рост тимуса, а затем по ненадобности постепенно атрофируется. Работа тимуса в детском возрасте оказывает влияние на состояние иммунитета человека на протяжении всей его жизни. Чем меньше возраст ребенка и чаще заболевания, тем интенсивнее нагрузка на тимус, что вызывает его скорейший рост.
Чем меньше возраст ребенка и чаще заболевания, тем интенсивнее нагрузка на тимус, что вызывает его скорейший рост.
На любой вирус, попавший в детский организм, тимус активно реагирует и заставляет Т-лимфоциты вырабатывать антитела для борьбы с чужеродной средой. У детей, склонных к аллергическим реакциям и простудным заболеванием, железа может вырастать больше нормы.
К пятилетнему возрасту железа обычно приходит в нормальное состояние. Однако, это не означает, что она должна оставаться в дальнейшем без наблюдения. Надо помнить, что от этого практически незаметного органа зависит иммунитет ваших детей и их здоровье в будущем. Контроль за состоянием этого органа осуществляется в наше время преимущественно методом ультразвукового исследования.
Исследование состояния тимуса — непростой процесс. Ведь железа имеет в норме очень маленькие размеры, находится за грудинной костью, в непосредственной близости от сердца. Ранее для диагностики тимомегалии у детей использовали рентгенологическое обследование. Но рентгеновское излучение вредно, а для малышей особенно. Теперь для исследования детей применяется УЗИ метод, который является абсолютно безопасным, информативным и доступным. Для обследования вилочковой железы требуется диагностический аппарат с высокой чувствительностью и хорошей разрешающей способностью.
В медицинском центре ООО «ТАИС-МЕД» врач проводит обследование на современном ультразвуковом сканере SonoAce R 7 , обладающим высокой разрешающей способностью и имеющий набор функций, соответствующий приборам высокого класса, что помогает проводить диагностику наиболее высокого уровня.
Показания для назначения УЗИ средостения и вилочковой железы:
Сбои в работе вилочковой железы приводят к ее увеличению. Рост может быть как незначительным, так и многократным. Тимомегалия (увеличение) приводит к снижению иммунитета, частым простудным заболеваниям с осложнениями, проявлению диатеза и аллергии.
Если малыш болеет более 10 раз в год, это также является поводом для визита к врачу с целью обследования состояния тимуса.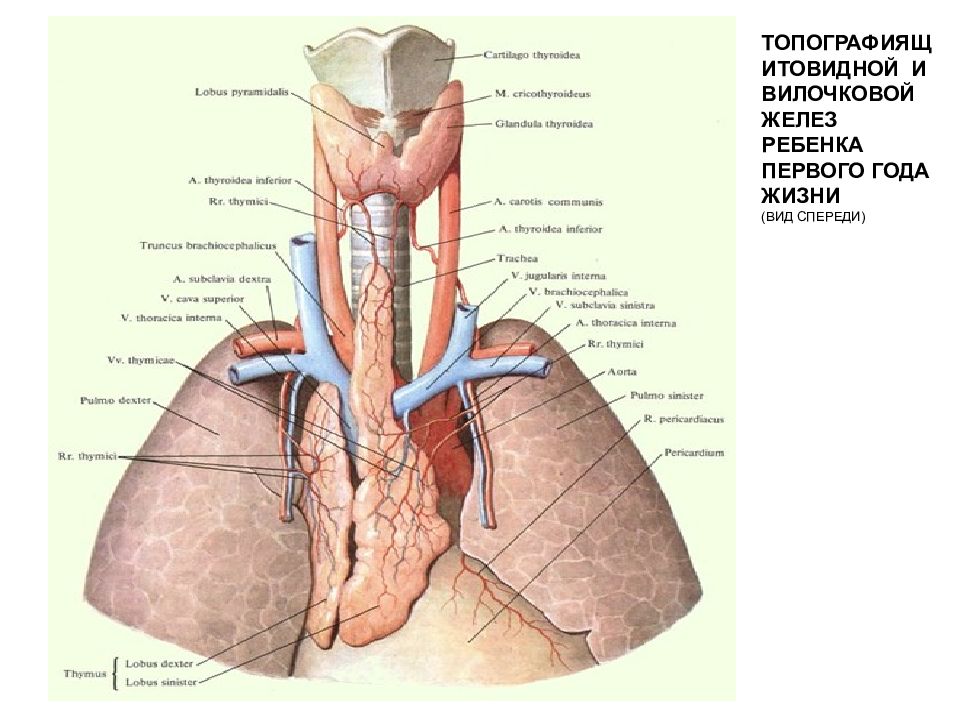 Педиатр или детский врач-иммунолог назначает УЗИ вилочковой железы при следующей симптоматике:
Педиатр или детский врач-иммунолог назначает УЗИ вилочковой железы при следующей симптоматике:
•частые простудные заболевания, которые могут усугубляться синуситами, бронхитами, пневмонией;
•увеличение аденоидов, миндалин, отдельных лимфоузлов;
•проявления любых аллергических реакций, в том числе диатеза, поллиноза, крапивницы, бронхиальной астмы;
•повышение температуры в пределах 37,1-37,5 градусов без видимых причин;
•четко выраженная сосудистая сеточка на грудной клетке;
•аритмия, одышка, сниженный мышечный тонус, частые срыгивания;
•общая слабость, быстрая утомляемость, болезненные ощущения в области груди неопределенного происхождения.
Гиперплазия тимуса – StatPearls – Книжная полка NCBI
Непрерывное обучение
Гиперплазия тимуса может быть истинной гиперплазией тимуса или лимфоида. Обычно это обнаруживается случайно или может проявляться симптомами сдавления или системными симптомами из-за аутоиммунного заболевания, такого как миастения. Диагноз ставится с помощью КТ или МРТ грудной клетки. Лечение симптоматических пациентов – это в основном тимэктомия. Это упражнение описывает патофизиологию, оценку и лечение гиперплазии тимуса и подчеркивает роль межпрофессиональной группы в оценке и лечении пациентов с гиперплазией тимуса.
Цели:
Опишите этиологию гиперплазии тимуса.
Просмотрите оценку пациента с гиперплазией тимуса.
Краткое описание лечения пациента с гиперплазией тимуса.
Введение
Тимус получил свою роль в дифференцировке Т-клеток, открытый несколько десятилетий назад, до 1960-х годов он считался рудиментарным.Хотя тимус широко известен как лимфоидный орган и его роль в дифференцировке Т-клеток, он также играет эндокринную роль, которая включает производство тимозина, который регулирует дифференцировку Т-клеток, и других гуморальных факторов, которые регулируют рост, созревание клеток и направляют процесс минерализации.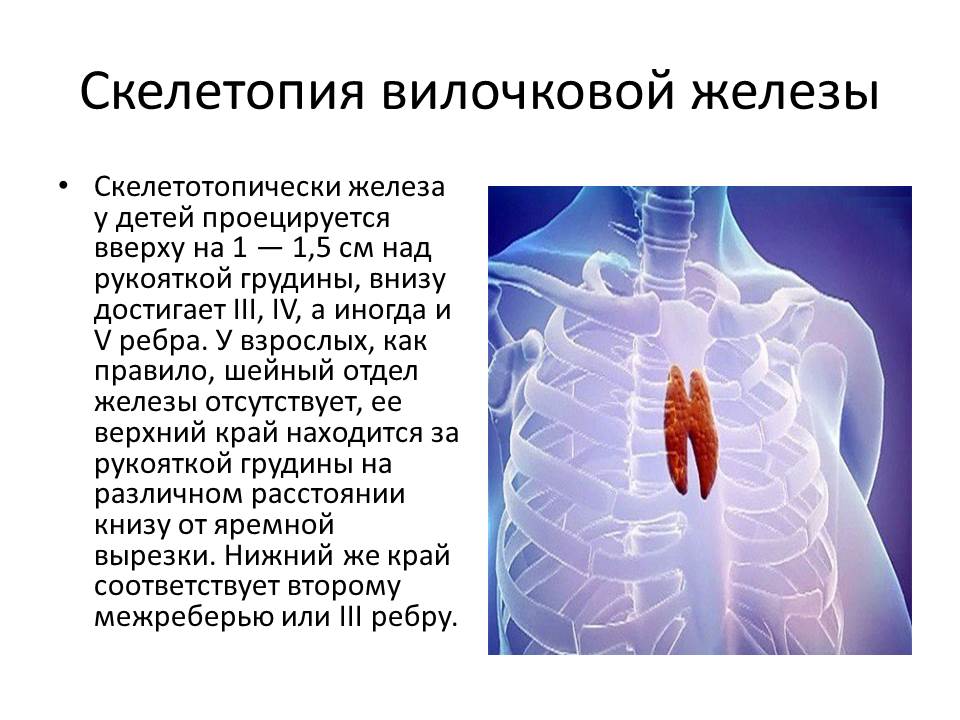 [1] Тимус является основным местом лимфопоэза Т-клеток. Производство функциональных Т-клеток регулируется эпителиальными клетками тимуса, которые направляют их в пролиферации, созревании и выживании.Эпителиальные клетки тимуса разделены на две основные популяции медуллярных эпителиальных клеток тимуса и кортикальных эпителиальных клеток тимуса. Эти популяции далее разделяются на отдельные субпопуляции, выполняющие определенные молекулярные и функциональные роли. [2]
[1] Тимус является основным местом лимфопоэза Т-клеток. Производство функциональных Т-клеток регулируется эпителиальными клетками тимуса, которые направляют их в пролиферации, созревании и выживании.Эпителиальные клетки тимуса разделены на две основные популяции медуллярных эпителиальных клеток тимуса и кортикальных эпителиальных клеток тимуса. Эти популяции далее разделяются на отдельные субпопуляции, выполняющие определенные молекулярные и функциональные роли. [2]
Гиперплазия тимуса указывает на увеличение размера тимуса из-за увеличения количества клеток. Тимус достигает своего пика в период полового созревания, а затем медленно атрофируется. Гиперплазия тимуса не всегда является патологией, но рост вилочковой железы до определенной степени, не ожидаемой для возраста пациента, вызывает тревогу и требует дальнейшего исследования.
Этиология
Существует две основные этиологии гиперплазии тимуса. Это могло быть врожденное или приобретенное. Врожденная гиперплазия тимуса может быть гипофункциональной или гиперфункцией и является результатом нейроэндокринных нарушений, обычно в пределах гипоталамо-гипофизарной системы. Гиперплазия тимуса с гипофункцией тимуса может привести к иммунодефициту. Гиперплазия тимуса может привести к аутоиммунным заболеваниям, чаще всего миастении, но также была обнаружена связь с болезнью Грейвса и коллагеновыми сосудистыми заболеваниями.Приобретенная гиперплазия тимуса также может привести к гипофункционированию или гиперфункции тимуса. [3] [4]
Приобретенная гиперплазия тимуса обычно возникает у пациентов, прошедших химиотерапию, перенесших термические ожоги, кардиохирургические операции или после отмены пероральных стероидов, поскольку вилочковая железа чувствительна к колебаниям кортикостероидов.
Эпидемиология
Образования тимуса являются наиболее частыми аномальными новообразованиями в переднем средостении. Среди педиатрической популяции гиперплазия тимуса является наиболее частой доброкачественной опухолью переднего средостения. У взрослых заболеваемость увеличивается между 40 и 50 годами; это похоже у мужчин и женщин. Сообщается о повышении заболеваемости среди азиатов по сравнению с другими расами. Гиперплазия тимуса чаще всего обнаруживается случайно у 50–70% пациентов с миастенией. 75% пациентов с миастенией страдают заболеванием тимуса. Из 75% 85% имеют гиперплазию тимуса, а от 10% до 15% – тимому.
У взрослых заболеваемость увеличивается между 40 и 50 годами; это похоже у мужчин и женщин. Сообщается о повышении заболеваемости среди азиатов по сравнению с другими расами. Гиперплазия тимуса чаще всего обнаруживается случайно у 50–70% пациентов с миастенией. 75% пациентов с миастенией страдают заболеванием тимуса. Из 75% 85% имеют гиперплазию тимуса, а от 10% до 15% – тимому.
Патофизиология
Существует две морфологических формы гиперплазии тимуса:
Истинная гиперплазия тимуса: Характеризуется увеличением размера и веса тимуса из-за увеличения количества эпителиальных клеток тимуса.Нормальная гистология клеток тимуса сохраняется. Эта форма гиперплазии тимуса чаще встречается у детей и пациентов молодого возраста. Это не связано с аутоиммунными заболеваниями. Наиболее частым проявлением этого типа обычно является респираторный дистресс или лимфоцитоз периферической крови. [5]
Лимфофолликулярная гиперплазия: Возникает из-за гиперпластических лимфатических фолликулов в тимусе. Фолликулы лежат в продолговатом мозге и межлобулярной перегородке, сдвигающей паренхиму вилочковой железы.[6] Эти реактивные лимфоидные фолликулы похожи на нормальные фолликулы. Гистологически эти лимфоидные фолликулы содержат множество разнообразных лимфоидных клеток, дополненных клетками зародышевого центра разного размера и макрофагами, содержащими клеточный мусор. Таким образом, основной характеристикой лимфофолликулярной гиперплазии тимуса является развитие эктопических зародышевых центров и неоангиогенез. Эта форма гиперплазии тимуса связана с аутоиммунными заболеваниями, такими как миастения или болезнь Грейвса.[7]
Анамнез и физикальное состояние
Подробный анамнез и подробное физическое обследование необходимы для оценки пациентов с гиперплазией тимуса с акцентом на ее признаки и симптомы. Гиперплазия тимуса обычно обнаруживается случайно после того, как визуализируется несвязанная жалоба на грудную клетку. Тимус расположен в переднем средостении и тесно связан с дыхательными путями и крупными кровеносными сосудами. Гиперплазия тимуса может сдавливать эти структуры, вызывая следующие симптомы:
Тимус расположен в переднем средостении и тесно связан с дыхательными путями и крупными кровеносными сосудами. Гиперплазия тимуса может сдавливать эти структуры, вызывая следующие симптомы:
Одышка
Дисфагия
Кашель
Потеря аппетита
Потеря веса
Боль в груди
Тимус расположен рядом с верхней полой веной, и массивная истинная гиперплазия тимуса может сдавить его, что приведет к синдрому верхней полой вены.[8] Синдром верхней полой вены будет проявляться как:
Отек лица, шеи и верхней части грудной клетки
Цианоз
Головные боли
Головокружение
Головокружение
Расширение вен над туловищем
Промывка лица
Стридор
Неврологические признаки
Лимфофолликулярная гиперплазия тимуса связана с аутоиммунными заболеваниями, такими как миастения и коллагеновые заболевания, такие как миастения .Пациенты с этими аутоиммунными расстройствами могут иметь различные признаки и симптомы в зависимости от основного заболевания.
- Myasthenia gravis: Это неврологическое аутоиммунное заболевание, вызванное аутоиммунитетом против ацетилхолинового рецепторного компонента нервно-мышечного соединения. Лимфофолликулярная форма гиперплазии тимуса, очевидно, участвует в патогенезе миастении гравис с помощью антител к рецепторам ацетилхолина. [7] Он характеризуется колеблющейся степенью и различным сочетанием слабости глазных, бульбарных, конечностей и дыхательных мышц.Зависимые от Т-клеток аутоантитела атакуют рецепторы ацетилхолина на постсинаптической мембране, что приводит к мышечной слабости.
- Болезнь Грейвса Болезнь: Связь между гиперплазией тимуса и болезнью Грейвса была впервые описана в 1912 году.
 Пациенты с болезнью Грейвса должны пройти тщательное обследование вилочковой железы. Похоже, здесь задействован сложный гормональный и иммунологический механизм, но точный патогенез неясен [9]. У большинства пациентов с болезнью Грейвса можно диагностировать гиперплазию тимуса, пройдя клиническую оценку и радиологические исследования.Лечение гипертиреоза, вызванного болезнью Грейвса, приводит к быстрому разрешению гиперплазии тимуса [10].
Пациенты с болезнью Грейвса должны пройти тщательное обследование вилочковой железы. Похоже, здесь задействован сложный гормональный и иммунологический механизм, но точный патогенез неясен [9]. У большинства пациентов с болезнью Грейвса можно диагностировать гиперплазию тимуса, пройдя клиническую оценку и радиологические исследования.Лечение гипертиреоза, вызванного болезнью Грейвса, приводит к быстрому разрешению гиперплазии тимуса [10].
Оценка
Лабораторные исследования: Антитела к рецепторам ацетилхолина могут быть положительными у некоторых пациентов с гиперплазией тимуса, что указывает на наличие миастении гравис.
Визуализация: Гиперплазия тимуса обычно обнаруживается случайно на рентгенографическом снимке перед операцией перед некоторыми плановыми операциями или несвязанными жалобами на грудную клетку.Результаты рентгенограммы грудной клетки могут варьироваться от незначительных изменений средостения до большой массы или расширенного средостения. [11]
Рентген грудной клетки: Рентген грудной клетки грудной клетки младенцев и детей младшего возраста показывает поразительно большой тимус и виден знак паруса. В норме вилочковая железа остается видимой на рентгенограмме до 3-х летнего возраста. На обычной рентгенографии гиперплазия тимуса обычно кажется нормальной.
КТ-сканирование грудной клетки: Компьютерная томография с контрастным усилением обычно используется при патологиях тимуса, не обнаруживаемых при обычной рентгенографии.В большинстве случаев диагностическим методом является компьютерная томография грудной клетки. КТ грудной клетки может предоставить исчерпывающую информацию об аномалии средостения, включая ее расположение, размер, отношение к окружающим структурам, а также может дать вам информацию о наличии жидкости, жира или кальцификатов в тканях. КТ-сканирование гиперпластического тимуса показывает диффузное увеличение, сохраненный контур, нормальные кровеносные сосуды и смесь лимфоидной ткани и жира. Эта точная информация важна, особенно вовлечение или сжатие связанных структур, чтобы спланировать лечение или резекцию в тяжелых случаях.[12]
Эта точная информация важна, особенно вовлечение или сжатие связанных структур, чтобы спланировать лечение или резекцию в тяжелых случаях.[12]
ПЭТ-СТ: Гиперпластический тимус демонстрирует лишь умеренное поглощение фтордезоксиглюкозы по сравнению с заметным поглощением в случае злокачественного новообразования.
МРТ грудной клетки: МРТ с химическим сдвигом обычно демонстрирует артефакт химического сдвига между синфазными и противофазными изображениями и может помочь отличить гиперплазию тимуса от неоплазии тимуса. Иногда бывает сложно отличить нормальный тимус от гиперпластического; поэтому для определения нормального тимуса следует руководствоваться следующими рекомендациями:
Масса мягких тканей не должна превышать 7 мм.
Контур вилочковой железы не должен быть выпуклым у молодого человека.
Овуляция мягких тканей недопустима.
- Симптомы заболеваний, связанных с гиперплазией тимуса, таких как миастения или болезнь Грейвса, должны отсутствовать. [13]
Биопсия: В случае истинной гиперплазии тимуса кора и продолговатый мозг в норме. Клетки тимуса в норме по FNA. Лимфофолликулярная гиперплазия включает нормальные лимфоидные фолликулы с дополнительными зародышевыми центрами, рассредоточенные клетки тимуса и несколько макрофагов.
Лечение / ведение
Массивная гиперплазия тимуса: Бессимптомные пациенты с диффузно увеличенными вилочковыми железами могут наблюдаться выжидательно, так как они имеют незначительную частоту серьезных заболеваний тимуса. Основное лечение массивной гиперплазии тимуса – это хирургическая резекция . [14]
Лимфофолликулярная гиперплазия: Лечение лимфофолликулярной гиперплазии тимуса зависит от того, как она проявляется.В зависимости от признаков и симптомов у него могут быть следующие подходы к лечению.
Myasthenia gravis: Ингибиторы ацетилхолинэстеразы, такие как физостигмин или пиридостигмин, могут использоваться для симптоматического лечения миастении, вызванной гиперплазией тимуса.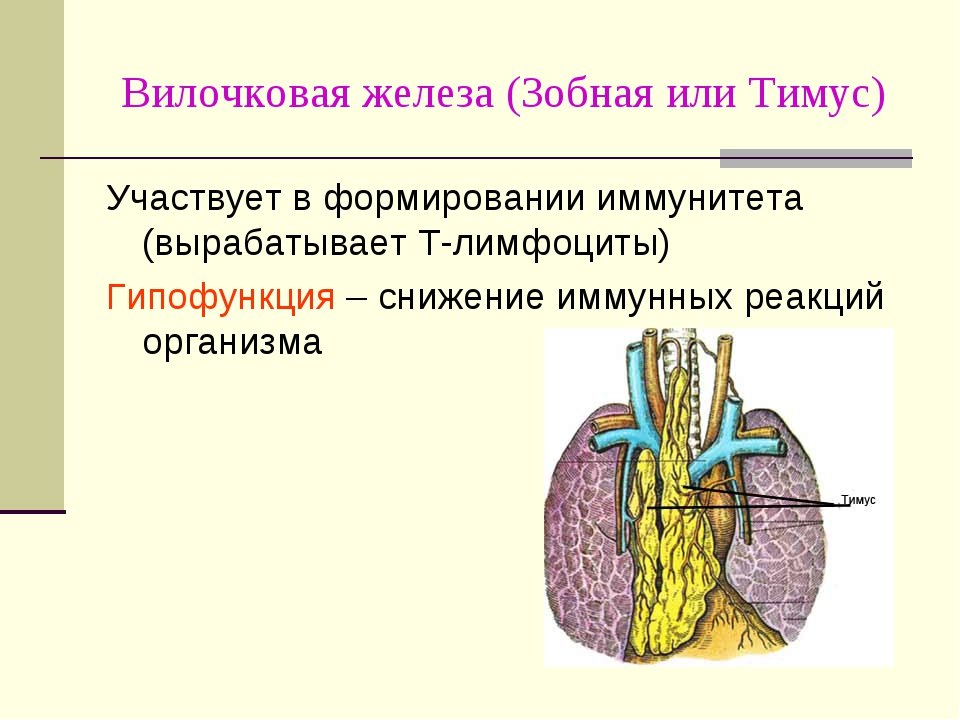 Эти агенты действуют путем ингибирования гидролиза ацетилхолина в синаптической щели, что приводит к доступности большего количества ацетилхолина для взаимодействия с оставшимися рецепторами ацетилхолина, на которые еще не воздействуют аутоантитела.Кортикостероиды могут помочь улучшить симптомы миастении, особенно в случае миастенического криза. Однако точный механизм, с помощью которого стероиды помогают при симптомах, до конца не изучен. [15] Плазмообменная терапия также может помочь облегчить симптомы миастении, и она относительно менее затратна [16]. Тимэктомия – это хирургическое удаление вилочковой железы. Есть данные, что тимэктомия приводит к ремиссии и снижению лекарственной зависимости.
Эти агенты действуют путем ингибирования гидролиза ацетилхолина в синаптической щели, что приводит к доступности большего количества ацетилхолина для взаимодействия с оставшимися рецепторами ацетилхолина, на которые еще не воздействуют аутоантитела.Кортикостероиды могут помочь улучшить симптомы миастении, особенно в случае миастенического криза. Однако точный механизм, с помощью которого стероиды помогают при симптомах, до конца не изучен. [15] Плазмообменная терапия также может помочь облегчить симптомы миастении, и она относительно менее затратна [16]. Тимэктомия – это хирургическое удаление вилочковой железы. Есть данные, что тимэктомия приводит к ремиссии и снижению лекарственной зависимости.
Болезнь Грейвса: Гиперплазия тимуса, вызванная болезнью Грейвса, обычно проходит, когда гипертиреоз лечится и находится под контролем.[10] [17]
Дифференциальный диагноз
Тимолипома : На ее долю приходится почти 10% новообразований тимуса, особенно у молодых людей.
Тимома: На долю приходится 50% новообразований переднего средостения и 20% опухолей средостения.
Кисты тимуса: Выявлены у 3% пациентов с новообразованием переднего средостения
Злокачественная тимома
Карциноид тимуса: Это редкое заболевание, обнаруживаемое у некоторых пациентов с синдромом МЭН 1 .
Опухоль из зародышевых клеток тимуса: Образует 15% новообразований переднего средостения, обычно наблюдаемых у молодых людей.
Осложнения
Синдром верхней полой вены: Это группа симптомов, возникающих из-за снижения кровотока из верхней полой вены в правое предсердие, приводящего к отеку шеи, лица и верхних конечностей, одышке, кашлю, головные боли, головокружение, дурноту. Лечение зависит от этиологии непроходимости, которой в случае гиперплазии тимуса является тимэктомия.

Myasthenia gravis
Респираторный дистресс
Консультации
Необходимо получить следующие консультации:
Радиолог
Торакальный хирург
Невролог
05
Невролог Патолог
Сдерживание и обучение пациентов
Пациенты с гиперплазией тимуса могут поступать иначе.Пациент может иметь сжимающие симптомы, такие как одышка, дисфагия, кашель, синдром горнера, синдром верхней полой вены или системные симптомы, такие как слабость и нечеткое зрение из-за аутоиммунного заболевания, такого как миастения. Но обычно гиперплазия тимуса – это случайная находка. Пациенту с новым диагнозом необходимо предоставить эмоциональную поддержку и подробную информацию о состоянии, его лечении, прогнозе и влиянии на повседневную жизнь.
Бессимптомный пациент: Если гиперплазия тимуса протекает бессимптомно, пациента следует направить на последующее наблюдение и наблюдение до тех пор, пока состояние не останется бессимптомным, а также шаги, которые будут предприняты, если состояние каким-либо образом начнет проявлять симптомы в будущем.
Компрессионные симптомы: Пациенты с компрессионными симптомами должны быть проинформированы о причине симптомов и возможности хирургического вмешательства, например, тимэктомии, для облегчения симптомов.
Myasthenia gravis: Myasthenia gravis Пациенты с миастенией должны быть проинформированы о возможной связи между гиперплазией тимуса и их состоянием, а также о возможной необходимости хирургического вмешательства, т. Е. Тимэктомии в будущем для улучшения их симптомов, если лекарства и плазмообменная терапия не помогут. улучшить симптомы.
Гиперплазия тимуса и болезнь Грейвса: В случае гиперплазии тимуса, связанной с гипертиреозом из-за тяжелого заболевания, пациента следует предупредить, что гиперплазия исчезнет, если гипертиреоз будет контролироваться.

Пациенту должны быть предоставлены учебные материалы о заболевании. Блок-схемы, диаграммы и видео следует использовать для объяснения каждого аспекта болезни, лечения и изменения образа жизни. Пока пациент все полностью не поймет и не останется доволен оказанной помощью.
Жемчуг и другие проблемы
Вот несколько важных моментов, на которые следует обратить внимание:
Тимус играет важную роль в дифференцировке и созревании Т-клеток.
Гиперплазия тимуса – это увеличение размера тимуса из-за увеличения количества клеток.
Гиперплазия тимуса может быть врожденной или приобретенной, приводя к гипофункционированию или гиперфункции тимуса.
Гиперплазия тимуса может быть вызвана увеличением количества эпителиальных клеток тимуса или гиперпластических лимфоидных фолликулов.
Гиперпластический тимус может вызывать местные симптомы, такие как цианоз, одышка, синдром верхней полой вены из-за сдавления местных структур.
Он также может вызывать системные симптомы аутоиммунных заболеваний, таких как миастения.
Для диагностики используется компьютерная томография или МРТ грудной клетки.
Обычно лучшим лечением является тимэктомия.
Гиперплазия тимуса обычно имеет хороший прогноз.
Улучшение результатов команды здравоохранения
Специалисты здравоохранения обязаны, чтобы пациент хорошо понимал болезнь и соответствующее лечение, доступное для этой болезни. Гиперплазия тимуса обычно является случайной находкой и может вызывать у пациентов серьезное беспокойство. Для медицинских работников жизненно важно оказывать эмоциональную поддержку пациенту, которому недавно поставлен диагноз. Подход к лечению гиперпластического тимуса должен быть многопрофильным, включая врача первичного звена, фельдшера, практикующую медсестру, радиолога, патолога, торакального хирурга, невролога и эндокринолога, чтобы установить окончательный диагноз и назначить соответствующее лечение.
Если новообразование тимуса было обнаружено случайно, необходимо провести биопсию, чтобы отличить гиперплазию тимуса от тимомы или других злокачественных новообразований и поставить окончательный диагноз. Бессимптомные пациенты, не имеющие местных или системных проявлений, могут находиться под пристальным наблюдением поставщиков первичной медико-санитарной помощи. Пациентов с серьезными проявлениями, такими как синдром верхней полой вены или миастения, следует направить к торакальному хирургу для выполнения тимэктомии.
Дополнительное образование / Контрольные вопросы
Рисунок
Знак «Тимусный парус», Знак «Медицинский рентгеновский парус».Материал предоставлен Викимедиа Пользователь: Невит Дилмен (CC BY-SA 3.0 https://creativecommons.org/licenses/by-sa/3.0/deed.en)
Рисунок
КТ с контрастированием показывает твердый тимус в форме сердца . PMID: 20228326 Предоставлено: Клинический и радиологический обзор нормального и аномального тимуса: Жемчуг и ловушки Нассери и Эфтехари. Радиография Vol. 30, No. 2: 413-428 Copyright RSNA, (подробнее …)
Рисунок
Гиперплазия тимуса у 40-летней женщины с миастенией гравис.PMID: 22802894 С любезного разрешения Попа, Г.А. и Преда, Эми и Шо, Кристиан и Вилчу, С. и Иоана Габриэла, Лупеску. (2012). Обновления в МРТ-характеристике вилочковой железы (подробнее …)
Список литературы
- 1.
- Rennert OM. Эндокринный тимус. Ann Clin Lab Sci. 1979 май-июнь; 9 (3): 195-201. [PubMed: 380448]
- 2.
- Кадури Н., Нево С., Гольдфарб Ю., Абрамсон Дж. Гетерогенность эпителиальных клеток тимуса: TEC by TEC. Nat Rev Immunol. 2020 Апрель; 20 (4): 239-253.[PubMed: 31804611]
- 3.
- Загратьянц О.В. Гиперплазия тимуса: классификация, проблемы пато- и морфогенеза, значение в патологии человека. Арх Патол. 1991; 53 (10): 3-12. [PubMed: 1793375]
- 4.
- Зайратянц О.В., Серов В.В., Кузьменко Л.Г. [Патогенез врожденной гиперплазии тимуса у детей с иммунными нарушениями].
 Zentralbl Allg Pathol. 1990; 136 (7-8): 689-702. [PubMed: 2089846]
Zentralbl Allg Pathol. 1990; 136 (7-8): 689-702. [PubMed: 2089846] - 5.
- Риччи С., Пескармона Е., Рендина Е.А., Венута Ф, Руко LP, Барони CD.Истинная гиперплазия тимуса: клинико-патологическое исследование. Ann Thorac Surg. 1989 Май; 47 (5): 741-5. [PubMed: 2730194]
- 6.
- Hofmann WJ, Möller P, Otto HF. Гиперплазия тимуса. II. Лимфофолликулярная гиперплазия вилочковой железы. Иммуногистологическое исследование. Klin Wochenschr. 1987 15 января; 65 (2): 53-60. [PubMed: 2435953]
- 7.
- Le Panse R, Bismuth J, Cizeron-Clairac G, Weiss JM, Cufi P, Dartevelle P, De Rosbo NK, Berrih-Aknin S. Ремоделирование тимуса, связанное с гиперплазией при миастении гравис.Аутоиммунитет. 2010 август; 43 (5-6): 401-12. [PubMed: 20402580]
- 8.
- Nunnelee JD. Синдром верхней полой вены. J Vasc Nurs. 2007 Март; 25 (1): 2-5; викторина 6. [PubMed: 17324762]
- 9.
- Хайдер У., Ричардс П., Джанукакис АГ. Гиперплазия тимуса, связанная с болезнью Грейвса: патофизиология и предлагаемый алгоритм лечения. Щитовидная железа. 2017 Август; 27 (8): 994-1000. [PubMed: 28578595]
- 10.
- Поповенюк Г., Шарма М., Девдхар М., Векслер Дж. А., Кэрролл Н. М., Вартофски Л., Бурман К. Д..Болезнь Грейвса и гиперплазия тимуса: связь объема тимуса с функцией щитовидной железы. Щитовидная железа. 2010 сентябрь; 20 (9): 1015-8. [PubMed: 20718680]
- 11.
- Priola AM, Priola SM. Визуализация тимуса при миастении: от гиперплазии тимуса до опухоли тимуса. Clin Radiol. 2014 Май; 69 (5): e230-45. [PubMed: 24581970]
- 12.
- Нассери Ф., Эфтехари Ф. Клинический и радиологический обзор нормального и аномального тимуса: жемчуг и подводные камни. Рентгенография. 2010 Март; 30 (2): 413-28.[PubMed: 20228326]
- 13.
- Попа Г.А., Преда Е.М., Шо С., Вилджу С., Лупеску И.Г. Обновления в МРТ-характеристиках вилочковой железы у пациентов с миастенией. J Med Life. 2012 июн 12; 5 (2): 206-10.
 [Бесплатная статья PMC: PMC3391871] [PubMed: 22802894]
[Бесплатная статья PMC: PMC3391871] [PubMed: 22802894] - 14.
- Zou D, Luo H, Feng Y, Zeng B, Lei Y. Массивная гиперплазия тимуса у взрослого: отчет о редком случае и обзор литературы. Int J Surg Case Rep.2018; 47: 104-108. [Бесплатная статья PMC: PMC5994738] [PubMed: 29754034]
- 15.
- Farmakidis C, Pasnoor M, Dimachkie MM, Barohn RJ. Лечение миастении. Neurol Clin. 2018 Май; 36 (2): 311-337. [Бесплатная статья PMC: PMC66] [PubMed: 29655452]
- 16.
- Кумар Р., Бириндер С.П., Гупта С., Сингх Г., Каур А. Терапевтический плазмаферез при лечении миастении. Индийский J Crit Care Med. 2015 Янв; 19 (1): 9-13. [Бесплатная статья PMC: PMC4296418] [PubMed: 25624644]
- 17.
- Budavari AI, Whitaker MD, Helmers RA. Гиперплазия тимуса в виде новообразования переднего средостения у 2 пациентов с болезнью Грейвса.Mayo Clin Proc. 2002 Май; 77 (5): 495-9. [PubMed: 12005000]
- 18.
- Ян Дж., Лю Ч., Ли Т., Ли К. Прогноз тимэктомии у пациентов с миастенией гравис с гиперплазией тимуса. Int J Neurosci. 2017 сентябрь; 127 (9): 785-789. [PubMed: 27819773]
Гиперплазия тимуса – обзор
Гиперплазия тимуса: От 50% до 70% пациентов с миастенией гравис имеют гиперплазию тимуса лимфоидной. 12
Тимолипома составляет от 1% до 10% всех опухолей тимуса. 13 Может поражать любую возрастную группу, но чаще всего молодых людей. 14
Кисты тимуса обнаруживаются в 3% идентифицированных новообразований переднего средостения. 15
Тимома: На ее долю приходится 20% всех опухолей средостения и 50% новообразований переднего средостения. Общая заболеваемость составляет 0,15 случая на 100 000 человек. 16 Пик заболеваемости приходится на четвертое-шестое десятилетия жизни и одинаково для обоих полов. 17
17
- ○
Хотя обнаружено, что 34% тимом напрямую проникают в их капсулы и прорастают в окружающие структуры, и 75% этих поражений связаны с плеврой или перикардом, 7 только 3% тимом дают метастазы вне грудной клетки . 18, 19
- ○
Обнаружено, что от десяти до пятнадцати процентов пациентов с миастенией имеют тимомы. Сорок процентов пациентов с тимомой имеют паранеопластическое состояние, из которых от 20 до 25% приходится на миастению. 12 Десять процентов пациентов с тимомой страдают гипогаммаглобулинемией, а от 5 до 10% – аплазией эритроцитов. 5, 20
Злокачественная тимома – это вялотекущая опухоль, возникающая из эпителиальных клеток тимуса, расположенных в переднем средостении. Эти опухолевые клетки распространяются через регионарные метастазы или вторгаются в окружающие структуры, включая плевральное пространство.
Лимфома тимуса: Из тех пациентов, у которых впервые диагностирована болезнь Ходжкина, примерно у одной трети будет увеличение тимуса.Тимус может быть первичным местом лимфомы или увеличиваться в результате инвазии соседних лимфатических узлов. 2 Два процента пациентов с НХЛ будут иметь В-клеточную лимфому мозгового вещества тимуса. Это немного чаще встречается у женщин, и средний возраст пациентов составляет 30 лет. 21–23
Карциноид тимуса: Редкое заболевание, наблюдаемое примерно у 3% пациентов с синдромом множественной эндокринной неоплазии 1 типа. 24 В нем преобладают мужчины, и средний возраст пациента на момент постановки диагноза составляет от 30 до 40 лет. 24, 25 Эта опухоль почти никогда не связана с синдромом Кушинга или карциноидом, если она является частью синдрома MEN 1. Однако от 30% до 40% спорадических случаев имеют синдром Кушинга.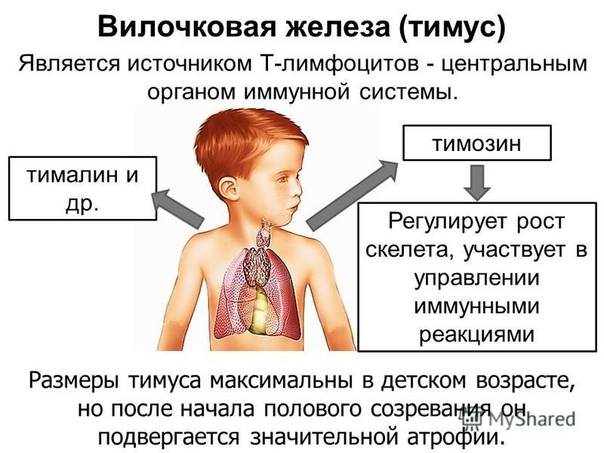 26, 27
26, 27
Опухоль из зародышевых клеток тимуса: Наиболее частые очаги внегонадных опухолей зародышевых клеток находятся в тимусе или вокруг него. Обычно они наблюдаются у подростков или молодых людей и составляют 15% новообразований переднего средостения. 20 От шестидесяти до восьмидесяти процентов из них доброкачественные, но при злокачественных заболеваниях 90% – у мужчин. 2, 11, 28 Самый распространенный тип – доброкачественная тератома. 11 Примерно 20% пациентов с несеминоматозными опухолями зародышевых клеток имеют синдром Клайнфельтера, который является частой причиной смертности этих пациентов. 11, 29
Признаки и симптомы рака вилочковой железы
Многие опухоли тимуса обнаруживаются на рентгеновском снимке или сканировании, сделанном по какой-либо другой причине, до того, как у пациента появятся симптомы.Остальные доводятся до сведения врача после того, как у человека появляются симптомы. Они могут быть связаны с самой опухолью или могут быть частью паранеопластического синдрома.
Хотя эти признаки и симптомы могут быть вызваны опухолями вилочковой железы, они также могут быть вызваны другими состояниями. Тем не менее, если у вас есть какие-либо из этих проблем, важно сразу же обратиться к врачу, чтобы можно было найти причину и при необходимости вылечить.
Симптомы, вызванные опухолью
Вилочковая железа находится посередине грудной клетки, рядом с дыхательными путями и некоторыми кровеносными сосудами.Опухоли в тимусе могут давить на близлежащие структуры, вызывая такие симптомы, как:
- Одышка
- Кашель (при котором может выделяться кровянистая мокрота)
- Боль в груди
- Проблемы с глотанием
- Потеря аппетита
- Похудание
Тимус находится рядом с верхней полой веной, главным кровеносным сосудом, по которому кровь от головы и верхней части тела идет к сердцу. Опухоли, которые давят на этот сосуд, могут вызывать симптомы синдрома верхней полой вены , которые могут включать:
Опухоли, которые давят на этот сосуд, могут вызывать симптомы синдрома верхней полой вены , которые могут включать:
- Отек лица, шеи и верхней части грудной клетки, иногда синеватого цвета
- Набухание видимых вен в этой части тела
- Головные боли
- Чувство головокружения или головокружения
Паранеопластические синдромы
Это состояния, которые связаны с раком, но не вызваны непосредственно массой опухоли.Например, у людей с тимомами могут развиться аутоиммунные заболевания, при которых иммунная система начинает атаковать сам организм. Часть нормальной функции вилочковой железы – контролировать иммунную систему, что может помочь объяснить, почему это происходит.
Myasthenia gravis: Примерно от 30% до 65% людей с тимомами также страдают миастенией гравис (MG). Это, безусловно, наиболее распространенное аутоиммунное заболевание, связанное с тимомами. При этом заболевании иммунная система вырабатывает антитела, которые блокируют химические сигналы, которые сигнализируют мышцам о движении.Это вызывает сильную мышечную слабость. Люди с MG легко устают. Они могут заметить проблемы при подъеме по лестнице или при ходьбе на большие расстояния.
Хотя у пациентов снижена мышечная сила по всему телу, симптомы, вызванные слабостью мышц глаз, шеи и груди, могут вызывать наибольшее беспокойство. Слабость глазных мышц может вызвать помутнение зрения или двоение в глазах и опущение век, а слабые мышцы шеи могут привести к проблемам с глотанием. Слабость грудных мышц и диафрагмы может вызвать проблемы с дыханием и одышку.
Многие люди с тимомами имеют MG, но у большинства людей с MG нет тимомы. Многие люди с MG имеют другие доброкачественные аномалии вилочковой железы. Миастению можно лечить путем удаления тимуса (независимо от того, присутствует ли тимома) или с помощью лекарств, которые либо усиливают химические сигналы к мышцам, либо ослабляют иммунную атаку на мышцы.
Аплазия эритроцитов: Аплазия эритроцитов, при которой способность организма вырабатывать новые эритроциты резко снижается, встречается примерно у 5% пациентов с тимомой.Красные кровяные тельца переносят кислород из легких в другие ткани тела. Снижение производства эритроцитов вызывает анемию (низкое количество эритроцитов). Симптомы анемии могут включать слабость, головокружение, одышку и легкую утомляемость. Обычное лечение – удаление вилочковой железы.
Гипогаммаглобулинемия: Гипогаммаглобулинемия – это заболевание, при котором организм вырабатывает небольшое количество антител, борющихся с инфекцией (также известных как гамма-глобулины ). Это делает человека восприимчивым к инфекциям.Приблизительно от 5% до 10% пациентов с тимомой заболевают гипогаммаглобулинемией. Около 10% пациентов с гипогаммаглобулинемией имеют тимому. Удаление вилочковой железы не помогает исправить это заболевание.
Другие аутоиммунные заболевания: Многие другие аутоиммунные заболевания также связаны с тимомой. Однако они встречаются гораздо реже, чем миастения, чистая аплазия эритроцитов или гипогаммаглобулинемия. Некоторые примеры включают:
- Системная красная волчанка
- Полимиозит
- Язвенный колит
- Ревматоидный артрит
- Синдром Шегрена (Sjögren)
- Саркоидоз
- Склеродермия
У большинства людей с этими аутоиммунными заболеваниями тимома отсутствует.
Редкая связь между истинной гиперплазией тимуса и фолликулярной опухолью щитовидной железы: клинический случай | Журнал медицинских историй болезни
Шимосато Ю., Мукаи К., Мацуно Ю. Неопухолевые состояния вилочковой железы. В: Атлас опухолевой патологии AFIP: опухоли средостения. Серия 4, Сборник 11. Вашингтон, округ Колумбия: Американский регистр патологии; 2010. с. 274–279.
Яром Н., Зиссин Р., Аптер С., Герц М., Рахими-Левене Н. , Гейер Г. Отскок увеличения тимуса на компьютерной томографии у взрослых.Int J Clin Pract. 2007. 61: 562–8.
, Гейер Г. Отскок увеличения тимуса на компьютерной томографии у взрослых.Int J Clin Pract. 2007. 61: 562–8.
CAS Статья Google Scholar
Будавари А.И., Уитакер М.Д., Хелмерс Р.А. Гиперплазия тимуса в виде новообразования переднего средостения у 2 пациентов с болезнью Грейвса. Mayo Clin Proc. 2002; 77: 495–9.
Артикул Google Scholar
Куо Т. Цитокератиновые профили тимуса и тимомы: гистогенетические корреляции и предложение для гистологической классификации тимом.Гистопатология. 2000; 36: 403–14.
CAS Статья Google Scholar
Sari I, Binicier O, Birlik M, Akar S, Yilmaz E, Kargi A, Onen F, Akkoc N. Увеличение тимуса у пациента с ювенильным идиопатическим артритом во время терапии этанерцептом. Rheumatol Int. 2009; 29: 591–3.
Артикул Google Scholar
Смит К.Ю., Вальдес Х., Лэнди А., Шпритцлер Дж., Кесслер Х.А., Конник Э., Курицкерс Д., Гросс Б., Фрэнсис И., МакКьюн Дж. М., Ледерман М. М., Группа протокола ACTG 375.Размер тимуса и восстановление лимфоцитов у пациентов с инфекцией вируса иммунодефицита человека после 48 недель терапии зидовудином, ламивудином и ритонавиром. J Infect Dis. 2000; 181: 141–7.
Артикул Google Scholar
Defriend DE, Coote JM, Williams MP, Copplestone JA. Увеличение тимуса у взрослого после тяжелой инфекции. Clin Radiol. 2001; 56: 331–3.
CAS Статья Google Scholar
Niendorf ER, Parker JA, Yechoor V, Garber JR, Boiselle PM. Гиперплазия тимуса у больных раком щитовидной железы. J Thorac Imaging. 2005; 20: 1–4.
Артикул Google Scholar
Накамура Т. , Мураками М., Хоригучи Х., Нагасака С., Исибаши С., Мори М., Исикава С. Случай увеличения тимуса при гипертиреозе у молодой женщины. Щитовидная железа. 2004; 14: 307–10.
, Мураками М., Хоригучи Х., Нагасака С., Исибаши С., Мори М., Исикава С. Случай увеличения тимуса при гипертиреозе у молодой женщины. Щитовидная железа. 2004; 14: 307–10.
Артикул Google Scholar
Kubicky RA, Faerber EN, Chadarevian JP, Wu S, Rezvani I, Luca F. Подросток с массой средостения, с диагнозом болезни Грейвса и гиперплазии тимуса. Педиатрия. 2010; 125: 433–7.
Артикул Google Scholar
Котвал Н., Сингх И., Менон А., Бехера В. Гиперплазия тимуса при болезни Грейвса. Индийский J Endocrinol Metab. 2013; 17: 521–3.
Артикул Google Scholar
Сон Й.С., Вон Дж. К., Ким MJ, Ли Дж. Х., Ким Д. В., Чанг Дж. К., Park DJ, Park YJ. Пациент Грейвса с тимической экспрессией рецепторов тиреотропина и динамическими изменениями гиперплазии тимуса, пропорциональными болезни Грейвса. Йонсей Мед Дж. 2016; 57: 795–8.
CAS Статья Google Scholar
Haider U, Richards P, Gianoukakis AG. Гиперплазия тимуса, связанная с болезнью Грейвса: патофизиология и алгоритм управления предложением.Щитовидная железа. 2017; 27: 994–1000.
CAS Статья Google Scholar
Кеннеди CJ, Патон DJW. Массивная гиперплазия тимуса, имитирующая неоплазию переднего средостения при скрытой болезни Грейвса. Thorac Cardiovasc Surg Rep., 2019; 8: e24–6.
Артикул Google Scholar
Murakami M, Hosoi Y, Negishi T., Kamiya Y, Miyashita K, Yamada M, Iriuchijima T., Yokoo H, Yoshida I, Tsushima Y, Mori M.Гиперплазия тимуса у пациентов с болезнью Грейвса. J Clin Invest. 1996; 98: 2228–34.
CAS Статья Google Scholar
Вилья-Верде Д.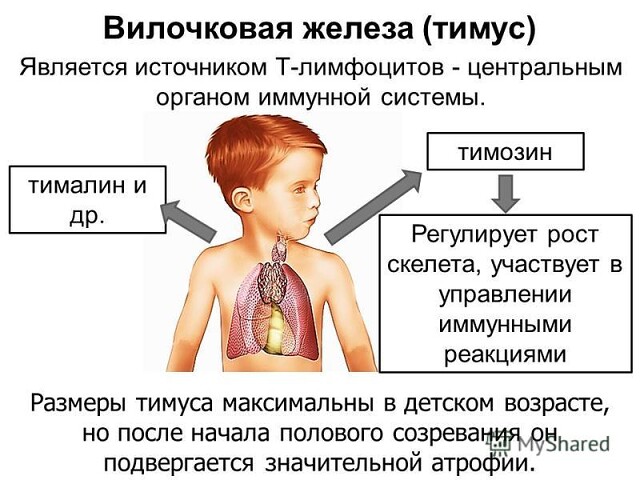 М., Дефресн М.П., Ванье-дос-Сантос М.А., Дюссо Дж. Х., Бонивер Дж., Савино В. Идентификация ядерных трийодтирониновых рецепторов в эпителии тимуса. Эндокринология. 1992; 131: 1313–20.
М., Дефресн М.П., Ванье-дос-Сантос М.А., Дюссо Дж. Х., Бонивер Дж., Савино В. Идентификация ядерных трийодтирониновых рецепторов в эпителии тимуса. Эндокринология. 1992; 131: 1313–20.
CAS Статья Google Scholar
Scheiff JM, Cordier AC, Haumont S. Пролиферация эпителиальных клеток при гиперплазии тимуса, вызванной трийодтиронином. Clin Exp Immunol. 1977; 27: 516–21.
CAS PubMed PubMed Central Google Scholar
Вилья-Верде Д.М., де Мелло-Коэльо В., Фариас-де-Оливейра Д.А., Дарденн М., Савино В. Плейотропное влияние трийодтиронина на физиологию тимуса. Эндокринология. 1993; 133: 867–75.
CAS Статья Google Scholar
Jinguji M, Nakajo M, Nakajo M, Koriyama C, Yoshiura T. Инволюция тимуса после радиойодотерапии болезни Грейвса: взаимосвязь с сывороточными гормонами щитовидной железы и TRAb. J Endocr Soc. 2017; 1: 852–60.
CAS PubMed PubMed Central Google Scholar
Guangjian Z, Rui G, Yuanbo W, Yan L, Juan L, Xi J, Yiqian L, Aimin Y. Гиперпластический тимус с повышенным ангиогенезом коррелирует с повышенным уровнем тиреоглобулина в сыворотке у пациентов с дифференцированным раком щитовидной железы с синдромом TENIS .Oncotarget. 2018; 9: 3406–16.
Google Scholar
Кондо Т., Масуя Д., Мукаи К. Тимолипома, сообщение о случае, предполагающем происхождение от истинной гиперплазии тимуса. Int J Surg Pathol. 2010; 18: 526–9.
Артикул Google Scholar
Акман Дж. Б., Верзоса С., Ковач А. Е., Луиссен А., Ланути М., Райт С. Д., Шепард Дж. О., Халперн Е. Ф.. Высокая частота ненужных тимэктомий и их причины: может ли компьютерная томография различить тимому, лимфому, гиперплазию тимуса и кисты тимуса? Eur J Radiol. 2015; 84: 524–33.
2015; 84: 524–33.
Артикул Google Scholar
Гиперплазия тимуса после трансплантации легкого, имитирующая посттрансплантационное лимфопролиферативное заболевание
Гиперплазия тимуса обычно связана с лечением злокачественных опухолей и иногда связана с эндокринными заболеваниями. Мы впервые сообщаем о случае гиперплазии тимуса у пациента через 2 года после двусторонней трансплантации легкого. КТ грудной клетки с контрастным усилением была очень подозрительной для посттрансплантационной лимфомы или тимомы.В связи с этим пациенту выполнена тотальная тимэктомия. Иссеченные образцы отправлены в патологоанатомическое отделение. Неожиданно при гистологическом исследовании была обнаружена гиперпластическая ткань тимуса без признаков посттрансплантационного лимфопролиферативного заболевания или злокачественного новообразования.
1. Введение
Гиперплазия тимуса – это увеличение объема вилочковой железы за счет образования новых клеточных элементов в нормальном микроскопическом расположении. Гистологически вилочковая железа содержит 3 основные клеточные популяции: эпителиальные, кроветворные клетки (с тремя основными морфологическими типами лимфоидных клеток) и добавочные клетки.Эпителиальные клетки способствуют различным этапам дифференцировки и созревания интратимических Т-клеток. Макрофаги секретируют фактор дифференциации тимоцитов, который является митогенным и вызывает функциональное созревание тимоцитов. Встречающиеся клетки играют роль в определении того, какие предшественники Т-клеток активируются (помощники или убийцы) во время иммунологического заражения. Миоидные клетки демонстрируют рецепторы ацетилхолина и, возможно, играют роль в миастении, аутоиммунном заболевании нервно-мышечной передачи, впервые обнаруженном Уилксом в 1877 году [1].
В целом существует два морфологических типа гиперплазии тимуса: истинная гиперплазия и лимфофолликулярная гиперплазия.
Истинная гиперплазия тимуса [2] обычно протекает в трех различных клинико-патологических формах.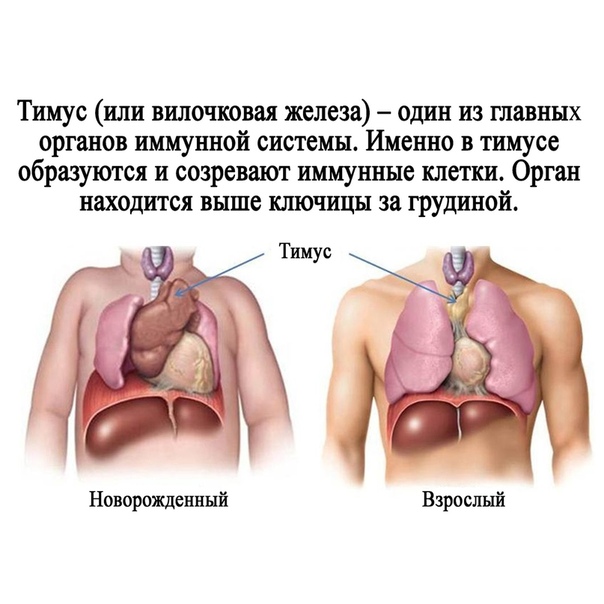 (1) Истинная массивная гиперплазия тимуса без связи с каким-либо другим заболеванием – чрезвычайно редкий случай. Причина неизвестна; это может быть связано с гиперфункцией тимуса или дисфункцией, связанной с эндокринной активностью железы. У пациентов обычно наблюдаются симптомы раздражения структур средостения, и симптомы могут варьироваться от отсутствия до респираторного дистресса.(2) Он проявляется как феномен отскока в ряде состояний, таких как восстановление после тяжелых стрессовых ситуаций, после приема стероидов, после ремиссии синдрома Кушинга и после лечения злокачественных опухолей. (3) Он появляется в связи с эндокринные аномалии (болезнь Грейвса, акромегалия, тиреотоксикоз, гипотиреоз и болезнь Аддисона), саркоидоз и синдром Беквита-Видемана.
(1) Истинная массивная гиперплазия тимуса без связи с каким-либо другим заболеванием – чрезвычайно редкий случай. Причина неизвестна; это может быть связано с гиперфункцией тимуса или дисфункцией, связанной с эндокринной активностью железы. У пациентов обычно наблюдаются симптомы раздражения структур средостения, и симптомы могут варьироваться от отсутствия до респираторного дистресса.(2) Он проявляется как феномен отскока в ряде состояний, таких как восстановление после тяжелых стрессовых ситуаций, после приема стероидов, после ремиссии синдрома Кушинга и после лечения злокачественных опухолей. (3) Он появляется в связи с эндокринные аномалии (болезнь Грейвса, акромегалия, тиреотоксикоз, гипотиреоз и болезнь Аддисона), саркоидоз и синдром Беквита-Видемана.
Лимфофолликулярная гиперплазия тимуса [3] характеризуется гистологическим внешним видом, который состоит из лимфатических фолликулов с зародышевыми центрами, аналогичными центрам мозговых лимфатических узлов вилочковой железы нормального размера.
Лимфофолликулярная гиперплазия тимуса описана при: (1) хронических диссеминированных инфекциях, (2) эндокринопатиях и (3) аутоиммунных заболеваниях (миастении, системной красной волчанке, склеродермии, ревматоидном артрите, периартериимотоиммунном анодном крае) Болезнь Бехчета, язвенный колит и рассеянный склероз).
2. Описание клинического случая
Пациентка, 28 лет, с детства страдала муковисцидозом.
Кроме того, у нее развился инсулинозависимый сахарный диабет, связанный с муковисцидозом, и рецидивирующее кровохарканье, вызванное бронхоэктазами.Варикозное расширение вен пищевода, вызванное циррозом печени класса А по Чайлду, лечили путем наложения варикозного бандажа.
В связи с тяжелым прогрессированием заболевания, пациент был включен в список для трансплантации легких с января 2007 года и получил двустороннюю трансплантацию легких в декабре 2007 года. Первоначальная иммуносупрессивная терапия включала даклизумаб (антагонист рецепторов интерлейкина-2), циклоспорин А, мофетил микофенолата. , и преднизолон. В марте 2008 года лечение было переведено на Программу (такролимус) и преднизолон до июля 2008 года, затем на эверолимус, циклоспорин и преднизолон.Из-за отеков нижних конечностей, вызванных эверолимусом, в январе 2009 года терапия была снова изменена с эверолимуса на микофенолат мофетил и преднизолон. С августа 2009 года иммуносупрессивный режим был дополнен циклоспорином А. Иммуносупрессивная терапия ни в коем случае не прерывалась. времени.
, и преднизолон. В марте 2008 года лечение было переведено на Программу (такролимус) и преднизолон до июля 2008 года, затем на эверолимус, циклоспорин и преднизолон.Из-за отеков нижних конечностей, вызванных эверолимусом, в январе 2009 года терапия была снова изменена с эверолимуса на микофенолат мофетил и преднизолон. С августа 2009 года иммуносупрессивный режим был дополнен циклоспорином А. Иммуносупрессивная терапия ни в коем случае не прерывалась. времени.
Три эпизода острого клеточного отторжения были распознаны после трансплантации. Первый эпизод произошел через 10 дней после трансплантации (A2, B1-2). Еще один эпизод рефрактерного отторжения стероидов (A2) был диагностирован через четыре недели после трансплантации и лечился алемтузумабом (Campath-1H).Третий эпизод отторжения произошел в мае 2008 года.
КТ грудной клетки с контрастным усилением в связи с ухудшением одышки в октябре 2009 года показала увеличение средостения (рис. 1). Радиологически увеличенное новообразование средостения было очень подозрительным на тимому или посттрансплантационную лимфому средостения. Клинические лабораторные параметры (анализ крови, ЛДГ, иммуноглобулины и титры вирусов) были в пределах нормы.
Из-за большого размера новообразования средостения в ноябре 2009 года была выполнена полная тимэктомия посредством гемистернотомии.
В послеоперационном периоде у больной предположительно цитотоксический отек мозга и повреждение глазодвигательного нерва. В настоящее время состояние пациента хорошее.
Резецированные препараты отправлены в патологоанатомическое отделение. При макроскопическом осмотре была обнаружена плотная узловатая масса серого цвета размером 11: 9: 1 см и весом 53 г.
После фиксации, обезвоживания и заливки воском предметные стекла толщиной 3 мкм мкм обычно окрашивали гематоксилином и эозином.
Масса средостения в основном состоит из гистологически нормальных, но увеличенных долек тимуса с сохраненной кортикомедуллярной дифференцировкой, окруженных зрелым жиром с гиперемическими сосудами. В середине долек наблюдали несколько увеличенных тельцов Хассалла. Рядом с тканью тимуса были обнаружены три реактивных лимфатических узла.
В середине долек наблюдали несколько увеличенных тельцов Хассалла. Рядом с тканью тимуса были обнаружены три реактивных лимфатических узла.
Ни гистологически, ни иммуногистохимически (окрашивание CD3, CD5, CD20, CD79a, p27, циклин D1 и Ki-67) подозрение на посттрансплантационное лимфопролиферативное заболевание или злокачественное новообразование не могло быть подтверждено (рис. 2).
3. Обсуждение
Гиперплазия тимуса обычно описывается при трансплантации стволовых клеток, но только однажды сообщается о ней как о феномене отскока после трансплантации твердых органов.
Gerhardt et al. [4] наблюдали случай гиперплазии тимуса через 12 лет после трансплантации почки у 41-летнего пациента мужского пола, поступившего в больницу с острой болью в левой груди и одышкой. В возрасте 29 лет ему сделали трансплантацию почки из-за врожденной аплазии почки, которую пришлось удалить за год до госпитализации из-за гломерулопатии трансплантата.Компьютерная томография показала кровосодержащую опухоль средостения и гемоторакс. Опухоль была резецирована, гистологическое исследование показало гиперплазию тимуса с обширным кровотечением из тимуса. В отличие от нашего случая, этот случай показывает, что прекращение иммуносупрессии может привести к отскоку тимуса.
Возможное объяснение возникновения гиперплазии тимуса в этом случае – несоблюдение пациентом режима иммуносупрессии преднизолоном, хотя пациент отрицал прекращение терапии кортикостероидами.Другое возможное объяснение – лечение алемтузумабом, хотя гиперплазия тимуса как побочный эффект после лечения алемтузумабом ранее никогда не описывалась.
В целом рикошетная гиперплазия тимуса описывается при многочисленных состояниях, например, после восстановления после тяжелого стресса (например, ожогов [5], кардиохирургических операций [6], после туберкулеза [7] и химиотерапии [8–12]) и чаще всего сообщалось у детей и подростков. Механизм – истощение тимуса в результате высоких концентраций глюкокортикоидов в плазме [13] с последующим отскоком гиперплазии тимуса при падении уровня кортизола [14].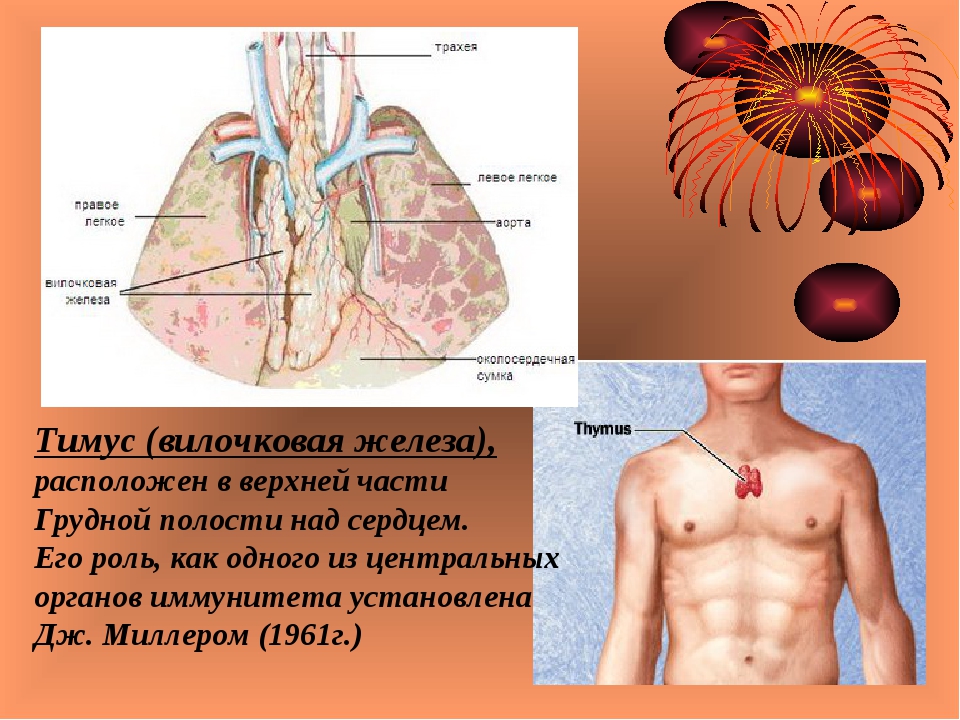
Гиперплазия тимуса после цитотоксической химиотерапии может быть вызвана увеличением отскока после начальной атрофии, вызванной химиотерапией. Сообщалось в основном о младших возрастных группах, и в литературе описано, что он связан с различными типами рака, включая лимфомы (ходжкинские и неходжкинские лимфомы [9, 10]), лейкемии, рак яичек, саркомы (остеосаркома [8]). ] и эмбриональная рабдомиосаркома), опухоль Вильмса [8, 15] и опухоли половых клеток.
Большинство случаев повторной гиперплазии тимуса после успешной химиотерапии (особенно при лимфоме или раке яичка) происходит в течение года, и железа обычно возвращается к нормальному размеру [16].Патологически повторная гиперплазия тимуса состоит из нормальных пропорций железистых / лимфоидных элементов в увеличенной железе. Тимус может увеличиваться более чем на 50% после химиотерапии или болезни. Все зарегистрированные случаи отскока тимуса были обнаружены на рутинной рентгенограмме грудной клетки без каких-либо других клинических или лабораторных положительных результатов.
Для успешного лечения важно дифференцировать гиперплазию тимуса от остаточной лимфомы или других опухолей тимуса. Но новообразования в переднем средостении после химиотерапии злокачественного заболевания часто вызывают диагностические проблемы, а дифференциальная диагностика гиперплазии тимуса от рецидива часто представляет собой проблему как для радиолога, так и для врача.Обычно рентгенограмма грудной клетки и компьютерная томография показывают расширение средостения. Однако этот рентгенологический признак позволяет сделать только предварительный диагноз, который должен быть подтвержден гистологическим исследованием биопсии или резецированной ткани.
По сравнению с рикошетом тимуса, истинная массивная гиперплазия тимуса без какой-либо видимой причины также является редким заболеванием с менее чем 50 зарегистрированными случаями. Большинство случаев происходит в возрасте от 1 до 15 лет. Следующая распространенная возрастная группа – младше 1 года или моложе. Истинная массивная гиперплазия тимуса у мальчиков встречается в два раза чаще, чем у девочек. Приблизительно у 85% пациентов наиболее частыми клиническими симптомами являются кашель, одышка, респираторный дистресс и легочная инфекция. Наблюдалась боль в груди, но она необычна. Лимфоцитоз периферической крови наблюдается примерно у четверти пациентов.
Истинная массивная гиперплазия тимуса у мальчиков встречается в два раза чаще, чем у девочек. Приблизительно у 85% пациентов наиболее частыми клиническими симптомами являются кашель, одышка, респираторный дистресс и легочная инфекция. Наблюдалась боль в груди, но она необычна. Лимфоцитоз периферической крови наблюдается примерно у четверти пациентов.
Хирургическое иссечение посредством срединной стернотомии, разреза раскладушки или даже односторонней заднебоковой торакотомии требуется во всех случаях, когда орган вызывает обструкцию дыхательных путей или верхнюю венозную обструкцию.
В заключение, у пациентов с недавно выявленным новообразованием переднего средостения большинство альтернативных диагностических возможностей должно быть исключено соответствующими клиническими и лабораторными исследованиями. Можно попробовать краткий курс стероидов, если можно исключить опухоль, чувствительную к кортикостероидам. Стероиды часто сокращают гиперпластический тимус. Тем не менее, лимфомы и лейкозы могут быть одинаково чувствительны к стероидам. Если стероидный тест не дает результатов, необходима диагностическая медиастиноскопия.В случае симптоматической или кальцинированной массы необходима полная резекция для постановки диагноза и предотвращения злокачественного новообразования.
Тимус | Колледж американских патологов
При микроскопии вилочковой железы обнаружена гиперпластическая ткань вилочковой железы. Большинство островков тимуса расширено лимфоцитами с заметным образованием фолликулов, большинство из которых имеют зародышевые центры. Многие известные тельца Хассалла отмечены повсюду. Кроме того, островки содержат множество кистозных пространств разного размера.Сохранившаяся эпителиальная выстилка в некоторых кистах показывает низкие кубовидные клетки, которые выглядят доброкачественными. Агрегаты нагруженных гемосидерином макрофагов связаны с холестериновыми расщелинами. На некоторых участках видны утолщенные фиброзные полосы, проходящие между долями.
Гиперплазия тимуса – это заболевание, которое приводит к увеличению тимуса, часто до такой степени, что это может имитировать неоплазию. Существует два типа гиперплазии: истинная гиперплазия тимуса и фолликулярная гиперплазия тимуса. Краткое обсуждение анатомии тимуса необходимо, чтобы понять разницу между ними.Тимус состоит из двух отделов. Эпителиальный отсек содержит кору и мозговое вещество и является местом созревания Т-лимфоцитов в тимусе. Второй компартмент – это периваскулярное пространство, то есть часть ткани, которая находится внутри капсулы тимуса, но вне эпителиального компартмента. В младенчестве периваскулярное пространство больше похоже на виртуальное пространство; однако, начиная с раннего детства, периваскулярное пространство увеличивается, поскольку оно инфильтрируется периферическими лимфоцитами и жировой тканью, в то время как эпителиальный компартмент соответственно уменьшается.Эти два отдела обычно не видны на предметных стеклах, окрашенных H и E, но их можно различить с помощью иммуноокрашивания цитокератина, которое выделяет эпителиальные клетки, присутствующие в эпителиальном компартменте. Кроме того, CD1a и Ki-67 можно использовать для демонстрации активного тимопоэза в эпителиальном компартменте.
При истинной гиперплазии тимуса вилочковая железа слишком велика для возраста. Диагноз основывается на увеличении веса тимуса при нормальной гистологии; Доступны полезные справочные таблицы, которые определяют нормальный диапазон веса вилочковой железы в зависимости от возраста, хотя у здоровых субъектов наблюдаются большие различия.Вообще говоря, нормальный тимус может весить до 50 граммов в возрасте от рождения до 30 лет и до 30 граммов в возрасте от 30 до 60 лет.
Таблица 1: Приблизительные средние веса
| Рождение | 10 г |
| 12 месяцев | 20 г |
| 7-25 лет | 25-35 г |
| 40-60 лет | 15 г |
| 40-60 лет | 15 г |
Ссылка: Взято из Стэнфордских критериев хирургической патологииurgpathcriteria.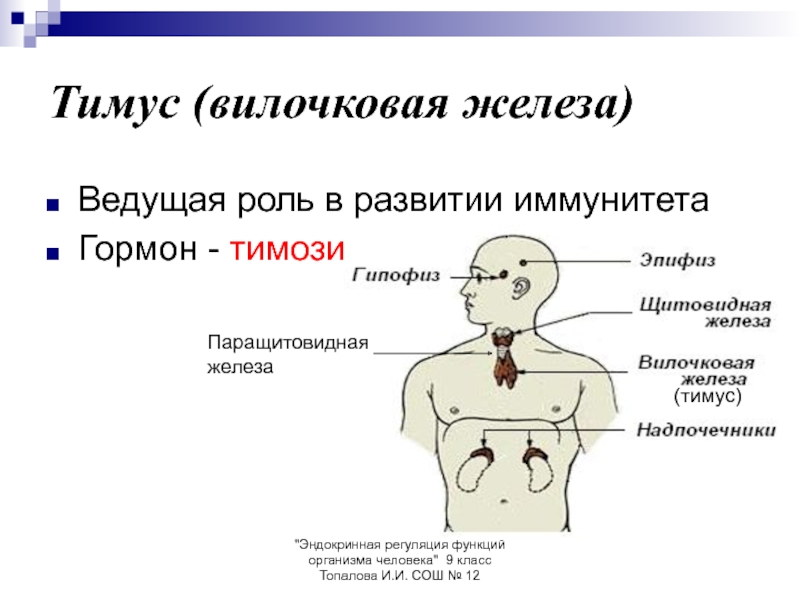 stanford.edu
stanford.edu
При большинстве форм истинной гиперплазии тимуса наблюдается усиление активного тимопоэза, потому что гиперплазия возникает в результате расширения эпителиального пространства тимуса. Истинная гиперплазия тимуса может возникнуть у пациентов, получавших химиотерапию или антиретровирусную терапию. В этом случае гиперплазию часто называют гиперплазией рикошета тимуса. Увеличение активного тимопоэза у этих пациентов, вероятно, является компенсаторным механизмом для нормализации иммунной системы.
Фолликулярная гиперплазия тимуса (TFH), также называемая лимфоидной гиперплазией тимуса, определяется как увеличение тимуса за счет увеличения миграции зрелых T- и B-лимфоцитов в периваскулярное пространство с последующим образованием фолликулов.Следует отметить, что термин «гиперплазия тимуса», как он определен в литературе, относится к TFH, но не рекомендуется использовать из-за его расплывчатого значения. Диагноз TFH основан на гистологической демонстрации увеличения количества лимфоидных фолликулов с активными зародышевыми центрами в тимусе. Не существует строгого определения того, сколько активных фолликулов составляет истинное увеличение, поскольку случайные зародышевые центры могут быть замечены в нормальном тимусе. Вообще говоря, для подтверждения диагноза ТФГ достаточно более чем случайного лимфоидного фолликула.Иммуноокрашивания, такие как CD21, CD20, CD10 и bcl6, могут подтвердить наличие зародышевых центров в сложных случаях.
Фолликулярная гиперплазия тимуса классически связана с миастенией гравис (MG), заболеванием, при котором циркулирующие аутоантитела нацелены на никотиновые рецепторы ацетилхолина, присутствующие в мембране нервно-мышечного соединения, что приводит к нарушению нервно-мышечной передачи и последующей мышечной слабости. Распределение патологии тимуса у пациентов с MG следующее: 65% фолликулярной гиперплазии тимуса, 25% нормального тимуса, 10% тимомы.По причинам, которые до конца не изучены, тимэктомия приводит к клиническому улучшению у некоторых пациентов с MG; есть некоторые свидетельства того, что эктопические зародышевые центры участвуют в продукции аутоантител у этих пациентов. Помимо MG, фолликулярная гиперплазия тимуса также связана с другими аутоиммунными состояниями, включая системную красную волчанку, склеродермию и ревматоидный артрит. У этого пациента не было ни одного из условий, хотя доступный анамнез был ограничен.Зародышевые центры также могут быть связаны с неопластическими процессами в тимусе, поэтому необходим адекватный отбор образцов.
В данном случае наличие большого количества кист повышает вероятность образования многоячеистой кисты тимуса, хотя кисты в данном случае являются второстепенным признаком. Многие состояния тимуса могут вызывать кистозные изменения, включая как неопухолевые, так и неопластические процессы, поэтому адекватный отбор образцов критически важен для исключения лежащей в основе неоплазии. Истинные кисты тимуса могут появиться в любом возрасте и могут быть врожденными или приобретенными.Диагноз кисты тимуса может быть поставлен в случаях преимущественно кистозного поражения тимуса, которое, по крайней мере, локально содержит ткань тимуса внутри стенки кисты. Стенка кисты имеет эпителиальную выстилку, которая может быть плоской или столбчатой в приобретенном типе, а также может быть железистой или реснитчатой в врожденном типе. В приобретенных мультилокулярных кистах зародышевые центры могут находиться внутри стенки кисты. Холестериновые расщелины распространены при всех типах кист тимуса. Когда кистозное изменение возникает вторично, как в текущем случае, главное – отличить доброкачественное кистозное изменение от кистозной тимомы.В последнем случае нет эпителиальной выстилки, поскольку это не настоящие кисты, а скорее расширенные периваскулярные пространства. В данном случае кисты выстланы очаговым эпителием. В сложных случаях можно использовать иммунное окрашивание цитокератина, чтобы выделить эпителий.
Фолликулярную гиперплазию тимуса бывает трудно отличить от тимомы, особенно тимомы типа B1 по классификации ВОЗ (тимома с высоким содержанием лимфоцитов, см. Таблицу 2). Тимома типа B1 напоминает нормальный тимус с лимфоцитарными пространствами, напоминающими кору тимуса, и участки медуллярной дифференцировки; неопластические эпителиальные клетки могут быть скудными и незаметными.Полезные свойства, которые отдают предпочтение тимоме по сравнению с нормальным тимусом или гиперплазией тимуса, включают (1) дендритные эпителиальные клетки, разбросанные по широким богатым лимфоцитами участкам только с рассеянными мозговидными очагами, (2) только редкие тельца Хассалла и (3) большие дольки, разделенные фиброзными лентами. . В данном случае наличие многих тельцов Хассалла с сохраненной архитектурой тимуса и образование лимфоидных фолликулов свидетельствует против тимомы. Хотя на некоторых участках видны толстые фиброзные полосы, в данном случае это, вероятно, тип реактивного фиброза от разрыва кисты.
Таблица 2: Сводка основных подтипов тимомы, классификация ВОЗ
| Тип | Описание |
|---|---|
| А | Веретено от гладкого до овального с небольшим количеством лимфоцитов или их отсутствием |
| AB | Смесь компонента типа A с низким содержанием лимфоцитов и компонента типа B с повышенным содержанием лимфоцитов |
| B1 | Обогащенный лимфоцитами с рассеянными незаметными эпителиальными клетками |
| B2 | Примерно равномерная смесь лимфоцитов и эпителиальных клеток |
| B3 | Листы эпителиальных клеток со скудными лимфоцитами |
Ссылка: Классификация ВОЗ опухолей легких, плевры, тимуса и сердца.Эд. Уильям Т., Брамбилла Э., Мюллер-Хермелинк Х. и Харрис К. Лайон: IARC Press Lyon, 2004.
Помимо тимомы типа B1, фолликулярная гиперплазия тимуса может напоминать менее распространенную микронодулярную тимому с лимфоидной стромой. Этот вариант характеризуется хорошо сформированными эпителиальными узелками, окруженными богатыми В-клетками областями, которые могут содержать зародышевые центры.
В тимусе могут возникать различные лимфомы, включая первичную крупноклеточную В-клеточную лимфому средостения, Т-лимфобластный лейкоз / лимфому, лимфому Ходжкина и лимфому экстранодальной маргинальной зоны.Ключевой особенностью лимфомы тимуса является стирание нормальной архитектуры тимуса с атипичной популяцией лимфоцитов, хотя могут присутствовать захваченные элементы нормального тимуса. В данном случае нормальная архитектура тимуса обычно сохраняется с частым образованием фолликулов, что не типично для лимфомы. Дифференциация лимфомы и тимомы, богатой лимфоцитами, часто более проблематична, чем дифференциация между гиперпластическим поражением.
(PDF) Гигантское увеличение вилочковой железы
Гигантское увеличение вилочковой железы
Mohamed A.Регал, г-жа (Gen Surg), доктор медицины (кардиоторак).
и занимая большую часть правого гемиторакса
(рис. 1), с выраженным контралатеральным смещением средостения.
Чрескожная пункционная биопсия была выполнена для исключения лимфомы
и выявила нормальную ткань тимуса. В течение
в неделю масса значительно увеличилась в размерах, и
он стал более обеспокоенным. Компьютерная томография
была повторена и показала, что опухоль уже
заполнила обе грудные полости с двусторонним отмеченным коллапсом легкого
(Рисунки 2a и 2b).Симэктомия была выполнена
через срединную стернотомию, и тимус оказался
, сдавливающим окружающие структуры, но
без инфильтрации. Вилочковая железа была
мягкой, дольчатой, хорошо инкапсулированной, гомогенной,
и весила 380 грамм (г). Операция и послеоперационное течение
прошли без осложнений. В конце процедуры экстубирован
, переведен в палату через
суток и выписан из больницы на
5-й день после операции.Гистопатологическое исследование
подтвердило истинную гиперплазию тимуса. Два года спустя он
чувствует себя хорошо, без рецидивов (рис. 3).
Обсуждение. Levine and Rosai,
1
в 1978 г. разделили
гиперплазию тимуса на 2 категории на основе общих и
гистологических критериев. Первым является лимфоидная или фолликулярная
гиперплазия, характеризующаяся наличием лимфоидных
фолликулов с активированными зародышевыми центрами.Второй
– истинная гиперплазия, характеризующаяся увеличением размера и веса железы
, которая сохраняет нормальную морфологию
и микроскопическую архитектуру для возраста пациента
.
1,2
Гиперплазия этого порядка неизвестна.
может возникнуть в каком-либо другом органе.
3
Истинная гиперплазия
проявляется в 3 различных клинико-патологических формах, истинная гиперплазия тимуса
без каких-либо других заболеваний встречается крайне редко.Увеличение вилочковой железы сообщается
как форма феномена отскока в ряде состояний
, таких как восстановление после тяжелых стрессовых ситуаций,
после приема стероидов и после лечения
злокачественных опухолей. Наконец, была описана гиперплазия тимуса
в связи с эндокринными аномалиями,
саркоидозом и синдромом Беквита-Видмана.
2,4-6
Идиопатическая истинная гиперплазия тимуса – очень редкое
состояние, характеризующееся выраженным или массивным
увеличением вилочковой железы без видимой причины;
было зарегистрировано менее 50 случаев.Большинство из
1587
РЕЗЮМЕ
Истинная массивная гиперплазия тимуса – очень редкое явление,
характеризуется увеличением размера и веса
вилочковой железы без видимой причины. Пациентам с тяжелым респираторным расстройством
потребовалось хирургическое вмешательство
. Мы представляем идиопатическую истинную массивную гиперплазию тимуса
у 5-месячного мальчика.

 pdf
pdf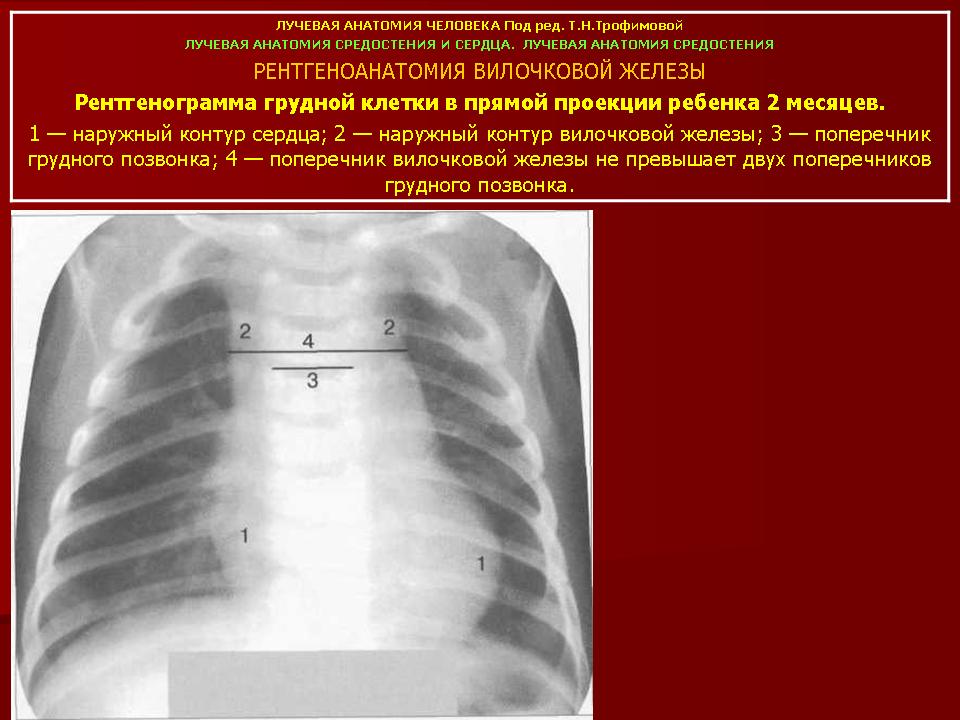 Пациенты с болезнью Грейвса должны пройти тщательное обследование вилочковой железы. Похоже, здесь задействован сложный гормональный и иммунологический механизм, но точный патогенез неясен [9]. У большинства пациентов с болезнью Грейвса можно диагностировать гиперплазию тимуса, пройдя клиническую оценку и радиологические исследования.Лечение гипертиреоза, вызванного болезнью Грейвса, приводит к быстрому разрешению гиперплазии тимуса [10].
Пациенты с болезнью Грейвса должны пройти тщательное обследование вилочковой железы. Похоже, здесь задействован сложный гормональный и иммунологический механизм, но точный патогенез неясен [9]. У большинства пациентов с болезнью Грейвса можно диагностировать гиперплазию тимуса, пройдя клиническую оценку и радиологические исследования.Лечение гипертиреоза, вызванного болезнью Грейвса, приводит к быстрому разрешению гиперплазии тимуса [10].

 Zentralbl Allg Pathol. 1990; 136 (7-8): 689-702. [PubMed: 2089846]
Zentralbl Allg Pathol. 1990; 136 (7-8): 689-702. [PubMed: 2089846] [Бесплатная статья PMC: PMC3391871] [PubMed: 22802894]
[Бесплатная статья PMC: PMC3391871] [PubMed: 22802894]