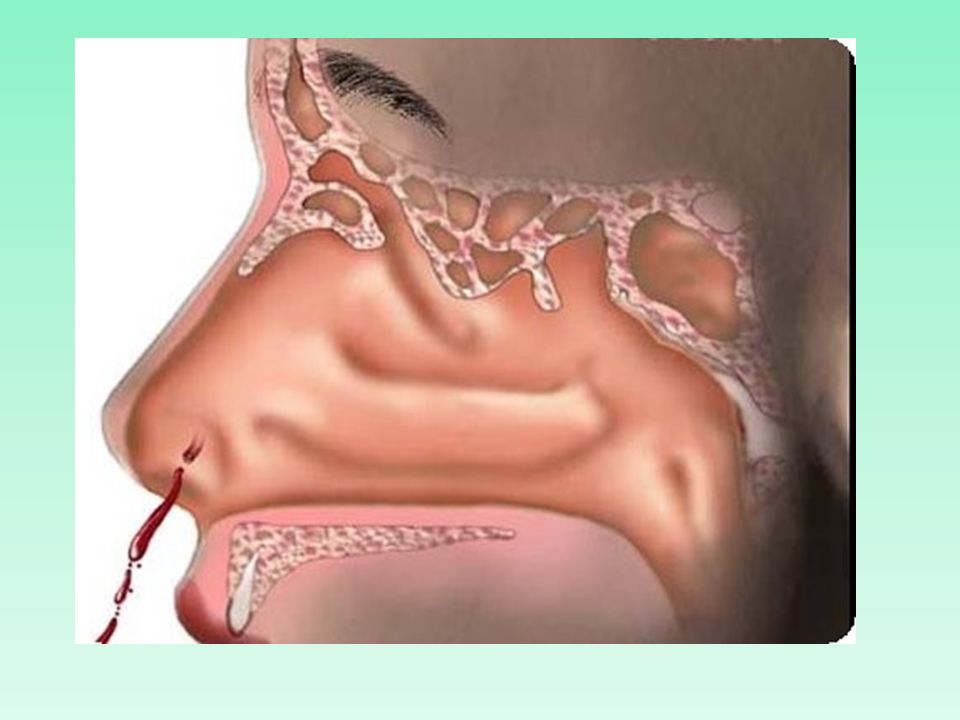
Не заживает ранка в носу: причины и лечение
Почему в носу образуются ранки? Этот орган — первый барьер на пути носоглоточной инфекции. Его слизистая имеет очень высокую чувствительность к внешним раздражителям и быстро на все реагирует воспалением, сухостью, аллергической реакцией и пр. Неудивительно, что в носу нередко появляются ранки, корочки и воспаления.
Виды ранок
Опытный врач может поставить предварительный диагноз уже при первом визуальном осмотре:
- Герпес. Болезненные мутные пузырьки — через 2–3 дня они вскрываются и возникают язвы, ранки, эрозии, которые систематически кровоточат. Далее появляются корочки. В общей сложности все 4 стадии занимают около 10 дней.
- Воспаленное образование с гнойным содержимым – это чаще всего воспаление волосяного фолликула. Оно возникает внутри полости органа. При снижении иммунитета ранка в носу не заживает довольно долго и воспаление идет вяло.
- Белый, гладкий нарост – полип. При разрастании он может перекрыть носовой ход и нарушать носовое дыхание.
- Болячки, сопровождающиеся зудом, гноем – причиной их может стать механическое повреждение и гнойный ринит.
- Нарывы, ранки – постоянное явление при ВИЧ-инфекции.
- Кровяные корки со зловонным запахом – атрофический ринит (озена). Этиология его неизвестна.
- Кровяная язвочка, имеющая тенденцию к росту – возможна онкология.
- Белая корочка элементарно появляется при слишком сухом воздухе в помещении.
- Желтоватые и зеленые корочки на болячках указывают на присоединение бактериальной инфекции.
- Кровоточивость слизистой может говорить о проблемах с сосудами и вирусных поражениях.
Распространенные причины повреждений носа, не связанные с патологиями
Причиной непатологических болячек может стать:
- Длительное применение носовых капель при насморке. В их составе содержатся сосудосуживающие вещества, которые могут слизистую просто пересушить и вызвать появление корочек и ранок.

- Дурная привычка ковырять в носу.
- Сухой воздух в помещении.
- Аллергия на пыль, шерсть.
Нарушения слизистой при разных патологиях
Причины и лечение гнойных ранок в носу взаимосвязаны, то есть от этиологии зависит терапия:
- Фурункул – самый частый причинный фактор. Вызывается стафилококками при снижении иммунитета. Воспаление начинается с небольшой папулы, которая сменяется плотным узлом под кожей. Кожа становится ярко-красной и появляется боль. Она будет держаться и усиливаться до тех пор, пока содержимое гнойничка не прорвется наружу (при отсутствии лечения).
- Нарушения слизистой могут также вызываться простудой, эндокринными патологиями (сахарный диабет), хроническим насморком и другими ЛОР-заболеваниями.
- Золотистый стафилококк вызывает еще одно поражение кожи гнойничкового характера, но более поверхностное – сикоз. Обычно возникает на месте роста волос – усов, бороды, в носу, ушах. Имеется болезненное скопление мелких гнойничков на плотном основании, алого цвета. Из них выглядывают ворсинки. После их подсыхания кожа покрывается желтыми и зелеными корками. Они периодически отпадают на время, потом появляются снова, поскольку процесс воспаления продолжается. Часто соседствуют экзема и сикоз вместе, что осложняет диагностику.
- Герпес – вирусная инфекция, при которой в полости носа появляются водянистые пузырьки. Затем они лопаются, а под ними вскрываются эрозии.
- Экзема входа в нос – результат гнойных насморков и синуситов. При них сама носовая слизь и активное высмаркивание, с пальцевыми прочищениями, травмируют слизистую оболочку. Болючие ранки в носу возникают именно по этой причине. Иногда общая экзема проявляется внутри органа.
- Рожа носа – возбудитель стрептококк. Возникает при механическом повреждении слизистой носа, выдавливании возле него прыщей, при операциях, синуситах.
- Ринофима и розовые угри – хроническое воспаление кожи, чаще у стариков. На носу и внутри появляются красные узелковые высыпания, похожие на петушиный гребень.
 Нос деформируется, а его постоянно красный цвет нередко принимается окружающими за признак алкоголизма.
Нос деформируется, а его постоянно красный цвет нередко принимается окружающими за признак алкоголизма. - Полипы носа — это гладкие образования беловатого оттенка. В запущенных случаях могут расти за пределы носа, блокируя дыхание.
- При вторичном сифилисе возникают различные высыпания в виде папул и пустул. Они сопровождаются краснотой и припухлостью слизистой оболочки, кровянистыми или слизисто-гнойными выделениями. При распаде папул образуются болезненные трещины.
- Доброкачественные и злокачественные образования – ведут себя как постоянно увеличивающаяся и кровоточащая язва. При вирусе папилломы разрастания будут напоминать цветную капусту.
- Аллергические высыпания в носу – возникают, как ответ на косметические средства, назальные мази и аэрозоли. Они могут приводить к язвам и инфицированию высыпаний.
Если не заживает ранка в носу в течение длительного времени, это говорит о неправильности диагноза и, соответственно, отсутствии эффекта от лечения. В такой ситуации может ухудшиться общее состояние больного. Сниженный иммунитет – основная причина. Если дискомфорт остается, и ранка в носу не заживает, а болезнь осложняется, необходим поход к врачу для уточнения диагноза.
Такие проблемы, да еще с воспалением и зудом, часто возникают при сахарном диабете. Надо иметь в виду, что пока сахар крови не нормализован, рассчитывать на заживление ранок в носу не стоит.
Способы лечения
Чем лечить ранку в носу? Терапию проводят после уточнения диагноза. При хронических инфекциях типа сифилиса, туберкулеза или ВИЧ лечением занимаются узкие специалисты. Но в любом случае хотя бы в период терапии, прекратите проверять содержимое носа и запаситесь увлажнителем воздуха в помещении.
Если ранки в носу не заживают, лечение в этих случаях подразумевает подбор правильного препарата. Неправильный выбор только ухудшит ситуацию. В некоторых случаях использование мази вообще неприемлемо. Поэтому применять лекарства самостоятельно не рекомендуется. У большинства из них есть противопоказания, о которых вы можете не знать.
У большинства из них есть противопоказания, о которых вы можете не знать.
Для восстановления слизистой и ее работы нужна мазь. Универсального средства от всех болезней пока не изобрели. Разновидностей препаратов очень много. Это увлажняющие, репаративные мази против вирусов, бактерий, грибков, гормональные препараты. Врач может назначить их местно или перорально.
Медикаментозное лечение
Выбор препаратов зависит от причины ранок:
- Средства противовирусные — применяются при герпесе, вирусе папилломы, ОРВИ. Их используют местно и внутрь: “Ацикловир” и его аналоги, “Герпевир”, “Валацикловир”, “Зовиракс”, “Риновир” и др.
- Гормональные средства используют при аллергиях. Это “Синафлан”, “Преднизолон”, “Фторокорт”, “Фенистил”, “Гидрокортизоновая мазь”.
- Репаративные препараты — показаны при появлении эрозий, язв, хорошо устраняют сухость в носу и способствуют заживлению. Наилучшие — “Бепантен”, “Пантенол”, “Солкосерил” и т. д.
- Ранка в носу – чем мазать? Антибактериальные препараты – хорошо помогают при гнойных и язвенных процессах. Прописывают “Тетрациклиновую”, “Линкомициновую”, “Ихтиоловую” мазь, “Левомеколь” (инструкцию применения при ранах смотрите ниже).
- Комбинированные лекарственные средства, например, “Тридерм” — заживляет и уничтожает микробов.
Что делает мазь
Мазь имеет всегда мягкую жирную основу. Это означает, что на поверхности слизистой она создаст непроницаемую пленку, которая помогает продлить действие активного вещества. Но с другой стороны, она же создает парниковый эффект и снижает работу защитных волосков слизистой. Получается, что мазь — не всегда хороший выход из положения. Категорически запрещено ее использовать, если ранка в носу кровоточит. Мазь лучше всего действует при наличии шелушения, пересыхания слизистой, для размягчения корочек.
От чего помогает мазь “Тетрациклиновая”, например? Она полезна при сухих гнойных корках. Во всех остальных случаях лучше действуют жидкие средства: спреи, капли и растворы для промывания носа.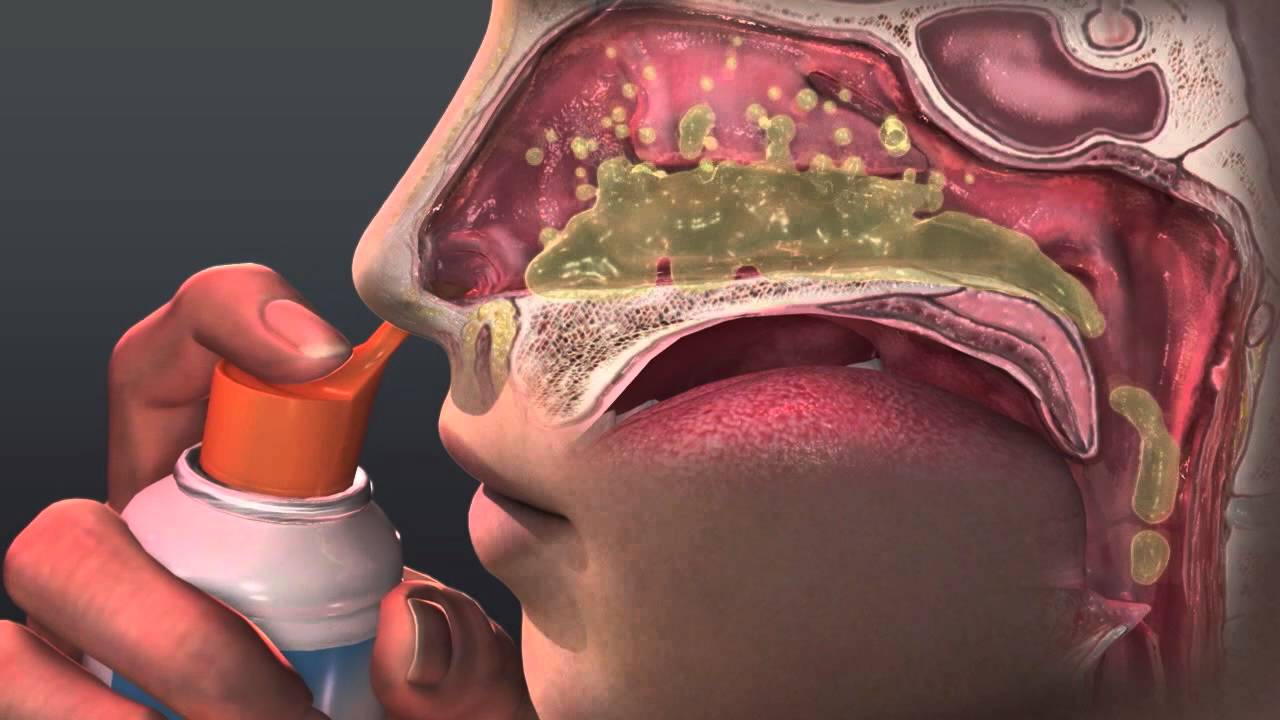
Полезные советы
Перед нанесением мази слизистую надо очистить. Для этого нос промывается солевыми растворами или препаратами “Аквамарис”, “Аквалор”, “Салин”, “Хьюмер”, “Долфин”. При промывании голову следует держать слегка наклоненной вбок и вперед, в противоположную сторону от поражения.
Эта процедура даже сама по себе помогает смягчить и увлажнить слизистую. Если причина только в сухости, можно вообще ограничиться только промыванием.
Подробный обзор ассортимента
Популярные средства и их действие:
- “Солкосерил”. Основа натуральная, заживляет и регенерирует раны и ткани. Увлажняет слизистую при корочках, эрозиях, атрофии.
- “Синафлан”. Гормональная мазь, в кровь не всасывается, действует только местно. Устраняет сухость при экземах, снимает воспаление и зуд. Используют точечно, без размазывания. Вызывает привыкание.
- От чего помогает мазь “Тетрациклиновая”? Это известный антибиотик, с довольно широким спектром. Им можно лечить кожные и гнойные инфекции, поражение слизистых. Он подавляет белки бактерий: стафилококков, стрептококков. Усиливает эпителизацию тканей. Нередко его назначают при герпесе, но не потому, что он действует на вирусы. Он не дает им захватывать новые участки кожи.
- Мазь “Флеминга”. Это гомеопатическое средство, с противовоспалительным, противоаллергическим и обезболивающим эффектом. Обеззараживает и заживляет. Может назначаться детям и беременным.
- “Ацикловир”. Мазь избирательно действует на вирус простого герпеса, высокоэффективна. Но следует иметь в виду, что используется препарат только наружно, внутри на слизистой его не применяют.
- “Левомеколь” мазь. Инструкция по применению при ранах гласит, что это антибактериальное средство, которое показано при гнойных поражениях, фурункулах, язвах. Прекрасно снимает воспаление, особенно в носу. Турунду с мазью до 4 раз в день вставляют в полость носа поочередно в ноздри на 15 минут.
- “Пиносол”. Мазь содержит эфирные масла, витамин Е, антисептик тимол.
 Действие препарата за счет этого увлажняющее, обеззараживающее. При аллергиях использовать нельзя.
Действие препарата за счет этого увлажняющее, обеззараживающее. При аллергиях использовать нельзя.
Стоит ли сдирать корку
Корочки в любой ранке сдирать самим не стоит. Это только расширит зону воспаления. То же касается и выдавливания образований. Корочки удаляют ватным жгутиком после предварительного размягчения. Затем слизистую надо смазать: витамином А, оливковым, облепиховым или маслом шиповника.
Фурункулез и другие воспаления
Фурункулез возникает чаще других и требует комплексного лечения. Назначают обычно антибиотики ряда пенициллинов. Для лечения применяют противовоспалительные мази:
- “Вишневского”.
- “Ихтиоловая”.
- “Левомеколь”.
- “Тетрациклиновая”.
Если рана с корочкой в носу появилась из-за сикоза, назначаются также антибиотики и мази:
- “Бактробан” – содержит новый антибиотик мупироцин.
- “Фуцидин” – содержит антибиотик Фузидовую кислоту.
- Дезинфицирующие средства, например “Фурацилин”, перекись водорода, “Хлоргексидин”.
Для облегчения симптомов используются размягчающие средства для устранения корочек: мазь с декаметоксином, хинозолом. При экземе носа назначают “Флуцинар”, Борно-нафталановую мазь, “Банеоцин” и др. При мокнутиях показана жидкость Бурова, “Риванол”, нитрат серебра, “Эктерицид”.
Жидкость Бурова
Средство содержит квасцы, уксусную кислоту, карбонат кальция. Действующее начало – квасцы. Жидкость проявляет следующие свойства:
- противовоспалительное;
- вяжущее;
- дезинфицирующее — подавляет гнилостные процессы;
- снимает боль, напряжение, зуд.
Препарат применяют наружно для снятия воспалительного процесса на слизистых оболочках и кожных покровах. Отлично помогает при экземе. При гнойных процессах не назначают.
Способы применения лекарств
Для заживления трещин и ссадин назначают регенерирующие средства. До их нанесения слизистую обрабатывают антисептиком. Применение мази: ватная турундочка смазывается мазью и вводится в ноздрю.
Применение мази: ватная турундочка смазывается мазью и вводится в ноздрю.
Для ускорения регенерации слизистой назначают физиолечение: электрофорез и ультрафиолетовое облучение (УФО). Электрофорез усилит кровообращение, УФО обладает бактерицидными, противовоспалительными и репаративными свойствами.
Можно ли просто не лечить рану с корочкой?
Если появилась корочка в носу, беспокоиться особо не стоит. Она может быть только результатом сухости воздуха. Просто промойте полость солевым раствором. Если же ранки в носу гнойные, промывать надо раствором “Хлоргексидина”, “Мирамистина”, “Фурацилина”, а потом смазать мазью. Сосудосуживающие капли применять нельзя.
Другое дело, если появившаяся ранка в носу не заживает, имеет корочку, болит и жжет, из нее сочится кровь и гной, происходит повышение общей температуры. Это говорит о сильном воспалении и требует срочного обращения к специалисту.
Нормализация слизистой оболочки полости носа как медико-социальная проблема | #08/11
Наш организм может полноценно жить и развиваться лишь в том случае, если между ним и средой обитания постоянно происходит обмен веществ. Одной из важнейших форм связи организма с окружающей средой, не прерывающейся в течение всей жизни человека, является связь через дыхательную систему. Нос, являющийся начальным отделом дыхательного тракта, представляет собой мощный защитный барьер, информирующий центры о контакте с различными агентами внешней среды, осуществляющий кондиционирование вдыхаемого воздуха, задерживающий и обезвреживающий вещества, которые могут поступить в организм с воздухом [7].
Ведущая роль в защитной функции носа принадлежит слизистой оболочке, которая покрыта псевдомногослойным эпителием, состоящим из мерцательных, бокаловидных, а также коротких и длинных вставочных эпителиоцитов. Мерцательная клетка на своем свободном конце имеет многочисленные реснички.
Рис. Строение слизистой оболочки полости носа Строение слизистой оболочки полости носа |
Реснитчатые клетки имеют по 250–300 ресничек длиной 7 и высотой 0,3 микрона. Каждая ресничка состоит из 9 пар микротрубочек, расположенных в виде кольца и окружающих две непарные центральные микротрубочки. Движение ресничек мерцательного эпителия слизистой оболочки носа осуществляется посредством скольжения микротрубочек. Движение ресничек строго направлено — от преддверия полости носа в сторону носоглотки. Мукоцилиарный клиренс обеспечивается назальным секретом. Источник секрета, покрывающего эпителий полости носа, — слизистые железы слизистой оболочки носа, бокаловидные клетки, транссудация из субэпителиальных капилляров, слезных желез, секрет специализированных Боумановых желез из ольфакторной зоны носа [7] (рис.).
Объем назальной секреции за 24 ч составляет от 100 мл до 1–2 л. Слизистая оболочка задних двух третей полости носа обновляется каждые 10–15 мин. Функция ресничек оптимальна при температуре 28–33 °C, достаточном количестве секрета с рН 5,5–6,5. Потеря влаги, понижение температуры до 7–10 °C, увеличение рН секрета более 6,5 вызывает прекращение колебания ресничек [8, 11].
Слизистая оболочка полости носа является первым барьером защиты дыхательных путей, поэтому на слизистой оболочке полости носа ежесекундно осаждаются тысячи микроорганизмов. Большинство из них являются представителями сапрофитной микрофлоры и не причиняют человеку никакого вреда, тогда как другие способны спровоцировать развитие инфекционного заболевания. При инфекционном рините размножение микробов на слизистой носа приводит к ее повреждению и отслаиванию верхней части эпителия. Этот процесс и объясняет все проявления насморка: чувство жжения в носу, истечение слизи (экссудата), заложенность носа, изменения голоса (гнусавость) и др. [9].
Ринит редко бывает самостоятельным заболеванием. Чаще всего насморк является симптомом какой-либо другой нозологической формы. Насморк наблюдается при различных ОРВИ или ОРЗ (грипп, парагрипп, аденовирусная инфекция, корь и др. ). Острые респираторные заболевания являются наиболее распространенными в структуре инфекционных заболеваний. В России ежегодно регистрируется около 50 млн случаев инфекционных заболеваний, из них до 90% случаев приходится на острые респираторные вирусные инфекции. При патологии ЛОР-органов в первую очередь страдает слизистая оболочка с ее железистыми клетками.
). Острые респираторные заболевания являются наиболее распространенными в структуре инфекционных заболеваний. В России ежегодно регистрируется около 50 млн случаев инфекционных заболеваний, из них до 90% случаев приходится на острые респираторные вирусные инфекции. При патологии ЛОР-органов в первую очередь страдает слизистая оболочка с ее железистыми клетками.
Помимо инфекционных заболеваний, в индустриально развитых странах в настоящее время от 10% до 20% населения страдают острыми аллергическими заболеваниями. Кроме того, в патогенезе воспалительных заболеваний верхних дыхательных путей наряду с местным и общим воздействием возбудителя играют роль сенсибилизация организма и иммунологические сдвиги непосредственно в слизистой оболочке носа и околоносовых пазух [4].
Слизистая носа является той зоной, которая подвергается воздействию самых разнообразных инородных частиц. Молекулы аллергенов чрезвычайно быстро вызывают аллергическую реакцию, вследствие чего уже через минуту после проникновения аллергенов возникают чиханье, зуд в полости носа, ринорея [5, 6].
В качестве других этиологических факторов поражения слизистой оболочки могут быть неблагоприятная экология, профессиональные вредности, вредные привычки (табакокурение, наркомания). В городе, непосредственно у поверхности земли, обнаруживается наибольшая концентрация всех видов ксенобиотиков — свободно-радикальные соединения, канцерогены, соли тяжелых металлов, все виды аллергенов, ну и, конечно, патогенные микроорганизмы. Слизистая оболочка носа, полости рта и глотки находится в постоянном контакте с вдыхаемым воздухом и, таким образом, подвергается воздействию вредных факторов внешней среды, что приводит к ее отеку. В любом случае возникают условия, при которых слизистая носа легко инфицируется, реагируя появлением значительного отека [3].
Принимаемые при различных заболеваниях лекарственные препараты в качестве побочного действия часто дают субатрофию слизистой оболочки полости носа за счет системного действия, что особенно важно у представителей голосоречевых профессий в связи с наступающими изменениями в резонаторном тракте [1, 10].
При некоторых заболеваниях, например, при сахарном диабете, за счет нарушений в микроциркуляторном русле часто развиваются атрофические и субатрофические риниты. С учетом распространенности данного заболевания, в частности, в связи со снижением возраста впервые заболевших (трудоспособное население) проблемы увлажнения слизистой оболочки полости носа носят социальный характер.
Как показывают исследования, население планеты стареет, увеличивается средняя продолжительность жизни и соответственно возрастают требования к качеству жизни в данной группе населения. Известно, что со снижением уровня половых гормонов, обусловленных менопаузой у женщин и снижением функции половых желез у мужчин, вероятность развития субатрофических и атрофических процессов на коже и слизистых резко возрастает.
Таким образом, в нормализации функции слизистой оболочки полости носа ведущими направлениями терапии являются:
1) стимуляция кровообращения местного и общего, т. е. усиленное снабжение слизистой оболочки питательными веществами;
2) увлажнение слизистой оболочки носа и препятствование образованию корок;
3) борьба с местной патологической микрофлорой.
Таким принципам отвечают препараты топического действия, содержащие важнейшие микроэлементы, регулирующие реологические свойства слизи. Считается, что содержащиеся в изотоническом растворе микроэлементы, такие как Са, Fе, К, Мg, Сu, способствуют повышению двигательной активности ресничек, активизации репаративных процессов в клетках слизистой оболочки носа и нормализации функции ее желез [7]. Перечисленные микроэлементы содержатся в препаратах, которые готовят из морской воды, стерилизуя ее и доводя содержание солей до изотонической концентрации, и из воды минеральных источников, обладающей лечебными свойствами.
Известно, что морская вода очень полезна для человеческого организма, так как содержит много ценных микро- и макроэлементов. Морская вода активизирует все жизненные процессы организма, повышает его сопротивляемость к различным заболеваниям, она обладает местным антисептическим действием.
Целебные свойства морской воды:
- Промывание полости носа морской воды оказывает антибактериальное действие, смывая пыль, вирусы и бактерии.
- Полоскание горла теплой морской водой лечит заболевания горла и восстанавливает голосовые связки.
- Морские ванны и воздух стимулируют эндокриную систему.
- Морская вода ускоряет заживление ссадин и порезов благодаря содержанию большого количества солей и микроэлементов.
- Полоскание рта теплой морской водой укрепляет зубы и десны.
Одним из новых препаратов этой группы является Отривин Море [2], представляющий собой очищенный, деконтаминированный изотонический раствор океанической воды из Бретани, добываемой в экологически чистом районе Атлантического океана, богатой натуральными микроэлементами. Он содержит 18 минералов и микроэлементов.
Благодаря такому составу препарат Отривин Море идеально подходит для защиты слизистой оболочки носа от неблагоприятных условий города, а также для облегчения носового дыхания во время болезни. Отривин Море обеспечивает быструю элиминацию возбудителей и аллергенов, то есть многократно снижает их концентрацию и способствует механическому очищению поверхности слизистой оболочки носа. Помимо этого, Отривин Море стимулирует клетки мерцательного эпителия, способствует нормализации выработки слизи и ее разжижению, а также повышает местный иммунитет. Важным преимуществом препарата является отсутствие какого-либо системного действия на организм пациента, что крайне важно для людей, страдающих различными соматическими заболеваниями и опасающихся приема традиционных топических вазоконстрикторов из-за риска развития побочных эффектов. Кроме того, у пациента появляется возможность снизить дозировку других лекарственных средств, применяемых для комплексного лечения, и ускорить выздоровление.
Отривин Море можно использовать как в профилактических и лечебных целях, так и для ежедневной гигиены полости носа. Новинка не содержит консервантов и дополнительных химических ингредиентов. Основными показаниями для назначения препарата являются острый ринит (включая аллергический) и заложенность носа. При насморке и аллергии Отривин Море облегчает дыхание, деликатно очищая носовые ходы, а также оказывает антисептическое действие. Кроме того, средство можно использовать для гигиены полости носа перед применением других лекарственных препаратов. В целях профилактики возможно использование препарата Отривин Море в период эпидемий различных вирусных заболеваний, что препятствует развитию различных форм инфекционного процесса на слизистой носа. Препарат также может применяться с целью гигиены полости носа, эффективно очищая слизистую носа и бережно увлажняя ее. Натуральный состав Отривин Море не только обеспечит высокую безопасность проводимого лечения, но и позволяет применять препарат для промывания носа при аллергии.
Новинка не содержит консервантов и дополнительных химических ингредиентов. Основными показаниями для назначения препарата являются острый ринит (включая аллергический) и заложенность носа. При насморке и аллергии Отривин Море облегчает дыхание, деликатно очищая носовые ходы, а также оказывает антисептическое действие. Кроме того, средство можно использовать для гигиены полости носа перед применением других лекарственных препаратов. В целях профилактики возможно использование препарата Отривин Море в период эпидемий различных вирусных заболеваний, что препятствует развитию различных форм инфекционного процесса на слизистой носа. Препарат также может применяться с целью гигиены полости носа, эффективно очищая слизистую носа и бережно увлажняя ее. Натуральный состав Отривин Море не только обеспечит высокую безопасность проводимого лечения, но и позволяет применять препарат для промывания носа при аллергии.
Многие назальные спреи вызывают дискомфортные ощущения при их приеме, что связано с раздражением слизистой оболочки полости носа. Отривин Море в форме назального душа лишен данного побочного эффекта. Бережно промывая полость носа, препарат удаляет пыль, бактерии и секрет и предотвращает ее пересыхание, тем самым оберегая от раздражающего воздействия внешних факторов, что особенно важно людям, работающим в помещениях с чрезмерно сухим воздухом (например, там, где установлены кондиционеры или возле нагревательных приборов).
Большое значение имеет форма выпуска препарата. При использовании носовых капель большая часть введенного раствора стекает по дну полости носа в глотку. В этом случае не достигается необходимый лечебный эффект. В этом плане намного более выгодным выглядит назначение дозированных аэрозолей, так, особенностью препарата Отривин Море является выпуск в форме назального спрея.
Также Отривин Море можно использовать и для ежедневной гигиены полости носа. Эта процедура известна уже с древности и важна для нашего здоровья не менее, чем чистка зубов.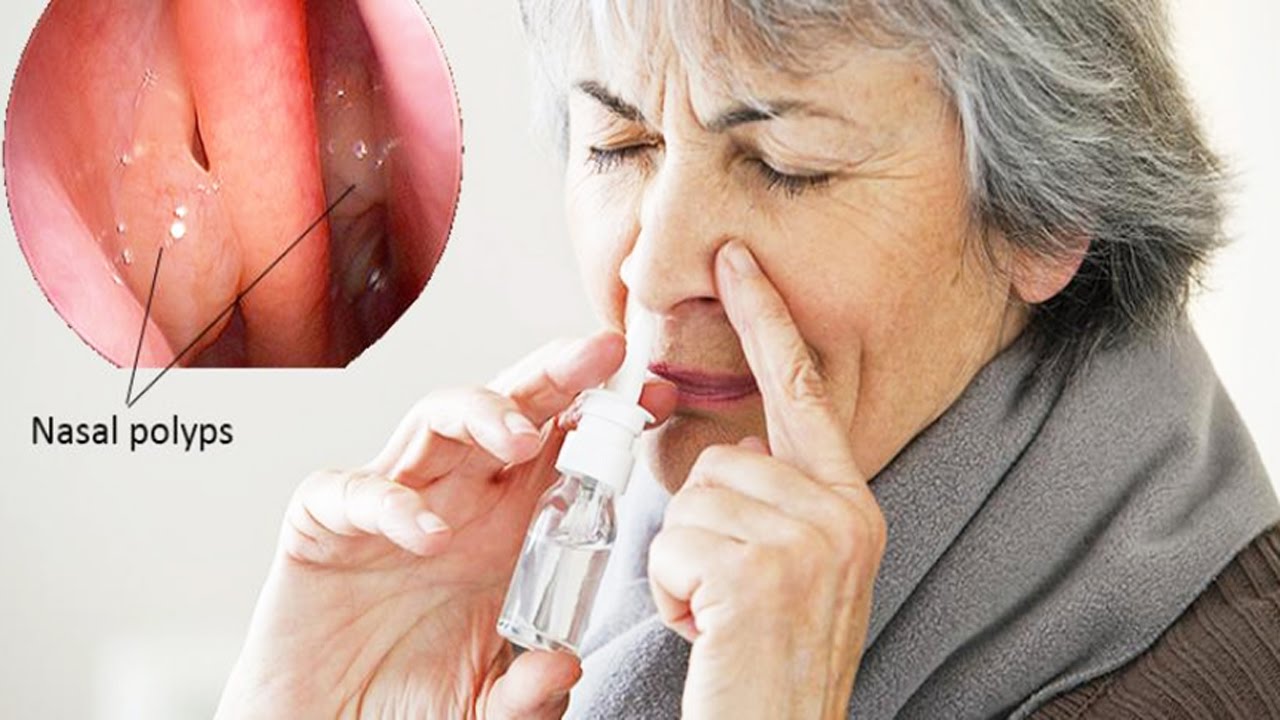 В современном мире, в тесных и пыльных мегаполисах, ежедневное профилактическое промывание носа морской водой приобрело особую актуальность.
В современном мире, в тесных и пыльных мегаполисах, ежедневное профилактическое промывание носа морской водой приобрело особую актуальность.
Для удобства пациентов Отривин Море выпускается во флакончиках оптимального объема — 50 и 100 мл, которые будут уместны и в домашней, и в дорожной аптечках. Кроме того, флакон Отривин Море снабжен универсальной насадкой, подходящей для всей семьи и может быть рекомендован детям с трехмесячного возраста. При этом распыляющий наконечник обеспечит аккуратное и равномерное увлажнение полости носа, а специальный клапан, защищающий лекарство от попадания в него микроорганизмов, гарантирует длительный срок использования после первого применения.
Таким образом, препарат Отривин Море является надежным средством, очищающим слизистую оболочку носа у взрослых и детей, восстанавливая ее физиологическую функцию, не вызывая при этом ее сухости и обладая стойким длительным эффектом, предотвращая тем самым развитие грозных осложнений и одновременно бережно воздействуя на ее структурные компоненты. Отривин Море может применяться как для лечения, так и для профилактики насморка, а также для защиты слизистой носа от раздражающего воздействия окружающей среды.
Литература
- Волошина И. А., Туровский А. Б. Ирригационная терапия атрофического ринита. С. 1906.
- Государственный реестр лекарственных средств. М.: МЗ РФ, 2008.
- Гуров А. А. Отек слизистой оболочки верхних дыхательных путей. Как с ним бороться? 1254 с.
- Карпова Е. П., Усеня Л. И. Топические деконгестанты для терапии воспалительных заболеваний полости носа и околоносовых пазух у детей. С. 18.
- Марков Г. И. Транспортная функция мерцательного эпителия слизистой оболочки полости носа при воспалительных заболеваниях // Вестник оториноларингологии. 1985. № 4. С. 36–37.
- Пальчун В. Т., Магомедов М. М., Лучихин Л. А. Оториноларингология.
 М.: Медицина. 2002. 576 с.
М.: Медицина. 2002. 576 с. - Пискунов Г. З., Пискунов С. З. Клиническая ринология. М., 2002. 390 с.
- Плужников М. С., Шантуров А. Г., Лавренова Г. В., Носуля Е. В. Слизистая оболочка носа. Механизмы гомеостаза и гомокинеза. СПб. 1995. С. 5–18.
- Рязанцев С. В. Современные деконгестанты в комплексной терапии острых и хронических заболеваний ЛОР-органов // Российская оториноларингология. 2008, № 6 (19).
- Deitmer T., Scheffler R. The effect of different preparations of nasal decongestans in ciliary beat frequency in vitro // Rhinology. 1993; 31–151–3 (14).
- Satir P. How cillia move // Scientific American. 1974. Vol. 231. P. 45–46.
Н. Э. Бойкова, кандидат медицинских наук
Научно-клинический центр оториноларингологии Федерального медико-биологического агентства, Москва
Контактная информация об авторах для переписки: [email protected]
Ожог носа
Ожог носа- является одним из самых распространенных видов ожогов лица.
Виды ожогов:
- Термический — возникает, как не сложно догадаться, после контакта с горячим паром или жидкостью и открытым планеменем.
Солнечны ожоги — это тоже сюда. Такие ожоги, как правило сочетаются с повреждением верхних дыхательных путей, полости рта и кожи. - Химический — что также логично — возникает если на кожу попадает концентрированная щелочь или кислота. Контакт с бытовой химией, вдыхание нашатырного спирта, отравление производственным химикатами — все это может вызвать ожог носа.
Классификация ожогов происходит по степени поражения тканей самого носа и по степени повреждения слизистой оболочки.
- В первом случае классификация будет такой:
1 степень: кожа краснеет, а подкожная клетчатка носа немного отекает
2 степень: на коже образуются заполненные жидкостью волдыри, а когда они лопаются, оголяется ярко-красная молодая кожица.
3 степень: начинается некроз тканей (т.е отмирание) кожи. Образуются темные струпья.
4 степень: отмирают не только клетки кожи, но и ткани, которые находятся под ней: жировая клетчатка, хрящи, кости.
- Во втором случае картина будет такова:
1 степень: поражен поверхностный слой слизистой оболочки носа
2 степень: ожог проникает вглубь тканей, после заживления на них останутся рубцы.
3 степень: слизистая оболочка повреждена целиком и полностью, а некроз распространяется дальше, на ткани которые находятся под ней.
Симптомы ожога носа:
- Если поражена внешняя поверхность носа
- острая жгучая боль;
- покраснение, волдыри с мутной жидкостью;
- при химическом ожоге, изменении формы носа, черные и коричневые пятна.
- Если пострадала слизистая носа
- жжение и сухость в носу;
- заложенность носа, боль;
- потеря обоняния;
- в случае с химическим ожогом добавляется специфический запахтого вещества, которое попало в нос;
- повышение t тела до 38, повышение артериального давления;
- тошнота, слабость .
Неотложная помощь при ожоге носа:
- Немедленное и продолжительное (10−15 минут) промывание пораженной области холодной водой, либо прикладывание льда завернутого в чистый носовой платок.
- Нанесение на охлажденную кожу противожоговой мазь, к примеру Пантенол. Важно, что на охлажденную. Все эти препараты «консервируют» ткани в том виде, при котором они были нанесены.
- Запрещено наносить на ожоги масляные и спиртовые препараты. Они усугубят состояние.
- При тяжелом ожоге, вызвать скорую медицинскую помощь для стационарного лечения. До приезда можно обезболить пораженный участок мазью с лидокаином или новокаином.
В больнице уже будут подобраны специфические антидоты, заменители плазмы, антибактериальные препараты, противоспалительные средства. При ожогах 4 степени может потребоваться хирургическое вмешательство, вплоть до пересадки тканей и использования имплантов.
При ожогах 4 степени может потребоваться хирургическое вмешательство, вплоть до пересадки тканей и использования имплантов.
Берегите своё здоровье!
Записаться на прием к отоларингологу
Врач отоларинголог — Алиев Рамал Марданович
Записаться можно по телефону (391) 218−35−13 или через личный кабинет
Меланома слизистых оболочек: рта, носа, губ
Меланома слизистой оболочки является относительно редким заболеванием и составляет менее 1% всех меланом.
Эти образования обладают гораздо более агрессивным ростом по сравнению с кожными формами, склонны к активному метастазированию в региональные и отдаленные участки, часто рецидивируют, что и обусловливает высокие показатели смертности. Прогноз при меланомах слизистых является неблагоприятным, с пятилетней выживаемостью 10–15%.
Меланомы слизистых оболочек области головы и шеи составляют половину всех меланом слизистых. Преимущественно они локализованы в проекции верхних дыхательных путей, полости рта и глотки. Остальные формы слизистых меланом относятся к урогенитальной сфере. Распределение опухолей по локализации представлено в таблице.
| Локализация меланомы | Распространённость |
|---|---|
| Слизистая головы и шеи | 50% |
| Слизистая ректальной области | 25% |
| Слизистая женской генитальной сферы | 20% |
| Слизистая пищеварительного тракта, конъюнктивы и уретры | 5% |
По мнению учёных, в отличие от других дерматологических раков, меланома слизистых не зависит от воздействия ультрафиолета. Кроме того, для этой разновидности опухолей нет очевидных факторов риска, в том числе зависимости от семейного анамнеза.
Меланома слизистых оболочек поражает следующие органы:
- полости рта и носа;
- придаточные пазухи носа;
- трахею и бронхи;
- губы;
- глотку;
- пищевод;
- желудок;
- кишечник;
- желчный пузырь;
- аноректальную область;
- вульву и влагалище;
- уретру и мочевой пузырь;
- конъюнктиву глаза.

Для удобства меланомы слизистых иногда разделяют на три подгруппы:
- меланомы слизистой оболочки ЖКТ;
- респираторные;
- мочеполовые меланомы.
С учетом тенденции к раннему лимфогенному и гематогенному метастазированию иногда сложно установить, является опухоль слизистой первичной или метастатической. В зависимости от локализации опухоль будет обладать теми или иными особенностями. Так, например, первичные меланомы полости рта, носа, глотки, а также аноректальной и генитальной сфер вначале развиваются в радиальном направлении, увеличиваются по площади, принимая вид пятна; только потом они обретают объем, возвышаясь над поверхностью слизистой, и начинают инфильтрировать подлежащую основу.
Некоторые меланомы слизистых оболочек развиваются из клеток меланоцитов, которые присутствуют в тканевой структуре органа (губы, нос, полость рта, аноректальная область и т.д.). Развитие первичных меланом на слизистой органов, где изначально отсутствуют пигментные клетки (трахея, бронхи), можно объяснить нарушениями тканевого эмбрионального развития.
Симптомы меланомы слизистых оболочек
Симптоматика меланом слизистых существенно различается. Это связано, прежде всего, с локализацией патологического процесса.
Наиболее общие признаки пигментных опухолей слизистых оболочек:
- подозрительное пятно во рту или носовых ходах;
- необъяснимые дефекты слизистых или язвенные повреждения, которые не заживают;
- кровотечение из прямой кишки или влагалища неясной этиологии;
- геморрой, который долгое время не заживает, несмотря на лечение;
- боль в животе во время перистальтики кишечника.
При появлении какого-либо из этих симптомов необходима консультация специалиста. Меланомы слизистых оболочек способны быстро распространяться на соседние и отдаленные органы.
Излюбленной локализацией для метастазов являются:
- легкие;
- печень;
- головной мозг;
- лимфатические узлы;
- кишечник.
Меланома рта
Меланома слизистой рта является редкой опухолью с частотой 0,2 на 1 млн. Оральные меланомы происходят из меланоцитов, обычно присутствующих в полости рта. Эта форма наиболее распространена среди пожилых людей. Развивается она чаще всего на новом месте и только в 30% случаев формируется в месте ранее существовавшего пигментного образования. Меланома во рту наиболее часто локализуется на мягком и твердом нёбе, слизистой десны верхней челюсти, реже – языка, миндалин и язычка. Первоначально опухоль протекает бессимптомно, представляя собой плоское пятно. В процессе развития возникают отёк, изъязвление, кровоточивость, зубная боль.
Меланома рта даёт метастазы в региональные лимфоузлы у 25% пациентов.
Меланома носа
Первичная респираторная меланома наиболее распространена в полости носа, околоносовых пазухах и очень редко в гортани и слизистой трахеобронхиального дерева. Опухоль слизистой носа, в отличие от меланомы кожи носа, является редким заболеванием, его частота составляет 0,3 на 1 млн (для придаточных пазух – 0,2 на 1 млн). Излюбленная локализация меланомы на слизистой носа – перегородка и боковые стенки, а среди околоносовых синусов наиболее часто вовлекаются в процесс пазухи верхней челюсти и решетчатой кости.
Заболевание чаще встречается у пожилых людей. Распространенные симптомы: односторонняя заложенность носа, носовые кровотечения. Большинство опухолей представлено в виде полипоидной, коричневой или черной пигментированной массы, часто изъязвленной, нередко встречаются беспигментные формы.
Меланома губы
Меланома в области губ зачастую развивается из уже существующего пигментного пятна. Опухоли, которые начинают свой рост с неизменённой слизистой, встречаются реже. Поначалу меланома на губе представляет собой пигментное пятно, которое постепенно увеличивается в объеме, становится плотным, а затем инфильтрирует подлежащую основу.
Урогенитальная меланома
Хоть и редко, но меланома может возникать практически в любой части урогенитального тракта, включая вульву, влагалище, матку, уретру и мочевой пузырь. Пигментные опухоли слизистых оболочек мочеполовой сферы чаще встречаются среди женщин. На гениталии приходится 18% всех меланом слизистых, мочевых путей – 3%. Среди женских половых путей наиболее подвержена опухоли вульва, с частотой 0,1 на 1 млн.
Меланома преимущественно развивается на больших половых губах и клиторе. Пожилые женщины болеют чаще. Наиболее распространённые симптомы: кровотечение, боль, зуд, раздражение, патологические выделения.
Диагностика меланомы слизистых оболочек
При диагностике меланомы слизистых довольно часто случаются ошибки. Из-за скрытого положения и отсутствия заметных ранних признаков выявление меланомы слизистой обычно задерживается.
При постановке диагноза первичной меланомы, особенно редкой локализации, важно исключить возможность метастатического поражения из первичной кожной или глазной меланомы.
При подозрении на меланому слизистых оболочек проводятся эндоскопические исследования:
- трахеобронхиального дерева;
- верхних дыхательных путей;
- пищевода и желудка;
- толстого кишечника;
- ректального сегмента.
Во время диагностической процедуры врач берет на анализ фрагменты изменённой слизистой. Биопсия образца подозрительной ткани и последующее патогистологическое исследование являются основным моментом в диагностике слизистых меланом.
Амеланотические формы опухолей, которые нередко встречаются среди поражений слизистой оболочки, дополнительно затрудняют диагностику. Иммуногистохимическое окрашивание материала с целью выявления опухолевого белка (S-100, HMB-45, Melan-A, Mart-1) и фермента тирозиназы помогает в диагностике беспигментных форм опухоли.
При подозрении на распространённость и метастазирование слизистых меланом проводится сканирование организма с визуализацией: КТ, ПЭТ КТ, МРТ.
Лечение меланомы слизистой
На сегодняшний день хирургическое лечение является основным вариантом лечения и может сочетаться с адъювантной лучевой терапией. Вместе с тем, прогноз при меланомах слизистых оболочек остается неудовлетворительным. Локальные рецидивы происходят в половине случаев. Лучевая терапия при меланомах слизистой головы и шеи несколько стабилизирует состояние, но не улучшает выживаемость при распространённых формах заболевания.
Одновременно с этим, из-за сложной топографии некоторых опухолей, не всегда удается выполнить биопсию сторожевого лимфатического узла.
Для урогенитальных меланом наиболее доступным является оперативный метод. Комбинация широкого иссечения опухоли после курса облучения дает неплохие результаты только на начальных стадиях меланомы.
Хорошие перспективы для лечения распространённых меланом слизистых оболочек, осложнённых метастазами в отдаленные органы, имеют иммунотерапия и target-терапия. Генотипирование опухоли, выявление BRAF-мутаций в меланоме позволяют внедрять в клиническую практику новое поколение противоопухолевых препаратов.
Такие средства, как Ipilimumab и Pembrolizumab, вводятся в онкологические протоколы, что дает возможность рассчитывать на сокращение темпов опухолевого роста и увеличение продолжительности жизни пациентов с меланомой слизистых оболочек.
Прогноз меланом слизистых оболочек
Помимо таких характеристик, как клиническая стадия и толщина опухоли до 5 мм, имеется ряд дополнительных факторов, предопределяющих прогноз заболевания:
- клеточный тип опухоли;
- изъязвление;
- митотическая скорость;
- пигментация;
- некроз;
- сосудистая инвазия.

Как предотвратить меланому слизистых оболочек?
На сегодняшний день нет указаний на наличие предрасполагающих факторов. Достоверной информации о том, как именно развиваются слизистые меланомы, тоже нет. Поскольку специальные меры по профилактике этого типа рака еще не определены, при возникновении малейших подозрений на опухолевое повреждение слизистых оболочек, следует немедленно проконсультироваться с врачом.
Источники:
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3466987/
http://www.melanoma.org/understand-melanoma/what-is-melanoma/mucosal-melanoma
http://www.dovemed.com/diseases-conditions/mucosal-melanoma/
причины и лечение, почему часто образуются?
Всем известно, насколько неприятное чувство возникает, когда заложен нос. Ошибочно считать, что единственная болячка в носу – это насморк. На самом деле болячки в носу могут быть разнообразными, с разной историей происхождения. По статистике, это самая частая причина обращение к врачу.
Некоторых интересует, что влияет на образование в носу различных болезней – от простого насморка до тяжелой формы гайморита? Однозначного ответа на вопрос нет, но попробовать найти причины подобных явлений все же стоит.
Почему возникают болезни носа?
Одна из первых причин возникновения болезней – пересушенная слизистая носа. Некоторые люди живут и не замечают, как в жаркую погоду или в холодную зимнюю пору пересушивается не только сухая кожа, за которой всячески ухаживают, но и слизистая носа. Она может пересушиваться от ветра или при частом использовании капель для носа. В результате постоянно образуются мелкие трещины, которые способствуют хроническим заболеваниям носовой полости.
Немаловажная причина возникновения болячек в носу – герпесный микроб, который может проявиться как в привычной области губ, так и на слизистой носа. Разница в том, что на носовой слизистой герпес ощущается намного сильнее, чем в области губ, приносит больше дискомфорта. Может возникнуть зуд или жжение, чувство постоянной заложенности носа.
Разница в том, что на носовой слизистой герпес ощущается намного сильнее, чем в области губ, приносит больше дискомфорта. Может возникнуть зуд или жжение, чувство постоянной заложенности носа.
Симптомы носового герпеса могут появиться не сразу. В результате попадания микроба на слизистую носа могут появиться болевые ощущения в носу, мелкая сыпь, доставляющая неприятные ощущения. Причины возникновения носового герпеса достаточно просты: низкий иммунитет и частый насморк.
Среди основных причин, вызывающих носовые болячки, можно выделить следующие:
- менструация;
- гормональный сдвиг;
- стрессы;
- переохлаждение.
Выявить конкретную причину бывает сложно, и не каждый врач с этим может справиться, но при возникновении болей в носу лучше сразу обратиться к доктору во избежание осложнений.
Как лечить носовые заболевания?
Лечение болезней носа только кажется простым на первый взгляд. Как лечить болезни носа, зависит от того, чем они вызваны. Например, если болезнь вызвана такими болезнями, как туберкулез или сифилис, состав лечения будет одним. Если же болезнь вызвана вирусными причинами или хроническим воспалением, может быть достаточно лечения народными или аптечными препаратами.
Традиционное лечение слизистой
Лечение носовой слизистой от герпеса в традиционном ключе может быть разным. В зависимости от типа язвы в носу лечение может включать в себя антигистаминные препараты, противовирусные, адаптогены, иммуностимуляторы. Определить, какой из препаратов подходит пациенту, может исключительно доктор-иммунолог.
Можно выделить следующие действенные препараты от вируса герпеса в носу: Виразол, Фукорцин, Герпеблок. Данные препараты способны устранить симптомы вируса герпеса за небольшой срок.
Следует отметить, что указанные препараты может назначить только врач, самостоятельное применение может повредить здоровью.
Главная опасность носового герпеса – ранки, которые несут в себе вирус, могут поспособствовать занесению дополнительной инфекции в организм. Ранка сама по себе не заживает, чтобы ее вылечить, следует соблюдать определенную схему лечения:
Ранка сама по себе не заживает, чтобы ее вылечить, следует соблюдать определенную схему лечения:
- Первое, что необходимо сделать – это начать прием препаратов для восстановления иммунитета. Герпес появляется из-за сниженного иммунитета, поэтому первый шаг в лечении – иммуномодуляторы.
- Помимо основного лечения, следует увеличить прием овощей и фруктов, которые содержат в себе витамины и минералы. Подобная диета способствует более быстрому выздоровлению.
- Соблюдение здорового образа жизни будет помогать выведению вируса из организма, так что не следует пренебрегать зарядкой.
Ранки (так называемые вавки) заживают постепенно, но в силах пациента ускорить их заживление. Делать для этого особенно ничего не надо. Достаточно следовать рекомендациям врача и соблюдать режим дня, следовать здоровому образу жизни.
Народные средства, или как справиться без врачей?
Если пациент категорически не желает посещать врача, то может попробовать лечение нетрадиционными методами. Народные методы эффективны при грамотном использовании, определенном сочетании средств.
Процедура, которая может помочь при лечении ранок в носу – лечение эфирными маслами. Среди “верных помощников” при насморке, есть масло эвкалипта, чайного дерева, пихты, масло сосны. Чтобы приготовить паровую ванночку, нужно налить в емкость крутой кипяток и добавить в него 5 капель масла. Вдыхать масляные пары нужно 10-15 минут, желательно голову накрыть плотным полотенцем, чтобы пар шел прямо в нос.
Эффективное средство от болячек в носу – мази. В отличие от вышеуказанного народного средства, мазь можно использовать на этапе профилактики тоже. Самой популярной мазью является мазь на базе масла чайного дерева. Средство оказывает дезинфицирующий эффект при регулярном применении.
Мазь календулы позволяет болячкам исчезнуть за короткий срок, и ее можно сделать не выходя из дома. Сухие листки календулы облить оливковым маслом и поставить смесь на водяную баню на 2 часа, масло не должно кипеть. Кроме того, мазь можно приобрести в аптеке.
Сухие листки календулы облить оливковым маслом и поставить смесь на водяную баню на 2 часа, масло не должно кипеть. Кроме того, мазь можно приобрести в аптеке.
Очень эффективное средство от болячек в носу – чесночное масло. Его можно купить в аптеке, а можно приготовить самостоятельно. Для приготовления масла, нужно мелко нарубить около 100 г чеснока и перемешать в оливковом масле. Масло должно простоять 24 часа, после чего им можно мазать больную область. Масло оказывает смягчающий и дезинфекционный эффект.
Поскольку ранки в носу могут возникнуть из-за грибка Candida, необходимо указать, что помогает от подобного вида болячек,в первую очередь, это мазь Актовегин. Очень хорошо помогают Тержинан и Метилуарацил.
Отлично воздействует на слизистую носа травяной отвар. Самым эффективным отваром является настой из смеси трав. Нужно смешать 4 чайные ложки мелиссы и малины, подсыпать 3 чайные ложки можжевельника и чабреца, 2 чайные ложки полыни. Перемешать все травы и добавить воды из расчета 1 чайная ложка на 1 стакан воды. Настаивать полчаса, выпивать по полстакана. Принимать 2 раза в день в течение месяца.
При носовом герпесе эффективно будет применение аптечной серы. Если наносить серу 3 раза в день, лечение будет более эффективным.
Обработка носовых болячек камфорным спиртом даст положительный эффект при длительном лечении.
Терапия в детском возрасте
У ребенка болячка тоже может возникнуть в результате стафилококка. Вирус может вызвать болевые ощущения, зуд. При возникновении болячки у ребенка следует немедленно обратиться к врачу.
Своевременное лечение может остановить развитие хронических болезней.
Устранить неприятные ощущения поможет определенная схема лечения. Будет действенной профилактическая терапия с употреблением сосудосуживающих препаратов, использованием препаратов для восстановления слизистой, регулярной дезинфекцией с помощью солевого раствора.
Очень полезна паровая терапия с помощью травяных или масляных ванночек. Травяным настоем можно промывать нос и горло, главное не пересушить слизистую носа и горла. Для детей особенно полезно употребление меда. Он способствует укреплению иммунитета, повышению защитных сил у ребенка.
Травяным настоем можно промывать нос и горло, главное не пересушить слизистую носа и горла. Для детей особенно полезно употребление меда. Он способствует укреплению иммунитета, повышению защитных сил у ребенка.
Долгое течение патологии
Как и в любой болезни, с носовым герпесом могут возникнуть непредвиденные обстоятельства, которые замедляют процесс выздоровления. Подобное может произойти, если неправильно был поставлен диагноз, была сделана ошибка в постановке причины болячек. В таких случаях лечение не дает должного эффекта. Как правило, болезнь должна пройти за 5, максимум за 7 дней. Если этого не произошло, следует немедленно обратиться к врачу-отоларингологу.
Следует обратить внимание на наличие или отсутствие в ранках гноя. Наличие гноя говорит о том, что болячка возникла из-за попадания бактерии. Если болезнь не вызывает болей в голове, повышенной температуры, то может быть назначена местная терапия, т. е. мази и солевые промывания. В качестве мази может быть использован Тетрациклин или Левомеколь. Лечение длится примерно неделю, после чего ранки должны пройти.
Если болезнь все-таки не отступает, доктор может прописать специальную диету, где будут превалировать белки, витамины. Питье в этот период должно быть особенно обильным. Кроме того, рекомендуется чаще бывать на свежем воздухе и проветривать комнату.
Болячки на ранней стадии могут быть достаточно безопасны и не принесут большого вреда, если вовремя начать их лечение. В запущенной форме они могут быть опасны как для взрослого, так и для ребенка.
Очень многие не обращают внимание на трещины в носу, а они могут стать причиной занесения инфекции в организм через слизистую носа. Чтобы предотвратить занесение инфекции и пересушивание кожи, следует перед каждым выходом на улицу мазать нос жирной мазью или кремом. Подойдет обычный детский крем или гомеопатическая мазь Туя. Благодаря наличию защитного жирного слоя на слизистой носа, все бактерии остаются на нем, не попадая внутрь. Сама слизистая остается увлажненной в течении 8-10 часов. Чтобы удалить бактерии со слизистой, достаточно промыть нос соленым раствором или обычной водой.
Сама слизистая остается увлажненной в течении 8-10 часов. Чтобы удалить бактерии со слизистой, достаточно промыть нос соленым раствором или обычной водой.
Дополнительные источники:
Домашний Доктор. / Сост. В.Ф. Тулянкин, Т.И. Тулянкина. – М.: АОЗТ “Паритет”, 2008.
Первая помощь при травмах. / Сост. Авдеев П.И. – М.: Медицина, 2006.
Хирургическая тактика при интраоперационных разрывах слизистой оболочки перегородки носа | Крюков А.И., Царапкин Г.Ю., Поляева М.Ю., Горовая Е.В.
Эндоназальные вмешательства занимают ведущее место в структуре хирургического лечения ЛОР–патологии, при этом лидируют коррекции деформаций перегородки носа (ПН) [7,15]. За более чем столетнюю историю операция на ПН эволюционировала от резекции к пластике. Разработанные за этот период методики хирургического вмешательства касаются в основном костно–хрящевого остова ПН, который определяет ее форму.
Хотя малоинвазивные хирургические вмешательства характеризуются меньшими осложнениями, проблема послеоперационных перфораций ПН остается достаточно актуальной. При проведении септопластики (по сравнению с резекцией по Killian) частота формирования перфорации уменьшается в 8 раз и составляет 0,86% [17]. Создается радужная картина – откажись от проведений подслизистой резекции ПН, делай септопластику, и только у 117–го пациента может сформироваться перфорация в ПН. Но больных с данным заболеванием не становится меньше.
Так, за период с 2009 по 2010 г. в клинике МНПЦ оториноларингологии ДЗ Москвы из 102 человек, оперированных по поводу деформации ПН, у 12 имелась ее перфорация. Обследовав данных больных и изучив представленную медицинскую документацию (если таковая имелась), мы констатировали, что в подавляющем большинстве случаев провести анализ причин, которые вызвали данное осложнение, не представляется возможным.
При изучении данного вопроса нами было отмечено, что даже за рубежом, где в учреждениях здравоохранения широко внедрены электронные карты больного, позволяющие провести объективный анализ возможных причин развития перфорации ПН, таких работ буквально единицы. Мы обратились к результатам исследования, проведенного в университетской клинике г. Осло (Норвегия) с 1981 по 2005 г. Авторы изучили медицинскую документацию 197 пациентов с перфорацией ПН. Ведущей причиной, вызвавшей перфорацию, была хирургическая травма полости носа, которая отмечалась у 47,2% от общего числа обследованных. Резекции по Killian авторы отвели 14,7%, септопластике – 16,3%, применению каутера – 9,6%, внутриносовой тампонаде – 6,6% [12].
Мы обратились к результатам исследования, проведенного в университетской клинике г. Осло (Норвегия) с 1981 по 2005 г. Авторы изучили медицинскую документацию 197 пациентов с перфорацией ПН. Ведущей причиной, вызвавшей перфорацию, была хирургическая травма полости носа, которая отмечалась у 47,2% от общего числа обследованных. Резекции по Killian авторы отвели 14,7%, септопластике – 16,3%, применению каутера – 9,6%, внутриносовой тампонаде – 6,6% [12].
Конечно, данные результаты не отражают полной картины, так как авторы не рассматривают соотношение полученных данных к общему числу прооперированных больных. Но, на наш взгляд, ценность данной работы заключается в том, что решение проблемы образования послеоперационных перфораций ПН нельзя сводить лишь к технике проведенной операции. Ф.С. Бокштейн в своей монографии «Внутриносовая хирургия» пишет, что перфорация может развиться «после операции, проведенной даже опытным хирургом» [2]. Учитывая тяжелое течение данного заболевания и большие сложности дальнейшего лечения, хирург при проведении коррекции деформаций ПН не должен пренебрегать мерами, направленными на профилактику развития перфорации ПН [14]. Даже незначительный сбой при проведении операции в итоге может привести к осложненному течению послеоперационного периода.
В патогенезе послеоперационной перфорации ПН можно выделить следующие ключевые звенья. Чрезмерная хирургическая травма, ведущая к нарушению микроциркуляции в ПН, вызывает некротическое поражение слизистой оболочки (СО) и хондромаляцию с последующей резорбцией части четырехугольного хряща, что в комбинации с бактериальной инвазией приводит к формированию перфорации. К факторам, повышающим риск развития данного осложнения, относятся интраоперационные разрывы СО, послеоперационные гематомы ПН, рецидивы носовых кровотечений и ретампонада полости носа [6,13,14,16].
Если экстраполировать классификацию А.И. Юниной, касающуюся травм органов шеи, на перфорации ПН, то данный «дефект» можно отнести к «объемному», при котором «отсутствуют все слои тканей, формирующих стенку органа» [11]. Изолированные разрывы СО ПН и хондромаляцию (или резобцию) четырехугольного хряща можно отнести к «плоскостным дефектам», при которых «утрачивается один из слоев» стенки органа с последующим его «замещением рубцовой тканью». А.И. Юнина указывает, что «объемные» и «плоскостные» дефекты подлежат пластическому закрытию, при этом лечение должно быть начато как можно раньше, так как «ткани» в это время «менее ригидны». Пластическое восстановление «плоскостных дефектов» может применяться как самостоятельный вид вмешательства, а также быть одним из этапов хирургического лечения «объемных дефектов» [11].
Изолированные разрывы СО ПН и хондромаляцию (или резобцию) четырехугольного хряща можно отнести к «плоскостным дефектам», при которых «утрачивается один из слоев» стенки органа с последующим его «замещением рубцовой тканью». А.И. Юнина указывает, что «объемные» и «плоскостные» дефекты подлежат пластическому закрытию, при этом лечение должно быть начато как можно раньше, так как «ткани» в это время «менее ригидны». Пластическое восстановление «плоскостных дефектов» может применяться как самостоятельный вид вмешательства, а также быть одним из этапов хирургического лечения «объемных дефектов» [11].
Хирургическая тактика в отношении перфорации ПН, возникшей остро во время операции, определена – это одномоментная пластика с реимплантацией хряща или костного фрагмента перпендикулярной пластинки решетчатой кости [2,7,9]. Но несмотря на то, что на данный момент мукоперихондрий рассматривается как отдельный орган, а его целостность определяет качество мукоцилиарного транспорта [6,7,9], мы не нашли четко обоснованных рекомендаций в отношении интраоперационных разрывов СО ПН.
При этом, изучая данный вопрос, мы отметили ряд противоречий. Так, Ф.С. Бокштейн указывает на то, что одной из причин перфорации является «нарушение целостности слизистой оболочки на одной стороне», т.е. разрыв [2]. Но далее автор пишет, что «разрывы на месте гребней или шипов не имеют значения для исхода операции, если только к концу операции правильно укладывать слизистую». В.С. Погосов в аналогичной ситуации рекомендует реимплантировать предварительно истонченный хрящ [9]. Многие авторы рассматривают разрывы СО во время операции как профилактику септальных гематом [2,7,14].
В результате проведенного анализа мы пришли к следующим взаимодополняющим выводам:
• септопластика как современный хирургический метод лечения деформаций ПН проводится с целью восстановления срединного положения ПН с сохранением морфологической структуры оперируемого органа;
• «плоскостные дефекты» ПН, к которым относятся интраоперационные разрывы мукоперихондрия, приводят к тому, что тканевой дефицит в своем развитии замещается рубцом или является причиной перфорации.
Таким образом, разработка оптимальной хирургической тактики в отношении интраоперационных разрывов СО ПН представляется нам чрезвычайно актуальной задачей, решение которой повысит эффективность лечения деформаций ПН и снизит вероятность развития перфорации ПН.
Нашу работу мы условно разделили на два этапа: охарактеризовать разрывы СО ПН, требующие пластического закрытия; определить оптимальную хирургическую тактику в зависимости от вида и размера разрыва СО ПН.
Под нашим наблюдением в период с 2009 по 2011 г. находилось 158 пациентов с деформацией ПН и сопутствующим гипертрофическим ринитом. Мужчин было 81, женщин – 77. Возраст больных – от 19 лет до 51 года. Всем больным была проведена септопластика с шинированием ПН и нижняя щадящая конхотомия. Если в ходе операции имелся дефект костно–хрящевого остова ПН, его восполняли реимплантированным аутотрансплантатом (фрагмент четырехугольного хряща, дезинтегрированный в «крушилке»). Во всех случаях стентирование ПН осуществлялось по методике А.И. Крюкова [3]. Тампонаду полости носа проводили секционными силиконовыми гидротампонами в течение 24 ч после операции [4]. Срок экранирования ПН составил 7 сут., после чего сплинты удаляли.
Критериями включения в наше исследование были больные с односторонними линейными разрывами СО ПН, возникшими в ходе септопластики. Из исследования исключали пациентов с сопутствующей патологией, влияющей на репаративные процессы (сахарный диабет, субатрофия слизистой оболочки полости носа), с множественными или двусторонними интраоперационными разрывами СО ПН и случаями рецидива носового кровотечения, которые требовали ретампонады полости носа.
Срок наблюдения за пациентами составил 35 дней. При этом нами были использованы следующие методы исследования: передняя активная риноманометрия (ПАРМ) до лечения и на 35–й день после операции; тест с сахарином – на 10–й и 35–й день лечения (исследовалась активность мукоцилиарного транспорта СО ПН поочередно в левой и правой половине носа). Эндоскопическое исследование полости носа – визуальный контроль состояния СО ПН и, в частности, области ее разрыва мы проводили ежедневно с 7 по 10 сут. после лечения, далее перерыв между исследованиями составил 2–3 дня. Динамический эндоскопический осмотр полости носа был дополнен визуально–аналоговым исследованием (ВАШ): состояние покровных тканей в области разрыва оценивали визуально, при этом пальпаторно (пуговчатым зондом) исследовали ригидность подлежащих тканей.
Эндоскопическое исследование полости носа – визуальный контроль состояния СО ПН и, в частности, области ее разрыва мы проводили ежедневно с 7 по 10 сут. после лечения, далее перерыв между исследованиями составил 2–3 дня. Динамический эндоскопический осмотр полости носа был дополнен визуально–аналоговым исследованием (ВАШ): состояние покровных тканей в области разрыва оценивали визуально, при этом пальпаторно (пуговчатым зондом) исследовали ригидность подлежащих тканей.
В зависимости от длины разрыва мукоперихондрия всех больных мы разделили на три группы: в I группу вошли пациенты с длиной разрыва СО ПН до 0,4 см, во II группу – от 0,4 до 0,7 см, в III группу – от 0,7 до 1,2 см. В каждой клинической группе мы выделили по три подгруппы, при этом критерием распределения больных служило наличие или отсутствие дефицита покровных тканей ПН при сопоставлении листков СО в месте разрыва: А–подгруппы – листы СО укладывались внахлест, т.е. вследствие выраженного искривления остова ПН имелся избыток покровных тканей; В–подгруппы – при сопоставлении краев разрыва дефицит покровных тканей не наблюдался; С–подгруппы – при укладывании СО имелся диастаз краев разрыва, т.е. отмечался дефект покровных тканей ПН.
На начальном этапе работы мы наблюдали за динамикой «поведения» разрыва СО ПН, при этом сравнивали его состояние во время операции (перед фиксацией септальных шин к ПН) и на 7–й день лечения, когда из полости носа извлекали сплинты. Конечным критерием, оценивающим состояние разрыва СО ПН, было наличие или отсутствие дефекта покровных тканей в месте разрыва. Результаты исследования приведены в таблице 1.
Анализируя результаты первого этапа исследования, мы констатировали, что при интраоперационном разрыве СО ПН во всех А–подгруппах и I–В подгруппе отмечена состоятельность традиционной тактики – без фиксации сближенных лоскутов, т.е. заживление идет без образования дефекта покровных тканей ПН. Во II–В и III–В подгруппах в 58,3% случаев отмечено расхождение листка мукоперихондрия в области разрыва.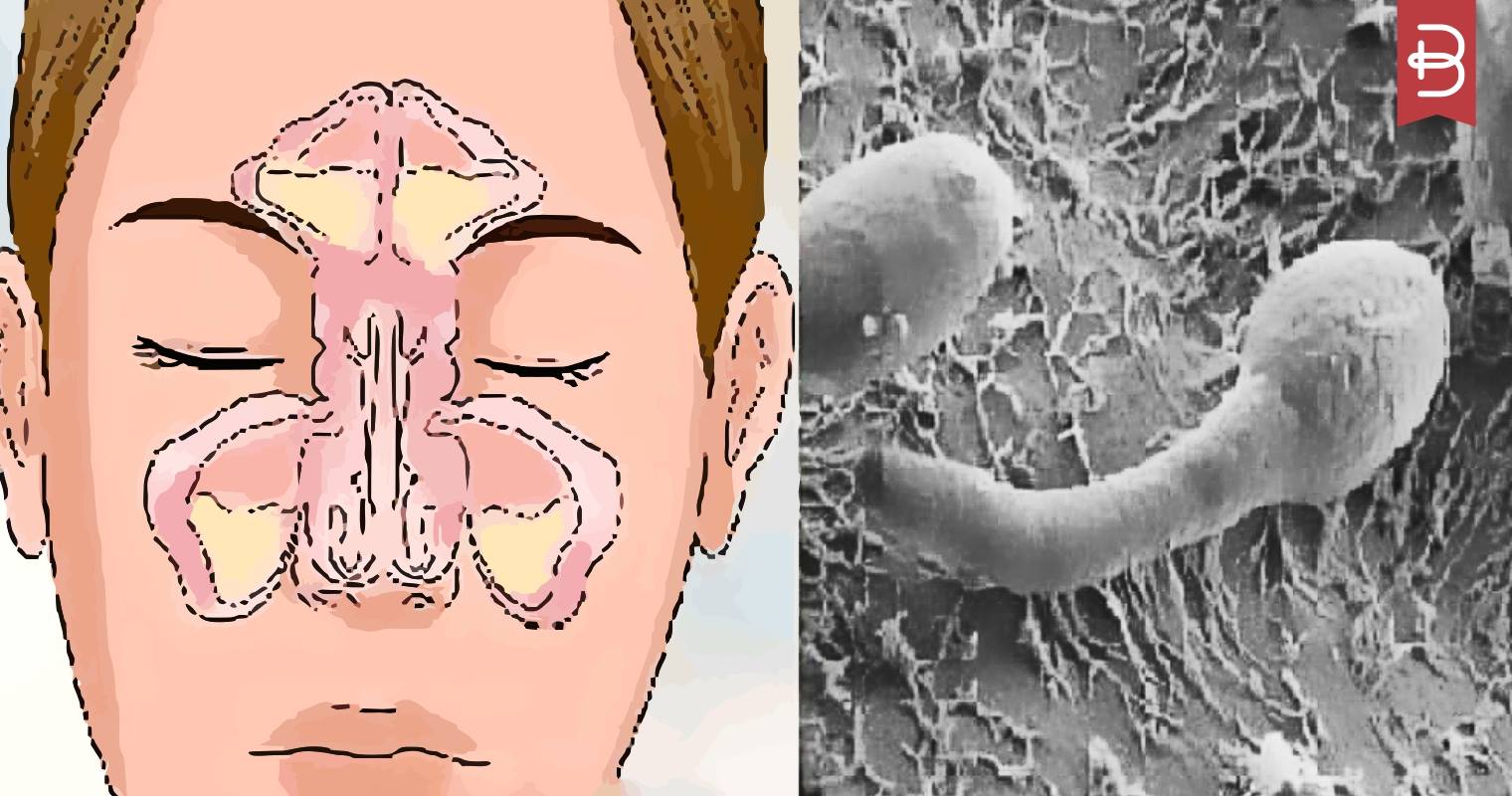 Таким образом, пациенты I–А и В–, С–подгрупп II и III клинических групп требуют хирургического пособия, обеспечивающего заживление разрыва первичным натяжением. С этой целью в хирургической практике края раны фиксируются биологическим клеем, швами или наружной повязкой (хирургический пластырь, бинтование).
Таким образом, пациенты I–А и В–, С–подгрупп II и III клинических групп требуют хирургического пособия, обеспечивающего заживление разрыва первичным натяжением. С этой целью в хирургической практике края раны фиксируются биологическим клеем, швами или наружной повязкой (хирургический пластырь, бинтование).
На втором этапе работы мы применили биополимерную пленку «Диплен–С», которая используется в стоматологии для направленной регенерации тканей [1]. Этот биополимер обладает высокой адгезией, односторонне пропускает воздух и жидкость. В его состав входит препарат солкосерил, стимулирующий тканевую регенерацию [1,5].
Учитывая результаты первого этапа исследования, мы сравнили динамическое состояние разрывов СО ПН у пациентов I–А и В–, С–подгрупп II и III клинических групп, у которых на 7–й день лечения был отмечен дефект СО ПН (50 человек), с аналогичными больными, относившимися к данным подгруппам и сопоставимыми численно, но отличавшимися тем, что им во время операции на область разрыва накладывали биополимерную пленку «Диплен–С». Таким образом, на втором этапе в наше исследование вошло 100 пациентов с односторонними разрывами СО ПН. По полученным данным динамического эндоскопического осмотра (значения ВАШ) мы определяли сроки заживления области разрыва/дефекта с использованием биополимерной пленки «Диплен–С» и без нее, при этом отправной точкой считался 7–й день после операции. Результаты исследования приведены в таблице 2.
Полученные данные свидетельствуют о том, что биополимер «Диплен–С» эффективен у пациентов II–В и III–В подгрупп. Его адгезивные свойства препятствуют расхождению листков СО ПН в зоне интраоперационного разрыва. Заживление в остальных подгруппах идет вторичным натяжением, которое сопровождается явлениями локальной хондромаляции (данные динамического визуального контроля с пальпаторным исследованием) и продолжается длительно – максимум 30±2,01 сут. (р<0,05).
Результаты сахаринового теста мы сравнивали между интактной стороной ПН и половиной полости носа, где была ятрогенная травма (разрыв). Данное исследование проводилось в каждой подгруппе, а полученные данные сопоставлялись между клиническими группами. Мы провели анализ состояния активности мукоцилиарного транспорта, разделив всех больных по двум признакам: пациенты, у которых разрыв СО ПН заживал первичным натяжением, куда вошли I–А, I–В, II–А, II–В+«Диплен–С», III–А, III–В+«Диплен–С» клинические подгруппы; и пациенты с разрывами СО ПН, заживающими путем формирования рубцовой ткани – С–подгруппы I, II и III клинических групп.
Данное исследование проводилось в каждой подгруппе, а полученные данные сопоставлялись между клиническими группами. Мы провели анализ состояния активности мукоцилиарного транспорта, разделив всех больных по двум признакам: пациенты, у которых разрыв СО ПН заживал первичным натяжением, куда вошли I–А, I–В, II–А, II–В+«Диплен–С», III–А, III–В+«Диплен–С» клинические подгруппы; и пациенты с разрывами СО ПН, заживающими путем формирования рубцовой ткани – С–подгруппы I, II и III клинических групп.
Статистически обработав данные, мы отметили, что к 10 дню лечения СО ПН, заживающая первичным натяжением, имеет показатели времени мукоцилиарного транспорта, превышающие на 4,6% (0,82±0,08 мин., p<0,01) соответствующие значения интактной стороны ПН. К 30 сут. лечения полученные результаты не имели статистически достоверного различия и составили 0,12% (0,03±0,01 мин., p<0,01). В тех случаях, когда изначально имелся интраоперационный дефект СО ПН, при сопоставлении данных мы получили разницу между показателями, равную 4,31±0,16 мин. (p<0,01), к 10 дню и 0,51±0,08 мин. (p<0,01) к 30 сут. лечения, что на 24,7 и 3,3% соответственно удлиняет время мукоцилиарного транспорта.
На эндоскопических фотографиях представлена динамика заживления интраоперационного разрыва у пациента П., 27 лет (II–С подгруппа). Заживление плоскостного дефекта СО ПН шло вторичным натяжением без применения регенеративной пленки «Диплен–С» (рис. 1).
Как видно из рисунка 1, к 20 дню лечения сохранялся дефект слизистой оболочки, при пальпации пуговчатым зондом отмечалась низкая ригидность ткани, что свидетельствовало об отсутствии хряща. После этого наблюдалась активация процесса заживления путем вторичного натяжения с исходом в рубцовое замещение к 27 дню лечения. Данная картина (с 20–го по 27–й день наблюдения) полностью соответствовала концепции Ф.С. Бокштейна в отношении интраоперационных разрывов СО ПН при подслизистой резекции ПН по Killian [2].
Таким образом, на основании проведенного нами исследования можно сделать следующие выводы:
1. При интраоперационных разрывах СО ПН, характеризующихся избытком покровных тканей, при укладывании которых листки мукоперихондрия располагаются внахлест, заживление имеет наиболее благоприятное течение – без образования дефекта СО ПН.
При интраоперационных разрывах СО ПН, характеризующихся избытком покровных тканей, при укладывании которых листки мукоперихондрия располагаются внахлест, заживление имеет наиболее благоприятное течение – без образования дефекта СО ПН.
2. Дефекты СО ПН требуют одномоментного пластического закрытия; заживление плоскостных дефектов СО ПН при септопластике занимает довольно продолжительное время (до 30 сут.) и характеризуется предшествующей хондромаляцией/хондрорезорбцией, если при разрыве мукоперихондрия листы СО укладываются встык. В этих случаях с целью профилактики расхождения листков СО необходима их фиксация с помощью биополимерной пленки «Диплен–С» или биоклея.
Литература
1. Арутюнов С.Д., Абакарова Д.С., Кравеишвили С.Е. Регенеративное, ранозаживляющее и стимулирующее лекарственное средство местного действия «Диплен–дента С»: Мат. VIII междунар. конф. челюстно–лицевых хирургов и стоматологов. СПб., 2003. С. 24–25.
2. Бокштейн Ф.С. Внутриносовая хирургия. М.: Медгиз, 1956. 233 с.
3. Крюков А.И., Царапкин Г.Ю., Туровский А.Б. Оригинальный способ определения формы и фиксации септальных стентов // Вестник оториноларингологии. 2008. № 3. С. 42–45.
4. Лаврова А.С. Оптимизация послеоперационной тампонады полости носа при септопластике и щадящей конхотомии: Автореф. дис. … канд. мед. наук. М., 2010. 24 с.
5. Леонтьев В.К., Дедеян В.Р., Лаппо В.Г. Биополимерная адгезивная лекарственная пленка Диплен–дента // Токсикологический вестник. 1996. № 4. С. 33–34.
6. Мейер Р. Перфорации перегородки носа должны и могут быть закрыт // Рос. ринология. 1995. № 3–4. С. 12–27.
7. Пискунов Г.З., Пискунов С.З. Клиническая ринология. М.: ООО «Медицинское информационное агентство», 2006. 560 с.
8. Пискунов Г.З., Пискунов С.З., Козлов В.С., Лопатин А.С. Заболевания носа и околоносовых пазух: эндомикрохирургия. М.: Коллекция «Совершенно секретно», 2003. 208 с.
9. Погосов В.С. Атлас оперативной оториноларингологии. М.: Медицина, 1983. 416 с.
Погосов В.С. Атлас оперативной оториноларингологии. М.: Медицина, 1983. 416 с.
10. Солдатов И.Б. Лекции по оториноларингологии: Учеб. пособие. 2–е изд., перераб. и доп. М.: Медицина, 1994. 288 с.
11. Юнина А.И. Травмы органов шеи и их осложнения. М.: Медицина, 1972. 207 с.
12. Dosen L. K., Haye R. Nasal septal perforation 1981–2005: сhanges in etiology, gender and size // BMC Ear Nose Throat Disord. 2007. Vol. 7. Р. 1.
13. Fairbanks D.N., Fairbanks G.R. Nasal septal perforations: prevention and management // Ann Plasr Surg. 1980. № 5. P. 452–459.
14. Kridel RWH. Considerations in the etiology, treatment, and repair of septal perforations // Facial Plast Surg Clin N Am. 2004. № 12. Р. 435–450.
15. Mladina R., Bastaic L. What do we know about septal deformities? // J Rhinol. 1997. Vol. 4.№ 2. P. 79–89.
16. Re M., Paolucci L., Romeo R., Mallardi V. Surgical treatment of nasal septal perforations. Our experience // Acta Otorhinolaryngol Ital. 2006. Vol. 26. № 2. P. 102–109.
17. Schonsted–Madsen U., Stroksted P.E., Outsen K.E. Septorhinoplastic procedures versus submucosus resection of the septum using septum perforation as an indicator / Rhinology. 1989. –Vol. 27. № 1. P. 63–66.
.
Как заживает и как выглядит нос после ринопластики?
Реабилитационный период.
Первый вопрос, который возникает после принятия решения о ринопластике: как изменится мой нос? В этой статье мы расскажем о том, к каким последствиям операции нужно подготовиться и чего ждать от периода реабилитации.
Оглавление
1. Возможные осложнения;
2. Этапы реабилитации после операции;
3. Противопоказания и рекомендации после ринопластики.
Возможные осложнения
Обращаясь к пластическому хирургу, стоит помнить, что любое изменение внешности и вмешательство в работу организма индивидуально. Никто не может гарантировать, что восстановление вашего организма произойдет также быстро, как у знакомого и не вызовет неприятных побочных эффектов. Поэтому важно внимательно подойти к выбору хирурга и анестезиолога. Несмотря на позитивный настрой, стоит знать, какие непредвиденные эффекты могут сопутствовать реабилитации и заживлению.
Поэтому важно внимательно подойти к выбору хирурга и анестезиолога. Несмотря на позитивный настрой, стоит знать, какие непредвиденные эффекты могут сопутствовать реабилитации и заживлению.
Ринопластика проводится в несколько этапов и осложнения появляются очень редко, так как алгоритм процедуры давно отработан. Осложнения бывают эстетического и внутреннего характера.
В числе эстетических последствий:
- Расхождение шва, появление на месте вмешательства спаек и рубцов;
- Деформация носа и вздернутость его кончика;
- Появление пигментации и сосудистых сеточек.
Внутренние осложнения могут оказаться более многочисленными и серьезными. Среди них:
- Заражение инфекционными заболеваниями;
- Аллергическая реакция;
- Проблемы с дыханием, связанные с изменением формы носа;
- Токсический и анафилактический шок;
- Атрофия хрящей и некроз тканей;
- Сбой в обонянии.
Предотвратить неприятные последствия ринопластики позволяет тщательное предварительное обследование и следование рекомендациям пластического хирурга. Он предупреждает пациента о возможных побочных реакциях организма.
Этапы реабилитации после операции
Каждый пациент, готовящийся к ринопластике, должен понимать, что в первые дни после процедуры желаемый эффект от операции не будет очевиден.Хирургическому вмешательству сопутствует отек, заложенность носа, появление синяков вокруг глаз. Некоторые пациенты сталкиваются с кровотечением из носа, тошнотой и высокой утомляемостью.
Ринопластика, проводимая в современных клиниках, редко сопровождается осложнениями. Сегодня даже время нахождения пациента в стационаре после операции сокращено до минимума. Через сутки вы сможете принять ванну, не дотрагиваясь до наложенных повязок и шины. Мочить их категорически запрещено. Соблюдение советов врача приводит к быстрому восстановлению организма и заживлению тканей.
 Реабилитация происходит поэтапно.
Реабилитация происходит поэтапно.1 Этап. Первый 7 дней после ринопластики пациент носит повязку. Допустимы болевые ощущения и вполне нормальным является появление отеков и дискомфорт в носу. При астрометрии часто появляются синяки и кровоподтеки. Выделения из ноздрей нужно удалять, но любые манипуляции с носом требуют аккуратности и осторожности.
2 Этап. Около 10 дней требуется организму на восстановление слизистых и мягких тканей. Гипс в этот момент заменяют повязка и сплинты, а швы рассасываются. Врач прочищает носовые проходы от сгустков и проводит контрольный осмотр. Ваш нос еще не до конца принял финальную форму и все еще подвержен отеку. Но уже можно вернуться к привычному образу жизни. Через 3 недели синяки полностью исчезнут, а к финалу этапа спадут и отеки.
3 Этап. На него уходит от 1 до 3 месяцев. В это время пациент может наблюдать, как нос принимает форму, о которой он мечтал, и пропадают проблемы с проходимостью дыхательных путей. Происходит полное заживление тканей, хотя результат еще не является финальным. Это период восстановления кончика носа и ноздрей.
4 Этап. Он занимает около года, по истечении которого можно оценивать итоговый результат операции. Все недочеты, раздражавшие глаз в первые месяцы, уйдут.
Противопоказания и рекомендации после ринопластики
Чтобы результат операции был качественным, и вам не пришлось столкнуться с осложнениями после ринопластики, придерживайтесь советов врача. Хирург предупреждает о том, что стоит исключить купания, не рекомендуется носить очки до момента восстановления и поднимать тяжелое. Исключаются горячие ванны и посещения сауны, употребление алкоголя и газированных напитков.
Операция влечет за собой снижение иммунитета, поэтому к своему здоровью стоит относиться особенно бережно. После ринопластики врач рекомендует медикаменты с индивидуальной дозировкой. Обезболивающими и противовоспалительными средствами не стоит пренебрегать. Иногда отечность рекомендуют снимать специальными средствами, которые подбираются персонально.
Иногда отечность рекомендуют снимать специальными средствами, которые подбираются персонально.
Устранение рубцов и ускорение восстановления может мотивировать массаж и физиотерапия. При регулярном проведении процедур эффект от них становится очевидным. При этом любые нагрузки в виде занятий спортом стоит исключить.
У процедуры есть свои особенности. О них перед операцией предупреждает пластический хирург. Риски возникновения осложнений минимальны, но о них стоит знать. Если вы планируете провести ринопластику, пройдите тщательное обследование и проконсультируйтесь со специалистом в нашей клинике.
Блок от пациента
Мне повезло, у меня процесс восстановления прошел очень быстро. Достаточно было около пары месяцев, и я уже наслаждалась отсутствием противной горбинки, которая испортила мне всю юность. Сколько комплексов с ней было связано! А что теперь? Я выгляжу так, как давно мечтала. Спасибо за это врачам и анестезиологам, которые работали со мной!
Пемфигоид слизистой оболочки – NORD (Национальная организация по редким заболеваниям)
УЧЕБНИКИ
Невилл Б., Дамм Д.Д., Аллен С.М. и Чи А., ред. Патология полости рта и челюстно-лицевой области, 4-е изд. Сент-Луис, Миссури: Elsevier Inc .: 2016.
Bolognia JL, Jorizzo JL и Schaffer JV, ред. Дерматология, 3-е изд. Филадельфия, Пенсильвания: Saunders Co .: 2012
СТАТЬИ В ЖУРНАЛЕ
Taylor J, et al. Всемирный семинар по пероральной медицине VI: систематический обзор лечения пемфигоида слизистой оболочки.Oral Surg Oral Med Oral Pathol Oral Radiol 2015; 120: 161-171.
Murrell DF, et al. Определения и критерии результатов для пемфигоида слизистой оболочки: Рекомендации международной группы экспертов. J Am Acad Dermatol 2015; 72: 168-174.
DiZenzo G, Carrozzo M, Chan LS. Серия «Городская легенда»: пемфигоид слизистой оболочки. Устный доклад 2014; 20: 35-54.
Sobolewska B, Deuter C, Zierhut M.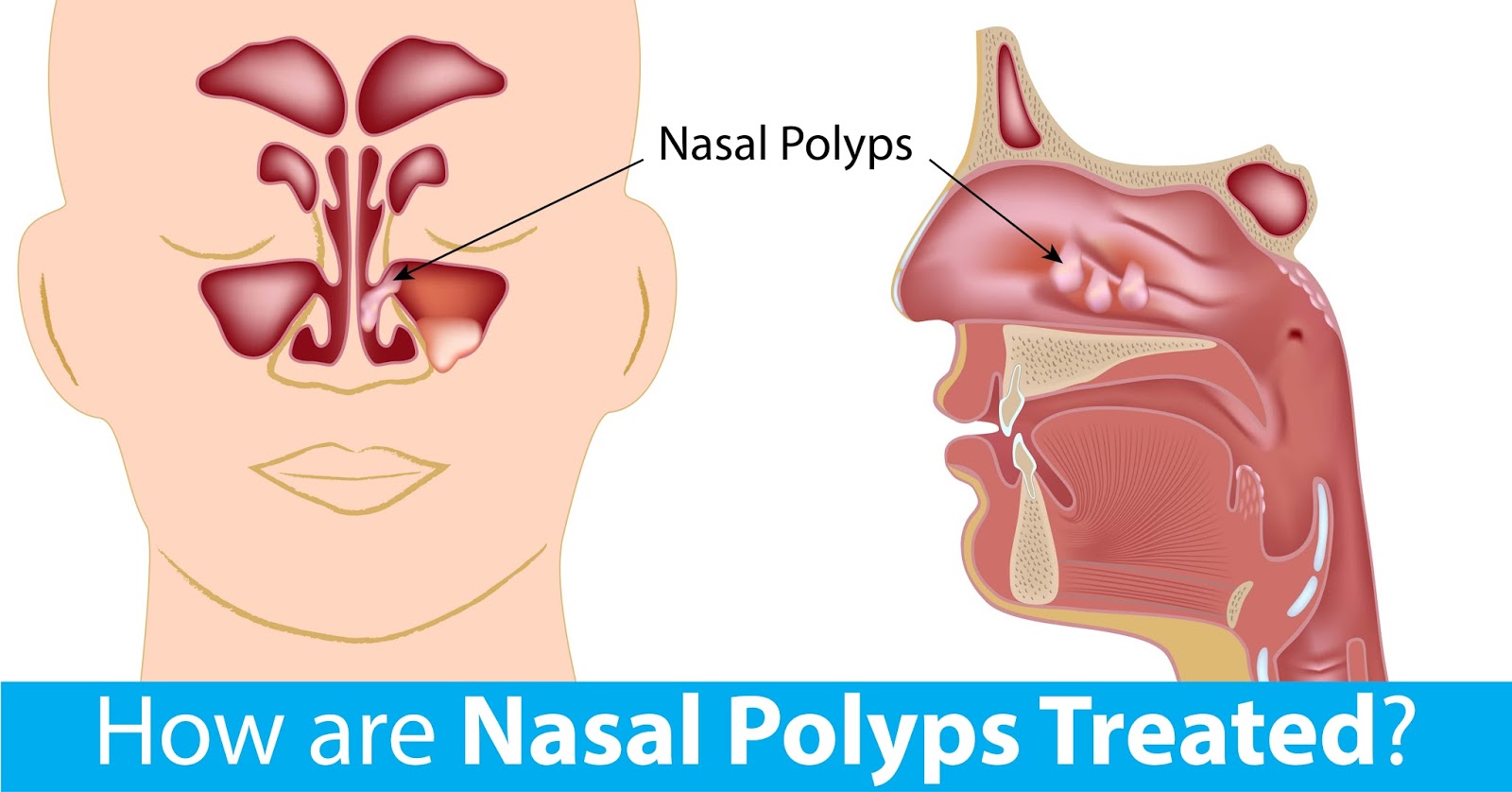 Современное лечение пемфигоида слизистой оболочки глаза. Ocul Surf 2013; 11: 259-266.
Современное лечение пемфигоида слизистой оболочки глаза. Ocul Surf 2013; 11: 259-266.
Xu H-H, et al. Пемфигоид слизистой оболочки. Дент Клин Норт Ам 2013; 57: 611-630.
Шмидт Э. и Цилликенс Д: Пемфигоидные заболевания. Ланцет 2013; 381: 320-332.
Chan LS: Пемфигоид глаз и слизистой оболочки рта (рубцовый пемфигоид). Clin Dermatol 2012; 30: 34-37.
Knudson RM и др.: Управление пемфигоидом слизистой оболочки и пузырчаткой. Dermatol Ther 2010; 23: 268-280.
Пила VPJ и Dart JKG: пемфигоид слизистой оболочки глаза. Глазная поверхность 2008; 6: 128-142.
Скалли С. и Ло Муцио Л.: Заболевания слизистой оболочки полости рта: Пемфигоид слизистой оболочки. Br J Oral Maxillofac Surg 2008; 46: 358-366.
Boedeker CC, et al. Рубцовый пемфигоид в верхних отделах пищеварительного тракта: диагностика и лечение тяжелого стеноза гортани. Анн Отол Ринол Ларингол. 2003; 112: 271-5.
Parisi E, et al. Модификация подхода к диагностике пемфигоида слизистой оболочки: описание случая и обзор литературы. Oral Surg Oral Med Oral Pathol Oral Radiol Endod.2003; 95: 182-6.
Sami N, et al. Внутривенная иммуноглобулиновая терапия у пациентов с множественным поражением слизистой оболочки пемфигоидом слизистой оболочки. Clin Immunol. 2002; 102: 59-67.
Miserocchi E, et al. Эффект лечения и связанные с ним побочные эффекты у пациентов с тяжелым глазным рубцовым пемфигоидом. Офтальмология. 2002; 109: 111-8.
Чан Л.С. и др. Первый международный консенсус по пемфигоиду слизистой оболочки: определение, диагностические критерии, патогенные факторы, лечение и прогностические показатели.Arch Dermatol. 2002; 138: 370-9.
Miziara ID, et al. Рубцовый пемфигоид: сообщение о пяти случаях. Ухо Нос Горло J. 2002; 81: 442-8.
Kirtschig G, et al. Вмешательства при пемфигоиде / рубцовом пемфигоиде слизистой оболочки и приобретенном буллезном эпидермолизе: систематический обзор литературы. Arch Dermatol. 2002; 47: S193-5.
Kreyden OP, et al. Успешная терапия тетрациклином и никотинамидом при рубцовом пемфигоиде. Hautarzt. 2001; 52: 247-50.
Fleming TE, Корман, штат Нью-Джерси.Рубцовый пемфигоид. J Am Acad Dermatol. 2000; 43: 571-91.
Цубота К. и др. Лечение тяжелых заболеваний глазной поверхности с помощью трансплантации эпителиальных стволовых клеток роговицы. N Engl J Med. 1999; 340: 1697-703.
Чан Л.С. и др. Ламинин-6 и ламинин-5 распознаются аутоантителами в подгруппе рубцового пемфигоида. J Invest Dermatol. 1997; 108: 6486-53.
ИНТЕРНЕТ
Frieman A. Рубцовый пемфигоид. Medscape. Последнее обновление: 17 августа 2015 г.http://emedicine.medscape.com/article/1062534-overview По состоянию на 29 марта 2016 г.
Foster CS и Hamam R. Cicatricial Pemphigoid. Medscape. Последнее обновление: 5 октября 2015 г. http://emedicine.medscape.com/article/1191261-overview По состоянию на 29 марта 2016 г.
Что делают слизистые оболочки в вашем теле
Слизистые оболочки защищают внутренние части вашего тела, которые подвергаются воздействию воздуха, аналогично тому, как ваша кожа защищает ваше внешнее тело. Слизистые оболочки богаты слизистыми железами, которые выделяют слизь, чтобы поддерживать влажность.
Патти МакКонвилл / Getty ImagesПримеры слизистых оболочек включают губы, рот, носовые ходы, среднее ухо и евстахиеву трубу. Другие слизистые оболочки включают слизистую оболочку пищеварительного тракта, слизистую оболочку мочеполовых путей (включая уретру и влагалище), слизистую оболочку дыхательных путей и глаза (конъюнктивальные оболочки).
Человеческое тело состоит из четырех типов тканей, из которых состоят наши органы, кости, хрящи и другие части тела.Один из типов, эпителий, подразделяется на две категории: слизистые оболочки и серозные оболочки. Слизистые оболочки состоят из эпителиальных клеток, которые обычно покрывают и защищают нижележащую соединительную ткань (волокнистую и эластичную ткань, поддерживающую другие структуры тела).
Слизистые оболочки ушей, носа и горла
Поскольку они подвергаются воздействию внешнего мира, слизистые оболочки находятся в ушах, носу и горле.
Слизистые оболочки рта красновато-розовые и выстилают внутреннюю часть рта.Слизистая оболочка рта продолжается за пределами рта, образуя губы. Поскольку слизистые оболочки при недостаточном увлажнении склонны к высыханию, губы часто могут стать сухими. В нормальных условиях слюна помогает сохранять губы влажными.
Слизистые оболочки носа выстланы мелкими кровеносными сосудами, которые помогают согревать и увлажнять воздух, которым вы дышите. Слизистые оболочки также выстланы ресничками , крошечными волосковидными структурами, которые помогают удерживать мусор, которым вы дышите. в.Затем реснички перемещают мусор либо к передней части носа, либо к задней части глотки. Это важная функция вашей иммунной системы, которая защищает организм от вредных микробов.
Слизистые оболочки ушей – это первая линия защиты среднего уха, которое обычно не содержит бактерий. Подобно слизистой оболочке носа, слизистая оболочка ушей имеет реснички, которые перемещают мусор к отверстию слуховой трубы. Слуховая труба также имеет слизистые оболочки с ресничками для транспортировки мусора к задней части глотки для проглатывания.Среднее ухо может быть поражено аллергией и инфекциями и в результате может быть заполнено жидкостью. Жидкость может быть стерильной или инфицированной и часто содержит секретируемые антитела IgA и лейкоциты.
Слизистые оболочки пищевода работают вместе с мышечной частью, обеспечивая перистальтику , то есть процесс перемещения пищи к желудку. Перистальтика работает волнообразно, чтобы помочь движению пищи. Слизистые оболочки пищевода также содержат второстепенные слюнные железы, которые секретируют бикарбонат в высоких концентрациях.Бикарбонат помогает нейтрализовать избыток кислоты в желудке.
Старение и слизистые оболочки
В отличие от тканей (кожи) на внешней стороне вашего тела, слизистые оболочки относительно защищены от ультрафиолетового излучения и погодных условий. Это помогает слизистым оболочкам оставаться относительно неизменными на протяжении всего процесса старения. Слизистые оболочки тоже довольно быстро заменяются. Однако исследования показали, что слизистая рта с возрастом становится все более тонкой.Взаимодействие с другими людьми
Слизистые оболочки полости рта – зеркало тела
Полость рта часто называют «зеркалом тела», потому что слизистые оболочки во рту меняются в зависимости от множества различных заболеваний.
Тщательный осмотр полости рта может помочь врачу понять, какая у вас проблема.
Изменения можно увидеть при следующих типах расстройств:
Уход за слизистыми оболочками
Сухие слизистые оболочки являются признаком обезвоживания и могут вызвать различные проблемы со здоровьем.Например, сухие слизистые оболочки носа могут вызывать частые кровоточащие носы. Чтобы сохранить влажность слизистых оболочек, нужно пить много воды. Вы также можете использовать увлажнитель воздуха, предпочтительно увлажнитель с прохладным туманом.
Раствор, обработанный нетермической плазмой, с потенциалом в качестве нового терапевтического агента для регенерации слизистой оболочки носа
Культура клеток
Клетки эпителия бронхов человека BEAS-2B были приобретены из коллекции культур American Type (ATCC, Манассас, Вирджиния, США).Клетки поддерживали в среде Игла, модифицированной Дульбекко (DMEM, GIBCO, Карлсбад, Калифорния, США) с добавлением 10% фетальной бычьей сыворотки и 100 Ед / мл пенициллин-стрептомицина при (Гибко, Пейсли, Пенсильвания, США) при 37 ° C с 5% CO 2 во влажных условиях.
Разработка раствора с нетепловой плазменной обработкой (NTS)
В этом исследовании система NTP была разработана на основе нашего предыдущего исследования ее приложений для биологических исследований 8,33 . Мы использовали азот (N 2 ) в качестве газов-носителей для раствора, обработанного плазмой, поскольку мы обнаружили, что он улучшает эффективность проникновения клеток внутрь среды 34,35,36 .Для лечения НТС мы добавляли 10 мл раствора в чашку Петри (диаметр 100 мм, TPP, Renner, Dannstadt, Германия). Расстояние между плазменным устройством и дном чашки Петри составляло около 4 см. Время обработки NTS составляло 10 и 30 секунд на мл. Технические характеристики источника питания с этой системой: 7 ~ 8 кВ, средняя частота 25 кГц. Для этого исследования использовалась мощность 3 ~ 4 кВ.
Мы использовали азот (N 2 ) в качестве газов-носителей для раствора, обработанного плазмой, поскольку мы обнаружили, что он улучшает эффективность проникновения клеток внутрь среды 34,35,36 .Для лечения НТС мы добавляли 10 мл раствора в чашку Петри (диаметр 100 мм, TPP, Renner, Dannstadt, Германия). Расстояние между плазменным устройством и дном чашки Петри составляло около 4 см. Время обработки NTS составляло 10 и 30 секунд на мл. Технические характеристики источника питания с этой системой: 7 ~ 8 кВ, средняя частота 25 кГц. Для этого исследования использовалась мощность 3 ~ 4 кВ.
Активность цитотоксичности клеток (анализ МТТ)
Чтобы оценить, влияет ли обработка NTS на клеточную цитотоксичность, МТТ (3- (4,5-диметилтиазол-2-ил) -2,5-дифенилтетразолий бромид, Sigma-Aldrich, St Louis, MO, USA), как описано ранее 8 .Вкратце, клетки BEAS-2B высевали в 96-луночный планшет для культивирования клеток при плотности 2 × 10 3 клеток / лунку. Через 24 часа клетки обрабатывали NTS. Результаты жизнеспособности клеток были представлены как отношение к необработанным клеткам.
Активность пролиферации клеток (анализ BrdU)
Для измерения активности пролиферации клеток NTS против клеток BEAS-2B 4 × 10 3 клеток / лунку высевали на 96-луночные планшеты, инкубировали в течение 24 часов. NTP обрабатывали раствором в течение 10 и 30 секунд и культивировали еще 24 часа.Пролиферацию клеток измеряли с помощью набора для анализа BrdU (Roche Diagnostics, Penzberg, Germany). Клетки инкубировали с реагентом, следуя инструкциям производителя. Поглощение измеряли при длине волны 370 нм с использованием ридера ELISA (Bio – Tek, Winooski, VT, USA). Скорость пролиферации клеток выражали в процентах от необработанных клеток.
Анализ заживления ран с царапинами
Клетки помещали в 6-луночные культуральные планшеты с плотностью приблизительно 1 × 10 5 / лунку и выращивали до слияния. Анализы заживления ран от царапин проводили, как описано ранее 9 . Вкратце, монослой царапали кончиком стерильной пипетки с последующей обширной промывкой для удаления клеточного мусора. Клетки обрабатывали NTS после 24 часов инкубации при 37 ° C и фотографировали с использованием светового микроскопа (система визуализации клеток EVOS FL Auto, Thermo Fisher Scientific, Уолтем, Массачусетс, США) в пяти случайных полях.
Анализы заживления ран от царапин проводили, как описано ранее 9 . Вкратце, монослой царапали кончиком стерильной пипетки с последующей обширной промывкой для удаления клеточного мусора. Клетки обрабатывали NTS после 24 часов инкубации при 37 ° C и фотографировали с использованием светового микроскопа (система визуализации клеток EVOS FL Auto, Thermo Fisher Scientific, Уолтем, Массачусетс, США) в пяти случайных полях.
Анализ миграции через лунки
Для анализа миграции через лунки с использованием камеры 24-Transwell (Costar, Кембридж, Массачусетс, США) с полистирольной мембраной (размер пор 8 мкм).Первоначально фибронектин (2 мг / фильтр) растворяли в 100 мл DMEM и выливали в верхнюю часть полиэтиленового фильтра (размер пор 8 мм). Лунки покрывали в течение 1 часа и инкубировали при 37 ° C с 5% CO 2 . Затем 2 × 10 5 клеток (в 50 мкл ростовой среды) высевали на верхнюю часть фильтра в верхней камере с тестированием NTS или без него. Нижний отсек содержал 600 мкл питательной среды с добавлением фибронектина. Камеру инкубировали в течение 24 часов в 5% CO 2 при 37 ° C.Наконец, прикрепленные клетки в нижнем срезе окрашивали H&E и подсчитывали с помощью световой микроскопии.
Вестерн-блоттинг
Все эксперименты Вестерн-блоттинга проводили в одинаковых условиях. Клетки лизировали в буфере RIPA (Sigma Aldrich, Сент-Луис, Миссури, США), содержащем 150 мМ NaCl, 1,0% Nonidet-P 40, 0,5% дезоксихолат натрия, 0,1% додецилсульфат натрия, 50 мМ Tri (pH 8,0), полный Ингибитор протеазы, не содержащий ЭДТА, и PhoSTOP (Roche Molecular Biochemicals, Базель, Швейцария), как описано ранее 9 .После приготовления клеточных лизатов запускают 10 ~ 12% гель SDS-PAGE. После переноса блотов на мембраны из PVDF мы немедленно обрезали целевые блоты в соответствии с указанными маркерами, а затем белки-мишени подвергали иммуноблоттингу с их специфическим антителом для нормализации белка. Были использованы следующие первичные антитела: фосфо-FAK (y567 / 577), FAK, фосфо-Src (y416), Src, Phospho-AKT (ser473), AKT, фосфо-ERK (Thr202 / Tyr204), ERK, фосфо-EGFR. (Y1068), EGFR и GAPDH (1: 1000; Cell Signaling Technology, Данверс, Массачусетс, США).Вторичные антитела (против кроличьего IgG или против мышиного IgG, 1: 2000) были приобретены в компании Cell Signaling Technology (Данверс, Массачусетс, США). Иммунореактивность конкретных белков определяли с помощью набора для вестерн-блоттинга ECL (GE, Hercules, CA, USA) в соответствии с инструкциями производителя.
(Y1068), EGFR и GAPDH (1: 1000; Cell Signaling Technology, Данверс, Массачусетс, США).Вторичные антитела (против кроличьего IgG или против мышиного IgG, 1: 2000) были приобретены в компании Cell Signaling Technology (Данверс, Массачусетс, США). Иммунореактивность конкретных белков определяли с помощью набора для вестерн-блоттинга ECL (GE, Hercules, CA, USA) в соответствии с инструкциями производителя.
Иммунофлуоресцентный анализ
Клетки BEAS-2B культивировали на покровных стеклах (Thermo Fisher Scientific, Рочестер, Нью-Йорк, США), дифференцировали и обрабатывали NTS (30 секунд / мл) или контрольным носителем. Через 24 часа после инкубации клетки фиксировали 4% формальдегидом и блокировали 5% БСА (бычий сывороточный альбумин, Millipore, Бедфорд, Массачусетс, США) в фосфатно-солевом буфере (PBS) в течение 1 часа.Накрывали крышкой и инкубировали с поликлональными кроличьими анти-p-FAK (1: 200; Cell Signaling Technology, Danvers, MA, USA) в течение 2 часов, промывали PBS и инкубировали с антителами, меченными Alexa 488 (1: 500, Molecular Probe, Юджин, Орегон, Калифорния, США) в течение 1 часа. После трехкратной промывки PBS слайды окрашивали Hoechst 33258 (Molecular Probe) и инкубировали при комнатной температуре в течение 5 минут для контрастирования ядер. Предметные стекла промывали PBS, устанавливали с помощью Vectashield (Vector Laboratories, Inc., Burlingame, CA, USA), и визуализировали с помощью флуоресцентного микроскопа (EVOS FL Auto, Thermo Fisher Scientific, Waltham, MA, USA).
Количественная ПЦР в реальном времени
Суммарную РНК экстрагировали из клеток BEAS-2B, обработанных NTS, с использованием реагента TRIzol® (Gibco-BRL, Гранд-Айленд, Нью-Йорк, США). Общую РНК (1 мкг) смешивали с 10 мкл смеси ReverTrace qPCR RT (Toyobo Co. Ltd., Осака, Япония) для синтеза кДНК в соответствии с инструкциями производителя. Целевые гены количественно оценивали с помощью одноэтапной ПЦР в реальном времени с использованием StepOnePlus TM (Applied Biosystems, Foster City, CA). Были использованы следующие специфические праймеры: MMP-2 Forward, 5′-TTCAGCTCTGGGATGACCTT-3 ‘; MMP-2 обратный, 5’-CAAGGTGCTGGCTGAGTAGATC-3 ‘, MMP-9 прямой, 5′-TTGACAGCGACAAGAAGTGG-3′; MMP-9, обратный 5’-GCCATTCACGTCGTCCTTAT-3 ‘, GAPDH, прямой 5′-AGGGCTGCTTTTAACTCTGGT-3′; GAPDH Обратный 5’-CCCCACTTGATTTTGGAGGGA-3 ‘.
Были использованы следующие специфические праймеры: MMP-2 Forward, 5′-TTCAGCTCTGGGATGACCTT-3 ‘; MMP-2 обратный, 5’-CAAGGTGCTGGCTGAGTAGATC-3 ‘, MMP-9 прямой, 5′-TTGACAGCGACAAGAAGTGG-3′; MMP-9, обратный 5’-GCCATTCACGTCGTCCTTAT-3 ‘, GAPDH, прямой 5′-AGGGCTGCTTTTAACTCTGGT-3′; GAPDH Обратный 5’-CCCCACTTGATTTTGGAGGGA-3 ‘.
Анализ зимограммы желатина
Активность зимограммы анализировали с использованием зимографии желатина, как описано ранее 9 . Клетки обрабатывали NTS только в течение 10-30 секунд и инкубировали в течение дополнительных 24 часов.Супернатант (100 мкл) от каждого образца смешивали с 1 мл 100 мМ 4-аминофенилртути ацетата (Sigma-Aldrich), и образцы инкубировали в течение 1 часа при 37 ° C. Образец помещали в буфер для образцов (без Mecatoeti) на 10 минут и подвергали электрофорезу в полиакриламидном геле при 125 В в течение 120 минут при 4 ° C с использованием системы Novex Xcell II (Life Technologies, Карлсбад, Калифорния, США). Гели инкубировали в буфере для ренатурации в течение 60 минут при комнатной температуре с последующей инкубацией в течение 18 часов в 100 мл проявляющего буфера при 37 ° C при осторожном встряхивании.Затем гели окрашивали в течение 3 часов кумасси бриллиантовым синим. После обесцвечивания в 400 мл метанола, 100 мл уксусной кислоты и 500 мл дистиллированной воды изображения были получены с использованием анализатора изображений.
Исследование in vivoВосемнадцать здоровых крыс-самцов Sprague-Dawley в возрасте от 8 до 10 недель и массой 200–250 г акклиматизировались в течение 1 недели при 21 ° C ± 1 ° C, влажности 50% ± 5% и автоматический 12-часовой цикл свет / темнота. Крысам был предоставлен свободный доступ к пище и воде.Уход за животными и процедуры соответствовали Руководству Национального института здравоохранения
по уходу и использованию лабораторных животных, и все эксперименты были одобрены Комитетом по этике экспериментов на животных Медицинской школы Университета Аджу.
Во избежание раздражения слизистой оболочки носа анестезию проводили внутримышечно. инъекция Золетила 50 (10 мг / кг; Vibac, Carros, France). Механические повреждения выполняли межзубной щеткой (10 мм), введенной через правую ноздрю 31 .
Восемнадцать крыс были случайным образом разделены на две группы по девять крыс в каждой: (1) группа физиологического раствора (0,9% NaCl) и (2) группа NTS. NTS генерировали обработкой NTP в течение 30 секунд на мл в физиологическом растворе. В каждой группе по 0,1 мл физиологического раствора и 0,1 мл НТС закапывали в правую носовую полость в течение 7 дней один раз в сутки. Инстилляция проводилась под анестезией, и она осаждалась в виде капель жидкости на наружных ноздрях, и крысам позволяли ее аспирировать. После закапывания тщательно контролировали дыхание для предотвращения дыхательной недостаточности 37 .Три крысы из каждой группы были умерщвлены на 3, 5 и 7 дни после механического повреждения (см. Рис. 4). Верхнюю челюсть (включая носовые пазухи) извлекали для обработки ткани, образцы фиксировали в 4% растворе формалина с нейтральным буфером и декальцинировали в Decalcifying Solution-Lite (Sigma-Aldrich, Saint-Louis, USA) в течение ночи. Образцы были вырезаны от задней части верхних резцов до резцового сосочка 38 и обработаны в соответствии со стандартными процедурами заливки парафином.После подготовки слайдов с тканями случайным образом выбирали 5 слайдов из каждого образца и определяли гистопатологические изменения слизистой оболочки носа с помощью H&E. Изображения были получены и проанализированы с помощью светового микроскопа. Полученные изображения анализировали с помощью программного обеспечения Image J (Национальные институты здравоохранения, Мэриленд, США).
Иммуно-гистохимический анализ
Иммуно-гистохимический анализ проводился с залитыми парафином срезами слизистой оболочки носа. Залитые в парафин образцы были последовательно разделены на сегменты толщиной 6 мкм. Вкратце, срезы окрашивали антителом против EGFR (1: 500; Cell Signaling Technology, Danvers, MA, USA) в течение ночи при 4 ° C. Срезы промывали в PBS и инкубировали в течение 2 часов при комнатной температуре со вторичным антителом. Изображения анализировали с помощью светового микроскопа (Nikon E600; Nikon, Токио, Япония).
Вкратце, срезы окрашивали антителом против EGFR (1: 500; Cell Signaling Technology, Danvers, MA, USA) в течение ночи при 4 ° C. Срезы промывали в PBS и инкубировали в течение 2 часов при комнатной температуре со вторичным антителом. Изображения анализировали с помощью светового микроскопа (Nikon E600; Nikon, Токио, Япония).
Статистический анализ
Мы провели односторонний дисперсионный анализ (ANOVA) на основе U-критерия Манна-Уитни с использованием статистического программного обеспечения SPSS 20.0 (SPSS, Чикаго, Иллинойс, США).В эксперименте in vitro параметры данных трех независимых экспериментов были выражены как среднее значение ± стандартное отклонение. Данные in vivo экспериментов выражали как среднее ± стандартная ошибка среднего. Статистически значимым считалось P <0,05 (* P <0,05; ** P <0,01; *** P <0,001).
Заявление об этике
Это исследование было проведено с одобрения Институционального комитета по экспериментам на животных Медицинской школы Университета Аджу (номер IACUC: 2016-0031).
Эндоскопическая хирургия носовых пазух | Университет здравоохранения штата Юта
Исцеление – Большая часть заживления вашего носа произойдет в течение следующих 4-6 недель. У пациентов с полипами носа и тяжелой гиперреактивностью слизистых оболочек (чрезмерная реактивность слизистой оболочки носа и пазух) процесс может длиться намного дольше. В это время старайтесь как можно больше не допускать попадания носа в пыльную или задымленную среду. Это включает табачный дым.
Лекарства – После операции вы получите рецепты на ряд лекарств.Обычно к ним относятся обезболивающие и антибиотики. В некоторых случаях пациенты будут принимать стероидные таблетки после операции. Важно, чтобы рецепты выписывались вовремя, а лекарства принимались в соответствии с указаниями. Эти лекарства являются важными компонентами вашего ухода, способствуя быстрому и правильному заживлению. Несоблюдение их правил может привести к послеоперационной инфекции и рубцеванию носовых пазух.
Несоблюдение их правил может привести к послеоперационной инфекции и рубцеванию носовых пазух.
Лекарства будут корректироваться в зависимости от прогресса заживления. Это будет оцениваться путем осмотра вашего носа во время визитов после операции.Некоторые лекарства будут продолжены, некоторые будут отменены, а другие начнутся принимать новые. Не прекращайте прием лекарств самостоятельно, не посоветовавшись с врачом. Вы можете возобновить прием назальных стероидных спреев через неделю после операции. Если возникнут вопросы, обращайтесь в офис. Мы хотим убедиться, что заживление проходит должным образом и операция прошла успешно.
Ирригация – Покрытие кровью и слизью может замедлить процесс заживления. Чтобы сохранить нос влажным и предотвратить образование корок, вы должны использовать для орошения носа физиологический раствор (соленую воду) в течение как минимум двух недель после операции.Простая в использовании система – это средство для полоскания носовых пазух NeilMed, которое можно приобрести или заказать без рецепта во многих аптеках.
В течение первых пяти дней после операции вам следует орошать нос два-три раза в день. Постарайтесь провести орошение как можно сильнее, чтобы удалить как можно больше засохшей крови и слизи. Если между ирригациями у вас чувствуется сухость или заложенность носа, можно также использовать назальный спрей с солевым раствором. Старайтесь, чтобы внутренняя часть носа была как можно более влажной. Чем больше вы будете использовать для орошения и опрыскивания физиологическим раствором, тем легче будет проходить послеоперационный визит.
Усталость – Усталость в течение двух или трех дней после операции является обычным явлением. Вам нужно будет расслабиться в течение нескольких дней после операции. Вам также следует избегать интенсивных физических нагрузок в течение нескольких дней. Умеренная активность (например, прогулка) приемлема.
Работа – Большинство людей возвращаются к работе в течение недели после операции.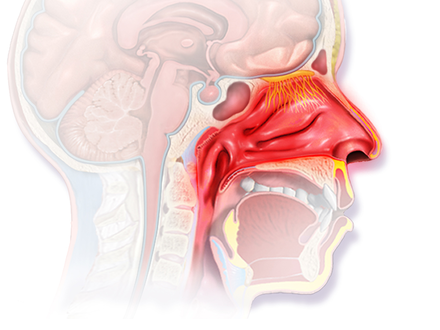 Некоторые возвращаются раньше, некоторые позже. Планируйте отсутствовать в течение недели и вернитесь, как только почувствуете, что это будет готово.
Некоторые возвращаются раньше, некоторые позже. Планируйте отсутствовать в течение недели и вернитесь, как только почувствуете, что это будет готово.
Путешествие – Многие наши пациенты приезжают издалека.Мы предпочитаем, чтобы после операции вы остались на ночь в этом районе. При необходимости вы можете лететь самолетом через 48 часов после операции.
Послеоперационные посещения – Уход за пазухами не заканчивается после завершения операции. Частые послеоперационные посещения в течение четырех-шести недель – еще один важный компонент вашего лечения. Во время этих посещений ваш врач осмотрит ваш нос с помощью назального телескопа (как перед операцией) и убедится, что заживление продолжается.Также может потребоваться санация (удаление засохшей крови и слизи), пока нос восстанавливает способность заботиться о себе. В некоторых случаях необходимы небольшие изменения и корректировки заживления под местной анестезией, чтобы рубцовая ткань не закрывала пазухи.
Так как ваш нос будет болезненным в течение нескольких недель после операции, мы рекомендуем вам принять одну или две таблетки обезболивающего примерно за 30 минут до визита. Поскольку лекарство содержит наркотик, вам нужно будет попросить кого-нибудь отвезти вас домой после посещения.Прием лекарства перед визитом позволяет большинству пациентов пройти обследование с минимальным дискомфортом.
слизистая оболочка | Функции, примеры, расположение и факты
Слизистая оболочка , мембрана, выстилающая полости тела и каналы, ведущие наружу, в основном дыхательные, пищеварительные и урогенитальные тракты. Слизистые оболочки выстилают многие участки и структуры тела, включая рот, нос, веки, трахею (дыхательное горло) и легкие, желудок и кишечник, а также мочеточники, уретру и мочевой пузырь.
Клетки эпителиальной поверхности слизистой оболочки (A) проникают в ямки (B) слизистой оболочки в просвете желудка (C – железы желудка; D – мышечная слизистая оболочка желудка).
Подробнее по этой теме
Болезнь человека: поддержание целостности кожи и слизистых оболочек
За редким исключением, патогенные организмы не могут проникнуть через неповрежденные покровы и оболочки тела.Действительно, если брать пробы …
Слизистые оболочки различаются по структуре, но все они имеют поверхностный слой эпителиальных клеток поверх более глубокого слоя соединительной ткани. Обычно эпителиальный слой мембраны состоит либо из многослойного плоского эпителия (несколько слоев эпителиальных клеток, верхний слой уплощен), либо из простого столбчатого эпителия (слой столбчатых эпителиальных клеток, причем клетки значительно больше по высоте, чем по ширине). ). Эти типы эпителия особенно прочны – способны выдерживать истирание и другие формы износа, связанные с воздействием внешних факторов (например,г., частицы пищи). Они также обычно содержат клетки, специально приспособленные для абсорбции и секреции. Термин слизистая оболочка происходит от того факта, что основным веществом, секретируемым оболочками, является слизь; основной составляющей слизи является мукополисахарид, называемый муцин.
слизьПоверхностная слизистая клетка в просвете желудка, выделяющая слизь (розовое пятно).
Underwood J (2006) Путь к пищеварению вымощен ремонтом. PLoS Biol 4 (9): e307.doi: 10.1371 / journal.pbio.0040307Слизистые оболочки и выделяемая ими слизь служат в первую очередь для защиты и смазки. Например, твердые частицы и патогены (болезнетворные организмы) попадают в секретируемую слизь, предотвращая их проникновение в более глубокие ткани, будь то легкие (в случае дыхательных путей) или ткани, лежащие непосредственно под слоем мембраны. Мембраны и слизь также помогают поддерживать влажность подлежащих тканей.
Гематома перегородки: симптомы, лечение и причины
Гематома перегородки – это скопление крови в перегородке или пространстве между двумя ноздрями. Гематома похожа на синяк или сгусток крови, но, если ее не лечить, она может повредить ткани и привести к инфекции.
Гематома похожа на синяк или сгусток крови, но, если ее не лечить, она может повредить ткани и привести к инфекции.
Травма носа может привести к разрыву кровеносных сосудов внутри и вокруг перегородки, где есть как кость, так и хрящ. Когда кровь сворачивается, чтобы остановить кровотечение, образуется гематома.
Гематомы в большинстве других областей тела обычно реабсорбируются со временем, как это происходит с синяком. Однако гематомы перегородки, как правило, не заживают сами по себе, и в большинстве случаев их необходимо немедленно дренировать.
Краткие сведения о гематоме перегородки:
- Если не лечить, гематома перегородки может вызвать серьезные осложнения.
- Гематома перегородки почти всегда возникает после травмы носа.
- Никакие специальные меры не могут предотвратить гематому перегородки после травмы носа.
- В большинстве случаев гематому перегородки необходимо дренировать.
Ткань перегородки может быть серьезно повреждена, в результате чего нос становится болезненным и деформируется.
Если это произойдет, и гематома блокирует кровоток к перегородке, это может привести к некрозу ткани или отмиранию ткани перегородки.
Редко, особенно если сопровождается переломом носа, гематома перегородки может вызвать тяжелую и потенциально опасную для жизни инфекцию.
У людей, получивших удар в нос, гематома может развиться через несколько часов, дней, а иногда и недель после травмы.
Когда гематома развивается вскоре после травмы, человек может ошибочно рассматривать свои симптомы как результат травмы, а не гематомы. По этой причине человеку жизненно важно обращаться за медицинской помощью при любой серьезной травме носа.
У любого, кто сломал нос, может развиться гематома носа. Важно, чтобы они проверили симптомы перелома носа, включая следующие:
- кровотечение после удара в нос
- опухоль вокруг носа или под глазами
- кровотечение через несколько часов после первоначальной травмы
- чистый дренаж из носа
- изменение формы или размера носа
Первичный симптом гематомы перегородки – заложенность носа.
Засорение может быть только с одной стороны или с обеих сторон. С одной стороны может быть хуже, чем с другой, в зависимости от расположения гематомы. Внутри ноздри может быть видимая гладкая красная масса, но гематома не всегда видна. После развития гематомы нос может стать мягким.
Поскольку гематома перегородки требует незамедлительного лечения, люди, испытывающие затрудненное дыхание, значительный отек, чувство полноты или заложенности носа после травмы, должны немедленно обратиться за медицинской помощью.
Инфекция гематомы может вызвать сильную боль, жар, увеличение лимфатических узлов и нагревание носа или около него. Отмирание тканей может вызвать деформацию носа.
У новорожденных и очень маленьких детей, которым необходимо дышать через нос, гематома перегородки может вызвать сильную боль. Родители должны немедленно обратиться за медицинской помощью при любой травме носа ребенка.
Если ребенок плачет и возбужден без известной причины, одной из возможных причин является гематома перегородки.
Врачи не уверены, почему у некоторых людей возникают гематомы после травмы носа, а у других – нет.
Одним из факторов может быть то, как травма носа влияет на слизистые оболочки. Когда кровеносные сосуды открываются, а слизистые оболочки нет, это позволяет крови накапливаться внутри слизистых оболочек, вызывая гематому.
Исследователи не выявили каких-либо конкретных генетических факторов или факторов риска, связанных с образом жизни, для гематомы перегородки. Первичный фактор риска – это просто травма носа.
Причины повышенного риска травмы носа включают:
- занятия контактными или боевыми видами спорта, например футбол или бокс
- попадание в автомобильную или мотоциклетную аварию
- недавний удар в нос, например, во время драки или преследования падение
- недавняя операция на носу
- перелом носа
Человек может стремиться снизить риск травм носа только за счет использования подходящего защитного снаряжения при занятиях спортом и защиты носа от ударов насколько возможно.
Людям, недавно перенесшим травму носа, следует немедленно обратиться за медицинской помощью. Правильный уход за сломанным носом, особенно если необходимо установить травму, может предотвратить гематому.
Если гематома уже образовалась или формируется, незамедлительная медицинская помощь может осушить травму до того, как она нанесет длительный вред.
Поделиться на Pinterest Дренаж может быть рекомендованной хирургической процедурой, которая может выполняться под местной анестезией.Дренирование – это хирургическая процедура, которая в большинстве случаев может выполняться под местной анестезией, которая позволяет человеку бодрствовать во время дренирования.
Врач разрезает нос, чтобы слить кровь, а затем может наложить на него марлю, чтобы уменьшить кровотечение и сохранить его стабильность.
В некоторых случаях операция может потребоваться под общим наркозом, особенно при работе с младенцами и очень маленькими детьми.
Младенцам, которые должны дышать через нос, может потребоваться дополнительный уход, в том числе установка трубки, которая поможет им дышать во время заживления гематомы.
Если оставить гематому перегородки без лечения, дальнейшее лечение усложняется.
Инфекции являются обычным явлением, когда лечение задерживается, и для них могут потребоваться антибиотики в форме таблеток, внутривенно или через трубку в вену.
Врач может также удалить опухоль, окружающую инфекцию, или удалить поврежденные или мертвые ткани.
Нелеченная гематома перегородки может вызвать коллапс или разделение перегородки носа, что приводит к так называемому искривлению перегородки. Это может вызвать затрудненное дыхание и хронические проблемы с носовыми пазухами.
Операция иногда может исправить проблемы с перегородкой и даже улучшить внешний вид носа. Однако не всегда удается полностью вернуть носу первоначальный вид.
Когда большие куски ткани деформированы или отмерли, можно использовать трансплантат для замены хряща или других частей. Трансплантат – это когда врач заменяет ткань, обычно тканью из другого места на теле человека.
Трансплантат – это когда врач заменяет ткань, обычно тканью из другого места на теле человека.
После дренирования гематомы перегородки человек может испытывать боль и отек.Пакеты со льдом и обезболивающие, такие как ибупрофен, могут помочь. Если боль интенсивная или внезапно усиливается, им следует проконсультироваться с врачом.
Гематома перегородки всегда требует лечения и дренирования. При своевременном лечении это незначительное осложнение – сломанный нос. При отсутствии лечения он может навсегда изменить внешний вид человека.
Из-за потенциальной серьезности состояния всегда лучше немедленно обратиться за помощью при травме носа, даже если человек не уверен в степени полученной травмы.
Синдром Шегрена | Сидарс-Синай
Обзор
Синдром Шегрена – это заболевание, при котором защитная система организма (иммунная система) атакует здоровые ткани, вызывая сухость во рту, глазах и других оболочках тела, выделяющих слизь. Он часто встречается вместе с ревматическими заболеваниями, такими как ревматоидный артрит, склеродермия и волчанка.
Симптомы
Синдром Шегрена может поражать только глаза или только рот, или может быть более общим.Каждый третий человек с синдромом Шегрена также болен артритом. У человека могут быть признаки ревматического заболевания, но не иметь сухости в глазах или во рту, связанных с некоторыми формами болезни Шегрена.
Болезнь поражает железы, снабжающие слюной во рту и слезы в глаза. Это вызывает высыхание роговицы глаза и тканей вокруг глаза. Глаза могут чесаться или раздражаться. В запущенных случаях роговица может быть повреждена, что ухудшит зрение.
У людей с синдромом Шегрена мало или совсем нет слюны.Это вызывает сухость во рту и губах. Это также затрудняет жевание и глотание и способствует кариесу. Заболевание также может влиять на способность человека чувствовать вкус или запах пищи.
Другие части тела, где есть слизистые, также начинают сохнуть. Это включает нос, горло, легкие, вульву и влагалище. Высыхание в легких может привести к легочным инфекциям или пневмонии. Возможно выпадение волос на теле.
Это включает нос, горло, легкие, вульву и влагалище. Высыхание в легких может привести к легочным инфекциям или пневмонии. Возможно выпадение волос на теле.
Другие симптомы могут включать:
- Хронические болезни печени, желчного пузыря и поджелудочной железы
- Утрата способности нервов чувствовать чувствительность
- Заболевания почек
Причины и факторы риска
Синдром Шегрена встречается чаще, чем волчанка, но реже, чем ревматоидный артрит.Хотя его причина неизвестна, это может быть генетический фактор.
У человека с синдромом Шегрена риск лимфомы в 44 раза выше, чем у других людей. Кроме того, такие люди подвержены более высокому риску макроглобулинемии Вальденстрема.
Диагностика
Чтобы проверить, есть ли у человека синдром Шегрена, врач проведет следующие тесты:
- Тест Ширмера. В этом тесте измеряется количество слез, образующихся при раздражении глаз полосой фильтровальной бумаги, помещенной под каждое нижнее веко
- Добавление капли раствора бенгальской розы, окрашивающего впитывающие ее области глаза, также может помочь определить сухость глаз, характерную для Sjögren’s .
- Тесты для измерения слюноотделения во рту
- Биопсия слюнных желез во рту для исследования под микроскопом
- Анализы крови для определения реакции иммунной системы организма
Лечение
В настоящее время лечение сосредоточено на любом родственном ревматическом заболевании, которое может присутствовать, и на лечении симптомов синдрома Шегрена.Лечение может включать:
- Потягивание жидкости в течение дня
- Жевательная резинка без сахара
- Использование заменителя слюны в качестве жидкости для полоскания рта
- Избегайте антигистаминных или других препаратов, вызывающих высыхание слизистых оболочек
- Будьте осторожны в отношении регулярного ухода за полостью рта и зубов и регулярных посещений стоматолога
- Лекарство, пилокарпин, можно использовать для увеличения выработки слюны в железах, если они не сильно сократились из-за болезни
- При необходимости могут быть назначены обезболивающие
- Использование глазных капель



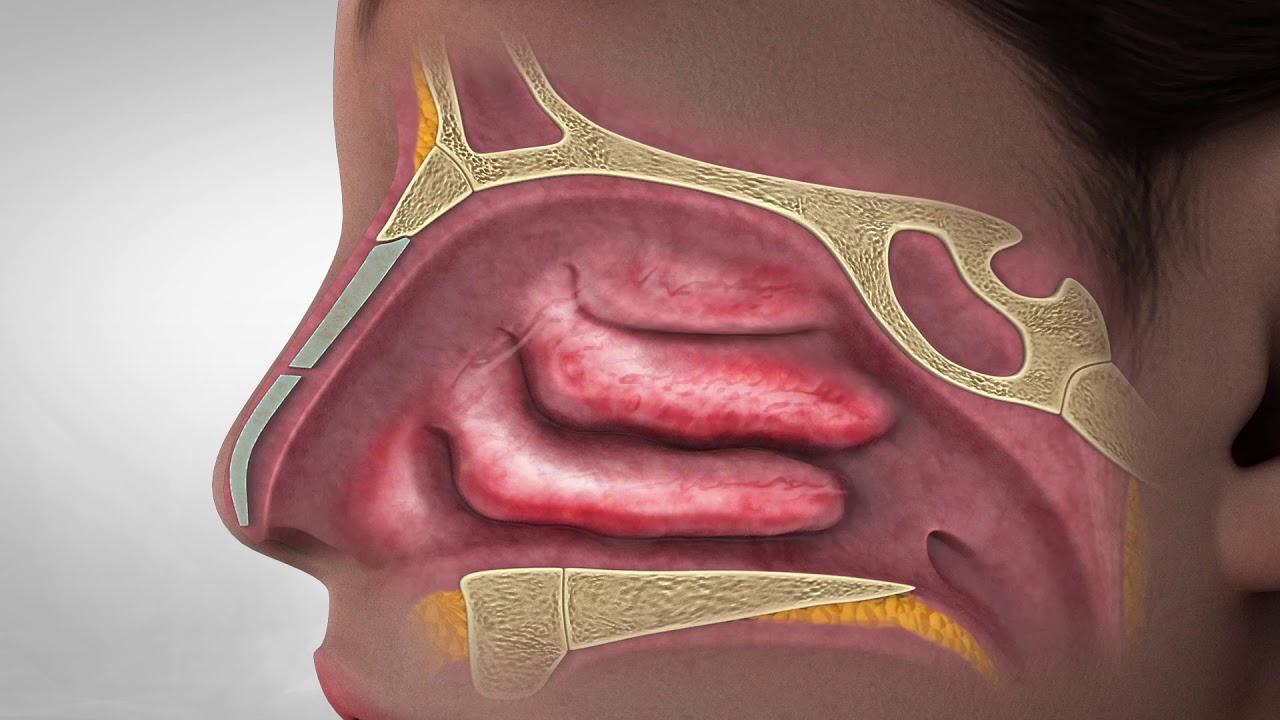 Нос деформируется, а его постоянно красный цвет нередко принимается окружающими за признак алкоголизма.
Нос деформируется, а его постоянно красный цвет нередко принимается окружающими за признак алкоголизма.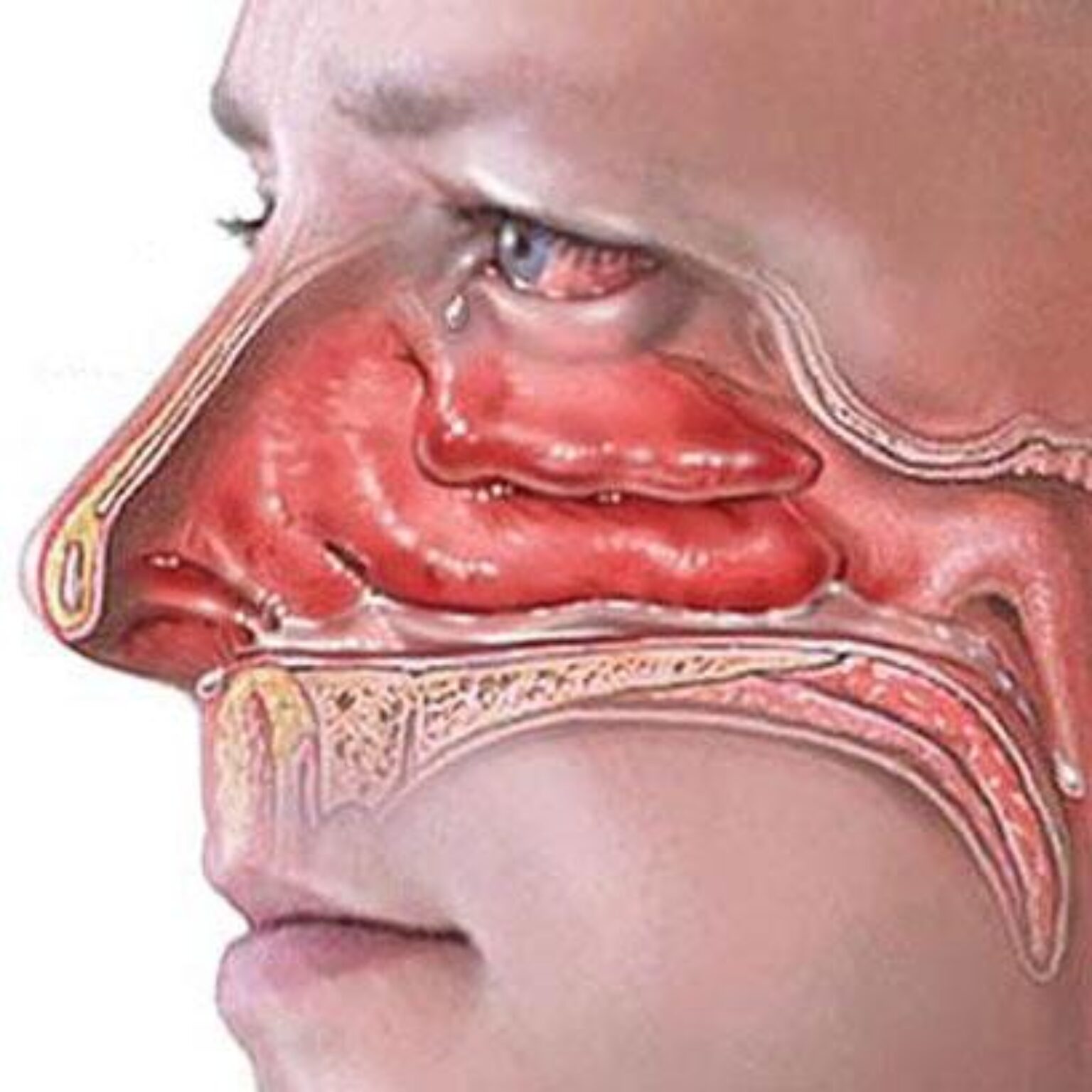 Действие препарата за счет этого увлажняющее, обеззараживающее. При аллергиях использовать нельзя.
Действие препарата за счет этого увлажняющее, обеззараживающее. При аллергиях использовать нельзя.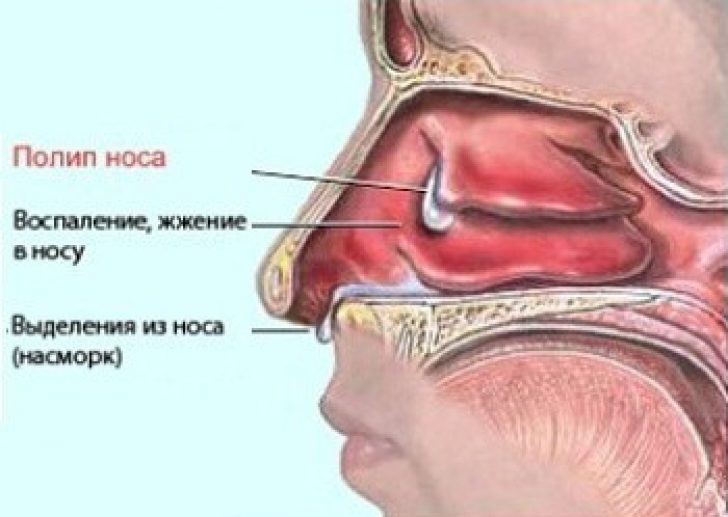 М.: Медицина. 2002. 576 с.
М.: Медицина. 2002. 576 с.