Вирусный кератит – причины, симптомы, диагностика и лечение
Вирусный кератит – воспалительное поражение роговицы глаза, вызванное вирусной инфекцией. Вирусный кератит проявляется пузырьковыми высыпаниями, отеком и покраснением глаза, роговичным синдромом, изъязвлением и помутнением роговицы, снижением зрения, невралгическими болями. С целью диагностики вирусного кератита проводят биомикроскопию, конфокальную и эндотелиальную микроскопию, пахиметрию и кератометрию, проверку остроты зрения, определение чувствительности роговицы, культуральное, ПЦР, ИФА исследования. Для лечения вирусного кератита назначают противовирусные, иммуномодулирующие, антибактериальные средства, анальгетики, НПВС, антиоксиданты, витамины, физиотерапию; при необходимости выполняют соскабливание пораженного эпителия или кератопластику.
Общие сведения
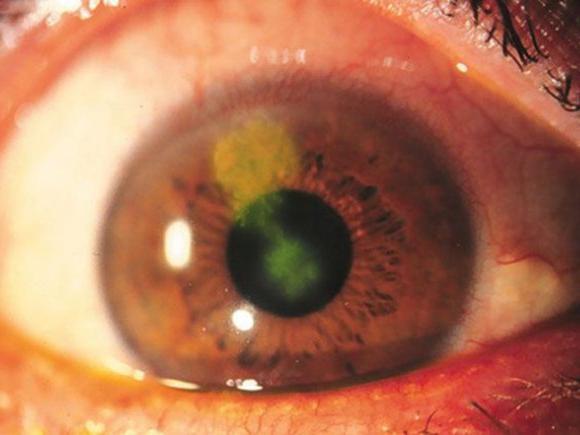
Вирусный кератит является одним из проявлений общей вирусной инфекции; чаще поражает детей и людей молодого возраста.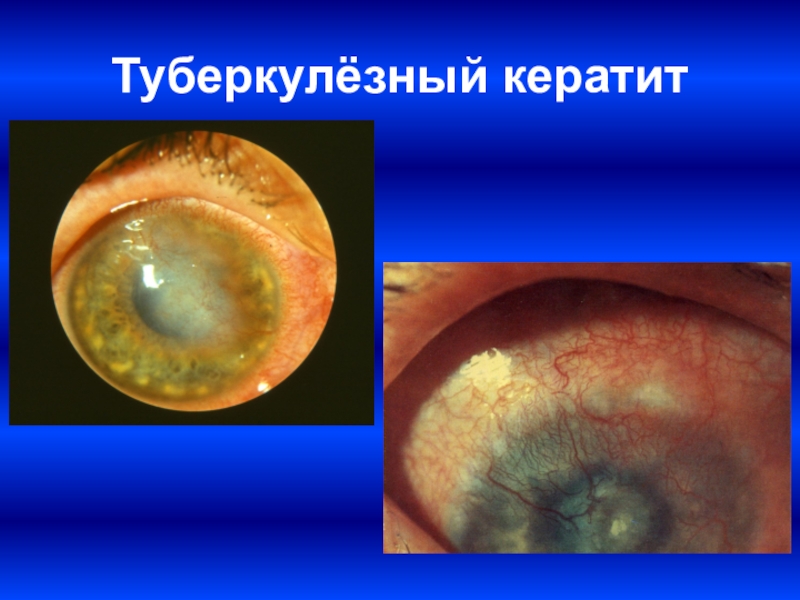 Воспалительный процесс при вирусном кератите может быть поверхностным (затрагивать только эпителий и верхние слои стромы) или глубоким (захватывать всю строму). Вирусный кератит сопровождается уменьшением прозрачности роговицы и понижением остроты зрения, может осложняться развитием некроза роговицы, абсцессов и изъязвлений.
Воспалительный процесс при вирусном кератите может быть поверхностным (затрагивать только эпителий и верхние слои стромы) или глубоким (захватывать всю строму). Вирусный кератит сопровождается уменьшением прозрачности роговицы и понижением остроты зрения, может осложняться развитием некроза роговицы, абсцессов и изъязвлений.
Вирусный кератит
Классификация вирусных кератитов
Воспаление роговой оболочки глаза чаще развивается и тяжелее протекает при ее поражении вирусами простого (ВПГ) и опоясывающего герпеса, относящимися к фильтрующим нейродермотропным вирусам.
Выделяют несколько видов вирусного кератита герпетической природы: первичный (первичное инфицирование) и постпервичный (активация латентного вируса). Герпетическая инфекция длительный период может находиться в неактивном состоянии, ее резервуаром является эпителий конъюнктивы и ганглий тройничного нерва.
По вариантам клинического течения в офтальмологии различают вирусный кератит точечный, везикулезный, древовидный, метагерпетический, дисковидный и диффузный кератоувеит.
Причины вирусного кератита
Причиной вирусного кератита является заражение аденовирусной, герпетической инфекцией, вирусами ветряной оспы, кори, эпидемического паротита. Развитию вирусного кератита может способствовать отсутствие своевременной терапии аденовирусного конъюнктивита.
Предрасполагающими факторами возникновения вирусного кератита являются повышение проницаемости или нарушение целостности роговицы глаза, ослабление общего и местного иммунитета, частые эмоциональные стрессы, переохлаждение организма.
Герпетический кератит может быть спровоцирован другими ОРВИ и гриппом, способствующими снижению иммунной защиты и активации возбудителя латентной инфекции.
Симптомы вирусного кератита
Для вирусного кератита характерно длительное течение заболевания с частыми рецидивами; наличие пузырьковых высыпаний, инфильтратов неправильной или древовидной формы; снижение чувствительности роговицы; сопутствующая невралгия тройничного нерва.
Первичный герпесвирусный кератит проявляется остро; протекает с высыпаниями на губах, слизистых, крыльях носа, веках. При этом отмечаются светобоязнь, слезотечение, покраснение глаз, болевые ощущения, отек и помутнение роговицы, развитие вторичной инфекции, лимфаденопатия. При вскрытии пузырьков развиваются эрозии и язвочки.
Послепервичный герпесвирусный кератит наблюдается у детей, ранее переболевших ветряной оспой, и у взрослых на фоне ослабления иммунитета. Течение заболевания – подострое, продолжительность – 2-3 недели. Выделения из глаза – незначительные, серозно-слизистые, роговичный синдром слабо выраженный. С каждым последующим обострением вирусного кератита продолжительность заболевания увеличивается, развивается более глубокое поражение роговицы и более резкое снижение зрения.
Точечный вирусный кератит протекает без выраженной клиники, характеризуется точечными помутнениями роговицы. При везикулезном вирусном кератите на роговице наблюдаются мелкие, полупрозрачные пузырьки, которые довольно быстро лопаются с образованием язвочек.
При древовидном вирусном кератите наблюдаются мелкие инфильтраты в эпителии и передних слоях стромы; на месте изъязвленных и слившихся вместе герпетических пузырьков отмечаются характерные серые линии в виде ветвей дерева, идущие по ходу поверхностных роговичных нервов. Древовидный кератит протекает вяло, но упорно, обычно сопровождается развитием поверхностной язвы размером 1-1,5 мм и невралгическими болями.
Метагерпетический кератит характеризуется длительным течением с тяжелым поражением стромы роговицы, выраженным роговичным синдромом, образованием глубоких воспалительных инфильтратов и массивных эрозий. Роговица разбухает и приобретает серо-мутный оттенок; после затухания остроты процесса на ней остается грубое помутнение, значительно нарушающее зрение, возможна перфорация. Метагерпетический вирусный кератит сочетается с передним увеитом (иридоциклитом), отеком сетчатки.
Для дисковидного вирусного кератита типично образование в центральной зоне роговицы серовато-белого очага в виде диска, сопровождающееся выраженным отеком и воспалением роговицы, конъюнктивы и век, повышением внутриглазного давления, значительным снижением чувствительности роговицы. Дисковидный кератит может продолжаться от нескольких месяцев до года, его исход – глубокое помутнение роговицы и резкое понижение остроты зрения.
Дисковидный кератит может продолжаться от нескольких месяцев до года, его исход – глубокое помутнение роговицы и резкое понижение остроты зрения.
Нейрогенный кератит возникает при поражении первой ветви тройничного нерва и обычно сопровождается герпетическими высыпаниями и сильными невралгическими болями по ходу его разветвления, иногда – склеритом, невритом зрительного нерва или параличом глазных мышц, развитием вторичной глаукомы.
Диагностика вирусного кератита
Диагностика вирусного кератита основывается на изучении симптомов и особенностей течения заболевания, его связи с перенесенной вирусной инфекцией; данных наружного осмотра, визометрии, лабораторных и инструментальных исследований.
Оценить состояние роговицы помогает проведение биомикроскопии глаза, конфокальной и эндотелиальной микроскопии роговицы, пахиметрии и кератометрии, определение чувствительности роговицы. Для обнаружения эрозий и язв роговицы выполняется флюоресцеиновая инстилляционная проба.
Выявление и идентификация возбудителя вирусного кератита проводится при помощи культурального исследования, ПЦР мазка с конъюнктивы и роговицы. Титр вирусоспецифических антител в сыворотке крови определяют методом ИФА. Вирусный кератит дифференцируют с другими видами кератита: грибковым и бактериальным кератитом.
Лечение вирусного кератита
Лечение вирусного кератита проводится комплексно; терапия направлена на подавление вирусной инфекции, стимуляцию местного и общего иммунитета, регенеративного потенциала роговицы.
В рамках этиотропной терапии вирусного кератита назначают инсталляции противовирусных препаратов (интерферона, ацикловира, дезоксирибонуклеазы) и индукторов интерферона, закладывание теброфеновой, бонафторовой и оксалиновой мазей. При тяжелом вирусном кератите также показан пероральный прием больших доз противовирусных средств (ацикловира). Для коррекции иммунного статуса применяются левамизол, экстракты вилочковой железы, внутримышечные инъекции неспецифического гамма-глобулина.
С целью профилактики вторичной инфекции при вирусном кератите местно могут быть назначены растворы антисептиков (сульфацетамид), антибактериальные мази (тетрациклиновая или эритромициновая).
В курсе лечения вирусного кератита используют обезболивающие (новокаин, анальгин), антигистаминные препараты (хлоропирамин, дифенгидрамин), НПВС (фенилбутазон, индометацин), ингибиторы ферментов протеолиза (апротинин), мидриатики (атропин, циклопентолат), антиоксиданты (витамин E, метилэтилпиридинол), витамины (A, С, PP, группы B).
При герпетических язвах проводят криоаппликацию, лазерную коагуляцию; для улучшения кровоснабжения и трофики роговицы – диатермию, диадинамические токи, лекарственный электрофорез, стимуляцию регенерации гелий-неоновым лазером. Кортикостероиды при вирусном кератите могут применяться только в очень малых дозах в виде капель при полной эпителизации роговицы в регрессивном периоде заболевания.
В случае отсутствия результатов медикаментозного лечения вирусного кератита и прогрессирования изъязвления роговицы показано хирургическое вмешательство: при поверхностных формах – соскабливание пораженного эпителия, при глубоких формах – послойная или сквозная кератопластика с последующей реабилитационной и противорецидивной терапией.
При частых обострениях вирусного кератита (офтальмогерпеса) необходима вакцинация противогерпетической вакциной.
Прогноз и профилактика вирусного кератита
Глубокие вирусные кератиты, протекающие с изъязвлением роговицы, приводят к стойкому интенсивному помутнению роговой оболочки глаза, резко снижающему остроту зрения.
Профилактика вирусных кератитов требует предупреждения первичного инфицирования и рецидивов инфекционных заболеваний с помощью вакцинации, «терапии по сигналу». Необходимо остерегаться микротравм роговицы, стрессовых ситуаций, переохлаждения и других факторов, способствующих обострению «дремлющей» инфекции.
Вирусный кератит глаз: симптомы и лечение
Вирусный кератит глаз — это воспаление роговицы, спровоцированное различными вирусами. Заболевание чаще встречается у детей и людей среднего возраста. Вызвать инфекционный процесс могут возбудители герпетической инфекции, аденовирусы, вирусы кори, ветряной оспы, паротита. Лечение вирусного кератита напрямую зависит от типа возбудителя, который можно обнаружить только в ходе офтальмологической и лабораторной диагностики.
Лечение вирусного кератита напрямую зависит от типа возбудителя, который можно обнаружить только в ходе офтальмологической и лабораторной диагностики.
Причины возникновения болезни
Главная причина развития вирусного кератита — контакт с вирусоносителем. Заразиться можно воздушно-капельным путем, при использовании чужих предметов личной гигиены, косметических средств. Но чаще всего воспалительный процесс роговицы глаза возникает на фоне активации вируса простого герпеса или усиленного размножения аденовирусов. Герпетические и аденовирусные кератиты встречаются в большинстве случаев.
Способствуют развитию болезни следующие предрасполагающие факторы:
Классификация заболевания
Вирусные кератиты в зависимости от клинического течения могут быть следующих видов: везикулезные, точечные, дисковидные, диффузные, древовидные, метагерпетические. Чаще всего специалистам приходится сталкиваться с герпетическими и аденовирусными кератитами.
Наиболее тяжело протекает воспаление роговицы, спровоцированное вирусом простого герпеса и опоясывающего лишая.
Симптомы заболевания
Врач подбирает на основе симптомов вирусного кератита лечение, которое поможет быстро подавить воспалительный процесс и уничтожить инфекционных возбудителей, предупреждая появление осложнений. Обычно болезнь протекает несколько недель. Если вовремя не начать лечение вирусного кератита, он переходит в хроническую форму и дает частые рецидивы. Распространенным осложнением является невралгия тройничного нерва.
Герпетическая форма болезни протекает наиболее остро, с высыпаниями не только на роговице, но и на губах и крыльях носа. Основные симптомы заболевания:
- покраснение конъюнктивы;
- боль и отек роговицы, ее помутнение;
- увеличение регионарных лимфоузлов;
- повышение температуры тела;
- образование эрозий и язв на месте вскрытия пузырьков;
- незначительные серозно-гнойные выделения.
Важно! Сильный воспалительный процесс с выраженными местными проявлениями может приводить к глубокому поражению роговицы и потере зрения.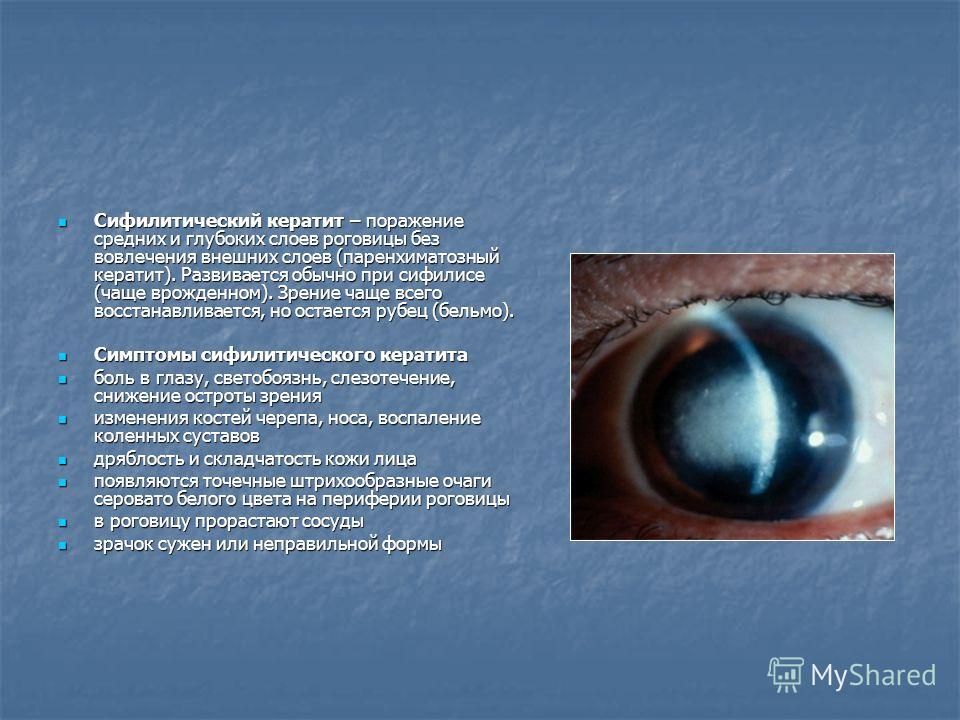
Диагностика
Диагностика аденовирусного кератита и других форм болезни включает офтальмологический осмотр и применение различных инструментальных и лабораторных исследований. С помощью методов ПЦР и ИФА можно с высокой точностью выявить конкретного возбудителя патологии. Дополнительно врач назначает микроскопию и биомикроскопию глаза, кератометрию. Важно оценить степень повреждения роговицы, чтобы подобрать эффективное лечение вирусного кератита и предупредить неблагоприятные последствия для здоровья в будущем.Лечение вирусного кератита
Симптомы и лечение вирусного кератита находятся в компетенции квалифицированного офтальмолога. Только врач может назначать обследование и соответствующую лекарственную терапию.
Комплексный подход обеспечивает воздействие сразу и на причину развития воспаления, и на симптомы болезни. Продолжительность лечения вирусного кератита зависит от симптомов заболевания: чем они выраженнее, тем дольше нужно применять лекарственные препараты. В рамках противовирусной терапии назначают средства с интерфероном, ацикловир в таблетках, лекарства на основе дезоксирибонуклеазы.
Местные средства используют для снятия зуда, воспаления и быстрого заживления тканей. Офтальмологи назначают оксолиновую, теброфеновую мази. При тяжелом течении заболевания применяют большие дозы ацикловира в таблетированной форме. Если болезнь часто обостряется, необходимо провести диагностику иммунной системы и использовать средства на основе интерферона для повышения иммунитета.
Для профилактики вторичной инфекции назначают антисептические полоскания слизистой глаз сульфацетамидом, применяют антибактериальные местные средства (тетрациклиновая, эритромициновая мази). Курс лечения обязательно включает применение обезболивающих препаратов в виде капель с анальгином или новокаином. Для снятия зуда и воспаления назначают антигистаминные средства, НПВС (индометацин), мидриатики (атропин).
Курс лечения обязательно включает применение обезболивающих препаратов в виде капель с анальгином или новокаином. Для снятия зуда и воспаления назначают антигистаминные средства, НПВС (индометацин), мидриатики (атропин).Вирусное воспаление роговицы вызывают инфекционные возбудители, которые в процессе своей жизнедеятельности выделяют токсины. Поэтому для устранения симптомов интоксикации используют антиоксиданты (витамины А и Е, РР, витамины группы В). При обнаружении язвенной формы заболевания специалисты назначают криоаппликации, лазерную коагуляцию.
С помощью лекарственного электрофореза можно улучшить кровоснабжение и питание тканей роговицы.
После заживления слизистой в небольших дозах назначают кортикостероидные средства. Но при вирусном воспалении роговицы они применяются короткими курсами и только с разрешения лечащего врача. В противном случае повышается риск развития осложнений. Если лекарственная терапия не дает ожидаемого эффекта, показано хирургическое вмешательство. Легкие формы заболевания легко лечат с помощью удаления пораженного эпителия. При глубоких язвенных дефектах не обойтись без кератопластики.
Легкие формы заболевания легко лечат с помощью удаления пораженного эпителия. При глубоких язвенных дефектах не обойтись без кератопластики.
Профилактика
Профилактика заболевания заключается прежде всего в своевременном лечении воспалительных процессов роговицы. Кератит нередко возникает на фоне некачественного лечения конъюнктивита, ОРВИ, простого герпеса, аденовирусной инфекции.
Чтобы предупредить прогрессирование болезни, рекомендуется своевременно обращаться к офтальмологу при появлении первых признаков воспаления: зуд, гиперемия слизистой, отечность век, выделения из глаз.
Рекомендуется остерегаться бытовых и профессиональных травм, работать в хорошо проветриваемых помещениях, вдали от токсических и повреждающих веществ. Для профилактики воспаления роговицы в детских коллективах необходимо соблюдать правила инфекционной безопасности, особенно в период распространения ОРЗ и гриппа. Заболевшие должны проходить качественное лечение вдали от здоровых детей.
Делитесь Вашим опытом и мнением в комментариях.
лечение и профилактика у взрослых и детей
Кератит глаза – это довольно распространенная патология роговой оболочки глаз, сопровождающаяся ее воспалением. Заболевание опасно тем, что при длительном течении приводит к помутнению роговицы. По статистике доля заболеваний кератитом составляет 4-6% от общего количества глазных патологий.
По статистике доля заболеваний кератитом составляет 4-6% от общего количества глазных патологий.
Причины кератита и его признаки
В основе патологии лежит инфильтрат роговицы – скопление в ее ткани лейкоцитов, гистиоцитов, плазматических клеток. При попадании гнойной инфекции в инфильтрат, развивается отмирание ткани роговицы.
Существует большое количество факторов, которые могут спровоцировать развитие воспаления роговицы, и они очень многообразны.
Причинами острого кератита глаза становятся:
- механические повреждения роговицы;
- воздействие патогенных микроорганизмов на роговицу;
- недостаток витаминов;
- аллергия;
- недостаточное выделение слезной жидкости.
Симптоматика
Самым явным признаком кератита является нарушение прозрачности роговицы, возникающее из-за отечности ее клеточных элементов в результате появления инфильтрата. Иногда наблюдается отслойка и отшелушивание эпителия, в результате чего на поверхности глаза появляются изъязвления.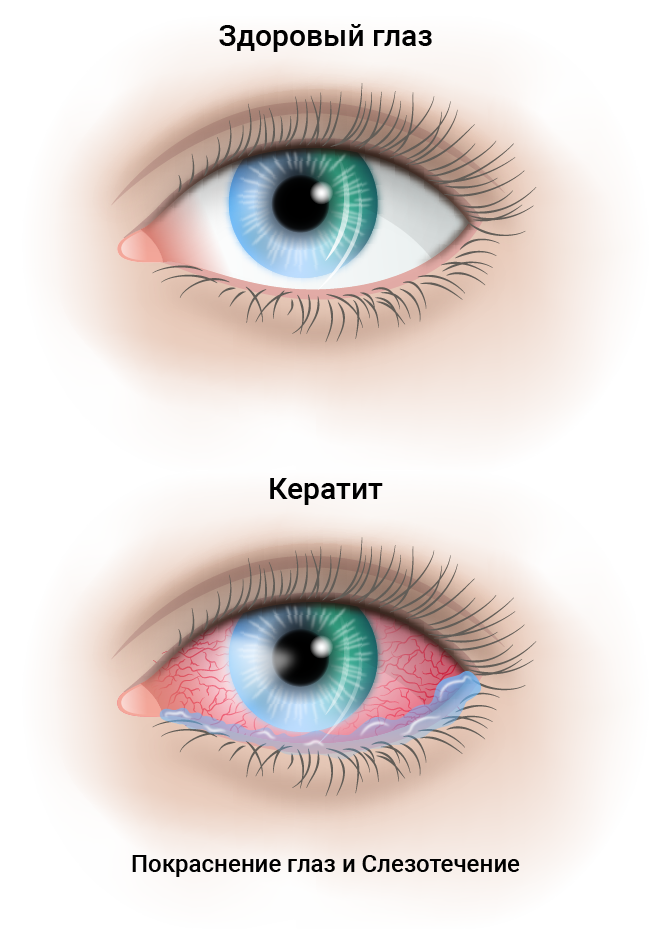
Инфильтраты бывают глубокими и поверхностными в зависимости от глубины распространения патологического процесса. Поверхностные могут исчезать сами собой без лечения, оставляя небольшое помутнение на роговице. Глубокие инфильтраты исчезают только после длительной и сложной терапии.
Для разных видов кератита характерен роговичный синдром с проявлением трех симптомов:
- светобоязнь. Человек испытывает дискомфорт в глазах при ярком свете. Из-за этого он начинает щуриться, часто моргает;
- неконтролируемое обильное слезотечение;
- непроизвольное сокращение круговых глазных мышц.
Патология роговой оболочки глаза проявляется характерными признаками, которые возникают у любого пациента независимо от причин развития и формы заболевания.
Общие симптомы кератитов дополняются в зависимости от вида патологии. К дополнительным признакам относятся:
- повышенная чувствительность роговицы глаза, а именно, неповрежденных ее участков;
- язвенные изменения на ее поверхности;
- выделение слизи или гноя;
- ухудшение зрения;
- краснота пораженного глаза;
- спазм век.

При обнаружении у себя нескольких из приведенных признаков нужна немедленная консультация специалиста.
Основные типы воспаления роговицы
Медики различают несколько разновидностей кератитов, отличающиеся между собой клиническими признаками и причинами возникновения. Основные виды воспаления роговицы и их особенности отражены в таблице.
| Виды кератитов. | Особенности. |
| Поверхностный. | Патология, развивающаяся из-за воспаления век или глаз. В этом случае кератит глаза становится осложнением другой патологии. Поверхностный кератит глаза очень трудно поддается лечению. |
| Туберкулезный. | Вызывает воспаление микобактерии туберкулеза в роговую оболочку. Бывает глубоким диффузным, очаговым, склерозирующим, фликтенулезным. |
| Вирусный герпетический древовидный кератит. | Как можно понять из названия, провоцирует развитие этой патологии герпетический вирус, которым заражено абсолютное большинство населения планеты. При сильном иммунитете вирус сидит внутри организма, но как только защитные силы организма дают слабину, появляется симптоматика кератита.Древовидное воспаление роговой оболочки глаза поражает многие ее слои и требует длительной терапии. По статистике герпетический древовидный кератит диагностируют в 80% случаев у пациентов, имеющих воспаление роговицы. При сильном иммунитете вирус сидит внутри организма, но как только защитные силы организма дают слабину, появляется симптоматика кератита.Древовидное воспаление роговой оболочки глаза поражает многие ее слои и требует длительной терапии. По статистике герпетический древовидный кератит диагностируют в 80% случаев у пациентов, имеющих воспаление роговицы. |
| Грибковый кератит глаза. | Развивается после длительной терапии с помощью медикаментов относящихся к пенициллиновой группе. К симптоматике грибкового поражения относят появление болевых ощущений в глазу, его покраснение. Грибковое воспаление может привести к язвенному кератиту. |
| Травматический кератит. | Причинами патологии становится внедрение в роговицу инородного тела, химическое повреждение глаза, непроникающее травмирование роговой оболочки. Лечение проводится с помощью глазных капель с глюкозой, витамином В2, тиаминовой мази. |
| Аллергический. | Возникает в результате воздействия определенных групп медикаментов, пыльцы растений, шерсти животных, бытовой химии, глистной инвазии, туберкулеза. Для лечения необходимо устранение аллергена и последующее лечение с помощью капель и мазей. Для лечения необходимо устранение аллергена и последующее лечение с помощью капель и мазей. |
| Аденовирусный. | Развивается в детском возрасте из-за ослабления иммунитета. Его принято разделять на катаральный, фолликулярный и пленчатый. Считается опасной формой, так как при отсутствии терапии приводит к потере зрения. |
| Общий вирусный кератит. | Такое воспаление роговицы вызывают многочисленные факторы, к которым относят корь, ветряную оспу, ОРВИ. |
| Острый кератит. | Это разновидность герпетического воспаления роговицы, имеющая тяжелое течение. Чаще всего возникает в детском возрасте и характеризуется появлением пузырьковых образований в области носа, век, губ. |
| Бактериальный. | Развитию этой формы агрессивного кератита способствует проникновение в глаз болезнетворных бактерий из числа синегнойных палочек, бледной спирохеты, золотистого стафилококка при несоблюдении правил гигиены. |
Диагностика
Игнорировать признаки воспаления роговой оболочки глаза нельзя, ведь патология может привести к серьезным последствиям. Как только появились симптомы, описанные выше, необходимо проконсультироваться с офтальмологом. Он после осмотра назначит диагностические меры, чтобы дифференцировать кератит глаза, а затем подберет медикаментозные средства.
Как только появились симптомы, описанные выше, необходимо проконсультироваться с офтальмологом. Он после осмотра назначит диагностические меры, чтобы дифференцировать кератит глаза, а затем подберет медикаментозные средства.
К основным мерам диагностики кератита относятся:
- Биомикроскопия глаза. В ходе процедуры дают оценку повреждениям роговицы.
- Пахиметрия. Проводят измерение толщины роговицы.
- Эндотелиальная и конфокальная микроскопия роговицы. Необходимы для оценки глубины поражения роговичного слоя.
- Цитологический и бактериологический мазок с роговицы и конъюнктивы. Нужны для выявления возбудителя заболевания.
- Флюоресцеиновая проба. Предназначена для выявления эрозий. Если они имеются на роговице, то после нанесения на нее однопроцентного раствора флюоресцеина изъязвленная поверхность окрашивается зеленым.
Перед тем, как лечить кератит глаза, дополнительно при необходимости назначают ПЦР, ИФА – диагностику, сбор туберкулиновых и аллергических проб (чтобы выявить туберкулезный или аллергический кератит), бак посев с краев и дна язв.
Также назначают биохимический анализ крови, иммунологическую диагностику для выявления инфекционных агентов.
Лечебные мероприятия
Существует огромное разнообразие кератитов (паренхиматозный, глубокий, сифилитический дисковидный, фликтенулезный, нейротрофический, стромальный, нитчатый), симптомы и лечение которых имеют некоторое отличие. Поэтому только после проведения тщательных диагностических мероприятий приступают к терапии. Курс лечения отличается в зависимости от тяжести кератита глаза. При легкой форме воспаления возможно лечение в домашних условиях, но при обязательном контроле врача.
Вылечить кератит тяжелой формы можно исключительно в условиях стационара. Лечение длительное, комплексное, включающее в себя различные медикаменты, физиопроцедуры. Таблетки при кератите малоэффективны (хотя их тоже назначают), но в большинстве случаев применяются глазные капли и мази.
Для устранения кератитов у взрослых применяют следующие группы препаратов:
- Мидриатики.
 Препараты нужны для профилактики развития спаек между радужкой и зрачком. К таким средствам относят Атропин, Тропикамид.
Препараты нужны для профилактики развития спаек между радужкой и зрачком. К таким средствам относят Атропин, Тропикамид. - Антибиотики. Это медикаменты для борьбы с инфекцией. К популярным антикератическим средствам относят капли Тобрекс, Ципромед, Флоксал, Левомецитин.
- Противовирусные препараты. Применяют при аденовирусном и герпетическом кератите. Назначают Зовиракс, Интерферон, Зирган. Самые эффективные глазные капли от кератита у человека – это Иммуноглобулин.
- Кортикостероиды. Применяют для снятия отечности и воспалительных процессов в глазу. Самыми эффективными считаются Гидрокортизон, Дексаметазон.
- Заживляющие препараты. Это Актовегин, Корнерегель. Восстанавливают роговицу после изъязвлений и эрозий.
В комплексную терапию входят иммуномодуляторы для укрепления защитных сил организма. Иногда назначают кератопротекторные, эпителизирующие препараты. А в особо тяжелых случаях делают инъекции антибиотиков под слизистую глаза. Лечение дополняют биогенные стимуляторы, которые укрепляют иммунитет и нормализуют регенерационные функции организма. Если кератит сопровождается появлениями язв на роговице, применяют лазерную коагуляцию, фонофорез, криоаппликации, электрофорез, диатермокоагуляцию.
Если кератит сопровождается появлениями язв на роговице, применяют лазерную коагуляцию, фонофорез, криоаппликации, электрофорез, диатермокоагуляцию.
Вся терапия кератита проводится под непосредственным контролем офтальмолога в условиях стационара на протяжении нескольких недель.
Народные средства
Довольно часто для восстановления роговицы глаза после кератита в комплексной терапии используются народные способы лечения. Они в качестве вспомогательного способа помогают ускорить процесс выздоровления.
Использование альтернативного лечения не подразумевает отмену медикаментозной терапии.Перед тем, как лечить кератит глаза в домашних условиях, все дополнительные средства из числа растительных запасов природы перед их использованием нужно показать своему лечащему врачу, который сделает вывод об обоснованности их использования в комплексной терапии кератита.
Сок алоэ
Самым эффективным способом для снятия симптоматики кератита является сок, полученный из мясистых листьев алоэ древовидного. С помощью чистой марли и силы пальцев из нескольких листьев растения выдавливают сок, добавляют в него 1 грамм мумие, все тщательно перемешивают. Полученное глазное средство ежедневно закапывают в оба глаза, даже если поражен только один. Терапию проводят в течение месяца, затем применяют только сок алоэ без добавления мумие.
С помощью чистой марли и силы пальцев из нескольких листьев растения выдавливают сок, добавляют в него 1 грамм мумие, все тщательно перемешивают. Полученное глазное средство ежедневно закапывают в оба глаза, даже если поражен только один. Терапию проводят в течение месяца, затем применяют только сок алоэ без добавления мумие.
Водная настойка прополиса
Прекрасный продукт пчеловодства помогает справиться со многими воспалительными заболеваниями, в том числе и с кератитами. Для его лечения рекомендуется закапывать по 6-8 раз в день в глаза однопроцентный водный настой прополиса. Это природное лекарство способствует снятию светочувствительности, дискомфорта в глазах, чрезмерного слезотечения. Терапевтический эффект достигается после полуторамесячного курса лечения. Затем делают перерыв и при необходимости повторяют.
Операция на глазах
Если лечение кератита народными средствами и медикаментами не помогает, больному назначают хирургическое вмешательство по пересадке роговой оболочки глаза, после которой вводят антигерпетическую вакцину.
К хирургическому вмешательству прибегают в случаях выявления язв и эрозий на роговице, при резком снижении зрения из-за рубцового помутнения роговой оболочки. Проводят эксимерлазерное удаление рубцов, кератопластику, лазерную коагуляцию.
Пластику роговицы назначают только в тех случаях, когда наблюдается сильный косметический дефект глаза, резко ухудшается зрение или возникает угроза перфорации роговицы. Если же кератит глаза выявлен своевременно, то врачи не прибегают к радикальным способам терапии. Обычно достаточно медикаментозной терапии.
Кератит у детей
Основной причиной появления воспаления роговицы глаза в детском возрасте становится глазная инфекция, а также типично «детские» болезни, такие как коревая краснуха или ветрянка. В связи с этим родителям стоит понимать, что кератит глаза у детей передается контактным способом. Поэтому, если в семье имеются несколько детишек, то при обнаружении у одного из них признаков воспаления роговой оболочки глаза, нужно проверить у врача всех.
Симптоматика детского кератита во многом схожа с аллергическим конъюнктивитом, до такой степени, что даже медикам приходиться проводить многоступенчатую диагностику для дифференцирования этих двух заболеваний.
Первыми признаками являются боль и резь в глазах, снижение остроты зрения, обильное слезотечение, самопроизвольное сокращение круговой мышцы глаз.
Терапия кератита у ребенка производиться промыванием слезных путей с последующим местным и общим лечением антибактериальными средствами.
Профилактические мероприятия
Для сохранения органов зрения и предотвращения воспаления роговицы необходима профилактика кератита. В первую очередь следует защищать глаза от возможных травм (от воздействия ультрафиолетовых лучей, слишком яркого света, механических повреждений). Необходимо посещать офтальмолога хотя бы раз в год для осмотра и проверки остроты зрения. Это поможет своевременно выявить патологические изменения в роговичном слое.
При использовании контактных линз обязательно нужно соблюдать правила по уходу за ними и их использования. Период простуд необходимо принимать витамины, чтобы укрепить иммунитет, что позволит избежать воспалительных процессов в роговице.
Период простуд необходимо принимать витамины, чтобы укрепить иммунитет, что позволит избежать воспалительных процессов в роговице.
Кератит или воспаление роговицы, характеризующееся помутнением и снижением зрения, при своевременной медицинской помощи полностью излечивается. Но стоит помнить, что некоторые непрофессиональные врачи могут спутать это заболевание с другими глазными болезнями и назначить неправильное лечение. Важна правильная диагностика, проводимая профессиональными специалистами. Кератит глаза развивается в глубоких роговичных слоях, поэтому при несвоевременном или неправильном лечении он приводит к значительному ухудшению зрения или слепоте, к счастью, только в редких случаях.
Автор статьи: Бахарева Елена Сергеевна, специалист для сайта glazalik.ru
Делитесь Вашим опытом и мнением в комментариях.
Краевой кератит глаз: причины и лечение
Краевой кератит — это патология роговицы глаза, при которой возникает ее воспаление. Болезнь имеет бактериологический или вирусный характер, реже его провоцирует микозная инфекция. Развивается заболевание в результате специфического аллергического ответа организма на воздействие условно-патогенных микроорганизмов или из-за хронического воспаления конъюнктивы. В итоге нарушается питание роговичной оболочки глаза, что приводит к формированию кровянистых инфильтратов в ней. После их рассасывания на роговой оболочке остаются язвочки, а затем образуются рубцы из плотной соединительной ткани, которые значительно влияют на зрение, снижая его остроту.
Болезнь имеет бактериологический или вирусный характер, реже его провоцирует микозная инфекция. Развивается заболевание в результате специфического аллергического ответа организма на воздействие условно-патогенных микроорганизмов или из-за хронического воспаления конъюнктивы. В итоге нарушается питание роговичной оболочки глаза, что приводит к формированию кровянистых инфильтратов в ней. После их рассасывания на роговой оболочке остаются язвочки, а затем образуются рубцы из плотной соединительной ткани, которые значительно влияют на зрение, снижая его остроту.
Причины
Краевой кератит является периферическим воспалением роговицы, которое могут спровоцировать недолеченные инфекционные патологии век или слизистой оболочки глаза, проникновение патогенных микроорганизмов, хроническое воспаление хрящевых желез век.
Причинами лимбального кератита становятся:
- снижение иммунитета;
- деформация роговичного слоя глаза;
- авитаминоз;
- вирус герпеса, проникнувший в поврежденную роговицу;
- простудные болезни;
- аллергия;
- неправильное использование контактных линз и уход за ними;
- травмы и ожоги роговицы;
- аденовирус;
- аутоиммунные заболевания;
- различные бактерии (стафилококки, стрептококки).

Любая из этих причин может привести к развитию краевого кератита и появлению болезненной симптоматики.
Виды кератитов и симптоматика
Все виды краевого кератита, независимо от причины возникновения, имеют схожую и различную симптоматику. При лимбальном кератите, в месте, где роговица соприкасается с краем века, образуются инфильтраты. Эти образования светло-серого цвета с четко очерченными границами. Между краем роговицы и инфильтратами остается здоровая зона шириной 1 мм. Если патология переходит в запущенную стадию, в этой зоне образуются новые сосуды – коллатерали. Эпителий под инфильтратами может быть частично поврежден, отсутствовать или оставаться неповрежденным.
При аутоиммунном характере заболевания в 2 мм от края роговицы появляется изъязвление в форме полумесяца. В этой области сосуды закупориваются, основное вещество роговицы истончается. Инфильтраты могут не обнаруживаться, но в большинстве случаев они есть.
К общим симптомам краевого кератита относятся:
- неконтролируемое слезотечение;
- боль и резь в глазах;
- фотофобия;
- ощущение инородного тела в глазу;
- частое непроизвольное сокращение век;
- нечеткость зрения;
- боль при открывании глаза.

Выраженность симптоматики зависит от вида патологии. В следующей таблице отражены основные характеристики краевых кератитов в зависимости от причин их вызвавших.
| Тип краевого кератита. | Характеристика. |
| Грибковый. | Редкая форма краевого кератита, появляющаяся после легкой травмы глаза. Если патологию не лечить, на роговице образуется ползучая язва. Симптоматика наблюдается 2 дня после инфицирования. Очаг воспаления разрастается, становится желтым или белым, он отгорожен валиком, являющимся границей инфильтрации. Место поражения отличается сухостью.Симптоматика может не меняться несколько дней, но при этом воспаление нарастает. Постепенно валик распадется, и клетки роговицы погибнут. Если воспалительный очаг самостоятельно отделяется от роговицы, на его месте появляется углубление, которое со временем превратится в бельмо. |
| Вирусный. | Очаг воспаления может располагаться в верхних или глубоких слоях роговицы, из-за чего она становится непрозрачной, наблюдается резкое снижение зрения.Причиной, вызвавшей патологию, является вирус простого герпеса и опоясывающего лишая. Вирусный краевой кератит имеет несколько подвидов (вазикулезный, древовидный, точечный, диффузный, дисковидный, мета герпетический). Заболевание имеет длительное хроническое течение с периодами обострения и затихания. Во время рецидивов на роговице могут образоваться пузырьки, глаз краснеет, начинает болеть, после лопанья пузырьков на роговице остаются язвочки. С каждым обострением зрение все больше падает. |
| Язвенный. | Опасная разновидность патологии, которая может привести к потере зрения. При этой разновидности краевого кератита чаще всего поражаются края роговой оболочки, но в некоторых случаях происходит изъязвление центра. После язв остаются рубцы. У человека наблюдается боль, особенно усиливающаяся при моргании, слезоточивость, фотофобия. |
| Травматический. | Возникает по причине повреждения роговицы. При поверхностном травматическом краевом кератите наблюдается ветвление сосудов, при глубоком сосуды прорастают в роговицу, появляются эрозии. Человек испытывает боль, наблюдается обильное слезотечение, непроизвольное подергивание верхнего века. |
Важно! Интенсивность симптоматики зависит от степени поражения роговицы. Но при любом виде патологического процесса радужка теряет свой блеск и становится мутной. Характерной чертой краевого кератита является прорастание сосудов в язву на роговичной оболочке.
Диагностика
Обнаружив у себя вышеперечисленные симптомы, следует записаться на прием к офтальмологу.
Врач проведет и назначит следующие диагностические мероприятия:
- осмотр с помощью щелевой лампы;
- кератометрию;
- пахиметрию;
- исследование роговицы путем введения в нее красителя;
- бактериальный посев, с помощью которого определяют фактор, спровоцировавший воспаление. Его собирают со дна и краев язвы возникшей на роговице. Это может быть грибок, вирус, инфекция. В зависимости от этого выбирают лекарственные препараты;
- выяснение прочности слезной пленки, которая обволакивает роговицу.
Только после полного обследования и выяснения причины патологии можно назначить грамотное лечение.
Терапия
Лечение начинают незамедлительно. Оно включает капли с антибиотиками, витамины, иммуностимуляторы, антивирусные и антибактериальные препараты. Лекарства для терапии краевого кератита назначают в виде капель, мазей, таблеток, инстилляций.
Лечение краевого кератита проводят в стационаре. Основным направлением борьбы с краевым кератитом является увлажнение роговицы, устранение воспаления, восстановление эпителиальной ткани, профилактика повторного инфицирования. Устраняют патологический процесс с помощью антибиотиков и сульфаниламидов. Основными препаратами являются гентамицин, пенициллин, левомецитин, тетрациклин, норсульфазол, фурацилин. Вид антибактериального препарата выбирается в зависимости от чувствительности к нему патогенной микрофлоры.
При сильном изъязвлении роговицы, антибиотики вводят вовнутрь или под конъюнктиву. Тетрациклиновую, пенициллиновую мази закладывают за веко 4 раза в день. Лечение включает капли Синтомицина 2 раза в день. Одновременно проводят лечение мидриатиками, витаминными каплями и мазями.
Прописывают капли Рестасис, которые способствуют повышению местного иммунитета, влияют на производство слез. Применяют их 2 раза в сутки.
Если наблюдается прогрессирующее изъязвление роговицы глаз с возникновением риска перфорации, применяют антибиотики из числа тетрациклинов. При аутоиммунной природе патологии проводится терапия, направленная на подавление реакций иммунной системы. При отсутствии эпителия на роговице для лечения краевого кератита применяют капли на основе фторхинолонов.
Народные средства
Травники давно изобрели природные способы борьбы с краевым кератитом. Самым популярным является лечение облепиховым маслом. В нем содержится большое количество витаминов, биофлавоноидов, которые положительно влияют на глаза. Масло необходимо капать в пораженный глаз ежечасно по капле. Облепиха устраняет все болезненные симптомы кератита, улучшает зрение.
Другим, не менее популярным средством лечения, устраняющим причины воспаления роговицы, является сок алоэ. Он хорошо устраняет инфекции и снимает воспаление. Применяя капли два раза в день, можно будет заметить, что ушла отечность, боль, слезотечение, восстановилось зрение.
Важно! В запущенных случаях, если патология затрагивает глубокие слои роговой оболочки глаз или при неэффективности лечения, назначают оперативное вмешательство. Проводят кератопластику, во время которой удаляют поврежденную роговицу и заменяют ее трансплантатом.Профилактика
Роговица является частью глаз и выполняет незаменимую функцию – помогает нам видеть мир. Сохранить ее здоровой очень важно.
Сделать это можно, выполняя ряд профилактических мероприятий:
- укреплять иммунитет;
- защищать глаза от негативных воздействий;
- принимать витамины;
- вовремя обращаться к офтальмологу.
Только так можно сохранить здоровье глаз.
Краевой кератит глаза – патология, которую нужно своевременно и грамотно лечить. При отсутствии грамотной терапии воспалительные процессы распространяются на глубокие слои роговицы, что впоследствии приведет к возникновению необходимости ее пересаживать. Из-за рубцевания роговичного слоя образуется бельмо, которое значительно снижает зрение, затуманивая его. Самым опасным последствием является слепота.
Если терапия проведена грамотно и вовремя, инфильтраты быстро рассасываются, помутнение роговицы исчезает, зрение восстанавливается.
Автор статьи: Бахарева Елена Сергеевна, специалист для сайта glazalik.ru
Делитесь Вашим опытом и мнением в комментариях.
Глазные капли от кератита – список лучших препаратов
Глаза – нежный и уязвимый орган зрения. Любое изменение состояния глаз настораживает и требует изучения. В иных случаях — немедленного действия.
Одна из причин неотложного обращения к офтальмологу – кератит, покраснение роговицы глаза.
Тяжелое воспалительное заболевание снижает прозрачность роговой оболочки, ведет к снижению зрения. Потом наступает слепота.
В современной медицине применяется довольно мощный арсенал средств лечения кератита глаз. Понять, как ориентироваться в разнообразных методах лечения, правильно подобрать соответствующий препарат, поможет эта информация.
Эффективность лечения кератита каплями
Глазные капли легко проникают через наружную оболочку глаз в другие зрительные отделы, блокируя распространение инфекции, способствуя быстрейшему выздоровлению.
Эффективность лечения от кератита у человека обусловлена выявлением причины заболевания, а также степени глубины поражения роговицы. Как правило, это бактериальная или вирусная инфекции. У детей частая причина — травма глаза или вирусная инфекция. Важно исключить ношение линз на время лечения глаз.
Виды препаратов
Если показано применение нескольких видов препаратов, их следует применять с интервалом в 15-20 минут. Вначале капают одни капли, через 15-20 минут — другие, через такой же интервал – третьи.
Для лечения болезни, в зависимости от причины, назначаются различные виды капель.
Антигистаминные
Препараты на гормональной основе устраняют проявление аллергии, подавляют слезотечение при поллинозах, повышенной чувствительности к медикаментам
Антисептические
Позволяют дезинфицировать поверхность слизистой оболочки глаз, очищая ее от бактерий. Активны в борьбе с микробами, которые не лечатся антибиотиками.
Противовоспалительные
Для снятия воспаления и снижения боли в глазах применяют капли двух видов:
- Нестероидные – уменьшают воспаление и отеки. Только по назначению врача.
- Кортикостероидные – убирают острое течение болезни. Из-за побочных эффектов применяется кратковременно.
Противомикробные
Общая группа лекарств, которая борется с различными видами болезнетворных бактерий и подразделяется на несколько видов:
- Противовирусные. Применяются в лечении и профилактике вирусных инфекций глаз. Одна из причин вирусного кератита — вирус простого герпеса. Препараты для лечения содержат интерферон, который предотвращает проникновение вируса в клетки, препятствует его размножению.
- Антибактериальные. Предназначены для лечения инфекций, вызванных патогенными бактериями, хламидиями. Содержат антибиотики на основе сульфаниламидов, пенициллинов и цефалоспоринов.
- Противогрибковые. Эффективны в борьбе с разновидностями грибков. Используют капли, содержащие индометацин.
Самые эффективные капли
Существует огромный выбор препаратов различной ценовой категории, отличающихся по составу и принципу действия. Подобрать точную схему лечения в каждом конкретном случае может врач-офтальмолог, принимая в расчет диагноз и состояние больного.
Противомикробные средства
Побороть аденовирусный и герпетический кератит помогут противовирусные капли: Офтальмоферон, Полудан, Актипол, Офтан ИДУ. Они на основе интерферона. Обладают широким спектром противовирусной активности, противовоспалительным, противомикробным и иммуномодулирующим действием.
Лечение по 1-2 капли 6-8 раз в сутки. По мере достижения положительного эффекта закапывание проводят до 2-3 раз в сутки.
Антибактериальные капли: Тобрекс, Ципромед, Вигамокс, Флоксал, Нормакс, Левомицетин, Макситрол, Альбуцид. Все антибиотики имеют широкие возможности лечения кератита. Современный антибиотик универсального действия Тобрекс не вызывает аллергии, безопасен даже для новорожденных. Побеждает таких грозных возбудителей, как стафилококки, стрептококки, дифтерийные микробы и кишечная палочка. Закапывают 1-2 капли в конъюнктиву каждые 4 ч.
Противогрибковые капли готовят из лиофилизата путем разведения. Лекарство обладает противовоспалительным и обезболивающим действием. Активно в лечении дрожжевых грибков, грибов кандидозного происхождения. He эффективно в отношении бактерий, риккетсий, вирусов. Капать по 1 капле 4-6 раз в день по исчезновения заболевания. Используют растворы и капли Амфотерицин В, Флуконазол, Кетоконазол, Миконазол и Индоколлир.
Глазные капли с антисептиками, предназначенными для лечения инфекций, вызванных микроорганизмами (вирусами, грибками, бактериями) – Офтальмо-септонекс, Мирамистин, Окомистин, Витабакт, Авитар, 2% раствор борной кислоты. Применяют по 2–3 капли 5–6 раз в сутки.
Антигистаминные
К ним относятся Гистимет, Аллергодил, Опатанол, Азеластин, Антазолин, Декса-гентамицин. Противоаллергические капли применяются для лечения и профилактики развития аллергических реакций. Отличаются по составу активно действующего вещества. Назначают по капле в каждый глаз утром и вечером.
Противовоспалительные
Капли, которые снимают острые симптомы воспаления при кератите глаз, имеют в составе нестероидные противовоспалительные средства — Наклоф, Вольтарен Офта, Индоколлир, Декса-Гентамицин. Капли, содержащие глюкокортикоидные гормоны: Бетаметазон, Дексаметазон, Преднизолон. Закапывать по капельке 4-5 раз в сутки в пораженный глаз.
Комбинированные препараты
Содержат в составе сразу несколько действенных компонентов: антибиотики, гормоны, противовирусные компоненты или другие вещества: Тобрадекс, Софрадекс, Гаразон, Макситрол, Декса-гентамицин.
Выбор капель в зависимости от вида кератита
Каждая разновидность кератита требует разного лечения:
- бактериальный — Тобрекс, Ципромед, Флоксал;
- вирусный — Интерферон, Офтальмоферон, Витабакт, Ацикловир;
- грибковый — Амфотерицин В, Натамицин, Индоколлир;
- акантамебный — Гентамицин, Макситрол, Амфотерицин В, Кетоконазол;
- аллергический — Дексаметазон, Аллергодил;
- нитчатый — Гидрокортизон, Тауфон, Искусственная слеза;
- язвенный — Декса-гентамицин, Искусственная слеза;
- точечный — Макситрол, Флоксал.
Противопоказания
К назначениям антибиотиков следует подходить с осторожностью. Предварительно определяют чувствительность к возбудителям инфекции. Исключают из назначений грудничкам, людям преклонного возраста назначают, исходя из состояния здоровья.
Сульфаниламиды не рекомендуются больным с тяжелой патологией печени. При болезни неврита слухового нерва не применяются глазные лекарства, имеющие в составе антибиотик из группы аминогликозидов (имеется побочный эффект ототоксичность).
Например, может развиться анемия при назначении левомицитина одновременно с циметидином, который провоцирует снижение кислотности желудка.
Назначение препаратов, содержащих глюкокортикоиды, не подходит пациентам с тяжелой формой артериальной гипертензии, при остром эндокардите, нефрите, остеопорозе, язвенной болезни желудка и двенадцатиперстной кишки, после недавно перенесенных операций, при сахарном диабете, аллергических реакциях на гормоны.
При вирусном кератите основное лечение не дополняют кортикостероидными препаратами, ввиду тяжелых осложнений.
Полезное видео
Рейтинг автора
Написано статей
Была ли статья полезной?Оцените материал по пятибальной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом – напишите комментарий ниже.
Что еще почитать
симптомы и лечение, острый, аденовирусный, краевой, как лечится
Вирусным кератитом называется воспаление роговицы глаза, вызванное вирусной инфекцией. Вирусные кератиты проявляются пузырьковыми высыпаниями, покраснением и отеком, часто возникает так называемый роговичный синдром, практически всегда ухудшается зрение, пациенты жалуются на невралгические боли. Лечение назначается только после диагностики и включает в себя прием антибактериальных, иммуномодулирующих, противовирусных препаратов, витаминов, НПВС, анальгетиков. Неплохие результаты показывает физиотерапия, в запущенных случаях врач направляет пациента на кератопластику или соскабливание пораженного эпителия.
Определение заболевания
Вирусный кератит – одно из проявлений общей вирусной инфекции организма. Чаще всего заболевание поражает молодых и пожилых людей. Воспалительный процесс может затрагивать всю строму или только верхние ее слои с эпителием – соответственно, выделяют глубокую и поверхностную стадии заболевания.
Вирусный кератит сопровождается снижением прозрачности роговицы и ухудшением остроты зрения. При отсутствии адекватного лечения патология может осложнения изъязвлениями, абсцессами и некрозом роговицы.
Виды
В офтальмологии принято разделять вирусный кератит на подвиды. Классификация базируется на вариации клинического течения заболевания:
- точечный;
- везикулезный;
- древовидный;
- дисковидный;
- метагерпетический;
- диффузный кератоувеит.
Также доктора разделяют и подтипы герпетического кератита. В зависимости от типа поражения простым или опоясывающим герпесом болезнь протекает значительно тяжелее, т.к. данные возбудители относятся к группе фильтрующих нейродермотропных вирусов.
Метагерпетический кератит, как правило, диагностируется в сочетании с иридоциклитом и отеком сетчатки.
Причины возникновения
Развитие вирусного кератита вызывают следующие инфекции:
Главными провоцирующими факторами являются снижение иммунитета, нарушение целостности роговицы глаза или повышение ее проницаемости, частые стрессы, общее переохлаждение.
Симптомы
Симптоматически заболевание проявляется двумя формами – первичной и послепервичной. Основные симптомы первичной инфекции:
Пациент жалуется на выраженную боль и гнойные выделения из глаз. Радужка испещряется расширяющимися сосудами, в результате чего цилиарные боли усиливаются. Самостоятельно заболевание не проходит – оно может только временно «затухать».
Послепервичный герпетический кератит имеет не такую выраженную симптоматику, как первичный.
Послепервичный герпетический кератит протекает не так остро, отделяемое из глаза довольно скудное. Корнеальный синдром выражен не сильно. Обострения заболевания обычно приходятся на осень и зиму.
Возможные осложнения
Главное осложнение запущенного вирусного кератита – потеря остроты зрения. Не запускайте заболевание – чем дальше, тем труднее будет его лечить.
Лечение
Главный способ терапии вирусных кератитов – медикаментозный. Но могут применяться и народные методики, а также хирургическое вмешательство.
Для диагностики патологии только осмотра может быть недостаточно. Основные способы исследований – биомикроскопия, конфокальная и эндотелиальная микроскопия, пахиметрия и кератометрия, проверка остроты зрения, определение чувствительности роговицы, ПЦР, ИФА исследования.
Проведение пахиметрии
Медикаментозным способом
Врач назначает пациенту противовирусные препараты, иммуномодуляторы, интерфероны, ингибиторы ферментов протеолиза, антиоксиданты, а также различные физиопроцедуры.
Вирусный кератит требует комплексного лечения – терапия должна быть направлена на подавление возбудителя, параллельно проводится стимуляция местного и общего иммунитета, усиливается регенерационная функция тканей роговицы.
Для лечения применяют противовирусные капельные препараты следующих групп: Интерферона, Ацикловира. Среди мазей популярностью пользуются Тербореновая, Бонафторовая и Оксолиновая. Кроме этого назначаются таблетированные препараты, основанные на больших дозах Ацикловира.
Ацикловир для лечения папиллом на веках
Для профилактики вторичного инфицирования применяются место антисептические препараты и антибактериальные мази (Тетрациклиновая и Эритромициновая).
Дополнительно могут назначаться обезболивающие препараты, мидриатики (Атропин, Циклопентолат), витаминотерапия. В случаях частых рецидивов вируса герпеса больному может быть показана общая противогерпетическая вакцинация.
При язвенном герпетическом кератите кортикостероидные препараты принимать нельзя.
Хирургически
Операция проводится в том случае, если медикаментозное лечение не дало никаких результатов. Пересадка роговицы осуществляется строго в стационаре.
Также стоит отметить, что к хирургическому вмешательству приводят исключительно стойкие глубокие кератиты, которые вызвали атрофию роговичного слоя и начали распространятся на соседние ткани (хрусталик, слои склеры). В случае профилактики катаракты (помутнения хрусталика) офтальмолог назначает пересадку роговицы.
Проведение операции при вирусном кератите
Народные средства
Главные народные средства, применяемые в лечении кератита – масло облепихи, сок чистотела, мокрица и прополис. Предварительно рекомендуем вам посоветоваться с врачом.
Профилактика
Глубокие вирусные кератиты, которые протекают с изъязвлением роговицы, приводят к интенсивному помутнению роговицы и резкому снижению остроты зрения.<
Профилактика вирусных кератитов заключается в предупреждении первичного инфицирования, а также рецидивов инфекционных заболеваний. Главные способы – терапия «по сигналу», а также плановая вакцинация. Избегайте травм роговицы, переохлаждения, стрессовых ситуаций – данные факторы вызывают активизацию дремлющей инфекции.
Причины появления и лечение ячменя на глазу в домашних условиях при помощи мазей, каплей и домашних средств.
Причины отечности верхних век по утрам описаны в этой статье.
Что такое линзы непрерывного ношения и как носить такую оптику расскажет этот материал.
Видео
Выводы
Вирусный кератит может быть глубоким и поверхностным, первичным и послепервичным. Возникает он на фоне ослабления иммунитета и неадекватного лечения сопутствующих заболеваний. Терапия медикаментозная, операция проводится в крайних случаях.
Также читайте про аденовирусный кератоконъюнктивит и вирусный конъюнктивит.
Справочное руководство по заболеванию кератитом – Drugs.com
Проверено с медицинской точки зрения Drugs.com. Последнее обновление: 28 августа 2020 г.
На этой странице
Обзор
Кератит – это воспаление роговицы – прозрачной куполообразной ткани в передней части глаза, которая покрывает зрачок и радужку. Кератит может быть связан с инфекцией, а может и не быть. Неинфекционный кератит может быть вызван относительно легкой травмой, слишком долгим ношением контактных линз или попаданием инородного тела в глаз.Инфекционный кератит может быть вызван бактериями, вирусами, грибами и паразитами.
Если у вас покраснение глаз или другие симптомы кератита, запишитесь на прием к врачу. При своевременном обращении кератит от легкой до средней степени тяжести можно эффективно лечить без потери зрения. Если не лечить или если инфекция серьезная, кератит может привести к серьезным осложнениям, которые могут необратимо повредить ваше зрение.
Симптомы
Признаки и симптомы кератита включают:
- Покраснение глаз
- Боль в глазах
- Слезы или другие выделения из глаза
- Трудно открыть веко из-за боли или раздражения
- Затуманенное зрение
- Снижение зрения
- Светочувствительность (светобоязнь)
- Ощущение, что что-то попало в глаз
Когда обращаться к врачу
Если вы заметили какие-либо признаки или симптомы кератита, сразу же обратитесь к врачу.Несвоевременная диагностика и лечение кератита может привести к серьезным осложнениям, включая слепоту.
Причины
Причины кератита включают:
- Травма. Если какой-либо предмет поцарапает или повредит поверхность вашей роговицы, это может вызвать неинфекционный кератит. Кроме того, травма может позволить микроорганизмам проникнуть к поврежденной роговице, вызывая инфекционный кератит.
- Загрязненные контактные линзы. Бактерии, грибки или паразиты, особенно микроскопический паразит акантамеба, могут населять поверхность контактных линз или футляра для переноски контактных линз.Когда линза находится в глазу, роговица может загрязняться, что приводит к инфекционному кератиту. Чрезмерное ношение контактных линз может вызвать кератит, который может стать инфекционным.
- Вирусы. Вирусы герпеса (простой герпес и опоясывающий герпес) могут вызывать кератит.
- Бактерии. Бактерия, вызывающая гонорею, может вызвать кератит.
- Загрязненная вода. Бактерии, грибки и паразиты в воде, особенно в океанах, реках, озерах и гидромассажных ваннах, могут попасть в глаза во время плавания и вызвать кератит.Однако, даже если вы подвергаетесь воздействию этих бактерий, грибков или паразитов, здоровая роговица вряд ли заразится, если ранее не было какого-либо разрушения поверхности роговицы – например, слишком долгого ношения контактных линз.
Факторы риска
Факторы, которые могут увеличить риск кератита, включают:
Контактные линзы. Ношение контактных линз – особенно сон в линзах – увеличивает риск как инфекционного, так и неинфекционного кератита.Риск обычно связан с ношением их дольше рекомендованного срока, неправильной дезинфекцией или ношением контактных линз во время плавания.
Кератит чаще встречается у людей, которые используют контактные линзы длительного ношения или постоянно носят контактные линзы, чем у тех, кто использует контактные линзы для повседневного ношения и снимает их на ночь.
- Пониженный иммунитет. Если ваша иммунная система ослаблена из-за болезни или приема лекарств, у вас повышенный риск развития кератита.
- Кортикостероиды. Использование глазных капель с кортикостероидами для лечения глазного заболевания может увеличить риск развития инфекционного кератита или усугубить существующий кератит.
- Травма глаза. Если одна из ваших роговиц была повреждена в результате травмы в прошлом, вы можете быть более уязвимы для развития кератита.
Осложнения
Возможные осложнения кератита включают:
- Хроническое воспаление роговицы и рубцевание
- Хронические или рецидивирующие вирусные инфекции роговицы
- Открытые язвы на роговице (язвы роговицы)
- Временное или постоянное ухудшение зрения
- Слепота
Профилактика
Уход за контактными линзами
Если вы носите контактные линзы, правильное использование, чистка и дезинфекция могут помочь предотвратить кератит.Следуйте этим советам:
- Выберите контактные линзы для повседневного ношения и снимайте их перед сном.
- Тщательно вымойте, ополосните и вытрите руки перед тем, как брать в руки контакты.
- Следуйте рекомендациям офтальмолога по уходу за линзами.
- Используйте только стерильные средства, специально предназначенные для ухода за контактными линзами, и средства для ухода за линзами, соответствующие типу линз, которые вы носите.
- Осторожно протрите линзы во время очистки, чтобы улучшить очищающие свойства растворов для контактных линз.Избегайте грубого обращения, которое может привести к появлению царапин на линзах.
- Замените контактные линзы, как рекомендовано.
- Заменяйте футляр для контактных линз каждые три-шесть месяцев.
- Выбрасывайте раствор из контейнера для контактных линз каждый раз при дезинфекции линз. Не «дополняйте» старое решение, которое уже используется.
- Не надевайте контактные линзы, когда идете плавать.
Предотвращение вирусных вспышек
Некоторые формы вирусного кератита невозможно полностью устранить.Но следующие шаги могут контролировать возникновение вирусного кератита:
- Если у вас герпес или волдырь герпеса, не прикасайтесь к глазам, векам и коже вокруг глаз, если вы тщательно не вымыли руки.
- Используйте только глазные капли, назначенные окулистом.
- Частое мытье рук предотвращает вирусные вспышки.
Диагностика
Диагностика кератита обычно включает следующее:
- Проверка зрения. Хотя открывать глаза перед осмотром может быть неудобно, важно, чтобы врач осмотрел ваши глаза. Обследование будет включать оценку того, насколько хорошо вы видите (острота зрения).
- Экзамен по ручке. Ваш врач может осмотреть ваш глаз с помощью фонарика, чтобы проверить реакцию вашего зрачка, размер и другие факторы. Врач может нанести краситель на поверхность глаза, чтобы определить степень и характер неровностей поверхности и язв роговицы.
- Обследование с помощью щелевой лампы. Ваш врач осмотрит ваши глаза с помощью специального прибора, называемого щелевой лампой. Он обеспечивает яркий источник света и позволяет определить характер и степень кератита, а также его влияние на другие структуры глаза.
- Лабораторный анализ. Ваш врач может взять образец слезы или некоторых клеток из вашей роговицы для лабораторного анализа, чтобы определить причину кератита и помочь разработать план лечения вашего состояния.
Лечение
Неинфекционный кератит
Лечение неинфекционного кератита зависит от степени его тяжести.Например, при легком дискомфорте от царапины роговицы капли искусственной слезы могут быть единственным лечением. Однако, если кератит вызывает сильное слезотечение и боль, может потребоваться 24-часовая повязка на глаза и лекарства для местного применения.
Инфекционный кератит
Лечение инфекционного кератита варьируется в зависимости от причины инфекции.
- Бактериальный кератит. При легком бактериальном кератите антибактериальные капли для глаз могут быть всем, что вам нужно для эффективного лечения инфекции.Если инфекция умеренная или тяжелая, вам может потребоваться пероральный прием антибиотиков, чтобы избавиться от инфекции.
- Грибковый кератит. Кератит, вызванный грибками, обычно требует применения противогрибковых капель для глаз и пероральных противогрибковых препаратов.
- Вирусный кератит. Если вирус вызывает инфекцию, могут оказаться эффективными противовирусные глазные капли и пероральные противовирусные препараты. Другим вирусам требуется только поддерживающая терапия, например капли искусственной слезы.
- Акантамебный кератит. Кератит, вызванный крошечным паразитом акантамеба, трудно поддается лечению. Используются глазные капли с антибиотиками, но некоторые инфекции, вызываемые акантамебами, устойчивы к лекарствам. В тяжелых случаях акантамебного кератита может потребоваться пересадка роговицы.
Если кератит не поддается лечению или если он вызывает необратимое повреждение роговицы, которое значительно ухудшает ваше зрение, ваш врач может порекомендовать пересадку роговицы.
Запись на прием
Вы можете начать с посещения семейного врача или терапевта или позвонить ему, если у вас есть симптомы со стороны глаз, которые вас беспокоят.В зависимости от типа и тяжести ваших симптомов ваш врач может направить вас к окулисту (офтальмологу). Поскольку встречи могут быть краткими и часто есть о чем поговорить, хорошо подготовиться.
Что вы можете сделать
- Помните о любых предварительных ограничениях при записи на прием. Спросите, что вам нужно сделать заранее, например, прекратить носить контактные линзы или прекратить использование глазных капель.
- Запишите все симптомы, которые вы испытываете, , даже если они кажутся не связанными с причиной, по которой вы записались на прием.
- Составьте список всех лекарств, включая витамины и добавки, которые вы принимаете.
- Напишите список вопросов , которые следует задать своему врачу.
Ваше время с врачом ограничено, поэтому подготовка списка вопросов поможет вам максимально эффективно проводить время вместе. Перечислите свои вопросы от наиболее важных до наименее важных на случай, если время истечет. В отношении кератита вам нужно задать врачу следующие основные вопросы:
- Что, вероятно, вызывает мои симптомы?
- Каковы другие возможные причины моих симптомов?
- Какие тесты мне нужны?
- Как лучше всего действовать?
- Какие альтернативы предлагаемому вами подходу?
- У меня другое состояние здоровья.Как мне лучше всего управлять ими вместе?
- Есть ли какие-то ограничения, которым я должен следовать?
- Стоит ли обратиться к специалисту? Сколько это будет стоить и покроет ли моя страховка?
- Есть ли общая альтернатива прописываемому вами лекарству?
- Можно ли взять с собой какие-либо брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
- Что определит, нужно ли мне явиться на контрольный визит?
Помимо вопросов, которые вы подготовили, не стесняйтесь задавать своему врачу другие вопросы, если вы чего-то не понимаете.
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам ряд вопросов. Если вы будете готовы ответить на них, то позже у вас будет время для обсуждения вопросов, которые вы хотите затронуть. Ваш врач может спросить:
- Когда у вас появились симптомы?
- Ваши симптомы были постоянными или случайными?
- Насколько серьезны ваши симптомы?
- Что может улучшить ваши симптомы?
- Что может ухудшить ваши симптомы?
- Твой глаз недавно травмировался?
- Вы недавно купались или были в гидромассажной ванне?
- Ваши симптомы поражают один глаз или оба глаза?
- Вы пользуетесь контактными линзами?
- Вы спите в контактных линзах?
- Как чистить контактные линзы?
- Как часто вы меняете футляр для хранения контактных линз?
- Была ли у вас подобная проблема в прошлом?
- Вы пользуетесь глазными каплями сейчас или недавно ими пользовались?
- Как ваше общее состояние здоровья?
- Были ли у вас инфекции, передающиеся половым путем?
- Вы принимаете рецептурные лекарства или пищевые добавки?
- Изменили ли вы в последнее время тип косметики, которую используете?
© 1998-2019 Фонд медицинского образования и исследований Мэйо (MFMER).Все права защищены. Условия эксплуатации.
Узнать больше о кератите
Сопутствующие препараты
IBM Watson Micromedex
Симптомы и лечение
Клинические коды МКБ-10 CM (внешние)
Вирусные гепатиты A и E
Вирусный гепатит – это инфекции, вызываемые вирусами, поражающими печень. Вирусный гепатит включает пять различных заболеваний, вызываемых пятью различными вирусами. Различные вирусы называются буквенными названиями:
.Что такое гепатит А?
На гепатит А приходится от 20 до 25 процентов случаев гепатита в развитых странах.Гепатит А обычно передается фекально-оральным путем, что означает, что человек каким-то образом проглатывает зараженные фекалии инфицированного человека. Если инфицированный человек не вымыл руки после посещения туалета, болезнь может распространиться от его рук. Инкубационный период составляет от двух до шести недель, в течение которых инфицированный человек заразен.
Другая причина гепатита А – употребление в пищу моллюсков, собранных из зараженной воды. В развивающихся странах наблюдаются эпидемии гепатита А, вызванные загрязнением питьевой воды неочищенными сточными водами.
Прогноз для пациентов с гепатитом А отличный, курс лечения проходит самостоятельно, выздоровление полное. Около 85 процентов людей с гепатитом А выздоравливают в течение трех месяцев, и почти все выздоравливают в течение шести месяцев. Заболевание не переходит в хроническую форму и не имеет долгосрочных последствий для здоровья.
Что такое гепатит Е?
Гепатит Е, также называемый кишечным гепатитом (кишечные средства, связанные с кишечником), похож на гепатит А и более распространен в Азии и Африке.Он также передается фекально-оральным путем. Как правило, это не смертельно, хотя более серьезно проявляется у женщин во время беременности и может вызвать осложнения у плода. Большинство пациентов с гепатитом Е полностью выздоравливают.
Симптомы гепатита А и Е
Гепатит А и гепатит Е проявляются схожими симптомами. Заболевания могут развиваться без каких-либо признаков или симптомов, или симптомы могут быть неспецифическими. Если вы испытываете какие-либо из перечисленных ниже симптомов более двух недель, запишитесь на прием к гастроэнтерологу.
Есть три фазы гепатита А и Е, и симптомы могут различаться в зависимости от стадии. На ранней стадии заболевания, называемой продромальной фазой, симптомы могут включать:
- Лихорадка
- Боль в суставах или артрит
- Сыпь
- Отек (припухлость)
Симптомы следующей фазы, преджелтушной фазы, включают:
- Усталость
- Миалгия (мышечные боли)
- Анорексия
- Тошнота и / или рвота
- Лихорадка
- Кашель
- Боль в животе и / или диарея
- Темная моча и светлый цвет стула
Во время желтушной фазы:
- Развивается желтуха (пожелтение кожи и белков глаз)
- Анорексия, тошнота и рвота могут усиливаться
- Могут развиться раздраженные поражения кожи
- Другие симптомы могут исчезнуть
Диагностика гепатита A и E в Johns Hopkins
Этап диагностики гепатита А и Е включает:
- Анамнез и физический осмотр
- Анализы крови
Анамнез и физический осмотр
Диагностика начинается с комплексного медицинского осмотра, во время которого вы описываете свои симптомы и историю болезни.Возможно, диагноз гепатита А и Е в большей степени, чем другие заболевания, зависит от истории болезни. Ваш врач уделит особое внимание вашим конкретным факторам риска и физическому осмотру.
Вас спросят о:
- Последние путешествия
- Воздействие воды или моллюсков, которые могли быть загрязнены сточными водами
- Сексуальная активность
- Внутривенное употребление наркотиков
- Лекарства
Анализы крови
Гепатит А : Анализ крови покажет в вашей крови определенные антитела, называемые IgM к HAV.Эти антитела указывают на то, были ли вы инфицированы гепатитом А. Пиковые уровни наблюдаются на ранней стадии инфекции и сохраняются в течение примерно четырех-шести месяцев.
Гепатит E : Ваш врач может диагностировать гепатит E, проверив вашу кровь и / или стул на наличие определенных антител или обнаружив вирус.
Labs также будет искать:
- Наличие (или повышенный уровень) определенных ферментов в крови
- Высокий уровень билирубина
- Низкое количество лейкоцитов
Лечение гепатита А и Е в клинике Джона Хопкинса
Гепатиты А и Е обычно проходят через четыре-восемь недель болезни.Они не вызывают хронического гепатита и обычно не требуют специального лечения. Узнайте больше о лечении гепатита A и E в Johns Hopkins.
Вирусный гепатит: типы, симптомы и профилактика
Гепатит вызывает воспаление клеток печени и повреждение печени. Есть разные типы и причины гепатита, но симптомы могут быть похожими.
Печень важна для удаления токсинов из крови, хранения витаминов и выработки гормонов.Однако гепатит может нарушить эти процессы.
Не менее пяти вирусов могут вызывать гепатит. Три наиболее распространенных – это гепатит A, B и C. Инфекция любым из этих трех вирусов может привести к опасным для жизни осложнениям.
Каждый тип имеет разные характеристики, и передача происходит по-разному, но симптомы, как правило, схожи.
В этой статье рассматриваются различные типы гепатита, включая их симптомы, методы лечения и перспективы.
По оценкам Центров по контролю и профилактике заболеваний (CDC), в США ежегодно регистрируется около 6700 новых случаев заражения гепатитом А.
В целом за последние 20 лет число случаев заболевания в США снизилось – в основном из-за иммунизации, – но иногда случаются вспышки.
Гепатит А обычно передается через зараженную пищу или воду. Это распространено во многих странах, особенно в тех, где нет эффективных систем санитарии.
Симптомы включают:
- желтуху
- боль в животе
- тошноту
- низкий аппетит
Однако многие люди вообще не испытывают симптомов.Те, кто выздоравливает, обычно полностью выздоравливают в течение нескольких недель или месяцев. После этого у них появляется иммунитет. У детей до 6 лет симптомы обычно не проявляются.
В редких случаях гепатит А может быть смертельным. Однако существуют безопасные и эффективные вакцины, защищающие от этого вируса.
Лечение
От гепатита А нет лекарства, но лечение может помочь справиться с симптомами. Отказ от алкоголя может помочь выздоровлению, но большинство людей выздоравливают без вмешательства.
Узнайте больше о гепатите А здесь.
Инфекция гепатитом B обычно острая или краткосрочная, но может перейти в хроническую, особенно у детей.
Долговременные осложнения, такие как рак печени или цирроз печени, могут поражать около 15–25% людей с хроническим гепатитом B. Лекарства нет, но лечение может помочь справиться с этим состоянием.
По оценкам CDC, в США в настоящее время около 862000 человек живут с гепатитом B.
Вирус может передаваться через:
- при незащищенном половом акте
- с совместным использованием игл
- с татуировкой нестерилизованными иглами
- поддерживающими случайные уколы кожи медицинским оборудованием
- совместное использование личных вещей, таких как зубная щетка или бритва
- кормление грудью, если мать заражена вирусом
Симптомы аналогичны симптомам других типов гепатита.К ним относятся боли в животе и желтуха.
Доступна безопасная и эффективная вакцина, которая может защитить людей от инфекции гепатита B. Количество случаев заболевания резко снизилось в странах, где доступна вакцина.
Лечение
От гепатита B нет лекарства, но поддерживающая терапия может помочь справиться с симптомами. В случае хронического заболевания врач может назначить противовирусные препараты, и они будут регулярно контролировать печень, чтобы со временем проверить ее на предмет повреждений.
Человеку также следует избегать употребления алкоголя во время лечения и выздоровления.
Узнайте больше о гепатите B здесь.
Гепатит С – это вирус, передающийся через кровь, который обычно передается через общие иглы или другое оборудование, связанное с наркотиками.
В группу риска могут входить также работники здравоохранения, работающие с острыми предметами, и дети, матери которых заражены вирусом.
Это может быть кратковременное заболевание, но до 85% людей заболевают хронической долгосрочной инфекцией.
У человека могут отсутствовать симптомы, и около половины людей, живущих с этим вирусом, не знают, что у них он есть. Они могут передать это другому человеку, не осознавая этого.
По оценкам CDC, ежегодно регистрируется около 44 300 новых случаев гепатита С, и что в настоящее время в США с этим вирусом живут около 2,4 миллиона человек. Это число растет с 2010 года.
Лечение
Примерно на 25% людей организм со временем уничтожит вирус.Однако у других он может оставаться в организме и переходить в хроническую форму.
Согласно CDC, врач не будет лечить гепатит C, если не разовьется хронический гепатит. Затем они могут назначить курс перорального приема лекарств в течение 8–12 недель, после чего у 9 из 10 человек исчезнут симптомы.
Комбинированная терапия может устранить вирус у некоторых людей с определенными штаммами вируса.
Как и при других типах гепатита, людям с гепатитом С следует избегать употребления алкоголя.
Узнайте больше о гепатите С здесь.
Многие люди с гепатитом испытывают либо легкие симптомы, либо их отсутствие. Если симптомы действительно появляются, они могут появиться через 2 недели – 6 месяцев после заражения. Это касается всех видов гепатита.
Острый гепатит
Во время острой или начальной фазы инфекции гепатита человек может испытывать симптомы, похожие на симптомы легкого гриппа, в том числе:
- усталость
- бледный стул
- потеря аппетита и веса
- лихорадка
- боли в мышцах или суставах
- тошнота и рвота
- боль в животе
- желтуха или пожелтение глаз
- кожный зуд
- недомогание или общее недомогание
Острая фаза обычно не опасно, но со временем могут развиться хроническая инфекция и тяжелые осложнения со стороны печени.На их появление могут уйти десятилетия.
У человека с хроническим гепатитом может наблюдаться прогрессирующая печеночная недостаточность, которая может включать следующие симптомы:
- желтуха
- опухоль нижних конечностей
- спутанность сознания
- кровь в кале или рвоте
Некоторые симптомы желтухи включают :
- темная моча
- крапивница
- кожный зуд
- светлые фекалии
- желтая кожа, белки глаз и язык
Симптомы разных типов гепатита схожи, но лабораторные тесты могут выявить конкретный тип человека.
Врач проведет медицинский осмотр и задаст вопросы, чтобы узнать о возможном заражении человека гепатитом.
Они могут порекомендовать анализы крови или тесты на нуклеиновые кислоты. Анализы крови могут обнаружить антитела и оценить функцию печени, а тесты на нуклеиновые кислоты – для гепатита B и C – подтвердить скорость, с которой вирус воспроизводится в печени, что покажет, насколько он активен.
Способы предотвращения передачи гепатита зависят от типа.
Тем, кто относится к группе повышенного риска, специалисты рекомендуют проходить регулярный скрининг на гепатиты B и C.Кроме того, врачи регулярно проводят скрининг на гепатиты B и C во время беременности.
В разделах ниже обсуждаются способы предотвращения по типу.
Гепатит А
Гепатит А в основном передается через инфицированную пищу и воду.
Некоторые способы предотвращения заражения включают:
- тщательное мытье рук после посещения туалета и перед едой
- обеспечение того, чтобы пища была полностью приготовлена и надлежащим образом хранится
- пить только воду в бутылках во время путешествия
- избегать очистки фруктов и овощей которые могли быть вымыты или выращены в зараженной воде
Человек может пожелать спросить своего врача о вакцине против гепатита А, особенно если он едет в район, где преобладает вирус.
Гепатит B и C
Чтобы свести к минимуму риск передачи:
- Человек должен открыто говорить со всеми сексуальными партнерами о любых вирусах, которые у них могут быть.
- Используйте барьерный метод, например презерватив, во время секса.
- Используйте только чистые иглы, которые не использовались ранее.
- Не используйте совместно зубные щетки, бритвы и инструменты для маникюра.
- Убедитесь, что все оборудование для татуировки или акупунктуры стерильно.
Люди с высоким риском заражения гепатитом B могут спросить своего врача о вакцинации, но вакцинация против гепатита C отсутствует.
Всем, кто считает, что у них может быть какой-либо тип гепатита, следует обратиться за медицинской помощью, поскольку врач может посоветовать, как снизить риск осложнений и избежать передачи вируса.
У людей с ВИЧ повышен риск заражения гепатитом B или C. Воздействие также может быть более серьезным, поскольку организм менее способен бороться с инфекцией.
Чтобы снизить риск заражения гепатитом и его осложнений, люди с ВИЧ должны:
- принимать меры предосторожности для предотвращения заражения и передачи гепатита
- проходить все медицинские осмотры
- соблюдать свой план лечения
Иммунизация может предотвратить гепатит А и B, но не C.Лечение доступно для гепатитов B и C, но не для A.
Некоторые факторы, влияющие на исход, включают тип гепатита, имеющийся у человека, а также наличие у него симптомов и необходимость лечения.
Некоторые люди не знают, что у них хронический гепатит, до тех пор, пока не разовьется печеночная недостаточность.
У разных типов гепатита разные шансы на выздоровление. Например:
- Гепатит A: Этот тип обычно проходит в течение 2 месяцев без каких-либо долгосрочных последствий, после чего у человека будет пожизненный иммунитет.
- Гепатит B: Большинство взрослых выздоравливают в течение 90 дней и обладают пожизненным иммунитетом. Однако у 90% младенцев, 20% детей старшего возраста и 5% взрослых развивается хроническая инфекция. Это может привести к серьезным осложнениям, таким как рак печени или цирроз печени.
- Гепатит C: Инфекция является хронической у 75–85% людей, у которых она есть, и у 1–5% людей возникают опасные для жизни осложнения. Лечение доступно, но 15–25% людей выздоравливают без него.
Прочтите статью на испанском языке.
Причины, симптомы, лечение и профилактика
Гепатит А – это вирус, вызывающий инфекцию и воспаление печени. Это редко приводит к серьезным повреждениям печени или смерти и не вызывает хронических заболеваний печени.
В отличие от гепатита B или C, он не приводит к хроническому заболеванию печени, но может привести к значительной потере дохода и пропуску работы или учебы. Как только человек переболел, у него появится иммунитет.Они никогда больше не заразятся.
Вирус гепатита А (ВГА) чаще встречается в районах с низким социально-экономическим статусом и отсутствием надлежащей санитарии. Он распространяется через зараженную пищу и воду или при личном контакте. Дети его часто передают.
Улучшения в области гигиены, политики общественного здравоохранения, водоснабжения и, в 1995 году, внедрение вакцины снизили количество случаев заболевания во всем мире.
Однако вспышки болезни все же происходят. В декабре 2016 года в США произошла вспышка болезни в нескольких штатах (США.S.), от которого пострадали 143 человека, была связана с партией замороженной клубники. Погибших нет.
Центры по контролю и профилактике заболеваний (CDC) поощряют вакцинацию для предотвращения инфекции и распространения болезни.
Краткие сведения о вирусе гепатита A:
- Вирус гепатита A (HAV) был впервые идентифицирован в 1973 году.
- HAV может передаваться от человека к человеку или через зараженную пищу или воду.
- Человек может заразиться ВГА без симптомов.
- Уровень инфицирования в Соединенных Штатах (США) снизился более чем на 95 процентов с тех пор, как вакцина против HAV стала доступна в 1995 году.
- В 2006 году вакцинация против HAV была добавлена к обычному календарю вакцинации детей в США.
- Пищевые или водные вакцины. Вспышки ВГА относительно редки в США.
У многих людей нет симптомов ВГА, но если симптомы появляются, то обычно через 15–50 дней после заражения. Большинство взрослых испытывают симптомы, похожие на грипп.
К ним относятся:
- тошнота, потеря аппетита и рвота
- боль в животе и диарея
- лихорадка
- недомогание и усталость
- боль в суставах
- желтуха, пожелтение кожи и белков глаз
- темная моча и бледный стул
У детей в возрасте до 6 лет симптомы обычно не проявляются.
Желтуха затронет:
- менее 10 процентов детей в возрасте до 6 лет
- от 40 до 50 процентов детей в возрасте от 6 до 14 лет
- от 70 до 80 процентов людей старше 14 лет
Симптомы часто проходят в течение 3–6 месяцев после первого заражения, но около 15 процентов людей с ВГА будут иметь постоянные или повторяющиеся симптомы в течение 6–9 месяцев.
ВГА может быть смертельным для пожилых пациентов и тех, кто уже имеет хроническое заболевание печени.
Человек с ВГА выделяет вирус с калом или фекалиями. Он может передаваться, когда неинфицированный человек употребляет пищу или воду, загрязненную фекалиями инфицированного человека.
Вирус может выжить в течение месяца или более в морской воде, пресной воде, сточных водах и почве.
Большинство инфекций передается при тесном личном контакте с инфицированным членом семьи или половым партнером, а не при случайном контакте.
Вспышки ВГА, передаваемого через пищевые продукты, иногда происходят в США, например, от работников пищевой промышленности, у которых есть вирус. В 2016 году вспышка заболевания была связана с партией замороженной клубники.
Наиболее распространенным фактором риска ВГА в США являются поездки за границу. Даже среди людей, проживающих в роскошных отелях, 3 из 1000 приобретают HAV каждый месяц.
Восприимчивы все, кто не был вакцинирован или ранее не инфицирован.
К другим факторам, повышающим риск, относятся:
- сексуальный или домашний контакт с инфицированным человеком
- проживание или работа в общежитии
- посещение или работа в детском саду
- гомосексуальная активность
- инъекционные наркотики, особенно если совместное использование игл
- употребление других наркотиков
- обработка пищевых продуктов
- работа с HAV-инфицированными приматами или с HAV в исследовательской лаборатории
- контакт с пищевыми продуктами или вспышками заболеваний, передающихся через воду
- человек с нарушениями фактора свертывания крови
В СШАS., плановая вакцинация всех младенцев началась в 1999 г. В 2006 г. CDC рекомендовал расширить вакцинацию всех детей в США в возрасте от 12 до 23 месяцев.
Это привело к уменьшению числа инфекций на 95 процентов.
Однако инфекция может затронуть тех, кто относится к группе повышенного риска, и подростков, которые пропустили вакцинацию.
В местах, где нет иммунизации, вспышка может иметь взрывной характер. В 1988 году от одной вспышки в Шанхае пострадало 300 000 человек.
Анализ крови может подтвердить инфекцию HAV. Антитела могут обнаружить как острую инфекцию, так и перенесенную инфекцию.
Об острых инфекциях, вызванных HAV, следует сообщать в местные органы здравоохранения, чтобы предотвратить дальнейшее распространение болезни.
Специфического лечения не существует, но поддерживающая терапия может улучшить уровень комфорта и предотвратить такие осложнения, как обезвоживание и истощение.
Сюда входят:
- восполнение питания и жидкости
- отказ от алкоголя
- отдых, с перерывом на работу
- прием безрецептурных обезболивающих при необходимости
Пациенты со значительной тошнотой и рвотой могут госпитализирован для внутривенного (в / в) введения жидкости.
Осложнения возникают редко, и большинство людей полностью выздоравливает. Около 85 процентов людей, инфицированных ВГА, полностью выздоравливают в течение 3 месяцев, а у большинства людей полное выздоровление наступает через 6 месяцев.
Меры предосторожности после заражения
Если человек не был вакцинирован и знает, что подвергся воздействию HAV, он все равно может получить вакцину или иммуноглобулин в течение 2 недель после контакта.
Сюда могут входить:
- коллеги обработчика пищевых продуктов, у которых был положительный результат теста на HAV
- сотрудников и детей в детском саду, где кто-то получил диагноз HAV
- , любой, кто находится в тесном личном контакте с человеком, имеющим HAV , включая медсестер или лиц, осуществляющих уход
Какое лечение они должны получить, будет зависеть от возраста и состояния здоровья человека.
Профилактика зависит от иммунизации и соблюдения правил гигиены.
Иммунизация
CDC рекомендует плановую иммунизацию против ВГА:
- всех детей в возрасте 1 год
- взрослых, которые подвержены риску заражения или имеют хроническое заболевание печени
Две дозы вакцины вводятся в качестве вакцины. инъекция с интервалом от 6 до 12 месяцев. У большинства людей защитный уровень антител достигается в течение 1 месяца после приема однократной дозы. Вторая доза действует как бустер.
Мытье рук
HAV может сохраняться до 4 часов на кончиках пальцев, поэтому мытье рук и безопасные методы питания могут помочь предотвратить передачу.
Мыть руки следует после посещения туалета, смены подгузников, а также перед приготовлением или приемом пищи.
Окружающие поверхности можно чистить свежеприготовленным раствором бытового отбеливателя 1: 100.
Еда и напитки
Путешественникам следует избегать сырых моллюсков, сырой пищи и продуктов, которые могли быть вымыты в зараженной воде.
Питьевая вода должна быть разлита в бутылки или кипячена до температуры не менее 185 ° по Фаренгейту (F) или 85 ° по Цельсию (C) не менее 1 минуты. Добавление йода в воду или обработка ее хлором также убивает вирус.
ВГА – острая инфекция, которая может поражать печень. Это может длиться несколько недель или месяцев.
Риск заражения резко снизился после введения вакцинации.
Людям, которые едут в страны с низким социально-экономическим статусом, рекомендуется перед отъездом пройти вакцинацию.
Гепатит D | NIDDK
В разделе:
Что такое гепатит D?
Гепатит D – это вирусная инфекция, вызывающая воспаление и повреждение печени. Воспаление – это отек, который возникает при травме или инфицировании тканей тела. Воспаление может повредить органы.
Вирусы вторгаются в нормальные клетки вашего тела. Многие вирусы вызывают инфекции, которые могут передаваться от человека к человеку.
Вирус гепатита D необычен, потому что он может заразить вас, только если вы также инфицированы вирусом гепатита B.Таким образом, гепатит D – это двойная инфекция. Вы можете защитить себя от гепатита D, защитив себя от гепатита B, сделав вакцину против гепатита B.
Гепатит D распространяется так же, как гепатит B, при контакте с кровью или другими биологическими жидкостями инфицированного человека.
Вирус гепатита D может вызывать острую или хроническую инфекцию, или и то, и другое.
Острый гепатит D
Острый гепатит D – краткосрочная инфекция. Симптомы острого гепатита D такие же, как симптомы любого типа гепатита, и часто более тяжелые. 19 Иногда ваше тело может бороться с инфекцией, и вирус уходит.
Хронический гепатит D
Хронический гепатит D – хроническая инфекция. Хронический гепатит D возникает, когда ваше тело не может бороться с вирусом, и вирус не уходит. У людей с хроническим гепатитом B и D осложнения развиваются чаще и быстрее, чем у людей с одним только хроническим гепатитом B. 20
Как инфекции гепатита D и гепатита B встречаются вместе?
Инфекции гепатита D и гепатита B могут возникать одновременно как коинфекция или суперинфекция.Люди могут заразиться гепатитом D, только если они также болеют гепатитом B.
Коинфекция
Коинфекция возникает, когда вы одновременно заражаетесь гепатитом D и гепатитом B. Коинфекции обычно вызывают острые или краткосрочные инфекции гепатита D и B. Коинфекции могут вызвать тяжелый острый гепатит.
В большинстве случаев люди могут вылечиться и бороться с острыми инфекциями гепатита D и B, и вирусы исчезнут. Однако менее чем у 5 процентов людей с коинфекцией обе инфекции становятся хроническими и не проходят. 21
Суперинфекция
Суперинфекция возникает, если у вас уже есть хронический гепатит B, а затем вы заразились гепатитом D. Когда вы получаете суперинфекцию, у вас могут быть тяжелые симптомы острого гепатита. 19
До 90 процентов людей с суперинфекцией не могут бороться с вирусом гепатита D и у них развивается хронический гепатит D. 20 В результате у этих людей будет хронический гепатит D и хронический гепатит B.
Насколько распространен гепатит D?
Гепатит D не распространен в США. Гепатит D чаще встречается в других частях света, включая Восточную и Южную Европу; Средиземноморский регион и Ближний Восток; части Азии, включая Монголию; Центральная Африка; и бассейн реки Амазонки в Южной Америке. 22,23
Кто чаще болеет гепатитом D?
Инфекция гепатитом D встречается только у людей, больных гепатитом В. Вероятность заражения гепатитом D в дополнение к гепатиту B выше, если они
Каковы осложнения острого гепатита D?
В редких случаях острый гепатит D может привести к острой печеночной недостаточности – состоянию, при котором печень внезапно выходит из строя.Хотя острая печеночная недостаточность встречается нечасто, инфекции гепатита D и B с большей вероятностью приводят к острой печеночной недостаточности, чем инфекция только гепатитом B. 24
Каковы осложнения хронического гепатита D?
Хронический гепатит D может привести к циррозу, печеночной недостаточности и раку печени. У людей с хроническим гепатитом B и D вероятность развития этих осложнений выше, чем у людей с одним только хроническим гепатитом B. 20 Ранняя диагностика и лечение хронических гепатитов B и D могут снизить ваши шансы на развитие серьезных проблем со здоровьем.
Цирроз
Цирроз печени – это состояние, при котором печень медленно разрушается и не может нормально работать. Рубцовая ткань заменяет здоровую ткань печени, частично блокируя кровоток через печень. На ранних стадиях цирроза печени продолжает работать печень. По мере обострения цирроза печень начинает отказывать.
Печеночная недостаточность
Печеночная недостаточность, также называемая терминальной стадией заболевания печени, прогрессирует в течение месяцев или лет. При терминальной стадии заболевания печени печень больше не может выполнять важные функции или заменять поврежденные клетки.
Рак печени
Наличие хронического гепатита B и хронического гепатита D увеличивает вероятность развития рака печени. Ваш врач может порекомендовать анализы крови и УЗИ или другой вид визуализации для проверки на рак печени. Обнаружение рака на ранней стадии увеличивает шансы на его излечение.
Каковы симптомы гепатита D?
У большинства людей с острым гепатитом D есть симптомы, которые могут включать
- чувство усталости
- тошнота и рвота
- плохой аппетит
- боль над печенью, в верхней части живота
- потемнение цвета мочи
- осветление стула
- Желтоватый оттенок белков глаз и кожи, называемый желтухой
Напротив, у большинства людей с хроническим гепатитом D симптомы отсутствуют до тех пор, пока не разовьются осложнения, что может произойти через несколько лет после заражения.Некоторые симптомы цирроза печени включают
- слабость и чувство усталости
- потеря веса
- вздутие живота
- отек лодыжек, называемый отеком
- кожный зуд
- желтуха
Что вызывает гепатит D?
Вирус гепатита D вызывает гепатит D. Вирус гепатита D распространяется через контакт с кровью или другими жидкостями организма инфицированного человека. Контакт может произойти по
- совместное использование игл или других материалов с наркотиками с инфицированным человеком
- Незащищенный секс с инфицированным человеком
- случайный укол иглой, применявшейся к инфицированному человеку
Вирус гепатита D редко передается от матери к ребенку во время родов.
Вы не можете заразиться гепатитом D из
- при кашле или чихании инфицированного человека
- питьевая вода или прием пищи
- обнимает инфицированного
- рукопожатие или держание за руку инфицированного человека
- ложки, вилки и другие столовые приборы для совместного пользования
- сидит рядом с инфицированным
Как врачи диагностируют гепатит D?
Врачи диагностируют гепатит D на основании вашей истории болезни, медицинского осмотра и анализов крови.Если у вас гепатит D, врач может провести тесты для проверки вашей печени.
История болезни
Ваш врач спросит о ваших симптомах и факторах, которые могут повысить вероятность заражения гепатитом D.
Физический осмотр
Во время медицинского осмотра ваш врач проверит наличие признаков повреждения печени, например
- изменение цвета кожи
- Отек голеней, ступней или лодыжек
- болезненность или вздутие живота
Какие тесты врачи используют для диагностики гепатита D?
Врачи используют анализы крови для диагностики гепатита D.Ваш врач может назначить анализы, чтобы проверить повреждение печени, выяснить, насколько сильно у вас повреждена печень, или исключить другие причины заболевания печени.
Анализ крови
Ваш врач может назначить один или несколько анализов крови для диагностики гепатита D. Специалист в области здравоохранения возьмет у вас образец крови и отправит его в лабораторию.
Ваш врач может назначить один или несколько анализов крови для диагностики гепатита D.Дополнительные испытания
Если у вас хронический гепатит D и гепатит B, у вас может быть повреждение печени.Ваш врач может порекомендовать тесты, чтобы выяснить, есть ли у вас повреждение печени или насколько она повреждена, или чтобы исключить другие причины заболевания печени. Эти тесты могут включать
- анализы крови.
- эластография, специальный ультразвук, который измеряет жесткость вашей печени.
- биопсия печени, при которой врач с помощью иглы берет небольшой кусочек ткани из вашей печени. Патологоанатом исследует ткань под микроскопом, чтобы найти признаки повреждения или заболевания.
Врачи обычно используют биопсию печени только в том случае, если другие тесты не предоставляют достаточно информации о повреждении или заболевании печени. Поговорите со своим врачом о том, какие тесты лучше всего подходят для вас.
Как врачи лечат гепатит D?
Врачи могут лечить хронический гепатит D лекарствами, называемыми интерферонами, такими как пегинтерферон альфа-2а (Пегасис). Исследователи изучают новые методы лечения гепатита D. Кроме того, могут потребоваться лекарства от гепатита B. Обычно это лекарства, которые принимают внутрь один раз в день.
Как врачи лечат осложнения гепатита D?
Если хронический гепатит D приводит к циррозу печени, вам следует обратиться к врачу, специализирующемуся на заболеваниях печени. Врачи могут лечить проблемы со здоровьем, связанные с циррозом печени, с помощью лекарств, хирургического вмешательства и других медицинских процедур. Если у вас цирроз, у вас больше шансов заболеть раком печени. Ваш врач может назначить УЗИ или другой вид визуализации для проверки на рак печени.
Если острый гепатит D приводит к острой печеночной недостаточности или если хронический гепатит D приводит к печеночной недостаточности или раку печени, вам может потребоваться пересадка печени.
Как я могу защитить себя от заражения гепатитом D?
Если у вас нет гепатита B, вы можете предотвратить заражение гепатитом D, приняв меры для предотвращения заражения гепатитом B, например сделав вакцину против гепатита B. Если вы не заразились гепатитом B, вы не можете заразиться гепатитом D.
Если у вас уже есть гепатит B, вы можете принять меры для предотвращения заражения гепатитом D до
.- запрещение совместного использования игл или других лекарственных материалов
- в перчатках, если вам нужно прикоснуться к чужой крови или открытым язвам
- не делитесь личными вещами, такими как зубные щетки, бритвы или кусачки для ногтей
Как я могу предотвратить распространение гепатита D среди других?
Если у вас гепатит D, выполните описанные выше действия, чтобы избежать распространения инфекции.Ваши сексуальные партнеры должны пройти тест на гепатит В и, если они не инфицированы, сделать вакцину против гепатита В. Профилактика гепатита B также предотвратит гепатит D.
Вы можете защитить других от заражения, сообщив своему врачу, стоматологу и другим медицинским работникам, что у вас гепатит D. Не сдавайте кровь или продукты крови, сперму, органы или ткани.
Доступна ли вакцина против гепатита D?
Вакцины против гепатита D в настоящее время нет. Вакцина против гепатита B может предотвратить гепатит D, предотвращая гепатит B.
Питание, диета и питание при гепатите D
Если у вас гепатит D, вы должны придерживаться сбалансированной и здоровой диеты. Поговорите со своим врачом о здоровом питании. Вам также следует избегать употребления алкоголя, поскольку он может вызвать большее повреждение печени.
Список литературы
[19] Farci P, Niro GA. Клинические особенности гепатита D. Семинары по болезням печени . 2012; 32 (3): 228–236.
[20] Ан Дж., Гиш Р.Г. Вирус гепатита D: призыв к скринингу. Гастроэнтерология и гепатология .2014; 10 (10): 647–686.
[21] Рой П.К. Веб-сайт Hepatitis D. Medscape. http://emedicine.medscape.com/article/178038-overview. Обновлено 16 марта 2017 г. Проверено 5 июня 2017 г.
[22] Риццетто М. Вирус гепатита D: введение и эпидемиология. Колд-Спринг-Харбор: перспективы в медицине . 2015; 5 (7): a021576.
[23] Hoofnagle JH. Гепатит типа D (дельта). Журнал Американской медицинской ассоциации . 1989. 261 (9): 1321–1325.
[24] Негр Ф, Лок АСФ.Патогенез, эпидемиология, естественное течение и клинические проявления вирусной инфекции гепатита D. Сайт UpToDate. http://www.uptodate.com/contents/pathogenesis-epidemiology-natural-history-and-clinical-manifestations-of-hepatitis-d-virus-infection. Обновлено 20 июля 2016 г. Проверено 5 июня 2017 г.
Кератит – симптомы и причины
Обзор
Кератит – это воспаление роговицы – прозрачной куполообразной ткани в передней части глаза, которая покрывает зрачок и радужную оболочку.Кератит может быть связан с инфекцией, а может и не быть. Неинфекционный кератит может быть вызван относительно легкой травмой, слишком долгим ношением контактных линз или попаданием инородного тела в глаз. Инфекционный кератит может быть вызван бактериями, вирусами, грибами и паразитами.
Если у вас покраснение глаз или другие симптомы кератита, запишитесь на прием к врачу. При своевременном обращении кератит от легкой до средней степени тяжести можно эффективно лечить без потери зрения.Если не лечить или если инфекция серьезная, кератит может привести к серьезным осложнениям, которые могут необратимо повредить ваше зрение.
Продукты и услуги
Показать больше продуктов от Mayo ClinicСимптомы
Признаки и симптомы кератита включают:
- Покраснение глаз
- Боль в глазах
- Слезы или другие выделения из глаза
- Трудно открыть веко из-за боли или раздражения
- Затуманенное зрение
- Снижение зрения
- Светочувствительность (светобоязнь)
- Ощущение, что что-то попало в глаз
Когда обращаться к врачу
Если вы заметили какие-либо признаки или симптомы кератита, сразу же обратитесь к врачу.Несвоевременная диагностика и лечение кератита может привести к серьезным осложнениям, включая слепоту.
Причины
Причины кератита включают:
- Травма. Если какой-либо предмет поцарапает или повредит поверхность вашей роговицы, это может вызвать неинфекционный кератит. Кроме того, травма может позволить микроорганизмам проникнуть к поврежденной роговице, вызывая инфекционный кератит.
- Загрязненные контактные линзы. Бактерии, грибки или паразиты, особенно микроскопический паразит акантамеба, могут населять поверхность контактных линз или футляра для переноски контактных линз. Когда линза находится в глазу, роговица может загрязняться, что приводит к инфекционному кератиту. Чрезмерное ношение контактных линз может вызвать кератит, который может стать инфекционным.
- Вирусы. Вирусы герпеса (простой герпес и опоясывающий герпес) могут вызывать кератит.
- Бактерии. Бактерия, вызывающая гонорею, может вызвать кератит.
- Загрязненная вода. Бактерии, грибки и паразиты в воде, особенно в океанах, реках, озерах и гидромассажных ваннах, могут попасть в глаза во время плавания и вызвать кератит. Однако, даже если вы подвергаетесь воздействию этих бактерий, грибков или паразитов, здоровая роговица вряд ли заразится, если ранее не было какого-либо разрушения поверхности роговицы – например, слишком долгого ношения контактных линз.
Факторы риска
Факторы, которые могут увеличить риск кератита, включают:
Контактные линзы. Ношение контактных линз – особенно сон в линзах – увеличивает риск как инфекционного, так и неинфекционного кератита. Риск обычно связан с ношением их дольше рекомендованного срока, неправильной дезинфекцией или ношением контактных линз во время плавания.
Кератит чаще встречается у людей, которые используют контактные линзы длительного ношения или постоянно носят контактные линзы, чем у тех, кто использует контактные линзы для повседневного ношения и снимает их на ночь.
- Пониженный иммунитет. Если ваша иммунная система ослаблена из-за болезни или приема лекарств, у вас повышенный риск развития кератита.
- Кортикостероиды. Использование глазных капель с кортикостероидами для лечения глазного заболевания может увеличить риск развития инфекционного кератита или усугубить существующий кератит.
- Травма глаза. Если одна из ваших роговиц была повреждена в результате травмы в прошлом, вы можете быть более уязвимы для развития кератита.
Осложнения
Возможные осложнения кератита включают:
- Хроническое воспаление роговицы и рубцевание
- Хронические или рецидивирующие вирусные инфекции роговицы
- Открытые язвы на роговице (язвы роговицы)
- Временное или постоянное ухудшение зрения
- Слепота
Профилактика
Уход за контактными линзами
Если вы носите контактные линзы, правильное использование, очистка и дезинфекция могут помочь предотвратить кератит.Следуйте этим советам:
- Выберите контактные линзы для повседневного ношения и снимайте их перед сном.
- Тщательно вымойте, ополосните и вытрите руки перед тем, как брать в руки контакты.
- Следуйте рекомендациям офтальмолога по уходу за линзами.
- Используйте только стерильные средства, специально предназначенные для ухода за контактными линзами, и средства для ухода за линзами, соответствующие типу линз, которые вы носите.
- Осторожно протрите линзы во время очистки, чтобы улучшить очищающие свойства растворов для контактных линз.Избегайте грубого обращения, которое может привести к появлению царапин на линзах.
- Замените контактные линзы, как рекомендовано.
- Заменяйте футляр для контактных линз каждые три-шесть месяцев.
- Выбрасывайте раствор из контейнера для контактных линз каждый раз при дезинфекции линз. Не «дополняйте» старое решение, которое уже используется.
- Не надевайте контактные линзы, когда идете плавать.
Предотвращение вирусных вспышек
Некоторые формы вирусного кератита невозможно полностью устранить.Но следующие шаги могут контролировать возникновение вирусного кератита:
- Если у вас герпес или волдырь герпеса, не прикасайтесь к глазам, векам и коже вокруг глаз, если вы тщательно не вымыли руки.
- Используйте только глазные капли, назначенные окулистом.
- Частое мытье рук предотвращает вирусные вспышки.
Августа28, 2020
Показать каталожные номера- Кератит. Американская академия офтальмологии. https://www.aao.org/eye-health/diseases/what-is-keratitis. Проверено 18 сентября 2018 г.
- Янофф М. и др., Ред. Бактериальный кератит. В кн .: Офтальмология. 4-е изд. Эдинбург, Великобритания: Mosby Elsevier; 2014. https://www.clinicalkey.com. Проверено 18 сентября 2018 г.
- Основы бактериального кератита. Центры по контролю и профилактике заболеваний. https://www.cdc.gov/contactlenses/bacterial-keratitis.html. Проверено 18 сентября 2018 г.
- Cherry JD, et al., Eds. Глазные инфекции. В кн .: Учебник детских инфекционных болезней Фейгина и Черри. 8-е изд. Филадельфия, Пенсильвания: Эльзевир; 2019. https://www.clinicalkey.com. Проверено 18 сентября 2018 г.
- Джейкобс Д.С. Оценка красных глаз. https://www.uptodate.com/contents/search. Проверено 18 сентября 2018 г.
- Остин А. и др. Обновленная информация о лечении инфекционного кератита. Офтальмология. 2017; 124: 1678.
- Что такое бактериальный кератит? Американская академия офтальмологии.https://www.aao.org/eye-health/diseases/what-is-bacterial-keratitis. Проверено 18 сентября 2018 г.
- Основы кератита, вызванного ВПГ (вирусом простого герпеса). Центры по контролю и профилактике заболеваний. http://www.cdc.gov/contactlenses/viral-keratitis.html. Проверено 18 сентября 2018 г.
- Softing Hataye AL (заключение эксперта). Клиника Мэйо, Рочестер, Миннесота, 27 октября 2018 г.



 Препараты нужны для профилактики развития спаек между радужкой и зрачком. К таким средствам относят Атропин, Тропикамид.
Препараты нужны для профилактики развития спаек между радужкой и зрачком. К таким средствам относят Атропин, Тропикамид.