Ложный круп у детей
Что такое ложный круп?
Обычно для родителей становится открытием, что ложный круп – это вообще не заболевание. Так называют приступ одышки, когда ребенок хрипит на вдохе. Обычно он случается ночью, реже – при сильном плаче или физической активности. Это выглядит очень пугающе (причем, к сожалению, пугается и сам малыш), однако хорошая новость заключается в том, что на самом деле в подавляющем большинстве случаев задохнуться он не сможет. Его дыхание затруднено из-за стеноза гортани, сужения дыхательного просвета, но жизни его ничто не угрожает.
Приступами кашля проявляется острый ларингит или ларинготрахеит, первопричиной которого является вирус – парагрипп, ОРВИ, иногда даже корь. Этим ложный круп отличается от истинного, который возникает только при дифтерии. Он может сопровождаться другими симптомами, а может проявиться сам по себе, причем дополнительным фактором паники становится то, что, как правило, «ничто не предвещало» – ребенок спокойно ложится вечером спать, а просыпается среди ночи с жутким кашлем.
Как определить ложный круп?
Пропустить его практически невозможно. Его основные признаки – лающий сухой кашель, осиплость голоса, трудности с вдыханием, испуг, тело принимает вынужденное положение. Проблемы с вдыханием воздуха могут возникнуть и по какой-то другой причине (аллергия, абсцесс, проглатывание инородного тела), поэтому ключевым симптомом остается осипший голос. Важно, что выдох при этом трудностей не вызывает (если вызывает – это может быть признаком астмы, обструктивного бронхита или другого заболевания).
Чаще всего ему подвержены дети до 3-5 лет. С возрастом дыхательный просвет расширяется, поэтому подростки и взрослые практически не сталкиваются с этой проблемой. У некоторых детей есть предрасположенность к приступам, поэтому они могут повторяться.
Как помочь ребенку при ложном крупе в домашних условиях?
Приступ снимают с помощью антигистаминных препаратов (например, супрастина), которые уменьшают отек гортани, а также ингаляций с помощью небулайзера.
Нужно ли вызывать скорую помощь? Если родители сталкиваются с таким кашлем впервые, у них даже не возникает такого вопроса, настолько пугающе это выглядит. Но острое состояние обычно можно купировать и дома, и опытные мамы и папы прекрасно справляются с этим сами. Другое дело, если дома нет необходимых лекарств и небулайзера, чтобы снять приступ. Тогда неотложка необходима.
Если у ребенка начало синеть лицо, сразу же вызывайте скорую помощь!
В ожидании приезда бригады можно сделать необходимый минимум – успокоить и отвлечь ребенка, пусть даже мультфильмами. Когда он пугается, выровнять дыхание становится сложнее. Для улучшения самочувствия больного часто помогает посидеть в ванной комнате с включенной горячей водой, дыша паром.
Хотя детям с ложным крупом обычно предлагают госпитализацию, в подавляющем большинстве случаев она не требуется.
Чего при ложном крупе делать нельзя?
Нельзя давать больному сироп от кашля. Это же относится и к классическому народному средству — теплому молоку с медом. Вообще, молочные продукты на ночь лучше исключить вовсе.
Нельзя давать дышать эфирными маслами и травами, все «наполнение» небулайзера должен определять детский врач!
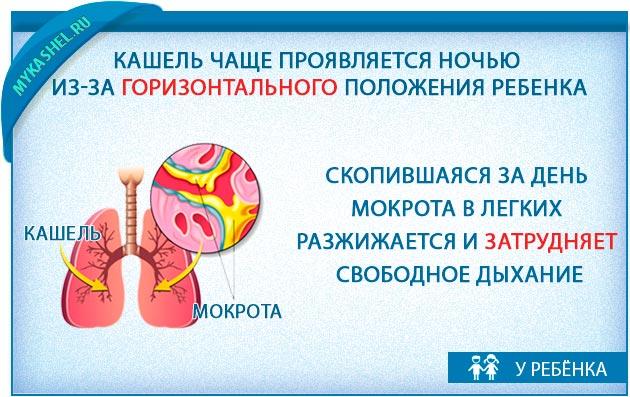
Не рекомендуется остаток ночи спать в горизонтальном положении. Голова должна быть приподнята относительно туловища.
Что делать после приступа кашля?
В комнате, где малыш проводит время, нужно постоянно поддерживать приток прохладного и влажного воздуха. Если у вас есть увлажнитель воздуха – он должен работать постоянно. Можно подложить подушку под матрас со стороны головы ребенка, чтобы обеспечить ему наклонное положение для сна. Необходимо приготовить побольше теплого питья.
Если у вас дома нет небулайзера, мы очень рекомендуем его приобрести. При лечении ларингита ингаляции – ваш незаменимый помощник, и этот прибор работает существенно эффективнее, чем простое дышание паром. Помните, что ультразвуковой не подходит, так как пульмикорт в нем разрушается. Лучше всего купить меш-ингалятор – они бывают такими компактными, что помещаются даже в карман, и это очень удобно, если нужно отправиться в поездку или путешествие.
И, конечно же, если у малыша произошел приступ, нужно как можно скорее записаться на прием к педиатру для определения причины и качественного лечения. Если у ребенка есть другие симптомы заболевания, например, повышенная температура, или он чувствует себя плохо, лучше вызвать детского врача на дом. В остальных случаях педиатр может принять пациента в клинике.
Какие лекарства при ложном крупе назначает врач?
Как уже было сказано выше, первопричиной является вирусная инфекция, поэтому антибиотики в данном случае бесполезны. Симптомы помогают устранить глюкокортикостероиды: врачи детской неотложки используют в основном преднизолон и дексаметазон. Пульмикорт (будесонид), который обычно назначают в ингаляциях, тоже является глюкокортикостероидом. Чтобы подействовать, лекарству нужно несколько часов. Первые результаты действенности ингаляции оцениваются в течение получаса.
Бронхиальная астма у детей: симптомы и лечение | Новости
Кто хоть однажды видел приступ удушья при бронхиальной астме у детей, тот вряд ли его забудет: ребенок вдохнул и не может выдохнуть, в груди у него все свистит и хрипит, он задыхается, губы синеют, в глазах смертельный ужас. Как помочь больному малышу? Можно ли избежать этого недуга?
Рассказывает врач пульмонолог-аллерголог высшей категории Наталья КРАСКОВСКАЯ.
Бронхиальная астма является одним из самых распространенных заболеваний детского возраста. От 5 до 10 процентов детей страдают этим заболеванием, и с каждым годом показатель увеличивается. Серьезную тревогу вызывает также рост смертности от бронхиальной астмы и количества госпитализаций в педиатрические учреждения.
Серьезную тревогу вызывает также рост смертности от бронхиальной астмы и количества госпитализаций в педиатрические учреждения.
В настоящее время бронхиальную астму у детей рассматривают как хроническое заболевание, основу которого составляют аллергическое воспаление дыхательных путей и гиперреактивность бронхов. Оно характеризуется периодически возникающими приступами затрудненного дыхания или удушья вследствие бронхоспазма, гиперсекреции слизи и отека слизистой оболочки бронхов. На основании типичных приступов удушья врач определяет диагноз “бронхиальная астма”. Иногда его ставят даже в тех случаях, когда у ребенка отмечается длительный сухой приступообразный кашель, который усиливается по ночам или при пробуждении.
Чаще всего бронхиальная астма возникает у детей школьного возраста, но может начаться и в грудничковом возрасте. До 11 лет встречается она чаще у мальчиков — это связано с анатомическими особенностями дыхательного тракта: он более узкий, чем у девочек. После 11 лет эта разница исчезает. У взрослых заболевание встречается чаще у женщин, чем у мужчин.
Причины бронхиальной астмы
— атопическую бронхиальную астму, связанную с попаданием в бронхи аллергена и развитие аллергической реакции;
— инфекционно-зависимую, неаллергическую, развивающуюся на фоне инфекционного поражения дыхательных путей.
При атопической бронхиальной астме приступ удушья развивается только при наличии аллергенов — разных веществ, обладающих общим свойством вызывать аллергическое воспаление.
У детей до года чаще всего виновниками заболевания оказываются пищевые и лекарственные аллергены: белок коровьего молока, прикормы, содержащие консерванты, цитрусовые, шоколад, яйца, клубника, мед. После двух лет на смену пищевым аллергенам приходят бытовые и грибковые. Самые распространенные — это микроскопические домашние клещи. Они живут в плинтусах, коврах, одеялах, в подушках и являются причиной круглогодичной астмы. Клещ достаточно нежен, погибает при низких и высоких температурах. Не зря раньше матрасы на мороз выносили. К бытовым аллергенам относятся также: домашняя пыль; шерсть и перхоть кошек и собак; корм рыбок, споры плесневых грибков, растущих в помещениях; тараканы и грызуны, у последних аллергеном является запах мочи и запах их самих.
Клещ достаточно нежен, погибает при низких и высоких температурах. Не зря раньше матрасы на мороз выносили. К бытовым аллергенам относятся также: домашняя пыль; шерсть и перхоть кошек и собак; корм рыбок, споры плесневых грибков, растущих в помещениях; тараканы и грызуны, у последних аллергеном является запах мочи и запах их самих.
У детей старше 3—4 лет самой частой причиной атопической бронхиальной астмы является аллергия на пыльцу растений и перекрестные реакции с пищевыми аллергенами.
При инфекционно-зависимой неаллергической бронхиальной астме перенесенные в раннем возрасте тяжелые респираторные инфекции, пневмонии, бронхиты, приводят к повреждению слизистой оболочки бронхов, снижают ее защитную функцию, способствуют повышенной выработке иммуноактивных веществ, что приводит к гиперреактивности бронхов, проявляющейся клиническими признаками бронхиальной астмы.
Факторы, предрасполагающие к развитию бронхиальной астмы
Наследственность. Бронхиальная астма развивается у людей с наследственной предрасположенностью к аллергиям. Замечено, что ребенку это заболевание передается, как правило, от отца. В 80 процентах случаях у больных детей аллергией страдают оба родителя.
Течение беременности. Когда беременность протекает с токсикозами, профессиональными вредностями, инфекциями во время беременности, а также несоблюдением диеты и употреблением продуктов, опасных с точки зрения аллергии, — риск развития бронхиальной астмы у ребенка резко повышается.
Плохая экологическая обстановка, особенно в крупных, промышленных городах, каким и является Красноярск. Воздух, которым мы дышим, насыщен отходами промышленных предприятий: окисью азота, формальдегидом, серой — это так называемые полютанты, вещества аллергизирующие организм человека.
Табакокурение взрослых. Пассивное курение крохи, когда взрослые курят при ребенке, приводит к сильнейшему раздражению его слизистых оболочек бронхов. Особенно опасно курение матери во время беременности.
Особенно опасно курение матери во время беременности.
Триггеры — так называют пусковые механизмы недуга. Они не имеют отношения к возникновению самой болезни, но провоцируют ее обострение. Например, воздействие холодного воздуха, изменение погоды, ОРВИ. Это могут быть и чрезмерные физические нагрузки. Для детей характерна так называемая астма физического напряжения, когда приступы провоцируются быстрой ходьбой или бегом. Смех, испуг и другие сильные эмоции, а также резкие запахи тоже могут стать причиной приступа астмы.
Бронхоспазм можно увидеть и услышать
В связи с особенностями организма у детей до 3 лет приступы астмы сопровождаются значительным отеком слизистой оболочки бронхов с обильным выделением в их просвет слизи, что характеризуются большим количеством влажных хрипов, разных по силе. Зачастую приступ развивается следующим образом. Утром у малыша появляется жидкие водянистые выделения из носа. Температура тела, как правило, нормальная. Ребенок начинает чихать, чешет нос, а через некоторое время начинает подкашливать. После дневного сна, а чаще к ночи или ночью кашель усиливается. Он становится приступообразным, упорным. На вершине кашля возможна рвота, в содержимом которой можно заметить вязкую слизистую мокроту. Именно вязкая мокрота провоцирует рвотный рефлекс. Ребенок становится беспокойным, не желает лежать, дышит часто, при этом выдох затруднен. Ему трудно дышать, в дыхании участвует вспомогательная мускулатура: втягивается участок шеи над грудиной, задействованы межреберные мышцы и мышцы живота. Малыш стремится занять удобное полусидячее положение, облегчающее дыхание. При этом дыхание становится шумным, свистящим, его слышно со стороны. Крылья носа раздуваются, набухают шейные вены, кожа носогубного треугольника, кистей и стоп становится синюшной.
У детей после 3 лет выделение слизи в просвет бронхов и воспалительный отек слизистой оболочки уже не столь значительны. Поэтому для приступа характерны чувство сдавления в груди. Он сопровождается сухими свистящими хрипами, выдох затруднен, в дыхании участвует вспомогательная мускулатура. Нередко приступ бронхиальной астмы может протекать в виде сухого упорного надсадного приступообразного кашля.
Он сопровождается сухими свистящими хрипами, выдох затруднен, в дыхании участвует вспомогательная мускулатура. Нередко приступ бронхиальной астмы может протекать в виде сухого упорного надсадного приступообразного кашля.
Симптомы болезни, как правило, появляются или усиливаются ночью и в утренние часы, что связано с суточными биоритмами. Ночью становится максимальной концентрация в крови биологически активных веществ, способных вызывать сужение бронхов. Кроме того, в ночное время активизируется парасимпатическая нервная система, влияющая на тонус гладких мышц, а уровень гормонов, способных расширять бронхи, становится минимальным — гормоны “спят”. В результате происходит спазм гладкой мускулатуры бронхов. К тому же во время сна у детей значительно снижается активность мышц, участвующих в дыхании. При этом увеличивается время выдоха и изменяется соотношение времени выдоха и вдоха, и это тоже способствует развитию ночных приступов удушья
Если приступ бронхоспазма продолжается более 6 часов, развивается астматический статус — тяжелейшее состояние организма, ведущее к смерти от недостатка кислорода. Но даже когда с помощью различных средств удается снять бронхоспазм и прекратить приступ удушья, воспаление на слизистых бронхов еще долго продолжается и чаще всего становится хроническим. Вот почему течение бронхиальной астмы циклическое: фаза обострения в виде приступов удушья сменяется фазой покоя, но не здоровья.
Как не растеряться при приступе бронхиальной астмы
Если развился острый приступ у ребенка, первое, что надо сделать — по возможности избавиться от аллергена, втрое — сразу применить средство расширяющие бронхи быстрого действия — бронходиллятаторы, чаще это лекарство в ингаляторе. Врач-аллерголог обычно подробно расписывает для больного ребенка, какими средствами, в каких дозах и как долго надо ими пользоваться (все индивидуально), чтобы прекратить приступ.
Если приступ не проходит, несмотря на все принятые меры, не стоит ждать, лучше вызвать скорую помощь. Причем при вызове обязательно нужно сказать, что ребенок не может дышать и задыхается — это будет поводом отправить к вам специализированную педиатрическую бригаду. По медицинским нормативам вызовы по поводу приступа бронхиальной астмы у ребенка относятся к первой категории неотложности. С момента поступления вызова до выезда бригады проходит не более 4 минут и 15 минут отпущено на дорогу. Причиной задержки скорой являются только пробки на дорогах.
Причем при вызове обязательно нужно сказать, что ребенок не может дышать и задыхается — это будет поводом отправить к вам специализированную педиатрическую бригаду. По медицинским нормативам вызовы по поводу приступа бронхиальной астмы у ребенка относятся к первой категории неотложности. С момента поступления вызова до выезда бригады проходит не более 4 минут и 15 минут отпущено на дорогу. Причиной задержки скорой являются только пробки на дорогах.
Уважаемые водители! Пожалуйста, всегда уступайте дорогу скорой помощи, возможно, она едет к задыхающемуся ребенку!
Бронхиальная астма — хроническое воспалительное заболевание дыхательных путей, сопровождающееся их повышенной чувствительностью к внешним и внутренним стимулам и проявляющееся периодически возникающими приступами удушья. Развитие бронхиальной астмы связывают в последние годы с особым видом воспаления в бронхах, которое приводит к тому, что резко повышается их чувствительность к раздражающим факторам. Под действием раздражающего, “запускающего”, фактора развивается сокращение мускулатуры бронхов — бронхоспазм, отек слизистой бронхов, обильное образование густого секрета — мокроты. Эти процессы и определяют развитие астматического приступа. Заболевание хроническое, периоды обострения сменяются периодами ремиссии. Обострение проявляется приступами удушья. О них мы подробно рассказывали в предыдущей статье.
Когда с помощью различных средств удается снять бронхоспазм и прекратить приступ удушья, воспаление на слизистых бронхов еще долго продолжается и чаще всего становится хроническим. Приступы удушья не проходят бесследно. В легочной и сердечно-сосудистой системах происходят грубые разрушительные изменения, ведущие к тяжелым осложнениям, таким, как эмфизема легких и легочное сердце. Вот почему необходимы курсы лечения вне обострения заболевания.
Подтвердить диагноз бронхиальной астмы может только специалист — врач аллерголог-пульмонолог. Он подробно расспросит обо всех признаках заболевания именно у вашего ребенка, проведет необходимое обследование. Больному делают рентген, берут анализы крови и мокроты. При подозрении на аллергическую бронхиальную астму обязательно проводят аллергопробы, чтобы выявить конкретный аллерген. Если все указывает на инфекционно-зависимую бронхиальную астму, подтверждать диагноз будут с помощью исследования функции внешнего дыхания (ФВН). Это обследование позволяет оценить дыхательную функцию легких. Оно проводится с помощью специального аппарата, в который пациент выдыхает, а в это время на экране отображается графическая кривая с указанием основных показателей работы дыхательной системы. При этом выявляется уровень бронхиальной проходимости.
Больному делают рентген, берут анализы крови и мокроты. При подозрении на аллергическую бронхиальную астму обязательно проводят аллергопробы, чтобы выявить конкретный аллерген. Если все указывает на инфекционно-зависимую бронхиальную астму, подтверждать диагноз будут с помощью исследования функции внешнего дыхания (ФВН). Это обследование позволяет оценить дыхательную функцию легких. Оно проводится с помощью специального аппарата, в который пациент выдыхает, а в это время на экране отображается графическая кривая с указанием основных показателей работы дыхательной системы. При этом выявляется уровень бронхиальной проходимости.
Последние годы все шире применяют еще один способ определения степени обструкции бронхов — определение максимальной (пиковой) скорости выдоха. Исследование проводится с помощью прибора пикфлоуметра. Это портативный прибор в виде прямоугольника, снабженного шкалой с подвижной стрелкой, указывающей максимальную скорость выдоха. Измерения проводятся утром и вечером, результаты заносятся в специальный дневник. Анализ этого дневника помогает врачу и в диагностике заболевания, и в определении тяжести состояния ребенка, и подборе наиболее эффективного лечения конкретного больного, и в дальнейшем позволяет оценивать проводимую терапию. Однако использование пикфлоуметра возможно лишь у детей старше пяти лет.
У маленьких детей очень важно знать частоту дыхания в здоровом состоянии. При начинающемся приступе частота дыхания возрастает, когда приступ заканчивается — дыхание становится реже. Чтобы определить частоту дыхания у малыша, маме надо выбрать момент вне приступа, можно во время сна, положить ладонь на грудку или спинку малыша и подсчитать, сколько раз грудная клетка поднималась за 15 секунд (столько вздохов и сделал малыш). Полученную величину умножить на четыре — это и будет частота дыханий в минуту.
Нормальная частота дыхания у новорожденных 40—60 в минуту, от одного до 12 месяцев — 35—48, от года до 3 лет — 28—35, от четырех до шести лет — 24—26.
Лечение бронхиальной астмы складывается из следующих направлений:
1) по возможности избегать контакта с тем фактором, который вызывает приступ, для этого каждый больной бронхиальной астмой вместе со своим врачом должен составить перечень этих факторов;
2) своевременное лечение заболеваний верхних и нижних дыхательных путей, заболеваний органов пищеварения, в том числе желчевыводящих путей;
3) четкое следование плану использования лекарств, выписанных врачом.
Лекарственные препараты при бронхиальной астме подразделяются на средства быстрого действия, применяемые для прекращения астматического приступа, в основном ингаляционные формы; и противорецедивные средства, уменьшающие проявления воспаления в бронхах, тем самым снижающие чувствительность бронхов к “запускающим” факторам, что позволяет увеличить периоды ремиссии (без приступов удушья) и улучшить функции легких.
Дозы и порядок приема лекарств должны определяться врачом. Самостоятельное изменение доз недопустимо. Больной бронхиальной астмой должен постоянно иметь при себе быстродействующий препарат. При уменьшении эффекта от обычно применяемых препаратов необходимо срочно обратиться к врачу.
В настоящее время используются многие нелекарственные методы лечения — дыхательная гимнастика, иглорефлексотерапия, лечебное голодание и другие, но, выбирая их, следует обязательно посоветоваться с врачом.
Профилактика бронхиальной астмы у ребенка должна проводиться уже при беременности матери, особенно если она сама или кто-то из ближайших родственников страдает каким-либо аллергическим заболеванием. Чтобы у ребенка не развилась повышенная чувствительность бронхов на любое раздражение, ведущая к развитию бронхиальной астмы, будущая мама должна соблюдать меры предосторожности: находиться под наблюдением врача акушера-гинеколога и аллерголога с ранних сроков беременности, соблюдать все их рекомендации, есть как можно меньше аллергических продуктов, отказаться от любых домашних животных, ни в коем случае не курить самой или находиться в помещении, где курят.
После рождения ребенка нужно кормить грудным молоком до года, потому что прикорм, содержащий консерванты, может вызвать аллергию. Малыш должен быть под постоянным наблюдением врача, чтобы не пропустить самого начала болезни, когда помощь наиболее эффективная. Если у новорожденного часто бывают расстройства кишечника, насморк, затрудненное дыхание, нужно обязательно обратиться к детскому аллергологу.
Если ребенок все же заболел бронхиальной астмой, профилактикой для него будет своевременное лечение хронического аллергического воспаления, не дожидаясь приступов удушья. Как и чем лечить, назначит врач — детский аллерголог-пульмонолог. А родители должны быть его союзниками: регулярно наблюдать ребенка у врача и выполнять все его рекомендации:
1. Гипоаллергенная диета и гипоаллергенный быт — исключение любых аллергенов.
2. Обязательный прием базисной терапии.
3. Своевременное купирование обострений.
4. На период наибольшей вероятности заболеть ОРВИ, при эпидемиях гриппа, перед контактом с аллергеном применять средства расширяющие бронхи длительного действия. Их вашему ребенку выпишет врач.
5. Своевременно санировать хронические очаги инфекции.
В предыдущей статье мы подробно останавливались на купировании острого приступа удушья у ребенка. Несколько советов после приступа.
Состояние после приступа может быть различным. Некоторые дети уже на следующий день активны и не испытывают никаких болезненных проявлений. Но у большинства остается кашель с выделением мокроты. Во время физической или эмоциональной нагрузки кашель обычно усиливается. Поэтому в период после приступа оберегайте малыша от активных игр, бега, эмоциональных нагрузок. При нормальной температуре можно вывести ребенка на прогулку. Однако погода должна быть безветренной, а мороз не ниже 10 градусов. При аллергии на пыльцу гулять можно лишь после дождя, когда ее концентрация в воздухе будет минимальной.
После приступа больному следует проводить массаж грудной клетки — это облегчит отхождение мокроты и очищение бронхов. Приемам массажа мамам можно обучиться в стационаре, где лечился ребенок, или в кабинете массажа в детской поликлинике. Помимо курсов массажа, в период обострения детям-астматикам полезно два раза в год проводить профилактические десятидневные курсы массажа грудной клетки.
Приемам массажа мамам можно обучиться в стационаре, где лечился ребенок, или в кабинете массажа в детской поликлинике. Помимо курсов массажа, в период обострения детям-астматикам полезно два раза в год проводить профилактические десятидневные курсы массажа грудной клетки.
Как жить с бронхиальной астмой, что надо делать, чтобы периоды ремиссии (без приступов) были как можно длиннее, родителей малышей, страдающих этим недугом, обучают врачи в специальных школах, созданных в детских поликлиниках. В Красноярске работают две таких школы для городских детей. А в специализированных детских аллергологических отделениях работу проводят индивидуально с родителями каждого ребенка.
Ребенок не виноват в своей болезни. Соблюдая все рекомендации врача, вы поможете ему жить полноценной жизнью. Одной из рекомендаций врачей-аллергологов является настоятельная просьба отдавать ребятишек с бронхиальной астмой заниматься хоровым пением, а при выборе музыкального инструмента предпочесть обучение на духовых инструментах. Легкие малыша вам спасибо скажут.
Материал подготовили Ирина НИКОНЕНКО и Ксения ГУСЕВА
симптомы, лечение у ребёнка и взрослого
Психогенный или привычный кашель чаще беспокоит маленьких детей и подростков, но и взрослые сталкиваются с таким явлением. Он сложно поддается лечению и может продолжаться очень долгий период, мешая вести привычный образ жизни. При комплексном подходе с ним можно справиться. Важно знать, что собой представляет психогенный кашель у детей и взрослых – лечение, симптомы и меры его профилактики.
Симптомы психогенного кашля
Психогенный кашель – невротическое нарушение, сопровождающееся приступообразным кашлем без патологий органов дыхания. Код МКБ-10 – F45.33.
Психогенное респираторное нарушение объясняется пациентами, как ощущение нехватки воздуха. Симптомы психогенного кашля достаточно специфические, что позволяет определить тип нарушения. Частые и короткие дыхательные движения могут чередоваться с долгими вдохами, которые влекут за собой чувство облегчения. После снова следует задержка дыхания.
После снова следует задержка дыхания.
Справка! Частота дыхательных движений имеет волнообразный характер с постепенным нарастанием.
Особенности проявления психогенного кашля:
- начинается у детей до 4 лет, но чаще беспокоит в период с 4 до 8 лет;
- кашель случается только в дневное время, ночью никогда не беспокоит;
- носит сухой, постоянный и навязчивый характер;
- какие-либо другие симптомы респираторного нарушения отсутствуют;
- быстрый разговор способствует устранению кашля;
- противокашлевые средства не дают никакого результата;
- усиливается в подростковый период;
- чаще всего полностью проходит до 18 лет.
Привычный кашель становится серьезной проблемой для ребенка и взрослого. Частые приступы мешают социальной активности. Иногда человеку приходится отказываться от своей деятельности. При этом в ночное время, во время сна явление совсем не беспокоит.
Обычно при таких проявлениях назначают лечение бронхита или бронхиальной астмы. Однако результат терапии полностью отсутствует, тогда и проводится дополнительная диагностика, в процессе которой становится понятно, что речь идет о психогенном кашле.
Второе название нарушения – вокальный тик. Появилось оно после недавних исследований. Такое название связано с тем, что кашель может быть обусловлен сокращением голосовых связок, а это разновидность тика. Но такое открытие не решает проблемы. Причины тика все еще плохо изучены, не говоря уже об эффективных способах устранения.
Лечение психогенного кашля
Основное лечение психогенного кашля заключается в проведении психотерапии. Методика подбирается индивидуально. Крайне важным моментом в терапии будет осознание пациентом природы нарушения. Психотерапевт может применять речевую терапию, релаксацию, гипноз, дыхательную гимнастику и другие методики, которые хорошо себя зарекомендовали.
Общие принципы терапии:
- создать комфортные условия для исключения стрессовых факторов;
- нормализовать режим дня, выделить достаточно времени для дневного отдыха и сна;
- включить в график ежедневные упражнения, прогулки, дыхательную гимнастику;
- ограничить продукты и напитки с кофеином;
- следовать рекомендациям психотерапевта.

Справка! Врач может принять решение о назначении психотропных препаратов. Для детей дополнительно могут применяться методики отвлекающей терапии, обертывание грудной клетки, особые техники дыхания с пуговицей между губами.
Психогенный кашель у детей
По каким причинам может возникать психогенный кашель у детей:
- основная причина – неблагоприятная обстановка в семье, частые конфликты, жестокое обращение с ребенком и другие психотравмирующие факторы;
- страх перед важными событиями, экзаменами, боязнь учителей, врачей;
- чувство стыда и вины, если ребенок был сильно пристыжен;
- повышенное внимание к ребенку во время заболевания, которое сопровождается кашлем, что может закрепить положительную ассоциацию;
- копирование ребенком поведения взрослого человека, близкого родственника, авторитета, который страдает хроническим кашлем.
При таком нарушении для ребенка характерно демонстративное поведение, наличие других жалоб, активная речь и жестикуляция. Спровоцировать кашель довольно просто, коснувшись болезненной для ребенка темы.
В группу риска попадают дети со следующими особенностями:
- талантливые и активные, постоянно занятые учебой, увлечениями, посещающие различные образовательные занятия;
- конфликтные, с проблемным поведением;
- столкнувшиеся с агрессией со стороны сверстников, родителей или других людей;
- эмоционально чувствительные, со слабой стрессоустойчивостью, ранимые, невоспринимающие критику.
Когда есть подозрение на привычный кашель, нужно отвести ребенка на прием к психиатру. Также нужна консультация других врачей для исключения возможных заболеваний.
Психогенный кашель могут сначала принять за бронхиальную астму. Проблемой является тот факт, что далеко не каждый врач хорошо знаком с этим нарушением, поэтому довольно долго может проводиться бесполезное лечение.
Когда терапия не помогает, кашель носит постоянный и одинаковый характер, нужно обязательно проконсультироваться с психиатром или психотерапевтом. В 10% случаев хронический кашель имеет психогенное происхождение.
В 10% случаев хронический кашель имеет психогенное происхождение.
Психогенный кашель у взрослых
Психогенный кашель у взрослых является скорее исключением и чаще служит проявлением гипервентиляционного синдрома. Лечение длительное и комплексное. Кашель носит постоянный характер, он сухой, достаточно громкий. Приступы могут мучить месяцами и даже годами.
При проведении гормональной терапии результаты обычно отсутствуют, как и при использовании иных способов лекарственного лечения. Тщательная диагностика позволяет выяснить, что причинных заболеваний нет, тогда и ставится правильный диагноз.
Справка! Диагностировать психогенный кашель у взрослого человека довольно проблематично, ведь нужно обнаружить психогенное заболевание. При изучении анамнеза клиническая картина становится более понятной, как и патогенез нарушения. Нередко обнаруживается истеричное и атаксическое нарушения, а также это могут быть соматосенсорные расстройства.
Учитывая тот фактор, что до 18 лет вокальный тик проходит практически у всех, диагностика взрослого при подозрении на это нарушения должна быть более тщательной. Не исключено, что кашель является признаком еще скрытого заболевания, даже если все симптомы соответствуют психогенному расстройству.
Как лечить психогенный кашель
Перед тем как лечить психогенный кашель, необходима правильная диагностика с исключением ряда заболеваний. Нужен осмотр у нескольких врачей – терапевта, пульмонолога, гастроэнтеролога. Если патологии не обнаруживается, за лечение берется психотерапевт.
Характерной особенностью нарушения будет то, что у детей кашель проходит во время занятия любимым делом. На взрослых такая особенность обычно не распространяется, а хорошие результаты дает комплекс мероприятий с применением лекарств и психокоррекцией. Иногда достаточно употребления успокоительных средств.
В тяжелых случаях назначаются следующие группы препаратов:
- транквилизаторы;
- противокашлевые средства.

У ребенка нарушение по возможности устраняется немедикаментозными мерами. Это гипноз, массажи, ванны, ароматерапия, дыхательная гимнастика, сеансы психотерапии. Полезными также будут травяные успокаивающие отвары и ингаляции. При отсутствии эффекта уже применяются те же препараты, что и для взрослых (транквилизаторы, противокашлевые, успокоительные).
Медикаментозное лечение имеет побочные эффекты. К примеру, знаменитый доктор Комаровский вовсе не рекомендует прибегать к использованию лекарств. Поводом к применению препаратов должна служить весомая проблема, мешающая нормальной жизни.
Практика показывает, что наиболее эффективны в лекарственном лечении нейролептики. Они практически всегда помогают избавить от вокального типа. Однако их длительное употребление может привести к головным болям, нарушению сна, гипертонусу мышц.
Для ребенка показаны самые малые дозы лекарств, которые со временем корректируются в зависимости от эффективности. Для самых маленьких также могут применяться ноотропы, общеукрепляющие средства для улучшения мозговой деятельности. При этом их польза при тиках не доказана. Основной эффект направлен на повышение стойкости к стрессовым факторам.
Ванны
Расслабляющие ванны будут одинаково полезны для взрослых и детей. Водные процедуры помогают успокоить нервную систему, ощутить положительные эмоции. Ребенок может играть в воде. После ванны сон будет здоровым и крепким.
Для лучшего эффекта в воду можно добавлять морскую соль и травяные настойки:
- из ромашки – обладает седативным эффектом, успокаивает;
- из лаванды – укрепляет нервную систему, улучшает микроциркуляцию;
- из валерианы – успокаивает.
Отвары и настойки
Травяные отвары и настои могут применяться не только для расслабляющих ванн, но и для приема внутрь. Сборы можно купить уже готовыми в аптеке, заваривая дома по инструкции. Положительный эффект на нервную систему особенно хорошо оказывают валериана, пустырник, пион, чабрец, боярышник.
Готовить отвары можно с 3-х лет, но предварительно нужно обязательно проконсультироваться с врачом, ведь у ребенка может быть аллергия и непереносимость. Принимать успокаивающие средства лучше всего перед сном для расслабления, снятия стресса и укрепления нервной системы. Также можно пить успокоительные чаи в течение дня по несколько глотков.
Справка! Спиртовые настойки лучше принимать только взрослым. Они могут назначаться с 12 лет, но только после согласования с лечащим врачом.
Можно использовать следующие настойки:
- элеутерококк – помогает справиться с нейрогенными болезнями, повышает общий тонус;
- пустырник – успокаивает, избавляет от кашля на нервной почве;
- корень пиона – полезен при неврастении, для успокоения и снятия судорог;
- аралия маньчжурская – используется при депрессивном состоянии, хронической усталости, снижении тонуса, повышенной возбудимости нервной системы;
- дягиль – эффективен при истеричном состоянии и судорогах;
- сон-трава – хорошо показала себя в качестве успокаивающего средства при нервном тике;
- боярышник – улучшает кровообращение головного мозга, снимает напряжение, применяется в лечении неврозов;
- крапива – повышает тонус, заряжает бодростью.
Важно понимать, что применение отваров и настоек является лишь вспомогательной и профилактической мерой лечения. Основной упор делается на психотерапию.
Рекомендации для родителей
Чтобы помочь ребенку справиться с вокальным тиком, важно создать для него благоприятную обстановку в семье, чтобы он чувствовал себя защищенным и любимым.
Специалисты рекомендуют обратить особое внимание на то, когда именно ребенок начинает кашлять. Это может быть определенное время суток, нахождение с каким-то человеком, разговор о чем-либо. Выявив триггер, можно попытаться его полностью убрать из жизни. Однако подходит это далеко не всем. Куда лучше пытаться отвлечь ребенка, перебросить его внимание на что-то другое, чтобы это вошло в привычку.
Не менее важный фактор – отношение родителей к кашлю ребенка. Если акцентировать на этом внимание, проявлять повышенную заботу, избавиться от проблемы будет не так просто. Напротив, следует сделать так, чтобы ребенок чувствовал себя особенно хорошо в периоды, когда не кашляет. Но во всем должен быть баланс, ведь если малыша игнорировать, когда ему плохо, это станет очередным стрессовым фактором.
Сильное нервное потрясение и хронический стресс – это ключевые факторы развития психоневрологических нарушений. Выход всегда есть. Для профилактики и лечение следует обращаться к психотерапевту, который хорошо знаком с неврологической природой расстройства.
Первая помощь при острой сердечной недостаточности
Острая сердечная недостаточность (ОСН) — это тяжелое патологическое состояние, которое развивается у больных с различными заболеваниями сердца и гипертонической болезнью. Это одна из наиболее частых причин вызова скорой помощи и госпитализации больных, а также смертности населения нашей страны и всего мира.
Основными проявлениями (симптомами) острой сердечной недостаточности являются:
Тяжелое, частое (более 24 в минуту) шумное дыхание — одышка, иногда достигающая cтепени удушья, с преимущественным затруднением вдоха и явным усилением одышки и кашля в горизонтальном положении. Сидячее положение или лежачее положение с высоко поднятым изголовьем облегчает состояние больного.
Часто при дыхании становятся слышны влажные хлюпающие хрипы/звуки,
прерываемые кашлем, в терминальной стадии дыхание приобретает характер клокочущего, с появлением пены у рта.
Больному характерна сидячая поза с упором прямыми руками в колени.
Острая сердечная недостаточность может развиваться очень быстро и в течение 30-60 минут привести к смерти больного. В большинстве случаев от первых клинических признаков до тяжелых проявлений ОСН проходит 6-12 и более часов, однако без медицинской помощи абсолютное большинство больных с ОСН погибает.
Мероприятия первой помощи
При появлении у больных гипертонической болезнью или болезнью сердца (но не легких или бронхов) вышеуказанных симптомов ОСН необходимо:
Вызвать скорую медицинскую помощь.
Придать больному сидячее положение, лучше в кресле с подлокотниками, на
которые он может опираться и задействовать межреберные мышцы в акт дыхания.
Обеспечить физический и психоэмоциональный покой и свежий воздух.
Ноги опустить в большую емкость (таз, бак, ведро и др.) с горячей водой.
В крайне тяжелых случаях на ноги в области паха накладываются жгуты,
передавливающие поверхностные вены, но не глубокие артерии, что уменьшает приток крови к сердцу и тем самым облегчает его работу.
При наличии опыта по применению нитроглицерина у больного или человека, оказывающего первую помощь, его назначают в дозе 0,4 (0,5) мг (ингаляцию в полость рта производят под корень языка, таблетку/капсулу кладут под язык, капсулу необходимо предварительно раскусить, не глотать). При улучшении самочувствия больного после применения нитроглицерина, его применяют повторно, через каждые 5-10 минут до прибытия бригады скорой медицинской помощи. При отсутствии улучшения самочувствия больного после применения нитроглицерина, его больше не применяют.
Внимание! Больному с ОСН категорически запрещается вставать, ходить, курить, пить воду и принимать жидкую пищу до особого разрешения врача. Нельзя принимать нитроглицерин при артериальном давлении менее 100 мм рт. ст., при выраженной головной боли, головокружении, остром нарушении зрения, речи или координации движений.
Всем больным гипертонической болезнью или болезнью сердца с наличием одышки и отеков на ногах необходимо обсудить с лечащим врачом, какие препараты необходимо принимать при развитии ОСН, четко записать их наименования, дозировку и временную последовательность (алгоритм) их приема, а также уточнить у врача, при каких проявлениях болезни необходимо срочно вызывать скорую медицинскую помощь. Каждому такому больному необходимо сформировать индивидуальную аптечку первой помощи при ОСН и постоянно иметь ее при себе.
Каждому такому больному необходимо сформировать индивидуальную аптечку первой помощи при ОСН и постоянно иметь ее при себе.
Источник: Бойцов С. А., Ипатов П .В., Калинина A. M., Вылегжанин С.В., Гамбарян М. Г., Еганян Р. А., Зубкова И. И., Пономарева Е. Г., Соловьева С. Б., «Организация проведения диспансеризации и профилактических медицинских осмотров взрослого населения». Методические рекомендации. Издание 2-е с дополнениями и уточнениями, М., 2013 г.
Бронхиальная астма: симптомы, диагностика и лечение
Бронхиальная астма – это хроническое неинфекционное заболевание дыхательных путей воспалительного характера. Для нее характерно нарушение бронхиальной проходимости при контакте с аллергенами. Сопровождается спазмом гладкой мускулатуры в ответ на окружающие раздражающие факторы. Аллергенами могут выступать абсолютно различные вещества. Начиная от пищевых продуктов и заканчивая пыльцой растений и бытовой химией. У некоторых людей астма появляется даже при физической нагрузке.
Возможные разновидности аллергенов: яйца, шоколад, рыба, мед, земляника; пахучие вещества, цветы, шерсть домашних животных.
Факт: Команда исследователей Центра аллергии и астмы университета Вирджинии пришла к выводу, что если у ребенка нет аллергии на кошачью шерсть, то завести домашнее животное надо. Тогда малыш сумеет привыкнуть к потенциальным аллергенам и выработает иммунную реакцию на них. К аналогичному заключению, но уже в отношении собак пришли немецкие ученые Национального исследовательского центра сферы здравоохранения в контексте окружающей среды.
Кто наиболее подвержен заболеванию?
Факт: По сведениям ВОЗ, 235 миллионов человек страдают от астмы. Бронхиальная астма — также одно из самых распространенных хронических заболеваний у детей.
В детском периоде чаще наблюдается у мальчиков. После 10 лет такая тенденция, в основном, исчезает. А во время полового созревания медицинские специалисты обнаруживают недуг в большей степени у девушек. В зрелом возрасте тенденция проявляется опять-таки у слабого пола.
А во время полового созревания медицинские специалисты обнаруживают недуг в большей степени у девушек. В зрелом возрасте тенденция проявляется опять-таки у слабого пола.
В категорию риска входят курильщики; люди, ведущие малоподвижный образ жизни; а также те, кто работают на производстве и контактируют с большим количеством антигенов.
Факт: Группа медицинских экспертов во главе с доктором Аланом Баптистом из университета Мичиганской медицинской школы пришли к выводу, что приступы астмы напрямую связаны с погодными перепадами и переменами влажности воздуха. Исследователи в своей аналитической сводке опирались на сведения, полученные из Мичиганской детской больницы. Они проследили за частотой посещений клиники в 25 тысячах случаев. И обнаружили, что изменение влаги в атмосфере на 10% приводило к обязательному увеличению потока больных с проявленной астмой.
Симптомы бронхиальной астмы
- кашель с вязкой мокротой и громкими свистящими хрипами
- чувство нехватки воздуха, приступы удушья с затрудненным выдохом. Такие приступы чаще всего проявляются ночью. Начинаются спонтанно. Им могут предшествовать насморк, кожный зуд, щекотание в носу и зеве.
- выраженная одышка даже при физической нагрузке
Во время приступа:
У больного возникает потребность подойти к открытому окну. Он старается опереться на окружающие предметы, чтобы облегчить работу вспомогательной дыхательной мускулатуры. Усиливается потоотделение.
На начальной стадии приступа кашля может не быть. Но на его пике он возникает сухой и мучительный. Затем появляется мокрота. Мокрота – прозрачная, слизистая, вязкая, иногда отделяется с трудом. Учащается пульс.
Приступ длится в среднем 2 часа, но может перейти в так называемое астматическое состояние или статус и затянуться на несколько дней.
Что приводит к астматическому статусу?
- острый бронхоспазм
- появление в бронхах слизистых пробок
- серьезный отек слизистой бронхов
Классификация бронхиальной астмы. Медики дифференцируют фенотипы (по внешним проявлениям и свойствам) бронхиальной астмы. Рассмотрим клинические и биофенотипы бронхиальной астмы.
Медики дифференцируют фенотипы (по внешним проявлениям и свойствам) бронхиальной астмы. Рассмотрим клинические и биофенотипы бронхиальной астмы.
Биофенотипы показывают, как протекает процесс воспаления дыхательных путей. Базируются на основе исследования мокроты. Разновидности бронхиальной астмы согласно биофенотипам:
- нейтрофильная астма — увеличенная концентрация в мокроте нейтрофилов (разновидность лейкоцитов)
- эозинофильная астма — увеличенная концентрация в мокроте эозинофилов (разновидность лейкоцитов)
- смешанная — возросшее содержание в мокроте и эозинофилов, и нейтрофилов
- малогранулоцитарная — воспаление не связано с повышением числа эозинофилов и нейтрофилов в мокроте
Ученое сообщество выделяет также клинические фенотипы астмы:
- аллергическая астма — на ее появление влияет наследственный фактор, проходит одновременно с другими аллергическими заболеваниями, несет в себе признаки эозинофильного воспаления
- неаллергическая астма — взаимосвязи с аллергенами нет
- астма при ожирении — ей сопутствует слабо выраженное эозинофильное воспаление дыхательных путей
- астма с повторяющимся, одним и тем же характером обструкции (нарушение проходимости воздуха по бронхиальному дереву) — имеет “затяжной” характер; бронхи постепенно меняют свою структуру при этой форме
- астма с поздним началом — чаще проявляется у женщин в зрелом возрасте, также не имеет связи с аллергенами, но отличается от неаллергической реакцией на группу препаратов глюкокортикостероидов (вещество этих препаратов продуцируется корой надпочечников)
Кто сумеет прийти на помощь?
В Медицинском доме Odrex вам придут на помощь врач-терапевт или пульмонолог и аллерголог. Они проведут необходимое диагностическое обследование и назначат подходящий курс терапии. Здесь работают профессионалы, готовые оказать своевременную помощь.
Диагностика бронхиальной астмы
На сегодняшний день Медицинский дом Odrex обладает всеми технологиями для того, чтобы брать аллергопробы в любой сезон вне зависимости от течения аллергии.
Аллергопробы — это скрининг-диагностика, которая помогает выяснить, на какой именно аллерген реагирует кожа.
Для определения аллергического статуса больной проходит и лабораторные тесты. Это кожные тесты на чувствительность к бытовым, пыльцевым и грибковым аллергенам. Также врач может взять пробу на мокроту. Для того, чтобы проверить, есть ли в ней высокая концентрация эозинофилов (подвид лейкоцитов крови).
Еще один подвид диагностики — исследование функции дыхания — спирография. Проходит с применением ингаляции специальным веществом, воздействующим на рецепторы, что позволяет оценить, насколько увеличивается объем форсированного выдоха у пациента (ОФВ). Изменение показателей ОФВ говорит о характере ограничений поступления воздуха по бронхиальному дереву.
Кроме того, врач назначит ряд лабораторных анализов, таких, как:
- общий анализ крови
- биохимический анализ крови
- анализ на определение специфических антител, выработанных к аллергену
- общий анализ мочи
- анализ кала на наличие гельминтов
- КТ (компьютерная томография)
Лечение бронхиальной астмы
В первую очередь, необходимо самостоятельно устранить воздействие раздражающих аллергенов. Во время приступа человека надо освободить от сдавливающей одежды, чтобы движения грудной клетки ничто не сковывало. Но в домашних условиях причину заболевания устранить нельзя. Антигистаминные (противоаллергические) средства могут лишь снять эпизод обострения аллергии. Поэтому следует незамедлительно обратиться к врачу.
Врач-пульмонолог назначит медикаментозную терапию, которая может включать не только антигистаминную, но и бронхолитическую, противовспалительную, дезинтоксикационную терапии, а также симптоматическую терапию по показаниям.
Для сохранения свежим воздуха в помещении доктора рекомендуют применять атмосферные очистители.
Вопрос-ответ
Да. Безусловно, они есть, перечислим основные:Есть ли факторы (помимо вдыхания аллергенов), которые могут стать причинами обострения бронхиальной астмы?
- респираторные вирусные инфекции
- неадекватная физическая нагрузка
- метеофакторы
- вдыхание токсических веществ
Один из самых первых способов оказания помощи при внезапном приступе астмы – это использование миниингалятора — быстродействующего бета-антагониста (бронхолитик, снимающий спазм), который расслабляет мускулатуру в области дыхательных путей. Он возобновит поступление воздуха в дыхательную систему. А уже вслед за этим необходимо в срочном порядке обратиться к врачу.Что необходимо делать для оказания первой помощи при приступе бронхиальной астмы?
Чтобы предвидеть приближающуюся угрозу новой бронхиальной атаки, важно самостоятельно вести суточный мониторинг пиковой скорости выдоха. Больной это осуществляет с помощью прибора пикфлоуметра, который показывает состояние проходимости дыхательных путей.
Пикфлоуметр – портативное устройство для измерения скорости воздуха при выдохе (подпись для картинки)
Можно ли вылечить бронхиальную астму?
Можно достигнуть длительной ремиссии болезни и избежать тяжелых осложнений, если соблюдать все рекомендации врача и проводить постоянный контроль за состоянием своего здоровья.
COVID-19, Астма и аллергия: определение симптомов
Ваш аллерголог поможет вам сориентироваться в запутанных симптомах в это время. (фото: доктор Кэти МакКормак и посещение телемедицины.) Коронавирусная болезнь 2019 (COVID-19) – это глобальная вирусная пандемия, которая все еще поражает наши сообщества. Этот пост направлен на то, чтобы помочь вам определить симптомы Covid-19, астмы и аллергии, чтобы вы могли эффективно общаться со своим врачом и сократить ненужную неотложную помощь или посещение отделения неотложной помощи.
Этот пост направлен на то, чтобы помочь вам определить симптомы Covid-19, астмы и аллергии, чтобы вы могли эффективно общаться со своим врачом и сократить ненужную неотложную помощь или посещение отделения неотложной помощи.
Для людей, страдающих астмой, ежедневное наблюдение за своим здоровьем и поддержание условий под контролем являются ключевыми компонентами безопасности в это время. Если у вас появляются такие симптомы, как кашель и одышка, вам может быть сложно узнать, есть ли у вас астма, аллергия или потенциальный вирус.
Хотя мы еще не знаем о влиянии коронавируса на пациентов с астмой, очень важно избегать заражения и регулярно общаться с врачом. Ваш врач может помочь вам разобраться с любыми проблемами, которые могут у вас возникнуть.Мы рекомендуем вам сначала обратиться к своему постоянному врачу, прежде чем обращаться в отделение неотложной помощи или центр неотложной помощи по любым несрочным вопросам . Чем раньше вы обратитесь к врачу, тем скорее они помогут вам выявить проблемы до того, как они станут серьезными, и удержат вас вдали от учреждений, где существует потенциально повышенный риск заражения COVID-19.
Будьте активны в отношении здоровья легких.
Как я упоминал ранее, если у вас астма, у вас может быть более высокий риск развития осложнений от COVID-19 и других респираторных вирусов.Особенно сейчас вы должны активно заботиться о здоровье своих легких.
Если вы прописали лекарства, убедитесь, что у вас дома есть запас на 30 дней. Принимайте лекарства точно так, как они были прописаны, и не стесняйтесь обращаться к врачу, если у вас есть вопросы.
Есть ли у вас план действий при астме?
План действий при астме помогает пациентам сохранять контроль над астмой, сводя к минимуму риск приступов астмы, требующих срочной медицинской помощи.Если у вас есть план действий по борьбе с астмой, вы должны ему следовать. Если у вас его нет, попросите врача дать вам его. Типовой план разбит на три «зоны» с цветовой кодировкой:
- Зеленая зона – дыхание хорошее
- Нет кашля и хрипов
- Ночью бессимптомно спать
- Вы можете работать, играть и заниматься спортом без симптомов
- Если вы чувствуете себя хорошо, продолжайте принимать обычные ежедневные лекарства.

- Желтая зона – будьте осторожны
- Первые признаки простуды
- Воздействие известных триггеров астмы
- Кашель, легкий хрип, стеснение в груди, ночной кашель
- Если вы испытываете эти симптомы, вам может быть рекомендовано увеличить количество принимаемых домашних лекарств или чаще использовать экстренный ингалятор.Если вы не уверены, спросите своего врача
- Красная зона – опасность
- Ваша астма быстро ухудшается, и лекарства не помогают
- У вас учащенное дыхание
- У вас проблемы с разговором
- У детей при дыхании могут выступать ребра
- Если вы находитесь в красной зоне, немедленно обратитесь к врачу.
- Не ждите. Если вы не можете добраться до кабинета врача, обратитесь в ближайшее отделение неотложной помощи .
COVID-19, эмоции и сезонная аллергия
Известно, что сильные эмоции вызывают приступы астмы.Если вы чувствуете подавленность, стресс или беспокойство по поводу вируса COVID-19, поговорите со своим врачом о дополнительных ресурсах, которые могут помочь вам справиться.
Астма также часто бывает вызвана аллергией. Сезонная аллергия может иметь симптомы, похожие на симптомы вирусных заболеваний, такие как насморк, чихание и заложенность носа. Хотя инфекционные и неинфекционные симптомы частично совпадают, инфекции часто вызывают жар, а аллергии – нет. CDC перечисляет три наиболее распространенных симптома COVID-19: жар, кашель и одышку.
Если у вас аллергия на пыльцу, которая началась весной, вам следует начать лечение СЕЙЧАС. Не ждите, чтобы начать лечение, когда количество пыльцы повысится и симптомы ухудшатся. Начало лечения сейчас не только поможет вам почувствовать себя лучше в течение всего сезона аллергии, получив фору, но также может минимизировать типичные симптомы аллергии, которые можно спутать с вирусной инфекцией, такой как COVID-19.
Если вы не уверены, есть ли у вас сезонная аллергия, или не знаете, как ее лечить, поговорите со своим врачом или назначьте обследование у аллерголога.
Щелкните здесь, чтобы увидеть таблицу симптомов, в которой сравниваются COVID-19, грипп и простуда.
Видео посещения уже доступны…
Кэтрин МакКормак, MD – аллерголог
Доктор Кэти МакКормак – специалист по аллергии, астме и иммунологии в Медицинском центре Боулдера. Она лечит младенцев, молодежь и взрослых от всего: от сезонной и пищевой аллергии до астмы и экземы.
Доктор МакКормак приветствует новых пациентов в своем Луисвилле, штат Колорадо.клиника. Она регулярно принимает пациентов со всего округа Боулдер и близлежащих населенных пунктов, включая Брумфилд, Вестминстер, Арваду и Голден.
Узнать больше
Астма – Приступы астмы – NHS
При приступах астмы в Великобритании каждый день умирают 3 человека. Но многих из этих смертей можно было избежать.
Каждые 10 секунд у кого-то случается потенциально опасный для жизни приступ астмы. Узнайте, каков ваш риск возникновения приступа, с помощью средства проверки риска приступа астмы Asthma UK.
Если вы принимаете правильное лечение астмы, вероятность приступа значительно снижается. Посещайте врача или медсестру по лечению астмы не реже одного раза в год для осмотра и обсуждения вашего лечения.
Симптомы приступа астмы
Признаки того, что у вас может быть приступ астмы, включают:
- ваши симптомы ухудшаются (кашель, одышка, хрипы или сжатие грудной клетки)
- ваш ингалятор (обычно синий) не помогает
- у вас слишком мало дыхания, чтобы говорить, есть или спать
- ваше дыхание учащается и вы не можете отдышаться
- ваша пиковая скорость потока ниже нормы
- дети также могут жаловаться на боль в животе или груди
Симптомы не обязательно появятся внезапно. Фактически, они часто начинаются медленно, в течение нескольких часов или дней.
Фактически, они часто начинаются медленно, в течение нескольких часов или дней.
Что делать, если у вас приступ астмы
Если вы думаете, что у вас приступ астмы, вам следует:
- Сесть прямо (не ложиться) и попытаться дышать медленно и ровно. Постарайтесь сохранять спокойствие, так как паника только усугубит ситуацию.
- Делайте 1 затяжку своего ингалятора для облегчения состояния (обычно синего) каждые 30–60 секунд, максимум до 10 затяжек.
- Позвоните в скорую помощь, если у вас нет ингалятора, вы чувствуете себя хуже, несмотря на использование ингалятора, вы не чувствуете себя лучше после 10 затяжек или когда-либо беспокоитесь.
- Если скорая помощь не прибыла в течение 15 минут, повторите шаг 2.
Никогда не бойтесь вызвать помощь в экстренных случаях.
Постарайтесь взять с собой в больницу сведения о ваших лекарствах (или ваш личный план действий при астме), если это возможно.
Если ваши симптомы улучшатся и вам не нужно звонить по номеру 999, запишитесь на прием в тот же день к терапевту или медсестре по лечению астмы.
Этот совет не для людей, получающих лечение SMART или MART .Если это относится к вам, спросите у терапевта или медсестры, занимающейся астмой, что делать, если у вас случился приступ астмы.
После приступа астмы
Вам следует обратиться к терапевту или медсестре по лечению астмы в течение 48 часов после выписки из больницы или, в идеале, в тот же день, если вам не требовалось лечение в больнице.
Примерно 1 из 6 человек, пролеченных в больнице от приступа астмы, снова нуждается в стационарном лечении в течение 2 недель, поэтому важно обсудить, как можно снизить риск приступов в будущем.
Поговорите с врачом или медсестрой о любых изменениях, которые могут потребоваться для безопасного ведения вашего состояния.
Например, может потребоваться корректировка дозы вашего лечения или вам может потребоваться показать, как правильно использовать ингалятор.
Предотвращение приступов астмы
Следующие шаги могут помочь вам снизить риск приступа астмы:
- Следуйте своему личному плану действий при астме и принимайте все лекарства в соответствии с предписаниями.
- Регулярно осматривайте астму у терапевта или медсестры. – это следует делать не реже одного раза в год.
- Проконсультируйтесь с терапевтом или медсестрой по лечению астмы, правильно ли вы используете ингалятор.
- По возможности избегайте вещей, которые вызывают у вас симптомы.
Не игнорируйте симптомы, если они проявляются хуже, или вам нужно использовать ингалятор с облегчением чаще, чем обычно.
Следуйте своему плану действий и срочно запишитесь на прием к терапевту или медсестре по лечению астмы, если ваши симптомы продолжают ухудшаться.
Совет для друзей и семьи
Очень важно, чтобы ваши друзья и семья знали, как помочь в чрезвычайной ситуации.
Может быть полезно сделать копии вашего личного плана действий при астме и поделиться им с другими, кому, возможно, потребуется знать, что делать в случае приступа.
Вы можете сделать фотокопию своего существующего плана или загрузить пустой персональный план действий при астме (PDF, 681kb) из Asthma UK и заполнить его для всех, кому может понадобиться копия.
Кроме того, вы можете сфотографировать свой план действий на свой телефон, чтобы вы могли легко показать или отправить его другим.
Последняя проверка страницы: 19 февраля 2018 г.
Срок следующей проверки: 19 февраля 2021 г.
Астма и сон: как улучшить сон
Астма – это состояние, при котором у человека опухают бронхи. Бронхи – это дыхательные пути тела, которые позволяют воздуху попадать в легкие и выходить из них. Набухание дыхательных путей приводит к появлению таких симптомов, как свистящее дыхание, кашель, стеснение в груди и одышка. Опухшие дыхательные пути также более чувствительны к аллергенам и раздражителям. Когда симптомы астмы хуже, чем обычно, это называется приступом астмы, приступом или обострением.
Опухшие дыхательные пути также более чувствительны к аллергенам и раздражителям. Когда симптомы астмы хуже, чем обычно, это называется приступом астмы, приступом или обострением.
По оценкам, астма поражает 1 из 12 человек в Соединенных Штатах, и, к сожалению, распространенность астмы, похоже, увеличивается. За последние 40 лет глобальная распространенность астмы увеличивалась на 50% каждое десятилетие. Хотя исследователи не знают, почему происходит это увеличение, многие исследователи предполагают, что виноваты изменения в правилах гигиены, использование определенных лекарств у детей, рост ожирения и дефицит витамина D.
Астма и сон
Будь то симптомы астмы или просто слишком поздно ложиться спать, недосыпание может усугубить астму. Недосыпание вызывает воспаление в организме и влияет на функцию легких, увеличивая вероятность приступа астмы.
Недавнее исследование показало, что люди, которые спят менее шести часов, испытывают в 1,5 раза больше приступов астмы и имеют более низкое качество жизни, связанное со здоровьем, чем те, кто спит рекомендованные 7–9 часов каждую ночь.Плохой сон у людей, страдающих астмой, также может быть связан с наличием других заболеваний, включая нарушения сна, и стимулирующим действием лекарств от астмы.
Симптомы астмы могут обостряться или усиливаться ночью. Ночная астма, называемая ночной астмой, – это переживание, которое может нарушить сон человека и может быть признаком более тяжелой или плохо контролируемой астмы.
Ночная астма
Ночная астма является обычным явлением, и около 75% людей, страдающих астмой, просыпаются от ночных симптомов не реже одного раза в неделю.Около 40% людей, страдающих астмой, испытывают ночные симптомы каждую ночь. Плохо контролируемая или более тяжелая форма астмы увеличивает вероятность возникновения ночных симптомов.
Механизмы ухудшения симптомов астмы в ночное время полностью не изучены, но могут быть связаны с нормальными гормональными изменениями в вечернее время. Многие гормоны, в том числе адреналин, кортизол и мелатонин, имеют циркадные ритмы, которые представляют собой 24-часовой цикл, связанный с внутренними часами организма.Изменения этих гормонов, происходящие вечером, могут способствовать воспалению дыхательных путей, повышая риск появления симптомов ночной астмы. Гормональные изменения во время беременности также могут влиять на симптомы астмы.
Многие гормоны, в том числе адреналин, кортизол и мелатонин, имеют циркадные ритмы, которые представляют собой 24-часовой цикл, связанный с внутренними часами организма.Изменения этих гормонов, происходящие вечером, могут способствовать воспалению дыхательных путей, повышая риск появления симптомов ночной астмы. Гормональные изменения во время беременности также могут влиять на симптомы астмы.
Ожирение также может увеличить риск ночной астмы и затруднить лечение астмы. Хотя эта связь до конца не изучена, исследователи предположили, что избыток жира вокруг горла и усиление системного воспаления могут способствовать развитию ночной астмы у пациентов с ожирением.
Кислотный рефлюкс, также называемый гастроэзофагеальной рефлюксной болезнью (ГЭРБ), – еще одно заболевание, обычно связанное с ночной астмой. До 80% людей, страдающих астмой, также испытывают симптомы ГЭРБ, такие как изжога и срыгивание.
Триггеры ночной астмы
Помимо ожирения, ГЭРБ и циркадных гормональных изменений, существует множество факторов окружающей среды, которые могут спровоцировать ночную астму.
- Табачный дым: Курение и воздействие вторичного табачного дыма могут ослабить функцию легких и вызвать раздражение дыхательных путей.
- Аллергены в спальне: Многие люди, страдающие астмой, чувствительны к пылевым клещам, экскрементам таких вредителей, как тараканы и грызуны, перхоти животных, плесени и пыльце. Даже если люди подвергаются воздействию этих аллергенов в течение дня, отсроченная аллергическая реакция может вызвать приступ астмы после того, как ложится спать.
- Диета: Некоторые люди, страдающие астмой, чувствительны к сульфитам в продуктах питания и напитках, таких как пиво, вино, сухофрукты, обработанный картофель и креветки.Если употреблять эти продукты перед сном, они могут вызвать ночную астму.
- Лекарства: Некоторые лекарства, в том числе некоторые лекарства от простуды, аспирин, витамины и даже глазные капли, могут вызвать ночную астму, если принимать их слишком близко перед сном.

- C Старый воздух: Холодный воздух является обычным триггером в течение дня, а также может вызывать ночные симптомы, если в спальне слишком холодно или окно остается открытым.
- Другие проблемы со здоровьем: Вирусные инфекции, такие как простуда, грипп и инфекции носовых пазух, являются одними из наиболее частых провоцирующих факторов ночных приступов астмы.
Ночная астма и дети
Астма чаще встречается у детей, чем у взрослых, и является наиболее распространенным хроническим заболеванием детей во всем мире. Точная диагностика и лечение ночной астмы у детей особенно важны, потому что последствия ночной астмы, такие как потеря сна и дневная сонливость, связаны с проблемами поведения и развития.
К сожалению, ночную астму у детей часто не диагностируют, потому что они склонны недооценивать или не сообщать о своих ночных симптомах.По этой причине родителям полезно отслеживать любые симптомы у детей и сообщать врачу о них. Эти симптомы могут включать одышку, нарушение сна, дневную сонливость и трудности с концентрацией внимания в школе.
Астма и обструктивное апноэ во сне
Обструктивное апноэ во сне (СОАС) – это заболевание, при котором дыхательные пути сужаются или коллапсируются во время сна. Астма и СОАС имеют схожие симптомы и, по-видимому, имеют двунаправленную взаимосвязь. Это означает, что наличие одного из этих респираторных заболеваний увеличивает вероятность диагностирования другого.OSA особенно часто встречается у людей с астмой, которые также храпят, и у людей с плохо контролируемыми симптомами астмы.
Людям, страдающим астмой, может быть полезно поговорить со своими врачами об обструктивном апноэ во сне. Поскольку астма подвергает человека повышенному риску развития СОАС, исследования показывают, что периодические осмотры на СОАС могут помочь пациентам с астмой. К счастью, лечение ОАС часто может уменьшить симптомы астмы.
Борьба с астмой
Симптомы астмы часто можно контролировать, работая с врачом, аллергологом или пульмонологом (специалистом по легким) для создания индивидуального плана действий при астме. Борьба с астмой обычно включает в себя прием лекарств от астмы и составление плана, чтобы избежать триггеров, которые усугубляют астму. Лекарства от астмы бывают двух видов: лекарства быстрого действия, которые контролируют приступы астмы, и лекарства долгосрочного контроля, которые уменьшают частоту и тяжесть будущих приступов астмы.
Борьба с астмой обычно включает в себя прием лекарств от астмы и составление плана, чтобы избежать триггеров, которые усугубляют астму. Лекарства от астмы бывают двух видов: лекарства быстрого действия, которые контролируют приступы астмы, и лекарства долгосрочного контроля, которые уменьшают частоту и тяжесть будущих приступов астмы.
Американская ассоциация легких рекомендует людям, страдающим астмой, посещать своего врача не реже одного раза в год для обсуждения своего плана действий по борьбе с астмой. Тем не менее, даже при самом лучшем плане астма иногда может выйти из-под контроля.Если у человека, страдающего астмой, появляются новые симптомы астмы или возникают проблемы с повседневными делами, такими как приготовление пищи, уборка или купание, важно немедленно позвонить поставщику медицинских услуг.
Как избежать ночной астмы и улучшить сон
Астма может затруднить получение качественного сна, поэтому полезно развивать привычки, поддерживающие здоровье сна. Сосредоточение внимания на улучшении гигиены сна – важный первый шаг. Разработав регулярный график сна и здоровый образ жизни в дневное время, люди, страдающие астмой, могут уменьшить ненужную дневную усталость и сосредоточиться на контроле своих симптомов астмы.
Триггеры астмы в спальне могут увеличить риск ночной астмы и потери сна. В дополнение к работе с врачом по поиску решений для уменьшения или устранения триггеров астмы, ниже приведены несколько советов, которые помогут создать идеальную спальню и избежать астмы в ночное время:
- Уменьшение количества аллергенов в спальне: Пылевые клещи и остатки вредителей в спальне могут вызвать ночную астму. Устранение или уменьшение воздействия этих триггеров может иметь огромное значение.Регулярно стирайте постельное белье и еженедельно пылесосите и вытирайте пыль. Также может помочь использование антиаллергенного постельного белья, например подушек и наматрасников. Для получения дополнительной информации Центры по контролю и профилактике заболеваний (CDC) предлагают полезное руководство по снижению триггеров астмы в домашних условиях.

- Не допускайте домашних животных в спальню: Перхоть и слюна домашних животных являются частыми триггерами астмы. В дополнение к регулярной уборке пылесосом и вытиранием пыли полезно не допускать попадания домашних животных в спальню в целом. Для дополнительной защиты подумайте о том, чтобы переодеться перед сном, чтобы предотвратить попадание перхоти питомца в постель.
- Будьте осторожны с ароматизированными продуктами: Сильные запахи чистящих средств, свечей и средств личной гигиены могут быть триггером у некоторых людей, страдающих астмой. Подумайте о том, чтобы сделать спальню зоной без запаха и запаха, чтобы уменьшить ночную астму.
- Снятие стресса перед сном: Стресс – распространенный провоцирующий фактор астмы. Составление ночного распорядка дня, включающего расслабляющие действия, такие как мягкая музыка, теплая ванна или чтение книги, может помочь людям быстрее заснуть и уменьшить приступы астмы, связанные со стрессом.Наше руководство по упражнениям на расслабление, помогающим заснуть, может оказаться полезным.
- Закройте окна: Многие люди, страдающие астмой, знают, что резкие изменения погоды, температуры и качества воздуха могут привести к обострениям астмы. Уменьшите перепады температуры, пыльцу и загрязнение воздуха в спальне, закрыв окна спальни. Некоторым людям также может быть полезно регулировать температуру и влажность в спальне или установить воздушный фильтр.
- Держите под рукой лекарства от астмы: Лечение приступов астмы в ночное время является важной частью борьбы с астмой.Держите лекарства от астмы рядом со стаканом воды рядом с кроватью, чтобы они были под рукой в случае необходимости в ночное время.
- Была ли эта статья полезной?
- Да Нет
Моя кошка кашляет, что мне делать? – Здоровье нечеткого питомца
Доктор Эми Лайтстоун
Кошки могут кашлять по многим причинам, и они, как правило, немного иначе, чем собаки. Часто кажется, что они пытаются расколоть комок шерсти, вытянув перед собой шею.Хотя в конечном итоге им может потребоваться ветеринарное обследование, есть несколько вещей, которые вы можете сделать дома, чтобы помочь своему котенку при кашле.
Часто кажется, что они пытаются расколоть комок шерсти, вытянув перед собой шею.Хотя в конечном итоге им может потребоваться ветеринарное обследование, есть несколько вещей, которые вы можете сделать дома, чтобы помочь своему котенку при кашле.
Избавьтесь от запахов и пыли
Кошки очень чувствительны к резким запахам, запахам и пыли. Если вы заметили, что ваша кошка сильно кашляет, постарайтесь избавиться от запаха ладана, дыма или сильных запахов моющих средств в домашних условиях. Тщательно очистите и пропылесосьте ковры, паркетные полы, жалюзи, шторы и диваны. Регулярно стирайте постельное белье, где спит ваш котенок, даже если это ваша собственная кровать.Все еще слышите кашель вашего маленького приятеля? Воздушный фильтр может помочь уменьшить количество пыли и пыльцы в воздухе.
Лекарства от аллергии
Аллергия может быть причиной частого кашля вашей кошки. Когда тщательной уборки дома недостаточно, антигистаминные препараты, такие как дифенгидрамин (Бенадрил) или цетиризин (Зиртек), могут помочь облегчить симптомы кашля. Если ваш котенок все еще периодически кашляет, было бы неплохо записаться на прием в ветеринарный кабинет с полным спектром услуг для проведения диагностических тестов.
Сделайте рентген
Рентген грудной клетки может помочь выяснить, почему ваша кошка кашляет. Он может определить, есть ли у вашей кошки бронхит, астма, пневмония, болезнь сердца или новообразование. Анализ кала или сердечного червя может помочь определить, являются ли паразиты причиной кашля или способствуют ему. Соответствующее долгосрочное лечение будет зависеть от причины.
Если ваша кошка лишь изредка кашляет, не беспокоясь, попробуйте очистить ее или использовать антигистаминные препараты дома. Но если ваша кошка расстроена, у нее бледные десны или она дышит с открытым ртом, ее следует немедленно осмотреть к ветеринару полного цикла.Сильный кашель вашей кошки может означать, что у нее тяжелый приступ астмы или у нее могут быть проблемы с сердцем, которые необходимо вылечить как можно скорее. Если сомневаетесь, проверьте свою кошку!
Если сомневаетесь, проверьте свою кошку!
Как пережить приступ астмы, если вас застали без ингалятора
Отделение респираторной и интенсивной терапии больницы общего профиля Сингапура делится некоторыми советами о том, как справиться с приступом астмы без ингалятора.
Вы заразились без ингалятора во время приступа астмы?
«Никогда, никогда не прекращайте прием лекарств от астмы, даже если вы чувствуете, что ваше состояние улучшилось», – говорит доцент Лу Чиан Мин, руководитель и старший консультант, Отделение респираторной медицины и реанимации, Госпиталь общего профиля Сингапура (SGH), член SingHealth group Астма требует постоянного ухода и надлежащего лечения.От этого зависит сама ваша жизнь. Однако, если вас поймают без ингалятора из-за непредвиденных обстоятельств, вы можете попробовать эти методы выживания.
Приступ астмы: 6 вещей, которые нужно сделать, если у вас нет с собой ингалятора.
- Сядьте прямо. Прекратите все, что вы делаете, и сядьте прямо. Наклонение или положение лежа могут еще больше затруднить дыхание.
- Сделайте долгие глубокие вдохи. Это помогает замедлить дыхание и предотвратить гипервентиляцию.Вдохните через нос и выдохните через рот.
- Сохраняйте спокойствие. Сохранение спокойствия может предотвратить дальнейшее сокращение мышц груди и облегчить дыхание.
- Отойдите от спускового крючка. Приступ астмы может быть вызван пылью, сигаретным дымом или запахом химических веществ (например, аммиака, газообразного хлора, диоксида серы). Как можно скорее отойдите от спускового крючка и отправляйтесь в место с кондиционером или в любое место с чистым воздухом.
- Возьмите горячий напиток с кофеином. Горячие напитки с кофеином, такие как кофе, могут слегка открыть дыхательные пути, принося некоторое облегчение на час или два.

- Обратитесь за неотложной медицинской помощью. Если хрипы, кашель и затрудненное дыхание не проходят после периода отдыха, немедленно обратитесь за медицинской помощью.
На следующей странице приведены советы о том, как лечить астму и контролировать ее.
Ссылка: T12
Натуральное средство от простуды с медом и лимоном
Это полностью натуральное безопасное средство от простуды может успокоить боль в горле и успокоить ваших детей, когда лекарства недоступны.
Дети тоже кашляют? Попробуйте 5 натуральных средств от кашля, которые можно приготовить дома.
Есть ли естественный способ вылечить простуду?
Плохие новости, ребята – на самом деле нет способа вылечить простуду (пока). Но ЕСТЬ естественные средства от простуды, которые помогут вашим детям облегчить и облегчить симптомы. Вот несколько полезных советов:
- Знаете ли вы, что если ваши дети высморкаются, это действительно помогает? Удаление лишней слизи помогает организму вместо того, чтобы вдыхать ее обратно, а также может уменьшить давление в носовых пазухах.Держите салфетки под рукой и следите за тем, чтобы дети мыли руки после того, как высморкались.
- Пейте такие горячие жидкости медово-лимонный напиток . Теплые жидкости могут помочь уменьшить заложенность носа и помочь вашему ребенку избежать обезвоживания.
- Приложите горячие или холодные компрессы к носовым пазухам. Нагрейте влажную мочалку в микроволновой печи в течение 20 секунд и нанесите. Убедитесь, что вы проверили тепло перед нанесением на ребенка. При простуде отлично подойдет небольшой пакетик замороженных овощей!
- Пусть ваш ребенок спит, подложив под голову дополнительную подушку, чтобы облегчить дренирование носовых проходов.
Почему мед полезен при простуде и кашле?
Если вы читали про мед и простуду, то там много информации! Я читал исследовательскую статью, в которой 105 детям с простудой давали мед или лекарство от кашля с медовым вкусом или вообще не лечили. Всем детям стало лучше, но мед всегда показывал лучшие результаты по оценке родителей симптомов кашля у своих детей. Исследователи заявили, что мед может действовать, покрывая и успокаивая раздраженное горло, и считается, что он обладает антиоксидантным и антибактериальным действием.Мед темного цвета, такой как гречишный мед, использованный в исследовании, особенно богат антиоксидантами.
Всем детям стало лучше, но мед всегда показывал лучшие результаты по оценке родителей симптомов кашля у своих детей. Исследователи заявили, что мед может действовать, покрывая и успокаивая раздраженное горло, и считается, что он обладает антиоксидантным и антибактериальным действием.Мед темного цвета, такой как гречишный мед, использованный в исследовании, особенно богат антиоксидантами.
Как помочь своим детям преодолеть 5 стадий простуды
Этап 1: Начало
Примерно через 1-3 дня, когда ваш ребенок впервые подвергся воздействию, у вас начнут проявляться легкие симптомы, такие как насморк или заложенность носа, легкая усталость и боль в горле.Когда ваш ребенок находится на этой стадии, не игнорируйте симптомы – помогите ему как следует отдыхать и оставаться хорошо увлажненным.
Этап 2: Развитие
Это когда по-настоящему простуда начала оседать. У вашего ребенка может быть умеренная заложенность носа и кашель. Это когда пора отказаться от ваших натуральных средств от простуды, медово-лимонного напитка (см. Рецепт ниже), куриного супа, мягких тканей и паровой косметики. Кроме того, цинк является частью здоровой иммунной системы, поэтому убедитесь, что ваш ребенок ест продукты, богатые цинком, такие как яйца, бобы гарбанзо, семена тыквы и цельнозерновые.
Этап 3: пик
Простуда вашего ребенка в самом разгаре. У них может быть субфебрильная температура, ломота в теле, сильная заложенность носа и сильный кашель. Увеличьте количество жидкости, воды, бульона и сока, чтобы они не обезвоживались. Чтобы уменьшить заложенность носа и уменьшить давление в носовых пазухах, используйте увлажнители, горячий пар из душа и, возможно, солевой спрей для носа или полоскание.
Стадия 4: Ремиссия
Когда серьезные симптомы начинают проявляться, то есть когда вы знаете, что ваш ребенок свернул за угол. Это хорошее время, чтобы остановить ростковую машину. Дезинфицируйте поверхности, стирайте постельное белье, одежду, полотенца для рук и даже дезинфицируйте личные вещи, такие как зубные щетки и телефоны.
Это хорошее время, чтобы остановить ростковую машину. Дезинфицируйте поверхности, стирайте постельное белье, одежду, полотенца для рук и даже дезинфицируйте личные вещи, такие как зубные щетки и телефоны.
Этап 5: Восстановление
Это когда ваш ребенок чувствует себя почти на 100%. Это хорошее время, чтобы по-настоящему включить в свой организм некоторые здоровые продукты, повышающие иммунитет, и вернуться к обычному режиму сна и питания.
Мед сладкий, а лимон придает освежающую нотку цитрусовых. В следующий раз, когда вы почувствуете себя неважно, сделайте себе кружку и подбадривайте себя за здоровье!
- 1 стакан воды
- 2 чайные ложки меда
- 1 средний лимон
Сок лимонный.Вам понадобится 2 чайные ложки сока.
Нагрейте воду на плите или в кружке, пригодной для использования в микроволновой печи.
Добавьте мед и лимонный сок в нагретую воду, перемешивая, пока мед не растворится.
Попробуйте ложкой перед тем, как потягивать, чтобы убедиться, что оно не слишком горячее.
калорий: 67 ккал | Углеводы: 20 г | Белок: 1 г | Натрий: 12 мг | Клетчатка: 2 г | Сахар: 13 г
10 домашних средств от астмы – чеснок, мед, паровые бани и многое другое
Нажмите, чтобы оценить этот пост!
[Всего: 15 Среднее: 3.6]У людей, страдающих астмой, дыхательные пути сужаются и выделяют много слизи. Это вызывает затрудненное дыхание, хрипы, кашель и одышку. Есть несколько факторов, которые могут увеличить риск заболеть астмой. Некоторые из факторов риска включают наличие кровного родственника, страдающего астмой, курение, избыточный вес и пассивное курение. Для некоторых людей астма не представляет особых проблем. Однако есть и другие люди, страдающие приступами астмы.
Вы устали от необходимости использовать ингалятор и лекарства от астмы? Не отпускай их пока. Внесите несколько изменений в свой образ жизни, и ваши симптомы значительно уменьшатся.
Внесите несколько изменений в свой образ жизни, и ваши симптомы значительно уменьшатся.
10 домашних средств от астмы:
1)
Внесите изменения в свой рационНе существует специальной диеты для пациентов с астмой, но исключение и включение нескольких элементов в свой рацион может существенно изменить их. Известно, что избыточный вес влияет на симптомы астмы и вызывает их. Включите в свой рацион много фруктов и овощей. Чтобы уменьшить воспаление вокруг дыхательных путей, подумайте о источниках, богатых витамином С, витамином Е и бета-каротином.Омега-3, содержащиеся в лососе и скумбрии, также помогают при воспалениях. Если вам кажется, что какая-то конкретная пища усугубляет ваши симптомы, сделайте заметку и избегайте ее употребления.
2)
По методу ПапвортаМетод Папворта используется с 1960 года для лечения астмы. Это разновидность техники дыхания и расслабления. Он использует нос и диафрагму для развития паттернов дыхания, которые подходят пациенту с астмой. Затем эти модели дыхания можно использовать при занятиях, которые могут вызвать обострение астмы.Метод Папворта – это способ контролировать «избыточное дыхание», которое в основном представляет собой быстрое и поверхностное дыхание через верхнюю часть грудной клетки.
3)
Практика дыхательной техники БутейкоЭто тоже система дыхательных упражнений. Дыхательная техника Бутейко фокусируется на выдохе через нос, а не через рот. Выдыхание через рот может очень быстро пересушить ротовую полость и дыхательные пути, что приведет к еще большему количеству проблем. Практика и использование BBT также снижает предрасположенность к респираторным инфекциям.Дыхательная техника Бутейко также может помочь уменьшить симптомы астмы с помощью медленного и мягкого дыхания через нос.
4)
Использование меда Мед можно использовать зимой как средство от простуды. Его можно использовать для облегчения боли в горле и предотвращения кашля. Кашель может ухудшить симптомы астмы. Будьте осторожны зимой, чтобы не простудиться. Смешайте мед с горячим чаем и пейте его или просто ешьте по ложке каждое утро с 2 или 3 листьями туласи.
Кашель может ухудшить симптомы астмы. Будьте осторожны зимой, чтобы не простудиться. Смешайте мед с горячим чаем и пейте его или просто ешьте по ложке каждое утро с 2 или 3 листьями туласи.
5)
Есть чеснокВы любите запах чеснока в еде? Полезно, потому что чеснок не только усиливает запах и вкус пищи, но и обладает определенными лечебными свойствами. Чеснок обладает прекрасными противовоспалительными свойствами. В случае астмы окружающие области дыхательных путей опухают. Чеснок уменьшает воспаление, уменьшая симптомы астмы. Положите чеснок в еду или обжарьте его с добавлением чернушки и наслаждайтесь, поскольку он успокаивает дыхательные пути и помогает им раскрыться.
Также читайте: 10 преимуществ чеснока для здоровья
6)
Включите имбирь в свой рационИмбирь, как и чеснок, обладает противовоспалительными свойствами. Исследование, проведенное в 2013 году, показало, что добавки имбиря способны облегчить симптомы астмы. Ежедневный прием имбиря может помочь вам почувствовать облегчение. Зимой добавляйте имбирь в чай. Вы также можете добавлять имбирь во время приготовления пищи и пользоваться его преимуществами.
7)
Йога и практика осознанностиПреимущества йоги многочисленны.Если вы хотите избавиться от симптомов астмы, занимайтесь йогой каждый день. Йога включает в себя дыхательные упражнения и упражнения на растяжку. Это поможет повысить вашу гибкость, а также улучшить общую физическую форму. Некоторые позы йоги, которые могут помочь открыть горло и грудь, – это поза связанного угла, поза лука, поза моста, поза верблюда, поза кошки, поза кобры, поза коровы и поза кошки и многие другие. Медитируйте каждый день и сосредоточьтесь на своем уме и теле. Сосредоточение внимания на дыхании и контроле стресса с помощью йоги и медитации очень поможет вам легко дышать.
Также читайте: Польза медитации для здоровья
8)
Куркума Вы склонны ко многим аллергенам? Развитие различных видов аллергии может усугубить симптомы астмы. Куркума, как известно, обладает сильными противоаллергическими свойствами. Известно, что гистамины вызывают воспаление. Куркума воздействует на гистамины, которые могут остановить воспаление. Он может облегчить симптомы астмы и помочь предотвратить приступы астмы. Готовьте еду с куркумой каждый день.
Куркума, как известно, обладает сильными противоаллергическими свойствами. Известно, что гистамины вызывают воспаление. Куркума воздействует на гистамины, которые могут остановить воспаление. Он может облегчить симптомы астмы и помочь предотвратить приступы астмы. Готовьте еду с куркумой каждый день.
Также читайте: 10 преимуществ куркумы для здоровья
9)
Потребление кофеинаКофеин во многом похож на теофиллин. Теофиллин – это бронходилататор, который используется для открытия дыхательных путей в легких у пациентов с астмой. Из-за своего сходства с лекарством кофеин может быть хорошим домашним средством, которое может помочь вам облегчить симптомы астмы. Кофеин содержится в кофе, чае, какао и различных напитках с колой. Горячие напитки также помогают открыть дыхательные пути.Пейте горячий чай или кофе, чтобы чувствовать себя и дышать лучше.
10)
Принять паровую банюПаровая баня часто используется для облегчения заложенности носа и груди. Паровые процедуры не являются средством лечения астмы, но определенно могут улучшить ваше состояние. Паровая баня может увлажнить дыхательные пути, избавить вас от заложенности носа, помочь избавиться от скопившейся слизи и позволить вам дышать более свободно.
Что происходит во время приступов астмы?Приступы астмы могут начаться как незначительные, но при отсутствии эффективного лечения могут стать опасными.Во время приступа астмы дыхательные пути опухают и сужаются больше, чем обычно. Правильное дыхание становится довольно затруднительным. Некоторые признаки приступа астмы:
- Хрипы при вдохе и выдохе
- Чрезвычайно учащенное дыхание
- Непрерывный кашель
- Затруднения при разговоре
- Потное и бледное лицо
- Стеснение и боль в груди
Вы живете с кем-то, кто часто страдает приступами астмы? Или вместо этого вы становитесь жертвой атак? Важно знать, что может вызвать атаку, чтобы вы могли избежать их и снизить вероятность нападения. Ниже приведены некоторые распространенные триггеры:
Ниже приведены некоторые распространенные триггеры:
- шерсть домашних животных
- пыльца
- загрязнения
- дым от горящей травы или дерева
- кислотный рефлюкс (желудочная кислота возвращается в пищевую трубку и вызывает изжогу)
- определенные ароматы
- табачный дым
- пыль
- форма
- тараканы
- Аллергия и инфекции носовых пазух
- непогода (грозы, повышенная влажность, плохое качество воздуха)
Подробнее о причинах и триггерах астмы
Неотложное лечение астмы на дому при приступе- Не ложиться
- Сесть прямо и попытаться успокоиться
- Делайте затяжку от питателя каждые 30-60 секунд
- Вдыхать через нос и выдыхать через сжатые губы (Дыхание через сжатые губы)
- Вдохните через нос, положив руки на живот, и выдохните (выдох должен быть длиннее вдоха)
- Попробуй теплый чай или кофе.
- Попытайтесь вдохнуть пары эфирного масла эвкалипта из диффузора
- Позвонить за медицинской помощью
Попробуйте натуральные домашние средства от астмы, и ваши симптомы уменьшатся.Постарайтесь вести дневник астмы. Запишите свои симптомы, когда вы их испытываете, продукты, которые, кажется, вызывают симптомы, где вы были и что вы делали до вспышки астмы, как часто вы должны использовать ингалятор, если вообще, и другие подобные детали. Это поможет вам и вашему врачу лучше понять и более эффективно контролировать симптомы астмы.
.