Лечим гипертрофию небных миндалин без операции – Беттертон
Навигация по странице:Причины гипертрофии небных миндалин
Когда случается гипертрофия небных миндалин, причины обычно связаны с хроническими болезнями дыхательных путей. Также этому могут способствовать различные факторы.
Воспалительные болезни
Самое распространенное заболевание, при котором развивается гипертрофия небных миндалин – хронический тонзиллит. Лимфоидная ткань при этом постоянно отечна и раздражена, что приводит к ее патологическому разрастанию. Также этот процесс могут спровоцировать фарингит, ларингит, грипп и другие болезни.
Сопутствующие факторы
Патологию могут спровоцировать следующие причины:
- Ослабленный иммунитет
- Гиповитаминоз
- Неблагоприятная экологическая среда
- Заядлое курение
- Переохлаждения в области горла
- Эндокринные нарушения
Симптомы гипертрофии миндалин
При диагнозе гипертрофия небных миндалин симптомы следующие:
- Дискомфорт в горле – ощущение комка, инородного тела
- Затруднение носового дыхания – когда болезнь сочетается с разрастанием аденоидов
- Шумное дыхание
- Частый кашель
- Храп во сне
- Изменение голоса – он становится гнусавым
- Снижение слуха
Обычно симптомы нарастают постепенно – по мере того, как болезнь прогрессирует, и состояние ухудшается.
Степени гипертрофии
У такой патологии, как гипертрофия миндалин, степени 3. Они отличаются по объемам разрастания лимфоидной ткани.
1 степень
Незначительное увеличение, характеризующееся небольшой отечностью. Миндалина занимает не более 1/3 пространства между краем небной дужки и серединой глотки.
2 степень
Когда у человека гипертрофия небным миндалин 2 степени, ткани разрастаются сильнее. Они заполняют более 2-3 пространства между небной дужкой и глоткой.
3 степень
Гипертрофия миндалин 3 степени отличается значительным увеличением ткани.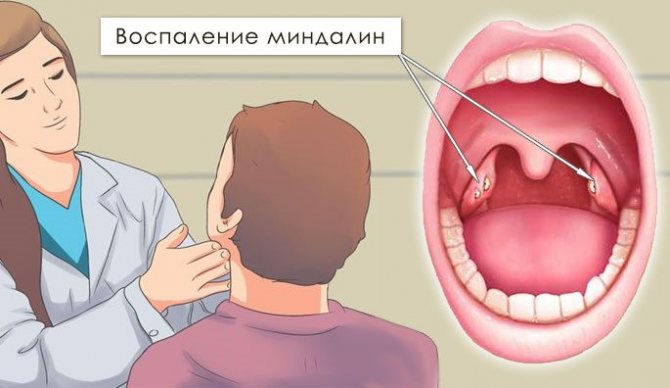 Они почти полностью занимают указанное пространство, нередко соприкасаются друг с другом. Когда у человека гипертрофия миндалин 3 степени – как лечить патологию? Это серьезный вопрос для врачей, и нередко специалистами принимается решение об удалении органа.
Они почти полностью занимают указанное пространство, нередко соприкасаются друг с другом. Когда у человека гипертрофия миндалин 3 степени – как лечить патологию? Это серьезный вопрос для врачей, и нередко специалистами принимается решение об удалении органа.
Диагностика
Гипертрофия миндалин диагностируется с помощью фарингоскопии. Обследование показывает, что ткани увеличены, позволяет определить степень разрастания, оценить их состояние. Дополнительно у пациента берут бак-посевы и лабораторные анализы.
Гипертрофия небных миндалин у детей
Гипертрофия небных миндалин у ребенка встречается довольно часто и является следствием затяжных воспалительных болезней. На ранних стадиях можно вылечить патологию, и гланды восстановятся. Если же запустить процесс, орган может полностью потерять функциональность. Этого допускать нельзя, ведь миндалины являются важным элементом иммунной системы. Поэтому если развилась гипертрофия небных миндалин у детей, лечение должно быть своевременным и эффективным.
Чем опасна гипертрофия небных миндалин?
Гипертрофия миндалин приводит к тому, что они теряют работоспособность. Лимфоидная ткань не справляется со своими задачами, и организм оказывается более восприимчив к инфекциям. Из-за этого воспалительный процесс часто поражает нижние дыхательные пути, провоцируя серьезные заболевания. К тому же гипертрофия небных миндалин сопряжена с дискомфортом, кашлем, болью в горле и прочими неприятными ощущениями.
Лечение в «Беттертон»
Если у вас гипертрофия небных миндалин, лечение в нашем ЛОР-центре поможет избавиться от нее без операций. Мы делаем это с помощью современного метода криотерапии. Лимфоидная ткань обрабатывается охлажденным жидким азотом, в результате чего измененные участки замораживаются и отторгаются. Сами миндалины после процедуры вскоре восстанавливают свою функциональность.
При диагнозе гипертрофия миндалин лечение холодом позволяет убрать патологию за несколько сеансов, без риска рецидивов.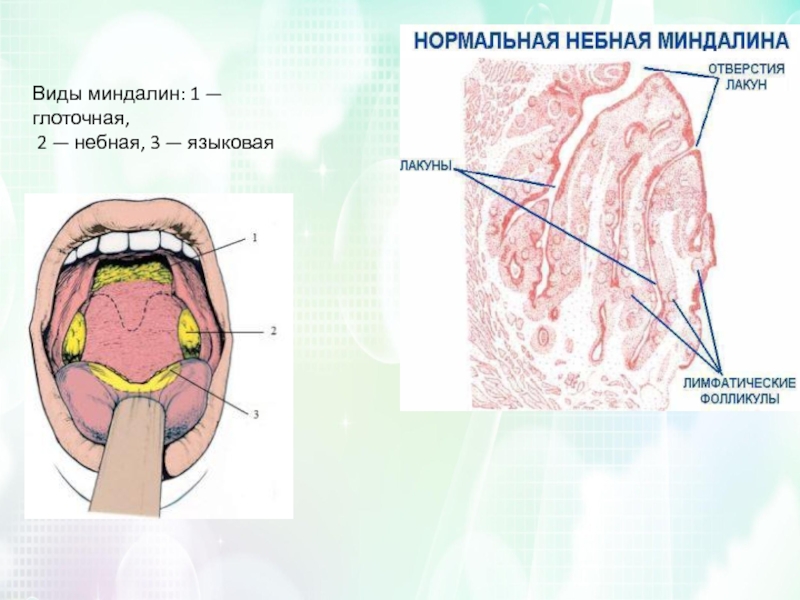 Это щадящая бескровная альтернатива операции, позволяющая сохранить гланды даже в запущенных случаях.
Это щадящая бескровная альтернатива операции, позволяющая сохранить гланды даже в запущенных случаях.
Профилактика
Понимая, что такое гипертрофия миндалин, нужно постараться избежать ее. Для этого следует вовремя лечить воспалительные процессы в горле, укреплять иммунитет и беречься от переохлаждений.
Возможные осложнения
Чем опасна гипертрофия миндалин? Прежде всего, она бьет по иммунной системе. У людей с этой патологией чаще встречаются фарингиты, ларингиты, бронхиты. Запущенная гипертрофия миндалин приводит к тому, что орган приходится удалять.
Записаться на прием к врачу:
Об авторе статьи:
Лор-врач, Сурдолог, слухопротезист
Анна Ивановна лечит заболевания уха, горла, носа. Выполняет ЛОР-манипуляции, диагностику слуха, подбор и настройку слуховых аппаратов.
Опыт работы:
5 лет
Последние публикации от автора
Современные фитопрепараты в комплексном лечении дошкольников с патологией лимфоглоточного кольца Текст научной статьи по специальности «Клиническая медицина»
■ I
Обмен опытом
Т.Е. Привалова1, С.А. Шадрин1, С.Р. Васильева2
1 Кубанский государственный медицинский университет
2 Детская краевая клиническая больница, Краснодар
Современные фитопрепараты в комплексном лечении дошкольников с патологией лимфоглоточного кольца
Контактная информация:
Привалова Татьяна Евгеньевна, ассистент кафедры педиатрии № 2 Кубанского государственного медицинского университета Адрес: 350007, Краснодар, ул. Площадь Победы, д. 1, тел.: (861) 268-54-18 Статья поступила: 12.08.2009 г., принята к печати: 05.
Гипертрофия нёбных и глоточных миндалин у дошкольников — наиболее часто выявляемая патология и потому представляет собой не узкоспециальную, а общепедиатрическую проблему. Значимость лимфоидных органов для растущего организма и возможность их возрастной инволюции заставляет пересмотреть подходы к хирургическому лечению и разрабатывать консервативные органосберегающие методы лечения. В статье проанализирована эффективность применения фитопрепаратов «Синупрет» и «Тонзилгон Н» у детей дошкольного возраста с функциональной патологией лимфоглоточного кольца.
Ключевые слова: дети дошкольного возраста, гипертрофия миндалин, фитотерапия.
Глоточные и нёбные миндалины, периферические лимфоузлы, являясь органами иммунной системы, играют важную роль в защите детского организма от инфекций, участвуют в процессе формирования толерантности к пищевым аллергенам и, кроме того, в последние десятилетия показана их эндокринная функция. Барьерная функция этих органов значимо напряжена особенно в дошкольном возрасте, когда круг общения ребенка существенно расширяется (родственники, детские коллективы и др.). Естественно, что при столь активной «работе» риск развития гипертрофии лимфоидных органов существенно повышается.
Выраженная гипертрофия глоточных и нёбных миндалин затрудняет носовое дыхание, а иногда и глотание, представляет собой благоприятный плацдарм для персистенции вирусов и бактерий. В этой связи ткань носоглоточной миндалины, как правило, находится в состоянии хронического воспаления, что оказывает неблагоприятное влияние на весь организм [1-4].
До настоящего времени отношение к проблеме патологии органов лимфоглоточного кольца остается неоднозначным. Доказано, что гипертрофия глоточной и нёбных миндалин у дошкольников связана с возрастными особенностями иммунитета, конституцией, аллер-
88
T. Ye. Privalova1, S.A. Shadrin1, S.R. Valil’yeva2
Ye. Privalova1, S.A. Shadrin1, S.R. Valil’yeva2
1 Kuban’ State Medical University
2 Children’s Regional Clinical Hospital, Krasnodar
Modern herbal medications in complex treatment of pre-schoolchildren with pathology of tonsils
Hypertrophy of palatine and lingual tonsils in pre-schoolchildren is the most frequent pathology and thus it is not a strictly specialized, but common pediatric problem. The significance of lymphoid organs for the growing organism and its age involution give us the need to rearrange the approaches to its surgical treatment and to develop the conservative methods of treatment. The article analyzes the effectiveness of application of herbal medications Sinupret and Tonsilgon N in pre-schoolchildren with functional pathology of tonsils. Key words: pre-schoolchildren, tonsils’ hypertrophy, herbal therapy.
■■■
гизацией и частыми инфекционными заболеваниями верхних дыхательных путей. При отсутствии патологии с 5-7-летнего возраста, как правило, начинается естественная инволюция этой лимфоидной ткани (аналогично тимусу) [3-5].
Широкая распространенность указанной патологии среди детей дошкольного возраста позволяет сделать вывод, что данная проблема выходит за рамки узкоспециальной и приобретает общепедиатрический характер, так как педиатр является врачом первого контакта, именно к нему, прежде всего, обращаются дети с этой патологией.
В течение 3 лет сотрудники кафедры педиатрии № 2 КГМУ изучают состояние здоровья детей в дошкольных образовательных учреждениях (ДОУ) центрального округа Краснодара, выявляя проблемы в организации профилактической помощи дошкольникам и разрабатывая пути их решения.
В результате обследования детей, посещающих ДОУ Краснодара, к I группе здоровья (практически здоровые) было отнесено лишь 17% обследованных, ко II (функциональная патология) — 63%, к III (хронические заболевания в стадии компенсации) — 20% детей. В структуре выявляемой патологии значительную часть (43%) составили функциональные и хронические заболевания лимфоглоточного кольца, которые распределились следующим образом: у 23% детей выявлена гипертрофия нёбных миндалин ЫИ степени, у 9% — аденоиды ЫИ степени, у 8% — аденоидит, у 3% дошкольников подтвержден диагноз «хронический тонзиллит». Дети с указанной патологией в основном и составляли II и III группы здоровья. Кроме того, у 87% детей, посещающих детское учреждение, обнаружены явления подострого, затяжного ринита. Многочисленные методы патогенетически обоснованной консервативной терапии функциональных и хронических воспалительных заболеваний органов лимфоглоточного кольца с применением иммуномодуляторов, антибиотиков, противовоспалительных и антиоксидантных препаратов не приводят к ожидаемым результатам. Отношение к целесообразности аденотомии и тонзиллэктомии остается неоднозначным [1-6].
Таким образом, вопросы значимости лимфоглоточного кольца для роста и развития детского организма и проблемы этой патологии до конца не решены. Совершенствование консервативных методов позволит предотвратить необходимость хирургического лечения до наступления возрастной инволюции лимфоидной ткани. При разработке оздоровительных программ для детей с указанной патологией необходимо учитывать следующие критерии: доступность широкому кругу потребителей, удобство применения, отсутствие побочных проявлений, переносимость, комплексное действие.
Одним из перспективных направлений является применение фитопрепаратов, которые обладают рядом существенных преимуществ. Биологически активные вещества растительного происхождения более естественно включаются в обменные процессы человека, чем синтетические. Следствием этого являются их лучшая переносимость, относительно редкое развитие побочных эффектов и осложнений. Преимущество метода состоит в огромном выборе лекарственных растений и широком спектре содержащихся в них химических соединений. В настоящее время фитотерапия становит-
Следствием этого являются их лучшая переносимость, относительно редкое развитие побочных эффектов и осложнений. Преимущество метода состоит в огромном выборе лекарственных растений и широком спектре содержащихся в них химических соединений. В настоящее время фитотерапия становит-
ся предметом осознанного выбора благодаря относительной безвредности, мягкости действия, доступности, эффективности [7].
Уровень развития современной фармацевтической промышленности позволяет выпускать многокомпонентные фитопрепараты высокого качества, содержащие стандартизированные количества активных веществ, что обеспечивает безопасность и эффективность лечения растительными препаратами [7].
Весьма привлекательным для включения в оздоровительные программы детей дошкольного возраста с функциональной и хронической патологией лимфоглоточного кольца представляется применение 2 современных фитопрепаратов — «Тонзилгон Н» и «Синупрет» (Бионорика АГ, Германия). Оба препарата хорошо зарекомендовали себя при лечении острой и хронической патологии верхних дыхательных путей (фарингит, тонзиллит, ринит, синусит) [1, 2, 6-8].
Препарат «Тонзилгон Н» обладает иммуномодулирующей, противовоспалительной, обволакивающей, противовирусной и антибактериальной эффективностью. Такое комплексное действие обусловлено мультикомпонент-ным составом препарата — сочетанием экстрактов травы хвоща, корня алтея, цветов ромашки, листьев ореха, травы тысячелистника, коры дуба и травы одуванчика. Полисахариды ромашки и алтея характеризуются структурой, подобной поверхностным полисахаридам капсулы бактерий, что стимулирует фагоцитарную активность макрофагов. «Синупрет» оказывает секретолитическое, противовоспалительное, противоотечное, антивирусное и иммуномодулирующее действие, обусловленное экстрактами корня генцианы, цветков примулы и бузины, травы щавеля и вербены.
Ниже представлен опыт применения фитопрепаратов у детей дошкольного возраста с гипертрофией нёбных и глоточных миндалин.
В течение 2 лет (2007-2009 гг.) под нашим наблюдением находились 55 детей дошкольного возраста, посещающие ДОУ Центрального округа Краснодара. На момент начала исследования дети были в возрасте 3,5-4 года. Все дети полностью завершили исследование. Критериями включения в исследование являлись:
• наличие у детей гипертрофии нёбных миндалин ЫИ степени в сочетании с гипертрофией глоточных миндалин Ы! степени, подтвержденной ЛОР-врачом;
• отсутствие признаков острого воспаления на момент начала исследования;
• добровольное информированное согласие родителей на участие в исследовании.
Дети, включенные в исследование, были разделены на 3 группы: 1-я — 20 детей, получавших фитопрепараты в виде монотерапии, 2-я — 20 детей, получавших курсы
00
5
О
от
о
о
ш
о.
со
о
о
2
О
о
о.
с
О
со
89
■■■
Таблица. Распределение детей по группам наблюдения
Подгруппа Группы наблюдения, абс. (%)
1-я (п = 20) 2-я (п = 20) 3-я (п = 15)
А (гипертрофия нёбных миндалин III степени + аденоиды степени) 6 (30) 7 (35) 4 (27)
Б (гипертрофия нёбных миндалин II степени + аденоиды степени) 8 (40) 7 (35) 8 (53)
В (гипертрофия нёбных миндалин I степени + аденоиды степени) 6 (30) 6 (30) 3 (20)
г
о
щ
г
ю
о
фитопрепаратов в комплексе с физиотерапевтическим лечением (ФТЛ), 3-я (контрольная) — 15 детей, получавших симптоматическое лечение при возникновении острых симптомов (ринит, аденоидит, фарингит) местными и системными деконгестантами, антисептиками. В каждой группе были выделены 3 подгруппы (А, Б, В) — в зависимости от степени гипертрофии нёбных миндалин (см. табл.).
В каждой группе были выделены 3 подгруппы (А, Б, В) — в зависимости от степени гипертрофии нёбных миндалин (см. табл.).
Отметим, что в 60% случаев во всех 3 группах выявлен неблагоприятный преморбидный фон в виде пищевой гиперчувствительности, сезонного аллергического ринита. Дети с указанной патологией постоянно соблюдали гипоаллергенную диету и получали соответствующую терапию: антигистаминные препараты курсами, кромоны, а в период обострения — топические стероиды.
Фитопрепараты применялись в 1-й и 2-й группах в форме капель для приема внутрь, в возрастных дозировках в соответствии с «Инструкцией по применению» (3 раза в сутки за 30 мин до еды). Учитывая высокую вероятность сочетанной патологии органов носоглотки и профиль активности анализируемых препаратов, мы считали логичным совместное лечебно-профилактическое применение этих препаратов у детей дошкольного возраста.
Дети 2-й группы, кроме фитопрепаратов получали по назначению врача-физиотерапевта комплексный курс ФТЛ: низкоинтенсивное лазерное излучение (аппарат «УЛАН- BL-20») с использованием внутриполостных оптических насадок «КВОН-2» в импульсном режиме с частотой 1500 Гц, длиной волны 0,86 мкм, эндоназально по 5 мин на поле; фонофорез гидрокортизоновой мази (аппарат «УЗТ 101.Ф») с частотой механических колебаний 880 кГц, 0,2 Вт на 1 см2 в непрерывном режиме по 5-10 мин на подчелюстную область с обеих сторон, по 10 процедур ежедневно.
Курсы лечения в 2 группах повторяли 1 раз в 3 мес на 1-м году наблюдения и 1 раз в 6 мес — на 2-м. У детей с аллергическим ринитом курсы фитопрепаратов проводили в период ремиссий, при отсутствии обострения основного заболевания.
При возникновении эпизода острой респираторной инфекции (ОРИ) назначали внеплановый курс фитопрепаратов в тех же дозировках; кратность применения: 5-6 раз в сутки при острых признаках, с переходом на 3-разовое применение при стихании симптомов.
Динамический осмотр врачом-педиатром проводился в первый, на 14 и 30-й дни от начала исследования, затем — ежемесячно (1 раз в месяц) в течение всего периода наблюдения. ЛОР-врач осматривал детей перед началом исследования и далее 1 раз в 6 мес в течение всего периода исследования. Эффективность проводимого лечения оценивалась по субъективным (нарушение самочувствия, заложенность носа, выделения из носа, боль и першение в горле) и объективным (затруднение носового дыхания, выделения из носа, гиперемия и отек слизистой оболочки носа, степень увеличения глоточных и нёбных миндалин, состояние задней стенки глотки, состояние периферических лимфатических узлов, число ОРИ до, во время приема препарата и после него) признакам. Результаты наблюдения оценивали по 3-балльной шкале, где 0 баллов соответствовал отсутствию патологических признаков (субъективных или объективных), 1 балл — умеренно выраженному, а 2 балла — значительно выраженному признаку. Состояние лимфоидных органов оценивали в соответствии со степенью увеличения миндалин: I степень — 2 балла, II степень — 4 балла, III степень — 6 баллов.
У детей 1-й и 2-й групп с гипертрофией нёбных миндалин и аденоидами степени (подгруппа В) в начале исследования жалоб не было, общее состояние — не нарушено. На фоне проводимой терапии отмечался положительный результат в виде уменьшения лимфоидной ткани до нормальных размеров уже после 2-го курса. Наиболее значимый эффект отмечен во 2-й группе (комплексное лечение). Несмотря на полученный результат, дети продолжали оставаться под наблюдением и получали лечение с профилактической целью только фитопрепаратами. К концу 2-го года наблюдения у детей этой группы признаков гипертрофии не отмечалось.
На рис. 1 представлена динамика изменения общего состояния детей в подгруппах 1А, 1Б и 2А, 2Б (с наиболее выраженным нарушением общего состояния и самочувствия на начало исследования). Фитопрепараты применяли на 1-м году наблюдения в 1, 3, 6 и 9-й месяцы, на 2-м году — в 1, 7 и 12-й месяцы. Как видно, на момент начала исследования у детей всех 4-х подгрупп общее состояние было значительно нарушено: в группах 1А и 2А суммарная оценка признаков заболевания составила 17,2 ± 0,7 балла*, в подгруппах 1В и 2В — 14,3 ± 0,9 балла.
Фитопрепараты применяли на 1-м году наблюдения в 1, 3, 6 и 9-й месяцы, на 2-м году — в 1, 7 и 12-й месяцы. Как видно, на момент начала исследования у детей всех 4-х подгрупп общее состояние было значительно нарушено: в группах 1А и 2А суммарная оценка признаков заболевания составила 17,2 ± 0,7 балла*, в подгруппах 1В и 2В — 14,3 ± 0,9 балла.
После 1-го курса лечения отмечено заметное улучшение в состоянии детей как субъективно, так и по объек-
Количественные показатели представлены в виде среднего арифметического значения ± стандартное отклонение.
90
*
тивным данным, что выражалось в снижении среднего балла в подгруппах А/Б с 17 и 14 до 7 и 8 баллов, соответственно. В последующие 2 мес под действием инфекционно-аллергических факторов состояние детей несколько ухудшалось (повышение средней оценки состояния до 8-9 баллов), однако при последующих курсах лечения в этих подгруппах четко прослеживалась положительная динамика. Более высокая эффективность курсового лечения отмечена при II степени гипертрофии нёбных миндалин у детей 2-й группы (комплексная терапия).
В рис. 2 отражена динамика состояния нёбных и глоточных миндалин, видна прямая взаимосвязь степени гипертрофии лимфоидной ткани с улучшением общеклинического состояния. Балльная оценка степени гипертрофии органов лимфоглоточного кольца свидетельствуют об умеренном уменьшении объема миндалин во всех группах, получавших лечение. К концу 2-го года зарегистрирована стабилизация процесса с тенденцией к уменьшению гипертрофированных лимфоидных органов. Наиболее значимые изменения лимфоидной ткани отмечены у детей со II степенью гипертрофии нёбных миндалин, получавших комплексную терапию — фитопрепараты и физиотерапевтическое лечение (2Б подгруппа).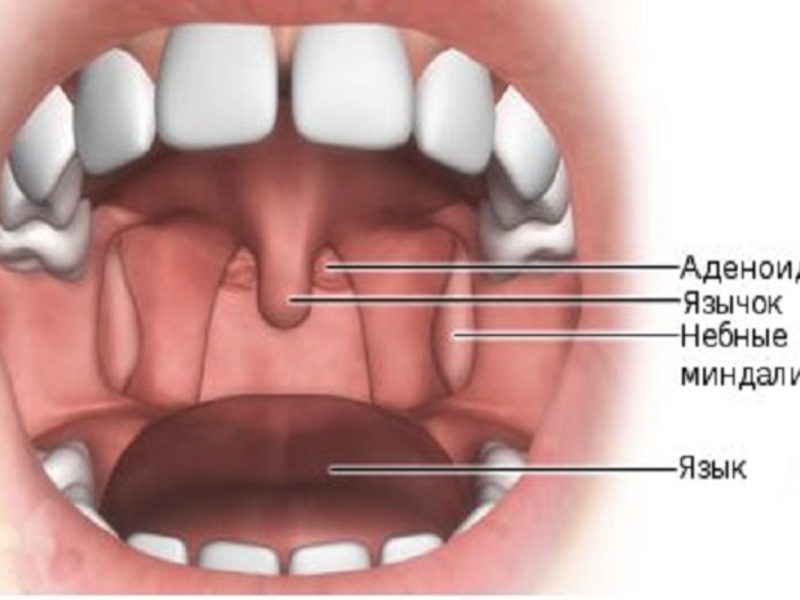
Рис. 1. Выраженность клинических признаков гипертрофии нёбных и глоточных миндалин у детей и ее изменение в ходе проводимой терапии
Примечание.
Здесь и на рис. 2: серым цветом отмечены сроки лечения; 1А/В и 2А/В — подгруппы больных (объяснение см. в тексте).
■■■
Рис. 2. Выраженность гипертрофии нёбных и глоточных миндалин у детей и ее изменение в ходе проводимой терапии
г
о
н
2
с
о
X
Щ
г
ю
о
У детей с гипертрофией нёбных миндалин и аденоидами I степени, получавших только симптоматическое лечение при обращении по причине остро возникших симптомов (подгруппа 3В), отмечалось прогрессирующее увеличение нёбных миндалин; к концу 2-го года у всех обследованных была зафиксирована гипертрофия II степени. При наблюдении за детьми с гипертрофией II и III степени (подгруппы ЗА и 3Б) выявлено постепенное увеличение лимфоидной ткани, что привело к необходимости оперативного лечения (адено-тонзиллотомия) у 4 детей.
На момент окончания исследования детям исполнилось 5,5-6,5 лет. За период наблюдения в обеих основных группах уменьшилась частота эпизодов ОРИ (с 7-8 до 1-3 раз в год). В контрольной группе высокая
В контрольной группе высокая
частота ОРИ сохранялась, а в периоды отсутствия острых симптомов постоянно отмечались затруднение носового дыхания, скудное слизистое отделяемое.
Лучший эффект получен во 2-й группе, у детей, получавших комплексное профилактическое лечение. Ни одному ребенку из этой группы не понадобилось хирургическое лечение (аденотомия, тонзиллотомия, тонзиллэктомия). В подгруппе 1А был прооперирован 1 ребенок (аде-нотонзиллотомия) на 2-м году наблюдения. При этом наблюдение не прекращалось, и фитопрепараты ребенок продолжал применять в качестве предоперационной подготовки и в послеоперационном периоде. Течение послеоперационного периода у всех детей было гладким, без осложнений.
При применении фитопрепаратов в связи с острым заболеванием, по мнению родителей, значимо быстрее исчезали катаральные явления (чем при предыдущих эпизодах ОРИ, когда дети лечились симптоматическими средствами). Оба препарата хорошо переносились детьми, никаких побочных эффектов не зарегистрировано. Следует отметить хорошую переносимость данных фитопрепаратов у детей с отягощенным аллергическим анамнезом.
Таким образом, проведенное исследование позволяет предполагать, что имеется определенная взаимосвязь между персистирующим воспалением носоглотки и степенью гипертрофии органов лимфоглоточного кольца. Гипертрофированная лимфоидная ткань у детей дошкольного возраста является функциональным отклонением, которая при своевременно начатой и регулярной санации способна к инволюции. Современные фитопрепараты «Тонзилгон Н» и «Синупрет» способствуют уменьшению гипертрофированных нёбных и глоточных миндалин, хорошо переносятся детьми дошкольного возраста. Эти препараты могут быть рекомендованы для длительного курсового приема (как в виде монотерапии, так и в комплексе с методами физиотерапевтического лечения) в качестве лечебно-профилактического средства для детей дошкольного возраста с гипертрофией лимфоидных органов с целью предупреждения формирования хронических заболеваний верхних дыхательных путей.
92
СПИСОК ЛИТЕРАТУРЫ
1. Гаращенко Т. И., Богомильский М. Р., Шишмарева Е. В. Новые подходы к лечению обострений хронического тонзиллита у детей // Детские инфекции. — 2004. — № 1. — Р. 36-40.
2. Гаращенко Т. И., Володарская В. Г. Профилактика и лечение хронического тонзиллита у часто и длительно болеющих детей // Детские инфекции. — 2007. — № 1. — Р. 56-59.
3. Оториноларингология. Национальное руководство / Под ред. Пальчуна В. Т. — М.: Гэотар-Медиа, 2008. — 954 с.
4. Радциг Е. Ю. Новые возможности местной терапии аденоидов у детей // Лечащий врач. — 2006. — № 6. — Р. 81-83.
5. Быкова В. П. Морфофункциональная организация нёбных миндалин как лимфоэпителиального органа // Вестник оториноларингологии. — 1998. — № 1. — Р. 41-45.
6. Зиборова Н. В., Маккаев Х. М. Опыт применения фитопрепаратов «Синупрет» и «Тонзилгон Н» для лечения ЛОР заболеваний у детей // Вестник педиатрической фармакологии и нутрициологии. — 2006. — Т. 3, № 2. — Р 77-80.
7. Самсыгина Г. А., Брашкина Н. П. Респираторные заболевания у детей. Основные принципы фитотерапии. — М., 1999. — 24 с.
8. Намазова Л. С., Ботвиньева В. В., Торшхоева Р. М. и др. Лечение и профилактика острых респираторных инфекций у часто болеющих детей, проживающих в мегаполисах // Детские инфекции. — 2007. — № 2. — Р. 49-52.
Аденоиды у детей — степени развития, лечение, удаление
Аденоиды… Страшное слово для многих родителей… С этим диагнозом связано множество мнений и споров среди специалистов, а что уж говорить про беспокойных мам… При этом, далеко не все знают, что это такое, а уж о том, как лечить детей с проблемой носового дыхания и вовсе бытуют самые разные взгляды. Кандидат медицинских наук, оториноларинголог «ЕвроМед клиники» Ирина Владимировна Подволоцкая отвечает сегодня на эти вопросы.
Кандидат медицинских наук, оториноларинголог «ЕвроМед клиники» Ирина Владимировна Подволоцкая отвечает сегодня на эти вопросы.
Аденоидами называется разрастание глоточной миндалины, расположенной в куполе носоглотки. Это одна из десяти структур лимфоидно-глоточного кольца Пирогова — Вальдейера. Разросшаяся или гиперплазированная миндалина носит название аденоиды. Это состояние наиболее часто встречается у детей 3–7 лет.
В зависимости от величины разросшейся миндалины, выделяют три степени ее гипертрофии.
- степень – это четверть или треть носоглотки или сошника;
- степень – это более половины носоглотки;
- степень – это на три четверти и более закрыта носоглотка.
От первой к третьей степени усиливается затруднение носового дыхания, вызванное механическим препятствием в виде аденоидов. После каждого вновь перенесенного воспалительного процесса отечная глоточная миндалина, чаще всего, уже не полностью возвращается к исходной величине, и таким образом гипертрофия постепенно прогрессирует.
Вообще, аденоиды – это физиологическая норма детского возраста. Начиная примерно с трехлетнего возраста, у ребенка наступает период интенсивной наработки собственных, индивидуальных факторов иммунитета. Одновременно с этим функция полученных от матери факторов иммунного ответа заметно снижается. Примерно в это же время ребенка отдают в детский садик, где он начинает активно контактировать с другими детьми, то есть выходит из своей привычной микросреды, когда обменивался всей микрофлорой только с родителями. Плюс – вирусные инфекции, плюс вакцинация (в этом возрасте как раз начинается ревакцинация по календарю прививок) – это серьезная встряска для детского иммунитета.
Обмен микрофлорой у детей происходит через дыхательные пути, то есть через полость носа. Полость носа сообщается с носоглоткой, таки образом, глоточная миндалина находится как раз на пути вдыхаемого воздуха и, соответственно принимает на себя антигенную нагрузку. Чем ее больше, чем чаще ребенок переносит респираторные заболевания, тем больше приходится работать этой миндалине. Следствием ее активной работы является ее разрастание, или, другими словами, гипертрофия, которая, таким образом, оказывается абсолютно физиологически обоснованным моментом.
Зачем удалять аденоиды?
Показаниями к удалению аденоидов является появление серьезных проблем со здоровьем ребенка – когда от лимфоидной ткани становится больше вреда, чем пользы. Абсолютное показание к удалению аденоидов: стойкое затруднение носового дыхания, сопровождающаяся храпом во сне, синдромом обструктивного апноэ сна (остановкой дыхания во сне).
Отсутствие нормального носового дыхания приводит к гипоксии — состоянию хронического недостатка кислорода, следствием этого могут быть: быстрая утомляемость ребенка, нарушение когнитивных функций головного мозга, задержка психоэмоционального, а порой и физического развития, нарушение анатомического формирования лицевого скелета и прикуса, готическое нёбо, в отдельных случаях даже развитие энуреза является следствием выраженной гипертрофии глоточной миндалины.
Существуют и относительные показания к удалению аденоидов. Это рецидивы отитов у ребенка, развитие тугоухости, рецидивы синусита, неэффективность лечения хронического аденоидита (воспаление увеличенной миндалины) в течение полугода. Разросшаяся аденоидная ткань создает постоянно существующее препятствие движению воздушного потока, что является причиной недостаточной вентиляции околоносовых пазух и полостей среднего уха, это приводит к вышеперечисленным проблемам.
Если ткань глоточной миндалины не создает помех нормальному носовому дыханию, то аденоиды удалять не надо. Во-первых, в пубертатном возрасте (после 12 лет) начинается склерозирование лимфоидной ткани, она начинает уплотняться и постепенно перерастает в фиброзную – это, в основном, соединительная ткань, во-вторых растет череп и по отношению к нему они нивелируются.
Операция
Операция по удалению аденоидов проводится под наркозом (общей анестезией), что обеспечивает, с одной стороны, максимальное качественное выполнение хирургического вмешательства, с другой стороны, — сводит практически на нет стрессовую реакцию ребенка, обеспечивая комфортную переносимость операции. В клинике используются современные препараты с минимумом побочных эффектов.
На сегодняшний день золотым стандартом является эндоскопическое удаление аденоидов, то есть удаление под контролем эндоскопа: с помощью специальных инструментов, под видеоконтролем на мониторе. Это обеспечивает качественное удаление аденоидной ткани, позволяет обеспечить полноценный гемостаз (остановить кровотечение) в ходе операции. При необходимости может использоваться классическая методика или коблационная аденотомия (хладоплазменная). Конкретную методику выбирает врач в зависимости от клинической ситуации.
После операции ребенок проводит на сутки в стационаре под наблюдением врача. Вместе с ребенком остается кто-то из родителей.
Профилактика
Конечно, как говорится, самой лучшей остается та операция, которая не сделана. Что же можно сделать для профилактики развития аденоидов у ребенка?
К прогрессирующей гипертрофии миндалин, как мы уже говорили, чаще всего, приводят рецидивирующие воспалительные процессы. Кроме понятия «аденоиды», есть понятие «аденоидит», описывающее воспаление глоточной миндалины, и вот здесь есть целый ряд схем системного и местного лечения, позволяющих эффективно пресечь воспалительный процесс. Безусловно, системное лечение должно подбираться индивидуально и только лечащим врачом. Большое значение при этом принадлежит схемам местного лечения, составляющие которых должны подбираться с учетом механизмов развития болезни.
Первым этапом необходимо снять отек слизистой оболочки полости носа, который возникает как реакция на воспалительный процесс в носоглотке. С этой целью используются возрастные концентрации сосудосуживающих препаратов, которые подбирает врач в зависимости от возраста ребенка и степени выраженности отека. Через несколько минут, по достижении сосудосуживающего эффекта, применяются средства элиминационной терапии, причем интенсивность струи применяемого средства должна быть достаточной, чтобы смыть слизисто-гнойное отделяемое, покрывающее миндалину, но в то же время щадящей, чтобы раствор не попадал в слуховую трубу ребенка. После этого на чистую лимфоидную ткань носоглотки воздействуют антибактериальными, противовоспалительными препаратами местного действия или вяжущими растворами. Длительность подобного курса составляет 7–10 дней. При необходимости продолжения лечения составляющие схемы меняются.
При любой причине, вызвавшей затруднение носового дыхания у ребенка, задачами родителей и врача являются, с одной стороны, — как можно более раннее выявление характера процесса, с другой стороны, — своевременное и кропотливое проведение всех лечебных манипуляций. В том случае, если заболевание требует хирургических методов коррекции, необходимы взвешенное решение и выбор методики операции, которые могут качественно и одновременно щадяще восстановить нормальное носовое дыхание вашего малыша.
Храп и апноэ сна у детей
Причины храпа и апноэ сна у детей
Первым вопросом, заданным родителям, взволнованным состоянием своего малыша сомнологом или ЛОР-врачом будет: «Как долго Вы наблюдаете симптомы?» Дело в том, что, в отличие от взрослых, наиболее частой причиной храпа и апноэ сна у детей являются гипертрофия аденоидов или гипертрофия небных миндалин,а также их сочетание (гипертрофия лимфокольца глотки). Именно поэтому для специалиста большое значение имеет длительность заболевания. Вполне логично, что при обычном насморке (ОРВИ), ангине или ларингите у маленького пациента может возникать эпизодический храп, иногда сопровождаемый остановками дыхания вследствие воспалительного отека мягких тканей верхних дыхательных путей, который, в свою очередь ведет к сужению дыхательной трубки. Однако, если ребенок уже выздоровел, а храп продолжает «сопровождать» его каждую ночь, родителям необходимо «не упустить момент» и вовремя обратиться к специалисту. Если вы заметили, что ваш ребенок храпит во время сна, знайте: это не нормально! При неосложненном храпе воздух попадает в дыхательные пути при каждом вдохе, поэтому снабжение легких кислородом не нарушается. Но у 1-2% детей развиваются осложненные формы храпа. Такие дети храпят во сне, у них эпизодически возникают остановки дыхания продолжительностью в 10 секунд и более. Это состояние является заболеванием и носит название синдрома обструктивного апноэ сна, сокращенно — СОАС.
Диагностика храпа и апное сна у детей
В первую очередь необходим осмотр ЛОР-врача для оценки степени гипертрофии (увеличения) лимфоидной ткани.Условно выделяют 3 степени гипертрофии глоточной миндалины(аденоидов) и небных миндалин. К сожалению, достаточно часто встречается комбинированный вариант увеличения и аденоидов и небных миндалин, что может усугубить проблему. Если в дневное время даже при значительном увеличении иммунных органов носо- и ротоглотки, ребенок сохраняет вертикальное положение тела, мышцы дыхательной трубки находятся в тонусе, то ночью наблюдается обратная ситуация — малыш занимает горизонтальное положение, мышцы расслабляются и гипертрофированные мягкие ткани практически полностью обтурируют (закрывают) проход воздуха в легкие. Начинает развиваться тотальная гипоксия органов и тканей. Головной мозг и все внутренние органы спящего испытывают кислородное голодание. Малыш спит беспокойно, появляется проблема никтурии (ночное мочеиспускание), утром он вялый, заторможенный, или, наоборот, чрезмерно агрессивен. Если сложившуюся ситуацию проигнорировать, у ребенка ухудшается ночной сон и общее самочувствие на протяжении дня. У таких пациентов развивается синдром дефицита внимания и гиперактивности, они плохо успевают в школе, отстают от сверстников в физическом развитии. Такие дети — частые «гости» кабинетов неврологов, хотя путь решения проблемы совсем другой.
Вторым врачом, имеющим возможность провести должную диагностику заболевания, является сомнолог. Обьективной диагностикой синдрома обструктивного апноэ сна у детей является полисомнография. Однако, использование «золотого стандарта» сомнологии у детей представляется маловозможным. Не говоря уже о большом количестве датчиков (16-32), устанавливаемых на пациента в диагностическую ночь, нужно вспомнить о лабильности детской нервной системы. Не каждый взрослый способен уснуть в непривычной обстановке, опутанный проводниковыми системами, малышу с повышенной возбудимостью это будет вдвойне сложно. Поэтому общепринято использование скрининговой методики обследования в детской практике — ночной компьютерной пульсоксиметрии. Проведение исследования максимально упрощено — малышу надевают единственный датчик на палец руки (или ноги, в зависимости от возраста), прибор включается и выключается самостоятельно, ночь проходит в домашних условиях. Более подробно ознакомится с методом Вы можете на этой странице
По количеству десатураций (эпизодов падения процентного содержания кислорода в крови ребенка) сомнолог может сделать вывод — какая степень гипоксии у ребенка уже имеется, насколько срочно требуется коррекция состояния и каким образом лучше действовать при выборе лечения.
Лечение храпа и апноэ сна у детей
Основным методом лечения осложненного храпа и апноэ сна у детей является хирургический. В настоящее время операции по удалению и подрезанию лимфоидной ткани (аденотомия, тонзиллотомия, аденотонзиллотомия) проводятся под общей анестезией (наркоз), безболезненны, не требуют длительной госпитализации ребенка. Общая гипоксия «уходит» сразу после удаления гипертрофированных органов.
Возможно также проводить «курсовое» консервативное лечение гипертрофии лимфокольца глотки с использованием топических кортикостероидов, местных иммуномодуляторов, метода перемещения лекарственных средств («кукушка»). Основная задача такого варианта лечения — защитить ЛОР-органы от персистенции вирусных инфекций, которые вызывают выраженную иммунную реакцию миндалин, а как следствие, их увеличение в обьеме.
Комментирует оториноларинголог-сомнолог Лёшина Людмила Сергеевна:
«В феврале 2015года мне посчастливилось принимать участие в работе педиатрической конференции (г.Москва) на секции, посвященной детскому апноэ сна. В ходе выступлений был организован телемост с профессором-оториноларингологом Чикагской педиатрической клиники. Удивили его данные о том, что первым диагнозом, требующим хирургической коррекции состояния ЛОР-органов у детей в США является синдром обструктивного апноэ сна (80%). И лишь вслед за ним идут «ушные» осложнения аденоидитов (отиты), в отличие от нашей страны (на первом месте отиты, диагноз «апноэ сна» ЛОР врачами и неврологами не ставится). Мне, как ЛОР врачу ,хорошо известно, а как матери, вполне понятно желание многих родителей подходить к лечению их малыша максимально щадяще. Но практика (и ночная пульсоксиметрия) показывают, что иногда «задержка» в лечении может приводить к дальнейшей задержке в развитии ребенка. Своевременная диагностика гипоксии во сне может являться дополнительным «камушком» на весах «за» или «против» хирургии лимфоидных органов. При отсутствии изменений со стороны сатурации крови я предлагаю консервативные варианты, при выявлении серьезных изменений я начинаю склоняться к хирургическому лечению, естественно , учитывая симптомы в совокупности.»
Если Вашему ребенку поставлен диагноз «гипертрофия аденоидов», «гипертрофия лимфокольца глотки», «хронический тонзиллит» и Вы сомневаетесь в выборе варианта лечения, тогда исследование ночной гипоксии (храпа и апноэ сна) позволит Вам получить обьективные данные для дисскуссии с врачом и принятия правильного решения о дальнейшей тактике. Записаться на компьютерную пульсоксиметрию и прием ЛОР-сомнолога Вы можете здесь
Гипертрофия миндалин, лечение в Подольске гипертрофии миндалин у детей
Медицинский центр «ДиВо» предлагает лечение гипертрофии миндалин у детей в Подольске.
Этим термином в медицине называется повышенное разрастание ткани миндалин, которое часто встречается у детей в возрасте от 2 до 12 лет.
Лечение становится необходимостью в том случае, если увеличение лимфоидной ткани нарушает глотание и создает проблемы с дыханием.
Причины разрастания лимфоидной ткани
Само по себе явление не является воспалительным процессом и чаще всего является следствием таких неприятных явлений как:
- простудные и инфекционные заболевания;
- поражение аденовирусом;
- нарушение работы надпочечников и эндокринной системы;
- гормональные изменения;
- поражение слизистой носа – в том числе и механическое.
Медики выявили связь между разрастанием миндалин и повышенной работой системы надпочечник, гипофиз, гипоталамус.
Различают несколько степеней заболевания, которые закрывают просвет глоточного кольца:
- 1 степень – на 1/3 просвета глоточного кольца;
- 2 степень – перекрывается уже на 2/3;
- 3 степень – просвет почти закрыт, затрудняется дыхание и глотание пищи.
При чрезмерном увеличении небных миндалин дети могут начать задыхаться и возникает необходимость в срочной медицинской помощи.
Лечение гипертрофии миндалин в Подольске
В нашем медицинском центре работают специалисты высокого класса, которые быстро проведут необходимые для диагностики процедуры, определят, требуется ли действительно лечение гипертрофии миндалин или ребенок страдает другой патологией, например хроническим тонзиллитом.
Осмотр врача дополняют УЗИ носоглотки или рентгенограммой, а лабораторные обследования позволяют исключить абсцесс глотки или опухоли.
Для уточнения диагноза назначают:
- фискальное обследование — выясняют историю заболеваний у родителей;
- клинические исследования – анализы: крови, мочи, мокроты, соскоб на микрофлору;
- УЗИ или рентгенографию.
Иногда ребенка отправляют на консультацию к узким специалистам, надо установить причину разрастания лимфоидной ткани, чтобы исключить вероятность рецидива.
Если случай не запущен и относится к первой степени, то можно обойтись полосканием теплыми растворами и постоянным увлажнением носовой полости.
При второй степени заболевания назначают медикаментозное лечение. Гланды прижигают специальными составами.
Третья степень потребует срочного хирургического вмешательства, поэтому лучше до нее не доводить и своевременно обратиться в лечебное учреждение, где смогут вылечить гипертрофию миндалин.
Запись на прием к врачу производится по телефону +7 (4967) 56-70-60.
Ультразвуковая оценка динамики состояния органов иммунной системы у детей с гипертрофией небных миндалин при консервативной терапии с применением препарата комплексного действия азоксимера бромида | Возгомент О.В., Надточий А.Г., Карпова Е.П., Авальян Я.С., Аминова А.И., Акатова А.А.
В статье представлены результаты исследования, обосновывающего необходимость ультразвуковой оценки состояния периферических органов иммунной системы для определения тактики лечения и контроля эффективности консервативной иммуномодулирующей терапии у детей с гипертрофией небных миндалин с применением азоксимера бромида.
Введение
Гипертрофия органов лимфоидного глоточного кольца Пирогова — Вальдейера (преимущественно носоглоточной и небных миндалин) имеет высокую распространенность у детей и наиболее часто встречается в возрасте 4–7 лет [1–3]. Именно на этот возраст приходится 4-й критический период формирования иммунной системы и имеется наиболее значительное развитие лимфоидных фолликулов в органах периферической иммунной системы.Гиперплазия небных миндалин (ГНМ) может быть обусловлена местной антигенной стимуляцией и системной гиперплазией лимфоидной ткани (ГЛТ) в периферических органах иммунной системы (небных миндалинах, аденоидах, лимфатических узлах, селезенке, мукозоассоциированной лимфоидной ткани).
Системная ГЛТ характерна для иммунокомпрометированных детей и наблюдается при вторичной иммунной недостаточности, острых и хронических вирусных и бактериальных инфекциях. В тяжелых случаях системная ГЛТ сопровождается нарушением нейроиммуноэндокринной регуляции, что может привести к развитию фатальных осложнений у детей с банальной инфекцией. Это состояние, хорошо известное патоморфологам, характеризуется выраженной реакцией лимфоидных фолликулов во всех органах и тканях периферической иммунной системы, дистрофией телец Гассаля в тимусе и гипоплазией коры надпочечников [4].
Традиционно основным методом лечения детей с ГНМ является хирургическое вмешательство с резекцией части миндалин (тонзиллотомия), которая, однако, не всегда эффективна [5]. По мнению ряда исследователей [6], проведение тонзиллотомии в возрасте до 8 лет приводит не только к нарушению механизмов местной иммунной защиты, но и к снижению общего иммунитета. Данный вид оперативного вмешательства оказывает мощное иммуносупрессивное воздействие на организм ребенка и может повлечь за собой не ожидаемое снижение частоты, а, напротив, повышение частоты острых респираторных заболеваний и стать пусковым механизмом развития хронического воспаления верхних дыхательных путей и иммунодефицитного состояния [7].
Высокий процент рецидивов ГНМ после тонзиллотомии связан с тем, что сама ГНМ является проявлением реактивной системной ГЛТ, а удаление части органа периферической иммунной системы провоцирует дальнейшее компенсаторное увеличение доли лимфоидной ткани в периферических лимфоидных органах и, соответственно, их увеличение. Это состояние хорошо известно педиатрам как лимфатико-гипопластический диатез, который встречается у 10% детей младшего возраста (в популяции) и до 30% детей с вторичной иммунной недостаточностью и хроническими вирусными и бактериальными инфекциями [4].
Все это делает актуальным поиск новых подходов к диагностике, дифференцированному выбору тактики лечения детей с ГНМ и оптимизации консервативной терапии.
Изучение состояния иммунной системы пациента строится на анализе клинических и лабораторных данных, а также оценке состояния периферических органов иммунной системы.
Лабораторная диагностика позволяет изучить широкий спектр иммунологических параметров. Следует, однако, отметить, что показатели иммунограммы характеризуют состояние иммунитета лишь в определенный короткий период времени, что связано с короткой продолжительностью активности клеток и медиаторов, участвующих в иммунном ответе: например, для лимфоцитов этот показатель составляет лишь 3–7 дней, для цитокинов — всего несколько минут. Кроме того, показатели иммунограммы зависят от возраста и пола пациента, физиологического гормонального цикла, биологических ритмов организма, физической нагрузки, привычных интоксикаций, техногенной нагрузки, факторов острого или хронического стресса, эпидемиологической обстановки и т. д.
На все это накладывается значительный разброс нормативных значений показателей иммунограммы в популяции клинически здоровых людей: по абсолютному количеству лейкоцитов — в 3,3 раза, по В-лимфоцитам — в 10 раз, Ig A — в 9 раз, Ig M — в 10 раз, Ig G — в 4 раза.
Важные данные о состоянии органов и тканей иммунной системы пациента предоставляют современные методы визуализации. Так, мультиспиральная и конусно-лучевая компьютерная томография, магнитно-резонансная томография позволяют получить важную диагностическую информацию о состоянии верхних дыхательных путей — рото- и носоглотки, придаточных пазух носа. Наиболее полное представление о состоянии периферических органов иммунной системы (небных миндалин, лимфатических узлов, селезенки) у детей, определяющее дифференцированный подход к ведению детей с ГНМ, позволяет получить ультразвуковое исследование (УЗИ) [8, 9].
Следует отметить, что именно комплексная ультразвуковая оценка состояния органов периферической иммунной системы позволяет дать ответ на основной вопрос, интересующий педиатров, ЛОР-врачей и иммунологов, от понимания которого зависит определение тактики лечения (хирургическое лечение или консервативная терапия) и объем консервативной терапии конкретного пациента: ГНМ обусловлена местными или системными иммунными проблемами?
Приходится, однако, констатировать, что широкого распространения УЗИ органов периферической иммунной системы еще не получило и алгоритм обследования детей с ГНМ остается дискутабельным и нуждается во внедрении высокоинформативных и простых в исполнении диагностических методов.
Цель исследования: обосновать необходимость ультразвуковой оценки состояния периферических органов иммунной системы для определения тактики лечения и контроля эффективности консервативной иммуномодулирующей терапии у детей с ГНМ с применением азоксимера бромида.
Материал и методы
Открытое проспективное когортное двухцентровое исследование проведено на базе ФБУН «ФНЦ медико-профилактических технологий управления рисками здоровью населения» и ФГБУ «ЦНИИС и ЧЛХ» Минздрава России. В исследование включены 167 детей (79 мальчиков, 88 девочек) в возрасте от 3 до 7 лет, которые были разделены на 2 группы: основную группу (77 детей — 36 мальчиков, 41 девочка) и контрольную группу (90 детей — 43 мальчика, 47 девочек).
Включение в исследование детей указанного возраста обусловлено наибольшей распространенностью ГНМ в данной возрастной категории. Критериями включения детей в основную группу являлись: наличие ГНМ, установленной врачом-оториноларингологом, и признаков системной ГЛТ, выявленных при УЗИ. Ультразвуковые признаки системной ГЛТ: увеличение коэффициента массы селезенки более 4 с признаками реакции фолликулов; реактивная гиперплазия шейных и брыжеечных лимфатических узлов — регионарных зон с наибольшей антигенной стимуляцией.
Контрольную группу составили дети с отсутствием острых инфекционных заболеваний и обострения хронических заболеваний носоглотки, дыхательных путей, острых желудочно-кишечных инфекций в течение предыдущих 3 мес., без ГНМ.
С учетом необходимости изучения состояния селезенки у детей для выявления системной ГЛТ критериями исключения для обеих групп являлись: заболевания органов сердечно-сосудистой системы и печени, вызывающие изменения портальной гемодинамики; заболевания крови; лимфопролиферативные и наследственные болезни; онкологические заболевания.
Всем детям выполнен анализ показателей общей иммунограммы с CD-типированием клеток (CD3+, CD4+, CD8+, CD16+56+, CD25+, CD95+, CD127-), иммуноферментный анализ крови с оценкой цитокинового профиля (интерлейкины ИЛ-4, ИЛ-6, ИЛ-8, ИЛ-10, ИЛ-17, ИЛ-1β, интерферон-гамма (ИФН-γ), инсулиноподобный фактор роста, фактор роста эндотелия сосудов) и гормоноподобных веществ (лейкотриены), а также биохимический анализ крови. Проведен сравнительный анализ лабораторных показателей у детей основной и контрольной групп.
Определение маркеров клеточной регуляции (ИЛ-1β, ИЛ-6, ИЛ-8, ИЛ-10, ИЛ-17, фактор некроза опухоли α (ФНО-α), ИФН-γ) и лейкотриенов C4/D4/E4 выполнено методом твердофазного иммуноферментного анализа c использованием тест-систем «Вектор-Бест» (Россия), NeogenCorporation (США) на анализаторе Elx808IU (США).
Определение субпопуляций лимфоцитов выполнено методом иммунофлюоресценции на проточном цитофлюориметре FACSCalibur фирмы BectonDickinson (США) с использованием универсальной программы CellQuestPrO.
УЗИ выполнено на сканерах APLIO XG SSA-790A и VIAMO (Япония) широкополосными мультичастотными датчиками (конвексным 3–6 МГц и линейным 10–14 МГц) и на сканере MyLabTwice (Италия) широкополосными мультичастотными датчиками (конвексным 3–8 МГц и линейными 5–13 МГц и 10–22 МГц). Проводилось исследование шейных и мезентериальных лимфатических узлов по стандартной методике с оценкой кровотока в режиме цветового допплеровского картирования и импульсно-волновой допплерометрии и исследование селезенки с оценкой эхоструктуры и определением коэффициента массы селезенки по формуле:
где КМС — коэффициент массы селезенки, l — длина селезенки (мм), h — толщина селезенки (мм), M — масса тела ребенка (г). Ультразвуковое исследование было выполнено детям контрольной группы однократно, а детям основной группы дважды: в процессе отбора в основную группу (до лечения) и через 5–6 мес. после лечения для контроля реакции периферических органов иммунной системы на проводимое консервативное лечение.
После определения ультразвуковых признаков системной ГЛТ дети основной группы были проконсультированы врачом-иммунологом с назначением последующего курса персонализированной терапии. Базовым препаратом в лечении пациентов с системной ГЛТ и сопутствующей ГНМ являлся азоксимера бромид (Полиоксидоний®). Всем детям назначался лиофилизат для инъекций в дозе 0,1 мг/кг внутримышечно по схеме (3 дня подряд, далее через день, общим курсом 10 инъекций). Применение инъекционной формы введения препарата было обусловлено системным изменением лимфоидных органов. При наличии сопутствующей бактериальной инфекции проводилась антибактериальная терапия; при наличии аллергопатологии назначался курс антигистаминных или антилейкотриеновых препаратов; при нарушении кишечного биоценоза — пробиотические препараты.
Полиоксидоний® (азоксимера бромид) является N-оксидированным производным полиэтиленпиперазина и по своему химическому строению близок к веществам природного происхождения. Многочисленные публикации в отечественной и зарубежной литературе демонстрируют высокую эффективность Полиоксидония при острых и хронических инфекционно-воспалительных заболеваниях, в т. ч. ЛОР-органов, у детей, его выраженный профилактический эффект у часто и длительно болеющих лиц [10, 11], а также его безопасность, что особенно актуально для применения в педиатрической практике.
Статистическую обработку данных проводили с помощью программы Statistica 6.1. Количественные признаки, подчиняющиеся законам нормального распределения, представлены в виде М (среднее значение) и m (ошибка среднего значения, стандартное отклонение), вычисляли t-критерий Стьюдента. Различия считали статистически значимыми при р≤0,05.
Результаты исследования
УЗИ позволило выявить достоверные межгрупповые различия (p≤0,05) по ряду количественных и качественных ультразвуковых параметров, указывающих на системную ГЛТ в периферических органах иммунной системы.Наблюдались достоверные различия в максимальной линейной скорости кровотока (ЛСК) в артерии югуло-дигастрального лимфатического узла (наиболее крупный лимфатический узел шеи) (рис. 1): среднегрупповое значение ЛСК в основной группе составило 14,5±1,8 см/с, в контрольной — 11,7±1,6 см/с.
В основной группе было достоверно (p≤0,05) увеличено среднегрупповое значение коэффициента массы селезенки (4,55) в сравнении с группой здоровых детей (КМС=3,9) (рис. 2). При сканировании высокочастотным датчиком у 92,2% детей основной группы (71 человек) отмечалась реактивная гиперплазия фолликулов селезенки разной степени выраженности (рис. 3).
Сравнительный анализ показал достоверные различия ряда иммунологических, иммуноферментных и биохимических параметров у детей исследуемых групп (табл. 1).
У детей основной группы отмечаются значимые отклонения уровня интерлейкинов, играющих важную роль в координации защитных механизмов. Они являются регуляторами и медиаторами иммунной системы. Достоверные различия в абсолютном и относительном содержании цитотоксических лимфоцитов и В-клеток (CD19+ лимфоциты), участвующих в гуморальном ответе, а также цитокинов, являющихся связующим звеном между врожденным и специфическим иммунным ответом, свидетельствуют о дисфункции иммунной системы. Тенденция к повышению малонового диальдегида в плазме крови характеризует активность свободнорадикального окисления и усиление процессов перекисного окисления липидов у детей основной группы, а тенденция к снижению антиоксидантной активности плазмы свидетельствует о нарушении стабильности цитомембран и усилении процессов липопероксидации в организме.
После проведения персонализированной терапии, в основе которой была схема внутримышечного введения лиофилизата Полиоксидония, дети основной группы были осмотрены врачом-оториноларингологом. У 60% детей (46 человек) было установлено уменьшение размеров небных миндалин, снижение степени гипертрофии. При УЗИ достоверно (p≤0,05) уменьшилось среднегрупповое значение коэффициента массы селезенки (рис. 4) (через 6 мес. после лечения), сканирование селезенки высокочастотным датчиком показало уменьшение реакции лимфоидных фолликулов в паренхиме органа.
Селезенка является самым крупным органом периферической иммунной системы, поэтому отражает состояние всей лимфоидной ткани в организме, а изменение ее размера и состояния фолликулов на фоне лечения свидетельствует о положительной динамике и эффективности проводимой терапии.
Высокая эффективность терапии препаратом Полиоксидоний® у детей основной группы, в которой было выявлено усиление свободнорадикального окисления и нарушение стабильности клеточных мембран, вероятно, обусловлена мембраностабилизирующим, антиоксидантным и детоксицирующим эффектами препарата. Выраженное иммуномодулирующее действие препарата Полиоксидоний® у детей с системной ГЛТ способствует повышению функциональной активности цитокинов, активации клеточного и гуморального иммунитета, что приводит к снижению реактивной лимфоидной гиперплазии в периферических органах иммунной системы и уменьшению значения коэффициента массы селезенки — маркера состояния лимфоидной ткани, что клинически проявляется снижением частоты острых заболеваний и обострений хронических заболеваний [8].
Заключение
Проведенное исследование показало, что комплексная ультразвуковая оценка состояния периферических органов иммунной системы позволяет различить местную и системную ГЛТ у детей с ГНМ и может быть использована как метод определения исходного состояния лимфоидных органов и метод контроля эффективности консервативного лечения.Анализ полученных результатов применения комплексной консервативной терапии с Полиоксидонием в качестве базового препарата показал достоверное уменьшение коэффициента массы селезенки, что связано с уменьшением степени гиперплазии лимфоидных фолликулов селезенки и свидетельствует об общем снижении выраженности ГЛТ у детей с ГНМ. Данный эффект, вероятнее всего, связан с иммуномодулирующим, детоксицирующим, противовоспалительным и антиоксидантным действием Полиоксидония. Полученные данные согласуются с результатами исследования В.П. Вавиловой [10], в котором показано, что применение Полиоксидония приводит к снижению степени ГМН у детей, а также подтверждаются многочисленными клиническими исследованиями.
Таким образом, дети с ГНМ и системной ГЛТ нуждаются в консервативной терапии с применением Полиоксидония в качестве базового препарата. Ультразвуковое исследование может быть использовано не только как метод определения исходного состояния лимфоидных органов, но и как метод контроля эффективности консервативного лечения.
.
Гипертрофия (увеличение) миндалин у детей 1, 2, 3, 4 степени
Содержание статьи
Разрастание железистой ткани небных гланд случается в детском возрасте. В период с 2 лет и до момента полового созревания у детей диагностируют увеличение миндалин. Причины патологического процесса кроются в недоразвитых органах лимфоидной системы, расположенных в горле.
Как проявляется патология у детей?
Ткань миндалин разрастается, они занимают больший объем в горле, но при этом отсутствует воспалительный процесс. Не меняется цвет и консистенция органа. Гипертрофия миндалин у детей случается регулярно, девочки и мальчики в равной степени подвержены этому процессу. Лечение зависит от степени разрастания ткани.
Врач при первом осмотре установит какие миндалины затронуты:
- Небные и трубные (парные) железы. Первые расположены по бокам от входа в глотку, вторые в органах слуха.
- Глоточная и язычная (непарные) железы. Первая расположена на задней стенке глотки, вторая под языком.
Органы лимфатической системы предохраняют организм от проникновения инфекции, пыли и вирусов. У ребенка они не могут в полной мере выполнять свои функции, так как развиты еще недостаточно.
Окончательно формирование заканчивается к 12 годам, тогда и ожидают, что гипертрофия небных миндалин пойдет на убыль. Обязательное лечение требуется не у всех детей.
Причины разрастания миндалин
В процесс вовлекаются небные и глоточная железы. Разрастание провоцируют повторяющиеся ангины. Хронический воспалительный процесс в большей степени затрагивает глоточную миндалину, тогда родители слышат диагноз «аденоидит».
Лечение на начальной стадии направлено на снятие воспаления и уменьшение объема железы. В серьезных случаях, когда гипертрофия желез влияет на дыхание, ухудшает сон и препятствует нормальному кормлению показано хирургическое удаление (полное или частичное).
При воспалительном процессе происходит увеличение объема гланд, в них возрастает число лимфоцитов, которые защищают организм от вторжения патогенов. При повторяющихся инфекциях, слабом иммунитете, миндалины не успевают восстанавливаться после воспаления и принимать нормальные размеры. Пребывание в увеличенном состоянии переходит в хроническую форму, что становится патологией.
Факторов для гипертрофии лимфатических органов гораздо больше, фарингоскопия помогает установить истинную причину:
- подверженность аллергии;
- неподходящий климат;
- кариес, стоматит, молочница;
- особенности строения челюстно-лицевого аппарата;
- заболевание надпочечников.
Симптомы гипертрофии железы у ребенка
Родители склонны приписывать изменения в организме ребенка воспалительному процессу при простуде. Однако, когда инфекция вылечена, а дыхание затруднено и ребенок гнусавит, это повод обратиться к врачу.
Причиной для визита к доктору становятся следующие состояния:
- ночью дыхание у малыша неровное, иногда с усилием;
- дыхание через рот преобладает;
- ребенок заторможенный, плохо говорит, слышит;
- говорит «в нос»;
- трудности с произношением согласных;
- бледность кожи;
- ощущение заложенности носа.
Ребенок вялый, быстро устает, может пожаловаться на головную боль.
Формы проявления гипертрофии
Чтобы подобрать лечение определяют степень увеличения железы. Для этого врач осматривает полость рта и небные гланды, которые видны без применения специальных инструментов.
У детей принято различать 3 степени гипертрофии миндалин:
- Визуально небные гланды увеличены, занимают третью часть высоты от языка до дужки неба.
- Лимфатические железы по высоте превышают срединную линию глотки.
- Гланды закрывают просвет глотки, плотно соприкасаются или перекрывают друг друга.
Гипертрофия миндалин 1 и 2 степени у детей требует соблюдения гигиены, очищения полости рта, полоскания водой и антисептическими растворами. При установленной 3 степени разрастания небных гланд, рассматривают частичное или полное удаление тканей железы.
Чем опасен односторонний процесс?
При попадании инфекции железы обе «активизируются». При хронизации процесса происходит их одновременное разрастание. Но, в редких случаях, диагностируют одностороннюю гипертрофию миндалин, что считается опасным симптомом.
В этом случае надо срочно посетить врача, чтобы определить причину патологии. Ребенка показывают онкологу, фтизиатру и венерологу. Причиной разрастания железы служит заболевание легких (туберкулез), сифилис, опухолевый процесс. Установить диагноз помогают анализы: кровь, мазки, инструментальное обследование.
Одностороннее разрастание миндалины случается в силу анатомических особенностей строения органов глотки. В этом случае терапии не требуется.
Лечение миндалин при разрастании
В начальных стадиях обходятся консервативными методами:
- полоскания;
- физиотерапия;
- ингаляции;
- санация рта
Восстанавливают гланды или препятствует их дальнейшему росту.
Детям рекомендованы:
- поездки на море;
- закаливание и воздушные ванны;
- укрепление иммунитета;
- разнообразный рацион.
Если патологическое увеличение железы осложняет жизнь маленького пациента проводят операцию по удалению или частичному иссечению лимфатической ткани.
При патологии гланд показано наблюдение маленького пациента и соблюдение предписаний врача. С большой вероятностью лимфатические железы примут нормальные размеры и будут выполнять свои функциональные задачи.
Гипертрофия и выпадение миндалин у ребенка – предрасполагает ли эпиглоттит к внезапной неожиданной смерти? | BMC Pediatrics
Смертность от тонзиллита низкая, и хирургическое вмешательство обычно приводит к летальным осложнениям. По данным литературы, смертность после тонзиллэктомии составляет 1 / 1000–1 / 27 000 [2]. Осложнения острого тонзиллита, приводящие к смерти, включают нарушение дыхательных путей, вызванное обструкцией дыхательных путей, и сепсис из-за системного прогрессирования инфекции [4].Нарушение проходимости дыхательных путей обычно возникает в результате двустороннего увеличения миндалин. Об этом явлении также сообщалось у 19-месячного мальчика с односторонним увеличением миндалин, когда левая небная миндалина на ножке перекрывала голосовую щель [5].
. Гипертрофия небных миндалин у младенцев является общим признаком как вирусного, так и бактериального тонзиллита и была постулирована Suzuki et al. [6] как возможный фактор риска внезапной и необъяснимой смерти в младенчестве (SUDI), основанный на теории механического затруднения дыхания из-за сужения верхних дыхательных путей.Далее было высказано предположение, что степень гипертрофии небных миндалин оказалась достаточной для сужения верхних дыхательных путей с одной или обеих сторон глотки и что небные миндалины могут сузить верхние дыхательные пути на уровне глотки, в зависимости от и облегчается спящим положением младенца. Эта теория на первый взгляд логична, но смертельные случаи, происходящие в результате неосложненного, часто значительного инфекционного увеличения миндалин без хирургического вмешательства , редки или, по крайней мере, не регистрируются.Если увеличенные миндалины могут легко попасть в глоточное отверстие, то весьма удивительно, что смертельные случаи в результате закупорки дыхательных путей, по-видимому, столь редки.
Важно также учитывать относительный размер миндалин. Правая небная миндалина имела размеры 32 мм (высота) × 23 мм (ширина), а левая миндалина – 25 мм (высота) × 21 мм (ширина). Эти размеры необходимо сравнивать с измеренной высотой и шириной миндалин, как сообщили Jong Hwan Wang et al. [7]. Субъективная высота миндалин у детей в возрасте от 3 до 17 лет колеблется от 16,7 мм до 33,1 мм, а субъективная ширина миндалин в этой возрастной группе колеблется от 9,6 мм до 22,2 мм; однако эти субъективные размеры миндалин не всегда хорошо коррелируют с фактическим объемом миндалин, измеренным после тонзиллэктомии.
Мы постулируем, что округлая форма обеих гипертрофированных миндалин в глотке может играть защитную роль в отношении поддержания функционального канала, через который дыхание может сохраняться в передней, но, по-видимому, наиболее заметно задней части глотки. Поскольку миндалины выступают в просвет глотки, их округлая расширенная форма обеспечивает образование треугольного отверстия между задне-медиальными сторонами миндалин и задней стенкой глотки.Это ясно видно на приближении надрезанных задних краев глоточного тканевого блока не только в свежем образце, но и в образце, фиксированном формалином. В нашем случае приближение глоточного кольца и восстановление увеличенных миндалин до их положения in situ приводит к четко определяемому отверстию размером примерно 5 мм × 7 мм, даже при соприкосновении миндалин по средней линии (рис. 4). Это отверстие кажется достаточно большим, чтобы позволить по крайней мере некоторое движение воздуха, по сравнению с размером глоточного отверстия на уровне перстневидного хряща у нормальных детей.Надгортанник – структура, которая неудобно расположена кпереди-ниже этого отверстия, образованного задними краями миндалин, вероятно, может вызвать сужение на этом уровне, если увеличение и отек этой структуры и окружающего верхнего отверстия гортани вызывают расширение ткани. В нашем случае надгортанник и проксимальное кольцо гортани действительно были отечными и имели признаки эпиглоттита на гистологическом исследовании.
Рис. 4Фиксированный формалином ларинго-глоточный образец с ручной аппроксимацией задних надрезанных краев, иллюстрирующий канал в заднем гортани-глотке, который может способствовать прохождению воздушного потока мимо увеличенных миндалин гипертрофия может в крайних случаях вызывать критическую обструкцию дыхательных путей, мы предполагаем, что надгортанник может играть более значительную роль в патогенезе внезапной неожиданной обструкции дыхательных путей, связанной с гипертрофией миндалин, чем предполагалось ранее.
Byard et al. [5] подчеркивает необходимость исследования верхних отделов пищеварительного тракта при вскрытии во всех возрастных группах, а не только в раннем детстве, поскольку такие поражения могут не вызывать выраженных симптомов и признаков до летальной окклюзии дыхательных путей.
(PDF) Педиатрическая шкала оценки языковой гипертрофии миндалин
Краткое научное сообщение
Педиатрическая шкала оценки языковой гипертрофии
Гипертрофия миндалин
Отоларингология–
Академия хирургии головы и шеи 1
Академия хирургии головы и шеи
Отоларингология – голова и шея
Surgery Foundation 2015
Перепечатки и разрешение:
sagepub.com / journalsPermissions.nav
DOI: 10.1177 / 0194599815601403
http://otojournal.org
Norman R. Friedman, MD
1,2
, Jeremy D. Prager, MD
1,2
,
Аманда Г. Руис
1,2
и Эрик Дж. Кезириан, доктор медицины, магистр здравоохранения
3
Спонсорство или конкурирующие интересы, которые могут иметь отношение к контенту, прекращаются. статья.
Abstract
Гипертрофия язычной миндалины (LTH) часто встречается у
детей с остаточным обструктивным апноэ во сне (OSA) после
после аденотонзиллэктомии.Вторично по отношению к значительной заболеваемости
, связанной с ОАС, выявление и лечение
остаточных ОАС имеют первостепенное значение. Специальной шкалы оценок ДНТ
для детей не существует. В настоящее время шкала LTH для взрослых составляет
,для детей нецелесообразно. Визуализация не является рутинной для детей,
, поскольку она часто требует седации. Мы представляем педиатрическую шкалу
LTH со значительной межэкспертной надежностью до
, что способствует стандартизации результатов эндоскопии и продвигает
основанных на результатах исследований хирургии ОАС у детей.
Ключевые слова
Гипертрофия язычной миндалины, педиатрическая, детская, обструктивная
Апноэ во сне, исследование результатов, степень тяжести или классификация
Поступила 12 мая 2015 г .; редакция 20 июля 2015 г .; принята 28 июля 2015 г.
Недавние исследования показали более ограниченный успех
аденотонзиллэктомии (T&A) для лечения педиатрической
обструктивного апноэ сна (OSA).
1
Исследование CHAT pro-
произвело оценку результатов OSA после T&A и сообщило
об общем успехе 79%, определяемом как индекс апноэ-гипопноэ
\ 2 события в час и индекс обструктивного апноэ \ 1
событий в час.
2
Успех T&A хуже, если остаточный
OSA определяется как индекс апноэ-гипопноэ 0,1 событие на
час послеоперационной полисомнографии, а не родительский –
сообщил о разрешении симптомов.
3
По мере того, как послеоперационная полисом-
нография становится все более распространенной, все больше детей будет идентифицировано
с остаточным ОАС. Часто начальная отоларингическая оценка
для остаточного ОАС после T&A включает в себя бодрствующую эндоскопию верхних дыхательных путей.Все чаще также используется эндоскопия сна
, индуцированная лекарствами.
4-9
Установлены шкалы для размеров миндалин,
10
аденоидная гипертрофия,
11,12
положение неба,
13
и закупорка основания языка
.
14
Поскольку гипертрофия язычной миндалины (LTH) является частой находкой
для детей с остаточным ОАС, мы разработали
шкалу оценки для детей с LTH (LTS).
4,15
Наша цель
состоит в том, чтобы представить LTS и оценить ее межэкспертную надежность
.
Материалы и методы
Шкала оценок
Получено одобрение Совета по множественным институциональным обзорам штата Колорадо
. LTS был разработан с 4-мя степенями, оценивающими
, степень LTH:
Оценка 1: от нулевого до минимального.
Степень 2: Легкая, \ 50% заполняющая воронка.
Степень 3: Умеренная, на 0,50% сглаженная воронка.
Степень 4: Тяжелая, невозможно визуализировать надгортанник.
Точка наблюдения стандартизируется путем размещения кончика эндоскопа
на свободном крае мягкого неба. Отоларинголог
определяет степень LTH, оценивая
, в какой степени язычная миндалина занимает валлекулу.
Сотрудничество пациентов не всегда присутствует в педиатрической популяции
, поэтому никаких специальных маневров не применяется. Когда
определяет степень тяжести LTH, следует присвоить оценку
, когда язык находится в нейтральном положении без выступа.
Простота LTS позволяет определить даже с
короткий период обследования при неблагоприятных условиях.
На основе обзора многочисленных фотографий
, полученных во время офисной и интраоперационной гибкой трансназальной
ларингоскопии у педиатрических пациентов, мы достигли консенсуса
по шкале оценок (Рисунок 1). Было выбрано шестнадцать репрезентативных изображений
(по 4 изображения для каждой степени), и был разработан интернет-опрос
, в котором LTS отображались под каждым изображением.
Первоначальное пилотное тестирование с участием 4 детских отоларингологов
оценило ясность инструкций и понимание
1
Департамент отоларингологии, Школа
Университета Колорадо,Медицина, Аврора, Колорадо, США
2
Отделение педиатрии Отоларингология, Детская больница Колорадо,
Аврора, Колорадо, США
3
Отделение отоларингологии головы и шеи, Школа Кека
Медицина USC, Лос-Анджелес, Калифорния, США
Автор для корреспонденции:
Фридман, доктор медицины, отделение детской отоларингологии,
Детская больница Колорадо, 13123 E 16th Avenue, B455, Аврора, CO
80045, США.
Электронная почта: [email protected]
гостем 27 августа 2015 г., загружено с сайта
Корреляция между шкалой миндалин Бродского и объемом миндалин у взрослых пациентов
Цель . Оценить значение шкалы миндалин Бродского для прогнозирования объективного объема миндалин и определить потенциальные факторы, которые могут повлиять на точность прогноза. Методы . В исследование были включены 87 взрослых пациентов, перенесших одиночную тонзиллэктомию или увулопалатофарингопластику (UPPP), включая тонзиллэктомию в нашей больнице в период с января 2015 года по декабрь 2016 года. Для анализа были собраны данные по шкале миндалин Бродского, оцененные до операции, и объективный объем миндалин, оцененный после операции. Результаты . Из 87 включенных взрослых пациентов 85 пациентам была выполнена двусторонняя тонзиллэктомия, и только 2 пациента – односторонняя операция.Таким образом, всего было включено 172 миндалины. Установлены достоверные положительные корреляции между шкалой Бродского и объемом объектива для правой (R = 0,647), левой (R = 0,664) или общей миндалины (R = 0,654) (все). Однако объемное перекрытие может быть между 2+ и 3+ миндалинами. Возраст [отношение шансов (OR) = 4,053,] и индекс массы тела (BMI; OR = 1,740,) оказались независимыми факторами, которые могли влиять на согласованность между шкалой Бродского и объективным объемом. В результате формула «Индекс = -1.409 + 1,399 × возраст + 0,554 × ИМТ »был построен для оценки согласованности. Заключение . Классификация миндалин значимо коррелировала с объемом миндалин; Предоперационная оценка миндалин, отражающая реальный объем миндалин, рассматривалась как протокол для оценки размера миндалин. Возраст и ИМТ были независимыми факторами, которые могли повлиять на соответствие между классом миндалин и объемом миндалин. Математическая модель была оценена для точного прогнозирования согласованности.
1.Введение
Синдром обструктивного апноэ-гипопноэ во сне (OSAHS) представляет собой повторяющуюся частичную или полную обструкцию верхних дыхательных путей во время сна, приводящую к гипоксемии и гиперкапнии [1]. Пациенты могут испытывать ночные симптомы, такие как храп и апноэ, и дневные симптомы, такие как сонливость и нарушение концентрации [2], которые увеличивают риск сердечно-сосудистых заболеваний, гипертонии, диабета и когнитивных нарушений [3, 4]. Постоянное положительное давление в дыхательных путях (CPAP) – стандартное лечение ОАС; однако из-за инвазивности соблюдение режима лечения низкое, что может повлиять на результат лечения [5].В качестве «терапии спасения» хирургическое вмешательство может улучшить эффективность и переносимость СИПАП [5]. Среди различных хирургических процедур увулопалатофарингопластика (UPPP) является наиболее распространенным хирургическим подходом [6], который состоит из удаления миндалин, язычка и части мягкого неба, направленной на увеличение площади ротоглотки. Тем не менее, степень успеха UPPP составляла от 40 до 60% [7]. Несмотря на модифицированные процедуры в последние годы, результаты хирургического вмешательства не претерпели значительных улучшений [8]. Следовательно, для успешного лечения важно найти предикторы исхода.Оценка размера миндалин важна в клинической работе, которая является основным фактором обструкции верхних дыхательных путей у пациентов с OSAHS [9–12], поскольку удаление больших миндалин может значительно расширить относительно узкий глотку. Таким образом, размер миндалин в настоящее время обычно считается прогностическим фактором успешного хирургического результата [13–18]. Для оценки размера миндалин можно использовать несколько методов и обследований. Шкала Бродского [19], широко используемая при физикальном обследовании, является классическим методом.Его легко выполнить и он стоит недорого. Однако теоретически на его точность могут влиять несколько субъективных и объективных факторов, таких как наличие миндалин или чрезмерное количество тканей ротоглотки. Клинически мы обнаружили, что классификация миндалин может не отражать реальный объем миндалин, который может быть недооценен или переоценен по субъективной шкале оценок из-за встроенных миндалин или чрезмерного количества тканей ротоглотки, что приводит к отсутствию шансов на хирургическое вмешательство или чрезмерному лечению. Недавно исследование, проведенное на небольшой популяции, показало, что ультразвук можно использовать в качестве инструмента для оценки объема миндалин перед операцией у детей с СОАС и может помочь предотвратить ненужные хирургические процедуры [20].Однако этот метод требует большой когорты для оценки воспроизводимости. Настоящее исследование было выполнено для изучения точности шкалы миндалин Бродского в отражении фактического объема миндалин у взрослых пациентов. Насколько нам известно, это первое исследование, посвященное изучению факторов влияния на корреляцию и созданию математической модели для оценки соответствия между степенью чистоты миндалин и объемом миндалин.
1.1. Пациенты и методы
Это проспективное когортное исследование. Критерии включения: пациенты с тонзиллитом или OSAHS, которым была проведена тонзиллэктомия или UPPP, и мы исключили взрослых пациентов без тонзиллита или OSAHS, которым была выполнена тонзиллэктомия или UPPP, и дети.Всего было набрано 87 взрослых пациентов, которым в период с 2015 по 2016 год в нашей больнице была выполнена тонзиллэктомия или УППП. Из них 85 пациентам была выполнена двусторонняя тонзиллэктомия, а 2 – односторонняя операция. Информация о пациентах была собрана в отношении пола, возраста, роста, веса, индекса массы тела (ИМТ) [21], курения и употребления алкоголя в анамнезе, индекса апноэ-гипопноэ (AHI), самой низкой сатурации кислорода (LSAT) и другие данные полисомнографии.
Два аттестованных отоларинголога классифицировали небные миндалины перед операцией по шкале Бродского, разделив их на 5 следующих категорий: оценка 0 указывала на предыдущую тонзиллэктомию; 1 степень свидетельствовала о том, что миндалины были скрыты в столбах; степень 2 указывала на то, что миндалины выходили за пределы передней стойки и составляли от 25 до 50% глоточного пространства; степень 3 указывает на то, что миндалины выходят за столбы, но не до середины и занимают от> 50% до 75% глоточного пространства; степень 4 показывает, что миндалины занимают> 75% глоточного пространства (рис. 1).Объем миндалин измеряли после операции путем вытеснения воды по принципу Архимеда.
1.2. Статистический анализ
Статистический анализ проводился с использованием программного обеспечения SPSS версии 22.0. Ранговая корреляция Спирмена оценивала корреляцию между качеством миндалин и объемом миндалин. Кривая рабочих характеристик приемника (кривая ROC) и индекс Юдена использовались для определения порогового значения объема миндалин. Модель бинарной логистической регрессии проанализировала факторы воздействия согласованности между степенью чистоты миндалин и объемом миндалин и установила математическую модель, включая факторы влияния и согласованность.Значение <0,05 считалось значимым.
2. Результаты
2.1. Исходная клиническая информация
Клинические характеристики 172 миндалин представлены в таблице 1. Среди 87 взрослых пациентов у 41 (47,1%) и 46 (52,9%) пациентов были диагностированы OSAHS и хронический тонзиллит, соответственно. Когорта состояла из 54 мужчин (62,1%) и 33 женщин (37,9%) со средним возрастом 35 лет (межквартильный размах, IQR: 28–46 лет). Что касается ИМТ, то у 33 пациентов (37.9%) были классифицированы как нормальный вес (ИМТ <25 кг / м 2 ), 23 (26,4%) как легкое ожирение (ИМТ ≥25 и <30 кг / м 2 ) и 30 (34,5%) как умеренное ожирение (≥30 и <35 кг / м 2 ), а 1 (1,2%) было классифицировано как тяжелое ожирение (≥35 кг / м 2 ). В общей сложности 22 пациента (25,3%) имели в анамнезе курение, а 14 (16,1%) – алкоголь. Среди 172 миндалин 51 (29,7%) относились к I субъективной степени, 63 (36,6%) – к II субъективной степени, 55 (32,0%) – к III субъективной степени и 3 (1.8%) были субъективной степенью IV. Среднее ± стандартное отклонение (SD) объема левой объективной миндалины составило 4,5 ± 2,6 мл, а правой – 4,7 ± 2,7 мл.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
2.2. Корреляционный анализ между градацией миндалин и объемом миндалин
Согласно послеоперационным измерениям, средний объем миндалин 1, 2, 3 и 4 степени составил 2.58 ± 1,15, 4,33 ± 1,99, 6,58 ± 2,69 и 9,33 ± 1,15 мл соответственно. Значительные различия показали, что объективный объем миндалин увеличивался с субъективной оценкой миндалин (Рисунок 2). Анализ ранговой корреляции Спирмена выявил существенные связи между степенью поражения миндалин и объемом миндалин (Таблица 2). Коробчатая диаграмма (рис. 2) выявила перекрытие объемов миндалин 2 и 3 степени.
| |||||||||||||||||||||||||||||||||||||
С использованием ранговой корреляции Спирмена. | |||||||||||||||||||||||||||||||||||||
2.3. Анализ соответствия между предоперационной оценкой миндалин и фактическим объемом миндалин
Мы определили, что миндалины 1 и 2 степени относятся к группе малых миндалин, а степени 3 и 4 – к группе больших миндалин. Чтобы оценить точность прогнозирования маленькой или большой миндалины, мы рассчитали площадь под кривой ROC (AUC) для объема миндалины.Значение AUC составляло 0,833, а оптимальное значение отсечки объема миндалин составляло 6,25 мл. Затем мы разделили всю группу на группу малых миндалин (<6,25 мл) и группу больших миндалин (≥6,25 мл). Таблица 3 показывает, что при сравнении фактических объемов миндалин были сформированы четыре новые группы: миндалины до операции и фактический объем миндалин ≥6,25 мл; предоперационная большая миндалина, но фактический объем миндалины <6,25 мл; предоперационная небольшая миндалина и фактический объем миндалины <6,25 мл; перед операцией небольшая миндалина, но фактический объем миндалины ≥6.25 мл. При бинарной логистической регрессии после поправки на другие факторы (Таблица 4) только возраст ≥35 лет () и повышенный ИМТ () были определены как независимые факторы воздействия для согласованности между предоперационной степенью чистоты миндалин и фактическим объемом миндалин.
| ||||||||||||||||||||||||||||||||||||||
| ||||||||||||||||||||||||||||||||||||||||||
С помощью бинарной логистической регрессии. | ||||||||||||||||||||||||||||||||||||||||||
Формула (индекс = -1,409 + 1,399 × возраст + 0,554 × ИМТ) была создана для оценки согласованности. Возраст ≥35 лет был установлен как 1 или как 0, а ИМТ <25 кг / м 2 как 1, ≥25 и <30 кг / м 2 как 2, ≥30 и <35 кг / м 2 как 3 и ≥35 кг / м 2 как 4.Чтобы оценить точность прогнозирования консистенции, мы рассчитали AUC для этого индекса, который составил 0,701, а оптимальное значение отсечки объема миндалин было 2,22. Таким образом, когда индекс пациента ≥2,22, его / ее оценка миндалин до операции может точно предсказать фактический объем миндалин.
3. Обсуждение
Узкая полость глотки играет решающую роль в патофизиологическом процессе некоторых заболеваний глотки, таких как OSAHS; Таким образом, операцию по увеличению полости глотки можно рассматривать как эффективное лечение.Текущие исследования доказали, что размер миндалин был одним из ценных предикторов хирургического лечения; Следовательно, поиск точного метода оценки размера миндалин перед операцией может помочь в выборе подходящих хирургических кандидатов для успешной UPPP. На практике мы обнаружили, что класс миндалин не может отражать реальный объем миндалин, и корреляция между ними еще четко не установлена. До сих пор было опубликовано лишь несколько отчетов о взаимосвязи между качеством и объемом миндалин.Эти исследования показали сильную корреляцию между степенью и объемом миндалин у взрослых и детей, пациентов с нарушениями сна, дыхания и хроническим тонзиллитом [12, 22–28], при этом также сообщалось о несоответствии между степенью и объемом миндалин [23]. В этом исследовании у пациентов с хроническим тонзиллитом и OSAHS была обнаружена значимая корреляция между степенью чистоты миндалин и объемом миндалин. Объем миндалин увеличился с повышением качества миндалин; Пациенты с миндалинами 3 и 4 степени имели значительно больший объем, чем пациенты с степенями 1 и 2, что показало, что степень миндалин может представлять реальный размер миндалин.Пациенты с более высокой степенью поражения миндалин, вероятно, выиграют от тонзиллэктомии с дополнительными изменениями в полости глотки. Таким образом, оценка миндалин, полученная при физикальном обследовании, позволила отобрать кандидатов на хирургическое вмешательство с высокой степенью успеха лечения.
Тем не менее, мы также обнаружили несоответствие между степенью и объемом миндалины в группах 2 и 3 степени, что указывает на ограничение шкалы оценок: субъективная оценка миндалин может не предсказывать объективный объем миндалин у пациентов со 2 или 3 степенью.Эта шкала оценок может зависеть от субъективного взгляда исследователя и прилегающих анатомических структур, что приводит к заниженным или переоцененным изменениям в полости глотки при тонзиллэктомии у пациентов с OSAHS; например, объективный объем миндалин в 3 степени может быть меньше, чем в 1 или 2, что позволяет предположить, что некоторые пациенты с большими миндалинами могут потерять шанс на операцию. Предоперационное визуализационное обследование, такое как магнитно-резонансная томография (МРТ) или компьютерная томография (КТ), которая предлагает многомерную анатомическую информацию о верхних дыхательных путях, может быть более полезным для оценки реального размера миндалин и повышения точности прогноза.
В настоящем исследовании одномерный и многомерный анализ продемонстрировал, что возраст и ИМТ влияют на согласованность между качеством и объемом миндалин. Мы предположили, что полость глотки и размер внедренной миндалины уменьшались с возрастом из-за атрофии и дегенерации миндалин [26, 29], тем самым уменьшая возможность внедрения миндалины. Кроме того, небные миндалины представляют собой лимфоидные ткани, которые составляют часть кольца Вальдейера. Увеличение ИМТ выявило накопление жира в периферическом пространстве миндалин, что вызвало уменьшение полости глотки, ограничивая рост встроенных миндалин.Взятые вместе, шкала оценки миндалин и объем миндалин были очень согласованными.
Согласно многомерному анализу, мы установили следующую модель соответствия между степенью чистоты миндалин и объемом миндалин: Индекс = -1,409 + 1,399 × возраст + 0,554 × ИМТ. 2,22 был определен как пороговое значение, полученное из кривой ROC и индекса Юдена. Индекс ≥2,22 указывает на большую согласованность между качеством и объемом миндалин. Пациенты с 3-й или 4-й степенью поражения миндалины имели больший реальный объем и, следовательно, могли получить больше пользы от тонзиллэктомии и хирургии.Пациенты с 1 или 2 степенью могут демонстрировать неэффективность UPPP из-за небольшого объема миндалин. Таким образом, эта модель может не только идентифицировать подходящих пациентов и выбирать терапевтический режим, но также избегать ненужного обследования, сохранять медицинские ресурсы и быть рентабельной. Кроме того, его можно использовать для последующего наблюдения за пациентами с хроническим тонзиллитом для оценки состояния объема миндалин. Индекс с показателем <2,22 подсказал, что оценка миндалин существенно не коррелировала с объемом миндалин, а шкала оценок не смогла точно предсказать объем миндалин.Тем не менее, мы предположили, что пациенты с 3-й или 4-й степенью поражения могут подвергнуться хирургическому лечению, чтобы расширить видимые верхние дыхательные пути, поскольку миндалины выросли до медиальной ротоглоточной полости, перекрывая верхние дыхательные пути. Для пациентов с 1 или 2 степенью плохая корреляция указала на больший объем миндалин. Таким образом, мы рекомендовали визуализирующее обследование для дальнейшей оценки или хирургическое лечение для уменьшения обструкции верхних дыхательных путей. В этом случае врачи должны проинформировать пациентов о преимуществах и рисках визуализационного обследования и хирургического вмешательства для принятия соответствующего клинического решения, предпочтительного для пациентов.Вкратце, мы предложили хирургическое вмешательство пациентам с 3 или 4 степенью, несмотря на значение корреляции. Операция не рекомендовалась пациентам с 1 или 2 степенью, если индекс был ≥2,22; и наоборот, пациенты с 1 или 2 степенью с индексом <2,22 должны быть проинформированы о преимуществах и рисках. Эта математическая модель, характеризующаяся отсутствием инвазии, высокой рентабельностью, простотой операции и легкостью сбора данных, может идентифицировать предполагаемые встроенные миндалины, тем самым обеспечивая важное предоперационное руководство для соответствующего хирургического лечения.
Тем не менее, у настоящего исследования были некоторые ограничения. До настоящего времени было зарегистрировано 87 взрослых пациентов со 172 миндалинами. Таким образом, дальнейшие исследования с большим количеством пациентов были необходимы для проверки точности и воспроизводимости модели корреляции. Кроме того, все пациенты в текущем исследовании были взрослыми, а дети не были включены в исследование. Таким образом, в будущих исследованиях следует изучить соответствие между объемом миндалин и степенью их содержания у детей. Субъективный размер миндалин оценивался по шкале Бродского, которая широко используется при физикальном обследовании и легко выполняется.Однако на точность этой субъективной оценки могут влиять несколько факторов, таких как наличие миндалин или чрезмерное количество тканей ротоглотки. Следовательно, необходимы более комплексные методы оценки размера миндалин до операции при лечении пациентов, получающих хирургическое лечение, которое может улучшить узкую полость глотки.
4. Заключение
Классификация миндалин достоверно коррелировала с объемом миндалин; Таким образом, предоперационная оценка миндалин путем физического осмотра, отражающая реальный объем миндалин, рассматривалась как протокол для оценки размера миндалин.Однако ограничение шкалы оценок, заключающееся в том, что субъективная оценка миндалин может не предсказывать объективный объем миндалин у пациентов со степенью 2 или 3, приводит к заниженным или переоцененным изменениям в полости глотки после тонзиллэктомии. Возраст и ИМТ независимо повлияли на согласованность между степенью и объемом миндалин, и математическая модель может предоставить более точную информацию о размере миндалины до операции, что помогло выбрать идеальных пациентов-кандидатов, которые планируют расширить глоточную полость с помощью тонзиллэктомии.
Доступность данных
Наборы данных доступны у соответствующего автора по запросу.
Конфликт интересов
У всех авторов этой статьи нет конфликта интересов.
Вклад авторов
Сяотун Лу – первый автор, который участвовал в составлении и редактировании этой рукописи. Шуйфан Сяо является автором-корреспондентом, который участвовал в разработке всей рукописи. Джунбо Чжан также входит в список авторов, которые участвовали в сборе и сортировке данных.
Хроническое увеличение миндалин и кашель: предварительные доказательства новой и излечимой причины хронического кашля
Реферат
Увеличение миндалин иногда наблюдается у пациентов с необъяснимым хроническим кашлем, хотя его значение неясно. В этом исследовании авторы намеревались проверить гипотезу о том, что симптомы кашля и чувствительность кашлевого рефлекса улучшатся после тонзиллэктомии у пациентов с необъяснимым хроническим кашлем и увеличенными миндалинами.
Восемь последовательных пациентов с необъяснимым хроническим кашлем и увеличенными миндалинами были набраны из 236 пациентов, осматривавшихся в клинике от кашля в период с 2000 по 2001 год. Шесть пациентов с увеличенными миндалинами и отсутствием кашля, которым выполнялась тонзиллэктомия по другим причинам, были набраны в качестве контрольной группы. Все пациенты оценивали тяжесть кашля по шкале визуального аналога кашля (0–100 мм) и дважды измеряли чувствительность кашлевого рефлекса к капсаицину до и еще раз через 3 месяца после тонзиллэктомии.
Пациенты с хроническим кашлем имели повышенную чувствительность кашлевого рефлекса по сравнению с контрольной группой на исходном уровне.Через 3 месяца после тонзиллэктомии у пациентов с хроническим кашлем наблюдалось значительное улучшение средней оценки кашля по визуальному аналогу (средняя разница 30 мм; 95% доверительный интервал разницы 8–51 мм). Средняя геометрическая концентрация капсаицина, необходимая для того, чтобы вызвать пять приступов кашля, увеличилась с 4 до 207 мкмоль · л -1 после тонзиллэктомии у пациентов с хроническим кашлем (среднее отличие от исходного уровня концентрации удвоения 5,6; 95% доверительный интервал различия 3,1–8,2). У пациентов контрольной группы после тонзиллэктомии изменений в чувствительности кашлевого рефлекса не было.
Эти предварительные данные впервые указывают на возможную роль тонзиллэктомии у пациентов с увеличенными миндалинами, у которых исключены другие причины кашля.
С.С. Бирринг – научный сотрудник Британского фонда легких. Это исследование финансировалось Британским фондом легких и университетскими больницами Лестера NHS Trust.
Кашель – одна из самых частых причин обращения к врачу общей практики. В любой момент времени у 20% населения Великобритании наблюдается мучительный кашель, и больные ежегодно принимают 75 миллионов доз безрецептурных противокашлевых препаратов 1, 2.Большинство случаев являются острыми и проходят самостоятельно, хотя значительное меньшинство с изолированным хроническим кашлем обращаются за консультацией к специалисту. Причину хронического кашля в большинстве случаев можно определить относительно просто, в большинстве случаев это связано с одной или несколькими из них: астмой, эозинофильным бронхитом, гастроэзофагеальным рефлюксом и ринитом с постназальным выделением 3, 4. Однако до 20% у пациентов кашель остается необъяснимым даже после обширных исследований и испытаний лечения 5. Эти пациенты страдают значительными физическими и психологическими заболеваниями 6.
Рецепторы кашля расположены в гортани и других структурах верхних дыхательных путей, а также в нижних дыхательных путях, и состояния, связанные с воспалением верхних дыхательных путей, обычно вызывают хронический кашель 2. Хроническое увеличение миндалин – распространенное состояние, которое потенциально может быть связано с верхними дыхательными путями. воспаление дыхательных путей и кашель. Хроническое увеличение миндалин не является широко распространенной причиной хронического кашля, хотя есть один отчет об улучшении кашля после лингвальной тонзиллэктомии у ребенка 7.Авторы настоящего исследования проверили гипотезу о том, что хроническое увеличение миндалин присутствует у некоторых пациентов с необъяснимым хроническим кашлем, и что симптомы кашля и чувствительность к кашлю улучшаются после хирургического удаления миндалин.
Методы
Субъектов
Пациенты с хроническим кашлем были набраны в период с 2000 по 2001 год из специализированной клиники по лечению кашля, которая получает направления от первичной и вторичной медико-санитарной помощи, в основном из 970 000 человек в Лестершире, Великобритания.Исследования проводились в соответствии со стандартизированным алгоритмом 4 с протоколом исследования и лечения и критериями принятия диагноза, как описано ранее 4, 8. В исследование включались пациенты с изолированным хроническим кашлем, если у них были увеличенные миндалины при внешнем осмотре (при наименьшая степень по Бродскому 2+: миндалины, занимающие 25–50% дыхательных путей) 9 и в остальном нормальные данные по ушному носу и горлу (ЛОР), и не было объективных доказательств альтернативных причин или не было ответа на специфическое лечение, направленное против предполагаемой причины .Также была набрана контрольная группа, состоящая из случайно выбранных пациентов из списка ожидающих плановой тонзиллэктомии по поводу рецидивирующего тонзиллита. Письменное согласие было получено от всех пациентов, а протокол этого исследования был одобрен Комитетом по этике исследований Лестершира.
Протокол и клинические измерения
У всех субъектов были измерения спирометрии, и пациенты с кашлем оценивали степень своего кашля по ранее утвержденной 100-миллиметровой горизонтальной визуальной аналоговой шкале 10, где 0 – отсутствие кашля, а 100 – худший кашель за всю историю на исходном уровне (среднее значение двух оценок, взятых с интервалом в 1 неделю. ) и через 3 месяца после тонзиллэктомии.Чувствительность кашлевого рефлекса к капсаицину измерялась оператором, который не видел группу пациентов на исходном уровне (среднее значение двух показаний, полученных с интервалом в 1 неделю) и через 3 месяца после тонзиллэктомии в одно и то же время суток с использованием протокола, описанного ранее 11. Вкратце, субъекты вдыхали удвоенные концентрации капсаицин (0,5–500 мкМ) в последовательном порядке с интервалами в 1 мин. через небулайзер , присоединенный к активируемому дыханием дозиметру, доставляющему 8 мкл. Подсчитывали и записывали количество кашлей в ответ на каждую концентрацию.Пробу прекращали, когда возникали пять или более случаев кашля или была достигнута максимальная доза капсаицина. Концентрации капсаицина, вызвавшие два и пять кашлей (C 2 и C 5 мкмоль · л -1 ), рассчитывали путем линейной интерполяции логарифмических кривых доза-ответ. Субъектам была выполнена тонзиллэктомия с использованием стандартных процедур тупым рассечением.
Статистический анализ
Характеристики субъектов были описаны и выражены как среднее ± стандартное.C 2 и C 5 были описаны как среднее геометрическое ± logsem и сравнивались у пациентов с использованием парного t-критерия и между пациентами с использованием непарного t-критерия. У исследования была мощность 80%, чтобы показать изменение концентрации C 2 на одно удвоение при уровне значимости 95%.
Результаты
Всего обследовано 236 пациентов с хроническим кашлем. Основными причинами кашля были: кашлевой вариант астмы 39 (17%), гастроэзофагеальный рефлюкс 35 (15%), ринит 29 (12%), эозинофильный бронхит 17 (7%), идиопатический 62 (26%), пост- вирусные 17 (7%), бронхоэктазы 14 (6%), хронический бронхит 10 (4%), фиброз легких семь (3%), кашель, связанный с ингибитором ангиотензинпревращающего фермента, четыре (2%), саркоидоз один (0.5%) и рака легких (0,5%). Ни у одного пациента с объясненным хроническим кашлем не было признаков увеличения миндалин. Среди 62 пациентов с необъяснимым хроническим кашлем у восьми были клинические признаки увеличения миндалин. Характеристики предмета представлены в таблице 1⇓. Ни один из этих пациентов не сообщил о симптомах, указывающих на рецидив тонзиллита. После тонзиллэктомии тяжесть кашля уменьшилась у всех пациентов с хроническим кашлем. Среднее значение ± средний балл визуального аналога кашля после тонзиллэктомии составлял 27 ± 12 мм по сравнению с 57 ± 11 мм на исходном уровне (средняя разница 30 мм; 95% доверительный интервал разницы 8–51 мм; p <0.02). Пациенты с хроническим кашлем имели повышенную чувствительность кашлевого рефлекса по сравнению с контрольной группой на исходном уровне как для среднего геометрического C 2 (p <0,04), так и для C 5 (p <0,007; рис. 1). Чувствительность кашлевого рефлекса значительно улучшилась после тонзиллэктомии у стационарных пациентов с хроническим кашлем для обоих C 2 (средняя геометрическая концентрация 28,8 по сравнению с 1,3 мкмоль · л -1 ; среднее различие от исходных 4,5 удвоенных концентраций; 95% доверительный интервал разницы 1.5–7,4 удвоения концентрации; p <0,02) и C 5 (средняя геометрическая концентрация 207,0 по сравнению с 4,1 мкмоль · л -1 ; среднее отличие от исходного уровня концентрации удвоения 5,6; 95% доверительный интервал разницы 3,1–8,2; p <0,003). После тонзиллэктомии в контрольной группе значимого изменения чувствительности кашлевого рефлекса не наблюдалось (рис. 1⇓). Наблюдалась значительная разница в изменении C 5 (p <0,005), но не C 2 (p <0,09) между контрольной группой и пациентами после тонзиллэктомии.
Рис. 1.—Индивидуальные логарифмические концентрации капсаицина, вызвавшие два и пять случаев кашля (C 2 и C 5 ) до и после тонзиллэктомии при контроле (▪) и у пациентов с хроническим кашлем (•). Перед значениями представляют собой среднее значение двух наблюдений. Столбцы представляют собой среднее ± среднеквадратичное. *: p <0,05; **: р <0,01.
Таблица 1-Характеристика предмета
Обсуждение
Впервые было показано, что хроническое увеличение миндалин присутствует у некоторых пациентов с иначе необъяснимым хроническим кашлем, и что симптомы кашля и чувствительность кашлевого рефлекса улучшаются через 3 месяца после тонзиллэктомии.Контрольная группа имела нормальную чувствительность к кашлю до вмешательства и не изменяла чувствительность к кашлю после. Это говорит о том, что существует функционально важное различие в характере или степени патологии миндалин или в реакции пациентов на нее. Требуются дальнейшие исследования, в частности, изучающие патофизиологию увеличения миндалин и его взаимодействия с кашлевым рефлексом.
Как и почти все хирургические испытания, настоящие наблюдения являются неслепыми, неконтролируемыми и основаны на небольшом количестве.Однако при измерениях не учитывались клинические характеристики, а предоперационная чувствительность кашлевого рефлекса оценивалась дважды. Кроме того, влияние тонзиллэктомии на симптомы и чувствительность кашлевого рефлекса было значительным, выходящим за пределы воспроизводимости теста 10 и значительно превышающим влияние ингаляционных кортикостероидов на чувствительность к кашлю при эозинофильном бронхите 11. Эти факторы делают маловероятным, что эффект замеченное было связано со спонтанным улучшением, предвзятостью или регрессом в сторону минимума.Тем не менее, необходимы более крупные двойные слепые исследования, в идеале включающие более широкий спектр объективных маркеров тяжести кашля, прежде чем эти результаты можно будет считать окончательными. Еще одним ограничением настоящего исследования является то, что после тонзиллэктомии была проведена только одна оценка, и, хотя было обнаружено заметное уменьшение симптомов кашля и чувствительности к кашлю, продолжительность эффекта не совсем ясна. Для изучения этого необходимы дальнейшие исследования.
В заключение, результаты этого исследования позволяют предположить, что хроническое увеличение миндалин является относительно частой и излечимой причиной хронического кашля, не имеющего другого объяснения.Полученные здесь данные подчеркивают важность тщательного обследования ротоглотки при клинической оценке хронического кашля.
Благодарности
Авторы хотели бы поблагодарить Отделение респираторной физиологии за функциональные тесты легких и респираторный амбулаторный персонал за их помощь в последующем наблюдении за пациентами.
- Получено 12 июня 2003 г.
- Принято 3 сентября 2003 г.
Список литературы
- ↵
Morice AH.Эпидемиология кашля. Pulm Pharmacol Ther 2002; 15: 253–259.
- ↵
Fuller RW, Джексон DM. Физиология и лечение кашля. Thorax 1990; 45: 425–430.
- ↵
Ирвин Р.С., Мэдисон Дж. М.. Диагностика и лечение кашля. N Engl J Med 2000; 343: 1715–1721.
- ↵
Brightling CE, Ward R, Goh KL, Wardlaw AJ, Pavord ID. Эозинофильный бронхит – важная причина хронического кашля.Am J Respir Crit Care Med 1999; 160: 406–410.
- ↵
McGarvey LP, Heaney LG, Lawson JT, et al. Оценка и исходы пациентов с хроническим непродуктивным кашлем с использованием комплексного диагностического протокола. Thorax 1998; 53: 738–743.
- ↵
Birring SS, Prudon B, Carr AJ, Singh SJ, Morgan MD, Pavord ID. Разработка симптомно-специфического показателя состояния здоровья для пациентов с хроническим кашлем: опросник Лестера по кашлю (LCQ).Thorax 2003; 58: 339–343.
- ↵
Lewis M, McClay JE, Schochet P. Лингвальная тонзиллэктомия при рефрактерном пароксизмальном кашле. Int J Pediatr Otorhinolaryngol 2000; 53: 63–66.
- ↵
Irwin RS, Boulet LP, Cloutier MM, et al. Управление кашлем как защитный механизм и как симптом. Консенсусный отчет Американского колледжа грудных врачей. Сундук 1998; 114: 133S – 181S.
- ↵
Бродский Л.Современная оценка миндалин и аденоидов. Pediatr Clin North Am 1989; 36: 1551–1569.
- ↵
Brightling CE, Monterio W, Green RH, et al. Индуцированная мокрота и другие критерии оценки результатов при хронической обструктивной болезни легких: безопасность и повторяемость. Респир Мед 2001; 95: 999–1002.
- ↵
Brightling CE, Ward R, Wardlaw AJ, Pavord ID. Воспаление дыхательных путей, чувствительность дыхательных путей и кашель до и после ингаляции будесонида у пациентов с эозинофильным бронхитом.Eur Respir J 2000; 15: 682–686.
Интернет-научные публикации
Введение
В отличие от другой ротоглоточной лимфоидной ткани только локализацией, язычные миндалины подвержены той же патологии и вызывают многие из тех же симптомов при заболевании или увеличении ( 2 ). Острый тонзиллит языка обычно проходит с помощью антибиотиков. Однако хроническая инфекция или симптомы, связанные с ДТГ, могут потребовать хирургического вмешательства ( 3 ).
LTH может вызвать частичную или полную обструкцию ретролингвального дыхательного пути. Две трети пациентов с ДТГ ранее перенесли небную тонзиллэктомию ( 3 , 4 ). Это может привести к ДТГ, вероятно, как компенсаторный механизм из-за потери небных миндалин ( 4 ). ДТГ чаще всего встречается у взрослых, особенно у лиц с атопией, но также сообщалось о детях ( 5 ).
Отчет о болезни
Женщина 45 лет была направлена в нашу клинику для оценки приступов храпа и апноэ.Она не курила, не страдала атопическим или системным заболеванием, а в анамнезе не было никаких осложнений. Предоперационная фиброоптическая назофарингоскопия показала обструкцию ретропалатальных дыхательных путей мягким небом и язычком (рис. 1 A, B). Миндалины были оценены как II степень. До операции индекс апноэ и гипопноэ (ИАГ) составлял 19 / час, ИМТ (индекс массы тела) – 28. UPPP была проведена с облегчением ее симптомов. На шестом месяце после операции ИАГ составил 8 / час, ИМТ – 28. Три года спустя она была повторно госпитализирована в нашу клинику из-за храпа и ночного удушья в течение последних четырех месяцев.ИАГ составлял 14 / час, ИМТ был 27. Фиброоптическая назофарингоскопия показала нормальную ретропалатальную область с гипертрофическими и гипергибкими язычными миндалинами, препятствующими прохождению дыхательных путей (рис. 1 C-E).
Рисунок 1
Рис. 1: Предоперационные (A, B) и послеоперационные (C-E) фотографии с гибкой назофарнгоскопии на третьем году жизни.
A: Мягкое небо (белая стрелка) препятствует прохождению ретропалатальных дыхательных путей.
B: Остальные дыхательные пути в норме.Видна задняя поверхность язычка (двойная белая стрелка).
C: Видны язычные миндалины (черные стрелки), надгортанник (двойная черная стрелка) и мягкое небо (белая стрелка), ретропалатальная область в норме.
D: Язычные миндалины (черные стрелки) начинают препятствовать прохождению дыхательных путей. Виден надгортанник (двойная черная стрелка).
E: Язычные миндалины (черные стрелки) продолжают препятствовать прохождению дыхательных путей.
F: Язычные миндалины (черные стрелки) полностью закрывают дыхательные пути.Надгортанник не показан (снимок с гибкой фиброоптической назофарингоскопии).
Лингвальная тонзиллэктомия / уменьшение основания языка с помощью радиочастоты было рекомендовано, но пациент не дал согласия.
Обсуждение
Кольцо Вальдейера лимфатической ткани включает язычную, глоточную, небную часть, миндалины труб, боковые глоточные связки и глоточные грануляции, а также лимфоидную ткань ( 2 , 5 ). В отличие от небных миндалин, язычные миндалины не имеют определенной капсулы.
Интубация трахеи и вентиляция с помощью лицевой маски могут быть затруднены у пациентов с гипертрофией язычных миндалин ( 2 , 5 ). Джонс и Коул ( 6 ) сообщили о смерти после неудачной интубации трахеи и неудачной вентиляции у пациента с незаметно выраженной ЛТГ, у которого единственным очевидным симптомом был «гнусавый» голос. Непрерывная интубация и / или попытки введения ларингеальной маски в дыхательные пути также могут привести к набуханию или кровотечению язычных миндалин ( 4 ).
Заметная гиперплазия язычной миндалины также сообщалась у пациентов с аллергией ( 7 ) и у педиатрических пациентов с синдромом Дауна ( 8 ). Этиология ДТГ обычно неизвестна, но пациенту в анамнезе часто делали небную тонзиллэктомию ( 4 ).
В нашем случае компенсирующий LTH произошел после операции UPPP. Этот метод включал тонзиллэктомию вместе с иссечением передней части язычка, задней части мягкого неба и избыточной слизистой оболочки боковой стенки глотки ( 9 ).
Диагностика гипертрофии язычных миндалин у пациентов с СОАС требует тщательного обследования передовыми технологическими методами. Гибкая эндоскопия позволяет обследовать нос, все части глотки и гортани, а также выполнить динамические тесты ( 9 ).
Лечение ДТГ в основном консервативное. Избегание воздействия табачного дыма, пыли или химических раздражителей может уменьшить симптомы ( 2 ). Хирургическое вмешательство обычно не показано, если нет симптоматической обструкции дыхательных путей ( 2 , 10 ).Если симптомы не исчезают или возникает обструкция дыхательных путей, может потребоваться хирургическое лечение путем иссечения, электрокоагуляции, криотонзиллэктомии или операции с углекислотным лазером ( 2 , 10 ). Углекислый лазер вызывает минимальное тепловое повреждение окружающих тканей и обеспечивает хороший гемостаз мелких сосудов ( 11 ).
Насколько нам известно, в литературе нет сообщений о неэффективности UPPP из-за компенсаторной гипертрофии язычных миндалин. Рецидив СОАС у нашего пациента требует хирургического вмешательства с риском сопутствующих анестезиологических осложнений, связанных с ДТГ.
Переписка на
Мурат Еноз Адрес: Дениз Абдал Махаллези, Велед Челеби Сокак, № 42 Isik Apartmani, A Blok, Daire: 9, Findikade, Fatih, почтовый индекс: 34093,? Станбул, Турция. Телефон: +4293937 Факс: +
3439040 Почта: [email protected]
Список литературы
1. Джонс Д.Х., Коул С.Д. Непредвиденные затруднения дыхательных путей из-за гиперплазии миндалин. Anesth Analg. 1993 декабрь; 77 (6): 1285-8.2. JESBERG N. Хронический гипертрофический тонзиллит. АМА Арка Отоларингол. 1956 июл; 64 (1): 3-13.
3. Джозеф М., Рирдон Э., Гудман М. Лингвальная тонзиллэктомия: лечение воспалительных поражений язычной миндалины. Ларингоскоп. 1984 Февраль; 94 (2 Пет 1): 179-84.
4. Дэвис С., Анантанараян С., Кастро С. Бессимптомная гипертрофия язычных миндалин и затрудненное управление дыхательными путями: отчет о трех случаях. Может J Anaesth. 2001 ноя; 48 (10): 1020-4.
5. Аррика М., Кроуфорд М.В. Полная обструкция верхних дыхательных путей после индукции анестезии у ребенка с недиагностированной гипертрофией язычных миндалин.Педиатр Анаест. 2006 Май; 16 (5): 584-7.
6. Джонс Д.Х., Коул С.Д. Непредвиденные затруднения дыхательных путей из-за гиперплазии миндалин. Anesth Analg. 1993 декабрь; 77 (6): 1285-8.
7. Элиа JC. Лингвальный тонзиллит. Ann N Y Acad Sci. 1959 1 сентября; 82: 52-6.
8. Накадзава К., Икеда Д., Исикава С., Макита К. Случай затрудненного дыхания из-за гипертрофии миндалин у пациента с синдромом Дауна. Анест Анальг. 2003 сентябрь; 97 (3): 704-5.
9. Эноз М. Роль небной хирургии в лечении СОАС.Firat Medical Journal 2005; 10 (4): 147-150. (в Турции)
10. Федерспил П., Барт В. Показания и методы лингвальной тонзиллэктомии (авторский перевод)] Arch Otorhinolaryngol. 1978, 22 ноября; 219 (2): 430-1. Немецкий.
11. Воутерс Б., ван Овербек Дж. Дж., Буйтер К. Т., Хуксема ЧП. Лазерная хирургия при гиперплазии язычных миндалин. Clin Otolaryngol Allied Sci. 1989 августа; 14 (4): 291-6.
Миндалины и аденоиды | Тонзиллит
где расположены миндалины и аденоид?
Миндалины расположены в задней части рта с каждой стороны.Аденоид находится в задней части носа. Миндалины можно увидеть, заглянув в рот, но аденоиды обычно не видны при обычном осмотре. Для оценки аденоида обычно требуется провести эндоскоп через нос, использовать зеркало в задней части рта или сделать рентгеновский снимок.
Назначьте встречу с врачом CEENTA ENT
Какова их функция в лимфоиде и миндалинах?
Миндалины и аденоид – лимфоидная ткань и часть иммунной системы, но их роль ограничена.Их удаление не ослабляет иммунную систему. Вместо этого их удаление может снизить частоту заболеваний у некоторых детей.
Почему их иногда снимают?
Удаление рассматривается, когда они чрезмерно увеличены или часто заражаются. Им не нужно заражаться, чтобы увеличиться в размерах. Фактически, у детей часто возникают проблемы с обструкцией из-за увеличенных миндалин и аденоидов, даже когда у них никогда не было боли в горле или «стрептококковой ангины».
В чем разница между тонзиллитом и глоткой?
Тонзиллит относится к инфекции миндалин, но не указывает причину инфекции.Один из видов бактерий, вызывающих тонзиллит, называется стрептококком. Таким образом, ангина – это всего лишь один из видов тонзиллита.
КАКИЕ СИМПТОМЫ ТОНЗИЛЛИТА?
Поскольку миндалины расположены в задней части рта, основным симптомом является боль в горле. Иногда боль бывает настолько сильной, что дети едят только ту пищу, которую легко проглотить. Также могут присутствовать жар, головная боль и боль в животе. Миндалины обычно опухают и воспаляются, а лимфатические узлы на шее увеличиваются и становятся болезненными.На миндалинах также могут появиться белые пятна. Важным фактором в диагностике тонзиллита является отсутствие выделений из носа, кашля и охриплости. Эти симптомы больше соответствуют простуде или инфекции верхних дыхательных путей, а не тонзиллиту.
НЕОБХОДИМ ЛИ ДЛЯ ПРОВЕДЕНИЯ ДИАГНОСТИКИ ТОНЗИЛЛИТА ГОРЛОВОЙ мазок, подтверждающий протез?
Тонзиллит диагностируется на основании симптомов ребенка и осмотра. Экспресс-тест на стрептококк или посев на стрептококк могут указать, что приступ тонзиллита вызван стрептококком бактерий.Определить, вызван ли тонзиллит стрептококком, важно при принятии решения о том, нужна ли вашему ребенку укол пенициллина или другого антибиотика. С другой стороны, конкретный диагноз стрептококковой ангины (т. Е. Стрептококковой ангины) не является необходимым при определении потенциальной пользы операции на миндалинах. Вместо этого рассмотрение возможности тонзиллэктомии основывается на частоте и тяжести каждого эпизода тонзиллита, независимо от результатов стрептококковой инфекции.
СКОЛЬКО ПУБЛИКАЦИЙ ТОНЗИЛЛИТА НЕОБХОДИМО ДЛЯ ПРЕДОСТАВЛЕНИЯ ТОНСИЛЛЕКТОМИИ?
Точный номер не может быть указан, так как он определяется в индивидуальном порядке.Одно исследование показало пользу удаления миндалин, когда у детей было семь эпизодов тонзиллита в течение одного года, пять эпизодов в год в течение двух лет или три эпизода в год в течение трех лет. Помимо частоты инфекций, следует учитывать тяжесть симптомов в каждом эпизоде. Если у ребенка наблюдаются симптомы от умеренной до тяжелой, которые медленно реагируют на антибиотики и вызывают чрезмерное количество пропусков школьных дней, тогда может быть предложено хирургическое вмешательство с даже меньшим количеством эпизодов, чем указано выше.
ПРОВОДИТСЯ ЛИ АДЕНОИДЭКТОМИЯ СОВМЕСТНО С ТОНСИЛЛЕКТОМИЕЙ?
Аденоиды похожи на миндалины, только в другом месте. Они могут инфицироваться так же часто, как и миндалины. Таким образом, удаление аденоидов иногда выполняется одновременно с тонзиллэктомией.
Какие проблемы могут вызвать увеличенные миндалины и аденоиды?
Проблемы могут включать:
- затрудненное дыхание во время сна (то есть апноэ во сне)
- плохой нрав и раздражительное поведение
- проблемы с питанием
- задержка роста
- Постоянная заложенность носа и заложенность носа
- Плохое положение зубов и аномалии развития лица
Каковы признаки затрудненного дыхания во время сна?
Храп – это один из признаков того, что он возникает в результате дыхания через слишком узкий проход.С другой стороны, только храп не требует операции на миндалинах и аденоидах. Дополнительные признаки беспокоящего обструктивного сна включают:
- дыхание через рот в течение ночи
- Беспокойный и прерывистый сон, в результате которого в постели все передвигаются
- спать в необычных позах, включая запрокидывание головы или подперевшись
- эпизодов удушья, периодов бездыхания или явного затруднения дыхания
- просыпаться или потеть ночью по неизвестным причинам
- ночное недержание мочи
В целом, дети со значительными нарушениями сна имеют беспокойный сон, во время которого им, кажется, трудно дышать.
Есть ли тест, чтобы определить, есть ли у ребенка проблемы со сном?
Исследование сна можно провести в больнице или лаборатории сна, в котором регистрируются многочисленные аспекты сна, включая характер дыхания, уровень кислорода, сердечный ритм и мозговые волны. Измеряя эти параметры, можно определить наличие и тяжесть обструктивного апноэ во сне. Формальное исследование сна – разумное решение, если существует неопределенность в отношении степени обструктивных проблем со сном у ребенка.С другой стороны, если родитель описывает режим сна, соответствующий значительной обструкции, большинство врачей сразу приступят к тонзиллэктомии и аденоидэктомии, основываясь исключительно на наблюдениях родителей, без исследования сна.
Каковы возможные поведенческие эффекты от нарушения сна?
Дети с нарушением сна могут испытывать чрезмерную дневную сонливость, включая усталость, и могут засыпать в неподходящее время. На самом деле, более частыми дневными последствиями плохого сна детей являются раздражительность и плохая концентрация, а не усталость.Они, как правило, капризны. У них могут быть проблемы с концентрацией внимания, что приводит к плохой успеваемости в школе. По общему признанию, сложно определить, вызвано ли плохое поведение и успеваемость в большей степени проблемами со сном или другими факторами.
Какие проблемы с питанием они могут вызвать?
Дети могут медленно есть и отказываться от некоторых продуктов из-за того, что им трудно одновременно пережевывать пищу и дышать. У них могут быть трудности с глотанием и иногда удушье. Кроме того, у них может быть плохой аппетит из-за ухудшения обоняния и вкуса из-за плохого потока воздуха через нос.
Как они могут повлиять на рост ребенка?
Задержка роста может быть вызвана проблемами с питанием. Задержка роста также может быть результатом нарушения сна, поскольку гормон роста преимущественно вырабатывается во время глубокого сна. Помимо этих проблем роста, тяжелое обструктивное апноэ во сне в редких случаях может привести к проблемам с сердцем и легкими.
Как я могу определить, является ли заложенность носа у моего ребенка увеличенными аденоидами?
Увеличенные аденоиды, аллергия, инфекции носовых пазух и простуда могут вызвать заложенность носа.Определить, какая из них является причиной непроходимости, может быть сложно. Как правило, увеличенные аденоиды вызывают постоянную непроходимость носа без значительных выделений. Напротив, заложенность носа из-за аллергии может колебаться в зависимости от сезона, местоположения и занятий. Аллергия часто вызывает другие симптомы помимо заложенности носа, включая прозрачные выделения и зуд в носу и глазах. Закупорка носа из-за инфекций носовых пазух и простуды возникает, когда ребенок болеет, и связана с инфицированными выделениями.
Какая связь между увеличенными миндалинами и аденоидами и проблемами зубов?
Их увеличение приводит к хроническому дыханию ртом, что может привести к аномальному развитию лица, смещению зубов и изменению цвета зубов. Следует признать, что не у всех детей с такими увеличенными тканями развивается плохой прикус, требующий ортодонтического лечения. У ортодонтов разные мнения о необходимости удаления миндалин и аденоидов для предотвращения или помощи в установке скоб.
что происходит при удалении миндалин?
Перед операцией нет необходимости ни в обычном анализе крови, ни в введении внутривенных инъекций.Перед возвращением в операционную ребенку дают расслабляющее лекарство, что сводит к минимуму беспокойство о разлуке с родителями. Оказавшись в операционной, ребенок засыпает, вдыхая анестезирующий газ, а затем вводится капельница.
Обе удаляются через рот без каких-либо внешних разрезов. Инструменты, используемые для их удаления, различаются у разных хирургов, потому что ни один из них не является неизменно более безопасным, менее болезненным и более экономичным, чем другой.Кровотечение обычно минимальное и его легко контролировать с помощью электрокоагуляции, а не наложения швов. Время в операционной обычно составляет менее одного часа.
Родителю разрешено вернуться в комнату для выздоровления, как только ребенок станет более внимательным. Сначала ребенок расстроен и дезориентирован, но вскоре успокаивается. Он / она остается в хирургическом отделении в течение как минимум нескольких часов после операции, чтобы убедиться, что нет проблем с болью, тошнотой, кровотечением или дыханием. Если у ребенка возникают такие трудности или если ребенку меньше трех лет, его / ее можно госпитализировать на ночь для наблюдения.
Каковы потенциальные преимущества их удаления?
Тонзиллэктомия и аденоидэктомия имеют отличный шанс устранить нарушения сна. Если у ребенка возникают проблемы с утомляемостью, раздражительностью или концентрацией из-за плохого качества сна, эти проблемы также можно решить. Ребенок может лучше питаться и набрать вес после тонзиллэктомии и аденоидэктомии. Кроме того, операция часто позволяет ребенку лучше дышать через нос, что потенциально может помочь в нормальном развитии лица и зубов.Хотя удаление имеет множество потенциальных преимуществ, эти преимущества не могут быть гарантированы в каждом случае.
Каковы риски тонзиллэктомии и аденоидэктомии?
Основной риск, связанный с тонзиллэктомией, – кровотечение. На удалении миндалин образуются корки. Эти струпья отпадают примерно через неделю и могут вызвать кровотечение. Для остановки кровотечения может потребоваться возвращение в операционную. Даже в случае повторного кровотечения необходимость в переливании или подавление кровью возникает крайне редко.Другие необычные риски тонзиллэктомии включают травмы зубов, нарушение вкуса и ожоги от прижигания.
Основной риск, связанный с аденоидэктомией, – это изменение качества голоса. Аденоидэктомия открывает больше пространства за носом, что позволяет большему количеству воздуха попадать в нос во время разговора, что может привести к высокому скрипучему голосу. В то время как временный гнусавый голос является обычным явлением, постоянные проблемы с голосом возникают редко. Еще один необычный риск аденоидэктомии – болезненное рубцевание.
Обезвоживание может произойти во время выздоровления из-за плохого контроля боли.Продолжительность и тяжесть боли у детей различаются. Как правило, боль длится примерно одну неделю, и ее можно контролировать с помощью лекарств. В редких случаях дискомфорт мешает потреблению достаточного количества жидкости, что требует возвращения в больницу для внутривенного (IV) введения жидкости. Обезвоживание, требующее внутривенного введения жидкости, также может быть результатом постоянной тошноты и / или рвоты.
Риски, связанные с общей анестезией, часто являются главной заботой родителей. Хотя могут возникнуть опасные для жизни проблемы, вероятность их возникновения крайне мала.Для здорового ребенка риск, связанный с общей анестезией, эквивалентен риску, связанному с поездкой на автомобиле на большие расстояния.
Какие расходы связаны с ТОНСИЛЛЕКТОМИЕЙ И АДЕНОИДЭКТОМИЕЙ?
Поскольку операция проводится в операционной, расходы включают оплату хирурга, анестезиолога и хирургического отделения. К счастью, эти расходы обычно покрываются страховкой. Мы поможем вам получить разрешение на страхование. Даже при наличии разрешения на страхование вы будете нести ответственность за любые франшизы, совместное страхование или доплату.
Какие существуют альтернативы тонзиллэктомии и аденоидэктомии?
Антибиотики вряд ли навсегда уменьшат размер этих тканей. Ежедневное использование назального стероидного спрея может уменьшить размер аденоидов, но не миндалин. Медикаментозное лечение любых сопутствующих аллергий или хронических инфекций носовых пазух может улучшить носовое дыхание и качество сна, но, вероятно, не повлияет на их размер.
Осторожное ожидание может быть разумной альтернативой, поскольку они обычно становятся меньше по мере взросления ребенка.Обычно они достигают максимального размера в возрасте около шести лет и значительно уменьшились в размере примерно к 12 годам. Храп и апноэ во сне у взрослых редко возникают из-за увеличения миндалин и аденоидов. Обычно вопрос не в том, перерастет ли ребенок проблему. Вместо этого проблема заключается в том, как качество жизни ребенка может измениться в ожидании улучшения условий. Другая проблема – любые долгосрочные последствия для развития сердца, легких или лица.
Следует ли моему ребенку делать операцию на миндалинах и аденоидах?
Решение о продолжении операции всегда связано с сопоставлением потенциальных преимуществ с возможными осложнениями, проблемами послеоперационного восстановления и финансовыми затратами.Мы будем рекомендовать тонзиллэктомию и аденоидэктомию только в том случае, если мы чувствуем, что потенциальные преимущества перевешивают недостатки. Тем не менее, только вы можете определить, достаточно ли беспокоит непроходимость вашего ребенка и связанные с ним симптомы, чтобы оправдать риски, дискомфорт и расходы на операцию. Клинические исследования подтверждают, что подавляющее большинство родителей довольны результатами операции своего ребенка и сделают это снова.
Хирургия миндалин и аденоидов в Шарлотте, Северная Каролина
В офисах CEENTA в Северной и Южной Каролине работают врачи, специализирующиеся на лечении миндалин и аденоидов.
Записаться на прием к врачу CEENTA ENT
взаимосвязей между аденотонзиллярной гипертрофией, возрастом и ожирением у детей с обструктивным апноэ сна
Абстрактные
Цель
Изучить влияние размера аденоидов и миндалин на синдром обструктивного апноэ сна (СОАС) у детей и взаимосвязь между аденотонзиллярной гипертрофией, возрастом и ожирением у детей с СОАС.
Методы
Всего было набрано 495 пациентов с симптомами.Пациенты были разделены на четыре группы по возрасту малыши (1-3 года, n = 42), дошкольные (3-6 лет, n = 164), школьные (6-12 лет, n = 200) и подростковые (возраст 3-6 лет, n = 200). возраст 12-18 лет, n = 89). У всех испытуемых был оценен размер миндалин отоларингологами, размер аденоидов определялся на боковых рентгенограммах (метод Фуджиока) и полисомнографии в течение ночи. Индекс апноэ-гипопноэ (AHI), размер аденоидов и размер миндалин сравнивали у детей с ожирением и без ожирения в четырех возрастных группах. Скорректированные отношения шансов (OR) и 95% доверительный интервал (CI) аденотонзиллярной гипертрофии и риска СОАС оценивались с помощью мультилогистической регрессии.
Результаты
AHI был положительно связан со степенью поражения миндалин (r = 0,33, p <0,001) и размером аденоидов (r = 0,24, p <0,01) у всех пациентов. Уровень миндалин положительно связан с AHI во всех четырех возрастных группах. Размер аденоидов был положительно связан с AHI в группах малышей, дошкольников и школьников, но не в группе подростков (r = 0,11, p = 0,37). Уровень миндалин и размер аденоидов были положительно связаны с AHI у детей с ожирением и без него. В регрессионной модели ожирение (OR = 2.89; 95% ДИ 1,47–5,68), гипертрофия миндалин (ОШ = 3,15; 95% ДИ 2,04–4,88) и гипертрофия аденоидов (ОШ = 1,89; 95% ДИ 1,19–3,00) значительно повышали риск СОАС.
Выводы
Аденотонзиллярная гипертрофия и ожирение являются основными детерминантами ОАС у детей. Однако в подростковом возрасте влияние размера аденоидов уменьшается.
Образец цитирования: Kang K-T, Chou C-H, Weng W-C, Lee P-L, Hsu W-C (2013) Связь между аденотонзиллярной гипертрофией, возрастом и ожирением у детей с обструктивным апноэ во сне.PLoS ONE 8 (10): e78666. https://doi.org/10.1371/journal.pone.0078666
Редактор: Ли-Минь Хуанг, Национальная больница Тайваньского университета, Тайвань
Поступила: 9 июня 2013 г .; Принято к печати: 14 сентября 2013 г .; Опубликовано: 25 октября 2013 г.
Авторские права: © 2013 Kang et al. Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Финансирование: Это исследование было частично поддержано грантом NTUH 102-S2193 из Национальной университетской больницы Тайваня. Финансирующие организации не играли никакой роли в дизайне исследования, сборе и анализе данных, принятии решения о публикации или подготовке рукописи. Дополнительного внешнего финансирования для этого исследования получено не было.
Конкурирующие интересы: Авторы заявили, что никаких конкурирующих интересов не существует.
Введение
Обструктивное апноэ во сне (СОАС) у детей – это респираторное заболевание, характеризующееся коллапсом верхних дыхательных путей во время сна [1-3].Нелеченый ОАС связан с неблагоприятными сердечно-сосудистыми [4], нейрокогнитивными [5] и соматическими последствиями роста [6]. Гипертрофия аденотонзилляров является основным фактором, определяющим ОАС у детей. Удаление миндалин и аденоидов широко признано наиболее эффективной терапией первой линии при апноэ во сне у детей [7,8]. Однако научные исследования, касающиеся корреляции между размером аденотонзилляров и полисомнографическими особенностями, остаются разнообразными и противоречивыми [9-11]. Нолан и др. [9] проанализировали исследования, связанные с размером миндалин и СОАС, и обнаружили слабую связь между субъективным размером миндалин у детей и объективной тяжестью СОАС.Major et al. [10] и Feres et al. [11] описали методологические несоответствия и несоответствия в оценке размера аденоидов в текущих данных.
Морфология верхних дыхательных путей в значительной степени зависит от моделей роста аденотонзилляров и лица, которые обнаруживают несоответствия у детей с ОАС разного возраста и уровня ожирения [12,13]. Следовательно, величина аденотонзиллярных эффектов на ОАС у детей может изменяться в зависимости от возраста и ожирения [14,15]. Tagaya et al. [14] утверждали, что корреляция между размером аденоидов и СОАС более заметна у детей дошкольного возраста, чем у детей школьного возраста.Dayyat et al. [15] сообщили о скромной связи между суммой баллов аденотонзилляров и индексом апноэ у детей без ожирения, но не у детей с ожирением. Однако взаимосвязь между размером аденотонзилляра и ОАС в детализированных возрастных группах и соответствующее влияние размера аденоида и миндалин на ОАС у детей с ожирением и без ожирения изучены недостаточно.
Основными целями этого исследования были (1) критическое изучение соответствующих корреляций между размером аденоида, размером миндалин и ОАС у детей в детальных возрастных группах (т.е., малыши, дошкольники, школы и подростки) и различные уровни ожирения (т. е. ожирение и отсутствие ожирения), и (2) дополнительно разъясняют соответствующий вклад гипертрофии аденоидов и гипертрофии миндалин в ОАС у детей. Мы предполагаем, что влияние размера аденоида и размера миндалин на СОАС различается у детей в разных группах.
Материалы и методы
Основные данные
Это ретроспективное исследование было одобрено этическим комитетом госпиталя Тайваньского национального университета.Форма информированного согласия не была получена, потому что все данные были проанализированы анонимно, и одобряющий IRB отказался от нее. Дети в возрасте до 18 лет с симптомами, связанными с ОАС, были набраны из респираторной, детской, психиатрической и отоларингологической клиник больницы в период с мая 2010 г. по январь 2012 г. Дети младше 12 месяцев сначала были исключены из нашего исследования из-за особенностей сна и затрудненного сна. нарушения сна были разными у субъектов моложе 1 года.Критериями исключения были (1) субоптимальные исследования сна (общее время сна <4 часов или эффективность сна <60%) (2), черепно-лицевые аномалии (3), генетические нарушения, нервно-мышечные заболевания, когнитивные нарушения или умственная отсталость. (4) дети младше 12 месяцев и (5) предыдущие операции на миндалинах, аденоидах или глотке. Были получены подробные истории болезни и проведены медицинские осмотры. Регистрировались основные данные, включая возраст, пол, симптомы и признаки нарушения сна, а также историю носовой аллергии, отита с выпотом, синусита или астмы.
Остальные дети были тщательно обследованы на предмет их демографии, клинических симптомов и физического состояния. Хотя детей набирали из разных клиник, только дети с клиническими признаками СОАС, такими как наличие храпа или апноэ, были отправлены на ночное полисомнографическое исследование сна для количественной оценки наличия и степени тяжести СОАС. Для включения в наше исследование были привлечены дети с полными демографическими данными и исследованиями сна.
Испытуемые были разделены на четыре возрастные группы: малыши (возраст 1-3), дошкольники (возраст 3-6), школьники (6-12 лет) и подростки (12-18 лет) [16-18].Были измерены вес и рост каждого ребенка и рассчитан индекс массы тела (ИМТ). ИМТ с поправкой на возраст и пол применялся в соответствии с установленными рекомендациями [19]. Ожирение определялось как ИМТ выше 95 -го процентиля для возраста и пола ребенка [20].
Оценка размера аденоида и миндалин
Размер аденоидов был определен на основании боковых цефалометрических рентгенограмм, полученных в отделении радиологии Национальной больницы Тайваньского университета с использованием стандартных методик.Отношение аденоидно-носоглоточного (AN) измеряли на боковой рентгенограмме как отношение глубины аденоида к диаметру носоглотки в соответствии с методом Fujioka et al. [21] Эти измерения были получены исследователем, который не знал результатов исследования сна. Аденоидная гипертрофия рассматривалась, когда соотношение AN было выше 0,67 [22,23].
Миндалины классифицировали по схеме Бродского и соавт. [24]: степень I) небольшие миндалины, ограниченные столпами миндалин; II степень) миндалины, выходящие сразу за столбы; III степень) миндалины, выходящие за пределы столбов, но не сходящиеся по средней линии; IV степень) большие миндалины, сходящиеся по средней линии.Степень тонзилляра оценивалась исследователем, который не понимал цели исследования. Гипертрофия миндалин была оценена как III степень и выше [9,24].
Полисомнография (ПСГ)
ПСГ в течение ночи (Embla N7000, Medcare Flaga, Рейкьявик, Исландия) выполняли в лаборатории сна в соответствии с установленным протоколом [22,25-27]. Стадия сна и респираторные явления оценивались в соответствии со стандартом Американской академии медицины сна [26]. Обструктивное апноэ определялось как наличие продолжающегося вдоха, связанного с уменьшением потока воздуха на> 90% в течение ≥ 2 вдохов.Гипопноэ определялось как уменьшение потока воздуха на ≥50% в течение ≥ 2 вдохов, связанное с возбуждением, пробуждением или снижением сатурации артериальной крови кислородом на ≥ 3%. Все исследования сна были проанализированы одним и тем же исследователем, который не понимал цели исследования, чтобы максимизировать надежность между и внутренними счетчиками. Диагноз ОАС у детей определялся как наличие индекса апноэ / гипопноэ (ИАГ) ≥ 1 события в час в ночном полисомнографическом исследовании [7,8,27-29].
Статистический анализ
Данные были проанализированы с использованием SPSS версии 17.0 (SPSS Inc., Чикаго, Иллинойс, США). Непрерывные данные выражаются как среднее плюс стандартное отклонение, а категориальные данные – как число и процент. Корреляция между размером аденоида и AHI или размером миндалин и AHI у всех участников, а также в возрастных группах и ожирении была проанализирована с использованием корреляции Пирсона. Чтобы изучить корреляцию между аденоидальной гипертрофией и гипертрофией миндалин, все участники были разделены на четыре дополнительные группы: субъекты без аденотонзиллярной гипертрофии; при аденоидной гипертрофии; при гипертрофии миндалин; и при аденотонзиллярной гипертрофии.Риск СОА для этих четырех групп анализировали с помощью логистической регрессии. Наконец, связь между демографическими характеристиками и риском СОАС была рассчитана с использованием модели многомерной логистической регрессии. Значение p менее 0,05 считалось статистически значимым.
Результаты
Исследуемая популяция
Первоначально для возможного включения было отобрано 815 субъектов. Пятьдесят семь детей были исключены из-за неполных записей или неоптимальных данных ПСГ, а 103 ребенка были исключены из-за сопутствующих заболеваний, которые соответствовали критериям исключения.Еще 160 пациентов ранее перенесли операции на миндалинах, аденоидах или глотке. Всего в окончательный анализ было включено 495 человек.
Средний возраст участников исследования составил 7,9 ± 4,2 года. Мальчики составили 69,5% (344/495). Сорок два ребенка были малышами (1-3 года), 164 – дошкольниками (3-5 лет), 200 – школьниками (6-12 лет) и 89 – подростками (13-18 лет). Восемьдесят два ребенка страдали ожирением и 413 не страдали ожирением; У ста трех субъектов не было гипертрофии аденоидов или миндалин; 93 пациента имели только гипертрофию аденоидов, 127 пациентов имели только гипертрофию миндалин; и 172 пациента имели аденотонзиллярную гипертрофию.
Среднее значение ИАГ составило 8,4 ± 11,6 событий / час для детей с гипертрофией миндалин и 3,1 ± 6,7 событий / час для детей без гипертрофии миндалин. Среднее значение AHI составило 7,7 ± 11,4 событий / час для детей с аденоидной гипертрофией и 3,3 ± 6,8 событий / час для детей без аденоидной гипертрофии. Среднее значение ИАГ составило 10,4 ± 13,3 событий / час для детей с ожирением и 4,8 ± 8,6 событий / час для детей, не страдающих ожирением. Для возрастных групп средний AHI составил 4,3 ± 7,1 событий / час для детей ясельного возраста, 6,0 ± 9,6 событий / час для детей дошкольного возраста 5.6 ± 10,1 событий / час для детей школьного возраста и 6,2 ± 10,3 событий / час для подростков.
Связь между размером аденоидов, размером миндалин и обструктивным апноэ во сне
Для всех участников существовала положительная линейная зависимость между степенью поражения миндалин и AHI как показателем тяжести OSA (r = 0,33, p <0,001) (рис. 1a). Точно так же существовала положительная взаимосвязь между размером аденоидов (отношение AN) и AHI для всех субъектов (r = 0,24, p <0,001) (рис. 1b).
Рисунок 1.Диаграмма рассеяния степени чистоты миндалин, отношения AN и AHI для всех испытуемых.
( a ) Диаграмма рассеяния степени чистоты миндалин и AHI для всех испытуемых. ( b ) Диаграмма рассеяния отношения AN и AHI для всех субъектов.
Примечание : соотношение AN = аденоидно-носоглоточное соотношение; AHI = индекс апноэ / гипопноэ.
https://doi.org/10.1371/journal.pone.0078666.g001
Риск СОА для субъектов с только аденоидной гипертрофией, только с гипертрофией миндалин и гипертрофией аденотонзилляров сначала сравнивался с пациентами без гипертрофии аденотонзилляров (рис. 2).Субъекты с гипертрофией аденотонзилляра (OR = 5,49; 95% ДИ 3,15-9,58; p <0,001) и только гипертрофией миндалин (OR = 2,45; 95% ДИ 1,29-4,63; p = 0,006) имели значительно более высокий риск ОАС, чем дети без аденотонзилляра. гипертрофия. Гипертрофия аденотонзилляров у детей также увеличивает риск ОАС по сравнению с таковым у детей только с аденоидной гипертрофией (OR = 3,69; 95% ДИ 2,08-6,55; p <0,001) или только с гипертрофией миндалин (OR = 2,24; 95% ДИ 1,18-4,28; p = 0,014). Тем не менее, риск СОАС существенно не отличался среди пациентов с только аденоидной гипертрофией и только с гипертрофией миндалин (OR = 1.64; 95% ДИ 0,86-3,16; р = 0,136).
Размер аденотонзилляра у детей разных возрастных групп
Была исследована связь между размером аденотонзилляра и ИАГ в разных возрастных группах (Таблица 1). Положительная связь существовала между степенью миндалин и AHI в группе малышей (r = 0,34, p = 0,029), дошкольной группе (r = 0,35, p <0,001), школьной группе (r = 0,35, p <0,001) и подростковый возраст (r = 0,31, p = 0,09). Размер аденоидов и ИАГ были положительно связаны у малыша (r = 0.37, p = 0,019), дошкольников (r = 0,31, p <0,001) и школьников (r = 0,28, p <0,001), но не в подростковой группе (r = 0,11, p = 0,368). В таблице 1 показаны различия в размерах аденоидов и ассоциациях по шкале AHI у детей младшего возраста, дошкольников, школьников и подростков.
| Миндалины сорт | Размер аденоидов | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| N | R | N | R 9014 | ||||||||||
| Возрастная группа | |||||||||||||
| Малыш | 42 | 0.34 | 0,029 * | 0,37 | 0,019 * | ||||||||
| Дошкольное | 164 | 0,35 | <0,001 * | 0,31 | <0,001 * | 9 | <0,001 * | 0,28 | <0,001 * | ||||
| Подростковый возраст | 89 | 0,31 | 0,009 * | 0,11 | 0,368 | Таблица.Связь между размером аденотонзилляра и ИАГ в разных возрастных группах.Размер аденотонзилляров у детей с ожирением и без ожиренияБыла оценена взаимосвязь между степенью поражения миндалин и AHI в группах с ожирением и без ожирения (рис. 3a). Степень чистоты миндалин была положительно связана с ИАГ у детей с ожирением (r = 0,36, p = 0,001) и без ожирения (r = 0,32, p <0,001). У детей с гипертрофией миндалин у детей с ожирением ИАГ был выше, чем у детей без ожирения (рис. 3а).Тем не менее, связь степени поражения миндалин и оценки AHI достоверно не различалась у детей с ожирением и без него. Рис. 3. Диаграмма рассеяния степени чистоты миндалин, соотношения AN и AHI в группах с ожирением и без ожирения. ( a ) Диаграмма рассеяния степени чистоты миндалин и AHI в группах с ожирением и без ожирения. ( b ) Диаграмма рассеяния отношения AN и AHI в группах с ожирением и без ожирения. Примечание : ○ : ожирение; Δ: не страдает ожирением. AN ratio = аденоидно-носоглоточное соотношение; AHI = индекс апноэ / гипопноэ . https://doi.org/10.1371/journal.pone.0078666.g003 Была построена диаграмма рассеяния размера аденоидов и ИАГ для детей с ожирением и без ожирения (рис. 3b). Размер аденоидов был положительно связан с AHI как для детей с ожирением (r = 0,29, p = 0,01), так и без ожирения (r = 0,22, p <0,001). Дети с ожирением и аденоидной гипертрофией имели более высокий ИАГ, чем дети без ожирения (рис. 3b). Однако не было значительных различий в связи между размером аденоида и AHI для детей с ожирением и без ожирения. Модель многомерной регрессииМногопараметрическая логистическая регрессия была применена для анализа связи между демографическими данными и риском СОАС (таблица 2). В модели мульти-логистической регрессии ожирение (OR = 2,89; 95% ДИ 1,47-5,68, p = 0,002), гипертрофия миндалин (OR = 3,15; 95% ДИ 2,04-4,88, p <0,001) и аденоидальная гипертрофия (OR = 1,89; 95% ДИ 1,19–3,00, p = 0,007) значительно увеличивали риск ОАС у детей, тогда как возраст (OR = 1,01; 95% CI 0,95–1,08, p = 0,703) и пол (OR = 1.54; 95% доверительный интервал 0,97–2,44, p = 0,065) не коррелировал достоверно с ОАС у детей.
| |||||||
