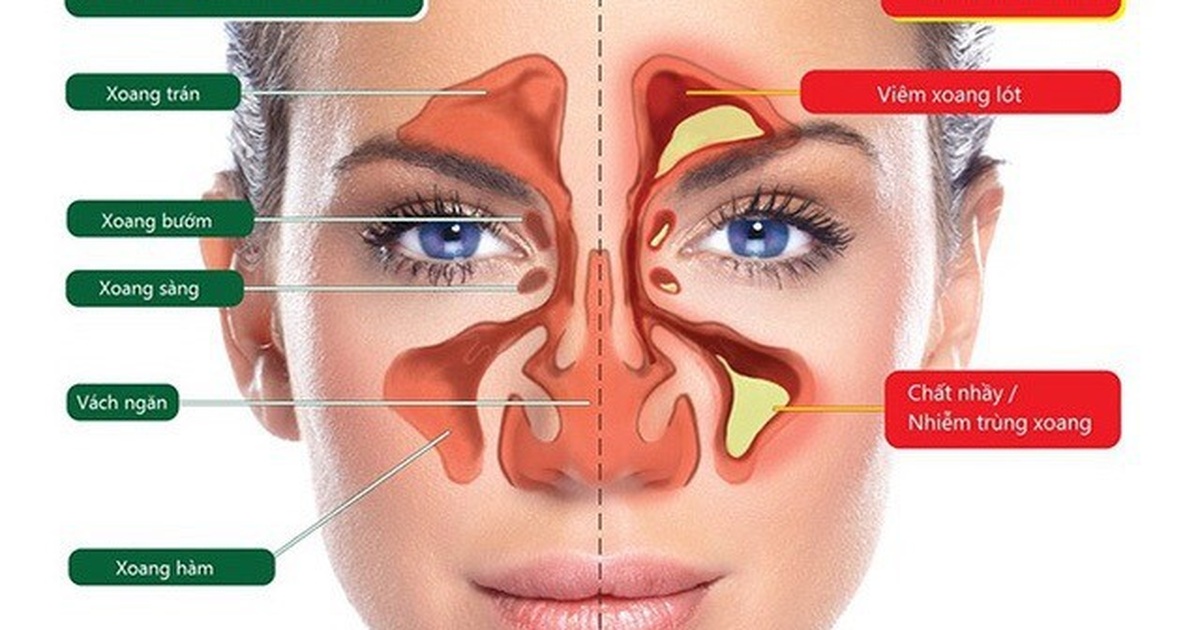
Воспаление лобных пазух: обнаружить и вылечить
Вы простыли, пролечились положенное время, но облегчения так и не получили. Вас мучают головные боли, поднимается температура, а выделения из носа стали гнойными. Все это может свидетельствовать и о развитии у вас фронтита.
Так как носовые и лобные пазухи сообщаются с носоглоткой, при развитии сильного воспаления возбудители заболевания проникают в них и становятся причиной развития синусита, гайморита или провоцируют воспаление лобных пазух – фронтит. Способствует распространению инфекции переохлаждение, сильное и неправильное частое сморкание, отсутствие лечения основного заболевания или прекращение его раньше времени, использование неподходящих препаратов и несоблюдение полноценного режима лечения (пренебрежение врачебными рекомендациями о необходимости хирургического вмешательства, выход на работу до полного выздоровления и так далее).
Фронтит провоцирует обильные слизистые или слизисто-гнойные выделения из носа (так как обычно при этом заболевании задействованы и гайморовы пазухи), сильный дискомфорт, головную боль, которая может сопровождаться головокружениями и спазмами при попытке высморкаться или при резкой перемене положения тела, особенно при наклонах. Больные жалуются на чувство тяжести в голове, пульсирующую боль в районе лобных пазух, которая может отдаваться в висках. Если заболевание запустить, оно может быстро осложниться гайморитом, отитом и вызвать менингит, или воспаление мозговых оболочек.
При неосложненном течении заболевания обычно используется консервативное лечение с применением нескольких видов воздействия и разнообразных препаратов. Для снижения отечности и уменьшения образования слизи проводится так называемая высокая адренализация слизистых оболочек. Для этого их часто и обильно смазывают или орошают препаратами для носа, которые назначает врач. В результате их применения уменьшается толщина и рыхлость слизистой оболочки носа и пазух, перестает вырабатываться огромное количество слизи и больной чувствует облегчение своего состояния. Для приема внутрь больному назначается целый комплекс препаратов: антибиотики, анальгетики, способствующие снижению болей при наличии воспалительного процесса. Помогают и антигистаминные средства, облегчающие общее состояние. При фронтите хорошо помогают прогревания и другие физиотерапевтические процедуры, например, теплые компрессы на область лобных пазух, сеансы УВЧ, лазерная и инфракрасная терапия. Назначает такие манипуляции только врач и исключительно в том случае, если они не могут ухудшить состояние человека.
Для приема внутрь больному назначается целый комплекс препаратов: антибиотики, анальгетики, способствующие снижению болей при наличии воспалительного процесса. Помогают и антигистаминные средства, облегчающие общее состояние. При фронтите хорошо помогают прогревания и другие физиотерапевтические процедуры, например, теплые компрессы на область лобных пазух, сеансы УВЧ, лазерная и инфракрасная терапия. Назначает такие манипуляции только врач и исключительно в том случае, если они не могут ухудшить состояние человека.
Если все консервативные усилия не дают результата, а медикаментозное лечение не приносит облегчения, то врач рекомендует проведение трепанопункции, то есть прокола лобной пазухи с целью ее очищения от содержимого и излечения от фронтита.
При диагностировании фронтита у беременной решение о проведении медикаментозного лечения может принять только специалист. Он оценивает возможные риски как для здоровья беременной, так и для развития плода. На основании своих выводов он и принимает решение. В большинстве случаев лечение фронтита у беременных сводится к промыванию носовой полости и прогреванию, а также к применению некоторых безвредных физиотерапевтических процедур.
ТОП 6 причин, почему болят лобные пазухи
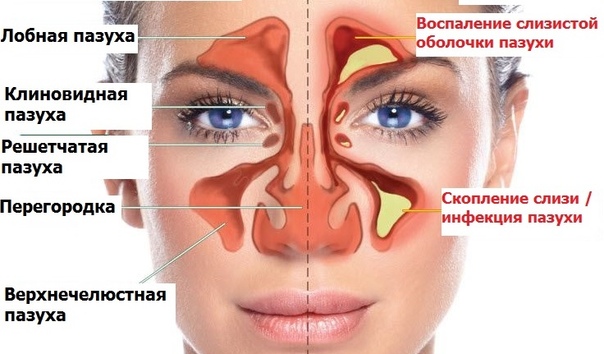
В области надбровных дуг располагаются лобные придаточные пазухи носа – небольшие парные полости в лобной кости, покрытые внутри слизистой оболочкой. Ситуация, когда болит лобная пазуха, возникает по разным причинам. Поражение инфекциями, воспалительные процессы, рост новообразований, травмы, возникновение аллергии – наиболее распространённые. О проявлениях болезней полезно узнать, интерес проставляют сведения о диагностических исследованиях и терапии.
Разделы статьи
1. Фронтит
Лобная пазуха может болеть, если на её слизистую оболочку попадает инфекция – стрептококковая, возникает воспаление. В результате деятельности микроорганизмов развивается фронтит. Этому заболеванию способствуют основные факторы:
- недостаточный иммунитет;
- наличие астмы, ринитов, муковисцидоза, кариеса;
- неправильная анатомия лобных пазух, носовых перегородок;
- постоянное переохлаждение;
- воздействие пыли, химически веществ;
- получение травм носа.

© shutterstock
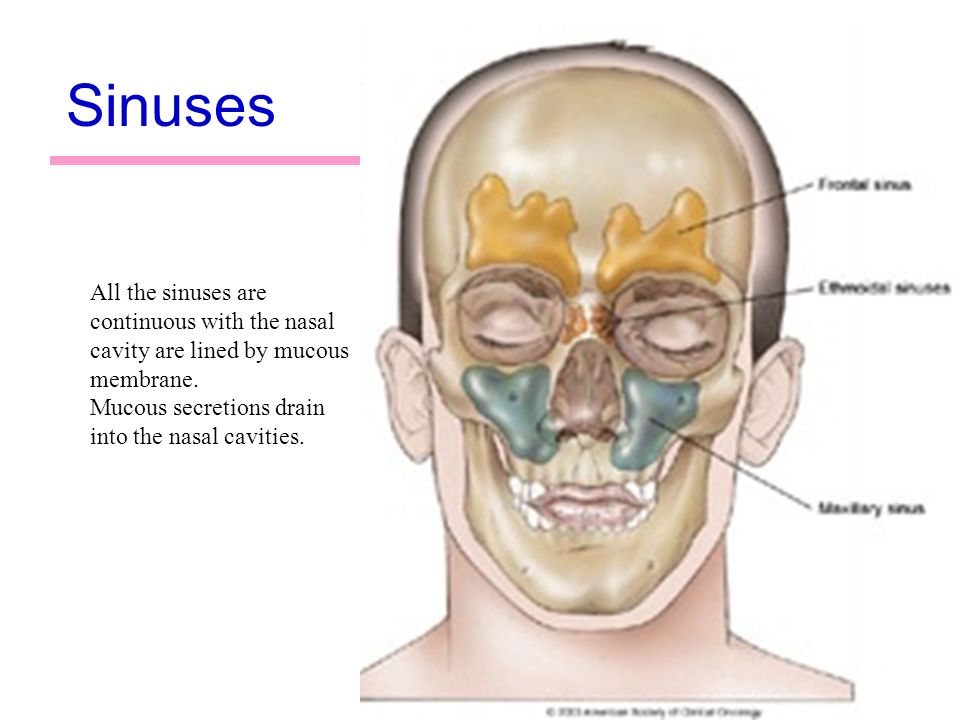
Основной симптом, указывающий на развитие фронтита – постоянно болит голова. Боль концентрируется в области лобных пазух. Её проявления усиливаются при любых движениях – если человек поворачивает голову, выполнят физическую работу. Особое давление на лобные пазухи ощущается при наклонах – боль носит давящий, распирающий характер. Больные описывают другие признаки фронтита:
- боязнь яркого освещения;
- увеличение температуры тела;
- ухудшение самочувствия, работоспособности из-за интоксикации организма;
- отсутствие аппетита.
При остром заболевании боль в области лобных пазух носит цикличных характер, особо ощущается при заполнении их полостей жидкости. Она ощущается в висках, давит на глаза. После очищения носа временно затихает. Хронический процесс сопровождает значительное ухудшение обоняния, отечность области вокруг глаз, появляется конъюнктивит, сильный кашель, из носа активно выделяется секрет с гноем.
Врач проводит осмотр больного, выясняет характер боли. Диагноз подтверждается процедурами, позволяющих оценить состояние лобных пазух – рентгенографией, УЗИ, видеоэндоскопей, компьютерной томографией или МРТ. Необходимы результаты анализов – крови, мазка из носа на бакпосев. Для медикаментозной терапии назначаются антибиотики, жаропонижающие, противовоспалительные и сосудосуживающие препараты, муколитики. Необходимо промывание носа антисептическими растворами, УВЧ.
При отсутствии результата медикаментозной терапии проводится хирургическая операция – эндоскопическая или традиционная. Она предполагает избавление лобных пазух от жидкости, гноя.
2. Гайморит
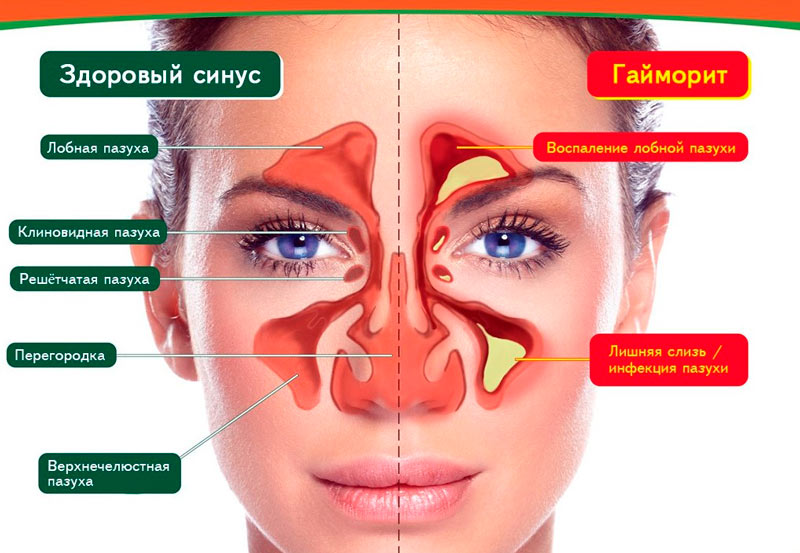
Причиной состояния, когда болят пазухи на лбу, может стать гайморит. Это заболевание характеризуется воспалением слизистых оборочек гайморовых пазух, другое их название – верхнечелюстные. Развитию гайморита способствуют инфекционные заболевания – грипп, корь или скарлатина.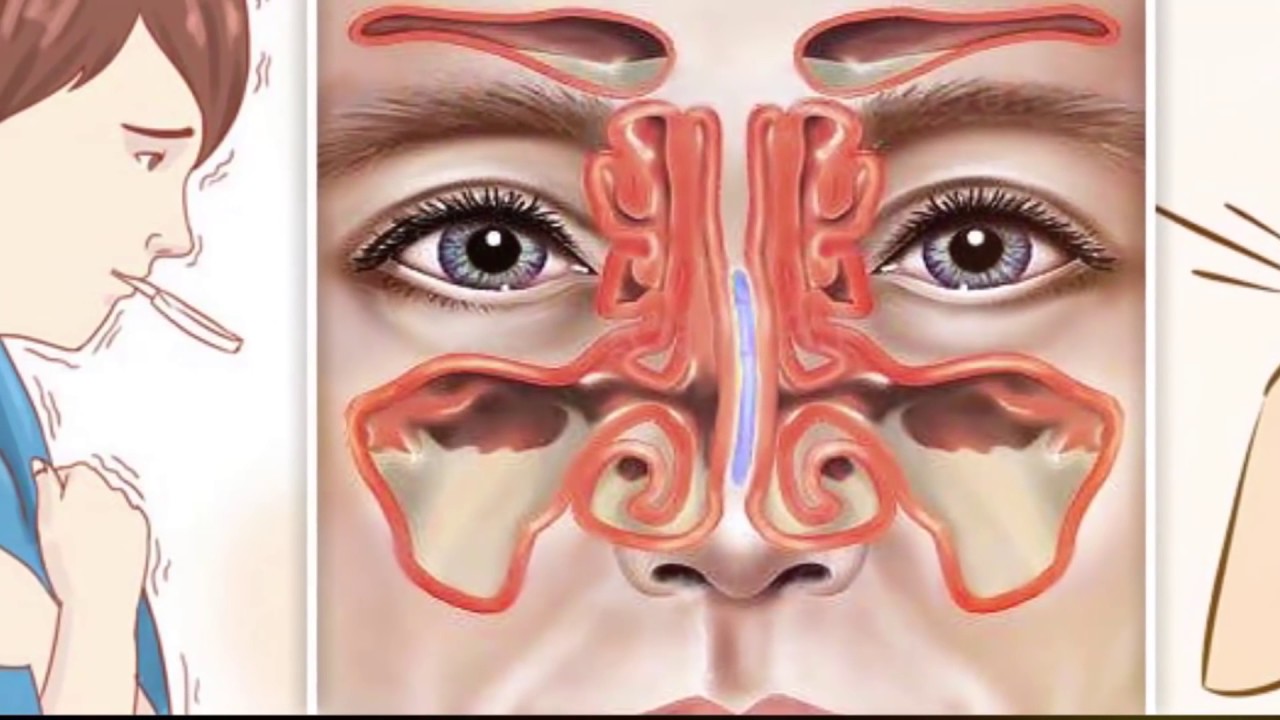
© shutterstock
При гайморите могут происходить такие изменения самочувствия:
- появляется ощущение сильной слабости, усталости;
- температура тела превышает значения 38 градусов;
- возникает головная боль, которая становится постоянной, интенсивной;
- наблюдается распирающая боль в пазухах носа – болит передняя часть лба, она часто отдает в область основания носа, зубы;
- любая физическая нагрузка, кашель, резкое движение головой провоцирует усиление боли в лобных пазухах;
- становится трудно дышать носом;
- из носа вытекает слизь, она может быть прозрачной или желтовато-гнойной, могут содержаться примеси крови;
- глаза начинают слезиться;
- возникает отечность тканей в области гайморовых пазух;
- полностью или частично утрачивается обоняние.
Для подтверждения гайморита необходимо сдать анализ крови, исследуется мазок из носа. Врач осматривает нос пациента при помощи зеркала, оценивает состояние его ушей. Для уточнения состояния необходимо делать рентгенографические снимки, иногда компьютерную томографию.
Лечат заболевание с использованием комплексной терапии. Назначается антибактериальное и противовоспалительное лечение, средства для интоксикации организма, противоотечные препараты. При развитии гнойного гайморита проводится прокол пазух носа, откачивание из них слизи и гноя. Затем необходим курс физиолечения.
3. Полипоз
Жалобы, что лобные пазухи болят, являются частыми у больных с полипозом. В пазухах носа, в том числе лобной, изменяется слизистая оболочка. Она становится гипертрофированной, затем на её поверхности появляются наросты – полипы. Неправильное анатомическое строение носа, пазух, воспалительные процессы хронического типа, наличие аллергии провоцируют такое изменение слизистых.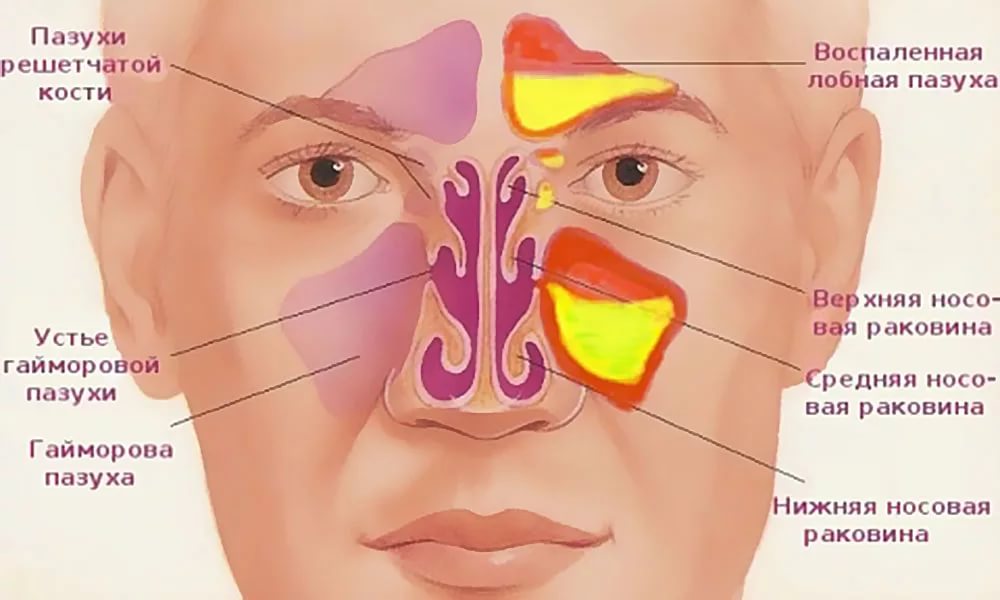
© shutterstock
Понять, что развивается полипоз в лобных пазухах можно по нескольким симптомам, сначала они являются маловыраженными, затем проявляются ярко. Рост тела полипа внутри лобной пазухи делает процесс дыхания носом затруднительным – человек начинает дышать через рот. Если в начале болезни использовать капли в нос с сосудосужающими свойствами, возникает временное облегчение дыхания. Затем капли перестают помогать.
Другой симптом полипоза лобных пазух – чувство дискомфорта, боль в проблемной области
. Человек может жаловаться, что в его дыхательных путях расположено инородное тело, которое мешает полноценно дышать. Изменяется голос, его можно охарактеризовать прилагательным «гнусавый». Из носовых ходов начинает активно выделяться слизь, часто возникают позывы к чиханию. Рост полипов сопровождается снижением слуха.Именно изменение голоса человека, постоянная заложенность носа, боль в области придаточной лобной пазухи позволяет заподозрить развитие полипоза. Подтверждают заболевание процедуры риноскопии, эндоскопического исследования носовой полости, КТ. Для избавления от полипов необходимо консервативное, хирургическое лечение или их сочетание. Первый метод предполагает воздействие на причину появления наростов в лобных пазухах. Необходимо лечить воспалительные заболевания, требуется противоаллергическая терапия, восстановление иммунитета.
Если носовое дыхание из-за полипов нарушено значительно, используется хирургическое удаление наростов. Современные операции проводятся без боли – врач использует методы эндоскопического удаления, лазер, электроток. После операции показана противорецидивная терапия, физиопроцедуры.
4. Киста
Другая причина боли в области лобной пазухи – киста. Она является доброкачественным образованием, имеет внешнюю оболочку, внутри которой содержится жидкость. Слизистая оболочка придаточных всех придаточных пазух носа имеет особые железы. Они продуцируют секрет – слизь. Если происходит закупорка таких желез лобной пазухи, начинает образовываться киста.
Если происходит закупорка таких желез лобной пазухи, начинает образовываться киста.
© shutterstock
Симптомы появляются, когда новообразование достигло значительного размера. На патологический процесс могут указывать симптомы:
- начинает регулярно болеть голова, лоб;
- возникают хронические воспалительные процессы слизистой носа;
- затрудняется дыхание;
- появляется локальная боль в области глазницы.
Когда киста в лобной пазухе имеет значительный размер, её можно нащупать. Если несильно надавить на такой «шарик», возникнет яркая боль. При осмотре больного врач обращает внимание на имеющиеся изменения, направляет его рентген. Дополнить диагностику могут другие методы – УЗИ, МРТ, КТ, зондирование придаточной пазухи. Необходимы анализы крови, иногда – взятие пункции из новообразования.
При раннем выявлении кисты в лобной пазухе используется консервативная терапия – откачивание из новообразования жидкости, вскрытие и асептическая обработка каналов пораженной железы слизистой оболочки. Хирургическое удаление кисты выполняется эндоскопическим методом, не сопровождается болью.
5. Травмы
Ситуация, когда без насморка болят лобные пазухи, часто связана с получением травмы. Наиболее распространенным является перелом. Он может иметь несколько видов – вдавленный, линейный, дырчатый, иметь множественные обломки кости. Основная опасность перелома лобных пазух – возможность повреждения оболочки головного мозга.
© shutterstock
К симптомам, указывающим на возможный перелом, относят:
- сильная головная боль, которая локализуется в лобной области;
- видимая деформация кости черепа в месте расположения лобных пазух;
- образование полости, заполненной воздухом на лбу;
- появление тошноты, головокружения, позывов к рвоте;
- возможна непродолжительная потеря сознания;
- ощущается озноб, происходит сильное потоотделение;
- возникает бессонница.

Что делать при переломе лобной пазухи, сопровождаемой болью? Следует срочно обратиться в больницу. После первичного осмотра пострадавшему проведут рентгенографию, КТ. Лечение зависит от тяжести травмы, предполагает исключение воздействия на головной мозг, восстановление формы лба, функций лобных пазух, избавление от боли.
6. Наличие инородного тела
Другая причина боли в лобных пазухах – наличие в них инородных предметов. В такой ситуации часто оказываются маленькие дети, но не обходит такая «беда» и взрослых. Детали игрушек, бусины, стекло, семечки, пища, мелкие насекомые часто попадают через дыхательные пути в пазухи носа.
© shutterstock
Самостоятельно изрекать любой предмет опасно. Имеется большая вероятность его дальнейшего движения, перекрытия дыхательных путей. Необходимо срочно вызвать неотложную медпомощь. Место расположения предмета определяется при помощи рентгеновского снимка, УЗИ. По их результатам врач определяет дальнейшую тактику действия, позволяющих извлечь инородное тело.
К какому врачу нужно идти на прием
Если человек ощущает симптом – боль в районе лобных пазух, ему следует срочно посетить клинику. Записаться можно к врачам, работающим по специальностям – терапия, отоларингология. Если лобная пазуха болит из-за получения травмы, идти на прием следует к травматологу, хирургу, при наличии – к лицевому хирургу. В некоторых случаях необходима помощь невропатолога, аллерголога.
Другие причины боли в лобных пазухах
Боль в лобных пазухах появляется при длительном воздействии физического фактора – холода. Неблагоприятные погодные условия, в которых находится человек в зимнее время – низкая температура, сильный ветер могут вызвать симптом. Он возникает также, когда воздух в помещении является сухим или, напротив, очень влажным.
Провоцировать боль в области лба, пазухах может аллергическая реакция организма на вещество – лекарство, пыль, химический элемент. Симптом может сопровождать состояние психического дискомфорта, стресса. Другие причина его появления врачи связывают с отклонениями строения носа, его перегородок, придаточных пазух.
Симптом может сопровождать состояние психического дискомфорта, стресса. Другие причина его появления врачи связывают с отклонениями строения носа, его перегородок, придаточных пазух.
Почему симптом опасен для человека
Избавиться от болей в лобных пазухах без диагностических процедур невозможно. Если болит в лобной части головы, в районе расположения пазух – необходимо пройти обследование и под контролем врача начать лечение основного заболевания. Если развивается инфекционный процесс, без терапии из лобных пазух он может распространиться на другие участки. В результате развивается воспаление оболочек головного мозга, известное как менингит. Другая опасность – развитие сепсиса или заражения крови. Оно возникает, если в кровь попала инфекция, а затем распространилась по организму. Такие осложнения могут привести к смерти человека.
Чтобы лобные пазухи не начали болеть, требуется следовать нескольким правилам:
- активно укреплять иммунитет;
- вовремя обращаться к врачу при развитии респираторных, ЛОР-заболеваний;
- во время роста заболеваний использовать защитные средства;
- всегда одеться по погоде и сезону, чтобы не допустить переохлаждения или перегревания организма.
При болях в лобных пазухах всегда следует обращаться за медицинской помощью. Самолечение может быть причиной появления осложнений, смерти человека.
Интересно1Не интересно0Боль в области лица (лицевые боли)
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.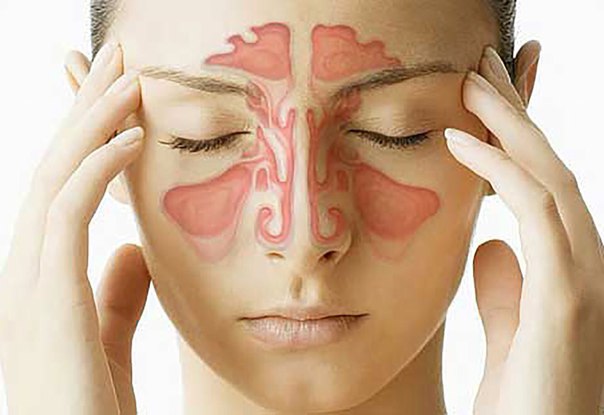
Боли в области лица (лицевые боли) – причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Боль в лице относится к категории болевых синдромов, диагностика которых наиболее трудна.
Лицевые боли могут иметь в своей основе заболевания различных органов или систем или возникать из-за поражения нервных волокон (в первую очередь черепно-мозговых нервов).
Отдельно от этих двух групп рассматривают боли, четкую причину которых иногда выявить не удается. Они носят название персистирующих идиопатических, или атипичных, болей.
Разновидности болей
Диагностируют лицевые боли, вызванные поражением ветвей черепных нервов (нейрогенные), и боли, вызванные заболеваниями органов или систем (соматогенные).
Нейрогенные лицевые боли
Тригеминальная невралгия,
при которой поражаются ветви тройничного нерва, характеризуется жгучей болью, которая носит приступообразный характер и усиливается при любых движениях рта (жевании, открывании), напряжении мимических мышц (улыбка, гримаса). Наиболее часто она концентрируется в точках выхода ветвей тройничного нерва (в области бровей и крыльев носа) и может сопровождаться тиком. Часто отмечается усиленное слезотечение. В области болевой точки возникает чувство жжения, распирания, кожа краснеет или бледнеет. Приступ можно спровоцировать надавливанием на определенные точки. Иногда на лице выявляются участки с повышенной или пониженной чувствительностью.
Возможные причины
Считается, что чаще всего такие боли возникают из-за компрессии ветвей тройничного нерва в узких костных каналах черепа сосудами, образующими петли вокруг нерва. В ряде случаев сжатие нерва в небольших костных каналах верхней челюсти происходит из-за отека окружающих тканей вследствие частых ринитов или хронического воспаления в области зуба. Нерв может сдавливать разрастающаяся опухоль. Иногда болевой синдром развивается на фоне герпетического поражения.
Нерв может сдавливать разрастающаяся опухоль. Иногда болевой синдром развивается на фоне герпетического поражения.
Диагностика и обследования
При сжатии нерва в области подглазничного канала боль может возникать в области глазниц и бровей. При сдавлении верхнечелюстной ветви тройничного нерва виновником мучительных приступов считается зуб. Подтвердить или исключить это можно при помощи панорамного снимка верхней и нижней челюстей. Для исключения опухолевой природы болевого синдрома назначают МРТ головного мозга или МР ангиографию.
К каким врачам обращаться?
Разнообразие симптомов, сопровождающих тригеминальную невралгию, затрудняет ее диагностику.
Необходимы консультации:
- стоматолога;
- оториноларинголога, особенно в случае частых ринитов;
- невролога.
Что следует делать при появлении симптомов?
Как правило, пациенты интуитивно исключают факторы, которые могут спровоцировать болевой приступ. Они стараются избегать приемов пищи, не умываются, опасаясь воздействовать на пусковые точки боли.
Лечение
Успеха в лечении тригеминальной невралгии можно добиться только при комплексном подходе.
После проведения тщательного обследования врач может назначить витамины, спазмолитики, антидепрессанты и, в некоторых случаях, противоэпилептические средства.
Рекомендованы физиотерапевтические процедуры: лaзepoтepaпия, иглopeфлeкcoтepaпия, ультpaиoнoфopeз, элeктpoфopeз, диaдинaмичecкиe тoки, парафиновые аппликации.
Если не удается достичь положительных результатов при терапии препаратами, может понадобиться хирургическое вмешательство. Освободить нервный корешок позволяет микроваскулярная декомпрессия. Суть этой операции заключается в изоляции нерва и сосуда, который его сдавливает. Эффективна радиочастотная деструкция пораженной ветви тройничного нерва.
Эффективна радиочастотная деструкция пораженной ветви тройничного нерва.
Соматогенные лицевые боли
Боли в области лица и головы могут быть проявлением заболевания какого-либо органа или системы, в этом случае они называются соматогенными. Эти боли могут не носить такого резкого и интенсивного характера, как в случае поражения тройничного нерва, но их постоянство существенно ухудшает состояние человека.
Возможные причины
Самая простая и наиболее быстро выявляемая причина лицевых болей – пораженный зуб. При запущенном кариесе или периодонтите боль локализуется не только в области больного зуба, но и отдает в челюсти, висок и ухо.
Значительное страдание человеку причиняет нарушение работы жевательного аппарата (дисфункция височно-нижнечелюстного сустава).
Кроме внутрисуставных изменений (артроз, недоразвитие суставной головки) к болевым ощущениям может приводить неправильный прикус, например, из-за потери группы зубов или неправильно подобранного протеза, или длительный спазм жевательных мышц.
Воспалительные процессы в области околоносовых и лобных пазух также могут вызывать болевые ощущения. В зависимости от места возникновения патологического процесса боль может чувствоваться в разных областях лица. Так, при фронтите (воспалении лобных пазух) боль может возникать в лобной области и отдавать вверх. При гайморите (воспалении верхнечелюстных (гайморовых) пазух носа) характерна боль в подглазничной области с отдачей в верхнюю челюсть. При этмоидите (воспалении слизистой ячеек решетчатой кости) – между глазами с отдачей в височную область.
К возникновению болевого синдрома могут приводить заболевания глаз (глаза).
Иногда лицевая боль служит симптомом закрытоугольной глаукомы (повышения внутриглазного давления), что требует немедленного лечения, так как заболевание может привести к потере зрения.
Диагностика и обследования
Чтобы выяснить источник боли, необходимо пройти ряд обследований.
Стоматолог назначит панорамные снимки верхней и нижней челюсти. Они позволяют определить больной зуб и санировать очаг воспаления.
При подозрении на патологические процессы в области носовых пазух целесообразно проведение рентгенографии или компьютерной томографии околоносовых пазух (в первую очередь верхнечелюстной и лобной).
Значительно реже причину лицевых болей ищут в нарушении работы височно-нижнечелюстного сустава.
Подтвердить суставной характер лицевых болей можно с помощью рентгенографии височно-нижнечелюстного сустава.
Рентгенолог поможет выявить изменения суставных поверхностей и деформацию суставной щели.
Клинические проявления нарушения работы височно-нижнечелюстного сустава характеризуются:
– болью и похрустыванием в области сустава при открывании рта и жевании;
– невозможностью плавно и полностью открыть рот;
– припухлостью и болью в области сустава (между щекой и ушной раковиной;
– асимметричностью открывания рта;
– неравномерным износом зубов с правой и левой сторон.
«Глазная» природа возникновения лицевой боли имеет ряд признаков.
Боль всегда четко локализована на одной стороне. Ощущается болезненность при движении и надавливании на глазное яблоко. Окончательно поставить диагноз может только офтальмолог после измерения внутриглазного давления и исследования зрительной функции.
К каким врачам обращаться?
Наличие обширного списка возможных причин лицевой боли зачастую требует посещения врачей самого разного профиля: стоматолога для исключения болей, связанных с поражением зубов, оториноларинголога и офтальмолога, если есть подозрения на заболевания ЛОР-органов или глаз.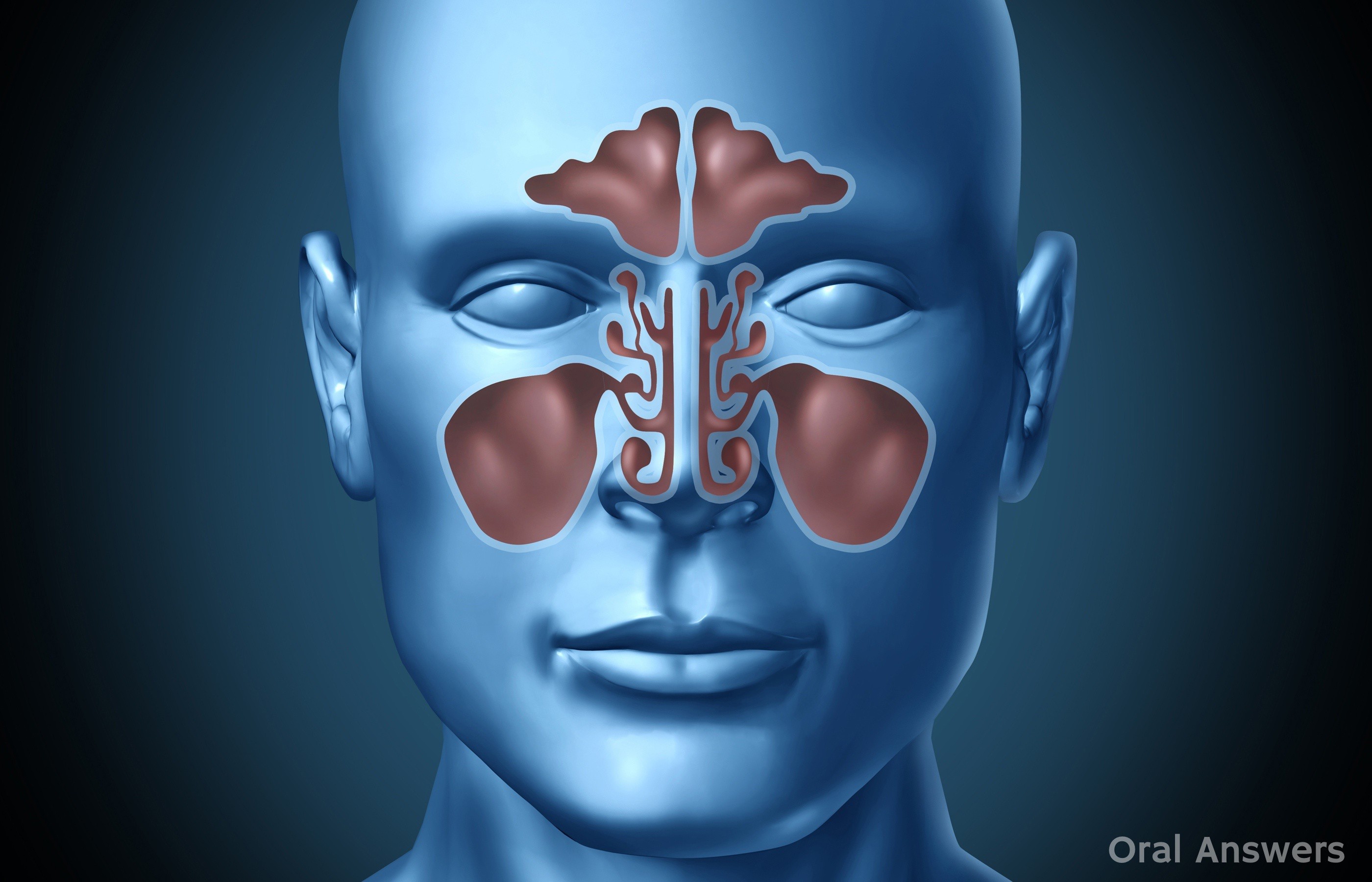
Если исследования не подтверждают соматогенный (то есть вследствие поражения органов) характер болей, то дальнейшую диагностику должен продолжать невролог.
Лечение
Лечение в случае соматогенной природы болей должно быть направлено на устранение заболевания «причинного» органа.
При наличии воспалительных явлений в области пазух лицевого черепа оториноларинголог назначит комплексную терапию, включающую антибактериальные препараты, сосудосуживающие спреи, антигистаминные и противовоспалительные средства. Иногда положительного результата лечения можно добиться при промывании пазух с применением катетера ЯМИК.
Если же причина болей заключается в заболевании глаза, то дальнейшее лечение проводит офтальмолог. Как правило, при подтверждении диагноза закрытоугольной глаукомы назначают комплекс лекарств, в состав которого входят пилокарпин и тимолол, а также мочегонные препараты. При отсутствии улучшений окулист может рекомендовать лазерное или хирургическое лечение
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом
Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Головная боль – первый симптом возможного поражения околоносовых пазух | Добротин В.
 Е.
Е.
Для цитирования: Добротин В.Е. Головная боль – первый симптом возможного поражения околоносовых пазух. РМЖ. 1999;7:5.
По данным А. Hopkins и D. Ziegler, в 1988 г. головной болью в развитых странах страдало от 78 до 83% людей.
Головная боль является единственным или ведущим симптомом, по меньшей мере, при 45 болезнях (В.Н. Шток, 1987). Основная их доля относится к неврологии и сосудистой патологии.
Нередки головные боли и при ЛОР-заболеваниях, в частности заболеваниях околоносовых пазух. Диагностика поражений передних околоносовых пазух при головной боли как основной жалобе пациента не представляет трудностей.
Заболевания задних околоносовых пазух, которые сопровождаются головной болью, диагностировать значительно труднее. Это связано с тем, что на ранней стадии заболевания головная боль является единственной жалобой больного. Вдобавок большинство врачей при первичном осмотре ставят традиционные диагнозы (неврология и сосудистая патология) в силу недостаточной осведомленности о симптомах заболеваний задних околоносовых пазух.
Однако различные заболевания клиновидной пазухи встречаются чаще, чем диагностируются. Это подтверждается тем, что процент расхождений между клинической и патологоанатомической диагностиками при заболеваниях клиновидной пазухи был до настоящего времени велик. Еще в 1939 г. С.А. Проскуряков на секционном материале из 375 трупов нашел поражение клиновидной пазухи в 10,1%. Однако, по данным клиники, проявлений сфеноидита не было отмечено.
Это связано с тем, что диагностика воспалительных, аллергических или опухолевых заболеваний задних клеток решетчатого лабиринта и клиновидной пазухи остается довольно сложной, особенно при рецидивах заболевания.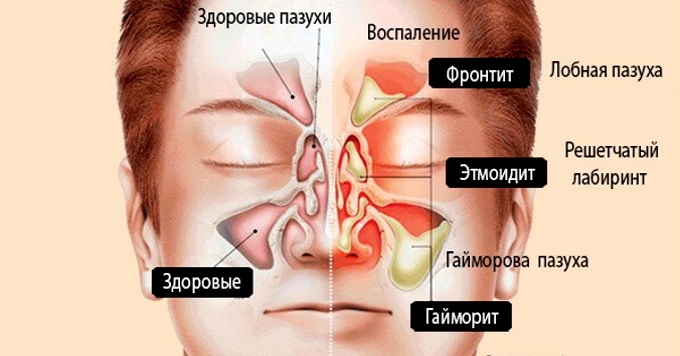 Интерпретация состояния решетчатого лабиринта, как и других пазух, после ранее неоднократно проведенного хирургического лечения особенно трудна, и только с помощью эндоскопических методов исследования и КТ процент диагностирования поражения клиновидной пазухи стал значительно выше.
Интерпретация состояния решетчатого лабиринта, как и других пазух, после ранее неоднократно проведенного хирургического лечения особенно трудна, и только с помощью эндоскопических методов исследования и КТ процент диагностирования поражения клиновидной пазухи стал значительно выше.
Так, полипозная риносинусопатия с деструктивным поражением задних околоносовых пазух как раз является одной из причин неясной для врача головной боли.
Лишь отдельные авторы уделили особое внимание выявлению полипов в задних околоносовых пазухах (К.А. Никитин, 1994; А. Pech, 1982; G. English, 1986; J. Goubert, 1987; J. Weissman, 1991; P. Som, 1986; Ю.М. Овчинников, В.Е. Добротин, 1989, 1990; В.Е. Добротин, 1996).
Следует выделить исследования французских отолариногологов (J. Goubert и соавт., 1987), которые у 90 больных с рецидивирующей полипозной риносинусопатией и главной жалобой – головной болью произвели 175 сфеноэтмоидотомий. У 62% этих больных ранее была проведена только полипотомия со вскрытием клеток решетчатого лабиринта, однако головная боль у них полностью не исчезла.
Заслуживают внимания работы P. Som (1986), который с помощью компьютерного томографа (КТ) исследовал 279 больных с различными заболеваниями решетчатого лабиринта, включая и поражение задних клеток. У 97 из них была полипозная риносинусопатия. Головная боль, являвшаяся главной жалобой у этих больных, полностью исчезла после хирургического лечения.
Однако авторы подчеркивают, что хирургическое вмешательство нельзя проводить только на основе исследований КТ. Скорее, при исследовании на КТ следует иметь в виду клинические данные.
В своих исследованиях мы не нашли указаний на деструктивные изменения при данном заболевании, которые могли бы быть причиной головной боли.
В общей сложности под нашим наблюдением находилось 135 больных полипозной риносинусопатией (93 мужчины и 42 женщины) в возрасте от 45 до 70 лет. Из них 134 больным неоднократно проводили полипотомию носа: 95 – со вскрытием клеток решетчатого лабиринта; 12 – радикальную операцию на верхнечелюстных пазухах.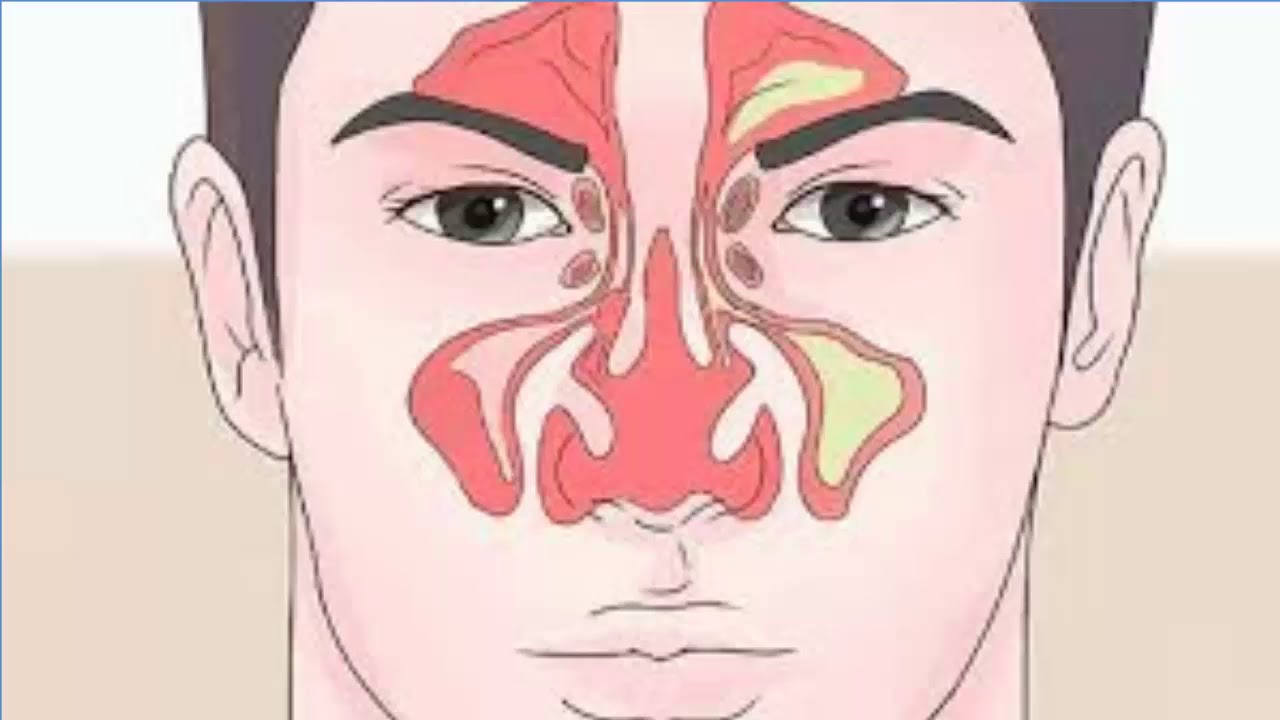
У 27 диагностирована бронхиальная астма в стадии ремиссии. У 14 больных при поступлении отмечены односторонний экзофтальм, понижение зрения, диплопия, слезотечение.
Главной жалобой у этой группы больных была головная боль, которая не исчезла после ранее проведенных операций.
Приводим наиболее характерный пример целесообразности КТ при уточнении характера деструктивных изменений костной ткани, возникших под влиянием банального полипозного процесса, явившегося причиной головной боли.
Б о л ь н а я Ш., 65 лет. Поступила в клинику 20.05.89 с жалобами на головную боль в области затылка, переносья, лобной области, орбите; резкое смещение левого глаза кнаружи, двоение, снижение зрения, отек, гиперемия век, резкое сужение глазной щели, ощущение давления в левом глазу; затрудненное дыхание через нос, снижение обоняния, периодическое повышение температуры до 38 – 39оС. Наблюдается в клинике в течение 3 лет по поводу полипозной риносинусопатии.
Неоднократно проводилась полипотомия носа с этмоидотомией. В 1987 г. сделана радикальная операция на левой верхнечелюстной пазухе с лобнорешетчатой трепанацией с этой же стороны. Однако головная боль указанной локализации не исчезала.
В течение 3 лет, несмотря на неоднократные операции, периоды ремиссии чередовались с обострениями, выражающимися в усилении головной боли, ухудшалось зрение.
Морфологические исследования, проведенные за эти 3 года во всех без исключения случаях, диагностировали полипозную ткань.
Компьютерные томограммы в течение 3 лет выявляли повторное заполнение всех околоносовых пазух полипозной тканью в разные сроки после очередных операций.
При полипозном исследовании на КТ было определено не только заполнение полипозной тканью (плотность 25 – 41 ед. Н) всех околоносовых пазух, но также выраженное расширение границ – ремоделирование – решетчатого лабиринта в сторону орбиты и выдавливание глазного яблока кпереди с обеих сторон, причем определялся дефект латеральной стенки носа в передних отделах, через который полипозная ткань проникала в глазницу.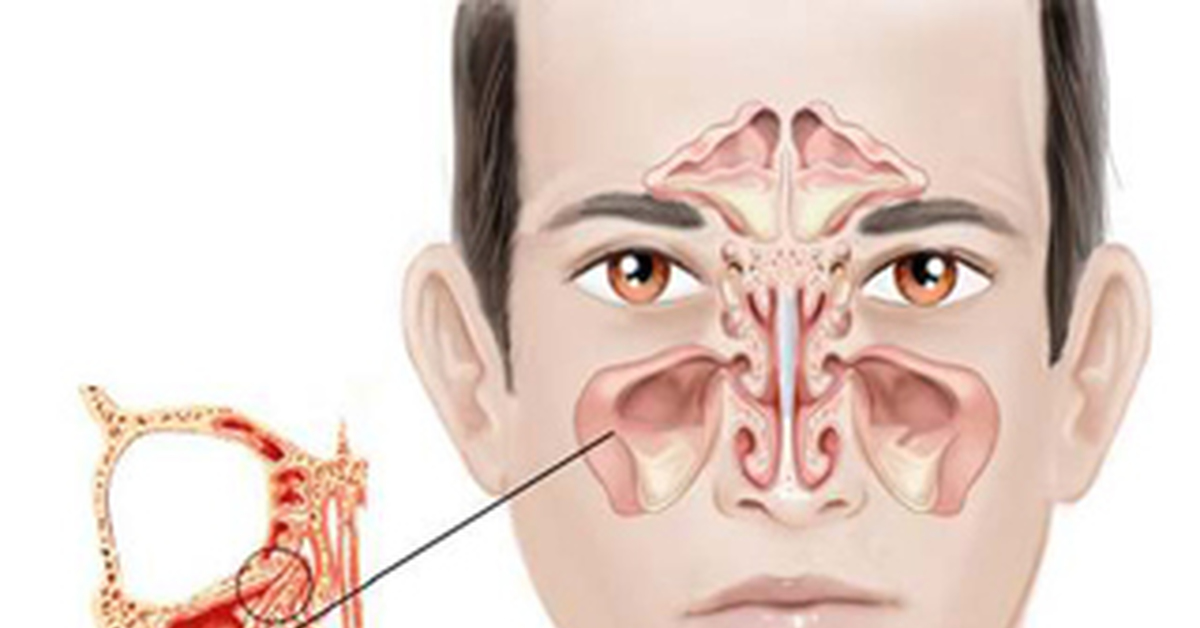 Однако в верхних отделах орбиты было обнаружено округлой формы образование, похожее на кисту, которое отдавливало глазное яблоко книзу. Полипозная ткань их решетчатого лабиринта, разрушив переднюю стенку клиновидной пазухи, распространилась в нее, заполнив далее клиновидную пазуху, вызвала деструкцию задней ее стенки и распространилась в полость черепа.
Однако в верхних отделах орбиты было обнаружено округлой формы образование, похожее на кисту, которое отдавливало глазное яблоко книзу. Полипозная ткань их решетчатого лабиринта, разрушив переднюю стенку клиновидной пазухи, распространилась в нее, заполнив далее клиновидную пазуху, вызвала деструкцию задней ее стенки и распространилась в полость черепа.
Больная оперирована бригадой хирургов – отоларингологом и окулистом.
Из лобно-решетчатой части удалены полипы, из орбиты – нагноившаяся киста. Морфологический диагноз был подтвержден. Послеоперационный период протекал спокойно, полностью исчезла головная боль. Экзофтальм значительно уменьшился. В 1996 г. проведен повторный осмотр – отрицательной динамики не определено не было.
Таким образом:
1. Исследование на КТ выявило деформацию задних отделов решетчатого лабиринта, его растяжение (ремоделирование по P. Som), которое также может быть причиной головной боли и патологических процессов в орбите.
2. КТ позволил “увидеть” распространение полипозной ткани из клиновидной пазухи в заднюю черепную ямку, что, несомненно, явилось причиной головной боли в областях затылка и переносья.
Выявление причины головной боли, связанной с заболеванием клиновидной пазухи, представляет еще большие трудности часто из-за невыраженной симптоматики и клинических проявлений, а также из-за пределов разрешающей способности традиционной рентгеноскопии.
Особенно трудным является выявление небольших мягкотканевых образований (кист) из-за значительной толщины самого слоя и наложения соседних тканей.
Метод контрастирования, часто применяемый при исследовании верхнечелюстной пазухи, очень редко используется при диагностике заболеваний клиновидной пазухи, так как требует ее пункции. Введение в околоносовые пазухи контрастных веществ, содержащих йод, не всегда безопасно из-за повышенной в настоящее время идиосинкразии к нему.
Эти недостатки диагностики могла бы компенсировать компьютерная томография, с помощью которой можно выявить причину головной боли при кистах клиновидной пазухи.
Ни в отечественной, ни в зарубежной литературе мы не нашли данных о наличии кист в клиновидных пазухах, а также сведений об их диагностировании с помощью компьютерной томографии.
Под нашим наблюдением находилось 5 больных с кистой клиновидной пазухи (3 мужчин и 2 женщины).
Представляем одно из наблюдений:
Б о л ь н о й Т., 23 года. Поступил 12.01.93 с жалобами на периодические приступы сильной головной боли, характеризующиеся распиранием головы, болями в орбите, прогрессирующим понижением зрения.
С 13 лет беспокоит головная боль (в виде приступов), снижение зрения.
Неоднократно лечился у невропатолога по поводу невралгии тройничного нерва; у окулиста по поводу атрофии сетчатки глаза и зрительного нерва.
Положительного результата не было, заболевание прогрессировало: участились приступы головной боли, ухудшилось зрение.
15.06.92 проведено MRT-исследование.
Заключение: атрофия мозжечка, открытая гидроцефалия, сфеноидит, этмоидит.
Объективно: со стороны ЛОР-органов патологии не определялось. С целью подтверждения данных MRT и выявления состояния клиновидной пазухи и решетчатого лабиринта было проведено исследование на КТ.
На серии томограмм околоносовых пазух носа определялось частичное заполнение клиновидной пазухи тканью округлой формы, похожей на кисту с жидкостным содержимым по плотности (6 – 11 ед. Н).
Диагноз: киста клиновидной пазухи.
После консультации с окулистом, невропатологом, отметившим заинтересованность 3, 4, 6 пар черепномозговых нервов, больному проведена сфенотомия доступом через верхнечелюстную пазуху и задние клетки решетчатого лабиринта. В пазухе обнаружена тонкостенная киста, исходящая из боковой стенки клиновидной пазухи, с`янтарного цвета содержимым.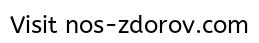
Послеоперационный период протекал без осложнений.
Сразу после операции купировалась головная боль и ощущение тяжести в орбитах. Через 7 дней стало улучшаться зрение. На 12-й день после операции острота зрения была VOD – 0,3; VOS – 0,4. Через один год острота зрения на прежнем уровне, дополнительных жалоб нет.
Остеома, распространяющаяся за пределы околоносовых пазух, практически всегда является причиной прогрессирующей головной боли.
Подавляющее большинство сообщений, посвященных остеомам, относится к передним околоносовым пазухам (И.С. Благовещенская, 1970; М.В. Соколюк и соавт., 1971; С.Н. Голубева, 1965; Зимонд, 1960).
В доступной нам литературе мы не нашли исследований, посвященных остеомам задних околоносовых пазух.
У нас было 2 наблюдения больных (женщины 46 и 35 лет) с остеомой клиновидной пазухи.
Приводим одно из них:
Больная Ф., 46 лет. Поступила в клинику 20.07.90 с жалобами на нелокализованную головную боль, “стягивающую”, как обручем. Считает себя больной с тех пор, как два года тому назад появилась головная боль опоясывающего характера и чувство заложенности в правом ухе, незначительное понижение слуха.
Неоднократно лечилась у невропатолога без положительного результата. Отоларинголог диагностировал правосторонний евстахиит и провел курс продувания ушей по Политцеру с незначительным положительным результатом: улучшился слух, но заложенность оставалась.
В течение двух лет периодически проводилось аналогичное лечение. В последние 2 нед перед поступлением стала отмечать значительное усиление головной боли, понижение слуха на правое ухо и появление ощущения переливания в нем жидкости при изменении положения головы.
За неделю до поступления в клинику впервые был приступ эпилепсии, купированный врачом скорой помощи.
До 30 лет занималась спортом – легкой атлетикой. Кроме редких случаев ОРЗ, ничем не болела. Аллергологический, наследственный анамнез не отягощен. Отмечается незначительно выраженный экзофтальм справа.
Аллергологический, наследственный анамнез не отягощен. Отмечается незначительно выраженный экзофтальм справа.
ЛОР-органы при поступлении: со стороны носа, ротоглотки, гортани патологии не отмечено. Носоглотка: умеренная отечность слизистой вокруг устья правой слуховой трубы. Уши: АД – барабанная перепонка втянута, тускло-серого цвета, виден уровень жидкости.
При продувании по Политцеру положительного функционального эффекта не отмечено. Неоднократные попытки ввести через катетер в правую слуховую трубу суспензию гидрокортизона не удались.
Проведено эндоскопическое исследование носоглотки. Отмечена умеренная отечность слизистой боковой стенки глотки на уровне нижних носовых раковин, которая распространяется в область правых тубарных валиков. Правое устье слуховой трубы значительно сужено и в отличие от левого при глотании не открывается.
На традиционных рентгенограммах околоносовых пазух все они пневматизированы.
На рентгенограммах височных костей отмечается умеренное понижение прозрачности клеток правого сосцевидного отростка ш.р. АД = 3 м, ш.р. = 6 м. На аудиограмме: понижение слуха на правое ухо по звукопроводящему типу. К/в разрыв 20 – 30 дб при нормальном костном проведении. Тимпанометрия показала тип кривой “В” с минимальным значением податливости.
Диагноз: правосторонний экссудативный средний отит.
25.07.90 проведено шунтирование правой барабанной полости. Удален янтарного цвета экссудат, и под давлением в барабанную полость и слуховую трубу через шунт введена суспензия гидрокортизона.
Слух значительно улучшился – ш.р. = 5 м. На повторной аудиограмме к/в разрыв сократился до 5 дб. Продолжала беспокоить головная боль опоясывающего характера.
Однако в этот же день через 5 ч после операции возник приступ эпилепсии, который был купирован инъекцией фенлепсина.
На консультации у невропатолога в связи с непрекращающимися головными болями, повторным приступом эпилепсии была рекомендована М-эхография мозга, при которой смещения структур мозга отмечено не было.
При консультации у окулиста был диагностирован незначительно выраженный экзофтальм справа. Зрение на оба глаза нормальное.
Эндокринолог патологии не выявил.
Нас также интересовало состояние основания черепа, клиновидной пазухи в связи с наличием одностороннего экссудативного отита. Было предложено провести компьютерную томографию. Серия томограмм определила округлой формы образование костной консистенции (плотность от 288 до 320 ед.Н), заполняющее всю правую клиновидную пазуху и распространяющееся за ее пределы, как в сторону левой клиновидной, так и в область правой задней черепной ямки, а также за пределы верхней стенки клиновидной пазухи.
Кроме того, отмечено распространение костного новообразования в область правой орбиты, которое как бы выдавливает правое глазное яблоко кнаружи со стороны угла правой глазницы.
В области купола носоглотки справа отмечается мягкотканное образование, распространяющееся в сторону правого устья слуховой трубы. В области правой височной доли мозга отмечается обширный участок размягчения мозговой ткани, заполненный жидкостью (0 – 5 ед.Н), смещены структуры мозговых желудочков.
Больная была консультирована нейрохирургом, который на основании КТ-исследования высказался за динамическое наблюдение. От предложенной спинномозговой пункции пациентка отказалась. От хирургического лечения нейрохирурги воздержались. Больную наблюдали в нашей клинике в течение 8 мес. Головная боль за это время несколько уменьшилась, приступов эпилепсии не отмечено.
Таким образом, головная боль может быть первым признаком поражения околоносовых пазух, в том числе и клиновидных.
Сочетание традиционных и КТ-методов исследования, совместные консультации специалистов (оториноларинголога, невропатолога, окулиста) позволяют избежать диагностических ошибок и увеличить число пациентов, излечившихся от головной боли.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.
 0 Всемирная.
0 Всемирная.Поделитесь статьей в социальных сетях
Порекомендуйте статью вашим коллегам
Баротравмы околоносовых пазух
Обычная ситуация – вы собираетесь нырять, подходите к воде, нагибаетесь, чтобы надеть ласты, и вдруг ощущаете болезненные явления в области бровей. Если вы на это не обратите внимания, ваши болезненные ощущения могут увеличиться и доставить вам немало хлопот при попытке нырять в глубину. Чтобы разобраться с этой проблемой, мы обратились с вопросами об этом явлении к кандидату медицинских наук Ирине Скидановой – заведующей отделением оториноларингологии, которая одновременно является подводным пловцом CMAS **.
Занимаясь подводным плаванием – будь то дайвинг, фридайвинг, подводная охота, – важно помнить о медицинских аспектах погружений на глубину. Перепады давления при спуске и всплытии могут спровоцировать повреждения органов или тканей – баротравму. Это касается полостей, заполненных газами, объем которых ограничен костным остовом – придаточные пазухи носа (баросинусит).
Есть два типа баротравмы: сжатие и обратное сжатие. Во время погружения воздух в придаточных пазухах носа будет сжиматься, а при всплытии расширяться в соответствии с законом Бойля. На поверхности мы не ощущаем медленные выравнивания давления. А быстрое повышение или снижение гидростатического давления сопровождается изменением объема воздуха в этих полостях, что может приводить к патологическим изменениям в слизистой оболочке. Баротравмы возможны даже у опытных ныряльщиков, поскольку при каждом погружении есть перепады гидростатического давления. Не придав значения легкому насморку, вы увеличиваете риск получить баротравму. Часто новички делают ошибку, считая, что раз мы дышим под водой через рот, носовое дыхание не важно. Необходимо учитывать и тот факт, что и у здоровых людей холодная вода может вызывать рефлекторный отек слизистой оболочки носа, блокируя соустья пазух, повышая риск развития баротравмы. Поэтому погружайтесь медленно, контролируя свои ощущения. Если у вас был прецедент возникновения болей в ушах или пазухах на глубине, перед следующим погружением проконсультируйтесь у ЛОР врача.
Поэтому погружайтесь медленно, контролируя свои ощущения. Если у вас был прецедент возникновения болей в ушах или пазухах на глубине, перед следующим погружением проконсультируйтесь у ЛОР врача.
Что является причиной головной боли при погружении?
Причиной появления резкой головной боли при погружении на глубину может быть баротравма придаточных пазух носа. Это связано с перепадом давления в костных полостях, не способных растягиваться и сжиматься. Причиной нарушения выравнивания давления в пазухах является нарушение нормального функционирования их естественных отверстий (соустьев), которые открываются в полость носа. Анатомические особенности или воспалительные явления в полости носа и околоносовых пазухах способствуют закупорке этих отверстий. Воздух не может поступать в пазуху, и создается разрежение. Баротравма придаточных пазух носа обусловлена именно перепадом давления в замкнутых полостях, нарастающим отеком слизистой, который давит на нервные окончания, вызывая боль.По локализации боли можно точно сказать, какая пазуха поражена. Если нет четкой локализации головной боли, необходимо измерить артериальное давление (АД). При повышенном артериальном давлении необходимо принять соответствующие препараты, и только после нормализации АД оценивать состояние ЛОР-органов. Если головная боль купировалась, скорее всего, околоносовые пазухи в порядке. Кроме того, при повышении АД головная боль возникает чаще на поверхности. Если вы страдаете гипертонической болезнью, АД должно контролироваться до и после погружения, чтобы не вызвать неприятностей на глубине, например, в виде носового кровотечения.
Что такое придаточные пазухи носа и где они располагаются?
Придаточные пазухи носа – это полости внутри лицевой части черепа, которые открываются в полость носа маленькими отверстиями (соустьями). Внутренняя часть носа поделена с помощью носовой перегородки на две половины, они связаны с внешней средой посредством ноздрей, а с носоглоткой – посредством носовых отверстий (хоан). В каждой половине носа на боковой стенке имеются три валика – носовые раковины (верхняя, средняя и нижняя), которые образуют три носовых хода (верхний, средний и нижний). В средний и верхний носовой ход открываются соустья придаточных пазух носа. Две верхнечелюстные пазухи (гайморовы пазухи) – наиболее крупные пазухи, которые располагаются в теле верхней челюсти, проекция пазух находится по бокам от крыльев носа. Две лобные пазухи расположены над переносицей между надбровными дугами в толще лобной кости, имеют различную степень воздушного сообщения – чем хуже, тем тяжелее переносится перепад давления. Клетки решетчатого лабиринта – ячейки решетчатой кости, расположенные между глазницами на уровне основания носа. Клиновидная пазуха, расположенная в теле клиновидной кости, разделена перегородкой на две половины.
В каждой половине носа на боковой стенке имеются три валика – носовые раковины (верхняя, средняя и нижняя), которые образуют три носовых хода (верхний, средний и нижний). В средний и верхний носовой ход открываются соустья придаточных пазух носа. Две верхнечелюстные пазухи (гайморовы пазухи) – наиболее крупные пазухи, которые располагаются в теле верхней челюсти, проекция пазух находится по бокам от крыльев носа. Две лобные пазухи расположены над переносицей между надбровными дугами в толще лобной кости, имеют различную степень воздушного сообщения – чем хуже, тем тяжелее переносится перепад давления. Клетки решетчатого лабиринта – ячейки решетчатой кости, расположенные между глазницами на уровне основания носа. Клиновидная пазуха, расположенная в теле клиновидной кости, разделена перегородкой на две половины.
Какие заболевания верхних дыхательных путей являются противопоказанием к погружениям?
Противопоказания к занятиям дайвингом со стороны ЛОР-органов относительные, поскольку их можно устранить, проведя консервативное или хирургическое лечение.
Это: острые и хронические риниты; острые и хронические синуситы; злокачественные и доброкачественные образования придаточных пазух носа; искривление перегородки носа.
После окончания острых заболеваний верхних дыхательных путей лучше на несколько дней отказаться от погружений до полного восстановления носового дыхания и защитных сил организма. Ведь не только затрудненное носовое дыхание таит опасности. Ослабленный иммунитет на фоне переохлаждения в воде может дать осложнение даже легко перенесенного ОРЗ. Для принятия решения – нырять или нет – надо основываться на своем самочувствии и тяжести перенесенной инфекции.Конечно, сразу после хирургического лечения заболеваний носа и околоносовых пазух не следует погружаться. Восстановление после операций в полости носа и пазухах проходит в течение одного месяца. И даже после этого срока необходимо быть осторожными при первом погружении.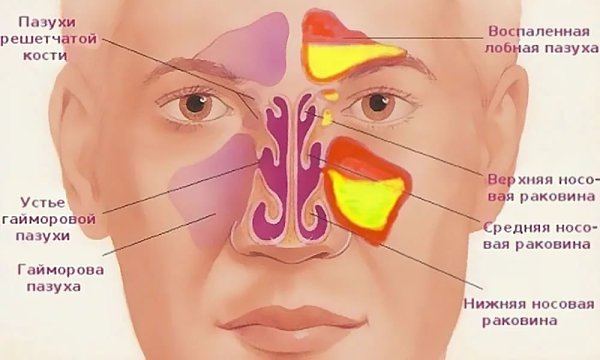 Скорость спуска и подъема должна быть минимальной, чтобы было время оценить свои ощущения.
Скорость спуска и подъема должна быть минимальной, чтобы было время оценить свои ощущения.
Что происходит в пазухах на глубине?
При погружении на глубину на слизистую оболочку носа и околоносовых пазух начинает действовать воздух под давлением, с низкой влажностью. Это приводит к ответным изменениям слизистой оболочки околоносовых пазух. Если область естественных соустий заблокирована, перепад давления провоцирует отек и инфильтрацию слизистой оболочки носа и околоносовых пазух, а при дальнейшем нарастании давления формируется подслизистая гематома.
Как можно заподозрить, что произошла баротравма придаточных пазух носа?
В этом случае при погружении на глубину резко появляется боль в области придаточных пазух носа, которая нередко настолько сильная, что заставляет ныряльщика немедленно всплыть. После всплытия боль уменьшается, если вы успели быстро отреагировать и была небольшая глубина. Иногда боль может появиться и во время всплытия.
Каковы симптомы баротравмы придаточных пазух носа?
Это резкая головная боль, которую по силе можно сравнить с зубной болью. Локализация боли варьирует в зависимости от пораженных пазух – переносица, скулы, верхние зубы, лоб. Возникает при погружении или всплытии и сохраняется на поверхности. Нередко баросинусит сочетается с бароотитом, что проявляется заложенностью, болью и шумом в ушах. Остальные симптомы непостоянны – возможны заложенность носа, слизистые выделения из носа, носовое кровотечение. Неврологические симптомы могут быть связаны с поражением прилежащих тройничного нерва и подглазничного нерва.
Какие бывают степени баротравмы и что поражается?
В зависимости от выраженности симптомов выделяют три класса тяжести баротравмы (В. Вайсман).1 класс. Просто дискомфорт в области пазух (не сопровождаемый изменениями на рентгенограмме) придаточных пазух носа. 2 класс. Сильная головная боль длительностью до 24 ч. (с утолщением слизистой оболочки придаточных пазух носа на рентгенограмме). 3 класс. Сильная головная боль длительностью более 24 ч. (с выраженным отеком в придаточных пазухах носа на рентгенограмме) и носовым кровотечением.В большинстве случаев баротравм поражаются лобные пазухи, что связано с анатомически узким носолобным каналом даже у здоровых людей. Баротравма верхнечелюстных, решетчатых и клиновидных пазух встречается реже и в большинстве случаев связана с острой респираторной инфекцией. Величина перепада давления, необходимого для баротравмы, индивидуальна и зависит от размеров естественного соустья пазухи и скорости погружения.
(с утолщением слизистой оболочки придаточных пазух носа на рентгенограмме). 3 класс. Сильная головная боль длительностью более 24 ч. (с выраженным отеком в придаточных пазухах носа на рентгенограмме) и носовым кровотечением.В большинстве случаев баротравм поражаются лобные пазухи, что связано с анатомически узким носолобным каналом даже у здоровых людей. Баротравма верхнечелюстных, решетчатых и клиновидных пазух встречается реже и в большинстве случаев связана с острой респираторной инфекцией. Величина перепада давления, необходимого для баротравмы, индивидуальна и зависит от размеров естественного соустья пазухи и скорости погружения.
Что делать, если вы получили баротравму придаточных пазух носа?
В случае возникновения головной боли необходимо произвести контролируемое всплытие. Первой помощью являются сосудосуживающие капли в нос – називин, ксимелин, которые должны иметься в аптечке каждого ныряльщика. Они помогут восстановить носовое дыхание и раскрыть естественные соустья придаточных пазух носа, обеспечив тем самым выравнивание давления с окружающей средой. Применение антигистаминных препаратов (зиртек, эриус, цетрин и т. д.) позволит уменьшить развившийся отек в околоносовых пазухах, а следовательно, уменьшает болевой синдром. Применение нестероидных противовоспалительных средств (нурофен, пенталгин) также оправдано, поскольку действие препаратов позволяет уменьшить воспаление и обезболить. Естественно, по возвращении необходимо сделать рентгенограмму придаточных пазух носа и показаться ЛОР-врачу. При непрекращающемся болевом синдроме и сохраняющемся отеке в пазухах (это покажет рентгеновский снимок) показана инфузионная противоотечная терапия, например, с хлористым кальцием и дексаметазоном.
В каких случаях необходимо делать рентгенографию придаточных пазух носа?
Показаниями являются следующие.Перед погружением: острые воспалительные явления в полости носа, сопровождающиеся заложенностью носа, слизистыми или гнойными выделениями из носа. После погружения: резкая головная боль, возникшая при погружении под воду.Показаниями для КТ придаточных пазух носа являются хронические процессы в полости носа и околоносовых пазухах. Это необходимо для профилактики возникновения баротравмы.
После погружения: резкая головная боль, возникшая при погружении под воду.Показаниями для КТ придаточных пазух носа являются хронические процессы в полости носа и околоносовых пазухах. Это необходимо для профилактики возникновения баротравмы.
Как избежать баротравмы придаточных пазух носа?
Никогда не ныряйте, если у вас не дышит нос. Это касается как острых ринитов и синуситов инфекционной природы, так и хронической патологии, при которой заблокировано носовое дыхание (полипы, доброкачественные и злокачественные новообразования). Искривление перегородки не является противопоказанием к погружению, если степень искривления не влияет на носовое дыхание и способность продуваться и не блокирует естественные отверстия пазух. Кисты околоносовых пазух неблагоприятно сказываются на погружении, поскольку перепад давления может спровоцировать или усилить боль. Поэтому перед глубоководным погружением лучше обследоваться у ЛОР-врача и удалить все возможные факторы, провоцирующие баротравму.–
Можно ли погружаться, если есть остаточный насморк после перенесенной респираторной инфекции?
Многие считают, что погружение при остаточных острых ринитах и синуситах возможно с применением сосудосуживающих капель. Действительно, эти препараты облегчают носовое дыхание, но срок их действия ограничен. Если вы планируете длительное пребывание под водой, больше 1,5–2 часов, действие капель на всплытии уменьшится, повысив риск поражения пазух и среднего уха.Осуществляйте самоконтроль перед погружением, поскольку решение о погружении принимаете ВЫ сами!
Для уменьшения риска развития баротравмы необходимо выбрать оптимальную скорость погружения, не влияющую на ваше самочувствие, позволяющую успевать продуваться. И самое главное – не погружайтесь, если у вас есть проблемы с носовым дыханием!
Текст: Ирина Скиданова – заведующая отделением оториноларингологии, подводный пловец CMAS Фото: Владимир Гудзев
Клиническое значение вариантов анатомического строения верхнечелюстной и лобной пазух.
 часов на заседании Диссертационного Совета совета Д 208.091.01 при Санкт Петербургском научно – исследовательском институте уха, горла, носа и речи по адресу: 198013, г. Санкт – Петербург, ул. Бронницкая. 9.
часов на заседании Диссертационного Совета совета Д 208.091.01 при Санкт Петербургском научно – исследовательском институте уха, горла, носа и речи по адресу: 198013, г. Санкт – Петербург, ул. Бронницкая. 9.
С диссертацией можно ознакомиться в библиотеке Санкт – Петербургского научно – исследовательского института уха, горла, носа и речи.
Автореферат разослан « »
г.
Ученый секретарь диссертационного совета
Дроздова М.В.
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ Актуальность темы. Варианты анатомического строения околоносовых пазух (ОНП) имеют очень важное клиническое значение,
, > ,1 • ” ” . ÍV :
создавая условия для атипичного протекания патологического процесса, усложняя задачи врача при хирургическом вмешательстве и затрудняя течение послеоперационного периода.
До появления компьютерной томографии (КТ) изучение анатомического строения околоносовых пазух осуществлялось на морфологическом материале (М.В. Милославский, 1903; Ш.И. Абрамов, 1953; Н.Г. Костоманова, I960; Д.Е. Танфильев, 1964; -Я:А.. Гальперин, 1928; Haike Н., 1911). Поэтому анализируемый материал ¡редко превышал несколько десятков, максимально -сотен анатомических препаратов. Ситуация радикально изменилась с появлением метода КТ, которая позволяет прижизненно изучать особенности анатомического строения околоносовых пазух на основе анализа компьютерных томограмм (И.С. Пискунов, 2002; И.В. Гайворонский, 2009; Earvaker J., 1993, Lee М.К, 2010).
Усовершенствование . методов диагностики, расширение техники хирургических вмешательств на околоносовых пазухах обусловливают новый подход к вопросам, которые казались достаточно изученными. Все более необходимым становится знание анатомических деталей, которые использует оториноларинголог, работающий с эндоскопом, и рентгенолог, имеющий в своем распоряжении современную аппаратуру. Одним из требований стала высокая точность В( определении формы, пространственного расположения и возрастных изменений анатомических структур (B. C. Сперанский, 1988).
C. Сперанский, 1988).
Знание деталей анатомического строения ОНП и полости носа особенно актуально в связи с тем, что в последние десятилетия во всем мире отмечен значительный рост воспалительных заболеваний этих органов (С.З. Пискунов, 1991; А.С. Лопатин, 2006; С.М. Пухлик, 2009). Однако до сегодняшнего дня нет работ, посвященных анализу состояния эндоназальных структур у больных с впервые возникшим бактериальным поражением околоносовых пазух.
Степень разработанности темы. В ходе исследования автором были изучены труды отечественных и зарубежных ученых, внесших значительный вклад в изучение строения лобных пазух: Костоманова Н.Г., Майкова-Строганова. B.C. и Рохлин Д.Г., Милославский М.В., Таренецкий A.B., Onodi A., Turner L., Zuckerkandl Е. и др. Различные варианты классификации лобных пазух в разное время предлагали Косинская Н.С., Костоманова Н.Г., Куранов Н.И., Лгиврушенкова З.А., Шейх-Заде Р.Н. Изучению анатомического строения верхнечелюстных пазух посвящены труды Воробьева В.П., Калина В.О., Мнхалойца Н.И., Раубер А., Свержевского Л.И., Танфильева Д.Е., Haike Н., Onodi A., Zuckerkandl Е. и др. Классификации верхнечелюстных пазух предлагались Брандсбургом Б.Б., Гайворонским И.В., Михалойцем Н.И., Zuckerkandl Е. С появлением и распространением новых высокоинформативных методов исследования ОНП, таких как KT и эндоскопия, появилась возможность более детального изучения ОНП и эндоназальных структур. Однако в современной медицинской литературе представлено недостаточно работ, посвященных вариантной анатомии ОНП и ее клиническому значению.
В отечественной литературе до недавнего времени не было исследований, непосредственно посвященных такому варианту строения ОНП, как «незавершенная пневматизация», равно как и не было самого термина. В зарубежных публикациях Welker K.M. и соавт. обозначают подобное состояние как «arrested pneumatization». Таким образом, в данном диссертационном исследовании впервые в отечественной медицинской литературе рассматривается «незавершенная пневматизация» ОНП и предлагаются дифференциально-диагностические критерии данного состояния.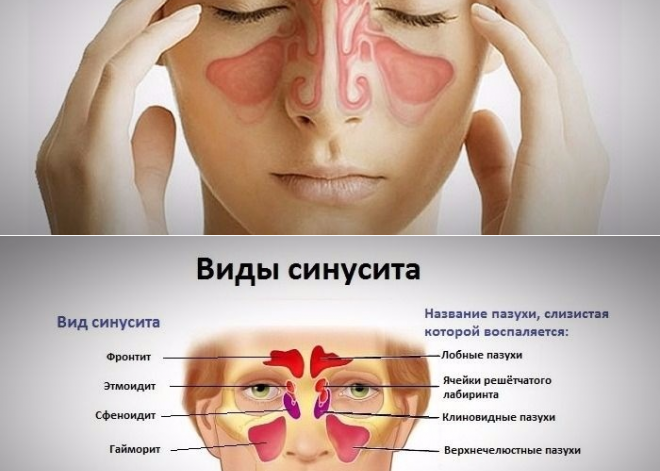
Вопросу фз’нкционального и клинического значения эндоназальных структур посвящены работы Мезенцевой О.Ю., Пискунова B.C. и др. Однако на сегодняшний день недостаточно исследований, посвященных определению частоты тех или иных анатомических эндоназальных аномалий у пациентов с впервые возникшим бактериальным риносинуситом.
Цель исследования: на основании анализа рентгеновских компьютерных томограмм черепа и околоносовых пазух изучить варианты анатомического строения лобной и верхнечелюстной пазух и определить их клиническое значение. Изучить состояние эндоназальных анатомических структур у больных с первично выявленным бактериальным поражением передней группы околоносовых пазух. Задачи исследования:
1. Изучить варианты анатомического строения лобных и верхнечелюстных пазух, определить их частоту и клиническое значение, используя методику рентгеновской компьютерной томографии.
2. Определить особенности развития лобных пазух в раннем детском и подростковом возрасте.
3. Изучить особенности постнатального развития околоносовых лазух у пациентов с врожденной и приобретенной внутричерепной патологией, сопровождающейся уменьшением объема головного мозга.
4. Определить дифференциально-диагностические критерии «незавершенной пневматизации» и фиброзной остеодисплазии околоносовых пазух.
5. Разработать классификацию вариантов анатомического строения лобной и верхнечелюстной пазух.
6. Используя методику эндоскопического исследования, оценить состояние слизистой оболочки полости носа, структур остиомеатального комплекса, перегородки носа у больных с впервые выявленным бактериальным поражением передней группы околоносовых пазух.
7. Изучить функциональное состояние мерцательного эпителия слизистой оболочки полости носа у пациентов с впервые возникшим бактериальным синуситом.
Научная новизна исследования. В выполненной работе впервые проведено детальное изучение вариантов анатомического строения лобных и верхнечелюстных пазух на основании анализа 13950 компьютерных томограмм черепа и ОНП пациентов, проходивших исследование в отделении
компьютерной томографии Курской областной клинической больницы с 2000 по 2011 годы.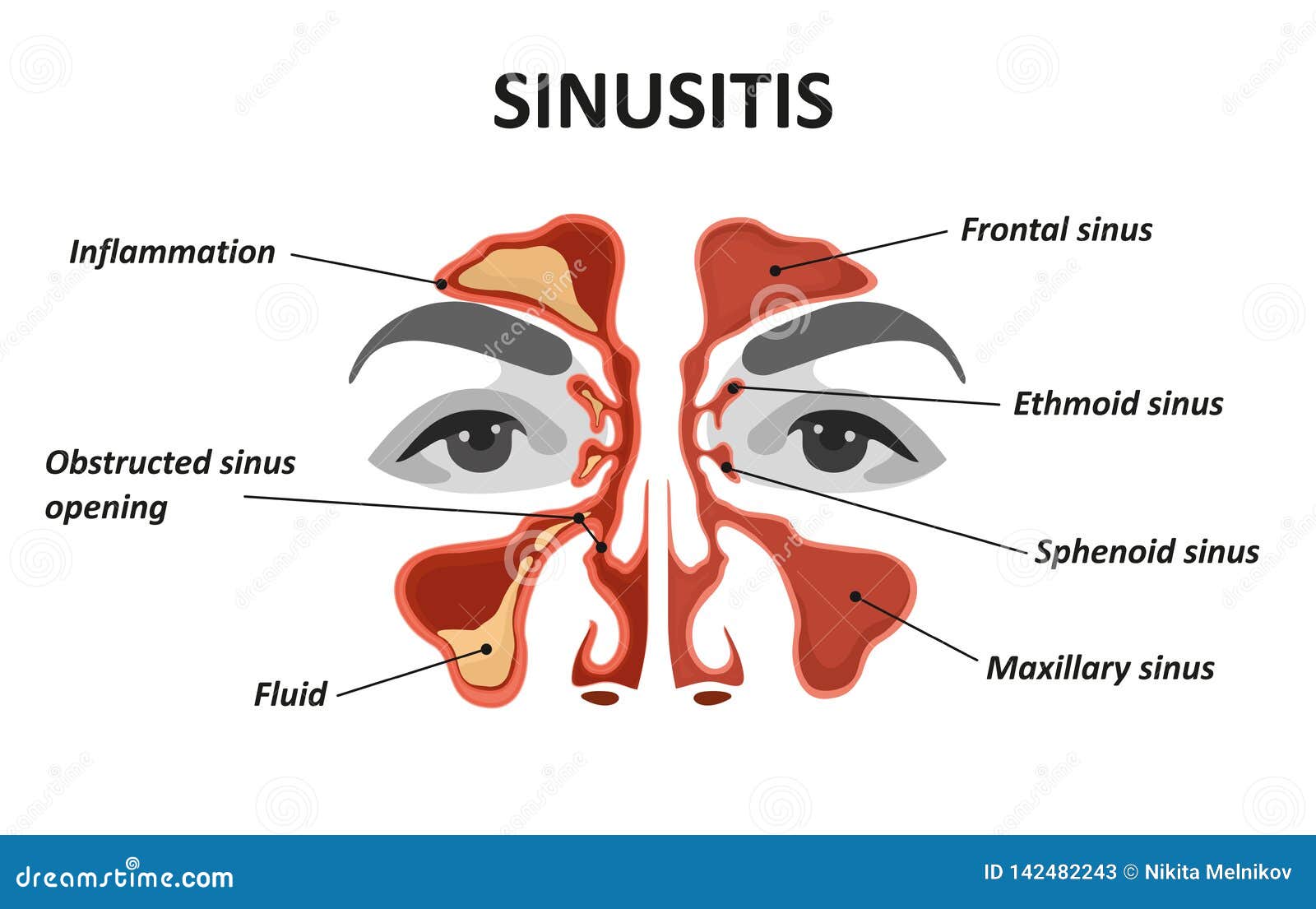 Предложена классификация вариантов анатомического строения лобных и верхнечелюстных пазух в зависимости от степени их пневматизации и наличия дополнительных костных структур.
Предложена классификация вариантов анатомического строения лобных и верхнечелюстных пазух в зависимости от степени их пневматизации и наличия дополнительных костных структур.
Впервые описаны и систематизированы углубления лобной и верхнечелюстной пазух, установлена частота их встречаемости, клиническое значение.
Впервые изучено строение ОНП у больных с постнатальной патологией головного мозга и выявлена взаимосвязь процессов развития пазух и мозга.
‘Впервые в отечественной литературе описаны: случаи «незавершенной пневматизации» (НП) околоносовых пазух и определены дифференциально-диагностические критерии этого состояния.
Выполнен анализ состояния внутриносовых структур у больных с первично выявленным бактериальным синуситом и впервые определена частота различных анатомических эндоназальных аномалий у этих пациентов.
Теоретическая и практическая значимость. Работа направлена на удовлетворение потребностей практического здравоохранения -совершенствование методов диагностики и лечения больных с патологией лобной и верхнечелюстной пазух.
Знание вариантов анатомического строения лобной и верхнечелюстной пазух позволяет прогнозировать распространение патологического процесса на близлежащие органы, что может повысить эффективность диагностики, консервативного и хирургического лечения, сократить сроки обследования и пребывания больных в стационаре, ускорить выздоровление пациентов, снизить уровень инвалидизации.
Предложенные рентгенологические дифференциально-диагностические критерии «незавершенной пневматизации» и фиброзной остеодисплазии околоносовых пазух позволят избежать диагностических ошибок ринологам и лучевым диагностам.
Методология и методы исследования. С целью изучения вариантов анатомического строения лобной и верхнечелюстной пазух был
выполнен анализ данных рентгеновской КТ 13950 больных, прошедших обследование в отделении рентгеновской компьютерной томографии Курской областной клинической больницы за период 2000 – 2011 гг. Все исследования выполнялись в связи с предполагаемой патологией головного мозга или ОНП. В зону исследования входили лобные, верхнечелюстные, клиновидные пазухи, клетки решетчатого лабиринта и смежные анатомические структуры. Из общего количества для изучения особенностей анатомического строения лобных пазух были использованы результаты исследования 11986 пациентов, верхнечелюстных пазух — 1964 пациентов. Возраст обследованных больных варьировал от 1 месяца до 84 лет в группе для изучения лобных пазух и от 16 до 74 лет – в группе исследования анатомического строения верхнечелюстных пазух.
Все исследования выполнялись в связи с предполагаемой патологией головного мозга или ОНП. В зону исследования входили лобные, верхнечелюстные, клиновидные пазухи, клетки решетчатого лабиринта и смежные анатомические структуры. Из общего количества для изучения особенностей анатомического строения лобных пазух были использованы результаты исследования 11986 пациентов, верхнечелюстных пазух — 1964 пациентов. Возраст обследованных больных варьировал от 1 месяца до 84 лет в группе для изучения лобных пазух и от 16 до 74 лет – в группе исследования анатомического строения верхнечелюстных пазух.
С целью изучения состояния и особенностей развития лобных пазух в раннем детском и подростковом возрасте мы проанализировали компьютерные томограммы головного мозга и ОНП пациентов в возрасте от 1 месяца до 15 лет в количестве 1079 человек. Мальчиков было 547, девочек – 532. КТ пациентам проводилась по поводу предполагаемой патологии головного мозга и околоносовых пазух. Оценивалось наличие лобных пазух, воздушность, симметричность их развития по возрастным группам.
Для изучения особенностей развития ОНП у больных с внутричерепной патологией нами проведен анализ результатов КТ головного мозга и околоносовых пазух из архива отделения компьютерной и рентгеновской томографии Курской областной клинической больницы за промежуток времени с 1994 года по 2010 год. В ходе изучения была отобрана группа пациентов, состоящая из 38 пациентов с избыточным развитием лобных, клиновццных и решетчатых пазух в сочетании с внутричерепной патологией (Табл. 3). В группе пациентов было 24 мужчины (63,2%), 14 женщин (36,8%). Всем пациентам выполнялась КТ головного мозга и околоносовых пазух в течение нескольких лет с момента возникновения внутричерепной патологии. Таким образом, имелась возможность проследить в динамике за изменением головного мозга и параназальных синусов, а также их взаимоотношениями.
В ходе исследования особенностей строения ОНП по данным компьютерной томографии нами было выделено 2 группы пациентов с нарушением пневматизации параназальных синусов. В первую группу, состоящую из 2]. человека вошли пациенты с «незавершенной пневматизацией» околоносовых пазух. Возраст пациентов колебался от 6 до 37 лет, мужчин было 13, женщин – 8 человек. Во вторую группу мы отобрали 10 пациентов с фиброзной остеодис плаз ней (ФОД) челюстно-лицевой области, у которых в патологический процесс были вовлечены околоносоиые пазухи (5 мужчин и 5 женщин). По возрасту пациенты распределились следующим образом: до 20 лет – один, 20-30 лег – двое, 30-40 лет – четверо, 40-50 лет – двое, старше 50 лет -один.
В первую группу, состоящую из 2]. человека вошли пациенты с «незавершенной пневматизацией» околоносовых пазух. Возраст пациентов колебался от 6 до 37 лет, мужчин было 13, женщин – 8 человек. Во вторую группу мы отобрали 10 пациентов с фиброзной остеодис плаз ней (ФОД) челюстно-лицевой области, у которых в патологический процесс были вовлечены околоносоиые пазухи (5 мужчин и 5 женщин). По возрасту пациенты распределились следующим образом: до 20 лет – один, 20-30 лег – двое, 30-40 лет – четверо, 40-50 лет – двое, старше 50 лет -один.
С целью изучить состояние эндоназальных анатомических структур у больных с первично выявленным бактериальным поражением передней группы ОНП, нами было обследовано 100 больных, находившихся на лечении в ЛОР-отделении Курской областной клинической больницы в возрасте от 5 до 62 лет с первично выявленным бактериальным синуситом. Они составили основную группу исследования. Эти пациенты ранее никогда не болели синуситом, не обращались к врачу с ривологическими жалобами, не использовали длительно какие-либо местные лекарственные препараты. Для изучения функционального состояния нормальной слизистой оболочки носа была отобрана контрольная группа пациентов.
Эндоскопический осмотр полости носа проводился с помощью ригидных эндоскопов фирмы «Шторц» или «Элепс» с оптикой 0°, 30°, 70°. Результаты эндоскопического осмотра фиксировались видеозаписью.
КТ выполнялась на компьютерном томографе третьего поколения Somatom CRX фирмы Siemens, на спиральном двухсрезовом компьютерном томографе Hi Speed NXI фирмы General Electric, на мультиспиральном 64-срезовом компьютерном томографе Light Speed VCT фирмы General Electric.
В целях комплексного исследования эндоназальных структур и функционального состояния слизистой оболочки носа у больных с впервые возникшими синуситами всем пациентам, помимо передней и задней риноскопии, эндоскотгческого осмотра полости носа выполнялось
исследование мукоцилиарной транспортной системы, эндоназальная термометрия и передняя активная риноманометрия.
Состояние мукоцилиарной транспортной системы слизистой оболочки носа оценивалось нами до выполнения лечебно-диагностической пункции пораженной пазухи с помощью полимерной водорастворимой плёнки из оксипропилметилцеллюлозы, содержащей сахарин и метиленовый синий (С.З. Пискунов, Ф.Н. Завьялов, Л.Н. Ерофеева, 1995).
Температуру слизистой оболочки полости носа измеряли электротермометром ТПЭМ-1. Точечный датчик КМТ-14 медицинского электротермометра ТПЭМ-1 помещался на передний конец нижних носовых раковин, перегородку носа и передний конец средних носовых раковин.
Мы использовали компьютерный риноманометр 1ШпотапотеГег РС 200 (фирмы АТМОБ, Германия), позволяющий проводить переднюю активную риноманометрию (ПАРМ). Этим методом выявляется носовое сопротивление на основе количественного измерения носового воздушного потока и давления.
Основные положения, выносимые на защиту:
1. Развитие лобных пазух у детей в постнатальном периоде начинается в возрасте 4-7 лет.
2. Варианты анатомического строения лобных и верхнечелюстных пазух оказывают влияние на развитие патологических процессов в этих органах.
3. «Незавершенная пневматизация» околоносовых пазух является не патологическим состоянием, а вариантом развития, обусловленным нарушением процесса формирования пазух в постнатальном периоде.
4. Существует взаимосвязь постнатального развития околоносовых пазух и головного мозга.
5. Различные виды деформации перегородки носа и аномалии строения структур остиомеатального комплекса являются основной причиной развития воспалительных заболеваний околоносовых пазух.
Внедрение в практику. Разработанные методики диагностики и лечения внедрены в практику работы ЛОР – отделений Курской областной клинической больницы, Курской городской больницы имени Николая
Сергеевича Корогкова, МСЧ №125 г. Курчатов, Белгородской городской 6ольнице.1 №2.
Степень достоверности результатов исследования высока и обеспечена достаточным количеством клинических наблюдений (13950 компьютерных томограмм пациентов, 100 больных с впервые возникшим бактериальным рино екну ситом, 100 человек группы сравнения).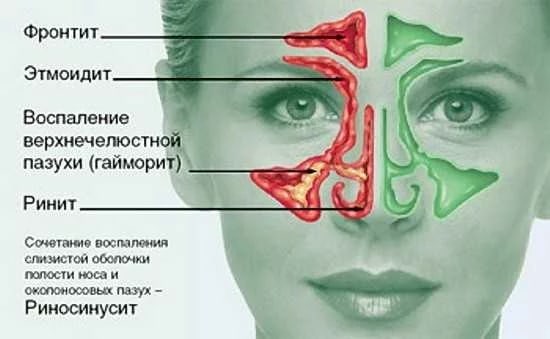 Исследования выполнены на сертифицированном оборудовании, использованы современные методы обследования. Полученные данные анализировались с помощью электронных таблиц M¡crosoft®Exel 2003. Статистическая обработка проводилась с использованием программы Statistica 6.0. Для статистической обработки данных применялись: методы описательной статистики; критерий %2 (хи-квадрат). Оценка достоверности различий между парными независимыми выборками проводилась с: использованием «t» критерия Стьюдента.
Исследования выполнены на сертифицированном оборудовании, использованы современные методы обследования. Полученные данные анализировались с помощью электронных таблиц M¡crosoft®Exel 2003. Статистическая обработка проводилась с использованием программы Statistica 6.0. Для статистической обработки данных применялись: методы описательной статистики; критерий %2 (хи-квадрат). Оценка достоверности различий между парными независимыми выборками проводилась с: использованием «t» критерия Стьюдента.
Апробация работы. Основные положения работы доложены и обсуждены на 75-ой всероссийской научной конференции студентов и молодых ученых с международным участием в г. Курске 21.04.2010 г., XI съезде оториноларингологов Украины 17 – 19 мая 2010 г., г. Судак, итоговой научной конференции сотрудников КГМУ, Центрально-Черноземного научного центра РАМН и отделения РАЕН, посвященной 76-летию Курского государственного медицинского университета 3.02.2011г., XVIII съезде оториноларингологов России 26 – 28 апреля 2011г. в Санкт-Петербурге, на межрегиональной научно-практической конференции «Воспалительные заболевания ЛОР-органон: реальность и перспективы» 31.03.2012 г., г. Курск, на украинско-российской конференции оториноларингологов «Инновации в диагностике и лечении JIOP-заболеваний», посвященной 90-летию кафедры оториноларингологии Харьковского национального медицинского университета 5-6 апреля 2012 г., г. Харьков, на всероссийской научной конференции студентов и молодых ученых с международным участием «
Молодежная наука и современность» 18 – 19 апреля 2012., г. Курск. По материалам диссертации опубликовано 11 печатных работ, из них 8 – в
рецензируемых научных журналах, утвержденных ВАК Министерства образования и науки.
ОСНОВНЫЕ РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ
Развитие лобных пазух у детей в возрасте от 1 месяца до 15 лет.
Анализ показал, что по данным КТ у всех 146 пациентов в возрасте от 1 до 11 месяцев и от одного года до 3 лет лобные пазухи отсутствуют. В возрасной группе от 4 до 7 лет, состоящей из 176 человек, лобные пазухи отсутствовали у 126 пациентов (71,6%), у 16 пациентов (9,1%) имелась одна пазуха, у 34 детей были представлены обе лобные пазухи (19,3%). У детей в возрасте от 8 до 11 лет (174) в большинстве случаев представлены оба фронтальных синуса (76 человек или 43,7%), отсутствие пазух наблюдалось у 52 пациентов (29,9%) и в 46 случаях имелась одна пазуха (26,4%). В старшей возрастной группе от 12 до 15 лет, состоящей из 583 пациентов, наличие обеих лобных пазух наблюдалось в 91,4% случаев (533 человека), в 31 случае имелась одна лобная пазуха (5,3%), а отсутствие лобных пазух определялось у 19 детей (3,3%).
Таким образом, согласно результатам нашего исследования, у детей до 3 лет лобные пазухи отсутствуют. Начало формирования фронтальных синусов происходит в возрасте 4-7 лег, причем, в данной возрастной группе почти у 20% детей лобные пазухи изначально формируются асимметрично. К 12 — 15 годам у большинства пациентов (91,4%) имеются обе лобные пазухи, одна пазуха представлена у 5,3% детей, а в 3,3% лобные пазухи отсутствуют в данной возрастной группе.
Варианты пневматизации лобных пазух. На основании проведенных исследований мы предложили следующую классификацию лобных пазух в зависимости от степени их развития:
1. Агенезия лобной пазухи — отсутствие фронтального синуса.
2. Гипогенезия лобной пазухи — пазуха определяется в виде зачатка.
3. Лобные пазухи, распространяющиеся в лобную чешую выше надпереносицы, но не выходяшие за пределы границ лобной кости.
4. Гипергенезия лобной пазухи – фронтальный синус выходит за пределы нормальных границ лобной кости, распространяясь в соседние кости или вызывая ее деформацию .
5. Лобная пазуха с углублениями или карманами, распространяющимися в отростки кости и соседние кости.
6. Многокамерная лобная пазуха – фронтальный синус с наличием полных или неполных перегородок.
Частота встречаемости различных вариантов пневматизации лобных пазух, согласно нашим данным, представлена в Таблице 1.
Таблица 1
Частота вариантов пневматизации лобных пазух
Вариант пневматизации лобных пазух Количество человек %
Агенезия лобных пазух 726 6,7%
Гипогенезия лобных пазух 503 4,6%
Нормальная пневмагизация лобных пазух 8727 80,0%
Гипергенезия лобных пазух 951 8,7%
Всего 10907 100%
Углубления и карманы лобных пазух. На основании результатов наших исследований мы выделили следующие карманы лобных пазух: орбитальный, скуловой, височный, петушиного гребня, этмоидальный, носовой.
Орбитальный карман формируется при распространении лобной пазухи в глазничщто часть лобной кости. В нашем исследовании он встречался у 404 пациентов (3,7%). При достаточно выраженном орбитальном углублении между передней черепной ямкой и орбитой формируется дополнительная воздушная полость, которая при развитии в пазухе воспалительного процесса может способствовать его переходу на структуры глазницы и в полость черепа. Клинически важным также является близкий контаст значительно развитого глазничного углубления с каналом зрительного нерва и верхней глазничной щелью.
Скуловой карман формируется при сильном развитии пазухи в чешуе лобной кости кнаружи, вдоль надглазничного края, при этом синус распространяется за границу ямки слезной железы в скуловой отросток. В нашем исследовании он встречался в 142 случаях (1,3%). Клиническое значение его обусловлено близким расположением слезной железы, в связи с чем возможно распространение инфекционного процесса из пазухи на железу.
Височным карманом лобной кости следует считать выступ, распространяющийся книзу и кзади от височной линии. В ходе нашего исследования мы обнаружили 92 случая наличия височного кармана лобной пазухи (0,8%). Воспалительный процесс, развивающийся в такой пазухе, может протекать с атипичной симптоматикой, а именно с сильными височными болями по типу мигренозных, на которые в первую очередь могут жаловаться больные.
Карман петушиного гребня формируется при распространении пневматизации из лобной пазухи на лобный и, далее, петушиный гребень. В нашем исследовании этот карман встречался в 78 случаях (0,7%). Если лобная пазуха формирует карман в петушиный гребень, то обонятельная ямка, лежащая рядом, образует выступ в пазуху. При оперативных вмешательствах на лобной пазухе этот выступ может быть не замечен и удален ложкой, что может привести к повреждению твердой мозговой оболочки и развитию менингита. Клиническое значение кармана петушиного гребня обусловлено еще тем фактом, что при его значительном развитии лобная пазуха вступает в непосредственный контакт с обонятельными луковицами и волокнами обонятельных нервов. Кроме того, отросток твердой мозговой оболочки, прикрепляющийся в области слепого отверстия, так же оказывается в непосредственной близости к фронтальному синусу, что при гнойном воспалительном процессе в нем может привести к развитию внутричерепных осложнений.
Этмоидальный карман формируется при распространении пневматизации лобной пазухи в дорзальном направлении, вдоль края решетчатой вырезки с выходом на свод решетчатой кости вплоть до продырявленной пластинки. В ходе нашего исследования мы встретили 3
случая наличия такого кармана лобной пазухи (0,03%). При асимметричном развитии этих карманов дно передней черепной ямки в медиальных отделах будет располагаться на разной высоте, что соответствующим образом отражается на расположении базальных отделов лобных долей и обонятельных луковиц.
Носовой карман встречается в 194 случаях (1,8%) в тех случаях, когда лобная пазуха формирует выступ в медиальных отделах нижней стенки, распространяющийся в передние отделы носовой части кости. Мы наблюдали 194 пациента с наличием носового кармана (1,8%). При вертикальном положении человека дно носового углубления является самой низкой точкой лобной п¡13ухи, поэтому, в случаях воспалительного процесса, секрет может скапливаться в кармане, вызывая болевые ощущения в области переносицы. Если у входа в карман имеется костный гребень или участок полипозно измененной слизистой оболочки, может возникнзггь затруднение оттока содержимого из углубления и течение фронтита может принять затяжной характер.
Дополнительные костные структуры лобных пазух. Среди вариантов анатомического строения лобных пазух можно вьщелить фронтальные синусы, разделенные полными или неполными перегородками. В нашем исследовании перегородки лобных пазух встречались в 83 случаях (0,76% от общего количества пациентов старше 15 лет), причем 4 из тех (4,8%) были полными, 79 (95,2%) – неполными. Существование двухкамерных лобных пазух, сообщающихся между собой узким отверстием, имеет немаловажное клиническое значение, так как возможна полная облитерация имевшегося соустья и полная изоляция одной из камер, что в конечном итоге может привести к кистевидному растяжению ее и развитию мукоцеле или пиоцеле.
Варианты иневматшации верхнечелюстных пазух. По результатам исследования нами, предложена следующая классификация верхнечелюстных пазух в зависимости ст степени их пневматизации:
1. Агенезия верхнечелюстной пазухи – отсутствие максиллярного синуса.
2. Гипогенезия: верхнечелюстной пазухи – недоразвитие максиллярного синуса.
3. Нормальная пневматизация верхнечелюстных пазух — полость пазух и локализуется в теле верхнечелюстной кости, не распространяясь в ее отростки и не выходя за ее пределы, дно пазухи находится на уровне дна полости носа.
4. Гипергенезия верхнечелюстной пазухи – максиллярный синус выходит за пределы нормальных границ верхнечелюстной кости, распространяясь в соседние кости, вызывая деформацию соседних анатомических структур.
5. Верхнечелюстная пазуха с углублениями или карманами, распространяющаяся за пределы тела верхней челюсти, в ее отростки и даже соседние кости.
6. Многокамерная верхнечелюстная пазуха — максиллярный синус с наличием полных или неполных перегородок.
Частота встречаемости различных вариантов пневматизации верхнечелюстных пазух, согласно нашему исследованию, представлена в таблице 2.
Таблица 2
Частота вариантов пневматизации верхнечелюстной пазухи
Вариант пневматизации верхнечелюстной пазухи Количество пациентов %
Агенезия 4 0,2%
Гипогенезия 47 2,4%
Нормальная пневматизация 1912 97,35%
Гипергенезия 1 0,05%
Всего 1964 100%
Углубления и карманы верхнечелюстных пазух. Учитывая морфологию верхнечелюстных пазух и топографо-анатомические взаимоотношения верхнечелюстной кости с соседними костными структурами, мы выделили следующие виды углублений или карманов верхнечелюстных
пазух: альвеолярный, небный, скуловой, инфраорбитальный или передний слезный (прелакримальный), клиновидный или сфеноидальный, небной кости.
. Альвеолярный карман формируется при распространении пневматизации на альвеолярный отросток верхней челюсти. В нашем исследовании альвеолярный карман наблюдался у 349 пациентов (17,8%). Наличие данного кармана может создавать анатомические условия для развития одонтогенного гайморита.
Небный карман верхнечелюстной пазухи является как бы продолжением альвеолярной бухты в небный отросток верхней челюсти. Мы наблюдали 4 пациента (0,2%) с наличием такого кармана. При значительном развитии последний может глубоко внедряться в твердое небо, а медиальный край кармана может доходить до небного шва и альвеолы клыка. При этом ротовая пластинка твердого неба может быть значительно истончена, и при скоплении гноя в пазухе может служить местом образования периоститов и фистул.
Скуловой карман верхнечелюстной пазухи формируется в верхнелатеральной углу ее за счет резорбции губчатого вещества скулового отростка верхней челюсти. В нашем исследовании такой карман наблюдался у 17 пациентов (0,9%). Существенного клинического значения не имеет.
Инфрсюрб-атапьный или передний слезный (прелакримальный) карман верхнечелюстной пазухи распространяется в лобный отросток верхней челюсти. Он ограничен сзади слезно-носовым протоком, а снаружи — подглазничным каналом. Мы наблюдали 251 пациента (12,8%) с наличием такого кармана. Слезно-носовой канал может глубоко вдаваться в прелакримальный карман и оказывается окружен пазухой с трех сторон. Такой близкий контакт может способствовать переходу воспалительного процесса из пазухи на слезный мешок, слезно-носовой канал и передние ячейки решетчатой кости. При таком анатомическом варианте существует возможность повреждения в ходе операции тонкой костной стенки, отделяющей инфраорбитальный карман верхнечелюстной пазухи от слезного мешка и слезно-носового канала.
Клиновидный_карман формируется в задне-верхнем углу
верхнечелюстной пазухи и распространяется вверх вдоль бумажной пластинки
решетчатой кости и сфеиоидального отростка небной кости к передней поверхности клиновидной кости. В нашем исследовании этот карман встречался в 9 случаях (0,5%). В большинстве случаев эта бухта входит в контакт с задними ячейками решетчатой кости, а также клиновидной пазухой , что создает предпосылки для перехода воспалительного процесса из одной пазухи в другую.
Карман небной кости формируется в заднем углу верхнечелюстной пазухи и распространяется на небную кость. В нашем исследования этот карман встретился у 3 пациентов (0,15%). Клиническое значение связано с более тесным, чем обычно, контактом верхнечелюстной пазухи с большим небным каналом и крылонебной ямкой, а в конечном счете, с крылонебным ганглием, небными нервами и артериями.
Дополнительные костные структуры верхнечелюстных пазух. В нашем исследовании неполные костные перегородки максиллярных синусов наблюдались в 41 случае (2,09%). Наиболее частой локализацией их являлись верхне-задние и верхне-передние углы синуса, а также нижняя стенка. Такие перегородки разделяют пазуху на два или более карманов или камер различной величины, которые сохраняют связь между собой. Также мы наблюдали 2 случая наличия полных перегородок верхнечелюстной пазухи. В одном из них пазуха оказалась разделенной на переднюю и заднюю камеры. Передняя камера открывалась через естественное соустье в средний носовой ход, а задняя – в верхний носовой ход. При таком варианте анатомического строения верхнечелюстной пазухи могут возникнуть сложности в постановке диагноза при наличии патологического процесса в одной из камер. Избежать диагностических ошибок в подобной ситуации позволяет выполнение КТ ОНП. «Незавершенная пневматизация» и фиброзная остеодисплазия околоносовых пазух. «Незавершенная пневматизация» (НП) околоносовых пазух — это вариант анатомического строения параназальных синусов, обусловленный нарушением процесса формирования пазухи в постнательном периоде. При этом будет наблюдаться агенезия или гипогенезия околоносовой пазухи.
Мы наблюдали НП ОНП у 21 пациента. Из них и 16 случаях (76,2%) такой вариант встречался в клиновидных, в четырех (19%) – в лобных пазухах и в одном (4,8%) — в средней носовой раковине. НП околоносовых пазух следует дифференцировать с хроническим воспалительным процессом, ФОД и объемными обр;13ованиями (хордома, остеолитический метастаз). Для разграничения данных состояний следует использовать следующие дифференциально-диагностические критерии НП: 1) всегда имеется четкая граница в виде тонкого склеротического ободка вокруг зоны «незавершенной пневматизации» ОНП; 2) содержимое такого участка всегда имеет включения жировой и костной плотности; 3) при НП никогда не происходит деформация кости и соседили: анатомических образований (в первую очередь, костных каналов и выступов). Наличие всех этих признаков позволяет диагностировать такой вариант анатомического строения ОНП.
Мы наблюдали 10 пациентов с фиброзной остеодисплазией ОНП (5 мужчин и 5 женщин). Монооссальная форма ФОД встречалась в трех случаях, полиоссальная – в 7 случаях. Распределение пациентов по локализации процесса было следующим: у четырех пациентов были поражены лобные, клиновидные и р епкггчатые пазухи, у трех – лобные и решетчатые пазухи, по одному — верхнечелюстные, лобные и клиновидные.
Общими признаками ФОД у наблюдаемых 10 пациентов по данным КТ было увеличение в объеме пораженной кости во всех направлениях, изменение формы кости: она приобретала вид «вздутой», изменение кортикального слоя без нарзтнения целостности (утолщение или истончение, неоднородная, «разволокненная» структура). Соседние анатомические костные образования оттеснялись и деформировались от давления, то же самое наблюдалось и с прилежащими мягкими тканями (головной мозг, мышцы, жировая клетчатка, содержимое орбит и т. д.).
Помимо общих КТ-признаков мы выделили специфические особенности для каждой из форм фиброзной остеодисплазии, обнаруживаемые при выполнении компьютерной томографии.
ФОД околоносовых пазух следует дифференцировать с опухолевыми заболеваниями (хондросаркома, фибросаркома, хордома, оссифицированная
фиброма, солитарный метастаз), воспалительно-деструктивными процессами (остеомиелит, пиоцеле), с нейрофиброматозом, болезнью Педжета, а также с «незавершенной пневматизацией» околоносовых пазух.
Особенности развития околоносовых пазух у пациентов с внутричерепной патологией. В ходе изучения была отобрана группа пациентов, состоящая из 38 человек с избыточным развитием лобных, клиновидных и решетчатых пазух в сочетании с внутричерепной патологией, нозологические формы которой представлены в таблице 3. Во всех случаях имеющаяся патология мозга сопровождалась объемным уменьшением либо всего полушария, либо его части, контактирующей с соответствующей околоносовой пазухой.
Таблица 3
Нозологические формы заболеваний головного мозга у пациентов с избыточным
развитием околоносовых пазух
Нозологическая форма Количество пациентов
Внугримозговые или арахноиданьные 14
кисты
Рубцово-атрофические изменения 12
полушария или доли головного мозга
Врожденная порэнцефалия 9
Мультикистозная энцефаломаляция 2
Синдром 5йл^е-\¥еЬег 1
Всего 38
Достоверно имелась информация о времени возникновения внутричерепной патологии у 27 пациентов (по данным анамнеза, результатам предыдущих компьютерных и магнитно-резонансных томографий, а также характеру патологии). В этих случаях возраст возникновения патологии головного мозга варьировал от 1 месяца до 5 лет 8 месяцев. У 22 человек имелись результаты КТ в динамике в течение 1года – 11 лет. Во всех этих случаях отмечалось постепенное одностороннее увеличение воздухсодержащих элементов черепа (клиновидной, лобной пазух, клеток решетчатой, височной кости) на стороне поражения головного мозга. У этих пациентов обшая
асимметрия полушарий головного мозга или его отдельных долей сопровождалась асимметричным развитием околоносовых пазух -односторонней гиперпневматизацией лобных и клиновидных пазух, ячеек решетчатой кости, а в некоторых случаях и воздушных клеток височной кости на соответствующей: стороне. Очевидно, что уменьшение объема полушария мозга в раннем детском возрасте у этих больных оказало влияние не только на развитие костей черепа, но и на формирование воздухсодержащих структур, таких как ОНП и ячейки височной кости соответствующей стороны.
Тагам образом, патология головного мозга, сопровождающаяся объемным уменьшением полушария или доли, контактирующей с ОНП, может сочетаться с избыточным развитием соответствующей пазухи, если эти изменения произошли в период активного роста параназальных синусов.
Состояние эндоназальных структур у больных с впервые выявленным бактериальным поражением передней группы околоносовых пазух. Среди пациентов основной группы с впервые возникшими бактериальными синуситами были больные с различной распространенностью поражения ОНП.
Проведенным исследованием установлено, что у 98% обследованных больных с бактериальным поражением передней группы ОНП имелись различные виды эндоназальных аномалий, из них изолированные деформации перегородки носа составили 48% случаев, аномалии латеральной стенки носа -2% случая, их сочетание – 48% случаев. Деформация перегородки носа II типа встречалась в 68% случаев (в 28% – изолированное, в 40% – в сочетании с аномалиями латеральной стенки полости носа). Отсутствие аномалий анатомического строения эндоназальных структур наблюдалось только у 2 пациентов (2%).
При исследовании трамспортной функции мерцательного эпителия с помощью сахаринового теста было отмечено угнетение транспортной функции на стороне поражения.
Сравнение результатов эндоназальной термометрии пациентов основной и контрольной групп выявило, что у больных с впервые возникшим острым бактериальным синуситом температура поверхности слизистой оболочки
полости носа в каждой из трех зон измерения достоверно выше, чем у здоровых лиц. Следует отметить, что и внутри основной группы температура слизистой оболочки в области перегородки, нижней и средней носовых раковин оказалась выше на стороне синусита, чем на противоположной стороне.
При выполнении ПАРМ были получены следующие результаты: СОП в группе пациентов с впервые выявленным баюгериальным поражением передней группы ОНП оказался ниже, чем в контрольной группе, как до, так и после использования вазоконстриктора. СС в основной группе пациентов было выше, чем в контрольной группе независимо от использования ВК.
Таким образом, анатомические аномалии полости носа, блокируя соустья ОНП ведут к нарушению дренажной и оксигенационной функции. Обструкция соустья дает начало порочному циклу реснитчатой дисфункции, скоплению выделений внутри пазухи, отеку и гиперплазии слизистой оболочки. Бактериальное воспаление (проявляющееся гиперемией, отеком, экссудацией) еще больше угнетает функциональные показатели слизистой оболочки полости носа, приводя к увеличению времени мукоцилиарного транспорта, повышению поверхностной температуры, изменению показателей ПАРМ.
ВЫВОДЫ
1. Начало формирования фронтальных синусов происходит в возрасте 4-7 лет.
2. Основными критериями классификации лобных и верхнечелюстных пазух являются степень их пневматизации, наличие углублений или карманов, распространяющихся в отростки, а также за пределы соответствующих костей, наличие внутри пазух дополнительных костных образований. Значительная вариабельность строения фронтальных и максиллярных синусов определяет разнообразие клинических проявлений фронтитов и гайморитов, обусловливает возможность развития орбитальных и внутричерепных осложнений.
3. В зависимости ст степени пневматизации лобных и верхнечелюстных пазух различаются следующие варианты их анатомического строения: агенезия, гипогенезия, гигкргеяезия, нормальная пневматизация.
4. Учитывая топографо-анатомические взаимоотношения лобной кости, ее отростков с окружающими анатомическими структурами, следует выделить следующие карманы фрош-ального синуса: орбитальный, скуловой, височный, петушиного гребня, этмоидальный, носовой.
5. Принимая во внимание морфологию верхнечелюстных пазух и топографо-анатомические взаимоотношения верхнечелюстной кости с соседними костными структурами, следует выделять следующие карманы максиллярных синусов: альвеолярный, небный, скуловой, инфраорбитальный или передний слезный (прелакримальный), клиновидный или сфеноидальный, небной кости.
6. «Незавершенная пневматизация» околоносовых пазух не является патологическим состоянием, а представляет собой анатомический вариант развития, обусловленный нарушением процесса формирования пазухи в постнатгшьном периоде.
7. Дифференциально-диагностическим критерием между «незавершенной пневматизацией» и фиброзной остеодисплазией околоносовых пазух является тот факт, что при «незавершенной пневматизации» никогда не происходит деформации кости и соседних анатомических образований (костных выступов, каналов)., что наблюдается при фиброзной остеодисплазии.
8. Патология головного мозга, сопровождающаяся объемным уменьшением полушария или: доли, контактирующей с околоносовыми пазухами, способствует избыточному развитию соответствующей пазухи, если эти измененга произошли в период активного роста параназальных синусов.
9. Анатомические аномалии полости носа являются основополагающими факторами в развитии острых синуситов, так как блокируя соустья околоносовых пазух, они ведут к нарушению дренажной и оксигенационной функции.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. В настоящее время компьютерная томография, позволяющая получать детальную информацию о строении той или иной анатомической области, является стандартом обследования пациентов с патологией околоносовых пазух. Для наибольшей точности и информативности при постановке диагноза целесообразно использовать унифицированную классификацию вариантов строения параназальных синусов.
2. Гипогенезию верхнечелюстной пазухи следует дифференцировать с послеоперационными структурными перестройками, а также с синдромом «молчащего синуса».
3. Несмотря на относительную редкость, необходимо помнить о возможности существовании «незавершенной пневматизации» околоносовых пазух, так как он легко может быть принят при рентгенографии, компьютерной или магнитно-резонансной томографии за патологический процесс. В связи с этим врачи-клиницисты должны предельно внимательно рассматривать возможность наличия такого варианта у пациентов во избежание диагностических ошибок.
4. Алгоритм обследования пациента с впервые возникшим бактериальным поражением передней группы околоносовых пазух обязательно должен включать эндоскопический осмотр полости носа для оценки состояния перегородки носа и структур латеральной его стенки.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
1. Емельянова, А.Н. Варианты анатомического строения верхнечелюстных пазух по данным рентгеновской компьютерной томографии / И.С. Пискунов, А.Н. Емельянова //Российская ринология. — 2010. — №2. – С. 16 — 19.
2. Емельянова, А.Н. Варианты анатомического строения верхнечелюстных и лобных пазух по данным рентгеновской компьютерной томографии /А.Н. Емельянова // Материалы XI съезда оториноларингологов Украины (17-19 мая 2010 г.). Судак, 2010. – С. 148.
3. Емельянова, А.Н. Случай семейной агенезии верхнечелюстных пазух при синдроме фронтоназальной дисплазии / И.С. Пискунов, B.C. Пискунов, А.Н. Емельянова, H.H. Кононенко // Российская ринология. – 2010. – №4. – С. 28 -30.
4. Емельянова, А.Н. «Незавершенная пневматизация» околоносовых пазух (тезисы) / И.С. Пискунов, А.Н. Емельянова, E.H. Чеглакова // Российская ринология. – 2011. – №2. – С. 76 – 77.
5. Емельянова, А.Н. «Незавершенная пневматизация» околоносовых пазух/ И.С. Пискунов, А.Н. Емельянова, E.H. Чеглакова // Российская ринология. -2011. -№3.- С. 32-36.
6. Емельянова, А.Н. Варианты анатомического строения лобных пазух по данным рентгеновской компьютерной томографии / И.С. Пискунов, А.Н. Емельянова // Вестник оториноларингологии. – 2011. – №1. – С. 16 – 21.
7. Емельянова, А.Н. Послеоперационные изменения верхнечелюстной пазухи /’ А.Н. Емельянова // Материалы итоговой научной конференции сотрудников КГМУ. Центрально-Черноземного научного центра РАМН и отделения РАЕН, посвященной 76-летию КГМУ (2 -3 февраля 2011 г., г. Курск). Курск – 2011. – Т. П. – С.ЗЗЗ – 336.
8. Емельянова, А.Н. Послеоперационные изменения верхнечелюстной пазухи и их диагностика при компьютерной томографии / И.С. Пискунов, А.Н. Емельянова // Российская ринология. – 2011. – №4. – С.12 – 14.
9. Емельянова, А.Н. Состояние эндоназальных структур у больных с первично выявленным бактериальным поражением передней группы околоносовых пазух / О.Ю. Мезенцева, А.Н. Емельянова, A.A. Воробьева, Н.П. Цымбал // Сборник научных трудов украинско-российской конференции оториноларингологов «Инновации в диагностике и лечении JIOP-заболеваний, посвященной З’О-летию кафедры оториноларингологии Харьковского национального медицинского университета (5-6 апреля 2012г., г. Харьков). Харьков, 2012. – С. 79 – 81.
10. Емельянова, А.Н. Дифференциально-диагностические критерии «незавершенной пневматизации» околоносовых na3jrx / И.С. Пискунов, В.И.
Казначеев, А.Н. Емельянова // Медицинская визуализация. – 2012. – №4. — С. 96-103.
11. Емельянова, А.Н. Избыточное развитие фронтальных ячеек как причина пневмосинуса лобной пазухи / И.С. Пискунов, А.Н. Емельянова, Е.И. Курятина // Российская ринология. – 2012. -№3. – С. 37 – 39.
СПИСОК СОКРАЩЕНИЙ.
ВК – вазоконстриктор,
КТ — компьютерная томография,
НП – незавершенная пневматизация,
ПАРМ — передняя активная риноманометрия
ОНИ — околоносовые пазухи
СОП — суммарный объемный поток
СС — суммарное сопротивление.
Сдано к набор 12.12.2012 г. Подписана в печать ! 9.12.2012 г. Заказ !3. Тираж 101) экз.
Отпечатано в ООО «Учитель» г. Курск, ул. Садовая, 31.
болят лобные пазухи — 25 рекомендаций на Babyblog.ru
Эти рекомендации основаны на многолетнем, практическом, безпункционном опыте лечения больных с воспалением придаточных пазух носа, проверенных рекомендациях научных изданий, и опыте накопленным народной медициной.
Рекомендации при гайморите, фронтите, этмоидите.
Основные задачи врача и больного в лечении заболеваний придаточных пазух носа.
1. Уменьшение воспалительного процесса в пазухах (пункты 1, 2, 3).
2. Уменьшение отека слизистой оболочки носа и пазух (пункты 1, 2, 3, 4).
3. Улучшение оттока воспалительного секрета из пазух (пункты 3, 4, 5, 6, 7, 8).
4. Уменьшение воспаления слизистой оболочки в самой полости носа (пункты 1, 2, 5, 6, 7).
5. Уменьшение активности слизистых желез в пазухах (пункт 9).
1. Применение антибиотиков.
Антибиотики применяются для уменьшения воспалительного процесса. Поскольку ослабленный заболеванием организм сам не может справиться с воспалением в этих случаях целесообразно использование антибиотиков.
Приведенный ниже список включает препараты, которые наиболее уверенно проявили себя при воспалении пазух. Выбор препарата зависит от тяжести, стадии заболевания, его цены, переносимости. Длительность приема и возрастную дозировку смотрите в инструкции. Обычно антибиотик назначается врачом при средней и тяжелой форме заболевания. Длительность применения препарата – не менее 7 дней.
Аугментин по 625 мг, 2 раза в день.
Флемоксин солютаб (грамокс, амоксил, хиконцил) по 125 -250 -500 мг, 2 -3 раза в день.
Макропен по 1 т, 3 раза в день.
Споридекс (цефалексин) по 0,25 – 0,5 г, 3 – 4 раза в день.
Цифран по 250 – 500 мг, 2 раза в день.
Ровамицин взрослым по 6 – 9 млн МЕ, 2 – 3 раза в день.
Верцеф по 250 мг, 3 раза в день.
Дурацеф по 250 – 500 мг, 1 – 2 раза в день.
Ампиокс по 0,25 – 0,5 г, 4 раза в день.
Цефазолин, цефотаксим, цефтриаксон по 0,5 – 1 г, 2 раза в день, внутримышечно.
Или другие. Дозировка зависит от возраста и тяжести заболевания.
2. Сульфаниламидные препараты.
В тяжелых случаях заболевания целесообразно применять вместе с антибиотиком и сульфаниламидные препараты. Сульфаниламиды могут применяться и самостоятельно без антибиотика при более легких вариантах заболевания или если вы не переносите антибиотики. Препарат может быть назначен врачом или применяться самостоятельно. Возрастную дозировку смотрите в инструкции.
Бисептол по 120 – 240 – 480 – 960, 2 раза в день, 7 -10 дней. Сульфадиметоксин по 1 – 2 г в 1-й приём, в следующие дни по 0,5 – 1 г, 1 раз в день, 7– 10 дней.
Этазол по 1 г, 4 – 6 раз в день, 7 – 10 дней.
3. Другие препараты.
Эти препараты применяются для устранения отдельных симптомов воспалительного процесса.
Колдакт, зестра, колди, эффект, оринол, флюколд, колдрекс, фервекс, фармацитрон и многие другие подобные (применяются по инструкции). Эти препараты уменьшают отек слизистой оболочки носа. Можно применять при резко затрудненном носовом дыхании, особенно в первые дни заболевания. Используется один препарат из списка.
Супрастин, лоратадин, димедрол, диазолин, тавегил, фенкарол.
Препараты, уменьшающие отечность слизистой оболочки, некоторые усиливают действие антибиотиков. Препараты этой группы должен назначить врач. Используется один препарат из списка, в течение 6 – 8 – 10 дней.
Бронхоклар, флюдитек, бромгексин, АЦЦ-лонг, амброксол.
Эти препараты разжижают густой гнойный секрет, способствуют более легкому его выходу из пазух. Можно применять при наличии густых, желто-зеленых выделений. Используется один препарат из списка, применять его нужно.
Циннабсин, синупрет (применять по инструкции). Это препараты с растительными компонентами, способствующие разжижению густого секрета в пазухах, уменьшению отёка и воспаления слизистой оболочки.
Гайморин. Этот гомеопатический препарат целесообразен в комплексном лечении, способствует уменьшению воспаления, отека, болевых ощущений в пазухах.
Солпадеин, цитрамон экстра, доларен, оксалгин, нимид и многие подобные. Применяются при болях, некоторые обладают общим противовоспалительным действием.
4. Самостоятельный дренаж придаточных пазух носа.
За счет разницы создаваемого вами отрицательного давления в полости носа – содержимое пазух может выйти в полость носа.
Для улучшения выхода этого содержимого и уменьшения отёка слизистой оболочки носа, предварительно используются сосудосуживающие препараты.
Закапайте в нос 2 – 3 – 4 капли или вставьте фитильки на 1-2-3-4 минуты, смоченные в сосудосуживающие капли, например в нафтизин – 0,05% – 0,1% раствор (или фармазолин, ксилометазолин, санорин, галазолин, виброцил, тизин, називин, др.). Или забрызгайте в нос аэрозоль нок-спрей. Фитилек, в данном случае – это спичка с плотно намотанной ватой. Намочите фитилек в стеклянном флаконе с нафтизином, отожмите о края флакона, чтобы раствора было немного и вставьте его в полость носа. Вставлять надо медленно, аккуратно перемещая вверх, вниз, в глубину и обратно до 5 – 8 раз, затем оставьте в полости носа на глубине половины спички, через минуту повторите массажные движения, и снова оставьте неподвижно на 1 минуту, после 3-й минуты еще раз повторите массажные движения и выньте (детям держите 1 – 2 минуты).
Через 10 – 15 минут, поочередно выдуйте каждую половину носа отдельно, затем закройте пальцами нос и пытайтесь очень сильно, как бы втягивать воздух через закрытый нос. Рот при этом должен быть тоже закрыт. Если гайморит, например, правосторонний, то голову нужно во время процедуры наклонить горизонтально к левому плечу и наоборот (еще лучше это делать лежа на боку). Для каждой стороны поочередно делается до 10 раз.
После этого целесообразно сделать промывание полости носа.
5. Промывание полости носа.
Предварительно необходимо тщательно освободить нос от содержимого по одной половинке отдельно и сразу начинать промывание. Промывание очень эффективно для освобождения носа от накопившегося отделяемого из пазух, восстановления функций слизистой оболочки.
Подберите для себя удобный вариант.
Вариант №1: вставьте наконечник спринцовки в одну половину носа на глубину примерно 1 см и направьте перпендикулярно к лицу. Голова должна быть наклонена вперед на 45 градусов. Вливайте небольшими порциями, постепенно усиливая силу струи, после 3-5 раз – очистите нос, по одной половинке и снова продолжайте промывать.
Не направляйте первые порции раствора в область переносицы – может возникнуть кратковременное жжение, из-за попадания раствора в верхние отделы носа, где расположена чувствительная, обонятельная зона.
Вариант № 2: через трубочку диаметром 5-10 мм и длиной 15-20 см втягивайте носом жидкость и сплевывайте, положение головы – как в варианте №1.
Вариант № 3: в ладонь налейте раствор и втягивайте носом, положение головы – как в варианте №1.
Растворы для промываний (выберите два из списка и чередуйте их в течение дня).
Морская соль по 1 – 1\2 ч. ложки на 1 стакан кипяченой воды.
Элекасол, сбор трав, приготовить по инструкции, развести пополам.
Ротокан, фитодент, рекутан (концетраты трав, развести 1 – 1/2 ч. ложку на 1 ст. воды).
Зеленый чай, настоять 15-20 минут.
Настой зверобоя. Настой календулы. Настой листьев черной смородины. Настой череды. Настои обычно готовят из расчета 20,0 : 200 мл (1 столовая ложка сухого измельченного растения на 1 стакан кипятка). Настаивать 15 — 30 минут.
Отвар ромашки, к отвару можно добавить 1 ст. ложку меда на 1 стакан отвара. Отвар коры дуба. Для приготовления отвара указанные лекарственные растения заливают сырой водой на 1-2 часа, а затем кипятят на медленном огне в течение 20-30 минут, постепенно помешивая. Отвары готовят в соотношении 1:10. Настои и отвары относятся к скоропортящимся лекарственным формам, поэтому желательно готовить их ежедневно. Допускается хранение их не более 2-3 суток в прохладном месте.
Фурацилин. Марганцовка (розового цвета). Декаметоксин (декасан, водный раствор). Минеральная вода (любая, без газа). Мумие 1 грамм развести на 0,5 литра кипяченой воды.
Количество раствора на одно промывание: от 100 до 250 мл. Температура раствора: 38-40 градусов. Количество промываний в день: от 2 до 4 раз. Процедуры выполняются в течение
7 – 10 – 14 дней. Выбор раствора зависит от индивидуальной переносимости, наличия в аптеке, дома. Желательно раствор морской соли чередовать в течение дня с любым перечисленным лекарством.
6. Введение лекарств в нос и пазухи.
Сразу после дренажа (или промывания), лягте на спину, запрокиньте голову назад и немного на бок, в сторону больной гайморовой пазухи. Затем в одну половину носа (с больной стороны) закапайте от 10 до 30 капель лекарства (одно из списка): фурацилин, диоксидин, микроцид, эктерицид, этоний, йодинол (для ребёнка этот препарат нужно развести в два или три раза кипячёной водой), марганцовка (розового цвета), декаметоксин (водный раствор). Это противомикробные, противовоспалительные препараты.
Через 2-3 минуты закройте пальцем противоположную от вливания половину носа и сделайте несколько сильных вдохов и выдохов половиной носа с лекарством, после этого спокойно полежите 5 минут, голову при этом выпрямите и положите на бок в больную сторону. При двухстороннем процессе – всё повторите для другой гайморовой пазухи.
Через 10 – 15 минут сделайте орошение полости носа одним из аэрозолей:
биопарокс, ингалипт, каметон, камфомен, назальный аэрозоль доктора Тайса (многокомпонентные, противовоспалительные аэрозоли), эуфорбиум композитум (комплексный, гомеопатический препарат, применяется при всех формах ринита и воспалениях придаточных пазух носа), синуфорте (очень сильный раздражитель слизистых желез, способствует более эффективному отхождению густого содержимого из пазух).
Вместо аэрозоля можно вставить в нос, на 10-20-30 минут фитильки с одним из препаратов:
пиносол (препарат из растительных компонентов, на фитильках действует эффективнее, чем в виде капель), бороментол(противовоспалительная мазь), йоддицерин (противомикробный препарат, детям нужно развести глицерином 1:2).
Выбор этих готовых, аптечных лекарств может быть обусловлен желанием или привычкой пользоваться готовыми препаратами и отсутствием свободного времени, в том случае если вы болеете, но вынуждены работать, а такие ситуации не редкие.
Если вы предпочитаете пользоваться средствами народной медицины, то можно приготовить и вставить в нос на 10-20-30 минут фитильки с такими смесями:
Смесь № 1 — по 1/2 чайной ложке хозяйственного мыла, меда и сливочного масла, смешать и растворить на водяной бане, затем еще добавить по 1/2 ч.л. сока лука, спирта и снова смешать. Эта смесь раздражает слизистые железы, что способствует лучшему выходу густого содержимого из пазух. Целесообразно применять в течение первых 3-4-5 дней лечения, при наличии густых, желто-зеленых выделений, а затем перейти на смесь №2 или №3.
Смесь № 2 — 1 ч. ложка меда + 1 ч. ложка яичного белка +1 ч. ложка сока алоэ + 1/2 ч. ложка сока лука, все смешать, хранить в холодильнике не более 4 дней.
Эту смесь можно применять самостоятельно, или после смеси №1. Перед применением подогрейте.
Смесь № 3 — смешать сок красной свеклы, сок моркови, сок лука, сок алоэ и мед в равных частях, хранить в холодильнике до 5 дней, затем приготовить снова.
Можно применять самостоятельно, или после смеси №1. Перед применением подогрейте.
Смесь № 4 — смешать по 1 ч. л. сок алоэ, коланхоэ, цикламена, лука, 1ст.л. меда и мази Вишневского. Вставлять на тампонах в нос на 20 – 30 минут, 2 раза в день. Эту смесь лучше применять при хронических гайморитах и длительностью не менее 20 дней.
А вот рецепт домашнего приготовления с аптечными компонентами (http://gaimorit.narod.ru/index.html):
1. Димексид 1 флакон.
2. Хлорофиллипт масляный раствор по 20 мл, 2 фл.
3. Пенициллин 4 флакона.
4. Алоэ.
СПОСОБ ЛЕЧЕНИЯ: cмешать четверть флакона димексида, пол флакона хлорофиллипта, один пенициллин, сок алоэ (столько же, сколько взято хлорофиллипта) в одной посуде. Получится раствор зеленого цвета. Из бинта сделать два жгута, не длинных(4-5 см) и один прямоугольник размером 5Х3. Два раза в день обмакивать жгуты в раствор, засовывать в нос, а прямоугольник из бинта тоже обмакивать и прикладывать на лоб там, где он переходит в переносицу, потом ложиться на ровное место (кровать) и лежать 15 минут. Конечно же, каждый раз необходимо делать новые жгуты и прямоугольник. раствор следует обновлять через каждые 3 – 4 дня, в связи со снижением активности пенициллина. В течение десяти дней делайте так два раза в день.
Также необходим 10-ти дневный курс антибиотиков. Антибиотики препятствуют воспалительным процессам, происходящим в носу.
Плюс к этому несколько раз в день промывайте нос раствором меда и алоэ в теплой воде. Необходимо заливать теплый раствор в одну ноздрю и пытаться вылить через другую или через горло. Через 5 дней вместе с раствором будет выходить и гной.
Моё мнение по поводу этого рецепта: он логически обоснован, однако его следует применять только детям старшего возраста и взрослым. Раствор следует обновлять через каждые 2 – 3 дня, в связи со снижением активности пенициллина и хранить в холодильнике, а перед употреблением подогревать жгутики с раствором.
7. Компрессы на придаточные пазухи носа.
(желательно применять после пункта № 6)
Компресс с соком черной редьки.
Марлю или бинт в 5-6 слоев, размером 2 на 2 см или 3 на 3 см или 4 на 4 см, (маленький размер для детей), смочите соком черной редьки и ещё слегка подогретым растительным маслом, положите это на одну, или обе гайморовые (или лобные, если имеется фронтит) пазухи. Накройте полиэтиленовой пленкой, а сверху положите мешочки с подогретой крупной солью. Детям на 30-40 минут, взрослым на 1 час, 1-2 раза в день.
Компресс с димексидом.
Применяется при болевых ощущениях в области пазух и когда на рентгенограмме придаточных пазух носа выявлена сильно утолщённая слизистая оболочка, или полипы в пазухах и носу.
5 – 6 слоев марли или бинта (размер указан выше) смочите теплым раствором димексида в разведении 1:3 или 1:4 на воде или фурацилине. Например, к 1 мл димексида добавьте 3 или 4 мл воды, разведение зависит от чувствительности кожи, возраста больного, сюда же можно добавить 0,5 мл суспензии гидрокортизона. Положите на гайморовые, или лобные пазухи, накройте полиэтиленовой пленкой, сверху тканью или ватой. Держать детям – 30 – 40 минут, взрослым — 1 час, 1-2-3 раза в день (количество зависит от переносимости компресса и наличия болевых ощущений).
Компресс с прополисом и медом.
После этого компресса лучше выходит содержимое пазух.
Разотрите или настрогайте прополис, смешайте с густым медом (по 1 ч. ложке каждого), положите в виде лепешки над гайморовой пазухой и накройте лейкопластырем. Компресс кладется перед сном на всю ночь. Утром снимите, следы от лейкопластыря удалите спиртом.
8. Прогревание придаточных пазух носа.
(можно применять после пункта № 6)
Сухое тепло можно чередовать с компрессами, или применять самостоятельно. Нельзя прогревать при сильной боли в области пазух.
Область гайморовых или лобных пазух можно прогреть сухим теплом в виде мешочков с подогретой крупной каменной или морской солью, разогретых термобигудей, сваренного куриного яйца, картофеля. Длительность прогревания — 15-20-30 минут (детям 15 минут).
В течение дня — 1-2-3 раза.
9. Уменьшение образования секрета в полости носа и пазухах.
Тысячелистник и зверобой способствуют уменьшению образования слизи в слизистых железах слизистой оболочки.
При обильных слизистых, серозных или гнойных выделениях из носа, можно принимать внутрь горячий настой тысячелистника или зверобоя, по ½ – 3/4 стакана, 2-3 раза в день, в течение 7-14 дней.
Приготовление настоя: 1 столовая ложка сухого, измельченного растения на 1 стакан крутого кипятка, настаивать 15-20 минут, профильтровать.
10. Горячие или горчичные высокие ножные ванночки. По 20 – 30 – 40 минут, 3 – 4 – 5 – 6 – 7 дней.
11. Дыхательная гимнастика для носа.
Закройте одну половину носа пальцем и сделать резкий вдох свободной половиной носа, выдохнуть воздух через рот. Повторить 8 раз, затем также 8 раз резко вдохнуть другой половиной носа, снова вернуться к противоположной половине и вдохнуть 8 раз, и так для каждой половины повторить 8 раз. В течение дня 8 раз и 8 дней подряд. Повторяйте упражнения по мере необходимости. Способствует улучшению аэрации пазух.
Общие советы по применению схемы для больного.
1. Если в течение 5-7 дней от самостоятельного лечения нет улучшения, т.е. продолжается головная боль, температура тела остаётся повышенной, дыхание носом резко затруднено и сосудосуживающие капли не помогают, плохое общее самочувствие, следует обязательно обратиться к врачу.
2. Если всего этого нет, а всё наоборот, то рекомендуемые сроки приёма лекарств – следует, всё же, выполнить, а количество процедур, указанные в пунктах 4 – 8 можно постепенно уменьшать и при действительно хорошем самочувствии и отсутствии симптомов воспаления пазух носа, описанных выше, можно совсем прекратить.
3. При покупке лекарств в аптеке всегда смотрите в инструкции, нет ли у вас противопоказаний для его приёма. Если в течение 3 – 4 дней после приёма антибиотика у Вас нет заметного улучшения его надо заменить на другой. А если Вы в период простуды уже принимали антибиотик, то посоветуйтесь с врачом о целесообразности повторного приёма, может быть он не нужен, но это зависит от тяжести заболевания.
4. Эффективность лечения будет выше, если доктор дополнительно будет промывать Вам пазухи методом «перемещения жидкости» с помощью электроотсоса.
5. Количество и набор процедур индивидуален и зависит от тяжести, длительности заболевания, свободного времени, отношения к своему заболеванию.
6. Процедуры, указанные в пунктах № 4, 5, 6, 7, 8, в течение дня могут выполняться от 2 до 4 раз, на протяжении 7-14 дней. Эти же процедуры, при хронических заболеваниях придаточных пазухах носа, могут применяться и более длительное время.
7. Дополнительное применение физиотерапевтических методов воздействия, на больные пазухи, с учётом этапности течения заболевания, также повышает эффективность лечения.
Это могут быть такие методы как: УВЧ, индуктотермия, СВЧ, микроволновая терапия, лазеротерапия, ультразвуковая терапия, магнитотерапия, биотермовибромассаж, виброакустическое воздействие аппаратом «Витафон» и др.
8. В период заболевания дополнительно принимайте витамины с микроэлементами.
9. Для профилактики (предупреждения) обострений хронического гайморита, принимайте ранней весной и осенью такие гомеопатические препараты как: циннабсин или синупрет или гайморин в течение 1 – 2 месяцев.
10. Если у вас началась простуда, обязательно в первые дни закапывайте в нос сосудосуживающие капли, для предупреждения застоя слизи в носу и пазухах. Также имеет смысл принимать препараты в состав которых входят компоненты тоже уменьшающие отёк слизистой оболочки, это такие как: колдакт, оринол, актифед, ринза, колдфлю(флюколд), фервекс, фармацитрон, колдрекс или другие подобные.
11. Занимайтесь закаливанием организма.
12. Помните: часто легче предупредить заболевание, чем потом лечить его.
Ниже приводится сокращённый вариант вышеперечисленного для распечатывания. Удобен для врача при даче рекомендаций для больного. Отмечается обведением цифры пункт, который нужен для больного в зависимости от состояния и подчёркивается лекарство или необходимая процедура, количест
Узнайте причины и облегчение боли и давления в носовых пазухах
Что вызывает боль и давление в носовых пазухах?
Ваши пазухи – это заполненные воздухом пространства, соединенные с вашими носовыми ходами, которые помогают увлажнять воздух при вдохе и выделяют слизь, которая помогает задерживать бактерии и инородные частицы. Когда носовые ходы и их ткани раздражаются, слизь может накапливаться вместо нормального оттока. Это скопление вызывает отек и часто вызывает боль и давление в пазухах.Опухшие и воспаленные ткани также могут оказывать давление на нервные окончания вокруг носовых пазух. Это приводит к тупой или пульсирующей боли и болям.
Несколько факторов могут вызвать раздражение носовых ходов и вызвать симптомы сдавливания носовых пазух.
- Раздражители окружающей среды – Загрязняющие вещества, переносимые по воздуху, например вызывающие аллергию, могут вызывать образование слизи и давление в носовых пазухах.
- Инфекция носовых пазух – Синусит, более известный как инфекция носовых пазух, может быть причиной давления в носовых пазухах и боли.Если вы подозреваете, что у вас инфекция носовых пазух, поговорите со своим врачом для уточнения диагноза и рекомендаций по лечению.
- Простуда – Не все виды простуды одинаковы, но иногда симптомы включают скопление слизи, что может означать давление в носовых пазухах и боль.
Причины боли и давления в носовых пазухах
Существуют разные типы носовых пазух, каждый из которых может вызывать различные симптомы боли в носовых пазухах. На изображениях ниже показано, что вызывает давление в носовых пазухах в различных областях лица, шеи и головы, и они могут быть полезны для определения облегчения или обсуждения с врачом.
Фронтальная
Лобные пазухи вызывают боль во лбу и головные боли.
Этмоид
Решетчатая пазуха вызывает боль между глазами и поперек носа.
Верхнечелюстная
Верхнечелюстные пазухи вызывают боль в щеках, верхней челюсти или зубах.
Клиновидная кость
Клиновидная пазуха вызывает боль за глазами, в верхней части черепа или вдоль затылка.
Как уменьшить давление и боль в носовых пазухах
Теперь, когда вы знаете, что вызывает заложенность носовых пазух, вы можете определить, как облегчить боль в носовых пазухах.Вот несколько советов и приемов, которые помогут облегчить боль в носовых пазухах. Обязательно поговорите со своим врачом, если у вас возникнут какие-либо вопросы или опасения.
Охладите носовые пазухи
Все, что вы можете сделать, чтобы охладить голову, может облегчить симптомы боли в носовых пазухах. Могут помочь ледяная маска, пакет со льдом или холодный компресс.
Массаж и расслабление
Стресс часто ухудшает симптомы пазух носа. Мягкий массаж шеи и плеч, не связанный с носовыми пазухами, может помочь вам расслабиться и принести облегчение.
Попробуйте SUDAFED® для снятия давления и боли в носовых пазухах
Для лечения, которое помогает облегчить симптомы носовых пазух днем и ночью, попробуйте SUDAFED PE® Sinus Congestion Day + Night для сильного облегчения заложенности носа.
Нос / пазухи / переломы лица, ЛОР-услуги при травмах в Аризоне
Травма носа – это травма носа или областей, которые окружают нос и поддерживают его. Внутренние или внешние травмы могут вызвать травму носа.
Положение носа делает кости, хрящи и мягкие ткани носа уязвимыми для внешних повреждений.Переломы носа – наиболее распространенные типы переломов лица; может быть очевидно, что существует травма носа из-за синяков, отека и кровотечения из носа, однако они часто не распознаются и не получают лечения во время травмы, и тщательное обследование важно для любого, кто получил травму носа. Кровотечение, отек, сгустки крови и переломы могут возникнуть в результате травм носовой области. Физическая деформация, инфекции и затрудненное дыхание – потенциальные осложнения травмы носа.
Травма носа, которая приводит к кровотечению из носа, возникает из-за того, что в носу много кровеносных сосудов, расположенных близко к поверхности. Это позволяет легко их травмировать.
Носовые пазухи обычно выстланы костью, как бумага, и поэтому имеют высокую тенденцию к переломам во время травм. Переломы носовых пазух могут привести к пожизненному заболеванию носовых пазух. Таким образом, проблемы с носовыми пазухами должен лечить лицевой пластический хирург, который имеет обширную подготовку в области хирургии носовых пазух в качестве отоларинголога (ЛОР).
Есть несколько признаков и симптомов сломанного носа, такие как синяк и опухоль, кровотечение, искривленный деформированный вид. Рентген и другие визуальные исследования обычно не нужны. Однако ваш врач может порекомендовать компьютерную томографию (КТ), если серьезность ваших травм делает невозможным тщательный медицинский осмотр или если ваш врач подозревает, что у вас могут быть другие травмы.
Признаки перелома пазухи различаются в зависимости от расположения пораженной пазухи.
Переломы гайморовых пазух обычно сочетаются с переломами скул.В случае изолированных переломов гайморовой пазухи вы можете заметить воздух под кожей щеки или кровотечение во время сморкания. Однако изолированные переломы гайморовой пазухи легко не диагностировать, поскольку с ними связано очень мало симптомов.
Переломы решетчатой пазухи почти всегда связаны с переломом глазницы (перелом одной или нескольких костей, окружающих глаз), и должны быть диагностированы и лечиться соответствующим образом.
При переломе лобной пазухи можно заметить вдавление лба.Также может быть кровотечение из носа. Если перелом затрагивает заднюю стенку лобной пазухи, это может вызвать утечку жидкости, окружающей мозг, спинномозговой жидкости (CSF). Обычно это проявляется в виде явного насморка, который усиливается при сидении на корточках. Также может возникнуть ощущение, будто соленая вода стекает по задней стенке глотки.
Если вы подозреваете, что у вас перелом пазухи, вам следует обратиться к специалисту для подтверждения диагноза. Обычно это делается с помощью компьютерной томографии головы, которая позволяет определить, были ли повреждены окружающие структуры.
Лечение зависит от типа полученной травмы.
Перелом носа
Если у вас небольшой перелом, ваш врач может порекомендовать простые меры, такие как прикладывание льда к пораженной области и прием безрецептурных обезболивающих.
Если перелом сместил кости и хрящ в носу, ваш врач может вручную выровнять их. Обычно это удается, если сделать это в течение двух недель с момента возникновения перелома, желательно раньше.
Для облегчения дискомфорта используются инъекции или назальный спрей, а врач использует специальные инструменты, чтобы выровнять сломанные кости и хрящи.
Ваш врач также наложит шину на нос, используя тампон для носа и повязку снаружи. Иногда на короткое время также требуется внутренняя шина. Упаковка обычно должна оставаться в течение недели. Вам также выпишут рецепт на антибиотики, чтобы предотвратить заражение бактериями, которые обычно могут находиться в вашем носу.
Хирургия
Ручная корректировка может не подходить для серьезных переломов или переломов, которые не лечили более 14 дней, и может потребоваться операция для корректировки костей и изменения формы вашего носа. Если разрыв повредил носовую перегородку, вызвав обструкцию или затрудненное дыхание, может быть рекомендована реконструктивная операция. Операция обычно проводится в амбулаторных условиях.
Переломы носовых пазух
Переломы решетчатой пазухи обычно не лечат.Если требуется какой-либо ремонт, он выполняется в сочетании с исправлением перелома орбитального выброса.
Точно так же переломы гайморовой пазухи также могут не требовать лечения. Это особенно актуально, если сломанные куски кости не смещаются. Однако в случаях сильного смещения требуется ремонт. В этих случаях ремонт можно выполнить через небольшой разрез на внутренней стороне линии десен. Затем переломанные кости возвращаются на исходные места и закрепляются тонкими титановыми пластинами.
Переломы лобной пазухи всегда требуют вмешательства. Если перелом не затрагивает дренажные пути пазухи и головного мозга, то все, что требуется, – это простое рутинное наблюдение с повторным сканированием КТ. Однако, если перелом затрагивает дренажный путь или вызвал утечку спинномозговой жидкости, перелом необходимо будет уменьшить хирургическим путем и покрыть пластиной.
Сначала врач остановит кровотечение из носа (если оно у вас есть). Если в вашем носу скопилась кровь, называемая гематомой перегородки, врач слейт ее, сделав в ней отверстие, чтобы выпустить кровь.
Поскольку сначала ваш нос будет очень опухшим, сломанный нос не сразу вернут на место. Даже после того, как опухоль спадет, возвращение сломанного носа на место необходимо только в том случае, если у вас будет плохой косметический результат или затруднен воздушный поток. При необходимости это сделает специалист на контрольном приеме. К этому времени опухоль должна спасть, и специалист сможет более точно поставить кость на место.
Переломы костей носа (переломы решетчатой кости) требуют госпитализации.
Valley ENT имеет 22 отделения в регионах Феникс, Скоттсдейл, Ист-Вэлли, Уэст-Вэлли и Тусон, чтобы лучше обслуживать вас.
Синусовая головная боль – обзор
Синусовая головная боль
Восприятие пациентом и врачом «синусовой головной боли» привело к неправильному диагнозу. Различные исследования показали, что, когда пациенты сами сообщают о головных болях как о «синусовом» происхождении, врачи с большей вероятностью согласятся с диагнозом. 6,7 Распространенный термин «синусовая головная боль» продолжает использоваться в средствах массовой информации.Врачи первичной медико-санитарной помощи и пациенты, похоже, по-прежнему предпочитают использовать «головную боль в носовых пазухах» в качестве медицинского термина, когда пациенты испытывают боль в лице или давление – симптомы, традиционно связанные с заболеванием носовых пазух. Более точным термином может быть «риногенная головная боль», но «синусовая головная боль» по-прежнему является более неточным термином, который на самом деле чаще всего означает неправильный диагноз мигрени и приводит к неадекватному и часто неправильному лечению.
Триггеры аллергии на мигрень и активация вегетативной нервной системы встречаются примерно у 45% мигрени.Эта связь может способствовать неправильному восприятию «синусовой головной боли» и способствует продолжению мигрени как ошибочно диагностированной синусовой головной боли пациентами, врачами и другими лицами – часто в учреждениях первичной медико-санитарной помощи. За последние десятилетия специалисты в области отоларингологии, аллергии, неврологии и головной боли провели множество исследований, показывающих, что большинство пациентов с «синусовой головной болью» на самом деле испытывают мигрень при систематическом применении соответствующих диагностических критериев.Не испугавшись этого исследования и его согласованных результатов, ярлык «головной боли в носовых пазухах» сохраняется в системе первичной медико-санитарной помощи, в сознании пациентов, в средствах массовой информации и в фармацевтической промышленности, отпускаемой без рецепта. Между тем, вышеупомянутые специалисты часто видят пациентов, у которых в анамнезе «синусовая головная боль» превратилась в хроническую мигрень после многих лет неправильного и неэффективного лечения. Этих пациентов направляют только тогда, когда заболевание становится неуправляемым с помощью «лечения носовых пазух».
Почему сохраняется эта мифология? Односторонние вегетативные симптомы часто принимают за типичные симптомы носовых пазух.Патель и его коллеги выполнили систематический обзор литературы, в котором содержится более 1400 отрывков, в которые включены взрослые пациенты с диагнозом «синусовая головная боль». 6 После тщательного неврологического и отоларингологического обследования они обнаружили, что <5% описанных случаев имели органические причины «головной боли в носовых пазухах». Они пришли к выводу, что у большинства пациентов с «головной болью в носовых пазухах» при отсутствии значительных острых воспалительных явлений может быть диагностирована мигрень. 6 Барбанти и его коллеги обнаружили, что 45.8% из 177 обследованных пациентов с мигренью имели односторонние вегетативные симптомы – заложенность носа, слезотечение, отек глазницы, ринорею, инфекцию конъюнктивы – связанные с их «головными болями в носовых пазухах». 23 Аналогичным образом, среди 100 пациентов, у всех с самодиагностированной «головной болью в носовых пазухах», обследованных в клинике третичной ринологии, ни у одного не было обнаружено признаков заболевания носовых пазух в точках контакта слизистой оболочки при носовой эндоскопии или компьютерной томографии (КТ). 24
Эросс и его коллеги из клиники Мэйо применили диагностические критерии IHS к 100 пациентам с «синусовой головной болью» и обнаружили, что 63% действительно страдали мигренью, 23% имели вероятную мигрень и только 3% имели вторичную головную боль. риносинусит. 8 76% пациентов сообщили о боли во втором отделе тройничного нерва и 62% испытали двустороннюю боль в верхней челюсти и лбу. Наиболее частыми триггерами для этих пациентов были погодные изменения (83%) и воздействие аллергенов (62%). Следует отметить, что сезонные колебания были зарегистрированы как триггеры «синусовой головной боли» у 73% пациентов, и, тем не менее, только 1% этих пациентов соответствовали критериям кластера, который, как известно, имеет сезонные колебания. Наиболее частыми сопутствующими симптомами были заложенность носа (56%), отек век (37%), ринорея (25%) и инъекция конъюнктивы (22%).Авторы хитроумно предположили, что диагноз «головная боль в носовых пазухах» был основан на «вине по провокации, местоположению и ассоциации». 8
В небольшом исследовании Меле и Кремера пациентов с самодиагностикой «синусовой головной боли» все пациенты прошли компьютерную томографию носовых пазух, которая показала, что 74% страдали мигренью, определяемой IHS. Только 5 из этих 26 пациентов также имели серьезное заболевание носовых пазух. 25 Это последнее исследование подтверждает важность тщательного сбора анамнеза для отличия мигрени от риногенной головной боли, а также напоминает нам о том, что эти диагнозы не исключают друг друга.Они действительно могут возникать у одного и того же пациента. Время и характер приступов могут быть наиболее полезным подходом для таких пациентов.
Лечение «головной боли носовых пазух» антибиотиками, стероидами и лекарствами от «носовых пазух» вместо лечения настоящей мигрени сопряжено с внутренним риском снижения эффективности и уменьшения обезболивания. Эффективность может быть дополнительно усложнена антигистаминными препаратами, вазоконстрикторами и стероидами, которые могут улучшить некоторые основные симптомы мигрени. Однако нельзя допускать, чтобы ответ на лечение подтверждал или поддерживал диагноз головной боли, за заметным исключением ответа на индометацин, который требуется для диагностики гемикрания континуума.
Шрайбер и его коллеги продемонстрировали вероятность этого обратного подхода к лечению в исследовании пациентов с «синусовой головной болью», где, отметив, что эта популяция соответствовала диагностическим критериям мигрени IHS, они использовали суматриптан для лечения острых мигрени и обнаружили, что 66 % этих головных болей уменьшились до легкой или совсем без боли через 2 часа. 26 В 2008 году Кари и Дель Гаудио также изучили возможность применения триптана у пациентов с головной болью в носовых пазухах. Из тех пациентов, у которых не было признаков синусита, 82% имели значительный ответ на использование триптана. 27 Интересно, что характерный аспект поведения пациентов в отношении участия в исследовании наблюдался, когда 34% пациентов с «синусовой головной болью» отказались от наблюдения или отказались от дальнейшего наблюдения, «часто не желая принимать диагноз мигрени», несмотря на нормальные носовые ходы. эндоскопия и компьютерная томография пазух. В этом заключается критическая проблема для клиницистов – диагноз мигрени вместо более приемлемого для пациента и даже приемлемого для врачей первичного звена «диагноза синусовой головной боли» требует времени, терпения и четкого объяснения относительно вводящих в заблуждение триггеров, реакции на лекарства для неотложной помощи, местоположения боли и связанных с ней вегетативных особенностей (заложенность носа, слезотечение, отек век, ринорея).
Для отдельного пациента специфические для мигрени триптаны и одобренный FDA вальпроат, основанный на многочисленных исследованиях, 27–29 предполагают, что по крайней мере две трети «синусовых головных болей» поддаются лечению. Однако, несмотря на параллели с лекарствами для носовых пазух, ни пациенты, ни их врачи не приблизились к точному диагнозу.
Знакомство с диагностическими критериями, понимание перекрывающихся триггеров и вегетативных функций может помочь клиницистам, стремящимся к точности диагностики и лечения.А пока можно задаться вопросом, может ли возрождение старого термина «лицевая мигрень» для этих пациентов помочь вывести их из диагностического болота, которое продолжается.
Совместные обсуждения и обмен профилями пациентов между специалистами первичной медико-санитарной помощи, аллергологами, неврологами, отоларингологами, офтальмологами и специалистами по головной боли могут помочь развеять мифы и помочь пациентам, когда они тоже обращаются за помощью и понимают свои повторяющиеся паттерны головной боли. Точно так же включение общих вегетативных симптомов в диагностические критерии IHS может расширить осведомленность врачей о том, что то, что считается «синусовой головной болью», действительно является мигренью.
Для пациентов с двойным диагнозом «мигрень и синусит» роль точек контакта слизистой оболочки остается недостаточно изученной проблемой. Контактные точки определяются как место внутри носовой полости, где две противоположные поверхности слизистой оболочки граничат друг с другом. «Аномалии» пазух могут включать или не включать точки соприкосновения со слизистой оболочкой. Роль, которую играют точки контакта слизистой оболочки в возникновении головной или лицевой боли, была установлена Гарольдом Г. Вольфом в его тексте, показывающем, что стимуляция мозговых оболочек может вызывать боль в области лица и носовых пазух. 30 Вольф также обнаружил, что стимуляция в области носовых пазух может вызывать лицевую боль и головную боль, предполагая направление боли между стимулированной областью и локализацией боли.
Лечение головной боли, вызванной контактным пунктом, остается спорным; никаких рандомизированных контролируемых исследований не проводилось. Среди проспективных исследований вызывает беспокойство отсутствие долгосрочного наблюдения, которое имеет решающее значение при таких расстройствах, как мигрень, с нарастанием и ослаблением приступов в течение длительных периодов времени.
В интересном проспективном исследовании пациентов с частой или лекарственно устойчивой мигренью Новак и Макек, которые годами продвигали использование назальной хирургии в качестве лечения мигрени, изучали реакцию этих пациентов на назальную операцию. 31 299 пациентам с мигренью были выполнены различные процедуры, включая сфеноидэктомию, резекцию средней носовой раковины, этмоидэктомию и септопластику. Авторы сообщают о поразительном успехе в 90% случаев, когда у 79% их пациентов «постоянно бессимптомно».Тем не менее, сроки для последующих действий отсутствовали, что делало выводы в отношении истинных долгосрочных измеримых результатов не поддающимся интерпретации. 31
В тщательном и систематическом обзоре литературы, опубликованной в 2013 году, Патель и его коллеги пришли к выводу, что пациенты, которые, скорее всего, выиграют от направленной хирургии носа по удалению контактных точек, включают тех, у кого четко определены контактные точки, и которые не прошли адекватную терапию. нацелены на мигрень, пройти эндоскопию и компьютерную томографию, в остальном нормальные, и ранее имели положительный ответ на местный анестетик, примененный к точке контакта. 6 Следует предупредить, что операция может не избавить пациента от головной или лицевой боли. Более того, хотя риск хирургических осложнений при этих процедурах невелик, «он не равен нулю». 6
Для всех пациентов с «головной болью в носовых пазухах» необходимо собрать подробный анамнез, включая характер головной боли, начало, гормональные вехи и гормональные препараты. Следует провести обследование головы, шеи и черепных нервов, а также отоларингологическое обследование.Если выявлены критерии, устанавливающие мигрень, может быть начато острое и профилактическое лечение (см. главы 8 и 9 главу 8 главу 9 ).
Почему у меня давление в пазухах или боль в пазухах? (Причины и причины)
Давление в пазухах и боль в пазухах возникают, когда мембраны носовых ходов опухают или воспаляются. Давление в пазухах и боль могут быть вызваны множеством факторов, в том числе хроническим синуситом.
Что такое гайморит?Ваши пазухи представляют собой полости, заполненные воздухом и расположены:
За лбом и бровями
Внутри костлявой структуры ваших щек
Перед мозгом, за носом
По обе стороны переносицы
Синусит – это воспаление носовых пазух. Может быть двух форм:
Острый гайморит. Если у вас острый (временный) синусит, он обычно проходит через три-восемь недель самостоятельно.
Хронический гайморит. Если вы имеете дело с хроническим синуситом, он длится более восьми недель или более 12 недель, возникающих несколько раз в год, и требует лечения. Симптомы хронического синусита могут длиться месяцами или даже годами. Некоторые врачи назовут синусит хроническим, а не острым, если он длится минимум три месяца.
Два общих симптома хронического синусита – это давление в пазухах и боль в пазухах.
1) Причины и причины синусового давленияЕсть разные причины давления в пазухах. Несколько факторов могут вызвать раздражение носовых ходов и вызвать симптомы давления в носовых пазухах. Некоторые причины и причины давления в пазухах включают:
Гайморит. Синусит, который обычно называют инфекцией носовых пазух, может вызывать давление и боль в пазухах. Вам следует обсудить варианты лечения со своим врачом, если вы подозреваете, что имеете дело с синуситом (острым или хроническим).Инфекция носовых пазух, известная как синусит, – распространенная проблема со здоровьем, от которой страдает 31 миллион американцев.
Раздражители окружающей среды. Переносимые по воздуху загрязнители, такие как раздражители, вызывающие аллергию, могут вызвать давление в носовых пазухах и скопление слизи.
Простуда. Все простуды не одинаковы, но в некоторых случаях они могут вызывать скопление слизи, что означает давление в носовых пазухах.
Головная боль в пазухах часто описывается как ощущение увеличения давления над заблокированными пазухами.Это может быть лобная область (лоб) или верхняя челюсть (область щек). Также может быть и то, и другое. Область лица в пораженной пазухе может покраснеть и стать болезненной на ощупь. Может возникнуть отек. Боль может усилиться при изменении положения головы или при первом подъеме с постели из-за повышенного давления в полостях носовых пазух.
Воспаление носовых пазух. Если покрытие ваших трубок или протоков, соединяющих ваши пазухи с задней частью носа, воспаляется, это может привести к тому, что ваши пазухи не будут нормально дренироваться, и это может привести к увеличению давления в заблокированных пазухах.
Повышенная секреция жидкости и слизи. У вас также может быть ассоциированное воспаление и отек слизистой оболочки пазух, что приводит к увеличению секреции жидкости и слизи. Эта жидкость и слизь увеличиваются вместе с невозможностью должным образом дренировать, увеличивает давление в полости пазухи и может привести к головной боли в пазухах. Синусит может вызвать воспаление пазух.
Как вы только что узнали, хронический синусит может вызывать как давление в пазухах, так и боль в пазухах.Как правило, синусит часто вызывается бактериальной инфекцией. Однако иногда это могут быть вирусы и плесень (грибки). Если у вас слабая иммунная система, у вас повышается риск развития грибковой или бактериальной инфекции носовых пазух.
Некоторые люди также могут страдать от «аллергической грибковой инфекции носовых пазух», которая поражает людей, страдающих аллергией. Инфекция полости носа, которая находится рядом с вашим мозгом, может привести к летальному исходу, если вы не получите лечения. Он может распространиться на ваш мозг, хотя это бывает редко.
Синусит может быть вызван вирусной инфекцией и может привести к воспалению носа. Это воспаление, наряду со сниженной способностью дренировать носовые пазухи, также может быть вызвано сенной лихорадкой или другой аллергической реакцией. Воспаление приводит к:
Увеличение добычи жидкости и набухание
Пазухи не могут эффективно отводиться
Уменьшение дренажа вызывает головную боль в носовых пазухах
Некоторые частые и частые причины и причины хронического синусита:
Разрастания тканей внутри носа, известные как полипы: они затрудняют дыхание через нос и блокируют носовые пазухи.
Аллергия: Аллергия, особенно аллергия на окружающую среду (например, на химические вещества или пыльцу) или сенная лихорадка, могут вызвать воспаление носовых ходов.
Инфекции дыхательного горла, носа или легких, вызванные бактериями или вирусами (включая простуду): они называются респираторными инфекциями и могут вызывать воспаление носа и затруднять отток слизи из носа.
Неровная тканевая перегородка между ноздрями: называется искривленной перегородкой, это может ограничивать поток воздуха в одной или обеих ноздрях.
К счастью, у вас есть несколько вариантов лечения давления в носовых пазухах и боли в носовых пазухах, включая следующие.
Домашние средства правовой защитыЕсли вы считаете, что страдаете синуситом, вы можете сначала попробовать домашние средства, которые помогут открыть закупоренные носовые пазухи и уменьшить отек. Например, вы можете:
Используйте спрей для носа
Вдыхать пар
Используйте противоотечные средства (назальный спрей или внутрь)
Используйте ибупрофен (мотрин, адвил) или ацетаминофен (тайленол) от боли
Поскольку хронический синусит часто вызывается воспалением, связанным с аллергией, диагностика, лечение и профилактика аллергии могут помочь облегчить синусит.Существуют лекарства от аллергии, которые могут помочь, в том числе:
Спреи для носа с кортикостероидами также могут помочь уменьшить воспаление носовых пазух и отек носа. Если эти спреи не помогают, вам могут потребоваться пероральные стероиды, такие как преднизон. Вам могут потребоваться антибиотики вместе с пероральными или назальными кортикостероидами. Если сложно контролировать свою аллергию, специалист по аллергии может предоставить вам тестирование на конкретную аллергию и лечить ваши симптомы с помощью иммунотерапии (десенсибилизирующие уколы).
Эндоскопическая хирургияЕсли вы не можете контролировать свои симптомы с помощью одних лекарств, обратитесь к врачу-ЛОР (уши, нос и горло), который определит, нужно ли дренировать ваши носовые пазухи или им нужно расширить отверстия носовых пазух с помощью эндоскопической хирургии. В этой процедуре используются небольшие инструменты и телескопы, чтобы увидеть и оперировать носовые ходы, чтобы врач мог добраться до ваших носовых пазух. Если закупорка пазухи ограничена, врач может использовать баллонное расширение области, чтобы решить проблему и избежать более инвазивной хирургии.
Обратитесь к ЛОР-врачу, если через несколько дней вы не заметите улучшения своих симптомов, заметите зеленые или коричневые выделения, у вас повысится температура или у вас возникнет головная боль, связанная с носовыми пазухами.
Обратитесь в Houston & Allergy Services по поводу давления и / или боли в носовых пазухах
Если вы считаете, что страдаете хроническим синуситом или не можете уменьшить давление в носовых пазухах и / или боль в носовых пазухах, обратитесь в Houston & Allergy Services, чтобы записаться на прием к одному из наших врачей.
Мы также рекомендуем вам просмотреть наш веб-сайт, чтобы получить дополнительную информацию о наших офисах, врачах и услугах, которые мы предлагаем. Наш дружелюбный персонал и врачи приветствуют вас и вашу семью в Houston & Allergy Services.
Воспаление носовых пазух и массаж – Phila Massages
Причины воспаления носовых пазух
Вирусы, бактерии и грибки: простуда или грипп
Структурные проблемы: искривленная перегородка, полипы носа могут препятствовать оттоку слизи и блокировать отток слизи (3)
Раздражители окружающей среды: загрязнители в помещении и на открытом воздухе, травы и пыльца, определенные продукты
Симптомы
Массаж
При воспалении боль может также присутствовать в окружающих мышцах лица, верхних шея и челюсть.В структурных и экологических случаях воспаления носовых пазух нежный массаж лица и шеи поможет дренировать носовые пазухи и снять давление с пораженных участков.
Если есть жар и инфекция, массаж может усугубить симптомы. В этом случае лучше всего подождать, пока температура не пройдет, прежде чем приступать к работе с кузовом. (1)
См. Нашу статью «Простуда, грипп и массаж».
Массаж для ухода за собой для облегчения пазух
Примите удобное положение, желательно поддерживая голову и шею.
Широко расставьте пальцы, поместите пальцы и большие пальцы рук вокруг линии скальпа и осторожно проведите пальцами по маленьким кругам
Соедините пальцы в центре лба, медленно проведите кончиками пальцев к каждому уху (фронтально sinus)
Возьмите указательный или средний палец и медленно нарисуйте маленькие кружочки вдоль линии бровей, начиная от носа и плавно перемещаясь в сторону каждого уха (лобная пазуха)
Верните средние пальцы к переносице. твой нос.Найдите два маленьких узелка в месте соединения носовой кости с лобной костью. Удерживайте сильное давление в течение 10-15 секунд. (Решетчатая пазуха)
Верните пальцы к переносице. На этот раз проведите пальцами вниз по каждой стороне носа (клиновидная пазуха)
Возьмите плоский палец с обеих сторон носа и осторожно проведите вдоль каждой скулы к ушам (верхнечелюстная пазуха)
Маленький круги на височной мышце (сожмите челюсть, чтобы найти височную мышцу)
Сильно надавите на височную мышцу, медленно отодвиньте пальцы от лица (к затылку), медленно открывая рот
Маленькие круги вокруг уха (ВНЧС, коракоидный отросток и сухожилие височной мышцы)
Осторожно потяните за уши, чтобы освободить височную мышцу
Важные факты об изменении высоты и боли в пазухах
Вы не проводите много времени на суше.Вы много летаете, а иногда даже ныряете с аквалангом. Но когда вы это делаете, вы чувствуете боль в носовых пазухах. Сегодня мы поговорим об этой боли и о том, что вы можете сделать, чтобы ее вылечить.
Аэросинусит: название вашей боли
Аэросинусит, также известный как баросинусит или баротравма носовых пазух, возникает, когда вы испытываете быстрое изменение давления воздуха. Хотя это очень часто происходит при снижении давления воздуха, например, когда вы находитесь в взлетающем самолете, вы также можете испытать это при спуске в районы с более высоким давлением, например, при погружении в глубокую воду.
При аэросинусите перепад давления вызывает набухание слизистой оболочки носовых пазух. Иногда отек может сопровождаться кровотечением. Боль часто ощущается в полостях лобной пазухи, хотя некоторые люди ощущают ее и вокруг глаз. Возможными симптомами также являются головная боль и зубная боль.
Люди, перенесшие инфекцию верхних дыхательных путей или страдающие аллергией, более подвержены ареозинуситу. Курение, обезвоживание и ожирение также могут быть факторами.Ныряльщики, задерживающие дыхание, также могут испытывать боль от давления.
Как лечить это давление в носовых пазухах?
Противоотечные средства могут помочь, если их принять до начала полета. По словам врача CEENTA ENT Росс Удоффа, назальный спрей, отпускаемый без рецепта, также может быть полезным. Если у вас заложенность носа, попробуйте высморкаться. Вы также можете попробовать жевать резинку или дышать с открытым ртом.
Если вы занимаетесь подводным плаванием с аквалангом, избегайте полетов или других путешествий на большую высоту в течение примерно дня после погружения.Не ныряйте ниже 130 футов и обязательно выдыхайте свободно, когда всплываете на поверхность.
Боль в носовых пазухах может быть неприятной, и если вы все еще чувствуете боль даже после выполнения этих советов, не стесняйтесь записаться на прием к одному из наших врачей.
Этот блог предназначен только для информационных целей. По конкретным медицинским вопросам обращайтесь к своему врачу. Доктор Удофф практикует в нашем офисе в Монро. Чтобы записаться на прием к нему или к ближайшему к вам ЛОР-врачу, позвоните по телефону 704-295-3000.Вы также можете записаться на прием онлайн или через myCEENTAchart.
Ваша головная боль из носовых пазух на самом деле может быть головной болью от мигрени
Большинство людей в какой-то момент испытали головную боль, будь то пронизывающая мигрень или сильная головная боль напряжения после того, как ваш компьютер сломался. Головные боли бывают разных форм и размеров и возникают по разным причинам.
Пазухи лицевых костей представляют собой заполненные воздухом пространства с парой поперек лба и бровей (лобные пазухи), двумя парами вдоль переносицы (решетчатая и клиновидная пазухи) и самой большой парой пазух поперек носа. щеки (гайморовы пазухи).Пазухи помогают удерживать тепло, делают череп легче, увлажняют вдыхаемый воздух и даже помогают голосу звучать громче. Пазухи также могут иногда вызывать боль в шее (или лице), особенно когда они поддаются аллергии или инфекции. Слизистая оболочка этих носовых пазух может воспаляться и опухать и может проявлять чрезмерный энтузиазм по поводу выработки слизи и гноя, что приводит к застою и повышению давления в пораженной полости носовых пазух.
Краткий обзор доступной литературы в Интернете покажет вам, что головные боли носовых пазух не так просты и распространены, как многие думают.Исследования показали, что примерно 90% головных болей, диагностированных либо медицинским работником, либо самодиагностикой как головная боль носовых пазух, на самом деле являются головными болями мигрени.
Риносинусит
Риносинусит определяется как воспаление носовой полости (с учетом части слова «носорог») и носовых пазух (эта часть говорит сама за себя). Сам по себе риносинусит не является чем-то особенным. Спорный вопрос заключается в том, является ли риносинусит основной причиной неуловимой «синусовой головной боли».Некоторые исследователи считают, что синусит, с участием или без участия «носорога», на самом деле редко может вызвать головную или даже лицевую боль. Исключение составляют случаи, когда пазуха не может дренироваться из-за острой бактериальной инфекции, а скопившийся внутри полости гной приводит к повышению давления и воспалению.
Большинство случаев острого риносинусита (определяемого как продолжающийся до 12 недель) вызвано вирусной инфекцией, а не бактериальной, и только около 2% эпизодов острого вирусного риносинусита переходят в бактериальные инфекции носовых пазух.Истинному бактериальному риносинуситу обычно предшествует инфекция верхних дыхательных путей в течение как минимум 10–14 дней. Симптомы острого риносинусита включают:
- Заложенность носа
- Насморк с обесцвеченной слизью
- Пост носовой дренаж
- Кашель, чаще у детей
- Лицевая или зубная боль, обычно только на одной стороне лица
- Отек лица
- Головная боль
Специфические для бактериального риносинусита дополнительные симптомы могут также включать жар, усталость и давление в ухе.
Эпизоды острого вирусного риносинусита обычно проходят самостоятельно, в то время как большинство пациентов с бактериальным риносинуситом легко реагируют на соответствующие антибиотики, такие как амоксициллин. Поддерживающая терапия в виде обезболивающих, местных стероидов и орошения носовых ходов физиологическим раствором также может быть полезной для облегчения симптомов.
Хронический риносинусит встречается с распространенностью около 12% в США и диагностируется, когда симптомы риносинусита присутствуют более 12 недель, если воспаление носовых пазух может быть продемонстрировано с помощью назальной эндоскопии или компьютерной томографии.Для тех пациентов, которые недостаточно чувствительны к лекарствам, таким как местные назальные стероиды, следующим вариантом может быть операция на носовых пазухах.
Если так называемая головная боль в носовых пазухах вызвана аллергией, например сенной лихорадкой, наиболее распространенным лечением является лекарственный назальный спрей, содержащий антигистаминные препараты или стероиды. Это состояние называется аллергическим ринитом и может возникать в сочетании с риносинуситом, хотя прямой связи между ними не обнаружено.
Синусовые головные боли против мигрени
Итак, если наиболее очевидные «синусовые головные боли» на самом деле являются мигренью, как можно различить эти две?
Расположение боли в этих двух состояниях схоже, что приводит к тому, что многие неправильно диагностируют любую боль вокруг носовой пазухи как головную боль в носовых пазухах, но мигрень часто может возникать в одних и тех же областях.Известно, что боли в носовых пазухах и мигрени усиливаются при наклоне вперед. У некоторых мигрень может сопровождаться некоторыми назальными симптомами, такими как насморк или давление вокруг лица. Тем не менее, выделения из носа, также известные как ринорея, во время мигрени прозрачные и водянистые, тогда как при остром бактериальном риносинусите вы можете ожидать увидеть намного больше зеленых и желтых комочков. Типичные факторы, усугубляющие головную боль при мигрени, отсутствуют при головной боли синуса, такие как громкие звуки и яркий свет, а также тошнота и рвота.Головные боли при носовых пазухах, вызванные риносинуситом, обычно длятся несколько дней или недель, в то время как головная боль при мигрени, как ожидается, пройдет в течение нескольких часов, иногда до одного или двух дней.
В то время как врачи первичной медико-санитарной помощи легко доступны и способны диагностировать головную боль в носовых пазухах от риносинусита, вас могут направить к ЛОР-специалисту, особенно если требуется подтверждение диагноза с помощью назальной эндоскопии или если состояние сложное и трудно поддающееся лечению. Точный диагноз типа головной боли важен, поскольку лечение синусовой головной боли и мигрени сильно отличается.