Гнойники на миндалинах: причины появления и методы лечения | Все о ЛОР заболеваниях
Очень часто, когда появляются гнойники на миндалинах, больные подозревают прогрессирование ангины. Недуг действительно проявляется таким образом. Но существует еще ряд признаков, на основе которых врач и поставит диагноз. Многих пациентов волнует вопрос о том, что делать с гноем на миндалинах.
Причины патологии
При некоторых недугах могут возникать на гландах белые гнойнички, что это такое? Чаще всего гной на гландах сопутствуется повышением температуры. Наиболее часто встречаемыми причинами такой патологии выступают:
- Ангина. Это самая распространенная болезнь, которая вызывает гной в гландах. Возбудителями болезни могут быть стафилококки и стрептококки. Они и становятся первопричиной того, что миндалины начинают гноиться. Заболеть таким недугом крайне просто. Особенно, если иммунная система человека ослаблена. Ангина может быть вызвана как микробной инфекцией, так и вирусной. По этой причине начинать лечение необходимо только после консультации со специалистом.
- Хронический тонзиллит. В этом случае гнойник на гландах будет сопутствоваться неприятным запахом из ротовой полости. Такое положение будет усугубляться остатками еды, которые остаются на гландах. Такая обстановка выступает отличной средой для преумножения болезнетворных бактерий.
Фарингиты и ларингиты в результате промерзания также выступают причинами гнойников на миндалинах.
Гной на миндалинах без температуры говорит о:
- Наличии травм. Нередко твердая еда повреждает слизистую гланд. Поэтому они начинают болеть. Например, это может быть сухарь либо косточка рыбы. При хорошем иммунитете возникшая ранка очень быстро затягивается. Если же иммунитет пациента ослаблен, то возникает гнойный процесс.
- Грибковые заболевания. Гнойники на миндалинах без температуры могут говорить о прогрессировании грибковой инфекции. Обычно возникший налет – это молочница. Первопричиной такой патологии служит неправильный прием медикаментов.
 Внешне налет очень похож на жидкий гной, но как таковым им не является.
Внешне налет очень похож на жидкий гной, но как таковым им не является. - Кисты. При такой патологии на миндалинах проявляются уплотнения. Внешне такие уплотнения похожи на гнойнички, но болезнетворных микроорганизмов в них нет. Такие новообразования все равно должны быть удалены, так как они могут стать злокачественными. Помимо этого, возникает дискомфорт при глотании.
- Болезни десен и зубов. Недуги стоматологического характера также становятся первопричиной образования гнойников в горле без температуры. При кариесе, пародонтозе на миндалинах и в полости рта могут возникать белые гнойники. Такие новообразования выступают язвочками. При устранении причины по которой они возникли лечение проходит оперативно.
- Налет от употребляемой еды. Иногда за гнойный налет принимают остатки пищи на гландах. Особенно, если человек употреблял кисломолочные продукты. В этом случае достаточно будет просто полоскать ротовую полость.
В зависимости от формы недуга, которой сопутстувуются гнойники, симптоматика выражается по-разному. В острой форме наиболее встречаемыми симптомами выступают:
- повышение температуры тела;
- острые боли в миндалинах;
- отталкивающий запах изо рта;
- трудности при глотании;
- общая интоксикация организма.
Гнойные пробки на миндалинах при хроническом течении недуга не сопровождаются симптомами.
Как устранить гнойнички на гландах?
После проведения диагностики доктор назначает соответствующую терапию больному. В него в обязательном порядке должны входить антибиотики. Есть несколько вариантов уничтожения гнойников у взрослого человека.
Антибиотики
В случае гнойного островоспалительного процесса обязательно понадобятся антибиотики и противовирусные средства. Правильный подбор антибиотика обеспечит скорейшее выздоровление. Но такую терапию должен назначать только лечащий врач. Положительные результаты дают медикаменты пенициллинового ряда.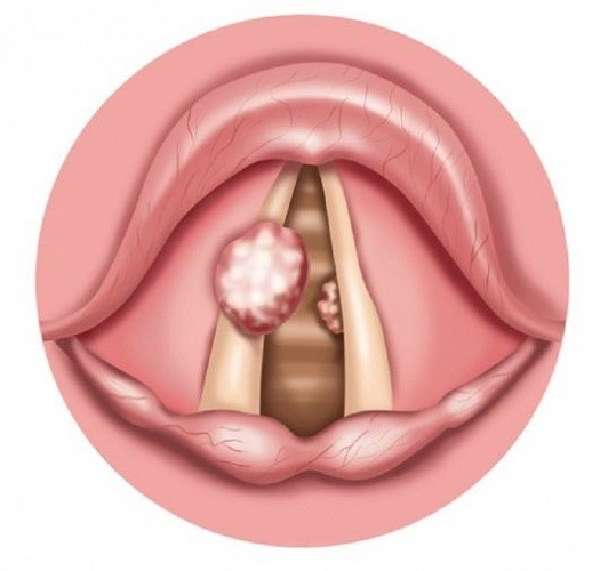 Таковыми могут быть:
Таковыми могут быть:
- Флемоксин Солютаб;
- Аугментин;
- Флемоклав Солютаб;
- Цефиксим;
- Цефалексин;
- Трифамокс.
Такие препараты могут назначаться только после получения всех анализов. Прописывать антибактериальные препараты детям и беременным необходимо с особой осторожностью.
Аппаратное лечение
Такой метод терапии являет собой прочищение гланд специальными физрастворами. Помимо этого, показаны такие процедуры, как:
- лазерные;
- ультрафиолетовые;
- ультразвуковые.
Все эти способы оказывают травмирующее действие на микроорганизмы, которые наблюдаются в мягких тканях миндалин. Также подобные процедуры устраняют островоспалительный процесс и улучшают кровоснабжение.
Промывания и полоскания
При комплексном излечении гнойников обязательной процедурой является полоскание. После таких манипуляций устраняется островоспалительный процесс. Также приостанавливается прирост бактерий. Полоскать ротовую полость возможно, как покупными растворами, так и приготовленными в домашних условиях. К ним относят:
- отвар ромашки;
- свекольный сок;
- настой календулы;
- раствор соды и другие.
Проводимые манипуляции заключаются в вымывании гнойников с миндалин под воздействием сильного напора. Такая манипуляция крайне эффективна, так как вычищает поверхность миндалин от гнойных масс.
Хирургическое удаление
Это радикальный вариант устранения проблемы. Современные методики помогают устранить гнойники быстро и безболезненно. Хирургические вмешательства могут быть различными:
- скальпель;
- лазер;
- криохирургия.
Операции проходят практически без крови.
Ингаляции
Такой метод лечения высокоэффективен для оказания смягчающего и антифлогистического эффекта. При помощи таких процедур можно оперативно вывести белые гнойные пробки наружу. Этот способ пользуется популярностью, так как все манипуляции можно проводить дома самостоятельно. Для этого необходимо приобрести специальный прибор либо воспользоваться обычной кастрюлей. Для того чтобы отошел гной с миндалин рекомендуется воспользоваться следующими дополнительными веществами:
При помощи таких процедур можно оперативно вывести белые гнойные пробки наружу. Этот способ пользуется популярностью, так как все манипуляции можно проводить дома самостоятельно. Для этого необходимо приобрести специальный прибор либо воспользоваться обычной кастрюлей. Для того чтобы отошел гной с миндалин рекомендуется воспользоваться следующими дополнительными веществами:
- эвкалипт;
- настои ромашки и шалфея;
- вода Боржоми;
- хлорофиллипт.
Какой подобрать компонент подскажет врач.
Лечение детей
Перед тем, как начинать терапевтические действия, необходимы выявить первопричину появления таких образований у ребенка. Только после осмотра и сдачи всех анализов доктор сможет поставить диагноз и назначить грамотное лечение.
Способы лечения
При ангине детям прописываются специальные антибиотики. Помимо влияния на микробную среду, растворы выступают отличным антисептиком. Для удаления гнойничков используют такие виды процедур:
- ингаляции;
- полоскания;
- орошения.
Все указанные методы устремлены на уничтожение белого налета. Употребление противовирусных средств помогает быстрее поправиться. Подбираются в индивидуальном порядке. Если случай у малыша запущенный и медикаментозная терапия бессильна, то прибегают к оперативному вмешательству. В этом случае происходит удаление миндалин.
Помимо этого, применяются народные методы терапии. Эффективным способом являются орошения. Для получения целебных растворов берут:
- ромашку;
- зверобой;
- шалфей.
Полоскание горла помогает убить бактерии и избавиться от возникшего гноя. Не менее эффективны орошения с добавлением содового раствора и йода. С такой проблемой помогают справиться сок свеклы с лимонным соком и медом.
Из всего сказанного итог такой, что гнойники на миндалинах – это не только неприятное заболевание, но и в некоторой степени опасное. В случае запущенной формы придется прибегнуть к хирургическим методам. Не стоит ни в коем случае заниматься самолечением. Иначе можно навредить своему здоровью. При появлении первых симптомов обращаться к доктору и начинать лечить недуг.
В случае запущенной формы придется прибегнуть к хирургическим методам. Не стоит ни в коем случае заниматься самолечением. Иначе можно навредить своему здоровью. При появлении первых симптомов обращаться к доктору и начинать лечить недуг.
Еще больше полезных статей о ЛОР заболеваниях можете найти на сайте https://lor-uhogorlonos.ru/
Гнойники на миндалинах без температуры: фото, терапия
Как правило, гнойники на миндалинах являются одним из основных признаков ангины. Но это заболевание обычно протекает с высокой температурой. А вот если ее нет, то необходимо задуматься о том, что привило к появлению гноя в горле. Попробуем разобраться, в каких ситуациях это возможно.
Причины появления
Небные миндалины считаются идеальным местом для распространения инфекции. В их толще находятся каналы, которые постоянно очищаются от попадающих в них бактерий. Но при ослаблении иммунитета этот механизм может быть нарушен, и их заполняют микроорганизмы, которые создают гнойники на миндалинах. Без температуры указанные проблемы возникают достаточно редко. Ведь чаще всего они появляются в результате ангины или фарингита – заболеваний, для которых свойственна гипертермия. Они могут быть вызваны кокковой флорой, а также аденовирусами, риновирусами, гриппом и другими инфекционными поражениями.
Тонзиллит и фарингит
Ангина начинается с поражения миндалин. Поверхностные их слои краснеют и отекают. При этом вполне могут образоваться гнойники на миндалинах без температуры. Называется такое заболевание катаральной ангиной. Для нее, помимо поражения миндалин, характерно увеличение лимфатических узлов. Также болезнь сопровождает чувство сухости и першения в горле.
Острый фарингит характеризуется сухостью и болезненностью в глотке. При этом на задней стенке образуются гнойники. Болезнь может перейти в хроническую форму. Она развивается часто на фоне гнойных синуситов, кариеса, искривления перегородки носа, увеличенных аденоидов.
Безболезненные образования
Существует ряд заболеваний, при которых появляются гнойники на миндалинах без температуры и боли. Например, хронический тонзиллит может стать причиной появления в горле пробок, схожих с налетом, который возникает при острой ангине. Также идентичная клиническая картина наблюдается при грибковом поражении глотки, при развитии стоматита. При диагностике заболеваний нельзя исключать и сифилисную ангину или заболевание Венчана.
Острый тонзиллит, при котором образуются гнойники на миндалинах без температуры, свойственен лишь для лиц, находящихся в состоянии глубокой иммунодепрессии. Их организм не в состоянии бороться с инфекцией. Поэтому, обнаружив белый точкообразный налет на миндалинах, лучше обратиться к специалистам.
Схожие симптомы
Даже если вы можете рассмотреть что-то похожее на гнойники в горле, это еще не означает, что у вас инфекционное заболевание. Иногда причина их образования несколько иная. Так, в ряде случаев их можно перепутать с остатками пищи. Кисломолочные продукты сразу после употребления могут стать причиной образования налета, который можно принять за гнойные образования. Исключить эту версию можно, просто выпив несколько глотков воды.
Также образования, похожие на появившиеся гнойники на миндалинах без температуры, могут быть фибринозным налетом. Он появляется на раневой поверхности после ожогов или различных травм глотки.
Проблемы у малышей
Родители детей, которые достаточно часто болеют, могут столкнуться с осложнениями у малышей. Так, могут возникнуть гнойники на миндалинах без температуры у ребенка. Это свидетельствует о том, что данные органы перестали справляться со своей функцией. А значит, иммунитет существенно ослаблен. Недооценивать серьезность этого симптома нельзя.
Такие пробки могут стать свидетельством развития хронического тонзиллита. Но если болезнь не вызывает гипертермии и не сопровождается болями, это не значит, что она не представляет опасности. Хроническая ангина в первую очередь является причиной регулярного появления острой формы этого заболевания. Кроме того, болезнь чревата осложнениями: миокардитом, ревматизмом, полиартритом. Также нельзя исключать вероятность поражения почек.
Хроническая ангина в первую очередь является причиной регулярного появления острой формы этого заболевания. Кроме того, болезнь чревата осложнениями: миокардитом, ревматизмом, полиартритом. Также нельзя исключать вероятность поражения почек.
Лечение
Если вы хотите знать, как выглядят гнойники на миндалинах без температуры, фото глоток людей с аналогичными проблемами даст возможность рассмотреть все в мельчайших подробностях. Если вы убедились, что у вас именно такое поражение, то это не повод заниматься самолечением. Вначале необходимо установить диагноз. Для точного его определения может понадобиться соскоб с проблемных участков и анализ крови.
Так, если очаги инфекций на миндалинах были вызваны грибами рода Candida, то без соответствующих препаратов не обойтись. В качестве терапии могут быть назначены такие средства, как «Фуцис», «Нистатин». Причем последний рекомендуют по возможности рассасывать во рту. Также могут быть назначены антисептические средства для горла, например, препараты «Хлорофиллипт» или «Ингалипт».
Если было установлено, что стрептококки или стафилококки стали причиной того, что появились гнойники на миндалинах без температуры, лечение должно быть основано на применении антибактериальных препаратов. Хорошие результаты дает терапия с использованием антибиотиков пенициллинового ряда. Это могут быть такие препараты, как «Флемоксин Солютаб», «Ампиокс», «Аугментин», «Флемоклав Солютаб», «Трифамокс», «Цефалексин», «Цефиксим». В ряде случаев показаны иные средства, могут быть назначены медикаменты «Сумамед», «Клабакс», «Фромилид», «Эрмицед».
Если у вас были обнаружены гнойники на миндалинах без температуры при беременности, лучше сдать анализы для точной постановки диагноза. Даже если врач пропишет антибиотики, не стоит от них отказываться. В ряде случаев перенесенное на ногах заболевание без соответствующей терапии чревато развитием серьезных осложнений. При этом возможный вред от антибактериальных препаратов будет намного ниже.
Использование местных средств и полоскания
Отдельно стоит отметить важность проведения симптоматического лечения. Для этих целей часто используют препарат «Люголь». Им несколько раз в день смазывают пораженные места. Также могут назначать местную антибактериальную терапию. Для этих целей используют спрей «Биопарокс», который распыляют в полости рта, и «Граммидин», который необходимо рассасывать до полного растворения.
Если были обнаружены гнойники на миндалинах, еще до посещения врача можно сделать полоскание. Для этого вам понадобится таблетка фурацилина или стрептоцида, которую необходимо растворить в 0,5 л воды. Указанным раствором необходимо полоскать горло. Это будет способствовать уничтожению болезнетворных микроорганизмов, вымыванию их из каналов миндалин и препятствовать их дальнейшему размножению.
Также для полоскания можно готовить раствор из соли, соды и йода. Для этого на стакан горячей воды нужно взять 1 ч. л. морской или обычной соли, 0,5 ч. л. соды и 1-2 капли йода. Полоскать горло желательно каждый час. При улучшении состояния можно перейти на отвар календулы или ромашки.
Гнойники на миндалинах: лечение, причины и фото
Гнойники на миндалинах, налёт разного цвета, красное горло – всё это признаки острого или хронического воспаления в носоглотке, ротовой полости, симптомы грибковой инфекции. Причины появления подобных симптомов у взрослых и детей могут быть разными, в лечении используют традиционные и народные средства. В запущенных случаях может потребоваться операция.
Гнойники на миндалинах — признак воспаленной носоглотки
Причины появления гнойников на миндалинах
Самая распространённая причина появления гнойных пробок в отверстиях миндалин – лакунарная и фолликулярная форма ангины, болезни развиваются при поражении организма вирусами и бактериями. Заболевания сопровождаются повышенной температурой, болью в горле, признаками интоксикации. При тяжёлых разновидностях патологии на миндалинах образуются язвы, налёт приобретает зелёный оттенок, появляется запах гнили изо рта, как выглядят больные миндалины можно увидеть на фото.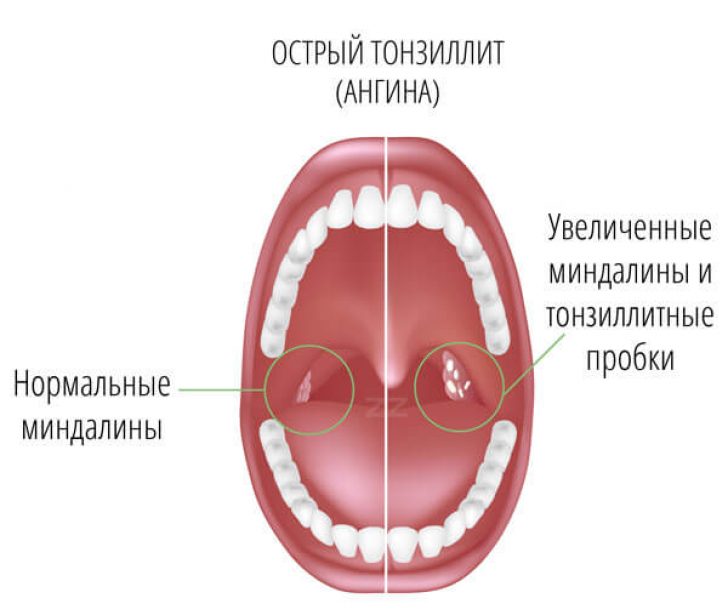
Миндалины с гнойниками пробками
Почему появляется гной и налёт на миндалинах:
- Лакунарная ангина – в лакунах (воронках на поверхности миндалин) появляются жёлтые или белые гнойники, они могут быть обширными, сливаться между собой, покрывать все гланды.
- Фолликулярная ангина – горло краснеет, отекает, на гландах появляются небольшие гнойные пузырьки с чёткими границами, который могут самостоятельно вскрываться, выделяется белый или жёлтый гной.
- Хронический тонзиллит – жидкий гной творожистой консистенции, белые точки или пробки жёлтого цвета присутствуют в лакунах миндалин практически постоянно. При лёгком надавливании на содержимое гланд твёрдым предметом, оно легко отделяется, появляется неприятный запах изо рта, горло при этом практически не болит, но явственно ощущается присутствие постороннего тела в глотке. Полностью вылечить эту болезнь можно только оперативным способом.
- Фарингокандидоз – грибковая инфекция, поражение гланд дрожжевыми грибками. Болезнь развивается на фоне длительной антибактериальной терапии, ослабленного иммунитета, сопровождается появлением белых прожилок на миндалинах.
- Киста – новообразования доброкачественного характера, внешне напоминают осумкованный гнойник, но в них отсутствуют патогенные микроорганизмы. Заболевание сопровождается першением в горле, процесс глотания затруднён.
- Стоматологические патологии – пародонтоз, кариес могут стать причиной появления язв с белым налётом, которые внешне схожи с гнойничками на миндалинах.
- Ларингит, фарингит – патологии возникают из-за переохлаждения, голос становится сиплым, на слизистой появляются ямки и бугорки, человека беспокоят приступы кашля.
Ларингит — одни из причин появления гнойников на миндалинах
Гнойные воспаления, белый налёт, дырки на слизистой рта и поверхности гланд могут появиться из-за травм – нежные ткани миндалин можно травмировать кость, чёрствой корочкой хлеба. Если иммунная система работает хорошо, то повреждённые миндалины быстро восстанавливаются. У детей налёт на гландах может быть вызван приёмом молока или кисломолочных продуктов – нужно просто прополоскать горло тёплой водой.
У детей налёт на гландах может быть вызван приёмом молока или кисломолочных продуктов – нужно просто прополоскать горло тёплой водой.
Гнойные воспаления в миндалинах чаще всего развиваются у людей со слабым иммунитетом, поэтому ангину и другие патологии часто диагностируют у детей дошкольного возраста, у женщин при беременности. У людей преклонного возраста из-за атрофии слизистой клиническая картина при ангине смазанная, болезнь протекает без температуры.
К какому врачу обратиться?
При появлении признаков острого воспаления миндалин необходимо посетить педиатра или терапевта – если симптомы выражены явно, то врач может поставить диагноз и назначить лечение сразу после осмотра.
Если клиническая картина смазана, патология перешла в запущенную форму, потребуется консультация отоларинголога – он расскажет что нужно делать, какой метод терапии лучше использовать, подберёт медикаменты.
Диагностика
После первичного осмотра для подтверждения диагноза, врач назначает анализы, на основании результатов можно узнать причину воспалительного процесса, подобрать правильные лекарственные средства.
Основные методы диагностики:
- клинический и биохимический анализ крови – показывает наличие воспалительного процесса;
- общий анализ мочи;
- мазок из миндалин на исследование содержимого;
- фарингоскопия.
Для осмотра состояния миндалин применяется фарингоскопия
Важно!
Присутствие на слизистой горла пузырьков с гноем, нарывов, воспаление миндалин – признак инфекции, которая может передаваться воздушно-капельным путём. Поэтому больного человека следует по возможности изолировать от других людей.
Чем лечить гнойники в домашних условиях
Для устранения инфекции и воспалительного процесса на гландах используют лекарственные средства, которые удаляют патогенные микроорганизмы, способствуют укреплению иммунитета. В качестве дополнительных методов можно воспользоваться рецептами нетрадиционной медицины.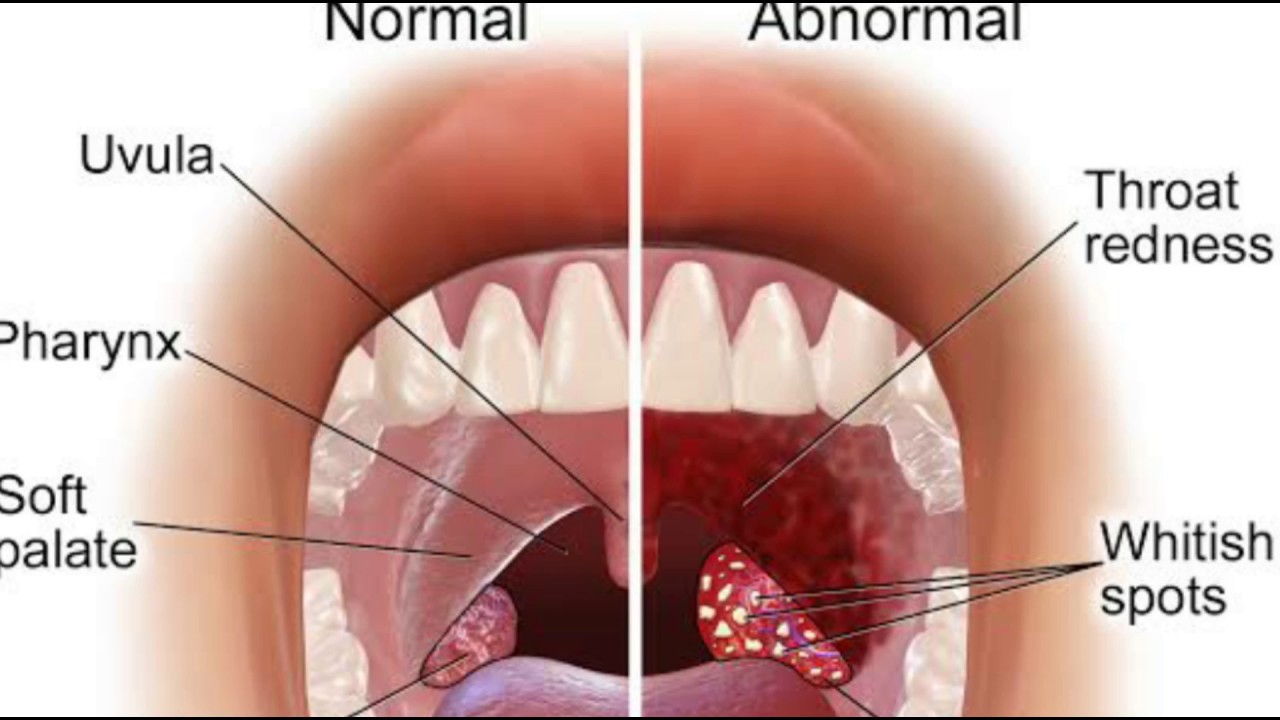 Если гнойники постоянные, во время лечения самочувствие пациента не улучшается, прибегают к хирургическим методам лечения.
Если гнойники постоянные, во время лечения самочувствие пациента не улучшается, прибегают к хирургическим методам лечения.
Лечение лекарствами
Основу лечения острого гнойного процесса в миндалинах составляют антибактериальные препараты. Без надлежащего лечения на фоне гнойно-воспалительного процесса начинают развиваться сопутствующие патологии – острая ревматическая лихорадка, которая сопровождается поражением сосудов, сердца, суставов, абсцесс, отит, ухудшение слуха, заражение крови.
Как убрать гной на миндалинах:
- антибиотики из пенициллиновой группы – Флемоксин Солютаб, Амоксициллин, препараты не очень сильные, но ими можно лечить ребёнка, допускается применение этих средств при беременности;
- жаропонижающие – Парацетамол, Ибупрофен, применять их нужно в том случае, если темпера поднимается выше 38,5 градуса;
- антисептические растворы для полоскания – Мирамистин, Фурацилин;
- спреи с обезболивающим, антибактериальным и противовоспалительным действием – Ингалипт, Гексорал, Биопарокс, Люголь;
- таблетки для рассасывания – Лизобакт, Фарингосепт;
- антигистаминные препараты – Эриус, Тавегил для устранения отёчности;
- витаминные комплексы, иммуномодуляторы для укрепления защитных функций организма.
Амоксициллин — эффективный антибиотик
После завершения острой стадии заболевания в терапию дополнительно включают физиотерапевтические методы – УФО, УВЧ, ионофорез, магнитотерапию.
Согревающие компрессы, ингаляции, прогревание и другие тепловые процедуры желать категорически запрещается, в противном случае гнойные процессы активизируются, заболевание будет протекать в острой форме, возможны осложнения.
Как быстро избавиться народными средствами
Народные средства помогут устранить боль, воспалительный процесс, нетрадиционные методы способствуют увеличению периода ремиссии при хронических формах заболеваний. Но если патология находится в острой стадии, то применять их нужно только в комплексе с лекарственными средствами.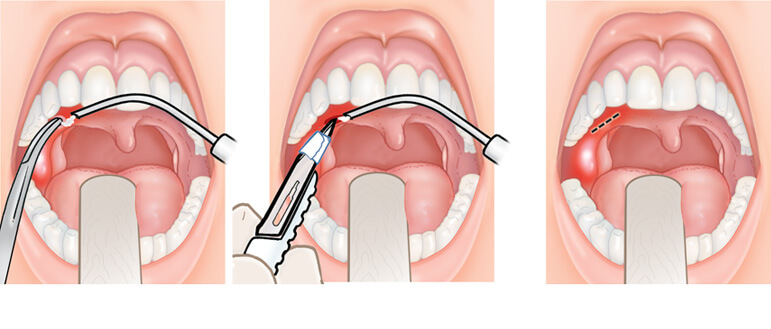
Как лечить горло в домашних условиях:
- В 250 мл тёплой воды добавить по 5 г соды и соли морской, 3–4 капли йода, для полоскания использовать всю порцию лекарства, сеансы проводить 5–7 раз в день.
- Для быстрого устранения отёчности и воспаления необходимо смешать 20 мл яблочного уксуса и 200 мл свежего свекольного сока. Полоскать горло раз в 3–4 часа.
- Снять налёт, уничтожить патогенных микроорганизмов поможет раствор из трёх частей воды и одной части сока лимона. Раствором полоскать горло раз в 3–4 часа.
- Смешать в равных пропорциях соцветия ромашки и траву шалфея, заварить 220 мл кипятка 10 г сбора, оставить в закрытой ёмкости на 20 минут. Процедить полоскать горло каждые 2–3 часа.
- Ингаляции с эфирными маслами – в 1,5–2 л кипятка добавить 3–5 капель пихтового или эвкалиптового продукта, дышать парами 7–10 минут, сеансы проводить утром и перед сном.
При воспалении миндалин нельзя пытаться самостоятельно удалять белые бляшки, выдавливать гной, употреблять горячую пищу и напитки, надавливать на гланды.
Раствор с солью, содой и йодом поможет вылечить миндалины
Хирургическое вмешательство
Если после антибактериальной терапии воспалительный процесс в миндалинах не проходит, заболевание протекает на фоне высокой температуры, имеет хронический характер, то врачи рекомендуют сделать тонзиллэктомию. К хирургическим методам прибегают только в крайних случаях – врачи всячески стараются сохранить гланды, поскольку они являются частью иммунной системы, без них инфекция начнёт беспрепятственно проникать в органы дыхательной системы.
Как удаляют гланды:
- Классический метод удаления при помощи скальпеля – гнойник вырезают вместе с капсулой, чтобы гной больше не скапливался в полости. Для операции используют местный наркоз, восстановительный период продолжается 7–10 дней.
- Удаление лазером. Под воздействием высоких температур ткани гнойника выпариваются, процедура безболезненная, полностью бескровная, что снижает вероятность вторичного инфицирования.
 Вся операция занимает не боле четверти часа, для восстановления потребуется не более трёх дней.
Вся операция занимает не боле четверти часа, для восстановления потребуется не более трёх дней. - Криодеструкция – на воспалённые миндалины воздействуют жидким азотом, что позволяет быстро избавиться от гнойников. Во время процедуры неприятные ощущения отсутствуют, наркоз не требуется, восстановление занимает 1–2 дня.
В условиях стационара могут провести и промывание лакун – при помощи специального инструмента в миндалины вводят антисептические препараты, которые вымывают гной, при условии, что выделения в гландах жидкие или имеют мягкую консистенцию.
Лазерное удаление миндалин это безболезненная процедура
Профилактика
Чтобы предотвратить появление гнойников на миндалинах, следует свести к минимуму вероятность развития заболевания дыхательных путей.
Как защитить горло:
- Мороженое и холодные напитки употреблять маленькими порциями не спеша.
- Укреплять иммунитет – закаливаться, регулярно заниматься спортом, больше времени проводить на свежем воздухе, отказаться от пагубных пристрастий.
- Не запускать стоматологические проблемы, вовремя пломбировать все дырки в зубах, устранять болезни носоглотки.
- Избегать переохлаждения.
- Соблюдать гигиенические нормы, регулярно проводить влажную уборку в жилище.
Чтобы избежать тяжёлых осложнений на горло, необходимо делать ежегодно прививку против гриппа – вакцину нужно вводить за несколько месяцев до начала эпидемии.
Гнойные и инфекционные процессы в миндалинах диагностируют у людей в разном возрасте, в группу риска входят пожилые люди, дети и беременные женщины. Своевременная диагностика, правильное лечение могут избежать тяжёлых осложнений, а соблюдение простых правил профилактики – снизить вероятность развития воспаления в миндалинах.
Узнайте больше по теме: Горлогде лечить в Москве, цены на платные услуги в Москве
Гнойники в горле в медицинской практике носят название казеозных пробок – это скопления экссудата, который организм вырабатывает как ответ на атаку болезнетворных патогенов. В этих пробках есть отмершая ткань, разрушенные кровяные клетки и вирусные возбудители. Все это со временем кальцифицируется и отвердевает. Такие гнойные капсулы являются ценным диагностическим симптомом, указывающим на тонзиллит в любой из его форм.
В этих пробках есть отмершая ткань, разрушенные кровяные клетки и вирусные возбудители. Все это со временем кальцифицируется и отвердевает. Такие гнойные капсулы являются ценным диагностическим симптомом, указывающим на тонзиллит в любой из его форм.
Причиной появления гнойников могут стать практически все патогенные возбудители, которые проникли в организм человека воздушно-капельным или бытовым путем.
Общая симптоматика и чем опасны гнойники в горле
- Гнойник внешне напоминает белесое пятно в области гланд или на стенках гортани. Образования уплотненные, напоминают шарообразные комки. При глотании из-за них ощущается дискомфорт и боль. Часть из них нельзя рассмотреть без специального инструментария, так как они локализованы в складках миндалин и похожи на мелкие белые вкрапления на поверхности органа;
- Из ротовой полости пациента исходит неприятный запах. Его можно объяснить серными соединениями, которые выдыхает больной;
- Область горла болезненна при пальпации;
- Боль в области слухового канала. Этот эффект возникает оттого, что имеются общие нервные окончания;
- Миндалины отекают, человеку кажется, что в его горле размещен посторонний предмет.
Опасность кроется в возможности распространения инфекции по всему организму путем кровеносной и лимфатической систем. Возбудитель провоцирует заболевания внутренних органов и суставных сочленений. Может развиться абсцесс паратонзиллярного типа, приводящий к флегмонам и сепсису.
Лечение гнойников
Гнойники категорически запрещено удалять своими силами, так как поверхность миндалин и горла слишком ранимая. Любая неосторожная манипуляция может привести к образованию рубцов, после чего устранить гнойники станет весьма затруднительно. Нельзя даже пытаться убрать гнойные массы в домашних условиях, это будет благоприятным фактором для распространения инфекции по всему организму.
Нужно посетить врача, который назначит грамотную и соответствующую ситуации терапию антибиотиками. Но перед этим пациенту необходимо сдать ряд анализов, которые помогут определить чувствительность возбудителя к группам лекарств. В большинстве случаев помогают антибиотики из группы пенициллинов.
Но перед этим пациенту необходимо сдать ряд анализов, которые помогут определить чувствительность возбудителя к группам лекарств. В большинстве случаев помогают антибиотики из группы пенициллинов.
Если состояние горла критическое и нет времени на проведение всех анализов – применяются антибиотики с широким спектром действия. Врач использует их в составе раствора, которым промывает пациенту гланды. Или лекарства вводятся непосредственно в тело органа инъекционным путем. Обязательно проводится процедура промывания лакун, для полного выздоровления курс должен состоять не менее, чем из 10-12 сеансов.
Иногда на месте гнойников остаются углубления в мягких тканях миндалин, по желанию пациента они могут быть «запломбированы» особыми составами.
Возможности лечения в сети медучреждений «ЛОРклиника.РФ»
Лечение с помощью промываний проводится платно и всегда доступно в сети «ЛОРклиника.РФ», которая расположена в Москве. ЛОР-специалисты работают только с новейшими и самыми эффективными противовирусными препаратами, поэтому пациент получит гарантированное облегчение.
Цена на лечение гнойников в горле зависит от комплектности проведенных манипуляций, стоимость каждой из которых строго зафиксирована в прайсе. Лечение в частной клинике дает ряд определенных преимуществ: не нужно стоять в очереди, персонал высоко квалифицирован и вежлив, а процедура проводится в условиях строгой конфиденциальности.
Язвы и пузыри во рту у пациентов с COVID-19
На сегодняшний день в литературе описаны множественные проявления инфекции SARS-CoV-2. Наиболее частыми признаками и симптомами являются головная боль, боль в горле, гипосмия, гипогевзия, диарея, одышка и пневмония. 1 Авторы также описали случаи с дерматологическими проявлениями. 2
В этой серии случаев описаны три пациента с оральными проявлениями. 3 У одного из этих пациентов была подтверждена инфекция COVID-19, и два пациента ожидали серологического тестирования, чтобы подтвердить это. Все три пациента были обследованы с помощью видеоконсультации, и во всех случаях были обнаружены изъязвления или волдыри в полости рта.
Все три пациента были обследованы с помощью видеоконсультации, и во всех случаях были обнаружены изъязвления или волдыри в полости рта.
Первый зарегистрированный случай – 56-летний здоровый мужчина с подозрением на COVID-19. Наряду с системными признаками и симптомами пациент сообщил о боли в небе и горле. На фотографии, присланной пациентом, обнаружены поражения, напоминающие рецидивирующий герпетический стоматит. Пациенту назначили валацикловир и местные антисептики (хлоргексидин и гиалуроновую кислоту).Поражения полости рта исчезли через десять дней.
Второй пациент – 58-летний мужчина, страдающий диабетом и гипертонией, также сообщающий о боли во нёбе. Его жена подтвердила COVID-19, и в результате пара оказалась на самоизоляции. Фотография, присланная пациентом, показала одностороннее изъязвление неба без предшествующей герпетической инфекции в анамнезе. При использовании местного антисептического средства для полоскания рта поражения исчезли в течение одной недели.
Последний случай в серии – 65-летняя женщина с сопутствующими заболеваниями: ожирением и гипертонией.У пациента развились тяжелые симптомы, и он был госпитализирован с двусторонней пневмонией из-за инфекции SARS CoV-2. С момента появления симптомов пациентка сообщала о боли в языке, но во время ее пребывания в больнице это не исследовалось. У нее появились дерматологические симптомы, волдыри на слизистой оболочке губ и десквамативный гингивит. Это снова было обработано антисептиками местного действия.
Поражения в первых двух случаях поражали ороговевшую ткань, как это видно на поражениях, вызванных простым герпесом.В последнем случае авторы описывают поражения, более похожие на многоформную эритему, проявляющуюся как на ороговевших, так и на некератинизированных тканях. Авторы заявляют, что кажется возможным, что новый коронавирус может спровоцировать поражения полости рта, которые обычно пропускаются из-за отсутствия внутриротового обследования у этих пациентов.
Важно помнить об ограниченной силе доказательств в этой серии случаев: только один из трех зарегистрированных случаев подтвердил COVID-19, и наблюдаемая связь между коронавирусом и оральными проявлениями обсуждается как возможно имеющая значение. Тем не менее, учитывая относительно ранние стадии исследований в этой области, эта серия случаев предоставляет стоматологам полезную информацию о возможных оральных признаках COVID-19. В заключение авторы подчеркивают важность внутриротового обследования пациентов, страдающих SARS-CoV-2.
Тем не менее, учитывая относительно ранние стадии исследований в этой области, эта серия случаев предоставляет стоматологам полезную информацию о возможных оральных признаках COVID-19. В заключение авторы подчеркивают важность внутриротового обследования пациентов, страдающих SARS-CoV-2.
Как лечить язвы – на миндалинах
У всех то и дело болит горло, и они часто приходят с другими неприятными симптомами. Однако бывают случаи, когда люди могут болеть в горле, но не болеть никаким другим образом.Иногда, то, что может ощущаться как опухшие миндалины или простая боль в горле, на самом деле может быть язвы на миндалинах.
Незначительные язвы довольно распространены и обычно выглядят как маленькие,
язвы круглой или овальной формы с белым или желтым центром. Они могут развиваться
в любом месте рта, в том числе на языке, деснах, нёбе, внутреннем
щеки, губы или даже миндалины. Эти язвы могут быть незначительными, крупными или внутренними.
герпетиформный, часто возникающий из-за травмы, неправильного питания, гормонального фона
изменения или, чаще всего, стресс.
К счастью, язвы часто не требуют обращения к врачу.
визит, но боль от язвы на миндалин может действительно расстроить
повседневная жизнь. Итак, лучше всего узнать, как предотвратить будущие язвы и язвы.
как управлять ими, чтобы жить и наслаждаться жизнью без боли.
Дилинг
с язвой
Язвы могут возникнуть у любого, причем большинство людей часто видят их
сначала в возрасте 10-40 лет.Некоторые могут испытать это два или три раза
год. Язвы также чаще встречаются у женщин и в семьях с историей.
их. В случае язвы на миндалинах причиной, скорее всего, является:
то, что вы ели или пили. Когда у вас есть один на миндалинах, может показаться, что
боль в горле. Хотя это может быть сложно, лучший способ определить – изучить
ваши миндалины ни на что необычное
При лечении язвы может помочь соль.
водное полоскание, которое очищает рану и помогает облегчить боль. Вы также можете смешать
чайную ложку пищевой соды с половиной стакана теплой воды, чтобы помочь с
дискомфорт. Прополощите полоскание, а затем выплюньте его, чтобы
раствор в контакте с язвой.
Вы также можете смешать
чайную ложку пищевой соды с половиной стакана теплой воды, чтобы помочь с
дискомфорт. Прополощите полоскание, а затем выплюньте его, чтобы
раствор в контакте с язвой.
Другое
Процедуры
НПВП или противовоспалительные препараты, отпускаемые без рецепта, например аспирин.
или ибупрофен также может помочь уменьшить отек. Вы также можете есть холодную мягкую пищу.
или теплый суп вместе с горячим чаем, которые намного легче проглотить и могут
уменьшить дискомфорт – старайтесь избегать острой пищи.Вам также следует избегать
любые кислые конфеты или кислые фрукты, чтобы ускорить процесс заживления.
К счастью, язвы не заразны и легко поддаются лечению.
В то время как крупные язвы могут длиться до нескольких месяцев и даже оставлять рубцы, незначительные
и герпетиформные язвы обычно заживают через пару недель. Как всегда, продолжаем
чистка зубов щеткой и зубной нитью ежедневно, несмотря на появление язвы. Если твой
состояние сохраняется, вы можете попросить стоматолога прописать ему жидкость для полоскания рта.
лечить язвы.
Знаете ли вы, что вы можете сэкономить до 20 процентов
стоматологические счета с нашими стоматологическими планами со скидкой
? Предлагаем индивидуальные,
семьи и планы сотрудников для владельцев малого бизнеса. Чтобы узнать больше, нажмите сюда.
Авторское право: adamgregor
/ 123RF Stock Photo
Стрептококковая инфекция горла – Amwell
Онлайн-диагностика и лечение стрептококковой инфекции
Стрептококковая ангина – это более известный термин для обозначения бактерий стрептококка группы А.Онлайн-врачи на Amwell часто лечат стрептококковое горло и могут помочь определить, есть ли у вас это заболевание и требуется ли лечение, или требуется ли направление к специалисту. Наши онлайн-провайдеры могут выписывать лекарства, однако обратите внимание, что решение о предоставлении рецепта или пополнения запаса остается на усмотрение врача.
Наша платформа имеет функцию загрузки изображений, которая чрезвычайно полезна как для медицинских работников, так и для пациентов. Вы можете сделать снимок своего горла и загрузить его, чтобы наши врачи могли получить точный и подробный обзор еще до начала визита.
Во время видеоконсультации по Amwell ваш врач задаст вам ряд целевых вопросов, чтобы определить, указывают ли ваши симптомы на стрептококковое горло. Затем ваш поставщик услуг определит для вас лучший план лечения. Ваш врач может порекомендовать личное обследование у специалиста, если это необходимо. Ваш план лечения основан на продолжительности и серьезности ваших симптомов и вашей истории болезни. Помимо этих вопросов, врач может попросить вас измерить вашу температуру, осветить заднюю часть горла, прикоснуться к лимфатическим узлам на шее и сообщить, что вы чувствуете.
После постановки диагноза ваш врач рассмотрит риски и преимущества различных планов лечения. В зависимости от причины и серьезности инфекции ваш план лечения может включать:
- Антибиотики – если они входят в ваш план лечения, они могут:
- Снимите боль в горле
- Сделать менее вероятным его распространение на других людей
- Помогите предотвратить осложнения
- До тех пор, пока антибиотики не подействуют, некоторые домашние средства включают:
- Безрецептурные обезболивающие
- Остальное
- Полоскание горла
- Пастилки и леденцы
- Жидкости
Примечание. Чтобы оценить тяжесть инфекции, врач может спросить вашу температуру. Если возможно, лучше всего измерить ее перед звонком.
COVID-19 | VisualDx
Ищет:
Информация для определения спектра клинических заболеваний, связанных с COVID-19, все еще собирается.
Экстренные предупреждающие знаки COVID-19 включают затрудненное дыхание, постоянную боль или давление в груди, новое замешательство или невозможность пробудиться, а также посинение губ или лица.
Признаки и симптомы заболевания различаются, и у некоторых людей, инфицированных COVID-19, симптомы могут протекать относительно бессимптомно.Однако большинство пациентов в течение болезни будут испытывать одно или несколько из следующего:
- Лихорадка или озноб
- Кашель
- Одышка
- Усталость
- Миалгии
- Головная боль
- Впервые возникшая аносмия или агевзия
- Боль в горле
- Застой или ринорея
- Тошнота или рвота
- Диарея
Другие признаки и симптомы включают анорексию, выделение мокроты, повторяющуюся дрожь с ознобом, артралгию, боль в горле, спутанность сознания и кровохарканье.Более тяжелое заболевание вызывает у некоторых пациентов неврологические проявления, такие как микроэмболический инсульт, энцефалопатия, возбуждение, делирий и признаки кортикоспинального тракта. См. Ниже дальнейшее обсуждение вариантов представления.
Лимфопения, нейтрофилия, повышенный уровень сывороточной аланинаминотрансферазы и аспартатаминотрансферазы, повышенный уровень лактатдегидрогеназы, высокий уровень С-реактивного белка и высокий уровень ферритина могут быть связаны с большей тяжестью заболевания. У некоторых пациентов состояние быстро ухудшается через 1 неделю после начала болезни.
При анализе более 1000 взрослых пациентов, поступивших в больницу с лабораторно подтвержденной инфекцией COVID-19 в Китае, аномалии КТ-изображения грудной клетки были обнаружены у 86,2% пациентов при поступлении. Наиболее частыми аномалиями были непрозрачность матового стекла (56,4%) и двустороннее пятнистое затенение (51,8%). Дополнительные сведения о визуализации приведены ниже.
Большинство пациентов (91,1%) получили диагноз пневмония. Другие осложнения включали острый респираторный дистресс-синдром (ОРДС) (3.4%) и шока (1,1%). Нечастыми осложнениями были острое повреждение почек, острое повреждение сердца (кардиомиопатия, миокардит), вторичная инфекция и рабдомиолиз. Согласно CDC, среднее время до ОРДС у пациентов с тяжелым заболеванием составляет 8-12 дней. Ранние исследования предполагают связь легочного ангиогенеза с COVID-19.
Дети:
- Мультисистемный воспалительный синдром , потенциально связанный с COVID-19, был зарегистрирован у детей и молодых людей; Клинические признаки включают проявления , подобные синдрому Кавасаки и синдрому токсического шока , -подобные проявления.
- В настоящее время мало что известно о первичной инфекции COVID-19 у детей. Чаще всего он проявляется как легкое респираторное заболевание или протекает бессимптомно. Редко сообщается о тяжелом первичном заболевании COVID-19 у детей. В многоцентровом перекрестном исследовании 48 детей, госпитализированных в педиатрические отделения интенсивной терапии США и Канады по поводу COVID-19, более 80% имели значительные предшествующие сопутствующие заболевания. Ранние результаты госпитализации у детей были лучше, чем у взрослых.
Желудочно-кишечные симптомы COVID-19:
В то время как у большинства пациентов с COVID-19 с симптомами заболевания наблюдаются респираторные симптомы в виде кашля, одышки и боли в горле, у уникальной подгруппы пациентов с COVID-19 с заболеванием низкой степени тяжести наблюдаются в основном симптомы со стороны пищеварения.В одном исследовании до 23% пациентов с COVID-19, подтвержденным тестом полимеразной цепной реакции (ПЦР), имели только симптомы пищеварения (диарею, тошноту, рвоту и / или боль в животе). До 30% пациентов со стандартным заболеванием COVID-19, отмеченным в основном респираторными симптомами, будут иметь сопутствующие желудочно-кишечные симптомы, включая диарею, тошноту, рвоту и / или боль в животе. У людей с диареей симптомы могут длиться от 1 до 14 дней (в среднем 5 дней). В некоторых случаях пищеварительные симптомы, такие как диарея, могут быть начальными симптомами COVID-19 у пациентов, у которых позже могут развиться респираторные симптомы или лихорадка.В одном исследовании только у 3% пациентов наблюдались только желудочно-кишечные симптомы. Пациенты с пищеварительными симптомами, по-видимому, имеют более длительный период времени между проявлением симптомов и исчезновением вируса и с большей вероятностью имеют положительные образцы фекалий на SARS-CoV-2 по сравнению с пациентами с респираторными симптомами.
Коагулопатия, связанная с COVID-19:
Коагулопатия, связанная с COVID-19, в первую очередь характеризуется повышением уровня фибриногена и D-димера. Эти повышения обычно параллельны повышению маркеров воспаления, таких как С-реактивный белок.Другие маркеры коагуляции, такие как протромбиновое время (PT) и частичное тромбопластиновое время (PTT), обычно не повышены, а количество тромбоцитов лишь умеренно низкое (диапазон 100K), в отличие от стандартной диссеминированной внутрисосудистой коагуляции, связанной с сепсисом (DIC). У некоторых пациентов с COVID-19 может развиться более скоротечная картина ДВС-синдрома с серьезным повреждением тканей.
Развитие ДВС-синдрома при COVID-19 является чрезвычайно тревожным открытием, поскольку связано с чрезвычайно плохим прогнозом. В одном исследовании 71% не выживших от инфекции COVID-19 соответствовали критериям ДВС-синдрома по сравнению только с 0.4% выживших. Заметное повышение уровня D-димера (увеличение в 3-4 раза) при поступлении, а также повышение с течением времени также были связаны с высокой смертностью. Несмотря на это, терапевтическая антикоагуляция не показана при отсутствии документально подтвержденной венозной тромбоэмболии или фибрилляции предсердий. Эффективность терапевтической антикоагуляции в настоящее время изучается, но всем госпитализированным пациентам с COVID-19 рекомендуется профилактическая доза низкомолекулярного гепарина (НМГ).
Несмотря на развитие коагулопатии, инфекция COVID-19 редко осложняется кровотечением.
Синдром высвобождения цитокинов, связанный с COVID-19:
В дополнение к двустороннему диффузному альвеолярному повреждению, которое отмечает тяжелые случаи COVID-19, эти случаи демонстрируют устойчивое снижение лимфоцитов по сравнению с более легкими случаями, а также повышенные уровни воспалительных цитокинов, таких как интерлейкин (ИЛ) -6, ИЛ- 10, ИЛ-2 и интерферон (ИФН) – ?. Этот «цитокиновый шторм» приводит к развитию синдрома высвобождения цитокинов (CRS), который характеризуется значительным увеличением проницаемости сосудов с развитием тяжелой вазоплегии и системной гипотензии, некардиогенного отека легких и стойкой лихорадки.
Острые сердечно-сосудистые осложнения, связанные с COVID-19:
Новые данные свидетельствуют о том, что, как и другие вирусы, COVID-19 может поражать сердце, иногда серьезно. Это чаще наблюдается у госпитализированных пациентов, но все больше данных вызывает опасение, что даже те, кто не был госпитализирован с серьезным заболеванием COVID-19, могут получить сердечную травму. Сердечно-сосудистые эффекты могут включать, но не ограничиваются ими, аритмию, миокардит, острый коронарный синдром и кардиомиопатию.Предварительные данные свидетельствуют о том, что миокардит или воспаление сердечной мышцы присутствует у значительной части пациентов с диагнозом COVID-19, включая бессимптомных пациентов.
В ретроспективной когорте из> 1000 пациентов с диагнозом COVID-19, серьезные артериальные или венозные тромбоэмболии (ВТЭ), серьезные неблагоприятные сердечно-сосудистые события и симптоматические ВТЭ были обычным явлением у госпитализированных пациентов, несмотря на широкое использование тромбопрофилактики. Больше всего пострадали пациенты в отделениях интенсивной терапии (ОИТ), хотя госпитализированные пациенты без ОИТ также подвергались риску.ОРДС был тесно связан с повышенным риском.
Проявления COVID-19 на коже и слизистых оболочках полости рта (нечасто):
Описано несколько основных кожно-слизистых проявлений COVID-19:
- Пернио-подобные поражения на акральных поверхностях (также известные как «COVID-пальцы», псевдо-обморожение и острая акроишемия), включая эритему, отек, пузырьки и пурпуру пальцев ног, пальцев ног, стоп и кистей рук. Поражения могут быть болезненными, зудящими или бессимптомными.Отмечено, что ноги поражаются чаще, чем руки. Эти проявления возникали у более молодых людей на поздних стадиях заболевания и обычно следовали за более легким заболеванием. ПЦР часто дает отрицательный результат у этих пациентов, и время начала заболевания рекламируется как одно из объяснений. Вирусные частицы были обнаружены в эндотелиальных клетках пораженных участков, подтверждая, что это кожное обнаружение является прямым эффектом вируса, а не изменениями образа жизни, вызванными карантином, такими как бездействие и постоянное воздействие холода в неотапливаемых домах.Однако некоторые дебаты по этому поводу остаются; возможно, что у некоторых людей есть очаги обморожения в результате заражения SARS-CoV-2, а у некоторых – настоящие обморожения в результате изменения образа жизни в условиях глобальной пандемии.
- Везикулярная сыпь с поражениями на одной стадии (в отличие от ветряной оспы). В некоторых случаях пузырьки сливаются и становятся геморрагическими. Это проявление имело место преимущественно у пациентов среднего возраста со средней степенью тяжести заболевания и длилось около 10 дней.Зуд был обычным сопутствующим симптомом.
- Крапивница.
- Макулярная или папулосквамозная сыпь. К этой группе также относятся случаи с перифолликулярным распределением, некоторые из которых имеют многоформную эритему, некоторые – отрубевидную, а некоторые также проявляют вторичную пурпуру. Как при крапивнице, так и при пятнисто-папулезной высыпаниях зуд является частым, и пациенты, как правило, имеют более тяжелое течение. В крупнейшем исследовании кожных проявлений COVID-19 сыпь присутствовала в начале других симптомов и длилась около 6-8 дней.
- Ливедо, или сетчатая пурпура. Преходящее ливедо наблюдается при более легких формах болезни, но ливедо рацемозная или сетчатая пурпура, которая может осложняться некрозом кожи, может наблюдаться у лиц с тяжелым заболеванием. Серия из 4 таких случаев с этими кожными находками продемонстрировала признаки тромботического состояния, включая высокий уровень D-димера и подозрение на легочную эмболию.
- Обнаружение полости рта может включать папиллит языка, глоссит, афтозный стоматит и мукозит. Эти находки могут сопровождаться дисгевзией и жжением.Сообщается об одном случае образования пузырьков, похожих на вирус простого герпеса, на губах и вокруг них.
Другие, менее частые находки включали пурпурную экзантему изгиба и энантему. Наблюдались редкие случаи, напоминающие лейкоцитокластических васкулитов, . Был случай односторонней латероторакальной экзантемы, связанной с COVID-19. Красный признак ногтя в виде полумесяца (красная полоса дистальнее лунки, соответствующая ее полукруглой форме) был зарегистрирован у 2 пациентов во время их острого заболевания.Макулярные и петехиальные энантемы неба были зарегистрированы у меньшинства пациентов.
Исследование, в котором представлены данные международного реестра лиц с подтвержденным COVID-19, показало, что наиболее часто ассоциированной дерматологической находкой была патологическая сыпь. Пернио-подобные поражения занимали второе место по распространенности и обычно ассоциировались с легким течением болезни. Наименее распространенной находкой на коже у пациентов с COVID-19 был livedo reticularis; это наблюдалось только у пациентов с тяжелой формой COVID-19.
По мере того, как все больше становится известно о долгосрочных эффектах COVID-19 у некоторых людей (пост-острые последствия SARS CoV-2 [PASC], так называемые «дальнобойщики»), наблюдаются стойкие кожные проявления. В то время как морбиллиформные и крапивницы исчезали в течение нескольких дней, одно исследование международного регистра показало, что у 6,8% пациентов с обмороженными высыпаниями сохраняются более 60 дней. Папулосквамозные высыпания COVID-19, как правило, проходят в течение нескольких недель, но в международном регистре зарегистрирован случай пациента с такой сыпью в течение 70 дней.
Влияние цвета кожи на клиническую картину:
Эритема более заметна при более светлых тонах кожи. В более темных цветах кожи можно увидеть темно-красный, темно-бордовый или фиалковый оттенок. При более светлых тонах кожи пурпура может выглядеть ярко-красной, темно-красной, бордовой или фиалковой. Пурпура при более темных тонах кожи будет выглядеть темно-красной, бордовой, фиалковой или темно-коричневой.
Обработка изображений:
- Обзорная статья, в которой подчеркивается роль КТ грудной клетки в раннем выявлении и лечении COVID-19, сообщает, что типичные результаты КТ грудной клетки включают мультифокальные двусторонние помутнения матового стекла с пятнами консолидации, периферическое субплевральное распределение и предрасположенность задней части или нижней доли.Реже наблюдались признаки сумасшедшего тротуара или воздушной бронхограммы. Чистое уплотнение, обратный знак ореола или плевральный выпот выявлялись редко.
- Повреждения непрозрачности из чистого матового стекла могут быть ранним проявлением пневмонии COVID-19.
- КТ грудной клетки превосходит рентген грудной клетки в раннем обнаружении пневмонии COVID-19, но обе имеют низкую специфичность для диагностики.
Как выглядят язвы язвы? / Рисунки / Признаки и симптомы / Местонахождение / Время исцеления.
– Характеристики и расположение повреждений. / Этапы становления. / Фотографий. / Частота вспышек и уровень заболеваемости. / Нормальные лечебные характеристики.
Язвы язвы
идентификация.
Язвы язвы
мест.
Выявление язвы / афтозной язвы.
Стоматологи различают язвы во рту (в частности, «рецидивирующие незначительные афтозные язвы», тип поражения, поражающий 80% больных) от других типов язв во рту по:
- По их внешнему виду.
- Их расположение и тип ткани, на которой они образовались.
- Дело в том, что они повторяются (испытывались неоднократно).
История болезни также играет важную роль в идентификации и дифференциации от других видов поражений, таких как герпес. – Дантисту будут интересны признаки и симптомы, которые имели место, а в частности, не имели места. Как непосредственно перед, так и на всех стадиях формирования язвы и окончательного процесса заживления.
Для постановки диагноза обычно не используются медицинские тесты (например, биопсия, посев). Можно ожидать, что все вышеперечисленные результаты в совокупности предоставят достаточно доказательств для идентификации сами по себе. Микроскопические характеристики язвы язвы неспецифичны.
Как выглядят язвы язвы? – Этапы.
Примечание. Временные рамки, которые мы назначили для различных этапов, описанных ниже, перекрываются из-за того, что то, что переживает один человек, различается.
Стадия 1 – (продолжительность от 2 до 48 часов)
Самый ранний признак незавершенного образования язвы не включает видимых признаков.
Вместо этого замечается ощущение покалывания, зуда, жжения или онемения в области, где в конечном итоге образуется поражение. (Эти признаки называются «продромальными» симптомами.)
Стадия 2 – (продолжительность от 18 до 72 часов)
В течение этого периода времени начнут проявляться первые видимые признаки развивающегося поражения.
- Область образования язвы начинает трансформироваться в покрасневшую круглую область на коже. (Официально именуемое «эритематозное пятно».)
- По мере развития поражения пятно может трансформироваться в небольшую, возможно беловатую, папулу (твердую, слегка приподнятую область).
- На этом этапе область начинает изъязвляться и увеличиваться. (Процесс изъязвления начинается в основном слое кожи, а затем распространяется на более поверхностные слои, расположенные выше.)
Фотографии язвы язвы (афтозные язвы).
Стадия 3 – (продолжительность от 1 до 14 дней)
На этой стадии своего развития поражение трансформировалось в полностью сформированную язву (включает несколько слоев кожной ткани). Он может увеличиваться в размерах от 4 до 6 дней.
Внешний вид (типичной полностью сформированной язвы).
Физические характеристики язвы.
Язвы имеют сероватую покрытую мембраной центральную язву с красной каймой вокруг нее.Кожа вокруг поражения выглядит нормальной.
- В центре поражения (изъязвление) образуется неплотно прикрепленное мембраноподобное покрытие (псевдомембрана), которое можно легко сместить.
(Мембрана имеет гнойный характер, что означает, что она состоит из клеток, соединений и мусора, возникшего в результате воспалительного процесса, вызвавшего изъязвление.)
- Первоначально мембрана имеет преимущественно желто-белый цвет. По мере того, как заживление в конечном итоге прогрессирует, оно будет приобретать серо-белый оттенок.
- Кайма, состоящая из полосы эритематозной (красноватой) ткани, будет окружать изъязвление.
Контур этого красного ореола обычно очерченный (четко очерченный) и правильный (без зазубрин).
- Кожа, выходящая за пределы покрасневшей границы поражения, будет выглядеть нормальной и здоровой.
Другие характерные признаки и симптомы.
▲ Ссылки на разделы – Невилл, Акинтой, Чаван, Касилья, Скалли, Данлэп
Может ли человек иметь более одного поражения одновременно?
Да, возможны вспышки множественных одновременных язвы язвы.
- Обычно максимальное количество язв, которые образуются за один раз, составляет шесть или меньше.
- Если действительно разовьется несколько язв, они скорее будут распределены, а не сгруппированы вместе.
- В случае, когда две язвы образуются рядом друг с другом, они могут объединиться в одну более крупную язву неправильной формы (в отличие от классической круглой или овальной формы).
▲ Ссылки на разделы – Neville
Являются ли они заразными?
- Нет, язвы не являются ни заразными, ни заразными.
Где образуются язвы язвы?
Характерно, что они образуются только на «рыхлых» (подвижных) тканях рта, то есть на тех участках, где кожа не плотно связана с нижней костью. Эти места обычно связаны с «некератинизированными» (более мягкими, менее жесткими) тканями рта.
Местонахождение, местонахождение, местонахождение.
Важный аспект идентификации язвы язвы основан на том факте, что они обычно образуются только в определенных частях рта.Эти места перечислены здесь в порядке наиболее пораженных участков / тканей:
Где обычно образуются язвы.
Язвы образуются на «рыхлых» тканях рта.
- Внутренняя поверхность губ и щек.
- Нижняя сторона (вентральная поверхность) языка.
- Слизисто-буккальная складка (глубокая впадина, где встречаются кожа челюстных костей и губ / щек).
- Пол устья.
- Мягкое небо.
- Миндалины.
(Перечислены в порядке наиболее пораженных участков / тканей.)
Менее распространенные места.
Язвы язвы, хотя и редко, могут образовываться на ороговевших тканях. Это включает верхнюю (спинную) поверхность языка, ткань десен, которая окружает зубы человека, твердое нёбо или даже границу губ (красную кайму).
Когда это происходит, поражение обычно включает расширение язвы, уже образовавшейся на соседних некератинизированных тканях.
▲ Ссылки на разделы – Невилл, Данлэп
Заживление язвы.
Временные рамки исцеления.
Язвы (рецидивирующие незначительные афтозные язвы) обычно заживают в течение определенного периода времени.
Таким образом, полученный опыт может быть использован для подтверждения идентификации поражения.
- Язвы обычно заживают в течение 4–14 дней, хотя некоторые из них могут зажить всего за 3–5 дней.
Боль, связанная с поражением, обычно начинает стихать примерно на 3–4 день.
- В большинстве случаев заживление проходит без осложнений и не вызывает остаточных рубцов.
- Любая язва, которая не зажила в течение 2 недель, должна быть осмотрена стоматологом.
(Помимо дифференциации очага поражения, существует еще один более крупный вид афтозной язвы, для которого характерно увеличенное время заживления.)
Заживляющий вид.
▲ Ссылки на разделы – Ву, Касилья, Скалли
Как часто образуются язвы язвы?
Другой важный аспект выявления язвы язвы включает корреляцию характеристик, связанных с их возникновением.
Частота вспышек.
- После того, как человек пережил первоначальную вспышку, вероятность повторения высока, хотя частота, с которой это происходит, может быть весьма различной.
- Частота возникновения одной вспышки каждые 1–3 месяца может считаться типичной (охватывая около 50% заболевших). 30% больных сталкиваются с их присутствием ежемесячно.
Это означает, что многие люди будут страдать от нескольких эпизодов в год, в то время как другие будут испытывать почти непрерывные вспышки и, следовательно, никогда не будут полностью избавлены от язв в течение длительного периода времени.
Уровень заболеваемости / распространенность.
- Семейная (генетическая информация) предрасположенность, по-видимому, существует. Дети, родители которых болеют язвой, имеют 90% шанс получить их, по сравнению с 20% шансом для тех, чьи родители этого не делают.
- Риск человека не связан с расой. Но люди, живущие в Северной Америке, чаще страдают от них, чем люди, живущие в других географических регионах мира.
- Некурящие и люди из верхних социально-экономических групп более подвержены вспышкам заболеваний.
▲ Ссылки на разделы – Акинтой, Ву, Корабль, Корабль, Чаван, Невилл
Что такое «большие афтозные язвы»?
Язвы, подобные описанным выше, формально называются «рецидивирующие незначительные афтозные язвы». Это тип язвенного поражения, с которым сталкиваются 80% больных.
Помимо этих «незначительных» поражений, существует еще один тип афтозной язвы, называемый «большие афты» или язвы Саттона.По сравнению с более мелкими, это большие глубокие язвы, заживление которых обычно медленнее и болезненнее.
Характеристики.
- В отличие от второстепенных афт, основной вид образуется на всех типах тканей ротовой полости (как ороговевших, так и некератинизированных). Они часто образуются на губах, мягком небе или зеве горла.
- Они могут достигать 1/2 дюйма (или более) в диаметре и могут вызывать региональный отек или даже отек лица.
- Их заживление обычно занимает от 10 до 40 дней.Однако это может занять несколько месяцев (даже если образуются новые язвы).
- Исцеление часто связано с рубцеванием.
▲ Ссылки на разделы – Chavan, Neville
Источники ссылок на страницы:
Akintoye SO, et al. Рецидивирующий афтозный стоматит.
Касилья Дж. Рецидивирующий афтозный стоматит: этиология, диагностика и лечение.
Чаван М. и др. Рецидивирующий афтозный стоматит: обзор.
Dunlap CL, et al.Справочник по распространенным поражениям полости рта.
Невилл Б.В. и др. Патология полости рта и челюстно-лицевой области. Глава: Аллергии и иммунологические заболевания.
Скалли С. и др. Оральная медицина – Обновление для практикующего стоматолога Афтозные и другие распространенные язвы.
Корабль Дж. И др. Рецидивирующий афтозный стоматит.
Корабль II. Эпидемиологические аспекты рецидивирующих афтозных язв.
Woo S, et al. Рецидивирующие афтозные язвы: обзор диагностики и лечения.
Все справочные источники по теме Canker Sores.
изображений миндалин | TheraBreath
Когда вы думаете о камнях, развивающихся в теле, вы сначала можете подумать о желчном пузыре или почках. Однако есть еще один орган, который также может образовывать камни: миндалины.
Камни миндалин, также называемые «тонзилолитами», представляют собой кальцификаты, состоящие из затвердевшей слизи, бактерий и других частиц, образующихся глубоко в трещинах миндалин. Изображения камней в миндалинах показывают, что они неправильной формы, имеют беловатый цвет и, как правило, меньше горошины.Возможно, что хуже всего, они почти всегда имеют неприятный запах и часто вызывают неприятный запах изо рта или неприятный запах изо рта.
Миндалины – это железы, расположенные в задней части глотки и являющиеся частью лимфатической системы, в которую входят лимфатические узлы и селезенка. Миндалины имеют небольшие карманы или «крипты», в которых часто скапливаются пища, слизь и мертвые клетки. В конце концов, этот захваченный материал затвердевает и кальцифицируется, и образуются тонзилолиты или миндалины.
Хотя камни миндалин могут протекать бессимптомно, наиболее частым симптомом является исключительно неприятный запах изо рта.Также распространены другие симптомы, такие как боль в горле, затрудненное глотание, приступы кашля и удушье.
Иногда, хотя и не всегда, камни могут быть видны, когда вы смотрите в заднюю часть горла, и вы даже можете обнаружить, что кашлянули камнем. У вас также может возникнуть ощущение, что у вас в горле застрял кусок еды или что-то подобное.
У страдающих тонзилолитом нередко развиваются вторичные инфекции, такие как тонзиллит, при котором миндалины воспаляются и становятся болезненными (другие симптомы включают боли в теле, лихорадку и т. Д.). Если вы подозреваете, что у вас тонзиллит, вам следует проконсультироваться с врачом для постановки правильного диагноза и лечения.
Лечение камней миндалин включает в себя множество вариантов и обычно зависит от размера камня (камней), а также от уровня дискомфорта, который вы испытываете. Если камни относительно небольшие и вызывают незначительные симптомы или не вызывают их вовсе, вы можете отказаться от лечения вообще. Камни также могут выбиться сами и решить проблему без дополнительного вмешательства.Однако это не может быть жизнеспособным вариантом.
Важно использовать эффективное полоскание для полости рта или жидкость для полоскания рта, чтобы избавиться от неприятного запаха изо рта, вызванного камнями миндалин. Вы также можете попытаться удалить камень очень осторожно с помощью зубочистки или ватного тампона.
В некоторых случаях ваш врач может выбрать антибиотик для лечения камней в миндалинах. Однако важно помнить, что антибиотики могут помочь, а могут и не помочь, и они не могут решить основную проблему, вызывающую образование камней в миндалинах, а скорее будут лечить только определенные симптомы.
Несколько более экстремальный (но иногда необходимый) вариант обычно требуется только в том случае, если камни миндалин очень большие и вызывают сильный дискомфорт. Ваш врач может выбрать удаление камней хирургическим путем. Это относительно простая процедура, которая часто требует только локального обезболивания и часто может выполняться в кабинете врача.
Заболевания, передаваемые половым путем, и ваш рот
По данным Центров по контролю и профилактике заболеваний, около 20 миллионов новых случаев заболеваний, передаваемых половым путем, поражают людей в Соединенных Штатах каждый год.Эти легко предотвратимые заболевания часто сопровождаются симптомами, которые влияют на все ваше тело, включая ваш рот. Не у всех инфицированных людей сохраняются симптомы. Если у человека с инфекцией, передающейся половым путем (ИППП) появляются симптомы, считается, что он страдает заболеванием, передающимся половым путем (ЗППП).
Хотя не все ЗППП излечимы, они поддаются лечению. Ваш стоматолог – важная часть вашей медицинской бригады. Используйте это руководство, чтобы узнать, как эти инфекции могут повлиять на ваш рот.
Обратите внимание: этот контент предназначен только для информационных целей. Только стоматолог, терапевт или другой квалифицированный медицинский работник может сделать диагноз. Чтобы узнать больше о профилактике заболеваний, передающихся половым путем, посетите CDC.gov .
ВПЧ: рак головы и шеиВирус папилломы человека (ВПЧ) является наиболее распространенным заболеванием, передающимся половым путем в Соединенных Штатах, с 14 миллионами новых случаев ежегодно. По данным CDC, существует более 40 типов ВПЧ, которые могут передаваться половым путем, но большинство из них выводятся из организма иммунной системой, не вызывая никаких проблем со здоровьем.
ВПЧ может поражать полость рта и горло. Некоторые штаммы высокого риска, особенно ВПЧ-16, связаны с раком головы и шеи. Ежегодно диагностируется около 9000 случаев рака головы и шеи, связанных с ВПЧ. CDC заявляет, что эти виды рака в четыре раза чаще встречаются у мужчин, чем у женщин.
Эти виды рака обычно развиваются в горле у основания языка, в складках миндалин или задней части глотки, что затрудняет их обнаружение. Хотя у людей с ВПЧ-положительным раком риск смерти или рецидива ниже, чем у людей с ВПЧ-отрицательным раком, ранняя диагностика связана с лучшими результатами.Регулярные стоматологические осмотры, включающие осмотр всей головы и шеи, могут иметь жизненно важное значение для раннего выявления рака.
ВПЧ: бородавки во рту Штаммы ВПЧ с низким риском могут вызывать бородавки или поражения в вашем теле. рот или горло. Помимо по внешнему виду они часто не имеют (или имеют очень мало) симптомов, безболезненны и не вызывают злокачественных новообразований. Они могут время от времени появляться снова, и ваш стоматолог или врач могут рекомендуют удалить их хирургическим путем. ГерпесЕсть два штамма вируса, вызывающего герпес.В настоящее время не существует лекарств от обоих штаммов. Вирус простого герпеса 1 типа – это чаще всего ассоциируется с герпесом и другие поражения рта. Вирус простого герпеса 2 типа чаще всего ассоциируется с при поражениях половых органов. Однако оба штамма чрезвычайно заразны и могут быть проходит между гениталиями и ртом через слюну и контактирует с открытыми язвы во время и прямо перед вспышкой.
Во время вспышки вы можете увидеть волдыри во рту. Их внешний вид широко варьируется.Они могут быть прозрачными, розовыми, красными, желтыми или серыми. Когда они лопаются, вы можете почувствовать боль при попытке проглотить или поесть. Они вообще заживают в течение 7-10 дней, и ваш стоматолог может назначить лекарство, чтобы уменьшить боль.
Симптомы герпеса также могут включать жар и утомляемость. Быть обязательно поговорите со своим врачом о том, как лучше всего справиться с болезнь.
СифилисСифилис растет с 2005 года и достиг самого высокого уровня в 2016 году, когда было зарегистрировано 27 814 случаев, т.е. 17.На 6% больше, чем в 2015 году.
На первой стадии инфекции сифилис может проявляться как язвы, известные как шанкры, на губах, кончике языка, деснах или на задняя часть рта возле миндалин. Они начинаются с маленьких красных пятен и разрастаются в более крупные открытые язвы, которые могут быть красного, желтого или серого цвета. Эти очень заразный и часто болезненный. Если без лечения язвы могут исчезнуть, но у вас все еще есть сифилис, и вы можете заразить другие.
Сифилис – это бактериальная инфекция, которая на самом деле очень поддается лечению на ранних стадиях.Ваш стоматолог может сделать биопсию, чтобы подтвердить диагноз. В случае положительного результата вас направят к лечащему врачу. для дополнительных исследований и лечения. Но важно знать, что без лечения сифилис может нанести долговременный вред сердцу и мозгу.
ГонореяГонорея бактериальная инфекция, поражающая слизистые оболочки, в том числе рот и горло. Как и в случае с сифилисом, число случаев гонореи находится на рекордно высоком уровне.В 2016 году было зарегистрировано почти 468 514 случаев, что на 18,5% больше, чем в 2015 году.
Гонорею бывает трудно обнаружить из-за ее симптомов. часто бывают очень легкими и могут остаться незамеченными. Наиболее частые симптомы у вас во рту болезненность или жжение в горле. Дополнительные симптомы могут включать опухоль. железы и иногда белые пятна во рту.
Без лечения гонорея может серьезно повлиять на ваше здоровье.

 Внешне налет очень похож на жидкий гной, но как таковым им не является.
Внешне налет очень похож на жидкий гной, но как таковым им не является. Вся операция занимает не боле четверти часа, для восстановления потребуется не более трёх дней.
Вся операция занимает не боле четверти часа, для восстановления потребуется не более трёх дней.