Желтая мокрота
Если у вас желтая мокрота, то это весомый повод обратиться к врачу. Рассмотрим, когда возникают такие выделения, при каких обстоятельствах и заболеваниях.К врачу следует обращаться, если наряду с мокротой необычного цвета имеется повышенная температура, одышка, озноб, боль при вдыхании.
Кашель с желтой мокротой
Вернуться к оглавлению
Причины патологии
Если у вас при кашле выделяется желтая мокрота, это говорит о таких заболеваниях, как синусит, пневмония или бронхит. Желтый цвет в мокроте свидетельствует о наличии гноя.
К тому же желтые выделения бывают у людей, которые долгое время курят. Часто желтая мокрота при бронхите указывает на присутствие в бронхах бактерицидной инфекции. В этом случае требуется срочный осмотр врачом и назначение антибиотиков.
О чем свидетельствуют такие симптомы?
Желтая мокрота не может говорить о конкретном заболевании, должны присутствовать и другие признаки. Но наличие желтой мокроты при кашле может указывать на то, что в каком-то участке бронхов или легких имеется бактерицидная инфекция, которая вызывает воспалительный процесс. Она может возникнуть при простуде, но бывает и предвестником серьезных болезней, таких как бронхит или пневмония.
Не всегда желтоватый оттенок связан с тяжелыми воспалениями, порой такой цвет может свидетельствовать об аллергическом течении в организме или раздражении бронхов табачным дымом. При инфекционных заболеваниях наряду с желтой мокротой отхаркивается зеленая.
Если вы отмечаете у себя и другие симптомы (общая слабость, повышение температуры, сильный кашель, застои в легких, одышка), то не ждите, а идите к врачу. Перед определением диагноза вы можете пока принимать следующие меры:
- Начните пить вдвое больше жидкости, чем ваша суточная доза. Скорее всего, цвет мокроты определяется ее вязкостью. Жидкость же разбавит вязкость и усилит процесс ее отхождения.
- Старайтесь откашливаться.
 Не принимайте препараты, подавляющие кашель. Кашель в этом случае выступает проводником мокроты, только он может вытолкнуть ее наружу.
Не принимайте препараты, подавляющие кашель. Кашель в этом случае выступает проводником мокроты, только он может вытолкнуть ее наружу.
Советы при желтой мокроте:
- Обратитесь за врачебной помощью.
- Для выявления заболевания жидкость можно сдать на анализ. Утром натощак берется образец мокроты и помещается в стерильную емкость. Перед тем как отхаркнуть, нужно прополоскать рот антисептиком, а затем кипяченой водой.
- Возможно, что вы курильщик, тогда причина ясна. Если мокрота желтого цвета появилась из-за бронхита, то нужно обратить внимание на другие симптомы.
- Часто для быстрого отхождения кашля назначают муколитики и отхаркивающие препараты. А если присутствует бактерицидная инфекция, назначаются антибиотики. Лечение зависит от многих факторов, поэтому проводится индивидуально. Следует только обратиться к врачу. У ребенка лечение тоже определяется врачом в зависимости от возраста.
Вернуться к оглавлению
Что такое мокрота?
Мокрота – это влажные слизистые выделения, которые образуются в бронхах. У здорового человека таких выделений не бывает. При анализе мокроты выделяют ее консистенцию, цвет и запах, это позволяет точно диагностировать заболевание и назначить соответствующее лечение. Например, желтый или зеленый цвет мокроты свидетельствует о наличии инфекции в дыхательных путях, пенистая белая мокрота, содержащая в себе слизь, информирует об отеке легких, красная говорит о раке легких.
В мокроте содержатся:
- слюна;
- иммунные клетки;
- микроорганизмы;
- частички пыли;
- продукты распада клеток;
- плазма и клетки крови.
Все эти компоненты могут содержаться в большей или меньшей степени, по ним можно определить характер заболевания. Мокрота может быть жидкой, вязкой и густой. Густая может содержать гной, она распадается на 2-3 слоя, а может не распадаться совсем.
Мокрота желтого цвета не имеет запаха. Если же присутствует неприятный запах, это может говорить о серьезном заболевании.
Вернуться к оглавлению
Анализ желтой мокроты
Чтобы точно установить диагноз заболевания, проводится анализ мокроты методом микроскопического и макроскопического исследования. В утреннее время натощак берется материал, слюны в мокроте должно быть как можно меньше, для этого следует прополоскать рот раствором фурацилина или другим антисептиком, а потом кипяченой водой. Жидкость должна быть помещена в стерильную баночку.
Эффективным анализом считается бронхоскопия, она проводится в стационарных условиях при помощи специального препарата бронхофиброскопа. При этом мокрота не смешивается со слюной, остатками пищи и дает достоверные результаты.
Как уже было сказано, наличие желтоватой мокроты может быть свидетельством синусита, бронхита, пневмонии или начинающейся астмы.
Вернуться к оглавлению
Лечение заболевания
При любом заболевании, связанном с желтой мокротой, лечение проходит по стандартной схеме. Выписываются отхаркивающие препараты, которые продвигают мокроту к выходу, муколитики способствуют ее разжижению. Так как характерный цвет свидетельствует о наличии в организме бактерий, применяются и антибиотики.
Муколитики применяются при астме, бронхитах и муковисцидозах. Отхаркивающие препараты выводят секрет бронхов и способствуют кашлевому рефлексу. Бронхорасширяющие препараты путем расширения бронхов способствуют легкому отхождению мокроты.
Так как вызывают заболевание различные вирусы и бактерии, следует бороться с ними тоже, поэтому прописываются антибиотики узкого и широкого спектра действия. Помимо симптоматического лечения кашля следует воздействовать и на очаг воспаления.
Помимо лекарственной терапии рекомендуется обильное питье.
Это способствует разжижению мокроты. Увлажняйте воздух в помещении, отдыхайте чаще, избегайте холодного воздуха и резких запахов. Если отхождение мокроты сопровождается приступами кашля, то следует лечь прямо, так бронхи расширятся и человеку будет легче дышать.
Чтобы впоследствии избежать развития заболеваний легочной системы, нужно выполнять ряд упражнений дыхательного характера, которые помогут предотвратить в дальнейшем некоторые заболевания. Обычно комплекс дыхательных упражнений помогает составить лечащий врач.
В том случае, если было выяснено, что мокрота желтого цвета появляется из-за воздействия аллергена, лечение здесь несколько иное. В комплекс лечения добавляются противоаллергические препараты.
Народные методы предусматривают прием продуктов, облегчающих кашель и общее состояние. Рекомендуется есть молотый лимон с медом, овсяную кашу, картофельное пюре, протертую редьку с растительным маслом и сметаной.
Чтобы успокоить кашель и поспособствовать отхождению выделений, можно выпить на ночь стакан теплого молока с маслом и медом, пить в течение дня теплые компоты и морсы, желательно заваривать шиповник, только пить его нужно с трубочкой, чтобы не повредить зубную эмаль. Такие напитки можно давать и детям старше трех лет, а также чаи с добавлением лимона. Эти напитки принимаются по утрам и вечерам.
У ребенка болезнь протекает так же, как и у взрослых, но при использовании лекарственных препаратов учитывается возрастная дозировка.
Инструкции после выписки из больницы: хронический бронхит
Вам поставлен диагноз «хронический бронхит» (chronic bronchitis). Считается, что заболевание приняло хронический характер, если вы страдаете от кашля с выделением мокроты в течение не менее трех месяцев в году минимум два года подряд.
Домашний уход
Откажитесь от курения.
Вступите в группу борьбы с курением, это повысит ваши шансы на успех.
Узнайте у врача о необходимых лекарствах или других методах, которые помогут вам бросить курить.

Попросите членов семьи также не курить.
Не позволяйте курить в вашем доме и в помещении, где вы находитесь.
Берегите себя от инфекции.
Часто мойте руки, не трогайте ими лицо. Большинство микробов попадают вам в рот с ваших рук.
Ежегодно делайте прививку от гриппа. Узнайте у врача о возможности сделать прививку от пневмонии.
Избегайте скопления людей, особенно зимой, когда многие люди болеют гриппом и простудой.
Регулярно занимайтесь физкультурой, соблюдайте сбалансированную диету, старайтесь больше спать.
Принимайте лекарство строго в соответствии с указаниями. Не пропускайте прием лекарств.
Спросите лечащего врача, какими средствами можно снизить вязкость мокроты.
Избавляйтесь от слизи в легких, в которой могут развиваться микробы. Попросите врача или медсестру научить вас постуральному дренажу и перкуссии. Эти методы помогут вам лучше отхаркивать мокроту.
Научитесь выполнять дыхательную гимнастику для борьбы с одышкой.
Последующее врачебное наблюдение
Когда вызывать врача
Немедленно вызывайте врача, если у вас наблюдается какой-либо из следующих симптомов:
Одышка, свист при дыхании или кашель
Повышенное выделение мокроты.
Желтая, зеленая, кровавая или дурно пахнущая мокрота.
Жар или озноб
Ощущение тяжести в груди, не проходящие после приема обычных медикаментов
Нерегулярный сердечный ритм
Отек лодыжек
Хроническая обструктивная болезнь легких (ХОБЛ)
ХОБЛ – Хроническая обструктивная болезнь легких – это хроническое заболевание, при котором из года в год ухудшается проведение воздуха по дыхательным путям. Раньше ХОБЛ называли хроническим обструктивным бронхитом, бронхитом или кашлем курильщика.
Но ХОБЛ – это не просто кашель – это хроническое медленно прогрессирующее воспаление бронхов.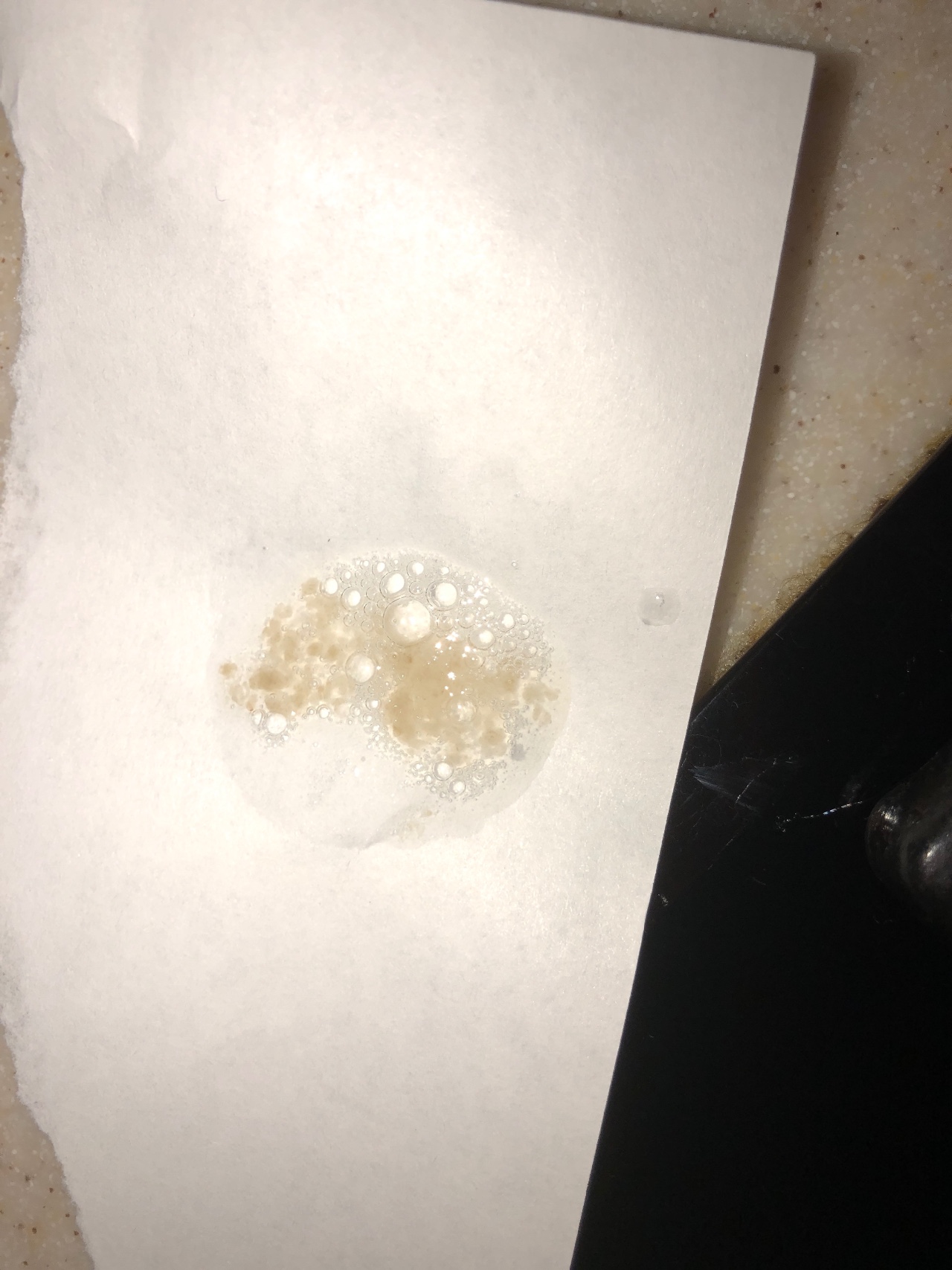
ХОБЛ – это заболевание, при котором с каждым днем дышать становится все труднее. Начинается оно незаметно, как правило в возрасте 35-40 лет, с годами «набирает обороты» и начинает заявлять о себе кашлем, обычно с мокротой, свистами в груди, одышкой. Большинство людей начинают ощущать эти симптомы к 50-70 годам. Как правило, пациенты обращаются к врачу только тогда, когда одышка проявляется при выполнении рутинной, повседневной работы, либо когда впервые развивается обострение ХОБЛ. К сожалению, к этому времени резервы легких истощены и восстановить их функцию полностью уже невозможно.
У кого и почему развивается ХОБЛ
Воспаление в бронхах развивается под влиянием раздражающих частиц или газов, которые попадают в дыхательные пути при дыхании, т.е. вследствие длительного воздействия на органы дыхания больного неблагоприятных факторов внешней среды. Чаще всего поставщиком таких частиц и газов является табачный дым. Человек начинает чувствовать болезнь гораздо позже того момента, когда выкурил первую сигарету. ХОБЛ также развивается у людей, длительно работающих в условиях высокой запыленности или проживающих во вредных условиях – например, со злостным курильщиком.
Среди курящих процент болеющих ХОБЛ достигает 15,4%
Как проявляется ХОБЛ
ХОБЛ начинается с простого кашля. Чаще всего вначале кашель бывает только по утрам. С отделением светлой, желтой, или зеленоватой мокротой. Если человек курит- такой кашель его не пугает. Долгие годы человека вообще ничего не беспокоит, пока не появится одышка. Одышка- это чувство нехватки воздуха вначале только при значительной физической нагрузке, а затем и при обычной активности. Кашель и одышка усиливаются, появляются слабость и быстрая утомляемость, бываю частые простуды, мокрота становится вязкой и плохо откашливается.
Как поставить диагноз ХОБЛ
Если у Вас постоянный кашель, который сопровождается отделением мокроты, вы курильщик, инфекционные эпизоды с усилением кашля и отделением мокроты случаются 2 и более раза в год, вас беспокоит одышка, а при дыхании выслушиваются сухие свистящие хрипы- обязательно нужно пройти спирометрию.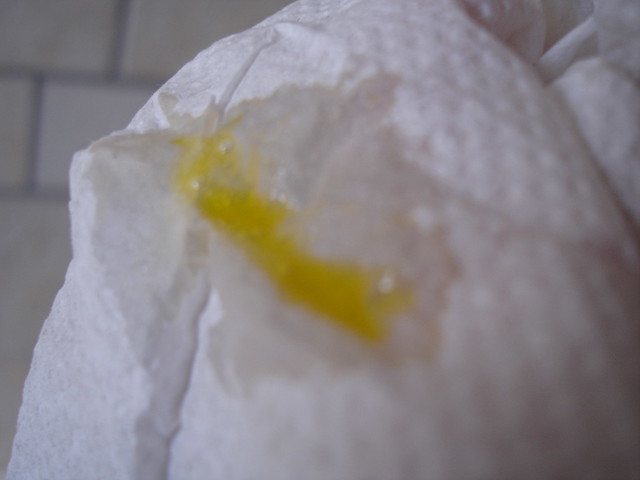 Спирометрия – это золотой стандарт диагностики ХОБЛ.
Спирометрия – это золотой стандарт диагностики ХОБЛ.
Стабильное течение ХОБЛ
Прежде чем подойти к лечению ХОБЛ, необходимо объяснить пациенту чего совместными усилиями мы хотим добиться. Первая цель, на которую должны быть направлены совместные усилия врача и пациента – добиться стабильного течения заболевания.
Для достижения и сохранения стабильного течения ХОБЛ, как и при других хронических заболеваниях, нужна ежедневная поддерживающая терапия, объем которой определяется степенью тяжести болезни.
М-холинолитики –золотой стандарт поддерживающей терапии при ХОБЛ. Назначаются в зависимости от стадии болезни по определенной схеме.
Помните, что главное действующее лицо в лечении ХОБЛ- сам больной. Врач назначил лечение –следуйте ему! Даже если нет быстрого улучшения в ответ на лечение– наберитесь терпения, используйте прописанные лекарства регулярно и постоянно! Не стесняйтесь спрашивать у врача о болезни всё, что вам не понятно. Не стоит забывать, что одним из самых важных, но в тоже время самых трудных шагов, который должен сделать больной ХОБЛ– отказ от курения!
ХОБЛ, как и любое другое хроническое заболевание требует комплексного подхода к лечению. Чем раньше выявлено заболевание и начато полноценное лечение, тем лучше состояние и прогноз пациента.
Врач –пульмонолог Мороз Г.П.
ГАУЗ СО “Клинико-диагностический центр город Екатеринбург” :: Лаборатория микробиологии
Медицинские манипуляции НЕ ПРОВОДЯТСЯ детям младше 3 лет
|
Основные направления работы:
|
Лабораторная диагностика дисбактериоза кишечника
Исследование кала позволяет провести количественную и качественную оценку состояния микрофлоры кишечника.
Анализ включает в себя:
- Определение изменений нормальной микрофлоры кишечника (снижение бифидо- и лактобактерий, снижение или увеличение количества кишечной палочки, изменение свойств кишечной палочки).
- Выявление условно-патогенных микроорганизмов (золотистый стафилококк, клебсиелла, протей, грибы рода Кандида и др.), которые при их избыточном количестве вызывают заболевания желудочно-кишечного тракта.
- Выделение бактерий – возбудителей острых кишечных инфекций: дизентерии, сальмонеллезов, эшерихиозов.
Микробиологическое исследование микрофлоры кишечника
- Выявление бактерий – возбудителей острых кишечных инфекций – дизентерии, сальмонеллеза, эшерихиозов.
- Выявление условно-патогенных микроорганизмов (золотистого стафилококка, клебсиеллы, протея, грибов рода Кандида и др.), которые при их избыточном количестве способны вызвать заболевания желудочно-кишечного тракта.
Правила взятия материала:
- Исследование проводят не ранее чем через 1 месяц после курса антибиотикотерапии или приема бактерийных препаратов.
- Кал для анализа забирается утром, после акта естественной дефекации. Слабительные препараты не принимать, клизмы не ставить. Материал с памперсов исследованию не подлежит.
- Внутреннее содержимое каловых масс забирается в стерильный контейнер помещенной в него лопаточкой (контейнер можно получить в лаборатории или купить в аптеке).
 Открывать флакон только для взятия материала. Флакон заполняется наполовину.
Открывать флакон только для взятия материала. Флакон заполняется наполовину.
Транспортировка в лабораторию: в течение двух часов с момента отбора, не допуская переохлаждения и перегревания образца.
Время сдачи анализов на исследование: с 8-00 до 12-00 часов (с понедельника – по субботу, кроме воскресенья).
Сроки выполнения анализов: дисбактериоз- 7 дней, микрофлора кишечника- 5 раб. дней, кал на патогенную флору-5 раб. дней.
Микробиологическое исследование микрофлоры отделяемого (мочи, отделяемого зева, носа, уха, простаты, ран, ликвора и пр.)
Выделение возбудителя заболевания из очага воспаления позволяет проводить адекватное лечение. Анализ включает в себя выделение этиологически значимых микроорганизмов и определение чувствительности к антибиотикам.
Клинический материал, подлежащий исследованию
| Заболевание | Материал для исследования |
|---|---|
| Пиелонефрит, цистит | Моча |
| Фарингит | Мазок из зева |
| Коньюнктивит | Мазок с коньюнктивы глаза |
| Фурункуллез | Мазок из носа, раны |
| Уретрит | Мазок из уретры, моча |
| Простатит | Сперма, сок простаты, моча |
| Отит | Отделяемое из уха |
| Синусит | Отделяемое пазух носа |
| Пневмония | Мокрота, кровь |
| Раневая поверхность | Отделяемое раны |
| Менингит | Ликвор |
| Артрит | Синовиальная жидкость |
| Сепсис | Кровь |
Правила взятия проб для исследования микрофлоры мочи у женщин
Исследованию подлежит средняя порция свободно выпущенной мочи, собранной в количестве 3-5 мл в стерильную посуду после тщательного туалета наружных половых органов.
- На исследование направляется утренняя порция мочи.
- Накануне перед взятием мочи не следует увеличивать потребление жидкости.
- От пациентов без выраженных симптомов инфекции, в случае не выделения возбудителя рекомендуем двукратно повторить анализ микрофлоры мочи.
Особенности взятия мочи:
- Тщательно вымыть руки с мылом и вытереть их чистым полотенцем.
- Вымыть наружные половые органы, используя для этих целей марлевый тампон и теплую мыльную воду. Тампон перемещают спереди назад.
- Прополоскать промежность теплой водой и высушить и высушить чистым проглаженным полотенцем. Во время этой процедуры большие половые губы должны быть разведены, к вымытым частям тела запрещается прикасаться руками.
- Взять флакон в руку, осторожно открыть, не касаясь краев флакона руками, начинать мочеиспускание. Первую порцию мочи следует выпустить, а среднюю порцию собрать во флакон.
- Закрыть флакон крышкой.
Правила транспортировки в лабораторию: пробы следует доставлять в лабораторию в теплом виде в течение 2 часов после взятия мочи.
Время сдачи анализов на исследование: с 8-00 до 12-00 часов (с понедельника – по субботу, кроме воскресенья). Сроки выполнения анализов 5 раб. дней.
Правила взятия проб для исследования микрофлоры мочи у мужчин
Исследованию подлежит средняя порция свободно выпущенной мочи, собранной в количестве 3-5 мл в стерильную посуду после тщательного туалета наружных половых органов.
- На исследование направляется утренняя порция мочи.
- Накануне перед взятием мочи не следует увеличивать потребление жидкости.
- От пациентов без выраженных симптомов инфекции, в случае не выделения возбудителя рекомендуем двукратно повторить анализ микрофлоры мочи.
Особенности взятия мочи:
- Тщательно вымыть руки с мылом и вытереть их чистым полотенцем.

- Оттянуть назад крайнюю плоть и вымыть наружные половые органы.
- Взять флакон в руку, осторожно открыть, не касаясь краев флакона руками.
- Оттянуть назад крайнюю плоть начинать мочеиспускание. Первую порцию мочи следует выпустить и, продолжая оттягивать крайнюю плоть назад, направить струю мочи в стерильный флакон.
- Закрыть флакон крышкой.
Правила транспортировки в лабораторию: пробы следует доставлять в лабораторию в теплом виде в течение 2 часов после взятия мочи.
Время сдачи анализов на исследование: с 8-00 до 12-00 часов (с понедельника – по субботу, кроме воскресенья).
Сроки выполнения анализов 5 раб. дней.
Правила взятия проб спермы на бак. исследование
Воздержание от половой жизни 1-2 суток!!!
Особенности взятия материала:
- Тщательно вымыть руки с мылом и вытереть их чистым полотенцем.
- Оттянуть назад крайнюю плоть и вымыть наружные половые органы.
- Помочиться.
- Взять флакон в руку, осторожно открыть, не касаясь краев флакона руками.
- Собрать сперму во флакон.
- Закрыть флакон крышкой.
Правила транспортировки в лабораторию: пробы следует доставлять в лабораторию в теплом виде в течение 2 часов.
Время сдачи анализов на исследование: с 8-00 до 12-00 часов (с понедельника – по субботу, кроме воскресенья).
Сроки выполнения анализов 5 раб. дней.
Правила взятия мокроты
Бактериологическому исследованию подлежит гнойно-зеленая, гнойно-желтая, слизисто-гнойная мокрота.
- Для бактериологического исследования собирается первая утренняя порция мокроты, сбор мокроты производится до еды после тщательного туалета полости рта: необходимо тщательно почистить зубы и прополоскать рот кипяченой водой.

- Если пациент не может самостоятельно откашлять мокроту, необходимо провести специальные процедуры для улучшения ее отхождения: вибрационный массаж грудной клетки, дренажное положение, дыхательная гимнастика, индукция мокроты – УЗ-ингаляция 20-30 мл стерильного раствора 10% глицерина и 15% хлорида натрия, дренажные положения, при взятии материала у детей рекомендуют использовать специальные «ловушки» Lukens trap.
- Собирать мокроту необходимо в стерильный флакон, объяснив больному, что открывать его нужно непосредственно перед процедурой сбора мокроты. Для получения мокроты пациент хорошо откашливается. Очень важно, чтобы в пробу не попала слизь и слюна.
Транспортировка проб: пробы мокроты должны быть доставлены в лабораторию в течение 1 час, (допустимо хранение при Т 2-80 С не более 1 ч). Время сдачи анализов на исследование: с 8-00 до 12-00 часов (с понедельника – по субботу, кроме воскресенья).
Сроки выполнения анализов 4 раб. дня.
Правила взятия Мазков из зеваВзятие материала производят натощак или через 2 часа после еды, после чистки зубов до начала антибиотикотерапии. Время сдачи анализов на исследование: с 8-00 до 12-00 часов (кроме воскресенья). Сроки выполнения анализов 5 раб. дня. |
Исследование микрофлоры урогенитального тракта женщин, мужчин и детей
Показания:
- Воспалительные процессы урогенитального тракта.
- Беременность и планирование беременности.
- Бесплодие.
Анализ включает:
- Микроскопия вагинального мазка.
- Исследование микрофлоры урогенитального тракта.
- При показаниях определение чувствительности к антибиотикам.

Материалом для исследования служат мазки из влагалища, уретры (у муж)
Посев из цервикального канала и влагалища:
- Отделяемое заднего свода влагалища отбирают с использованием ложки Фолькмана.
- Приготовление нативного мазка. Материал равномерно распределяют на предметном стекле мягкими движениями, не применяя грубого втирания. Мазок высушивают при комнатной температуре, заворачивают в бумагу.
- Отделяемого цервикального канала отбирают с использованием ватного тампона, смоченного физраствором. Шейку матки очистить от вагинального секрета, ввести тонкий ватный тампон в цервикальный канал, не касаясь стенок влагалища.
Время сдачи анализов на исследование: с 8-00 до 12-00 часов (кроме воскресенья). Сроки выполнения анализов 5 раб. дней.
Исследование на урогенитальный микоплазмоз и уреаплазмоз
Уреаплазмы (Ureaplasma urealyticum и микоплазмы Mycoplasma hominis) относят к условно-патогенным микроорганизмам, которые в норме могут быть обнаружены при исследовании отделяемого урогенитального тракта.
В тоже время, при увеличении количества этих микроорганизмов и наличии клиники они могут стать причиной хронических воспалительных заболеваний урогенитального тракта женщин и мужчин. Кроме того, уреаплазмы и микоплазмы относят к факторам, оказывающим неблагоприятное влияние на течение беременности.
Показания для исследования:
- Хронические воспалительные заболевания урогенитального тракта, невынашивание беременности, бесплодие.
- Обнаружение микоплазм или уреаплазм при обследовании методом ПЦР.
Диагностика включает:
- Обнаружение и количественный учет микоплазм и уреаплазм.
- Определение чувствительности микроорганизмов к антибиотикам.
Материалом для исследования служит отделяемое влагалища, цервикального канала, уретры.
Время приема материала на исследование: с 8-00 до 12-00 часов (ежедневно, кроме воскресенья).
Сроки выполнения 3 раб. дня.
Определение уровня прокальцитонина в крови
Исследование уровня прокальцитонина в крови является современным методом определения причины воспалительного процесса в организме. Повышение значений прокальцитонина происходит только при заболеваниях, вызванных бактериями, и не изменяется при вирусных инфекциях и туберкулезе.
Показания для исследования:
- Подтверждение бактериальной природы заболевания (Например, при диагностике пневмоний, эндокардитов и др.).
- Диагностика септических состояний.
Диагностика включает:
- Определение количества прокальцитонина в крови.
- Интерпретация результатов для определения степени тяжести заболевания.
Правила отбора и доставки материала: для исследования кровь отбирают в одноразовую пробирку.
Объем крови для исследования: 1-2 мл – от детей, 3-5 мл – от взрослых.
Время приема крови на исследование: с 8-00 до 12-00 часов (кроме воскресенья). Проба должна быть доставлена в лабораторию в течение двух часов. Сроки выполнения на 2 день.
Определение токсина А Сlostridium difficilae
Использование антибиотиков для лечения инфекционных заболеваний приводит с одной стороны к устранению причины болезни, с другой – к развитию антибиотикоссоциированной диареи (ААД) или псевдомембранозный колит (частный случай ААД). Практически все случаи заболевания обусловлены токсинпродуцирующими C.difficile. Сопоставление результатов лабораторных исследований с клиническими данными позволяет установить диагноз.
Примечание. Комплексное микробиологическое исследование для выявления причин антибиотикассоциированной диареи включает:
- Определение токсина А C.
 Difficilae.
Difficilae. - Исследование микрофлоры кишечника (определение наличия золотистого стафилококка, клебсиелл, грибов, сальмонелл и др.)
Материалом для исследования служит кал. Проба должна быть доставлена в лабораторию в течение двух часов.
Сроки выполнения анализа: 1 раб.день.
Время приема материала на исследование: с 8-00 до 12-00 часов (кроме воскресенья).
Паразитологические исследования
Гельминтозы широко распространены во всем мире. Диагностика этих состояний осуществляется как классическими методами – исследование кала (все виды гельминтов и простейших), так и методами иммуноферментного анализа – исследование крови (определение антител к антигенам описторхисов, лямблий, токсокар). В нашей лаборатории применяется комплексный метод обследования на гельминты и простейшие.
Материал для исследования: свежий утренний кал. За 3-5 дней до исследования необходимо отменить прием слабительных препаратов, кал, полученный после клизмы, а также после приема бария (при рентгеновском обследовании) для исследования не используется. Кал собирается в чистый, одноразовый контейнер с завинчивающейся крышкой и ложечкой, в количестве не более 1/3 объема контейнера.
Приемные дни: понедельника – суббота с 8.00 до 12 часов.
Срок готовности результата: на следующий день.
Копрологические исследованияКопрологические исследования дают информацию о нарушениях пищеварительной и моторной функции желудка и кишечника. Подготовка к исследованию: пробная диета по Певзнеру. В пробную диету входят в установленных соотношениях соединительная и мышечная ткань, растительная клетчатка, жиры и крахмал. |
Соскоб на энтеробиоз
Подготовка к исследованию: процедура проводиться утром, сразу же после сна, до проведения гигиенических процедур. Необходимо произвести наружный отпечаток с перианальных складок. Отклейте липкую ленту от предметного стекла, приложите к перианальным складкам, и вновь приклейте на стекло без пузырьков воздуха.
Необходимо произвести наружный отпечаток с перианальных складок. Отклейте липкую ленту от предметного стекла, приложите к перианальным складкам, и вновь приклейте на стекло без пузырьков воздуха.
Срок готовности результата: на следующий день.
Исследование кала на скрытую кровь
Анализ позволяет выявить скрытое кровотечение из различных отделов пищеварительной системы (пищевода, желудка, кишечника). За 7—10 дней до сдачи анализа кала следует отменить некоторые лекарственные препараты: все слабительные, препараты висмута, железа. Нельзя накануне делать клизмы. Если было предварительно рентгенологические исследования желудка и кишечника, то проведение анализа кала на скрытую кровь откладывается на двое суток.
За три дня до анализа следует исключить из рациона печень, мясо, рыбу и все продукты, в которых содержится железо: яблоки, болгарский перец, зеленые части растительной пищи.
Материал для исследования: свежий утренний кал.
Срок готовности результата: на следующий день.
Желтая мокрота при кашле – причины, патологии
Существует множество признаков того, что человек заболел. Например, частым симптомом всех респираторных заболеваний является кашель. При чем может выделяться желтая мокрота. О чем это говорит? Чтобы разобраться во всех вопросах, обратимся к специалистам сайта ogrippe.com.
Желтая мокрота может указывать на большое ее скопление в органах дыхания (легких, бронхах или трахее). Обычно она провоцирует кашлевой рефлекс или чихание, что помогает ее вывести из организма. Вот почему не следует себя сдерживать, если хочется кашлянуть или чихнуть. Однако здесь есть один момент: при выведении мокроты, она должна выходить наружу, а не проглатываться.
Если вспомнить о правилах приличия, то не зря культурные люди прикрывают рот, когда кашляют, платком или салфеткой. Это помогает не распространять инфекцию, особенно если она передается воздушным путем.
Кашель является рефлекторной реакцией организма на раздражение стенок органов дыхания различными элементами (в том числе и мокротой). Он помогает вывести ненужные организму вещества. Однако по консистенции, составу, количеству и даже цвету мокроты можно определить характер заболевания, которая может быть инфекционной или аллергической.
Что такое и какие функции у мокроты?
Что такое мокрота и какие функции она выполняет в организме? Она является слизистыми выделениями органов дыхания, которые обычно продуцируют ее в небольшом количестве, чтобы в нужный момент препятствовать проникновению вместе с воздухом бактерий или вирусов, а также быстро их вывести. Мокрота может включать в свой состав:
- Слюну.
- Иммунные клетки.
- Различные микроорганизмы.
- Кровяные клетки.
- Пыль.
- Плазму.
- Продукты после распада клеток.
В здоровом состоянии мокрота тоже выделяется, однако в незначительном количестве. Она в таком случае не донимает человека, однако может вызывать единоразовый кашель или вызывать рефлекс в утреннее время.
В больном состоянии мокрота обычно начинает выделяться в большом количестве, что провоцирует кашель постоянного характера. На это уже следует обратить внимание, чтобы понять, чем человек болеет.
При обращении к врачу можно получить направления на различные диагностические процедуры. При лечении респираторных болезней обязательно берутся выделения (мокрота), чтобы по ее характеру определить болезнь, стадию ее развития и даже тип возбудителя. Таким образом, исследуются цвет, состав мокроты (количество того или иного элемента), консистенция (степень вязкости) и пр.
Если больной отмечает выделения желтой мокроты, тогда это может о чем-то говорить. Обычно желтая мокрота не имеет запаха. Однако при появлении неприятного запаха можно вести речь о развитии в легких гангрены или рака. Следует срочно обратиться в ЛОР-врачу или пульмонологу, чтобы пройти обследование и приступить к лечению.
Как исследуется желтая мокрота?
Если болезнь сопровождается выделениями желтой мокроты, тогда врач проводит ее исследование. Делается это в стационарном режиме обычно в утреннее время до того, как человек что-нибудь съест. Здесь может использоваться бронхоскопия, которая заключается в применении бронхофиброскопа. Данный аппарат помогает оценить состояние трахеи и бронхов путем взятия мокроты непосредственно из них. В таком случае слизь не смешивается с бактериями и слюной из ротовой полости.
Желтая мокрота может указывать на развитие таких заболеваний:
- Синусит – воспалительное заболевание в придаточных пазухах носа. Может возникать после различных травм лица в районе носа либо после перенесенного инфекционного заболевания.
- Бронхит – воспалительная болезнь в бронхах в результате поражения вирусами или бактериями. Также может развиваться по причине сильной загазованности воздуха или ее пыльности. Зачастую проявляется в острой форме, однако перетекает в хроническую, если не лечится или плохо устраняется.
- Астма – заболевание врожденного характера, которая провоцируется конкретными элементами, раздражая слизистую органов дыхания.
- Воспаление легких – процесс из-за проникновения инфекции. При отсутствии лечения приводит к летальному исходу.
- Курение. Если человек злоупотребляет вредной привычкой, тогда сгоревшие смолы окрашивают в желтый цвет слизистые оболочки, с которыми контактируют. Отсюда и желтый цвет мокроты. Также пальцы таких людей приобретают желто-коричневый оттенок.
- Употребление напитков или еды желтого цвета, что окрашивает слюну в желтый цвет, которая входит в мокроту при отхождении.
Лаборанты исследуют многие показатели мокроты: консистенцию, количество выделений за день, запах, окрас, состав и прочее. Все это позволяет определить, что стало причиной выделения большого количества желтой мокроты.
перейти наверхКак избавиться от проблемы?
Желтая мокрота является симптомом. Поэтому лечить придется саму болезнь, а не ее симптом. Избавление от проблемы в данном случае осуществляется путем устранения причины. А здесь все индивидуально: врач назначает лечение в зависимости от болезни, которая выявлена, а также исходит из индивидуальных особенностей пациента, у которого может быть непереносимость либо аллергические реакции на конкретные препараты.
Поэтому лечить придется саму болезнь, а не ее симптом. Избавление от проблемы в данном случае осуществляется путем устранения причины. А здесь все индивидуально: врач назначает лечение в зависимости от болезни, которая выявлена, а также исходит из индивидуальных особенностей пациента, у которого может быть непереносимость либо аллергические реакции на конкретные препараты.
В общем, при желтой мокроте пациенту назначается полоскание рта антисептическими средствами, а затем промывание обычной кипяченой водой. Из медикаментов общими рекомендациями являются:
- Отхаркивающие средства, направленные на выведение вредных микробов. Они способствуют выведению мокроты из дыхательных органов путем провоцирования кашля: Термопсис, натрия бензоат, Трипсин.
- Муколитики, способствующие разжижению вязкой слизи. Количество мокроты не уменьшается, просто она становится менее вязкой, что помогает ей быстрее отходить. Врачи могут назначить Амброксол, сиропы на корне солодки, Бромгексин, Ацетилцистеин. Если респираторная болезнь (бронхит, муковисцидоз, бронхиальная астма и пр.) провоцирует обильное выделение слизи, тогда данные препараты становятся одними из главных в списке.
- Антибиотики для уничтожения бактерий или противовирусные препараты для борьбы с вирусами. Антибактериальные препараты часто используются при появлении желтой мокроты.
При бронхите врачи назначают бронхорасширяющие препараты, которые расширят суженные пути и позволят мокроте быстрее выйти. Здесь прописываются Эреспал, Геделикс, Бромгексин, Стоптуссин.
перейти наверхПрофилактика и прогнозы
Чтобы человек не болел, легче предупредить развитие заболевания. Здесь помогают профилактические меры, которые точно дают благоприятные прогнозы:
- Отказаться как от активного, так и от пассивного курения.
- Избегать людных мест в период эпидемии.
- Включать в рацион овощи и фрукты, настои и компоты из шиповника, ягод, мяты, цитрусовых.
- Полноценно питаться, чтобы организм получал все нужные ему элементы для укрепления иммунитета.

- Соблюдать личную гигиену (мыть руки и лицо по приходу домой).
- Делать прививки против вирусов гриппа и пневмонии.
- Одеваться по погоде, избегая переохлаждения или перегревания.
Желтая мокрота является симптомом, которая может быть спровоцирована различными болезнями. Устранять необходимо причину, тогда и симптом пройдет. Однако затягивать с лечением не следует, поскольку желтая мокрота может указывать на гнойную форму болезни.
Острый бронхит советы от пульмонолога
Одной из частых причин кашля в детском возрасте является бронхит. Это воспалительный процесс слизистой оболочки бронхиального дерева, сопровождающийся отеком. Несмотря на кажущуюся простоту и якобы ясность представления об этом заболевании, многое родители все-таки не знают и совершают серьезные ошибки. Сегодня поговорим с пульмонологом о бронхите с позиций доказательной медицины.
Причины и механизмы
Термин «Бронхит» всего лишь подчеркивает локализацию патологического процесса (бронхи), но ничего не говорит о природе воспаления. Зачастую оно вызвано вирусами и намного реже бактериями. Причем определить этиологию всего лишь по цвету и характеру мокроты невозможно.
Для бронхита характерно увеличение объем секрета, который вырабатывают бронхи. Отсюда и появляется кашель. Это рефлекторный механизм, направленный на удаление из бронхов мокроты, пылевых частиц, вирусов и других посторонних веществ.
Симптомы бронхита
Типичные симптомы бронхита — кашель с мокротой. Последняя может иметь различный характер — прозрачная, желтая или зеленая.
При бронхите могут также быть и дополнительные проявления:
- повышение температуры;
- общая слабость;
- дискомфорт за грудиной.

Обычно симптомы максимально выражены в первые 3-4 дня, затем постепенно стихают. При гладком течении примерно к 7-10-му дню наступает выздоровление. Кстати, остаточный кашель может длиться до 3-4 недель и в большинстве случаев он не требует терапии.
Лечение
Большим заблуждением является назначение антибиотиков при бронхите. Эти препараты показаны только в одном случае, когда доказано, что причиной воспаления стали бактерии.
Базовыми принципами лечения бронхита являются следующие мероприятия:
1. Увлажнение воздуха. Он должен быть также прохладным. Проветривайте комнату — это облегчает дыхание и улучшает откашливание.
2. Обильное питье комнатной температуры или слегка прохладное. Это улучшает отхождение мокроты.
3. Снижение высокой (!) температуры. Для этого могут применяться ибупрофен или парацетамол в соответствии с возрастными дозировками. Ибупрофен и парацетамол рассчитываем по весу ребенка. Нет однозначной цифры когда снижать температуру. Ориентируемся не на цифру на термометре, а на самочувствие ребенка. Но стоит помнить, что увлечение нестероидами может стереть истинную клиническую картину и помешает вовремя диагностировать пневмонию.
4. Выполнение дыхательной гимнастики и проведение вибрационного массажа грудной клетки. Эти упражнения улучшают дренаж бронхов и способствуют выведению из них мокроты. С этой же целью детям с бронхитом разрешается и даже рекомендуется бегать, прыгать, играть и веселиться.
Подводные камни в лечении
Отдельно стоит остановиться на муколитиках — препаратах, разжижающих мокроту. Эти лекарства противопоказаны при бронхите детям до 3 лет. Дело в том, что до этого возраста детские бронхи узкие, а в слизистой оболочке большое количество бокаловидных клеток, вырабатывающих слизь. И при всем этом кашлевой рефлекс до 3 лет минимально развит. Поэтому, применяя муколитики при бронхите до 3 летнего возраста, мы можем усугубить ситуацию — количество жидкой мокроты возрастает, но выводиться из бронхов полноценно она не может.
Отхаркивающие препараты растительного происхождения также требуют отдельного освещения. Эта группа лекарств не имеет достоверных доказательств эффективности. К тому же, существует риск развития аллергической реакции на любой из компонентов фитосборов.
И немного информации про использование небулайзера, он нужен только при обструкции. И нужны только бронхорасширяющие препараты в таком случае, не нужно дышать минералкой, физ.раствором и антибиотиками.
Заключение
Четкое понимание механизмов и причин развития бронхита помогают быстрее избавиться от этого заболевания. Важно, что не все лечится только медикаментами. Основное место в купировании воспаления в бронхах отводится общим мероприятиям, организация которых ложится на плечи родителей. Доказательная медицина на страже здоровья вашего ребенка!
Общий анализ мокроты
Изображения: Ссылки по теме на внешние сайты (из Bing)
Онтология: Исследование мокроты (C0430356)
| Концепции | Лабораторная процедура ( T059 ) |
| SnomedCT | 167988004, 167994007, 145215008, 145223005, 167982003, 145216009, 145210003, 145209008, 145235009, 167983008, 168006002, 269911007, 167989007 |
| Английский | Исследование мокроты – общее, Исследование мокроты БДУ, Мокрота общ. экзамен. БДУ, Исследование мокроты БДУ, исследование мокроты, Общее исследование мокроты БДУ (процедура), Исследование мокроты БДУ (процедура), Общее исследование мокроты. экзамен. БДУ (процедура), Исследование мокроты – общее (процедура), Исследование слюны, Исследование мокроты, Исследование мокроты БДУ (процедура), Общее исследование мокроты БДУ, Исследование мокроты, Исследование мокроты, Исследование мокроты (процедура), Исследование мокроты (процедура) экзамен. БДУ, Исследование мокроты БДУ, исследование мокроты, Общее исследование мокроты БДУ (процедура), Исследование мокроты БДУ (процедура), Общее исследование мокроты. экзамен. БДУ (процедура), Исследование мокроты – общее (процедура), Исследование слюны, Исследование мокроты, Исследование мокроты БДУ (процедура), Общее исследование мокроты БДУ, Исследование мокроты, Исследование мокроты, Исследование мокроты (процедура), Исследование мокроты (процедура) |
| Испанский | inspección de esputo, SAI, examen de esputo, SAI, examen de esputo – общая (процедура), examen de esputo (процедура), examen de esputo (процедура), examen de esputo (процедура), examen de esputo), SAI (процедура), examen de esputo – общая, проверка мокроты NOS, examen general de esputo, SAI, inspección de esputo, SAI (Procedure), исследование мокроты БДУ, Sputum gen.экзамен. NOS, examen de esputo (процедура), examen de esputo, inspección de esputo (процедура), inspección de esputo |
Онтология: Цвет мокроты (C0475809)
| Концепции | обнаружение ( T033 ) |
| SnomedCT | 277896005 |
| Английский | цвет мокроты (симптом), цвет мокроты, цветная мокрота, цветная мокрота, цвет мокроты, цвет мокроты, цвет мокроты, цветная мокрота, цвет мокроты, цвет мокроты, цвет мокроты (наблюдаемый объект) |
| Испанский | цвет дель эспуто (наблюдаемый энтидад), цвет дель эспуто |
Онтология: Ржавая мокрота (C0577982)
| Концепции | Признак или симптом ( T184 ) |
| SnomedCT | 24816000 |
| Английский | Отхаркивание ржавой мокроты, откашливание ржавой мокроты (симптом), откашливание ржавой мокроты, ржавая мокрота, ржавая мокрота (обнаружение) |
| Испанский | esputo herrumbroso (hallazgo), esputo herrumbroso, excoración de esputo herrumbroso (hallazgo), excoración de esputo herrumbroso |
Дефицит цветового зрения и цветовые диаграммы мокроты у пациентов с ХОБЛ: исследовательское смешанное исследование
org/ScholarlyArticle”> 1.GBD 2015 Соавторы по хроническим респираторным заболеваниям. Глобальная, региональная и национальная смертность, распространенность, годы жизни с поправкой на инвалидность и годы, прожитые с инвалидностью в связи с хронической обструктивной болезнью легких и астмой, 1990–2015 гг .: систематический анализ для исследования глобального бремени болезней 2015 г. Lancet Respir. Med. 5 , 691–706 (2017).
Артикул Google ученый
Lozano, R. et al. Глобальная и региональная смертность от 235 причин смерти для 20 возрастных групп в 1990 и 2010 годах: систематический анализ для исследования Global Burden of Disease Study 2010. Ланцет 380 , 2095–2128 (2012).
Артикул Google ученый
Mathers, C. D. и Loncar, D. Прогнозы глобальной смертности и бремени болезней с 2002 по 2030 год. PLoS Med. 3 , e442 (2006).
Артикул Google ученый
Глобальная инициатива по хронической обструктивной болезни легких (GOLD). Глобальная стратегия диагностики, ведения и профилактики хронической обструктивной болезни легких – отчет (GOLD, 2018).
Wilkinson, T., Donaldson, G. C., Hurst, J. R., Seemungal, T. A. R. & Wedzicha, J. A. Ранняя терапия улучшает исходы обострений хронической обструктивной болезни легких. Am. J. Respir. Крит. Care Med. 169 , 1298–1303 (2004).
Артикул Google ученый
Lenferink, A. et al. Вмешательства по самоконтролю, включая планы действий при обострениях, по сравнению с обычным уходом у пациентов с хронической обструктивной болезнью легких. Кокрановская база данных Syst. Ред. 8 , CD011682 (2017).
PubMed Google ученый
Zwerink, M. et al. Самостоятельное ведение пациентов с хронической обструктивной болезнью легких. Кокрановская база данных Syst. Ред. . CD002990 (2014).
Newham, J. J. et al. Особенности вмешательств по самоконтролю для людей с хронической обструктивной болезнью легких, связанные с улучшением связанного со здоровьем качества жизни и сокращением посещений отделений неотложной помощи: систематический обзор обзоров с метаанализом. Внутр. J. Chron. Препятствовать. Легочный. Дис. 12 , 1705–1720 (2017).
Артикул Google ученый
Рекомендации NICE. Резюме клинических знаний: хроническая обструктивная болезнь легких. https://cks.nice.org.uk/chronic-obstructive-pulmonary-disease (2020).
Джонс, Р. К., Диксон-Спиллманн, М., Мазер, М. Дж. С., Маркс, Д. и Шакелл, Б. С. Точность диагностических регистров и ведение хронической обструктивной болезни легких: аудит первичной медико-санитарной помощи Девона. Респир. Res. 9 , 62 (2008).
Артикул Google ученый
Робинсон, Ф. Надлежащее использование спасательных ранцев. Prim. Уход Respir. Обновление 5 , 17–20 (2018).
Надлежащее использование спасательных ранцев. Prim. Уход Respir. Обновление 5 , 17–20 (2018).
Стокли Р. А., О’Брайен К., Пай А. и Хилл С. Л. Взаимосвязь цвета мокроты с природой и амбулаторное ведение острых обострений ХОБЛ. Сундук 177 , 1638–1645 (2000).
Артикул Google ученый
Берч, Дж. Диагностика дефектного цветового зрения. 2-е изд. (Баттерворт-Хайнеманн, 2001).
Симунович, М. П. Приобретенный дефицит цветового зрения. Surv. Офтальмол. 61 , 132–155 (2016).
Артикул Google ученый
Demir, H. D. et al. Оценка параметров поля зрения у пациентов с хронической обструктивной болезнью легких. Acta Ophthalmol. 90 , e349 – e354 (2012).
Артикул Google ученый
Фернандес, Т. П. Ф., Алмейда, Н. Л. и Сантос, Н. А. Д. Сравнение цветовой дискриминации у хронических заядлых курильщиков и здоровых людей. F1000 Рез. 6 , 85 (2017).
Артикул Google ученый
Блэк, Б. Т., Томпсон, М., Даттани, Х. и Бурк, А. Л. Обобщение базы данных сети по улучшению здоровья (THIN): демографические данные, распространенность хронических заболеваний и уровни смертности. Информ. Prim. Уход 19 , 251–255 (2011).
Информ. Prim. Уход 19 , 251–255 (2011).
PubMed Google ученый
Диб С.С. Молекулярная генетика нарушений цветового зрения. Clin. Exp. Optom. 87 , 224–229 (2004).
Артикул Google ученый
Чан, X. Б. В., Гох, С. М. С. и Тан, Н. С. Субъекты с дефицитом цветового зрения в сообществе: что нужно знать врачам первичной медико-санитарной помощи? Asia Pac. Fam. Med. 13 , 10 (2014).
Артикул Google ученый
Тан, Н. С., Йип, В. Ф., Каллакури, С., Санкари, У. и Кох, Ю. Л. Е. Факторы, связанные с нарушением цветового зрения без ретинопатии у людей с сахарным диабетом 2 типа: кросс-секционное исследование. BMC Endocr. Disord. 17 , 29 (2017).
CAS Статья Google ученый
Erb, C. et al. Нарушения цветового зрения у хронических курильщиков. Арка Грефе. Clin. Exp. Офтальмол. 237 , 377–380 (1999).
CAS Статья Google ученый
Pabreja, K. et al. По цвету мокроты можно идентифицировать пациентов с нейтрофильным воспалением при астме. BMJ Open Respir. Res. 4 , e000236 (2017).
Артикул Google ученый
Элорде Р. и Лимпин М. Точность BronkoTest в обнаружении бактериальной инфекции у пациентов с хроническими заболеваниями легких. Chest J. 150 , 1241A (2016).
Артикул Google ученый
Cagno, D. D. & Grieco, D.Измерение и устранение неоднозначности и уверенности в лаборатории. Игры 10 , 9 (2019).
Артикул Google ученый
Daniels, J. M. A. et al. Цвет мокроты, сообщаемый пациентами, не является надежным маркером присутствия бактерий при обострении хронической обструктивной болезни легких. Clin. Microbiol. Заразить. 16 , 583–588 (2010).
CAS Статья Google ученый
Арден, Г. Б. и Вольф, Дж. Э. Тестирование цветового зрения как средство диагностики и лечения возрастной макулопатии. руб. J. Ophthalmol. 88 , 1180–1185 (2004).
CAS Статья Google ученый
Арден, Г., Гундуз, К. и Перри, С. Тестирование цветового зрения с помощью системы компьютерной графики: предварительные результаты. Док. Офтальмол. 69 , 167–174 (1988).
CAS Статья Google ученый
Wong, R. et al. ChromaTest, цифровой анализатор цветовой контрастной чувствительности для диабетической макулопатии: пилотное исследование. BMC Ophthalmol. 8 , 15 (2008).
BMC Ophthalmol. 8 , 15 (2008).
Артикул Google ученый
Гейл, Н. К., Хит, Г., Кэмерон, Э., Рашид, С. и Редвуд, С. Использование рамочного метода для анализа качественных данных в междисциплинарных исследованиях в области здравоохранения. BMC Med. Res. Методол. 13 , 117 (2013).
Артикул Google ученый
Тернер, А. М., Гейл, Н. и Куинн, М. Дефицит цветового зрения и цветовые диаграммы мокроты у пациентов с ХОБЛ: исследовательское исследование смешанных методов. Протокол обмена https://doi.org/10.21203/rs.3.pex-1238/v1 (2021).
Цвет мокроты как показатель качества сестринского ухода
Кому действительно нравится думать о мокроте или слизи? Ну, Томас Шарон, Р.N. на legalnurseconsultanttom.com отмечает, что цвет мокроты является важным фактором, на который следует обращать внимание при оценке качества ухода за дыхательной трубкой. Дыхательные трубки, такие как трахеостомии и аппараты ИВЛ, являются обычным медицинским условием для домов престарелых и лиц, находящихся на длительном уходе.
Очевидно, что эти заболевания требуют постоянного ухода, о чем не знают многие жители домов престарелых и их семьи. Как говорит медсестра Том в своем недавнем посте, медсестры должны изменить положение и очистить дыхательную трубку, чтобы предотвратить инфекцию и медицинские осложнения.У пациентов с респираторными заболеваниями есть много предотвратимых медицинских осложнений, которые может легко определить член семьи или друг, здравый смысл.
Медсестра Том указывает, что цвет и консистенция мокроты часто указывают на качество медсестринского ухода и могут использоваться для выявления потенциальных медицинских осложнений, таких как инфекция или удушье. Кроме того, важно обращать внимание на дыхательные шумы, поскольку перегруженные хриплые дыхательные шумы обычно требуют немедленного внимания медсестры.
Кроме того, важно обращать внимание на дыхательные шумы, поскольку перегруженные хриплые дыхательные шумы обычно требуют немедленного внимания медсестры.
Ниже приводится таблица с сайта медсестры Том, демонстрирующая, как определять респираторные проблемы по цвету и консистенции выделений.
| Цвет | Согласованность | Запах | Комментарий |
| Прозрачный | Тонкий | Нет | В пределах нормы |
| Прозрачный | Толстый | Нет | В пределах нормы |
| Белый | Тонкий | Нет | В пределах нормы |
| Белый | Толстый | Нет | Первые признаки проблемы – возможно, из-за обезвоживания |
| Желтый | Толстый | От отсутствия до слабого | Инфекция верхних дыхательных путей – обратитесь к медсестре и узнайте, каков план лечения |
| От желтого до зеленого | Толстый | легкая | Инфекция ухудшается – план лечения не работает.Узнайте, что они делают с этим |
| Кремовый | Толстый | Умеренный | Это гнойный гной, исходящий из легких. Спросите врача, есть ли у вас консультант по инфекционным заболеваниям. Если нет, запросите один |
| Кофейный | Толстые и массивные | Фол | Скорее всего, это опасная глубокая инфекция легких с возможной гангреной. |

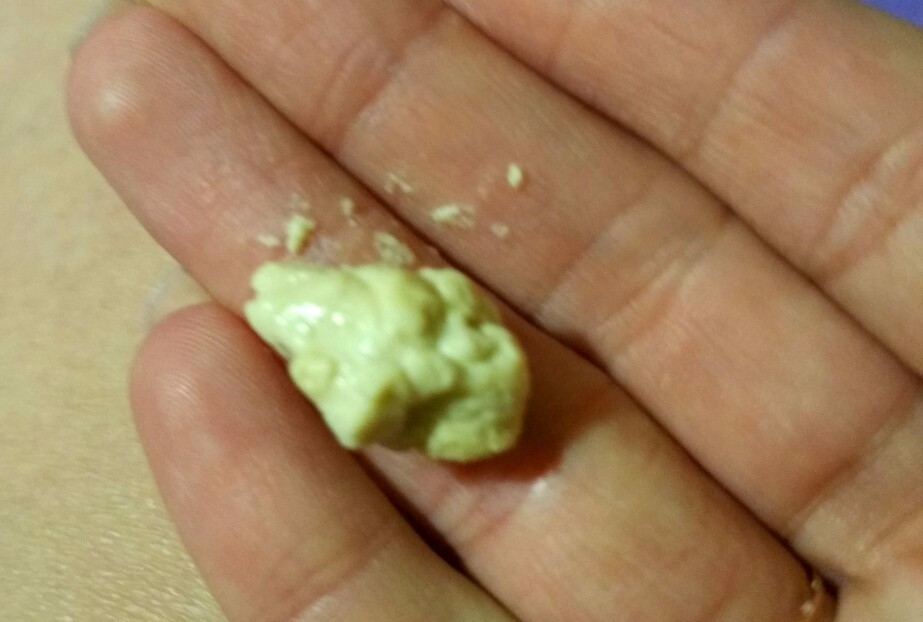 Не принимайте препараты, подавляющие кашель. Кашель в этом случае выступает проводником мокроты, только он может вытолкнуть ее наружу.
Не принимайте препараты, подавляющие кашель. Кашель в этом случае выступает проводником мокроты, только он может вытолкнуть ее наружу.

 Открывать флакон только для взятия материала. Флакон заполняется наполовину.
Открывать флакон только для взятия материала. Флакон заполняется наполовину.
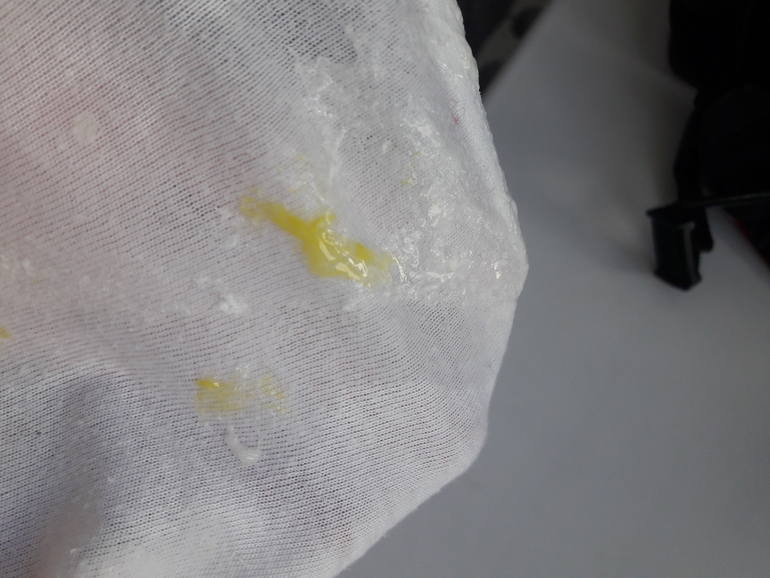
 Difficilae.
Difficilae.

