как лечить острую и хроническую форму в горле в домашних условиях, профилактика
Болезни горла очень широко распространены в детском возрасте. Этому есть масса физиологических и возрастных причин. Однако недуг недугу – рознь, и лечения они требуют разного. Ознакомившись с данной статьей, вы узнаете о том, как распознать у детей тонзиллит, каковы симптомы, как отличить его от ангины, фарингита и других заболеваний горла, как осуществляется лечение.
Что это такое?
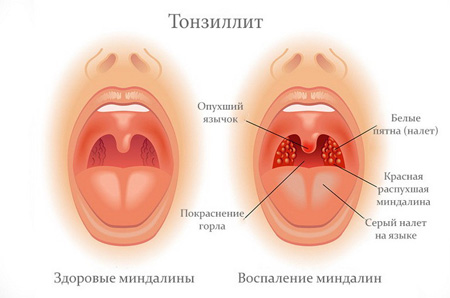
Тонзиллит — это воспалительный процесс, протекающий в нёбных миндалинах. Эти миндалины являются парными, они расположены в небольшом углублении между мягким нёбом и языком ребенка. В медицине их называют просто порядковыми номерами — первая и вторая.
Они состоят из лимфоидной ткани, как и селезенка, и выполняют иммунные функции. Первая и вторая миндалины формируют защитный барьер, задача которого — останавливать вирусы и бактерии, которые проникают в организм через нос (при дыхании), через рот (с пищей и водой).
Миндалины не только обеспечивают защиту, но и активно участвуют в сложном процессе кроветворения. Если ребенок заболевает, вирус или бактерия проникает в горло, то миндалины реагируют на это воспалением, тем самым создавая непрошеному «гостю» самые неблагоприятные условия для развития и размножения.
Если ребенок болеет часто, миндалины не успевают справляться с усиленной нагрузкой и начинают разрастаться, гипертрофироваться. Увеличение размеров временно помогает им функционировать по заданной природой программе, но довольно быстро такие миндалины сами превращаются в источник инфекции и опасности.
При тонзиллите страдают не только первая и вторая небные миндалины, иногда воспаление распространятся и на непарную глоточную миндалину. Именно поэтому в народе такие недуги ошибочно называют ангиной.
Ангина в понимании врачей — это обострение хронического тонзиллита или острый тонзиллит. Но хронический тонзиллит в состоянии ремиссии продолжает оставаться заболеванием и ангиной не считается.
От тонзиллита никто из детей не застрахован — недуг может развиться и у грудничка, и у детей более старшего возраста. Правда, в возрасте от 1 до 3 лет заболевание встречается реже — у 3% детей. В 3 года и старше заболеваемость вырастает в 2 раза — около 6% детей в возрасте до 7 лет имеют в личной медицинской истории такой диагноз. Наиболее высокая заболеваемость — у детей старше 7 лет (она равна примерно 15%).
Классификация
Тонзиллит может быть острым и хроническим. Острый (ангина) в свою очередь бывает катаральным, фолликулярным, лакунарным, фибринозным и герпетическим. Как следует из названия каждого подвида, разница — в причинах появления и протекании болезни.
Острый тонзиллит чаще всего носит бактериальный характер, он бывает стрептококковым, стафилококковым, пневмококковым – в зависимости от того, какой микроб атаковал ребенка. Вызванное микробами воспаление миндалин всегда сопровождается гнойными явлениями — гнойниками, налетом на миндалинах.
На втором месте стоят вирусные острые тонзиллиты, они вызываются попавшими на лимфоидную ткань вирусами. Не исключена и грибковая природа болезни — кандидозный тонзиллит является довольно опасным заболеванием.
Однако один раз перенесенная ангина – еще не основание ставить ребенку диагноз «тонзиллит». Хроническая форма этого заболевания обычно появляется у детей, которые не менее 4 раз за год перенесли ангину, а также у малышей, у которых острая форма заболевания не была пролечена должным образом.
Хронический тонзиллит тоже не так прост, как может показаться. У него масса проявлений и обличий. Так, заболевание бывает компенсированным и декомпенсированным. В первом случае организм ребенка, обладающий высокой способностью к компенсации, «сглаживает» недуг, не давая ему развиваться, и малыша ничего не беспокоит. Инфекция мирно «дремлет» до поры до времени. При декомпенсированной стадии воспаления становятся частыми, они осложняются недугами соседних органов — уха, носа.
Самым простым принято считать лакунарный хронический тонзиллит, при нем воспаление распространяется только на лакуны. В более серьезных случаях воспалительный процесс охватывает и ткани всей миндалины, и это уже лакунарно-паренхиматозный тонзиллит.
Флегмонозным называют такой недуг, при котором поражены преимущественно нёбные миндалины. Самая сложная форма — склеротический тонзиллит, при нем поражаются не только миндалины, но и соседние участки, а также происходит сильное разрастание соединительной ткани.
Причины
Установить истинное происхождение тонзиллита не так сложно, заболевание хорошо изучено, и самые частые причины его возникновения известны медикам буквально «в лицо»:- Бактерии. Это широко распространенные в окружающей среде стафилококки, стрептококки, гемофильная палочка, моракселла, пневмококки.
- Вирусы. Это целое семейство очень распространенных среди людей аденовирусов, некоторые герпесвирусы – например, вирус Эпштейна-Барр, вирусы Коксаки, вирусы гриппа.
- Грибки, хламидии и микоплазмы.
- Аллергены.
Болезнетворные микроорганизмы, попадая в организм ребенка, не всегда действуют разрушительно. У одних детей они вызывают тонзиллит, а у других — нет.
Считается, что наиболее вероятно развитие недуга у детей с ослабленным иммунитетом, которые недавно перенесли инфекционное заболевание или в данный момент болеют им.
Другие факторы риска:
- Источники инфекции во рту или в горле. Это и больные незалеченные зубки, и стоматит.
- Затяжной насморк и заболевания носоглотки. Если носовое дыхание у ребенка затруднено, но он начинает рефлекторно дышать ртом, в результате чего вдыхает практически неочищенный, непрогретый воздух, часто слишком сухой. Слизистые оболочки ротоглотки пересыхают и перестают выполнять иммунные функции, что способствует размножению бактериальной микрофлоры.
Часто развитию тонзиллита всеми силами «помогают» аденоиды, которыми страдает ребенок, хронический ринит, гайморит.
- Неблагоприятный климат. Если ребенок вдыхает слишком сухой или слишком влажный, слишком загазованный, загрязненный воздух, риск развития тонзиллита существенно увеличивается.
- Переохлаждение или перегрев.
- Неправильное питание, которое привело к нарушению обмена веществ.
- Постоянные стрессы. Если ребенок находится в обстановке постоянных скандалов или в ситуации развода родителей, если у него трудности в общении со сверстниками в детском коллективе, вероятность развития тонзиллита вырастает. Это вполне обоснованное медицинское заключение, которое составлено на опыте наблюдения и лечения сотен тысяч детей с тонзиллитом.
Симптомы и признаки
Острый тонзиллит (ангина) и приступы хронического тонзиллита всегда протекают с повышением температуры. Причем лихорадка может быть очень выраженной, температура может подниматься до 39,0-40,0 градусов – при некоторых формах ангины. Температура обычно держится 3-5 дней – в зависимости от того, как быстро и насколько правильно начали лечить горло.
Боли в горле носят интенсивный характер, ребенок порой не может есть, пить и даже глотать собственную слюну. При катаральной ангине чаще всего миндалины просто краснеют и выглядят отекшими. При фолликулярной на миндалинах появляются желтоватые гнойные точки, которые увеличиваются в размерах, сливаются и превращаются в довольно большие гнойные образования.
При лакунарной ангине невооруженным глазом можно рассмотреть скопление жидкого гнойного содержимого в лакунах, а также появление гнойно-казеозных пробок на миндалинах.Изо рта у ребенка при любой ангине идет очень неприятный запах. Чем сильнее гнойные проявления, тем он сильнее. Воспаляются и увеличиваются в размерах региональные лимфатические узлы (под челюстью, в затылочной области, заушные).
Если ребенок – аллергик, в этот период у него может обостриться аллергия, если есть проблемы с суставами, то отмечается усиление суставных болей.
Хронический тонзиллит в стадии ремиссии не дает никаких особых симптомов, ребенок ведет привычный образ жизни, ни на что не жалуется, он не заразен. Однако в стадии обострения симптомы становятся очень похожими на классическую ангину, разве что течение заболевания чуть менее острое.
- После приема холодной пищи или напитков в горле появляется временный дискомфорт, связанный с ощущениями першения, затрудненности глотания, незначительной боли.
- Температура тела повышается до 37,0-37,9 и держится длительное время. Чаще всего она поднимается по вечерам, перед сном.
- Появляется неприятный запах изо рта, который особенно сильно ощущается по утрам – после ночного сна.
- У ребенка нарушается сон, он спит беспокойно, часто просыпается.
- Повышается утомляемость, ребенок становится рассредоточенным и невнимательным.
- Обострения могут быть до 10-12 раз в год – почти каждый месяц.
Опасность заболевания
Тонзиллит нельзя считать безобидным заболеванием, поскольку при отсутствии лечения или неадекватном лечении он может стать причиной возникновения тяжелых осложнений:
- Паратонзиллярный абсцесс. Он проявляет себя односторонней сильной болью в горле при глотании, при осмотре у ребенка заметна выраженная асимметрия — одна миндалина значительно больше другой.
- Миокардит. Это поражение сердечной мышцы, которое проявляется одышкой, отеками, болями в сердце, нарушением сердечного ритма. Требует длительного и серьезного лечения.
- Ревматизм. При таком осложнении происходит системное поражение соединительной ткани, чаще всего – в области сердца.
- Гломерулонефрит. Это осложнение, которое связано с разрушением почечных клеток – гломерул. Требует длительного и сложного лечения.
В тяжелой форме способно привести к сильнейшей интоксикации и смерти ребенка. При сильном поражении требует пересадки донорской почки, а также пожизненной поддерживающей терапии на аппарате искусственной почки.
- Заболевания кожи. Установлено, что длительный хронический тонзиллит является одной из основных причин развития у ребенка нейродермита и дерматозов самой разной этиологии.
- Другие болезни. При хроническом тонзиллите очаг инфекции носит постоянный характер, это может вызвать некоторые заболевания легких, обмена веществ, суставов.
Диагностика
Выявлением заболевания занимается детский врач-отоларинголог. К лечению же могут подключиться и другие специалисты — нефролог (если осложнения возникают со стороны почек), кардиолог (если имеются осложнения на сердце), аллерголог (если заболевание протекает с обострением аллергии или вызвано аллергенами), хирург (если требуется оперативное лечение миндалин).
Врач начинает диагностику с внешнего осмотра состояния миндалин. Для клинической картины тонзиллита характерны самые разные специфические признаки при увеличенных миндалинах. Это и сыпь на первой и второй миндалинах, гнойное или негнойное поражение глоточной миндалины, а также воспаленные фолликулы, которые выглядят как небольшие или среднего размера гнойнички.
С поверхности миндалин всегда берется мазок. Его исследуют лабораторно – на содержание бактерий, грибков. Если они выявляются, то лаборант дает ответ и на другой вопрос — какой конкретный микроб вызвал недуг.
Это важно для того, чтобы осуществить правильное лечение. Ведь одни антибиотики активны в отношении стафилококка, а другие лучше всего подходят для борьбы с пневмококком. Грибковые же поражения лечатся противогрибковыми препаратами, это вообще отдельная история.
Общий анализ крови, который делают всем детям при тонзиллите, показывает, насколько сильный воспалительный процесс протекает в организме, является ли он системным. А вирусологический анализ позволяет установить, не вызвано ли заболевание некоторыми видами вирусов. Ведь при таком происхождении тонзиллит будут лечить без применения антибиотиков.
Если у ребенка запущенный и тяжелый тонзиллит, ЛОР-врач может дать направления к нефрологу и кардиологу. К первому придется отправиться с готовыми результатами мочи на руках, чтобы исключить возможные осложнения на почки. Кардиолог проведет ЭКГ и УЗИ сердца (при необходимости), чтобы понять, не осложнились ли воспаленные миндалины сердечными недугами.
Лечение
Острый (и хронический) тонзиллит лечится с применением разных методик и схем.
Острая форма
Лечение острого тонзиллита (в зависимости от возбудителя, его вызвавшего) осуществляется препаратами, активными против конкретного микроорганизма.
Именно поэтому ангину ни в коем случае нельзя лечить самостоятельно в домашних условиях. Такое «лечение» в 90% случаев приводит к тому, что тонзиллит переходит в стойкую хроническую форму.
При бактериальной ангине врач может назначить антибиотики. Лучше всего, если лекарство будет максимально эффективным против определенного микроба. Но в маленьких городах и селах, где в лечебных учреждениях зачастую вообще нет бактериологических лабораторий, порой очень сложно установить, стафилококк или стрептококк повинен в недуге. Врач определяет бактериальное заражение буквально «на глаз» – и в этом случае назначает антибиотики широкого спектра действия.
Как правило, лечение начинают с пенициллиновой группы антибактериальных препаратов. Хорошо зарекомендовали себя «Амоксициллин» и «Амосин». Для маленьких детей допустим прием препаратов в форме сиропов.
Параллельно с этим ребенку назначается местная терапия — промывание гланд со специальным аппаратом «Тонзилором», полоскания раствором фурацилина, обработка антисептиками.
Для этого чаще всего назначается спрей «Мирамистин», растительный антисептик «Тонзилгон».
При вирусном поражении миндалин антибиотики полностью и категорически противопоказаны. Их прием в этом случае не может снизить риски развития осложнений. Мало того – эти риски увеличиваются в 6-8 раз.
Иногда врачи рекомендуют прием противовирусных препаратов. Покупать их или нет – решать родителям, поскольку клиническая эффективность большинства этих средств официально не доказана. «Анаферон» или «Эргоферон» ни в коей мере не влияют на скорость выздоровления ребенка.
Больше надежды на местную обработку. Пораженные миндалины лечат с применением бальзама «Винилин», назначают полоскания горла раствором фурацилина, обработку антисептиками.
Грибковые ангины считаются одними из самых сложных в лечении. При них назначают курс антигрибковой терапии, которая включает в себя как прием соответствующих препаратов внутрь, так и местную обработку противогрибковыми спреями и мазями. Курс довольно длительный — от 14 дней, после небольшого перерыва его повторяют.
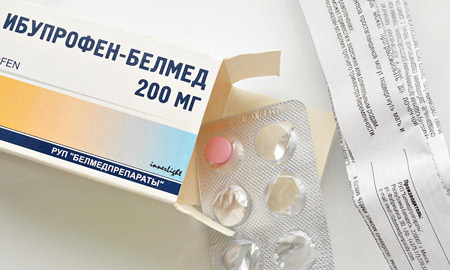
Для снижения жара при остром тонзиллите разрешены жаропонижающие средства – «Парацетамол», «Цефекон» (свечи для детей), противовоспалительный нестероидный препарат «Ибупрофен». Они позволяют не только снять жар, но и умеренно обезболивают.
Не стоит обрабатывать горло при ангине раствором «Люголь». Этот препарат содержит большое количество йода, который отлично впитывается и усваивается детским организмом. Чем обширнее поражена лимфоидная ткань миндалин, тем быстрее и агрессивнее действует йод. Это чревато серьезной передозировкой и йодным отравлением.
На стадии выздоровления ребенку назначают физиотерапевтическое лечение — прогревания, процедуры обработки миндалин ультразвуком, светолечение.
Хроническая форма
Лечение хронического тонзиллита — это целый комплекс мероприятий, которые направлены на нейтрализацию очага воспаления и на повышение иммунитета, в том числе местного. Родителям рекомендуется пересмотреть режим дня ребенка, его рацион и физическую активность. Длительные прогулки, достаточное количество витаминов в пище, занятия спортом отлично помогают при простых формах недуга, периоды ремиссии становятся длительными и стойкими.
Если у ребенка заболевание не вызывает серьезных осложнений и проявляется преимущественно только частыми эпизодами ангин, то ему показано консервативное лечение. Оно включает в себя местную обработку — промывание гланд, обработку антисептиками (исключение составляют йод и спиртовые растворы). В стадии обострения назначаются антибиотики (при бактериальном заболевании) или противогрибковые средства (при грибковом).
Такие курсы обычно назначают дважды в год (весной и осенью, когда иммунитет детей ослаблен). В индивидуальном порядке врач может увеличить количество курсов до 3-4 в год, если ребенок часто болеет, у него происходят обострения тонзиллита.
Сегодня довольно эффективным методом считается лечение тонзиллита низкочастотным ультразвуком. Во время процедуры сначала происходит воздействие звука на миндалины, затем вакуумным способом отсасывается гной, и только потом аппаратным способом миндалины орошаются антисептиками, а при необходимости и антибиотиками. Такие процедуры проводит ЛОР-врач, средний курс лечения — 10-15 дней.
Если консервативное лечение не помогает, частота обострений не уменьшается или выявляется какое-то осложнение, ребенку рекомендуется хирургический способ лечения тонзиллита.
Операция под названием «тонзиллэктомия» подразумевает полное удаление нёбных миндалин – вместе с соединительнотканной капсулой. Эта операция является единственным эффективным способом справиться с проблемой, альтернатив нет, но именно она чаще всего критикуется противниками хирургического метода лечения тонзиллита.
Суть критики в том, что удаляется важный для работы иммунитета орган — миндалины. В результате такого вмешательства ослабляется иммунитет, особенно местный, и дети после тонзиллэктомии чаще подвержены заболеваниям горла, бронхов, легких, носоглотки.
Однако у официальной медицины есть масса доказательств того, что польза от операции значительно превышает вред, поскольку порой только она способна остановить опасный процесс развития осложнений со стороны почек, сердца и суставов.
Нужно отметить, что эта операция показана не всем детям, есть заболевания и состояния, при которых полное иссечение небных миндалин недопустимо. Тогда ребенку может быть назначена другая операция – тонзиллотомия. Она заключается в удалении не всей миндалины, а лишь ее части, особенно разросшейся и поврежденной инфекцией. Чаще всего ее проводят для детей в возрасте от 5 до 10 лет, поскольку раньше без особой нужды вообще нет смысла в оперативном лечении.
Обе операции проводятся как под местным, так и под общим наркозом. И тонзиллотомию, и тонзиллэктомию можно совершить не специальным хирургическим ножом (тонзиллотомом), а с применением современных лазерных технологий.
Восстановительный период длится недолго, уже через 8 часов ребенок может есть и пить, а через сутки он отправляется из больницы домой. В ближайшее время ему предстоит питаться по щадящей диете, исключающей острое и пряное, соленое, кислое и жареное, а также каждый раз после приема пищи полоскать горло и полость рта сначала обычной кипяченой водой, а затем растворами антисептиков.
Общие рекомендации при лечении:
- Лечение тонзиллита острой формы (или обострения хронического недуга) всегда требует обильного теплого питья. Это важно для сохранения влажности слизистых оболочек и недопущения обезвоживания при повышенной температуре.
- Для полоскания горла можно использовать отвары трав (ромашки или шалфея), но только в том случае, если тонзиллит не носит аллергический характер.
- Укреплению иммунитета способствуют прогулки на свежем воздухе. Это можно делать сразу после того, как снизится температура тела. Полезно закаливание, а также активные игры на улице.
- Нельзя прерывать курс лечения при первых признаках улучшения. Недолеченная инфекция хронизируется, и потом лечить ее будет еще сложнее, поскольку у микроба выработается устойчивость к ранее применявшимся видам антибиотиков.
- После ангины или в период ремиссии хронического тонзиллита (когда ребенка ничего не беспокоит) родители должны заниматься укреплением местного иммунитета — закаливать горло. Для этого ребенку дают мороженое, прохладные напитки, практикуют прохладные полоскания горла с постепенным понижением температуры жидкости для полоскания.
Профилактика
Профилактические меры, которые помогут уберечь ребенка от тонзиллита, довольно просты.
Они не требуют ни применения дорогостоящих препаратов, ни больших временных затрат:
- Во время массового роста заболеваемости ОРВИ ребенка лучше не водить в места массового скопления людей, стоит избегать поездок в общественном транспорте. Вместо этого лучше пройтись несколько остановок пешком или погулять в парке.
- При появлении боли в горле, покраснения, увеличения миндалин нужно сразу же вызывать врача. Только правильное, экстренное и полное лечение заболеваний горла (в том числе и ангины) поможет избежать возникновения такого неприятного недуга, как хронический тонзиллит.
- Ребенка нужно закаливать, водить его в спортивные секции, не перекармливать и не перекутывать. Только при таких условиях формируется нормальный, сильный, крепкий иммунитет.
- Важно делать все положенные по возрасту обязательные прививки.
О причинах развития хронического тонзиллита, условиях, при которых показано удаление гланд, и способах лечения увеличенных небных миндалин, смотрите в следующем видео.
Увеличенные гланды у детей – фото, какие должны быть у здорового ребенка, как лечить
Увеличенные миндалины у ребенка – распространенная проблема, которая тревожит многих родителей. Чтобы установить причины данного состояния, необходимо как можно раньше обратиться к врачу.
Этот симптом может свидетельствовать о серьезных патологиях, которые требуют медицинской помощи. Итак, какие должны быть миндалины и что делать при их увеличении?
Механизм развития патологии
 Миндалины – это ключевой элемент иммунной системы, который препятствует проникновению в организм вредных агентов. Это связано с выработкой особых антител, которые предотвращают оседание вирусов, грибковых микроорганизмов и бактерий на слизистых.
Миндалины – это ключевой элемент иммунной системы, который препятствует проникновению в организм вредных агентов. Это связано с выработкой особых антител, которые предотвращают оседание вирусов, грибковых микроорганизмов и бактерий на слизистых.
Основу миндалин составляет лимфоидная ткань. Они находятся между небными дужками. Также гланды локализуются у основания языка и в области носоглотки. Все эти элементы склонны к увеличению.
Постоянные и продолжительные вирусные инфекции, тонзиллит, синусит, аденоидит вызывают ослабление иммунитета у детей. Гланды не могут справиться с таким видом нагрузки. Это провоцирует их увеличение. Чем чаще наблюдается воспаление миндалин, тем стремительнее разрастается лимфоидная ткань. Только адекватная и своевременная терапия позволяет справиться с увеличением и воспаленными очагами.
Чаще всего воспаленные миндалины являются следствием инфицирования бактериальными микроорганизмами – стрептококками и стафилококками. Спустя некоторое время в их структуре появляются постоянные воспаленные очаги и уменьшаются защитные функции. В итоге вместо защиты миндалины сами становятся источником хронической инфекции. Это провоцирует ослабление иммунитета и постоянные заболевания.
Причины воспаления гланд
Обычно увеличение миндалин является результатом частых респираторных инфекций и простудных патологий. Это нередко обусловлено общим или местным переохлаждением, что вызывает сильное ослабление иммунитета.
К основным причинам патологии приводят такие факторы:
- длительное болезни инфекционного характера;
- увеличение тимуса;
- врожденные отклонения в иммунной системе;
- дефицит витаминов;
- эндокринные патологии;
- анемия;
- сложные соматические болезни;
- лимфатико-гипопластический диатез;
- внутриутробное инфицирование;
- проблемы с носовым дыханием – могут быть результатом образования полипов, аденоидных разрастаний, искривления носовой перегородки.
Помимо этого, провоцирующими факторами являются:
- аллергические реакции;
- постоянные тонзиллиты;
- наследственная склонность;
- неблагоприятные условия жизни малыша.
Степени и виды заболевания
 Гланды у детей могут иметь несколько степеней увеличения:
Гланды у детей могут иметь несколько степеней увеличения:
- Первая стадия сопровождается заполнением миндалинами трети пространства зоны между серединой глотки и краями передней небной дужки. Этот этап не сопровождается явно выраженными проявлениями. В дневное время суток малыш дышит без проблем. Ночью могут возникать определенные нарушения – отсутствие носового дыхания, храп.
- Вторая стадия патологии сопровождается перекрыванием миндалинами половины сошника. Нарушение дыхания приобретает более выраженный характер.
- На третьей стадии сошник почти целиком перекрыт гландами. У малыша появляются дискомфортные ощущения при глотании и сильно нарушается дыхание.
- Четвертая степень сопровождается полным закрытием просвета глотки. Миндалины очень сильно увеличиваются.
Любая стадия патологии представляет опасность для малыша. Гланды могут стремительно увеличиваться при наличии постоянного очага инфекции. Помимо этого, быстро прогрессирующее воспаление может затронуть прилегающие органы. Нередко патогенные микроорганизмы попадают в кровь. Как следствие, инфекция распространяется по всему организму.
Потому терапию нужно начинать сразу. Иначе есть риск появления опасных изменений в организме:
- анемия;
- отставание в интеллектуальном развитии;
- формирование неправильного прикуса;
- неправильное формирование грудной клетки.
Статья в тему – как лечить белый налет на миндалинах.
Симптомы увеличения миндалин у детей
К характерным проявлениям увеличения миндалин можно отнести следующее:
- нарушение размеров лимфоидной ткани – это можно выявить при пальпации;
- нарушения глотательной функции;
- красные слизистые;
- нарушения в работе органов дыхания;
- дискомфорт в носоглотке;
- бессонница;
- повышение температурных показателей;
- рыхлые миндалины.
Фото увеличенных и здоровых миндалин
Чтобы понять, как выглядят увеличенные миндалины, следует ознакомиться с фото.


А вот так выглядят здоровые миндалины:

Общее состояние малыша нарушается. У него появляется слабость, апатия сменяется раздражительностью. Нередко нарушается не только носовое, но и ротовое дыхание. Также может наблюдаться потеря аппетита. Воспаление зачастую сопровождается повышением температуры. Хронический процесс может протекать без температуры.
Методы лечения рыхлых миндалин
 Лечение увеличенных миндалин у детей осуществляется с учетом причины патологии. Нередко малышам выписывают специфические антибиотики – чаще всего предпочтение отдают макролидам. Дозировку подбирают индивидуально в зависимости от возрастной категории и массы тела. Курс терапии запрещено прерывать сразу же после достижения ремиссии.
Лечение увеличенных миндалин у детей осуществляется с учетом причины патологии. Нередко малышам выписывают специфические антибиотики – чаще всего предпочтение отдают макролидам. Дозировку подбирают индивидуально в зависимости от возрастной категории и массы тела. Курс терапии запрещено прерывать сразу же после достижения ремиссии.
Помимо антибактериальной терапии, необходимо делать полоскания и выполнять ингаляции с помощью отваров лекарственных растений. Также нужно орошать пораженные ткани антисептическими растворами.
Благодаря правильно подобранной терапии удается купировать острое воспаление. При хронической патологии состояние детей нужно контролировать. Во время обострения вирусной инфекции проводится профилактическое лечение. Для регулирования размеров миндалин применяют щадящие методики.
При нарушении работы иммунной системы, развитии патологий сердца и ревматизма стандартные методики не дают результатов. В такой ситуации показано проведение оперативного вмешательства. Это поможет избежать отставания малыша в развитии, повышенной утомляемости, ухудшения интеллектуальных способностей.
Рекомендуем – как лечить казеозные пробки на лакунах гланд.
Как лечить увеличенные гланды у детей
К традиционным методам лечения увеличенных миндалин относят следующее:
- Антибактериальные препараты, иммуностимуляторы, полоскания антисептическими растворами.
- Средства физиотерапии – может применяться ультразвук, лазерное воздействие и другие методы.
- Применение витаминных препаратов.
Чтобы лечение было успешным, необходимо соблюдать такие рекомендации:
- придерживаться постельного режима;
- употреблять много щелочных напитков;
- есть протертую пищу;
- обмотать горло шарфом.
 Для полоскания пораженной области можно применять такие средства:
Для полоскания пораженной области можно применять такие средства:
- смешать по 1 небольшой ложке соли и соды и добавить стакан воды;
- взять 1 небольшую ложку 3 % перекиси водорода и смешать со стаканом воды;
- взять 40 капель настойки прополиса и смешать с 200 мл теплой воды;
- взять горсть травы мяты, шалфея или ромашки и смешать с 500 мл кипятка;
- измельчить 2 таблетки фурацилина и растворить в 200 мл воды.
Полоскание следует выполнять не менее 5 раз в сутки. Делать это необходимо перед использованием лекарственных препаратов. Благодаря этой процедуре удастся освободить миндалины от гнойного содержимого, бактериальных микроорганизмов и налета.
Детям чаще всего рекомендуют сумамед, эритромицин или азитромицин. Препараты подбирают индивидуально. Это делается на основании определения переносимости организмом малыша и чувствительности определенных штаммов микроорганизмов.
Чтобы лечение было более эффективным, известный детский врач Комаровский рекомендует давать ребенку много теплой жидкости. Прекрасно подойдет компот, сок, чай с лимоном. Питание должно быть щадящим. Лучше всего давать малышу жидкие каши, пюреобразные супы, нежирные бульоны.
Еда и напитки должны иметь умеренную температуру – холодные и горячие продукты запрещены. Также рекомендуется принимать витаминные комплексы. Если консервативное лечение не дает результатов, миндалины нужно удалять. Это поможет защитить организм малыша от последующего заражения.
Хирургические методы лечения
 Оперативное вмешательство проводится исключительно при неэффективности консервативных методов. Показаниями к радикальным мерам является следующее:
Оперативное вмешательство проводится исключительно при неэффективности консервативных методов. Показаниями к радикальным мерам является следующее:
- частота рецидивов хронического воспаления более 4 раза в год;
- развиваются опасные осложнения – полиартрит, патологии сердца, пиелонефрит.
В других ситуациях увеличенные миндалины в 5-6 лет считаются вариантом нормы. Решение о необходимости проведения операции нужно принимать лишь при нарушении работы органа.
Удаление миндалин осуществляется под местным или общим наркозом. Второй вариант считается менее травматичным для детской психики.
Существует несколько методов оперативных вмешательств. Их различают по объему удаляемых тканей и вероятным последствиям. Детям чаще всего назначают такие виды операций:
- радиоволновая;
- криозаморозка;
- лазерная деструкция – проводится пациентам старше 10 лет;
- ультразвуковая.
Профилактика
Чтобы предотвратить появление проблем, нужно соблюдать такие рекомендации:
- избегать переохлаждения;
- укреплять иммунитет;
- выполнять закаливание организма;
- минимизировать количество вредных продуктов рационе ребенка – меню должно быть полезным и сбалансированным;
- выполнять санацию носа и рта.
Увеличение миндалин – серьезное нарушение, которое может стать причиной отрицательных последствий. Чтобы избежать этого, необходимо своевременно обращаться к врачу и четко следовать его назначениям.
причины, симптомы, лечение и фото
Воспаление миндалин у ребенка — проблема, с которой хорошо знакомы многие родители. Заболевание, протекающее с увеличением этого органа, может быть самостоятельным. Это может указывать на возникновение в организме ребенка серьезной патологии. Изменение в поведение малыша является главным симптомом, указывающим на возникновение проблемы.
Воспаление гланд
Причины возникновения гипертрофии
В организме человека гланды или миндалины выполняют защитную функцию. Этот орган располагается на пересечении носовых каналов глотки, непосредственно у основания языка. С внешней части шеи миндалины пальпируются, особенно если они значительно увеличились в размерах. Главная функция, которую они выполняют, заключается в предотвращении попадания бактерий и инфекций вместе с пищей, водой и воздухом.
Если количество возбудителей, попавшее в глотку чрезмерное и со своей основной функцией лимфоидная ткань не справляется, то возникает её воспаление, вследствие чего она становится возбудителем патологического процесса, по мере от протекания которого происходит увеличение миндалин. Когда у ребёнка этот орган увеличен в размерах, то такое заболевание специалисты называют хроническим тонзиллитом или его острой формой. Другое название этого недуга — ангина.
Увеличение у ребенка миндалин в размерах можно рассматривать в качестве признака снижения защитных свойств иммунной системы, а также дисфункции фильтрующего органа, который в себе аккумулирует микроорганизмы и постепенно воспаляется.
Симптомы
Признаками, которые указывают на увеличенные в размерах миндалины, являются следующие:
- лимфоидная железа меняется в размерах. Это устанавливается при проведении наружной пальпации;
- болевые ощущения, возникающие в носоглотке;
- сложность при глотании пищи;
- дисфункция дыхательной системы;
- появление проблем со сном;
- красное горло с возникшим в нем раздражением;
- повышение температуры тела.
При увеличении миндалин в размерах ухудшается общее состояние ребенка. Он начинает ощущать себя слабым, но состояние апатии у него быстро сменяется раздражительностью. Ребенку становится трудно дышать, причём не только носом, но и ртом. Часто у малыша появляются признаки необъяснимого страха. Он выглядит вяло и демонстрирует слабую двигательную активность. У него нет желания играть. Аппетит у ребенка плохой, он ест мало и пьет немного жидкости.
Процесс воспаления миндалин нередко протекает с возникновением специфического запаха из ротовой полости. Близлежащие от миндалин органы – лимфоузлы, аденоиды при воспалении увеличиваются в размерах. Это является исходом развившегося воспалительного процесса. Определить это можно по выделениям из носа зелено-серого цвета или же по желтому налету на языке и миндалинах, а также специфическому запаху изо рта. При воспаленных миндалинах может резко возрастать температура тела до 40 градусов или её повышение может происходить постепенно.
При осмотре больного ребенка врач по результатам проведённой фарингоскопии может точно назвать степень воспаления гланд у малыша и определить причины, спровоцировавшие болезненное состояние, назначить эффективную терапию. Попавшие в организм стрептококки и стафилококки в большинстве случаев являются наиболее частыми причинами увеличения миндалин. Их проникновение провоцирует осложнения в течениии хронического тонзиллита, приводит к появлению ангины острого течения, тем самым способствуя возникновению симптомов, которые родители могут легко заметить. В отдельных случаях при воспалении миндалин процесс возникает только на одной миндалине.
Как лечить?
У детей терапия при увеличенных гландах имеет отличия от применяемой для взрослых. Врач прописывает ребенку специфические лекарственные средства. Преимущественно специалист назначает макролиды, поскольку при приеме лекарств пенициллинового ряда у детского организма может возникать аллергическая реакция. В индивидуальном порядке происходит подбор врачом дозы, а также курса лечения, который после наступления ремиссии ни в коем случае нельзя прерывать.
Кроме лекарственных средств, дополнительно при терапии следует проводить, с чем согласен и доктор Комаровский, процедуры полоскания, делать ингаляции, для которых следует использовать травяные отвары или настои. Также рекомендуется проводить орошение больных тканей детскими антисептиками.
Когда тонзиллит возник в хронической форме, то в этом случае детей с таким заболеванием ставят на учёт. В периоды обострения — весной и осенью профилактическая терапия проводится в полном соответствии с подобранной врачом индивидуальной программой. Для того чтобы обеспечить регулировку размеров лимфоидной железы, врачом назначаются методы лечения со щадящим воздействием на воспаленные ткани.
Если специалист наблюдает у ребёнка ухудшение иммунной системы, происходит развитие ревматизма или возникают болезни сердца в дополнении с нарушением деятельности сосудистой системы, то рекомендуют проводить операцию. Эта мера проводится главным образом для того, чтобы ребенок не отставал в своем развитии и у него не происходило снижения умственных способностей.
Консервативные методы
К числу традиционных терапевтических методов лечения, применяемых при воспаленных гландах, относят следующие:
- антибактериальные методы, в основе которых лежит прием препаратов с иммуностимулирующим действием. Также они включают полоскания и смазывание увеличенных гланд антисептическими препаратами;
- физиотерапевтические процедуры ультразвуком, лазером, а также использование других источников энергии для терапевтического воздействия на воспаленный орган;
- витаминотерапия.
Для обеспечения успешного лечения должны выполняться следующие условия:
- больному ребенку необходимо обеспечить постельный режим;
- следует давать щелочное питье в тёплом виде;
- должна быть назначена щадящая диета, состоящая из теплых блюд в потертом виде;
- больному малышу следует обеспечить сухое тепло посредством обматывания вязаным шарфом.
Действенные способы для полоскания участков воспаления:
- ромашка, шалфей и мята: горсть травы необходимо залить кипятком в количестве 2 стаканов;
- раствор на основе соли и соды. Препараты берутся в соотношении 1:1:30 соответственно;
- 3% перекись водорода: необходимо взять одну чайную ложку средства и развести в воде в количестве 250 мл;
- настой прополиса: спиртовой раствор в количестве 40 капель следует развести в 200 мл воды;
- раствор фурацилина: две таблетки растираются и разводятся в 200 мл воды.
Процедура должна проводиться перед применением мазей и спреев, назначенных врачом, до пяти раз сутки непосредственно после приема пищи. Промывания дают возможность избавить от бактерий, воспаления миндалин, а также очистить их от налета.
Для лечения детей специалисты рекомендуют такие лекарственные препараты — Азитромицин, Эритромицин, Сумамед. Эти лекарственные средства подбираются индивидуально. Врач ориентируется на результаты теста на переносимость, а также принимая во внимание стойкость штамма к определенным типам лекарственных средств. В качестве дополнительных мер лечения ребенка необходимо обеспечить:
- Большое количество питья для больного малыша в тёплом виде: дают легкий чай с лимоном, приготовленные из сухофруктов или натуральные соки в разбавленном виде;
- дробное питание: рацион должен состоять из легких бульонов, супов-пюре и каш в жидком виде;
- еда и питье, которые даются больному ребенку, должны быть теплыми. В этом случае они не будут раздражать воспаленные миндалины;
- Больной должен придерживаться специальной диеты. Также ему следует давать курс поливитаминов. Если проводимая терапия не дает должного эффекта, при этом заболевание начинает прогрессировать, то необходимо удалить миндалины. Это исключит дальнейшее инфицирование детского организма.
Хирургические методы лечения
На основании результатов проведенной терапии, а также выполненного общего осмотра ребенка врач дает ответ на вопрос, почему необходимо провести операцию по удалению миндалин. По той причине, что миндалины являются мощным фильтром и обеспечивают защиту организма, их удаление может негативным образом сказаться на здоровье ребенка. Поэтому доктор высокой квалификации первым делом постарается приложить все усилия для того, чтобы вылечить страдающий от воспаления орган. Если проведенная терапия не дала результатов, то только в этом случае он примет решение о проведении хирургической операции по удалению миндалин.
Назначение операции происходит, если:
- более 4 раз в течение года у ребенка возникают обострения хронической формы;
- имеются осложнения в виде пиелонефрита, полиартрита, а также болезней сердечной мышцы.
Во всех других случаях увеличенное образование, возникающее у детей в возрасте до 6 лет, следует считать нормой, исходя из условий экологической среды. Обычно, если детский организм функционирует правильно, то в норму размер миндалин должен прийти к 10 годам. Когда орган функционирует неправильно, то только в этом случае принимается решение о проведении операции.
Операция с целью полного или частичного удаления миндалин выполняется под местной или общей анестезией. Рекомендуется придерживаться второго, чтобы не травмировать психику ребенка. Методы, применяемые при хирургическом вмешательстве, различаются по величине ткани, которая удаляется во время оперативного вмешательства, а также количеству кровопотерь после проведенной операции. Для удаления гланд у детей применяют 4 способа:
- радиоволновый;
- лазерная деструкция. Его применяют для детей старше 10 лет;
- криозаморозка;
- ультразвуковой.
Заключение
Многие родители сталкиваются с такой проблемой, как воспаленные гланды у детей. Такую проблему специалисты называют тонзиллитом. При возникновении этого состояния необходимо незамедлительно начать лечение, поскольку в противном случае может начаться заражение детского организма. По той причине, что у ребенка в маленьком возрасте иммунная система не до конца сформирована, это может провоцировать возникновение серьезных последствий для здоровья. При визите к врачу специалист проводит осмотр ребенка и при необходимости назначает дополнительные обследования, которые позволяют установить причину появления воспаленных миндалин, а также назначить эффективное лечение.
Если проведенная терапия не возымела должного эффекта, то в этом случае проводится операция по удалению воспаленных гланд. Существует целый ряд способов, которые могут применяться при оперативном вмешательстве. Чаще всего используют радиоволны, ультразвук. Также используется лазерная деструкция, однако применяется она только при удалении гланд у детей старше 10 лет.
гланды увеличены, хроническая форма воспаления, причины рыхлых гланд и их удаление
Часто болеющие дети, сопливые и кашляющие почти постоянно — не такое уникальное явление. Многие родители сталкиваются с тем, что ребенок с одного больничного переходит на другой и так почти круглый год.
Возможно, всему виной не слабый иммунитет, как думают бабушки и мамы, а аденоиды. О том, что это такое и как лечить ребенка с аденоидитом, мы подробно расскажем в этой статье.
Что это такое
Аденоидит — заболевание, которым обозначают патологические изменения глоточной миндалины. У миндалин (небных, язычной, трубных, глоточной) есть определенное предназначение, которое заключается в защите организма от проникновения вирусов и бактерий. Они состоят из лимфоидной ткани. Когда тот или иной возбудитель болезни атакует носоглотку, миндалины реагируют на это гипертрофией (то есть увеличением в размерах).
В народе миндалины называют просто — гланды. В норме у здорового ребенка они имеют небольшие размеры, не доставляют беспокойств и не препятствуют дыханию. Если миндалины увеличены, это всегда свидетельствует о том, что организм отчаянно борется с неким чужеродным болезнетворным агентом или бактерией.
Если ребенок болеет чаще своих сверстников, то непарная глоточная миндалина перестает справляться с постоянной нагрузкой и начинает разрастаться. Это свойство лимфоидной ткани, которая, по сути, является естественным фильтром организма, свойственно и другим миндалинам. Гипертрофированные миндалины сами становятся большой проблемой, поскольку их воспаление и вызывает аденоидит.
Это заболевание редко поражает взрослых и в медицине считается подлинно детским.
В группе риска — малыши от 2 до 7 лет, причем в 2 года оно встречается реже всего, и основная масса пациентов находится в возрасте от 4 до 6 лет. Аденоиды беспокоят примерно 6% детей разного пола, при этом не имеет никакого значения, в северных или южных регионах они проживают.
Классификация
В зависимости от того, как давно ребенок страдает нарушением носового дыхания, кашлем, аденоидит бывает острый, подострый и хронический.
Острая форма недуга протекает параллельно с ОРВИ или другой вирусной болезнью, и продолжается примерно около недели. Подострый аденоидит — это заболевание, которое продолжается не более трех недель, оно обычно регистрируется у детей с уже гипертрофированными миндалинами. Недуг в хронической форме — это болезнь протяженностью более полугода, при ней обычно жалобы уже не только на то, что разросшаяся глоточная миндалина мешает нормально дышать носом, но и на недостаточные функции соседних органов — ребенок начинает хуже слышать, у него часто болит горло.
По совокупности клинических проявлений воспаления различают катаральный аденоидит, серозный (экссудативный) и гнойный. Отдельно стоит рассматривать аллергический аденоидит, который развивается вследствие длительного контакта с аллергенами.
Для лучшего понимания состояния ребенка, родителям важно знать даже не морфологические и клинические виды болезни, а ее степени, ведь они наиболее полно отражают реальную картину и позволяют делать прогнозы на лечение:
- Аденоидит 1 степени. При нем разросшаяся глоточная миндалина закрывает около трети сошника (костной части носовой перегородки). Носовое дыхание возможно, хоть и бывает затруднено.
- Аденоидит 2 степени. Гипертрофированная миндалина загораживает собой половину сошника, а потому дыхание чаще затруднено.
- Аденоидит 3 степени. Носовое дыхание сильно затруднено, ребенок почти всегда дышит ртом, поскольку миндалина увеличена настолько, что закрывает две трети просвета.
- Аденоидит 4 степени. Дышать носиком ребенок не может в принципе, поскольку разросшаяся лимфоидная ткань полностью перекрывает носовые ходы. Четвертую степень признают не все врачи, некоторые оценивают заболевание по трем степеням и крайней считают третью. Тут имеет значение не столько порядковый номер перед словом «степень», сколько доля закрытия носовых ходов.
При заболевании 1-2 степеней проявления могут быть только с одной стороны — постоянно заложена только одна ноздря или произошло снижение слуха только на одно ушко. Однако чаще страдают оба носовых хода или обе слуховых трубы.
Причины
- Основная причина разрастания аденоидов заключается в распространенных среди детей острых респираторных вирусных инфекциях. ОРВИ, грипп, ОРЗ наиболее часто провоцируют усиленный рост миндалин. Если по каким-то причинам иммунитет ребенка недостаточно крепок, временно ослаблен, например, из-за недавно перенесенной болезни, то вероятность гипертрофии миндалин возрастает в разы.
Детский иммунитет вообще не может конкурировать со взрослым, и если в первые полгода жизни ребенка защищают антитела, полученные от матери во время беременности (чем объясняется очень малая распространенность аденоидита в грудном возрасте), то потом, когда врожденной защиты уже нет, вся нагрузка ложится на собственный, еще не до конца сформированный иммунитет ребенка.
- Вторая по популярности причина увеличения миндалин — индивидуальная склонность к аллергии. Если ребенок страдает аллергическими реакциями с проявлением их репираторно — аллергический насморк, кашель, то у него увеличивается риск развития хронического аденоидита, который будет обостряться каждый раз, когда имеется контакт с аллергеном (во время сезонного цветения, к примеру).
Если ребенок живет или большую часть времени находится в помещении, где жарко и дышит избыточно сухим или запыленным воздухом, то вероятность развития патологических аденоидов у него выше. При таких условиях быстрее пересыхает носовая слизь, и болезнетворные микроорганизмы практически беспрепятственно могут проникать через нос и оседать в горле. Воспаленные миндалины при этом будут разрастаться более быстрыми темпами.
На формирование болезни оказывают немалое влияние и хронические заболевание носа и горла. Если у ребенка насморк не проходит уже пару месяцев, это создает отличные условия для разрастания аденоидов. Поэтому каждое респираторное заболевание должно пролечиваться вовремя и правильно.
Вопреки распространенному мнению, аденоидит для окружающих не заразен. Заразным ребенок является лишь во время острой стадии болезни вирусной инфекцией, поскольку подавляющее большинство вирусов передается воздушно-капельным путем. При этом чадо «поделится» с окружающими не аденоидитом, а вирусом гриппа или другой инфекцией.
Вирусы обычно вызывают острый аденоидит. У детей с хроническим заболеванием они могут стать причиной обострения. Гнойный аденоидит часто является свидетельством присоединения вторичной бактериальной инфекции.
Симптомы и признаки
Симптомы разнообразны и обширны, и вовсе не ограничиваются насморком и кашлем, как это может показаться на первый взгляд. В отличие от большинства заболеваний ротоглотки, аденоидит невозможно рассмотреть в домашних условиях при осмотре горла. Аденоиды расположены в своде носоглотки, заглянуть туда под силу только врачу-ЛОРу, да и то с применением специального зеркальца с фонариком на длинной ручке.
Однако заподозрить у ребенка проблемы с глоточной миндалиной родители могут и без визуальной оценки аденоидов.
Есть несколько признаков, которые могут указывать на болезнь:
- Затяжной насморк. Затрудненное носовое дыхание вплоть до полного отсутствия возможности дышать носом. При этом ребенок начинает дышать ртом.
- Обильное выделение носовой слизи, которая не только отсмаркивается, но и стекает в носоглотку. При гнойном аденоидите выделения имеют зеленоватый цвет и очень неприятный запах.
- Температура тела при остром и гнойном аденоидитах может быть достаточно высокой (до 38,0-39,0 градусов). Хронические большие миндалины обычно не вызывают лихорадки, симптомы протекают без температуры.
- У ребенка нарушается сон из-за того, что во сне ему приходится дышать преимущественно через рот. Малыш спит беспокойно, часто просыпается. Яркий признак болезни — появление храпа.
- Днем малыш вялый, малоподвижный, неактивный, у него снижается способность к запоминанию новой информации, интерес к повседневным делам, которые раньше были для него важны.
- Дети постарше могут пожаловаться на головные боли, снижение слуха.
- Голос теряет яркую окраску, становится более хриплым и монотонным.
- Кашель появляется не всегда, поэтому его нельзя считать обязательным симптомом аденоидита. Если он есть, то носит характер хронического, сухого непродуктивного.
- Появление так называемой аденоидной маски. При давнем хроническом аденоидите у ребенка меняется выражение лица. Из-за постоянно открытого рта чадо выглядит несколько дебильно, выражение глаз малоосмысленное. Носогубные складочки разглаживаются, отмечается сильное слюнотечение, меняется прикус. Грудная клетка при этом может стать впалой.
Диагностика
Детский ЛОР для установки диагноза и определения степени заболевания воспользуется несколькими методами.
Сначала он самостоятельно осмотрит глоточную миндалину. Еще не так давно ее прощупывали вручную. Процедура малоприятная. Сейчас она официально признана еще и малоинформативной, ведь размеры глоточной миндалины довольно индивидуальны, и пальпация не может являться способом определения патологического разрастания аденоидов.
Однако ручной метод обследования имеет один несомненный плюс — врач получает представление о консистенции гланд. Если они не просто большие, но и рыхлые, это обязательно насторожит специалиста. Если размягченность наблюдается при систематическом наблюдении и в динамике у ребенка миндалины постоянно увеличены, это повод для более детального обследования.
Визуальный осмотр носит название «задней риноскопии». При ней врач рассматривает глоточную миндалину и окружающее ее пространство специальным зеркалом, которое вводит через рот. Если ребенок маленький, то проделать эту манипуляцию бывает невероятно сложно. Тогда на помощь ЛОРу приходит еще один способ — передняя риноскопия, когда осмотр миндалин осуществляется инструментами, которые вводят через нос.
Наиболее информативный метод — ренгенография носоглотки, однако, не все родители соглашаются на нее, да и не все врачи ее предлагают, поскольку процедура связана с облучением детского организма. Если есть необходимость в получении детального снимка носоглоточной области, доктор может назначить компьютерную томографию, она тоже позволяет получить информативные и точные данные.
Томограф есть не в каждой больнице и поликлинике, а проводить исследование за свой счет родителям может быть достаточно накладно. Наиболее распространенным способом диагностики аденоидита считается эндоскопическое исследование. При нем врач вводит мягкую гибкую трубочку-эндоскоп в носоглотку через нос или через рот и получает довольно точную картинку поверхности аденоидов.
Все эти способы и сочетание нескольких из них друг с другом позволяют врачу установить наличие или отсутствие аденоидита, его клинические особенности (гнойный или катаральный), определить степень заболевания по площади перекрытия носового дыхания относительно нормы, когда ребенок дышит беспрепятственно. Кроме того, врач должен исключить наличие опухолей в носоглотке, полипов и других болезней, которые могут давать похожие симптомы. Все эти данные очень важны для принятия решения о тактике лечения.
Лечение
Всех родителей волнует только один вопрос — как уменьшить миндалины и облегчить состояние ребенка. Ответ на него однозначен — ребенка нужно лечить. Без терапии аденоидит всегда переходит в хроническую стадию, которая способна доставить немало неприятностей — от появления «аденоидной маски» на лице до серьезных осложнений на сердце, почки.
Если доктор оценил заболевание на 1-2 степень, то лечение назначают консервативное. Если у ребенка 3-4 степень, при которых просвет закрыт разросшейся глоточной миндалиной на две трети и более и осложнен воспалением, то рекомендовано хирургическое вмешательство. Операцию рекомендуют и деткам, у которых разрастание миндалины (пусть даже 2 степени) привело к перекрытию или частичному закрытию евстахиевых труб, в результате чего существенно снизился слух.
Хирургические методы
Операция по удалению аденоидов носит название «аденотомия». Операция проводится под местным или общим наркозом. Многие представители старшего поколения помнят, что раньше гланды удаляли без наркоза вообще, ведь сами по себе аденоиды лишены нервных волокон. Это было не столько больно, сколько страшно, а потому анестезия сегодня используется даже не для обезболивания, а для того, чтобы ребенок более комфортно перенес хирургическое вмешательство.
Сегодня в медицине практикуется несколько способов проведения такой операции:
- Классическая аденотомия с применением ножа округлой формы, которым проводится отсечение разросшихся миндалин;
- Лазерная аденотомия с применением вместо ножа высокоточного лазерного оборудования;
- Холодноплазменная аденотомия с применением бескровного метода.
Первый способ, хоть и «откатан» на многих поколениях юных пациентов, считается наиболее травматичным. После него дольше идет восстановление, есть вероятность рецидива. Операции лазером более точны и менее травматичны. Холодноплазменные методики являются относительно новыми, они показывают отличные результаты по качеству проведенного вмешательства и по непродолжительности восстановительного периода. Выбор метода и способа анестезии — задача врачей, ведь у каждого конкретного ребенка могут быть индивидуальные показания и противопоказания.
Противники оперативного лечения часто указывают на то, что удалять миндалины как важный иммунный орган нежелательно. Действительно, врачи могут назначить не полное удаление, а подрезание или частичное удаление воспаленной и гипертрофированной миндалины, если есть основания полагать, что оставшаяся часть лимфоидной ткани не будет разрастаться дальше.
Бояться аденотомии не нужно, говорят специалисты, ведь операция длится около 15 минут, после нее уже через несколько часов ребенок чувствует себя прекрасно. При отсутствии осложнений послеоперационного периода его выписывают домой через 3-5 дней.
Лечение без операции
При неосложненном аденоидите 1-2 степени малышу назначается консервативное лечение, которое включает в себя сразу несколько направлений. Важно не только снизить воспаление в области миндалин, но и остановить процесс их разрастания, а сделать это можно, только усиленно укрепляя иммунитет ребенка.
Снятию отека и воспаления способствуют полоскания носа и горла и промывание носоглотки. Обычно для этого используют физраствор, раствор фурацилина, местный антисептик «Мирамистин». Если у ребенка диагностировано гнойное течение болезни, врач после результатов анализа на бакпосев носовой слизи, сможет назначить наиболее точный антибиотик против «виновника» гнойного воспаления. Обычно применяют антибиотики пенициллиновой группы. Возможно как местное закапывание в нос, так и прием антибиотиков в таблетках.
При лечении негнойного аденоидита антибиотики не применяются вообще. Доктор назначает препараты — глюкокортикостероиды («Беклометазон», «Фликсоназе» и др. ) в назальной форме, то есть их нужно будет закапывать и забрызгивать в нос. При аллергическом аденоидите врач назначает антигистаминные препараты в комплексе с препаратами кальция. При разных формах болезни может быть назначен нестероидный противовоспалительный препарат «Ибупрофен».
Длительность курса и дозировки определяются врачом с учетом возраста маленького пациента и тяжести симптомов. Помимо медикаментов, доктор назначает целый комплекс мер по укреплению иммунитета. Ребенку желательно делать общеукрепляющий массаж, заниматься дыхательной гимнастикой по системе Стрельниковой. Официально медициной не доказано, но широко практикуется климатолечение при аденоидите. Родителям советуют отвезти ребенка к морю, подышать морским бризом и погреться на солнышке.
Могут быть назначены физиопроцедуры, связанные с воздействием на гланды тепла, лучей, лечебных аэрозолей. И только если через полгода результата от терапии не последует, состояние ребенка останется прежним или ухудшится, то родителям порекомендуют дать согласие на операцию.
Послеоперационный период
Реабилитационный период после операции на гландах очень понравится большинству ребят, поскольку врачи рекомендуют давать прооперированным… мороженое! Его поедание может быть затруднено тем, что глотать будет больно как минимум неделю после операции. У некоторых деток после хирургического вмешательства повышается температура, даже если до операции ее не было совсем. Врачи не советуют давать в этом случае жаропонижающие средства на основе ацетилсалициловой кислоты, поскольку это может вызвать кровотечение.
В первые 7 суток ребенок не должен принимать горячую ванную, посещать баню и даже просто загорать на солнце. После аденотомии рекомендуется специальная диета, основанная на употреблении в пищу протертых, пюреобразных продуктов, каш, киселей, бульонов, которые не будут дополнительно раздражать и травмировать горло.
Усиленные физические нагрузки, занятия спортом нужно отложить как минимум на месяц, а вот много гулять на свежем воздухе можно и нужно, это способствует укреплению иммунитета и более быстрому восстановлению.
Если операцию проводили осенью или зимой, когда наблюдается рост сезонных вирусных заболеваний, после нее нужно оградить ребенка от контактов с другими людьми хотя бы на пару недель. Так повысится вероятность, что он снова не «подхватит» очередной вирус и не начнет болеть опять. Если в городе есть соляная камера, куда ребенок сможет сходить на несколько сеансов, это будет дополнительным плюсом. Само по себе вдыхание ионов соли не помогает вылечиться, но стерильный воздух (в таких камерах он такой) пойдет на пользу в процессе реалибитации.
Народные средства
Родители, ребенку которых поставили диагноз «аденоидит», обязательно отправляются на просторы интернета за поиском средства, которое «без таблеток и операции» поможет вылечить чадо. Такие рецепты ищут даже те, у чьих детей имеются 100%-ные показания к операции. Верить в чудо запретить нельзя, но следует понимать, что все народные средства могут быть как полезны, так и вредны, если у ребенка стадия не более 1-2. А в случае с 3-4 стадией лечение в домашних условиях — настоящее родительское преступление.
Однако средства народной медицины могут быть очень полезными на стадии восстановления после операции, и об этом говорят даже врачи «старой закалки», которые не принимают «знахарство» ни в каком виде.
К безопасным средствам можно отнести:
- Солевой раствор. Его готовят из чайной ложки соли и литра воды. Раствором можно промывать носоглотку при консервативном лечении и для профилактики аденоидита при первых признаках начинающего ОРВИ или гриппа.
- Отвар ромашки или шалфея. Отвары, приготовленные из аптечных сборов этих трав, можно использовать для полоскания горла, для промывания носоглотки, для питья как при лечении без операции (при незначительном увеличении миндалин), так и после операции (в качестве напитка). Для полосканий и промываний можно использовать отвары зверобоя и календулы. Главное – не подменять назначенное доктором лечение на собственноручные травяные полоскания. Домашние методы могут лишь незначительно дополнять основную терапию, а не заменять ее.
- Отдельно остановимся на ингаляциях. Многие родители полагают, что ребенок с аденоидами, который дышит над вареной картошкой под одеялом, так лечится. На самом деле горячие ингаляции могут лишь усугубить процесс воспаления, особенно если оно является гнойным. К тому же такой способ (над картошкой или тазиком с кипятком) может вызвать ожоги дыхательных путей, а это лишь ухудшит состояние малыша и может потребовать госпитализации.
Ингаляции паровыми ингаляторами, если они в доме имеются, могут быть относительно полезны только при остром катаральном аденоидите, когда дополнительное увлажнение слизистых оболочек — это очевидное благо. При всех остальных формах заболевания такие процедуры бесполезны. А при гнойной форме — опасны для жизни и здоровья. Небулайзеры для лечения аденоидов не применяются, поскольку они предназначены для процедур с применением лекарственных средств при терапии заболеваний нижних дыхательных путей (бронхи, легкие).
Снять отек и уменьшить миндалины в размерах могут только грамотные действия врача и желание пациента следовать всем рекомендациям. Волшебной травки или таблетки от аденоидита не существует.
Профилактика
Меры профилактики этого заболевания должны быть направлены на укрепление иммунной защиты ребенка. По большому счету, профилактикой нужно заниматься с самого рождения малыша.
- Создание оптимальных условий. Если ребенок будет дышать сухим и пыльным воздухом, а также парами химикатов, у него к 3-4 годам сформируется не только стойкий аденоидит, но и пару-тройку других хронических заболеваний дыхательной системы.
Лучше всего, если в детской комнате будет не выше 20 градусов тепла при относительной влажности воздуха 50-70%. При таких условиях слизистые оболочки носа и ротоглотки пересыхать не будут, а это отличная профилактика (да и лечение! ) ОРВИ, гриппа, бронхитов, ларингитов и других заболеваний, в том числе и проблем с миндалинами.
- Профилактика аллергии. В комнате ребенка не должно быть потенциально опасных в аллергическом плане предметов и вещей — ковров, больших мягких игрушек, которые стоят в углу и выполняют функцию сборщиков домашней пыли. Книги следует хранить в шкафу за стеклом. Для уборки в доме маме лучше всего пользоваться бытовой химией, не имеющей в своем составе хлора, а если ребенок склонен к аллергии, то мыть полы следует без бытовой химии вообще. Вещи и постельное белье малыша нужно стирать гипоаллергенным детским стиральным порошком.
- Укрепление иммунитета. На способность организма отражать атаки вирусов и бактерий напрямую влияет, какой образ жизни ведет малыш. У подвижного, достаточно времени проводящего на свежем воздухе ребенка реже случаются болезни, а если и случаются, то протекают они значительно быстрее, без серьезных осложнений. С самого раннего возраста ребенка нужно закаливать, приобщать не к компьютеру, а к спорту и прогулкам. Местный иммунитет (в горле) будет выше, если чадо будет пить не только теплые, но и холодные напитки, а также систематически есть мороженое.
- При любых инфекционных заболеваниях родители должны уметь действовать грамотно, чтобы свести к минимуму возможные негативные последствия, к которым относится и аденоидит. Нельзя самостоятельно назначать ребенку антибиотики, противовирусные и иные медикаменты. Исключение составляют только жаропонижающие средства, да и то – при температуре выше 38,5-39,0. Все остальное должен назначить исключительно врач, которого предусмотрительные и разумные мама и папа вызовут на дом в первые же сутки.
Отзывы
О хирургическом лечении аденоидита на просторах интернета родители написали целые тома отзывов. Поэтому те, кому операция предстоит, вполне могут ознакомиться с ними и сделать свои выводы. Большинство мам, которые долго не могли решиться на оперативное удаление миндалин у ребенка, и даже при 3-ей степени болезни продолжали борьбу консервативными методами, в конечном итоге все-таки отправились с чадами на операцию и не пожалели об этом. Постоянные непреходящие заболевания прекратились, дети стали более активными, любознательными.
Особого внимания заслуживают отзывы о повторных операциях. К сожалению, аденоидит нередко возвращается, и некоторым детям приходится перенести вмешательство два, а то и три раза. Нет особой разницы, в какой клинике проходить лечение. Во всяком случае, мамы, которые выбрали для своих детей платные частные организации, отмечают только одно преимущество — домой отпускают через сутки, а то и раньше. В остальном же уровень оборудования, квалификация хирургов примерно одинаковы.
Отзывы о лечении аденоидов без операции хоть и многочисленны, но больше напоминают рекламные брошюры, потому как в конце каждого грустного рассказа о 3-4 степени аденоидов у ребенка обязательно присутствует упоминание некого «бальзама», «доктора Иванова из такой-то клиники» или «авторской методики».
Об аденоидах доктор Комаровский расскажет в следующем видео.
Воспаленные миндалины у ребенка – причины и как правильно лечить
Воспаление миндалин у ребёнка развивается при острой ангине или тонзиллите в период обострения. Заболевание сопровождается першением, болями в горле.
Миндалины у ребёнка могут воспалиться после внедрения вирусов, бактерий или грибов, от этого и зависит, чем лечить воспаление.
Причины тонзиллита
Миндалины представляют собой лимфоидную ткань, выполняющую барьерную функцию при внедрении патогенных микроорганизмов в дыхательные пути.
На заметку! Этот защитный орган у ребёнка образуется только после года жизни. Поэтому у грудничков ангины не бывает. В основном заболеванием страдают дети 5–14 лет.

Миндалины у ребёнка иногда воспаляются при хроническом тонзиллите, потому что воспалённые гланды не справляются с возбудителями инфекций. Виной тому является снижение иммунитета. Ангина развивается после заражения различными микроорганизмами:
- бактерии, из которых самым частым виновником заболевания является гемолитический стрептококк или золотистый стафилококк;
- пневмококк;
- кишечная или синегнойная палочка;
- вирусы гриппа и аденовирусы;
- грибки Кандида;
- вирус герпеса.
Ангина бывает признаком кори, краснухи, дифтерии, скарлатины. Воспаление миндалин бывает при заболеваниях крови – инфекционном мононуклеозе, агранулоцитозе, алейкии.
Кстати! Источником для развития ангины являются кариозные зубы. Микроорганизмы проникают из поражённых зубов в лимфоидную ткань гланд. Провокаторами воспаления миндалин у ребёнка бывают аденоиды. При частых обострениях они разрастаются. Не успевая восстанавливаться, увеличиваются в размерах. При этом сами становятся хранилищем патогенных бактерий.
Виновником ангины бывает искривление носовой перегородки. Препятствие в носовых ходах заставляет детей дышать ртом, что провоцирует воспаление миндалин.
Как узнать, что у ребёнка ангина
Если мама рассмотрит ротовую полость малыша с помощью шпателя и фонарика, может увидеть изменения в горле. Во время осмотра кончик инструмента или черенок ложки должен приходиться на середину языка. Иначе попытка разглядеть ротовую полость закончится рвотным рефлексом.

Признаки у детей:
- покрасневшие миндалины с обеих сторон;
- боли при глотании;
- белый налёт на языке;
- увеличение шейных и подчелюстных лимфоузлов;
- повышение температуры тела;
- слабость.
В большинстве случаев ангина протекает в лёгкой форме. Катаральная форма проявляется поверхностным воспалением миндалин у детей старшего возраста. Первым сигналом о начавшемся воспалении гланд является першение в горле.
Следом появляются боли при глотании. Общее состояние мало изменяется. У некоторых детей оно выражается недомоганием. Температура повышается до 37.5 °C.
У малышей дошкольного возраста ангина более выражена. Возникают головные боли, бессонница, тошнота, иногда рвота. Отмечается потеря аппетита. У ребёнка появляются признаки интоксикации продуктами жизнедеятельности микробов. При вирусном возбудителе гипертермия не превышает 38.0 °C. Высокие показатели характерны для бактериальной формы.
При осмотре зева фарингоскопом, кроме покраснения, отмечается налёт на миндалинах. Иногда на их поверхности заметны гнойные выделения. Наблюдается отёчность гланд и увеличение лимфоузлов.
Как протекает у детей тонзиллит
Катаральная форма ангины развивается чаще как самостоятельное заболевание. Но иногда у ребёнка воспалены миндалины при фарингите, ОРВИ, аденоидите. Нёбные миндалины вовлекаются в процесс при детских инфекциях.
Лечение хронического тонзиллита соответствует стадии заболевания. Если рецидивы возникают 1–2 раза в год, проводят консервативную терапию. При этом нёбные миндалины способны выполнять защитную функцию от микробов. Изменений в органах мишенях (сердце, почках) не наблюдается.
В более редких случаях рецидивы ангины при обострении хронического тонзиллита случаются 3–4 раза в год. При этом инфекция разносится по всему организму, оседает в сердце, почках. Нередко развивается ревматизм или тонзиллокардиальный синдром. У таких пациентов гланды подлежат хирургическому удалению.

Лечение
При воспалении миндалин у ребёнка лечение проводится дома, как можно раньше всеми методами терапии. В период заболевания показан постельный режим. Выбор препаратов зависит от того, каким возбудителем вызвана инфекция.
Вирусное заболевание гланд лечат симптоматическими средствами. Антибиотики применяются только при ангине бактериального происхождения. Независимо от возбудителя используются общие меры воздействия на организм. Местное лечение проводится различными способами.
Полоскание
Положительное воздействие на миндалины оказывает полоскание содовым или солевым раствором. Дома раствор легко приготовить из охлаждённой кипячёной воды в пропорции 1 ч. л. основного вещества на стакан воды.
Заметное улучшение при ангине наступает после применения аптечных средств Аквамарис, Тантум Верде. Вспомогательное лечение оказывает перманганат калия, разведённый до слабого розового цвета.

Полоскание при ангине вымывает бактерии, вирусы и поражённый эпителий с поверхности гланд. Процедура предупреждает не только размножение микроорганизмов, но и осложнение инфекции на соседние органы – уши, околоносовые пазухи.
Для орошения применяются противомикробные аптечные средства Мирамистин, Хлоргексидин, Хлорофиллипт, Йодинол. Хороший противовоспалительный эффект оказывает полоскание раствором Фурацилина, уничтожающим вирусы, грибы и бактерии. Для получения желаемого результата требуется повторять процедуру каждые 2 часа до 10 раз в сутки.
Отлично справляется с воспалением спиртовой раствор прополиса. Несколько капель аптечной настойки добавляют на 100 мл тёплой воды. Используется готовый раствор Ротокана, содержащий ноготки противовоспалительного действия. Чтобы каждый раз не нагревать средства для полоскания, можно хранить их в термосе.
Применяются для полоскания домашние настои календулы, ромашки, эвкалипта. Растворы лучше чередовать, чтобы микробы не успевали адаптироваться к антисептикам.

Приём жидкостей
Важно! При ангине обильное и частое питьё 1.0–1,5 литра в день заметно снимает признаки интоксикации – температуру, головную боль.
Жидкость выводит токсические продукты бактерий и вирусов. Рекомендуется морс, чай с лимоном, липой, малиной. Традиционно используется молоко с маслом, содой и мёдом в тёплом виде. Минеральная вода Ессентуки и Нарзан оказывает быстрое антитоксическое действие.
Фруктовые соки, предпочтительно свежевыжатые, пополняют организм набором витаминов для укрепления защитных сил. Организму при заболевании ангиной необходима аскорбиновая кислота, содержащаяся также в настое шиповника, апельсинах.

Компрессы на лимфатические узлы
При воспалении гланд у детей могут воспаляться лимфоузлы, лечение которых можно и нужно проводить согревающими компрессами. Лимфатические узелки прощупываются на боковых сторонах шеи. На них и накладывается бинт, смоченный камфорным маслом, или водкой.
Медикаментозное лечение ангины
При повышенной температуре детям дают жаропонижающие таблетки и свечи на основе парацетамола (Панадол). Применяется нестероидное средство Ибупрофен в виде сиропа.
Ввиду токсико-аллергической природы ангины врачи назначают антигистаминные средства – Диазолин, Кларитин, Фенкарол.
При катаральной ангине в качестве антибактериального средства применяется антибиотик местного действия Биопарокс. Препарат выпускается в лекарственной форме спрея, удобного в применении.
Антибиотики
Важно! Если диагноз бактериальной ангины подтверждён лабораторно после взятия мазка из горла, врач назначает антибиотики. Обычно используется Сумамед, Эритромицин, Аугментин в дозе, соответствующей возрасту.
В тяжёлых случаях ребёнка госпитализируют в инфекционное отделение, где антибиотики вводят парентеральным путём.
Лечение проводится в течение недели. Его нельзя прерывать при улучшении. Нелеченая ангина переходит в хронический тонзиллит. Может осложниться абсцессом, для устранения которого потребуется хирургическое вмешательство. Существуют опасные отдалённые последствия – ревмокардит, гломерулонефрит, заболевания жёлчных путей.
Что нельзя делать при ангине
Важно! Категорически запрещается при ангине прогревание горла компрессами, которые накладывают на область подчелюстных углов. Процедура вызывает прилив крови к миндалинам. В результате создаются условия для распространения инфекции с током крови по всему организму.

Питание
Воспалённые миндалины у ребёнка – это источник инфекции для окружающих людей. Поэтому малышу выделяют отдельную посуду в периоде наибольшего распространения бактерий – во время повышения температуры и кашля.
Соблюдение правильного питания ускоряет выздоровление. Пища должна быть мягкой, желательно полужидкой в виде слизистых супов и каш. Блюда необходимо давать в тёплом виде. Из рациона исключаются слишком холодные и горячие напитки. Не рекомендуется кормить твёрдой пищей или содержащей комочки.
Ангину невозможно вылечить только полосканиями. При бактериальной форме обязательно применяются антибиотики. Эти лекарства назначает врач, учитывая противопоказания для каждого малыша. Нельзя даже пытаться применять самолечение.
Отдалённые последствия неадекватных мер при ангине – пороки сердца, поражение почек. Всё, что требуется от родителей, это показать ребёнка отоларингологу.
лечение гипертрофии гланд и рыхлых миндалин, как лечат
Иногда на приеме у педиатра родители слышат о том, что у их ребенка увеличены миндалины. Возникает немало вопросов, почему это происходит. Но лечащий доктор не всегда имеет достаточно времени, чтобы ответить на все вопросы каждого пациента. А потому вопрос взялся разъяснить известный педиатр и телеведущий Евгений Комаровский.
Что такое миндалины и почему они увеличиваются?
Миндалинами в медицине называют образования, которые состоят из лимфоидной ткани. Эта ткань состоит из клеток иммунной системы, которая, как известно, выполняет защитные функции. Лимфоидная ткань встречается в разных частях тела, но миндалины расположены во рту. Именно поэтому такое заключение, как «гипертрофия», выносится педиатром после того, как он осмотрит горло малыша. Эти миндалины называются нёбными, есть также глоточная миндалина. В народе их до сих пор называют «гланды».
Миндалины могут просто увеличиться, а могут еще и воспалиться. В первом случае говорят о гипертрофированных миндалинах, а во втором – о тонзиллите.
Если нёбные миндалины хорошо видны невооруженным взглядом, то глоточную рассмотреть можно только при осмотре у врача, который воспользуется специальным инструментарием, поскольку находится она около задней стенки носоглотки. Она тоже может увеличиваться и воспаляться.
Когда это происходит, диагноз звучит иначе: «аденоидит» или попросту «аденоиды».
Небные миндалины могут увеличиться и воспалиться по самым разнообразным причинам. Чаще всего такое происходит во время ангины или хронического тонзиллита. Дело в том, что рот – входное отверстие, а миндалины выполняют функцию пограничников. Если попадает вирус или бактерия, миндалины незамедлительно реагируют на это увеличением, а порой и воспалением, если возбудитель болезни представлен в большом количестве.
Глоточная миндалина увеличивается и начинает воспаляться по той же причине. Но вот увидеть ее без специального зеркальца, которым пользуются доктора, возможности не представляется. При аденоидите глоточная миндалина не уменьшается после увеличения на время болезни, она остается разросшейся, перекрывает полностью или частично носовое дыхание.
Если врач говорит о том, что у ребенка рыхлые миндалины, это также свидетельствует о контакте с вирусом, грибком или бактериями.
На какие симптомы обратить внимание?
При увеличении и воспалении небных миндалин родители и сами без труда могут увидеть у ребенка воспаленное горло, увеличенные миндалины, которые краснеют, на которых при некоторых формах ангины могут наблюдаться язвочки, и гнойные пробки, белый или желтоватый налет. Что же касается глоточной миндалины, то тут тоже спутать сложно, если знать, какими симптомами сопровождаются аденоиды.
Поскольку расположена глоточная миндалина в самом основании носоглотки по соседству со слуховой трубой, то у ребенка, у которого увеличилась лимфоидная ткань в этом месте, будет нарушение носового дыхания и снижение слуховой функции.
В зависимости от того, насколько выражены симптомы, выделяют три степени аденоидита: при первой носовые ходы закрыты почти на треть и дыхание в целом сохранено, как и слух, при 2 степени просвет закрыт наполовину, а при третьей перекрыто две трети просчета и дышать носом почти не получается. Есть и полное закрытие из-за разрастания, при котором носовое дыхание отсутствует. В этом случае также ставят третью степень, хотя некоторые специалисты склонны называть ее четвертой.
Опасность кроется в том, что ребенок начинает испытывать кислородное голодание из-за недостаточного количества полноценных вдохов, он вдыхает через рот, воздух не прогревается и не увлажняется в достаточной степени, что повышает вероятность заболеваний бронхов и легких.
Нос внутри отечный, в нем есть застойные явления, голос ребенка становится гнусавым. Увеличивается частота отитов и снижается слух. Даже во сне ребенок продолжает дышать открытым ртом.
Если воспаление и увеличение нёбных миндалин встречается в любом возрасте, то глоточная – типичная детская проблема, которой в основном страдают малыши от 4 до 7 лет. Именно в этом возрасте лимфоидная ткань разрастается сильнее всего, но с возрастом она, как правило, уменьшается.
Что делать?
Что делать с увеличенными и воспаленными миндалинами, зависит от того, по какой причине и насколько они увеличились. Физиологическое обратимое увеличение, которое часто наблюдается во время вирусного или простудного заболевания, а также в течение некоторого времени после болезни малыша, не нуждается в лечении или ином вмешательстве. Если у малыша ангина, обязательно следует пройти курс лечения антибиотиками, полоскать горло, укреплять иммунитет ребенка, чтобы тонзиллит не стал хроническим. При хронически увеличенных нёбных миндалинах также практикуется хирургическое полное или частичное удаление разросшейся лимфоидной ткани (тонзиллэктомия).
В случае с глоточной миндалиной консервативное лечение возможно при 1 и 1-2 переходной стадиях болезни. В остальных случаях рекомендуется хирургическое вмешательство – подрезание или удаление миндалины (аденотомия). Комаровский рекомендует лечить аденоиды медикаментами, если стадия позволяет, воздержаться от различных народных и гомеопатических средств – слишком непредсказуемым может быть поведение лимфоидной ткани и тяжелыми последствия.
Консервативную терапию назначает лечащий врач. Это различные витамины и стимуляторы детского иммунитета, средства для промывания носа и капли с противовоспалительным, антибактериальным эффектом (если есть воспаление).
Но если эффекта нет или стадия выше второй, стоит рассмотреть хирургическое лечение, не отказываться от него. И дело не в том, какая именно стадия, важно то, насколько ребенку аденоиды мешают нормально жить. Бывает и так, что при первой степени проблемы наблюдается снижение слуха, и тогда показана операция.
Оперативное лечение, говорит Евгений Комаровский, проводят как под местным, так и под общим наркозом. Оно длится не более 3 минут. Ничего сложного в нем нет, но видимая простота не должна вводить в заблуждение о безопасности. Как и после любой другой операции, не исключены осложнения, неадекватная реакция детского организма на введенные средства для наркоза, носовое кровотечение.
К операции известный доктор советует тщательно подготовиться – пройти обследование, постараться хотя бы пару месяцев не болеть простудными и вирусными недугами. Восстановление происходит быстро – за несколько дней.
Комаровский обращает внимание родителей на то, что полностью удалить лимфоидную ткань невозможно в принципе, а потому вероятность нового разрастания есть всегда.
Профилактика рецидивов
В первую очередь, говорит Евгений Олегович, после операции нужно изменить образ жизни малыша. Большие миндалины не возникают только из-за вирусов и бактерий, к недугу должна быть предрасположенность. Если не брать в расчет наследственность (которая тут, кстати, играет не последнюю роль), то факторы риска довольно очевидны:
- пыльный сухой воздух;
- сниженный иммунитет;
- вдыхание химических паров, аэрозолей;
- низкая физическая активность карапуза и нерациональное питание.
Чтобы болезнь после лечения не вернулась, нужно создать ребенку такие условия, чтобы исключить развитие аллергии, контакты с химикатами, домашней пылью. Воздух дома должен быть в достаточной степени влажным.
Повышать иммунитет можно занятиями спортом, закаливанием, отказом от выходных перед компьютером и заменой такого досуга на семейный отдых на свежем воздухе, на активные игры.
О том, когда детям нужно вырезать гланды, расскажет доктор Комаровский в следующем видео.
Бартолиновая железа – фотографии, расположение, проблемы, абсцесс и воспаление
Вы когда-нибудь слышали о бартолиновой железе? Если вы не слишком знакомы с медицинской терминологией, вы можете не знать об этом очень важном секреторном органе в организме, который играет жизненно важную роль в половом акте. Читайте дальше, чтобы узнать все о бартолиновой железе.
Что такое бартолиновая железа?
Бартолиновая железа – одна из двух маленьких желез. У женщин они обнаруживаются возле влагалища. Бартолиновые железы присутствуют только у женщин и играют очень важную роль в сексе.Железы названы в честь Каспара Бартолина Младшего, датского анатома конца 17-го -го века. Каспар Бартолин был первым профессиональным медиком, который в 1677 году составил отчет о существовании и функции этих желез. Секреторные органы, естественно, названы в его честь.
Бартолиновые железы также известны как бартолиновые железы или большие вестибулярные железы.
Расположение бартолиновой железы


Рисунок 1 – Расположение бартолиновой железы
Источник – медицинские справки
Бартолиновые железы расположены в 4 и 8 часах в нижних половых губах, или две внутренние складки влагалища.Они существуют парами и встречаются по обе стороны от влагалища у женщин. Каждая бартолиновая железа имеет диаметр около 0,5 см или 0,2 дюйма.
Назначение бартолиновой железы
У здоровых женщин бартолиновая железа нормально функционирует во время совокупления. Эти органы выделяют слизь, которая смазывает влагалище. Они играют важную роль у женщин во время полового акта. Когда женщина сексуально возбуждена, бартолиновые железы выделяют 1-2 капли смазывающей жидкости в проток влагалища длиной 1 дюйм, известный как проток бартолиновой железы или проток бартолиновой железы.Эти выделения бартолиновой железы делают малые половые губы слегка влажными, что делает вагинальное проникновение у женщин более комфортным.
Проблемы с бартолиновой железой
В ненормальных случаях может происходить закупорка бартолиновых желез. Закупорка бартолиновой железы возникает, если есть инфекция бартолиновой железы или раздражение бартолиновой железы. Раздражение или инфекция бартолиновой железы приводит к закупорке влагалищного протока. Это приводит к образованию кисты бартолиновой железы.
Киста бартолиновой железы


Изображение 2 – Киста бартолиновой железы
Источник – соединение
Киста бартолиновой железы представляет собой аномальное образование, заполненное жидкостью. Обычно это небольшая шишка размером с горошину, которая может вырасти до большого мрамора. Обычно это отмечается как небольшая шишка вокруг вульвы. Покраснение или припухлость вокруг вульвы указывает на наличие кисты бартолиновой железы.
Кисты бартолиновой железы обычно безболезненны и проходят самостоятельно.Но инфекция кисты может вызывать болезненные симптомы. Кисты бартолиновой кислоты обычно диагностируются при общем гинекологическом осмотре.
Абсцесс бартолиновой железы
Инфекция кисты бартолиновой железы может вызвать абсцесс бартолиновой железы. Абсцесс увеличивается в размерах за 3-4 дня. Из-за этого пострадавшему очень трудно ходить, сидеть или выполнять какие-либо другие действия, которые оказывают давление на вульву. Инфицированная бартолиновая железа становится болезненной, болезненной и причиняет пациенту сильный дискомфорт.Человек также страдает от боли в бартолиновой железе во время полового акта.
Во многих инфицированных случаях могут возникать выделения из влагалища бартолиновой железы. Выделения из влагалища обычно более распространены, если инфекция бартолиновой железы вызвана ЗППП (заболеванием, передающимся половым путем), таким как гонорея или хламидиоз. Бактерии, вызывающие ЗППП, такие как стафилококки и стрептококки, могут привести к отеку бартолиновой железы. Это вызывает непроходимость открытия бартолиновой железы. Слизь накапливается внутри железы, вызывая дальнейшее раздражение тканей и образование кисты.
Человек с абсцессом бартолиновой железы может также страдать от лихорадки. Но не всегда высокая температура тела связана с этим состоянием.
Воспаление бартолиновой железы
При отсутствии лечения абсцесса бартолиновой железы возможно серьезное увеличение бартолиновой железы. Увеличенная киста бартолиновой железы может протолкнуть половые губы и образовать мягкий ощутимый комок. Киста становится болезненной при прикосновении и вызывает боль во время упражнений или других физических нагрузок.Половые губы могут воспаляться, и киста лопается, выделяя молочно-белый или беловато-желтый гной. Нелеченная инфекция может привести к повторным бактериальным инфекциям и воспалению половых губ.
Лечение опухшей бартолиновой железы
В случае инфекционного отека бартолиновой железы необходимо немедленное лечение. Обычно врачи рекомендуют промывать вульву (область женских половых органов) горячей водой. Замачивание пораженного участка 3-4 раза в день может помочь железе оттекать самостоятельно.
Если это не помогает при дренировании бартолиновой железы, необходима операция на бартолиновой железе.Процесс проходит быстро и может проводиться в кабинете врача после местной анестезии. Врач делает небольшой хирургический разрез на кисте, чтобы полностью удалить ее. Катетер вводится для облегчения дренирования во время заживления железы. Восстановление обычно происходит быстро и приносит быстрое облегчение больным.
Пероральные препараты для лечения бартолиновой железы в основном состоят из антибиотиков. Антибиотики обычно не нужны, если абсцесс дренируется должным образом.
Если железа серьезно повреждена, хирург может предложить провести удаление бартолиновой железы.Для этого требуется полное удаление кисты. Восстановление после удаления бартолиновой железы обычно происходит быстро, но зависит от того, сколько времени потребуется для заживления прооперированной области.
Женщинам, страдающим рецидивирующими абсцессами, часто рекомендуют попробовать марсупиализацию бартолиновой железы. Этот процесс включает в себя создание небольшого постоянного отверстия хирургическим путем, чтобы помочь оттоку железы. С помощью этой процедуры лечат большие рецидивирующие кисты бартолиновой железы. Врачи также предлагают провести полное удаление желез, если пациент продолжает страдать повторным образованием кисты бартолиновой кислоты.
Прогноз массы бартолиновой железы
Обычно выздоровление завершается после лечения. Бартолиновые абсцессы рецидивируют только в 10% случаев. Бартолиновые кисты и абсцессы обычно не вызывают каких-либо осложнений. В редких случаях патологии бартолиновой железы выявляются опухоли ракового типа. В основном это наблюдается у женщин старше 40 лет.
Фотографии бартолиновой железы
Хотите знать, как выглядят кисты бартолиновой железы? Посмотрите эти фотографии кисты бартолиновой железы.Вот также несколько фотографий абсцесса бартолиновой железы. Эти изображения бартолиновой железы помогут вам узнать, как выглядят кисты и абсцессы бартолиновых желез. Вы также можете проверить диаграммы бартолиновой железы, чтобы узнать, как железы выглядят в нормальных условиях.


Изображение 3 – Бартолиновая железа Изображение
Источник – bmj


Изображение 4 – Бартолиновая железа Фото
Источник – emprocedures
Если у вас опухшая болезненная шишка возле влагалище необходимо многократно пропитывать теплой водой в течение дня.Если он отказывается уходить даже через 3-4 дня, необходимо связаться с врачом. Несмотря на то, что осложнения возникают редко, болезненное новообразование бартолиновой железы может доставить вам большой дискомфорт. Раннее лечение поможет вам избежать будущих осложнений, если таковые возникнут, и позволит вам в полной мере наслаждаться жизнью.
Ссылки :
http://en.wikipedia.org/wiki/Bartholin%27s_gland
http://www.nlm.nih.gov/medlineplus/ency/article/001489.htm
http: //emedicine.medscape.com / article / 777112-overview
http://www.wisegeek.com/what-is-the-bartholin-gland.htm
http://www.mayoclinic.com/health/bartholin-cyst/DS00667/ МЕТОД = вывести
.стоковых иллюстраций воспаления желез – 517 стоковых иллюстраций, векторных изображений и клипарт по воспалению желез
Гидраденит. воспаление потовых желез. Векторная иллюстрация гидраденита. воспаление потовых желез
Векторная иллюстрация усталости надпочечников. Список симптомов заболевания желез. Векторная иллюстрация усталости надпочечников. Список симптомов заболеваний желез, таких как усталость
Бактериальная инфекция горла, воспаление миндалин.Векторная иллюстрация бактериальной и вирусной инфекции горла, воспаления миндалин
Женские молочные железы. 3D визуализация прозрачного женского тела с выделенными молочными железами
Воспаление молочных желез. 3D визуализация с медицинской точки зрения точная иллюстрация воспаленных молочных желез
Надпочечники женщины.3D визуализация с медицинской точки зрения точная иллюстрация женских надпочечников
.35688 фотографий воспаления – бесплатные и лицензионные фотографии из Dreamstime
Пожилой мужчина страдает воспалением или травмой шейных мышц. С красным акцентом
Кровь больного с воспалением. Внутри кровеносного сосуда у пациента с воспалением. 3D иллюстрации, показывающие обильные лейкоциты
Классная доска с воспалением.3D иллюстрации. Медицинская концепция: черная доска с воспалением. Медицинская концепция: воспаление – текст на черной доске
Мужчина с болями в спине, воспалением почек, травмой во время тренировки. Концепция Outdoor
Острое и хроническое воспаление. Последствия острого и хронического воспаления
Человеческая нога Остеоартроз воспаление суставов костей белый фон.Человеческая нога Остеоартроз воспаление костных суставов на белом фоне
Боль в шейном отделе позвоночника. Воспаление позвонка. Боль в шейном отделе позвоночника. Симптом шейного хондроза. Воспаление позвонка. Изолированный на
Обрезанное изображение Женщина с воспалением суставов. Женщина страдает от. М. Хронический ревматизм суставов. Женский локоть. Боль в руке и травма. Боль в локте и лечение
Пожилой мужчина страдает воспалением или травмой плечевой мышцы.С красным акцентом
Воспаление Концепция воспаления суставов, Воспаление – Medi. Cal Report, воспаление лимфатических узлов, аллергия. дерматология. воспаление
Косметология и купероз. Крупным планом женское лицо, щеки с сильным воспалением, кровеносные сосуды и розацеа.
Яблочный уксус, домашнее средство от воспаления подагры.
Болезненное воспаление подагры стопы. Болезненное воспаление подагры на суставе большого пальца ноги на белом фоне. У старика подагра на пальце стопы в результате стопы
Воспаление, Доктор Написание работы над голографическим интерфейсом, Движение. Высокое качество, голограмма
Молодая девушка держит ее локтевой сустав на белом фоне. Боль и воспаление в локтевом суставе.
Причины и последствия хронического воспаления. Представление причин и последствий хронического воспаления
Хроническое воспаление. Представляя схему хронического воспаления
.Доктор осматривает старые больные лимфатические узлы, воспаление горла. Фондовая фотография
Похожие изображения
Врач осматривает лимфатические узлы пожилого пациента
Врач осматривает пациентку с болью в локте
Маленькая девочка и ее мать в кабинете педиатра. Врач осматривает горло ребенка
Врач изучает рентгеновский снимок в клинике
Врач и медсестра исследуют рентгеновский снимок
Врач осматривает ребенка
Врач или физиотерапевт, работающий, исследующий лечение травмированной руки пациента-спортсмена, растяжку и упражнения, выполняющий
Женщина-врач исследует томографию головного мозга
Врач осматривает плачущего ребенка
Врач с буфером обмена осматривает медицинские данные пациента
Молодой врач осматривает маленькую девочку со стетоскопом
Врач осматривает свою ногу пациента
Врач хирург-радиолог изучает рентгеновский снимок туловища легких
Врач-мужчина осматривает мальчика с матерью
.