делают ли такую диагностику и что она показывает
19 Октябрь 2017 Admin Главная страница » УЗИ Просмотров: 637Лимфатические узлы — часть иммунной системы организма, то есть той части нашего организма, которая защищает его от всевозможных негативных воздействий со стороны внешней среды. Иммунитет борется не только против вирусов и бактерий, но и с любыми другими чужеродными веществами попадающими в организм человека. В целом же данная система изучена достаточно слабо и таит в себе много загадок. На сегодня в диагностике причин увеличения лимфоузлов успешно применяется ультразвуковое исследование (УЗИ).
Ультразвуковое исследование — это неотъемлемая часть инструментальной диагностики в медицине. Обследовать организм при помощи различных методов начали уже достаточно давно и достигнуто уже очень много успехов. При этом кроме УЗИ успешно применяются лабораторные методы, МРТ, КТ, рентгенография (а также множество ее видов), ЭКГ и т.д.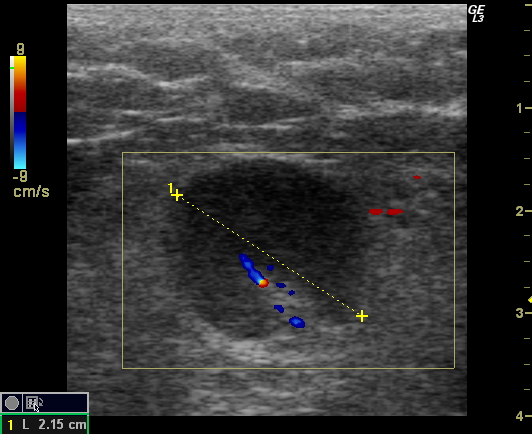
Почему увеличиваются лимфатические узлы
Причин увеличения лимфатических узлов достаточно много. При этом они отличаются у детей и взрослых, но самые частые их объединяют.
- Среди причин, прежде всего, стоит выделить инфекционные процессы. Так как лимфоузлы выполняют функцию “фильтра”, а эта функция, по представлениям современной медицины, является главной среди всех прочих, то при попадании токсинов или самих микроорганизмов в организм, лимфоузлы реагируют именно таким образом. Яркий пример, с которым часто встречаются врачи — ОРВИ. Обычная простуда может вызывать увеличение лимфатических узлов, но не всегда.
- Еще один инфекционный процесс, из-за которого могут увеличиваться лимфоузлы — ангина. При этом, когда в ходе осмотра врач заподозрил эту патологию он непременно проведет пальпацию сразу нескольких групп, а именно: затылочных, околоушных, паховых, поднижнечелюстных, передне- и заднешейных. Кроме перечисленных, могут увеличиваться и подмышечные лимфатические узлы.

- Еще одна причина, которая является куда более серьезной, однако ее также можно отнести к инфекциям — ВИЧ. В данном случае лимфоузлы увеличиваются повсеместно, но они не являются основным критерием диагностики.
- Отходя от инфекционных причин, стоит упомянуть и о новообразованиях. Как правило, доброкачественные опухоли не вызывают увеличения лимфатических узлов, а вот злокачественные новообразования делают совсем противоположное. Один из таких примеров — рак молочной железы. Одним из первых проявлений которого, могут быть увеличенные лимфатические узлы в подмышечной впадине. При регулярном самоосмотре женщина способна обнаружить их самостоятельно.
- Существует также еще одно опасное заболевание, которое часто поражает детей — лейкоз или рак крови. Это достаточно опасное заболевание, которое характеризуется поражением костного мозга, как раз по этой причине этим больным его и пересаживают. Не стоит думать, что только ребенок может заболеть лейкозом, взрослые также не редко (относительно всех онкологических заболеваний) встречаются с данной патологией.

УЗИ лимфоузлов у детей применяется достаточно часто и не менее успешно. Особенность течения онкологических процессов у детей и лиц молодого возраста — скорость, ведь чем моложе больной, тем быстрее растет опухоль. По этой причине родители должны уделять достаточно времени своему ребенку и при наличии жалоб или увеличении лимфоузлов показать его врачу.
- Еще одна причина, по которой могут определяться увеличенные лимфатические узлы — поражение соединительной ткани. В большинстве такие заболевания являются аутоиммунными, хотя развитие ревматизма напрямую связано с тем же возбудителем, из-за которого возникает ангина — β-гемолитический стрептококк.
Всегда ли нужно делать УЗИ лимфоузлов
Своевременное выявление увеличенных лимфоузлов даст очень много информации, а также определит необходимость проведения ультразвукового исследования. Мало кому делают УЗИ при ОРВИ и при ангинах, их количество стремится к 0 и делается в том случае, если врач не может исключить патологию, при которой необходимо провести УЗИ лимфоузлов.
Когда нужно проводить УЗИ лимфатических узлов
Прежде, чем перечислить все причины, при которых назначают УЗИ лимфоузлов, стоит указать на тот факт, что ультразвуковая диагностика направлена на конкретную группу лимфоузлов, которые, как подозревает врач, вовлечены в патологический процесс или являются одной из его частей.
УЗИ лимфоузлов делают при:
- локализации патологического процесса в слюнных железах;
- исследовании щитовидной железы;
- сифилсе;
- туберкулезе;
- онкологических заболеваниях любого происхождения;
- аутоиммунных заболеваниях;
- болях в проекции лимфоузлов.
Этот список, безусловно, можно расширить, но стоит упомянуть, что достаточно часто диагностика лимфоузлов является частью диагностики заболевания в другом органе. Часто УЗИ помогает выявить изменения в узлах и установить диагноз как можно раньше, что в свою очередь поможет начать лечение своевременно или вовсе заранее. Это поспособствует отсутствию в дальнейшем всевозможных осложнений и полному выздоровлению пациента.
Нужно помнить, что увеличенные лимфоузлы на УЗИ, только лишь подтвердят реакцию иммунной системы на поражающий фактор, но не всегда могут уточнить его. Исключение составляет лишь ряд патологий, которые локализуются только в лимфатических узлах и то не всегда. Однако, ультразвуковые аппараты распространены достаточно широко и в местах, где более недоступно никаких методов диагностики, УЗИ лимфоузлов безусловно будет отличным выбором, как вид инструментальной диагностики.
Могут ли быть увеличены лимфоузлы в норме и выполняют ли профилактическое УЗИ
Да, в норме могут прощупываться некоторые группы лимфоузлов, но увеличение говорит о том, что имеется или был патологический процесс. То есть, умеренно увеличенный лимфоузел может являться остаточным явлением после перенесенного заболевания.
В норме УЗИ лимфоузлов не выполняют, так как высокой диагностической ценности это не несет, но исследование может быть использовано для контроля за лечением.

Как проводится УЗИ лимфоузлов
Так, как уже однозначно стало ясно, что УЗИ лимфоузлов выполняется и приносит плоды в виде ценных данных, то стоит разобраться с проведением данного исследования.
- Проведение УЗИ лимфоузлов у детей и взрослых ничем не отличается, кроме того факта, что ребенка иногда необходимо придержать. Процедура в норме безболезненная, а дискомфорт может принести только гель, который наносится на кожу, так как он часто холодный, но быстро нагревается от температуры тела.
- Готовиться к такому обследованию не нужно и по возможности его можно провести сразу же после консультации у врача, что, безусловно, ускорит диагностику и приблизит лечение, а за ним и выздоровление.
- Процесс самого ультразвукового исследования лимфоузлов не потребует от пациента каких-либо действий. Когда пациент приходит в кабинет диагностики и дает направление, если оно имеется, или приходит в назначенное время, просто заранее записавшись, врач скажет какое положение необходимо занять.
 В большинстве случаев УЗИ проводится лежа на спине, но все зависит от того какую группу лимфоузлов нужно обследовать. Далее врач наносит тот самый гель. Необходим он для удаления лишнего воздуха между кожей и датчиком, что в свою очередь сделает диагностику максимально точной и достоверной. В конце, после обследования, нужно удалить остатки геля с кожи при помощи салфеток или полотенца.
В большинстве случаев УЗИ проводится лежа на спине, но все зависит от того какую группу лимфоузлов нужно обследовать. Далее врач наносит тот самый гель. Необходим он для удаления лишнего воздуха между кожей и датчиком, что в свою очередь сделает диагностику максимально точной и достоверной. В конце, после обследования, нужно удалить остатки геля с кожи при помощи салфеток или полотенца.
Окончательная расшифровка полученных результатов УЗИ лимфатических узлов и выставление диагноза является работой врача направившего пациента или того специалиста, который занимается лечением патологий в конкретной области (онколог, ревматолог, инфекционист и т.д.).
Итоги
Когда установлено, что увеличены лимфоузлы на УЗИ, врач получает не только данные о размерах, но и о консистенции, плотности, эхогенности лимфатического узла. Своевременно выполненное исследование позволяет выявить заболевание вовремя или вовсе заранее и начать лечение. Не стоит затягивать с посещением врача, ведь увеличенные лимфатические узлы зачастую говорят об остром, бурно протекающем процессе и среди всех вышеперечисленных более или менее безобидным является ОРВИ, но и она, без правильного лечения может привести к весьма тяжелым последствиям.
ПОДЕЛИТЕСЬ С ДРУЗЬЯМИ И ПРОГОЛОСУЙТЕ: Загрузка… Благодаря своевременному посещению врача, проведению ультразвуковой диагностики лимфоузлов и других обследований, большинство из патологий можно вылечить, не боясь осложнений, инвалидизации, а в тяжелых ситуациях летального исхода.
подготовка и порядок проведения исследования
УЗИ лимфоузлов в подмышке – это один из методов обследования, позволяющий подтвердить или опровергнуть наличие новообразований, уточнить состояние и дать предварительное описание структуры. Показаниями к назначению является стойкое увеличение лимфоскоплений под мышкой на фоне неблагоприятных симптомов: болезненности в данной области, общей слабости и вялости.
Что они представляют собой?
Лимфатическая система – часть сердечно-сосудистой, выполняет иммунные и очистительные органические функции. Лимфоузлы – это естественные органические фильтры, которые участвуют в регуляции кроветворения и отвечают за вызревание клеток иммунной системы.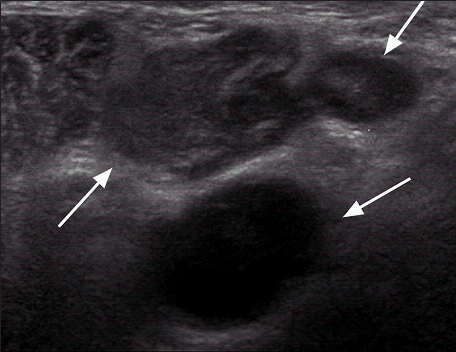 К крупным скоплениям относятся: подчелюстные, затылочные, подмышечные, над- и подключичные, средостения, локтевые, внутрибрюшные, паховые и подколенные.
К крупным скоплениям относятся: подчелюстные, затылочные, подмышечные, над- и подключичные, средостения, локтевые, внутрибрюшные, паховые и подколенные.
Увеличение этих образований в подмышечной впадине наблюдается при инфекционных заболеваниях и наличии паразитов, из-за распространения патогенных микроорганизмов и токсинов по кровотоку, при гнойно-воспалительных процессах и злокачественных опухолях, наличии метастазов – в области шеи, нижней части лица, молочных желез и области лопаток. Если лимфоузлы не вовлечены в воспалительный процесс, размеры не увеличиваются. Не всегда происходит набухание, когда у пациента в анамнезе ВИЧ или врожденные иммунодефициты.
Каковы показания?
УЗИ подмышечных лимфоузлов назначают при наличии следующей симптоматики:
- выраженные увеличения в размерах или длительное нахождение в пограничном состоянии звеньев иммунитета;
- болезненность около подмышки или при попытке пошевелить верхней конечностью;
- головные боли и проблемы с засыпанием;
- мышечная и суставная ломота;
- постоянно повышенная температура и хроническая вялость.

Исследования назначают при подозрении на наличие новообразований и метастазировании опухолей, туберкулезе и сифилисе, синдроме Сезари и лепре, лимфосаркоме и аутоиммунных заболеваниях.
Абсолютным противопоказанием к УЗИ является аллергическая реакция на гель, относительными – начало 1 триместра беременности, дерматологические заболевания, раздражения, или нарушение целостности кожного покрова непосредственно в месте касания датчика.
Как подготовиться к ультразвуковому исследованию?
Перед началом обследования желательно посетить узких специалистов – инфекциониста и гинеколога (для женщин). Поскольку лимфоузлы могут увеличиваться при воспалительных процессах, необходимо исключить инфекционную природу изменения размеров. Иначе результат окажется недостоверным.
Никакой подготовки, кроме гигиенических процедур, перед УЗИ не требуется. Рекомендуют удалить волосяной покров и протереть область под мышкой гигиенической салфеткой.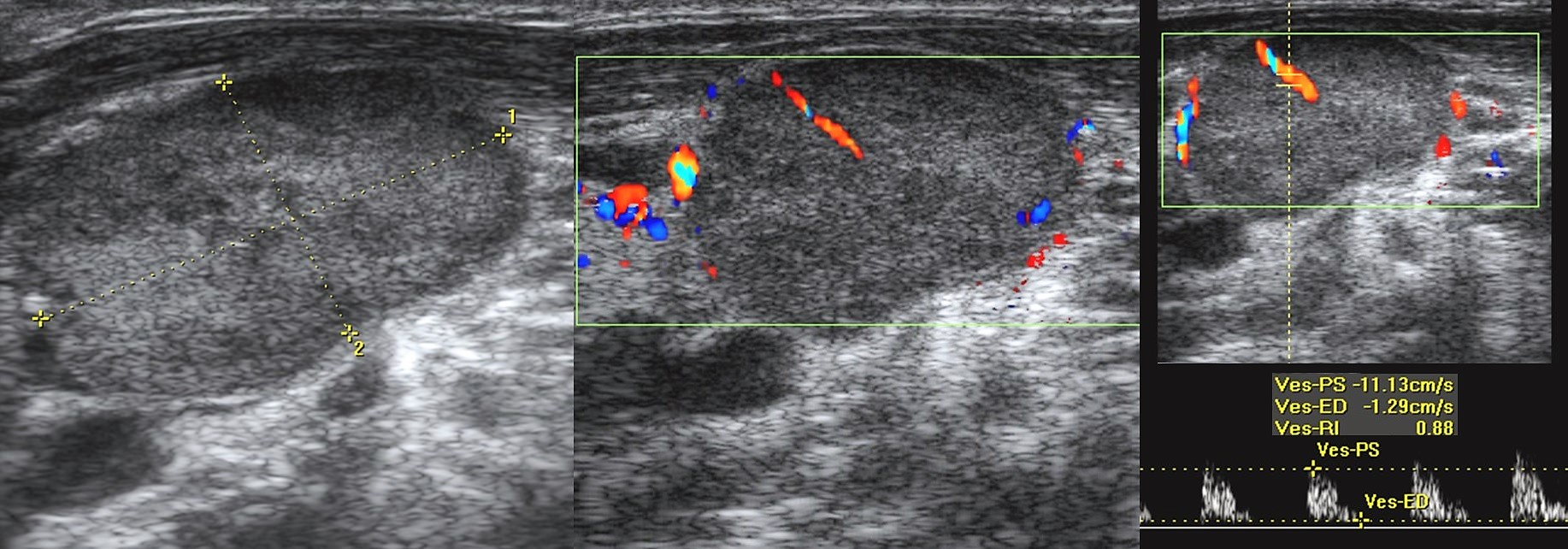
Как проходит процедура?
Продолжительность обследования – не более 20 минут. Пациенту предлагают принять положение лежа или сидя, и закинуть руки за голову. Иногда требуется изменение положения. На проблемную зону наносят специальный гель и устанавливают датчик, который водят в различных направлениях. При болезненности из-за давления неприятные ощущения могут усиливаться. Заключение выдается непосредственно после процедуры. Желательно взять с собой полотенце или пеленку, чтобы постелить под голову, и салфетку – для удаления геля.
Делают ли ее детям?
Диагностика проводится в таком же объеме, как у взрослых. Возможность присутствия родителей – на усмотрение врача. Если у взрослых частым основанием для обследования является подозрение на новообразования в области молочной железы, то детям могут выписать направление при подозрении на патологии эндокринной системы и наличии опухоли. У детей органические фильтры увеличиваются чаще, чем у взрослых.
Расшифровка результатов: норма и патологии
В норме лимфоузлы имеют четкие границы, ровные контуры и однородную структуру. При патологических изменениях границы расплываются, консистенция меняется – становится плотной, могут обнаруживаться солевые камни. УЗИ показывает размеры и количество образований в подмышечной впадине, форму, наличие посторонних включений, например, кист. Определяется сращение нескольких лимфоузлов или слияние с окружающими тканями.
Лимфаденит
К симптомам заболевания относят общую интоксикацию, покраснение в месте поражения, отек кожного покрова и болезненность в области подмышки. Возможные причины лимфаденита: инфекционные заболевания различной этиологии, бруцеллез и туляремия, гнойно-воспалительные патологии кожного покрова, нарушение обменных процессов, лейкоз или онкологические процессы. Увеличение звеньев иммунной системы наблюдается при снижении защитных сил организма, в том числе после укусов животных (чаще кошек).
На мониторе видно увеличение лимфоузла за счет корковой и околокорковой зоны. Меняется проводимость ультразвуковых волн – узел становится гипоэхогенный (со сниженной плотностью) по периферии и гиперэхогенный (с повышенной плотностью) в центре, кровоток в воротах усиливается. При распространении процесса на окружающую клетчатку может развиваться абсцесс.
Опухолевое поражение
На рак указывает появление зуда, а затем увеличение лимфоузлов в этой области, без болезненных ощущений при движении рукой, общее повышение температуры. К причинам появления относят:
- гормональные нарушения, связанные с возрастными изменениями или органическими патологиями;
- генетическую предрасположенность и расовую принадлежность;
- неблагоприятные экологические факторы или профессиональные условия;
- хронические заболевания или состояния иммунодефицита.
При раке лимфоузлов в подмышке начинается бесконтрольное деление клеток, расположенных непосредственно в образованиях лимфопротоков. Чаще возникает из-за распространения мутированных гемоцитобластов из первичного очага.
При УЗИ удается выявить характер повреждения лимфоидной ткани и наличие мутаций. Контур лимфоузла теряет четкость, в структуре обнаруживаются анэхогенные (не отражающие ультразвуковые волны) участки и жидкостное содержимое. На мониторе видно разрастание (васкуляризация) сосудов с атипичным рисунком вокруг пораженного узла, меняющего овальную форму на круглую.
Неходжинская лимфома и Ходжкина
Неходжкинская лимфома представляет собой группу лимфом, толчком к формированию которых становится лейкоз и внедрение вирусов гепатита С и Эпштейна-Барр. Специфические УЗИ-признаки, отличающие злокачественную опухоль лимфоидной внекостномозговой ткани от лимфаденита, отсутствуют.
Лимфомой Ходжкина называют метастатический рак. При УЗИ на мониторе можно видеть группу круглых узлов с однородной и гипоэхогенной (сниженной плотностью) структурой. Целостность капсул сохраняется, но само лимфообразование становится похоже на виноградную гроздь.
УЗИ лимфатических узлов в подмышке не может быть единственным основанием при постановке диагноза. Его разновидности – дуплекс или доплерография – позволяют обнаружить малейшие отклонения в размерах и структуре органических фильтров. Но для назначения лечения часто необходимы дополнительные диагностические процедуры – МРТ, КТ или биопсия.
УЗИ подмышечных лимфоузлов в Москве
УЗИ подмышечных лимфоузлов – диагностическое исследование при помощи ультразвуковых волн. Процедура позволяет врачу оценить размер, консистенцию и контуры лимфатических узловы и выявить воспалительный процесс. Удается диагностировать инфекционные и аутоиммунные патологии, а также онкологию.
Где пройти УЗИ подмышечных лимфоузлов
Сделать УЗИ подмышечных лимфоузлов можно к сети клиник МедЦентрСервис, пациенты которой получают множество преимуществ:
- Информативное исследование. Благодаря оборудованию последнего поколения удается получить точный результат диагностики.
- Комфортные условия. Клиники оборудованы с учетом пожеланий пациентов.
- Индивидуальный и грамотный подход. Здесь принимают врачи с большим опытом работы.
- Отсутствие очередей. Прием ведется по записи, все пациенты приходят в назначенное время.
Результат выдается пациенту на руки сразу после диагностики. При наличии желания можно немедленно обратиться к доктору за расшифровкой результата и назначением терапии.
Что показывает исследование
В процессе ультразвуковой диагностики врач оценивает следующие показатели:
- размер лимфатических узлов;
- структуру и консистенцию;
- контуры;
- расположение и подвижность.
При помощи УЗИ подмышечных лимфоузлов диагностируют следующие патологии:
- воспаление лимфатических узлов, аутоиммунного и инфекционного характера;
- воспаление потовых желез;
- патологию молочной железы у женщин;
- рак и метастазы.
Увеличение узлов может наблюдаться при травме, например, при вывихе плечевого сустава.
Показания и противопоказания
Врач назначает УЗИ подмышечных лимфоузлов в следующих случаях:
- При негативных анализах крови, когда повышен СОЭ, лейкоциты и тд.
- При подозрении на распространение метастаз.
- Если лимфоузлы увеличены при пальпации.
- Если беспокоят болевые ощущения в районе подмышек, которые усиливаются при надавливании.
- При подозрении на патологию молочной железы у женщин – уплотнения, боль, асимметрия и тд.
Серьезных противопоказаний к ультразвуковой диагностике нет. УЗИ – безопасная процедура, которую назначают даже беременным женщинам и новорожденным малышам. Исключение составляет ситуация, когда кожа сильно повреждена и использовать УЗ-датчик нет возможности.
Подготовка и проведение процедуры
УЗИ подмышечных лимфоузлов не требует специальной подготовки. Для проведения процедуры пациент раздевается выше пояса и располагается на кушетке. Врач берет ультразвуковой датчик, смазывает его гелем для УЗИ, который улучшает проводимость сигнала.
УЗ-датчик прикладывают к пораженном участку и водят из стороны в сторону. В результате на мониторе компьютера появляется изображение лимфатического узла и окружающих структур. Врач рассматривает ткани, а все важные данные фиксирует в протоколе исследование.
Если УЗ-сканирование проводится женщине при подозрении на патологию молочной железы,то дополнительно врач осмотрит и ткани груди. Если имеется опухоль или воспалительный процесс, доктор сразу выявит отклонение.
После окончания обследования пациент вытирает кожу от остатков геля, чтобы не испачкать одежду, и одевается. Вся процедура занимает 15-20 минут, результаты выдают сразу после заполнения протокола в бумажном или электронном виде.
Нормы и расшифровка результата
При расшифровке результата врач сравнивает полученную на УЗИ информацию с общепринятыми нормами. Нормальные показатели УЗИ подмышечных лимфоузлов:
- Нормальный размер, до 2 см в диаметре.
- Структура однородная.
- Контуры четкие, ровные.
- Отсутствуют патологические включения.
- Лимфатические узлы не спаяны между собой.
- При осмотре молочных желез новообразований не выявлено.
При наличии отклонений от норм можно заподозрить наличие заболевания. Увеличение лимфоузлов в размере наблюдается при воспалительных процессах в окружающих структура. Для рака характерно уплотнение и увеличение узла, но без боли, при этом структуры спаяны между собой.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
подготовка, как делают, что показывает исследование
Лимфатические узлы в подмышечной ямке, в норме не определяются при визуальном осмотре и при прощупывании.
Содержание статьи:
Увеличение этой группы лимфоузлов (лимфаденопатия) — признак инфекционного, воспалительного, аутоиммунного или онкологического заболевания. Иногда причиной лимфаденопатии может стать небольшая ранка на руке, пальце. Инфекция, попадая с током тканевой жидкости в лимфатические узлы подмышечной области, вызывает их увеличение.
Показания к проведению УЗИ подмышечных лимфоузлов
- дискомфорт, боли, припухлость или шишка в области подмышечной ямки;
- распространённая лимфаденопатия всех групп лимфоузлов при онкогематологической или аутоиммунной патологии;
- длительное повышение температуры тела без видимой причины;
- изменения в анализах крови, позволяющие заподозрить гематоонкологическое заболевание;
- инфекции, вызывающие увеличение ЛУ — мононуклеоз, туберкулёз, СПИД, сифилис;
- как метод диагностики метастатического поражения подмышечных лимфоузлов и контроля над эффективностью лечения при раке молочной железы.
Одновременно проводится УЗИ подключичных и надключичных лимфатических узлов.
Подготовка к процедуре УЗИ подмышечных лимфоузлов
УЗИ подмышечных лимфоузлов не требует специальной подготовки. Исследование может проводиться в любое удобное для пациента время.
Порядок проведения процедуры
Исследование может проводиться в положении сидя или лёжа. На кожу наносится звукопроводящий гель, улучшающий прохождение ультразвука в ткани. Последовательно проводится УЗИ в левой и правой подмышечных областях. Процедура абсолютно безболезненная и не занимает много времени.
Расшифровка УЗИ лимфатических узлов
В норме лимфатические узлы в подмышечной области на УЗИ очень маленького размера. У здорового человека их достаточно трудно определить, так как они не превышают нескольких миллиметров в диаметре. Контуры их ровные, чёткие, структура однородная.
При наличии патологии они могут спаиваться в «пакеты», состоящие из нескольких лимфоузлов. Чёткие контуры увеличенных узлов с однородной структурой могут свидетельствовать о вирусной инфекции. Значительное увеличение с признаками патологии требует дополнительных исследований.
В любом случае заключение УЗИ не является окончательным диагнозом. Для точной расшифровки результатов исследования обратитесь к лечащему врачу.
Видно ли на УЗИ периферических лимфоузлов рак?
Лимфоузел – орган периферической системы, отвечающий за выработку лимфоцитов, которые помогают нашему организму бороться с различными болезнетворными бактериями. Существует три вида лимфатических узлов: периферические (поверхностные), центральные, глубокие (внутренние). Самыми доступными для обследования являются периферические (например, шейные, подчелюстные, подключичные, паховые и т. д.). В здоровом состоянии они не видны и могут не определяться при пальпации.
Ультразвуковое исследование лимфатических узлов
Ультразвуковое исследование лимфатических узлов – это современный, безопасный, безболезненный и эффективный метод аппаратной диагностики различных заболеваний, в том числе и онкологических.
Показания к проведению процедуры
Для прохождения УЗИ периферических лимфоузлов существуют следующие показания:
- повышение температуры тела;
- увеличение лимфоузлов;
- реабилитационный период после инфекционных и вирусных заболеваний, во время которого лимфоузлы не уменьшаются;
- хроническая простуда;
- воспаление лимфоузлов без видимых причин;
- асимметрия лимфатических узлов при прощупывании;
- опухоль;
- возможность прощупать лимфоузлы в области паха, на шее, в подмышечной и подчелюстной областях.
Как делают УЗИ лимфоузлов?
Особой подготовки для проведения УЗИ лимфоузлов, как правило, не требуется. Исключение составляет лишь УЗИ забрюшинных лимфоузлов. В этом случае за два-три дня следует придерживаться диеты без продуктов, провоцирующих газообразование. Накануне обследования ужин должен быть легким.
На исследуемый участок тела (предварительно освобожденный от одежды) наносится гель и к нему прижимается датчик, с помощью которого отраженные органами ультразвуковые волны передаются на экран в виде изображения. Процедура совершенно безболезненная и длится в среднем 10-15 минут.
УЗИ подмышечных лимфоузлов
Назначается УЗИ подмышечных лимфоузлов при патологиях или подозрении на них в области молочных желез и лимфатических узлов в области подмышек. Также после мастэктомии или иных оперативных вмешательств. Проводится данный вид обследования следующим образом: больной раздевается до пояса, принимая либо лежачее, либо сидячее положение. Затем специальным датчиком врач совершает все необходимые манипуляции, чтобы изучить структуру лимфоузлов.
УЗИ подчелюстных лимфоузлов
При подозрении на лейкоз, деформированную костную ткань челюсти врач может назначить УЗИ подчелюстных лимфоузлов. Проводится процедура, как и УЗИ любых других органов: исследуемая область обнажается, смазывается гелем, обследуется с помощью датчика.
УЗИ лимфоузлов паховой области
Показаниями для назначения УЗИ лимфоузлов в паховой области служат заболевания мочеполовой системы, вирусные, бактериальные, грибковые болезни. Проводится процедура так же, как и всегда. Пациенту нужно лишь раздеться ниже пояса и лечь на кушетку.
Расшифровка результатов
Результаты выдают пациенту после процедуры. В протоколе обязательно отражается следующая информация о лимфоузлах:
- размеры, соотношение длины и ширины, форма;
- структура лимфоузла, наличие дифференцировки на корковый и мозговой слой;
- степень поражения/увеличения;
- количество сосудов;
- плотность;
- границы и контуры.
Какие патологии можно обнаружить?
При УЗИ лимфатических узлов, можно обнаружить самые разные патологии. Например, воспаление лимфоузла, его доброкачественное увеличение.
Благодаря такому виду обследования, как УЗИ лимфатических узлов, можно обнаружить или подтвердить онкологические заболевания, метастазы, заподозрить венерические болезни (например, СПИД или сифилис).
Видно ли на УЗИ рак лимфоузлов?
Помимо вышеперечисленного, на УЗИ видно и так называемый рак лимфоузлов. Это происходит при попадании метастазов в лимфатические узлы и при лимфоме. В первую очередь он проявляется в изменении формы. Чем выраженнее округлость, тем вероятнее наличие злокачественного образования. Также при данном заболевании меняется структура лимфоузла, контуры могут быть нечеткими или совсем размытыми.
Противопоказания для проведения УЗИ лимфоузлов
В связи с высокой информативностью и полной безопасностью процедуры можно назвать только относительные противопоказания: нарушение целостности кожных покровов в месте проведения УЗИ лимфоузлов. После того как кожа придет в норму, противопоказаний нет.
УЗИ лимфоузлов в подмышке: что показывает, как выполняется
УЗИ лимфоузлов в подмышке – метод исследования, позволяющий определить состояние и структуру образований. Его проведение показано при увеличении звеньев иммунитета, их болезненности, ухудшении общего состояния пациента.
Показания к проведению УЗИ подмышечных лимфоузлов
УЗИ лимфатических узлов под мышкой позволяет:
- установить воспаление и определить его причину;
- выявить некоторые инфекционные заболевания.
Оно проводится, если образования увеличились в размерах и стали болезненными. На основании результатов исследования пациенту рекомендуется обратиться к узкому специалисту.
Показаниями к проведению УЗИ лимфатических узлов подмышечной области является подозрение на патологии, указанные ниже:
- туберкулез;
- аутомунные заболевания;
- рак;
- сифилис.
Существуют и другие недуги, при которых необходимо проведение исследования. Состояния, указанные выше, – это распространенные причины выполнения УЗИ.
Симптомы, на основании которых могут быть исследованы лимфоузлы:
- увеличение образований в размерах;
- озноб;
- боли в звеньях иммунитета, либо близи них;
- проблемы с засыпанием;
- головные боли;
- ломота в суставах;
- сниженный аппетит.
УЗИ позволяет определить состояние лимфатических узлов в подмышке. Однако некоторые врачи считают, что это исследование нежелательно делать на ранних сроках беременности, когда закладываются органы ребенка. Относительное противопоказание к процедуре – ссадины, зуд, покраснение кожи в области проведения датчика прибора.
Как подготовиться к УЗИ подмышечных лимфоузлов
Исследование выполняется в любой период суток. Прием препаратов не влияет на результаты. Перед процедурой удаляется волосяной покров с участков локализации образований. Диагностика лимфатических узлов проводится с помощью нанесения геля, поэтому желательно подготовить полотенце.
Снимок ультразвукового исследования
Перед УЗИ звеньев иммунитета, расположенных в области подмышек требуется специальная подготовка: консультация гинеколога или венеролога. Задача врача – определить, есть ли у пациента заболевания, передающиеся половым путем. Это нужно, чтобы исключить инфекционную природу изменения состояния иммунных звеньев.
Как выполняется
УЗИ подмышечных лимфатических узлов позволяет выявить пораженные органы, проводится при полиадените (одновременном увеличении сразу нескольких групп образований), онкологических процессах, выявленных ранее и находящихся в стадии ремиссии (для отслеживания расхождения метастазов).
Пациент ложится на кушетку. На оголенную область подмышек специалист наносит специальный гель, водит датчиком по области лимфатических узлов и устанавливает их параметры. Данные обследования поступают на монитор. Выводы врача обычно фиксируются помощником.
Процедура занимает от 10 до 20 минут. После нее врач предлагает пациенту стереть гель полотенцем или салфетками. Заключение оформляется и выдается в день проведения УЗИ. На основании результатов процедуры пациенту рекомендуется посетить одного или нескольких узких специалистов.
Результаты УЗИ лимфатических узлов в подмышке
Все, что показывает аппаратура при исследовании отображается на мониторе. При этом фиксируются следующие данные:
- локализация и количество образований в подмышках;
- их размеры и форма;
- структура иммунных звеньев (просматривается наличие в них посторонних включений, в том числе кист; слияние лимфоузлов друг с другом или соседними тканями).
Результаты расшифровываются специалистом. В норме на мониторе образования определяются четко, имеют ровные контуры, однородную структуру без посторонних включений. Увеличенные узлы отличаются неоднородной капсулой, нечеткими границами, плотной консистенцией. Иногда в них прослеживаются солевые камни.
Метастазы
Если имеется лимфаденит подмышечных образований, то обычно показано ультразвуковое исследование. Однако невозможно сделать вывод о заболевании только по результатам УЗИ. Требуется проведение других исследований (биопсии, МРТ или КТ и др.), изучение клинического анализа крови (для определения наличия воспалительного процесса).
Ультразвуковая диагностика позволяет определить, имеются ли метастазы в узелки, выявить инфекционные процессы (в острой стадии) и сделать другие выводы о состоянии здоровья пациента.
Если звенья иммунитеты стали больше, но не болят, то это свидетельствует об инфекционном процессе. При болевом синдроме возможно ослабление защитных сил организма. Спайки и уплотнения, фиксирующиеся на мониторе свидетельствуют о развитии опухолевого процесса.
Достоверно ли исследование и существуют ли другие диагностические методы
УЗИ лимфоузлов позволяет детально рассмотреть и измерить каждый узел подмышечной области, поэтому редко бывает ошибочно. Иногда оно не позволяет получить искомые данные (в силу своей специфики). В этом случае применяются КТ, МРТ, биопсия.
Ошибочная диагностика возможна в следующих случаях:
- при непрофессионализме специалиста, который ее проводит;
- при использовании старой аппаратуры.
Для достоверного исследования желательно обратиться к знающему врачу и в клинику, располагающую современным оборудованием.
УЗИ лимфоузлов в подмышке позволяет выявить их параметры и определить дальнейшую тактику обследования пациента. Метод безопасен и иногда применяется неоднократно.
Ультразвуковая визуализация подмышечных впадин | IntechOpen
1. Введение
Наиболее значимыми прогностическими факторами рака молочной железы являются диаметр опухоли, класс опухоли и состояние подмышечных лимфатических узлов. Наличие метастазов в лимфоузлы снижает 5-летнюю выживаемость примерно на 40% по сравнению с пациентами без лимфатических узлов [1]. Состояние лимфатических узлов имеет особое значение при выборе дальнейшего лечения. Метастатическое поражение лимфатических узлов является показанием для пропуска биопсии сторожевого узла (SLNB) (и перехода к полному рассечению подмышечной впадины) и / или для адъювантной системной химиотерапии, которая может быть полезной при назначении в качестве предоперационного лечения.
2. Анатомия подмышечного лимфатического узла
Анатомия подмышечного лимфатического узла включает кору и продолговатый мозг. Высокочастотные датчики позволяют дифференцировать центральные эхогенные ворота и периферическую гипоэхогенную кору. Кора головного мозга, включающая маргинальную пазуху и лимфоидные фолликулы, гипоэхогенная и тонкая, веретенообразной формы с гладкими краями. Ворот является гиперэхогенным, его эхогенность объясняется множественными отражающими поверхностями кровеносных сосудов, жира и центрального синуса [2,3].
Карцинома груди проникает в лимфатический узел через афферентные лимфатические сосуды, проникает в капсулу и проникает в субкапсулярный синус [4]. Метастатические клетки сначала останавливаются на периферии (коре) узлов, вызывая увеличение кортикального слоя. Затем происходит генерализованное увеличение коры и разрушение узловой архитектуры со сжатием и, в конечном итоге, потерей ворот, как указано в [2].
3. Оценка состояния подмышечных лимфатических узлов
Грубое поражение подмышечных лимфатических узлов может быть обнаружено при клиническом обследовании, УЗИ или МРТ подмышек.Однако внедрение скрининговой маммографии привело к более ранней диагностике рака груди, при котором подмышечные поражения часто отсутствуют. Проблема метода визуализации состоит в том, чтобы отличить нормальные лимфатические узлы от узлов с минимальным метастатическим поражением, которые не изменяют размер и форму лимфатического узла у пациентов с небольшими первичными опухолями молочной железы.
«Золотым стандартом» определения статуса подмышечных лимфатических узлов является патологическое исследование лимфатических узлов. Существует три возможности получить информацию о состоянии подмышечных лимфатических узлов: полная диссекция подмышечных лимфатических узлов, биопсия сторожевого лимфатического узла (СЛУ) и визуализация подмышечных лимфатических узлов перед лечением, связанные или не связанные с цитологическим исследованием тонкоигольной аспирационной биопсии подозрительных узлов.
Полная диссекция лимфатических узлов представляет собой классический подход, который позволяет патологически исследовать все лимфатические узлы в подмышечной впадине. Однако полная диссекция подмышечных лимфатических узлов сопровождается такими осложнениями, как образование серомы, онемение, ограничение движений плеча и лимфедема [5].
Биопсия SLN (SLNB) представляет собой биопсию того лимфатического узла, который сначала собирает лимфу из груди. Это хирургическая процедура, требующая предоперационного введения красителя и / или индикатора радионуклидов.
Визуализация подмышечных лимфатических узлов перед лечением должна точно соответствовать патологическим данным, чтобы иметь какое-либо значение для принятия клинических решений. Многие исследования показывают, что пациентам с поражением подмышек может быть полезно системное предоперационное лечение. Методы визуализации подмышечной впадины включают ультразвук, МРТ с усилением или без него, сканирование FDG-PET, сцинтиграфию 99mTc-сестамиби.
4. Ультразвуковое исследование подмышечной впадины
Самым доступным методом визуализации подмышечной впадины является ультразвуковое исследование.Ультразвук выполняет две функции в визуализации подмышечной впадины: а) для характеристики аномальных лимфатических узлов, выявленных с помощью УЗИ, клинического обследования или других методов визуализации, и б) для помощи в идентификации подмышечных СЛУ. В обоих случаях УЗИ помогает при биопсии узлов.
Афферентные лимфатические каналы входят в узел через периферию коры головного мозга, поэтому злокачественные клетки, перемещающиеся по лимфатическому сосуду, сначала останавливаются в корковой области лимфатического узла. Большинство американских признаков метастазов в лимфатические узлы относятся к аномалиям коры головного мозга.Незначительные аномалии коры головного мозга могут указывать на раннее метастатическое поражение.
Для оценки лимфатических узлов с помощью УЗИ использовались количественные или качественные методы.
4.1. Качественные характеристики метастатического лимфатического узла согласно US
Качественные характеристики метастатического лимфатического узла на УЗИ включают форму (круглая морфология), асимметричное утолщение коры (рис. 1), потерю центральных ворот, потерю или сжатие гиперэхогенной медуллярной области. (Рисунок 2), взаимосвязь с соседними лимфатическими узлами, асиметрия слева направо и усиление периферического кровотока.Более того, лимфатические узлы могут проявлять признаки злокачественного новообразования, характерные для первичной опухоли молочной железы, такие как угловые края, «выше ширины» (рис. 3), или они выглядят сильно васкуляризированными на ультразвуковой допплерографии. Реактивные изменения, связанные с воспалением, вызывают увеличение кровотока в уже существующих кровеносных сосудах, но не приводят к образованию новых сосудов или сосудов, которые могут проникнуть в капсулу. Метастатическое заболевание стимулирует образование новых сосудов, поэтому допплеровское исследование может выявить интенсивный допплеровский сигнал внутри лимфатического узла или кровеносного сосуда, проникающего в капсулу.
Рис. 1.
Слева: Метастатический лимфатический узел круглой формы. Инвазивная протоковая карцинома (первичная опухоль 1,8 см, идентифицированы три СЛУ, все метастатические, и полное расслоение подмышечной впадины). Справа: асимметричное корковое утолщение в метастатическом подмышечном лимфатическом узле (при нормальном соотношении площадей коры и ворот).
Рисунок 2.
Метастатический лимфатический узел. Слева: потеря гиперэхогенной области мозгового вещества. Справа: при энергетическом допплеровском исследовании этот узел показывает как центральный, так и периферический кровоток.
Рис. 3.
Слева, метастатическая лимфаденопатия, свойство «выше ширины» и угловатые края. Патология показала капсульную эффракцию. Справа, гигантская метастатическая лимфаденопатия с повышенной васкуляризацией и неповрежденной капсулой.
4.2. Количественные показатели метастатического лимфатического узла по US
Количественные показатели метастатического лимфатического узла на УЗИ включают размер (Рисунок 4, слева), максимальную толщину коры, как указано в [6] (Рисунок 4, справа; Рисунок 5), отношение площадей кортикального слоя к воротам (CH), в ссылке [7] (Рисунок 5), отношение продольных осей (LT), в ссылке [7], количество периферических кровеносных сосудов.
Лимфатические узлы могут увеличиваться либо из-за метастатического поражения, либо из-за реактивных изменений, включая жировую дегенерацию. Реактивные изменения в лимфатических узлах увеличивают все размеры, сохраняя эллиптическую форму и нормальный кортикальный / мозговой индекс. Метастатическое заболевание увеличит небольшой диаметр лимфатического узла, заменит гиперэхогенную область мозгового вещества гипоэхогенной опухолевой тканью, поэтому максимальная толщина коры и соотношение площадей коры и ворот увеличится, в конечном итоге полностью разрушая ворота (отсутствие ворот).
Небольшое исследование автора, приведенное в ссылке [8], оценивающее 21 последовательную пациентку с раком молочной железы, в котором выполнялась SLNB, предполагает, что размер лимфатических узлов более 1 см при УЗИ коррелирует с инвазией SLN (Рисунок 4, слева).
Оценка области коры более важна при оценке лимфатических узлов, чем размер. Абсолютная толщина кортикального слоя является прогнозом для метастатического поражения подмышек (рис. 4, справа), причем толщина коры более 2,5 мм в 70% случаев связана с метастазами в лимфатические узлы (Cho N et al, 2009, ссылка [6]).
Song SE и др. В ссылке [7] оценили диагностическую эффективность своих собственных положительных критериев метастазирования лимфатических узлов, таких как отношение площади КГ> 2 (Рисунок 5), отношение оси LT <2 или периферический тип васкуляризации на энергетическая доплеровская визуализация. Они обнаружили, что чувствительность отношения площадей CH превосходит чувствительность отношения оси LT (94,1% против 82,3%, p = 0,031) и чувствительность картины периферического кровотока (94,1% против 29,4%, p = 0,009) (рисунок 6). Для специфичности все три параметра имели одинаковые высокие значения (89.1-95,6%; NS).
Рис. 4.
Слева: метастатический лимфатический узел, демонстрирующий увеличенный размер (самый длинный размер – 2,29 см) в случае прогрессирующей инвазивной карциномы протоков. Основная биопсия этого узла показала инвазивную карциному протока. Справа: максимальная толщина коры 4 мм в метастатическом лимфатическом узле (инвазивная протоковая карцинома).
Рис. 5.
Вверху: реактивная лимфаденопатия у пациентки с послеродовым маститом. Имеется умеренное и симметричное увеличение толщины кортикального слоя, но нормальный кортикально-мозговой индекс.Внизу: метастатический подмышечный лимфатический узел с кортикально-мозговым индексом 1,82 и абсолютным увеличением толщины кортикального слоя> 2,5 мм.
Рис. 6.
Метастатический подмышечный лимфатический узел с отношением оси LT 1,50; кровоток отсутствовал на энергетическом допплере.
4.3. Соноэластография
Соноэластография может быть добавлена к ультразвуковой оценке подмышечных лимфатических узлов для дальнейшего повышения точности идентификации метастатических лимфатических узлов. В настоящее время проведено не так много исследований, направленных на определение места соноэластографии в оценке состояния подмышечных лимфатических узлов.Choi (2011, 64 пациента, ссылка [9]), Taylor (2011, 50 пациентов, ссылка [10]), Wojcinski (2012, 180 пациентов, ссылка [11]) обнаружили, что соноэластография способна обнаруживать различия в эластичности между корой и мозговым слоем, а также между метастатическими и здоровыми ЛУ.
Wojcinski et al (2012) обнаружили, что самая высокая чувствительность (73,3%) достигается, когда кора головного мозга> 3 мм в B-режиме ИЛИ синей коры на эластограмме, в то время как, когда эти две функции обнаруживаются вместе (кора> 3 мм в B- режим И синяя кора на эластограмме (рис.7)), достигается самая высокая специфичность (99.3%).
Рис. 7.
Wojcinski et al, 2012, ссылка [11]. Открытый доступ. Пример УЗИ в В-режиме и эластограммы метастатического ЛУ. При УЗИ в B-режиме кора ЛУ немного увеличена (максимум ~ 3,5 мм). Преобладающий цвет мозгового вещества – бирюзовый (до зеленого), а кора – в основном синий. Соответствие обоим критериям коры головного мозга> 3 мм в B-режиме И синей коры на эластограмме, этот случай будет истинно положительным.
4.4. Роль ультразвука в идентификации дозорных лимфатических узлов и биопсии
Ультразвук играет роль в идентификации дозорных лимфатических узлов.С введением индоцианинового зеленого для биопсии сторожевых лимфатических узлов (SLNB) Tagaya et al (2010) смогли визуализировать флуоресценцию лимфатических сосудов на коже. Авторы впервые выполнили интраоперационное ультразвуковое исследование, чтобы идентифицировать СЛУ как первый лимфатический узел, распознаваемый во время ультразвукового сканирования от края молочной железы в направлении подмышечной впадины, и отметили его положение на коже подмышечной области. После инъекции индоцианинового зеленого красителя были визуализированы лимфатические протоки по направлению к подмышечной впадине, и поток флуоресценции исчез примерно за 1 см до линии, отмеченной на коже для ультразвуковой локализации СЛУ.В этом исследовании участки кожных разрезов для SLNB были идентичны LN, что было продемонстрировано ультразвуковым исследованием у всех пациентов.
Ультразвуковые признаки поражения СЛУ могут быть очень незаметными, с минимальным увеличением фокальной толщины коры.
Рисунок 8.
Вверху: предоперационная оценка подмышечной впадины у пациента с раком груди, прошедшего предоперационную химиотерапию. Первый лимфатический узел при сканировании в направлении подмышечной впадины: сторожевой лимфатический узел нормального размера (самый длинный размер 5.9 мм) и формы, но с небольшой фокальной кортикальной толщиной. Внизу: интраоперационная идентификация СЛУ. После полной подмышечной диссекции сигнальная лимфа и все другие узлы были отрицательными.
Распознавая первый лимфатический узел во время сканирования в направлении подмышечной впадины (рис. 8), ультразвук может помочь в идентификации SLN и сократить время операции, что является важным фактом, поскольку по мере увеличения времени идентификации обнаруживается больше SLN.
Однако в случае подмышечных метастазов идентификация SLN может быть нарушена (Esen G, Gurses B, 2005, in [12]).
4.5. Роль ультразвука в визуальной постановке рака груди
Ультразвук может сыграть роль в визуальной постановке рака груди. Знание поражения подмышечных лимфатических узлов до операции может позволить индивидуализировать мультимодальное лечение. Это может включать предоперационную химиотерапию, интраоперационную лучевую терапию груди или пластическую операцию для немедленной реконструкции.
Будущие протоколы лечения рака груди, вероятно, будут включать ультразвук в качестве этапа предоперационного картирования дозорных узлов.Ультразвук может выявить аномалии подмышечных лимфатических узлов и провести биопсию этих узлов.
Пациентам с нормальным или ненормальным ультразвуковым исследованием, но с отрицательной цитологией, проводилось картирование сторожевого узла. Пациенты с аномальными результатами ультразвукового исследования и положительной цитологией приступили к полной подмышечной диссекции [13].
Существуют исследования, пытающиеся оценить опухолевую нагрузку у пациентов с положительными узлами. Исследование Moore A et al. В [13] указывает на то, что аномалии, ограниченные корой лимфатических узлов (рис. 9), указывают на болезнь N1.
Ультразвуковые характеристики подмышечной впадины, предполагающие наличие метастазов в лимфатических узлах, в сочетании с результатами цитологического исследования или биопсии, могут изменить хирургический доступ к подмышечной впадине, устраняя необходимость в картировании сторожевого узла у значительной части пациентов [13].
Утрата или сдавление гиперэхогенной области мозгового вещества, отсутствие жировых отложений, аномальная форма лимфатических узлов и усиление периферического кровотока являются прогностическими факторами заболевания N2–3 [13] (Рисунок 10).
Предоперационное ультразвуковое исследование, связанное с биопсией под ультразвуковым контролем, может использоваться для предоперационной подмышечной стадии у пациентов, которые будут направлены на предоперационную системную терапию. Исследование Joh et al [14] показало, что планирование и начало предоперационной системной терапии может быть надежно выполнено с помощью ультразвукового исследования подмышечных впадин и биопсии.
Рисунок 9.
Послеоперационная оценка УЗИ. Первый лимфатический узел во время сканирования по направлению к подмышечной впадине: метастатический сторожевой лимфатический узел нормального размера и формы, но с небольшой фокальной толщиной коры.После полной подмышечной диссекции сторожевой лимфатический узел был единственным метастатическим лимфатическим узлом.
Рис. 10.
Слева и справа: тот же случай – продвинутая протоковая карцинома (T3 N2 M0). Три лимфатических узла с признаками метастатического поражения. Метастазы в подмышечные впадины подтверждены центральной биопсией, и пациент был направлен на предоперационную химиотерапию.
4.6. Процедуры чрескожной биопсии
К сожалению, ни один метод визуализации не обладает достаточной надежностью, чтобы напрямую отнести пациента к полной подмышечной диссекции без предварительного выполнения SLNB.В исследовании Valente SA, Sener SF и др. В [15] были ретроспективно оценены 244 последовательных пациента с диагнозом инвазивная карцинома молочной железы с помощью физического обследования подмышечной впадины, цифровой маммографии, подмышечного ультразвукового исследования и магнитно-резонансной томографии молочной железы с контрастированием. Авторы обнаружили, что из пациентов, у которых все четыре метода были отрицательными, у 14% в конечном итоге были обнаружены гистологически положительные узлы во время операции.
Роль ультразвука в определении стадии рака груди зависит от стадии заболевания, что помогает принять решение о хирургическом вмешательстве, химиотерапии и лучевой терапии.
4.6.1. Процедуры чрескожной биопсии при операбельном раке груди
При оперативном раке груди ультразвуковое исследование помогает идентифицировать сторожевой лимфатический узел и подозрительные узлы, требующие проведения биопсии. Одно только ультразвуковое исследование имеет умеренную точность в обнаружении метастазов в подмышечной впадине, но само по себе не является надежным для принятия решения о хирургическом лечении подмышечной впадины. Ультразвук не дает достаточно информации для направления пациентов на полное рассечение подмышечной впадины.
По данным метаанализа 21 исследования, включающего 4313 пациентов, медиана чувствительности ультразвука, проведенная Houssami et al., Составила 61.4% [51,2% -79,4%], а средняя специфичность УЗИ составила 82,0% (76,9% -89,0%), как указано в ссылке [16]. Добавление процедуры подмышечной биопсии к ультразвуку для оценки пациентов с аномальными или подозрительными подмышечными узлами приводит к хорошей чувствительности и отличной специфичности (почти 100%). Тот же метаанализ, проведенный Houssami et al. В [16], оценил 1733 пациента, которым была добавлена пункционная биопсия под контролем ультразвука из-за отклонений от нормы. У этих пациентов биопсия под ультразвуковым контролем имела медианную чувствительность 79.4% (68,3–8,9%) и медиана специфичности 100% (100–100%).
Исследование Holwit DM, Margenthaler JA, в [17], ретроспективно выполнено на 256 пациентах с клинически отрицательным раком молочной железы, которым проводилось ультразвуковое исследование подмышечных впадин (УЗИ) и FNAB / биопсия иглы под ультразвуковым контролем только в подозрительных случаях: появлялись лимфатические узлы, было установлено, что чувствительность и специфичность одного только подмышечного ультразвука составляли 79% и 81% соответственно. Общая комбинированная чувствительность и специфичность для FNAB / игольной биопсии под контролем AUS составила 71% и 99%, соответственно, с отрицательной прогностической ценностью 84% и положительной прогностической ценностью 97%.
Подмышечный UNB имеет хорошую клиническую ценность, основываясь на метаанализе Houssami N, Diepstraten SCE et al, в [18], на 7097 пациентах, при этом 18,4% пациентов были эффективно направлены на лечение подмышечных впадин, что позволило избежать SNB. .
4.6.2. Процедуры чрескожной биопсии при местнораспространенном раке молочной железы
Местно-распространенные стадии заболевания обычно связаны с очевидными ультразвуковыми признаками поражения подмышечных узлов, и ультразвук помогает при биопсии этих узлов, в большинстве случаев направляя пациента на системное предоперационное лечение.
Ультразвуковое исследование и биопсия под контролем УЗИ могут быть единственной возможностью диагностировать рак молочной железы, при котором опухоль груди не определяется, а только клинически положительные подмышечные метастазы. Когда результаты маммографии отрицательны, биопсия клинически положительного лимфатического узла – единственный способ получить образец для выявления патологии, а ультразвуковое исследование может помочь в локализации и проведении процедуры.
Преимущества предоперационной системной терапии включают потенциальное уменьшение размеров больших опухолей для преобразования неоперабельной болезни в операбельные поражения или перевода пациентов на терапию по сохранению груди, а также оценку реакции опухоли на химиотерапию in vivo [19 ].Были разработаны алгоритмы отнесения пациентов к предоперационной системной терапии.
Рис. 11.
Пациент с пальпируемым подмышечным лимфатическим узлом. Опухоль молочной железы не обнаружена (результаты маммографии отрицательны). Для биопсии груди было выполнено несколько проходов, а пальпируемый узел был удален открытой операцией. Патология показала подмышечные метастазы инвазивной протоковой карциномы с участками муцинозной карциномы и не подтвердила наличие заболевания на уровне груди.
Lee и др. В [20] рассматривают ультразвуковые метастазы в подмышечные впадины как клинически положительные подмышечные впадины, поэтому полная АЛНД рекомендуется пациентам с положительной подмышечной биопсией, даже с клинически отрицательной подмышечной впадиной, после неоадъювантной химиотерапии.
Рис. 12.
Алгоритм оценки подмышечной области у пациентов с местно-распространенным инвазивным раком груди (адаптировано из Lee MC et al, в [20]).
5. Заключение
Подмышечная стадия рака груди эволюционировала от диссекции подмышечных лимфатических узлов к малоинвазивной биопсии сторожевого лимфатического узла.В настоящее время, хотя SLNB остается стандартной процедурой для диагностики поражения подмышечных впадин, ультразвуковое исследование подмышечных впадин проводится в качестве первичного обследования пациентов с раком груди.
При оперативном раке молочной железы УЗИ помогает идентифицировать и направлять биопсию сторожевого лимфатического узла и / или других подозрительных лимфатических узлов при визуализации. Поскольку подмышечная ультрасонография с FNAB или кер-биопсией является гораздо менее инвазивным подходом к диагностике метастазов в лимфатических узлах, примерно 15% пациентов с раком молочной железы избегают ненужного SLNB и сразу переходят к полной подмышечной диссекции.
Для пациентов с местнораспространенным инвазивным раком молочной железы в последние годы расширилась практика рутинной ультразвуковой визуализации подмышечных впадин с ранним направлением пациентов на предоперационную системную химиотерапию.
% PDF-1.4 % 156 0 объект > endobj xref 156 767 0000000016 00000 н. 0000016715 00000 п. 0000016924 00000 п. 0000016968 00000 п. 0000017003 00000 п. 0000026561 00000 п. 0000026695 00000 п. 0000026841 00000 п. 0000026975 00000 п. 0000027123 00000 п. 0000027257 00000 п. 0000027403 00000 п. 0000027537 00000 п. 0000027683 00000 п. 0000027816 00000 н. 0000027966 00000 н. 0000028100 00000 п. 0000028250 00000 п. 0000028381 00000 п. 0000028527 00000 п. 0000028659 00000 п. 0000028805 00000 п. 0000028969 00000 п. 0000029116 00000 п. 0000029331 00000 п. 0000029479 00000 п. 0000029975 00000 н. 0000030407 00000 п. 0000030581 00000 п. 0000030748 00000 п. 0000031144 00000 п. 0000031556 00000 п. 0000031744 00000 п. 0000031781 00000 п. 0000031884 00000 п. 0000032088 00000 п. 0000032292 00000 п. 0000032482 00000 н. 0000045519 00000 п. 0000056049 00000 п. 0000064658 00000 п. 0000071479 00000 п. 0000078893 00000 п. 0000085605 00000 п. 0000086146 00000 п. 0000086275 00000 п. 0000092930 00000 н. 0000101592 00000 н. 0000104285 00000 п. 0000114417 00000 н. 0000120196 00000 н. 0000120529 00000 н. 0000120784 00000 н. 0000120965 00000 н. 0000121887 00000 н. 0000122066 00000 н. 0000126594 00000 н. 0000126787 00000 н. 0000127131 00000 н. 0000127315 00000 н. 0000127844 00000 н. 0000127958 00000 н. 0000130950 00000 н. 0000130989 00000 н. 0000131667 00000 н. 0000131820 00000 н. 0000132107 00000 н. 0000132255 00000 н. 0000132866 00000 н. 0000133017 00000 н. 0000133168 00000 н. 0000133766 00000 н. 0000133919 00000 н. 0000134522 00000 н. 0000134674 00000 н. 0000134827 00000 н. 0000134980 00000 н. 0000135133 00000 п. 0000135285 00000 н. 0000135438 00000 п. 0000135589 00000 н. 0000135742 00000 н. 0000135895 00000 н. 0000136047 00000 н. 0000136200 00000 н. 0000136352 00000 п. 0000136505 00000 н. 0000136658 00000 п. 0000136811 00000 н. 0000136964 00000 н. 0000137117 00000 н. 0000137268 00000 н. 0000137420 00000 н. 0000137573 00000 н. 0000137725 00000 н. 0000137877 00000 н. 0000138030 00000 н. 0000138183 00000 п. 0000138336 00000 н. 0000138489 00000 н. 0000138642 00000 н. 0000138795 00000 н. 0000138947 00000 н. 0000139100 00000 н. 0000139253 00000 н. 0000139405 00000 н. 0000139558 00000 н. 0000139710 00000 н. 0000139863 00000 н. 0000140015 00000 н. 0000140168 00000 п. 0000140321 00000 н. 0000140473 00000 н. 0000140625 00000 н. 0000140778 00000 н. 0000140930 00000 н. 0000141082 00000 н. 0000141235 00000 н. 0000141389 00000 н. 0000141542 00000 н. 0000141696 00000 н. 0000141851 00000 н. 0000142004 00000 н. 0000142158 00000 н. 0000142313 00000 н. 0000142910 00000 н. 0000143064 00000 н. 0000143217 00000 н. 0000143794 00000 н. 0000143947 00000 н. 0000144533 00000 н. 0000144687 00000 н. 0000145253 00000 н. 0000145407 00000 н. 0000145561 00000 н. 0000145715 00000 н. 0000145867 00000 н. 0000146021 00000 н. 0000146173 00000 п. 0000146327 00000 н. 0000146481 00000 н. 0000146634 00000 н. 0000146788 00000 н. 0000146939 00000 н. 0000147092 00000 н. 0000147246 00000 н. 0000147397 00000 н. 0000147550 00000 н. 0000147704 00000 н. 0000147858 00000 п. 0000148012 00000 н. 0000148166 00000 н. 0000148319 00000 н. 0000148473 00000 п. 0000148626 00000 н. 0000148778 00000 н. 0000148931 00000 н. 0000149085 00000 н. 0000149239 00000 п. 0000149392 00000 н. 0000149545 00000 н. 0000149698 00000 п. 0000149852 00000 н. 0000150005 00000 н. 0000150158 00000 н. 0000150312 00000 н. 0000150466 00000 н. 0000150619 00000 п. 0000150773 00000 н. 0000150926 00000 н. 0000151079 00000 п. 0000151232 00000 н. 0000151385 00000 н. 0000151539 00000 н. 0000151691 00000 н. 0000151845 00000 н. 0000151999 00000 н. 0000152153 00000 н. 0000152307 00000 н. 0000152461 00000 н. 0000152615 00000 н. 0000152769 00000 н. 0000152923 00000 н. 0000153076 00000 н. 0000153230 00000 н. 0000153849 00000 н. 0000154002 00000 н. 0000154154 00000 н. 0000154306 00000 н. 0000154459 00000 н. 0000154610 00000 н. 0000154764 00000 н. 0000154917 00000 н. 0000155070 00000 н. 0000155224 00000 н. 0000155377 00000 н. 0000155530 00000 н. 0000155683 00000 н. 0000155836 00000 н. 0000155990 00000 н. 0000156144 00000 н. 0000156296 00000 н. 0000156449 00000 н. 0000156603 00000 н. 0000156757 00000 н. 0000156911 00000 н. 0000157065 00000 н. 0000157219 00000 н. 0000157373 00000 н. 0000157526 00000 н. 0000157680 00000 н. 0000157833 00000 н. 0000157987 00000 н. 0000158140 00000 н. 0000158294 00000 н. 0000158447 00000 н. 0000158601 00000 н. 0000158755 00000 н. 0000158909 00000 н. 0000159062 00000 н. 0000159215 00000 н. 0000159369 00000 н. 0000159953 00000 н. 0000160105 00000 п. 0000160674 00000 н. 0000160826 00000 н. 0000161396 00000 н. 0000161548 00000 н. 0000161700 00000 н. 0000162262 00000 н. 0000162414 00000 н. 0000162565 00000 н. 0000162717 00000 н. 0000162868 00000 н. 0000163020 00000 н. 0000163173 00000 н. 0000163325 00000 н. 0000163474 00000 н. 0000163625 00000 н. 0000163776 00000 н. 0000163927 00000 н. 0000164079 00000 н. 0000164231 00000 п. 0000164383 00000 п. 0000164533 00000 н. 0000164685 00000 н. 0000164838 00000 н. 0000164988 00000 н. 0000165140 00000 н. 0000165291 00000 н. 0000165442 00000 н. 0000165593 00000 н. 0000165743 00000 н. 0000165895 00000 н. 0000166046 00000 н. 0000166198 00000 н. 0000166350 00000 н. 0000166502 00000 н. 0000166654 00000 н. 0000166805 00000 н. 0000166957 00000 н. 0000167109 00000 н. 0000167260 00000 н. 0000167411 00000 н. 0000167563 00000 н. 0000167715 00000 н. 0000167867 00000 н. 0000168019 00000 н. 0000168172 00000 н. 0000168324 00000 н. 0000168476 00000 н. 0000168628 00000 н. 0000168780 00000 н. 0000168932 00000 н. 0000169084 00000 н. 0000169236 00000 н. 0000169387 00000 н. 0000169539 00000 н. 0000169689 00000 н. 0000169842 00000 н. 0000169994 00000 н. 0000170146 00000 п. 0000170297 00000 н. 0000170449 00000 н. 0000170600 00000 н. 0000170750 00000 н. 0000170901 00000 н. 0000171053 00000 н. 0000171205 00000 н. 0000171355 00000 н. 0000171507 00000 н. 0000171658 00000 н. 0000171810 00000 н. 0000171962 00000 н. 0000172114 00000 н. 0000172265 00000 н. 0000172417 00000 н. 0000172569 00000 н. 0000172720 00000 н. 0000172872 00000 н. 0000173024 00000 н. 0000173177 00000 н. 0000173330 00000 н. 0000173481 00000 н. 0000173633 00000 н. 0000173785 00000 н. 0000173937 00000 н. 0000174089 00000 н. 0000174241 00000 н. 0000174392 00000 н. 0000174543 00000 н. 0000174694 00000 н. 0000174846 00000 н. 0000174999 00000 н. 0000175151 00000 н. 0000175302 00000 н. 0000175847 00000 н. 0000176001 00000 п. 0000176535 00000 н. 0000176688 00000 н. 0000177230 00000 н. 0000177384 00000 н. 0000177912 00000 н. 0000178066 00000 н. 0000178221 00000 н. 0000178756 00000 н. 0000178910 00000 н. 0000179427 00000 н. 0000179580 00000 н. 0000180098 00000 н. 0000180252 00000 н. 0000180405 00000 н. 0000180925 00000 н. 0000181079 00000 п. 0000181234 00000 н. 0000181388 00000 н. 0000181541 00000 н. 0000181695 00000 н. 0000181849 00000 н. 0000182003 00000 н. 0000182157 00000 н. 0000182311 00000 н. 0000182465 00000 н. 0000182617 00000 н. 0000182769 00000 н. 0000182923 00000 н. 0000183077 00000 н. 0000183229 00000 н. 0000183382 00000 н. 0000183534 00000 н. 0000183687 00000 н. 0000183841 00000 н. 0000183994 00000 н. 0000184143 00000 н. 0000184296 00000 н. 0000184448 00000 н. 0000184601 00000 н. 0000184755 00000 н. 0000184909 00000 н. 0000185063 00000 н. 0000185216 00000 н. 0000185370 00000 н. 0000185523 00000 н. 0000185675 00000 н. 0000185828 00000 н. 0000185981 00000 н. 0000186135 00000 н. 0000186289 00000 н. 0000186443 00000 н. 0000186597 00000 н. 0000186749 00000 н. 0000186902 00000 н. 0000187054 00000 н. 0000187208 00000 н. 0000187362 00000 н. 0000187515 00000 н. 0000187668 00000 н. 0000187821 00000 н. 0000187973 00000 н. 0000188126 00000 н. 0000188280 00000 н. 0000188432 00000 н. 0000188586 00000 н. 0000188739 00000 н. 0000188893 00000 н. 0000189047 00000 н. 0000189200 00000 н. 0000189352 00000 н. 0000189506 00000 н. 0000189659 00000 н. 0000189811 00000 н. 0000189963 00000 н. 00001 00000 н. 00001 00000 н. 00001
00000 н. 00001 00000 н. 0000190729 00000 н. 0000190882 00000 н. 0000191035 00000 н. 0000191188 00000 н. 0000191341 00000 н. 0000191494 00000 н. 0000191647 00000 н. 0000191800 00000 н. 0000191952 00000 н. 0000192105 00000 н. 0000192257 00000 н. 0000192409 00000 н. 0000192562 00000 н. 0000192715 00000 н. 0000192868 00000 н. 0000193021 00000 н. 0000193174 00000 н. 0000193328 00000 н. 0000193482 00000 н. 0000193636 00000 н. 0000193790 00000 н. 0000193944 00000 н. 0000194098 00000 н. 0000194252 00000 н. 0000194405 00000 н. 0000194557 00000 н. 0000194711 00000 н. 0000194865 00000 н. 0000195017 00000 н. 0000195170 00000 н. 0000195324 00000 н. 0000195478 00000 н. 0000195632 00000 н. 0000195786 00000 н. 0000195940 00000 н. 0000196094 00000 н. 0000196247 00000 н. 0000196401 00000 п. 0000196555 00000 н. 0000196709 00000 н. 0000196860 00000 н. 0000197013 00000 н. 0000197165 00000 н. 0000197319 00000 н. 0000197472 00000 н. 0000197626 00000 н. 0000197778 00000 н. 0000197931 00000 н. 0000198085 00000 н. 0000198237 00000 н. 0000198391 00000 н. 0000198545 00000 н. 0000198698 00000 н. 0000198851 00000 н. 0000199004 00000 н. 0000199157 00000 н. 0000199309 00000 н. 0000199461 00000 п. 0000199614 00000 н. 0000199768 00000 н. 0000199922 00000 н. 0000200074 00000 н. 0000200227 00000 н. 0000200381 00000 п. 0000200535 00000 н. 0000200685 00000 н. 0000200837 00000 н. 0000200991 00000 н. 0000201145 00000 н. 0000201298 00000 н. 0000201452 00000 н. 0000201606 00000 н. 0000201759 00000 н. 0000201912 00000 н. 0000202066 00000 н. 0000202220 00000 н. 0000202374 00000 н. 0000202528 00000 н. 0000202682 00000 н. 0000202836 00000 н. 0000202988 00000 н. 0000203141 00000 н. 0000203295 00000 н. 0000203448 00000 н. 0000203602 00000 н. 0000203756 00000 н. 0000203909 00000 н. 0000204061 00000 н. 0000204215 00000 н. 0000204369 00000 н. 0000204522 00000 н. 0000204675 00000 н. 0000204829 00000 н. 0000204983 00000 н. 0000205136 00000 н. 0000205290 00000 н. 0000205444 00000 н. 0000205597 00000 н. 0000205750 00000 н. 0000205904 00000 н. 0000206058 00000 н. 0000206212 00000 н. 0000206365 00000 н. 0000206519 00000 н. 0000206670 00000 н. 0000206821 00000 н. 0000206973 00000 н. 0000207125 00000 н. 0000207278 00000 н. 0000207807 00000 н. 0000207959 00000 н. 0000208479 00000 н. 0000208629 00000 н. 0000209154 00000 н. 0000209306 00000 н. 0000209823 00000 н. 0000209974 00000 н. 0000210127 00000 н. 0000210280 00000 п. 0000210432 00000 н. 0000210583 00000 п. 0000210735 00000 п. 0000210887 00000 н. 0000211039 00000 н. 0000211191 00000 п. 0000211343 00000 п. 0000211495 00000 н. 0000211647 00000 н. 0000211800 00000 н. 0000211951 00000 п. 0000212103 00000 п. 0000212255 00000 н. 0000212406 00000 н. 0000212557 00000 н. 0000212708 00000 н. 0000212859 00000 н. 0000213011 00000 н. 0000213162 00000 п. 0000213314 00000 н. 0000213467 00000 н. 0000213619 00000 п. 0000213770 00000 н. 0000213922 00000 н. 0000214074 00000 н. 0000214226 00000 п. 0000214378 00000 н. 0000214530 00000 н. 0000214682 00000 н. 0000214833 00000 н. 0000214985 00000 н. 0000215136 00000 н. 0000215289 00000 н. 0000215440 00000 н. 0000215591 00000 н. 0000215743 00000 н. 0000215893 00000 н. 0000216045 00000 н. 0000216195 00000 н. 0000216346 00000 н. 0000216498 00000 н. 0000216648 00000 н. 0000216800 00000 н. 0000216953 00000 н. 0000217102 00000 п. 0000217254 00000 н. 0000217406 00000 н. 0000217557 00000 н. 0000217709 00000 н. 0000217860 00000 н. 0000218012 00000 н. 0000218164 00000 п. 0000218315 00000 н. 0000218467 00000 н. 0000218620 00000 н. 0000218771 00000 п. 0000218921 00000 н. 0000219072 00000 н. 0000219224 00000 н. 0000219376 00000 п. 0000219528 00000 н. 0000219680 00000 н. 0000219831 00000 н. 0000219983 00000 п. 0000220135 00000 н. 0000220286 00000 н. 0000220438 00000 н. 0000220589 00000 н. 0000220741 00000 н. 0000220893 00000 н. 0000221044 00000 н. 0000221195 00000 н. 0000221346 00000 н. 0000221498 00000 н. 0000221649 00000 н. 0000221800 00000 н. 0000221953 00000 н. 0000222104 00000 п. 0000222255 00000 н. 0000222407 00000 н. 0000222558 00000 н. 0000222710 00000 н. 0000222861 00000 н. 0000223013 00000 н. 0000223165 00000 н. 0000223317 00000 н. 0000223469 00000 н. 0000223622 00000 н. 0000223774 00000 н. 0000223926 00000 н. 0000224078 00000 н. 0000224230 00000 н. 0000224382 00000 н. 0000224533 00000 н. 0000224682 00000 н. 0000224834 00000 н. 0000224984 00000 п. 0000225136 00000 н. 0000225289 00000 н. 0000225441 00000 п. 0000225593 00000 н. 0000225743 00000 н. 0000225895 00000 н. 0000226045 00000 н. 0000226197 00000 н. 0000226348 00000 п. 0000226500 00000 н. 0000226650 00000 н. 0000226802 00000 н. 0000226955 00000 н. 0000227105 00000 н. 0000227257 00000 н. 0000227408 00000 н. 0000227558 00000 н. 0000227709 00000 н. 0000227860 00000 н. 0000228011 00000 н. 0000228162 00000 н. 0000228312 00000 н. 0000228464 00000 н. 0000228617 00000 н. 0000228769 00000 н. 0000228918 00000 н. 0000229070 00000 н. 0000229222 00000 н. 0000229374 00000 н. 0000229525 00000 н. 0000229677 00000 н. 0000229829 00000 н. 0000229981 00000 н. 0000230133 00000 п. 0000230286 00000 н. 0000230439 00000 п. 0000230591 00000 п. 0000230741 00000 п. 0000230892 00000 н. 0000231043 00000 н. 0000231195 00000 н. 0000231347 00000 н. 0000231499 00000 н. 0000231650 00000 н. 0000231802 00000 н. 0000231954 00000 н. 0000232107 00000 н. 0000232258 00000 н. 0000232410 00000 н. 0000232562 00000 н. 0000232714 00000 н. 0000232866 00000 н. 0000233017 00000 н. 0000233169 00000 н. 0000233320 00000 н. 0000233472 00000 н. 0000233623 00000 п. 0000233776 00000 н. 0000233928 00000 н. 0000234080 00000 п. 0000234232 00000 н. 0000234384 00000 п. 0000234536 00000 н. 0000234688 00000 н. 0000234840 00000 н. 0000234991 00000 н. 0000235143 00000 п. 0000235296 00000 п. 0000235449 00000 н. 0000235602 00000 п. 0000235755 00000 н. 0000235908 00000 н. 0000236061 00000 н. 0000236214 00000 н. 0000236364 00000 н. 0000236517 00000 н. 0000236670 00000 н. 0000236823 00000 п 0000236976 00000 н. 0000237129 00000 н. 0000237282 00000 н. 0000237434 00000 н. 0000237586 00000 п. 0000237739 00000 н. 0000237892 00000 н. 0000238045 00000 н. 0000238197 00000 н. 0000238350 00000 н. 0000238503 00000 н. 0000238656 00000 н. 0000238808 00000 н. 0000238960 00000 н. 0000239113 00000 н. 0000239266 00000 н. 0000239419 00000 п. 0000239572 00000 н. 0000239725 00000 н. 0000239878 00000 н. 0000240030 00000 н. 0000240183 00000 п. 0000240334 00000 п. 0000240487 00000 н. 0000240640 00000 п. 0000240793 00000 п. 0000240946 00000 н. 0000241099 00000 н. 0000241252 00000 н. 0000241695 00000 н. 0000241743 00000 н. 0000246075 00000 н. 0000246507 00000 н. 0000246555 00000 н. 0000247084 00000 н. 0000247292 00000 н. 0000247521 00000 н. 0000247750 00000 н. 0000247958 00000 н. 0000248175 00000 н. 0000248401 00000 н. 0000248609 00000 н. 0000248817 00000 н. 0000249025 00000 н. 0000249233 00000 н. 0000249488 00000 н. 0000249535 00000 н. 0000249885 00000 н. 0000250093 00000 н. 0000250301 00000 п. 0000250509 00000 н. 0000251526 00000 н. 0000252067 00000 н. 0000252115 00000 н. 0000252835 00000 н. 0000254459 00000 н. 0000255251 00000 н. 0000255299 00000 н. 0000256007 00000 н. 0000256202 00000 н. 0000256249 00000 н. 0000256494 00000 н. 0000257136 00000 н. 0000257184 00000 н. 0000257629 00000 н. 0000257858 00000 н. 0000257930 00000 н. 0000258170 00000 н. 0000258300 00000 н. 0000258434 00000 н. 0000258581 00000 н. 0000258746 00000 н. 0000259077 00000 н. 0000259228 00000 н. 0000259371 00000 н. 0000259514 00000 н. 0000015636 00000 п. трейлер ] / Назад 347018 >> startxref 0 %% EOF 922 0 объект > поток h UKh \ UϝǙiI5) Hҋ.iEānBppӞtj (‘B + – .DB4HTOZf1h`Cq _; \Оценка системы биопсии NeoNavia® в подмышечных лимфатических узлах – полный текст
Определение статуса подмышечных узлов во время диагностики имеет первостепенное значение для оптимальной постановки диагноза и планирования лечения. для пациентов с клинически и рентгенологически отрицательными подмышечными впадинами. 25% -43% пациентов с раком молочной железы имеют подозрительные с радиологической точки зрения подмышечные лимфатические узлы во время постановки диагноза. У этих пациентов перед операцией проводится отбор образцов подозрительной иглы под контролем УЗИ. показана подмышечная лимфатическая ткань.
Это может рационализировать уход за пациентами, выявляя пациентов с метастазами в подмышечные впадины с помощью минимально инвазивного вмешательства. Этим пациентам можно посоветовать перейти непосредственно к окончательной подмышечной хирургии в форме диссекции подмышечных лимфатических узлов (ALND), а не биопсии сторожевого узла (SLNB), тем самым пропуская потенциально ненужную хирургическую процедуру. Пациенты с отрицательным подмышечным статусом могут перейти к SLNB для окончательного определения узлового статуса.Кроме того, в парадигме неоадъювантного лечения подтверждение гистопатологического поражения лимфатических узлов с помощью игольной биопсии под контролем УЗИ позволяет принять решение о неоадъювантной химиотерапии без необходимости хирургического вмешательства.
Основная задача при выполнении CNB (Core Needle Biopsy) подмышечной впадины – избежать повреждения крупных сосудов и нервов. Технические, операторские и процедурные требования, которые снижают риски при взятии проб CNB из подмышечной впадины, описаны в литературе.Предполагается, что оператор должен полностью осознавать подробную анатомию, включая сосуды и нервы в подмышечной впадине, иметь хорошую зрительно-моторную координацию, а также иметь опыт проведения вмешательств под контролем УЗИ. Сообщается, что правильное положение пациента очень важно. Цветное допплеровское ультразвуковое исследование должно использоваться для оценки местоположения крупных сосудов относительно предполагаемого пути биопсии и во избежание взятия проб сосудистого компонента узла. Сообщается, что безупречное ведение и визуализация кончика иглы в любое время имеют важное значение.Предполагается, что использование устройства для биопсии с контролируемым действием иглы является более безопасным. Отсутствие стрельбы дает оператору больший контроль над окончательной установкой кончика иглы.
Из-за сложности процедуры в опубликованных исследованиях может быть ошибка включения. В одной серии пациентов с узлами, примыкающими к сосуду или очень глубокими и труднодоступными, не просили участвовать в исследовании и, следовательно, не подвергали CNB. В другом исследовании FNA (Fine Needle Aspiration) выполнялась вместо CNB, когда лимфатические узлы находились в непосредственной близости от сосудов.Недавнее исследование в Германии показало, что только 79% центров груди (41 из 52) выполняют биопсию подмышечной впадины (данные в файле), а неофициальные данные свидетельствуют о том, что
Frontiers | Глубокое обучение и радиомика для прогнозирования метастазов рака груди в подмышечные лимфатические узлы с использованием ультразвуковых изображений: не забывайте перитуморальную область
Введение
Рак груди – ведущее злокачественное новообразование у женщин (1). Статус метастазов в подмышечные лимфатические узлы (ALN) является одним из наиболее важных факторов при принятии решения о лечении рака груди (2).Традиционно статус узлов оценивался хирургическими методами, такими как биопсия сторожевого лимфатического узла (SLNB) и диссекция подмышечных лимфатических узлов (ALND) (3). Согласно руководству Американского общества клинической онкологии, SLNB имеет высокую общую точность в диапазоне от 93 до 97,6% с относительно низким уровнем ложноотрицательных результатов (FNR) в диапазоне от 4,6 до 16,7% при обнаружении подмышечных метастазов (4). Однако эти хирургические подходы были сочтены противоречивыми из-за инвазивности, потенциальных осложнений и возможного избыточного лечения (3–6).
Ультразвук – широко используемый инструмент для оценки рака груди, поскольку он неинвазивен, не требует облучения, работает в режиме реального времени и хорошо переносится женщинами. Предыдущие исследования показали, что ультразвуковое исследование подмышечных впадин (УЗИ) может предоставить полезную информацию, касающуюся статуса ALN при раке груди (7). Однако только AUS имеет умеренную чувствительность и не может быть надежным предиктором метастазов в лимфоузлы (7, 8). Недавно подходы машинного обучения, основанные на визуализации, показали себя многообещающими в диагностике рака.Существует два самых популярных подхода к машинному обучению: радиомический анализ и сверточные нейронные сети (CNN). Радиомический анализ основан на конвейере, включающем извлечение множества созданных вручную функций изображений с последующим выбором функций и классификацией на основе машинного обучения. Созданные вручную радиомические элементы, извлеченные из области опухоли груди, были продемонстрированы как прогностические при метастазировании ALN с FNR в диапазоне от 13,9 до 25% (9, 10). Однако функции, созданные вручную, ограничены текущими знаниями в области медицинской визуализации, что может ограничить возможности прогнозной модели.Глубокое обучение улучшает этот созданный вручную конвейер, автоматически изучая отличительные особенности прямо из изображений. Недавние исследования показали, что подходы, основанные на глубоких CNN, могут обеспечить самые современные характеристики в обнаружении поражений и диагностике рака (11–13). Насколько нам известно, ни одно исследование не оценивало CNN на основе УЗИ груди для прогнозирования статуса ALN для опухоли груди.
Большинство исследований было сосредоточено на поиске возможностей визуализации внутри опухоли, в то время как окружающие ткани игнорировались.Предыдущие данные показали, что перитуморальная область – паренхима, прилегающая к опухоли, непосредственно окружающая массу опухоли – может дать ценную информацию, связанную с исходом (14–16). Два недавних исследования продемонстрировали, что созданные вручную функции визуализации перитуморальной области на МРТ с динамическим контрастом (DCE-MRI) связаны с метастазами в сторожевые лимфатические узлы (9) и патологическим полным ответом на неоадъювантную химиотерапию (17) при раке груди. Здесь мы предполагаем, что глубокая CNN, построенная на основе внутри- и перитуморальных областей в ультразвуковом исследовании груди, может предоставить важную информацию для прогнозирования статуса ALN.Мы заинтересованы в сравнении производительности глубоких CNN и радиомических моделей. Кроме того, рак молочной железы можно разделить на разные молекулярные подтипы с различным прогнозом и по-разному реагировать на специфические методы лечения (18). Поэтому мы дополнительно оценили, могут ли глубокие CNN или радиомические модели, сочетающие в себе функции визуализации и молекулярные подтипы, повысить точность.
В этом исследовании, основанном на гипотезах, мы впервые разработали глубокие CNN и радиомические модели на основе внутриопухолевых, перитуморальных и комбинированных областей на ультразвуковых изображениях молочной железы для прогнозирования метастазов ALN.Затем мы стремились выяснить, как работают глубокие CNN в каждом регионе по сравнению с радиомическими моделями.
Материалы и методы
Исследуемая популяция
Исследование было одобрено этическим комитетом больницы Шэньчжэня Пекинского университета (PUSH). Информированное согласие было получено от всех пациентов этическим комитетом PUSH. В базах данных патологии и радиологии в PUSH был проведен ретроспективный поиск для набора пациенток с раком груди в период с января 2016 года по декабрь 2018 года.Критериями включения были пациенты (1) с гистологически подтвержденным первичным раком молочной железы, (2) с ультразвуковыми изображениями молочной железы перед лечением, (3) с известным статусом метастазов ALN, определенным окончательной гистопатологией, (4) с известными молекулярными подтипами и (5) без неоадъювантной химиотерапии до SLNB или ALND. Правила исключения заключались в том, что пациенты (1) с очень небольшой областью интереса на ультразвуковых изображениях (<100 пикселей) и (2) без SLNB или ALND. Наконец, в это исследование были включены 479 пациентов с 479 опухолями груди (136 положительных и 343 отрицательных ALN).Эта когорта была случайным образом разделена на обучающую когорту из 359 пациентов и тестируемую когорту из 120 пациентов в соотношении 3: 1. Путь набора пациентов показан на рисунке S1.
Исходные клинические и гистопатологические данные были получены из медицинских карт пациента, включая возраст, гистологический класс, результаты иммуногистохимии (IHC) и статус ALN (положительный или отрицательный). Согласно Международному экспертному консенсусу в Санкт-Галлене 2017 года, каждый пациент был классифицирован на один из четырех молекулярных подтипов: положительный по рецептору-2 эпидермального фактора роста человека (HER2), тройной отрицательный, люминальный A и люминальный B (18).Статус HER2, ER, рецепторов прогестерона (PR) и Ki-67 оценивали с помощью IHC. По результатам IHC можно определить подтип.
Получение ультразвукового изображения
Ультразвуковые исследования молочных желез были выполнены радиологами в нашем центре с использованием ультразвуковой системы Hitachi Ascendus, оснащенной датчиками с линейной решеткой 13–3 МГц. Обследования и оценки проводились в соответствии с 5-м изданием Системы отчетов и данных визуализации молочной железы (BI-RADS), представленной Американским колледжем радиологии (ACR) (19).Параметры задавались следующими: глубина 4–5 см; усиление яркости 10–25 дБ; динамический диапазон 70 дБ; частота кадров, 26 кадров в секунду . Пациенты располагались на спине или на боку. Поле зрения было установлено так, чтобы грудная мышца находилась в самом глубоком аспекте изображения. Фокальная зона была отрегулирована по центру поражения. Ультразвуковые изображения были получены и задокументированы в Системе архивации изображений и связи (PACS). Для каждого поражения пять изображений были выбраны из PACS рентгенологом груди (XL с 5-летним опытом работы в радиологии груди) и использованы в нашем исследовании по следующей схеме: (1) изображение вдоль самой длинной оси поражения.(2) изображение, ортогональное первому изображению. (3) три изображения под другими углами, где поражение было четко представлено. Эти пять изображений вместе представляли ультразвуковые особенности трехмерного поражения под разными углами зрения. Для всех 479 пациентов мы наконец получили в общей сложности 2395 изображений, включая 1715 изображений (343 пациента) в обучающей когорте и 680 изображений (136 пациентов) в тестовой когорте.
Обозначение рентабельности инвестиций
Область опухоли на каждом ультразвуковом изображении была очерчена вручную с помощью программного обеспечения ITK-SNAP (http: // www.itksnap.org) одним радиологом (XL), который не знал клинических и гистопатологических данных пациентов. Второй радиолог молочной железы (DS с 12-летним опытом работы в радиологии молочной железы) рассмотрел все очертания. Любые разногласия между двумя оценщиками разрешались путем обсуждения и консенсуса. Перитуморальные области были получены путем расширения очерченного контура опухоли примерно на 5 мм на основе стандартной операции морфологического расширения с использованием собственной программы, реализованной в Matlab 2016b (MathWorks, Natick, MA).Для каждого ультразвукового среза были окончательно получены три изображения области интереса (ROI): ROI внутри опухоли, ROI вокруг опухоли и объединенная ROI, которая объединила внутриопухолевую и перитуморальную области. Примеры ультразвуковых срезов, наложенных на внутриопухолевые и перитуморальные области интереса для двух пациентов, показаны на рисунке 1.
Рисунок 1 . Примеры ультразвуковых срезов, наложенных на внутриопухолевые области (зеленый) и перитуморальные области (красный) от двух пациентов. (вверху) Пациент с положительным ALN. (Внизу) Пациент с отрицательным ALN.
Глубокое обучение с DenseNet
Deep CNN может автоматически изучать отличительные особенности на основе данных изображения путем наложения нескольких сверточных слоев. Среди различных вариантов CNN плотносвязная сверточная сеть (DenseNet) показала превосходные характеристики классификации, поскольку она усиливает распространение признаков при уменьшении количества параметров (20). Это достигается путем соединения каждого уровня со всеми остальными уровнями с прямой связью с меньшей вычислительной сложностью.Здесь наша модель построена на основе стандарта DenseNet-121 (20). Размер всех изображений области интереса был изменен до 224 × 224. Изображения измененного размера области интереса использовались в качестве входных и преобразовывались через связанные сверточные слои, давая в качестве результатов прогнозирования вектор вероятности класса. Сеть была обучена с нуля с помощью функции кросс-энтропийных потерь и оптимизатора Adam со скоростью обучения 0,0001, размером пакета 16 и весом регуляризации 0,0001. В обучающей группе подходы к увеличению данных, включая случайное вращение, случайный сдвиг и случайное масштабирование, использовались перед процедурой обучения, чтобы избежать возможного переобучения.Сеть была реализована на Keras (https://keras.io/) с библиотекой TensorFlow в качестве бэкэнда (https://www.tensorflow.org/). Архитектура сети CNN только для изображений показана на рисунке 2. Подробности реализации сверточной сети можно найти в таблице S1.
Рисунок 2 . Архитектура глубинной CNN, использованной в нашем исследовании.
Построение прогнозной модели на основе глубокого обучения
Для прогнозирования узлового статуса три модели CNN только для изображений, включая внутриопухолевую CNN, перитуморальную CNN и комбинированную область CNN, были построены с помощью DenseNet на основе изображений области интереса внутри опухоли, изображений области интереса перитума и объединенной области интереса. изображения соответственно.Кроме того, на основе DenseNet были построены три соответствующие молекулярные модели изображений с использованием в качестве входных данных как изображений ROI, так и информации о молекулярных подтипах. В частности, информация о молекулярном подтипе была включена в качестве входных данных для полностью связанных слоев DenseNet, как показано на Рисунке 2.
Извлечение и выбор радиомических признаков
Для каждого ультразвукового среза 104 радиомических элемента были извлечены из каждой из трех областей ROI с помощью набора инструментов с открытым исходным кодом под названием Pyradiomics (https: // pyradiomics.readthedocs.io) (21). Были извлечены три группы элементов, включая элементы формы, элементы интенсивности и элементы текстуры, как показано в Таблице S2. Были извлечены одиннадцать элементов формы, описывающих геометрические характеристики ROI. Было извлечено восемнадцать характеристик интенсивности, описывающих распределение первого порядка интенсивностей ROI. Семьдесят пять признаков текстуры были вычислены для описания паттернов или распределений высокого порядка интенсивностей области интереса с помощью пяти различных методов, включая матрицу совместной встречаемости на уровне серого (GLCM), матрицу длин серий на уровне серого (GLRLM), матрица зоны размера уровня серого (GLSZM), матрица зависимости уровня серого (GLDM) и матрица разности оттенков серого соседства (NGTDM).Подробные определения используемых функций радиомики можно найти в двух статьях (22, 23). При наличии крупногабаритных радиомических элементов выбор функций требуется для уменьшения размеров и предотвращения переобучения. Здесь эффективный алгоритм-оболочка, основанный на машинном обучении, Boruta, использовался для выбора подмножества функций, которые имели отношение к результату прогнозирования (24). Борута итеративно оценивал релевантность признаков, сравнивая важность исходных характеристик с тем, что было достигнуто за счет искусственно добавленных случайных признаков, что давало все релевантные подмножества признаков, которые считались оптимальными для задачи классификации.Здесь мы использовали пакет R Boruta для выбора функций Boruta.
Построение прогнозной модели на основе радиомики
На основе выбранных характеристик радиомики были построены три модели радиомики только для изображений с использованием алгоритма случайного леса (25), основанного на внутриопухолевой области интереса, перитуморальной области интереса и объединенной области интереса, соответственно. Соответственно, три модели молекулярной радиомики изображения также были построены с использованием случайного леса путем интеграции изображений ROI и информации о молекулярных подтипах в качестве входных данных.После тестирования различных настроек количество деревьев всех случайных классификаторов лесов было установлено на 300. В качестве меры важности использовался индекс Джини (26). Пакет R randomForest использовался для случайной классификации лесов.
Статистический анализ
Различие в возрасте, гистологических классах и молекулярных подтипах между обучающими и тестирующими когортами оценивалось с помощью критерия χ 2 или критерия суммы рангов Вилкоксона, где это было необходимо. Все 12 моделей прогнозирования (3 CNN только изображений, 3 модели радиомики только изображений, 3 модели молекулярных CNN изображений и 3 модели молекулярной радиомики изображения) были обучены на обучающей когорте и оценены на когорте тестирования.Поскольку у каждой опухоли было пять ультразвуковых изображений, было пять соответствующих результатов прогноза в виде вероятностей классов. Среди них средняя вероятность была выбрана в качестве окончательного прогноза для каждой опухоли и использовалась для статистического анализа. Эффективность прогнозирования оценивалась по площади под кривой рабочих характеристик приемника (ROC) (AUC), точности (ACC), чувствительности (SEN), специфичности (SPE), положительной прогнозируемой ценности (PPV) и отрицательной прогнозной ценности (NPV). . AUC между двумя моделями статистически сравнивали с использованием теста Делонга (27).Все статистические анализы были выполнены с помощью программного обеспечения R, версия 3.5.1 (https://www.r-project.org/). Все статистические тесты были двусторонними, и p <0,05 указали на значимость.
Результаты
Характеристики пациента и опухоли сведены в Таблицу 1. Не было обнаружено значительных различий в возрасте пациентов, гистологических классах, молекулярных подтипах и статусе ALN между обучающей и тестовой когортами ( p = 0,457–0,844).
Таблица 1 .Сводка характеристик пациентов и опухолей в исследуемой популяции.
Глубинные CNN только для изображений в сравнении с радиомоделями
Прогностическая эффективность трех глубоких CNN только изображений и трех моделей радиомики только изображений в обучающих и тестовых когортах суммирована в таблице 2. Их кривые ROC в когортах обучения и тестирования показаны на рисунке 3 соответственно. Результаты выбора радиомических характеристик можно найти в Таблице S3. Среди всех шести моделей, предназначенных только для изображений, CNN с комбинированной областью продемонстрировала лучшую производительность с самым высоким AUC, равным 0.912 и самая высокая точность 89,3% в когорте тестирования. В когорте тестирования CNN, построенная для каждой области, работала лучше, чем соответствующая модель радиомики, построенная на том же регионе, с точки зрения AUC и точности, но различия AUC между CNN и их соответствующими моделями радиомики не были статистически значимыми (Изображение- только CNN против радиомики: внутриопухолевый: AUC 0,748 против 0,693, p = 0,534; перитуморальный: AUC 0,775 против 0,724, p = 0,531; комбинированная область: AUC 0.912 против 0,886, p = 0,601).
Таблица 2 . Сводная информация о характеристиках моделей CNN только изображений и радиомики только изображений в когортах обучения и тестирования в прогнозировании метастазов ALN рака груди.
Рисунок 3 . Кривые ROC трех глубоких CNN только изображений и трех моделей радиомики только изображений в когортах обучения и тестирования. (A) Кривые ROC для CNN только с изображением в обучающей группе. (B) ROC-кривые CNN только с изображениями в тестируемой когорте. (C) ROC-кривые радиомических моделей только изображений в обучающей когорте. (D) ROC-кривые радиомных моделей только для изображений в тестируемой когорте.
Образно-молекулярные глубокие CNN против радиомических моделей
Характеристики трех молекулярных CNN изображений и трех моделей молекулярной радиомики изображения приведены в таблице 3. Их кривые ROC в обучающих и тестовых когортах показаны на рисунке 4. Из таблиц 2, 3 можно найти, что общая производительность молекулярных моделей изображений была немного выше, чем у их соответствующих моделей только изображений в тестируемой когорте, но между ними не было обнаружено значительных различий AUC.Среди всех 12 прогностических моделей, построенных в нашем исследовании, модель молекулярно-визуальной CNN, построенная на основе комбинированной области, достигла лучших показателей с наивысшим значением AUC 0,933, максимальной точностью 90,3% и максимальным NPV 0,958 в исследуемой когорте . Все визуально-молекулярные CNN достигли более высоких AUC и более высокой точности, чем их соответствующие радиомодели, построенные на основе одной и той же опухолевой области, но не было значительных различий между их AUC (Image-молекулярные CNN против радиомики: внутриопухолевые: AUC 0.794 против 0,706, p = 0,308; Перитуморальный: AUC 0,813 против 0,743, p = 0,334; Комбинированная область: AUC 0,933 против 0,905, p = 0,531).
Таблица 3 . Сводная информация о характеристиках моделей CNN-изображений и молекулярной радиомики изображений в когортах обучения и тестирования в прогнозировании метастазов ALN рака груди.
Рисунок 4 . Кривые ROC трех молекулярно-молекулярных глубоких CNN и трех моделей молекулярной радиомики изображения как в обучающих, так и в тестовых когортах. (A) ROC-кривые образно-молекулярных CNN в обучающей когорте. (B) ROC-кривые визуально-молекулярных CNN в тестируемой когорте. (C) ROC-кривые моделей молекулярной радиомики изображения в обучающей группе. (D) Кривые ROC изображений молекулярных радиомных моделей в тестируемой когорте.
Оценка перитуморальной и внутриопухолевой областей
Прогностическая ценность различных опухолевых областей была оценена путем сравнения моделей, построенных с использованием тех же методов машинного обучения (CNN или радиомика).Было замечено, что для моделей CNN только изображений и радиомических моделей только изображений AUC перитуморальных моделей были немного выше, чем у внутриопухолевых моделей в тестируемой когорте, и их различия AUC не были значительными (перитуморальные только изображения vs Внутриопухолевый: CNN: AUC 0,775 против 0,748, p = 0,746; радиомика: AUC 0,724 против 0,693, p = 0,707). Аналогичные результаты наблюдались для молекулярно-визуальных моделей (визуально-молекулярные перитуморальные и внутриопухолевые: CNN: AUC 0.813 против 0,794, p = 0,806; Радиомика: AUC 0,743 против 0,706, p = 0,647).
Модели CNN только изображений и радиомики только изображений, построенные на основе комбинированной области, достигли более высоких значений AUC, чем их соответствующие модели, построенные на основе внутриопухолевой или перитуморальной области в тестируемой когорте, где различия AUC между ними были значительными (Image- только комбинированная область против [перитуморально, внутриопухолево]: CNN: AUC 0,912 против [0,775, 0,748], [ p = 0.049, p = 0,031]; Радиомика: AUC 0,886 против [0,724, 0,693], [ p = 0,014, p = 0,004]). Модели молекулярных CNN изображений и молекулярных радиомик изображений, построенные на основе комбинированных областей, также достигли более высоких значений AUC. Для визуально-молекулярных моделей разница между AUC комбинированной области CNN и внутриопухолевой CNN или перитуморальной CNN была значительной (Image-молекулярная комбинированная область против [перитуморальной, внутриопухолевой]: CNN: AUC 0,933 против [0,813, 0,794], [ p = 0.048, p = 0,046]; Радиомика: AUC 0,905 против [0,743, 0,706], [ p = 0,006, p = 0,003]).
Перспективная проверка
Для дальнейшей проверки моделей CNN и радиомики мы выполнили валидационное исследование с использованием относительно небольшой предполагаемой когорты. С 18 ноября 2019 года по 12 декабря 2019 года 16 пациентов с раком молочной железы (с 6 положительными узлами и 10 отрицательными узлами) с 80 ультразвуковыми изображениями молочной железы (в каждом из них было 5 изображений, как описано в разделе Получение ультразвуковых изображений), наконец, были зарегистрированы для анализа.Возраст, степень и статус узлов были получены для 16 пациентов и суммированы в таблице 1. Были протестированы все шесть моделей прогнозирования только изображений. Поскольку мы не получили результатов IHC, молекулярные модели изображения не тестировались. Характеристики модели в этой предполагаемой когорте приведены в таблице 4. Кривые ROC всех протестированных моделей показаны на рисунке S2. Мы наблюдали, что CNN, построенный на комбинированной области, достиг наивысшей AUC 0,95 и наивысшей точности 81,3%, где два пациента с положительным узлом и один пациент с отрицательным узлом были неправильно классифицированы.В целом, CNN превзошли радиомические модели; модели прогнозирования, построенные на комбинированной области, превзошли модели, построенные либо на внутриопухолевой области, либо только на перитуморальной области. Результаты соответствовали предыдущим наблюдениям ретроспективной когорты.
Таблица 4 . Сводная информация о характеристиках моделей CNN только для изображений и радиомических моделей только для изображений в предполагаемых когортах при прогнозировании метастазов ALN рака груди.
Обсуждение
Основные результаты этого исследования заключаются в том, что глубокая CNN, построенная путем объединения внутриопухолевых и перитуморальных областей на ультразвуковых изображениях молочной железы, превосходит радиомические модели в прогнозировании метастазов ALN.Хотя подходы машинного обучения на основе изображений продемонстрировали свою полезность при оценке рака груди, было проведено мало исследований по оценке значения внутри- и перитуморальных областей в прогнозировании метастазирования (9), и ни в одном исследовании не изучалось, как глубокие CNN на основе УЗИ груди выполнено по сравнению с радиомоделями. В этом исследовании мы сначала разработали три типа моделей CNN, основанных на внутриопухолевых, перитуморальных и комбинированных областях, соответственно на ультразвуковых изображениях для оценки узловых метастазов, а затем сравнили производительность трех CNN с тремя радиомоделями, построенными на основе тех же самых регионы в прогнозе узлового метастазирования.Кроме того, мы оценили, можно ли получить дополнительную пользу путем интеграции ультразвуковых изображений и информации о молекулярных подтипах в прогностические модели. Обратите внимание, что помимо высокой AUC, высокое значение NPV также важно, поскольку точное определение пациентов с отрицательными лимфатическими узлами [~ 65% у всех пациентов с раком груди (28)] помогает избежать чрезмерного лечения подмышечных впадин и уменьшить связанные с этим серьезные осложнения.
Выявление возможной связи между особенностями УЗИ молочных желез и статусом ALN имеет несомненную клиническую пользу.В клинической практике подмышечная впадина может быть определена клинически путем пальпации или хирургическим путем с помощью SLNB или ALND. Хотя SLNB имеет менее серьезные осложнения по сравнению с ALND, она не является безопасной, и в крупных проспективных исследованиях сообщалось об осложнениях, связанных с SLNB (6). Поскольку пальпация неточная (29), выполняется АУЗИ для получения более релевантной информации. Сообщается, что только AUS имеет чувствительность 39–60%, специфичность 90–96%, PPV 80–91% и NPV 75–83% (6, 30, 31). Это означало, что, несмотря на приемлемую специфичность выше 90%, до операции около 40–60% узловых метастазов не могут быть обнаружены с помощью AUS, и около 20–25% пациентов с отрицательным AUS были оценены как модальные метастазы после операции.В случае подозрительной ALN, AUS отдельно или в сочетании с биопсией иглы под ультразвуковым контролем выполняется для подмышечной стадии, чтобы выбрать пациентов, которым будет полезна ALND. Недавний метаанализ показал, что использование AUS для стратификации пациентов непосредственно для ускорения ALND без SLNB приводит к избыточному лечению у двух третей пациентов (32). Эти данные показали, что только AUS недостаточно точен для подмышечной стадии.
Недавние исследования показали ценность радиомических характеристик первичного поражения в прогнозировании метастазов в лимфатические узлы для различных локализаций рака, например.g., КТ-радиомика при колоректальном раке (33), МРТ / КТ-радиомика при раке мочевого пузыря (34, 35) и раке пищевода (36). Для рака груди в двух недавних исследованиях оценивалась ценность радиомических характеристик, извлеченных из области первичной опухоли при DCE-MRI и диффузионно-взвешенной МРТ (DWI) для прогнозирования метастазов в сторожевые лимфатические узлы, где сообщаемые AUC, чувствительность и специфичность варьируются от 0,805 до 0,869, 0,700–0,778 и 0,747–861 соответственно (9, 10). В нашем исследовании мы построили три модели радиомики только для изображений, используя как пери-, так и внутриопухолевые области в нескольких ультразвуковых срезах для каждого поражения.Модель комбинированной радиомики достигла AUC 0,886, чувствительности 87,5% и специфичности 81,8% на тестируемой когорте, которые были сопоставимы с предыдущими моделями радиомики, построенными с помощью МРТ.
Несмотря на то, что эффективный радиомический анализ является многообещающим, он во многом опирается на созданный вручную конвейер обработки изображений, состоящий из трех тесно связанных этапов: извлечения признаков, выбора признаков и построения модели машинного обучения. Небольшие вариации на каждом этапе могут повлиять на точность и стабильность прогноза (37).Deep CNN улучшает этот конвейер, автоматически изучая функции прогнозирования и выдает вектор вероятности класса в качестве выходных данных. В настоящее время методы обучения на основе CNN достигли уровня диагностической точности при раке кожи (11) и заболеваниях сетчатки (12, 13), которые были недостижимы с помощью радиомических подходов. В отношении рака груди сравнительное исследование (38) показало, что CNN превосходит радиомный анализ с точки зрения значительно более высокой AUC (0,88 против 0,81, p <0.001) для классификации усиливающихся поражений как доброкачественных или злокачественных при МРТ. Другое сравнительное исследование Kooi et al. (39) также продемонстрировали, что CNN превосходит программное обеспечение на основе радиомики в обнаружении маммографических поражений груди. В нашем исследовании все шесть CNN (три только изображения и три изображения-молекулярные) достигли более высоких AUC и точности, чем соответствующие радиомические модели, построенные на тех же участках как в обучающих, так и в тестовых когортах. Обратите внимание, что в наших результатах различия между их AUC (CNN vs.radiomics) не были значительными (DeLong p > 0,05).
Большинство исследований по анализу изображений рака груди было сосредоточено на внутриопухолевой области. Фактические данные продемонстрировали, что визуализация перитуморальных областей может предоставить информацию, связанную с исходом. Несколько исследований продемонстрировали, что паттерны усиления паренхимы, прилегающей к опухоли, на DCE-MRI были связаны с ответом на химиотерапию (14), местным рецидивом (15) и выживаемостью (16) при раке молочной железы. В недавнем исследовании (40) степень перитуморального отека, выявленная при МРТ молочной железы, была независимо связана с рецидивом заболевания.В исследовании Zhou et al. (41) было продемонстрировано, что перитуморальная жесткость, оцененная с помощью ультразвуковой эластографии злокачественных образований молочной железы, была выше, чем у доброкачественных. Исследование 2017 года (17) было первой попыткой выделить радиомические признаки как из внутриопухолевых, так и из перитуморальных областей в ДХЭ-МРТ молочной железы, где эти признаки успешно предсказали полный патологический ответ на неоадъювантную химиотерапию. Более недавнее исследование 2019 года (9) впервые продемонстрировало возможность прогнозирования метастазов в сторожевые лимфатические узлы с использованием внутриопухолевых и перитуморальных радиомических функций в DCE-MRI, достигая AUC 0.806 и чистая приведенная стоимость 82,4% только с радиомическими функциями. Наше исследование показало ценность перитуморальных ультразвуковых характеристик CNN в прогнозировании узловых метастазов с AUC 0,775 и NPV 91,6%. Комбинируя как внутри-, так и перитуморальную области, CNN достигла значительно лучшей AUC 0,912 и NPV 94,4%. FNR модели CNN только для изображений, построенной путем объединения внутри- и перитуморальных областей, достигли 5,9, 9,3 и 10% в наборах данных для обучения, тестирования и проспективных данных соответственно, что превосходило модель радиомики только для изображений с ФНР 14.8, 18,25 и 20% в наборах данных для обучения, тестирования и проспективных данных соответственно. FNR модели CNN были сопоставимы с таковыми SLNB [от 4,6 до 16,7% (4)] и были выше, чем у радиомических моделей [от 13,9 до 25% (9, 10)], о которых сообщалось ранее. Путем интеграции информации о молекулярных подтипах все полученные имиджевые молекулярные модели, CNN или радиомика, достигли более высоких значений AUC и NPV.
Биологический механизм, лежащий в основе особенностей перитуморальной визуализации, и их связь с клиническими исходами остается неясным.Многие исследования рака показали, что биологические изменения в ткани, непосредственно окружающей массу опухоли груди, могут быть потенциальными прогностическими маркерами, такими как перитуморальная лимфоваскулярная инвазия (42, 43), перитуморальная лимфоцитарная инфильтрация (44) и перитуморальный отек (45). В исследовании Zhao et al. (46) было высказано предположение, что индуцированный фактором роста эндотелия сосудов (VEGF) -C / D перитуморальный лимфангиогенез может быть одним из механизмов, приводящих к метастатическому распространению. В исследовании Wu et al.(16) прогностические перитуморальные особенности были связаны с сигнальным путем фактора некроза опухоли (TNF), который участвует в онкогенном ангиогенезе, инвазии и метастазировании (47). Необходимы дальнейшие исследования, чтобы определить, как лежащие в основе биологические изменения отражались в характеристиках визуализации перитуморала.
У нашего исследования есть несколько ограничений. Первым ограничением был ограниченный размер популяции, который мог привести к смещению. В будущем необходимо привлекать большее количество пациентов из большего числа центров для улучшения обработанных моделей, основанных на обучении.Размер популяции предполагаемой когорты особенно мал, что может привести к значительному смещению. В будущем мы будем набирать больше перспективных данных для дальнейшей оценки наших методов в клинической практике. Второе ограничение заключалось в том, что все данные изображения были получены на одном и том же ультразвуковом аппарате. В будущем мы будем оценивать наши модели на более разнородных данных изображения, полученных на разных машинах. Более того, мы построили наши CNN и радиомодели, используя только ультразвуковые изображения и молекулярные подтипы.В будущем мы будем строить более полные модели за счет включения большего количества клинических и патологических данных. Наши будущие исследования также включают изучение биологического механизма, лежащего в основе ассоциации между внутриопухолевыми / перитуморальными визуализационными особенностями и узловыми метастазами. Мы также оценим возможное дополнительное значение УЗИ опухолей по сравнению с AUS при подмышечной стадии.
В заключение, CNN, построенные на опухолевых областях на ультразвуковых изображениях, позволили точно предсказать метастазирование ALN, что позволило достичь более высоких AUC и NPV, чем радиомические модели.Либо CNN, либо радиомные модели, построенные на перитумальных областях, работали немного лучше, чем модели, построенные на внутриопухолевых областях, в то время как объединение как внутри-, так и перитуморальных областей позволило получить значительно лучшие AUC и более высокие NPV. Дальнейшая интеграция информации о молекулярных подтипах в модели CNN или радиомики может немного улучшить производительность.
Заявление о доступности данных
Для достижения повторяемости набор данных этого исследования, включая предварительно обученные модели CNN, данные визуализации предполагаемой когорты, статистический анализ и реализацию Python, был помещен в библиотеку данных Mendeley (https: // data.mendeley.com/datasets/rc32mg38rb/draft?a=2333e5fd-e7b1-4603-b06e-b609d79bab11).
Заявление об этике
Исследования с участием людей были рассмотрены и одобрены этическим комитетом больницы Шэньчжэнь Пекинского университета. Комитет по этике отказался от требования письменного информированного согласия на участие.
Авторские взносы
DS, Z-CL и DL разработали и разработали исследование. XL собрал клинические данные и данные изображений и выполнил предварительную обработку изображений.QS, YZ, LL и KY проанализировали данные изображения и выполнили статистический анализ. QS написал рукопись. Все авторы одобрили окончательную рукопись.
Финансирование
Эта работа была поддержана Национальным фондом естественных наук Китая (№ 61571432) и программой фундаментальных исследований Шэньчжэня (JCYJ20170413162354654).
Конфликт интересов
LL работала в компании Ultimage Lab.
Остальные авторы заявляют, что исследование проводилось в отсутствие каких-либо коммерческих или финансовых отношений, которые могут быть истолкованы как потенциальный конфликт интересов.
Дополнительные материалы
Дополнительные материалы к этой статье можно найти в Интернете по адресу: https://www.frontiersin.org/articles/10.3389/fonc.2020.00053/full#supplementary-material
Список литературы
2. Джулиано А.Е., Коннолли Д.Л., Эдж С.Б., Миттендорф Е.А., Руго Х.С., Солин Л.Дж. и др. Рак груди – основные изменения в восьмом издании руководства по стадированию рака Американского объединенного комитета по раку. Рак J Clin . (2017) 67: 290–303. DOI: 10,3322 / caac.21393
PubMed Аннотация | CrossRef Полный текст | Google Scholar
3. Джулиано А.Е., Хант К.К., Баллман К.В., Бейч П.Д., Витворт П.В., Блюменкранц П.В. и др. Подмышечная диссекция по сравнению с отсутствием подмышечной диссекции у женщин с инвазивным раком груди и метастазами в сторожевые узлы: рандомизированное клиническое испытание. JAMA . (2011) 305: 569–75. DOI: 10.1001 / jama.2011.90
PubMed Аннотация | CrossRef Полный текст | Google Scholar
4. Лайман Г. Х., Темин С., Эдж С. Б., Ньюман Л. А., Тернер Р. Р., Уивер Д. Л. и др.Биопсия сторожевого лимфатического узла у пациентов с раком груди на ранней стадии: обновленное руководство по клинической практике Американского общества клинической онкологии. Дж Клин Онкол . (2014) 32: 1365–83. DOI: 10.1200 / JCO.2013.54.1177
PubMed Аннотация | CrossRef Полный текст | Google Scholar
5. Луччи А., МакКолл Л.М., Бейч П.Д., Витворт П.В., Рейнтген Д.С., Блюменкранц П.В. и др. Хирургические осложнения, связанные с диссекцией сторожевого лимфатического узла (SLND) плюс диссекция подмышечных лимфатических узлов, по сравнению с одним SLND в исследовании группы онкологии Американского колледжа хирургов Z0011. Дж Клин Онкол . (2007) 25: 3657–63. DOI: 10.1200 / JCO.2006.07.4062
PubMed Аннотация | CrossRef Полный текст | Google Scholar
6. Вилке Л.Г., Макколл Л.М., Постхер К.Э., Уитворт П.В., Рейнтген Д.С., Лейтч А.М. и др. Хирургические осложнения, связанные с биопсией сторожевого лимфатического узла: результаты проспективного международного исследования совместной группы. Энн Сург Онкол . (2006) 13: 491–500. DOI: 10.1245 / ASO.2006.05.013
PubMed Аннотация | CrossRef Полный текст | Google Scholar
7.Feng Y, Huang R, He Y, Lu A, Fan Z, Fan T и др. Эффективность физикального обследования, ультразвука и ультразвукового исследования в сочетании с тонкоигольной аспирацией для определения стадии первичного рака молочной железы подмышечной впадины. Лечение рака груди . (2015) 149: 761–5. DOI: 10.1007 / s10549-015-3280-z
PubMed Аннотация | CrossRef Полный текст | Google Scholar
9. Лю Ц., Дин Дж., Шпулер К., Гао Й, Серрано Соса М., Мориарти М. и др. Предоперационное прогнозирование метастазов в сторожевые лимфатические узлы при раке молочной железы по радиомным сигнатурам с динамической МРТ с контрастированием. Дж. Магнитно-резонансная томография . (2019) 49: 131–40. DOI: 10.1002 / jmri.26224
PubMed Аннотация | CrossRef Полный текст | Google Scholar
10. Донг Й, Фэн Ц., Ян В., Лу З., Дэн Ц., Чжан Л. и др. Предоперационное прогнозирование метастазов в сторожевые лимфатические узлы при раке молочной железы на основе радиомики Т2-взвешенного подавления жира и диффузионно-взвешенной МРТ. евро Радиол . (2018) 28: 582–91. DOI: 10.1007 / s00330-017-5005-7
PubMed Аннотация | CrossRef Полный текст | Google Scholar
11.Эстева А., Купрел Б., Новоа Р.А., Ко Дж., Светтер С.М., Блау Х.М. и др. Классификация рака кожи на уровне дерматологов с помощью глубоких нейронных сетей. Природа . (2017) 542: 115. DOI: 10.1038 / природа21056
PubMed Аннотация | CrossRef Полный текст | Google Scholar
12. Кермани Д.С., Гольдбаум М., Цай В., Валентим С.С., Лян Х., Бакстер С.Л. и др. Выявление медицинских диагнозов и излечимых заболеваний с помощью глубокого обучения на основе изображений. Ячейка . (2018) 172: 1122–31. e1129. DOI: 10.1016 / j.cell.2018.02.010
PubMed Аннотация | CrossRef Полный текст | Google Scholar
13. Де Фау Дж., Ледсам Дж. Р., Ромера-Паредес Б., Николов С., Томашев Н., Блэквелл С. и др. Клинически применимое глубокое обучение для диагностики и направления к специалистам при заболеваниях сетчатки. Нат Мед . (2018) 24: 1342. DOI: 10.1038 / s41591-018-0107-6
PubMed Аннотация | CrossRef Полный текст | Google Scholar
14. Хаттангади Дж., Парк С., Ремберт Дж., Клифа С., Хванг Дж., Гиббс Дж. И др.Увеличение стромы груди на МРТ связано с ответом на неоадъювантную химиотерапию. Ам Дж. Рентгенол . (2008) 190: 1630–6. DOI: 10.2214 / AJR.07.2533
PubMed Аннотация | CrossRef Полный текст | Google Scholar
15. Ким С. А., Чо Н, Рю Э. Б., Сео М., Бэ М. С., Чанг Дж. М. и др. Коэффициент усиления фонового паренхиматозного сигнала при предоперационной МРТ: связь с последующим локальным рецидивом у пациентов с протоковой карциномой in situ после операции по сохранению груди. Радиология . (2013) 270: 699–707. DOI: 10.1148 / radiol.13130459
PubMed Аннотация | CrossRef Полный текст | Google Scholar
16. Ву Дж, Ли Б., Сун Х, Цао Дж., Рубин Д.Л., Напел С. и др. Гетерогенные паттерны усиления паренхимы, прилегающей к опухоли, при МРТ связаны с нарушением регуляции сигнальных путей и плохой выживаемостью при раке груди. Радиология . (2017) 285: 401–13. DOI: 10.1148 / radiol.2017162823
PubMed Аннотация | CrossRef Полный текст | Google Scholar
17.Браман Н.М., Этесами М., Прасанна П., Дубчук С., Гилмор Н., Тивари П. и др. Интратуморальная и перитуморальная радиомика для прогнозирования полного патологического ответа на неоадъювантную химиотерапию перед лечением на основе DCE-MRI молочной железы. Рак молочной железы Res . (2017) 19:57. DOI: 10.1186 / s13058-017-0862-1
CrossRef Полный текст | Google Scholar
18. Курильяно Г., Бурштейн Х. Дж. П., Винер Э., Гнант М., Дубский П., Лойбл С. и др. Деэскалация и эскалация лечения рака груди на ранней стадии: St.Галленская международная конференция экспертов по вопросам первичной терапии рака груди на ранних стадиях, 2017 г. Ann Oncol. (2017) 28: 1700–12. DOI: 10.1093 / annonc / mdx308
PubMed Аннотация | CrossRef Полный текст | Google Scholar
19. Sickles EA, D’Orsi CJ, Bassett LW, Appleton CM, Berg WA, Burnside ES. ACR BI-RADS ® Атлас, Система отчетов и данных визуализации молочной железы. Рестон, Вирджиния: Американский колледж радиологии (2013). п. 39–48.
Google Scholar
20.Хуанг Г., Лю З., Ван Дер Маатен Л., Вайнбергер К. Плотно связанные сверточные сети. В: Proceedings of the IEEE Conference on Computer Vision and Pattern Recognition . Гонолулу, Гавайи (2017).
PubMed Аннотация | Google Scholar
21. Ван Гритхуйсен Дж. Дж., Федоров А., Пармар С., Хосни А., Аукойн Н., Нараян В. и др. Система компьютерной радиомики для декодирования рентгенологического фенотипа. Cancer Res . (2017) 77: e104–7. DOI: 10.1158 / 0008-5472.CAN-17-0339
PubMed Аннотация | CrossRef Полный текст | Google Scholar
22.Aerts HJ, Velazquez ER, Leijenaar RT, Parmar C, Grossmann P, Carvalho S и др. Расшифровка фенотипа опухоли с помощью неинвазивной визуализации с использованием подхода количественной радиомики. Нац Коммуна . (2014) 5: 4006. DOI: 10.1038 / ncomms5006
PubMed Аннотация | CrossRef Полный текст | Google Scholar
23. Lambin P, Leijenaar RT, Deist TM, Peerlings J, De Jong EE, Van Timmeren J, et al. Радиомика: мост между медицинской визуализацией и персонализированной медициной. Нат Рев Клин Онкол .(2017) 14: 749. DOI: 10.1038 / nrclinonc.2017.141
PubMed Аннотация | CrossRef Полный текст | Google Scholar
24. Курса М.Б., Рудницкий В.Р. Выбор функций с пакетом Boruta. Программное обеспечение J Stat . (2010) 36: 1–13. DOI: 10.18637 / jss.v036.i11
CrossRef Полный текст | Google Scholar
26. Louppe G, Wehenkel L, Sutera A, Geurts P. Понимание переменных значений в лесах случайных деревьев. Adv Neural Informat Process Syst .(2013) 1: 431–9.
Google Scholar
27. Делонг ER, Делонг DM, Кларк-Пирсон DL. Сравнение площади
Подмышечные лимфатические узлы и рак груди: подключение, диагностика и пр.
Лимфатическая система является одним из основных инструментов организма в борьбе с инфекциями. Эта система содержит лимфатическую жидкость и лимфатические узлы, которые находятся в критических областях тела. Раковые клетки иногда проникают в лимфатическую систему и накапливаются в ней.
Лимфатические узлы отвечают за фильтрацию лимфатической жидкости и обнаруживают химические изменения, которые сигнализируют о наличии инфекции.Когда эти точки фильтрации находятся в подмышечной впадине, врачи называют их подмышечными лимфатическими узлами.
Поскольку подмышечные лимфатические узлы находятся рядом с грудью, они часто являются первым местом, куда распространяется рак груди, если он выходит за пределы ткани груди.
Количество подмышечных лимфатических узлов может варьироваться от человека к человеку, от пяти до более чем 30.
После диагностики рака груди врач часто проверяет, распространились ли раковые клетки на подмышечные лимфатические узлы.Это может помочь подтвердить диагноз и стадию рака.
В этой статье мы объясняем связь между раком груди и подмышечными лимфатическими узлами.
Рак груди обычно распространяется на подмышечные лимфатические узлы раньше, чем в другие места. Учитывая их непосредственную близость к груди, эти лимфатические узлы являются обычным местом распространения рака груди.
Как правило, когда рак распространяется из начальной точки, его становится труднее лечить. Прогноз также ухудшается.
Лечение рака груди часто требует мастэктомии, то есть удаления одной или обеих молочных желез. Альтернативой является лампэктомия, то есть удаление опухоли и окружающей ткани.
Если рак распространился на подмышечные лимфатические узлы, врач может порекомендовать удалить лимфатические узлы во время этой процедуры, чтобы удалить раковые клетки.
Лимфатические узлы отвечают за отток лимфатической жидкости. В результате их удаление может вызвать некоторые побочные эффекты после операции.Одним из побочных эффектов может быть лимфедема руки, которая вызывает хронический отек.
Подмышечные лимфатические узлы часто кажутся маленькими круглыми губками, словно образования под кожей. Они могут быть болезненными на ощупь. Врач выяснит, распространился ли рак на лимфатические узлы, путем медицинского осмотра или ультразвукового исследования.
Врач ощупывает ключицу, шею и подмышки на предмет увеличения лимфатических узлов.
По некоторым оценкам, тестирование выявляет злокачественные лимфатические узлы у одной трети женщин, у которых при физикальном осмотре не обнаруживаются признаки увеличения лимфатических узлов.В результате для большинства людей необходимо проводить дальнейшее тестирование.
У врача есть несколько различных методов диагностики, чтобы определить, распространился ли рак на подмышечные лимфатические узлы.
Биопсия сторожевого узла
Биопсия сторожевого узла включает инъекцию радиоактивного вещества или красителя в грудь. Краситель переместится в одни лимфатические узлы раньше других.
Врач будет использовать визуализацию, чтобы идентифицировать сторожевые лимфатические узлы, которые являются начальными лимфатическими узлами, до которых достигает краситель.
Врач удаляет один или несколько сторожевых узлов и отправляет образец патологу, который специализируется на выявлении типов раковых клеток. Такой подход может помочь человеку избежать побочных эффектов удаления нескольких подмышечных лимфатических узлов.
Подмышечная диссекция
Подмышечная диссекция – это процедура, которая включает удаление большего количества лимфатических узлов под подмышкой.
Врач удаляет область жира, содержащую многие или все лимфатические узлы. Используя этот образец, они затем запросят тестирование, чтобы определить, распространился ли рак за пределы сторожевых лимфатических узлов и степень распространения.
Во время лечения онколог или онколог воздействует на лимфатические узлы, а также на грудь. Радиация помогает удалить оставшиеся раковые клетки.
Стадия
Поделиться на PinterestПо определению того, насколько далеко распространился рак груди, врач может определить его стадию.Стадия рака указывает на степень и распространение болезни. Знание стадии может помочь в формировании прогноза и плана лечения.
Доктора используют систему TNM для определения стадии рака груди.TNM означает опухоль, узлы и метастазы:
- Стадия опухоли определяет размер исходной опухоли.
- Определение стадии метастазирования дает информацию о том, распространился ли рак на другие части тела от места своего возникновения.
- Определение стадии лимфоузла показывает, достиг ли рак груди лимфатических узлов и в каком количестве узлов обнаруживаются признаки раковых клеток.
Постановка лимфоузлов имеет несколько подкатегорий, чтобы предоставить более подробную информацию:
NX: Оценка подмышечных лимфатических узлов невозможна, если, например, человек уже перенес операцию по их удалению.
N0: Рак не распространился на лимфатические узлы. Однако врач может запросить дополнительное обследование, чтобы увидеть, присутствует ли микроскопическое количество раковых клеток в лимфатических узлах. Эти клетки известны как микрометастазы.
N1: Микрометастазы или раковые клетки присутствуют в 1-3 подмышечных лимфатических узлах или узлах внутри груди и показывают очень небольшое количество раковых клеток.
N2: На этой стадии 4–9 подмышечных лимфатических узлов содержат раковые клетки.Врач также использует эту стадию, чтобы указать, что в узлах внутри груди развился рак. Эти узлы известны как внутренние узлы молочной железы.
N3: На этом этапе учитывается широкий спектр результатов, а именно:
Тестирование обнаружило рак в 10 или более подмышечных лимфатических узлах.
- Рак находится в лимфатических узлах под ключицей или ключицей.
- Рак находится во внутренних узлах молочной железы и одном или нескольких подмышечных лимфатических узлах.
- Четыре или более подмышечных лимфатических узла являются злокачественными, а внутренние узлы молочной железы имеют микрометастазы.
- При обследовании над ключицей обнаружены раковые узлы.
Стадия подмышечных лимфатических узлов становится выше, когда рак распространился на большее количество узлов и различных типов узлов. По мере увеличения числа стадий лечение становится более трудным, и прогноз становится менее позитивным.
Здесь вы узнаете, насколько быстро рак груди может распространяться за один год.
Если рак груди распространяется на подмышечные лимфатические узлы, прогноз ухудшается.
Тем не менее, стадия лимфатических узлов – это только одно из соображений, когда врач дает прогноз рака.
Врач также рассмотрит общий размер опухоли, тип имеющихся клеток и распространение рака на другие органы.
Другие факторы могут дополнительно повлиять на прогноз, включая общее состояние здоровья человека и историю болезни.
Q:
Распространяется ли рак груди на лимфатические узлы за пределами подмышек?
A:
Рак груди может распространяться на любые лимфатические узлы. Чаще всего он распространяется сначала на подмышечные лимфатические узлы (в подмышечной впадине), а затем на узлы ключицы (ключицы) или груди (внутренние молочные железы).
Ямини Ранчод, доктор философии, MS Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.
Ультразвук лимфатических узлов более точен у больных раком груди с ожирением – ScienceDaily
Исследование клиники Мэйо, выясняющее, менее эффективны ли ультразвук для выявления рака груди в подмышечных лимфатических узлах у полных женщин, привело к неожиданным результатам. Как показало исследование, жир не заслонял изображения – и ультразвук, показавший отсутствие подозрительных лимфатических узлов, оказался более точным у пациентов с избыточным весом и ожирением, чем у женщин с нормальным индексом массы тела.Это исследование входит в число нескольких исследований Мейо, представленных на ежегодном собрании Американского общества хирургов груди 30 апреля – 4 мая в Лас-Вегасе.
Исследователи изучили 1331 пациента с раком груди, которым делали УЗИ своих подмышечных лимфатических узлов, лимфатических узлов в подмышечных впадинах, чтобы проверить наличие рака перед операцией. Из этих пациентов 36 процентов считались страдающими ожирением с индексом массы тела 30 и более. Индекс массы тела – это формула, в которой для оценки жира в организме используются вес и рост. Из других исследованных женщин 33 процента имели нормальный вес и 31 процент имели избыточный вес, но не страдали ожирением.
Ожирение может изменять лимфатические узлы, в том числе их внешний вид при визуализирующих исследованиях, и усложнять физический осмотр лимфатических узлов подмышек. Исследование Мэйо показало, что более высокая масса тела не загрязняет ультразвуковые исследования подмышечных лимфатических узлов у больных раком с избыточным весом или ожирением, и что их ультразвуковые исследования имеют лучшую специфичность и точность, чем у более худых женщин, а это означает, что, когда УЗИ не выявляет подозрительных лимфатических узлов, это было более вероятно, чтобы быть правильным.
«Я думаю, мы были удивлены этими результатами», – говорит старший автор Тина Хикен, M.D., хирург-онколог в клинике Мэйо. «Это должно быть очень обнадеживающим фактором, независимо от веса пациента, подмышечное УЗИ полезно».
Возможные причины результатов, предполагает доктор Хикен: мягкая жировая ткань может сдавливаться во время ультразвука, и теперь врачи имеют больше опыта в знании того, как могут выглядеть лимфатические узлы у пациентов с избыточным весом и ожирением. По ее словам, у некоторых худых пациентов ультразвуковое исследование может не дать столько информации, потому что лимфатические узлы подмышек могут быть настолько близко к поверхности, что получить хорошие изображения может быть сложно.
Хирурги не полагаются только на УЗИ, чтобы определить, распространился ли рак груди; это один из нескольких источников информации, используемых для лечения.
«Для большинства пациентов с инвазивным раком груди, если ультразвуковое исследование подмышечных впадин дает отрицательный результат, мы выполняем биопсию сигнальных лимфатических узлов во время операции на груди, чтобы убедиться, что рак не распространился. Когда предоперационное ультразвуковое исследование подмышечных впадин показывает подозрительные лимфатические узлы, мы затем сделайте пункционную аспирацию лимфатических узлов.Если это указывает на рак, мы можем обсудить с пациентом другие стратегии, такие как проведение химиотерапии перед операцией », – говорит доктор Хикен.
Запланированы дополнительные исследования, в том числе изучение различных методов УЗИ лимфатических узлов для повышения точности и, возможно, для того, чтобы вообще избежать операции на подмышечных лимфатических узлах у некоторых пациентов с раком груди с небольшими опухолями и отрицательными результатами ультразвукового исследования подмышечных впадин.
История Источник:
Материалы предоставлены клиникой Mayo .Оригинал написан Шэрон Таймер. Примечание. Содержимое можно редактировать по стилю и длине.
.


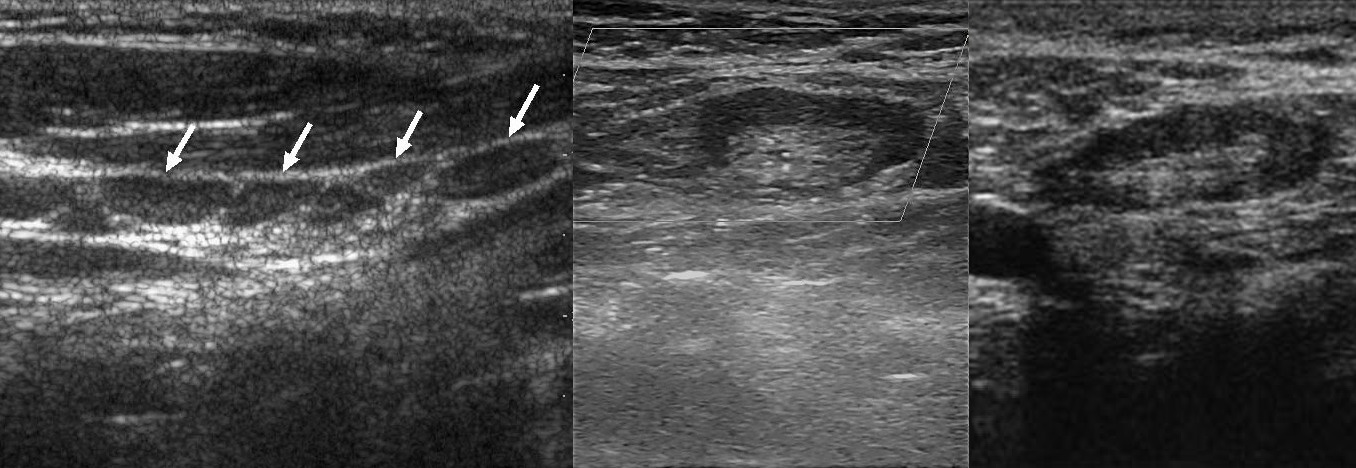
 В большинстве случаев УЗИ проводится лежа на спине, но все зависит от того какую группу лимфоузлов нужно обследовать. Далее врач наносит тот самый гель. Необходим он для удаления лишнего воздуха между кожей и датчиком, что в свою очередь сделает диагностику максимально точной и достоверной. В конце, после обследования, нужно удалить остатки геля с кожи при помощи салфеток или полотенца.
В большинстве случаев УЗИ проводится лежа на спине, но все зависит от того какую группу лимфоузлов нужно обследовать. Далее врач наносит тот самый гель. Необходим он для удаления лишнего воздуха между кожей и датчиком, что в свою очередь сделает диагностику максимально точной и достоверной. В конце, после обследования, нужно удалить остатки геля с кожи при помощи салфеток или полотенца.