причины, симптомы, диагностика, лечение, профилактика
Представляет собой защитную реакцию, возникающую в ответ на проникновение антигенов в дыхательную систему ребенка с дальнейшим развитием реакции сенсибилизации и специфических клинических симптомов.
ПричиныВозникновение приступов аллергического кашля обусловлено влиянием не бактериальных агентов, которые попадают в организм вместе с вдыхаемым воздухом из окружающей среды либо присутствием в организме инфекционных патогенов.
Важным составляющим условием развития аллергии является качество работы иммунной системы и антигенная нагрузка. Все причины, провоцирующие у ребенка развитие аллергического кашля можно условно разделить на несколько групп.
Проникновение в дыхательную систему поллютантов и аллергенов. Ведущим фактором провоцирующим начало приступа считается проникновение в органы дыхания антигенов во время дыхания. В этом случае аллергенами являются растительная пыльца, частички перьев, кожи и шерсти домашних животных, аэрозольные химические вещества, вызывающие развитие респираторных аллергозов.
Поражение дыхательной системы грибковыми. Проникновение в органы дыхания плесневых и дрожжевых грибов либо их спор способствует развитию инфекционно-аллергического воспаления. Возникновение глубоких микозов происходит вследствие некорректной работы иммунной системы ребенка или нарушения санитарно-бытовых норм.
Паразитарные инвазии. При заражении гельминтами либо протозойной инфекцией возникновение кашля отмечается не на фоне проникновения аллергенов в дыхательные пути, а в результате системной аллергизации организма ребенка.
На выраженность заболевания оказывает влияние неспецифические агенты, которые сами не обладая аллергенной активностью, способствуют ее возникновению. К этой группе относится некорректная работа иммунной системы, неблагоприятный семейный аллергический анамнез, хронические заболевания дыхательной системы.
СимптомыПри проникновении в дыхательные пути аллергенов у ребенка отмечается развитие грубого, непродуктивного, приступообразного кашля, который не поддается лечению традиционными методами.
Кроме этого, у ребенка может отмечаться развитие насморка, постоянного чихания и зуда слизистой. Если заболевание характеризуется тяжелым течением, то возможно появление болей в грудной клетке, обусловленных перенапряжением дыхательной мускулатуры.
ДиагностикаПри постановке диагноза особое внимание уделяется жалобам и сбору анамнеза. В зависимости от длительности течения аллергического нарушения подбирается схема лечения.
Для подтверждения диагноза таким больным может быть назначено перкуссия и аускультация органов грудной клетки. Из лабораторно-диагностических методов больному могут быть назначены общий анализ крови, иммунологическое исследование сыворотки крови, исследование мокроты, также может потребоваться исследование кала на яйца глистов, простейшие и гельминты. Из инструментальных методов больному потребуется проведение спирометрии, рентгенографии и компьютерной томографии. В обязательном порядке таким больным для выявления аллергена проводятся аллергопробы.
Терапия аллергического кашля начинается с устранения контакта с аллергеном. Выбор тактики лечения происходит с учетом степени тяжести заболевания. Для устранения симптомов заболевания таким больным назначают противоаллергическую терапию, основанную на приеме антигистаминных средств. Может потребоваться введение ингаляционным способом глюкокортикостероидов и отхаркивающих средств.
ПрофилактикаПрофилактика развития аллергического кашля у детей, основанная на своевременном выявлении и лечении любых заболеваний ЛОР-органов и воспалительных поражений дыхательной системы, а также полном или частичном устранении контакта с аллергенном.
Полезно знать об АЛЛЕРГИИ (allergi)
Что такое аллергия?
Слово «аллергия» заимствовано из греческого языка и означает «другое действие». Таким образом, аллергия – это изменения реакции организма на воздействие обычных веществ, имеющихся в окружающей среде, которые сами по себе являются безопасными. Такие вещества называются аллергенами, и самые обычные из них происходят от домовых клещей, плесневых грибков, шерстистых животных, продуктов питания, лекарств, металлов и пыльцы трав и деревьев.
При контакте больного с аллергеном в его организме начинают вырабатываться особые антитела (IgE). Эти антитела абсорбируются на поверхности различных воспалительных клеток, таких, как тучные клетки и базофильные гранулоциты. Такие клетки находятся, например, в слизистой оболочке дыхательных путей, крови и коже. При возобновлении контакта с тем же самым аллергеном может возникнуть реакция между антителом и аллергеном. В процессе такой реакции образуются химические субстанции, вызывающие такие расстройства, как зуд, заложение носа, кашель и одышка. Наиболее важной химической субстанцией, образующейся в этом процессе, является гистамин. Иногда аллергия на определённое вещество может развиться быстро, а иногда это происходит в течение продолжительного времени.
Кто может страдать аллергией?
Наследственный фактор играет большую роль в развитии аллергии. Если ни один из родителей не страдает сверхчувствительностью или аллергией, то вероятность того, что их ребенок заболеет аллергией, составляет 15%. Если один из родителей является аллергиком, то тогда этот показатель составит 40%. При наличии аллергии у обоих родителей, вероятность заболевания ребенка составит 60-80%. Часто пищевая аллергия у детей проходит с возрастом, но и у взрослых могут развиться новые виды аллергии, поражающие дыхательные пути. Аллергия дыхательных путей редко исчезает полностью, но её интенсивность и симптомы могут заметно варьироваться и, в некоторых случаях, почти не наблюдаться. Кое-кто, тем не менее, и в зрелом возрасте может сильно реагировать как на пыльцу, так и на животных.
Кое-кто, тем не менее, и в зрелом возрасте может сильно реагировать как на пыльцу, так и на животных.
Каковы симптомы аллергии?
Пыльцевая аллергия, прежде всего, ведет к раздражению носа и глаз, но может также являться причиной головной боли, слабости, усталости и снижения концентрации внимания. Многие пыльцевые аллергики жалуются на неприятные ощущения во рту и гортани во время принятия в пищу сырых фруктов и овощей, особенно в пыльцевой сезон. Это происходит потому, что пыльцевые аллергены похожи на протеины, содержащиеся в пище, что ведёт к возникновению перекрёстной реакции.
При острой аллергической реакции может наступить анафилактический шок, то есть опасное для жизни резкое падение кровяного давления. Это может случиться при введении инъекции (вакцины или контрастной жидкости для рентгеноскопии), укусе насекомого (например, осы), принятии медикаментов или продуктов питания. См. также информационные листки об аллергии на металлы и контактной аллергии.
Распространённость
Более чем у 40% населения наблюдаются аллергические реакции в течение жизни. В большинстве случаев речь идёт о слабых симптомах. Более серьёзные аллергические реакции наблюдаются у 10-20% населения. Чаще всего аллергические симптомы появляются уже в детском возрасте, хотя кое-кто получает первые аллергические реакции уже будучи взрослым.
Специалисты на международном уровне сходятся во мнении о том, что в последние десятилетия наблюдался рост случаев заболевания аллергией. Многое говорит о том, что такие факторы стиля жизни, как изменённый рацион питания и нездоровый внутренний климат помещений, могут играть свою роль. В дополнение к этому, следует отметить ослабление микробиологической стимуляции (гигиеническая гипотеза) и изменение состава окружающей нас бактериальной флоры.
Лечение аллергии
Если Вам кажется, что у Вас аллергия, то, несмотря на достаточность профилактических мероприятий при слабых и умеренных симптомах, следует обратиться к врачу. Наибольший эффект будет иметь полное исключение контакта с аллергеном. В случае с продуктами питания это не просто, а при аллергии на пыльцу почти невозможно. Многие вынуждены пользоваться лекарствами против аллергических симптомов.
Наибольший эффект будет иметь полное исключение контакта с аллергеном. В случае с продуктами питания это не просто, а при аллергии на пыльцу почти невозможно. Многие вынуждены пользоваться лекарствами против аллергических симптомов.
Важным является выбор подходящего метода лечения с правильным применением необходимых медикаментов. Первой помощью при аллергических симптомах в носу является применение так называемых местных стероидов, имеющихся в продаже в виде порошка или в ингаляторах. Антигистамины, имеющиеся в виде таблеток, глазных капель и назальных ингаляторов, также являются действенным лекарством с редкими и безопасными побочными эффектами. Как правило, при симптомах, возникающих в нижних дыхательных путях, необходимо применение ингаляционных лекарств. Здесь также центральное место отводится местным стероидам, часто в комбинации с одним или несколькими другими ингаляционными лекарствами. Следует как можно дольше воздерживаться от инъекций кортизона, которые, однако, могут быть актуальны в особых случаях (например, перед сдачей экзамена) или при недостаточной эффективности других видов лечения. Действие кортизоновой инъекции продолжается в течение нескольких недель.
Анафилактический шок может наступать постепенно или внезапно и представлять опасность для жизни. Те немногие больные с настолько ярко выраженной аллергией, что существует опасность анафилактического шока, должны всегда иметь при себе шприц с адреналином. При наступлении шока необходимо тут же произвести инъекцию адреналина и незамедлительно обратиться к врачу.
(Информацию о противоаллергической вакцинации Вы найдёте в отдельном информационном листке).
Как поставить диагноз?
При проведении обследования в период острых аллергических реакций, как, например, при аллергическом рините, результаты будут достаточно типичными для аллергии. Тем не менее, клиническое обследование обычно не даёт ответа на вопрос, является ли реакция результатом аллергии, гиперактивности дыхательных путей, повышенной чувствительности к химическим веществам или чего-то другого.
Ни один из анализов на аллергию является надёжным на 100%. Вполне возможно наличие аллергии при отрицательных результатах анализов и наоборот. Поэтому история болезни пациента имеет наиболее важное значение в диагностике аллергии. Не существует возрастных границ для проведения анализов на аллергию.
Как сдать анализ
При подозрении о наличии аллергии обращайтесь к лечащему врачу. Некоторые врачи сами проводят анализ. В противном случае, Вам будет дано направление к специалисту, в поликлинику или больницу. Принцип свободного выбора больницы в Норвегии даёт возможность выбора на основании полученной информации. На нижеуказанном сайте в Интернете и по бесплатному телефону
Профилактика аллергии
Предполагается, что можно предупредить аллергию, если давать ребенку грудное молоко в течение первых четырёх-шести месяцев жизни. В период беременности не следует курить, а также нельзя подвергать детей воздействию табачного дыма. Следует создать максимально благоприятный внутренний климат помещения.
Аллергическое поражение желудочно-кишечного тракта у ребенка
Аллергическое поражение желудочно-кишечного тракта у ребенка
Вовлечение желудочно-кишечного тракта в аллергический процесс происходит столь часто, что его можно считать обязательным. Да это и не удивительно. Кишечник является очень важным иммунным органом, он буквально пронизан иммунными клетками, местами собирающимися в большие скопления. Кишечник служит входными воротами для проникновения в организм самых различных экзогенных аллергенов (пищевых, химических, лекарственных, паразитарных и др.). В стенке кишок могут наблюдаться фиксированные в них антитела и поступившие различным путем в организм (ингаляционным, подкожным, внутривенным) антигены вызывают иммунологический процесс, в результате чего возникают разнообразные функциональные поражения кишок. Иными словами, кишки могут быть «шоковым» органом, в котором развивается реакция антиген — антитело при сенсибилизации организма парентеральным путем.
Кишечник служит входными воротами для проникновения в организм самых различных экзогенных аллергенов (пищевых, химических, лекарственных, паразитарных и др.). В стенке кишок могут наблюдаться фиксированные в них антитела и поступившие различным путем в организм (ингаляционным, подкожным, внутривенным) антигены вызывают иммунологический процесс, в результате чего возникают разнообразные функциональные поражения кишок. Иными словами, кишки могут быть «шоковым» органом, в котором развивается реакция антиген — антитело при сенсибилизации организма парентеральным путем.
Так, при сывороточной болезни, бронхиальной астме, поллинозе, крапивнице, отеке Квинке, лекарственной аллергии наблюдаются нарушения функций кишок аллергического характера. С другой стороны, воспалительные и атрофические изменения в слизистой оболочке кишок повышают вероятность всасывания пищевых и лекарственных антигенов и благоприятствуют вторичной сенсибилизации организма. При этом может играть роль снижение продукции секреторного IgA, препятствующего в норме проникновению через кишечную стенку экзоантигенов. Аллергическое поражение кишок чаще всего возникает при пищевой и лекарственной аллергии, а также на почве сенсибилизации к аутомикрофлоре.
Аллергические энтеро- и колопатии могут развиваться вторично на почве дисбактериоза, хронических энтеритов, колитов, холециститов за счет сенсибилизации к аутомикрофлоре, тканевым антигенам, а особенно часто к пищевым антигенам и различным пищевым добавкам (консерванты, красители, антибактериальные вещества и др.).
Следовательно, кишечные дисфункции в одних случаях являются следствием и проявлением общего аллергоза, в других — аллергический компонент может быть существенным патогенетическим фактором хронического патологического процесса в органе самой различной этиологии.
На характер складывающегося заболевания влияют, в основном, три условия — возраст ребенка, отдел желудочно-кишечного тракта, который становится главным «плацдармом» для аллергической реакции, и глубина вовлечения слизистой оболочки в патологический процесс. Зависимость от возраста, в целом, можно охарактеризовать так: чем меньше ребенок, тем острее он реагирует на аллерген и тем обширнее площадь вовлечения слизистой оболочки.
Зависимость от возраста, в целом, можно охарактеризовать так: чем меньше ребенок, тем острее он реагирует на аллерген и тем обширнее площадь вовлечения слизистой оболочки.
Проявление аллергического поражения желудочно-кишечного тракта у ребенка.
У ребенка первых месяцев жизни употребление пищевого аллергена может вызвать обильную многократную рвоту и одновременно частый жидкий стул. Это очень напоминает симптомы острого отравления или кишечной инфекции.
В возрасте старше года, особенно после 5-6 лет, симптомы не столь остры и более отчетливо привязаны к определенному «этажу» желудочно-кишечного тракта — желудку, двенадцатиперстной, тонкой или толстой кишке. Одними из первых признаков формирующегося аллергического воспаления могут быть пищевые «капризы».
Более половины больных реагируют на употребление аллергена рвотой. Ее приближение вы заметите по изменению настроения и поведения ребенка: он хнычет, капризничает, отказывается от дальнейшего приема пищи. Рвота возникает во время еды или в пределах часа после нее. Нередко она сопровождается кишечными коликами. Маленький ребенок внезапно начинает пронзительно кричать, сучит ножками. Поглаживая его животик, вы ощутите, как он напряжен. Колики — это проявление своеобразной «моторной бури», вызываемой острой аллергической реакцией. Нередко они многократно повторяются в течение дня и приурочены к определенным часам.
У детей дошкольного и школьного возраста боль не обязательно возникает приступами. Она может быть тупой, продолжительной и не так явно связана с употреблением аллергенной пищи. После трех лет появляется тенденция к более узкой локализации болезненности живота, хотя сам ребенок еще не может показать это место. При вопросе «где у тебя болит?» он обычно кладет руку на пупок.
В некоторых случаях клиническая картина напоминает острый аппендицит, непроходимость кишок, тромбоз мезентериальных сосудов. Коликообразная боль в животе и болезненность при пальпации, повышение температуры тела, рвота, задержка стула или, наоборот, понос, а также тахикардия, падение АД, лейкоцитоз в крови позволяют заподозрить брюшную катастрофу. Однако быстрый эффект от приема антиаллергических средств, наличие общих аллергических симптомов (крапивница, отек Квинке, бронхоспазм, мигрень и др.) и благополучный в большинстве случаев исход помогают поставить правильный диагноз. Алиментарная аллергическая реакция может повторяться у одного и того же больного при приеме непереносимого продукта.
Однако быстрый эффект от приема антиаллергических средств, наличие общих аллергических симптомов (крапивница, отек Квинке, бронхоспазм, мигрень и др.) и благополучный в большинстве случаев исход помогают поставить правильный диагноз. Алиментарная аллергическая реакция может повторяться у одного и того же больного при приеме непереносимого продукта.
У многих матерей вырабатывается полезная привычка рассматривать стул своего ребенка. Основную тревогу у них может вызвать наличие слизи, иногда в значительном количестве, или прожилок крови. Такие отклонения характерны для аллергического воспаления толстой кишки. В дальнейшем на этой основе формируются серьезные хронические заболевания кишечника.
Расстройства стула — обычный признак желудочно-кишечной аллергии. Оно нарушает сложившуюся периодичность походов на горшок или ритм «грязный-чистый». У казалось бы здорового ребенка на привычной диете вдруг начинается понос, который через несколько дней сменяется запором. Такие «срывы» со временем принимают определенную регулярность. Это нарушение даже при относительно хорошем самочувствии ребенка далеко не безобидно. Оно свидетельствует о серьезных и уже далеко зашедших проблемах с кишечником.
Все дело в том, насколько глубоко поражена стенка кишечника или желудка. Если срок заболевания еще короток и аллергическое воспаление захватило только поверхностные слои слизистой оболочки, — это приводит к нарушению процессов переваривания и усвоения пищи. При вовлечении более глубоких слоев возможно утолщение стенки и сужение просвета кишки. Тут уж не миновать тяжелых хронических запоров и мучительных болей в животе. Если такое сужение формируется в верхних отделах желудочно-кишечного тракта, то создаются условия для заброса кислого желудочного сока в пищевод, особенно при длительном нахождении ребенка в горизонтальном положении, например, во время ночного сна. Такие забросы могут вызвать рефлекторный спазм бронхов и приступ удушья. Почти всем современным родителям знаком специальный медицинский термин дисбактериоз. Это не что иное, как нарушение внутрикишечной экологии.
Это не что иное, как нарушение внутрикишечной экологии.
Обычно оно возникает после кишечных инфекций или длительного приема антибиотиков, но и аллергическое воспаление так же закономерно разрушает полноценное состояние естественной микробной флоры. Многие микробы, безвредные в здоровом организме, получают при пищевой аллергии возможность интенсивно размножаться и распространяться из мест своего обычного обитания в стерильные органы, вызывая болезненные процессы.
Аллергия, избирая своим плацдармом желудочно-кишечный тракт, расставляет много хитрых «ловушек», в которые попадаются как родители, так и врачи. Одна из них связана с тем, что все симптомы аллергии точно такие же, как и при других заболеваниях желудка и кишечника. Но это еще не все. Аллергическое воспаление приводит к таким серьезным тканевым нарушениям, что они оформляются в самостоятельные заболевания. Эти болезни (гастрит, гастродуоденит, ферментативная недостаточность, язвенная болезнь и др.) традиционно лечат у гастроэнтеролога.
Но все свое коварство аллергия проявляет у детей, уже страдающих хроническими заболеваниями желудочно-кишечного тракта. Ее скрытая «работа» приводит к тому, что традиционные методы лечения оказываются мало эффективными или, как это ни парадоксально, вызывают ухудшение состояния.
Вот почему все дети с аллергическими заболеваниями, имеющие желудочно-кишечные симптомы, должны проходить углубленное обследование как у аллерголога, так и у гастроэнтеролога.
Как нужно обследовать ребенка?
Специальное аллергологическое исследование с применением кожных проб с соответствующим антигеном, выявление специфических антител в сыворотке крови и сенсибилизации лимфоцитов к тому или иному аллергену позволяют установить истинную природу заболевания.
В кале иногда находят повышенное количество слизи, лейкоцитов, эозинофильных гранулоцитов. Слизистая оболочка кишки при эндоскопии может быть гиперемирована, отечна. При гистоморфо-логическом исследовании выявляют клеточную, преимущественно лимфоцитарную, эозинофильную или плазмоклеточную инфильтрацию, увеличение слизеобразующих бокаловидных клеток, иногда расширение капилляров, отек, геморрагии. В легких случаях биопсия кишок патологии не обнаруживает.
В легких случаях биопсия кишок патологии не обнаруживает.
В период обострения может измениться характер электроколо-графической кривой: учащается ритм сокращений, тонические волны и участки повышения моторной функции чередуются с явлениями спазма и атонии.
Электроколограмма приобретает вид «раздраженной кишки» после приема продукта-аллергена. Рентгенологическое исследование вне периода обострения патологии не выявляет. После провокации продуктом, который, возможно, оказывает аллергизирующее воздействие, усиливается перистальтика желудка и кишок, ускоряется пассаж бария, образуются спастические перетяжки, скапливаются газы.
Дифференцировать аллергические электроколопатии необходимо от инфекционных, паразитарных, опухолевых заболеваний кишок, от острого аппендицита, тромбоза брыжеечных сосудов.
Лечение.
Рекомендуются диета, медикаментозные средства, физические факторы, лекарственные растения, минеральные воды. В зависимости от превалирования клинических симптомов (боль в животе, понос, запор) дифференцируется диета и фармакотерапия.
При запоре первостепенное значение имеет соответствующая диета, содержащая достаточное количество растительной клетчатки и других продуктов, усиливающих перистальтику. Обычно назначают диету № 3 по Певзнеру.
В рацион питания можно включать разнообразные напитки, газированные, в холодном виде; хлеб ржаной или содержащий отруби, хрустящие хлебцы с отрубями; молочнокислые продукты однодневные (кефир, ацидофильное молоко, простокваша), сметану, творог, сливки; сливочное, растительное масло; мясо и рыбу в любом виде; супы в большом количестве овощные и фруктовые, желательно в холодном виде, можно мясные, рыбные.
Крупы и мучные изделия: гречневая, ячневая, перловая, рассыпчатые каши, чечевица. Яйца вкрутую. Овощи и фрукты в большом количестве сырые, особенно морковь, чернослив, квашеная капуста, абрикосы.
Сладкие блюда: в большом количестве мед, компоты, варенье. Закуски и соусы разнообразные.
Закуски и соусы разнообразные.
Исключаются кисели, крепкий чай, какао, шоколад, слизистые супы, протертые каши, сдобное тесто, ограничиваются блюда и напитки в горячем виде.
При поносе пищевые вещества должны минимально раздражать слизистую оболочку кишок. Из диеты исключают все продукты, стимулирующие опорожнение кишок, вводят вещества, уменьшающие перистальтику. Этим требованиям удовлетворяет диета № 4.
При назначении ее больные должны соблюдать постельный режим, пищу принимать 5—6 раз в день небольшими порциями. Химический состав диеты: белка 75 г, жира 50 г, углеводов 250—300 г, 8374—9211 Дж (калорий — 2000—2200). Поваренную соль ограничивают.
В рацион питания можно включать крепкий горячий чай, кофе, какао на воде, отвар из черники, белые сухари, сухое, несдобное печенье; молочные продукты: кефир и простоквашу трехдневную, свежий творог в протертом виде; масло сливочное в небольшом количестве; яйца и яичные блюда в ограниченном количестве; некрепкий куриный бульон, слизистые супы на воде с небольшим количеством масла, рисовый или овсяный отвар.
Мясо можно употреблять в ограниченном количестве в виде паровых котлет, кнелей и фрикаделек, в которые вместо хлеба рекомендуется добавлять рис с протертым чесноком, куры и рыбу нежирных сортов в отварном рубленом виде.
Крупы и мучные блюда: протертая каша на воде, паровой пудинг из протертой крупы.
Сладкое: кисель или желе, можно из сушеных фруктов, сахар и сахаристые вещества в ограниченном количестве.
Из рациона исключают пряности, острые и соленые приправы и блюда, овощи, фрукты, черный хлеб, молоко и свежие кислые молочные продукты, жирные сорта мяса и рыбы, холодные напитки и блюда, сдобное тесто и пироги.
Наряду с указанными общими принципами диетотерапии при составлении пищевого рациона больных необходимо исключить продукты-аллергены. Для этого на основании данных аллергологического анамнеза, кожных проб и серологических реакций выявляют продукты, которые могут быть аллергенами у данного больного. Часто наблюдается поливалентная аллергия, поэтому необходимо, по возможности, полностью прекратить контакт с соответствующими медикаментами, растениями, пылевыми, эпидермальными или другими антигенами.
Часто наблюдается поливалентная аллергия, поэтому необходимо, по возможности, полностью прекратить контакт с соответствующими медикаментами, растениями, пылевыми, эпидермальными или другими антигенами.
Большое значение имеет исключение паразитарной инвазии как аллергизирующего фактора, для чего необходимо исследовать дуоденальное содержимое и кал на простейшие и яйца глист.
Неспецифическую сенсибилизацию проводят с помощью антигистаминных препаратов (димедрол по 0,03—0,05 г, тавегил по 0,01 г 2 раза в день, фенкарол или бикарфен по 0,025 г 3—4 раза в сутки, перитол по 0,04 г или диазолин по 0,05—0,1—0,2 г 1—2 раза в сутки). В более тяжелых случаях можно назначать глюкокортикостероидные препараты внутрь, внутримышечно, внутривенно или ректально.
При сочетании аллергической энтеропатии и аллергического колита целесообразна специфическая микробная гипосенсибилизация восходящими дозами аллергенов кишечной палочки, протея, стрептококка, стафилококка в зависимости от характера выявленной сенсибилизации.
Большое значение имеют седативная и психотерапия, ферментативные препараты (фестал, панзинорм, мексаза, панкреатин, панфермент, холензим и др.), ограничение, как правило, антибиотиков и других антибактериальных средств.
Лечение аллергического ринита
В первую очередь терапия предусматривает проведение комплекса элиминационных мероприятий по устранению контакта с аллергенами. К элиминационным мероприятиям относятся меры по снижению концентрации аэроаллергенов в жилых помещениях за счет регулярной уборки, устранению домашних животных, птиц, тараканов, очагов плесени, пищевых продуктов и лекарственных средств, уменьшению контакта с пыльцевыми аллергенами в период цветения, устранению пассивного курения.
С целью элиминации аллергенов используют промывание носовой полости с различными солевыми растворами. Однако очень важно, чтобы эти препараты не только хорошо вымывали частицы, но и увлажняли слизистую оболочку, оказывали терапевтическое, противоотечное воздействие, а по своим физико-химическим свойствам и составу были близки к назальному секрету человека.
Промывающий раствор обязательно должен быть в компактной упаковке, снабженной распылителем для удобного и быстрого использования.
Для удаления пыльцы ребенку слегка запрокидывают голову и делают по два впрыска в каждую ноздрю. Затем ребенка просят тщательно высморкаться. Процедуру следует повторить 2–4 раза для смягчения и увлажнения слизистой носа.
Препарат для промывания полости носа (например, “Хьюмер” “Аква Марис”, “Ризосин”, “Физиомер”) рекомендуется хранить в аптечке. Родителям можно советовать снабжать им ребенка перед посещением детское учреждение.
Быстрое и своевременное промывание полости носа с помощью противоотечных препаратов приводит к эффективному удалению причинных аллергенов из полости носа, тем самым не позволяя им проникать в организм ребенка и запускать механизм аллергии. В настоящее время подобную элиминационную терапию принято рассматривать как первый этап лечения аллергического ринита.
Фармакотерапия аллергических ринитов направлена на устранение симптомов заболевания, воспаления в слизистой оболочке носа и предупреждения его возникновения необратимых изменений в виде утолщения слизистой оболочки носовых раковин и включает назначение.
С этой целью используются препараты применяемые внутрь, так и топические (местно действующие) препараты следующие лекарственные препараты.
Антигистаминные препараты.
При аллергических реакциях иммунная система объявляет ложную тревогу и на обычные вещества, такие как пыльца растений, домашняя пыль. Получив сигнал различные иммунные клетки выделяют сильные вещества – медиаторы, хранящиеся в специальных гранулах в клетках и в организме развивается бурная реакция и обострение заболевания. Одним из важных медиаторов, который вызывает симптомы аллергии – спазм бронхов, чихание, кашель, слезотечение, зуд, секрецию слюнных и бронхиальных желез – является гистамин. Действие гистамина связано с его влиянием на специфические рецепторы, расположенные на поверхности клеток различных органов и тканей. Так как эти рецепторы широко распространены в организме ( в коже, легких, слизистой желудочно-кишечного тракта), то и действие гистамина проявляется очень быстро и разнообразно. Препятствовать действию гистамина могут препараты, которые блокируют гистаминовые рецепторы, т.е. временно закрывают их и не дают соединиться с ними гистамину. Эти препараты называются антигистаминами. Они блокируют только гистаминовые рецепторы, т.е. действуют селективно, выборочно.
Так как эти рецепторы широко распространены в организме ( в коже, легких, слизистой желудочно-кишечного тракта), то и действие гистамина проявляется очень быстро и разнообразно. Препятствовать действию гистамина могут препараты, которые блокируют гистаминовые рецепторы, т.е. временно закрывают их и не дают соединиться с ними гистамину. Эти препараты называются антигистаминами. Они блокируют только гистаминовые рецепторы, т.е. действуют селективно, выборочно.
В терапии детей предпочтение отдается антигистаминным препаратам второго поколения. Антигистамины применяются для быстрой ликвидации аллергических проявлений при симптоматическом лечении сезонной сенной лихорадки, аллергического ринита и конъюнктивита, атопических дерматитах. “Старые” антигистамины сегодня применяются редко, так как созданы препараты, второго и третьего поколения, которые имеют высокий клинический эффект и редко побочные проявления. У маленьких детей применяют зиртек, кларитин, кетотифен. У детей старшего возраста и подростков – телфаст, кестин, кларитин, симплекс. Местные антигистаминные препараты (вибрацил, левокабастин, азеластин) назначается в виде капель в нос или назального спрея.
Кромоны
В терапии аллергического ринита, как и в случае лечения бронхиальной астмы, применяется профилактическое лечение кромогликатом натрия (кромолин, ломузол, кромоглин). Этот препарат эффективен при лечении легкого и среднетяжелого аллергического ринита. В случае регулярных сезонных обострений препараты кромогликата натрия следует назначать за 1-2 недели до предполагаемого обострения. Эффект при лечении кромогликатами в виде назальных или глазных капель наступает через несколько дней. Курс лечения продолжается от нескольких дней до 2-3 месяцев.
Для больных аллергическим конъюнктивитом, проявляющимся воспалением слизистых оболочек глаза (покраснением, отеком, зудом, слезотечением) кромогликат выпускается в виде глазных капель (Оптикром, Хай-кром).
Антихолинергические препараты
Из лекарственных средств этой группы наиболее широко используется ипратропиум бромид. Он способствует уменьшению отделяемого (ринореи) и отека слизистой оболочки носа.
Он способствует уменьшению отделяемого (ринореи) и отека слизистой оболочки носа.
Назальные кортикостероидные препараты беклометазон (альдецин) и флютиказон (фликсоназе) обладают выраженным противовоспалительным эффектом. Эти лекарственные средства назначают при тяжелом и среднетяжелом течении аллергических ринитов, при отсутствии эффекта от антигистаминные средств и кромонов. В среднем, достаточно месячного курса лечения назальными стероидами. Доза определяется врачом, частота введения – 1-2 раза в день. В случае хронического течения аллергического круглогодичного ринита после курса топических стероидов, целесообразно продолжить лечение назальными кромонами.
Для лечения сочетанной тяжелой бронхиальной астмы и аллергического ринита будет целесообразно использовать одну и ту же группу топических кортикостероидов, например беклометазон в виде дозирующего аэрозоля и в виде назального спрея. Применение назальных стероидов в этом случае приводит не только к восстановлению носового дыхание, но и к более быстрому купированию бронхиальной обструкции. Кроме того, купирование аллергического воспаления в носовой полости оказывает положительное лечебное воздействие на течение аллергического конънктивита. Необходимо учитывать общую дозу назначаемых глюкокортикостероидов.
Деконгестанты – это сосудосуживающие средства для восстановление носового дыхания. Применяют их в виде капель и назальных аэрозолей. Их действие носит исключительно симптоматический характер. Ограничением к использованию препаратов этой группы являются побочные эффекты. Одно из них – развитие, так называемого, “медикаментозного” ринита при длительном применении.
Специфическая иммунотерапия – метод лечения, направленный на снижение чувствительности организма к аллергенам. Проведение этого вида терапии показано пациентам, страдающих аллергическим ринитом, с четко установленными аллергенами, при наличии определенных показаний и отсутствии противопоказаний, определяемых аллергологом.
Пищевая аллергия | Tervisliku toitumise informatsioon
Хотя люди страдают аллергическими заболеваниями с очень давних времен, серьезной проблемой аллергия стала во второй половине XX века. Пищевой аллергией называют неадекватный иммунный ответ на пищу.
Суть и частота возникновения заболевания
Аллергия – реакция гиперчувствительности, которую запускают специфические иммунные механизмы. Аллергией называют клиническое проявление аллергических симптомов.
Аллергены – это вещества, вызывающие аллергическую реакцию. Наиболее распространенными аллергенами являются белки. Реакция на аллерген может быть немедленного типа, и тогда ее относительно легко обнаружить, или замедленного типа, и тогда она может проявиться спустя часы или дни после контакта с аллергеном. Реакцию замедленного типа обнаружить сравнительно сложно.
Почему возникает пищевая аллергия, все еще неясно. Согласно одной теории, причиной является вакцинация младенцев, повышающая активность иммунной системы, но научные исследования этой теории не подтверждают. Другая теория обвиняет ранний отказ от кормления грудью и белки, содержащиеся в смесях для искусственного вскармливания младенцев. Существует еще гигиеническая гипотеза, согласно которой все слишком чисто, и иммунная система «скучает» и «ищет себе занятий».
Аллергия в том или ином возрасте уносит примерно 20% населения, но постоянно болеют аллергией примерно 1–2%. В городе аллергиков больше, чем в деревне. Хотя аллергия может убить человека любого возраста, от пищевой аллергии страдают прежде всего младенцы и дошкольники. Слизистые оболочки пищеварительного канала и дыхательных путей у детей в возрасте до года еще не полностью сформированы и легко пропускают чужеродные белки.
Для возникновения пищевой аллергии очень важна наследственная предрасположенность. Семьи, в которых кто-нибудь из детей или родителей болеют пищевой аллергией, называются семьями группы риска.
Перекрестная аллергия – эффект, при котором аллергены со схожим химическим строением усиливают действие друг друга. На течение пищевой аллергии могут влиять также другие пищевые аллергены, стресс, кислотность желудка и др. факторы.
Удержание пищевой аллергии под контролем
Клиническая картина пищевой аллергии может быть очень разной. Симптомы могут быть от очень слабых до крайне тяжелых, даже заканчивающегося смертью анафилактического шока. Клинические проявления пищевой аллергии возникают прежде всего в дыхательных путях, пищеварительном канале, на коже. Расстройства дыхательных путей проявляются в чихании и кашле; губы, язык и основание языка могут зудеть и опухать. Пищевая аллергия может проявляться и в астматических эпизодах, но не является общей причиной бронхиальной астмы. Кожные проявления выражаются в дерматитах или крапивнице. Основные расстройства пищеварительного канала выражаются в рвоте и диарее. В случае младенцев они вызываются преимущественно аллергией на коровье молоко.
Беременной следует питаться разнообразно, чтобы обеспечить организм всеми необходимыми питательными веществами. В грудное молоко всасываются алкоголь, лекарства, пищевые добавки, консерванты. Поэтому кормящая мать должна быть особенно внимательной в выборе продуктов. Научные доказательства связи между питанием младенца и аллергическими проявлениями противоречивы. В целом все же считается, что грудное молоко может обеспечить некоторую защиту. Исследования показывают, что среди населения с высоким риском раннее знакомство с новыми продуктами уменьшает опасность возникновения атопической астмы и других аллергических заболеваний. Все же неясно, обусловлено это возрастом младенца или тем, что с новыми продуктами его знакомили при одновременном грудном вскармливании, играющем роль защиты от целиакии при знакомстве с глютеном. Найдены также подтверждения тому, что кормление грудным молоком в течение минимум 4 месяцев в сравнении с кормлением смесями на основе коровьего молока отодвигает или уменьшает проявление в раннем детстве атопического дерматита и аллергии на коровье молоко.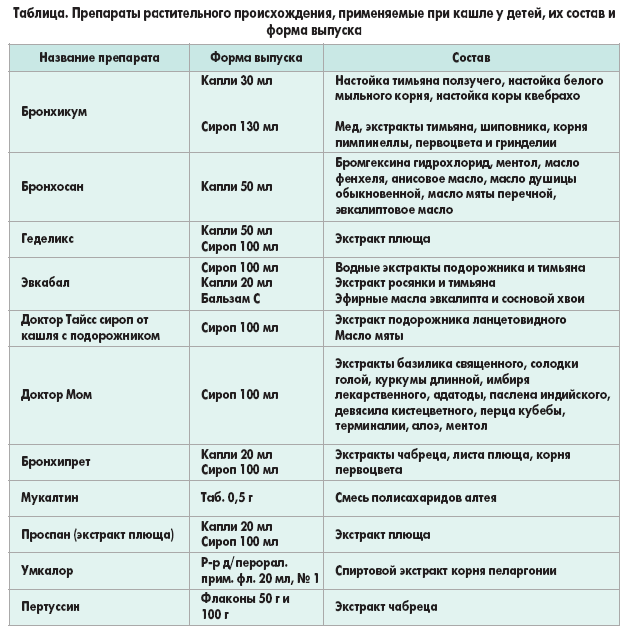 У младенцев аллергию в основном вызывают молоко, яйца, пшеница, ячмень, рис, овес, соя, фасоль, горох, бананы, рыба и говядина. Основными аллергенами для детей дошкольного и школьного возраста являются орехи и миндаль. Вызывать аллергию могут и фрукты (персики, киви, яблоки и др.), и овощи (паприка, томаты, картофель, сельдерей и др.). У взрослых аллергию часто вызывают орехи и миндаль, а также специи (перец, тмин, корица, горчица и др.). Если аллергические проявления возникают до трехлетнего возраста, в большинстве случаев они позже проходят.
У младенцев аллергию в основном вызывают молоко, яйца, пшеница, ячмень, рис, овес, соя, фасоль, горох, бананы, рыба и говядина. Основными аллергенами для детей дошкольного и школьного возраста являются орехи и миндаль. Вызывать аллергию могут и фрукты (персики, киви, яблоки и др.), и овощи (паприка, томаты, картофель, сельдерей и др.). У взрослых аллергию часто вызывают орехи и миндаль, а также специи (перец, тмин, корица, горчица и др.). Если аллергические проявления возникают до трехлетнего возраста, в большинстве случаев они позже проходят.
Аллергия на коровье молоко убивает 0,5–4% детей и обычно проходит в школьном возрасте. В коровьем молоке множество белков, аллергия может быть вызвана одним или несколькими из них. В случае аллергии на коровье молоко нужно найти продукты-заменители. Широко распространены смеси для грудного вскармливания на основе соевого белка, но примерно 25 % детей с аллергией на коровье молоко не переносят и соевый белок. При гидролизации белков коровьего молока до пептидов и аминокислот можно получить заменители коровьего молока. Чем меньше молярная масса продуктов гидролиза, тем более неприятный вкус приобретают смеси. То же действительно в отношении смесей на базе синтетических аминокислот.
В некоторых случаях достаточно нагреть молоко перед употреблением. Это помогает и в том случае, когда аллергию вызывают термолабильные белки. Поскольку химический состав козьего и коровьего молока различен, может помочь и замена коровьего молока козьим. При аллергии на коровье молоко следует избегать всех продуктов питания, содержащих молоко и молочные продукты, например, сливочного масла, творога и мороженого. Во избежание неприятностей следует внимательно изучать указанный на упаковке состав продукта.
Аллергия на куриные яйца обычно начинается в раннем детстве, до второго года жизни, и проходит к наступлению школьного возраста. Большая часть содержащихся в яйце аллергенов действительно находится в белке, но вызывать аллергию могут также и яичный желток, и курятина. Аллергия на куриные яйца у разных людей проявляется с разной силой. Так, некоторые аллергики могут употреблять яйца в вареном виде, а у других сильную аллергию вызывает даже нахождение в помещении, где взбивают яйца.
Аллергия на куриные яйца у разных людей проявляется с разной силой. Так, некоторые аллергики могут употреблять яйца в вареном виде, а у других сильную аллергию вызывает даже нахождение в помещении, где взбивают яйца.
Аллергия на рыбу может означать аллергию на ее употреблении в пищу, очистку и даже запах, выделяющийся при жарке. Самые обычные симптомы – раздражение кожи и расстройства пищеварительного канала (рвота, боль, диарея). Аллергия на рыбу может возникать и как аллергическая реакция всего организма, то есть анафилактический шок. Аллергия на рыбу может быть вызвана и употреблением мяса птицы или свиньи, которых кормили рыбной мукой. Аллергия на рыбу в старшем возрасте не проходит.
Аллергию на фрукты и овощи в общем случае вызывают плоды, не прошедшие тепловую обработку. Варенья, компоты, соки, отваренные и замороженные овощи обычно не вызывают аллергии. Из фруктов чаще всего вызывают аллергию абрикосы, бананы, киви, яблоки, груши, персики, экзотические фрукты (манго, папайя, карамбола). Среди овощей наиболее опасны паприка, брюква, репа, морковь, свекла, лук. Бобовые, особенно соя, также могут вызывать аллергию. Поскольку соевый белок широко применяется в производстве колбасных и кондитерских изделий, люди с аллергией на соевый белок должны быть особенно внимательны. Соевое масло, напротив, аллергии не вызывает.
С ростом потребления орехов и миндаля увеличилось и количество аллергичных к ним людей. Ореховое масло в США даже вызвало множество смертельных случаев.
Аллергия на специи часто является перекрестной с аллергией на цветочную пыльцу и аромат. Среди специй аллергию вызывают карри, имбирь, корица, перец, кориандр, тмин и др.
С давних времен известна аллергия на мед. Мед, помимо аллергенов, содержит цветочную пыльцу.
Аллергия на цветочную пыльцу образует перекрестную аллергию с пищевыми разновидностями, особенно с аллергией на орехи и миндаль (80–90%), а также на фрукты и овощи.
📜 Инструкция по применению Сингуляр® 💊 Состав препарата Сингуляр® ✅ Применение препарата Сингуляр® 📅 Условия хранения Сингуляр® ⏳ Срок годности Сингуляр® Сохраните у себя Поделиться с друзьями Пожалуйста, заполните поля e-mail адресов и убедитесь в их правильности Описание лекарственного препарата Сингуляр® (Singulair®) Основано на официальной инструкции по применению препарата, утверждено компанией-производителем и подготовлено для электронного издания справочника Видаль 2021 года, дата обновления: 2021.01.13 Лекарственная форма
Форма выпуска, упаковка и состав препарата Сингуляр®Таблетки жевательные розового цвета, овальные, двояковыпуклые, с выдавленной надписью “SINGULAIR” на одной стороне и “MSD 711” на другой стороне.
Вспомогательные вещества: маннитол – 161.08 мг, целлюлоза микрокристаллическая – 52.8 мг, гипролоза (гидроксипропилцеллюлоза) – 7.2 мг, железа оксид красный – 0.36 мг, кроскармеллоза натрия – 7.2 мг, ароматизатор вишневый – 3.6 мг, аспартам – 1.2 мг, магния стеарат – 2.4 мг. 7 шт. – блистеры (1) – пачки картонные. Фармакологическое действиеЦистеинил лейкотриены (LTC4, LTD4, LTE4) являются сильными медиаторами воспаления – эйкозаноидами, которые выделяются разными клетками, в т.ч. тучными клетками и эозинофилами. Эти важные проастматические медиаторы связываются с цистеинил лейкотриеновыми рецепторами. Цистеинил лейкотриеновые рецепторы I типа (CysLT1-рецепторы) присутствуют в дыхательных путях человека (в т. Монтелукаст – высокоактивное при приеме внутрь лекарственное средство, которое значительно улучшает показатели воспаления при бронхиальной астме. По данным биохимического и фармакологического анализа монтелукаст с высоким сродством и избирательностью связывается с CysLT1-рецепторами, не взаимодействуя с другими фармакологически важными рецепторами в дыхательных путях (такими как простагландиновые рецепторы, холино- или β-адренорецепторы). Монтелукаст ингибирует физиологическое действие цистеиниловых лейкотриенов LTC4, LTD4, LTE4 путем связывания с CysLT1-рецепторами, не оказывая стимулирующего действия на данные рецепторы. Монтелукаст ингибирует CysLT-рецепторы в дыхательных путях, что подтверждается способностью блокировать развитие бронхоспазма в ответ на вдыхание LTD4 у пациентов с бронхиальной астмой. Дозы 5 мг достаточно для купирования бронхоспазма, индуцированного LTD4. Монтелукаст вызывает бронходилатацию в течение 2 ч после приема внутрь и может дополнять бронходилатацию, вызванную бета2-адреномиметиками. ФармакокинетикаВсасывание После приема внутрь монтелукаст быстро и практически полностью всасывается. Распределение Связывание монтелукаста с белками плазмы крови составляет более 99%. Vd в равновесном состоянии составляет в среднем 8-11 л. Исследования, проведенные на крысах с радиоактивно меченым монтелукастом, указывают на минимальное проникновение через ГЭБ. Кроме того, концентрация меченого монтелукаста через 24 ч после введения была минимальной во всех других тканях. Метаболизм Монтелукаст активно метаболизируется. При применении в терапевтических дозах у взрослых и детей концентрация метаболитов монтелукаста в плазме в равновесном состоянии не определяется. Исследования in vitro с использованием микросом печени человека показали, что в метаболизме монтелукаста участвуют изоферменты системы цитохрома Р450: CYP3А4, 2С8 и 2С9. Согласно результатам исследований, проведенным in vitro на микросомах печени человека, монтелукаст в терапевтической концентрации в плазме крови не ингибирует изоферменты CYP3А4, 2С9, 1А2, 2А6, 2С19 и 2D6. Выведение Плазменный клиренс монтелукаста у здоровых взрослых составляет в среднем 45 мл/мин. После приема внутрь радиоактивно меченого монтелукаста 86% его количества выводится с калом в течение 5 дней и менее 0.2% – с мочой, что подтверждает то, что монтелукаст и его метаболиты выводятся почти исключительно с желчью. T1/2 монтелукаста у молодых здоровых взрослых составляет от 2.7 до 5.5 ч. Фармакокинетика монтелукаста сохраняет практически линейный характер при приеме внутрь в дозах более 50 мг. При приеме монтелукаста в утренние и вечерние часы различий фармакокинетики не наблюдается. При приеме монтелукаста в дозе 10 мг 1 раз/сут наблюдается умеренная (около 14%) кумуляция активного вещества в плазме. Фармакокинетика в особых клинических случаях Фармакокинетика монтелукаста у женщин и мужчин сходная. При однократном приеме внутрь монтелукаста в дозе 10 мг фармакокинетический профиль и биодоступность сходны у пациентов пожилого и молодого возраста. T1/2 монтелукаста из плазмы несколько длиннее у пожилых людей. Коррекция дозы препарата у пациентов пожилого возраста не требуется. Не выявлено различий в клинически значимых фармакокинетических эффектах у пациентов различных рас. У пациентов с печеночной недостаточностью легкой и средней степени тяжести и клиническими проявлениями цирроза печени отмечено замедление метаболизма монтелукаста, сопровождающееся увеличением AUC приблизительно на 41% после однократного приема препарата в дозе 10 мг. Выведение монтелукаста у этих пациентов несколько увеличивается по сравнению со здоровыми субъектами (средний T1/2 – 7.4 ч). Изменения дозы монтелукаста для пациентов с печеночной недостаточностью легкой и средней степени тяжести не требуется. Данных о характере фармакокинетики монтелукаста у пациентов с тяжелой печеночной недостаточностью (более 9 баллов по шкале Чайлд-Пью). Поскольку монтелукаст и его метаболиты не выводятся с мочой, фармакокинетика монтелукаста у пациентов с почечной недостаточностью не оценивалась. Коррекция дозы у этой группы пациентов не требуется. Показания препарата Сингуляр®
Режим дозированияПрепарат принимают внутрь 1 раз/сут независимо от приема пищи. Для лечения бронхиальной астмы препарат Сингуляр® следует принимать вечером. При лечении аллергических ринитов препарат можно принимать в любое время суток по желанию пациента. Пациенты с бронхиальной астмой и аллергическими ринитами должны принимать 1 таблетку препарата Сингуляр® 1 раз/сут вечером. Детям в возрасте от 2 до 5 лет при бронхиальной астме и/или аллергическом рините назначают в дозе 4 мг (1 таб. жевательная)/сут. Общие рекомендации Терапевтическое действие препарата Сингуляр® на показатели, отражающие течение бронхиальной астмы, развивается в течение первого дня. Пациенту следует продолжать принимать Сингуляр® как в период достижения контроля за симптомами бронхиальной астмы, так и в периоды обострения бронхиальной астмы. Для пожилых пациентов, пациентов с почечной недостаточностью, а также пациентов с легкими или среднетяжелыми нарушениями функции печени, а также в зависимости от пола специального подбора дозы не требуется. Назначение препарата Сингуляр® одновременно с другими видами лечения бронхиальной астмы Препарат Сингуляр® можно добавлять к лечению пациента бронходилататорами и ингаляционными ГКС (см. раздел “Лекарственное взаимодействие”). Побочное действиеВ целом, препарат Сингуляр® хорошо переносится. Побочные эффекты обычно бывают легкими и, как правило, не требуют отмены препарата. Общая частота побочных эффектов при лечении препаратом Сингуляр® сопоставима с их частотой при приеме плацебо. Дети в возрасте от 2 до 5 лет с бронхиальной астмой В клинических исследованиях препарата Сингуляр® приняли участие 573 пациента в возрасте от 2 до 5 лет. В 12-недельном плацебо-контролируемом клиническом исследовании единственным нежелательным явлением (НЯ), оцененным как связанное с приемом препарата, наблюдавшимся у >1% пациентов, принимавших препарат Сингуляр®, и чаще, чем в группе пациентов, принимавших плацебо, была жажда. Различия по частоте данного НЯ между двумя группами лечения были статистически незначимыми. В общей сложности, в исследованиях 426 пациентов в возрасте от 2 до 5 лет получали лечение препаратом Сингуляр® в течение как минимум 3 месяцев, 230 – в течение 6 месяцев или более длительно, и 63 пациента – в течение 12 месяцев или более длительно. При более длительном лечении профиль НЯ не изменился. Дети в возрасте от 2 до 14 лет с сезонным аллергическим ринитом В 2-недельном плацебо-контролируемом клиническом исследовании с применением препарата Сингуляр® для лечения сезонного аллергического ринита приняли участие 280 пациентов в возрасте от 2 до 14 лет. Пациенты принимали Сингуляр® 1 раз/сут вечером, в целом препарат хорошо переносился. Профиль безопасности препарата у детей был схожим с профилем безопасности плацебо. В данном клиническом исследовании не были зарегистрированы НЯ, которые бы расценивались как связанные с приемом препарата, наблюдались бы у ≥1% пациентов, принимавших Сингуляр®, и чаще, чем в группе пациентов, принимавших плацебо. Дети в возрасте от 6 до 14 лет с бронхиальной астмой Профиль безопасности препарата у детей был в целом схожим с профилем безопасности у взрослых и сопоставим с профилем безопасности плацебо. В 8-недельном плацебо-контролируемом клиническом исследовании единственным НЯ, оцененным как связанное с приемом препарата, наблюдавшимся у >1% пациентов, принимавших Сингуляр®, и чаще, чем в группе пациентов, принимавших плацебо, была головная боль. В исследованиях по оценке темпа роста профиль безопасности у пациентов данной возрастной группы соответствовал ранее описанному профилю безопасности препарата Сингуляр®. При более длительном лечении (более 6 мес) профиль НЯ не изменился. Взрослые и дети в возрасте 15 лет и старше с бронхиальной астмой В двух 12-недельных плацебо-контролируемых клинических исследованиях с аналогичным дизайном единственными НЯ, оцененными как связанные с приемом препарата, наблюдавшиеся у ≥1% пациентов, принимавших Сингуляр®, и чаще, чем в группе пациентов, принимавших плацебо, были боль в животе и головная боль. Различия по частоте данных НЯ между двумя группами лечения были статистически незначимыми. При более длительном лечении (в течение 2 лет) профиль НЯ не изменился. Взрослые и дети в возрасте 15 лет и старше с сезонным аллергическим ринитом Пациенты принимали Сингуляр® 1 раз/сут утром или вечером, в целом препарат хорошо переносился, профиль безопасности препарата был сходен с профилем безопасности плацебо. В плацебо-контролируемых клинических исследованиях не были зарегистрированы НЯ, которые бы расценивались как связанные с приемом препарата, наблюдались бы у ≥1% пациентов, принимавших Сингуляр®, и чаще, чем в группе пациентов, принимавших плацебо. В 4-недельном плацебо-контролируемом клиническом исследовании профиль безопасности препарата был сходен с таковым в 2-недельных исследованиях. Частота возникновения сонливости при приеме препарат во всех исследованиях была такой же, как при приеме плацебо. Взрослые и дети в возрасте 15 лет и старше с круглогодичным аллергическим ринитом Пациенты принимали Сингуляр® 1 раз/сут утром или вечером, в целом препарат хорошо переносился. Профиль безопасности препарата был сходен с профилем безопасности, наблюдавшимся при лечении пациентов с сезонным аллергическим ринитом и при приеме плацебо. Обобщенный анализ результатов клинических исследований Был проведен обобщенный анализ 41 плацебо-контролируемого клинического исследования (35 исследований с участием пациентов в возрасте 15 лет и старше, 6 исследований с участием пациентов в возрасте от 6 до 14 лет) с использованием утвержденных методов оценки суицидальности. Среди 9929 пациентов, получавших Сингуляр®, и 7780 пациентов, получавших в данных исследованиях плацебо, был выявлен 1 пациент с суицидальной настроенностью в группе пациентов, получавших Сингуляр®. Ни в одной из групп лечения не было совершено ни одного самоубийства, суицидальной попытки или других подготовительных действий, указывавших на суицидальное поведение. Отдельно был проведен обобщенный анализ 46 плацебо-контролируемых клинических исследований (35 исследований с участием пациентов в возрасте 15 лет и старше; 11 исследований с участием пациентов в возрасте от 3 месяцев до 14 лет) для оценки неблагоприятных поведенческих эффектов НПЭ. Среди 11673 пациентов, принимавших в этих исследованиях препарат Сингуляр®, и 8827 пациентов, принимавших плацебо, процент пациентов, имеющих как минимум один НПЭ, составил 2.73% среди пациентов, получавших Сингуляр®, и 2.27% среди пациентов, получавших плацебо; отношение шансов составило 1.12 (95%-доверительный интервал [0.93; 1.36]). Нежелательные явления, о которых сообщалось в период постмаркетингового применения препарата, перечислены в таблице ниже в соответствии с системно-органными классами и специфическими нежелательными явлениями. Категории частоты были оценены на основе соответствующих клинических исследований.
1 Категория частоты: определена для каждой нежелательной реакции в зависимости от частоты, указанной в базе данных клинических исследований: очень часто (≥1/10), часто (от ≥1/100 до <1/10), нечасто (от ≥1/1000 до <1/100), редко (от ≥1/10000 до <1/1000), очень редко (<1/10000). 2 Данное нежелательное явление, которое было отнесено к категории “очень часто” у пациентов, получавших монтелукаст, также было отнесено к категории “очень часто” у пациентов, получавших плацебо в клинических исследованиях. 3 Категория частоты: редко. 4 Данное нежелательное явление, которое было отнесено к категории “часто” у пациентов, получавших монтелукаст, также было отнесено к категории “часто” у пациентов, получавших плацебо в клинических исследованиях. Противопоказания к применению
Применение при беременности и кормлении грудьюПрепарат Сингуляр® следует применять при беременности и в период грудного вскармливания только если ожидаемая польза для матери превышает потенциальный риск для плода или ребенка. Согласно имеющимся опубликованным данным проспективных и ретроспективных когортных исследований применения монтелукаста у женщин во время беременности, у детей которых оценивались тяжелые врожденные пороки развития, не выявлено рисков, связанных с приемом препарата. Доступные исследования имеют методологические ограничения, включая малый объем выборки, в некоторых случаях ретроспективный сбор данных и несопоставимые группы сравнения. Неизвестно, выделяется ли монтелукаст с грудным молоком. Поскольку многие лекарственные препараты выделяются с грудным молоком, необходимо учитывать это при назначении препарата Сингуляр® в период грудного вскармливания. Применение при нарушениях функции печениДля пациентов с легкими или среднетяжелыми нарушениями функции печени специального подбора дозы не требуется. Данных о характере фармакокинетики монтелукаста у пациентов с тяжелой печеночной недостаточностью (более 9 баллов по шкале Чайлд-Пью) нет. Применение при нарушениях функции почекДля пациентов с почечной недостаточностью специального подбора дозы не требуется. Применение у детейПротивопоказно: детский возраст до 2 лет. Применение у пожилых пациентовДля пациентов пожилого возраста специального подбора дозы не требуется. Особые указанияЭффективность препарата Сингуляр® для перорального приема в отношении лечения острых приступов бронхиальной астмы не установлена, поэтому Сингуляр® в таблетках не рекомендуется назначать для лечения острых приступов бронхиальной астмы. Пациентам должны быть даны инструкции всегда иметь при себе препараты экстренной помощи для купирования приступов бронхиальной астмы (ингаляционные бета2-агонисты короткого действия). Не следует прекращать прием препарата Сингуляр® в период обострения астмы и необходимости применения для купирования приступов препаратов экстренной помощи (ингаляционных бета2-агонистов короткого действия). Пациенты с подтвержденной аллергией к ацетилсалициловой кислоте и другим НПВС не должны принимать эти препараты в период лечения препаратом Сингуляр®, поскольку Сингуляр®, улучшая дыхательную функцию у больных аллергической бронхиальной астмой, тем не менее, не может полностью предотвратить вызванную у них НПВС бронхоконстрикцию. Дозу ингаляционных ГКС, применяемых одновременно с препаратом Сингуляр®, можно постепенно снижать под наблюдением врача, однако резкой замены ингаляционных или пероральных ГКС препаратом Сингуляр® проводить нельзя. У пациентов, принимавших Сингуляр®, были описаны психоневрологические нарушения (см. раздел “Побочное действие”). Учитывая, что эти симптомы могли быть вызваны другими факторами, неизвестно, связаны ли они с приемом препарата Сингуляр®. Врачу необходимо обсудить данные побочные эффекты с пациентами и/или их родителями/опекунами. Пациентам и/или их опекунам необходимо объяснить, что в случае появления подобных симптомов необходимо сообщить об этом лечащему врачу. В редких случаях пациенты, получавшие противоастматические препараты, включая антагонисты лейкотриеновых рецепторов, испытывали одно или несколько НЯ из ниже перечисленных: эозинофилию, сыпь, ухудшение легочных симптомов, кардиологические осложнения и/или невропатию, иногда диагностируемую как синдром Чарджа-Стросс, системный эозинофильный васкулит. Сингуляр® таблетки жевательные 4 мг содержит аспартам – источник фенилаланина. Пациенты с фенилкетонурией должны быть проинформированы, что каждая жевательная таблетка 4 мг содержит аспартам в количестве, эквивалентном 0.674 мг фенилаланина. Сингуляр® в форме таблеток жевательных 4 мг не рекомендуется назначать пациентам с фенилкетонурией. Влияние на способность к управлению транспортными средствами и механизмами Данный раздел не применим к препарату Сингуляр® таблетки жевательные 4 мг, поскольку он предназначен для лечения детей от 2 до 5 лет. Таким образом, информация, представленная ниже, относится к действующему веществу препарата монтелукасту. Не ожидается, что прием препарата Сингуляр® будет влиять на способность управлять транспортными средствами и работать с механизмами. Тем не менее, индивидуальные реакции на препарат могут быть различными. Некоторые побочные эффекты (такие как головокружение и сонливость), которые, как сообщалось, очень редко возникали при применении препарата Сингуляр®, могут влиять на способность некоторых пациентов управлять транспортными средствами и работать с механизмами. ПередозировкаСимптомы Симптомов передозировки не наблюдалось в ходе клинических исследований длительного (22 недели) лечения препаратом Сингуляр® взрослых пациентов с бронхиальной астмой в дозах до 200 мг/сут, либо в ходе коротких (около 1 недели) клинических исследований при приеме препарата в дозах до 900 мг/сут. Имели место случаи острой передозировки препарата Сингуляр® (прием не менее 1000 мг/сут) в пострегистрационном периоде и во время клинических исследований у взрослых и детей. Клинические и лабораторные данные свидетельствовали о сопоставимости профилей безопасности препарата Сингуляр® у детей, взрослых и пациентов пожилого возраста. Наиболее частыми симптомами были чувство жажды, сонливость, рвота, психомоторное возбуждение, головная боль и боль в животе. Данные побочные эффекты согласуются с профилем безопасности препарата Сингуляр®. Лечение Нет специфичной информации о лечении передозировки препаратом Сингуляр®. Лечение в случае острой передозировки симптоматическое. Данных об эффективности перитонеального диализа или гемодиализа монтелукаста нет. Лекарственное взаимодействиеСингуляр® можно назначать вместе с другими лекарственными средствами, которые обычно применяют для профилактики и длительного лечения бронхиальной астмы и/или лечения аллергического ринита. Монтелукаст в рекомендуемой терапевтической дозе не оказывал клинически значимого эффекта на фармакокинетику следующих препаратов: теофиллин, преднизон, преднизолон, пероральные контрацептивы (этинилэстрадиол/норэтиндрон 35/1), терфенадин, дигоксин и варфарин. Значение AUC монтелукаста снижается при одновременном приеме фенобарбитала примерно на 40%, но это не требует изменений режима дозирования препарата Сингуляр®. В исследованиях in vitro установлено, что монтелукаст ингибирует изофермент CYP2C8 системы цитохрома Р450, однако при исследовании лекарственного взаимодействия in vivo монтелукаста и росиглитазона (метаболизируется при участии изофермента CYP2C8 системы цитохрома Р450) было показано, что монтелукаст не ингибировал изофермент CYP2C8. Таким образом, не предполагается влияние монтелукаста на CYP2C8-опосредованный метаболизм ряда лекарственных препаратов, в т. Исследования in vitro показали, что монтелукаст является субстратом изоферментов CYP2C8, 2С9 и 3А4. Данные клинического исследования лекарственного взаимодействия в отношении монтелукаста и гемфиброзила (ингибитора как CYP2C8, так и 2С9) демонстрируют, что гемфиброзил повышает эффект системного воздействия монтелукаста в 4.4 раза. Совместный прием итраконазола, мощного ингибитора CYP3A4, вместе с гемфиброзилом и монтелукастом не приводил к дополнительному повышению эффекта системного воздействия монтелукаста. Влияние гемфиброзила на системное воздействие монтелукаста не может считаться клинически значимым на основании данных по безопасности при применении в дозах, превышающих одобренную дозу 10 мг для взрослых пациентов (например, 200 мг/сут для взрослых пациентов в течение 22 недель и до 900 мг/сут для пациентов, принимающих препарат в течение примерно одной недели, не наблюдалось клинически значимых отрицательных эффектов). Таким образом, при совместном приеме с гемфиброзилом коррекция дозы монтелукаста не требуется. По результатам исследований in vitro не предполагается клинически значимого лекарственного взаимодействия с другими известными ингибиторами CYP2C8 (например, с триметопримом). Кроме того, совместный прием монтелукаста с одним только итраконазолом не приводил к существенному повышению эффекта системного воздействия монтелукаста. Комбинированное лечение с бронходилататорами Сингуляр® является обоснованным дополнением к монотерапии бронходилататорами, если последние не обеспечивают адекватного контроля бронхиальной астмы. По достижении терапевтического эффекта от лечения препаратом Сингуляр®, можно начать постепенное снижение дозы бронходилататоров. Комбинированное лечение с ингаляционными ГКС Лечение препаратом Сингуляр® обеспечивает дополнительный терапевтический эффект у пациентов, применяющих ингаляционные ГКС. По достижении стабилизации состояния можно начать постепенное снижение дозы ГКС под наблюдением врача.
Условия хранения препарата Сингуляр®Препарат следует хранить в недоступном для детей, сухом, защищенном от света месте при температуре от 15° до 30°С. Срок годности препарата Сингуляр®Срок годности – 2 года. Не применять по истечении срока годности. Условия реализацииПрепарат отпускается по рецепту. Контакты для обращений
Сохраните у себя Поделиться с друзьями Пожалуйста, заполните поля e-mail адресов и убедитесь в их правильности | ||
Подозреваете, что у вашего нюхающего ребенка сезонная аллергия? Ищите этот знак – Основы здоровья от клиники Кливленда
Температура становится теплее – и многие люди стали постоянно чихать, тереть глаза и сморкаться.
Клиника Кливленда – некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Весна и лето могут принести страдания аллергикам, в том числе и детям.
Может быть, легко распознать собственные симптомы аллергии, но даже самому опытному родителю бывает сложно отличить детскую аллергию от простуды.
Один верный признак того, что у ребенка сезонная аллергия? «Они трет лицо», – говорит врач-аллерголог Сандра Хонг.
«Они трет глаза и нос, – говорит она. «Иногда у детей появляется эта крошечная полоска прямо на носу, потому что они на самом деле надавливают на нее.Так что вы увидите там небольшую складку от всего того, что они потирают нос “.
Дети, страдающие аллергией, могут чувствовать себя очень несчастными, и их симптомы могут мешать им концентрироваться в школе или во время внеклассных занятий.
Большинство детей с сезонной аллергией будут казаться душными и перегруженными. Родители также могут заметить, что их ребенок ест с открытым ртом, потому что они не могут эффективно дышать через нос.Говорит Хонг.
У некоторых детей также есть симптомы астмы, вызывающие одышку и сильный кашель.
Могу ли я давать ребенку лекарства от аллергии?
Безрецептурные препараты, такие как солевые спреи, назальные стероидные спреи и антигистаминные препараты, могут помочь детям, но доктор Хонг рекомендует родителям поговорить со своим педиатром о различных лекарствах и правильной дозировке. Также важно следить за тем, как дети чувствуют себя от аллергии.
«Следите за тем, вызывают ли лекарства сонливость», – предлагает доктор Хонг. «Некоторые жидкости или таблетки могут вызывать сонливость, поэтому убедитесь, что вы принимаете их на ночь или выбираете те, которые немного лучше для вашего ребенка в течение дня, чтобы они не вызывали сонливость.
Если у вашего ребенка все время проявляются симптомы аллергии, доктор Хонг советует проявлять инициативу и обращаться за медицинской помощью, чтобы он мог сосредоточиться на школе, а не на насморке и чихании в течение всего дня.
8 вещей, о которых следует помнить, пытаясь справиться с аллергией вашего ребенка
Если аллергия берет верх над вашим ребенком, следующие пункты могут помочь вам понять процесс и определить наилучший курс действий.
Урок №1: Знай своего противника
Чихание, зуд в носу и горле, зуд в глазах и покраснение обычно сигнализируют об аллергии. Как и при простуде, аллергия вызывает выделения из носа, но они выглядят прозрачными и водянистыми. При простуде слизь более густая, желтого или зеленого цвета.
Урок № 2: Возраст имеет значение
Дети от 3 до 5 лет могут иметь сезонную аллергию. Домашние аллергены, такие как пылевые клещи и перхоть домашних животных, могут поражать детей в возрасте от 1 до 2 лет. Взрослые могут перерасти детскую аллергию или сохраняться на протяжении всей жизни.
Урок № 3: Родители сдают
Дети часто наследуют аллергию от мамы или папы. Загвоздка: у них не всегда бывает аллергия на одни и те же вещи. Вы наследуете способность стать аллергиком, а не специфическую чувствительность к аллергену.
Урок № 4: Обзор безрецептурных лекарств
Лекарства, отпускаемые без рецепта, хорошо справляются с симптомами аллергии у большинства детей. Неседативные антигистаминные препараты длительного действия, такие как лоратадин, фексофенадин и цетиризин (продаются под торговыми марками Claritin®, Allegra® и Zyrtec®), входят в состав детских препаратов. Они хорошо помогают при чихании и зуде, но не устраняют заложенность и дренаж. Назакорт®, назальный спрей, который продается без рецепта, хорошо справляется со всеми четырьмя симптомами.
Антигистаминные глазные капли помогают при зуде, но избегайте применения средств, уменьшающих покраснение. Что касается противоотечных средств, посоветуйтесь с врачом, прежде чем давать их ребенку, потому что они могут вызвать ряд побочных эффектов и серьезных осложнений.
Что касается противоотечных средств, посоветуйтесь с врачом, прежде чем давать их ребенку, потому что они могут вызвать ряд побочных эффектов и серьезных осложнений.
Урок 5: Оттачивайте технику родоразрешения
Даже если ваш ребенок чувствует себя лучше, вы можете продолжать давать ему лекарства от аллергии или назальный спрей в течение всего сезона пыльцы.
Давая ребенку назальный спрей, попробуйте эту технику: введите аппликатор в правую ноздрю, не слишком далеко.Направьте на правый глаз и распылите. Повторите с левой стороны. Правильное распыление поможет улучшить действие лекарства и уменьшить кровотечение из носа, что может быть возможным побочным эффектом.
Урок № 6: Избегание пыльцы
Избегание – лучшее средство от аллергии, но это сложно, когда спусковой крючок колеблется в воздухе. Однако есть способы свести к минимуму воздействие пыльцы на ребенка. Пик пыльцы травы и сорняков имеет тенденцию к пику утром, поэтому по возможности сохраните мероприятия на свежем воздухе для вечера.И пусть ваш ребенок носит солнцезащитные очки, когда он играет на улице, чтобы предотвратить зуд и раздражение глаз.
Внутри вы можете создать зону, свободную от пыльцы, в спальне вашего ребенка. Обязательно держите окна закрытыми, чтобы пыльца не попала внутрь. Еще вы можете использовать HEPA-фильтр для вашего центрального кондиционера или персональный воздушный фильтр в комнате вашего ребенка, чтобы уменьшить количество пыльцы в помещении. А после развлечений на свежем воздухе убедитесь, что ваш ребенок принял душ и вымыл волосы перед сном.
Урок № 7: Иммунотерапия от аллергии (уколы или сублингвальные таблетки) может быть вариантом
Если избегание и лекарства не помогают справиться с симптомами, спросите своего педиатра или аллерголога о иммунотерапии аллергии.Это включает серию еженедельных инъекций в течение нескольких месяцев с последующими поддерживающими инъекциями в течение нескольких лет. Иммунотерапия аллергии может помочь уменьшить тяжесть симптомов.
Иммунотерапия аллергии может помочь уменьшить тяжесть симптомов.
Таблетки сублингвальные – это таблетки, растворяющиеся под языком. Пациенты могут принимать их ежедневно до сезона аллергии и в течение всего периода. Они эффективны, как уколы, и их можно принимать дома при лечении определенных аллергенов.
Урок № 8: Осознайте опасность невылеченной аллергии
Дети с сезонной аллергией также могут болеть астмой.Когда аллергия не контролируется, она может вызвать обострение астмы с кашлем, хрипом и проблемами с дыханием. Как только вы заметите, что у вашего ребенка проблемы с аллергией, сразу же приступайте к их лечению. И как только они выйдут из-под контроля, обратитесь к своему врачу.
Это аллергия или COVID-19?
Узнайте, как отличить симптомы аллергии от симптомов COVID-19. (Изображения: Патрик Биббинс / Бостонская детская больница)Сезон аллергии начался в этом году раньше обычного.Это означает, что у детей могут появиться симптомы, такие как кашель и боль в горле, которые похожи на симптомы COVID-19, но вызваны реакцией на пыльцу или траву.
Доктор Субхадра Сигель, директор программы аллергии и иммунологии в Boston Children’s Health Physician, говорит, что родителям важно знать, как отличить аллергию от болезней, таких как грипп и COVID-19, чтобы они могли реагировать соответствующим образом. .
Присмотритесь к симптомам
«Прямо сейчас многие люди обеспокоены и обеспокоены тем, что COVID-19 настолько широко распространен», – сказал д-р.Сигел говорит. «Но я говорю родителям, что, хотя симптомы аллергии и COVID-19 могут быть похожими, есть несколько конкретных способов узнать, какой из них испытывает их ребенок».
Вот несколько отличий, которые могут быть важными подсказками:
- COVID-19 вызывает общесистемную реакцию, такую как лихорадка, ломота в теле, озноб, боль в горле, слабость и респираторные симптомы. Аллергия обычно более локализована, вызывая симптомы, сосредоточенные вокруг носа, глаз и горла, и обычно не вызывает лихорадки.

- Аллергия вызывает зуд: зуд в глазах, зуд в носу и чихание, а также першение в горле. Зуд обычно не является признаком COVID-19.
- COVID-19 не вызывает особых назальных симптомов. Это означает, что если ваш ребенок много чихает, скорее всего, это аллергия, простуда, грипп или другое заболевание.
- Дети, страдающие аллергией, также могут болеть астмой, которая может вызывать хрипы, кашель и стеснение в груди. Хотя у многих людей с COVID-19 также есть кашель, стеснение в груди или затрудненное дыхание, у большинства нет хрипов.
Способы борьбы с аллергией
Если у вашего ребенка аллергия, ваш врач может порекомендовать лекарства от аллергии для предотвращения или устранения симптомов. Сюда могут входить:
- антигистаминные препараты для блокирования гистамина, химического вещества, выделяемого организмом при воздействии триггера
- назальные кортикостероиды для уменьшения воспаления в носовых ходах
- ингалятор для лечения астмы и ингаляционные кортикостероиды , если у вашего ребенка также есть кортикостероиды астма
Вы также можете помочь своему ребенку справиться с симптомами аллергии дома с помощью этих советов:
- Попросите вашего ребенка носить шляпу и солнцезащитные очки, чтобы пыльца не попала ему в глаза.
- Снимайте с ребенка одежду, как только он входит в дом, и постирайте ее, чтобы удалить аллергены.
- Оставьте обувь у дверей, чтобы члены вашей семьи не отслеживали наличие аллергенов в вашем доме.
- Мойте ребенку руки и лицо, как только он выходит с улицы.
Когда это аллергия
и болезнь Помните, что дети с сезонной аллергией еще могут заболеть. «При хронической заложенности носа люди также не избавляются от микробов из носа. Следовательно, они могут получить больше вирусов, и эти вирусы могут существовать дольше », – говорит д-р Сигел. Это означает, что если у вашего ребенка аллергия, а затем появляются новые симптомы, которые не реагируют на лекарства от аллергии, важно проконсультироваться с педиатром.
Следовательно, они могут получить больше вирусов, и эти вирусы могут существовать дольше », – говорит д-р Сигел. Это означает, что если у вашего ребенка аллергия, а затем появляются новые симптомы, которые не реагируют на лекарства от аллергии, важно проконсультироваться с педиатром.
Если у вас есть какие-либо вопросы о каких-либо симптомах, которые испытывает ваш ребенок, вам следует позвонить его терапевту. Большинство наших педиатров предлагают виртуальные визиты, поэтому вам даже не придется приходить в больницу.
Этот рассказ был адаптирован из материалов, первоначально опубликованных Boston Children’s Health Physician.
Узнайте больше о реакции детей Бостона на COVID-19.
аллергии у детей ясельного возраста | Бэбицентр
Что такое аллергия?
Аллергия – это иммунная реакция на вещество в окружающей среде, называемое аллергеном.
Когда ребенок, страдающий аллергией, вступает в контакт с аллергеном – прикоснувшись к нему, вдохнув, съев или получив инъекцию, – его организм ошибочно считает его опасным захватчиком и высвобождает гистамин и другие химические вещества для борьбы с ним.
Эти химические вещества раздражают организм и вызывают такие симптомы, как насморк, чихание, зуд и кашель. Симптомы могут быть легкими или более серьезными, прерывистыми (например, сезонными) или постоянными из-за постоянного воздействия аллергена.
В некоторых случаях аллерген может вызвать тяжелую реакцию, называемую анафилактическим шоком. Это неотложная медицинская помощь, поскольку симптомы, в том числе затрудненное дыхание и отек, могут быть опасными для жизни.
Какие примеры аллергенов?
Возможные аллергены включают продукты питания, лекарства, насекомых, шерсть животных, пылевых клещей, плесень и пыльцу.Аллергены могут вызывать респираторные симптомы, такие как аллергия на нос или аллергический ринит, кожные симптомы, такие как экзема, или проблемы с кишечником – например, пищевые аллергии.
Узнайте, как уменьшить количество пыли, перхоти домашних животных и других аллергенов в домашних условиях.
Младенцы и дети ясельного возраста вряд ли болеют сенной лихорадкой. Сезонная аллергия на такие вещи, как пыльца и трава, обычно не вызывает уродливой (и душной) головы, пока ребенку не исполнится 3-4 года. Это потому, что каждый тип пыльцы подвергается воздействию только несколько недель в году.
Насколько распространены аллергии у детей?
Согласно данным, опубликованным Центрами по контролю и профилактике заболеваний США (CDC) в 2011 году, основанным на опросе национального здравоохранения, проведенном агентством, 4,5 процента детей в возрасте до 18 лет страдают пищевой аллергией (по сравнению с 3,5 процента в 2000 году). ), 10,7% страдают кожной аллергией (по сравнению с 7,3% в 2000 году), а 16,6% – сенной лихорадкой или респираторной аллергией.
Что вызывает аллергию на нос?
Наиболее вероятные виновники:
- Пылевые клещи: микроскопические организмы, которые размножаются на чешуях кожи человека.Почти 85 процентов людей, страдающих аллергией, страдают аллергией на пылевых клещей.
- Перхоть животных, эти белые чешуйчатые пятнышки, состоящие из кожи и шерсти, сброшенные кошками, собаками и другими пушистыми животными.
- Пыльца, особенно с деревьев, трав и сорняков.
- Плесень: грибки, встречающиеся во влажных сырых местах, таких как ванные комнаты и подвалы, или на открытом воздухе во влажном климате.
У некоторых детей аллергия на пухо-перьевые подушки или шерстяные одеяла. И хотя большинство экспертов не считают, что у детей может быть аллергия на табачный дым, это, безусловно, может усугубить их аллергические симптомы.
10 признаков того, что у вашего ребенка аллергия, а не простуда
Поскольку симптомы носовой аллергии очень похожи на симптомы простуды – насморк, слезотечение, кашель, заложенность носа, чихание – может быть сложно отличить разницу. Однако есть некоторые явные признаки аллергии.
Однако есть некоторые явные признаки аллергии.
Задайте себе следующие вопросы:
- Кажется, ваш ребенок всегда простужается? Простуда обычно проходит за неделю до 10 дней; аллергии нет.
- У вашего ребенка постоянно заложенный нос или насморк?
- Она постоянно шевелит, вытирает или задирает нос, что врачи называют аллергическим салютом?
- Слизь, вытекающая из носа, прозрачная и жидкая (в отличие от желтой или зеленоватой и густой)?
- Кажется, она много чихает?
- У нее глаза зудящие, красные и слезящиеся?
- Кожа под глазами выглядит темной, фиолетовой или синей – то, что врачи называют аллергическими блеском?
- Она дышит через рот?
- У нее постоянный сухой кашель?
- Ее кожа раздражена или покрыта зудящей красной сыпью?
Если вы ответили утвердительно на один или несколько из этих вопросов, велика вероятность, что у вашего ребенка аллергия на что-то в его окружении.Дети с аллергией на носовую полость также более подвержены инфекциям уха, астме и инфекциям носовых пазух.
Аллергия передается по наследству?
Ребенок наследует склонность к аллергии, но не обязательно к конкретной аллергии.
Например, если один из биологических родителей вашего ребенка страдает сенной лихорадкой или аллергией на домашних животных, вероятность того, что у вашего ребенка также будет какая-то аллергия, составляет от 40 до 50 процентов. Эта вероятность возрастает до 75–80 процентов, когда оба биологических родителя страдают аллергией.
Члены семьи могут сильно различаться по типам аллергии.
Если у моего ребенка аллергия, когда я узнаю?
Это зависит от того, как часто ваш ребенок подвергался воздействию аллергена. Обычно для развития аллергии требуется время. У каждого аллергика есть порог, который должен быть достигнут, прежде чем аллерген вызовет реакцию, и это может занять несколько месяцев. Вот почему аллергия на пыльцу, связанная с сенной лихорадкой, обычно развивается через несколько лет.
Итак, если ваш ребенок унаследовал склонность к аллергии на кошачью перхоть, у него может не возникнуть никаких проблем в первые несколько месяцев, когда он будет рядом с Пушистым, или у него может быть сниженная реакция. Но однажды, когда уровень воздействия достигнет своего порога, ее тело отреагирует и нападет.
Как узнать, на что у моего ребенка аллергия?
Требуется тщательная детективная работа, а иногда и помощь медицинских тестов, чтобы определить точную причину аллергии.Одна из подсказок может заключаться в возникновении приступов аллергии.
Аллергия на плесень обычно развивается в сырую или дождливую погоду, и ее трудно отличить от простуды. Пылевые клещи или аллергия на домашних животных часто вызывают заложенность носа по утрам в течение всего года. Аллергия на пыльцу чаще встречается весной, летом и осенью.
К сожалению, отправка Пушика на несколько дней не скажет вам наверняка, есть ли у вашего ребенка аллергия на домашних животных. Исследования, проведенные в Университете Джона Хопкинса, показывают, что после того, как кошки больше не будет рядом, может пройти больше года, прежде чем кошачья перхоть станет настолько сильной, что не беспокоит аллергиков.
С другой стороны, если вы забираете ребенка у своего питомца (например, в отпуск), и он кажется лучше, тогда у вас есть хорошая, но ни в коем случае не убедительная подсказка. Вы также должны учитывать, что у вашего ребенка может быть аллергия на что-то еще в вашем доме.
Если ваше собственное расследование не дает ответа, пора обратиться к врачу. Он осмотрит вашего ребенка и задаст много вопросов. Если он считает, что проблема в аллергии, он может направить вас напрямую к специалисту-аллергологу или предложить анализ крови для измерения уровня антител IgE (аллергии) в крови вашего ребенка.
Анализы крови могут быть менее точными, чем кожные пробы. Так что, если анализ крови действительно указывает на аллергию, следующим шагом вашего маленького нюхателя может быть кожная проба. Для этого вам нужно будет обратиться к аллергологу.
Для этого вам нужно будет обратиться к аллергологу.
Во время кожной пробы аллерголог наносит небольшое количество обычных аллергенов на кожу вашего ребенка. Если у вашего ребенка аллергия на какое-либо вещество, у него будет реакция, похожая на укус комара на этом месте. Младенцы могут иметь меньшие реакции, чем дети более старшего возраста, но тесты все же могут быть очень полезными.
«Имейте в виду, что тестирование показывает, на что у вашего ребенка аллергия на данном этапе, но это может измениться по мере взросления», – говорит детский аллерголог из Сиэтла Фрэнк С. Вирант. Если у вашего ребенка отрицательный результат кожной пробы, но симптомы аллергии по-прежнему проявляются, проведите повторное обследование через 6–12 месяцев.
Как я могу защитить своего ребенка от аллергенов?
Вот лучшие способы уменьшить воздействие на ребенка наиболее распространенных аллергенов:
Пылевые клещи
Пылевые клещи обитают в тканях и коврах и встречаются во всех комнатах дома.Но дети обычно подвергаются наибольшему воздействию пылевых клещей в спальне, где матрасы и подушки – настоящие кондоминиумы пылевых клещей.
Следующие шаги могут показаться трудоемкими, но они действительно помогают.
«Родители, которые предпримут эти шаги, могут ожидать от 60 до 70 процентов улучшения аллергии у их детей, – говорит Вирант, – и это должно заметно сократить количество лекарств, необходимых для решения этой проблемы».
- Оберните матрас вашего ребенка непроницаемым чехлом из очень плотной ткани, которую можно найти в магазинах товаров для аллергиков.В отличие от виниловых покрытий, они обеспечивают воздухопроницаемый барьер, а не складки. Избегайте больших пушистых одеял и используйте вместо них одеяла.
- Мойте постельное белье раз в неделю в горячей воде, чтобы убить пылевых клещей. Перед стиркой постельного белья установите водонагреватель на температуру около 130 градусов по Фаренгейту и предупредите членов семьи, что вода будет горячее, чем обычно.
 Не забудьте после этого снова включить водонагреватель (примерно на 120–125 градусов), чтобы члены семьи не обожглись, когда мыть руки или принимать душ.
Не забудьте после этого снова включить водонагреватель (примерно на 120–125 градусов), чтобы члены семьи не обожглись, когда мыть руки или принимать душ. - Не складывайте в комнате вашего ребенка мягкие игрушки – они магниты от пылевых клещей. Еженедельно мойте несколько любимых блюд, без которых ваш ребенок не может жить, в горячей воде или убирайте их в морозилку на ночь.
- Пылесосите и пылесосите еженедельно или раз в две недели, но убедитесь, что вашего ребенка нет в комнате, когда вы это делаете. С помощью пыли и пылесоса в помещении поднимаются остаточные частицы пылевого клеща. Влажная уборка поможет предотвратить это.
- Рассмотрите возможность приобретения пылесоса с HEPA-фильтром (высокоэффективным улавливающим твердые частицы), который улавливает даже микроскопические частицы, проходящие через обычные пылесосы.
- Если у вашего ребенка серьезная аллергия на пылевых клещей, подумайте о замене коврового покрытия на гладкий пол, например из древесины твердых пород или винила.
- Ежемесячно очищайте или заменяйте фильтры на вашей печи и кондиционерах в те сезоны, в которые они используются. Очищайте отопительные каналы каждую осень.
Перхоть домашних животных
Если у вашего ребенка аллергия на домашнее животное, единственное надежное решение – отдать животное. Это, конечно, нелегкое решение, и, понятно, вы захотите рассматривать его только в крайнем случае.
Чтобы избежать перхоти, часто мойте питомца. В зоомагазине можно найти шампуни, уменьшающие перхоть. Также держите вашего питомца подальше от мебели и в комнате вашего ребенка.
Пыльца
Во время сезона аллергии практически невозможно избежать попадания пыльцы в воздух. Вы можете попытаться держать ребенка в помещении с закрытыми окнами в разгар сезона пыльцы, особенно в ветреные дни, но это может быть нереально.
Если ваш ребенок все-таки выходит на улицу, обязательно купайте его и мойте волосы каждую ночь, чтобы удалить любые аллергены, переносимые воздухом.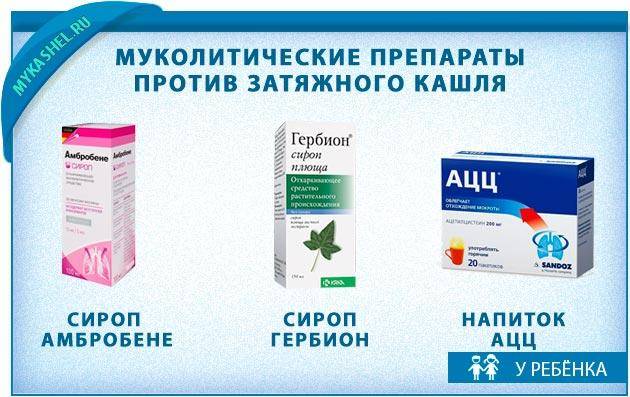 Сушите ее одежду в сушилке, а не на бельевой веревке, и закройте воздуховоды в спальню.
Сушите ее одежду в сушилке, а не на бельевой веревке, и закройте воздуховоды в спальню.
Следите за количеством пыльцы в вашем районе, чтобы знать, в какие дни особенно внимательно относиться к воздействию на ребенка.
Плесень
Используйте осушитель и кондиционер в теплую и влажную погоду, особенно во влажном подвале или других местах вашего дома, где рост плесени является проблемой.
Если ваша ванная комната является фабрикой по производству плесени, регулярно мойте ее дезинфицирующими средствами, предотвращающими появление плесени, такими как немного отбеливателя и воды или натуральный раствор, например масло чайного дерева и вода.И подумайте об инвестициях в лучшую систему вентиляции.
Плесень часто растет в туалете, на чердаках, подвалах, в горшках, холодильниках, душевых кабинах, мусорных баках и под коврами. Даже поддельная новогодняя елка может скрывать плесень.
Существуют ли лекарства, которые могут помочь моему ребенку?
Да, но не давайте ей безрецептурные лекарства от аллергии, предварительно не посоветовавшись с врачом.
Он может посоветовать антигистаминные препараты или назальный стероидный спрей и выписать вам рецепт.Многие из новых лекарств от аллергии имеют меньше побочных эффектов, чем другие продукты, представленные на рынке, хотя эти лекарства не одобрены для детей младше 6 месяцев.
А как насчет прививок от аллергии?
Если ваш ребенок действительно страдает аллергией, аллерголог может посоветовать уколы от аллергии (иммунотерапия), но обычно не раньше, чем ей исполнится 4-6 лет. Иногда бывают исключения для детей младшего возраста, например, для детей с тяжелой астмой.
Уколы от аллергии делаются в кабинете врача и содержат небольшие дозы вызывающего раздражение аллергена, такого как пыльца, клещи или перхоть, которые помогают организму вашего ребенка со временем привыкнуть к этому веществу.
При прививках от аллергии обычно происходит следующее: вашему ребенку делают еженедельные прививки в течение примерно четырех-шести месяцев, пока он не подвергнется воздействию аллергена в количестве, достаточном для того, чтобы его организм научился переносить его как можно лучше. Затем она продолжает делать прививки один или два раза в месяц в течение четырех-шести месяцев, а затем ежемесячные прививки в течение года.
После этого врач оценивает необходимость дальнейшего лечения. Если уколы оказались полезными, ваш ребенок может продолжать получать их годами.
Что я могу сделать, чтобы вообще предотвратить аллергию у моего ребенка?
Существует много противоречивой информации о предотвращении или отсрочке аллергии путем отсрочки или ускорения контакта ребенка с потенциальными аллергенами.
«Когда-нибудь мы сможем взглянуть на генетику и действительно узнать, на что у ребенка должна быть аллергия и что с этим делать», – говорит Вирант. «Но реальность такова, что прямо сейчас нет ничего, что предсказуемо помогает».
Конечно, если у вас или у вашего друга аллергия на кошек, вам все равно не захочется, чтобы кошка была в доме.(То же самое для любого другого животного или вещества, вызывающего аллергию.)
И поддерживать свой дом, особенно комнату вашего ребенка, в чистоте и по возможности без плесени и пылевых клещей – это хорошая идея, независимо от того, есть ли у вашего ребенка аллергия.
5 явных признаков детской аллергии, на которые следует обратить внимание
Подозрительно насчет этого сопящего носа? Интересно по поводу этого кашля? Читайте дальше, чтобы расшифровать некоторые общие аллергические сигналы
Хотите знать, есть ли у вашего ребенка аллергия? Вот общие признаки аллергии у детей.
История аллергии в семьеЧто это означает: Помимо цвета глаз и особенностей личности родители могут передать свою предрасположенность к аллергии. На самом деле, семейный анамнез является одним из главных предикторов аллергии у детей, – говорит Заве Чад, аллерголог и клинический иммунолог из Оттавы. «Дети с аллергией часто происходят от родителей-аллергиков», – говорит он. Генетическая связь не гарантирует передачу определенной аллергии, хотя подобные аллергии, как правило, передаются в семьях, говорит Роксана Макнайт, семейный врач из Мирамичи, штат Нью-Йорк.Б.
Что делать: Сообщите врачу вашего ребенка о вашей семейной истории и следите за любыми симптомами, такими как крапивница, хрипы, рвота после еды или зуд в носу и слезотечение.
Насморк и зуд в глазах
Что это означает: Хотя и простуда, и аллергия могут вызвать у ребенка насморк, если он сопровождается зудом в глазах или горле, а у ребенка нет температуры или других признаков болезни, то это вполне вероятно. сезонная аллергия, а не простуда.
Что делать: Если вашему ребенку больше двух лет, вы можете попробовать дать ему неседативный антигистаминный препарат , чтобы увидеть, исчезнут ли его симптомы. Однако имейте в виду, что сезонная аллергия обычно не развивается, пока ребенку не исполнится 6 лет. Прежде чем давать лекарства, всегда следует проконсультироваться с врачом.
Сухая чешуйчатая сыпь
Что это означает. Экзема, , которая обычно появляется в течение первого года жизни ребенка, может быть вызвана некоторыми продуктами в рационе вашего ребенка, но также известно, что это наследственное заболевание.Хорошая новость заключается в том, что 80 процентов детей, у которых есть экзема, перерастут ее. Сложная часть: может уступить место другому типу аллергии , – говорит Чад. «Мы называем эту эволюцию от одной аллергии к другой« аллергическим маршем »».
Что делать: Ежедневная ванна с последующим использованием увлажняющего крема защищает кожный барьер. Если экзема не проходит или усиливается, запишитесь на прием к врачу вашего ребенка.
Упорный кашель (возникает, когда ваш ребенок смеется, плачет, бегает или нервничает)
Что это означает: Если кашель сохраняется в течение недель или месяцев и сопровождается другими симптомами, похожими на простуду – зудом, слезотечением, заложенностью носа, насморком – это может быть признаком астмы , вызванной пылью, пыльцой, пыльцой, пыльцой и т.д. загрязнение или домашние животные.
Что делать: Первое, что нужно сделать, это отследить это – обратить внимание на то, когда возникает кашель и что, кажется, его вызывает. Ваш ребенок сходит с ума в одно и то же время дня или года? Также важно убедиться, что это не простуда или вирус, и что факторы окружающей среды, такие как обычные микробы в детском саду, курильщики или дровяная печь дома, не виноваты. После того, как все эти возможности будут устранены и будет собран надлежащий анамнез, ваш врач назначит курс действий.
Рвота и боли в животе вскоре после еды
Что это означает Когда у ребенка пищевая аллергия , признаки не задерживаются – такие симптомы, как рвота метательными снарядами, респираторные и кожные реакции, реже диарея и крапивница , появляются быстро, обычно в течение нескольких минут через полчаса, но не более чем через два часа после еды. Общие пищевые триггеры у младенцев включают молоко, яйца, орехи, кунжут и сою, в то время как аллергия на пшеницу и моллюсков обычно проявляется у детей старшего возраста и взрослых, говорит Чад.
Что делать Родители должны немедленно проконсультироваться с врачом своего ребенка в случае появления таких симптомов, как рвота или респираторные проблемы. А если у вашего ребенка проблемы с дыханием, немедленно вызовите скорую помощь. Что касается других симптомов, Чад рекомендует родителям вести дневник питания, отслеживать реакции и стараться исключить сомнительные продукты, чтобы увидеть, сохраняется ли реакция.
Кашель вашего ребенка: 5 самых распространенных причин кашля у детей
Самостоятельный кашель может быть достаточно неприятным.Когда ваш ребенок кашляет, начинается ад. Из-за болезни дети становятся раздражительными и чувствуют себя неуютно. Что еще хуже, им может быть трудно есть и спать, когда они плохо себя чувствуют. Вот пять наиболее распространенных причин кашля у детей, чтобы вы могли узнать их этой зимой.
АллергияАллергия – самая частая причина кашля у детей. Даже если ваш ребенок не был проверен на аллергию, вы можете выяснить, вызван ли его кашель ими.Кашель и другие симптомы аллергии, такие как насморк, повторяющиеся каждый год в определенное время года, вероятно, вызваны аллергией. Дети, которые много кашляют после того, как проводят время на открытом воздухе, могут иметь аллергию на пыльцу. Поговорите с педиатром вашего ребенка о тестах на аллергию и лечении, если такой кашель не проходит.
АстмаАстма – еще одна очень частая причина кашля у детей. По данным Центра по контролю и профилактике заболеваний, примерно каждый двенадцатый ребенок страдает астмой.Астма гораздо чаще встречается у детей, чем у взрослых. Заболевание вызывает сужение дыхательных путей, затрудняя дыхание. Это может вызвать кашель, хрипы и одышку. При появлении этих симптомов проконсультируйтесь с педиатром вашего ребенка.
КоклюшКоклюш, более известный как коклюш, является распространенным заболеванием у маленьких детей. Существует вакцина от коклюша, которую должны получить все здоровые дети.Однако вакцина вводится в дозах в возрасте от двух месяцев до ревакцинации в возрасте 11 или 12 лет. Это означает, что маленькие дети все еще могут заболеть этой болезнью.
Лучший способ уберечь ребенка от коклюша, помимо вакцинации, – это уберечь его от любой вспышки. Коклюш невероятно заразен. Если ваш ребенок подхватил коклюш, он может длиться несколько месяцев. Как можно скорее обратитесь к врачу, так как коклюш может быть опасным для жизни.
ИнфекцияУ детей может развиться кашель во время или после заражения таким распространенным заболеванием, как простуда, грипп или круп.Простуда обычно вызывает легкий отрывистый кашель. В некоторых случаях грипп может вызвать сильный сухой кашель. Круп вызывает громкий кашель и шумное дыхание, в основном ночью. Любую из этих инфекций можно вылечить с помощью лекарств от кашля для детей, если они доставляют ребенку сильный дискомфорт. Никогда не давайте детям взрослые лекарства от кашля или какие-либо лекарства от кашля детям в возрасте до четырех лет. Капли от кашля также могут помочь облегчить кашель у ребенка. Поскольку они представляют опасность удушья, не давайте капли от кашля маленьким детям.
Привычка кашлятьУ некоторых детей появляется привычка кашлять, даже когда в этом нет необходимости. Это вызвано кашлем, который вначале имеет реальную причину, но продолжается, даже когда ребенок здоров. Привычный кашель отличается от кашля как симптом болезни, потому что он прекращается, когда ребенок спит или отвлекается.
Речевая и поведенческая терапия может помочь детям избавиться от привычки кашлять. Также может помочь небольшая выпивка ребенку, когда он чувствует, что он кашляет.
BASS Advanced Urgent Care предлагает средства от кашляЕсли вы беспокоитесь, что кашель вашего ребенка является признаком чего-то более серьезного, BASS Urgent Care поможет вам. Позвоните (925) 329-3718, чтобы записаться на прием, или просто войдите с 7 утра до 7 вечера. С понедельника до пятницы.
Астма у детей Симптомы, лечение, атаки и лекарства
Пять частей лечения астмы (продолжение)
Шаг 2: Предвидение и предотвращение приступов астмы
Больные астмой страдают хроническим воспалением дыхательных путей.Воспаленные дыхательные пути судорожны и имеют тенденцию сужаться (сужаться) всякий раз, когда они подвергаются воздействию какого-либо триггера (например, инфекции или аллергена). У некоторых детей, страдающих астмой, может наблюдаться усиление воспаления в легких и дыхательных путях каждый день, даже не зная об этом. Их дыхание может звучать нормально и без хрипов, когда дыхательные пути фактически сужаются и воспаляются, что делает их склонными к обострению. Чтобы лучше оценить дыхание ребенка и определить риск приступа астмы (или обострения), могут быть полезны дыхательные тесты.Дыхательные тесты измеряют объем и скорость воздуха, выдыхаемого из легких. Специалисты по астме проводят несколько измерений с помощью спирометра, компьютеризированного прибора, который детально измеряет способность к дыханию (см. Тесты, используемые для диагностики астмы).
В домашних условиях для измерения расхода воздуха можно использовать пикфлоуметр (портативный инструмент, измеряющий способность дышать). Когда значения пиковой скорости потока падают, воспаление дыхательных путей может усиливаться. У некоторых пациентов пикфлоуметр может обнаружить даже незначительное воспаление и обструкцию дыхательных путей, даже если ваш ребенок чувствует себя хорошо.В некоторых случаях он может обнаруживать падение показаний пиковой скорости потока за два-три дня до вспышки, что дает достаточно времени для лечения и предотвращения ее.
Еще один способ узнать, когда назревает вспышка, – это искать ранние предупреждающие знаки. Эти признаки представляют собой небольшие изменения у ребенка, которые сигнализируют о необходимости корректировки лекарств (как указано в индивидуальном плане ведения ребенка с астмой) для предотвращения обострения. Ранние предупреждающие признаки могут указывать на обострение за несколько часов или даже за день до появления явных симптомов обострения (таких как хрипы и кашель).У детей могут развиться изменения внешнего вида, настроения или дыхания, или они могут сказать, что им «смешно». Ранние предупреждающие знаки не всегда являются убедительным доказательством приближающейся вспышки, но они являются сигналами для планирования заранее, на всякий случай. Может потребоваться некоторое время, чтобы научиться распознавать эти небольшие изменения, но со временем распознать их становится легче.
Родители с очень маленькими детьми, которые не могут говорить или пользоваться измерителем пикового потока, часто находят ранние предупреждающие знаки очень полезными для прогнозирования и предотвращения приступов.А ранние предупреждающие знаки могут быть полезны для детей старшего возраста и даже подростков, потому что они могут научиться ощущать небольшие изменения в себе. Если они достаточно взрослые, они могут самостоятельно корректировать прием лекарств в соответствии с планом лечения астмы, а если нет, они могут попросить о помощи.
Шаг 3: Прием лекарств в соответствии с предписаниями
Разработка эффективного плана приема лекарств для контроля детской астмы может занять некоторое время, а также методом проб и ошибок. Различные лекарства работают более или менее эффективно при разных видах астмы, и некоторые комбинации лекарств подходят для одних детей, но не подходят для других.
Есть две основные категории лекарств от астмы: лекарства быстрого облегчения (спасательные лекарства) и долгосрочные профилактические лекарства (контролирующие лекарства) (см. Лечение астмы). Лекарства от астмы лечат как симптомы, так и причины, поэтому они эффективно контролируют астму почти у каждого ребенка. Лекарства, отпускаемые без рецепта, домашние средства и комбинации трав не заменяют рецептурные лекарства от астмы, потому что они не могут устранить обструкцию дыхательных путей и не устраняют причину многих обострений астмы.В результате астма не контролируется этими лекарствами, отпускаемыми без рецепта, и она может даже усугубиться при их использовании, а их использование может привести к катастрофической ситуации.
Шаг 4: Контроль обострений с помощью пошагового плана, составленного врачом
Если вы выполните первые три шага по контролю над астмой, у вашего ребенка будет меньше симптомов астмы и обострений. Помните, что у любого ребенка, страдающего астмой, могут быть случайные вспышки (приступ астмы), особенно в период обучения (между постановкой диагноза и контролем) или после воздействия очень сильного или нового триггера.При надлежащем обучении пациентов, наличии лекарств и внимательном наблюдении семьи могут научиться контролировать почти каждую вспышку астмы, начав лечение раньше, что будет означать меньшее количество обращений в отделение неотложной помощи и меньшее количество госпитализаций, если таковые будут.
Ваш врач должен предоставить письменный пошаговый план с точным указанием того, что делать, если у ребенка обострение. План у каждого ребенка разный. Со временем семьи учатся распознавать, когда начинать лечение раньше, а когда обращаться за помощью к врачу.
Шаг 5. Узнайте больше об астме, новых лекарствах и методах лечения
Узнать больше о астме и лечении астмы – это секрет успешного лечения астмы. Есть несколько организаций, с которыми вы можете связаться для получения информации, видео, книг, образовательных видеоигр и брошюр (см. Веб-ссылки).
Мой ребенок страдает от аллергии или простуды?
Иногда сложно сказать
Если у вашего ребенка кашель, насморк, чихание и другие симптомы, вы можете подумать, что это простуда.Но аллергия может иметь такие же симптомы. Итак, какие лекарства следует давать ребенку для лечения его симптомов?
Это частый и иногда сбивающий с толку вопрос, но очень актуальный! Заложенность, головная боль и чихание могут вызвать у ребенка чувство затуманенности и усталости. Так следует ли заставлять ее принимать лекарства от аллергии или простуды, чтобы чувствовать себя лучше?
Ваш врач может задать вам или вашему ребенку несколько вопросов, чтобы помочь разобраться между ними. Вы замечали, что ваш ребенок заболевает в начале каждого нового сезона? Если это так, его симптомы могут быть больше связаны с аллергией, чем с простудой.Кроме того, отсутствие жара и ломоты в теле больше указывает на аллергию.
Какие лекарства помогут?
Всегда полезно держать ребенка увлажненным и хорошо отдохнувшим. Антигистаминные препараты, такие как Зиртек (Цетиризин) или Аллегра (Фексофенадин), а также интраназальные стероиды помогают уменьшить аллергическую реакцию. Кроме того, важно знать, что Зиртек может вызывать сонливость у некоторых детей, поэтому постарайтесь дать его ребенку перед сном. Следует отметить парадоксальную гиперреактивную реакцию на Зиртек (некоторые дети могут проявлять повышенную настороженность, возбудимость и гиперактивность при его приеме).

 жевательные 4 мг: 7, 14, 28 или 56 шт.
жевательные 4 мг: 7, 14, 28 или 56 шт. ч. в клетках гладких мышц бронхов, макрофагах) и других клетках провоспаления (включая эозинофилы и некоторые миелоидные стволовые клетки). Цистеинил лейкотриены коррелируют с патофизиологией бронхиальной астмы и аллергического ринита. При астме лейкотриен-опосредованные эффекты включают бронхоспазм, увеличение секреции слизи, повышение проницаемости сосудов и увеличение количества эозинофилов. При аллергическом рините после воздействия аллергена происходит высвобождение цистеинил лейкотриенов из провоспалительных клеток слизистой оболочки полости носа во время ранней и поздней фаз аллергической реакции, что проявляется симптомами аллергического ринита. При интраназальной пробе с цистеинил лейкотриенами было продемонстрировано повышение резистентности воздухоносных носовых путей и симптомом назальной обструкции.
ч. в клетках гладких мышц бронхов, макрофагах) и других клетках провоспаления (включая эозинофилы и некоторые миелоидные стволовые клетки). Цистеинил лейкотриены коррелируют с патофизиологией бронхиальной астмы и аллергического ринита. При астме лейкотриен-опосредованные эффекты включают бронхоспазм, увеличение секреции слизи, повышение проницаемости сосудов и увеличение количества эозинофилов. При аллергическом рините после воздействия аллергена происходит высвобождение цистеинил лейкотриенов из провоспалительных клеток слизистой оболочки полости носа во время ранней и поздней фаз аллергической реакции, что проявляется симптомами аллергического ринита. При интраназальной пробе с цистеинил лейкотриенами было продемонстрировано повышение резистентности воздухоносных носовых путей и симптомом назальной обструкции. При приеме натощак таблеток жевательных 5 мг Cmax у взрослых достигается через 2 ч. Средняя биодоступность при приеме внутрь составляет 73%. Прием пищи не оказывает клинически значимого влияния при длительном применении.
При приеме натощак таблеток жевательных 5 мг Cmax у взрослых достигается через 2 ч. Средняя биодоступность при приеме внутрь составляет 73%. Прием пищи не оказывает клинически значимого влияния при длительном применении.

 Различие по частоте между двумя группами лечения было статистически незначимым.
Различие по частоте между двумя группами лечения было статистически незначимым. В данных клинических исследованиях не были зарегистрированы НЯ, которые бы расценивались как связанные с приемом препарата, наблюдались бы у ≥1% пациентов, принимавших Сингуляр®, и чаще, чем в группе пациентов, принимавших плацебо. Частота возникновения сонливости при приеме препарата была такой же, как при приеме плацебо.
В данных клинических исследованиях не были зарегистрированы НЯ, которые бы расценивались как связанные с приемом препарата, наблюдались бы у ≥1% пациентов, принимавших Сингуляр®, и чаще, чем в группе пациентов, принимавших плацебо. Частота возникновения сонливости при приеме препарата была такой же, как при приеме плацебо.
 ч. холестатическое, гепатоцеллюлярное и смешанное поражение печени)
ч. холестатическое, гепатоцеллюлярное и смешанное поражение печени)

 Эти случаи иногда были связаны со снижением дозы или отменой терапии пероральными ГКС. Хотя причинно-следственной связи этих НЯ с терапией антагонистами лейкотриеновых рецепторов не было установлено, пациентам, принимающим препарат Сингуляр®, необходимо соблюдать осторожность; у таких пациентов необходимо проводить соответствующее клиническое наблюдение.
Эти случаи иногда были связаны со снижением дозы или отменой терапии пероральными ГКС. Хотя причинно-следственной связи этих НЯ с терапией антагонистами лейкотриеновых рецепторов не было установлено, пациентам, принимающим препарат Сингуляр®, необходимо соблюдать осторожность; у таких пациентов необходимо проводить соответствующее клиническое наблюдение.
 ч. паклитаксела, росиглитазона, репаглинида.
ч. паклитаксела, росиглитазона, репаглинида. В некоторых случаях допустима полная отмена ингаляционных ГКС, однако резкая замена ингаляционных кортикостероидов на Сингуляр® не рекомендуется.
В некоторых случаях допустима полная отмена ингаляционных ГКС, однако резкая замена ингаляционных кортикостероидов на Сингуляр® не рекомендуется. Не забудьте после этого снова включить водонагреватель (примерно на 120–125 градусов), чтобы члены семьи не обожглись, когда мыть руки или принимать душ.
Не забудьте после этого снова включить водонагреватель (примерно на 120–125 градусов), чтобы члены семьи не обожглись, когда мыть руки или принимать душ.