фото, симптомы и причины, лечение в домашних условиях
Автор Мария Семенова На чтение 14 мин. Опубликовано
Вульвит у девочек это воспалительное заболевание, которое относится к патологии со стороны наружных половых органов. К которым относятся большие и малые половые губы, преддверие влагалища, клитор, а также открывается отверстие мочеиспускательного канала.

Это одно из самых часто встречающихся заболеваний в гинекологической практике, почти каждая девочка независимо от возраста сталкивается с данной проблемой.
Группа риска, это возраст детей от одного года до 7 лет, когда патология встречается чаще всего. Кроме того, она требует незамедлительного лечения, так как последствия могут быть очень серьезными и в некоторых случаях влекут за собой изменения со стороны репродуктивной функции.
Этиология
Основная причина развития вульвита, как данного заболевания это поражение тканей микроорганизмами или грибами. Бактериальная флора может быть абсолютно различной, как специфической, так и не специфической.
Факторы, способствующие воспалительному процессу:
 Очаги хронической инфекции. Это могут быть как тяжелые системные заболевания, так и просто длительно персистирующая инфекция. К таким патологиям можно отнести поражение мочевыделительной системы, пищеварительного тракта, эндокринные патологии, особенно нарушающие обмен веществ в организме. Самой частой причиной являются инфекционные заболевания верхних дыхательных путей и глотки.
Очаги хронической инфекции. Это могут быть как тяжелые системные заболевания, так и просто длительно персистирующая инфекция. К таким патологиям можно отнести поражение мочевыделительной системы, пищеварительного тракта, эндокринные патологии, особенно нарушающие обмен веществ в организме. Самой частой причиной являются инфекционные заболевания верхних дыхательных путей и глотки.- Гельминтное обсеменение организма, в частности прямой кишки. Это могут быть аскариды или острицы, которые поражая область наружного отверстия прямого прохода переходят на область вульвы.
- Попадание инородных предметов, это может быть случайное проникновение или умышленное. Чаще всего возникает у маленьких детей, которые играют в песке или на море, чаще всего без трусов. На поверхность вульвы или внутрь влагалища попадают частицы пыли, грязи, песка и д.р, которые провоцируют воспалительную реакцию.
- Снижение иммунной системы, это может быть вызвано аутоиммунными заболеваниями или вирусной этиологией, а также длительным приемом антибактериальных средств.
Особое внимание следует уделить появлению такого распространенного вида воспаления вульвы аллергической природы, которое возникает на фоне повышенной чувствительности организма к факторам внешней среды:
 Также это может быть употребление специфических продуктов, таких как шоколад, цитрусовые и т.д. Применение средств личной гигиены, содержащих в своем составе красители, ароматизаторы и раздражающие компоненты.
Также это может быть употребление специфических продуктов, таких как шоколад, цитрусовые и т.д. Применение средств личной гигиены, содержащих в своем составе красители, ароматизаторы и раздражающие компоненты.- Слишком частое и неправильное применение подгузников, пеленок, средств личной гигиены. А также в комплексе с ними присыпок, мазей или салфеток.
- Несоблюдение правил личной гигиены, это могут быть как слишком частые, так и наоборот редкие подмывания с неправильной техникой.
Классификация
В зависимости от типа развития, а также по продолжительности вульвита у девочек следует подразделять на несколько групп:
- Острое воспаление (длительность обычно составляет до 1 месяца)
- Подострое воспаление вульвы (длительность может составлять несколько месяцев, наблюдается периодическое угасание или обострение симптомов)
- Хроническое (симптомы заболевания могут обостряться в течение нескольких лет)
В зависимости от факторов, вызвавших вульвит у девочек:
- Бактериальный вульвит
- Грибковый вульвит
- Неинфекционный вульвит(Травма, химическое поражение, аллергическая природа)
По механизму проникновения инфекции:
- Первичный. При непосредственном контакте возбудителя с организмом.
- Вторичный. Персистирование возбудителя в организме, хронические инфекции.
 Виды вульвита по возрастному периоду, в который протекает воспаление:
Виды вульвита по возрастному периоду, в который протекает воспаление:
- Вульвит новорожденных.
- Когда возраст ребенка младше одного года.
- Вульвит детского периода.
- Вульвит предпубертата. До момента появления первых месячных.
- Вульвит пубертата.
Симптомы вульвита у девочек
Чаще всего заболевание возникает остро, от момента воздействия возбудителя проходит немного времени, следовательно инкубационный период не затягивается.
После проникновения возбудителя или его контакта с кожей начинают быстро появляться симптомы вульвита:
 В первую очередь, к основным симптомам следует отнести покраснение наружных половых органов, интенсивность обычно напрямую зависит от степени выраженности патологического процесса. Может быть либо слабо гиперемированной, но иногда ярко-бордовой окраски. В последствии к нему присоединяется постепенно нарастающий отек. В самых тяжелых случаях он может провоцировать нарушение оттока мочи.
В первую очередь, к основным симптомам следует отнести покраснение наружных половых органов, интенсивность обычно напрямую зависит от степени выраженности патологического процесса. Может быть либо слабо гиперемированной, но иногда ярко-бордовой окраски. В последствии к нему присоединяется постепенно нарастающий отек. В самых тяжелых случаях он может провоцировать нарушение оттока мочи.- Отек провоцирует появление сильного зуда. Вплоть до расчесов и присоединение дополнительной инфекции, мацерации и развития трещин.
- Также одним из специфических симптомов являются выделения из половых путей. Они могут выглядеть по-разному, характер их зависит от типа возбудителя, это как светлые или с зеленоватым, желтоватым оттенком, обычно, консистенции достаточно жидкой или сметанообразной. При кандидозной природе они имеют густую консистенцию, напоминающую творог, бывает она и хлопьеобразная, белого цвета.
- Запах почти всегда неприятный, иногда кислый.
- Ребенок начинает вести себя беспокойно, часто плачет, постоянно его беспокоит зуд, возникают сильные расчесы. Нарушается сон, общее поведение, снижается аппетит.
- В некоторых случаях, особенно при специфической инфекции, может повышаться температура тела. Редко могут вовлекаться и другие системы, так может учащаться мочеиспускание, сопровождающееся сильной болью, резями. Некоторые ети жалуются на боли в животе.
- При осмотре также можно увидеть увеличение лимфатических узлов, особенно паховой группы.
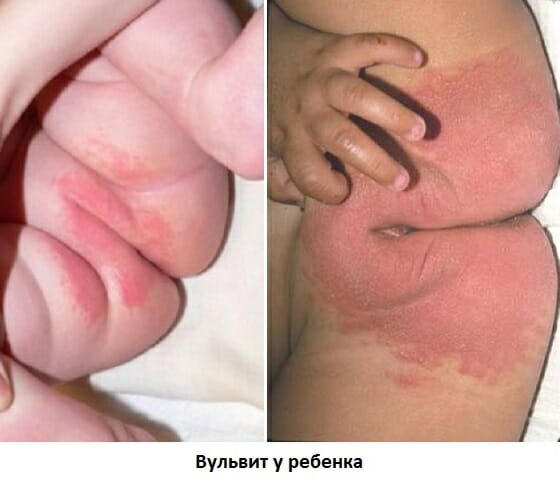
Диагностика вульвита у девочек
Этапы диагностики:
 В первую очередь, диагностика вульвита основывается на общении с гинекологом, он уточняет жалобы, время их появления, а также факторы, которые могли способствовать появлению патологической реакции.
В первую очередь, диагностика вульвита основывается на общении с гинекологом, он уточняет жалобы, время их появления, а также факторы, которые могли способствовать появлению патологической реакции.- Уточняется аллергологический анамнез и случаи специфических инфекций среди членов семьи, а также способов гигиены, которые применяются.
- Проводится тщательный осмотр ребенка. Первоначально гинекологический, с последующим исследованием области заднего прохода, а также всех систем организма. Проводится пальпация лимфатических узлов.
- В некоторых случаях при вульвите требуется двуручное пальцевое ректоабдоминальное исследование. Это важно, если у врача возникают сомнения о степени развития патологического процесса. Проводится оценка внутренних половых органов, степени их развития и вовлечения в воспалительный процесс.
- Из лабораторных методов исследования при вульвите используется исследование мазков, на которые наносится содержимое отделяемого. Также проводится определение чувствительности к антибактериальным средствам, для более точного подбора лечения.
- Также это общий или при необходимости анализ мочи по Нечипоренко.
 Исследование кала на яйца глист, это одно из важных исследований. Особенно при неясной картине патологического процесса.
Исследование кала на яйца глист, это одно из важных исследований. Особенно при неясной картине патологического процесса.- При тяжелом соматическом состоянии проводится и исследование крови, для оценки степени воспалительного процесса.
- При необходимости или подозрении на специфическую инфекцию исследуется содержимое влагалища методом ПЦР.
- При наличии кандидоза проводится обследование на наличие глюкозы в крови и моче.
- Кроме того, одним из инструментальных методов, позволяющим оценить степень поражения является ультразвуковое исследование органов малого таза.
Лечение
Режим будет зависеть в первую очередь от общего состояния, а также тяжести воспалительного процесса. Если лечение носит легкий характер, то режим остается прежним, лечение не требует изменения условий жизни, лишь изменяется коррекция гигиены и осуществляется подбор лекарственных средств.
Состояние средней степени тяжести обычно лечат на дому с соблюдением постельного режима. В случае тяжелого течения может потребоваться госпитализация в стационар.
Диета
Как и в случае любого воспалительного заболевания назначается полноценное питание, с достаточным содержанием всех необходимых веществ, в том числе витаминов и минералов. Но при вульвите есть некоторые особенности в питании.
Необходимо использовать те продукты, которые вызывают изменение среды организма в щелочную сторону, избегают употребление продуктов, вызывающих закисление среды:
 К первой группе относят такие средства как молочная продукция, каши, отварные мясные и овощные блюда.
К первой группе относят такие средства как молочная продукция, каши, отварные мясные и овощные блюда.- Ко второй группе, на которую накладываются ограничения следует отнести копченые, соленые жирные и рафинированные продукты, в которых содержится большое количество вредных веществ, а также жирные бульоны или навары и специи различного характера.
В случае, если вульвит имеет аллергическую природу, то диета назначается с учетом вызвавшего его патогенного компонента, а также других высокоаллергенных продуктов (это любые цитрусовые, мед, какао содержащие средства).
Местное лечение
Основная часть местной терапии это применение антисептических и противовоспалительных растворов:
- Для этого могут использоваться как средства местной терапии растительного происхождения, такие как отвар коры дуба, ромашки, календулы, зверобоя.
- А также медикаментозные антисептики. Самым распространенным среди них является раствор Фурацилина, который готовят путем смешивания таблетки или порошка с водой. Также Перманганат калия, который растворяют в воды и доводят до бледно-розовой окраски. Можно использовать и готовый раствор Хлоргексидина. Преимуществом его использования является простота приготовления, для этого достаточно купить флакон раствором нужной концентрации. Аналогом данного средства является Мирамистин.
- В запущенных случаях назначаются антибактериальные мази, которые наносятся на область вульвы. К ним относятся чаще всего Тетрациклиновая и Эритромициновая. Но мазь с тетрациклином имеет возрастные ограничения, так ее не стоит назначать девочкам до 8 лет.
Этиотропная терапия
Преимущественно в случае выявления заболевания, особенно при тяжелом течении перед назначением терапии воспользоваться определением чувствительности к антибактериальным средствам:
- Если определено, что возбудителем является грибок, то лечение сводится к назначению антимикотических средств. Это может быть Флуконазол, Миконазол, Итраконазол, Леворин и т.д. Данные препараты назначают системно в таблетированной форме.
- А в качестве местной терапии используют такие средства, как Клотримазоловая и Декаминовая мазь. С предварительной обработкой вульвы содовым раствором.
- Бактерильная природа вульвита лечится с помощью назначения антибактериальных средств, таких как Метронидазол или Цефтриаксон. Специфическая инфекция, выявленная в качестве возбудителя передается на лечение врачу дерматовенерологу.
Гигиена
Это одно из основополагающих правил в лечении воспаления вульвы. В случае заболевания девочек в маленьком возрасте навыкам гигиены обучают родителей или тех людей, которые осуществляют уход.
Но если это уже девочки в более взрослом возрасте, то и ей врач объясняет основные рекомендации относительно гигиены:
 Основное, что нужно запомнить всем это правильные движения. Осуществляться они должны лишь в одном направлении, от лобка к анальному отверстию. Не стоит совершать растирающих движений или натирать данную область какими-либо средствами гигиены (тряпки, мочалки, щетки).
Основное, что нужно запомнить всем это правильные движения. Осуществляться они должны лишь в одном направлении, от лобка к анальному отверстию. Не стоит совершать растирающих движений или натирать данную область какими-либо средствами гигиены (тряпки, мочалки, щетки).- Все манипуляции лучше совершать чистыми руками. Требуется однократное движение с последующим ополаскиванием руки, тем самым происходит смывание бактерий. Туалет половых органов необходимо проводить после каждого акта мочеиспускания или дефекации, при это не всегда нужно использовать специализированные средства.
- В большинстве случаев это должна быть чистая вода, комфортной температуры, т.е. слегка подогретая. Ни в коем случае нельзя использовать излишне горячую или наоборот холодную воду.
- Специализированные гигиенические средства используются не чаще, чем дважды в сутки. Лучше, если они будут соответствовать возрасту и назначению, следует избегать покупки ароматизированных или веществ, содержащих красители. Предпочтительно использовать такие средства с гипоаллергенным составом, как марки Мюстела и Веледа.
- Рекомендуется как можно реже использовать в повседневной жизни памперс, независимо от возраста. Но если это не возможно, то днем памперс можно оставлять максимально на три часа, после чего требуется обязательная замена, даже если он оказался неиспользованным. А в ночное время разрешено увеличивать время до 5-6 часов.
- В любом возрасте девочкам нужно соблюдать правила ношения нижнего белья. Состав его должен быть обязательно натуральным, не содержать примеси искусственных компонентов, особенно синтетического происхождения. А также соответствовать размеру, без наличия натирающих участков.
Являются обязательными для девочек и воздушные ванны. Для этого не требуется специальных навыков и подготовки, голую в нижних отделах туловища девочку просто укладывают на сухую и чистую пеленку в помещении с комфортной температурой. Минимальная продолжительность одной процедуры должна составлять четверть часа.
Нормализация общего состояния при вульвите
В первую очередь для облегчения общего самочувствия назначаются средства для десенсибилизации. Они помогают снять такие симптомы как зуд, жжение, выраженный отек. Могут применяться как в местной, так и в системной форме.
Показано применение и таких средств как иммуностимуляторы, витамины и индукторы интерферона. В случае частых рецидивов начинают применяться гормональные средства на основе эстрогенов, так как именно за счет их идет процесс формирования нормального микробиоценоза. Кроме того в последствии применяются средства для восстановления микробиоценоза на основе лактобактерий.
Санация очагов инфекции
 Это один из обязательных пунктов в лечении патологии. Это связано с тем, что почти всегда вульвит провоцирует другая инфекция, находящаяся в организме.
Это один из обязательных пунктов в лечении патологии. Это связано с тем, что почти всегда вульвит провоцирует другая инфекция, находящаяся в организме.
Самыми распространенными среди них могут быть следующие:
- кариозное поражение зубов,
- воспалительные заболевания почек, чаще в хронической стадии течения,
- ОРЗ.
Поэтому в первую очередь, нужно заниматься выявлением и лечением данной патологии.
Кроме того очагом инфекции может служить глистная инвазия, энтеробиоз это одна из самых частых причин. Поэтому требуется использование антигельминтной терапии. Очень редким случаем в качестве очага хронической инфекции может служить инородное тело. Поэтому требуется его максимально безопасное удаление.
Физиотерапия при вульвите у девочек
Этот метод лечения вульвита у девочек не является основным, но в то же время он может существенно дополнить медикаментозный.
Для этого есть несколько различных вариантов:
 С помощью УФ-облучения удается добиться стойкой гибели микроорганизмов.
С помощью УФ-облучения удается добиться стойкой гибели микроорганизмов.- Метод электрофореза с лекарственными препаратами, например, цинком. Применяется при грибковой этиологии.
- Ультравысокочастотные воздействия, проявляют свою эффективность при обширных местных поражениях. Способны уменьшить отек, зуд, проницаемость капилляров.
- Воздействие токов дарсонваля на область вульвы, оказывает противозудное воздействие, а также ускоряет гибель грибков.
- К лазерному облучению крови как методу терапии прибегают очень редко для лечения вагинита у девочек. Назначается только в случае частых рецидивов и тяжелых течениях процесса.
Народные рецепты лечения вульвита у девочек
Для лечения вульвита у девочек в домашних условиях применяются ванночки с отварами лекарственных средств.
К основным из них следует отнести:
 Отвар ромашки, данное средство известно очень давно как противовоспалительный препарат, позволяющий снять не только отек и воспаление, но также в незначительной степени и зуд. Готовится путем запаривания нескольких ложек растения в кипяченой воде, некоторые рекомендуют незначительное время поварить смесь на воде или просто оставить в емкости, укрыв полотенцем. После чего смесь процеживают. Полученный раствор используют как сидячие ванночки, так эффект оказывается значительно быстрее, но необходимо отметить, что вода должна быть комфортной теплой температуры, нельзя допускать слишком холодного или горячего отвара.
Отвар ромашки, данное средство известно очень давно как противовоспалительный препарат, позволяющий снять не только отек и воспаление, но также в незначительной степени и зуд. Готовится путем запаривания нескольких ложек растения в кипяченой воде, некоторые рекомендуют незначительное время поварить смесь на воде или просто оставить в емкости, укрыв полотенцем. После чего смесь процеживают. Полученный раствор используют как сидячие ванночки, так эффект оказывается значительно быстрее, но необходимо отметить, что вода должна быть комфортной теплой температуры, нельзя допускать слишком холодного или горячего отвара.- Отвар календулы. Средство обладающее сходными свойствами, но имеет определенные преимущества. Чаще используется для людей, имеющих склонность к аллергическим заболеваниям. Готовится аналогично предыдущему, можно использовать как самостоятельно заготовленное растение, так и купленное в аптеке уже готовое. Применяется также в качестве ванночек или примочек.
- Экстракт дубовой коры. Применяется в качестве сидячей ванночки и оказывает противовоспалительное действие. Для этого нужно сухую смесь залить кипятков и поварить в течение нескольких минут, после чего остудить и процедить. Длительность процедуры может быть достигать 30 минут.
- Если установлена кандидозная причина воспаления, то для снятия симптомов и уменьшения патогенных свойств возбудителя применяются содовые растворы. Чаще используются в качестве примочек. Для этого необходимо приготовить раствор пищевой соды, смешав столовую ложку с 1 литром чистой кипяченой теплой воды.
Осложнения вульвита у девочек
Возникают они на фоне длительно протекающего воспалительного процесса без адекватного и своевременно начатого лечения.
К ним следует отнести следующие состояния:
 Сращение в области малых половых губ. Это происходит из за постепенного развития синехии, на фоне отложений фибрина во время вульвита у девочек.
Сращение в области малых половых губ. Это происходит из за постепенного развития синехии, на фоне отложений фибрина во время вульвита у девочек.- Спайки в области влагалища. Являются результатом перехода воспалительного процесса на вышележащие отделы при тяжелом вульвите. В последствии приводят к проблемам в половой жизни, а также косвенно могут осложнять процесс родовой деятельности, приводя к появлению разрывов.
- Вовлечение других систем и органов в воспалительных процесс. Так из-за близкого анатомического расположения может возникать острый цистит или проктит, а также трещины в области анального отверстия.
- Появление рубцовых изменений на месте бывшего вульвита у девочек, что является в последствии причиной комплексов и дискомфорта.
- Изменение окраски кожных покровов. В результате наружные половые органы становятся синюшными и сохраняются на протяжении длительного времени или даже пожизненно.
Профилактика вульвита у девочек
Сводится к основным правилам, которые должны быть внесены в образ жизни:
 Это правильное и полноценное питание.
Это правильное и полноценное питание.- Санация очагов хронической инфекции. Купирование проявлений аллергических реакций, исключение контакта с аллергеном.
- Регулярные гигиенические процедуры, использование правильной и чистой одежды. Избегание ношения слишком узких, натирающих вещей, в целях профилактики возникновения болезни.
- Избегать бесконтрольного приема лекарственных препаратов, в основном антибактериальных.
- Своевременное обращение к специалисту при появлении первых признаков воспалительного процесса.
Отзывы о лечении вульвита у девочек
Острый вульвит: причины, симптомы, способы лечения
Острый вульвит характеризуется развитием воспалительного процесса в области наружных половых органов, что сопровождается зудом и жжением. Такого рода заболевание встречается в большинстве случаев у девушек, не достигших полового созревания, и у женщин в период менопаузы.

Причины
Существует 2 формы воспалительного процесса:
- Первичный вульвит, провоцирующим фактором которого является нарушение правил личной гигиены. Также данный вид вульвита встречается у девочек по причине того, что в состав их микрофлоры влагалища не входят кисломолочные бактерии, но в большом количестве преобладают кокки. Слизистая половых органов у девочек тонкая, поэтому легко подвергается механическим повреждениям. Первичный вульвит наблюдается и у женщин в климактерический период, т. к. слизистая атрофируется: количество выделений уменьшается, снижается уровень эстрогена.
- Вторичный вульвит встречается у женщин детородного возраста. Развитие болезни обусловлено проникновением инфекции при нарушении бактериального баланса во влагалище.
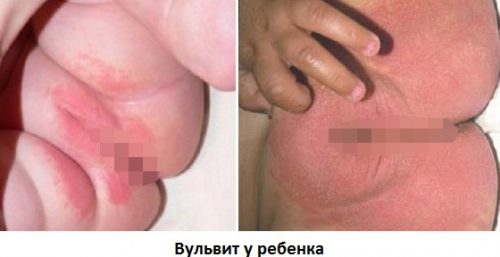
Причины вульвита следующие:
- Воспалительные заболевания органов мочевыводящего тракта, возбудителями которых являются болезнетворные организмы, — цистит, вагинит и т. п.
- Гормональный дисбаланс.
- Несвоевременная смена прокладок и тампонов в период менструации.
- Длительная терапия антибиотиками.
- Индивидуальная непереносимость активных компонентов средств интимной гигиены.
- Сахарный диабет.

- Ношение синтетического нижнего белья.
- Воспаление в матке.
- Глистные инвазии. В большинстве случаев речь идет об острицах у маленьких девочек.
Симптомы заболевания
Существует ряд симптоматических признаков, сопровождающих вульвит:
- Отечность тканей. Покраснение кожного покрова наружных половых органов.
- Обильные выделения.
- Увеличение паховых лимфатических узлов.
 Болевой синдром, усиливающийся при ходьбе и в процессе акта выделения урины.
Болевой синдром, усиливающийся при ходьбе и в процессе акта выделения урины.- Иногда встречается повышение температуры тела.
- Состояние общего недомогания.
- В редких случаях на половых губах наблюдается образование мелких пузырьков с гнойным содержимым.

Диагностика
Первоначально врач проводит осмотр половых органов:
- Исследует характер выделений.
- Пальпирует лимфатические узлы.
Лабораторное обследование включает в себя ряд таких процедур:
 Анализы мочи и кала на наличие воспалительного процесса.
Анализы мочи и кала на наличие воспалительного процесса.- Бактериальный посев влагалищных выделений.
- Мазок из уретры.
- Анализ крови на сахар.
- Анализ кала на содержание яиц гельминтов.
По характеру выделений можно определить разновидность воспалительного заболевания:
- Мутные выделения с запахом фекалий наблюдаются при поражении кишечной палочкой.
- Гонорейный вульвит сопровождается воспалением бартолиновых желез и выделением гноя из влагалища.
- Для кандидозного вульвита характерна густая слизь белого цвета с кислым запахом.
Лечение
Важно помнить о следующем:
 Не расчесывать пораженный участок во избежание присоединения вторичной инфекции.
Не расчесывать пораженный участок во избежание присоединения вторичной инфекции.- Отказаться от сексуальных контактов в период прохождения терапевтических процедур. Мастурбировать тоже запрещается.
- Острый вульвит часто сопровождается бессонницей, поэтому следует отдыхать по возможности днем. Постельный режим является условием выздоровления.
Врач может предложить такой вариант лечения вульвита:
- Наружная обработка области клитора и половых губ антисептическими растворами. Хлоргексидин активен в отношении вегетативных форм грамотрицательных и грамположительных бактерий.
- Применение противогрибковых средств. Назначается Миконазол в форме вагинальных свечей или крема.
 Антибиотики назначаются, в зависимости от клинической картины воспалительного процесса и тяжести протекания симптомов.
Антибиотики назначаются, в зависимости от клинической картины воспалительного процесса и тяжести протекания симптомов.- При остром вульвите рекомендуются противовирусные мази: Вокадин, Инстиллагель.
- Иногда назначаются иммуномодуляторы и витаминные комплексы.
- Физиотерапия тоже является эффективным методом лечения. Рекомендуется электрофорез с Новокаином или Кальция хлоридом.
Важно своевременно начать лечение острого вульвита, т. к. заболевание может приобрести хронический характер.
Народные методы
По назначению врача медикаментозное лечение вульвита можно дополнять народными средствами, приготовленными в домашних условиях:
 Спринцевание отваром ромашки. Необходимо 1 ст. л. лекарственного растения залить кипятком в объеме 1 л. Довести до кипения, а затем томить на слабом огне в течение нескольких минут. Настоять. Остудить. Процедить. Не используйте отвар в чистом виде. На 1 л теплой кипяченой воды берется стакан отвара. Желательно проводить процедуру дважды в день.
Спринцевание отваром ромашки. Необходимо 1 ст. л. лекарственного растения залить кипятком в объеме 1 л. Довести до кипения, а затем томить на слабом огне в течение нескольких минут. Настоять. Остудить. Процедить. Не используйте отвар в чистом виде. На 1 л теплой кипяченой воды берется стакан отвара. Желательно проводить процедуру дважды в день.- Отвар коры дуба. 40 г природного сырья заливают 2 л кипятка. Доводят до кипения. Отвар используется в вышеописанных пропорциях для сидячих ванночек и спринцеваний.
- В одинаковых пропорциях смешайте кору дуба, цветки ромашки и крапиву. 2 ст. л. смеси залейте 1 л кипятка. Нужно настоять средство в течение 30 минут. Процедить. Использовать для обработки вульвы.
 Приготовьте насыщенный солевой раствор (1 ст. л. морской соли разведите в стакане воды). С помощью ватного диска обработайте воспаленную слизистую, а затем аккуратно промокните полотенцем область вульвы. При возникновении сильного жжения необходимо смыть соль с половых органов. Если побочных эффектов не наблюдается, то следует проводить подобную процедуру на ночь перед сном.
Приготовьте насыщенный солевой раствор (1 ст. л. морской соли разведите в стакане воды). С помощью ватного диска обработайте воспаленную слизистую, а затем аккуратно промокните полотенцем область вульвы. При возникновении сильного жжения необходимо смыть соль с половых органов. Если побочных эффектов не наблюдается, то следует проводить подобную процедуру на ночь перед сном.
Нельзя заниматься самолечением. Точную дозировку и продолжительность курса определяет врач.
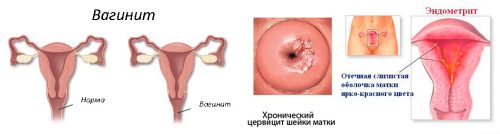
Возможные осложнения
- Вагинит.
- Цервицит (воспаление шейки матки).
- Эндометрит (воспалительный процесс во внутреннем слое матки).
Отсутствие грамотного лечения может привести к развитию бесплодия.
Профилактика
Необходимо соблюдать ряд таких правил:
- Совершать регулярный туалет половых органов с помощью гелей для интимной гигиены, содержащих молочную кислоту.
- Проходить медицинское обследование раз в полгода.
- Использовать латексные контрацептивы при случайных половых связях.
- При смене полового партнера следует сдать анализы на наличие инфекций, передающихся половым путем.
- Избегайте переохлаждения.
- Укрепляйте иммунные силы.
- В период антибиотикотерапии применяйте препараты, содержащие лактобактерии, во избежание нарушения микрофлоры влагалища.
- Сократите количество острых и жирных блюд.
- Проводите лечение хронических заболеваний, особенно если речь идет о частых рецидивах генитального герпеса на фоне непродолжительной ремиссии.
Помните, что вульвит легче предупредить, чем потом его лечить.
что это, симптомы и причины, лечение вульвита у ребенка в домашних условиях, мази
Детская гинекология — вопрос очень интимный и часто достаточно закрытый. Заболевания женских половых органов могут встречаться даже у новорожденных девочек и малышек совсем юного возраста.
Что это такое?
Воспаления наружных женских половых органов называются вульвитами. К ним относятся: преддверие влагалища, малые и большие половые губы, клитор и наружная часть уретры.
Данная анатомическая область очень хорошо кровоснабжается и иннервируется. Любые воспалительные изменения в этой зоне провоцируют появление весьма неблагоприятных симптомов, которые приносят малышке сильный дискомфорт. По статистике вульвиты регистрируются чаще всего у малышек и в более пожилом возрасте у женщин, страдающих дистрофией половых органов.
Воздействие гормонов на репродуктивную систему весьма существенное. Любые колебания воздействуют на эпителиальные клетки женских половых органов. При длительном воздействии это может провоцировать развитие вульвитов. Воспаления женских половых органов очень зависят от базального уровня гормонов. Заболевания эндокринной системы способствуют развитию вульвита.
Половые наружные органы малышки стерильны. К концу первой недели на них поселяются условно-патогенные микроорганизмы и происходит смещение pH влагалища. У грудного ребенка он нейтральный или слабощелочной. Уже к 10 годам происходит заселение влагалища лактобациллами. Нормальная их концентрация приводит к смещению pH среды до 4-4,5.
До наступления менструаций у малышек практически отсутствует местный иммунитет. Любые инфекции, которые поселяются на стенках наружных половых органов, могут приводить к развитию местного воспаления. При сниженном общем иммунитете это приводит к быстрому прогрессированию заболевания.
Причины
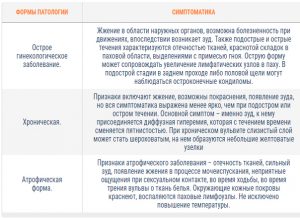
К развитию воспалительных заболеваний женских половых органов могут приводить различные причины. По первичности появления симптомов все вульвиты могут быть острыми и хроническими. При хронизации процесса неблагоприятные проявления болезни могут повторяться вновь и вновь в течение нескольких лет. Для хронического вульвита требуется подбор правильного лечения и регулярный контроль у детского гинеколога.
К развитию вульвита у малышек могут привести следующие провоцирующие причины:
- Особенность анатомической зоны. Большие половые губы у девочек более открыты, чем в более старшем возрасте. Сниженное количество лактобацилл приводит к изменению pH влагалищной среды. Достаточно рыхлые и легко травмируемые слизистые оболочки половых органов чрезмерно восприимчивы к любым инфекционным и неинфекционным воздействиям.
- Некачественное проведение личной гигиены. Чрезмерное увлечение подмываниями может привести к еще большему изменению pH влагалища. Это способствует развитию воспаления в области наружных половых органов. Если же график личной гигиены постоянно нарушается, то это также может способствовать появлению вульвита.
- Неправильно подобранные подгузники. Длительное их ношение может приводить к постоянному воздействию на наружные половые органы. Использование подгузников у девочек в течение длительного времени может провоцировать у малышек изменение pH среды. Также у девочек могут появиться различные раздражения и высыпания в генитальной зоне.
- Заражение гельминтами. Наиболее часто вульвиты возникают при заражении аскаридами или острицами. Эти паразиты в процессе жизнедеятельности выделяют различные токсичные продукты. Они вызывают в генитальной области сильные раздражения и покраснения. Также яйца гельминтов могут попадать в аногенитальную зону, вызывая сильные аллергические варианты вульвитов у малыша.
- Различные инфекции. Заражение вирусами, бактериями или грибковое инфицирование может провоцировать воспаление на наружных половых органах. Обычно такие вульвиты сопровождаются появлением большого количества неблагоприятных симптомов. Для их устранения требуется назначение комплексного лечения.
- Механические повреждения. В раннем детском возрасте к развитию вульвита приводит попадание в наружные половые органы различных мелких предметов. Малышки первых трех лет жизни любят активно изучать свое тело. Нечаянно они могут нанести себе различные травмы, которые провоцируют развитие вульвита.
- Хронические заболевания. Различные инфекции, возникающие в разных внутренних органах, приводят к развитию воспаления и в области женских половых органов. При дополнительном снижении иммунитета процесс может принимать достаточно тяжелое течение.
- Нарушение личной гигиены во время полового акта. Актуально для девочек в подростковом возрасте.
- Внутриутробное заражение. Встречается только в 1% случае. Инфицирование половых органов малышек происходит в результате попадания различных инфекций по кровотоку от матери к ребенку. Первые симптомы вульвита возникают уже после рождения ребенка. Для их устранения требуется обращение к детскому гинекологу уже в первые дни после выписки малыша из роддома.
Виды
С учетом провоцирующих причин можно выделить несколько видов вульвитов:
- Бактериальный. Возникает в результате инфицирования различными видами бактерий. Стафилококки, стрептококки и анаэробные микроорганизмы приводят к развитию гнойных форм вульвитов у маленьких девочек. Пик заболеваемости приходится на возраст от 3 до 7 лет. Для лечения требуются различные формы антибиотиков.
- Вирусные. Провоцируются различными вирусами. Наиболее часто к развитию вирусного вульвита приводит заражение вирусами герпеса различных подтипов. Протекают они, как правило, в остром и подостром вариантах. Сопровождаются появлением дискомфортных симптомов. Для лечения применяются противовирусные средства, а также местное лечение.
- Аллергические. Встречаются у девочек, имеющих индивидуальную гиперчувствительность к различным аллергенам. В ряде случаев могут встретиться при атопическом дерматите. Для устранения неблагоприятных симптомов требуется назначение антигистаминных средств и ванночек с антисептиками.
- Паразитарные. Возникают вследствие инвазии различными гельминтами. Паразиты выделяют различные токсические вещества, которые обладают раздражающим действием на наружные половые органы. При длительном течении болезни воспаление может перейти в хроническую форму. Для лечения могут потребоваться антипаразитарные лекарственные средства.
- Травматические. Эти неспецифические варианты вульвита возникают в результате последствия легкой травматизации слизистых оболочек наружных половых органов. Они наиболее чувствительные и легко травмируемые у малышек первого года жизни. Для устранения неблагоприятных симптомов требуется назначение мазей, которые обладают регенерирующим действием.
- Вторичные. Возникают у девочек, имеющих хронические заболевания внутренних органов. Наиболее часто вульвиты встречаются при эндокринных патологиях, а также при аллергических болезнях. Чтобы устранить неблагоприятные симптомы вульвита, сначала требуется провести лечение основного заболевания и укрепить иммунитет.
Все процессы, которые появляются в течение первого месяца, называются острыми. Если неблагоприятные проявления болезни встречаются на протяжении трех месяцев, то тогда течение болезни называется подострым. При хронизации процесса симптомы заболевания могут появляться в течение полугода и более. Обычно хронические вульвиты встречаются у ослабленных и часто болеющих малышек.
Симптомы
Степень выраженности неблагоприятных симптомов зависит от степени тяжести заболевания. При легком течении у малышки может появиться только незначительный зуд и покраснение в области половых органов. Эти неблагоприятные симптомы легко устраняются. Острые вульвиты, протекающие в легкой форме, практически не переходят в хронические.
Среди симптомов воспаления в области наружных половых органов отмечают следующие:
- Сильный отек слизистых оболочек. При тяжелом течении большие половые губы становятся увеличенными. Чрезмерно отекшая слизистая оболочка уретры приводит к учащению мочеиспускания. Количество отделяемой мочи при этом не меняется, учащаются лишь позывы.
- Появление зуда или жжения. При легком течении этот симптом практически не приносит малышке никакого дискомфорта. Тяжелые формы заболевания существенно нарушают общее состояние ребенка. Малышки начинают постоянно расчесывать аногенитальную зону. В места расчесов часто попадает бактериальная инфекция, что может приводить к развитию вторичного инфицирования.
- Наличие выделений. Они могут быть различного вида и консистенции. При бактериальных инфекциях выделения из влагалища бывают желтоватыми и зелеными. При вирусных вульвитах отделяемое становится серого или белесого цвета. Грибковые инфекции сопровождаются появлением выделений, которые легко крошатся.
- Появление зловонного запаха. Обычно данный симптом появляется при бактериальных формах вульвитов.
- Болезненность. Прикосновения к наружным половым органам приводят к появлению болевого синдрома. При тяжелом течении болезненность значительно усиливается.
- Покраснение кожи в аногенитальной зоне. Воспаленные кожные покровы приобретают ярко-красную окраску. Наружные половые органы становятся горячими на ощупь. При гельминтозах и аллергических вульвитах на коже появляются следы от расчесов.
- Нарушение мочеиспускания. Отекшие воспаленные половые органы приводят к умеренному сдавливанию протока мочевого канала. Также воспаление может перейти на уретру и восходящим путем из влагалища. Малышка просится в туалет гораздо чаще. Порции становятся маленькими, но частыми. Общее количество мочи за сутки не изменяется.
- Повышение температуры, в некоторых случаях — лихорадка. При развитии инфекционных вульвитов нарастают симптомы интоксикации. При легком течении температура тела поднимается до субфебрильных цифр. Более тяжелые формы болезни сопровождаются появлением фебрилитета.
- Изменение поведения. Малышки становятся более эмоционально подавленными. Они чаще капризничают, находятся в угнетенном настроении. Сильный зуд в аногенитальной зоне способствует повышенной раздражительности и нервозности. У малышек нарушается сон, появляется бессонница.
- При длительном течении болезни появляются сращения или синехии. Их обычно мамочки обнаруживают у малышек при проведении ежедневных гигиенических процедур.
Диагностика
При появлении неблагоприятных симптомов следует, прежде всего, показать ребенка детскому гинекологу.
Доктор проведет необходимый осмотр, а также все дополнительные анализы и обследования. Обязательно проводится общий анализ крови. Появление лейкоцитоза при повышенной СОЭ свидетельствуют о наличии инфекционной патологии.
При вторичных вульвитах также следует провести биохимическое исследование крови. Для этого исследуется уровень билирубина, креатинина, а также печеночные трансаминазы. Повышение этих показателей свидетельствует о наличии изменений в желудочно-кишечном тракте. Хронические заболевания органов пищеварительной системы часто становятся причиной развития вульвитов.
Также врач-гинеколог обязательно проведет кольпоскопию.
С помощью специальных медицинских инструментов он может хорошо осмотреть наружные половые органы и установить причину заболевания. Во время консультации доктор также возьмет биоматериал для проведения бакпосева выделений. Этот анализ поможет установить возбудителя болезни, а также его чувствительность к антибиотикам.
При необходимости потребуется показать ребенка также эндокринологу, аллергологу и гастроэнтерологу. Эти консультации будут необходимы для проведения дифференциальной диагностики различных вариантов вульвита.
Лечение хронического воспаления половых органов невозможно без установления и устранения основного заболевания, которое привело к появлению неблагоприятных симптомов.
Лекарственная терапия
Лечение острого вульвита обязательно должно быть подобрано с учетом причины, которая способствовала развитию заболевания. Обычно терапия заболевания занимает около 2-3 недель. Назначение лечения проводит врач-гинеколог после осмотра ребенка и проведения всех необходимых исследований. Названия препаратов могут быть различными в зависимости от входящих в них активных веществ.
Для терапии вульвитов назначаются:
- Противовоспалительные средства. Применяются местно. Подходят ванночки, примочки и гигиеническая обработка с помощью веществ, которые снимают воспаление в аногенитальной зоне. К ним относятся мирамистин, фурацилин, гидрокортизоновая мазь, бепантен и другие средства. Назначаются они на курсовой прием, обычно составляющий 10-14 дней.
- Антибактериальные препараты. Назначаются при гнойных вульвитах. Выписываются врачом. Назначаются обычно на 7-14 дней. Для терапии гнойных вульвитов подходят антибиотики с широким спектром действия: макролиды, различные формы цефалоспоринов, а также фторхинолоны.
- Противовирусные. Применяются для устранения вирусных форм вульвитов. Назначаются на 5-7 дней. Выписываются в виде мазей и таблеток.
- Общеукрепляющие. Применение поливитаминных комплексов способствует улучшению работы иммунной системы. При хронических формах заболевания рекомендуются регулярные курсы витаминов. Обычно их выписывают весной и осенью на 1 месяц приема.
- Стимулирующие иммунитет. Назначаются в виде ректальных свечей. Успешно применяются для лечения хронических форм вульвитов. Используются препараты на основе интерферона. Обычно назначаются на 10-14 дней.
- Назначение противогрибковых средств для лечения грибковых форм вульвитов. Эффективно используются: интраконазол, флуканозол, клотримазол и другие. При тяжелом течении и часто прогрессирующих вульвитах используются таблетированные формы. При впервые возникшем вульвите используются местные противогрибковые препараты, выпускающиеся в виде мазей и вагинальных кремов.
Лечение в домашних условиях
Устранять зуд и жжение в аногенитальной зоне можно также и с помощью использования лекарственных растений. Эти средства обычно всегда есть в каждой домашней аптечке. Лекарственные растения обладают хорошим спектром переносимости, а также практически не способны провоцировать у малышек различные побочные реакции. Следует лишь соблюдать осторожность при их использовании, так как они все же могут вызвать аллергические реакции при наличии индивидуальной предрасположенности.
К наиболее эффективным домашним средствам относят отвары, приготовленные из ромашки, календулы, коры дуба. Эти растения обладают выраженным антисептическим действием. Они помогают устранять зуд и жжение в аногенитальной зоне, а также устранять воспаление с раздраженных половых органов.
Для приготовления домашнего лекарства потребуется взять 2 столовые ложки измельченного растительного сырья и залить 1,5-2 стаканами кипятка. Настаивать следует в течение часа. После чего полученный настой процеживают через марлю или мелкое сито.
Готовое домашнее лекарство можно добавлять в сидячую ванночку или обрабатывать аногенитальную зону с помощью марлевых салфеток.
Для достижения хорошего эффекта следует применять лекарственный настой не реже 2-3 раз в день. Курс лечения назначается на две-три недели. Спустя 5-6 дней самочувствие значительно улучшается. У малышек уменьшаются воспалительные выделения из половых органов, а также постепенно проходит зуд и жжение. При хронических вульвитах можно использовать данные гигиенические процедуры 2 раза в год для профилактики новых обострений.
Профилактика
Для сохранения репродуктивного здоровья на долгие годы требуется регулярный контроль за состоянием половых органов. С ранних лет следует учить малышку, как правильно проводить туалет и ежедневные гигиенические процедуры. При появлении любых неблагоприятных симптомов следует обязательно отвести ребенка к детскому гинекологу. Очень важно, чтобы девочка не боялась посещать этого доктора. Это создаст положительный настрой для будущего.
Лечение респираторных инфекций и простуд, а также укрепление иммунитета поможет предотвратить развитие воспалительных вульвитов. Малышке следует избегать сильных переохлаждений, а также носить качественное нижнее белье, которое изготавливается из натуральных материалов. В грудном возрасте не следует носить длительное время подгузники. Эта простая мера поможет предотвратить развитие вульвита в дальнейшем.
Более подробно о данном заболевании вы можете узнать в видео, представленном ниже.
Вульвит – лечение, симптомы, причины
Вульвит – заболевание, при котором воспалительный процесс распространяется на наружные половые органы женщины: большие и малые половые губы, преддверие влагалища и клитор. Иногда вульвит протекает как самостоятельная болезнь, но чаще всего воспалительный процесс охватывает слизистую оболочку и внутри влагалища. В таких случаях речь идет о вульвовагините. Воспаление может развиться в результате воздействия химических веществ, механических повреждений, а также вследствие проникновения инфекции.
Вульвит может появиться независимо от возраста пациентки. Различают первичный вульвит (неинфекционный), которым чаще всего поражаются девочки и женщины пожилого возраста. В первом случае воспалительный процесс может начаться из-за особенностей анатомо-физиологического характера, во втором – вследствие возрастных изменений в слизистой половых органов. Для женщин детородного возраста, в основном, характерен вторичный вульвит (инфекционный), который возникает на фоне воспаления внутренних половых органов.
Причины развития вульвита
Причинами первичного вульвита, помимо физиологических факторов, могут стать несоблюдение личной гигиены, наличие эндокринных заболеваний, бесконтрольный прием антибиотиков, цистит, глистная инвазия, опрелости при ожирении, витаминный дисбаланс, а также воздействие химических веществ, высокой температуры и механических факторов.
Отправной точкой для развития вторичного вульвита чаще всего становятся такие болезни, как трихомоноз, гонорея, микоплазмоз, хламидиоз, герпес, кишечная инфекция и другие заболевания мочеполовой сферы.
Симптомы вульвита
Наиболее характерными симптомами вульвита являются: чувство дискомфорта в области наружных половых органов, сильное жжение, зуд и болезненность. Неприятные симптомы вульвита беспокоят во время ходьбы, при половом акте и мочеиспускании. Внешне воспалительный процесс проявляется покраснением и отечностью половых органов: клитора, преддверия влагалища, больших и малых губ. Очень часто во время болезни наблюдаются выделения различной консистенции, цвета и запаха.
В запущенных случаях симптомы вульвита проявляются на слизистых оболочках – образуются язвы и эрозии. При заживлении на этих местах образуются рубцы, деформирующие поверхность половых органов, что в дальнейшем приводит к осложнениям в половой жизни. В некоторых случаях вульвит у детей сопровождается спаечным процессом, при котором происходит сращение малых половых губ или синехии. Подобное осложнение при вульвите может стать причиной бесплодия и нарушений в интимной жизни.
Лечение вульвита
 Самолечением при вульвите, несмотря на кажущуюся легкость болезни, заниматься не рекомендуется. Не всегда ясно, является это самостоятельным заболеванием или сопутствующим. Довольно часто параллельно требуется дополнительное лечение вульвита со стороны таких специалистов, как эндокринолог, аллерголог или дерматолог. К тому же недолеченный вульвит из острой стадии может перейти в хроническую форму, что чревато периодическими повторами болезни, негативно влияющими на иммунную систему в общем и качество интимной жизни в частности.
Самолечением при вульвите, несмотря на кажущуюся легкость болезни, заниматься не рекомендуется. Не всегда ясно, является это самостоятельным заболеванием или сопутствующим. Довольно часто параллельно требуется дополнительное лечение вульвита со стороны таких специалистов, как эндокринолог, аллерголог или дерматолог. К тому же недолеченный вульвит из острой стадии может перейти в хроническую форму, что чревато периодическими повторами болезни, негативно влияющими на иммунную систему в общем и качество интимной жизни в частности.
Поэтому при первых признаках воспаления в области наружных половых органов необходима консультация гинеколога. На основе лабораторных и клинических исследований, а также визуального осмотра выставляется диагноз и назначается соответствующая терапия.
При первичном вульвите лечение заключается в использовании ванночек с отварами лечебных трав, обладающих дезинфицирующими и противовоспалительными свойствами. Допускается применение присыпок, мазей или кремов подобного действия. При обнаружении вторичного вульвита лечебная терапия направлена на устранение конкретного возбудителя, вызвавшего болезнь. Здесь используются антибиотики, антимикробные и противогрибковые лекарственные средства в виде различных лекарственных форм. Дополнительно для снятия местных симптомов так же, как и при первичном вульвите, рекомендуются ванночки с отварами трав. Во время лечения вульвита полностью исключается половая жизнь.
Особенности лечения вульвита у детей
Чаще всего причиной возникновения вульвита у детей являются гельминты, поэтому помимо основного лечения назначаются противоглистные препараты. Для лечения вульвита у детей используются также лекарства, обладающие десенсибилизирующим действием, например, препараты кальция и противоаллергические средства. Если же причиной вульвита послужил сниженный иммунитет, то назначается прием иммуностимуляторов и витаминов. При острой форме вульвита ребенку показан постельный режим.
Для больных всех возрастов рекомендуется соблюдение диеты, где исключены мучные изделия, острая, копченая и соленая пища. Необходимо употреблять кисломолочные продукты, зелень, фрукты и овощи.
Профилактика вульвита
Самое главное в профилактике вульвита – соблюдение правил личной гигиены. Нежелательно использовать для подмывания мыло и моющие средства, обладающие антибактериальным действием, так как уничтожаются не только вредные микроорганизмы, но и полезная микрофлора. В результате слизистая оболочка становится не способной противостоять проникновению в организм возбудителей болезней.
При профилактике вульвита необходимо постоянно укреплять иммунитет, проводить дегельминтизацию, своевременно ликвидировать очаги инфекции в организме и лечить хронические заболевания соматического характера (сахарный диабет, ожирение и другие).
Видео с YouTube по теме статьи:
Острый вульвит и его лечение
Опубликовано: 23 апр 2016, 19:55Острый вульвит — воспалительное заболевание наружных половых органов. Самой распространенной симптоматикой болезни является сильный зуд, гиперемия, отечность в области вульвы. Недуг может сопровождаться повышением температуры, лимфаденитом, обильными выделениями. Если заболевание не вылечить в течение месяца, то оно может перейти в подострый вульвит, а затем в хроническую форму.
Причины возникновения острого вульвита у девочек и женщин могут различаться. До полового созревания чаще диагностируют первичную форму этой болезни. Она может быть вызвана гельминтозом, попаданием внутрь влагалища инородного тела, травмой, аллергической реакцией. У женщин репродуктивного возраста заболевание, чаще всего, проявляется вследствие инфекции внутренних мочеполовых органов (вагинит, кольпит).
Лечение острого вульвита у женщин
Если диагностирован острый вульвит, лечение должно начинаться незамедлительно. Чаще всего применяется этиотропная терапия, то есть действие препаратов ориентировано на конкретного возбудителя болезни. Ниже приведены наиболее часто встречающиеся в гинекологии вульвиты и методы их лечения.
Кандидозный. Причина заболевания — дрожжеподобные грибы Candida. Главный симптом, по которому безошибочно диагностируют этот недуг — творожистые выделения. Лечение острого вульвита, вызванного дрожжеподобными грибами, осуществляется посредством применения следующих лекарственных средств:
- вагинальные свечи: Нистатин, Клотримазол, Макмирор.
- тампоны, смазанные Миконазолом, Низоралом.
- пероральное препараты: Флюкостат, Флуконазол, Кетоконазол.
Герпетический. Возбудитель — вирус герпеса. Заболевание проявляется пузырчатыми высыпаниями с прозрачным светло-желтым содержимым. Назначаются:
- противовирусные средства: Зовиракс, Валтрекс, Фамвир.
- иммуномодуляторы: Виферон, Интерферон Бета, Иммуномакс, Тилорон.
Трихомонадный. Относится к бактериальным половым инфекциям. Возбудитель — влагалищная трихомонада. Симптомы трихомонадного острого вульвита у женщин — пузырящиеся водянистые бели желтого или серого оттенка, ощущение набухания в области промежности, болезненное мочеиспускание. Назначаются Метронидазол, вагинальные таблетки Тержинан.
Кокковый (бактериальный). Наиболее часто встречающийся вид этого заболевания. Возбудитель — кокковая флора, кишечная палочка, протей. Симптомы — скудные или умеренные выделения светло-желтого цвета, гиперемия. Терапия:
- Антибактериальная. Перед тем как начать лечение необходимо сдать анализы на бак посев. Назначаемый антибиотик будет зависеть от вида возбудителя болезни.
- Антигистаминная: Тавегил, Супрастин, Зодак.
Чтобы восстановить микрофлору влагалища после применения антибиотиков назначаются препараты с лактобактериями.
Лечение острого вульвита у девочек
Многих заботливых родителей интересует вопрос – что такое острый вульвит у девочек? Как он проявляется и от чего возникает? Следует отметить, что симптомы заболевания у детей и взрослых практически одинаковые. Выделяют следующие виды острого вульвита у ребенка
- Аллергический (атопический). Делают анализы для выявления аллергена. После этого врач назначает антигистаминные препараты. Параллельно проводится местное лечение: подмывание отварами ромашки, календулы, шалфея, нанесение на пораженную область цинковой или висмутовой мази.
- Вульвовагинит, вызванный наличием инородного тела во влагалище.
Песок, нитки, туалетная бумага, попадая во влагалище девочек, вызывают сильный инфекционный процесс, проявляющийся в обильных кровянисто-гнойных выделениях. Лечение заключается в извлечении инородного тела (в условиях стационара) с последующим спринцеванием дезинфицирующими растворами Хлоргексидина, Диоксидина, преманганата калия.
- Вульвовагинит на почве энтеробиоза. Здесь причиной острого вульвита у девочек выступают острицы. Если ребенок заражен паразитами, то они могут перенести во влагалище кишечные бактерии, которые и провоцируют возникновение болезни. Назначаются противогельминтные лекарства: Пиперазин, Мебендазол, Левамизол, Декарис. Местное лечение: ванночки, подмывание отваром пижмы, шалфея.
- Трихомонадный. У детей трихомониаз встречается достаточно редко и чаще всего в подростковом возрасте, когда девушки уже начинают вести половую жизнь. Для лечения острого вульвита у девочек, вызванного трихомонадой, применяются те же препараты, что и для взрослых — Метронидазол, Орнидазол, Трихопол, Наксоджин, Тержинан.
- Герпетический. У детей заболевание генитальным герпесом может протекать в довольно тяжелой форме. Повышается температура, увеличиваются лимфоузлы. Терапия проводится противовирусными средствами на основе ацикловиров и иммуномодуляторов. Не так давно в продаже появились действенные вагинальные свечи для детей — Гексикон Д.
- Кандидозный острый вульвит. У девочек лечение этой болезни основывается на применении вагинальных свечей Пимафуцин. Перорально назначается Клотримазол, Флуканазол, Микосист. Хороший эффект дает интравагинальное введение тампонов, смоченных в препаратах с живыми бифидо- и лактобактериями.
Общая терапия острого вульвита
При лечении заболевания не нужно пренебрегать спринцеванием дезинфицирующими растворами и отварами из лекарственных трав. Эти простые манипуляции могут существенно сократить период болезни. Рекомендуются следующие процедуры:
- Спринцевания и сидячие ванночки из настоев ромашки, череды, шалфея, календулы, пижмы, зверобоя, эвкалипта и других трав, обладающих антисептическими свойствами.
- Спринцевания растворами антисептиков (Мирамистин, Хлоргексидин, Диоксидин).
- Примочки слабым раствором марганцовки, борной кислоты и фурацилина.
- Мази: анестезиновая, при особо сильном зуде — гидрокортизоновая.
- Физиотерапия: УФ области вульвы.
- Витамины, иммуномодуляторы, диета.
загрузка…
загрузка…
загрузка…
Интересные материалы по этой теме!
22 апр 2016, 11:4215 видов вульвитаВоспалительные процессы, которые поражают слизистые оболочки наружных половых органов у женщин во врачебной практике…
загрузка…
загрузка…
загрузка…
загрузка…
Отзывы и комментарии
Карина – 29 янв 2018, 14:37Я постоянно использую Мирамистин, помогает.
Оставить отзыв или комментарий
Вульвит (зуд вульвы): причины, лечение и профилактика
Что такое вульвит?
Вульвит – это не болезнь, а воспаление мягких складок кожи на внешней стороне женских гениталий, вульвы. Раздражение может быть вызвано инфекцией, аллергической реакцией или травмой. Кожа вульвы особенно подвержена раздражению из-за влажности и тепла.
Кто страдает вульвитом?
Любая женщина любого возраста может заболеть вульвитом.Девочки, которые еще не достигли половой зрелости, или женщины в постменопаузе могут быть подвержены более высокому риску вульвита. Их более низкий уровень эстрогена может сделать их более восприимчивыми к заболеванию из-за более тонких и сухих тканей вульвы.
Что вызывает вульвит?
Вульвит может быть вызван множеством факторов или раздражителей, в том числе:
- Использование цветной или ароматизированной туалетной бумаги
- Аллергическая реакция на пенную ванну или мыло, используемое для очистки области гениталий
- Использование вагинальных спреев или спринцеваний
- Раздражение хлорированной водой бассейна или гидромассажной ванны
- Аллергическая реакция на спермицид
- Аллергическая реакция на гигиенические салфетки
- Ношение синтетического нижнего белья или нейлоновых колготок без дышащей хлопковой промежности
- Ношение мокрого купального костюма в течение длительного времени
- Езда на велосипеде или коне
- Грибковые или бактериальные инфекции, включая чесотку или лобковых вшей
- Герпес
- Заболевания кожи, такие как экзема или дерматит
Каковы симптомы вульвита?
Симптомы вульвита могут включать:
- Сильный и постоянный зуд
- Чувство жжения в области вульвы
- Выделения из влагалища
- Мелкие трещинки на коже вульвы
- Покраснение и припухлость вульвы и половых губ (губы влагалища)
- Волдыри на вульве
- Чешуйчатые, толстые, беловатые пятна на вульве
Симптомы вульвита также могут указывать на другие нарушения или заболевания половых органов.Если вы испытываете какие-либо из этих симптомов, вам следует проконсультироваться со своим врачом.
Далее: Диагностика и тестыПоследний раз проверял медицинский работник Cleveland Clinic 15.03.2018.
Ссылки
- Американский колледж акушеров и гинекологов.Заболевания вульвы: частые причины боли, жжения и зуда в вульве. Дата обращения 15.05.2018.
- Lin, M.-T., Rohwedder, A., Mysliborski, J., Leopold, K., Wilson, VL и Carlson, JA (2008), «Повторный визит вульвита, вызванного вирусом папилломы человека»: частое и постоянное обнаружение новой эпидермодисплазии verruciformis. ассоциированные генотипы ВПЧ. Журнал кожной патологии; 35: 259–272.
- Центры по контролю и профилактике заболеваний. Рак влагалища и вульвы. Дата обращения 15.05.2018.
Получите полезную, полезную и актуальную информацию о здоровье и благополучии
е НовостиКлиника Кливленда – некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
.ВУЛЬВИТ (ВУЛЬВИТ)
Этиология и патогенез ВУЛЬВИТ (ВУЛЬВИТ)
Этиология. Вызываются стрепто- и стафилококками, гонококками (см. Гонорея), реже – палочками дифтерии, палочками туберкулеза, грибами. Большую роль играют механическое, термическое и химическое раздражение, грубый половой акт, действие раздражающих выделений из влагалища, мочи (соль, сахар), нарушающих целостность поверхностного эпителия.
Патогенез. Патогенные микроорганизмы из-за нарушения поверхностного эпителиального покрова (см. Выше) легко проникают в подлежащие ткани и вызывают воспаление.
Симптомы и течение ВУЛЬВИТ (ВУЛЬВИТ)
Различают:
Начинается с жжения, хуже при мочеиспускании, иногда при ходьбе (долго), сменяясь зудом. Слизистая оболочка преддверия гиперемирована, болезненна, отечна и покрыта слизисто-гнойным налетом.Бели. Часто увеличиваются паховые лимфатические узлы.
Основная жалоба больных на зуд. Слизистая оболочка гиперемирована (пятна) на внутренней поверхности малых губ, шероховатость, губы отечны.
см. Гонорея.
Все форм вульвита длительны.
Распознавание ВУЛЬВИТ (ВУЛЬВИТ)
Склют гонорею! Следует отличать от сифилитических поражений (см. Венерические болезни, Сифилис) маркоантониевый (см. Венерические заболевания, мягкий шанкр) диабет. Вульвит может возникнуть как следствие ряда общеинфекционных заболеваний, поэтому необходимо удалить последние (сыпной тиф, скарлатина, рожа, дифтерия, дизентерия).
Прогнозы ВУЛЬВИТ (ВУЛЬВИТ)
Предсказания является благоприятным с правильным этиологической диагностики и лечения стойкой.
Лечение ВУЛЬВИТА (ВУЛЬВИТ)
Лечение основного заболевания.В острой фазе – покой, сухие стерильные прокладки, свинцовые примочки; хроническим, кроме того, является прохладная сидячая ванна с ромашкой, ланолиновой мазью, стерильным вазелиновым маслом. При сильном зуде – кокаиновая мазь. Смазка для ограниченной эрозии с 3–5% -ным раствором нитрата серебра, а затем порошком висмута. При раздражении паховых складок и внутренней поверхности бедер – порошок с серой – ноциклин цинк. Соблюдение строгой чистоты.
источник
.Острый холецистит – симптомы, диагностика и лечение от Your.MD
Если ваш врач подозревает, что у вас острый холецистит, вас, скорее всего, доставят в больницу для лечения.
Антибиотики
Сначала вам сделают инъекцию антибиотиков в вену. Используются антибиотики широкого спектра действия, которые могут убить широкий спектр различных бактерий.
Как только ваши симптомы стабилизируются, вас могут отправить домой и назначить встречу для возвращения для хирургического лечения (см. Ниже).
В качестве альтернативы, если ваши симптомы особенно серьезны или у вас есть высокий риск осложнений, вас могут направить на операцию через несколько дней после лечения антибиотиками.
Холецистэктомия – наиболее распространенный вид хирургического вмешательства при остром холецистите.
Хирургия
Холецистэктомия – это хирургическое удаление желчного пузыря. Существует два типа холецистэктомии:
- лапароскопическая холецистэктомия
- холецистэктомия открытая
Они описаны ниже.
Лапароскопическая холецистэктомия
Лапароскопическая холецистэктомия – это разновидность хирургии «замочной скважины». Это наиболее широко используемый вид холецистэктомии. Лапароскопическая холецистэктомия проводится под общим наркозом, что означает, что вы будете спать во время операции и не почувствуете боли.
Во время лапароскопической холецистэктомии хирург делает четыре небольших разреза, каждый примерно 1 см или меньше, на стенке живота (живота). Один надрез делается около пупка, а три других – в верхней части живота.
Ваш живот наполнен углекислым газом, пропущенным через разрезы. Надувание живота дает хирургу лучший обзор ваших органов и дает больше места для работы.
Хирург пропускает через один из разрезов инструмент, называемый лапароскопом. Лапароскоп – это небольшая жесткая трубка с источником света и камерой на одном конце. Камера передает изображение внутренней части живота на телеэкран.
Затем хирург вводит небольшие инструменты через другие разрезы, чтобы удалить желчный пузырь и все желчные камни.После удаления желчного пузыря разрезы закрываются.
Так как эта техника включает только небольшие надрезы на животе, после этого вы не испытаете сильной боли. Вы также должны быстро оправиться от последствий операции. Большинство людей могут вернуться домой либо в день операции, либо на следующий день после нее.
Прочтите о лапароскопической холецистэктомии для получения дополнительной информации о процедуре.
Открытая холецистэктомия
Лапароскопическая холецистэктомия не рекомендуется, если вы:
- находятся в третьем триместре (последние три месяца) беременности
- для некоторых людей с циррозом (рубцеванием печени)
В этих обстоятельствах может быть рекомендована открытая холецистэктомия.
Открытая холецистэктомия также может быть выполнена, если плановая лапароскопическая холецистэктомия не принесла успеха.
Как и при лапароскопической холецистэктомии, открытая холецистэктомия будет проводиться под общим наркозом, поэтому вы не почувствуете боли во время процедуры. Хирург сделает большой разрез в брюшной полости, чтобы удалить желчный пузырь.
Открытая холецистэктомия – эффективный метод лечения острого холецистита, но имеет более длительный период восстановления, чем лапароскопическая холецистэктомия.Большинству людей требуется около шести недель для восстановления после открытой холецистэктомии.
Чрескожная холецистостомия
Если у вас серьезные симптомы или у вас слабое здоровье, ваша медицинская бригада может решить, что немедленная операция слишком опасна.
В таких обстоятельствах может быть выполнено временное вмешательство, известное как чрескожная холецистостомия. Чрескожная холецистостомия может быть выполнена под местной анестезией, которая вызывает онемение живота. Это означает, что вы будете бодрствовать во время процедуры.
Хирург с помощью УЗИ проведет иглу к желчному пузырю. Затем игла используется для слива желчи из желчного пузыря, что должно помочь снять воспаление (отек). Как только симптомы улучшатся, желчный пузырь можно удалить хирургическим путем.
Жизнь без желчного пузыря
Вы можете вести совершенно нормальную жизнь без желчного пузыря. Орган может быть полезен, но это не обязательно. Ваша печень по-прежнему будет вырабатывать желчь для переваривания пищи.
Однако некоторые люди, которым удалили желчный пузырь, сообщали о симптомах вздутия живота и диареи после употребления жирной или острой пищи. Если определенные продукты действительно вызывают симптомы, вы можете избегать их в будущем.
.Острый пиелонефрит: лечение – www.urology-textbook.com
Вы находитесь здесь: Учебник по урологии> Почки> Острый пиелонефрит и лечение
Обзор литературы: (Fihn, 2003) (Nickel, 2001) (Roberts, 1999) (DGU S3-Guideline Инфекции мочевыводящих путей).
Лечение острого пиелонефрита
Симптоматическое лечение пиелонефрита:
- Подставка для кровати
- Анальгетики с жаропонижающим действием, напримерметамизол, детский парацетамол
- Повышенное потребление жидкости или внутривенная терапия кристаллоидной жидкостью в зависимости от симптомов.
Антибиотики при пиелонефрите:
Подходящими антибиотиками являются фторхинолоны, аминопенициллин в сочетании с ингибитором бета-лактамаз и цефалоспоринами. У детей предпочтительны цефалоспорины.
Лечение антибиотиками у взрослых:
- Продолжительность лечения: 7–14 дней в зависимости от степени тяжести и улучшения
- Ципрофлоксацин 500 мг стр.о. 1-0-1 или 400 мг 1-0-1 в / в. Поскольку пероральная биодоступность высока, внутривенное введение необходимо только в случае рвоты.
- Амоксициллин и клавулановая кислота 2,2 г 1-1-1 в / в.
- Цефалоспорин третьего или четвертого поколения, например цефтриаксон 1-2 г каждые 24 ч или цефотаксим 1-2 г каждые 12 ч в / в.
- При тяжелом течении болезни может быть уместна комбинация антибиотиков: например, цефалоспорин или амоксициллин / клавулановая кислота в сочетании с гентамицином 3 мг / кг 1-0-0 в / в.
- Лечение антибиотиками может быть изменено в зависимости от результатов посева мочи
Лечение антибиотиками у детей:
Легкий неосложненный пиелонефрит можно лечить только пероральными цефалоспоринами.Дозировка пероральных цефалоспоринов: например, цефтибутен 9 мг / кг 1–0–0 или цефиксим 4–8 мг / кг 1–0–1. Лечение тяжелого пиелонефрита начинают внутривенно: напр. цефтриаксон 50 мг / кг в / в. 1 раз в день или цефепим 50 мг / кг каждые 8–12 ч в / в. Если у ребенка нет лихорадки, лечение переводят на пероральную терапию.
при беременности:
Антибиотиками первого выбора являются цефалоспорины второго, третьего и четвертого поколения, например цефуроксим 1,5 г каждые 12 ч, цефтриаксон 1-2 г каждые 24 ч или цефотаксим 1-2 г каждые 12 ч i.v. Ампициллин – вариант, если результаты посева мочи показывают чувствительность. При тяжелом пиелонефрите вышеуказанные антибиотики можно комбинировать с гентамицином.
Лечение грибкового пиелонефрита:
Противогрибковое лечение возможно флуконазолом 5–10 мг / кг перорально. 1-0-0 или амфотерицин В 0,6 мг / кг в / в. 1-0-0. Исключение грибковых клубочков при внутривенной урографии, КТ или ретроградной пиелографии важно. Грибковый пиелонефрит с обструкцией верхних отделов тракта следует лечить с помощью чрескожной нефростомии, которая позволяет проводить антеградное орошение нефростомии амфотерицином или флуконазолом.Нефрэктомия необходима при нефункционирующей почке с грибковой инфекцией.
Лечение инфицированного гидронефроза:
Зараженный гидронефроз представляет собой потенциально опасную для жизни чрезвычайную ситуацию и требует немедленного дренирования мочевыводящих путей. Возможные методы – установка мочеточникового стента (катетер MJ или DJ) или чрескожная нефростомия.Отсутствие клинического улучшения
Если состояние пациента не улучшается в течение 48–72 часов, следует провести КТ брюшной полости для поиска абсцесса почек, гидронефроза или других возможных заболеваний (см. Дифференциальный диагноз).Повторите посев мочи и проверьте результаты теста на антибиотики.
Рецидив пиелонефрита после лечения антибиотиками (10%) требует повторного лечения антибиотиками в течение 14 дней. В некоторых случаях длительное лечение антибиотиками является эффективным.
Нефрэктомия
Нефрэктомию следует помнить, если уросепсис невозможно стабилизировать с помощью интенсивной терапии. Нефрэктомия необходима без промедления, особенно при плохой функции органов или эмфизематозном пиелонефрите.Поясничная нефрэктомия может быть технически сложной из-за спаек с соседними органами. Технической альтернативой является чрескожная нефрэктомия с удалением фасции Героты или субкапсулярная нефрэктомия.
Индекс: 1–9 A B C D E F G H I J K L M N O P Q R S T U V W X Y Z
Список литературы
- DGU S-3 Директива Инфекции мочевыводящих путей
- Epidemiologie, Diagnostik, Therapie und Management unkomplizierter bakterieller ambulant erworbener Harnwegsinfektionen bei erwachsenen Patienten
AWMF, , 2010 Регистр-Nr.043/044 - Далла-Пальма и Поцци-Мучелли 2000 D ALLA- P ALMA , L.; P OZZI- M UCELLI , F .:
- [Визуализация хронических почечных инфекций].
В: Радиолог
40 (2000), № 6, S. 537–46 - Fihn 2003 F IHN , S. D .:
- Клиническая практика. Острая неосложненная инфекция мочевыводящих путей у женщин.
In: N Engl J Med
349 (2003), № 3, С.259–66 - Кавасима u.a. 2000 К АВАШИМА , А.; S ANDLER , СМ. ; Г ОЛДМАН , С. М .:
- Визуализация при острой почечной инфекции.
В: BJU Int
86 Приложение 1 (2000), S. 70–9 - Никель 2001 N ICKEL , J. C .:
- Лечение острого пиелонефрита у взрослых.
В: Can J Urol
8 Приложение 1 (2001), S. 29–38 - Робертс 1999 R OBERTS , J.А .:
- Лечение пиелонефрита и инфекций верхних мочевых путей.
In: Urol Clin North Am
26 (1999), № 4, S. 753–63
Deutsche Version: Therapie der Pyelonephritis
.
 Очаги хронической инфекции. Это могут быть как тяжелые системные заболевания, так и просто длительно персистирующая инфекция. К таким патологиям можно отнести поражение мочевыделительной системы, пищеварительного тракта, эндокринные патологии, особенно нарушающие обмен веществ в организме. Самой частой причиной являются инфекционные заболевания верхних дыхательных путей и глотки.
Очаги хронической инфекции. Это могут быть как тяжелые системные заболевания, так и просто длительно персистирующая инфекция. К таким патологиям можно отнести поражение мочевыделительной системы, пищеварительного тракта, эндокринные патологии, особенно нарушающие обмен веществ в организме. Самой частой причиной являются инфекционные заболевания верхних дыхательных путей и глотки. Также это может быть употребление специфических продуктов, таких как шоколад, цитрусовые и т.д. Применение средств личной гигиены, содержащих в своем составе красители, ароматизаторы и раздражающие компоненты.
Также это может быть употребление специфических продуктов, таких как шоколад, цитрусовые и т.д. Применение средств личной гигиены, содержащих в своем составе красители, ароматизаторы и раздражающие компоненты. В первую очередь, к основным симптомам следует отнести покраснение наружных половых органов, интенсивность обычно напрямую зависит от степени выраженности патологического процесса. Может быть либо слабо гиперемированной, но иногда ярко-бордовой окраски. В последствии к нему присоединяется постепенно нарастающий отек. В самых тяжелых случаях он может провоцировать нарушение оттока мочи.
В первую очередь, к основным симптомам следует отнести покраснение наружных половых органов, интенсивность обычно напрямую зависит от степени выраженности патологического процесса. Может быть либо слабо гиперемированной, но иногда ярко-бордовой окраски. В последствии к нему присоединяется постепенно нарастающий отек. В самых тяжелых случаях он может провоцировать нарушение оттока мочи. В первую очередь, диагностика вульвита основывается на общении с гинекологом, он уточняет жалобы, время их появления, а также факторы, которые могли способствовать появлению патологической реакции.
В первую очередь, диагностика вульвита основывается на общении с гинекологом, он уточняет жалобы, время их появления, а также факторы, которые могли способствовать появлению патологической реакции. Исследование кала на яйца глист, это одно из важных исследований. Особенно при неясной картине патологического процесса.
Исследование кала на яйца глист, это одно из важных исследований. Особенно при неясной картине патологического процесса. К первой группе относят такие средства как молочная продукция, каши, отварные мясные и овощные блюда.
К первой группе относят такие средства как молочная продукция, каши, отварные мясные и овощные блюда. Основное, что нужно запомнить всем это правильные движения. Осуществляться они должны лишь в одном направлении, от лобка к анальному отверстию. Не стоит совершать растирающих движений или натирать данную область какими-либо средствами гигиены (тряпки, мочалки, щетки).
Основное, что нужно запомнить всем это правильные движения. Осуществляться они должны лишь в одном направлении, от лобка к анальному отверстию. Не стоит совершать растирающих движений или натирать данную область какими-либо средствами гигиены (тряпки, мочалки, щетки). С помощью УФ-облучения удается добиться стойкой гибели микроорганизмов.
С помощью УФ-облучения удается добиться стойкой гибели микроорганизмов. Отвар ромашки, данное средство известно очень давно как противовоспалительный препарат, позволяющий снять не только отек и воспаление, но также в незначительной степени и зуд. Готовится путем запаривания нескольких ложек растения в кипяченой воде, некоторые рекомендуют незначительное время поварить смесь на воде или просто оставить в емкости, укрыв полотенцем. После чего смесь процеживают. Полученный раствор используют как сидячие ванночки, так эффект оказывается значительно быстрее, но необходимо отметить, что вода должна быть комфортной теплой температуры, нельзя допускать слишком холодного или горячего отвара.
Отвар ромашки, данное средство известно очень давно как противовоспалительный препарат, позволяющий снять не только отек и воспаление, но также в незначительной степени и зуд. Готовится путем запаривания нескольких ложек растения в кипяченой воде, некоторые рекомендуют незначительное время поварить смесь на воде или просто оставить в емкости, укрыв полотенцем. После чего смесь процеживают. Полученный раствор используют как сидячие ванночки, так эффект оказывается значительно быстрее, но необходимо отметить, что вода должна быть комфортной теплой температуры, нельзя допускать слишком холодного или горячего отвара. Сращение в области малых половых губ. Это происходит из за постепенного развития синехии, на фоне отложений фибрина во время вульвита у девочек.
Сращение в области малых половых губ. Это происходит из за постепенного развития синехии, на фоне отложений фибрина во время вульвита у девочек. Это правильное и полноценное питание.
Это правильное и полноценное питание.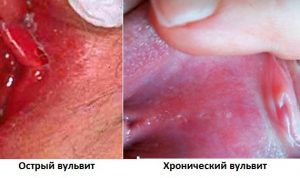
 Болевой синдром, усиливающийся при ходьбе и в процессе акта выделения урины.
Болевой синдром, усиливающийся при ходьбе и в процессе акта выделения урины. Анализы мочи и кала на наличие воспалительного процесса.
Анализы мочи и кала на наличие воспалительного процесса.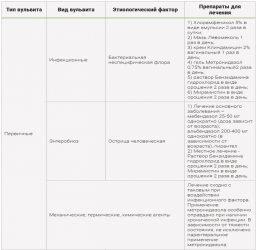 Не расчесывать пораженный участок во избежание присоединения вторичной инфекции.
Не расчесывать пораженный участок во избежание присоединения вторичной инфекции. Антибиотики назначаются, в зависимости от клинической картины воспалительного процесса и тяжести протекания симптомов.
Антибиотики назначаются, в зависимости от клинической картины воспалительного процесса и тяжести протекания симптомов. Спринцевание отваром ромашки. Необходимо 1 ст. л. лекарственного растения залить кипятком в объеме 1 л. Довести до кипения, а затем томить на слабом огне в течение нескольких минут. Настоять. Остудить. Процедить. Не используйте отвар в чистом виде. На 1 л теплой кипяченой воды берется стакан отвара. Желательно проводить процедуру дважды в день.
Спринцевание отваром ромашки. Необходимо 1 ст. л. лекарственного растения залить кипятком в объеме 1 л. Довести до кипения, а затем томить на слабом огне в течение нескольких минут. Настоять. Остудить. Процедить. Не используйте отвар в чистом виде. На 1 л теплой кипяченой воды берется стакан отвара. Желательно проводить процедуру дважды в день. Приготовьте насыщенный солевой раствор (1 ст. л. морской соли разведите в стакане воды). С помощью ватного диска обработайте воспаленную слизистую, а затем аккуратно промокните полотенцем область вульвы. При возникновении сильного жжения необходимо смыть соль с половых органов. Если побочных эффектов не наблюдается, то следует проводить подобную процедуру на ночь перед сном.
Приготовьте насыщенный солевой раствор (1 ст. л. морской соли разведите в стакане воды). С помощью ватного диска обработайте воспаленную слизистую, а затем аккуратно промокните полотенцем область вульвы. При возникновении сильного жжения необходимо смыть соль с половых органов. Если побочных эффектов не наблюдается, то следует проводить подобную процедуру на ночь перед сном.