симптомы, фото и лечение в домашних условиях
Автор Мария Семенова На чтение 13 мин. Опубликовано
Вульвит у женщин, по праву считаться самым распространенным заболеванием среди женского населения, при котором происходит воспалительное поражение наружных половых органов и преддверия вагины.

Наружными половыми органами принято считать, половые губы, клитор, и девственную плеву. Когда воспаляются эти органы, они приносят много неприятных ощущений, и дискомфорта в жизнь женщины.
Факторы развития
Существует не только причины развития этого патологического процесса, но и факторы, которые являются провокаторами возникновения вульвита.
К ним относят:
 Ношение неудобного, обтягивающего нижнего белья, из синтетической ткани.
Ношение неудобного, обтягивающего нижнего белья, из синтетической ткани.- Повышенная масса тела. Она приводит к увеличенному потоотделению и появлению кожаных опрелостей в интимных местах.
- Несоблюдение правил личной чистоты тела и интимной гигиены.
- Нахождение в неблагоприятных условиях с повышенной влажностью.
- В пожилом возрасте, может развиваться на фоне гормональной недостаточности эстрогена.
- В период наступления беременности, повышенное содержание гормонов, обычно провоцируют это заболевание.
Причины возникновения
В этиологии развития этого заболевания существует множество причин, их наличие не свидетельствует о том, что женщина заболеет именно этой патологией. Но при ослаблении организма, и в совокупности с факторами риска они приводят к развитию этой патологии.
Принято выделять следующие причины:
 Несоблюдение гигиенических правил:
Несоблюдение гигиенических правил:- Не использование предметов личной гигиены особенно в период месячных.
- Ношение узкого белья.
- Низкокачественные прокладки и вагинальные тампоны.
- Механическое воздействие. Бурные сексуальные контакты, при которых наружные половые органы получают микротравмы.
- Индивидуальная особенность организма, склонность к повышенному потоотделению.
- Обильные слизистые выделения, вследствие чего происходит раздражение вульвы.
- Назначение антибактериальной терапии, как результат её побочного действия.
- Заболевания, которые сопровождаются длительным течением:
- Сахарный диабет.
- Алиментарное ожирение.
- Лейкоз крови.
- Состояния, которые вызванные дефицитом витаминов.
- Последствия облучения.
- Результат проявления аллергии.
- Последствия свищей мочевыводящих путей и прямой кишки, которые располагаются в области промежности.
- Глистные инвазии.
Особо следует отметить, что это заболевание могут вызывать инфекции (стафилококки, стрептококки, грибы рода candida). А также в патогенезе вульвита может наблюдаться присутствие венерической инфекции (хламидии, трихомонады, гонококки, вирус микоплазмы).
Симптомы
Клиническая картина при этом заболевании весьма разнообразна. Но зачастую женщины не уделяют внимания симптомам, которые свидетельствуют о наличии вульвита, и считают что это развитие какого-то простудного процесса.
Вульвит острой форме
При острой форме отмечаются следующие признаки:
- Болевые ощущения, которые доставляют чувство дискомфорта при опорожнении мочевого пузыря, или сексуальной близости.
- Появляются выделения из вагины. Их характер зависит от возбудителя, они бывают серозными или гнойно — серозными.
- Чувство зуда не покидает женщину на протяжении всего дня, и усиливается по ночам.
- Отечность и покраснение наружных половых органов, которая иногда сопровождается появлением язвочек, и небольших пузырьков.
- Иногда может отмечаться резкае гипертермия, и увеличение регионарных лимфатических узлов.
- Симптомы дизурии.
- Из-за постоянного чувства дискомфорта, боли, зуда, расчесов, происходит нарушение сна. Больная может выглядеть возбудимой, эмоционально неустойчивой.
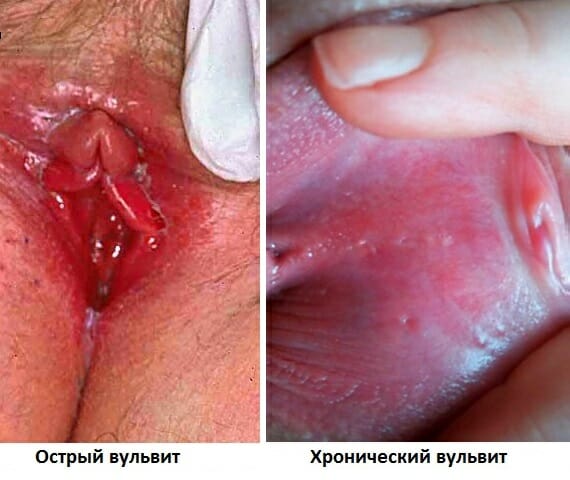
Хронический вульвит
При хронической форме данного патологического процесса, симптоматика не является яркой, и зачастую женщина не обращается в женскую консультацию. Распознать заболевание, и установить точный диагноз, помогают ежегодные медосмотры.
Хронический вульвит сопровождается следующими симптомами:
- Небольшое чувство жжения и зуда в области половых органов.
- Дизурия.
- Выделения имеют скудный характер.
- Незначительное покраснение больших половых губ.
Следует помнить, что в хронической фазе заболевания, и в период ремиссии симптомы могут исчезнуть. Поэтому правильный диагноз может установить только доктор.
Формы и виды заболевания
Для этой патологии характерно наличие трех форм вульвита:
 Острая. Главная особенность, наличие яркой клинической картины, длится не более одного месяца. После чего клинические проявления ослабевают.
Острая. Главная особенность, наличие яркой клинической картины, длится не более одного месяца. После чего клинические проявления ослабевают.- Подострая. Имеет цикличный процесс, обострение, сменяется периодом затихания. Из-за того, что клинические симптомы проходят сами собой больная не обращается за помощью. Продолжается на протяжении 3 месяцев.
- Хроническая. Вялотекущая форма вульвита.
По этиологии вульвит может быть:
- Инфекционный. Вызывается микробным поражением. Он может вызываться:
- Условно патогенной микрофлорой (кишечная палочка, стафилококк, стрептококк).
- Специфическими инфекциями (гонорея, микоплазмоз, хламидиоз, трихомониаз, уреаплазмоз).
- Кандидозный вагинит вызван грибками Кандида.
- Неинфекционным. Происходит в результате получения травм, развития аллергии (аллергический вагинит), ожогах.
Также вульвит может быть:
- Первичный, когда заболевание возникает с поступлением микробной инфекции извне.
- Вторичный, запущенный, является последствием инфекции, которая уже имеется в организме.
Этот патологический процесс, классифицируются в зависимости от вида заболевания в разном возрасте:
- Возникновение вульвита в первые годы жизни (до 1 года).
- Детский возраст (до 8 лет).
- Подростковый вульвит (до наступления первых месячных).
- Вульвит пубертатного возраста, после наступления месячных.
Последствия вульвита у женщин
Вульвит у женщин, в какой бы форме он не развивался, не приводит к летальному исходу.
Но если его вовремя не распознать, и не предпринять положенной терапии, могут возникать разные осложнения:
 Из-за того что он сопровождается с сильным зудом, появляются расчесы. Они со временем инфицируются, и приводят к развитию эрозий, и язвенных поражений половых органов.
Из-за того что он сопровождается с сильным зудом, появляются расчесы. Они со временем инфицируются, и приводят к развитию эрозий, и язвенных поражений половых органов.- Болезнь переходит в хроническую форму, вследствие чего её вылечить гораздо сложнее.
- Инфекция распространяется по восходящему типу, и поражает мочевой пузырь и другие органы (развивается цистит или цервицит).
- Способствует развитию спаечного процесса, место локализации которого половые губы (особенно в детском возрасте).
- Еще одним опасным последствиям для девочек, может стать воспаление девственной плевы. Она становится плотной, а её отверстие может полностью зарастать. При появлении первых месячных это может привести скоплению крови в вагине.
- Это, так же может доставлять ряд неудобств при первых сексуальных контактах.
- При хронических формах длительного инфекционного процесса может привести к развитию бесплодия.
- Развитие этой патологии очень опасно во время протекания беременности. Так как оно вызывает нарушение эластичности тканей, и во время наступления родов, с появлением потуг могут наблюдаться нежелательные последствия, приводящие к разрыву мышцы промежности.
- Также при проходе плода по родовому каналу происходит заражение глаз у новорождённого, которое развивается в виде блефароконъюнктивита.
- Если болезнь вызвана условно-патогенными бактериями, то у ребенка может развиться дисбактериоз.
- Вследствие этого заболевания в послеродовом периоде возрастает риск развития эндометрита.
Диагностика вульвита у женщин
 Чтобы выявить это заболевание, первое, что необходимо сделать, это обратиться к врачу гинекологу.
Чтобы выявить это заболевание, первое, что необходимо сделать, это обратиться к врачу гинекологу.
После тщательного сбора анамнеза, и выслушивания жалоб пациентки врач приступает к влагалищному исследованию.
Обычно, установление диагноза не вызывает затруднений. При осмотре наблюдается отечность больших и малых половых губ, их покраснение.
Также можно увидеть характерные выделения, и изменения эпителиального слоя.
При пальпаторном исследовании наблюдается болезненность и увеличение региональных лимфатических узлов.
После этого происходит забор материала на гистологию, и на бактериальный посев. При проведении этих анализов, становится известным вид возбудителя, и его чувствительность к антибактериальным препаратам.
Как дополнительные методы исследования могут применяться:
- Кольпоскопия.
- Биопсия.
- УЗИ.
- Анализ кала на наличие глистных инвазий.
- Анализ по методу ПЦР, на присутствие венерических заболеваний.
- Консультация смежных специалистов (дерматолог, венеролог, терапевт, педиатр).
Лечение вульвита у женщин
Для того чтобы избавиться полностью от этого заболевания, необходимо произвести комплексное лечение, с комбинированием разных фармакологических препаратов.
Женщине следует обратиться в женскую консультацию к гинекологу, или в кожно-венерологический диспансер к венерологу:
 При развитии острого вульвита рекомендуется соблюдать постельный режим, и полностью исключить сексуальные контакты.
При развитии острого вульвита рекомендуется соблюдать постельный режим, и полностью исключить сексуальные контакты.- Назначается антибактериальная терапия, на основе проведенного ранее бакпосева. В основном назначаются антибиотики широкого спектра действия.
- Для устранения зуда можно использовать гидрокортизоновую мазь, или другие мази на основе анестетиков (Левосин). Также эти симптомы хорошо устраняются при использовании физиопроцедур (электрофорез, ультрафиолетовое облучение).
- Если в этиологии вульвита стоит причина аллергии, имеет место назначения антигистаминных препаратов (Тавегил, Супрастин, Лоратадин).
- Хорошим дополнением при лечении этой патологии, будет назначение лекарственных средств повышающих работу иммунной системы. С этой целью назначаются поливитаминные комплексы:
- Компливит.
- Ундевит.
- Центрум.
- Немаловажную роль отводится диете. Пища не должна содержать солёных, сладких, острых и пряных блюд.
- На протяжении всего заболевания делаются примочки с фурацилином, раствором мирамистина или эвкалиптом.
- Ежедневно могут применяться небольшие сидячие ванночки с раствором марганцовки или отвар лекарственных трав (календула, череда, ромашка).
- Утром и в вечернее время, половые органы, обязательно обрабатывать слабым раствором борной кислоты или перманганата калия.
 Допускаются спринцевания с применением антисептических растворов и постановкой вагинальных суппозиториев на ночь.
Допускаются спринцевания с применением антисептических растворов и постановкой вагинальных суппозиториев на ночь.- После любой бальнеологической процедуры, гениталии необходимо просушивать мягкими салфетками и присыпать стрептоцидом.
- Вульвит у женщины очень хорошо поддается лечению при помощи мягкого использования рентгеновских лучей. Такой вид лечения применяется сравнительно недавно. Для его проведения необходимо устранить все патологические выделения при помощи спринцевания половых органов или использовании генической ванночки. После этого происходит однократная доза облучения, которая вызывает распад инфильтрата, и устраняет болевой синдром, и наличие зуда.Повторный сеанс проводится через 3 недели. Этот вид терапии очень хорошо использовать, в том случае если вульвит сопровождается язвенным поражением и эрозиями.
Труднее лечить вульвит у беременных женщин, поэтому нужно соблюдать все меры профилактики в этот период. Очень сложно производить терапию на фоне всех триместров, так как употребление и использование антибактериальных, и многих антисептических и противоаллергических препаратов в это время крайне нежелательно. Такой тандем может негативно отразиться на здоровье будущего малыша.
Для лечения женщин с подострой формой вульвита хороший эффект и позитивная динамика наблюдается при использовании иглорефлексотерапии. Помимо этого, в этом периоде используются физиотерапевтические процедуры и грязелечение.
При хронических формах вульвита используются такие же методы лечения, как и при остром, единственным различием можно считать длительность лечения, и увеличенные дозы препаратов.
Кроме ограничения сексуальной жизни, на весь период лечения, не рекомендуется посещать:
- Бани.
- Сауны.
- Спортзалы.
- Бассейн.
Лечение первичного и вторичного вульвита у женщин
 При развитии вторичного вульвита, имеются некоторые особенности в лечении этого заболевания.
При развитии вторичного вульвита, имеются некоторые особенности в лечении этого заболевания.
Добиться полного исцеления от этой болезни, можно лишь в том случае, если устранить патологический процесс, который лежит в основе этой болезни.
Если, к примеру, причиной являются венерические заболевания, то вульвит их симптом. Он исчезнет только в том случае, если будет вылечена основная инфекция.
Первичный вульвит может чаще появляться в детском и юношеском возрасте на фоне других болезней или механических травм. Для его лечения используются методики, как и при терапии острого вульвита.
Лечение вульвита при помощи народных средств
При лечении этой патологии в последнее время часто прибегают к использованию рецептов народного врачевания. Их применение не даёт гарантированного эффекта от излечения вульвита. Но при правильном применении лекарственные травы помогают быстрей вылечиться от этого недуга.
При использовании лекарственных трав, и плодов целебных растений, необходимо проконсультироваться с доктором, чтобы согласовать их применение с антибактериальными и противомикозными препаратами. Это необходимость сделать, потому что многие лекарственные травы, при их неправильном использовании могут произвести к обратному эффекту, и усугубить течение болезни.
Лекарственные травы могут применяться:
- В виде настоев и отваров внутрь.
- Местно как ванночки.
- Для примочек и компрессов.
- Как растворы для санаций.
Рецепты:
 Для повышения иммунитета в домашних условиях можно приготовить отвар на основе розовой радиолы и лекарственного баранчика. Чтобы приготовить этот отвар необходимо взять по одной части этих ингредиентов, перемешать их, и поместить в термос. Залить стаканом кипятка и дать настояться. Содержимое делится на три дозы и выпивается после завтрака, обеда и ужина. Употребляется на всём протяжении медикаментозной терапии.
Для повышения иммунитета в домашних условиях можно приготовить отвар на основе розовой радиолы и лекарственного баранчика. Чтобы приготовить этот отвар необходимо взять по одной части этих ингредиентов, перемешать их, и поместить в термос. Залить стаканом кипятка и дать настояться. Содержимое делится на три дозы и выпивается после завтрака, обеда и ужина. Употребляется на всём протяжении медикаментозной терапии.- Как дополнительное средство лекарственного лечения можно использовать траву мать-и-мачехи, донник и грушанку, их перемешивают в равных порциях, заливают пол литрами кипятка, настаивают. И выпивают по 70 мл 3 раза в день.
- В период заболевания вульвитом женщины испытывают значительный дискомфорт из-за сильного зуда в области половых губ и промежности. Чтобы снизить это неприятное ощущение необходимо взять в равных долях ромашку, крапиву, траву птичьего горца. Ингредиенты тщательно перемешиваются, заливается кипятком в объеме 300 мл, и настаиваются в термосе в течение нескольких часов. Лекарство готово к употреблению, используется на протяжении 2 недель.
 Чтобы снизить эффект полового зуда можно применять сидячие ванночки с добавлением марганцовки. Для этого необходимо использовать небольшой таз, бросить в него пару кристаллов перманганата калия (вода должна иметь бледно-розовый цвет). Принимать, такую ванночку можно в течение 30 минут, ежедневно, в вечернее время, на протяжении недели.
Чтобы снизить эффект полового зуда можно применять сидячие ванночки с добавлением марганцовки. Для этого необходимо использовать небольшой таз, бросить в него пару кристаллов перманганата калия (вода должна иметь бледно-розовый цвет). Принимать, такую ванночку можно в течение 30 минут, ежедневно, в вечернее время, на протяжении недели.- Очень хороший эффект наблюдается при использовании цветов календулы. Для этого берётся 20 грамм ноготков, их помещают в литр кипятка. Остужают, процеживают, используют для спринцевания. Процедуру можно повторять два раза в день, на всём протяжении медикаментозного лечения.
- В том случае если вульвит происходит с язвенным поражением половых органов можно использовать тампоны с шалфеем. Перед этим смешать 20 граммов травы со стаканом воды, и в течение 15 минут пропарить на водяной бане. После процеживания и охлаждения в нём можно смачивать ватно-марлевые тампоны и вводить глубоко во влагалище. Производить процедуру желательно на ночь через день.
- Также для приготовления тампонов можно использовать жидкий мед (если нет аллергии), облепиховое масло.
- Для устранения симптомов воспаления можно применять отвар из крапивы. Для его приготовления использует крутой кипяток в размере 200 мл, в него бросают пару ложек хорошо перемолотых листьев крапивы и пропаривают на водяной бане 10 или 15 минут. Процеживают и остужают. Принимать можно по одной столовой ложке, перед каждым приемом пищи.
- Симптомы зуда исчезают после применения отвара из шелухи лука. Для этого необходимо использовать 2 средних луковицы, они очищаются от кожуры, которая промывается под проточной водой, после чего кипятиться на протяжении 15 минут в 500 миллилитрах воды. Полученный раствор используется для промывания наружных половых органов.
Профилактика вульвита у женщин
Профилактические меры, носят не сложный характер, их следует применять, начиная с детского возраста. Так как вульвит в раннем периоде жизни может приводить к невозможности зачатия ребёнка.
Чтобы не допустить развитие этого процесса каждой женщине необходимо:
 В качестве интимной гигиены использовать гели, которые поддерживают нормальный уровень кислотно-щелочного баланса, очень важно, чтоб они были гипоаллергенны, обладали противовоспалительным действиеv, а в их основе содержались растительные ингредиенты.
В качестве интимной гигиены использовать гели, которые поддерживают нормальный уровень кислотно-щелочного баланса, очень важно, чтоб они были гипоаллергенны, обладали противовоспалительным действиеv, а в их основе содержались растительные ингредиенты.- Антибактериальные препараты необходимо использовать только по назначению врача, параллельно принимая пребиотики, которые способствуют нормализации кишечной микрофлоры.
- Следить за тем, чтобы нижнее белье было удобным, не стесняло движение, и было изготовлено из хлопчатобумажной ткани, где не содержалось бы волокон синтетики.
- В случае развития заболеваний не допускать их перехода в хроническую форму.
- Если имеет место избыточного веса, обязательно заняться спортом или лечебной гимнастикой.
- По возможности отказаться от вредных привычек, употребление алкоголя и табакокурения.
- Обязательно следить за состоянием уровня иммунитета. В осенний и весенний период принимать поливитамины богатые содержанием витаминов группы B и C.
- Не допускать переохлаждения организма, в период эпидемии гриппа, соблюдать профилактические мероприятия, чтобы не заразиться этим заболеванием.
- Избегать случайных сексуальных партнеров, использовать в качестве предохранения от венерических заболеваний презерватив.
- Придерживаться основных норм рационального питания. Не употреблять пищу богатую углеводами и жирами. Отдавать предпочтение продуктам с большим содержанием грубой клетчатки, микро и макроэлементов, витаминов.
- При наличии сахарного диабета, обязательно выполнять все условия для нормализации сахара в крови.
- Если появилась симптоматика, которая вызывает тревожное состояние у женщины (наличие выделений, зуд и жжение в половых органах, гиперемия и отечность) необходимо срочно обратиться гинекологу.
- Не дожидаясь медосмотра, два раза в год посещать женскую консультацию.
Вульвит у женщины не приводит к летальному исходу. Но он способен доставлять много дискомфорта в обычной и сексуальной жизни. При его развитии необходимо срочно обратиться к гинекологу, который поставит точный диагноз, и установит причину его возникновения.
Лечить вульвит самостоятельно, в домашних условиях нельзя, так как самолечение приведет к недолеченности этой патологии и развитию нежелательных побочных эффектов. Особенно это страшно когда заболевание происходит в раннем детском возрасте.
Только соблюдение правильного ухода за телом, и личной интимной гигиены позволит избежать развития этой патологии.
Отзывы о лечении вульвита
симптомы, лечение, причины болезни, первые признаки
Описание
Вульвит. Описание
Вульвит – это воспаление, протекающее в наружных женских половых органах (вульве). Одной из наиболее частых причин, с которой женщины всех возрастов обращаются к гинекологу, является именно вульвит. МКБ-10 выделяет 3 формы течения болезни: острый, подострый и хронический вульвит, относя все эти формы к другим воспалительным заболеваниям вульвы под кодом N76.
Эпидемиология (распространённость) вульвита
Согласно данных гинекологической службы, воспалительные заболевания, которые обнаруживаются в возрасте до 9 лет у девочек и после 55 лет у женщин, локализуются преимущественно в вульве и влагалище. В возрасте до 9 лет частота возникновения вульвитов и вульвовагинитов составляет около 60-70%, а после 50 лет около 30%. В 30% случаев в подростковом возрасте причина вульвита заключается в грибах рода «Кандида», а в 15% причиной является бактериальная инфекция (так называемый бактериальный вагиноз). Среди бактерий, вызывающих бактериальный вульвит у женщин, обнаруживаются стафилококки, кишечная палочка и стрептококковая флора.
Классификация вульвита
В первую очередь вульвиты классифицируются по течению заболевания (согласно МКБ-10):
- Острый вульвит – резко возникшее заболевание с внезапным началом.
- Подострый вульвит – является некоей переходной формой между острым и хроническим вульвитом. Отличием от острого является менее выраженная симптоматика, а от хронического он отличается меньшей длительностью протекания.
- Хронический вульвит имеет большие временные рамки и характеризуется более затяжным течением.
При имеющейся хронической форме вульвита практически всегда присоединяется урогенитальная микст-инфекция, когда на имеющийся вульвит накладывается другое воспалительное заболевание. Примером может быть присоединение вагинита или цервицита, реже – эндометрита.
В зависимости от патоморфологических изменений в слизистой оболочке вульвы также выделяют 3 вида вульвита:
- Язвенный вульвит – более характерен для женщин, находящихся в репродуктивном возрасте (когда женщина способна самостоятельно выносить и родить ребёнка; возрастные рамки, примерно, от 14 до 50 лет).
- Атрофический вульвит – характерен для женщин, находящихся в климактерическом и постклимактерическом возрасте (старше 50 лет).
- Слипчивый вульвит – зачастую возникает такой вульвит у девочек и после полового созревания, как правило, может пройти. Однако, если такой вульвит не проходит, это может быть прямым показанием к хирургическому лечению, поэтому очень важно своевременно обратиться к врачу.
Следует отметить, что язвенный вульвит проявляется появлением эрозивных изменений и язв после расчёсов наружных женских половых органов и нередко связан с неадекватной гигиеной, а атрофический вульвит у детей может быть признаком ослабленного иммунитета или гормональных нарушений.
В прямой зависимости от того, какая причина вызывает воспаление в наружных женских органах, выделяют 2 вида вульвита:
- Бактериальный вульвит – связь с бактериальной флорой.
- Кандидозный (грибковый) вульвит – прямая связь с грибами Candida (кандида).
Бактериальный вульвит в большинстве случаев вызывается стафило- и стрептококками, трихомонадами и хламидиями, герпетической инфекцией и кишечной палочкой. Может возникать в любом возрасте.
Кандидозный вульвит, вызываемый кандидозными грибками, чаще обнаруживается у ребенка в подростковом возрасте и у женщин фертильного (детородного) возраста.
Также вульвиты, в зависимости возбудителя воспалительного процесса делится на:
- Первичный вульвит – когда воспаление не связано с сопутствующими заболеваниями и чаще всего вызвано неадекватной гигиеной наружных половых органов, травмами.
- Вторичный вульвит – напрямую связан с сопутствующей патологией и является следствием острых и хронических заболеваний органов малого таза, таких как эндометрит (воспаление эндометрия), цервицит (воспаление шейки матки), вагинит (вульвит при воспалительном процессе слизистой влагалища может быть единственным проявлением) и т.д.
Другие виды (формы) вульвита.
Существует ещё такая форма воспалительного заболевания, как аллергический вульвит (он же атопический вульвит). Причиной этому является повышенная чувствительность организма на аллерген, который может быть как экзогенным (пищевые продукты), так и эндогенным (собственные ткани организма). Возникновение атопического вульвита может быть симптомом того, что организм предрасположен к возникновению аллергических заболеваний, и риск их возникновения очень высок, особенно, если такой вульвит наблюдается в возрасте до 3 лет.
Кроме этого выделяют вульвит при беременности, когда на протяжении всего срока беременности женщина подвержена высокому риску инфицирования или обострения хронических заболеваний (цистит, цервицит, эндометрит и другие). Риск связан с тем, что в период беременности организм матери заметно истощается, и иммунные механизмы ослабевают, что даёт отличную почву для размножения бактерий.
Осложнения вульвита, или чем он опасен?
Вульвит – хоть и не смертельное заболевание, но при запущенности процесса, неправильном и неадекватном лечении (необходимо проводить антибактериальное лечение мазью, назначать противогрибковые препараты и т.д.), переходе острого вульвита в хронический могут появляться самые различные осложнения.
Вульвиты, наблюдаемые у девочек в возрасте до полового созревания, наиболее часто осложняются появлением так называемых синехий, или спаек. Синехии представляют собой спаечный процесс (грубо говоря – сращения) между двумя малыми половыми губами, а также возможно сращение больших половых губ с малыми. Если вовремя не обнаружить сращения или не заметить вульвит у грудничка или ребенка до полового созревания, это может быть чревато нарушением детородной функции будущей матери вплоть до бесплодия. Вульвит у грудничка, кроме инфекционных и травматических факторов, чаще всего обусловлен анатомо-физиологическими особенностями женских половых органов: раскрытие больших половых губ довольно широкое, pH среды во влагалище высокая, что снижает защитный барьер и способствует тому же инфицированию. В результате вагинита воспалительный процесс из слизистой влагалища может распространиться на наружные половые органы, и у грудничка возникает вульвит.
Кроме этого, при отсутствии лечения или неправильно подобранной терапии может развиваться гнойный вульвит, который будет давать клиническую картину интоксикации, увеличения размеров наружных половых органов, появления гнойных очагов (при сильном прогрессировании).
Также при наличии у женщин эндокринных нарушений или заболеваний, имеющемся дисбактериозе вульвит может осложняться кандидозным уретритом, острым и хроническим циститом, эндометритом и цервицитом. Недолеченность этих заболеваний может создавать «порочный» круг, когда инфекция из наружных половых органов приводит к воспалению, например, мочевого пузыря (цистит), а цистит, в свою очередь, провоцирует повторное заражению вульвитом.
К какому врачу обратиться при вульвите?
При обнаружении клинической картины и симптомов вульвита необходимо первым делом обратиться в женскую консультацию по месту жительства и записаться на приём к врачу-гинекологу, который сможет провести диагностику вульвита и назначить необходимое лечение. При наличии синехий может быть показано хирургическое лечение, которое также будет рекомендовано участковым гинекологом, поэтому нет необходимости сразу же идти к гинекологу-хирургу.
В некоторой литературе можно встретить информацию, когда термин вульвит используется при описании инфекции, наблюдаемой у мужчин. На самом же деле в этом случае речь идет о кандидозе. Механизм появления кандидоза связан с половой жизнью мужчины, когда у его партнёрши имеется кандидозный (грибковый) вульвит или кандидозный вагинит (в некоторых источниках можно встретить название «супружеская (семейная) молочница»). Во время полового акта кандиды могут попадать на половой член вызывая тем самым кандидоз полового члена. Очень часто это заболевание возникает в тех парах, где не используются контрацептивы (презервативы) или после анального секса грибы могут переноситься половым членом во влагалище женщины с последующим разрастанием и заражением обоих партнёров. Поэтому на вопрос «передаётся ли вульвит мужчине?» можно однозначно ответить: именно вульвит не передаётся, а вот кандидоз при заболеваниях у женщины возникнуть может.
Симптомы
Фото: sisquochealthcare.com
Симптомы вульвита у женщин
Признаки вульвита. Возникший зуд и жжение половых органов, является первым звоночком заболевания. Далее болезненные ощущения усугубляются при ходьбе, соприкосновения гениталий с нижним бельём. При мочеиспускании боль усиливается от раздражающего действия мочи. Сексуальные сношения не доставляют удовольствия, скорее, напротив, ведут к дискомфортным ощущениям.
Наблюдается покраснение, отёчность внешних половых органов, возможно эрозирование слизистой вследствие заболевания. Слизистая малых губ имеет зернистую структурную поверхность. Зуд и жжение сопровождаются выделениями из половых путей различного характера, возможны гнойные налёты. Заболевание протекает с увеличением паховых лимфоузлов, сопровождаемых их болезненной чувствительностью, возможно повышение температуры, общее недомогание.
Ни в коем случае нельзя расчёсывать зудящие участки, так как это ведёт к дополнительному травмированию нежной кожи вульвы, способствует распространению инфекции.
Тяжёлая форма протекания вульвита, захватывает анальное отверстие, паховые складки.
Чтобы облегчить неприятные ощущения, рекомендуется принять тёплую ванну с отваром трав, обладающим подсушивающим действием. Важный момент!!! Влажная среда, является благоприятной средой для распространения инфекции. Необходимо соблюдать все описанные условия гигиены. После водных процедур, следует аккуратно промокнуть половые органы, ни в коем случае не растирать. В качестве подсушивающего действия рекомендовано использовать присыпки.
Ещё одно золотое правило, удаление влаги производить спереди назад, и так же проводить водные процедуры.
Признаки вульвита у детей. Симптоматика протекания вульвита у детей не отличается от симптомов протекания у взрослых. Острое течение заболевания у девочек в раннем возрасте может являться причиной сращения малых и больших половых губ.
При появлении признаков вульвита, необходимо без промедлений обратиться к врачу во избежание осложнений, распространения инфекции на влагалище и внутренние половые органы.
При хроническом вульвите (как правило – непролеченная острая форма) указанные симптомы имеют вялотекущий характер, однако, они усиливаются при обострении болезни.
По этиологии образования различают первичный и вторичный вульвит.
Первичный вульвит возникает при несоблюдении гигиены, наличии мочеполовых свищей, недержания мочи, опрелостей при ожирении. Симптомы Вульвита возникают при заболеваниях эндокринной системы, злокачественных опухолях, воздействии химических, термических и механических факторов.
Химические факторы воздействуют из-за наличия агрессивной среды в субстанциях, содержащихся в средствах для ухода – ароматизированная туалетная бумага, мыло.
Термические – при воздействии повышенных температур на слизистую внешних половых органов (принятие горячих ванн).
Механические воздействия могут стать результатом травмирования, езды на велосипеде.
А у детей – первичные признаки вульвита могут появиться за счет склонности к диатезу или инфицирования гельминтами (острицами).
Причины вторичного вульвита: инфицирование микроорганизмами, передающимися половым путём, активно размножающаяся условно-патогенная флора, возникающая при сбое защитных функций организма.
По клинической картине течения заболевания различают острую и хроническую форму. При хроническом заболевании признаки вульвита появляются периодически, при обострениях.
Под симптомами вульвита могут маскироваться иные заболевания. Зуд, сопровождаемый расчёсами, может быть проявлением чесотки, педикулёза, псориаза, дермитов различной природы. Предраковые формы заболевания, рак вульвы, могут иметь сходные показатели протекания. Если заболевание длительно не поддаётся лечению, или поставленный диагноз вызывает сомнения, врач обязан провести биопсию для опровержения или подтверждения установленного диагноза. Диагностика заболевания может оказаться весьма сложной и продолжительной в связи с наличием множества факторов, провоцирующих заболевание. Возможно, кроме необходимого наблюдения у врача-гинеколога, понадобятся консультации других специалистов: терапевта, дерматовенеролога.
При появлении признаков вульвита обратитесь немедленно к врачу-гинекологу для проведения лабораторных, клинических испытаний, необходимых для диагностики, способствующей эффективному выявлению возбудителя или определению сопутствующего го заболевания, что позволит избежать осложнений.
Осложнениями вульвита являются образование кандиллом, рубцовых изменений.
Диагностика
Фото: pinterest.com.mx
Диагностировать самостоятельно такую сложную и серьёзную болезнь как вульвит будет довольно проблематично для любой девушки или женщины. Если у вас возникают какие-либо сомнения по поводу внешнего вида ваших наружных половых органов или имеются неприятные ощущения внутри и на поверхности, незамедлительно обратитесь к врачу – гинекологу. Только он сможет провести качественную диагностику и назначить необходимое лечение. Для этого необходимо сдать многочисленные анализы, среди которых:
- Анализ крови.
- Анализ мочи.
- Анализ на RW и вирус иммунодефицита человека.
- Мазок, взятый из влагалища с анализом на микрофлору и бактерии.
- Посев из выделений влагалища на микрофлору и чувствительность к антибиотическим медицинским средствам.
- Медицинское обследование на папилломавирус человека, вирус контагиозного моллюска и трихомонады.
- При необходимости, врачи назначают посев на гонококк и кольпоскопию.
Особенно важен при вульвите анализ мочи, так как малейшие отклонения в его результатах смогут помочь в точном диагностировании заболеваний мочеполовой системы. Гинекологов при диагностировании больше всего интересует количество эритроцитов, обнаруженных в моче. Эритроциты – это клетки, являющиеся основой крови человека, которые содержат гемоглобин и осуществляют перенос кислорода по организму и вывод из него углекислого газа. У любого здорового человека вместе с мочой выходит приблизительно два миллиона эритроцитов, но в осадке, который и анализируется врачами, их намного меньше. При вульвите эритроциты в моче будут превышать нормальные значения, что говорит о явном инфекционном заболевании внутренних половых органов и мочевыводящих путей. В этом случае речь идёт о гематурии или крови в моче. Цвет мочи может изменяться до красного, либо оставаться без существенных изменений.
Лечение
Фото: gynodek.com
Чаще всего вульвит сопровождается вагинитом – воспалением влагалища. Заболевание могут вызывать различные бактерии (гноеродная, кишечная палочка), дрожжеподобные грибки и гельминты.
Лечение основывается на том, чтобы устранить причины возникновения болезни. В осложненном периоде требуется соблюдать постельный режим, воздержаться от половой жизни.
Лечение заболевания назначается индивидуально для каждой пациентки. Необходимо регулярно промывать половые органы 3 р. в день настойками из лекарственных растений, раствором перманганата калия, 2%-ой борной кислоты, мрамистина, диоксидина, хлоргексидина.
Также назначают антибактериальные средства, которые наносят на органы (крем макмирор, вагицин), свечи вводят во влагалище (полижинакс, тержинан, гиналгин).
Лечение выполняется до полного исчезновения заболевания. В сочетании с данными препаратами также применяют витамин А, который обеспечивает защиту эпителия, витамины С, Е для повышения иммунитета организма. Также применяют облепиховое масло, масло шиповника, солкосерил, которые обеспечивают восстановление организма, во время осложнения.
При возникновении зуда применяется анестезиновая мазь, внутрь принимают (тавегил, супрастин, димедрол). При возникновении атрофического вульвита и вагинита, которые могут встречаться в период постменопаузы, принимают гормоны (эстрогены) для местного, а в некоторых случаях для регулярного применения. При образовании специфического вульвита врач назначает специальное лечение.
Следует устранить основные причины, которые приводят к образованию вульвита.
При правильном диагнозе заболевания и своевременном лечении вульвагинит поддается излечению и может проходить без следа. Если врач поставил диагноз острый вульвит, то следует использовать сухие стерильные прокладки, регулярные спринцевания отваром ромашки, тампоны с синтомицином, свечи. Если отмечается наличие зуда, у девочек применяются мази, присыпки. Прикладывание холода помогает устранить боль. Также назначаются ванны с перманганатом калия, нитратом серебра, протарголом, спринцевания раствором молочной кислоты.
На сегодняшний день существуют различные новейшие клинические методы лечения: магнитофорез, лазерофорез, ультрафонофорез.
Без соответствующего лечения вульвит может перейти в хроническую стадию, в данном случае его характер может быть осложненным. Острый вульвит, который был перенесен в младенческом возрасте, может стать причиной срастания половых губ у девочки. Одним из частых факторов образования острого вульвита являются: стафилококк, энтерококк, кишечная, дифтерийная палочка, гонококк.
Лечение вульвита
Если ставится диагноз острый вульвит, то лечение назначается с учетом характера заболевания. Если причиной возникновения болезни являются аллергические реакции организма, назначаются десенсибилизирующиеся препараты. В данном случае нужно соблюдать диету. Вульвит у женщин, вызванный такими инфекциями, как: хламидии, гонококки, трихомонады, грибковая флора и другими заболеваниями требует специальной терапии.
Причина возникновения вульвита характеризует ход болезни. Воспаление при первичном вульвите может быть вызвано ожирением, наличием опрелости на половых органах, циститом, заражением гельминтами, заболеваниями желез. При диагнозе вульвит, лечение назначает врач после осмотра пациентки.
Лечение вульвита при беременности
Лечение вульвита при беременности следует проводить под наблюдением врача и после исследования мазка. Беременной женщине рекомендуется пить лекарственные препараты в сочетании с оздоровительными методами, которые направлены на повышение иммунитета. Невылеченный вульвит может вызвать заражение ребенка кокками в процессе родов. Сложное протекание болезни требует лечения антибактериальными и противогрибковыми лекарственными средствами.
Профилактика вульвита проводится с использованием отвароа из лекарственных растений, также необходимо соблюдать ежедневную гигиену половых органов с использованием для этого специальных средств.
Лечение вульвита мазями является наиболее эффективным в сочетании с медикаментозным лечением. Лечение мазью можно проводить также, если существует кандидозный и атрофический вульвит, при этом применяются такие препараты, как: вокадин, бетадин, мирамистин, цитеалом, инстиллагель.
Лекарства
Фото: levinassociates.com
Чем же лечат вульвит?
В терапии воспалительного процесса важно не только убрать симптомы, но и воздействовать на причину, вызвавшую его. Ведь если не исключить источник заболевания – то и не вылечить вульвит. Поэтому, если диагностирован вульвит, препарат или методы для лечения основной причины, явившейся источником самого воспаления вульвы, также нужно подобрать с врачом. Зачастую источником воспалений вульвы становятся половые инфекции, поэтому нужно начинать лечение именно с них. Требуется провести обязательное лечение подобных инфекций, иначе воспаление вульвы не удастся остановить.
Первым делом женщине рекомендуется воздержаться от половой жизни на время лечения, также стоит снизить воздействие раздражающих факторов.
Препараты в лечении проблемы подразделяются на:
- наружные,
- перорального применения
Средства наружного применения
Мази, свечи, кремы – средства наружного применения. Ими смазывают очаги поражения, а свечи вставляют во влагалище. К пероральным препаратам в лечении вульвита относят антибиотики и антигистаминные средства, а также противоинфекционные таблетки.
Применяются: как домашние средства лечения, так и лекарственные препараты. Народная медицина также предлагает множество средств, но в любом случае применять их стоит после консультации с гинекологом.
Из мер, предпринимаемых в первую очередь, врачи рекомендуют делать лечебные ванночки, спринцевания и обмывания из отваров трав с дезинфицирующими и антибактериальными свойствами (ромашка, зверобой, шалфей, календула).
Кроме трав можно использовать лекарственное средство мирамистин. Вульвит (как воспалительный процесс, вызванный болезнетворными микроорганизмами) может быть локализован с его помощью. Раствор, обладающий такими же сильными антисептическими свойствами – хлоргексидин. Области, пораженные вульвитом, требуется обеззараживать, чтобы не давать размножаться бактериям. Подобные средства важны в терапии заболевания и дезинфекции и оказывают фунгицидное действие, снимая воспаление и ускоряя регенерацию тканей.
Первый лекарственный препарат, который обычно назначается пациенткам при интенсивном зуде (чаще всего наблюдается, когда диагностируется тяжелый вульвит) – гидрокортизоновая мазь с пониженным содержанием действующего вещества. Она поможет справиться с зудом и воспалением, снимает отечность. Нельзя применять мазь при беременности и кормлении, с осторожностью – при сахарном диабете и туберкулезе.
Еще одно средство от зуда – анестезиновая мазь, принцип воздействия которой очевиден из названия.
В целом же препараты от вульвита весьма многочисленны, и кроме мазей, применяются также свечи с антибактериальным воздействием, которые производятся на основе клотримазола, пимафуцина, а также овестина и других подобных лекарств. Они вводятся во влагалище обычно на ночь на протяжении 7-10 дней. Такого лечения бывает достаточно при легкой степени заболевания.
Чтобы лечить вульвит, непосредственно на область воспаления наносят левомеколь – препарат, оказывающий противомикробное и противовоспалительное действие. Левомиколь при вульвите воздействует на большинство патогенных микроорганизмов.
Среди средств, применяемых для местного воздействия, стоит также упомянуть синтомициновую мазь. Она может применяться для обработки вульвы и подавляет патогенные микробы. Мазь применяют чаще у детей, как наиболее безопасное вещество.
Кремы для лечения вульвита (пимафуцин, клотримазол, макмиррор и другие) призваны воздействовать на очаг воспаления антибактериально. Очень широкий спектр воздействия на проблему имеет клотримазол (вульвит, молочница, трихомониаз – все эти проблемы поддаются лечению данным вагинальным кремом, который наносят на пораженные места 2-3 раза в день, легко втирая).
Крем или мазь бепантен способствует заживлению язв и ран, эпителизации и регенерации кожи, в нем содержится дексапантенол. Это, пожалуй, один из самых безвредных препаратов, который может применяться как у детей, так и у взрослых.
Стимулирует заживление тканей и метилурацил. Вульвит совпровождается изъязвлениями и нарушениями целостности кожи и слизистых, поэтому применение таких средств очень важно для быстрой эпителизации.
Антибиотики
Антибиотики при вульвите назначают крайне редко, но если причиной явилось инфекционное заболевание типа гонореи или трихомониазы, то без них обойтись нельзя. Применяют и пероральные таблетки. Вульвит, вызываемый половыми инфекциями, иногда лечат такими антибиотиками как цефтриаксон (если в мазке обнаруживают гонококки), метронидазол (при наличии трихомонад) и другими – это на усмотрение врача.
Кроме перечисленных выше препаратов при вульвите, вызванном грибками рода Кандида, часто перорально используется флуконазол. Это средство принимают обычно однократно в количестве 150 мг. При хронической форме заболевания его применяют дольше: на первый, третий и седьмой день.
Важным элементом в комплексном подходе к лечению воспаления являются витамины, особенно, группы В (тиамина хлорид, рибофлавин), аевит, витамин С.
Антибиотики нередко провоцируют вульвит, но они же зачастую играют важную роль и в лечении заболевания. Однако после перорального приема антибиотиков может развиться дисбакетриоз кишечника, так как страдает и полезная микрофлора в организме. Лактоцилы и бифидобактерии погибают при терапии антибиотиками. А эти микроорганизмы приносят огромную пользу человеку. Они уничтожают болезнетворные бактерии и отвечают за иммунитет. В этом случае следует восстанавливать микрофлору. Для этого широко используют пребиотики и пробиотики, содержащие бифидо и лактобактерии.
Как видите, спектр препаратов, применяемых для лечения вульвита, очень обширен. Но чтобы правильно лечить заболевание в любом случае требуется обратиться к специалисту. Ни в коем случае не следует заниматься самолечением и затягивать процесс, тогда велика вероятность, что удастся избежать различных осложнений, таких как спайки, распространение инфекций на кишечник, матку и яичники. Только комплексный и грамотный подход к лечению принесет желаемые результаты.
Народные средства
Фото: odkrywamyzakryte.com
Лечение вульвита в домашних условиях
Вульвит можно лечить как медикаментозно, так и при помощи народных способов. Лекарственные растения быстро и эффективно помогут справиться с этим заболеванием, которое не имеет возрастных ограничений, в результате чего болеть могут как маленькие дети, так и пожилые люди.
Лечение этого недуга проводится внутренне и наружно.
Народное лечение вульвита внутренне:- Крапива Двудомная. Сок этого растения употребляют по 1 ч.л. 2-3 раза в день. Крапива издавна считается сильным поливитаминным средством и помогает восполнять витамины и регулировать гормональные сбои.
- Зверобой продырявленный. Он полезен при лечении многих болезней, является сильнейшим антисептиком и помогает ЖКТ, печени, при воспалительных процессах в гинекологии. Из зверобоя делают настой и употребляют по ¼ ст. 2-3 раза в день.
- Калина. Просто кладезь витаминов. Она содержит много аскорбиновой кислоты, фосфора, органических кислот, каротинов, дубильных веществ и отвечает за укрепление иммунитета, заживление ран, пополнения энергии. Из ее цветков делают отвар: их заливают кипятком, кипятят около 12 минут, остужают и настаивают. Употреблять необходимо в количестве по 1 ст.л. за 20 минут до еды.
- Сок белой акации активно используют при гинекологических заболеваниях. Белую акацию можно употреблять по-разному:
- можно просто разжевывать цветки
- можно приготовить настой: 1ст.л. листьев акации залить стаканом кипятка. Остудить, процедить. Принимать до еды по столовой ложке курсом не менее четырех недель.
Народное лечение вульвита наружно:- Эффективное народное лечение вульвита проводят сбором трав, в состав которого входят: листья пижмы обыкновенной, листья подорожника, чистотел, цветки календулы и ромашки. Этот состав заливают горячей водой (1л), настаивают и процеживают. Используется для спринцевания.
- Грушанка круглолистная используется для примочек и облегчения зуда. Две ч.л. сырья заливают кипятком и настаивают в течение 2,5 часов, после чего сцеживают через марлю. Грушанка обладает антисептическим, противоаллергическим, противовоспалительным и очищающим воздействием.
- Акация белая может приниматься не только внутрь. Очень эффективны спринцевания: цветки следует прокипятить, остудить и сцедить. Процедура повторяется в течение полутора недель. Чтобы было сильнее действие, делайте из этого растения не только спринцевания, но и пейте настой.
- Очень хорошим средством является состав, содержащий розмарин, шалфей, тысячелистник и кору дуба. Его заливают двумя литрами горячей воды, настаивают пару часов и спринцуются.
- Тампоны с медом следует накладывать ежедневно на 12 часов в течении 2 недель. Мед является сильным противовоспалительным и заживляющим средством, но его следует использовать лишь в том случае, если он не вызывает аллергической реакции.
- можно просто разжевывать цветки
- можно приготовить настой: 1ст.л. листьев акации залить стаканом кипятка. Остудить, процедить. Принимать до еды по столовой ложке курсом не менее четырех недель.
- Эффективное народное лечение вульвита проводят сбором трав, в состав которого входят: листья пижмы обыкновенной, листья подорожника, чистотел, цветки календулы и ромашки. Этот состав заливают горячей водой (1л), настаивают и процеживают. Используется для спринцевания.
- Грушанка круглолистная используется для примочек и облегчения зуда. Две ч.л. сырья заливают кипятком и настаивают в течение 2,5 часов, после чего сцеживают через марлю. Грушанка обладает антисептическим, противоаллергическим, противовоспалительным и очищающим воздействием.
- Акация белая может приниматься не только внутрь. Очень эффективны спринцевания: цветки следует прокипятить, остудить и сцедить. Процедура повторяется в течение полутора недель. Чтобы было сильнее действие, делайте из этого растения не только спринцевания, но и пейте настой.
- Очень хорошим средством является состав, содержащий розмарин, шалфей, тысячелистник и кору дуба. Его заливают двумя литрами горячей воды, настаивают пару часов и спринцуются.
- Тампоны с медом следует накладывать ежедневно на 12 часов в течении 2 недель. Мед является сильным противовоспалительным и заживляющим средством, но его следует использовать лишь в том случае, если он не вызывает аллергической реакции.
При вульвите, особенно деткам, делают ванночки. Самым актуальным растением, из которого они делаются, считается ромашка: 1ч. л. на стакан кипятка. Ромашка при вульвите успокаивает и обеззараживает пораженную кожу.
Также хорошим целебным эффектом обладает перманганат калия. Он готовится таким же способом, как и предыдущий рецепт. Перманганат калия обладает отличными обеззараживающими свойствами.
Такие несложные методы позволят быстро избавиться от зуда и жжения. Этой проблеме достаточно уделить всего 15 минут в день, чтобы она вас начала меньше беспокоить.
Но помните: народные средства лишь нейтрализуют симптомы, а не полностью излечивают. Если даже симптомы прошли, и болезнь никак себя не проявляет, это не значит, что она ушла. Необходимо очень строго следить за дальнейшими изменениями, иначе есть риск, что заболевание перерастет в хроническое состояние. Кроме того, если вас мучают симптомы, то возможно пора отказаться от острых продуктов и блюд и понизить потребление в пищу соли. А также следует соблюдать все правила гигиены и регулярно проводить профилактические процедуры. Неплохим приобретением в дальнейшем станет гель для интимной гигиены, который защитит кожу и поможет в профилактике от этого недуга.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.Вульвит у женщин: симптомы, причины, лечение
Воспаления влагалища
Вульвит представляет собой воспалительный процесс, который затрагивает вульву (наружные женские половые органы). Это заболевание широко распространено и может поражать не только взрослых женщин, но и маленьких девочек, а также пациенток пожилого возраста. Во всех случаях симптомы недуга одинаковые. При вульвите воспаляются большие и малые половые губы, преддверие влагалища, клитор и девственная плева (у девушек, не живущих половой жизнью). Также заболевание характеризуется появлением зуда и жжения в области наружных гениталий, отека и покраснения половых губ, возникновением болей и обильных выделений.
1
ПричиныПричиной развития вульвита являются условно-патогенные бактерии, которые не вызывают негативных симптомов на фоне высокого иммунитета. Кроме того, воспаление вульвы провоцируют половые инфекции и крайне редко – микобактерии туберкулеза.
Для того чтобы развился воспалительный процесс, необходимы предрасполагающие факторы – снижение иммунитета и повреждение слизистой оболочки наружных половых органов.
Довольно часто появление вульвита у женщин происходит на фоне вагинита или кольпита. Также патологический процесс бывает следствием эндокринных нарушений, несоблюдения интимной гигиены, травмирования вульвы, генитальных и экстрагенитальных недугов.
Спровоцировать заболевание могут:
- инфекции мочевыводящих путей;
- гепатит, желтуха;
- недержание мочи;
- гельминтозы;
- детские инфекционные болезни;
- частые ангины, ОРЗ;
- кишечный дисбактериоз;
- различные кожные патологии;
- псориаз.
У девочек вульвит развивается в результате механических, химических и термических факторов, а также при попадании во влагалище инородных предметов. У женщин пожилого возраста заболевание довольно часто является следствием сахарного диабета или цистита.
Еще одна причина воспаления вульвы – себорейный дерматит наружных половых органов. Это редкий недуг неясной этиологии, при развитии которого на слизистой оболочке и коже появляются воспалительные очаги, имеющие различную интенсивность окрашивания и покрытые тонкими корочками.
Спровоцировать вульвит может гнойный гидраденит. Это инфекционное заболевание кожи с длительным течением. У пациенток появляются неприятно пахнущие выделения, которые разъедают слизистую оболочку и кожный покров, приводя к формированию болезненных рубцов.
Желтые выделения у женщин: причины, симптомы и лечение в домашних условиях
2
Формы и видыПринято различать первичный и вторичный вульвит.
У взрослых женщин первичная форма недуга встречается крайне редко, потому что слизистая оболочка из-за преобладания кислой pH-среды, кисломолочной микрофлоры и нормального гормонального фона более устойчива к различным инфекциям.
Первичный вульвит диагностируется чаще всего у девочек и пожилых пациенток и связан с анатомо-физиологическими особенностями слизистой оболочки вульвы и изменениями, которые происходят в организме из-за низкого содержания женских половых гормонов.
У женщин преклонного возраста во время постменопаузы количество влагалищных выделений значительно снижается, а слизистые покровы становятся тонкими и пересыхают. В результате этого они легко травмируются и становятся уязвимыми для проникновения инфекций.
В детском возрасте слизистая оболочка и кожные покровы вульвы довольно тонкие и легко повреждаются. Микрофлора влагалища у маленького ребенка в основном кокковая, pH – щелочная, а местный иммунитет еще окончательно не сформировался.
Кроме того, вульвит у девочек часто развивается из-за наличия остриц, которые вызывают сильный зуд. Из-за расчесов слизистая оболочка травмируется, и инфекция легко проникает внутрь.
Вторичная форма вульвита встречается значительно чаще. Возникает она в результате раздражения вульвы инфицированной мочой при болезнях мочевыводящих путей или зараженными выделениями из цервикального канала и влагалища.
Различают следующие виды вульвита:
- Кандидозный – заболевание вызывают дрожжеподобные грибки рода Кандида. Вульвит этого типа затрагивает большие и малые половые губы, преддверие влагалища и клитор. Развивается сильное жжение и зуд. Внешне вульва выглядит отечной и покрасневшей, на ней возникает сыпь в виде мелких пузырьков, а на участке между малыми половыми губами образуется творожистая пленка белого цвета.
- Бактериальный – его провоцирует условно-патогенная микрофлора или половые инфекции (хламидии, трихомонады, гонококки). Во время беременности этот вид недуга развивается из-за сниженного иммунитета в результате активизации стафилококковой микрофлоры.
- Язвенный – в этом случае на травмированной слизистой оболочке вульвы образуется налет, после удаления которого остаются язвы. Когда они заживают, довольно часто наблюдается деформация гениталий.
- Атрофический – такой вид патологического процесса характеризуется истончением слизистой оболочки вульвы, что нередко происходит у женщин во время менопаузы.
- Слипчивый – это заболевание неизвестной этиологии, которое наблюдается у девочек до 5-летнего возраста. Характеризуется слипанием малых половых губ.
Почему болит левый яичник у женщин: причины, симптомы и лечение в домашних условиях
3
СимптомыКлинические признаки недуга зависят от характера его протекания:
- острого;
- хронического.
Для острого вульвита характерно сильное жжение в области наружных половых органов, которое усиливается при ходьбе и мочеиспускании. Отмечается краснота и отек слизистой, возникает мучительный зуд, появляется гнойно-фибринозный налет. В паховой области увеличиваются лимфатические узлы, ощущается боль в нижней части живота и пояснично-крестцовом отделе.
Если инфекция поразила мочеиспускательный канал, то возникают уретрит и цистит. Девочки, больные острой формой, страдают от бессонницы, у них наблюдаются признаки нервной возбудимости.
Хронический вульвит протекает на фоне стихания болей и зуда. Воспалительный процесс на этом этапе переходит на внутренние гениталии, в результате чего появляются скудные выделения, которые сопровождаются жжением. На некоторых участках слизистой оболочки вульвы возникают болезненные гиперемированные очаги.
Неприятный запах из влагалища: причины и лечение в домашних условиях
4
ЛечениеЛечение вульвита осуществляется в комплексе, включает общую и местную терапию. При этом не только устраняют воспалительный процесс, то и избавляются от причин, вызвавших его.
Лечение обязательно включает в себя применение антибиотиков, фунгицидов, свечей, мазей и антисептических растворов. Врач назначает лекарственные средства для нормализации микрофлоры влагалища и укрепления иммунитета.
4.1
Свечи, мази и растворыДля лечения вульвита у женщин в домашних условиях рекомендуется использовать суппозитории, описанные в таблице:
Суппозитории применяют 1–2 раза в сутки, длительность лечения определяет врач. Когда свечи растворяются, то активный компонент начинает равномерно распространяться по слизистой оболочке влагалища и вульвы. Кроме того, препараты используют для профилактики вагинита.
Лечение вульвита проводят также мазями, кремами, гелями. Их рекомендуется наносить на пораженные участки промежности тонким слоем.
Кроме противомикробного эффекта такие препараты обладают смягчающим и увлажняющим действием, поэтому их назначают для терапии атрофической формы недуга:
Лечение вульвита мазями, кремами и гелями способствует быстрому наступлению эффекта. Препараты наносят непосредственно на патологическую область, что сводит к минимуму появление системных побочных эффектов.
Для подмывания и протираний врачи назначают раствор Мирамистин. Это лекарственное средство используют для лечения и профилактики венерических заболеваний, при обострении хронического вульвита, вызванного грамположительной и грамотрицательной флорой.
4.2
Антибактериальная и симптоматическая терапияАнтибиотики при вульвите применяют в том случае, если воспалительный процесс протекает в острой форме и существует риск распространения недуга на влагалище. Используют их и при венерических инфекциях.
Чтобы вылечить неспецифические формы заболевания, врач назначает Амоксиклав три раза в день. В его состав входят амоксициллин и клавулановая кислота, повышающие эффективность препарата.
При трихомониазе показан Трихопол. Эти таблетки используют одновременно с другими антибиотиками во время лечения вульвита. При гонорее и уреаплазме эффективен Азитромицин (Сумамед). Против хламидий применяют Эритромицин.
Симптомы вульвита, такие как боль и зуд, довольно часто становятся причиной раздражительности и бессонницы. Именно поэтому показан прием магния (Магний-B6) и витаминов группы B. Для укрепления иммунитета используют препараты с эхинацеей, например Иммунал.
4.3
Народные способыЛечить вульвит народными средствами нужно после консультации с врачом. Объясняется это тем, что лекарственные растения не способны справиться с бактериальной инфекцией, и их использование без применения антибиотиков может привести к развитию хронической формы заболевания.
Существуют следующие эффективные рецепты лечения вульвита народными средствами:
- 1 ст. л. круглолистной грушанки заливают стаканом кипятка и настаивают несколько часов. После этого раствор процеживают и делают примочки 2–3 раза в день.
- Готовят крутой отвар ромашки: 20 г сухих цветков заливают стаканом кипятка и процеживают. Добавляют его в раствор для сидячих ванночек.
- 2 ст. л. зверобоя заливают 0,5 л кипятка и оставляют на 2–3 часа. Когда настой остынет, его процеживают и используют для подмывания.
При лечении вульвита следует откорректировать питание. Чтобы уменьшить зуд, нужно отказаться от соленых и острых блюд. Из рациона обязательно исключают сладости и алкоголь.
Нужно соблюдать правила гигиены и воздерживаться от половой близости до наступления выздоровления.
4.4
Особенности вульвита у детейОсновные причины вульвита у грудничков и детей раннего возраста – недостаточная гигиена и пеленочный дерматит. Воспаление может развиться из-за ношения неудобного синтетического белья.
Чаще всего девочек поражает неспецифический вульвит. Заражение трихомонадами, гонококками и другой подобной флорой случается при использовании общего белья или в процессе родов.
Лечение заболевания у грудничков и детей раннего возраста осуществляется следующим образом:
- сидячие ванночки со слабым раствором марганцовки или отваром ромашки;
- подмывания с использованием раствора Цитеал;
- обработка слизистой оболочки вульвы 1%-й мазью с гидрокортизоном, Бепантеном, Левомеколем;
- примочки с оксидом цинка или корой дуба;
- обработка промежности облепиховым, персиковым маслом или средством Витаон Бэби.
Если симптомы заболевания через неделю не исчезают, лечение проводят с помощью антибиотиков. Врач назначает Метронидазол, Эритромицин, Аугментин. Длительность лечения – 5–10 дней.
4.5
Вульвит при беременности и в период лактацииПри беременности и во время грудного вскармливания недуг возникает по следующим причинам:
- Гормональный дисбаланс. Из-за изменения гормонального фона происходит снижение иммунитета, нарушается микрофлора влагалища, провоцируя рост патогенных бактерий.
- Обострение хронических заболеваний из-за ослабленной иммунной системы.
- Несоблюдение правил личной гигиены. Избыток или недостаток ухода за половыми органами приводит к развитию вульвита.
- Ношение слишком обтягивающей одежды или белья, изготовленного из синтетических материалов.
- Авитаминоз.
При подозрении на вульвит при беременности нужно незамедлительно начинать лечение, так как патология может спровоцировать выкидыш или стать причиной внутриутробного заражения плода.
Терапию проводят антисептическими растворами, предназначенными для подмывания: Фурацилином, Хлоргексидином, Мирамистином. Если женщина кормит грудью, врач назначает максимально щадящие препараты, чтобы избежать негативного влияния на ребенка через молоко. Это также могут быть растворы Мирамистин, Хлоргексидин. Рекомендуется делать теплые ванночки с лечебными травами, компрессы, примочки.
Профилактика вульвита заключается в том, чтобы соблюдать интимную гигиену и использовать средства защиты от венерических инфекций.
лечение, причины, симптомы, признаки, фото

Вульвит преимущественно развивается у женщин молодого репродуктивного возраста. Заболевание имеет инфекционное происхождение и при отсутствии адекватного лечения происходит распространение возбудителя во внутренние половые органы с развитием различных осложнений.
А теперь остановимся на этом подробнее.
Содержание статьи:
Что такое «вульвит»?
Термин вульвит определяет воспалительный процесс, который развивается на слизистой оболочке вульвы и малых половых губ женщины. Основным пусковым фактором развития заболевания является жизнедеятельность патогенных (болезнетворных) или условно-патогенных микроорганизмов, что приводит к повреждению тканей. В очаг патологического процесса устремляются клетки иммунной системы, которые вырабатывают ряд биологически активных соединений медиаторов воспалительной реакции (интерлейкины, простагландины). Они вызывают развитие нескольких патофизиологических реакций:
- Развитие болевых ощущений вследствие непосредственного раздражения чувствительных нервных окончаний медиаторами воспалительной реакции, а также их механического сдавливания на фоне отека тканей.
- Развитие отека тканей в результате повышения проницаемости стенок сосудов микроциркуляторного русла и выхода плазмы крови в межклеточное вещество.
- Гиперемия (повышенное кровенаполнение) – следствие расширения мелких венозных сосудов с развитием застойных явлений.
- Изменение функциональной активности клеток слизистой оболочки, которое обычно сопровождается реактивным повышением продукции слизи.
При развитии тяжелого инфекционного процесса в очаге патологической реакции скапливаются токсины. Они попадают в системный кровоток и приводят к общей интоксикации организма.
Как выглядит вульвит с фото
Вульвит является воспалительной патологией женской репродуктивной системы, которая сопровождается появлением следующих визуальных признаков:
 Покраснение слизистой оболочки малых половых губ, а также области вульвы.
Покраснение слизистой оболочки малых половых губ, а также области вульвы.- Утолщение слизистой оболочки, которое является следствием отека.
- Формирование налетов на слизистой оболочке, цвет и характер которых зависят от причины развития воспалительной реакции.
- Появление патологических выделений из влагалища, которые могут иметь слизистый или гнойный характер.
При появлении нескольких визуальных признаков воспалительной реакции следует обращаться к медицинскому специалисту, который проведет диагностику заболевания, а также назначит соответствующее лечение при необходимости.
Виды вульвитов
В зависимости от основной причины, а также механизма развития патологического процесса вульвиты у женщины разделяются на несколько видов:
- Атрофический вульвит – на фоне воспалительного процесса происходит истончение (атрофия) слизистой оболочки.
- Кандидозный вульвит – причиной воспаления является активизация условно-патогенных грибков рода Candida.
- Бактериальный вульвит – наиболее распространенный вид воспалительной реакции, причиной которой является значительное количество различных видов бактерий.
По длительности течения выделяется острый (заболевание длится до одного месяца) и хронический (длительность патологического процесса превышает полгода) вульвит. Классификация заболевания дает возможность более быстро и достоверно провести диагностику, а также подобрать адекватное лечение.
Атрофический вульвит
Атрофический вульвит является достаточно распространенным заболеванием, которое преимущественно развивается у женщин в период постменопаузы. Возрастная инволюция (угасание функциональной активности) репродуктивной системы сопровождается прекращением продукции половых гормонов, которые оказывают регулирующее влияние на слизистые оболочки урогенитального тракта. Это приводит к снижению продукции слизи железистыми клетками вульвы, малых половых губ. Затем происходит постепенное истончение слизистой оболочки, сопровождающееся развитием воспалительной реакции. Атрофия вызывает снижение защитных свойств, что способствует присоединению вторичной инфекции.
Кандидозный вульвит
На слизистой оболочке влагалища в небольшом количестве присутствуют грибки рода Candida. Они относятся к условно-патогенным микроорганизмам. При определенных условиях, сопровождающихся снижением иммунитета, а также при появлении благоприятных факторов для микроорганизмов происходит повышение активности и увеличение количества грибковых клеток с развитием специфического воспаления – кандидозный вульвит (молочница). При отсутствии адекватного лечения грибки в течение относительно небольшого промежутка времени распространяются на слизистую оболочку влагалища и мочеиспускательного канала. Терапия молочницы должна быть комплексной с обязательным выполнением мероприятий, направленных на исключение воздействия факторов, поспособствовавших активизации грибков.
Бактериальный вульвит
Основной причиной развития воспалительной реакции на слизистой оболочке вульвы и малых половых губ является жизнедеятельность различных бактерий. При попадании неспецифических возбудителей или активизации условно-патогенных бактерий развивается выраженное покраснение слизистой оболочки, отечность, а также появляются желтые или желто-зеленые налеты. В случае инфицирования бактериями возбудителями половых инфекций клинические признаки воспалительного процесса имеют небольшую выраженность. На фоне покраснения слизистой оболочки появляются необъемные слизистые выделения, которые имеют неприятный запах. Адекватное лечение бактериального вульвита обязательно включает применение антибиотиков.
Острый вульвит
При остром вульвите длительность течения воспалительного процесса не превышает одного месяца. Наиболее распространенными причинами развития воспаления являются неспецифические бактерии, которые могут вызывать патологию в любых тканях, обычно в месте их проникновения. Несколько реже патологию вызывают условно-патогенные грибки рода Candida. Клинические проявления заболевания с острым течением являются выраженными и заставляют женщину обращаться за медицинской помощью. В случае отсутствия терапевтических мероприятий могут развиваться гнойные осложнения или патологический процесс переходит в стадию хронического течения.
Хронический вульвит
Хроническое воспаление слизистой оболочки вульвы и малых половых губ характеризуется длительным течением, которое превышает полгода. Основными причинами являются возбудители некоторых половых инфекций (хламидиоз, микоплазмоз, уреаплазмоз), а также грибки рода Candida. При неправильном лечении или его отсутствии возможен переход острого воспаления в стадию хронического течения. После проведенного правильного лечения хронического вульвита наступает улучшения состояния с практическим исчезновением воспалительных признаков. Но через определенный промежуток времени возможно обострение (рецидив) патологического состояния.
Первые признаки вульвита
Первые признаки развития воспаления в слизистой оболочке вульвы включают общую интоксикацию, которая связана со всасыванием токсических продуктов жизнедеятельности возбудителей в системный кровоток, к ним относятся:
- Повышение температуры тела женщины до субфебрильных (около +37,5° С) или фебрильных (выше +38° С) цифр, что зависит от степени выраженности интоксикации.
- Общая слабость, снижение трудоспособности.
- Ухудшение аппетита вплоть до его полного отсутствия.
- Ломота в теле, преимущественно в области поясницы и крупных суставов.
- Головная боль, которая не имеет четкой локализации.
- Тошнота, периодическая рвота, являющиеся показателем тяжелой интоксикации.
Выраженность клинических проявлений зависит от степени интоксикации и вида возбудителя. При грибковой и половой инфекции она может практически полностью отсутствовать. Также на начальных стадиях развития вульвита появляются минимальные локальные проявления в виде боли или жжения, зуда в области вульвы.
Симптомы вульвита
Клиническая картина вульвита у женщин зависит от причины развития воспалительного процесса:
- Вульвит, вызванный неспецифической инфекцией – покраснение слизистой оболочки, боль различной степени выраженности, появление желтых или желто-зеленых налетов, выделений.
- Половая инфекция – минимальные признаки воспалительного процесса, зуд, жжение в области вульвы, небольшое покраснение, а также появление необъемных выделений, имеющих слизистый характер и неприят
что это такое и чем лечить хронический вульвит
Воспалительный процесс, затрагивающий исключительно наружные половые органы у женщин, вызываемый дрожжеподобными грибками Кандида, называется кандидозный вульвит. Патология встречается у детей, женщин репродуктивного органа, а также с наступлением климакса. Среди всех инфекционных патологий влагалища, данное заболевание находится на втором месте по заболеваемости. В большинстве случаев этиология обусловлена снижением иммунной системы, гормональным дисбалансом в организме.
Общее описание болезни

Что такое вульвовагинальный кандидоз? Вульва – это обширная область, которая охватывает преддверие влагалища, поверхность клитора, промежность, половые губы. Кандидозный вульвит является воспалением, которое протекает на слизистой оболочке наружных половых органов.
Чаще всего патология диагностируется у молодых девушек, несколько реже у женщин во время наступления менопаузы. Заболевание провоцируется ростом грибков, которые относятся к семейству Кандида. Насчитывается более 180 видов паразитов, и только некоторые из них несут угрозу для женского здоровья.
К сведению, самым распространенным возбудителем кандидозного вульвита является C.albicans.
Заболевание находится на втором месте по количеству обращений женщин к гинекологу. Опасности для жизни болезнь не представляет. Однако если женщина находится в интересном положении, существует угроза выкидыша в первом триместре беременности. Также увеличивается вероятность аномального внутриутробного развития в 2,5 раза.
Рецидив наблюдается только у 7% пациентов. Чаще всего он обусловлен несвоевременным обращением к доктору, либо неправильной схемой лечения.
В медицинской практике выделяют факторы, приводящие к развитию патологии:
- Длительный прием антибиотиков. Препараты негативно воздействуют не только на патогенные, но и полезные бактерии, вследствие чего нарушается полноценная микрофлора;
- Ухудшение деятельности иммунной системы. При ослаблении иммунного статуса условно-патогенные грибки активно размножаются. Не исключается вторичное инфицирование бактериями и вирусами;
- Сахарный диабет. На фоне постоянно высокой концентрации глюкозы в крови происходит снижение кислотности слизистой оболочки вульвы, что является благоприятным фактором для роста возбудителей;
- Несоблюдение правил гигиены. Кандидозный вульвит часто развивается у представительниц прекрасного пола, которые усердствуют спринцеванием, вследствие чего нарушается нормальный баланс микрофлоры;
- Ношение нижнего белья из синтетических материалов, использование ежедневных гигиенических прокладок;
- Инфекционные процессы в вульве или матки способны привести к развитию вульвовагинита;
- Несвоевременное либо неправильное лечение молочницы.
Грибковая инфекция может проявиться в ответ на применение гелей с химическими веществами, вагинальных свечей либо кремов. Микроорганизмы Кандида провоцируют возникновение гистаминовой реакции, что приводит к гиперемии, отечности и воспалению.
Формы кандидозного вульвита

Рекомендуем к прочтению:
В медицинской практике вульвовагинальный кандидоз подразделяется на формы, каждая из которых требует определенного лечения. По причине развития патология бывает вторичной либо первичной.
Например, девочки в подростковом возрасте и женщины пожилой возрастной группы подвержены первичному вульвиту. У девочек не до конца сформирована микрофлора влагалища, что приводит к ослаблению защиты наружных и внутренних половых органов. Как результат, пути к инфекции открыты.
Причиной развития в период менопаузы выступает изменение слизистой вульвы, она становится более тонкой и хрупкой, что в свою очередь снижает барьерные функции организма. У взрослых представительниц прекрасного пола гормональный фон находится в норме, поэтому они подвержены вторичной форме патологии, этиология которой базируется на проблемах с почками либо миндалинами.
Вульвовагинальный кандидоз имеет три формы течения:
- Носительство. Длительность – от нескольких суток до пары лет. Тревожных симптомов не наблюдается. Проблема обнаруживается исключительно посредством микроскопического исследования мазка.
- Острая форма. Продолжительность от 2 до 8 недель включительно. Характеризуется выраженными клиническими проявлениями. Отмечается жжение и зуд вульвы, выделения из влагалища. Симптоматика имеет свойство варьироваться в зависимости от водных процедур, полового акта, в ночное время, перед началом критических дней.
- Хронический кандидозный вульвит. Длительность – от двух месяцев и более. Симптомы стерты, порой вовсе наблюдается бессимптомное течение. Патология рецидивирует 5 раз в год, иногда больше.
Коварство болезни состоит в том, что она крайне легко преобразуется из острой в хроническую форму, соответственно, приобретает рецидивирующий характер.
Стоит знать: последствия запущенного грибкового вульвита могут быть плачевными – деформация внешних половых органов, образование рубцов. Не исключается бесплодие.
Кандидозный вульвит: симптомы и признаки
Изначально при патологии наблюдаются выделения из влагалища белесого цвета, имеющие специфический и неприятный запах. Постоянно присутствует зуд и жжение наружных половых органов. Наиболее ярко проявляется острое течение заболевания.
Симптоматика острой формы:
- Покраснение и отек половых губ, клитора;
- Возникновения язв и эрозий. Они могут мигрировать на паховые складки и внутреннюю поверхность бедер;
- Сильный суд и жжение. Обычно усиливаются перед менструацией;
- Увеличение чувствительности слизистой к воде, урине, прикосновениям и т.д.;
- Выделения с неприятным запахом, иногда творожистой консистенции;
- Болевые ощущения во время полового акта, либо сразу после секса;
- Психологические расстройства, раздражительность, беспричинная тревожность и нервозность;
- Увеличение температуры тела и лимфатических узлов в паховой области (редко).
Когда женщина своевременно не обращается в медицинское учреждение, со временем выраженность симптомов спадает. Многие полагают, что наступает излечение. Однако в действительности картина обратная. Болезнь переходит в хроническую форму. При ней симптомы умеренные, выделения более скудные, но зуд и жжение по-прежнему присутствуют.
Рекомендуем к прочтению:
Примечание: у взрослых женщин болезнь не вторгается во внутренние органы, а вот у девочек-подростков наоборот, способна распространяться внутрь.
Лечение кандидозного вульвита
Чем лечить вульвовагинальный кандидоз расскажет доктор, после того как пациента сдаст необходимые анализы. По итогам лабораторных исследований прописывается схема лечения, делаются точные назначения. Лечить кандидозный вульвит необходимо комплексно. Современная гинекологическая практика предлагает сочетать общую и местную терапию. В первую очередь необходимо снизить интенсивность воспалительного процесса, убрать зуд и жжение, а также другие тревожные проявления.
Обязательно предварительно выявляют возбудителя патологии, определяют чувствительность к антибактериальным препаратам. Девочкам-подросткам во время лечения рекомендуется соблюдать постельный режим.
Женщины могут оставаться активными, однако на время терапевтического курса следует отказаться от интимных отношений. Так как высока вероятность травмирования воспаленной слизистой, имеется риск присоединения другого инфекционного процесса.
Назначают следующие лекарственные препараты:
- Противогрибковые средства как Нистатин, Амфотерицин, Флуконазол.
- Если кандидозный вульвит в легкой форме, то рекомендуется местное лечение. Применяют мази Низорал, Канизон, вагинальные суппозитории – Пимафуцин.
- Аскорбиновая кислота, никотиновая кислота, витамины группы В, иммуномодуляторы, биологически активные добавки для восполнения дефицита полезных компонентов.
Если в ходе диагностики были выявлены другие патологии – нарушение деятельности ЖКТ, паразитарные болезни и пр., то лечение совмещается с коррекцией сопутствующих заболеваний.
Важно: категорически запрещено расчесывать зудящие места – это может стать причиной вторичной инфекции, что усугубит течение кандидозного вульвита.
Облегчить зуд помогает сидячая ванночка на основе лекарственных трав – окопник аптечный, ромашка обыкновенная, череда и календула. Время манипуляции составляет 15-20 минут.
Меры профилактики
Нередко вульвовагинальный кандидоз возвращается снова и снова. Поэтому если патология имеется в анамнезе, рекомендуется соблюдать профилактические мероприятия, которые снизят развитие повторной болезни:
- Выбирать нижнее белье из натуральных тканей, которые не раздражают кожный покров;
- Нижнее белье должно соответствовать размеру, не стеснять движения;
- Соблюдение гигиенических правил, особенно во время менструации;
- Заменить простое мыло специализированными гелями для подмывания.
Необходимо внимательно следить за своим здоровьем, своевременно лечить инфекционные заболевания – ангина, половые инфекции, кариес, цистит и пр. Рекомендуется вести здоровый образ жизни, правильно питаться, укреплять состояние иммунной системы.
Кандидозный вульвит только на первый взгляд кажется не опасной болезнью. В действительности, он таит последствия, которые могут отразиться на дальнейшей жизни. Залог хорошего прогноза состоит в своевременном обращении к доктору.
причины, симптомы, диагностика, лечение, профилактика
Вульвит – это воспаление гениталий женщины. Патология может возникнуть в разном возрасте: отдельно или на фоне других патологий. Исходя из этого критерия, заболевание делится на первичный и вторичный вид. Возможность лечения неотягощённых форм патологии в домашних условиях – допустима. Но только при условии, что лечение составил специалист. Вульвит у женщин представляет опасность развитием осложнениями (для половой, мочеиспускательной системы). Поэтому важно не прекращать курс лечения при первых признаках улучшения самочувствия, и пройти терапию полностью.
Что это такое
Вульвит представляет собой воспалительный процесс, который протекает в разной степени тяжести – от начальной до осложнённой. Развитию болезни подвержены женщины любого возраста. Риск появления этой патологии присутствует даже в младенческом периоде.
Кроме прочих причин, гинекологи связывают развитие вульвита с гормональными колебаниями. Поэтому нередко воспаление гениталий возникает в период полового созревания, на фоне беременности, после аборта или с наступлением климакса. Заболевание не всегда обусловлено недостаточным выполнением интимной гигиены. Вульвит развивается и у тех женщин, кто следит за чистотой тела.
В 95% случаев патология не протекает в скрытой форме. Все признаки явны, только степень их выраженности варьирует с учётом вида и первопричины развития воспаления.
Причины
Вульвит – это заболевание с полиморфной этиологией. Спровоцировать воспалительный процесс гениталий способны разные факторы.
Основные причины развития патологии:
- Несоблюдение правил интимной гигиены или наоборот – чрезмерно частое выполнение водных процедур. Во втором случае женщина устраняет физиологическую микрофлору, чем снижает местный иммунитет.
- Сахарный диабет любого из 2 типов.
- Аллергическая реакция на используемые прокладки, средства гигиены.
- Глистная инвазия. Длительное время о развитии гельминтоза можно не догадываться. Основание заподозрить наличие паразитов в организме – наблюдение других признаков, связанных с органами ЖКТ.
- Неправильная гигиена интимной области (когда водную процедуру проводят от анального отверстия к вульве, а не наоборот).
- Алкогольная интоксикация. Этанол раздражает ткани половых органов.
- Аллергия на определённые продукты. Зачастую это клубника, желток яйца, морепродукты, мёд, молоко, цитрусовые.
- Частая смена половых партнёров, венерические болезни.
- Непереносимость латекса (в 30% случаев вульвит является осложнением использования презервативов).
- Цистит, уретрит (воспаление мочевого пузыря, мочеиспускательного канала), ношение исключительно синтетического нижнего белья.
- Раздражение слизистой оболочки гениталий менструальной кровью.
- Перенесенный солнечный ожог.
- Дисбактериоз влагалища (на фоне снижения иммунитета, после смены полового партнёра, из-за несоблюдения правил гигиены).
- Лобковый педикулёз (появление вшей на волосяном покрове интимной области).
- Перенесенное облучение или химиотерапия.
Вульвит развивается на фоне ослабленного иммунитета. Снижению сопротивляемости организма способствует переохлаждение, пребывание в стрессовой среде, отсутствие сбалансированного питания.
Выбрать специалиста, прочитать отзывы и записаться на прием к гинекологу онлайн
Виды и формы
В зависимости от возбудителя, вульвит классифицируется на несколько видов, каждый из которых характеризуется особенностями.
| Вид вульвита | Его характеристики |
| Атрофический | Происходит истончение вульвы, что наблюдается преимущественно после климакса. Патология этой формы предполагает проведение гормональной терапии заместительного типа. В обратном случае поражение прогрессирует. Кроме основных симптомов, пациентку сопровождает ощущение стянутой, пересушенной кожи гениталий. |
| Бактериальный | Развивается вследствие попадания бактериальной микрофлоры в половые пути. Подобное происходит также после инфицирования возбудителями урогенитальных болезней. Перенесение патогенных микроорганизмов – последствие неправильного выполнения интимной гигиены. Бактерии попадают на вульву с тканей анального отверстия. Первостепенные признаки состояния – повышение температуры тела, выделения из влагалища. |
| Кандидозный | Развивается вследствие инфицирования грибками рода Candida. Подобное наблюдается при молочнице – женской или мужской. Во втором случае инфицирование происходит при незащищённой интимной близости. Основные симптомы – зуд наружных половых органов, творожистые выделения, боль при мочеиспускании. |
| Слипчивый | Преобладающий признак – сращение половых губ, что приводит к множественным осложнениям. Патологический процесс развивается вследствие неустановленных причин. Из всех признаков обращает внимание болезненное, ослабленное мочеиспускание. Долгое время о патологии можно не догадываться. |
| Язвенный | На оболочке гениталий формируются одиночные или множественные эрозии размером от 3 мм до 2 см в диаметре. Воспалительные элементы наблюдаются на тканях после удаления налёта с них. Он имеет гнойный или творожистый характер, плотно покрывает слизистую оболочку наружных половых органов. Болезнь приводит к деформации вульвы. |
Симптомы
Основные проявления вульвита сложно спутать с другими патологиями, поскольку все клинические проявления воспаления – очевидны.
Основные признаки болезни:
- Отёк и покраснение гениталий (гинекологи определяют эти признаки при внешнем осмотре на кресле).
- Болезненное мочеиспускание, дискомфорт в уретре и надлобковой области.
- Общая слабость вследствие интоксикации и бессонницы.
- Выделения из влагалища (творожистые или гнойные). Они обильные, при несвоевременном устранении, попадают на ткани половых органов, подсыхают и вызывают усиленный зуд.
- Ослабление либидо из-за боли, общей интоксикации.
- Диспепсические расстройства.
- Повышение температуры тела (при острой форме болезни – до высоких цифр, при затяжном воспалении – до субфебрильных отметок).
- Болезненность гениталий (она имеет жгучий характер).
- Изнурительный зуд в половых органах. Вследствие расчёсов беспокоящих участков, происходит повреждение тканей, попадание патогенной микрофлоры. Это приводит к развитию вторичного поражения слизистой оболочки.
- Раздражительность, плаксивость.
Из-за сочетания перечисленных признаков, женщина не может спокойно выполнять даже элементарную деятельность в быту, избегает интимной близости.
Острая форма
Заболевание возникает впервые, клинические проявления патологии – выраженные, особенно, что касается болевых ощущений, зуда и расстройства мочеиспускания. Острый вульвит в детском возрасте переносится тяжело. Приводит к серьёзным осложнениям для здоровья, одним из которых является сращение половых губ. Заболевание удаётся купировать на этом этапе только при условии укрепления иммунитета.
Хроническая форма
Последствие неправильного лечения острой формы вульвита либо полного отсутствия терапии. Характеризуется менее выраженными клиническими проявлениями. Заболевание относится к хронической форме, если его длительность превышает 3 месяца. При этом обострение патологии происходит не реже 1 раза в 2 недели.
Вульвит у девочек
У новорожденных девочек поражение вульвы может возникнуть после введения прикорма. При этом кроме отёка и воспаления наружных половых органов, наблюдаются высыпания на коже, покраснения на теле по типу крапивницы. Аллергическая реакция предполагает немедленное прекращение поступления раздражителя в организм и оказание медицинской помощи.
Внимание! За достаточно быстрый срок кожные проявления аллергии могут осложниться признаками расстройства дыхания (удушья).
Это опасное для жизни состояние, поэтому нужно немедленно ввести или дать выпить антигистаминный препарат. Вызов бригады скорой помощи – единственная правильная тактика.
Также воспаление вульвы у девочек обусловливает несвоевременная смена подгузников, ношение синтетического нижнего белья, неправильная интимная гигиена. Вульвит в детском возрасте – последствие переохлаждения, сахарного диабета. Воспаление половых органов возникает у девочек, которые сидят на загрязнённых поверхностях оголённым телом.
У новорождённых воспаление вульвы приводит к отказу от питания, капризности, многочасовому плачу. Перечисленные признаки дестабилизируют общее состояние ребёнка. Лечение в детском возрасте предполагает соблюдение постельного режима.
Возможные осложнения
Органы женской половой системы находятся в непосредственной близости друг от друга. Поэтому при отсутствии своевременного лечения, воспаление гениталий осложняется другими патологиями. С высокой вероятностью развивается цервицит, эндометрит или бартолинит.
Перечислено поражение цервикального канала, матки и бартолиновых желез. В последнем случае возрастает риск развития абсцесса или кисты гениталий. Они предполагают только оперативный путь устранения. Когда вульвит острой формы принимает хроническое течение, в 85% случаев у женщины развивается бесплодие.
К какому врачу обратиться
Учитывая полиморфную этиологию заболевания, его лечение относится к компетенции сразу нескольких специалистов:
- Как и остальные заболевания женской половой системы, вульвит устраняет гинеколог. Специалист этого профиля проводит осмотр, опрос, назначает необходимый объём диагностики, и затем, на основании результатов, составляет лечение. Можно приходить на приём к гинекологу, предварительно не посещая терапевта.
- Если специалист установит взаимосвязь вульвита и сахарного диабета – понадобится консультация эндокринолога.
- Когда воспаление гениталий женщины – это последствие цистита, целесообразно получить назначения от уролога.
Если поражение вульвы возникло в детском возрасте – нужно обратиться к педиатру. Специалист проведёт осмотр, составит необходимое лечение. Поскольку речь идёт о заболевании ребёнка, при назначении терапии, учитывается его возраст. Если клиника предполагает наличие в штате сотрудников детского гинеколога, консультацию проводит специалист этого профиля. В другом случае, выполнить осмотр, составить лечение может и педиатр.
Выбрать специалиста, прочитать отзывы и записаться на прием к гинекологу онлайн
Диагностика
При утверждении диагноза, учитывают результаты лабораторных и инструментальных видов исследования.
Наиболее информативные из них:
- Сбор анамнеза, осмотр. Чтобы прояснить характеристики клинической картины, проводят опрос пациентки. Благодаря изучению анамнеза узнают о перенесенных заболеваниях или переохлаждении, смене средств гигиены, употреблении новых видов продуктов. Также специалисту важно понимать, какими симптомами проявляется вульвит, и что способствует облегчению самочувствия.
- Кольпоскопия (процедура показана для подтверждения предварительно установленного диагноза). Суть метода – проведение осмотра входа во влагалище, собственно вагины, цервикального канала, шейки матки. Во время процедуры используют особенный диагностический инструмент. Он представляет собой устройство с источником света и увеличительной частью. Метод позволяет оценить состояние тканей перечисленных отделов половой системы, выявить изменения.
- Исследование крови – биохимическое, клиническое, на определение глюкозы. При воспалительном процессе определяют повышение концентрации лейкоцитов и увеличение СОЭ.
- Анализ мазка из влагалища. Выявляет патогенную микрофлору, изменение естественной среды влагалища.
- Анализ кала на яйца гельминтов.
- Бактериологический анализ мочи (посев) на определение возбудителя заболевания. Именно с учётом ответа этого исследования пациентке назначают антибиотик.
- ПЦР-диагностика. Исследование помогает определить специфического возбудителя патологии.
- Анализ мочи (общий, на определение сахара).
- Цистоскопия. Позволяет установить изменение состояния мочевого пузыря.
Дополнительные виды диагностики зависят от индивидуальных особенностей клинического случая.
Лечение
Если причина вульвита – урогенитальные инфекции, лечение одновременно проходит и половой партнёр женщины. На время терапии нужно отказаться от интимной близости.
Антигистаминные препараты (Диазолин, Супрастин, Тавегил) назначают для устранения зуда, отёка и с целью купирования аллергической реакции.
Воспалительные процессы в урогенитальном тракте подавляют антибиотиками и противовоспалительными средствами нестероидного происхождения. Наиболее применяемые антибактериальные препараты – Цефтриаксон, Метрогил, Доксициклин, Амикацин, Офлоксацин. Перечисленные лекарства назначают в форме таблеток, инфузий (капельниц) или инъекций (уколов). Путь введения и кратность зависят от обширности вульвита, формы, причины заболевания и сопутствующих патологий.
Внимание! Конкретный антибиотик назначают только с учётом ответа посева мочи.
Поскольку поражение вульвы развивается на фоне ослабления иммунитета, необходимо укрепление защитных свойств организма. С этой целью осуществляют витаминотерапию, улучшают качество питания. Также вводят иммуномодуляторы, назначают седативные препараты. Если это не противоречит основному лечению – рекомендуют употребление отваров из календулы, ромашки, зверобоя.
Витаминотерапию проводят комплексами из рибофлавина, цианокобаламина и тиамина. Препараты (Нейрорубин, Неуробекс) вводят инъекционно. Это позволяет быстрее добиться терапевтического эффекта.
Лечение вульвита предполагает соблюдение диетического питания. Специалист рекомендует отказаться от употребления солёной, кислой, острой пищи.
При сахарном диабете нужно корректировать уровень глюкозы в крови с помощью инсулина. Это позволит избежать развития зуда и поражения вульвы. В дальнейшем женщине необходимо регулярное посещение эндокринолога.
Антигельминтная терапия предполагает использование препарата Пирантел и его аналогов.
Если эрозии характеризуются болезненностью, перед сном на предварительно очищенную кожу нужно наносить анестезиновую мазь. При наличии выраженных изъязвлений, гинеколог назначает обработку поражённых тканей гормональными препаратами.
В случае повышения температуры до высоких цифр показано введение жаропонижающих средств. Взаимосвязь воспаления вульвы и кандидоза предполагает местное нанесение противогрибковых препаратов, пероральный приём лекарств.
Слипчивый вульвит устраняют только хирургическим путём – показано рассечение сращённой ткани малых половых губ.
Профилактика
Риск воспаления слизистой оболочки вульвы можно минимизировать, если выполнять следующие рекомендации:
- Избегать переохлаждения, стрессовых ситуаций.
- Отказаться от соблюдения изнуряющих диет, ограничиться от стрессовых факторов.
- Сбалансировать рацион (уменьшить употребление кислой, острой и солёной пищи).
- Выполнять гигиенические мероприятия, не допуская развития педикулёза и перехода загрязнений из заднего прохода на половые органы. Усилить выполнение водных процедур во время месячных, после каждого посещения туалета, у новорождённых – после смены подгузников.
- Чтобы не травмировать ткани, не допускать расчёсывания гениталий при зуде.
- При покупке средств личной гигиены, важна не их стоимость, а безопасность состава. Поэтому целесообразно приобретение гипоаллергенной продукции.
- Вводить в рацион новорождённой девочки любой прикорм (овощной, мясной) постепенно.
С целью профилактики воспаления избегать случайных половых связей, отказаться от использования синтетического белья, не принимать алкоголь.
Прогноз
При своевременном начале лечения вульвита прогноз относительно выздоровления – благоприятный. Заболевание хорошо поддаётся устранению, если на него одновременно воздействовать 3 факторами. К ним относится применение медикаментов, коррекция питания и нормализация образа жизни. Важно не допустить перехода острого вульвита в хроническую форму, и распространения воспаления на органы, расположенные вблизи.
Заключение
Вульвит – это заболевание воспалительного происхождение, но развитие патологии обусловливают факторы различного вида. Поражение кожного покрова женских гениталий лечат преимущественно консервативно. Только слипчивая форма предполагает хирургическое вмешательство. При устранении остальных видов патологии операцию не проводят. Применяют гормональную, антибактериальную и витаминотерапию. Болезнь в полной мере поддаётся устранению, если лечение составлял специалист, и курс пройден полностью.
Видео: Вульвит у женщин
Воспалительные заболевания промежности, вульвы и влагалища (бартолинит, вульвит, вагинит) > Клинические протоколы МЗ РК
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения:
Бартолинит:
· При наличии бессимптомного течения кисты бартолиниевой железы или бартолинита лечение не требуется. Нужно только наблюдение, достаточная гигиена и сбалансированное питание;
· При остром бартолините или при спонтанном разрыве абсцесса рекомендуются местные теплые ванночки и обезболивание [9];
· Несозревшие малые абсцессы также можно лечить с помощью местных теплых ванночек, для содействия спонтанному дренажу или развития до стадии, пригодной для разреза и дренажа [9,10,11];
· После дренажа абсцесса (самостоятельного или хирургического) рекомендуются антибиотики широкого спектра действия;
· Разрез и дренаж может потребоваться, если не происходит спонтанного дренажа. При этом тампонирование полости (марсупилизация) снижает риск рецидива абсцесса, частота которого после разреза и дренажа составляет до 15% [9,10,11] (УД – B,C).
Вульвит/вагинит [4]:
· Лечение вульво-влагалищного кандидоза и бактериального вагиноза проводится только при наличии симптомов заболевания.
· Лечение симптомов кандидозного вульвовагинита препаратами местного воздействия, могут потребоваться более длительные курсы терапии (УД 1-А).
· Применение высоких доз препаратов для лечения трихомониаза может привести к возникновению резистентных случаев трихомониаза. (УД I-А)
· Во время беременности, лечение трихомониаза пероральным метронидазолом является оправданным для профилактики преждевременных родов. (УД I-А)
· Более длительные курсы терапии бактериального вагиноза рекомендуется для женщин, с документально подтвержденными частыми рецидивами. (УД I-А)
Бартолинит:
Немедикаментозное лечение – нет
Медикаментозное лечение (в зависимости от степени тяжести заболевания):
Перечень основных лекарственных средств:
Антибиотики широкого спектра действия не менее 7 дней (УД – GPP)
1 линия препаратов (УД – GPP):
· Амоксициллин+клавулоновая кислота 500 мг 3 раза в день per os;
· или Цефалексин 500 мг 3 раза в день per os;
· или Цефтриаксон 250 мг в/м однократно + метронидазол 500 мг 2 раза в день.
2 линия препаратов (УД – GPP):
· Цефуроксим – 750 мг в/в каждые 8 часов.
Перечень дополнительных лекарственных средств:
· Парацетамол 500-1000 мг per os 4-6 часов по требованию, максимум 4000 мг в день – с целью обезболивания.
Алгоритм действий при неотложных ситуациях:
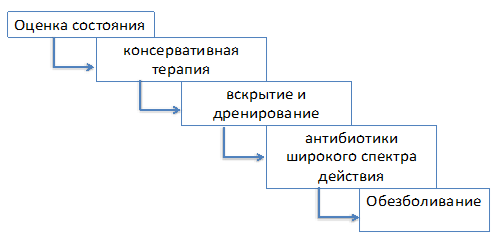
Другие виды лечения: Марсупиализация (операция, при которой края стенки полости пришиваются к краям операционной раны с образованием искусственного кармана и оставляется открытой до тех пор, пока она не заживет), дренаж Word – катетером. Данные методы предпочтительны после разрешения воспаления. Существует недостаток доказательств в поддержку той/иной стратегии управления.
Вульвит/вагинит:
Немедикаментозное лечение – нет
Медикаментозное лечение [4]:
| Нозология | При беременности | Вне беременности |
| Бактериальный вагиноз | Предпочтительна пероральная форма применения [УД – А] metronidazole: 250 mg перорально 3 раза в день 7 дней или 500 мг 2 раза в день 7 дней. Метронидазол во время беременности – препарат из категории В. | 1-я линия Метронидазол не зависимо от формы применения [УД – А, В]. Метронидазол 500 мг 2 раза в день 7 дней или Метронидазол гель 1% по 5 гр (1 аппликатор) интравагинально 1 раз в день на ночь 5 дней. Клиндамицин [УД – С]. Клиндамицин 2% крем однократно интравагинально по 5 г (1 аппликатор) на ночь 7 дней или вагинальные свечи 100 мг 1 раз в день 3 дня или клиндамицин 300 мг 2 раза в день 7 дней per os. 2-я линия – Тинидазол – 2 г в день 3 дня или 1 г в день 5 дней per os. При рецидивирующей форме: Метронидазол 500 мг 2 раза в день 10-14дней; Метронидазол гель 1% по 5 гр (1 аппликатор) интравагинально 1 раз в день на ночь 10 дней, далее 2 раза в неделю 3-6 мес. |
| Трихомонадный вагинит/вульвит | Метронидазол 2 г или тинидазол 2г (как альтернативная терапия) per os однократно и одномоментно. | Местная терапия не эффективна. Рекомендуются препараты системного пользования для эффективной иррадикации инфекции. [УД – А, В]: Метронидазол 2 гр одномоментно или 500 мг 2 раза в день 7 дней, тинидазол 2 г одномоментно. Лечение полового партнера улучшает показатель эффективности лечения [УД I-A]. |
| Кандидозный вульвит/вагинит | Рекомендуется местная терапия. Клотримазол является препаратом выбора [УД – А]. Clotrimazole: 100 mg интравагинально 1 раз в день на ночь 7 дней. | Лечение может быть пероральным или местным [УД – А]. Возможно лечение краткими курсами (1-3 дня). Лечение полового партнера не рекомендуется. Вutoconazole: (2% cream) по 5 g (1 аппликатор) интравагинально 3 дня. или clotrimazole: (1% cream) по 5 g интравагинально на ночь 7-14 дней или clotrimazole: 100 mg вагинальные таблетки интравагинально на ночь 1 раз в день 7 дней или 2 раза в день 3дня или miconazole: (2% cream) по 5 g интравагинально на ночь 7 дней или miconazole: 100 mg вагинальные свечи 1 раз в день на ночь 7 дней или 2 раза в день 3 дня или tioconazole: (6.5% ointment) по 5 g интравагинально однократно на ночь (после регистрации в РК) или fluconazole: 150 mg/dose однократно, одномоментно или nystatin: 100,000 интравагинально 1 раз в день на ночь 14 дней. При осложненной форме: clotrimazole: 100 mg интравагинально 7 дней по 1 разу в день или fluconazole: 150 mg перорально 1 раз в день 3 дня. При рецидивирующей форме: Imidazole cream: 10-14 дней как при неосложненной форме. fluconazole: 150 mg/dose: 3 дозы, в течении 72 часов; Кандидоз не-Albicans: Амфотерецин-В суппозитории: 50 мг один раз в день 14 дней. Нистатин свечи 100 000 Ед 1 раз в день 3-6 мес. |
| Аллергический вульвит/вагинит | Негормональные вагинальные кремы и гели, смягчающие средства, доступны без рецепта и обычно используются для восстановления рН влагалища и облегчения раздражения влагалища и зуд, а также увеличения количества вагинальной влаги. | |
Перечень основных лекарственных средств:
· Метронидазол 500 мг, гель 1%
· Клиндамицин 2%, таблетки 300 мг, вагинальные свечи 100 мг
· Тинидазол 500 мг, таблетки
· Вutoconazole 2% крем,
· Сlotrimazole 1%, 100 мг, вагинальные таблетки
· Miconazole 2%, вагинальные свечи 100 мг.
· Tioconazole 6,5% крем
· Fluconazole 150 мг
· Nystatin 100,000, вагинальные свечи
Перечень дополнительных лекарственных средств:
· Супрастин, Антигистаминные средства при сильном зуде
· Вагинальные свечи с лактобактериями
· Препараты для стимуляции регенерации пораженного эпителия: Витамин С, Витамин А для перорального или интравагинального применения.
Алгоритм действий при неотложных ситуациях:
Другие виды лечения: нет
Показания для консультации специалистов:
Бартолинит – нет;
Вульвит, вагинит:
· консультация аллерголога – при аллергическом вульвовагините;
· консультация эндокринолога – при подозрении на эндокринную патологию;
· консультация инфекциониста – при инфекционном заболевании.
Профилактические мероприятия: Предупреждение инфекционных заболеваний, барьерные методы контрацепции. Необходимо избегать ежедневного применения женских гигиенических средств, презервативов из латекса/диафрагмы, спринцевания и раздражителей, таких как сильные мыла или пены для ванн. Дополнительное применение вагинальных свечей с лактобактериями снижает риск рецидива бактериального вагиноза до 6 месяцев [7,8].
Мониторинг состояния пациента: индивидуальная карта наблюдения пациента, индивидуальный план действий. После основной терапии, с целью профилактики рецидива рекомендуется еженедельное применение флуконазола длительностью до 6 мес. (УД II-2A): clotrimazole: 100 mg вагинальные таблетки интравагинально 5 дней, 1 раз в месяц в течение 6 месяцев; fluconazole: 150 mg перорально 1 раз в неделю; ketoconazole 100 мг 1 раз в день (под контролем побочных явлений).
Индикаторы эффективности лечения:
· улучшение самочувствия;
· прекращение выделений;
· восстановление влагалищной микрофлоры.
Вульвит: симптомы и лечение
Состав:
Вульвит – воспалительный процесс, поражающий вульву (так в медицинской терминологии называются наружные женские половые органы). Это заболевание в клинической практике довольно распространено, и оно поражает не только взрослых женщин, но и совсем маленьких девочек, а также пациентов пожилого возраста, и во всех случаях имеет точно такие же симптомы.
При развитии патологического процесса воспаляются большие и малые половые губы, клитор, преддверие влагалища и девственная оболочка (у девочек, еще не вступивших в половую жизнь).Для вульвита характерно появление жжения и зуда в области наружных половых органов, отечность и гиперемия половых губ, появление обильных выделений и боли, усиливающейся после мочеиспускания.
Причины вульвита
Наиболее частыми возбудителями заболевания являются условно-патогенные бактерии, которые в здоровом организме не вызывают никаких негативных симптомов. В то же время инфекции, передающиеся половым путем, и в редких случаях Mycobacterium tuberculosis могут спровоцировать развитие воспаления.
Однако для развития воспалительного процесса необходимо наличие предрасполагающих факторов. К ним относятся снижение иммунной защиты организма и повреждение слизистой оболочки наружных половых органов.
1. Очень часто вульвит развивается на фоне кольпита или вагинита. При этом патологический процесс может быть следствием травм вульвы, несоответствующей интимной гигиены, эндокринных нарушений, генитальных и экстрагенитальных патологий.Также спровоцировать развитие болезни могут инфекции мочевыводящих путей (ИМП), дисбактериоз кишечника, частые ОРЗ, тонзиллит, детские инфекционные заболевания, гельминтозы, недержание мочи, желтуха и различные кожные патологии.
2. У девочек механические, термические и химические факторы, а также проникновение посторонних предметов во влагалище могут вызвать развитие вульвита. У пожилых женщин заболевание часто возникает в результате цистита или диабета.
3. Зуд вульвы может быть спровоцирован чесоточным клещом или лобковой вошой (в этом случае сильный зуд развивается в области лобка, а сам вульвит является аллергической реакцией на укусы паразитов).
4. Другой причиной вульвита является себорейный дерматит вульвы. Это довольно редкое заболевание неизвестной этиологии, при развитии которого на коже и слизистых оболочках появляются воспалительные очаги, различающиеся по интенсивности окрашивания, покрытые очень тонкими, легко удаляемыми корочками.
5. Также спровоцировать развитие болезни может гнойный гидраденит. Это хроническое инфекционное поражение кожи, характеризующееся длительным стойким течением. У пациентов, страдающих данной патологией, появляются выделения с неприятным запахом, которые разъедают кожу и слизистые оболочки и приводят к образованию болезненных рубцов.
6. И, наконец, причиной вульвита может быть псориаз (кожная патология неустановленной этиологии).
Виды и формы вульвита
В клинической практике различают первичный (изолированный) и вторичный вульвит.
1. Следует отметить, что у взрослых женщин первичная форма заболевания практически не встречается, так как слизистая оболочка из-за преобладания кисломолочной микрофлоры, нормального гормонального фона и кислой pH-среды более устойчива. к инфекции. Однако первичный вульвит часто регистрируется у пожилых женщин и девочек. Это состояние возникает из-за анатомо-физиологических особенностей слизистой оболочки вульвы и изменений, происходящих из-за низкого уровня женских половых гормонов.У женщин преклонного возраста в периоде постменопаузы наблюдается атрофия слизистой оболочки мочеполовых органов, значительно снижается количество вагинального секрета, слизистые оболочки истончаются и сохнут. В результате они легко повреждаются и становятся наиболее уязвимыми для заражения.
В детстве кожа и слизистые оболочки вульвы тоньше, поэтому их легко травмировать. Микрофлора влагалища девочек, в отличие от «взрослой» микрофлоры, преимущественно кокковая, рН щелочной, местный иммунитет полностью не сформирован.Также очень часто вульвит у девочек может возникать из-за наличия остриц. Они вызывают сильный зуд, из-за расчесывания травмируется слизистая и проникает инфекция. Иногда выделения из влагалища возникают у новорожденных девочек. Они запускаются материнскими эстрогенами, попадающими в организм ребенка во время родов. Такое состояние не следует считать патологией, и вскоре оно пройдет самостоятельно.
2. Вторичный вульвит – это патологическое состояние, которое встречается чаще.Возникает из-за раздражения наружных половых органов инфицированными выделениями из влагалища и шейки матки или инфицированной мочой (при заболеваниях мочевыводящих путей).
В зависимости от вида возбудителя принято различать бактериальный и кандидозный вульвиты, а в зависимости от характера патологических преобразований слизистой оболочки наружных половых органов вульвиты подразделяются на атрофические, язвенные и спаечные.
Кандидозный вульвит
Заболевание вызывается дрожжеподобными грибами рода Candida.Поражает большие и малые половые губы, клитор и преддверие влагалища. В результате возникает сильный зуд и жжение, которые усиливаются перед началом менструального цикла и немного стихают в постменструальный период. У больных кандидозным вульвитом слизистые оболочки приобретают пурпурно-голубоватый цвет, иногда в области вульвы появляются высыпания в виде мелких пузырьков (пузырьков), а на участке между малыми половыми губами образуется белая творожная пленка.
У женщин, страдающих гипофункцией яичников, сахарным диабетом и микседемой, патологический процесс иногда распространяется на перианальную область и бедренно-паховые складки.
Бактериальный вульвит
Бактериальный вульвит – это патологическое состояние, вызванное условно-патогенной микрофлорой или инфекциями, передаваемыми половым путем (гонококки, трихомонады, хламидиоз). Гораздо реже спровоцировать заболевание могут микобактерии туберкулеза.
При беременности бактериальный вульвит, как правило, развивается на фоне пониженного иммунитета, из-за активации стафилококковой микрофлоры. В связи со значительными функциональными и гормональными изменениями, происходящими в организме будущей мамы, специфическим и неспецифическим возбудителям намного легче проникнуть в толщу слизистой оболочки наружных половых органов.
Атрофический вульвит
Для этой формы патологии характерно истончение слизистой оболочки вульвы, что часто возникает у женщин после менопаузы. Следует подчеркнуть, что без заместительной гормональной терапии атрофический вульвит будет неуклонно прогрессировать и, в конечном итоге, приведет к образованию болезненных эрозий.
Язвенный вульвит
Язвенный вульвит – хроническая форма патологического процесса, для которой характерно образование на поврежденной слизистой оболочке наружных половых органов налета, на месте которого после удаления остаются язвы.Чаще всего эта патология обнаруживается у пациенток репродуктивного возраста.
Примечание: после заживления язв нередко наблюдается выраженная деформация наружных половых органов.
Адгезивный вульвит
Адгезивный вульвит, или сращение (синехии) малых половых губ – заболевание неизвестной этиологии, возникающее у девочек в возрасте до пяти лет. Для него характерно сращение половых губ, за что, собственно, и получило свое название. На ранней стадии патологического процесса между малыми половыми губами образуется эпителиальный мостик, который практически полностью перекрывает вульву.В некоторых случаях дети жалуются на замедленное мочеиспускание, но, в то же время, синехии гораздо чаще обнаруживаются совершенно случайно, при внимательном осмотре наружных половых органов. При этом малые половые губы соединяются по «краю» с передним краем, где остается небольшое отверстие, из которого выходит моча.
Как правило, это состояние не вызывает никаких субъективных ощущений, а с наступлением полового созревания происходит его самовосстановление. Однако при развитии грубых спаек в некоторых случаях показано хирургическое вмешательство (рассечение малых половых губ).
Симптомы вульвита
Клинические признаки заболевания зависят от характера его течения.
1. Острый вульвит – это патологическое состояние, характеризующееся невыносимым жжением в области вульвы, усиливающимся при мочеиспускании и ходьбе. Далее на слизистой оболочке развивается отек и гиперемия, сопровождающиеся болезненным зудом и появлением гнойно-фибринозного налета. Часто в паховой области увеличиваются лимфатические узлы, появляются боли в пояснично-крестцовой области и внизу живота, повышается температура тела.В том случае, когда инфекция поражает уретру, могут возникнуть такие сопутствующие заболевания, как цистит и уретрит.
У девочек, страдающих острым вульвитом, нарушается сон, появляются выраженные признаки нервной возбудимости.
Следует подчеркнуть, что при неправильном и несвоевременном лечении острый вульвит часто переходит в хроническую форму, характеризующуюся рецидивирующим течением.
2. Хронический вульвит – форма патологического процесса, протекающая на фоне стихания зуда и боли.На этом этапе воспалительный процесс переходит на внутренние половые органы, в результате у пациента появляются скудные выделения, сопровождающиеся жжением и зудом. На некоторых участках слизистой оболочки вульвы отмечаются болезненные гиперемированные поражения, наблюдается гипертрофия сальных желез.
Диагностика вульвита
При постановке диагноза учитывается история болезни пациента, а также клиническая картина и лабораторные показатели (микроскопическое и бактериологическое исследование выделений из половых органов).
Примечание: при посеве культуры при выделении возбудителя определяется ее чувствительность к антибиотикам.
Если есть подозрение, что причиной возникновения вульвита является наличие паразитов, следует направить усилия специалиста на выявление самих возбудителей или на поиск гнид и яиц, которые, как правило, прикрепляются к лобковые волосы.
Обязательно при диагностике вульвита должна быть диагностика сопутствующих патологий, снижающих иммунный статус организма или являющихся прямым источником инфекции.
При обнаружении у девочки симптомов заболевания ее необходимо показать детскому гинекологу. При необходимости (при наличии инородных тел во влагалище) ребенку проводится вагиноскопия, после чего инородное тело удаляется пальцем или щипцами (иногда для этой процедуры требуется анестезия).
При диагностическом обследовании у девочки берут мазки из влагалища для бактериоскопического и бактериологического исследований, а также для определения чувствительности возбудителя к антибиотикам.
Лечение вульвита
Сегодня в клинической практике лечение этого заболевания проводится в комплексе, включающем общую и местную терапию. Следует отметить, что во время лечения не только устраняется воспалительный процесс, но и устраняются факторы, спровоцировавшие его возникновение.
Девушкам, у которых диагностирован вульвит, предоставляется постельный режим, а женщинам репродуктивного возраста рекомендуется воздерживаться от секса во время лечения.
При назначении антибактериальной терапии учитывается чувствительность выявленного возбудителя к антибиотикам.В случае, когда у женщины диагностирован гонорейный, хламидиозный, трихомонадный или туберкулезный вульвит, лечение предусматривает полное уничтожение возбудителя инфекции. При развитии кандидозного вульвита пациентам назначают антимикотические препараты.
В обязательном порядке при острой форме заболевания, а также при обострении хронического патологического процесса рекомендуется местное лечение. Для этого назначаются специальные мази, проводится обработка наружных половых органов.Как правило, при лечении вульвита используются холодные компрессы и примочки с применением настоя эвкалипта, раствора фурацилина или свинцовой воды. Хорошо зарекомендовали себя сидячие ванны с настоями лекарственных трав или раствором перманганата калия, спринцевания растворами антисептиков, туалет наружных половых органов настоем ромашки, раствором перманганата калия или борной кислоты, а также вагинальные противовоспалительные свечи.
В случае, если у пациентки диагностирован аллергический вульвит, ей назначают диету, включающую исключение сладкой, острой и соленой пищи, а также лечение антигистаминными препаратами.
При диагностике себорейного дерматита, вызвавшего развитие вульвита, женщине назначают местное лечение мазью с гидрокортизоном, а при необходимости – системную гормональную противовоспалительную терапию.
Гнойный гидраденит также требует местного лечения. Для этого используют стероидные гомоны и антибиотики.
Примечание: при длительном течении заболевания без положительной динамики показано хирургическое иссечение пораженных кожных покровов в области вульвы.
При атрофическом характере вульвита рекомендуется общая или местная заместительная терапия эстрогенами.
Паразитарные инфекции следует лечить не только пациенту, но и всем лицам, находящимся с ней в тесном контакте. Только после полного устранения паразитов можно снять воспалительный процесс.
Обязательно нужно лечить патологию, связанную с вульвитом, а также принимать препараты, укрепляющие иммунную систему (витамины и иммуностимуляторы).
Лечение вульвита у девочек
Специалисты советуют 2-3 раза в день промывать наружные половые органы отварами лечебных трав (ромашки или череды), а также раствором пищевой соды или фурацилина. Девушкам после таких процедур следует смочить половые органы чистой марлевой салфеткой, а затем смазать стерильным растительным маслом или детским кремом. Также хорошо себя зарекомендовали специальные порошки. При сильных царапинах и корках рекомендуется ультрафиолетовое облучение и промывание вульвы обезболивающими растворами, а также фурацилином или риванолом.При обнаружении синехий используются специальные мази, в состав которых входят эстрогены.
Профилактика вульвита
Чтобы не допустить развития патологического процесса, необходимо начать своевременное лечение имеющихся патологий, а также санацию хронических очагов инфекции. При первых признаках острого вульвита следует обратиться за помощью к специалисту, который назначит необходимое диагностическое обследование и порекомендует эффективное лечение.
К основным мерам общей профилактики заболевания относятся тщательное соблюдение правил интимной гигиены, отказ от ношения тесной (в частности, синтетической) одежды, ведение здорового образа жизни, рациональное питание, использование средств индивидуальной защиты при случайных половых контактах. , регулярные упражнения и укрепление общего иммунитета.
Также:
.Кандидозный вульвит: симптомы и лечение
Заболевание сопровождается воспалительными процессами в женских половых органах, чаще всего вызванными активной жизнедеятельностью различных микроорганизмов. Одно из самых распространенных недугов – кандидозный вульвит (или генитальный кандидоз, молочница). Он относится к группе заболеваний женской репродуктивной системы, поражающих слизистые оболочки.
Описание болезни
Кандидозный вульвит – грибковое инфекционное заболевание, поражающее преимущественно наружные половые органы.Причина заболевания – активная жизнь дрожжеподобных грибов рода Candida. Эти грибки в небольшом количестве содержатся в женском организме, их количество контролирует полезная микрофлора влагалища. По разным причинам может нарушаться баланс количества полезных бактерий и патогенных грибов, что приводит к быстрому размножению последних. Это приводит к развитию кандидозного вульвита. Фотографии симптомов доступны в специализированной медицинской литературе.
Причины кандидоза
Как уже упоминалось, заболевание возникает при нарушении здоровой микрофлоры влагалища и увеличении количества грибков рода Candida.Это может быть вызвано следующими причинами:
- Получение ряда лекарств, в том числе антибиотиков. Антибиотики не только убивают болезнетворные микроорганизмы, но и нарушают микрофлору влагалища. Грибы, в отличие от бактерий, устойчивы к антибиотикам, поэтому после курса антибиотиков начинают быстро размножаться.
- Ослабление защитных функций организма. За счет снижения иммунитета организм не способен эффективно бороться с инфекциями. На иммунную систему влияет множество факторов, включая стресс, острые и хронические заболевания, переохлаждение.
- Применение оральных контрацептивов. Гормональные контрацептивы повышают кислотность среды влагалища, которая является идеальной средой для роста грибков Candida.
- Несоблюдение правил интимной гигиены. Кандидозный вульвит может быть вызван ношением тесного нижнего белья, особенно из синтетических материалов, неправильным использованием гигиенических прокладок, а также слишком частым использованием мыла в целях личной гигиены.
- Инфекционные болезни матки и влагалища.
- Травма слизистой половых органов при интимной близости.
Формы и симптомы кандидоза
Заболевание может протекать в различных формах, каждая из которых имеет свою характерную клиническую картину.
Рекомендуется
Что делать, если у вас потрескалась кожа на руках?
Каждый из нас хоть раз в жизни сталкивается с небольшой, но очень, когда трещина на коже на руках. В это время появляются раны разного размера, которые болят и доставляют неудобства, особенно при контакте с водой или моющими средствами….
В чем разница между кандидозным вульвитом и баланитом? Вторая болезнь поражает мужчин. Означает воспаление кожи на головке полового члена.
Острый кандидоз половых органов
При острой форме симптомы заболевания наиболее выражены. Его основные характеристики:
- Насыщенные сырные выделения из влагалища с характерным кисловатым запахом.
- Жжение и зуд вульвы.
- Половой акт вызывает боль, усиливая раздражение слизистых оболочек.
При осмотре врач обнаружил высыпания на наружных половых органах в виде мелких пузырьков, а также покраснение и припухлость стенок влагалища и половых губ.
Лечение острых форм заболевания, как правило, не более двух месяцев. При отсутствии необходимой терапии кандидоз переходит в хронический вульвит. У мужчин молочница тоже бывает.
Хронический кандидоз
Эта форма заболевания протекает с легкими симптомами или даже бессимптомно.Выделение слабое или отсутствует, а также характерный кисловатый запах. Зуд может быть постоянным или периодическим.
При специализированном осмотре часто обнаруживается истончение влагалищной ткани.
Без регулярной профилактической терапии хронический кандидозный вульвит может перейти в острую форму.
Candicemichelle
Эта форма протекает бессимптомно, типичных симптомов заболевания не выявляется даже при осмотре в гинекологическом кресле. Развитие патологии можно обнаружить только по отклонениям в результате мазка.Бессимптомная дрожжевая инфекция обнаруживается у каждой пятой женщины репродуктивного возраста.
В данной форме показано иммунопрофилактическое и профилактическое лечение, особенно если женщина планирует беременность. Ослабление иммунной системы в период вынашивания ребенка с большой вероятностью может привести к появлению симптомов острого кандидоза.
Диагностика
Диагностика кандидозного вульвита проводится гинекологом после первичного осмотра пациентки. Для подтверждения проводят лабораторное исследование мазка из влагалища.Кроме того, обязательно обследование на венерические заболевания, так как генитальный кандидоз часто сопровождается другими генитальными инфекциями.
Методы лечения кандидозного вульвита
После подтверждения диагноза назначается комплексное лечение. Несмотря на заверения фармацевтических компаний, не стоит полагать, что одна таблетка может заменить полную комплексную терапию. Исчезновение симптомов не означает, что болезнь побеждена, потому что она может перейти только от острого к хроническому.
При первых признаках острого воспаления следует обратиться к гинекологу за профессиональной медицинской консультацией, а затем строго соблюдать указания лечащего врача. Во время лечения препаратом следует также укрепить иммунную систему. Выполнение всех этих условий – гарантия того, что болезнь больше не вернется.
В случае хронического кандидозного вульвита лечение требует гораздо более сложных и длительных процедур. Пациенту требуется полное обследование организма, особенно на предмет венерических и других инфекционных заболеваний половых органов.По результатам проведено лечение всех сопутствующих заболеваний. Непосредственно хроническая форма молочницы лечится длительным курсом лечения антимикотическими (противогрибковыми) средствами при кандидозном вульвите.
Медикаменты
Для лечения кандидоза применяют общего и местного назначения. К ним относятся капсулы, таблетки, крем и свечи. В случае выявления пациенту конкретных возбудителей заболевания может быть назначено антибактериальное лечение.
К препаратам от кандидозного вульвита для местного применения относятся:
- Мазь и крем «Клотримазол»;
- Суппозитории вагинальные «Пимафуцин»;
- Суппозитории вагинальные и крем «Миконазол»;
- Мазь «Тиоконазол»;
- Суппозитории «Материал»;
- Крем «Бутоконазол».
Лечащий врач определяет необходимую форму и дозировку препаратов и продолжительность лечения. Препараты в виде крема, как правило, назначают для лечения кандидоза при ранней диагностике заболевания. При длительном течении болезни с выраженными симптомами рекомендуется одновременное применение местных и общих противодиабетических средств. К последним относятся такие препараты, как «Кетоконазол» и «он» в форме таблеток.
Большое значение в лечении данного заболевания имеет общее повышение иммунитета пациента.С этой целью назначаются пероральные иммуномодулирующие средства и поливитаминные комплексы.
При лечении кандидоза половых органов необходимо строго придерживаться рекомендаций лечащего врача и соблюдать следующие общие правила:
- Тазовый отдых на весь период лечения до полного выздоровления.
- Обязательное лечение постоянного полового партнера пациента. Кандидоз передается половым путем, поэтому для предотвращения повторного заражения необходимо лечение обоим партнерам.
- Перед нанесением крема на вульву или использованием вагинальных пробок необходимо тщательно смыть. Полезно использовать отвар ромашки.
- Помимо основного лечения для улучшения (или восстановления) микрофлоры кишечника, с этой целью назначают назначенные врачом пробиотики.
- По окончании терапии женщине необходимо повторно сдать анализы. Это позволит судить об эффективности лечения.
Как лечить кандидозный вульвит у беременных? Подбирать лекарства и строго контролировать весь курс терапии должен только специалист.Самостоятельный подбор лекарств, неправильное использование или несоблюдение рекомендаций врача могут негативно сказаться на развитии плода.
Также нельзя забывать, что такое, казалось бы, безобидное заболевание, как молочница, без адекватного своевременного лечения может негативно сказаться на здоровье женской репродуктивной системы.
Последствия
Как и любое инфекционное заболевание, без лечения вульвит влечет за собой множество опасных для женского организма последствий, в том числе необратимых.
Например, из-за грибкового поражения слизистой оболочки мочевыводящих путей возникают болезненные эрозии.
Длительное воздействие грибка на трубы матки приводит к развитию спаек, которые в дальнейшем могут вызвать бесплодие.
Без надлежащего лечения грибковая инфекция поражает внутренние органы, в первую очередь мочевой пузырь, мочеточники и почки. В сочетании с другими инфекциями кандидоз часто вызывает цистит и пиелонефрит.
В некоторых случаях «безобидный» кандидозный вульвит вызывает бесплодие.
Также на фоне кандидоза часто развиваются другие инфекции репродуктивной системы, в том числе передающиеся половым путем. Причем на фоне молочницы они могут протекать незаметно.
Пораженные грибковой инфекцией половые органы постепенно теряют чувствительность, что приводит к дискомфорту и боли во время интимной близости.
Профилактика генитального кандидоза
Очень часто кандидоз, появляясь один раз, возвращается снова и снова. Чтобы болезнь и больше не беспокоила, нужно не только правильно его лечить, но и соблюдать простые правила профилактики:
- Белье должно быть по размеру и только из натуральных материалов.
- Мыть нужно ежедневно, но частое использование мыла нарушает микрофлору влагалища.
- Во время менструации следует менять прокладки не менее пяти раз в день.
- Обязательно правильно и сбалансированно питайтесь. Большое количество сладостей и дрожжей создает благоприятную среду для размножения грибов рода Candida.
- Важную роль в здоровье всего организма играют занятия спортом, соблюдение режима работы и отдыха.
Здоровый образ жизни – это необходимо для сильной иммунной системы, а значит, и здоровья организма.
Insights
Кандидозный вульвит – неприятное, но при своевременном лечении совершенно безвредное заболевание. Чтобы избежать осложнений, не оставляйте его без присмотра или занимайтесь самолечением, обращаясь за советом к друзьям или проверяя «народную медицину». Для того, чтобы молочница ушла раз и навсегда, необходимо весь период лечения соблюдать рекомендации врача, и, конечно же, вести здоровый и активный образ жизни.
.Вульводиния и вульварный вестибулит: проблемы диагностики и лечения
1. Goetsch MF. Вульварный вестибулит: распространенность и исторические особенности в общей гинекологической практике населения. Am J Obstet Gynecol . 1991; 164: 1609–16 ….
2. Фридрих EG Jr. Синдром вульварного вестибулита. Дж Репрод Мед . 1987. 32: 110–4.
3. Линч П.Дж. Вульводиния: синдром необъяснимой боли в области вульвы, психологической инвалидности и сексуальной дисфункции. Дж Репрод Мед . 1986; 31: 773–80.
4. Маккей М. Вульводиния. Многофакторная клиническая проблема. Арка Дерматол . 1989; 125: 256–62.
5. Паавонен Я. Диагностика и лечение вульводинии. Энн Мед . 1995; 27: 175–81.
6. Маккей М. Вульвит и вульвовагинит: кожные особенности. Am J Obstet Gynecol . 1991; 165: 1176–82.
7. Готтлеб А. Посттравматическое стрессовое расстройство и боль в области вульвы.Информационный бюллетень по боли в вульве. Грэм, Северная Каролина: Фонд Vulvar Pain Foundation, осень 1995 г.
8. Маккей М. Подмножества вульводинии. Дж Репрод Мед . 1988. 33: 695–8.
9. Тернер М.Л., Маринофф СК. Связь вируса папилломы человека с вульводинией и синдромом вестибулита вульвы. Дж Репрод Мед . 1988; 33: 533–7.
10. Umpierre SA, Кауфман Р.Х., Адам Э, Лесной К.В., Адлер-Сторц К. ДНК вируса папилломы человека в биоптатах тканей пациентов с вульварным вестибулитом, получавших интерферон. Акушерский гинекол . 1991; 78: 693–5.
11. Wilkinson EJ, Герреро Э, Дэниел Р, Шах К, Камень ИК, Хардт Н.С., и другие. Вульварный вестибулит редко ассоциируется с инфекциями вируса папилломы человека 6, 11, 16 или 18. Int J Gynecol Pathol . 1993; 12: 344–9.
12. Базин С, Бушар С, Бриссон Дж. Морин С, Майзельс А, Фортье М. Синдром вульварного вестибулита: поисковое исследование случай-контроль. Акушерский гинекол . 1994; 83: 47–50.
13. Bornstein J, Шапиро С, Рахат М, Гольдшмид Н, Голдик З, Абрамович Х, и другие. Поиск полимеразной цепной реакции вирусной этиологии синдрома вестибулита вульвы. Am J Obstet Gynecol . 1996; 175: 139–44.
14. Виткин С.С., Jeremias J, Ledger WJ. Рецидивирующий вагинит в результате передачи антител IgE половым путем. Am J Obstet Gynecol . 1988. 159: 32–6.
15. Ашман РБ, Отт АК. Аутоиммунитет как фактор рецидивирующего вагинального кандидоза и синдрома малых вестибулярных желез. Дж Репрод Мед . 1989; 34: 264–6.
16. Маккей М. Дизестетическая («эссенциальная») вульводиния. Лечение амитриптилином. Дж Репрод Мед . 1993; 38: 9–13.
17. Тернер М.Л., Маринофф СК. Пудендальная невралгия. Am J Obstet Gynecol .1991; 165: 1233–6.
18. Фишер ГО. Наиболее частые причины симптоматической болезни вульвы: взгляд дерматолога. Australas J Dermatol . 1996; 37: 12–8.
19. Апгар Б.С., Cox JT. Различение нормальных и аномальных результатов вульвы. Am Fam Врач . 1996; 53: 1171–80.
20. Бержерон С, Ференци А, Ричарт Р.М., Гуралник М. Лабиальный микропапилломатоз не связан с вирусом папилломы человека. Акушерский гинекол . 1990; 76: 281–6.
21. Велч Дж. М., Наягам М, Парри G, Das R, Кэмпбелл М, Уотли Дж, и другие. Что такое вестибулярный папилломатоз? Изучение его распространенности, этиологии и естественной истории. Br J Obstet Gynaecol . 1993; 100: 939–42.
22. Маккей М., Франкман О, Горовиц Б.Дж., Лекарт C, Micheletti L, Ридли СМ, и другие.Вульварный вестибулит и вестибулярный папилломатоз. Отчет комитета ISSVD по вульводинии. Дж Репрод Мед . 1991; 36: 413–5.
23. Вудрафф Дж. Д., Parmley TH. Инфекция малой вестибулярной железы. Акушерский гинекол . 1983; 62: 609–12.
24. Манн М.С., Кауфман Р.Х., Браун Д-младший, Адам Э. Вульварный вестибулит: важные клинические переменные и исход лечения. Акушерский гинекол .1992; 79: 122–5.
25. Соломоново ЦК, Мелмед МХ, Heitler SM. Цитрат кальция при вестибулите вульвы. Отчет о случае. Дж Репрод Мед . 1991; 36: 879–82.
26. Маринофф СК, Тернер М.Л. Синдром вульварного вестибулита: обзор. Am J Obstet Gynecol . 1991; 165: 1228–33.
27. Вудрафф Дж. Д., Фридрих Э. Г. мл. Вестибюль. Clin Obstet Gynecol . 1985; 28: 134–41.
28. Рид Р., Омото KH, Precop SL, Берман Н.Р., Рутледж LH, Декан С.М., и другие. Лазерная терапия идиопатической вульводинии с возбуждением лампами безопасна и эффективна. Am J Obstet Gynecol . 1995; 172: 1684–701.
29. Стюарт DE, Райхер А.Е., Герулат AH, Boydell KM. Вульводиния и психологический стресс. Акушерский гинекол . 1994; 84: 587–90.
.Определение, Воспаление вульвы, зуд, симптомы, причины, диагностика, лечение, природные средства
Что такое вульвит?Это воспаление в области вульвы – мясистой ткани, покрывающей вход во влагалище. Это не состояние само по себе, а скорее симптом ряда других заболеваний, инфекций, аллергии или внешних раздражителей. Плохое питание, усталость, стресс и плохая гигиена могут увеличить риск вульвита у женщины. За исключением редких случаев, не связанных с раком вульвы, вульвит не является серьезным заболеванием, но может вызывать мучительный дискомфорт.Часто бывает трудно точно определить причину, которая чрезвычайно затрудняет лечение.
Каковы симптомы?
Следующие признаки вульвита (вы можете испытывать все или некоторые симптомы):
• Красная опухшая кожа.
• Сильный зуд (зуд) вокруг половых губ и других частей вульвы.
• Небольшие трещинки на коже.
• Возможны выделения из влагалища.
• Прозрачные пузыри, заполненные жидкостью, которые со временем лопаются и покрываются коркой.
• При хроническом заболевании кожа утолщается и на ней появляются белые пятна.
• При диабете кожа часто выглядит темно-красной.
• Приводит к болезненному половому акту.
Каковы причины?
Ниже приводится список наиболее частых причин:
Заболевания
• Диабет (тип 1 и 2).
• Рак вульвы (см. Симптомы рака вульвы).
• Склероз лишая – заболевание, при котором на коже появляются пятнистые белые участки.Чаще встречается у женщин в постменопаузе.
Инфекции / инвазии
• Генитальный герпес
• Остроконечные кондиломы
• Вагинит (включая молочницу / дрожжевые инфекции). Также может называться вульвовагинитом.
• Чесотка
• Лобковые вши.
Контактный дерматит
Вульвит может быть вызван контактным дерматитом – это то место, где есть зуд и жжение, но нет инфекции. Это происходит, когда кожа воспаляется при контакте с раздражителями, такими как средства женской гигиены, мыло и пена для ванн. Примечание : есть разница между «раздражением» продуктом и аллергией. Если у вас аллергия на что-то, симптомы могут не проявляться в течение 24-48 часов после контакта. При раздражении симптомы проявляются сразу. Общие раздражители или аллергены включают:
• Презервативы и спермициды.
• Мыло или пена для ванн.
• Моющие средства для стирки.
• Туалетная бумага с запахом.
• Вагинальные спринцевания, дезодоранты и спреи.
• Гигиенические салфетки или тампоны.
Лекарства
• Антибиотики.
Другие причины
• Стресс (прочтите о последствиях стресса).
• Плохое питание, недостаток полноценного питания.
• Плохая гигиена.
• Длительное ношение мокрого купального костюма.
• Недостаточный отдых.
• Физическая травма вульвы (например, в результате езды на велосипеде или верховой езды).
Кто подвергается наибольшему риску?
Женщины, пережившие менопаузу (постменопаузу), и молодые девушки, у которых не было первого периода (менархе), по-видимому, наиболее уязвимы для воспаления вульвы и зуда.Причина этого не ясна, но, возможно, это связано с более низким уровнем эстрогена (читайте о влиянии эстрогена на женщин).
Как это диагностируется?
Вам следует проконсультироваться с врачом, если вульвит не проходит при самолечении или если он сопровождается выделениями с сильным запахом. Осмотр органов малого таза покажет, воспалена ли вульва. Однако настоящая задача врача – попытаться определить причину. Для этого он может:
• Задавать вопросы, чтобы узнать, используете ли вы какие-либо новые продукты, которые могут вызывать раздражение кожи.
• Выполните несколько анализов мочи.
• Тест на венерические заболевания (ЗППП).
• Для выявления диабета можно провести тест на глюкозу.
• Выполните вагинальный влажный тест на выделения из влагалища на наличие признаков инфекции (см. Диагностика вагинита).
Если есть поражения на вульве или у женщины старше 50 лет и у нее стойкое воспаление, которое не снимается вагинальными кремами, может быть сделана биопсия вульвы для выявления предраковых или злокачественных клеток. Подробнее об этом см. Диагностика рака вульвы.Биопсию можно проводить под местной анестезией.
Как с этим обращаются?
Средства самопомощи
Иногда вульвит можно вылечить с помощью средств самопомощи:
1. Найдите очевидный раздражитель и прекратите его использовать – проверьте все новые продукты, которые вы использовали – мыло, стиральный порошок, пена для ванн, даже шампунь для волос, который при принятии душа может попасть в область вульвы. Если он действует как раздражитель, вы почти сразу почувствуете чувствительность вульвы.Если это аллергическая реакция, обратите внимание на симптомы, которые появятся в течение 48 часов. Тестируйте по одному продукту за раз. Для этого удалите все подозрительные продукты и повторно вводите их по одному. Этот пробный процесс может занять несколько недель.
2. Сидячие ванны с коллоидной овсянкой Aveeno или пищевой содой могут тем временем помочь облегчить симптомы.
3. Применение компрессов с борной кислотой к вульве может уменьшить воспаление. Он также выпускается в форме капсул, которые вводятся во влагалище в виде суппозиториев (ежедневно в течение 2 недель).
4. Триамцинолоновая мазь (0,1%), применяемая два раза в день, может помочь при раздражающем контактном дерматите.
5. Кремы с гидрокортизоном доступны без рецепта и могут облегчить зуд, особенно когда симптомы вызваны аллергическим контактным дерматитом. Гидрокортизон не следует использовать дольше месяца, не посоветовавшись с врачом, потому что длительное использование может привести к атрофии – истончению ткани вульвы, что приводит к повышенной чувствительности и воспалению.
6. Следите за тем, чтобы место было чистым и сухим. Вымойте мягким мылом без запаха и немедленно высушите.
Медицинское лечение
Если вульвит не проходит в течение 3 недель после попытки самопомощи, или если появляются выделения с неприятным запахом, обратитесь к врачу. Он проведет некоторые из тестов, упомянутых выше – если будет обнаружена основная причина, такая как бактериальный вагиноз или ЗППП, это необходимо будет соответствующим образом лечить. Или он может назначить более сильный крем с гидрокортизоном или антигистаминные препараты, чтобы уменьшить воспаление.Женщины, пережившие менопаузу и страдающие хроническим воспалением, могут рассматривать заместительную терапию эстрогенами как более долгосрочное решение.
Можно ли это предотвратить?
Не все случаи вульвита можно предотвратить, особенно при наличии основного заболевания. Однако в целом это можно предотвратить примерно так же, как и вагинит. То есть, соблюдая правила гигиены, всегда вытирая после дефекации сзади наперед, чтобы предотвратить распространение бактерий, и не использовать чужие полотенца.Избегайте использования ароматизированной туалетной бумаги, колготок и узких джинсов и носите только хлопчатобумажное белье или нижнее белье, в котором промежность сделана из хлопка. Избегайте использования раздражающих вагинальных продуктов (возможно, даже тампонов) и избегайте полового акта во время обострения. Также поможет выспаться и хорошо поесть.
.
 Ношение неудобного, обтягивающего нижнего белья, из синтетической ткани.
Ношение неудобного, обтягивающего нижнего белья, из синтетической ткани. Несоблюдение гигиенических правил:
Несоблюдение гигиенических правил: Острая. Главная особенность, наличие яркой клинической картины, длится не более одного месяца. После чего клинические проявления ослабевают.
Острая. Главная особенность, наличие яркой клинической картины, длится не более одного месяца. После чего клинические проявления ослабевают. Из-за того что он сопровождается с сильным зудом, появляются расчесы. Они со временем инфицируются, и приводят к развитию эрозий, и язвенных поражений половых органов.
Из-за того что он сопровождается с сильным зудом, появляются расчесы. Они со временем инфицируются, и приводят к развитию эрозий, и язвенных поражений половых органов. При развитии острого вульвита рекомендуется соблюдать постельный режим, и полностью исключить сексуальные контакты.
При развитии острого вульвита рекомендуется соблюдать постельный режим, и полностью исключить сексуальные контакты. Допускаются спринцевания с применением антисептических растворов и постановкой вагинальных суппозиториев на ночь.
Допускаются спринцевания с применением антисептических растворов и постановкой вагинальных суппозиториев на ночь. Для повышения иммунитета в домашних условиях можно приготовить отвар на основе розовой радиолы и лекарственного баранчика. Чтобы приготовить этот отвар необходимо взять по одной части этих ингредиентов, перемешать их, и поместить в термос. Залить стаканом кипятка и дать настояться. Содержимое делится на три дозы и выпивается после завтрака, обеда и ужина. Употребляется на всём протяжении медикаментозной терапии.
Для повышения иммунитета в домашних условиях можно приготовить отвар на основе розовой радиолы и лекарственного баранчика. Чтобы приготовить этот отвар необходимо взять по одной части этих ингредиентов, перемешать их, и поместить в термос. Залить стаканом кипятка и дать настояться. Содержимое делится на три дозы и выпивается после завтрака, обеда и ужина. Употребляется на всём протяжении медикаментозной терапии. Чтобы снизить эффект полового зуда можно применять сидячие ванночки с добавлением марганцовки. Для этого необходимо использовать небольшой таз, бросить в него пару кристаллов перманганата калия (вода должна иметь бледно-розовый цвет). Принимать, такую ванночку можно в течение 30 минут, ежедневно, в вечернее время, на протяжении недели.
Чтобы снизить эффект полового зуда можно применять сидячие ванночки с добавлением марганцовки. Для этого необходимо использовать небольшой таз, бросить в него пару кристаллов перманганата калия (вода должна иметь бледно-розовый цвет). Принимать, такую ванночку можно в течение 30 минут, ежедневно, в вечернее время, на протяжении недели. В качестве интимной гигиены использовать гели, которые поддерживают нормальный уровень кислотно-щелочного баланса, очень важно, чтоб они были гипоаллергенны, обладали противовоспалительным действиеv, а в их основе содержались растительные ингредиенты.
В качестве интимной гигиены использовать гели, которые поддерживают нормальный уровень кислотно-щелочного баланса, очень важно, чтоб они были гипоаллергенны, обладали противовоспалительным действиеv, а в их основе содержались растительные ингредиенты. Покраснение слизистой оболочки малых половых губ, а также области вульвы.
Покраснение слизистой оболочки малых половых губ, а также области вульвы.