Сильный кашель у ребенка ночью до рвоты – причины и лечение 2021
Когда малыши болеют, родителям не до спокойного сна. Особенно сильное волнение вызывает кашель со рвотой у детей. Такое состояние нарушает нормальный ночной отдых самого ребенка и его близких. Вызвать его могут самые различные причины, о которых взрослым важно знать. Рвотный рефлекс при откашливании не является заболеванием, а лишь симптомом, который говорит о том, что у крохи есть проблемы со здоровьем. Попробуем выяснить причины, которые провоцируют данное расстройство.
Содержание статьи
Ночные приступы
Кашель всегда усиливается в ночное время. Это связано с тем, что в горизонтальном положении кровоснабжение тела замедляется, если дыхательные пути заложены, то слизь не отходит из них нормально и проникает в глотку. Это и вызывает кашель до рвоты у ребенка ночью. Педиатры утверждают, что это нормальное явление, особенно у совсем маленьких карапузов, которые не могут контролировать свой рвотный рефлекс.
Если ребенок рвет именно при откашливании, то у него сухой кашель. При этом лицо и шея чрезмерно напряжены, из глаз могут течь слезы, создается впечатление, что малышу не хватает воздуха, его кожа становится багровой. Количество рвотных масс небольшое, рвотные позывы прекращаются сразу после того, как утихает кашель. Однако дети очень бояться нового приступа, они выглядят растерянными и измотанными.
Когда рвотный позыв возникает между приступами, кашель влажный. Его провоцирует собравшаяся в организме мокрота, которая не выводится во время ночного отдыха. Дыхательные пути при этом отекшие и заложенные. Рвота возникает из-за того, что желудок хочет избавиться от слизи, которая попала в него, и мешает нормально функционировать.
Даже если вы уверены, что данное состояние у ребенка вызвало не отравление, нужно все равно воспользоваться помощью врачей, ведь сильные приступы кашля до рвоты могут свидетельствовать о серьезных заболеваниях.
Причины нарушения
Вызвать рвотный позыв во время откашливания или между приступами в ночное время могут самые различные нарушения. Наиболее распространенными причинами, не представляющими особой опасности для малыша, являются:
- заброс содержимого желудка в пищевод;
- слишком сухой воздух в помещении;
- дыхание ртом, во время которого пересушиваются слизистые;
- прорезывание зубов, когда ребенок не успевает сглатывать слюну в лежачем положении.
Эти явления вызывают физиологический кашель, усиливающийся именно в ночное время. Однако родители должны быть на чеку, за малышом нужно присматривать все время, чтобы он не захлебнулся собственными рвотными массами.
Лучше всего зафиксировать ребенка в позе полусидя, это поможет выводить мокроту естественным путем и предотвратит сильное раздражение рвотного центра.
Данная поза облегчит его состояние и позволит хоть немного поспать.
Заболевания-провокаторы
Вызвать кашель со рвотой у детей могут не только естественные физиологические процессы, но и некоторые заболевания. Родители должны вовремя проконсультироваться с доктором для постановки точного диагноза и назначения эффективного лечения.
Рассмотрим, при каких патологиях ночной сон малыша может нарушить бронхоспазм, вызывающий рвотные позывы.
| Патология | Особенности проявления | Лечение |
|---|---|---|
| Коклюш | Серьезное инфекционное заболевание, которое в своей начальной стадии напоминает банальную простуду, однако, по истечению инкубационного периода появляется сухой ночной кашель, доходящий до рвоты. Ребенок при этом краснеет, ему не хватает воздуха, слышны характерные хрипы во время выдохов, приступы могут повторяться несколько раз за ночь. | Лечение назначает врач индивидуально в каждом случае, использование противокашлевых и противорвотных препаратов строго запрещено. Помните, что коклюш может появиться даже у привитого ребенка, но проходить он будет в более легкой форме. Помните, что коклюш может появиться даже у привитого ребенка, но проходить он будет в более легкой форме. |
| Бронхит | На начальной стадии кашель сухой, позже появляется выделение мокроты, приступы сопровождаются одышкой и рвотными позывами, усиливаются вечером и ночью, не дают ребенку нормально выспаться. | Заболевание может быть вызвано вирусными и бактериальными инфекциями. При вирусной этиологии назначается длительная комплексная терапия, включающая в себя средства от самого кашля, иммуномодуляторы, физпроцедуры. Бактериальный бронхит лечится при помощи антибиотиков и общукрепляющих препаратов. |
| Ринит | Характерная особенность заболевания заключается в том, что кашель появляется только тогда, когда ребенок находится в горизонтальном положении. Так происходит, поскольку слизь не вытекает из носа, а стекает по задней стенке носоглотки, что и раздражает рвотный центр. | Врач может назначить специальные назальные спреи или капли, промывания и полоскания горла, такие процедуры помогут избавиться от слизи. |
| Аллергия | Приступы случаются периодично. При этом у ребенка слезятся глаза, появляется насморк, кашель сопровождается незначительным отхождением прозрачной мокроты, он настолько сильный, что вызывает рвоту. | Детям старшего возраста могут быть назначены антигистаминные средства, но они полностью противопоказаны малышам. Главной задачей доктора является определение аллергена, если ребенок прекратит с ним контактировать, состояние сразу стабилизируется. |
| Бронхиальная астма | Приступы кашля, доводящего до рвотного рефлекса, проявляются ближе к утру. Они довольно длительные и изнуряют ребенка, возможно выделение небольшого количества прозрачной слизи. Состояние пациента облегчается, если он занимает сидячее положение. | В каждом случае лечение назначается индивидуально. Выбор препаратов для купирования приступов зависит от возраста ребенка, особенностей его организма и других факторов. |
| Наличие инородного тела в дыхательных путях | Ночной кашель до рвоты сухой и очень сильный, ребенку тяжело дышать, если инородный предмет полностью перекрывает дыхательные пути, может наступить удушье. |
Родители должны сразу же вызвать скорую помощь, до приезда докторов маленьких деток можно перевернуть вниз головой и легенько похлопать по спине, это может помочь в извлечении инородного тела. Если у вас есть опыт, то можно попытаться вытолкнуть предмет путем надавливания на диафрагму, но будьте осторожны, если вы никогда не использовали такой метод, лучше не экспериментировать, чтобы не навредить малышу еще больше. |
Как помочь малышу
Рвота при кашле свидетельствует о том, что приступы очень сильные, и мокрота не может беспрепятственно выходить из дыхательных путей. Задача родителей заключается в том, чтобы создать идеальные условия для выведения слизи, это поможет ребенку нормально спать ночью и не просыпаться от сильных приступов.
Для облегчения состояния воспользуйтесь такими рекомендациями:
- Поддерживайте в детской оптимальную влажность, сухой воздух раздражает слизистые и вызывает спазм дыхательных путей.
 Оптимальный показатель влажности – 60-70%, достичь его можно при помощи специальных увлажнителей, также помогут регулярные важные уборки (2-3 раза в день), полотенца, развешенные на батареи, опрыскивание комнаты из пульверизатора, расстановка мисок с водой возле радиаторов.
Оптимальный показатель влажности – 60-70%, достичь его можно при помощи специальных увлажнителей, также помогут регулярные важные уборки (2-3 раза в день), полотенца, развешенные на батареи, опрыскивание комнаты из пульверизатора, расстановка мисок с водой возле радиаторов. - Обеспечьте оптимальную температуру, она не должна превышать 19° С, жара не поможет ребенку быстрее выздороветь, она только спровоцирует новые приступы ночного кашля. Старайтесь, чтобы в комнате малыша всегда был свежий воздух, но не допускайте сквозняков. Лучше, когда помещение будет прохладным, а одеяло и пижама – теплыми.
- Прогуливайтесь днем с малышом, если у него нет повышенной температуры тела. Свежий воздух способствует разрежению и отхождению мокроты. Чем дольше вы будете проводить время на улице, тем больше шансов, что ребенку удастся спокойно спать всю ночь, а не просыпаться от приступов кашля.
- Не отказывайте малышу в купании или обливании из душа, если у него нет жара.
 Купаться можно на второй день после стабилизации температуры тела. Влажный теплый воздух улучшает функционирование ресничек мерцательного эпителия, которые выводят мокроту из дыхательных путей. Разрешайте ребенку плескаться в воде, пока она не остынет, водные процедуры помогут нормализовать ночной сон.
Купаться можно на второй день после стабилизации температуры тела. Влажный теплый воздух улучшает функционирование ресничек мерцательного эпителия, которые выводят мокроту из дыхательных путей. Разрешайте ребенку плескаться в воде, пока она не остынет, водные процедуры помогут нормализовать ночной сон. - Используйте ароматерапию, добавляйте масла пихты, ели, сосны и эвкалипта в воду, когда купаете малыша, или в аромалампу, которая будет стоять у него в комнате. Однако учтите, что на некоторые натуральные масла у детей может быть аллергия.
- Делайте ребенку ингаляции при помощи специальных небулайзеров. В эти устройства можно добавлять различные лекарственные средства. Чаще всего используют щелочную минеральную воду, которая разрежает слизь и способствует ее выведению. Процедуры можно проводить только тогда, когда у ребенка не повышена температура тела, в противном случае они только усугубят проблему.
Предостережения
Если у ребенка по ночам случаются приступы кашля до рвоты, родители должны помнить, что самостоятельно назначать ему лекарства нельзя ни в коем случае. Применять муколотики, противокашлевые, отхаркивающие, комбинированные или противорвотные препараты запрещено, пока вам их не назначит врач.
Если вы хотите помочь малышу до начала лечения, занесите его в ванную комнату, предварительно откройте кран с горячей водой, чтобы помещение наполнилось паром, это поможет снять спазм.
Также нужно всю ночь сидеть рядом с ребенком, чтобы помочь при проявлении очередного приступа.
Перед сном давайте малышам теплое молоко с медом и минеральной водой, этот напиток немного расширяет просвет в дыхательных путях и стимулирует отхождение мокроты из них. Между приступами кашля с рвотой поите кроху водой, пить ее нужно маленькими глоточками и не торопясь, это поможет предотвратить обезвоживание организма.
Делаем выводы
Кашель, который вызывает рвоту, случается у детей не очень часто, но он изрядно пугает родителей. Вызвать столь неприятное состояние могут естественные физиологические процессы, которыми сопровождается развитие малыша. Однако причинами нарушения могут быть и серьезные заболевания дыхательных путей.
Обращение к доктору при постоянных приступах – обязательно. Если вы не воспользуетесь вовремя профессиональной помощью, то ребенку грозит не только расстройство сна, но и более серьезные проблемы со здоровьем.
Автор: Даша Пащенко
Кашель до рвоты у ребенка: причины, помощь и методы лечения
В раннем возрасте кашель до рвоты у ребенка – распространенный симптом. Часто он проходит сам по себе. Опасность вызывают повторяющиеся приступы, особенно в ночное время.
Выясним, почему ребенка рвет при кашле и что делать во время приступа. Какие существуют официальные и народные способы лечения болезней дыхательных путей.
Какие существуют официальные и народные способы лечения болезней дыхательных путей.
Особенности детского организма
Кашель – не что иное, как защитная реакция организма. Сильная струя воздуха из легких освобождает дыхательные пути от бактерий и накопившейся слизи. У ребенка бывает физиологическим, возникает в помещении с пересушенным воздухом. Сигаретный дым, уличная пыль, ветряная погода во время прогулки – также раздражают дыхательный тракт.
У ребенка сильный кашель до рвоты обусловлен близким расположением в мозге нервных центров, отвечающих за рвотный и кашлевой рефлекс. Возбуждение одного из них распространяется по нейронам на соседний. По мере взросления такая взаимосвязь утрачивается.
Другая причина состоит в том, что дети до 2-летнего возраста не умеют откашливать сопли и мокроту из носоглотки. Попадая в гортань и трахею, выделения раздражают рецепторы стенок, вызывая кашель с рвотным рефлексом у ребенка.
Напряжение мышц живота и диафрагмы при длительном кашле провоцирует рвоту, особенно вскоре после еды.
Виды кашля до рвоты
Раздражающие факторы – вирусы, аллергены, бактерии вызывают воспаление внутренней оболочки дыхательных органов. Возникающий при этом отек стенки воспринимается центром кашля в мозге как инородное тело. При этом кашель бывает нескольких видов:
- Сухой (непродуктивный). Проявляется воспалением эпителия при бронхите, фарингите, ОРВИ, ларингите.
- Влажный (продуктивный). Отличается обильной выработкой мокроты. После ее отхождения с кашлем старшие дети чувствуют облегчение. Однако груднички не умеют выводить слизь, что способствует затяжному характеру кашля.
- Битональный. Характеризуется низким первым и высоким вторым тоном звука при выталкивании воздушной струи из легких. Он образуется при сдавлении бронха инородным телом.
- Коклюшный. Проявляется лающими громкими звуками, не приносящими облегчения малышу. Изнуряющий сухой кашель до рвоты у ребенка первых месяцев жизни может появиться, если не сделана плановая прививка от коклюша.

Ночной кашель очень часто возникает в детской комнате с пересушенным воздухом. В ночное время усиливается патологический кашель любого происхождения – от аллергии до причин, не связанных с дыхательными путями.
Детский кашель до рвоты дает осложнения на голосовые связки. Вылившееся желудочное содержимое раздражает внутреннюю оболочку дыхательных путей, усугубляя воспаление глотки.
Разновидности мокроты
По характеру мокроты врачи определяют бактериальную и вирусную природу заболевания:
- при ОРВИ слизистые выделения прозрачные, вязкие без запаха,
- гнойная мокрота при бронхите желтого или зеленого цвета отличается гниющим запахом,
- серозный секрет выделяется при застое в легких, пенистая жидкая мокрота содержит элементы крови, белка,
- для крупозной пневмонии характерно выделение ржавого секрета с прожилками крови.
На стадии установления диагноза врач проводит физикальные и инструментальные методы исследования.
Причины кашля до рвоты
Прежде чем предпринимать какие-то меры при сезонной простуде, надо уточнить диагноз. В раннем возрасте кашель возникает при отсутствии заболеваний, если воздух пересушен в детской комнате. При этом эпителий дыхательных путей раздражен, что вызывает кашлевой рефлекс с позывом на рвоту.
Не опасный симптом не требует лечения, но лишает малыша и маму полноценного сна. Ребенок становится вялым, капризным, теряет аппетит. Так или иначе, безобидный кашель негативно влияет на общее состояние ребенка.
Важно! В таких случаях можно прибегнуть к развешиванию влажных простыней в комнате. Еще лучше приобрести современный прибор-увлажнитель.
Беспокойство вызывает кашель до рвоты у ребенка ночью. В таком случае необходима консультация врача-педиатра. Болезней и состояний, протекающих с кашлевым рефлексом немало.
ОРВИ
Иногда кашель с рвотой у ребенка бывает при ОРВИ. Вирус поражает дыхательную трубку на любом уровне. Воспаление носоглотки вызывает сухой кашель.
При насморке слизь из носа, стекая по задней стенке глотки, попадает в гортань и трахею. Раздражение рецепторов вызывает влажный кашель при перемене позы, когда ребенок во сне переворачивается.
Бронхит
Острый простой бронхит развивается после внедрения в организм вирусов гриппа или активации условно-патогенных бактерий – стафилококков, пневмококков, стрептококков. Обструктивная форма носит инфекционно-аллергический характер. Проявляется спазмом бронхов, плохим отхождением мокроты. Признаки бронхита:
- повышенная температура 37.2–37.5 °C у детей держится до месяца,
- тошнота и кашель у ребенка сопровождается свистящими хрипами в легких,
- плаксивость,
- отсутствие аппетита.
Чаще кашель бывает сухой. Выделение гнойной мокроты говорит о присоединении бактериальной инфекции. Появление прожилок крови наблюдается при осложнении болезни. Ребенка необходимо обследовать у пульмонолога с консультацией аллерголога.
Коклюш
Чаще всего ребенок закашливается до рвоты при коклюше. Бактериальная инфекция протекает с воспалением верхних дыхательных путей. Несмотря на то, что от болезни проводится вакцинация, бывают случаи повторного заражения.
Бактериальная инфекция протекает с воспалением верхних дыхательных путей. Несмотря на то, что от болезни проводится вакцинация, бывают случаи повторного заражения.
После 2-недельного инкубационного периода начинаются приступы сухого лающего кашля, усиливающегося в ночные часы. Во время приступа малыш, высовывая язык, кашляет открытым ртом. Вздуваются вены шеи, из глаз текут слезы. Выраженный отек дыхательных путей сопровождается свистящим дыханием на вдохе.
Внимание! Особенно опасен лающий кашель у детей 4–5 лет. Гортань у них уже, чем у старшей возрастной группы. Отек слизистой оболочки на этом уровне может быть причиной удушья.
Токсины коклюшной палочки продолжают действовать в носоглотке до 6 недель. Антибиотики и противокашлевые средства помогают на время.
Ларингит
Причиной инфекционного острого ларингита обычно являются вирусы парагриппа или аденовирусы. Симптомы заболевания:
- боль в горле,
- изменение голоса,
- сухой приступообразный кашель,
- повышение температуры.

У ребенка на фоне вирусной инфекции может развиться ложный круп.
Опасное состояние характеризуется резким спазмом и отеком дыхательной трубки непосредственно под голосовыми связками. Сужение гортани резко затрудняет дыхание, которое становится свистящим.
Первый симптом крупа – лающий сухой кашель до тошноты. Если спазм гортанных мышц нарастает, наступает дыхательная недостаточность. Малыш бледнеет, на лице чувство страха. Ребенку необходимо вызвать скорую помощь. До приезда врачей помогает уменьшить отек и снять спазм гортанных мышцы горячая ванна для ног.
Бронхиальная астма
Причиной бронхиальной астмы считается аллергическое воспаление дыхательных путей и повышенная реактивность бронхов. Хроническое заболевание проявляется приступами одышки с затрудненным выдохом. Предшествующим провоцирующим фактором служит чрезмерное накопление мокроты и отек внутренней оболочки бронхов.
Приступ удушья начинается с кашля, на вершине которого бывает рвота.
Во время одышки ребенок после вдоха не может выдохнуть. В груди на расстоянии слышны свистящие сухие хрипы. На бледном лице сильный испуг, губы синеют. В таком состоянии малыш нуждается в экстренной медицинской помощи. Обычно в доме с таким детьми имеются ингалятор с Беротеком, который снимает приступ удушья после первого вдоха.
Лечение кашля до рвоты
Рвота и кашель у ребенка без температуры вызван обычно трахеитом, фарингитом. При этих заболеваниях необходимо, прежде всего, увлажнить воздух помещения, где находится пациент. Если нет специального прибора, можно развесить мокрые простыни сделать влажную уборку. Капли влаги разжижают мокроту, способствуют ее легкой эвакуации.
Важно! При приступе сухого коклюшного кашля помогает пар в ванной комнате.
Для этого, закрыв дверь, откройте кран с горячей водой. Когда воздух увлажняется, заведите ребенка и посидите 20 минут.
При влажном кашле надо стимулировать отхождение слизи обильным питьем – яблочным соком, теплым куриным бульоном. Избегайте цитрусовых напитков. Они раздражают воспаленный эпителий ротоглотки. Прием жидкостей смягчает и сухой кашель.
Избегайте цитрусовых напитков. Они раздражают воспаленный эпителий ротоглотки. Прием жидкостей смягчает и сухой кашель.
Ингаляции
Помогает устранить сухой и мокрый кашель ингаляции. Преимущества метода:
- лекарства и растворы действуют прямо на эпителий дыхательной трубки, что уменьшает риск аллергии,
- разжижается мокрота,
- снимается спазм мышц гортани,
- ускоряется выведение слизи.
Пятиминутные ингаляции можно проводить из чайника с минеральной водой или физраствором. Для теплых влажных ингаляций подходят настои трав – ромашки, эвкалипта, зверобоя, шалфея. Добавление пищевой соды в раствор снимает сухость и раздражение горла. Применяется также старый способ – вдыхание пара над картошкой в мундире.
Используются эфирные масла эвкалипта, шиповника, персика. На 100 мл горячей воды добавляется 15 капель масла. Состав помещается в чайник. Ребенок дышит паром через бумажную воронку, вставленную в носик чайника.
При бронхите удобно пользоваться ингалятором, в который заливается лекарство. В небулайзере оно преобразуются в мелкодисперсные частички, проникающие до альвеол. Эффективно устраняет спазм бронхов Беротек, Атровент, Беродуал. Если ребенка вырвало от кашля во время процедуры, успокойте его и приведите в порядок испачканные предметы.
В небулайзере оно преобразуются в мелкодисперсные частички, проникающие до альвеол. Эффективно устраняет спазм бронхов Беротек, Атровент, Беродуал. Если ребенка вырвало от кашля во время процедуры, успокойте его и приведите в порядок испачканные предметы.
Деткам младше 3 лет ингаляции не проводятся во избежание бронхоспазма.
Компрессы
Иногда при лечении сухого кашля применяются компрессы. Самый известный метод – аппликация из натертого вареного картофеля с добавлением подсолнечного масла. Накладывается марлевая салфетка с нанесенным составом со стороны спины и груди, оставляя свободной область сердца.
Наиболее распространен масляный компресс. Подсолнечное или оливковое масло нужно предварительно подогреть на водяной бане. Пропитанную салфетку из ткани приложить в область спины, не затрагивая сердечную зону. Сверху накрыть вощеной бумагой и шерстяным платком.
В начале простуды используется компресс из воды и яблочного уксуса в соотношении 3:1 с добавлением чайной ложки меда. Состав накладывается на 1,5 часа, укутав малыша.
Состав накладывается на 1,5 часа, укутав малыша.
Медикаментозное лечение
При частом кашле необходимо обратиться к врачу для определения причины, вызывающей его. Специалист назначит лекарство для сухого кашля, переходящего во влажный. При этом условии мокрота легко откашливается. Препараты по действию делятся на группы:
- муколитики назначаются для разжижения мокроты – Амбробене, Пульмозим, АЦЦ, Лазолван,
- отхаркивающие средства усиливают кашлевые толчки для выведения слизи– Пертуссин, Геделикс,
- комбинированные медикаменты действуют двояко – разжижают и выталкивают мокроту (Стоптуссин),
- успокаивающие средства уменьшают сухой кашель.
Рвота после кашля у ребенка 3 лет проходит после применения сиропа Доктор МОМ. Растительные экстракты оказывают антисептическое, обезболивающее, отхаркивающее действие. Комбинированный состав снимает воспаление трахеи, гортани, помогает освободиться от мокроты.
Малышам старше 5 лет можно давать лечебные леденцы от кашля. Избавляет от одышки и назойливого кашля сироп Эреспал. Препарат подавляет механизм возникновения кашлевого рефлекса, обладает противоаллергическими свойствами.
Избавляет от одышки и назойливого кашля сироп Эреспал. Препарат подавляет механизм возникновения кашлевого рефлекса, обладает противоаллергическими свойствами.
Народные способы лечения кашля
Если ребенок кашляет и рвет, помогают народные методы:
- Черная редька с медом хорошо справляется с простудой. Для приготовления снадобья из овоща вырезается середина, в которую заливается 1 ст. л. меда. После настаивания в течение ночи напиток сливается и применяется без разведения.
- Отвар плодов инжира в стакане молока используется при сухом кашле при вирусных инфекциях.
- Теплое молоко с минеральной водой Ессентуки или Боржоми выводят токсины, смягчают горло.
- Выжатый сок свежей капусты действует как отхаркивающее средство.
- Против сухого кашля борется морковный сок пополам с сахарным сиропом. Дети принимают по 1 ч. л. 5 раз в день.
- От мучительного сухого кашля спасает отвар калины. Стакан ягод заливают 1 литром воды и кипятят 10 минут.
 После охлаждения до 60 градусов добавляют 3 ст. л. меда. Детям дают по четверти стакана трижды в день.
После охлаждения до 60 градусов добавляют 3 ст. л. меда. Детям дают по четверти стакана трижды в день.
После завершения острого периода помогают ускорить выздоровление горячие ножные ванночки. Между нижними конечностями и дыхательными путями существует связь. При согревании ног расширяются кровеносные сосуды. Рефлекторное усиление кровотока гортани, трахеи, бронхов снимает мышечный спазм горла. Для продления теплового эффекта на ночь надеваются шерстяные носки.
Как помочь грудничку
Если ребенок кашляет до рвоты, обязательно проконсультируйтесь с педиатром. Он назначит специальные препараты. В грудном возрасте важна точность дозировки лекарств. Низкие дозы не окажут эффекта, а высокие станут причиной аллергических реакций. Смягчить сухой, навязчивый кашель помогут общие рекомендации:
- оптимальная температура в детской комнате 18–22 °C,
- влажность воздуха в холодное время года 30-45%, а летом 30-60%,
- в сухой комнате можно развесить на батарее мокрые полотенца,
- делайте ежедневную влажную уборку,
- регулярно проветривайте спальню,
- увеличьте малышу количество потребляемой жидкости,
- чтобы мокрота не застаивалась, ребенка чаще переворачивайте,
- если назначены разжижающие средства, делайте ручной массаж в виде легких постукиваний по спинке ребром ладони.

Лечить сухой кашель помогут растирания грудной клетки. Однако они не рекомендуются грудничкам до 6-месячного возраста. После полугода разрешено применять втирание эфирных масел. Паровые ингаляции у грудничков не используются из-за трудности выполнения процедуры. Детям первого года жизни не применяются антигистаминные препараты.
Если на фоне полного здоровья у грудничка внезапно появился сухой кашель со свистом и затрудненное дыхание, скорее всего, это говорит о попадании инородного предмета. До приезда неотложной бригады врачей оказать экстренную помощь. Для этого ребенка до года переверните вверх ножками и постучите ладонью по спинке.
Инородное тело выйдет под силой тяжести. В горло попадают орехи, семечки, крошки пищи и мелкие детали игрушек.
Когда следует обратиться к врачу
Кашель, затянувшийся дольше недели, – веская причина посетить педиатра. Гнойная мокрота с неприятным запахом свидетельствует о присоединении бактериальной инфекции. В этом случае потребуется подобрать антибиотики, соответствующие виду возбудителя.
В этом случае потребуется подобрать антибиотики, соответствующие виду возбудителя.
Неотложная помощь требуется в таких случаях:
- одышка с затрудненным вдохом или выдохом,
- у грудничка стонущее дыхание,
- повышение температуры 39.0 °C и выше,
- обморок,
- посинение губ.
У малышей грудного возраста инфекции иногда протекают скрыто. Важным признаком неблагополучного состояния ребенка является вялость, отсутствие аппетита, снижение настроения.
Рекомендации
При кашле у маленьких детей нельзя заниматься самолечением. Если кашель до рвоты у ребенка что делать:
- прежде всего, надо обратиться к педиатру для выяснения болезни и назначения лекарства,
- выполнять рекомендации врача – полоскания горла физиологическим раствором или готовым средством Аквамарис 4–6 раз в день,
- запрещено давать антибиотики при гриппе или для профилактики бактериальной инфекции,
- при лающем кашле, создающем риск ларингоспазма, нужно вызвать скорую помощь.

Лекарственные препараты – антибиотики и бронхолитики для небулайзера, назначаются только врачом. Если применяется антибактериальная терапия, необходимо соблюдать кратность приема и длительность лечения. Нельзя прогревать и растирать ребенка в остром периоде. Эти средства хороши для закрепления лечения, когда болезнь отступила.
Если у ребенка уже появились приступы кашля с последующей рвотой, консультация врача жизненно необходима. Самолечение затягивает выздоровление, осложняет течение заболевания. Лучшая профилактика инфекций – вакцинация от гриппа и коклюша.
Кашель у детей – Семейная Клиника Александровская
Кашель у детей! Рекомендации врача педиатра высшей категории, детского пульмонолога Михалевой Ирины Игоревны.
Опять кашель… Как часто приходится слышать врачу педиатру такую жалобу от родителей своих маленьких пациентов. В то же время, именно частота возникновения данного симптома, и разнообразие лекарственных средств в аптеках, направленных на избавление малыша от мучительного кашля, приводит к тому, что многие взрослые считают, что вполне могут справиться самостоятельно, выступив в роли лечащего врача своего ребенка. А обилие рекламы и продажа данных препаратов без рецептов только усугубляет ситуацию.
А обилие рекламы и продажа данных препаратов без рецептов только усугубляет ситуацию.
Итак, что же такое – кашель? О каких заболеваниях ребенка он может свидетельствовать? И почему нельзя прибегать к самолечению, мотивируя свой выбор лекарственного препарата тем, что «нам в прошлый раз выписывали и помогло»?
Кашель – резкий выдох воздуха, рефлекторно избавляющий слизистую дыхательных путей от вязкой мокроты или чужеродных веществ. Наиболее часто встречающийся симптом при различных инфекциях, до 90% среди причин кашля занимают именно они. Так, кашель может встречаться при:
- респираторных инфекциях дыхательных путей (ринит, фарингит, тонзиллит, бронхит, пневмония…)
- а также, при заболеваниях ЛОР органов (при отитах часто развивается рефлекторный кашель, аденоидитах – воспалении носоглоточной миндалины)
- весьма специфичным будет кашель при коклюше
Какие же еще заболевания могут сопровождаться кашлем?
- ведущее место среди них занимает бронхиальная астма
- встречается при некоторых глистных инвазиях, например при аскаридозе
- кашель может признаком заболеваний, не относящихся к бронхолегочной системе, так, он может быть ведущим признаком гастроэзофагеальнорефлюксной болезни, или пороков сердца, протекающих с признаками сердечной недостаточности
- грозным симптомом кашель выступает в случае попадания инородного тела в дыхательные пути
Перечислять заболевания можно до бесконечности, важно понимать, что от определения причины возникновения кашля будет зависеть и его лечение. Практически каждое из перечисленных заболеваний имеет свою визитную карточку в виде своеобразного кашля, учитывая характеристики которого можно установить и причину его возникновения. Например, при:
Практически каждое из перечисленных заболеваний имеет свою визитную карточку в виде своеобразного кашля, учитывая характеристики которого можно установить и причину его возникновения. Например, при:
- различных острых инфекциях верхних дыхательных путей – кашель частый, поверхностный, сопровождается подъемом температуры тела, обильным слизистым отделяемым из носа, болью в горле.
- при обструктивных бронхитах, а также бронхиальной астме – кашель приступообразный, сопровождается свистящим дыханием, затрудненным выдохом и хрипами, которые слышно на расстоянии
- при стенозирующем ларинготрахеите – затруднен вдох, кашель приобретает «лающий», грубый характер, голос осипший, может пропасть полностью
- при инородном теле в дыхательных путях – на фоне полного благополучия, внезапно появляется приступообразный кашель, с низким звуком в начале и свистящим высоким звуком в конце. Помочь в диагностике может указание на то, что перед возникновением такого кашля ребенок играл с мелкими предметами.

- визитной карточкой такого инфекционного заболевания, как коклюш, является приступообразный кашель, толчки которого, следуют один за другим, в конце приступа появляется громкий шумный вдох. Лицо багровеет, может сопровождаться рвотой.
- при аденоидитах – кашель в основном утренний или после сна, на фоне значительно затрудненного носового дыхания, с обильным, слизисто-гнойным отделяемым. Ребенок дышит открытым ртом, во сне – храпит.
- кашель при гастроэзофагеальнорефлюксной болезни связан с частыми срыгиваниями на первом году жизни, в дальнейшем – с частыми рвотами, отрыжкой и болью в животе.
Итак, характеристики кашля могут многое рассказать о причине его возникновения, но правильно оценить состояние ребенка и определить заболевание, которое привело к появлению кашля, может только врач педиатр. В каких случаях вызов врача обязателен и срочен?
- при кашле, сопровождающемся одышкой (учащением дыхания, втяжением межреберных промежутков)
- при сочетании кашля с лихорадкой у ребенка
- при появлении кашля у малыша на первом году жизни
- если мокрота с примесью зелени или крови
- при длительном кашле, продолжительностью более 10-14 дней
- если кашель появился внезапно, на фоне полного благополучия (особенно, если ребенок незадолго до его появления играл мелкими игрушками или ел)
Следует иметь в виду, что после осмотра ребенка и беседы с родителями, врачу педиатру может потребоваться дополнительные методы исследования, начиная с лабораторных : общего анализа крови и анализов на определение антител к тому или иному возбудителю, мазков из носа и зева на флору, посева мокроты на флору (для определения точного диагноза при респираторных инфекциях).
Кроме того, может возникнуть необходимость в проведении ряда инструментальных методов обследования: спирографии с определением функции внешнего дыхания (для исключения бронхиальной астмы), ЭКГ и УЗИ сердца (для исключения пороков сердца), рентенографии органов грудной клетки (для исключения пневмонии).
Но вот, диагноз установлен, и врач назначает лечение. Поговорим о наиболее назначаемых группах лекарственных препаратов, но начнем, как всегда, с режимных моментов.
- Режим должен быть домашним, но не нужно ограничивать ребенка в его двигательной активности, так как движения стимулируют отхождение мокроты и сокращают время болезни.
- Пить надо обязательно, увеличив количество, обычно выпиваемой ребенком воды, на 30% – 50%.
- Также обязательным является увлажнение воздуха! Достигается при помощи увлажнителей воздуха. Если такой «чудо-машинки» у Вас нет, не расстраивайтесь, добиться того же эффекта можно с помощью мокрого белья (повесить на батареи влажное постельное белье).

- Для облегчения отхождения мокроты рекомендуется проведения постурального дренажа. После ингаляции ребенок ложиться на живот, голова и грудь наклонены чуть ниже, взрослый человек – пальцами (у детей первого года жизни) или ребром ладони (у старших детей) постукивает по спинке ребенка.
- И помните! После выздоровления ребенка от бронхита или пневмонии – обязателен курс массажа грудной клетки.
Медикаментозное лечение кашля назначается только, если кашель значительно нарушает состояние ребенка и в любом случае начинается с устранения причины его вызвавшей. Лекарственные средства могут быть назначены при сухом, приступообразном, непродуктивном кашле, значительно изменяющем самочувствие ребенка не в лучшую сторону. Чаще всего, такой кашель вызван наличием густой, вязкой мокроты и нарушением ее удаления со слизистой бронхов. Поэтому, цель назначения в данном случае лекарственных препаратов – это разжижение мокроты и облегчение ее выведения. То есть усилия врача педиатра будут направлены на перевод сухого кашля в продуктивный (влажный). Лечение же влажного кашля чаще всего не требует применения медикаментозной терапии. Исключения составляют случаи интенсивного влажного кашля, изматывающего ребенка, сопровождающегося рвотой, нарушением сна или при возникновении угрозы аспирации.
То есть усилия врача педиатра будут направлены на перевод сухого кашля в продуктивный (влажный). Лечение же влажного кашля чаще всего не требует применения медикаментозной терапии. Исключения составляют случаи интенсивного влажного кашля, изматывающего ребенка, сопровождающегося рвотой, нарушением сна или при возникновении угрозы аспирации.
Кликнув на кнопку вы можете записаться на прием к специалисту!
Теперь перейдем к основным лекарственным средствам, которые могут быть назначены врачом педиатром при заболеваниях, сопровождающихся кашлем у ребенка:
- Пожалуй, одним из самых эффективных средств против кашля является увлажнение слизистой. Достигается путем проведения ингаляций с физиологическим раствором или в сочетании с другим лекарственным средством (по назначению врача). Увлажнение слизистой приводит к уменьшению ее раздражения, разжижению мокроты и облегчает ее выведение.
 Ингаляции могут проводиться с помощью различных видов ингаляторов. Помните, что ингаляции с применением кипящей воды у детей не допустимы! В настоящее время все большую популярность приобретают небулайзеры, они легки в использовании, применяются у детей, начиная с первого года жизни, с их помощью лекарственное вещество в виде аэрозоля мелких частиц достигает самых отдаленных участков бронхов.
Ингаляции могут проводиться с помощью различных видов ингаляторов. Помните, что ингаляции с применением кипящей воды у детей не допустимы! В настоящее время все большую популярность приобретают небулайзеры, они легки в использовании, применяются у детей, начиная с первого года жизни, с их помощью лекарственное вещество в виде аэрозоля мелких частиц достигает самых отдаленных участков бронхов. - При кашле на фоне респираторных инфекций верхних дыхательных путей хорошо себя зарекомендовали так называемые обволакивающие средства. Это различные средства для рассасывания в полости рта, чаи, сиропы, их применение направлено на появление защитного слоя из компонентов препарата на слизистой рта, вследствие чего уменьшается ее раздражение.
- Противокашлевые средства (тусупрекс, либексин, синекод) призваны подавлять кашлевой центр в центральной нервной системе. У детей область их применения очень ограничена, в основном случаями коклюша, особенно у детей первых лет жизни.

- Муколитики (АЦЦ, амброгексал, карбоцистеин) призваны разжижать мокроту, практически не влияя на ее объем. Применяются при сухом, непродуктивном кашле для перевода его в продуктивный, и для облегчения отхождения мокроты. Могут использоваться не только как лекарственные средства, применяемые через рот, но и для проведения ингаляций. Важно помнить, что такой препарат, как АЦЦ, может усилить спазм бронхов, поэтому он не должен применяться при обструктивных бронхитах.
- Отхаркивающие средства действую за счет уменьшения вязкости мокроты при увеличении ее объема. К ним в основном, относятся препараты на основе лекарственных трав (алтей, девясил, мать-и-мачеха, багульник, душица, солодка). Помните о том, что природный состав таких средств не обозначает их полной безопасности, и у детей, особенно первых лет жизни, велик риск развития аллергических реакций. А трава термопсиса усиливает рефлексы рвотный и кашлевой, что в сочетании с увеличенным объемом мокроты может привести к аспирации у детей раннего возраста.

- Бронхолитики (беродуал, сальбутамол) применяется для уменьшения явлений бронхоспазма, при обструктивных бронхитах или бронхиальной астме, в виде ингаляций или через небулайзер
- Противовоспалительные препараты – применяются для уменьшения воспалительных явлении слизистой дыхательных путей. Из средств данной группы к применению у детей рекомендован “эреспал”.
И многие, многие другие лекарственные средства, выпускаются фармакологической промышленностью для облегчения такого симптома целого ряда заболеваний, как кашель. Разобраться во всем этом разнообразии, и назначить необходимый лекарственный препарат после уточнения диагноза, может только опытный врач педиатр. Не занимайтесь самолечением! Обратитесь в Семейную Клинику Александровская и мы поможем Вам справиться с кашлем у ребенка!
Сильный кашель до рвоты у ребенка: что делать?
Если ребенок сильно кашляет, кашель сухой, с трудно отделяемой мокротой или влажный, когда мокроты очень много, ребенка может вырвать. Это не опасно, но неприятно для малыша, и родители должны знать, как можно помочь ребенку справиться с таким кашлем, не доводя до рвотного рефлекса.
Это не опасно, но неприятно для малыша, и родители должны знать, как можно помочь ребенку справиться с таким кашлем, не доводя до рвотного рефлекса.
Кашель у детей может быть вызван многочисленными причинами, и зачастую при сильном кашле детей может вырвать. Это происходит потому, что рвотный центр расположен в головном мозге недалеко от кашлевого, и при раздражении он также может подключаться, что провоцирует рвотные позывы. Часто ребенок кашляет до рвоты по причине сильной сухости носоглотки, когда раздражаются рецепторы. Это бывает при запыленности и загазованности воздуха, при развитии простуды или ротовом дыхании. Это неопасно, но требует внимания со стороны родителей. Иногда причиной кашля может стать плач и истерика ребенка, когда на фоне сильного возбуждения происходит раздражение рвотного центра. Может также скапливаться обильная густая слизь в носоглотке, она раздражает как рецепторы кашля, так и ротные рецепторы на корне языка. Малыш начинает сильно кашлять, чтобы вывести слизь из носоглотки, при этом его может вырвать из-за того, что комочек слизи встал в области корня языка.
Малыш начинает сильно кашлять, чтобы вывести слизь из носоглотки, при этом его может вырвать из-за того, что комочек слизи встал в области корня языка.
Чаще всего у ребенка возникает сильный кашель до рвоты при развитии детской инфекции – коклюша. При нем особые микробы попадают в дыхательную систему, активно там размножаются и выделяют особый токсин. Этот токсин активно раздражает рецепторы бронхов и дыхательный центр. При этом возникают приступы судорожного, сильного и частого кашля – репризы. При них малыш буквально заходится в кашле, ему трудно дышать, у него краснеет или синеет лицо, вздуваются вены на шее и лице, ему трудно откашляться. При таком коклюшном кашле мокроты почти не выделяется, но сами кашлевые толчки раздражают центр рвоты. Зачастую приступ кашля может завершиться тем, что ребенка вырвет.
Кашель до рвоты у ребенка: что делать?
Если ребенок сильно кашляет, нужно предпринимать неотложные меры. Прежде всего, нужно проветрить комнату, снизив в ней температуру до 20-22 градусов, увлажнить воздух, чтобы не пересыхали слизистые оболочки.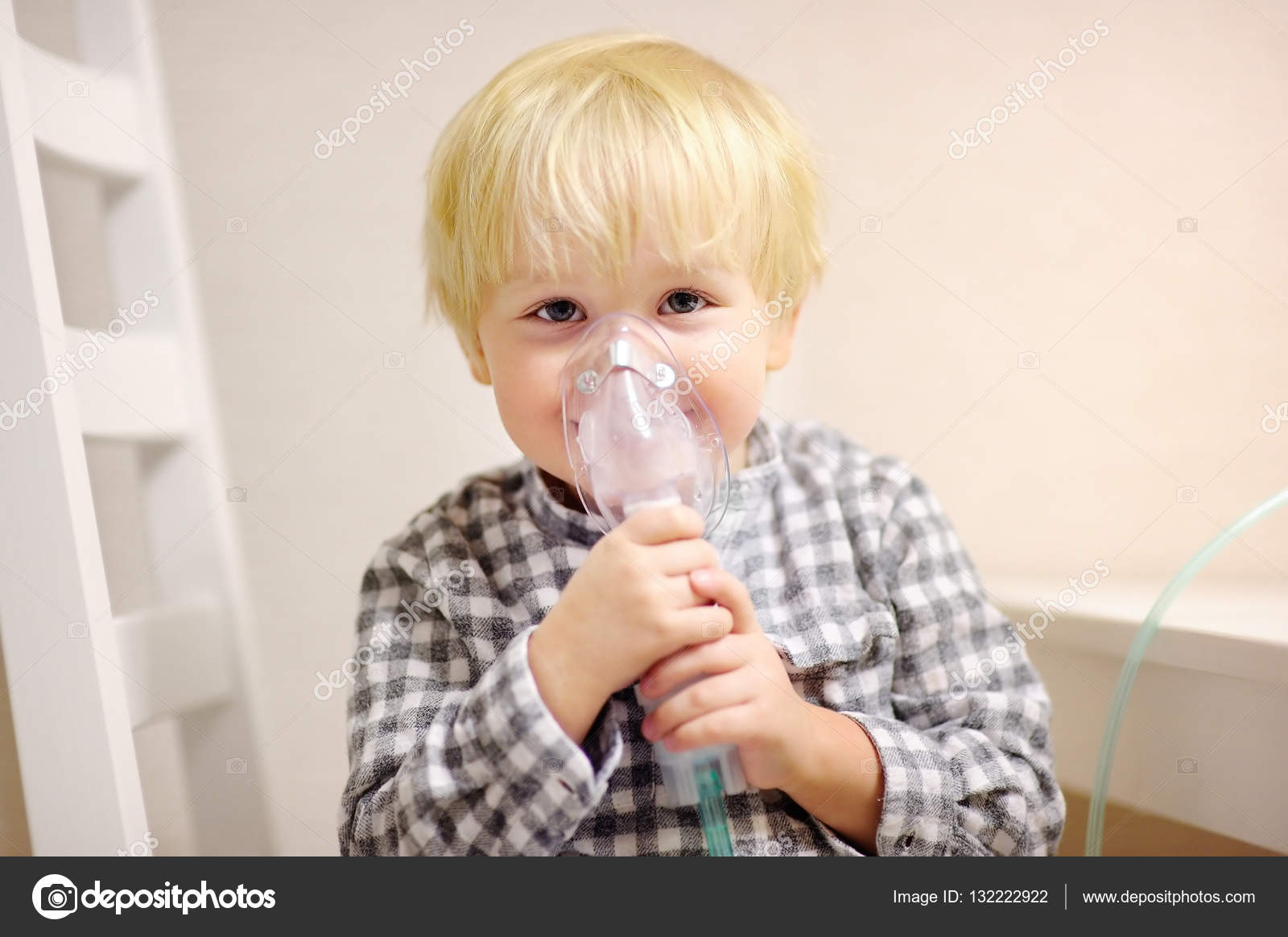 Если это простудный кашель, нужно лечить инфекцию, проводить ингаляции с физраствором или препаратами для разжижения и отхождения мокроты, переводя сухой надсадный кашель во влажный.
Если это простудный кашель, нужно лечить инфекцию, проводить ингаляции с физраствором или препаратами для разжижения и отхождения мокроты, переводя сухой надсадный кашель во влажный.
Если это кашель при истерике, ребенка нужно отвлечь и успокоить, промыть ему нос и удалить слизь из носоглотки, высморкать нос и умыть.
При наличии коклюша, необходимо активное его лечение. Это делается только под контролем врача. При коклюше приступы кашля могут сохраняться на протяжении нескольких недель, постепенно уменьшаясь. При таком состоянии обычно назначают препараты от кашля, подавляющие активность кашлевого центра. Они уменьшают силу приступов и длительность кашля.
При приступе кашля ребенка нужно успокаивать, переживания и плач усиливают кашлевый приступ.
Помогите ребенку принять правильное положение, чтобы легче было откашливаться, если его вырвало – поменяйте одежду, умойте и приласкайте ребенка. Малышу нужно дать попить и прополоскать рот, чтобы кислота желудка не раздражала ротовую полость. При частых приступах кашля со рвотой нужно немедленно обратиться к врачу, чтобы выяснить точную причину и устранить ее.
При частых приступах кашля со рвотой нужно немедленно обратиться к врачу, чтобы выяснить точную причину и устранить ее.
Оцените материал:
спасибо, ваш голос принят
Кашель, сопли, температура у ребенка, рвота: мнение педиатра — www.wday.ru
Когда ребенок начинает ходить в сад, наступает период частой заболеваемости ОРВИ. Дети ловят вирусы друг от друга, и за год они могут переболеть до 8-10 раз. Если наблюдается обычное течение болезни, то справиться с ним можно дома. Главное – создать хорошие условия:
- Обеспечьте постоянное проветривание помещения, свежий воздух просто необходим при лечении вирусной инфекции.

- Хорошо, если дома влажный воздух. В отопительный сезон пользуйтесь специальными увлажнителями. Это поможет легче и быстрее переносить болезнь, уменьшить интенсивность кашля и насморка.
- Лечить ОРВИ нужно противовирусными препаратами. Антибиотики в этом случае не помогут. Их применяют только в случае осложнений – пневмония, отит, и только по назначению педиатра.
- Для облегчения насморка используйте солевые растворы. Это может быть обычный физраствор или специальные спреи и капли с морской водой. Если ребенок еще мал и не умеет высмаркиваться, освобождайте его носовые ходы аспиратором или резиновой грушей.
Ребенку необходима помощь специалиста, если:
- Все перечисленные симптомы сопровождаются рвотой.
- Температура более 38,5 не проходит через 3 дня.
- Ему еще не исполнилось 3 месяцев.
- Кашель продолжается более 10 дней. Осмотр нужен, чтобы исключить возможность осложнения.
- Состояние ребенка в течение 1 недели не улучшается.

- Появилась боль в ушах.
- Насморк не прошел за 2 недели.
Осложнения опасны для человека и его жизни, поэтому лечить их самостоятельно дома нельзя. Важно не допустить их возникновения, а при малейшем подозрении показать ребенка педиатру.
Проводите профилактические меры в сезон массового заражения – осенью и весной. В гигиенических целях закапывайте или орошайте полость носа морской водой или обычным солевым раствором. Приучите ребенка часто мыть руки, особенно после выхода на улицу.
Кишечные инфекции у детей раннего возраста
Кишечные инфекции у детей
“Нам всегда хочется видеть наших детей здоровыми и радостными. Одним из самых распространённых заболеваний, с которым сталкиваются дети раннего возраста, являются кишечные инфекции. Чаще них дети подвержены разве что только ОРВИ. Вызываются эти заболевания самыми разными возбудителями – как вирусами, так и бактериями, такими как сальмонелла, дизентерийная или патогенная кишечная палочка.
Зачастую вирусной причиной возникновения данного заболевания у маленьких детей являются ротавирусы.
Ротавирусная кишечная инфекция чаще встречается у детей раннего возраста. Протекает заболевание с поднятием температуры, обильной рвотой и поносом. Нередко у деток встречаются при этом заложенность носа, отёк носоглотки, кашель.
Лечение любой кишечной инфекции должно быть своевременным, грамотным и продуманным. В первую очередь, необходимо сразу же обратиться к врачу и не заниматься самолечением. У детей младшего возраста отсутствие должного лечения чревато неприятными последствиями – сильным обезвоживанием вследствие рвоты и поноса.
Помните, что и рвота, и понос – защитные реакции организма на инфекционное поражение желудка и кишечника. И главная цель лечения не остановить эти проявления кишечной инфекции, а дать организму время освободиться от вызвавших болезнь микробов и по возможности помочь в этом.
Главный принцип лечения – восполнение теряемой с поносом жидкости. Если ребенок пьет, то пусть пьет любую жидкость по его выбору, при рвоте – выпаивайте ребенка, т.е. поите часто малыми порциями. Если отмечаются упорные рвоты или отказ от питья, тем более если ребенок не мочится в течение 4-6 часов, то ждать нельзя, срочно обращайтесь к врачу. Скорей всего в такой ситуации потребуется госпитализация в инфекционный стационар и уже внутривенное введение жидкости.
Если ребенок пьет, то пусть пьет любую жидкость по его выбору, при рвоте – выпаивайте ребенка, т.е. поите часто малыми порциями. Если отмечаются упорные рвоты или отказ от питья, тем более если ребенок не мочится в течение 4-6 часов, то ждать нельзя, срочно обращайтесь к врачу. Скорей всего в такой ситуации потребуется госпитализация в инфекционный стационар и уже внутривенное введение жидкости.
Щадящая диета
В обязательном порядке лечение должно включать щадящую диету, не старайтесь накормить ребенка, аппетит вернется с улучшением состояния. Необходимо позаботиться о снижении температуры у тех детей, у которых есть какие-либо неврологические заболевания или ранее отмечались реакции на высокую температуру. При ряде кишечных инфекций (вызванных бактериями) врач назначит антибактериальные средства. Также врач может прописать препараты, которые выводят из кишечника токсины, а также пробиотические препараты.
Ни в коем случае не стоит игнорировать предписания врача и, тем более, пытаться лечить ребенка «бабушкиными» методами.
Обращение к врачу обязательно при поносе у детей первого года жизни и, вне зависимости от возраста – при отсутствии тенденции к улучшению самочувствия в течение суток. Кроме того, появление крови в каловых массах – повод для обращения за врачебной помощью.
Самым правильным решением будет сразу же обратиться в инфекционную больницу.
Причиной возникновения являются ротавирусы
Как распознать разные виды кашля у детей
Поскольку мы сейчас в разгаре зимы, я подумал, что было бы хорошо поговорить о кашле у детей, особенно о том, что означают различные виды кашля и как их лечить.
Есть много причин кашля, и они часто связаны с возрастом вашего ребенка. Вирусы – самая частая причина кашля у детей. Можно ожидать, что у детей будет от шести до 12 вирусных инфекций в течение года, особенно если у них много братьев и сестер или они посещают детский сад или детский сад.Большинству родителей может показаться, что их ребенок постоянно болеет, особенно в первый год, когда они посещают детский сад.
Многие родители спрашивают мнение о том, есть ли еще одна причина кашля у их ребенка, особенно если он длительный или продолжает повторяться. Много раз я чувствовал себя совершенно беспомощным, лежа в постели, слушая кашель одного из моих детей.
Итак, каковы наиболее частые причины и типы кашля у маленьких детей и младенцев и как долго вы должны ожидать, что кашель будет длиться?
- Вирусный кашель: Это наиболее частая причина кашля у детей, вызванная вирусными инфекциями верхних дыхательных путей.Болезнь начинается с простуды, с насморка, заложенности носа и кашля. Антибиотики обычно не нужны и не помогают (к сожалению!). Кашель, вызванный вирусами, может длиться от трех до четырех недель, и лечение обычно сводится к достаточному количеству жидкости, отдыху и парацетамолу или ибупрофену, если это необходимо.
- Бронхиолит: является причиной кашля у детей в возрасте до 12 месяцев и возникает из-за вирусных инфекций.
 Болезнь начинается так же с симптомов простуды.Разница в том, что через несколько дней ребенок может начать больше работать, чтобы дышать, и у него появится учащенное шумное дыхание (хрипы) с кашлем и лихорадкой. Затем ребенок начинает плохо питаться (часто съедая меньше половины своего обычного кормления) и может стать вялым или сонным. Лечение небольшое, более частое кормление дома, или ребенку может потребоваться госпитализация для зонда для кормления и, возможно, некоторого количества кислорода. Антибиотики не нужны, так как бронхиолит вызван вирусной инфекцией. Младенцы с бронхиолитом чаще всего болеют на второй или третий день болезни и болеют от семи до десяти дней.Однако кашель может длиться от двух до четырех недель.
Болезнь начинается так же с симптомов простуды.Разница в том, что через несколько дней ребенок может начать больше работать, чтобы дышать, и у него появится учащенное шумное дыхание (хрипы) с кашлем и лихорадкой. Затем ребенок начинает плохо питаться (часто съедая меньше половины своего обычного кормления) и может стать вялым или сонным. Лечение небольшое, более частое кормление дома, или ребенку может потребоваться госпитализация для зонда для кормления и, возможно, некоторого количества кислорода. Антибиотики не нужны, так как бронхиолит вызван вирусной инфекцией. Младенцы с бронхиолитом чаще всего болеют на второй или третий день болезни и болеют от семи до десяти дней.Однако кашель может длиться от двух до четырех недель.
- Астма: – это термин, используемый для описания кашля у детей в возрасте старше 12 месяцев и обычно вызываемый вирусными инфекциями. Это заболевание очень похоже на бронхиолит, и его часто называют астмой, когда ребенок начинает реагировать на вентолин, лекарство, используемое для открытия дыхательных путей.
 Сам по себе кашель обычно не указывает на астму, поскольку астма чаще проявляется хрипом и стеснением в груди.По мере обострения астмы возникает учащенное дыхание; и вы можете увидеть, как ваш ребенок усерднее трудится, чтобы дышать, с заметным втягиванием в шею или у основания ребер. У некоторых детей симптомы астмы могут появиться только во время физических упражнений. Лечение – вентолин и, возможно, профилактическое средство, если ваш ребенок принимает много вентолина и / или у него между приступами возникают симптомы астмы. Каждому ребенку нужен четкий план ведения астмы. Приступы могут быть кратковременными или продолжительными, особенно если они достаточно тяжелые.
Сам по себе кашель обычно не указывает на астму, поскольку астма чаще проявляется хрипом и стеснением в груди.По мере обострения астмы возникает учащенное дыхание; и вы можете увидеть, как ваш ребенок усерднее трудится, чтобы дышать, с заметным втягиванием в шею или у основания ребер. У некоторых детей симптомы астмы могут появиться только во время физических упражнений. Лечение – вентолин и, возможно, профилактическое средство, если ваш ребенок принимает много вентолина и / или у него между приступами возникают симптомы астмы. Каждому ребенку нужен четкий план ведения астмы. Приступы могут быть кратковременными или продолжительными, особенно если они достаточно тяжелые.
- Круп: вызывает резкий лающий кашель, обычно у детей в возрасте до пяти лет, и вызывается вирусными инфекциями. В отличие от бронхиолита и астмы, круп поражает верхние дыхательные пути, а НЕ нижние дыхательные пути. Круп начинается с симптомов простуды, а затем вызывает отек голосового аппарата (гортани) и дыхательной трубы (трахеи).
 Отек верхних дыхательных путей может вызывать резкий шум при вдохе ребенка, называемый «стридором». Стридор обычно усиливается ночью, достигая пика на вторую или третью ночь, и болезнь обычно длится три-четыре дня.Лечение заключается в том, чтобы успокоить ребенка и убедиться, что он пьет достаточно жидкости. Иногда назначают оральные стероиды, чтобы уменьшить отек, или вашему ребенку, возможно, придется отправиться в больницу, если ему трудно дышать или он выглядит очень больным. В прошлом для облегчения симптомов крупа использовались паровые процедуры или вапорайзеры. Эти методы лечения больше не рекомендуются, поскольку не было доказано, что они помогают.
Отек верхних дыхательных путей может вызывать резкий шум при вдохе ребенка, называемый «стридором». Стридор обычно усиливается ночью, достигая пика на вторую или третью ночь, и болезнь обычно длится три-четыре дня.Лечение заключается в том, чтобы успокоить ребенка и убедиться, что он пьет достаточно жидкости. Иногда назначают оральные стероиды, чтобы уменьшить отек, или вашему ребенку, возможно, придется отправиться в больницу, если ему трудно дышать или он выглядит очень больным. В прошлом для облегчения симптомов крупа использовались паровые процедуры или вапорайзеры. Эти методы лечения больше не рекомендуются, поскольку не было доказано, что они помогают.
- Коклюш: является причиной кашля у детей любого возраста и возникает из-за бактериальной инфекции.Заболевание начинается с симптомов простуды и кашля. Через неделю кашель начинает проявляться приступами или приступами, часто за ними следует рвота. У маленьких детей, особенно младше шести месяцев, кашель может вызвать очень красное, а затем синее лицо ребенка или даже периоды, когда они перестают дышать или не могут отдышаться.
 Эти младенцы наиболее уязвимы, и им может потребоваться госпитализация, поскольку они подвержены риску развития серьезных осложнений, включая пневмонию или воспаление головного мозга.У детей старшего возраста и взрослых кашель может быть более мягким и стойким, и вы можете не думать о коклюше. Часто кашляют другие члены семьи. Очень важно, чтобы ваши дети и вы, особенно если вы беременны, были вакцинированы от коклюша. Лечение антибиотиками помогает уменьшить тяжесть болезни и ее заразность для окружающих, если ее начать в течение двух недель. Кашель может длиться до трех месяцев.
Эти младенцы наиболее уязвимы, и им может потребоваться госпитализация, поскольку они подвержены риску развития серьезных осложнений, включая пневмонию или воспаление головного мозга.У детей старшего возраста и взрослых кашель может быть более мягким и стойким, и вы можете не думать о коклюше. Часто кашляют другие члены семьи. Очень важно, чтобы ваши дети и вы, особенно если вы беременны, были вакцинированы от коклюша. Лечение антибиотиками помогает уменьшить тяжесть болезни и ее заразность для окружающих, если ее начать в течение двух недель. Кашель может длиться до трех месяцев.
- Пневмония: вызывает кашель у детей любого возраста и является инфекцией легких, вызванной как вирусными, так и бактериальными инфекциями.Заболевание проявляется лихорадкой, кашлем и затрудненным дыханием (учащенное, затрудненное дыхание). Лечение включает рентген грудной клетки, прием жидкостей и антибиотики. Другое лечение зависит от того, насколько болен ваш ребенок.
 Детей можно лечить дома с помощью пероральных антибиотиков, или им могут потребоваться антибиотики через капельницу и, возможно, кислород в больнице, если они очень плохо себя чувствуют. У большинства детей улучшение наступает в течение двух-трех дней, а на выздоровление требуется до 10 дней.
Детей можно лечить дома с помощью пероральных антибиотиков, или им могут потребоваться антибиотики через капельницу и, возможно, кислород в больнице, если они очень плохо себя чувствуют. У большинства детей улучшение наступает в течение двух-трех дней, а на выздоровление требуется до 10 дней.
Какие еще причины кашля? Если кашель более продолжительный и инфекция кажется маловероятной, можно попытаться найти другие причины.У младенцев кашель может быть вызван структурными проблемами. Малыши могли проглотить какой-либо предмет или «инородное тело». У детей старшего возраста может быть сенная лихорадка или хронический насморк с зудом, вызывающим кашель, или у них может быть более привычный кашель, который обычно исчезает во время сна. Иногда при кашле могут потребоваться длительные курсы антибиотиков. В большинстве этих случаев, в зависимости от степени тяжести и сложности, требуется экспертная оценка для дальнейшего обследования и лечения.
А как насчет безрецептурных лекарств от кашля?
Безрецептурные смеси от кашля и противоотечные средства из аптеки или супермаркета не показали положительного влияния на уменьшение симптомов кашля или сокращение продолжительности заболевания ребенка вирусной или бактериальной инфекцией, вызывающей кашель. Иногда эти лекарства могут принести больше вреда, чем пользы, особенно если не соблюдаются рекомендуемые дозировки или их применение задерживает время, необходимое для обращения за надлежащей медицинской помощью.
Иногда эти лекарства могут принести больше вреда, чем пользы, особенно если не соблюдаются рекомендуемые дозировки или их применение задерживает время, необходимое для обращения за надлежащей медицинской помощью.
Итак, как видите, кашель может проявляться у детей множеством причин. Узнав немного больше о природе кашля вашего ребенка, вы сможете определить его причину и что делать дальше. Просто помните, вирусные инфекции по-прежнему являются наиболее частой причиной!
Обратите внимание: доктор Марджи больше не отслеживает этот блог. Если вас беспокоит кашель ребенка, обратитесь к терапевту. Если это более сложно, вашему ребенку может потребоваться направление к педиатру или респираторному терапевту, чтобы выяснить, что происходит. Если ваш ребенок серьезно заболел, обратитесь за медицинской помощью в срочном порядке, обратившись в отделение неотложной помощи больницы или позвонив по номеру 000, чтобы вызвать скорую помощь.
Рвота у детей ясельного возраста: почему у детей рвота и что делать
Почему моего ребенка рвет?
Часто виноваты вирусные заболевания, но у малышей и маленьких детей рвота бывает по разным причинам. Хотя рвота обычно не является серьезной проблемой, вам нужно выяснить причину, чтобы помочь своему ребенку почувствовать себя лучше и получить необходимую помощь. (См. В конце этой статьи совет о том, когда следует обратиться к врачу или обратиться за неотложной помощью.)
Хотя рвота обычно не является серьезной проблемой, вам нужно выяснить причину, чтобы помочь своему ребенку почувствовать себя лучше и получить необходимую помощь. (См. В конце этой статьи совет о том, когда следует обратиться к врачу или обратиться за неотложной помощью.)
Если у вашего ребенка однажды рвота и на этом все, возможно, она просто съела слишком много во время последнего приема пищи. Если она продолжает рвать, к распространенным причинам относятся:
Вирусная или бактериальная инфекция
- Наиболее вероятная причина – желудочный грипп или другое кишечное заболевание.Если вирус или бактерия заразили слизистую оболочку желудка или кишечник вашего ребенка, у него также может быть диарея, потеря аппетита, боли в животе или лихорадка. Рвота обычно прекращается в течение 12-24 часов.
- Застой или респираторная инфекция, например, простуда, также могут вызвать рвоту, особенно если ваш ребенок сильно кашляет. А слизь, образующаяся во время простуды, может стекать по задней стенке глотки и раздражать желудок.
 Некоторых детей рвет, чтобы вывести слизь из организма.Если у вашего ребенка много мокроты и слизи, вы можете предотвратить рвоту, посоветовав ему высморкаться.
Некоторых детей рвет, чтобы вывести слизь из организма.Если у вашего ребенка много мокроты и слизи, вы можете предотвратить рвоту, посоветовав ему высморкаться. - Инфекция мочевыводящих путей, пневмония, менингит, аппендицит, ангина и ушная инфекция также могут вызывать тошноту и рвоту.
Витамины и лекарства
Некоторые витамины (например, железо) и некоторые лекарства (например, некоторые антибиотики, противовирусные и противовоспалительные средства, такие как ибупрофен) могут вызвать у ребенка рвоту. Если лекарство можно принимать во время еды (некоторые нужно принимать натощак), попробуйте давать его во время еды или перекуса.Если это не поможет, поговорите со своим врачом, чтобы узнать, есть ли альтернативное лекарство.
Чрезмерный плач
Продолжительный приступ плача может вызвать рвотный рефлекс и вызвать у ребенка рвоту. Хотя это беспокоит вас обоих, рвота во время приступа плача не причинит вашему ребенку физического вреда. Если в остальном она выглядит здоровой, нет причин для беспокойства.
Если в остальном она выглядит здоровой, нет причин для беспокойства.
Напряжение
У вашего ребенка могут быть физические симптомы, которые совпадают со стрессом или тревогой.Эти симптомы могут включать головные боли, боли в животе и даже рвоту. Обратите внимание, постоянно ли она рвет в одно и то же время – например, перед тем, как отправиться в школу или детский сад. Поощряйте ее рассказывать о том, как она себя чувствует, и изучите методы снятия стресса, соответствующие ее возрасту, например, сделайте глубокий вдох. (Прочтите 6 стратегий, как справиться с тревожным ребенком.)
Укачивание
Некоторые дети склонны к укачиванию, особенно если они сидят так низко на заднем сиденье, что не видят в окно.(Для получения справки см. Раздел «Могу ли я что-нибудь сделать для предотвращения укачивания?» Ниже.) Эксперты считают, что укачивание возникает, когда есть несоответствие между тем, что видит ваш ребенок, и тем, что он ощущает с помощью чувствительных к движению частей своего тела, таких как ее внутренние уши и нервы.
Пищевая аллергия
Тошнота и рвота – это симптомы, которые могут возникнуть у вашего ребенка, если у него пищевая аллергия. (У нее может не быть реакции в первый раз, когда она ест.) Симптомы могут проявиться в течение нескольких минут, а могут пройти часы.Наиболее распространенными аллергенами являются яйца, рыба, молоко, арахис, моллюски, соя, древесные орехи и пшеница.
Сотрясение мозга
В большинстве случаев, когда ребенок ударяется головой при падении, беспокоиться не о чем. Но если у вашего ребенка рвота чаще одного-двух дней после падения или удара по голове, у него может быть сотрясение мозга. Другие симптомы – сонливость, головокружение, раздражительность и спутанность сознания. Если это произойдет, вызовите врача.
Предупреждение: Позвоните в службу 911, если он начинает нерегулярно дышать, у него возникают судороги или он потерял сознание.
Мигрень
Мигрень может поразить детей в любом возрасте, но обычно впервые появляется у детей в возрасте от 5 до 8 лет. Этот тип головной боли часто возникает на одной стороне головы и вызывает пульсирующую боль. Помимо тошноты и рвоты, мигрень может вызывать изменения настроения, бледность кожи, усталость, головокружение, помутнение зрения, тягу к еде или потерю аппетита, диарею или лихорадку. Большинство детей перерастают мигрень, но поговорите с врачом вашего ребенка, если у вашего ребенка симптомы мигрени.
Этот тип головной боли часто возникает на одной стороне головы и вызывает пульсирующую боль. Помимо тошноты и рвоты, мигрень может вызывать изменения настроения, бледность кожи, усталость, головокружение, помутнение зрения, тягу к еде или потерю аппетита, диарею или лихорадку. Большинство детей перерастают мигрень, но поговорите с врачом вашего ребенка, если у вашего ребенка симптомы мигрени.
Ядовитое вещество
У вашего ребенка может быть рвота, если он проглотит что-нибудь токсичное, например лекарство, растение, лекарство или химическое вещество. Или она могла заразиться пищевым отравлением из-за зараженной пищи или воды. У нее может быть диарея вместо или в дополнение к рвоте. См. «Что мне делать, если я думаю, что мой ребенок проглотил что-то ядовитое?» ниже.
Кишечная непроходимость
Внезапная и стойкая рвота у детей может быть симптомом ряда редких состояний, включающих непроходимость кишечника, таких как инвагинация (когда одна часть кишечника скользит в другую), мальротацию (перекручивание кишечника) и синдром Хиршпрунга. заболевание (закупорка из-за плохого движения мышц в кишечнике).Поскольку закупорка может привести к недоеданию, обезвоживанию и другим проблемам со здоровьем, они обычно требуют немедленной медицинской помощи и хирургического вмешательства.
заболевание (закупорка из-за плохого движения мышц в кишечнике).Поскольку закупорка может привести к недоеданию, обезвоживанию и другим проблемам со здоровьем, они обычно требуют немедленной медицинской помощи и хирургического вмешательства.
Что мне делать, если у моего ребенка рвота?
Рвота обычно не является поводом для беспокойства и, вероятно, прекратится сама по себе без лечения, но вот некоторые вещи, которые вы можете сделать:
- Понаблюдайте за его положением. Пока его рвет, держите ребенка в вертикальном положении, лежа на животе или на боку, чтобы он не вдохнул рвоту в верхние дыхательные пути и легкие.Когда пришло время вздремнуть или пора спать, позвольте вашему ребенку спать в наиболее удобной для него позе. (И не волнуйтесь – он не захочет подавиться, если его рвет во сне. Его тело автоматически очищает жидкость и защищает дыхательные пути.)
- Избегайте твердой пищи в течение первых 24 часов или около того.

- Предотвратите обезвоживание , убедившись, что ваш ребенок получает достаточно жидкости, чтобы восполнить то, что он теряет из-за рвоты. См. Следующие советы в статье «Как предотвратить обезвоживание ребенка после рвоты».
Как я могу предотвратить обезвоживание ребенка после рвоты?
Это зависит от того, как часто и насколько сильно ее рвет.Спросите врача о том, как лучше всего восстановить водный баланс вашего ребенка. Обезвоживание может стать серьезной проблемой для маленьких детей, а если у вашего ребенка рвота, он теряет драгоценную жидкость.
- Не заставляйте ребенка пить, когда он все еще часто просыпается (каждые пять или 10 минут). Но после того, как ее животик будет спокойным в течение получаса или около того, предложите ей медленные, частые глотки воды. Для начала принимайте примерно 1 чайную ложку (5 мл) каждые пять минут (2 унции в час), и, если она хорошо переносит это, медленно увеличивайте дозу, пока она снова не сможет нормально пить.
 Если она не хочет пить, попробуйте заставить ее сосать очень маленькие кусочки льда. (Не давайте ей кубики льда, так как они могут подавиться маленькими детьми. Даже для детей, которые достаточно взрослые, чтобы не подавиться ими, хруст ими вреден для зубов.)
Если она не хочет пить, попробуйте заставить ее сосать очень маленькие кусочки льда. (Не давайте ей кубики льда, так как они могут подавиться маленькими детьми. Даже для детей, которые достаточно взрослые, чтобы не подавиться ими, хруст ими вреден для зубов.) - Если у вашего ребенка рвота В тяжелых или длительных случаях ее врач может порекомендовать безрецептурный детский раствор электролита, доступный в виде жидкости или ледяных леденцов. Врач может порекомендовать ребенку конкретный электролитный продукт и посоветовать, сколько давать ему в зависимости от его веса и возраста.
- Сок иногда может усугубить ситуацию (слишком много сока может вызвать диарею), но если сок – единственная жидкость, которую она будет пить, разбавьте ее наполовину водой. Избегайте газированных и спортивных напитков с высоким содержанием сахара.
Когда мой ребенок снова сможет есть твердую пищу?
Врачи обычно рекомендуют воздерживаться от твердой пищи в течение первых 24 часов любого заболевания, вызывающего рвоту. После этого, если у вашего ребенка уменьшается или прекращается рвота, а аппетит возвращается, вы можете медленно снова вводить другие жидкости, а также здоровую пищу.
После этого, если у вашего ребенка уменьшается или прекращается рвота, а аппетит возвращается, вы можете медленно снова вводить другие жидкости, а также здоровую пищу.
Американская академия педиатрии (AAP) рекомендует, чтобы ребенок, выздоравливающий от проблем с желудком, как можно скорее вернулся к нормальной диете. Предлагайте любую твердую пищу, которую обычно ест ваш ребенок, включая сложные углеводы (например, хлеб, крупы и рис), нежирное мясо, йогурт, фрукты и овощи, но избегайте жирной пищи, потому что она труднее переваривается.
Примечание. Эта диета отличается от диеты BRAT (бананы, рис, яблочное пюре и тосты), которую прописывали врачи. Исследования показывают, что возобновление стандартной диеты может сократить время восстановления, поскольку она восстанавливает необходимые организму питательные вещества для борьбы с инфекцией.Если ваш малыш или маленький ребенок пропускает несколько дней полноценного питания из-за того, что его насекомые убивают его аппетит, не волнуйтесь. Просто убедитесь, что он гидратирован.
Просто убедитесь, что он гидратирован.
Кстати, рекомендации врачей о потреблении молока после рвоты очень разнятся. Обсудите с врачом вашего ребенка, что он думает.
Следует ли давать ребенку лекарства от рвоты?
Нет. Не давайте ребенку какие-либо рецептурные или отпускаемые без рецепта лекарства от тошноты, если это не рекомендует его врач.
Существуют ли безопасные домашние средства от рвоты?
Если ваш ребенок будет пить его, вы можете заварить чай с ромашкой, мятой или имбирем, который удобен для живота. Чтобы не обжечься, подавайте его теплым, а не горячим.
Могу ли я сделать что-нибудь, чтобы предотвратить укачивание?
Чтобы минимизировать укачивание, попробуйте:
- Остановки для отдыха: Почаще останавливайтесь во время поездок, чтобы дать ребенку возможность подышать свежим воздухом и успокоить животик.
- Закуски: Накормите его перед поездкой – что-нибудь в желудке поможет.

- Жидкости: Предложите много жидкости, чтобы он оставался гидратированным. В противном случае он может получить головную боль, головокружение или слабость.
Лекарства
Поговорите с врачом, прежде чем давать ребенку лекарство от укачивания, и попросите его попробовать его перед поездкой, чтобы узнать, есть ли побочные эффекты. Некоторые лекарства могут вызывать сонливость или сухость во рту и носу (держите эти жидкости под рукой), но иногда они имеют противоположный эффект и вызывают раздражительность и гиперактивность.
Осторожно: Пластыри от укачивания не предназначены для детей младше 12 лет, даже в меньшей дозе.
Моего ребенка рвет, но нет температуры. Означает ли это, что она ела что-нибудь?
Есть много причин, по которым у вашего ребенка может быть рвота, но нет температуры (см. «Почему моего ребенка тошнит?» Выше). Возможно, она просто съела слишком много, а может, она не перенесет поездки на машине. С другой стороны, у нее может быть непроходимость или что-то еще, что требует немедленной медицинской помощи.Используйте приведенные ниже рекомендации, чтобы понять, когда следует обращаться за медицинской помощью. Но если у вас есть какие-либо сомнения или опасения, не стесняйтесь позвонить ее врачу.
С другой стороны, у нее может быть непроходимость или что-то еще, что требует немедленной медицинской помощи.Используйте приведенные ниже рекомендации, чтобы понять, когда следует обращаться за медицинской помощью. Но если у вас есть какие-либо сомнения или опасения, не стесняйтесь позвонить ее врачу.
Когда мне следует позвонить детскому врачу?
Позвоните своему детскому врачу, если у вашего ребенка:
- рвота более 24 часов. Для некоторых болезней это нормально, но обязательно проконсультируйтесь с врачом.
- Имеет признаки обезвоживания, включая снижение мочеиспускания, сухость губ и рта, плач без слез, летаргию и темно-желтую мочу.
- Рвота с кровью: Немного крови в рвоте обычно не о чем беспокоиться, потому что сила рвоты может вызвать крошечные разрывы в кровеносных сосудах, выстилающих пищевод. Рвота также может иметь красный оттенок, если ваш ребенок проглотил кровь из пореза во рту или кровотечение из носа в течение последних шести часов.
 Но обратитесь к врачу, если в рвоте по-прежнему остается кровь или ее количество увеличивается. Если кровь напоминает темную кофейную гущу, немедленно обратитесь в отделение неотложной помощи.
Но обратитесь к врачу, если в рвоте по-прежнему остается кровь или ее количество увеличивается. Если кровь напоминает темную кофейную гущу, немедленно обратитесь в отделение неотложной помощи. - Имеются признаки желтухи , включая кожу или белки глаз желтого цвета. Если у вашего ребенка также есть боль в верхней правой части живота, у него может быть гепатит.
- Регулярно рвет при контакте с определенными людьми или местами .
Каковы признаки того, что моему ребенку требуется неотложная помощь?
Немедленно позвоните в службу 911, если у вашего ребенка:
- Проблемы с дыханием.
- Имеются признаки сильного обезвоживания , , такие как запавшие глаза, чрезмерная сонливость, головокружение, головокружение, бред или холод, пятна на руках и ногах.
Отведите ребенка в отделение неотложной помощи, если у вашего ребенка:
- Сильная боль в животе.
 Если он достаточно взрослый, попросите ребенка указать на болящую часть его живота. (Боль, которая сосредоточена вокруг пупка, а затем перемещается в нижнюю правую часть живота, может сигнализировать об аппендиците.) Если ваш ребенок слишком мал, чтобы объяснить, где именно он болит, вы все равно можете сказать, когда он испытывает сильную боль. У него может быть непроходимость кишечника или другая проблема, требующая немедленного внимания.
Если он достаточно взрослый, попросите ребенка указать на болящую часть его живота. (Боль, которая сосредоточена вокруг пупка, а затем перемещается в нижнюю правую часть живота, может сигнализировать об аппендиците.) Если ваш ребенок слишком мал, чтобы объяснить, где именно он болит, вы все равно можете сказать, когда он испытывает сильную боль. У него может быть непроходимость кишечника или другая проблема, требующая немедленного внимания. - Рвота с кровью, напоминающая темную кофейную гущу или содержащую желчь. (зеленое вещество). Врач, вероятно, захочет увидеть образец рвоты, если он содержит кровь или желчь, поэтому постарайтесь сохранить немного в пластиковом пакете. Желчь может указывать на то, что кишечник заблокирован, и это состояние требует немедленного внимания.
- Набухший болезненный живот. Это может указывать на скопление жидкости или газа, закупорку кишечника, грыжу или другие проблемы с пищеварительным трактом.
 Блокировки случаются редко, но серьезно.
Блокировки случаются редко, но серьезно. - Более одного раза рвота после травмы головы, что может указывать на сотрясение мозга.
- Имеет ригидность шеи, – отличительный признак менингита.
Что мне делать, если я думаю, что мой ребенок проглотил что-то ядовитое?
Если вы подозреваете, что ваш ребенок проглотил что-то ядовитое, немедленно позвоните на горячую линию национальной экстренной помощи Американской ассоциации токсикологических центров по телефону (800) 222-1222.Если вы можете определить, что она проглотила – например, вы нашли пустую бутылку из-под лекарства – расскажите медицинским экспертам, что это такое, и они скажут вам, что делать.
Специалисты больше не советуют держать под рукой сироп ипекакуаны или активированный уголь на случай отравления. Ипекак не является эффективным средством от отравления; Если у вас дома есть ипекака, AAP рекомендует немедленно и безопасно избавиться от нее. Активированный уголь не является безопасным или эффективным средством, которое можно давать детям дома.(Никогда не выбрасывайте лекарства в мусорное ведро, в которое может попасть ваш ребенок.)
Активированный уголь не является безопасным или эффективным средством, которое можно давать детям дома.(Никогда не выбрасывайте лекарства в мусорное ведро, в которое может попасть ваш ребенок.)
Защитите своего ребенка, обезопасив свой дом от яда.
Узнать больше
Рвота часто встречается у младенцев. Существует множество возможных причин, включая вирусную инфекцию и рефлюкс (ГЭРБ). Многие распространенные заболевания, такие как простуда и ушные инфекции, также могут вызывать рвоту.
Рвоту у маленьких детей обычно можно лечить в домашних условиях. Медицинский работник обычно не прописывает лекарства для предотвращения рвоты, если симптомы не являются серьезными.Это потому, что при применении этого лекарства у маленьких детей повышается риск серьезных побочных эффектов. Основная опасность от рвоты – обезвоживание. Это означает, что ваш ребенок может потерять слишком много воды и минералов. Чтобы предотвратить обезвоживание, вам могут посоветовать заменить потерянные жидкости в организме раствором для пероральной регидратации. Вы можете получить его в аптеках и большинстве продуктовых магазинов без рецепта.
Вы можете получить его в аптеках и большинстве продуктовых магазинов без рецепта.
Уход на дому
Чтобы вылечить рвоту и предотвратить обезвоживание у ребенка, следуйте инструкциям лечащего врача.Это может включать следующее:
Для младенцев, находящихся на грудном вскармливании, вам могут посоветовать кормить ребенка более короткими интервалами и чаще. Делайте это в соответствии с указаниями поставщика. По мере уменьшения рвоты ваш ребенок может вернуться к своему обычному графику кормления.
Для младенцев, находящихся на искусственном вскармливании, вам могут посоветовать сначала давать ребенку небольшое количество регидратационного раствора каждые 15 минут в течение 2–3 часов. Количество раствора зависит от таких факторов, как вес вашего ребенка.Ваш провайдер даст точные инструкции. По мере уменьшения рвоты ваш ребенок может вернуться к своему обычному графику кормления.
Если ваш младенец уже ест твердую пищу, можно постепенно возобновить прием твердой пищи по мере уменьшения рвоты.
 При необходимости лечащий врач вашего ребенка может рассказать вам больше.
При необходимости лечащий врач вашего ребенка может рассказать вам больше.
Последующий уход
Проконсультируйтесь с лечащим врачом вашего ребенка в соответствии с рекомендациями. Если тестирование было проведено, вам сообщат результаты, когда они будут готовы.В некоторых случаях может потребоваться дополнительное лечение.
Когда обращаться за медицинской помощью
Если лечащий врач вашего ребенка не посоветует иное, немедленно позвоните поставщику, если у вашего ребенка:
Имеет лихорадку (см. Лихорадка и дети ниже)
Рвота продолжается после первые 2 часа на жидкости
Рвота, которая длится более 24 часов
Диарея более 5 раз в день или кровь (красного или черного цвета) или слизь в его или ее диарее
Есть кровь в рвоте или стуле
Вздутие живота или признаки боли в животе
Сильная рвота (рвота метательными снарядами)
Желтая или зеленая рвота
Стул не проходит
Темная моча или отсутствие мочи в течение 8 часов, отсутствие слез при плаче, запавшие глаза или сухость во рту
Не прекращает суетиться или продолжает плакать и ок.
 не успокаивается
не успокаивается
Позвоните
911Позвоните 911 , если у вашего ребенка:
Проблемы с дыханием
Очень смущены
Очень сонливы или не просыпаются
Обмороки
Необычно учащенное сердцебиение
Большое количество крови в рвоте или стуле
Приступ
Жесткость шеи
Лихорадка и дети
Всегда используйте цифровой термометр для измерения температуры вашего ребенка.Никогда не используйте ртутный термометр.
Для младенцев и детей ясельного возраста обязательно используйте ректальный термометр правильно. Ректальный термометр может случайно проткнуть (перфорировать) прямую кишку. Он также может передавать микробы через стул. Всегда следуйте инструкциям производителя продукта для правильного использования. Если вам неудобно измерять ректальную температуру, воспользуйтесь другим методом. Когда вы разговариваете с лечащим врачом вашего ребенка, сообщите ему или ей, какой метод вы использовали для измерения температуры вашего ребенка.
Когда вы разговариваете с лечащим врачом вашего ребенка, сообщите ему или ей, какой метод вы использовали для измерения температуры вашего ребенка.
Вот рекомендации по лихорадке. Неточные значения температуры ушей до 6 месяцев. Не измеряйте температуру полости рта, пока вашему ребенку не исполнится 4 года.
Младенцы до 3 месяцев:
Узнайте у лечащего врача вашего ребенка, как следует измерять температуру.
Температура прямой кишки или лба (височная артерия) составляет 100,4 ° F (38 ° C) или выше, или по указанию врача
Температура подмышек 99 ° F (37.2 ° C) или выше, или по указанию поставщика
Ребенок в возрасте от 3 до 36 месяцев:
Ректальная, лобная (височная артерия) или температура уха 102 ° F (38,9 ° C) или выше, или по указанию поставщика
Температура в подмышках 101 ° F (38,3 ° C) или выше, или по указанию поставщика
Ребенок любого возраста:
Повторяющаяся температура 104 ° F (40 ° C) или выше, или по указанию поставщика
Лихорадка, которая сохраняется более 24 часов у ребенка в возрасте до 2 лет.
 Или жар, который держится 3 дня у ребенка от 2 лет и старше.
Или жар, который держится 3 дня у ребенка от 2 лет и старше.
Врачи обсуждают симптомы, новая информация
В минувшие выходные в Чикаго умер младенец после положительного результата теста на COVID-19. У годовалого ребенка из Колорадо произошли судороги из-за высокой температуры, и предположительно, он болен COVID-19. Новорожденные дети, матери которых были инфицированы COVID-19, также дали положительный результат на это заболевание, говорится в исследовании.
Поскольку все больше и больше случаев коронавируса регистрируется у детей и младенцев, родители обеспокоены.
«Когда дело доходит до новорожденных, я еще много не знаю. К сожалению, у нас есть очень единичные сообщения о новорожденных, заразившихся этим заболеванием », – сказала доктор Розмари Оливеро, руководитель инфекционного отделения детской больницы Хелен ДеВос в Гранд-Рапидс, штат Мичиган. «Хотя у нас нет большого объема данных, чтобы сказать нам, чего ожидать от новорожденных, отчеты, которые мы получили до сих пор, позволяют предположить, что COVID-19 протекает в легкой форме для младенцев».
Загрузите приложение СЕГОДНЯ, чтобы получить самую свежую информацию о вспышке коронавируса.
Какие симптомы коронавируса испытывают маленькие дети?
Доктора действительно кое-что знают о COVID-19 и маленьких детях. А именно, младенцы, младенцы, младенцы и дети старшего возраста испытывают симптомы COVID-19, аналогичные взрослым.
«Мы по-прежнему полагаемся на те же три симптома, которые были идентифицированы», – сказала СЕГОДНЯ доктор Патриция Уитли-Уильямс, заведующая педиатрическими инфекционными заболеваниями в Медицинской школе Рутгерса Роберта Вуда Джонсона в Нью-Брансуике, штат Нью-Джерси.«Кашель, респираторный дистресс – частое дыхание, затрудненное дыхание – жар».
Эти симптомы остаются неизменными независимо от возраста человека. Но врачи заметили, что дети с коронавирусом сообщают об уникальном симптоме: расстройстве желудка.
«У них разовьются желудочно-кишечные симптомы, особенно диарея и рвота, которые могут не наблюдаться у взрослых», – объяснила Уитли-Вильямс.
Связанные
Как узнать, распространенная ли это ошибка или COVID-19:
Большинство родителей знают на раннем этапе, что дети часто испытывают лихорадку, кашель, заложенность носа и расстройство желудка от всего, от аллергии до простуды.Это лишает их возможности знать, когда следует беспокоиться или обращаться за помощью. Вот почему педиатры соглашаются, что родители должны сначала позвонить своему врачу за советом.
«Если у ребенка действительно наблюдается расстройство желудка или диарея, и у него повышается температура, очевидно, что родители должны позвонить педиатру и попросить совета или попросить показать ребенка, если это необходимо», – сказала Уитли-Уильямс.
То же касается респираторных симптомов. Если родитель обеспокоен, лучше всего позвонить своему педиатру.Но если ребенок действительно начинает с трудом дышать, может потребоваться звонок в службу 911 или посещение отделения неотложной помощи.
По теме
«Вы захотите, чтобы ваш ребенок был осмотрен», – сказал СЕГОДНЯ доктор Майк Патрик, врач скорой медицинской помощи в Национальной детской больнице в Колумбусе, штат Огайо. “Если у ребенка затрудненное дыхание, постоянный кашель, когда ему трудно отдышаться, или он кажется, что он находится в каком-либо стрессе, или если он тяжело и быстро дышит, возможно, его ноздри раздуваются, или вы видите кожа втягивается между ребрами.
“Если у ребенка затрудненное дыхание, постоянный кашель, когда ему трудно отдышаться, или он кажется, что он находится в каком-либо стрессе, или если он тяжело и быстро дышит, возможно, его ноздри раздуваются, или вы видите кожа втягивается между ребрами.
Но Патрик сказал, что большинство случаев COVID-19 у детей не были такими серьезными, как у взрослых. По какой-то причине кажется, что вирус остается в верхних дыхательных путях у детей, а не оседает в легких и не приводит к другим инфекциям, таким как пневмония, пояснил он.
«Мы не совсем понимаем, почему это так. Существуют теории, которые были предложены, но недостаточно исследований, чтобы знать, – сказал он.
Врачи надеются, что знание того, что инфекция у детей протекает легче, поможет облегчить опасения родителей.
«Спектр (симптомов) может быть почти симптоматическим легким заболеванием. Это может выглядеть как заложенность носа, кашель. У младенцев вы можете увидеть это в дополнение к раздражительности и недостаточному питанию », – сказал СЕГОДНЯ доктор Гленн Феннелли, специалист по инфекционным заболеваниям и профессор педиатрии в Медицинской школе Рутгерса, Нью-Джерси. «Это относительно … редко, когда ребенок серьезно заболевает (COVID-19), в отличие от взрослых».
«Это относительно … редко, когда ребенок серьезно заболевает (COVID-19), в отличие от взрослых».
Меган Холохан
Меган Холохан – писатель, освещающий вопросы здоровья и воспитания детей СЕГОДНЯ.com. Ей нравится готовить, заниматься йогой, читать, слушать музыку и выгуливать двух собак-спасателей. Подпишитесь на нее в Твиттере, чтобы увидеть ее последние истории.
Более пристальный взгляд на симптомы COVID-19, влияние на детей
Ученые всего мира стремительно пытаются понять вирус SARS-CoV-2, вызывающий коронавирус. Вот некоторая информация о двух новых примечательных исследованиях:
Первое, , является крупнейшим исследованием, проведенным на детях, в нем приняли участие 2143 педиатрических пациента, у которых либо положительный результат теста на COVID-19, либо подозрение на него.Хотя большинство детей менее подвержены серьезному заболеванию COVID-19, чем взрослые, это не означает, что дети не заболевают вирусом. Вот некоторые результаты, опубликованные в журнале Pediatrics:
· Около 6 процентов детей перенесли тяжелые или критические заболевания. Сравните это с 18,5% взрослых, нуждающихся в госпитализации.
Сравните это с 18,5% взрослых, нуждающихся в госпитализации.
· Более 60 процентов действительно заболевших детей были в возрасте пяти лет и младше.
· Более 10 процентов из них (40 детей) были младше 12 месяцев.
· Более трети детей страдали заболеваниями средней тяжести: пневмонией, частым повышением температуры тела, сухим кашлем, диареей и низким уровнем кислорода.
Педиатры из Медицинского колледжа Бейлора ответили на исследование, заявив, что его результаты подчеркивают необходимость более пристального внимания к тому, как COVID19 влияет на детей. Это поможет системе здравоохранения страны лучше подготовиться к тем, кто может нуждаться в помощи. Но на данный момент дети не проходят широкого тестирования.
Еще один вывод: нужно проявлять повышенную бдительность в отношении защиты самых маленьких.У людей младше 12 месяцев есть иммунная система, которая все еще учится бороться с вирусами, и легкие, которые все еще развиваются.
В исследовании также указывается, что симптомы COVID-19 у детей разные. Из тех, у кого были симптомы, только пять процентов имели проблемы с дыханием или низкий уровень кислорода в крови, что намного меньше, чем у взрослых. У некоторых детей было обнаружено свистящее дыхание, но основными симптомами были жар, кашель, усталость, боль в горле, насморк и чихание.
Из тех, у кого были симптомы, только пять процентов имели проблемы с дыханием или низкий уровень кислорода в крови, что намного меньше, чем у взрослых. У некоторых детей было обнаружено свистящее дыхание, но основными симптомами были жар, кашель, усталость, боль в горле, насморк и чихание.
Во втором, меньшем по размеру исследовании , , опубликованном в Американском журнале гастроэнтерологов в Китае, приняли участие 204 пациента с COVID-19 из трех больниц.Около 50 процентов из них обратились в больницу с жалобами на проблемы с пищеварением, включая диарею, низкий аппетит или его отсутствие, рвоту и боли в животе.
«Мы так сосредоточены на кашле и лихорадке, но вполне возможно, что есть люди с пищеварительными симптомами, которые не проходят тестирование», – сказал доктор Бреннан Шпигель, редактор и руководитель журнала. Он предупреждает, что исследование является предварительным, но говорит, что оно подчеркивает необходимость расширения критериев тестирования. В частности, потому, что пациенты с COVID-19 с выраженными симптомами со стороны желудочно-кишечного тракта имели худшие результаты.«Люди с пищеварительными симптомами в Ухане, поступившие за медицинской помощью позже, в среднем через два дня, по сравнению с теми, у кого не было пищеварительных симптомов, потому что они не подозревали, что у них COVID-19», – сказал Шпигель. Исследование показало, что у многих из тех, у кого были симптомы желудочно-кишечного тракта, позже появились респираторные симптомы.
В частности, потому, что пациенты с COVID-19 с выраженными симптомами со стороны желудочно-кишечного тракта имели худшие результаты.«Люди с пищеварительными симптомами в Ухане, поступившие за медицинской помощью позже, в среднем через два дня, по сравнению с теми, у кого не было пищеварительных симптомов, потому что они не подозревали, что у них COVID-19», – сказал Шпигель. Исследование показало, что у многих из тех, у кого были симптомы желудочно-кишечного тракта, позже появились респираторные симптомы.
Необходимо провести гораздо больше исследований по этому поводу, но Шпигель предполагает, что может происходить то, что вирус может жить в слюне, когда он проглатывается, он попадает прямо в кишечник, вызывая там болезнь, а затем, в конечном итоге, распространяется на легкие.
Коллегам в медицине он говорит: «Если у вас есть пациент, который, как известно, подвергся воздействию COVID-19, страдает диареей и лихорадкой, проверьте его на COVID-19».
FAQ: Коронавирус (COVID-19) и дети | Педиатры в Тампа-Бэй
Посетите наш онлайн-центр ресурсов по коронавирусу (COVID-19) для родителей
————————————————- —————————–
Источник: https: //www.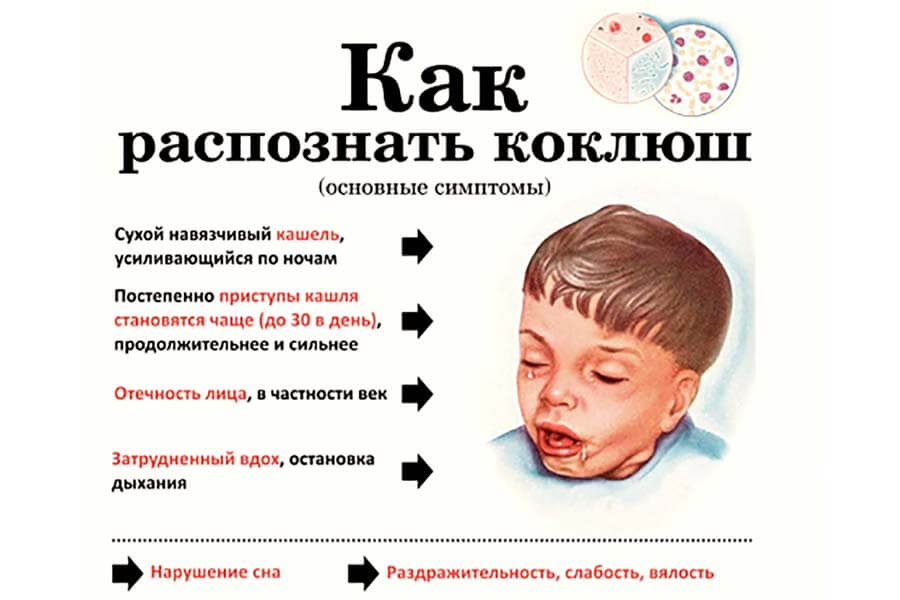 cdc.gov / coronavirus / 2019-ncov / specific-groups / children-faq.html
cdc.gov / coronavirus / 2019-ncov / specific-groups / children-faq.html
В: Являются ли дети более восприимчивыми к вирусу, вызывающему COVID-19, по сравнению с населением в целом и как можно предотвратить заражение?
A: Нет, нет никаких доказательств того, что дети более восприимчивы. Фактически, большинство подтвержденных случаев COVID-19, зарегистрированных в Китае, произошло у взрослых. Сообщалось об инфекциях у детей, в том числе у очень маленьких. Судя по ограниченной информации, опубликованной о прошлых вспышках коронавируса тяжелого острого респираторного синдрома (SARS-CoV) и коронавируса ближневосточного респираторного синдрома (MERS-CoV), инфицирование среди детей было относительно редким явлением.
Дети должны принимать обычные профилактические меры, чтобы избежать заражения, включая мытье рук, часто используя мыло и воду или дезинфицирующее средство для рук на спиртовой основе, избегать людей, которые болеют, и оставаться в курсе вакцинации, включая вакцину против гриппа.
В: Отличается ли клиническая картина COVID-19 у детей от взрослых?
A: Ограниченные сообщения о детях с COVID-19 в Китае описывают симптомы простуды, такие как лихорадка, насморк и кашель.Желудочно-кишечные симптомы (рвота и диарея) были зарегистрированы как минимум у одного ребенка с COVID-19. Эти ограниченные сообщения предполагают, что у детей с подтвержденным COVID-19 обычно наблюдаются легкие симптомы, и, хотя сообщалось о серьезных осложнениях (острый респираторный дистресс-синдром, септический шок), они, по-видимому, встречаются редко.
В: Подвержены ли дети повышенному риску тяжелых заболеваний, заболеваемости или смертности от инфекции COVID-19 по сравнению со взрослыми?
A: На сегодняшний день было очень мало сообщений о клинических исходах для детей с COVID-19.Ограниченные сообщения из Китая предполагают, что у детей с подтвержденным COVID-19 могут быть легкие симптомы, и хотя сообщалось о серьезных осложнениях (острый респираторный дистресс-синдром, септический шок), они, по-видимому, встречаются редко. Однако, как и в случае с другими респираторными заболеваниями, определенные группы детей могут подвергаться повышенному риску тяжелой инфекции, например дети с сопутствующими заболеваниями.
Однако, как и в случае с другими респираторными заболеваниями, определенные группы детей могут подвергаться повышенному риску тяжелой инфекции, например дети с сопутствующими заболеваниями.
В: Существуют ли какие-либо методы лечения детей с COVID-19?
A: В настоящее время нет антивирусных препаратов, рекомендованных или лицензированных U.S. Управление по контролю за продуктами и лекарствами для COVID-19. Клиническое ведение включает быстрое выполнение рекомендованных мер профилактики и инфекционного контроля в медицинских учреждениях и поддерживающее лечение осложнений.
Дети и члены их семей должны принимать обычные профилактические меры для предотвращения распространения респираторных инфекций, в том числе прикрывать кашель, часто мыть руки с мылом и водой или дезинфицирующим средством для рук на спиртовой основе, а также быть в курсе дел о вакцинации, включая грипп.
Симптомы серьезных заболеваний у младенцев и детей
Большинство болезней младенцев и детей протекают в легкой форме и проходят сами по себе. Но если вы подозреваете что-то более серьезное, вам следует обратиться за медицинской помощью.
Но если вы подозреваете что-то более серьезное, вам следует обратиться за медицинской помощью.
Когда обращаться к врачу
Лучше всего обратиться к врачу, если ваш ребенок заболел. Но если вы чувствуете, что вашему ребенку нужно срочно осмотреться, позвоните по номеру Triple Zero (000) и попросите скорую помощь или обратитесь в ближайшее отделение неотложной помощи.
Вы знаете своего ребенка лучше всех.Если вы беспокоитесь, покажите их врачу.
Есть общие признаки более серьезного заболевания, которые должны побудить вас срочно обратиться к врачу. К ним относятся:
Настороженность и раздражительность
- Ваш ребенок необычно сонный или вялый
- ваш ребенок не отвечает
- ваш ребенок издает пронзительный непрерывный плач
Дыхание
Цвет кожи и внешний вид
- Ваш ребенок бледный или голубой
- фиолетовая или красная сыпь, не исчезающая при нажатии
Жидкости на входе и выходе
- Ваш ребенок не пьет, не мочится или у него меньше половины обычного количества мокрых подгузников
- повторная рвота
Другие признаки потенциально серьезных проблем включают сильную или постоянную боль или недомогание, сыпь и судороги (припадки), а также выпуклость родничка (мягкое пятно на голове ребенка).
Детские болезни, требующие неотложной медицинской помощи
Есть несколько серьезных и серьезных детских болезней, о которых вам следует знать. Вам необходимо показать ребенка врачу, если вы обеспокоены тем, что у него может быть одно из следующих состояний:
Менингит
Менингит – это воспаление мембраны, окружающей головной и спинной мозг, которое обычно вызывается инфекцией. Менингит может быть опасным для жизни. Признаки включают головную боль, болезненность и ригидность шеи, рвоту и невозможность смотреть на яркий свет.Также может появиться сыпь, которая не проходит, если надавить на кожу в месте высыпания.
Захват (припадок)
Припадок или припадок вызван быстрой и нескоординированной электрической активностью мозга. Это может вызвать скованность и подергивание рук и ног, а также потерю сознания. У детей может быть припадок при очень высокой температуре. Это явление известно как фебрильные судороги и встречается довольно часто. Обратитесь за неотложной медицинской помощью, если это первый приступ у вашего ребенка, приступ продолжается более 2 минут, если у него проблемы с дыханием или он травмировался.
Обратитесь за неотложной медицинской помощью, если это первый приступ у вашего ребенка, приступ продолжается более 2 минут, если у него проблемы с дыханием или он травмировался.
Инфекция мочевыводящих путей
Инфекция мочевыводящих путей (ИМП) – это инфекция мочевого пузыря, уретры, мочеточников (мочевыводящих путей) или почек. Симптомы включают боль или жжение при мочеиспускании, частые позывы к мочеиспусканию, кровь в моче, лихорадку и неприятное ощущение внизу живота. При отсутствии лечения ИМП могут привести к инфекции почек. Обратитесь к врачу, если у вашего ребенка есть какие-либо из этих симптомов, если у него розовая, красная или коричневая моча или у него высокая необъяснимая температура.
Пневмония
Пневмония – это воспаление или инфекция легких, вызванная бактериями или вирусом. Это может быть следствием простуды. Симптомы включают высокую температуру, учащенное и затрудненное дыхание, кашель, рвоту и боль в груди. За детьми с пневмонией часто может присматривать ваш врач, но отправляйтесь в больницу, если вашему ребенку меньше 1 года, у него серьезные проблемы с дыханием, он не может принимать лекарства или обезвожен.
Сепсис
Сепсис, также известный как «сепсис» или «заражение крови», представляет собой серьезную инфекцию крови, вызываемую бактериями.Это может быть следствием инфекции в любом месте тела. Обратитесь за неотложной медицинской помощью, если ваш ребенок выглядит пятнистым, голубоватым или бледным, если он очень вялый, мерзнет при прикосновении к нему, очень быстро дышит, у него сыпь, которая не исчезает при нажатии на нее, или у него припадок.
Астма
Астма – распространенное детское заболевание. Это вызывает хрипы, кашель и проблемы с дыханием. Примерно каждый четвертый ребенок в какой-то период детства будет хрипеть. Но это неотложная медицинская помощь, если у вашего ребенка сильное свистящее дыхание, кашель или одышка, его средство для облегчения (пуховик) не помогает, ваш ребенок не может говорить и его губы выглядят синими или его симптомы ухудшаются очень быстро.
Анафилаксия
Анафилаксия – это тяжелая аллергическая реакция, которая может быть опасной для жизни.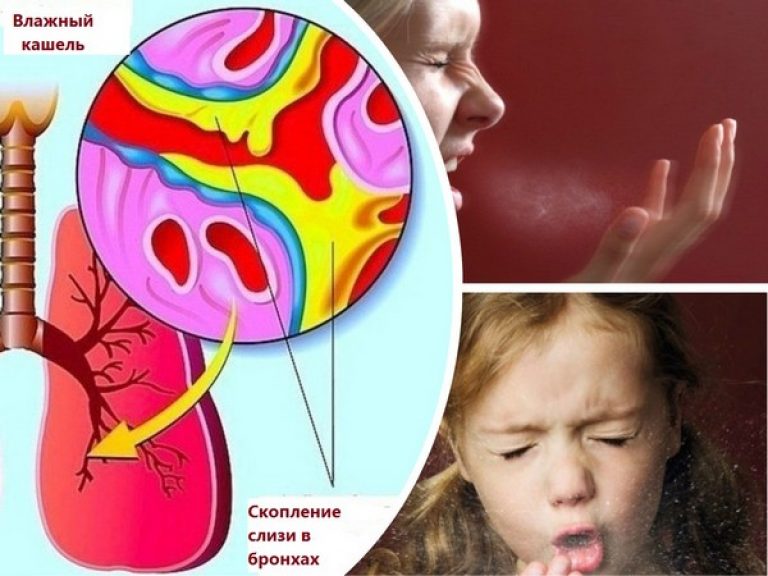

 Данная поза облегчит его состояние и позволит хоть немного поспать.
Данная поза облегчит его состояние и позволит хоть немного поспать. Оптимальный показатель влажности – 60-70%, достичь его можно при помощи специальных увлажнителей, также помогут регулярные важные уборки (2-3 раза в день), полотенца, развешенные на батареи, опрыскивание комнаты из пульверизатора, расстановка мисок с водой возле радиаторов.
Оптимальный показатель влажности – 60-70%, достичь его можно при помощи специальных увлажнителей, также помогут регулярные важные уборки (2-3 раза в день), полотенца, развешенные на батареи, опрыскивание комнаты из пульверизатора, расстановка мисок с водой возле радиаторов. Купаться можно на второй день после стабилизации температуры тела. Влажный теплый воздух улучшает функционирование ресничек мерцательного эпителия, которые выводят мокроту из дыхательных путей. Разрешайте ребенку плескаться в воде, пока она не остынет, водные процедуры помогут нормализовать ночной сон.
Купаться можно на второй день после стабилизации температуры тела. Влажный теплый воздух улучшает функционирование ресничек мерцательного эпителия, которые выводят мокроту из дыхательных путей. Разрешайте ребенку плескаться в воде, пока она не остынет, водные процедуры помогут нормализовать ночной сон.
 После охлаждения до 60 градусов добавляют 3 ст. л. меда. Детям дают по четверти стакана трижды в день.
После охлаждения до 60 градусов добавляют 3 ст. л. меда. Детям дают по четверти стакана трижды в день.



 Ингаляции могут проводиться с помощью различных видов ингаляторов. Помните, что ингаляции с применением кипящей воды у детей не допустимы! В настоящее время все большую популярность приобретают небулайзеры, они легки в использовании, применяются у детей, начиная с первого года жизни, с их помощью лекарственное вещество в виде аэрозоля мелких частиц достигает самых отдаленных участков бронхов.
Ингаляции могут проводиться с помощью различных видов ингаляторов. Помните, что ингаляции с применением кипящей воды у детей не допустимы! В настоящее время все большую популярность приобретают небулайзеры, они легки в использовании, применяются у детей, начиная с первого года жизни, с их помощью лекарственное вещество в виде аэрозоля мелких частиц достигает самых отдаленных участков бронхов.



 Болезнь начинается так же с симптомов простуды.Разница в том, что через несколько дней ребенок может начать больше работать, чтобы дышать, и у него появится учащенное шумное дыхание (хрипы) с кашлем и лихорадкой. Затем ребенок начинает плохо питаться (часто съедая меньше половины своего обычного кормления) и может стать вялым или сонным. Лечение небольшое, более частое кормление дома, или ребенку может потребоваться госпитализация для зонда для кормления и, возможно, некоторого количества кислорода. Антибиотики не нужны, так как бронхиолит вызван вирусной инфекцией. Младенцы с бронхиолитом чаще всего болеют на второй или третий день болезни и болеют от семи до десяти дней.Однако кашель может длиться от двух до четырех недель.
Болезнь начинается так же с симптомов простуды.Разница в том, что через несколько дней ребенок может начать больше работать, чтобы дышать, и у него появится учащенное шумное дыхание (хрипы) с кашлем и лихорадкой. Затем ребенок начинает плохо питаться (часто съедая меньше половины своего обычного кормления) и может стать вялым или сонным. Лечение небольшое, более частое кормление дома, или ребенку может потребоваться госпитализация для зонда для кормления и, возможно, некоторого количества кислорода. Антибиотики не нужны, так как бронхиолит вызван вирусной инфекцией. Младенцы с бронхиолитом чаще всего болеют на второй или третий день болезни и болеют от семи до десяти дней.Однако кашель может длиться от двух до четырех недель. Сам по себе кашель обычно не указывает на астму, поскольку астма чаще проявляется хрипом и стеснением в груди.По мере обострения астмы возникает учащенное дыхание; и вы можете увидеть, как ваш ребенок усерднее трудится, чтобы дышать, с заметным втягиванием в шею или у основания ребер. У некоторых детей симптомы астмы могут появиться только во время физических упражнений. Лечение – вентолин и, возможно, профилактическое средство, если ваш ребенок принимает много вентолина и / или у него между приступами возникают симптомы астмы. Каждому ребенку нужен четкий план ведения астмы. Приступы могут быть кратковременными или продолжительными, особенно если они достаточно тяжелые.
Сам по себе кашель обычно не указывает на астму, поскольку астма чаще проявляется хрипом и стеснением в груди.По мере обострения астмы возникает учащенное дыхание; и вы можете увидеть, как ваш ребенок усерднее трудится, чтобы дышать, с заметным втягиванием в шею или у основания ребер. У некоторых детей симптомы астмы могут появиться только во время физических упражнений. Лечение – вентолин и, возможно, профилактическое средство, если ваш ребенок принимает много вентолина и / или у него между приступами возникают симптомы астмы. Каждому ребенку нужен четкий план ведения астмы. Приступы могут быть кратковременными или продолжительными, особенно если они достаточно тяжелые. Отек верхних дыхательных путей может вызывать резкий шум при вдохе ребенка, называемый «стридором». Стридор обычно усиливается ночью, достигая пика на вторую или третью ночь, и болезнь обычно длится три-четыре дня.Лечение заключается в том, чтобы успокоить ребенка и убедиться, что он пьет достаточно жидкости. Иногда назначают оральные стероиды, чтобы уменьшить отек, или вашему ребенку, возможно, придется отправиться в больницу, если ему трудно дышать или он выглядит очень больным. В прошлом для облегчения симптомов крупа использовались паровые процедуры или вапорайзеры. Эти методы лечения больше не рекомендуются, поскольку не было доказано, что они помогают.
Отек верхних дыхательных путей может вызывать резкий шум при вдохе ребенка, называемый «стридором». Стридор обычно усиливается ночью, достигая пика на вторую или третью ночь, и болезнь обычно длится три-четыре дня.Лечение заключается в том, чтобы успокоить ребенка и убедиться, что он пьет достаточно жидкости. Иногда назначают оральные стероиды, чтобы уменьшить отек, или вашему ребенку, возможно, придется отправиться в больницу, если ему трудно дышать или он выглядит очень больным. В прошлом для облегчения симптомов крупа использовались паровые процедуры или вапорайзеры. Эти методы лечения больше не рекомендуются, поскольку не было доказано, что они помогают. Эти младенцы наиболее уязвимы, и им может потребоваться госпитализация, поскольку они подвержены риску развития серьезных осложнений, включая пневмонию или воспаление головного мозга.У детей старшего возраста и взрослых кашель может быть более мягким и стойким, и вы можете не думать о коклюше. Часто кашляют другие члены семьи. Очень важно, чтобы ваши дети и вы, особенно если вы беременны, были вакцинированы от коклюша. Лечение антибиотиками помогает уменьшить тяжесть болезни и ее заразность для окружающих, если ее начать в течение двух недель. Кашель может длиться до трех месяцев.
Эти младенцы наиболее уязвимы, и им может потребоваться госпитализация, поскольку они подвержены риску развития серьезных осложнений, включая пневмонию или воспаление головного мозга.У детей старшего возраста и взрослых кашель может быть более мягким и стойким, и вы можете не думать о коклюше. Часто кашляют другие члены семьи. Очень важно, чтобы ваши дети и вы, особенно если вы беременны, были вакцинированы от коклюша. Лечение антибиотиками помогает уменьшить тяжесть болезни и ее заразность для окружающих, если ее начать в течение двух недель. Кашель может длиться до трех месяцев. Детей можно лечить дома с помощью пероральных антибиотиков, или им могут потребоваться антибиотики через капельницу и, возможно, кислород в больнице, если они очень плохо себя чувствуют. У большинства детей улучшение наступает в течение двух-трех дней, а на выздоровление требуется до 10 дней.
Детей можно лечить дома с помощью пероральных антибиотиков, или им могут потребоваться антибиотики через капельницу и, возможно, кислород в больнице, если они очень плохо себя чувствуют. У большинства детей улучшение наступает в течение двух-трех дней, а на выздоровление требуется до 10 дней. Некоторых детей рвет, чтобы вывести слизь из организма.Если у вашего ребенка много мокроты и слизи, вы можете предотвратить рвоту, посоветовав ему высморкаться.
Некоторых детей рвет, чтобы вывести слизь из организма.Если у вашего ребенка много мокроты и слизи, вы можете предотвратить рвоту, посоветовав ему высморкаться.
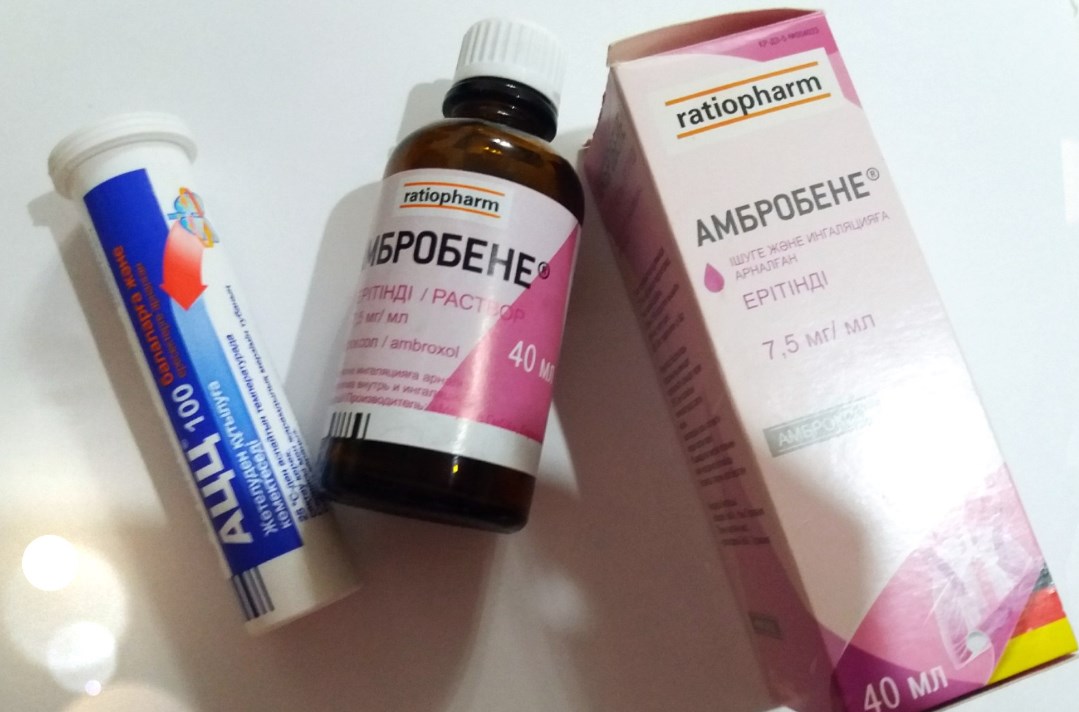 Если она не хочет пить, попробуйте заставить ее сосать очень маленькие кусочки льда. (Не давайте ей кубики льда, так как они могут подавиться маленькими детьми. Даже для детей, которые достаточно взрослые, чтобы не подавиться ими, хруст ими вреден для зубов.)
Если она не хочет пить, попробуйте заставить ее сосать очень маленькие кусочки льда. (Не давайте ей кубики льда, так как они могут подавиться маленькими детьми. Даже для детей, которые достаточно взрослые, чтобы не подавиться ими, хруст ими вреден для зубов.)
 Но обратитесь к врачу, если в рвоте по-прежнему остается кровь или ее количество увеличивается. Если кровь напоминает темную кофейную гущу, немедленно обратитесь в отделение неотложной помощи.
Но обратитесь к врачу, если в рвоте по-прежнему остается кровь или ее количество увеличивается. Если кровь напоминает темную кофейную гущу, немедленно обратитесь в отделение неотложной помощи. Если он достаточно взрослый, попросите ребенка указать на болящую часть его живота. (Боль, которая сосредоточена вокруг пупка, а затем перемещается в нижнюю правую часть живота, может сигнализировать об аппендиците.) Если ваш ребенок слишком мал, чтобы объяснить, где именно он болит, вы все равно можете сказать, когда он испытывает сильную боль. У него может быть непроходимость кишечника или другая проблема, требующая немедленного внимания.
Если он достаточно взрослый, попросите ребенка указать на болящую часть его живота. (Боль, которая сосредоточена вокруг пупка, а затем перемещается в нижнюю правую часть живота, может сигнализировать об аппендиците.) Если ваш ребенок слишком мал, чтобы объяснить, где именно он болит, вы все равно можете сказать, когда он испытывает сильную боль. У него может быть непроходимость кишечника или другая проблема, требующая немедленного внимания. Блокировки случаются редко, но серьезно.
Блокировки случаются редко, но серьезно. При необходимости лечащий врач вашего ребенка может рассказать вам больше.
При необходимости лечащий врач вашего ребенка может рассказать вам больше. не успокаивается
не успокаивается Или жар, который держится 3 дня у ребенка от 2 лет и старше.
Или жар, который держится 3 дня у ребенка от 2 лет и старше.