Почему болит правый бок под ребрами
Болевые ощущения в правом подреберье, зачастую сигнализируют о наличии патологий в работе внутренних органов и мы настоятельно рекомендуем обратиться к специалисту для того, чтобы выявить болезнь на ранних стадиях.
Причин боли в правом боку большое множестве, начиная с механических повреждений внутренних органов, заканчивая сильным воспалительными процессами и онкологическими заболеваниями. К сожалению, многие столкнувшиеся с данной проблемой начинают заниматься самолечением, хотя установить точную причину дискомфорта может только специалист, после прохождения комплексной диагностики. Из-за близкого расположения пищеварительной, дыхательной и мочеиспускательной систем, выбрав самостоятельно препарат Вы с большой вероятностью навредите своему организму.
Самые распространенные причины боли в правом боку
Ниже приведены самые распространенные причины появления боли в правом боку, но эта информация должна дать Вам понять, что их огромное множество и самостоятельно поставить диагноз у Вас не получится.
- Воспаление аппендикса (отростка толстой кишки). Самый явный симптом, это появление боли в области пупка, которая распространяется на правый бок. Далее, поднимается температура, пропадает аппетит.
- Желчно каменная болезнь (образование камней в желудочном пузыре). Данной заболевание характеризуется пульсирующей и усиливающейся болью, которая может отдавать и в область спины, грудной клетке и даже в правом плече.
- Синдром раздражённого кишечника (СРК). Собирающиеся в кишечнике газы растягивают его стенки и вызывают боль в разных отделах живота, в том числе и в правом боку.
- Воспалительные заболевания кишечника. Самые распространённые — болезнь Крона и язвенный колит. Если кишечник воспалился, вы почувствуете боль, судороги и отёк в области живота. Другие симптомы — кровавая диарея, потеря веса и слабость.
- Запор. Если у вас не получается сходить в туалет, вы ощущаете дискомфорт и тяжесть в животе, это запор.

- Язва двенадцатиперстной кишки. Язва — это глубокий дефект слизистой оболочки. В большинстве случаев он возникает, когда в двенадцатиперстную кишку попадает бактерия Helicobacter pylori. Помимо боли в правом боку, может появиться вздутие, чувство тяжести, изжога, отрыжка, тошнота.
- Месячные. Тянущая боль может ощущаться в правом боку снизу перед месячными и во время них. Обычно это не опасно, но очень неприятно.
- Киста яичника. Скручивание или разрыв кисты вызывает боль в области таза — от тупой и умеренной до острой и внезапной. Специфические симптомы — болезненные ощущения во время секса, нерегулярные и тяжёлые месячные, частое мочеиспускание.
- Болезни мочевыводящих органов. Воспалительные процессы и другие патологии, могут вызвать жгучую боль в правом боку, во время мочеиспускания.
- Заболевания печени. В самой печени болевых рецепторов нет. Поэтому боль может появиться только в запущенных случаях, когда орган сильно увеличивается в размерах, а его капсула растягивается.

- Патологии лёгких. Болевые ощущения при кашле возникающие в правом боку свидетельствуют о возможных проблемах с легкими, начиная воспалительными процессами, заканчивая онкологическими заболеваниями.
- Травма ребер или мыщц в правом подреберье. Помимо растяжений и ушибов, у Вас может быть воспаление мягких тканей.
Боль под ребрами слева
Боль под ребрами слева – распространенное явление, которое чаще всего расценивают, как признак проблем с сердцем. На самом деле, боли в левом подреберье могут сигнализировать о заболеваниях различных органов и систем организма.
Причины боли под ребрами слева
Боль в левом подреберье – опасный симптом, который сигнализирует о серьезных заболеваниях следующих органов и систем:
- Сердце (инфаркт миокарда).
- Селезенка (увеличение или разрыв).
- Желудок (гастрит, язвенная болезнь, дисперсия, рак).
- Поджелудочная железа (панкреатит).

- Легкие (воспаление, пневмония, рак легкого).
- Правая почка (мочекаменная болезнь, пиелонефрит).
- Проблемы с левой частью диафрагмы.
- Заболевания нервной системы.
- Болезни эндокринной системы.
- Повреждение или перелом ребер.
- Позвоночный остеохондроз.
Перечень возможных заболеваний при боли под ребрами слева велик, поэтому для того, чтобы точно определить пораженный орган, нужно обратить внимание, где сосредоточены болевые ощущения.
Боль слева под ребрами спереди
Боль в левом подреберье спереди является сигналом заболеваний сердца, чаще всего – инфаркта миокарда. В этом случае боль возникает с левой стороны и больше отдает в переднюю часть, больной чувствует подпирающие неприятные ощущения.
Кроме этого боль слева под ребрами может отдавать в переднюю часть при язве желудка и двенадцатиперстной кишки. При язве боль носит острый характер и мигрирует в правое подреберье.
Если боль в левом подреберье усиливается спереди при вдохе, кашле или чихании, то это может быть причиной повреждения левой части диафрагмы – поддиафрагмальный абсцесс. Боль часто мигрирует под лопатку или в надключичную область левой стороны.
Боль слева под ребрами сбоку
Боль слева под ребрами сбоку может оказаться первым симптомом заболеваний нервной системы или опоясывающего лишая.
При расстройствах нервной системы приступообразная боль сбоку под левыми ребрами сопровождается такими неприятными симптомами, как мигрень и судорога.
Опоясывающий лишай поражает нервные окончания в межреберной области, поэтому проявляется не сразу. Изначально ноющая боль сбоку в левом подреберье переходит в острую, и только со временем на коже появляются герпетические высыпания.
Боль сзади слева под ребрами
Боль в левом подреберье, которая отдает назад, возникает при заболеваниях почек (в данном случае – левой почки) и позвоночном остеохондрозе.
Почки могут болеть по-разному:
- Сильная, нестерпимая боль – признак почечной колики.
- Постоянная, но не сильная «тяжелая» боль – при воспалении и увеличении органа.
Позвоночный остеохондроз также может провоцировать как не слишком сильные ноющие боли после сна или долгого нахождения в одном положении, так и сильные пронизывающие, которые ослабевают после того, как человек замирает в одной позе.
Боль под ребрами слева внизу
Почти всегда боль под левыми ребрами внизу (особенно – под нижним ребром) имеет ноющий характер и спровоцирована увеличением селезенки.
Селезенка – орган, который, увеличиваясь, реагируя на всевозможные заболевания.

Боль под нижним левым ребром, которая связана с увеличением селезенки – очень опасный симптом, поскольку в сложных случаях воспаленный орган может разовраться даже при малейшем движении.
Симптомы боли слева под ребрами
Для того, чтобы понять, какую болезнь может предвещать боль слева под ребрами недостаточно определить ее локализацию. Важным моментом в постановке диагноза является характер болезненных ощущений. Боль может быть:
- Резкой.
- Тупой ноющей.
- Острой.
- Колющей.
В зависимости от характера боли и сопутствующих ей симптомов можно определить, какой именно орган нуждается в тщательном медицинском обследовании и последующем лечении.
Тупая ноющая боль слева под ребрами
Если вы чувствуете ноющую боль слева под ребрами, которая располагается также посередине живота – это сигнализирует о гастрите или язвенной болезни желудка.
- Рвота, приносящая облегчение.
- Снижение аппетита.
- Диарея.
- Кислая и горькая отрыжки.
Часто гастриты с пониженной секрецией желудочного сока провоцируют возникновение такого страшного заболевания, как рак.
Тупая ноющая боль в левом подреберье также является признаком рака желудка. Но следует помнить, что боль может принимать также резкий характер. Для рака желудка характерны:
- Беспричинное снижение веса.
- Анемия или признаки интоксикации (желтушность лица и глазных белков).
- Нарастающая слабость и нарушение работоспособности человека.
- Депрессия.
- Резкое желание изменить рацион, например, отвращение к мясу.
Тупая ноющая боль внизу левого ребра говорит об увеличении селезенки – спленомегалии.
Нередко ноющая боль слева донимает людей, страдающих заболеваниями поджелудочной железы. Именно в левом подреберье находится «хвост» органа, поэтому приступ начинается именно там. После боль обретает опоясывающий характер. Сопутствующие синдромы болезней поджелудочной железы:
Именно в левом подреберье находится «хвост» органа, поэтому приступ начинается именно там. После боль обретает опоясывающий характер. Сопутствующие синдромы болезней поджелудочной железы:
- Повышенная температура.
- Рвота.
- Тошнота.
Резкая боль слева под ребрами
Резкие боли в левом подреберье характерны для язвы желудка и двенадцатиперстной кишки. Они могут отдавать в поясницу и спину. Резкие боли настолько мучительны, что больной вынужден находиться в положении на корточках, обхватив или прижав живот к твердому предмету. Помимо этого язвенники страдают от:
- «Голодных» болей.
- Изжоги.
- Рвоты.
- Запоров.
- Слабости, повышенной раздражительности и головных болей.
Резкая боль может увеличиваться под ребрами слева после физических нагрузок или нервного перенапряжения.
Колющая боль под ребрами слева
Колющая боль в левом подреберье, которая усиливается при кашле или вдохе – серьезный симптом заболевания легких (левосторонняя пневмония, воспаление левого легкого, туберкулез, рак легкого) или левой части диафрагмы.
Сопутствующими симптомами для заболеваний легких являются:
- Повышенная температура.
- Лихорадка (для пневмонии и поддиафрагмного абсцесса).
- Запор.
- Отдышка.
- Бледно-синий цвет носогубного треугольника (для пневмонии).
- Общая интоксикация организма (при повреждении диафрагмы).
Острая боль слева под ребрами
Острая, как еще ее называют «кинжальная» боль под ребрами слева говорит о язвенной болезни двенадцатиперстной кишки и желудка. Кроме сильного приступа боли, который заставляет пациента принимать положение лежа с прижатыми к животу ногами, для этих заболеваний характерно:
- Мигрирующая боль.
- Тошнота.
- Рвота.
Также острая «кинжальная» приступообразная боль, которая немного затихает, если человек замирает в одном положении, характерна для заболеваний сердца. Кроме этого, острая боль случается при вегето-сосудистой дистонии.
Не стоит забывать, что боль в левом подреберье может быть связана с элементарным повреждением реберных костей (трещина или перелом). В таком случае боль может носить разный характер, но чаще всего усиливаться при движении, глубоком дыхании и кашле.
Диагностика боли под ребрами слева
Какой бы ни была боль под ребрами слева, точный диагноз поставить сможет только специалист. Первоначальное обследование и диагностику проводит семейный врач (терапевт), который при необходимости направит больного на последующий осмотр к другому специалисту.
В зависимости от первопричины боли, лечение проводят:
- Хирург.
- Гастроэнтеролог.
- Кардиолог.
- Невропатолог.
- Эндокринолог.
- Травматолог.
- Инфекционист.
Диагностика боли в левом подреберье проходит в несколько этапов:
- Анамнез (опрос пациента), в ходе которого врач выясняет о хронических и перенесенных воспалительных заболеваниях пациента.

- Пальпация (ручное обследование).
- Осмотр кожных покровов, языка и глаз.
- Дальнейшая госпитализация и лабораторное обследование.
Лечение боли под ребрами слева
Левое подреберье – защита для внутренних органов (сердце, легкие, селезенка, поджелудочная железа), заболевания которых зачастую не терпят отлагательств посещения врача, поскольку могут привести к моментальному летальному исходу. Поэтому нужно понимать, что главный принцип лечения боли под ребрами слева – своевременный визит к специалисту.
Если у вас болит под ребрами слева, уменьшить интенсивность боли самостоятельно можно при помощи медикаментов:
- но-шпа (две таблетки не более трех раз в день).
- нитроглицерин (1 таблетка под язык или три капли на кусочек рафинада).
- подкожно: 1 мл 0,1% раствора атропина и 1 мл промедола; 5 мл баралгина и 2 мл но-шпы.
Не забывайте, что при сильной боли, которая сопровождается такими симптомами, как тошнота и рвота, необходимо немедленно вызывать врача. Часто при перечне заболеваний, первым симптомом которых стала острая боль в левом подреберье, показано экстренное хирургическое вмешательство (при увеличении селезенки, язве желудка, панкреатите).
Часто при перечне заболеваний, первым симптомом которых стала острая боль в левом подреберье, показано экстренное хирургическое вмешательство (при увеличении селезенки, язве желудка, панкреатите).
Если диагноз уже поставлен специалистом, то, помимо назначенного медикаментозного лечения, можно прибегнуть в рецептам народной медицины:
- при увеличении и боли селезенки – отвар шиповника или один грамм маточного молока в день.
- при язве желудка и двенадцатиперстной кишки – порошок семян лимонника (1 грамм) за 20 минут до еды три раза в день; свежую несоленую воду от сваренного картофеля – один стакан перед едой три раза в день.
- при заболеваниях сердца эффективны: настойка боярышника (1 столовую ложку на один стакан кипятка, настоять 2 часа и принимать по три столовых ложки перед едой), настой березовых почек, пустырника и цикория (заваривать и принимать аптекарские травы по рецепту).
Профилактика боли слева под ребрами
Для того чтобы боль слева под ребрами не привела к плачевным последствиям, необходимо соблюдать несколько несложных правил, которые должны стать нормой жизни:
- Раз в год проходить полное медицинское обследование, чтобы знать о своих хронических или возможных заболеваниях.

- Всегда знать о том, как протекает ваша болезнь, и придерживаться рекомендаций лечащего врача.
- При первых приступах боли и сопутствующих симптомах немедленно обратиться к врачу.
Боль слева под ребрами – опасный симптом, поскольку определить однозначно, что именно вас беспокоит: сердце или желудок, достаточно сложно; поэтому, чтобы избежать серьезных проблем, обращайтесь к врачу при первой же незначительной боли в области ребер слева, внимательно следите за своим состоянием и будьте здоровы!
Все новости Предыдущая Следующая
Боль в боку сзади :: Клиницист
Боль в боку сзади – чрезвычайно распространенный симптом. Она встречается при самых различных заболеваниях, и поэтому залогом ее успешного лечения служит точная диагностика. Тщательное обследование обычно позволяет установить причину боли.
Боли в боку сзади сопровождают различные болезни внутренних органов:
- Заболевания сердечно-сосудистой системы (кардиолог).
 Наблюдаются боли в левом боку сзади. Характер боли отличается в зависимости от заболевания и может быть следующим:
Наблюдаются боли в левом боку сзади. Характер боли отличается в зависимости от заболевания и может быть следующим:
- боль в межлопаточной области слева;
- постоянная, умеренная или интенсивная жгучая боль с периодическими «прострелами» в спине, грудной клетке, левом плече;
- боли различной интенсивности, постепенно нарастающими, иногда с распространением в шею, спину, плечо, при этом часто отмечается вынужденное положение тела (сидя с небольшим наклоном вперед).
- Заболевания дыхательной системы (терапевт). Наблюдаются боли в левом или правом боку сзади. Возможные симптомы:
- ощущение режущей боли в левой или правой половине грудной клетки, связанной с дыхательными движениями;
- внезапная острая боль в грудной клетке с переходом в лопатку;
- интенсивная или умеренная боль в левой или правой половине грудной клетки или лопатке, усиливающаяся при глубоком дыхании и кашле.

- Заболевания пищеварительной системы (гастроэнтеролог). Ощущаются боли в правом боку сзади. Боль продолжается от нескольких часов до нескольких дней, возможны распространение в правую половину грудной клетки, правое плечо, лопатку, надплечье, а также в область сердца, сопутствующие тошнота, рвота, лихорадка, желтушность кожных покровов, болезненность при пальпации в правом подреберье, напряжение брюшных мышц. Боли в левом боку сзади характеризуются внезапными интенсивными болями опоясывающего характера с распространением в левую нижнюю часть грудной клетки, лопатку, надплечье, область сердца, выраженный спазм брюшных мышц.
- Заболевания мочевыделительной системы (уролог, гинеколог). Боль неясного происхождения в пояснице слева или справа от позвоночника.
- Поражения спинного мозга и периферической нервной системы (невролог (невропатолог), травматолог). Простреливающие боли ощущаются в левом или правом боку сзади.

К каким врачам необходимо обратиться, если возникает боль в боку сзади:
Какие исследования помогут определить причину болей в боку сзади:
|
Вы испытываете боль в боку сзади? Вам необходим осмотр? Запишитесь на прием к специалисту – сеть медицинских центров «Клиницист» всегда к Вашим услугам! Ведущие врачи Краснодара осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь.
Как обратиться в наши центры:
Вы также можете обратиться в любой из центров сети медицинских центров «Клиницист», где принимают рекомендуемые для Вас специалисты. |
Если Вы ранее проходили какие-либо исследования или уже были у специалиста, обязательно возьмите их результаты на консультацию к врачу. Если у Вас не было опыта посещения исследований или осмотра врача, мы сделаем все необходимое в наших центрах.
Необходимо очень тщательно подходить к состоянию Вашего здоровья. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что они могут развиться в жизненно опасное состояние. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что лечить их уже слишком поздно. Поэтому определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого необходимо хотя бы раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровое состояние всех внутренних органов и систем.
Если Вы хотите задать вопрос нашим специалистам – воспользуйтесь разделом онлайн-консультации. Вы также найдете там ответы на часто задаваемые вопросы. Если Вас интересуют отзывы о посещении наших центров – для Вас есть специальный раздел Отзывы, где Вы также можете помочь другим пациентам и оставить свое сообщение после посещения наших центров. Мы будем Вам благодарны!
Почему появляются боли в боку при кашле? — Кашель
Многие из нас хоть раз испытывали такое неприятное ощущение как боль в боку. Она беспокоит как здоровых, так и больных людей. Иногда она усиливается при движении, определенных действиях и рефлекторных приступах. Особенно важно уделить внимание боли в боку, которая усиливается при кашле.
Многие люди, страдающие подобным недугом, часто задают вопрос: почему когда я кашляю, у меня болят бока? Ответ на этот вопрос достаточно сложно найти, поскольку тут поможет только квалифицированный специалист. Поэтому, при появлении подобного симптома, нужно обратиться к врачу.
Поэтому, при появлении подобного симптома, нужно обратиться к врачу.
Причины боли в боку при кашле
Этот недуг возникает по многим причинам, которые мы постараемся разобрать. Итак, почему при кашле болят бока:
- Сухой плеврит. Это заболевание появляется вследствие осложнения при респираторных вирусных инфекциях, а также самостоятельно. Диагностируется он исключительно аппаратно, при помощи рентгеноскопии. Болезнь характерна болью при кашле, которая локализуется в одной из сторон, сопровождается вздутием живота и прочими симптомами.
- Межреберная невралгия. Еще один недуг, при котором можно ощутить боли в боку при кашле. При защемлении нерва появляется ноющие спазмы, усиливающиеся при движении. Причиной этого заболевания может быть как травма, так и запущенный остеохондроз. Отличает ее от прочих недугов опоясывающий характер боли.
- Травмы также могут спровоцировать боль в боку при кашле. Нарушенная целостность мышечного корсета дает знать о себе единичными прострелами, либо постоянной ноющей болью.
 Усиливаясь при кашле, она может указать точное место повреждения.
Усиливаясь при кашле, она может указать точное место повреждения. - Односторонняя пневмония также является причиной боли в одном, либо в другом боку. Если врач поставил такой диагноз, следует позаботиться о снижении частоты рефлекторных приступов, чтобы избавиться от надоедливых дискомфортных ощущений.
Когда кашляю, болит правый бок
У человека с правой стороны расположено большое количество органов, которые при заболеваниях дают о себе знать дискомфортными ощущениями.
Причины боли в правом боку при кашле:
- Правосторонняя пневмония, которая локализуется в одном легком. Наличие кашля свидетельствует о том, что болезнь находится в самом разгаре.
- Сухой односторонний плеврит, который появляется в виде осложнения после респираторных болезней.
- Болезни печени и желчного пузыря, правой почки, вызванные инфекциями, либо нарушениями функций этих органов.
- Заболевания поджелудочной железы являются распространенным недугом в современном обществе.
 Низкое качество еды и огромное количество вредных пищевых добавок нарушают функционирование этого органа.
Низкое качество еды и огромное количество вредных пищевых добавок нарушают функционирование этого органа. - Травма правого межреберья, которая находится на стадии лечения. После окончания проблема с болью при кашле исчезает.
- Чужеродные образования и онкологические болезни, локализующиеся в правом легком.
Когда кашляю, болит левый бок
В нашем теле с левой стороны расположены жизненно важные органы, одним из которых является сердце. Многие ощущения, связанные с левой стороной, приписывают к недугам именно этого органа.
Причины боли в левом боку при кашле:
- Левосторонняя пневмония, которая, безусловно, неприятней правосторонней, так как легкое в этой части состоит из двух долей, а место третей занимает сердце. Любой воспалительный процесс вокруг этого органа чреват серьезными последствиями.
- Сухой односторонний плеврит, локализующийся слева, также является причиной этого симптома
- Болезни сердца также могут стать причиной этого отклонения, но зачастую они редко связаны с усилением во время кашля.
 Это собственно и отличает этот недуг от обычной межреберной невралгии.
Это собственно и отличает этот недуг от обычной межреберной невралгии. - Язва желудка и прочие заболевания желудочно-кишечного тракта, локализующиеся в этой области. Гастрит и повышенная кислотность также входят в число болезней, сопровождающихся болями в левом боку при кашле.
- Болезни левой почки, панкреатит и увеличение или разрыв селезенки также дают о себе знать этим симптомом.
- Травмы, локализующиеся в левом межреберье, очень часто становятся причиной этого недуга.
- Онкологические болезни левого легкого становятся причиной дискомфорта при кашле в левом боку.
При лечении боли в боку при кашле нужно, прежде всего, учитывать причину, по которой появился этот симптом. Для разных болезней существуют совершенно противоположные средства и методы. И что для одного недуга будет решением проблемы, для другого может стать причиной осложнений. Поэтому не ленитесь и обратитесь за консультацией к врачу не только по поводу диагностики, а и для назначения лечения.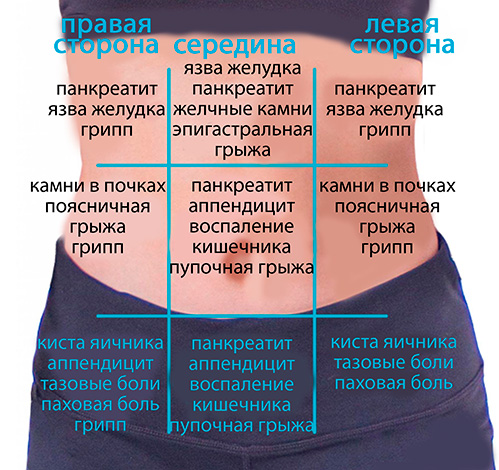
ocтeoxoндpoз, протрузия, грыжа? Как лечить?
08.01.2019
По статистике, у половины населения планеты есть проблемы со спиной и каждый из нас хоть раз в жизни испытал на себе все прелести болей в шее или пояснице. Боли в спине имеют самое разнообразное происхождение. Одна из самых коварных причин спинального болевого синдрома – грыжа межпозвонкового диска. Сильная боль – это первое проявление грыжи, которое заставляет человека начать беспокоиться о своем здоровье. Боли могут быть постоянными или возникать неожиданно и необъяснимо, например, при чихании или простом и привычном движении. О том, как избавиться от грыжи и стать здоровым человеком, как предотвратить серьезные последствия заболевания, о том, где границы консервативного лечения и когда нужна операция, мы спросили у врача-нейрохирурга Многопрофильной клиники «Реавиз» Вадима Анатольевича Зотова.
Что такое грыжа межпозвоночного диска и почему она появляется?
– Гpыжa мeжпoзвoнoчнoгo диcкa— этo зaбoлeвaниe, пpи кoтopoм пpoиcxoдит выпячивaниe чacти диcкa в пoзвoнoчный кaнaл со cдaвлениeм структур cпиннoгo мoзгa. К основным причинам появления межпозвонковых грыж относят: избыточный вес и малоподвижный образ жизни, чрезмерные физические нагрузки, нарушение осанки и перенесенные травмы позвоночника. Даже обычный остеохондроз увеличивает риск появления межпозвоночной грыжи. Существуют факторы, связанные с особенностями профессии. В группе риска – спортсмены, водители – дальнобойщики, рабочие на производстве, чья деятельность связана с длительным вибрационным воздействием.
К основным причинам появления межпозвонковых грыж относят: избыточный вес и малоподвижный образ жизни, чрезмерные физические нагрузки, нарушение осанки и перенесенные травмы позвоночника. Даже обычный остеохондроз увеличивает риск появления межпозвоночной грыжи. Существуют факторы, связанные с особенностями профессии. В группе риска – спортсмены, водители – дальнобойщики, рабочие на производстве, чья деятельность связана с длительным вибрационным воздействием.
Как вовремя заметить у себя признаки грыжи? Когда человеку следует бить тревогу?
– К наиболее частым признакам грыжи относится боль в пояснице, которая сменяется болью в ноге, причём боль в пояснице может уменьшиться или исчезнуть. Боль уменьшается при сгибании ноги в бедре или колене и усиливается при сохранении любого другого положения. Люди, страдающие этим заболеванием, вынуждены менять положение каждые 10-20 минут. Боль усиливается при кашле, чихании или натуживании. Насторожить должна боль в шее, преходящая в руку, онемение и слабость в руке, резкое головокружение при поворотах головы. Срочное обращение к врачу необходимо при нарушении работы мочевого пузыря, появлении прогрессирующей слабости мышц в конечностях.
Срочное обращение к врачу необходимо при нарушении работы мочевого пузыря, появлении прогрессирующей слабости мышц в конечностях.
Может ли помочь консервативное лечение и долго ли длится эффект?
– Консервативное лечение, зачастую снимает обострение процесса, устраняет боль и позволяет человеку вернутся к привычному образу жизни. Но получить стойкий долгосрочный эффект от лечения можно только устранив причины появления грыжи диска. К ним относится коррекция веса, длительная физкультура, направленная на укрепление мышечного корсета и устранения нестабильности позвоночного сегмента, а при наличии сопутствующих заболеваний опорно-двигательного аппарата – ношение корригирующих стелек или других внешних устройств стабилизации.
Какие современные методы лечения можете предложить, если консервативное лечение не дало желаемый результат?
-Очень эффективными методами, дополняющими традиционное консервативное лечение, являются лечебно-медикаментозные блокады, фасетопластика – введение протеза синовиальной жидкости в межпозвонковые суставы.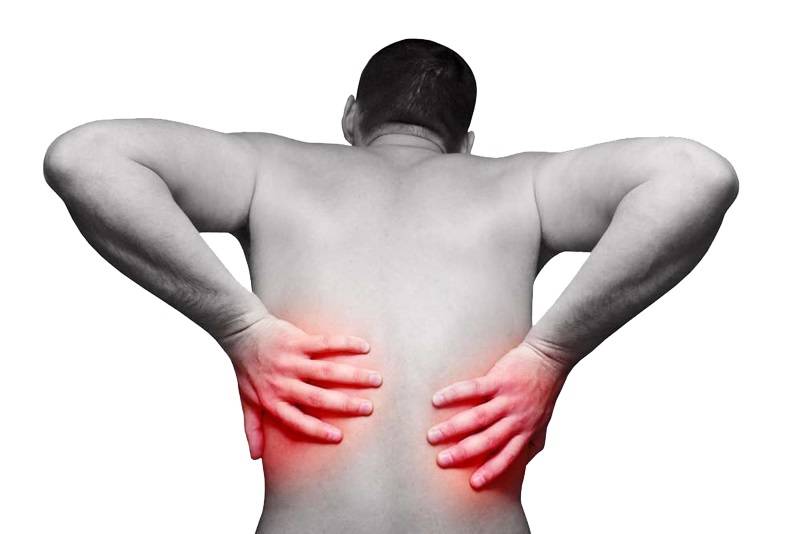
Бывают ли ситуации, когда грыжу диска надо оперировать срочно? Каковы показания к операции?
-Крупная грыжа диска, сдавившая несколько корешков спинного мозга, может привести к развитию синдрома конского хвоста. Данное состояние включает в себя задержку мочеиспускания, онемение промежности, паралич в стопах и является показанием к экстренной операции. Показаниями к плановой операции является неэффективность консервативного лечения с сохранением болевого синдрома 5-8 недель, прогрессирующее снижение силы в ноге. Все это определяются индивидуально в каждом случае.
Когда необходима полная замена позвоночного диска? Что такое эндопротез?
-Тотальное удаление диска выполняется при выраженной нестабильности позвоночного сегмента, формировании спондилолистеза, то есть «сползания» одного позвонка относительно другого. Такая операция в обязательном порядке дополняется тем или иным методом стабилизации. Это может быть установка транспедикулярных винтов или межостистая стабилизация. Диск в данном случае замещается специальным имплантом –эндопротезом. Эндопротез диска – это механическое подвижное устройство, имплантируемое в межпозвоночное пространство, сохраняющее подвижность в сегменте. В настоящее время имеется большое количество эндопротезов, значительно улучшающих исход операции. Это протезы диска, фиброзного кольца, протезы тел позвонков и межпозвонковых суставов.
Диск в данном случае замещается специальным имплантом –эндопротезом. Эндопротез диска – это механическое подвижное устройство, имплантируемое в межпозвоночное пространство, сохраняющее подвижность в сегменте. В настоящее время имеется большое количество эндопротезов, значительно улучшающих исход операции. Это протезы диска, фиброзного кольца, протезы тел позвонков и межпозвонковых суставов.
Может ли операция гарантировать, что проблема не вернется?
-Хороший результат оперативного лечения можно ожидать только при условии обоюдных усилий хирурга и пациента. После операции необходимо длительное время следовать рекомендациям врача: как правило, это снижение веса, занятия ЛФК и иные реабилитационные мероприятия. При выполнении этих условий рецидивов заболевания практически не бывает и через 4-5 дней пациент сможет вернуться домой. Это зависит от тяжести исходного состояния и объема выполненной операции.
Расскажите о возможных осложнениях грыж, если их вовремя не обнаружили или не стали ими заниматься?
– Если не устранить грыжу, то вскоре появляются осложнения.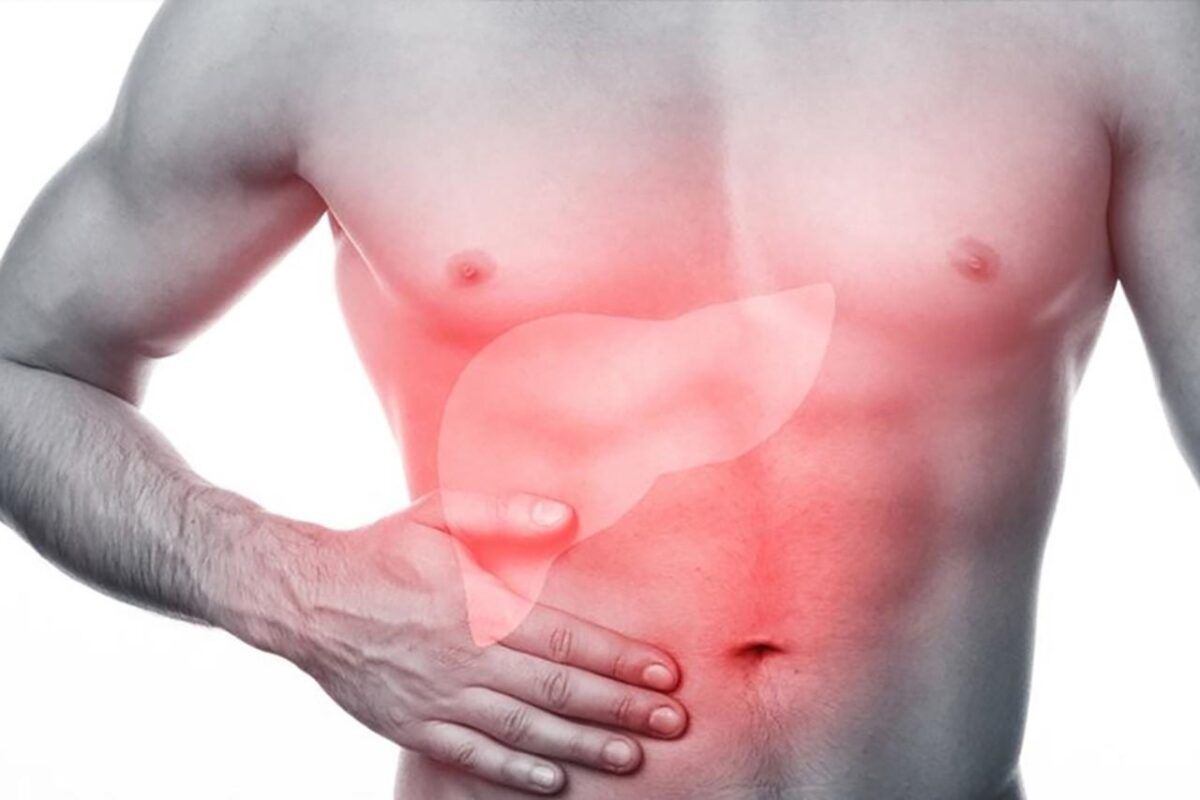 К ним относится нарушение контроля мочеиспускания и дефекацией, стойкий паралич нижних конечностей в случае поясничных грыж, а так же полный паралич при шейных грыжах. Так же при грыжах позвоночника часто появляется нестабильность артериального давления, головные боли, головокружения, боли в сердце, вызванные межреберной невралгией, либо нарушение функции внутренних органов, в том числе и половых.
К ним относится нарушение контроля мочеиспускания и дефекацией, стойкий паралич нижних конечностей в случае поясничных грыж, а так же полный паралич при шейных грыжах. Так же при грыжах позвоночника часто появляется нестабильность артериального давления, головные боли, головокружения, боли в сердце, вызванные межреберной невралгией, либо нарушение функции внутренних органов, в том числе и половых.
Что бы вы посоветовали людям, у которых только появились или уже какое-то время есть симптомы грыжи дисков? Какие методы диагностики применяются в данном случае?
В первую очередь необходимо обратиться к врачу-нейрохирургу. Для уточняющей диагностики и определения методов лечения, возможных показаний к оперативному лечению врач назначит необходимые диагностические исследования. В многопрофильной клинике «Реавиз» можно пройти рентгенографию и компьютерную томографию на самом современном оборудовании.
Боль в боку при кашле
Не всегда кашель имеет простудный характер, точно так же, как и боль — может быть совершенно разной. В данной статье мы поговорим о том, почему может возникает боль в боку при кашле и какие последствия такой симптом может носить? Не нужно сразу пугаться по поводу того, что такое ощущение является исключительно симптомом серьезного заболевания или осложнения. На это есть довольно много причин, даже самых безобидных.
В данной статье мы поговорим о том, почему может возникает боль в боку при кашле и какие последствия такой симптом может носить? Не нужно сразу пугаться по поводу того, что такое ощущение является исключительно симптомом серьезного заболевания или осложнения. На это есть довольно много причин, даже самых безобидных.
Итак, следует начать с того, что характер самого кашля бывает разный. Например, он может возникать по причине респираторного или инфекционного заболевания, аллергической реакции и более серьезных заболеваний, таких как воспаление легких, туберкулез и, даже, рак легких. Очень важно в данном случае определить его причину происхождения, чтобы правильно начать лечение. Если при кашле появляется боль и отдает в левый или правый бок, то этому тоже есть свои причины.
При обычном простудном кашле не может просто так болеть бок, ведь воспалительный процесс не всегда доходит до таких нижних пределов грудной клетки. Следовательно, проблема в другом, и нужно искать ее уже с профессиональной точки зрения.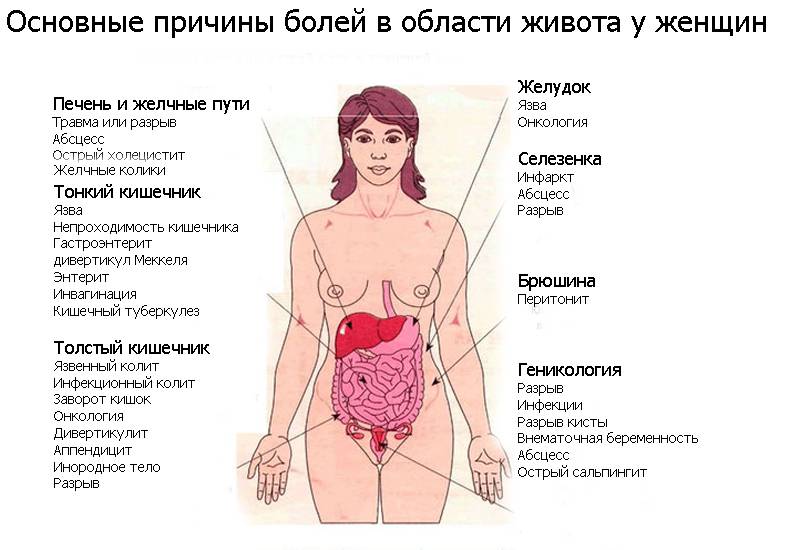 Тут не помешает осмотр врача и сдача некоторых анализов. Иногда боль сбоку при кашле или без него является симптомом воспаления аппендицита, который необходимо срочно удалить.
Тут не помешает осмотр врача и сдача некоторых анализов. Иногда боль сбоку при кашле или без него является симптомом воспаления аппендицита, который необходимо срочно удалить.
Почему она возникает?
Если человек во время кашля чувствует неприятное ощущение в боку, то это может свидетельствовать о наличии побочных реакций от простуды, усталости грудной клетки от самого кашлевого рефлекса или же это наличие сухого плеврита. В случае плеврита ощущение довольно острое и частое. Оно возникает исключительно при кашле и отдает в среднюю часть спины.
Боль может наблюдаться при наклонах в правый или левый бок. Чаще всего плеврит появляется в результате недолеченной пневмонии. Также она может усиливаться в области желчного пузыря, а также наблюдается повышение температуры. С такими симптомами не стоит тянуть и лучше сразу обратиться к врачу. Возможно, у вас появились серьезные проблемы в работе желчного пузыря.
Опасность объясняется исключительно тем, что при обычном кашле простудного характера боль не должна возникать, соответственно, если она имеется, то это уже патология, которую необходимо срочно ликвидировать.
Иногда боль в бок отдает даже при наличии аппендицита и проходит аж до самих лопаток. В этом случае тоже довольно сложно сразу определить причину.
Кроме всего этого, необходимо напомнить еще о некоторых причинах, которые могут провоцировать появление боли в боку при кашле или даже без него:
- длительные занятия спортом без подготовки, в частности, во время бега;
- при сильном вдохе из-за воспаления мембран легких;
- когда ограничена подвижность человека, то во время вдоха или кашля она может периодически возникать в боку;
- при наличии межреберной невралгии.
Лечение
О лечении боли в боку во время кашля можно говорить только в том случае, если будет уже поставлен диагноз. Каждый взрослый человек должен знать, что заниматься вслепую самолечением совершено бессмысленно, ведь иногда можно начать лечить, вообще, не то. Что касается боли в боку при кашле — это тоже самое.
Как уже было сказано выше, что причин для появления такого симптома очень много, поэтому необходимо изначально узнать причину.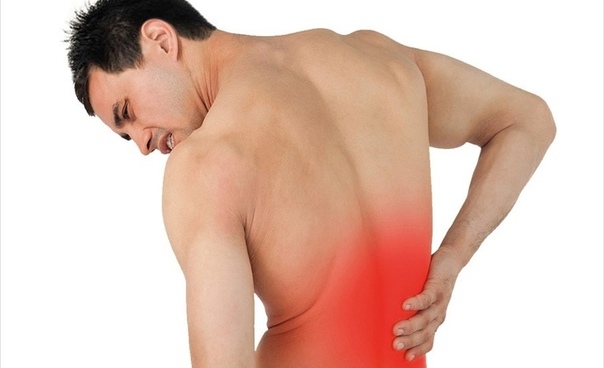 Обследуйтесь у врача, сдайте соответствующие анализы и только тогда беритесь за таблетки или уколы. Если эти ощущения в боку возникли вследствие респираторного заболевания, то есть большая вероятность, что лечение будет не слишком сложным и длительным.
Обследуйтесь у врача, сдайте соответствующие анализы и только тогда беритесь за таблетки или уколы. Если эти ощущения в боку возникли вследствие респираторного заболевания, то есть большая вероятность, что лечение будет не слишком сложным и длительным.
Может быть, достаточно будет народного лечения, в качестве банок, горчичников или специальных растирок. Чаще всего, конечно, назначаются банки. Они хорошо стабилизируют состояние внутренних органов и улучшают тонус самой кожи, что положительно действует на организм. Известно, что с помощью банок можно избавиться даже от целлюлита. Эта процедура не из приятных, но результат довольно-таки положительный.
Если боль в боку возникает во время занятия спортом, а при легком кашле она просто усиливается, то это единый признак того, что вам не хватает физической подготовки и тренировок. Чаще всего такое случается с детьми, когда из-за непривычки они жалуются на боли в боку. Ребенку нужно просто некоторое время передохнуть и начать с более легких нагрузок, чтоб не провоцировать ее проявление еще больше.
Чаще всего такое случается с детьми, когда из-за непривычки они жалуются на боли в боку. Ребенку нужно просто некоторое время передохнуть и начать с более легких нагрузок, чтоб не провоцировать ее проявление еще больше.
В любом случае помните, что не стоит заниматься самолечением, ведь иногда это может довести до серьезных последствий. Осмотр врача еще никому не помешал и лучше сразу уделить себе некоторое время для похода в больницу, чем потом мучиться от длительного лечения осложнений.
Определены шесть форм коронавируса по тяжести и симптомам — Российская газета
Ученые Королевского колледжа Лондона выделили шесть различных кластеров, или типов COVID-19. Как сообщил телеканал Sky News, они отличаются между собой симптомами и тяжестью течения болезни.
Первый тип – “гриппоподобный” без лихорадки. При нем отмечается головная боль, потеря обоняния, мышечные боли, кашель, боль в горле, боль в груди.
Второй – “гриппоподобный” с лихорадкой – к симптомам первого типа добавляется охриплость, потеря аппетита и лихорадка – повышение температуры.
Третий тип – желудочно-кишечный тракт. Больные жалуются на головную боль, потерю обоняния, потерю аппетита, боль в горле, боль в груди, температура. При этом кашель отсутствует, но возникает диарея.
Следующие три типа отмечаются как тяжелые, они подразделяются на три уровня.
При тяжелом уровне первой степени названы такие симптомы как усталость, головная боль, потеря обоняния, кашель, лихорадка, охриплость, боль в груди. Второй степени – головная боль, потеря обоняния, потеря аппетита, кашель, лихорадка, хрипота, боль в горле, боль в груди. Ко всеобъемлющей усталости добавляется спутанность сознания и мышечная боль. Наконец, третий тяжелый уровень объединяет все эти симптомы – головная боль, потеря обоняния, потеря аппетита, кашель, лихорадка, хрипота, боль в горле, боль в груди, усталость, спутанность сознания, мышечная боль, одышка, диарея, боль в животе. Таким образом, спутанность сознания и боль в животе, являются признаками его наиболее тяжелых форм.
К таким выводам ученые пришли, скрупулезно исследовав данные о симптоматике 1600 пациентов в США и Великобритании. Информацию они собрали с помощью мобильного приложения COVID Symptom Study, которое было создано специально для изучения симптомов заболевания.
Информацию они собрали с помощью мобильного приложения COVID Symptom Study, которое было создано специально для изучения симптомов заболевания.
На основе полученных данных участников исследования разделили на шесть групп – по тяжести заболевания.
Такой анализ по наличию симптомов позволит предсказать, насколько тяжело в том или ином случае будет протекать болезнь. По словам соавтора исследования доктора Клеры Стивенс, если в первые пять дней определить, к какой категории относится пациент, то можно действовать на опережение и не допустить развития тяжелых осложнений. Такая градация поможет в принятии решений о лечении во время потенциальной второй волны коронавируса.
Так, пациентам первого-третьего типа заболевания COVID-19 респираторная поддержка понадобилась только в 1,5-4,4 процентах случаев.
При четвертой форме аппараты ИВЛ понадобились в 8,6 процентах случаев, при пятой форме – каждому десятому пациенту.
При шестой, самой тяжелой форме, более 50 процентам пациентов необходима госпитализация.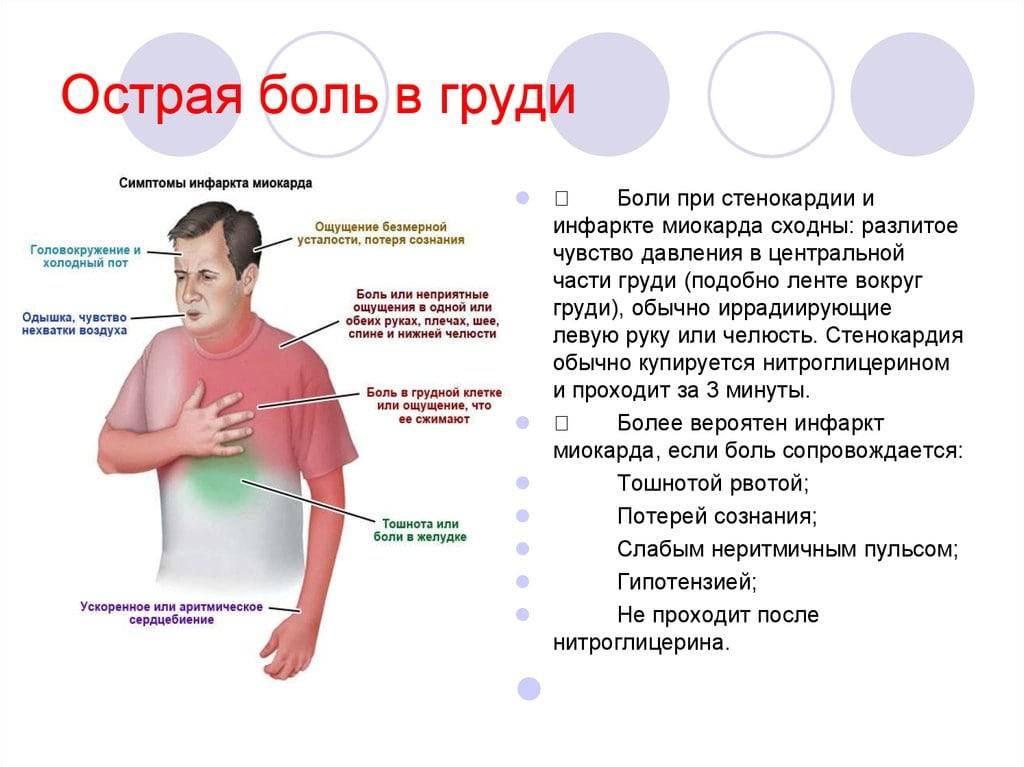 Респираторная поддержка потребовалась почти 20 процентам больным. Отмечается, что это, как правило, люди старшей возрастной категории, либо ослабленные и имеющие сопутствующие заболевания.
Респираторная поддержка потребовалась почти 20 процентам больным. Отмечается, что это, как правило, люди старшей возрастной категории, либо ослабленные и имеющие сопутствующие заболевания.
У вас боли внизу живота при кашле?
Здоровье должно быть нашим главным приоритетом. Если кто-то чувствует боль между грудью и пахом, это может быть боль в животе. Боль может быть разной; некоторые могут почувствовать небольшую боль. Однако у других это могут быть резкие и внезапные колющие ощущения. Боль внизу живота при кашле также является одной из распространенных проблем, с которыми многие сталкиваются. Тем не менее, не только кашель, но и громкий смех вызывают боль в животе.
Признаки, о которых стоит беспокоиться
В брюшной полости находятся наши основные органы, включая печень, аппендикс, поджелудочную железу и кишечник.Проблема в любом может привести к боли. Симптомы различаются, и сначала врач выслушает своего пациента. Затем осмотрите, проведите тест и найдите причины боли.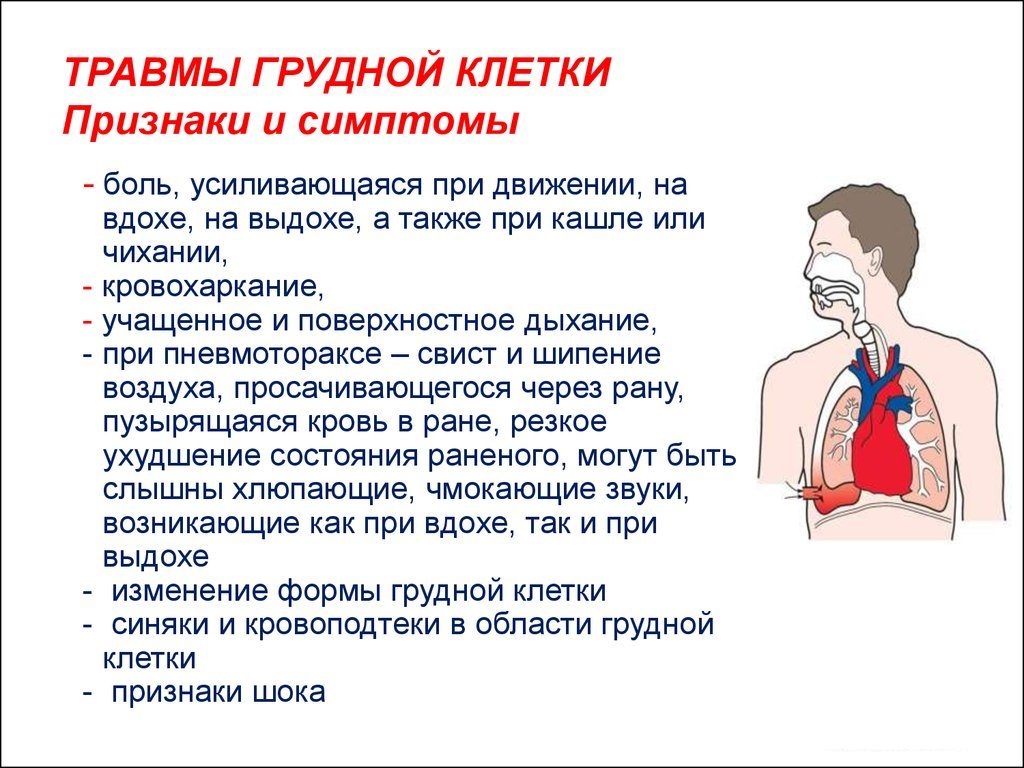 Обо всех болях в животе не стоит беспокоиться. Сильная боль обычно острая, может иметь капли крови во всех выделениях и приводить к затрудненному дыханию и боли в груди. В тяжелых случаях человек может потерять сознание.
Обо всех болях в животе не стоит беспокоиться. Сильная боль обычно острая, может иметь капли крови во всех выделениях и приводить к затрудненному дыханию и боли в груди. В тяжелых случаях человек может потерять сознание.
Сопутствующие болезни
Не стоит игнорировать боль внизу живота при кашле.Причин может быть много, поэтому обратитесь к врачу. Некоторые заболевания, связанные с болями в нижней части живота, следующие:
- Воспаление мочевого пузыря – цистит.
- Эндометриоз, при котором женщина чувствует чрезмерную боль во время менструации из-за тканей, которые растут вне ее матки.
- Кисты яичников – болезнь, отрицательно влияющая на жизнь женщин
- Многие формы рака
- Другими причинами могут быть камни в почках, проблемы с желудком и др.
Запишитесь на прием
Посетите диагностический центр внутренних болезней, если вы испытываете боль в нижней части живота при кашле или при выполнении других действий. Раннее обнаружение спасает жизнь, запишитесь на прием, и врач будет готов осмотреть и лечить вас. Позвоните нам по телефону 281-252-8600, чтобы узнать больше.
Раннее обнаружение спасает жизнь, запишитесь на прием, и врач будет готов осмотреть и лечить вас. Позвоните нам по телефону 281-252-8600, чтобы узнать больше.
Боль в ребрах от кашля, чихания, дыхания или смеха
Почему дыхание, кашель или чихание могут усиливать боль в ребрах?
Поскольку ребра охватывают очень много органов, боль в ребрах, усиливающаяся при дыхании, кашле, чихании или смехе, может иметь множество причин. Эти причины проще всего разделить на следующие категории.
Легочные
Легкие находятся в непосредственной близости от ребер / грудной стенки и часто являются наиболее частой причиной боли в ребрах, связанной с выдохом или вдохом. Медицинский термин для обозначения такой боли – плеврит или плевритная боль в груди. Плевритная боль связана с большими тканями, называемыми плеврой, которые отделяют легкие от грудной стенки. Один слой плевры окружает легкие, а другой слой плевры выстилает грудную стенку. В нормальных условиях слои скользят или скользят друг относительно друга плавно во время вдоха или выдоха. Однако при определенных условиях может возникнуть воспаление или раздражение плевры, вызывающее трение. В результате два плевральных слоя трутся друг о друга, как наждачная бумага, вызывая боль при любых действиях или движениях, вызывающих расширение легких, таких как кашель, чихание, смех и простое дыхание. Такое раздражение могут вызывать многие типы состояний, в том числе:
Однако при определенных условиях может возникнуть воспаление или раздражение плевры, вызывающее трение. В результате два плевральных слоя трутся друг о друга, как наждачная бумага, вызывая боль при любых действиях или движениях, вызывающих расширение легких, таких как кашель, чихание, смех и простое дыхание. Такое раздражение могут вызывать многие типы состояний, в том числе:
- Воспаление: Воспалительные патогены, такие как вирусы, бактерии и грибки, могут инфицировать плевру и вызывать плевритную боль в дополнение к таким симптомам, как кашель, лихорадка и заложенность носа.Первичная инфекция самого легкого, такая как пневмония, также может распространяться на плевру и вызывать плевритную боль.
- Обструкция: Хроническая или острая непроходимость сосудов легких, особенно в виде сгустка крови (эмболия), может привести к внезапной одышке и боли, усиливающейся при вдохе или выдохе.
Скелетно-мышечный
Мышцы, кости, кожа и мягкие ткани грудной стенки также могут воспаляться или травмироваться, что приводит к боли в ребрах, которая усиливается при определенных действиях.
- Чрезмерное употребление: Физическая активность, которая вызывает напряжение и создает нагрузку на мышцы груди, например, отжимания или тяжелая атлетика, может привести к болезненности, которая может усилиться при глубоком вдохе, смехе или чихании.
- Воспаление: Воспаление хряща, прикрепляющего ребра к грудины, может привести к состоянию, называемому костохондритом. Костохондрит вызывает боль и болезненность вокруг ребер, которые могут усиливаться при глубоком вдохе или кашле.
- Травматический: Прямая травма грудной стенки может привести к повреждению, например, перелому ребра или разрыва мышц, которые могут проявляться в виде боли в ребрах, которая усиливается при вдохе или выдохе.
Сердечный
Как и в случае с легкими, повреждение или воспаление сердца также может привести к отчетливой плевритической боли, которая возникает внезапно и ощущается в основном в передней части грудной клетки. Мешок, называемый перикардом, окружает сердце; см. изображение перикарда здесь.Воспаление перикарда известно как перикардит, и его причиной могут быть инфекции, травмы, системные воспалительные состояния и т. Д. [8].
Мешок, называемый перикардом, окружает сердце; см. изображение перикарда здесь.Воспаление перикарда известно как перикардит, и его причиной могут быть инфекции, травмы, системные воспалительные состояния и т. Д. [8].
Этот список не является медицинской консультацией и может неточно отражать то, что у вас есть.
Острый костохондрит (синдром грудной стенки)
Острый реберно-реберный хондрит – это воспаление гибкого хряща, соединяющего каждое ребро с грудиной. Костохондрит возникает из-за чрезмерного кашля или напряжения верхней части тела, как при тяжелой атлетике..
Нормальное возникновение боли в груди
Иногда боль в груди не является признаком сердечного приступа. Следующие симптомы обычно типичны для более доброкачественных состояний:
Если боль кратковременная, как короткий шок, и сразу утихает, это, скорее всего, вызвано травмой, такой как сломанное ребро или растяжение мышцы грудной клетки.
Острая боль в груди, которая улучшается при выполнении упражнений, вероятно, вызвана кислотным рефлюксом или подобным состоянием, и ее можно облегчить с помощью антацидов.
Небольшая острая боль в любом месте грудной клетки, которая фактически усиливается при дыхании, вероятно, вызвана воспалением легких, например пневмонией или астмой.
Настоящий сердечный приступ вызывает сильную иррадирующую боль в груди, которая длится несколько минут; ухудшается при активности; и сопровождается тошнотой, одышкой, головокружением и болью в руках, спине или челюсти. Отведите пациента в отделение неотложной помощи или позвоните по телефону 9-1-1.
Если есть какие-либо вопросы относительно серьезности симптомов, как можно скорее следует обратиться к врачу.
Редкость: Обычная
Основные симптомы: боль в груди, боль в ребрах
Симптомы, которые всегда возникают при нормальном возникновении боли в груди: боль в груди
Симптомы, которые никогда не возникают при нормальном возникновении боли в груди: тяжелое заболевание, одышка, обморок, сильная боль в груди, давящая боль в груди, чрезмерное потоотделение, тошнота или рвота
Срочность: Телефонный звонок или личное посещение
Атипичная боль в груди
Атипичная боль в груди описывает ситуация, когда чья-то боль в груди вряд ли связана с заболеванием сердца или легких. Есть много других возможных причин, которые могут объяснить боль в груди, например, боль в мышцах грудной стенки или психологические факторы, такие как стресс и беспокойство.
Есть много других возможных причин, которые могут объяснить боль в груди, например, боль в мышцах грудной стенки или психологические факторы, такие как стресс и беспокойство.
Редкость: Обычная
Основные симптомы: Боль в груди, одышка
Симптомы, которые всегда возникают при атипичной боли в груди: Боль в груди
Симптомы, которые никогда не возникают при атипичной боли в груди
0006 лихорадкаСрочно: Врач-терапевт
Бронхит
Острый бронхит – воспалительная реакция на инфекцию дыхательных путей.Большинство случаев острого бронхита вызвано вирусной инфекцией, хотя некоторые случаи могут быть вызваны бактериальной инфекцией.
Симптомы включают острый кашель с выделением мокроты или без него, субфебрильную лихорадку, одышку.
Вирусная пневмония
Вирусная пневмония, также называемая «вирусной пешеходной пневмонией», представляет собой инфекцию легочной ткани грипп («грипп») или другие вирусы.
Эти вирусы распространяются по воздуху, когда инфицированный человек кашляет или чихает.
Наиболее восприимчивы люди с ослабленной иммунной системой, например, маленькие дети, пожилые люди и все, кто получает химиотерапию или лекарства для трансплантации органов.
Сначала симптомы могут быть легкими. Чаще всего это кашель со слизью или кровью; высокая температура с дрожащим ознобом; одышка; Головная боль; усталость; и резкая боль в груди при глубоком дыхании или кашле.
Срочно нужна медицинская помощь. Если не лечить, вирусная пневмония может привести к дыхательной и органной недостаточности.
Диагноз ставится на основании рентгенологического исследования грудной клетки. Для дальнейшего исследования может быть сделан анализ крови или мазок из носа.
Антибиотики не действуют против вирусов и не помогают при вирусной пневмонии. Лечение включает противовирусные препараты, кортикостероиды, кислород, средства, уменьшающие боль / жар, такие как ибупрофен, и жидкости. Для предотвращения обезвоживания может потребоваться внутривенное введение жидкости.
Для предотвращения обезвоживания может потребоваться внутривенное введение жидкости.
Профилактика состоит из прививок от гриппа, а также частого и тщательного мытья рук.
Редкость: Нечасто
Основные симптомы: усталость, головная боль, кашель, одышка, потеря аппетита
Срочность: Врач первичной медицинской помощи
Плеврит
Плеврит, воспаление плевры защитные мембраны, которые окружают легкие и выстилают внутреннюю полость грудной клетки.
Воспаление чаще всего вызывается вирусной, бактериальной или грибковой инфекцией, такой как грипп или пневмония; некоторыми лекарствами; или переломом ребра.
Симптомы включают резкую «плевритную» боль в груди, спине или плечах, которая усиливается при глубоком дыхании, чихании или кашле; одышка из-за поверхностного дыхания с целью облегчить боль; а иногда лихорадка и / или кашель.
Внезапная сильная боль в груди при дыхании требует неотложной медицинской помощи. Отведите пациента в отделение неотложной помощи или позвоните по телефону 9-1-1.
Отведите пациента в отделение неотложной помощи или позвоните по телефону 9-1-1.
Диагноз ставится на основании истории болезни пациента; физический осмотр; и визуализация, такая как рентген, компьютерная томография или ультразвук. В некоторых случаях для забора жидкости из плевры для анализа используют иглу.
Лечение включает устранение первопричины, например, назначение антибиотиков при бактериальной инфекции. Можно использовать безрецептурные болеутоляющие вместе с поддерживающей терапией в виде отдыха, жидкости и правильного питания.
Редкость: Нечасто
Основные симптомы: Одышка, мышечные боли, лихорадка, кашель с сухой или водянистой мокротой, боль в ребрах, усиливающаяся при дыхании, кашле, чихании или смехе
Срочность: Врач первичной медико-санитарной помощи
Бактериальная пневмония
Бактериальная пневмония – это инфекция легких, вызываемая одной из нескольких различных бактерий, часто Streptococcus pneumoniae. Пневмонией часто заражаются в больницах или домах престарелых.
Пневмонией часто заражаются в больницах или домах престарелых.
Симптомы включают усталость, жар, озноб, болезненное и затрудненное дыхание и кашель с выделением слизи. У пожилых пациентов может наблюдаться низкая температура тела и спутанность сознания.
Пневмония может потребовать неотложной медицинской помощи у очень маленьких детей или детей старше 65 лет, а также у всех с ослабленной иммунной системой или хроническим заболеванием сердца или легких. Отделение неотложной помощи необходимо только в тяжелых случаях или для людей с иммунодефицитом.
Диагноз ставится на основе анализа крови и рентгенографии грудной клетки.
При бактериальной пневмонии лечение антибиотиками. Обязательно закончите прием всех лекарств, даже если почувствуете себя лучше. В случаях повышенного риска может потребоваться госпитализация.
Некоторые виды бактериальной пневмонии можно предотвратить с помощью вакцинации. Прививки от гриппа тоже помогают, предотвращая распространение другой болезни. Поддерживайте здоровье иммунной системы с помощью правильного питания и сна, отказа от курения и частого мытья рук.
Поддерживайте здоровье иммунной системы с помощью правильного питания и сна, отказа от курения и частого мытья рук.
Редкость: Обычная
Основные симптомы: усталость, кашель, головная боль, потеря аппетита, одышка
Симптомы, которые всегда возникают при бактериальной пневмонии: кашель
Срочное обращение:
Ушиб или перелом ребра
Сломанные или ушибленные ребра обычно возникают в результате падения или удара в грудь, хотя иногда это может произойти из-за сильного кашля.При сломанном ребре боль усиливается при сгибании и скручивании туловища.
Редкость: Необычная
Основные симптомы: Боль в ребрах, усиливающаяся при дыхании, кашле, чихании или смехе, боль в ребрах от травмы, спортивная травма, боль в ребрах с одной стороны, травма от обычного падения
Симптомы, которые всегда возникают при ушибе или переломе ребра: Боль в ребрах из-за травмы
Срочность: Врач первичной медико-санитарной помощи
Хронический костохондрит (синдром грудной стенки)
Костохондрит – это воспаление хряща, соединяющего ребро с ребром.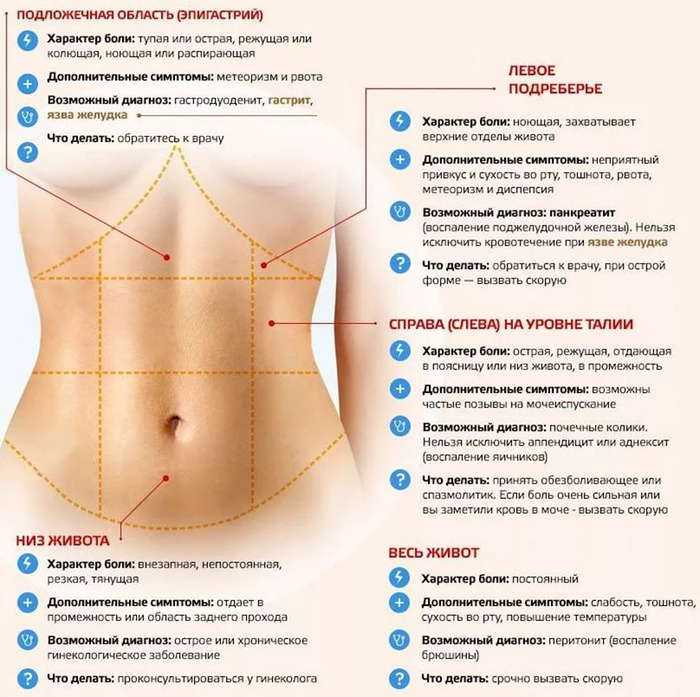 грудина.Боль, вызванная реберно-костохондритом, может имитировать боль при сердечном приступе или других сердечных заболеваниях.
грудина.Боль, вызванная реберно-костохондритом, может имитировать боль при сердечном приступе или других сердечных заболеваниях.
Редкость: Необычный
Основные симптомы: Боль в ребрах, боль в груди, боль в груди, усиливающаяся при дыхании, боль в ребрах при движении, боль при нажатии на грудь
Срочность: Телефонный звонок или в- посещение человека
Плеврит: причины, симптомы и диагностика
Что такое плеврит?
Когда вы дышите, тонкие ткани, выстилающие легкие и грудную стенку, называемые плеврой, трутся друг о друга.Обычно это не проблема, потому что ткань атласная и не создает трения.
Однако, когда эта ткань воспалена или инфицирована, она раздражается и опухает, вызывая сильную боль. Это состояние известно как плеврит или плеврит.
У этого состояния мрачная известность. Это привело к гибели ряда исторических личностей, в том числе Екатерины Медичи и Бенджамина Франклина.
Плеврит больше не является обычным заболеванием. На протяжении многих лет антибиотики были чрезвычайно успешными в лечении и профилактике бактериальных инфекций, которые исторически были основными причинами плеврита.
В настоящее время большинство случаев плеврита является результатом вирусной инфекции, и смертельные случаи от этого заболевания довольно редки.
Главный симптом, связанный с плевритом, – это острая колющая боль при дыхании. Эта боль может исчезнуть, если вы задержите дыхание или надавите на болезненный участок.
Однако боль часто усиливается, когда вы чихаете, кашляете или двигаетесь. Лихорадка, озноб и потеря аппетита также являются возможными симптомами в зависимости от состояния, вызвавшего плеврит.
Дополнительные симптомы плеврита включают:
Плеврит может сопровождаться скоплением жидкости, которое оказывает давление на легкие и заставляет их перестать работать должным образом. Это скопление жидкости называется плевральным выпотом. Эта жидкость может первоначально действовать как подушка, вызывая исчезновение боли в груди.
Эта жидкость может первоначально действовать как подушка, вызывая исчезновение боли в груди.
Человек с плевральным выпотом в конечном итоге будет испытывать одышку по мере увеличения объема жидкости. Человек также может испытывать жар, озноб и сухой кашель.Эти симптомы могут указывать на инфекцию в жидкости, также называемую эмпиемой.
Вирусные инфекции – наиболее частая причина плеврита. Вирусы могут вызывать инфекции легких, что может привести к плевриту.
Другие причины плеврита включают:
Первоочередной задачей при диагностике плеврита является определение локализации и причины воспаления или опухоли. Ваш врач проведет медицинский осмотр и изучит вашу историю болезни. Ваш врач может также назначить один или несколько из следующих анализов:
Рентген грудной клетки
Рентген грудной клетки позволит вашему врачу определить, есть ли воспаление в легких.Ваш врач также может назначить рентген грудной клетки в положении пролежня, то есть рентген, сделанный в положении лежа на боку. Это позволяет свободной жидкости образовывать слой. Рентген грудной клетки в положении пролежня должен подтвердить, есть ли скопление жидкости.
Это позволяет свободной жидкости образовывать слой. Рентген грудной клетки в положении пролежня должен подтвердить, есть ли скопление жидкости.
Анализы крови
Анализы крови могут помочь определить, есть ли у вас инфекция, и определить причину инфекции, если она у вас есть. Кроме того, анализ крови покажет, есть ли у вас заболевание иммунной системы.
Торакоцентез
Во время плевроцентеза ваш врач вставит иглу в область груди, где тесты визуализации обнаруживают жидкость.Затем ваш врач удалит жидкость и проанализирует ее на наличие инфекций.
Из-за инвазивного характера и связанных с этим рисков этот тест редко проводится при типичном случае плеврита.
КТ
Для дальнейшего исследования любых аномалий, обнаруженных на рентгеновских снимках грудной клетки, ваш врач может захотеть сделать серию подробных изображений поперечного сечения вашей грудной клетки с помощью компьютерной томографии.
Изображения, полученные с помощью компьютерной томографии, создают детальное изображение внутренней части груди. Это позволит вашему врачу поближе взглянуть на раздраженную ткань.
Это позволит вашему врачу поближе взглянуть на раздраженную ткань.
Ультразвук
В ультразвуке высокочастотные звуковые волны создают изображение внутренней части грудной полости. Это позволит вашему врачу увидеть, есть ли воспаление или скопление жидкости.
Биопсия
Биопсия плевры полезна для определения причины плеврита. Плевра – это слой мембран, окружающий легкие.
Во время процедуры врач сделает небольшие разрезы на коже грудной стенки.Затем ваш врач с помощью иглы извлечет небольшой образец ткани плевры.
Затем эта ткань будет отправлена в лабораторию для анализа на инфекцию, рак или туберкулез.
Торакоскопия
Во время торакоскопии ваш врач сделает небольшой разрез в грудной стенке, а затем вставит крошечную камеру, прикрепленную к трубке, в плевральную полость. Он или она будет использовать камеру, чтобы определить местонахождение раздраженного участка, а затем возьмет образец ткани для анализа.
Как только ваш врач определит источник воспаления или инфекции, он сможет подобрать правильное лечение.Достаточный отдых, чтобы помочь вашему телу в процессе заживления, является важной частью выздоровления.
Кроме того, лежа на болевом боку может быть достаточно давления, чтобы боль утихла.
Другие методы лечения включают:
- антибиотики от бактериальной инфекции
- лекарства, отпускаемые без рецепта, включая аспирин (Байер), ибупрофен (Адвил) или другие нестероидные противовоспалительные препараты
- рецептурные боли и кашель лекарство, которое может содержать кодеин
- лекарства для разрушения любых тромбов или больших скоплений гноя и слизи
- бронходилататоры с помощью дозированных ингаляторов, таких как те, которые используются для лечения астмы
Лица с большим количеством жидкости в легких ( плевральный выпот), возможно, придется оставаться в больнице с дренажной трубкой в грудной клетке до тех пор, пока жидкость не стечет должным образом.
Плеврит может иметь серьезные долгосрочные последствия, но обращение за медицинской помощью и соблюдение курса лечения может дать положительные результаты. Вы и ваш врач должны определить основные причины вашего плеврита, чтобы помочь вам выздороветь.
Плеврит: причины, симптомы и диагностика
Что такое плеврит?
Когда вы дышите, тонкие ткани, выстилающие легкие и грудную стенку, называемые плеврой, трутся друг о друга. Обычно это не проблема, потому что ткань атласная и не создает трения.
Однако, когда эта ткань воспалена или инфицирована, она раздражается и опухает, вызывая сильную боль. Это состояние известно как плеврит или плеврит.
У этого состояния мрачная известность. Это привело к гибели ряда исторических личностей, в том числе Екатерины Медичи и Бенджамина Франклина.
Плеврит больше не является обычным заболеванием. На протяжении многих лет антибиотики были чрезвычайно успешными в лечении и профилактике бактериальных инфекций, которые исторически были основными причинами плеврита.
В настоящее время большинство случаев плеврита является результатом вирусной инфекции, и смертельные случаи от этого заболевания довольно редки.
Главный симптом, связанный с плевритом, – это острая колющая боль при дыхании. Эта боль может исчезнуть, если вы задержите дыхание или надавите на болезненный участок.
Однако боль часто усиливается, когда вы чихаете, кашляете или двигаетесь. Лихорадка, озноб и потеря аппетита также являются возможными симптомами в зависимости от состояния, вызвавшего плеврит.
Дополнительные симптомы плеврита включают:
Плеврит может сопровождаться скоплением жидкости, которое оказывает давление на легкие и заставляет их перестать работать должным образом. Это скопление жидкости называется плевральным выпотом. Эта жидкость может первоначально действовать как подушка, вызывая исчезновение боли в груди.
Человек с плевральным выпотом в конечном итоге будет испытывать одышку по мере увеличения объема жидкости. Человек также может испытывать жар, озноб и сухой кашель.Эти симптомы могут указывать на инфекцию в жидкости, также называемую эмпиемой.
Вирусные инфекции – наиболее частая причина плеврита. Вирусы могут вызывать инфекции легких, что может привести к плевриту.
Другие причины плеврита включают:
Первоочередной задачей при диагностике плеврита является определение локализации и причины воспаления или опухоли. Ваш врач проведет медицинский осмотр и изучит вашу историю болезни. Ваш врач может также назначить один или несколько из следующих анализов:
Рентген грудной клетки
Рентген грудной клетки позволит вашему врачу определить, есть ли воспаление в легких.Ваш врач также может назначить рентген грудной клетки в положении пролежня, то есть рентген, сделанный в положении лежа на боку. Это позволяет свободной жидкости образовывать слой. Рентген грудной клетки в положении пролежня должен подтвердить, есть ли скопление жидкости.
Анализы крови
Анализы крови могут помочь определить, есть ли у вас инфекция, и определить причину инфекции, если она у вас есть. Кроме того, анализ крови покажет, есть ли у вас заболевание иммунной системы.
Торакоцентез
Во время плевроцентеза ваш врач вставит иглу в область груди, где тесты визуализации обнаруживают жидкость.Затем ваш врач удалит жидкость и проанализирует ее на наличие инфекций.
Из-за инвазивного характера и связанных с этим рисков этот тест редко проводится при типичном случае плеврита.
КТ
Для дальнейшего исследования любых аномалий, обнаруженных на рентгеновских снимках грудной клетки, ваш врач может захотеть сделать серию подробных изображений поперечного сечения вашей грудной клетки с помощью компьютерной томографии.
Изображения, полученные с помощью компьютерной томографии, создают детальное изображение внутренней части груди.Это позволит вашему врачу поближе взглянуть на раздраженную ткань.
Ультразвук
В ультразвуке высокочастотные звуковые волны создают изображение внутренней части грудной полости. Это позволит вашему врачу увидеть, есть ли воспаление или скопление жидкости.
Биопсия
Биопсия плевры полезна для определения причины плеврита. Плевра – это слой мембран, окружающий легкие.
Во время процедуры врач сделает небольшие разрезы на коже грудной стенки.Затем ваш врач с помощью иглы извлечет небольшой образец ткани плевры.
Затем эта ткань будет отправлена в лабораторию для анализа на инфекцию, рак или туберкулез.
Торакоскопия
Во время торакоскопии ваш врач сделает небольшой разрез в грудной стенке, а затем вставит крошечную камеру, прикрепленную к трубке, в плевральную полость. Он или она будет использовать камеру, чтобы определить местонахождение раздраженного участка, а затем возьмет образец ткани для анализа.
Как только ваш врач определит источник воспаления или инфекции, он сможет подобрать правильное лечение.Достаточный отдых, чтобы помочь вашему телу в процессе заживления, является важной частью выздоровления.
Кроме того, лежа на болевом боку может быть достаточно давления, чтобы боль утихла.
Другие методы лечения включают:
- антибиотики от бактериальной инфекции
- лекарства, отпускаемые без рецепта, включая аспирин (Байер), ибупрофен (Адвил) или другие нестероидные противовоспалительные препараты
- рецептурные боли и кашель лекарство, которое может содержать кодеин
- лекарства для разрушения любых тромбов или больших скоплений гноя и слизи
- бронходилататоры с помощью дозированных ингаляторов, таких как те, которые используются для лечения астмы
Лица с большим количеством жидкости в легких ( плевральный выпот), возможно, придется оставаться в больнице с дренажной трубкой в грудной клетке до тех пор, пока жидкость не стечет должным образом.
Плеврит может иметь серьезные долгосрочные последствия, но обращение за медицинской помощью и соблюдение курса лечения может дать положительные результаты. Вы и ваш врач должны определить основные причины вашего плеврита, чтобы помочь вам выздороветь.
Плеврит: причины, симптомы и диагностика
Что такое плеврит?
Когда вы дышите, тонкие ткани, выстилающие легкие и грудную стенку, называемые плеврой, трутся друг о друга. Обычно это не проблема, потому что ткань атласная и не создает трения.
Однако, когда эта ткань воспалена или инфицирована, она раздражается и опухает, вызывая сильную боль. Это состояние известно как плеврит или плеврит.
У этого состояния мрачная известность. Это привело к гибели ряда исторических личностей, в том числе Екатерины Медичи и Бенджамина Франклина.
Плеврит больше не является обычным заболеванием. На протяжении многих лет антибиотики были чрезвычайно успешными в лечении и профилактике бактериальных инфекций, которые исторически были основными причинами плеврита.
В настоящее время большинство случаев плеврита является результатом вирусной инфекции, и смертельные случаи от этого заболевания довольно редки.
Главный симптом, связанный с плевритом, – это острая колющая боль при дыхании. Эта боль может исчезнуть, если вы задержите дыхание или надавите на болезненный участок.
Однако боль часто усиливается, когда вы чихаете, кашляете или двигаетесь. Лихорадка, озноб и потеря аппетита также являются возможными симптомами в зависимости от состояния, вызвавшего плеврит.
Дополнительные симптомы плеврита включают:
Плеврит может сопровождаться скоплением жидкости, которое оказывает давление на легкие и заставляет их перестать работать должным образом. Это скопление жидкости называется плевральным выпотом. Эта жидкость может первоначально действовать как подушка, вызывая исчезновение боли в груди.
Человек с плевральным выпотом в конечном итоге будет испытывать одышку по мере увеличения объема жидкости. Человек также может испытывать жар, озноб и сухой кашель.Эти симптомы могут указывать на инфекцию в жидкости, также называемую эмпиемой.
Вирусные инфекции – наиболее частая причина плеврита. Вирусы могут вызывать инфекции легких, что может привести к плевриту.
Другие причины плеврита включают:
Первоочередной задачей при диагностике плеврита является определение локализации и причины воспаления или опухоли. Ваш врач проведет медицинский осмотр и изучит вашу историю болезни. Ваш врач может также назначить один или несколько из следующих анализов:
Рентген грудной клетки
Рентген грудной клетки позволит вашему врачу определить, есть ли воспаление в легких.Ваш врач также может назначить рентген грудной клетки в положении пролежня, то есть рентген, сделанный в положении лежа на боку. Это позволяет свободной жидкости образовывать слой. Рентген грудной клетки в положении пролежня должен подтвердить, есть ли скопление жидкости.
Анализы крови
Анализы крови могут помочь определить, есть ли у вас инфекция, и определить причину инфекции, если она у вас есть. Кроме того, анализ крови покажет, есть ли у вас заболевание иммунной системы.
Торакоцентез
Во время плевроцентеза ваш врач вставит иглу в область груди, где тесты визуализации обнаруживают жидкость.Затем ваш врач удалит жидкость и проанализирует ее на наличие инфекций.
Из-за инвазивного характера и связанных с этим рисков этот тест редко проводится при типичном случае плеврита.
КТ
Для дальнейшего исследования любых аномалий, обнаруженных на рентгеновских снимках грудной клетки, ваш врач может захотеть сделать серию подробных изображений поперечного сечения вашей грудной клетки с помощью компьютерной томографии.
Изображения, полученные с помощью компьютерной томографии, создают детальное изображение внутренней части груди.Это позволит вашему врачу поближе взглянуть на раздраженную ткань.
Ультразвук
В ультразвуке высокочастотные звуковые волны создают изображение внутренней части грудной полости. Это позволит вашему врачу увидеть, есть ли воспаление или скопление жидкости.
Биопсия
Биопсия плевры полезна для определения причины плеврита. Плевра – это слой мембран, окружающий легкие.
Во время процедуры врач сделает небольшие разрезы на коже грудной стенки.Затем ваш врач с помощью иглы извлечет небольшой образец ткани плевры.
Затем эта ткань будет отправлена в лабораторию для анализа на инфекцию, рак или туберкулез.
Торакоскопия
Во время торакоскопии ваш врач сделает небольшой разрез в грудной стенке, а затем вставит крошечную камеру, прикрепленную к трубке, в плевральную полость. Он или она будет использовать камеру, чтобы определить местонахождение раздраженного участка, а затем возьмет образец ткани для анализа.
Как только ваш врач определит источник воспаления или инфекции, он сможет подобрать правильное лечение.Достаточный отдых, чтобы помочь вашему телу в процессе заживления, является важной частью выздоровления.
Кроме того, лежа на болевом боку может быть достаточно давления, чтобы боль утихла.
Другие методы лечения включают:
- антибиотики от бактериальной инфекции
- лекарства, отпускаемые без рецепта, включая аспирин (Байер), ибупрофен (Адвил) или другие нестероидные противовоспалительные препараты
- рецептурные боли и кашель лекарство, которое может содержать кодеин
- лекарства для разрушения любых тромбов или больших скоплений гноя и слизи
- бронходилататоры с помощью дозированных ингаляторов, таких как те, которые используются для лечения астмы
Лица с большим количеством жидкости в легких ( плевральный выпот), возможно, придется оставаться в больнице с дренажной трубкой в грудной клетке до тех пор, пока жидкость не стечет должным образом.
Плеврит может иметь серьезные долгосрочные последствия, но обращение за медицинской помощью и соблюдение курса лечения может дать положительные результаты. Вы и ваш врач должны определить основные причины вашего плеврита, чтобы помочь вам выздороветь.
Плеврит: причины, симптомы и диагностика
Что такое плеврит?
Когда вы дышите, тонкие ткани, выстилающие легкие и грудную стенку, называемые плеврой, трутся друг о друга. Обычно это не проблема, потому что ткань атласная и не создает трения.
Однако, когда эта ткань воспалена или инфицирована, она раздражается и опухает, вызывая сильную боль. Это состояние известно как плеврит или плеврит.
У этого состояния мрачная известность. Это привело к гибели ряда исторических личностей, в том числе Екатерины Медичи и Бенджамина Франклина.
Плеврит больше не является обычным заболеванием. На протяжении многих лет антибиотики были чрезвычайно успешными в лечении и профилактике бактериальных инфекций, которые исторически были основными причинами плеврита.
В настоящее время большинство случаев плеврита является результатом вирусной инфекции, и смертельные случаи от этого заболевания довольно редки.
Главный симптом, связанный с плевритом, – это острая колющая боль при дыхании. Эта боль может исчезнуть, если вы задержите дыхание или надавите на болезненный участок.
Однако боль часто усиливается, когда вы чихаете, кашляете или двигаетесь. Лихорадка, озноб и потеря аппетита также являются возможными симптомами в зависимости от состояния, вызвавшего плеврит.
Дополнительные симптомы плеврита включают:
Плеврит может сопровождаться скоплением жидкости, которое оказывает давление на легкие и заставляет их перестать работать должным образом. Это скопление жидкости называется плевральным выпотом. Эта жидкость может первоначально действовать как подушка, вызывая исчезновение боли в груди.
Человек с плевральным выпотом в конечном итоге будет испытывать одышку по мере увеличения объема жидкости. Человек также может испытывать жар, озноб и сухой кашель.Эти симптомы могут указывать на инфекцию в жидкости, также называемую эмпиемой.
Вирусные инфекции – наиболее частая причина плеврита. Вирусы могут вызывать инфекции легких, что может привести к плевриту.
Другие причины плеврита включают:
Первоочередной задачей при диагностике плеврита является определение локализации и причины воспаления или опухоли. Ваш врач проведет медицинский осмотр и изучит вашу историю болезни. Ваш врач может также назначить один или несколько из следующих анализов:
Рентген грудной клетки
Рентген грудной клетки позволит вашему врачу определить, есть ли воспаление в легких.Ваш врач также может назначить рентген грудной клетки в положении пролежня, то есть рентген, сделанный в положении лежа на боку. Это позволяет свободной жидкости образовывать слой. Рентген грудной клетки в положении пролежня должен подтвердить, есть ли скопление жидкости.
Анализы крови
Анализы крови могут помочь определить, есть ли у вас инфекция, и определить причину инфекции, если она у вас есть. Кроме того, анализ крови покажет, есть ли у вас заболевание иммунной системы.
Торакоцентез
Во время плевроцентеза ваш врач вставит иглу в область груди, где тесты визуализации обнаруживают жидкость.Затем ваш врач удалит жидкость и проанализирует ее на наличие инфекций.
Из-за инвазивного характера и связанных с этим рисков этот тест редко проводится при типичном случае плеврита.
КТ
Для дальнейшего исследования любых аномалий, обнаруженных на рентгеновских снимках грудной клетки, ваш врач может захотеть сделать серию подробных изображений поперечного сечения вашей грудной клетки с помощью компьютерной томографии.
Изображения, полученные с помощью компьютерной томографии, создают детальное изображение внутренней части груди.Это позволит вашему врачу поближе взглянуть на раздраженную ткань.
Ультразвук
В ультразвуке высокочастотные звуковые волны создают изображение внутренней части грудной полости. Это позволит вашему врачу увидеть, есть ли воспаление или скопление жидкости.
Биопсия
Биопсия плевры полезна для определения причины плеврита. Плевра – это слой мембран, окружающий легкие.
Во время процедуры врач сделает небольшие разрезы на коже грудной стенки.Затем ваш врач с помощью иглы извлечет небольшой образец ткани плевры.
Затем эта ткань будет отправлена в лабораторию для анализа на инфекцию, рак или туберкулез.
Торакоскопия
Во время торакоскопии ваш врач сделает небольшой разрез в грудной стенке, а затем вставит крошечную камеру, прикрепленную к трубке, в плевральную полость. Он или она будет использовать камеру, чтобы определить местонахождение раздраженного участка, а затем возьмет образец ткани для анализа.
Как только ваш врач определит источник воспаления или инфекции, он сможет подобрать правильное лечение.Достаточный отдых, чтобы помочь вашему телу в процессе заживления, является важной частью выздоровления.
Кроме того, лежа на болевом боку может быть достаточно давления, чтобы боль утихла.
Другие методы лечения включают:
- антибиотики от бактериальной инфекции
- лекарства, отпускаемые без рецепта, включая аспирин (Байер), ибупрофен (Адвил) или другие нестероидные противовоспалительные препараты
- рецептурные боли и кашель лекарство, которое может содержать кодеин
- лекарства для разрушения любых тромбов или больших скоплений гноя и слизи
- бронходилататоры с помощью дозированных ингаляторов, таких как те, которые используются для лечения астмы
Лица с большим количеством жидкости в легких ( плевральный выпот), возможно, придется оставаться в больнице с дренажной трубкой в грудной клетке до тех пор, пока жидкость не стечет должным образом.
Плеврит может иметь серьезные долгосрочные последствия, но обращение за медицинской помощью и соблюдение курса лечения может дать положительные результаты. Вы и ваш врач должны определить основные причины вашего плеврита, чтобы помочь вам выздороветь.
У вас грыжа? | Нажмите
У вас грыжа?
Июнь – месяц осведомленности о грыжах, и доктор Тамер Аити, врач-хирург общей хирургической клиники округа Юнион в Анне, рассказывает о типах грыж, симптомах, методах лечения и профилактики.
По оценкам Национального центра биотехнологической информации, ежегодно во всем мире выполняется около 20 миллионов операций по удалению грыж. Большинство людей слышали об этом распространенном заболевании, но не все понимают, что такое грыжа и как ее распознать. Проще говоря, грыжа возникает, когда орган проталкивает что-то, чего не должен, например мышцы или ткани.
Все грыжи возникают из-за этого сочетания давления и открытия, но грыжи могут появляться в разных частях тела.Общие места включают внешний пах, пупок, верхнюю часть живота, разрез или рубец в брюшной полости. Однако более 70 процентов грыж возникают во внутренней части паха и называются паховыми грыжами, которые в 25 раз чаще поражают мужчин, чем женщин.
Симптомы грыжи могут появляться постепенно или внезапно и вызывать боль или дискомфорт различной степени. Хотя симптомы могут различаться в зависимости от человека или типа грыжи, некоторые частые индикаторы включают:
1.Заметная выпуклость или шишка
Выпуклость – наиболее частый симптом грыжи. Иногда он может втолкнуться или исчезнуть, когда вы ложитесь. Выпуклость, часто расположенная в паху или мошонке, со временем может увеличиваться в размерах и вызывать ломоту или боль в этом месте.
2. Боль или дискомфорт при кашле, натуживании или поднятии тяжестей
Боль при кашле или чихании, поднятии тяжелых предметов или даже при смехе или плаче может быть признаком грыжи. Обычно дискомфорт ощущается в нижней части живота.
3. Кислотный рефлюкс или затрудненное глотание
Частая изжога, несварение желудка и срыгивание могут быть индикаторами грыжи пищеводного отверстия диафрагмы. Этот тип грыжи возникает, когда часть желудка выступает через диафрагму и желудочная кислота просачивается в пищевод.
4. Чувство переполнения или запора
Когда часть кишечника застряла, ощущение вздутия или переполнения и запор может указывать на грыжу, вызванную непроходимостью кишечника.Эти симптомы обычно развиваются быстро и сопровождаются чувством тяжести в животе.
5. Сильная боль, тошнота и рвота
Когда часть кишечника так плотно прижимается к брюшной стенке, что перекрывает кровоснабжение, возникает ущемленная грыжа. Он сопровождается сильной болью, тошнотой, рвотой и запором и может быть опасным для жизни. Вам следует немедленно обратиться за медицинской помощью, если вы испытываете такие сильные симптомы.
Нелеченая грыжа у взрослых никуда не исчезнет, но хорошая новость заключается в том, что грыжи излечимы.





 Наблюдаются боли в левом боку сзади. Характер боли отличается в зависимости от заболевания и может быть следующим:
Наблюдаются боли в левом боку сзади. Характер боли отличается в зависимости от заболевания и может быть следующим:
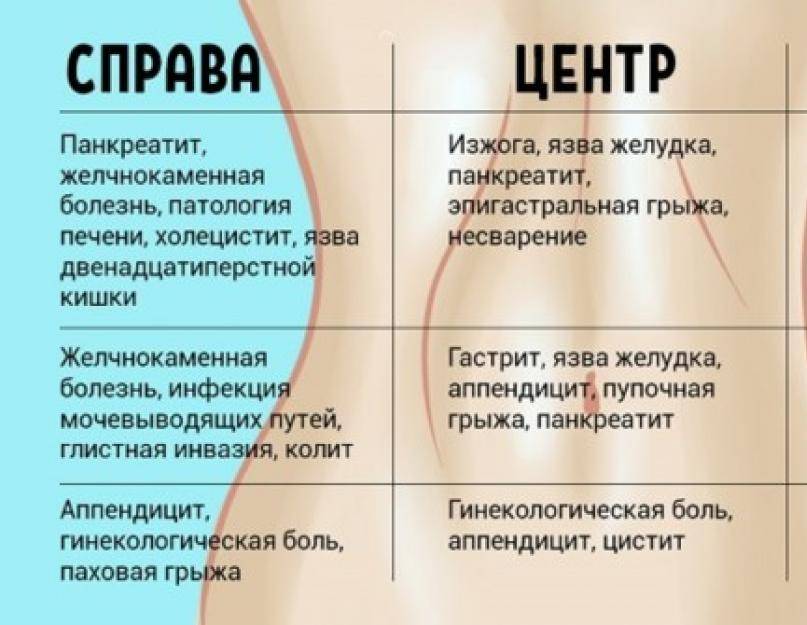 Подробная информация о наших цетрах и расположение на карте города указаны здесь. Ознакомьтесь с презентацией нашей деятельности на этой странице.
Подробная информация о наших цетрах и расположение на карте города указаны здесь. Ознакомьтесь с презентацией нашей деятельности на этой странице. Усиливаясь при кашле, она может указать точное место повреждения.
Усиливаясь при кашле, она может указать точное место повреждения. Это собственно и отличает этот недуг от обычной межреберной невралгии.
Это собственно и отличает этот недуг от обычной межреберной невралгии. Иногда боль в бок отдает даже при наличии аппендицита и проходит аж до самих лопаток. В этом случае тоже довольно сложно сразу определить причину.
Иногда боль в бок отдает даже при наличии аппендицита и проходит аж до самих лопаток. В этом случае тоже довольно сложно сразу определить причину.