Клиническая интерпретация кровохарканья | “Клінічна імунологія. Алергологія. Інфектологія”
Земля родит таланты, а клиника с ее организацией – специалистов. Поэтому нет никакого сомнения в том, что организация медицинской помощи, в особенности специализация, позволила торакальным хирургам и фтизиатрам глубже понять практические вопросы кровохарканья (КХ), так как патология, приведшая к КХ, и методы ее исследования концентрируются в клиниках по вышеуказанным специальностям, а соответствующие публикации – в узких литературных источниках. Как следствие, проблема КХ оказалась архаичной и чуждой для многих интернистов.
Для того чтобы раскрыть клиническую значимость КХ, нами выбран следующий путь – изучение клинических лекций, обзоров, руководств, статей и т. д. ведущих клиницистов по вышеуказанным специальностям. Вместе с тем, даже правильно осознанная суть приобретенных знаний нуждается в особой программе их проверки. К проверке такого рода может быть отнесено последипломное образование, дополненное перманентным клиническим развитием.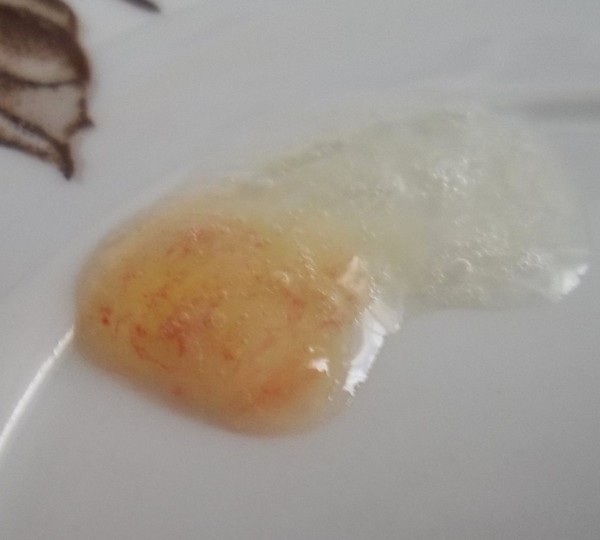
Как известно, КХ (гемоптоэ, гемофтиз) определяется как симптом бронхолегочного и сердечного заболевания, заключающийся в выделении мокроты с большей или меньшей примесью крови, что может быть вызвано различной патологией. Наиболее часто КХ регистрируется при хронических бронхитах (ХБ) и бронхоэктазах (БЭ; 60–70%). В сообщениях как терапевтической, так и хирургической направленности диапазон причин КХ очень широк: бронхокарцинома (20%), БЭ (30%), бронхит (15%), воспалительные процессы, включая туберкулез (10–20%), а также заболевания сосудистого, травматического и геморрагического генеза (10%).
С особой остротой встает вопрос о причине КХ в тех случаях, когда больные откашливают красную мокроту, которая не содержит крови. Это возможно при инфицировании легких некоторыми штаммами Serratia marcescens, продуцирующими пигмент. Аналогично при прорыве в бронх абсцесса легкого амебной природы может возникнуть подозрение на КХ за счет выделения мокроты темно-коричневого цвета. Симулировать КХ могут больные с истерией, насасывая кровь из десен.
Аналогично при прорыве в бронх абсцесса легкого амебной природы может возникнуть подозрение на КХ за счет выделения мокроты темно-коричневого цвета. Симулировать КХ могут больные с истерией, насасывая кровь из десен.
Истинное КХ никогда не возникает во сне, когда подавлен кашлевой рефлекс.
Массивное (≥600 мл в сутки) выделение крови наружу невозможно без отхаркивания. В противном случае, то есть при отсутствии кашля, кровь, быстро стекающая вниз, должна была бы заполнить нижние отделы дыхательных путей (ДП), подняться до бифуркации трахеи, заполнить главные бронхи и привести к смерти от удушения собственной кровью. Это не просто теоретические соображения. Секционные исследования погибших от легочных кровотечений (ЛК) еще не установили ни одного случая смерти от вторичной анемии вследствие кровопотери.
Оценивая скорость кровотечения, врач обязан определить, какое КХ отмечается у пациента: массивное или немассивное (<600 мл в сутки), так как диагностический и лечебный подход к этим двум группам пациентов разный.
Вне зависимости от патологии тактика ведения пациентов при массивном КХ заключается в поддержании проходимости ДП, установлении места кровотечения, выяснении, может ли пациент перенести хирургическую операцию или ангиографию с селективной эмболизацией бронхиальной артерии.
Остановимся, однако, на том типе КХ, которое может произойти без нарушения целости стенки кровеносного сосуда вследствие воспалительного процесса или феномена застойного происхождения. В этих условиях пациенту не угрожает опасная для жизни кровопотеря, но примесь крови в мокроте необходимо расценивать как симптом, требующий соответствующего внимания. Так, в противоположность случаям массивного КХ, у данного контингента пациентов основной целью обследования является установление нозологического диагноза.
До тех пор, пока диагноз пациента с немассивным КХ точно не установлен, не следует предпринимать попыток лечения.
Вообще консервативное ведение пациентов с КХ без установленного диагноза не является лечением. В этой связи задачей врача должна быть оценка состояния больного, выбор обследования, учет возраста и пола, что и определяет выбор терапии. И действительно, возраст и пол являются важными диагностическими параметрами, так как БЭ и митральный стеноз чаще вызывают КХ в возрасте до 40 лет. У курящего мужчины старше 40 лет при снижении массы тела и анорексии наиболее вероятен бронхогенный рак. Рецидивирующее КХ у молодой женщины без других симптомов наводит на мысль об аденоме бронха.
В этой связи задачей врача должна быть оценка состояния больного, выбор обследования, учет возраста и пола, что и определяет выбор терапии. И действительно, возраст и пол являются важными диагностическими параметрами, так как БЭ и митральный стеноз чаще вызывают КХ в возрасте до 40 лет. У курящего мужчины старше 40 лет при снижении массы тела и анорексии наиболее вероятен бронхогенный рак. Рецидивирующее КХ у молодой женщины без других симптомов наводит на мысль об аденоме бронха.
Не вызывает никакого сомнения, что КХ наблюдается и при бактериальных пневмониях, в том числе пневмококковой, мокрота в этих случаях часто бывает темно-коричневой, а КХ необильно. Первоначально оно возникает в виде прожилок в мокроте, а затем на 2–3-й день, при развитии стадии красного опеченения, мокрота принимает красновато-бурый (ржавый) цвет.
Сравнительно часто КХ встречается при легочных инфильтратах, вызванных Pseudomonas или Klebsiella. Пневмония, вызванная Klebsiella pneumoniae, может характеризоваться мокротой по типу «смородинового желе». Кровь в мокроте встречается и при стафилококковых пневмониях ввиду их склонности вызывать деструкцию.
Кровь в мокроте встречается и при стафилококковых пневмониях ввиду их склонности вызывать деструкцию.
Частой причиной КХ является гриппозная пневмония. Примесь крови в мокроте обнаруживается у 15–23,9% пациентов вследствие инфекционно-токсического поражения сосудистой стенки капилляров.
Примесь крови изредка обнаруживается и в слизисто-гнойной мокроте при микоплазменной и орнитозной пневмониях (10%). Сравнительно часто (8%) КХ фиксируют при бруцеллезной пневмонии вследствие увеличения сосудистой проницаемости, тромбоза мельчайших сосудов легких. Причиной обильных КХ является и пневмония при туляремии, при которой развившийся некроз легочной ткани обусловливает образование абсцессов и БЭ. Легочная форма сибирской язвы характеризуется не только тяжелым течением, но и отделением крови с мокротой. При легочной форме чумы с первых же дней заболевания появляется обильная кровавая мокрота. Описано КХ при менингококковой пневмонии, осложнившей менингококковый сепсис.
При аспирационных пневмониях, сопровождающихся деструкцией легочной ткани, в том числе при попадании растительного масла и развитии масляной пневмонии, возможно появление профузного легочного кровотечения.
Из инфекционных заболеваний туберкулез легких остается важной причиной КХ, хотя частота его в эру полихимиотерапии уменьшилась в 2–3 раза. В основе гемоптоэ чаще лежит развитие анастомозов между бронхиальными сосудами и системой легочной артерии, при этом бронхиальная кровь под высоким давлением поступает в систему легочных капилляров, которые могут разрываться. Источником гемофтиза являются посттуберкулезные БЭ. Считается, что КХ наблюдается при всех формах туберкулеза органов дыхания, за исключением первичного туберкулезного комплекса.
Следует отметить, что в кровянистой мокроте почти никогда нельзя найти микобактерий; их необходимо искать в мокроте без примеси крови.
К полостным образованиям, напоминающим каверну, относятся кисты, расположенные в неизмененной ткани. Говоря о пороках развития бронхов и легких как причине КХ, следует упомянуть БЭ, формирующиеся на почве муковисцидоза. Внутридолевая секвестрация и инфицирование бронхогенных кист также могут быть ответственными за появление КХ. Иногда источником даже массивного КХ являются эмфизематозные буллы, при условии что другие симптомы отсутствуют.
Полостные образования при пневмомикозах обычно множественные, располагаются в нижних и средних легочных полях и возникают на фоне пневмонии. Для установления диагноза иногда необходимо полное микологическое обследование.
Любая из грибковых инфекций легкого (кокцидиомикоз, гистоплазмоз и др.) может вызывать КХ, но чаще всего его причиной является мицетома.
КХ может возникать и при прорыве эхинококкового пузыря в легких с образованием быстро исчезающей полости.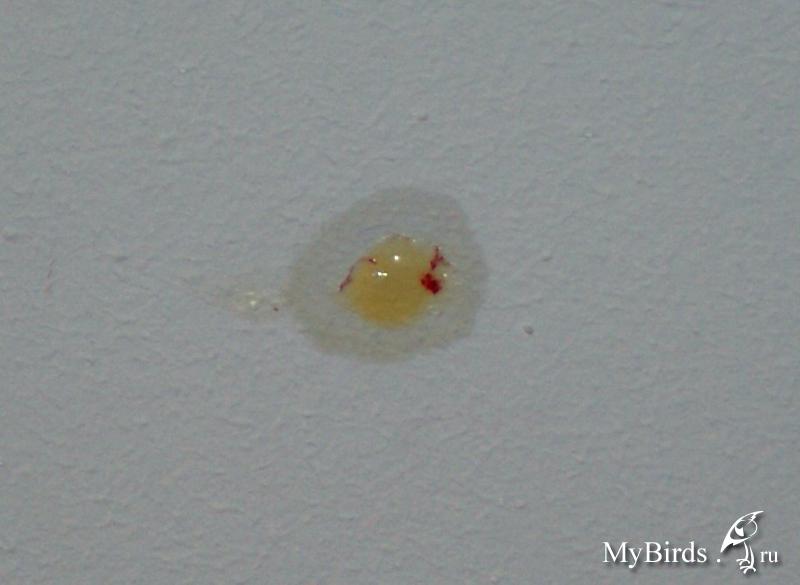 Вообще паразитарные заболевания легких, в частности парагонимоз, распространенные во многих географических зонах земного шара, могут быть причиной КХ. Так или иначе, следует твердо запомнить, что достоверная дифференциация полостных образований в легких по чисто клиническим признакам практически невозможна.
Вообще паразитарные заболевания легких, в частности парагонимоз, распространенные во многих географических зонах земного шара, могут быть причиной КХ. Так или иначе, следует твердо запомнить, что достоверная дифференциация полостных образований в легких по чисто клиническим признакам практически невозможна.
При абсцессе легкого КХ встречается у 11% больных, при этом массивное кровотечение возникает примерно в 5% случаев, что может потребовать резекции доли легкого. В отличие от полости абсцесса, раковая полость имеет широкую неравномерную стенку, утолщенную в нижнемедиальной части и с неровными контурами внутри. Сама раковая полость обычно без уровня жидкости, расположена эксцентрично.
Если внимательно проанализировать симптоматику многих заболеваний, то можно убедиться, что КХ является важным клиническим проявлением бронхогенного рака легкого, так как встречается приблизительно в 50% случаев на определенном этапе заболевания. Однако при данной патологии этот симптом является сравнительно поздним, КХ не носит профузного характера и, предположительно, обусловлено развитием в бронхах новых сосудов по мере роста опухоли. Причиной КХ в этих случаях может быть прорастание опухолью стенки бронха или сосудов, а также деструкция самой опухоли. Если деструкция опухоли изъязвляет крупный сосуд (ветвь легочной артерии), то возникают терминальные, так называемые молниеносные легочные кровотечения, которые наблюдаются редко (5–8%).
Однако при данной патологии этот симптом является сравнительно поздним, КХ не носит профузного характера и, предположительно, обусловлено развитием в бронхах новых сосудов по мере роста опухоли. Причиной КХ в этих случаях может быть прорастание опухолью стенки бронха или сосудов, а также деструкция самой опухоли. Если деструкция опухоли изъязвляет крупный сосуд (ветвь легочной артерии), то возникают терминальные, так называемые молниеносные легочные кровотечения, которые наблюдаются редко (5–8%).
В целом, клиническое течение, осложненное КХ, зависит в первую очередь от клинико-анатомической формы рака легкого. КХ может быть симптомом центральной и реже – периферической локализации рака. Пресловутое «малиновое желе» наблюдается редко. Иногда у таких больных бывают оккультные КХ, диагностируемые при микроскопии мокроты. Как ранний единственный симптом рака легкого КХ встречается всего у 1–2% больных. Однако более чем у трети пациентов (37%) КХ является первым симптомом, заставляющим обратиться к врачу. Этим, по-видимому, и объясняется большая клиническая ценность этого симптома. Таким образом, прогноз при раке легкого, базирующийся только на наличии КХ, а не на совокупности всех клинических данных, весьма неточен.
Этим, по-видимому, и объясняется большая клиническая ценность этого симптома. Таким образом, прогноз при раке легкого, базирующийся только на наличии КХ, а не на совокупности всех клинических данных, весьма неточен.
В отличие от центрального рака, КХ при периферической локализации опухоли является ранним симптомом и связано с прорастанием опухолью одного из близлежащих крупных бронхов; наблюдается у 1/3–1/2 пациентов и характеризуется длительностью, малой интенсивностью и учащается в период распада. Рентгенологическая картина выявляет полости с внутренними неравномерными контурами и различной толщиной стенок. Полостная, или абсцедирующая, форма рака более чем в половине случаев сопровождается КХ. При верхушечном раке Панкоста, относящегося к периферическим формам, КХ встречается реже, чем при опухолях другой локализации. КХ может быть симптомом более редких атипичных форм рака легкого – миллиарной и разветвленной.
Такие редко встречающиеся злокачественные опухоли легких, как саркома, плазмоцитома и бронхиолоальвеолярный рак, также сопровождаются КХ. Существует две формы аденоматоза – мультициклическая и диффузная пневмониеподобная. Затянувшаяся пневмония, сопровождающаяся мучительным кашлем с выделение большого количества (до 1 л и более) слизисто-водянистой мокроты без запаха, иногда с прожилками крови, может быть признаком аденоматоза. Иногда гемоптоэ наблюдается при лимфосаркоме средостения. КХ также может быть частым, а в ряде случаев и единственным симптомом при остеоме трахеи. Диагноз уточняется при помощи бронхоскопии.
Существует две формы аденоматоза – мультициклическая и диффузная пневмониеподобная. Затянувшаяся пневмония, сопровождающаяся мучительным кашлем с выделение большого количества (до 1 л и более) слизисто-водянистой мокроты без запаха, иногда с прожилками крови, может быть признаком аденоматоза. Иногда гемоптоэ наблюдается при лимфосаркоме средостения. КХ также может быть частым, а в ряде случаев и единственным симптомом при остеоме трахеи. Диагноз уточняется при помощи бронхоскопии.
Особенно часто КХ возникает при легочных метастазах хорионэпителиомы. Распознать причину появления крови в мокроте помогает акушерско-гинекологическое обследование пациентки и указание на недавно перенесенные роды или аборт. Из-за прорастания опухоли в легкое ЛК могут наблюдаться при мезотелиоме плевры. Диагностика основана на обнаружении «раковой брони», трудно проходимой для иглы при плевральной пункции, а также на наличии мезотелиальных клеток в пунктате.
Хроническое, рецидивирующее КХ и даже профузные ЛК у молодой женщины наводят на мысль об аденоме бронхов из-за значительной васкуляризации данной опухоли. Вследствие медленного развития нарушения проходимости бронха прежде рецидивируют пневмонии с формированием фиброза и БЭ. При перибронхиальном росте отмечаются симптомы сдавления бронха. При бронхоскопии эндобронхиально растущей аденомы видна округлая опухоль, выступающая в просвет бронха, с гладкими и четкими контурами, без инфильтрации близлежащей стенки бронха. КХ может быть первым и самым важным симптомом триады аденомы, включающей также бронхостеноз и длительное течение с преобладанием признаков бронхолегочной инфекции. Несмотря на относительно доброкачественное течение, со временем аденома бронха озлокачествляется и метастазирует, поэтому подлежит радикальной резекции.
Вследствие медленного развития нарушения проходимости бронха прежде рецидивируют пневмонии с формированием фиброза и БЭ. При перибронхиальном росте отмечаются симптомы сдавления бронха. При бронхоскопии эндобронхиально растущей аденомы видна округлая опухоль, выступающая в просвет бронха, с гладкими и четкими контурами, без инфильтрации близлежащей стенки бронха. КХ может быть первым и самым важным симптомом триады аденомы, включающей также бронхостеноз и длительное течение с преобладанием признаков бронхолегочной инфекции. Несмотря на относительно доброкачественное течение, со временем аденома бронха озлокачествляется и метастазирует, поэтому подлежит радикальной резекции.
Доброкачественные опухоли легких, включая аденому бронхов, могут проявляться гемоптоэ. В легких чаще наблюдаются хондрогамартомы, которые в ряде случаев приобретают способность к безграничному росту и могут малигнизироваться. В литературе описаны случаи, когда КХ, вплоть до ЛК при эрозии сосуда, было первым симптомом хондрогамартомы. В отличие от доброкачественных опухолей мезенхимального происхождения (хондромы, папилломы, фибромы и пр.) и мышечной ткани (имеющих связь с бронхами), которые при определенных патоморфологических и клинических условиях вызывают КХ, чаще встречаются кисты легких и бронхов.
В отличие от доброкачественных опухолей мезенхимального происхождения (хондромы, папилломы, фибромы и пр.) и мышечной ткани (имеющих связь с бронхами), которые при определенных патоморфологических и клинических условиях вызывают КХ, чаще встречаются кисты легких и бронхов.
Прожилки крови в мокроте при наличии дермоидных кист появляются при быстром спонтанном росте опухоли, ее инфицировании или озлокачествлении. При расположении дермоидной кисты возле крупных сосудов возникает их истончение и узурация. Прорыв кисты в бронх сопровождается отхождением не только крови, но и волос, капель жира, кристаллов холестерина и ороговевшего эпителия.
Гемангиомы (артериовенозные аневризмы и др.) являются аномалией развития, а не доброкачественной опухолью. Эта патология в основном заключается в сохранении коротких капиллярных анастомозов плода между артериальной и венозной частями легочного кровообращения. Кровь направляется по этим анастомозам, поэтому и происходит их постепенное расширение.
Выявление системных артериовенозных соединений или шума над легочными полями не позволяет исключить синдром Ослера–Рандю–Вебера. Диагностировать артериовенозную фистулу позволяет ангиография легких. КХ вплоть до ЛК со смертельным исходом может быть следствием просачивания крови при разрыве аневризмы легочных сосудов. Обычно КХ является поздним симптомом и связано с физическим напряжением и кашлем, хотя иногда возникает беспричинно. Лечение хирургическое.
КХ, рецидивирующее в период менструации, может быть проявлением эндометриоза легких. В то же время во время менструации изредка появляется кровь в мокроте неясного происхождения.
Стереотипная реакция легочной ткани в виде развития легочного фиброза характерна для коллагенозов, неспецифических заболеваний легких, идиопатического легочного фиброза (ИЛФ), которые иногда сопровождаются упорным КХ. В поздний период ИЛФ можно видеть картину «сотового легкого». Подобные патологоанатомические изменения обусловливают появление КХ как диапедезного, так и деструктивного генеза.
Подобные патологоанатомические изменения обусловливают появление КХ как диапедезного, так и деструктивного генеза.
Интенсивность и продолжительность КХ определяет и течение идиопатического гемосидероза. Двусторонние инфильтративные изменения типа пневмонических в дальнейшем приводят к пневмосклерозу, одышке и цианозу. Иногда заболевание протекает остро и в большинстве случаев возникает в детском возрасте, но может развиться и у взрослых. В некоторых случаях подобная клиническая картина сочетается с острым или хроническим нефритом (синдром Гудпасчера).
Кроме синдрома Гудпасчера КХ характерно и для другого аутоиммунного нарушения – гранулематоза Вегенера. Болезнь развивается медленно, может тянуться несколько лет и начинается, как правило, с гнойного насморка, болей в области околоносовых пазух. В редких случаях наблюдается язвенный стоматит или гнойный отит, который переходит в некротический и распространяется на кости и хрящи, приводя к деформациям лица. КХ встречается и при других системных заболеваниях: остром волчаночном пневмоните, саркоидозе, узелковом периартериите, синдромах Бехчета и Чарджа–Стросс, гистиоцитозе Х, болезни Реклингаузена и др.
КХ встречается и при других системных заболеваниях: остром волчаночном пневмоните, саркоидозе, узелковом периартериите, синдромах Бехчета и Чарджа–Стросс, гистиоцитозе Х, болезни Реклингаузена и др.
Итак, КХ, являясь осложнением многих заболеваний (более 60), сближает их по клиническому течению, несмотря на различия в патогенезе.
К очень редким причинам КХ относится эндоальвеолярный микролитиаз, характеризующийся накоплением в альвеолах мукопротеинов, а в дальнейшем – отложением кальция.
Как известно, характерной патогенетической чертой упорных КХ и даже профузных ЛК может быть бронхолитиаз. Обычно камни образуются в результате попадания петрифицированных частиц лимфоузла при его прорыве в бронх. Камень обнаруживается бронхологически и томографически.
Причиной КХ могут быть и пищеводно-бронхиальные свищи различного происхождения. Заподозрить свищи можно в случаях возникновения кашля во время еды с откашливанием частиц съеденной пищи.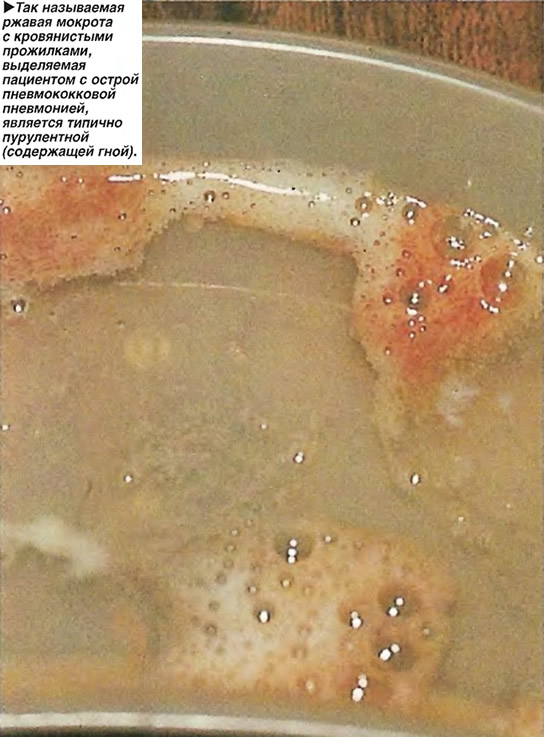 Для диагностики свищей применяются эзофагоскопия и рентгенологическое исследование пищевода. Также КХ возникает при наличии раневого канала с воспалительными изменениями вокруг него. Нередко изменения в легких затушевываются симптомами, свойственными более грозным осложнениям ранений легкого: гемотораксу и пневмотораксу. Тем не менее, источник КХ удается определить без труда.
Для диагностики свищей применяются эзофагоскопия и рентгенологическое исследование пищевода. Также КХ возникает при наличии раневого канала с воспалительными изменениями вокруг него. Нередко изменения в легких затушевываются симптомами, свойственными более грозным осложнениям ранений легкого: гемотораксу и пневмотораксу. Тем не менее, источник КХ удается определить без труда.
Вне всякого сомнения, кровь в мокроте часто обнаруживают при заболеваниях сердечно-сосудистой системы, и в первую очередь – инфаркте легких (ИЛ). Обычно эмболия легочной артерии с ИЛ начинается с приступа удушья, за которым следует КХ (36–50%). Вслед за КХ возможны боли в боку, напоминающие плевральные, и лихорадка. Дифференциальную диагностику необходимо проводить с митральным стенозом, при котором КХ не сопровождается повышением температуры, физикальными изменениями в легких и ухудшением общего состояния. При обширных ИЛ мокрота бывает окрашена в течение 8–10 дней, но чаще уже на 3–4-й день эритроциты не обнаруживают даже микроскопически.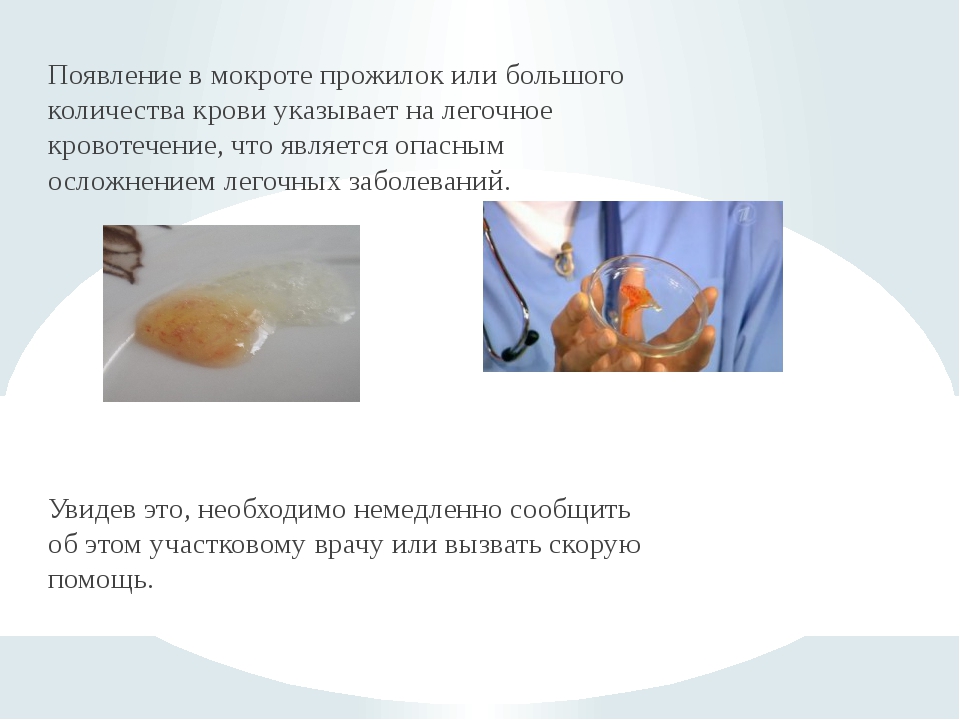 Появление мелкопузырчатых хрипов указывает на развитие периинфарктной пневмонии, которая может осложниться геморрагическим плевритом.
Появление мелкопузырчатых хрипов указывает на развитие периинфарктной пневмонии, которая может осложниться геморрагическим плевритом.
О возможном ИЛ следует помнить при любом случае КХ.
Нередко (до 50%) у пациента с КХ на рентгенограмме ОГК не обнаруживают патологических изменений, что наблюдается чаще при аневризме аорты, БЭ и ХБ (40–46%).
В заключение следует отметить, что важнейшей задачей врача при обнаружении крови в мокроте является установление связи между причиной и патологическим процессом, приведшим к данному осложнению. Однако ни по виду излившейся крови, ни по сопутствующим обстоятельствам этого сделать нельзя. Выход один: необходимо знать всю клинику внутренних болезней.
Литература
1. Чучалин А.Г. Бронхоэктазы: клинические проявления и диагностические программы // Сайт практического рентгенолога. zhuravlev.info
2. Ходош Э.М., Крутько В.С., Потейко П.И. Кровохарканье: диагностические аспекты // «Новости медицины и фармации. Аллергология и пульмонология (492). – 2014. – Тематический номер. – С. 5–11.
Ходош Э.М., Крутько В.С., Потейко П.И. Кровохарканье: диагностические аспекты // «Новости медицины и фармации. Аллергология и пульмонология (492). – 2014. – Тематический номер. – С. 5–11.
3. Овчаренко С.И. Кашель: симптом легочных и внелегочных заболеваний // Врач, 2012. – С. 2–5.
4. Синопальников В.И. Внебольничная пневмония: диагностика, дифференциальная диагностика и антибактериальная терапия. – С. 267–282.
5. Пневмонии в период пандемии гриппа A|h2N1sw1. Монография под ред. Ю.С. Ландышева, В.А. Доровских // Благовещенск: ОАО «ПКИ Зея», 2011. – 172 с.
6. Крофтон Дж., Дуглас А. Заболевания органов дыхания // М.: Медицина, 1974. – С. 714–722.
7. Фещенко Ю.И., Опанасенко Н.С. Дифференциальная диагностика при кровохарканье // Therapia, 2006. №11/11/ – С. 35–39.
8. Шойхет Я.Н., Лепихин Н.М., Лепихин Д.Н. Бронхоэктазы // М.: ГЭОТАР-Медиа, 2011.
Шойхет Я.Н., Лепихин Н.М., Лепихин Д.Н. Бронхоэктазы // М.: ГЭОТАР-Медиа, 2011.
9. Альперн Д.Е. Патологическая физиология, 6-ое издание // Москва: Медицина, 1965. – 434 с.
С чем связано появление кашля с кровью?
Появление кровяных сгустков в мокроте при кашле вызывает много беспокойств и переживаний, поскольку действительно такое явление часто может быть причиной развития серьезных процессов в организме человека. Именно поэтому сразу же, как только появился кашель с кровью, следует обратиться к специалисту, чтобы установить его причины и при необходимости провести правильное лечение.
Причины кашля с кровяными примесями
Как правило, кровохаркание при кашле происходит в результате носового кровотечения или повреждения десен. После носового кровотечения длительное время еще отмечается наблюдение насморка с кровью, поскольку она попадает в горло. Лечение в таком случае необязательное. Также такой процесс протекает при повреждении мелких кровеносных сосудов дыхательных путей. Все эти причины не представляют собой опасности для здоровья человека, однако важно знать заболевания, которые могут вызвать кровохаркание. Специалисты выделяют такие серьезные заболевания, сопровождающиеся выделением кровяной мокроты при кашлевых приступах:
Все эти причины не представляют собой опасности для здоровья человека, однако важно знать заболевания, которые могут вызвать кровохаркание. Специалисты выделяют такие серьезные заболевания, сопровождающиеся выделением кровяной мокроты при кашлевых приступах:
Сердечная недостаточность. При длительном течении заболеваний сердечно-сосудистой системы, которые ослабили сердце, в легких может скапливаться кровь. В таком случае ее застой вызывает возникновение кашля, при котором выделяется слюна с кровяными сгустками.
Крупозная пневмония. Иногда примеси крови в мокроте могут указывать на развитие воспалительного заболевания легочной ткани, которое вызывается пневмококком. В таком случае обязательным становится применение антибиотика, действие которого направлено на уничтожение этих патогенных микроорганизмов.
Туберкулез. Кровохаркание еще может быть симптомом такой опасной инфекционной болезни как туберкулез. Вызвано оно проникновением в легкие туберкулезной палочки. Чтобы отличить туберкулез от пневмонии, при которой тоже возникает такой же симптом, следует сделать пробу Манту. Именно этот иммунологический тест покажет, есть ли в организме микобактерия туберкулеза. При положительном результате проведенного теста также назначают антибиотик, который убьет возбудителя.
Чтобы отличить туберкулез от пневмонии, при которой тоже возникает такой же симптом, следует сделать пробу Манту. Именно этот иммунологический тест покажет, есть ли в организме микобактерия туберкулеза. При положительном результате проведенного теста также назначают антибиотик, который убьет возбудителя.
Рак легких. Основным признаком рака легких является возникновение кашлевых приступов с кровяными примесями. Часто такая болезнь возникает у курильщиков. При подозрении на эту патологию врачи назначают рентгенограмму легких.
Людям, которые чувствуют себя хорошо, при этом не имеют каких-либо заболеваний, а возникновение такого явления считается единичным случаем, нет оснований для беспокойства. Однако при подозрении на развитие некоторых заболеваний, что возникает в результате регулярного выделения мокроты с кровью, стоит обратиться в медицинское учреждение для полного обследования всего организма.
Кашель / Государственное бюджетное учреждение здравоохранения Ямало-Ненецкого автономного округа “Лабытнангская городская больница”
Кашель – это защитная реакция организма на раздражение дыхательных путей человека. Во время кашля организм пытается избавиться от слизи, или инородных частиц попавших в дыхательные пути. Кашель могут вызвать также различные бактерии, и вирусы.
Во время кашля организм пытается избавиться от слизи, или инородных частиц попавших в дыхательные пути. Кашель могут вызвать также различные бактерии, и вирусы.
У здорового человека в нормальных условиях кашля не бывает. Возникает он в ответ на раздражение слизистой оболочки дыхательных путей или плевры и представляет собой сложный рефлекторный акт. С помощью кашля наш организм освобождается от попавших в бронхи частиц пыли, различных химических веществ. Тем самым сохраняется стерильность самых глубоких отделов бронхов, соприкасающихся непосредственно с альвеолами легких, да и самих легких.
Итак, попала ли случайно в дыхательные пути вода, крошка хлеба, вдохнули ли вы резкий запах, например, табачного дыма, кашель при этом — естественная защитная реакция. Но чаще всего он следствие какого-то болезненного состояния.
Иногда кашель сигнализирует о заболевании дыхательной системы, иногда он первое проявление сердечного недуга, аллергии или нарушения деятельности центральной нервной системы.
Остановимся чуть подробнее на характеристике кашля при поражениях бронхов и легких.
Когда возникает воспалительный процесс в бронхах, их слизистая оболочка набухает, утолщается, что затрудняет работу ресничек мерцательного эпителия, которые, подобно эскалатору э метро, «вывозят» из глубины бронхов инородные частицы вверх, к ротовой полости. Тормозит их продвижение и то, что воспаление усиливает вязко-эластические свойства слизи. Возникает порочный круг: в бронхах застаивается секрет, скапливаются частицы пыли, размножаются микроорганизмы (попавшие как со вдыхаемым воздухом, так и со слизистой носа, глотки, небных миндалин, с зубного налета), а реснички-эскалаторы не справляются со своими обязанностями. У таких больных в утренние часы во время кашля часто выделяется слизистая светлая мокрота, после чего дыхание облегчается. Этот кашель санирующий, эффективный, он помощник больному организму. Но если процесс затягивается, инфекция проникает в более глубокие участки бронхов, может возникнуть воспалительное заболевание легких.
Когда кашель сопровождается повышением температуры, сильной слабостью, потливостью, больной обычно обращается к врачу, и тогда специалист определяет причину кашля, ставит диагноз, назначает необходимое лечение. К сожалению, так бывает не всегда. Если человек кашляет, а температуры у него нет, самочувствие значительно не ухудшается, он не спешит к врачу. А воспалительный процесс в бронхах и легких тем временем усиливается, принимает хроническое течение. И кашель уже не помогает освобождению бронхов от слизи. Мокрота отделяется с трудом, она зеленовато-гнойная или грязно-серого цвета. В таких случаях требуется санирование бронхов отхаркивающими средствами, то есть, как мы говорим, стимулирование кашля.
В больницах отхаркивающие препараты, так же, как и противовоспалительные, назначают индивидуально в зависимости от микрофлоры мокроты. В домашних условиях кашель, если он сухой, можно смягчить теплыми щелочными ингаляциями, отваром или настоем различных трав, например, мать-и-мачехи, багульника, первоцвета весеннего, корней солодки и алтея. Отвары и настои принимают несколько раз в день по трети или половине стакана. Имейте в виду, что действие всех отхаркивающих средств усиливается при обильном теплом питье.
Отвары и настои принимают несколько раз в день по трети или половине стакана. Имейте в виду, что действие всех отхаркивающих средств усиливается при обильном теплом питье.
Иногда, особенно при бронхите с астматическим компонентом, кашель провоцирует развитие бронхоспазма. Больному не хватает воздуха, в его дыхании появляется свистящий звук. В таком случае перед приемом отхаркивающих средств необходимо воспользоваться бронхолитиками, например, ингалятором с сальбутамолом или другим препаратом, который вам назначил врач, Из отхаркивающих средств таким больным рекомендуют растительный грудной сбор № 2, содержащий корень солодки, мать-и-мачеху.
Больным обструктивной формой бронхита, когда нарушается прохождение потока воздуха через бронхи, хорошо помогает настой термопсиса; он способствует углублению и облегчению дыхания, стимулированию кашля.
А вот надсадный кашель при воспалении плевры не очищает бронхов, не приносит облегчения, а скорее изнуряет. Такой кашель следует подавлять. Чем именно, подскажет врач. Он подберет и противовоспалительные лекарства.
Чем именно, подскажет врач. Он подберет и противовоспалительные лекарства.
Следует насторожиться, если вы заметили в мокроте примесь крови — это повод для немедленного обращения к врачу, так как кровь свидетельствует о серьезном повреждении не только слизистой, но и более глубоких структур бронхов. Не исключено, что это первый сигнал таких грозных заболеваний, как туберкулез или опухоль легких. Появление кровохарканья требует обязательного обследования у врача не только для установления диагноза, но и для подбора средств, подавляющих кашель. Ни в коем случае нельзя стимулировать его отхаркивающими средствами, выделение крови может усилиться.
Особо хочется сказать о кашле как одном из типичных проявлений воспаления легких. Обычно при этом бывают лихорадка, озноб, головная боль. Появляется боль в боку на стороне воспаления, усиливающаяся при кашле.
Но пневмония может протекать и без температуры. Должны насторожить и заставить обратиться к врачу появившиеся одышка, потливость, слабость, сухой или с мокротой кашель.
Наиболее трудно диагностируются стертые формы пневмонии у курильщиков. Многие из них страдают так называемым бронхитом курильщика, для которого характерно хроническое воспаление слизистой бронхов, обостренная раздражительность их рецепторов, повышение секреции и затруднение дренажной функции в связи с частичной гибелью ресничек. Курильщики привыкают к постоянному кашлю и поэтому нередко обращаются за медицинской помощью, когда воспалительный процесс в легких принимает хроническое течение.
Итак, не считайте кашель чем-то не заслуживающим внимания. И даже если кашель вам не слишком докучает, обратитесь к врачу. Как знать, может быть тем самым вы убережете себя от серьезных осложнений.
#ямалздоров
Подготовка к лабораторным методам исследования
Содержание
- Анализ крови
- Общие рекомендации и правила подготовки для сбора и сдачи анализов мочи
- Общие рекомендации и правила подготовки для сбора суточной мочи на анализы
- Общие рекомендации и правила подготовки для сбора и сдачи анализов кала
- Общие рекомендации и правила подготовки для сбора мокроты на общий анализ
- Правила подготовки к глюкозотолерантному тесту
Анализ крови
Общие рекомендации и правила подготовки анализа крови
- Гематологический анализ крови (клинический анализ крови).

- Биохимический анализ крови, в том числе гормоны.
- Коагулологический анализ крови.
- Иммунологические исследования (онкомаркеры, инфекции (гепатиты В и С, сифилис, ВИЧ).
Обязательный перечень документов для исследования
- Бланк — направление на исследование с указанием необходимых показателей с подписью и печатью врача.
Рекомендации для взятия крови
- утром строго натощак (рекомендуемое время между 7 и 9 часами утра), для гормонов и показателей системы гемостаза (коагулологических исследований) — строго до 10.00.
Подготовка пациента
- За 1-2 дня до исследования нельзя употреблять жирную пищу и алкоголь. Необходимо максимально ограничить физические нагрузки, переохлаждение и перегревание.
- За 1 час до исследования исключить физическое и эмоциональное напряжение, курение.
- В день исследования прием лекарственных препаратов необходимо согласовать с лечащим врачом.

- В день исследования питьевой режим: только вода в обычном объеме, нельзя пить чай, кофе, сок и др. напитки.
- Накануне перед исследованием последний прием пищи не позднее 19.00.
Противопоказания к исследованиям
- Нельзя сдавать кровь после физиотерапевтических процедур, инструментального обследования, рентгенологического и ультразвукового исследований, массажа и других медицинских процедур.
Специальные правила подготовки и дополнительные ограничения для ряда тестов в дополнение к общим рекомендациям:
- Мочевина, мочевая кислота — за 2-3 дня до исследования необходимо отказаться от употребления печени, почек и максимально ограничить в рационе мясо, рыбу, кофе, чай.
- Холестерин, триглицериды, липопротеины высокой и липопротеины низкой плотности — за 1-2 дня до предполагаемого исследования не употреблять жирную, жареную пищу, за 2 недели до исследования необходимо отменить препараты, понижающие уровень липидов в крови (по согласованию с врачом).

- Глюкоза -утром исключить прием контрацептивов, мочегонных средств (по согласованию с врачом).
- Гормоны щитовидной железы — исключить прием любых препаратов в день исследования (влияющих на функцию щитовидной железы, аспирин, транквилизаторы, кортикостероиды, пероральные контрацептивы).
- ПСА (общий, свободный) — кровь на исследование можно сдавать не ранее чем через 2 недели после биопсии предстательной железы и массажа простаты; постхирургический уровень определяется не ранее чем через 6 недель после вмешательства.
- СА-125 -более информативно сдавать через 2-3 дня после менструации.
- Исследование крови на наличие инфекций -за 2 дня до сдачи крови на вирусные гепатиты исключить из рациона цитрусовые, оранжевые фрукты и овощи; кровь на наличие антител класса lgM к возбудителям инфекций следует проводить не ранее 5-7 дня с момента заболевание, антител классов lgG, lgA не ранее 10-14 дня, при наличии сомнительных результатов целесообразно провести повторный анализ спустя 3-5 дней — согласовать с врачом!
Общие рекомендации и правила подготовки для сбора и сдачи анализов мочи
Обязательный перечень документов для исследования
- Общий анализ мочи (бланк ф.
 210/у).
210/у). - Биохимия мочи в разовой порции.
- Микроальбумин в моче.
- Микробиологическое исследование мочи (посев).
Рекомендации для сбора и сдачи анализа
- Пациент собирает всю утреннюю порцию мочи (первые нео
- Женщинам не рекомендуется сдавать анализ мочи во время менструации.
- Нельзя использовать для исследования мочу из судна, горшка!
- При назначении посева мочи использовать только стерильный медицинский контейнер!
Подготовка пациента
- Накануне вечером, за 10-12 часов до исследования, не рекомендуется употреблять алкоголь, острую и соленую пищу, а также пищевые продукты, изменяющие цвет мочи (свекла, морковь), питьевой режим обычный. Прием лекарственных препаратов необходимо согласовать с лечащим врачом. По возможности исключить прием мочегонных препаратов.
- При назначении посева мочи, сбор мочи необходимо проводить до начала медикаментозного печения и не ранее 10-14-ти дней после проведенного курса печения.

Условия хранения биоматериала дома и доставки в лабораторию
- Рекомендуется собранную мочу сразу доставить в лабораторию. Хранить мочу необходимо в медицинском контейнере допускается при Т=+2; +24 °С и только непродолжительное время, в холодильнике при t + 2 °С; +4 °С — не бопее 1,5 часов. Пациент должен доставить контейнер мочи в лабораторию в день сбора, но не позднее спустя 1-ого часа, после получения пробы.
Общие рекомендации и правила подготовки для сбора суточной мочи на анализы
- Биохимические исследования (кальций).
- На глюкозу, белок.
Рекомендации для сбора и сдачи анализа
- Сбор мочи проводят после тщательного туалета наружных половых органов без применения антисептиков. Женщинам не рекомендуется сдавать анализ мочи во время менструации. Мочу для исследования собирают на протяжении суток (24 ч), в том числе и в ночное время. Сразу после пробуждения (в 6–8 часов утра) пациент мочится в унитаз (первая утренняя порция для исследования не учитывается!).
 В даль-нейшем в течение суток пациент собирает всю мочу в чистую емкость, объемом не менее 2 литров. Если в ночное время у пациента нет позывов к мочеиспусканию, специально пробуждаться для мочеиспускания не нужно. Последнюю порцию мочи в общую емкость собрать точно в то же время следующего утра, когда накануне был начат сбор (в 6–8 часов утра, первая утренняя порция). После получения последней порции, пациенту необходимо тщательно измерить количество полученной мочи, аккуратно перемешать и отлить для исследования в медицинский контейнер 50–100 мл. Обязательно написать на контейнере объем мочи, собранной за сутки.
В даль-нейшем в течение суток пациент собирает всю мочу в чистую емкость, объемом не менее 2 литров. Если в ночное время у пациента нет позывов к мочеиспусканию, специально пробуждаться для мочеиспускания не нужно. Последнюю порцию мочи в общую емкость собрать точно в то же время следующего утра, когда накануне был начат сбор (в 6–8 часов утра, первая утренняя порция). После получения последней порции, пациенту необходимо тщательно измерить количество полученной мочи, аккуратно перемешать и отлить для исследования в медицинский контейнер 50–100 мл. Обязательно написать на контейнере объем мочи, собранной за сутки.
Подготовка пациента
- Накануне вечером, за 10-12 часов до исследования, не рекомендуется употреблять алкоголь, острую и соленую пищу, а также пищевые продукты, изменяющие цвет мочи (свекла, морковь), питьевой режим обычный. Прием лекарственных препаратов необходимо согласовать с лечащим врачом. По возможности исключить прием мочегонных препаратов.

- При назначении посева мочи, сбор мочи необходимо проводить до начала медикаментозного лечения и не ранее 10-14-ти дней после проведенного курса лечения.
Условия хранения биоматериала дома и доставки в лабораторию
- Рекомендуется собранную мочу сразу доставить в лабораторию. Хранить мочу необходимо в медицинском контейнере допускается при Т= +2; +24 °С и только непродолжительное время, в холодильнике при t + 2 °С; +4 °С — не более 1,5 часов. Пациент должен доставить контейнер мочи в лабораторию в день сбора, но не позднее спустя 1-ого часа, после получения пробы.
Общие рекомендации и правила подготовки для сбора и сдачи анализов кала
Обязательный перечень документов для исследования
- Общий анализ кала (бланк ф. 219/у).
- Кал на я/г, скрытую кровь, стеркобиллин, билирубин (бланк ф. 220/у).
- Микробиологические исследования кала (посев).
Рекомендации для сбора и сдачи анализа
- Кал собирается после самопроизвольной дефекации (до сбора кала предварительно необходимо помочиться в унитаз и смыть).
 Пробу отбирают в универсальный контейнер с завинчивающееся крышкой, в объеме, равном 1/2 чайной ложки или ложки-шпателя, в крышке контейнера из различных мест разовой порции, общим объемом не более, чем 1/3 объема контейнера.
Пробу отбирают в универсальный контейнер с завинчивающееся крышкой, в объеме, равном 1/2 чайной ложки или ложки-шпателя, в крышке контейнера из различных мест разовой порции, общим объемом не более, чем 1/3 объема контейнера.
Особые указания:
- Для микробиологических исследований кала пробу отбирать только в стерильный медицинский контейнер с завинчивающейся крышкой.
Подготовка пациента
- Проба для исследования собирается в условиях обычного питьевого режима и характера питания.
- За 3–4 дня до исследования необходимо отменить прием медикаментов, влияющих на секреторные процессы и перистальтику (слабительные, ферменты, симпатомиметики, препараты висмута и железа), а также мешающих проведению исследования (ректальные свечи).
- При назначении посева кала на микрофлору биоматериал собирается до начала лечения антибактериальными и химиотерапевтическими препаратами, если это невозможно, то исследование проводится не ранее, чем через 12 часов после отмены препаратов.

- Для достоверного определения скрытой крови, пациенту необходимо за 3 дня до исследования исключить из рациона мясо, рыбу, зеленые овощи, помидоры и лекарства, содержащие металлы (железо, медь).
- Обратить внимание пациента при сборе кала в контейнер, избегать примеси мочи и выделений из половых органов. Недопустимо достав-лять кал на исследование в спичечных, картонных коробках, приспособленной посуде.
Противопоказания к сбору и сдачи анализа
- Для получения достоверных результатов исследование не проводится у пациентов с кровотечениями (геморрой, длительные запоры, за-болевания десен с признаками кровоточивости, менструации), после рентгенологического исследования желудка и кишечника (проведе-ние анализа кала допустимо не ранее, чем через двое суток). Нельзя проводить исследование после клизмы!
Условия хранения биоматериала дома и доставки в лабораторию:
- Рекомендуется полученную пробу кала сразу доставить в лабораторию, или не позднее 30–40 минут после получения, при условии хранения в медицинском контейнере при Т= +2 +4 °С (имеет особое значение при назначении исследований на простейшие!).

Общие рекомендации и правила подготовки для сбора мокроты на общий анализ
Обязательный перечень документов для исследования
- Общий анализ мокроты (бланк ф. 216/у).
Рекомендации для сбора и сдачи анализа
- Мокроту для общеклинического исследования рекомендуется собирать с утра и натощак во время приступа кашля в специальный медицинский контейнер с широким горлом и завинчивающейся крышкой. Чтобы пре-дотвратить примешивание к мокроте содержимого полости рта, перед откашливанием производится санация ротовой полости – необходимо почистить зубы, прополоскать рот и горло кипяченой водой. При пло-хо отделяемой мокроте, накануне принять отхаркивающие средства, теплое питье. Мокрота собирается пациентом самостоятельно посред-ством глубокого откашливания. Следует предупредить пациента, что необходимо собирать только мокроту, отделяющуюся при кашле, а не при отхаркивании!
Подготовка пациента и техника получения мокроты
- После проведения санации ротовой полости, пациент должен сесть на стул напротив открытого окна.

- Сделать 2 глубоких вдоха и выдоха.
- На 3-ем вдохе встать со стула, что бы наполнить легкие воздухом и сразу же после этого с силой и резко вытолкнуть воздух из легких, чтобы диафрагма поджала легкие. Такой выдох вызовет естественный кашель.
- Пациент должен откашлять мокроту и сплюнуть в специальный пла-стиковый медицинский контейнер, плотно закрыть контейнер завин-чивающейся крышкой.
Условия хранения биоматериала дома и доставки в лабораторию
- Необходимо доставить пробу в лабораторию как можно быстрее, и не позднее 1 часа после ее получения. Хранить медицинский контейнер с пробой необходимо в прохладном и темном месте.
Правила подготовки к глюкозотолерантному тесту
Обязательный перечень документов для исследования
- Пациенту для проведения глюкозотолерантного теста необходимо выписать рецепт на глюкозу в порошке для разведения (Glucose 75.0).
Рекомендации для проведения исследования
- Исследование проводится строго натощак утром.

* Беременным глюкозотолерантный тест рекомендуется проводить на сроке 24-28 недель
Подготовка пациента
- За 3 дня до исследования пациенту необходимо соблюдать обычный режим питания с содержанием углеводов не менее 125–150 г в сутки, исключить алкоголь, придерживаться привычных физических нагру-зок; в период ночного голодания нельзя курить; перед исследованием максимально ограничить физические нагрузки, переохлаждение и перегревание.
- Накануне перед исследованием последний прием пищи не позднее 19.00.
- В день исследования с утра можно только воду в обычном объеме, ЗАПРЕЩЕНО пить чай, кофе, сок и др. напитки.
- Перед проведением теста необходимо по согласованию с лечащим врачом исключить прием следующих препаратов (адреналина, глюко-кортикоидов, контрацептивов, кофеина, мочегонных тиазидного ряда, психотропных средств и антидепрессантов).
Противопоказания к исследованию
- Нельзя сдавать кровь после физиотерапевтических процедур, инстру-ментального обследования, рентгенологического и ультразвукового исследований, массажа и других медицинских процедур.
 Не рекоменду-ется проводить исследование после и во время стрессовых воздействий, после операций и родов, при воспалительных процессах, алкогольном циррозе печени, гепатитах, во время менструаций, при заболеваниях желудочно-кишечного тракта с нарушением всасывания глюкозы.
Не рекоменду-ется проводить исследование после и во время стрессовых воздействий, после операций и родов, при воспалительных процессах, алкогольном циррозе печени, гепатитах, во время менструаций, при заболеваниях желудочно-кишечного тракта с нарушением всасывания глюкозы.
Лечение органов дыхания | Клиника профессора Яковлева
Болезни органов дыхания – пневмония, бронхиальная астма, бронхиты, вирусные заболевания легких и т.д – сопровождают нас с раннего детства. Основные симптомы – это кашель, одышка, боли в грудной клетке. Но при этом инфекционная астма бывает похожа на аллергическую реакцию. Вирусная пневмония часто остается нераспознанной. Лихорадочные синдромы со слабыми респираторными симптомами или без них похожи на системные бактериальные инфекции. Причиной острого «гриппа» с высокой температурой у взрослых могут быть многие вирусы, клинически же этот синдром неотличим от специфической инфекции.
Симптомы заболевания легких и органов дыхания
К причине всех заболеваний органов дыхания можно отнести нарушение процесса газообмена, который происходит между организмом человека и окружающей средой.
Для людей с заболеванием легких характерны такие признаки, как кашель, одышка, боль в груди, кровохарканье и дыхательная недостаточность.
Кашель возникает в результате раздражения слизистой оболочки дыхательных путей, и бывает он произвольным и непроизвольным (рефлекторным), сухим и с мокротой (продуктивным), бывает постоянным и приступообразным, утренним и ночным. При инфаркте легкого кашель может быть сухим, изнуряющим, частым, и он не приносит облегчения. Кашель, который постоянен, обычно возникает при воспалительных процессах дыхательных путей – при хроническом бронхите, бронхоэктатической болезни.
Ночной надсадный кашель, которому характерны приступы, чаще всего беспокоит людей, которые имеют в анамнезе сердечную недостаточность.
Кашель с мокротой, как правило, связывают с воспалением бронхолегочного аппарата.
Например, при крупозной пневмонии изначально кашель бывает сухим, и только спустя некоторое время начинает отделяться «ржавая» мокрота. При хроническом бронхите происходит отделение слизистой мокроты, которая при периоде обострения становится слизисто-гнойной. Наличие гнойной мокроты является свидетельством тяжелых, в том числе и деструктивных (некротических) процессов, которые сопровождаются распадом легочной ткани. При некрозах паренхимы легких отделяющаяся мокрота будет иметь зловонный запах, в ней может присутствовать наличие крови, эластичных волокон. Обильное утреннее появление мокроты является ярким признаком бронхоэктатической болезни.
Туберкулезу также характерен постоянный кашель с мокротой, часто с примесью крови, которые продолжается на протяжении нескольких недель.
Выделение крови при кашле (кровохарканье) – его источником может служить любая зона дыхательных путей, но, как правило, это легкие или крупные бронхи. Зачастую кровохарканье является признаком рака легких, бронхоэкстаза, крупозной пневмонии, порока сердца или причиной разного рода травм. Главное в подобных случаях – это четко отделять легочные кровотечения от желудочных. Легочное кровотечение происходит с выделением пенистой, алой крови, которая не свертывается, в то время как желудочное определяется наличием сгустков свернувшейся темной крови.
Легочное кровотечение – очень опасный симптом, который требует строгого рентгенологического исследования всех органов грудной клетки для установления очага заболевания. Иногда при экстренной бронхоскопии удается тампонировать сосуд, из которого вытекает кровь, но зачастую встает вопрос о экстренном хирургическом вмешательстве.
Одышка проявляется нехваткой воздуха (при физических нагрузках или в покое), и сопровождается учащенным дыханием. Зачастую она возникает при заболевании органов дыхания, нарушении подвижности грудной клетки и диафрагмы, заболеваниях сердечно-сосудистой системы, которые приводят к сердечно-сосудистой недостаточности. Немногим реже одышка возникает у людей, страдающих сахарным диабетом, при различных интоксикациях, после перенесенных инсультов. Существует также психогенная одышка, которая свойственна мнительным людям.
Боль в грудной клетке – опасный фактор проявления легочных заболеваний, потому что легочная ткань не чувствительна к болевым ощущениям, поскольку она не имеет нервных окончаний. Поэтому, боль в грудной клетке появляется не из-за поражений легочной ткани, а при поражении плевры, диафрагмы, грудной клетки или межреберных нервных окончаний. Сильная боль в области грудины может являться одним из симптомов рака верхушек легких, за счет прорастания опухоли и вовлечения в процесс межреберных нервов. Кроме этого, боль в грудине может быть и симптомом заболеваний сердца, желудочно-кишечного тракта и позвоночника.
Дыхательная недостаточность – состояние, когда органы дыхания не могут обеспечивать полноценный газообмен, или когда газовый состав крови может поддерживаться при помощи усиленной работы сердца и легких. Дыхательная недостаточность вызывается поражением дыхательного центра, и выделяют две её формы – острую и хроническую. Острая дыхательная недостаточность возникает внезапно, и она требует оперативного вмешательства или интенсивных реанимационных действий. Её причиной чаще всего служит попадание инородного тела в дыхательные пути или закупорка тромбом дыхательной артерии. Хроническая дыхательная недостаточность развивается достаточно длительный период времени, и её причинами могут являться кардиологические заболевания, болезни нервной системы, хронические бронхиты, эмфизема легких и бронхиальная астма.
Лечение легких
Диагностика и лечение легких требует изучение анамнеза, физикальных данных, и установления основной причины вызывающей заболевание легких (бактерии, вирусы, простейшие, актиномицеты, грибы, хламидии и др.).
Специалисты нашей клиники на протяжении 12-ти лет успешно практикуют в данной области. С помощью метода СОИС-ИФА они имеют возможность выделить ту или иную группу микроорганизмов и провести целенаправленные исследование (бактериальные посевы, микроскопия мокроты, исследования крови на наличие вирусов и простейших).
В результате наших обследований нередко выясняется, что первоначальный диагноз был поставлен ошибочно, что привело к неправильному лечению и хронизации процесса. Так, у многих пациентов с диагнозом бронхиальная астма, находящихся по несколько лет на приеме гормональных препаратов, не наблюдается прогресса в лечении. Это признак неправильной диагностики, а следовательно, и терапии. Назначение курса лечения строго индивидуально, например, легочные хламидии исключает назначение гормональных препаратов, а вирусные инфекции исключают назначение антибиотиков.
В основе принципов диагностики и лечения в нашей клинике лежит авторская методика, позволяющая провести лечение с учетом показателей антиэндотоксинового иммунитета, что способствует полному излечению или длительной ремиссии таких болезней как бронхиальная астма, пневмонии (вирусные, бактериальные), бронхиты, трахеиты и др.
Если Вы давно страдаете хроническим кашлем, одышкой, постоянным отхаркиванием, приступами удушья и чувством нехватки воздуха, предлагаем Вам обратиться к нашим специалистам в Клинико Диагностическое Общество профессора Яковлева, Москва.
причины, симптомы и лечение в клинике Мединеф в Санкт-Петербурге и Киришах
Лучшее лечение сердечной недостаточности — это ее профилактика, которая включает в себя лечение артериальной гипертонии, профилактику атеросклероза, здоровый образ жизни, физические упражнения и диету (в первую очередь, ограничение соли).
Лечение сердечной недостаточности, начатое на самых ранних стадиях, значительно улучшает жизненный прогноз пациента.
Главной функцией сердца является снабжение кислородом и питательными элементами всех органов и тканей организма, а также выведение продуктов их жизнедеятельности. В зависимости от того, отдыхаем мы или активно работаем, телу требуется различное количество крови. Для адекватного обеспечения потребностей организма частота и сила сердечных сокращений, а также размер просвета сосудов могут значительно варьироваться.
Диагноз «сердечная недостаточность» означает, что сердце перестало в достаточной мере снабжать ткани и органы кислородом и питательными веществами. Заболевание обычно имеет хроническое течение, и пациент может много лет жить с ним, прежде чем будет поставлен диагноз.
По всему миру десятки миллионов людей страдают от сердечной недостаточности, и количество пациентов с таким диагнозом увеличивается каждый год. Наиболее распространенной причиной сердечной недостаточности является сужение артерий, снабжающих кислородом сердечную мышцу. Хотя болезни сосудов развиваются в сравнительно молодом возрасте, проявление застойной сердечной недостаточности наблюдается чаще всего у пожилых людей.
По статистике среди людей старше 70 лет, у 10 из 1 000 пациентов диагностируется сердечная недостаточность. Болезнь чаще встречается у женщин, т.к. у мужчин высок процент смертности непосредственно от заболеваний сосудов (инфаркт миокарда), прежде чем они разовьются в сердечную недостаточность.
Другими факторами, обуславливающими развитие этой болезни, являются гипертония, алкогольная и наркотическая зависимость, изменения в структуре клапанов сердца, гормональные нарушения (например, гипертиреоз — избыточная функция щитовидной железы), инфекционные воспаления сердечной мышцы (миокардиты) и др.
Классификации сердечной недостаточности
В мире принята следующая классификация, основанная на эффектах, проявляющихся на разных стадиях болезни:
Класс 1: нет ограничений физической активности и влияния на качество жизни пациента.
Класс 2: слабые ограничения физической активности и полное отсутствие неудобств во время отдыха.
Класс 3: ощутимое снижение работоспособности, симптомы исчезают во время отдыха.
Класс 4: полная или частичная потеря работоспособности, симптомы сердечной недос -таточности и боль в груди проявляются даже во время отдыха.
Симптомы сердечной недостаточности
В зависимости от характера течения заболевания различают острую и хроническую сердечную недостаточность.
Проявлениями болезни являются:
- замедление скорости общего кровотока,
- уменьшение количества крови, выбрасываемого сердцем,
- повышение давления в сердечных камерах,
- скопление избыточных объемов крови, с которыми не справляется сердце, в так называемых «депо» — венах ног и брюшной полости.
Слабость и быстрое утомление являются первыми симптомами сердечной недостаточности.
В связи с неспособностью сердца справляться со всем объемом циркулирующей крови, избыток жидкости из кровяного русла скапливается в различных органах и тканях тела, как правило, в ступнях, икрах, бедрах, животе и в печени.
В результате повышения давления и скопления жидкости в легких может наблюдаться такое явление, как диспное, или нарушение дыхания. В норме кислород легко проходит из богатой капиллярами ткани легких в общий кровоток, однако при скоплении жидкости в легких, что наблюдается при сердечной недостаточности, кислород не в полной мере проникает в капилляры. Низкая концентрация кислорода в крови стимулирует учащение дыхания. Зачастую пациенты просыпаются по ночам от приступов удушья.
Например, американский президент Рузвельт, страдавший от сердечной недостаточности долгое время, спал сидя в кресле из-за проблем с нарушением дыхания.
Выход жидкости из кровяного русла в ткани и органы может стимулировать не только проблемы дыхания и расстройства сна. Пациенты резко прибавляют в весе из-за отеков мягких тканей в области ступней, голени, бедер, иногда и в области живота. Отеки явственно чувствуются при нажатии пальцем в этих местах.
В особо тяжелых случаях жидкость может скапливаться внутри брюшной полости. Возникает опасное состояние — асцит. Обычно асцит является осложнением запущенной сердечной недостаточности.
Когда определенное количество жидкости из кровяного русла выходит в легкие, возникает состояние, характеризуемое термином «отек легких». Отек легких нередко встречается при хронически текущей сердечной недостаточности и сопровождается розовой, кровянистой мокротой при кашле.
Недостаточность кровоснабжения оказывает свое влияние на все органы и системы человеческого организма. Со стороны центральной нервной системы, особенно у пожилых пациентов, может наблюдаться снижение умственной функции.
Левая сторона или правая сторона?
Различные симптомы сердечной недостаточности обусловлены тем, какая сторона сердца вовлечена в процесс. Например, левое предсердие (верхняя камера сердца) принимает наполненную кислородом кровь из легких и нагнетает ее в левый желудочек (нижняя камера), который, в свою очередь, качает кровь в остальные органы. В случае, если левая сторона сердца не может эффективно продвигать кровь, она забрасывается обратно в легочные сосуды, а избыток жидкости проникает через капилляры в альвеолы, вызывая трудности с дыханием. Другими симптомами левосторонней сердечной недостаточности являются общая слабость и избыточное отделение слизи (иногда с примесью крови).
Правосторонняя недостаточность возникает в случаях затруднения оттока крови из правого предсердия и правого желудочка, что бывает, например, при плохой работе сердечного клапана. В результате повышается давление и накапливается жидкость в венах, оканчивающихся в правых камерах сердца — венах печени и ног. Печень увеличивается в объеме, становится болезненной, а ноги сильно опухают. При правосторонней недостаточности наблюдается такое явление, как никтурия или повышенное ночное мочеиспускание.
При застойной сердечной недостаточности почки не могут справляться с большими объемами жидкости, и развивается почечная недостаточность. Соль, которая в норме выводится почками вместе с водой, задерживается в организме, обуславливая еще большую отечность. Почечная недостаточность обратима и исчезает при адекватном лечении главной причины — сердечной недостаточности.
Причины сердечной недостаточности
Существует множество причин развития сердечной недостаточности. Среди них наиболее важное место занимает ишемическая болезнь сердца или недостаточность кровоснабжения сердечной мышцы. Ишемия, в свою очередь, бывает вызвана закупоркой сосудов сердца жироподобными веществами.
Инфаркт также может стать причиной сердечной недостаточности вследствие того, что какая-то часть ткани сердца отмирает и зарубцовывается.
Артериальная гипертония — еще одна распространенная причина развития недостаточности. Сердцу требуется намного больше усилий, чтобы продвигать кровь по спазмированным сосудам, что приводит, в результате, к увеличению его размеров, в частности, левого желудочка. В дальнейшем развивается слабость сердечной мышцы или сердечная недостаточность.
К причинам, влияющим на развитие сердечной недостаточности, относятся и сердечные аритмии (нерегулярные сокращения). Опасным для развития заболевания считается количество ударов более 140 в минуту, т.к. нарушаются процессы наполнения и выброса крови сердцем.
Изменения со стороны клапанов сердца приводят к нарушениям наполнения сердца кровью и также могут явиться причиной развития сердечной недостаточности. Проблема обычно бывает вызвана внутренним инфекционным процессом (эндокардит) или ревматическим заболеванием.
Воспаления сердечной мышцы, вызванные инфекцией, алкогольным или токсическим поражением, также приводит к развитию сердечной недостаточности.
Следует добавить, что в некоторых случаях невозможно установить точную причину, вызвавшую недостаточность. Такое состояние называется идиопатической сердечной недостаточностью.
Диагностика сердечной недостаточности
При помощи стетоскопа врач выслушивает необычные шумы в легких, возникающие вследствие присутствия жидкости в альвеолах. Наличие жидкости в той или иной области организма можно обнаружить также при помощи рентгена.
Доктор выслушивает шумы в сердце, возникающие при наполнении и выбросе крови, а также при работе клапанов сердца.
Посинение конечностей (цианоз), часто сопровождаемое ознобом, свидетельствует о недостаточной концентрации кислорода в крови и является важным диагностическим признаком сердечной недостаточности.
Отечность конечностей диагностируется при надавливании пальцем. Отмечается время, требуемое для разглаживания области сжатия.
Для оценки параметров сердца используются такие методики, как эхокардиограмма и радионуклидная кардиограмма.
При катетеризации сердца тонкая трубка вводится через вену или артерию непосредственно в сердечную мышцу. Данная процедура позволяет измерить давление в сердечных камерах и выявить место закупорки сосудов.
Электрокардиограмма (ЭКГ) позволяет графически оценить изменения размера и ритма сердца. Кроме того, с помощью ЭКГ можно увидеть, насколько эффективна лекарственная терапия.
Каковы защитные силы организма для борьбы с недостаточностью?
В случаях, когда орган или система организма не в состоянии справляться со своими функциями, включаются защитные механизмы и другие органы или системы принимают участие в решении возникшей проблемы. То же наблюдается и в случае сердечной недостаточности.
Во-первых, происходят изменения со стороны сердечной мышцы. Камеры сердца увеличиваются в размере и работают с большей силой, чтобы большее количество крови поступало к органам и тканям.
Во-вторых, увеличивается частота сердечных сокращений.
В-третьих, запускается компенсаторный механизм, называемый ренин-ангиотензиновой системой. Когда количество крови, выбрасываемое сердцем, сокращается и меньше кислорода поступает ко внутренним органам, почки немедленно начинают выработку гормона — ренина, который позволяет задерживать соль и воду, выводимые с мочой, и возвращать их в кровяное русло. Это приводит к увеличению объема циркулирующей крови и повышению давления. Организм должен быть уверен, что достаточное количество кислорода поступает к мозгу и другим жизненно важным органам. Этот компенсаторный механизм, однако, эффективен только на ранних стадиях болезни. Сердце оказывается не способным в течение многих лет работать в усиленном режиме в условиях повышенного давления.
Лечение сердечной недостаточности
Для медикаментозной терапии сердечной недостаточности используются такие группы препаратов: диуретики, сердечные гликозиды, сосудорасширяющие средства (нитраты), блокаторы кальциевых каналов, бета-блокаторы и другие. В особо тяжелых случаях проводится хирургическое лечение.
Диуретики используются с 50-х годов 20-го столетия. Препараты помогают работе сердца, стимулируя выведение избытка соли и воды с мочой. В результате уменьшается объем циркулирующей крови, снижается артериальное давление, облегчается кровоток.
Наиболее важной при сердечной недостаточности является группа препаратов, производных растения наперстянки или «сердечные гликозиды». Эти лекарственные вещества впервые были открыты в 18 веке и широко применяются по сей день. Сердечные гликозиды влияют на внутренние обменные процессы внутри клеток сердца, увеличивая силу сердечных сокращений. Благодаря этому ощутимо улучшается кровоснабжение внутренних органов.
В последнее время для лечения сердечной недостаточности применяются новые классы лекарств, например, сосудорасширяющие средства (вазодилататоры). Эти препараты в первую очередь влияют на периферические артерии, стимулируя их расширение. В результате, благодаря облегчению тока крови по сосудам, улучшается работа сердца. К сосудорасширяющим средствам относятся нитраты, блокаторы ангиотензинпревращающего фермента, блокаторы кальциевых каналов.
В экстренных случаях проводят хирургическое вмешательство, что особенно необходимо, когда недостаточность вызвана нарушениями со стороны сердечных клапанов.
Существуют ситуации, когда единственным способом сохранения жизни пациенту является пересадка сердца.
Прогнозы
По оценкам около 50% пациентов с поставленным диагнозом сердечной недостаточности, проживают с этим заболеванием более 5 лет. Однако прогнозы у каждого отдельного пациента зависят от степени тяжести болезни, сопутствующих заболеваний, возраста, эффективности терапии, образа жизни и многого другого. Лечение данного заболевания преследует следующие цели: улучшение работы левого желудочка сердца, восстановление трудоспособности и улучшение качества жизни пациента.
Вы можете записаться на прием по телефону: 8 (812) 603-03-03
Мы находимся по адресу г. Санкт-Петербург, ул. Боткинская д. 15, к. 1
(5 минут ходьбы от ст. м. Пл. Ленина, выход на ул. Боткинская).
Современные методы лечения бронхоэктазов | Полезные статьи
Бронхоэктазии — необратимые морфологические изменения (расширение, деформация) и функциональная неполноценность бронхов, приводящие к хроническому нагноительному заболеванию легких. Весь комплекс легочных и внелегочных изменений при наличии бронхоэктазов называют бронхоэктатической болезнью.
Бронхоэктазы врожденные и приобретенные
Врожденные бронхоэктазы встречаются сравнительно редко и развиваются в связи с нарушениями формирования бронхиального дерева. Гистологический признак врожденных бронхоэктазов — беспорядочное расположение в их стенке структурных элементов бронха.
Основной этиологический фактор приобретенных бронхоэктазов — генетически определенная неполноценность бронхиального дерева (недоразвитие элементов бронхиальной стенки), которая в сочетании с нарушением бронхиальной проходимости и появлением воспаления приводит к стойкой деформации бронхов.
Формированию бронхоэктазов в значительной степени способствует коклюш, ОРЗ, корь, бронхиты, пневмонии, абсцессы легких, туберкулез, инородные тела в трахеобронхиальном дереве.
Основные жалобы: кашель с большим количеством гнойной мокроты, кровохарканье, боли в груди, одышка, лихорадка, потливость, снижение массы тела и работоспособности. Количество и характер мокроты зависят от степени поражения бронхов. В ней могут быть примеси крови и гноя, неприятный запах.
Заболевание характеризуется обострениями и ремиссиями. Во время обострений повышается температура, появляется одышка, хрипы в груди, посинение губ. На фоне долгого течения пальцы больного приобретают характерную форму барабанных палочек, а ногти — часового стекла. Постепенно общее состояние пациента ухудшается.
Бронхоэктатическая болезнь часто осложняется легочным кровотечением, абсцедированием, развитием пневмофиброза и эмфиземы легких, «легочным сердцем», амилоидозом.
Современная тактика лечения
При бронхоэктазе назначают современные антибиотики класса макролидов, чтобы подавить патогенную микрофлору, и β2-агонисты для устранения рефлекторных спазмов мелких бронхов. Также эффективны муколитики, разжижающие слизь и облегчающие ее откашливание. Чтобы купировать воспаление, при лечении бронхоэктаза показаны гормональные средства. Для активизации собственных защитных сил организма в терапевтическую схему включают иммуностимуляторы.
Ключевая процедура консервативного лечения бронхоэктаза — санация бронхиального древа (очистка просвета бронхов от гнойной мокроты с последующим введением антибиотиков). При признаках кислородной недостаточности назначают кислородотерапию. Больному также назначают комплекс упражнений, способствующих эвакуации бронхиальной мокроты, и вибрационный массаж грудной клетки. Для общего укрепления организма показаны:
- высококалорийный рацион — 3000 ккал в сутки;
- диетотерапия — функциональное питание, богатое нутриентами;
- витаминотерапия.
Учитывая необратимость процесса, а, следовательно, бесперспективность консервативной терапии, единственным радикальным методом лечения бронхоэктатической болезни следует считать хирургический, объем которого зависит от распространения бронхоэктазов.
Реабилитация, профилактика, возможные риски
Важная составляющая комплексной реабилитации при бронхоэктатической болезни — коррекция образа жизни. Пациенту необходимо гулять на свежем воздухе, бросить курить и избегать пассивного курения, придерживаться сбалансированного рациона, заниматься физкультурой, регулярно делать дыхательные упражнения.
Важно находиться на диспансерном учете у пульмонолога, с назначенной врачом частотой посещать профилактические приемы, при необходимости проходить курсы физиотерапии. Комплексная профилактика предусматривает своевременную терапию респираторных заболеваний и закаливание.
Без адекватного лечения бронхоэктатической болезни развиваются хронические бронхиты, легочная и сердечная недостаточность, легочное сердце, бронхиальная астма. У пациентов снижается работоспособность и ухудшается качество жизни. Крайне важно своевременно обратиться к врачу, чтобы добиться длительной устойчивой ремиссии.
назад…
Кровохарканье: диагностика и лечение – Американский семейный врач
1. Stedman TL. Медицинский словарь Стедмана. 27 изд. Philidelphia: Lipincott Williams & Wilkins, 2000 ….
2. Thompson AB, Тешлер Х, Реннард С.И. Патогенез, оценка и терапия массивного кровохарканья. Clin Chest Med . 1992; 13: 69–82.
3. Knott-Craig CJ, Oostuizen JG, Россоу Г, Жубер-младший, Барнард П.М. Лечение и прогноз массивного кровохарканья.Недавний опыт с 120 пациентами. J Thorac Cardiovasc Surg . 1993; 105: 394–7.
4. Кэхилл BC, Ingbar DH. Обильное кровохарканье. Оценка и управление. Clin Chest Med . 1994; 15: 147–67.
5. Харрисон Т.Р., Браунвальд Э. Кровохарканье. В: Принципы внутренней медицины Харрисона. 15 изд. Нью-Йорк: Макгроу-Хилл, 2001: 203–6.
6. Рейс Г., Стивенс Д., Бутвелл C, Наир В. Еще раз о причинах кровохарканья.Обзор этиологии кровохарканья с 1986 по 1995 год. Mo Med . 1997; 94: 633–5.
7. Облигация D, Вяс Х. Вирусная пневмония и кровохарканье. Crit Care Med . 2001; 29: 2040–1.
8. Нельсон Дж. Э., Форман М. Кровохарканье у ВИЧ-инфицированных. Сундук . 1996; 110: 737–43.
9. Сантьяго S, Тобиас Дж. Уильямс AJ. Переоценка причин кровохарканья. Arch Intern Med .1991; 151: 2449–51.
10. Хиршберг Б, Биран I, Глейзер М, Kramer MR. Кровохарканье: этиология, оценка и исход в специализированной больнице. Сундук . 1997; 112: 440–4.
11. Аниш Э.Дж., Маевски Р.Дж. Легочная эмболия. В кн .: Black ER, ed. Стратегии диагностики распространенных медицинских проблем. Филадельфия: Американский колледж врачей, 1999: 325–37.
12. Комплект ПА, Цветочный компакт-диск, Смит И.Е., Чан А.П., Двадцать человек ОП, Шнеерсон Я.М.Кровохарканье: сравнительное исследование роли КТ и фибробронхоскопии. Радиология . 1993; 189: 677–80.
13. Херт Ф, Эрнст А, Беккер HD. Отдаленные результаты и частота рака легких у пациентов с кровохарканьем неизвестного происхождения. Сундук . 2001; 120: 1592–4.
14. Адельман М, Хапоник Э.Ф., Bleecker ER, Britt EJ. Криптогенное кровохарканье. Клинические особенности, результаты бронхоскопии и естественный анамнез у 67 пациентов. Энн Интерн Мед. . 1985. 102: 829–34.
15. Пианози П., Альсадун Х. Кровохарканье у детей. Педиатр Ред. . 1996; 17: 344–8.
16. Годфри С. Кровохарканье у детей. Пульмонол для педиатра . 2004; 26: 177–9.
17. Кордер Р. Кровохарканье. Emerg Med Clin North Am . 2003. 21: 421–35.
18. Камачо-младший, Prakash UB. 46-летний мужчина с хроническим кровохарканьем. Mayo Clin Proc . 1995; 70: 83–6.
19. Хамфри Л.Л., Teutsch S, Джонсон М, Целевая группа по профилактическим услугам США. Обследование на рак легких с цитологическим исследованием мокроты, рентгенографией грудной клетки и компьютерной томографией. Энн Интерн Мед. . 2004. 140: 740–53.
20. Вебер Ф. Катамениальное кровохарканье. Энн Торак Хирург . 2001; 72: 1750–1.
21. Soni PN, Редди я, Рауфф С.Пневмония и сильное кровохарканье. Ланцет . 1998; 352: 198
22. Procop GW, Марти А.М., Шек Д.Н., Mease DR, Утроба GM. Североамериканский парагонимоз. Отчет о болезни. Acta Cytol . 2000; 44: 75–80.
23. Кайгусуз I, Ялчин С, Келес Э. Пиявки в гортани. евро Арка Оториноларингол . 2001; 258: 455–7.
24. Inglesby TV, Деннис Д.Т., Хендерсон Д.А., Бартлетт Дж. Г., Ашер М.С., Эйтцен Э, и другие.Чума как биологическое оружие: управление медициной и общественным здравоохранением. JAMA . 2000; 283: 2281–90.
25. Григорий Р.К., Чанг Дж, Сингх Р., Powles TJ. Клубни, артралгия и кровохарканье у пациента с метастатической карциномой груди. Энн Онкол . 1996; 7: 756–7.
26. O’Neil KM, Лазарь А.А. Кровохарканье. Показания к бронхоскопии. Arch Intern Med . 1991; 151: 171–4.
27. МакГиннесс Дж., Бичер-младший, Харкин Т.Дж., Гарай С.М., Rom WN, Найдич Д.П. Кровохарканье: проспективная корреляция КТ высокого разрешения / бронхоскопии. Сундук . 1994; 105: 1155–62.
28. Tasker AD, Цветочный компакт-диск. Визуализация дыхательных путей. Кровохарканье, бронхоэктазы и заболевание мелких дыхательных путей. Clin Chest Med . 1999; 20: 761–73., Viii
29. Colice GL. Выявление рака легких как причины кровохарканья у пациентов с нормальной рентгенограммой грудной клетки: бронхоскопия против КТ. Сундук . 1997; 111: 877–84.
30. Жан-Батист Э. Клиническая оценка и лечение массивного кровохарканья. Crit Care Med . 2000; 28: 1642–7.
Кровохарканье (кровохарканье) | Блог HealthEngine
Кровохарканье (кровохарканье) – это просто медицинский термин, обозначающий кашель с кровью. Кровь может быть в виде пятен, полос или может быть довольно большой по количеству. Кровохарканье (кровохарканье) может быть вызвано многими причинами, но важно убедиться, что кровь действительно из легких, а не из других структур, таких как нос или желудочно-кишечный тракт.Если вы когда-нибудь кашляете кровью, важно обратиться к врачу, чтобы он выяснил возможную причину.
Что такое кровохарканье (кровохарканье)?
Хотя это может показаться достаточно простым, кровохарканье (также известное как кровохарканье или кровохарканье ) имеет очень конкретное определение, поскольку оно означает, что кровь идет из легких, ниже голосовых связок. Кровохарканье (кровохарканье) может привести к кашлю с кровью в виде мелких пятен, полос или даже в виде массивного кровотечения.Иногда может сопровождать слизь или мокроту. Изображение справа – это микроскопическое окрашивание образца мокроты, содержащего как эпителиальные клетки, так и клетки крови. Чтобы убедиться, что это действительно кровохарканье, необходимо исключить другие источники крови, такие как нос, горло или желудочно-кишечный тракт.
Причины кровохарканья (кровохарканья)
Есть много разных причин кровохарканья (кровохарканья). Некоторые из причин:
Примерно в четверти случаев, даже после тщательного расследования причина кровотечения никогда не устанавливается.
Когда обращаться к врачу по поводу кровохарканья (кровохарканья)
Многие, если не все причины кровохарканья (кровохарканья) требуют обследования у врача, и есть много очень серьезных состояний, которые могут привести к этому. Если у вас когда-либо случился приступ кровохарканья, важно обратиться к своему терапевту, чтобы он мог решить, стоит ли о нем беспокоиться или нет.
Тесты и обследования на кровохарканье (кровохарканье)
Ваш врач осмотрит ваше сердце и легкие на предмет каких-либо признаков заболеваний, которые могут вызвать у вас кашель с кровью .Они, вероятно, также захотят посмотреть вам в нос, чтобы убедиться, что кровь не идет оттуда (иногда бывает трудно сказать!). Они также захотят измерить вам температуру, поскольку повышенная температура может быть признаком инфекции. Ваш врач, как правило, захочет сделать рентген грудной клетки и, возможно, захочет сделать КТ или бронхоскопию (когда в дыхательные пути вставляется трубка, позволяющая врачу видеть, что находится внутри), в зависимости от того, насколько серьезным является кровохарканье или что они найти после изучения истории болезни и проведения обследования.
Список литературы
- Кумар П., Кларк М. Клиническая медицина (шестое издание). Лондон, Elsevier Saunders, 2005.
- Murtagh, J. General Practice (Третье издание). Норт-Райд, Макгроу-Хилл, Австралия, 2003 г.
- Талли, штат Нью-Джерси, О’Коннор С. Клиническое обследование: систематическое руководство по физической диагностике. Истгарденс, Макленнан и Петти, 2003.
- Weinberger SE. Кашель и кровохарканье [онлайн]. Внутренняя медицина Харрисона. Access Medicine, 2006. Доступно по адресу: http: // www.accessmedicine.com (последний доступ: 31.08.06)
- Янг В.Ф., Става М. Кровохарканье [онлайн] Экстренная медицина Тинтиналли. Access Medicine, 2006. Доступно по адресу: http://www.accessmedicine.com (последний доступ: 31.08.06)
Кровь тяжелый кашель
Моя 8-летняя дочь кашляет кровью. В остальном она вроде в порядке.
Насколько я должен волноваться по этому поводу?
Кашель с кровью (врачи называют кровохарканьем) всегда следует воспринимать серьезно.
Это необычный симптом в детстве. Когда это происходит, это может быть признаком заболевания легких, требующего лечения.
Перед тем, как перечислить некоторые из наиболее распространенных причин кровохарканья в детстве, мы хотим указать, что не всегда легко определить, идет ли кровь из легких или желудка, но обе важны.
Если у вашего ребенка кровь изо рта, и вы не уверены, что это кровотечение из носа, ожидаемое выпадение зуба или незначительный порез, немедленно обратитесь к врачу.
Очень редко ребенок откашливает опасное количество крови. Это крайне необычно для ребенка, у которого нет хронических заболеваний сердца или легких.
Однако, если ваш ребенок начинает откашливать большое количество крови, вы должны относиться к ситуации как к неотложной.
Инфекция легких (пневмония) – наиболее частая причина кровохарканья, хотя большинство детей с пневмонией не кашляют кровью.
Иногда пневмония садового сорта у здорового ребенка может приводить к образованию мокроты с прожилками крови, но дети с основными заболеваниями, такими как муковисцидоз или иммунодефицитные состояния, которые предрасполагают их к повторным легочным инфекциям, с наибольшей вероятностью будут иметь виды пневмонии, которые приводят к легочным кровотечение.
Иногда кажется, что кашель вызывает небольшое кровотечение.
Иногда инородное тело, например монета или маленькая игрушка, которой ребенок подавился, застревает в легких и вызывает раздражение и кровотечение.
Травма груди или шеи, которая может произойти в автомобильной аварии, может вызвать кровотечение из легких или дыхательных путей.
Редко пороки развития сердца или кровеносных сосудов приводят к кровохарканью, но в большинстве случаев диагноз уже известен по более ранним признакам.
Ряд других причин кровохарканья, таких как опухоли, лекарственные реакции, нарушения соединительной ткани и сгустки крови, которые перемещаются из глубоких кровеносных сосудов ноги в легкие, настолько необычны, что мы почти не хотим упоминать о них.
Примерно в 15% случаев причина никогда не обнаруживается, и кровохарканье исчезает.
Однако достаточно сказать, что кровохарканье – один из тех, возможно, серьезных симптомов, которые, по нашему мнению, обязывают незамедлительно обратиться к врачу.
Уилсон – директор педиатрического отделения Детского центра Джонса Хопкинса; Иоффе – директор отдела подростковой медицины.
Дата публикации: 11.02.97
Бактериальный посев мокроты | Лабораторные тесты онлайн
Источники, использованные в текущем обзоре
Гамаш, Дж.et. al. (20 июня 2017 г., обновлено). Бактериальная пневмония. Медицинская пульмонология. Доступно на сайте https://emedicine.medscape.com/article/300157-overview#showall. Доступ 5.05.18.
Кутюрье М. и Фишер М. (апрель 2018 г., обновленная информация). Streptococcus pneumoniae – пневмококковая инфекция. ARUP Consult. Доступно на сайте https://arupconsult.com/content/streptococcus-pneumoniae. Доступ 5.05.18.
Murdocy, D. et. al. (15 июня 2017 г., обновлено). Диагностическая ценность индуцированной микроскопии и посева мокроты при детской пневмонии. Клиническая инфекция . 2017 июн 15; 64 (Дополнение 3): S280 – S288. Доступно в Интернете по адресу https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5447842/. Доступ 5.05.18.
Ибрагим, М. (7 мая 2014 г., обновлено). Посев мокроты. Медицинская лаборатория медицины. Доступно на сайте https://emedicine.medscape.com/article/2119232-overview#showall. Доступ 5.05.18.
Баер, С. (обновлено 16 июня 2017 г.). Внебольничная пневмония (ВП). Спасение от инфекционных заболеваний. Доступно на сайте https: // emedicine.medscape.com/article/234240-overview#a1. Доступ 5.05.18.
(© 1995–2018). Бактериальная культура, аэробная, респираторная. Клиника Мэйо Медицинские лаборатории Мэйо. Доступно на сайте https://www.mayomedicallaboratories.com/test-catalog/Clinical+and+Interpretive/8095. Доступ 5.05.18.
Martin, L. et. al. (20 ноября 2017 г., обновлено). Обычный посев мокроты. Медицинская энциклопедия MedlinePlus. Доступно в Интернете по адресу https://medlineplus.gov/ency/article/003723.htm. Доступ 5.05.18.
Источники, использованные в предыдущих обзорах
Forbes, B. et. al. (© 2007). Диагностическая микробиология Бейли и Скотта . 12-е издание: Mosby Elsevier Press, Сент-Луис, Миссури. С. 807-813.
Леви Д. (Обновлено 15 октября 2009 г.). Обычный посев мокроты. Медицинская энциклопедия MedlinePlus [Он-лайн информация]. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/003723.htm. По состоянию на апрель 2010 г.
Стивен Дж. (Обновлено 6 апреля 2010 г.).Бактериальная пневмония eMedicine [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/807707-overview. По состоянию на апрель 2010 г.
(© 2010). Понимание пневмонии, Американская ассоциация легких [он-лайн информация]. Доступно в Интернете по адресу http://www.lungusa.org/lung-disease/pneumonia/understanding-pneumonia.html. По состоянию на апрель 2010 г.
Персонал клиники Мэйо (9 мая 2009 г.). Пневмония. MayoClinic.com [Он-лайн информация]. Доступно на сайте http: //www.mayoclinic.ru / здоровье / пневмония / DS00135. По состоянию на апрель 2010 г.
Кунья, Б. (14 апреля 2010 г.). Пневмония внебольничная. eMedicine [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/234240-overview. По состоянию на апрель 2010 г.
Пагана, К. Д. и Пагана, Т. Дж. (© 2007). Справочник по диагностике и лабораторным испытаниям Мосби. 8-е издание: Mosby, Inc., Сент-Луис, Миссури. С. 883-884.
Ву, А. (© 2006). Клиническое руководство по лабораторным исследованиям Тиц .4-е издание: Saunders Elsevier, Сент-Луис, Миссури. Пп 1598-1601, 1607.
Клиническая диагностика и лечение Генри лабораторными методами . 21-е изд. Макферсон Р., Пинкус М., ред. Филадельфия, Пенсильвания: Saunders Elsevier: 2007, стр. 1195-1196.
Kasper DL, Braunwald E, Fauci AS, Hauser SL, Longo DL, Jameson JL eds, (2005). Принципы внутренней медицины Харрисона . 16-е издание, McGraw Hill Pp 1506-1507.
Дагдейл, Д. (Обновлено 12 декабря 2011 г.).Обычный посев мокроты. Медицинская энциклопедия MedlinePlus [Он-лайн информация]. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/003723.htm. По состоянию на ноябрь 2013 г.
Ибрагим, М. (Обновлено 13 августа 2012 г.). Посев мокроты. Справочник по Medscape [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/2119232-overview. По состоянию на ноябрь 2013 г.
Cunha, B. (Обновлено 13 сентября 2013 г.). Приобретенная пневмония в доме престарелых. Справочник по Medscape [Он-лайн информация].Доступно в Интернете по адресу http://emedicine.medscape.com/article/234916-overview#showall. По состоянию на ноябрь 2013 г.
Cunha, B. (Обновлено 14 октября 2013 г.) внебольничная пневмония. Справочник по Medscape [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/234240-overview#aw2aab6b2. По состоянию на ноябрь 2013 г.
Беннетт Н. и Домачовске Дж. (Обновлено 16 февраля 2013 г.). Детская пневмония. Справочник по Medscape [Он-лайн информация]. Доступно в Интернете по адресу http: // emedicine.medscape.com/article/967822-overview. По состоянию на ноябрь 2013 г.
Фишер М. и Леман К. (обновлено в январе 2013 г.). Пневмония, связанная со здравоохранением – HCAP. ARUP Консультации [Он-лайн информация]. Доступно в Интернете по адресу http://www.arupconsult.com/Topics/HCAP.html?client_ID=LTD#tabs=0. По состоянию на ноябрь 2013 г.
Пагана, К. Д. и Пагана, Т. Дж. (© 2011). Справочник по диагностическим и лабораторным испытаниям Мосби, 10-е издание: Mosby, Inc., Сент-Луис, Миссури. Пп 907-908.
МакФерсон, Р.и Пинкус, М. (© 2011). Клиническая диагностика и лечение Генри с помощью лабораторных методов 22-е издание: Elsevier Saunders, Филадельфия, Пенсильвания. С. 1246-1247.
Forbes BA, Sahm DF, Weissfeld AS. Диагностическая микробиология Бейли и Скотта, 12-е издание: Мосби Эльзевьер, Сент-Луис, Миссури; 2007, Стр. 69.
Посев мокроты – лабораторные тесты онлайн AU
Краткий обзор
Также известен как
Респираторная культура; MC&S
мокротыЗачем сдавать анализы?
Для обнаружения и определения причины бактериальных инфекций нижних дыхательных путей и пневмонии или для мониторинга эффективности лечения антибиотиками
Когда сдавать анализы?
Когда у вас есть симптомы, связанные с инфекцией нижних дыхательных путей; когда вы лечились от бактериальной пневмонии
Требуется образец?
Свежий образец (выделения из глубоких дыхательных путей, а не слюна изо рта), обычно собираемый утром в стерильный контейнер.
Требуется подготовка к экзамену?
Прополоскать рот водой перед взятием крови
Что тестируется?
Посев мокроты обнаруживает наличие у больных бактериальной пневмонией или инфекциями нижних дыхательных путей. В образце мокроты выявляются патогенетические бактерии, и проводится тестирование на чувствительность, чтобы помочь выбрать подходящее противомикробное лечение.
Мокрота – это густая слизь или мокрота, которая выделяется из нижних дыхательных путей (бронхов и легких) при кашле; это не слюна или слюна изо рта.В процессе сбора пробы необходимо следить за тем, чтобы она поступала из нижних дыхательных путей, а не изо рта. Если образец представляет собой в основном слюну, она не будет репрезентативной для возбудителей инфекции. Кроме того, наличие слюны и бактерий изо рта в образце мокроты затрудняет выявление потенциальных патогенных бактерий, инфицирующих легкие.
Первым шагом в анализе свежего образца мокроты является окрашивание по Граму для определения типа присутствующих бактерий и определения адекватности образца.Если образец содержит значительное количество эпителиальных (кожных) клеток, выстилающих ротовую полость, много нормальных бактерий полости рта и никаких лейкоцитов, то образец обычно не считается подходящим для культивирования, и может потребоваться повторный сбор образца. если клинически значимо. Если образец содержит большое количество лейкоцитов, указывающих на инфекцию, он считается подходящим образцом для культивирования. Окраска мокроты по Граму также может помочь выявить аспирационную пневмонию вместе с клиническими данными.
После того, как образец мокроты принят, его помещают в соответствующий контейнер и инкубируют. Среда и условия окружающей среды способствуют росту бактерий, что позволяет проводить дальнейшие исследования и вдавливание. Поскольку мокрота не стерильна, культуры будут расти так же хорошо, как и любые присутствующие бактериальные патогены.
Идентификация – это поэтапный процесс, который может включать несколько биохимических тестов и наблюдение за характеристиками роста организма. Результаты посева представлены в корреляции с окрашиванием по Граму, что помогает лаборатории определить наличие инфекции.
Тесты на чувствительность к противомикробным препаратам часто выполняются для руководства лечением любых идентифицированных патогенов и проверки того, будет ли патоген реагировать на определенные антибиотики. Посев мокроты, окрашивание по Граму и тестирование на чувствительность – все это вносит свой вклад в отчет, который информирует врача о том, какие патогены присутствуют и какая антибиотикотерапия может устранить инфекцию.
Инфекция может быть вызвана патогеном, который невозможно вырастить и идентифицировать с помощью обычного посева бактериальной мокроты, поэтому другие тесты, такие как культура кислотоустойчивых бацилл (КУБ), культура легионелл, культура грибов или ПЦР, могут быть заказаны в дополнение или вместо рутинной культуры.Если есть подозрение на необычный патоген, следует проинформировать лабораторию, чтобы обеспечить правильные посевы и / или дополнительные тесты.
Как отбирается образец для тестирования?
Образцы мокроты могут откашливаться или индуцироваться. Отхаркивающиеся образцы откашливают и выгружают в стерильный контейнер. Перед взятием пробы рот человека следует прополоскать водой или физиологическим раствором. Обычно требуется глубокий кашель, и пациента следует проинформировать о том, что необходима мокрота / слизь из легких, а не слюна.Если кто-то не может получить образец мокроты, то это часто можно вызвать путем вдыхания стерильного физиологического раствора или аэрозоля глицерина в течение нескольких минут для разжижения мокроты в легких.
Все собранные образцы должны быть незамедлительно доставлены в лабораторию для обработки, пока они еще свежие. В зависимости от лаборатории, образцы мокроты могут быть оценены и приняты лабораторией до их обработки для посева. Полезные результаты посева мокроты во многом зависят от хорошего сбора образцов. Образец, который не считается «адекватным», может быть отклонен и запрошен отзыв.Достаточный образец мокроты означает, что он считается репрезентативным для условий нижних дыхательных путей, то есть не сильно загрязнен слюной.
Требуется ли подготовка к анализу для обеспечения качества образца?
Прополощите рот водой перед забором, чтобы удалить свободные клетки во рту.
Бронхоэктазия | Сидарс-Синай
Не то, что вы ищете?Что такое бронхоэктазия?
Бронхоэктазия – это заболевание, при котором влияет на дыхательные пути к легким.Часто это вызвано инфекцией или другим воспалительное состояние. Вы также можете родиться с заболеванием, которое делает его более вероятным. разрабатывать. Бронхоэктатическая болезнь поражает стенки дыхательных путей. Со временем они становятся рубцы, воспаление и расширение. Тогда они не могут очистить слизь. Этот ущерб может привести к серьезные инфекции легких и другие серьезные проблемы со здоровьем.
Дыхательные пути состоят из серии разветвлений труб.Они называются бронхами, а более мелкие – бронхиолами. Через эти трубки легкие доставляют в организм кислород. Они также удаляют углерод диоксид из организма.
Дыхательные пути часто имеют покрытие из слизь. Это липкое вещество помогает удалять пыль, бактерии и мусор с дыхательные пути. Крошечные волосковидные структуры (реснички) помогают продвигать слизь. Этот процесс очищает слизь. Со временем вы его проглатываете или кашляете.
Различные условия, такие как инфекция может вызвать скопление слизи в дыхательных путях. Это наращивание создает идеальный место для роста бактерий. Это может привести к большему количеству инфекций. Каждая инфекция вредит дыхательные пути еще немного. Тогда у них больше шансов заразиться другой инфекцией.
Со временем эти повторяющиеся инфекции могут необратимо повредить стенки дыхательных путей. Дыхательные пути расширяются. Они становятся рубцами и утолщаются.Со временем они могут перестать переносить кислород в воздух из легких в тело. У любого человека может развиться бронхоэктазия. Но чаще встречается у женщин. У детей он чаще поражает мальчиков, чем девочек.
Бронхоэктазы не распространены в США. Это более распространено в тех частях мира, которые имеют плохой доступ к здравоохранению и более высокий риск инфекций легких.
Что вызывает бронхоэктазы?
Все, что вызывает постоянное повреждение дыхательных путей, может привести к бронхоэктазу.Курение – один из примеров. Инфекции легких также являются основной причиной. То же самое и с заболеваниями, которые либо повреждают сами легкие, либо повышают вероятность инфекций легких. К ним относятся:
- Муковисцидоз (приводит к почти 50 из каждые 100 случаев в США)
- Тяжелая инфекция пневмонии
- Хроническая обструктивная болезнь легких (ХОБЛ)
- Коклюш или корь
- Туберкулез
- Грибковые инфекции
- Нарушения иммунодефицита
- Аллергический бронхолегочный аспергиллез (АБЛА)
- Заболевания, влияющие на функцию ресничек
- Хроническое вдыхание пищи или жидкости в легкие
- Некоторые аутоиммунные заболевания, такие как ревматоидный артрит
- Закупорка дыхательных путей (например, из-за предмет, вдыхаемый в детстве или из опухоли)
- Проблемы развития легких, которые были присутствует при рождении (врожденный)
Во многих случаях точная причина неизвестна.
Кто подвержен риску бронхоэктазов?
У вас больше шансов получить бронхоэктазия, если у вас есть заболевание, которое повреждает дыхательные пути или увеличивает ваш шанс легочной инфекции. Лечение этих проблем со здоровьем может снизить риск бронхоэктазы.
Каковы симптомы бронхоэктазии?
Повреждение дыхательных путей часто начинается в детстве.У вас могут не появиться симптомы в течение месяцев или лет после повторных инфекций. Общие признаки включают:
- Постоянный кашель (может переходить в кровь)
- Большое количество слизи (мокрота) ежедневно кашлял
- Одышка
- Свистящее дыхание
- Боль в груди
- Утолщение кожи под ногтями на руках и ногах (дубинка)
- Сильная усталость (утомляемость)
- Неспособность ребенка набрать вес и расти правильно
У некоторых людей симптомы отсутствуют или отсутствуют.У других наблюдаются ежедневные симптомы, которые со временем ухудшаются.
Как диагностируется бронхоэктазия?
Ваш лечащий врач сначала спросить вас об истории вашего здоровья. Он или она также сдаст вам экзамен. Вам может понадобиться тесты, помогающие с диагностикой. Эти тесты могут помочь выяснить основные причины, которые может потребоваться лечение. Тесты могут включать:
- Chest CT сканировать. Показывает точные изображения ваших дыхательных путей. Обычно используется для поставьте диагноз.
- Сундук Рентгеновский снимок. Здесь представлена информация о вашем сердце и легких.
- Кровь тесты. Это делается, чтобы выяснить, есть ли у вас основное заболевание.
- Мокрота культура. Это делается для проверки наличия в мокроте определенных бактерий или грибы.
- Пот тест или генетическое тестирование. Это делается для исключения муковисцидоза.
- Кровь тесты. Это делается, чтобы увидеть, есть ли у вас низкий уровень антител. (иммуноглобулины) в крови.
- Легкое функциональные тесты. С их помощью можно увидеть степень повреждения легких.
- Бронхоскопия. Это смотрит внутрь дыхательных путей. Это сделано, если вы не отвечаете к лечению.
Как лечится бронхоэктазия?
Бронхоэктатическая болезнь часто лечится лекарствами. Вам также может потребоваться физиотерапия. Вам также следует избегать обезвоживания. Употребление достаточного количества воды может помочь предотвратить загустение слизи, что может затруднить откашливание.
Вот некоторые возможные лекарства, которые вы можете принимать:
- Антибиотики. Лечат повторные инфекции.
- Бронходилататоры. Они расслабляют мышцы дыхательных путей и заставляют дышать Полегче.
- Вдохнул стероиды. Они уменьшают воспаление (часто объединяются в одном ингаляторе как бронходилататоры)
- Отхаркивающие и разжижающие слизь. Они помогают разжижать слизь в легких и облегчить кашель.
- Противоотечные средства. Это помогает уменьшить скопление.
Физиотерапия груди – другое важная часть лечения. Он включает в себя многократные удары по груди и спине, чтобы освободите легкие от слизи. Вы также можете изучить специальные методы дыхания. Эти может переместить слизь в верхнюю часть дыхательных путей, чтобы вы могли ее откашлять.Ваш Поставщик медицинских услуг также может посоветовать использовать портативное или носимое устройство. Эти помогают двигаться и очистить легкие от слизи. Доступно много устройств. Ваш провайдер скажет вам варианты, которые лучше всего подходят для вас.
Некоторым людям может потребоваться кислородная терапия. Уровень кислорода в их крови может быть слишком низким. Ваш лечащий врач также может порекомендовать операцию. Это может быть вариант, если другие методы лечения не помогли и заболевание изолировано в одной области легкого.В редких случаях может потребоваться пересадка легкого.
Ваш план лечения будет зависеть от серьезность ваших симптомов, другие состояния вашего здоровья и другие факторы. Рано диагностика и лечение могут остановить ухудшение состояния.
Какие возможные осложнения при бронхоэктазии?
Дыхательная недостаточность – одно из возможных осложнений. Это происходит, когда из легких в кровь поступает недостаточно кислорода.Это может вызвать сильную одышку. Ваша кожа также может стать голубоватой. Вам может потребоваться кислородная терапия или CPAP (постоянное положительное давление в дыхательных путях).
При повреждении дыхательных путей они может привести к уменьшению толщины стенок некоторых кровеносных сосудов дыхательных путей. Это с большей вероятностью разорвется и вызовет кровотечение из легкого. Это называется кровохарканьем.
Если слизь становится густой и блокирует все дыхательные пути, часть легкого также может разрушиться.Это может вызвать одышку.
Что я могу сделать, чтобы предотвратить бронхоэктазы?
Следующие шаги могут помочь предотвратить бронхоэктазы:
- Убедитесь, что у вас и ваших детей есть сделали прививки от кори и коклюша.
- Сделайте ежегодные прививки от гриппа и посоветовал пневмонию прививки
- Держитесь подальше от вредных веществ, которые может повредить ваши легкие, например, дым, газы и пары.
- Немедленно обратитесь за лечением любого легкого инфекции.
- Понаблюдайте за детьми, чтобы убедиться, что они не вдыхать мелкие предметы. Если это произойдет, немедленно обратитесь за медицинской помощью.
- Быстро вылечите любое состояние, при котором вызывают бронхоэктазы.
Как лечить бронхоэктазы
Ваш лечащий врач сообщит как управлять бронхоэктазами.Эти инструкции могут включать:
- Прививка от гриппа и пневмонии
- Часто мыть руки
- Бросить курить
- Соблюдение здорового питания
- Как избежать обезвоживания
- Сохранение физической активности
Когда мне следует позвонить своему врачу?
Немедленно позвоните своему врачу, если у вас есть следующие симптомы:
- Лихорадка
- Проблемы с дыханием
- Другие признаки инфекции
Если ваши симптомы ухудшатся, запланируйте скоро обратитесь к своему врачу.
Основные сведения о бронхоэктазах
- Бронхоэктазия – это заболевание, при котором поражаются дыхательные пути к легким. Со временем дыхательные пути перестают очищать слизь так хорошо, как раньше. В этом случае повышается вероятность заражения.
- Это часто бывает вызвано инфекцией или другое воспалительное состояние. Вы также можете родиться с заболеванием, которое делает его с большей вероятностью разовьется.
- Со временем это может вызвать серьезные проблемы со здоровьем у некоторых людей. К ним относятся сердечная или дыхательная недостаточность.
- Раннее лечение респираторных заболеваний может помочь предотвратить бронхоэктазы. Это также может предотвратить ухудшение состояния.
- Лечение может включать медикаменты и физиотерапию. Вам также может потребоваться внести некоторые изменения в образ жизни.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут.Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться со своим поставщиком медицинских услуг, если у вас возникнут вопросы.
Сбор мокроты для исследования туберкулеза (ТБ)
Что такое ТБ?
ТБ – серьезное заболевание, вызываемое микробами (бактериями), распространяющимися через воздух. Человек с активной формой туберкулеза легких может передать туберкулез другому человеку. Когда человек с активной формой туберкулеза кашляет, чихает, поет или разговаривает, он распространяет микробы туберкулеза через воздух.
ТБ обычно поражает легкие, но может поражать и другие части тела, такие как железы, кости, суставы, почки, мозг и репродуктивные органы.
Туберкулез можно вылечить. В Британской Колумбии вы можете получить лекарства для профилактики или лечения туберкулеза. Лекарства предоставляются бесплатно в провинциальных противотуберкулезных службах и в пунктах общественного здравоохранения.
Для получения дополнительной информации о туберкулезе см .: HealthLinkBC File # 51a Tuberculosis (TB).
Что такое мокрота?
Мокрота (или мокрота) – это слизь, которую вы кашляете из глубины легких. Обычно он густой, мутный и липкий. Мокрота – это не слюна (слюна), поскольку слюна выходит изо рта, она жидкая, прозрачная и водянистая.Не собирайте слюну для этого теста.
Зачем мне делать анализ мокроты на туберкулез?
Анализ мокроты на бактерии ТБ – лучший способ узнать, есть ли у вас активная форма ТБ.
Если вы принимаете лекарство от туберкулеза, анализ мокроты – лучший способ определить, работает ли лекарство.
Почему я должен сдавать 3 образца мокроты?
Очень важно, чтобы результаты анализа мокроты были точными. Сбор 3 образцов мокроты может повысить точность результатов анализа.Ваш лечащий врач сообщит вам, сможете ли вы собрать 3 образца мокроты в один и тот же день или вам следует собирать мокроту в разные дни. Следуйте инструкциям, которые дает вам врач.
Как мне собрать мокроту?
Чтобы собрать мокроту, выполните следующие действия:
- Соберите мокроту рано утром, если врач не дал вам других указаний
- Не ешьте, не пейте, не курите, не чистите зубы и не используйте жидкость для полоскания рта до сбора мокроты.
- Убедитесь, что ваше имя, фамилия и дата рождения указаны на этикетке бутылочек для мокроты.
- Собирайте мокроту вдали от других людей.По возможности выйдите на улицу или откройте окно, пока собираете мокроту.
- Откройте емкость для мокроты. Не касайтесь внутренней части емкости для мокроты или внутренней части крышки.
- Сделайте глубокий вдох. Задержите воздух на несколько секунд. Медленно выдохните. Сделайте еще один глубокий вдох. Сильный кашель, пока во рту не пойдет мокрота
- Выплюнуть мокроту в емкость для мокроты. Делайте это до тех пор, пока мокроты не будет достаточно, чтобы покрыть дно флакона.
- Плотно закрутите крышку флакона для мокроты, чтобы он не протекал
- Напишите дату и время сбора мокроты на этикетке флакона для сбора мокроты.
- Запечатайте емкость для мокроты в пластиковый пакет, в который она входила.Не кладите более 1 флакона с мокротой в каждый полиэтиленовый пакет.
- Обязательно кладите бумажную лабораторную форму в пакет с внешней стороны полиэтиленового пакета (не внутри емкости для сбора мокроты).
- После того, как вы закончите сбор мокроты, вымойте руки. Для получения дополнительной информации о правильном мытье рук см .: Файл HealthLinkBC № 85 Мытье рук: Помогите остановить распространение микробов.
Что мне делать с моими флаконами для мокроты?
Как можно скорее принесите бутылочки с мокротой в лабораторию или к своему врачу.Храните флаконы с мокротой в холодильнике до тех пор, пока вы не сможете их внести. Не храните флаконы с мокротой при комнатной температуре и не замораживайте. Если вы не знаете, куда вернуть бутыли для мокроты, спросите своего врача.
Какие анализы будут сдавать мою мокроту?
Будет сделано 2 анализа мокроты:
Что касается мазка, сотрудники лаборатории изучат часть вашей мокроты под микроскопом. Если они видят бактерии в мокроте, результат мазка положительный.
Для посева сотрудники лаборатории помещают часть вашей мокроты в специальный контейнер для выращивания. Если бактерии растут, результат посева положительный.
Если результат вашего мазка или посева положительный, ваш лечащий врач обсудит с вами, что означает этот результат.
Когда я получу результаты анализа мокроты?
Результаты теста мазка обычно готовы в течение 1-2 рабочих дней после доставки в лабораторию. Результаты посева могут занять до 8 недель, в зависимости от того, как быстро растут бактерии.




 210/у).
210/у).
 В даль-нейшем в течение суток пациент собирает всю мочу в чистую емкость, объемом не менее 2 литров. Если в ночное время у пациента нет позывов к мочеиспусканию, специально пробуждаться для мочеиспускания не нужно. Последнюю порцию мочи в общую емкость собрать точно в то же время следующего утра, когда накануне был начат сбор (в 6–8 часов утра, первая утренняя порция). После получения последней порции, пациенту необходимо тщательно измерить количество полученной мочи, аккуратно перемешать и отлить для исследования в медицинский контейнер 50–100 мл. Обязательно написать на контейнере объем мочи, собранной за сутки.
В даль-нейшем в течение суток пациент собирает всю мочу в чистую емкость, объемом не менее 2 литров. Если в ночное время у пациента нет позывов к мочеиспусканию, специально пробуждаться для мочеиспускания не нужно. Последнюю порцию мочи в общую емкость собрать точно в то же время следующего утра, когда накануне был начат сбор (в 6–8 часов утра, первая утренняя порция). После получения последней порции, пациенту необходимо тщательно измерить количество полученной мочи, аккуратно перемешать и отлить для исследования в медицинский контейнер 50–100 мл. Обязательно написать на контейнере объем мочи, собранной за сутки.
 Пробу отбирают в универсальный контейнер с завинчивающееся крышкой, в объеме, равном 1/2 чайной ложки или ложки-шпателя, в крышке контейнера из различных мест разовой порции, общим объемом не более, чем 1/3 объема контейнера.
Пробу отбирают в универсальный контейнер с завинчивающееся крышкой, в объеме, равном 1/2 чайной ложки или ложки-шпателя, в крышке контейнера из различных мест разовой порции, общим объемом не более, чем 1/3 объема контейнера.



 Не рекоменду-ется проводить исследование после и во время стрессовых воздействий, после операций и родов, при воспалительных процессах, алкогольном циррозе печени, гепатитах, во время менструаций, при заболеваниях желудочно-кишечного тракта с нарушением всасывания глюкозы.
Не рекоменду-ется проводить исследование после и во время стрессовых воздействий, после операций и родов, при воспалительных процессах, алкогольном циррозе печени, гепатитах, во время менструаций, при заболеваниях желудочно-кишечного тракта с нарушением всасывания глюкозы.