Неотложные состояния
Кашель
Кашель, пожалуй, это самая частая проблема, с которой встречаются родители. Очень часто кашель, даже если он звучит страшно, имеет безобидную причину и проходит сам. Иногда кашель — серьезный симптом. Попробуем разобраться, как себя вести при появлении кашля у ребенка и когда начинать бить тревогу.
Что такое кашель?
Кашель — это проявление защитного рефлекса, который предназначен для очищения дыхательных путей. Во время кашлевого толчка воздух резко выходит из легких и заставляет выйти все то, что мешает дыханию — мокроту и инородные тела. Если задуматься о механизме кашля, становится понятно, что далеко не всегда его нужно «подавлять».
Из-за чего возникает и каким бывает кашель?
Самая частая причина кашля — вирусная инфекция. Вирусы могут вызывать поражение дыхательных путей на разных уровнях — от носа (при обычном насморке) до бронхов, бронхиол и легких, причем кашель обычный симптом при всех этих болезнях.
 В отличие от вирусных бронхита и бронхиолита, пневмония чаще вызывается бактериями и, помимо кашля и одышки, сопровождается лихорадкой. При бронхиальной астме спазм бронхов и скопление в них густой мокроты возникают после контакта с аллергеном, что также провоцирует кашель.
В отличие от вирусных бронхита и бронхиолита, пневмония чаще вызывается бактериями и, помимо кашля и одышки, сопровождается лихорадкой. При бронхиальной астме спазм бронхов и скопление в них густой мокроты возникают после контакта с аллергеном, что также провоцирует кашель. Когда для ребенка с кашлем нужно вызвать бригаду скорой медицинской помощи?
Вызвать бригаду скорой помощи необходимо, если у ребенка наряду с кашлем есть следующие признаки:
- ребенку очень тяжело дышать: вы видите, что ребенок дышит с трудом, ему трудно говорить (или кричать, если речь идет о ребенке грудного возраста) из-за затруднения дыхания, у ребенка «кряхтящее» или «стонущее» дыхание;
- ребенок потерял сознание и/или прекратил дышать;
- у ребенка посинели губы.
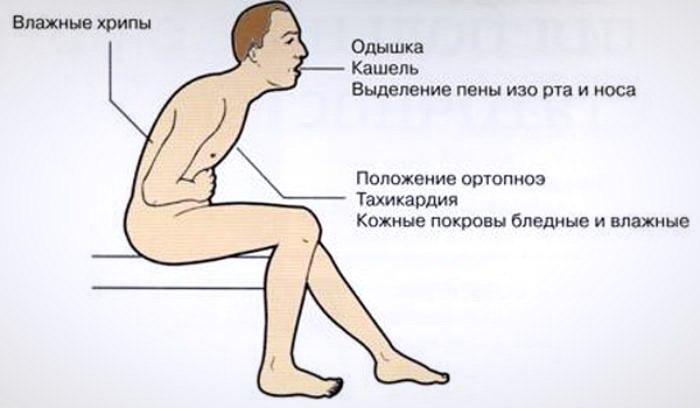
Если самых тяжелых симптомов нет, но состояние ребенка вызывает опасения, обратитесь к врачу. Важным признаком неблагополучия является внешний вид ребенка — если он вялый, выглядит больным и если вы не можете привлечь его внимание и поймать взгляд. Одышка, то есть учащенное дыхание, сопровождающееся усилием дыхательной мускулатуры и втяжением межреберных промежутков и яремной ямки (углубления над грудиной), — признак, который указывает на поражение нижних дыхательных путей. Если вы заметили у ребенка одышку, обязательно проконсультируйтесь с врачом. Повышение температуры тела, особенно лихорадка выше 39 — 40 °С, также требует того, чтобы ребенка осмотрел врач, так как кашель и лихорадка могут быть симптомами пневмонии.
Важным признаком неблагополучия является внешний вид ребенка — если он вялый, выглядит больным и если вы не можете привлечь его внимание и поймать взгляд. Одышка, то есть учащенное дыхание, сопровождающееся усилием дыхательной мускулатуры и втяжением межреберных промежутков и яремной ямки (углубления над грудиной), — признак, который указывает на поражение нижних дыхательных путей. Если вы заметили у ребенка одышку, обязательно проконсультируйтесь с врачом. Повышение температуры тела, особенно лихорадка выше 39 — 40 °С, также требует того, чтобы ребенка осмотрел врач, так как кашель и лихорадка могут быть симптомами пневмонии.
Особое отношение должно быть к детям первых месяцев жизни, потому что у маленьких детей тяжелые болезни могут протекать стерто, и состояние может ухудшиться внезапно. При лихорадке (то есть, если ректальная температура у ребенка > 38 °С) у детей младше трех месяцев нужно обязательно обратиться к врачу.
Должен ли настораживать желтый или зеленоватый цвет мокроты?
Желтый или зеленый цвет мокроты далеко не всегда свидетельствует о бактериальной инфекции. При вирусном бронхите и бронхиолите желто-зеленый цвет мокроты связан с тем, что в мокроту попадают клетки слизистой оболочки дыхательных путей, которую повредил вирус. По мере того, как образуется новая слизистая оболочка, слущенные клетки выходят с мокротой, поэтому не нужно пугаться, если ребенок откашливает желтую или даже зеленоватую мокроту, так как в большинстве случаев это нормальное проявление вирусной инфекции, не требующее назначения антибиотиков.
При вирусном бронхите и бронхиолите желто-зеленый цвет мокроты связан с тем, что в мокроту попадают клетки слизистой оболочки дыхательных путей, которую повредил вирус. По мере того, как образуется новая слизистая оболочка, слущенные клетки выходят с мокротой, поэтому не нужно пугаться, если ребенок откашливает желтую или даже зеленоватую мокроту, так как в большинстве случаев это нормальное проявление вирусной инфекции, не требующее назначения антибиотиков.
Что делать, если ребенок кашляет по ночам?
Чаще всего ночной кашель связан с тем, что когда ребенок лежит в кровати, выделения из носа и околоносовых пазух стекают в глотку и вызывают кашлевой рефлекс. Когда ребенок переворачивается в кровати или встает из горизонтального положения в вертикальное, возникает приступ кашля. В таких случаях врач назначит ребенку местное лечение для уменьшения насморка и, в результате этого, уменьшения кашля.
Ночной кашель бывает и при патологии нижних дыхательных путей.
Как быть, если у ребенка кашель до рвоты?
Если у вашего ребенка появился приступообразный кашель до рвоты, обратитесь к педиатру, так как это может быть симптомом коклюша. Коклюш особенно опасен для детей первых месяцев жизни. Иногда коклюш развивается даже у детей, которые прививались от него, но после последней ревакцинации прошло много времени.
У некоторых детей рвотный рефлекс вызвать очень легко, и тогда у них может возникать рвота на фоне кашля, даже если кашель связан просто с насморком. Если на фоне кашля возникает рвота, кормите ребенка чаще, но маленькими порциями.
Длительный кашель
Нередко причиной длительного кашля бывают несколько последовательных вирусных инфекций. Ребенок не успевает выздороветь от одной инфекции и подхватывает другую.
Однако длительный кашель может быть связан с аллергией, в том числе с бронхиальной астмой, а также с коклюшем и другими болезнями дыхательных путей и ЛОР-органов (хронический кашель может быть даже из-за серных пробок в ушах!), поэтому в случае длительного кашля проконсультируйтесь с врачом.
Как лечить кашель?
У кашля может быть множество причин, и лечение в каждом случае разное. Покажите ребенка врачу, чтобы понять, с чем связан кашель и как помочь ребенку.
Если кашель сопровождается отделением мокроты (влажный, продуктивный кашель), для облегчения откашливания нужно стимулировать выделение мокроты. Давайте ребенку больше пить (например, можно давать яблочный сок или теплый куриный бульон, если разрешено по возрасту и если нет аллергии на эти продукты).
Бороться с непродуктивным (сухим) кашлем можно, уменьшая раздражение верхних дыхательных путей. Чтобы смягчить кашель и успокоить дыхательные пути, давайте ребенку попить воды или яблочного сока, это помогает и при приступе кашля. Избегайте давать газированные напитки или напитки из цитрусовых, так как они могут вызвать раздражение воспаленных слизистых оболочек. Если ребенок переносит мед, попробуйте давать его. Детям старше 6 лет можно рассасывать леденцы от кашля. Если кашель мешает спать, ходить в детский сад и школу, обратитесь к врачу, он назначит противокашлевое средство.
При приступе кашля может помочь пар в ванной. Зайдите в ванную комнату, закройте дверь, включите горячий душ и подождите несколько минут. После того, как ванная наполнится паром, зайдите туда с ребенком, посидите минут 20. Попробуйте почитать книжку или поиграть с ребенком для того, чтобы он отвлекся.
Курить дома категорически воспрещается! Это способствует частым респираторным инфекциям у ребенка и отягощает их течение.
Лекарственные средства, такие как антибиотики и ингаляции с бронхорасширяющими, противовоспалительными и муколитическими препаратами назначаются только врачом и требуются далеко не в каждом случае.
Вверх
Лихорадка
Лихорадка – это повышение температуры тела более 38 ºС. Некоторые симптомы и лабораторно-инструментальные исследования помогают понять причину лихорадки и назначить необходимое лечение.
Если лихорадка сопровождается насморком, кашлем и «покраснением горла», наиболее вероятной причиной является вирусная инфекция. Поскольку антибиотики против вирусов эффекта не оказывают, антибактериальная терапия в случае вирусной инфекции не назначается.
Насторожить должна высокая лихорадка (более 39 ºС) с ознобом. Другими симптомами, которые требуют немедленно обратиться к врачу, являются отказ ребенка от еды и от питья, резкая вялость, отсутствие «глазного» контакта с ребенком.
Другими симптомами, которые требуют немедленно обратиться к врачу, являются отказ ребенка от еды и от питья, резкая вялость, отсутствие «глазного» контакта с ребенком.
Родители должны знать, как помочь лихорадящему ребенку.
В детском возрасте разрешено использовать только препараты ибупрофена (10 мг/кг на прием) и парацетамола (15 мг/кг на прием). Из препаратов на основе ибупрофена в аптеке можно купить нурофен, а из препаратов на основе парацетамола – панадол, цефекон, эффералган. Метамизол-натрий (или анальгин), в том числе в составе «литической смеси» могут вызвать тяжелые осложнения со стороны крови, а нимесулид (нимулид, найз) – жизнеугрожающее поражение печени. Если у ребенка нет тяжелой фоновой патологии, например порока сердца или эпилепсии, и если он удовлетворительно переносит лихорадку (интересуется окружающим, не отказывается от питья, не жалуется на боль), жаропонижающие препараты начинают давать при температуре 38,5 – 39 ºС и выше.
И не нужно добиваться снижения температуры тела сразу до 36,6 ºС! Хорошим эффектом считается снижение лихорадки до 38 ºС. Безопасны и эффективны методы физического охлаждения – обтирание водой комнатной температуры (не спиртом и не уксусом!), которые позволяют за несколько минут снизить температуру тела на 0,5 – 1,0 ºС. Однако если у ребенка озноб, если у него холодные руки и ноги, обтирание эффективным не будет. В таких случаях помогает массаж кистей и стоп, который уменьшает спазм сосудов и улучшает периферическое кровообращение, а также используются препараты спазмолитики, например, но-шпа.
Вверх
Ложный круп
У малышей ложный круп возникает довольно часто, поэтому мамам нужно о нем знать. Только родители могут вовремя заметить первые признаки сужения гортани и вовремя помочь ребенку
- Ложный круп — состояние, при котором ребенку становится трудно дышать из-за сужения дыхательных путей. Причина — вирусные инфекции.
 У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще. - Если у простуженного малыша кашель становится «лающим», а голос осипшим, нужно, чтобы он подышал паром над горячей водой в ванной. Если это не помогает, и вдох становится шумным и затрудненным, вызывайте «скорую», не прекращая ингаляций пара.
Что такое ложный круп?
Круп — это затруднение дыхания из-за сужения гортани. Чтобы почувствовать, где находится гортань, можно приложить руку к передней поверхности шеи и произнести любой звук — гортань будет вибрировать.
Эта часть дыхательных путей достаточно узкая, и если слизистая оболочка отекает, она может полностью перекрыть просвет гортани, и воздух не будет попадать в легкие. У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
В отличие от ложного, истинный круп начинается при дифтерии, когда просвет гортани перекрывается плотными пленками. Благодаря прививкам (АКДС, АДС-М) эта болезнь, к счастью, стала редкой.
Благодаря прививкам (АКДС, АДС-М) эта болезнь, к счастью, стала редкой.
Причина ложного крупа – острые вирусные инфекции (например, вирус парагриппа или респираторно-синцитиальный вирус). Слизистая оболочка воспаляется, отекает, и хотя пленки, как при дифтерии, не образуются, результат выходит тот же — ребенку трудно дышать.
Как все начинается?
Обычно сначала появляются привычные симптомы ОРЗ, то есть насморк, кашель, повышение температуры. Первые признаки близости ложного крупа возникают или усиливаются к вечеру — это нарастающий сухой «лающий» кашель и осипший голос.
Затем вдох становится «шумным» — сначала только во время плача или беспокойства, то есть когда малыш глубже и быстрее дышит. Спустя время эти симптомы сохраняются и в спокойном состоянии.
При крупе малышу трудно именно вдохнуть, то есть вдох получается шумным, с усилием, а выдох остается нормальным. Во время вдоха можно заметить как втягивается внутрь ярёмная ямка (углубление в нижней части шеи между ключицами).
Во время вдоха можно заметить как втягивается внутрь ярёмная ямка (углубление в нижней части шеи между ключицами).
Можно ли предотвратить ложный круп?
Есть возбудители, которые чаще других вызывают круп: вирус парагриппа, гриппа и респираторно- синцитиальный вирус. Если ребенок заразился именно этой инфекцией, риск развития крупа высок, и, к сожалению, средств, которые от него защищают, нет.
Есть дети, которые переносят простуды без этого осложнения, но у некоторых слизистая оболочка более склонна к отеку, и если один эпизод затруднения дыхания при ОРЗ уже был, вероятно, такие состояния будут повторяться. Родителям нужно быть к ним готовыми — пока ребенок не подрастет, и круп перестанет ему угрожать.
Что делать при ложном крупе?
Если вы заметили его признаки, прежде всего, нужно успокоить себя и ребенка, потому что при волнении мышцы гортани сжимаются, и дышать становится еще тяжелее.
При «лающем» кашле, пока дыхание бесшумно и не затруднено, может помочь паровая ингаляция. Включите в ванной горячую воду, пусть ребенок подышит несколько минут влажным воздухом.
Если это не помогает, и дышать становится трудно (шумный вдох, втяжение яремной ямки), вызывайте «скорую» и продолжайте делать паровую ингаляцию до ее приезда. Врач назначит при крупе специальные ингаляции местным гормональным препаратом. Пусть вас не пугает слово «гормональный», потому что этот препарат действует только в дыхательных путях, устраняя воспаление, и никакое другое лекарство при ложном крупе не будет таким эффективным. В тяжелых случаях врач введет гормон (преднизолон или дексаметазон) внутримышечно. Не тревожьтесь по поводу побочных эффектов, потому что короткие курсы гормонов безопасны, а в таких ситуациях они спасают жизнь.
Если вам предлагают госпитализировать ребенка, не отказывайтесь, потому что после временного облегчения нарушения дыхания могут повториться.
Есть состояния, которые можно спутать с ложным крупом, например, воспаление надгортанника (хряща, который закрывает гортань при глотании). Эта болезнь называется эпиглоттит: температура у ребенка поднимается выше 39 градусов, возникает сильная боль в горле, с трудом открывается рот, и гормональные препараты ребенку не помогают.
При воспалении надгортанника ребенка кладут в больницу и лечат антибиотиками. Но эта болезнь встречается редко, а ложный круп вызывают вирусы, поэтому принимать антибиотики не имеет смысла.
Можно ли прервать приступ крупа своими силами?
Если ложный круп у ребенка возникает не первый раз, вы можете домой специальный прибор для ингаляций — небулайзер (выбирайте компрессорную модель, поскольку ультразвуковая может разрушать препараты, используемые при крупе). Врач напишет вам, какое лекарство иметь дома и в каких дозировках его использовать в случае необходимости.
Ребенок может вернуться в детский сад сразу, как только нормализуется температура тела и малыш будет чувствовать себя хорошо.
Вверх
Рвота и диарея
Острый гастроэнтерит характеризуется повышением температуры тела (от субфебрилитета до высокой лихорадки), рвотой, разжижением стула. Самой частой причиной гастроэнтерита является ротавирус. Наиболее тяжело протекает первый в жизни эпизод ротавирусного гастроэнтерита у детей с 6 месяцев до 2 – 3 лет. Пик заболеваемости этой инфекцией приходится на зиму – весну.
Опасность вирусного гастроэнтерита связана с быстрым обезвоживанием и электролитными нарушениями из-за потери воды и солей с жидким стулом и рвотой. Поэтому принципиально важным является выпаивание ребенка. Для того чтобы не спровоцировать рвоту, выпаивать нужно дробно (1 – 2 чайные ложки), но часто, при необходимости каждые несколько минут. Для удобства можно использовать шприц без иглы или пипетку. Ни в коем случае не нужно выпаивать ребенка просто водой, это лишь усугубляет электролитные нарушения! Существуют специальные солевые растворы для выпаивания – регидрон (оптимально ½ пакетика на 1 литр воды), Humana электролит и др.
Ни в коем случае не нужно выпаивать ребенка просто водой, это лишь усугубляет электролитные нарушения! Существуют специальные солевые растворы для выпаивания – регидрон (оптимально ½ пакетика на 1 литр воды), Humana электролит и др.
Суточная потребность в жидкости представлена в таблице:
Вес ребенка Суточная потребность в жидкости
2 – 10 кг 100 мл/кг
10 – 20 кг 1000 мл + 50 мл/кг на каждый кг свыше 10 кг
> 20 кг 1500 мл + 20 мл/кг на каждый кг свыше 20 кг
Кроме того, учитываются текущие потери жидкости с жидким стулом и рвотой – на каждый эпизод диареи/рвоты дополнительно дается 100 – 200 мл жидкости.
Внутривенная регидратация (восполнение дефицита жидкости с помощью капельниц) проводится только при тяжелом обезвоживании и при наличии неукротимой рвоты. Во всех остальных случаях нужно выпаивать ребенка – это безопасно, эффективно и безболезненно.
Во всех остальных случаях нужно выпаивать ребенка – это безопасно, эффективно и безболезненно.
В качестве вспомогательных средств используются смекта (но не нужно давать смекту, если она провоцирует рвоту), эспумизан или Саб симплекс. Энтерофурил не рекомендуется к применению, так как он не эффективен ни при вирусных инфекциях, ни при инвазивных бактериальных кишечных инфекциях. В диете в острый период исключают свежие овощи и фрукты (кроме бананов), сладкие напитки, а цельное молоко ограничивают только у старших детей.
Для родителей нужно знать первые признаки обезвоживания – это уменьшение частоты и объема мочеиспусканий, жажда, сухость кожи и слизистых оболочек. При нарастании обезвоживания ребенок становится вялым, перестает мочиться, жажда исчезает, кожа теряет тургор, «западают» глаза. В этом случае терять время нельзя, необходимо вызвать врача и госпитализировать ребенка.
Должно насторожить появление крови и слизи стуле у ребенка, ведь это характерно для бактериальных энтероколитов. Стул при таких инфекциях необильный (в отличие от обильного водянистого стула при ротавирусной инфекции), могут отмечаться ложные позывы на дефекацию и боли в животе. Выпаивания в таких случаях может быть недостаточно, и, как правило, требуется назначение антибиотиков.
Стул при таких инфекциях необильный (в отличие от обильного водянистого стула при ротавирусной инфекции), могут отмечаться ложные позывы на дефекацию и боли в животе. Выпаивания в таких случаях может быть недостаточно, и, как правило, требуется назначение антибиотиков.
Вверх
Пневмония
Одной из серьезных болезней у детей является воспаление легких, или пневмония. Пневмония может представлять угрозу для жизни ребенка. К счастью, современная медицина научилась хорошо справляться с пневмонией, и эту болезнь в большинстве случаев можно вылечить полностью. Поэтому если ваш малыш заболел с повышением температуры тела и кашлем, обратитесь к педиатру. При подозрении на пневмонию врач может назначить рентгенографию легких, что позволяет подтвердить диагноз.
Что такое пневмония?
Пневмония — это воспаление ткани легкого, то есть самого глубокого отдела органов дыхания. В норме в легких происходит газообмен, то есть кислород из воздуха попадает в кровь, а углекислый газ выделяется из крови в окружающую среду.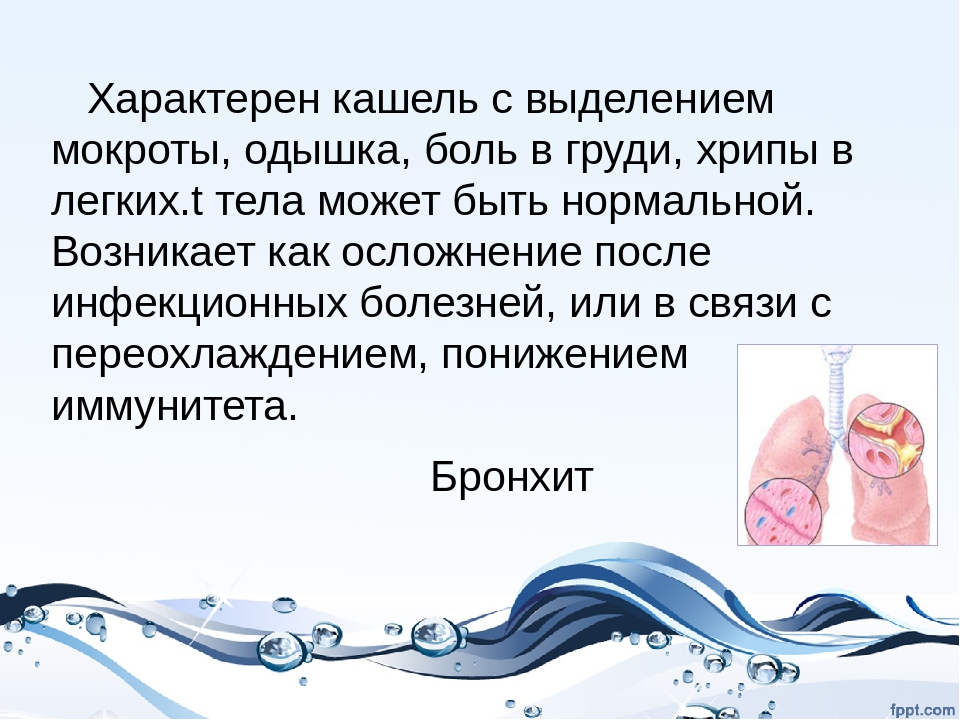 Когда часть легкого затронута воспалением, функция дыхания в пораженном отделе легкого страдает, и у ребенка появляется одышка, то есть учащенное и затрудненное дыхание. Вещества, образующиеся при борьбе иммунной системы с бактериями, вызывают повышение температуры (если температура тела повышается более 38 °С, это называется лихорадкой). Скопление мокроты в альвеолах и бронхах и отек слизистой оболочки стимулируют кашлевой рефлекс, и возникает кашель. Если очаг пневмонии находится рядом с оболочкой легкого, называемой плеврой, могут появиться боли в грудной клетке при дыхании и кашле.
Когда часть легкого затронута воспалением, функция дыхания в пораженном отделе легкого страдает, и у ребенка появляется одышка, то есть учащенное и затрудненное дыхание. Вещества, образующиеся при борьбе иммунной системы с бактериями, вызывают повышение температуры (если температура тела повышается более 38 °С, это называется лихорадкой). Скопление мокроты в альвеолах и бронхах и отек слизистой оболочки стимулируют кашлевой рефлекс, и возникает кашель. Если очаг пневмонии находится рядом с оболочкой легкого, называемой плеврой, могут появиться боли в грудной клетке при дыхании и кашле.
Что является причиной пневмонии?
Инфекций, которые могут вызвать пневмонию, очень много. Самой частой причиной так называемой «типичной» пневмонии является пневмококк (Streptococcus pneumoniae). Пневмококковая пневмония сопровождается лихорадкой, кашлем, одышкой, вялостью и снижением аппетита. Реже пневмонию вызывают другие возбудители — гемофильная палочка (Haemophilus influenzae) типа b, пиогенный стрептококк (Streptococcus pyogenes) и золотистый стафилококк (Staphylococcus aureus). «Атипичную» пневмонию, которая обычно протекает легче и довольно заразна, вызывают микоплазмы и хламидии. Реже причиной пневмонии являются вирусы (аденовирус, РС-вирус) — такие пневмонии редки и могут протекать очень тяжело. Пневмония может развиться внезапно или быть осложнением гриппа.
«Атипичную» пневмонию, которая обычно протекает легче и довольно заразна, вызывают микоплазмы и хламидии. Реже причиной пневмонии являются вирусы (аденовирус, РС-вирус) — такие пневмонии редки и могут протекать очень тяжело. Пневмония может развиться внезапно или быть осложнением гриппа.
Каковы симптомы пневмонии?
Наиболее важный симптом пневмонии — это лихорадка. У маленького ребенка лихорадка может быть единственным проявлением. Должны особенно насторожить лихорадка выше 39,5 °С с ознобом и лихорадка, которая плохо снижается после приема жаропонижающих препаратов. Хотя не всегда высокая лихорадка, которая плохо реагирует на жаропонижающие, — это симптом пневмонии. Это может быть проявлением респираторной вирусной инфекции.
Второй важный симптом пневмонии — это кашель. Имеет значение характер кашля. Особенно настораживают «глубокий» кашель, кашель в ночное время и кашель до рвоты.
Тяжелая пневмония обычно сопровождается одышкой, то есть учащенным и затрудненным дыханием. Иногда симптомом пневмонии являются боли в животе, которые возникают из-за раздражения плевры (оболочки легкого) при воспалении прилежащего к плевре участка легкого и из-за частого кашля и, соответственно, напряжения мышц живота.
Иногда симптомом пневмонии являются боли в животе, которые возникают из-за раздражения плевры (оболочки легкого) при воспалении прилежащего к плевре участка легкого и из-за частого кашля и, соответственно, напряжения мышц живота.
Очень важные признаки, говорящие в пользу пневмонии — это симптомы интоксикации, такие как утомляемость, слабость, отказ от еды и даже питья. При этом, в отличие от пневмококковой пневмонии, при микоплазменной пневмонии ребенок может чувствовать себя хорошо.
Кашель и хрипы в легких являются симптомами не только пневмонии, но и бронхита. Очень важно, чтобы врач отличил пневмонию от бронхита, так как при бронхите антибиотики требуются далеко не всегда и только при подозрении на его микоплазменную этиологию.
Что может произойти, если не лечить пневмонию?
Это чревато осложнениями, которые чаще случаются, если пневмонию не лечить. Осложнениями пневмонии являются воспаление плевры (плеврит) и формирование полости в легком, заполненной гноем (абсцесс легкого). В таких случаях потребуется более длительный курс приема антибиотиков, а иногда и помощь хирурга.
В таких случаях потребуется более длительный курс приема антибиотиков, а иногда и помощь хирурга.
Как лечить пневмонию?
При бактериальной пневмонии врач назначит антибиотик. Какой антибиотик выбрать решит врач в зависимости от предполагаемой причины пневмонии. В большинстве случаев ребенку можно дать антибиотик внутрь (в виде суспензии или таблеток), а не в уколах. Эффект антибиотика наступает в течение 24 — 48 часов. Если по прошествии 1 — 2 суток ребенку лучше не стало и повышение температуры сохраняется, обратитесь к врачу повторно.
Обычно при пневмонии ребенок может лечиться дома. Госпитализация требуется при тяжелом и осложненном течении пневмонии, когда ребенку нужны внутривенные введения антибиотика, дополнительный кислород, плевральные пункции и другие серьезные медицинские вмешательства.
При повышении температуры тела более 38,5 — 39 °С дайте ребенку жаропонижающие (ибупрофен или парацетамол). Противокашлевые средства, такие как бутамират (препарат «Синекод»), при пневмонии противопоказаны.
Противокашлевые средства, такие как бутамират (препарат «Синекод»), при пневмонии противопоказаны.
Можно ли предотвратить пневмонию?
Существуют вакцины, призванные защитить от пневмококка и гемофильной палочки, которые вызывают наиболее тяжелые формы пневмонии (против пневмококка — вакцины «Превенар», «Пневмо 23», против гемофильной палочки — «Акт-ХИБ», «Хиберикс», компонент против гемофильной палоки входит в состав вакциеы «Пентаксим», компоненты против пневмококка и гемофильной палочки одновременно входят в состав «Синфлорикс»). Так как пневмококковая пневмония нередко развивается как осложнение гриппа, полезной оказывается вакцинация от гриппа. Очень важно, чтобы родители не курили в присутствии ребенка, так как пассивное курение делает легкие слабыми и уязвимыми.
Вверх
Тяжелое дыхание
12.07.2017Тяжелое дыхание
Как свести к минимуму риск развития бронхолегочных заболеванийЗаболевания дыхательной системы могут быть связаны как с вредным воздействием на легкие внешних факторов – курения, различных аллергенов, плохой экологии, так и с наследственностью, инфекциями. Самые распространенные из них – пневмония, хроническая обструктивная болезнь легких (ХОБЛ) и астма.
Самые распространенные из них – пневмония, хроническая обструктивная болезнь легких (ХОБЛ) и астма.
О бронхолегочных проблемах и их профилактике мы поговорили с заведующей 2-м терапевтическим отделением Первой городской больницы, врачом-пульмонологом Натальей Вещагиной.
Пневмония не дремлет круглый год
Лидером среди бронхолегочных заболеваний является пневмония – острое воспаление нижних дыхательных путей, обычно инфекционной природы (вирусы, бактерии, в том числе атипичные и т. д.). Она проявляется лихорадкой, нарушением дыхания, появлением очагов затемнения на рентгенограммах грудной клетки.
К факторам риска развития пневмонии можно отнести: возраст старше 65 лет и младше пяти лет, наличие хронических заболеваний легких, сердца, почек, сахарный диабет, алкоголизм, курение, истощение, снижение иммунитета, недавно перенесенная вирусная инфекция и ряд других.
– Пациенты с пневмонией госпитализируются круглый год, а пик приходится обычно на февраль-март и октябрь-ноябрь, – рассказывает Наталья Вещагина. – Это инфекционное заболевание, с ним может столкнуться каждый из нас при самых обычных обстоятельствах: холодный воздух, высокая влажность, люди не по погоде оделись… Постгриппозная пневмония, возникающая как осложнение после гриппа – чаще всего штамма А(h2N1), отличается своей тяжестью. Она проявляется прежде всего выраженной дыхательной недостаточностью. В нашу больницу поступали пациенты во время эпидемии гриппа с тяжелым двусторонним поражением легких, их интенсивное лечение проводилось в реанимационных условиях. Казалось бы, банальная истина, но к ней нельзя относиться легкомысленно: если заболели, обязательно обращайтесь к врачу. Во время острого периода гриппа или ОРВИ соблюдайте постельный режим и принимайте назначенные противовирусные препараты.
– Это инфекционное заболевание, с ним может столкнуться каждый из нас при самых обычных обстоятельствах: холодный воздух, высокая влажность, люди не по погоде оделись… Постгриппозная пневмония, возникающая как осложнение после гриппа – чаще всего штамма А(h2N1), отличается своей тяжестью. Она проявляется прежде всего выраженной дыхательной недостаточностью. В нашу больницу поступали пациенты во время эпидемии гриппа с тяжелым двусторонним поражением легких, их интенсивное лечение проводилось в реанимационных условиях. Казалось бы, банальная истина, но к ней нельзя относиться легкомысленно: если заболели, обязательно обращайтесь к врачу. Во время острого периода гриппа или ОРВИ соблюдайте постельный режим и принимайте назначенные противовирусные препараты.
Что касается профилактики пневмонии, то здесь самое главное – ежегодная вакцинация против гриппа.
– Некоторым категориям пациентов, у которых присутствуют вышеперечисленные факторы риска, также необходима вакцинация от пневмококка, которая проводится один раз в пять лет, – поясняет Наталья Альбертовна.
Аллергия может «вырасти» в астму
Слово «астма» в переводе с греческого означает «удушье». Бронхиальная астма является важнейшей проблемой медицины. Несмотря на то что эта патология известна очень давно, особое внимание ей стали уделять в последние 40 лет.
– Главные симптомы болезни – эпизодический кашель, свистящие хрипы, чувство стеснения в груди, одышка и удушье, часто появляющиеся ночью или рано утром. Провоцируют эти симптомы вдыхание аллергенов, холодный воздух, физическая нагрузка, стрессы, ОРВИ, табачный дым и пыль, прием некоторых лекарств, – говорит Наталья Вещагина. – Бронхиальная астма встречается у людей всех возрастов, характерно повсеместное увеличение ее распространенности. Генетическая предрасположенность, вредные выбросы в атмосферу, курение матери во время беременности способствуют повышению уровня иммуноглобулина Е, а в дальнейшем – развитию гиперреактивности бронхов и бронхиальной астмы.
Хроническая обструктивная болезнь легких (ХОБЛ) также проявляется трудностями при дыхании. Начинается все с длительного кашля (три месяца и более) и появляющейся при этом мокроты, затем к перечисленным симптомам присоединяется одышка.
Начинается все с длительного кашля (три месяца и более) и появляющейся при этом мокроты, затем к перечисленным симптомам присоединяется одышка.
– ХОБЛ в большинстве случаев возникает из-за повреждения легких на протяжении многих лет, как правило, в результате табакокурения. Постоянное вдыхание табачного дыма раздражает дыхательные пути и разрушает эластичные волокна в легких. Пассивное курение в этом смысле также очень вредно, – подчеркивает Наталья Вещагина. – К другим факторам, которые могут стать причиной ХОБЛ, относятся вдыхание химических паров, пыли и загрязненного воздуха в течение длительного времени (экология окружающей среды и жилища), генетические факторы, низкий социально-экономический статус.
Риск возникновения ХОБЛ можно спрогнозировать с помощью индекса курящего человека (ИКЧ), утвержденного Всемирной организацией здравоохранения. Высчитывается он так: количество выкуренных сигарет в день умножается на число месяцев в году, которые человек курил. Если индекс меньше 120, он говорит о предпосылках к формированию ХОБЛ, если больше 160 – человек в группе риска, если больше 240 – ХОБЛ неизбежен.
Врачи отмечают, что пациенты в такой ситуации зачастую поздно обращаются за медицинской помощью. Процесс разрушения ткани легких занимает много лет, прежде чем появляются серьезные симптомы болезни, поэтому диагноз ХОБЛ наиболее распространен среди людей старше 40 лет.
– В связи с высокой распространенностью курения среди подростков ХОБЛ молодеет. Летальность при этом заболевании значительно возрастает начиная с 70-х годов ХХ века. По данным ВОЗ, к 2020 году ожидается, что смертность при ХОБЛ будет находиться на третьем месте, – поясняет Наталья Альбертовна. – Рассуждают люди примерно так: я курю, покашливаю – в этом нет ничего страшного, дед курил до ста лет, с ним ничего не случилось и со мной ничего не будет. Надо понимать, что сравнение с предыдущими поколениями неправильно. Тогда была другая экология и люди в целом здоровее были, сейчас во всем содержится много «химии», идет аллергизация населения и так далее.
Безвредных сигарет не бывает
Лучше не курить совсем – это аксиома. Существование менее опасных заменителей сигарет является мифом.
Существование менее опасных заменителей сигарет является мифом.
– Некоторые в качестве компромиссного варианта выбирают легкие сигареты, но не учитывают, что ими более глубоко затягиваются, чаще курят, в результате получают еще большие дозы опасных веществ, – рассказывает Наталья Вещагина. – Кальян, электронные сигареты тоже вредны. Что такое вейпинг? «Парение» – это использование электронных сигарет. По сути, это электроингалятор, в составе которого никотин в различных дозировках и коктейль из различных химикатов (глицерин, пропиленгликоль, ароматизаторы). И такая смесь вряд ли менее вредна для организма! Главная функция этого гаджета – сделать так, чтобы человек так и оставался зависимым от никотина. Кроме того, с их помощью еще никто не бросил курить, тешить себя подобными иллюзиями не стоит. По крайней мере, если человек всерьез хочет бросить курить, то ему необходимо настроиться на отказ от любых сигарет. И самую главную роль тут играет мотивация. Если человек до этого не «дозрел» и не готов приложить усилия в этом направлении, все остальное не даст результата. В ваших силах не поддаваться слабостям ради минутного удовольствия, а жить полноценной здоровой жизнью. Никотиновый пластырь и другие аналогичные продукты могут помочь облегчить процесс отказа от сигарет.
В ваших силах не поддаваться слабостям ради минутного удовольствия, а жить полноценной здоровой жизнью. Никотиновый пластырь и другие аналогичные продукты могут помочь облегчить процесс отказа от сигарет.
В идеале курильщикам со стажем, решившим завязать с табаком, нужно обратиться к врачу. Ведь неслучайно говорят: бросить легко – сто раз это делал, удержаться сложно.
– Если человек продержится без сигареты шесть месяцев, только после этого можно будет считать, что он бросил курить. Рецидивов случается немало, но это не беда. Главное – не отчаиваться и возобновить попытки отказа от курения, в том числе при помощи специалистов, – поясняет Наталья Вещагина. – Перед тем как отказаться от сигарет, обязательно пройти диагностику: флюорографию и спирометрию – это способ исследования функции внешнего дыхания, который включает измерение жизненной емкости легких и скоростных показателей дыхания. Если ХОБЛ уже развился, то при отказе от курения нужна иная тактика поведения. Пациенту будет назначена базисная бронхолитическая терапия. Все это человеку будет в подспорье, и он легче переживет процесс отказа от курения. Из полезных советов, которые можно дать бросающим курить: если захотелось взяться за сигарету – выпейте стакан воды мелкими глотками, съешьте что-то некалорийное, например, морковку или яблоко. В первые две-три недели лучше совсем отказаться от алкоголя, его употребление будет провоцировать вас на то, чтобы снова закурить.
Все это человеку будет в подспорье, и он легче переживет процесс отказа от курения. Из полезных советов, которые можно дать бросающим курить: если захотелось взяться за сигарету – выпейте стакан воды мелкими глотками, съешьте что-то некалорийное, например, морковку или яблоко. В первые две-три недели лучше совсем отказаться от алкоголя, его употребление будет провоцировать вас на то, чтобы снова закурить.
Отказ от курения – это всегда непростой процесс, но он того стоит. Не надо забывать, что сами легкие, как и весь организм, стареют. Курение же способствует более быстрому дряхлению организма, появлению ранних морщин, изменению цвета кожи, а главное – это серьезный фактор развития рака, сердечно-сосудистых катастроф, бронхолегочных заболеваний, венозного тромбоза… Не стоит пренебрегать профилактикой и тем, кто не курит.
– К сожалению, к своему здоровью многие россияне относятся не слишком внимательно, но, как говорится в одной пословице, что имеем – не храним, потерявши – плачем, – говорит Наталья Вещагина. – Бывает так, что больной поступает, спрашиваешь, когда была предыдущая флюорография, он и вспомнить не может – лет 15 назад.
– Бывает так, что больной поступает, спрашиваешь, когда была предыдущая флюорография, он и вспомнить не может – лет 15 назад.
Актуальные для всех правила профилактики просты: вести здоровый образ жизни, поддерживать в порядке иммунитет, регулярно обследоваться (флюорография раз в 1–2 года обязательна для всех), заниматься физкультурой, радоваться каждому дню.
Цифра
635 пациентов с бронхолегочными заболеваниями было пролечено в 2016 году в Первой городской больнице, 618 из них поступили по линии скорой помощи.
Наталья СЕНЧУКОВА
газета “Архангельск – город воинской славы” № 53 (641) от 12 июля 2017 года
Гид по коронавирусу | COVID–19 в Эстонии
7. Чтобы не заразиться, вы можете многое сделать сами
Часто и тщательно мойте руки
Лучше всего частицы вируса уничтожает мытье рук теплой водой и мылом как минимум 20 секунд. Руки нужно мыть часто и тщательно, ведь частицы вируса могут оставаться между пальцев, на тыльной стороне рук и под ногтями.
Также очень важно хорошо высушить руки, по возможности – бумажным полотенцем.
Если руки помыть негде, например, в общественном месте, воспользуйтесь антисептиком на спирту (антисептик должен содержать не меньше 70% алкоголя).
Мойте или дезинфицируйте поверхности в доме
Поддерживайте порядок в доме и регулярно протирайте поверхности. Осмотритесь и подумайте, что чаще всего трогают руками, особенно грязными – ручки дверей, перила, кнопки лифтов, выключатели, спинки стульев, поверхности в ванной и санузле, дозатор мыла и т.п.
Лучший способ – влажная уборка тряпкой и моющим средством. Если такой возможности нет, воспользуйтесь специальными антисептиками с содержанием алкоголя не менее 70%.
Антисептик должен успеть подействовать, поэтому не стирайте его сразу. Оставьте средство на поверхности на время, указанное на упаковке, или хотя бы на одну минуту.
Грейте еду
Через хорошо прогретую – вареную, жареную, запеченную – пищу заразиться коронавирусом нельзя. Известно, что его частицы погибают под получасовым воздействием температуры в 60°C.
Известно, что его частицы погибают под получасовым воздействием температуры в 60°C.
Кашляйте и чихайте в салфетку или сгиб локтя
Закрывать рот ладонью бессмысленно, ведь через руки инфекция быстро распространится. Использованный носовой платок – настоящий рассадник вирусов и бактерий. Пользуйтесь бумажными салфетками и выбрасывайте их в мусорный бак сразу после использования.
Не трогайте лицо, глаза или рот немытыми руками
Так вы избежите попадания вируса на слизистые с поверхности рук.
Проветривайте помещения
Проветривание комнат очищает и освежает воздух.
Мойте овощи, фрукты и упаковку продуктов
Нужно тщательно промывать теплой водой все овощи, фрукты и ягоды. Также нужно хорошо промыть или обеззаразить магазинную упаковку.
Бронхит – ПроМедицина Уфа
Бронхит — это диффузное воспаление, поражающее слизистую оболочку бронхов и легких. В списке заболеваний органов дыхания он прочно занимает первое место по частоте возникновения. Прилипчивый недуг затрагивает все категории людей, от новорожденных до глубоких стариков. Проникая в слизистую и мышечную ткань бронхов, инфекция затрудняет дыхание, раздражает поверхность дыхательных путей и провоцирует сильный кашель.
В списке заболеваний органов дыхания он прочно занимает первое место по частоте возникновения. Прилипчивый недуг затрагивает все категории людей, от новорожденных до глубоких стариков. Проникая в слизистую и мышечную ткань бронхов, инфекция затрудняет дыхание, раздражает поверхность дыхательных путей и провоцирует сильный кашель.Причины
Причины развития болезни в том или ином случае зависят от её формы. Так, например, частой причиной возникновения острой формы бронхита является какое-либо острое респираторное заболевание. Кроме того, к данной форме заболевания приводит воздействие на дыхательные пути кусочков пищи или рвоты.
К хронической форме бронхита приводит долговременное негативное влияние на систему дыхания человека разнообразных раздражителей, таких как оксиды углерода, разнообразные пыли и газы, пары химических веществ. Также к хроническому бронхиту может предрасполагать генетика человека.
Важно: развитию заболевания могут способствовать различные бактерии, физико-химические факторы окружающей среды, повреждения грудной клетки, табакокурение и наличие астмы.
Симптомы
Признаками болезни бронхов является продуктивный кашель, нарастающая одышка, которая сопровождается кашлем иногда с мокротой, свистящие хрипы. Бронхиты инфекционные, острые, сопровождаются повышением температуры от 37 до 38, иногда 39 градусов, недомоганием и общей слабостью. От сильного кашля возникает сильная одышка. Одышка также появляется при поражении самих бронхов. Одышка меняется от ощущения, будто не хватает воздуха, при физических стандартных нагрузках до тяжелой недостаточности дыхания. Развивается одышка обычно постепенно и является главным, мешающим жизнедеятельности фактором.
Качество и количество мокроты варьируется в зависимости от степени воспалительного процесса, при этом большое количество для хронического обструктивного бронхита не характерно. Характер мокроты говорит о характере воспалительного процесса. Мокрота бывает слизистой, слизисто-серозной, гнойно-серозной. Редко бронхит вызван гнилостными бактериями, тогда мокрота имеет зловонный, резкий запах.
Диагностика
В клиническом и диагностическом отношении острый бронхит является наиболее легким заболеванием. Диагностика острого бронхита не требует сложных методов исследования и может быть осуществлена на основе жалоб больного и объективных данных полученных при осмотре и клиническом обследовании больного.
К дополнительным методам диагностики острого бронхита относятся: общий анализ крови, а также спирометрия, выявляющая жизненную емкость легких.
Лечение
Лечение острого простого бронхита в лихорадочный период включает: постельный режим, обильное питье (при недостаточном питьевом режиме мокрота становится более густой и трудно отделяемой при кашле), назначение жаропонижающих и противовоспалительных средств, противокашлевую терапию.
Наиболее сложным остается вопрос о назначении и выборе и обоснованности антибактериальной терапии.
Так как большое значение в возникновении острого бронхита имеют вирусы, то применять антибиотики в этом случае нет необходимости. Необоснованно широкое применение антибиотиков в настоящее время приводит к развитию дисбактериоза, аллергических реакций, формирует устойчивость микроорганизмов к антибиотику.
Необоснованно широкое применение антибиотиков в настоящее время приводит к развитию дисбактериоза, аллергических реакций, формирует устойчивость микроорганизмов к антибиотику.
Для более правильного подбора антибиотика необходимо сделать посев мокроты, чтобы уточнить, какой именно возбудитель стал причиной развития бронхита, и определить чувствительность этого микроорганизма к антибиотику.
ВСЁ О КОРОНАВИРУСЕ – Официальный сайт ОБУЗ \”Фатежская ЦРБ\”
Что такое коронавирус?
Коронавирусы — это семейство РНК-содержащих вирусов, которые чаще всего вызывают заболевания у животных, а некоторые из них — у людей. У людей инфекция обычно протекает в легкой форме с симптомами ОРВИ, не вызывая тяжелых осложнений.
По статистике возбудители ОРВИ чаще всего:
- Риновирусы 30-50%
- Коронавирусы 10-15%
- Грипп 5-15%
- РСВ 5%
- Парагрипп 5%
- Аденовирус менее 5%
- Энтеровирус менее 5%
- Метапневмовирусы и другие – оставшиеся 20-30%
Что такое COVID-19?
COVID‑19 – инфекционное заболевание, вызванное новым видом коронавирусов, которым человек предположительно заразился от животных. Точный источник заражения пока не установлен.
Точный источник заражения пока не установлен.
Карта распространения COVID-19.
Насколько опасен COVID‑19?
Как правило, коронавирусная инфекция COVID‑19 протекает в легкой форме, особенно у детей и здоровых молодых людей. Тем не менее существует тяжелая форма инфекции: примерно в одном из пяти случаев заболевшим необходима госпитализация. Поэтому беспокойство за себя и близких оправдано.
Поэтому очень важно при возможности соблюдать карантинные меры, чтобы сдержать распространение инфекции и предотвратить неконтролируемое ее распространение.
Насколько заразен COVID‑19?
- Человек, болеющий коронавирусом, может заразить еще 3,3-5,5человек вокруг себя.
- Болеющий гриппом — 1-2 человека.
- При гриппе-испанке — 2,8.
- При кори — 12-18.
То есть коронавирус в 2-3 раза менее заразен чем корь и в 2-3 раза заразнее гриппа.
Как распространяется вирус?
- При кашле и чихании
- При рукопожатии
- Через предметы
Заболевание передается через мелкие капли, выделяемые из носа или рта больного при кашле или чихании. Эти капли попадают на окружающие человека предметы и поверхности. Другие люди могут заразиться в результате прикосновения сначала к таким предметам или поверхностям, а затем – к глазам, носу или рту.
Эти капли попадают на окружающие человека предметы и поверхности. Другие люди могут заразиться в результате прикосновения сначала к таким предметам или поверхностям, а затем – к глазам, носу или рту.
Кроме того, заражение может произойти при вдыхании мелких капель, которые выделяются при кашле или чихании человека с COVID‑19. По этой причине важно держаться от больного человека на расстоянии более 1 метра. Риск заражение через воздух гораздо ниже.
Какие симптомы COVID‑19?
Основные симптомы:
- Повышение температуры тела (в >90% случаев)
- Кашель (сухой или с небольшим количеством мокроты) в 80% случаев
- Одышка (в 55% случаях)
- Ощущение сдавленности в грудной клетке (в >20% случаев)
Редкие симптомы (в начале заболевания могут наблюдаться без повышения температуры тела)
- Головные боли (8%)
- Кровохарканье (5%)
- Диарея (3%)
- Тошнота, рвота
- Сердцебиение
У большинства людей (порядка 80%) болезнь заканчивается выздоровлением, при этом специфических лечебных мероприятий не требуется. Примерно в одном из шести случаев COVID-19 возникает тяжелая симптоматика с развитием дыхательной недостаточности.
Примерно в одном из шести случаев COVID-19 возникает тяжелая симптоматика с развитием дыхательной недостаточности.
У пожилых людей, а также людей с хроническими заболеваниями, например, артериальной гипертензией, заболеваниями сердца или диабетом, вероятность тяжелого течения заболевания выше.
При наличии повышенной температуры тела, кашля и затрудненного дыхания следует срочно вызывать скорую помощь (103 с мобильного).
Кто в группе риска?
Китайский CDC опубликовал масштабное исследование всех случаев заболевания до 11 февраля, согласно которому:
- Общая смертность держится на уровне 2,3%.
- Самая высокая — в группе людей старше 80 лет — 14,8%.
- В группе от 70 до 80 лет — 8%.
- Ни одного ребенка в возрасте 0–9 лет не умерло.
- В группе 10–40 лет смертность равна 0,2%.
- Мужчин умерло больше, чем женщин: 2,8%и 1,7% соответственно.

Таким образом больше всего подвержены опасности люди старше 70 лет, особенно те, кто имеет хронические заболевания.
Как защитить пожилых людей?
Главная задача — изолировать их от мест скопления людей:
- Если есть возможность — отправьте своих близких на дачудо лета (есть веротяность, что с приходом тепла эпидемия утихнет, поскольку вирус неустойчив под влиянием ультрафиолета).
- Запаситесь лекарствами, которые ваши близкие принимают постоянно (от давления, диабета и так далее), чтобы предотвратить их походы в аптеку.
- Организуйте доставку еды и других необходимых вещей домой.
- При необходимости посещения общественных мест — вызывайте таксиили пользуйтесь личным транспортом.
- В случае появления симптомов недомогания — обязательно вызывайте скорую (103 с мобильного).У пожилых вирусные заболевания часто проходят без температуры и в более смазанной форме, поэтому даже на слабые симптомы ОРВИ старайтесь реагировать оперативно.

Насколько устойчив вирус в разных условиях?
- Во внешней среде коронавирусы инактивируются с поверхностей при +33 °С за 16 часов, при +56 °С за 10 минут;
- Исследование итальянских учёных показывает, что 70 % этанол, гипохлорит натрия 0,01% и хлоргексидин1% очень быстро (менее 2 минут) повреждают капсид вируса и он не может размножаться.
- В другом исследованиитестировались популярные обеззараживатели рук на основе 45% изопропанола, 30% н-пропанола и 0,2% мезетрония этилсульфата; на основе на 80 % этанола; гель на основе 85 % этанола; антивирусный гель на основе 95% этанола. Все средства обработки рук в течение 30 секунд уничтожали вирус ниже порога обнаружения.
- Коронавирусы сохраняются в составе аэрозоля 8—10 часов, в воде — до 9 суток. Против аэрозолей коронавируса и для удаления его с поверхностей предметов эффективно УФ-облучение «кварцевыми лампами». Но время уничтожения вируса УФ лампой зависит от её мощности и обычно составляет от 2 до 15 минут.

- По мнению ВОЗспособный инфицировать других аэрозоль распространяется только в радиусе 1 метра вокруг заражённого человека и коронавирусы не способны переноситься в аэрозоле на большее расстояние.
- Коронавирусы сохраняют инфекционную активность в течение нескольких лет в лиофилизированном состоянии(при +4 °С), в замороженном состоянии (при −70 °С).
Как защитить себя и окружающих?
- При возможности избегайте мест скопления людей.
- Если погода позволяет, ходите на улицу в перчатках, используйте санитайзер.
- При кашле и чихании прикрывайте рот и нос салфеткой или сгибом локтя. Сразу выкидывайте салфетку в контейнер для мусора с крышкой и обрабатывайте руки спиртосодержащим антисептиком или мойте их водой с мылом.
- Не трогайте руками глаза, нос и рот.
- Держитесь от людей на расстоянии минимум двух метров.
- Избегайте общественного транспорта.
- При возможности используйте лифт, чтобы не трогать перила при ходьбе по лестнице, но в лифт с другими людьми не заходите.

- Перед входом в дом, обработайте руки санитайзером, затем вымойте руки с мылом.
- Не ходите дома в уличной одежде.
- Не зовите гостей и не ходите в гости.
- Следите за влажностью помещения.
- Пейте больше жидкости — обезвоживание приводит к сухости слизистых и снижает их защитную функцию.
- Не выезжайте в страны с высоким риском эпидемии.
- При повышении температуры, появлении кашля и затруднении дыхания как можно быстрее вызывайте скорую (103 с мобильного). Если вы посещали районы с высоким риском заражения — сообщите об этом врачу.
- Особенно берегите близких старшего возраста. Отправьте бабушек и дедушек на дачи, оберегайте от походов в поликлиники, аптеки и магазины.
- Запаситесь лекарствами, которые принимаете постоянно — от давления, диабета, астмы, жаропонижающими и так далее, чтобы минимизировать походы в аптеку и обезопасить себя на случай карантина.
- Организуйте доставку продуктов домой.

Что делать, если я недавно посещал регионы распространения COVID‑19?
- Если вы почувствовали недомогание, оставайтесь дома до выздоровления, даже если у вас слабо выраженные симптомы заболевания — головная боль, невысокая температура (37,3°C) или небольшой насморк.
- Если вы просите кого-то приносить вам продукты и ходить за вас в магазин, пользуйтесь маской, чтобы не заразить приходящего к вам человека.
- Если у вас повышенная температура тела, кашель и затруднение дыхания — звоните в скорую (103 с мобильного), не забудьте сказать врачу о том, что недавно вернулись из региона с
Может ли человек заразиться COVID-19 от животного?
Возможный источник 2019‑nCoV среди животных пока не установлен.
В качестве мер предосторожности, следует избегать непосредственного контакта с животными в общественных местах, а также касания поверхностей, с которыми соприкасаются животные.
При работе с сырым мясом, молоком, органами животных следует проявлять осторожность во избежание перекрестного загрязнения других продуктов, не прошедших термическую обработку, и, кроме того, следует воздерживаться от употребления сырых или полусырых продуктов животного происхождения.
Могу ли я заразиться COVID‑19 от домашнего животного?
Пока нет данных о возможности заражения COVID‑19 от собак, кошек или других домашних животных.
Можно ли заразиться COVID-19 от человека, у которого не наблюдается никаких симптомов?
Согласно актуальным данным ВОЗ риск заражения от человека, не имеющего никаких симптомов, крайне низок, поскольку зараженный должен выделять достаточное количество вируса со слюной и мокротой.
С другой стороны, у многих людей симптомы COVID-19 бывают выражены очень слабо, особенно вначале заболевания. Поэтому, риск передачи COVID-19 от человека, который не чувствует себя больным и имеет только слабый кашель, существует.
Сколько длится инкубационный период?
От контакта с вирусом до появления симптомов может пройти от 2 до 14 дней, в среднем — 5.
Сколько дней болеют коронавирусом?
В случае неосложненного течения заболевание может длится до 14 дней, при осложнениях — до 8 недель.
Где можно сдать анализ на коронавирус?
На сегодняшний день самостоятельная сдача анализов на коронавирус не предусмотрена.
Обследование на COVID-19 назначается медицинскими работниками по показаниям:
- Лихорадка или признаки поражения нижних дыхательных путей (в том числе кашель, одышка) + контакт с больным с лабораторно подтвержденной 2019-nCoV-инфекцией в течение 14 дней до появления симптомов.
- Лихорадка и признаки поражения нижних дыхательных путей — в том числе кашля, одышки + история путешествия в страны с напряженной эпидемической обстановкой (список меняется в зависимости от ситуации) в течение 14 дней до появления симптомов.
- Лихорадка и признаки поражения нижних дыхательных путей (в том числе кашля и одышки), требующие госпитализации + история путешествия в страны с напряженной эпидемической обстановкой (список меняется в зависимости от ситуации) в течение 14 дней до появления симптомов.

Однако, есть информация о том, что Инвитро в течение месяца запустит сдачу анализов на платной основе в своих лабораториях.
Можно ли заболеть повторно?
На сегодняшний день очень мало накопленных данных о том, как долго сохраняется иммунитет после перенесенной COVID-19, но подтвержденных случаев повторного заражения в рамках текущей эпидемии пока нет.
Поскольку заболевание может длиться несколько недель — это может создать ложное впечатление, что человек заразился повторно. Но это лишь продолжительное течение того же заболевания.
Есть ли лечение COVID-19?
Пока специфических препаратов от коронавирусов нет, и лечение заключается в поддерживающей терапии, назначенной по состоянию пациента.
ВОЗ рекомендует применение рибавирина (противовирусного препарата против гепатита С и гемморагических лихорадок) и интерферона β-1b. Они могут неспецифически подавлять размножение вируса и улучшать течение заболевания.
Пациентам с пневмонией следует вводить антимикробные препараты. При сепсисе — гидрокортизон. Важны кислород и аппараты ИВЛ для тяжелых случаев.
Популярные противовирусные препараты, такие как Арбидол, Кагоцел и другие — не эффективные против коронавируса, как и чеснок и похожие методы лечения.
В Китае одобрили к использованию при лечении COVID-19 препарат фавипиравир, изначально разработанный как лекарство против гриппа, блокирующее вирусную РНК-зависимую РНК-полимеразу.
Уханьский Институт вирусологии подал патентную заявку на препарат ремдезивир, разработанный еще в 2016 году американской компанией Gilead Sciences как лекарство от вируса Эбола. В своей работе, опубликованной в Cell Research, китайские ученые утверждают, что комбинация ремдезивира и хлорохина — лекарства от малярии — эффективно ингибирует размножение NCP in vitro в культуре клеток.
Следует ли мне носить маску, чтобы защитить себя?
Вам следует носить маску только в том случае, если у вас есть симптомы COVID‑19 (особенно кашель) или если вы осуществляете уход за человеком, который может быть болен COVID‑19.
Одноразовые маски нельзя использовать повторно. Если у вас нет симптомов заболевания или вы не осуществляете уход за заболевшим человеком не имеет смысла.
Как правильно использовать маску?
- Перед тем как взять маску в руки, обработайте их спиртосодержащим средством или вымойте с мылом.
- Осмотрите ее, чтобы убедиться в отсутствии прорех и повреждений.
- Наденьте маску на лицо. Изогните металлическую вставку или фиксирующий зажим по форме носа.
- Потяните за нижний край маски, чтобы она закрыла рот и подбородок.
- Снимите маску после применения, удерживая за эластичные заушные петли и не прикасайтесь ею к лицу или одежде.
- Сразу после использования выбросьте ее в закрывающийся контейнер.
- После прикосновения к маске или ее выбрасывания воспользуйтесь спиртосодержащим средством, а при очевидном загрязнении рук вымойте их с мылом.
Безопасно ли получать посылки из Китая?
Если носитель вируса во время кашля выделит вирус в качестве аэрозоля на предмет и он будет после этого герметично упакован в посылку, то время жизни вируса может быть в самых благоприятных условиях до 48 часов.
Однако время доставки посылок по международной почте намного больше, поэтому ВОЗ и Роспотребнадзор считают, что посылки из КНР полностью безопасны вне зависимости от того, имелся с ними контакт инфицированных коронавирусом лиц или нет.
Нужно ли самоизолироваться?
Смертность от заболевания зависит от того, насколько быстро и качественно врачи смогут оказать медицинскую помощь в случае осложнений. Если количество заболевших превысит пропускную способность медицинских учреждений — люди останутся без надлежащего лечения. Именно для того, чтобы все не заболели одновременно — нужны карантинные меры.
А чтобы дома было находится комфортно — позаботьтесь об этом заранее. Закупите необходимые продукты и бытовую химию, лекарства.
Какими лекарствами стоит запастись?
- Препараты, которые вы принимаете постоянно: для снижения давления, диабетических препаратах, ингаляторах в случае астмы, гормональных препаратах, препаратах для лечения мигрении так далее.

- Препараты, которые вы сейчас принимаете курсом — ими тоже стоит запастись наперед.
- Лекарства для купирования острых случаев (гипертонических кризов, лихорадки, боли, изжоги, аллергии и так далее).
- Проверьте, чтобы дома были бинты и спиртовые салфеткина случай травм, хлоргексидин, если понадобится дезинфицировать рану. Возможно, Пантенол на случай ожогов.
ПАМЯТКА ДЛЯ НАСЕЛЕНИЯ ПО ПРОФИЛАКТИКЕ И ЛЕЧЕНИЮ ОРВИ и ГРИППА – Новости – Пациентам
Симптомы заболевания, вызываемого вирусом гриппа А (h2N1), у людей сходны с теми, которые бывают при сезонном гриппе, и включают: высокую температуру, кашель, боли в горле, насморк или заложенность носа, ломоту в теле, головную боль, озноб, слабость; потерю аппетита. У значительного числа людей, инфицированных этим вирусом, также отмечаются диарея (жидкий стул) и рвота.
При вышеуказанной клинике, ВАС ДОЛЖНЫ НАСТОРОЖИТЬ СЛЕДУЮЩИЕ СИМПТОМЫ:
— затрудненное дыхание или чувство нехватки воздуха. — боли или чувство тяжести в груди или в брюшной полости.
— боли или чувство тяжести в груди или в брюшной полости.
— ломота в теле,
— внезапное головокружение.
— спутанность сознания.
— сильная или устойчивая рвота.
— если симптомы заболевания ослабевают, но затем возобновляются вместе с высокой температурой и усилившимся кашлем.
При появлении данных тревожных симптомов Вам следует немедленно обратиться за медицинской помощью.
ЛЮДИ, ИМЕЮЩИЕ ВЫСОКИЙ РИСК ТЯЖЕЛОГО ТЕЧЕНИЯ ГРИППА:
беременные женщины, лица 65 лет и старше, дети до 5 лет, люди любого возраста, страдающие хроническими заболеваниями (такими как астма, диабет, сердечные заболевания), лица со сниженным иммунитетом (например, лица, принимающие иммуносупрессивные (стероиды, цитостатики) препараты, ВИЧинфицированные).
ЗАЩИТИТЕ СЕБЯ, СВОЮ СЕМЬЮ И ОБЩЕСТВО
Больные люди могут быть заразными от 1 дня болезни до 7 дней после развития заболевания. Дети, особенно младшего возраста, могут оставаться заразными более длительный период времени.
- Прикрывайте рот и нос носовым платком (салфеткой), когда Вы чихаете или кашляете. После использования выбрасывайте платок (салфетку) в мусорную корзину.
- Часто мойте руки водой с мылом, особенно после того как Вы прикрывали рот и нос при чихании или кашле. Спиртосодержащие средства для очистки рук также эффективны.
- Старайтесь не прикасаться руками к глазам, носу и рту. Именно этим путем распространяются микробы.
- Старайтесь избегать тесных КОНТжТОВ с больными людьми.
- Очищайте твердые поверхности, такие как ручки двери, с помощью бытовых дезинфицирующих средств.
Если Вы заболели, Вы можете проболеть неделю или больше. Вы должны оставаться Дома и избегать контактов с Другими людьми, чтобы не заразить их, за исключением ситуаций, когДа Вам необходимо срочно обратиться за медицинской помощью.
Ваш врач определит, объем необходимых исследований на грипп и определит тактику лечения, в том числе требуется ли Вам прием симптоматических и противовирусных препаратов
ЛЕЧЕНИЕ
Известно, что большая часть людей может заболеть нетяжелой формой гриппа и способна выздороветь без медицинской помощи. Если Вы заболели, то следует:
Если Вы заболели, то следует:
- Соблюдать постельный или полупостельный режим; гигиенические правила: частое мытье рук с мылом, «этикет кашля»: прикрывать рот и нос при кашле и чихании салфеткой с последующей ее утилизацией, регулярно проветривать помещение.
- Обильное питье (кипяченая вода, слабоминерализованная минеральная вода, морсы клюквенный и брусничный, несладкий чай с лимоном).
З, До прихода врача Вы можете применять следующие лекарственные средства:
Сосудосуживающие средства в виде капель в нос с целью облегчения носового дыхания по мере необходимости;
Жаропонижающие и обезболивающие препараты, показанные при температуре выше 38,5 0С и болевых симптомах с учетом индивидуальной переносимости конкретных препаратов. Наибольшие доказательства эффективности и безопасности имеются для парацетамола и ибупрофена, в том числе и при применении у детей. Парацетамол также является наиболее предпочтительным препаратом при лечении лихорадки у беременных женщин. Разовая доза парацетамола (ацетаминофена) для взрослых составляет 500 мг, кратность — до 4 раз в сутки. Ибупрофен принимается по 400 мг 3-4 раза в сутки внутрь после еды. В возрасте до 18 лет следует избегать использования салицилатов из-за возможного риска развития побочных эффектов.
Разовая доза парацетамола (ацетаминофена) для взрослых составляет 500 мг, кратность — до 4 раз в сутки. Ибупрофен принимается по 400 мг 3-4 раза в сутки внутрь после еды. В возрасте до 18 лет следует избегать использования салицилатов из-за возможного риска развития побочных эффектов.
как и когда вызывать скорую для ребенка
Некоторые родители раздумывают, вызывать ли скорую при высокой температуре, а некоторые звонят 03 при малейшем недомогании. Специалисты выделяют семь основных причин для вызова СМП ребенку:
1. Проблемы с дыханием (одышка)
Суть одышки заключается в нарушении поступления достаточного количества кислорода в организм, и попытке компенсировать это нарушение более интенсивным дыханием. Одышка чаще всего развивается из-за аспирации (вдохнул и подавился) инородного тела, бронхиальной астмы, инфекции верхних дыхательных путей, или пневмонии. Признаки одышки: кашель, свистящие хрипы, затрудненное дыхание (особенно раздувание крыльев носа, и использование грудных и шейных мышц для акта дыхания), кряхтение, перебои речи или посинение кожи.
Ø Частота дыхания у ребенка более 50-60 вдохов в минуту
Ø У ребенка резкий цианоз вокруг рта
Ø Эти симптомы не улучшаются в течением времени, или даже нарастают.
2. Перелом костей
В большинстве случаев родители вполне могут доставить ребенка в приемное отделение самостоятельно.
Ø Ребенок корчится от боли, вы не можете снять ее жаропонижающим сиропом или свечой
Ø Обломок кости торчит сразу под кожей
Ø Травма касается головы или шеи
Ø У ребенка изменен уровень сознания (например, чрезмерно заторможен).
3. Тяжелое обезвоживание
Самые частые причины сильного обезвоживания – это рвота и/или понос. Не каждая рвота или понос требует вызова экстренной медицинской службы, обычно бывает достаточным часто и дробно поить ребенка, компенсируя потери жидкости и солей.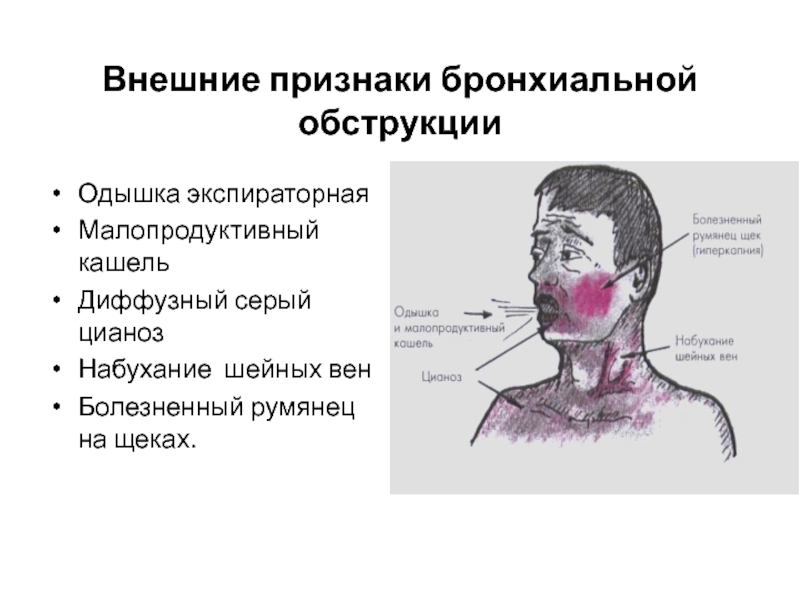
Ø Ребенок вам не отвечает, или отвечает неадекватно
Ø Ребенок корчится от сильных спазмов и неослабевающей боли в животе (это может указывать на аппендицит, камни в почках и другие опасные состояния).
4. Приступ судорог
У младенцев и дошкольников быстрое повышение температуры может вызвать фебрильные судороги. Большинство судорог, связанных с лихорадкой, не является чрезвычайной ситуацией. Судороги, возникшие без повышения температуры, имеют обычно более серьёзный прогноз.
Ø Приступ длится более трех-пяти минут
Ø Ребенок имеет затрудненное дыхание или синеет
Ø После прекращения приступа судорог ребенок не может вернуться в свое нормальное психическое состояние.
5. Падения
Падение с большой высоты особенно опасно травмой головы, позвоночника или внутренних органов. Если вы подозреваете травму головы, поговорите с вашим ребенком, и убедитесь, что он адекватно отвечает на вопросы.
Ø У ребенка рвота более одного раза после травмы.
Ø Он теряет сознание
Ø Ребенок жалуется на онемение или покалывание в теле
Ø У вас есть основания подозревать повреждение внутренних органов
Ø У вас есть основания подозревать травму шеи или позвоночника. В случае возможной травмы шеи или позвоночника, не пытайтесь перемещать вашего ребенка. Сотрудники скорой помощи зафиксируют позвоночник перед тем как транспортировать ребенка в больницу.
6. Порезы и кровотечения
Если у вашего ребенка началось кровотечение, надавите на рану, дождитесь пока кровотечение остановится и оцените степень повреждения. Детям, которые нуждаются в наложении швов, как правило, не следует вызывать экстренную медицинскую службу – они вполне могут быть доставлены в приемное отделение хирургии родителями.
Ø У вашего ребенка есть заболевания, нарушающие свертывание крови
Ø Вы не можете остановить кровотечение.
7. Подозрение на отравление
В этой ситуации скорую нужно вызывать сразу же, как только вы обнаружили симптомы отравления: рвота, понос, боль в животе, спутанность сознания. Если вы поняли, что ребенок добрался до лекарств и проглотил какие-то из них, вызывайте скорую, и поищите упаковки из-под медикаментов. Вам нужно будет сообщить врачам название препарата и примерное количество, сколько мог проглотить ребенок.
Проблемы с дыханием, которые нельзя игнорировать
Если у вас проблемы с дыханием, легко обвинить свой возраст или пошутить, что вы не в форме. Но не стоит игнорировать проблемы с дыханием. Иногда они являются признаком серьезных проблем со здоровьем.
Приведенные ниже симптомы, особенно если они возникают без видимой причины или не проходят, часто являются признаком того, что пора обратиться к врачу для проверки.
Кашель
Сильный влажный кашель может означать, что у вас простуда или грипп. Но если вы также чувствуете одышку, это может быть признаком другого состояния, например, хронической обструктивной болезни легких (ХОБЛ).
Но если вы также чувствуете одышку, это может быть признаком другого состояния, например, хронической обструктивной болезни легких (ХОБЛ).
У людей с ХОБЛ дыхательные пути воспалены, забиты слизью или нет. работают так же хорошо, как раньше. Курение является основной причиной этого состояния, но вдыхание пассивного курения, загрязненного воздуха или токсичных химикатов также может повредить дыхательные пути.
Утренний кашель может быть ранним признаком ХОБЛ. В тяжелых случаях вы также можете заметить потерю веса или опухоль в лодыжках, ступнях или ногах.
Кашель также может быть симптомом COVID-19. Обычно он сухой, но иногда со слизью. Это заболевание, вызванное коронавирусом, также может вызывать одышку.
Свистящее дыхание
Высокий свистящий звук при вдохе или выдохе означает, что ваши дыхательные пути сужены. Это может быть из-за астмы, но также может быть из-за инфекции или аллергической реакции.
Свистящее дыхание также может указывать на то, что вы вдохнули что-то случайно, и оно застряло в ваших дыхательных путях.
Быстрое, поверхностное дыхание
Если вы находитесь в состоянии стресса или очень тревожны, вы будете делать более быстрые и поверхностные вдохи, чем обычно. Это часть реакции вашего тела «бей или беги». Но если это продолжается слишком долго, это может привести к так называемой гипервентиляции, или «чрезмерному дыханию». Это заставляет вас чувствовать, что вам не хватает воздуха.
Если на ваше дыхание часто влияет стресс или беспокойство, обратитесь к врачу. Вы можете попробовать лекарства от беспокойства или научиться здоровым способам справиться со стрессом, чтобы у вас не возникала одышка.
Легко дышится, когда вы активны
Это может быть признаком анемии – проблемы, которая возникает, когда вам не хватает железа. Вам нужно железо, чтобы помочь крови переносить кислород по всему телу. Если вы не получаете достаточного количества пищи, во время упражнений вы можете почувствовать одышку или боль в груди. Вы также можете чувствовать усталость, слабость или слышать стук в ушах.
Низкое содержание железа – обычное дело, особенно у женщин, вегетарианцев и веганов. Однако проблему обычно легко лечить: вы можете есть больше продуктов, богатых железом (например, нежирное мясо, фасоль или темную листовую зелень), или принимать добавки с железом.Ваш врач может помочь вам найти лучшее решение для вас.
Внезапная одышка
Задышка – это нормально, если вы более активны, чем обычно. Но если вы чувствуете одышку без причины или внезапно, не отмахивайтесь. Это может быть признаком того, что у вас проблемы с дыхательными путями или сердцем.
Например, приступ астмы может затруднить поступление достаточного количества воздуха в легкие. Одышка, возникающая неожиданно, также может сигнализировать о проблеме с сердцебиением или перекачкой крови.Если это произойдет с вами, немедленно обратитесь за медицинской помощью.
Боль в груди
Если у вас болит грудь при вдохе и выдохе, это не всегда означает, что вы потянули мышцу. Иногда это признак инфекции, например, пневмонии. Это также может быть признаком проблемы с сердцем.
Это также может быть признаком проблемы с сердцем.
Боль в груди после тренировки или стрессового события может быть вызвана стенокардией, при которой мышцы сердца не получают достаточно крови. Ваш врач захочет узнать, есть ли у вас эти симптомы, чтобы проверить, не приведет ли проблема к другим состояниям здоровья, таким как сердечный приступ.
Если боль в груди длится более 15 минут или распространяется на другие части тела, если вы чувствуете тошноту или потливость, или если вы кашляете кровью, возможно, у вас сердечный приступ. Немедленно позвоните в службу 911.
При затрудненном дыхании – астма или что-то еще
Затрудненное дыхание – свистящее дыхание, боль или стеснение в груди, одышка или кашель – характерно для астмы, но также может возникать при желудочно-кишечной рефлюксной болезни (ГЭРБ), хронической обструктивной болезни легких (ХОБЛ), сердечной недостаточности, вирусных инфекциях. и другие проблемы со здоровьем.
Какой бы неприятной ни была астма, болезнь редко вызывает прогрессирующее повреждение легких. Но другие заболевания легких, вызывающие затрудненное дыхание, могут, и они могут ухудшиться, если их не диагностировать и не лечить. Тем не менее, другие возможные диагнозы, влияющие на сердечно-сосудистую или другие системы органов, могут быть серьезными и потребовать раннего лечения для достижения наилучших результатов.
Но другие заболевания легких, вызывающие затрудненное дыхание, могут, и они могут ухудшиться, если их не диагностировать и не лечить. Тем не менее, другие возможные диагнозы, влияющие на сердечно-сосудистую или другие системы органов, могут быть серьезными и потребовать раннего лечения для достижения наилучших результатов.
Вот почему так важен правильный диагноз. У вас вполне может быть астма, если у вас проблемы с дыханием, особенно если симптомы проявляются эпизодически и внезапно обостряются.Но, в конце концов, окончательно дифференцировать это от других возможных заболеваний и нарушений может только врач.
Смешанные изображения / Jose Luis Pelaez, Inc. / Getty Images
Состояния, имитирующие астму
Есть ряд состояний, которые могут вызвать одышку, хрипы, кашель и стеснение в груди. Хотя большинство из них связаны с легкими и дыхательной системой, другие связаны с другими системами органов, такими как сердце и дыхательные пути.
При исследовании потенциальной астмы ваш врач рассмотрит все возможные причины вашего затрудненного дыхания в процессе, называемом дифференциальной диагностикой.
GERD
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) – это хроническое заболевание, при котором кислота из желудка попадает в пищевод. Хотя для ГЭРБ характерны симптомы со стороны желудочно-кишечного тракта, частая регургитация кислоты может привести к пневмониту (воспалению воздушных мешков легких).
Помимо симптомов, похожих на астматические, пневмонит можно распознать по потрескивающему звуку в легких (хрипы), а также по необъяснимой потере веса, постоянной утомляемости и ударам пальцев рук или ног. Рубцевание легких (фиброз) – долгосрочное последствие пневмонита, вызванного ГЭРБ (также называемого рефлюкс-аспирационным синдромом).
ХОБЛ
7 различий между ХОБЛ и астмой
Хроническая обструктивная болезнь легких (ХОБЛ) – прогрессирующее заболевание легких, чаще всего связанное с курением.На ранних стадиях заболевания симптомы могут имитировать симптомы астмы и даже обостряться, если легкие подвергаются воздействию аллергенов, паров или холода.
К различающим ранним признакам относятся задержка жидкости, проблемы со сном, усиливающийся тянущий кашель и выделение прозрачной, беловатой или желтой мокроты.
Застойная сердечная недостаточность
Застойная сердечная недостаточность (ЗСН) – это состояние, при котором сердце перекачивает кровь недостаточно сильно, чтобы снабжать организм кровью и кислородом.
Помимо астматических симптомов, ЗСН может вызывать скопление жидкости в легких (плевральный выпот), отек нижних конечностей (отек) и одышку (одышку) в лежачем положении.
Дисфункция голосовых связок
Дисфункция голосовых связок – это состояние, при котором голосовые связки остаются закрытыми, когда человек дышит, что затрудняет попадание воздуха в легкие или из них.
Дисфункция голосовых связок обычно вызывает охриплость голоса, хрипы, ощущение стеснения и удушения в горле.
Гиперчувствительный пневмонит
Гиперчувствительный пневмонит (ГП) – это необычное состояние, при котором воздействие определенных веществ, таких как заплесневелое сено и птичий помет, может вызвать аллергическую реакцию в легких. Поскольку у HP есть многие из тех же аллергенных триггеров, что и астма, ее легко принять за нее.
Поскольку у HP есть многие из тех же аллергенных триггеров, что и астма, ее легко принять за нее.
Гриппоподобные симптомы, хрипы, потеря веса, усталость и удары пальцев рук и ног – все это указывает на то, что поражен HP, но только тесты на аллергию могут подтвердить диагноз.В случае хронического HP может потребоваться биопсия легкого, если тесты на аллергию не дали результатов.
Легочный саркоидоз
Легочный саркоидоз – заболевание, характеризующееся образованием зернистых шишек (гранулем) в легких.
Причина заболевания неизвестна, но обычно проявляется астматическими симптомами. Однако при легочном саркоидозе симптомы будут постоянными, а не эпизодическими, и могут сопровождаться ночным потоотделением, увеличением лимфатических узлов, усталостью, лихорадкой, болью в суставах или мышцах, кожной сыпью, нечеткостью зрения и светочувствительностью.Взаимодействие с другими людьми
Опухоли трахеи
Опухоли трахеи, поражающие трахею (трахею), часто могут начинаться с симптомов, подобных астме.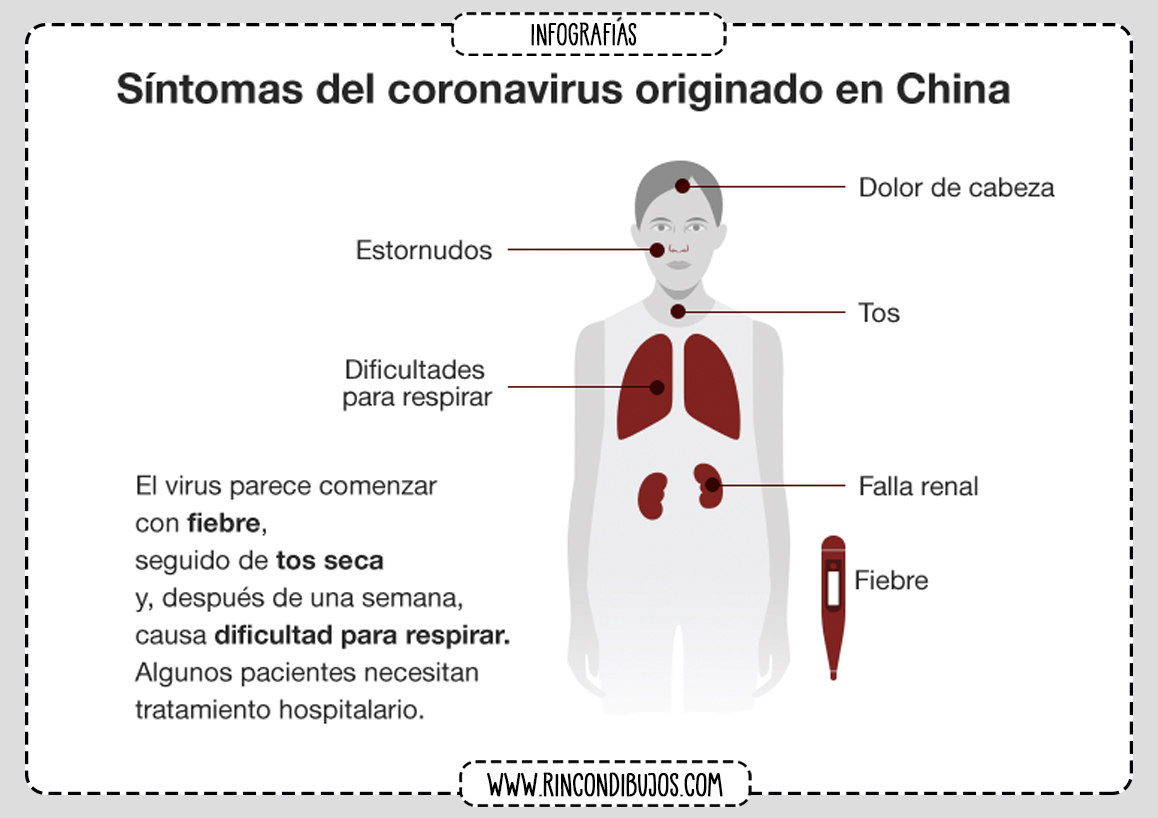 Поскольку опухоли трахеи очень редки, их часто диагностируют как астму.
Поскольку опухоли трахеи очень редки, их часто диагностируют как астму.
Кашель с кровью (кровохарканье) часто является первым признаком того, что это связано с чем-то более серьезным, чем астма. Опухоли трахеи могут быть доброкачественными (незлокачественными) или злокачественными (злокачественными) и обычно требуют биопсии для подтверждения диагноза.
Легочная эмболия
Легочная эмболия (ТЭЛА) – это состояние, при котором сгусток крови блокирует артерию в легких.ПЭ ассоциируется с ожирением, курением, приемом некоторых лекарств (включая противозачаточные таблетки) и длительной неподвижностью в автомобиле или самолете.
По сравнению с астмой свистящее дыхание встречается реже, тогда как боли в груди, как правило, начинаются внезапно, бывают острыми и усиливаются при кашле или вдохе. Нередко отхаркивает розоватая кровянистая пена, если у вас ПЭ.
Диагностика
Если вы испытываете симптомы, похожие на астму, ваш врач может назначить ряд диагностических тестов, чтобы определить причину вашего затрудненного дыхания.
К ним относятся легочные функциональные тесты (PFT) для оценки того, насколько хорошо работают ваши легкие, и исследования изображений для проверки аномалий в ваших легких и дыхательных путях, но могут также включать и другие, в том числе:
- Пиковая скорость выдоха (PEFR) измеряет, сколько воздуха вы можете быстро выдохнуть из легких.
- Спирометрия – это более комплексный тест, который измеряет емкость легких и силу выдыхаемого воздуха.
- Проба с бронхопровокацией включает отслеживаемое воздействие веществ, вызывающих респираторные симптомы.
- Реакция на бронходилататор использует ингаляционный бронходилататор, чтобы увидеть, улучшается ли функция легких.
- Оксид азота в выдыхаемом воздухе – это тест, который измеряет, сколько оксида азота выдыхается из легких (распространенный индикатор воспаления легких).
- Рентген грудной клетки использует ионизирующее излучение для создания подробных изображений, чтобы увидеть, есть ли в легких сгустки, выпот или опухоли.

- Сканирование с помощью компьютерной томографии (КТ) снимает несколько рентгеновских изображений, которые затем преобразуются в трехмерные «срезы» легких и дыхательных путей.
На основании результатов этих исследований могут быть выполнены другие тесты, включая эндоскопию, тесты на аллергию и биопсию легких.
В конце концов, для окончательной диагностики астмы необходимо соответствие трем критериям:
- Анамнез или наличие симптомов астмы
- Доказательства обструкции дыхательных путей с помощью тестов PFT и других тестов
- Улучшение функции легких на 12% или более при использовании бронходилататора
Все другие причины обструкции дыхательных путей, особенно ХОБЛ, необходимо исключить до того, как можно будет поставить официальный диагноз астмы.
| ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА АСТМЫ | ||
|---|---|---|
| Состояние | Отличительные признаки | Дифференцирующие тесты |
| Застойная сердечная недостаточность | • История
ишемическая болезнь сердца (ИБС) • Отеки ног.  • Rales • Одышка в положении лежа | • Рентген грудной клетки, показывающий плевральный выпот • Эхокардиограмма |
| Тромбоэмболия легочной артерии | • Острая боль в груди при кашле или вдохе • Розовая пенистая мокрота | • КТ дыхательных путей с контрастным красителем |
| ХОБЛ | • История курения • Продуктивный (влажный) кашель • Одышка, возникающая сама по себе | • Значения PFT отличаются от астмы • Рентген грудной клетки показывает гиперинфляцию легких |
| Пневмонтит, вызванный ГЭРБ | • Хрипы • Сотрясение пальцев рук или ног • Симптомы рефлюкса | Эндоскопия для проверки повреждения пищевода • Рентген грудной клетки, показывающий рубцы легких |
| Гиперчувствительный пневмонит | • Похудание • Лихорадка • Хрипы • Сдавливание пальцев рук и ног | • Рентген грудной клетки показывает рубцевание легких • Тест на аллергические антитела • Биопсия легкого |
| Легочный саркоидоз | • Похудание • Ночная потливость • Кожная сыпь • Проблемы со зрением • Увеличение лимфатических узлов | • Рентген грудной клетки, показывающий области облачности |
| Дисфункция голосовых связок | • Свистящее дыхание при вдохе и выдохе • Стеснение в горле • Чувство удушения | • Эндоскопия трахеи |
| Опухоли трахеи | • Лающий кашель • Кашель с кровью | • Рентген грудной клетки • Биопсия опухоли |
Лечение
Если диагностирована астма, ваш врач может назначить некоторые из следующих процедур для улучшения дыхания в экстренных случаях и предотвращения повторения обострений.
В случае, если астма , а не является причиной ваших затруднений с дыханием, в зависимости от вашего диагноза будут рассмотрены другие методы лечения. Они могут варьироваться от хронических лекарств для лечения симптомов ГЭРБ, ХОБЛ или ХСН до более инвазивных процедур или операций для лечения острой сердечной недостаточности или опухолей трахеи.
Бета-агонисты короткого действия
Бета-агонисты короткого действия (SABA), также известные как «спасательные ингаляторы», обычно используются для лечения острых симптомов астмы, а также респираторных нарушений и обострений у людей с ХОБЛ.Взаимодействие с другими людьми
Они используются для быстрого облегчения, когда вы испытываете тяжелые эпизоды одышки и хрипы. SABA также обычно вдыхают перед физической нагрузкой, чтобы предотвратить обострение ХОБЛ.
Варианты включают:
- Альбутерол (доступен как Proventil, Ventolin, ProAir и другие)
- Combivent (альбутерол плюс ипратропий)
- Xopenex (левальбутерол)
Ингаляционные стероиды
Ингаляционные кортикостероиды, также называемые ингаляционными стероидами, используются для облегчения воспаления легких и уменьшения гиперчувствительности дыхательных путей. Ингаляционные стероиды являются наиболее эффективными лекарствами для длительного контроля астмы.
Ингаляционные стероиды являются наиболее эффективными лекарствами для длительного контроля астмы.
Ингаляционные или пероральные кортикостероиды часто включают в протоколы лечения ХОБЛ и легочного саркоидоза. Пероральные стероиды можно использовать в экстренных случаях для лечения тяжелых приступов астмы.
Варианты включают:
Бета-агонисты длительного действия
Бета-агонисты длительного действия (LABA) используются для поддержки ингаляционных стероидов, когда симптомы астмы не контролируются с помощью только SABA.Если вы испытываете затрудненное дыхание ночью, LABA поможет вам больше отдыхать.
LABA также используются в тандеме с ингаляционными кортикостероидами для ежедневного лечения ХОБЛ.
Варианты включают:
- Аркапта (индакатерол)
- Брована (арформотерол)
- Перфоромист (формотерол)
- Серевент (сальметерол)
- Стиверди (олодатерол)
Есть также четыре комбинированных ингалятора, одобренных U. S. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов, которые сочетают ингаляционные LABA с ингаляционными кортикостероидами:
S. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов, которые сочетают ингаляционные LABA с ингаляционными кортикостероидами:
Антихолинергические средства
Антихолинергические препараты часто используются в сочетании с SABA для лечения респираторных заболеваний. Они используются при тяжелых приступах аллергии, а не на постоянной основе для лечения заболеваний.
Антихолинергические препараты, используемые для лечения бронходилататоров, включают:
Существует также комбинированный ингалятор Combivent, содержащий альбутерол, SABA и антихолинергический препарат ипратропий.
Как и в случае ингаляционных SABA, LABA и кортикостероидов, антихолинергические средства также иногда используются для лечения ХОБЛ. С учетом сказанного, тиотропий и ипратропий могут повышать риск сердечно-сосудистых заболеваний, включая сердечную недостаточность, у людей с ХОБЛ, у которых есть основное заболевание сердца.
Модификаторы лейкотриена
Модификаторы лейкотриена – это класс лекарств, которые можно рассмотреть, если врач считает, что приступы астмы связаны с аллергией. Хотя эти препараты менее эффективны, чем ингаляционные стероиды, их можно применять самостоятельно, если проблемы с дыханием легкие и стойкие.Взаимодействие с другими людьми
Хотя эти препараты менее эффективны, чем ингаляционные стероиды, их можно применять самостоятельно, если проблемы с дыханием легкие и стойкие.Взаимодействие с другими людьми
Три модификатора лейкотриена одобрены для использования в США:
Хотя некоторые лекарства от астмы полезны при лечении других респираторных заболеваний, никогда не используйте прописанные от астмы лекарства для каких-либо других целей, не посоветовавшись предварительно с врачом.
Слово от Verywell
То, что может показаться астмой, не всегда астма. Единственный способ узнать наверняка – это посетить пульмонолога (специалиста по легким), который может назначить анализы, чтобы подтвердить, что астма действительно является причиной.
Если вы решите пропустить врача и лечить свое состояние с помощью безрецептурного средства от астмы, такого как Primatene Mist, любое облегчение симптомов не означает, что причиной была астма. Все, что вы можете делать, – это маскировать настоящую причину своих проблем с дыханием и подвергать себя риску долгосрочного вреда.
Спасибо за отзыв!
Подпишитесь на нашу рассылку «Совет дня по здоровью» и получайте ежедневные советы, которые помогут вам вести здоровый образ жизни.
Зарегистрироваться
Ты в!Спасибо, {{form.email}}, за регистрацию.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
Что вас беспокоит?
Другой Неточный Сложно понять Verywell Health использует только высококачественные источники, в том числе рецензируемые исследования, для подтверждения фактов в наших статьях. Ознакомьтесь с нашей редакционной процедурой, чтобы узнать больше о том, как мы проверяем факты и обеспечиваем точность, надежность и надежность нашего контента.Fergeson JE, Patel SS, Lockey RF.Острая астма, прогноз и лечение. J Allergy Clin Immunol. 2017; 139 (2): 438-47. DOI: 10.1016 / j.jaci.2016.06.054
Ли А.С., Ли Дж. С., Хе З, Рю Дж. Х.
 Рефлюкс-аспирация при хронических заболеваниях легких. Ann Am Thorac Soc. 2020; 17 (2): 155-64. DOI: 10.1513 / AnnalsATS.201906-427CME
Рефлюкс-аспирация при хронических заболеваниях легких. Ann Am Thorac Soc. 2020; 17 (2): 155-64. DOI: 10.1513 / AnnalsATS.201906-427CMEInamdar AA, Inamdar AC. Сердечная недостаточность: диагностика, лечение и использование. Дж Клин Мед . 2016; 5 (7): 62. DOI: 10.3390 / jcm5070062
Риарио Сфорца Г.Г., Марину А.Гиперчувствительный пневмонит: сложное заболевание легких. Clin Mol Allergy . 2017; 15: 6. DOI: 10.1186 / s12948-017-0062-7
Спанголо П., Росси Г., Тризолини Р. и др. Легочный саркоидоз. Ланцет Респир Мед . 2018 Май; 6 (5): 389-402. DOI: 10.1016 / S2213-2600 (18) 30064-X
Юнкер К. Патология опухолей трахеи. Thorac Surg Clin. 2014; 24 (1): 7-11. DOI: 10.1016 / j.thorsurg.2013.09.008
Моричи Б. Диагностика и лечение острой тромбоэмболии легочной артерии. JAAPA. 2014; 27 (4): 18-22. DOI: 10.1097 / 01.JAA.0000444729.09046.09
Chhabra SK.
 Клиническое применение спирометрии при астме: почему, когда и как часто ?. Легкое Индия . 2015; 32 (6): 635-7. DOI: 10.4103 / 0970-2113.168139
Клиническое применение спирометрии при астме: почему, когда и как часто ?. Легкое Индия . 2015; 32 (6): 635-7. DOI: 10.4103 / 0970-2113.168139Китагучи Ю., Фудзимото К., Комацу Ю., Ханаока М., Хонда Т., Кубо К. Аддитивная эффективность бронходилататоров короткого действия при динамической гиперинфляции и толерантности к физической нагрузке у стабильных пациентов с ХОБЛ, получающих бронходилататоры длительного действия. Респир Мед . 2013; 107 (3): 394-400. DOI: 10.1016 / j.rmed.2012.11.013
Лян Т.З., Чао Дж. Х. Ингаляционные кортикостероиды. В: StatPearls. Обновлено 10 февраля 2020 г.
Национальный институт сердца, легких и крови. Отчет экспертной комиссии 3 (EPR3): Рекомендации по диагностике и лечению астмы. Обновлено сентябрь 2012 г.
Киркланд SW, Ванденберге C, Воакландер B, Никель Т, Кэмпбелл S, Роу Б.Н. Комбинированные ингаляционные бета-агонисты и холинолитики для оказания неотложной помощи взрослым с астмой.
 Кокрановская база данных Syst Rev . 2017; 1 (1): CD001284. DOI: 10.1002 / 14651858.CD001284.pub2
Кокрановская база данных Syst Rev . 2017; 1 (1): CD001284. DOI: 10.1002 / 14651858.CD001284.pub2Чейн Л., Ирвин-Селлерс М.Дж., Уайт Дж. Сравнение тиотропия и ипратропия бромида при хронической обструктивной болезни легких. Кокрановская база данных Syst Rev. 2015; (9): CD009552. DOI: 10.1002 / 14651858.CD009552.pub3
Монтуши П. Роль лейкотриенов и модификаторов лейкотриенов при астме. Pharmaceuticals (Базель). 2010; 3 (6): 1792-1811. DOI: 10.3390 / тел. 4061792
Одышка (одышка) – устранение побочных эффектов
Chemocare.com
Уход во время химиотерапии и после нее
Что такое одышка?
- Одышка – это состояние, при котором вы испытываете одышку или одышку.

- Одышка – это также неприятное ощущение при дыхании. Обычно наши тела регулировать процесс дыхания, даже не задумываясь об этом.
- У вас может возникнуть одышка в покое или при физической нагрузке (при выполнении каких-либо действий неважно насколько мал), если у вас есть определенные условия. Общие причины одышки включают:
- Проблемы с сердцем – в том числе:
- Нерегулярное сердцебиение
- Накопление жидкости вокруг сердца из-за некоторых форм рака (перикардиального излияние)
- Недавний сердечный приступ, который может блокировать кровоток
- Сердечная недостаточность – когда ваше сердце работает не так хорошо, как должно
- Проблемы с легкими – в том числе:
- Закупорка инородным телом в верхних или нижних дыхательных путях, опухолью, инфекцией, или даже может быть вызвано подавлением куском пищи
- Люди с раком лимфатических узлов в груди могут получить закупорку крови
течь по кровеносным крупным сосудам.
 Это называется синдромом верхней полой вены (SVC).
Наиболее восприимчивы люди с болезнью Ходжкина, раком легких или груди.
Это называется синдромом верхней полой вены (SVC).
Наиболее восприимчивы люди с болезнью Ходжкина, раком легких или груди. - Сужение легочных проходов, вызванное секрецией, часто бывает внезапно) или хронический (протекает в течение длительного времени) бронхит, астма и хронический обструктивный Заболевание легких (ХОЛОД).
- Накопление жидкости в легких из-за опухоли или инфекции (плевральный выпот)
- Пневмония – вызвана одним из многих типов
- Инфекция верхних дыхательных путей (URI) – вызванная вирусом или бактериями
- Легочный фиброз – поражение легких в результате облучения, хронических заболеваний или химиотерапии
- Легочная токсичность – повреждение легких в результате химиотерапии, лучевой терапии или хронического болезни
- Пневмоторакс – коллапс легкого из-за опухоли или травмы (например, автомобильной аварии или огнестрельное ранение)
- Сгустки крови в легких (легочная эмболия)
Другие причины :
- Анемия – низкий уровень гемоглобина в крови (Hgb), который может возникнуть при кровопотере, если вы мало запасов железа или после химиотерапии
- Если у вас гипервентиляция или вы очень быстро дышите из-за страха, беспокойства или неизвестности причины
- Вещи, которые также могут подвергать вас риску (называемые факторами риска) развития одышки
может включать:
- Курение сигарет
- Раздражители окружающей среды, такие как загрязнения, химикаты и лак для волос
- Если вы пожилой человек или у вас нарушена иммунная система в результате химиотерапии, длительное
использование стероидов или хронические заболевания
- Вас могут лечить антибиотиками, если в образце мокроты присутствуют бактерии,
или если ваш лечащий врач обеспокоен бактериями, вызвавшими вашу инфекцию.

- Если ваш бронхит, пневмония или другая причина одышки вызваны вирусом, ваш Симптомы могут исчезнуть через 2 и более недель, но антибиотики не помогут. Уход вируса включают лекарства от кашля, употребление большого количества жидкости и избегание раздражителей.
- Вас могут лечить антибиотиками, если в образце мокроты присутствуют бактерии,
или если ваш лечащий врач обеспокоен бактериями, вызвавшими вашу инфекцию.
- Ваша одышка может быть следствием хронического или длительного заболевания, например, легочного фиброз или хронический бронхит.У вас могут быть периоды, когда вы чувствуете себя хорошо, а затем проходят периоды, когда вы чувствуете себя плохо.
- При некоторых причинах одышки, таких как хронический бронхит и фиброз легких,
сильные приступы кашля, одышки и заложенности (так называемые обострения),
может длиться несколько месяцев за раз и происходить несколько раз в год.

Симптомы одышки:
- Вы можете заметить стеснение в груди, затрудненное дыхание, чувство одышки, или что вы жаждете воздуха.
- Вы можете заметить, что у вас хрипит, когда вы дышите.
- У вас может быть жар, озноб или головная боль.
- У вас может возникнуть боль в мышцах или в легких, когда вы делаете глубокий вдох, особенно если вы очень сильно кашляете в течение длительного времени.
- Возможно, вы слишком устали или очень слабы (утомлены). Вам может быть трудно сделать что-нибудь вид вашей нормальной деятельности.
- У вас могут быть внезапные приступы кашля или длительный (хронический) кашель.
Вы можете или не можете получить какие-либо выделения (мокроту), или вы можете принести
мокрота зеленовато-желтого или ржавого цвета.

- Вы можете испытывать одышку в состоянии покоя или во время выполнения любого вида упражнений. деятельности. Это может быть ходьба к двери или подъем по лестнице.
- У вас могут быть проблемы с лежанием в кровати, и вам, возможно, придется спать на 2 или более подушках. Из-за одышки вы можете проснуться посреди ночи.
- Если ваше сердце также не работает, ваши ноги могут опухать, особенно в ноги и лодыжки. Вы можете легко набрать “водный” вес или почувствовать вздутие живота.
Что вы можете сделать:
- Обязательно сообщите своему врачу, а также всем поставщикам медицинских услуг о любых других лекарства, которые вы принимаете (в том числе безрецептурные, витамины или лечебные травы).
- Напомните своему врачу или медицинскому работнику, если у вас в анамнезе диабет, печень,
болезнь почек или сердца.
 Если у вас есть семейная история болезней сердца, инсульта,
высокий уровень холестерина в крови или высокое кровяное давление у родственников первой или второй степени родства,
вы можете столкнуться с риском возникновения определенных проблем. Сообщите своему врачу, если вы
в вашей семье есть какое-либо из этих заболеваний.
Если у вас есть семейная история болезней сердца, инсульта,
высокий уровень холестерина в крови или высокое кровяное давление у родственников первой или второй степени родства,
вы можете столкнуться с риском возникновения определенных проблем. Сообщите своему врачу, если вы
в вашей семье есть какое-либо из этих заболеваний. - Если вы курите, вам следует бросить курить. Если вы не курите, избегайте задымленных помещений. Курение первых или вторых рук может повредить ткань легких и усилить одышку. Обсудите со своим врачом методы, которые помогут вам бросить курить.
- Избегайте больных. Часто мойте руки водой с мылом, по крайней мере, в течение 15 секунд за раз. Используйте салфетки, когда чихаете или кашляете.
- Не используйте совместно с кем-либо посуду для еды или питья.
- Если вы старше 65 лет или у вас изменилась иммунная система в результате химиотерапии,
хронические заболевания или использование стероидов, Центры по контролю за заболеваниями (CDC) рекомендуют
что вы будете получать вакцину от гриппа каждый год и вакцину от пневмонии каждые 5 лет.
 Обсудите это со своим лечащим врачом, если это подходит вам.
Обсудите это со своим лечащим врачом, если это подходит вам. - Людям с проблемами легких необходимо, чтобы воздух циркулировал из нижней части легких и из легких (оксигенация), чтобы предотвратить инфекцию и пневмонию. Использование стимула спирометр на 15 минут в день два раза в день может способствовать оксигенации.
- Контроль секреции с помощью кашля и глубокого дыхания поможет вам дышать Полегче.Помните, что если вы обезвожены, ваши выделения будут гуще и тяжелее. воспитать. Обязательно выпивайте от 2 до 3 литров жидкости (безалкогольной и без кофеина). в день, чтобы оставаться хорошо увлажненным.
- Принятие теплого душа или ванны, а также использование вапорайзера может помочь разжижить выделения.
- Постарайтесь выполнять физические упражнения, если они переносятся, чтобы способствовать воздухообмену (оксигенации) и поддерживать
ваш оптимальный уровень функционирования.
 Ходьба, плавание или легкая аэробная активность
может также помочь вам похудеть и почувствовать себя лучше. Обязательно тренируйтесь под
под наблюдением вашего поставщика медицинских услуг и обсудите с вашим поставщиком медицинских услуг
как составить конкретную программу упражнений в соответствии с вашими потребностями.
Ходьба, плавание или легкая аэробная активность
может также помочь вам похудеть и почувствовать себя лучше. Обязательно тренируйтесь под
под наблюдением вашего поставщика медицинских услуг и обсудите с вашим поставщиком медицинских услуг
как составить конкретную программу упражнений в соответствии с вашими потребностями. - Если у вас сердечная недостаточность, которая могла вызвать проблемы с дыханием, вам могут посоветовать уменьшить количество соли, которую вы потребляете в день.Много раз, он может быть ограничен примерно 2 граммами натрия в день. Диета с низким содержанием соли может уменьшите объем работы, которая лежит на вашем сердце. Вы должны обсудить это с вашим лечащим врачом, как вы можете использовать свою диету для контроля ваши симптомы.
- Старайтесь избегать “аллергенов окружающей среды” (таких как дым, загрязнение окружающей среды и распространенные причины
сезонной аллергии), а также вещи, которые могут вызвать аллергию в вашем доме
(лаки для волос, плесень, пылевые клещи и домашние животные).
 Это может вызвать приступ кашля.
и одышка, что ухудшит ваши симптомы.
Это может вызвать приступ кашля.
и одышка, что ухудшит ваши симптомы. - Ведите дневник своих аномальных симптомов, таких как чрезмерная утомляемость, одышка. дыхания или боли в груди, если они происходят регулярно. Запишите продукты что вы ели, упражнения или действия, которые вы выполняли, когда симптомы произошли, и как вы себя чувствовали до того, как они произошли.Этот дневник может оказаться полезным при определении причину ваших симптомов и поможет вам определить определенные «триггеры» вашего симптомы.
- Вопросы, которые стоит задать себе, могут включать:
- Мои симптомы возникли постепенно или этот эпизод возник внезапно? Был Я беспокоюсь? Выполнял ли я какие-либо действия или отдыхал?
- Ел ли я какие-нибудь продукты? Были ли у меня домашние животные? Я недавно путешествовал? Что я сделал иначе?
- При серьезных проблемах с дыханием, спать по ночам с приподнятым изголовьем кровати
может облегчить дыхание.
 Для этого можно спать на 2 или 3 дополнительных подушках.
Это поможет расширить легкие (разрастаться), а также будет способствовать дренажу
выделения.
Для этого можно спать на 2 или 3 дополнительных подушках.
Это поможет расширить легкие (разрастаться), а также будет способствовать дренажу
выделения. - Используйте техники релаксации, чтобы уменьшить тревожность. Если ты чувствуешь встревоженный, поместите себя в тихую обстановку и закройте глаза. Медленно, ровные, глубокие вдохи и постарайтесь сосредоточиться на вещах, которые вас расслабляют. прошлое.
- Вам следует ограничить количество алкоголя, которое вы принимаете, или избегать его вообще. Алкоголь может отрицательно взаимодействовать со многими лекарствами.
- Участие в группах поддержки может быть полезным, чтобы обсудить с другими, кто вы
переживает. Спросите своего лечащего врача, знает ли он о какой-либо поддержке
группы, которые принесут вам пользу.

- Если вам назначили лекарство для лечения этого заболевания, не прекращайте прием лекарств. если ваш лечащий врач не говорит вам об этом.Принимайте лекарство точно так, как указано. Ни с кем не делитесь своими таблетками.
- Если вы пропустите прием лекарства, обсудите со своим врачом, что ты должен сделать.
- Если вы испытываете симптомы или побочные эффекты, особенно тяжелые, обязательно обсудите их вместе с вашей медицинской бригадой. Они могут прописать лекарства и / или предложить другие предложения, которые эффективны при решении таких проблем.
- Записывайтесь на все сеансы лечения.
Лекарства, которые ваш врач может прописать от одышки:
- В зависимости от функции легких и общего состояния здоровья врач может
рекомендуют использовать определенные лекарства, чтобы помочь вашим легким функционировать более эффективно,
и уменьшить симптомы.
 Некоторые из распространенных лекарств, которые используются для лечения легких
проблемы могут включать:
Некоторые из распространенных лекарств, которые используются для лечения легких
проблемы могут включать:- Противотоксичные препараты: Если вы испытываете беспокойство по поводу
одышка, в зависимости от причины, ваш лечащий врач может прописать успокаивающее
лекарство, называемое анксиолитиком.Эти лекарства помогут вам расслабиться.
Они могут включать лоразепам (Ativan ® ) или алпразолам.
(Xanax ® ). Важно принимать эти лекарства
только когда вы чувствуете беспокойство. Не управляйте тяжелой техникой и не водите автомобиль.
принимая эти. Эти препараты следует использовать очень осторожно, если у вас тяжелая форма.
одышка.Обсудите риски и преимущества приема этого лекарства со своим врачом.
или поставщик медицинских услуг.

- Антибиотики – Если ваш врач подозревает, что у вас легочная инфекция, он или она могут заказать таблетки с антибиотиками или внутривенно (IV), в зависимости от тяжести вашего заболевания и общего состояния здоровья. Обычно прописали антибиотики при бронхите, пневмонии и респираторных (дыхательных) проблемах включают азитромицин (Zithromax ® ) и левофлоксацин (Левакин ® ).Если вам прописали таблетки с антибиотиком, возьмите полный рецепт. Не прекращайте прием таблеток, когда почувствуете себя лучше.
- Антикоагулянты – Эти лекарства предотвращают свертывание крови,
или может быть назначен вашим лечащим врачом, если у вас есть тромб. Каждый из
они работают по-разному.
 В зависимости от вашего общего состояния здоровья вид
химиотерапии, которую вы получаете, и местонахождение сгустка крови, и ваше здоровье
поставщик может предложить варфарин натрия (кумадин ® ),
или энаксопарин (Lovenox ® ).
В зависимости от вашего общего состояния здоровья вид
химиотерапии, которую вы получаете, и местонахождение сгустка крови, и ваше здоровье
поставщик может предложить варфарин натрия (кумадин ® ),
или энаксопарин (Lovenox ® ). - Антихолинергические средства – эти препараты назначают лицам с хронический бронхит, эмфизема легких и хроническая обструктивная болезнь легких (ХОЛОД). Антихолинергический агенты действуют комплексно, расслабляя мышцы легких, что поможет вам чтобы легче дышалось. Обычно назначают препарат ипатропия бромид (Атровент ® ).
- Бронходилататоры – Эти препараты действуют, открывая (или расширяя)
легочные проходы и облегчение симптомов, включая одышку.
 Эти
лекарства, обычно вводимые путем ингаляции (аэрозоль), но также доступны в форме таблеток.
Эти
лекарства, обычно вводимые путем ингаляции (аэрозоль), но также доступны в форме таблеток. - Агонисты бета-адренорецепторов (бета-агонисты) – Бета-агонисты могут считаться бронходилататорами, поскольку эти препараты расслабляют гладкие мышцы дыхательных путей, и блокировать высвобождение веществ, вызывающих сужение бронхов или сужение ваши легкие, если у вас спазм легких.«Лекарства, такие как альбутерол (Провентил ® ) или тербуталин (Бретин ® ), обычно используются.
- Кортикостероиды : Стероиды уменьшают воспаление и отек,
которые могут присутствовать при определенных заболеваниях легких. Людям могут быть полезны стероиды,
либо вдыхание, либо в виде таблеток, либо в вену (IV).

- Беклометазон (Бекловент ® ), ингаляционный стероид, полезен при лечении хронической астмы и бронхита.Ингаляционные стероиды действуют непосредственно на легочную ткань, поэтому долгосрочных побочных эффектов меньше. эффекты по сравнению с таблеткой или внутривенной формой.
- Люди, у которых возникла вспышка сильной одышки и воспаления дыхательных путей могут быть назначены стероидные таблетки, такие как преднизон, на короткий период времени. Этот обычно дается с ингаляционными стероидами.
- Пациентам с тяжелой астмой может потребоваться внутривенное введение другого стероида, метилпреднизолона. (Солумедрол ® ).
- Лекарства от кашля / противоотечные средства – могут помочь вам чувствовать себя более комфортно
если вы много кашляете.
 Гуафенезин является активным ингредиентом многих лекарств от кашля,
можно давать отдельно, но часто в комбинации с другими лекарствами, такими как кодеин, для
помочь своему кашлю.Гуафенезин также можно комбинировать с псевдоэфедрином (Sudafed ® ) в качестве противоотечного средства или с любым из многих лекарств,
в зависимости от ваших симптомов. Еще одно распространенное лекарство, которое вы можете получать, – это гидрокодон.
Битартрат-Гоматропин Метилбромид (Hycodan ® ).
Это наркотическое противокашлевое средство (средство от кашля), которое поможет облегчить
твой кашель.
Гуафенезин является активным ингредиентом многих лекарств от кашля,
можно давать отдельно, но часто в комбинации с другими лекарствами, такими как кодеин, для
помочь своему кашлю.Гуафенезин также можно комбинировать с псевдоэфедрином (Sudafed ® ) в качестве противоотечного средства или с любым из многих лекарств,
в зависимости от ваших симптомов. Еще одно распространенное лекарство, которое вы можете получать, – это гидрокодон.
Битартрат-Гоматропин Метилбромид (Hycodan ® ).
Это наркотическое противокашлевое средство (средство от кашля), которое поможет облегчить
твой кашель. - Диуретики – могут быть известны как «водяные таблетки», поскольку они действуют для предотвращения
или лечить заложенность легких, заставляя вас мочиться лишней жидкостью.
 Некоторые примеры
этот препарат может включать фуросемид (Lasix ® ),
и гидрохлоротиазид. Вы можете получать это лекарство отдельно или в комбинации
с другими лекарствами.
Некоторые примеры
этот препарат может включать фуросемид (Lasix ® ),
и гидрохлоротиазид. Вы можете получать это лекарство отдельно или в комбинации
с другими лекарствами. - Кислородная терапия – Если вы испытываете одышку в отдых или напряжение, ваш лечащий врач может проверить, подходит ли кислородная терапия для тебя. Вы можете принимать кислород при наихудших симптомах. Например, некоторые люди находятся на кислороде только ночью, а не днем. Некоторые берут кислород когда они заняты деятельностью, но не все время.
- Противотоксичные препараты: Если вы испытываете беспокойство по поводу
одышка, в зависимости от причины, ваш лечащий врач может прописать успокаивающее
лекарство, называемое анксиолитиком.Эти лекарства помогут вам расслабиться.
Они могут включать лоразепам (Ativan ® ) или алпразолам.
(Xanax ® ). Важно принимать эти лекарства
только когда вы чувствуете беспокойство. Не управляйте тяжелой техникой и не водите автомобиль.
принимая эти. Эти препараты следует использовать очень осторожно, если у вас тяжелая форма.
одышка.Обсудите риски и преимущества приема этого лекарства со своим врачом.
или поставщик медицинских услуг.
- Ваш лечащий врач обсудит с вами, какие методы лечения вам подходят.
- Не прекращайте прием лекарств резко, так как могут возникнуть серьезные побочные эффекты.

Когда обращаться к врачу или поставщику медицинских услуг:
- Температура 100,5º F (38º C), озноб, боль в горле (возможные признаки инфекции, если вы получают химиотерапию).
- Если вы кашляете кровью
- Одышка, боль в груди или дискомфорт; опухоль губ или горла должна немедленно оценить
- Чувство учащенного сердцебиения или учащенное сердцебиение
- Новые высыпания на коже
- Любой необычный отек ступней и ног
- Увеличение веса от 3 до 5 фунтов за 1 неделю.
- Любые симптомы, которые ухудшаются, но не улучшаются
Примечание: Мы настоятельно рекомендуем вам поговорить о своем здоровье
профессиональный уход за вашим конкретным заболеванием и лечением. Информация
содержащиеся на этом веб-сайте предназначены для помощи и обучения, но не заменяют
для медицинской консультации.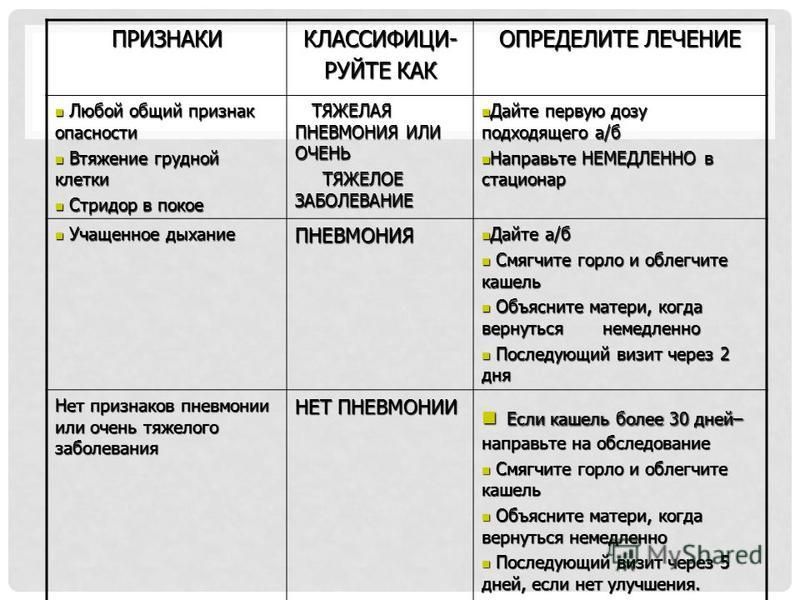
Chemocare.com предназначен для предоставления самой последней информации о химиотерапии пациентам и их семьям, опекунам и друзьям. Для получения информации о программе наставничества «Четвертый ангел» посетите сайт www.4thangel.org
.Думаете, у вас может быть Covid-19? Сначала попробуйте этот инструмент самопроверки
Если у вас кашель, жар или одышка, как определить, есть ли у вас Covid-19, обычная простуда, обычный грипп или тяжелый случай беспокойства? ? Стоит ли вам пройти тестирование? Когда вам следует обращаться за медицинской помощью, а когда просто оставаться дома?
Двое из нас (М.H. и M.W.) – врачи первичной помощи, которым неоднократно звонили обеспокоенные пациенты с такими симптомами, как кашель, лихорадка или одышка. Эти звонки побудили нас – с помощью нескольких коллег – разработать простой инструмент самопроверки, чтобы помочь людям решить, когда безопасно лечить свои симптомы дома, а когда обращаться за медицинской помощью./doctor-auscultating-a-patient-562434157-59c05edd685fbe0011ba98e7.jpg) Одна из самых важных вещей, которую каждый из нас может сделать во время продолжающейся пандемии, – это освободить медицинских работников, чтобы они могли сосредоточиться на тяжелобольных.
Одна из самых важных вещей, которую каждый из нас может сделать во время продолжающейся пандемии, – это освободить медицинских работников, чтобы они могли сосредоточиться на тяжелобольных.
Сначала хорошие новости: подавляющее большинство – возможно, 80% или более – людей, заболевших Covid-19, особенно в возрасте до 50 лет, будут иметь симптомы, не более серьезные, чем простуда или легкий грипп, и будут лучше в течение двух недель. Нет необходимости проходить анализы или идти к врачу. Результат теста не повлияет на вашу медицинскую помощь, потому что в настоящее время нет лечения, кроме обычных рекомендаций от простуды или гриппа: пейте много жидкости, отдыхайте, оставайтесь дома и попробуйте безрецептурные средства.(Однако тест предупредит вас о необходимости проявлять особую осторожность, чтобы не заразить других.)
объявление
Однако у некоторых людей Covid-19 является более серьезным заболеванием, особенно среди пожилых людей и людей с хроническими заболеваниями. Вот почему к нынешней вспышке болезни нужно относиться так серьезно.
Вот почему к нынешней вспышке болезни нужно относиться так серьезно.
Наша команда из Центра семейных исследований и инноваций в области систем здравоохранения Медицинской школы Кека при Университете Южной Калифорнии в сотрудничестве с Akido Labs разработала инструмент для сортировки пациентов.Он доступен в Интернете для всех. Этот инструмент поможет большинству людей эффективно справляться с легкими и умеренными симптомами Covid-19 в домашних условиях.
объявление
Мы также собрали ниже общие советы и подсказки по уходу за собой дома.
Уход за собой дома с Covid-19
Хотя новостные сообщения о Covid-19 вызывают тревогу, сообщения из Китая, Италии, США и других стран указывают на то, что для большинства людей заражение новым коронавирусом равнозначно заражению гриппом.Эти шаги помогут вам узнать, нужна ли вам официальная медицинская помощь, а если нет, то как безопасно позаботиться о себе дома.
Знайте, когда следует обращаться за медицинской помощью . Причины для обращения за неотложной помощью сегодня не отличаются от тех, которые были до вспышки Covid-19. Тяжелые симптомы, перечисленные в таблице ниже, указывают на необходимость медицинской помощи. В противном случае, если у вас жар и кашель или другие симптомы простуды или гриппа, но в остальном вы здоровы, вам меньше 60 лет, нет проблем с дыханием и вы не чувствуете себя серьезно больным, вам лучше позаботиться о себе в дома.
Причины для обращения за неотложной помощью сегодня не отличаются от тех, которые были до вспышки Covid-19. Тяжелые симптомы, перечисленные в таблице ниже, указывают на необходимость медицинской помощи. В противном случае, если у вас жар и кашель или другие симптомы простуды или гриппа, но в остальном вы здоровы, вам меньше 60 лет, нет проблем с дыханием и вы не чувствуете себя серьезно больным, вам лучше позаботиться о себе в дома.
Тяжелые симптомы, указывающие на необходимость обращения за медицинской помощью (обратите внимание, что это не исчерпывающий список, а общее руководство)
| Рассмотрите возможность вызова эксперта (например, вашего основного врача) для получения рекомендаций, если вы: | Рассмотрение возможности обращения за срочной медицинской помощью (при необходимости позвоните 911), если вы: |
| Вы чувствуете обезвоживание или выделяете мало мочи, даже если пьете много жидкости | Испытывать одышку (затрудненное дыхание) в состоянии покоя или при простой активности |
| Испытываете симптомы, связанные с Covid-19, такие как кашель и лихорадка И вы старше 60 лет или имеете хроническое заболевание, такое как диабет, болезнь сердца или болезнь легких | Есть боль в груди |
| Имелись симптомы и находился в прямом контакте с кем-то, кто инфицирован Covid-19 (вы можете быть кандидатом на тестирование на Covid-19) | Растерянность или головокружение |
| Есть какой-либо другой тревожный симптом, по поводу которого вы обычно звоните 911 |
Не идите прямо к врачу или в службу неотложной помощи. Начните с того, что вместо этого позвоните по телефону медицинской консультации или в службу телемедицины. В наши дни разумно держаться подальше от людных мест, включая отделения неотложной помощи, больницы, кабинеты врачей, центры неотложной помощи и клиники – если вы не серьезно больны. Это места, где вы можете заразиться коронавирусом, если у вас его нет, или передать свою партию другим людям.
Начните с того, что вместо этого позвоните по телефону медицинской консультации или в службу телемедицины. В наши дни разумно держаться подальше от людных мест, включая отделения неотложной помощи, больницы, кабинеты врачей, центры неотложной помощи и клиники – если вы не серьезно больны. Это места, где вы можете заразиться коронавирусом, если у вас его нет, или передать свою партию другим людям.
У многих планов медицинского страхования есть 800 номеров, по которым медсестры или врачи дежурят по телефону, чтобы ответить на вопросы по телефону, как и в некоторых кабинетах врачей.Посмотрите на свою страховую карточку и позвоните. Некоторые клиники проводят видеосещения, также известные как телемедицина. Если вы сначала позвоните на консультационную линию, вы часто сможете получить необходимые рекомендации, не распространяя инфекцию и не утомляя себя излишне.
Сохраните анализы для тех, кто достаточно болен, чтобы нуждаться в госпитализации. Тестирование на Covid-19 не повлияет на вашу медицинскую помощь, потому что нет доступного или необходимого лечения легких симптомов. (Люди с серьезными симптомами, такими как затрудненное дыхание, должны получать поддерживающую терапию в больнице.В настоящее время анализов не хватает, и их отдают предпочтение тем, у кого есть серьезные симптомы или кто-то контактировал с кем-то с диагнозом Covid-19. Если вы не попадаете в одну из этих двух категорий, сопротивляйтесь побуждению запрашивать тестирование, если только официальные лица здравоохранения не рекомендуют вам пройти тестирование для отслеживания. (Пока мы пишем это, мы знаем, что показания для тестирования могут ослабнуть в ближайшие дни по мере увеличения запасов для тестирования.)
(Люди с серьезными симптомами, такими как затрудненное дыхание, должны получать поддерживающую терапию в больнице.В настоящее время анализов не хватает, и их отдают предпочтение тем, у кого есть серьезные симптомы или кто-то контактировал с кем-то с диагнозом Covid-19. Если вы не попадаете в одну из этих двух категорий, сопротивляйтесь побуждению запрашивать тестирование, если только официальные лица здравоохранения не рекомендуют вам пройти тестирование для отслеживания. (Пока мы пишем это, мы знаем, что показания для тестирования могут ослабнуть в ближайшие дни по мере увеличения запасов для тестирования.)
Практикуйте уход за собой. Вирусные инфекции вызывают обезвоживание.Пейте много жидкости. Полезны педиалит и супы, содержащие соль, а также простая вода, чай, сок и газировка. Пейте достаточно, чтобы моча приобрела нормальный бледный цвет и вырабатывалась столько мочи, сколько вы обычно выделяете. Примечание. Отсутствие мочеиспускания является признаком того, что вам может потребоваться медицинская помощь. Если у вас есть особые диетические ограничения из-за диабета, болезни почек, сердечной недостаточности или другого состояния, получите медицинскую консультацию по телефону или электронной почте о жидкостях, которые лучше всего подходят для вас.
Если у вас есть особые диетические ограничения из-за диабета, болезни почек, сердечной недостаточности или другого состояния, получите медицинскую консультацию по телефону или электронной почте о жидкостях, которые лучше всего подходят для вас.
Могут помочь некоторые лекарства, отпускаемые без рецепта. Любой, кто переболел простудой, знает, что безрецептурные средства обычно приносят лишь ограниченное облегчение, а некоторые могут иметь побочные эффекты, такие как сухость во рту, сонливость и повышение артериального давления. Попробуйте промыть нос и носовые пазухи физиологическим раствором. Могут помочь жаропонижающие и обезболивающие, такие как тайленол (ацетаминофен), а мед может быть эффективным средством от кашля. Существуют неофициальные данные о том, что нестероидные противовоспалительные препараты, такие как ибупрофен или напроксен, могут ухудшить состояние Covid-19, хотя необходимы дополнительные исследования.
Если у вас есть одно или несколько хронических заболеваний, обратитесь за советом по телефону к специалисту, чтобы убедиться, что вы выбрали безопасное для вас лечение.
Не просите антибиотики. Антибиотики не действуют при вирусных заболеваниях, таких как Covid-19. Они также часто вызывают побочные эффекты, такие как тошнота, диарея и сыпь.
Больше отдыхайте. Инфекции вызывают стресс в организме. Продолжительный отдых, включая сон, поможет укрепить вашу иммунную систему, чтобы она могла посвятить себя избавлению вашего организма от вируса.
Отделитесь от других, чтобы предотвратить распространение вируса. Если у вас симптомы простуды или гриппа, не рискуйте и действуйте так, как будто у вас есть Covid-19. Надевайте маску для лица, когда находитесь в комнате с другими людьми и если вам необходимо выйти из дома. Избегайте тесного взаимодействия с другими людьми в течение 14 дней.
Следуйте советам органов здравоохранения. Даже для тех, кто не болен, социальное дистанцирование поможет избежать разжигания этой пандемии. Прислушайтесь к советам местных властей.
Это страшный момент в истории. Никто не должен обвиняться в беспокойстве. Большинство людей с вирусными заболеваниями, включая Covid-19, могут получить эффективную помощь в их собственных домах, не обращаясь за официальной медицинской помощью, и выздоравливают в течение двух недель. Но также важно знать, когда следует обращаться за помощью к специалисту.
Мы надеемся, что наш простой инструмент для самостоятельной диагностики, а также общие советы и подсказки по уходу за собой в домашних условиях могут частично облегчить беспокойство. и помочь вам наилучшим образом позаботиться о себе и своих близких, не подвергая себя и других ненужному риску.
Майкл Хохман, доктор медицины, врач первичной медико-санитарной помощи, адъюнкт-профессор клинической медицины в Медицинской школе Кека при USC и директор Семейного центра Гер по науке и инновациям в области систем здравоохранения в Кеке. Майкл Д. Ван, доктор медицины, является профессором клинической медицины в Кеке и директором стационарных программ медицинского факультета школы. Кэти Батлер – журналист, эссеист и писатель, много пишущая на темы здоровья.Авторы выражают признательность Arek Jibilian, M.D., Carolyn Kaloostian, M.D., Anjali Mahoney, M.D., Rishi Mehta, M.D., Pieter Cohen, M.D., и Chris Hendel за обзор этого материала и помощь в разработке инструмента сортировки.
Кэти Батлер – журналист, эссеист и писатель, много пишущая на темы здоровья.Авторы выражают признательность Arek Jibilian, M.D., Carolyn Kaloostian, M.D., Anjali Mahoney, M.D., Rishi Mehta, M.D., Pieter Cohen, M.D., и Chris Hendel за обзор этого материала и помощь в разработке инструмента сортировки.
Одышка: причины и лечение
Диагноз
У вас может быть СЕРДЕЧНАЯ АТАКА или ПНЕВМОТОРАКС, состояние, при котором воздух проникает между легкими и грудная стенка, или ЭМБОЛИЯ ЛЕГКИ, при которой тромб мог переместиться из ноги в легкие.
Самостоятельная помощь
Скорая помощь
Попросите кого-нибудь отвезти вас в ближайшее отделение неотложной помощи или сразу же вызвать скорую помощь.
Диагноз
У вас может быть АСТМА или ИНФЕКЦИЯ, которая вызывает сужение дыхательных путей легких.
Самообслуживание
СРОЧНО
Если симптомы серьезны, немедленно обратитесь к врачу или в отделение неотложной помощи. Если вам поставили диагноз АСТМА, используйте быстродействующий ингалятор (например,g., альбутерол) и продолжайте принимать назначенное вам контрольное лекарство. Лечите инфекции безрецептурными лекарствами от простуды, например, противоотечным средством. Если симптомы ухудшаются или не исчезают при любом из этих состояний, как можно скорее обратитесь к врачу. Если вы курильщик, бросьте курить.
Если вам поставили диагноз АСТМА, используйте быстродействующий ингалятор (например,g., альбутерол) и продолжайте принимать назначенное вам контрольное лекарство. Лечите инфекции безрецептурными лекарствами от простуды, например, противоотечным средством. Если симптомы ухудшаются или не исчезают при любом из этих состояний, как можно скорее обратитесь к врачу. Если вы курильщик, бросьте курить.
Диагноз
У вас может быть ХРОНИЧЕСКОЕ ОБСТРУКТИВНОЕ ЗАБОЛЕВАНИЕ ЛЕГКИХ (ХОБЛ), заболевание легких, которое включает два типа: ХРОНИЧЕСКИЙ БРОНХИТ и ЭМФИЗЕМУ.
Самостоятельная помощь
Как можно скорее обратитесь к врачу.Если вы курильщик, бросьте курить.
Диагноз
У вас может быть ПРОФЕССИОНАЛЬНОЕ ЗАБОЛЕВАНИЕ ДЫХАНИЯ.
Самообслуживание
Бросьте курить, если курите (это только усугубит вашу проблему). Если возможно, поговорите со своим работодателем и сразу же обратитесь к врачу.
Диагноз
У вас может быть ЗАМИННАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ, которая может вызвать скопление жидкости в легких и ступнях и / или ногах.
Самообслуживание
Немедленно обратитесь к врачу.
Диагноз
У вас может быть ИНТЕРСТИТАЛЬНАЯ БОЛЕЗНЬ ЛЕГКИХ или САРКОИДОЗ, оба из которых могут вызвать рубцевание легких, или ЛЕГОЧНУЮ ГИПЕРТЕНЗИЮ, сужение артерий, которые переносят кровь в легкие, или АТИПИЧЕСКУЮ ПНЕВМОНИЮ или ХОДУ.
Самообслуживание
Немедленно обратитесь к врачу.
Диагноз
У вас может быть АНЕМИЯ – состояние, при котором организм не получает достаточно кислорода из-за слишком малого количества эритроцитов.
Самопомощь
Анемию часто можно вылечить, включив больше железа в свой рацион, но обратитесь к врачу для диагностики и плана лечения. Если вы начинаете принимать безрецептурные добавки с железом, обязательно пейте много воды и одновременно принимайте добавку или таблетку витамина С, чтобы увеличить усвоение железа.
Диагноз
Это симптомы ГИПЕРВЕНТИЛЯЦИИ, эпизода чрезмерного дыхания, обычно вызываемого физической нагрузкой или эмоциональным стрессом.
Уход за собой
Дышите сжатыми губами (как будто вы задуваете свечу) или прикрывайте рот и одну ноздрю, а дышите другой ноздрей. Если через несколько минут вам не станет лучше или вы почувствуете боль, немедленно обратитесь в отделение неотложной помощи.
Диагноз
У вас может быть ИНФЕКЦИЯ, такая как пневмония, или более серьезная проблема, например, РАК ЛЕГКИХ или ЭМБОЛИЗМ ЛЕГКИ.
Самопомощь
Если вы в любой момент кашляете кровью, немедленно обратитесь к врачу.
Диагноз
У вас может быть БРОНХИТ, инфекция бронхиального дерева в легких, или ПНЕВМОНИЯ, серьезная инфекция легких.
Самопомощь
Если у вас высокая температура, у вас много проблем с дыханием или если ваши губы или ногти посинели или поседели, немедленно обратитесь к врачу. Для менее серьезных симптомов используйте безрецептурные лекарства от кашля, простуды и гриппа. Обратитесь к врачу, если симптомы ухудшатся или вам не станет лучше.
Для менее серьезных симптомов используйте безрецептурные лекарства от кашля, простуды и гриппа. Обратитесь к врачу, если симптомы ухудшатся или вам не станет лучше.
Диагноз
У вас может быть ГИСТОПЛАЗМОЗ, ИНФЕКЦИЯ, вызванная ГРИБОМ.
Самообслуживание
Обратитесь к врачу.
Диагноз
У вас может быть АБСЦЕСС ЛЕГКИХ, вызванный ИНФЕКЦИЕЙ.
Самообслуживание
СРОЧНО
Немедленно обратитесь к врачу.
Самостоятельное обслуживание
Для получения дополнительной информации обратитесь к своему врачу. Если вы считаете, что проблема серьезная, немедленно обратитесь к врачу.
Симптомы астмы | Asthma UK
Иногда сложно определить, есть ли у вас астма. Не каждый испытывает все симптомы все время, и они могут варьироваться от легких до серьезных.
Наиболее частые симптомы астмы:
Для того, чтобы заболеть астмой, необязательно иметь все эти симптомы.
Они могут произойти только тогда, когда вы отреагируете на триггер, например на пыльцу, пыль, сигаретный дым, холодный воздух или домашних животных.
Обратитесь к врачу, если считаете, что у вас астмаНе ждите, прежде чем посетить врача, если вы испытываете симптомы.Единственный способ узнать наверняка, астма ли это, – обратиться к врачу. А если это не астма, ваши симптомы могут быть признаком чего-то еще, например, инфекции грудной клетки или сильной простуды, поэтому стоит пройти обследование.
КашельВы можете заметить, что ваш кашель возобновляется и / или сопровождается хрипящим звуком. Кашель часто усиливается ночью или рано утром.
Люди с астмой говорят нам, что приступы кашля могут вызывать смущение. Но при правильном лечении большую часть времени вы не будете кашлять.
Хрип Свистящее дыхание – это пронзительный свистящий шум, исходящий из дыхательных путей, в основном при выдохе.
Некоторые люди считают, что их опасения по поводу астмы отпущены, потому что их хрипы приходят и уходят, или их трудно слышать. Но у вас все еще может быть астма, даже если вы не заметили этого свистящего звука. Так что не откладывайте посещение врача.
ОдышкаУ вас может возникнуть одышка даже после легкой или умеренной активности.Это может произойти быстро или постепенно.
Одышка также может означать затруднения при выдохе, вдохе и необходимость концентрации внимания для регулирования своего дыхания. Вы даже можете с трудом разговаривать, есть или спать.
Плотность грудиСтесненная грудь – очень неприятное чувство. Это как если бы меня одели в корсет или обнаружили, что у меня на груди есть удав! Из всех симптомов я больше всего хочу избавиться от него. – Элоиза
Стеснение в груди часто описывается как тяжесть в груди, как будто тебя раздавил слон.Это может быть ощущение тупой боли или резкого удара ножом в груди. Это может затруднить глубокий вдох.
Это может затруднить глубокий вдох.
Видео: Каковы общие симптомы астмы?
Медсестра по астме Кэти объясняет, каковы общие симптомы астмы, чтобы вы могли их заметить.Стенограмма «Каковы общие симптомы астмы?»
0:00 Симптомы астмы могут варьироваться от легких до более серьезных.Не у всех появятся все симптомы; у некоторых людей время от времени появляются симптомы, особенно если
0:12 они вступают в контакт с триггером, таким как пыльца или вирус простуды. Важно знать, каковы общие симптомы астмы, чтобы вы могли определить
Важно знать, каковы общие симптомы астмы, чтобы вы могли определить
0:23 их, и примите немедленные меры, чтобы остановить приступ астмы.Общие симптомы астмы – это, прежде всего, хрипы. Это свистящий звук, обычно при выдохе.
0:37 Хрипы у всех звучат по-разному, а у некоторых людей хрип вообще не слышен.
0:46 Кашель – также частый симптом.Многие люди с астмой кашляют. Одышка – еще один частый симптом астмы, его можно описать как
0:59 изо всех сил пытается получить воздух в легкие или может изо всех сил пытаться нормально дышать, и некоторые люди с астмой описывают это как дыхание через соломинку.
1:12 И, наконец, стеснение в груди также является распространенным симптомом астмы, и некоторые люди описывают это как тяжелый груз на груди, когда они пытаются дышать.
1:26 И помните, вам не нужно мириться с симптомами.Если вы принимаете превентивный ингалятор, прописанный вашим терапевтом,
1:34 Даже когда вы здоровы, это поможет контролировать симптомы. Если у вас есть какие-либо вопросы или вы беспокоитесь о симптомах астмы, пожалуйста, позвоните дружелюбным медсестрам по их
1:50 Телефон доверия; открыт каждый день с понедельника по пятницу с 9 до 5
Приступы астмы
Что может сделать симптомы астмы более вероятными?Не совсем ясно, почему у некоторых людей астма, но астма более вероятна, если:
- у вас экзема и другие аллергии, например сенная лихорадка (аллергия на пыльцу)
- у вас есть семейная история астмы
- твоя мать курила, когда была беременна тобой
- вы родились недоношенными
- Вы заболели бронхиолитом (инфекция легких в детстве).

Вы можете вести дневник своих симптомов до приема. Это поможет вашему врачу правильно оценить ваше состояние. А если вы заметите, когда симптомы обостряются, вы сможете определить свои триггеры.
Существует несколько различных тестов на астму, поэтому ваш терапевт не сможет сразу поставить вам диагноз. Наш совет по диагностике астмы объясняет этот процесс более подробно.
Всегда ли у меня будут эти симптомы астмы?К сожалению, астма неизлечима, и если у вас разовьется астма во взрослом возрасте, скорее всего, у вас будет такое заболевание на всю оставшуюся жизнь.Но при правильном лечении вы сможете жить нормальной активной жизнью без симптомов.
Первый шаг – убедиться, что вы принимаете лекарства в соответствии с предписаниями. Узнайте больше о способах лечения астмы.
Вы также найдете множество обнадеживающих советов в нашей брошюре «Живи хорошо с астмой».
Все еще беспокоитесь? Или, может быть, у вас есть вопросы? Позвоните на нашу горячую линию по телефону 0300 222 5800, чтобы поговорить с одной из наших медсестер по астме (пн-пт, 9: 00-17: 00).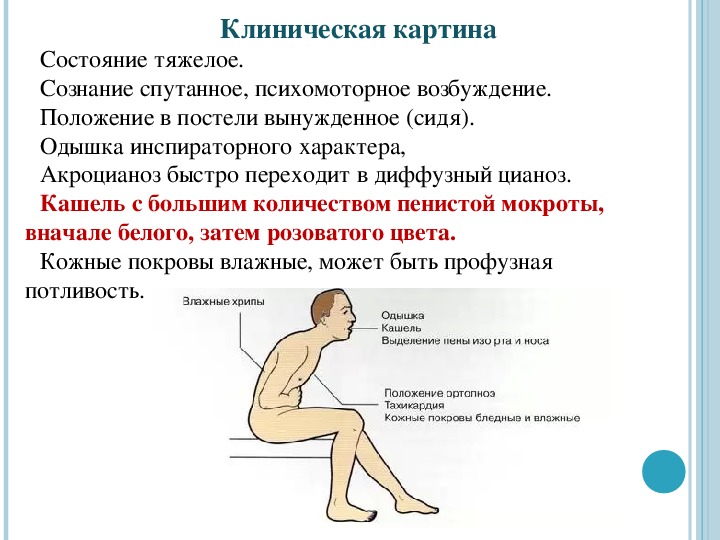 Вы также можете отправить их в WhatsApp.
Вы также можете отправить их в WhatsApp.
Последние отзывы: июнь 2018 г.
Следующая проверка должна быть проведена в июне 2021 года
Одышка может быть симптомом коронавируса
Наряду с лихорадкой и сухим кашлем одышка может быть одним из ключевых симптомов коронавируса, но что вы действительно знаете об этом?
Здоровый взрослый человек вдыхает и выдыхает примерно 20 раз в минуту, или примерно 30 000 вдохов в день, сообщает WebMD.Из-за физических упражнений или физических нагрузок у вас может стать тяжелее дышать, но если это хроническое заболевание или происходит без причины, у вас может быть проблема, например, коронавирус.
По данным Университета Джона Хопкинса, во всем мире подтверждено более 680 000 случаев заражения вирусом COVID-19, при этом на 29 марта погибло более 31 000 человек. В Соединенных Штатах зарегистрировано более 124 000 подтвержденных случаев заболевания и более 2100 случаев смерти.
Всемирная организация здравоохранения объявила коронавирус глобальной пандемией.Соединенные Штаты объявили чрезвычайное положение в стране.
Вот что вам нужно знать об одышке.
Как вирус атакует легкие?
Вирус COVID-19 вызывает воспаление слизистых оболочек легких, повреждая альвеолы, снабжающие кислородом кровоток, сообщает The New York Times.
«Если там появляется опухоль, кислород становится намного труднее проходить через слизистую оболочку», – заявила доктор Эми Комптон-Филлипс, главный клинический директор Providence Health System, согласно публикации.
Отек может привести к накоплению жидкости, гноя и мертвых клеток в легких, что еще больше ухудшит дыхание и подвергнет пациента риску пневмонии, сообщает The New York Times.
Как узнать, что у вас одышка?
Одышка, по словам Гарвардской медицинской школы, в основном относится к неожиданной одышке или одышке.
С медицинской точки зрения известное как одышка, часто описывается как сильное сжатие в груди, затрудненное дыхание, одышка или чувство удушья.
«Это был случай, когда он ложился спать, просыпался и не мог дышать», – сказал Коннор Рид, выздоравливающий от вируса в Англии, сообщает Sky News.
«Что заставило меня немного нервничать, так это то, что в моей груди стало казаться, что, знаете, слон стоял на (на ней), и было трудно перевести дух», – сказал пациент с коронавирусом Крис Кейн из Вашингтона, сообщает NBC News.
Когда следует обращаться за медицинской помощью?
Если вы обнаруживаете, что дышите тяжелее или у вас возникают проблемы с дыханием каждый раз, когда вы напрягаетесь, вам следует проконсультироваться с врачом, советует Гарвардская медицинская школа.
Позвоните 911, если у вас возникла внезапная сильная одышка, особенно если у вас также есть тошнота или боли в груди, – говорит WebMD.
Что еще может вызвать одышку?
Беспокойство, аллергия и другие недуги, такие как астма или проблемы с сердцем, также могут вызывать у вас время от времени одышку, – говорят в Гарвардской медицинской школе.
Так же можно заниматься физическими упражнениями на больших высотах, при экстремальных температурах или ожирении, – говорят в клинике Майо. У здоровых людей это чувство обычно быстро проходит.
Если одышка – ваш единственный симптом, при отсутствии лихорадки или сухого кашля, согласно сайту, у вас, вероятно, нет вируса COVID-19. Но вам все равно следует обратиться к врачу, чтобы определить причину, если проблема повторяется.
Какие еще симптомы коронавируса?
Симптомы коронавируса могут проявиться всего через два дня после заражения или через 14 дней, сообщает Business Insider. Наиболее частые симптомы включают жар, сухой кашель и одышку.
У некоторых пациентов может быть диарея, тошнота, рвота или дискомфорт в животе за несколько дней до развития респираторных симптомов, хотя, согласно публикации, это нечасто.
Другие симптомы могут включать усталость, боль в горле, головную боль, боль в суставах или мышцах, озноб и насморк, сообщает Business Insider.
Согласно публикации, большинство людей с легкой формой заболевания COVID-19 чувствуют себя лучше через несколько дней, но у некоторых возникают серьезные проблемы с дыханием, требующие госпитализации.Смерть может наступить, если в легких скопится жидкость.
Следите за другими нашими репортажами о полном охвате коронавируса в Вашингтоне
Посмотреть все истории
Истории, связанные с Sacramento Bee
Дон Суини был газетным репортером и редактором в Калифорнии более 25 лет.С 2016 года он работает репортером в The Sacramento Bee в режиме реального времени.
.

 У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.


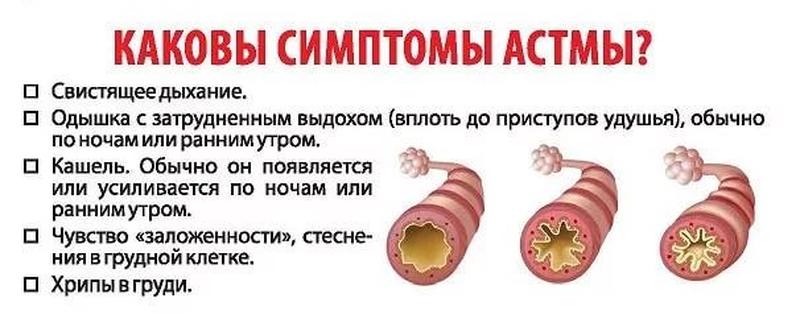




 Рефлюкс-аспирация при хронических заболеваниях легких. Ann Am Thorac Soc. 2020; 17 (2): 155-64. DOI: 10.1513 / AnnalsATS.201906-427CME
Рефлюкс-аспирация при хронических заболеваниях легких. Ann Am Thorac Soc. 2020; 17 (2): 155-64. DOI: 10.1513 / AnnalsATS.201906-427CME Клиническое применение спирометрии при астме: почему, когда и как часто ?. Легкое Индия . 2015; 32 (6): 635-7. DOI: 10.4103 / 0970-2113.168139
Клиническое применение спирометрии при астме: почему, когда и как часто ?. Легкое Индия . 2015; 32 (6): 635-7. DOI: 10.4103 / 0970-2113.168139 Кокрановская база данных Syst Rev . 2017; 1 (1): CD001284. DOI: 10.1002 / 14651858.CD001284.pub2
Кокрановская база данных Syst Rev . 2017; 1 (1): CD001284. DOI: 10.1002 / 14651858.CD001284.pub2 Это называется синдромом верхней полой вены (SVC).
Наиболее восприимчивы люди с болезнью Ходжкина, раком легких или груди.
Это называется синдромом верхней полой вены (SVC).
Наиболее восприимчивы люди с болезнью Ходжкина, раком легких или груди.


 Если у вас есть семейная история болезней сердца, инсульта,
высокий уровень холестерина в крови или высокое кровяное давление у родственников первой или второй степени родства,
вы можете столкнуться с риском возникновения определенных проблем. Сообщите своему врачу, если вы
в вашей семье есть какое-либо из этих заболеваний.
Если у вас есть семейная история болезней сердца, инсульта,
высокий уровень холестерина в крови или высокое кровяное давление у родственников первой или второй степени родства,
вы можете столкнуться с риском возникновения определенных проблем. Сообщите своему врачу, если вы
в вашей семье есть какое-либо из этих заболеваний. Обсудите это со своим лечащим врачом, если это подходит вам.
Обсудите это со своим лечащим врачом, если это подходит вам. Ходьба, плавание или легкая аэробная активность
может также помочь вам похудеть и почувствовать себя лучше. Обязательно тренируйтесь под
под наблюдением вашего поставщика медицинских услуг и обсудите с вашим поставщиком медицинских услуг
как составить конкретную программу упражнений в соответствии с вашими потребностями.
Ходьба, плавание или легкая аэробная активность
может также помочь вам похудеть и почувствовать себя лучше. Обязательно тренируйтесь под
под наблюдением вашего поставщика медицинских услуг и обсудите с вашим поставщиком медицинских услуг
как составить конкретную программу упражнений в соответствии с вашими потребностями. Это может вызвать приступ кашля.
и одышка, что ухудшит ваши симптомы.
Это может вызвать приступ кашля.
и одышка, что ухудшит ваши симптомы. Для этого можно спать на 2 или 3 дополнительных подушках.
Это поможет расширить легкие (разрастаться), а также будет способствовать дренажу
выделения.
Для этого можно спать на 2 или 3 дополнительных подушках.
Это поможет расширить легкие (разрастаться), а также будет способствовать дренажу
выделения.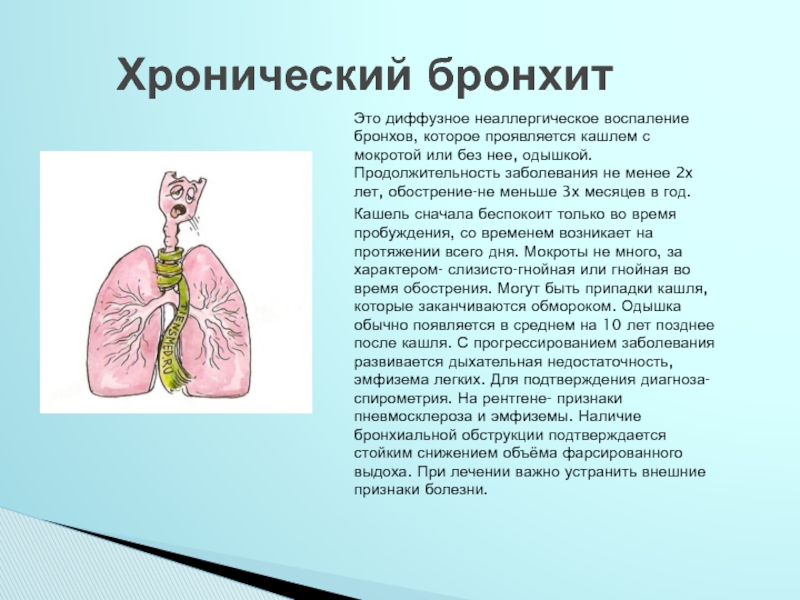
 Некоторые из распространенных лекарств, которые используются для лечения легких
проблемы могут включать:
Некоторые из распространенных лекарств, которые используются для лечения легких
проблемы могут включать:
 В зависимости от вашего общего состояния здоровья вид
химиотерапии, которую вы получаете, и местонахождение сгустка крови, и ваше здоровье
поставщик может предложить варфарин натрия (кумадин ® ),
или энаксопарин (Lovenox ® ).
В зависимости от вашего общего состояния здоровья вид
химиотерапии, которую вы получаете, и местонахождение сгустка крови, и ваше здоровье
поставщик может предложить варфарин натрия (кумадин ® ),
или энаксопарин (Lovenox ® ). Эти
лекарства, обычно вводимые путем ингаляции (аэрозоль), но также доступны в форме таблеток.
Эти
лекарства, обычно вводимые путем ингаляции (аэрозоль), но также доступны в форме таблеток.
 Гуафенезин является активным ингредиентом многих лекарств от кашля,
можно давать отдельно, но часто в комбинации с другими лекарствами, такими как кодеин, для
помочь своему кашлю.Гуафенезин также можно комбинировать с псевдоэфедрином (Sudafed ® ) в качестве противоотечного средства или с любым из многих лекарств,
в зависимости от ваших симптомов. Еще одно распространенное лекарство, которое вы можете получать, – это гидрокодон.
Битартрат-Гоматропин Метилбромид (Hycodan ® ).
Это наркотическое противокашлевое средство (средство от кашля), которое поможет облегчить
твой кашель.
Гуафенезин является активным ингредиентом многих лекарств от кашля,
можно давать отдельно, но часто в комбинации с другими лекарствами, такими как кодеин, для
помочь своему кашлю.Гуафенезин также можно комбинировать с псевдоэфедрином (Sudafed ® ) в качестве противоотечного средства или с любым из многих лекарств,
в зависимости от ваших симптомов. Еще одно распространенное лекарство, которое вы можете получать, – это гидрокодон.
Битартрат-Гоматропин Метилбромид (Hycodan ® ).
Это наркотическое противокашлевое средство (средство от кашля), которое поможет облегчить
твой кашель. Некоторые примеры
этот препарат может включать фуросемид (Lasix ® ),
и гидрохлоротиазид. Вы можете получать это лекарство отдельно или в комбинации
с другими лекарствами.
Некоторые примеры
этот препарат может включать фуросемид (Lasix ® ),
и гидрохлоротиазид. Вы можете получать это лекарство отдельно или в комбинации
с другими лекарствами.