Что означает цвет мокроты при кашле
Мокрота – это вид слизи, которая вырабатывается в легких и близлежащих дыхательных путях. Этот вид слизи играет важнейшую роль в предотвращении попадания микробов и материалов в дыхательные пути и легкие и потенциально может привести к инфекции. Когда человек заболевает, её количество увеличивается она меняет цвет. Здесь мы разберем, что означает цвет мокроты.
Что значит цвет мокроты?
Другие участки тела, включая верхние дыхательные пути (нос, рот и горло) и желудочно-кишечный тракт (кишечник) также выделяют слизь.
Цвет мокроты может указать на то, что происходит с легкими и другими органами дыхательной системы.
Зелёный или жёлтый | Коричневый | Белый | Чёрный | Прозрачный | Красный или розовый | |
Аллергический ринит | | | | | x | |
| Бронхит | x | x | x | | x | |
| Хроническая обструктивная болезнь лёгких, (ХОБЛ) | | | x | | | |
| Застойная сердечная недостаточность | | | x | | | x |
| Кистозный фиброз | x | x | | | | |
| Микоз (грибковая инфекция) | | | | x | | |
| Гастроэзофагальная рефлюксная болезнь (ГЭРБ) | | | x | | | |
| Лёгочный абсцесс | | x | | x | | x |
| Рак лёгких | | | | | | x |
| Пневмония | x | x | | | x | x |
| Пневмокониоз | | x | | x | | |
| Эмболия лёгких | | | | | | x |
| Синусит | x | | | | | |
| Курение | | | | x | | |
| Туберкулёз | | | | | | x |
Мокрота жёлто-зеленого цвета при кашле
Если вы видите зеленую или желтую мокроту, это обычно признак того, что организм борется с инфекцией. Цвет исходит от лейкоцитов. Сначала будет заметен желтый цвет мокроты, который затем переходит в зеленый. Такие изменения обусловлены тяжестью и длительностью потенциальной болезни.
Зеленая или желтая мокрота обычно вызвана:
Бронхит. Он начинается с сухого кашля, и с чистой или белой слизи. Со временем кашель сопровождается желтой и зеленой мокротой. Это признак того, что болезнь прогрессирует от вирусной к бактериальной. Кашель может продолжаться до 90 дней.
Пневмония. Обычно это осложнение другого респираторного заболевания. При пневмонии человек кашляет желтой, зеленой или иногда кровавой мокротой. Кашель, лихорадка, озноб и одышка – обычные проявления всех типов пневмонии.
Синусит. Также известен как инфекция носовых пазух. Вирус, аллергия или даже бактерия могут вызвать это заболевание. Когда оно вызвано бактериями, помимо мокроты появляется заложенность носа и ощущается давление в синусовых пазухах.
Кистозный фиброз. Это хроническое заболевание легких, при котором в них накапливается слизь. Часто поражает детей и молодых людей. Кистозный фиброз вызывает различные цвета мокроты от желтого до зеленого и коричневого.
Почему мокрота коричневого цвета?
Коричневый цвет означает скопление старой крови. Такие оттенки можно увидеть после того, как мокрота станет красной или розовой.
Чаще всего это является признаком бактериальных инфекций – пневмонии или бронхита. Более подвержены риску развития хронического бронхита те, кто курят или часто подвергаются воздействию паров и других раздражителей.
При кистозном фиброзе в легочной слизи также скапливается кровь.
Пневмокониоз. Вдыхание различной пыли, такой как уголь, асбест и силикоз, может вызвать это неизлечимое заболевание легких.
Абсцесс легких – это полость, заполненная гноем внутри лёгких. Обычно она окружена инфицированными и воспаленными тканями. Наряду с кашлем человек испытывает ночную потливость и потерю аппетита.
Откашливается мокрота белого цвета – причины
Некоторые заболевания сопровождаются мокротой белого цвета:
Вирусный бронхит. Заболевание может начаться с белой мокроты, а затем перейти в бактериальную инфекцию.
ГЭРБ. Хроническое заболевание влияет на пищеварительную систему, часто обусловлено мокрым кашлем.
ХОБЛ. Это заболевание заставляет ваши дыхательные пути сужаться, а легкие вырабатывать избыток слизи. Такая комбинация затрудняет поступление кислорода в организм.
Застойная сердечная недостаточность. Это происходит, когда сердце не эффективно перекачивает кровь в остальные части тела. Жидкости накапливаются в различных областях, что приводит к отекам. Жидкость собирается в легких и может привести к увеличению белой мокроты. Также характерна одышка.
Мокрота черного цвета – причины
Проявления слизи черного цвета связывают с тем, что человек вдыхает большое количество черных частиц, например, табака или угольной пыли. Это также говорит о грибковой инфекции, что требует медицинской помощи.
Пневмокониоз. В основном эта болезнь поражает работников угольной промышленности. Кашель с черной мокротой также сопровождается одышкой.
Мокрота красного или розового цвета – причины
Причиной любого оттенка красной мокроты является кровь. Помимо застойной сердечной недостаточности это может быть:
Пневмония. Эта легочная инфекция вызывает не только мокрый кашель, но лихорадку, боли в груди и озноб.
Туберкулез. Передающаяся воздушным путем бактериальная инфекция. Основные симптомы – кашель в течение более чем трех недель, лихорадку и ночная потливость.
Легочная эмболия. Это происходит, когда лёгочная артерия блокируется из-за сгустка крови, который идет откуда-то еще в организме, например, от ноги. Часто приводит к кровоизлияниям. Это состояние угрожает жизни и может также вызвать одышку и боль в груди.
Рак лёгких. Симптомы могут быть разными, в том числе боли в груди, усталость и потеря веса.
Цвет мокроты при кашле – о чем говорит и какие причины появления
Прозрачная слизь защищает дыхательные органы здоровых людей от пыли и патогенных микробов. При болезнях она превращается в мокроту – теряет прозрачность, становится вязкой, затрудняет дыхание и вызывает кашель. Изменяется и цвет мокроты при кашле: в ней содержатся отмершие клетки, гной, бактерии, частички крови. По цвету выделяемого экссудата можно судить, насколько опасна болезнь.

Выделение мокроты зеленого цвета
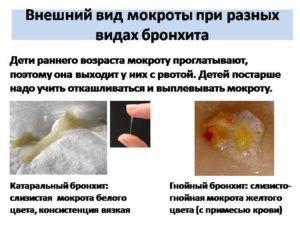 При далеко зашедших воспалительных явлениях в бронхах и легких с кашлем выделяется зеленая мокрота. Часто это симптом является осложнением после ОРВИ или гриппа. При первичном кашле слизь зеленой не бывает. Такой цвет придаёт ей активный воспалительный процесс, спровоцированный бактериальной инфекцией.
При далеко зашедших воспалительных явлениях в бронхах и легких с кашлем выделяется зеленая мокрота. Часто это симптом является осложнением после ОРВИ или гриппа. При первичном кашле слизь зеленой не бывает. Такой цвет придаёт ей активный воспалительный процесс, спровоцированный бактериальной инфекцией.
В выделениях имеются сгустки из гниющих микробов и погибших в борьбе с ними лейкоцитов. Чем активнее и шире распространяется процесс, тем больше зеленого экссудата выделяется при кашле. Зловонные выделения повышенной густоты сигнализируют о возможном застое крови в лёгких.
Кашель с выделением зеленой мокроты обычно сопровождается высокой температурой, болью в груди, одышкой. Такая симптоматика требует немедленного обращения к врачу, только специалист может поставить точный диагноз. Возможные заболевания, сопровождающиеся отхождением мокроты зеленого цвета:

При туберкулезе выделяется мокрота зеленого цвета
- Бронхит, трахеит, пневмония бактериального происхождения – требуют быстрого и интенсивного лечения, т. к. воспалительный процесс быстро распространяется на легкие.
- При туберкулезе в период ремиссии выделение зеленого экссудата – благоприятный знак очищения легких во время успешной терапии.
- Бронхоэктатическая болезнь – хроническое воспаление в бронхах, выделения с гноем появляются в стадии обострения.
При ОРВИ, простудах или гриппе важно следить за изменением цвета выделений при кашле. Появление зеленого цвета – сигнал перехода от домашнего лечения к интенсивной терапии в стационаре.
Желтый экссудат
 В нижних частях дыхательных путей воспалительные процессы могут сопровождаться кашлем с выделением желтой мокроты. Их причина – бактериальные инфекции. Желтый цвет экссудата объясняется тем, что гнойное содержимое смешивается с кровью из поврежденных капилляров. Кашель с выделением жёлтой мокроты при инфекционном заболевании очень опасен, т. к. может перейти в хроническую форму и дать осложнение в виде туберкулёза. Чтобы предупредить его развитие, рекомендуется сделать анализ мокроты и начать своевременное лечение.
В нижних частях дыхательных путей воспалительные процессы могут сопровождаться кашлем с выделением желтой мокроты. Их причина – бактериальные инфекции. Желтый цвет экссудата объясняется тем, что гнойное содержимое смешивается с кровью из поврежденных капилляров. Кашель с выделением жёлтой мокроты при инфекционном заболевании очень опасен, т. к. может перейти в хроническую форму и дать осложнение в виде туберкулёза. Чтобы предупредить его развитие, рекомендуется сделать анализ мокроты и начать своевременное лечение.
Хронический характер принимает воспаление при запущенных простудных заболеваниях, когда кашель становится реже и слабее. Его принимают за остаточное явление и прекращают лечить. На самом деле остаточный кашель продолжается 2–3 недели, при нем выделяется небольшое количество прозрачной мокроты.
Если кашель продолжается дольше месяца, и выделяется желтая мокрота – это значит, что болезнь принимает хронический характер, необходимо усиленное лечение.
Желтый цвет имеет слизь при таких патологических состояниях:
- бронхит и пневмония бактериального происхождения;
- бронхоэктатическая болезнь;
- сидероз – кашель с экссудатом желтого цвета возникает при попадании в дыхательные полости соединений железа;
- кашель курильщика – смола, остатки табака в бронхах смешиваются со слизью и образуют сгустки от желтого до коричневого цвета.

При бронхоэктатической болезни выделяется мокрота желтого цвета
Экссудат коричневого цвета
Появление коричневой слизи может стать сигналом прогрессирующей и опасной для жизни болезни. Такой цвет мокрота приобретает, когда в полость дыхательных путей выходит застоявшаяся кровь. По мере окисления она приобретает ржавый оттенок. Кровоточить могут сосуды легких, бронхов, трахеи – в результате бактериальной или вирусной инфекции, других патологий. Причиной коричневого цвета мокроты бывают кровоточащие ранки в ротовой полости, носу или желудочные кровотечения. Появление при кашле выделений такого цвета – повод для немедленной консультации с врачом. С этим симптомом диагностируются самые различные заболевания:
- Бронхиты и пневмонии с застойными явлениями, когда происходит разложение легочной ткани.
- Тромбоэмболия легочной артерии (ТЭЛА) – её просвет закрывает тромб, и кровь просачивается сквозь стенки сосудов.
- Раковые образования в дыхательных путях на стадии разрушения тканей.
- Активная форма туберкулеза, для которой характерен симптом выхода застоявшейся крови из очагов поражения.
- Гангрена легких.
- Попадание в легкие инородных частиц, которые травмируют ткани и сосуды.
Коричневая слизь может образоваться в результате незначительного повреждения капилляров при кашле – в таком случае она быстро проходит и не представляет опасности. В остальных случаях самолечение при кашле с коричневой мокротой может грозить летальным исходом.
Появление розового цвета в слизи
Розовая мокрота – симптом выделения свежей крови, что так же опасно, как и коричневый экссудат. Розовый цвет различной интенсивности характерен для тяжёлых заболеваний с поражением кровеносных сосудов, поэтому требуется экстренная медицинская помощь.
Пневмококковая пневмония – развивается стремительно, сопровождается высокой температурой, одышкой, жестким дыханием, тахикардией. Мокроты выделяется мало, она из розовой быстро становится темно-красной.

Абсцесс легкого – образование в легочной ткани полости, заполненной гноем. Прорыв гнойного очага сопровождается кашлем и выделением гнойного содержимого, перемешанного с кровью.
Злокачественные новообразования в легких – экссудат может меняться по мере развития процесса. Сначала он представляет собой пенистое образование с прожилками крови, затем становится желеобразным и приобретает малиновый оттенок. В слизи присутствуют кусочки разложившихся тканей, зеленоватый гной.

Туберкулёз – розовая мокрота появляется на поздних стадиях развития болезни, она становится тягучей и плотной. Дополнительными симптомами являются постоянная субфебрильная температура, сухой кашель, обильный пот.

Отек легкого – заполнение легкого жидкостью, нарушение дыхательной функции. Выделение пенистой розовой слизи сопровождается удушьем, одышкой, поверхностным судорожным дыханием.

Кашель с мокротой розового цвета — настолько серьезный симптом, что о самолечении не может быть и речи. В этом случае необходима срочная госпитализация, точная диагностика, интенсивное лечение.
При воспалениях десен и повреждении сосудов в носоглотке из капилляров сочится кровь, окрашивая слюну, а вместе с ней и мокроту в розовый цвет. Такая проблема не является опасной и решается во время домашнего лечения.
Откашливание прозрачной мокроты
Прозрачная слизь при откашливании выделяется в начале заболеваний или в период выздоровления.
Она характерна для таких болезней:
- вирусные инфекции органов дыхания и носоглотки: синуситы, фарингит, ларингит трахеит, бронхит, воспаление легких;
- бронхиальная астма;
- аллергия;
- реакция на химические вещества, вызывающие раздражение слизистой поверхности дыхательных путей.
Выделение большого количества слизи связано с действием местного иммунитета. В ответ на вторжение вирусов или аллергенов слизистая оболочка продуцирует большое количество секрета, выполняющего защитную функцию. В большинстве случаев этот симптом не является признаком опасной болезни и не вызывает особой тревоги. Однако при неправильном уходе заболевание может прогрессировать, а слизь приобретать нежелательные оттенки. Основным правилом домашней борьбы с кашлем является его лечение до полного выздоровления.
Основные причины белой мокроты
Слизь здорового человека прозрачная, появление же белой мокроты – сигнал о развитии болезни. Белый цвет приобретает слизь в таких случаях:
- грибковая инфекция дыхательных путей – появляются белые творожистые выделения, обычно сопровождающие нетипичную пневмонию;
- белые спиралевидные скопления в водянистой мокроте – характерны для вирусных инфекций и аллергического кашля;
- мокрота серого цвета бывает у курильщиков, когда частицы дыма смешиваются со слизью;
- темно-серую окраску экссудат приобретает при разложении легочной ткани при разрастании злокачественной опухоли.
При отхаркивании белой мокроты важно следить за температурой тела. Повышенная температура – свидетельство инфекционного процесса. А кашель без температуры сопровождает аллергические приступы или сердечную патологию. По мокроте белого цвета диагностировать заболевание затруднительно, т. к. она выделяется при многих патологиях.
- Бронхит и пневмония вирусной этиологии в начальной стадии продуцируют белую слизь, которая «зеленеет» или «желтеет» по мере развития заболевания.
- Туберкулез – в первый период болезни выделяется белый секрет, в который с развитием процесса вкрапляются кровяные выделения.
- Ишемическая болезнь сердца – сопровождается сухим кашлем с белыми пузырящимися выделениями.
- Отравление наркотиками, медикаментами, соединениями тяжелых металлов – вызывает обильные белые выделения при кашле.
- Изжога – заброс желудочного сока в пищевод может сопровождаться его попаданием в органы дыхания, что вызывает кашель с густой пенистой слизью.
Болезни, сопровождающиеся кашлем с выделением мокроты разного цвета, требуют точной диагностики и, чаще всего, усиленного лечения.
Диагностические мероприятия
Установление причин патологического процесса начинается с визита к терапевту, который после анамнеза назначает такие исследования:
- анализы крови и мочи;
- анализ мокроты;
- рентгенография грудной клетки.

Для уточнения диагноза назначают:
- электрокардиограмма;
- компьютерная ангиография сосудов легких, сердца;
- томография грудной клетки.
Далее пациент лечится у профильного специалиста: пульмонолога, фтизиатра, кардиолога, ЛОР-врача. Самолечение при кашле с мокротой допустимо лишь в случае выделения прозрачной слизи. Во всех остальных ситуациях необходима точная диагностика, консультация специалиста, интенсивная терапия.
Видео по теме: Кашель — избавление от слизи
Ржавая мокрота: характерный симптом семи заболеваний
Мокрота — суть слизистый или иного характера экссудат, скапливающийся в структурах бронхиального дерева при тех или иных патологических состояниях. Согласно данным медицинской статистки, ржавая мокрота возникает, примерно, у 5-7% всех пациентов, обратившихся к пульмонологу. Ржавой она является в прямом смысле, поскольку речь идет об окислении крови слизистым экссудатом и атмосферным воздухом.
Характер болезнетворного состояния играет большую роль в деле дифференциальной диагностики, поскольку по оттенку и сопутствующим симптомам можно точно определить наличие недуга. Что же рекомендуется знать «рядовому пациенту» о столь непростом состоянии?
Для каких заболеваний характерен ржавый цвет мокроты
Среди характерных заболеваний можно выделить следующие патогенные состояния: 
- Кашель курильщика.
Табакокурение играет не последнюю роль в деле становления патогенного симптома. В большинстве случаев имеет место разрыв мелких кровеносных сосудов, капилляров и выход небольшого количества крови. Поскольку объем ее не велик, при отсутствии большого количества слизи в бронхах, гематологическая жидкость успевает полностью окислиться, превратившись в оксид железа (собственно, ржавчину).
Другая причина может заключаться в повышении проницаемости капилляров у курильщиков. Подобное встречается повсеместно и тем чаще, чем больше стаж курения у того или иного пациента.
Воспаление легких на ранних стадиях. Интенсивный кашлевой рефлекс приводит к разрыву мелких кровеносных структур и выходу малого объема гематологической жидкости в ткани бронхов.
Итог — окисление крови и получение ею коричневого, ржавого оттенка. Наиболее часто речь идет о крупозной пневмонии на ранних стадиях течения.
Во многом схож с пневмонией. Без объективных исследований отграничить одно патологическое состояние от другого попросту невозможно. Требуется назначение рентгенограммы, а еще лучше МРТ или КТ-исследования.
Онкологические патологии встречаются крайне часто. Согласно информации медицинской статистики, рак легких находится в лидерах по частоте встречаемости, являясь практически абсолютным рекордсменом. Причины в большинстве случаев субъективные: частое систематическое курение в больших объемах.
 Как показывают исследования, у заядлого любителя «посмолить» обнаруживается несколько генетических мутаций в клеточном аппарате эпителия бронхов. Это прямой путь к злокачественному перерождению. Ржавая мокрота наблюдается лишь на ранних стадиях, хотя это не всегда справедливо.
Как показывают исследования, у заядлого любителя «посмолить» обнаруживается несколько генетических мутаций в клеточном аппарате эпителия бронхов. Это прямой путь к злокачественному перерождению. Ржавая мокрота наблюдается лишь на ранних стадиях, хотя это не всегда справедливо.
Чем дальше от центральной области находится опухоль, тем меньше крови выделяется. Потому ржавая мокрота может обнаруживаться даже на поздних стадиях при мелкосегментарном, удаленном положении неоплазмы.
- Ржавая мокрота характерна для бронхоэктатической болезни.
Бронхоэктазы представляют собой патологические расширения альвеолярных структур бронхов. Суть процесса заключается в инкапсулировании большого количества гноя и окислившейся крови в указанных анатомических образованиях. Экссудат при бронхоэктатической болезни имеет комплексный характер, включает в себя несколько слоев гноя и крови. Цвет мокроты — от бледно-песочного до ржавого и темно-бурого.
Встречается сравнительно редко, для него более характерно выделение свежей гематологической жидкости.
При каком заболевании ржавая мокрота встречается еще? Однозначно туберкулез легких. Весьма распространенная патология. Но ржавая мокрота выделяется лишь на ранних стадиях.
Разграничить заболевания можно лишь посредством объективной диагностики. Компонентом исследований выступает оценка сопутствующих симптомов.
Сопутствующие симптомы
Ржавая мокрота никогда не бывает единственным симптомом тех или иных заболеваний. Наиболее часто речь идет о следующих проявлениях:
- Гипертермия. Говоря проще, повышение температуры тела. Наблюдается в диапазоне от 37.1 до 39 градусов Цельсия, в зависимости от характера текущего патологического процесса. При раке пациенты и врачи отмечают постоянную гипертермию на уровне субфебрилитета. Инфекционные заболевания типизируются по высоким показателям термометра.
- Болевой синдром за грудиной. При вдохе и выдохе. Неспецифичное проявление, типичное для множества патологий.
- Дыхательная недостаточность. Одышка, удушье. Приступообразный характер или же постоянные нарушения дыхания. Все зависит от типа болезнетворного процесса.
- Тяжесть в груди, свисты, хрипы при дыхании. Указывают на сужение бронхов по причине стеноза или окклюзии (закупорки).
Тем самым, мокрота является не единственным симптомом, но позволяет определиться с вектором дальнейшей диагностики.
Диагностика
Диагностикой занимаются специалисты-пульмонологи и фтизиатры, если имеет место предполагаемый туберкулезный процесс. В случае с раком не обойтись без консультации врача-онколога. На первичном приеме специалист опрашивает больного на предмет жалоб, их характера, длительности, давности. Производится сбор анамнеза, то есть, врач определяет, какими болезнями страдал пациент в течение жизни. 
Важно выявить наличие очага хронического инфекционного поражения в организме, контакт с туберкулезными больными и иные важные факторы.
Чтобы поставить точку в вопросе происхождения симптома проводится ряд инструментальных и лабораторных исследований, направленных на дифференцирование отдельных диагнозов.
Соответственно требуются:
- Бронхоскопия. Абсолютно необходимое исследование, направленное на выявление патологий бронхов. Врач может своими глазами оценить состояние анатомических структур.
- Рентгенография легких. Проводится в первую же очередь.
- Флюорография. Выявляет лишь наиболее грубые изменения состояния органов грудной клетки.
- МРТ/КТ-диагностика. Способна заменить большинство исследований, позволяет дать исчерпывающую картину болезнетворного состояния.
- Биопсия с последующим гистологическим и морфологическим исследованием.
- Общий анализ крови.
- Биохимия крови.
В комплексе данных исследований достаточно для постановки диагноза.
Стадии крупозной пневмонии
Крупозная пневмония выступает одной из наиболее распространенных причин отделения ржавой мокроты при кашле.
В своем развитии заболевание проходит несколько стадий:
Первая стадия. Длится несколько дней. Симптоматика полностью отсутствует.
Вторая стадия. Длится 4-5 суток и характеризуется активной выработкой ржавой мокроты с постепенным нарастанием степени дыхательной недостаточности.
Третья стадия. Характеризуется появлением лейкоцитоза.
Четвертая стадия. Разрешение заболевания. Длится порядка 2 недель. Наступает спустя 7-10 дней от начала течения недуга.
Симптоматика
Характерные симптомы патологии включают в себя:
- Интенсивную гипертермию.
- Выход большого количества мокроты ржавого или красноватого оттенка (при активном процессе).
- Боли за грудиной.
- Одышку.
- Удушье.
- Кашель.
- Посинение лица и носогубного треугольника по причине гипоксии.
- Головные боли и симптомы общей интоксикации организма.
Отграничить крупозную пневмонию от иных ее форм без рентгенографии и иных исследований невозможно.
Ржавая мокрота — тревожный симптом, указывающий на множество заболеваний опасных для жизни. Требуется обязательная консультация специалиста.
Пневмония на снимке
Вконтакте
Одноклассники
Мой мир
Мокрота: разбор от врача – от состава до цветов, типов и ассоциированных заболеваний

Мокрота – это жидкий секрет из дыхательных путей, отделяемый при отхаркивании. Здоровый человек не кашляет и не отхаркивает мокроту. То есть всякая мокрота – это патологический продукт, образующийся при тех или иных заболеваниях.
В норме специальными бокаловидными клетками трахеи и бронхов постоянно образуется слизь, которая призвана очищать дыхательные пути. В слизи присутствуют иммунные клетки-макрофаги, которые захватывают чужеродные частицы грязи, пыли и микробы и выводят их наружу.
Под действием микроотростков реснитчатого эпителия образующаяся в бронхах слизь движется по направлению снизу вверх, попадает в гортань, носоглотку. Этот механизм носит название мукоцилиарного транспорта. Далее она смешивается со слюной и слизью из носа и придаточных пазух. В норме у здорового человека образуется в сутки около 100 мл такого слизистого секрета, выделение его происходит постепенно и незаметно. Образующийся секрет, как правило, сглатывается, не доставляя никаких неудобств.
В случае какой-либо патологии воспаленная слизистая бронхов вырабатывает слизь в большем количестве, к ней примешивается экссудат (серозный или гнойный), содержащий фибрин (от этого изменяется ее консистенция – она становится более густой, вязкой). В воспалительном экссудате содержатся также лейкоциты, эритроциты, слущенный эпителий дыхательных путей, а также различные микроорганизмы.
Таким образом, мокрота имеет примерно следующий состав:
 Слизь.
Слизь.- Серозный экссудат.
- Фибрин.
- Гной.
- Эритроциты.
- Эпителиальные клетки.
- Эластичные волокна (при распаде легочной ткани).
- Бактерии.
- Посторонние примеси (пыль, частицы пищи).
Такая мокрота раздражает кашлевые рецепторы и возникает продуктивный (влажный) кашель.
По характеру мокрота бывает:
- Слизистая – тягучая, вязкая, прозрачная.
- Серозная – жидкая, пенистая, прозрачная, может быть с включениями белых комков (примесь фибрина).
- Гнойная– густая, желтая или зеленовато-желтая.
Однако чисто слизистой, чисто серозной или чисто гнойной мокрота практически не бывает. Чаще всего она имеет смешанный характер: к слизистой примешан фибрин, к гнойной – слизь и т. д.
Цвет и причины мокроты

Цвет мокроты также может дать много информации о диагнозе:
- Прозрачная слизистая мокрота бывают при вирусных воспалениях, бронхиальной астме.
- При гнойном бактериальном воспалении она становится желтой или зеленой. Это бывает при: гнойных бронхитах, стафилококковых пневмониях, обострении ХОБЛ, бронхоэктазах, абсцессах легкого, прорыве эмпиемы плевры в бронхиальное дерево.
- Прожилки крови, а также явно кровяная мокрота – свидетельство разрушения легочной ткани или стенок бронхов. Это довольно грозный симптом. Бывает чаще всего при злокачественных процессах в бронхах и легких, туберкулезе, инфаркте легкого.
- Ржавая или коричневая мокрота (такой цвет формируют продукты распада крови) бывает при крупозной или гриппозной пневмонии, туберкулезе.
- У заядлых курильщиков и у работников угольной промышленности (шахтеров) она может быть серого и даже черного цвета.
Количество мокроты может колебаться от нескольких плевков до 1,5 литров в сутки (бронхоэктазы, деструктивные пневмонии, кавернозный туберкулез, абсцессы, плевробронхиальные свищи).
Мокрота может отделяться и отхаркиваться непрерывно или откашливаться в какое-то время суток (например, по утрам). Иногда она начинает отходить только в определенном положении тела – например, в горизонтальном или при повороте на бок. Этот момент также важен для диагностики, особенно это значимо при наличии полостей в легком или бронхоэктазов.
Отхождение мокроты и провоцирующие заболевания
Бронхиты
Начало острого бронхита проявляется, как правило, сухим кашлем. И лишь через 2-3 дня начинает появляться мокрота. В подавляющем большинстве случаев острые бронхиты вызываются вирусами, поэтому мокрота при бронхитах слизистого или серозного характера, прозрачная, вязкая.
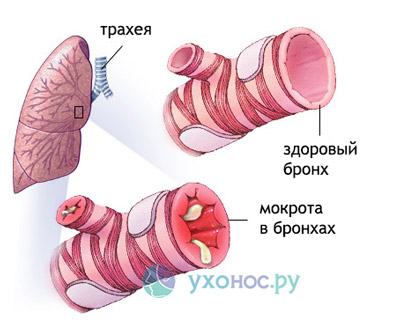 Количество ее обычно небольшое, несколько дней она с трудом отхаркивается, затем происходит ее разжижение, отхаркивание облегчается, и в течение 10-14 дней постепенно бронхиальное дерево очищается от воспалительного секрета, кашель проходит. Так протекает неосложненный бронхит.
Количество ее обычно небольшое, несколько дней она с трудом отхаркивается, затем происходит ее разжижение, отхаркивание облегчается, и в течение 10-14 дней постепенно бронхиальное дерево очищается от воспалительного секрета, кашель проходит. Так протекает неосложненный бронхит.
В случаях осложненного течения (высокая вирулентность инфекции, хронические соматические заболевания, курение, загрязненность окружающего воздуха) кашель с мокротой может затянуться, она может стать гнойной.
При хронических бронхитах и ХОБЛ кашель может продолжаться в течение долгого времени после обострения, иногда мокрота может откашливаться постоянно, даже без обострения заболевания, особенно в ночные и утренние часы.
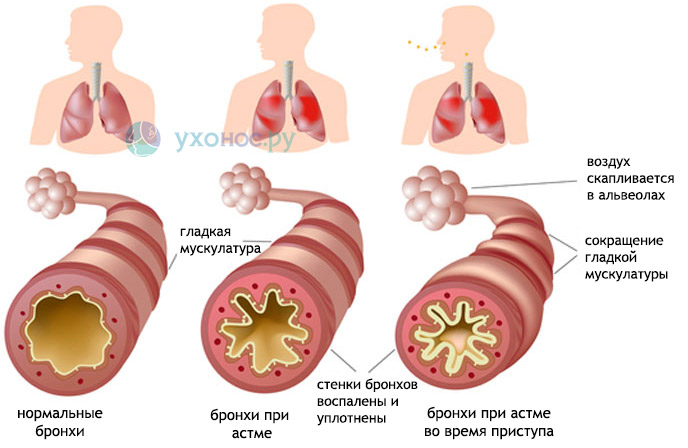
Бронхиальная астма
Мокрота при бронхиальной астме – непостоянный симптом. Она образуется в бронхах как компонент аллергического воспаления и является дополнительным фактором (помимо бронхоспазма и отека слизистой) сужения просвета бронхов во время приступа удушья.
Как правило, после ее откашливания, состояние облегчается и приступ удушья проходит. Мокрота при бронхиальной астме густая, вязкая, слизистого характера. Может быть желтого цвета из-за примеси эозинофилов.
Бронхоэктатическая болезнь
Это патология, основным паталогоанатомическим субстратом которой являются мешотчатые расширения бронхов. В этих расширениях инфекция задерживается надолго, эвакуация из них затруднена, характер воспаления зачастую гнойный. Поэтому для данного заболевания характерно:
- Улучшение отхождения мокроты при определенном положении тела (например, в положении на правом боку при левосторонних бронхоэктазах и наоборот).
- Обильное отделяемое, иногда – «полным ртом».
- Гнойный характер.
- Неприятный запах из-за присоединения анаэробной флоры.
Похожие симптомы также наблюдаются при абсцессе легкого, хотя здесь будут более выражены симптомы интоксикации.
Туберкулез
Откашливание мокроты при туберкулезе – это свидетельство уже далеко зашедшего процесса. На начальных стадиях туберкулез протекает бессимптомно.
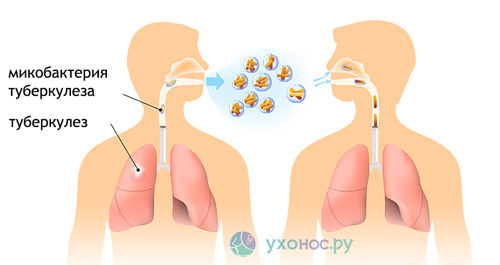 Характер мокроты при туберкулезе может быть различным – от слизистой до слизисто-гнойной с примесью крови. Туберкулез наряду с раком легкого – наиболее частая причина кровохарканья.
Характер мокроты при туберкулезе может быть различным – от слизистой до слизисто-гнойной с примесью крови. Туберкулез наряду с раком легкого – наиболее частая причина кровохарканья.
Количество ее также может быть различным – от небольшого количества до 1000-1500 мл при наличии каверн (полостей разрушения).
Часто в мокроте выявляется возбудитель – микобактерия туберкулеза.
Рак легкого или бронха
Обычно рак бронха или легкого развивается уже на фоне имеющегося хронического бронхита или ХОБЛ, при которых уже наблюдается откашливание мокроты. Настораживать здесь должно появление в ней крови – от прожилок до явных кровяных сгустков. Для рака легкого также характерна мокрота в виде «малинового желе».
Синдром постназального затекания
Это состояние, при котором отделяемое попадает в носоглотку не из бронхов, а затекает по задней стенке глотки из носовой полости и придаточных пазух носа. Такое происходит при хронических ринитах (в том числе и аллергических), характеризующихся избыточной продукцией слизи, а также при хронических экссудативных синуситах. Слизь затекает в горло, днем она обычно заглатывается, ночью же накапливается и вызывает кашель.
Считается, что синдром постназального затекания является причиной хронического кашля с мокротой более чем в 50 % случаев. Помимо утреннего продуктивного кашля данный симптом характеризуется чувством дискомфорта в горле, ощущения затекания слизи, отхождения слизистых сгустков иногда даже без кашля.
К внелегочным причинам постоянного скопления мокроты в горле относится и гипертрофическая форма хронического фарингита. Слизистая оболочка глотки утолщена, происходит гиперпродукция слизи, часто присоединяется бактериальная инфекция и пациент постоянно отхаркивает слизисто-гнойную мокроту.
Анализ мокроты: проведение исследования
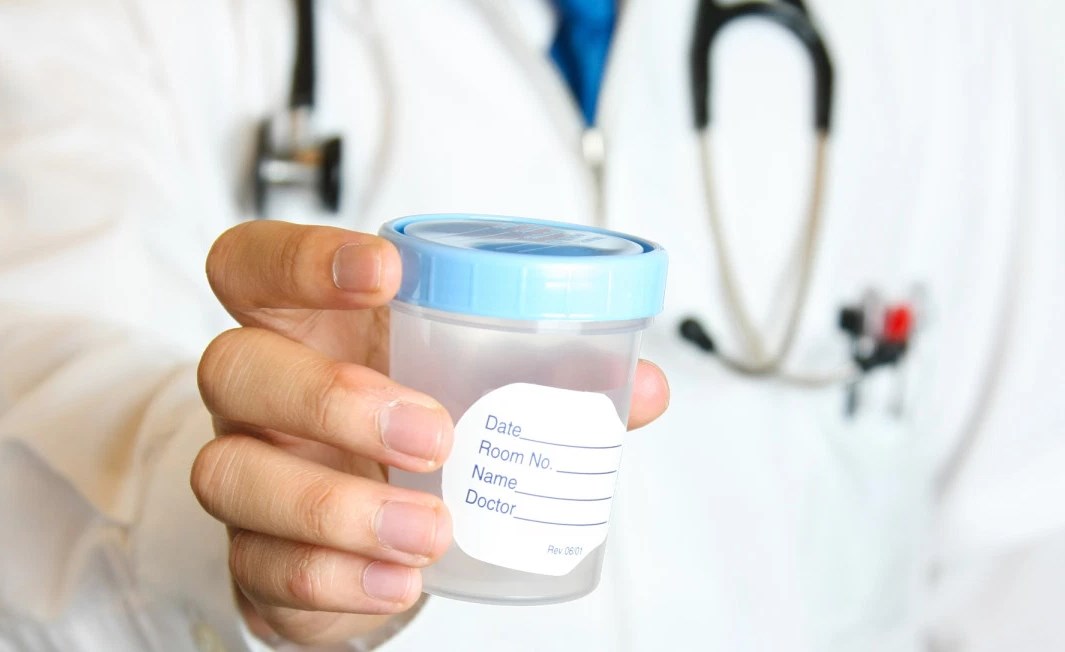
Анализ мокроты является одним из основных анализов клинической лабораторной диагностики. Для сбора ее на анализ используют специальные пластиковые контейнеры с крышкой. Мокроту желательно собирать утром до приема пищи, тщательно прополоскав перед этим рот и горло кипяченой водой. Собранную порцию нужно как можно быстрее доставить в лабораторию.
Помимо определения цвета, характера мокроты, при общеклиническом анализе проводится также ее микроскопия. При микроскопии можно обнаружить:
- Клетки эпителия бронхов (цилиндрического). Выявляются при бронхитах, трахеитах, бронхиальной астме.
- Клетки плоского эпителия. Это эпителий ротовой полости, ценности для диагностики не имеет.
- Лейкоциты. Небольшое их количество есть в любой мокроте. При гнойных процессах выявляется большое количество нейтрофилов, при аллергических воспалениях – эозинофилы.
 Эритроциты. Имеет значение их количество. Выявление более двух-трех в мазке требует дообследования.
Эритроциты. Имеет значение их количество. Выявление более двух-трех в мазке требует дообследования.- Атипичные клетки при опухолях.
- Спирали Куршмана – при бронхоспастических заболеваниях.
- Возбудители – микобактерии туберкулеза, актиномицеты, эхинококки.
Для выявления микобактерий туберкулеза необходим анализ минимум трех порций мокроты.
Для выявления этих и других возбудителей применяется также бактериологическое исследование мокроты: посев ее на специальные среды, культивирование с последующим изучением полученных колоний микроорганизмов. Этот анализ занимает несколько дней, но имеет большое диагностическое значение, а также определяет тактику дальнейшего лечения антибактериальными препаратами.
Как лечить мокроту?
Любое отхождение мокроты – это патология. Необходимо уточнить точную причину этого симптома. Особую настороженность должна вызывать гнойная и кровянистая мокрота. Это та ситуация, когда нужно немедленно обращаться к врачу. Также необходим осмотр врача при отхаркивании мокроты в течение длительного времени – более месяца.

Если отмечается затяжной кашель после перенесенного ОРВИ – это, скорее всего, проявления острого трахеита или бронхита. При этом врач наверняка назначит отхаркивающие препараты.
Необходимо отметить, что не всегда при кашле с мокротой нужны лекарства. Если выявлен неосложненный бронхит без признаков бактериального воспаления и бронхоспазма, иногда достаточно обильного теплого питья для того, чтобы несколько облегчить естественное очищение дыхательных путей от слизи.
Проводилось сравнительное исследование действия популярных сиропов от кашля у детей по сравнению с обычным питьем. Оказалось, что действия эти примерно одинаковы по эффективности.
Обильное питье необходимо при любом кашле. Доказано, что обильное питье, особенно щелочное,- это воздействие, сравнимое с действием отхаркивающих препаратов.
Если же мокрота густая, вязкая, откашливается с трудом и доставляет значительные неудобства, применяются меры по облегчению ее отхождения.
Отхаркивающие средства бывают нескольких типов:
- Препараты, которые прямо или опосредовано стимулируют секрецию бронхиальных желез.
- Муколитики – изменяют структуру самой слизи.
Препараты рефлекторного действия при приеме внутрь раздражают рецепторы желудка. В больших дозах они могут вызвать рвоту, а в малых опосредовано по рефлекторным связям стимулируют секрецию бронхиальных желез, движение ресничек мерцательного эпителия. В результате увеличивается доля жидкого секрета, мокрота разжижается и облегчается ее выведение и откашливание.
К препаратам этой группы относятся главным образом растительные средства:
 Трава термопсиса и препараты из нее.
Трава термопсиса и препараты из нее.- Корень алтея и содержащие его средства.
- Корень солодки.
- Плоды аниса.
К готовым препаратам, содержащим один или несколько отхаркивающих компонентов, относятся: сухая микстура от кашля, таблетки от кашля (трава термопсиса +сода), грудной сбор №1, грудной сбор № 3, глицирам, сироп алтейный, мукалтин, капли нашатырно-анисовые, грудной эликсир.
Отхаркивающие средства прямого действия принимаются внутрь, всасываются в кровь и выделяются бронхиальными железами, в результате чего мокрота разжижается. К ним относятся растворы:
- Соли йода (2-3% раствор натрия йодида или калия йодида).
- Натрия гидрокарбонат.
- Эфирные масла (применяются ингаляционно).
Муколитики действуют непосредственно на бронхиальный секрет, изменяя структуру слизи и делают ее менее вязкой. Это препараты:
 Ацетилцистеин (АЦЦ, АЦЦ- лонг, Флуимуцил).
Ацетилцистеин (АЦЦ, АЦЦ- лонг, Флуимуцил).- Карбоцистеин (Флуифорт, Бронхобос).
- Амброксол (Лазолван, Амбробене).
- Бромгексин (Солвин).
- Ферментные препараты. Они действуют непосредственно на протеины мокроты, деполимеризуя ее. К ним относятся трипсин, химотрипсин, рибонуклеаза.
Муколитические препараты принимаются как внутрь, так и в тяжелых случаях-парентерально (существуют инъекционные формы ацетилцистеина, бромгексина для внутривенного введения). Также эти средства выпускаются в виде растворов для ингаляций (для применения в небулайзерах). Ферментные препараты применяются только ингаляционно.
Ингаляционная терапия при кашле с мокротой
Ингаляционное введение препаратов (вдыханий) имеет ряд преимуществ по сравнению с приемом их внутрь. Для облегчения отхождения мокроты могут применяться как обычные паровые ингаляции, так и ингаляции с помощью небулайзера.

Для паровых ингаляциях раствор, содержащий отвары трав (багульник, мать-и-мачеха, шалфей, ромашка), солевой физиологический раствор или раствор соды (1 ч.л. соды на стакан воды) нагревается до температуры 50-55 градусов и вдыхается через специальный ингалятор или через бумажный конус, надетый на чашку. Хороший эффект дает добавление в раствор нескольких капель эфирных масел, особенно хороши масло сосны, пихты, можжевельника, эвкалипта, лаванды.
Все более популярны ингаляции с помощью небулайзера. Небулайзер – это прибор, в котором лекарственный раствор преобразуется с помощью ультразвука в мельчайшие аэрозольные частицы, они с легкостью проникают в дыхательные пути и действуют непосредственно на поверхности слизистой. С помощью небулайзера можно вводить различныепрепараты, в том числе и отхаркивающие. Ингаляции с помощью ультразвукового небулайзера незаменимы для лечения кашля у ребенка.
Для облегчения мокроты можно применять ингаляции:
- С физраствором.
- Щелочными минеральными водами.
- Аптечными растворами препаратов Лазолван, Амбробене, Флуимуцил.
- У детей и беременных можно делать ингаляции с Пертуссином или сухой микстурой от кашля, растворенной в физрастворе.
Народные методы при кашле с мокротой
Из наиболее простых и эффективных средств можно рекомендовать:
 Мать-и-мачеху (1 столовую ложку облить стаканом кипящей воды, настоять 10 мин. остудить, процедить, пить по 1 чайной ложке 3-4 раза в день).
Мать-и-мачеху (1 столовую ложку облить стаканом кипящей воды, настоять 10 мин. остудить, процедить, пить по 1 чайной ложке 3-4 раза в день).- Настой из травы чабреца, подорожника, багульника, корня девясила. 2-3 столовые ложки сухого сырья или смеси залить литром горячей воды, дать настояться в течение 2-х часов. Процедить. Пить по 1 стакану 3 раза в день.
- Взять одну небольшую черную редьку. Почистить, измельчить ее, выдавить сок и смешать в равных пропорциях с медом. Принимать по несколько (3-4) чайных ложек перед едой.
Постуральный дренаж и массаж
Облегчать отхождение мокроты можно не только приемом лекарственных препаратов, но и некоторыми физическими методами. Постуральный дренаж – это придание телу такого положения, при котором мокрота будет отходить максимально легко.
Особенно это важно у больных с хроническими бронхитами, у которых нарушен нормальный механизм мукоцилиарного транспорта, а также у больных с пневмониями, бронхоэктатической болезнью, деструктивными заболеваниями легких.
Лучше всего мокрота будет выходить из бронхиального дерева, когда головной конец будет опущен вниз. Самый простой способ: больной свешивается с края кровати, опирается руками в пол, делает глубокий вдох и старается максимально больше сделать кашлевых толчков. Если патологический процесс односторонний, нужно поворачиваться на здоровый бок. Если двухсторонний – поочередно на каждом боку.
Еще лучше, если кто-то будет производить в это время постукивание и похлопывание по грудной клетке. Время выполнения данной процедуры – 10-15 минут. Выполнять ее обязательно с утра после сна и затем несколько раз в течение дня.
Видео: как делать массаж при лечении бронхита – Доктор Комаровский
Выводы
Итак:
 Любая откашливаемая мокрота – это патология, поэтому не нужно затягивать с обращением к врачу, даже если вам кажется, что у вас обычная простуда.
Любая откашливаемая мокрота – это патология, поэтому не нужно затягивать с обращением к врачу, даже если вам кажется, что у вас обычная простуда.- Особые опасения должна вызывать гнойная мокрота, мокрота с кровью, а также слизистая мокрота, отхаркиваемая более 2-х месяцев.
- Кашель с мокротой – это защитный рефлекс, его не нужно подавлять.
- При хорошем отхаркивании мокроты не обязательно применение лекарственных препаратов. Иногда достаточно обильного питья.
- Нельзя одновременно применять отхаркивающие и противокашлевые препараты, так как они имеют разный механизм действия (противокашлевые средства назначаются при изнуряющем сухом кашле и только на несколько дней).
Видео: кашель и отхаркивающие средства – Доктор Комаровский
Мнения, советы и обсуждение:
Мокрота желтого цвета – причины и способы выведения
Даже у здорового человека в бронхах вырабатывается слизь. Она выполняет функцию фильтра, задерживая в себе пыль, отмершие клетки, патогенные микроорганизмы. Небольшое отхождение жидкости при кашле не должно вызывать особых волнений. Исключением считается желтый цвет мокроты. Такой оттенок указывает на развитие воспалительного процесса в органах дыхательной системы.
Оттенок желтой мокроты
Здоровый человек откашливает 10-100 мл мокроты в сутки. В норме слизь бесцветная, прозрачная, имеет однородную вязкую текстуру. В желтый цвет ее окрашивают лейкоциты, которые атакуют возбудителей болезни. Чем темнее флегма, тем больший вред нанесен организму.
Оттенки слизи указывают на возбудителей болезни:
- желто-зеленая – при бактериальной инфекции;
- ярко-желтая – при атаке пневмококковыми бактериями;
- бело-желтая – вирусы или аллергены;
- желто-коричневая – компоненты табачного дыма;
- желто-розовая – разрыв капилляра.
Пенистая текстура появляется при передозировке лекарственными препаратами.
Методы диагностики
На консультации врач опрашивает больного о сопутствующих симптомах (температуре, насморке, интенсивности кашля, общем самочувствии). Он осматривает горло, прощупывает лимфоузлы, прослушивает бронхи и легкие. На основании этих сведений специалист назначает лабораторные исследования:
- анализ мочи и крови;
- мазок из зева и носоглотки;
- рентгенографию;
- бронхоскопию;
- туберкулиновую пробу.
Исследуется объем, состав мокроты. Проводится бактериальный посев на чувствительность к антибиотикам.
Причины появления желтой мокроты при кашле
Физиологические причины могут вызвать усиленное отделение бесцветной мокроты. Желтый цвет флегмы указывает на развитие патологического процесса в органах дыхания.
Бронхоэктатическая болезнь. Врожденные аномалии или необратимые последствия неудачного лечения болезней дыхательной системы иногда становятся причиной деформирования альвеол. В них образуются мешочки, наполненные гноем. При кашле они окрашивают мокроту в желтый цвет. Дополнительные симптомы – одышка, боли в грудине, слабость. Наибольший объем ржавой флегмы откашливается по утрам после вставания с постели.
Туберкулез легких. Возбудитель заболевания – палочка Коха попадает в организм человека воздушно-капельным путем. На ранних стадиях болезни при кашле отходит прозрачная мокрота. Но по мере развития недуга слизь становится желтой, а после – приобретает ржавый и коричневый оттенок. Кроме изматывающих приступов, туберкулез проявляется резким похудением, потливостью, болью в груди, температурой 37°, которую невозможно сбить.
Кашель курильщика. При курении табачный дым, сажа и смолы оседают на слизистой оболочке органов дыхания. Они раздражают кашлевые рецепторы, из-за чего человек постоянно покашливает, с выделением ржавой слизи. Сопутствующие симптомы кашля курильщика – одышка, хрипы по ночам, головные боли, хроническая усталость. Болезнь требует длительного лечения, так как даже при отказе от вредной привычки бронхи еще долго очищаются от токсинов.

Абсцесс легкого. Так называется болезнь, при которой в легком образуется полость с гнойным содержимым. При ее вскрытии человек страдает от приступов кашля с выделением большого объема зловонной желтой мокроты. При формировании абсцесса у больного повышается температура, появляются боли в груди, симптомы сильной интоксикации.
Острый и хронический бронхит. Острый бронхит может быть отдельным заболеванием или осложнением простуды. Хроническая форма появляется при неблагоприятных условиях проживания и труда. Основной симптом – влажный продуктивный кашель с выделением желто-зеленой мокроты. Кроме того, больной дышит с хрипами, страдает от высокой температуры, головной боли, одышки. Интенсивность проявления болезни повышается в ночное время и по утрам.
Лекарства для выведения желтой мокроты
Основное лечение направлено на борьбу с возбудителями болезни (бактериями, вирусами, грибками или аллергенами). В качестве дополнительной терапии врач назначает лекарства для разжижения и выведения желтой мокроты, так как флегма – благоприятная среда для развития вторичной инфекции.
В зависимости от диагноза и стадии болезни назначаются лекарства:
- Рефлекторного воздействия («Линкас», «Термопсол»). Препараты раздражают центры, которые активируют работу мускулатуры бронхов.
- Прямого действия («Пертуссин», «Гербион»). Лекарства раздражают центры формирования мокроты, увеличивая в ней жидкую основу.
- Муколитики для выведения флегмы («Аброл», «Амброксол»).
- Препараты для угнетения выработки флегмы («Мукодин», «Мукосол»).
Желтая мокрота при кашле указывает на наличие серьезной проблемы в организме. Поэтому вместе с лекарственными препаратами врач назначает витамины, средства для поднятия иммунитета, улучшения общего состояния здоровья («Эхинацею», «Биомун).
Народные методы лечения болезней с желтой мокротой
В дыхательной системе больного находятся живые и погибшие возбудители, продукты их жизнедеятельности, частички гноя, отмершие клетки слизистой. Интоксикация проявляется головными и мышечными болями, состоянием подавленности, общей слабости.

Для улучшения самочувствия необходимо пить много жидкости. Кроме чистой негазированной воды, врачи рекомендуют принимать такие народные средства:
- отвар ромашки;
- компот из сухофруктов;
- настой ягод шиповника;
- морс из свежих ягод;
- чай из липового цвета.
Компрессы (горчично-медовые, эвкалиптовые) и ингаляции (с минеральной водой, хвоей, ментолом) активизируют кровообращение в зоне органов дыхания. Благодаря этим рецептам народной медицины происходит ускорение обменных процессов, разжижение мокроты, облегчение откашливания флегмы.
Компрессы и ингаляции запрещены во время острой фазы болезни, при высокой температуре, разрывах мелких кровеносных сосудов. Такие методы лечения противопоказаны беременным женщинам и детям, младше 1 года.
Для укрепления иммунитета и заживления раздраженных тканей используйте средства народной медицины, например, мед. Его можно рассасывать, добавлять в молоко, смешивать с имбирем и лимоном. Также полезны кисломолочные напитки, которые восстанавливают микрофлору кишечника после разрушающего воздействия антибиотиков.
Профилактические меры
Желтая мокрота при кашле выделяется, когда воспалительный процесс переходит на бронхи и легкие. Поэтому главная мера профилактики – своевременное лечение простудных заболеваний.
Кроме того, для сохранения здоровья необходимо:
- проходить ежегодные профосмотры;
- принимать витаминные комплексы;
- заниматься физкультурой и спортом;
- перейти на здоровое питание;
- проводить закаливающие процедуры;
- соблюдать режим труда и отдыха.
Отказ от вредных привычек поможет не только избежать появления кашля курильщика, но и сохранить здоровье на долгие годы.
зеленый, желтый, белый, черный, прозрачный
В зависимости от конкретного заболевания, цвет мокроты (секрета, экссудата) может различаться. В подавляющем большинстве случаев она прозрачная, однако возможны другие варианты. Как правило, они гораздо более опасны, чем прозрачные выделения. Именно поэтому необходимо разобраться в причинах их возникновения и методах лечения.
Зеленая слизь
Подобный цвет отхаркиваемый секрет приобретает под влиянием активных воспалительных изменений, спровоцированных инфекцией, в том числе бактериальной. Чем более активным и широким окажется алгоритм, тем большее количество мокроты выделится во время кашля. Присоединение зловонных и густых масс указывает на вероятный застой крови в области легких.
Вероятные состояния, на фоне которых цвет мокроты оказывается зеленоватым – это:
- Воспаление легких (бактериальной природы), трахеит и бронхит. Для их купирования рекомендуется провести максимально интенсивную терапию, потому что патологическое состояние может быстро распространиться на легкие.
- На фоне туберкулеза в период ремиссии. Симптом можно считать свидетельством очищения легких после успешного лечения.
- Бронхоэктатическое заболевание, представляющее собой хронический воспалительный алгоритм в бронхиальной области. Гноистые выделения имеют место на этапе обострения.
Специфичными симптомами мокроты зеленого цвета являются высокие температурные показатели, болезненные ощущения в области грудины и одышка. Подобная клиническая картина должна вызывать опасения и стать поводом для скорейшего обращения к пульмонологу.
Желтый секрет
Если цвет мокроты желтоватый, это связывают с тем, что гной смешивается с кровью, выделяющейся из проблемных капилляров. В данной ситуации специалисты подозревают инфекционные патологии, а потому кашлевые позывы крайне опасны. Они могут трансформироваться в затяжную форму и даже перейти в туберкулез. Предупредить его появление можно за счет своевременного обследования (анализ экссудата) и полноценного лечения.
Цвет мокроты может изменяться на желтый на почве бронхита или бактериального воспаления легочных тканей, сидероза. В последнем случае кашель идентифицируется при попадании в респираторную систему компонентов железа. Еще одной причиной называют кашель курильщика. Происходит изменение цвета мокроты потому, что смола и остатки никотина в бронхиальной области перемешиваются с экссудатом и формируют скопления: от желтоватого до коричневого оттенка.
Коричневая мокрота
Секрет подобного цвета характерен диагнозам, при которых в полость респираторной системы выводится застойная кровь. Вследствие естественного преобразования она получает ржавый оттенок.
Специалисты акцентируют внимание на том, что кровотечение может идентифицироваться в сосудистых структурах бронхов, трахеи и даже легочной паренхимы. Чаще всего это развивается по причине различных инфекционных поражений. Самыми тяжелыми являются вирусные. Изменение цвета мокроты на коричневый вероятно вследствие обширных ран и повреждений ротовой полости, носа. Еще одним провоцирующим фактором называют кровотечения из области желудка.
Коричневатый цвет мокроты идентифицируют также при:
- бронхите в затяжной форме и воспалении легких с застойными процессами, когда имеет место разложение тканей органа;
- тромбоэмболии легочной артерии (ТЭЛА) – просвет купируется тромбом, а потому кровь начинает просачиваться через сосудистые стенки;
- злокачественных формированиях в респираторной системе на этапе разрушения тканевых структур;
- активной фазе туберкулеза, которой характерно выведение застойной крови из областей поражения.
Изменяться цвет мокроты может при гангренозном поражении легких, а также в случае проникновения туда же чужеродных частиц, травмирующих тканевые и сосудистые структуры.
Розовая слизь
Подобный экссудат является непременным признаком заболеваний, сопровождающихся выведением значительного количества крови. Это тяжелые патологии, часто являющиеся потенциально летальными. Так, при изменении цвета мокроты на розовый, пульмонологи заподозрят позднюю стадию туберкулеза.
Ранним этапам характерно выведение крови маленькими каплями или прожилками. В более сложных случаях проявляется отхождение слизи, напоминающей по своей структуре желе или пудинг.
Не следует исключать вероятность наличия онкологии легких на четвертой стадии. Характерным диагностическим признаком является наличие неоплазмы (новообразования) в бронхиальной или легочной структуре. Чем ближе к центру она расположена, чем опухоль крупнее, тем более активным окажется кровотечение.
Не менее редко цвет мокроты изменяется на розовый при трахеите. Провокатором состояния может оказаться разрыв сосудов носа или аналогичный процесс в структуре респираторных путей.
Прозрачная мокрота
Нельзя обойти вниманием и бесцветный экссудат. Он идентифицируется на первичном этапе патологий или во время выздоровления, при выраженных аллергических реакциях. Специалисты могут заподозрить некоторые вирусные инфекции, а именно синусит, фарингит или трахеит.
Приобретение мокротой прозрачного цвета возможно под влиянием бронхиальной астмы, реакции на химические компоненты. Выделение секрета в очень большом соотношении связывают с влиянием местного иммунитета, например, на начальном этапе простуды.
Белый экссудат
Присоединение подобного цвета мокроты связывают с грибковыми поражениями дыхательных путей. В подобной ситуации образуются белесые творожистые выделения. Традиционно они сопровождают нетипичную форму пневмонии.
Кроме этого, изменение цвета мокроты вероятно под влиянием:
- вирусных инфекций, которые проявляются белесыми спиралевидными сосредоточениями в водянистом экссудате;
- злостной никотиновой зависимости, если секрет смешивается с частицами дыма;
- разложения легочных структур, когда разрастаются злокачественные новообразования.
Если появляется отхаркивание белым экссудатом, необходимо следить за температурными показателями тела. Поскольку их увеличение прямо указывает на присоединение инфекционного поражения. Кашель же на фоне нормальной температуры проявляется при аллергических приступах или сердечных заболеваниях.
Черная и серая слизь
Подобный секрет проявляется достаточно редко – не более 5% от всех клинических случаев. Изменение указывает на развитие воспалительно-дегенеративного алгоритма, который поражает область нижних дыхательных путей.
Черный или серый цвет мокроты связывают с:
- Проникновением в респираторную систему через нос или рот красящих веществ, аналогичных пигментов. Происходит подобное после употребления кока-колы, шоколадки, чая или кофе в существенном количестве. В данной ситуации это проходящее явление, которое не требует отдельного восстановительного курса.
- Профессиональной деятельностью, нюансами экологии. Например, работа с красящими компонентами, вдыхание пыли от угля или частичек железа провоцируют подобные изменения.
- Длительной никотиновой зависимостью. Изменение экссудата идентифицируют примерно у 50% курильщиков с длительным «стажем», а именно от 10 и более лет.
Перечень факторов, вследствие которых изменился цвет мокроты при кашле, дополняет туберкулез легких, гангренозное поражение и онкология. Каждое из обозначенных заболеваний находится в затяжной или активной фазе.

Методы восстановления
Самостоятельное лечение проводиться не должно. Дело в том, что терапия должна быть нацелена на борьбу с причиной изменения оттенка мокроты, идентифицировать которую может лишь пульмонолог после полноценной диагностики.
Если причины изменения экссудата заключаются в простудных заболеваниях, применяют растительные препараты (Геделикс, Гербион). Допустимо использование отхаркивающих составов. Они представлены Амброгексалом, Бронхосаном, Трависилом и Лазолваном.
Справиться с изменением цвета мокроты можно, применяя муколитические препараты. Это АЦЦ, Мукалтин, Амбробене. В том случае, когда причины приступа или болезни имеют бактериальное происхождение, назначаются антибиотики. К ним причисляют Сумамед, Амоксиклав. В остальных случаях – при воспалении легких, фарингите, новообразованиях, гангрене и других серьезных патологиях – терапия должна проводиться лишь после консультации специалиста.
О чем говорит цвет мокроты при кашле и какая должна быть 2020
Кашель с отделением мокроты появляется из-за того, что в дыхательных путях присутствует некий раздражитель. Существует достаточно большое количество причин его возникновения. Поэтому самостоятельно определить, что же спровоцировало кашель с мокротой, не всегда возможно. Для постановки диагноза следует обратиться к врачу, который выяснит точное происхождение кашля и сопровождающей его мокроты. Не последнюю роль в диагностике играет цвет мокроты при кашле.
Содержание статьи
Что обозначает цвет мокроты
Если во время кашля вдруг возникают цветные выделения, это говорит о том, что с органами дыхания явно что-то не в порядке. Мокрота бывает разного цвета: белой, желтой, зеленой, коричневой, серой, розовой. Например, откашливание зеленой слизи может указывать на бронхит, затяжной плеврит и на ангину. Очевидно, что для каждого отдельно взятого заболевания требуется свое лечение. Поэтому наиболее благоразумно будет не угадывать диагноз по цвету, а проконсультироваться со специалистом, который обследует вас и назначит эффективное лечение.
Мокрота при кашле – это слизь, которая продуцируется органами дыхания, смешанная со слюной изо рта. Она состоит из:
- патогенных микроорганизмов;
- клеток системы иммунитета;
- продуктов жизнедеятельности клеток и их распада;
- бытовой пыли;
- компонентов крови.
Зависимо от стадии заболевания и количественного соотношения данных компонентов в мокроте, ее цвет может быть белым, желтым, зеленым, а также серым, коричневым, красным, розовым и даже ржавым.
Белая мокрота при бронхитном кашле считается типичным явлением. Но иной раз она зеленеет, желтеет или выделяется в избыточном количестве. Внезапное увеличение объема откашливаемой слизи может сигнализировать о:
- отеке легких (накоплении жидкости) – пенистая, розового либо белого цвета;
- поражении инфекцией вирусного происхождения органов дыхания (например, о туберкулезе) – пенистая, белого непрозрачного цвета;
- бронхите хронической формы – прозрачно-серого цвета;
- бронхиальной астме – густая, как белого, так и желтоватого цвета.
Итак, попробуем разобраться, о чем говорит цвет мокроты, более подробно. Рассмотрим причины, по которым можно откашливать зеленую, желтую, розовую и коричневую слизь.
Зеленая слизь
Выделения слизистой консистенции зеленого цвета при кашле – симптом множества заболеваний, затрагивающих бронхи и легкие. В основном эти болезни имеют воспалительный характер. Возбуждаются они банальной простудой, различными инфекциями, а также аллергенами. Наиболее яркими примерами недугов этой категории могут быть бронхиты разного происхождения, пневмония, бронхиальная астма, онкологические заболевания, туберкулез.
Кашель с зеленой мокротой часто сопряжен с дополнительными симптомами – высокой температурой, затрудненным дыханием и болями в зоне грудной клетки. Чтобы точно определить причину заболевания, врач назначает сдать мокроту на лабораторный анализ, сделать рентгенографический снимок легких, а также пройти процедуру компьютерной или магнитной томографии. Если существует подозрение на наличие новообразования, должна проводиться торакоскопия. Чтобы сделать гистологический анализ, осуществляется забор у пациента некоторого количества подозрительной ткани.
Если зеленая мокрота обладает повышенной вязкостью и зловонностью, есть повод заподозрить застойные явления в легких. Такой симптом относится к категории опасных, в особенности для детей. Для лечения применяют антибиотики и прочие серьезные препараты. Ведь действовать нужно быстро.
С бронхитом обычно борются в домашних условиях – муколитиками и отхаркивающими лекарствами. А вот туберкулез, легочные кровотечения и онкологические заболевания необходимо лечить исключительно в стационаре.
Желтые выделения
Мокрота обычно становится желтой, если у человека развивается синусит, бронхит или воспаление легких.
Цветовые оттенки отхаркиваемого могут быть своеобразной лакмусовой бумажкой для определения причины заболеваний органов дыхательной системы. Например, если слизь, выделяющаяся в процессе кашля, желтая, это может указывать на бактериальную инфекцию, поразившую дыхательные пути в нижних отделах.
Наиболее опасен кашель, который начинается неожиданно и сопровождается отхаркиванием желтой слизи. В ней гной смешивается с кровью, в результате чего мокрота обретает желтоватый цвет. Факт наличия в откашливаемой слизи крови требует немедленной врачебной консультации – достаточно высок риск развития туберкулеза.
Чтобы поставить правильный диагноз и дифференцировать заболевания, нужно сделать анализ откашливаемой мокроты. Для этого необходимо собрать ее в заранее подготовленную и тщательно вымытую стеклянную банку. Делать это желательно натощак. Перед откашливанием необходимо прополоскать рот раствором какого-либо антисептика, а после – чистой прокипяченной водой.
Следует отметить, что отделение желтой мокроты в процессе кашля не всегда является признаком серьезного недуга. Она вполне может появиться и у относительно здорового человека, который долго курит.
Если отхаркивается коричневым или розовым
К сожалению, по одному только оттенку мокроты диагноз поставить нельзя. Поэтому, кроме сдачи ее на анализ, пациенту потребуется пройти еще целый ряд обследований, прежде чем будет найдена точная причина возникновения заболевания. Однако если человек кашляет с отделением слизи коричневого цвета, можно с уверенностью говорить о том, что дыхательные пути воспалены «благодаря» бактериальной или вирусной инфекции. Проявляющийся таким образом недуг может быть банальной простудой, бронхитом или же пневмонией. Если началось внутреннее кровотечение, мокрота также может покоричневеть.
Когда во время кашля отхаркивается коричневая слизь, пытаться лечиться самостоятельно крайне не рекомендуется. Самолечение способно усугубить протекание заболевания и спровоцировать развитие осложнений. Целесообразно сразу же обращаться к медикам.
Чтобы лечение оказалось как можно более эффективным, следует увеличить объем потребляемой ежедневно жидкости. Таким образом, коричневая мокрота станет более жидкой и будет быстрее выводиться из легких.
Категорически запрещается принимать в данном случае противокашлевые препараты. Ведь они, подавляя кашель, не дадут возможности полноценного отхаркивания.
Розовая слизь, выделяющаяся при кашле, является признаком внутреннего кровотечения. Цвет откашливаемого при кровотечении может меняться в сторону большей или меньшей насыщенности. Кроме того, кровь иногда отображается отдельными прожилками и пятнами. Если кровь уже начала свертываться, слизь может стать ржавой (признак разрушения красных клеток крови).
Наличие в мокроте кровяных примесей может свидетельствовать о развитии:
- пневмококковой пневмонии: откашливаемые выделения обладают ржаво-красным цветом;
- злокачественного новообразования в легких: цвет слизи способен меняться от розового разной степени насыщенности до красного, а также становиться коричневым и даже черным;
- туберкулеза: в откашливаемом появляются прожилки ярко-красного цвета;
- эмболии легких.
Если в отхаркиваемых выделениях замечена кровь (все оттенки розового, красного и коричневого цветов), это очень опасно. Врача в таком случае необходимо посетить безотлагательно.
И напоследок
Когда при кашле отхаркивается слизь необычного цвета, многие люди ошибочно полагают, что справятся без вмешательства врачей. Однако установить правильный диагноз и, соответственно, эффективно лечить заболевание может только опытный доктор. И то после проведения дополнительных анализов и обследований.
Самое главное – при любых переменах в цвете мокроты сразу же обращаться за помощью. Особенно если речь идет о ребенке. Врач назначает лечение в индивидуальном порядке.
Тактика лечения напрямую зависит от того, какой будет установлен диагноз, а также от собранного анамнеза. Анализ мокроты существенно помогает прояснить картину недуга. Роль играет не только ее цвет, но и всевозможные имеющиеся примеси и вкрапления.
Если после получения результатов анализов выяснится, что это всего лишь простуда, врач выпишет отхаркивающие лекарства для облегчения и ускорения вывода слизи наружу. Точно так же лечат бронхиты и воспаление легких. Если же цвет выделений свидетельствует о каком-либо грозном заболевании, лечиться потребуется под контролем медиков.
Автор: Юлия Заблоцкая
Источники: medscape.com, health.harvard.edu, medicalnewstoday.com.
Оранжевая мокрота: причины и лечение
Оранжевая мокрота – относительно редкий симптом и чаще всего вызван серьезной респираторной инфекцией. мокрота вырабатывается организмом на регулярной основе и является средством смазки и защиты. Когда вы вдыхаете патогенный организм, ваше тело производит больше лейкоцитов, чтобы бороться с инфекцией. В результате мокрота человека становится беловато-желтой. Густая желтая мокрота – верный индикатор респираторной инфекции.Этот симптом характерен для младенцев, детей, взрослых и пожилых людей, и его нельзя игнорировать. Цвет мокроты часто используется в качестве диагностического инструмента, поскольку он обычно отражает тип респираторного заболевания. Важно понимать причины изменения цвета и консистенции мокроты, чтобы понять причины оранжевой мокроты. Розоватая мокрота возникает из-за наличия в мокроте полосок крови. Это может быть результатом повреждения нежных тканей дыхательных путей, когда человек страдает частыми и сильными приступами кашля.Мокрота цвета ржавчины и оранжевая мокрота обычно указывают на очень серьезное респираторное заболевание, и необходима немедленная медицинская помощь.
Legionella pneumophila pneumonia – относительно редкая форма пневмонии и тяжелая бактериальная респираторная инфекция. У пациентов, страдающих этим типом пневмонии, часто наблюдается уплотнение оранжевой мокроты. Считается, что характерный оранжевый цвет мокроты вызван оранжевым пигментом, который выделяется бактериями.Большинство пациентов сначала замечают небольшое коричневатое изменение цвета мокроты, которое через несколько дней или неделю становится коричневато-оранжевой мокротой. Примерно через неделю мокрота пациента приобретает безошибочный оранжевый цвет. Анализы мокроты и мокроты являются важными диагностическими инструментами, помогающими определить первопричину оранжевой мокроты, также могут потребоваться анализы крови и мочи.
Некоторые из наиболее распространенных симптомов пневмонии – озноб, одышка, ночная потливость и учащенное дыхание. Внезапная лихорадка и сильная усталость также являются симптомами пневмонии.Пневмония может быть вызвана бактериями или вирусами, и метод лечения будет зависеть от типа инфекции. Пневмонию можно легко вылечить, хотя вам может потребоваться продолжить назначенный курс лечения в течение длительного периода. Это связано с тем, что вашему организму может потребоваться время, чтобы полностью избавиться от инфекции. Когда речь идет о лечении, важно следовать советам врача, поскольку многие люди, как правило, прекращают прием лекарств, как только начинают чувствовать себя немного лучше. Это приведет к тому, что микроорганизмы, которые все еще присутствуют в ваших дыхательных путях, снова начнут процветать, и повторное заражение часто более серьезно, поскольку бактерии теперь будут устойчивы к лекарству.
ответил G M
.апельсиновой мокроты с кислотным рефлюксом | Ответы врачей
Самые популярные ответы врачей на основе вашего поиска:
48-летний участник спросил:
Опыт 30 лет Семейная медицина
Поговорите со своим доктором: Есть много возможностей, но очень опасная возможность устарела кровь из кишечника, например, желудка, когда он раздражен [гастрит] или язвенная … Подробнее49-летний участник спросил:
Опыт 27 лет в хирургии ЛОР и головы и шеи
Рефлюкс: с кислотным рефлюксом до Поднимите изголовье кровати примерно на четыре дюйма, чтобы сила тяжести удерживала кислоту в желудке, когда вы спите…. Подробнее68-летняя женщина спросила:
34 года опыта Пульмонология
Еда: брокколи и некоторые овощи содержат кальций.
Женщина 0 лет спросила:
Опыт 35 лет Детская пульмонология
Да: Если есть другое лекарство от рефлюкса, отпускаемое без рецепта, его можно использовать. Проконсультируйтесь с вашим PCP и назначьте ей виртуальный прием. Avo … Подробнее35-летний участник спросил:
24 года опыта Медицина неотложной помощи
Попробуйте антигистаминные препараты: Возможно, ваши симптомы связаны с аллергией.Попробуйте использовать неседативный антигистаминный препарат, например кларитин. Если это не поможет, подумайте о носовом … Подробнее.желто-оранжевый мокроты | Ответы врачей
Самые популярные ответы врачей на основе вашего поиска:
32-летняя женщина спросила:
44-летний опыт Педиатрия
Возможный синусит: звучит как сильная постназальная капля обычно при аллергии или простуде дренаж довольно чистый Когда происходит изменение цвета капель, это может … Подробнее32-летняя женщина спросила:
Опыт 30 лет Общая хирургия
Вирусы и / или аллергии: вирусные инфекции верхних дыхательных путей могут сохраняться в течение нескольких недель , но может усугубляться аллергией.Другая возможность – инфекция носовых пазух. Лучше всего видеть … Подробнее18-летний мужчина спросил:
35 лет опыта Детская пульмонология
Пневмония: Возможно, у вас пневмония или бронхит. Пожалуйста, сделайте снимок грудной клетки и анализ мокроты, включая бактериальные, грибковые и туберкулезные культуры. Другие минусы … Подробнее49-летний участник спросил:
30-летний опыт работы в хирургии ЛОР и головы и шеи
Желтая мокрота: Желтая мокрота может указывать на инфекцию верхних дыхательных путей.Конечно, немного желтой мокроты может быть нормальным, когда вы просыпаетесь кулаком … Подробнее41-летний участник спросил:
20 лет опыта Внутренняя медицина
Мокрота
.
 Слизь.
Слизь.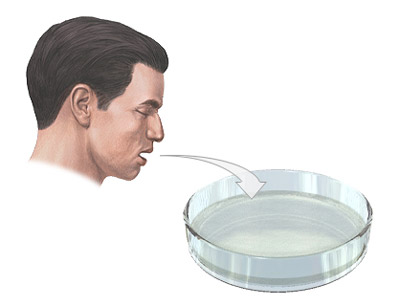 Эритроциты. Имеет значение их количество. Выявление более двух-трех в мазке требует дообследования.
Эритроциты. Имеет значение их количество. Выявление более двух-трех в мазке требует дообследования. Трава термопсиса и препараты из нее.
Трава термопсиса и препараты из нее. Ацетилцистеин (АЦЦ, АЦЦ- лонг, Флуимуцил).
Ацетилцистеин (АЦЦ, АЦЦ- лонг, Флуимуцил). Мать-и-мачеху (1 столовую ложку облить стаканом кипящей воды, настоять 10 мин. остудить, процедить, пить по 1 чайной ложке 3-4 раза в день).
Мать-и-мачеху (1 столовую ложку облить стаканом кипящей воды, настоять 10 мин. остудить, процедить, пить по 1 чайной ложке 3-4 раза в день). Любая откашливаемая мокрота – это патология, поэтому не нужно затягивать с обращением к врачу, даже если вам кажется, что у вас обычная простуда.
Любая откашливаемая мокрота – это патология, поэтому не нужно затягивать с обращением к врачу, даже если вам кажется, что у вас обычная простуда.