Бронхиальная астма – как с ней жить?
14 мая 2013 г.
Бронхиальная астма – это довольно распространенное заболевание верхних дыхательных путей, имеющее аллергическую природу в своем классическом варианте. Она проявляется, в основном, одышкой, затрудненным выдохом, а также в напряжении всех мышц, участвующих в акте дыхания.
Астма может начаться в любом возрасте, так как толчок к ее развитию может дать или какой-либо аллерген, или совокупность инфекционно – аллергических причин.
Как правило, сам диагноз бронхиальной астмы ставится врачами после наблюдения за пациентом и дифференцировки с болезнями, имеющими схожие признаки проявления. Например, бронхиты с обструкцией (то есть, сопровождающиеся сужением бронхов и затруднением дыхания) могут быть самостоятельным заболеванием инфекционной природы, а могут быть предвестниками астмы.
Первые симптомы астмы похожи на те, что развиваются при обычных ОРВИ, бронхитах, воспалении легких.
Приступы астмы обычно начинаются постепенно, но в некоторых случаях, при бурном протекании аллергической реакции это может произойти внезапно. При постепенном развитии приступа начинается насморк, иногда чихание, потом развиваются одышка, затруднение дыхания. Особенно становится затруднителен выдох. После купирования приступа лекарствами эти явления начинают исчезать, и после окончания приступа у больного классической бронхиальной астмой отходит так называемая «стекловидная», прозрачная мокрота. Иногда сгустки мокроты имеют форму «бревнышек» или «батончиков», то есть, сохраняют форму бронхов, в которых мокрота застаивалась во время приступа.
Так как астма является хроническим заболеванием, то больной ею человек должен научиться жить со своим недугом. И не просто существовать от приступа до приступа, а полноценно жить. Для этого необходимо соблюдать правила самоконтроля и самопомощи. Еще до конца прошлого века ученые приспособили некоторые приборы для самостоятельного использования пациентов.
И не просто существовать от приступа до приступа, а полноценно жить. Для этого необходимо соблюдать правила самоконтроля и самопомощи. Еще до конца прошлого века ученые приспособили некоторые приборы для самостоятельного использования пациентов.
Больным астмой очень помог прибор пикфлоуметр. Он позволяет измерять скорость выдыхаемого из бронхов воздуха. Известно, что эта скорость падает еще задолго до ощущаемых больным проявлений приступа. Такие измерения позволяют быстро принять меры к купированию развивающегося приступа. Ориентируясь по показаниям прибора, больной сам регулирует количество лекарств. Конечно, научить больного пользоваться и правильно интерпретировать показания, а тем более, рассчитывать дозу препаратов, обязан его лечащий врач. Больной бронхиальной астмой должен находиться на учете в лечебном учреждении по месту жительства и обязательно регулярно посещать своего врача.
Если ребенок несколько раз за небольшой промежуток времени (6 месяцев) переболел бронхитами с обструкцией, то врач серьезно рассматривает такого маленького пациента как потенциального астматика. Астма у детей проявляется теми же симптомами, что и у взрослых, но по понятным причинам, купирование приступов происходит сложнее из-за невозможности самоконтроля маленьким ребенком. Родители могут заподозрить астму у своего ребенка, если у него имеется непроходящий сухой кашель, сохраняющийся на фоне относительного здоровья, и не сопровождающийся повышением температуры, а также при возникновении признаков затруднения дыхания при контакте с какими-либо аллергенами (домашними животными, пылью, химическими веществами).
Астма у детей проявляется теми же симптомами, что и у взрослых, но по понятным причинам, купирование приступов происходит сложнее из-за невозможности самоконтроля маленьким ребенком. Родители могут заподозрить астму у своего ребенка, если у него имеется непроходящий сухой кашель, сохраняющийся на фоне относительного здоровья, и не сопровождающийся повышением температуры, а также при возникновении признаков затруднения дыхания при контакте с какими-либо аллергенами (домашними животными, пылью, химическими веществами).
Современный препарат для лечения астмы – это Симбикорт, в состав которого входят два действующих вещества : расширяющий просвет бронхов Формотерол и глюкокортикостероид Будесонид. В сочетании друг с другом они дают хороший эффект, позволяющий держать проявления бронхиальной астмы под контролем. Этот препарат выпускается в виде ингалятора. Рекомендуемая доза препарата для пациентов с контролируемой астмой (когда приступы поддаются купированию и не развиваются) – две ингаляции в сутки. Если приступ все же начался, то рекомендуется увеличить количество ингаляций до восьми.
Если приступ все же начался, то рекомендуется увеличить количество ингаляций до восьми.
Кроме того, для остановки внезапного сильного приступа удушья, который, в теории, может развиться у любого больного, даже с контролируемой астмой, необходимо иметь ингалятор с действующим веществом, снимающим бронхиальный спазм, например, Сальбутамол. О дозе препарата и последующих действиях после его применения необходимо консультироваться заранее со своим лечащим врачом.
Если у вас или вашего ребенка выявлена астма, не падайте духом. С этим заболеванием живут миллионы людей во всем мире, и жить полноценной долгой жизнью им помогают самые современные лекарственные средства.
7 сигналов опасности (Признаки рака. Какие они?)
Какие симптомы при раке должны насторожить?
Нарушение стула или функции мочевого пузыря: хронические запоры, поносы или изменение количества кала может указывать на наличие рака толстой кишки. Боль при мочеиспускании, наличие крови в моче или изменение функции мочевого пузыря (более частое или более редкое мочеиспускание) могут быть связаны с раком мочевого пузыря или предстательной железы. Об этих изменениях необходимо срочно сообщить врачу.
Боль при мочеиспускании, наличие крови в моче или изменение функции мочевого пузыря (более частое или более редкое мочеиспускание) могут быть связаны с раком мочевого пузыря или предстательной железы. Об этих изменениях необходимо срочно сообщить врачу.
Незаживающие рана или язва:
злокачественные опухоли кожи могут кровоточить и напоминать рану или язву. Длительно существующая язва во рту может оказаться раком полости рта, особенно у тех, кто курит, жует табак или часто употребляет алкоголь. Язвы на половом члене или во влагалище могут быть как признаками инфекции, так и раннего рака и поэтому должны быть обследованы.
Необычные кровотечения или выделения:
необычные кровотечения могут появиться на фоне раннего или запущенного рака. Кровь в мокроте может быть признаком рака легкого. Кровь в кале (или наличие темного или черного кала) может быть признаком рака толстой или прямой кишок. Рак шейки матки или самой матки может привести к кровотечению из влагалища.
Уплотнение или опухолевое образование в молочной железе или других частях тела:
Многие опухоли можно прощупать через кожу, особенно в молочной железе, яичках, лимфатических узлах и мягких тканях тела. Уплотнение или опухолевое образование могут быть первыми признаками раннего или запущенного рака. О любой такой находке необходимо сообщить врачу, особенно если Вы это обнаружили только что или опухоль (уплотнение) стала увеличиваться в размерах.
Нарушение пищеварения или затрудненное глотание:
Хотя эти симптомы могут встречаться при различных состояниях, они в то же самое время могут указывать на наличие рака пищевода, желудка или глотки.
Изменение бородавки или родинки:
о любых изменениях относительно цвета, формы, границ или размеров этих образований нужно немедленно сообщить врачу.
Раздражающий кашель или охриплость голоса:
длительный непрекращающийся кашель может быть признаком рака легкого. Охриплость голоса – возможный признак рака гортани или щитовидной железы.
Сегодня – Всемирный день без табака
31 мая – Всемирный день без табака (World No Tobacco Day). Эту дату в 1988 году установила Всемирная организация здравоохранения.
По данным ВОЗ, сегодня каждый десятый житель планеты умирает от болезней, вызванных курением. И порядка 10 процентов от всех смертей «табачной эпидемии» приходится на пассивных курильщиков, то есть тех, кто не курит сам, но находится под воздействием табачного дыма.
Таким образом, 31 мая не просто последний день весны, который означает приближение лета, – этот день означает наступление вашей свободы от зависимости, которая управляет вами.
Этапы очищения организма после отказа от курения:
20 минут спустя
Через 20 минут после выкуренной сигареты частота сердечных сокращений снижается и приходит в норму, начинает нормализовываться артериальное давление.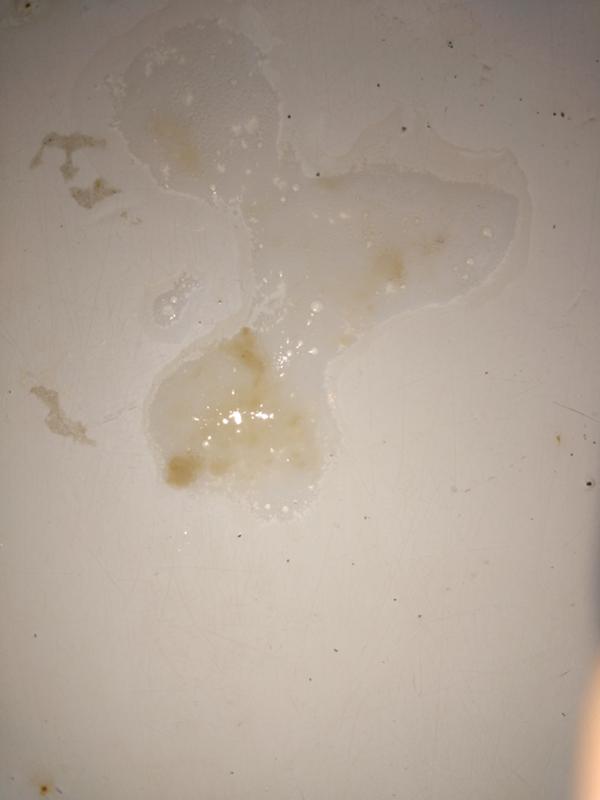 Повышается активность организма. Увеличивается функция работы почек с ростом систолического давления.
Повышается активность организма. Увеличивается функция работы почек с ростом систолического давления.
2 часа
Через два часа после отказа почки начинают очищать кровь от никотина и выводить его из организма человека.
8 часов
Через восемь часов без сигарет, прекращая поступление сигаретного дыма в легкие, в крови увеличивается уровень кислорода, а уровень угарного газа уменьшается вдвое. Продолжается процесс вывода никотина из организма, что приводит к началу синдрома отмены.
12 часов
Через полдня отказа от курения одышка курильщика уменьшается и появляется легкость дыхания, поскольку за это время кровь полностью очищается от угарного газа. Уровень кислорода в крови увеличивается до нормы.
24 часа
Через сутки после отказа от курения начинается абстинентный синдром со всеми своими признаками, поскольку никотин полностью выведен из организма, но выработка ацетилхолина пока на недостаточном уровне.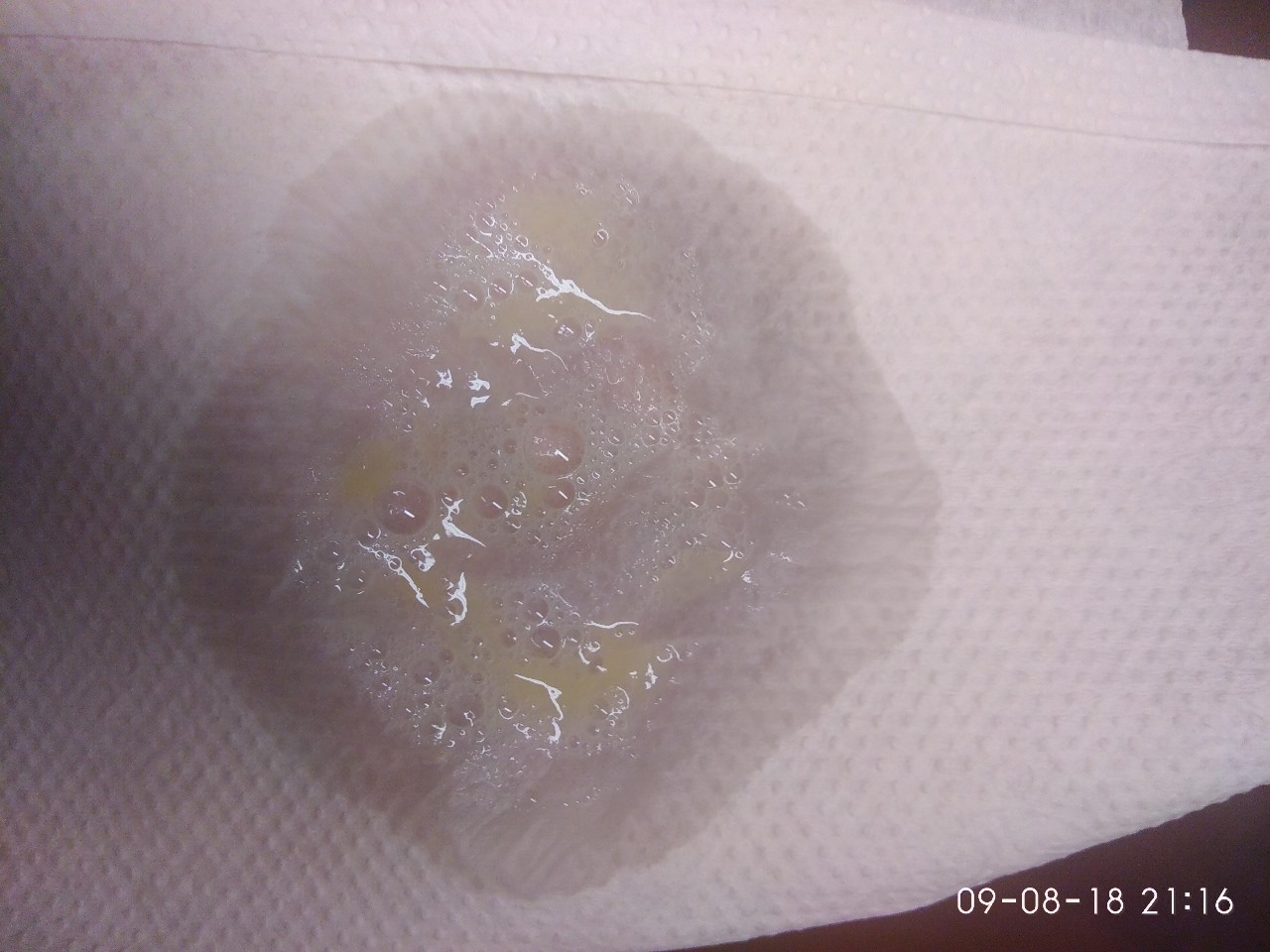
2 дня
Вы второй день не травите свой организм ядом. Сигаретный дым содержит не только сам никотин и смолы, но еще сотню веществ, поступающие в легкие в результате горения различных добавок в табаке, самой бумаги и клея. Все эти вещества крайне токсичны и крайне разрушительно воздействуют на клетки слизистой.
На второй день отказа от курения бронхи начинают избавляться от скопленной слизи, реснитчатый эпителий постепенно освобождается от сажи. У бросившего курить человека начинается сильный кашель с выхаркиванием темных хлопьев – естественный процесс восстановления легких.
3 дня
Продолжается восстановление слизистой оболочки бронхов и реснитчатого эпителия, обеспечивая кровь большим количеством кислорода.
У бросившего курить повышается аппетит, поскольку никотин до отказа от курения блокировал центр голода, который у здорового человека выполняет функцию оповещения о голоде и насыщении едой. Это функция без никотина со временем восстановит свое функционирование, и чувство вечного голода исчезнет.
За счет нормализации кровяного давления и увеличенного уровня кислорода, обогащение клеток мозга кровью резко возрастает, что приводит к головокружениям и шуму в ушах.
4 дня
Нормализуется кровообращение, приливы крови к головному мозгу становятся не такими сильными. Понемногу восстанавливается слизистая желудка, улучшается секреция поджелудочной железы. Курильщики отмечают усиление влажного кашля с отхождением вязкой мокроты.
5 дней
Улучшается работа вкусовых рецепторов, курильщик начинает ощущать вкус пищи. Тонус кровеносных сосудов приближен к нормальному уровню. Кашель усиливается, цвет мокроты становится темно-коричневым – так очищаются бронхи и легкие от накопившейся копоти.
6 дней
Деятельность реснитчатого эпителия практически восстановлена, легкие продолжают активно вырабатывать слизь. У человека при кашле отходит мокрота с прожилками крови, в горле как будто стоит слизистый комок. Раздражительность усиливается, курильщик все сильнее хочет вернуться к прежней жизни с присутствием в ней табака.
7 дней
Вредный никотин полностью выведен из организма. Некоторые ткани и клетки практически полностью обновились, в желудке и кишечнике зарождается новый эпителий, не знакомый с никотиновым ядом. Печенью начинает вырабатываться эндогенный никотин, таким образом, физическая тяга к курению практически не беспокоит человека. Кашель и чувство заложенности в горле не проходят.
8 дней
Оживают обонятельные и вкусовые рецепторы, поэтому пища приобретает нормальный вкус и запах, повышается аппетит и, как следствие, может увеличиться масса тела.
Сосуды головного мозга пока нестабильны, в связи с чем человека могут беспокоить скачки давления, наблюдаются головокружения. Агрессия и подавленность снижаются, но до избавления от психологической тяги к сигаретам еще далеко.
9 дней
Практически полностью восстановлена слизистая оболочка желудка, начинается секреция основных ферментов. Продолжаются восстановительные процессы в кишечнике и бронхо-легочной системе. У человека появляются боли внизу живота, наблюдается изменение стула. В это время могут начаться простудные заболевания, стоматит, герпес.
У человека появляются боли внизу живота, наблюдается изменение стула. В это время могут начаться простудные заболевания, стоматит, герпес.
10 дней
Запускается процесс восстановления иммунной системы. Кашель продолжается из-за процесса регенерации легочной системы. При кашле могут отхаркиваться комки слизи с неприятным запахом – это откашливается слизь из бронхов либо постепенно очищаются миндалины от скопившихся в них пробок. Внутреннее состояние курильщика оставляет желать лучшего – он подавлен, его внутренняя мотивация может пошатнуться. В эти дни, как никогда, необходима поддержка родных.
11 дней
Постепенно приходит в норму тонус артериол – мелких сосудов, несущих артериальную кровь. Головной мозг активно снабжается кислородом, вследствие чего продолжаются головокружения, может появиться дрожание пальцев рук и головная боль. Усиливается аппетит. Тяга к курению нарастает, принося с собой раздражительность, агрессивность или плаксивость.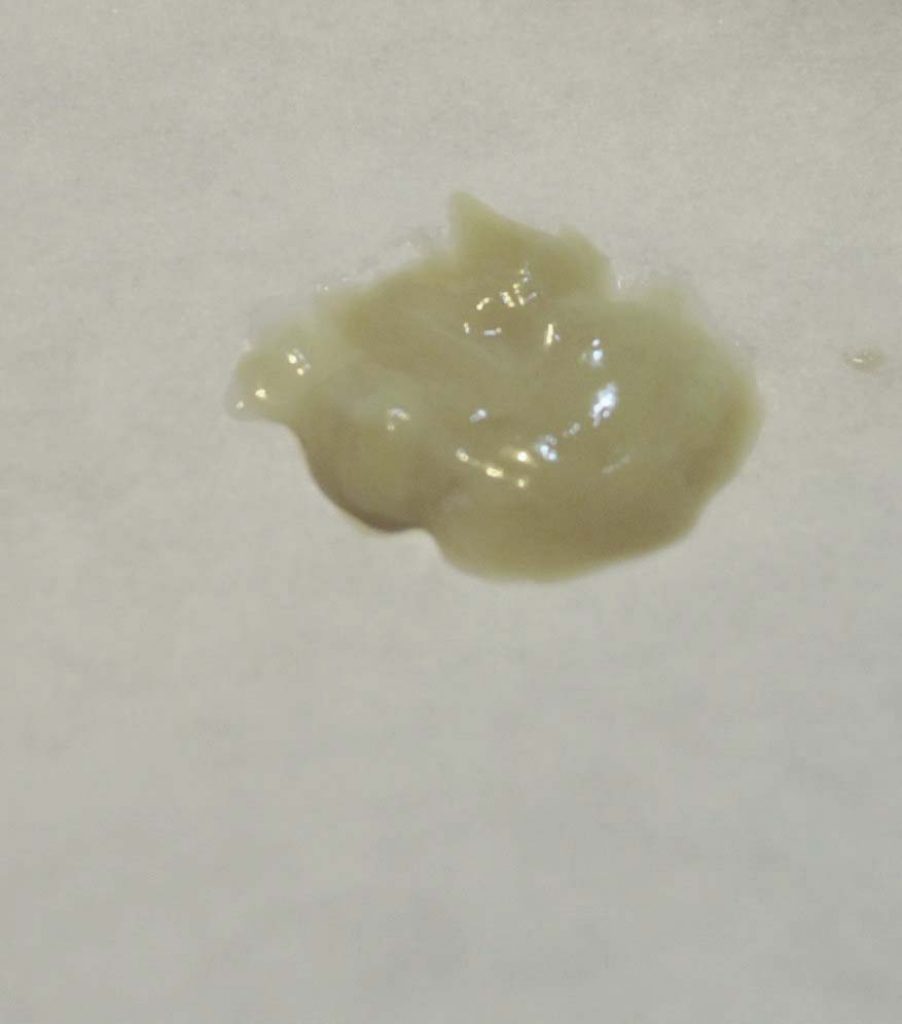
12 дней
Улучшение кровообращения и тонуса сосудов приводит к повышению питания клеток. Нормализуется цвет лица, практически восстановлена деятельность кишечника. Клетки крови, отвечающие за иммунитет, дважды обновились и готовы полноценно защищать организм от вирусов и бактерий.
13 дней
Продолжается усиленное обновление клеток кожи. Физическое состояние пока нестабильно – человека могут мучить головные боли, недомогание, продолжаются перепады давления. Это связано с тем, что нервная система не прошла полный цикл восстановления.
14 дней
Заканчивается регенерация слизистой бронхов. Полным ходом идет восстановительный процесс красных кровяных телец, уже практически полностью обновился запас тромбоцитов, на которые не влиял никотиновый яд. Постепенно стихает мучительный кашель, цвет лица становится более ровным, уходит серость. В это время многие курильщики решают снова попробовать сигарету на вкус, что отбрасывает их на начальный этап регенерации.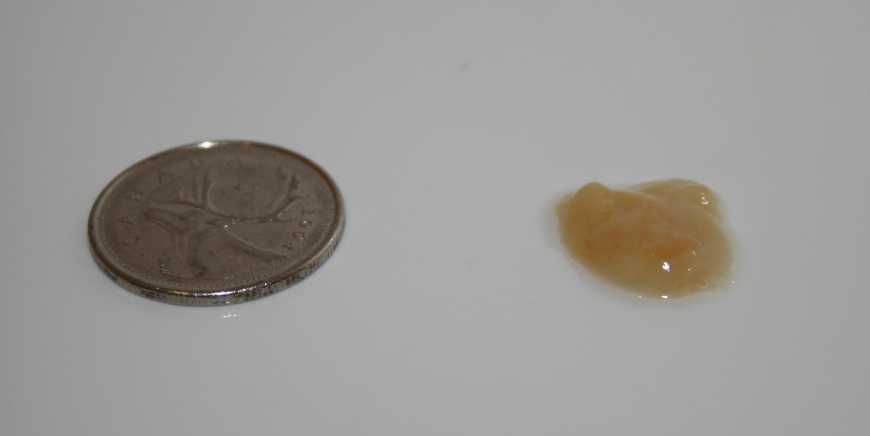
1 месяц
В течение первого месяца после отказа от курения возможны проблемы со сном. Человек может несколько раз за ночь просыпается с сильным желанием закурить, часто выступает холодный пот. Все это нормальные и естественные последствия отказа от допинга в виде никотина. По большей части это зависит от стажа курения.
Если человек до этого употреблял сигареты всего на протяжении нескольких месяцев, то подобные ощущения будут возникать буквально несколько раз. Если же курить с десяток лет, то беспокойный сон будет посещать несколько недель, а то и целый месяц.
На 2-3 месяц
Кардинальные изменения в организме после отказа от табакокурения происходят со второго месяца. Мозг постепенно привыкает работать без «никотинового допинга», а вместе с этим токсины активно выводятся и через кожу, дыхание, и вместе с продуктами ЖКТ.
Клетки кожи в этот момент уже прошли 3-4 цикла регенерации и обновления, поэтому на лице появляется румянец, исчезают бледные пятна, значительно уменьшается количество прыщей, акне, угрей, воспаленных сальных желез.
Даже волосы в этот момент становятся значительно привлекательнее визуально. Исчезает ломкость, сечение кончиков. Особенно приятны такие изменения будут для девушек. Отказ от курения на них отражается заметнее.
На 2-3 месяц отказа от курения легкие продолжают восстанавливаться, но процесс еще не доходит до так называемых ацинусов. Это самые клетки, которые являются своего рода строительным материалом. Их регенерация может затянуться на 4-12 месяцев в зависимости от стажа курильщика.
На третий месяц кардинально меняется работа желудочно-кишечного тракта. Метаболизм наконец-то приходит в норму, набор и резкое снижение массы прекращаются, аппетит становится здоровым. Организм после всего этого начинает более активно усваивать белки. Даже если бывший курильщик не занимается спортом, у него увеличивается мышечная масса, исчезают жировые складки в районе живота, груди, бедер. В норму приходит и сердечный тонус, артериальное давление, что особенно заметят гипертоники.
Но даже после третьего месяца абстинентный синдром сохраняется. Периодический курильщик чувствует тягу к табаку. И это крайне опасный период, так как всего одна сигарета запустит обратные процессы перестройки в организме. Ни в коем случае не следует пробовать табак, пытаясь доказать, что бывший курильщик уже никоим образом от него не зависит и может себе позволить выкурить 1-2 сигареты без каких-либо последствий. Это одна из самых распространенных ошибок, утверждают психологи. Все это указывает на то, что мозговая перестройка в этот период все еще не завершена и продолжается.
Периодический курильщик чувствует тягу к табаку. И это крайне опасный период, так как всего одна сигарета запустит обратные процессы перестройки в организме. Ни в коем случае не следует пробовать табак, пытаясь доказать, что бывший курильщик уже никоим образом от него не зависит и может себе позволить выкурить 1-2 сигареты без каких-либо последствий. Это одна из самых распространенных ошибок, утверждают психологи. Все это указывает на то, что мозговая перестройка в этот период все еще не завершена и продолжается.
6 месяцев. Полгода без сигарет
Происходит полная нормализация кровяной среды. Теперь в организме кровь разносит кислород без каких-либо включений табачных токсинов. У внутренних органов активно восстанавливаются после никотинового стресса клетки, лабораторный состав лимфы ничем не отличается от того, что присущ абсолютно здоровому и некурящему человеку. Кашель практически прекращается, сон становится таким же, как и прежде.
Начиная с 5 месяца, полностью заканчивается процесс регенерации печени, которая была вынуждена перерабатывать все поступающие в организм токсины с табачным дымом. Кстати, по этой же причине тем, кто отказался от вредной привычки, не рекомендуется определенный период принимать даже минимальные дозы алкоголя. Это лишь замедлит процесс восстановления клеток печени.
Кстати, по этой же причине тем, кто отказался от вредной привычки, не рекомендуется определенный период принимать даже минимальные дозы алкоголя. Это лишь замедлит процесс восстановления клеток печени.
Кстати, на 5-6 месяц специалисты рекомендуют включать усиленные физические нагрузки. Это поспособствует скорейшему оттоку токсичной слизи и смол из легких. Мнение, что смолы никогда из дыхательной системы не будут убраны, ошибочно. Они выходят и отторгаются, как и любое инородное тело. Правда, потребуется на это не один год. Но до 6 месяца примерно 80% ее уже выйдет вместе с кашлем. Порой цвет этой слизи будет приобретать кровавый оттенок – это нормально.
Таким образом разрушаются поврежденные альвеолы, которые постоянно в себе удерживали атомы СО. К 6 месяцу желание закурить или снова попробовать табак практически полностью исчезает и может давать о себе знать лишь после употребления алкоголя.
10 месяцев
Почему ставится акцент на 10 месяце после отказа от курения? Потому что тогда у большинства ранее заядлых курильщиков начинается полноценная мозговая перестройка. По этой причине:
По этой причине:
им часто снится, что они курят;
возникает спонтанное желание закурить;
частично нарушается сон;
особо острое желание затянуться возникает именно утром.
Психологи это состояние называют никотиновыми конвульсиями. Главное – не поддаваться желанию. Объясняется весь этот период резкой активизацией тех участков мозга, которые отвечают за получение удовлетворения. Они же и дают команду вернуться к якобы полезной для организма привычке.
Своего рода самообман. Если перетерпеть все это, больше организм вспоминать о никотиновой зависимости не будет. Бывший курильщик будет себя чувствовать так же, как и никогда не куривший человек (имеется в виду в эмоциональном плане).
На 10-11 месяц восстанавливаются голосовые связки, ими становится намного проще управлять, отчего голос приобретает тон немного выше.
Полностью исчезает присущая курильщикам хрипота, в горле уже не образовывается большого количества слизи, которая защищала эпителий от токсинов.
В этот же период полностью исчезает желтизна на зубах, из-за которой у курильщиков изо рта постоянно неприятно пахнет. Правда, заметить это смогут лишь те, кто не злоупотребляет кофейными напитками. Зубной камень, конечно, полностью не исчезнет, но его станет заметно меньше. Рекомендуется в этот период посетить кабинет стоматолога и устранить все проблемы с зубами, образовавшиеся в годы активного табакокурения.
1 год
Отказ от курения после пройденных 12 месяцев можно полноценно считать удавшимся. Согласно проведенному опросу, только 25% бывших курильщиков при этом ощущают определенную тягу к табаку, однако риск срыва крайне низкий – всего 0,2-0,5%. В организме практически заканчивается процесс регенерации легочной ткани, ороговелая кожа становится абсолютно здоровой (речь идет о волосах, ногтях).
Полностью восстанавливается мужская репродуктивная функция, повышается потенция, усиливается ощущение оргазма. Это происходит из-за восстановления нормальной рецепторики простаты, а также нервных окончаний, что располагаются на самом половом члене.
Вместе с этим кардинально снижается развитие «табачных» болезней. Например, вероятность рака губы всего на 4% выше, чем у здорового человека (ранее – в 4 раза). Это же касается и болезней сердечно-сосудистой системы, желудочно-кишечного тракта, легких. Можно утверждать, что организм наконец-то закончил регенерацию всех поврежденных тканей. Однако кашель еще может давать о себе знать, как и одышка. Они остаются на том же рефлекторном уровне.
Еще бывший зависимый чувствует отвращение к каждому курящему. То есть организм, как и мозг, в целом перестают воспринимать никотин и табачный дым как продукт для удовлетворения. Сколько бы человек ни находился в этот период среди курильщиков, острого желания взять в руки сигарету не возникнет.
2 года
На второй год без табачной зависимости исчезают полностью кашель, одышка, резкие скачки давления при физической нагрузке (у тех, кто ранее страдал подобным расстройством). Главное – полностью восстанавливается процесс питания головного мозга, за счет чего риск инсульта становится не выше, чем у того человека, который в своей жизни вообще никогда не брался за сигареты. Редкое желание закурить остается только у самых заядлых курильщиков, которые со своей привычкой не расставались лет 25-40.
Редкое желание закурить остается только у самых заядлых курильщиков, которые со своей привычкой не расставались лет 25-40.
Организм настолько отвыкает от никотина, что даже одна-единственная сигарета будет восприниматься как первая в жизни. То есть все это будет сопровождаться сильным кашлем, головокружением и даже приступом тошноты. Это касается и психического здоровья. Кстати, на второй год женский организм также полностью очищается от токсинов, и если есть планы на беременность, то можно смело их воплощать в жизнь.
На ребенке никоим образом не отразится то, что девушка ранее злоупотребляла табаком. Это определенным образом касается и мужчин. То есть сперма становится такой же, как и у некурящего человека.
Кроме того, организмом нормально воспринимаются любые физические нагрузки. Они же способствуют ускорению метаболизма, однако, в отличие от периода, когда употреблялся никотин, ускоренное переваривание пищи сопровождается нормальной переработкой белков. У курильщиков же при этом часто возникает расстройство ЖКТ, так как пища попросту не может нормально перевариваться.
«Горячая линия» при проблемах с зависимостями – 8 (800) 200-02-00.
Источник: takzdorovo.ru, generation5.ru
УЗИ легких
Ультразвуковое исследование легких – это полностью безопасная и доступная процедура. Как правило, пациенты смело отправляются на диагностическую манипуляцию, так как она совершенно безболезненна. УЗИ более доступно, чем флюорография или рентгенография – в отличие от этих обследований, ультразвуковое исследование может проводиться даже детям или беременным женщинам. Отметим, что процедура не является ключевой, а назначается только при определённых обстоятельствах. Это связано с тем, что данный с трудом поддается исследованию с помощью ультразвука, так как легкие наполнены воздухом и находятся за ребрами.
В каких случаях показано УЗИ легкихУльтразвуковое исследование дыхательного органа – процедура достаточно трудоемкая, поэтому её не осуществляют в профилактических целях, а только по показаниям доктора. Если у вас возникли тревожащие симптомы – для начала обратитесь к врачу. В большинстве случае диагностика назначается в таких случаях:
Если у вас возникли тревожащие симптомы – для начала обратитесь к врачу. В большинстве случае диагностика назначается в таких случаях:
- Болевые ощущения за грудиной;
- Чувство нехватки воздуха;
- Отхаркивание мокрота странного цвета или консистенции;
- Высокая температура и кашель;
- Подозрение на воспалительный процесс в легких;
- Перенесенные травмы грудной клетки.
- Хрипы во время прослушивания легких;
- Подозрение на онкологические заболевания;
- Подозрение на наличие инородного тела в дыхательном органе.
Проведение ультразвукового исследования легких целесообразно в тех случаях, когда иные методики исследования недоступны. Например, если речь идет о маленьком ребенке или беременной женщине. Если имеются тревожные симптомы, которые указывают на патологический процесс в легких, для начала назначают именно УЗИ, так как данный способ наиболее безопасен для организма.
УЗИ часто назначается для уточнения патологии, обнаруженной во время рентгенографии – жидкости в легких, новообразования, изменения в лимфатических узлах.
Также манипуляция может быть назначена для контроля и отслеживания динамики во время лечения. Например, при хронических или длительно протекающих заболеваниях (например, двусторонняя пневмония или плеврит) не рекомендуется слишком часто делать рентген – это очень вредно для организма и чревато различными последствиями. Однако отслеживать, как протекает лечение, нужно обязательно. Для этого применяют ультразвук.
Достоинства и недостатки УЗИ легких
Каждая медицинская манипуляция имеет свои плюсы и минусы. Что касается ультразвукового исследования дыхательных органов, можно выделить такие преимущества:
- Доступность процедуры;
- Безопасность и безвредность, доказанная испытаниями;
- Неинвазивность;
- Отсутствие боли или дискомфорта;
- Отсутствие прямых противопоказаний.

Из недостатков можно выделить тот факт, что эта методика не обладает высокой информативностью, так как орган наполнен воздухом и закрыт грудной клеткой. Также к минусам относят невозможность профилактического обследования.
ПротивопоказанияВесомым преимуществом данной методики является отсутствие противопоказаний. По этой причине абсолютно любой человек может пройти УЗИ легких: взрослые, дети, беременные и кормящие женщины. Даже наличие кардиостимуляторов, металлических зубов и прочих инородных тел в организме не мешает проведению исследования столько раз, сколько потребуется.
Нужно ли готовиться к процедуреДыхательный орган никак не связан с пищевой системой. Поэтому перед диагностикой не нужно соблюдать особых диетических рационов, с утра можно завтракать. Однако же если больного мучает сильных кашель или обильная густая мокрота – непосредственно за пару часов до исследования специалист может назначить различные отхаркивающие препараты. Этот вопрос решается в индивидуальном порядке лечащим врачом.
Этот вопрос решается в индивидуальном порядке лечащим врачом.
Ультразвуковое исследование легких проводится стандартным способом. Пациент должен снять одежду выше пояса, собрать волосы в хвост (если волосы длинные) и снять все украшения с шеи. Далее врач УЗИ наносит небольшое количество специального геля с содержанием силикона на область исследования. Затем доктор водит датчиком по области груди, рассматривает изображение и на его основе дает заключение.
Если же в ходе проведения диагностики в полости обнаруживается жидкость, которая затрудняет исследование, обследуемого просят занять иное положение, которое обеспечивает лучшую видимость органа. В среднем процедура занимает около 20-30 минут.
Норма легких по УЗИЕсли в организме отсутствуют патологические процессы, связанные с органами дыхания, в протоколе исследования должны быть указаны такие показатели:
- Тонкий слой подкожной жировой клетчатки в норме имеет однородную гипоэхогенность.

- Гипоэхогенные слои мышечных волокон грудной клетки.
- Анэхогенная полоска плевральной полости, в которой может быть различное содержание экссудата.
- Легочная ткань должна иметь среднюю плотность и равномерную структуру.
В ходе ультразвукового исследования легких могут быть выявлены различные недуги. Например, метастазы и новообразования различного характера возникают на уровне легочной ткани в виде плотных образований. Контуры у них неровные, но хорошо просматриваются. В крупных новообразованиях доктора замечают кровоток.
Воспалительный процесс в дыхательном органе обнаруживается в виде очагов повышенной плотности, их контуры неровные и нечеткие, на УЗИ заметно темное пятно. Так же может выглядеть туберкулез, если его очаг близко к плевре.
Абсцесс легкого возникает в виде полости с ровными и четкими стенками. Внутри полости имеется может содержаться жидкость (объем зависит от патологии) . Жидкость в плевре в большом объеме может сигнализировать о наличии плеврита, гидроторакса или гемоторакса. Для подтверждения этих недугов под контролем УЗИ проводят плевральную пункцию.
Для подтверждения этих недугов под контролем УЗИ проводят плевральную пункцию.
Кавернозный туберкулез, а также паразитарные патологические процессы выглядят как полости внутри легочной ткани.
Наличие воздуха в плевре визуализируется на ультразвуковом исследовании в виде расширенной плевральной области, дыхательный орган при этом локализован четко у корня.
Чтобы заметить возможные нарушения на ультразвуковом исследовании, диагностику должен проводить только высококвалифицированный врач УЗИ. Интерпретацией результатов должен заниматься также опытный специалист. Если вас направили на осмотр легких посредством ультразвука, ни в коем случае не отказывайтесь от обследования. При помощи УЗИ можно выявить множество патологических процессов, установить точный диагноз и определить дальнейшую тактику лечения. Помните о том, что любое заболевание успешно поддается консервативной терапии только в том случае, если речь идет о начальной стадии недуга.
Как отличить «амбулаторный» ковид от «стационарного» и чем его лечить › Статьи и новости › ДокторПитер.
 ру
руЛегких и средне-тяжелых пациентов Минздрав рекомендует лечить амбулаторно, чтобы не перегружать стационары. Как правильно лечиться дома? Где пролегает граница между легким и средне-тяжелым течением болезни, и когда нужно ехать больницу, «Доктору Питеру» рассказал заместитель главного врача Городской больницы святого Георгия Игорь Иванов.
Главное отличие легкой формы от средне-тяжелой — отсутствие дыхательной недостаточности (частота дыхательных движений от 16 до 20), нормальное насыщение крови кислородом – выше 95%. Температура меньше 38 градусов, а если повышается, то ненадолго. Такие пациенты (поражение легких незначительное, клинически не проявляется) могут и должны лечиться амбулаторно. В кислороде они не нуждаются, им не нужны иммунодепрессанты, предотвращающие негативный сценарий течения болезни, эти препараты используются только в условиях стационара.
Чем лечиться на дому
Показана противовирусная терапия: как неспецифическая (интерферон альфа в виде капель в нос), так и этиотропная (фавипиравир), она вошла в 9-ю версию рекомендаций Минздрава по лечению ковида. Чем раньше эта терапия назначена, тем больше можно рассчитывать на ее эффективность и на то, что болезнь протечет, как банальное ОРВИ. Требуется и симптоматическое лечение — жаропонижающие препараты, муколитики, питье. Рекомендуется витаминотерапия, например, витамин D.
Чем раньше эта терапия назначена, тем больше можно рассчитывать на ее эффективность и на то, что болезнь протечет, как банальное ОРВИ. Требуется и симптоматическое лечение — жаропонижающие препараты, муколитики, питье. Рекомендуется витаминотерапия, например, витамин D.
– «Очищение легких» целесообразно, даже если проявления их поражения пока минимальны, – поясняет заместитель главного врача Городской больницы святого Георгия Игорь Иванов. – Например, есть данные о том, что бромгексин или амброксол связывается с теми же рецепторами, что и коронавирус, препятствует проникновению коронавируса в клетку, поэтому врачи предполагают, что его прием оправдан, даже если нет сильного сухого кашля, поскольку препарат обладает определенной профилактической активностью. Клинически это, правда, не доказано, но рациональное зерно в этом есть.
Гидроксихлорохин («Плаквенил») – противомалярийный препарат, который применяется с начала пандемии, принимать дома не рекомендуется. Врачи стараются не назначать его легким пациентам, потому что он довольно токсичный. Кроме того, к этому препарату относятся уже не как к противовирусному (в этом смысле он сомнителен), а как к легкому иммунодепрессанту. И такой эффект он оказывает. Но иммуносупрессивные препараты следует принимать все-таки под контролем врача в стационаре.
Кроме того, к этому препарату относятся уже не как к противовирусному (в этом смысле он сомнителен), а как к легкому иммунодепрессанту. И такой эффект он оказывает. Но иммуносупрессивные препараты следует принимать все-таки под контролем врача в стационаре.
Не навреди себе иммуномодуляторами
Стоит ли принимать при подозрении на инфицирование коронавирусом и даже при подтвержденном лабораторно заражении так называемые иммуномодуляторы, которые рекламируются во время подъема заболеваемости ОРВИ и гриппа (циклоферон, кагоцел, полиоксидоний и другие)?
– При ковиде велик риск развития цитокинового шторма, то есть чрезмерного иммунного ответа на коронавирус. Мы занимаемся его предупреждением, то есть, наоборот, угнетаем иммунитет. И уж точно его нельзя «подстегивать» — стимулировать выработку интеферона, можно сильно себе навредить, – предостерегает врач. Да и о доказательной базе таких иммуномодуляторов я не слышал.
Где граница между легким и средне-тяжелым течением болезни
При средне-тяжелом течении заболевания появляется дыхательная недостаточность разной степени выраженности, сатурация (содержание кислорода в крови) – 95% и ниже. Пациент говорит: «Когда сижу на диване, все хорошо, а от него до кухни дохожу с усталостью и одышкой». Такого пациента дома оставлять уже нельзя, говорит начмед Игорь Иванов:
Пациент говорит: «Когда сижу на диване, все хорошо, а от него до кухни дохожу с усталостью и одышкой». Такого пациента дома оставлять уже нельзя, говорит начмед Игорь Иванов:
– Потому что мы никогда не знаем, как будет течь болезнь, не станет ли он через несколько дней по-настоящему тяжелым и не потребуется ли ему в итоге «протезирование» функции дыхания (кислородотерапия или ИВЛ) и другое лечение, доступное только в стационаре, в том числе иммунодепрессивная терапия. Это препараты, снижающие вероятность развития смертельно опасного цитокинового шторма, они назначаются в зависимости от показателей маркеров воспаления (С-реактивный белок). Кроме того, при таких симптомах обязательно надо направлять в больницу пациентов, имеющих факторы риска тяжелых осложнений, например, диабетиков.
Надо ли измерять поражение легких на КТ, если нет одышки
Из-за долгого ожидания результатов ПЦР-тестирования еще весной пациенты и врачи поликлиник ориентировались на результаты КТ, диагностируя ковидную пневмонию. Многие делали компьютерную томографию самостоятельно, не получив направления на исследование от врача поликлиники. И обнаруживали те 25% поражения легких, при которых рекомендуется госпитализация, в соответствии с рекомендациями Минздрава…
Многие делали компьютерную томографию самостоятельно, не получив направления на исследование от врача поликлиники. И обнаруживали те 25% поражения легких, при которых рекомендуется госпитализация, в соответствии с рекомендациями Минздрава…
– Легким пациентам томографию делать вообще не надо. Ну, увидим мы 8 или 15% поражения легких, это никак не поменяет тактику лечения. Результат исследования не будет поводом, чтобы назначить другие или дополнительные препараты. КТ требуется, тем, у кого решается вопрос о госпитализации: у пациента возникает дыхательная недостаточность, он вызывает врача, который определяет уровень насыщения крови кислородом. Если смутит что-то — назначается КТ, – говорит Игорь Иванов. – А 25-процентное поражение легких еще не повод для госпитализации. Она требуется, если есть комплекс симптомов, которые мы уже перечислили — температура выше 38,5 градусов в течение трех и более дней, сатурация ниже 95 и дыхательная недостаточность. Кроме того, важно понимать, на каком этапе пациент выполнил КТ. Если он только заболел и на второй день сделал исследование, то получит результат — ноль процентов поражения и пойдет радостно лечиться домой. А через 10 дней у него будет уже и 25, и 30, и 35 процентов поражения. Потому что оно проявляется на КТ, когда пациенту становится легче, основные клинические проявления уже позади.
Если он только заболел и на второй день сделал исследование, то получит результат — ноль процентов поражения и пойдет радостно лечиться домой. А через 10 дней у него будет уже и 25, и 30, и 35 процентов поражения. Потому что оно проявляется на КТ, когда пациенту становится легче, основные клинические проявления уже позади.
Читайте также: Затянутая госпитализация. Почему Минздрав рекомендует пациентам с ковидом в средне-тяжелой форме лечиться дома
И мы часто такое видим — пациент переболел амбулаторно, уже выздоравливает — нет температуры, нет и не было дыхательной недостаточности, он делает в частном центре КТ и видит 30% поражения легких на пике рентгенологических изменений. Оно будет «уходить» 1-2 месяца. Но пациент едет в стационар. В приемном отделении говорит врачу: «Думал, что выздоравливаю, а тут …». Мы измеряем сатурацию, температуру, если все в норме или на некритическом уровне, направляем на амбулаторное лечение. Такому пациенту незачем находиться в больнице.
Такому пациенту незачем находиться в больнице.
Читайте также: «Мы отказались от неэффективных противовирусных и иммуностимулирующих лекарств». Как лечат COVID-19 в стационарах Петербурга
Зачем раскупили «Азитромицин»
КТ с заключением «двусторонняя пневмония» с любым процентом поражения легких пугает пациентов. Мало того, что они сами торопятся купить в аптеке антибиотики, но даже врачи назначают их. Дошло то того, что всегда доступный антибиотик «Азитромин», который с начала эпидемии был включен в рекомендации Минздрава для лечения ковида, исчез из аптек.
– Понятно, почему это произошло, но непонятно зачем. «Азитромицину» изначально приписывалась антикоронавирусная активность. Сейчас появляется все больше сведений, что это не так. Сейчас он назначается только в паре с «Плаквенилом», потому что предполагается, что «Азитромицин» усиливает его действие. То есть назначать «Азитромицин» в расчете на то, что он сам способен оказать влияние на коронавирус, наивно, – объясняет Игорь Иванов.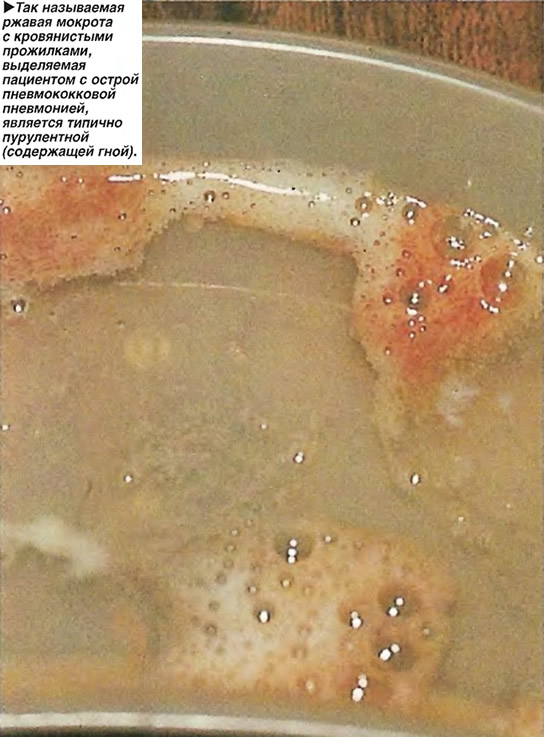 – Но ажиотаж по поводу «Плаквенила» утих, а «Азитромицин» продолжает бить рекорды по продажам. Амбулаторным пациентам с коронавирусом антибиотики не нужны ни при каких обстоятельствах. Все прекрасно понимают, что они никак не действуют на вирусы. Любые. Многих пугает слово «пневмония» — но это же не та классическая бактериальная пневмония, что лечится антибиотиками. Вообще, поражение легких при ковиде, на мой взгляд, напрасно назвали пневмонией. Потому что это, скорее, интерстициальный отек межклеточных промежутков на фоне воспаления, который и дает картину матового стекла в легких, антибиотики не помогут его снять. Они нужны только, когда присоединится бактериальная флора или когда мы оправданно ждем этого присоединения, например, у пациентов на ИВЛ, у которых в 100% случаев будет присоединение бактериальной инфекции.
– Но ажиотаж по поводу «Плаквенила» утих, а «Азитромицин» продолжает бить рекорды по продажам. Амбулаторным пациентам с коронавирусом антибиотики не нужны ни при каких обстоятельствах. Все прекрасно понимают, что они никак не действуют на вирусы. Любые. Многих пугает слово «пневмония» — но это же не та классическая бактериальная пневмония, что лечится антибиотиками. Вообще, поражение легких при ковиде, на мой взгляд, напрасно назвали пневмонией. Потому что это, скорее, интерстициальный отек межклеточных промежутков на фоне воспаления, который и дает картину матового стекла в легких, антибиотики не помогут его снять. Они нужны только, когда присоединится бактериальная флора или когда мы оправданно ждем этого присоединения, например, у пациентов на ИВЛ, у которых в 100% случаев будет присоединение бактериальной инфекции.
Конечно, в период подъема «простудной» заболеваемости, иногда сложно понять, что стало причиной кашля – коронавирус, ОРВИ или бронхит. Но, уверяет Игорь Иванов, бронхит не возникает на пустом месте, особенно у курильщиков или у тех, кто страдает хроническими заболеваниями бронхо-легочной системы – они обильно откашливают зеленую мокроту и тут нет сомнений, что нужен курс антибиотиков.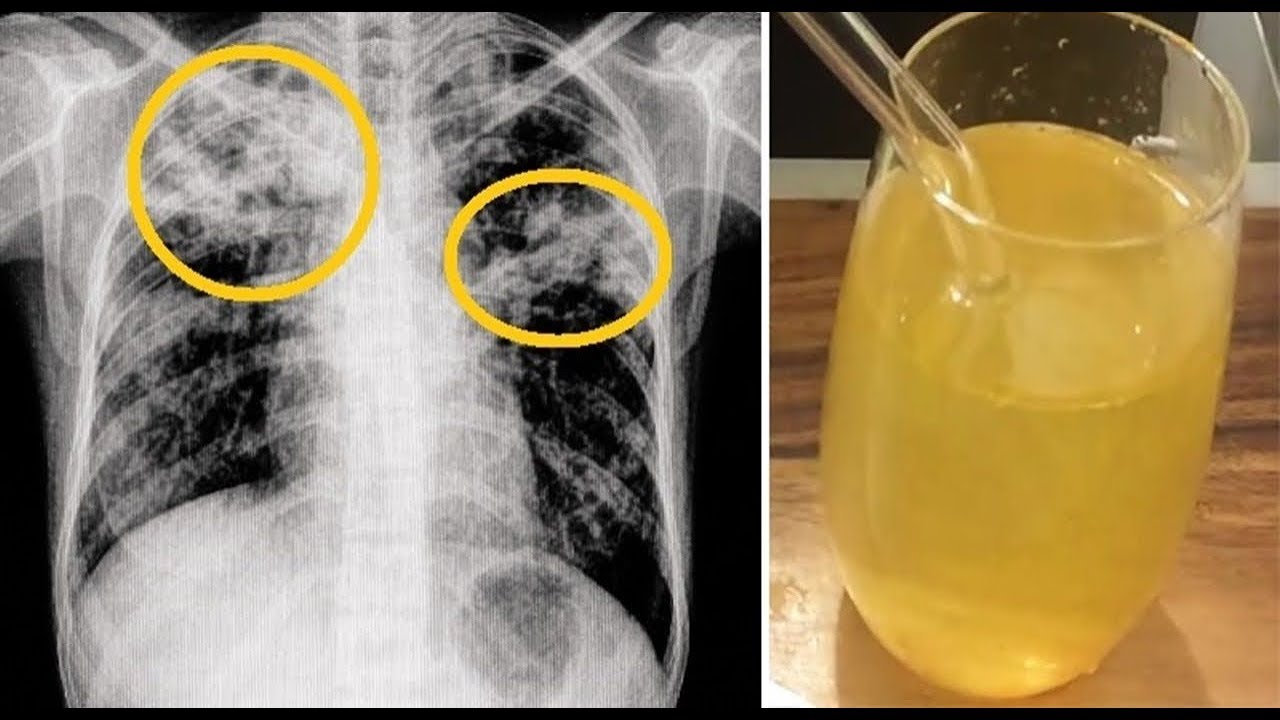 А если вчера совершенно здоровый человек вдруг закашлял, у него высокая температура и общая слабость с мышечными или суставными болями, то это явно вирусная инфекция (не обязательно коронавирус) и антибиотики все равно не нужны. Да, к ней может присоединиться бактериальная и тогда антибиотики потребуются. Самый простой способ проверки — присоединилась ли к ковидной пневмонии бактериальная: если кашель без мокроты (сухой) или с прозрачной мокротой — бактериального заражения нет, если мокрота темная (особенно зеленая), — да, в дыхательных путях уже сидит бактерия. Тогда и на амбулаторном этапе лечения требуется назначение антибиотика, но это вовсе не обязательно «Азитромицин».
А если вчера совершенно здоровый человек вдруг закашлял, у него высокая температура и общая слабость с мышечными или суставными болями, то это явно вирусная инфекция (не обязательно коронавирус) и антибиотики все равно не нужны. Да, к ней может присоединиться бактериальная и тогда антибиотики потребуются. Самый простой способ проверки — присоединилась ли к ковидной пневмонии бактериальная: если кашель без мокроты (сухой) или с прозрачной мокротой — бактериального заражения нет, если мокрота темная (особенно зеленая), — да, в дыхательных путях уже сидит бактерия. Тогда и на амбулаторном этапе лечения требуется назначение антибиотика, но это вовсе не обязательно «Азитромицин».
© Доктор Питер
Цвет мокроты: зеленый, желтый, белый
Что представляет собой мокрота
В нормальном состоянии у человека на слизистой бронхов и трахеи присутствует прозрачная слизь, так называемый трахеобронхиальный секрет. Она вырабатывается клетками слизистой бронхов и выполняет важные защитную и очищающую функции, увлажняет стенки бронхов.
За счет ресничек, расположенных на стенках бронхов, эта слизь перемещается к глотке. Вместе с ней удаляются попавшие в дыхательные пути микробы, пыль, отмершие клетки. Кроме того, этот секрет обладает бактерицидными свойствами из-за содержания иммунных клеток. При попадании патогенных микроорганизмов эти клетки мгновенно реагируют и уничтожают их.
Когда мы здоровы, то просто проглатываем небольшое количество трахеобронхиального секрета, даже не замечая этого.
Если в органах дыхания развивается воспалительный процесс, количество слизи увеличивается, в нее попадают гной, кровь, лейкоциты, слизистые выделения из носа, она становится вязкой, приобретает цвет. Он может быть зеленым, зелено-желтым, ржавым, коричневатым, розовым. Это и есть мокрота.
Мокрота выделяется вместе с кашлем, а может скапливаться в глотке и в отсутствии кашля.
Скопление мокроты предупреждает, что с органами дыхания не все в порядке. По тому же, какого цвета мокрота, судят о заболевании.
Мокрота скапливается, кашля нет
Такое случается при воспалительных болезнях лор-органов:
- рините, включая вазомоторный;
- гайморите;
- тонзиллите;
- фарингите.
Мокрота может появиться и у здорового человека:
- при вдыхании воздуха с большим количеством посторонних частиц, например на промышленном предприятии;
- при употреблении острой или очень горячей пищи – вследствие раздражения горла;
- при курении.
Мокрота отходит с кашлем
Такая мокрота указывает на патологические явления, развивающиеся в легких либо бронхах. Это могут быть воспалительные процессы (бронхоэктатическая болезнь, воспаление легких, бронхит), опухоль, аллергия, застойные явления.
Это могут быть воспалительные процессы (бронхоэктатическая болезнь, воспаление легких, бронхит), опухоль, аллергия, застойные явления.
Конечно, только по наличию мокроты, а также по ее цвету точный диагноз не поставить. Необходимо тщательное обследование больного: исследования мокроты, крови, рентгенологические исследования, МРТ, КТ и пр. Но по крайней мере предположение о характере болезни сделать можно.
Мокрота зеленого цвета
Зеленый или зеленовато-желтый цвет мокроты при кашле характерен для воспалительных явлений в бронхах и легких – бронхита в острой форме, пневмонии, вызванных бактериальной инфекцией. В этом случае мокрота липкая и густая, что обусловлено наличием гноя.
Нередко такая мокрота появляется после простудных заболеваний, гриппа. Это знак, что к вирусной инфекции присоединилась бактериальная.
Как правило, при этих заболеваниях наблюдаются высокая температура, слабость, одышка.
Зеленая и желтовато-зеленая мокрота отходит в периоды обострения бронхоэктатической болезни. При этой хронической патологии бронхи деформированы и расширены, в них протекает гнойный процесс.
Густая зеленая мокрота, сопровождающаяся заложенным носом, ослаблением обоняния, но без кашля характерна для хронического гайморита.
Мокрота зеленого цвета при туберкулезе легких наблюдается, если наступил период ремиссии.
Мокрота желтого цвета
Такая слизь появляется при осложненных бронхите и пневмонии. При длительном, более месяца, не проходящем кашле и окраске мокроты в желтый цвет можно заподозрить, что воспалительное заболевание переходит в хроническую форму.
Ярко-желтая окраска мокроты характерна для так называемой эозинофильной пневмонии, которая носит аллергический характер. В этой ситуации желтый цвет мокроты вызван большим количеством эозинофилов – одного из видов лейкоцитов.
В этой ситуации желтый цвет мокроты вызван большим количеством эозинофилов – одного из видов лейкоцитов.
Мокрота желтого цвета бывает у курильщиков (бронхит курильщиков), оттенок ей придают смолы и табак.
Мокрота красноватого цвета
Красноватый цвет мокроте придает кровь. Иногда в ней можно увидеть красные прожилки, такие выделения бывают при не вылеченной до конца, затянувшейся пневмонии, абсцессе легкого, начавшемся туберкулезе, плеврите. Красноватые выделения – серьезный симптом, обращение к специалисту в этих случаях жизненно необходимо.
Мокрота коричневого цвета
Такая картина наблюдается, когда в слизь попадает застоявшаяся кровь. Симптом во многих случаях грозный. О чем он предупреждает? Возможно, это туберкулез в активной форме, рак легкого, ТЭЛА – тромбоэмболия легочной артерии (перекрытие ее тромбом), гангрена легкого. Давать такой симптом могут хронические пневмонии, бронхиты.
Давать такой симптом могут хронические пневмонии, бронхиты.
Но возможны и не столь серьезные причины коричневой мокроты, например, кровь может попасть в нее из кровоточащих ранок во рту.
Иногда коричневая мокрота появляется у курильщиков, когда бронхит переходит в хроническую обструктивную болезнь легких – ХОБЛ.
Мокрота алого и розоватого цвета
Алый цвет мокроте придает значительное содержание крови. Это симптом рака легкого, ТЭЛА.
Плотная мокрота розового цвета возникает при тяжелых стадиях туберкулеза. А если она пенистая, возможен отек легкого.
Пневмония, вызванная пневмококками, сначала дает розоватую мокроту, позднее она становится цвета ржавчины.
Мокрота белого, сероватого цвета
Такая слизь может выделяться у вполне здорового человека. Но когда ее слишком много, можно заподозрить хронически протекающий бронхит.
Но когда ее слишком много, можно заподозрить хронически протекающий бронхит.
Также при кашле белая мокрота бывает при аллергических реакциях, бронхиальной астме.
Нередко серая мокрота выделяется у курильщиков.
Белая или прозрачная, немного пенистая мокрота является признаком респираторной вирусной инфекции.
Подведем итоги: в норме цвет у мокроты или отсутствует: она бесцветная и прозрачная, или она белого цвета. Она может выделяться в малых объемах. Если же она окрашена, значит, в ней присутствуют примеси – это могут быть гнойные, кровяные выделения, скопление клеток. Все это может указывать на болезнь. Но на какую именно – можно определить только после обследования больного.
Особенно опасно, когда отходящая мокрота имеет красные оттенки: алая, розовая, ржавого цвета. Гнойная зеленая и зеленовато-желтая мокрота указывает чаще всего на бактериальную гнойную инфекцию.
Гнойная зеленая и зеленовато-желтая мокрота указывает чаще всего на бактериальную гнойную инфекцию.
Ржавая мокрота: причины, симптомы, диагностика, профилактика
О чем нам говорит мокрота коричневого цвета при кашле?
У здорового человека железы трахеи и бронхов ежедневно выделяют около 100 мл трахеобронхиального секрета. Он покрывает слизистую воздухоносных путей, тем самым создавая защиту от пыли и болезнетворных бактерий.
При наличии возбудителя или другого провоцирующего фактора физические характеристики этой жидкости меняются: увеличивается объем и вязкость таким образом, чтобы из бронхиального дерева удалилось как можно больше раздражающих элементов. Сгущение секрета ведет к замедлению его выведения и накоплению на поверхности слизистой оболочки. Впоследствии эта субстанция отхаркивается во время кашля.
Изменение прозрачности и цвета мокроты происходит из-за присутствия в ней макрофагов и лимфоцитов – иммунных клеток, способных нейтрализовать чужеродные организмы. Они проникают в трахеобронхиальную слизь из крови за счет увеличения проницаемости стенок кровеносных сосудов. Вместе с ними в слизистый секрет проникают эритроциты, которые распадаясь, делают его коричневым.
Они проникают в трахеобронхиальную слизь из крови за счет увеличения проницаемости стенок кровеносных сосудов. Вместе с ними в слизистый секрет проникают эритроциты, которые распадаясь, делают его коричневым.
Цвет мокроты может меняться при попадании в нее красящих веществ, содержащихся во вдыхаемом воздухе. «Бронхит курильщика» – яркий пример этому. Тогда в отхаркиваемом темном сгустке слизи, кроме погибших клеток крови, содержатся смолы табака. Они также подкрашивают отделяемый секрет в коричневый цвет.
При каких заболеваниях такая мокрота возникает?
Мокрота коричневого цвета при кашле сигнализирует о возникновении застойных явлений в органах дыхания. Их развитию способствуют воспалительные респираторные заболевания, вирусные инфекции и другие патогенные факторы, влияющие на вязкость трахеобронхиального секрета.
С жалобами на появление после кашля мокроты коричневого цвета обращаются люди с заболеваниями, которые характеризуются:
- воспалением бронхов, легких;
- некрозом тканей органов дыхания;
- закупоркой легочных кровеносных сосудов;
- наличие патологических новообразований в дыхательных путях.

Появление мокроты коричневого цвета при ангине свидетельствует о том, что инфекция распространилась вниз по гортани и захватила трахею.
А если мокрота ощущается исключительно по утрам, что это?
При некоторых патологиях выделяемый трахеобронхиальный секрет отхаркивается только по утрам. Это объясняется тем, что выделившаяся во время сна жидкость скапливается в нижних отделах носоглотки, а затем, при смене положения тела, начинает перемешаться вниз по трахее, попутно раздражая кашлевые рецепторы. У здорового человека результатом утреннего кашля обычно становится слизь прозрачного цвета.
Однако этот показатель меняется из-за наличия посторонних примесей:
- Коричневая мокрота по утрам становится одним из признаков «бронхита курильщика». Окрашивание секрета происходит за счет накапливания смол и других продуктов горения табака.
- Появление утреннего кашля с выделением небольшого количества слизи может быть следствием рефлюкса-эзофагита.
 При нем, из-за слабости мышц сфинктера забрасывается содержимое желудка в пищевод и горло. Это провоцирует воспаление слизистой пищеварительного тракта, а затем и трахеи.
При нем, из-за слабости мышц сфинктера забрасывается содержимое желудка в пищевод и горло. Это провоцирует воспаление слизистой пищеварительного тракта, а затем и трахеи. - Хроническое воспаление бронхов. В этом случае в утренние часы откашливается незначительное количество мокроты, цвет, который при обострении становится желтым или желто-зеленым. Возникает на фоне продолжительного вдыхания едких химических соединений, содержащихся в воздухе (табачного дыма, пыли, выхлопных газов, токсических паров).
- Обострение бронхоэктатической болезни. Заболевший жалуется на появление мокроты с гноем по утрам, упадок сил, субфебрильную температуру тела, одышку, посинение кожных покровов.
- Застойные явления в бронхах и легких – специфический симптом сердечных заболеваний.
Утренний кашель у детей считается характерным признаком аденоидита – хронического воспаления глоточной миндалины лимфоглоточного кольца. Развивается из-за частых ОРВИ.
Заболевания для которых характерна ржавая мокрота
Мокрота — суть слизистый или иного характера экссудат, скапливающийся в структурах бронхиального дерева при тех или иных патологических состояниях.
Согласно данным медицинской статистки, ржавая мокрота возникает, примерно, у 5-7% всех пациентов, обратившихся к пульмонологу.
Ржавой она является в прямом смысле, поскольку речь идет об окислении крови слизистым экссудатом и атмосферным воздухом.
Характер болезнетворного состояния играет большую роль в деле дифференциальной диагностики, поскольку по оттенку и сопутствующим симптомам можно точно определить наличие недуга. Что же рекомендуется знать «рядовому пациенту» о столь непростом состоянии?
Среди характерных заболеваний можно выделить следующие патогенные состояния:
Табакокурение играет не последнюю роль в деле становления патогенного симптома. В большинстве случаев имеет место разрыв мелких кровеносных сосудов, капилляров и выход небольшого количества крови. Поскольку объем ее не велик, при отсутствии большого количества слизи в бронхах, гематологическая жидкость успевает полностью окислиться, превратившись в оксид железа (собственно, ржавчину).
Другая причина может заключаться в повышении проницаемости капилляров у курильщиков. Подобное встречается повсеместно и тем чаще, чем больше стаж курения у того или иного пациента.
Воспаление легких на ранних стадиях. Интенсивный кашлевой рефлекс приводит к разрыву мелких кровеносных структур и выходу малого объема гематологической жидкости в ткани бронхов.
Итог — окисление крови и получение ею коричневого, ржавого оттенка. Наиболее часто речь идет о крупозной пневмонии на ранних стадиях течения.
Во многом схож с пневмонией. Без объективных исследований отграничить одно патологическое состояние от другого попросту невозможно. Требуется назначение рентгенограммы, а еще лучше МРТ или КТ-исследования.
Онкологические патологии встречаются крайне часто. Согласно информации медицинской статистики, рак легких находится в лидерах по частоте встречаемости, являясь практически абсолютным рекордсменом. Причины в большинстве случаев субъективные: частое систематическое курение в больших объемах.
Как показывают исследования, у заядлого любителя «посмолить» обнаруживается несколько генетических мутаций в клеточном аппарате эпителия бронхов. Это прямой путь к злокачественному перерождению. Ржавая мокрота наблюдается лишь на ранних стадиях, хотя это не всегда справедливо.
Чем дальше от центральной области находится опухоль, тем меньше крови выделяется. Потому ржавая мокрота может обнаруживаться даже на поздних стадиях при мелкосегментарном, удаленном положении неоплазмы.
- Ржавая мокрота характерна для бронхоэктатической болезни.
Бронхоэктазы представляют собой патологические расширения альвеолярных структур бронхов.
Суть процесса заключается в инкапсулировании большого количества гноя и окислившейся крови в указанных анатомических образованиях.
Экссудат при бронхоэктатической болезни имеет комплексный характер, включает в себя несколько слоев гноя и крови. Цвет мокроты — от бледно-песочного до ржавого и темно-бурого.
Встречается сравнительно редко, для него более характерно выделение свежей гематологической жидкости.
При каком заболевании ржавая мокрота встречается еще? Однозначно туберкулез легких. Весьма распространенная патология. Но ржавая мокрота выделяется лишь на ранних стадиях.
Разграничить заболевания можно лишь посредством объективной диагностики. Компонентом исследований выступает оценка сопутствующих симптомов.
Стадии крупозной пневмонии
Крупозная пневмония выступает одной из наиболее распространенных причин отделения ржавой мокроты при кашле.
В своем развитии заболевание проходит несколько стадий:
Первая стадия. Длится несколько дней. Симптоматика полностью отсутствует. Вторая стадия.
Длится 4-5 суток и характеризуется активной выработкой ржавой мокроты с постепенным нарастанием степени дыхательной недостаточности. Третья стадия. Характеризуется появлением лейкоцитоза.
Четвертая стадия. Разрешение заболевания. Длится порядка 2 недель. Наступает спустя 7-10 дней от начала течения недуга.
Симптоматика
Характерные симптомы патологии включают в себя:
- Интенсивную гипертермию.

- Выход большого количества мокроты ржавого или красноватого оттенка (при активном процессе).
- Боли за грудиной.
- Одышку.
- Удушье.
- Кашель.
- Посинение лица и носогубного треугольника по причине гипоксии.
- Головные боли и симптомы общей интоксикации организма.
Отграничить крупозную пневмонию от иных ее форм без рентгенографии и иных исследований невозможно.
Ржавая мокрота — тревожный симптом, указывающий на множество заболеваний опасных для жизни. Требуется обязательная консультация специалиста.
Что делать при появлении мокроты коричневого цвета
Лечением заболеваний, связанных с воспалением воздухоносных путей, занимается пульмонолог. Попасть к нему можно через терапевта, который даст направление. Перед посещением специалиста будет целесообразно сделать анализ мокроты.
Для этого нужно приобрести 2 стерильных контейнера. За день перед сдачей анализа выпивается обильное количество теплой воды. Утром, перед гигиеническими процедурами нужно собрать материал на исследование: сделать 2–3 глубоких вдоха и откашлять мокроту. Затем сплюнуть примерно одинаковое количество в каждую из баночек по отдельности: для клинической и бактериологической лаборатории.
Затем сплюнуть примерно одинаковое количество в каждую из баночек по отдельности: для клинической и бактериологической лаборатории.
Для диагностики некоторых заболеваний сделать анализ потребуется несколько раз.
Диагностика или обследование
Поскольку коричневая мокрота при кашле – общий симптом хронических заболеваний органов дыхания, чтобы поставить диагноз требуется комплексное обследование.
Сначала врач должен опростить заболевшего и составить подробный анамнез. Немаловажная роль при этом отводится прослушиванию легких и бронхов.
При наличии оснований далее проводятся диагностические мероприятия:
- Общий анализ крови. Укажет на наличие воспалительного процесса.
- Общий анализ, цитология, гистология мокроты, а также биоптата. Дают представление о микробиологическом составе субстанции.
- Рентгенография. Позволяет выявить патологические изменения в мягких тканях, костях и анатомических структурах грудной полости.

- Бронхоскопия. Непосредственный осмотр состояния трахеи и бронхов при помощи бронхоскопа – оптического прибора типа эндоскоп.
К информативным методам обследования воздухоносных путей относятся МРТ или КТ. Ввиду высокой стоимости проводятся в исключительных случаях.
Бронхит мокрота ржавого цвета
У некоторых людей во время кашля выделяется ржавая мокрота. Это очень тревожный симптом, который нельзя оставлять без внимания. Дело в том, что секрет в норме должен быть бесцветным, а различные примеси указывают на серьезные заболевания. Именно поэтому рекомендуется не медлить с обращением к специалисту и не заниматься самолечением.
Причины появления
Основным фактором окрашивания мокроты в ржавый цвет является никотиновая зависимость. Происходит разрыв наименее крупных кровеносных сосудов, капилляров и выведение незначительного соотношения крови.
Учитывая, что ее объемы незначительны, жидкость на 100% успевает окислиться, став оксидом железа, а точнее ржавчиной. Еще один предрасполагающий фактор может заключаться в увеличении степени проницаемости капилляров.
Еще один предрасполагающий фактор может заключаться в увеличении степени проницаемости капилляров.
Чем длительнее стаж у курильщика, тем более интенсивным окажется процесс.
Развиваться ржавая мокрота может под влиянием следующих состояний:
- Пневмония, или воспаление легких. Выраженный рефлекс провоцирует разрыв мелких кровеносных структур и выведение незначительного количества жидкости в тканевые структуры бронхов. Результатом становится окисление крови и приобретение ею коричневатого или даже ржавого цвета.
- Бронхит, который по клинической картине схож с воспалением легких. Для уточнения диагноза рекомендуется пройти диагностику, в частности, флюорографию и рентген грудной клетки.
- Онкология. Ржавая мокрота идентифицируется преимущественно на первичных этапах. При этом, чем дальше от центральной области расположено злокачественное новообразование, тем меньше крови будет выделяться. Поэтому не редки случаи, когда секрет обнаруживают на поздних этапах, если опухоль еще небольшая.

- Бронхоэктатическая болезнь. Идентифицируют при проникновении значительного количества гноистых масс и окислившейся крови в область бронхов. Экссудат имеет многосоставной характер и будет включать в себя некоторое количество слоев гноя и крови – именно они в итоге окрашивают секрет.
Кроме того, ржавая мокрота может оказаться следствием отека легких. Патология диагностируется редко, чаще всего ей свойственно выделение свежей жидкости, поэтому ее оттенок может быть более ярким.
Сопутствующие симптомы
Указанный признак никогда не бывает единственным симптомом, связанным с теми или иными патологическими изменениями. Обычно у пациента диагностируют увеличение температуры тела.
Гипертермия может идентифицироваться от 37 до 39 градусов, зависит она от характеристик патологического состояния, наличия или отсутствия воспалений. Постоянный субфебрилитет (от 37 до 37.
5 градусов) указывает на присоединение инфекции, но может быть признаком онкологии.
Ржавая мокрота может ассоциироваться с болезненными ощущениями за областью грудины. Проявляются они при осуществлении вдоха или выдоха, могут быть несущественными, но при отсутствии лечения будут доставлять серьезные беспокойства пациенту.
Проявляются они при осуществлении вдоха или выдоха, могут быть несущественными, но при отсутствии лечения будут доставлять серьезные беспокойства пациенту.
Опасно развитие дыхательной недостаточности, которая проявляется удушьем или одышкой. В зависимости от типа патологии нарушение респирации может быть постоянным или ассоциироваться с приступами.
Следующий симптом – это тяжесть в грудине, усугубляющаяся свистами и хрипами в процессе дыхания. Изменения свидетельствуют о сужении бронхов вследствие их стеноза или закупорки (окклюзия).
Методы диагностики
Обязателен первичный осмотр пациента, выяснение жалоб, истории болезни и образа жизни. Это позволит поставить предварительный диагноз и принять решение о том, какие обследования и анализы понадобятся.
В целях выявления причины ржавой мокроты необходима:
- Бронхоскопия, которая незаменима в рамках обследования, поскольку позволяет идентифицировать 90% соответствующих патологий. По результатам диагностики видны воспалительные изменения, новообразования, увеличение системы.

- Рентгенография легочных структур – также проводится в первую очередь.
- Флюорография. Позволяет идентифицировать только наиболее значительные изменения в актуальном состоянии респираторной системы.
- МРТ или КТ. Наиболее современные и информативные методы обследования. Они в состоянии заменить подавляющее большинство тактик и дают исчерпывающую картину патологии.
- Биопсия, а именно забор части легкого. Болезненная диагностика, но именно с ее помощью можно провести гистологическое и морфологическое исследование.
Дополнительно при наличии ржавой мокроты в любое время суток пульмонолог настаивает на осуществлении целостного анализа и биохимической проверке крови. Верификация секрета является еще одним элементом обследования, поскольку позволяет установить наличие или отсутствие инфекции, злокачественного перерождения.
Особенности лечения
Хроническая форма бронхита в острой стадии пролечивается при помощи антибиотиков (пенициллиновый или цефалоспориновый ряд, например, Ампициллин).
Для нейтрализации воспалительных реакций используют глюкокортикостероиды (Преднизолон).
Поддерживающая терапия в подобной ситуации будет заключаться в применении Сальбутамола, чтобы справиться с приступами удушья или кашля. Принимать решение о его использовании может лишь лечащий врач.
Терапия в отношении острого бронхита должна включать составы, разжижающие мокроту (Бромгексин), а также обильное питье. Последнее особенно важно при вирусной природе заболевания. Если патология была спровоцирована бактериями, дополнительно настаивают на применении антибиотиков.
Ржавая мокрота при пневмонии может быть купирована антибактериальными составами – Спирамицин, Эритромицин. Эффективна в подобной ситуации инфузионная терапия, применяют отхаркивающие наименования (АЦЦ, Флуимуцил), витамины и даже жаропонижающие составы (Аспирин, Цитрамон).
Против микобактерий используют антибиотики и противомикробные средства, рассчитанные на длительное курсовое применение. Чаще всего это Амоксил и Тетрациклин.
Терапия при онкологии легких включает в себя комбинацию нескольких методов, а именно лучевая и химиотерапии, хирургия.
Последняя проводится, если новообразование слишком большое, оно метастазировало или лечение оказалось безрезультатным. При отеке в области легкого человеку может потребоваться неотложная помощь.
Она предполагает применение мочегонных составов, а также активное дыхание кислородом.
При инородном объекте в бронхах, кашель с ржавой мокротой у взрослого предполагает восстановление в условиях стационара. Пациенту будет проведена бронхоскопия, в результате которой посторонний предмет будет извлечен.
Источник: https://circas.ru/bronhit-mokrota-rzhavogo-cveta/
Лечение мокроты коричневого цвета
Медикаментозная терапия выбирается исходя из причин появления патологических выделений.
Могут применяться:
- Нестероидные противовоспалительные препараты. Назначают при бронхите, воспалении трахеи.
 Эти заболевания вирусной или бактериальную этимологии, поэтому терапия направлена на снятие воспаления, борьбу с возбудителем и восстановление проходимости воздухоносных путей.
Эти заболевания вирусной или бактериальную этимологии, поэтому терапия направлена на снятие воспаления, борьбу с возбудителем и восстановление проходимости воздухоносных путей. - Бронхолитики. Лекарственные препараты направление на снятие спазма. Они облегчают дыхание за счет расширения бронхов.
- Коричневая мокрота при кашле у курильщика отходит интенсивнее при приеме отхаркивающих средств.
- Муколитики. Разжижают трахеобронхиальный секрет, ускоряя его отхождение. Запускают механизм очищения легких и дыхательных путей.
Положительный эффект лечения кашля с мокротой коричневого цвета возможен только при полном отказе от вредной привычки.
Причины появления коричневой мокроты
Кашель курильщика с выбросом мокроты – обычное явление. Слизистые оболочки постоянно образуют слизистую пленку, которая защищает дыхательные пути от высыхания, вредных компонентов.
Они должны удаляться из дыхательных путей. У здоровых людей этот секрет состоит из воды, белков, мертвых клеток. Кашель с мокротой называется продуктивным. Это естественный защитный рефлекс, который помогает удалить секрецию.
Кашель с мокротой называется продуктивным. Это естественный защитный рефлекс, который помогает удалить секрецию.
С помощью ресничек мокрота с бронхов переносится в рот, как беговая дорожка, затем выплевывается или проглатывается. Выделения из бронхов называют мокротой.
В случае болезни консистенция, состав, цвет и количество секрета могут измениться. Причиной являются заболевания. Коричневая мокрота образуется при кашле курильщика.
Если он происходит регулярно по утрам, то это типично заболеванию хронический бронхит или ХОБл. При постоянном кашле в течение 3 недель, с коричневой мокротой нужно обратиться к лечащему врачу.
Беспокоит необычный цвет мокроты – обращайтесь к лечащему врачу, специалисту по лёгким (пульмонологу) для дальнейшего лечения.
Пройди Тест на Внимательность! Найди 10 различий! (нажми прямо сюда!)
Тест для курильщиков
Как избавиться от этой мокроты в домашних условиях
Лечение любого кашля должно проводиться под наблюдением врача, так как неправильная диагностика и злоупотребление средствами народной медицины может спровоцировать ухудшение состояния заболевшего.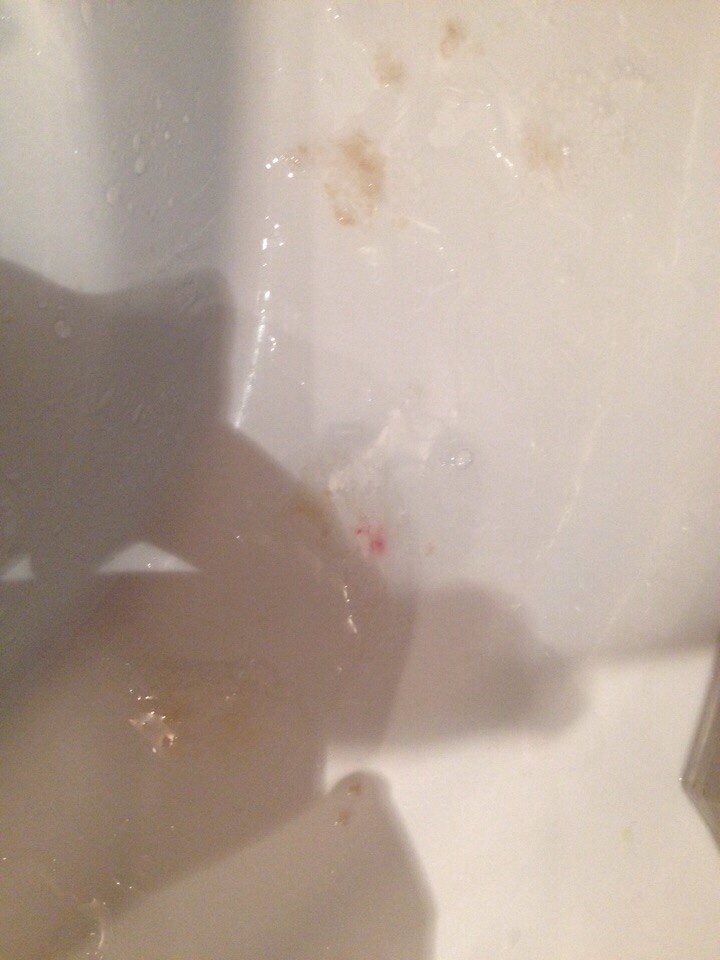 Например, острый бронхит может осложниться пневмонией, а коклюш – образованием слизисто-эпителиальных пробок.
Например, острый бронхит может осложниться пневмонией, а коклюш – образованием слизисто-эпителиальных пробок.
Вызвать продуктивный кашель при застое жидкостей в органах дыхания помогут настои и отвары трав. Такие свойства есть у листьев мать-и-мачехи, корня алтея лекарственного, душицы и солодки голой.
Как природные антисептики при бактериальной инфекции могут использоваться шалфей, аир, тимьян (чабрец), подорожник и фенхель. Кроме противомикробного действия, они также обладают спазмолитическим, сосудорасширяющим, обезболивающим, обволакивающим, кровоостанавливающим и тонизирующим свойством.
Мокрота коричневого цвета при кашле отходит намного интенсивнее, если пить много теплой жидкости. Например, это может быть смесь молока и минеральной воды в соотношении 3/1. Употреблять ее нужно в течение дня маленькими глоточками.
При затрудненном кашле и отсутствии повышенной температуры тела показаны ингаляции на основе минеральной воды или физ. раствора. С их помощью вязкий секрет станет более текучим. Следует помнить, что делать процедуру рекомендуется проводить максимум за 2 часа до сна.
Следует помнить, что делать процедуру рекомендуется проводить максимум за 2 часа до сна.
Причины появления ржавой мокроты при бронхите и пневмонии
У некоторых людей во время кашля выделяется ржавая мокрота в достаточно большом количестве.
Это явление – одна из причин для беспокойства о состоянии организма.
Ведь люди должны понимать, что такое выделение врачи считают признаком развития патологических процессов, поразивших слизистую оболочку органов дыхательной системы.
Нужно быть крайне внимательным и при появлении мокроты нехарактерного цвета следует обратиться за помощью к доктору, который подберет лечение и сможет вовремя остановить развитие осложнений.
О чём сигнализирует ржавая мокрота?
Мокрота представляет собой экссудат, который имеет слизистый либо другой характер.
Она постепенно накапливается в структурах бронхиального дерева в процессе развития какой-либо патологии органов дыхательной системы.
По медицинской статистике, выделение, имеющее коричневый цвет, наблюдается примерно у 5-8% пациентов, которые проходят обследование у пульмонолога.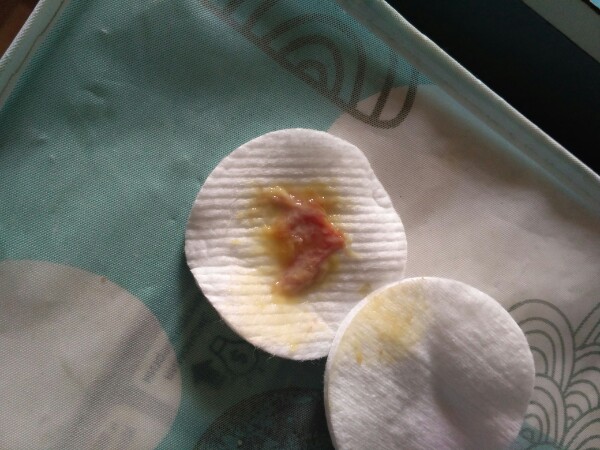
Внимание! Мокрота получается ржавой в прямом смысле, ведь кровь поддаётся окислению при взаимодействии со слизистым веществом, а также атмосферным воздухом.При проведении дифференциальной диагностики заболевания особое значение имеет характер болезнетворного состояния человека.
Это обуславливается тем, что по цвету выделений и проявлению сопутствующей симптоматики специалист может точно определить заболевание.
У курильщика
Люди, которые ежедневно выкуривают по несколько сигарет, относятся к группе риска. Ведь их организмы чаще подвергаются развитию патогенного симптома.
Обычно пульмонологи объясняют появление ржавой мокроты во время кашля разрывами мелких кровеносных сосудов, а также капилляров, в результате чего выделяется незначительное количество крови.
Её объём незначителен, поэтому в случае отсутствия в бронхах большого количества слизистого секрета, гематологическая жидкость быстро проходит процесс окисления, превращаясь в оксид железа (ржавчину).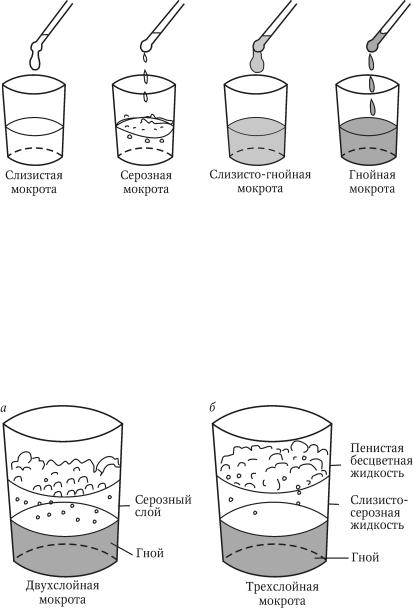
Важно! Врачи нередко определяют ещё одну причину, по которой может выделяться мокрота нехарактерного цвета. У многих курильщиков со временем повышается проницаемость капилляров, из-за чего кровь проходит через их стенки и попадает в секрет бронхов, а затем при кашле выходит наружу.[/wpmfc_cab_si
При пневмонии
Пневмония – воспаление лёгких, протекающее на ранней стадии.
Интенсивный кашель часто является причиной разрыва одновременно нескольких мелких кровеносных сосудов и капилляров и, соответственно, выделения в ткани бронхов незначительного количества гематологической жидкости.
У ребенка плохо пахнет изо рта и запоры” src=”https://www.youtube.com/embed/rI2yahDf24A?feature=oembed” frameborder=”0″ allow=”accelerometer; autoplay; clipboard-write; encrypted-media; gyroscope; picture-in-picture” allowfullscreen=””/>Беспокойство у человека вызывает то, что кровь быстро окисляется, обретая коричневый оттенок, напоминающий ржавчину.
Внимание! Крупозный тип пневмонии часто сопровождается этим явлением на ранних стадиях развития.
Сопровождающие симптомы
При данном заболевании могут появляться сопровождающие симптомы, которые также характерны для крупозной пневмонии:
- Озноб – серьёзный повод для беспокойства.
- Температура тела повышается примерно до 39 градусов.
- Частый кашель, который наблюдается при пневмонии.
- Появление болевых ощущений в боковой области либо в зоне живота.
- Нарушается дыхательный процесс.
- Лихорадка, при которой щека со стороны пораженного лёгкого обретает слегка красный цвет.

- Учащается биение сердца без каких-либо причин.
В некоторых случаях такую симптоматическую картину принимают за бронхит.
В связи с этим пульмонологи назначают дополнительный анализ крови, по результатам которого ставится точный диагноз.
Если у человека воспалено лёгкое, то клиническое обследование показывает:
- наличие зернистости нейтрофилов;
- нарушение СОЭ;
- развитие лейкоцитоза;
- повышенная свёртываемость крови.
В случае, когда мокрота вырабатывается в небольших количествах и имеет природный прозрачный цвет, то человеку не стоит беспокоиться.
Ведь это обычный процесс функционирования системы естественной очистки бронхов от различных посторонних веществ, которые могут попадать внутрь вместе с вдыхаемым воздухом.
Однако, если мокрота выделяется в повышенном количестве, а также отличается определённым окрасом, то необходимо пройти обследование на проверку состояния лёгких и бронхов.
При выявлении гноя в отделяющемся бронхиальном секрете врач ставит диагноз хронического воспаления дыхательных органов.
Диагностика
Выделение ржавой мокроты может свидетельствовать о клинически значимых изменениях в организме и протекании воспалительных процессов.
Чтобы избежать осложнений, необходимо пройти обследование у пульмонолога, а также фтизиатра. Это позволит исключить развитие туберкулёза.
Если же у человека ранее был выявлен рак, то обязательно нужна консультация онколога.
При проведении первичного осмотра врач должен опросить пациента относительно следующего:
- Предмет жалоб.
- Характер нарушения.
- Длительность протекания заболевания.
- Давность.
Важно! Кроме того, выполняется сбор анамнеза, чтобы специалист мог знать, какими патологиями пациент страдал ранее.
Перед назначением курса терапии пульмонологу требуется определить очаг хронической инфекции, а также весь перечень факторов, которые тем или иным образом отражаются на состоянии организма.
Чтобы обеспечить должный эффект от лечения, врачи назначают дополнительные инструментальные и лабораторные исследования, с помощью которых они смогут дифференцировать отдельные диагнозы:
- Бронхоскопия – важная процедура в диагностике заболевания, вызывающего выделение ржавой мокроты, она позволяет точно определить состояние анатомической структуры бронхов.
- Рентгенография лёгких.
- Флюорография. С помощью этой процедуры пульмонолог может называть только самые грубые нарушения в состоянии органов грудной клетки.
- КТ, а также МРТ. Обследования, которые способны заменить целый ряд различных процедур и дают точную клиническую картину болезнетворного состояния пациента.
- Биопсия, которая должна также включать морфологическое и гистологическое исследование лёгких и бронхов.
- Общий анализ крови.
- Анализ крови на выявление сопутствующих заболеваний.

- Биохимия крови.
Важно! Проводить все вышеперечисленные исследования необходимо комплексно, чтобы диагностика заболевания была максимально точной.
Лечение
Частое выделение мокроты нехарактерного ржавого цвета может свидетельствовать о развитии разных заболеваний органов дыхательных путей.
Поэтому не следует заниматься самолечением, нужно пройти предварительное обследование, чтобы избежать всевозможных осложнений.
Избавиться от ржавой мокроты можно с помощью медикаментозных средств, методов народной медицины, а также специального образа жизни, который разрабатывается совместно с пульмонологом.
Медикаментозное
При назначении медикаментозного лечения врач учитывает то, какие именно заболевания вызывает выделения слюнного секрета ржавого оттенка, а также место расположения очага воспаления. В связи с этим не существует какого-то общего списка препаратов, которые бы помогли избавиться от такой мокроты.
Способ жизни
Избавиться от ржавой мокроты в некоторой мере помогает и определенный образ жизни.
Пульмонологи рекомендуют ежедневно делать прогревания с помощью горчичников либо компрессов, которые являются эффективным методом лечения органов дыхательной системы.
Кроме этого, полезными будут регулярные ингаляции.
В отдельных случаях врачи назначают данную процедуру каждые 2 часа.
Людям, у которых ржавый секрет обильно выделяется в утреннее время, следует увеличить количество потребляемой жидкости, потому что она способствует разжижению слизи, а также ускорению отхождения секрета.
Дополнительно в рацион стоит добавить щелочные напитки, чтобы уменьшить кашель, фрукты и овощи. Параллельно нужно сократить употребление блюд, богатых углеводами и жирами.
Полезными будут и прогулки на свежем воздухе, регулярные занятия спортом, соблюдение режима дня.
Народные методы
Многие пульмонологи, а также фтизиатры советуют пациентам провести лечение с помощью народных средств:
- Вскипятить немного молока, а затем добавить в него несколько сосновых почек.
 Ёмкость с этой жидкостью плотно укутывают в одеяло и оставляют на час для получения крепкого и насыщенного привкуса. Он поможет избавиться от очага воспаления и быстро смягчить слизистые оболочки дыхательных путей.
Ёмкость с этой жидкостью плотно укутывают в одеяло и оставляют на час для получения крепкого и насыщенного привкуса. Он поможет избавиться от очага воспаления и быстро смягчить слизистые оболочки дыхательных путей. - 500 мл очищенной воды заливают две луковицы в скорлупе и варят в течение часа, постепенно добавляя в кастрюлю стакан сахара. Получившийся сироп принимают по полстакана 3 раза в день. Хранить средство рекомендуется в тёплом месте.
- Берётся смесь из равных пропорций алтеи лекарственной, мать-и-мачехи, а также мяты и подорожника. Растения тщательно измельчаются, помещаются в ёмкость, заливаются небольшим количеством воды и ставятся на водяную баню. Приготовление отвара занимает примерно один час. Потом нужно дождаться, пока отвар остынет. Употреблять раствор следует по 2 раза в сутки.
- Литром молока необходимо залить несколько плодов инжира. Смесь должна закипеть, после чего её остужают. Когда молоко станет тёплым, можно его употреблять по стакану в сутки.

- Берётся 200 мл горячей воды, куда добавляется 1 ст. л. измельчённого подорожника. Получившийся настой оставляют на 20 минут, а затем принимают по 1 ст. л. перед каждым употреблением пищи.
- Берут 50 мл воды «Боржоми» и добавляют к 150 мл тёплого молока. Жидкость размешивают и выпивают небольшими глотками.
- Терапевтический результат дают и леденцы, приготовленные из чабреца. Чтобы сделать конфетки, берётся 1 ст. л. измельчённой травы, заливается 200 мл кипятка, настаивается. После того, как отвар остынет, его процеживают и смешивают с 400 г сахара, а также 2 ст. л. мёда. Получившуюся смесь тщательно перемешивают, предварительно поставив на медленный огонь. Отвар доводится до кипения и проваривается до тех пор, пока консистенция не станет достаточно густой. Постепенно загустившееся вещество набирают ложкой и опускают в холодную воду, чтобы они затвердели.
- 1 ст. л. измельчённого аира заливают стаканом воды и готовят отвар.
 Он должен настояться в течение 30-60 минут. Когда жидкость полностью остынет, то её нужно процедить и оставить в тёплом месте. Принимают этот отвар небольшими порциями по 500 мл в сутки.
Он должен настояться в течение 30-60 минут. Когда жидкость полностью остынет, то её нужно процедить и оставить в тёплом месте. Принимают этот отвар небольшими порциями по 500 мл в сутки.
Профилактика
Путь лечения ржавой мокроты – это довольно сложный процесс.
Поэтому врачи рекомендуют соблюдать несколько простых правил для профилактики развития воспалений органов дыхания.
К таким мерам относятся:
- регулярно наблюдаться у пульмонолога, особенно если в анамнезе пациента присутствуют записи о ранее выявленных заболеваниях лёгких либо бронхов;
- не откладывать лечение разных замеченных нарушений в работе органов дыхания;
- отказ от вредных привычек, особенно курения, которое делает стенки кровеносных сосудов тонкими;
- соблюдать правила здорового образа жизни;
- пульмонологи рекомендуют принимать витаминно-минеральные комплексы для укрепления иммунитета;
- следует дольше гулять на свежем воздухе;
- улучшить качество питания, наполнив рацион свежими овощами и фруктами, щелочными напитками;
- стараться исключить тесные контакты с людьми, которые болеют туберкулёзом.

Человеку, у которого начала выделяться ржавая мокрота, необходимо обязательно становиться на учёт у пульмонолога либо фтизиатра, чтобы контролировать изменения в состоянии организма.
Изначально пациент проходит обследование для определения диагноза, а также назначения правильного лечения с помощью методов традиционной и народной медицины.
Кроме того, благоприятно на состоянии здоровья сказывается правильный образ жизни с исключением вредных привычек, правильным питанием, регулярными занятиями спорта и прогулками на свежем воздухе.
Источник: https://bronhit.guru/simptomy/mokrota/rzhavaya.html
Профилактика
Отхаркивание мокроты коричневого цвета – это один из симптомов заболевания. Поэтому при первом ее появлении нужно обратиться к врачу. Только специалист сможет правильно трактовать его и назначит необходимое лечение.
После прохождения терапевтических мероприятий во избежание рецидива патологии следует придерживаться некоторых правил:
- отказаться от курения;
- грамотно организовать окружающую обстановку – соблюдать температурно-влажностный режим жилых помещений;
- не допускать загрязнения воздуха пылью;
- проводить работы с ядохимикатами только при наличии индивидуальной защиты;
- придерживаться назначений врача.

Черная слизь: опасно ли это?
Обзор
Когда вы кашляете мокротой или у вас течет слизь по носу, вы, вероятно, не обращаете на нее особого внимания, если не заметите поразительное изменение цвета. Черная или темная мокрота или слизь могут быть особенно неприятными, и не зря. Это часто может сигнализировать о серьезном заболевании или воздействии вредных для здоровья веществ.
Само по себе присутствие слизи не является признаком болезни и не должно вызывать медицинских проблем.Слизь служит важной цели. Он защищает и смазывает носовые проходы и другие полости тела, помогает предотвратить инфекцию и очистить дыхательные пути.
Мокрота похожа на слизь, за исключением того, что она образуется в легких. Мокрота может быть признаком болезни, а может быть вызвана бактериями, вирусами и другими нежелательными клетками. Это также может произойти при серьезных заболеваниях легких.
Когда вы больны, слизь – это то, что вы вытираете из носа, а мокрота – это то, что вы кашляете из легких. А когда изо рта откашливается мокрота, это называется мокротой.
А когда изо рта откашливается мокрота, это называется мокротой.
Если вы когда-нибудь откашляете черной мокротой, как можно скорее обратитесь к врачу. Изменение цвета может быть временным, вызванным воздействием дыма или грязи в воздухе, или вызвано респираторной инфекцией. Черная мокрота также может быть вызвана более серьезным заболеванием, например, раком легких. Важна своевременная медицинская оценка.
Когда вы обращаетесь к врачу по поводу черной мокроты или слизи, вы должны подумать, применимо ли к вам что-либо из следующего:
Раздражители
Все, что вы вдыхаете, находит где-то приют.Кислород, например, сначала попадает в легкие, а затем в кровоток, где он поддерживает здоровье ваших органов и мышц. Но не все, что вы вдыхаете, можно использовать с пользой для здоровья.
Загрязняющие вещества
Вдыхание загрязнителей воздуха может вызвать потемнение слизи. Частицы грязи или промышленных химикатов могут оседать в дыхательных путях, делая слизь и мокроту более темной.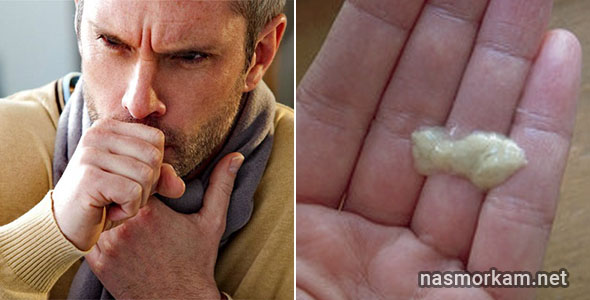 Когда вы отправляетесь в место с сильным загрязнением и плохим качеством воздуха, вы можете заметить изменения в своей слизи.После того, как ваше воздействие загрязнителей воздуха прекратится, ваша мокрота вскоре должна вернуться к своему нормальному цвету.
Когда вы отправляетесь в место с сильным загрязнением и плохим качеством воздуха, вы можете заметить изменения в своей слизи.После того, как ваше воздействие загрязнителей воздуха прекратится, ваша мокрота вскоре должна вернуться к своему нормальному цвету.
Курение
Химические вещества, содержащиеся в сигаретах и других курительных принадлежностях, попадают в дыхательные пути, делая слизь и мокроту темной. Курение также приводит к сгущению мокроты в легких, вызывая еще больший кашель. Одна из причин такого накопления в том, что курение может повредить или разрушить механизм очистки легких – волосовидные реснички, выстилающие легкие. Это позволяет мокроте забивать дыхательные пути.Курение, конечно, также является фактором риска рака легких, множества других видов рака, болезней сердца и большинства других респираторных заболеваний.
Добыча угля
Клиническим термином для обозначения того, что долгое время было известно как «болезнь черного легкого», является пневмокониоз. Это заболевание чаще всего ассоциируется с угольщиками. Однако черная слизь и мокрота также могут быть вызваны воздействием других раздражителей на рабочем месте, таких как асбест и кремнезем.
Это заболевание чаще всего ассоциируется с угольщиками. Однако черная слизь и мокрота также могут быть вызваны воздействием других раздражителей на рабочем месте, таких как асбест и кремнезем.
Пожар
Дым от крупных пожаров может накапливать сажу в дыхательных путях, делая слизь и мокроту черными.Ношение специальной маски на носу и рту при воздействии большого огня или загрязненного воздуха может помочь предотвратить оседание раздражителей в дыхательных путях.
Инфекции
Заболевания, поражающие дыхательную систему, могут вызывать множество изменений цвета и толщины слизи. Эти изменения являются важными симптомами, которые должен рассмотреть ваш врач, но они часто сопровождаются другими признаками болезни.
Грибковая инфекция
У людей, которые не курят или не подвергаются воздействию вредных загрязнителей, черная слизь часто связана с серьезной грибковой инфекцией, которая оседает в легких.Вы можете подвергаться большему риску грибковой инфекции, если у вас ослабленная иммунная система. Например, прохождение лечения рака или наличие аутоиммунного заболевания, такого как ревматоидный артрит, может ослабить вашу иммунную систему, сделав вас более восприимчивым к инфекциям.
Например, прохождение лечения рака или наличие аутоиммунного заболевания, такого как ревматоидный артрит, может ослабить вашу иммунную систему, сделав вас более восприимчивым к инфекциям.
Типы грибов, которые можно вдохнуть и вызвать инфекцию, часто встречаются в жарком климате, например, в пустынях на юго-западе или в тропиках. Раздражение дыхательных путей, вызванное инфекцией, может даже вызвать кровотечение, в результате которого слизь может стать красновато-коричневой или черной.
Туберкулез
Туберкулез или ТБ – очень заразная бактериальная инфекция. Чаще всего он поражает, когда иммунная система человека ослаблена. Помимо темной мокроты, к другим признакам туберкулеза относятся тянущий кашель, который длится несколько недель, боль в груди, потеря веса, ночная потливость и кашель с кровью.
Пневмония
Пневмония – это инфекция воздушных мешков в легких, которая часто приводит к скоплению жидкости в одном или обоих легких.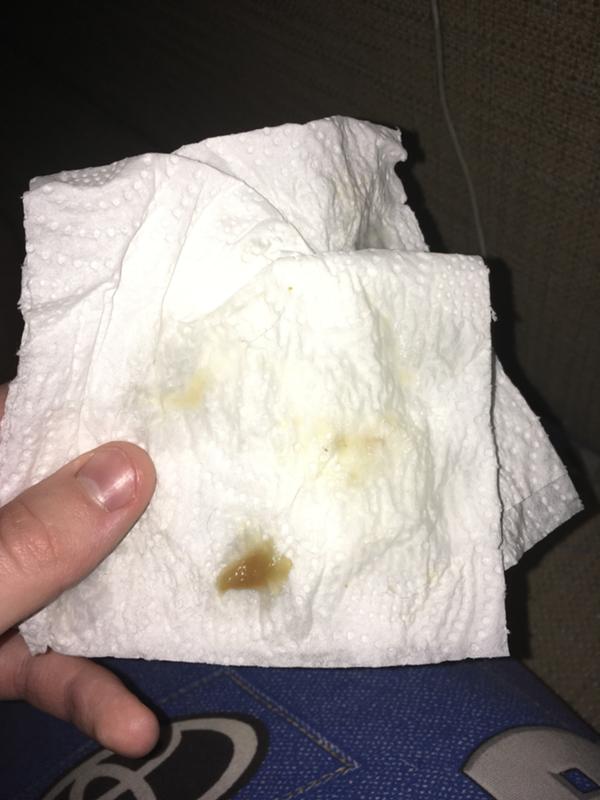 Пневмония – потенциально смертельное заболевание.Это заболевание трудно поддается лечению, поскольку оно может быть вызвано широким спектром бактерий, вирусов и других организмов. Помимо темной слизи, другие признаки пневмонии включают боль в груди, одышку, кашель, лихорадку и усталость.
Пневмония – потенциально смертельное заболевание.Это заболевание трудно поддается лечению, поскольку оно может быть вызвано широким спектром бактерий, вирусов и других организмов. Помимо темной слизи, другие признаки пневмонии включают боль в груди, одышку, кашель, лихорадку и усталость.
Другие причины
Черная слизь или мокрота имеет много других возможных причин. Вот почему так важно обращать пристальное внимание на другие симптомы.
Заболевание сердечного клапана
Кровь проходит от сердца через легкие (где она обменивает углекислый газ на кислород), а затем обратно к сердцу, где она перекачивается в остальное тело.Когда дефектные или больные сердечные клапаны не позволяют легко проходить крови в сердце и из него, она может вернуться в легкие.
При заболевании сердечного клапана эта скопившаяся жидкость может накапливаться в легких, вызывая застойную сердечную недостаточность. Это может привести к образованию пенистой мокроты или мокроты с прожилками крови, из-за чего мокрота станет розовой, красной, ржавой, коричневой или черной.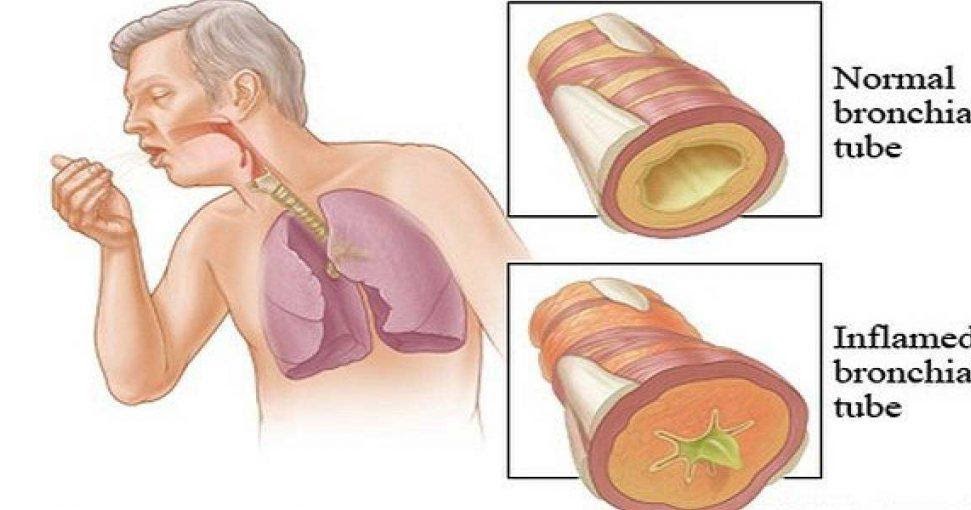
Разжижители крови
Антикоагулянты и антитромбоцитарные препараты разработаны для снижения риска образования тромбов, которые потенциально могут заблокировать артерию, что может привести к таким состояниям, как сердечный приступ или инсульт.К сожалению, эти разжижающие кровь препараты могут повысить риск внутреннего кровотечения.
Кашель с кровью или темной мокротой является признаком кровотечения и возможным сигналом о том, что необходимо изменить режим приема лекарств.
Аутоиммунное заболевание
Некоторые аутоиммунные или воспалительные заболевания, такие как саркоидоз, напрямую влияют на легкие и вызывают образование черной или коричневой мокроты. Это связано с кровотечением из дыхательных путей. Саркоидоз также может поражать кожу, глаза, носовые пазухи, почки и другие органы.Другие аутоиммунные заболевания, такие как волчанка и ревматоидный артрит, могут по-разному влиять на легкие и другие части тела.
Рак легкого
Рак легкого диагностируется при обнаружении раковых клеток легких в легких, лимфатических узлах или других органах.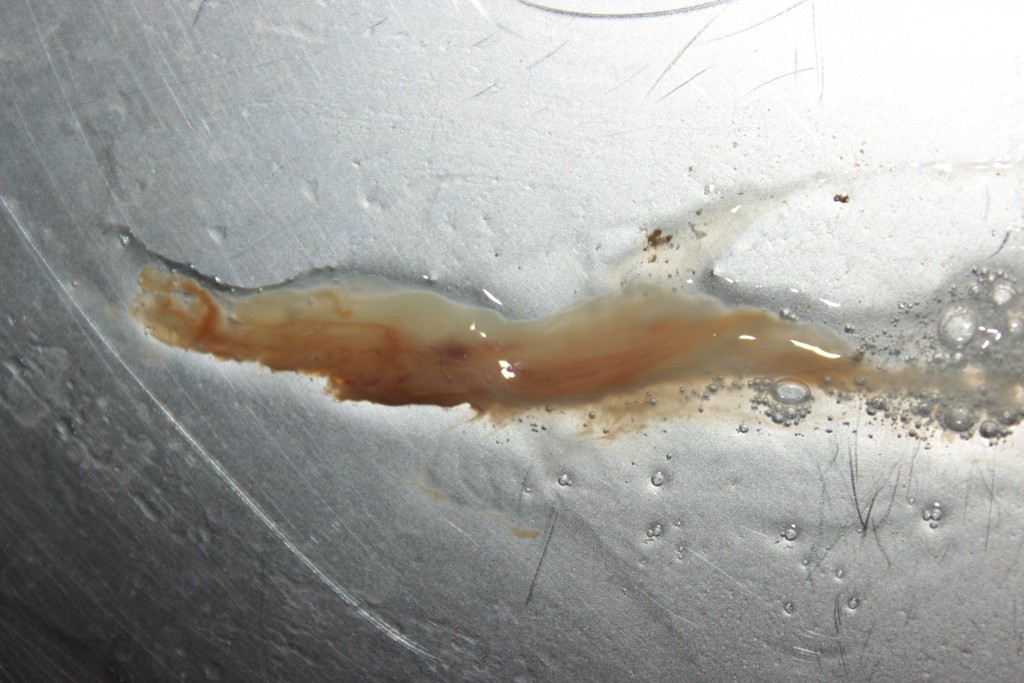 Кашель с кровью и наличие черной мокроты – признаки того, что необходимо тщательное обследование легких для исключения или подтверждения рака легких.
Кашель с кровью и наличие черной мокроты – признаки того, что необходимо тщательное обследование легких для исключения или подтверждения рака легких.
Правильное лечение черной мокроты или слизи будет зависеть от причины.Возможно, вам потребуется обратиться к врачу, например, к специалисту по лечению ушей, носа и горла (ЛОР) или пульмонологу, чтобы определить, где именно в дыхательных путях существует проблема.
Лечение в домашних условиях
Если причиной появления черной слизи является курение или воздействие переносимых по воздуху загрязнителей, крайне важно избегать этих триггеров. Если вы курите, отказ от курения является первым важным шагом.
Вам могут посоветовать пить много жидкости и использовать дома увлажнитель воздуха, чтобы разжижить мокроту и отхаркивать.
Если диагностирована серьезная инфекция, для здорового выздоровления необходимо соблюдение рекомендаций врача. Это означает прием всех ваших лекарств в соответствии с предписаниями и выполнение всех назначений.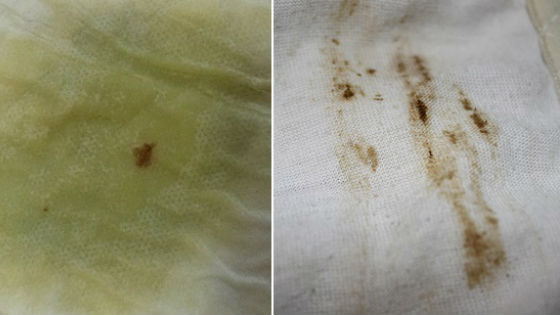
Лечебные процедуры
Инфекции, вызывающие появление черной мокроты и другие симптомы, часто можно лечить с помощью лекарств и отдыха. Антибиотики эффективны только при бактериальных инфекциях, таких как туберкулез и бактериальная пневмония. Поэтому, если причиной ваших проблем является вирус, антибиотики не помогут.Противовирусные препараты могут быть эффективными, если причиной является вирус гриппа. Противогрибковые препараты действуют против грибковых инфекций.
Сердечно-сосудистые процедуры должны проходить под наблюдением кардиолога. Больной клапан может нуждаться в ремонте или замене хирургическим путем, в зависимости от характера проблемы. Дозировку и тип разжижающих кровь препаратов можно регулировать, но для подбора правильного режима приема часто требуются некоторые методы проб и ошибок.
Если на функцию ваших легких повлияли другие заболевания, вам могут потребоваться лекарства и другие виды лечения, включая кислородную терапию.
причин, по которым вы можете получить это
Мокрота. Слизь. Мокрота. Это разные названия слизистого, скользкого вещества, которое вытекает, когда вы кашляете, чихаете или шмыгаете носом.
Слизь. Мокрота. Это разные названия слизистого, скользкого вещества, которое вытекает, когда вы кашляете, чихаете или шмыгаете носом.
Этот мусор – защитное оружие вашего тела от инфекционных микробов и аллергенов, которые раздражают ваши легкие или носовые пазухи. Цвет и текстура могут варьироваться в широких пределах: от прозрачных липких ниток до эластичных желтых мешков и толстых зеленых сгустков.
Коричневая мокрота встречается реже. Вот несколько причин, по которым вы можете его получить.
Это может быть признаком застарелой крови, хронического – продолжающегося – воспаления или дегтя, который рассыпается после того, как вы бросили курить.
ХОБЛ
Хроническая обструктивная болезнь легких возникает, когда ваши легкие со временем настолько опухают, что воздух не может свободно течь. Причиной обычно является сигаретный дым. Вы можете кашлять, хрипеть и испытывать затруднения с дыханием. Если ваша слизь стала коричневой, желтой или зеленой, это может быть ранним признаком обострения. Он будет более липким и толстым, и его будет больше.
Он будет более липким и толстым, и его будет больше.
Лечение ХОБЛ включает лекарства, легочную реабилитацию, дополнительный кислород и хирургическое вмешательство, чтобы открыть заблокированные пути. В тяжелых случаях может потребоваться пересадка легких.
Острый бронхит
Это когда воспаляется слизистая оболочка бронхов, дыхательные пути в легких. Вирусные инфекции – наиболее частая причина острого бронхита. Но это также может быть вызвано бактериями, раздражителями, такими как курение, аллергия или некоторыми химическими веществами.
Если он у вас есть, вы сначала заметите кашель.Это может быть сухость или выделение мокроты. Слизь может быть от прозрачной до мутной, коричневой, желтой или зеленой. Ваша грудь может быть напряженной или болезненной. Другие признаки – жар, усталость, одышка, боль в горле и заложенный нос.
Бронхит обычно проходит сам по себе. Ваш врач может посоветовать способы разжижения слизи, чтобы облегчить кашель. Вы можете запустить испаритель, принять горячий душ или парить над паровой палаткой над горячей водой. Если ваши симптомы не проходят и ваш врач сильно подозревает бактериальную инфекцию, он может назначить антибиотик.
Если ваши симптомы не проходят и ваш врач сильно подозревает бактериальную инфекцию, он может назначить антибиотик.
Бактериальная пневмония
Сухой кашель с выделением густой мокроты является одним из основных симптомов пневмонии. Слизь может быть желтой, зеленой, красной, коричневой или ржавой. Иногда цвет может указывать на тип бактерий, вызвавших болезнь.
Пневмония начинается с набухания ткани одного или обоих легких. Крошечные, похожие на виноградные грозди, воздушные мешочки на концах дыхательных трубок могут набухать и заполняться жидкостью. Вам понадобятся антибиотики для лечения бактериальной пневмонии.
Хроническая болезнь легких
Этот термин включает широкий спектр заболеваний легких, которые не проходят или не ухудшаются со временем. Они могут быть наследственными, быть вызванными окружающими факторами или начаться с такой привычки, как курение.
Две формы хронического заболевания легких, муковисцидоз (МВ) и бронхоэктазия, могут привести к откашливанию липкой темно-коричневой мокроты.
Муковисцидоз. Люди с МВ рождаются с дефектным геном, который делает их слизь очень густой и липкой.Вместо смазки мокрота забивает легкие и удерживает микробы, которые приводят к хроническим инфекциям. Взрослые с CF часто могут откашливать слизь с кровяным оттенком. Это может произойти, если повторные инфекции раздражают небольшой кровеносный сосуд.
Продолжение
CF – это пожизненное состояние. Лечение включает в себя методы очистки дыхательных путей и разрушения слизи, ингаляторы, антибиотики, ферментные добавки и целевые фитнес-программы, которые повышают энергию и помогают вашим легким работать лучше.
Бронхоэктазия. Это происходит, если дыхательные пути, соединяющие дыхательное горло с нижней частью легких, слишком широкие. Может накапливаться слизь, что повышает вероятность заражения легких. Бронхоэктатическая болезнь может быть результатом таких состояний, как детский коклюш, пневмония, тяжелая астма и ХОБЛ. Основной симптом – слизь самых разных оттенков от белого до коричневого.
Поскольку бронхоэктазы – хроническое заболевание, возможно, вам придется продолжать принимать ингаляторы и другие лекарства, чтобы уменьшить отек.Антибиотики и вакцины от гриппа могут помочь предотвратить инфекции.
Fungus Allergy
Aspergillus – это гриб, который широко встречается в почве, растениях и гниющей растительности. Если у вас аллергия, и вы вдохнете ее, это может вызвать воспаление легких. Вы можете хрипеть и откашливать коричневую слизь. У вас может подняться температура. Если у вас муковисцидоз или астма, у вас больше шансов заболеть этой аллергией. В таком случае врач назовет это аллергическим бронхолегочным аспергиллезом.
Ваш врач может назначить лекарства, которые помогают купировать воспаление, а также противогрибковые препараты.
Абсцесс легкого
Это болезненный карман гноя, покрытый воспаленной тканью. Это может произойти, если бактерии изо рта или горла, например, от болезней десен, попадут в легкие. Если вы не можете откашляться, инфекция может проникнуть внутрь и образовать полость.
Ваши симптомы начнутся медленно. Вы можете чувствовать усталость, ночную потливость или лихорадку и откашливать мокроту с неприятным запахом, коричневую или с пятнами крови. Чтобы вылечить, вам понадобится курс антибиотиков продолжительностью не менее нескольких недель.
Отказ от курения
В течение недели после последней выкуривания ваши легкие начинают очищаться сами. Дым замедляет действие крошечных ресничек, которые выводят слизь из легких. Как только они научатся правильно выполнять свою работу, вы можете начать откашливаться коричневой слизью из смолы, которую вы вдохнули. Это может продолжаться несколько недель. Вы можете помочь избавиться от него быстрее, выпив много жидкости и включив увлажнитель или испаритель, чтобы увлажнить и разжижить мокроту.
Если кашель продолжается более месяца или вы видите кровь, обратитесь к врачу.
Черная слизь: что это означает
Если у человека появляется черная слизь, он мог вдыхать потенциально опасные загрязнители. Или у них может быть основная инфекция или заболевание.
Или у них может быть основная инфекция или заболевание.
Слизь играет важную роль в носовых проходах и других полостях тела. Это помогает защитить от заражения и вреда от посторонних предметов. Слизь также помогает смазывать эти проходы и полости.
Во время болезни слизь часто скапливается в носовых проходах, и человек обычно может ее выдуть или стереть.
Мокрота, выделяемая в легких, очень похожа на слизь и также может указывать на проблему со здоровьем. Человек часто откашливает мокроту, когда в легких присутствуют вирусы, бактерии или нежелательные – возможно, раковые – клетки.
Прозрачная или светлая слизь часто не указывает на серьезную проблему со здоровьем, но когда у человека появляется черная слизь или мокрота, ему следует как можно скорее обратиться к врачу.
Хотя черная мокрота не всегда является поводом для беспокойства, она может быть признаком рака легких или воздействия загрязняющего вещества.Выявление причины поможет врачу порекомендовать лучший курс лечения.
Продолжайте читать, чтобы получить дополнительную информацию о том, что может вызвать появление черной слизи или мокроты, и о способах их лечения.
Загрязняющие вещества, инфекции и рак легких могут вызывать появление черной слизи или мокроты. Ниже мы обсудим эти и другие более частые причины.
Загрязняющие вещества
Загрязнители воздуха, включая частицы грязи или промышленных химикатов, могут вызывать появление темной слизи и мокроты.
Люди, которые живут или посещают районы с высоким уровнем загрязнения воздуха, могут испытывать черные или темные слизи и мокроту.
Иногда у шахтеров возникает состояние, называемое пневмокониозом, после воздействия угольной пыли и других загрязнителей воздуха на шахтах. Другие профессиональные риски включают воздействие кремнезема и асбеста.
Обычно, когда человек покидает зону сильного загрязнения, его слизь и мокрота приобретают более обычный цвет.
Курение или пассивное курение
Когда человек вдыхает дым, загрязняющие вещества и другие мелкие частицы дыма попадают в слизь и мокроту. Это может привести к тому, что эти вещества станут намного темнее. Дым также может вызвать сгущение мокроты в легких.
Это может привести к тому, что эти вещества станут намного темнее. Дым также может вызвать сгущение мокроты в легких.
Кроме того, дым может повредить волосовидные реснички, которые помогают очистить легкие от мокроты. В результате человек будет откашливать более темную мокроту.
Дым от пожаров
Человек, подвергшийся сильному пожару, например пожар в доме или на рабочем месте, часто вдыхает сажу и пепел.
Как и у людей, которые курят или вдыхают загрязнители, частицы от огня могут сделать слизь и мокроту черными.Это одна из причин, по которой пожарные носят специальные маски и баллоны с воздухом во время тушения пожара.
Туберкулез
Туберкулез (ТБ) – очень заразная бактериальная инфекция, вызывающая потемнение мокроты человека. Другие симптомы включают боль в груди, постоянный кашель и кашель с кровью. Особенно подвержены туберкулезу люди с ослабленной иммунной системой.
Пневмония
Пневмония – потенциально смертельное заболевание, поражающее воздушные мешочки легких, в результате чего легкие наполняются жидкостью.
Помимо черной слизи и мокроты пневмония может вызывать боль в груди, одышку, жар и кашель. Вирусы, бактерии и другие инфекции могут вызывать пневмонию.
Грибковые инфекции в легких
Человек с ослабленной иммунной системой имеет повышенный риск развития грибковой инфекции, которая оседает в легких, как при туберкулезе. Люди, живущие в жарких условиях, также более склонны к развитию грибковых инфекций в легких.
Этот тип инфекции может вызвать кровотечение в дыхательных путях, и эта кровь делает слизь и мокроту темной или черной.
Рак легких
По данным Американской ассоциации легких, около 541 000 человек, живущих в Соединенных Штатах, в настоящее время болеют или болеют раком легких.
Рак легких может вызывать ряд симптомов со стороны грудной клетки, включая темную мокроту. Если человек кашляет с кровью и имеет темную или черную слизь и мокроту, ему следует как можно скорее обратиться к врачу.
Другие причины
Следующие проблемы со здоровьем также могут вызывать появление черной слизи и мокроты:
Варианты лечения черной слизи и мокроты различаются в зависимости от того, что вызывает обесцвечивание.
Чтобы вылечить основную инфекцию, врачу необходимо выяснить причину. Они могут порекомендовать противогрибковые или противовирусные препараты или антибиотики. Иногда врач назначает стероиды, чтобы уменьшить воспаление.
Людям, у которых из-за курения потемнела слизь, следует бросить курить. Помимо удаления слизи, отказ от курения приносит много пользы для здоровья.
Людям с раком легких требуется лечение, которое может включать хирургическое вмешательство, лучевую терапию, химиотерапию или целевое лечение.Человек должен обсудить свой план обслуживания со своим врачом.
Всем, кто подвергается регулярному воздействию загрязнителей, следует принимать меры предосторожности. Ношение маски или дыхательного аппарата может помочь предотвратить заражение.
Иногда лечение не требуется. Например, человек, подвергшийся воздействию загрязняющих веществ, таких как пыль, химические вещества или дым, в течение короткого периода времени, заметит, что их слизь возвращается к обычному цвету после прекращения воздействия загрязняющих веществ.
Темная или черная слизь иногда быстро принимает обычный цвет.Это может произойти, когда прекращается временное воздействие загрязнителя, например дыма.
Если изменение цвета обусловлено другими факторами, человеку следует как можно скорее обратиться к врачу.
Обратитесь к врачу, если какой-либо из перечисленных ниже симптомов сопровождается черной слизью:
- постоянный кашель
- лихорадка
- боль в груди
- одышка
- кашель с кровью
- кровь с примесью черной слизи или мокроты
Черная слизь часто является предупреждением о том, что что-то не так.Если у кого-то есть сомнения, им следует как можно скорее назначить встречу со своим врачом.
Когда человек получает правильное лечение, слизь и мокрота часто возвращаются к обычному цвету.
Цвета мокроты, анализы и условия
Мокрота или мокрота – это слизистая субстанция, выделяемая клетками нижних дыхательных путей (бронхов и бронхиол) дыхательных путей. Он отличается от слюны, которая выделяется выше, во рту. Мокрота может быть любого цвета, включая прозрачную, белую, желтую, зеленую, розовую или красную, а также кровь с оттенком крови при различных заболеваниях.Помимо мертвых клеток, инородного мусора, который вдыхается в легкие, а иногда и бактерий, мокрота содержит лейкоциты и другие иммунные клетки, которые защищают дыхательные пути от инфекций. Есть ряд заболеваний, которые приводят к увеличению выделения мокроты. Тесты для анализа мокроты, такие как цитологический анализ мокроты и посев мокроты, могут быть полезны при диагностике заболевания.
Он отличается от слюны, которая выделяется выше, во рту. Мокрота может быть любого цвета, включая прозрачную, белую, желтую, зеленую, розовую или красную, а также кровь с оттенком крови при различных заболеваниях.Помимо мертвых клеток, инородного мусора, который вдыхается в легкие, а иногда и бактерий, мокрота содержит лейкоциты и другие иммунные клетки, которые защищают дыхательные пути от инфекций. Есть ряд заболеваний, которые приводят к увеличению выделения мокроты. Тесты для анализа мокроты, такие как цитологический анализ мокроты и посев мокроты, могут быть полезны при диагностике заболевания.
Что такое мокрота
Как отмечалось выше, мокрота содержит мертвые клетки и мусор из нижних дыхательных путей, но также играет роль в борьбе с инфекциями, задерживая бактерии и удерживая лейкоциты для борьбы с ними.
Мокрота против мокроты против слизи против слюны
Мокрота выделяется в дыхательные пути (бронхи и бронхиолы) дыхательных путей. Мокрота – это , а не , как слюна, вещество, выделяемое во рту для улучшения пищеварения. Термины «мокрота» и «мокрота» взаимозаменяемы.
Термины «мокрота» и «мокрота» взаимозаменяемы.
Термин «слизь» иногда может использоваться вместо мокроты, но мокрота относится к той слизи , в частности, , секретируемой в дыхательных путях, тогда как слизь также может образовываться в желудочно-кишечном тракте, урологическом тракте и половых путях.
Источник мокроты
Мокрота или мокрота отхаркиваются из нижних дыхательных путей в дыхательных путях – бронхов, бронхиол и трахеи – а не из желез рта и горла. Он производится клетками, называемыми бокаловидными клетками, которые выстилают дыхательные пути.
Содержание
Мокрота состоит из секретов клеток, выстилающих дыхательные пути, мертвых клеток, инородных веществ, попадающих в легкие, таких как смола от сигарет и загрязнителей воздуха, а также лейкоцитов и других иммунных клеток.При инфекциях бактерии также могут присутствовать в мокроте. Кровь также может присутствовать в мокроте при раке легких, травме дыхательных путей, повреждении дыхательных путей и отеке легких.
Функция
Толщина мокроты служит для улавливания инородного материала, так что реснички в дыхательных путях могут выводить его из легких, перемещая его вверх через рот, где он может быть проглочен или откашлялся. Мокрота также содержит иммунные клетки, которые могут убивать или поглощать бактерии, так что они не могут оставаться в легких и вызывать инфекции.
Табачный дым приводит к тому, что реснички в дыхательных путях становятся менее подвижными (парализуются). Когда это происходит, мокрота не перемещается ресничками вверх по направлению ко рту и может накапливаться в дыхательных путях.
Что означает цвет мокроты
Мокрота может быть разного цвета и разной консистенции, что может помочь в определении определенных состояний. Например:
- Чистая мокрота: Чистая мокрота обычно нормальная, хотя при некоторых заболеваниях легких она может быть увеличена.
- Белая или серая мокрота: Белая или сероватая мокрота также может быть нормальной, но может присутствовать в повышенном количестве при некоторых заболеваниях легких или предшествовать другим изменениям цвета, связанным с другими состояниями.

- Темно-желтая / зеленая мокрота: Тип лейкоцитов, известный как нейтрофилы, имеет зеленый цвет. Эти типы белых кровяных телец привлекаются к месту бактериальных инфекций, поэтому бактериальные инфекции нижних дыхательных путей, такие как пневмония, могут привести к образованию зеленой мокроты.желто-зеленая мокрота также характерна для муковисцидоза.
- Коричневая мокрота: Коричневая мокрота из-за присутствия дегтя иногда обнаруживается у курящих людей. Мокрота также может быть коричневой или черной из-за наличия застарелой крови. Коричневая мокрота также часто встречается при «заболевании черных легких». Эти заболевания, называемые пневмокониозами, возникают в результате вдыхания таких веществ, как уголь, в легкие.
- Розовая мокрота: Розовая, особенно пенистая розовая мокрота может быть результатом отека легких – состояния, при котором жидкость и небольшое количество крови просачиваются из капилляров в альвеолы легких.
 Отек легких часто бывает осложнением застойной сердечной недостаточности. Розовая или кровянистая мокрота во всем мире обычно вызывается туберкулезом.
Отек легких часто бывает осложнением застойной сердечной недостаточности. Розовая или кровянистая мокрота во всем мире обычно вызывается туберкулезом. - Кровянистая мокрота: Кровянистая мокрота, даже просто следы мокроты с оттенком крови, всегда следует оценивать . Кашель с кровью (кровохарканье) может быть серьезным заболеванием и является первым признаком рака легких у 7–35 процентов людей. Кровянистая мокрота также может возникать при тромбоэмболии легочной артерии, состоянии, при котором сгусток крови в ноге отрывается. и едет к легким.Даже от 1 до 2 чайных ложек кашляющей крови считается неотложной медицинской помощью, а откашливание четверти стакана крови считается массивным кровохарканьем и имеет плохой прогноз.
Увеличение производства
Иллюстрация Синди Чанг, VerywellНекоторые состояния, которые приводят к увеличению выделения мокроты, включают:
- Хронический бронхит: хронический бронхит приводит к увеличению количества мокроты, и фактически критерии диагностики хронического бронхита включают ежедневный кашель с выделением мокроты.

- Бронхоэктазия: это часто форма хронической обструктивной болезни легких (ХОБЛ) вызванные хроническими респираторными инфекциями в детстве.
- Отек легких
- Избыточное производство мокроты также может быть вызвано курением и воздействием загрязненного воздуха
Тесты для оценки мокроты
Мокрота может быть проанализирована в лаборатории, чтобы определить ее содержание, чтобы оценить инфекции или найти рак. Тесты могут включать:
- Посев мокроты: Посев мокроты проводится путем помещения образца мокроты в среду для выращивания (чашку с агаром) и проверки наличия роста. Это можно сделать, чтобы определить конкретный тип бактерий, вызывающих пневмонию.После определения бактериального штамма лаборатория может провести дополнительные тесты, чтобы выяснить, какой антибиотик наиболее эффективен против этих бактерий (проверка чувствительности).
- Мокрота на туберкулез: однако можно получить образец мокроты для выявления туберкулеза.
 Чтобы найти диагностический, часто требуется несколько образцов.
Чтобы найти диагностический, часто требуется несколько образцов. - Цитология мокроты: В цитологическом исследовании мокроты образец мокроты исследуется под микроскопом. Это можно сделать для поиска признаков туберкулеза или признаков раковых клеток.Когда-то считалось, что цитология мокроты может помочь в диагностике рака легких, но это не эффективный инструмент, однако если раковые клетки обнаружены, это может быть диагностикой рака легких. Затем необходимо будет провести дальнейшие тесты, чтобы определить местонахождение рака.
Получение образца мокроты (вместо слизи) может быть довольно сложной задачей, поскольку требует от человека откашливания мокроты из глубины легких.
Снижение производства
Есть несколько способов уменьшить образование мокроты, но наиболее важным шагом является диагностика и лечение основной причины.При загрязнении воздуха и курении основной причиной является попытка организма избавиться от посторонних предметов, а избыточное выделение мокроты – нормальная реакция. В этом случае удаление источника – лучший подход. Лекарства, которые могут помочь уменьшить мокроту, включают аэрозольные препараты и отхаркивающие средства. В некоторых ситуациях могут быть эффективны такие процедуры, как постуральный дренаж.
В этом случае удаление источника – лучший подход. Лекарства, которые могут помочь уменьшить мокроту, включают аэрозольные препараты и отхаркивающие средства. В некоторых ситуациях могут быть эффективны такие процедуры, как постуральный дренаж.
Слово Verywell
Мокрота – это вещество, вырабатываемое дыхательными путями, которое содержит комбинацию клеток, инородных тел и белых кровяных телец.Цвет, консистенция и количество мокроты могут иметь важное значение при диагностике ряда различных заболеваний. Визуализация мокроты также может помочь в диагностике таких состояний, как туберкулез и даже рак легких. Хотя повышенное количество мокроты может очень раздражать, часто это попытка организма избавиться от материала (такого как смола и другие инородные тела), которые в противном случае могли бы застрять в дыхательных путях и повредить их.
Откашливает коричневая слизь | Причины различного цвета мокроты
Что вызывает коричнево-черную слизь?
Кашель – признак раздражения дыхательных путей, включая горло, дыхательное горло или трахею, а также легкие. Кашель помогает организму избавиться от раздражителей. Слизь вырабатывается для очистки, защиты и увлажнения дыхательных путей. Хотя слизь может быть некрасивой, она борется с инфекциями и устраняет раздражители. В большинстве случаев коричневая или черная слизь вызывается раздражением от химикатов или загрязнений либо небольшим количеством крови, исходящей из раздраженных дыхательных путей.
Кашель помогает организму избавиться от раздражителей. Слизь вырабатывается для очистки, защиты и увлажнения дыхательных путей. Хотя слизь может быть некрасивой, она борется с инфекциями и устраняет раздражители. В большинстве случаев коричневая или черная слизь вызывается раздражением от химикатов или загрязнений либо небольшим количеством крови, исходящей из раздраженных дыхательных путей.
Раздражающие причины
Ниже перечислены распространенные раздражители, которые могут вызывать кашель коричневой или черной слизи.
- Курение: Сигаретный или сигарный дым вызывает сильное раздражение дыхательных путей.Он не только увеличивает риск развития рака ротовой полости, горла и легких, но также откладывает смолы и другие раздражители в легких. Курение может придать слизи коричневый или черный цвет.
- Загрязнение: Когда вы путешествуете или живете в городах с высоким уровнем загрязнения, смог может оседать в носу, рту и дыхательных путях.
 При кашле часто появляется коричневый или черный цвет.
При кашле часто появляется коричневый или черный цвет. - Добыча угля: Это состояние, классически называемое «черным легким», возникает у шахтеров, которые вдыхают пыль во время своей работы, если они не носят соответствующего защитного снаряжения.
- Огонь: Вдыхание дыма в непосредственной близости от огня может вызвать ожог дыхательных путей, а также образование коричневой или черной сажи.
Инфекционные причины
Инфекции могут приводить к откашливанию коричневой или черной слизи, например следующих.
- Туберкулез: Эта серьезная легочная инфекция очень заразна и может привести к летальному исходу при неправильном лечении. Это вызвано бактериями, которые бездействуют в вашем теле в течение многих лет, пока не пробудятся, когда ваша иммунная система станет ослабленной.
- Грибок: Грибковая инфекция легких и дыхательных путей – это необычно, хотя некоторые из них являются эндемическими или регулярно встречаются в определенных областях, таких как пустынные районы Аризоны и Калифорнии.
 Эта инфекция может вызывать сильное раздражение, приводя к воспалению и даже кровотечению, которое может проявляться коричневым оттенком слизи.
Эта инфекция может вызывать сильное раздражение, приводя к воспалению и даже кровотечению, которое может проявляться коричневым оттенком слизи. - Пневмония: Легочные инфекции, такие как пневмония, могут вызывать небольшое кровотечение в легких и дыхательных путях.
Другие причины
К другим причинам, которые могут способствовать возникновению этого симптома, относятся следующие.
- Аутоиммунный: Определенные условия заставляют ваше тело атаковать собственную дыхательную систему, что приводит к воспалению и кровотечению.
- Разжижители крови: Лекарства, прописанные вашим врачом, могут увеличить риск кровотечения, если у вас легочная инфекция или вы кашляете по какой-либо другой причине.
- Проблема с сердечным клапаном: Сердце и легкие тесно связаны. Если кровь не может должным образом проходить через сердце, она может удерживать жидкость или отек в легких.
 Эта жидкость может представлять собой окровавленную коричневатую слизь при кашле.
Эта жидкость может представлять собой окровавленную коричневатую слизь при кашле.
9 кашель с коричнево-черной слизью
Этот список не является медицинской консультацией и может не точно отражать то, что у вас есть.
Бронхит
Острый бронхит – это воспалительная реакция на инфекцию дыхательных путей. Большинство случаев острого бронхита вызвано вирусной инфекцией, хотя некоторые случаи могут быть вызваны бактериальной инфекцией.
Симптомы включают острый кашель с выделением мокроты или без него, субфебрильную температуру, одышку..
Кашель, вызванный курением
Дыхательные пути выстланы крошечными клетками, называемыми ресничками, функция которых заключается в улавливании токсинов из вдыхаемого воздуха и их продвижении вверх по направлению ко рту. При вдыхании дыма реснички на короткое время парализуются, поэтому токсины попадают в легкие и вызывают воспаление. В течение ночи реснички восстанавливаются и начинают выталкивать всю скопившуюся слизь и токсины, вызывая усиление кашля по утрам.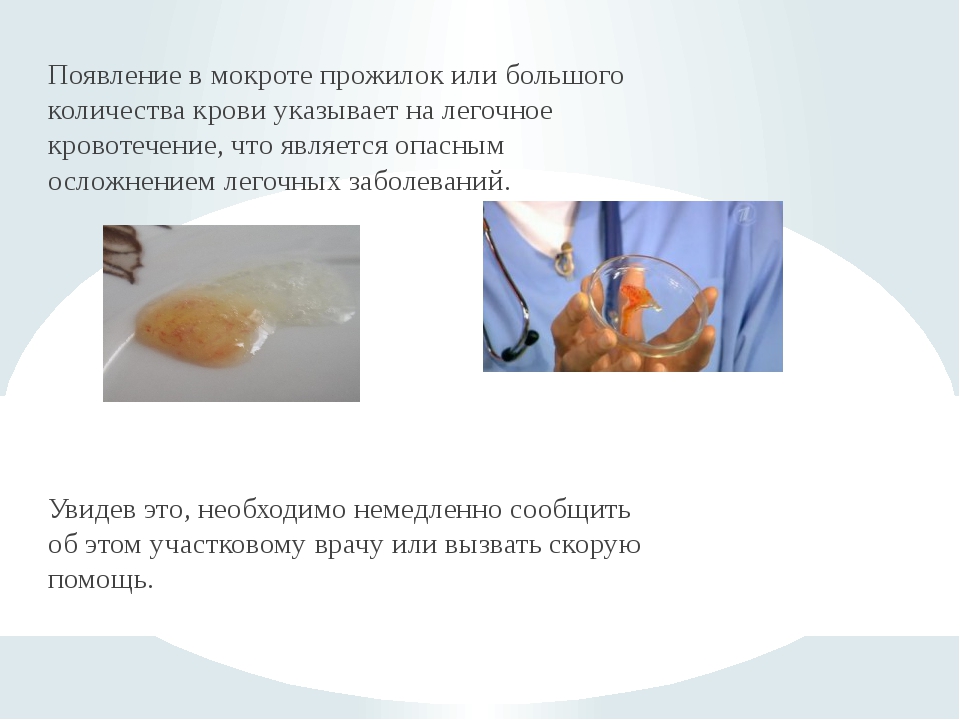
Редкость: Часто
Основные симптомы: кашель
Симптомы, которые всегда возникают при кашле, вызванном курением: кашель
Симптомы, которые никогда не возникают при кашле, вызванном курением: лихорадка
Срочность: Самолечение
Бактериальная пневмония
Бактериальная пневмония – это инфекция легких, вызываемая одной из нескольких различных бактерий, часто Streptococcus pneumoniae.Пневмонией часто заражаются в больницах или домах престарелых.
Симптомы включают усталость, жар, озноб, болезненное и затрудненное дыхание и кашель с выделением слизи. У пожилых пациентов может быть низкая температура тела и спутанность сознания.
Пневмония может потребовать неотложной медицинской помощи для очень маленьких детей или детей старше 65 лет, а также для всех с ослабленной иммунной системой или хроническим заболеванием сердца или легких. Отделение неотложной помощи необходимо только в тяжелых случаях или для людей с иммунодефицитом.
Отделение неотложной помощи необходимо только в тяжелых случаях или для людей с иммунодефицитом.
Диагноз ставится на основе анализа крови и рентгенографии грудной клетки.
При бактериальной пневмонии лечение антибиотиками. Обязательно закончите прием всех лекарств, даже если почувствуете себя лучше. В случаях повышенного риска может потребоваться госпитализация.
Некоторые виды бактериальной пневмонии можно предотвратить с помощью вакцинации. Прививки от гриппа также помогают, предотвращая распространение другой болезни. Поддерживайте здоровье иммунной системы с помощью правильного питания и сна, отказа от курения и частого мытья рук.
Редкость: Обычный
Основные симптомы: усталость, кашель, головная боль, потеря аппетита, одышка
Симптомы, которые всегда возникают при бактериальной пневмонии: кашель
Срочность: Личный визит
Вирусная пневмония
Вирусная пневмония, также называемая «вирусная ходячая пневмония», представляет собой инфекцию легочной ткани гриппом («грипп») или другими вирусами.
Эти вирусы распространяются по воздуху, когда инфицированный человек кашляет или чихает.
Наиболее восприимчивы люди с ослабленной иммунной системой, например маленькие дети, пожилые люди и все, кто получает химиотерапию или лекарства для трансплантации органов.
Сначала симптомы могут быть легкими. Чаще всего это кашель со слизью или кровью; высокая температура с дрожащим ознобом; одышка; Головная боль; усталость; и резкая боль в груди при глубоком дыхании или кашле.
Срочно нужна медицинская помощь. Если не лечить, вирусная пневмония может привести к респираторной и органной недостаточности.
Диагноз ставится на основании рентгенологического исследования грудной клетки. Для дальнейшего исследования может быть сделан анализ крови или мазок из носа.
Антибиотики не действуют против вирусов и не помогают при вирусной пневмонии. Лечение включает противовирусные препараты, кортикостероиды, кислород, средства, уменьшающие боль / жар, такие как ибупрофен, и жидкости. Для предотвращения обезвоживания может потребоваться внутривенное введение жидкости.
Для предотвращения обезвоживания может потребоваться внутривенное введение жидкости.
Профилактика состоит из прививок от гриппа, а также частого и тщательного мытья рук.
Редкость: Нечасто
Основные симптомы: усталость, головная боль, кашель, одышка, потеря аппетита
Срочность: Врач первичной медицинской помощи
Острый вирусный синусит
Острый вирусный синусит, также называемый вирусным риносинусит или «инфекция носовых пазух» возникает, когда вирусы распространяются и размножаются в полостях носовых пазух лица.
Чаще всего это заболевание вызывается теми же вирусами, которые вызывают простуду, и передается таким же образом через кашель или чихание инфицированного человека.
Поскольку у детей пазухи маленькие и недоразвитые, это заболевание гораздо чаще встречается у взрослых.
Симптомы включают четкие выделения из носа (не зеленоватые или желтоватые), лихорадку и боль при сдавливании лицевых пазух.
Если есть сыпь, сильная усталость или неврологические симптомы (судороги, потеря чувствительности, слабость или частичный паралич), обратитесь к врачу, чтобы исключить более серьезные заболевания.
Диагноз обычно можно установить только на основании анамнеза и обследования.
Антибиотики действуют только против бактерий и не могут помочь против вирусных заболеваний. Таким образом, лечение состоит из отдыха, жидкости и средств, снижающих температуру / боль, таких как ибупрофен. (Не давайте аспирин детям.) Симптомы вирусного синусита длятся от семи до десяти дней. Как и в случае с простудой, лучшая профилактика – частое и тщательное мытье рук.
Редкость: Часто
Основные симптомы: головная боль, кашель, симптомы синусита, боль в горле, заложенность носа
Симптомы, которые всегда возникают при остром вирусном синусите: Симптомы синусита
Симптомы, которые никогда не возникают при остром вирусном синусите синусит: в тяжелом состоянии
Срочность: Самолечение
Простуда
Простуда – это вирусная инфекция верхних дыхательных путей, включая нос, рот, носовые пазухи, горло и гортань. Существует более 200 вирусов, которые могут вызывать инфекции верхних дыхательных путей, и обычно точный вирус, вызывающий простуду, никогда не известен.
Существует более 200 вирусов, которые могут вызывать инфекции верхних дыхательных путей, и обычно точный вирус, вызывающий простуду, никогда не известен.
Простуда, конечно, очень распространенное явление.
Бронхоэктазия
Бронхоэктазия – это разрушение и расширение крупных дыхательных путей. Слизь накапливается в этих дыхательных путях и может заразиться, вызывая пневмонию.
Редкость: Редко
Основные симптомы: кашель, одышка, хрипы, насморк, слизистые выделения в задней части глотки
Срочно: Врач первичной медико-санитарной помощи
Абсцесс легкого
Легкое абсцесс – это большое скопление гноя в ткани легких, которое возникает в результате бактериальной инфекции.Бактерии, которые обычно не должны находиться в легких, вызывают воспаление, которое приводит к разрушению легочной ткани и образованию гноя.
Симптомы различаются в зависимости от абс ..
Аллергический бронхолегочный аспергиллез | Статьи
Назад к жизни и здоровью
Лист здоровья
Аллергический бронхолегочный аспергиллез (АБЛА)
Ваш лечащий врач сообщил вам, что у вас аллергический бронхолегочный аспергиллез (АБЛА). Это означает, что у вас аллергическая реакция на грибок Aspergillus. ABPA вызывает воспаление легких. Это приводит к появлению таких симптомов, как хрипы и кашель. Вы можете откашливать большое количество мокроты или коричневых пятнышек крови. Также у вас может подняться температура. Наибольшему риску АБЛА подвержены люди с астмой или кистозным фиброзом. Читайте дальше, чтобы узнать больше о ABPA и о том, как ее лечить.
Это означает, что у вас аллергическая реакция на грибок Aspergillus. ABPA вызывает воспаление легких. Это приводит к появлению таких симптомов, как хрипы и кашель. Вы можете откашливать большое количество мокроты или коричневых пятнышек крови. Также у вас может подняться температура. Наибольшему риску АБЛА подвержены люди с астмой или кистозным фиброзом. Читайте дальше, чтобы узнать больше о ABPA и о том, как ее лечить.
Что такое аспергиллы?
Aspergillus – распространенный гриб. Часто встречается в почве, на растениях и в гниющей растительности.Крошечные частички грибка можно вдохнуть в легкие. У большинства людей это не вызывает проблем. Но иногда, если у вас аллергия на грибок, это может привести к АБЛА.
Диагностика АБЛА
Ваш лечащий врач осмотрит вас и спросит о ваших симптомах и истории болезни. Вы также можете пройти один или несколько из следующих тестов:
- Кожный тест. Этот тест вводит небольшое количество грибка в кожу и проверяет ее на наличие аллергической реакции.

- Анализ крови. Берется образец крови и проверяется на наличие аллергической реакции.
- Посев мокроты. Образец жидкости берется из легких и проверяется на грибок.
- Визуальные тесты. Такие обследования, как рентген грудной клетки или компьютерная томография, позволяют сделать подробные снимки легких.
- Биопсия. Берут образец ткани легких и проверяют на наличие грибка.
Лечение АБЛА
Кортикостероидные препараты могут помочь уменьшить воспаление в легких.Вам также могут дать лекарства, которые помогут убить грибок. Принимайте эти лекарства точно так, как указано. Позвоните своему врачу, если у вас есть побочные эффекты от лекарств. Проконсультируйтесь с фармацевтом, прежде чем принимать какие-либо лекарства, отпускаемые без рецепта, во время лечения АБЛА. С помощью лечения в большинстве случаев можно контролировать симптомы, связанные с АБЛА. Но если не лечить, ABPA может вызвать рубцы в легких.
Предотвращение АБЛА
После лечения вам нужно будет принять меры для предотвращения контакта с Aspergillus в будущем.Надевайте дыхательную маску при работе в саду, подметании или выполнении других задач, которые могут подвергнуть вас воздействию грибка.
Когда звонить своему врачу
Немедленно позвоните своему врачу, если у вас есть одно из следующего:
- Температура 100,4 ° F (38 ° C) или выше, или по рекомендации вашего лечащего врача
- Неконтролируемое свистящее дыхание
- Кашель с кровотечением
- Сильная усталость
- Симптомы, которые не проходят при лечении или ухудшаются
StayWell последний раз рецензировал этот образовательный контент 01.05.2019
© 2000-2020 Компания StayWell, LLC.800 Township Line Road, Yardley, PA 19067. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Сотрудники отделения легочной и интенсивной терапии
Что такое бронхоэктазия?
Бронхоэктазия – это заболевание легких, вызывающее кашель (часто со слизью), одышку и другие симптомы. У людей с этим заболеванием дыхательные пути (разветвляющиеся трубки, по которым воздух в легких) шире, чем обычно (рис. 1).Это приводит к увеличению количества слизи, от которой бывает трудно откашляться. Когда слизь остается в легких, у людей с бронхоэктазами повышается вероятность заражения легких или бронхита.
У бронхоэктазов много разных причин. К ним относятся определенные инфекции или проблемы с системой борьбы с инфекциями организма (называемой «иммунной системой»). Другие заболевания, которые могут вызвать бронхоэктазы, включают муковисцидоз и пневмонию.
Каковы симптомы бронхоэктазии у взрослых?
Симптомы бронхоэктазов могут включать:
- Продолжительный кашель – При кашле обычно выделяется густая липкая слизь.
 Это может длиться недели или даже месяцы.
Это может длиться недели или даже месяцы. - Одышка или дыхание, похожее на свист (хрипы).
- Частый бронхит или другие легочные инфекции.
- Кашель с кровотечением. Иногда бывает при бронхоэктазах.
- Острая боль в груди. Боль имеет тенденцию усиливаться, когда вы делаете вдох.
Некоторые пациенты с бронхоэктазами также страдают хроническим синуситом. Это состояние может вызвать заложенность носа, боль в щеках или лбу, а также желтую или зеленую слизь из носа.
К врачу или медсестре? – Да. Позвоните своему врачу или медсестре, если:
- Вы кашляете чаще, чем обычно, или кашель беспокоит вас во время сна или других занятий
- У вас одышка или шумное дыхание (хрипы)
- У вас новая боль в груди
- Вы кашляете темно-желтой или зеленой слизью или густой липкой слизью каждый день
- Вы кашляете кровью
- У вас жар
Нужны ли мне тесты? – Ваш врач или медсестра узнают о ваших симптомах и проведут обследование. Вы можете пройти некоторые или все эти тесты:
Вы можете пройти некоторые или все эти тесты:
- Анализы крови – они могут помочь найти причину бронхоэктаза, если она еще не известна.
- Анализ образца слизи, которую вы откашливаете (так называемый «посев мокроты»)
- Рентген грудной клетки
- Компьютерная томография грудной клетки. Компьютерная томография грудной клетки – это визуализирующий тест, позволяющий получить изображения внутренней части тела. Он может показать подробное изображение ваших легких и дыхательных путей. КТ обычно требуется, чтобы узнать, есть ли у вас бронхоэктазы, и увидеть, какие части легких поражены.
- Тесты, чтобы узнать, насколько хорошо работают ваши легкие («тесты функции легких»)
- Тест, называемый «бронхоскопией». Этот тест можно пройти, если вы кашляете кровью. Во время этой процедуры врач использует тонкую трубку (называемую «бронхоскопом»), чтобы осмотреть дыхательные пути внутри легких.
Как лечится бронхоэктазия у взрослых? – Врачи могут назначить несколько различных методов лечения, чтобы облегчить симптомы и предотвратить дальнейшие проблемы. Сюда могут входить:
Сюда могут входить:
- Лекарства для лечения и профилактики инфекций легких, уменьшения воспаления дыхательных путей и разжижения слизи в легких.
- Терапия очищения дыхательных путей – включает разжижение слизи в легких, чтобы облегчить ее откашливание. Иногда это называют «физиотерапией грудной клетки». Есть несколько способов сделать это. Врач, медсестра или терапевт могут показать вам разные способы.
- Легочная реабилитация – сокращенно называется «легочная реабилитация». В легочной реабилитации вы можете узнать о других способах облегчить симптомы. Это включает в себя получение информации о вашем заболевании легких, изучение способов экономии энергии и занятия с терапевтом.
Реже людям с более тяжелым заболеванием может потребоваться другое лечение. Сюда могут входить:
- Лечение для остановки кровотечения в дыхательных путях – Откашливание большого количества крови может быть опасным для жизни. Чтобы остановить кровотечение, врачи могут провести процедуру под названием «эмболизация бронхиальной артерии».
 Во время этой процедуры врач вводит тонкую трубку в артерию на ноге и перемещает ее к легким. Затем он или она использует крошечные инструменты, чтобы заблокировать артерию в области кровотечения.
Во время этой процедуры врач вводит тонкую трубку в артерию на ноге и перемещает ее к легким. Затем он или она использует крошечные инструменты, чтобы заблокировать артерию в области кровотечения. - Хирургия – Если часть легкого повреждена или продолжает инфицироваться, врачи могут провести операцию по удалению наиболее пораженных участков. Но это бывает редко.
- Пересадка легких – это делается в центре трансплантации. Хирург заменяет больные легкие здоровыми легкими. Трансплантация легких проводится только людям, которые страдают тяжелым заболеванием и соответствуют определенным условиям.
Если бронхоэктатическая болезнь вызвана другим заболеванием, врачи будут лечить это состояние.Это может помочь при бронхоэктазии.
Могу ли я что-нибудь сделать самостоятельно от бронхоэктазов? – Если вы курите, самое важное, что вы можете сделать, – это бросить курить. Неважно, как долго вы курите или сколько вы курите. Отказ от курения может замедлить развитие болезни и помочь вам почувствовать себя лучше.



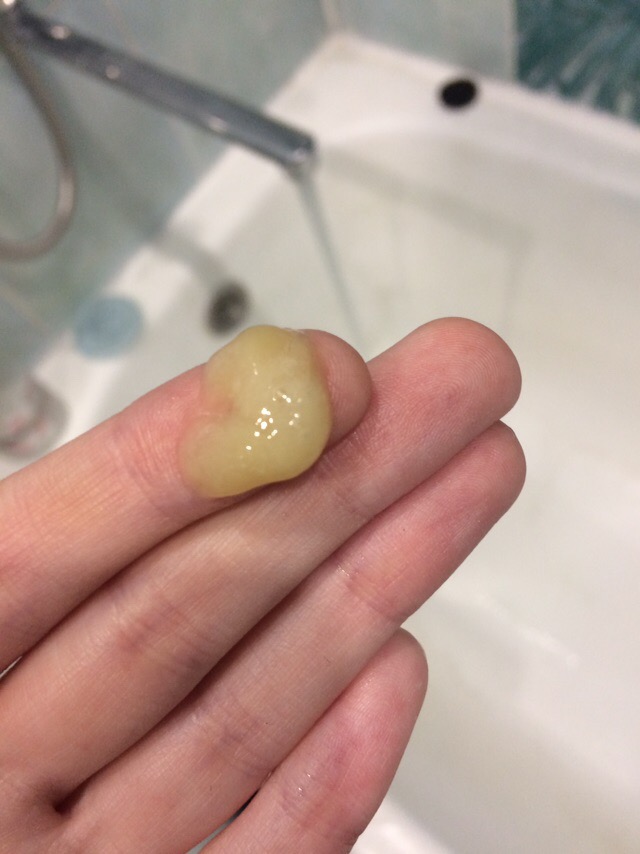 При нем, из-за слабости мышц сфинктера забрасывается содержимое желудка в пищевод и горло. Это провоцирует воспаление слизистой пищеварительного тракта, а затем и трахеи.
При нем, из-за слабости мышц сфинктера забрасывается содержимое желудка в пищевод и горло. Это провоцирует воспаление слизистой пищеварительного тракта, а затем и трахеи.




 Эти заболевания вирусной или бактериальную этимологии, поэтому терапия направлена на снятие воспаления, борьбу с возбудителем и восстановление проходимости воздухоносных путей.
Эти заболевания вирусной или бактериальную этимологии, поэтому терапия направлена на снятие воспаления, борьбу с возбудителем и восстановление проходимости воздухоносных путей.


 Ёмкость с этой жидкостью плотно укутывают в одеяло и оставляют на час для получения крепкого и насыщенного привкуса. Он поможет избавиться от очага воспаления и быстро смягчить слизистые оболочки дыхательных путей.
Ёмкость с этой жидкостью плотно укутывают в одеяло и оставляют на час для получения крепкого и насыщенного привкуса. Он поможет избавиться от очага воспаления и быстро смягчить слизистые оболочки дыхательных путей.
 Он должен настояться в течение 30-60 минут. Когда жидкость полностью остынет, то её нужно процедить и оставить в тёплом месте. Принимают этот отвар небольшими порциями по 500 мл в сутки.
Он должен настояться в течение 30-60 минут. Когда жидкость полностью остынет, то её нужно процедить и оставить в тёплом месте. Принимают этот отвар небольшими порциями по 500 мл в сутки.


 Отек легких часто бывает осложнением застойной сердечной недостаточности. Розовая или кровянистая мокрота во всем мире обычно вызывается туберкулезом.
Отек легких часто бывает осложнением застойной сердечной недостаточности. Розовая или кровянистая мокрота во всем мире обычно вызывается туберкулезом.
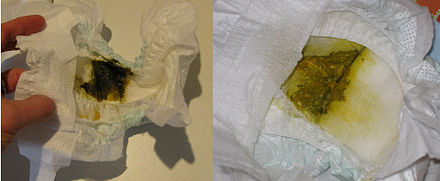 Чтобы найти диагностический, часто требуется несколько образцов.
Чтобы найти диагностический, часто требуется несколько образцов. При кашле часто появляется коричневый или черный цвет.
При кашле часто появляется коричневый или черный цвет. Эта инфекция может вызывать сильное раздражение, приводя к воспалению и даже кровотечению, которое может проявляться коричневым оттенком слизи.
Эта инфекция может вызывать сильное раздражение, приводя к воспалению и даже кровотечению, которое может проявляться коричневым оттенком слизи. Эта жидкость может представлять собой окровавленную коричневатую слизь при кашле.
Эта жидкость может представлять собой окровавленную коричневатую слизь при кашле.
 Это может длиться недели или даже месяцы.
Это может длиться недели или даже месяцы. Во время этой процедуры врач вводит тонкую трубку в артерию на ноге и перемещает ее к легким. Затем он или она использует крошечные инструменты, чтобы заблокировать артерию в области кровотечения.
Во время этой процедуры врач вводит тонкую трубку в артерию на ноге и перемещает ее к легким. Затем он или она использует крошечные инструменты, чтобы заблокировать артерию в области кровотечения.