Сладкая мокрота при кашле
Мокрота при кашле
Отхождение мокроты при кашле
Мокротой называются выделения из дыхательных органов, имеющие место при отхаркивании и кашле. Она включает в себя слюну, выделения слизистой оболочки носовой полости и пазух носа.Развитие патологии больного определяет характер выделяемой мокроты. По мере того, как при кашле отходит мокрота, меняется и характер самого заболевания, о чём можно судить по характеру отхождения мокроты. К примеру, если при кашле отходит мокрота, имеющая гнилостный запах, это может свидетельствовать о том, что имеет место тяжёлое поражение бронхов и лёгких.
Допускается сбор мокроты у больных для проведения лабораторных исследований. За сутки может отходить до полутора литров мокроты у больного.
Не следует забывать о том, что мокрота, как биологически активная жидкость, может представлять собой опасность для окружающих. В случае развития определённых форм туберкулёза, мокрота может содержать в большой концентрации возбудителей заболевания. При кашле больного такая мокрота может представлять собой опасность для окружающих, поэтому её следует собирать и обрабатывать весьма тщательно. Для её сбора используются специальные сосуды со стеклянными крышками.
Мокрота, которая образуется в органах дыхания, мешает процессу дыхания, поэтому её следует устранять. Этому и способствует откашливание мокроты. Специальное дренажное положение, придаваемое пациенту, способствует ускорению процесса.
Виды мокроты при кашле
Мокрота при кашле может иметь жидкую, вязкую и густую консистенцию. Наличие вязкой мокроты характерно для такого заболевания, как крупозная пневмония, присутствует такая мокрота при воспалениях в дыхательных путях, в этом случае она постепенно превращается в жидкую. Наличие слизи в мокроте и её общее количество определяет вязкость мокроты. Большое количество форменных элементов, как-то: лейкоцитов, разнообразного эпителия, определяет густоту мокроты. В том случае, когда большое количество мокроты составляет плазма, мокрота становится жидкой. Происходит это при лёгочном кровотечении, отёке лёгких или различных отравлениях.
Сильная мокрота при кашле
Сильная мокрота при кашле наблюдается в случае воспалительных заболеваний систем дыхания, когда в лёгких и бронхах накапливаются значительные количества гнойных и серозных выделений. Чаще всего данное явление вызывается вирусными заболеваниями, находящимися в стадии разрешения, когда присоединяется бактериальная инфекция. Мокрота при этом становится густой и обильной, нередко к ней примешивается гной. Возможно появление сильной мокроты при кашле у ребёнка после того, как он перенёс простуду или ОРВИ — в этом случае следует внимательно следить за его состоянием: не повысилась ли температура, не ухудшилось ли общее состояние. И то и другое при наличии сильного и частого кашля указывает на проникновение инфекции в лёгкие и нижние отделы бронхов.
При кашле мокрота с кровью
Выделение мокроты при кашле характерно для множества заболеваний органов дыхательной системы. Однако, при отсутствии патологий, слизь, которая выделяется при кашле, прозрачная. Если при кашле выделяется мокрота с кровью — это свидетельствует о достаточно серьёзных заболеваниях организма человека. К ним могут относиться:
– Рак лёгких. Весьма распространённым симптомом данного заболевания является именно отхаркиваемая при кашле кровавая мокрота. Кровь наличествует в мокроте в виде прожилок ярко-красного цвета. Необходимо немедленно сделать рентген лёгких в случае проявления подобных симптомов, однако не стоит паниковать до тех пор, пока у больного не наблюдается стремительной потери веса, потливости, ощущения нехватки воздуха.
– Бронхит. Мокрота с кровью нередко сопровождает и бронхит. Во время данного заболевания состояние больного может меняться в различные периоды времени. О хроническом бронхите можно вести речь, если кровавая мокрота наблюдается на протяжении более, чем трёх месяцев в году.
– Воспаление лёгких. Нередко кровавые прожилки в отхаркиваемой мокроте наблюдаются при заболевании пневмонией.
– Туберкулёз. Кровавая мокрота, выделяемая при кашле по утрам, является характерным признаком больного туберкулёзом лёгкого. При этом помимо кровяных прожилок в отхаркиваемой слизи можно наблюдать и примеси гноя. Причины данного болезненного состояния могут заключаться также в заболеваниях сердечнососудистой системы либо органов желудочно-кишечного тракта.
– Абсцесс лёгкого. При кашле также возможно выделение мокроты с кровью, однако при данном заболевании у больного наблюдается зловоние изо рта, повышение температуры, слабость, отсутствие аппетита и потливость.
Гнойная мокрота при кашле
Кашель с гнойной мокротой характерен для целого ряда заболеваний и сам по себе является недостаточным основанием для постановки какого-либо окончательно
Сладкая мокрота при кашле
На что указывает цвет мокроты при кашле?
Цвет мокроты при кашле – важнейший показатель, который поможет поставить правильный диагноз.
В нормальном состоянии никаких выделений из дыхательных путей быть не должно. Секрет служит своеобразным барьером от проникновения в легкие частиц грязи и пыли.
Разновидности кашля
В начале воспалительного процесса происходит раздражение нервных окончаний обильным секретом бронхов и трахей. Через кашель легкие освобождаются от микробов. Когда человек кашляет, происходит резкий выдох через рот вследствие раздражения дыхательных путей.
Кашель – это не отдельное заболевание, а лишь симптом многих болезней. Его можно классифицировать по ритму: приступообразный, отдельные покашливания, а также серия последовательных кашлевых толчков. Первый тип чаще всего возникает у больных астмой, коклюшем или при попадании инородного тела в легкие. Покашливания характерны при аллергии, а также для курильщиков. Последовательный кашель чаще всего возникает при бронхитах. Как видим, кашель бывает разным при разных болезнях. Именно поэтому врач на приеме расспрашивает больного о характере и виде кашля. По видам кашель делится на две группы:- Сухой.
- Влажный.
При сухом кашле чаще всего диагностируется воспаление плевры, гортани, сухие бронхиты. Кроме того, если сухой кашель долго не проходит, возможно развитие туберкулеза. При любом долго непрекращающемся кашле лучше всего обратиться к врачу. Случаи, когда человек запускает свою болезнь, происходят все чаще. Некоторые люди думают, что влажный кашель, который длится долго, не представляет опасности. И уже когда появляется одышка, кровохарканье, снижение веса и аппетита, человек начинает бить тревогу. Поэтому очень важно обращать внимание на характер кашля и консистенцию мокроты (если она есть).
Виды мокроты при кашле
Конечно же, точно диагностировать заболевание лишь по цвету мокроты невозможно. Однако вкупе с другими симптомами этот показатель поможет правильно поставить диагноз, и тогда врач назначит качественное лечение. Если человека мучает сильный кашель с мокротой, то важно обратить внимание на ее цвет.Дело в том, что организм человека может быть невосприимчив к некоторым видам антибиотика. Хороший врач, прежде всего, назначит пробу на реакцию ко всем типам препаратов. Исходя из этого, определяется нужный антибиотик. При грамотном лечении сильный кашель с мокротой не будет долго мучить больного.
При отеках легкого может выделяться серозная мокрота. Она имеет вид жидковатой пенящейся субстанции. Лечение возможно только под контролем врача.
Гнойная мокрота может выделяться при воспалении легких и бронхов. Здесь предпочтительнее сразу назначать антибиотик. Разжижающие мокроту препараты лишь выведут ее из легких и бронхов, однако воспалительный процесс останется на месте. И если запустить его, то это грозит перерасти в хроническое воспаление легких или бронхиальную астму.
При крупозной пневмонии цвет мокроты уже к третьему дню может стать коричневатым. Первоначально же возникает сухой и болезненный кашель.Если выделяется мокрота зеленоватого оттенка с неприятным гнилостным запахом, то это может быть гангрена легкого или его абсцесс. Визит к врачу в таком случае обязателен, и осуществить его надо как можно скорее.
Грибковые поражения органов дыхания непременно дадут о себе знать в виде беловатых творожистых выделений. Обязательно назначается антигрибковая терапия (иногда а
Сладкая мокрота при кашле что это
Автор Яна Умянцева На чтение 9 мин. Просмотров 3.8k. Опубликовано 08.11.2019
Мокрота – жидкая или вязкая слизь, которая состоит из трахеобронхиального секрета, носовых выделений и слюны. Если отделяется белая мокрота при кашле, это не всегда свидетельствует о серьезном заболевании. Чтобы определить причину отхаркивания слизи, обратите внимание на сопутствующие симптомы – саднение в горле, хрипы в легких, повышение температуры, недомогание. При выявлении хотя бы двух симптомов обратитесь к врачу. Он назначит диагностику – лабораторные тесты, бронхоскопию, флюорографию.
Откуда берется слизь в дыхательных органах
Мокрота – это выделения трахеобронхиального дерева. Ее производят бокаловидные клетки бронхов и трахеи. В слизи содержатся иммунные клетки – макрофаги, лимфоциты, поэтому она обладает бактерицидными свойствами. Выполняет 2 основные функции:
- обеззараживает слизистые;
- выводит из дыхательных путей чужеродные объекты (пыль, аллергены, бактерии).
При отсутствии ЛОР-заболеваний трахеобронхиальное дерево выделяет не более 100 мл слизи ежедневно. Но когда слизистые воспаляются, бокаловидные клетки активируются. Поэтому содержание трахеобронхиального секрета увеличивается до 500 мл.
Основные причины чрезмерной выработки слизи:
- бронхит;
- трахеит;
- тонзиллит;
- ларинготрахеит;
- пневмония;
- синуситы;
- респираторные аллергозы;
- бронхоэктатическая болезнь;
- аденоидит;
- рефлюксная болезнь;
- дивертикулы пищевода;
- кардиопатологии (нестабильная стенокардия, сердечная недостаточность).
Прозрачная мокрота при кашле – признак острого воспаления инфекционного или аллергического происхождения. Если она густая, как сопли, в 8 из 10 случаев это указывает на поражение нижних дыхательных путей – бронхов, трахеи, легких.
Вязкая мокрота без кашля возникает на фоне патологий носоглотки – постназального затека, хронического ринита, аденоидита, синусита.
Когда белая мокрота при кашле у взрослых является нормой
Мукоцилиарный клиренс (МЦК) – местная система защиты дыхательных путей от внешнего влияния, действие которой направлено на удаление инородных частиц. Система состоит из клеток двух типов:
- бокаловидных – выделяют слизь;
- реснитчатых – проталкивают слизь от бронхов к горлу.
Секрет бокаловидных клеток составляет основу мокроты. Он выглядит как прозрачная вязкая слизь. В легких он смешивается с сурфактантом – смесью поверхностно-активных веществ. В результате секрет становится менее вязким, поэтому легко удаляется из дыхательных путей вместе с инородными частицами.
При частом нахождении в запыленном помещении или при аллергии возникает кашель с белой мокротой. Если она отхаркивается постоянно, это указывает на перенасыщение воздуха инородными частицами (аллергенами, пылевыми клещами), от которых мукоцилиарная система пытается избавиться.
Дополнительные опасные симптомы
Не всегда отхаркивание слизи является вариантом нормы. Чтобы понять, о чем говорит влажный кашель, врач обратит внимание на:
- сопутствующие симптомы – лихорадку, слабость, боли в горле, хрипы в легких;
- характеристики мокроты – цвет, консистенцию, запах.
Самостоятельно определить заболевание очень трудно, так как многие из них проявляются неспецифическими симптомами. Поэтому при ухудшении самочувствия стоит обратиться к врачу.
Возможные причины влажного кашля:
| Заболевание | Клиническая картина |
| бактериальный бронхит бронхоэктатическая болезнь воспаление легких | Отхаркивается слизь серо-зеленого цвета при кашле, имеет неприятный запах. Во время приступа болят легкие. Возникают жалобы на одышку, повышенную температуру, отсутствие аппетита. |
| бронхит курильщика (предвестник хронической обструктивной болезни легких) | Появляется серая мокрота при кашле, которая имеет вязкую консистенцию. Температура тела не повышается, чувствуется саднение в горле. Кашлевые приступы появляются сразу после пробуждения |
| отек легких | Отхаркивается белая густая слизь. В конце приступа отделяется мокрота с пеной. Возникают жалобы на учащенное дыхание, головокружение, побледнение кожи, чувство стеснения в груди |
| ишемическая болезнь сердца | Отделяется пенистая мокрота при кашле, появляются загрудинные боли, отдающие в левую руку. Длительный приступ чреват помутнением сознания, головокружением, обморочным состоянием |
| интоксикация медикаментами | При кашле появляется белая горькая мокрота. Человек жалуется на головные боли, одышку, слабость в теле, тошноту, расстройства стула |
| легочный туберкулез | Во время кашлевого приступа отхаркивается сладкая мокрота бледно-зеленоватого оттенка. Появляется слабость, потливость, одышка, дискомфорт за грудиной, немного повышается температура |
Боли в груди и отхаркивание слизи с прожилками крови – тревожные симптомы, указывающие на кровоточивость нижних дыхательных путей.
Анализы и обследования
Если при кашле отхаркивается прозрачная, белая, зеленая или ржавая мокрота, обращаются к врачу. После сбора анамнестических данных он составит план диагностики, по результатам которой определит причину нездоровья.
Анализы и обследования:
- Спирография. Белый цвет мокроты при кашле, который длится более 2 недель, является повод для определения нарушений внешнего дыхания. Врач оценивает жесткость дыхания, емкость легких и объем форсированного выдоха.
- Бронхоскопия. При поражении бронхов проводится эндоскопическое исследование, в ходе которого в трахею вводят трубку с камерой. Так определяют очаги воспаления, опухоли и пороки развития трахеобронхиального дерева.
- Рентгенография грудной клетки. По результатам оценивают состояние легких и бронхов, наличие новообразований.
- Бакпосев мокроты. Во время анализа определяют возбудителя инфекции, чувствительность бактерий к антибиотикам.
Чтобы отличить воспалительные болезни от аутоиммунных, онкологических и аллергических, потребуется общий анализ крови, серологические тесты.
Как лечить кашель со слизью у взрослого
Особенности терапии зависят от причины продуктивного кашля. При инфекционных болезнях проводится комплексное лечение с применением:
- медикаментов;
- физиотерапии;
- диеты.
В период обострения респираторных инфекций необходим постельный режим. Заболевшего нужно обеспечить теплым питьем.
Препараты
Выделение мокроты указывает на высокую продуктивность кашля. Чтобы ускорить очищение дыхательных путей от слизи, применяют муколитические и отхаркивающие средства:
- Бронкатар – сироп с карбоцистеином, который стимулирует работу мукоцилиарной системы, укрепляет местный иммунитет бронхов, трахеи и легких;
- Пертуссин – сироп с тимьяном, этанолом и калия бромидом, который увеличивает продуктивность кашля, если плохо откашливается мокрота;
- Лазолван – таблетки с амброксолом, которые уменьшают боли в горле, разжижают и выводят слизь;
- Синупрет – растительные таблетки с экстрактом вербены, горечавки и первоцвета, которые ликвидируют воспаление, стимулируют работу мукоцилиарной системы;
- Проспан – сироп с экстрактом плюща, который облегчает отхождение слизи от бронхов, стенок трахеи и горла;
- Мукалтин – таблетки с травой алтея, уменьшающие эластичность и вязкость бронхиальной слизи.
Першение в горле – повод для использования леденцов и пастилок с противовоспалительными и антисептическими добавками.
При продуктивном кашле показаны:
- Фалиминт – обеззараживает слизистую, купирует воспаление;
- Линкас Лор – повышает продуктивность кашля, заживляет эпителий;
- Анти-Ангин – уменьшает воспаление, ликвидирует грибковую и бактериальную флору;
- Аджисепт – смягчает горло, уничтожает микробную флору;
- Стрепсилс – предупреждает присоединение грибковых и бактериальных инфекций;
- Септолете – уменьшает боли в горле, обеззараживает слизистую.
Для ускорения выздоровления рекомендуется совершать ингаляции небулайзером или паровлажным ингалятором.
При повышенной температуре и гнойном воспалении нижних дыхательных путей разрешаются исключительно аэрозольные ингаляторы (небулайзеры).
Препараты для ингаляций:
- Амброгексал – разжижает трахеобронхиальную слизь, купирует боли в горле;
- Флуимуцил-антибиотик – уничтожает бактериальную инфекцию, увеличивает продуктивность кашля;
- Ротокан – заживляет слизистую, смягчает горло и ускоряет метаболизм;
- Тонзилгон Н – повышает местный иммунитет, снимает воспаление, уничтожает микробную флору;
- Беротек – устраняет бронхоспазмы, увеличивает диаметр бронхов;
- Интерферон – стимулирует организм на борьбу с инфекциями;
- Пульмикорт – устраняет проявления аллергии, снимает отечность и воспаление.
Если горло красное, полоскания надо делать 5-7 раз в сутки. Чтобы уменьшить воспаление и заживить слизистую, применяют:
- Фурацилин – уничтожает микробную инфекцию;
- Мирамистин – дезинфицирует полость рта;
- Хлорофиллипт – убивает стафилококковую инфекцию;
- Стопангин – уменьшает боли, ускоряет регенерацию и обеззараживает слизистую;
- Элюдрил – угнетает размножение бактерий, снимает воспаление.
При комплексном лечении снижается риск присоединения вторичных инфекций. За счет укрепления местного иммунитета период выздоровления сокращается в 1.5-2 раза.
Народные средства
Если беспокоит кашель с выделением мокроты, помогут средства народной медицины. По результативности они не уступают симптоматическим препаратам.
Средства для приема внутрь:
- Мать-и-мачеха. 7-8 г травы заливают 350 мл воды. Проваривают на слабом огне 5 минут, процеживают через марлю. Выпивают по полстакана 4 раза в день.
- Подорожник с мятой. Смешивают мяту с подорожником в пропорции 2:1. 2 ст. л. сырья проваривают в 400 мл воды 4 минуты. Если мокрота не отходит, принимают отвар до 5 раз в сутки по 200 мл.
- Молоко с содой и медом. 250 мл молока подогревают до 50-55°C. Смешивают с 15 мл растопленного меда и 1/3 ч. л. соды. Выпивают перед сном на протяжении 1 недели.
Кашель с отхаркиванием мокроты – повод для проведения тепловлажной ингаляции. Если специального ингалятора нет, воспользуйтесь кастрюлей и полотенцем.
Для профилактики ожогов жидкость можно подогревать только до температуры 45-50°C. Продолжительность процедуры варьируется от 3 до 15 минут.
Растворы для паровлажных ингаляций при кашле:
- Минеральная вода. 300 мл Ессентуки №4 или Боржоми подогревают на плите. Добавляют 3-4 капли масла пихты, розмарина или можжевельника.
- Травяной отвар. Ромашку смешивают с подорожником и листочками мяты в равных пропорциях. 15 г кипятят в 300 мл воды 5 минут, после чего остужают до оптимальной температуры.
Растворы для полоскания рта при продуктивном кашле:
- Классический рецепт. В 250 мл воды растворяют ½ ч. л. соды и 1 ч. л. соли. Подогревают до 45°C и капают 2 капли йода.
- С корой дуба. 1 ст. л. запаривают 250 мл кипятка. Через 3 часа настой процеживают.
- С настойкой прополиса. В 250 мл теплой воды добавляют 5 мл настойки. По желанию капают 2 капли масла эвкалипта.
Чтобы ускорить выздоровление, полоскания выполняют ежедневно каждые 1.5-2 часа.
Дополнительные меры
Когда беспокоит кашель с белой мокротой без температуры, поможет теплолечение. При простудных заболеваниях полезны:
- Ножные ванночки. Смешивают по 1 ст. л. ромашки, мать-и-мачехи, календулы. Проваривают в 2 л воды 5 минут. Добавляют 1 ст. л. соли, 5-7 капель масла розмарина. Парят ноги до 10 минут каждый вечер перед сном.
- Согревающие компрессы. Прогревают межреберную область, верх груди и нижнюю часть горла. При простуде используют теплые картофельные лепешки, мешочек с разогретой солью или ватно-марлевые подушечки с Димексидом.
Чтобы ускорить откашливание мокроты, эффективен дренажный массаж. Массируют спину, используя разные техники – поколачивание, разминание и поглаживание.
Очень важно, чтобы движения совершались снизу вверх, то есть от поясницы к голове.
Откашливание белой мокроты – неспецифический симптом, который может быть вариантом нормы или проявлением респираторного заболевания. Если он сочетается с одышкой, температурой, слабостью или болями в груди, запишитесь на прием к врачу.
Есть ли мокрота при коронавирусе: какая бывает, особенности, лечение
По качеству и количеству мокроты при коронавирусе можно судить о стадии и выраженности инфекционно-воспалительного процесса. Ее отсутствие обычно указывает на острое течение патологии, снижение функциональной активности дыхательных путей. Но и отделение зеленоватого слизистого секрета отнюдь не свидетельствует о приближающемся выздоровлении. С большой долей вероятности коронавирусы проникли в легкие, ситуация осложнилась присоединением вторичной бактериальной инфекции.
Характеристика отделяемого
Мокрота является отделяемым при отхаркивании патологическим секретом трахеобронхиального дерева. Это густая вязкая слизь с примесью слюны и жидкости, вырабатываемой оболочкой полости носа и его придаточными пазухами. Она существенно отличается от нормального секрета трахеобронхиального дерева, продуцируемого железами крупных бронхов.
Постоянно присутствующая в дыхательных путях здорового человека мокрота выполняет следующие функции:
- задерживает и нейтрализует инфекционных агентов, включая коронавирусы;
- препятствует проникновению частиц пыли в дыхательные пути.
Нормальная слизь прозрачная, содержит макрофаги и лимфоциты — клетки, ответственные за иммунный ответ организма. После внедрения коронавирусов изменяется ее и качественный, и количественный состав. Мокрота сгущается, прочно крепится к стенкам носоглотки, трахеи, гортани, бронхов. Теперь в ней мало иммунных клеток, но много посторонних примесей:
- патогенов;
- продуктов распада тканей, образующихся во время острого течения воспалительного процесса;
- слущенных клеток эпителия;
- компонентов крови.
Меняется цвет трахеобронхиального секрета. Окраска откашливаемой мокроты зависит от характера примесей. В ней могут присутствовать прожилки крови, гной.
Полезная информация
Цвет мокроты является важным диагностическим признаком, позволяющим установить стадию воспалительного процесса при коронавирусной инфекции.
Кашель без мокроты
У 60-70% людей, инфицированных коронавирусом, на начальном этапе бывает только сухой кашель. Он не сопровождается отхождением мокроты, отсутствует какая-либо его физиологическая ценность. Пациенты жалуются врачу на трудности с дыханием, которое становится свистящим. Сухой кашель не дает человеку возможности продуктивно откашляться, голос становится грубым и хриплым из-за развившегося воспалительного отека в горле.
На фоне сужения дыхательных путей возникает сильная одышка, головокружения. При коронавирусе плохое отделение мокроты осложнено такими симптомами:
- повышением температуры;
- мучительными болями при попытке откашляться, першением в горле;
- заложенностью носовых пазух;
- общим недомоганием, быстрой утомляемостью, слабостью.
Основная причина такого кашля — проникновение в организм коронавирусов. В процессе своей жизнедеятельности они продуцируют токсичные вещества, вызывающие воспаление и отек слизистых оболочек дыхательных путей.
Почему плохо отделяется
Даже при сухом надрывном, лающем кашле мокрота все-таки есть. Она представляет собой клейкую массу, прочно сцепленную со стенками респираторных путей. Склеились и эпителиальные реснички, поэтому их функциональная активность значительно снизилась. Они больше не способны полноценно очищать поверхность от густой липкой слизи. Медики, изучающие новый коронавирус, отметили его избирательность. Патогены предпочитают внедряться в те клетки, на мембранах которых расположены особые рецепторы. Ими снабжены преимущественно носовые ходы и альвеолы легких. Этим объясняется отсутствие воспаления в бронхах и трахее при коронавирусной инфекции в острой или подострой форме. Больные страдают бронхиолитом или альвеолитом, и исключительно редко — бронхитом или трахеитом.
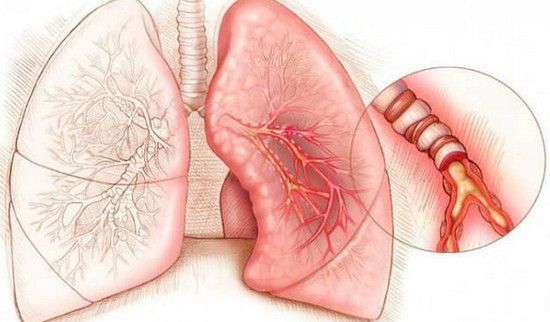
При коронавирусе мокрота образуется преимущественно в легочных структурах, поэтому с трудом отходит при откашливании
На заметку
Медики объясняют скудное отхождение мокроты при коронавирусе и локализацией очагов пневмонии. Формируются они обычно ближе к наружной поверхности, рядом с плевральной оболочкой, что затрудняет продуктивное откашливание.
Кашель с мокротой
Примерно у трети больных коронавирусом он сразу проявляется влажным кашлем, при котором отходит мокрота. Это рефлекторная защитная реакция организма, помогающая очиститься респираторным путям. Но медики обнаружили, что чаще всего влажный кашель возникает у людей с изначальными поражениями органов дыхательной системы. В процессе репликации коронавирусы выделяют в окружающее пространство токсичные продукты своей жизнедеятельности. Их распространение по организму провоцирует обострение хронических бронхолегочных патологий.
Также влажный кашель отмечался у таких групп пациентов:
- курильщиков;
- предрасположенных к развитию аллергических реакций.
У большинства же инфицированных мокрота начинает отходить после приема препаратов для ее разжижения. Уменьшается вязкость бронхиального секрета, ускоряется его эвакуация из дыхательных путей. Густая слизь, прочно прикрепленная к бронхам, гортани, глотке разжижается. Одновременно рассасываются воспалительные отеки, которые затрудняли циркуляцию воздуха. Увеличивается и подвижность ресничек, покрывающих эпителий. Выздоровление также ускоряется и за счет быстрого транспорта коронавирусов мукоцилиарной системой.
Разновидности
На то, что взрослый или ребенок идет на поправку указывает отделение прозрачной мокроты. Если она отходит с трудом при надрывистом кашле, окрашена в какой-либо цвет, неприятно пахнет, то высок риск развития осложнений. Следует незамедлительно сообщить врачу о появлении такого слизистого секрета.
С кровью
Примеси свежей крови в мокроте при коронавирусной инфекции появляются исключительно редко. Обычно наблюдаются редкие темно-коричневые кровяные прожилки, что служит специфическим признаком тяжелого поражения нижних дыхательных путей болезнетворными бактериями. Могут активизироваться на фоне ослабления иммунитета уже присутствующие условно-патогенные микробы, или патогены проникают в организм извне. Под воздействием вырабатываемых ими токсинов повышается проницаемость сосудов, питающих кровью легочные структуры.
Это сопровождается практически всегда такими симптомами:
- лихорадочным состоянием, ознобом;
- затрудненным дыханием;
- болями в грудной клетке.
Если при откашливании выделяется скудная мокрота с кровяными прожилками, примесями свежей крови, то пневмония или развилась, или возникнет совсем скоро.
Выделения с кровью часто указывают на присоединение к коронавирусу бактериальной инфекции
Важно!
При смешанной вирусно-бактериальной инфекции при откашливании отделяется коричневая слизисто-гнойная на 2-3 день пневмонии. На КТ отчетливо визуализируется эффект «матового стекла» — неспецифический симптом, отражающий различные патологические изменения в легких на уровне альвеол.
Зеленая
Обильная или скудная зеленая мокрота является тревожным сигналом, характеризующим поражение верхних и нижних дыхательных путей. Это признак попадания в них большого количества болезнетворных бактерий: стафилококков, стрептококков, пневмококков. Зеленый цвет густой слизи объясняется наличием в ней погибших патогенных микроорганизмов и продуктов остро протекающего инфекционно-воспалительного процесса.
Как правило, при отхождении вязкой зеленоватой-коричневой мокроты человек с коронавирусом незамедлительно госпитализируется. Необходимо проведение интенсивной антибиотикотерапии для предупреждения бактериальной пневмонии. Кашель с зеленой мокротой часто сопряжен с дополнительными симптомами:
- высокой температурой;
- затрудненным дыханием;
- упадком сил.
Перед началом лечения будет проведен ряд биохимических исследований для установления видовой принадлежности инфекционных возбудителей и их чувствительности к антибиотикам. Для исключения онкологических патологий выполняется торакоскопия.
Желтая
Слизь желтого цвета также указывает на наличие в организме патогенов и нередко свидетельствует о начавшемся абсцессе легкого. Так называется неспецифическое воспаление легочной ткани, в результате которого происходит расплавление с образованием гнойно-некротических полостей. Для тяжелой патологии характерно отхождение желтоватой зловонной мокроты во время прорыва абсцесса в дренирующие бронхи. А происходит это всегда внезапно — сухой кашель стремительно сменяется влажным с последующим отхаркиванием большого объема жидких гнойных выделений «полным ртом».
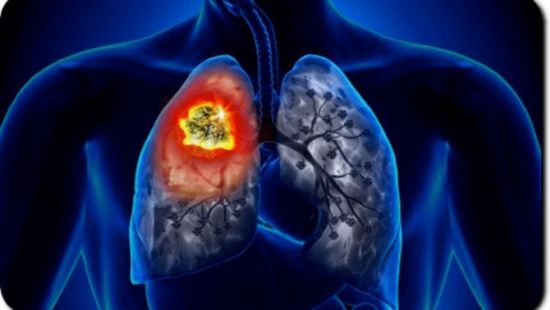
Появление желтой мокроты может быть признаком тяжелейшего осложнения коронавируса — абсцесса легких
После отхождения мокроты самочувствие быстро улучшается, нормализуется температура тела, исчезают признаки интоксикации. Но врачебное вмешательство жизненно необходимо. Лечение в основном медикаментозное — антибиотиками, отхаркивающими препаратами, бронходилататорами и гормонами. По показаниям могут проводиться хирургические операции.
Как ускорить выведение мокроты
Использование сиропов, таблеток, драже, пастилок для рассасывания позволит начать продуктивно отхаркиваться. В лечении коронавирусной инфекции применяются такие группы препаратов:
- муколитики — Амброксол, средства экстрактами солодки, алтея, например, Мукалтин. Необходимы для разжижения мокроты при прочном сцеплении густого, плотного секрета со слизистыми дыхательных путей;
- мукокинетики — Бромгексин и аналоги. Помогают активизировать реснитчатый эпителий при продуктивной мокроте для ускорения ее отхождения из дыхательных путей.
Использование противокашлевых препаратов (Бронхолитина, Либексина) практикуется достаточно редко. Они лишь облегчают состояние больного при сухом, лающем кашле за счет воздействия на кашлевой центр. При подозрении на присоединение бактериальной инфекции в лечебные схемы включаются антибиотики — макролиды, защищенные клавуланатами полусинтетические пенициллины, линкозамиды, цефалоспорины. Противовирусные средства почти не применяются, так как у многих отсутствует доказательная база терапевтической эффективности.
Внимание!
При коронавирусе врачи не рекомендуют разжижать мокроту с помощью ингаляций, так как в воздухе будет образовываться аэрозоль, насыщенный вирусными частицами.
Скопление мокроты в дыхательных путях при коронавирусе становится благоприятной обстановкой для роста и размножения болезнетворных бактерий и патогенных грибков. Формируются инфекционные очаги, из которых микроорганизмы потоком крови разносятся во внутренние органы. Поэтому с первых дней лечения врачи назначают пациентам препараты с мукокинетическим и муколитическим действием.
Сладкая мокрота при кашле
Главная » Влажный кашель » Сладкая мокрота при кашле
Кашель с мокротой: чем и как лечить если нет температуры
Если у взрослых наблюдается постоянный сухой или мокрый кашель, такое состояние сообщает о поражении дыхательных путей, которое вызывает та или иная болезнь.
Подобный симптом является своеобразной самозащитой организма и вызывается при появлении в органах дыхания чужеродных частиц, например, это может быть зеленая мокрота при кашле.
Нередко при простудных заболевания появляется кашель с мокротой, которая отхаркивается. Мокрота представляет собой вязкую густую жидкость, которую вырабатывает слизистая оболочка.
Основой ее является вода с гликопротеинами, липидами и иммуноглобулинами. В зависимости от состава, пенистая консистенция может иметь разный цвет, который варьируется от бледного желтого до зеленого и коричневого. От кашля с явной мокротой происходит отхаркивание, и из дыхательных путей удаляются микробы и скопившиеся токсины.
При большинстве случаев болезней сухой кашель трансформируется во влажный кашель с мокротой, которая отхаркивается. Наиболее частой причиной, которая его провоцирует, является курение.
Во время курения в дыхательных путях скапливается большое количество слизи, это приводит к тому, что появляется сильный кашель с мокротой.
Также курение парализует тонкие волоски, которые находятся в дыхательных путях, из-за чего отхаркивание сильно усложняется.
Причины и виды мокроты при кашле
Кашель без температуры могут вызывать разные виды заболеваний. Одна из причин появления симптомов – развитие астмы. На начальной стадии болезни пациент ощущает легкую хрипоту и сухой кашель с трудноотделяемой мокротой. Через некоторое время хрип становится сильным и появляется сильный кашель с мокротой. В этом случае может образовываться густая пенистая слизь в виде выделений.
Кроме того, можно отметить:
- Другой причиной может быть хронический бронхит. Подобная болезнь при хронической блокировке дыхательных путей вызывает сухой кашель, который постепенно переходит в кашель без температуры. При этом в жидкой консистенции может содержаться соленая гнойная слизь коричневого цвета.
- Кашель с желтой мокротой часто возникает в результате появления обычной простуды. При этом цвет мокроты при кашле может изменяться, так как в ней скапливается гной.
- Слизь в большом количестве в путях дыхания скапливается, если произошло вдыхание пыли, дыма и иных раздражителей, которые провоцируют кашель с мокротой.
Часто подобные симптомы наблюдаются при аллергической реакции или хроническом синусите. Зеленая жидкая консистенция при кашле наблюдается, если заболевание приобрело хронический характер.
Сильный кашель и с мокротой может сообщать также о наличии такого серьезного заболевания, как рак легких. Поэтому стоит насторожиться, если в консистенции обнаруживаются кровяные прожилки. Также слизь может содержать гнойные скопления.
Если сухой кашель плавно перетек в кашель с мокротой, это может быть сигналом развития пневмонии. Желтая или серая соленая мокрота в свою очередь меняет цвет из-за активности присутствующих в ней бактерий.
Желтая мокрота при кашле
Появление желтой мокроты может свидетельствовать о том, что у пациента развивается бронхит, пневмония или синусит. В том случае, когда кашель с явной желтой мокротой появляется неожиданно и резко, следует сразу же обратиться к врачу, чтобы начать лечение как можно скорее.
Особенно опасно, если слизь содержит гнойные или кровяные скопления. Желтый цвет появляется, как правило, при смешивании основной консистенции с гноем.
Чтобы точно диагностировать болезнь и назначить правильное лечение, врач назначает проведение анализа мокроты, которую собирают в специальную баночку. Процедура проводится по утрам на голодный желудок, перед этим ротовая полость прополаскивается при помощи слабого антисептического раствора.
Также гнойная мокрота может быть желтого цвета при частом курении. При бронхите по цвету жидкой консистенции можно выявит
Сладкая мокрота при кашле — Нет насморка
В патогенезе следующих гомеопатических препаратов имеется характерная по консистенции,
цвету и запаху мокрота:
Ailanthus Ammonium bromatum Ammonium causticum Antimonium arsenicosum Antimonium
tartaricum Aralia racemosa Argentum metallicum Arnica Arum dracontium Arum maculatum
Arsenicum album Arundo Bacillinum Baryta sulphurica Blatta orientalis Borax Bryonia Calcium
carbonicum Calcium fluoricum Calcium iodatum Cannabis sativa Cantharis Carboneum
oxygenisatum Causticum Cenchris Chromicum acidum Coccus cacti Codeinum Digitalis
Drosera Erigeron Euphrasia Hydrastis Iodum Kali carbonicum Kali chloricum Kali iodatum Kali
muriaticum Kali nitricum Kalmia Manganum aceticum Mercurius solubilis Naphthalinum Nux
vomica Phosphoricum acidum Phosphorus Pulsatilla Pyrogenium Rumex Sanguinaria Scilla
maritime Senecio Senega Silicea Sinapis nigra Stannum Sulphur Tanacetum Terebinthinae oleum
Viola odorata
Ailanthus (Аилантус)
Мокрота: с примесью крови, желтая, горькая; симптомы усиливаются по утрам.
Ammonium bromatum (Аммониум броматум)
Мокрота Ammonium bromatum чаще всего тягучая.
Ammonium causticum (Аммоницум каустикум)
Скопление слизи с непрерывным кашлем.
Бронхит, обильное отхождение мокроты; мокрота с прожилками крови.
Antimonium arsenicosum (Антимониум арсэникозум)
Мокрота профузная, пенистая.
Antimonium tartaricum (Антимониум тартарикум)
Клокотание слизи и скудное отхаркивание ее (ведущий симптом).
Обильная белая мокрота.
Aralia racemosa (Аралия рацэмоза)
После вставания по утрам легко отхаркивается некоторое количество жидкой мокроты.
При приступах астмы мокрота теплая и соленая.
Argentum metallicum (Аргентум металликум)
Легко отделяемая мокрота, имеющая вид заваренного крахмала.
Arnica (Арника)
Примесь крови в мокроте.
Arsenicum album (Арсеникум альбум)
Отхаркивание скудной, пенистой мокроты.
Трудно отделяемая мокрота, усиливающаяся от холода.
Утром много слизи с прожилками крови.
Arum dracontium (Арум драконтиум)
Отхaркивaемaя мокротa плотнaя и тяжелaя.
Отхаркиваемая мокрота вязкая.
Arum maculatum (Арум макулятум)
Скопление мокроты в дыхательных путях.
После сильного кашля отходит мокрота с желтыми прожилками.
Примесь крови в мокроте.
Arundo (Арундо)
Мокрота сначала голубоватая, затем белая, затем вновь голубоватая и т. д.
Мокрота голубоватого, пепельного цвета; сгустки. Синеватая мокрота.
Скопление мокроты в бронхах, вызывающее тревогу.
Bacillinum (Бациллинум)
Влажные хрипы и слизисто-гнойная мокрота.
Baryta sulphurica (Барита сульфурика)
Откашливание мокроты по утрам и вечерам, затруднённое.
Мокрота слизистая, гнойная, скудная, вязкая, жёлтая.
Blatta orientalis (Блятта ориенталис)
Обильная гноевидная слизистая мокрота.
Borax (Боракс)
Сильный сухой кашель; отхаркивается мокрота с запахом и привкусом плесени.
Bryonia (Бриония)
Сухой кашель по ночам, вынуждающий садиться в постели; ухудшение после еды и питья –
с рвотой, острой колющей болью в грудной клетке и отхаркиванием ржавой мокроты.
Мокрота кирпичного оттенка, плотная, желеобразными кусками.
Густая слизь в трахее, которая удаляется лишь после многократного откашливания.
Calcium carbonicum (Кальциум карбоникум)
Отделение густой, желтой, кислой, слизистой мокроты только в течение дня.
Кровянистая мокрота с ощущением сырости и холода в грудной клетке.
Скудная, солоноватая мокрота.
Calcium fluoricum (Кальциум флюорикум)
Гнойная мокрота.
Кашель с отхаркиванием мелких комочков желтой слизи, с ощущением щекотания и
раздражения, которое появляется, когда больной ложится.
Calcium iodatum (Кальциум йодатум)
Гектическая лихорадка; зеленая гнойная мокрота.
Cannabis sativa (Каннабис сатива)
Кашель с выделением зеленой вязкой мокроты, часто с кровью.
Cantharis (Кантарис)
Часто сухой надсадный кашель с выделением вязкой, тягучей слизи.
Отрывистый кашель, вязкая слизистая мокрота с прожилками крови.
Carboneum oxygenisatum (Карбонэум оксигенизатум)
Кровянистая мокрота.
Causticum (Каустикум)
Мокрота скудная, вынужден ее проглатывать.
Слизь «застревает» позади грудины, и никак не удается ее откашлять.
Cenchris (Цэнхрис)
Скопление мокроты в горле; мокрота прозрачная, густая, плотная.
Chromicum acidum (Хромикум ацидум)
Плотная, вязкая мокрота, склонность к сглатыванию ее.
Coccus cacti (Коккус какти)
Хронический бронхит в сочетании с песком в моче; обильная, вязкая, содержащая белок мокрота.
Удушающий кашель; ухудшение при пробуждении с выделением густой, беловатой слизи,
которой больной давится.
Codeinum (Кодэинум)
Обильная гнойная мокрота.
Digitalis (Дигиталис)
Мокрота, сладковатая на вкус.
Drosera (Дрозэра)
Кашель грубый, как в трубу, лающий, удушливый, часто заканчивающийся облегчающей
рвотой, с выделением гнойной мокроты.
Кашель очень глубокий и хриплый; ухудшение после полуночи; отхаркивается желтая мокрота.
Erigeron (Эригерон)
Кашель, кровянистая мокрота.
Euphrasia (Эуфразиа)
Отхаркивание зловонной мокроты.
Кашель утром, с откашливанием обильной мокроты и жидким отделяемым из носа.
Кашель появляется только днем; мокрота не отделяется; мокрота часто содержит прожилки
крови, жидкая; откашливается только по утрам.
Hydrastis (Гидрастис)
Бронхит у пожилых, изнуренных людей с густой, желтой, липкой мокротой.
Iodum (Иодум)
Правосторонняя пневмония с высокой температурой. Мокрота с прожилками крови.
Kali carbonicum (Кали карбоникум)
Мокрота с привкусом сыра; мокрота обильная, зловонная, сгустками.
Kali chloricum (Кали хлорикум)
Мокрота белая, молочная, непрозрачная.
Kali iodatum (Кали иодатум)
Мокрота в виде мыльной пены, зеленоватая.
Kali muriaticum (Кали муриатикум)
Плевриты экссудативные с вязкой серовато-белой мокротой, колотье в грудной клетке.
Густая белая мокрота.
Мокрота розового цвета при кашле
Мокрота при кашле
Отхождение мокроты при кашле
Мокротой называются выделения из дыхательных органов, имеющие место при отхаркивании и кашле. Она включает в себя слюну, выделения слизистой оболочки носовой полости и пазух носа.Развитие патологии больного определяет характер выделяемой мокроты. По мере того, как при кашле отходит мокрота, меняется и характер самого заболевания, о чём можно судить по характеру отхождения мокроты. К примеру, если при кашле отходит мокрота, имеющая гнилостный запах, это может свидетельствовать о том, что имеет место тяжёлое поражение бронхов и лёгких.
Допускается сбор мокроты у больных для проведения лабораторных исследований. За сутки может отходить до полутора литров мокроты у больного.
Не следует забывать о том, что мокрота, как биологически активная жидкость, может представлять собой опасность для окружающих. В случае развития определённых форм туберкулёза, мокрота может содержать в большой концентрации возбудителей заболевания. При кашле больного такая мокрота может представлять собой опасность для окружающих, поэтому её следует собирать и обрабатывать весьма тщательно. Для её сбора используются специальные сосуды со стеклянными крышками.
Мокрота, которая образуется в органах дыхания, мешает процессу дыхания, поэтому её следует устранять. Этому и способствует откашливание мокроты. Специальное дренажное положение, придаваемое пациенту, способствует ускорению процесса.
Виды мокроты при кашле
Мокрота при кашле может иметь жидкую, вязкую и густую консистенцию. Наличие вязкой мокроты характерно для такого заболевания, как крупозная пневмония, присутствует такая мокрота при воспалениях в дыхательных путях, в этом случае она постепенно превращается в жидкую. Наличие слизи в мокроте и её общее количество определяет вязкость мокроты. Большое количество форменных элементов, как-то: лейкоцитов, разнообразного эпителия, определяет густоту мокроты. В том случае, когда большое количество мокроты составляет плазма, мокрота становится жидкой. Происходит это при лёгочном кровотечении, отёке лёгких или различных отравлениях.
Сильная мокрота при кашле
Сильная мокрота при кашле наблюдается в случае воспалительных заболеваний систем дыхания, когда в лёгких и бронхах накапливаются значительные количества гнойных и серозных выделений. Чаще всего данное явление вызывается вирусными заболеваниями, находящимися в стадии разрешения, когда присоединяется бактериальная инфекция. Мокрота при этом становится густой и обильной, нередко к ней примешивается гной. Возможно появление сильной мокроты при кашле у ребёнка после того, как он перенёс простуду или ОРВИ — в этом случае следует внимательно следить за его состоянием: не повысилась ли температура, не ухудшилось ли общее состояние. И то и другое при наличии сильного и частого кашля указывает на проникновение инфекции в лёгкие и нижние отделы бронхов.
При кашле мокрота с кровью
Выделение мокроты при кашле характерно для множества заболеваний органов дыхательной системы. Однако, при отсутствии патологий, слизь, которая выделяется при кашле, прозрачная. Если при кашле выделяется мокрота с кровью — это свидетельствует о достаточно серьёзных заболеваниях организма человека. К ним могут относиться:
– Рак лёгких. Весьма распространённым симптомом данного заболевания является именно отхаркиваемая при кашле кровавая мокрота. Кровь наличествует в мокроте в виде прожилок ярко-красного цвета. Необходимо немедленно сделать рентген лёгких в случае проявления подобных симптомов, однако не стоит паниковать до тех пор, пока у больного не наблюдается стремительной потери веса, потливости, ощущения нехватки воздуха.
– Бронхит. Мокрота с кровью нередко сопровождает и бронхит. Во время данного заболевания состояние больного может меняться в различные периоды времени. О хроническом бронхите можно вести речь, если кровавая мокрота наблюдается на протяжении более, чем трёх месяцев в году.
– Воспаление лёгких. Нередко кровавые прожилки в отхаркиваемой мокроте наблюдаются при заболевании пневмонией.
– Туберкулёз. Кровавая мокрота, выделяемая при кашле по утрам, является характерным признаком больного туберкулёзом лёгкого. При этом помимо кровяных прожилок в отхаркиваемой слизи можно наблюдать и примеси гноя. Причины данного болезненного состояния могут заключаться также в заболеваниях сердечнососудистой системы либо органов желудочно-кишечного тракта.
– Абсцесс лёгкого. При кашле также возможно выделение мокроты с кровью, однако при данном заболевании у больного наблюдается зловоние изо рта, повышение температуры, слабость, отсутствие аппетита и потливость.
Гнойная мокрота при кашле
Кашель с гнойной мокротой характерен для целого ряда заболеваний и сам по себе является недостаточным основанием для постановки како
Определение, цвета, причины и время обращения к врачу
Мокрота выделяется при заболевании или повреждении легких. Мокрота – это не слюна, а густая слизь, иногда называемая мокротой, которая откашливается из легких.
В организме выделяется слизь, которая поддерживает влажность тонких, нежных тканей дыхательных путей, так что небольшие частицы инородного тела, которые могут представлять опасность, могут быть захвачены и вытеснены.
Иногда, например, при инфекции легких, выделяется избыток слизи.Организм пытается избавиться от этого избытка путем откашливания мокроты.
Есть много разных причин, по которым организм вырабатывает лишнюю мокроту. Ниже приведен список некоторых из этих причин, а также то, как может появиться мокрота.
Курение
У курильщиков слизь накапливается в легких, вызывая «кашель курильщика». Образующаяся мокрота может быть зеленой, желтой или кровянистой.
Астма
У людей с астмой дыхательные пути чувствительны к аллергенам, загрязнению окружающей среды и респираторным инфекциям.Эта чувствительность может привести к воспалению дыхательных путей, а также к увеличению выработки слизи.
Муковисцидоз
Муковисцидоз – наследственное заболевание, вызванное дефектным геном. Это приводит к закупорке более мелких дыхательных путей густой слизью, что вызывает затруднения дыхания.
Густая слизь при муковисцидозе становится идеальной средой для роста бактерий. У многих людей с муковисцидозом развиваются хронические бактериальные инфекции легких.
Инфекции дыхательных путей (ИРО)
Мокрота, цвет которой отличается от слюны, может быть признаком более низкого ИРТ. При бактериальных ИРО мокрота также может иметь густую консистенцию и неприятный запах.
Как правило, мокрота темно-зеленого цвета на ранних стадиях инфекции и постепенно светлеет по мере улучшения инфекции. Именно присутствие фермента миелопероксидазы придает мокроте зеленый цвет во время инфекции.
При некоторых инфекциях мокрота может иметь желтый, серый или ржавый цвет.
Общие ИРО
Грипп
Грипп или грипп может вызвать зеленую мокроту. Основными симптомами являются:
Другие общие симптомы включают общие боли, грудной кашель и симптомы простуды, такие как заложенный или насморк, чихание и боль в горле.
Люди должны отдыхать дома, пить много воды и согреваться. Безрецептурные обезболивающие помогут, когда кто-то заболел гриппом, и большинство людей почувствуют себя лучше в течение недели.
Если начать лечение в течение 2 дней после заболевания, противовирусные препараты, такие как осельтамивир, могут сократить продолжительность болезни на 1-2 дня. Прием противовирусных препаратов на поздних этапах инфекции также может быть полезным, особенно если кто-то очень болен или имеет высокий риск развития осложнений.
Бронхит
Бронхит – это инфекция основных дыхательных путей легких, бронхов, которые воспаляются и выделяют излишки слизи. Люди с этим заболеванием могут откашливать желто-серую или зеленоватую мокроту.
Бронхит – это заболевание легких, которое может быть острым или хроническим.
Острый бронхит длится около 3 недель. Хронический бронхит определяется как ежедневный кашель с выделением мокроты, продолжающийся не менее 3 месяцев и продолжающийся два года подряд. Это симптом других заболеваний легких, включая эмфизему и хроническую обструктивную болезнь легких (ХОБЛ).
В большинстве случаев острый бронхит можно лечить дома с помощью нестероидных противовоспалительных препаратов (НПВП) и обильного питья.
Пневмония
пневмонияДругие общие симптомы включают:
- затрудненное дыхание
- учащенное сердцебиение
- лихорадка
- общее недомогание
- потливость и дрожь
- потеря аппетита
Если кто-то думает, что у него пневмония , они должны обратиться к врачу.
Туберкулез (ТБ)
Если кто-то болен туберкулезом, он может откашляться зеленой или кровавой мокротой. У них также будут наблюдаться следующие симптомы:
- потеря веса
- ночная потливость
- лихорадка
- усталость
- потеря аппетита
- отек шеи
ТБ является серьезным заболеванием, но его можно лечить с помощью 6 -месячный курс антибиотиков.
Хотя туберкулез – это бактериальная инфекция, поражающая в основном легкие, она также может поражать верхнюю часть тела, железы, кости и нервную систему.
Поделиться на PinterestСкопирование может быть признаком ИРО, что в некоторых случаях потребует медицинской помощи.Всем, кто подозревает, что у них туберкулез, следует обратиться за медицинской помощью и пройти курс лечения.
Если кто-то думает, что у него пневмония, ему также следует поговорить с врачом. Это состояние может быть трудно диагностировать, поскольку оно имеет общие симптомы с другими распространенными ИРО.Легкую форму пневмонии можно лечить дома антибиотиками, отдыхом и большим количеством жидкости.
Большинство других RTI разрешатся сами собой со временем. Врачи рекомендуют принимать безрецептурные обезболивающие, пить много жидкости и отдыхать.
Однако бывают случаи, когда лучше обратиться за медицинской помощью. К таким случаям относится сильный кашель, который длится более 3 недель.
Если у кого-то температура выше 100,4 ° F в течение более 3 дней, это может быть признаком пневмонии, поэтому важно обратиться к врачу.
Если человек кашляет слизью с пятнами крови, быстро дышит, у него появляются боли в груди, или он становится сонным или спутанным, ему следует обратиться к врачу.
То же самое верно для любого, у кого есть основное заболевание сердца или легких или у кого были повторяющиеся эпизоды бронхита.
Если кто-то действительно посещает врача, его могут попросить пройти анализ мокроты. Этот тест используется для диагностики бактериальной пневмонии или бронхита. Его также можно использовать для отслеживания эффективности лечения определенного состояния.
Тест на посев мокроты обычно проводится с помощью красителя по Граму, который определяет бактерии, вызывающие инфекцию. Если окраска по Граму не позволяет обнаружить бактерии, вызывающие инфекцию, можно также провести специализированные тесты. К ним относятся мазок и посев КУБ для выявления туберкулезных и нетуберкулезных микобактерий, грибковая культура или культура Legionella .
Образец мокроты обычно берется утром. В зависимости от рассматриваемой инфекции в следующие дни могут быть взяты еще до трех образцов.
При отправке на анализ мокроты людей могут попросить почистить зубы, прополоскать рот водой и избегать еды в течение 1-2 часов до этого.
Чтобы получить образец из легких, человека обычно просят глубоко кашлять. Если кто-то не может откашлять мокроту, его могут попросить вдохнуть стерильный физиологический раствор или раствор глицерина, чтобы разжижить мокроту в легких. Иногда можно использовать паровые ингаляции.
Помимо теста на посев мокроты, врач может попросить кого-нибудь сдать общий анализ крови для выявления любых других признаков болезни.
.Как традиционная китайская медицина видит кашель
В традиционной китайской медицине (ТКМ) кашель указывает на ненормальную активность ци в легких.
TCM считает, что легкие не только отвечают за дыхание, но и определяют ци (жизненную энергию) всего тела. Он вдыхает чистую ци природы и выдыхает нечистую ци. Он также получает питательную ци из селезенки , объединяет питательную ци с вдыхаемой ци с образованием грудной ци, которая затем поступает в кровь и затем распределяется по телу. различных типов ци протекают определенным и скоординированным образом, когда поток ци внутри легких прерывается, возникают такие симптомы, как кашель, одышка, слабость и даже повышенное потоотделение .
Кашель может иметь внешнее или внутреннее происхождение.
1. Инвазия внешних патогенов
Легкие расположены в груди; они соединяются с горлом и открываются в нос.Среди пяти органов инь легкие наиболее уязвимы для внешних патогенов. Шесть патогенов (или зла, как их часто называют в традиционной китайской медицине), как правило, используют в своих интересах экстремальные погодные изменения или временную физическую слабость, проникая в легкие через отверстия тела. Они нарушают потоки ци в легких, вызывают аномальные выделения в дыхательных путях и, таким образом, вызывают кашель. В большинстве случаев зла ветра являются основными патогенами, вторгающимися в легкие, и они обычно соединяются с холодом , жаром или злом засухи для совершения атаки.В результате кашель может быть разных типов в зависимости от сезонного влияния.
2. Проблемы со здоровьем внутри
Кашель может быть вызван дисфункцией внутренних органов , таких как сами легкие или другие органы, связанные с легкими.
- Дисфункция легких, которая не может поддерживать нормальную деятельность ци внутри системы, будет иметь кашель как главный признак состояния. Обычно это происходит при хронических заболеваниях легких.
- Дисфункция селезенки: Когда селезенка дисфункциональна, она не может эффективно преобразовывать пищу и напитки в питательную эссенцию , питательной эссенции недостаточно для снабжения организма, и дыхательная активность ослабляется. Дисфункциональная селезенка также производит сырости и мокроты , которые напрямую атакуют легкие и, таким образом, вызывают кашель. Обычно это связано с неправильным питанием и чрезмерным употреблением алкоголя.
- Печень дисфункция: Эмоциональное расстройство или стресс могут привести к застою ци печени; со временем застоявшаяся печень будет генерировать огонь.Огонь может поразить легкие, превратить легочную жидкость в мокроту, прервать поток ци и вызвать кашель.
- Дисфункция почек : Нормальное дыхание зависит от взаимной регуляции почек и легких . Когда почки не могут координировать обмен ци в легких, это может привести к респираторным проблемам.
Взгляды ТКМ на развитие кашля. |
Как правило, кашель внешнего происхождения обычно начинается остро, с известными причинами и длится непродолжительное время; в то время как те, которые вызваны внутренними проблемами со здоровьем, имеют длительный срок и, как правило, время от времени обостряются. Независимо от того, какие типы кашля, эффективное лечение может быть сделано только путем точной диагностики основной дисгармонии. Во время консультации традиционной китайской медицины по поводу кашля характер кашля указывает на лежащую в основе дисгармонию.
Дифференциация моделей кашля
| Моделирование кашля | Связанные дисгармонии TCM |
| Сухой кашель | Чрезмерная сухость или скопление огня в легких |
| Продуктивный кашель с белой жидкой слизью, а также насморк | Вторжение внешнего ветра и холода |
| Кашель с легким выделением мокроты | Чрезмерный холод, сырость или скопление мокроты в легких |
| Кашель с желтоватой липкой мокротой, которую трудно отхаркивать | Орган легкого перегрет |
| Частые приступы кашля | Гиперактивный огонь в печени и желчном пузыре |
| Слабый кашель с затрудненным дыханием или одышкой | Дефицит легких |
| Кашель, улучшающийся летом и усиливающийся зимой или в холодную и ветреную погоду | Избыток холода или недостаток ян |
| Кашель, возникающий чаще всего до полудня | Пожар в желудке |
| Кашель, возникающий чаще всего после полудня | Дефицит Инь |
| Кашель, чаще возникающий вечером | Дефицит Инь приводит к виртуальному огню или почечная недостаточность инь |
| Кашель, возникающий чаще всего по утрам | Недостаток селезенки или избыточная сырость или холод в толстой кишке |
| Кашель с громким лаем | Дефицит Инь в легких и почек, и горло поражено токсичным огнем |
Дифференциация выделений из носа и горла
В нормальных условиях выделения из носа и горла представляют собой жидкости организма, отвечающие за увлажнение, питание и защиту этих участков.Когда выделения становятся ненормальными по количеству, цвету или запаху, патологическая активность может присутствовать в областях или соответствующих внутренних органах.
| Характер выделений | Предполагаемые патогены или условия TCM | |
| Мизерно и липко | Зла от сухости | |
| Желтоватый и толстый | Тепловое зло | |
| Тонкий и прозрачный или белого цвета | Холодное зло | |
| Откашливание комковатой слизи | Сильный жар или жидкости организма истощение | |
| Пенистый | Ветер зло | |
| Белый или водянистый и обильный в количестве | Зло сырости | |
| Неприятный запах желто-зеленого или коричневого цвета | Ядовитое тепло зла | |
| Отхаркивает кровь ярко-красного цвета | Меридиан легкого поврежден тепловым злом | |
Аномальный вкус мокроты:
| – Селезенка перегрета – Гиперактивная печень атакует легкие – Почечная недостаточность, не регулирующая водный обмен | |
| Насморк с мутным секретом | Внешнее тепловое вторжение | |
| Насморк с прозрачным секретом | Вторжение внешнего ветра и холода | |
| Постоянный насморк с мутным секретом | Синусит носа |
Поскольку TCM рассматривает кашель как потенциально связанный с различными органами, врачи TCM изучают конкретные симптомы, сопровождающие кашель, чтобы понять и точно диагностировать его.Например, зуд в горле может указывать на то, что ветер поражает легкие; частое мочеиспускание связано с неконсолидированной ци почек; усталость предполагает дефицит ци и дисфункциональную селезенку; и виртуальный огонь также вызывает приливов , ночных потов и красных щек.
Врач традиционной китайской медицины не пытается остановить или подавить кашель, а скорее пытается найти лежащую в его основе дисгармонию и способы ее выхода из организма. Хотя кашель вызывает дискомфорт, он имеет положительный аспект, поскольку это попытка организма высвободить то, чего не должно быть, например, токсины или застой энергии.
.Цель, процедура и побочные эффекты
Что такое обычный посев мокроты?
Когда у вас инфекция дыхательных путей или заболевание легких, в легких вырабатывается густое вещество, известное как мокрота. Это вещество может затруднять дыхание, вызывать кашель и содержать бактерии. Если вы испытываете какие-либо из этих симптомов, ваш врач может порекомендовать посев мокроты.
Этот быстрый, относительно безболезненный тест помогает лаборантам изучить бактерии или грибки, которые могут расти в ваших легких и вызывать выделение мокроты.Это может помочь им найти причину вашего заболевания.
Часто наиболее сложной частью посева мокроты является получение достаточного количества материала в образце мокроты для анализа.
Мокрота собирается в нижних частях легких и бронхах, которые представляют собой трубчатые пути, по которым воздух движется в легкие. Симптомы, которые могут указывать на необходимость проведения теста на посев мокроты, включают:
Тест может выявить причину кашля и другие симптомы. К ним относятся:
Некоторые вредные бактерии, вирусы или грибки могут вызывать респираторные заболевания.Определив, что может быть причиной ваших симптомов, врач может найти лучшее лекарство для лечения инфекции.
В некоторых случаях ваш врач может назначить общий анализ крови, чтобы определить, повышены ли лейкоциты. Это увеличение лейкоцитов может указывать на инфекцию.
Посев мокроты требует минимальных усилий с вашей стороны. Вам просто нужно предоставить образец для тестирования в лаборатории. Вас попросят глубоко кашлять, чтобы вывести мокроту из легких.
Слюна, которая может выделяться, когда кого-то просят кашлять, обычно происходит изо рта и верхних дыхательных путей и не используется для этого теста.
Однако есть несколько способов получить хороший образец мокроты.
Обильное питье может помочь разжижить выделения и облегчить откашливание мокроты. Ваш врач может попросить вас прополоскать рот чистой водой, чтобы избавиться от любых других бактерий и лишней слюны.
Вам будет предложено выплюнуть мокроту в небольшую чашку. Лаборатории необходимо не менее 2 миллилитров мокроты для анализа. Чтобы кашлять глубоко из легких, вам может потребоваться три глубоких вдоха, прежде чем вы кашляете сильно.
Если у вас возникают проблемы с откашливанием достаточного количества мокроты, ваш врач может попробовать постучать по груди, чтобы отделить мокроту. Они также могут попросить вас вдохнуть парообразный туман, чтобы облегчить откашливание образца.
После того, как вы взяли образец мокроты для анализа, его следует доставить в лабораторию в течение одного-двух часов после откашливания. Лаборатория поместит образец на специальную тарелку с питательными веществами, которые помогают бактериям или другим патогенам, присутствующим в вашей мокроте, расти.
Лаборатория может провести ряд тестов, чтобы определить, является ли рост бактерией, вирусом или грибком.Помните, что некоторые бактерии естественным образом растут в дыхательных путях, не вызывая болезней. Лаборатория определит, какие бактерии вызывают у вас заболевание, а какие – в хорошем состоянии.
После этого лаборатория выдаст вашему врачу отчет с результатами.
Когда вы плохо себя чувствуете, глубокий кашель, связанный с посевом мокроты, может вызывать дискомфорт. После сдачи пробы вы можете испытать некоторый дискомфорт в груди.
Однако нет никаких рисков, связанных с посевом мокроты.Если вы перенесли операцию на брюшной полости, врач может посоветовать вам накрыть живот подушкой перед кашлем, чтобы минимизировать дискомфорт в животе. Этот метод известен как шинирование.
.Окрашивание по Граму мокроты: цель, процедура и результаты
Что такое окрашивание по Граму мокроты?
Окраска по Граму мокроты – это лабораторный тест, который позволяет врачу диагностировать бактериальную инфекцию дыхательных путей. Они могут заказать его, если у вас есть симптомы респираторной инфекции, которая может быть вызвана бактериями. Это самый распространенный предварительный тест, помимо рентгена грудной клетки, при пневмонии и других респираторных инфекциях, и он может помочь вашему врачу быстро назначить план лечения.
Этот тест иногда называют окрашиванием мокроты по Граму. Он назван в честь своего изобретателя Ганса Христиана Грама.
Ваш врач может назначить анализ мокроты по Граму, чтобы определить причину пневмонии. Это инфекция, которая может поражать нижние дыхательные пути. Часто это вызвано микроорганизмами, такими как бактерии, вирусы или грибки.
Симптомы пневмонии могут варьироваться от умеренных до опасных для жизни и включают:
- свистящее дыхание
- одышку
- учащенное дыхание
- боль в груди
- кашель
- лихорадка
- озноб
- усталость
- головная боль
- мышечные боли
- тошнота и рвота
- окрашенная или имеющая запах мокрота
- спутанность сознания
- дыхательная недостаточность
- шок (очень низкое кровяное давление)
Дети младше 5 лет, пожилые люди старше 65, и люди со слабой иммунной системой подвергаются повышенному риску развития пневмонии.
Для завершения окрашивания мокроты по Граму вашему врачу необходимо взять образец вашей мокроты и отправить его в лабораторию для анализа.
Мокрота – это смесь слюны и слизи, которую вы откашливаете через дыхательные пути. Обычно он цветной и густой по консистенции, особенно если у вас инфекция в легких.
Обычная слюна выходит изо рта и обычно прозрачная.
Ваш врач может попросить вас взять образец вашей собственной мокроты, но если вы не можете, он может взять его с помощью бронхоскопии.
Самовывоз
Если вы сильно заболели, вы можете лечь в больницу, когда врач назначит анализ мокроты по Граму. Медсестра поможет вам откашлять мокроту. Если у вас возникнут проблемы, они могут обработать дыхательные пути, чтобы помочь разжижить мокроту в дыхательных путях.
Если вы находитесь дома, врач может попросить вас самостоятельно собрать образец мокроты. Они дадут вам стерильную чашку для образцов. Подождите, пока вы не будете готовы взять образец, прежде чем открывать крышку.
В ночь перед сдачей пробы попробуйте выпить много жидкости, например воды или чая.Это поможет вашему организму вырабатывать больше мокроты. Соберите образец утром, прежде чем есть или пить. Обычно в это время присутствует больше бактерий, что может помочь обеспечить точные результаты теста.
Чтобы взять образец мокроты:
- Почистите зубы и прополощите рот. Не используйте антисептические жидкости для полоскания рта.
- Сделайте пару долгих глубоких вдохов. Затем глубоко вдохните и сильно кашляйте, пока не пойдет мокрота.
- Вылейте мокроту в чашку для образца.Продолжайте откашливать мокроту, пока чашка не наполнится до отметки, которая должна составлять примерно 1 чайную ложку.
- Навинтите крышку на чашку, вымойте и высушите ее снаружи. Напишите свое имя и дату на этикетке.
- Отнесите образец в клинику или лабораторию, следуя указаниям врача. При необходимости вы можете хранить его в холодильнике на срок до 24 часов, но не замораживайте или храните при комнатной температуре.
Если вы не можете откашлять достаточное количество мокроты, попробуйте вдохнуть пар от кипящей воды или примите горячий душ.Чтобы анализ был точным, образец мокроты должен поступать из глубины легких.
Если вы по-прежнему не можете откашлять достаточное количество мокроты, ваш врач, скорее всего, сделает бронхоскопию, чтобы собрать мокроту непосредственно из ваших легких.
Бронхоскопия
Бронхоскопия – это простая процедура, которая обычно занимает от 30 до 60 минут. Вы, вероятно, будете бодрствовать из-за этого.
Спросите своего врача, нужно ли вам что-то делать для подготовки к бронхоскопии. Они могут попросить вас избегать приема лекарств, повышающих риск кровотечения, таких как аспирин и варфарин, за день до процедуры.Ваш врач также может попросить вас воздержаться от еды и питья в ночь перед процедурой.
Для выполнения бронхоскопии ваш врач или медсестра распылит вам местный анестетик в нос и горло. Они также могут дать вам успокоительное, чтобы расслабиться, или лекарство, чтобы усыпить, но общая анестезия не требуется.
Ваш врач введет бронхоскоп через нос или рот в ваши легкие. Это мягкая узкая трубка с подсветкой и увеличительным стеклом на конце.
Ваш врач исследует ваши легкие и возьмет образец мокроты для отправки в лабораторию для анализа.
За вами будут наблюдать, пока вы полностью не проснетесь. На всякий случай попросите кого-нибудь отвезти вас домой.
В лаборатории техник проанализирует образец мокроты с помощью окрашивания мокроты по Граму.
Они поместят тонкий слой мокроты на предметное стекло и дадут ему высохнуть. Затем они обработают предметное стекло специальным окрашивающим средством, чувствительным к пептидогликану.
Пептидогликан – это полимер, состоящий из аминокислот и сахаров. Он содержится в клеточных стенках бактерий и помогает сотрудникам лаборатории узнать, присутствуют ли бактерии в мокроте.
После добавления красителя лаборант исследует предметное стекло под микроскопом. Окраска по Граму не позволяет им идентифицировать каждый конкретный тип бактерий, но может помочь им определить, существуют ли бактерии с толстыми или тонкими клеточными стенками.
Бактерии с толстыми клеточными стенками дают грамположительный результат.Бактерии с тонкими клеточными стенками дадут грамотрицательный результат.
Этот тест также может помочь лаборанту обнаружить присутствие грибков в мокроте.
Техник также будет искать лейкоциты в мокроте, что является признаком инфекции.
Если результаты анализа мазка по Граму вашей мокроты отклоняются от нормы, это означает, что были обнаружены бактерии и лейкоциты. Обнаруженные бактерии будут грамположительными или грамотрицательными.
Общие грамположительные бактерии, обнаруженные с помощью теста, включают:
- Staphylococcus
- Streptococcus
- Bacillus
- Listeria
- Enterococcus Enterococcus Enterococcus отрицательные бактерии, обнаруженные в ходе теста, включают:
- E.coli
- Виды Klebsiella
- Виды Proteus
- Pseudomonas aeruginosa
- скоплению жидкости в легких
- рубцеванию в легких, что может сделать вас более восприимчивым к будущим инфекциям
- абсцессам в легких
- дыхательной недостаточности
- сепсису, который является бактериальная инфекция крови
- кровотечение
- инфекция
- пневмоторакс, который возникает, когда воздух попадает в пространство между легким и грудной стенкой
- спазмы бронхов, которые могут возникать при мышечном спазме. в ваших бронхиолах внезапно сжимаются
- нерегулярные сердечные ритмы
- аллергические реакции на седативные препараты
Нормальный результат теста означает, что в вашем образце мокроты не было обнаружено мало белых кровяных телец и бактерий, и у вас могут быть симптомы по другим причинам.
В зависимости от результатов вашего обследования ваш врач может назначить план лечения или назначить дополнительные анализы. Если у вас бактериальная инфекция легких, скорее всего, вам пропишут антибиотики.
Этого, вероятно, будет достаточно для лечения вашей инфекции, если у вас здоровая иммунная система.
В некоторых случаях бактериальная пневмония может быть более тяжелой и даже опасной для жизни. Это может быть особенно серьезно для пожилых людей и людей с ослабленной иммунной системой. Иногда тяжелые случаи пневмонии могут приводить к:
Ранняя диагностика может помочь вашему врачу назначить план лечения, который может улучшить ваше прогнозирование.
Существует очень мало рисков, связанных со сбором образца мокроты. Вы можете почувствовать легкое головокружение при глубоком кашле или дискомфорте в легких или горле.
Побочные эффекты от бронхоскопии также редки, но могут включать:
Обратитесь к врачу за дополнительной информацией о потенциальных преимуществах и рисках сдачи анализа мокроты.
Окрашивание мокроты по Граму – это быстрый лабораторный тест с низким уровнем риска. Ваш врач может использовать результаты, чтобы помочь диагностировать причину респираторных симптомов. В частности, наличие болезнетворных бактерий.
Определение причины ваших симптомов может помочь вашему врачу назначить соответствующий план лечения. Ваш план лечения будет варьироваться в зависимости от вашего диагноза.
.