Лечение грибкового фарингита в современном ЛОР-центре
Дискомфорт в горле – подозрительный симптом, который может указывать на фарингомикоз. Узнайте, как проявляется это заболевание, и как его вылечить.
Фарингомикоз – это воспаление глоточной слизистой оболочки, вызванное грибковой инфекцией. Он протекает более тяжело, чем бактериальные воспалительные процессы в глотке, а также может привести к серьезным осложнениям. Данное инфекционное заболевание довольно распространено – его доля в клинической отоларингологии составляет свыше 30%.
Навигация по странице:
Симптомы и причины фарингомикоза
Заболевание проявляется дискомфортом в горле, а его возбудителем является грибковая флора.
Симптомы
Главным признаком патологии являются дискомфортные ощущения в горле:
- першение;
- сухость;
- жжение;
- зуд;
- царапанье;
- боль, отдающая в шею, ухо и нижнюю челюсть.

Эта симптоматика усиливается во время и после еды – особенно если человек есть острое, соленое и другие продукты, раздражающие слизистую оболочку. Кроме того, можно заметить белый налет на стенках глотки, иногда происходит его отделение при кашле. Также в некоторых случаях могут увеличиваться шейные лимфоузлы, повышаться температура.
Причины
Фарингомикоз возникает, когда на слизистой оболочке глотки развивается грибковая инфекция сапрофитного типа. Сопутствующими факторами являются:
- ослабленный иммунитет;
- эндокринные нарушения;
- туберкулез;
- ВИЧ;
- долгий прием антибиотиков, химиотерапии и других сильнодействующих препаратов;
- ношение съемных протезов;
- плохая гигиена полости рта.
Грибковый фарингит у детей и младенцев
Заболевание встречается с примерно одинаковой частотой у детей и взрослых. При этом дети в основном заражаются им на фоне сопутствующих инфекционных патологий ротовой полости – хейлита, гингивита, стоматита и т д. при диагнозе грибковый фарингит у ребенка лечение нужно начинать при первых же симптомах. Дети переносят эту болезнь тяжелее взрослых, и у них чаще встречаются осложнения. Опытный врач поможет устранить грибковую флору быстро и эффективно.
при диагнозе грибковый фарингит у ребенка лечение нужно начинать при первых же симптомах. Дети переносят эту болезнь тяжелее взрослых, и у них чаще встречаются осложнения. Опытный врач поможет устранить грибковую флору быстро и эффективно.
Как лечить фарингомикоз
Заболевание нуждается в тщательной диагностике – ведь она помогает увидеть воспалительный очаг, оценить состояние слизистой оболочки и определить тип возбудителя. Для этого ЛОР-врач проводить фарингоскопию и берет мазки с зева. В нашем ЛОР-центре пациентам доступна комплексная диагностика, которая позволяет правильно подобрать терапию.
При диагнозе фарингомикоз лечение медикаментозное – пациенту подбирают антимикотические препараты. Также нужно проводить лечебные процедуры, убирающие воспалительный очаг и инфекцию. Для этого назначаются полоскания горла, обработка задней стенки глотки, промывания небных миндалин, эндофарингеальные инстилляции.
В нашем центре для детей и взрослых для каждого пациента индивидуально подбирают препараты. Мы лечим инфекционные заболевания ЛОР-органов грибкового, бактериального и вирусного характера. Запишитесь к нам на прием, если почувствовали описанные выше симптомы!
Мы лечим инфекционные заболевания ЛОР-органов грибкового, бактериального и вирусного характера. Запишитесь к нам на прием, если почувствовали описанные выше симптомы!
Возможные осложнения
Запущенный грибковый фарингит может привести к паратонзиллярному или заглоточному абсцессу. Также инфекция может распространиться на другие органы и системы – это грозит тяжелыми последствиями в виде грибкового сепсиса. Если человек своевременно обращается к врачу, то прогноз благоприятный. Поэтому не нужно откладывать лечение.
Профилактика болезни
Чтобы исключить риск грибкового воспаления, рекомендуется:
- поддерживать гигиену ротовой полости;
- укреплять иммунитет;
- следить за уровнем сахара в крови;
- вовремя лечить инфекционные и системные заболевания.
Если же вы заразились фарингомикозом, вам помогут в нашем ЛОР-центре. Запишитесь на прием прямо сейчас!
Подробную информацию можно получить в колл-центре нашего ЛОР-центра для взрослых и детей по телефону:
+38 (050) 035 87 17
Диагностируем и лечим фарингомикоз – грибковый фарингит
Чувствуете дискомфорт в горле? Это может быть признаком фарингомикоза. Узнайте, что это за болезнь, почему развивается, и чем опасна. Помогаем лечить фарингомикоз эффективными методами!
Узнайте, что это за болезнь, почему развивается, и чем опасна. Помогаем лечить фарингомикоз эффективными методами!
Фарингомикоз – это инфекционное грибковое заболевание, при котором воспаляется слизистая оболочка глотки. Он протекает довольно тяжело и может привести к серьезным осложнениям – например, заглоточному абсцессу или сепсису. В отоларингологии эта болезнь составляет примерно 30-40 % случаев всех патологий глотки. Также ее называют грибковый фарингит.
Навигация по странице:
Симптомы и причины фарингомикоза
Возбудителем заболевания является грибковая флора сапрофитного происхождения. Проявляется оно дискомфортом в глотке.
Причины
Существует ряд факторов, провоцирующих грибковое заражение глотки:
частые ОРВИ;
- ослабление иммунитета в связи с ВИЧ-инфекцией и другими причинами;
- хронические заболевания – сахарный диабет, эндокринные патологии и т д;
- туберкулез;
- долгое лечение антибиотиками, цитостатиками и химиотерапией;
- ношение съемных зубных протезов;
- длительное лечение ингаляционными кортикостероидами.

Симптомы
При фарингомикозе у человека:
- першит, царапает и жжет в горле;
- затрудняется глотание;
- чувствуется сухость в глотке;
- длительный непродуктивный кашель.
Диагностика фарингомикоза
Самое главное – отличить грибковое воспаление от ангины, фарингита и других патологий. Для этого врач проводит фарингоскопию – исследует глотку с помощью специального оптического прибора. Это позволяет увидеть очаги поражения, на миндалинах, небных дужках и стенках глотки. Также в ходе обследования видно покраснение слизистой, белый налет и другие характерные признаки грибкового воспаления. Чтобы уточнить тип возбудителя, проводится лабораторная диагностика – у пациента берут мазки зева для исследования на микрофлору.
Фарингомикоз у детей
У маленьких детей еще не до конца сформирован иммунитет, поэтому они более уязвимы перед грибковой инфекцией. Риски повышаются при бесконтрольном приеме антибиотиков, которые негативно влияют на детский организм. В таких случаях она, как правило, распространяется из полости рта. При этом ни в коем случае нельзя запускать болезнь – это может вызвать тяжелые осложнения. Еще более опасно лечиться самостоятельно, народными методами или антибиотиками. При подозрении на грибковый фарингит у ребенка лечение должно быть правильным – самостоятельно вы не сможете определить тип инфекции и подобрать препараты от нее. В этом поможет лишь врач.
В таких случаях она, как правило, распространяется из полости рта. При этом ни в коем случае нельзя запускать болезнь – это может вызвать тяжелые осложнения. Еще более опасно лечиться самостоятельно, народными методами или антибиотиками. При подозрении на грибковый фарингит у ребенка лечение должно быть правильным – самостоятельно вы не сможете определить тип инфекции и подобрать препараты от нее. В этом поможет лишь врач.
Особенности лечения фарингомикоза в «Беттертон»
При любых дискомфортных ощущениях в горле обращайтесь в наш ЛОР-центр. Мы лечим грибковый фарингит, а также многие другие патологии горла, носа и ушей. При диагнозе фарингомикоз лечение заключается в приеме антимикотических препаратов. Их назначает врач, подбирая по результатам лабораторных анализов. Важно подобрать правильную группу лекарств, действующих на конкретный возбудитель. Также дополнительно назначаются лечебные процедуры: промывание лакун небных миндалин, обработка задней стенки глотки и другие.
В нашем центре применяются современные стандарты лечения данной патологии. Здесь работают толковые врачи, которые подбирают индивидуальный подход к каждому пациенту.
Возможные осложнения
Без правильного лечения патология может вызвать:
- шейный лимфаденит;
- заглоточный абсцесс;
- грибковый сепсис.
Поэтому важно не пускать ее на самотек. При своевременной диагностике и грамотном лечении шансы вылечиться довольно высоки.
Профилактика фарингомикоза
Чтобы защитить глотку от грибковых инфекций, рекомендуется поддерживать гигиену ротовой полости, следить за уровнем сахара в крови, вовремя лечить инфекционные заболевания. Также полезно будет укреплять иммунитет витаминами и другими способами.
Записаться на прием к врачу:
Об авторе статьи:
Отоларинголог (ЛОР) для детей и взрослых
Доктор Антоневич С. С. лечит все виды ЛОР-заболеваний, проводит лечебные процедуры для уха, носа и горла, проверяет слух, делает щадящие амбулаторные операции.
Опыт работы:
более 12 лет
Последние публикации от автора
Ларингит симптомы и лечение
Ларингит – это одно из наиболее часто встречающихся заболеваний дыхательных путей человека, которое без правильного лечения может привести к развитию серьезных осложнений для здоровья.
При ларингите происходит развитие воспалительного процесса и опухание голосовых связок в области гортани, вызванного, как правило, простудными или инфекционными заболеваниями. Появление ларингита может быть связано также с перенапряжением гортани, переохлаждением (в зимне-весенний период рост заболеванием ларингитом, особенно острых его форм, заметно возрастает), дыханием через ротовую полость, вдыханием запыленного или горячего сухого воздуха, химическими раздражителями, курением и повреждением самой гортани. При ларингите пациент жалуется на «першение» , сухость, ощущение «царапанья» в горле, голос приобретает охриплость, а иногда временно становится и вовсе беззвучным.
Ларингит протекает в двух формах – острой и хронической, которые, в зависимости от симптоматики, могут иметь несколько разновидностей.
Симптомы ларингита
Ларингит может проявляться внезапно на фоне общего хорошего состояния или при незначительном недомогании. Температура тела человека может быть в норме или слегка повышенной. Далее происходит чувство некоторого жжения, царапанья, повышенной сухости в горле. Появление болезненного глотания отмечается не всегда. Прежде всего, наблюдаются изменения или расстройства голоса человека, характер голоса приобретает охриплость, теряется его привычное звучание и легкость. При осмотре гортани отмечаются ее гиперемирование, воспаленные сосуды образуют на слизистой ткани багровые точки, характерное утолщение или неполное смыкание голосовых связок.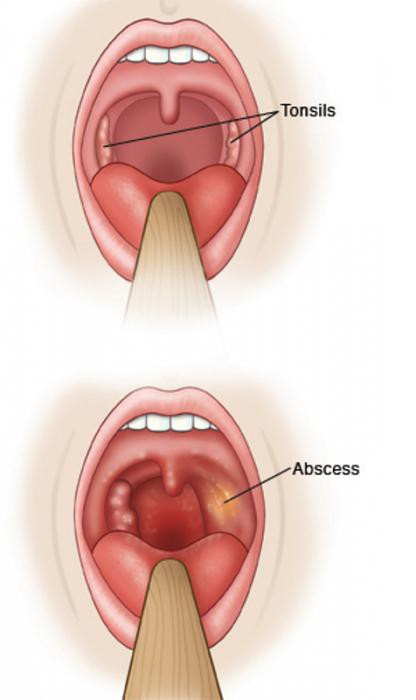
В раннем детском возрасте ларингит протекает особенно интенсивно. Это связано с тем, что из-за отечности слизистой происходит перекрывание доступа воздуха в гортань – «ложный круп», приводящей к нарушению механизма вдоха. У детей дыхание начинает сопровождаться шумом, вызывающим у них беспокойство и раздражение. Из-за недостатка поступления кислорода в организм ребенка может нарушиться работа мозга, вплоть до комы. У детей При таком состоянии необходима срочная госпитализация.
Симптомы разновидностей ларингита
-
Катаральный ларингит является самой легкой формой болезни, которая проявляется небольшой степенью охриплости голоса и першеньем в горле.
-
Ларинготрахеит характеризуется наличием воспалительного процесса гортани и верхних отделов трахеи.
-

-
Атрофический ларингит развиваетсявследствие повышенного потребления острой пищи, приправленной пряностями и проявляется в виде истонченной слизистой оболочки гортани, которая вызывает затяжной кашель и постоянную хриплость голоса.
-
Гипертрофический ларингит проявляется сильной степенью охриплости, кашлем и першением в горле. Во время гипертрофического ларингита на связках появляются разрастания, которые в клинической практике получили название «певческие узелки», придающие голосу хриплость.
-
Профессиональный ларингит характерен для людей, которым часто приходится напрягать голосовой аппарат в силу своей профессии ( преподавательский состав, актеры, певцы).
-
Дифтерийный ларингит развивается вследствие попадания инфекции из области миндалин в гортань. Слизистая покрывается белой мембраной, способной после своего отделения вызвать закупоривание дыхания на уровне голосовых складок.

-
Туберкулезный ларингит возникает при развитии туберкулеза легких, когда в гортани происходит формирование бугорковых утолщений с возможным разрушением самого хряща гортани и надгортанника.
Острый ларингит
Как правило, острая форма ларингита проявляется как один из симптомов ОРВИ при аденовирусной инфекции, гриппе или парагриппе при воспалительных процессах в слизистой носа и глотки, бронхов и легких человека. Причиной острой формы ларингита являются респираторные вирусы и бактерии (стрептококки и стафилококки). Острый ларингит может развиться на фоне нарушенного обмена веществ и общего ослабления организма, когда отмечено повышенная чувствительность слизистой гортани даже к слегка выраженному раздражающему фактору.
Хронический ларингит
Хронический ларингит – это хроническое воспалительное заболевание слизистой оболочки гортани продолжительностью более 10-14 дней, но сам процесс иногда длиться годами. Ларингит становится хроническим вследствие частых острых ларингитов, вазомоторных ринитов, наличия хронических бронхо-легочных заболеваний, трахеи, носа и околоносовых пазух. Для хронических ларингитов является характерное рецидивирующее течение. В ФГБУ НМИЦО ФМБА России специалистами отделения заболеваний носа и глотки все пациенты, поступившие с охриплостью голоса проходят ларингоскопическое обследование, чтобы исключить другие причины заболевания.
Ларингит становится хроническим вследствие частых острых ларингитов, вазомоторных ринитов, наличия хронических бронхо-легочных заболеваний, трахеи, носа и околоносовых пазух. Для хронических ларингитов является характерное рецидивирующее течение. В ФГБУ НМИЦО ФМБА России специалистами отделения заболеваний носа и глотки все пациенты, поступившие с охриплостью голоса проходят ларингоскопическое обследование, чтобы исключить другие причины заболевания.
Диагностика ларингита
Для диагностики ларингита проводится физическое обследование и полный сбор анамнеза. Необходимо детально обследовать состояние голосовых связок пациента, звучание голоса. В случае, когда не прослеживаются очевидные причины для развития проблем голоса и дисфонии, пациент направляется на прием к врачу-оториноларингологу. При обследовании обращается особое внимание и на наружное состояние контуров шеи и гортани пациента с диагнозом хронического ларингита, пальпируется скелет гортани на ее подвижность при глотании, анализируется участие шейной мышцы при фонации. Если фонация напряжена, то будет отчетливо прослеживаться напряженное состояние наружных мышц шеи. Особое внимание при осмотре предъявляется оценке регионарных лимфоузлов, так как их увеличение может свидетельствовать о предраковом процессе. Определение размера щитовидной железы имеет особое значение для пациентов хроническим отечно полипозным ларингитом. В рамках оценки функции голоса производят не только оценку качества артикуляции, но и индивидуальные особенности речи.
Если фонация напряжена, то будет отчетливо прослеживаться напряженное состояние наружных мышц шеи. Особое внимание при осмотре предъявляется оценке регионарных лимфоузлов, так как их увеличение может свидетельствовать о предраковом процессе. Определение размера щитовидной железы имеет особое значение для пациентов хроническим отечно полипозным ларингитом. В рамках оценки функции голоса производят не только оценку качества артикуляции, но и индивидуальные особенности речи.
В НМИЦО ФМБА России для полной картины выяснения причин и факторов возникновения данной патологии проводится комплексное общеклиническое обследование для пациентов со хроническим ларингитом – консультации и участие врачей других специальностей, включая эндокринолога, невролога, пульмонолога и т.д. Помимо этого, в Центре пациенты с хронической формой ларингита проходят бактериологическое, микологическое и гистологическое исследования.
Ларингоскопия и микроларингоскопия в диагностике ларингитов являются основными методами обследования. Микроларингоскопия проводится при помощи микроскопа, бинокулярных луп или эндоскопической техники. По необходимости назначается компьютерная томография органов шеи.
Микроларингоскопия проводится при помощи микроскопа, бинокулярных луп или эндоскопической техники. По необходимости назначается компьютерная томография органов шеи.
Лечение ларингита
Лечение ларингита направлено на снятие воспаления в гортани, восстановление звука голоса, а также предотвращение возможного перерождения воспалительного процесса в злокачественное образование.
Пациентам с хроническим ларингитом во время лечения ограничивают голосовую нагрузку, запрещается даже шепотная речь. Это связано с тем, что формирование физиологии фонации требует создание особых условий. Иногда пациентам с расстройствами голоса после хирургической операции или в стадии воспалительного периода показана фонопедия. Необходим полный отказ от вредных привычек, особенно курения. Лечение больного с диагнозом «хронический ларингит» должно быть комплексным, включать медикаментозную терапию, хирургическое вмешательство и голосовосстановительное лечение. Большое значение имеет терапия сопутствующей патологии верхних и нижних дыхательных путей, гастроэзофагального рефлюкса, коррекция иммунного и гормонального статуса.
Антибактериальная терапия показана пациентам в период обострения хронического ларингита, который сопровождается гнойной экссудацией. В случае грибкового поражения гортани назначаются антимикотические препараты.
Витаминотерапия рекомендуется в качестве дополнительного метода лечения. Хорошие результаты при в лечении пациента с хроническим ларингитом дает назначение курса ингаляционной терапии, где в качестве ингаляций применяют некоторые антибактериальные препараты, муколотические, гормональные средства, растительные препараты, обладающие как противовоспалительным, так и антисептическим действием. В современной клинической практике ингаляционные процедуры, с использованием антибиотиков не проводят.
Если при обследовании у пациента с хроническим ларингитом диагностируется гиперплазия ( хронический гиперпластический ларингит), то рекомендуется проведение хирургического вмешательства. В подобных случаях обязательно выполняется прицельная биопсия при прямой и непрямой микроларингоскопии, или с помощью эндоскопической техники. Биопсию должен проводить специалист, имеющий достаточный опыт, ведь одной из основных ошибок в диагностике рака гортани связаны с неправильно выбранным участком для биопсии и с недостаточностью материала для исследования. Хирургическое вмешательство рекомендуется проводить только после курса противовоспалительной терапии, что позволит более точно определить место для биопсии.
В подобных случаях обязательно выполняется прицельная биопсия при прямой и непрямой микроларингоскопии, или с помощью эндоскопической техники. Биопсию должен проводить специалист, имеющий достаточный опыт, ведь одной из основных ошибок в диагностике рака гортани связаны с неправильно выбранным участком для биопсии и с недостаточностью материала для исследования. Хирургическое вмешательство рекомендуется проводить только после курса противовоспалительной терапии, что позволит более точно определить место для биопсии.
Для пациентов при отечно-полипозном ларингите в ФГБУ НМИЦО ФМБА России проводится операция для улучшения голосовой функции и предотвращения стеноза гортани. В этом случае обязательно гистологическое исследование удаленной слизистой оболочки.
Ангина вирусная и бактериальная — (клиники Di Центр)
Слово ангина произошло от латинского «ango» — сжимать и душить. И хотя в ходе ангины еще никто не погиб от удушья, название прижилось не только среди врачей, но и среди пациентов.
И хотя в ходе ангины еще никто не погиб от удушья, название прижилось не только среди врачей, но и среди пациентов.
Второе название болезни — острый тонзиллит. Острый тонзиллит (ангина) — это воспаление небных миндалин глоточного лимфоидного кольца, и реже — других лимфоидных образований глотки (небные валики, аденоиды). Он может быть одно и двух сторонним. Более половины всех тонзиллитов вызывается вирусами, остальные — различными бактериями, самая значимая из которых — бета-гемолитический стрептококк группы, А (современное название — Streptococcus pyogenes). Ангина, вызванная этим микробом, может давать разнообразные осложнения на внутренние органы. В небольшом проценте случаев, ангина может быть вызвана грибками или паразитами.
Кто чаще всего болеет ангиной?
Острая ангина (тонзиллит) широко распространена, особенно среди детей. возрасте 5 — 15 лет чаще встречается бактериальный (стрептококковый) тонзиллит, в то время как вирусный поражает в основном детей младше 5 лет и взрослых.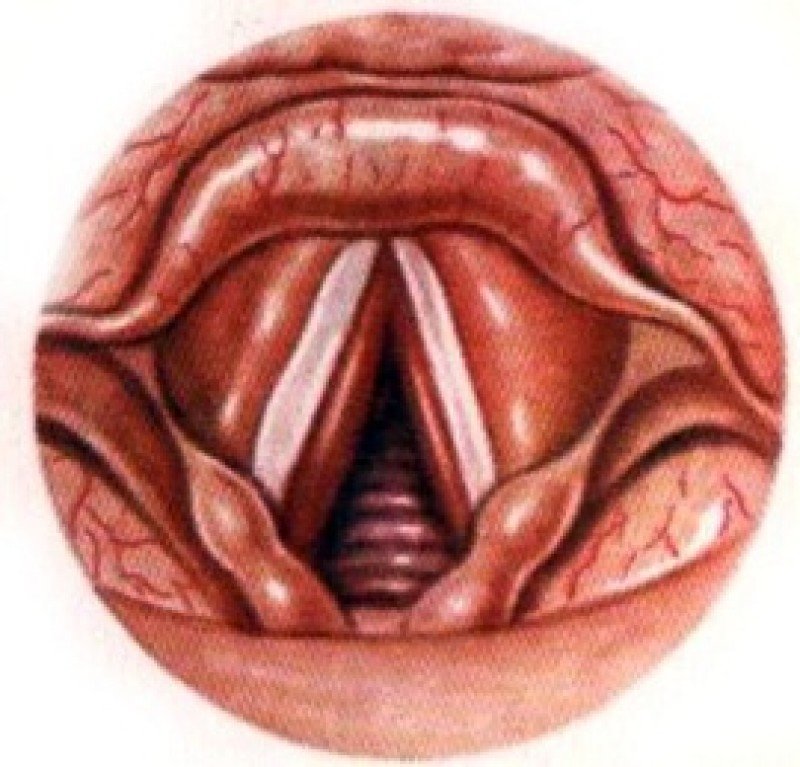
Наибольшее значение имеет отличие ангины, вызванной стрептококком, от ангины, вызванной другими микробами. В зависимости от этого различают стрептококковый и не стрептококковый тонзиллит, поскольку это имеет принципиальное значение для дальнейшего лечения.
В Российской медицине принята классификация ангины, основанная на стадии воспалительного процесса и внешнем виде миндалин.
Различают следующие виды ангины:
-
Катаральная ангина — миндалины увеличены, красные, налетов нет, считается самой легкой формой.
-
Фолликулярная ангина — появляется мелкоточечный гнойный налет.
-
Лакунарная ангина — лакуны миндалин заполнены гноем, считается самой тяжелой формой.

В европейской и американской медицине этому виду классификации значения не придают. В России часто можно услышать слово «ангина», как обозначение именно стрептококкового тонзиллита, хотя на самом деле такого значения у этого слова нет.
В зависимости от того, воспалены одна или обе миндалины, ангина может быть одно- и двусторонней. Во многих случаях ангина сочетается с фарингитом — воспалением задней стенки глотки, также могут вовлекаться язычная миндалина, небные валики и др.
Лечение вирусной и бактериальной ангины
Лечение ангины (например, катаральной), вызванной вирусом, заключается в облегчении симптомов болезни, т.к. вирусная ангина как правило проходит сама. В этом случае для облегчения симптомов заболевания рекомендуется: полоскать горло соленой водой, обильно пить теплый чай, принимать обезболивающие препараты, а также использовать другие методы лечения в домашних условиях.
В случае, если причина заболевания ангиной стал стрептокок, то для лечения ангины (например, фолликулярной или лакунарной) необходима антибиотикотерапия. Прием антибиотиков поможет справиться с распространением инфекции и предотвратить возникновение редких, но серьезных осложнений (например, ревматизма, миокардита).
При возникновении частых рецидивов ангин, заболевание переходит в хроническую форму, при этом создаются условия для местного разрушения миндалин. Что в свою очередь ведет к несостоятельности миндалин в выполнении своих защитных функций иммунной системы. Кроме того, постоянное присутствие инфекции в миндалинах способствует попаданию микробов в общий кровоток, тем самым поражая другие органы и системы. Для исключения осложнений связанных с этим явлением, врачи рекомендуют удаление патологически изменённых миндалин.
Противопоказаниями для операции удаления миндалин являются: пороки сердца 2−3 степени тяжести; гемофилия — нарушение свертываемости крови; сахарный диабет с тяжелым течением.
Галитоз полости рта – причины возникновения и профилактика
Галитоз, или halitosis, — это неприятный запах изо рта. Это не самостоятельное заболевание, а лишь симптом, указывающий на другие патологии. Основной недуг необязательно связан с нездоровьем полости рта — причиной могут выступать разные болезненные состояния, вызывающие размножение анаэробной микрофлоры. Продуктом их жизнедеятельности выступают сернистые летучие соединения, которые и имеют характерный неприятный запах.
Следует помнить, что маскировка запаха с помощью мятных леденцов или жевательной резинки — не лучший выход. Необходимо выявить точные причины, чтобы справиться с проявлением и не только устранить дискомфорт, но и предупредить другие осложнения болезни.
Причины возникновения
Галитоз бывает общим и местным. В первом случае он связан с дисфункцией внутренних органов, во втором — с состоянием полости рта. К основным причинам возникновения местного галитоза относят:
- нарушение правил гигиены полости рта, скопление бактериального налета и формирование твердых зубных отложений;
- кариес единичный и множественный — поверхностный, средний, глубокий;
- стоматит, пародонтит и пародонтоз;
- пульпит, глоссит, хейлит, гингивит;
- альвеолит, периимплантит, перикоронарит и др.

Это так называемые интраоральные причины. Например, брекеты или ортопедические конструкции должны подвергаться тщательному уходу для профилактики скопления болезнетворной микрофлоры.
Общий галитоз может быть связан с экстраоральными причинами: заболеваниями дыхательных путей, пищеварительного тракта, дисбактериозом кишечника, болезнями печени, желчного пузыря, почек. Кроме того, он возникает при эндокринных патологиях — сахарном диабете, тиреотоксикозе. Многие недуги вызывают изменение состава и вязкости слюны, объема ее выработки. Недостаточное увлажнение слизистых способствует уменьшению защитных функций. Если очевидных симптомов стоматологических заболеваний нет, важно обратиться к терапевту или специалисту узкого профиля, чтобы выяснить причину неприятного запаха изо рта. Отдельной категорией причин выступает прием медикаментов, которые вызывают изменения состава слюны или сопровождаются таким побочным действием, как сухость во рту. Распространенные лекарства с таким эффектом — антибиотики, противовирусные препараты, средства для лечения химических зависимостей, препараты для нормализации сердечного ритма и артериального давления. В связи с этим сухость во рту и связанный с изменением состава слюны галитоз часто встречаются у старших возрастных групп — пожилых людей, постоянно принимающих много препаратов.
В связи с этим сухость во рту и связанный с изменением состава слюны галитоз часто встречаются у старших возрастных групп — пожилых людей, постоянно принимающих много препаратов.
Симптомы и проявления
Если галитоз возникает исключительно в утреннее время и проходит после чистки зубов, мы говорим о физиологическом характере симптома. В ночное время уменьшается выработка слюны и активно размножается анаэробная микрофлора. После пробуждения и гигиенических процедур неприятный запах исчезает, и такое состояние — норма.
Патологический неприятный запах изо рта наблюдается в том числе после чистки зубов. Он может быть разным, характер галитоза определяется причинами. Так, гнойный запах может наблюдаться при пародонтозе и фарингите, запах ацетона — при сахарном диабете, обезвоживании, запах аммиака — при дисфункции печени и диффузном токсическом зобе, кислый запах — при грибковых поражениях слизистых ротоглотки. Кроме того, предположить причину появления этого признака можно по симптомам, которые сопровождают галитоз:
- кровоточивость десен — при пародонтите, пародонтозе, афтозном стоматите и др.
 ;
; - подвижность зубов, появление зубодесневых карманов — при пародонтозе;
- белый или желтоватый налет на слизистой полости рта — при кандидозе, стоматите;
- потемнение участков эмали в области линии десен — при твердых зубных отложениях;
- увеличение объема десневых сосочков между зубами, рыхлость десен — при гингивите;
- боль и отек слизистой оболочки языка — глоссит и др.
Если других симптомов кроме самого галитоза нет, или присутствуют неспецифические проявления, есть вероятность наличия системных патологий, заболеваний ЖКТ или эндокринных нарушений. Поэтому важно посетить не только стоматолога, но и врача-терапевта.
Принципы лечения галитоза
Диагностика галитоза обязательно включает в себя осмотр стоматологом. Это необходимо для подтверждения или исключения стоматологических патологий. Стоматолог-терапевт проведет опрос и осмотр полости рта, порекомендует санацию, если это необходимо. Основными принципами лечения являются:
- профессиональная чистка: удаление твердых зубных отложений и мягкого налета;
- устранение заболеваний полости рта: лечение кариеса, воспалительных заболеваний слизистых оболочек и десен, удаление зубов, не подлежащих восстановлению и пр.
 ;
; - соблюдение диеты: отказ от специфических продуктов, коррекция питания;
- соблюдение рекомендации индивидуальной гигиены гигиены: подбор зубной щетки нужной жесткости, подходящей зубной пасты, ополаскивателей, а также обучение пользованию зубной нитью.
Медикаменты и народные средства против галитоза
Медикаментозное лечение местного галитоза опирается на причины. Если источником неприятного запаха были очаги инфекции или кариозные полости, то галитоз проходит самостоятельно после санации полости рта. Справиться с проблемой можно также с помощью антисептиков, они способствуют угнетению патогенной микрофлоры, участвуют в профилактике рецидивов воспалительных заболеваний. Антисептические растворы для полоскания лучше выбирать по рекомендации специалиста.
Если причиной неприятного запаха выступали инфекционные заболевания десен и слизистых оболочек, врач назначит местные препараты: мази, гели для нанесения или аппликаций. Стоматолог выяснит природу инфекции и назначит препарат с антибактериальным, противовирусным или противогрибковым действием. Комбинированные средства содержат и другие компоненты — для купирования зуда, жжения, боли и устранения галитоза. При выраженном воспалении может потребоваться системная антибактериальная терапия: антибиотики, фунгицидные медикаменты, мощные противовирусные и иммуномодулирующие средства.
Комбинированные средства содержат и другие компоненты — для купирования зуда, жжения, боли и устранения галитоза. При выраженном воспалении может потребоваться системная антибактериальная терапия: антибиотики, фунгицидные медикаменты, мощные противовирусные и иммуномодулирующие средства.
В случаях, когда галитозу способствуют ортодонтические и ортопедические конструкции, стоматолог-терапевт направит к специалисту узкого профиля. С ортодонтом вы сможете обсудить перспективы выбора альтернативного метода исправления прикуса. Визит к стоматологу-ортопеду необходим для коррекции зубных протезов или конструкций, а также их замены.
При пародонтозе курс лечения может быть комплексным и довольно сложным, включать в себя удаление поддесневых зубных отложений, шинирование и другие мероприятия. Пародонтолог поможет справиться с основной причиной неприятного запаха изо рта и предупредить осложнения.
Многие пациенты интересуются, как вылечить галитоз в домашних условиях. Важно помнить, что использование методов народной медицины должно быть согласовано со специалистом, стоматологи не рекомендуют заниматься самолечением. К одним из сравнительно безопасных способов относят полоскания настоями трав. Антисептическим действием обладают отвары ромашки, коры дуба, шалфея. Помните: раствор должен быть теплым, ни в коем случае нельзя полоскать полость рта горячим раствором, это чревато ожогом.
К одним из сравнительно безопасных способов относят полоскания настоями трав. Антисептическим действием обладают отвары ромашки, коры дуба, шалфея. Помните: раствор должен быть теплым, ни в коем случае нельзя полоскать полость рта горячим раствором, это чревато ожогом.
В качестве народных средств можно прибегнуть к употреблению определенных продуктов, которые способствуют свежести дыхания. К ним относят следующие:
- яблоки, морковь, груши;
- арбуз, розмарин;
- свежая зелень — петрушка, мята, базилик.
Натертый на мелкой терке корень имбиря также способен справиться с неприятными запахами. Учитывайте аллергические реакции при выборе продуктов — подберите собственный рацион на основе предпочтений и индивидуальных особенностей.
Меры профилактики
Предупредить развитие галитоза можно поможет профилактика: важно регулярно посещать стоматолога, своевременно лечить заболевания полости рта, дважды в год проходить профессиональную чистку зубов.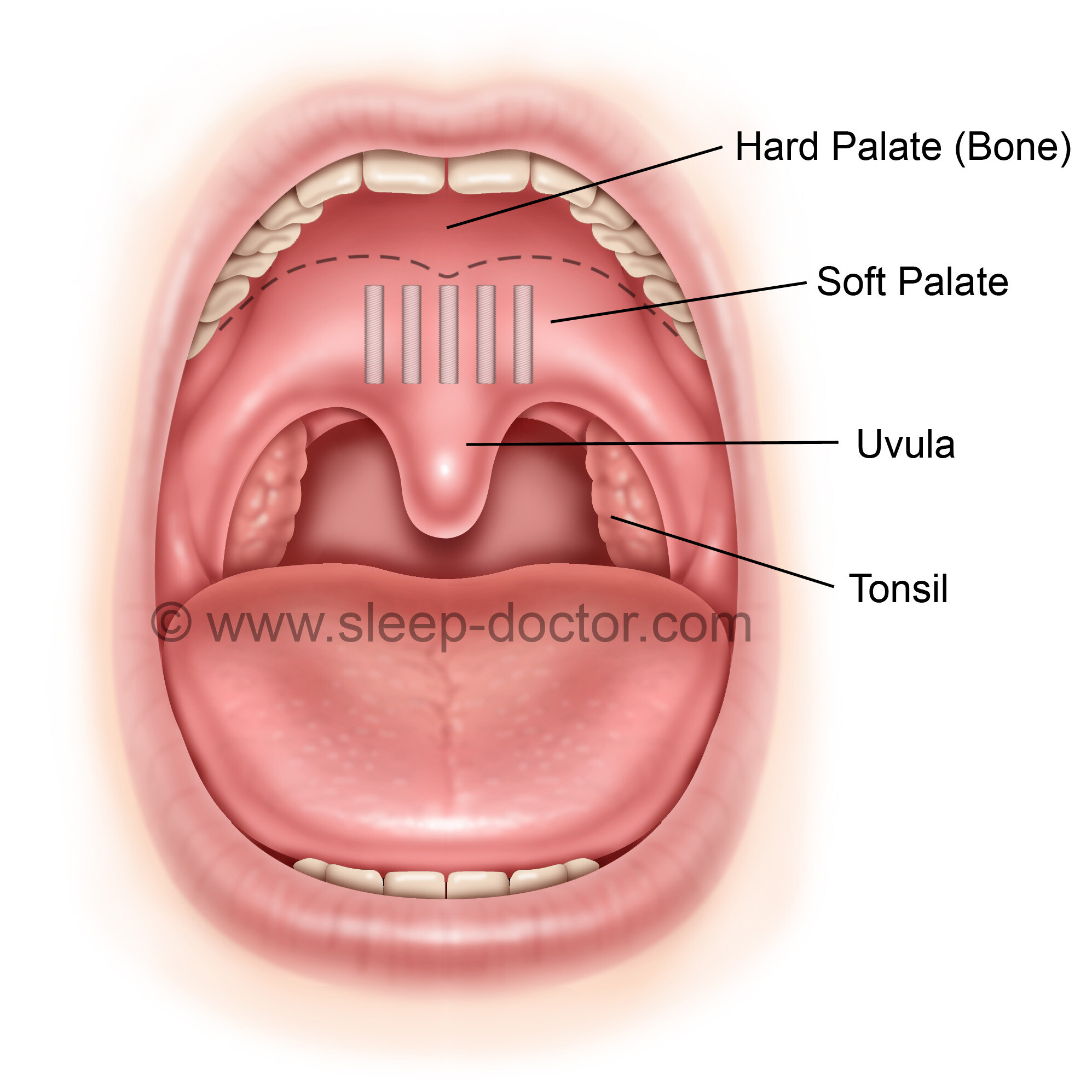
Профилактика галитоза также включает в себя следование рекомендациям индивидуальной гигиены полости рта. К ним относят следующие:
- подбор зубной щетки с подходящей степенью жесткости щетины. Людям с заболеваниями пародонта — с мягкой, тем, кто склонен к образованию большого количества мягкого налета — с жесткой, но только при условии крепкой эмали, отсутствии повышенной чувствительности зубов. Средняя подходит для всех остальных. Менять зубную щетку нужно раз в 1–3 месяца;
- использование зубной пасты без абразивного эффекта — чтобы не допустить микроповреждений эмали и не увеличить риск развития заболеваний зубов;
- пользование зубной нитью и ополаскивателем для полости рта после каждого приема пищи;
- отказ от вредных привычек — курения, употребления спиртного, большого количества чая и кофе;
- употребление достаточного количества воды — для предупреждения сухости во рту и достаточного увлажнения слизистых оболочек.
При хронических заболеваниях внутренних органов необходимо уделять внимание профилактике осложнений, принимать терапию согласно рекомендациям врача.
С проблемой неприятного запаха изо рта вы можете обратиться к стоматологам клиник «СТОМА». Высокая квалификация наших специалистов, а также современное оснащение помогут быстро выявить причину симптома и назначить эффективное лечение.
Хронический фарингит – ЛОР. 3D томография
Хронический фарингит – это воспаление слизистой оболочки глотки, носит вялый характер, проявляется непостоянным ощущением болей, сухости и дискомфорта в глотке, быстрой утомляемостью голоса. Данное заболевание часто сочетается с острыми воспалительными заболеваниями верхних дыхательных путей и патологией других органов.
Как и любое хроническое заболевание, фарингит склонен к обострениям при снижении защитных функций организма, стрессовых состояниях, частых переохлаждениях, чрезмерных физических нагрузках, а также при наличии других инфекционных патологий.
Фарингит чаще встречается у женщин, лиц среднего и старческого возраста.
Воспалительные заболевания верхних дыхательных путей или носоглотки.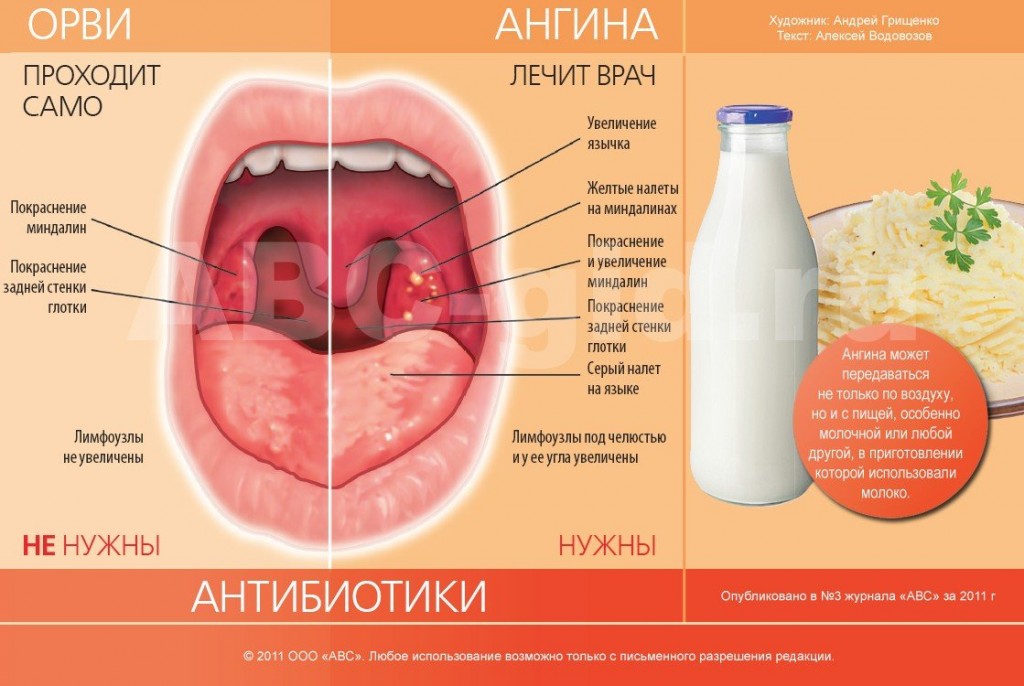
Вирусные, грибковые или бактериальные инфекции.
Аллергические реакции.
Заброс в глотку кислого содержимого желудка через пищевод (такое возможно при гастроэзофагеальном рефлюксе).
Шейный остеохондроз.
Постоянное раздражение слизистой оболочки глотки агрессивными веществами (алкогольные напитки, острая, солёная или кислая пища, табачный дым).
Негативные факторы окружающей среды, например, сухой, пыльный или загрязнённый воздух.
Хирургическое лечение тонзиллита – тонзиллэктомия (удаление миндалин) может привести к развитию хронического фарингита.
Некоторые эндокринные заболевания (сахарный диабет, нарушений функций щитовидной железы).
Бесконтрольное применение сосудосуживающих капель (эти средства могут спровоцировать истончение слизистых носоглотки и глотки).
Чувство дискомфорта при глотании.
Жжение, сухость, ощущение першения и присутствия инородного тела, особенно по утрам.
Скопление в большом количестве вязкого слизистого отделяемого, которое вызывает своим присутствием раздражение и необходимость постоянного откашливания и отхаркивания.
Постоянная или периодическая головная боль.
Небольшое повышение температуры и слабость бывают при обострениях.
Появление гнойного отделяемого на задней стенке глотки.
Увеличение подчелюстных и затылочных лимфоузлов, болезненность при их надавливании.
Заложенность и боль в ушах свидетельствуют о распространении инфекции, что может вызвать сильное воспаление и даже потерю слуха.
Главное – выявить и устранить причины заболевания (хронический насморк, гнойные заболевания придаточных пазух носа, кариес, заболевания желудочно-кишечного тракта, эндокринной системы и другие заболевания верхних дыхательных путей).
Полоскание горла отварами трав (ромашки, календулы, шалфея, липы), растворами прополиса, мёда, эфирных масел (туи, эвкалипта, лаванды). Использование солевых растворов может привести к ещё большему раздражению.
Использование солевых растворов может привести к ещё большему раздражению.
Исключение на время лечения острые, солёные, кислые продукты, а также слишком холодную и горячую пищу. Обильное питьё (оно позволит сделать слизь более жидкой и быстрее ее вывести).
Воздух в помещении должен быть чистым и увлажнённым, поэтому регулярно проводите влажную уборку и используйте увлажнитель.
Отказ от употребления спиртных напитков и курения.
Ингаляции с использованием отваров трав, физиологических растворов, эфирных масел и минеральной воды. Паровые ингаляции нежелательны, лучше использовать специальный прибор – небулайзер.
Использовать местные антибактериальные, противогрибковые или противовоспалительные средства, такие как «Биопарокс», «Хепилор», «Мирамистин», «Гексализ» и прочие.
Приём противокашлевых препаратов, разжижающих мокроту и снимающих воспаление (“Эреспал”, “Флюдитек”).
Витаминотерапия – особенно важны витамины группы А, Е и В.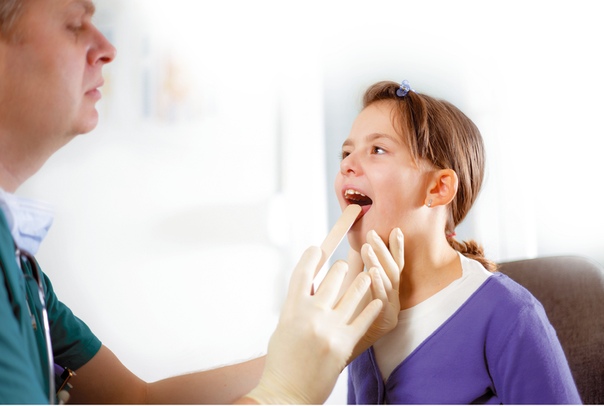
Физиотерапевтические процедуры: электрофорез, УВЧ, ультразвук, фонофорез.
Кроме того рекомендуется пить теплый чай, заваренный на листьях зверобоя, малины, крапивы и мяты. Поможет устранить симптомы фарингита настой из листьев и ягод черники, который следует принимать в течение дня, а также полоскать им горло.
Острый и хронический фарингит – лечение, симптомы, причины болезни, первые признаки
Описание
Фарингит – воспаление задней стенки глотки инфекционной, реже неинфекционной природы. Острый фарингит имеет код J02, хронический – J31.2 по МКБ-10. Патология проявляется сухим кашлем, ощущением царапанья и першения, болезненностью, которая усиливается при глотании. При остром течении возможна незначительная гипертермия. Обычно болезнь завершается выздоровлением или протекает благоприятно, изредка осложняется абсцессами, становится пусковым фактором развития суставного ревматизма.
Фарингит – широко распространенное заболевание.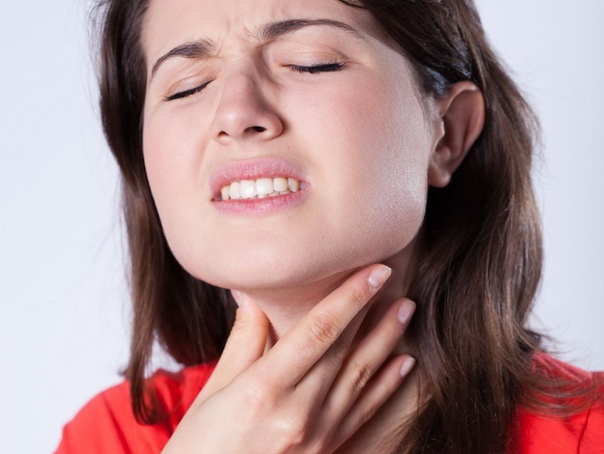 Составляет от 5 до 9% от общего количества отоларингологических патологий. Острая форма встречается у людей всех возрастов, чаще диагностируется в холодное время года, обычно сочетается с другими ЛОР-болезнями: тонзиллитом, ринитом, ларингитом, синуситом. Хроническое течение характерно для пациентов средней и старшей возрастных групп. Мужчины болеют чаще женщин.
Составляет от 5 до 9% от общего количества отоларингологических патологий. Острая форма встречается у людей всех возрастов, чаще диагностируется в холодное время года, обычно сочетается с другими ЛОР-болезнями: тонзиллитом, ринитом, ларингитом, синуситом. Хроническое течение характерно для пациентов средней и старшей возрастных групп. Мужчины болеют чаще женщин.
Причины
Абсолютное большинство случаев заболевания имеет инфекционную природу. В 70% случаев фарингит вызывается вирусами: риновирусом, цитомегаловирусом, представителями семейства коронавирусов и аденовирусов, вирусом парагриппа. Второе место по распространенности занимают бактериальные фарингиты, которые чаще всего провоцируются стрептококками.
Грибковые формы заболевания выявляются редко, обычно развиваются на фоне продолжительной антибиотикотерапии, снижения иммунитета при тяжелых хронических болезнях, СПИДе и других иммунодефицитных состояниях. В отдельных случаях воспаление глотки возникает вследствие аллергической реакции, после операций, травмирования инородными телами, раздражения горячим паром или жидкостью, контакта с кислотами и щелочами.
Хронический фарингит становится исходом острой формы болезни. Нередко наблюдается при других ЛОР-патологиях (рините, синусите), что связано с распространением воспалительного процесса, нарушением носового дыхания и постоянным контактом слизистой глотки с холодным атмосферным воздухом. Определенную негативную роль играет злоупотребление каплями для облегчения носового дыхания.
Хроническая форма патологии часто обнаруживается у пациентов с гастроэзофагеальным рефлюксом и дисбактериозом кишечника, развивается из-за заброса кислого содержимого желудка в глотку или нарушений микрофлоры на протяжении всех отделов ЖКТ. Иногда толчком к появлению симптомов фарингита становятся периоды гормональной перестройки (климакс), нелеченый кариес, нехватка витамина А. К числу факторов риска относят следующие обстоятельства:
- Неблагоприятная экологическая обстановка.
- Производственные вредности: вдыхание пыли, дыма, горячего либо холодного воздуха.
- Курение, прием спиртных напитков.

- Аллергические патологии.
- Сахарный диабет, тяжелые болезни сердца, печени и почек.
- Снижение иммунитета.
Классификация
Фарингиты классифицируются по нескольким параметрам:
- Острый, по причине развития: вирусный, бактериальный, грибковый, травматический, аллергический, обусловленный действием раздражающих факторов.
- Хронический, по расположению: назофарингит (поражается верхняя часть глотки), мезофарингит (вовлекается ротовая часть глотки), гипофарингит (страдает гортаноглотка).
- Хронический, по типу: катаральный, атрофический, гипертрофический.
Симптомы
Фото: levrudin.ru
Острый фарингит
Ведущими симптомами являются першение и саднение в горле, незначительная болезненность, усиливающаяся при глотании. При вовлечении слуховых труб отмечаются заложенность, боль в ушах. Инфекционный фарингит обычно развивается одновременно с ринитом, тонзиллитом и другими острыми воспалительными болезнями ЛОР-органов, поэтому пациента могут беспокоить насморк, боль в проекции миндалин, другие проявления.
Интоксикационный синдром выражен нерезко. Может наблюдаться слабость, повышение температуры до субфебрильных цифр. Случаи значительной гипертермии, как правило, связаны с тяжелым воспалением соседних органов или наблюдаются у детей раннего возраста. Иногда отмечается увеличение регионарных лимфоузлов. Неинфекционные фарингиты протекают с нормальной температурой, не сопровождаются воспалением соседних структур.
Хронический фарингит
Общее состояние удовлетворительное. Для катаральной и гипертрофической форм типично чувство неловкости, саднения, щекотания в горле. Больные сообщают о неудобстве при глотании, ощущении чужеродного предмета, который не препятствует проглатыванию пищи или жидкости, но вынуждает совершать частые глотательные движения. Пациентов беспокоит кашель, возникающий из-за скопления густого отделяемого. Гипертрофический фарингит протекает с более выраженной симптоматикой.
Основным проявлением атрофического фарингита считается ощущение сухости в горле. Возможны сухой кашель, дискомфорт при глотании, неприятный запах изо рта. Вследствие пересыхания глотки больные по возможности делают небольшие глотки воды, особенно, при длительном разговоре.
Возможны сухой кашель, дискомфорт при глотании, неприятный запах изо рта. Вследствие пересыхания глотки больные по возможности делают небольшие глотки воды, особенно, при длительном разговоре.
Осложнения
Осложнения фарингита наблюдаются достаточно редко. Острый бактериальный фарингит иногда осложняется формированием паратонзиллярного или парафарингеального абсцесса. При распространении инфекции возникает ларингит либо трахеит. На фоне острого стрептококкового фарингита у отдельных больных манифестирует ревматизм с вовлечением сердца и суставов.
Диагностика
Фото: medborisovka.ru
Основным методом диагностики является фарингоскопия. С учетом формы заболевания отоларинголог наблюдает следующую картину:
- Острый фарингит. Выявляются отек, покраснение, слизисто-гнойный налет. Иногда процесс захватывает дужки и миндалины. Могут обнаруживаться гранулы насыщенного красного цвета – очаги воспаленной лимфоидной ткани.
- Катаральный фарингит.
 Слизистая пастозная, несколько утолщенная. Отмечается застойная гиперемия, определяются скопления вязкой слизи.
Слизистая пастозная, несколько утолщенная. Отмечается застойная гиперемия, определяются скопления вязкой слизи. - Гипертрофический фарингит. Визуализируются те же признаки, что при катаральной форме, но более ярко выраженные. При особой разновидности гипертрофического процесса – гранулезном фарингите просматриваются расширенные вены и мелкие полукруглые темно-красные островки, представляющие собой скопления лимфоидной ткани.
- Атрофический фарингит. Слизистая тусклая, бледная, сухая, блестящая, с корками и вязким отделяемым. Через истонченную слизистую просвечивают сосуды.
Лабораторные анализы информативны при стрептококковом фарингите. Определить тип возбудителя помогают стрептатест, посев отделяемого. Острый фарингит дифференцируют с ОРВИ, катаральной ангиной, дифтерией, корью, скарлатиной. Гипертрофическую форму различают с гиперкератозом глотки.
Лечение
Фото: volkovysk.by
Лечение осуществляется в амбулаторных условиях. Показанием к госпитализации является развитие осложнений, распространение воспаления на соседние органы, сопровождающееся значительным ухудшением состояния больного. Консервативная терапия включает медикаментозные и немедикаментозные методики:
Показанием к госпитализации является развитие осложнений, распространение воспаления на соседние органы, сопровождающееся значительным ухудшением состояния больного. Консервативная терапия включает медикаментозные и немедикаментозные методики:
- Охранительный режим. Пациенту рекомендуют отказаться от курения, приема алкоголя, употребления продуктов, раздражающих слизистую. Следует избегать пребывания в запыленных помещениях, на холоде.
- Лекарственная терапия. Основная роль в медикаментозной терапии фарингита отводится средствам местного действия. При бактериальной природе заболевания, развитии осложнений возможно проведение антибиотикотерапии.
- Физиотерапия. При остром фарингите используют лазеротерапию, электрофорез с йодидом калия, парафинолечение и грязевые аппликации на подчелюстную зону. При атрофическом фарингите назначают электрофорез никотиновой кислоты.
Необходима санация инфекционных очагов: кариозных зубов, придаточных пазух, миндалин. При хроническом гранулезном фарингите применяют криотерапию, лазерную коагуляцию и ультразвуковую дезинтеграцию гранул, радиоволновое туширование глотки. Выполняют новокаиновые блокады боковых отделов глотки.
При хроническом гранулезном фарингите применяют криотерапию, лазерную коагуляцию и ультразвуковую дезинтеграцию гранул, радиоволновое туширование глотки. Выполняют новокаиновые блокады боковых отделов глотки.
Пациентам с фарингитом, спровоцированным гастроэзофагеальным рефлюксом, требуется лечение основного заболевания у гастроэнтеролога. При наличии эндокринных и соматических патологий показано наблюдение у эндокринолога, кардиолога, нефролога, гепатолога, других специалистов.
Хирургические вмешательства требуются при развитии осложнений, нарушениях носового дыхания из-за других заболеваний ЛОР-органов. Больным с парафарингеальными и паратонзиллярными абсцессами производят вскрытие, дренирование гнойников. При хроническом тонзиллите выполняют тонзиллотомию или тонзиллэктомию. При болезнях полости носа производят септопластику, полипотомию, вазотомию.
Лекарства
Фото: peroxid.ru
Системную антибиотикотерапию проводят для предупреждения развития гнойных осложнений, распространения инфекции на соседние органы при тяжелой интоксикации, фебрильной температуре у больных с острым стрептококковым фарингитом. Эффективны пенициллины, цефалоспорины, макролиды. В остальном план лечения определяется разновидностью патологии. При остром фарингите применяются:
Эффективны пенициллины, цефалоспорины, макролиды. В остальном план лечения определяется разновидностью патологии. При остром фарингите применяются:
- Аэрозольные средства. Для опрыскивания используют бензидамин, стопангин, биклотимол, аллантоин, прополис, фузафунгин и другие аэрозоли.
- Лекарства для рассасывания. Пациентам назначают рассасывающиеся таблетки (амбазон, антиангин), драже и леденцы (стрепсилс, септолете), пастилки (диклонин).
- Другие препараты. Для улучшения состояния иммунной системы рекомендуют иммуномодуляторы и иммуностимуляторы общего действия. При аллергическом фарингите показаны антигистаминные средства.
Народные средства
Фото: liktravy.ua
При хронических фарингитах результативны смазывания глотки смесью 0,5% Люголя и глицерина. Отек глотки при гипертрофической форме уменьшается после полоскания 1% раствором поваренной соли либо аптечной морской соли. Для удаления корок и вязкого отделяемого при атрофической форме в солевой раствор добавляют несколько капель йода.
В лечении острых и хронических фарингитов также широко применяются следующие народные средства:
- Отвары трав. Горло можно полоскать отварами календулы, зверобоя, медуницы, шалфея, ромашки и других лекарственных трав с противовоспалительным действием. Столовую ложку травы заливают литром воды, кипятят 2-3 минуты, затем используют в теплом виде несколько раз в день.
- Настойка календулы. На ложку цветов требуется 100 грамм 70% спирта. Раствор настаивают в течение недели, процеживают. Для полоскания в стакан воды добавляют 1 столовую ложку настойки.
- Мед, прополис и алоэ. Мед держат во рту до полного рассасывания. Прополисом смазывают слизистую глотки. Наиболее эффективным средством является смесь 50 г растопленного меда, 10 мл аптечной настойки прополиса и столовой ложки измельченных листьев алоэ. Смесь используется для смазывания глотки 2 раза в день.
- Мед и облепиха. Мед и свежие ягоды облепихи смешивают в равных пропорциях, выдерживают неделю, перетирают через сито, а затем применяют для рассасывания 3 раза в день.

Наряду с перечисленными способами рекомендуют делать ингаляции с содой, солью, минеральной водой, настоями и отварами трав. Можно пить травяные, молочные и щелочные чаи для смягчения горла. При атрофическом фарингите эффективно нанесение масел облепихи, персика, туи, шиповника, календулы либо чайного дерева на слизистую.
Народные методы нельзя использовать при высокой температуре, сильной боли в горле, прогрессирующем ухудшении состояния, аллергии к компонентам, тяжелых заболеваниях печени и почек. Перед применением народных средств нужно посоветоваться с врачом, потому что некоторые компоненты могут быть несовместимы с лекарствами, назначенными специалистом.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.Источники
- Оториноларингология/ Вишняков В.В. – 2014.
- Острый фарингит/ Зайцева О.В.// Лечащий врач – 2011 – №10.

- Местная терапия при различных формах фарингита/ Лучшева Ю.В., Кунельская Н.Л., Изотова Г.Н.// Медицинский совет – 2012 – №2.
- Лечение острого и хронического фарингита/ Лопатин А. С.// РМЖ – 2001 – Т.9.
Задайте Ваш вопрос доктору
Кандидозный ларингит и фарингит – Ларингопедия
Инфекция Candida albicans, широко распространенный комменсальный организм в верхних отделах пищеварительного тракта. Хотя этот организм обычно не вызывает проблем, при определенных обстоятельствах он может перерасти. Эти обстоятельства включают (1) когда другая (конкурирующая) нормальная флора погибает в результате введения антибиотиков, (2) когда поверхностный иммунитет слизистой оболочки снижается из-за вдыхания стероидных препаратов, и (3) когда у человека подавляется иммунитет из-за болезни или других факторов. наркотики.
Типичные симптомы кандидозного ларингита и фарингита включают легкую боль в горле и охриплость голоса. Лечение может состоять из уменьшения или отмены перечисленных потенцирующих средств или использования противогрибкового средства, такого как флуконазол.
🔊 Нажмите, чтобы увидеть аудио версию
Фото:
Кандида может быстро исчезнуть: серия из 4 фотографий
(1 из 4)
Аддитивные эффекты высоких доз системных стероидов, ингаляционных стероидов при астме и нескольких курсов антибиотиков ускорили этот тяжелый случай роста кандиды голосовых связок.
(2 из 4)
При более близком рассмотрении лучше видно «воспалительное окружение», типичное для Candida (но не для садовой лейкоплакии).
(3 из 4)
Всего через 2 недели приема флуконазола, 100 мг в день, колонии кандиды и окружающее воспаление почти исчезли. Остается лишь слабая туманность и легкая розоватость.
(4 из 4)
Узкополосный свет показывает остаточную мутную белизну, особенно на левой голосовой связке.Тяжелое лечение стероидами / антибиотиками пациентке пришлось продолжить еще несколько недель, и все это время она продолжала принимать флуконазол по 100 мг два раза в неделю, что было достаточно для предотвращения повторного роста кандиды.
Кандидозный ларингит, до и после лечения: серия из 4 фото
Кандидозный ларингит (1 из 4)
Тяжелый кандидоз гортани у человека, принимающего ингаляционные стероиды в высоких дозах.Стандартный свет.
Кандидозный ларингит (2 из 4)
При ближайшем рассмотрении более четко видны не только белые участки, но и окружающие их воспаления. Стандартный свет.
Кандидозный ларингит через 15 дней после начала лечения (3 из 4)
После 15 дней перорального приема флуконазола. Явное улучшение, но неполное разрешение тканевых изменений.
Кандидозный ларингит, несколько месяцев спустя (4 из 4)
После длительного приема флуконазола и снижения дозы ингаляционных стероидов полное выздоровление.Стробоскопический свет, замкнутая фаза вибрации на высокой высоте голоса.
Кандидозный ларингит, до и после лечения: серия из 4 фото
Кандидозный ларингит (1 из 4)
Кандидоз у пациента, принимающего ингаляционные стероиды при астме. При стандартном освещении поражения нечеткие, мутные и лучше всего видны спереди на правом пуповине (слева на изображении).
При стандартном освещении поражения нечеткие, мутные и лучше всего видны спереди на правом пуповине (слева на изображении).
Кандидозный ларингит (2 из 4)
Тот же пациент, узкополосное освещение.Это не только подчеркивает васкуляризацию, но и выявляет колонии кандида.
Кандидозный ларингит, после лечения (3 из 4)
После обработки флуконазолом колонии практически исчезли.
Кандидозный ларингит, после лечения (4 из 4)
То же обследование после лечения при узкополосном освещении. Обратите внимание, что в поле зрения видны нормальные частички слизи (например, на стрелках).
Кандидозный фарингит: Серия из 2 фото
Кандидозный фарингит (2 из 2)
Еще более драматичный случай кандидоза у другого пациента. Здесь колонии более очевидны и почти сливаются.
Кандидозный фарингит (1 из 2)
Бесчисленные колонии кандидоза в гипофаринксе (нижней части глотки) пациента, который для лечения аутоиммунного заболевания не только вдыхает стероиды, но также принимает стероиды в высоких дозах перорально. Каждая крошечная белая точка представляет собой колонию гриба.
Каждая крошечная белая точка представляет собой колонию гриба.
Кандидозный ларингит, до и после лечения: серия из 3 фото
Кандидозный ларингит (1 из 3)
Пожилая женщина с амилоидозом гортани в анамнезе, которой несколько лет назад потребовалась лазерная скульптура. Теперь используются высокие дозы ингаляционных стероидов, антибиотиков и пероральных стероидов для лечения несвязанных легочных проблем. Заметное усиление охриплости и беловатого обесцвечивания, особенно левой голосовой связки (справа на изображении).
Кандидозный ларингит (2 из 3)
При более близком рассмотрении мутные белые области и неровный правый край пуповины (слева на снимке), предположительно избыточный рост кандиды. Эмпирическое лечение флуконазолом оправдано, учитывая анамнез и полученные данные.
Кандидозный ларингит после начала лечения (3 из 3)
Две недели после начала приема флуконазола; белые области полностью разрешены. Голос пациента заметно улучшился в течение трех или четырех дней после начала лечения.
Голос пациента заметно улучшился в течение трех или четырех дней после начала лечения.
Candida masquerader !: Серия из 3 фото
Колонии Candida (2 из 3)
Колонии Candida обычно окружены зоной эритемы (см. Другие серии фотографий). Никаких покраснений здесь не наблюдается.
После прочистки горла (3 из 3)
После агрессивного прочистки горла картина белых поражений изменилась, и это, конечно, еще один признак того, что мы имеем дело не с колониями кандиды, а с простой прилипшей слизью.
Белые поражения (1 из 3)
Этот мужчина использует стероидный ингалятор для лечения астмы. Во время эзофагоскопии на гортани были замечены белые пятна, и его врач-терапевт направил его для оценки вероятного разрастания кандиды. На всех обычных изображениях, таких как этот, видны белые пятна.
Кандида до и после флуконазола: серия из 4 фотографий
Пациент с хронической охриплостью голоса (1 из 4)
Хроническая охриплость голоса в течение многих месяцев в контексте длительного использования стероидных ингаляторов при астме. Обратите внимание на неровные края и «лейкоплакию», которая на самом деле является разрастанием кандиды.
Обратите внимание на неровные края и «лейкоплакию», которая на самом деле является разрастанием кандиды.
Колонии Candida (2 из 4)
Узкополосный свет на более близком расстоянии подчеркивает отклонения от нормы. Колонии Candida на голосовых связках обычно не имеют таких дискретных границ, как в других местах, из-за «размывающего» эффекта вибрации.
Лечение флуконазолом (3 из 4)
Голос заметно улучшился примерно к 4 дню лечения флуконазолом.Здесь мы видим результат после месяца лечения этой долговременной глубоко укоренившейся инфекции.
Микроваскулярность (4 из 4)
На более близком расстоянии микроваскулярность хорошо видна. Остаточного кандидоза не осталось.
Кандидоз гортани у певца: серия из 4 фото
Колонии Candida (1 из 4)
Специалист по вокалу только после приступа бронхита с хрипом, требующим приема антибиотиков, ингаляционных стероидов и кратковременного приема системных стероидов. Это классическая триада, которая может производить (предполагаемые) колонии Candida, показанные здесь.
Это классическая триада, которая может производить (предполагаемые) колонии Candida, показанные здесь.
Звонок, обрыв фазы (2 из 4)
Звук воспроизводится при стробоскопическом свете, видны неровные края и белые пятна.
Восстановленный голос (3 из 4)
Голос после курса флуконазола полностью восстановился. Белые поражения исчезли. Сравните с фото 1.
Прямые поля (4 из 4)
Опять слышен голос при стробоскопическом освещении, края прямые, повреждений не видно.Сравните с фото 2.
Кандидозная инфекция с сырным остатком до и после флуконазола: серия из 4 фотографий
(1 из 4)
Этот пациент много лет назад прошел курс лучевой терапии по поводу рака гортани. Дефект пищевода хронический. Основная находка – белые поражения на остаточном надгортаннике и задней стенке глотки. Стрелки указывают на некоторые примеры бесчисленных колоний Candida.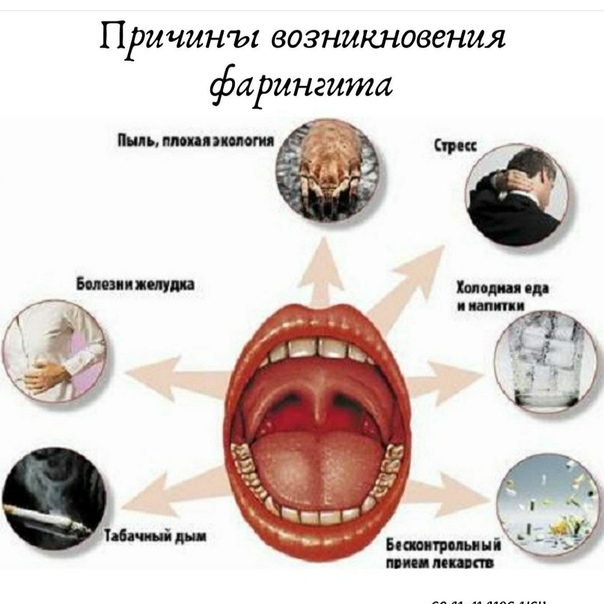
(2 из 4)
Теперь, заглянув внутрь преддверия гортани, обратите внимание на сырный остаток на больших участках, представляющий собой большое количество разрастания кандиды.
(3 из 4)
После 15 дней приема флуконазола обратите внимание на белый осадок на остатке пищевода и на задней стенке глотки. Сравните с фото 1.
(4 из 4)
Снова осмотр преддверия гортани после лечения флуконазолом, обильный сырный осадок также исчез.Сравните с фото 2.
Эта запись была размещена в Мультимедийной энциклопедии и помечена как Заболевания, Воспаление / Ларингит, Фотографии, Голос и другие расстройства гортани автором admin. Добавьте в закладки постоянную ссылку.
Молочница пищевода: риски, симптомы и лечение
Что такое молочница пищевода?
Пищеводный молочница – это грибковая инфекция пищевода. Это состояние также известно как кандидоз пищевода.
Грибки из семейства Candida вызывают кандидоз пищевода.Существует около 20 видов Candida , которые могут вызывать это состояние, но обычно оно вызывается Candida albicans.
Следы грибка Candida обычно присутствуют на поверхности вашей кожи и внутри вашего тела. Обычно ваша иммунная система может регулировать эти хорошие и плохие организмы в вашем теле. Однако иногда изменение баланса между Candida и вашими здоровыми бактериями может привести к чрезмерному разрастанию дрожжей и развитию инфекции.
Если вы здоровы, маловероятно, что у вас разовьется это заболевание. Люди с ослабленной иммунной системой, например люди с ВИЧ, СПИДом или раком, а также пожилые люди подвергаются более высокому риску. СПИД – самый распространенный фактор риска. По данным Центров по контролю и профилактике заболеваний (CDC), 20 процентов всех больных раком заболевают этим заболеванием.
Люди с диабетом также подвержены повышенному риску развития пищеводного молочницы, особенно если уровень сахара у них не контролируется должным образом. Если у вас диабет, в слюне часто бывает слишком много сахара. Сахар способствует развитию дрожжей. Что еще более важно, неконтролируемый диабет также вредит вашей иммунной системе, что способствует развитию кандиды.
Если у вас диабет, в слюне часто бывает слишком много сахара. Сахар способствует развитию дрожжей. Что еще более важно, неконтролируемый диабет также вредит вашей иммунной системе, что способствует развитию кандиды.
У младенцев, рожденных естественным путем, может развиться молочница полости рта, если у их матери во время родов была грибковая инфекция. У младенцев также может развиться молочница в результате грудного вскармливания, если соски матери инфицированы. Такой путь развития пищеводного молочницы встречается редко.
Существуют и другие факторы риска, которые повышают вероятность развития этого состояния.Вы подвергаетесь большему риску, если:
- курите
- носите зубные протезы
- принимаете определенные лекарства, например антибиотики
- используете стероидный ингалятор для таких состояний, как астма
- у вас сухость во рту
- ешьте много сахара продукты
- имеют хроническое заболевание
Симптомы молочницы пищевода включают:
Пищеводный молочница также может распространиться на внутреннюю часть рта и перерасти в молочницу полости рта. Симптомы молочницы включают:
Симптомы молочницы включают:
- кремово-белые пятна на внутренней стороне щек и на поверхности языка
- белые поражения на небе, миндалинах и деснах
- трещины в углу рта
Кормящие мамы могут перенести инфекцию сосков Candida , которую они могут передать своим детям.Симптомы включают:
- особенно красные, чувствительные, трескающиеся или зудящие соски
- колющие боли, ощущаемые глубоко в груди
- значительная боль при кормлении грудью или боль между сеансами кормления
Если вы испытываете эти состояния, вы должны следить за своим ребенок на наличие признаков инфекции. Хотя младенцы не могут сказать, что им плохо, они могут стать более суетливыми и раздражительными. У них также могут быть характерные белые поражения, связанные с молочницей.
Если ваш врач подозревает, что у вас может быть молочница пищевода, он проведет эндоскопическое обследование.
Эндоскопическое обследование
Во время этого обследования ваш врач смотрит вам в горло с помощью эндоскопа. Это небольшая гибкая трубка с крохотной камерой и лампочкой на конце. Эту трубку также можно опустить в желудок или кишечник, чтобы проверить степень распространения инфекции.
Это небольшая гибкая трубка с крохотной камерой и лампочкой на конце. Эту трубку также можно опустить в желудок или кишечник, чтобы проверить степень распространения инфекции.
Целью лечения молочницы пищевода является уничтожение грибка и предотвращение его распространения.
Пищеводный молочница требует системной противогрибковой терапии, и, скорее всего, будет назначен противогрибковый препарат , такой как итраконазол.Это предотвращает распространение грибка и помогает устранить его из организма. Лекарство может быть в различных формах, например в виде таблеток, пастилок или жидкости, которую вы можете прополоскать во рту, например жидкость для полоскания рта, а затем проглотить.
Если ваша инфекция протекает немного тяжелее, вы можете получить внутривенное введение в больнице противогрибкового препарата под названием флуконазол.
Людям с поздней стадией ВИЧ могут потребоваться более сильные лекарства, такие как амфотерицин B. Что еще более важно, лечение ВИЧ важно для борьбы с молочницей пищевода.
Если ваш пищеводный молочница снижает вашу способность есть, ваш врач может обсудить с вами варианты питания. Это может включать коктейли с высоким содержанием белка, если вы можете их переносить, или альтернативные варианты кормления, такие как желудочный зонд в тяжелых ситуациях.
Вы можете снизить риск развития молочницы пищевода следующими способами:
- Ешьте йогурт каждый раз, когда вы принимаете антибиотики.
- Лечение вагинальных дрожжевых инфекций.
- Соблюдайте гигиену полости рта.
- Регулярно посещайте стоматолога.
- Ограничьте количество употребляемых в пищу сладких продуктов.
- Ограничьте количество употребляемых в пищу продуктов, содержащих дрожжи.
Несмотря на то, что люди с ВИЧ и СПИДом подвергаются большему риску развития молочницы пищевода, врачи редко назначают профилактические противогрибковые препараты. Дрожжи могут стать устойчивыми к лечению. Если у вас ВИЧ или СПИД, вы можете снизить риск заражения молочницей пищевода, приняв предписанные лекарства для антиретровирусной терапии (АРТ).
Риск осложнений после развития молочницы пищевода выше у людей с ослабленной иммунной системой. Эти осложнения включают молочницу, которая распространяется на другие части тела, и невозможность глотать.
Если у вас ослаблена иммунная система, очень важно обратиться за лечением от молочницы, как только вы заметите симптомы. Молочница может легко распространиться на другие части вашего тела, в том числе на:
Получив лечение как можно быстрее, вы уменьшите вероятность распространения молочницы.
Молочница пищевода может быть болезненной. Если его не лечить, это может стать серьезным и даже опасным для жизни состоянием. При первых признаках молочницы полости рта или молочницы пищевода обратитесь к врачу. Пищеводный молочница очень подвержена распространению. Чем больше поражено участков тела, тем серьезнее может быть инфекция. Существуют лекарства для лечения молочницы пищевода, в том числе противогрибковые. Своевременное и тщательное лечение может уменьшить боль и дискомфорт.
Молочница полости рта – симптомы и лечение
Молочница полости рта – это грибковая инфекция внутри ротовой полости.Его главный симптом – появление кремово-белых пятен на языке или внутренней стороне щек. Молочница во рту может вызывать дискомфорт, но обычно не является серьезным заболеванием. Варианты лечения включают полоскание рта теплой соленой водой и лекарства из аптеки.
Общая информация Оральный кандидоз возникает, когда на языке и во рту развивается дрожжевая инфекция. Это может произойти в любом возрасте, но чаще всего поражает младенцев и пожилых людей.
Молочница полости рта обычно является доброкачественным заболеванием у здоровых людей, но может вызывать проблемы у людей с ослабленной иммунной системой.Также это может быть признаком ослабленного иммунитета.
У людей с пониженным иммунитетом молочница может распространиться на миндалины или заднюю стенку глотки, что может затруднить глотание. При отсутствии лечения молочница может распространиться дальше и привести к серьезной инфекции, поражающей кровь, сердце, мозг, глаза, кости или другие части тела.
Молочница полости рта у взрослых не заразна. Однако младенцы с молочницей во рту могут передать инфекцию соскам матери во время грудного вскармливания.
Кандида, разновидность грибка, обычно безвредна для кожи и пищеварительного тракта. Однако при определенных условиях (таких как основное заболевание или прием некоторых лекарств) кандидоза может расти быстрее и вызывать инфекцию.
Следующие факторы могут увеличить риск развития молочницы полости рта:
- Младенчество или старость
- Ослабленный иммунитет из-за рака, определенных нарушений иммунной системы или инфекции ВИЧ
- Диабет, который не лечится или плохо контролируется, может привести к высокому уровню сахара (глюкозы) в слюне, что способствует росту кандиды
- Сухость во рту из-за болезни слюнных желез или приема некоторых лекарств, e.
 грамм. антигистаминные препараты, диуретики
грамм. антигистаминные препараты, диуретики - Антибиотики широкого спектра действия, которые могут изменить нормальный баланс микроорганизмов в организме
- Ингаляционные кортикостероиды и преднизон, которые могут ослабить местный иммунитет
- Вагинальный кандидоз во время беременности, который может передаваться новорожденным
- Инфекция молочницы (кандиды) в другом месте у младенца, например пеленочный дерматит
- Зубные протезы, особенно если они плохо подходят или не подлежат регулярной чистке
- Травма или травма рта
- Некоторые типы недостаточности питания, например.грамм. дефицит железа и / или дефицит витамина B
- Курение.
У взрослых и детей старшего возраста признаки и симптомы кандидоза полости рта могут включать:
- Красные воспаленные участки во рту с кремово-белыми пятнами, которые, если их стереть, оставляют красные поражения, которые могут кровоточить
- Трещины и покраснение в уголках рта
- Потеря вкуса
- Неприятный привкус во рту
- Может быть болезненно внутри ротовой полости, e.
 грамм. болезненный язык или болезненные десны
грамм. болезненный язык или болезненные десны - Жжение или болезненность, затрудняющие прием пищи и питья
- Покраснение и боль под зубными протезами.
У младенцев типичными признаками и симптомами молочницы полости рта являются:
- Язык покрыт толстым белым налетом, который трудно стереть
- Белые пятна на внутренней стороне щек
- Суетливость, раздражительность и трудности с кормлением
- Сыпь от подгузников.
Женщины, у которых развивается кандидозная инфекция груди, могут испытывать следующие признаки и симптомы:
- Ненормально красные, чувствительные, потрескавшиеся или зудящие соски
- Соски и ареола могут иметь блестящий вид
- Боль в обоих сосках или груди во время или после кормления, которая может быть довольно сильной и продолжаться до часа
- Колющая или жалящая боль глубоко в груди.
Также следует проконсультироваться с терапевтом, если оральная молочница развивается у детей старшего возраста, подростков или взрослых, чтобы проверить основное заболевание или другую причину.
Молочницу полости рта можно диагностировать по характерному внешнему виду. Тем не менее, исследование под микроскопом и посев мазков с кожи и соскобов могут помочь подтвердить диагноз кандидозной инфекции.
В случаях, когда у вас возникают проблемы с глотанием, может быть проведена эндоскопия (с использованием эндоскопа, который представляет собой длинную, обычно гибкую трубку с линзой на одном конце и видеокамерой на другом), чтобы увидеть степень инфицирования в пищеварительный тракт.
Мазки могут быть взяты при подозрении на кандидозную инфекцию сосков и груди у кормящих грудью женщин, у которых после кормления появляется боль в груди, которая ранее не испытывала боли после кормления.
ЛечениеЧто касается младенцев, поговорите со своей акушеркой, медсестрой Plunket, фармацевтом или врачом о подходящих вариантах лечения.
Для взрослых и детей старшего возраста в легких случаях можно использовать ополаскивание теплой соленой водой (пол чайной ложки соли на стакан воды, промыть и выплюнуть). Также можно использовать противогрибковые средства для полоскания рта и местные противогрибковые средства в виде геля или лепешек (обсудите соответствующие варианты с вашим фармацевтом).
Также можно использовать противогрибковые средства для полоскания рта и местные противогрибковые средства в виде геля или лепешек (обсудите соответствующие варианты с вашим фармацевтом).
Лечение следует продолжать в течение нескольких недель или пока симптомы не исчезнут, по крайней мере, в течение одной недели.
Более стойкие или тяжелые случаи могут потребовать лечения пероральными противогрибковыми препаратами, прописанными вашим врачом. Обратитесь к врачу, если после одной недели лечения солевым раствором для полоскания рта или пероральными препаратами улучшения не наступило, или если у вас возникли трудности или боль при глотании.
ПрофилактикаВажной мерой предотвращения молочницы является поддержание хорошей гигиены полости рта путем:
- Регулярная чистка зубов
- Использование теплой соленой воды для полоскания рта
- Избегайте использования / чрезмерного использования антисептических жидкостей для полоскания рта, которые могут изменить микробную флору полости рта у некоторых людей.
 Питье или ополаскивание водой и после вдыхания местных кортикостероидов при астме
Питье или ополаскивание водой и после вдыхания местных кортикостероидов при астме - Стерилизация пустышек и бутылочек после каждого использования
- Как можно скорее лечить сухость во рту или вагинальную кандидозную инфекцию
- Снятие протезов на ночь
- Поддержание чистоты зубных протезов, e.грамм. очистка их препаратом против кандида
- Бросить курить.
Линия здоровья
Бесплатный телефон: 0800 611 116
Планкетная линия
Бесплатный телефон: 0800 933 922
Клиника Мэйо (2018). Оральный молочница (веб-страница). Рочестер, штат Нью-Йорк: Фонд Мейо медицинского образования и исследований. https://www.mayoclinic.org/diseases-conditions/oral-thrush/symptoms-causes/syc-20353533 [дата обращения: 28.07.18]
Министерство здравоохранения (2015 г. ).Кандидозные инфекции (веб-страница). Веллингтон: Министерство здравоохранения Новой Зеландии. https://www.health.govt.nz/our-work/life-stages/breastfeeding/health-practitioners/candidal-infections [дата обращения: 30.07.18]
).Кандидозные инфекции (веб-страница). Веллингтон: Министерство здравоохранения Новой Зеландии. https://www.health.govt.nz/our-work/life-stages/breastfeeding/health-practitioners/candidal-infections [дата обращения: 30.07.18]
Выбор NHS (2017). Оральный молочница (молочница во рту) (веб-страница). Реддич: Национальная служба здравоохранения (NHS) Англии. https://www.nhs.uk/conditions/oral-thrush-mouth-thrush/ [дата обращения: 28.07.18]
Окли, А. (2017). Кандидоз полости рта (веб-страница). Гамильтон: DermNet Новая Зеландия. https: //www.dermnetnz.org / themes / устный кандидоз / [дата обращения: 28.07.18]
O’Toole, M.T. (Ред.) (2013). Молочница. Словарь Мосби по медицине, сестринскому делу и медицинским профессиям (9-е изд.). Сент-Луис, Мичиган: Elsevier Mosby.
Обновлено: июль 2018 г.
Стоматит | DermNet NZ
Автор: д-р Аманда Окли, дерматолог, Гамильтон, Новая Зеландия, 2011 г.
Что такое стоматит?
Стоматит – это воспаление слизистой оболочки рта, включая внутреннюю поверхность губ, щек, десен, языка и горла.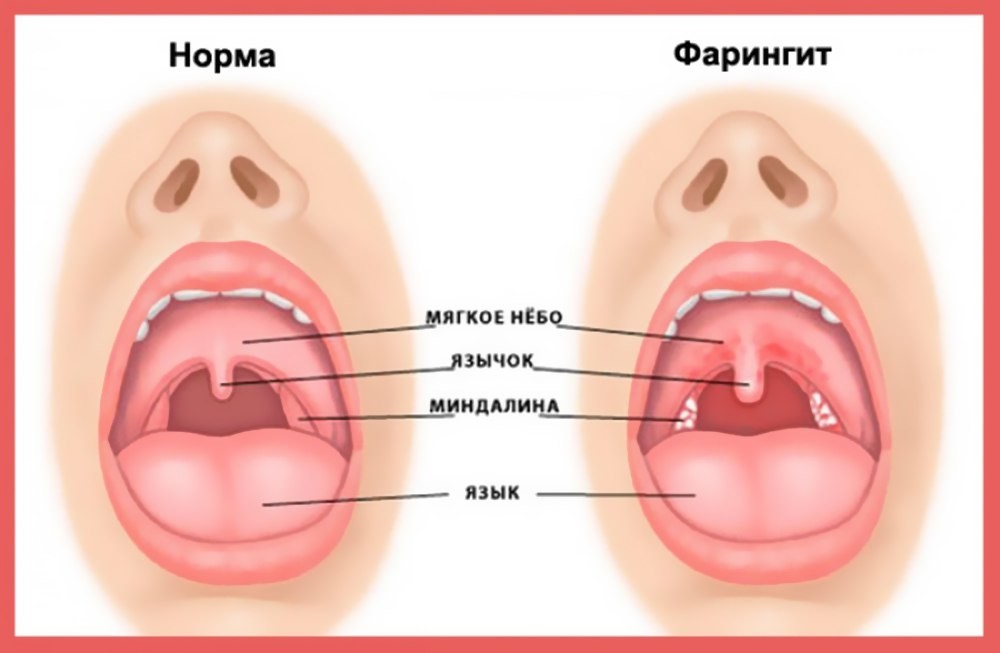 Это разновидность мукозита. Он может быть острым или хроническим, легким или серьезным.
Это разновидность мукозита. Он может быть острым или хроническим, легким или серьезным.
Воспаление каймы губ известно как хейлит, воспаление языка – глоссит, воспаление десен – гингивит, воспаление задней части рта – фарингит.
Каковы симптомы стоматита?
Стоматит вызывает боль, покалывание и болезненные ощущения. Может присутствовать с:
Они могут привести к обезвоживанию и недоеданию.
Что вызывает стоматит?
Стоматит может быть вызван травмой, инфекцией, аллергией, системным или кожным заболеванием.Чаще всего это происходит из-за:
Некоторые из причин стоматита перечислены в таблице ниже.
Клинические проявления стоматита
Какие исследования следует провести?
Соответствующие исследования зависят от вероятной причины стоматита и от того, сопровождается ли он другими внутренними симптомами или кожной сыпью.
Они могут включать:
- Бактериальные мазки
- Вирусные тампоны
- Соскоб ткани для микологии
- Биопсия для гистологии и прямой иммунофлуоресценции
- Анализы крови
- Патч-тесты для выявления контактной аллергии
Как лечить стоматит?
Лечение стоматита зависит от причины.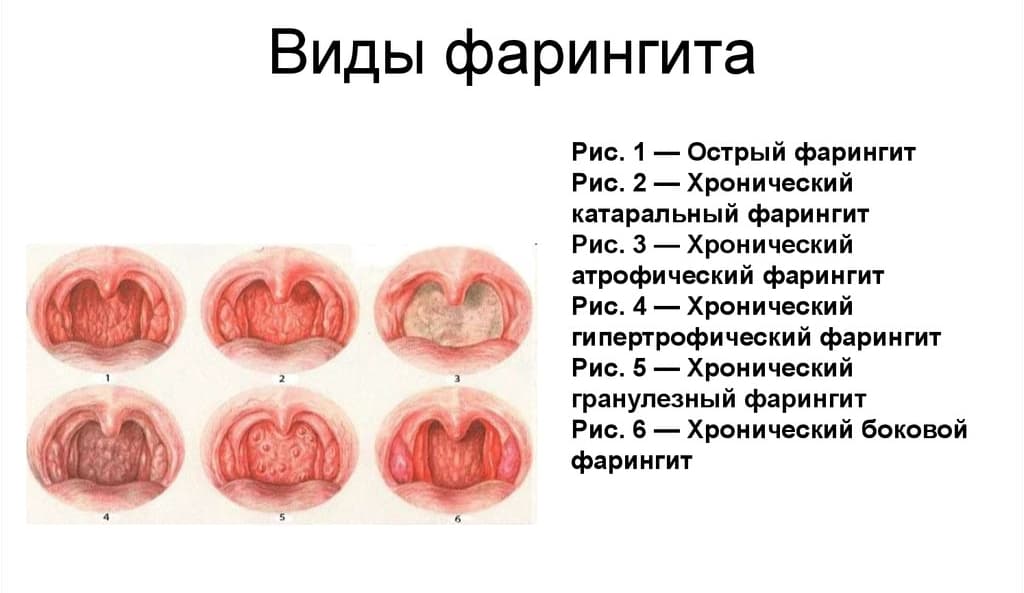 Если это связано с аллергией на лекарство, его следует немедленно прекратить. Однако может потребоваться продолжить прием лекарств, вызывающих заболевание, когда стоматит возникает как ожидаемая побочная реакция на химиотерапию.
Если это связано с аллергией на лекарство, его следует немедленно прекратить. Однако может потребоваться продолжить прием лекарств, вызывающих заболевание, когда стоматит возникает как ожидаемая побочная реакция на химиотерапию.
Инфекции могут потребовать специального лечения, например антибиотиков при стрептококковом фарингите, местных противогрибковых или пероральных противогрибковых средств при кандидозной инфекции.
Следует выявлять и корректировать недостаточность питания, например, фолиевая кислота может уменьшить стоматит, вызванный метотрексатом.
Иммунобуллезные заболевания можно лечить с помощью системных кортикостероидов или других иммуносупрессивных препаратов.
Симптоматическое лечение может включать:
3 способа узнать, экзема это или кожная инфекция
Экзема – это кожное заболевание, от которого страдают многие младенцы и дети. Хотя симптомы сухой, зудящей и шелушащейся кожи обычно незначительны, экзема может стать больше, чем просто неприятностью. Более тяжелые формы этого состояния могут привести к кожным инфекциям, когда бактерии, вирусы и другие микробы попадают в организм через кровотечение и трещины на коже.
Более тяжелые формы этого состояния могут привести к кожным инфекциям, когда бактерии, вирусы и другие микробы попадают в организм через кровотечение и трещины на коже.
Кожная инфекция может очень походить на более серьезную форму экземы, из-за чего родителям сложно расшифровать симптомы своего ребенка. К счастью, есть несколько рекомендаций, которым нужно следовать. Если ваш малыш страдает от опухшей, зудящей, покрытой корками и / или мокнущей кожей, вот три способа определить, есть ли у него экзема или кожная инфекция.
Ищите видимые признаки инфекцииОсмотр кожи вашего ребенка на наличие признаков инфекции – это первый шаг к определению того, страдает ли ваш ребенок не только экземой.Конечно, это не всегда легко. Экзема обычно бывает зудящей, красной и чешуйчатой. Когда он разгорается, кожа может даже казаться мокрой, слизистой или покрытой коркой от всего воспаления.
Тем не менее, кожные инфекции, вызываемые бактериями, обычно проявляются в виде красной, горячей, опухшей и болезненной сыпи, которая часто сопровождается гноем. Кожные инфекции, вызванные вирусами, обычно приводят к появлению красных рубцов или волдырей, которые могут вызывать зуд и / или боль. Между тем, грибковые инфекции обычно проявляются красной, чешуйчатой и зудящей сыпью с редкими пустулами.В целом, если у вашего ребенка пузыри, наполненные гноем, желтые или оранжевые корки, опухшие красные шишки или полосы покраснения, распространяющиеся по коже, возможно, он заразился инфекцией.
Кожные инфекции, вызванные вирусами, обычно приводят к появлению красных рубцов или волдырей, которые могут вызывать зуд и / или боль. Между тем, грибковые инфекции обычно проявляются красной, чешуйчатой и зудящей сыпью с редкими пустулами.В целом, если у вашего ребенка пузыри, наполненные гноем, желтые или оранжевые корки, опухшие красные шишки или полосы покраснения, распространяющиеся по коже, возможно, он заразился инфекцией.
Дети, у которых развилась инфекция, часто испытывают другие симптомы, не связанные с кожей, которые вы можете найти. Самый важный признак инфекции – лихорадка. Если у вашего ребенка быстро распространяется сыпь , а – высокая температура, важно немедленно обратиться за медицинской помощью.Симптомы, похожие на грипп, такие как боль, усталость, общее недомогание и озноб, также являются признаками инфекции.
Если у вашего ребенка увеличены лимфатические узлы или он жалуется на боль в горле, пора также обратиться к педиатру. В целом, даже если у вашего ребенка нет температуры, отклонение от обычных симптомов экземы может сигнализировать о том, что происходит что-то еще.
В целом, даже если у вашего ребенка нет температуры, отклонение от обычных симптомов экземы может сигнализировать о том, что происходит что-то еще.
У большинства детей с экземой есть установленный режим лечения.Это может включать нанесение мази или увлажняющего крема, специальные ванны для вашего ребенка, использование влажного обертывания или прохождение другого лечения, назначенного вашим педиатром или дерматологом. Хотя от экземы нет лекарства, эти методы лечения обычно могут облегчить ее симптомы.
Если кожная сыпь у вашего ребенка, кажется, усиливается в результате лечения, это может быть признаком инфекции. Почему? Лечение экземы может только усугубить инфекцию.
Независимо от того, есть ли у вашего ребенка бактериальная, вирусная или другая форма инфекции, методы лечения отличаются от тех, которые прописаны при экземе. Кремы и таблетки с антибиотиками используются для лечения бактериальных инфекций. Противогрибковые кремы и таблетки используются для лечения грибковых инфекций. А противовирусные кремы и таблетки – или просто поддерживающая терапия – используются для лечения вирусных инфекций.
Противогрибковые кремы и таблетки используются для лечения грибковых инфекций. А противовирусные кремы и таблетки – или просто поддерживающая терапия – используются для лечения вирусных инфекций.
В общем, если есть сомнения, поговорите со своим педиатром или дерматологом. Или, в случае высокой температуры или других серьезных симптомов, обратитесь за неотложной помощью.Не все, что красное и опухшее, является инфекцией, но всегда лучше убедиться.
Хотите узнать больше?
Подпишитесь на нашу электронную рассылку, чтобы получать больше советов и передовых практик от педиатров.
Подпишите здесьЛечение грибкового ларингита у больных астмой
Быть астматиком – это большая проблема. Проблемы не только с дыханием, но и с лечением астмы.
Возьмем, к примеру, стероидные ингаляторы, такие как Адваир, Симбикорт, флутиказон и т. Д.
Все пациенты с астмой знают, что нужно полоскать рот после использования ингалятора из-за риска орального молочницы, но как насчет от задней части рта до голосовых связок? Эту преисподнюю нелегко полоскать горло. Можно проглотить воду, чтобы промыть эту область, но область голосовых связок все равно не будет обработана (в противном случае произойдет аспирация).
Можно проглотить воду, чтобы промыть эту область, но область голосовых связок все равно не будет обработана (в противном случае произойдет аспирация).
И это приводит к потенциальным проблемам с голосом, таким как грибковый ларингит (или молочница голосовой почты).Вот как это выглядит. Для сравнения на нижнем рисунке показан нормальный.
Обратите внимание на белые пятна, указывающие на рост грибка. Эта грибковая инфекция может вызвать симптомы легкой (если есть) боли в горле, но большинство пациентов жалуются на охриплость голоса как на единственный их симптом.
В идеале лечение заключается в том, чтобы остановить стероидный ингалятор, вызывающий инфекцию, но если это необходимо астматику… тогда это нужно им. Как я часто говорю пациентам, дыхание важнее голоса.Часто противогрибковые препараты, такие как дифлюкан и нистатин, могут устранить грибковый ларингит, но проблема в том, что до тех пор, пока используются стероидные ингаляторы, он возвращается. А повторяющееся противогрибковое лечение может подвергнуть пациента риску лекарственно-устойчивой грибковой инфекции.
Так что же делать?
Существует один тип малоизвестного (неприятного) лечения, которое пациент, страдающий астмой, может выполнять, чтобы минимизировать риск грибкового ларингита, продолжая использовать стероидные ингаляторы.
Это называется промывание гортани, и оно требует много времени, терпения и периода дискомфорта.Думайте об этом как о полоскании горла голосовой почты.
Пациент берет изогнутую канюлю с замком Люэра (показано на рисунке), присоединенную к шприцу, наполненному соленой водой. Открывая рот и высунув язык наружу, изогнутый конец канюли направляют так, чтобы конец был направлен прямо в глотку. После глубокого вдоха и слова «ах» в горло вводится соленая вода, тем самым «полощая» голосовой ящик.
Это необходимо делать после каждого использования стероидных ингаляторов.Или во время активной грибковой инфекции не менее 4 раз в день.
Рвота – самая большая проблема, мешающая правильному использованию этой техники. Еще одна проблема – скоординировать инъекцию при слове «ах», поскольку неправильное ее выполнение может привести к аспирации и сильному кашлю. Таким образом, это не для всех.
Таким образом, это не для всех.
Приобрести такие «гортанные канюли с люэровским замком» можно в любой компании-поставщике ЛОР-медикаментов.
Кристофер Чанг – отоларинголог, ведет блог по адресу Fauquier ENT Consultants blog .
Разместите гостевой пост и пусть вас услышат в социальных сетях голос ведущего врача.
Дифференциальные диагнозы. Инфекции полости рта и горла
Молочница полости рта
Презентация
- Толстые белые бляшки на слизистой оболочке щеки
- Контактное кровотечение при попытке удаления
- Может поражать любую область рта или горла
- Чаще встречается у пациентов с ослабленным иммунитетом
- Часто ассоциируется с использованием стероидных ингаляторов
- Если диагноз вызывает сомнения, может помочь мазок
Менеджмент
- Обычно для лечения используются противогрибковые препараты местного действия
- При использовании ингалятора могут помочь полоскание или спейсер
- При рецидиве проверьте иммунный статус, ВИЧ и уровень сахара в крови натощак
Бактериальный тонзиллит
Презентация
- Очень частая инфекция горла, вызванная стрептококком
- Наиболее часто встречается в возрастных группах от 5 до 10 и от 15 до 25 лет
- В большинстве случаев наблюдаются боли, часто относящиеся к ушам, проблемы с глотанием, лимфаденопатия и головная боль
- Дети могут также жаловаться на боли в животе
Менеджмент
- Центральные критерии могут помочь в диагностике: лихорадка, экссудат, передние шейные лимфоузлы, отсутствие кашля
- Парацетамол и ибупрофен могут быть полезны
- NICE рекомендует антибиотики при выраженном системном расстройстве, одностороннем перитонзиллите, ревматической лихорадке в анамнезе, диабете или ослабленном иммунитете
Фарингит
Презентация
- Воспаление горла, чаще всего вызываемое аденовирусом
- 40-80% вызваны вирусами
- Может сопровождаться системным заболеванием с лихорадкой, кашлем, болями в животе
- Очень частое состояние, особенно в зимние месяцы
- Если этиология сомнительна, мазок из зева может помочь определить наличие стрептококка
Менеджмент
- Симптоматическое лечение анальгезией и жидкостями
- Может быть полезна местная анальгезия, например спрей или леденцы
- В тяжелых случаях могут помочь стероиды
Железистая лихорадка
Презентация
- Признаки могут быть очень похожи на признаки тонзиллита
- Вызвано вирусом Эпштейна-Барра
- Лимфаденопатия может присутствовать на участках, удаленных от шейной цепи
- Лихорадка может длиться 10-14 дней
- Хроническая усталость часто (может длиться> 1 месяца в 9-22% случаев)
- Распространяется через слюну, поэтому о вспышках болезней и контактах часто сообщается
- Наиболее часто встречается у детей и молодых людей
Менеджмент
- Состояние самоограничения
- Может помочь симптоматическое лечение, включая парацетамол и ибупрофен
Д-р Столлери – врач общей практики в Кибворте, Лестершир, и клинический ассистент по дерматологии в Королевской больнице Лестера
.

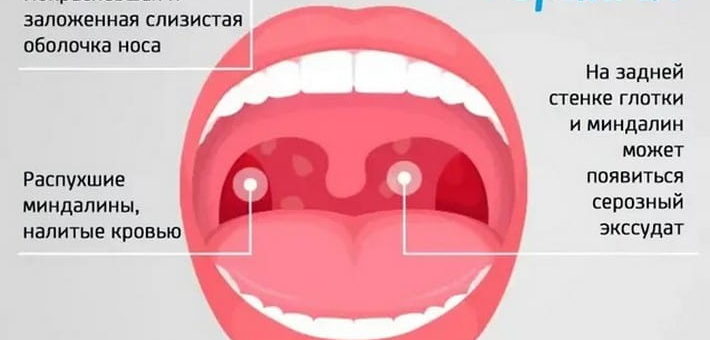




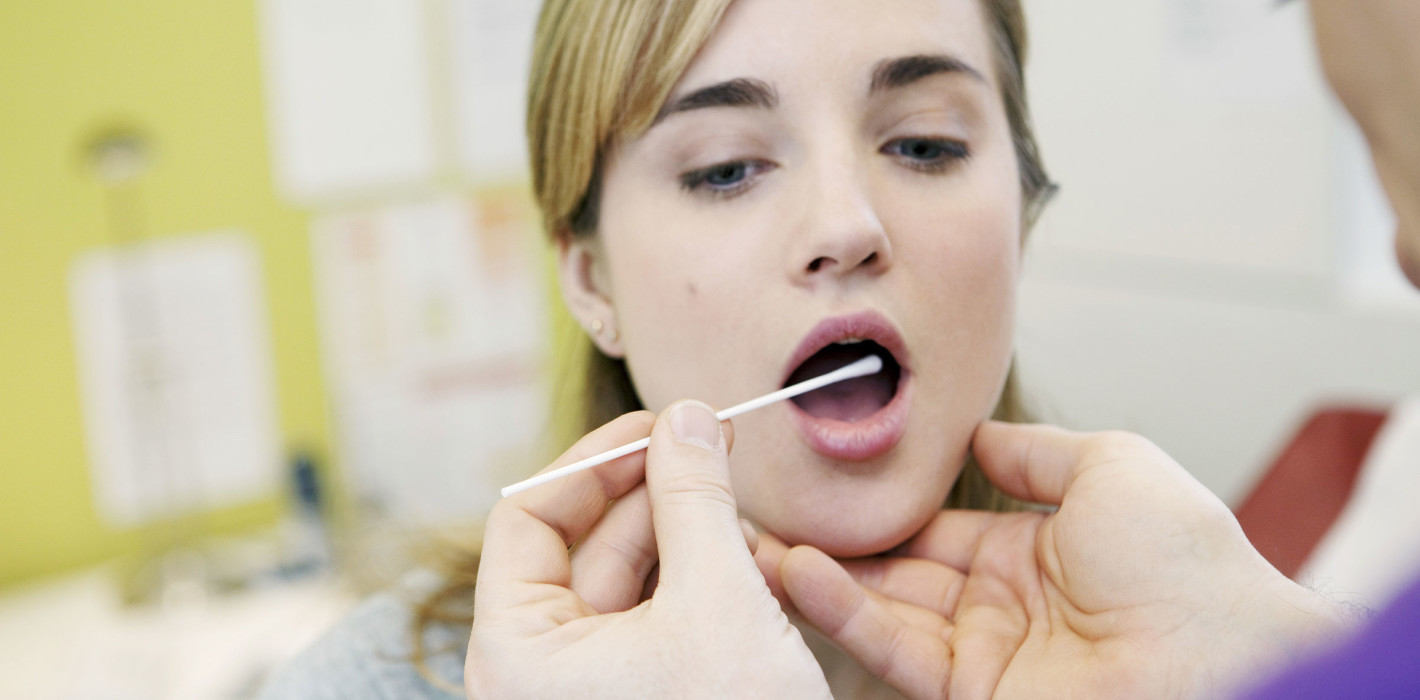 ;
; ;
;
 Слизистая пастозная, несколько утолщенная. Отмечается застойная гиперемия, определяются скопления вязкой слизи.
Слизистая пастозная, несколько утолщенная. Отмечается застойная гиперемия, определяются скопления вязкой слизи.
 грамм. антигистаминные препараты, диуретики
грамм. антигистаминные препараты, диуретики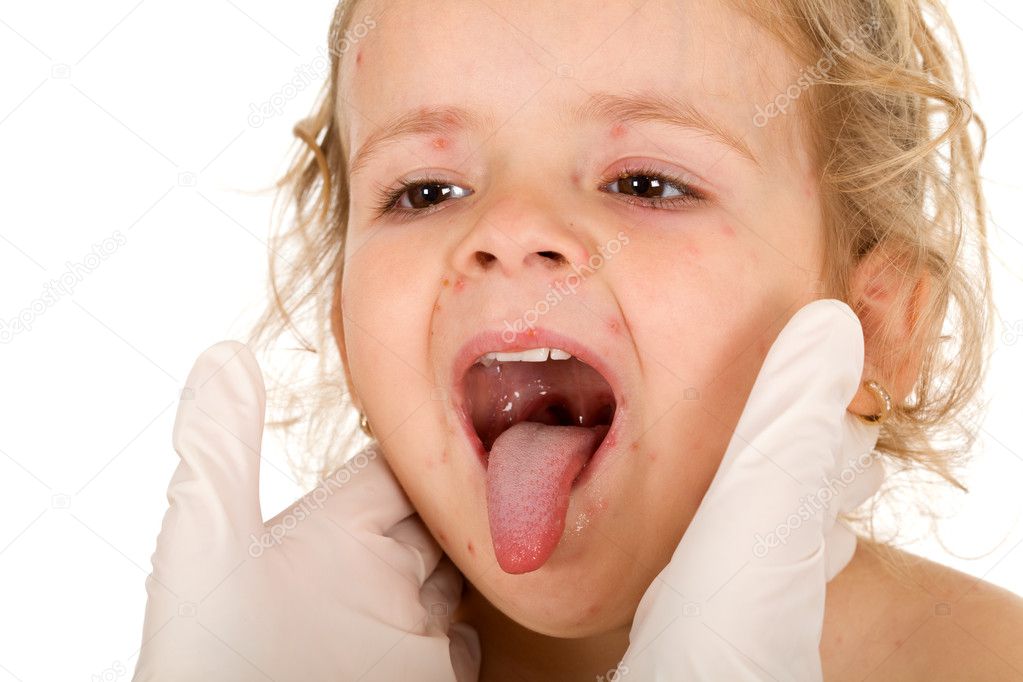 грамм. болезненный язык или болезненные десны
грамм. болезненный язык или болезненные десны Питье или ополаскивание водой и после вдыхания местных кортикостероидов при астме
Питье или ополаскивание водой и после вдыхания местных кортикостероидов при астме