Лечим гнойные выделения из носа – ЛОР-центр в Киеве
При воспалительных ЛОР-заболеваниях у человека могут появиться гнойные выделения из носа. Это верный признак того, что болезнь перешла в опасную стадию, и нужно немедленно лечиться. Ведь процесс гниения может привести к повреждению важных органов и структур, и даже к смерти.Симптомы и виды
Для начальных стадий воспалительных процессов характерно появление водянистых обильных выделений из носа. Но болезнь прогрессирует, и постепенно количество выделяемой слизи уменьшается. Ей на смену приходят более плотные и густые выделения из носа. Как правило, они имеют зловонный запах. Это происходит из-за того, что лейкоциты погибают, выполнив свою функцию. Еще один верный признак гнойного процесса – выделения из носа желтого цвета, либо белого или зеленого.
Причины гнойных выделений из носа
Обычно гнойные выделения – продукты распада патогенной бактериальной флоры. Они часто сопровождают воспалительные ЛОР-заболевания, развивающиеся при присоединении инфекции. Чаще всего это происходит при различных видах синусита, в частности, при фронтите. Также появление слизисто-гнойных выделений может быть вызвано другими причинами.
Они часто сопровождают воспалительные ЛОР-заболевания, развивающиеся при присоединении инфекции. Чаще всего это происходит при различных видах синусита, в частности, при фронтите. Также появление слизисто-гнойных выделений может быть вызвано другими причинами.
Фронтит
Чаще всего выделения из носа с запахом гноя указывают на фронтит. Это воспаление, поражающее лобные придаточные пазухи. Заболевание сопровождается заложенностью в носу, насморком, головными болями и повышенной температурой. Помимо фронтита, гнойные выделения могут давать и другие виды синусита – гайморит, сфеноидит.
Другие причины
- Полипы в носу – закупоривают носовые ходы, мешая нормальному оттоку слизи. Из-за этого может развиться гнойный процесс.
- Киста в околоносовой пазухе – стенки новообразования могут воспаляться, выделяя гной.
- Респираторные болезни соседних органов дыхательной системы – фолликулярная ангина, гнойный фарингит, дифтерия.

- Травмы носа – поврежденные ткани воспаляются, провоцируя гнойный процесс.
Что делать, если появились гнойные выделения?
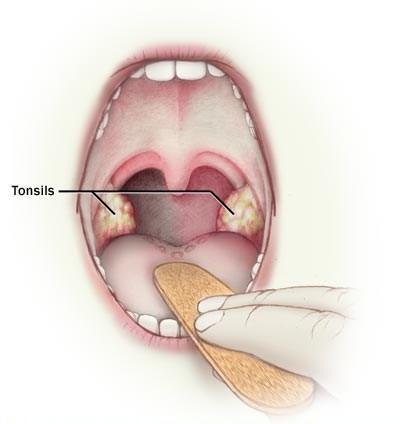
Если вас беспокоят гнойные вонючие выделения из носа, единственное правильное решение – пойти к врачу. Он проведет диагностику и установит причину проблемы. для этого проводится риноскопия и берется мазок из носа на микрофлору. Это позволяет оценить состояние придаточных пазух и понять, каким возбудителем вызвано воспаление.
Выделения из носа
Специфика того, как проявляются гнойные выделения, зависит от возраста и общего состояния пациента.
У новорожденных
Гнойные сопли у ребенка грудного возраста представляют огромный риск. Младенческий нос еще не сформирован до конца, и малейшее воспаление может вызвать серьезные отклонения в формировании. Поэтому заметив этот симптом у малыша, немедленно покажите его врачу.
У беременных
Будущей маме нельзя игнорировать гнойные выделения из носа.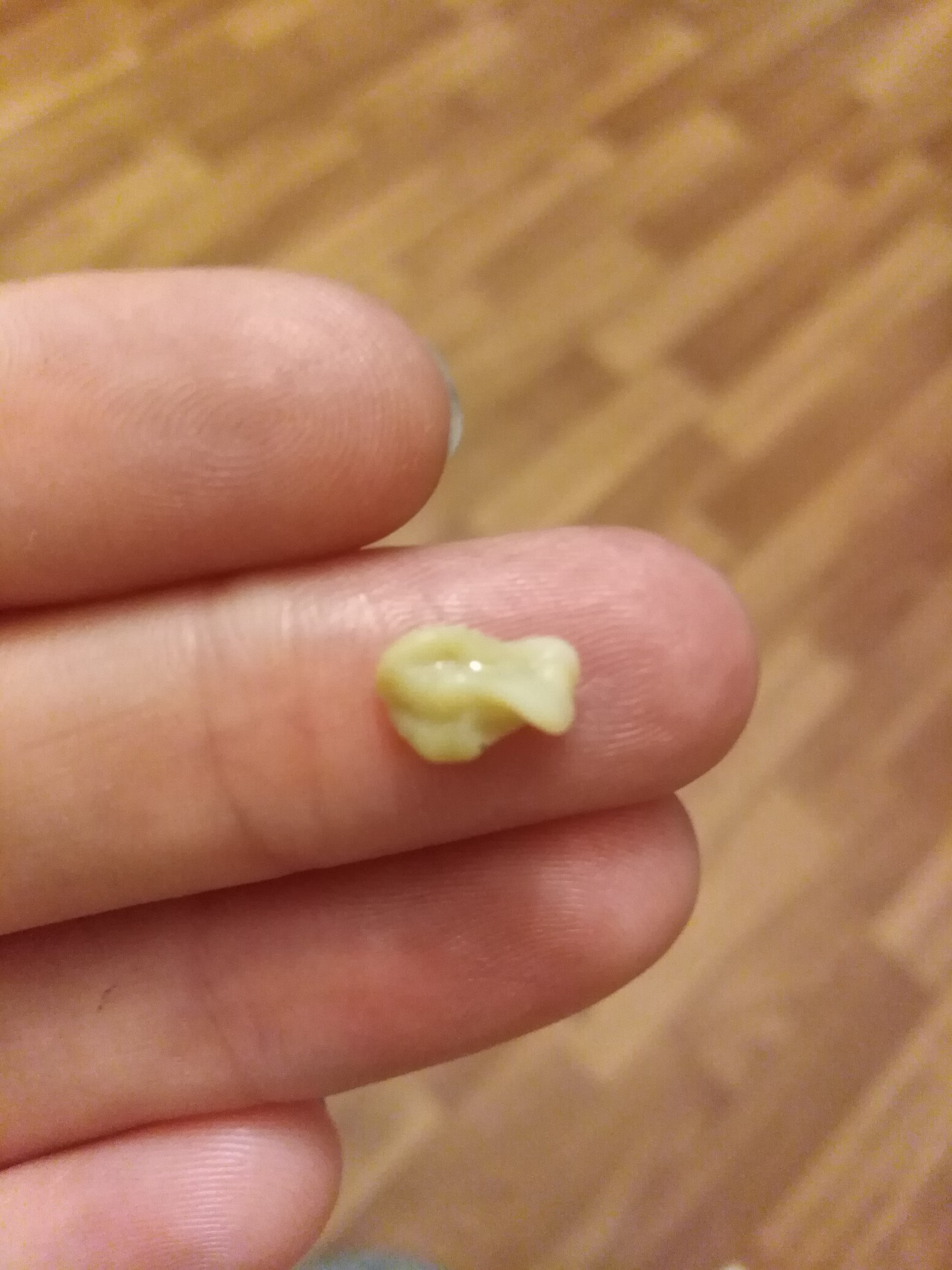 Они свидетельствуют о воспалительном процессе, который может навредить плоду. Нужно как можно скорее показаться врачу и затем аккуратно следовать его рекомендациям.
Они свидетельствуют о воспалительном процессе, который может навредить плоду. Нужно как можно скорее показаться врачу и затем аккуратно следовать его рекомендациям.
У детей
Заметив гнойные выделения из носа у ребенка, запишите его к педиатру или детскому ЛОРу. Не стоит пытаться вылечить этот симптом самостоятельно – многие лекарства от гнойных воспалений детям противопоказаны. Врач подберет правильные препараты и их дозировку.
У взрослых
Взрослому человеку проще всего избавиться от гнойных соплей. У него нет ограничений в плане выбора лекарств, его организм лучше сопротивляется болезни. Но это не значит, что можно справиться без врача. В медицинской практике бывают сложные случаи, когда гнойный процесс лечат месяцами. Поэтому лучше не затягивать и обратиться за помощью сразу же, как только появились гнойные сопли.
Лечение гнойных выделений
Итак, вы обнаружили гнойные выделения – как лечить? На это вопрос ответит только квалифицированный врач. Обычно при фронтите пациенту назначают:
Обычно при фронтите пациенту назначают:
- Антибактериальные препараты – чтобы убить патогенную микрофлору
- Промывания носа различными антисептическими растворами – позволяет убрать скопления гноя из носовых пазух и ходов
- Капли и спреи для носа, снимающие отек
- Физиотерапевтические процедуры – помогают убрать лишнюю слизь и гной, ускоряют восстановление тканей
Если задача стоит убрать гнойные сопли у ребенка, лечение проводится максимально аккуратно – с тщательным подбором лекарств и щадящими процедурами.
Особенности лечения в «Беттертон»
В нашем центре помогают пациентам, жалующимся на выделения из носа и другие симптомы ЛОР-заболеваний. Опытные отоларингологи поставят точный диагноз и подберут схему лечения индивидуально.
Мы лечим даже сложные случаи – когда есть наросты в носу, патологические изменения в тканях. Для этого у нас применяется процедура криотерапии, в ходе которой измененные участки замораживаются жидким азотом.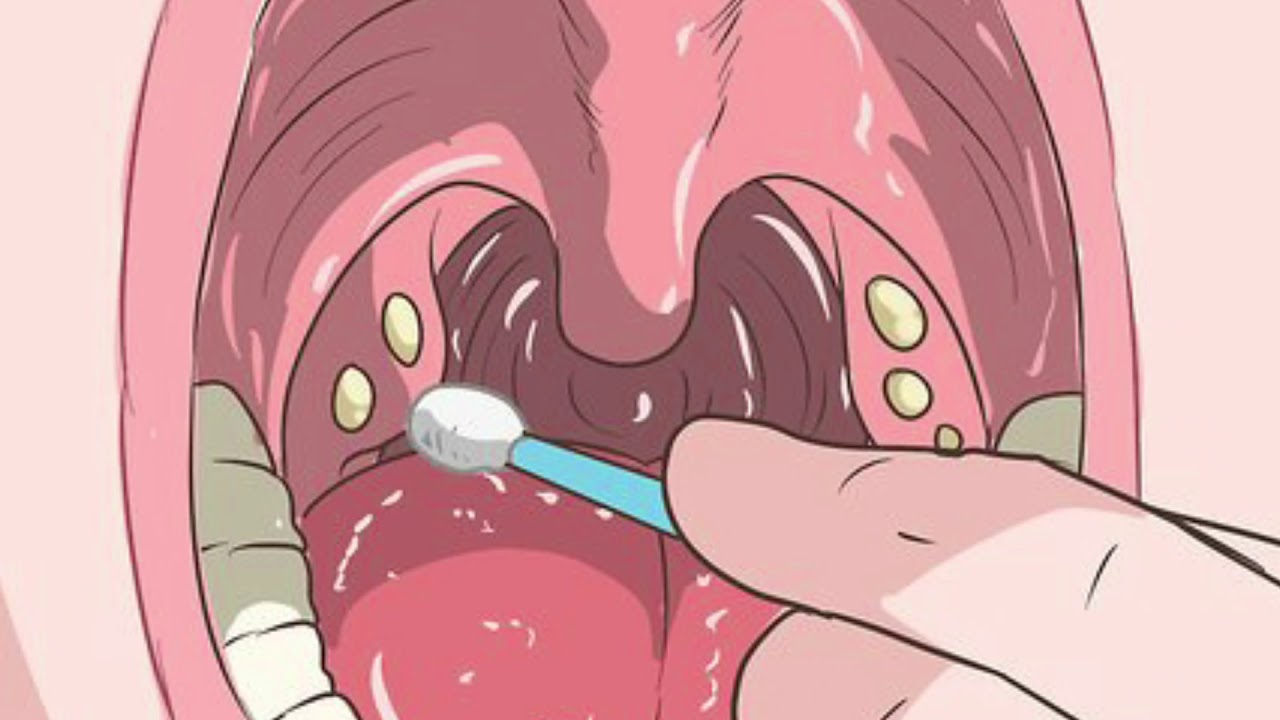 Это позволяет полностью убрать гнойный процесс без риска рецидивов.
Это позволяет полностью убрать гнойный процесс без риска рецидивов.
Возможные осложнения
Болезни, вызывающие гнойные сопли, приводят к тяжелым последствиям. Не вылеченный вовремя воспалительный процесс усиливается и распространяется на соседние отделы – костную ткань, нервные окончания, мозговую оболочку. В запущенных случаях это может закончиться смертью больного.
Профилактика
Чтобы не страдать от выделений из носа, защищайте дыхательные пути от инфекции и вовремя лечите воспалительные процессы ЛОР-органов. Также помогут здоровый образ жизни, спорт и закаливание.
Не пытайтесь самостоятельно заниматься лечением! Обратитесь к врачам отоларингологов в Центры слуха «Беттертон» в столице ×
Записаться на прием к врачу:
Лабораторная диагностика мокроты в СЗЦДМ
Патологическое отделяемое из дыхательных путей называется мокротой. Это секреторный продукт, который выделяется клетками эпителия и скапливается на стенках органов дыхания.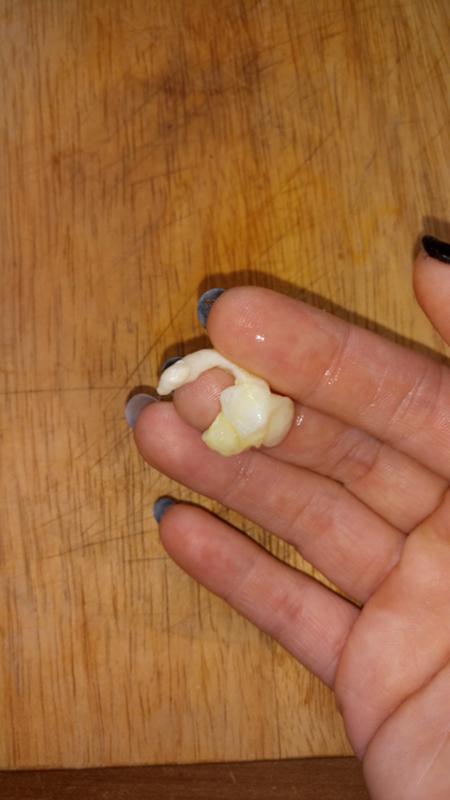 В норме мокрота отсутствует, а секрет, который производит дыхательная система – проглатывается. Во время болезни его становится слишком много и он откашливается.
В норме мокрота отсутствует, а секрет, который производит дыхательная система – проглатывается. Во время болезни его становится слишком много и он откашливается.
Исследование мокроты необходимо при наличии патологического процесса в легких и бронхах. Анализ позволит определить причины патологии, стадию процесса и характер болезни. Это исследование назначается в динамике, что позволяет оценить адекватность терапии и корректировать её, при необходимости.
Лечащий врач может назначить анализ мокроты, если есть длительный кашель, хронический патологический процесс в органах дыхательной системы, при неясности диагностической картины.
Различают следующие виды исследования мокроты:
-
Макроскопическое
-
Микроскопическое
-
Микробиологическое
-
Химическое.

Перейти к анализам
Макроскопический анализ позволяет оценить общие свойства и характер мокроты. Оценивается количество мокроты, её консистенция, цвет, запах. Также, изучаются примеси, их характер и количество, различные волокна. Можно определить гной, слизистые частицы, серозную жидкость, элементы гнилостного процесса или распада тканей, кровь, волокна фибрина. Данные элементы могут отсутствовать, встречаться по одному или в комбинациях друг с другом.
Микроскопический анализ дает более точной представление о составе мокроты. Увеличение позволяет определить наличие клеток, элементов тканей. Это могут быть следы эпителия, лейкоциты, эозинофилы, эритроциты.
Бактериологическое исследование помогает подтвердить или исключить наличие микроорганизмов в мокроте. Это могут быть бактерии, грибок, паразиты. Проводится также анализ на чувствительность к антибактериальной терапии, что делает лечение более эффективным, сокращает его сроки и исключает неправильную тактику ведения пациента.
Химический анализ мокроты менее информативен. Проводится реакция на гемосидерин, что позволяет говорить о примеси крови. Также, оценивает кислотность биоматериала.
Виды мокротыМокроту можно классифицировать по нескольким признакам. Основным параметром является её характер. Различают такие виды мокроты:
Наблюдается при астме и воспалительных процессах. Имеет тягучую консистенцию, прозрачный цвет, стекловидный характер.
Сопровождает прорыв абсцесса или эмпиемы в просвет бронха. Имеет белый цвет с оттенком желтого или зеленого, непрозрачная, густая, имеет характерный запах.
- слизисто-гнойная мокрота продуцируется при воспалительных процессах с бактериальным возбудителем. Представляет собой вязкую массу, мутную, неоднородную, с вкраплениями гноя и слизи.
- кровянистая
Может содержать прожилки крови или сформированные сгустки. Это происходит при онкологическом процессе, туберкулезе. Кровь может быть алого или малинового цвета, в зависимости от вида и давности кровотечения.
Это происходит при онкологическом процессе, туберкулезе. Кровь может быть алого или малинового цвета, в зависимости от вида и давности кровотечения.
Мокрота жидкой консистенции является результатом пропотевания воды из капилляров в легкие, наблюдается при задержке крови в малом кругу кровообращения, отеке легких. Может иметь розоватый цвет.
Собирать материал для анализа необходимо в утренние часы, натощак. Подготовка к сбору мокроты включает в себя полоскание ротоглотки, отплевывание слюны. Задача правильного сбора – выделение лишь той мокроты, которая откашливается, без примесей изо рта или носа.
Пациенту рекомендуют набрать побольше воздуха в легкие и начать кашлять. После этого происходит забор материала.
Материал для исследования собирается в стерильную посуду. После откашливания материала, контейнер закупоривается и отправляется в лабораторию. Важно, чтобы мокрота была свежей, иначе происходит изменение кислотности, а часть жидкости высыхает. Предусмотрены индивидуальные плевательницы с плотно прилегающей крышкой. До передачи в лабораторию, контейнер с собранным материалом хранится в холодильнике.
После откашливания материала, контейнер закупоривается и отправляется в лабораторию. Важно, чтобы мокрота была свежей, иначе происходит изменение кислотности, а часть жидкости высыхает. Предусмотрены индивидуальные плевательницы с плотно прилегающей крышкой. До передачи в лабораторию, контейнер с собранным материалом хранится в холодильнике.
Как трактуются показатели анализа?
Оценка результатов всегда проводится в комплексе с анализом клинической картины, симптоматики и других исследований пациента. К примеру, на анализ сдается небольшое количество мокроты, но важно знать количество выделяемого вещества в сутки.
Наличие слизи наблюдается при остром бронхите, астме. Слизь и гной выделяются при бронхоэктазии, воспалении легких, абсцедировании, различных бронхитах. Кровь в мокроте наблюдается при тяжелом течении болезни, при инфаркте легкого, злокачественном росте, туберкулезе. Темный цвет и неприятный запах, наличие распадающихся тканей говорит о гангрене легкого.
Микроскопия мокроты позволяет исключить или подтвердить наличие паразитов. Это могут быть аскариды, эхинококк. Гнойные пробки формируются в мокроте при процессах гниения. Могут наблюдаться участки опухоли или легочных тканей, что говорит о распаде органа. Если в мокроте появилось большое количество плоского эпителия, скорее всего, материал смешан со слюной и требуется повторный анализ. Цилиндрические клетки эпителия в мокроте накапливается при остром воспалительном процессе в дыхательных путях, астме или онкологическом процессе. Лейкоциты входят в состав гнойной и слизистой мокроты и говорят о воспалении соответствующего характера. Наличие эозинофилов характерно для астмы или соответствующего вида пневмонии. Проводится исследование клеток на атипичность – если таковые обнаружены, возможно присутствует рост опухоли. Различные волокна говорят о распаде тканей. При астме также встречаются характерные спирали и кристаллы. Это слепки дыхательных путей, которые формируют элементы слизи.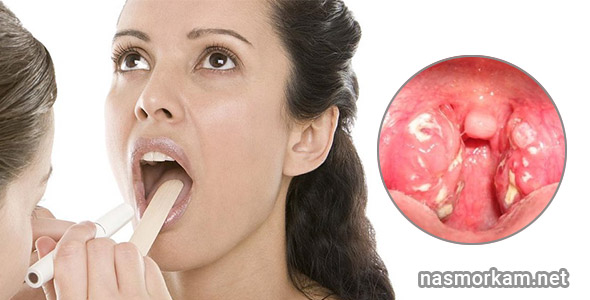
Наличие грибка, мицелия, бактерий говорит о наличии соответствующей инфекции.
Какие болезни диагностируются с помощью анализа мокроты?
Анализ мокроты – ключевой этап диагностики целого ряда дыхательных патологий. Рассмотрим подробнее эти болезни.
Острый бронхит
Мокрота начинает выделяться на первых стадиях болезни. Вначале она слизистая и вязкая, но постепенно приобретает слизисто-гнойный характер. Постепенно растет и количество отделяемого материала. Под микроскопом можно обнаружить лейкоциты, много эпителиальных клеток, одиночные эритроциты.
Хронический бронхит
Пациенты с хроническим бронхитом отмечают регулярное отхаркивание большого количества мокроты слизисто-гнойного характера. Изредка встречаются прожилки крови, особенно после интенсивного кашля. В мокроте появляются альвеолярные макрофаги, фибринозные слепки дыхательных путей, а также представители флоры.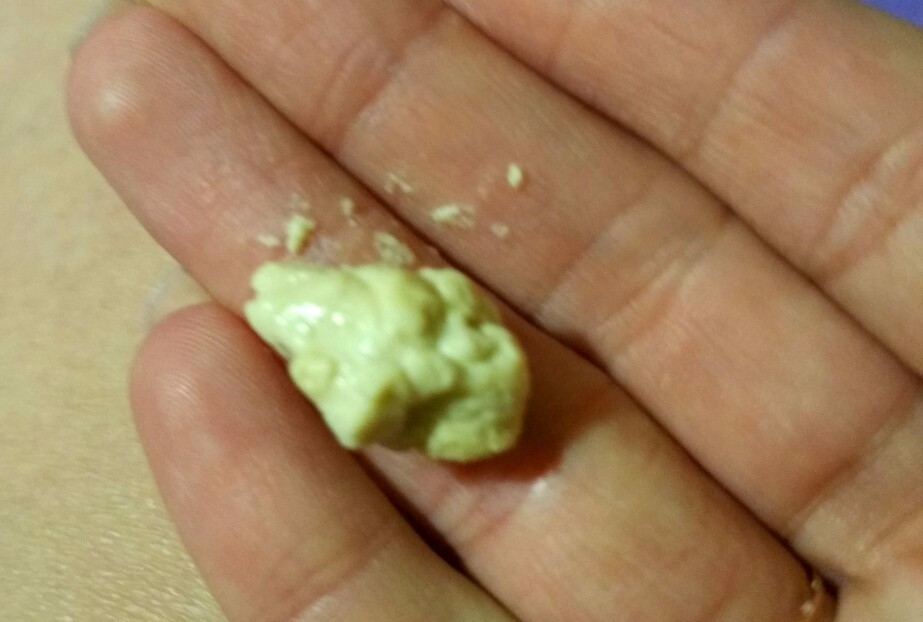
Астма
Мокрота при астме слизистая и вязкая, имеет стекловидный характер. Наблюдаются спиральные элементы Куршмана и кристаллические фрагменты Шарко-Лейдена, эозинофилы.
Бронхоэктазы
Для данной патологии характерно большое количество мокроты, которое может достигать 1 литра. Отделяемое имеет грязный, серо-зеленый оттенок. Если оставить мокроты в посуде на время, она расслоится на несколько видов: слизь, гной и серозная жидкость. Наблюдаются пробки Дитриха, значительное количество лейкоцитов, биохимические примеси.
Пневмония
Характерная мокрота продуцируется при крупозной пневмонии. Она имеет вязкую консистенцию, ржавый цвет, выделяется в небольшом количестве. С развитием болезни увеличивается её количество, приобретается слизисто-гнойный характер. Из примесей наблюдается фибрин, измененные эритроциты. Постепенно, эритроцитов становится меньше, повышается количество лейкоцитов.
Абсцесс легкого
Мокрота двухслойная, содержит большое количество гноя и примеси слизи. Микроскопическое исследование позволяет обнаружить лейкоциты, волокна тканей, элементы жирных кислот, гематоидин и холестерин. Бактериологический анализ позволяет оценить характер флоры.
Туберкулез
Мокрота продуцируется при кавернозной форме болезни. Это сопровождается гнойным отделяемым, с примесями крови и слизи. Микроскопия позволяет определить наличие линз оха, волокон, кристаллов кислот. Если наблюдаются обызвествленные участки, это говорит о распаде старого туберкулезного очага.
Злокачественная опухоль
Появление мокроты наблюдается при распаде. Она содержит участки тканей, волокна, кровь, атипичные клетки. Характер – кровянистый, слизистый.
Как видим, многие болезни имеют общие показатели мокроты. Это еще раз напоминает о необходимости целостной оценки клинической картины, в комплексе с симптомами и результатами других исследований.
Неприятный запах изо рта причины и лечение
Неприятный запах изо рта бывает у всех после сна и быстро исчезает — стоит лишь почистить зубы. Но иногда спустя всего несколько минут дыхание опять становится несвежим. Почему возникает неприятный запах изо рта и в чем его опасность — расскажем в этой статье.
Почему появляется неприятный запах
Устойчивый неприятный запах изо рта называется «галитоз». Он появляется из-за анаэробных бактерий, которые живут в зубном налете. Эти микроорганизмы выделяют газ, имеющий очень неприятный запах — он и делает наше дыхание несвежим. При этом чем больше бактерий во рту, тем неприятнее становится дыхание.
Идеальная среда для роста микроорганизмов — застрявшие в межзубных промежутках частички пищи и двух-трехдневный налет, который быстро скапливается в области десны. Со временем он минерализируется и превращается в зубной камень, его начинают колонизировать бактерии. Теперь, даже если вы будете чистить зубы электрической щеткой и пользоваться ирригатором, полностью избавиться от неприятного запаха изо рта самостоятельно не удастся, так как удалить зубной камень может только гигиенист.
Также причиной плохого запаха изо рта может быть:
- кариес
- заболевания тканей пародонта
- плохое прилегание коронок
- пересыхание слизистой полости рта из-за заболеваний слюнных желез
- трудности в прорезывании зубов мудрости
- зубные протезы
- воспалительные заболевания горла
- заболевания ЖКТ
- нарушение обмена веществ
Поэтому, если вы хорошо чистите зубы, но неприятный запах все равно остается, то лучше обратиться за помощью к стоматологу. Он выяснит, в чем причина появления галитоза, и при необходимости привлечет к лечению специалистов других медицинских направлений.
Неприятный запах изо рта может быть как у взрослых, так и у детей. Причины появления галитоза не связаны с возрастом, но обычно несвежее дыхание у ребенка возникает из-за воспаления слизистой или из-за застрявших в кариозной полости кусочков пищи.Если вы заметили, что у вашего ребенка появился неприятный запах изо рта, то лучше посетить стоматолога.
Три способа проверить, есть ли плохой запах изо рта
- Лизните запястье и понюхайте. Так пахнет передняя часть языка, а на его корне «аромат», как правило, гораздо интенсивнее.
- Возьмите ложку, несколько раз лизните ее и понюхайте. На ней останется слюна, и пахнет она так же, как ваше дыхание.
- Выдохните на зеркало и сразу глубоко вдохните носом. Запах, который вы почувствовали, ощущают окружающие во время общения с вами.
Если у вас несвежее дыхание, обратитесь за помощью к стоматологу. Врач поможет выяснить причину запаха изо рта и избавит от него.
Как избавиться от плохого запаха изо рта
Галитоз не маскируется ароматом жвачки или мятного леденца. Чтобы избавиться от неприятного запаха, нужно сократить число бактерий. Сделать это можно, только удалив зубные камни и налет.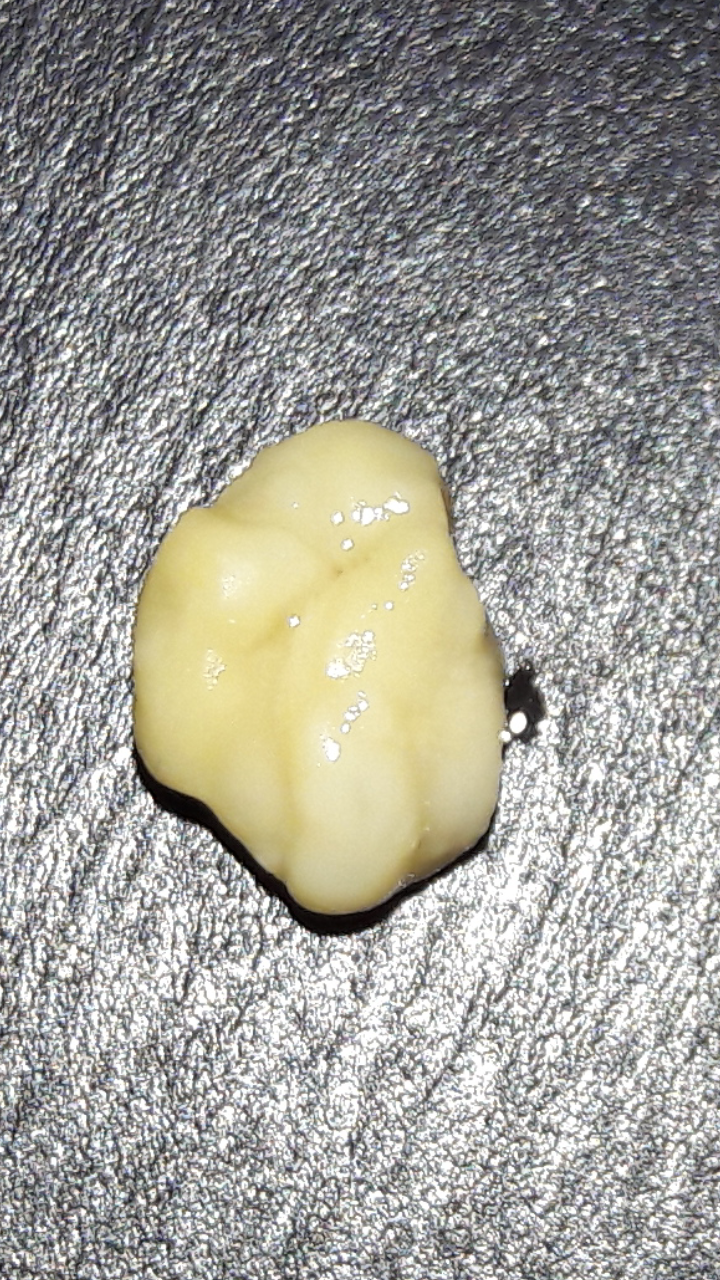
Как устранить плохой запах изо рта
- Флоссом и ирригатором очищать межзубные пространства.
- Специальной щеточкой чистить язык, особое внимание уделяя его корню.
- Пить минимум 2 литра чистой воды в сутки.
- Регулярно посещать стоматолога.
- Один раз в полгода проходить процедуру профессиональной гигиены.
Если вам нужно срочно освежить дыхание, то можно воспользоваться специальными средствами для полосканий или настоями из мяты перечной, череды и тмина. Также есть аэрозольные освежители и специальные леденцы. Правда, эффект будет временным и запах очень быстро вернется опять.
Запах изо рта: лечение
В 80% случаев неприятный запах изо рта появляется из-за стоматологических заболеваний — кариеса или пародонтита. Поэтому лечение галитоза лучше начинать с визита к стоматологу. Он знает, как быстро решить проблему и вернуть свежесть дыхания.
Специалисты сети стоматологических клиник «Эденталь» внимательно осмотрят полость рта, проведут диагностику и устранят причину появления неприятного запаха изо рта, а также дадут рекомендации по домашнему уходу.
где лечить в Москве, цены на платные услуги
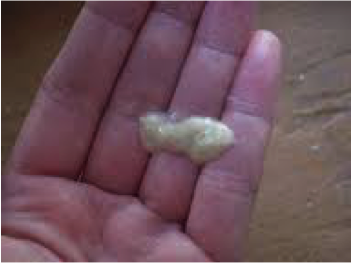
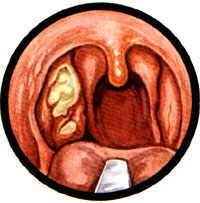
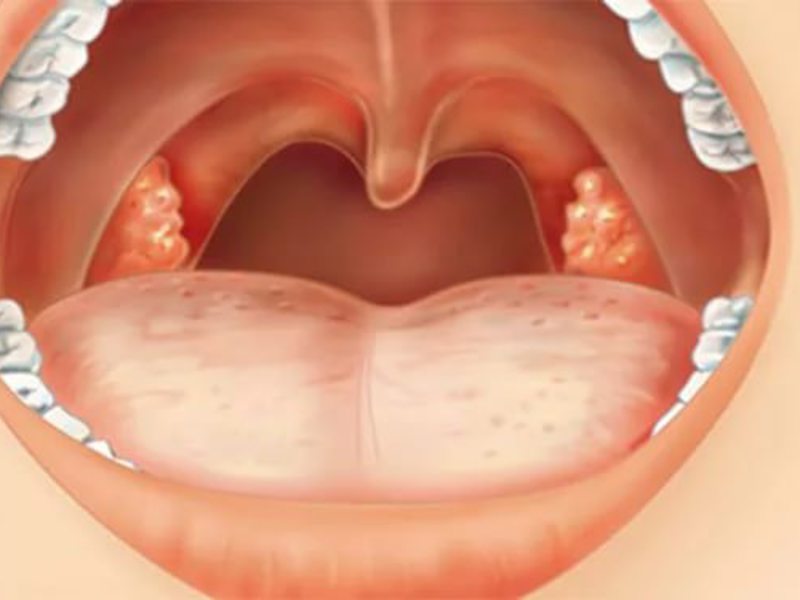
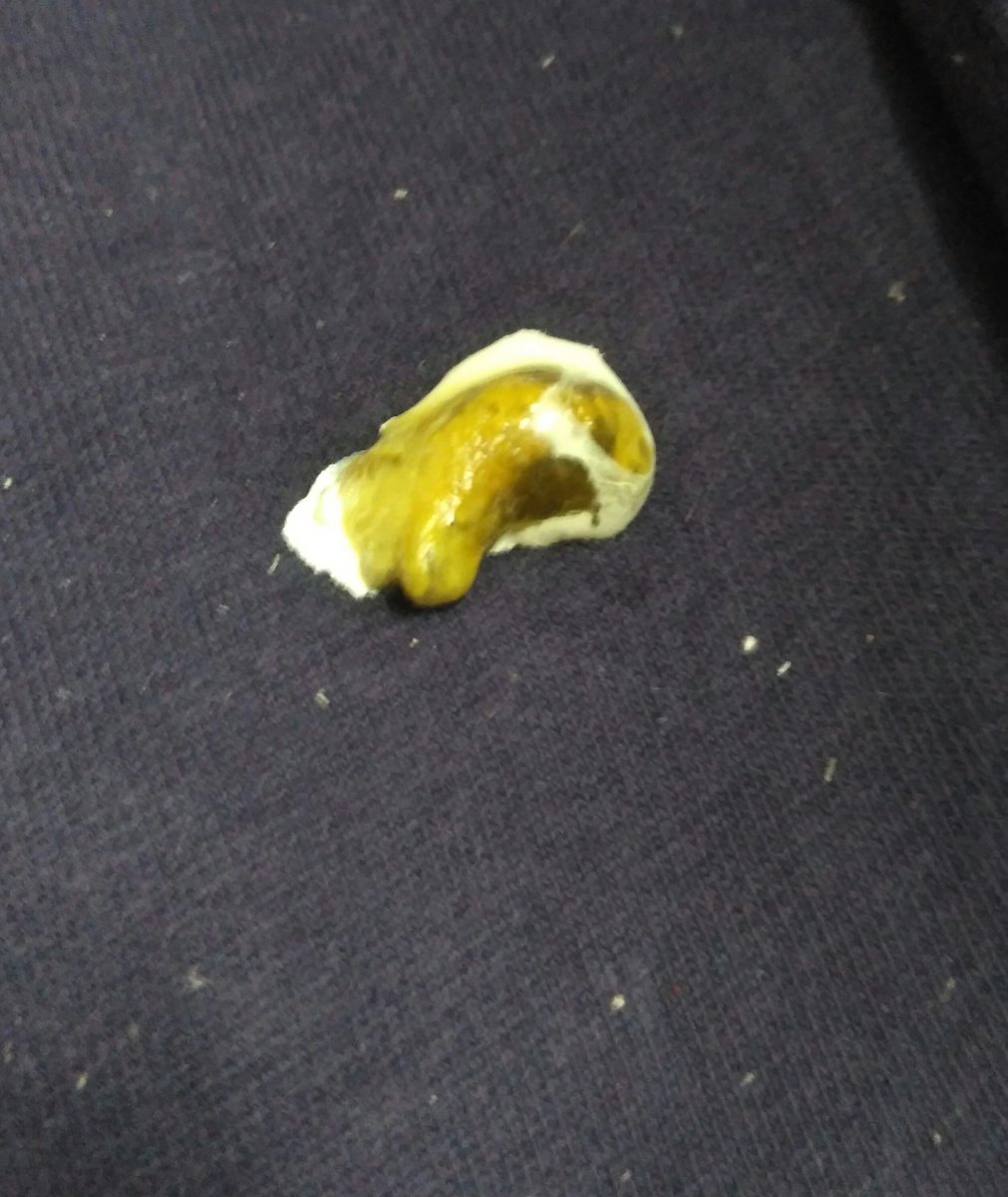
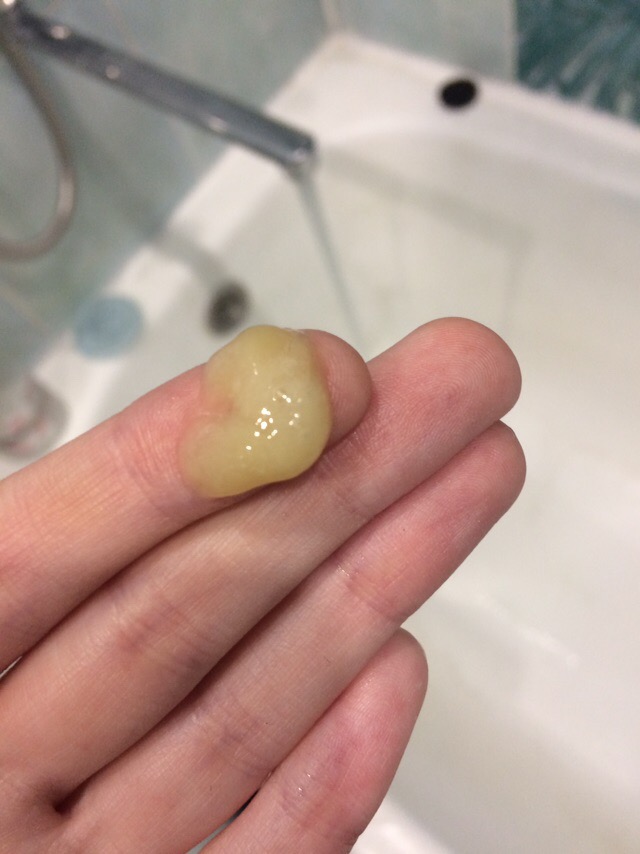
Гнойные пробки – это чужеродные тела, которые скапливаются в углублениях миндалин. Данные образования могут быть как твердыми, так и мягкими. Чаще всего гнойные пробки желтоватого цвета, но у некоторых пациентов встречается красная, серая или коричневая окраска. Их размеры варьируются от 0,3 до 42 грамм.
Гнойные пробки еще называют тонзиллитами. Они состоят в основном из кальция, но могут включать в небольшом количестве и другие минералы, а также остатки пищи и болезнетворные бактерии. Пробка образуется путем отслаивания клеток с поверхности миндалин и полости рта. Данный симптом свидетельствует о наличии у человека такого заболевания, как хронический тонзиллит – воспаление небных миндалин.
Гнойные пробки в горле: симптомы
Зачастую гнойные пробки никак не проявляют себя и обнаруживаются совершенно случайно при медицинском обследовании у отоларинголога. Причем, подобное отсутствие четко выраженных симптомов характерно не только для пробок небольшого размера, но и для довольно крупных образований.
Но у некоторых пациентов пробки на миндалинах провоцируют возникновение следующих симптомов:
- Неприятный запах изо рта
Пациенты, страдающие от хронического тонзиллита, имеют очень высокую концентрацию серных соединений в воздухе, который они выдыхают. Это и является оновной причиной неприятного запаха, от которого не спасает даже тщательное соблюдение гигиены и своевременная чистка зубов.
- Воспаление в области горла
У здорового человека при образовании гнойных пробок сначала появляется чувство дискомфорта при глотании. Болевые ощущения могут усиливаться с развитием болезни и переходом тонзиллита в хроническую стадию.
- Пятна белого цвета
Данный симптом характерен для случаев, когда пробки локализуются на задней стенке горла. Они видны невооруженным глазом и похожи на плотные белые отложения. Но чаще всего пробки скрываются в складках миндалин и диагностируются только при помощи специальных аппаратов, используемых врачами для обследования пациентов и диагностики заболеваний (например, томограф или МРТ).
- Дискомфорт при глотании
Попытки проглотить пищу или даже воду вызывают у больного боль. Ее интенсивность зависит от того, где именно образовались тонзиллиты, и насколько они большого размера.
Органы слуха и горло связаны общими нервными окончаниями. Поэтому пробки, образовавшиеся на миндалинах, могут «отдавать» болью в ухе.
- Отек миндалин
Инфекция, приведшая к образованию пробки в горле, может спровоцировать резкое увеличение миндалин в размерах, их опухание.
Как лечить гнойные пробки
Существует несколько схем, используемых для устранения данной проблемы. Выбор того или иного метода зависит от того, насколько ярко выражено заболевание и насколько сильно оно беспокоит человека.
Выбор того или иного метода зависит от того, насколько ярко выражено заболевание и насколько сильно оно беспокоит человека.
- Вариант первый – не предпринимать никаких действий и подождать, пока тонзиллиты исчезнут самостоятельно. Данный способ подходит только для легких форм заболевания, не причиняющих пациенту особого дискомфорта. В этих случаях человек может даже и не подозревать о том, что у него в горле или миндалинах образовались пробки.
- Вариант второй – полоскания. Для этого используется теплая вода с растворенной в ней солью. Данная процедура существенно облегчает состояние больного, сглаживая все неприятные симптомы (например, боль в горле или затрудненность дыхания). Такое лечение может проводиться в домашних условиях.
- Вариант третий – хирургическая операция. Подобного рода вмешательство требуется, когда болезнь прогрессирует, а пробка или пробки стремительно увеличиваются в размерах. Для операции используется местная анестезия.

Где вылечить гнойные пробки
В Москве с подобной проблемой можно обратиться в клинику «ЛОРклиника. РФ». Прием отоларинголога осуществляется платно, цену вы можете уточнить у специалистов учреждения. Врач проведет полное обследование, в том числе и на специальной аппаратуре, в короткие сроки поставит диагноз и назначит необходимый комплекс лечебных мероприятий.
Перитонзиллярный абсцесс: причины, симптомы и лечение
Что такое перитонзиллярный абсцесс?
Перитонзиллярный абсцесс – это бактериальная инфекция, которая обычно начинается как осложнение нелеченой ангины или тонзиллита. Обычно это заполненный гноем карман, который образуется возле одной из миндалин.
Перитонзиллярные абсцессы чаще всего встречаются у детей, подростков и молодых людей. Часто они возникают в начале или в конце зимнего сезона, когда наиболее распространены такие заболевания, как ангина и тонзиллит.
Перитонзиллярные абсцессы обычно возникают как осложнение тонзиллита. Если инфекция вырывается из миндалины и распространяется на окружающую область, может образоваться абсцесс. Перитонзиллярные абсцессы становятся все реже из-за использования антибиотиков при лечении ангины и ангины.
Если инфекция вырывается из миндалины и распространяется на окружающую область, может образоваться абсцесс. Перитонзиллярные абсцессы становятся все реже из-за использования антибиотиков при лечении ангины и ангины.
Мононуклеоз (обычно называемый мононуклеозом) также может вызывать перитонзиллярные абсцессы, а также инфекции зубов и десен. В гораздо более редких случаях перитонзиллярные абсцессы могут возникнуть без инфекции.Обычно это происходит из-за воспаления желёз Вебера. Эти железы находятся под языком и производят слюну.
Подробнее: Чем отличается тонзиллит от ангины? »
Симптомы перитонзиллярного абсцесса аналогичны симптомам тонзиллита и ангины. Но при этом состоянии вы действительно сможете увидеть абсцесс в задней части горла. Похоже на вздутие, беловатый пузырь или фурункул. Симптомы перитонзиллярного абсцесса включают:
- инфекция одной или обеих миндалин
- лихорадка или озноб
- затруднение при открытии рта полностью
- затруднение глотания
- затруднение глотания слюны (слюнотечение)
- отек лица или шеи
- головная боль
- приглушенный голос
- боль в горле (обычно хуже с одной стороны)
- опухшие железы в горле и челюсти (болезненность при прикосновении) и боль в ушах сбоку от ангины
- неприятный запах изо рта
перитонзиллярные абсцессы может вызвать серьезные симптомы или осложнения. К редким и более серьезным симптомам относятся:
К редким и более серьезным симптомам относятся:
- инфицированные легкие
- закупорка (закупорка) дыхательных путей
- распространение инфекции в горло, рот, шею и грудную клетку
- разрыв абсцесса
Если абсцесс не лечить своевременно это может закончиться инфицированием всего организма. Он также может еще больше заблокировать дыхательные пути.
Несмотря на то, что некоторые из этих симптомов могут быть признаками других проблем, таких как ангина, вам следует обратиться к врачу, чтобы он принял окончательное решение.
Чтобы диагностировать перитонзиллярный абсцесс, врач сначала проведет осмотр вашего рта и горла. Они могут взять посев из горла или анализ крови, чтобы диагностировать ваше состояние. Признаки абсцесса включают:
- припухлость на одной стороне горла
- припухлость на небе
- покраснение и припухлость горла и шеи
Лимфатические узлы часто увеличиваются на той же стороне.
Ваш врач может также назначить компьютерную томографию или МРТ, чтобы более внимательно изучить абсцесс.Они также могут использовать иглу для извлечения жидкости из абсцесса. Эта жидкость будет проверена на наличие инфекции.
Для предотвращения абсцесса помогает немедленно начать лечение тонзиллита. Ваш шанс получить абсцесс увеличивается, если вы откладываете лечение тонзиллита.
Вам также следует немедленно начать лечение, если вы заболели монотерапией, чтобы предотвратить дальнейшие осложнения. Обязательно чистите зубы и проходите стоматологический осмотр, чтобы сохранить зубы здоровыми. Курильщики также более склонны к перитонзиллярным абсцессам.Сохранение чистоты и здоровья ротовой полости и отказ от курения могут помочь снизить вероятность развития абсцесса.
Антибиотики – наиболее распространенная форма лечения перитонзиллярного абсцесса. Ваш врач может также удалить гной из абсцесса, чтобы ускорить заживление. Это делается путем прокалывания (или разреза) абсцесса для выпуска жидкости.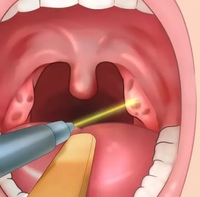 Ваш врач также может использовать иглу. Эти процедуры обычно проводят хирурги ЛОР (уха, носа и горла).
Ваш врач также может использовать иглу. Эти процедуры обычно проводят хирурги ЛОР (уха, носа и горла).
Если вы не можете есть или пить, возможно, вам придется получить жидкости для гидратации внутривенно (через капельницу).Ваш врач может также назначить обезболивающие, если вы испытываете сильную боль.
Как и в случае хронической ангины и тонзиллита, когда абсцессы повторяются, ваш врач может порекомендовать удаление миндалин, чтобы избежать будущих и более серьезных инфекций.
Подробнее: 12 натуральных средств от боли в горле »
Если вы прошли курс лечения, перитонзиллярный абсцесс обычно проходит, не вызывая дополнительных проблем. Однако в будущем вы можете снова заразиться.
Если не лечить быстро, могут возникнуть осложнения из-за перитонзиллярного абсцесса. К ним относятся:
- обструкция дыхательных путей
- бактериальная инфекция челюсти, шеи или груди
- инфекции кровотока
- сепсис
- смерть
Если у вас проблемы с миндалинами, поговорите со своим врачом о возможности удаление их. Обратите внимание на любую боль или изменения в области горла и помните, что ключом к лечению перитонзиллярного абсцесса является раннее обнаружение.
Обратите внимание на любую боль или изменения в области горла и помните, что ключом к лечению перитонзиллярного абсцесса является раннее обнаружение.
% PDF-1.3 % 2 0 obj > endobj 8 0 объект [ 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0500500 434 238 438 843 693 820 654 434 366 366 530 610 434 610 434 512 610 610 610 610 610 610 610 610 610 610 434 434 610 610 610 566 931 731 630 619 722 625 607 680 768 546 665 611 551 883 813 798 533 876 640 693 696 737 675 1040 724 635 693 376 550 376 610 627 556 556 593 514 587 559 508 531 578 280 403 540 274 777 523 526 535 520 480 487 471 520 486 684 590 553 538 366 421 366 610 500 619 500 434 589 430 675 610 597 556 1241 693 610 1194 500 693 500 500 226 226 434 434 610 441 883 556 883 507 610 897 500 538 635 476 238 610 793 610 610 421 635 556 795 610 639 610 610 795 627 610 610 610 610 556 610 761 610 556 10 610 639 610 610 610 566 731 731 731 731 731 731 1087 619 625 625 625 625 546 546 546 546 722 813 798 798 798 798 798 610 798 737 737 737 737 635 521 534 556 556 556 556 556 556 912 514 559 559 559 559 280 280 280 280 280 509 523 526 526 526 526 526 610 533 520 520 520 520 553 535 553 ] endobj 11 0 объект [ 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0500500 299 238 424 843 693 820 654 388 366 366 530 480 277 417 249 512 610450610610610610610610610610299299381 510381 524 931 731 630 603 722 625 607 680 768 546 665 611 551 883 797 798 521 876 628 693 680 737 650 1040 724 635 693 376 550 376 581 627 556 512 593 514 587 548 508 531 578 280 403 540 274 777 523 526 535 520 480 487 471 520 486 684 590 521 538 366 421 366 598 500 610 500 299 427 412 675 597 597 556 1241 693 381 1194 500 693 500 500 180 180 394 394 387 441 883 556 883 403 381 897 500 538 635 299 238 623 793 612 636 404 635 556 795 527 578 480 417 795 627 409 480 651 651 556 520 694 249 556 651 449 578 651 651 651 524 731 731 731 731 731 731 1087 603 625 625 625 625 546 546 546 546 722 797 798 798 798 798 798 480 798 737 737 737 737 635 52 1443 512 512 512 512 512 512 912 514 548 548 548 548 280 280 280 280 280 509 523 526 526 526 526 526 480 526 520 520 520 520 521 535 431 ] endobj 14 0 объект [ 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0500500 299 238 424 843 693 820 654 388 366 366 530 480 277 417 249 512 610450610610610610610610610610299299381 510381 524 931 731 630 603 722 625 607 680 768 546 665 611 551 883 797 798 521 876 628 693 680 737 650 1040 724 635 693 376 550 376 581 627 556 512 593 514 587 548 508 531 578 280 403 540 274 777 523 526 535 520 480 487 471 520 486 684 590 521 538 366 421 366 598 500 610 500 299 427 412 675 597 597 556 1241 693 381 1194 500 693 500 500 180 180 394 394 387 441 883 556 883 403 381 897 500 538 635 299 238 623 793 612 636 404 635 556 795 527 578 480 417 795 627 409 480 651 651 556 520 694 249 556 651 449 578 651 651 651 524 731 731 731 731 731 731 1087 603 625 625 625 625 546 546 546 546 722 797 798 798 798 798 798 480 798 737 737 737 737 635 52 1443 512 512 512 512 512 512 912 514 548 548 548 548 280 280 280 280 280 509 523 526 526 526 526 526 480 526 520 520 520 520 521 535 431 ] endobj 16 0 объект > транслировать x ڍ X] ۸} ϯG] W f “- {% Ru_lDM
Осложнения тонзиллита – julianhamann.
 com
comВ большинстве случаев тонзиллит просто вызывает боль в горле с лихорадкой или без нее (гипертермия). Обычно он длится несколько дней и проходит с курсом антибиотиков или без него. Было обнаружено, что антибиотики сокращают продолжительность тонзиллита на один или два дня и снижают риск возникновения других проблем (осложнений). Тонзиллит часто вызывается стрептококковыми инфекциями, в частности Streptococcus Pyogenes (также известный как Streptococcus группы А). В редких случаях такие виды тонзиллита могут вызвать более серьезные проблемы, о которых здесь говорится.
Перитонзиллярный абсцесс («Ангина»)
Перитонзиллярный абсцесс (ПТА) возникает, когда инфекция распространяется через миндалины и вокруг внешнего края образуется скопление гноя. Этот сбор гноя проталкивает миндалину внутрь. Пациенты с этим заболеванием часто вообще не могут есть или пить. Обычно его лечат онемением задней стенки глотки и введением иглы или скальпеля для слива гноя. Хотя это не кажется самым приятным из переживаний, большинство пациентов испытывают глубокое облегчение, если отходит гной.
Другие абсцессы
Очень редко абсцесс может образовываться в задней части горла или распространяться через шею в грудную клетку.
Ревматическая лихорадка
Ревматическая лихорадка (РФ) может возникнуть, если тонзиллит вызван бактериями, называемыми стрептококками группы А. Это необычное осложнение, которое возникает через две-три недели после заражения. RF может вызывать воспаление суставов (артрит), сердца (кардит) и клапанов сердца (вальвулит), а также поражать мозг и нервы, вызывая необычное двигательное расстройство, называемое «хорея Синденхама».Иногда поражается кожа с образованием узелков.
Постстрептококковый артрит
Постстрептококковый артрит – это воспаление суставов, которое возникает в течение месяца после тонзиллита, вызванного стрептококками группы А.
Постстрептококковый гломерулонефрит
Некоторые типы стрептококков группы А чаще поражают почки. У пациентов с тонзиллитом из-за этого разнообразия бактерий могут возникнуть проблемы с воспалением почек. Это может привести к появлению крови в моче и, в редких случаях, к почечной недостаточности.Однако при надлежащем лечении результат обычно хороший.
Это может привести к появлению крови в моче и, в редких случаях, к почечной недостаточности.Однако при надлежащем лечении результат обычно хороший.
Скарлатина
Скарлатина вызывается токсином, выделяемым стрептококками группы А, который вызывает ярко-красную сыпь со слегка приподнятыми участками, что часто придает коже вид наждачной бумаги. Обычно начинается в паху и подмышками. Дети, больные скарлатиной, обычно могут вернуться в школу через 1-2 дня после начала приема антибиотиков.
Синдром токсического шока
Синдром токсического шока – редкое, но очень серьезное осложнение тонзиллита, вызванного ГАЗ.Это вызывает снижение артериального давления и органную недостаточность и может быть смертельным в 30-60% случаев.
Инфекции уха и синусит
Инфекции миндалин могут передаваться через евстахиеву трубу, вызывая инфекции уха, или через заднюю часть носа в носовые пазухи, вызывая инфекции носовых пазух.
Менингит и абсцесс головного мозга
Инфекции через миндалины могут очень редко распространяться и поражать слизистую оболочку головного мозга (менингит) или вызывать скопление гноя (абсцессы) в головном мозге.
Тромбофлебит яремной вены (синдром Лемьера)
Это происходит, когда инфекция из миндалин распространяется на яремную вену, которая представляет собой большой кровеносный сосуд, по которому кровь отводится от головного мозга, области головы и шеи. Это заболевание чаще встречается у здоровых молодых людей. Инфекция вызывает воспаление яремной вены, которое также может быть заблокировано образованием тромба. Обычно это вызывает высокую температуру (более 39 градусов по Цельсию), боль в горле и / или шее и затрудненное дыхание.Иногда кусочки инфицированного сгустка («септический эмоболи») могут отламываться и распространяться на другие части тела, обычно в легкие.
PANDAs
PANDAs означает «Детское аутоиммунное нейропсихиатрическое заболевание, связанное со стрептококком группы А». Это спорное состояние, то есть не все врачи согласны, что существует. Считается, что это состояние, при котором дети с обсессивно-компульсивным расстройством и / или тиками ухудшаются после стрептококковой инфекции группы А.
Некротический фасциит
Это еще одно очень редкое, но серьезное осложнение тонзиллита, вызванного стрептококками группы А. Это агрессивная инфекция, вызывающая гибель мягких тканей. Лечение обычно заключается в хирургическом удалении мертвой инфицированной ткани с введением сильнодействующих антибиотиков, вводимых непосредственно в кровоток.
Разница между ангинами, стрептококками и тонзиллитами
Термины ангина, стрептококковая ангина, и тонзиллит часто используются как синонимы, но они не означают одно и то же.
- Тонзиллит означает воспаление миндалин.
- Стрептококковая инфекция – это инфекция, вызванная определенным типом бактерий, Streptococcus . Когда у вашего ребенка ангина, миндалины обычно сильно воспаляются, и воспаление может затронуть и окружающую часть горла.
- Другие причины боли в горле – это вирусы, которые могут вызывать воспаление только вокруг миндалин, но не сами миндалины.

Боль в горле
У младенцев, детей ясельного и дошкольного возраста наиболее частой причиной боли в горле является вирусная инфекция. Никаких специальных лекарств не требуется, если причиной является вирус, и ребенок должен поправиться в течение семи-десяти дней. Часто дети, у которых из-за вирусов болит горло, одновременно простужаются. У них также может развиться легкая температура, но обычно они не очень болеют.
Один конкретный вирус ( Coxsackie ), наиболее часто наблюдаемый летом и осенью, может вызвать у ребенка несколько более высокую температуру, затруднения при глотании и общее ухудшение самочувствия.Если у вашего ребенка инфекция Коксаки, у него также может быть один или несколько волдырей в горле, на руках и ногах (часто это называется болезнью рук, стопы и рта). Инфекционный мононуклеоз (часто называемый «мононуклеозом») может вызывать боль в горле, часто с выраженным тонзиллитом; однако у большинства маленьких детей, инфицированных вирусом мононуклеоза, симптомы практически отсутствуют.
Стрептококковая инфекция в горле
Стрептококковая инфекция в горле вызывается бактерией под названием Streptococcus pyogenes .В определенной степени симптомы ангины зависят от возраста ребенка.
- Младенцы: Могут быть только слабая температура и густые или кровянистые выделения из носа.
- Малыши: Могут быть также густые или кровянистые выделения из носа с лихорадкой. Такие дети обычно довольно капризны, не имеют аппетита и часто имеют опухшие железы на шее. Иногда малыши жалуются на боль в животе вместо боли в горле.
- Дети старше трех лет: Они чаще болеют, у них может быть очень болезненное горло, температура выше 102 градусов по Фаренгейту (38.9 градусов по Цельсию), опухшие железы на шее и гной на миндалинах.
Важно уметь отличать ангины от вирусной ангины, поскольку стрептококковые инфекции лечатся антибиотиками.
Диагностика и лечение
Если у вашего ребенка боль в горле, которая не проходит (не проходит после первого питья утром), независимо от того, сопровождается ли она лихорадкой, головной болью, болью в животе или сильной усталостью, вам следует позвоните своему педиатру.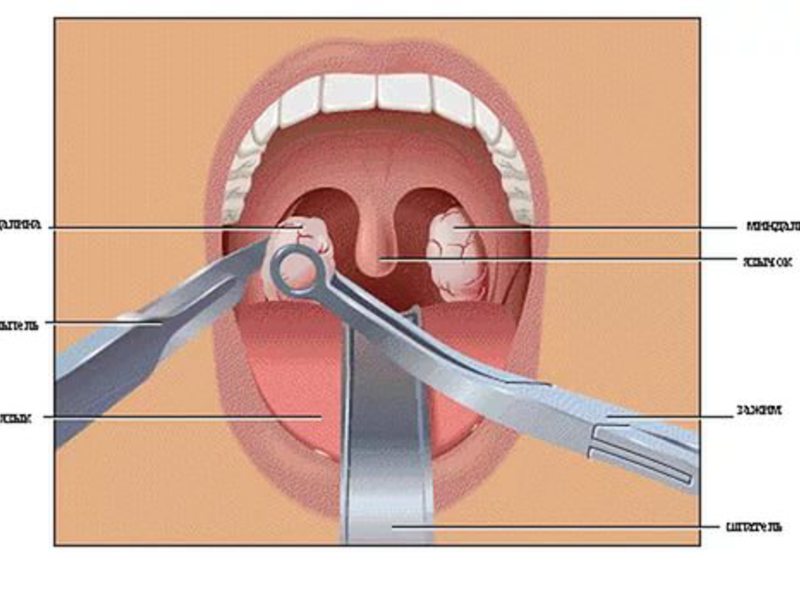 Этот звонок следует сделать еще более срочно, если ваш ребенок кажется очень больным, или если у него затрудненное дыхание или серьезные проблемы с глотанием (из-за чего у него текут слюни).
Этот звонок следует сделать еще более срочно, если ваш ребенок кажется очень больным, или если у него затрудненное дыхание или серьезные проблемы с глотанием (из-за чего у него текут слюни).
Посев из горла
Это может указывать на более серьезную инфекцию. Врач осмотрит вашего ребенка и может провести посев из горла, чтобы определить природу инфекции. Для этого он прикоснется к задней части глотки и миндалинам аппликатором с ватным наконечником, а затем намазывает кончик на специальную культуральную посуду, которая позволяет бактериям стрептококка расти, если они присутствуют.Чашку с культурой обычно исследуют через двадцать четыре часа на наличие бактерий.
Быстрый тест на стрептококк
Большинство педиатрических отделений проводят быстрые тесты на стрептококк, которые дают результаты в течение нескольких минут. Если экспресс-тест на стрептококк отрицательный, ваш врач может подтвердить результат посевом. Отрицательный результат теста означает, что предполагается, что инфекция вызвана вирусом. В этом случае антибиотики (которые обладают антибактериальным действием) не помогут и их не нужно будет назначать.
В этом случае антибиотики (которые обладают антибактериальным действием) не помогут и их не нужно будет назначать.
Антибиотики
Если анализ покажет, что у вашего ребенка ангина, педиатр назначит антибиотик для приема внутрь или в виде инъекций.Если вашему ребенку назначают пероральное лекарство, очень важно, чтобы он принимал его в течение всего курса в соответствии с предписаниями, даже если симптомы улучшатся или исчезнут.
Если ангина у ребенка не лечится антибиотиками или если она не завершает лечение, инфекция может обостриться или распространиться на другие части ее тела , что приведет к таким состояниям, как абсцесс миндалин или проблемы с почками . Нелеченные стрептококковые инфекции также могут привести к ревматической лихорадке , заболеванию, поражающему сердце.Однако ревматическая лихорадка редко встречается в Соединенных Штатах и у детей до пяти лет.
Профилактика
Большинство инфекций горла заразны и передаются главным образом через воздух с каплями влаги или на руки инфицированных детей или взрослых. По этой причине имеет смысл держать вашего ребенка подальше от людей, у которых есть симптомы этого состояния. Однако большинство людей заразны еще до появления первых симптомов, поэтому часто нет практического способа предотвратить заражение вашего ребенка этим заболеванием.
По этой причине имеет смысл держать вашего ребенка подальше от людей, у которых есть симптомы этого состояния. Однако большинство людей заразны еще до появления первых симптомов, поэтому часто нет практического способа предотвратить заражение вашего ребенка этим заболеванием.
В прошлом, когда у ребенка было несколько болей в горле, ее миндалины могли быть удалены, чтобы предотвратить дальнейшие инфекции. Но эта операция, называемая тонзиллэктомией, сегодня рекомендуется только самым тяжелым детям. Даже в сложных случаях, когда возникает повторная ангина, лечение антибиотиками обычно является лучшим решением.
Дополнительная информация:
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра.Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
Стрептококковая инфекция горла | Общество адвокатов Hill Pediatrics
Это симптом вашего ребенка?
- У вашего ребенка диагностирована стрептококковая инфекция горла
- Врач сказал вам, что у вашего ребенка, вероятно, стрептококковая ангина или
- У вашего ребенка положительный тест на стрептококковую инфекцию
- Ваш ребенок принимает антибиотик от стрептококковой инфекции горла, и у вас есть вопросы
- Вы беспокоитесь о том, что жар или боль в горле не проходят достаточно быстро
Симптомы стрептококковой инфекции горла
- Боль, дискомфорт или ощущение саднения в горле
- Боль усиливается при глотании
- Дети младше 2 лет обычно не могут жаловаться на боль в горле.
 У маленького ребенка, который не хочет любимой еды, может быть боль в горле. Они также могут начать плакать во время кормления.
У маленького ребенка, который не хочет любимой еды, может быть боль в горле. Они также могут начать плакать во время кормления. - Другие симптомы включают боль в горле, лихорадку, головную боль, боль в желудке, тошноту и рвоту.
- Кашель, охриплость, красные глаза и насморк не наблюдаются при стрептококковой инфекции горла. Эти симптомы скорее указывают на вирусную причину.
- Сыпь от скарлатины (мелкая, красная сыпь, похожая на наждачную бумагу) с большой вероятностью указывает на стрептококковое горло.
- Если посмотреть на горло при свете, оно будет ярко-красным.Миндалины будут красными и опухшими, часто покрытыми гноем.
- Пиковый возраст: от 5 до 15 лет. Нечасто в возрасте до 2 лет, если у брата или сестры нет стрептококка.
Причина стрептококковой инфекции горла
- Стрептококковая инфекция группы А – единственная распространенная бактериальная причина инфекции горла. Медицинское название – стрептококковый фарингит.

- На его долю приходится 20% болей в горле с лихорадкой.
- Любая инфекция горла обычно поражает также миндалины. Медицинское название – стрептококковая ангина.
Диагностика стрептококкового горла
- Диагноз может быть подтвержден тестом на стрептококковые инфекции на образце секрета из горла.
- Нет риска ждать, пока можно будет сделать тест на Strep.
- Если у вашего ребенка тоже есть симптомы простуды, тест на Strep обычно не требуется.
Предотвращение передачи инфекции другим людям
- Хорошее мытье рук может предотвратить распространение инфекции.
Когда вызывать стрептококковую инфекцию горла
Позвоните в службу 911 сейчас
Позвоните врачу или обратитесь за помощью сейчас
| Связаться с врачом в течение 24 часов
Связаться с врачом в рабочее время
| Самостоятельный уход на дому
|
Позвоните в службу 911 сейчас
- Сильное затруднение дыхания (с трудом дышит, едва может говорить или плакать)
- Обморок или слишком слаб, чтобы стоять
- Фиолетовые или кровавые пятна или точки на коже с лихорадкой
- Вы думаете, что ваш ребенок имеет опасную для жизни неотложную помощь
Позвоните врачу или обратитесь за помощью сейчас
- Проблемы с дыханием, но не тяжелые
- Сильные проблемы с глотанием жидкости или слюной
- Жесткая шея или шея не может двигаться как обычно
- Подозрение на обезвоживание.
 Отсутствие мочи более 8 часов, темная моча, очень сухость во рту и отсутствие слез.
Отсутствие мочи более 8 часов, темная моча, очень сухость во рту и отсутствие слез. - Температура выше 104 ° F (40 ° C)
- Не пьет или пьет очень мало более 8 часов
- Не может полностью открыть рот
- Ваш ребенок выглядит или ведет себя очень больным
- Вы думаете, что ваш ребенка нужно осмотреть, и проблема является неотложной
Обратиться к врачу в течение 24 часов
- Моча розового или чайного (коричневого) цвета
- Прием антибиотиков более 24 часов, сильная боль в горле.(Боль не уменьшается через 2 часа после приема обезболивающих)
- Принятие антибиотика более 48 часов, а температура все еще сохраняется или возвращается
- Прием антибиотика более 3 дней и другие симптомы стрептококка не улучшаются
- Вы думаете, что вашему ребенку необходимо быть осмотренным, но проблема не срочна
Обратиться к врачу в рабочее время
- У вас есть другие вопросы или проблемы
Самостоятельный уход на дому
- Стрептококковая инфекция горла на антибиотиках без других проблем
Рекомендации по уходу при стрептококковой инфекции горла
- Что следует знать о стрептококковой инфекции горла:
- Стрептококковая инфекция вызывает 20% инфекций горла и миндалин у детей школьного возраста.

- Остальное вызывают вирусные инфекции.
- Стрептококковая ангина легко поддается лечению антибиотиками.
- Осложнения возникают редко.
- Вот несколько советов по уходу, которые должны помочь.
- Стрептококковая инфекция вызывает 20% инфекций горла и миндалин у детей школьного возраста.
- Антибиотик через рот:
- Стрептококковые инфекции требуют рецепта на антибиотик.
- Антибиотик убивает бактерии, вызывающие стрептококковую инфекцию горла.
- Дайте антибиотик, как указано.
- Постарайтесь не забыть ни о каких дозах.
- Дайте антибиотику, пока он не исчезнет. Причина: чтобы предотвратить повторное развитие стрептококковой инфекции.
- Обезболивание при боли в горле:
- Возраст старше 1 года. Можно пить теплые жидкости, например куриный бульон или яблочный сок. Некоторые дети предпочитают холодную пищу, например фруктовое мороженое или мороженое.
- Возраст от 6 лет. Также можно сосать леденцы или леденцы. Ириска вроде помогает.

- Возраст более 8 лет. Также можно полоскать горло. Используйте теплую воду с небольшим количеством поваренной соли.Вместо соли можно добавить жидкий антацид. Используйте Mylanta или торговую марку магазина. Рецепт не требуется.
- Лечебные спреи для горла или леденцы обычно не помогают.
- Лекарство от боли:
- Чтобы облегчить боль, дайте ацетаминофен (например, тайленол).
- Другой вариант – продукт с ибупрофеном (например, Адвил).
- Используйте по мере необходимости.
- Лекарство от лихорадки:
- При температуре выше 102 ° F (39 ° C) дайте ацетаминофен (например, тайленол).
- Другой вариант – продукт с ибупрофеном (например, Адвил).
- Примечание: Температура ниже 102 ° F (39 ° C) важна для борьбы с инфекциями.
- Для всех лихорадок: держите ребенка хорошо гидратированным. Дайте побольше холодной жидкости.
- Жидкость и мягкая диета:
- Постарайтесь заставить ребенка пить достаточное количество жидкости.

- Цель: обеспечить ребенку хорошее обезвоживание.
- Холодные напитки, молочные коктейли, фруктовое мороженое, кашу и шербет – хороший выбор.
- Твердые тела. Предложите мягкую диету. Также избегайте продуктов, которые нужно много пережевывать. Избегайте цитрусовых, соленой или острой пищи. Примечание. Потребление жидкости гораздо важнее, чем употребление в пищу твердых веществ.
- Опухшие миндалины могут затруднить проглатывание твердой пищи. Нарежьте еду на более мелкие кусочки.
- Постарайтесь заставить ребенка пить достаточное количество жидкости.
- Чего ожидать:
- Стрептококковая ангина быстро реагирует на антибиотики.
- Обычно лихорадка проходит к 24 часам.
- Боль в горле начинает улучшаться к 48 часам.
- Вернуться в школу:
- Ваш ребенок может вернуться в школу после того, как спадет температура.
- Ваш ребенок должен чувствовать себя достаточно хорошо, чтобы участвовать в обычных делах.

- Детям с стрептококковой ангиой необходимо принимать антибиотики не менее 12 часов.
- Позвоните своему врачу, если:
- Проблемы с дыханием или слюнотечение
- Подозрение на обезвоживание
- Лихорадка длится более 2 дней после начала приема антибиотиков
- Боль в горле продолжается более 3 дней после начала приема антибиотиков
- Вы думаете, что ваша ребенок должен быть осмотрен
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Авторские права 2000-2020. Schmitt Pediatric Guidelines LLC.
Стрептококковая инфекция в горле приводит к ампутации папин рук и ног
К Рождеству у Брина начались симптомы гриппа, и он обратился в клинику неотложной помощи с болью в животе. Он дал отрицательный результат на грипп и стрептококк.Но его боль не уменьшилась, и он обратился в травмпункт.
Он дал отрицательный результат на грипп и стрептококк.Но его боль не уменьшилась, и он обратился в травмпункт.
Находясь там, его живот начал увеличиваться в размерах и затвердевать. По словам жены Брина, Джули, персонал больницы считал, что это легкий случай острого панкреатита.
У него были признаки шока, и врачи решили принять его в операцию, чтобы найти причину его проблем.
Медицинская тайна
Во время операции врачи обнаружили 3 литра гноя вокруг его органов. Они не знали, откуда это.
«Обычно нам приходится искать такие вещи, как перфорации. Мы ищем отверстия в желудке или тонком кишечнике толстой кишки, и ничего не было найдено», – сказала доктор Элизабет Стинсма, хирург отделения неотложной помощи в Spectrum Health. Больница Баттерворта в Гранд-Рапидсе, штат Мичиган.
После операции у него появилась сыпь на груди. Врачи опасались, что это может быть синдром стрептококкового токсического шока, тяжелое заболевание, связанное со стрептококковой инфекцией.
Они взяли образцы и обнаружили бактерии, вызывающие ангины.По словам Стинсма, на основе образца, сыпи на груди Брина и его истории болезни, части наконец сошлись.
«Этот стрептококковый организм, который на самом деле является обычным явлением, каким-то образом вышел из его глотки в горло и попал в брюшную полость», – сказала она.
У Брина случилась мультисистемная органная недостаточность и тяжелый септический шок.
Врачи быстро его вылечили. Команда «работала круглосуточно, минута за минутой в течение следующих нескольких дней, пытаясь сохранить ему жизнь и доставить домой к своей семье», – сказал Стинсма.
Тем не менее, им не удалось спасти его пальцы рук и ног.
Редкий, крайний случай
Тяжелый случай септического шока Брина, токсины от стрептококка и лекарства, которые он принимал, привели к необходимости ампутировать части его ступней и рук, по словам Стинсмы.
«Это очень редко», – сказала она.
Для большинства людей, страдающих ангины, это не более чем временное беспокойство. Но иногда стрептококк может попасть в кровоток и вызвать серьезную инфекцию.Уильям Шаффнер, профессор профилактической медицины и инфекционных заболеваний Медицинской школы Университета Вандербильта.
Но иногда стрептококк может попасть в кровоток и вызвать серьезную инфекцию.Уильям Шаффнер, профессор профилактической медицины и инфекционных заболеваний Медицинской школы Университета Вандербильта.
«По мере того, как (стрептококковая инфекция) распространяется по телу, он может, если хотите, организовать ведение домашнего хозяйства в различных частях тела и вызвать повреждение в этих местах», – сказал он. Обычно следует сепсис, опасное для жизни осложнение, вызванное инфекцией, и организм впадает в шок.
Затем кровь переместится к важным функциям, таким как мозг или сердце, и удалится от кровеносных сосудов на периферии.Когда это происходит, руки и пальцы ног начинают умирать, что иногда вызывает необходимость ампутации, сказал Шаффнер.
Хотя эти тяжелые случаи стрептококка редки, он рекомендует обратиться за медицинской помощью, когда человек быстро начинает плохо себя чувствовать из-за боли в горле.
Симптомы ангины включают боль при глотании, опухшие миндалины и лимфатические узлы, лихорадку выше 101 градуса по Фаренгейту (38,3 градуса по Цельсию) и белые или желтые пятна на задней части ярко-красного горла. Стрептококковая ангина может передаваться между людьми через дыхание, кашель или чихание.
Стрептококковая ангина может передаваться между людьми через дыхание, кашель или чихание.
Мытье рук – эффективный способ снизить риск передачи инфекции другим людям.
Путь к выздоровлению
Брин вернулся домой со своей семьей и находится на пути к выздоровлению. Он получит серию ампутаций, всего около четырех. Пальцы на обеих ногах уже ампутированы.
«Я стала медсестрой на полный рабочий день», – сказала Джули Брин. «У нас впереди большой путь, но мы очень, очень благодарны и очень счастливы, что у нас впереди путь.«
Кевин и Джули Брин также благодарны за поддержку, которую они получали на протяжении всей его болезни.
« Мы очень благодарны врачам, которые позаботились о нем, и за количество молитв », – сказала Джули Брин. . «Мы действительно твердо уверены, что Бог сохранил ему жизнь по разуму».
Хотя Кевин Брин признает, что ему предстоит долгий путь, он сохраняет позитивный настрой.
«Мы очень благодарны за все молитвы. и вся поддержка, которую мы получаем от наших семей, друзей и нашей церкви », – сказал он.
и вся поддержка, которую мы получаем от наших семей, друзей и нашей церкви », – сказал он.
9 Опухший язычок (увулит) Причины
Когда кажется, что что-то застряло у вас в горле, вы можете посмотреть на вещи в зеркало – только чтобы обнаружить, что ваш язычок (он же болтающийся предмет в задней части рта) намного больше, чем обычно. Что теперь?
«Язычок – это боксерский мешок, расположенный в задней части мягкого неба и помогающий перекрыть верхнюю часть глотки от нижней части глотки во время глотания и речи», – говорит Крейг Залван, доктор медицины, доцент клинической отоларингологии в Нью-Йорке. Медицинский колледж.«Набухание этой небольшой структуры (увулит) не является чем-то необычным, но может возникнуть в определенных ситуациях».
В редких случаях действительно набухает, обычно это происходит в сочетании с более очевидным отеком горла и миндалин. «Легкий отек, связанный с известной причиной, например травмой, и без прогрессирования симптомов, можно контролировать», – говорит доктор Залван.
Но если опухоль вызывает у вас боль или усиливается, может потребоваться визит к врачу или в скорую помощь, особенно если у вас проблемы с глотанием или дыханием, поскольку это может быть признаком острой аллергической реакции.Точно так же, если ваш язычок постепенно увеличивается в размерах и вы чувствуете, что у вас в горле комок, вам следует обратиться к врачу.
Что может вызвать надувание язычка? Здесь врачи выявили девять возможных виновников:
1. Желудочная кислота постоянно находится в движении.Хронический кислотный рефлюкс или рвота вызывают кислоту в горле. «Это будет раздражать горло и язычок, потенциально вызывая отек и воспаление», – говорит Клэр Моррисон, доктор медицины, терапевт и медицинский советник MedExpress.Вы также можете испытывать другие неприятные симптомы, такие как изменение голоса и ощущение комка в горле.
Модификации диеты и образа жизни могут быть полезны для контроля уровня кислоты в желудке, например, исключение кислых продуктов и напитков из своего репертуара (в том числе газированных), а также острой пищи, говорит доктор Моррисон. «Существуют препараты, подавляющие кислотность, которые помогут в случае необходимости, например омепразол или лансопразол», – добавляет она.
«Существуют препараты, подавляющие кислотность, которые помогут в случае необходимости, например омепразол или лансопразол», – добавляет она.
Клетки, выстилающие рот, горло и язычок, лучше всего работают во влажной среде, которая обычно существует в этой части тела, – говорит доктор Моррисон. Но если во рту хронически сухо, несмотря на то, сколько воды вы выпиваете (например, из-за заложенности носа или побочного действия некоторых лекарств), это вызывает воспаление во рту и, как следствие, покраснение, болезненность и опухоль.
Нежный увлажняющий спрей для рта с мятой
Биотен амазонка.com16,70 $
Может помочь регулярное питье воды или увлажняющий спрей для рта, чтобы предотвратить пересыхание рта. «Если виновата заложенность носа, вы можете улучшить вентиляцию с помощью паровых ингаляций с добавлением эвкалиптового масла, конфет с ментолом, назальных спреев и регулярного сморкания», – говорит доктор Моррисон.
Сухость во рту во время сна обычно является признаком заложенности носа. «Постоянная вибрация язычка во время храпа может вызвать его набухание», – говорит Омид Мехдизаде, доктор медицины, отоларинголог (ЛОР) и ларинголог в Центре здоровья Провиденс Сент-Джонс в Санта-Монике, Калифорния.«Лечение носовой непроходимости медицинским или хирургическим путем или использование ремня для подбородка может быть эффективным».
3. Возможно, виновата недавняя травма местности.«Травма небного язычка встречается нечасто, но может обжечься горячей пищей», – говорит доктор Моррисон. Иногда его повреждают во время интубации (когда зонд вводят в горло во время общей анестезии) или тонзиллэктомии. Как правило, он заживает без лечения – рассасывание кусочков льда или использование местного анестезирующего спрея для рта может помочь успокоить пораженный участок.
4. Перебор алкоголя или сигарет не помогает. Употребление алкоголя и курение вызывают раздражение слизистой оболочки горла и язычка и могут вызвать покраснение, раздражение и отек.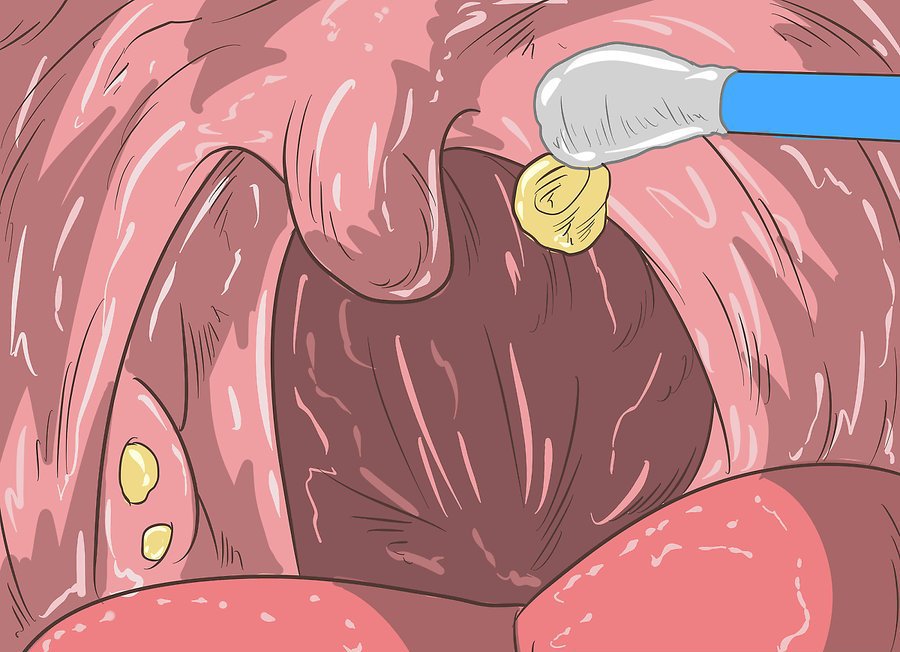 «Проблема усугубляется, когда употребление алкоголя сочетается с курением, поскольку сигаретный дым растворяется в алкоголе, что приводит к более широкому распространению его по горлу», – говорит доктор Моррисон.
«Проблема усугубляется, когда употребление алкоголя сочетается с курением, поскольку сигаретный дым растворяется в алкоголе, что приводит к более широкому распространению его по горлу», – говорит доктор Моррисон.
Лучший способ предотвратить повторение этого – придерживаться рекомендаций по суточному потреблению алкоголя (до одного напитка в день для женщин и двух для мужчин) и бросить курить – ваш врач может связать вас с местными программами. которые могут помочь, – говорит д-р.Моррисон.
В то же время поддерживающая терапия может быть полезна для успокоения области во время ее заживления, говорит доктор Мехдизаде, например, полоскание соленой водой и леденцы.
5. У вас может быть аллергия на что-то. Аллергические реакции – относительно частая причина отека горла в целом, но иногда язычок можно затронуть самостоятельно. «Это известно как увулярный ангионевротический отек», – говорит доктор Моррисон. Определить источник аллергии и избегать ее – это, безусловно, лучший способ действий (если вы не уверены, что может вызвать реакцию, ваш врач может провести тесты).
Вы можете облегчить симптомы, приняв антигистаминные препараты. «Если реакция вызывает затруднение глотания или дыхания, следует немедленно обратиться за медицинской помощью, поскольку это может быть опасно для подъема», – говорит доктор Моррисон.
6. Может скрываться бактериальная инфекция.Наиболее распространенной бактериальной инфекцией, поражающей горло, является ангина, который может раздражать язычок и вызывать отек. «Может быть гной, и его будет больно глотать, что может вызвать слюнотечение», – говорит д-р.Моррисон.
Тонзиллит обычно поражает обе миндалины, но может привести к отеку язычка из-за инфекции и воспаления. «Иногда одна миндалина инфицируется, и может возникнуть абсцесс, который вызывает односторонний отек миндалины и язычок, который отекает и отклоняется от пораженной стороны», – говорит доктор Залван.
В обоих случаях ваш врач сделает посев из горла, чтобы подтвердить инфекцию, затем назначит антибиотики, чтобы избавиться от нее, а также дренаж, если есть абсцесс.
Существует несколько вирусных инфекций, которые могут поражать горло и язычок, многие из которых также вызывают симптомы простуды (насморк, кашель, ларингит). «Некоторые вирусы, такие как Коксаки (болезнь рук, ног и рта), могут поражать язычок и вызывать небольшие изъязвления и отеки», – говорит доктор Залван.
Вирусные инфекции обычно проходят сами по себе в течение 10 дней – и пока ваше тело борется с инфекцией, доктор Моррисон рекомендует много отдыхать, есть здоровую пищу и пить много жидкости.Тем временем леденцы и ледяные крошки также могут помочь успокоить кожу.
8. Это побочный эффект лекарств, которые вы принимаете. Любое лекарство может вызвать аллергическую реакцию, говорит доктор Залван, но некоторые лекарства могут вызывать их чаще, например, ингибиторы АПФ (лекарства от кровяного давления). «Как часть реакции, язычок и другие структуры горла набухают», – говорит он. Противовоспалительные средства, такие как аспирин, являются еще одним известным виновником.
Противовоспалительные средства, такие как аспирин, являются еще одним известным виновником.
Между тем, другие лекарства могут вызвать сухость во рту за счет уменьшения секреции слюны, говорит доктор.Моррисон. К ним относятся антидепрессанты и лечение гиперактивного мочевого пузыря.
Если вы подозреваете, что лекарство вызывает опухание язычка, поговорите со своим врачом об альтернативных методах лечения и немедленно обратитесь за медицинской помощью, если у вас возникла аллергическая реакция, поскольку это может вызвать серьезные проблемы, такие как удушье и затрудненное дыхание.
9. Это может быть (но, вероятно, не) рак полости рта.Рак ротоглотки (в самой задней части глотки) может начаться с язычка.«Это редко, но может произойти», – говорит д-р Мехдизаде. Основная причина – вирус папилломы человека (ВПЧ). Любая часть язычка, которая набухает и медленно растет, может указывать на доброкачественную или злокачественную опухоль.
«Доброкачественные опухоли, такие как опухоли, опосредованные ВПЧ, или бородавки, могут поражать язычок и имеют тенденцию к очень медленному росту с течением времени», – говорит д-р Залван. «Злокачественные образования также могут развиваться, особенно у курильщиков, и имеют тенденцию к более быстрому росту, изъязвлению, кровотечению или причинению боли».
«Злокачественные образования также могут развиваться, особенно у курильщиков, и имеют тенденцию к более быстрому росту, изъязвлению, кровотечению или причинению боли».
Вы также можете испытывать ощущение комка в горле, затрудненное глотание, боль в ушах или попадание пищи или жидкости в нос.Чем раньше вы обратитесь к врачу для сдачи анализов, тем быстрее можно будет установить и вылечить причину опухшего язычка.
Будьте в курсе последних научно обоснованных новостей о здоровье, фитнесе и питании, подписавшись на информационный бюллетень Prevention.com здесь . Для дополнительного удовольствия подписывайтесь на нас на Instagram .
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты.Вы можете найти дополнительную информацию об этом и подобном контенте на сайте piano.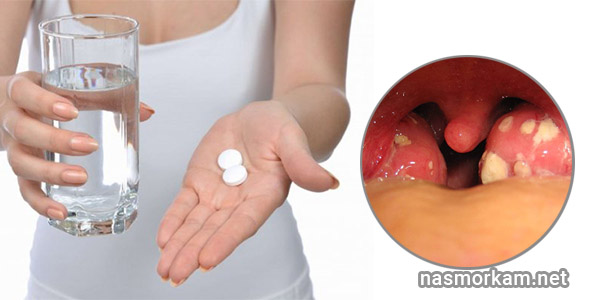


 Если вы заметили, что у вашего ребенка появился неприятный запах изо рта, то лучше посетить стоматолога.
Если вы заметили, что у вашего ребенка появился неприятный запах изо рта, то лучше посетить стоматолога.
 У маленького ребенка, который не хочет любимой еды, может быть боль в горле. Они также могут начать плакать во время кормления.
У маленького ребенка, который не хочет любимой еды, может быть боль в горле. Они также могут начать плакать во время кормления.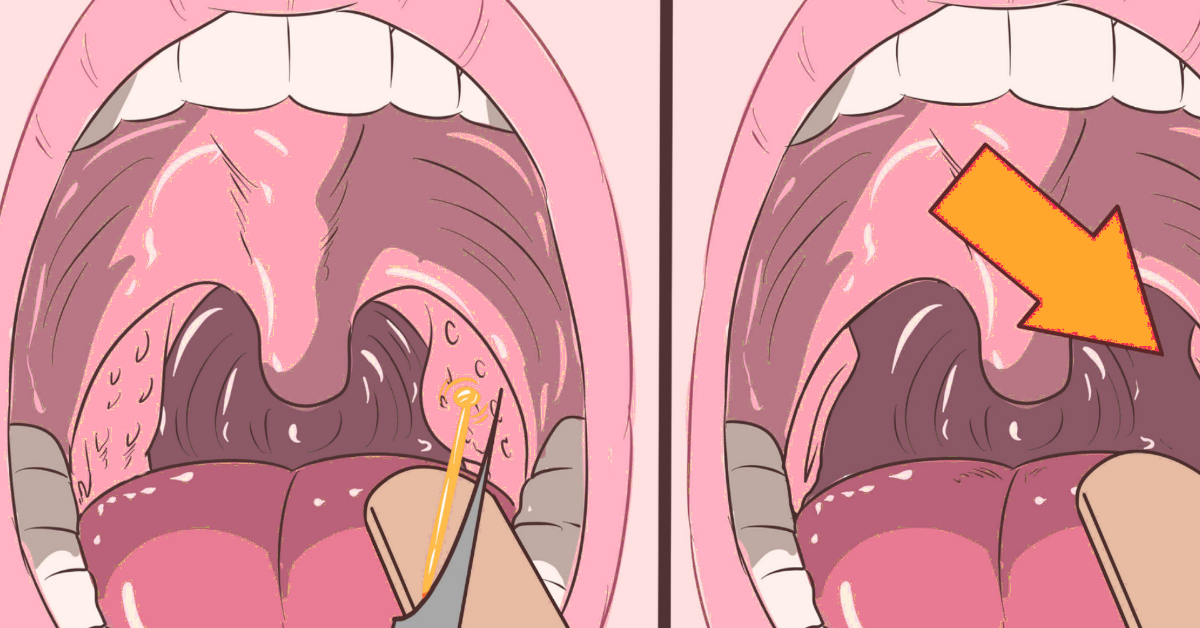
 Отсутствие мочи более 8 часов, темная моча, очень сухость во рту и отсутствие слез.
Отсутствие мочи более 8 часов, темная моча, очень сухость во рту и отсутствие слез. Отсутствие мочи более 8 часов, темная моча, очень сухость во рту и отсутствие слез.
Отсутствие мочи более 8 часов, темная моча, очень сухость во рту и отсутствие слез.