Антибиотики при бронхите у детей: названия и список лучших
19 декабря 2018
Аверьянова Света

Антибиотики – это природные или синтетические препараты, подавляющие рост патологических бактерий. Без них нельзя обойтись при терапии бактериальных инфекций, например обструктивного бронхита. Как использовать антибиотики для лечения детей раннего возраста, какие препараты получили хорошую оценку у врачей и родителей, расскажем в нашей статье.
Из этой статьи вы узнаете
Можно ли вылечить бронхит без антибиотиков
Бронхит – распространенное заболевание у детей с рождения до 5 лет. Малыши с 0 до 12 месяцев входят в группу риска по быстрому развитию осложнений бронхита – пневмонии, дыхательной недостаточности. Из 100 тысяч грудничков до года около 200 умирают из-за гипоксемии, отека слизистой вследствие воспаления бронхов и некорректной терапии стремительно развивающейся болезни.
Бронхит возникает по двум основным причинам: заражение вирусом и бактериальной инфекцией. Аденовирусы, грибки, ротовирусы лечить антибиотиками бесполезно. Эти микроорганизмы на воздействие противомикробных препаратов не реагируют. Антибиотик убивает бактерии, действуя на образование клеточной стенки, у вирусов ее нет.
Совсем другая картина при лечении бактериальной инфекции. Антибиотик разрушительно действует на синтез белка, прерывает процесс размножения вредоносной клетки. Назначение препарата противомикробной группы в этом случае необходимо.
Выбирать метод лечения нужно врачу. Но у педиатров на это слишком мало времени. Поиск причины с помощью лабораторных анализов занимает от 5 до 7 дней. За это время состояние ребеночка ухудшается, мамы истерично смотрят на доктора и ждут помощи.
Поэтому антибиотики назначаются по внешним признакам бактериальной инфекции (гипертермия, сильный влажный кашель, гной в мокроте и другие), иногда для подстраховки. Это не значит, что доктор не профессионал. Он спасает жизнь маленькому ребенку – у грудничков быстро развиваются осложнения.
В редких случаях, когда родители обращаются к врачу сразу при обнаружении малейших симптомов бронхита и педиатр правильно диагностировал начинающуюся болезнь, даже бактериальную инфекцию можно вылечивать без противомикробных препаратов.
Таким образом, лечение бронхита у детей без антибиотиков возможно, если:
- Воспаление бронхов провоцирует вирус. Наблюдаются симптомы острого вирусного бронхита. Воспалением затронуты только верхние дыхательные пути, мокрота густая и трудно отходит, инкубационный период длился не более 2 дней. Учтите, что отличить типы бронхитов по провоцирующему фактору без анализов крови и мокроты очень сложно.
- Младенец переносит болезнь легко. Для излечения достаточно дыхательной гимнастики, массажа и противокашлевых сиропов Состояние улучшается через 3–5 дней после появления первых симптомов.
- У ребенка аллергический тип бронхита.
Также об этом говорит и доктор Комаровский.
Важно! Вирусный бронхит быстро переходит в бактериальный, когда воспалительный процесс спускается в нижние отделы дыхательной системы.
Когда назначаются антибиотики
Назначать антибиотики при бронхите у детей однозначно нужно при следующих симптомах бактериальной инфекции:
Популярные средства
При бронхите маленьким детям назначают антибиотики в виде сиропа, в таблетках, растворимых в воде. Уколы ставятся при тяжелом течении болезни. Противомикробные препараты принято разделять на три группы по механизму воздействия на опасные бактерии.
Пенициллиновая группа
Подходят для первого опыта приема антибиотиков маленькими пациентами. Действуют мягко, щадят кишечную микрофлору. Перечень популярных и эффективных средств представлен в таблице. (Важно! Таблицу можно прокрутить вправо и влево)
| Торговое название | Действующее вещество | Форма выпуска | Показания | Как принимать | С какого возраста |
|---|---|---|---|---|---|
| «Амоксициллин» | Амоксициллин | Сироп, гранулы, таблетки | Воспаление дыхательной системы, тканей | До 2 лет сироп принимают по 20 мг/кг на один прием три раза в сутки 5–7 дней; с 2 до 5 лет по 125 мл суспензии в сутки. С 5 лет по 1 таблетке в день – 250 мг | Сироп – с рождения, таблетированная форма – с 2 лет |
| «Флемоксин Солютаб» (аналог «Амоксициллина» нового поколения) | Амоксициллин | Таблетки для приготовления суспензии | Отит, бронхит, пневмония | По 125 мл – с 1–3 лет три раза в сутки, с 3 до 6 лет – по 250 мл три раза. Курс лечения – 5–7 дней | С 1 года |
| «Амоксиклав» | Амоксициллин с клавулановой кислотой | Таблетки, сироп | Острый синусит, хронический бронхит, цистит, пневмония | Суспензия: по 30 мг/кг в сутки детям до 3 месяцев, с 4 месяцев – по 30–40 мг/кг. Суточную дозу делят на три раза | С рождения в виде сиропа, с 12 лет – таблетки |
Макролиды
Противомикробные препараты широкого спектра действия. Назначаются детям с рождения. Имеют минимальный список побочных эффектов. (Важно! Таблицу можно прокрутить вправо и влево).
| Торговое название | Действующее вещество | Форма выпуска | Показания | Как принимать | С какого возраста |
|---|---|---|---|---|---|
| «Сумамед» | Азитромицин | Порошок для суспензии | Ангина, тонзиллит, бронхит, скарлатина, отит | 1 раз в сутки по 30 мг на 1 кг веса, курс – 3 дня | С рождения |
| «Макропен» | Медикамицин | Таблетки, суспензия | ОИВДП, скарлатина, дифтерия, бронхиты | Курс – 7–10 дней. Доза рассчитывается по весу: на 1 кг 0,7 мл лекарства | С рождения – в форме суспензии |
| «Азитромицин» | Азитромицин | Суспензия, таблетки | Синусит, гайморит, трахеит, дерматит, отит | Между приемами пищи 1 раз в сутки. Суспензия принимается по 0,5 мл медикамента на 1 кг веса | С рождения |
| «Клацид» | Кларитромицин | Порошок для суспензии, таблетки | Бронхит, отит, пневмония | 2 раза в любой форме по 250 мг | С 3 лет |
Цефалоспорины
Сильный антибиотик, назначается чаще в уколах. Из-за большого списка побочных эффектов детям до 5 лет применяют редко. Полезен для лечения гнойного бронхита, если пенициллиновые и макролидные препараты не помогли. (Важно! Таблицу можно прокрутить вправо и влево)
| Торговое название | Действующее вещество | Формы выпуска | Показания | Как принимать | С какого возраста |
|---|---|---|---|---|---|
| «Зиннат» | Цефоруксим | Гранулы, таблетки | ИВДП | Курс – 5–10 дней. Суспензию принимают 2 раза в день по 10 мг/кг веса. Таблетки – 3 раза по 125 мг | С рождения, таблетки – в 3 года и старше |
| «Супракс» | Цефиксим | Капсулы, гранулы | Обструктивный бронхит | Однократно в следующих дозировках: • с полугода – по 4 мл ежедневно; • с 2–4 лет суточная доза – 5 мл; • с 5 до 11 лет – суточная доза 6–10 мл; • с 12 лет –8 мл в день. Курс – 5–7 дней | С полугода |
| «Цефтриаксон» | Цефтриаксон | Уколы | ОИВДП, бронхит, тонзиллит, ангина, цистит | Внутримышечно, внутривенно, курс – 5–7 дней | С рождения |
Как правильно принимать
Терапия антибиотиками не проводится хаотично и бесконтрольно.
Есть четкие правила приема медикаментов:
- В домашних условиях пользуйтесь разрешенными формами препаратов по возрасту: таблетками и сиропами. Колоть инъекции лучше в больнице или поликлинике, приглашать домой медицинскую сестру.
- Принимайте лекарства в одно время суток.
- Соблюдайте кратность приемов, временной промежуток между ними.
- Сироп встряхивайте до полного растворения осадка.
- Давайте лекарство детям во время еды или сразу после. Пусть запивают водой в небольших количествах.
- Придерживайтесь дозировки, пользуйтесь мерными ложками или шприцами.
- Не принимайте противомикробные одновременно с отхаркивающими, энтеросорбентами и антигистаминными, сделайте перерыв от 30 минут до 2 часов.
- Не прекращайте лечение, когда бронхит, по вашему мнению, начал проходить. Курс терапии нужно доводить до конца.
- Давайте больному больше питья.
- Ведите дневник наблюдений за малышом раннего возраста при приеме антибиотиков. Это поможет определить эффективность лекарства, заметить аллергическую реакцию.
- Покупайте медикамент по рецепту. Не нужно приобретать взрослую дозировку, а потом делить таблетку пополам.
Как часто можно давать
Использовать аптечные лекарства нужно реже. Частое и бесконтрольное применение противомикробных медикаментов приводит к потере резистентности к терапии. Это осложняет процесс лечения серьезных заболеваний в будущем.
Любовь к антибиотикам чревата потерей естественных защитных функций, поэтому при выборе методов терапии учитывайте следующие рекомендации педиатров:
- Не используйте противомикробные препараты для вылечивания ОРВИ, насморка, несерьезных заболеваний бактериальной природы.
- Первый антибиотик должен быть слабым, дозировка – минимальной. Обязательно сообщите доктору, что противомикробные препараты ребенку с рождения еще не давали. Наиболее безопасным в раннем возрасте считается любой препарат из пенициллиновой группы.
- По возможности избегайте приема антибиотиков внутрь (таблетки, уколы). Если есть возможность наружного лечения, применения спреев, мазей, капель, остановитесь на них.
- Восстанавливайте микрофлору кишечника малыша пробиотиками.
- Выводите токсины в период приема противомикробных препаратов с помощью энтеросорбентов. Это «Смекта», «Полисорб», «Энтеросгель».
В чем есть опасность
У антибиотиков есть противопоказания и побочные эффекты. Чтобы не навредить детскому здоровью, врачам и родителям нужно знать:
- Лекарства из группы аминогликозидов оказывают сильнейшее воздействие на почки и органы слуха. Детям их принимать нельзя.
- «Миноциклин», «Тетрациклин», «Доксициклин» нарушают усвоение кальция, в результате истончается зубная ткань, замедляется рост ребенка. До 8 лет запрещены.
- «Пефлоксацин», «Офлоксацин» нарушают формирование хрящей, суставов.
- «Левомицетин» развивает апластическую анемию, угнетает кроветворную систему в костном мозге, поражая стволовые клетки.
- Детский организм чаще взрослого отрицательно реагирует на антибиотики в любых дозах. Дети жалуются на тошноту, мигрень, диарею, головокружения. У малышей дошкольного возраста наблюдаются аллергические реакции даже на разрешенные по возрасту противомикробные препараты.
Лечение бронхита у детей антибиотиками – эффективный метод борьбы с тяжелым бактериальным недугом, но препараты не могут действовать только положительно. Под ударом находятся почки, печень, кровеносная система, ЦНС. Используйте инъекции и таблетки противомикробной группы только в том случае, если без них никак обойтись нельзя.
Как поднять иммунитет после лечения

Антибиотики принимают для уничтожения вредоносных бактерий, но вместе с ними погибают и полезные, живущие в кишечнике. В результате у детей начинаются поносы, нарушается пищеварение, пропадает аппетит, снижается содержание витаминов и минералов в крови.
Оказать помощь и поддержку маленькому организму нужно в первые дни терапии противомикробными препаратами. Одновременно с антибиотиками и еще пару недель после завершения курса лечения давайте детям пробиотики. Это препараты для восстановления микрофлоры кишечника. Список пробиотиков очень широкий, действуют они примерно одинаково. При выборе ориентируйтесь на кошелек и собственные предпочтения:
- «Бифидумбактерин». Разрешен с рождения, производится на основе живых кисломолочных бактерий. Восстанавливает работу ЖКТ, повышает иммунитет. Выпускается в виде свечей, в сухом виде. Хранить ампулы с порошком нужно в холодильнике. Детям до 3 лет использовать суппозитории нельзя.
- «Лактобактерин». Продается во флаконах, содержимое растворяется кипяченой водой. Дозировка зависит от возраста и показаний к применению. Противопоказаний, побочных действий нет.
- «Линекс». Порошок, суспензия. Предназначен для терапии и профилактики дисбактериоза.
- «Хилак форте». Разрешен с первых дней жизни. Выпускается для детей в форме капель. Быстро нейтрализует расстройства ЖКТ, повышает местный иммунитет.
- «Бифиформ Бэби». БАД к пище, разрешен для грудничков с 0 месяцев. Нормализует кишечную флору.
- «Лактив-ратиофарм». Рекомендуется при ощущении тяжести, вздутиях, повышенном газообразовании, в период лечения антибиотиками. Можно давать детям с 2 лет. Курс лечения – 1–2 недели. Детям с непереносимостью, атопическим дерматитом «Лактив-ратиофарм» принимать нужно с осторожностью, препарат может вызвать аллергическую реакцию.
Хронические бронхиты чаще атакуют малышей с пониженным иммунитетом, прием антибиотиков для излечения бронхов дополнительно ухудшает ситуацию. Таким пациентам рекомендуется принимать иммуномодуляторы:
- «Афлубин». Гомеопатический препарат в каплях, дозировка назначается по возрасту. Укрепляет иммунитет, помогает снять воспаление, нормализует терморегуляцию.
- «Иммуноглобулин человеческий». Способствует повышению уровня сопротивляемости вирусам и бактериям. Детям назначается только по показаниям, запрещен при аллергиях. Выпускается в виде раствора для инъекций, инфузий.
- «Интерферон». Для повышения иммунитета используется препарат в жидкой форме (пероральный раствор). Обладает противовирусными свойствами, активизирует защитные функции детского организма.
- «Анаферон». Таблетки и капли иммуностимулирующего действия. Используются для восстановления после затяжных болезней, как средство профилактики вирусных и бактериальных инфекций.
Рекомендации для родителей
Терапия противомикробными препаратами будет более эффективной, если соблюдать следующие рекомендации:
- Проводите полный курс терапии антибиотиками, даже если малыш чувствует себя здоровым. Прекращение лечения приведет к возвращению симптомов бронхита. Сколько и какое время принимать лекарства, спрашивайте не в аптеке, а у лечащего врача.
- Четко соблюдайте кратность, дозировку препарата, рекомендации по количеству жидкости для запивания, времени приема.
- Обеспечьте ребенку полноценный покой, возможность лежать весь день, спать в любое время суток.
- Поите больного чаще. Вода помогает выводить патологические бактерии и токсины.
- Не забывайте о профилактике дисбактериоза. Если не начать прием пробиотиков в период приема противомикробных препаратов, диарея и недомогание дополнят список проблем со здоровьем через 1–2 недели. Просите доктора выписать антибиотики, полезные бактерии и иммуномодуляторы одновременно.
- Не отказывайтесь от госпитализации. Детей до 5 лет лучше пролечивать в больнице под круглосуточным наблюдением врачей.
Лечение бронхита антибиотиками требует от родителей внимательного отношения к самочувствию ребенка. Следите за температурой, проявлением аллергических реакций, прислушивайтесь к жалобам на ухудшение состояния или появление нетипичных для бронхита симптомов – тошноты, мигрени, поноса.
ВАЖНО! *при копировании материалов статьи обязательно указывайте активную ссылку на первоисточник: https://razvitie-vospitanie.ru/zdorovie/antibiotiki_pri_bronhite_u_detej.html
Если вам понравилась статья — поставьте лайк и оставьте свой комментарий ниже. Нам важно ваше мнение!
Поделиться с друзьями:
названия, можно ли вылечить бронхит антибиотиками, список
Антибиотики при бронхите детям назначают нередко, и это вызывает массу вопросов у родителей. Ведь интернет пестрит информацией о том, что, как правило, причиной появления бронхита являются вирусы, а антибиотики предназначены для борьбы с бактериями.
Действительно, антибиотиками нужно лечить бактериальные инфекции, а победить вирусные помогают противовирусные препараты. Все это так, но в отношении бронхита все не столь однозначно. Давайте попробуем разобраться, нужны ли антибиотики ребенку при бронхите, оправданно ли их применение, можно ли ими вылечить это заболевание?
Бронхит – вирусный или бактериальный?
В 20% случаев бронхиты имеют бактериальное происхождение изначально. Ребенок заболевает, когда в его организм (в дыхательные пути в частности) проникают всевозможные «кокки» – стафилококк, стрептококк, синегнойная палочка, гемофильная палочка, моракселла. Примерно в 15% случаев бронхит бывает вызван грибками, и еще около 5% случаев бывают вызваны так называемыми атипичными организмами – хламидиями, микоплазмой. Эти «вредители» коварны – они являют собой интересные формы жизни, нечто среднее между бактериями и вирусами. Такой бронхит обрастает прилагательным «атипичный».
Выбор препаратов для лечения
Поскольку практически любой бронхит рано или поздно может переквалифицироваться в бактериальную форму, самым частым лекарством при заболевании являются именно антибиотики. Такова позиция официальной медицины. Она несколько противоречит мнению любимого мамочками доктора Евгения Комаровского. Он утверждает, что вирусными являются 99,9% бронхитов, и настаивает на лечении без антибиотиков.
Однако по вызову к вам домой придет не Комаровский, а врач из вашей поликлиники, и его позиция будет ближе к традиционной. Рассмотрим ее.
Отлично, если достоверно известен точный возбудитель болезни, это даст врачу возможность назначить целенаправленный эффективный антибиотик. Гемофильная палочка, к примеру, опасается пенициллинов, а «Эритромицин» на нее не действует вообще. Для моракселлы губительны макролиды нового поколения, а к большинству представителей ряда пенициллинов она равнодушна. Атипичные хламидии и им подобные не любят антибиотиков из группы тетрациклинов. Самые капризные – пневмококки, они устойчивы к большому списку антибиотиков, поэтому вылечить бронхит, вызванный такими микроорганизмами, очень сложно.
При выборе антибиотика для лечения ребенка нужно также учесть, что для детского организма предпочтителен щадящий антибиотик, который обладает минимумом побочных действий. Нельзя игнорировать и форму болезни. Наиболее частый выбор педиатров – антибиотики широкого спектра действия.
При остром бронхите вирусного типа антибиотики не назначают вообще. С такой инфекцией организм ребенка может справиться самостоятельно или при поддержке специальной терапии, основанной на противовирусных медикаментах.
При выявлении острого бронхита, в котором повинны бактерии, атипичные хламидии, или хронического бронхита, назначение антибиотиков иногда является важной составляющей адекватного лечения.
Обструктивный брохит, который еще называют гнойным, чаще всего лечится как раз антибактериальными препаратами.
В следующем видеофрагменте можно посмотреть, как лечить острый бронхит, не прибегая к серьезным лекарственным препаратам.
Антибиотики врач никогда не назначит ребенку для профилактики хронического бронхита, т.к. с этой целью столь мощные препараты не дают. Не нужны антибиотики и при аллергическом бронхите, такая форма заболеваний, кстати, у детей встречается чаще, чем мы, родители, привыкли думать.
При траехобронхите (заболевании, при котором поражаются как слизистые оболочки бронхов, так и оболочки трахей), и обострении бронхиальной астмы вопрос о назначении антибиотиков решается так же, как и при остром бронхите, т.е. исключительно на усмотрение врача.
В целом же, антибактериальную терапию при бронхитах доктора по сложившейся практике назначают только в 10% случаев всех заболеваний. Остальные 90% – лечат с помощью отхаркивающих, муколитических, противовирусных, антигистаминных средств.
А в следующем видеоролике доктор Комаровский расскажет, как лечить бронхит у ребенка.
Показания для применения
Бронхит не такое уж и безобидное заболевание, как это может показаться на первый взгляд.
Причина в том, что недуг в этом возрасте развивается очень быстро, и времени на подбор альтернативных препаратов нет. Единственный разумный выход – антибиотики. Маленьких детей до года с бронхитом стараются лечить в стационарных условиях, где есть возможность круглосуточного наблюдения за состоянием ребенка. Это важно, чтобы не пропустить начало осложнений.
Чаще всего бронхитом болеют детки в возрасте от 1 до 5 лет. Младшие школьники в возрасте от 7 до 9 лет заболевают реже, но у них выше риск развития хронической формы бронхита.
Взвесив возможные риски для жизни и здоровья ребенка, становится понятно, почему врачи «уважают» антибиотики при лечении бронхита.
Существует несколько важных нюансов, при которых врач даже при неотягощенной форме бронхита будет склонен все-таки назначить антибиотики ребенку:
- Если у ребенка в анамнезе родовые травмы, пороки развития.
- Если при бронхите у ребенка наблюдаются яркие выраженные признаки дыхательной недостаточности.
- Если в мокроте заболевшего хорошо различимы примеси гноя.
- Если высокая температура (выше 38 градусов) держится уже более трех суток.
- Если у ребенка при бронхите наблюдаются заметные проявления сильной интоксикации. Это может свидетельствовать о бактериальном происхождении болезни, ведь интоксикация – это отравление организма малыша продуктами жизнедеятельности вредоносных бактерий.
- Причем, именно в такой последовательности. Пенициллины обладают самым мягким действием, и их назначают первыми. К тому же у большинства препаратов этой группы есть удобные «детские» лекарственные формы – их можно принимать в суспензии, растворе (его родители часто называют сиропом), есть саморастворяющиеся таблетки. В ситуациях, когда течение болезни осложнено, могут назначить пенициллиновые антибиотики в уколах.
- Антибиотики- макролиды доктор назначит во вторую очередь, если пенициллины не оказали должного действия. Иными словами, если острые симптомы болезни не проходят после 72 часов после начала приема антибиотика – пенициллина, медик может заменить препарат, выбрав макролид. Такие средства обладают минимальным перечнем побочных действий, нечасто вызывают аллергические реакции, а потому считаются относительно безопасными для детского организма.
- Цефалоспориновые антибиотики врачи стараются назначать в уколах. Они обладают мощным противомикробным действием, но, увы, могут вызывать аллергию. Да и перечень противопоказаний и подобных действий у них выше. Такие лекарства прописывают при сложных формах бронхита, а также при гнойном обструктивном бронхите, а также в случаях, если макролиды и пенициллины не помогли.
Есть еще одно семейство антибиотиков, которые могут быть назначены врачом при бронхите. Это фторхинолоны. К ним прибегают только в самых крайних случаях. Если средства всех других групп антибиотиков по ряду причин на возбудителя болезни не действуют или при очень тяжелом протекании болезни, которое угрожает жизни ребенка. Фторхинолоны довольно «тяжелые» препараты, использовать их для лечения детей до 12-14 лет запрещено.
В среднем, курс лечения бронхита антибиотиками длится от 7 до 10 дней, в некоторых случаях до двух недель.
Наиболее часто в схемах лечения детского бронхита встречаются следующие названия:
- Цефалоспорины: «Кетоцеф», «Супракс», «Медаксон», «Цефаксон», «Нацеф», «Анцеф», «Аскетил», «Зиннат», «Зинацеф».
Список антибиотиков при бронхите
Рассмотрим некоторые препараты более детально:
- «Ампиокс». Это комбинированный антибиотик, который довольно широко используется при лечении бактериального бронхита. Препарат имеет две формы выпуска – это капсулы и сухое вещество для раствора, который колют внутримышечно и внутривенно. Принимать препарат нужно 4-6 раз в день. Капсулы детям до 3 лет давать нельзя. От 3 до 7 лет при бронхите суточную дозу рассчитывают по формуле: 50 мг.препарата на 1 килограмм веса, ребятам от 7 до 14 лет доза удваивается. Подросткам старше 14 назначают 2-4 грамма в сутки. «Ампиокс» в инъекциях можно делать даже новорожденным и недоношенным деткам. Уколы делают 3-4 раза в день. Дозировку рассчитывает врач индивидуально для каждого пациента.
- «Флемоксин Солютаб». Это полусинтетический пенициллиновый антибиотик, часто применяемый при бронхите и пневмонии. Давать его детям – одно удовольствие, поскольку он выпускается в удобной форме – диспергируемых таблеток. Они легко растворяются, рассасываются и имеют приятный вкус. Такую таблетку можно выпить до приема пищи или сразу после него, а можно растворить ее в воде и получится то, что мамочки на форумах часто называют «сиропом». Дозировку определяет врач строго индивидуально. Средние значения суточной дозы таковы: детям до 1 года препарат дают 2-3 раза в сутки в количестве 30-60 мг. лекарства на 1 килограмм веса крохи, малышам от 1 до 3 лет – по 250 мг дважды в день, детям от 3 до 10 лет – по 375 мг двукратно.
- «Амоксициллин». Это кислотоустойчивый антибиотик. В уколах его не существует, препарат предназначен только для применения внутрь. Выпускается в капсулах и таблетках разной дозировки, а также в гранулах, из которых дома несложно приготовить суспензию. Это самая популярная «детская» форма медикаментов. Суспензию можно давать новорожденным три раза в день, общее количество за сутки – 20мг лекарства на 1 килограмм веса. Детям от 2 до 5 лет суточная доза равняется 125 мг в три приема, ребятам от 5 до 10 лет дают 5 мл суспензии в сутки троекратно.
- «Аугментин». Это почти тот же «Амоксициллин», только более защищенный клавулановой кислотой. Препарат особенно эффективен при лечении хронического бронхита и бронхопневмонии. У провизоров в продаже всегда есть таблетки трех видов дозировки, сухое вещество для самостоятельного приготовления суспензии, а также порошки, из которых делают растворы для инъекций внутримышечно или внутривенно. Дозировку препарата производят по аналогии с «Амоксициллином». Детям до 2 лет можно разводить суспензию водой пополам, хотя она и без того довольно приятна и легко пьется. В таблетках «Аугментин» дают детям старше 5 лет. Инъекции врач может назначить ребенку в любом возрасте, если того требует его состояние.
- «Хинкоцил». Этот пенициллиновый антибиотик можно принимать в капсулах или в суспензии. Правда, в аптеках нет готовой суспензии, но ее можно приготовить из специальной порошковой формы лекарства. Этот антибиотик противопоказан детям с бронхиальной астмой! Не дают его и малышам до 1 года. Лекарство принимают три раза в день. Суточная доза для детей от 1 до 2 лет – 20 мг. препарата на каждый килограмм веса. Детям от 2 до 5 лет можно давать фиксированные 125 мг в сутки, ребятам от 5 до 10 лет эта доза удваивается и составляет 250 мг.
- «Сумамед». Это эффективный макролид. Хорошо помогает при остром бронхите бактериальной этиологии, при болезненных проявлениях хронического бронхита. Купить лекарство можно в таблетках двух видов дозировки, в капсулах. Есть также сухое вещество для уколов и для суспензии. Детям до 4-5 лет желательно принимать суспензию, старше – можно пить таблетки. Уколы доктор может назначить ребенку любого возраста. «Сумамед» не дают детям до полугода. При лечении бронхита суточная доза суспензии рассчитывается так: 30 мг.препарата на каждый килограмм веса ребенка. Лекарство принимается 1 раз в сутки, общий курс лечения – до 3 суток.
- «Азитрокс». Антибиотик- макролид, который проявил себя с лучшей стороны при лечении сложного атипичного бронхита, так как он успешно справляется с хламидиями. Существует в виде капсул (для детей старше 12 лет) и в виде порошка для суспензии. Ее можно принимать один раз в день по 5-10 мг. препарата на килограмм веса ребенка. Лечиться «Азитроксом» в суспензии можно до 5 суток. У антибиотика большой список побочных действий, поэтому его не рекомендуется давать детям до 6 месяцев. Деткам до 12 лет запрещено принимать капсулы «Азитрокса». Нельзя пить препарат одновременно с пищей.
- «Зитролид». Этот антибиотик семейства макролидов успешно справляется с большинством возбудителей бактериального и атипичного бронхитов. Выпускается лекарство только в капсулах. Малышам до 3 лет совершенно противопоказан. Детям старше препарат дают один раз в день по 10 мг вещества на каждый килограмм массы тела ребенка. Средний курс лечения – трое суток.
- «Биноклар» («Клацид»). Этот макролид могут назначить при любой форме и степени бронхита, а также при пневмонии. Он выпускается в таблетках, порошках для суспензии двух видов дозировки, а также в форме сухого вещества для приготовления растворов для инъекций. Суспензию «Биноклара» можно давать ребенку даже с молоком. Максимальная суточная дозировка – 500 мг. Принимают антибиотик через 12 часов (дважды в день). Индивидуальную дозировку рассчитывает врач. Детям, не достигшим трехлетнего возраста, препарат не рекомендуется давать в таблетках, только в суспензии. У этого антибиотика большой перечень побочных действий и противопоказаний. Внимательно ознакомьтесь с ним и посоветуйтесь с врачом.
- «Супракс». Это один из самых известных представителей цефалоспоринового ряда. Лекарство чаще всего назначают при лечении обострений хронического бронхита и при остром бронхите бактериального происхождения. На прилавках аптек «Супракс» существует в форме капсул и гранул, из которых готовится суспензия. В таблетках и сиропе лекарство не выпускается. Подросткам старше 12 лет дают 400 мг однократно в сутки. Детям до 12 лет рекомендована суспензия (по 8 мг.на каждый килограмм массы тела раз в сутки). 6-10 мл суспензии дают в день детям с 5 до 11 лет, 5 мл лекарства положены в день деткам 2-4 лет. Максимальная доза для грудничка – 4 мл. в сутки. Точное количество назначит врач.
- «Нацеф» («Цефазолин»). Этот антибиотик цефалоспоринового семейства можно давать детям с рождения. Однако до 1 месяца это должно быть только в стационаре под постоянным контролем врачей. Выпускается антибиотик только в виде сухого вещества для инъекций. Детская доза – 20–50 мг вещества на каждый килограмм веса ребенка в сутки. Если бронхит протекает тяжело и состояние ребенка угрожающее дозировку удваивают и дают каждые 6 или 8 часов.
Важно: выбор препарата – прерогатива врача, а не пациента, поэтому заниматься самолечением категорические запрещено! Все указанные препараты с 2017 года отпускаются в аптеках строго по рецепту врача.
Альтернативы
Довольно эффективными при лечении бронхита являются ингаляции, в том числе с антибиотиками, которые назначит врач. Проводить процедуры нужно исключительно с использованием специальных ингаляторов (небулайзеров).
Обычно ингаляции назначают как дополнение к антибиотическому лечению. Хорошо себя зарекомендовали ингаляции с минеральной лечебной водой. Чаще всего «вдыхают» через небулайзер муколитические препараты, бронхорасширяющие средства, антигистаминные лекарства ( при аллергическом бронхите), антисептики и даже прополис, если на него нет аллергии, и только с разрешения врача, который назначит средство исходя из типа кашля у ребенка.
Рекомендации родителям
- Обеспечьте ребенку обильное питье. Слизистая оболочка бронхов не должна «пересыхать», особенно если малыш из-за заложенного носа дышит ртом. Кроме того, бактерии вызывают интоксикацию. Питье поможет восстановить водный баланс и облегчит вывод токсинов.
- При тяжелых формах бронхита или при трахеобронхите постарайтесь обеспечить малышу постельный или полупостельный режим. Покой очень важен для его выздоровления.
- Если врач все-таки назначил вам антибиотики, принимайте их с соблюдением всех дозировок и кратности приема.
- Не отказывайтесь от лечения антибиотиками, если ребенку стало лучше. Доведите назначенный врачом курс до конца.
- Не забывайте о профилактике дисбактериоза, ведь антибиотики уничтожают не только болезнетворных микробов, но и полезных и нужных, таких, как лактобактерии и бифидобактерии. Поэтому попросите врача одновременно с антибиотиками назначить вам курс пребиотиков и пробиотиков.
- Если врач настаивает на госпитализации ребенка, даже при отсутствии температуры, не нужно сопротивляться. Некоторые формы бронхита, так как атипичный и грибковый бронхит, эффективнее лечатся именно в стационаре.
В следующем видеоролике доктор Комаровский расскажет, когда именно ребенку необходимо назначить антибиотики, а когда можно обойтись без них.
Антибиотики при бронхите у детей: обзор препаратов
Антибиотик – медикамент синтетического происхождения, который купирует размножение патологических бактерий, благодаря чему применяется в ходе консервативного лечения таких вирусных заболеваний, как бронхит.
Эта респираторная инфекция поражает детский организм, дыхательная система и защитная функция ребенка находятся в процессе формирования.
Чтобы воспалительный процесс не распространился на органы, педиатр назначает ребенку при бронхите прием антибиотиков.
Влияние на организм
Антибактериальные средства подразделяют на несколько групп за признаком «механизм действия». Выделяют такие группы:
- Макролиды купируют синтез белка в структуре патогенной клетки, что предшествует её отмиранию. Препараты группы надо использовать при лечении хронического бронхита.
- Пенициллины направлены на разрушение оболочки вирусной бактерии. Недостаток медикаментов, которые принадлежат данной группе, состоит в высоком риске развития аллергической реакции.
- Фторхинолоны способны разрушить ДНК-вирусов, которые спровоцировали воспалительный процесс.
Реже для лечения респираторных заболеваний используют антибактериальные средства группы тетрациклины. А прием антибиотиков сопровождается побочными эффектами.
Когда применяют антибиотики у детей
Действие антибактериальных средств направлено на купирование роста и разрушение патогенных клеток, которые провоцируют образование очага воспаления. Особенность антибиотиков в том, что они оказывают разрушительное действие не на все виды микробов, а на патогенные бактерии.
Если бронхит имеет вирусную этиологию и не сопровождается осложнениями, для его лечения используют 3 группы лекарственных средств – отхаркивающие, противовирусные и укрепляющие иммунитет.
Скопление на поверхности слизистой бронхов вирусов провоцирует размножение патогенных бактерий, иммунная система при лечении бронхита начинает ослабевать, а состояние малыша усугубляется симптомами бактериальной инфекции.
Антибиотик в ходе лечении бронхита прописывается ребенку при наличии симптомов:
- общая интоксикация;
- высокая температура;
- постоянная одышка;
- слабость и сонливость;
- кашель с гнойными выделениями.
Еще одно показание к приему антибактериальных средств – развитие лейкоцитоза, который сопровождается увеличением количества иммунных клеток.
Прежде чем прописать ребенку, болеющему бронхитом, антибиотик, врач проводит анализ мокроты с целью определения типа вирусного возбудителя.
Какие препараты применяют
Для лечения бронхита у детей используются много антибиотиков. К эффективным относят: Зиннат, Сумамед, Супракс.
Бисептол
Этот антибактериальный препарат является представителем сульфаниламидной группы, имеет низкую стоимость, применяется в результате лечения респираторных и мочевыводящих путей.
Поскольку Бисептол провоцирует расстройство функционирования таких органов, как почки и печень, нарушает кровоток, педиатры не прописывают этот антибиотик детям при лечении бронхита.

Зиннат
Лекарственное средство относится к группе цефалоспоринов и оказывает одновременно два положительных эффекта – бактерицидный и бактериостатический. Активное вещество препарата Зиннат – Цефуроксим.
Данный медикамент выпускается в двух лекарственных формах – в виде таблеток и гранул, которые используются для приготовления раствора. Суточная дозировка определяется с учетом возраста ребенка. Малышам до полугода разрешается принимать Зиннат два раза в сутки по 50 мг, а детям от полугода до двух лет – по 100 мг в день.
Стандартная дозировка для детей от 5 до 12 лет – 250 мг, которые принимают равными дозами 2 раза в день.

Сумамед
В состав лекарственного препарата входит такой компонент – азитромицин, который купирует рост грамположительных бактерий. Сумамед выпускается в форме порошка, который используется для лечебной суспензии. Преимущество медикамента в том, что его разрешается применять в ходе лечения грудных малышей.
Суточная дозировка рассчитывается по простой схеме: на 1 кг веса ребенка приходится 10 мг порошка. Принимать лекарственный препарат нужно один раз в день не менее чем за час до либо за 2 часа после последнего приема еды.
Стандартная продолжительность терапии составляет 3 дня.

Супракс
Лекарственное средство Супракс имеет в составе активный компонент – Цефиксим. Главное показание к приему медикамента – развитие у малыша обструктивного бронхита. Средство выпускается в форме капсул, которые используются для изготовления лечебного раствора.
Для детей с бронхитом дозировка антибиотика рассчитывается с учетом веса: на 1 кг массы тела приходится 8 мг лекарственного порошка. Принимать Супракс при лечении воспаления дыхательных путей разрешается детям, с возрастом более 6 месяцев.

Амоксиклав
В состав медикамента входят 2 активных компонента – амоксициллин и клавулановая кислота, которая снижает сопротивляемость патогенных микроорганизмов и защищает действующее вещество от разрушительного воздействия бета-лактамазы.
Препарат выпускается в двух формах – в виде таблеток и сиропа. Малышам рекомендуется принимать Амоксиклав в виде сиропа, а детям старше 12 лет – в виде таблеток.
Если лекарственное средство используется в виде суспензии, дозировка такая: малышам младше 3 месяцев разрешается принимать 30 мг препарата на 1 кг веса, а детям от 4 месяцев рекомендуется принимать 40 мг на 1 кг массы тела. Суточная дозировка делится на 3 равные части.

Флемоксин
Медикаментозное средство Флемоксин оказывает на очаг воспаления спектр действия, применяется при лечении не только бронхита, но и пневмонии.
Препарат выпускается в виде таблеток, которые имеют фруктовый вкус, что облегчает процедуру приема лекарства.
Дозировка рассчитывается врачом с учетом возраста ребенка. Малышам до 3 лет показано принимать Флемоксин 3 раза в сутки по 125 мг. Детям до 6 лет надо ежедневно принимать 750 мг препарата за три приема. Стандартный курс лечения составляет 7 дней.

Правила приема
Во избежание осложнений, которые возникают на фоне нерационального приема антибиотиков, родители должны выполнять такие правила:
- Соблюдать дозировку, которую установил врач и использовать в домашних условиях медикамент в виде сиропа или таблеток. Если малышу показано введение антибактериального средства с помощью инъекции, надо вызвать врача либо доставить ребенка в поликлинику самостоятельно.
- Придерживаться кратности приемов лекарства и временных интервалов между ними.
- Поддерживать водный баланс ребенка.
- Временно ограничить прием отхаркивающих средств, антигистаминных препаратов, а также сорбентов. Временной промежуток между приемом антибиотика и медикаментов должен составлять не менее 2 часов.
- Следить за самочувствием малыша и при необходимости записывать изменения в состоянии в дневник.
Родителям запрещено увеличивать дозировку или корректировать продолжительность курса. Изменение лечебной терапии является компетенцией детского врача.
Какие антибиотики запрещено принимать
Лечение бронхита путем приема антибактериальных препаратов является эффективным, но препараты оказывают не только положительное, но также негативное действие на организм. Это приводит к развитию побочных эффектов, как тошнота, сильная головная боль, аллергия.
К лекарственным средствам, которые пагубно влияет на детский организм, относят Миноциклин. Прием медикамента приводит к нарушению процесса усвоения кальция, на фоне этого костная ткань теряет прочность, становится уязвимой к механическим повреждениям.
Запрещено использовать при лечении бронхита антибиотик Левомицетин, который ухудшает состояние организма. К последствиям приема медикамента относят поражение стволовых клеток мозга, расстройство кроветворной функции, развитие анемии.
Как укрепить иммунитет
Прием антибиотиков при лечении бронхита не исключает вероятности появления у детей неприятной симптоматики, что обусловлено ослабеванием под действием тяжелых препаратов иммунной системы.
К признакам, которые проявляются после завершения антибактериальной терапии, относят плохой аппетит, диарею, а также дефицит полезных витаминов и минералов.
С целью восстановления работы пищеварительной системы и нормализации микрофлоры кишечника врачи рекомендуют принимать антибиотики с пробиотиками. К популярным медикаментам группы относят:
- Бифидумбактерин содержит натуральные кисломолочные бактерии, что нормализует функционирование ЖКТ и укрепляет иммунитет;
- Хилак форте направлен на повышение местного иммунитета. Преимущество препарата состоит в том, что его разрешено принимать грудным малышам;
- Лактив-ратиофарм устраняет чувство тяжести и снимает вздутие.
Если воспаление приняло хроническую форму, помимо пробиотиков ребенку прописывают иммуномодуляторы – Анаферон, Афлубин либо Интерферон.
Основное действие лекарственных средств направлено на купирование воспалительного процесса и активизацию защитной функции.

Автор: Федорова Людмила Пульмонолог, иммунолог, терапевт
список лучших препаратов для лечения
Бронхит у детей встречается довольно часто. Он может выступать и как самостоятельное заболевание, и как осложнение респираторных вирусных инфекций. Без лечения эта болезнь способна обернуться еще более серьезными последствиями. Можно ли применять антибиотики при бронхите у детей? В каких случаях назначают эти лекарства и как использовать их в детском возрасте?


Когда ребенку назначают антибиотики?
Бронхит в большинстве случаев имеет вирусную природу, и при неосложненном течении терапия заключается в приеме противовирусных, отхаркивающих и общеукрепляющих препаратов. Вирусы, попадая на внутреннюю оболочку бронхов, создают благоприятную среду для размножения бактерий, и если иммунитет ребенка не справляется с ними вовремя, бронхит осложняется бактериальной инфекцией. Это можно понять по следующим симптомам:
- повышение температуры до 38-39ºС, признаки интоксикации;
- усиление кашля, выделение мокроты с видимыми следами гноя;
- лейкоцитоз и высокая скорость оседания эритроцитов в анализе крови;
- одышка, слабость, ухудшение общего самочувствия больного.
При обнаружении признаков бактериальной инфекции у ребенка врач прописывает антибиотики, выполнив анализ мокроты и определив тип бактерии-возбудителя. Когда состояние больного на момент обращения тяжелое, возможно назначение препаратов широкого спектра действия без траты времени на посев.
Особенности применения антибиотиков у детей до 3 лет и старше


При лечении бронхита у детей ни в коем случае нельзя самостоятельно проводить антибактериальную терапию. Специалист подберет лекарства, обладающие максимально щадящим воздействием на организм, но при этом эффективно борющиеся с возбудителями болезни.
Кроме того, при выборе препарата учитывается анамнез больного, история прошлых назначений лекарственных средств и зафиксированные ранее аллергические реакции.
Необходимо строго соблюдать инструкцию по применению прописанного антибиотика в части совмещения лекарства с приемом пищи: до еды, во время или после, т. к. нарушение этих рекомендаций может повлечь за собой проблемы с кишечной микрофлорой и дисбактериоз.
Детям до 3 лет и старше иногда прописывают пробиотики наряду с антибактериальной терапией во избежание проблем с пищеварением и иммунитетом.
Список антибиотиков для детей
Младенцам при бронхите обычно назначают антибиотики в форме суспензии или сиропа, что облегчает прием – маленькие дети часто отказываются или просто не умеют глотать таблетки (рекомендуем прочитать: лучшие антибиотики в суспензии для детей: список). Старшие дети легче воспринимают капсулы и таблетки, тем более что некоторые из них не имеют горького вкуса. Уколы применяют, когда состояние больного тяжелое и лечение нужно начать как можно скорее.
Лекарства группы пенициллинов
Группа антибиотиков, отличающихся минимумом побочных действий при эффективном воздействии на пневмококки, стафилококки, стрептококки и другую патогенную флору. В таких случаях в листе назначений можно увидеть следующие названия:
- Флемоксин Солютаб – амоксициллиновый антибиотик широкого спектра действия (подробнее в статье: инструкция по применению «Флемоксин Солютаб 250» для детей). Прописывается ребенку с 1 года, отпускается в аптеках без рецепта в форме таблеток с фруктовым вкусом. Это облегчает прием – Флемоксин нравится детям, поэтому не возникает таких проблем, как с обычными таблетками. Дозировка рассчитывается по возрасту: 1-3 года – по 125 мг 3 раза в день или по 250 мг 2 раза в день. С 3 до 6 лет – по 250 мг трижды в сутки или по 375 мг дважды в сутки. Продолжительность терапии Флемоксином Солютаб – 5-7 дней, уточняет врач в зависимости от тяжести состояния.


- Амоксиклав – препарат аналогичного действия, в состав которого, помимо амоксициллина, введена клавулановая кислота (рекомендуем прочитать: таблетки «Амоксиклав 250 мг» для детей: дозировка). Она частично решает проблему сопротивляемости бактерий основному действующему веществу и защищает его от разрушения бета-лактамазой, выделяемой некоторыми видами возбудителей. Новорожденным и до трех месяцев препарат дают в форме суспензии.


Группа цефалоспоринов
К группе цефалоспоринов относятся несколько действующих веществ, эффективных против грамположительных и грамотрицательных патогенных микроорганизмов: цефтриаксон, цефиксим, цефуроксим, цефазолин. На их основе производятся лекарственные препараты, способные вылечить бактериальный бронхит у детей. Исключение составляют случаи атипичного бронхита, вызванного хламидиями или микоплазмой – на них цефалоспорины не действуют, и лучше подобрать другое средство.
При назначении этих препаратов встречаются такие названия:
- Зиннат – цефалоспорин 2 поколения, обладающий бактерицидным и бактериостатическим действием. Действующее вещество – цефуроксим. Лекарственные формы – таблетки по 125 или 250 мг, гранулы для приготовления суспензии 125 мг/5 мл. С 3 до 6 мес. принимается по 40-60 мг 2 раза в день, от 6 мес. до 2 лет – 60-120 мг дважды в сутки, от 2 до 12 лет – 125 мг 2 раза в день.
- Супракс – препарат на основе цефиксима, изготавливается в виде капсул 200 или 400 мг для приготовления суспензии. Детская дозировка рассчитывается по возрасту: от 6 месяцев до 12 лет назначают 8 мг на 1 килограмм массы тела 1 раз в день или по 4 мг/кг дважды в сутки.




Средства группы макролидов
Макролиды – средства широкого спектра действия, отличающиеся минимальной вероятностью побочных эффектов. Разрешены к назначению с рождения. Также применяются при аллергии на пенициллины и цефалоспорины или при резистентности патогенной микрофлоры к этим видам антибиотиков. Из списка макролидов врач может назначить:
- Сумамед – препарат на основе азитромицина, эффективный против грамположительной кокковой флоры, за исключением устойчивых к эритромицину возбудителей. Форма выпуска – порошок для приготовления суспензии по 100 или 200 мг на 5 мл. Принимается 1 раз в сутки по 10 мг на 1 кг веса за 1 час до или не менее 2 часов после еды. Длительность терапии – 3 дня.
- Макропен – антибактериальное средство на основе мидекамицина. Лекарственные формы – таблетки 400 мг, суспензия 175 мг/5 мл. Разрешен с рождения в форме суспензии курсом 7-10 дней. Дозировка рассчитывается по массе тела на два приема в день:
| Масса тела, кг | Кол-во активного вещества, мг | Кол-во суспензии, мл |
| До 5 | 131,25 | 3,75 |
| 5-10 | 262,2 | 7,5 |
| 10-15 | 350 | 10 |
| 15-20 | 525 | 15 |
| 20-25 | 787,5 | 22,5 |


Какие препараты вводят с помощью инъекций?
Несмотря на то, что при бронхите у детей рекомендуется отдавать предпочтение средствам для перорального приема, при тяжелых формах болезни врач назначает внутримышечные или внутривенные уколы антибиотиков. Это могут быть препараты всех трех групп, выбор зависит от анамнеза и текущего состояния пациента.
Прогресс при таком лечении наступает быстрее, т. к. действующее вещество попадает в кровь практически сразу после введения. Инъекции проводят только в условиях стационара: для уколов важна стерильность и присутствие медицинского специалиста для контроля побочных эффектов.
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »Поделитесь с друьями!
названия, лечат ли антибиотиками, список
Для борьбы с бронхитом у детей требуется индивидуальный подход, так как возможен ряд тяжелых осложнений. В этом случае огромное значение имеет антибиотикотерапия, так как лекарственные средства, относящиеся к этой группе, оказывают воздействие на причины развития бронхита. Но не во всех случаях применяются антибиотики.
Когда назначают антибиотики при бронхите у детей?
Антибактериальная терапия детям назначается в следующих случаях:
- повышение температуры тела до 39 градусов, которое держится в течение 3 дней;
- появление одышки, слабости и затрудненного дыхания;
- ярко выраженная интоксикационная симптоматика;
- выделение во время кашля гнойной мокроты;
- лейкоцитоз и повышение СОЭ в анализе крови;
- сопутствующая симптоматика, указывающая на бактериальное инфицирование (резкое ухудшение общего состояния после кратковременного улучшения, повторная гипертермия, изнурительный кашель и т. д.).
Особое внимание уделяется детям с осложненным анамнезом (травмы во время родов, недоношенность, аномалии развития и т. д.), так как у них достаточно высокий риск возникновения осложнений со стороны дыхательной системы.
Антибиотики широкого спектра действия назначаются эмпирически: методика позволяет назначить лекарства еще до уточнения диагноза и получения результатов обследования, а также для раннего начала терапии. Это обусловлено длительностью выполнения анализа (забор мокроты) на определение конкретного возбудителя болезни и необходимостью лечения острых бактериальных инфекций.
Классификация антибиотиков для лечения бронхита у детей
Опасность острой формы бронхита заключается в возможности вторичного бактериального инфицирования, поэтому антибиотики широко применяются в лечении бронхитов у всех возрастных категорий пациентов, включая детей.
Наиболее часто назначаются:
Пенициллины
Антибиотики пенициллинового ряда (Амоксициллин, Ампиокс, Ампициллин, Флемоксин, Аугментин, Оспамокс, Флемоклав, Хинкоцил) характеризуются наиболее щадящим действием, поэтому их назначают первоочередно.
Помимо этого, большинство из них выпускается в нескольких формах (сироп, суспензия, быстрорастворимые таблетки и т. д.), что существенно облегчает их прием маленькими детьми. В тяжелых случаях антибиотики пенициллинового ряда могут назначаться инъекционно.
Макролиды
Антибиотики, входящие в макролидную группу (Кларитромицин, Азитрокс, Зитролид, Сумамед, Азитрал, Макропен, Азитромицин, Рокситромицин, Биноклар, Ровамицин) назначаются в том случае, когда после 3 дней лечения бронхита у детей антибиотиками пенициллинового ряда сохраняется острая симптоматика воспалительного процесса.
К преимуществам макролидов можно отнести минимальные побочные проявления и крайне редкие аллергические реакции, что делает их безопасными для детей.
Цефалоспорины
Антибактериальные препараты цефалоспоринового ряда (Супракс, Кетоцеф, Цефаксон, Медаксон, Аскетил, Нацеф, Зиннат, Анцеф, Зинацеф) наиболее часто назначаются в инъекционной форме. Эти средства обладают эффективным противобактериальным действием, но способны спровоцировать аллергическую реакцию.
У цефалоспоринов достаточно широкий спектр противопоказаний, поэтому они назначаются детям при лечении бронхита только при осложненной форме заболевания, например, при обструктивной, и при неэффективности лечения другими антибиотиками.
Респираторные фторхинолоны
Существует еще одна группа антибиотиков, относящихся к фторхинолонам (Ципронол, Ципролет и Левофлоксацин), которые врач может назначить в исключительных случаях (при тяжелом развитии бронхита у детей), представляющих реальную угрозу для жизни пациента. Антибиотики этой группы обладают большим количеством противопоказаний, они эффективны, но достаточно агрессивны, поэтому их применение детям младше 12 лет исключено.
Средняя продолжительность курса антибиотикотерапии бронхита в детском возрасте составляет 7-10 дней, но иногда сроки могут увеличиваться, что обусловлено выраженностью патологического процесса.
Антибиотики детям до года
Наиболее тяжело бронхит протекает у детей раннего возраста, что обусловлено незрелостью иммунной системы и особенностями строения дыхательных путей. Кроме того, малыш не способен объяснить свое состояние и первые признаки бронхита обнаруживаются родителями. При недостаточной внимательности такое состояние может спровоцировать тяжелые осложнения.
Для лечения бронхита у детей, не достигших 1 года, чаще всего используются следующие антибиотики:
- Цефиксим (Супракс) – этот антибиотик относится к группе цефалоспоринов и принимается перорально при бактериальных инфекциях. Супракс в суспензии разрешен к применению детям от 6 месяцев из расчета 2-4 мл лекарства на 1 кг веса ребенка (каждых 12 часов). Необходимая дозировка набирается шприцем или специальной мерной ложкой, прилагаемой к препарату.
- Аугментин – относится к пенициллиновой группе и в виде суспензии разрешен к применению детям от 3 месяцев до 1 года. Дозировка рассчитывается врачом, исходя из массы тела и возраста ребенка. Разовое количество Аугментина рассчитывается по следующей формуле: вес ребенка умножается на 30 и делится на 2. Итоговое количество препарата (мл) дается ребенку 2 раза в течение дня.
- Амоксициллин – этот антибиотик обладает широким диапазоном действия и назначается не только при бронхитах, но и при ЛОР-заболеваниях. Чтобы приготовить суспензию, в специальный флакон с гранулами Амоксициллина доливается кипяченая (остуженная) вода до специальной отметки на флаконе, который затем тщательно встряхивается. В результате этих действий образуется густой сироп со вкусом малины или клубники. Дозировка детям до 2 лет рассчитывается по формуле 20 мг на 1 кг массы тела и делится на 3 ежедневных приема.
- Зиннат – этот антибиотик относится к цефалоспоринам и разрешен к применению детям от 3 месяцев в виде суспензии из расчета 1 кг массы тела умножается на 10. Полученный результат и будет той дозировкой (в мл), которая рассчитана на 1 прием.
- Зинацеф – это антибактериальное средство используется не только при лечении бронхита у детей. Может назначаться при гайморитах, пневмониях, фронтитах и т. д. Существует несколько форм Зинацефа, однако детям предпочтителен прием антибиотика в суспензии. Флакон с гранулами предварительно разводится дистиллированной водой (на 1 кг массы тела 30-100 мг в сутки за 3 приема). Детям до 3 месяцев в течение суток назначается 30 мг/кг (утром и вечером).
- Цефтриаксон – относится к сильнодействующим антибактериальным средствам. Препарат выпускается в порошке, который разводится раствором натрия хлорида или водой для инъекций. Детям, не достигшим 1 года, дозировка рассчитывается по следующей схеме: на 1 кг массы тела 50 мг Цефтриаксона. При использовании антибиотика следует учитывать болезненность инъекций и массу побочных проявлений на прием Цефтриаксона. Запрещено применение препарата при желтухе новорожденных и недоношенности.
Правила применения антибиотиков
Основным условием использования антибиотиков является необходимость их приема под наблюдением лечащего врача.
Детям старше 7 лет антибактериальные средства могут назначаться в любых формах (капсулы, таблетки, инъекционные растворы и т. д.), в то время как малышам предпочтителен прием препаратов в виде сиропов и суспензий.
Для получения максимально положительного результата назначенный антибиотик необходимо давать в одно и то же время, исключая пропуски. При двукратном приеме перерыв должен составлять 12 часов, а трехразовое назначение предусматривает перерыв между приемами в 8 часов (в одно и то же время).
Длительность антибактериальной терапии бронхита в среднем составляет 7 дней, но некоторые лекарства, например, Суммамед, рекомендуются к приему детьми не более 3 дней. Самостоятельное изменение сроков приема категорически исключено.
Важно соблюдать инструкцию, в которой обозначены нюансы применения (до или после приема пищи, совместимость с другими лекарствами и т. д.). При склонности ребенка к аллергическим реакциям выполняется одновременный прием антигистаминных средств.
- Антибиотики негативно влияют на почки и печень, потому важно на время лечения назначить больному щадящую диету для сохранения органов в здоровом состоянии.
- Помимо этого, антибиотики могут разрушать кишечную микрофлору, что может привести к проблемам со стулом. В этом случае необходим прием пробиотиков, не только во время, но и после лечения (на протяжении 7-10 дней). Какой именно пробиотик требуется в каждом конкретном случае, решает исключительно врач на основании выраженности симптоматики.
Антибиотики следует запивать только чистой, простой водой, другие виды напитков исключаются. При соблюдении всех рекомендаций лечение бронхита у детей может составлять от 1 до 2 недель, но в осложненных случаях длительность антибиотикотерапии может быть увеличена от 2 до 3 недель.
Родители должны обращать внимание на состояние малыша во время лечения, а при возникновении малейших подозрений на ухудшение его самочувствия или атипичную реакцию следует незамедлительно сообщить об этом лечащему врачу. Он подберет оптимальную замену антибиотика.
В некоторых случаях после проведения антибактериального лечения может сохраняться редкий остаточный кашель, который не сопровождается гипертермией и симптомами интоксикации. Такое состояние не считается атипичным, так как кашель при бронхите острого характера даже после лечения может сохраняться до 3 недель и не требует дополнительного использования антибактериальных препаратов.
Необходимо помнить, что справиться с бронхитом у детей можно только при комплексном подходе. Недопустимо применение антибиотиков без предварительного осмотра малыша специалистами. Только при соблюдении всех врачебных рекомендаций можно окончательно вылечить бронхит, тем самым избежав тяжелых последствий.
Можно ли вылечить бронхит у ребенка без антибиотиков
Многие детки подвержены частому появлению бронхита. Если запускать их болезнь, у малышей бронхит быстро может осложнится, придется применять антибактериальное лечение. Это препараты, воздействующие на определенные бактерии. Но помимо их лечебного действия, лекарства могут привести к серьезным потерям полезных микроэлементов, и возникнет дисбактериоз.
Определяем бронхит
Определить, что у ребенка бронхит, и помочь маленькому пациенту, может не только врач, но и опытная заботливая мама. Нужно всего лишь знать, что такое бронхи, как проявляется воспаление их слизистой и как лечить эти трубки для дыхания. 
Бронхи – это…
Бронхами называются трубочки для проведения воздуха в легкие. Основная их функция заключается в поставке в организм потока воздуха. Но помимо нее бронхи также трудятся над защитой детского и взрослого организма:
- задерживают микробы своей слизистой оболочкой;
- выводят маленькие частички разных веществ, которые насобирала слизистая оболочка через кашель.

Признаки болезни у детей
Узнать диагноз можно по основным проявлениям болезни и результатам диагностики. Проявляется недуг через такие признаки:
- Постоянный грудной кашель. Иногда он сильно выматывает ребенка, что даже спать не дает. Сначала это непродуктивный кашель, потом он переходит в продуктивный.

- Повышается температура тела, в медицине это явление называется гипертермией. У детей она может достигать отметки 39 градусов, в зависимости от возбудителя болезни.

- Детки становятся слабыми, капризными.
- Жалуются на боли в ножках, спине. Это так проявляется ломота в теле.
- У них, как и у взрослых, возникает головная боль, которую очень трудно унять.

- Иногда эти симптомы дополняются заложенностью носа и насморком.

Диагностические мероприятия
Для определения особенностей лечения каждого маленького пациента врач назначает диагностические мероприятия. Поставить диагноз острый бронхит можно по результатам таких обследований:
- Аускультация – медицинское прослушивание легких и бронхов. При прослушивании определяется характер хрипов. Они слышны, но на выдохе нет одышки – это отличительная черта бронхита от пневмонии.

- Рентгенография – на рентгеновском снимке можно увидеть характерный бронхиту рисунок, при этом методе обследования не возникает сомнений, что у ребенка бронхит. Читайте статью «Бронхит на рентгеновском снимке» https://medboli.ru/obshhaya-informatsiya-o-bronhite/vozmozhno-li-vyyavit-bronhit-na-rentgenovskom-snimke.html

- Мазок мокроты на БК – если нужно определить причину болезни, можно сдать анализ на бакпосев мокроты, и затем будет известно, какие лекарства применять.

Адекватное лечение – залог выздоровления
Иногда при малейшем возникновении кашля мамы кидаются в аптеки в поисках лучшего антибиотика для лечения своего чада. Но статистика свидетельствует о том, что во всех случаях назначения антибактериальных препаратов целесообразность их применения оправдана только в 1% случаев. Например, заболели бронхитом 10000 детей, антибиотик помог только 100 детям. Теперь известно, скольким детям он навредил, убивши микрофлору?
Логичным является вопрос о том, можно ли вылечить бронхит без антибиотиков. Опыт ответственных матерей и официальная медицина подтверждает тот факт, что это сделать можно. 
Чтобы вылечить болезнь, нужно достичь двух целей:
- На сколько это возможно, тщательно очистить бронхи от скопившейся мокроты, патологических микроорганизмов.
- Подавить очаг развития воспалительного процесса.
Лечение недуга
Лечение ребенка подразумевает применение всех необходимых средств, чтобы не допустить усугубление состояния. Терапия должна проводиться под присмотром врача. Из-за недоразвитости дыхательной системы у грудничков, их лечение должно обязательно проводиться в стационаре. Деток до 3 лет можно лечить дома, но обязательно под присмотром специалиста.
Если выяснена причина болезни, применяются средства для ее устранения. Не нужно забывать о том, что в последние годы у маленьких детей возбудителем болезни стали такие микроорганизмы, как хламидии и микоплазмы – это инфекции, передаваемые половым путем, а ребенку они передаются через маму. В случае такой этиологии бронхита без антибиотиков не обойтись.
Итак, можно ли вылечить бронхит у ребенка без применения антибиотиков? Однозначный положительный ответ при вирусной форме бронхита. Стоит отметить, что бактериальный бронхит встречается крайне редко. Чаще у дошкольников он развивается на фоне не вылеченной вирусной инфекции как осложнение, или вирусы проходят по дыхательным путям настолько глубоко, что достигают бронхов и уже там размножаются.
Чтобы осуществить лечение бронхита у детей без антибиотиков, необходимо сразу же его начинать, чтобы не запустить воспалительный процесс. 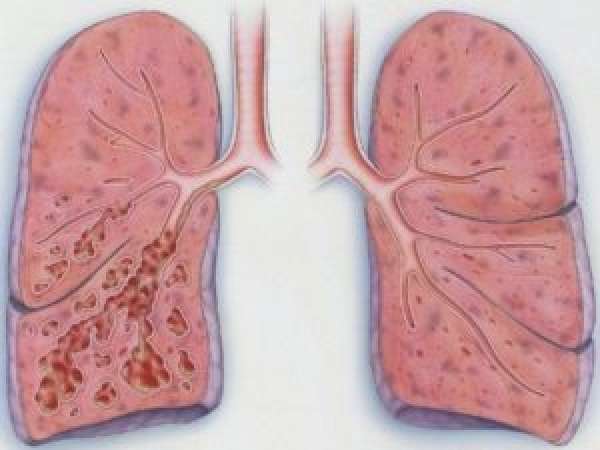
Ингаляции
Маленьким детям лучше всего подойдут ингаляции с помощью небулайзера. Для этого применяются препараты разных групп и действий. Есть безопасные средства, которые можно без опаски применять, есть лекарства, требующие обязательного контроля дозировки и срока использования.
- Физраствор. Это самое безопасное вещество, но оно хорошо увлажняет слизистую оболочку бронхов, что способствует скорейшему выделению мокроты и выводу ее из дыхательных путей.

- Аминокапроновая кислота. Широко известен тот факт, что она применяется при кровотечениях. Но научные медицинские работы свидетельствуют о том, что она оказывает также противовирусный эффект. Ее также можно использовать в небулайзере, разводя с физраствором по 2 мл.
- Декасан. Применяется как антисептический препарат, его разводить как и предыдущий, но бывает, что у деток начинается увеличение кашлевого рефлекса. Если малыш стал больше кашлять, препарат на время стоит отменить.

- Сальбутамол. Это бронхорасширяющий препарат. Он просто так не используется. Если у ребенка появилась одышка, он не может откашляться и нормально выдохнуть воздух (при развитии обструкции у пациентов долгий выдох), применяются расширяющие бронхи препараты.
- Отхаркивающие. Их представлено большое количество. Для детей в форме небулпредставленыАмброксол, Лазолван. Они необходимы для лучшего выхода мокроты.

Избавление от бронхита без антибиотиков с использованием небулайзера также должно происходить по правилам. При развитии обструкции сначала нужно подышать бронхорасширяющим препаратом. Затем использовать отхаркивающие средства через 15-20 минут. После этого, когда ребенок прокашляется, использовать противовоспалительные и антисептические средства.
Препараты от вирусов
Лечить бронхит ребенку без антибиотиков необходимо с обязательным использованием противовирусных средств. Симптоматические препараты не помогут так, как лекарства, действующие на причину болезни.
Для детей используются средства, стимулирующие выработку интерферона или синтетический интерферон: Лаферобион, Виферон и другие. Они выпускаются в форме ректальных свечей уже в необходимой дозировке 
Эффективными противовирусными средствами являются Гропринозин и Новирин. Они сделаны на основе инозина пранобекс. Также используется Арбидол, Реманталин – после 7 лет. 
Лекарства, снижающие температуру
При повышении температуры необходимо давать ребенку жаропонижающие средства. Их применение обосновано уже после 38,5 градусов, когда организм сам не справляется с атакой вирусов. До этого, если нет противопоказаний к высокой температуре (например, некоторые неврологические болезни, возраст до 2-х лет), нужно подождать, пока у маленького пациента начнет вырабатываться собственный интерферон.
Нельзя держать высокую температуру у ребенка долгое время. Ее нужно срочно сбивать, если она достигает 39 градусов. При таком высоком значении у малыша могут начаться судороги, страдает работа головного мозга.
К основным препаратам, сбивающим жар, относят лекарства на основе парацетомола и ибупрфена. Они же оказывают противовоспалительное действие и обезболивающее. 
Препараты от аллергии по необходимости
Бронхит может начинаться от воздействия разных аллергенов органы дыхательной системы. В этом случае болезнь протекает без температуры, хотя все остальные симптомы присутствуют.
При аллергическом компоненте бронхита ребенку следует давать антигистаминные средства. Для детей используются Супрастин, Ксезал, Тавегил и другие. 
Народные средства для лечения без антибактериальных препаратов
Как вылечить бронхит без антибиотиков, знали еще наши прабабушки. Тогда еще мало было аллергических бронхитов, и они лечили народными рецептами от вирусной формы болезни.
Известны рецепты с такими природными антибиотиками, как имбирь, прополис. Они действуют только на патологические микроорганизмы, что делает их безопасными для здоровья ребенка. 
Применяются также настои трав при высокой температуре и для выведения вирусов. Используются такие лечебные травы, как ромашка, мать-и-мачеха, зверобой, девясил, цветки липы, корень алтея (для отхаркивания) и другие растения. Отличным антисептиком и жаропонижающим веществом являются листья малины. 
Для улучшения вывода мокроты используется лук, чеснок, лимон, молоко, луковая шелуха, подсолнечное масло, мед.
Лекарства с этими продуктами и растениями делаются в разных формах, что-то используется в виде компресса, что-то применяется, как напиток. При бронхите деткам важно очень много пить, чтобы увлажнять слизистую оболочку, выводить болезнетворные организмы из дыхательных путей.
В первые дни болезни лучше соблюдать постельный режим, чтобы у организма было много сил справляться с вирусами. Обязательно необходимо проветривать комнату, где находится ребенок. Спустя 4-5 дней после начала болезни можно выходить на улицу, если нет температуры.
 Загрузка…
Загрузка…Антибиотики при бронхите – когда и какие препараты можно применять?
Насчет того, нужны ли антибиотики при бронхите, среди пациентов ведутся жаркие споры. Одни убеждены, что без сильнодействующих препаратов справиться с проблемой нереально, другие же верят, что антибактериальная терапия только навредит. Кто прав, а кто заблуждается – следует разобраться раз и навсегда.
Нужны ли антибиотики при бронхите?
Отчасти правы обе стороны – и та, что за антибактериальную терапию, и та, что против. Дело в том, что бронхит – это болезнь воспалительная, и провоцировать ее могут разные факторы:
- вирусы;
- бактерии;
- смешанные инфекции;
- аллергия;
- негативное воздействие химических факторов;
- различные атипичные возбудители.
В зависимости от того, что стало причиной заболевания, подбирается и лечение. То есть, антибиотики при бронхите назначаться могут, но только когда развивается недуг из-за бактерий. Против вирусов и прочих возбудителей такие препараты не будут эффективны, а поскольку они еще и сильнодействующие, медикаменты могут нанести удар по иммунитету и усугубить ситуацию.
Другие случаи, когда врачи обоснованно и законно бронхит лечат антибиотиками:
- При присоединении к вирусной бактериальной инфекции (с таким осложнением организму бывает трудно справиться своими силами, и если не назначить антибактериальной терапии, симптомы болезни могут сохраняться дольше 3 – 4 недель).
- При хронических формах отдельных атипичных видов недуга, которые часто рецидивируют.
- При возрасте пациента старше 50 – 60 лет (на этом этапе жизни иммунитет часто ослабевает, потому самому больному выкарабкаться будет непросто).
Можно ли вылечить бронхит без антибиотиков?
Опытные и квалифицированные врачи антибиотики при бронхите сразу назначать не будут, потому что есть масса других способов борьбы с заболеванием. Главное сначала определить, из-за чего оно появилось. Если проблема в вирусах, можно вылечить бронхит без антибиотиков запросто. Для этого нужно поддержать организм и обеспечить его комфортными для борьбы с болезнью условиями. Для этого нужно усвоить важные правила.
Что делать:
- Много пить.
- Регулярно проветривать помещение.
- Увлажнять воздух.
- По мере возможностей прогуливаться на свежем воздухе.
- Укреплять иммунитет витаминами.
Чтобы не думать о том, какие антибиотики принимать при бронхите, важно также вовремя заняться лечением:
- На начальных стадиях, например, справиться с болезнью помогут противокашлевые средства, хороший препарат – Ацетилцистеин.
- Когда кашель становится влажным, от него можно избавиться с помощью комплексной терапии: отхаркивающие таблетки/микстуры (вроде Лазолвана, Бромгексина) + ингаляции.
- Третья стадия – самая тяжелая, при ней развивается воспаление легких, которое требует очень серьезного лечения, но иногда тоже может проходить без применения антибиотиков. Для устранения температуры при этом используются обычные жаропонижающие (Ибупрофен, Парацетамол, в отдельных случаях – Аспирин).
Показания для антибактериальной терапии при остром бронхите
Острой называется такая форма болезни, которая развивается из ОРВИ или гриппа. Резкие изменения погоды влияют на иммунитет, и патогенные микроорганизмы охотно пользуются этим. Они начинают активно размножаться в бронхах. Как следствие – появляется кашель, а потом образуется мокрота, от которой бывает очень затруднительно избавиться.
Нужны ли антибиотики при остром бронхите? Лучше попробовать обойтись без них. Для этого больной должен находиться в покое, получать большое количество теплого питья, пить противокашлевые и отхаркивающие средства, делать ингаляции и растирания. Если терапия началась вовремя и была выбрана правильно, за пару недель болезнь должна пройти, оставив о себе только неприятные воспоминания.
Антибиотики при остром бронхите выписывают, когда обычное лечение не помогает и:
- кашель не проходит больше 3-х недель;
- в мокроте появляются прожилки крови, она становится мутной, желтовато-зеленоватой и начинает дурно пахнуть;
- температура больного не падает ниже 38,5 – 37,5 градусов;
- у пациента появляются боли в грудине;
- в анализах крови – высокие СОЭ, лейкоцитоз;
- появляются признаки интоксикации;
- появляются хрипы и видны становятся межреберные втягивания.
Показания для антибактериальной терапии при хроническом бронхите
Для такой формы характерны морфологические изменения в бронхах. Из-за хронического бронхита пациенту приходится бороться с выделяющейся мокротой не меньше 3-х месяцев в году. При болезни периоды ремиссий постоянно меняются с обострениями, которые, как правило, бывают очень тяжелыми. В этот момент многие начинают думать, какие бы использовать антибактериальные препараты при бронхите у взрослых, но сначала желательно сходить к врачу.
Спец должен провести диагностику и оценить состояние. Назначаются антибиотики при хроническом бронхите, если начался активный воспалительный процесс бактериальной природы или обострилась гнойная форма заболевания. Применять лучше всего такие средства, которые воздействуют на конкретного возбудителя. Антибактериальные препараты широкого спектра действия желательно не трогать, чтобы не вызывать привыкания и не вырабатывать устойчивости.
Антибактериальная терапия при бронхите
Мало знать, какие антибиотики принимать при бронхите у взрослых. Кроме того, нужно понимать, как правильно проводить такое серьезное лечение. Правила антибактериальной терапии такие:
- Чтобы выбрать, какие антибиотики пить при бронхите, следует знать, какими препаратами лечение осуществлялось раньше. Это поможет доктору найти оптимальный вариант.
- Важно строго соблюдать дозировку и принимать лекарства по времени.
- После улучшения самочувствия нельзя бросать терапию сразу же. Антибактериальный курс следует обязательно заканчивать.
- Нельзя самовольно менять лекарства и делать перерывы в лечении.
- Не нужно менять дозировку без согласования с врачом.
- Важную роль играет поддерживающая терапия. Это поддержит иммунитет и не допустит дисбактериоза.
Антибактериальная терапия при бронхите у взрослых
Если такая необходимость появляется, и антибиотики при бронхите у взрослых оказались необходимыми, врач назначит что-то из аминопенициллинов, макролидов, фторхинолонов, цефалоспоринов. Обычные пенициллины и сульфаниламиды сейчас уже не используются, потому что они высокотоксичные, но при этом малоэффективные. Иногда сильнодействующее лечение приходится выписывать беременным. Делать это нужно в соответствии с такой тактикой:
- В первом триместре в крайнем случае разрешены аминопенициллины.
- Во втором и третьем триместре допускается прием макролидов и цефалоспоринов.
- Ни в какой период будущим матерям нельзя принимать фторхинолоны и тетрациклины.
Антибактериальная терапия при бронхите у детей
У многих родителей любимое средство – антибиотики при бронхите у детей, названия, список которых передается из поколения в поколение. Правильно ли это? Увы, далеко не всегда, а правильнее сказать, почти никогда. Проблема в том, что детские бронхиты практически всегда вирусные. Кроме того, даже если присоединилась бактериальная инфекция, лучше постараться вылечить малыша менее сильными средствами, чтобы не наносить удар иммунитету и не вызвать аллергии.
Причины, которые вынудят педиатра выписать антибиотики:
- продолжительный кашель;
- лихорадка;
- одышка;
- присутствие признаков масштабной интоксикации;
- ослабленный организм детей до 3-х лет.
Наиболее эффективные антибиотики при бронхите
Какие это лекарства? Для каждого разные, потому что эффективные антибиотики при бронхите – те, которые воздействуют на конкретного возбудителя, который в каждом организме свой. Чтобы узнать его, надо провести анализ слизи. В противном случае антибактериальная терапия не поможет, а только подорвет иммунитет и нарушит нормальную микрофлору кишечника.
Антибиотики в таблетках
Выбрать, какой антибиотик лучше при бронхите, можно из такого списка пилюль:
- Амоксиклав;
- Аугментин;
- Арлет;
- Амоксициллин;
- Сумамед;
- Макропен;
- Левофлоксацин;
- Офлоксацин;
- Цефалексин;
- Моксифлоксацин;
- Цефазолин.
Антибиотики в уколах
Так средства действуют эффективнее. Распространенные уколы-антибиотики при бронхите:
- Медаксон;
- Эмсеф;
- Амоксил;
- Ампиокс;
- Хемомицин;
- Цефаксон;
- Зиннат;
- Ципролет;
- Макропен;
- Сумамед;
- Оспамокс;
- Левомак;
- Ровамицин;
- Фромилид.
Антибактериальные ингаляции при бронхите
Многие утверждают, что лучший антибиотик при бронхите – добавленный в ингаляцию. Проделывать такое можно с:
- Томбрацином;
- Флуимуцилом;
- Гентамицином;
- Диоксидином;
- Фурацилином.
Острый бронхит у детей – что нужно знать
- CareNotes
- Острый бронхит у детей
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь за собой судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что такое острый бронхит?
Острый бронхит – это отек и раздражение дыхательных путей легких вашего ребенка. Это раздражение может вызвать у него кашель или затрудненное дыхание.Бронхит часто называют простудой. Острый бронхит длится от 2 до 3 недель.
Что вызывает или увеличивает риск острого бронхита у моего ребенка?
Острый бронхит обычно вызывается вирусной инфекцией, например простудой. Это также может быть вызвано бактериальной инфекцией. Воздействие загрязненного воздуха или сигаретного дыма может увеличить риск острого бронхита у вашего ребенка. Его риск также может быть увеличен, если он страдает такими заболеваниями, как астма или аллергия. Недоношенные (слишком ранние) дети также имеют более высокий риск развития бронхита.
Каковы признаки и симптомы острого бронхита?
- Сухой кашель или кашель со слизью, которая может быть прозрачной, желтой или зеленой
- Стеснение в груди или боль при кашле или глубоком вдохе
- Лихорадка, ломота в теле и озноб
- Боль в горле и насморк или заложенность носа
- Одышка или хрипы
- Головная боль
- Усталость
Как диагностируется острый бронхит?
Лечащий врач вашего ребенка спросит о признаках и симптомах вашего ребенка.Расскажите ему о других заболеваниях, которые могут быть у вашего ребенка. Лечащий врач вашего ребенка осмотрит вашего ребенка и послушает его легкие. Он также может сделать рентген грудной клетки, чтобы найти признаки инфекции, например, пневмонии.
Как лечится острый бронхит?
- НПВП , например ибупрофен, помогают уменьшить отек, боль и жар. Это лекарство доступно по назначению врача или без него. НПВП могут вызывать желудочное кровотечение или проблемы с почками у некоторых людей.Если ваш ребенок принимает лекарство, разжижающее кровь, всегда спрашивайте, безопасны ли НПВП для него или для нее. Всегда читайте этикетку лекарства и следуйте инструкциям. Не давайте эти лекарства детям в возрасте до 6 месяцев без указания лечащего врача.
- Ацетаминофен уменьшает боль и жар. Доступен без назначения врача. Спросите, сколько следует принимать вашему ребенку и как часто он должен принимать это. Следуйте инструкциям. При неправильном приеме ацетаминофен может вызвать повреждение печени.
- Лекарство от кашля помогает разжижить слизь в легких вашего ребенка и облегчает откашливание. Не , а давайте лекарства от простуды или кашля детям младше 6 лет. Спросите своего врача, можно ли дать ребенку лекарство от кашля.
- Ингалятор дает лекарство в виде тумана, чтобы ваш ребенок мог вдохнуть его в легкие. Лечащий врач вашего ребенка может дать ему один или несколько ингаляторов, чтобы облегчить ему дыхание и уменьшить кашель.Попросите лечащего врача вашего ребенка показать вам или вашему ребенку, как правильно пользоваться его ингалятором.
Как я могу ухаживать за своим ребенком, если у него острый бронхит?
- Дайте ребенку отдохнуть. Отдых поможет его телу поправиться.
- Очистите нос ребенка от слизи. Используйте шприц с грушей, чтобы удалить слизь из носа ребенка. Сожмите лампочку и вставьте наконечник в одну из ноздрей ребенка.Осторожно закройте пальцем вторую ноздрю. Медленно отпустите лампочку, чтобы втянуть слизь. Вылейте шприц с грушей на салфетку. При необходимости повторите эти шаги. Проделайте то же самое с другой ноздрей. Убедитесь, что нос вашего ребенка чист, прежде чем он будет кормить или спать. Врач может порекомендовать вам закапать ребенку физиологический раствор в нос, если слизь очень густая.
- Попросите ребенка пить согласно указаниям. Спросите, сколько жидкости следует пить ребенку каждый день и какие жидкости для него лучше всего.Жидкости помогают поддерживать влажность дыхательных путей вашего ребенка и облегчают отхаркивание слизи. Если вы кормите ребенка грудью или кормите ребенка смесью, продолжайте это делать. Ваш ребенок может не захотеть пить его обычное количество при каждом кормлении. Чаще кормите его меньшим количеством грудного молока или смеси, если он пьет меньше при каждом кормлении.
- Используйте увлажнитель с холодным туманом. Это повысит влажность воздуха и поможет вашему ребенку дышать легче.
- Не курите и не позволяйте другим курить рядом с вашим ребенком.Никотин и другие химические вещества в сигаретах и сигарах могут раздражать дыхательные пути вашего ребенка и со временем вызывать повреждение легких. Спросите у врача, курите ли вы или ваш старший ребенок в настоящее время и нуждаетесь в помощи, чтобы бросить курить. Электронные сигареты или бездымный табак по-прежнему содержат никотин. Поговорите с врачом, прежде чем вы или ваш ребенок будете использовать эти продукты.
Когда мне следует немедленно обратиться за помощью?
- У вашего ребенка ухудшаются проблемы с дыханием, или он хрипит при каждом вдохе.
- Ваш ребенок пытается дышать. Признаки могут включать:
- Кожа между ребрами или вокруг шеи, втягиваемая при каждом вдохе (втягивание)
- Расширение носа при дыхании
- Проблемы с разговором или едой
- У вашего ребенка жар, головная боль и ригидность шеи.
- Губы или ногти вашего ребенка становятся серыми или синими.
- У вашего ребенка кружится голова, он сбит с толку, теряет сознание или ему гораздо труднее проснуться, чем обычно.
- У вашего ребенка есть признаки обезвоживания, такие как плач без слез, сухость во рту или потрескавшиеся губы. Он также может меньше мочиться или его моча может быть темнее, чем обычно.
Когда мне следует связаться с лечащим врачом моего ребенка?
- У вашего ребенка температура проходит, а затем возвращается.
- Кашель вашего ребенка длится более 3 недель или усиливается.
- У вашего ребенка появились новые симптомы или их симптомы ухудшились.
- У вас есть вопросы или опасения по поводу состояния вашего ребенка или ухода за ним.
Соглашение об уходе
У вас есть право помочь спланировать уход за своим ребенком. Узнайте о состоянии здоровья вашего ребенка и о том, как его можно лечить. Обсудите варианты лечения с поставщиками медицинских услуг вашего ребенка, чтобы решить, какое лечение вы хотите для своего ребенка. Вышеуказанная информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно.© Copyright IBM Corporation 2020 Информация предназначена только для использования конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, защищенной авторским правом. Дополнительная информация
Всегда консультируйтесь со своим поставщиком медицинских услуг, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности
Подробнее об остром бронхите у детей
Сопутствующие препараты
IBM Watson Micromedex
.Бронхит у детей: причины, симптомы и средства правовой защиты
Идите по телефону:
Это может начаться с простуды и длиться неделю или две. Но иногда это может закончиться воспалением бронхов и привести к бронхиту, который длится дольше.
Бронхит – распространенная инфекция у детей и младенцев, и ее можно вылечить дома с определенной осторожностью, хотя в некоторых случаях может потребоваться госпитализация. Итак, является ли бронхит серьезным заболеванием, о котором вам следует беспокоиться?
MomJunction расскажет вам о бронхите, его причинах и вариантах лечения бронхита у детей.
Что такое бронхит?
Бронхит – это инфекция легких, вызывающая воспаление слизистой оболочки бронхов. Бронхи пропускают воздух из легких и в легкие. Бронхит может быть острым или хроническим, при этом острый бронхит длится от двух до трех недель, а хронический бронхит длится не менее четырех недель и более.
Бронхит против бронхиолита:
Бронхит часто путают с другим заболеванием, называемым бронхиолитом (1). Бронхит поражает бронхи, а бронхиолит – это специфическое заболевание, которое поражает более мелкие дыхательные пути, которые отходят от бронхов.
- В то время как бронхит вызывает постоянный кашель и образование слизи, которая блокирует более крупные дыхательные пути, проходящие в и из меньших дыхательных путей и альвеол легких, вызывает воспаление узких дыхательных путей, затрудняющее дыхание.
- Бронхиолит обычно вызывается вирусами, из которых респираторно-синцитиальный вирус является одним из наиболее серьезных. Однако причиной этого может быть ряд вирусов, например аденовирус и риновирус (2).
- Бронхит вызывается различными респираторными инфекциями и обычно возникает после перенесенного ребенком гриппа или простуды.
Далее мы посмотрим, что вызывает бронхит.
[Читать: Вирусная инфекция у детей ]
Причины бронхита у детей?
Часто бронхит развивается при распространении вируса простуды или гриппа в бронхи. У детей острый бронхит обычно является результатом вирусной инфекции, такой как простуда или грипп. Иногда бронхит развивается из-за бактериальных инфекций и аллергенов, таких как дым, пыльца и пыль.
Поскольку грипп и простуда заразны, дети также могут заразиться от кого-то, кто уже болен.Другими факторами, повышающими риск развития бронхита у детей, являются (3):
- Ослабленная иммунная система
- Проживание с людьми, которые курят сигареты или рядом с ними
- Загрязнители воздуха, такие как автомобильный дым, химический дым и ядовитые газы с заводов
- Аллергия
- Астма
- Хронический синусит
- Аденоиды и увеличенные миндалины
Поскольку бронхит является следствием гриппа или простуды, заболевание часто диагностируется неправильно.Чтобы этого избежать, вы должны следить за симптомами, которые обсуждаются далее.
Вернуться к началу
[Читать: Астма у детей ]
Признаки и симптомы бронхита у детей
У ребенка с бронхитом могут наблюдаться следующие симптомы.
- Сухой или влажный (наполненный слизью) кашель, который может вызывать желтую, зеленую или белую мокроту
- Заложенность груди, в некоторых случаях боль в груди
- Озноб
- Рвота или рвота
- Обычно насморк перед кашлем
- Свистящее дыхание
- Боль в горле
- Легкая лихорадка
В некоторых случаях у ребенка может также возникнуть одышка.Отведите ребенка к врачу, если:
- Симптомы длятся более трех недель
- Ребенок плохо спит
- Слизь может быть окрашена кровью
- Температура тела выше 100 ° F (39 градусов Цельсия)
- Обесцвечена слизь
- У ребенка одышка
Правильная диагностика бронхита имеет решающее значение для правильного лечения ребенка.
Вернуться к началу
[Прочитать: Свистящее дыхание у детей ]
Диагностика бронхита у детей
Диагностика обычно включает тщательное физическое обследование и вопросы о симптомах.Врач захочет узнать, как долго у ребенка наблюдаются симптомы и цвет слизи. Врач также проверит дыхание ребенка на предмет каких-либо признаков хрипов или нарушений. В некоторых случаях врач может порекомендовать несколько диагностических тестов, упомянутых здесь:
- Рентген грудной клетки для проверки признаков пневмонии
- Тест функции легких для проверки наличия астмы или других причин нарушения функции легких
- Тест для проверки уровня кислорода в крови, а также другие анализы крови
- Диагностические тесты на слизь, пытающиеся идентифицировать возбудитель.
- Иногда клиническая картина может потребовать проведения анализов на признаки коклюша, также известного как коклюш
На основании диагноза врач пропишет лекарства и лечение острого или хронического бронхита.
Вернуться к началу
Лечение бронхита у детей
Обычно острый бронхит проходит самостоятельно в течение двух-трех недель. Если бронхит вызван бактериальной инфекцией, врач может назначить антибиотики.Если у ребенка астма или аллергия, врач может также порекомендовать использовать ингалятор. Обычно лечение бронхита у детей включает:
- Ибупрофен при любом дискомфорте или лихорадке. При необходимости также может быть назначен ацетаминофен
- Сироп от кашля, если ребенку больше четырех лет
- Легочная реабилитация может потребоваться, если у ребенка хронический бронхит
Однако тяжелый бронхит может вызвать такие осложнения, как :
- Посинение кожи или губ, называемое цианозом, возникает из-за недостатка кислорода в крови.Низкий уровень кислорода может привести к дыхательной недостаточности, если не принять меры немедленно.
- Апноэ, то есть остановка дыхания, которая обычно возникает у недоношенных детей.
В таких случаях ребенку потребуется госпитализация и постоянная медицинская помощь до исчезновения симптомов. Помимо вариантов лечения, предписанных врачом, соблюдение плана домашнего ухода также может помочь вылечить бронхит быстрее.
Вернуться к началу
[Читать: Ибупрофен для детей ]
Советы по уходу на дому при бронхите
Лекарства и любые другие варианты лечения, такие как терапия, будут эффективны, если вы будете следовать этим советам по уходу на дому для облегчения симптомов бронхита (4).
- Дайте ребенку как можно больше отдыхать и держите его подальше от пыли, холода и дыма. Это облегчит общее ощущение нездоровья.
- Давайте ребенку много воды – не менее семи-восьми стаканов воды – каждый день.
- Держите в детской комнате увлажнитель с прохладным туманом.
- Используйте солевые капли для носа, чтобы облегчить заложенность в груди. Но перед этим посоветуйтесь с врачом.
- Позвольте ребенку сидеть или спать в вертикальном положении, чтобы облегчить любые проблемы с дыханием.
Домашний уход в сочетании с некоторыми натуральными средствами может помочь облегчить симптомы бронхита. Далее мы рассмотрим несколько домашних средств, которые вы можете попробовать от бронхита у детей.
Природные домашние средства от бронхита
Эти домашние средства облегчают дискомфорт, но не излечивают его. Поговорите со своим врачом, прежде чем пробовать домашние средства от бронхита для вашего ребенка.
- Имбирь , отличное натуральное средство от простуды, также может помочь при бронхите.Вы можете приготовить травяной имбирный чай, отварив молотый имбирь в воде в течение 15 минут. Добавьте немного меда и дайте ребенку.
- Чеснок обладает противовирусными свойствами, что делает его хорошим средством для борьбы с вирусом, поражающим бронхи. Чеснок очистить и мелко нарезать, отварить в стакане молока. Дайте ребенку перед сном.
- Куркума – это естественное противовоспалительное средство, которое может минимизировать отек бронхов, а также выводить излишки слизи.Добавьте одну чайную ложку куркумы в стакан молока и вскипятите. Давайте ребенку два-три раза в день для лучших результатов.
- Паровая терапия с использованием эвкалиптового масла может помочь уменьшить заложенность носа и груди.
- Полоскание горла соленой водой также может уменьшить заложенность жидкости, выводя слизь наружу и очищая дыхательные пути.
- Кашель – один из самых неприятных симптомов бронхита. Мед – одно из лучших растительных средств от кашля и боли в горле.Добавьте мед и щепотку лимона в теплую воду и давайте ее пить ребенку два раза в день.
- Сырой лук может помочь растворить слизь и мокроту, затрудняющую дыхание. Добавьте в пищу сырой лук или дайте ребенку утром чайную ложку сока сырого лука, если он может ее выпить.
Эти средства можно попробовать, даже если ребенок болеет гриппом или простудой, чтобы предотвратить распространение инфекции на бронхи. Хотя вы не можете полностью остановить развитие бронхита у ребенка, вы можете свести к минимуму его шансы на заражение, соблюдая несколько мер предосторожности.
Вернуться к началу
[Прочитать: Домашние средства от детского кашля ]
Профилактика бронхита у детей
У ребенка может развиться бронхит по ряду причин, что затрудняет его полную профилактику. Однако эти советы могут минимизировать риск.
- Избегайте общения с людьми, которые могут болеть простудой или вирусной инфекцией, например гриппом.
- Не используйте совместно миски для еды или стаканы.
- Всегда следите за тем, чтобы ребенок мыл руки перед едой или прикосновением к еде.
- Всегда прикрывайте чихание или кашель носовым платком или салфеткой.
- Очистите и продезинфицируйте поверхности вокруг ребенка, чтобы предотвратить распространение инфекции.
Вернуться к началу
Бронхит можно вылечить, если он обнаружен на ранней стадии. Убедитесь, что вы лечите ребенка от гриппа или простуды раньше, так как это может предотвратить распространение вируса в бронхи. Хотя специальных прививок от бронхита не существует, ежегодная прививка от гриппа может минимизировать риск заражения.
Есть ли у вас какие-либо советы по уходу на дому или предложения по лечению и профилактике бронхита у детей? Сообщите нам об этом в разделе комментариев.
Рекомендуемые статьи:
.Бронхит – NHS
Бронхит – это инфекция основных дыхательных путей легких (бронхов), вызывающая их раздражение и воспаление.
Основные дыхательные пути отходят по обе стороны от дыхательного горла (трахеи).
Они приводят к все более мелким дыхательным путям в легких, называемым бронхиолами.
Стенки дыхательных путей выделяют слизь для улавливания пыли и других частиц, которые в противном случае могли бы вызвать раздражение.
Большинство случаев бронхита возникает, когда инфекция раздражает и воспаляет дыхательные пути, вызывая выделение большего количества слизи, чем обычно.
Ваше тело пытается избавиться от лишней слизи при кашле.
Бронхит можно описать как острый или хронический бронхит.
Острый бронхит – это временное воспаление дыхательных путей, вызывающее кашель и появление слизи. Длится до 3 недель.
Заболевание поражает людей любого возраста, но чаще встречается у детей младше 5 лет.
Заболевание чаще встречается зимой и часто возникает после простуды, боли в горле или гриппа.
Хронический бронхит – это ежедневный продуктивный кашель, который длится 3 месяца в году и не менее 2 лет подряд.
Это одно из ряда заболеваний легких, включая эмфизему, которые вместе известны как хроническая обструктивная болезнь легких (ХОБЛ).
В основном он поражает взрослых старше 40 лет.
Очень важно бросить курить, если у вас бронхит.
Сигаретный дым и химические вещества, содержащиеся в сигаретах, усугубляют бронхит и повышают риск развития хронического бронхита и ХОБЛ.
Врач общей практики может помочь вам бросить курить.
Вы также можете позвонить на горячую линию NHS Smokefree для получения консультации по телефону 0300 123 1044 с понедельника по пятницу с 9 до 20 часов и в субботу и воскресенье с 11 до 16 часов.
Информация:Консультации по коронавирусу
Если у вас бронхит и вы беспокоитесь о коронавирусе, вы можете получить консультацию по коронавирусу и бронхиту в Британском фонде легких.
Симптомы бронхита
Основным симптомом острого бронхита является отрывистый кашель, при котором может выделяться прозрачная желто-серая или зеленоватая слизь (мокрота).
Другие симптомы похожи на симптомы простуды или синусита и могут включать:
- боль в горле
- головную боль
- насморк или заложенность носа
- боли и боли
- усталость
Если у вас есть острый бронхит, кашель может длиться несколько недель после того, как исчезнут другие симптомы.
Вы также можете обнаружить, что постоянный кашель вызывает боль в мышцах груди и живота.
У некоторых людей может возникнуть одышка или хрипы в результате воспаления дыхательных путей.
Но это чаще встречается при длительном (хроническом) бронхите.
Когда обращаться к терапевту
В большинстве случаев острый бронхит можно легко лечить дома с помощью покоя, нестероидных противовоспалительных препаратов (НПВП) и большого количества жидкости.
Вам нужно обращаться к терапевту только в том случае, если у вас серьезные или необычные симптомы.
Например, обратитесь к терапевту, если:
- ваш кашель сильный или длится более 3 недель
- у вас высокая температура более 3 дней – это может быть признаком гриппа или более серьезного состояния, например как пневмония
- вы кашляете слизью с прожилками крови
- у вас есть основное заболевание сердца или легких, такое как астма, сердечная недостаточность или эмфизема
- у вас затрудняется дыхание
- у вас были повторяющиеся эпизоды бронхита
Врачу общей практики может потребоваться исключить другие легочные инфекции, такие как пневмония, которая имеет симптомы, аналогичные симптомам бронхита.
Если они подозревают, что у вас пневмония, вам, вероятно, потребуется рентген грудной клетки и взять образец слизи для анализа.
Если терапевт считает, что у вас может быть основное заболевание, он также может предложить вам пройти функциональный тест легких.
Вам будет предложено сделать глубокий вдох и подуть в устройство, называемое спирометром, которое измеряет объем воздуха в ваших легких.
Пониженная емкость легких может указывать на серьезную проблему со здоровьем.
Причины бронхита
Вирусные и бактериальные инфекции
Бронхит обычно вызывается вирусом.Реже его вызывают бактерии.
В большинстве случаев бронхит вызывается теми же вирусами, которые вызывают простуду или грипп.
Вирус содержится в миллионах крошечных капелек, которые выходят из носа и рта, когда кто-то кашляет или чихает.
Размер этих капель обычно составляет около 1 м. Некоторое время они зависают в воздухе, а затем приземляются на поверхности, где вирус может выжить до 24 часов.
Любой, кто прикоснется к этим поверхностям, может распространить вирус дальше, прикоснувшись к чему-то другому.
Узнайте больше о том, как распространяются микробы простуды и гриппа
Вдыхание раздражающих веществ
Бронхит также может быть вызван вдыханием раздражающих веществ, таких как смог, химические вещества в бытовых товарах или табачный дым.
Курение – основная причина хронического бронхита. Это может повлиять на людей, которые вдыхают пассивное курение, а также на тех, кто курит сам.
У людей с хроническим бронхитом часто развивается еще одно связанное с курением заболевание легких, называемое эмфиземой, когда воздушные мешки внутри легких повреждаются, вызывая одышку.
Если вы курите, постарайтесь сразу же бросить курить, так как курение усугубляет бронхит и увеличивает риск развития эмфиземы.
Отказ от курения при бронхите также может быть прекрасной возможностью полностью бросить курить.
Узнайте больше о методах лечения от курения
Профессиональное воздействие
Вы также можете подвергаться риску хронического бронхита и других типов хронической обструктивной болезни легких (ХОБЛ), если часто подвергаетесь воздействию материалов, которые могут повредить ваши легкие, например как:
- зерновая пыль
- текстиль (волокна ткани)
- аммиак
- сильные кислоты
- хлор
Это иногда называют профессиональным бронхитом.Обычно это проходит, когда вы больше не подвергаетесь воздействию раздражающего вещества.
Узнайте больше о причинах ХОБЛ
Лечение бронхита
В большинстве случаев острый бронхит проходит самостоятельно в течение нескольких недель без необходимости лечения.
А пока вы должны пить много жидкости и много отдыхать.
В некоторых случаях симптомы бронхита могут длиться намного дольше. Если симптомы длятся не менее 3 месяцев, это называется хроническим бронхитом.
От хронического бронхита нет лекарств, но некоторые изменения в образе жизни могут помочь облегчить симптомы, например:
Есть несколько лекарств для облегчения симптомов.
Лекарства, называемые бронходилататорами и стероидами, «открывают» дыхательные пути, и их можно назначать в виде ингаляторов или таблеток.
Муколитические препараты разжижают слизь в легких, облегчая откашливание.
Лечение симптомов в домашних условиях
Если у вас острый бронхит:
- много отдыхайте
- пейте много жидкости – это помогает предотвратить обезвоживание и разжижает слизь в легких, облегчая кашель
- лечить головные боли , высокая температура и боли при приеме парацетамола или ибупрофена – хотя ибупрофен не рекомендуется, если у вас астма.
Остерегайтесь лекарств от кашля
Доказательств эффективности лекарств от кашля мало.
Узнайте больше о лечении кашля
Агентство по регулированию лекарственных средств и медицинских товаров (MHRA) рекомендовало не давать отпускаемые без рецепта лекарства от кашля детям младше 6 лет.
Детям в возрасте от 6 до 12 лет следует используйте их только по рекомендации врача или фармацевта.
В качестве альтернативы лекарству от кашля, отпускаемому без рецепта, попробуйте приготовить собственную смесь меда и лимона, которая успокаивает боль в горле и облегчает кашель.
Антибиотики
Антибиотики обычно не назначают при бронхите, поскольку обычно он вызывается вирусом.
Антибиотики не действуют на вирусы, и назначение их, когда в них нет необходимости, со временем может сделать бактерии более устойчивыми к лечению антибиотиками.
Узнайте больше об устойчивости к антибиотикам
Врач пропишет антибиотики только в том случае, если у вас повышенный риск развития осложнений, таких как пневмония.
Антибиотики также могут быть рекомендованы:
- недоношенным детям
- пожилым людям старше 80
- людям с историей болезни сердца, легких, почек или печени
- людям с ослабленной иммунной системой, которые могут быть результат основного состояния или побочного эффекта лечения стероидами
- человек с муковисцидозом
Если вам прописали антибиотики от бронхита, скорее всего, это будет 5-дневный курс амоксициллина или доксициклина.
Побочные эффекты этих препаратов необычны, но включают плохое самочувствие, тошноту и диарею.
Осложнения бронхита
Пневмония – наиболее частое осложнение бронхита.
Это происходит, когда инфекция распространяется дальше в легкие, в результате чего крошечные воздушные мешочки внутри легких заполняются жидкостью.
Примерно 1 из 20 случаев бронхита приводит к пневмонии.
К людям с повышенным риском развития пневмонии относятся:
- пожилой человек
- курящий
- человек с другими заболеваниями, такими как болезнь сердца, печени или почек
- человек с ослабленной иммунной системой
Легкая пневмонию обычно можно лечить антибиотиками в домашних условиях.В более тяжелых случаях может потребоваться госпитализация.
Помогите нам улучшить наш веб-сайт
Если вы закончили то, что делаете, можете ли вы ответить на несколько вопросов о вашем сегодняшнем визите?
Примите участие в нашем опросе
Последняя проверка страницы: 7 августа 2019 г.
Срок следующего рассмотрения: 7 августа 2022 г.
Бронхит | NHLBI, NIH
Большинство людей с острым бронхитом выздоравливают через несколько дней или недель. Вирусные инфекции, такие как простуда или грипп, обычно являются причиной острого бронхита. Иногда острый бронхит может быть вызван бактериальной инфекцией.
Хронический бронхит – это непрекращающийся кашель, который длится несколько месяцев и возвращается два или более года подряд. При хроническом бронхите слизистая оболочка дыхательных путей остается постоянно воспаленной. Это приводит к набуханию подкладки и выделению большего количества слизи, что затрудняет дыхание.Хронический бронхит часто является частью серьезного состояния, называемого хронической обструктивной болезнью легких (ХОБЛ).
Риск любого типа бронхита выше, если вы курите сигареты, страдаете астмой или аллергией. Хронический бронхит чаще всего вызывается курением сигарет, но может возникнуть и у некурящих. Курящие женщины подвергаются большему риску, чем мужчины. Те, кто старше, подвергались воздействию паров или пассивного курения, имеют семейный анамнез заболеваний легких, имеют в анамнезе детские респираторные заболевания или страдают гастроэзофагеальной рефлюксной болезнью (ГЭРБ), также имеют более высокий риск развития хронического бронхита.
Самый частый симптом бронхита – кашель, связанный с выделением слизи. Другие симптомы включают свистящее дыхание или одышку, боль в груди или низкую температуру. Чтобы диагностировать бронхит, ваш врач проведет физический осмотр и спросит о вашей истории болезни и симптомах. Врач также может назначить анализ крови для выявления признаков инфекции или рентген грудной клетки, чтобы убедиться, что ваши легкие и бронхи выглядят нормально, и исключить пневмонию.
Обычно острый бронхит проходит самостоятельно, без лечения.Иногда лекарства, которые разжижают слизь, или нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, могут помочь справиться с острым бронхитом. Принятие пары чайных ложек меда или использование увлажнителя также может уменьшить симптомы и помочь с комфортом. Врачи обычно назначают антибиотики только в том случае, если они обнаруживают, что у вас бактериальная инфекция, которая чаще встречается у маленьких детей. Чтобы предотвратить повторение острого бронхита, врач может порекомендовать вам сделать вакцину от сезонного гриппа, бросить курить и избегать пассивного курения.
Цель лечения хронического бронхита – помочь вам лучше дышать и контролировать симптомы. Ваш врач может порекомендовать изменить здоровый образ жизни, например, бросить курить; прием лекарств, которые помогут очистить дыхательные пути или предотвратить ухудшение симптомов; или, в некоторых случаях, кислородную терапию, чтобы лучше дышать. Легочная реабилитация научит вас методам дыхания, таким как дыхание с поджатыми губами, и поможет предотвратить ухудшение симптомов.
Узнайте больше об остром бронхите и хроническом бронхите.
.