причины, симптомы, диагностика и лечение
Тонзиллит — заболевание, которое характеризуется воспалительным процессом, локализующимся в миндалинах. При появлении симптоматики этой болезни следует в срочном порядке обратиться к специалистам: отсутствие терапии может привести к ряду серьезных осложнений и, в некоторых случаях, к инфицированию внутренних органов человека.
Причины возникновения тонзиллита
Тонзиллит вызывается стрептококковыми бактериями, которые включены в группу А. Хронический тонзиллит возникает при некачественном и несвоевременном лечении инфекционных заболеваний носо- и ротоглотки. Если у вас появился белый налет на миндалинах с неприятным запахом – это веский повод провериться на заболевание у лора.
Воспалительный процесс развивается при сниженном иммунитете, переохлаждении, значительных нагрузках, стрессовых ситуациях, плохом питании. Зачастую, этим заболеванием болеют беременные женщины из-за ослабления защитных механизмов в организме.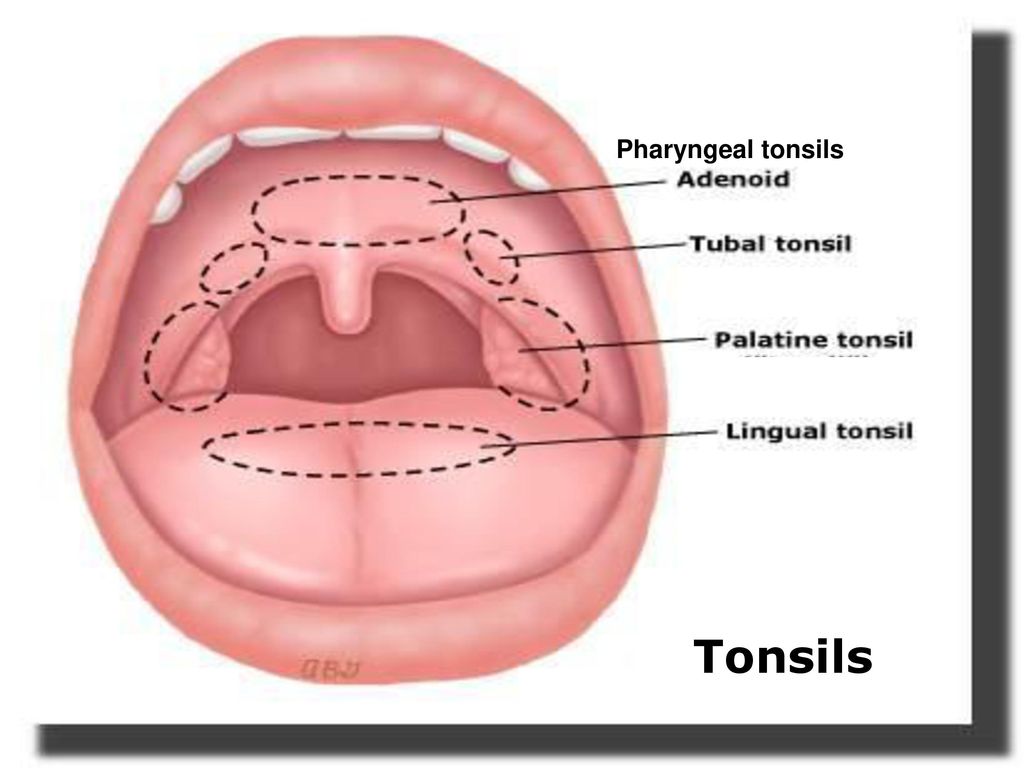
К причинам местного характера можно причислить искривление перегородки носа, разрастание лимфоидной ткани миндалин, полипы в носовых ходах. Воспаление гайморовых пазух и кариозный процесс также могут быть причиной хронического течения тонзиллита.
Тут форма голубая
Симптомы тонзиллита
Тонзиллит характеризуется:
- постоянным першением в горле;
- болью во время приема пищи;
- воспалительным процессом в лимфатических узлах;
- белым налетом и комками желтоватого цвета в горле, гнойниками;
- частым кашлем и ангинами;
- повышенной температурой, особенно в вечернее время;
- раздражительностью, утомляемостью, общим плохим самочувствием;
- аритмией, отдышкой;
- неприятным запахом изо рта.
Это не весь комплекс симптомов хронического тонзиллита. Стоит помнить, что при проникновении болезнетворных микроорганизмов в другие органы и ткани у пациентов начинают болеть суставы, почки и сердце, появляется аллергия и развиваются болезни кожных покровов.
Обострение хронического тонзиллита
Обострение хронического тонзиллита сопровождается огрубением лимфоидной ткани и образованием рубцов на лакунах. В появившихся гнойных очагах находятся остатки пищи и размножаются болезнетворные микроорганизмы, которые разносятся кровотоком по другим органам. При обострении заболевание переходит в типичную или флегмонозную ангину, что опасно рядом серьезных осложнений.
Диагностика тонзиллита
Для постановки правильного диагноза специалист должен ознакомиться с жалобами, общим состоянием пациента, результатами анализов, (в том числе, анализа крови), историей его болезни. На первичном осмотре врач пальпирует лимфоузлы и осматривает горло с использованием фарингоскопа. Такие симптомы, как покраснение, утолщение стенок, гнойные выделения с неприятным запахом, пробки, рубцы, отечность миндалин могут указывать на тонзиллит.
Лечение тонзиллита
Лечение хронического тонзиллита основано на комплексном использовании закаливающих мероприятий, умеренных физических нагрузок, физиотерапевтических процедур, местной обработки раствором Люголя и подобными ему препаратами и применении антибиотиков.
При лечении тонзиллита антибиотиками, их необходимо подбирать с учетом специфики этой болезни. Ряд вирусов легко разрушают препараты на основе пенициллина, поэтому специалисты часто назначают лекарства из ряда защищенных аминопенициллинов.
Операции при тонзиллите (тонзиллэктомия)
При отсутствии терапевтического эффекта или вызванных тонзиллитом значительных осложнениях пациенту назначают тонзиллэктомию. Эта операция, направленная на удаление миндалин, позволяет в значительной степени улучшить состояние пациента и благотворно влияет на жизнедеятельность органов, которые были поражены осложнениями.
Профилактика тонзиллита
Профилактические меры включают в себя соблюдение личной гигиены, посещение стоматологического кабинета и ряд распространенных оздоровительных процедур, позволяющих укрепить иммунитет. Кроме того, следует следить за чистотой в жилом помещении и регулярно выполнять влажную уборку с дезинфицирующими средствами.
Тонзиллит у детей
Тонзиллит у детей характеризуется практически такой же симптоматикой, как и у взрослых пациентов. Как лечить это заболевание у детей? Специалисты используют:
Как лечить это заболевание у детей? Специалисты используют:
- промывание лакун антисептиками;
- обработку противовоспалительными растворами;
- регулярные полоскания отварами и теплой соленой водой;
- ингаляционные методики;
- аэрозольные антисептики;
- рассасывающиеся таблетки с противомикробным эффектом.
Антибиотиками пользуются исключительно в тяжелых случаях, когда назначенное лечение не приносит результатов.
Стоимость услуг ЛОР врача в Profident Junior
*подробнее о стоимости дополнительных работ можно узнать в разделе Цены.
Белый налет на миндалинах. Причины. Лечение.Препараты.
Наши гланды защищают организм от попадания инфекции извне. Они являются активными участниками в формировании иммунитета. Но даже они могут пострадать и нуждаются в помощи. Если на миндалинах появляется белый налёт, то это повод бить тревогу. Иногда налёт может появиться в результате приёма алкогольных напитков, употреблении табака и просто элементарного несоблюдения правил гигиены.
Основные причины заболевания горла:
● близкий контакт с носителем инфекции;
● переохлаждение в холодную погоду;
● употребления холодных напитков или мороженного в жаркую погоду;
● ослабленный иммунитет.
Диагностика белого налета на миндалинах
Прежде всего, необходимо помнить, что не стоит лечить ангину самостоятельно. Единственно правильным выходом будет обратиться к специалисту. Опытные врачи: терапевт или отоларинголог (ЛОР), проведут комплексную диагностику, которая включает в себя общий анализ крови, мазок с небных миндалин и задней стенки глотки, и назначат курс лечения с учётом возраста пациента.
Появление белого налёта на гландах говорит о серьёзной проблеме, поэтому не стоит затягивать и необходимо обратиться к специалисту как можно быстрее.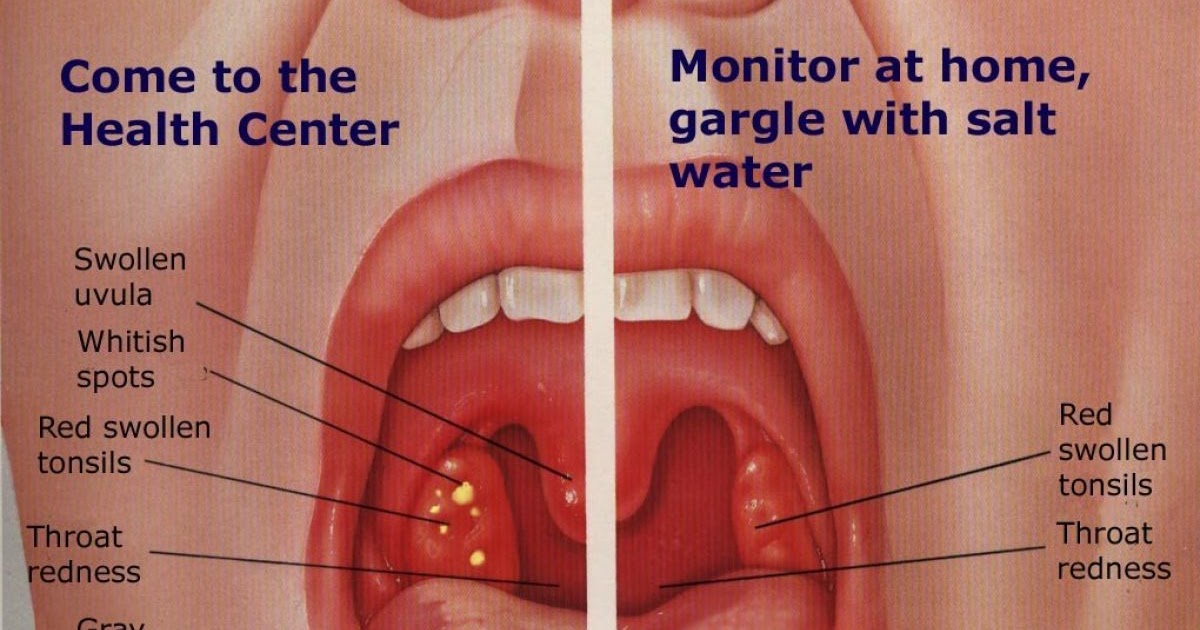
● миндалины покраснели или увеличились в размерах;
● больно глотать и тяжело разговаривать;
● высокая температура.
Появление белого налёта в сочетании с вышеперечисленным признаками является доказательством попадания инфекции и свидетельствует о том, что у вас или у вашего ребёнка может быть ангина. Поэтому, при боли в горле, высокой температуре и других симптомах, необходимо срочно обратиться к врачу.
Лечение белого налета на миндалинах
Необходимо помнить о том, что курс лечения должен продолжаться до полного выздоровления. Даже в том случае, если кажется, что симптомы ушли и стало лучше, лечение ни в коем случае нельзя прерывать. Рецидив может сопровождаться куда большими осложнениями. Обычно, при появлении белого налёта на миндалинах и подтверждении диагноза ангина, используются лекарственные препараты. Однако для облегчения симптомов многие пользуются народными методами.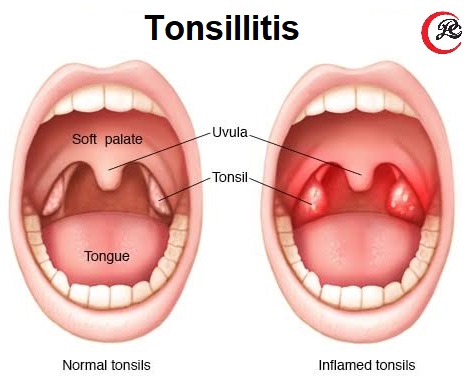
При появлении белого налёта на миндалинах, лечение назначается в зависимости от тяжести заболевания. При лёгкой форме болезни назначаются антисептические и противовоспалительные препараты в форме таблеток для рассасывания, спреев или полосканий, в сочетании с обильным тёплым питьём и постельным режимом. Однако, белый налет на миндалинах с температурой могут лечить и антибиотиками, если ангина вызвана бактериальной инфекцией 2 . При высоких показателях температуры, прописывают жаропонижающее препараты.
Особое внимание хочется обратить на таблетки для рассасывания
Фарингосепт. Эффективность данного препарата в том, что он оказывает
тройное действие — бактериостатическое, антисептическое, и
противовоспалительное 3, , поэтому его можно принимать как взрослым, так и
детям от трёх лет. Кроме того, что таблетки Фарингосепта оказывают
лечебное действие, они ещё и приятные на вкус. Препарат является одним из
самых востребованных лекарственных препаратов для лечения ангины 4 .
Препарат является одним из
самых востребованных лекарственных препаратов для лечения ангины 4 .
Однако, если появляется белый налет на миндалинах, чем лечить решаете
все-таки не вы, а врач. Самолечение может быть опасным.
Лечение тонзиллитов в Пятигорске
Клиника «Лор-КМВ» в Пятигорске предлагает услугу лечения тонзиллита у взрослых и детей. Данное заболевание часто начинается с обычной боли и дискомфорта в горле, которые люди принимают за обычную простуду и сезонное снижение иммунитета. Однако если эти симптомы регулярно повторяются, можно предполагать хронический тонзиллит. Если же боль в горле нарастает с критической силой, приходит вместе с высокой температурой и сильным недомоганием, следует говорить об острой форме тонзиллита, иначе называемой ангиной.
Что такое тонзиллит: определение и причины заболевания
Тонзиллит происходит от латинского слова tonsillae — миндалины. Соответственно, это заболевание представляет собой воспалительный процесс в небных миндалинах (или гландах по другому), вызываемый определенными вирусами (то есть, заболевание является инфекционным).
В нашей ротовой полости располагаются несколько миндалин: две небные, две трубные, одна глоточная и несколько более мелких миндалин. Каждая миндалина состоит из лимфаденоидной ткани, которая призвана служить барьером для проникновения в организм болезнетворных микроорганизмов и бактерий. Таким образом, миндалины являются крайне важным органом иммунной системы. Небные же миндалины – это самый первый и самый крупный по размеру барьер на пути проникновения вирусов и бактерий в дыхательные пути, поэтому именно они поражаются в первую очередь. Если защитные барьеры небных миндалин ослаблены и они начинают не справляться с «давлением» бактерий и вирусов, начинаются воспалительные процессы, которые и называются тонзиллитом.
Основным возбудителем данного заболевания являются стрептококки. Другие микроорганизмы, способные вызвать воспаление в миндалинах – стафилококки, пневмококки, гемофильная палочка, аденовирус, вирус Эпштейна — Барр, вирус герпеса, микоплазмы, хламидии, грибы.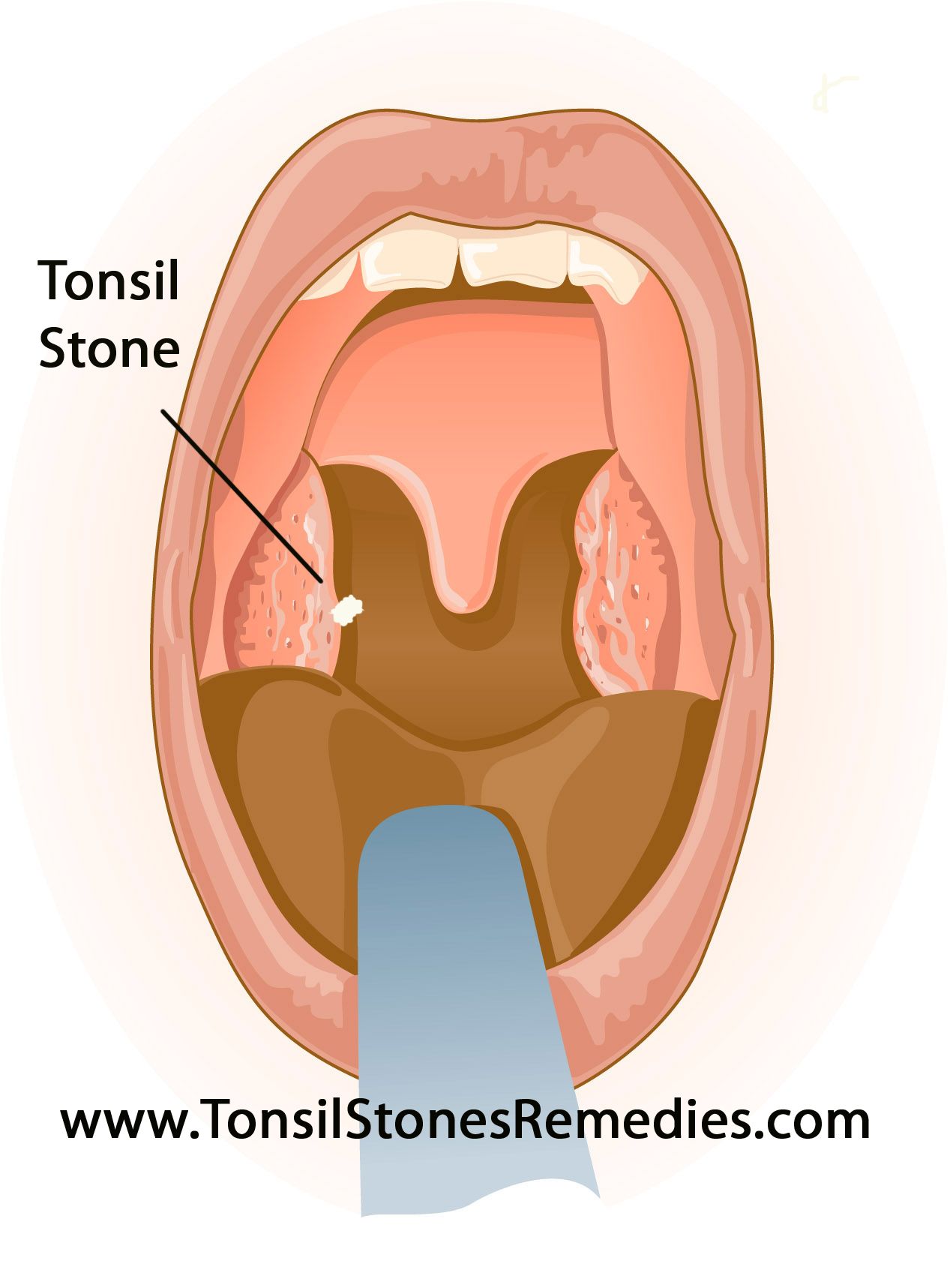
Возникновению и развитию тонзиллита могут способствовать факторы, понижающие иммунитет:
- общее или местное переохлаждение, недостаточная приспособленность организма к холоду и другим изменениям среды
- употребление однообразной пищи с недостатком витаминов
- пыльный и загазованный воздух
- регулярное переживание стрессов, хроническая усталость
- нарушенная работа центральной нервной системы
- травма миндалин
- хронические воспалительные процессы в ротовой и носовой полости (например, гайморит, синусит)
Заболеванию тонзиллитом подвержены около 20-25% детей и 5-15% взрослых.
Способы заражения тонзиллитом
- Воздушно-капельный – возбудители выделяются через кашель и слюну больного во время разговора или тесного контакта с другими людьми.
- Контактный – заражение через непосредственны контакт: совместное пользование бытовыми предметами (зубные щетки, посуда, столовые приборы) или поцелуи.

- Эндогенный – возбудители проникают в миндалины из других очагов инфекции вместе с током крови или лимфы. Тонзиллит может развиться на фоне синусита, гайморита, отита, пародонтита, кариеса.
Симптомы тонзиллита
Общими симптомами тонзиллита являются:
- сильная отечность и покраснение миндалин
- покраснение небных дужек
- воспаление лимфоузлов (увеличение и возможная болезненность при прощупывании)
- боль, дискомфорт, сухость и першение в горле, затрудненное глотание твердой пищи с болезненными ощущениями
- лихорадка (озноб), резкое или длительное субфебрильное повышение температуры
- общая слабость и недомогание, головная боль, апатия, упадок сил
Другие симптомы заболевания варьируются в зависимости от того, какой вид тонзиллита (ангины) имеет место у конкретного пациента:
- Катаральная ангина – наиболее легкий вид тонзиллита, не сопровождающийся появлением гноя или белого налета на миндалинах.
 Классические симптомы – отёчность и покраснение небных миндалин.
Классические симптомы – отёчность и покраснение небных миндалин. - Фолликулярная ангина – вдобавок к вышеописанным симптомам сопровождается образованием гноя в фолликулах миндалин – они визуально видны через эпителий и выглядят как желтые зерна.
- Лакунарная ангина – скопления гноя в лакунах – углублениях в миндалинах, отвечающих за вывод болезнетворных бактерий наружу. Внешне он выглядит как крупицы белесой творогообразной массы с возможным неприятным запахом. Вокруг гнойных пробок образуется белый налет.
- Язвенно-пленчатая ангина – атипичная форма воспаления небных миндалин, при которой на них образуются язвочки. Больные испытывают боль, дискомфорт при глотании, гнилостный запах и повышенное слюноотделение.
Виды тонзиллита
Также принято подразделять тонзиллит на хронический и острый. Зачастую эти два вида заболевания одновременно являются его стадиями, следуя один за другим.
Острый тонзиллит – это первичное заболевание, резко наступившая ангина с ярко выраженными симптомами: высокой температурой, лихорадкой, слабостью, отечностью и покраснением миндалин.
Варианты хронического тонзиллита:
- компенсированный;
- декомпенсированный;
- рецидивирующий;
- токсико-аллергический.
Компенсированный хронический тонзиллит протекает скрытно: больной не чувствует боли и дискомфорта, нет повышенной температуры, но миндалины покрасневшие и увеличенные. При декомпенсированном варианте, напротив, ощущается боль и першение в горле. Рецидивирующий тонзиллит периодически беспокоит пациента новыми острыми заболеваниями (ангинами). Токсико-аллергическая форма хронического тонзиллита может разносить инфекцию из миндалин по всем системам организма – в результате человек испытывает боли в суставах, проблемы в работе сердца, почек, печени, мочеполовой сферы, повышенную утомляемость и сниженную работоспособность.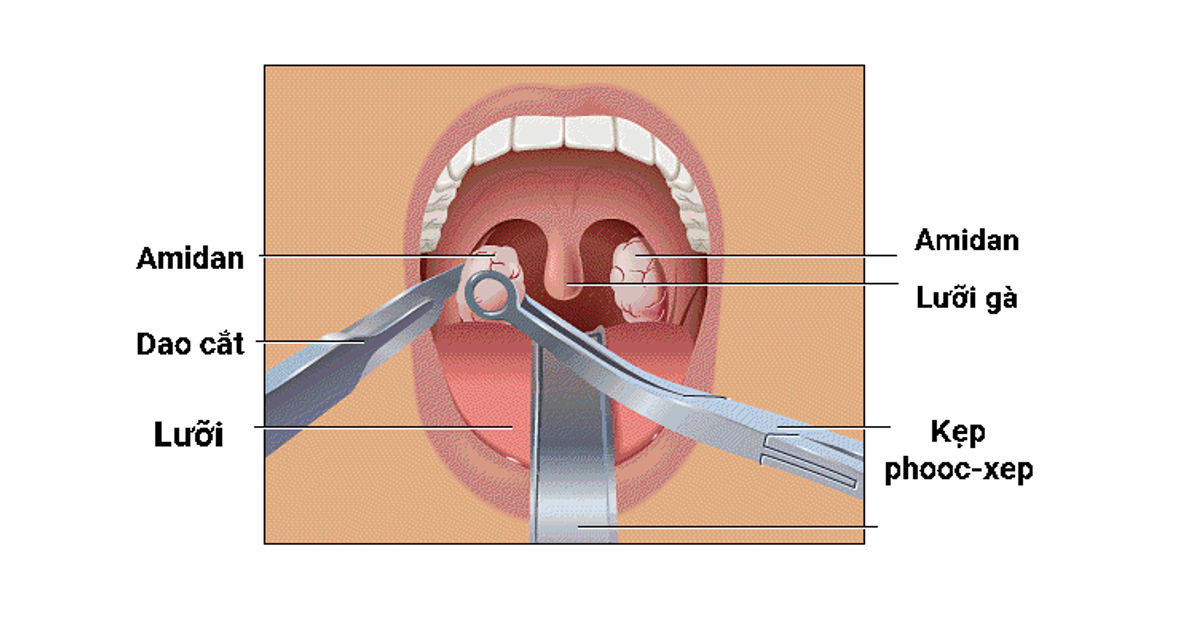
Хронический тонзиллит сложнее поддается лечению, поэтому желательно не доводить до этой стадии, а обращаться к врачу и заниматься лечением сразу после появления первичных симптомов.
Диагностика проводится с помощью:
- фарингоскопии – осмотр полости рта при помощи прямого освещения, лобного рефлектора, зеркал и иных медицинских инструментов.
- бактериологического исследования содержимого лакун и мазка из зева (с поверхности миндалин или задней стенки глотки)
- лабораторного исследования крови
Лечение при тонзиллите проводится:
- медикаментами – антибиотики, обезболивающие и противоспалительные средства, антисептики для полоскания, антигистаминные и жаропонижающие препараты
- физиотерапевтическими процедурами – промывание лакун, заполнение их антисептиком, смазывание растворами, УФО-терапия и т.д.
- модификацией образа жизни
Клиника Лор-КМВ проводит полноценное и качественное лечение любой формы тонзиллита у взрослых и детей.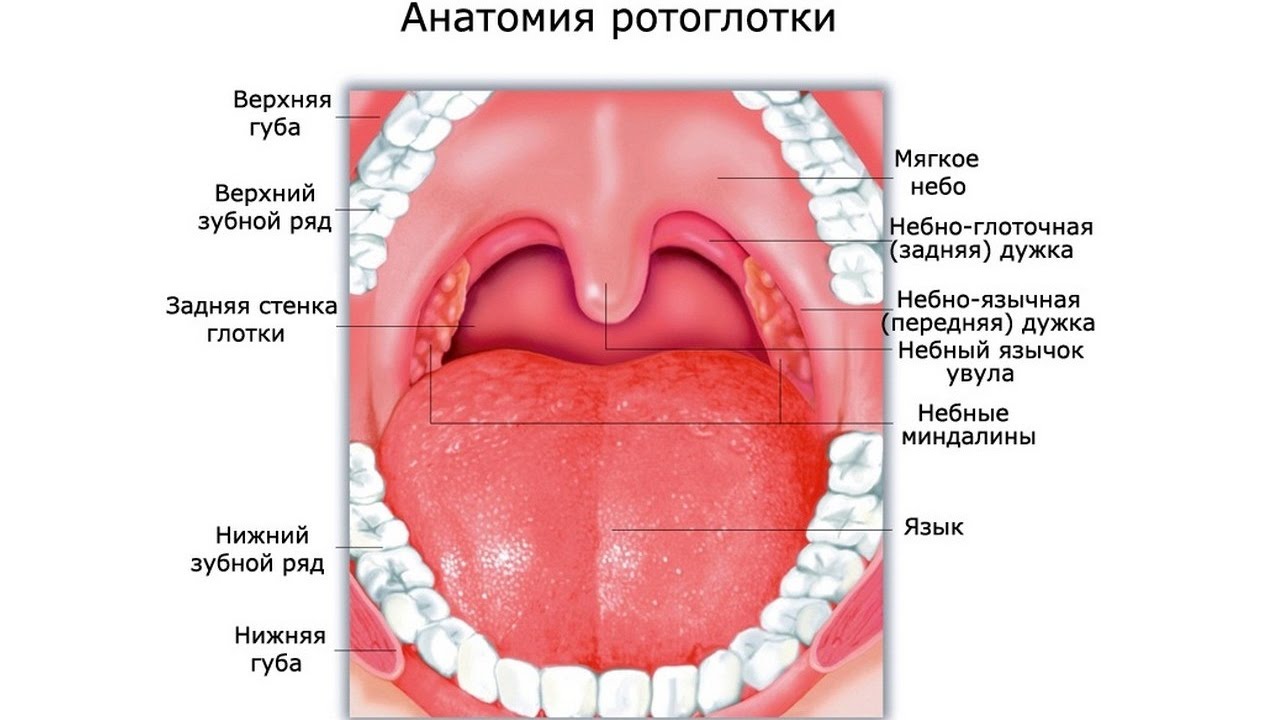 Мы осуществляем диагностику, выписываем препараты, проводим лечебные процедуры – все для того, чтобы ваш иммунитет полностью и навсегда справился с болезнетворными бактериями. Записывайтесь на осмотр к нашему ЛОР-врачу по указанному номеру телефона или через сайт.
Мы осуществляем диагностику, выписываем препараты, проводим лечебные процедуры – все для того, чтобы ваш иммунитет полностью и навсегда справился с болезнетворными бактериями. Записывайтесь на осмотр к нашему ЛОР-врачу по указанному номеру телефона или через сайт.
Что мы знаем об ангине. Стоит ли принимать антибиотик при ангине :: АЦМД
Как часто на улице можно услышать фразу: «У меня болит горло. Опять ангина. Пойду зайду в аптеку и куплю антибиотик, надо же лечиться». И никто из этих людей не задумывается – правда ли у них ангина? И надо ли им в данной ситуации антибиотик (не говоря уже о таких подробностях, как какой именно препарат?) А сейчас, в сырую холодную погоду, таких ситуаций стало намного больше.
Так давайте же разберемся вместе: всегда ли боль в горле – это ангина, в каком случае необходимо начинать принимать антибиотик.
Ангина это:
Итак, ангина – это инфекционное заболевание, основным симптомом которого действительно является боль в горле. Начинается внезапным ознобом с повышением температуры тела до 40*С и проявлением интоксикации – общая слабость, ломота в теле, головная боль, может быть боль в суставах, сердце, мышцах, осиплость голоса, увеличение лимфатических узлов в подчелюстной области, иногда даже диспепсические явления.
Начинается внезапным ознобом с повышением температуры тела до 40*С и проявлением интоксикации – общая слабость, ломота в теле, головная боль, может быть боль в суставах, сердце, мышцах, осиплость голоса, увеличение лимфатических узлов в подчелюстной области, иногда даже диспепсические явления.
При осмотре горла можно увидеть значительное покраснение и отек небных миндалин, наличие белого налета или гнойных пробок в лакунах. В зависимости от состояния небных миндалин ангины бывают:
- катаральная
- лакунарная
- фолликулярная
- язвенно-некротическая.
Эти формы ангины являются различной стадией одного процесса. Различают их на основании преобладания тех или иных симптомов. Именно ангину и надо лечить антибиотиками. Но прежде необходимо точно знать, что это именно ангина, а не другое заболевание, симптомы которого сходны с симптомами ангины. Поэтому вначале надо удостовериться, что в заболевшего не грипп, ОРВИ, фарингит, дифтерия, скарлатина, корь, грибковое поражение глотки. А ведь эти заболевания не лечатся антибиотиками.
А ведь эти заболевания не лечатся антибиотиками.
Для гриппа характерны различные проявления интоксикации – слабость, вялость, распространение процесса на слизистую не только горла, но и носа.
ОРВИ протекает со значительными слизистыми выделениями из носа, затруднением носового дыхания, повышением температуры тела. В этом случае признаки интоксикации слабые или вообще отсутствуют.
При остром фарингите отмечается значительное покраснение задней стенки глотки, которое не распространяется на небные миндалины. Боль в горле интенсивная, а вот общее состояние не страдает, и температура тела остается нормальной.
Самым серьезным из заболеваний, от которых необходимо отдифференцировать ангину, является дифтерия. При ней появляются серые пленки на небных миндалинах. Они плотные, спаянные со слизистой не только миндалин, но и распространяются на слизистую всего горла. Самым опасным заболеванием (из выше перечисленных) дифтерия является по той причине, что при ней повышается склонность слизистой оболочки к значительному отеку, и, как следствие, к удушью. А вот температура тела остается невысокой. В связи с опасностью осложнения каждому пациенту, у которого на небных миндалинах появляется белый налет, берут мазок из зева и носа на BL.
А вот температура тела остается невысокой. В связи с опасностью осложнения каждому пациенту, у которого на небных миндалинах появляется белый налет, берут мазок из зева и носа на BL.
Банальную ангину часто смешивают с грибковым поражением слизистой глотки, при котором появляется налет в виде плотных шипов. Болей в горле при этом нет, лимфатические узлы не увеличиваются.
Также боль в горле – постоянный симптом при скарлатине и кори. Слизистая глотки становится гиперемированной и появляются соответствующие симптомы – или малиновый язык, или пятна Филатова-Коплика. Также на коже тела отмечается сыпь.
Видите, как много заболеваний сопровождается болью в горле, и не являются ангиной? А что бы было, если б каждый пошел в аптеку и начал лечиться антибиотиками? А ведь в каждом отдельном случае, при разных заболеваниях (освещенных выше), лечение разное. Иногда даже противоположное. И прием антибиотиков без квалифицированного назначения может в некоторых ситуациях даже усугубить или осложнить ситуацию.
Поэтому не занимайтесь самолечением. Пополощите горло теплым отваром шалфея или календулы с ромашкой и обратитесь к ЛОР-врачу, который обследует Вас, сделает необходимые анализы, скажет Вам точный диагноз и назначит необходимое лечение. Именно тогда можно уже идти в аптеку и уверенно лечиться. И знать, что все будет хорошо!!!
ЗДОРОВЬЯ ВАМ!!! НЕ БОЛЕЙТЕ!!!
Записаться на прием
В горле белый налет | Все о ЛОР заболеваниях
Здоровая слизистая горла имеет розоватый оттенок. Появление в горле белого налета не является нормой. В первую очередь это является признаком инфекционной болезни. Белый налет на горле нуждается в незамедлительном анализе причины возникшей аномалии. Не менее важно предпринять подходящие профилактические меры.
Причины появления налета
Чаще всего белые пятна образовываются на миндалинах. Процесс их возникновения состоит в том, что при проникании патогенных бактерий на слизистые срабатывает восприимчивость организма. Иммунные функции организма откликаются на появившуюся опасность и уничтожают наступление бактерий, итогом чего выступает белый налет на задней стенке горла.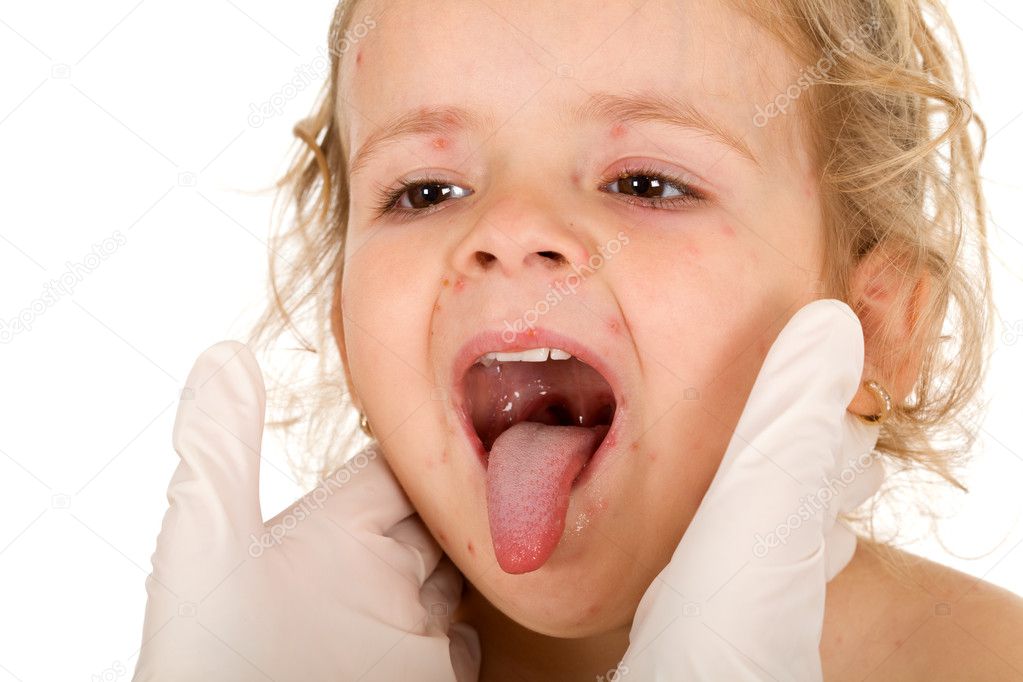
Важно вовремя понять первопричины возникающей инфекции для получения эффективного лечения. В этом случае можно избежать последующего попадания инфекции в бронхи и легкие.
Причины могут быть следующие:
1. Ангина. В случае этого недуга белые пятна возникают на начальном этапе развития болезни. Появляющиеся пятнышки могут быть желтого оттенка.
2. Гигиенические причины. Пленка белесого оттенка может появиться вследствие несоблюдения гигиенических правил содержания ротовой полости. После еды обязательно нужно прополаскивать ротовую полость и чистить зубы.
3. Дифтерия. С болезнью столкнуться можно не так часто, но исключать его не стоит. При этой болезни у больного красное горло с белым налетом. Налет достаточно трудно отходит, поэтому возможно выделение кровяных сгустков. При недуге наблюдается повышение температуры у взрослого, набухание миндалин, боли в голове.
4. Лейкоплакия. Этот тип налета встречается у табакокурящих особей. Заметны белые точки в горле. Температура не повышается. Пятнышки образуются отмирающими клетками слизистой. Точный диагноз может поставить только специалист. Причины могут быть совершенно другие.
5. Кандидоз. Дети могут иметь данное заболевание в связи с ослабленным иммунитетом. Такой вид покрывает полностью ротовую полость. Появляется в горле белый налет и на миндалинах, но он совершенно не беспокоит ребенка.
6. Сифилис. Встретить можно очень редко, но совсем исключать недуг не стоит. На задней стенке глотки возникают белесые пятнышки. Такой симптом возникает уже в случае тяжелой стадии болезни.
7. Скарлатина. При этом недуге на гортани появляется белая пленка, но это не самый неприятный признак. Скарлатина сопутствуется лихорадкой, болями в голове и горле. При своевременном определении этой причины можно быстро справиться с размножающимися бактериями.
8. Стоматит. Белый налет на языке возникает без увеличения температуры тела. Белый налет в горле у ребенка появляется с более тяжелыми симптомами. Наблюдается значительное повышение температуры тела.
9. Фарингит. Появляется белый налет в горле без температуры. Могут возникать болезненные ощущения. Часто наблюдаются боли при глотании пищи.
Заболеваний, вследствие которых могут появляться белесые пятна, есть множество. Но главной причиной является пониженный иммунитет человека.
Без увеличенной температуры симптом может возникнуть по следующим причинам:
· после ожога или травмы;
· наряду с личными характерными чертами организма;
· при грибковой инфекции;
· на начальной стадии развития какой-либо инфекции.
Локализация и специфика
Где чаще всего можно наблюдать сосредоточения налета? Наиболее излюбленным местами расположения белого налета становятся углубления миндалин. Именно в таких складках скапливаются остатки пищи и патогенные микроорганизмы. Размножение таких микроорганизмов приводит к развитию гнойных процессов и появлению белого налета.Где чаще всего можно наблюдать сосредоточения налета? Наиболее излюбленным местами расположения белого налета становятся углубления миндалин. Именно в таких складках скапливаются остатки пищи и патогенные микроорганизмы. Размножение таких микроорганизмов приводит к развитию гнойных процессов и появлению белого налета.
Налет может появляться и на самих миндалинах в виде творожистой массы. Если этот налет можно без проблем устранить при помощи ватной палочки, то причиной является жизнедеятельность грибка.
В случае белесого налета на задней стенке горла проблемой выступает фарингит. При прогрессировании заболевания инфицированию подвергается вся поверхность ротоглотки. Если налет в виде белесой сеточки, то это говорит об аутоиммунном процессе.
Лечение и профилактика
Горло должно быть розоватого окраса. Поэтому при образовании белесых пятен нужна консультация специалиста для получения консультации. Только врач сможет поставить диагноз и назначить терапию своему пациенту. Излечение должно быть незамедлительным.
Прописываемое лечение напрямую зависит от развивающегося недуга. При размножении бактерий в гортани больному прописываются антибиотики. Если в организме человека паразитирует вирус, то в этом случае прописывается Амизон. Его действие является комплексным. Препарат не просто помогает справиться с белыми пятнами, но и избавляет от жара и вялости.
Если появляется белый налет в горле у взрослого специалистом обязательно прописываются полоскания. Обычно рекомендуются следующие средства:Если появляется белый налет в горле у взрослого специалистом обязательно прописываются полоскания. Обычно рекомендуются следующие средства:
· раствор фурацилина;
· смесь соды с солью и йодом;
· отвар из ромашки.
Полоскание должно быть не менее 4 раз в сутки. Для скорейшего выздоровления рекомендуется проводить процедуры каждый час. В этом случае можно предотвратить размножение бактерий и их распространение в легкие и бронхи. После проведения таких процедур рекомендовано использовать спрей Пропосол.
В случае ангины или фарингита прописываются препараты с обезболивающим действием. Такие медикаменты помогают справиться с болевыми и иными неприятными ощущениями.
Важно! Стоит отметить, что ангина очень опасна своими осложнениями, поэтому при появлении белых пятен нужно срочно обращаться за помощью к специалисту.
При возникновении признаков употребляют также противовоспалительные спреи:
· Стопангин;
· Йокс;
· Каметон;
· Камфомен;
· Люголь.
Такие медикаменты помогают вымывать остатки налета. Спреи усиливают противовоспалительный эффект.
При возникновении такого налета излечить нужно само заболевание, на фоне которого он начал образовываться. Усиливают иммунитет такие медикаменты:
1. Витаминные комплексы с добавлением минералов.
2. Препараты, которые разработаны на основе растительных вытяжек.
3. Ферментные медикаменты Имудон, Рибомунил.
4. Арбидол, Виферон.
5. Биологические стимуляторы.
6. Медицинские банки на спину.
7. Вытяжка из тимуса. Тималин.
8. Деринат.
Воспользоваться можно и народными рецептами здоровья. Эффективными методами выступают:
1. На протяжении дня рассасывать время от времени по 1 чайной ложке меда. Этот нектар обладает антибактериальным действием. Рекомендовано употреблять сладость раз в час.1. На протяжении дня рассасывать время от времени по 1 чайной ложке меда. Этот нектар обладает антибактериальным действием. Рекомендовано употреблять сладость раз в час.
2. Употреблять в пищу чеснок. При его разжевывании выделяется сок, который способен уничтожить вредоносные бактерии.
3. Лимон поможет избавиться от возникающих пятен. Цитрус снимает болевые ощущения и борется с бактериями.
4. Ослабить проявление болезни помогут и луковые ингаляции. Делать процедуры рекомендуется трижды в сутки. Лук измельчить при помощи блендера. Над полученной массой делать глубокие вдохи. Продолжительность процедур около 5 минут.
При фарингите избавляться от пятен следует при помощи спреев и полосканий. Помогут отвары из трав. Если заболевание протекает без температуры, то отлично справится с задачей отвар из шалфея. Нужно отметить, что пользоваться рецептами народной медицины можно после предварительной консультации с врачом.
После излечения белых пятен необходимо постоянно предпринимать профилактические меры. Следует заняться укреплением своего иммунитета, воспользоваться витаминными комплексами, устранять симптомы всех возникающих заболеваний уже на первых стадиях. Важно не запускать развитие, чтобы заболевания не приняли хроническую форму. Налет на горле является первым признаком того, что произошел сбой в работе организма. Не нужно игнорировать все проявляющиеся симптомы.
Гнойные пробки в горле: описание болезни, причины, симптомы, стоимость лечения в Москве
Гнойные пробки в горле являются признаком не долеченной острой ангины или хронического тонзиллита. Если лечение отсутствует, то обострение воспаления горла происходит от трёх раз в год и может вызывать развитие тяжёлых осложнений.
Хронический тонзиллит, из-за которого и появляются пробки гноя в горле, встречается у 7% взрослых и 15% детей. Пробки присутствуют при болезни не всегда, а появляются периодически в тот момент, когда имеют место провоцирующие ухудшение состояния факторы. Размеры таких образований могут быть от 1 мм до 1 см. Рекордный вес пробки 40 г. Именно появлением гнойных пробок объясняется, почему в горле белые комочки.
Образовываться такие скопления гноя могут только в нёбных миндалинах, так как это связано с особенностями их строения. В них есть особые каналы, в выходе из которых и появляется пробка. Если гланды удалены, то образование гнойных пробок в горле становится невозможным и проблема решается раз и навсегда. Без операции вылечить заболевание при грамотной терапии вполне возможно. Затягивание с обращением к врачу значительно повышает вероятность того, что потребуется операция по иссечению миндалин.
Можно ли самостоятельно удалять?
Что делать, если в горле пробки гнойные, надо знать всем. Самолечение при них крайне не желательно.
Врачи не рекомендуют самостоятельно проводить процедуры по удалению пробок из миндалин. Риск навредить в такой ситуации намного выше, чем возможность вылечить больное горло. В результате подобных манипуляций есть опасность травмировать лимфоидные ткани, из-за чего из них возникнет обильное кровотечение, которое может потребовать срочной медицинской помощи. Также неправильное очищение гланд иногда провоцирует распространение инфекции по организму, что опасно для здоровья.
Единственным относительно безопасным методом удаления пробок своими силами медики считают выдавливание языком. Им надавливают на миндалины, вызывая выход пробок наружу. После этого горло полощут, чтобы удалить их. Проглатывать гнойные скопления крайне вредно. Язык не травмирует нежные ткани слизистой и не окажет опасного сильного давления, при котором может происходить выход гноя внутрь, когда появляется высокая вероятность развития сепсиса. Человек при таком очищении вреда себе не нанесёт.
Также, хотя врачи и не рекомендуют это, иногда проводят домашнее очищение миндалин при помощи ватного тампона или палочки. Способ рискованный и травмоопасный, так как можно нажать слишком сильно и спровоцировать выход гноя в глубокие ткани с последующим развитием опасных осложнений.
Если возможности посетить врача нет, но требуется очистить миндалины, процедуру проводят в домашних условиях. Это можно сделать не ранее чем через 2 часа после еды. Зубы нужно почистить, а рот и горло прополоскать раствором антисептика. Тампон, сделанный из стерильной ваты, или ватную палочку, обработанную антисептиком, прикладывают к основанию миндалины и с нажимом проводят по направлению вверх. Боли во время процедуры не должно возникать. Если после 3 попыток гнойная пробка не вышла, то продолжать нельзя.
Профилактика
Предотвратить проблемы с горлом и возникновение пробок и ангины можно, если не забывать о ряде профилактических мер. Они позволяют сохранять хороший местный и общий иммунитет и предупреждать развитие вялотекущих воспалительных процессов в миндалинах. Профилактические меры нужны такие:
-
чистка зубов утром и вечером с использованием не только щётки, но и нити;
-
лечение больных зубов и дёсен;
-
полоскание рта после еды;
-
употребление в день не менее 2 литров воды, не считая жидкой пищи;
-
отказ от курения – токсины в составе никотинового дыма губительно влияют на лимфоидные ткани и значительно усугубляют состояние больного;
-
правильное питание, при котором организм будет получать все необходимые вещества ежедневно;
-
ношение одежды по погоде, чтобы не мёрзнуть и не перегреваться;
-
отказ от крепкого алкоголя – он обжигает миндалины и вызывает усугубление воспалительного процесса;
-
полноценное лечение острых воспалений горла с обращением к врачу и нахождении на больничном.
-
лечение воспаления носа.
Если переносить на ногах вирусные инфекции и острый тонзиллит, то можно очень серьёзно подорвать себе здоровье. В такой ситуации даже профилактические меры не смогут предупредить проблему.
как распознать и правильно лечить
В сезон морозов и инфекций врачи рекомендуют уделять особенно пристальное внимание своему здоровью. Sputnik обратился к эксперту медицинского центра “Лодэ”: рассказываем, как идентифицировать заболевание по симптомам, подобрать правильное лечение и избежать серьезных осложнений.
“Острые респираторные заболевания (ОРЗ) вызываются как вирусами, так и бактериями. Они имеют схожую клиническую картину, поскольку поражают дыхательные пути и, выделяя в кровь токсины, вызывают интоксикацию организма”, – рассказала терапевт Татьяна Волкова.
В зависимости от того, что именно поражает организм – вирус или бактерия, в каком месте внедряется и начинает размножаться, проявляются определенные клинические симптомы, а организм начинает борьбу с болезнью.
По словам врача, среди самых распространенных вирусных заболеваний в зимнее время – риновирус, аденовирус и грипп; среди бактериальных – ангина и пневмония.
Риновирус: главный признак – насморк“Преимущественно риновирус поражает слизистую носа и чаще проходит без ярко выраженной интоксикации: с температурой не выше 37,5°C, заложенностью, а также сухостью носа, которая сменяется обильным отделяемым светлого цвета”, – поясняет терапевт.
Обычно заболевание длится от пяти дней до недели, проходит в легкой форме, а специфического лечения не требует – достаточно обильного теплого питья и постельного режима.
С заложенностью носа можно бороться назальными каплями на основе морской воды или с ее добавлением: они вымывают вирус и сужают сосуды, так что могут облегчить носовое дыхание. В случае сильного повышения температуры можно использовать симптоматические препараты из группы нестероидных противовоспалительных.
“В случаях, когда на 3-5 сутки к риновирусу присоединяется бактериальная инфекция, проявляются такие симптомы, как очень высокая температура (иногда до 40°C), отделяемые из носа зеленого цвета, слабость и головная боль. Они могут указывать на возникновение синусита, воспаления придаточных пазух носа. В этом случае необходимо сразу обратиться к врачу”, – поделилась Татьяна Волкова.
Аденовирус: воспаляются миндалины, но без налетаДанный вирус, рассказывает специалист, развивается в лимфоидной ткани дыхательных путей и чаще поражает в первую очередь миндалины.
“Характерна боль в горле, миндалины при осмотре увеличенные и красные, но без налета. Появляются сухой лающий кашель, заложенность носа и слезотечение, голос становится сиплым, можно прощупать увеличение лимфатических узлов, например, за ушами”, – рассказала терапевт.
При аденовирусе лечение также требуется только симптоматическое: прием жаропонижающего при необходимости, полоскание горла для снятия раздражения. К слову, для последнего лучше использовать травяные растворы на основе ромашки или календулы.
Вирус гриппа: ломота в мышцах и отсутствие насморка“Грипп может развиться очень быстро: от момента контакта с больным человеком до разгара клинической картины может пройти от трех часов до двух суток. Проявления – ярко выраженные: ломота в мышцах, температура до 40°C и все упомянутые интоксикационные симптомы. А вот насморк и кашель для гриппа не очень характерны”, – поясняет врач.
Специалист настаивает: при гриппе обращение к врачу необходимо, а в некоторых случаях пациенту может потребоваться и госпитализация.
“Температура выше 40°C или даже 38-39°C, которая держится более пяти дней, а также одышка, потеря сознания, судороги и геморрагическая сыпь по коже – веские поводы для вызова бригады скорой помощи и лечения в стационаре инфекционной больницы”, – предостерегла Татьяна Волкова.
В целом, методы лечения при любых вирусных заболеваниях схожие: врачи рекомендуют выпивать 2-3 литра жидкости в сутки, соблюдать постельный режим, полоскать горло и промывать нос. А вот заставлять себя есть при снижении аппетита не нужно: питание – дополнительная нагрузка на организм, ни к чему отвлекать его, когда он борется с тяжелой инфекцией.
Принимать специальные препараты стоит только в случае присоединения к вирусу бактериальной инфекции, которая может привести к осложнениям. Самые тяжелые среди них – отит (воспаление уха), синусит (придаточных пазух носа), менингит (оболочек головного мозга), миокардит (сердечной мышцы) и пневмония.
А вот прямое воздействие на вирус противовирусных средств – миф. “На сегодня с доказанным клинически прямым противовирусным эффектом существуют лишь препараты против гриппа. Остальные же имеют опосредованное влияние – окольными путями якобы стимулируют иммунный ответ в организме”, – рассказала терапевт.
Ангина: налет на миндалинах и высокая температура“Тонзиллит чаще всего имеет именно бактериальную природу. Проявляется он болью в горле при глотании – от незначительной до сильной в зависимости от степени поражения миндалин. На них заметен густой белый налет, сопровождают ангину все симптомы интоксикации – температура до 40°C, головная боль, слабость и ломота в теле”, – поясняет врач.
По мнению Татьяны Волковой, главное в борьбе с ангиной (и другими бактериальными заболеваниями) – вовремя назначить антибиотик; при тонзиллите есть все основания для его приема с самого первого дня. При необходимости можно принимать жаропонижающее, а горло солевым раствором необходимо полоскать каждые два часа.
“Назначать антибиотик, коих множество, должен врач: только специалист может определить необходимую дозировку и длительность приема, поскольку учитывает как состояние пациента, так и его персональные реакции”, – уверена терапевт.
По словам специалиста, бактерия, вызывающая тонзиллит, имеет тенденцию к распространению в почки и сердце. Это повод не только контролировать показатели организма во время болезни, но и повторить обследование через месяц.
Пневмония: кашель с мокротой и боль в груди“Воспаление легких происходит из-за бактерии, поражающей легочную ткань. Проявляется температурой выше 38°C, а также кашлем с мокротой, одышкой, болью в грудной клетке, немотивированной слабостью и обильным потоотделением по ночам. Это заболевание тоже требует назначения антибиотика”, – рассказала специалист.
По словам Татьяны Волковой, самолечение в этом случае категорически недопустимо: диагностировать пневмонию может только врач после сдачи анализов и рентген-обследования грудной клетки.
“Чаще пневмонию лечат стационарно. Такое решение тоже должен принимать специалист, учитывая возраст пациента, сопутствующие патологии и опыт прошлого лечения”, – пояснила Татьяна Волкова.
Ошибки: антибиотики без нужды, горчичники и паровые ингаляцииЗанимаясь самолечением, белорусы часто допускают ошибки. В их числе – прием и использование неподходящих препаратов, делится терапевт.
“Нередко при любой инфекции пациенты начинают принимать антибиотики, в то время как они не имеют никакого отношения к борьбе с вирусом и назначаются по строгим показаниям. А полоскать горло при ангине необходимо только предназначенными для этого растворами, в противном случае можно получить химический ожог”, – напомнила она.
В некоторых случаях навредить себе можно и так называемыми “народными” методами лечения: например, паровыми ингаляциями, ваннами для ног или горчичниками.
“На сегодня доказательств, что такие методы работают, нет. Если парить ноги при интоксикации и высокой температуре – она повысится еще больше. А горчичное масло, которое выделяется из горчичников, может вызвать бронхоспазм – резко выраженную одышку, которую удастся купировать только в больнице”, – предостерегла терапевт.
По мнению специалиста, главное – прислушиваться к тому, что происходит в организме, и вовремя обращаться за медицинской помощью.
Как себя обезопасить?“Специфическим образом профилактируется только грипп: при помощи прививки. От заражения вирусом вакцина не защитит, однако облегчит течение заболевания и предотвратит развитие серьезных осложнений”, – убеждена Татьяна Волкова.
Также специалист напомнила: в сезон повышенной заболеваемости старайтесь избегать массового скопления людей, чаще мыть руки, промывать нос и горло солевым раствором, а также больше времени проводить на воздухе, полноценно питаться и соблюдать правильный режим работы и отдыха.
Лечение, факторы риска и симптомы
Пятна Фордайса – это небольшие приподнятые бугорки, которые появляются на стержне полового члена, половых губах, мошонке или рядом с губами. Они могут быть бледно-красными, желто-белыми или телесного цвета.
Они также известны как гранулы Фордайса и сальные выделения. Они распространены как у мужчин, так и у женщин.
Эти безвредные пятна своим внешним видом могут вызывать беспокойство, но не представляют опасности для здоровья. Это только косметическая проблема.
Пятна Фордайса поражают сальные железы кожи. Лечение этих пятен носит чисто косметический характер.
Большинство врачей не советуют лечить. Дерматологи и другие врачи подчеркивают, что появление пятен Фордайса на теле является нормальным явлением и не опасно для здоровья человека.
Однако существует ряд косметических процедур. Вполне вероятно, что человеку, желающему удалить пятна, придется самостоятельно финансировать лечение, поскольку страховщики, как правило, не платят за косметическое лечение.
Электрообессушивание
Электрообессушивание или лазерная обработка углекислым газом (CO2) применялись с некоторым успехом для того, чтобы сделать пятна менее заметными. Эта процедура направлена на решение чисто косметических проблем, связанных с этим заболеванием кожи.
Импульсные лазеры на красителях
В некоторых случаях они также были эффективны. Это лазерное лечение, обычно используемое при заболевании, известном как гиперплазия сальных желез, при котором железы, вызывающие появление пятен Фордайса, увеличиваются.
Импульсные лазеры на красителях обычно оставляют меньше шрамов, чем другие методы. Однако они могут быть дорогими.
В большинстве случаев указанные выше методы лечения для большинства людей недостаточно эффективны.
Техника микропунша
Исследователи сообщили об обнадеживающих результатах для техники микропунша в журнале Journal of Plastic, Reconstructive & Aesthetic Surgery.
Ретроспективное исследование с участием 23 человек с 2003 по 2011 год показало удовлетворительные функциональные и косметические результаты.В исследовании добавлено, что до сих пор не было никаких признаков рецидива в период от 12 до 84 месяцев, когда за человеком наблюдали в течение времени после процедуры.
Поделиться на Pinterest 30-летний мужчина с диагнозом “пятна Фордайса”.Изображение предоставлено: Медицинская ассоциация Гонконга
Пятно Фордайса – это тип жирной железы, которая появилась в необычном месте на теле. Они известны как эктопические сальные железы.
Неизвестно, что вызывает пятна Фордайса, но некоторые исследования связывают их развитие с гормональными изменениями, а другие предполагают, что они начинают формироваться, когда эмбрион растет в утробе матери.
Однако, хотя эти железы технически не на своем месте, они не связаны с каким-либо заболеванием или недомоганием.
Дерматологи утверждают, что они имеют только косметическое значение. Людям, у которых они есть, может не понравиться влияние пятен Фордайса на их внешний вид, но они не представляют опасности для физического здоровья.
Эксперты говорят, что пятна Фордайса естественны и в той или иной степени встречаются у большинства людей.
Пятна Фордайса – это маленькие бледные бугорки или пятна диаметром от 1 до 3 миллиметров (мм).
Обычно они окружены желтым, белым, бледно-красным или телесным цветом, и они видны в следующих областях тела:
- стержень полового члена и мошонка
- точка на лице на которые встречаются губами и кожей, известная как красная граница
- половые губы
На стержне полового члена, мошонке и половых губах они могут выглядеть как ярко-красные или пурпурные папулы или они могут быть бледного цвета. Они могут появляться по отдельности или группами от 50 до 100 точек.Они становятся более выраженными при растяжении кожи.
Они не вызывают боли и зуда. В некоторых случаях они могут кровоточить во время или после полового акта.
Они не заразны и не могут передаваться от одного человека к другому. Некоторые мужчины с пятнами Фордайса могут задаться вопросом, есть ли у них инфекция, передающаяся половым путем (ИППП) или какой-либо тип рака, но часто оказывается, что они безвредны.
У многих людей с серьезным проявлением этих пятен на кайме существует риск беспокойства и депрессии из-за иногда неприглядного вида пятен.
Глаза и губы – выступающие части лица. Пятна в этих областях могут эмоционально влиять на людей.
Люди с серьезными симптомами на половых органах могут быть смущены или обеспокоены тем, что могут подумать их сексуальные партнеры. В некоторых случаях пятна могут кровоточить при травме или во время полового акта.
Однако никаких известных физических осложнений пятен Фордайса нет.
Хотя причины появления пятен в основном неизвестны, они могут быть связаны с разными типами кожи и другими заболеваниями.
Пятна Фордайса в два раза чаще встречаются у мужчин, чем у женщин, и они также чаще возникают на жирной коже.
Пятна вокруг рта и глаз также связаны с гиперлипидемией, и исследования показали связь между пятнами Фордайса и другими факторами риска заболеваний сердца и артерий.
Люди с пятнами Фордайса на губах нередко посещают нескольких дерматологов и пластических хирургов и обнаруживают, что лишь меньшинство может их идентифицировать.
Если вы заметили какие-либо изменения на гениталиях или лице, их следует проверить у врача. Однако пятна Фордайса не представляют серьезной проблемы для здоровья.
Прочтите статью на испанском языке.
Белый язык: причины, лечение и профилактика
Обзор
Что такое белый язык?
«Белый язык» – частый симптом, когда ваш язык покрыт толстой белой пленкой.Это покрытие может покрывать всю поверхность вашего языка, заднюю часть языка или появляться пятнами. Вы также можете заметить неприятный привкус во рту, неприятный запах изо рта или покраснение.
Белый язык иногда встречается вместе с родственным симптомом, называемым волосатым языком. Но толстое меховое покрытие, которое вы видите, на самом деле не волосы, это ваши сосочки – маленькие шишки, содержащие ваши вкусовые рецепторы.
Белый язык может образовываться со временем или может появиться внезапно, если вы раздражаете язык или заразитесь.Белый язык может появиться по разным причинам, но обычно проходит через несколько недель. Вы также можете использовать противогрибковое средство для полоскания рта. Но если белый язык сохраняется дольше нескольких недель – или если у вас есть боль или проблемы с едой и разговором – вам следует обратиться к врачу для диагностики и лечения.
Возможные причины
Почему мой язык белый?
Белый язык обычно возникает, когда бактерии, мусор (например, еда и сахар) и мертвые клетки попадают между сосочками на поверхности вашего языка.Эти нитевидные сосочки затем увеличиваются в размерах и набухают, иногда воспаляясь. Это создает белое пятно, которое вы видите на языке.
Белый язык также может быть вызван рядом различных состояний:
- Лейкоплакия: Лейкоплакия – это распространенное заболевание, вызванное чрезмерным ростом клеток слизистой оболочки рта. Эти клетки соединяются с протеиновым кератином (содержащимся в ваших волосах), образуя белое выступающее пятно на вашем языке. Во многих случаях вы можете получить это состояние из-за раздражения рта и языка, когда вы употребляете алкоголь или курите табак.Иногда очевидной причины нет. Лейкоплакия обычно не является серьезным заболеванием, но иногда она может перейти в рак (рак ротовой полости) через годы или даже десятилетия после того, как впервые обнаружится.
- Красный плоский лишай полости рта: Красный плоский лишай полости рта – это хроническое (длительное) воспалительное заболевание полости рта. Это вызвано нарушением вашей иммунной системы (защиты вашего организма от микробов) и другими микроскопическими угрозами. Вы не можете передать это условие другим.
- Географический язык: Географический язык появляется, когда кожа на вашем языке отрастает.Части верхнего слоя кожи на языке слишком быстро отслаиваются, оставляя нежные красные участки, которые часто заражаются. Между тем, другие части вашего языка остаются на месте слишком долго и становятся белыми. Вы не можете передать географический язык кому-либо еще.
- Молочница полости рта: Молочница полости рта – это инфекция во рту, вызываемая дрожжевым грибком Candida (грибок). Хотя Candida обычно находится во рту, когда он слишком сильно разрастается, это становится проблемой.
- Сифилис: Сифилис – это бактериальная инфекция, передающаяся половым путем (ИППП). Это серьезное заболевание со многими симптомами, включая белый язык.
Кто больше всего подвержен риску появления белого языка? Белый язык – это генетика?
Определенные проблемы со здоровьем, определенные вещества и привычки могут повысить риск появления белого цвета на языке или молочницы во рту (инфекция, вызывающая появление белого пятна на языке). Эти факторы риска включают:
- Больной диабетом.
- Очень молодой или очень старый. Оральный молочница чаще всего встречается у младенцев и детей ясельного возраста.
- Использование антибиотиков (они могут вызвать дрожжевую инфекцию во рту).
- Соблюдение диеты с недостатком фруктов и овощей (железа или витамина B12). Это также может быть вызвано диетой, состоящей в основном из мягкой пищи.
- Повышенная температура или слабая иммунная система.
- Ношение зубных протезов или повреждение языка острыми предметами.
- Плохая гигиена полости рта.
- Дыхание через рот.
- Обезвоживание, сухость во рту, вызванная заболеванием или приемом лекарств (например, миорелаксантов).
- Курение или жевание табака.
- Употребление более одного алкогольного напитка в день.
- Проходит курс лечения рака.
- Гипотиреоз (недостаточная активность щитовидной железы, вызывающая плохой метаболизм).
Причина появления белого цвета при пирсинге языка?
Если вам (или вашему подростку) только что сделали пирсинг языка, вы можете увидеть белый налет на языке.Это нормальный рост бактерий, который можно уменьшить с помощью противогрибковой жидкости для полоскания рта, такой как нистатин (например, Nystop®). Вы также можете заметить белое кольцо ткани по обеим сторонам пирсинга, но именно так ваш язык обычно заживает от раны.
Каковы симптомы белого языка?
В зависимости от ваших симптомов, ваш белый язык может быть именно таким. Или это может проявиться вместе с другими симптомами.
Поскольку сосочки (эти маленькие шишки на языке) приподняты, они создают большую поверхность для мусора и микроорганизмов (пищи, зубного налета и бактерий), которые собираются внутри вашего рта.Это скопление почти наверняка вызывает неприятный запах изо рта и может оставить неприятный привкус во рту. Белый язык также может привести к ухудшению здоровья десен (например, к их заболеванию).
Уход и лечение
Как лечить белый язык? Вернется ли мой белый язык?
Возможно, вам не понадобится лечение белого языка.Обычно он проходит сам по себе через несколько недель. Но вы можете захотеть лечиться, если оно длится дольше или если вы хотите избавиться от него раньше. Лечение общих симптомов белого языка включает следующее:
- Волосатый язык: Ваш врач, вероятно, не будет лечить ваш волосатый язык напрямую. Вместо этого они сосредоточатся на лечении вашей ослабленной иммунной системы. В редких случаях они могут прописать вам противовирусные препараты, такие как алацикловир против или фамцикловир . Или они могут нанести лечение (например, смолу подофиллина или ретиноевую кислоту) непосредственно на ваше белое пятно.
- Сыпь на языке: Сыпь на языке (красный плоский лишай полости рта) не нуждается в лечении. Но иногда он может длиться во рту несколько лет. Ваш лечащий врач может назначить стероидные жидкости для полоскания рта (стероидные таблетки, растворенные в воде) и стероидные спреи, которые могут уменьшить дискомфорт от таких симптомов, как жжение или болезненность десен.
- Грибок во рту: Если у вас есть грибок во рту (молочница), врач пропишет вам противогрибковые препараты, такие как дифлюкан.Они выпускаются в виде таблеток, которые вы можете принимать, или гелей или жидкостей, которые можно наносить на пластыри во рту. Обычно вам нужно несколько приложений в день в течение одной или двух недель.
- Белые пятна: Не существует специальных методов лечения нескольких белых пятен на языке (называемых географическим языком, потому что он выглядит как контур карты). Избегайте еды и напитков, которые вызывают у вас дискомфорт. Местные аппликации, используемые для лечения грибка во рту, могут немного облегчить любой дискомфорт, который вы чувствуете.Нет никакого риска, что это заболевание станет злокачественным.
- Сифилис: Если ваш белый язык вызывает сифилис, он не исчезнет сам по себе. Если не лечить, это может в конечном итоге повредить вашу нервную систему и вызвать серьезные долгосрочные проблемы со здоровьем. Сифилис лечится однократным введением антибиотиков (пенициллина). Если вы болеете сифилисом больше года, вам может потребоваться до трех инъекций.
- Рак полости рта: Если ваш врач сообщит вам, что у вас высокий риск заболевания раком, он, скорее всего, удалит ваше белое пятно хирургическим путем.Ваш хирург может использовать скальпель, лазер или (редко) другой метод, например криотерапию (замораживание жидким азотом). Эта операция поможет убедиться, что клетки вашего языка не станут злокачественными. Для этой операции вы можете оставаться в оцепенении или спать. Обычно вы выздоравливаете вскоре после этой процедуры.
Что я могу сделать дома, чтобы вылечить белый язык?
Обычно белый язык лечить легко. Белый язык, вызванный скоплением мусора во рту, можно лечить, регулярно соблюдая правила гигиены полости рта.Вот простые способы лечения белого языка:
- Пить больше воды, до восьми стаканов в день.
- Чистите зубы мягкой зубной щеткой.
- Использование зубной пасты с мягким фторидом, в состав которой не входит лаурилсульфат натрия (детергент).
- Использование жидкости для полоскания рта с фтором. Если у вашего ребенка белый язык, врач может назначить противогрибковое средство для полоскания рта, чтобы вы могли взять мазок с языка ребенка.
- Очистите язык щеткой или скребком для языка, чтобы удалить белый налет.Если у вас нет скребка для языка, можно перевернуть чайную ложку.
- Использование трубочки для холодных напитков.
- Избегайте веществ, которые могут раздражать ваш язык, таких как спиртосодержащие жидкости для полоскания рта и сигареты. Также избегайте острой, соленой, кислой или очень горячей еды и напитков.
- Принятие безрецептурных обезболивающих при дискомфорте.
Как предотвратить появление белого языка?
Иногда белый язык не предотвратить.Но вы можете помочь избежать этого, соблюдая гигиену полости рта. Посещайте стоматолога осмотр и чистку языка каждые шесть месяцев. Всегда чистите зубы не реже двух раз в день. Используйте зубную нить один раз в день и ешьте здоровую пищу с хорошим сочетанием свежих фруктов и овощей.
Если ваш поставщик медицинских услуг говорит вам, что у вас серьезные симптомы белого языка, подумайте о том, чтобы бросить алкоголь или табак (или уменьшить их употребление). Запланируйте регулярные контрольные визиты к стоматологу или поставщику медицинских услуг. Это поможет убедиться, что ваше белое пятно не вырастет и не станет злокачественным.
Ваш поставщик медицинских услуг также может помочь вам выяснить, есть ли у вас аллергия на еду или напитки, а также подобрать лекарства, которые вам подходят.
Когда звонить доктору
Следует ли мне обратиться к врачу, если у меня белый язык?
Обычно белый язык безвреден и временен.В зависимости от симптомов белого языка вы можете подождать, чтобы увидеть, исчезнет ли он сам. Если вы заметили только белый язык, все должно быть в порядке.
Но если у вас болит или чешется язык, вы должны его осмотреть. Иногда это может быть признаком развивающегося риска для здоровья, например, инфекции или рака полости рта (рта или языка). В тяжелых случаях, когда белый язык не лечить, серьезная инфекция может распространиться на другие области вашего рта и тела.
Если белый язык не исчезнет через несколько недель, возможно, вам стоит посетить врача или стоматолога.Вам также следует проверить, не болит ли у вас язык, есть ли у вас проблемы с едой или речью. Ваш провайдер может помочь вам решить эту проблему. Или они могут помочь вам убедиться, что это не более серьезное заболевание. Вам также следует записаться на прием, если у вас слабая иммунная система или у вас ВИЧ.
Кого я должен видеть, если у меня (или моего ребенка) белый язык?
Вам следует обратиться к стоматологу или врачу, если ваш белый язык не вернется к нормальному цвету через несколько недель. Вы можете получить помощь от одного или нескольких медицинских работников, в том числе:
- Дантист: Ваш стоматолог может очистить ваш язык с помощью скребка для языка.Они также могут назначить лекарства для лечения вашего белого языка.
- Врач общей практики: Ваш врач может диагностировать ваш белый язык, назначить лекарства (при необходимости) и сообщить, указывают ли ваши симптомы на более серьезное состояние.
- Фармацевт: Вы можете спросить своего фармацевта, есть ли у него какие-либо продукты для лечения белого языка. Они могут посоветовать обратиться к вашему врачу.
Записка из клиники Кливленда:
Ваша гигиена полости рта очень важна, поэтому не забывайте регулярно посещать стоматолога, чтобы выявлять любые проблемы на ранней стадии.Белый язык обычно не причиняет вреда, но вам следует обязательно посетить стоматолога или врача, если ваш язык (или даже просто его внешний вид) беспокоит вас или у вас возникла какая-либо боль. Таким образом они смогут вовремя обнаружить риски для здоровья и вылечить вас до того, как станет хуже.
Candida Infection – Фонд рака полости рта
Candida (Candida albicans) – это грибковое заболевание. Дрожжи становятся все более значимыми патогенами во всех областях медицины.Это особенно верно в отношении сапрофитов (они живут, поедая мертвые ткани, а не живые), из-за их оппортунистического поведения по отношению к измененному / скомпрометированному состоянию своего хозяина. Грибы – это часть мира растений, а не бактерий, и существует около 100 000 различных их типов. 50 типов вызывают заболевания у людей. У людей они являются обычными и обычно безвредными спутниками наших кожных тканей и живут как обитатели наших слизистых оболочек во рту, влагалищном тракте и т. Д.как симбиотические сапрофиты. Вспышки острых эпизодов, когда эти грибы «цветут и захватывают», происходят не из-за изменений в грибах (они все время с нами в ограниченном количестве), а из-за изменения механизмов иммунологической защиты хозяев. Тот, кто страдает от лучевой терапии, антибиотикотерапии, СПИДа / ВИЧ, лечения кортикостероидами и т. Д., Имеет пониженную способность держать их под контролем и является главным кандидатом на вспышку Candida.
Дрожжевые инфекции, такие как Candida, были признаны много веков назад индикатором гораздо более серьезных основных заболеваний, таких как сахарный диабет, злокачественные опухоли и хронические инфекции.(Что-то вроде канарейки горняков.) Когда используются антибиотики, возникает переворот в балансе естественной флоры во рту (и в других местах), где нормальная флора нарушается антибактериальной терапией в пользу грибка. , который потом цветет. Повреждение слизистых оболочек и слюнных желез также способствует колонизации Candida. Сухость во рту (ксеростомия), нарушает баланс микроорганизмов в полости рта. Когда тонкий баланс нормальных и аномальных бактерий нарушается, может произойти чрезмерный рост этого грибка.
На крайнем примере, например, у человека с ВИЧ / СПИДом, кандидоз начинается в полости рта, затем имеет нарастающие симптомы в пищеводе и спускается в желудочно-кишечный тракт, наконец, в микоз органов, а когда он попадает в систему крови, он, наконец, называется Candida sepsis. На этой поздней стадии это может быть смертельно опасным. Клиническая картина Candida проявляется в виде белых выпуклых пятен / участков с инфицированным красным основанием. Если его не остановить противогрибковыми препаратами, он может стать толщиной в несколько миллиметров.Беловатая часть не плотно прикреплена к подлежащей ткани, и ее можно вытереть или смахнуть щеткой. Кандида обычно называется молочницей, и если ее не лечить в течение определенного периода во рту, она может распространиться на глотку и пищевод и вызвать серьезные симптомы, такие как эрозии и изъязвления тканей.
Врачи обычно могут диагностировать кандидоз, просто заглянув в рот или заднюю стенку горла, но образец белого разрастания можно легко соскоблить с поверхности и отправить в лабораторию для точной идентификации.Классические симптомы кандидоза полости рта включают появление беловатых бархатистых бляшек на слизистых оболочках рта и языка. Если соскоблить белесый материал, основа может стать красной (эритематозной) с точечным кровотечением. Более общие симптомы кандидозной инфекции включают жгучую боль во рту или горле, изменение вкуса (особенно при употреблении острой или сладкой пищи) и затруднение глотания. Углы рта также могут быть потрескавшимися, потрескавшимися и болезненными (угловой хейлит).Если иммунная система серьезно нарушена, инфекция может покрыть большую часть поверхности рта и языка и распространиться на пищевод. Кандидоз пищевода, который гораздо чаще встречается у людей с подавленной иммунной системой, возникает глубоко в горле и не всегда можно увидеть во время осмотра ротовой полости. Эндоскоп обычно используется для выявления этого типа кандидоза. В пищеводной форме кандидоз может вызывать боль в груди, а также боль и затруднения при глотании.Как только грибок Candida мигрирует через желудочно-кишечный тракт, он может закрепиться в других основных органах, таких как легкие и почки. При отсутствии лечения это может даже привести к смерти. Когда Candida прогрессирует до точки, в которой он попадает в кровоток, это называется кандидозным сепсисом. На этой стадии тяжело лечить, и выздоровление крайне затруднено. Смертность от поздней стадии диссеминированного кандидоза может достигать семидесяти процентов. Невозможно переоценить важность лечения на ранних стадиях.
Чрезмерный рост Candida может также вызвать состояние, называемое кишечной гипер проницаемостью, более известное как синдром дырявого кишечника (LGS). Это состояние возникает при повреждении стенки желудочно-кишечного тракта. Candida изменяет форму, образуя ризоиды, корневые структуры, которые разрушают стенки кишечника. Здоровая стенка кишечника позволяет проникать в кровоток только питательным веществам, но при ее повреждении через нее также могут проскакивать более крупные молекулы, такие как не полностью переваренные жиры, белки и токсины.Организм распознает эти вещества как чужеродные и вырабатывает к ним антитела, в результате чего у пациента внезапно возникает аллергия на продукты, которые он раньше мог есть без проблем. LGS также может вызывать аллергию на окружающую среду, заставляя пациента реагировать на ингалянты в их общей среде. Пациент также может образовывать антитела к белкам, подобным или таким же, как белки человека. Это может привести к тому, что иммунная система будет атаковать части собственного тела пациента. При LGS дефицит витаминов и минералов является обычным явлением, потому что у пациента отсутствует способность перемещать минералы и витамины из кишечника в кровь.Когда Candida становится контролируемым и кишечник заживает, пищевая аллергия будет сохраняться до тех пор, пока не будут устранены антитела к этой пище.
Противогрибковые препараты жизненно важны для борьбы с кандидозом. Они могут быть как системными, так и актуальными. При выборе перорального противогрибкового средства для местного применения необходимо учитывать степень ксеростомии у пациента и возможную неспособность растворить лепешку, а также уровень гигиены полости рта и риск, связанный с высоким уровнем сахарозы в препаратах для местного применения.Местные противогрибковые агенты включают нистатин и клотримазол (или другие близкородственные агенты), любой из которых можно наносить непосредственно на поражение ротовой полости в виде растворяющейся пастилки или жидкой промывки. Инфекции, устойчивые к этим агентам или уже распространившиеся, лечат с помощью внутривенных препаратов, таких как амфотерицин B, кетоконазол, итраконазол, и некоторых пероральных противогрибковых агентов, таких как флуконазол (дифлюкан). Это более сильнодействующие препараты, которые с большей вероятностью вызывают побочные эффекты, в том числе расстройство желудка, диарею, тошноту и повышение уровня печеночных ферментов.
Несмотря на то, что существуют «естественные» или гомеопатические средства, которые могут облегчить вспышки Candida, никогда не лечите инфекции Candida лекарствами из магазина товаров для здоровья без предварительной консультации с врачом. Эти лекарства из магазина здоровья не так эффективны, как лекарства, отпускаемые по рецепту, и могут быть не такими эффективными для тех, кто прошел лучевую терапию или химиотерапию. Одним из этих видов лечения является генцианвиолет, краситель из каменноугольной смолы, который можно купить в некоторых аптеках, магазинах здорового питания и других местах, где продаются альтернативные методы лечения.Краситель наносится с помощью ватного тампона, чтобы покрыть пятна Candida. Лучше избегать проглатывания краски, так как это может вызвать расстройство желудка. Генциановый фиолетовый также может окрашивать внутреннюю часть рта, но со временем он исчезает.
Всегда следует консультироваться с врачом, так как задержка полного контроля над «цветением» Candida может позволить ему распространиться на другие участки тела. Хотя это потенциально опасно, противогрибковые препараты, отпускаемые по рецепту, могут быстро искоренить инфекцию Candida.
Все о цветении
Если вы новичок в содержании кур, то, вероятно, у вас еще не было подробного разговора с кем-нибудь о «цветении».
Если вы в среднем курите, держите цыплят около пяти или шести лет, то вы, вероятно, хотя бы слышали о цветении и, возможно, узнали о нем больше. Если вы являетесь опытным специалистом по содержанию кур, вы можете чувствовать, а можете и не чувствовать себя компетентным, подробно рассказывая о цветении, и, возможно, даже участвовали в дебатах по этому поводу.
Давайте узнаем больше о цветении и будем готовы рассказать другим.
Итак, что такое цветение?
Налет – это самое внешнее покрытие на яйце и последняя часть скорлупы перед тем, как курица отложит яйцо.Может быть, в разговорах, которые вы слышали, для цветка использовалось другое название; иногда ее называют кутикулой.
Короче говоря, это пенистый слой белка, окружающий яйцо. Оболочка предназначена для обеспечения благополучия эмбриона. Яйцо содержит тысячи пор, которые позволяют газообмену по мере развития эмбриона. Цветение, когда оно добавляется к скорлупе в течение последних полутора часов образования яиц, блокирует эти поры.
Зачем курице закрывать поры? Что ж, путь, по которому яйцо выходит из тела курицы, проходит прямо через клоаку, которая также является местом выхода фекального материала и материала мочевыводящих путей.Это означает, что бактерии попадают в яйцо и, возможно, в него – желток в центре является отличным питанием для растущих бактерий, а также для куриного эмбриона.
Невероятное яйцо, которое можно защитить
Хотя желток практически беззащитен, остальная часть яйца – нет. Защитные силы яйца в основном проявляются в виде скорлупы и яичного белка. Сам по себе яичный белок наносит двойной удар, поскольку использует как механические, так и химические средства, чтобы лишить бактерии доступа к желтку.
Яичный белок вязкий и удерживает желток практически мертвой точкой с любой стороны яйца. Боковые стороны – это то место, откуда бактерии на поверхности могли бы проникнуть внутрь желтка.
(По мере того, как курица стареет или заболевает, она может откладывать яйца более низкого качества, а затем желток более свободно перемещается внутри яйца, потенциально натыкаясь на бок и вступая в контакт с проникшими бактериями.)
Также, Яичный белок содержит лизоцим, который вреден для бактериальных загрязнителей.
Раковина, как защитный механизм от бактерий, имеет налет, блокирующий поры. Поры достаточно велики, чтобы в них могли проникать бактерии, поэтому их блокировка является хорошей идеей. Но как насчет того, когда эмбриону пора начать газообмен с внешним миром?
Цветение не вечно. Он предназначен для разрушения и удаления, чтобы открыть поры
Налет имеет толщину от десяти до тридцати микрометров.Он состоит из гликопротеинов, липидов, полисахаридов и неорганического фосфора. Цветение состоит из двух слоев. Первый слой находится ближе всего к палисадному слою ракушки, он пенистый. Второй слой – это самый внешний слой, он более компактный. Цветение действительно отталкивает воду, потому что бактерии находят, что вода легко перемещается, пытаясь колонизировать.
Работа с цветком
Однако цветение не всегда равномерное. Иногда налет распределяется по поверхности скорлупы неравномерно.Большую озабоченность владельца стада вызывает то, что соцветие наиболее эффективно предотвращает бактериальное заражение после высыхания. Соцветие высыхает через несколько минут после того, как яйцо покидает тело курицы. В этот промежуток времени бактерии полностью способны проникать в поры.
Вы когда-нибудь прикасались к яйцу, которое настолько свежее, что оно все еще остается липким на ощупь? Это цветок, который еще не высох. Каждый раз, когда вы касаетесь этого липкого яйца, вы нарушаете цветение и понижаете защиту скорлупы
Вот где важно поддерживать ваши гнездовые ящики как можно более чистыми, иначе у бактерий может появиться шанс проникнуть в поры, прежде чем кутикула сможет выполнить свою работу.
Не позволяйте курицам селиться в них, иначе они испражняются в гнездовом ящике. Чистое постельное белье или коврик из Astroturf чудесным образом сохранят чистоту яиц.
Высыхание кутикулы способствует повышению водостойкости яиц. Вода действительно является супермагистралью для движения бактерий по поверхности яйца и внутрь яйца через открытые поры. Каждый раз, когда поверхность скорлупы яйца истирается или повреждается, налет раскрывается, и бактерии, вызывающие гниль, потенциально могут закрепиться.
Таким образом, содержание в чистоте курятника, содержание в чистоте гнезда и сохранение яиц неповрежденными после их кладки – все это важные способы сдерживания бактерий.Цветение неповрежденного яйца с неповрежденной кутикулой не перекрывает все поры. По крайней мере, десять-двадцать пор, а обычно и больше, никогда не закрываются кутикулой. Таким образом, бактерии всегда могут проникнуть внутрь.
Итак, яйца мыть или нет?
Итак, теперь, когда вы знаете немного больше о цветении и о том, как он работает, вы можете увидеть точки преткновения. Цветение или кутикула не безупречны. Его можно победить. Итак, давайте вернемся к вопросу о том, следует ли мыть яйца, поскольку это, вполне возможно, вопрос, который так или иначе привел вас к теме цветения.
Когда откладывается яичная скорлупа, на внешней стороне скорлупы находятся бактерии. Это само собой разумеющееся. Свежее яйцо из вашего стада снаружи не является стерильным. Бактерии есть, но сможет ли цветок блокировать бактерии? Потенциально может, но не может покрывать всю поверхность и со временем стирается по мере старения яйца.
Тема прочности и покрытия кутикулы – это область, требующая исследований. Курица была выбрана по многим характеристикам, включая размер яиц, ранний возраст созревания, стабильность яйцеклетки и даже эффективность корма, но кутикула на самом деле не является частью уравнения.
Здесь, в США, мы обязаны мыть яйца, поэтому кутикулу обычно смывают струей воды и моющими средствами. Иногда ничего не применяется, чтобы заменить это, в то время как другие наносят тонкий слой минерального масла без запаха и вкуса на внешнюю поверхность яйца.
Европейский Союз предъявляет иные требования к обращению с яйцами, чем мы. Пока они ждут покупки, их яйца находятся при комнатной температуре, но они также вакцинируют своих кур против сальмонеллы, которая является основным источником пищевых заболеваний, вызванных яйцами.
Значит, если вы не моете яйца, то цветение, скорее всего, не повреждено. Если вы смываете цветение, то охлаждение должно быть в вашем уравнении, чтобы держать бактерии под контролем
Что насчет срока годности?
Означает ли это, что если вы не мойте яйца, вы можете отказаться от охлаждения? Это то, во что хотят верить некоторые люди. Это работает в Европе, но затем мы переходим к теме срока годности.
Неохлажденных яиц хранится всего около 21 дня, тогда как охлажденных яиц хранится около 50 дней. Вы можете принять решение. Вы хотите, чтобы эти драгоценные яйца прошли лишнюю милю или они просто расходный материал ваших кур, который вы с радостью выбросите? Выбор за вами, и теперь у вас есть более подробная информация, которая поможет вам принять это решение.
Однако, если вы продаете или обмениваете яйца, в вашем штате может потребоваться вымыть яйца. Вы должны быть в курсе правил своего штата. Независимо от вашего желания сохранить цветение в целости и сохранности, вы всегда должны мыть яйцо с фекальными массами или заметными пятнами на нем.Никто не хочет, чтобы их яйца вызывали у кого-то болезнь.
Пионы и муравьи | Сделай сам
Муравьи и пионы сочетаются друг с другом, как арахисовое масло и желе. Ассоциация настолько сильна, что вокруг вопроса о муравьях на пионах возникло много фольклора. Некоторые люди даже избегают пионовидных садов, потому что боятся пройти мимо растений и на них залезут муравьи. Между пионами и муравьями есть отношения, но они уходят корнями в науку, а не в народные сказки. Суть в том, что если вы выращиваете пионы, появятся муравьи.
Многие садоводы опасаются, что, увидев муравьев на пионах, им нужно использовать пестициды, чтобы отогнать муравьев. Нет ничего более далекого от правды. Пионы и муравьи создают своего рода партнерство. Нужны ли пионам муравьи, чтобы цвести? В фольклоре пионовидных садов говорится, что это так. Это неправда. Цветки пиона раскрываются независимо от того, карабкаются ли муравьи по бутонам.
Когда вы смотрите на бутон пиона, который начинает распускаться, вы можете увидеть зеленые чешуйки, покрывающие и защищающие формирующийся цветок.У этих зеленых чешуек есть специализированная растительная железа, известная как нектарник, вдоль внешних краев. Нектары производят нектар, который в основном представляет собой смесь сахара, воды и аминокислот. Это идеальный источник пищи для муравьев.
Муравьиные разведчики бродят по вашему саду с пионами и обнаруживают раскрывающиеся бутоны пиона, источающие нектар. Этот муравей-разведчик создает феромоновый след, показывающий его товарищам по работе путь к буфету с пионами. После этого вы будете видеть муравьев на пионах, пока не закончится цветочное шоу.
В определенной степени муравьи действительно пользуются цветками пиона, собирая с растений много нектара. Но пионы также приносят пользу, поскольку муравьи часто поедают насекомых, нападающих на растения. Садовники, которые ухаживают за садами на крышах, сообщают, что при выращивании пионов не появляются муравьи. Но для пионовидных садов на первом этаже муравьи на пионах – это реальность.
Обычно присутствие муравьев в пионовом саду – дело временное.Они приходят к распусканию цветка и исчезают, когда цветы начинают увядать. Нет необходимости распылять пестициды, чтобы отогнать пионы или убить муравьев. В конце концов они покинут пион и перейдут к источникам свежей пищи.
Если вы хотите срезать цветы пиона для букетов и не хотите таскать муравьев в помещении, возьмите страницу из книг профессиональных цветоводов. Обычно они следуют одной из двух практик, чтобы отделить пионы от муравьев. Самый надежный способ – первый: срезать цветы пиона до того, как бутоны полностью раскроются.На этом этапе просто отряхнуть муравьев с бутонов.
Чтобы использовать этот метод успешно, вы должны обрезать цветы пиона на правильной стадии, чтобы бутоны продолжали распускаться в помещении. Лучшая стадия – так называемая стадия зефира. На этом этапе бутон должен раскрыться и показать цвет лепестков, и бутон должен ощущаться как зефир, если вы дадите ему самое нежное надавливание.
Чтобы избавиться от пионовидных муравьев на открытых цветах, держите их вверх ногами и слегка встряхивайте.Держите стебель чуть ниже головки цветка, чтобы соцветие не оборвалось. Следите за муравьями, которые карабкаются после того, как встряхнете цветок. Отбросьте все, что еще цепляется за лепестки.
Слюнные железы и проблемы с слюнными железами: расположение, причины и лечение
Ваши слюнные железы производят около литра слюны каждый день. Слюна важна для смазки рта, помогает при глотании, защищает зубы от бактерий и помогает переваривать пищу. Три основные пары слюнных желез:
- околоушные железы на внутренней стороне щек
- подчелюстные железы на дне рта
- подъязычные железы под языком
Есть также несколько сотен второстепенных слюнных желез по всей поверхности. рот и горло.Слюна попадает в рот через маленькие трубочки, называемые протоками.
При поражении слюнных желез или протоков у вас могут появиться такие симптомы, как набухание слюнных желез, сухость во рту, боль, лихорадка и выделения из ротовой полости с неприятным привкусом.
Причины проблем с слюнными железами
Многие проблемы могут мешать работе слюнных желез или блокировать протоки, поэтому они не могут отводить слюну. Ниже приведены некоторые из наиболее распространенных проблем с слюнными железами:
Слюнные камни или сиалолиты. Наиболее частой причиной увеличения слюнных желез, слюнных камней являются скопления кристаллизованных отложений слюны. Иногда слюнные камни могут блокировать отток слюны. Когда слюна не может выйти через протоки, она попадает в железу, вызывая боль и отек. Боль обычно временная, ощущается в одной железе и постепенно ухудшается. Если закупорка не будет устранена, возможно инфицирование железы.
Продолжение
Инфекция слюнных желез или сиаладенит. Бактериальная инфекция слюнной железы, чаще всего околоушной железы, может возникнуть в результате закупорки ротового протока. При сиаладените в железе образуется болезненная шишка, и гной с неприятным привкусом стекает в рот.
Сиаладенит чаще встречается у пожилых людей с слюнными камнями, но он также может возникать у младенцев в течение первых нескольких недель после рождения. Если не лечить, инфекции слюнных желез могут вызвать сильную боль, высокую температуру и абсцесс (скопление гноя).
Инфекции. Вирусные инфекции, такие как эпидемический паротит, грипп и другие, могут вызывать отек слюнных желез. Набухание околоушных желез с обеих сторон лица дает вид «щеки бурундука».
Набухание слюнных желез обычно связано с паротитом и встречается примерно в 30-40% случаев паротита. Обычно он начинается примерно через 48 часов после появления других симптомов, таких как жар и головная боль.
Продолжение
Другие вирусные заболевания, вызывающие набухание слюнных желез, включают вирус Эпштейна-Барра (ВЭБ), цитомегаловирус (ЦМВ), вирус Коксаки и вирус иммунодефицита человека (ВИЧ).
Продолжение
Бактериальные инфекции обычно вызывают одностороннее набухание слюнных желез. Отек будут сопровождать другие симптомы, такие как жар и боль. Бактерии обычно встречаются во рту, а также стафилококковые бактерии. Эти инфекции чаще всего поражают околоушную железу. Обезвоживание и недоедание повышают риск бактериальной инфекции.
Кисты. Кисты могут развиваться в слюнных железах, если травмы, инфекции, опухоли или слюнные камни блокируют отток слюны.Некоторые дети рождаются с кистами околоушной железы из-за проблем с развитием ушей. Это может выглядеть как волдырь или мягкая приподнятая область. Кисты могут мешать есть и говорить.
Опухоли. Несколько различных типов опухолей могут поражать слюнные железы. Они могут быть злокачественными (злокачественными) или доброкачественными (доброкачественными). Двумя наиболее распространенными опухолями являются плеоморфные аденомы и опухоль Вартина.
Плеоморфные аденомы чаще всего поражают околоушные железы, но могут также поражать подчелюстные и малые слюнные железы.Опухоль обычно безболезненна и медленно растет. Плеоморфные аденомы доброкачественные (доброкачественные) и чаще встречаются у женщин, чем у мужчин.
Продолжение
Опухоль Вартина также доброкачественная и поражает околоушную железу. Опухоль Вартина может расти с обеих сторон лица и поражает больше мужчин, чем женщин.
Хотя большинство опухолей слюнных желез доброкачественные, некоторые из них могут быть злокачественными. Злокачественные опухоли включают мукоэпидермоидную карциному, аденоцистную карциному, аденокарциному, полиморфную аденокарциному низкой степени злокачественности и злокачественную смешанную опухоль.
Синдром Шегрена. Это хроническое аутоиммунное заболевание, при котором клетки иммунной системы человека атакуют слюнные и другие железы, производящие влагу, что приводит к сухости во рту и глазах.
Около половины людей с синдромом Шегрена также имеют увеличение слюнных желез с обеих сторон рта, что обычно безболезненно.
Лечение проблем с слюнными железами
Лечение проблем с слюнными железами зависит от их причины.
При камнях и других закупорках протоков лечение часто начинается с таких мер, как удаление камней вручную, теплые компрессы или кислые леденцы для увеличения оттока слюны.Если простые меры не решают проблему, может потребоваться операция по удалению закупорки и / или пораженной железы.
Продолжение
Обычно требуется хирургическое вмешательство для удаления доброкачественных и злокачественных опухолей. Некоторые доброкачественные опухоли лечат лучевой терапией, чтобы они не вернулись. Некоторые раковые опухоли требуют лучевой и химиотерапии. Для лечения кисты больших размеров также может потребоваться операция.
Другие проблемы можно лечить с помощью лекарств. Например, бактериальные инфекции лечат антибиотиками.Также могут быть назначены лекарства от сухости во рту.
Профили видов мангровых зарослей – водная среда Южной Флориды
Виды мангровых зарослей Флориды:
- Красный мангровый лес
- Черный мангровый лес
- Белый мангровый лес
- Пуговица
Красные мангры
Красный мангровый лес ( Rhizophora mangle ), произрастающий на краю береговой линии в самых суровых условиях, легко отличить от других видов по спутанным красноватым опорным корням.Эти опорные корни берут начало от ствола, а корни растут вниз от ветвей. Выступая на три фута (1 м) или более над поверхностью почвы, опорные корни увеличивают устойчивость дерева, а также обеспечивают подачу кислорода к подземным корням.
Красный мангровый лес. Иллюстрация любезно предоставлена NOAAВ оптимальных условиях это мангровое дерево может вырасти до высоты более 80 футов (25 м), однако во Флориде красные мангровые заросли обычно в среднем имеют высоту 20 футов (6 м). Ареал обитания во Флориде ограничен температурой; однако уменьшение частоты, интенсивности и продолжительности зимних заморозков в Северной Флориде, вероятно, сыграло роль в расширении ареала как красных, так и черных мангровых зарослей вдоль береговой линии Панхандла.На полуострове Флорида красные мангровые заросли встречаются от Сидар-Ки в Мексиканском заливе и Дейтона-Бич в Атлантике к югу через Флорида-Кис. Красные мангровые заросли также встречаются от Сан-Марко до залива Сент-Джозеф в ручейке, в основном на берегах бухты системы барьерных островов. Эллиптические листья с гладкими краями имеют блестящие темно-зеленые верхние и бледно-зеленые нижние стороны и расположены напротив друг друга вдоль ветвей. Стволы и конечности покрыты серой корой над темно-красной древесиной, от которой происходит общее название.Грозди от белых до бледно-желтых цветков распускаются весной и в начале лета.
Репродуктивные приспособления позволяют саженцам прорастать, оставаясь прикрепленными к родительскому дереву. Семена прорастают в 6-дюймовые (15 см) отростки в форме карандаша. Прорастание семян, еще прикрепленных к дереву, увеличивает шансы на выживание мангрового дерева. Когда саженец падает в воду, он может либо пустить корни вместе со своим родителем, либо быть унесен приливами и течениями в другую подходящую среду обитания.
Черные мангровые заросли. Фото © Кэтлин Бестер / Музей ФлоридыЧерные мангровые заросли
Avicennia germinans , черный мангровый лес, характеризуется длинными горизонтальными корнями и корневыми выступами, известными как пневматофоры. Он растет на возвышенностях, немного превышающих красные мангровые заросли, где приливные изменения подвергают корни воздействию воздуха. Пневмофоры в форме карандашей образуются из подземных горизонтальных корней, выступающих из почвы вокруг ствола дерева, обеспечивая кислородом подземную и подводную корневую системы.
Черный мангровый лес. Иллюстрация любезно предоставлена NOAAВысота черного мангрового дерева в некоторых местах превышает 65 футов (20 м), однако во Флориде они меньше и достигают высоты 50 футов (15 м). В пределах полуострова Флорида они простираются от Кис на севере до Сидар-Ки на западном побережье и Сент-Огастина на восточном побережье. Черные мангровые заросли также встречаются от Сан-Марко до залива Сент-Джозеф в ручейке, в основном на берегах системы барьерных островов. Листья расположены напротив друг друга вдоль ветвей, верхняя сторона которых блестящая, а нижняя сторона густо покрыта волосками.Кора у этого мангрового дерева темная и чешуйчатая. Черные мангры цветут весной и в начале лета, производя белые цветы.
Репродуктивные приспособления позволяют саженцам прорастать, оставаясь прикрепленными к родительскому дереву. Семена прорастают в побеги формы лимской фасоли толщиной 1 дюйм (2-3 см). Прорастание семян происходит, когда они еще прикреплены к родительскому дереву, что увеличивает шансы на выживание в этой неблагоприятной среде.
Белый мангровый лес. Фото © Кэтлин Бестер / Музей ФлоридыБелые мангровые заросли
Занимая более высокую территорию, чем красные и черные мангровые заросли, белый мангровый лес ( Laguncularia racemosa ) не имеет видимых воздушных корней, в отличие от черного мангрового дерева с пневматофорами и красного мангрового дерева с опорными корнями.Однако, когда он обнаруживается в отложениях с низким содержанием кислорода или затопляется в течение длительных периодов времени, у него часто появляются корни колышков.
Белый мангровый лес. Иллюстрация любезно предоставлена NOAAБелые мангровые заросли наименее холодоустойчивы из трех видов мангровых деревьев, обитающих во Флориде, происходящих из округов Леви и Волусиа к югу во Флориде. Это небольшое дерево или кустарник быстро растет на плодородных почвах до высоты 50 футов (15 м). Светлые желто-зеленые листья широкие и плоские с двумя железками, расположенными у основания листа, откуда берет начало стебель.Эти железы представляют собой сахарные железы, называемые нектарниками. Белые мангры производят зеленовато-белые цветы в виде шипов, цветущих с весны до начала лета.
Пуговица
Пуговица. Фотография любезно предоставлена NOAAПуговица ( Conocarpus erectus, ), часто встречающаяся в переходной зоне возвышенности, часто ассоциируется с сообществами мангровых зарослей. Чувствительность к морозам ограничивает его ареал южной Флоридой. Название бутонизация происходит от похожего на пуговицу плотных цветочных головок, которые растут ветвистыми гроздьями, образуя шишковидные плоды.Это растение не размножается семенами, а дает семенные коробочки. В то время как у трех видов мангровых деревьев листья расположены напротив друг друга, листья пуговицы чередуются.
