Коклюш: инкубационный период у детей и взрослых, лечение
Коклюш считается болезнью детского возраста, к тому же, крайне опасным для малышей младше 2 лет. Однако, взрослое население не застраховано от заражения: вероятность подхватить инфекцию взрослому в семье с больным ребенком составляет около 30 %.
Механизм передачи инфекции
Возбудитель коклюша — грамотрицательная бактерия Bordetella pertussis. Этот микроорганизм быстро гибнет во внешней среде: через час под воздействием прямого солнечного света, а на холоде буквально за минуты. Поэтому заражение коклюшем происходит только при контакте с больным или носителем заболевания.
Коклюшем невозможно заразиться через предметы быта, носовые платочки, игрушки.
Наибольшая восприимчивость к патогенной бактерии отмечается у детей в возрасте от 1 до 7 лет. Инфицирование происходит во время беседы с больным или при чихании или кашле зараженного.
Немаловажно, насколько далеко человек находится от источника инфекции — болезнетворная бактерия не передается более чем на 2-3 метра. Наиболее опасны больные в первые 7 дней спазматического кашля. Вероятность заражения составляет 98-100%.
Наиболее опасны больные в первые 7 дней спазматического кашля. Вероятность заражения составляет 98-100%.
Палочка коклюша попадает в организм через носоглотку и гортань. Поселившись на слизистой оболочке, микроорганизм начинает производить токсины, которые провоцируют воспаление мелких бронхиол.
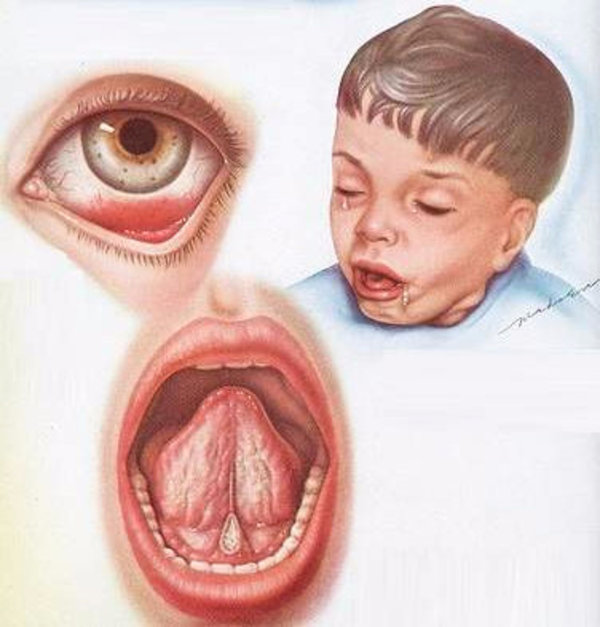
Характерный симптом коклюша — приступообразный кашель. Механизм его возникновения довольно сложен. Интоксикация коклюшной палочкой сопровождается высвобождениям специфических веществ: медиаторов воспаления. Кашель имеет признаки бронхиальной астмы и аллергии, поскольку он сухой, накатывает спазмами.
Из общего числа заболевших 95% — дети. Незрелость слизистых покровов дыхательных путей у ребенка объясняет частоту инфицирования коклюшем. Длительные интенсивные приступы кашля у детей грудного возраста пагубно влияют на полноценную вентиляцию легких, дыхательную функцию. У детей до 2 лет коклюш может привести в кратковременной остановке дыхания.
Различают 3 формы коклюша:
- Типичная — болезнь развивается по классическому сценарию,
- Атипичная — больного периодически беспокоит только спазматический кашель без других клинических признаков,
- Носительство, когда человек не болеет, но распространяет бактерии коклюшной палочки.

Взрослые обычно болеют коклюшем в скрытой форме, без типичных симптомов болезни. Пациентам часто ставят ошибочные диагнозы, поэтому лечение проходит безрезультатно. У переболевших людей устанавливается иммунитет к коклюшу пожизненно.Заболеванию присуща сезонность: пик заболеваемости приходится на ноябрь и декабрь.
Инкубационный период
В общей сложности, коклюш длится около 4 месяцев, включая все этапы. Болезнь развивается периодами, первый из которых: инкубационный. Это промежуток времени, когда возбудитель инфекции уже проник в организм, но внешне ничем не проявляется.
Инкубационный период при коклюше занимает от 6 до 14 дней.
Чаще всего инкубационный период охватывает период в 5 дней. За это время патогенные бактерии заселяются на поверхности слизистых оболочек. После инкубационного периода следуют 3 стадии коклюша:
Продромальный (катаральный).
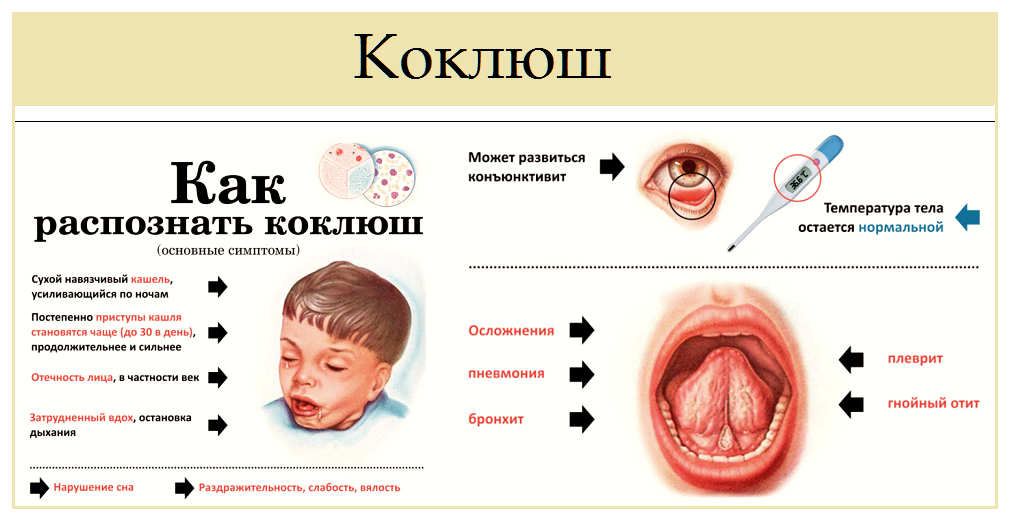
 Появляются первые тревожные признаки, сигнализирующие о начале болезни:
Появляются первые тревожные признаки, сигнализирующие о начале болезни:- першение в горле,
- покашливание,
- незначительный сухой кашель,
- субфебрильная температура,
- слабость,
- иногда насморк.
В таком состоянии больной может пребывать от 7 до 14 дней, главная особенность периода: навязчивый кашель чаще ночью и вечером, который постепенно нарастает. Лечение препаратами от сухого кашля в катаральную стадию безрезультатно.
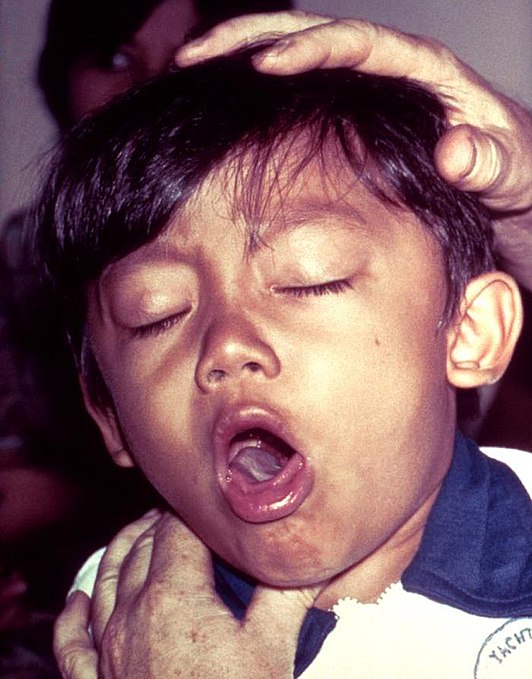
Этап спазматического кашля. Разгар коклюша, который длится от 3 до 6 недель. Начинается он на 2-3 неделе от начала первых признаков инфекции. Приступы кашля возникают внезапно, толчки идут друг за другом почти беспрерывно. Судорожные толчки кашля сменяют вдохи со свистом (напоминает кукареканье петуха), затем снова приступ кашля и вдох. За один приступ коклюшного кашля цикл может повторяться до 15 раз.
Внешний вид больного тоже меняется:
- кожа лица приобретает синий или красный цвет,
- набухают сосуды на голове,
- расширяются вены на шее,
- из-за нехватки кислорода глазные яблоки набухают,
- обильно текут слезы.

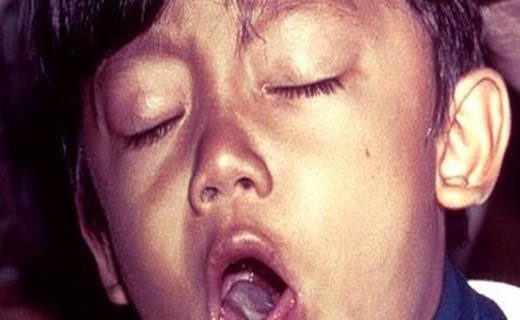
Кашель при коклюше часто сопровождается непроизвольным мочеиспусканием. Приступы очень интенсивные, ночью могут длится больше часа, часто заканчиваются рвотой. Состояние больного тяжелое: нарушен сон, теряется аппетит, появляется отдышка. Лицо приобретает одутловатость, веки опухают, бледнеет кожа лица.
- Выздоровление. Постепенно приступы коклюшного кашля заканчиваются. Уменьшается их выраженность, частота, увеличиваются промежутки между приступами. На стадии выздоровления исчезает риск остановки дыхания, восстанавливается сон. Но раздражительность и слабость на фоне кашля, который периодически доставляет дискомфорт, могут длиться до полугода.
Дети, которые перенесли вакцинацию АКДС, болеют коклюшем в стертой форме. Прививка уменьшает интенсивность проявлений коклюша: кашель неинтенсивный, но длительный, покашливание может преследовать ребенка дольше месяца.
Ребенок, заболевший коклюшем не должен посещать детские учреждения минимум 5 дней, если он проходит лечение антибактериальными препаратами.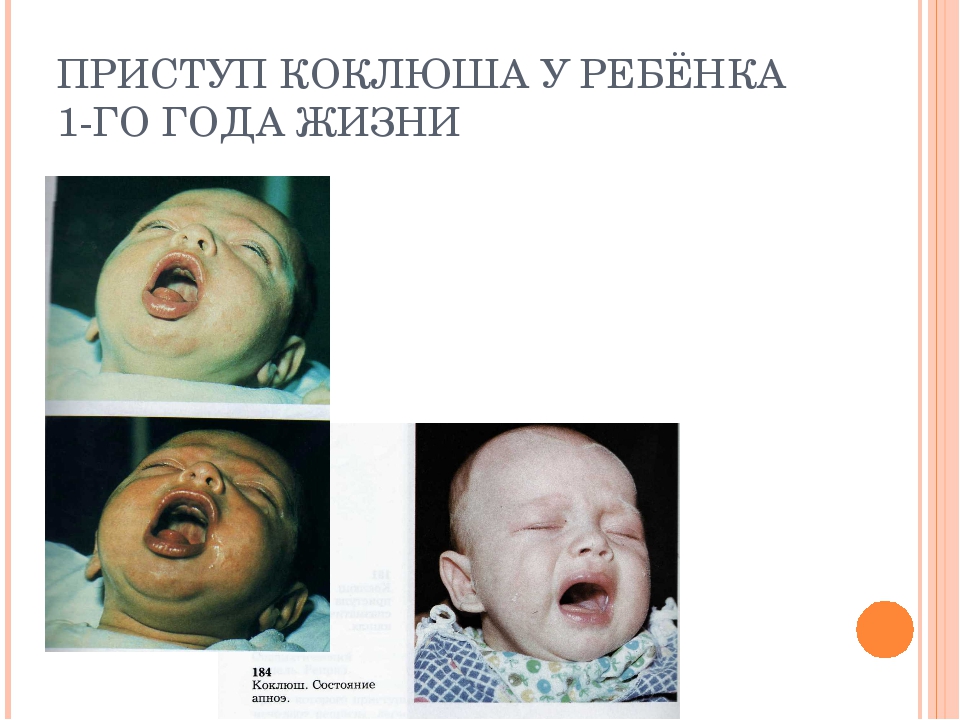 Дети, не принимающие антибиотики, обязаны оставаться на карантине не менее 3 недель.
Дети, не принимающие антибиотики, обязаны оставаться на карантине не менее 3 недель.
Взрослый или ребенок, который переносит атипичную форму болезни (без температуры и насморка) тоже являются переносчиками коклюша. Больной считается заразным с 1 по 25 день заболевания.
Диагностика. Осложнения
Выделяют 3 формы инфекционного заболевания в зависимости от степени тяжести:
- общее состояние больного удовлетворительное, приступы кашля повторяются не чаще 15 раз в день, рвоты не наблюдается,
- при коклюше средней тяжести число приступов увеличивается до 25, практически каждый приступ заканчивается рвотой, наблюдается потеря аппетита и общая слабость,
- для тяжелой формы коклюша присуще до 50 приступов кашля в сутки, развиваются судороги, цианоз кожи лица, серьезное нарушение дыхательной функции.
Именно после тяжелого течения болезни возникают осложнения со стороны дыхательных путей. Осложнения обусловлены присоединением вторичной бактериальной инфекции. Чаще всего они появляются у грудничков и пожилых людей:
Чаще всего они появляются у грудничков и пожилых людей:
- бронхит,
- ложный круп,
- пневмония,
- бронхиолит,
- носовые кровотечения,
- трахеобронхит,
- плеврит.
Тяжелейшее осложнение коклюша — энцефалопатия. В результате кислородного голодания головного мозга из-за судорожного кашля нарушается кровоснабжение. При этом появляются судороги, путается сознание.
Результатом частого спазматического кашля может стать паховая или пупочная грыжа, выпадение прямой кишки. Иногда тяжелое течения коклюша приводит к развитию гнойного отита, бронхиальной астмы.
Диагностика обычно не вызывает затруднений, если у больного в недавнем времени был контакт с инфицированным коклюшем. Пациентам с подозрением на коклюш необходимо сдать:
- клинический анализ крови,
- анализ мочи,
- бакпосев слизи с задней стенки горла.
Результаты анализа на коклюшную палочку приходится долго ждать: 5-7 дней. Но дифференцировать заболевание необходимо, например, от аденовирусной инфекции или вирусной пневмонии, поскольку подход к лечению этих заболеваний отличается.
Имеет значение, привит ли больной от коклюша. Ребенок до 14 лет с кашлем, который контактировал с коклюшным больным, независимо от того прививался он или нет, должен быть изолирован от общества. Такой пациент должен дважды пройти анализ на палочку коклюша. Если оба раза результат будет отрицательный, ребенок будет допущен в детский коллектив.
Заболевание лечат в амбулаторных условиях, за исключением детей первых месяцев жизни, пациентов с тяжелой формой коклюша, при наличии судорог и остановки дыхания. С такими признаками больных госпитализируют.
Лечение
Основная цель терапии — облегчить состояния пациента и уменьшить интенсивность приступов кашля. Задача усложняется тем фактом, что стандартные противокашлевые препараты не действуют на коклюшный кашель.
Для этих целей используются спазмолитики, поскольку возникновение сессии кашля связано с очагом возбуждения головного мозга. Детям назначают антигистаминные средства с успокоительным эффектом:
- Пипольфен,
- Супрастин,
- Дипразин.

Взрослым рекомендуется принимать Реланиум или Седуксен. Успокоительные средства нужно принимать 2 раза в день на ночь (детям и перед дневным сном). Врачи не советуют использовать в лечении коклюша Димедрол. Этот препарат сильно сушит слизистые оболочки, поэтому провоцирует усиление кашля.
Для разжижения вязкой мокроты необходимо принимать комбинированные препараты с отхаркивающим и муколитические эффектом. Среди них:
- Аскорил (разрешено детям от 3 лет),
- Мукодин (для взрослых и детей старше 2 лет),
- Суприма-Бронхо (можно давать детям после 3 лет),
- Вильпрафен (противопоказан детям до 14 лет).
Антибактериальная терапия в периоде спазматического кашля не имеет смысла. Уничтожение палочки коклюша целесообразно на катаральном этапе, к моменту разгара заболевания бактерии покидают организм, оставляя в нем токсины.
Если коклюш диагностирован в первые 10 дней заболевания, возможно назначение антибиотиков из группы цефалоспоринов (Цефикс, Цефазолин), макролидов (Сумамед) или пенициллинов с клавулановой кислотой (Амоксиклав, Флемоклав).
Очень важен режим дня больного. Если позволяет состояние, желательно проводить время на свежем воздухе, совершать короткие 20-минутные прогулки. Если у пациента недостаточно сил для прогулки, необходимо регулярно проветривать помещение. В комнате должно быть прохладно (+20°С), влажность — не меньше 50%.
Чтобы восполнить нехватку кислорода, больным могут предложить процедуры кислородотерапии: воздух подается пациенту через специальную маску. Для улучшения кровообращения сосудов головного мозга назначают ноотропные препараты.
При тяжелом течении болезни нелишним будет назначение глюкокортикоидных гормональных средств на 2-3 день заболевания — препараты увеличивают промежутки между приступами и снижают интенсивность кашлевых толчков. В период реабилитации взрослым и детям назначаются витаминные комплексы, включающие микроэлементы, минералы, витамины группы В и С.
В разгар коклюша на больных нельзя кричать, сердиться, ругать, ведь любая психоэмоциональная травма может повлечь приступ кашля.
Процент увеличения числа детей, заболевших коклюшем, обусловлена низкой вакцинацией среди населения. А ведь профилактическая вакцина помогает уберечь ребенка (а в будущем взрослого) от тяжелых последствий коклюша. Привитые люди болеют либо в легкой форме, либо не болеют вообще.
Загрузка…симптомы, профилактика, лечение в Москве (Алтуфьево, Отрадное)
Коклюш — острая инфекция дыхательных путей, вызванная бактериями Борде-Жангу, или Bordetella pertussis. Наиболее опасна для детей до года. Основным признаком является спазматический кашель. При подозрении на заболевание, необходимо срочно обратиться к врачу.
Коклюшная палочка не приспособлена к выживанию в окружающей среде и гибнет от солнечного света, бытовой химии, высокой температуры. По этой причине заразиться можно только от другого человека напрямую, а не через предметы. При контакте с заболевшим бактерия коклюша передаётся по воздуху на расстоянии до 3 метров.
Виды коклюша
Врачи выделяют 3 типа коклюша. Первый — типичный тип, когда симптомы проявляются ярко. Второй — атипичный тип, когда симптомы стёрты. Третий — заболевание коклюшем привитых пациентов.
По тяжести течения заболевания, по количеству и длительности приступов кашля выделяют лёгкую, среднюю и тяжёлую форму коклюша. Средняя и тяжёлая форма инфекции обычно диагностируется у детей до 5 лет и требует госпитализации. В лёгкой форме коклюш обычно протекает у взрослых и лечится дома за 5-6 недель.
Эпидемиологи выделяют несколько особенностей коклюша. Это заболевание усиливается волнами каждые 3-4 года. Эпидемии начинаются обычно в детских образовательных учреждениях — детских садах, образовательных центрах, реже — в школах. В начале зимы на фоне временного снижения иммунитета у детей заболевание поражает максимальное количество людей, но тяжелее всего симптомы инфекции проявляются летом при жаркой погоде.
Симптомы
Жертвами возбудителя коклюша обычно становятся маленькие дети. Иммунитет к заболеванию не передаётся с молоком матери, поэтому вероятность болезни в детском возрасте велика. Чаще заболевают дети, посещающие детсад или развивающие центры, но заразиться можно и на детской площадке во время прогулки или при общении с гостями дома.
Чаще всего коклюшем болеют один раз в жизни. Антитела, выработавшиеся во время болезни, сохраняются на всю жизнь и предотвращают повторные заражения. При иммунодефиците иногда человек может заболеть и повторно, но такие случаи редки.
Взрослые люди болеют коклюшем в лёгкой форме, заболевание проявляется в виде кашля средней тяжести и лёгкого насморка.
Основным симптомом коклюша считается приступообразный кашель.
Инкубационный период — от 3 до 14 дней. Затем начинается лёгкий, постепенно усиливающийся сухой кашель. У детей обычно начинается и насморк. Выделения из носа густые, вязкие. Возможно повышение температуры до 38°, но не обязательно.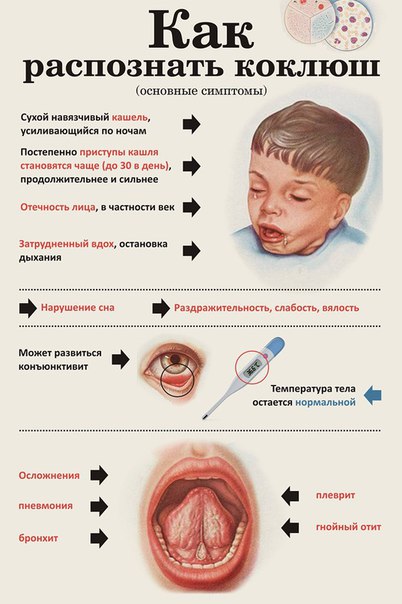 Температура выше 38° означает, что ослабленный коклюшем организм атаковали другие бактерии или вирусы,Катаральный период обычно длится до 15 дней.
Температура выше 38° означает, что ослабленный коклюшем организм атаковали другие бактерии или вирусы,Катаральный период обычно длится до 15 дней.
Далее кашель усиливается, приобретает спазматический характер. Особенно сильно приступы кашля проявляются ночью. Кашель во время спазматического периода плохо поддаётся лечению, так как вызывается сразу несколькими причинами. Во-первых, в бронхах и лёгких скапливается густая мокрота, которая тяжело выводится. Во-вторых, палочка бордетелла выделяет токсин, действующий на блуждающий нерв. Нерв отвечает за работу гортани, глотки, мышц скелета, пищеварительных и дыхательных органов. Раздражение нерва вызывает спазмы, вызывающие приступы кашля.
От сухого спазматического кашля со временем начинает болеть брюшной пресс, межрёберные мышцы. Отмечаются боли в груди, особенно во время резких выдохов и долгих приступов кашля. Дыхание становится сипящим, хриплым. Горло саднит не только во время приступа, а постоянно. Во время приступов кашля возможна рвота. Часто отмечаются отёки лица и шеи, вызванные сужением сосудов лица, возможны кровоизлияния на коже и слизистых, в глазах. Вены становятся более заметными. Лицо отекает, глаза слезятся. При заболеваниях сердечно-сосудистой системы от сильного приступа кашля возможно усиление симптомов, нарушение сердечного ритма и повышение давления. Отмечается и повышенная нервная возбудимость. Могут проявляться неврозы, головокружения. Иногда дети падают в обморок после затяжного сильного кашля. Этот период длится до 30 дней.
Часто отмечаются отёки лица и шеи, вызванные сужением сосудов лица, возможны кровоизлияния на коже и слизистых, в глазах. Вены становятся более заметными. Лицо отекает, глаза слезятся. При заболеваниях сердечно-сосудистой системы от сильного приступа кашля возможно усиление симптомов, нарушение сердечного ритма и повышение давления. Отмечается и повышенная нервная возбудимость. Могут проявляться неврозы, головокружения. Иногда дети падают в обморок после затяжного сильного кашля. Этот период длится до 30 дней.
Затем наступает период выздоровления. Кашель приобретает влажный характер, отделяется мокрота. Возможно возобновление насморка, так как организм пытается всеми возможными способами вывести слизь наружу. Слабость может сохраняться ещё долго время даже после исчезновения других симптомов коклюша.
После вакцинации иммунитет не сохраняется в течение всей жизни, но симптомы болезни проявляются не так ярко. У привитых ранее людей возможно бессимптомное течение заболевания или лёгкий кашель. Отмечаются и случаи носительства инфекции, когда носитель не болеет сам, но является угрозой для окружающих. Чаще всего носителями становятся привитые люди, работающие с маленькими детьми.
Отмечаются и случаи носительства инфекции, когда носитель не болеет сам, но является угрозой для окружающих. Чаще всего носителями становятся привитые люди, работающие с маленькими детьми.
Диагностика
должна проводиться врачом. Самолечение может привести к осложнениям, особенно в детском возрасте. Приступы кашля у маленьких детей должны насторожить родителей, побудить их обратиться к врачу для обследования малыша.
Поначалу коклюш часто путают с обычной простудой или ОРВИ, так как симптомы зарождения заболевания сходны. Кашель, насморк и небольшая температура при коклюше часто не привлекают внимание. Коклюшный кашель долгое время не поддаётся лечению, затяжной характер кашля часто и становится причиной обращения к врачу.
Точно установить возбудителя коклюша помогает анализ мокроты. Если мокрота не отделяется даже во время приступа, берут мазок из зева. Анализ крови показывает количество лейкоцитов и помогает определить степень заболевания. Также лабораторная диагностика показывает и наличие антител. По ним можно определить, болел ли пациент раньше, проводилась ли вакцинация в детстве.
По ним можно определить, болел ли пациент раньше, проводилась ли вакцинация в детстве.
Диагностикой коклюша у детей занимается педиатр, у взрослых — терапевт. Дополнительно может потребоваться консультация инфекциониста, невролога, иммунолога.
Паракоклюш
После диагностики врач может сообщить, что человек страдает не коклюшем, а паракоклюшем. Паракоклюш можно сравнить с лёгкой формой коклюша без тяжёлого спазматического периода. Он тоже вызывается бактериями и имеет сходные симптомы, но не такие тяжкие. Приступы происходят реже и длятся меньше. Осложнений паракоклюш обычно не даёт, кашель лечится в течение месяца в домашних условиях, отделение мокроты идёт быстрее. Лечение назначают такое же, как от коклюша.
Лечение
В зависимости от тяжести симптомов возможно как лечение на дому, так и госпитализация. Последний вариант рекомендуют маленьким детям и взрослым с иммунодефицитом.
Основное лечение — медикаментозное. Пациенту назначают антибиотики, активные против бактерий Bordetella pertussis.
В зависимости от симптомов назначают и другие лекарственные препараты. Нейролептики уменьшают воздействие на нервную систему, убирают неврозы и судороги. При сильной рвоте во время приступов назначают противорвотные препараты. При ослабленном иммунитете назначают иммуномодуляторы. При кровоизлияниях назначают препараты, улучшающие состояние сосудов. Если мокрота никак не отделяется, назначают отхаркивающие препараты.
Важно соблюдение щадящего режима. Показан покой, дневной сон, при отсутствии высокой температуры — лёгкие прогулки без контактов с окружающими людьми. Питание должно быть лёгким, богатым витаминами.
Важно создать для больного оптимальные условия. Комнату необходимо проветривать, но не допускать сквозняков. Важно поддерживать оптимальный температурный режим. Жара в помещении усиливает отёчность, повышает температуру тела, мокрота и слизь в носу становится более густой и хуже отделяется. Холод же усиливает озноб и судороги и провоцирует приступы кашля.
Холод же усиливает озноб и судороги и провоцирует приступы кашля.
Нервная система больного очень расшатана, поэтому необходимо убрать все возможные раздражители. Свет нужен мягкий, рассеянный. Громкие звуки музыки, разговоров или телевизора следует приглушить. Больного ребёнка следует оградить от общения с другими детьми, ему необходим покой.
Больного коклюшем малыша нельзя отлучать от груди в период заболевания и выздоровления. Молоко матери повышает иммунитет ребёнка. Отказ от грудного вскармливания в этот период усилит имеющиеся симптомы и негативно скажется на состоянии нервной системы. Во время заболевания малыша следует кормить грудью по его желанию, а не по графику. Из-за затруднённого дыхания и кашля младенец не может долго сосать молоко, поэтому кормить его следует чаще небольшими порциями. Если ребёнок ослаблен, мать должна сцеживать молоко в бутылочку. Так ребёнку проще получить необходимую порцию пищи.
Залогом успешного лечения станет ограждение больного от всевозможных бактерий и вирусов.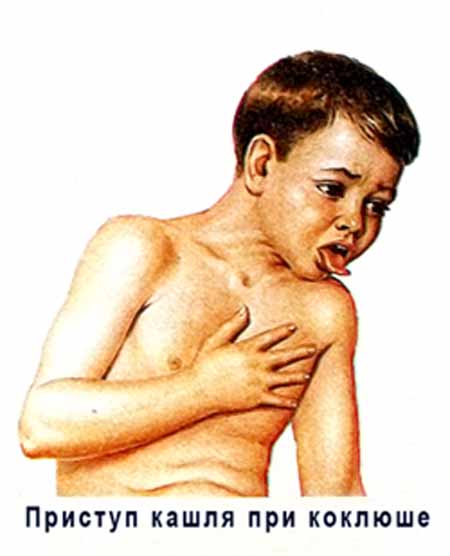 Ослабленный организм не может противостоять инфекции и страдает даже от тех возбудителей, которые раньше были ему не страшны. Следует избегать царапин, ссадин. Игрушки и особенно соски нужно дезинфицировать. В детской важно ежедневно проводить уборку с бактерицидными, но не токсичными средствами. Сильный запах средств для уборки может усилить кашель и насморк. Контакты с другими больными следует пресечь. Взрослые, ухаживающие за больным ребёнком, должны тщательно мыть руки, носить только чистую и проглаженную одежду и внимательно следить за своим здоровьем.
Ослабленный организм не может противостоять инфекции и страдает даже от тех возбудителей, которые раньше были ему не страшны. Следует избегать царапин, ссадин. Игрушки и особенно соски нужно дезинфицировать. В детской важно ежедневно проводить уборку с бактерицидными, но не токсичными средствами. Сильный запах средств для уборки может усилить кашель и насморк. Контакты с другими больными следует пресечь. Взрослые, ухаживающие за больным ребёнком, должны тщательно мыть руки, носить только чистую и проглаженную одежду и внимательно следить за своим здоровьем.
Осложнения коклюша
При адекватном лечении коклюша и нормальном иммунитете болезнь протекает без осложнений.
В сложных формах болезнь может вызвать:
- заболевания лёгких, в том числе пневмонию;
- плеврит;
- отит;
- глухоту;
- разрыв перепонки в ухе;
- кровоизлияния в мозг и сетчатку;
- кровотечения из носа;
- паховую или пупочную грыжу;
- судороги;
- эпилептические припадки;
- неврозы.

Консультация других специалистов
В случае осложнений показана консультация узких специалистов. При поражениях мозга, неврозах и длительных судорогах необходима консультация невролога. При отите, ухудшении слуха и разрыве барабанной перепонки — отоларинголога. При заболеваниях лёгких поможет пневмолог. При формировании паховой или пупочной грыжи необходим хирург.
Профилактика
Коклюш — серьёзное заболевание, поэтому требуется профилактика. Самым надёжным видом профилактики считается вакцинация. Вакцина не формирует пожизненный иммунитет к коклюшной палочке, но значительно снижает тяжесть протекания болезни. Смертельные исходы среди ранее вакцинированных детей случаются очень редко.
Коклюш в России является контролируемой инфекцией. Контроль за ней осуществляет Роспотребнадзор, но несмотря на это коклюш остается актуальной проблемой. В связи с эти разработан проект клинических рекомендаций «Коклюш у детей», который содержит информацию о специфической профилактике коклюша зарегистрированными в Российской Федерации вакцинами, позволяющими проводить вакцинацию и ревакцинацию детей в любом возрасте. Согласно данному проекту для профилактики коклюша в нашей стране могут использоваться следующие препараты и схемы их введения:
Согласно данному проекту для профилактики коклюша в нашей стране могут использоваться следующие препараты и схемы их введения:
- АКДС –у детей с 3- месяцев до 3 лет 11 месяцев 29 дней
- Инфанрикс Гекса-у детей с 3 до 36 месяцев
- Инфанрикс и Пентаксим –у детей с 3-х месяцев и далее согласно календарю прививок. Но при нарушении сроков иммунизации использование этих вакцин возможно до 6 лет.
- Адасель –применяется от 4-х лет и до 64 лет для ревакцинации против коклюша, дифтерии и столбняка.
В первую очередь ревакцинации подлежат :
- Пациенты с хроническими заболеваниями
- Дети ,ранее первично привитые бесклеточными вакцинами(инфанрикс, инфанрикс гекса и пентаксим)
- Дети из многодетных семей
- Дети, проживающие в закрытых учреждениях
- Взрослые –сотрудники медицинских ,образовательных, интернатных учреждений, учреждений соц обеспечения
- Взрослые в семьях, где есть новорожденные дети и не привитые младенцы до 1 года
- Женщины, планирующие беременность
Коклюш у взрослых — инкубационный период, первые признаки заболевания, методы терапии и осложнения
ВрачмедикПоиск Найти
ВКонтакте- Обследования и анализы
- МРТ
- Анализ крови
- Анализ кала
- Анализ мочи
- УЗИ
- Флюорография
- Здоровье от А до Я
- Гинекология
- Ревматология
- Проктология
- Онкология
- Гастроэнтерология
- Неврология
- Кардиология
- Урология
- Отоларингология
симптомы у взрослых, этапы болезни, лечение и профилактика заболевания
С заболеваниями верхних дыхательных путей, к сожалению, знакомы почти все. Обычно мы списываем кашель и насморк на неизбежный межсезонный грипп, ОРВИ или ОРЗ.
Обычно мы списываем кашель и насморк на неизбежный межсезонный грипп, ОРВИ или ОРЗ.Иногда болезнь принимает угрожающие формы: человека накрывают приступы кашля похожего на петушиный клёкот. Это — коклюш.
Коклюш у взрослых. Симптомы и лечение
Коклюш — инфекционное заболевание верхних дыхательных путей, передающееся воздушно-капельным путём. Заболевание провоцируют бактерии Bordatello pertussis, которые вызывают стопроцентное заражение здорового человека при контакте с инфицированным.
Коклюш считается детским заболеванием, но в последнее время растёт количество заболевших среди людей разного возраста. Это заболевание не всегда сразу диагностируется, особенно у взрослых, протекает тяжело и может вызвать различные осложнения.
В детском возрасте после перенесённого заболевания в организме вырабатывается иммунитет, который защищает от повторного инфицирования коклюшем. Но в последнее время по статистике десять процентов переболевших в детстве заболевают вновь.
Симптомы коклюша у взрослых
Бактерии Bordatello pertussis, попадая на слизистую ротовой полости, быстро размножаются в горле, верхних дыхательных путях и бронхах. Токсины, вырабатываемые бактериями, раздражают слизистую дыхательных путей. У больного это проявляется приступами характерного для коклюша судорожного кашля. Частота приступов нарастает с прогрессированием заболевания.
Кашель возникает при любом напряжении глотки. Приступ провоцируется прикосновением (например, в момент принятия пищи или питья), разговором, смехом, болью. Он может сопровождаться повышением артериального давления, рвотой, судорогами.
Поражение взрослого человека коклюшной инфекцией происходит быстро, но симптомы заболевания выражены слабее, чем у заболевшего ребёнка.
Врачи в зависимости от количества приступов в сутки подразделяют типичный коклюш на формы:
- Лёгкая, количество приступов — от десяти до пятнадцати в сутки, состояние нормальное, рвота отсутствует.

- Средней тяжести, количество приступов — от пятнадцати до двадцати пяти в сутки, при кашле наблюдается посинение губ, присутствует рвота.
- Тяжёлая, количество приступов более двадцати пяти в сутки, нарушено дыхание, отсутствует сон и аппетит.
Этапы и симптомы проявления заболевания:
- Инкубационный период. Длится от десяти дней до трёх недель после контакта с заболевшим и инфицирования палочкой коклюша. Симптоматика не выражена.
- Катаральный период или начальный (возникает после инкубационного периода, если инфекция развивается). Он длится примерно десять или четырнадцать дней. У больного появляется постоянный сухой кашель, который не снимается никакими лекарственными средствами, насморк, лихорадка, высокая температура тела, наблюдается потеря аппетита, слабость.Симптомы напоминают болезненное состояние при ОРЗ или ОРВИ, поэтому взрослые пациенты, как правило, сразу не обращаются к врачу и пытаются лечиться самостоятельно, чем только усугубляют болезнь.

- Параксизмальный период. Самый тяжёлый, длится от двух до четырёх недель. Эта спазматическая стадия сопровождается нарушениями дыхательной функции. У больного появляются мучительные удушающие приступы коклюшного кашля. Во время приступа выделяется вязкая мокрота, дыхание сопровождается свистом, покраснение лица, может развиться лимфаденит шейного отдела. Сильный кашель может спровоцировать у больного самопроизвольное мочеиспускание и дефекацию. В этот период необходимо получать правильное лечение, иначе течение болезни усугубится. Могут возникнуть:
- судороги
- обмороки
- симптомы менингита
- нарушения мозгового кровообращения
- Период выздоровления или стадия разрешения. Этот период самый длительный. Самочувствие пациента постепенно улучшается, частота и интенсивность приступов кашля постепенно уменьшается. Болезнь уходит.
При своевременном и правильном лечении пациент выздоравливает через полтора или два месяца.
Осложнения при заражении коклюшем у взрослых
Признаки коклюша у взрослых (даже, как кажется, самый простой, но затяжной кашель) должны стать причиной похода в поликлинику. В случае если вовремя не начать правильное лечение, у инфицированного могут развиться тяжёлые осложнения:
- бактерии провоцируют развитие бронхита, а затем воспаление лёгких
- развивается эмфизема лёгких, экссудативный плеврит
- повреждается мозг, развивается энцефалопатия
- провоцируются гнойные процессы в среднем ухе
- судороги при приступах кашля способствуют развитию эпилепсии, полной потере слуха, могут привести к необратимым последствиям и к смерти больного
- интенсивные приступы кашля способствуют развитию паховых и пупочных выпячиваний (появлению грыж), выпадению прямой кишки, кровоизлияниям в глазное яблоко, повреждению барабанной перепонки в ушах.
Как лечить коклюш у взрослых
При появлении первых признаков коклюша у взрослых следует обратиться к врачу. Люди, ранее прошедшие вакцинацию, подвержены заболеванию, которое может протекать без кашля и других симптомов, но развиваться быстро. В этом случае диагностировать коклюш можно только по составу антител в крови. Доктор назначит необходимые анализы. В настоящее время существуют методики диагностирования этой болезни на любой стадии развития.
Люди, ранее прошедшие вакцинацию, подвержены заболеванию, которое может протекать без кашля и других симптомов, но развиваться быстро. В этом случае диагностировать коклюш можно только по составу антител в крови. Доктор назначит необходимые анализы. В настоящее время существуют методики диагностирования этой болезни на любой стадии развития.
Методики, применяемые для выявления заболевания, включают:
- Посев мазка слизистой ротоглотки на выявление вызвавших болезнь бактерий — бактериологическое исследование
- Исследование ферментов на антитела коклюшной бактерии. В ранний период болезни — lgM, в поздний — lgG.
- Серологические методики — при выявлении бактерии на поздних стадиях заболевания. Это тесты РА, РНГА, РПГА.
- Моментальная диагностика — РНИФ, для выявления антител бактерии и подтвердить инфицирование коклюшем в течение двух часов. Метод ЛМА — выявляет заболевание за полчаса.
- Гематологические и молекулярные исследования.

Лечение коклюша у взрослых предполагает использование разработанных терапевтических методов:
- На начальной стадии заболевания (первая неделя болезни) показаны препараты Флемоклав, Амоксиклав и другие препараты на основе пенициллина.
- Затем, на четыре дня назначают Макропен, Эритромицин, Азитромицин, Клабакс и подобные — макролидные антибиотики.
- После десяти дней приёма этих препаратов, лечение коклюша у взрослых с применением антибиотиков прекращают. Дальнейшее использование их необходимо только при тяжёлых гнойных осложнениях.
- При тяжёлых отёках лёгких, нарушениях дыхания и кровообращения показаны капельницы для внутривенного введения препарата эуфиллина.
- При мучительных приступах кашля принимают Сибазон, Реланиум — препараты группы анксиолитиков.
- При отёчности показаны диуретики.
- Эффективны методы лечения кислородом.
К сожалению, чудо-таблеток или микстуры от коклюша ещё не изобрели.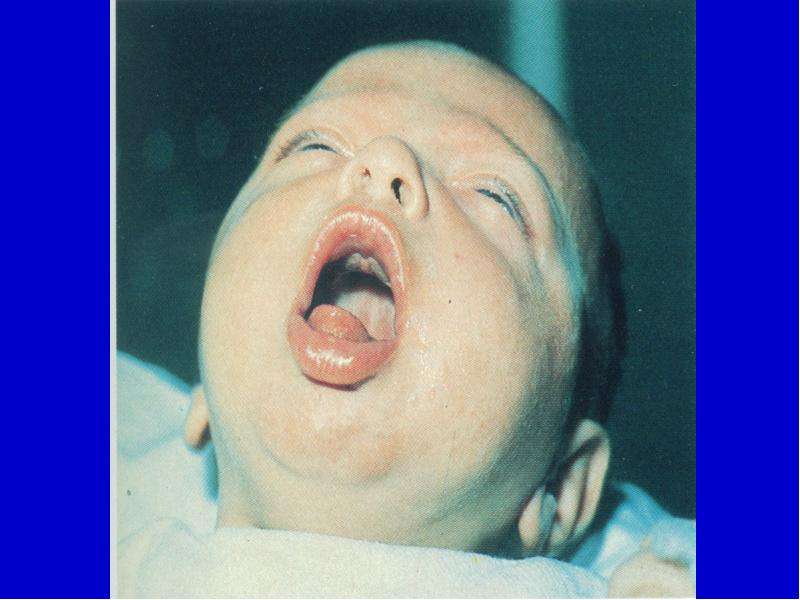
Пациентам рекомендуют дробное питание богатое витаминами и микроэлементами для поддержания иммунитета. Необходимо употреблять много жидкости для уменьшения вязкости мокроты. Показаны ежедневные прогулки на свежем воздухе, спокойная доброжелательная атмосфера в общении. Больному противопоказано нервничать.
При правильном лечении прогноз выздоровления положителен. В исключительных случаях, если лечить стали с опозданием и развились осложнения, у больных пожилого возраста бывает летальный исход.
Народные средства лечения.
Существуют народные средства и методы лечения коклюша, которые помогут облегчить состояние больного, но не заменят медикаментов.
К основному лечению рекомендуют:
- В измельчённый чеснок (примерно десять зубчиков) добавить пол-литра молока, смешанного с отваром алтейного корня. Принимать по одной столовой ложке перед сном.
- Сок чёрной редьки или репчатого лука смешать в равных количествах с мёдом, это средство давать больному по одной чайной ложке три раза в день.

- Во время болезни хорошо положить измельчённый чеснок поближе к носу заболевшего, можно повесить на шею больного мешочек с зубчиками этого корнеплода.
- Больному давать тёплый чай с липой и малиной, парное молоко.
- В народе советуют повесить на спинку кровати в изголовье заболевшего белый платок, который следует смочить в керосине. Утром, после несильного приступа кашля, болезнь отступит и коклюш не вернётся.
- По народному поверью считается, что больному коклюшем полезно дышать утренними парами, поднимающимися над рекой или озером на рассвете.
- Хорошо больному поспать в носках с горчичным порошком.
Известный детский врач Е.О. Комаровский часто говорит о том, что коклюш — заболевание, которое обязательно проходит после всех стадий развития болезни, необходимо не допустить осложнений и облегчить приступы кашля. Этот доктор считает, что помочь заболевшему может только влажный и холодный воздух.
Профилактика заболевания
Всегда надо помнить: любые заболевания лучше предотвратить, чем лечить.
Для профилактики заболевания коклюшем проводят вакцинацию. Детям прививку от коклюша делают несколькими этапами до трёхлетнего возраста. Эта мера вырабатывает антитела в организме, которые предотвращают заболевание в течение пятнадцати — двадцати лет. Затем прививку следует повторить. Взрослым вакцинацию от коклюша не проводят. Если инфицируемый коклюшем ранее вакцинировался, то заболевание протекает в лёгкой форме. Для предотвращения повторного заражения коклюшными бактериями нужно укреплять иммунитет всевозможными способами.
Во время вспышки массового заболевания коклюшем следует избегать посещения больниц и общественных мест с большим количеством народа.
Если всё же приходится тесно контактировать с больными коклюшем, то независимо от возраста и наличия прививки, показан профилактический двухнедельный курс приёма антибиотиков (эритромицина). Такие меры целесообразно применять для взрослых не позднее двух недель после проявления признаков заболевания. В этих условиях детей до семи лет вакцинируют от коклюша повторно.
Заключение
Коклюш — это не только «детское» инфекционное заболевание, протекающее тяжело, с осложнениями, по своим, собственным законам, но этому заболеванию подвержены и взрослые.
Будьте осторожны, не пренебрегайте профилактикой и вакцинацией. Вовремя обращайтесь за медицинской помощью. Соблюдайте все рекомендации врачей, не лечитесь самостоятельно.
Будьте здоровы!
Коклюш у взрослых: симптомы, диагностика, лечение
Принято считать, что коклюш у взрослых людей – это проблема далекого прошлого. Тем не менее и сегодня такие случаи встречаются в клинической практике, причем довольно часто. Относительно недавно – в 18-19 столетиях – коклюш уносил жизни тысяч людей, свирепствуя в странах Скандинавии и в Великобритании. Люди, выжившие после эпидемий, зачастую страдали от целого ряда негативных последствий.
Самые серьезные вспышки коклюша были зафиксированы в конце 19-го столетия, когда болезнь распространялась по территории всех европейских стран. Причем в зоне наиболее высокого риска оказывались бедные районы городов Старого Света. Нищета, большое скопление людей, постоянное недоедание и проживание в антисанитарных условиях – все это способствовало тому, что жертвами коклюша становились тысячи взрослых. При этом российские врачи тех лет собрали интересные статистические данные. Оказалось, что среди взрослых представителей аристократических семей эта болезнь встречалась в 5 раз реже, нежели среди населения бедных кварталов, населенных преимущественно рабочими и мелкими торговцами.
До 20-го столетия коклюш считали смертельным недугом, поскольку, несмотря на широкую распространенность, его изучением практически никто не занимался. Возбудителя болезни определили только лишь в самом начале прошлого века – это удалось сделать Октаву Жангу и Жюлю Борде. Однако тогдашние методы лечения, не давали, по сути, никакого эффекта. В частности, больным выписывали медицинские препараты, сделанные на основе опиума и ртути, ставили пиявки и даже делали кровопускание.
Читайте также: Симптомы и причины коклюша у детей
Снижаться уровень смертности от коклюша начал только лишь после того, как был изобретен первый антибиотик. Полноценную победу над заболеванием у взрослых удалось одержать с началом массовой вакцинации. Свести в настоящее время проблему до минимума помогли не только лекарственные препараты. Не стоит забывать и о повышении уровня жизни практически во всех странах, равно как и об улучшении санитарных условий. Помимо этого, принято считать, что у современного человека накопился адекватный иммунный ответ многим заболеваниям, передающийся на генетическом уровне.
Вместе с тем стоит особо отметить одну особенность коклюша. У взрослых людей эта болезнь развивается циклично. Вполне вероятно, что именно данное обстоятельство объясняет участившиеся случаи заболевания коклюшем взрослых в целом ряде развитых стран, невзирая на вакцинацию и практически полное отсутствие антисанитарии. В 21-м столетии количество инфицированных растет год от года, причем наиболее уязвимы к болезни снова оказались дети – как и в более ранние времена.
Развитие болезни в организме взрослого человека
Давайте разберемся с некоторыми особенностями коклюша. Это инфекционная болезнь, имеющая весьма специфическую симптоматику – пароксизмальный кашель, способный спровоцировать спазмы дыхательной системы человека.
У взрослых людей коклюш развивается из-за проникновения в организм бордетеллы – палочки Bordetella pertussis. Она нежизнеспособна во внешней среде, поскольку является весьма уязвимой, поэтому передача заболевания происходит только лишь при непосредственном контакте больного человека со здоровым.
Ранний период болезни – первые 2 недели – считается наиболее опасным. Несмотря на массовую вакцинацию, а также на все достижения современной фармакологии, коклюш весьма заразен, в том числе и среди взрослой части населения планеты. Главным и вместе с тем наиболее характерным симптомом этой болезни является приступообразный кашель, который невозможно купировать медикаментозно.
Как уже говорилось чуть выше, инфицирование возможно только лишь при достаточно тесном контакте. Кашляя, больной человек выбрасывает в воздух множество палочек, которые проникают в организм к другим, здоровым людям. Кстати, дети достаточно часто подхватывают болезнь от своих родителей. Такая ситуация может возникнуть, когда взрослые болеют стертой, нетипичной формой коклюша, думая при этом, что кашель является не более чем симптомом легкой простуды. Инкубационный период болезни составляет, как правило, от 5 до 10 суток. Впрочем, существуют и такие формы заболевания, при которых он длиться от 3-х дней до 3-х недель.
Течение болезни подразделяется на 3 этапа:
- катаральный;
- пароксизмальный;
- выздоровление.
Давайте рассмотрим их более детально. В частности, катаральный этап может длиться до 14 суток. На его начальной стадии, промежутке между инкубацией и непосредственно самой болезнью, появляется постоянный сухой кашель, при этом никакого повышения температуры тела не наблюдается – разве что совсем незначительное. Как раз на этом периоде допускается больше всего ошибок при постановке диагноза. Медики принимают коклюш либо за бронхит, либо за ОРВИ. Между тем коклюш у взрослого человека легче всего остановить на начальном этапе болезни, однако из-за некорректного диагноза сделать это не получается.
Вместе с тем ежедневно бордетеллы становятся все менее активными, и спустя 3 недели они совсем ослабевают. Тем не менее за этот период инфицированный вполне может заразить достаточно большое количество других людей. Симптоматика нарастает по мере развития заболевания – кашель у больного становится все более интенсивным, и постепенно появляются приступы – наиболее характерный для коклюша симптом.
Пароксизмальный этап может длиться до 3-х месяцев. Приступы кашля в это время настолько специфичны, что с диагнозом ошибиться уже очень сложно. Практически любой медик определит – человек болен коклюшем, а не чем-то иным. Кстати, характерный только лишь для этого заболевания кашель реально диагностировать и самостоятельно: в данном случае происходит серия из 5-10 толчков подряд. Во время приступа человек фактически не может дышать. Поэтому после завершения толчков делается глубокий вдох. Зачастую он сопровождается репризом – свистящим специфическим звуком. Приступ может повториться практически сразу после того, как дыхание восстановится.
На данной стадии коклюша общее состояние больного ухудшается, а сам человек становится обессилившим. Постепенно приступы будут становиться все более редкими, а частота кашлевых толчков при этом тоже будет уменьшаться. Стоит отметить, что легче всего переносят болезнь те, кто был ранее привит от коклюша. В подавляющем большинстве случаев у таких людей заболевание протекает намного легче.
Традиционно считается, что этап выздоровления у больного коклюшем начинается со второго месяца после инфицирования. Здесь все еще наблюдаются кашлевые приступы, однако они уже не столь частые, как на пароксизмальном этапе, да и общее состояние пациента существенно улучшается.
Диагностика болезни
Помимо клинических проявлений, таких как становящиеся все более сильными приступы кашля с репризами после их завершения, общее недомогание, и так далее, обнаружить коклюш можно также с помощью лабораторных исследований. В данном случае возбудителя болезни можно выявить в образцах слизи, берущихся с задней стенки носоглотки – бактериологическим методом.
Существует еще один вариант, помогающий распознать заболевание. Речь идет о серологическом методе, когда определяется увеличение количества антител, основной функцией которых является распознавание возбудителя коклюша в крови и последующая его ликвидация. Лучше всего обратиться за консультацией к инфекционисту – он поможет подобрать наиболее правильный метод диагностирования для каждого конкретного случая.
Лечение коклюша
Давайте теперь рассмотрим, как медики борются с данной болезнью. В частности, терапевтические действия здесь разделяются на 2 этапа. На первом стараются максимально возможно купировать всю симптоматику, характерную для коклюша.
Стоит отметить, что лечение проводится в домашних условиях – госпитализируются только лишь пациенты с тяжелыми формами заболевания. На первом этапе больному назначают антибактериальные препараты, а также меняют режим питания. Пациента переводят на специальную диету, с помощью которой компенсируется потеря организмом питательных веществ.
Читайте также: Как во время грудного кормления лечить горло
На втором этапе врачи проводят терапевтические мероприятия, направленные на предупреждение более угрожающих последствий и возможных осложнений болезни. Легкая форма коклюша у взрослых лечится препаратами, относящимися к группе макролидов. Для того чтобы купировать спазмы и помочь пациенту расслабиться, ему назначают микстуры спазмолитического действия в сочетании с необходимыми организму витаминами.
Болезнь средней тяжести также лечится с помощью антибактериальных средств, однако к антибиотикам макролидной группы добавляют еще и препараты, относящиеся к цефалоспоринам, чтобы нейтрализовать возникшие в бронхолегочной системе воспалительные процессы. При тяжелой форме коклюша больного обязательно положат в стационар и назначат комплексное лечение.
пути заражения, признаки и симптомы, лечение и осложнения
Фото с сайта neumologosculiacan.com
Вакцинация в детстве создает иммунитет на 3 года, в течение 10–12 лет защита исчезает. У взрослых признаки коклюша выражены слабо, что затрудняет своевременную диагностику и способствует распространению инфекции.
Механизм развития и возбудитель
Коклюш вызывают палочковидные бактерии Bordetella pertussis. Попадая в верхние дыхательные пути, микроорганизмы размножаются в слизистой оболочке, не проникая в кровь. На протяжении 2–3 недель бактерии выделяют коклюшный токсин – основной фактор патогенности.
В месте локализации возбудителя усиливается секреция слизи, появляется воспаление, язвы и очаговый некроз. Патологический процесс затрагивает бронхи и бронхиолы, реже – трахею, гортань, носоглотку. Воздействуя на рецепторы дыхательных путей, коклюшный токсин формирует очаг возбуждения в центре дыхания головного мозга. Приступы спастического кашля продолжаются при отсутствии патогена на протяжении 1–6 месяцев.
Пути заражения
Источником инфекции являются люди с острым коклюшем, выделяющие возбудителя в течение 14 дней после начала болезни. Особенно опасны легкие и бессимптомные формы. Не болевшие ранее и непривитые восприимчивы к инфекции на 90 %.
Механизм передачи – аэрозольный. Бактерии выделяются из верхних дыхательных путей в составе капелек слизи при кашле, чихании, разговоре, смехе, плаче. Коклюш передается взрослому от ребенка при тесном взаимодействии в пределах 2 м.
Возбудитель неустойчив в окружающей среде: под солнечными лучами погибает в течение часа, при нагревании до 50 °С – за 30 минут. Во влажной мокроте может сохраняться сутки.
Симптомы
Первые признаки коклюша у взрослых появляются через две недели после заражения в виде характерного захлебывающегося кашля. Приступ длится до 4 минут, возникает преимущественно ночью или после физической и эмоциональной нагрузки. Заболевание протекает без температуры, общее состояние остается хорошим.
Типичный приступ начинается с першения в горле или чихания, возникает одышка. На выдохе происходит чередование дыхательных толчков и судорожных вдохов через спазмированную гортань (репризы). Язык высовывается, поднимается кверху и трется о нижние зубы с образованием язвочки на уздечке. Приступ завершается выходом густая стекловидной мокроты или рвотой. Характерна отечность лица и век.
У большинства взрослых коклюш протекает в атипичных формах:
- легкая – с редкими приступами, без рвоты;
- абортивная – кашель длится не более недели;
- стертая – наиболее типичная форма коклюша у взрослых, проявляется слабым покашливанием на протяжении 7–50 дней;
- бессимптомная (субклиническая) – симптомы отсутствуют при положительных лабораторных тестах.
У женщин клинические проявления наблюдаются чаще, чем у мужчин. У взрослых кашель при коклюше может иметь лающий характер, сопровождаться хрипотой и осиплостью голоса, что дает сходство с острым ларингитом или отеком гортани.
К какому врачу обращаться при коклюше у взрослых?
Лечение коклюша осуществляет врач-инфекционист. При наличии подозрительных симптомов можно обратиться в поликлинику или частный медицинский центр. В большинстве случаев коклюш у взрослых лечат в домашних условиях. Госпитализацию проводят при тяжелом течении инфекции. При развитии осложнений к лечению подключается пульмонолог.
Диагностика
Подозрение на инфекцию может вызвать длительный сухой кашель и предшествующий контакт с больным. Распознать коклюш у взрослых только по клиническим симптомам невозможно. Для подтверждения диагноза необходимо исследовать кровь и биологические жидкости на наличие патогена.
Лабораторная диагностика коклюша у взрослых включает:
- Бактериологический метод – выращивание возбудителя на питательных средах. Успешен только в первые 2 недели заболевания. Срок получения результата – 5–7 суток.
- ПЦР (полимеразная цепная реакция) – обнаружение ДНК возбудителя в слюне или глоточной слизи возможно через 6 часов после забора материала. Метод используется на любом сроке заболевания, на фоне приема антибиотиков и при стертых формах.
- Серологический анализ – выявление специфических антител в крови, слюне, носоглоточной слизи с помощью реакции агглютинации (РА), пассивной гемагглютинации (РПГА) или иммуноферментного анализа (ИФА). Применяется со 2-й недели болезни. Определить наличие коклюша у взрослого можно по нарастанию уровня антител в 4 раза в двух пробах, взятых с интервалом в 2 недели.
Анализы обязательны при подозрении на коклюш у взрослых, работающих в роддомах, детских больницах и санаториях, садах и школах. Диагноз ставится по наличию хотя бы одного положительного лабораторного теста, независимо от выраженности клинических симптомов. Подробнее про анализы на коклюш →
Лечение
Фото с сайта irecommend.ru
Основу терапии коклюша составляют лекарства для устранения дыхательной недостаточности и облегчения состояния пациента. Применение антибиотиков в первые недели заболевания ослабляет клинические проявления коклюша. Взрослым назначают таблетки Эритромицин, Кларитромицин, Амоксициллин, Азитромицин, Сульфометоксазол.
Средства для лечения коклюша у взрослых:
- муколитики способствуют быстрому отхождению мокроты – Амброксол, Аскорил, Амбробене, Амброгексал, Лазолван, Медовент;
- спазм бронхов устраняет Эуфиллин в сочетании с йодидом калия;
- при наличии отечного синдрома применяют мочегонные средства – Фуросемид, Диакарб;
- препараты центрального действия подавляют кашлевой рефлекс – Бутамират, Омнитус, Синекод, Коделак, Терпинкод;
- для стимуляции клеточного дыхания и обменных процессов рекомендуется Кокарбоксилаза, аскорбиновая кислота и альфа-токоферола ацетат;
- против судорожных явлений и для улучшения метаболизма в нервных клетках применяют Фенобарбитал, Дибазол, Ноотропил, Пирацетам, Кавинтон, Пантогам;
- с целью облегчения отхождения мокроты можно использовать народные средства – черную редьку с медом, мать-и мачеху, корень солодки, анис, тимьян, шалфей, мяту.
Комплекс и дозировку лекарственных средств может назначить только врач после тщательной диагностики!
В тяжелых случаях назначают противококлюшный иммуноглобулин, глюкокортикоиды, оксигенотерапию с 40% кислорода, искусственную вентиляцию легких. Поскольку к коклюшу часто присоединяется вирусная инфекция, во время терапии применяют иммуномодуляторы с противовирусной активностью – Анаферон, Виферон, интерфероны.
Сколько длится болезнь
Инкубационный период коклюша у взрослых продолжается от 5 до 21 дня, в среднем – 7–10 суток. От момента заражения до начала клинических проявлений больной не заразен.
При классическом течении болезни стадии коклюша последовательно сменяют друг друга:
- Предсудорожная (3–14 дней) – навязчивое покашливание без мокроты.
- Судорожная (от одного до нескольких месяцев) – типичные приступы кашля.
- Обратное развитие (от 2 до 8 недель) – постепенное улучшение самочувствия.
- Поздняя реконвалесценция (2–6 месяцев) – возможны единичные приступы, спровоцированные новой инфекцией или эмоциональными нагрузками.
Восстановление происходит медленно, длительное время отмечается слабость по отношению к физическим нагрузкам.
Возможные осложнения
Последствия коклюшной инфекции у взрослых могут быть обусловлены токсическим действием бактерий или присоединением вторичной инфекции. Наиболее грозные осложнения – пневмония, судорожный синдром, энцефалопатия, нарушения мозгового кровообращения. При коклюше увеличивается риск развития закупорки бронхов со спадением легкого (ателектаз), дыхательной недостаточности, ангины, отита, воспаления лимфоузлов.
У взрослых осложнения после коклюша встречаются редко, угрожающие жизни состояния и летальные исходы не наблюдаются. Из-за частого и сильного кашля могут возникнуть кровотечения из носа или бронхов, пупочные и паховые грыжи. До половины случаев осложняется присоединением респираторных вирусов с усилением кашля и затяжным волнообразным течением. После перенесенного коклюша у взрослых может развиваться хронический бронхит или бронхоэктатическая болезнь.
Профилактика
Заболеваемость коклюшем можно регулировать с помощью вакцины. В Национальный календарь включена плановая иммунизация в возрасте 3, 4, 6 и 18 месяцев. При охвате прививками 95% детей формируется достаточный коллективный иммунитет, и взрослые практически не болеют коклюшем. Вакцины могут содержать убитые микробные клетки или изолированные антигены. Взрослым, в том числе беременным, можно вакцинироваться только бесклеточными препаратами. Подробнее про прививку от коклюша→
Профилактика заражения взрослых от заболевших членов семьи сводится к регулярному проветриванию помещения и влажной уборке 2 раза в день. За работниками роддомов, детских больниц и санаториев, учреждений образования, общавшимися с больными коклюшем, устанавливают ежедневное медицинское наблюдение на 2 недели. В качестве химиопрофилактики контактным лицам могут быть назначены антибиотики группы макролидов на 7 дней.
Взрослые могут заразиться коклюшем от ребенка воздушно-капельным путем при тесном и длительном общении. Заболевание протекает преимущественно в стертой или легкой форме с продолжительным сухим кашлем, напоминающим хронический бронхит. Коклюш диагностируют на основании выявления специфических антител или ДНК возбудителя. В качестве профилактики инфекции взрослым можно применять бесклеточную вакцину.
Автор: Алиса Сиводедова, врач,
специально для Moylor.ru
Полезное видео про коклюш у взрослых
Список источников:
- Диагностика коклюша и паракоклюша // Методические рекомендации МР 3.1.2.0072 – 13. С. 6-19.
- С. Ю. Тюкавкина , Г. Г. Харсеева. Коклюш: эпидемиология, биологические свойства Bordetella Pertussis, принципы лабораторной диагностики и специфической профилактики // Эпидемиология и инфекционные болезни, № 4, 2014. С. 50-58.
- О. А. Гаврилова. Особенности клиники коклюша и подходы к его терапии // Военная медицина, № 4, 2018. С. 115-117.
- Г. Н. Чистенко. Эпидемиология. Противоэпидемические мероприятия в очагах инфекционных болезней. 2007. С.139-46.
коклюш ▷ испанский перевод
коклюш ▷ испанский перевод – примеры использования коклюша в предложении на английском языке Корь, корь, корь, коклюш , корь, аппендицит.Что такое коклюш? (с иллюстрациями)
Коклюш – это бактериальная инфекция дыхательной системы, которая характеризуется сильным хрипом и мучительными приступами кашля. Обычно он нападает на детей, поскольку у взрослых, кажется, вырабатывается естественный иммунитет к нему при незначительном воздействии. Коклюш также можно полностью предотвратить с помощью вакцинации, и вакцинация настоятельно рекомендуется всем родителям маленьких детей, поскольку болезнь может привести к летальному исходу.
Вакцинация может помочь предотвратить коклюш.Некоторые люди называют коклюш словом «коклюш» – названием, которое предпочитают использовать медицинские работники. Инфекция вызвана колонизацией бактериями Bordatella pertussis , которые поражают небольшие волоски, известные как реснички в дыхательных путях. У здорового человека реснички помогают вымывать мусор через дыхательную систему, чтобы человек мог дышать. Кто-то, инфицированный этой бактерией, начнет накапливать мусор в дыхательных путях, в результате чего начнется выделение слизи и кашель.
Людям с коклюшем потребуются антибиотики.Это заболевание очень заразно, особенно когда кто-то контактирует с пациентом на поздних стадиях коклюша.Инфекция обычно начинается с легкой простуды с насморком, лихорадкой и общим недомоганием. По мере распространения инфекции у пациента возникают приступы сильного кашля, которые, как известно, вызывают синяки или переломы ребер в зависимости от степени тяжести. Кроме того, вдох может сопровождаться резким свистом или коклюшем, что и объясняет общее название болезни.
Насморк – симптом коклюша.Лечения коклюша включают прием антибиотиков, вдыхание теплого влажного воздуха и постукивание грудной клетки, чтобы освободить от мусора в легких. Многие врачи также рекомендуют профилактические антибиотики людям, которые контактировали с пациентом, поскольку эти антибиотики могут предотвратить серьезную инфекцию. Если родители распознают симптомы коклюша у своих детей, они должны показать их врачу для диагностики и лечения.Школы должны быть уведомлены о случаях этого инфекционного бактериального заболевания, чтобы другие родители могли быть проинформированы о возможном заражении.
Повышение температуры тела может быть ранним признаком коклюша.Дома пациенты с коклюшем должны находиться во влажной среде, чтобы облегчить дыхание.Также настоятельно рекомендуется отдых и, по возможности, следует избегать воздействия дыма, пыли и других факторов, вызывающих кашель. Врачи обычно не рекомендуют сиропы от кашля, хотя леденцы можно использовать для успокоения воспаленного горла. Правильное увлажнение с помощью чая, воды и сока также может помочь пациентам чувствовать себя более комфортно, равно как и сбалансированная здоровая диета во время выздоровления.
Пастилки от горла можно использовать, чтобы успокоить воспаленное горло.Если человек заболевает коклюшем, важно поддерживать водный баланс.Возрождение коклюша может быть связано с неспособностью вакцины предотвращать инфекции »SPH
Поразительное глобальное возрождение коклюша, или коклюша, в последние годы в значительной степени может быть связано с иммунологическими сбоями бесклеточных вакцин, утверждают исследователи Школы общественного здравоохранения. новая журнальная статья.
В статье, опубликованной в F1000 Research , указывается на различия в иммунитете слизистых оболочек между цельноклеточными коклюшными вакцинами (wP) и новыми бесклеточными коклюшными вакцинами (AP), впервые представленными в 1990-х годах, которые играют ключевую роль в возрождение болезни.
«Эта болезнь вернулась, потому что мы действительно не понимали, как работает наша иммунная защита от коклюша, и не понимали, как вакцины должны работать, чтобы предотвратить его», – сказал Кристофер Дж.Гилл, доцент кафедры глобального здравоохранения и ведущий автор статьи. «Вместо этого мы наслоили предположения на предположения и теперь оказались в неудобном положении, когда признали, что можем совершить некоторые важные ошибки. Это определенно не то место, где мы думали, что окажемся в 2017 году ».
Вплоть до 1950-х годов во всем мире ежегодно регистрировались миллионы случаев коклюша, многие из которых приводили к смертельному исходу у младенцев. Внедрение цельноклеточной коклюшной вакцины привело к снижению заболеваемости на 99%.Позже, когда вакцины wP вызвали опасения по поводу возможных редких неврологических побочных эффектов, вакцины против AP были лицензированы и использовались в ряде стран, начиная с начала 1990-х годов. С тех пор случаи коклюша резко участились. В 2014 году в США было зарегистрировано более 32 000 случаев.
«Возрождение коклюша в США до самого высокого уровня с 1940-х годов подчеркивает необходимость ответов на эти вопросы», – пишут авторы.
Исследователи изучили математические модели передачи коклюша, данные, полученные на основе ответов животных на вакцины aP и wP, а также недавнее понимание иммунологии коклюшных и коклюшных вакцин.Они обнаружили, что, вопреки существующим предположениям, хотя обе вакцины блокировали симптоматическое заболевание, вакцины wP блокировали также инфекции у животных, а вакцины AP – нет. Другие различия включали способность вакцин wP индуцировать более сильный коллективный иммунитет и устойчивые ответы Th27, которые обеспечивают иммунитет слизистой оболочки, в то время как вакцины aP вызывали только ответы Th3.
Экспериментальные и иммунологические данные показали, что вакцины против АР не обеспечивают коллективного иммунитета, в то время как математические модели предполагают иное.Исследователи предложили гипотезу, чтобы согласовать противоречивые результаты: стадные эффекты от вакцины против АР могут быть результатом изменений в представлении болезни, которые приводят к снижению вероятности передачи, а не к индуцированной устойчивости к инфекции.
Исследователи также рассмотрели роль нескольких известных факторов в росте случаев коклюша, включая систематическую ошибку обнаружения, ослабление иммунитета и эволюционные сдвиги в геноме бактерий. Они обнаружили, что, хотя и способствуют увеличению заболеваемости, сами по себе эти факторы не полностью объясняют существующие эпидемиологические данные.
Ссылаясь на безотлагательность растущего кризиса в области здравоохранения, авторы подчеркнули необходимость выйти за рамки ограничений животных моделей и предоставить данные на людях для дальнейшего изучения аргументов, изложенных в их статье.


 Появляются первые тревожные признаки, сигнализирующие о начале болезни:
Появляются первые тревожные признаки, сигнализирующие о начале болезни: