причины появления и способы лечения
Зеленая мокрота при кашле чаще всего является признаком бактериальной инфекции первичного или вторичного характера, которая провоцирует воспалительный процесс в дыхательных путях. Такой оттенок откашливающейся жидкости придают гной, погибшие бактерии и лейкоциты, число которых при наличии инфекции резко возрастает. Специалисты нередко могут определить диагноз даже по цвету мокроты. Он варьируется от желто-зеленого до зеленого коричневатых оттенков, в зависимости от вида бактерий, присутствующих в жидкости.
Причины появления мокроты
В нормальном состоянии отхаркивающаяся жидкость бесцветна и не имеет запаха, густоты или вязкости, а вот мокрота зеленого цвета, как правило, говорит о бактериальной инфекции, которая также сопровождается незначительным повышением температуры тела (около 37 градусов). К таковым относятся различные бронхиты, трахеобронхиты, трахеит, пневмония, ларингит и т. д. При этом мокрота становится густой и вязкой, а частицы погибших бактерий и скапливающийся гной придают ей различные зеленоватые оттенки. При некоторых патологиях может появиться неприятный запах.
При некоторых патологиях может появиться неприятный запах.
Иногда зеленая мокрота может появляться у курильщиков при нарушениях работы легких вследствие поступления большого количества никотина.
Причиной изменения окраски откашливающейся слизи также может послужить и поражение верхних дыхательных путей, например гайморитом или некоторыми другими видами насморка, либо увеличенные аденоиды.
Помимо бактериальных инфекций наличие мокроты зеленого цвета иногда может указывать и на ряд более серьезных заболеваний, таких как:
- Злокачественные или доброкачественные новообразования;
- Муковисцидоз;
- Абсцесс легкого;
- Гнойный плеврит;
- Туберкулез.
Поэтому, если при кашле наблюдается слизь с каким-либо зеленоватым оттенком, стоит как можно быстрее обратиться к специалисту за медицинской помощью.
Кстати, иногда зеленая мокрота при кашле может не иметь ничего общего с заболеваниями дыхательных путей, в этом случае не наблюдается повышения температуры. Например, она может быть результатом:
Например, она может быть результатом:
- Резкого снижения иммунитета;
- Попадания чужеродных предметов в дыхательные пути;
- Заражения гельминтами;
- Сильной интоксикации.
Если температура тела нормальная, а кашель с зеленой слизью длится дольше недели, то следует обратиться за консультацией к специалисту.
Что характеризует зеленая мокрота
Появление мокроты зеленого цвета в организме при кашле обуславливается появлением некоторых грамотрицательных и грамположительных бактерий, например: стрептококков, стафилококков и других.
Зеленая мокрота, отделяющаяся сразу с появлением продуктивного кашля, на фоне насморка, фарингита, высокой температуры свидетельствует о развитии бронхотрахеита. Желтая или зеленоватая гнойно-слизистая мокрота говорит о развитии острого бронхита. Откашливающаяся слизь зеленоватого оттенка с примесями крови позволяет предположить наличие бронхоэктатической болезни.
Мокрота различных оттенков зеленого может свидетельствовать и о возникновении пневмонии, независимо от того, какими именно возбудителями вызвано данное заболевание. Иногда в качестве осложнения пневмонии может развиться абсцесс легкого, тогда цвет отделяющегося экссудата будет зеленоватым, с примесями гноя и неприятным запахом.
Иногда в качестве осложнения пневмонии может развиться абсцесс легкого, тогда цвет отделяющегося экссудата будет зеленоватым, с примесями гноя и неприятным запахом.
Изменения цвета, запаха и густоты секрета, выделяющегося при отхаркивании, свидетельствуют об осложнении имеющегося заболевания. При появлении данного симптома, следует не затягивать с походом к специалисту, особенно, если также наблюдается высокая температура.
Методы диагностики
Диагностировать вид заболевания по цвету мокроты может даже терапевт. На приеме он прослушает бронхи и легкие, осмотрит горло, ощупает лимфоузлы и сможет поставить диагноз, либо направить пациента на дополнительные исследования. Например, на бактериологический анализ мокроты.
Бактериологический анализ мокротыВ особо тяжелых случаях терапевт может направить на консультацию к другому специалисту (например, пульмонологу) и на инструментальную диагностику – КТ, рентгенологическое исследование, УЗИ, МРТ и не только.
Перед лечением болезни важно точно выявить возбудителя, иначе назначение антибиотиков может оказаться бесполезным.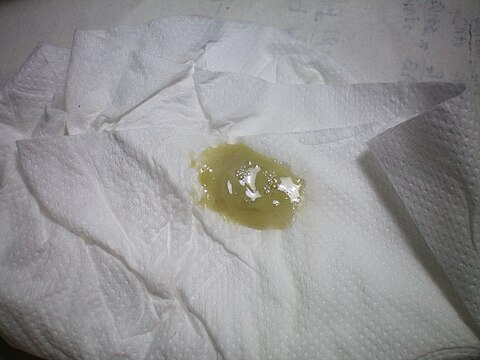 Для этого, кроме перечисленных инструментальных исследований, могут быть выполнены следующие мероприятия:
Для этого, кроме перечисленных инструментальных исследований, могут быть выполнены следующие мероприятия:
- Анализ крови, общий, биохимический, на наличие микоплазмы и эозинофилов;
- Исследование мокроты на наличие бактерий и микрофлору;
- Бронхоскопия;
- Анализ мочи, общий и на антигены;
- Спирометрическое исследование функции дыхания;
- Анализ кала.
Мокроту для анализа собирают с утра, стараясь, чтобы в нее не попадала слюна. Ее откашливают прямо в подготовленную емкость. Так результаты исследований будут более точными. А правильно выявленная причина болезни – залог успешного лечения.
Для уточнения диагноза проводят бронхоскопиюЛечение
Лечение подбирается в зависимости от вида выявленной патологии. Помимо медицинских препаратов нередко рекомендуется применять и различные процедуры из народной медицины, например, ингаляции и не только.
Медикаментозное
При лечении медикаментами назначаются различные антибиотики, которые подавляют бактериальные инфекции, например: Юнидокс, Цефикс, Доксициклин. В дополнение к ним рекомендуется принимать средства, принадлежащие к следующим группам:
В дополнение к ним рекомендуется принимать средства, принадлежащие к следующим группам:
- Муколитики – АЦЦ, Мукалтин;
- Антигистаминные – Супрастин, Лоратадин;
- Отхаркивающие – Бромгексин, Амброксол;
- Средства, укрепляющие иммунитет – Анаферон, настойка эхинацеи, настойка женьшеня.
В большинстве случаев кашель с зеленой мокротой лечится Ампициллином и его аналогами в дозировке по 500 мг четыре раза в сутки (доза для детей рассчитывается отдельно). Еще один часто используемый антибиотик – Амоксициклин, по 500 мг три раза в сутки (для детей дозировка уменьшается). Иногда оправдано применение фторхинолового антибиотика – Левофлоксацина, по 250 – 500 мг дважды в день. Курс лечения этими антибиотиками, как правило, составляет 5 дней.
В большинстве случаев кашель с зеленой мокротой лечится АмпициллиномВ ситуациях, когда болезнь имеет вирусную природу, в дополнение к антибиотикам могут быть назначены противовирусные препараты – Ацикловир, Ремантадин и т. д., которые специалист подбирает в зависимости от типа выявленного возбудителя.
д., которые специалист подбирает в зависимости от типа выявленного возбудителя.
Бывает и так, что поражение дыхательных путей имеет грибковую природу. Тогда пациенту назначаются антибиотики, убивающие выявленный грибок. Чаще всего рекомендуется принимать Амфоглюкамин до 500 тысяч единиц два раза в день после еды (для детей дозировка составляет до 200 тысяч единиц). Курс лечения в этом случае может составлять от полутора до двух недель.
Фитотерапия
В качестве фитотерапии можно порекомендовать ингаляции при помощи небулайзера или старинным способом – над кастрюлей.
Для ингаляций, а также приготовления различных лечебных настоек и отваров отлично подойдут травяные сборы, которые можно приобрести в аптеках. В составе сбора для лечения заболеваний дыхательных путей должны быть такие растения как: корень алтея, корень солодки, цветы черной бузины, мать-и-мачеха, листья подорожника, душица, семена аниса. Инструкция приготовления часто указана на упаковке, но можно также использовать и другие народные рецепты.
Помимо травяных настоев и отваров будет полезно употребление в пищу таких продуктов как черная редька, прополис, мед, чеснок хрен, лимон, лук. Существует множество рецептов народной медицины, основывающихся на сочетании этих продуктов.
Например, одним из наиболее эффективных средств считается мед, настоянный на черной редьке. Делается такое снадобье следующим образом: из средней редьки удаляются внутренности, и она на треть заполняется медом. Все это настаивается около 6 часов, а затем состав готов к употреблению. Получившийся мед едят по столовой ложке сразу после еды, до четырех раз в сутки. Дети пьют снадобье по чайной ложке по тем же правилам.
Редька с медом – проверенное народное средство от кашляВажно помнить, что появление зеленой мокроты является признаком серьезного заболевания, которое нельзя лечить только при помощи народной медицины, так как без своевременного применения подходящих антибиотиков болезнь может иметь весьма печальные последствия, вплоть до летального исхода в особо запущенных случаях.
Исключением является только мокрый кашель неинфекционной природы, при котором температура тела остается нормальной. Но и в такой ситуации, если через неделю кашель с зеленой слизью не прошел, стоит обратиться за медицинской помощью.
Помимо медикаментозной и фитотерапии важно соблюдать несколько простых правил:
- Если нет температуры, полезно гулять на улице;
- Важно регулярно проветривать помещение, в котором живет больной;
- Желательно использовать увлажнитель воздуха;
- Для ускорения процесса лечения рекомендуется теплое питье в больших количествах.
Меры профилактики
В качестве профилактики можно посоветовать ведение здорового образа жизни, а также стандартные мероприятия, направленные на повышение иммунитета. Например, умеренные физические нагрузки, правильное питание. Желательно соблюдать режим сна и бодрствования. По возможности стоит оградить организм от перегрева, переохлаждения и различных стрессов.
Для того, чтобы не доводить болезнь до появления зеленой мокроты важно своевременно лечить кашель, не позволяя жидкости застаиваться в органах дыхания. Так, например, своевременное лечение острого бронхита позволит сократить курс терапии до 10 дней, а вот запущенные формы придется лечить уже около двух месяцев.
Так, например, своевременное лечение острого бронхита позволит сократить курс терапии до 10 дней, а вот запущенные формы придется лечить уже около двух месяцев.
Зеленая мокрота при кашле без температуры
Откашливается зеленая мокрота без температуры – чем лечить у взрослых
Кашель у взрослых и детей может сопровождаться отхаркиванием зеленой мокроты. Такой симптом, естественно, не остается незамеченным и в каждом конкретном случае вызывает у больных беспокойство. Чтобы вы знали, что делать при его появлении, давайте разберем, почему может возникать зеленая мокрота при кашле, на какие болезни она указывает, и к какому медикаментозному лечению или же терапии народными средствами нужно прибегать, отметив ее у себя.
Причины возникновения мокроты зеленого цвета при кашле и температуры
Основной причиной возникновения кашля, сопровождаемого отходом мокроты зеленого цвета, является инфекция развивающаяся в организме.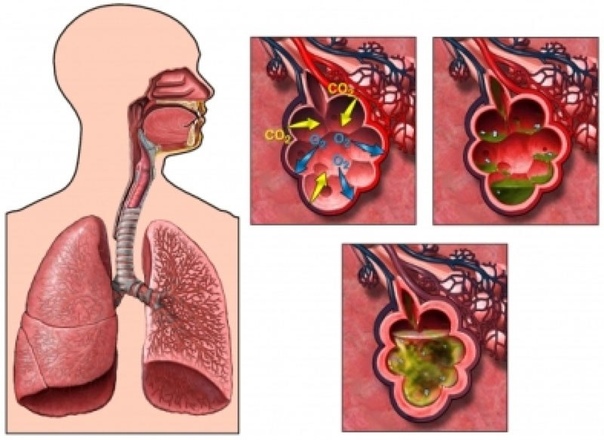 Она имеет чаще бактериальную природу, хотя может быть и грибковой либо вирусной. Реже подобный симптом может быть вызван следующими факторами:
Она имеет чаще бактериальную природу, хотя может быть и грибковой либо вирусной. Реже подобный симптом может быть вызван следующими факторами:
- низким уровнем влажности воздуха в помещении, в особенности, в отопительный сезон;
- специфической реакцией организма на прием лекарственных препаратов;
- попаданием в легкие постороннего предмета;
- патологиями ЖКТ;
- психологическими факторами;
- частым курением;
- бронхиальной астмой.
Подлинно установить, что именно стало причиной появления кашля, сопровождающегося отходом зеленой мокроты без врачебной помощи практически невозможно. Определить же точно, какой фактор привел к развитию такой патологии, можно только пройдя полное обследование, включающее анализ крови, в некоторых случаях – флюорографию и другие исследования.
Возможные заболевания у взрослых и детей
Появление зеленой мокроты может быть связано с различными заболеваниями. Так наблюдается оно при всех недугах, сопровождаемых продуктивным кашлем, в число которых входит:
- абсцесс легкого;
- трахеобронхит, острый, а также хронический в обостренной форме бронхит;
- пневмония;
- бронхоэктатическая болезнь;
- гнойный плеврит, образовавшийся после тяжело перенесенной пневмонии.

В любом из вышеуказанных случаев появление зеленой слизи должно стать важным основанием для обращения к врачу и последующего лечения, поскольку оно свидетельствует об осложнениях, вызванных патологиями верхних дыхательных путей. Использовать же народные методы для самостоятельного лечения в вышеуказанных случаях не рекомендуется, поскольку они могут привести к ухудшению состояния больного, развитию других осложнений, связанных с основным заболеванием, а также летальному исходу.
Медикаментозное лечение, если мокрота не откашливается
В зависимости от общего состояния больного, лечение зеленой мокроты у него может проводиться как в условиях стационара, так и амбулаторно. Медикаментозная терапия в данном случае будет комплексной, в большинстве случаев она будет предусматривать прием следующих препаратов:
- Антибиотиков. Чаще всего врачи назначают для лечения этой патологии Амоксициллин или Амиксин курсом до 5-ти дней.
 Суточная доза препарата в данном случае будет варьироваться и зависит от возраста пациента. В том случае, если болезнь имеет грибковую природу, для ее лечения будут применяться антибиотики, имеющие антигрибковое действие, к примеру, Амфоглюкамин. Если же основной недуг был вызван вирусами, антибактериальная терапия может быть заменена приемом препаратов противовирусного действия, к примеру, Ацикловира.
Суточная доза препарата в данном случае будет варьироваться и зависит от возраста пациента. В том случае, если болезнь имеет грибковую природу, для ее лечения будут применяться антибиотики, имеющие антигрибковое действие, к примеру, Амфоглюкамин. Если же основной недуг был вызван вирусами, антибактериальная терапия может быть заменена приемом препаратов противовирусного действия, к примеру, Ацикловира. - Отхаркивающих средств и муколитических препаратов. Таковыми могут быть Мукалтин, Пертуссин, а также другие препараты, стимулирующие уменьшение густоты мокроты. Для детей могут использоваться препараты на синтетической основе в форме шипучих таблеток, к примеру, АЦЦ.
- Общих укрепляющих средств. Пациентам с низким иммунитетом могут быть назначены иммуностимуляторы, а также витамины, которые позволят им быстрее восстановиться после болезни и легче справиться с инфекцией.
Общий курс приема препаратов всех групп, а также схему их применения для каждого пациента должен подобрать лечащий врач.
Нарушение его предписаний может отразиться на эффективности лечения, привести к появлению нежелательных побочных эффектов, общему ухудшению состояния больного.
В целом лечение заболеваний дыхательных путей сопровождаемых появлением зеленой слизи, может занимать от нескольких дней до нескольких недель. Прогноз в большинстве случаев благоприятный, если человек сразу обращается к врачу и выполняет все его предписания.
Лечение народными средствами
Лечить кашель, сопровождаемый отходом зеленой мокроты, домашними средствами не стоит – в большинстве случаев они не смогут справиться с инфекцией и в случае применения без основной антибактериальной терапии могут привести к ухудшению состояния больного. Однако для облегчения общего состояния перед визитом врачу их использовать можно. Применять для данной цели следует такие средства:
- Ингаляции на основе соли или же сосновых почек. Данное средство поспособствует разжижению мокроты и ее легкому отходу.
 Его можно применять в течение болезни ежедневно.
Его можно применять в течение болезни ежедневно. - Горчичники. Эти средства можно применять только в том случае, когда у пациента нет температуры. Горчичники также способствуют прогреванию грудной клетки и отходу застоявшейся мокроты.
- Травяные чаи. Для их приготовления можно использовать готовые аптечные сборы. Они позволяет укрепить организм и также способствуют прогреванию грудной клетки. Такие чаи можно использовать одновременно с медикаментозной терапией, чтобы обеспечить больному обильное теплое питье.
- Картофельные компрессы для груди. Как и горчичники, эти средства можно использовать только в том случае, если у больного нет температуры. Для их приготовления вам нужно сварить картофель, потолочь его, завернуть в марлю и положить больному на грудь на 2-3 часа.
Использовать такие средства для лечения кашля, сопровождаемого отделением слизи, нужно крайне осторожно. Перед тем, как их применять, нужно убедиться в том, что у вас нет аллергии на те или иные травы либо масла для ингаляции.
В противном случае вы не только не добьётесь улучшения вашего состояния, но сможете и навредить себе.
Профилактика
Профилактика появления зеленой мокроты при кашле сводится к своевременному лечению заболеваний верхних дыхательных путей на ранних стадиях, еще до того, как они приведут к застою слизи в бронхах. Особенно важна такая мера при появлении острого бронхита, так как он наиболее часто приводит к формированию зеленой слизи.
Особые профилактические меры, направленные на борьбу с осложнениями бронхита или воспаления легких должны принимать те пациенты, которые довольно часто болеют такими заболеваниями. Им необходимо регулярно обследоваться у врача-пульмонолога, а также пить курс поддерживающих препаратов, чтобы снизить риски возникновения нового заболевания, а также формирования в дальнейшем таких осложнений.
Вспомогательными же профилактическими мерами, позволяющими избежать данной болезни, можно считать укрепление иммунитета человека, прием витаминных комплексов в профилактических целях, в особенности, в межсезонье, контроль влажности воздуха в тех комнатах, где человек спит или проводит большую часть рабочего для, отказ от курения.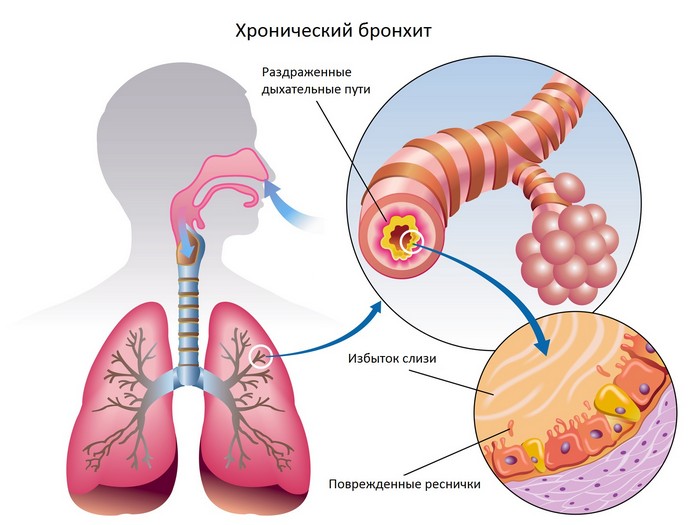 Невыполнение таких мер, в особенности, при склонности человека к заболеваниям верхних дыхательных путей, существенно увеличивает риски образования застоя в бронхах при болезни, соответственно – и появления зеленой слизи.
Невыполнение таких мер, в особенности, при склонности человека к заболеваниям верхних дыхательных путей, существенно увеличивает риски образования застоя в бронхах при болезни, соответственно – и появления зеленой слизи.
Отит среднего уха – особенности лечения описаны тут.
Видео
Выводы
Как видим, кашель, сопровождающийся появлением зеленой мокроты, во многих случаях говорит о тяжелом течении заболеваний дыхательных путей человека, вызванных инфекцией. В то же время он весьма неплохо поддается лечению и может быть устранен средствами медикаментозной терапии в короткие сроки, если пациент своевременно обратится к врачу и пройдет полноценное лечение амбулаторно или же в условиях стационара. Причины возникновения желтой мокроты при кашле описаны в данном материале.
Как избавиться от мокроты и кашля?
Зеленая мокрота при кашле свидетельствует об инфекционном воспалении верхних или нижних дыхательных путей. Такой симптом указывает на бактериальную природу заболевания в органах дыхания. Многие ЛОР-болезни вызываются аллергией или вирусами, но при несвоевременном лечении к ним присоединяется бактериальная инфекция. В связи с этим при кашле отделяется зеленый или желтый бронхолегочный секрет (мокрота). Такой цвет связан с содержанием в слизи погибших бактерий и иммунных клеток.
Причины кашля с зеленой мокротой и их особенности
Большинство заболеваний дыхательных путей сопровождаются активацией кашлевого рефлекса. Он возникает в ответ на раздражение сенсорных рецепторов в ЛОР-органах пылью, болезнетворными микроорганизмами, аллергенами и т.д. Кашель с выделением мокроты зеленого цвета указывает на природу воспалительных процессов. При лабораторном исследовании в слизи обнаруживаются погибшие иммунные клетки и гноеродные бактерии – клебсиеллы, менингококки, стафилококки и т.д.
Пневмония
Это заболевание бактериальной этиологии сопровождается поражением альвеол и воспалением легочной ткани. Пневмонию вызывают различные бактерии:
- стафилококк;
- пневмококк;
- клебсиелла;
- стрептококк и т.д.
На это указывает густая желтоватая мокрота, отделяемая при кашле. К типичным проявлениям болезни относят:
- кашлевые приступы;
- боли в груди;
- повышение температуры;
- жесткое дыхание;
- хрипы в легких.
Зеленая слизь при откашливании свидетельствует о нагноительных процессах в нижних дыхательных путях.
Пневмония требует антибактериального лечения, так как несвоевременное уничтожение инфекции приводит к осложнениям – дыхательной недостаточности, отеку легких, плевриту.
Бронхоэктатическая болезнь
Отхаркивание зеленой слизи по утрам в ряде случаев указывает на бронхоэктатическую болезнь. Чаще всего она возникает на фоне других ЛОР-патологий:
- пневмофиброз;
- туберкулез легкого;
- бактериальная пневмония.
Длительное время болезнь не доставляет особого дискомфорта, но в весенне-осенний период воспаление обостряется. На это указывают такие симптомы:
- спастический кашель после пробуждения;
- зеленая густая мокрота;
- одышка;
- цианоз (посинение) кожи;
- быстрая утомляемость;
- влажные хрипы в легких.
В первые часы после пробуждения отделяется большое количество гнойной слизи. Также больные жалуются на гнилостный запах изо рта, лихорадочное состояние.
Бронхит
Воспаление бронхов бактериального происхождения сопровождается кашлем с отделением зеленой вязкой слизи. Болезнь вызывается гноеродными бактериями – гемофильной палочкой, стрептококком, пневмококком. При кашле у ребенка или взрослого отхаркивается зеленая или светло-желтая мокрота. На появление болезни также указывают:
- жар;
- кашлевые приступы;
- усталость;
- апатия;
- повышенная температура;
- головные боли.
При своевременном лечении острый бронхит длится 10 суток. Иногда он возникает на фоне других болезней – гриппа, трахеита, тонзиллита. Запоздалая терапия чревата переходом острого воспаления в хроническую форму.
Гнойник в легком
Абсцедирующая пневмония характеризуется формированием внутри легкого полостей с зеленой гнойной жидкостью. Болезнь вызывается болезнетворными микроорганизмами:
- клебсиеллой;
- золотистым стафилококком;
- палочкой Пфайфера (гемофильной) и т.д.
Абсцесс легкого сопровождается сильным отравлением организма, из-за чего возникают:
- кашель с температурой;
- лихорадка;
- недомогание;
- боль в груди;
- озноб.
При разрыве гнойников в легких отхаркивается зеленая мокрота, в которой иногда обнаруживаются примеси крови.
Туберкулез
Болезнь возникает при поражении легких микобактериями туберкулеза. Клиническая картина определяется иммунным статусом человека и сопутствующими осложнениями.
Зеленая мокрота при кашле без температуры долгое время остается единственным проявлением туберкулеза. По мере прогрессирования воспалительных процессов возникают такие симптомы:
- слабость;
- потливость;
- утомляемость;
- увеличение лимфоузлов;
- невысокая температура;
- снижение массы тела.
Туберкулез сопровождается влажным кашлем, хрипами в легких, болями за грудиной и кровохарканьем.
В ряде случаев кашель с мокротой зеленого цвета указывает на образование в легких недоброкачественных опухолей. Симптомы бронхогенной карциномы (рака легкого) определяются локализацией новообразований. Часто патология протекает бессимптомно до тех пор, пока опухоль не поражает болевые окончания в легком. На ее появление также указывают:
- осиплость голоса;
- слизь с кровью при кашле;
- одышка;
- потеря веса;
- деформация пальцев (симптом «барабанных палочек»).
Из-за ослабления местного иммунитета и гнойного воспаления легких при кашле отделяется мокрота, в которой обнаруживаются зеленые сгустки гноя.
Другие причины
Отхаркивание слизи зеленого или желтого цвета в 93% случаев свидетельствует об инфекционном воспалении органов дыхания и гнойных осложнениях. Сильный кашель с зеленой или желтой мокротой входят в симптоматику таких заболеваний:
- синусит;
- аденоидит;
- муковисцидоз;
- гнойный плеврит;
- бактериальный трахеит;
- глистные инвазии;
- инфаркт легкого.
Гнойные вкрапления в бронхолегочном секрете – тревожный симптом, свидетельствующий о бактериальном воспалении ЛОР-органов. Патологии требуют адекватного и своевременного лечения, так как отсутствие противомикробной терапии чревато опасными для жизни осложнениями.
Как проводят диагностику
Схема лечения болезни составляется только после определения возбудителя инфекции. Диагностика кашля с зеленой мокротой предполагает консультацию узкопрофильных специалистов (фтизиатр, ЛОР-врач, пульмонолог, инфекционист), лабораторное и аппаратное обследование:
- УЗИ органов грудной клетки;
- рентгенография;
- компьютерная томография;
- клинический анализ крови;
- бронхоскопия;
- посев мокроты на микрофлору.
Для исключения бронхогенной карциномы сдают анализ крови на опухолевые маркеры, а при подозрении на пневмонию назначают биопсию легкого и компьютерную томограмму.
Особенности лечения
Лечение зеленой мокроты при кашле подразумевает использование антибиотиков и лекарств, направленных на устранение симптомов.
Бактериальное воспаление устраняют препаратами двух типов:
- этиотропные (влияющие на причину болезни) – в данном случае антибиотики;
- симптоматические – противокашлевые, отхаркивающие, болеутоляющие и т.д.
Антибиотики при кашле уничтожают патогенную флору в ЛОР-органах, благодаря чему устраняется воспаление и зеленая бронхолегочная слизь.
Аптечные лекарства
Как лечить болезни органов дыхания, зависит от причины их появления. Если при кашле выделяется зеленая мокрота, используют такие препараты:
- отхаркивающие (Пертуссин, Флавамед, Гербион) – выводят слизь из бронхов и верхних дыхательных путей;
- противоаллергические (Л-Цет, Кларитин, Зиртек) – ликвидируют отечность, зуд и жжение в горле;
- муколитические (Пектолван, Мукалтин, Ацетин) – разжижают зеленую трудноотделяемую мокроту;
- иммуностимулирующие (Иммунорикс, Лавомакс, Умкалор) – увеличивают сопротивляемость организма бактериям и вирусам;
- антибиотики (Юнидокс, Хемомицин, Аугментин) – уничтожают бактериальную флору в ЛОР-органах и одновременно, к сожалению, в кишечнике.
Прием антибиотиков при кашле устраняет саму причину, то есть бактериальную инфекцию. Лекарства симптоматического действия выводят из дыхательных путей зеленую вязкую мокроту. При приеме антибиотиков не исключено возникновение дисбактериоза. Поэтому в схему терапии включают лекарства, восстанавливающие микрофлору кишечника – Бионорм, Бифидумбактерин, Пиколакс.
Физиотерапия и дренажный массаж
Физиотерапевтическое лечение направлено на восстановление механизма самоочищения бронхов. Аппаратные процедуры стимулируют выведение зеленой слизи и устраняют кашель. Для улучшения самочувствия при бронхите, трахеите, пневмонии используются:
- УВЧ-терапия – снимает воспаление и бронхоспазмы, уменьшает боли в груди, повышает местный иммунитет;
- магнитотерапия – устраняет отечность и увеличивает просвет в бронхах, стимулирует отхаркивание зеленой вязкой мокроты;
- электрофорез – препятствует воспалению органов дыхания, снимает отеки, усиливает действие лекарственных средств;
- УФО – обеззараживает слизистые, восстанавливает кровообращение в ЛОР-органах.
Для устранения кашля с мокротой без температуры у взрослого применяют дренажный массаж. До начала процедуры пациенту дают отхаркивающие таблетки, чтобы облегчить отхождение слизи из легких. Сеансы мануальной терапии проводят 1-2 раза в день для скорейшего восстановления дренажной функции бронхов. Массаж совершают с учетом таких правил:
- пациента укладывают на живот так, чтобы грудная клетка находилась выше головы;
- в течение 3-7 минут растирают спину, совершая движения в направлении головы;
- для активизации дыхания мягко постукивают в области ребер подушками пальцев;
- в завершение делают растирания так, чтобы ладони скользили только в направлении от поясницы к шее.
После массажа пациенты просят встать и сделать глубокий вдох. Это способствует появлению кашля и отхаркиванию мокроты.
Терапия домашними средствами
Средства народной медицины рекомендуется использовать в борьбе с болезнями ЛОР-органов при отсутствии высокой температуры. Приступообразный кашель с отхождением зеленой гнойной мокроты лечат травами и продуктами, которые обладают муколитическими свойствами.
К числу эффективных средств относятся:
- Фитосбор. 5 г мать-и-мачехи и медуницы смешивают с 25 г цветков мальвы. Заливают смесь трав 1 л растительного масла и настаивают не менее 3 дней. При спастическом кашле с отхождением зеленой слизи принимают по 50 мл 5 раз в день.
- Отвар из алтея. 10 г растения заливают 250 мл воды и кипятят на паровой бане 10 минут. Процеженную жидкость принимают натощак по 150 мл в сутки.
- Имбирь с сахаром. 3 ч. л. измельченного корня имбиря засыпают 200 г сахара. Тщательно перемешанную смесь принимают по 1 ч. л. за 20 минут до еды 3-5 раз в сутки.
При осложненном течении бактериальных заболеваний фитопрепараты следует принимать только после одобрения врача.
Чем опасно состояние
Зеленые выделения из дыхательных путей при кашле свидетельствуют о размножении в организме болезнетворных бактерий. Их несовременное уничтожение вызывает тяжелые осложнения:
- эмфизема легких;
- плеврит и эмпиема плевры;
- дыхательная недостаточность;
- гангрена легкого;
- менингит;
- эндокардит;
- сепсис.
Бактериальная инфекция приводит к интоксикации, то есть отравлению организма токсическими веществами. Из-за этого возрастает риск обструкции (сужения) бронхов, отека дыхательных путей и удушья.
Профилактика
Чтобы предотвратить кашель с зеленой мокротой у взрослых, необходимо своевременно лечить ЛОР-болезни. Вероятность их появления зависит от иммунного статуса человека и образа жизни. Чтобы снизить риск возникновения бактериальных болезней, необходимо:
- принимать витаминно-минеральные комплексы;
- избегать переохлаждения и перегрева;
- отказаться от курения;
- принимать лекарства во время кашля;
- регулярно мыть руки антибактериальным мылом;
- принимать иммуностимуляторы в весенне-осенний период;
- включить в меню овощи, фрукты и сухофрукты;
- увлажнять воздух в помещении.
Многие заболевания возникают вследствие снижения иммунитета, вызванного минеральной или витаминной недостаточностью. Коррекция питания, прием биодобавок и витаминов повышают сопротивляемость организма инфекциям и предотвращают гнойное воспаление дыхательных путей.
Зеленая мокрота: образование, обзор причин и заболеваний, диагностика, лечение
Зеленая мокрота — клиническое проявление серьезных заболеваний респираторного тракта. Это признак тяжелого инфекционного процесса, локализованного преимущественно в бронхах и легких. Бронхолегочный секрет зеленого цвета свидетельствует в пользу бактериального воспаления, при котором в слизи появляются погибшие микробы и иммунные клетки. Мокрота – это своего рода фильтр, впитывающий в себя и выводящий из организма вредные вещества: пыль, убитые бактерии и продукты их жизнедеятельности.
В норме структуры бронхолегочной системы продуцируют слизь, которая не имеет цвета и запаха. Ее вырабатывают железистые клетки для защиты органов дыхания от микробов. Реснички респираторного эпителия выводят чужеродные вещества во внешнюю среду. При развитии патологии количество мокроты резко увеличивается, и изменяются ее основные характеристики.
Больные порой впадают в панику, когда видят мокроту ярко-зеленого цвета. Обычно этот симптом сопровождается лихорадкой и ухудшением общего состояния. Кашель с мокротой является защитной реакцией организма на вторжение в дыхательную систему патогенных бактерий. Путем отхаркивания слизи происходит избавление от возбудителей инфекции, атакующих клетки респираторного эпителия. Застой мокроты происходит при прогрессировании воспалительного процесса, обусловленном отсутствием своевременной медицинской помощи, высокой патогенностью бактерий, снижением иммунной защиты и индивидуальными особенностями макроорганизма. Застоявшийся секрет в итоге окрашивается в зеленый или желто – зеленый цвет. Это связано с попаданием в него гноя , который представляет собой смесь белка, лейкоцитов, бактерий и ферментов.
Чтобы определить тяжесть состояния больного и подобрать соответствующую терапию, необходимо обратить пристальное внимание на оттенок мокроты. Желто – зеленый секрет указывает на развитие гнойного воспаления или на начало выздоровления. Темно-зеленая мокрота с наличием слизистых комочков — симптом муковисцидоза. Серо-зеленое отделяемое из горла является признаком некротических процессов в тканях, спровоцированных злокачественными опухолями.
При обнаружении слизи зеленого цвета необходимо обратиться к врачу, который подберет оптимальное антибактериальное лечение, легко устраняющее неприятный симптом.
Причины и симптомы
Заболевания органов дыхания сопровождаются активацией кашлевого рефлекса. Это связано с раздражением сенсорных рецепторов респираторного тракта пылью, патогенными бактериями, аллергенами. Кашель с зеленой мокротой — один из симптомов воспалительной патологии бронхолегочного аппарата.
Зеленая мокрота — признак бактериального воспаления, возбудителями которого обычно являются стафилококки, стрептококки, пневмококки, гемофильная или кишечная палочки, протей, клебсиелла, серрация. Эти микроорганизмы вызывают развитие трахеита, бронхита, пневмонии, бронхоэктатической болезни, гнойного плеврита и абсцесса легкого, проявляющихся продуктивным кашлем.
- Трахеит — следствие инфекционного процесса в ЛОР-органах, при котором воспаление опускается в нижележащие структуры респираторной системы. Начинается заболевание с пристуообразного сухого кашля по утрам и признаков интоксикации. К пятому дню кашель увлажняется и сопровождается выделением густой зеленой слизи.
- Острый бронхит проявляется сильным кашлем и секрецией вязкого слизистого или гнойного экссудата желтовато-зеленого цвета. Воспаление затрагивает слизистую оболочку или всю стенку бронхов. Заболевание развивается у лиц, ослабленных простудой, переохлаждением, вредными привычками. Влажный грудной кашель сочетается с затрудненным дыханием, одышкой, хрипами на глубоком вдохе, субфебрильной температурой тела, головной болью, апатией. Болезнь при отсутствии лечения прогрессирует и переходит в пневмонию или бронхиальную астму. Острая форма патологии продолжается в среднем 10 дней.
- Воспаление легких бактериальной этиологии протекает очень тяжело. В процесс вовлекаются нижние отделы дыхательных путей. У больных поднимается температура тела до 40 градусов, появляется слабость, озноб, гипергидроз, цианоз. Когда человек дышит, возникают хрипы, слышные на расстоянии. Во время кашля больные испытывают боль в груди.
- Бронхоэктатическая болезнь развивается в результате деструкции бронхов и бронходилатации. В паренхиме легких образуются расширенные конгломераты альвеол, в которых скапливает слизь. Она воспаляется и загнивает, что становится причиной образования вязкого секрета. Больные откашливают зеленую слизь с кровянистыми включениями и отмершими эпителиоцитами бронхов. Мокрота имеет неприятный запах и выделяется преимущественно по утрам. Бронхоэктатическая болезнь является следствием некоторых ЛОР-патологий, пневмофиброза, туберкулезной инфекции, бактериальной пневмонии. Патология протекает с длительными ремиссиями и весенне-осенними обострениями. Пациенты жалуются на спастический кашель после пробуждения, выделение зеленой густой мокроты, одышку, цианоз, быструю утомляемость, влажные хрипы, гнилостный запах изо рта.
- Абсцесс легкого — формирование полости в легочной ткани с пиогенной капсулой и гнойно-некротическим содержимым. Гной рано или поздно прорывается в бронхи, и у больного отходит при кашле зеленая мокрота с гнилостным запахом. Состояние пациентов крайне тяжелое. Температура тела достигает фебрильных значений, возникает сотрясающий озноб, боль и ломота во всем теле. Интоксикация достигает крайней степени выраженности, когда на смену типичным проявлениям приходят бред, галлюциноз, помрачение сознания, судороги. Всем пациентам требуется экстренная медицинская помощь.
При туберкулезе легких выделения зеленого цвета с кровью обусловлены разложением паренхимы органа. У больных температура тела остается нормальной. Продуктивный кашель является единственным проявлением болезни. Постепенно возникают признаки астено-вегетативного синдрома: слабость, потливость, утомляемость, лимфаденит, похудание. Кроме кашля с зеленой мокротой у больных появляются хрипы в легких, боли за грудиной и кровохарканье.
В редких случаях отхаркивание слизи зеленого цвета является симптомом следующих расстройств: синусита, аденоидита, муковисцидоза, гнойного плеврита, глистной инвазии, инфаркта легкого.
Мокрота зеленого цвета – тревожный симптом, указывающий на развитие бактериального воспаления различных отделов респираторного тракта. Адекватное и своевременное лечение с применением противомикробных средств позволит избежать опасных для жизни осложнений и поможет быстрее восстановиться организму после тяжелой болезни.
Видео: признаки бактериального бронхита – доктор Комаровский
Диагностика
Чтобы определить причину образования зеленой мокроты, необходимо обследовать больного. Для этого проводят общий визуальный осмотр, сравнительную и топографическую перкуссию легких, аускультацию с определением типа дыхания и выявлением патологических звуков – хрипов, крепитации. Кроме того, применяют различные лабораторные и аппаратные методики. Наиболее информативными среди них являются:
- Гемограмма — характерные признаки бактериального воспаления: нейтрофильный лейкоцитоз, подъем СОЭ;
- БАК — изменения в работе внутренних органов, обусловленные тяжелой интоксикацией и выраженным воспалительным процессом;
- Общий анализ мочи — на фоне лихорадки возможно появление белка в моче;
- Микробиологическое исследование мокроты на микрофлору — определение возбудителя инфекции и его чувствительности к антибиотикам;
- Иммунограмма — исследование иммунного статуса человека, позволяющее выяснить, в каком состоянии находятся все компоненты иммунной системы;
- Микроскопия мазка из зева — определение состава и вида клеток в отделяемом носоглотки;
- Анализ крови на опухолевые маркеры — обнаружение белковых структур с компонентами жиров и углеводов, которые свидетельствуют о злокачественном процессе в организме;
- ПЦР-анализ на инфекции — выявление в исследуемом образце генетического материала бактерий,
- Рентгенографическое исследование органов грудной полости — очаговое или распространенное затемнение участка легочного поля с нечеткими контурами является признаком инфильтрата легкого, возникающего при пневмонии;
- Спирометрия – исследование функции внешнего дыхания путем измерения объемных и скоростных показателей с целью выявления хронической бронхолегочной патологии;
- Бронхоскопия — эндоскопическое исследование, во время которого специалисты осматривают и оценивают состояние слизистой оболочки трахеи и бронхов;
- Биопсия легкого — инвазивная диагностическая процедура, в ходе которой получают образец легочной ткани, необходимый для проведения гистологического или цитологического исследований с целью выявления патологических аномалий;
- КТ или МРТ грудной клетки проводятся в диагностически сложных случаях, когда все перечисленные методы не позволяют определить причину данной проблемы.
По результатам анализов и исследований врач ставит окончательный диагноз и назначает лечение.
Лечебный процесс
Лечение заболеваний, проявляющихся описываемым симптомом, требует комплексного подхода. Оно направлено на подавление болезнетворной микрофлоры, улучшение эвакуации мокроты и укрепление защитных сил организма. Пациентам назначают лекарственные препараты, физиотерапевтические процедуры, народные средства. Необходим правильный подход к каждому больному. Специалисты рекомендуют отказаться от курения, правильно питаться, соблюдать постельный и питьевой режим. Полезно пить соки, морсы, компоты из сухофруктов, минеральную негазированную воду. Питание должно быть дробным, высококалорийным, белковым, обогащенным микроэлементами и витаминами.
Зеленую мокроту следует лечить антибиотиками. Этот симптом инфекционных заболеваний можно устранить только путем проведения противомикробной терапии.
Больным назначают следующие группы антибактериальных средств:
- Пенициллины – «Ампициллин», «Амоксициллин»,
- Фторхинолоны – «Левофлоксацин», «Ципрофлоксацин»,
- Макролиды – «Азитромицин», «Эритромицин».
Если причиной зеленой мокроты является грибковая инфекция, проводят антимикотическое лечение «Амфоглюкамином», «Кетоконазолом». Выбор дозы и режима применения конкретного препарата зависит от этиологии заболевания и индивидуальных особенностей макроорганизма.
Симптоматическая терапия заболеваний, проявляющихся кашлем с выделением мокроты зеленого цвета, заключается в использовании средств для ее разжижения и выведения.
- Отхаркивающие средства с бронходилатирующим действием – «Терпингидрат», «Мукалтин», «Пертуссин».
- Муколитические препараты делают мокроту менее вязкой и облегчают ее выведение – «Бромгексин», «Амброксол», «АЦЦ».
- Бронхолитики облегчают дыхание, снимают спазмы, расширяют просвет бронхов – «Фенотерол», «Эуфиллин».
- Антигистаминные медикаменты ликвидируют отечность тканей, снимают зуд и жжение – «Зиртек», «Зодак», «Супрастинекс».
- Иммуностимуляторы и иммуномодуляторы укрепляют иммунитет и повышают общую резистентность организма – «Иммунорикс», «Умкалор», «Бронхомунал».
- Пре- и пробиотики для предупреждения дисбактериоза кишечника – «Линекс», «Аципол», «Бифиформ».
Физиотерапевтические методы лечения ускоряют процесс очищения бронхов, выведения мокроты и выздоровления пациента. При бронхите, трахеите, пневмонии проводят УВЧ-терапию, магнитотерапию, электрофорез, УФО, дренажный массаж, дыхательную гимнастику, ингаляции солевых растворов или лекарственных препаратов, ультразвуковую терапию, лазерное воздействие, инфракрасное облучение, индуктотермию, электроаэрозольтерапию, ультратонотерапию, амплипульстерапию. Методы физиотерапии противопоказаны лихорадящим больным, лицам с туберкулезом легких, онкологией и кровотечениями.
Хороший лечебный эффект оказывают аптечные растительные сборы, состоящие из солодки или алтея, травы мать-и-мачехи, медуницы и душицы, цветков бузины, листьев подорожника, семян аниса, имбиря. Из этого сырья готовят отвар и принимают его по полстакана дважды в день. Народная медицина не обеспечивает полного выздоровления. Зеленую мокроту без антибиотиков устранить практически невозможно.
Профилактика
Чтобы предупредить появление зеленой мокроты, необходимо:
- Своевременно и эффективно лечить кашель любой этиологии,
- Укреплять иммунитет,
- Принимать витаминно-минеральные комплексы,
- Избегать переохлаждения и перегрева,
- Бороться с пагубными привычками,
- Соблюдать правила личной гигиены,
- Принимать иммуномодуляторы весной и осенью,
- Обогащать рацион овощами, фруктами, ягодами,
- Увлажнять и очищать воздух в помещении,
- Соблюдать режим сна и отдыха,
- Гулять на свежем воздухе,
- Проявлять физическую активность,
- Закаляться.
Соблюдение этих простых правил поможет улучшить защитные функции организма и избежать развития бактериального воспаления в органах дыхательной системы. Прогноз заболеваний, при которых выделяется зеленая мокрота, в большинстве случаев благоприятный. Интенсивное размножение болезнетворных микроорганизмов и их несовременное уничтожение приводит к развитию опасных для жизни осложнений: эмфиземы легких, гнойного плеврита, респираторной недостаточности, гангрены легкого, септических состояний — менингита, эндокардита, сепсиса.
Зеленая мокрота — патологический секрет трахеобронхиального дерева, выделяющийся при отхаркивании и образующийся при повреждении слизистой оболочки респираторного тракта инфекционными агентами. Мокрота содержит примеси слюны и отделяемого носовой полости, сгустки из гниющих микробов и погибших в борьбе с ними лейкоцитов.
Откашливается зеленая мокрота: что делать? Причины и методы лечения
Зеленая мокрота при кашле – явление далеко не редкое, поскольку так проявляется множество различных заболеваний.
Но начнем с того, что кашель как таковой служит естественной реакцией организма, даже безусловным рефлексом, который возникает в ответ на попадание в органы дыхания пыли, жидкости или накопления в них секрета.
Поэтому его не стоит рассматривать в качестве причины нарушения состояния человека или тем более болезни.
Он выступает в качестве одного из многих симптомов различных патологий и, по сути, помогает человеку выжить, поэтому с ним нужно уметь бороться правильно.
Отхаркивается зеленая мокрота: что это такое?
Мокрота – непосредственный результат формирования воспалительного процесса в трахеи, бронхах, легких и пр. Она представляет собой слизистое отделяемое разной консистенции и окраски.
В выделяющемся секрете содержатся частички пыли, отмерших тканей слизистой оболочки, разрушенных возбудителей болезни (вирусов, бактерий, грибков и пр.), а также погибшие иммунные клетки.
В зависимости от того, какие компоненты преобладают в его составе, отделяемое приобретает тот или иной оттенок.
Оно может быть желтым, зеленоватым, коричневатым, с прожилками крови, быть прозрачным, пенистым, твердым, иметь отталкивающий гнилостный запах и т.д.
При этом именно его цвет и характер часто помогает врачам поставить верный диагноз и подобрать наиболее подходящее ситуации лечение.
Очень часто наблюдается кашель с зеленой мокротой и зелеными соплями. Что это значит обычно легко понять терапевту или педиатру, поскольку чаще является признаком бактериальной инфекции, хотя бывают и исключения.
Именно разрушенные клетки микробов и вырабатывающиеся в повышенном количестве лейкоциты (клетки, целенаправленно уничтожающие патогенные бактерии) придают отделяемому зеленоватый цвет.
В зависимости от вида, вызвавшего недомогание микроорганизма, может меняться оттенок секрета от травянисто-зеленого до коричнево-зеленого.
О чем говорит цвет мокроты?
Очевидно, что в большинстве ситуаций зеленая слизь при кашле указывает на первичную или вторичную бактериальную инфекцию.
Поэтому ее появление считается уважительным поводом для записи на прием к доктору, поскольку отсутствие грамотного лечения способно стать поводом для развития осложнений, включая пневмонию и т.д.
Если наблюдается кашель с отхождением мокроты зеленого цвета, обязательно стоит обратить внимание на ее оттенок, так как это поможет определить тяжесть состояния и подобрать соответствующую ситуации терапию.
Желто-зеленая – способна указывать на появления гноя или, наоборот, завершение воспалительного процесса и начало выздоровления.
Поэтому
Если подобное отделяемое из легких или бронхов выводится при отхаркивании в начале острого периода болезни, необходимо в кратчайшие сроки обратиться к доктору, поскольку выделение гноя требует немедленного квалифицированного лечения.
Если же желто-зеленые выделения возникли, когда все симптомы заболевания затухают, это служит признаком положительной динамики и является поводом для продолжения начатой терапии.
Темно-зеленая может выступать в роли симптома муковисцидоза, особенно если у пациента регулярно наблюдаются зеленые комочки из горла.
Серо-зеленая, особенно грязно-серая – тревожный сигнал, который может указывать на некроз и распад тканей, что типично для опухолевых процессов.
Коричнево-зеленая, ржавая – одни из симптомов тяжелой формы пневмонии.
Кстати, появление прожилок крови не должно сильно пугать больного, так как зачастую они являются лишь следствием механического повреждения мельчайших кровеносных сосудиков при очередном приступе кашля.
Значительно реже присутствие крови но в таких ситуациях у больных, помимо всего прочего, будет присутствовать лихорадка по утрам, быстрое похудение и др.
У полностью здоровых людей наблюдается бесцветная мокрота в небольших количествах, легко отделяющаяся утром. Но не нужно ее путать со стекловидным прозрачным отделяемым, типичным при астме.
Мокрота зеленого цвета при кашле: причины
Основной причиной того, что развивается кашель с отхаркиванием зеленоватой слизи, являются бактериальные инфекции, протекающие, как правило, с температурой от 37°С. Различают:
- трахеит;
- ларингит;
- бронхит разных видов;
- пневмонию и т.д.
Также отхаркивание зелеными сгустками часто присутствует у курильщика. Никотиновая патология дает о себе знать приступами кашля, во время которых отделяется зеленовато-коричневый вязкий секрет.
Нередко зеленая слизь в горле появляется не в результате поражения нижних дыхательных путей, а вследствие развития воспалительного процесса в придаточных пазухах носа (гайморита или других видов синусита) или обострения аденоидита.
В таких случаях она стекает по задней стенке носоглотки и раздражает горло, что провоцирует кашлевой рефлекс, в результате чего происходит отхаркивание зеленой слизью.
В редких случаях зеленая мокрота в горле указывает на развитие муковисцидоза, опухоли, туберкулеза и некоторых других серьезных патологий.
Диагностика зеленой мокроты при кашле: к какому врачу обратиться?
Как правило, диагностика не составляет труда. Для определения патологии необходимо записаться к терапевту, который прослушает легкие и бронхи, осмотрит горло, лимфоузлы и т.д.
На основании полученных данных он сможет сразу сказать, о чем говорит зеленоватая слизь, или назначить дополнительные исследования, например, бактериологический анализ отделяемого.
Это позволит выделить возбудителя воспаления и диагностировать бронхит, трахеит, пневмонию и пр.
Тем не менее иногда выделяется вязкая зеленая мокрота из носоглотки или она присутствует при отхаркивании только в конкретное время суток.
Тогда важным диагностическим признаком является, когда появляется кашель с мокротой зеленого цвета. Если он наблюдается в основном по утрам, это способно быть симптомом:
Аденоидита – воспаление глоточной миндалины. Данная патология зачастую встречается у детей и характеризуется регулярными обострениями, отечностью слизистых оболочек, храпом, гнусавостью голоса, а в запущенных случаях – изменением черт лица.
Синусита – воспа
О чем говорит зеленая мокрота при кашле?
Симптомом многих респираторных инфекций и заболеваний бронхолегочной системы является зеленая мокрота. Оттенок слизи обусловлен распадом нейтрофилов в результате происходящих в организме патологических процессов, их сочетанием с клетками слущенного эпителия и эритроцитами.
Цвет секрета имеет большое диагностическое значение для дифференциации нозологий со схожими симптомами. Устранение первопричины ликвидирует проявление нездоровья.
Выделение мокроты – норма
Вся внутренняя поверхность слизистой бронхиального дерева выстлана реснитчатым эпителием, ворсинки которого работают на выталкивание чужеродных частиц из бронхов, двигая их в направлении к трахее. Между ними располагаются бокаловидные клетки, выполняющие функцию секреции слизи для облегчения движения вдыхаемых микробов и шлаков вверх. Их мало и расположены они хаотично. Бронхиолы не имеют таких образований.
Реснитчатый и бокаловидный эпителий – мукоцилиарный аппарат, обеспечивающий одноименный клиренс (скорость очищения). Контролируют процесс иммунные клетки из сосудов, прилегающих к слизистой бронхов. То есть выработка мокроты – физиологическая норма, без нее бронхи находились бы в состоянии постоянного воспаления от чужеродной пыли, сажи, микробов.
Количество слизи ежесуточно достигает 100 мл. В ней есть немного лейкоцитов, но никогда не бывает ни бактерий, ни атипии, ни волокон распада.
Образуется секрет не быстро, к ротоглотке подходит неожиданно для человека, и он рефлекторно сглатывает его.
Когда мокрота зеленеет?
Есть два варианта развития этого процесса: с кашлем и без него.
Кашель
Зеленое отхаркивание – свидетельство присутствия воспаления в организме, но на его заключительном этапе. Оттенок зависит от микрофлоры, то есть от возбудителя заболевания.
Чем его больше в слизи, тем зеленее тон мокроты.
Важно помнить, что именно к концу патологического процесса иммунитет наконец-то справляется с бактериями или вирусами, и они оказываются в слизи «на выход».
Подчеркнем, что в отличии от привычного мнения о том, что зеленая мокрота говорит о бактериальной атаке, цвет секрета не зависит от вида микроба. Вирусы, грибки с таким же успехом окрашивают слизистые выделения в малахитовый цвет, как и бактерии.
Зеленая мокрота характерна для следующих болезней:
- Нагноение в легких или гангрена с выраженным недомоганием, упадком сил, одышкой, болями в груди, субфебрилитет, не купирующийся жаропонижающими средствами.
- Бронхоэктазия – стойкое расширение просвета ветвей бронхиального дерева с застоем слизи в них, с чередующимися ремиссиями и обострениями, постоянным чувством разбитости.
- Актномикоз – длительно температурящий пациент с чувством постоянной слабости.
- Муковисцидоз – вязкие биологические жидкости в результате ферментной недостаточности, начиная с крови и заканчивая мокротой, постоянно нагнаивающиеся и застаивающиеся. Масса тел теряется, постоянно воспаляется то один, то другой внутренний орган, дети отстают в росте. Без специальной терапии исход печальный.
- Гайморит – воспаление пазух носа с головной болью, гнусавостью, быстрой утомляемостью.
Желто-зеленый оттенок присущ:
- Пиококковому бронхиту.
- Бактериальной пневмонии.
- Посттуберкулезному периоду.
Без кашля
Оказывается, зеленая мокрота может присутствовать в горле и без кашля. Причина – гиперсекреция слизи или блокировка ее выведения.
Триггеров много, самые распространенные:
- Профессиональные вредности.
- Табакокурение.
- Алкоголь, острая, чересчур горячая или холодная еда, раздражающая горло.
- Фарингеальный рефлюкс – заброс пищевого комка, оказавшегося в горле из желудка в дыхательную систему. Сопровождается першением и подкашливанием.
- Синуситы, как острые, так и хронические с затруднением носового дыхания, чувством стекания слизи по задней стенке носоглотки, ринитом.
- Ангина с налетом на миндалинах.
- Катаральная ринорея – хроническая заложенность носа с одной стороны.
- Вазомоторный насморк с чиханием, гнусавостью, головной болью. Причина – резкие перепады температуры, острая еда, стресс, высокое артериальное давление.
- Симптом Шегрена – ощущение слизи в горле из-за сухости слизистой полости рта.
Все эти процессы являются провокаторами зеленой слизи, но есть группа болезней, где сама мокрота становится дифференциальным симптомом патологии.
Зеленая мокрота как признак болезни
На самом деле, зеленая мокрота свидетельствует о серьезном неблагополучии в организме и требует консультации специалиста, поскольку сопутствует:
- Гнойным процессам в бронхолегочной системе.
- Недолеченному воспалению паренхимы легких, корней органа, плевры.
- Абсцедированию бронхов и легких.
- Резистентной к терапии астме.
- Инфицированию туберкулезной микобактерией.
- Злокачественным новообразованиям.
При этом неважно количество отделяемой мокроты, а вот ее цвет является ценным диагностическим признаком, помогающим врачу двигаться в нужном направлении и подбирать необходимое обследование и лечение.
Игнорирование такого секрета может привести к летальному исходу.
БезОков объясняет: причины зеленой слизи без температуры
Обращаем внимание на серьезность этого симптома. Отсутствие температуры при выделении или отхаркивании мокроты зеленого оттенка означает формирование абсцесса в тканях легкого или начало гангрены.
Кроме того, это может быть признаком сибирской язвы, муковисцидоза, туберкулеза, прикорневой пневмонии, ХОБЛ, астме с осложнениями.
Такие патологические процессы, по сути, вызывают застой в малом (легочном) круге кровообращения с распадом тканей органов-мишеней. Отсюда и цвет слизи. Ситуация требует экстренного обращения к врачу.
Диагностика
В основном, зеленая мокрота требует обследования по давно сложившемуся алгоритму. Цель – выявление источника инфицирования. Проводит первичную диагностику терапевт или врач общей практики (семейный врач). В сложных случаях подключается пульмонолог.
Методология обследования следующая:
- Анамнез, физикальный осмотр с акцентом на аускультацию.
- ОАК, ОАМ, биохимия крови (с-реактивный белок).
- ПТИ (протромбиновый индекс) – вязкость и время свертываемости крови при деструктивных или дегенеративных процессах.
- Обзорный рентгеновский снимок.
- Манту, туберкулиновые пробы, Диаскин-тест.
- Бактериальный посев отделяемого бронхов на питательные среды.
- КТ, МСКТ, МРТ.
- УЗИ органов грудной клетки и плевры.
- Бронхоскопия и бронхография.
При необходимости назначаются дополнительные исследования по рекомендации врача.
Лечение
Первым делом при обнаружении зеленой слизи, выделяющейся при кашле и насморке из дыхательных путей, нужно помочь ей в этом. Ведь мокрота – результат усилий иммунитета, освобождающего организм от микробов и токсинов.
Самое простое – пить больше жидкости. Она сделает слизь менее вязкой, что поспособствует ее удалению из бронхов и носоглотки.
В теплом виде можно выбрать: куриный бульон, зеленый чай в неограниченном количестве. Соки – тоже очень хорошо помогают, особенно, свежевыжатые, с витамином С.
Небулайзер на ночь снимет приступы кашля, поможет выспаться. Эффективны ингаляции с минералкой, травяными отварами, эфирными маслами (каплю в раствор). Паровые также результативны, особенно – дыхание над парами горячей картошки.
Официальная терапия комплексная и комбинированная, зависит от возбудителя патологии. Задействованы медикаменты, физиотерапия, народная медицина.
Акцент делается на патогенетическое санирование бронхолегочной системы антибиотиками после установления чувствительности микробов к ним. Используют:
- Группу пенициллинов – бета-лактамных антибиотиков узкого спектра действия, убивающих грамположительные кокки и бактерии: Ампициллин, Амоксоциллин, Флемоксин.
- Тетрациклиновый ряд – препараты широкого спектра действия, поликетиды: все препараты антибактериального действия на основе тетрациклина.
- Аминогликозиды – токсичны и неэффективны к анаэробам: Сизомицин, Гентамицин, Линкомицин. осторожно следует сочетать Гентамицин и Стрептомицин, может быть поврежден слуховой нерв.
- Цефалоспорины – усовершенствованное поколение бета-лактамов, высокоэффективны, но разрушаются хромосомной лактамазой: Цефтриаксон, Ципролет, Цефипим.
- Фторхинолы – новое поколение антибиотиков широкого спектра действия: Ципрофлоксацин, Левофлоксацин, Офлоксацин.
- Макролиды – антибиотики естественного происхождения: Олеандомицин, Эритромицин, Макропен.
- Сульфаниламиды – противомикробные средства, высокотоксичны, используются чаще всего в комбинации с антибиотиками, усиливая действие друг друга: Сульфадиметоксин, Бисептол, Сульгин.
Дозировку определяет врач.
При первых признаках зелени назначают пенициллины в сочетании с препаратами широкого спектра действия до получения результатов посева на среды и выявления возбудителя: Домипен, Зиомицин, Пентриксил.
При диагностике бактериального генеза используют: Юнидокс, Ампиокс, Линкомицин. Курс – пятидневка. Стрептококки санируют Ровамицином, Эритромицином. Грибки – Амфоглюкамином. Вирусы поддаются терапии Ацикловиром, Тамифлю, Ремантадином.
Курс терапии проводят на фоне приема антигистаминов: Фенистил, Тавегил, Супрастин. Кроме того, рекомендованы муколитики и отхаркивающие препараты: Лазолван, Амбробене, АСС.
Если говорить о физиолечении, то актуальными будут следующие методики:
- Солевые ингаляции небулайзером, усиливающие отхождение мокроты и ее элиминацию (удаление).
- Ультразвуковые процедуры, стимулирующие микроциркуляцию и, тем самым, улучшая мукоцилиарный клиренс.
- Лечебный массаж, улучшающий обмен веществ и активирующий точки акупунктуры.
Средства народной медицины используются как вспомогательные. Рекомендованы: отвар подорожника, солодка, овес, сок черной редьки, мед с молоком.
Если зеленая слизь у малыша
Здесь самолечение неуместно. Нужен педиатр, даже если это простое продуктивное откашливание. Чем быстрее, тем лучше, поскольку из-за несовершенства детского иммунитета возможно молниеносное и непредсказуемое развитие событий.
Тактика лечения аналогична взрослым, только иная дозировка, кратность приема и длительность курса.
Беременность
Зеленая мокрота в период вынашивания младенца – это очень опасно, поскольку есть множественные ограничения к приему препаратов, санирующих организм заболевшего.
Все должно находиться под контролем специалиста. Только он способен составить схему эффективной терапии без ущерба здоровью будущего ребенка.
Если речь идет о грудном вскармливании, то ребенок отлучается от груди на все время лечения. Повторное прикладывание возможно только после полного вывода лекарств из организма матери.
Профилактика
Кашель с зеленым отделяемым бронхов должен быть вовремя диагностирован специалистом. Необходимо своевременное обращение к врачу, выявление возбудителя и начало адекватной, патогенетической терапии.
Игнорирование первой симптоматики, зеленых соплей, густой малахитовой мокроты недопустимо, поскольку чревато развитием серьезных осложнений и гнойных процессов, вторичным инфицированием, гангрены.
Параллельно следует избегать простуды, переохлаждения, рационально питаться, избавиться от вредных привычек – это и есть профилактика риска патологии дыхательной системы, а значит, и мокроты зеленого оттенка.
Причины и симптомы бронхита мокроты
Домашний блог
Реклама
Бронхит с мокротой или, скорее, с мокротой бронхита – это состояние, которое возникает в результате воспаления в крупных бронхах. Инфекция может быть бактериальной или вирусной, и когда выделяемая мокрота накапливается в дыхательных путях, это может вызвать одышку, хрипы и боль в груди.Другие сопутствующие симптомы – головные боли, усталость, жар и кашель. Бронхит, вызванный мокротой, развивается из-за вдыхания патогенных микроорганизмов, которые заражают воздух вокруг людей, страдающих этим заболеванием. Инфекция обычно начинается с сухого кашля, а также может передаваться при контакте с инфицированным человеком и при совместном использовании его одежды. Отсутствие надлежащей гигиены является еще одной важной причиной, и было бы идеально проконсультироваться с врачом по поводу этого состояния, поскольку инфекция, вызванная бактериями, может быть серьезной. Бронхит
Средства правовой защиты
Соблюдайте здоровую сбалансированную диету и пейте много воды, чтобы поддерживать организм гидратированным.При бронхите мокрота должна выводиться из организма, поскольку ее скопление не только затрудняет дыхание, но и любое глотание может вызвать повторное инфицирование легких. Лук является отличным отхаркивающим средством, и сок одной луковицы можно извлечь и съесть по ложке натощак каждое утро. Еще одно популярное средство – добавить чайную ложку порошка куркумы в полстакана теплого молока и употреблять натощак два раза в день. При мокроте бронхита можно облегчить состояние, если принять смесь из одной чайной ложки порошкообразных семян кунжута, половины ложки меда, четверти чайной ложки поваренной соли и порошка льняного семени (одна чайная ложка).Растереть несколько миндальных орехов, пока они не станут однородными, и смешать со стаканом лимонного или апельсинового сока. Выпейте один раз после ужина и перед сном. Желтая мокрота при бронхите и зеленая мокрота при бронхите могут выводиться из организма путем вдыхания пара в течение десятиминутных периодов трижды в день. Если инфекция сохраняется более двух недель, обратитесь к врачу для тщательного медицинского осмотра.
Пневмония | NHS inform
На концах дыхательных трубок в легких находятся скопления крошечных воздушных мешочков. Если у вас пневмония, эти крошечные мешочки воспаляются и наполняются жидкостью.
Симптомы пневмонии
Симптомы пневмонии могут развиваться внезапно в течение 24–48 часов или могут проявляться медленнее в течение нескольких дней.
Общие симптомы пневмонии включают:
- кашель, который может быть сухим или выделять густую желтую, зеленую, коричневую или окровавленную слизь (мокроту)
- затрудненное дыхание – ваше дыхание может быть частым и поверхностным, вы можете чувствовать одышку даже в состоянии покоя
- учащенное сердцебиение
- лихорадка
- общее самочувствие
- потливость и дрожь
- потеря аппетита
- боль в груди, усиливающаяся при дыхании или кашле
Менее распространенные симптомы включают:
- Кровохарканье (кровохарканье)
- головные боли
- усталость
- тошнота или рвота
- хрипит
- Боль в суставах и мышцах
- чувство растерянности и дезориентации, особенно у пожилых людей
Когда обращаться к GP
Обратитесь к терапевту, если вы плохо себя чувствуете и у вас есть типичные симптомы пневмонии.
Обратитесь за неотложной медицинской помощью, если вы испытываете серьезные симптомы, такие как учащенное дыхание, боль в груди или спутанность сознания.
Кто пострадал?
В Великобритании пневмонией ежегодно страдает около 8 из 1000 взрослых. Более широко распространен осенью и зимой.
Пневмония может поражать людей любого возраста, но чаще – и может быть более серьезной – у определенных групп людей, таких как очень молодые или пожилые.
Людям этих групп с большей вероятностью потребуется стационарное лечение, если у них разовьется пневмония.
Что вызывает пневмонию?
Пневмония обычно возникает в результате пневмококковой инфекции, вызванной бактериями Streptococcus pneumoniae.
Многие различные типы бактерий, включая Haemophilus influenzae и Staphylococcus aureus, также могут вызывать пневмонию, а также вирусы и, реже, грибки.
Помимо бактериальной пневмонии, к другим типам относятся:
- вирусная пневмония – чаще всего вызывается респираторно-синцитиальным вирусом (RSV) и иногда гриппом типа A или B; вирусы – частая причина пневмонии у детей раннего возраста
- аспирационная пневмония – вызванная вдыханием рвоты, постороннего предмета, такого как арахис, или вредного вещества, такого как дым или химическое вещество
- грибковая пневмония – редко встречается в Великобритании и чаще поражает людей с ослабленной иммунной системой
- Пневмония, приобретенная в больнице – пневмония, развивающаяся в больнице во время лечения другого заболевания или операции; люди, находящиеся в отделении интенсивной терапии на дыхательных аппаратах, особенно подвержены риску развития связанной с вентилятором пневмонии
Группы риска
Следующие группы имеют повышенный риск развития пневмонии:
- младенцы и дети раннего возраста
- пожилых людей
- курящих
- человек с другими заболеваниями, такими как астма, кистозный фиброз или заболевание сердца, почек или печени
- человек с ослабленной иммунной системой – например, в результате недавнего заболевания, такого как грипп, ВИЧ или СПИД, проходящих химиотерапию или принимающих лекарства после трансплантации органов
Диагностика пневмонии
Ваш терапевт может диагностировать пневмонию, спросив о ваших симптомах и осмотрев вашу грудную клетку.В некоторых случаях могут потребоваться дополнительные тесты.
Пневмонию трудно диагностировать, поскольку она имеет много общих симптомов с другими заболеваниями, такими как простуда, бронхит и астма.
Чтобы помочь поставить диагноз, ваш терапевт может спросить вас:
- чувствуете ли вы одышку или дышите быстрее обычного
- как долго вы кашляете, откашливаете ли вы слизь и какого она цвета
- , если боль в груди усиливается при вдохе или выдохе
Ваш терапевт может также измерить вашу температуру и послушать вашу грудь и спину с помощью стетоскопа, чтобы проверить, нет ли каких-либо потрескивающих или дребезжащих звуков.
Они также могут слушать вашу грудь, нажав на нее. Легкие, наполненные жидкостью, издают звук, отличный от звука нормальных здоровых легких.
Если у вас легкая пневмония, вам, вероятно, не потребуется делать рентген грудной клетки или другие анализы.
Вам может потребоваться рентген грудной клетки или другие анализы, такие как анализ мокроты (слизи) или анализы крови, если ваши симптомы не улучшились в течение 48 часов после начала лечения.
Лечение пневмонии
Легкую пневмонию обычно можно лечить дома:
- отдыхать
- принимает антибиотики
- обильное питье
Если у вас нет других проблем со здоровьем, вы должны хорошо отреагировать на лечение и вскоре выздороветь, хотя кашель может длиться некоторое время.
Поскольку пневмония обычно не передается от одного человека к другому, безопасно находиться рядом с другими людьми, включая членов семьи.
Однако людям с ослабленной иммунной системой следует избегать тесного контакта с больным пневмонией, пока они не начнут поправляться.
Для групп риска пневмония может быть тяжелой, и может потребоваться лечение в больнице.
Это потому, что это может привести к серьезным осложнениям, которые в некоторых случаях могут быть смертельными, в зависимости от здоровья и возраста человека.
Подробнее о лечении пневмонии.
Осложнения пневмонии
Осложнения пневмонии чаще встречаются у маленьких детей, пожилых людей и людей с уже существующими заболеваниями, такими как диабет.
Возможные осложнения пневмонии включают:
- плеврит – воспаление тонкой оболочки между легкими и грудной клеткой (плеврой), что может привести к дыхательной недостаточности
- абсцесс легкого – редкое осложнение, которое чаще всего встречается у людей с уже существующими серьезными заболеваниями или у людей, злоупотребляющих алкоголем в анамнезе
- заражение крови (сепсис) – тоже редкое, но серьезное осложнение
Вы будете госпитализированы на лечение, если у вас разовьется одно из этих осложнений.
Профилактика пневмонии
Хотя в большинстве случаев пневмония носит бактериальный характер и не передается от одного человека к другому, соблюдение высоких стандартов гигиены поможет предотвратить распространение микробов.
Например:
- прикрывайте рот и нос носовым платком или бумажной салфеткой, когда кашляете или чихаете
- Немедленно выбрасывайте использованные салфетки – микробы могут жить несколько часов после того, как покинут ваш нос или рот
- регулярно мойте руки, чтобы избежать передачи микробов другим людям или объектам
Здоровый образ жизни также может помочь предотвратить пневмонию.Например, вам следует избегать курения, поскольку оно повреждает ваши легкие и увеличивает вероятность заражения.
Узнайте, как бросить курить.
Чрезмерное и продолжительное злоупотребление алкоголем также ослабляет естественную защиту ваших легких от инфекций, делая вас более уязвимыми для пневмонии.
Людям с высоким риском пневмонии следует предложить вакцину против пневмококка и вакцину от гриппа.
Бронхит – причины, симптомы, лечение, диагностика
Факты
Бронхит – это воспаление дыхательных путей между дыхательным горлом и легкими ( бронхов, ). Выстилка этих трубок выделяет большое количество слизи, вызывая затяжной кашель. Примерно каждый 20 человек в Северной Америке страдает хроническим бронхитом. Женщины подвержены большему риску, чем мужчины.
Причины
Есть два типа бронхита:
Острый бронхит возникает быстро, обычно после того, как вирус проник в верхние дыхательные пути. Иногда встречается и бактериальная инфекция. Вирусы, вызывающие острый бронхит, чаще всего вызывают грипп (грипп) или простуду.Микробы, вызывающие корь и коклюш, также могут вызывать острый бронхит. В этих случаях он называется , острый инфекционный бронхит . Состояние называется острым ирритативным бронхитом , когда оно вызвано вдыханием пыли, дыма или дыма.
Хронический бронхит определяется как выделяющий слизь кашель, который продолжается не менее 3 месяцев в течение 2 лет подряд. Самая главная причина – курение. Воздействие некоторых загрязнителей также может способствовать развитию хронического бронхита.Все большее число специалистов считают, что какая-то инфекция является необходимым финальным триггером хронического бронхита.
Обычно люди с хроническим бронхитом курят старше 45 лет. Некоторые виды работ, такие как добыча угля, сварка, работа с асбестом и обработка зерна, также увеличивают риск развития бронхита.
Симптомы и осложнения
Постоянный кашель, сопровождающийся выделением слизи или мокроты, является наиболее очевидным симптомом бронхита. Заложенность легких и хрипы также распространены.
Острый бронхит обычно начинается с сухого кашля, но через несколько часов или дней кашель начинает выделять густую слизь. Эта мокрота обычно имеет желтоватый или зеленоватый цвет. Свистящее дыхание после кашля является обычным явлением, также может быть небольшая боль в груди. Другие симптомы похожи на симптомы простуды, например, мышечные боли, усталость и боль в горле. Легкая температура около 38,5 ° C (101 ° F) может длиться около 4 дней.Повышение температуры или повышение температуры, которое не проходит в течение недели, могут указывать на бактериальную инфекцию, такую как пневмония. В этой ситуации важно обратиться к врачу.
Хронический бронхит характеризуется регулярным кашлем и срыгиванием большого количества густой слизи. Эта слизь может частично блокировать дыхательные пути, затрудняя дыхание. Это состояние часто называют кашлем курильщика. Кашель часто игнорируется до тех пор, пока легкие уже не повреждены, что приводит к хронической обструктивной болезни легких (ХОБЛ).Это может привести к хронической нехватке кислорода. Можно заметить такие признаки, как посинение губ и ногтевого ложа. Люди с этим заболеванием, как правило, ведут малоподвижный образ жизни. Слизь в дыхательных путях создает благоприятную среду для размножения вирусов и бактерий. Это делает людей с хроническим бронхитом и ХОБЛ более предрасположенными к другим инфекциям, таким как пневмония.
Важно знать, что симптомы хронического бронхита могут внезапно ухудшиться. Если ваше лекарство перестало быть эффективным, немедленно обратитесь к врачу.
Как сделать диагностику
Острый бронхит диагностирует врач после медицинского осмотра и обсуждения ваших симптомов. Этот диагноз вероятен, если у вас постоянный кашель, срыгивание желтой или зеленой слизью, недавно перенесенная легочная инфекция или простуда.
Хронический бронхит также диагностируется после того, как ваш врач провел тщательный медицинский осмотр и спросил об общей истории вашего здоровья.Ваш врач может попросить вас пройти легочных функциональных теста , чтобы оценить, насколько хорошо работают ваши легкие.
В любом случае, если ваш врач подозревает другие проблемы, такие как эмфизема, будет назначен рентген грудной клетки. Образцы мокроты также могут быть проанализированы для выявления любых инфекционных организмов в дыхательных путях, хотя они менее полезны.
Лечение и профилактика
При остром (инфекционном) бронхите:
- Антибиотики обычно назначают только в том случае, если бронхит вызван бактериями.Если проблема связана с вирусом, инфекция обычно проходит сама по себе.
- Обезболивающие, отпускаемые без рецепта, используются для контроля симптомов лихорадки при вирусной инфекции. Детям никогда не следует принимать АСК * (ацетилсалициловую кислоту) при вирусной инфекции дыхательных путей. Это может вызвать синдром Рея – редкое и смертельное воспаление мозга.
- Используемые лекарства от кашля могут быть подавляющими средствами , которые контролируют кашель, или отхаркивающими средствами , разжижающими бронхиальный секрет.
- Бронходилататоры – это ингаляционные препараты, которые помогают открыть дыхательные пути. Их обычно принимают в виде «пудры» (дозирующий ингалятор , ) или в виде тумана, используемого с маской (небулайзер , ).
Немедикаментозные средства от острого бронхита включают:
- обильное питье – это помогает избавиться от слизи
- использование прохладного или теплого увлажнителя влажного воздуха для разжижения слизи, блокирующей дыхательные пути
При хроническом бронхите:
- Регулярно используемые ингаляционные бронходилататоры и кортикостероиды могут открыть дыхательные пути, уменьшить воспаление и улучшить качество жизни, связанное со здоровьем.
- Антихолинергические препараты могут помочь уменьшить количество кашля.
- Кортикостероиды Таблетки, такие как преднизон, иногда назначают, когда хронический бронхит внезапно обостряется – эти лекарства помогают уменьшить воспаление и отек дыхательных путей.
Немедикаментозные средства лечения хронического бронхита включают:
- пить много жидкости, которая помогает разжижать слизь, чтобы легче было избавиться от
- с использованием увлажнителя холодного или теплого влажного воздуха для разжижения слизи, блокирующей воздушные каналы (увлажнители следует очищать в соответствии с инструкциями производителя, чтобы избежать скопления бактерий или плесени внутри устройства).
- регулярно тренируются
- в некоторых случаях принимает кислородную терапию – это может быть рекомендовано при тяжелом хроническом бронхите, особенно когда симптомы внезапно ухудшаются (многие больные хроническим бронхитом считают, что «домашняя кислородная терапия» помогает при затрудненном дыхании: эта терапия полезна только в том случае, если измерение оксигенации показывает, что уровень кислорода в крови низкий)
Если у вас уже есть хронический бронхит и были повреждены дыхательные пути, отказ от курения замедляет течение болезни, а также снижает вероятность заболевания раком легких.Обращение за консультацией к медицинскому работнику и присоединение к группе поддержки – лучший способ помочь вам бросить курить.
Бросить курить – также лучший способ предотвратить бронхит. Еще одна важная профилактическая мера – вакцинация от гриппа и пневмонии. Эти прививки рекомендуются пожилым людям, людям с определенными заболеваниями (например, диабетом, сердечными заболеваниями) и всем, кто страдает хроническим бронхитом или ХОБЛ.
Авторские права на все материалы принадлежат MediResource Inc.1996 – 2020. Условия использования. Содержимое этого документа предназначено только для информационных целей. Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно состояния здоровья. Источник: www.medbroadcast.com/condition/getcondition/Bronchitis
отзывов пользователей азитромицина при бронхите на Drugs.com
Также известен как: Zithromax, Пакет с дозировкой азитромицина, Z-Pak
Азитромицин имеет средний рейтинг 6.2 из 10 из 169 оценок для лечения бронхита. 53% пользователей, просмотревших Азитромицин, сообщили о положительном эффекте, а 33% сообщили об отрицательном эффекте.
Фильтр по условию Все условия Бабезиоз (2) Профилактика бактериального эндокардита (2) Бактериальная инфекция (71) Бартонеллез Бронхит (181) Цервицит (2) Шанкроид, хламидиоз (571) ХОБЛ, Острый (5) Кистозный фиброз (1) Гонококковая инфекция, легочная пневмония, неосложненная легочная инфекция Болезнь, Erythema Chronicum Migrans (2) Mycobacterium avium-intracellulare, Профилактика Mycobacterium avium-intracellulare, Лечение (2) Mycoplasma Pneumonia (2) Негонококковый уретрит (1) Средний отит (13) Пелвикальный синтепон, воспалительная пневмония 35) 125) Инфекция кожи и структур (1) Инфекция кожи или мягких тканей (6) Профилактика ЗППП (1) Тонзиллит / фарингит (64) Токсоплазмоз, тиф, инфекция верхних дыхательных путей (56)
Сводная оценка азитромицина
| 10 | 30% | (50) | |
|---|---|---|---|
| 9 | 13% | (22) | |
| 8 | 11% | (18) | |
| 7 | 5% | (8) | |
| 6 | 1% | (2) | |
| 5 | 7% | (11) | |
| 4 | 1% | (2) | |
| 3 | 4% | (7) | |
| 2 | 8% | (13) | |
| 1 | 21% | (36) |
6.2/10 Средний рейтинг
оценок: 169 из 181 отзыва пользователейСравните все 95 лекарств, используемых при лечении бронхита.
Бронхит
Бронхит – это заболевание легких, вызываемое началом воспаления в дыхательном горле, ведущем к легким, который также называется бронхом, отсюда и название; при этом заболевании воспаление возникает в бронхах, которые являются дыхательными путями. в легкие.Большая часть дыхательного горла и все внутренние большие и маленькие бронхи выстланы крошечными волосками или ресничками, которые способствуют циркуляции воздуха и захвату мельчайших частиц и фильтрации воздуха. При полном распространении бронхита все эти дыхательные пути воспаляются и опухают, сильно утолщаясь в процессе, это воспаление и отек приводит к параличу ресничек или волос в проходах. Образуется густая слизь, которая приводит к закупорке и закупорке одних и тех же путей прохождения воздуха, так как слизь обычно вырабатывается в бронхах, чтобы помочь избавиться от частиц, попадающих с воздухом, это внезапное увеличение ее производства является просто реакцией. к начавшемуся воспалению.Свистящий кашель часто сопровождает образование этой массы слизи. Общее ощущение, помимо ощущения заложенности трахеи, – это возникающее затруднение дыхания. Другими симптомами являются потребность в постоянном откашливании слизи и общий физический дискомфорт, который может включать от легкой до умеренной температуры.
Мазь для ногтей
Лучшее, 100% натуральное средство для ежедневного ухода за ногтями в идеальной форме.
Есть две формы бронхита, обе в чем-то схожи и, скорее всего, вызваны схожими причинами, но протекают по-разному в организме человека.Таким образом, бронхит как диагностированное заболевание может быть острого или хронического типа. Бронхит острого типа характеризуется небольшим повышением температуры тела, ведущим к небольшому повышению температуры тела, которое может длиться от нескольких дней до недель; острый тип бронхита также часто сопровождается кашлем, который может сохраняться неделями. Хроническая форма бронхита имеет характерные симптомы, которые могут включать или не включать лихорадку; пациент может постоянно выплевывать желтоватую и слегка обесцвеченную мокроту.Наряду с этим признаком и заложенностью носа, в случае хронического бронхита, отрывистый кашель сохраняется и может продолжаться у больного в течение нескольких месяцев, хронический бронхит также очень часто бывает рецидивирующим у пациентов, которые уже имели предыдущая атака.
Мазь от грибка
Вся сила фармацевтических фунгицидов – но без агрессивных химикатов.
Возникновение острого бронхита часто можно предсказать из-за того, что он обычно возникает после простуды или гриппа, однако он может быть результатом бактериальной инфекции или иным образом из-за постоянного раздражения бронхов загрязненным воздухом. и / или химические пары, присутствующие в окружающей среде.Химическое и биологическое раздражение считается основной причиной хронического бронхита у человека, хронические случаи бронхита часто возникают из-за постоянного присутствия раздражителей в легких, раздражителей, которые могут быть твердыми частицами, например, в результате химического горения, биологических раздражителей, таких как как бактерии и даже через пыльцу. Одной из выявленных причин бронхита является постоянное раздражение легких сигаретным дымом, поэтому курение является одним из главных подозреваемых в бронхите у курящих людей.Есть также предположения, что воздействие вторичного сигаретного дыма в течение длительного времени может вызвать хронический бронхит. Работники металлургической и химической промышленности также являются людьми с риском развития хронического бронхита. Люди, страдающие аллергией, также подвержены хроническому бронхиту, например, у людей, страдающих аллергией на пыльцу.
Пищевые добавки и травы
Сильная и крепкая иммунная система – первая линия защиты организма от болезней.Поэтому нельзя переоценить тот факт, что укрепление иммунного ответа вашего организма – это один из первых шагов к здоровому образу жизни, и добавки на основе трав могут значительно помочь вам в этом деле. Добавки помогают организму бороться с различными заболеваниями благодаря своей способности обеспечивать жизненно важные соединения при приеме вместе с нормальной диетой. Многие добавки приносят пользу тем, кто их употребляет, не только в стимулировании и укреплении иммунной системы, но и в случае бронхита некоторые добавки могут даже помочь в извлечении и удалении нежелательной мокроты внутри бронхов.Для лечения бронхита существуют два разных типа добавок. В случае острого бронхита указанные добавки предназначены для использования только при подтверждении диагноза бронхита и не должны применяться в качестве профилактического средства. В то время как те, которые рекомендованы для случаев хронического бронхита, следует принимать даже в качестве профилактической меры против рецидива хронического бронхита. Другими словами, добавки для лечения бронхита острого типа предназначены для краткосрочного использования, а добавки для лечения хронического типа – для длительного использования.
Витамины – очень важные добавки в борьбе с большинством болезней. Аскорбиновая кислота или витамин С в качестве добавки является эффективным противовирусным средством, особенно в отношении вирусов, которые влияют на легочные процессы. В сочетании витамина С с другими соединениями, такими как флавоноиды и биофлавоноиды, которые являются мощными антиоксидантами, организм получает обоюдоострый меч, состоящий как из противовирусной системы, так и из антиоксидантного комплекса, который служит против обоих вирусов, которые могут атаковать дыхательная система и антиоксиданты, которые помогают снизить вероятность возникновения воспаления в бронхах.Упомянутые ранее флаваноиды и биофлаваноиды также являются эффективными противовирусными средствами сами по себе и обладают сильной противовоспалительной тенденцией. Витамин А, который является жирорастворимым витамином, также является важным компонентом иммунной системы организма. Эти витаминные комплексы важны для восстановления клеток, а при хроническом бронхите витамины С и А помогают в регенерации легочной ткани.
Мазь от прыщей
Акне мешает? Попробуйте эту 100% натуральную мазь и навсегда измените свою жизнь.
Когда человека мучает острый приступ бронхита, немедленным способом облегчить осложнения после приступа будет употребление чая борзых, который помогает организму, уменьшая выработку слизи и разжижая секретируемую слизь в воздухе. проходы. Хорошей травяной заменой чая борзых может быть чай из скользкого вяза, который так же эффективен и действует аналогичным образом. Возвращаясь к химическим добавкам, производное аминокислоты, называемое NAC (N-ацетилцистеин), также действует аналогично этим травам, то есть его основная роль заключается в разжижении секреции слизи и уменьшении выработки слизи, следовательно, это химическое вещество также является Хорошая ставка в борьбе с хроническим бронхитом, более того, исследования показали, что это химическое вещество может даже снизить вероятность рецидива хронического бронхита.
Среди травяных добавок эхинацея и астрагал есть две травы, которые обладают бактерицидным действием, они также известны как противовирусные, и исследования показывают, что они также могут иметь укрепляющие иммунную систему свойства. Применяемые в высоких дозах, они доказали свою эффективность в обращении вспять последствий острого бронхита, способствуя выздоровлению за короткий период времени. И наоборот, при хроническом типе бронхита высокая доза не обязательно может быть полезной, вместо этого пациенту следует вводить измеренные дозы трав на ротационной основе, предлагаемый уровень дозировки примерно такой же, как у эхинацеи в таблетках по 200 мг примерно два раза в день, то же самое для астрагала также следует принимать в дозах 200 мг не менее двух раз в день.Следует понимать, что хронический бронхит иногда имеет сезонный характер и рецидивирует снова и снова; поэтому долгосрочное использование этих трав должно осуществляться осторожно и поочередно. Здесь могут быть добавлены и другие травы, например, pau d’arco можно также принимать в дозах 250 мг два раза в день, и в дополнение к этому следует принимать таблетку рейши на 1500 мг или, если недоступно, альтернативную таблетку 600 мг грибов майтаке следует использовать поверх длительный срок вместе с двумя травяными добавками при хроническом бронхите.Упомянутый выше принцип ротации применяется к таблеткам эхинацеи и астрагала, чередование заключается в простом использовании одной конкретной травы в течение одной недели, а другой – в следующую, или одной травы в день, а другой – на следующей.
Ароматерапия
Обычно используемые эфирные масла при бронхите:
Гомеопатия
Гомеопатия – это целостный подход к исцелению и болезни. Это система, альтернативная традиционной научной, но она доказала свою полезность во многих случаях, когда с ее помощью применялись передовые методы лечения, которые в некоторых случаях были более эффективными, чем методы современной медицины.Большинство гомеопатических средств основаны на встречающихся в природе веществах и действуют на иммунную систему организма, позволяя ему лучше бороться с болезнями. В случаях бронхита гомеопатия может значительно помочь в устранении расстройства, вызванного кашлем, и в снижении иммунной функции. Однако здесь следует сказать, что в очень длительных и тяжелых случаях бронхита для диагностики и лечения необходимо привлекать квалифицированного врача.
- Сурьмяная смола.
Сурьмяная смола. – это рецепт, предлагаемый пациентам, страдающим бронхитом, у которых может быть ощущение скопления в груди, это ощущение может включать намек на мокрую слизь, забивающую легкие, симптомы могут включать затрудненное дыхание и дребезжащий звук при дыхании.Также может возникнуть затруднение при кашле, и даже это может потребовать больших усилий, а связанное с этим спазматическое сокращение может оказаться недостаточным, чтобы вывести слизь наружу, и единственное облегчение может быть, если человек отрыгивает или сплевывает неоднократно, симптомы может также включать сонливость и нехватку энергии, и человек может чувствовать слабость и головокружение, и эти симптомы можно облегчить, только сидя или лежа на животе под определенным углом или стороной тела, например правой стороной тела. - Bryonia
Бриония назначается только пациентам, страдающим от сухого и очень болезненного кашля при возникновении бронхита, при кашле очень мало слизи, а сами усилия очень болезненны. Любое движение может усилить кашель, и пациент может бояться пошевелиться, опасаясь кашля. Пациент может даже попытаться удерживать стороны своего тела вручную, чтобы уменьшить боль. Он может даже испытывать спазматические мышечные спазмы в животе каждый раз, когда кашляет, и это может даже сочетаться с расстройством пищеварения в желудке.Симптомы включают сухость во рту и стойкую жажду, которую нелегко утолить питьевой водой. Такого больного характеризуют очень сухость во рту и угрюмое настроение, и в этом случае следует назначить брионию, так как пациент может даже не хотеть разговаривать и, как видно, активно избегает компании, оставаясь неподвижным большую часть времени. - Calcarea carbonica
Calcarea carbonica рекомендуется пациентам, страдающим острым бронхитом, особенно тем, который появился после простуды.Другими симптомами являются постоянный кашель с ощущением щекотания вокруг горла, человеку может быть не очень комфортно в положениях, когда ему приходится лечь или даже слегка наклониться, а такие симптомы, как кашель, могут проявляться в силе при простуде. погода и в ночное время. Симптомы у детей могут отличаться от симптомов у взрослых, у детей может быть легкая лихорадка, и они могут потеть в висках и области головы во время сна, симптомы у детей также могут включать вялость и недостаток энергии, они может легко утомиться во время игры.Симптомы у взрослых могут быть самыми разными, они могут все время чувствовать холод и липкие руки и ноги. У них могут быть проблемы с дыханием и они могут быстро утомиться, в таких случаях следует назначить острый кальциевый бронхит. - Causticum
Causticum рекомендуется пациентам, у которых развился бронхит с такими симптомами, как глубокий, жесткий, мучительный кашель. К характерным признакам может относиться ощущение скопившейся слизи в горле и грудной клетке; человек может быть не в состоянии удалить эту предполагаемую слизь, застрявшую в его горле, даже после продолжительного приступа кашля.Таким образом, он может кашлять в тщетной попытке избавиться от ощущения слизи вокруг горла. Симптомы также могут включать ощущение саднения и болезненные ощущения во рту и горле, а также ощущение, что что-то твердое и почти как маленький камень застряло где-то в горле. Человек может чувствовать себя очень холодным, его может постоянно окружать озноб, а также может присутствовать периодическая лихорадка от умеренной до легкой степени. Постоянный кашель может не купироваться холодным воздухом или окружающей средой и может усиливаться при приближении холода.Передышка может наступить в теплые дни и в приятной атмосфере, а кашель можно частично облегчить, проглотив что-нибудь холодное. - Dulcamara
Dulcamara следует назначать только в случаях бронхита, когда состояние человека очень сильно меняется в зависимости от погодных условий. Человек может чувствовать себя хуже, все симптомы нарастают до крещендо при нахождении во влажном и холодном месте, симптомы, которые могут широко варьироваться в теплую погоду до тяжелой болезни в холодную погоду. Это средство может быть предложено, когда симптомы включают щекотливый и хриплый кашель, который звучит хрипло и рыхло и усиливается после каждого приступа физической активности.Такие пациенты, как правило, страдают аллергией и могут стать предрасположенными к бронхиту из-за аллергических реакций на такие вещества, как пыльца и шерсть кошек, которые ослабили их. Это средство может быть назначено при бронхите, вызванном аллергией. - Hepar sulp.
Люди, которым требуется Hepar sulp. обычно проявляются такими симптомами, как сухой кудахчущий кашель, сопровождающийся хриплым и дребезжащим звуком, цвет выделяемой слизи обычно желтоватый.У больного наблюдаются симптомы, которые усиливаются в холодную погоду и легко расстраиваются даже от небольшого грохота холодного воздуха. Холодная погода может вызвать приступы кашля, ухудшающиеся по мере охлаждения. Употребление холодной пищи или охлажденных напитков может усугубить симптомы. Пациент может чувствовать себя неуверенно и раздражительно и становиться очень эмоциональным, когда его меньше всего ждут. - Кали бич.
Кали бич. следует назначать людям, у которых развились симптомы бронхита, такие как отрывистый кашель с металлическим звучанием, который также сопровождается ощущением щекотки и изверганием липких и вязких нитей желтой слизи.Различные симптомы могут включать чувство холода в груди и в легких, а боль является результатом кашля, который может остро ощущаться в груди и груди каждый раз, когда человек кашляет. Симптомом также может быть затруднение дыхания во время сна, и человек может издавать дребезжащие звуки во время сна. Все симптомы могут ухудшиться рано утром, в холодную погоду и даже после еды. Человек может постоянно искать тепла постели. - Pulsatilla
Pulsatilla следует назначать особенно в случаях бронхита, симптомы которого могут включать чувство тяжести в груди.Сухой рвотный кашель с ощущением удушья или рвоты может вызвать выделение желтой слизи или мокроты. Другие типичные симптомы также могут включать изменение типа кашля, возникающего в разное время в течение 24 часов. Кашель может быть сухим по ночам с очень небольшим количеством слизи, тогда как по утрам и в более прохладном воздухе кашель может выделять много слизи. Другие симптомы включают жар, который всегда бывает сильным вечером и ночью, но спадает утром и днем.Человек может предпочесть открытые места с большим количеством воздуха, и это также может уменьшить активность таких симптомов, как кашель. Пациент может не испытывать жажды в течение длительного периода времени, может быть эмоционально неуверенным и капризным, жаждущим внимания и заботы. Эта трава также является хорошим выбором для детей, страдающих от подобных симптомов. - Silicea
Silicea следует назначать лицам, у которых наблюдались симптомы, связанные с бронхитом, в течение длительных периодов времени и даже неделю за неделей.Это типичный кашель, при котором при определенных усилиях выделяется слизь, которая может иметь желтоватый или зеленоватый оттенок. В слизи могут быть даже небольшие гранулы с неприятным запахом. Во время кашля человек может испытывать колющие боли в задней части туловища. Кроме того, человек может быть более чувствительным к холоду, и почти всегда присутствует лихорадка, а также обильное потоотделение в ночное время. Они могут испытывать усталость, быть чувствительными и нервными, с очень низкой выносливостью, а физические признаки, такие как увеличение лимфатических узлов, могут указывать на предрасположенность к инфекции. - Сера
Сера назначается в повторяющихся случаях бронхита, когда чрезмерное употребление антибиотиков могло серьезно подорвать способность организма защищаться. Присутствует грубый и жгучий болезненный кашель с выделением желтой или зеленой слизи, и такие симптомы могут усиливаться, когда таким людям становится слишком жарко в постели; другие симптомы могут быть затруднены дыханием во время сна. Симптомы могут быть разными, но этот тип рецидива бронхита случается только в тех случаях, когда предыдущий приступ был неэффективно лечен.Другими характерными признаками являются покраснение глаз и раздражение слизистых оболочек, у пациента может появиться неприятный запах изо рта, и он часто будет обильно потеть по ночам. Только лицам, у которых есть все эти специфические симптомы, следует назначать эту конкретную добавку.
Дополнительные действия, которые вы можете сделать
- Если у вас хронический бронхит, оставайтесь дома при плохом воздухе.
- Избегайте использования аэрозольных средств (инсектициды, дезодоранты, лаки для волос).Они могут раздражать дыхательные пути.
- Бросьте курить, избегайте ситуаций, когда люди курят.
- Пейте много жидкости, например, травяные чаи и фруктовые соки. Обезвоживание может привести к тому, что слизь станет густой и трудно откашливается.
Обычная дозировка
- Витамин А, 25 000 МЕ ежедневно в течение 1 месяца. Беременным женщинам не следует принимать более 5000 МЕ в день.
- Флавоноиды / витамин C, 500 мг флавоноидов и 1000 мг витамина C 3 раза в день. Если развивается диарея, уменьшите дозу витамина С.
- Астрагал по 200 мг 2 раза в день (хронический) или 4 раза в день (острый). Поставляет 70% полисахаридов и 0,5% глюкозидов.
- Эхинацея по 200 мг два раза в день (хроническая) или четыре раза в день (острая). Стандартизирован, чтобы содержать 3,5% эхинакозидов.
- Horehound, 3 или 4 чашки в день в виде чая. Используйте 1-2 столовые ложки на стакан горячей воды. Добавьте мед по вкусу.
- NAC, 250 мг (для хронических) или 500 мг (для острых) три раза в день. Добавляйте 2 мг меди и 30 мг цинка в день для длительного использования.Принимайте между приемами пищи.
Для детей
См. Соответствующие возрасту дозировки лечебных трав
Дозировки для детей очень отличаются от доз для взрослых, и это понятно, поскольку они предназначены для симптоматического лечения острых симптомов бронхита у детей. Тщательная подготовка должна быть сделана при измерении различных компонентов, например, для лечения проблем, связанных с кашлем у детей, рекомендуется сироп от кашля, приготовленный из скользкого вяза, приправленный лакричником и включающий корень алтея, и или если это недоступен корень оша.Смесь изготавливается путем кипячения равных частей каждого компонента в настойке с размерами, представляющими 40 капель настойки или 1 столовую ложку цельной травы, смешанной примерно с литром воды в течение двадцати минут. Возраст также является определяющим фактором при лечении и приготовлении дозы, например, подслащивание смеси медом может сделать ее более вкусной для детей старше года. Дозировка для детей может быть примерно такой: чайная ложка через час в первый день, что дает в общей сложности около восьми чайных ложек в день.И увеличивая или уменьшая количество чайных ложек по мере того, как кашель утихает или остается, если кашель утихает, лучший способ сделать это – продолжать принимать около шести чайных ложек четыре-шесть раз в день до полного исчезновения кашля. Используемые травы очень мягкие и оказывают успокаивающее действие на горло, а также могут снимать воспаление в дыхательных путях. Вдыхание паров этой смеси также может быть хорошим способом справиться с постоянными симптомами и кашлем.
ПРИМЕЧАНИЕ. Солодку не следует включать, если ваш ребенок страдает каким-либо из симптомов высокого кровяного давления.Известно, что другие варианты, такие как тимьян обыкновенный, являются активным противомикробным агентом, и поэтому его можно использовать для уменьшения продолжительности спастического кашля.


 Суточная доза препарата в данном случае будет варьироваться и зависит от возраста пациента. В том случае, если болезнь имеет грибковую природу, для ее лечения будут применяться антибиотики, имеющие антигрибковое действие, к примеру, Амфоглюкамин. Если же основной недуг был вызван вирусами, антибактериальная терапия может быть заменена приемом препаратов противовирусного действия, к примеру, Ацикловира.
Суточная доза препарата в данном случае будет варьироваться и зависит от возраста пациента. В том случае, если болезнь имеет грибковую природу, для ее лечения будут применяться антибиотики, имеющие антигрибковое действие, к примеру, Амфоглюкамин. Если же основной недуг был вызван вирусами, антибактериальная терапия может быть заменена приемом препаратов противовирусного действия, к примеру, Ацикловира. Нарушение его предписаний может отразиться на эффективности лечения, привести к появлению нежелательных побочных эффектов, общему ухудшению состояния больного.
Нарушение его предписаний может отразиться на эффективности лечения, привести к появлению нежелательных побочных эффектов, общему ухудшению состояния больного. Его можно применять в течение болезни ежедневно.
Его можно применять в течение болезни ежедневно. В противном случае вы не только не добьётесь улучшения вашего состояния, но сможете и навредить себе.
В противном случае вы не только не добьётесь улучшения вашего состояния, но сможете и навредить себе.