Комаровский советует: как бороться с отитом
Болит ухо? Срочно к врачу! © ShutterstockПочти каждый ребенок знаком с отитом. У всех малышей болят ушки, но родители не всегда могут вовремя распознать болезнь и быстро ее вылечить.
Что делать, если у малыша отит и как максимально быстро и эффективно ему помочь, рассказывает доктор Комаровский.
Отит – воспаление среднего уха
Среднее ухо – это барабанная полость, внутри которой находятся звуковые косточки.
Нормальная работа среднего уха возможна лишь тогда, когда давление в барабанной полости равно атмосферному. Только при этом бывают адекватные колебания косточек и барабанной перепонки.
Поддержание должного уровня давления достигается благодаря наличию особого канала – евстахиевой трубы, соединяющей глотку и барабанную полость.
© ShutterstockВо время глотания труба открывается, среднее ухо вентилируется и давление в нем выравнивается.
Отит – это результат изменения давления в барабанной полости.
Например, при нырянии или при подъеме (спуске) во время авиапутешествий.
Основная причина возникновения отитов у детей – воспалительные заболевания в носу и глотке, когда нарушается проходимость евстахиевой трубы.
Почему у детей так часто болят ушки?
Отиты возникают у детей чаще, чем у взрослых. Они чаще болеют простудными и вирусными заболеваниями. Дети больше плачут и активно шмыгают носом. Зачастую причиной отита могут стать аденоиды, сдавливающие евстахиеву трубу.
Главные симптомы отита – нарушение слуха, боль в ухе, при этом возможны выделения из уха.
© Shutterstock У грудных детей отит определяется следующим образом.
На ушной раковине возле наружного отверстия слухового прохода есть выступ, который называется козелок.
При надавливании на козелок, боль значительно усиливается, и малыш начинает плакать громче.
Но точный диагноз – отит – может поставить только врач при осмотре барабанной перепонки.
Какие средства использовать?
Лучшее средство от отита – специальные сосудосуживающие капли для детей, которые быстро уменьшают отек. Капать их нужно в нос. Если у ребенка повреждена барабанная перепонка, то капли в уши могут только навредить.
Поэтому во всем мире принято не использовать капли в ухо до тех пор, пока ребенка не осмотрит врач и не подтвердит, что барабанная перепонка не повреждена.
Если у ребенка высокая температура, нужно дать ему жаропонижающие средства. Но греть уши доктор Комаровский категорически не советует. Если в ухе скопился гной, и его прогреть, будет только хуже.
Если из уха ребенка вытекает жидкость, это значит, что барабанная перепонка перфорирована (повреждена). В таком случае необходимо срочно обратиться к врачу.
Не забудь сделать компресс
Если твой ребенок болен отитом, сделай ему простой компресс из ваты и куска полиэтилена. Приложи вату к уху, накрой куском полиэтилена, а сверху завяжи косынку или надень шапочку.
Дело в том, что при отите любое соприкосновение с ушной раковиной (даже небольшой ветерок) вызывает усиление боли. Малышу с компрессом будет комфортнее, а мама – спокойнее.
Что делать, если у ребенка сильно болит ухо
Итак, доктор Комаровский советует:
1. Обязательно вызвать врача.
2. Закапать ребенку сосудосуживающие капли в нос.
3. Дать обезболивающие препараты: парацетамол или ибупрофен.
4. При этом в ухо капать ничего нельзя: нужно ждать заключение доктора.
Обрати внимание! После любого отита слух у ребенка восстановится на 100% только через 3-4 месяца.
Читай также о системе воспитания здорового ребенка по Комаровскому.
Подписывайся на наш Facebook и будь в курсе всех самых интересных и актуальных новостей!
Лечение отита у детей, Комаровский о лечении отита, полезные советы
Отит у детей встречается намного чаще, чем у взрослых. Сопровождается болью, повышением температуры и другими малоприятными симптомами. Малыш становится очень капризным, теряет аппетит и плохо спит.
Сопровождается болью, повышением температуры и другими малоприятными симптомами. Малыш становится очень капризным, теряет аппетит и плохо спит.
Все это выводит родителей из равновесия. Как проводить лечение отита у детей, Комаровский знает наверняка. Может стоит прислушаться к его советам?
Содержание:
- Что собой представляет заболевание, его виды
- Какие существуют причины возникновения
- По каким признакам можно распознать отит у малыша
- Принципы лечения, рекомендации доктора Комаровского
- Чего делать нельзя
Что собой представляет заболевание, его виды
Сначала следует рассмотреть строение органа слуха. Ведь ухо – это не только то, что мы видим. Снаружи оно состоит из ушной раковины и наружного уха. Среднее граничит с барабанной перепонкой. Внутреннее состоит из лабиринтов – костного и перепончатого.
Отит – воспалительный процесс в каком-то из отделов уха (или нескольких). Как правило, сопровождается болевым симптомом и дискомфортом. В зависимости от того, в каком отделе уха произошло воспаление, его подразделяют на следующие виды:
В зависимости от того, в каком отделе уха произошло воспаление, его подразделяют на следующие виды:
Наружный
Инфекция локализуется только в наружной части слухового прохода. Такое заболевание оценить можно даже визуально. Характерны такие признаки, как зуд, боль, отек тканей и покраснение. Чаще всего развивается по причине механических факторов: ковыряние в ухе предметами (особенно не чистыми), попадание в ушную раковину влаги. Такой отит может сопровождать пловцов.
Средний (катаральный)
Возникает в соответствующем отделе органа слуха. Что касается заболевания отит среднего уха, лечение у детей Комаровский проводит давно и вполне успешно. Он говорит, что этот вид чаще всего подразумевают при постановке диагноза «отит». Он возникает у детей в подавляющем большинстве случаев (до 99 %). Остальные типы болезни на практике встречаются гораздо реже.
Внутренний
Серьезный воспалительный процесс во внутреннем ухе. Обычно, является осложнением среднего отита. Также к факторам риска стоит отнести серьезные патологии – менингит, туберкулез. Проникнуть инфекция может через кровь, оболочки мозга, средний отдел уха.
Также к факторам риска стоит отнести серьезные патологии – менингит, туберкулез. Проникнуть инфекция может через кровь, оболочки мозга, средний отдел уха.
Также бывают острые и хронические формы болезни. Острые отиты, как правило, проходят за 2-3 недели. Заболевание хронического характера может то затухать, то возобновляться.
По происхождению выделяют инфекционный, аллергический и травматический отит. Бывают случаи с образованием гноя или без.
В большинстве случаев наблюдается катаральный отит у детей, лечение Комаровский советует начинать незамедлительно. Именно в среднем ухе зачастую появляется воспаление.
Какие существуют причины возникновения
Конечно, жертвами отита чаще всего становятся именно дети. Это обусловлено особенностями строения евстахиевой трубы. Причем некоторые дети в силу анатомических особенностей более склонны к заболеванию, чем остальные.
Самая распространенная причина детских отитов – простуды и ОРВИ.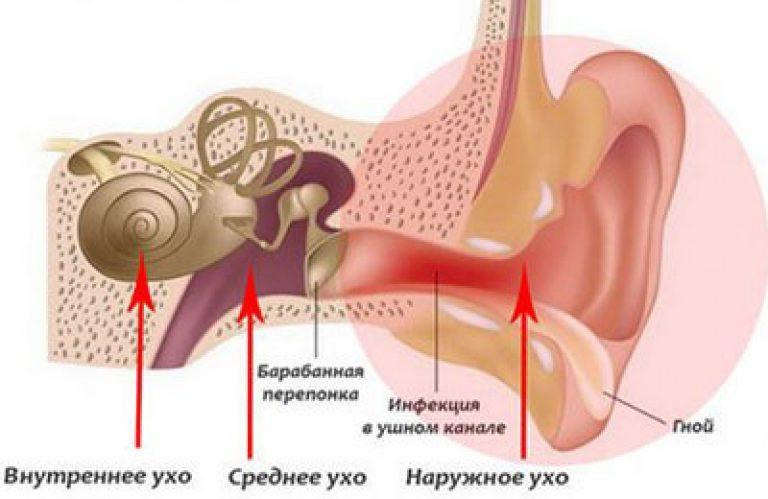 Инфекция со слизью из носоглотки способна перейти в слуховые проходы. В результате в ухе появляется отек, сужается просвет и меняется давление. Из слуховой трубы бактерии проникают в средние отделы. Функционирование органа нарушается, уши закладывает.
Инфекция со слизью из носоглотки способна перейти в слуховые проходы. В результате в ухе появляется отек, сужается просвет и меняется давление. Из слуховой трубы бактерии проникают в средние отделы. Функционирование органа нарушается, уши закладывает.
Нередко такая ситуация связана с неправильным (когда платком зажимают обе ноздри) или чересчур интенсивным сморканием. Но болезнь может развиться и сама по себе.
Также к причинам возникновения отита у детей можно отнести следующее:
- Незрелость системы иммунитета ребенка.
- Наследственная предрасположенность к заболеванию, особенности строения уха.
- Попадание в организм бактерий (моракселла, стрептококк, гемофильная палочка) и вирусов (грипп, риновирусы, аденовирусы, парагрипп).
- Склонность к аллергическим реакциям, аллергический насморк, бронхиальная астма.
- Хронические заболевания (тонзиллит, сахарный диабет), полипоз носа, аденоидит.
- Перепады атмосферного давления (при погружении в воду, полетах на самолете).

- Ковыряние в ушах твердыми предметами, грязными пальцами.
Отит в подавляющем большинстве случаев не является самостоятельным заболевание. Скорее, это следствие перенесенных ОРВИ, аллергических реакций или травм. Малыши, посещающие учреждения с большим количеством детей (детские сады, школы, кружки) более подвержены острым респираторным заболеваниям и, как следствие, отитам.
По каким признакам можно распознать отит у малыша
Довольно много младенцев переносят отит еще не достигнув года жизни. Это связано с продолжительным нахождением в положении лежа на спине и затекании в слуховые ходы срыгиваний. Некоторые ученые полагают, что увеличивает риск возникновения отита сосание пустышки. Так малыш чаще глотает, что может привести к попаданию бактерий в ухо.
Симптомы отита у детей могут быть не явными, и лечение Комаровский рекомендует начинать только после осмотра у врача. Особенно тяжело определить болезнь у младенца. Ведь он еще не может пожаловаться на боли или хотя бы показать на место дискомфорта.
После обнаружения следующих признаков у младенца родители должны сразу обратиться к доктору:
- необоснованное беспокойство, бессонница
- отказ от груди или бутылочки
- затрудненное носовое дыхание
- нарушение равновесия
- повышенная температура
- выделения из уха любого характера (водянистые, гнойные)
Конечно, дети постарше уже смогут сами рассказать что у них болит. Однако, боль может отдавать в ухо и при прочих заболеваниях ЛОР-органов, например, при тонзиллите или синусите.
Чтобы понять в самом ли деле у ребенка отит, нужно нажать пальцем на козелок (выступ) возле слухового прохода. Этот способ применим к детям любого возраста. Если младенец после таких манипуляций начинает выгибаться, капризничать, плакать – немедленно идите ко врачу.
В целом же симптоматика отита выглядит следующим образом:
- покраснение слухового прохода, отечность
- повышение температуры тела до 38 С
- вялость, слабость
- усиление боли в ночное время суток
- болезненные ощущения отдают в висок, челюсть
- заложенность ушей
- понижение слуха, чувство звона в ушах
- появление выделений (может и не быть)
Самодиагностикой в таком случае лучше не заниматься. Родители могут спутать отит с другим заболеванием. К тому же, причиной болей может послужить наличие в ухе инородного тела. Возможно попадание мелких деталей игрушек или прочих предметов.
Родители могут спутать отит с другим заболеванием. К тому же, причиной болей может послужить наличие в ухе инородного тела. Возможно попадание мелких деталей игрушек или прочих предметов.
У более старших детей причиной снижения слуха может стать образование серной пробки. Врач для постановки диагноза выполнит осмотр перепонки, и определит проходимость евстахиевой трубы.
Принципы лечения, рекомендации доктора Комаровского
Доктор Е.О. Комаровский достаточно популярен в наше время. Его цитируют и к нему прислушиваются. Он много раз говорил о принципах лечения ОРВИ и гриппа. Что он рекомендует при отите?
Если обнаружен средний отит у ребенка, лечение Комаровский рекомендует составлять из следующих элементов:
- Применение сосудосуживающих капель. Причем капать их нужно именно в нос, а совсем не в ухо. Это необходимо делать для того, чтобы снять отечность слуховой трубы. Можно применять обычные препараты, выпущенные для детей – Називин, Нафтизин, Назол.
 Доктор делает акцент на том, что эти капли не просто рекомендованы при отите, но необходимы. Даже если в них нет нужды при легком насморке, то в этом случае применять нужно обязательно.
Доктор делает акцент на том, что эти капли не просто рекомендованы при отите, но необходимы. Даже если в них нет нужды при легком насморке, то в этом случае применять нужно обязательно. - Антисептики или гормональные противовоспалительные препараты. Необходимы при сильных болях в ухе. Ранее капали раствор борной кислоты. Сейчас выпускаются современные фармакологические средства – Софрадекс, Отинум, Гаразон.
- Антибактериальная терапия. Евгений Олегович говорит о том, что антибиотики должны проникать в барабанную полость, действовать на возбудителей отита.
Если нет возможности сразу обратиться к специалисту, следует первым делом закапать в нос сосудосуживающие капли. Также до приезда доктора необходимо оградить ребенка от сквозняков и обеспечить тепло, надев повязку или хлопчатобумажную шапочку. Речь не идет о шерстяных платках или грелках.
Недопустимо приступать к лечению без консультации врача. Родители могут ошибиться с диагнозом, подобрать лечение которое только навредит.
При адекватной своевременной терапии отит у детей проходит довольно быстро и без последствий.
Чего делать нельзя
Если речь идет об отите у ребенка, необходимо быть осведомленным не только о том, что нужно делать, но и чего делать нельзя.
Не следует буквально воспринимать фразу «обеспечить тепло». Имеется ввиду исключить сквозняки и пребывание на ветру. Но тепловые процедуры делать нельзя. Особенно это касается случаев, когда есть сомнения в диагнозе или форме отита.
При гнойном течении заболевания нагревание только спровоцирует еще большее размножение болезнетворных бактерий. В результате воспаление только раз усилится и разрастется. Болевые ощущения малыша только усилятся. Забудьте про грелки и мешочки с солью.
Примерно то же самое касается разнообразных компрессов. Современная медицина не имеет доказательств того, что они действительно оказывают какое-то лечебное воздействие.
Если у ребенка отит, самолечением заниматься не нужно.
Правильно оценить необходимость приема антибиотиков может только доктор. Он же должен и выбирать препарат. Некоторыми видами антибактериальных средств нецелесообразно лечить болезни уха.
Отит – неприятное заболевание, доставляющее боль и беспокойство ребенку. При отсутствии терапии возможно возникновение осложнений или снижение слуха. Хорошие советы дает доктор Комаровский. Однако, слепо следовать рекомендациям не стоит. Для начала нужно пройти осмотр у врача и получить верный диагноз.
Доктор Комаровский о лечении отита у детей – смотрим видео:
Экссудативный отит у детей комаровский Процедуры и медикаменты Клиники и врачи
Отит у ребенка
В медицине, отитом называется одна из форм воспаления уха. Очень часто, отит у ребенка может появиться в виде осложнения, когда лечение насморка было неправильным или несвоевременным. В некоторых случаях, воспаление уха может начаться сразу же, без каких-либо видимых причин. Такая ситуация, как правило, возникает после переохлаждения, когда патогенная микрофлора становится наиболее активной.
Признаки отита у детей
Отит невозможно перепутать с другими болезнями, поскольку он обладает ярко выраженными симптомами и признаками. При этом, возникают такие болевые ощущения, которые ребенок просто не в состоянии терпеть.
К основным симптомам отита можно отнести:
При наличии большинства этих признаков, следует немедленно обратиться к врачу. Если же заболевание наступило в вечернее или ночное время, следует срочно вызвать скорую помощь.
Острый отит у детей
Острый отит является ничем иным, как воспалением среднего уха. Обычно, он появляется в виде осложнения, вызванного перенесенным ОРЗ, когда лечение проводилось самостоятельно, с применением противопоказанных лекарственных препаратов. Чаще всего, острый отит развивается из-за обычного насморка. который не был полностью вылечен. Слизь, содержащая инфекцию, проникает через слуховую трубу из носоглотки, прямо внутрь среднего уха.
Чтобы правильно определить острый отит, необходимо провести диагностику:
Катаральный отит у ребенка
Одной из форм острого отита, является катаральный отит, предшествующий гнойному отиту. Отличить эти формы может только специалист, основываясь на характерных признаках заболевания.
Катаральный отит имеет следующие симптомы:
При резком повышении температуры, когда болевые ощущения значительно усиливаются, вполне возможен переход катарального отита в гнойную стадию. Основной причиной такого состояния является слабость иммунной системы.
Гнойный отит у ребенка
Появление гнойного отита представляет серьезную опасность для здоровья ребенка, поскольку гной, выделяющийся из уха, может попасть в жизненно важные органы, в том числе и в головной мозг.
Основная причина данного заболевания заключается в распространении воспаления из носоглотки в среднее ухо. Для проникновения инфекции служит слуховая труба. Кроме основного пути, инфекция может проникнуть в среднее ухо после полученного ушиба, а также, в результате таких перенесенных заболеваний, как корь, менингит или туберкулез.
Симптомы заболевания, в большинстве случаев зависят от того, на какой стадии развития находится болезнь.
Основным неприятным свойством гнойного отита является стремление гнойных выделений вырваться наружу. Вырабатывание гноя происходит в течение длительного времени, в результате чего, барабанная перепонка может расплавиться, вызывая обильное течение гноя. Далее, гнойные процессы могут перейти в более серьезную стадию двустороннего гнойного отита.
Двусторонний отит у ребенка
Данное заболевание протекает в более неблагоприятных формах, поскольку вызывает большое количество различных осложнений. При правильном и своевременном лечении, эти осложнения вполне возможно предотвратить.
Основные стадии двустороннего отита:
При выборе лечения, нужно учитывать стадию воспаления, что позволит победить заболевание без каких-либо осложнений.
Экссудативный отит у детей
Основное проявление экссудативного отита заключается в накоплении жидкости в среднем ухе, при отсутствии острого воспаления. Данная болезнь получила широкое распространение у детей. Именно из-за нее в детском возрасте часто теряется слух. Причем снижение слуха происходит постепенно, в зависимости от возраста ребенка.
Точные причины, вызывающие экссудативный отит, неизвестны. Считается, что он возникает в результате вялотекущих хронических инфекций, нарушения функций аденоидов и слуховой трубы. Установить точный диагноз может только специалист, применяя для осмотра специальную пневматическую воронку.
Для лечения этого заболевания применяются препараты, снимающие отек и сужающие сосуды. Одновременно назначаются антибиотики. Однако, медикаментозное лечение дает незначительный эффект, а полное восстановление слуха возможно только после хирургического вмешательства.
Чем лечить отит у ребенка
При возникновении отита, его самолечение абсолютно недопустимо. Активное и длительное лечение этой болезни должно проходить под контролем врачей. Однако, для облегчения состояния больного ребенка можно принять определенные меры.
Хороший эффект при катаральной форме дает сухое тепло в области уха. При остром гнойном отите нужно постоянно и тщательно удалять гной, обрабатывать ухо с помощью антибиотиков и антисептиков.
В качестве дополнительного лечения производится назначение физиопроцедур в виде ультрафиолетового облучения, лазерной терапии и грязелечения. В среднем, на лечение острого отита требуется 1-2 недели.
Профилактика отита у детей
Чтобы избежать тяжелого лечения отита, его намного легче предупредить. Нужно больше внимания уделять своевременному лечению насморка. Если существует предрасположенность к отиту, необходимо проводить профилактический курс приема антибиотиков, дозировку и порядок приема которых устанавливается лечащим врачом.
Существуют и другие мероприятия, назначаемые педиатром в индивидуальном порядке, после осмотра и обследования ребенка.
Видео: Доктор Комаровский про отит
Советы доктора Комаровского. Отит
Если верить статистике, то у 80% детей до 3-х лет бывает отит. Что делать, если у ребенка болит ухо? Как определить, что у ребенка отит? Какие способы профилактики и лечения отита существуют? Вопросов на эту тему у родителей очень много, а ответит на них доктор Евгений Комаровский.
У ребенка заболело ухо. А вдруг это отит? Какие признаки отита? Как его лечить? Почему одни болеют отитом часто, а другие и вовсе не сталкивались с ним? Сын боксера Вячеслава Узелкова заболел отитом, и они всей семьей пришли на прием к доктору Комаровскому.
Как снизить частоту возникновения отита у ребенка, который занимается профессиональным плаванием? Об этом нам расскажет доктор Комаровский.
Плавание и профилактика отита – Доктор Комаровский. Смотреть онлайн
Медицинская наука утверждает, что у 80% детей в течение первых 3х лет жизни хоть один раз, но случается отит. Огромное количество взрослых, которые стали мамами и папами уверены в том, что шапки с накрытиями для ушей являются главным средством профилактики отита, но иногда все-таки ходят к врачам, чтобы узнать и о других более эффективных средствах.
Доктор Комаровский показывает всем на какое место нужно давить для того чтобы проверить детское ушко. У любого человека есть на ухе выступ, который называется «козелок», и обычно при остром отите, когда мы надавливает на него возникает сильная боль. Доктор говорит, что лечение отита народным средством с помощью ореха это всего-навсего реализация классического ментального принципа, который неэффективный. Самое главное что должны понимать взрослые это правила того как работает ухо.
На барабанную перепонку с наружной и внутренней стороны давит воздух, а между полостями уха и носа есть специальная трубочка, которая имеет название «слуховой». Если эта слуховая труба прекращает работать, а часто это произходит, когда у ребенка есть сопли и он их втягивает назад, тогда эти сопли попадают в трубу. Или когда мама закрывает ребенку нос для того чтобы выдуть сопли, тогда сопли тоже могут попасть в эту трубу. Когда сопли попадают в трубу, она перекрывается и в ухе меняется давление и там начинается острая боль. Поскольку дети чаше болеют вирусными инфекциями, и отиты у них намного чаше, чем у взрослых. Дети еще намного чаще плачут, а когда ребенок плачет он шмыгает носом. У детей также слуховая труба намного уже, нежели у взрослых, поэтому ушки у детей чаще болят. Поэтому масло закапанное в ухо ничего с соплями в трубе сделать не сможет. Есть такое распространенное лекарство под названием «сосудосуживающие капли», и если мы закапаем их в нос они смогут уменьшить отек не только в носу но и в слизистой оболочке слуховой трубы. Поэтому, если ухо только начало болеть и мы вовремя закапаем сосудосуживающие, у нас есть шанс что мы вовремя уберем отек трубы и отит не успеет развиться.
Доктор Комаровский рекомендует всем родителям иметь в доме сосудосуживающие капли в специальных детских формах. Доктор говорит, что существует огромное количество капель и народных способов лечения, которые предназначены для капанья в ухо, но такие процедуры могут привести очень серьезным проблемам. Так как при отите очень часто травмируется барабанная перепонка, и все что закапается в ухо, может проникнуть в полость уха. Во всем цивилизованном мире принято так: до того как доктор посмотрит в ухо и определит целая барабанная перепонка или нет, не надо в ухо ничего капать.
(3200)
Вам также будет интересно:
Отит у детей
Отит относится к числу заболеваний, которые присущи человеку в любом возрасте, правда взрослый человек такого рода отек переносит гораздо спокойнее, чем ребенок.
Особенно сложно новорожденным, ведь они не могут объяснить, что у них болит ухо, поэтому остается надеяться на внимательность родителей. Чтобы не упустить симптомов болезни, следует знать, какие к ним относятся.
Симптомы отита
Причины отита
К наиболее частым причинам развития отека относят мелкие травмы, которые могут быть получены в результате неаккуратного использования ушных палочек или же во время игры.
Простуда также входит в число самых распространенных причин отита у новорожденных, из-за того, что инфекция, образовавшаяся в носоглотке, попадает в ухо, пройдя по слуховой трубе. Способствует этому постоянное горизонтальное положение.
Не менее опасным считается слишком интенсивное сморкание. Детям до 4-х лет рекомендовано удаление корочек и слизи посредством аспиратора .
Если не придать значения симптомам отека, заболевание быстро может перейти в гнойную форму, при этом происходит поражение барабанной перепонки, а это в свою очередь может стать отправной точкой для развития хронического характера заболевания.
Отит у детей лечение (Комаровский)
Известный доктор Комаровский предупреждает, что в случае когда малыш испытывает болевые ощущения при любом касании уха, стал беспокойным и отказывается от еды (при такого рода опухоли затрудняется процесс глотания и сосания) следует незамедлительно обратиться за к специалисту, так как лечение отека слухового органа должно проводиться правильно. Это позволит избежать осложнений и перехода болезни в хроническую форму.
Комаровский утверждает, что лекарства следует выбирать в зависимости от локализации и степени тяжести отека. К примеру, могут понадобиться:
Что нельзя делать при отите?
Если у малыша поднялась температура, следует отказаться от применения согревающих компрессов, ингаляции и других аналогичных процедур.
Не стоит закладывать в больное ушко компрессы с борным спиртом, так как этот раствор может вызвать ожог кожи слухового прохода и барабанной перепонки.
Чем опасен отит для ребенка?
Если не последует своевременной медицинской помощи, проблема не будет вылечена до конца или же родители решат обойтись собственными знаниями и народными средствами, не уточнив характер болезни у специалиста возможно развитие следующих осложнений:
Народная медицина при лечении отита
Любая нетрадиционная терапия должна сочетаться с медикаментозным лечением (под которым подразумевают применение капель в уши детям. использование различных медицинских аппаратов для прогревания и снятия отека) и проводиться с разрешения врача.
Не стоит наделять народные средства магическими свойствами и считать, что они справятся с проблемой лучше антибактериальных и противовоспалительных лекарств. Травяные настои и примочки могут быть лишь вспомогательным средством, а устранить очаг инфекции таким методом невозможно.
Зачастую именно желание родителей вылечить малыша посредством «натуральных лекарств» и приводит к осложнениям, поскольку теряется драгоценное время на малоэффективные компрессы и промывания.
Комаровский советует: как бороться с отитом
Почти каждый ребенок знаком с отитом. У всех малышей болят ушки, но родители не всегда могут вовремя распознать болезнь и быстро ее вылечить.
Что делать, если у малыша отит и как максимально быстро и эффективно ему помочь, рассказывает доктор Комаровский.
Отит – воспаление среднего уха
Среднее ухо – это барабанная полость, внутри которой находятся звуковые косточки.
Нормальная работа среднего уха возможна лишь тогда, когда давление в барабанной полости равно атмосферному. Только при этом бывают адекватные колебания косточек и барабанной перепонки.
Поддержание должного уровня давления достигается благодаря наличию особого канала – евстахиевой трубы . соединяющей глотку и барабанную полость.
Во время глотания труба открывается, среднее ухо вентилируется и давление в нем выравнивается.
Отит – это результат изменения давления в барабанной полости.
Например, при нырянии или при подъеме (спуске) во время авиапутешествий.
Основная причина возникновения отитов у детей – воспалительные заболевания в носу и глотке, когда нарушается проходимость евстахиевой трубы.
Почему у детей так часто болят ушки?
Отиты возникают у детей чаще, чем у взрослых. Они чаще болеют простудными и вирусными заболеваниями. Дети больше плачут и активно шмыгают носом. Зачастую причиной отита могут стать аденоиды, сдавливающие евстахиеву трубу.
Главные симптомы отита – нарушение слуха, боль в ухе, при этом возможны выделения из уха.
У грудных детей отит определяется следующим образом.
На ушной раковине возле наружного отверстия слухового прохода есть выступ, который называется козелок.
При надавливании на козелок, боль значительно усиливается, и малыш начинает плакать громче.
Но точный диагноз – отит – может поставить только врач при осмотре барабанной перепонки.
Какие средства использовать?
Лучшее средство от отита – специальные сосудосуживающие капли для детей, которые быстро уменьшают отек. Капать их нужно в нос. Если у ребенка повреждена барабанная перепонка, то капли в уши могут только навредить.
Поэтому во всем мире принято не использовать капли в ухо до тех пор, пока ребенка не осмотрит врач и не подтвердит, что барабанная перепонка не повреждена.
Если у ребенка высокая температура, нужно дать ему жаропонижающие средства. Но греть уши доктор Комаровский категорически не советует. Если в ухе скопился гной, и его прогреть, будет только хуже.
Если из уха ребенка вытекает жидкость, это значит, что барабанная перепонка перфорирована (повреждена). В таком случае необходимо срочно обратиться к врачу.
Не забудь сделать компресс
Если твой ребенок болен отитом, сделай ему простой компресс из ваты и куска полиэтилена. Приложи вату к уху, накрой куском полиэтилена, а сверху завяжи косынку или надень шапочку.
Дело в том, что при отите любое соприкосновение с ушной раковиной (даже небольшой ветерок) вызывает усиление боли. Малышу с компрессом будет комфортнее, а мама – спокойнее.
Что делать, если у ребенка сильно болит ухо
Итак, доктор Комаровский советует:
1. Обязательно вызвать врача.
2. Закапать ребенку сосудосуживающие капли в нос.
3. Дать обезболивающие препараты: парацетамол или ибупрофен.
4. При этом в ухо капать ничего нельзя: нужно ждать заключение доктора.
Обрати внимание! После любого отита слух у ребенка восстановится на 100% только через 3-4 месяца.
Источники:
shop-kid.ru, kvaki.net, www.kinderhouse.ru, lady.tochka.net
Следующие статьи:
Отит у ребенка: симптомы, первая помощь
Дети часто болеют ОРВИ. Большинство инфекций быстро проходит благодаря защитным функциям организма малыша, правильному уходу, а также адекватному лечению. Однако в некоторых случаях ОРВИ протекают с осложнениями. Отит относится к наиболее распространенным осложнениям вирусных респираторных инфекций у детей. Этому способствуют особенности анатомического строения у маленьких детей короткая, широкая и более горизонтальная слуховая труба, которая соединяет полость носоглотки и среднее ухо, а значит, инфекция может легко проникать из носоглотки. Отит могут вызывать инфекционные болезни, такие, как корь, краснуха. Иногда бывает, что причиной отита становятся частые обильные срыгивания малыша, при этом остатки еды могут попадать в среднее ухо через слуховую трубу и вызывать воспаление. Причиной повторных отитов часто становится аденоидит.
Как проявляется отит
У маленьких детей обычно начинается внезапно, появляется резкая боль в ухе. Более старшие дети могут жаловаться на снижение слуха. Боль в ухе может сопровождаться подъемом температуры до 400С. заподозрить отит у младенцев сложнее, т.к. они не могут пожаловаться на боль. Родители могут заподозрить отит у малыша по следующим признакам:
- Крик, плач.
- Беспокойство, капризность, нарушения сна, отказ от груди.
- Попытки теребить ухо, перекатывание головой по подушке.
- Усиление крика и плача при надавливании на козелок уха.
Выделение из уха – еще один признак отита. Они могут быть серозными или гнойными, иметь примесь крови. Выделения из ушей при отитах происходят в результате перфорации (разрыва) барабанной перепонки. Отсутствие лечения данного состояния может привести к стойкому нарушению остроты слуха у малыша, что еще раз подтверждает необходимость немедленного обращения к врачу при первых признаках отита.
Лечение отита и первая помощь
Лечение отита должен назначать врач. Не нужно увлекаться лечением без осмотра оториноларинголога. Обычно отиты лечат антибиотиками, курс лечения составляет 7-10 дней. Туалет наружного слухового прохода, восстановление проходимости евстахиевой трубы и норматизация давления в барабанной полости, местная и общая противовоспалительная терапия, антибиотикотерапия относятся к основным направлениям лечения отита. В некоторых случаях пациенту показано проведение парацентеза – лечебного прокола барабанной перепонки. Еще раз обратите внимание, конкретные препараты вашему ребенку может назначить только врач.
Чем можно помочь дома:
Использование сосудосуживающих капель в нос – важнейший компонент терапии среднего отита. Эти препараты восстанавливают проходимость слуховой трубы, что способствует нормализации давления в барабанной полости.
- Закапайте ребенку в нос сосудосуживающие капли. Предпочтите лекарственный препарат, которым вы уже пользовались.
- При повышенной температуре и/или выраженной боли дайте малышу жаропонижающее средство в возрастной дозировке. Препараты парацетамола и ибупрофена эффективно купируют болевые ощущения при отитах.
- Место при отите показано сухое тепло. Достаточно надеть на ребенка шапочку или платок, прикрывающий уши. Не используйте горячие компрессы и грелки без назначения врача. Помните! Любые тепловые процедуры ПРОТИВОПОКАЗАНЫ при гноетечении и повышенной температуре.
- если из уха выделяется гнойная или серозная жидкость, удаляйте ее ватной турундой, смоченной в 3% растворе перекиси водорода.
Профилактика
Необходимо своевременно лечить нос, носоглотку и глотку у детей. Особенно это касается увеличения аденоидов. Если ребенок тяжело дышит носом, спит с открытым ртом, храпит, нужно обратиться к ЛОР-врачу. Если врач настаивает на удалении аденоидов, обдумайте и согласитесь на эту процедуру. Своевременно лечите другие вирусные и бактериальные заболевания. Для грудничков лучшей профилактикой отита является грудное вскармливание.
Следующие рекомендации по уходу за ребенком с ОРВИ помогут вам уменьшить вероятность развития отита:
- Никогда не заставляйте ребенка сморкаться с усилием. При сморкании слизь попадает в евстахиевы трубы, что прямо способствует развитию отита.
- Проходимость евстахиевой трубы обычно нарушается в результате попадания в нее густой слизи. Поэтому постарайтесь, чтобы слизь ребенка оставалась жидкой при ОРВИ. Для этого как можно больше его, а также поддерживайте в квартире оптимальную температуру (не выше 210С) и влажность (60%).
- используйте жаропонижающие средства в возрастной дозировке при повышении температуры тела малыша выше 38,50С. Лихорадка увеличивает потери жидкости и способствует пересыханию слизистых оболочек. Поэтому ее своевременное купирование также является профилактикой отита.
Врач-оториноларинголог Корзун Ирина Валерьевна
Комаровский о лечении острого и среднего экссудативного отита у ребенка
Коварность недуга в большом риске осложнений, которым подвержены именно дети.
Нарушения слуха могут быть необратимыми, потому так важен медицинский контроль.
И точный диагноз «экссудативный отит у ребенка» поставить может лишь доктор.
О симптомах и лечении катарального отита у детей читайте здесь.
Понятие и характеристика
Болезнь характеризует отток жидкости в среднем ухе, но воспаление при этом отсутствует.
Инфекция проникает внутрь, локализуется в среднем ухе, но на первых этапах симптоматики, которые бы указывали на патологию, нет. Барабанная перепонка цела, существенной боли нет, но острота слуха потихоньку снижается.
Экссудативному отиту в большей степени подвержены детки 3-7 лет. Патология протекает без заметных признаков, хотя сначала в полости уха образуется серозный экссудат, а потом и гнойный.
По мере развития болезни у ребенка снижается слух, потому, если своевременно не провести терапию, то не исключено развитие тугоухости 3-ей степени.
к содержанию ↑Причины возникновения
Свое название недуг получил от слова экссудат — так называют жидкость, что собирается в среднем ухе. Она же считается удобной средой для жизнедеятельности патоорганизмов. Постепенно жидкость густеет, состоит преимущественно из слизи и гноя.
Причина болезни — нарушенная функция вентиляции слуховой трубы.
А это, в свою очередь, может случиться из-за перенесенной респираторной инфекции, например, бактериальной либо вирусной.
Также неблагоприятное воздействие неверно принимаемых антибиотиков тоже может спровоцировать этот опасный недуг.
Еще возможные предпосылки к болезни создают:
Недостаточная развитость евстахиевой трубы — это еще один провоцирующий фактор. Проще говоря, из носового прохода болезни несложно попасть в среднее ухо, так как микробам и прочим патогенным организмам не приходится проделывать долгий путь.
А еще отоларингологи отмечают — табачный дым является одним из самых распространенных провокаторов болезни, потому нельзя курить в доме, где живет ребенок, и на улице, гуляя с ребенком, в машине и т.д.
к содержанию ↑Виды и формы
По времени течения принято выделять несколько фаз заболевания — острый отит (длится до трех недель), подострый (3-8 недель), и хронический, если патология затянулась более чем на 8 недель.
Экссудативный средний отит можно описать по этапам:
- Начальный — для этого этапа свойственны первичные отклонения на уровне слизистой, одни клеточки просто подменяются уже другими.
- Секреторный — повышается объем работы бокаловидных клеток, что и производят секрецию.
- Мукозный — экссудат постепенно густеет, приобретает вязкость.
- Дегенеративный — уровень секреции падает, слипаются структуры, развиваются фиброзные процессы.
Также отит может быть односторонним, с поражением одного ушка и, соответственно, двухсторонним — с поражением двух ушек сразу.
В подавляющем большинстве случаев детки болеют двухсторонним отитом.
к содержанию ↑Симптомы и признаки
Так как симптоматика выражена слабо, диагноз ставится поздно, и лечение обещает быть затяжным.
Температура тела малыша либо обычная, либо субфебрильная.
Общее состояние ребенка тоже в норме. Детки вообще могут абсолютно ни на что не жаловаться, потому его могут выявить буквально случайно на плановом приеме у отоларинголога.
Признаки недуга будут следующие:
- понижение остроты слуха;
- чувство давления или некоторого бульканья в области слухового прохода;
- треск в ушке;
- больной не полностью слышит свой голос;
- шум в ушках, когда поворачиваешь голову.
В остром периоде не исключена боль в ушке, но не сильная. Экссудата на тот момент еще нет, только нарушена воздушная циркуляция в слуховом проходе.
В подостром периоде сама жидкость становится вязкой, то больной может жаловаться на проблемы со слухом, его мучает чувство переливания жидкости, а также тяжести в ушке.
к содержанию ↑Осложнения
Если недуг запущен, вскоре он перейдет в хроническую форму. Нет должного лечения — и через три года болезнь станет необратимой тугоухостью.
Также опасно самолечение: можно повредить слуховую трубу, барабанную перепонку, у ребенка нарушится слух, и восстановление его в полной степени будет невозможным.
Диагностика
Диагностировать болезнь может только отоларинголог.
Врач спросит, какие болезни перенес ребенок, осмотрит среднее ухо специальным инструментарием — проведет отоскопию.
Дополнительные методы исследования:
- Тимпанометрия — создается специальным образом давление в самом слуховом проходе.
- Аудиометрия — исследуется уровень слуха, а также восприятия звуков разных высот.
- Рентгенография — выявляет клеточные нарушения.
- КТ височных костей — делают при новом развитии недуга или в случае затруднения подготовки диагноза.
Врач выявляет, какие именно пути диагностики использовать в каждом конкретном случае.
к содержанию ↑Методы лечения
Как лечить малыша? Терапию назначают лишь после полнейшего обследования ребенка и объявления точного диагноза. Все лечение сводится к удалению самой причины недуга, а далее восстанавливается слух малыша.
Если обнаруживаются полипы либо аденоиды, их рекомендовано обязательно удалить.
Продувание слуховых труб по Политцеру
Эта процедура нужна для того, чтобы улучшить проходимость евстахиевой трубы.
Так, в среднее ухо вводится воздух специальными аппаратами.
На старте болезни возможно и проведение лазеротерапии.
к содержанию ↑Катетеризация
Катетеризация означает введение в среднее ухо специальной тонкой трубочки. Но этот метод для малышей не подходит, так как введение катетера требует некоторого участия самого пациента. Потому деткам подбираются альтернативные методики.
Физиотерапия
Довольно часто используется электрофорез. Этот вариант лечения предполагает ввод лекарственных средств через кожу. Методика выбирается часто, ведь при ней применяется сниженный объем лекарственных средств.
Но эффективность терапевтических методов при всем том высока — с помощью электротока введенные растворы организмом больного усваиваются в два раза быстрее (если сравнивать с инъекциями).
Неудобств этот способ не вызывает, потому можно с ее помощью лечить и маленьких деток.
к содержанию ↑Медикаменты
Могут назначаться сосудосуживающие препараты — Називин, Санорин.
Они необходимы для восстановления аэрации слухового прохода, а также улучшения оттока жидкости. Для разжижения мокроты выписываются муколитики — Амбробене или Амброксол.
Если обнаружена инфекция, назначаются антибиотики — Азитромицин либо Амоксиклав. Также по решению врача могут назначаться противовоспалительные препараты, антигистаминные средства. Обязательная часть лечение — прием витаминных комплексов.
к содержанию ↑Хирургическое вмешательство
Если необходимо, назначается и оперативное лечение. Это может быть миринготомия — она нужна для единократного выведения жидкости, используют специальную трубку для создания давления.
Может проводиться тимпанопункция — устанавливается специальный дренаж, вводятся лекарства в полость ушка с помощью шунта, пока не улучшится состояние маленького пациента.
Советы Комаровского
Известный педиатр Комаровский отмечает, что экссудативный отит является серьезным заболеванием. При необходимости ребенка могут госпитализировать.
Учитывая тот факт, что болезнь какое-то время проходит бессимптомно, Комаровский напоминает, как важно проходить профилактические осмотры.
Это должно случаться не реже раза в полгода, а у малышей можно проводить осмотр и чаще, раз в три месяца.
Если ребеночек склонен к частым ОРВИ, ринитам, то ходить к ЛОРу нужно чаще.
к содержанию ↑Профилактика
Всю профилактическую работу можно разделить на две части. Первая — стараться исключать болезни, которые могут привести к отиту. Это частые ОРВИ, риниты, гаймориты, синуситы, аденоиды.
Если избежать болезней не удалось, то в силах родителей грамотно и качественно их лечить, а главное, долечивать.
Вторая часть всех профилактических процедур — это повышение защитных сил организма.
А значит, элементарные закаливающие процедуры, частые и длительные прогулки на свежем воздухе, это приучение ребенку к правилам личной гигиены, это, наконец, спорт и физкультура. В жизни малыша не должно быть места гиподинамии.
Лечение экссудативного отита — это длительная работа, которая должна быть доведена до конца. Болезнь контролирует доктор, никакие народные методы не будут эффективны, и могут только усугубить состояние малыша.
Учите ребенка правильно сморкаться, учите обозначать свои жалобы, учите простым правилам гигиены — мыть ручки с мылом после каждого посещения улицы.
Водите ребенка на плановые профилактически осмотры, ни один врач не упрекнет, если мама в целях профилактики «зачастила» к докторам.
О первых признаках серозного менингита у детей вы можете узнать из нашей статьи.
О диагностике экссудативного отита у детей в этом видео:
Убедительно просим не заниматься самолечением. Запишитесь ко врачу!Экссудативный отит: описание болезни, причины, симптомы, стоимость лечения в Москве
Экссудативный отит представляет собой заболевание среднего уха, когда в полости за барабанной перепонкой происходит скопление серозно-слизистой жидкости. Отличительной особенностью болезни является отсутствие острой боли, которая присутствует при прочих формах патологии. Эта патология является основной причиной тугоухости. Максимальное количество больных приходится на возрастную категорию от 3 до 7 лет.
Экссудативный средний отит имеет отличительную особенность, заключающуюся в том, что в области среднего уха происходит накопление густого вязкого экссудата, но при этом нет острого воспалительного процесса. При таком нарушении боль отсутствует полностью или, что бывает реже, имеет слабую интенсивность. Также при этом нарушении сохраняется и целостность барабанной перепонки. Основная жалоба пациента, которая заставляет его обратиться за врачебной помощью, – это выраженное понижение слуха. На возраст от 3 до 7 лет приходится 60% больных, на возраст от 12 до 15 лет – 10% и 30% – на все остальные возрастные категории.
У взрослых заболевание чаще всего является профессиональным, или возникающим в качестве осложнения. Если своевременно не обратить внимания на болезнь, высок риск развития осложнений, в том числе гнойного отита среднего уха, который опасен в свою очередь последствиями, несущими угрозу для жизни. Из-за этого при малейшем подозрении на то, что в полости среднего уха начался патологический процесс, необходимо срочно посетить ЛОР-врача.
Формы
Врачи разделяют экссудативный отит по тому, одно или два уха оно поражает, и по длительности течения. Первая классификация выделяет односторонний (левосторонний или правосторонний) отит и двухсторонний. Вторая разделяет болезнь на такие категории:
-
острый экссудативный отит – к острой форме относят болезнь, которая полностью вылечивается за период до трех недель;
-
подострый экссудативный отит – его длительность более трех недель, но не больше 8 недель;
-
хронический экссудативный средний отит – заболевание этой формы продолжается более 8 недель. Лечение его наиболее сложное и длительное, чем острой и подострой форм. Также при нем значительно повышается вероятность появления осложнений.
Определить то, какой отит имеет место в конкретном случае, может не только врач, но и сам больной, если он точно помнит, когда у него появились первые признаки патологии. В некоторых случаях симптомы экссудативного отита могут отсутствовать, и тогда она обнаруживается случайно в момент плановой диспансеризации или при обращении к специалисту по иному поводу. Как правило, это происходит, если болезнь находится в хронической форме.
Причины
В норме наличие небольшого количества экссудата в области среднего уха необходимо. Он удаляется оттуда естественным путем, выполняя очищающую функцию. Когда же отток его нарушается, начинает развиваться патология. Физическая причина развития болезни – это обструкция слуховой трубы, приводящая к катаральному евстахииту. При отеке тканей слуховая труба из-за своей узости полностью закрывается, и содержимое полости среднего уха перестает выделяться. Причины нарушения оттока серозной жидкости из уха разделяются на две категории: общие и местные. К общим провокаторам заболевания относятся:
-
выраженное понижение иммунитета на фоне различных хронических патологий;
-
частые аллергические реакции, при которых затрагивается слизистая носоглотки;
-
хронические заболевания носовой полости, имеющие инфекционную природу;
-
длительное проживание в регионе с неблагоприятной экологической обстановкой;
-
низкий уровень условий жизни.
Локальными причинами развития экссудативного отита являются факторы, которые вызывают непосредственно нарушение проходимости евстахиевой трубы. Ими являются:
-
механическая закупорка – чаще всего возникает у маленьких детей из-за попадания в слуховую трубу инородного тела. У взрослых такая причина болезни не обмечается;
-
аномалии строения неба, носа или носоглотки – они имеют врожденную или приобретенную природу. Лечение при этом требуется хирургическое, так как иным образом дефект устранить нельзя. Врожденные аномалии приводят к появлению нарушения еще в грудном возрасте или в первые годы жизни;
-
травматическое повреждение среднего уха – к нему относится также и баротравма, которая может возникать у летчиков или аквалангистов;
-
разрастание глоточных миндалин и аденоиды – хроническое вялотекущее воспаление в них наиболее часто вызывает такое явление.
Определить причину появления патологии и какое лечение требуется в конкретном случае должен врач. Самолечение при экссудативном отите крайне не рекомендуется и является опасным, так как может вызвать глухоту и прочие осложнения. Как лечить экссудативный отит решает только специалист. Вне зависимости от причины патологии, симптомы у взрослых и детей при ней будут одинаковы.
Прогноз
Когда заболевание лечат с первых же симптомов и не нарушают врачебных предписаний, прогноз для больного хороший и наступает полное выздоровление с восстановлением слуха. При запоздалой терапии экссудативного отита прогноз становится неблагоприятным, так как вероятность осложнений оказывается высокой, а восстановление слуха в полном объеме практически невозможно.
Диагностика
Диагностикой болезни занимается отоларинголог. В первую очередь при обращении пациента врач собирает анамнез заболевания и. выслушав все жалобы больного, проводит осмотр уха (отоскопию). Во время осмотра определяются изменения в структуре барабанной перепонки и ее деформации, а при истонченности мембраны – и объем накопившегося экссудата. Основными методами обследования, которые применяют при подозрении на экссудативный отит, являются:
-
аудиометрия – с ее помощью определяется уровень слуха больного, а также восприимчивость его к звукам различной частоты;
-
определение вентиляционных функций евстахиевой трубы;
-
определение подвижности барабанной перепонки, для чего используется проба Вальсальвы;
-
эндоскопическое исследование полости уха и евстахиевой трубы – может потребоваться такой же осмотр и полости носа;
-
рентген – назначается, если имеются подозрения на клеточные нарушения;
-
компьютерная томография – необходима в той ситуации, когда после всех обследований возникают сложности в точной постановке диагноза из-за получения несколько противоречивых данных.
В некоторых исключительных случаях больного могут направить на общий анализ крови и мочи, а также мазок из полости уха. Обычно поставить правильный диагноз врачу удается достаточно легко. Затруднения могут возникать только при появлении патологии у маленького ребенка, который не может объяснить, что с ними происходит. Поэтому у детей в возрасте до трех лет болезнь чаще всего переходит в хроническую форму, так как не происходит лечения, из-за того что нарушение остается незамеченным.
Профилактика
Для предупреждения развития болезни (в односторонней или двусторонней, острой или хронической формах) необходимо знать профилактические меры и соблюдать их. Они, конечно, не могут на 100% защитить больного от патологии, но в значительной степени снижает вероятность ее появления. Еще больший эффект в предупреждении экссудативного отита дает и правильный образ жизни. Основные профилактические действия против болезни следующие:
-
полноценное лечение воспалений глотки и носа;
-
профилактическое посещение отоларинголога после вирусных или бактериальных инфекций, так как болезнь может протекать бессимптомно;
-
соблюдение правил гигиены ушной полости;
-
лечение кариозных зубов;
-
ношение одежды по сезону, чтобы организм не перегревался и не переохлаждался, так как и то и другое приводит к понижению иммунитета;
-
устранение воздействия на организм аллергенов.
Соблюдение правил позволяет снизить риск развития любой формы отита.
Отит у ребенка и плавание
Купание и ныряние в воде, особенно в природных водоемах, может быть причиной различных воспалительных заболеваний уха. Наиболее распространенной проблемой уха у детей после летних каникул является острый наружный отит, вызванный синегнойной палочкой, стафилококком или грибками (рода Кандида или Аспергилла). Это заболевание проявляется зудом и болью в ушах, появлением отделяемого из уха и снижением слуха.
Возникновение среднего отита у ребенка, который проявляется болью в ухе, снижением слуха и звоном в ухе обычно не связано с плаванием.
Ребенку с отитом бассейн не рекомендуется!
Абсолютным противопоказанием к посещению бассейна является отит в острой фазе, особенно – при повышенной температуре тела.
При среднем отите (в том числе с тимпаностомией – вставленной в барабанную перепонку дренажной трубкой) запрещается ныряние, прием горячих ванн, плавание в бассейнах с хлорированной водой, в пресноводных природных водоемах (особенно непроточных).
При наружном отите в фазе долечивания купание и ныряние не рекомендуется до полного излечения. Наружный отит чаще всего возникает у детей старше двух лет, которые купаются в природных водоемах. Кроме того, наружный отит возникает у детей, которые не высушивают уши после купания в бассейне, в ванне или после того, как промокли под дождем. Длительное увлажнение наружного слухового прохода создает идеальные условия для развития болезнетворных микроорганизмов.
Ушная сера защищает от микроорганизмов
В норме ушная сера создает кислую среду в ухе, которая препятствует росту микробов и грибов. Также сера препятствует смачиванию кожи в слуховом проходе. Однако у маленьких детей ушная сера вырабатывается в недостаточном количестве. У детей школьного возраста, наоборот, избыточное количество ушной серы может способствовать задержке воды в ухе. Также удерживать воду в ухе могут и инородные предметы в слуховом проходе, например, волокна одежды или остатки ватных палочек.
К заболеваниям наружного уха более склонны дети, страдающие хроническими заболеваниями:
Диабетом
системной красной волчанкой
хроническими иммунодефицитами
некоторыми кожными заболеваниями (экзема, псориаз, себорея).
Фактором предрасположенности к наружному отиту может быть и расчесы или царапины в ухе от ногтей или посторонних предметов. Избыточно частая прочистка слуховых проходов от серы также способствует развитию наружного отита.
Воспаление наружного уха затрагивает одно ухо и проявляется зудом в наружном слуховом проходе, который вскоре превращается в болезненные ощущения. Боль в ухе будет усиливаться, если потянуть вниз за мочку уха. Ухо может покраснеть, а ближайшие лимфоузлы – увеличиться и стать болезненными. Также из уха может исходить неприятный запах и вытекать жидкость или гной.
Курс лечения наружного отита длится 7-10 дней. Обычно достаточно использовать ушные капли (содержащие антибиотик и средства для уменьшения воспаления), которые назначит детский оториноларинголог.
При воспалении наружного уха от плавания следует воздержаться как минимум в течение трех дней после излечения от заболевания.
Можно ли заболеть отитом после занятий в бассейне?
Важно помнить, что отит – это воспалительное заболевание. Оно развивается от инфекций, а не от бассейна как такового. У здорового ребенка, с нормальным иммунитетом достаточно простой профилактики, чтобы исключить отит:
Тщательно просушивайте уши ребенка после бассейна
Если ребенок купался и нырял в открытом водоеме и вода попала в уши, необходимо уши промыть и обязательно «вытряхнуть» всю воду из ушей. Простой «народный способ» — наклонить голову на бок в сторону того уха, в которое залилась вода, и «попрыгать на одной ножке»
Ухо можно «просушить» и феном – теплой слабой струей воздуха
Если ребенок склонен к наружным отитам, ему нужно использовать беруши для плавания, чтобы предупредить попадание воды в наружные слуховые проходы.
В «Аква-Доктор Плавание» после бассейна можно прогреть ребенка в сауне, где сухой теплый воздух гарантированно высушит уши ребенка.
В «Аква-Доктор Плавание» посещение бассейна возможно только после получения допуска педиатра. Мы строго следим, чтобы плавание для ваших детей было абсолютно безопасным. Если педиатр обратит внимание, что у вашего ребенка есть подозрения на отит, вам порекомендуют лечение и отстранят от занятий в бассейне до полного выздоровления ребенка.
КАК ЗАПИСАТЬСЯ НА ЗАНЯТИЯ В БАССЕЙНЕ?
Вы можете позвонить по телефону +7 (812) 331-88-94, заполнить форму на сайте или обратиться в чат на сайте к нашему оператору.
Читайте также:
Лечение острого среднего отита укороченным курсом антибиотиков: метаанализ
Цель: Провести метаанализ рандомизированных контролируемых исследований лечения антибиотиками острого среднего отита у детей, чтобы определить, были ли сопоставимы результаты у детей, получавших антибиотики менее 7 дней или не менее 7 дней или более.
Источники данных: Были проведены поиски в MEDLINE (1966–1997), EMBASE (1974–1997), Current Contents и Science Citation Index для выявления рандомизированных контролируемых испытаний лечения острого среднего отита у детей антибиотиками разной продолжительности.
Выбор исследования: Исследования включались, если они соответствовали следующим критериям: субъекты в возрасте от 4 недель до 18 лет, клинический диагноз острого среднего отита, отсутствие противомикробной терапии на момент постановки диагноза и рандомизация на лечение антибиотиками менее 7 дней по сравнению с 7 днями или более антибиотиками. лечение.
Извлечение данных: Методологическое качество исследования оценивали независимо 7 рецензентов; исходы были извлечены как количество неудач лечения, рецидивов или повторных инфекций.
Синтез данных: Включенные испытания были сгруппированы по антибиотикам, использованным в кратком курсе: (1) 15 испытаний пероральных антибиотиков короткого действия (пенициллин V, калий, амоксициллин [-клавуланат], цефаклор, цефиксим, цефуроксим, цефподоксим проксетил, цефпрозил), (2) 4 внутримышечных цефтрифтри. натриевые испытания и (3) 11 испытаний перорального азитромицина. Суммарное отношение шансов для исходов лечения через 8-19 дней у детей, получавших антибиотики короткого действия в течение 5 дней по сравнению с 8-10 днями, составило 1.52 (95% доверительный интервал [ДИ], 1,17–1,98), но через 20–30 дней результаты между группами лечения были сопоставимы (отношение шансов 1,22; 95% ДИ 0,98–1,54). Разница в рисках (2,3%; 95% ДИ, от -0,2% до 4,9%) через 20–30 дней предполагает, что 44 ребенка необходимо лечить длительным курсом антибиотиков короткого действия, чтобы избежать 1 неудачи лечения. Это сходство в более поздних исходах наблюдалось в течение 3 месяцев после терапии (отношение шансов 1,16; 95% ДИ 0,90–1,50). Были показаны сопоставимые результаты лечения цефтриаксоном или азитромицином и не менее 7 дней лечения другими антибиотиками.
Заключение: Этот метаанализ предполагает, что 5 дней приема антибиотиков короткого действия являются эффективным лечением неосложненного острого среднего отита у детей.
Клиническое лечение острого среднего отита – все настройки
Первоначальное ведение острого среднего отита (AOM)
| Начало | Острое появление признаков и симптомов |
|---|---|
| Выпуклая мембрана | Лучший предиктор бактериальной инфекции |
| Выпот среднего уха | Снижение подвижности ТМ при пневматической отоскопии |
АОМ следует диагностировать у детей с впервые возникшей отореей без наружного отита Диагноз ОМЕ основан на выпоте в среднем ухе без воспаления среднего уха | |
Легкая выпуклость
Умеренная выпуклость
Сильная выпуклость
| Наблюдение | Может наблюдаться через 48-72 часа, если> 6 месяцев и не является тяжелым.Обеспечьте последующее наблюдение и предоставьте обезболивающее. При выписке выписывают рецепт на антибиотики с инструкциями, как начать, если симптомы ухудшатся / сохранятся в течение следующих 48-72 часов |
|---|---|
| Тяжелое заболевание | Оталгия или лихорадка от умеренной до тяжелой степени ≥ 39 ° C |
| <6 месяцев | 6-24 месяца | > 2 года | |
| Наблюдение | Не указано | Односторонний, болезнь не тяжелая | Болезнь нетяжелая Настоятельно рекомендуется лечение двустороннего АОМ |
| Тяжелое заболевание | 10 дней | 10 дней | 7 дней |
| Отсутствие антибиотиков | Нет клинического улучшения в течение 48-72 часов | ||
| Показания | Антибиотик | Доза |
|---|---|---|
| Первая линия для большинства | Амоксициллин | 80-90 мг / кг / день в 2 приема MAX 2000 мг / доза, 4000 мг / день |
| Первая линия, если: Пациент получил амоксициллин до 30 дней или Сопутствующий конъюнктивит (предполагает β-лактамазу +) | Амоксициллин-клавуланат | Амоксициллин 90 мг / кг / сут в 2 дозах Используйте состав ES |
| Амоксициллин недостаточность | Амоксициллин-клавуланат | Амоксициллин 90 мг / кг / сут в 2 приема |
| Амоксициллин-клавуланат или пероральная цефалоспориновая недостаточность | Цефтриаксон | 50 мг / кг в / м или в / в x 3 дня |
| Отказ цефтриаксона | Клиндамицин + цефдинир или цефподоксим | |
| Аллергия на пенициллин |
|
|
| Перфорация | Антибиотик для перорального применения и капли флоксацина (офлоксацин) | 5 капель пораженное ухо 2 раза в день 10 дней |
Размещено: ноябрь 2008 г.
Доработано: апрель 2011 г., декабрь 2013 г., январь 2016 г., декабрь 2017 г., январь 2020 г.
Автор: М.Иоффе, MD
Антибиотиков для детей. Полезная информация для мам! В какой день нужно давать антибиотик? Можно ли давать детям антибиотики?
Характеристики:
Многие мамы боятся начинать давать младенцам антибиотики, так как многие из них действуют не избирательно, а без разбора борются с полезными и вредными микроорганизмами. Когда лекарство выписал педиатр, принимать его необходимо. Важно не совершать таких ошибок:
При простуде и насморке можно скрыть более тяжелые недуги.Прием антибактериальных препаратов оправдан в таких ситуациях:
- Осложнения простуды, ОРВИ – фарингит, синусит, средний отит, бронхит, пневмония. Заболевания носят бактериальный характер, и антибиотики здесь оправданы.
- Частые рецидивы болезни. Простой ОРВИ быстро переходит в бронхит, и все повторяется по замкнутому кругу. В этом случае иммунная система ребенка ослаблена, и врач может назначить антибактериальные препараты.
- Присоединение бактериальной инфекции к вирусному заболеванию.Это происходит, например, когда через 3-5 дней после пика ОРЗ снова поднимается высокая температура, возникает глубокий кашель с мокротой. У детей такое часто бывает, лечат антибиотиками.
Антибиотики от простуды подбираются с учетом клинической картины заболевания и вида возбудителя.
Иммунитет у детей после рождения еще не сформирован, и бактериальные инфекции могут поразить хрупкий организм еще в больнице.Лечение новорожденных антибиотиками должно быть строго обосновано. Проводится под наблюдением врача с учетом всех противопоказаний. В зависимости от характера и степени тяжести заболевания неонатологи подбирают следующие антибиотики:
- при бронхите: Флемоксин Солютаб 250 мг, Цефтриаксон;
- с кишечной палочкой, хламидиями: Ципролет, Цифран;
- при среднем отите, гнойной ангине: Аугментин 200, Ампициллин;
- при заболеваниях ЛОР-органов, затяжном рините: Цефуроксим, Зиннат.
Малышам до 1 года антибиотики показаны, если симптомы простудного заболевания не проходят в течение трех дней, а только усиливаются. Врачи обычно назначают пенициллины, цефалоспорины или препараты широкого спектра действия. Основные требования, которых придерживаются врачи при назначении антибактериальных препаратов детям, – это низкая токсичность, минимум побочных эффектов и широкий спектр действия.
С каждым годом список доступных детям антибиотиков расширяется.При инфицировании мочеполовой системы назначают Фуразидин, Фурагин. Кишечные инфекции лечат фурозолидоном. Вильпрафен эффективен против внутриклеточных патогенов.
Евгений Олегович много и охотно рассказывает о препаратах с противомикробным действием в своих статьях, книгах и видеолекциях. В первую очередь врач подчеркивает, что они существуют для борьбы с различными бактериями, рядом грибков, хламидиозом и т. Д. Практически во всех случаях, когда болезнь вызвана бактериями, без антибиотиков не обойтись.Они помогают вылечиться, а в некоторых случаях спасают жизнь человека, ведь почти все бактериальные заболевания протекают очень тяжело.
Мнение доктора Комаровского об антибиотиках, когда их еще можно давать, можно увидеть в следующем видео.
Но в России еще одна беда – многие начинают принимать антибактериальные препараты от гриппа и ОРВИ, и даже врачи прописывают их своим маленьким пациентам.
Комаровский нисколько не сомневается в квалификации своих коллег, которые этим занимаются, и даже дает разумное объяснение сложившейся ситуации.Если врач видит, что у ребенка грипп или ОРВИ (это 99% всех «простудных» проблем), он понимает, что лечить вирус ему нечем. Поскольку лечение вируса – это его уничтожение, и это под силу только детскому иммунитету.
Добросовестный врач, конечно же, должен сказать родителям, что ребенку не нужны лекарства, дать рекомендации по вентиляции, обильному питью, влажной уборке комнаты. И это все. При этом он обязан предупредить маму и папу, что возможны осложнения вирусной инфекции, и никакие волшебные таблетки не могут как-то повлиять на их вероятность, осложнения будут или нет.
Скорее всего, мамы и папы скажут, что врач, который говорит им об этом, некомпетентен, и пойдут к другому с просьбой прописать хоть что-то.
Родители в этой ситуации должны иметь возможность сказать «нет». Комаровский рекомендует научиться возражать против таких назначений, потому что это облегчит жизнь всем – и врачу, который действительно знает, что антибиотики от вируса только навредят. Мама, которая будет знать, что на страже здоровья малыша.Самого малыша, которого не будут набивать сильнодействующими препаратами, которые ему сейчас совершенно не нужны.
Схема лечения назначается неспроста. Различные антибиотики могут накапливаться в организме по-разному, поэтому сроки разные – один препарат рекомендуется давать ребенку в течение трех дней, другой – в течение пяти дней. Преждевременно прерванная терапия может спровоцировать рецидив заболевания, появление тяжелых осложнений.
Родители часто спрашивают, как помочь ребенку справиться с дисбактериозом, развивающимся на фоне лечения антибиотиками, а лучше вообще предотвратить диарею, рвоту и боли в животе.
Комаровский считает, что связь дисбактериоза с применением антибиотиков несколько преувеличена. И здесь не обошлось без фармацевтов, желающих хорошо заработать на идее принудительного восстановления микрофлоры кишечника после лечения антибактериальными средствами.
Обычно такие последствия возникают после длительного приема антибиотиков широкого спектра действия, сопровождающегося необоснованным родительским отношением к питанию малыша. Например, во время терапии его перекармливали, заставляли есть, в рационе преобладала жирная пища.Даже в этом случае Комаровский не советует начинать отдельное и достаточно дорогое лечение Энтерофурилом, давая малышу пробиотики и пребиотики.
Для восстановления достаточно сбалансировать диету, и на фоне отмены антибиотиков кишечная флора сама восстановится довольно быстро, в целом имеет свойство быстро восстанавливаться. Реабилитация не будет долгой и сложной.
Когда детям назначают антибиотики?
Вирусные заболевания обычно длятся от 5 до 7 дней.Организм ребенка должен бороться с ними самостоятельно. Родителям важно следить за тем, чтобы ребенок следовал указаниям педиатра, пил достаточное количество жидкости и принимал противовирусные препараты, назначенные врачом. Однако при неблагоприятных условиях к вирусной инфекции присоединяется бактериальная. Его симптомы следующие:
- Несмотря на правильное лечение, ингаляции и полоскания, ребенок не поправляется через 6 дней от начала заболевания;
- небольшое улучшение заменяется новой волной температуры выше 38 градусов;
- присоединяется одышка, болезненность в области груди;
- потеря вкуса и запаха;
- голос становится хриплым;
- есть воспаление лимфатических узлов;
- помутнение мочи, в ней могут быть примеси крови, гной.
Клинический анализ крови позволяет определить бактериальную инфекцию у ребенка. Выявлено повышение СОЭ и лейкоцитов, палочкоядерных и сегментоядерных нейтрофилов. При отсутствии лечения заболевание быстро переходит в бронхит, гайморит. Особенно тяжелыми осложнениями являются пневмония, гнойный отит и тонзиллит, миокардит. Профилактика таких заболеваний позволяет вовремя принимать назначенные антибиотики.
Капание, инъекция или питье антибиотиков
На этот вопрос Евгений Комаровский отвечает, что нужно действовать по ситуации.Сегодня существует множество форм выпуска противомикробных препаратов. Но их неправильное использование недопустимо. Часто родители покупают антибиотик в виде сухого вещества, чтобы развести уколы, развести и дать выпить или закапать ребенку в ухо.
Это неправильно, – говорит Комаровский. Каждый препарат необходимо применять строго по назначению. Единственное исключение – два неприятных диагноза – гнойный отит и гнойный конъюнктивит. С ними действительно разрешается разводить порошок для инъекций физраствором и закапывать в ухо и глаза соответственно.
Можно ли одним препаратом лечить разные заболевания
Если через два месяца после выздоровления и приема антибиотиков ребенок заболел, врач назначит ему другой препарат. Это поможет избежать аллергии и быстро убьет бактерии. Ведь какие-то микроорганизмы могли остаться у ребенка от последнего недавнего заболевания, они обладают устойчивостью к тому антибиотику, который прописали в прошлый раз. Требуется новый препарат.
Комаровский обращает внимание взрослых на то, что антибиотики бывают как узкого действия, так и широкого спектра действия. Первые предназначены для определенных типов и типов бактерий, вторые активны против большинства известных патогенов. Поскольку точно определить, какой микроб вызвал то или иное заболевание, не всегда удается, поскольку бактериологические лаборатории есть далеко не в каждой детской поликлинике, врачи стараются назначать широкий спектр препаратов.
Когда давать антибиотики ребенку при температуре?
Сильных и слабых антибиотиков, по словам Евгения Комаровского, не существует. Конечно, мамам и папам гораздо удобнее полагать, что лекарство, купленное за несколько сотен рублей, сильнее, чем лекарство, которое стоит несколько десятков рублей. Ценовая политика не должна быть определяющей.
Итак, давайте выясним, в чем ошибка. Когда все-таки врач посоветует принимать антибиотики при гипертермии (высокой температуре).
Существует общепринятый стандарт гипертермии:
- Легкая лихорадка – 38-38,5
- Средняя температура – 38,6-39,5
- Высокая температура – 39,5
- Лихорадка, опасная для жизни, чрезвычайно высокая – 40 и выше .
Заподозрить вирус в корне проблемы ухудшения самочувствия малыша несложно, у него узнаваемый «почерк». Резкое и быстрое повышение температуры тела до 39 градусов или, наоборот, субфебрильная температура около 37.5, сухой кашель, насморк, ноющие ощущения в мышцах и суставах, сильная головная боль. Причем все эти симптомы возникают практически одновременно, состояние быстро ухудшается.
В результате дисбактериоз, молочница, аллергия и неизвестно что еще будут добавлены антибиотики к побочным эффектам вирусных заболеваний! Кроме того, антибиотики подавляют иммунную систему, и ребенку в борьбе с вирусом гриппа они будут нужны больше, чем когда-либо.
В следующем видео доктор Комаровский расскажет, почему нельзя принимать антибиотики при вылиновых инфекциях.
- Недавно ребенок перенес вирусную инфекцию, ему стало легче, потом снова началось ухудшение, и повторная температура не уступает предыдущей и не спадает. Если появятся новые симптомы. Это верный признак вторичной инфекции.
- Если температура выше 38 градусов, у ребенка до 3 месяцев держится более 3 дней, а у ребенка до трех лет держится 39 градусов. Это веские причины начать прием антибиотиков.
- Если температура появилась позже заложенного носа. А насморк в свою очередь появился при ангине. Постоянство и медленность симптомов – отличительный признак бактериальной простуды.
Если у ребенка бактериальная инфекция, температура держится от 3 до 7 дней, есть явные симптомы воспаления, врач порекомендует антибиотики.
Если в течение 72 часов после начала приема антибактериальных препаратов ребенку не станет лучше, температура не падает, значит, эти антибиотики ему не помогают, бактерия к препарату устойчива, и вам потребуется замена препарат с другим.
Врач назначит антибиотики при длительном и затяжном течении некоторых вирусных инфекций, например краснухи. Причем температуру в этих случаях можно поддерживать во время приема антибиотиков.
Саморастворимые таблетки можно давать детям старше пяти лет. Если малыш не может ее растворить, то такую таблетку можно легко растворить в небольшом количестве воды и дать выпить в виде сиропа. Детям с 7 лет можно давать обычные таблетки, покрытые оболочкой, а подросткам с 12 лет принимать антибиотики в капсулах.
Микробы выработали собственную защиту. Новые лекарства выпускаются реже, чем старые, уже неэффективные. Необходимость забрать у населения «универсальные таблетки антибиотика» назрела. Теперь, чтобы купить антибиотики, нужно показать фармацевту запись на прием к врачу.
Вам нужна антибактериальная терапия?
Противовирусные препараты, витамины.
Да, если бронхит бактериальный
Отхаркивающие, муколитические препараты, ингаляционные
В большинстве случаев да.
Да – при гнойном отите или тяжелом течении заболевания, а также у детей до 6 месяцев.
Капли ушные с обезболивающим, противовирусным, противовоспалительным действием.
№
Нет. Исключение составляют гнойные синуситы и тяжелые заболевания.
Капли, физиотерапия, противовоспалительные препараты, гели для носа, ингаляции.
В большинстве случаев нет, потому что чаще болезнь носит вирусный характер.
Местные обезболивающие, антисептики. Противовоспалительные препараты.
Антибиотики при температуре у детей – вред
При вирусном заболевании прием антибиотиков может быть опасен, особенно для детского организма, потому что:
- они поражают иммунную систему, мешают ее правильной работе – при следующем вирусная инфекция, ребенок заболеет намного быстрее;
- неизбежно появляются побочные эффекты – диарея, воспаление кишечника, головная боль, сыпь, а недавние исследования показали, что антибактериальная терапия увеличивает риск развития астмы и может спровоцировать ожирение;
- со временем сопротивление развивается, т.е.е. У бактерий формируется резистентность к антибиотику, и когда это действительно становится необходимо, он может просто не сработать.
Лихорадка (высокая температура) – это здоровая реакция организма на его защиту. Попадающие в организм микробы воздействуют на определенный центр, что способствует повышению температуры, что снижает жизнеспособность микроорганизмов. Именно благодаря высокой температуре активируются защитные силы организма, и иммунная система может нормально работать.
Текст подготовил: Анатолий Куприянов
Антибиотики, безусловно, помогут бороться с опасными бактериями… Однако у их приема есть недостатки, которых сложно избежать во время лечения:
- Исцеление иммунитета – при частом применении антибактериальных препаратов бактерии адаптируются, и один и тот же антибиотик уже через месяц не действует.
- Дисбактериоз. Прием лекарств негативно влияет на микрофлору кишечника ребенка. Побочные эффекты сопровождают прием Сумамеда, Зинната и других макролидов, цефалоспоринов.
- Лекарственная токсичность. Антибиотики накапливаются в теле крохи и могут его отравить.Если от их приема нет эффекта, врачи меняют лекарство, чтобы избежать негативных последствий.
- Дрозд. Возникает при лечении Цефтриаксоном, Макропеном, Флуимуцилом.
- Аллергия в виде кожной сыпи. Обычно встречается на Зедексе, Флуимуциле. Требуется смена антибиотика, показан прием антигистаминных препаратов.
Чтобы уменьшить вред, наносимый антибактериальными препаратами, врачи назначают поддерживающую терапию. В него входят:
Какие антибиотики лучше ребенка, определяет лечащий врач.В любом случае мама должна соблюдать все рекомендации и правильно лечить малыша. Только так вы сможете избежать опасных осложнений, которые может дать даже простуда.
Что делать, если у ребенка аллергия на антибиотики
Такого понятия нет, – говорит Евгений Комаровский. Может возникнуть аллергическая реакция на какой-то вид препаратов этой группы, но не сразу. Если у ребенка раньше была такая реакция, можно сочетать антибиотики с лекарствами от аллергии.
Если в первые дни после начала лечения малыш чувствует себя хуже, не стоит винить в этом неэффективность или побочные эффекты препарата.Комаровский объясняет, что это может быть результатом воздействия токсинов, которые выделяются при гибели микробов.
Таким образом, антибиотик работает правильно, и его ни в коем случае нельзя отменять. А что нужно сделать, так это посоветоваться с врачом. Всех специалистов-медиков даже на первом курсе института учат отличать эндотоксические реакции (описанные выше) от признаков неэффективности лекарств.
Антибактериальные препараты следует использовать только при инфекциях, вызванных бактериями.В условиях стационара при тяжелых и опасных для жизни инфекционных заболеваниях (например, менингит – воспаление оболочек головного мозга, пневмония – воспаление легких и т. Д.) Ответственность за правильный выбор лекарства полностью ложится на врача, который на основании данных наблюдения за пациентом (клинической картины) и результатов специальных исследований.
В случае легких инфекций, протекающих в «домашних» (амбулаторных) условиях, ситуация принципиально иная.Врач осматривает ребенка и назначает лекарства, иногда это сопровождается объяснениями и ответами на вопросы, иногда – нет. Часто родители сами просят врача назначить антибиотик. В таких ситуациях педиатру иногда психологически легче выписать рецепт, чем рисковать своей репутацией и тратить время на объяснение нецелесообразности такого приема.
В любом случае врач должен придерживаться двух основных принципов антибактериальной терапии:
- Быстрое назначение наиболее эффективных лекарств, когда их действие доказано.
- Свести к минимуму использование антибактериальных препаратов во всех остальных случаях.
Надежных внешних признаков или простых и дешевых лабораторных методов, позволяющих отличить вирусную и бактериальную природу инфекций дыхательных путей, К сожалению, нет. В то же время известно, что острый ринит (насморк) и острый бронхит (воспаление слизистой оболочки бронхов) почти всегда вызваны вирусами, а ангина (воспаление миндалин и глотки), острый средний отит (воспаление уха). и гайморит (воспаление слизистой оболочки придаточных пазух носа)) в значительной части случаев – бактериальный.
Естественно предположить, что подходы к антибактериальной терапии отдельных острых инфекций верхних дыхательных путей должны несколько отличаться.
Насморк и бронхит
При остром рините (насморке) и бронхите антибактериальные препараты не показаны. На практике все происходит иначе: при появлении у ребенка температуры и кашля один-два дня родители, как правило, не дают ребенку антибактериальные препараты. Но потом они начинают опасаться, что бронхит осложнится пневмонией, и решают использовать антибиотики.Здесь стоит отметить, что такое осложнение возможно, но практически не зависит от предыдущего приема антибактериальных препаратов. Основные признаки развития пневмонии – ухудшение состояния (дальнейшее повышение температуры тела, усиление кашля, одышка). В такой ситуации необходимо немедленно вызвать врача, который решит, нужно ли корректировать лечение.
Если состояние не ухудшается, но существенно не улучшается, значит, явных оснований для назначения антибактериальных препаратов нет.Тем не менее, именно в этот период некоторые родители не выдержали и стали давать детям лекарства «на всякий случай».
Следует особо отметить, что очень популярный критерий назначения антибактериальных препаратов при вирусных инфекциях – поддержание повышенной температуры в течение 3 дней – абсолютно не обоснован. Естественная продолжительность лихорадочного периода при вирусных инфекциях дыхательных путей у детей существенно различается, возможны колебания от 3 до 7 дней, а иногда и больше.Более длительное сохранение так называемой субфебрильной температуры (37,0–37,5 ° С) не обязательно связано с развитием бактериальных осложнений, но может быть связано с совершенно разными причинами. В таких ситуациях применение антибиотиков обречено на неудачу.
Типичный признак вирусной инфекции – непрекращающийся кашель на фоне улучшения общего состояния и нормализации температуры тела. Необходимо помнить, что антибактериальные препараты не являются противокашлевыми средствами.У родителей в этой ситуации есть широкие возможности использовать народные противокашлевые средства. Кашель – естественный защитный механизм и последний симптом болезни, который исчезает. Однако, если у ребенка сильный кашель продолжается 3-4 недели и более, необходимо искать его причину.
Отит
При остром среднем отите тактика антибактериальной терапии разная, так как вероятность бактериальной природы этого заболевания достигает 40-60%. С учетом этого до недавнего времени всем пациентам прописывались антибактериальные препараты.
Как показывает практика, для острого среднего отита характерны сильные боли в первые 24-48 часов, затем у большинства детей состояние значительно улучшается и болезнь проходит самостоятельно. Спустя 48 часов симптомы сохраняются только у трети молодых пациентов. Есть интересные расчеты, показывающие, что если всем детям с острым средним отитом назначать антибактериальные препараты, то они могут оказать некоторую помощь (уменьшение лихорадочного периода и продолжительности болей) только тем пациентам, у которых не должно было быть самостоятельного быстрого выздоровления. .Это может быть только 1 из 20 детей.
Что будет с оставшимися 19 детьми? При приеме современных препаратов группы пенициллинов, таких как амоксициллин или аугментин, ничего особенно страшного не произойдет. У 2-3 детей может развиться диарея или кожная сыпь, которые быстро исчезнут после отмены препарата, но выздоровление не ускорится. Как и в случае с бронхитом, назначение антибактериальных препаратов при среднем отите не предотвращает развития гнойных осложнений. Осложненные формы среднего отита с одинаковой частотой развиваются как у детей, получавших, так и не получавших антибактериальные препараты.
] (http: //db.site/)
К настоящему времени разработано новых тактик назначения антибактериальных препаратов при остром среднем отите … Антибактериальные препараты целесообразно назначать всем детям в возрасте до 6 месяцев даже при сомнительном диагнозе острый средний отит (это не так легко узнать, что маленькому ребенку болит именно ухо).
В возрасте от 6 месяцев до 2 лет, при сомнительном диагнозе (или легком течении) острого среднего отита назначение антибиотиков можно отложить, ограничившись наблюдением за ребенком – так называемая выжидательная тактика.Естественно, что во время наблюдения детям следует давать обезболивающие и при необходимости жаропонижающие препараты. Если в течение 24-48 часов его состояние не улучшится, следует начать антибактериальную терапию.
Конечно, в этом случае к родителям предъявляются повышенные требования. Прежде всего, вам нужно обсудить с врачом, когда давать антибиотики, и уточнить, на какие признаки болезни следует обращать внимание. Главное – уметь объективно оценивать динамику боли, ее нарастание или уменьшение, и вовремя замечать появление новых признаков заболевания – кашля, сыпи и т. Д.Родители должны иметь возможность связаться с врачом по телефону, а также иметь письменный рецепт на антибиотик.
У детей старше 2 лет выжидание и наблюдение в течение 48 часов является наиболее предпочтительной тактикой, за исключением случаев тяжелого течения (температура выше 39 0 С, сильная боль) заболевания.
Пневмония
При диагнозе пневмония или серьезных подозрениях на данную патологию тактика антибактериальной терапии отличается от двух предыдущих случаев.
Для определенных возрастных групп детей характерны некоторые особенности преобладающих возбудителей.Так, в возрасте 5-6 лет, по данным некоторых исследователей, до 50% случаев пневмонии могут быть вызваны вирусами. В более старшем возрасте вероятность вирусной природы пневмонии значительно снижается и возрастает роль бактерий (пневмококков) в развитии пневмонии. Тем не менее, во всех возрастных группах пневмококк – частый возбудитель этого заболевания, вызывающий тяжелое течение болезни. Поэтому пневмония является безусловным показанием к назначению антибактериальной терапии .
Врач прописал ребенку антибиотики? Если вы хотите, чтобы лекарство подействовало на вашего ребенка наилучшим образом, прислушивайтесь к рекомендациям врача.
Антибиотики для детей – не назначайте сами!
Антибиотик – средство, подавляющее жизнь. Конечно, не жизнь в целом, а наличие конкретного микроорганизма, вызвавшего болезнь. Но и микробы не беспомощны! Они научились защищаться от антибиотиков, тем или иным образом изменяя их свойства, поэтому в спорных случаях врачи берут мазки из носа или шеи у детей, высевают патогены на питательную среду в чашках Петри и проверяют чувствительность к ним. конкретный препарат.Ребенку назначают ту, которая имеет максимальный эффект. А как вы сами определяете, какой антибиотик нужен ребенку и нужен ли он вообще?
Если ребенок уже лечился этим специфическим антибиотиком, это означает, что условно-патогенные бактерии, живущие в его организме (а именно, они активируются при ослаблении защиты), сумели выработать устойчивость. В терапии не будет смысла, но побочные эффекты – диарея, связанная с антибиотиками, не заставят себя ждать!
Науке известно более 15 тысяч антибиотиков – широкого и узкого спектра действия, бактерицидных (убивающих микробы) и бактериостатических (останавливающих их рост).
Без образования невозможно разобраться в тонкостях антибактериальной терапии, поэтому не давайте ребенку по собственному желанию антибиотики, даже те, которые были прописаны врачом ранее и остались у вас с последнего раза.
Не прерывайте курс!
Симптомы заболевания исчезают в течение 2-3 дней после приема антибиотика, но это не означает, что лечение можно прекратить. Продолжайте так долго, как прописал врач (от 5 до 14 дней).В противном случае после отмены препарата инфекция возобновится с новой силой и потребует более сильного антибиотика.
В Интернете можно найти утверждение, что помимо стандартного 5-7-дневного режима существует еще и сокращенный вариант антибактериальной терапии, рассчитанный на 3 дня. Обрадованные этой новостью мамы с чистой совестью отменяют препарат задолго до положенного срока. Не верьте – это ложная информация! Ни один врач никогда не пропишет больному ребенку блиц-курс антибиотиков: большего саботажа против детского организма и придумать нельзя! Не экспериментируйте над ребенком – доведите лечение до конца!
Не смешивать с пищей!
Большинство антибиотиков горькие, поэтому мамочки кладут таблетки в конфеты или растирают их в порошок и смешивают с кашей или йогуртом.Это сводит на нет действие препарата!
Купите назначенные ребенку антибиотики в детской форме – в форме сиропа или порошка. Не позволяйте малышу запивать их молоком или соком – только воду! Если в желудке ребенка одновременно обнаружатся молоко (а также кефир, ряженка, простокваша) и антибиотик (особенно тетрациклинового ряда), он будет нейтрализован – лекарство на ребенка не подействует. Соки, особенно кислые, тормозят разрушение эритромицина и других антибиотиков – они продолжают циркулировать в крови дольше ожидаемого, что приводит к передозировке.
Боли в ушах у ребенка? Доктор Комаровский объяснит, почему нужно длительно принимать антибиотики при среднем отите.
Некоторые врачи до сих пор прописывают антибиотики при ОРВИ при лихорадке, хотя современная медицина утверждает, что это бесполезно. Какой из них правильный? Много информации о целесообразности антибактериальной терапии представлено в книгах и программах известного педиатра и инфекциониста Евгения Комаровского.
По словам Комаровского, антибиотики при температуре не показаны, если лихорадка вызвана вирусом.
Сама по себе гипертермия не может служить поводом для назначения антибактериального лечения. Особенно это актуально в педиатрической практике, ведь вирусными инфекциями чаще всего страдают дети.
Если у взрослых виновниками тонзиллита, фарингита, отита чаще являются бактерии и им помогает соответствующее лечение, то у младенцев это приведет к ненужному лечению.
Только несколько детских диагнозов требуют однозначного и быстрого назначения антибиотиков – например, пневмония и стрептококковая ангина.Но эти заболевания обязательно подтверждаются рентгеном или с помощью стрептококковой пробы, и назначение антибиотиков в этом случае оправдано.
Вирусные инфекции, как и бактериальные, возникают при высокой температуре, но гораздо чаще встречаются в детстве.
По словам доктора Комаровского, антибиотики неэффективны при ОРВИ, и об этом знает любой врач. Почему их прописывают почти рутинно, при любом повышении температуры?
Многие педиатры утверждают, что эти лекарства необходимы для профилактики.Кроме того, существуют и другие мифы об антибиотиках.
Профилактика осложнений
Типичный ОРВИ обычно имеет характерные симптомы. К ним относятся:
- Повышение температуры.
- Обильные водянистые выделения из носа.
- Боль в горле, покраснение.
- Кашель.
- Ухудшение общего самочувствия.
Если этому предшествовала прогулка в общественном месте, в супермаркете, детский праздник или контакт с больным, то диагноз вирусной инфекции не вызывает сомнений.Для участковых педиатров это тоже очевидно. Но, опасаясь таких осложнений, как отит, бронхит или пневмония, с первого дня гипертермии назначают противомикробные препараты. Насколько оправдана такая тактика?
Доктор Комаровский негативно отзывается о профилактических антибиотиках. Более того, он говорит, что это наносит еще больший вред детскому организму.
Пока не разовьется бактериальное осложнение, воздействовать на него невозможно. Но антибиотики могут убить некоторые микробы.И если организм все равно не справляется с ОРВИ, то активируются именно те бактерии, которые не чувствительны к действию препарата.
Таким образом, очень часто оказывается, что ребенок не зря просто принимает лекарство. Он также культивирует в организме штамм устойчивых к нему микробов. А если разовьется бактериальное осложнение, потребуется смена антибиотика.
То же самое верно и для ситуаций, когда ребенок снова заболевает через несколько недель. Практически всегда новое заболевание будет устойчивым к недавно принятым лекарствам.
Антибактериальная профилактика так же неэффективна и бессмысленна, как рутинное введение противомикробных препаратов на четвертый день гипертермии.
Обычные антибиотики
Во многих постсоветских странах среди педиатров существует негласное правило: на четвертый день повышения температуры у ребенка в обязательном порядке проводится антибактериальная терапия.
Однако такой подход в корне неверен. При выборе лечебной тактики следует руководствоваться не только показаниями градусника.Другие факторы должны быть учтены педиатром:
- Предположительный диагноз.
- Разгар лихорадки.
- Самочувствие ребенка.
- Динамика болезни.
- Признаки опьянения.
- Данные общего анализа крови.
Даже если на четвертый-пятый день болезни у ребенка поднялась температура, но при этом она постепенно снижается, кашель ослабевает и самочувствие улучшается, антибиотики не нужны.Это называется положительной динамикой заболевания.
Чаще всего антибиотики не требуются и при отсутствии динамики ОРВИ может длиться 5-7 дней с сохранением гипертермии и выделений из носа.
Однако, если к четвертому дню повышается температура, появляется сильный кашель, одышка, пульс становится намного учащенным и самочувствие ухудшается, это свидетельствует об осложнении ОРЗ.
Кроме того, грамотные педиатры назначают ребенку общий анализ крови на 2-3 день болезни.Изменения лейкоцитарной формулы помогают врачу определить возбудителя.
Если виновником плохого самочувствия является вирус, количество лимфоцитов и моноцитов в анализе увеличится. При бактериальном заболевании отмечается нейтрофилия со смещением формулы влево, увеличением количества колотых нейтрофилов.
Для назначения антибиотиков важен не день болезни, кашля и гипертермии, а динамика состояния и данные анализов.Нужно ли мне продолжать прием лекарств, если температура тела нормализовалась?
Антибиотики при нормальной температуре
Антибактериальные препараты проявляют свое действие в течение 72 часов. Это означает, что при правильном приеме лекарства к концу третьего дня температура исчезнет или значительно снизится, кашель ослабнет. Однако это не повод прекращать прием антибиотика.
Положительная динамика говорит лишь о том, что лекарство действует. Но значительная часть болезнетворных микроорганизмов по-прежнему достаточно активна.
Если вы прекратите лечение раньше времени, бактерии снова начнут размножаться, что усугубит болезнь. Но в этом случае они уже будут устойчивы к действию принятого антибиотика.
Некоторые антибактериальные средства назначают на 10-14 дней. И даже если к концу третьих суток здоровье ребенка вполне удовлетворительное и нет температуры, лечиться нужно ровно так, как рекомендовал врач.
А что, если в первые дни терапии повысится температура, а состояние малыша ухудшится?
Антибиотик для лихорадки
Иногда после приема первых таблеток ребенку становится намного хуже.У него следующие симптомы:
- Повышенная температура.
- Появление озноба.
- Признаки опьянения.
- Ухудшение здоровья.
Эти проявления называются эндотоксическими реакциями. Воздействие антибиотиков на бактерии и их уничтожение сопровождается выбросом большого количества токсинов в кровоток. Это характерно для препаратов с бактерицидным действием.
Об этом говорит доктор Комаровский, и все педиатры родителей должны предупредить.Эндотоксические реакции возникают редко, но о них всегда следует помнить.
Нерациональная отмена антибиотика приводит к формированию у микробов лекарственной устойчивости и неправильному лечению.
При назначении антибиотика специалист не руководствуется лихорадкой или длительностью заболевания. Он комплексно оценивает все симптомы и результаты анализов и только после этого принимает решение о выборе лекарства.
Антибиотики – лекарства, которые убивают бактерии или препятствуют их размножению.Многие родители опасаются прописывать их детям из-за риска побочных эффектов. Какие заболевания требуют применения антибактериальных средств? Почему нельзя пить при ОРВИ? Как восстановить здоровье, если после курса лечения у малыша заболел живот? Стоит ли давать ему пробиотики (бифидумбактерин)? Мы разберемся с этими проблемами, а также узнаем, как доктор Э. относится к антибактериальной терапии. Комаровский.
Показания к приему
Детям антибиотики назначают только для лечения бактериальных инфекций.
Основные показания:
- респираторные и отоларингологические заболевания – невирусный бронхит, пневмония, тонзиллит, средний отит, синусит, коклюш, дифтерия и т. Д.
- патология желудочно-кишечного тракта – сальмонеллез, дизентерия
- дерматологические проблемы – фурункулы, рожи
- урологические заболевания – цистит, пиелонефрит и др.
Нельзя давать ребенку лекарство просто потому, что у него заболел живот и началась диарея.Доктор Комаровский обращает внимание родителей на то, что все решения относительно антибактериальной терапии кишечной инфекции или бронхита должен принимать врач. Его задача – выбрать препарат, способ применения и продолжительность приема.
Лучшим способом выбора антибиотика является бактериальный посев мокроты, мочи или кала. Он позволяет выявить виновника инфекции и его восприимчивость к лекарствам. Но на анализ требуется определенное время, из-за этого во многих случаях назначают антибиотики широкого спектра действия, которые действуют на большинство бактерий.Чем они опасны?
После приема таких препаратов возникают побочные эффекты, в том числе:
- дисбактериоз
- аллергия
- раздраженный кишечник
- понос
- снижение иммунитета
- запор и тд
Некоторые препараты действуют не только на кишечник: гентамицин плохо действует на почки, тетрациклин – на печень, левомицетин – на кроветворение.
Возможные негативные последствия – не повод отказываться от лекарств. Без них невозможно вылечить бактериальные болезни. Вы можете минимизировать побочные эффекты, строго следуя указаниям врача и принимая пробиотики («»).
Младенцам врачи стараются назначать наименее токсичные антибиотики в виде растворов и суспензий; в редких случаях практикуется инъекция.
Антибиотики от вирусных инфекций
Комаровский настаивает на том, что ОРВИ у детей не лечат антибиотиками, так как болезнь вызывается вирусом.Их прием не допустим в профилактических целях при осложнениях. Применение антибактериальных препаратов от насморка и кашля «на всякий случай» увеличивает риск вторичных инфекций.
В организме человека много условно-патогенных микроорганизмов. Они не вредны, потому что колонии одних бактерий подавляют рост других. Если дать ребенку антибиотик от ОРВИ, часть микробов погибнет, но выжившие активизируют свою активность. В итоге банальный насморк может закончиться пневмонией.
Комаровский предупреждает: если к ОРВИ уже добавились бактериальные осложнения, то необходимо принимать антибиотики. На них может указывать:
- ухудшение самочувствия после улучшения
- лихорадка более 7 дней
- Появление в общем анализе крови незрелых форм лейкоцитов
- Появление новых симптомов
Только врач может диагностировать инфекцию, присоединившуюся к ОРВИ.
Часто при бронхите применяют антибактериальные средства, что не всегда оправдано.
Комаровский считает, что во многих случаях воспаление бронхов является проявлением ОРВИ. Гнойная мокрота, сильная интоксикация (у ребенка болят кости, болит живот), температура, которую невозможно сбить, и изменения в анализе крови могут указывать на бактериальную природу. При этом бронхите необходимы антибиотики.
Проблемы с кишечником
Одним из побочных эффектов приема антибиотиков является раздражение кишечника у ребенка.
Это состояние характеризуется:
- метеоризмом, из-за которого у ребенка болит живот
- понос – частый жидкий зеленый кал со слизью
- запор – отсутствие стула более 3 дней
Тактика лечения определяется тем, какие симптомы преобладают.Если ребенок находится на грудном вскармливании, и у него часто болит живот из-за повышенного газообразования, маме следует исключить из рациона бобовые, капусту, черный хлеб, квас, изюм, виноград. Картофель, молоко, сырые фрукты и овощи также следует ограничить.
Ребенку с раздраженным кишечником можно давать препараты на основе симетикона («Эспумизан»), устраняющие метеоризм. Также рекомендуется принимать пробиотики, нормализующие микрофлору, например, «Бифидумбактерин» или «Бифиформ».
Если вызывает раздражение кишечника, то кормящей маме необходимо убрать из меню «слабительные» продукты – огурцы, чернослив, свеклу, свежий кефир и другие.Лечение заключается в приеме сорбентов – Энтеросгель, Смекты, показаны также пробиотики.
Запор лечится также путем корректировки рациона матери. Ей следует употреблять кисломолочные продукты, овсянку, вареные фрукты, запеченные овощи, каши. Для грудных детей, находящихся на искусственном вскармливании, в меню могут быть введены кисломолочные смеси. Если изменение диеты не помогает устранить, малышу можно дать слабительное (сироп лактулозы), поставить глицериновые свечи или сделать клизму.
Нарушение микрофлоры
Дисбактериоз часто возникает после курса антибиотиков.Почему это происходит? Активные вещества препаратов уничтожают как вредные микроорганизмы, так и полезные лакто- и бифидобактерии, заселяющие кишечник. В результате нарушается процесс переваривания пищи.
Дисбактериоз у детей проявляется такими симптомами, как:
- диарея – частый жидкий стул зеленого цвета с примесью слизи и пены
- запор – стул редкий и очень плотный
- метеоризм – повышенное газообразование, приводящее к тому, что у ребенка болит живот
Если ребенок питается грудным молоком или смесью, то дисбактериоз приводит к тому, что он изобильный, плохо набирает вес и часто капризничает.Иногда на теле ребенка появляется сыпь.
Как восстановить микрофлору? Комаровский считает, что после прекращения приема антибиотиков баланс полезных и патогенных организмов нормализуется сам собой. Во время и после болезни ребенка необходимо пить много воды, особенно если у него болит живот, есть жидкий зеленый кал (понос) или запор (редкий стул).
Из-за того, что повышается температура, дети плохо едят и худеют.Когда болезнь отступает, родители стараются сытно их кормить. Но это ошибка. Пища должна быть легкой (овощной и молочной) и витаминной, и ребенок со временем наберет потерянные граммы.
Нормализация баланса
Как помочь малышу при дисбактериозе? Лечение включает прием сорбентов и препаратов, содержащих полезные бактерии. Сегодня доступны различные пробиотики. Один из них – Бифидумбактерин.
«» – препарат, содержащий активные бифидобактерии, а также вещества, необходимые для поддержания их жизнедеятельности.Основное показание к приему препарата – дисбактериоз.
Бифидумбактерин выпускается в различных формах. Детям обычно дают присыпку. Режим приема для новорожденных – по 1 пакетику 2-3 раза в день, для малышей до 1 года – по 1 пакетику 3-4 раза в день. Продукт необходимо развести молоком и давать во время кормления.
Лечение проводится в течение 2-3 недель. В этот период полезные бактерии должны заселять кишечник, вытесняя условно-патогенные микроорганизмы.
Если пробиотики не действуют, а дисбактериоз, сопровождающий диарею, запор и метеоризм, не проходит, ребенку могут быть назначены бактериофаги.В их формулу входят вирусы, которые не вредят полезной флоре, а работают только против болезнетворных микробов.
Пробиотики желательно принимать параллельно с антибиотиками.
Аллергия
Антибиотики – одна из причин возникновения аллергии. Заранее предугадать реакцию детского организма на препарат невозможно. Слабая наследственность и пищевая или контактная аллергия у ребенка считаются способствующими этому факторами. Об этих моментах необходимо сообщить врачу.
Аллергия проявляется зудящей крапивницей или папулезной сыпью. В тяжелых случаях может развиться отек Квинке, затрудняющий дыхание, или опасные для жизни синдромы Лайелла и Стивенса-Джонсона, которые характеризуются лихорадкой и серьезным повреждением кожи. Эти ситуации требуют немедленной медицинской помощи. Легкая аллергия на антибиотики лечится системными и местными антигистаминными препаратами.
Некоторые врачи практикуют одновременное назначение антибиотиков и антигистаминных препаратов.Доктор Комаровский пошутит против этого. Такие действия могут привести к тому, что аллергия появится не сразу и будет очень сложно.
Иногда аллергия наблюдается вместе с симптомами нарушений со стороны пищеварительного тракта, такими как диарея (частые испражнения), запоры (плотный кал), газообразование. Это свидетельствует об ослаблении местного иммунитета слизистых оболочек желудка и кишечника. Малыш может жаловаться на боль в животе. Мягкая диета, ферменты, сорбенты и пробиотики («Бифидумбактерин») помогают восстановить работу желудочно-кишечного тракта.
Снижение защитных сил
Кишечник играет важную роль в функционировании иммунной системы: в нем вырабатываются защитные клетки и всасываются полезные вещества. Нарушение его микрофлоры (дисбактериоз) или повреждение слизистых оболочек в результате приема антибиотиков приводит к общему ослаблению детского организма. Усугубить ситуацию могут аллергия, редкий стул или, наоборот, частый жидкий кал.
Как восстановить нормальную работу иммунитета ребенка? ДокторКомаровский рекомендует:
- защитить ребенка от новых инфекций, в том числе ОРВИ, для этого в течение некоторого времени после болезни стоит избегать скопления людей и много гулять на свежем воздухе
- следите за воздухом в комнате, где находится младенец – оптимальная температура 18-22 ° C, а влажность 50-70%
- соблюдать витаминную диету и активно поить ребенка, чтобы организм очистился от шлаков
- мягко затвердеть
Антибиотики и гипертермия
Антибиотики не обладают жаропонижающим действием, но через 3-4 дня после начала их приема температура должна либо вернуться к норме, либо понизиться, так как активные вещества лекарства останавливают рост бактерий, вызывающих воспаление.
Если температура у ребенка остается высокой несколько дней после начала терапии или после ее окончания, это может указывать на:
- неправильный подбор лекарств или их концентрацию
- нарушение схемы – лечение антибиотиками требует строгого соблюдения правил применения, указанных в инструкции, ни в коем случае нельзя уменьшать (увеличивать) дозировку и кратность
- преждевременное прекращение приема – важно пройти полный курс, назначенный врачом
- присоединяется к другой инфекции
Иногда высокая температура является признаком аллергии у ребенка.Перечисленные ситуации являются поводом для консультации с врачом.
Антибиотики и кормление грудью
Опасны ли антибиотики для ребенка, если их принимает кормящая мать? Все зависит от вида препарата. Пенициллины, макролиты и цефалоспорины считаются совместимыми с грудным вскармливанием. Если лечение проводится с их помощью, лактация может быть продолжена. Но эти лекарства могут вызывать побочные эффекты как у мамы, так и у ребенка, в том числе:
- аллергия
- дисбактериоз
- понос
- запор и тд
Для их профилактики маме следует принимать пробиотики (Бифидумбактерин, Линекс), а также кисломолочные продукты.По согласованию с врачом ребенку можно давать продукты с полезными бактериями.
Аминогликозиды, тетрациклин, хлорамфеникол, линкомицин, метронидазол, некоторые фторхинолоны и другие препараты запрещены во время грудного вскармливания.
В период лактации лечение любых заболеваний, даже простого ОРВИ, должно проводиться женщиной под контролем врача, чтобы не навредить малышу.
Заключение
Антибиотики в младенчестве можно применять только по назначению врача при ангине, бронхите, цистите и других бактериальных инфекциях, к которым не относятся ОРВИ.После их употребления могут возникнуть неприятные последствия – зеленый стул, диарея, запор, гибель полезной микрофлоры, населяющей кишечник, снижение иммунитета и другие.
Избежать этого удастся, если строго придерживаться правил приема лекарств и параллельно пить пробиотики («Бифидумбактерин»). Доктор Комаровский настаивает на соблюдении легкой диеты, питье большого количества жидкости и ходьбе в период выздоровления. Если после курса антибиотиков у ребенка болит живот, часто срыгивает или у него высокая температура, следует обратиться к врачу.
✿ Мононуклеоз: симптомы и лечение у детей – Болезни】
Мононуклеоз – заболевание, протекающее чаще в хронической форме. Обычно выявляется у детей младшего школьного возраста и подросткового возраста. Причина заражения – вирус Эпштейна-Барра или цитомегаловирус. Трудности в диагностике возникают у детей до трех лет, так как не всегда удается определить их антигены.
Мононуклеоз – вирусное заболевание, вызываемое несколькими разновидностями герпеса.Развивается в основном в детстве, клиническая картина похожа на грипп и ангину. Вирус попадает в организм воздушно-капельным, контактно-бытовым или гематотрансфузионным способом, следовательно, мононуклеоз заразен.
Симптомы
С момента заражения организма до появления первых признаков проходит от 1 недели до нескольких месяцев. К основным симптомам относятся:
- стойкая лихорадка;
- увеличенные шейные лимфатические узлы;
- стенокардия;
- увеличение селезенки и печени.
Вторичные признаки: сыпь, проявляющаяся на твердом небе и теле, отек век, лица. В редких случаях развивается диарея. Проявления начинаются внезапно. Сначала повышается температура тела. Остальные признаки у детей появляются в ближайшие семь дней. К концу первой недели в крови обнаруживаются атипичные мононуклеары.
Осложнения возникают редко, при сильном ослаблении иммунной системы. В этом случае из-за активации условно-патогенной микрофлоры появляется пневмония, отит, воспаление других органов.
После выздоровления возбудитель остается в организме навсегда. Благодаря этому человек становится носителем. Рецидив и вторичное инфицирование наблюдаются в крайне редких случаях.
По течению заболевания различают две формы мононуклеоза:
- Типичный Обладает яркой клинической картиной, легко определяется при первичном обращении за медицинской помощью.
- Нетипичный. В этой форме полностью отсутствуют характерные симптомы или болезнь стерла симптомы.Иногда выявляются поражения сердца, нервной системы, почек или легких.
На фоне кажущегося выздоровления часто возникает синдром хронической усталости. Это может происходить в течение нескольких месяцев. В отличие от ангины инфекционный мононуклеоз приводит к тому, что помимо боли в горле появляются заложенность носа и насморк.
Лечение детей
Воздействие препарата назначается в зависимости от результатов диагностики. Сдается анализ крови, проводится серологическое исследование.Последнее позволяет отличить патологию от других, определить стадию. Для оценки состояния внутренних органов назначается УЗИ.
Терапия проводится в условиях стационара. При слабом токе возможно лечение амбулаторно, но под контролем инфекциониста. При появлении общих симптомов соблюдаются постельный и водно-питьевой режимы.
Симптоматическая терапия включает использование:
- жаропонижающие средства;
- горловой антисептик;
- анальгетиков.
Этиотропное лечение, направленное на уничтожение возбудителя, до сих пор не выявлено. Детям рекомендуется использовать противовирусные препараты. Младенцам и малышам с ослабленной иммунной системой назначают антибиотики широкого спектра действия. Особенно важно их введение при наличии гнойных осложнений.
Дети, перенесшие инфекционный мононуклеоз, подлежат наблюдению в течение одного года.



 Доктор делает акцент на том, что эти капли не просто рекомендованы при отите, но необходимы. Даже если в них нет нужды при легком насморке, то в этом случае применять нужно обязательно.
Доктор делает акцент на том, что эти капли не просто рекомендованы при отите, но необходимы. Даже если в них нет нужды при легком насморке, то в этом случае применять нужно обязательно. При адекватной своевременной терапии отит у детей проходит довольно быстро и без последствий.
При адекватной своевременной терапии отит у детей проходит довольно быстро и без последствий. Правильно оценить необходимость приема антибиотиков может только доктор. Он же должен и выбирать препарат. Некоторыми видами антибактериальных средств нецелесообразно лечить болезни уха.
Правильно оценить необходимость приема антибиотиков может только доктор. Он же должен и выбирать препарат. Некоторыми видами антибактериальных средств нецелесообразно лечить болезни уха.