Иммунолог указала на отличия гриппа от коронавируса :: Общество :: РБК
Фото: Кирилл Зыков / АГН «Москва»
При заболевании коронавирусной инфекцией высокая температура держится дольше, чем при гриппе.
«Классически мы привыкли, что при гриппе температура высокая, до 39 градусов, держится дней шесть. При ковиде она может держаться до 10–12 дней, и это считается легкой формой», — указала эксперт.
Роспотребнадзор назвал отличия симптомов COVID-19 от гриппа и простудыЯрцева отметила, что, несмотря на это, организм больного с коронавирусом может справляться с инфекцией, поддерживая уровень кислорода в крови на достаточном уровне.
Еще одним отличительным знаком, добавила врач, может служить боль в горле. У зараженных коронавирусом она обычно отсутствует. Кашель иммунолог назвала непредсказуемым симптомом, отметив, что он появляется у больных COVID-19 при поражении легких.
Депздрав рассказал, как отличить грипп от ОРВИ
Осень – традиционное время сезонного всплеска острых респираторных вирусных заболеваний (ОРВИ) и гриппа. Главный специалист по первичной медицинской помощи взрослому населению ДЗМ Андрей Тяжельников назвал отличительные признаки этих заболеваний.
Некоторые люди путаются в определениях гриппа и ОРВИ, однако это не совсем верно. ОРВИ – общее название любой респираторной вирусной инфекции, а грипп только один из этих представителей.
Грипп и ОРВИ являются самыми распространенными в мире инфекционными заболеваниями. Но если большинство ОРВИ протекают относительно легко, то грипп может приводить к крайне опасным осложнениям.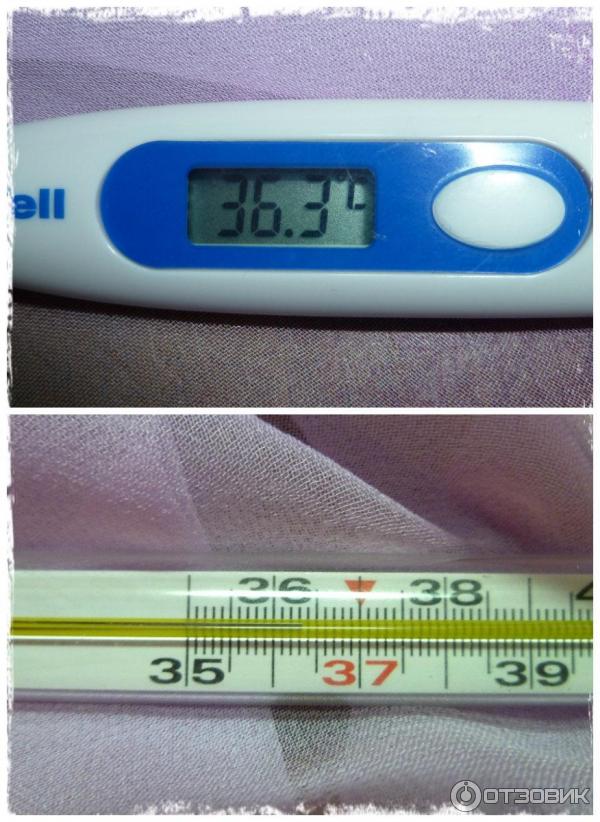
«Заболевание гриппом начинается резко, быстро, в течение нескольких часов после заражения. У человека появляется сильная слабость, озноб, повышение температуры. Всего за один час лихорадка может подняться до 40°С.», – рассказал Андрей Тяжельников.
Температура при гриппе держится в течение нескольких суток, трудно сбивается. У заболевшего наблюдаются ломота в теле, головные боли. На второй день появляется сухой кашель, который переходит во влажный с выделением мокроты.
При ОРВИ температура тела обычно не повышается до 39°С и держится пару дней, затем постепенно нормализируется. Наблюдается общая слабость, но не сопровождающаяся сильными болевыми ощущениями в мышцах и суставах, как при гриппе.
«Еще один отличием является продолжительность течения болезни. ОРВИ не длится больше недели, после выздоровления человек чувствует себя хорошо, то грипп проходит за 7-10 дней и недомогания остаются еще до трех недель после выздоровления», – добавил специалист.
Ученые давно доказали, что самым эффективным способом защиты от гриппа является своевременная вакцинация. Защитный эффект наступает через 2 недели после прививки, а полученный иммунитет сохраняется в течение года.
Защитный эффект наступает через 2 недели после прививки, а полученный иммунитет сохраняется в течение года.
В Москве уже не первый год проводится массовая вакцинация против гриппа. Сделать бесплатную прививку можно как во всех поликлиниках, так и в мобильных пунктах рядом со станциями метро, МЦК, ж/д станцией Крюково, в некоторых павильонах «Здоровая Москва», в двух флагманских центрах госуслуг «Мои документы».
Привиться в мобильных пунктах могут все совершеннолетние граждане России. С собой нужно взять только паспорт. Перед вакцинацией каждого обязательно осматривает врач-терапевт или инфекционист. После прививки выдают сертификат. Вся процедура занимает 10–15 минут. Детям до 18 лет сделать прививку можно только в детских поликлиниках, детских садах и школах.
Повышение температуры
Повышение температуры у детей—один из наиболее частых поводов обращения за медицинской помощью. У здорового ребенка в норме температура тела может варьировать от 36, 6 до 37,0°. У здорового человека имеются суточные колебания температуры: минимальная определяется в 4—5 утра, максимальная—в 17—19 часов.
У здорового человека имеются суточные колебания температуры: минимальная определяется в 4—5 утра, максимальная—в 17—19 часов.
Чаще всего повышение температуры тела у ребенка наблюдается при острой респираторной вирусной инфекции (ОРВИ). Известно, что повышение температуры мобилизует защитные силы организма, способствует гибели вирусов и микроорганизмов, усиливает выработку интерферона, оказывающего противовирусное действие. Поэтому следует помнить, что лихорадка в пределах 38—38,5° на фоне ОРВИ при отсутствии ухудшения самочувствия ребенка не требует приема жаропонижающих препаратов. Это не опасно, т.к. расширение сосудов кожи (ее покраснение) обеспечивает теплоотдачу. Поэтому закутывать ребенка не следует. Его следует уложить в постель, освободить от лишней одежды, переодеть в сухое хлопчатобумажное белье, обильно поить (сладким чаем, морсом, отваром шиповника и т.д.—для детей старше года, до 1 года—физиологический раствор, регидрон), если он пьет достаточно, температура ему не опасна.
При ознобе помогите согреться (укройте ребенка теплым одеялом, напоите горячим чаем).
Тревожные сигналы: температура сопровождается спазмом сосудов кожи, нарушающим теплоотдачу. Ее признаки:
- температура больше 40°
- пестрая, «мраморная» окраска кожи
- несмотря на жар, конечности холодные на ощупь.
При этом нужно вызвать неотложку, дать жаропонижающие и энергично растереть кожу водой или спиртом до ее покраснения
Жаропонижающие здоровым до заболевания детям старше 3-х месяцев назначают при температуре выше 39°.
При более низкой температуре их назначают детям из групп риска. Для них опасной может быть и температура в пределах 38° :
- детям первых 3-х месяцев жизни (при Т выше 38°)
- имевшим ранее фебрильные судороги (при Т>38°), при ознобе, мышечных и головных болях—при 37,5°
- с хроническими болезнями при Т>38,5°
- если температура сопровождается мышечными и головными болями при Т>38,5°.

Не применяют у детей:
- ацетилсалициловую кислоту (аспирин), бутадион, пирамидон /амидопирин/, анальгин /метамизол/, фенацетин как токсичные и вызывающие побочные явления. Эти средства входят в состав многих комбинированных «противопростудных» средств («Анапирин», «Аскофен», «Аспро-С», Баралгин, Спазмалгон, Цитрамон, Цефекон и др.), ознакомьтесь с их составом прежде, чем дать ребенку.
Ректальные суппозитории применяют при заболеваниях, сопровождающимися судорогами, рвотами, отсутствием аппетита, при отказе принимать препараты пероральным путем. В свечах действие наступает через 3 часа, но оно более длительное, их удобно вводить на ночь. Необходимо соблюдать 4—6 часовой перерыв , чтобы избежать побочных явлений: рвота, понос, раздражение кожи и т.д.
Не стремитесь предотвращать повторное повышение температуры. Если она поднялась вновь до уровня, когда ее нужно снижать, дайте еще одну дозу жаропонижающего. При температуре 38° более 3 дней повторно обратитесь к врачу.
Если ребенку назначен антибиотик, жаропонижающее обычно не вводят, сохранение температуры—сигнал о неэффективности антибиотика и необходимости его замены.
Высокая температура. 7 советов, как бороться с температурой естественным путем
У каждого из нас когда-то была высокая температура – ощущение, что вам одновременно жарко и холодно. И в этот момент хочется лишь того, чтобы это состояние поскорее прошло. Если бы было такое средство, которое помогло бы сбить температуру… Верите или нет, но высокая температура не самое страшное в мире, хоть и по ощущениям кажется именно так. Температура чаще всего является защитной реакцией организма при борьбе с инфекцией, поэтому на самом деле это хороший знак, рассказывает гомеопат Ю. Якушенок. В основном, температура указывает на то, что ваша иммунная система работает правильно и что ваш организм пытается себя излечить.
Как избавиться от температуры?
Существует несколько естественных способов сбить высокую температуру. Попробуйте применить эти рекомендации, но всегда внимательно следите за состоянием вашего здоровья. Если почувствуете необходимость, используйте препараты для снижения температуры. Всегда звоните врачу в случае повышенной температуры у детей младше 3 месяцев.
Попробуйте применить эти рекомендации, но всегда внимательно следите за состоянием вашего здоровья. Если почувствуете необходимость, используйте препараты для снижения температуры. Всегда звоните врачу в случае повышенной температуры у детей младше 3 месяцев.
7 советов, как сбить высокую температуру при простуде или гриппе
1. Ключ ко всему – сон и отдых
Отдыхая, ваше тело работает над самоизлечением, восстанавливая и улучшая состояние здоровья. Сон позволяет мозгу вырабатывать гормоны, которые способствуют восстановлению клеток и помогают организму защищаться. Отдыхая, и особенно во сне, ваше тело вырабатывает больше белых кровяных клеток, которые атакуют вирусы и бактерии. Поэтому отдыхайте и много спите, и помните, что для ночного сна нужно от 7 до 9 часов.
2. Пейте много жидкости – от 2 до 2,5 л в день
Потребление жидкости очень важно, потому что жидкость помогает выводить токсины, что в свою очередь ускоряет процесс выздоровления. Выбирайте негазированную воду и травяные чаи, например, липовый, ромашковый. Старайтесь не давать детям фруктовые соки, либо давайте их, наполовину разбавленные с водой. Это связано с бактериями, которые живут в форме сахара, называемой глюкозой. Также не следует пить спортивные напитки, так как в них много сахара и синтетических добавок, которые могут усилить воспаление, затрудняя процесс выздоровления.
Старайтесь не давать детям фруктовые соки, либо давайте их, наполовину разбавленные с водой. Это связано с бактериями, которые живут в форме сахара, называемой глюкозой. Также не следует пить спортивные напитки, так как в них много сахара и синтетических добавок, которые могут усилить воспаление, затрудняя процесс выздоровления.
3. Выбирайте легкую или измельченную блендером пищу
Потеря аппетита является нормальной реакцией организма на температуру. Выбирайте легкую пищу, например, овсяную кашу, куриный суп, картофельное пюре, тушеные овощи. Не употребляйте в пищу продукты с высоким содержанием сахара.
4. Употребляйте пробиотики
Пробиотики – это полезные бактерии, которые необходимы для нормальной работы кишечного тракта и которые содержатся, например, в кефире и т. д. Они особо полезны во время болезни, так как способствуют работе пищеварительного тракта и иммунной системы. Знали ли вы, что 80% нашей иммунной системы находится именно в пищеварительном тракте? Если у вас высокая температура, ваша иммунная система под угрозой. Пробиотики могут помочь улучшить работу иммунной системы.
Пробиотики могут помочь улучшить работу иммунной системы.
5. Не кутайтесь
Не накрывайтесь несколькими одеялами или не надевайте слишком теплую одежду, даже если у вас или вашего ребенка озноб. Так температура может не понизиться, а наоборот – еще более повыситься. Вместо этого попробуйте обойтись одним нормальным слоем одежды и одеялом. В комнате также должна быть комфортная температура 22°C.
6. Если температура не превышает 38°C
Вы можете использовать гомеопатический препарат Aflubin*, который поможет облегчить и снять жар и другие симптомы простуды.
7. Если температура превышает 38.5°C или вы не можете переносить температуру
Используйте препараты для снижения температуры, содержащие Ibuprofen* или Paracetamol*. Помните, что температура тела должна понижаться постепенно. Она не должна сразу же опускаться до нормальной температуры. Большинство людей чувствуют себя лучше при снижении температуры всего на несколько градусов. Таким образом, чтобы избавиться от высокой температуры, для начала ее нужно понизить.
Что такое температура?
Высокая температура является заболеванием, чаще всего побочным эффектом или симптомом инфекции.
Обычно высокая температура вызывает наибольшие опасения, если заболевает младенец или ребенок. У детей могут появиться дополнительные симптомы, например, сонливость, апатия, нервозность, плохой аппетит, боль в горле, кашель, боль в ушах, рвота и понос. Это серьезные симптомы, поэтому вам обязательно следует обратиться к семейному врачу.
Считается, что у ребенка есть температура, если она достигает: 38°C при ректальном измерении, 37,5°C при оральном измерении (во рту) или 37,2°C, измеряя в подмышке. У взрослого повышенной температурой считается температура выше 37,2°C – 37,5°C .
В целом повышенной температурой считается температура тела, которая выше нормальной, то есть 36,6°C. Диапазон нормальной температуры тела составляет от 36,4 – 37,2.
Нормальная температура тела может меняться в зависимости от возраста, общего состояния здоровья, уровня физической активности и даже времени суток. Это нормально, что температура самая высокая между поздним послеполуденным временем и ранним вечером, а самая низкая – с полночи до раннего утра.
Это нормально, что температура самая высокая между поздним послеполуденным временем и ранним вечером, а самая низкая – с полночи до раннего утра.
Причины повышенной температуры
Есть много причин, которые вызывают температуру. В большинстве случаев температура неопасна и появляется кратковременно в результате какого-нибудь вирусного заболевания. Однако повышенную температуру нельзя игнорировать. Практически любая инфекция может вызвать температуру: инфекции дыхательных путей, ушные инфекции, синусовые инфекции, бронхит, пневмония, туберкулез, инфекции мочевыводящих путей, вирусный гастроэнтерит и бактериальный гастроэнтерит, мононуклеоз, костные инфекции, аутоиммунные заболевания или воспаления, такие как артрит, ревматоидный артрит, рак на ранних стадиях. Менструальный цикл женщины также может вызвать повышение температуры на один градус или более. Некоторые лекарства, например, отдельные антибиотики или антигистаминные препараты, также могут вызвать повышение температуры
У ребенка может быть пониженная температура в течение одного или нескольких дней после некоторых прививок. Прорезывание зубов также может вызвать небольшое повышение температуры, однако обычно она не превышает 38°C.
Прорезывание зубов также может вызвать небольшое повышение температуры, однако обычно она не превышает 38°C.
Повышенная температура тела неприятна, однако это способ нашего тела сказать нам, что в организме что-то не так и что он борется с проблемой. Температура – это способ борьбы организма с инфекцией, и иногда лучше всего позволить организму делать свое дело. Однако к повышенной температуре никогда нельзя относиться легкомысленно, за ней необходимо следить. Хочу подчеркнуть, что всегда необходимо внимательно следить за человеком с повышенной температурой, и в случае опасений немедленно обращаться к семейному врачу.
Риски: Когда нужно обязательно сообщать врачу о повышенной температуре
Важно знать, в каких случаях вам обязательно необходимо связаться с семейным врачом или звонить по консультативному телефону семейных врачей 66016001, если у ребенка или взрослого высокая температура:
- Если младенец младше 3 месяцев и ректальная температура составляет 38°C или выше;
- Если ребенку от 3 до 12 месяцев и температура составляет 39°C или выше;
- Если ребенок младше 2 лет и температура 38,5°C держится более 48 часов;
- Ребенок плачет, но слезы не образуются;
- В течение последних восьми часов не было мочеиспускания;
- Имеются другие симптомы, свидетельствующие о болезни, которую нужно лечить, например, боль в горле, боль в ухе, диарея, тошнота, рвота или кашель;
- При серьезных медицинских заболеваниях, таких как диабет, болезнь сердца, онкологические заболевания, кистозный фиброз;
- Если есть апатия, сонливость или плохое самочувствие, даже если температуру удалось сбить;
- При нарушении сердечного ритма;
- Температура снова повышается, после того, когда она уже прошла;
- Если температура пропадает и появляется на неделю или дольше, даже если она не высокая;
- Если недавно сделана прививка.

Звоните в службу неотложной медицинской помощи, если у взрослого или ребенка имеются следующие симптомы:
- У младенца в возрасте до 3 месяцев температура выше 38°C или ниже 36°C;
- Температура выше 40,5°C и она не сбивается медикаментами;
- Больного сложно разбудить;
- Судороги;
- Бессознательное состояние;
- Больной кажется растерянным;
- Не может ходить;
- Затрудненное дыхание;
- Синеватый, серый цвет кожи; синие губы, язык или ногти;
- Сильная головная боль;
- Плачет и невозможно успокоить;
- Головокружение.
*Перед применением лекарств консультируйтесь с врачом. Консультируйтесь с врачом или фармацевтом по вопросам применения лекарства. Необоснованный прием лекарств вреден для здоровья.
Фото: Shutterstock
Энтеровирусная инфекция
Энтеровирусная инфекция
Энтеровирусная инфекция вызывается многочисленной группой вирусов из семейства пикорнавирусов.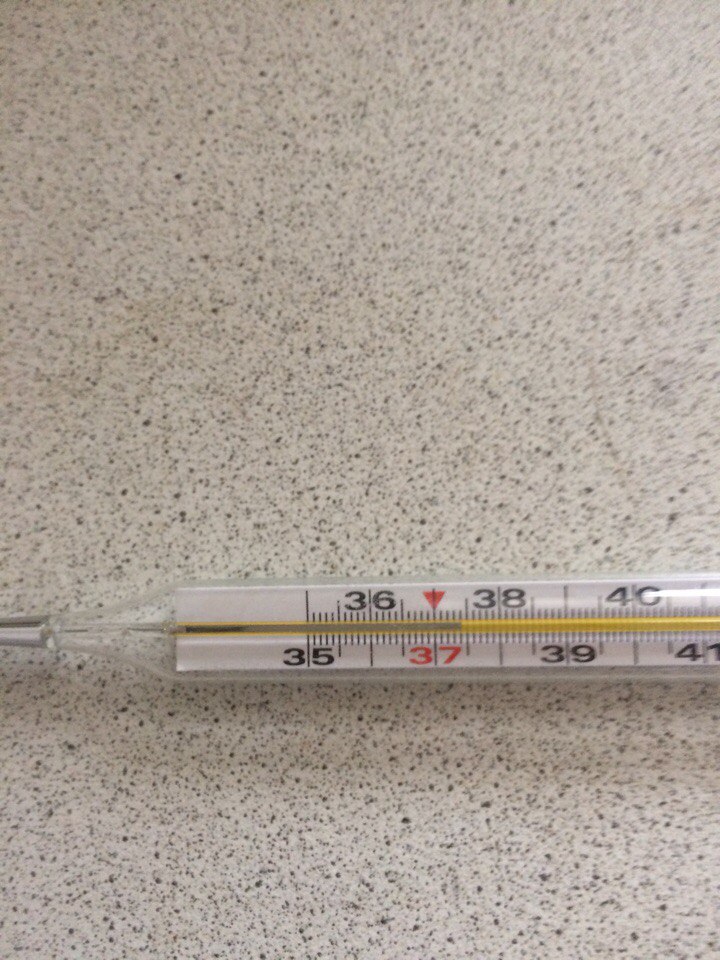 Вирусы устойчивы во внешней среде, длительное время сохраняются почве, воде, на инфицированных предметах, но быстро погибают при кипячении, под действием дезинфицирующих растворов и ультрафиолетового облучения. Чаще болеют в осенне-летний период.Заражение происходит от больных энтеровирусной инфекцией и вирусоноси-телей, которыми чаще всего являются дети дошкольного возраста. Передается инфекция как воздушно-капельным путем при кашле, чихании, так и контактным — при пользовании предметами, загрязненными выделениями больного. Возможно заражение через инфицированные продукты и воду. Распространению инфекции способствуют скученность и антисанитарные условия. Болеют чаще дети в возрасте 3-10 лет. Дети, находящиеся на грудном вскармливании, болеют редко, так как получают иммунитет от матери. После перенесенной энтеровирусной инфекции возможны повторные случаи заболевания из-за многообразия возбудителя.
Вирусы устойчивы во внешней среде, длительное время сохраняются почве, воде, на инфицированных предметах, но быстро погибают при кипячении, под действием дезинфицирующих растворов и ультрафиолетового облучения. Чаще болеют в осенне-летний период.Заражение происходит от больных энтеровирусной инфекцией и вирусоноси-телей, которыми чаще всего являются дети дошкольного возраста. Передается инфекция как воздушно-капельным путем при кашле, чихании, так и контактным — при пользовании предметами, загрязненными выделениями больного. Возможно заражение через инфицированные продукты и воду. Распространению инфекции способствуют скученность и антисанитарные условия. Болеют чаще дети в возрасте 3-10 лет. Дети, находящиеся на грудном вскармливании, болеют редко, так как получают иммунитет от матери. После перенесенной энтеровирусной инфекции возможны повторные случаи заболевания из-за многообразия возбудителя.
Периоды и формы болезни
Выделяются следующие периоды заболевания:
• инкубационный, скрытый период — от 2 до 10 дней;
• период выраженных проявлений болезни;
• период выздоровления.
Длительность болезни может быть различна в зависимости от ее формы и тяжести. Для энтеровирусной инфекции характерны общие симптомы, которые выявляются у всех больных.
Начало заболевания острое: ухудшается состояние, появляются слабость, вялость, головная боль, иногда рвота. Температура повышается, иногда до 39-40°. Может быть покраснение кожи верхней половины туловища, особенно лица и шеи, покраснение глаз — склерит. В зеве видно покраснение мягкого неба, дужек, зернистость задней стенки глотки. Язык обложен белым налетом. На коже туловища может появиться сыпь различного характера. Увеличиваются шейные и подмышечные лимфатические узлы, возможно увеличение печени и селезенки. Помимо таких общих признаков, энтеровирусная инфекция может иметь различные формы. На фоне общих симптомов заболевания возникает ведущий признак, который и определяет форму энтеровирусной инфекции.
Одной из часто встречающихся форм является герпетическая ангина. Она чаще возникает у детей раннего возраста. На фоне повышенной температуры, которая держится 1 -3 дня, на слизистой полости рта, в зеве появляются мелкие возвышающиеся пятнышки (папулы), быстро превращающиеся в пузырьки (везикулы), которые держатся в течение 24-48 часов, после чего вскрываются, образуя эрозии с белым налетом. Нередко увеличиваются верхне-переднешейные лимфатические узлы.
На фоне повышенной температуры, которая держится 1 -3 дня, на слизистой полости рта, в зеве появляются мелкие возвышающиеся пятнышки (папулы), быстро превращающиеся в пузырьки (везикулы), которые держатся в течение 24-48 часов, после чего вскрываются, образуя эрозии с белым налетом. Нередко увеличиваются верхне-переднешейные лимфатические узлы.
Эпидемическая миалгия (болезнь Борнхольма, «дьявольская болезнь») — наиболее яркая форма энтеровирусной инфекции, позволяющая поставить диагноз на основании выраженной интоксикации и болей в мышцах грудной клетки, живота, поясницы и ног приступообразного характера, продолжительностью от нескольких минут до часа. Заболевание нередко имеет волнообразное течение, иногда температура снижается на 1-3 дня, а затем опять повышается. Увеличивается печень; у мальчиков, особенно в подростковом возрасте, в процесс могут вовлекаться яички.
Энтеровирусная экзантема характеризуется сыпью, появляющейся через 2-3 дня после снижения температуры. Сыпь может быть разнообразной — мелкоточечной, пятнистой, с мелкими кровоизлияниями. Она появляется одномоментно, располагается на туловище, реже на голенях и стопах, держится 2-3 дня, после чего бесследно исчезает.
Сыпь может быть разнообразной — мелкоточечной, пятнистой, с мелкими кровоизлияниями. Она появляется одномоментно, располагается на туловище, реже на голенях и стопах, держится 2-3 дня, после чего бесследно исчезает.
Как и при других формах заболевания, возможно сочетание сыпи с изменениями в зеве, болями в мышцах, увеличением лимфатических узлов.
При энтеровирусной инфекции может поражаться нервная система: мозговые оболочки (серозный менингит), ткани головного (энцефалит) и спинного мозга (миелит). Для этих форм характерны проявления интоксикации, головная боль, рвота, судороги, возможны даже потеря сознания и паралич. В таких случаях следует немедленно обратиться к врачу и госпитализировать больного. Очень редко встречаются тяжелые формы инфекции у новорожденных с поражением сердца и головного мозга. Возможно поражение сердца и у детей старшего возраста.
Энтеровирусная диарея — одна из форм энтеровирусной инфекции, возникает чаще у детей первых лет жизни. В течение 2-3 дней на фоне умеренно повышенной температуры и интоксикации появляется жидкий стул, иногда с примесью слизи.
В течение 2-3 дней на фоне умеренно повышенной температуры и интоксикации появляется жидкий стул, иногда с примесью слизи.
При энтеровирусной инфекции возможно также поражение глаз в виде геморрагического конъюнктивита и воспаления слизистой оболочки глаза — увеита. При геморрагическом конъюнктивите наблюдаются светобоязнь, слезотечение, отек век, покраснение и точечные кровоизлияния на конъюнктиве одного или обоих глаз.
Перечисленные формы не исчерпывают всего многообразия клинических проявлений энтеровирусной инфекции. При этой болезни возможно поражение почек, желчевыводящей системы, печени, легких, поджелудочной железы. Часто наблюдаются сочетанные формы энтеровирусной инфекции, например герпангина и миалгия, и др.
Лечение
Больные с энтеровирусной инфекцией могут лечиться дома, госпитализируются дети со среднетяжелыми и тяжелыми формами заболевания, с поражением ЦНС, глаз, сердца, печени, а также дети раннего возраста. При лечении на дому назначается постельный режим в течение 5-7 дней. Диета должна соответствовать возрасту больного, необходимо обильное питье. Медикаментозное лечение проводится по назначению врача. Ребенок считается здоровым после нормализации температуры и исчезновения всех проявлений заболевания, что обычно происходит не ранее 10-12 дней. Наблюдение после выздоровления в зависимости от перенесенной формы и тяжести заболевания проводится педиатром, невропатологом, кардиологом, окулистом.
При лечении на дому назначается постельный режим в течение 5-7 дней. Диета должна соответствовать возрасту больного, необходимо обильное питье. Медикаментозное лечение проводится по назначению врача. Ребенок считается здоровым после нормализации температуры и исчезновения всех проявлений заболевания, что обычно происходит не ранее 10-12 дней. Наблюдение после выздоровления в зависимости от перенесенной формы и тяжести заболевания проводится педиатром, невропатологом, кардиологом, окулистом.
Профилактика
Вакцина против энтеровирусов не разработана.
Больной с энтеровирусной инфекцией изолируется не менее чем на 10 дней от начала заболевания.
За контактными детьми наблюдают в течение 7 дней. Помещение и вещи больного следует мыть и дезинфицировать.
КВИ, пневмония или ОРВИ? Доктор медицинских наук – о выявлении и лечении болезней
Тревожность за собственное здоровье на фоне пандемии приводит к стрессу. Поддавшись панике, мы зачастую начинаем находить у себя симптомы несуществующего заболевания и ищем способы лечения и профилактики в социальных сетях. Отсюда и бесконтрольный прием лекарств. Чтобы рассеять многие мифы о вирусе, корреспонденты Azattyq Rýhy записали интервью с Шолпан Кулжановой, доктором медицинских наук, заведующей кафедрой инфекционных болезней «Медицинского университета Астана».
– Расскажите, как все-таки распознать ОРВИ у тебя или коронавирус?
– Коронавирусная инфекция может протекать в виде различных клинических форм – от бессимптомных до манифестных. Манифестные – это уже с клиническими проявлениями болезни. Наиболее часто первыми признаками заболевания являются, как и при других острых вирусных респираторных инфекциях, повышение температуры тела от 37-38 градусов и выше. Длительность этой температуры с учетом особенностей коронавирусной инфекции может быть разной – от нескольких дней до недели, а то и двух. Если температура держится в течение 5 дней и более на высоких цифрах 38-39 градусов больше, то это свидетельствует о тяжести течения болезни и о необходимости госпитализации в стационар и начале соответствующей терапии.
Кроме повышения температуры наиболее часто встречаемыми признаками при данной инфекции являются слабость, головная боль, разбитость, ломота в теле, мышечные, суставные боли, потливость, отсутствие аппетита, сухой кашель, першение, боли в горле и другие симптомы.
То есть клинические проявления болезни могут быть разнообразными. Кроме того, уже на начальных стадиях развития болезни больные могут жаловаться на отсутствие обоняния. То есть они не ощущают запахи. В редких случаях могут наблюдаться тошнота, рвота, нарушение стула.
В тяжелых случаях, особенно у лиц пожилого возраста и у людей с тяжелой сопутствующей патологией, а факторами риска тяжелого течения данного заболевания является ожирение, гипертоническая болезнь, сахарный диабет, хронические заболевания легких, сердца, онкопатология и так далее, у них могут наблюдаться признаки дыхательной недостаточности в виде затрудненного дыхания, одышки, болей в грудной клетке, требующие срочного обращения за медицинской помощью.
– Означает ли потеря обоняния и вкуса, что у тебя коронавирус?
– Отсутствие обоняния – один из симптомов развития этого заболевания. В большинстве случаев развитие этого симптома связано с отеком слизистой оболочки носа за счет внедрения в клетки слизистой вируса. Конечно, этот признак, как мы заметили, при коронавирусной инфекции, в отличие от других острых вирусных респираторных инфекций, встречается довольно часто.
Но нельзя только на основании отсутствия обоняния или его снижения говорить о коронавирусной инфекции.
Наиболее часто все-таки в большинстве случаев снижение обоняния или его отсутствие сопровождается другими симптомами болезни – это и с лихорадкой, и другими какими-то катаральными явлениями в виде кашля, насморка, с явлением интоксикации и так далее.
– Может ли ПЦР-тестирование полностью исключить вирус, если результат теста отрицательный?
– Нет, однозначно нет. То есть на результаты ПЦР-диагностики могут влиять различные факторы. Во-первых, сам период заболевания, когда вирус уже не определяется в носоглотке, необходимо его определение в мокроте. Кроме того, оказывает влияние и правильность техники забора, взятия материала.
При постановке ПЦР-теста не только при коронавирусной инфекции, но и при любых других инфекциях, возможны ложноотрицательные результаты.
– Сейчас участились случаи пневмонии. Как распознать эту болезнь и как лечить?
– Общие рекомендации для всех – необходимо обратиться или написать хотя бы сообщение своему лечащему врачу. То есть при появлении первых признаков болезни необходимо оповестить своего лечащего врача. И очень важно при появлении первых признаков болезни не ходить на работу, ограничить любые физические нагрузки. Необходимо организму предоставить возможность справиться с этой инфекцией, чтобы внутренние резервы организма могли справиться.
Также очень важно, как и при любой вирусной инфекции, начинать с немедикаментозного лечения – это постельный, полупостельный режим, обильное питье, именно теплое и горячее питье, чтобы организм, употребляя горячий чай с малиновым вареньем, с медом, с лимоном и так далее хорошо пропотел.
Тем самым вместе с потом чтобы началось выделение токсинов и вирусов наружу. Так как коронавирусная инфекция имеет свои особенности, для нее характерно развитие пневмонии, а чтобы предупредить развитие пневмонии, не нужны никакие внутривенные капельные вливания, за исключением введения тех лекарственных препаратов, для которых нет других способов введения, кроме парентерального. В основном в самом начале заболевания рекомендуются постельный режим, обильное питье, ограничение физических нагрузок и при повышении температуры тела прием жаропонижающих препаратов – это «Парацетомол», «Ибупрофен», «Нимесил».
И очень важно в начале болезни не применять антибактериальные препараты. Потому что это вирусное заболевание, и при любой вирусной инфекции раннее назначение антибактериальных препаратов приводит к еще большему снижению иммунитета и препятствует организму самому бороться с данным заболеванием.
Любая вирусная инфекция чаще развивается у иммунодепрессивных людей со сниженным иммунитетом, и раннее назначение антибактериальных препаратов еще больше может усугубить течение данной вирусной инфекции.
Первыми признаками пневмонии являются высокая температура, которая длится в течение нескольких дней, держится на высоких цифрах и не поддается снижению на фоне жаропонижающих препаратов, одышка, затрудненное дыхание, боли в грудной клетке. Это основные симптомы пневмонии.
Важно в начале заболевания больше лежать на животе. Температура на фоне жаропонижающих препаратов снижается, то есть она держится на высоких цифрах 38-39 градусов не постоянно в течение всего дня. Поэтому для профилактики пневмонии необходимо ложится на живот и глубоко дышать по состоянию несколько раз в течение дня для профилактики развития пневмонии.
И очень важно, чтобы люди не занимались самолечением. Как я уже говорила, при появлении первых признаков заболевания необходимо обратиться к своему лечащему врачу, поставить его в известность и лечиться в соответствии с его рекомендациями. Не надо заниматься самолечением.
Заболевшие люди без назначений специалистов самостоятельно начинают принимать антибактериальные препараты, антикоагулянты, гормональные препараты, что недопустимо делать без врачебного контроля.
При выявлении на КТ признаков пневмонии сразу же начинается паника, люди начинают применять антибактериальные препараты. Еще раз хочу акцентировать внимание читателей, что при коронавирусной инфекции, пневмонии вирусной этиологии антибактериальные средства не показаны. Антикоагулянты, глюкокортикостероиды также должны назначаться строго по показаниям и в условиях стационара. Применять эти препараты самостоятельно ни в коем случае нельзя! Все эти препараты, конечно, в определенных случаях назначать надо, но строго по показаниям и по рекомендациям врача. Потому что каждый из этих препаратов обладает массой побочных эффектов и противопоказаний. И если лечение этими препаратами назначено не по показаниям, то в каких-то случаях это может усугубить течение болезни.
– Это касается и таких препаратов, как «Дексаметазон», «Клексан»?
– В отношении антибактериальных препаратов я сказала ранее. Они еще больше могут усугубить иммунодефицит, а развитие заболевания может быть более пролонгированным, более вялотекущим, продолжительным и тем самым оно само может способствовать развитию бактериальных осложнений. В отдельных случаях назначение антибактериальных препаратов показано уже в начале болезни, но строго индивидуально. Есть люди с сопутствующей патологией, с хронической обструктивной болезнью легких, рядом других заболеваний, когда назначение этих антибактериальных препаратов может быть показано уже с первых дней болезни. Но опять-таки это индивидуально и это должно проводиться строго по назначению врачей.
– Сейчас в социальных сетях активно рекламируются китайские препараты. Что Вы знаете об их эффективности?
– В отношении препаратов, которые не имеют подтверждения доказательной медициной и эффективность которых не доказана, я ничего не могу сказать и тем более рекомендовать. Есть конкретные препараты, которые имеют доказательную базу, и этими препаратами надо лечиться под контролем врачей.
В отношении китайских препаратов мы ничего не знаем, и я их не рекомендую.
– Может ли рентген выявить пневмонию или это можно сделать только на аппарате КТ?
– Да, может. Признаки пневмонии можно также выявлять и при рентгенографии легких. Но в первые дни болезни признаки пневмонии как на КТ, так и рентгенографии легких могут отсутствовать, поэтому идти и сразу проходить КТ или рентгенографию легких не надо.
И очень важно при самых первых днях болезни не бегать делать ПЦР, искать рентген, КТ. Надо находиться дома и как можно раньше начать немедикаментозную терапию болезни в соответствии с рекомендациями лечащего врача, не заниматься самолечением.
Если есть показания к проведению КТ или рентгенографии, врач сам даст вам направление для прохождения данного обследования. Всем подряд делать этого не надо. Есть строгие показания для этого.
– Помогают ли для профилактики коронавируса ингаляции содой?
– При начале болезни, если есть признаки пневмонии или, допустим, кашель с выделением мокроты, для того чтобы усилить отделение мокроты, уменьшить отек слизистой оболочки дыхательных путей, то только в этих случаях можно применять ингаляции. Действием профилактическим ингаляции не обладают.
– Допустимо ли сейчас начинать закаливания холодной водой?
– Абсолютно нельзя применять обливания в этот момент. С учетом того, что сейчас идет подъем заболеваемости данной вирусной инфекции, необходимо избегать все факторы переохлаждения, в том числе и резкие закаливания. Все должно быть в меру.
В отношении питания: сейчас лето, много фруктов, овощей, ягод, которые сами богаты антиоксидантами, аскорбиновой кислотой и другими витаминами.
Поэтому их употребление оказывает положительное влияние на организм человека в целом и в первую очередь на иммунную систему, на относительно-восстановительные процессы, происходящие в организме человека. Поэтому их употребление поможет побороть данную инфекцию.
– Благодарю Вас за беседу!
Как отличить простуду, грипп и новую коронавирусную пневмонию?
Что такое простуда?
Признаки
Заложенность носа, насморк и чихание, отсутствие явной повышенной температуры тела, отсутствие явного воздействия на физическое состояние и аппетит, отсутствие выраженной головной боли, боли в суставах и общего дискомфорта. У людей с простудой наблюдается поражение верхних дыхательных путей, нет угрозы для жизни человека.
Что такое грипп?
Острая респираторная вирусная инфекция, вызванная вирусами гриппа, не только поражает верхние дыхательные пути, но и вызывает инфекцию нижних дыхательных путей, что приводит к воспалению легких. Грипп часто распространяется зимой и весной, есть грипп типа А и Б.
Признаки
У людей с гриппом наблюдаются тяжелые симптомы и лихорадка, один-два дня температура тела может подниматься до 39 градусов и выше. Больной гриппом человек чувствует головную боль, слабость, снижение аппетита. Для пожилых людей, детей, людей, страдающих ожирением, беременных женщин и людей с другими заболеваниями грипп может стать причиной тяжелого воспаления легких и даже привести к смерти.
Каковы симптомы воспаления легких, вызванные новым типом коронавируса?
У больных с легкой формой заболевания наблюдается лишь невысокая температура тела, кашель, озноб и недомогание.
У больных с тяжелой формой заболевания в первые три-пять дней наблюдаются повышенная температура, кашель и усиливающаяся слабость, ситуация постепенно ухудшается и превращается в воспаление легких и даже в тяжелую пневмонию. У людей с тяжелой формой заболевания учащается дыхание, возникает дыхательная недостаточность, повреждаются некоторые органы. При последующем ухудшении ситуации может потребоваться поддержка здоровья с помощью респиратора или системы жизнеобеспечения. Тяжелая форма заболевания смертельно опасна. В случаях заражения типичным коронавирусом нового типа наблюдается постепенный прогресс заболевания. На второй неделе состояние больного серьезно ухудшается.
Как определить повышенную температуру?
В спокойном состоянии температура тела превышает 37.3℃
Субфебрильная температура – 37.3 – 38℃
Кардиоторакальная температура – 38.1 – 39℃
Высокая температура – 39.1 – 41℃
Сверхвысокая температура – выше 41℃
Что делать при возникновении головной боли, насморка, кашля и боли в горле?
При температуре ниже 38℃, следует пребывать на домашнем карантине, оповестить необходимые структуры в соответствии с местными правилами, наблюдать за изменениями. В соответствии с инструкциями можно принимать ибупрофен или другие медикаменты. При ухудшении состояния, в первую очередь необходимо обратиться в медицинский центр в микрорайоне. Если температура превышает 38℃, то нужно идти в поликлинику.
Что делать, если нет явных признаков повышенной температуры, но ломит тело, присутствуют боли в животе и диарея?
В настоящее время среди первых признаков заражения новым типом коронавируса следует отметить расстройство желудочно-кишечного тракта. При диареи необходимо находиться под домашним карантином, обратить внимание на питание, пить больше солевой сахарный раствор. При ухудшении ситуации необходимо обратиться в больницу.
Следует продолжать наблюдать за больным в домашних условиях в случае повышенной температуры и ощущения стеснения в груди?
Если высокая температура сопровождается ощущением стеснения в груди, следует быть крайне бдительным, как можно скорее обратиться в больницу. Лучше всего пешком дойти до ближайшего медицинского пункта (в маске, избегая лифт), сдать анализы крови, сделать КТ грудной клетки и др.
Что делать, если был контакт с больными с подозрением на коронавирус, но нет никаких признаков дискомфорта?
Рекомендуется пребывать в самоизоляции на протяжении 14 дней, главным образом, следить за изменением температуры тела. Необходимо измерять температуру днем и вечером. В случае появления повышенной температуры и кашля в течение 14 дней, необходимо обратиться в ближайший медицинский пункт.
Источник: газета «Бэйцзин циннянь», больница «Тунцзи» при Медицинском институте Тунцзи Хуачжунского университета науки и технологии
Лихорадка у взрослых – инфекции
Врачи сначала задают вопросы о симптомах и истории болезни человека. Затем врачи проводят медицинский осмотр. То, что они обнаруживают во время анамнеза и физического осмотра, часто указывает на причину лихорадки и анализы, которые, возможно, необходимо сделать.
Врач начинает с того, что спрашивает человека о нынешних и предыдущих симптомах и расстройствах, принимаемых в настоящее время лекарствах, любых переливаниях крови, подверженности инфекциям, недавних поездках, вакцинациях и недавних госпитализациях, операциях или других медицинских процедурах.Характер повышения температуры редко помогает врачу поставить диагноз. Однако лихорадка, которая возвращается через день или каждые три дня, типична для малярии. Врачи рассматривают малярию как возможную причину только в том случае, если люди побывали в районе, где малярия распространена.
Недавнее путешествие может дать врачу ключ к разгадке причины лихорадки, поскольку некоторые инфекции возникают только в определенных местах. Например, кокцидиоидомикоз (грибковая инфекция) встречается почти исключительно на юго-западе США.
Также важны недавние снимки. Например, люди, работающие на мясокомбинате, с большей вероятностью заболеют бруцеллезом (бактериальная инфекция, передающаяся при контакте с домашними животными). Другие примеры включают небезопасную воду или пищу (например, непастеризованное молоко и молочные продукты, сырое или недоваренное мясо, рыбу и моллюски), укусы насекомых (например, клещи или комары), незащищенный секс, а также профессиональные или рекреационные воздействия (например, охота , походы и водные виды спорта).
Боль – важный ключ к разгадке возможного источника лихорадки, поэтому врач спрашивает о любой боли в ушах, голове, шее, зубах, горле, груди, животе, боках, прямой кишке, мышцах и суставах.
Другие симптомы, которые помогают определить причину лихорадки, включают заложенность носа и / или выделения, кашель, диарею и симптомы мочеиспускания (частоту, позывы к мочеиспусканию и боль при мочеиспускании). Информация о том, есть ли у человека увеличенные лимфатические узлы или сыпь (включая то, как она выглядит, где она и когда она появилась в связи с другими симптомами) может помочь врачу определить причину.Люди с повторяющейся лихорадкой, ночной потливостью и потерей веса могут иметь хроническую инфекцию, такую как туберкулез или эндокардит (инфекция внутренней оболочки сердца и, как правило, сердечных клапанов).
Врач также может спросить о следующем:
Контакт с любым инфицированным
Любые известные состояния, предрасполагающие к инфекции, такие как ВИЧ-инфекция, диабет, рак, трансплантация органов, серповидно-клеточная анемия или нарушения сердечного клапана, особенно при наличии искусственного клапана
Любые известные заболевания, которые предрасполагают к лихорадке без инфекции, такие как волчанка, подагра, саркоидоз, гиперактивность щитовидной железы (гипертиреоз) или рак
Использование любых препаратов, предрасполагающих к инфекции, таких как препараты для химиотерапии рака, кортикостероиды или другие препараты, подавляющие иммунную систему
Употребление запрещенных наркотиков путем инъекций
Медицинский осмотр начинается с подтверждения лихорадки.Лихорадку наиболее точно определяют путем измерения ректальной температуры. Затем врач проводит тщательный осмотр с головы до ног, чтобы проверить источник инфекции или признаки болезни.
Fever | Навигатор здоровья NZ
Лихорадка – это когда температура вашего тела поднимается выше 37,5 градусов по Цельсию.
Пандемия COVID-19 |
Если у вас есть какие-либо респираторные симптомы, такие как кашель, боль в горле, одышка, насморк или потеря обоняния, с лихорадкой или без нее, позвоните своему терапевту или Healthline по специальному номеру COVID-19 0800 358 5453 , чтобы проверить нужно ли вам проходить тестирование на COVID-19. |
На этой странице представлена общая информация о лихорадке. Если у вас есть ребенок с лихорадкой, см. Лихорадку у детей.
Основные сведения о лихорадке- Обычно лихорадка возникает из-за того, что ваш организм борется с инфекцией.
- Сам по себе жар не означает, что вы серьезно больны, но вам нужно проверить наличие других признаков болезни.
- Лихорадка обычно длится 3–5 дней, и большинство людей выздоравливают от легкой лихорадки при самостоятельном уходе в домашних условиях.
- Однако бывают случаи, когда вам нужно срочно обратиться к врачу из-за лихорадки.
Что такое жар?
Лихорадка – это когда температура вашего тела выше 37,5 градусов Цельсия. Обычно вы чувствуете недомогание, жарко и можете потеть. Иногда вы будете чувствовать себя очень холодно и дрожать даже при высокой температуре.
Легкая лихорадка : У вас легкая лихорадка, если ваша температура выше 38ºC.
Высокая температура : Высокая температура обычно означает более 39ºC.
Используйте термометр, чтобы узнать, насколько высока ваша температура. Узнайте больше о термометрах и о том, как ими пользоваться.
Когда мне следует обращаться за помощью при лихорадке?
В большинстве случаев лихорадка не опасна для жизни, но иногда необходимо обратиться к врачу.
Если вы беременны и у вас жар, посоветуйтесь с акушеркой, врачом или медсестрой, прежде чем принимать какие-либо лекарства. Если температура держится дольше суток, посоветуйтесь с акушеркой, врачом или медсестрой.
Когда мне срочно обратиться к врачу?
Обратитесь к врачу или немедленно обратитесь в отделение неотложной помощи, если вы заметили следующие симптомы повышения температуры тела: |
Эти симптомы могут указывать на менингит, требующий срочной медицинской помощи. Немедленно обратитесь к врачу, если у вас жар, и вы:
Телефон Healthline по телефону 0800 611 116, если вы беспокоитесь и не знаете, что делать.Если вы уже обращались к врачу, но ваши симптомы ухудшились, вернитесь для еще одного осмотра. |
Когда мне следует обратиться к врачу?
Вам следует обратиться к врачу, если у вас высокая температура и следующие основные заболевания: |
Вам также следует обратиться к врачу, если вы:
|
Что вызывает жар?
Вирусная инфекция – наиболее частая причина лихорадки. Бактериальная инфекция встречается реже, но более серьезна. Естественная реакция вашего организма на инфекцию – повышение температуры тела. Это помогает убить инфекцию. Иногда вакцинация вызывает легкий жар.
Нужно ли мне лекарство от лихорадки?
Лихорадка – это способ вашего организма бороться с инфекцией. Лекарства не нужны при легкой температуре, но вы можете использовать парацетамол, если у вас также есть головная или мышечная боль.
Как мне позаботиться о себе при лихорадке?
- Пейте много жидкости, особенно воды или жидкости для регидратации (лучше всего понемногу и часто). Во время лихорадки старайтесь выпивать 2–3 литра за 24 часа.
- Больше отдыхайте.
- Убедитесь, что температура в помещении комфортная (не слишком жаркая или слишком холодная).
- По возможности откройте окно для вентиляции, но избегайте сквозняков.
- Носите легкую одежду и используйте более легкое постельное белье.
- Не используйте бутылки с горячей водой или электрические одеяла.
- Используйте прохладную ткань, чтобы вымыть лицо, руки и шею.
- Регулярно меняйте постельное белье и одежду, особенно если они мокрые от пота.
Узнать больше
Fever Mayo Clinic, США
Министерство здравоохранения по гриппу, NZ
Ссылки
- Повышение температуры тела у взрослых Министерство здравоохранения, Новая Зеландия, 2017 г.
- Лихорадка и ночная потливость Информация для пациентов, Великобритания, 2015
- Холодное время года – лечение без антибиотиков BPAC, NZ, 2018
- Знаки опасности во время беременности Министерство здравоохранения Новой Зеландии, 2017 г.
- Лихорадка у взрослых NHS Inform, UK, 2020
Отзыв от
| Д-р Шэрон Лейтч – врач общей практики и стажер по клиническим исследованиям в Департаменте общей практики и сельского здоровья Университета Отаго.Область ее исследований – безопасность пациентов в первичной медико-санитарной помощи и безопасное использование лекарств. |
Измерение температуры с помощью цифрового термометра
Цифровые термометры легко читаются и могут использоваться во всех возрастных группах. У маленьких детей можно измерять температуру в подмышечной впадине, а у детей старшего возраста и взрослых – во рту.
Следуйте инструкциям, прилагаемым к термометру. Их нужно включить, и некоторые из них будут издавать звуковой сигнал во время измерения, а некоторые будут издавать звуковой сигнал по завершении чтения.
В качестве общего руководства старайтесь держать термометр на месте в течение 2 минут.
Термометры прочие
- Ушные термометры (электронные или инфракрасные) дороги и не подходят для маленьких детей.
- Ртутные термометры (старые термометры) могут быть опасны, если они сломаются из-за содержания в них ртути, поэтому их лучше заменить на новые цифровые.
Подробнее об использовании термометров у детей.
Что означают цифры на градуснике?
Цифры на градуснике показывают, какая у человека температура:
- Нормальная температура тела составляет около 37 градусов Цельсия.
- Легкая лихорадка 38–38,9 °.
- Высокая температура 39–39,9 ° C.
- Очень высокая температура 40 ° C или выше.
Повышенная температура сама по себе не означает, что кто-то серьезно заболел – важно проверить наличие других признаков болезни.
Если вы не знаете, что делать, позвоните на линию здравоохранения 0800 611 116.
Общая информация о лихорадке для медицинских работниковСодержание этой страницы будет наиболее полезно для врачей, таких как медсестры, врачи, фармацевты, специалисты и другие поставщики медицинских услуг. |
См. Также страницу врачей о лихорадке у детей.
Клинические ресурсы
Лихорадка и ночная потливость. Специалист по информации для пациентов, Великобритания, 2016 г.
Холодное время года – лечение без антибиотиков BPAC, NZ, 2018
Regional HealthPathways NZ
Доступ к следующим региональным каналам связи локализован для каждого региона, и доступ ограничен поставщиками медицинских услуг. Если вы не знаете данные для входа, обратитесь в DHB или PHO для получения дополнительной информации:
лихорадок у детей: насколько высоко?
Лихорадка часто получает плохую репутацию, особенно когда речь идет о детях. Хотя они вызывают беспокойство у многих родителей, для большинства людей высокая температура редко бывает опасной. На самом деле, они действительно хороши. Лихорадка – это естественный способ борьбы нашего организма с инфекциями за счет повышения температуры тела, что затрудняет жизнь и размножение микробов.Что касается детской температуры, вот некоторая полезная информация, которая поможет вам определить, насколько она слишком высока:
Когда проверять температуру
Температура у ребенка может незначительно изменяться в течение дня в зависимости от времени суток и активности вашего ребенка. Нормальный диапазон температуры тела при пероральном приеме (внутрь) составляет от 97,7 ° F до 99,5 ° F. Родителям следует измерить температуру своего ребенка, если они заметят любой из следующих симптомов:
- Чрезмерное потоотделение
- Сухая, горячая кожа
- Сыпь
- Очень бледное или очень красное лицо
- Изменения дыхания, такие как необычно быстрое, медленное, шумное или напряженное
- Симптомы простуды, такие как насморк, кашель, чихание, боль в горле или охриплость
- Изменения настроения, такие как раздражительность, раздражительность, утомляемость
- Рвота
- Диарея
- Боль в любой части тела вашего ребенка
- Ваш ребенок говорит: «Меня тошнит»
Как принимать Температура ребенка
Возможно, вы в первую очередь захотите пощупать лоб ребенка, чтобы определить, есть ли у него температура.Но цифровой термометр – лучший способ быстро и точно измерить как оральную, так и ректальную температуру. Несмотря на свою привлекательность, термометры барабанной (ушной) и височной (лобной) артерии, которые можно использовать в домашних условиях, зачастую не столь качественны и точны, как те, что используются в кабинетах врача.
Есть три способа проверить температуру вашего ребенка:
- Оральный: Подходит для детей от 5 лет и старше. Убедитесь, что ваш ребенок не пил за 10 минут до измерения температуры.
- Ректально: Самый точный метод измерения температуры для детей в возрасте до 5 лет.
- Подмышечная (подмышечная): Не так надежно, температура подмышек обычно используется для младенцев. Этот метод также используется, когда старшие дети не хотят сотрудничать или не могут закрыть рот из-за заложенности носа.
Какая высота слишком высока?
Необходимость посещения детского врача по поводу высокой температуры зависит от множества факторов, включая возраст.Позвоните своему педиатру, если:
- Вашему ребенку менее 3 месяцев с температурой 100,4 ° F или выше
- Вашему ребенку от 3 до 6 месяцев с температурой 101,0 ° F или выше
- Вашему ребенку от 6 месяцев и более высокая температура 103,0 ° F или выше
- У вашего ребенка температура 104,0 ° F или выше, независимо от возраста
Вам следует обратиться к врачу по поводу любой температуры при следующих обстоятельствах:
- Летаргия, сохраняющаяся после приема жаропонижающих препаратов
- Продолжающаяся более 3 дней подряд с явным источником инфекции или без него, например, с симптомами простуды
- В сочетании с сильной болью
- В сочетании с болью в горле, продолжающейся более 24 -48 часов
- Сопровождается болью при мочеиспускании
- Сопровождается головной болью, ригидностью шеи или красными или пурпурными пятнами на коже
- У ребенка с нарушенным иммунитетом
- Возникновение после поездки за границу
Уход за ребенком Ребенок с лихорадкой
Дети с высокой температурой, которые не испытывают дискомфорта, обычно не нуждаются в лечении, а при температуре ниже 102 ° F лекарства обычно не требуются.
Способы ухода за ребенком с лихорадкой включают:
- Удерживать их дома от детских садов, школ или внеклассных занятий до тех пор, пока у него не исчезнет температура или симптомы в течение 24 часов без использования жаропонижающих препаратов.
- Избегайте слишком теплой одежды. Вам также следует воздержаться от накрытия ребенка дополнительными одеялами, так как они не дают уйти жару.
- Поддерживайте водный баланс вашего ребенка, давая ему много прохладных прозрачных жидкостей.Предпочтительны педиалит и вода, но если они побуждают вашего ребенка пить больше, вы также можете предложить фруктовые соки, фруктовое мороженое или спортивные напитки, такие как Gatorade.
- Проверка на наличие ранних признаков обезвоживания, таких как сухость во рту, отсутствие слез при плаче, снижение диуреза или уменьшение частоты мочеиспускания. Если у вас есть младенец младше 6 месяцев с менее чем 6-8 влажными подгузниками в день или ребенок более старшего возраста, который мочится менее трех раз в день или один раз каждые 8 часов, немедленно обратитесь к врачу вашего ребенка.
- Уменьшение дискомфорта с помощью ацетаминофена (тайленола) или ибупрофена для детей от 6 месяцев и старше. Младенцам в возрасте от 2 до 6 месяцев можно давать Тайленол, но перед применением вам следует проконсультироваться с врачом.
- Снижение температуры с помощью теплой ванны. Никогда не следует принимать холодные ванны.
Назначить встречу
HealthPark Pediatrics предлагает посещение больного по предварительной записи с понедельника по пятницу с 8:30 до 17:20. и в субботу и воскресенье с 9 а.м. к полудню. Срочные визиты могут быть назначены в нерабочее время в будние дни с 17:30 до 18:30. Чтобы записаться на прием, позвоните по телефону 919-896-7066. Этот номер также можно использовать в нерабочее время, чтобы позвонить в нашу специальную линию сортировки медсестер.
5 дней лихорадки, что мне теперь делать?
Я сказал много слов, чтобы не беспокоиться о лихорадке. Лихорадка – друг вашего ребенка. Не ходите в скорую только из-за лихорадки. Не верьте всем мифам о лихорадке.
Когда стоит волноваться? Самая большая проблема – это контекст. Вы можете прочитать другие сообщения, чтобы узнать все об этом.
Еще одна причина, по которой вам следует больше беспокоиться о лихорадке, – это то, что она держится более 5 дней. Конечно, если вам поставят диагноз, при котором жар, как известно, держится более 5 дней, ничего страшного, но в противном случае большинство лихорадок к тому времени должно пройти.
Такая ситуация называется лихорадкой без источника.
Есть много разных определений лихорадки без источника, но я использую: лихорадка выше 101 в течение восьми дней у ребенка, у которого нет очевидного источника лихорадки на основании рассказа пациента или физического осмотра.
Поскольку у детей часто бывают повторные вирусные инфекции, важно, чтобы эта лихорадка присутствовала ежедневно или почти ежедневно. Например, не считается, если у них была лихорадка в течение 3 дней, затем она улучшилась в течение 2 дней, а затем снова поднялась температура в течение 3 дней.
Различные вещи, о которых стоит подумать, повсюду и могут варьироваться от очень серьезных до «пустяковых».
Инфекции – Наиболее частый диагноз в этом случае – «неизвестен», но лихорадка проходит сама по себе.Хотя это часто не приносит интеллектуального удовлетворения (ни мне, ни родителю, который хочет знать, что происходит), это, вероятно, лучший результат для пациента. Большинство из них, вероятно, являются вирусами, для которых у нас нет или мы не думаем проводить специальные тесты. Бактериальные инфекции также могут вызывать длительную лихорадку.
Ревматологический – Реже у детей с продолжительной лихорадкой могут быть ревматологические причины, например ювенильный ревматоидный артрит. Часто у этих детей обнаруживаются такие результаты обследования, как опухшие, болезненные суставы или опухшие лимфатические узлы, которые помогут указать на их диагноз.
Злокачественное новообразование – К счастью, это очень редкая причина продолжительной лихорадки, но это случается, поэтому нам всем нужно держать это в памяти. Самый распространенный вид рака у детей – лейкемия.
Обследование на предмет лихорадки без источника включает в себя несколько вещей:
- Повторный анамнез и медицинский осмотр – Часто со временем что-то обнаруживается.
- Предварительные отборочные лаборатории – проверьте их практически на всех детях.
- Специальные лабораторные работы и экзамены. Отметьте некоторые из них на основе рассказа ребенка или экзамена.
Болезнь Кавасаки
Одна конкретная причина лихорадки в течение пяти дней заслуживает особого внимания. Поскольку многие родители не знают об этом и поскольку диагноз может быть сложным, я подумал, что он заслуживает отдельного упоминания.
Болезнь Кавасаки (БК) характеризуется характерной лихорадкой в течение 5 дней, а также некоторыми из следующих результатов:
- Отек или покраснение кистей и стоп с последующим шелушением кончиков пальцев рук и ног
- Красная сыпь на всем протяжении
- Покраснение и корочка на губах или покраснение языка (как клубника)
- Сильный розовый глаз
- Увеличение лимфатических узлов шеи
Еще одна вещь, которую следует отметить в отношении KD, – это то, что эти дети очень и очень раздражительны.Не слишком раздражителен, но заметно раздражителен даже для педиатра, который слышит плач младенцев, а дети раздражаются весь день.
Причина КД неизвестна. Есть некоторые свидетельства того, что это могло быть связано с инфекцией. Симптомы и осложнения, связанные с этим, являются результатом воспаления артерий малого и среднего размера по всему телу.
Наиболее часто известные осложнения KD затрагивают сердце и могут быть воспалением слизистой оболочки или мышц сердца или расширением артерий, кровоснабжающих сердце.
Если вы подозреваете, что у вашего ребенка KD, важно как можно скорее обратиться за советом к врачу, так как вашему врачу намного легче соединить точки при наличии симптомов. Анализы крови могут помочь подтвердить диагноз, а лечение поможет устранить симптомы и предотвратить осложнения.
Хорошая новость в том, что дети с болезнью Кавасаки, как и ребенок на фотографиях в этом блоге, обычно возвращаются к нормальному состоянию и не страдают осложнениями.
Познакомьтесь с Джастином Смитом, М.Д.
Джастин Смит, доктор медицины, педиатр в Trophy Club и медицинский советник по цифровому здоровью для детей поваров в Форт-Уэрте, штат Техас. Доктор Смит является опытным основным докладчиком по множеству тем, включая темы педиатрии / воспитания, социальные сети здравоохранения и лидерство врачей. Если вы заинтересованы в том, чтобы доктор Смит присутствовал на вашей конференции или встрече, свяжитесь с ним по адресу [email protected].
У него есть активное сообщество в Facebook и Twitter под именем @TheDocSmitty, и он еженедельно пишет для службы поддержки Cook Children’s checkupnewsroom.com. Он считает, что стратегическое использование социальных сетей и технологий педиатрами для связи с семьями может углубить их отношения и обеспечить новый уровень удобства для их занятого образа жизни. Новаторская педиатрическая клиника доктора Смита, педиатрическая клиника, «разработанная вами», открылась сейчас Нажмите здесь, чтобы записаться на прием, позвоните по телефону 817-347-8100.
Лихорадка после иммунизации: современные концепции и улучшенное научное понимание будущего | Клинические инфекционные болезни
Абстрактные
Лихорадка – частая клиническая жалоба у взрослых и детей с различными инфекционными заболеваниями, а также частое нежелательное явление после иммунизации.Хотя уровень измеряемой температуры, указывающий на «лихорадку», был впервые определен в 1868 году, остается неясным, какую роль лихорадка играет в физиологической реакции на вторжение веществ, как лучше всего измерять температуру тела и сравнивать измерения с разных участков тела и, следовательно, , как интерпретировать данные о лихорадке, полученные в результате испытаний безопасности вакцин или эпиднадзора за безопасностью иммунизации. Однако даже несмотря на то, что многие аспекты социальных, медицинских, экономических и эпидемиологических значений лихорадки как побочного явления после иммунизации (ПППИ) все еще неуловимы, это, как правило, доброкачественный, хотя и распространенный, клинический признак.Стандартизируя определение и способы оценки лихорадки в исследованиях безопасности вакцин, что позволяет сопоставить данные, мы надеемся прийти к лучшему пониманию ее важности как ПППИ.
Лихорадка – это повышение температуры тела выше нормы, обычно в результате сложной физиологической реакции на присутствие веществ, индуцирующих выработку эндогенных цитокинов [1]. Эти цитокины, в свою очередь, изменяют активность нейронов гипоталамуса, повышая уставку гипоталамуса [1].Лихорадка чаще всего вызывается вирусными, бактериальными или риккетсиозными инфекциями [2], в отличие от гипертермии, которая обычно возникает из-за недостаточного теплоотвода при чрезмерном выделении тепла (например, при физических нагрузках), чрезмерном тепловом воздействии окружающей среды, тепловом шоке или нарушение терморегуляции гипоталамуса [3, 4]. В 1868 году Карл Вундерлих определил, что «нормальная температура тела» на самом деле представляет собой диапазон значений, а не конкретную температуру, и 38 ° C (100,4 ° F) был установлен как верхний предел нормы [5, 6].Хотя это определение «нормальной температуры» с тех пор подвергалось сомнению [1], очевидно, что повышенная температура тела, вызванная исключительно эндогенными причинами (например, лихорадкой и гипертермией), редко превышает 41 ° C (105,8 ° F). Гипертермия с повышением внутренней температуры тела до> 40 ° C (> 104,0 ° F) может привести к повреждению клеток и полиорганной дисфункции (тепловой удар), которая может включать энцефалопатию, недостаточность кровообращения, острый респираторный дистресс-синдром, ишемию кишечника и т. эндотоксемия и диссеминированное внутрисосудистое свертывание [3, 7].Такое чрезмерное повышение температуры обычно является результатом чрезмерного теплового воздействия в сочетании с нарушением терморегуляции, и они редко, если вообще возникают, возникают только в результате лихорадки.
Как определяется температура?
«Золотой физиологический стандарт» истинной внутренней температуры тела может быть получен только во время операции или в экспериментальных условиях, позволяющих измерить температуру крови, омывающей центры терморегуляции в гипоталамусе [8, 9].Температуры, регистрируемые датчиками, помещенными в легочную артерию или пищевод, были описаны как хорошие компараторы [8, 10, 11]. Хотя ректальная температура рассматривается многими как наиболее близкий практический коррелят внутренней температуры, измерение в этом месте сопряжено с несколькими проблемами, включая медленную реакцию на изменения внутренней температуры («ректальное отставание»), неправильное размещение термометра, недостаточное время измерения, реальный или воображаемый дискомфорт, опасения по поводу безопасности и неприятие культурой.Ни один из внешних участков для измерения температуры тела (например, оральная, ректальная, подмышечная, пупочная, барабанная, височная артерия или кожные участки) не показал стабильно лучших результатов, и пока еще не было возможности надежно предсказать разницу температур между ними. анатомические узлы. Например, недавний обзор показал, что различия между инфракрасной термометрией уха и измерениями ректальной температуры существенны в обоих направлениях [12]. Хотя ректальная температура обычно выше, чем оральная температура, а оральная температура обычно выше, чем подмышечная температура, эти отношения непостоянны и часто вводят в заблуждение [10, 13–15].
Заблуждения о лихорадке
Несмотря на признание того, что лихорадка, как правило, является физиологической реакцией на основной болезненный процесс, а не заболеванием само по себе, наличие повышенной температуры может вызывать чрезмерное беспокойство и часто искажается неправильными представлениями со стороны родителей, пациентов и медицинских работников. [2, 16–20]. Эти заблуждения могут вызвать необоснованный страх перед серьезными побочными эффектами, такими как необратимое повреждение головного мозга, приводящим к неправильному или чрезмерному измерению температуры, а также к ненужным посещениям клиники, лабораторным исследованиям и жаропонижающей и противомикробной терапии.Обеспокоенность по поводу фебрильного приступа может ускорить госпитализацию и выполнение люмбальных проколов или других дорогостоящих анализов, пытающихся определить причину лихорадки. В этом контексте неудивительно, что «фобия лихорадки» с или без сопутствующих признаков или симптомов заболеваний (таких как инфекция верхних дыхательных путей или ушная инфекция) является одной из наиболее частых причин, по которым родители обращаются за медицинской помощью. их дети [21–23]. Таким образом, помимо мониторинга потенциальных физических последствий, при оценке значимости лихорадки как неблагоприятного события после иммунизации (ПППИ) необходимо учитывать множество часто необоснованных психологических и социальных проблем.
Несмотря на эти опасения, лишь небольшая часть младенцев с лихорадкой и детей с повышенной температурой страдает серьезной бактериальной инфекцией [24, 25]. И наоборот, опасные для жизни инвазивные и другие инфекции, такие как острый средний отит, могут возникать при отсутствии лихорадки (например, до 45% детей с острым средним отитом не имеют лихорадки) или даже при переохлаждении [26–31 ]. Таким образом, наличие лихорадки – лишь одно из многих клинических наблюдений, которые можно использовать для оценки характера и тяжести заболевания; его всегда следует рассматривать в контексте тщательной клинической оценки, объединяющей исторические данные, физические данные, поведение, возраст (особое внимание следует уделять различным подходам для разных возрастных групп) [26] и отзывчивости [2, 26, 29, 32].При подозрении на значительную инфекцию могут потребоваться серийные клинические и лабораторные обследования, а также повторные исследования истории болезни для постановки диагноза и определения соответствующего курса лечения. Например, Baraff et al. [26] сообщают, что вероятность серьезной бактериальной инфекции у младенцев с лихорадкой (измеренная ректальная температура ≥38 ° C) в возрасте до 90 дней колеблется от 1,4% (95% ДИ, 0,4–2,7%) до 17,3% (95% ДИ 8,0–30,0%). Поэтому важно, чтобы, когда лихорадка рассматривается как ПППИ, она оценивалась не только в контексте ее временной связи с иммунизацией, но также в сочетании с другими историческими и клиническими наблюдениями, которые могут выявить совпадающую и не связанную причину. что требует соответствующего управления.
Аспекты лихорадки как Aefi
Частота лихорадки как ПППИ. Система пассивного наблюдения за ПППИ в США, известная как Система сообщений о побочных эффектах вакцин, или VAERS, обнаружила, что лихорадка является наиболее часто сообщаемым «серьезным» и «несерьезным» AEFI для всех возрастных групп, за исключением лиц в возрасте 18–64 лет, у которых широкий спектр местных реакций чаще регистрируется как несерьезные события (например,грамм. отек, зуд, боль и / или покраснение в любой комбинации, обозначенной как «гиперчувствительность в месте инъекции»). (Критерии Кодекса федеральных правил 600.80 определяют «серьезный неблагоприятный опыт»: любой неблагоприятный опыт, возникший при любой дозе, который приводит к любому из следующих результатов: смерть, опасный для жизни неблагоприятный опыт, госпитализация в стационар или продление существующей госпитализации, стойкая или значительная инвалидность / недееспособность, или врожденная аномалия / врожденный дефект. Важные медицинские события, которые не приводят к смерти, не опасны для жизни и не требуют госпитализации, могут считаться серьезными неблагоприятными событиями, когда на основании соответствующего медицинского заключения , было установлено, что они могут представлять опасность для пациента или субъекта и могут потребовать медицинского или хирургического вмешательства для предотвращения одного из исходов, перечисленных в этом определении.) Однако есть фундаментальные проблемы с оценкой этих данных. Во-первых, заявленная лихорадка может быть только одним признаком среди множества признаков и симптомов, которые, при равной и соответствующей значимости, часто приводят к отнесению причинно-следственной связи к какому-то другому фактору, кроме вакцинации. Например, повышенная температура в сочетании с болью в горле и кашлем после иммунизации с гораздо большей вероятностью будет вызвана вирусной простудой, чем вакциной. Во-вторых, из-за отсутствия данных знаменателя и контрольной группы иногда невозможно сделать вывод о частоте или относительном риске лихорадки после иммунизации по сравнению с невакцинированным населением.Например, в канадской системе эпиднадзора базовая частота нежелательных явлений в популяции была рассчитана с использованием компьютеризированного реестра, объединяющего записи больниц и иммунизации, а также данные всех заявлений о выставлении счетов врачам. Исследование показало, что частота госпитализаций по поводу гипертермии и судорог значительно увеличилась в течение 2 и 7 дней, соответственно, после иммунизации против дифтерии, столбняка и цельноклеточного коклюша (АКДС). Однако недостаточное количество наблюдений за неиммунизированными младенцами не позволило рассчитать любые популяционные риски, несмотря на то, что гипертермия и неэпилептические судороги были наиболее часто назначаемыми причинами госпитализации в первый год жизни, независимо от статуса иммунизации [33].
Аналогичные трудности возникают при попытке подсчитать риски, связанные с вакцинами. Клинические испытания рутинных детских вакцин показали, что лихорадка обычно встречается у 1–10% вакцинированных [34], но может быть от 30% до> 70% среди вакцинированных, получающих несколько вакцин или вакцину DTwP [34, 35] . Температура субъектов в этих исследованиях редко была> 39 ° C (> 102,2 ° F), и лихорадка обычно купировалась самостоятельно. Однако исследования не предоставили какого-либо достоверного сравнения с частотой лихорадки среди непривитых детей того же возраста, чтобы определить «фоновую частоту» повышения температуры в этих группах населения.Поэтому расчет риска, связанного с вакцинацией, был невозможен.
Экономические последствия. Лихорадка, вызванная интеркуррентной инфекцией или иммунизацией, после иммунизации детей имеет важные экономические последствия: в 2 раза увеличивается использование медицинских услуг и в 3 раза увеличивается потеря работы, по крайней мере, для одного родителя [35]. Неудивительно, что родители сообщили о готовности платить в среднем 50 долларов США (диапазон от 0 до 9999 долларов США; в среднем 261 доллар США), чтобы избежать повышения температуры тела после иммунизации.
Фебрильные изъятия. Хотя сама по себе лихорадка обычно носит временный характер и не имеет длительных эффектов, был обнаружен повышенный риск фебрильных судорог после некоторых прививок. Было показано, что введение парацетамола во время первичной иммунизации значительно снижает или предотвращает появление лихорадки с помощью инактивированной компонентной вакцины (например, DTwP-полиомиелит) и нашло широкое признание [36, 37]. Ибупрофен и ацетаминофен в равной степени рекомендованы для введения во время иммунизации против дифтерии-столбняка (DTaP) и каждые 4 часа в течение 24 часов после этого детям с лихорадочными припадками в анамнезе, чтобы снизить вероятность поствакцинальной лихорадки [38].
Кроме того, профилактические жаропонижающие средства, такие как ацетаминофен (без аспирина, особенно после получения живых вирусных вакцин) после иммунизации, объективное измерение температуры и использование менее реактогенной вакцины также могут иметь значение для снижения вероятности лихорадочного приступа. , что чаще всего возникает в первый день лихорадки [39]. Хотя такие эпизоды вызывают большую озабоченность у родителей и дают толчок концепции взаимосвязи между иммунизацией и «повреждением мозга», необходимо помнить, что (1) фебрильные судороги распространены в детстве, затрагивая 3% – 5% детей младше 5 лет, (2) дети, у которых возникают фебрильные судороги после иммунизации, по-видимому, не подвержены более высокому риску последующих судорог или нарушения развития нервной системы [40–43], и (3) они часто регистрируются как ПППИ. фебрильные судороги, тем не менее, являются редким явлением, приписываемым вакцинам DTwP и кори-паротитом-краснухой (MMR) 6–9 и 25–35 случаев на 100 000 иммунизированных детей, соответственно [40].Для сравнения, корь сама по себе приводит к развитию энцефалита у 1 из 1000 инфицированных детей, а у 1 из 50 и 1 из 250 детей с коклюшной болезнью возникают судороги и энцефалопатия, соответственно.
Таким образом, несмотря на возникновение этого временного осложнения от лихорадки после иммунизации, необходимо подчеркнуть, что вакцинация против кори и коклюша [44–47], а также вакцинация против инвазивных пневмококков [48] и Haemo philus influenzae Болезнь типа b [49–51] значительно снизила не только общую частоту неврологических расстройств и вызывающей лихорадку бактериемии, связанной с самими заболеваниями, но также снизила частоту связанных с ними серьезных и часто постоянных нарушений психического развития, обусловленных этими заболеваниями. условия [52].
Вывод причинно-следственной связи. В целом, хотя повышенная температура является частым ПППИ, наиболее частыми причинами такой лихорадки являются в первую очередь сопутствующие инфекционные процессы, а не иммунизация [53]. Поскольку в первые 2 года жизни у детей наблюдается в среднем 2–6 приступов острой лихорадки, при этом в двух третях случаев обращаются за медицинской помощью [2, 22, 23, 26], любая значимая оценка лихорадки как ПППИ должна включать: измерение фоновой скорости.В большинстве рандомизированных контролируемых испытаний вакцин сравнивается частота нежелательных явлений среди реципиентов исследуемой вакцины с таковой среди аналогичной группы населения, получавшей лицензированную вакцину, а не плацебо. Насколько нам известно, только в одном исследовании безопасности вакцины сравнивали лихорадку у вакцинированных и невакцинированных детей с использованием «золотого стандарта» клинических испытаний, то есть рандомизированного двойного слепого плацебо-контролируемого исследования вакцины MMR в 581 пар близнецов [54, 55]. В этом испытании авторы сообщили, что, хотя температуры ≥38.5 ° C (≥103,1 ° F) в течение 3 недель после иммунизации значительно чаще наблюдались у вакцинированных детей в возрасте 14–18 месяцев, чем у реципиентов плацебо (25% против 6%; OR 3,28; 95% CI 1,23 –4,82; P <0,001), следует отметить, что лихорадка наблюдалась у 6% получателей плацебо в этой возрастной группе. Среди детей в возрасте 6 лет у 3% реципиентов вакцины и плацебо развилась лихорадка, а 88% лихорадок с температурой ≥38,5 ° C в пиковый период не были связаны с вакцинацией.Если бы не наблюдались группы плацебо, любое повышение температуры можно было бы легко отнести к вакцине, а не к совпадающим инфекционным условиям. Двойное слепое плацебо-контролируемое испытание эффективности живой аттенуированной вакцины против ветряной оспы и инактивированной вакцины против гепатита А также не выявило каких-либо существенных различий в частоте лихорадки (определяемой как пероральная температура ≥38,0 ° C или ≥38,3 ° C). C соответственно) между вакцинированной группой и группой плацебо [56, 57].Наконец, плацебо-контролируемое испытание эффективности интраназальной вакцины против гриппа у детей обнаружило значительное снижение на 21% общего числа фебрильных заболеваний и 30% -ное снижение заболеваемости фебрильным средним отитом у вакцинированных детей в течение 6-9 месяцев последующего наблюдения. период работы [58]. Значительное повышение частоты лихорадки у вакцинированных по сравнению с невакцинированными наблюдалось только на 2-й день после иммунизации, и повышение было слабым (средняя температура 38,2 ° C [100,7 ° F]) и непродолжительным (средняя продолжительность, 1.4 дня).
Таким образом, существует множество причин, не позволяющих сделать окончательные выводы относительно частоты и значимости лихорадки как ПППИ, включая ограниченные знания о различных фоновых показателях лихорадки в различных возрастных группах и отсутствие достаточных сравнений показателей лихорадки у вакцинированных и невакцинированное население в контролируемых условиях.
Улучшение текущего понимания лихорадки как Aefi
Определению истинного значения лихорадки как ПППИ препятствовала ограниченная сопоставимость данных, полученных из различных систем надзора за безопасностью вакцин, а также использование в различных испытаниях безопасности вакцин различных температурных пределов, различных мест для измерения температуры и большого разнообразия устройств для определения лихорадки.Отсутствие стандартизированного определения характерно не только для оценки лихорадки; он также распространяется практически на все другие AEFI. Например, не существует стандартизированных определений для хорошо известных событий после иммунизации, таких как «постоянный плач», «анафилактическая реакция» или даже обычных реакций в месте инъекции. Чтобы преодолеть эту трудность, недавно была создана международная целевая группа, состоящая из профессионалов из сферы ухода за пациентами, общественного здравоохранения, а также научных, фармацевтических, регулирующих и профессиональных организаций как в развитых, так и в развивающихся странах [59].Эта группа – Brighton Collaboration, названная в честь города в Великобритании, где она была концептуализирована в 1999 году, – ставит своей целью разработку общепринятых стандартизированных определений случаев и руководств по сбору, анализу и представлению AEFI.
С этой целью в 2001 г. в рамках Брайтонского сотрудничества была сформирована рабочая группа для стандартизации определения лихорадки как ПППИ. В ходе обширного обзора литературы по исследованиям вакцин и лихорадке рабочая группа обнаружила, что нижние пределы лихорадки (температура ≥37.От 1 ° C до ≥38,5 ° C), 9 различных участков для измерения температуры (например, прямая кишка, участки рта, подмышечные участки, барабанная перепонка, участки пупка, паховые участки, большой палец ноги, лоб и кожа живота) и использование 4 различных устройств для измерения (например, стеклянные ртутные, электронные, инфракрасные и термофототропные жидкокристаллические термометры). Любое значимое сравнение показателей лихорадки с использованием таких несопоставимых критериев и методологии – даже показателей, относящихся к одной и той же вакцине, оцененной в разное время в разных центрах исследования, – было бы в лучшем случае трудным, а в большинстве случаев невозможным.
Очевидно, что стандартизация определения и методов диагностики и анализа лихорадки в системах эпиднадзора и испытаниях вакцин существенно улучшит наше понимание этого распространенного явления. С этой целью рабочая группа разработала определение лихорадки как ПППИ как повышение температуры на ≥38 ° C (100,4 ° F), измеренное в любом месте с использованием любого валидированного устройства (избранные рекомендации по измерению температуры для облегчения сопоставимости данных). показаны в таблице 1). Хотя было признано, что это значение в некоторой степени произвольно, оно основано на консервативной интерпретации определений, предложенных и используемых на протяжении многих лет клиницистами, исследователями и широкой общественностью.Поскольку было бы практически и научно неуместно навязывать глобальный стандарт для устройств и способов измерения, рабочая группа также разработала набор руководящих принципов для стандартизированного сбора, анализа и представления данных о лихорадке в качестве ПППИ, чтобы обеспечить наивысшую степень сопоставимости. Несмотря на широкую снисходительность к выбору места измерения и устройства, установление согласованности внутри и между испытаниями было сочтено важным для сопоставимости данных. Документ рабочей группы был размещен в Интернете для общественного обсуждения в течение 6 месяцев и, похоже, получил широкое признание.Надеемся, что этот документ с определениями вместе с другими документами, которые в настоящее время оцениваются Брайтонским коллаборацией, упростит стандартизованную запись и представление данных AEFI, приемлемых для глобального использования.
Таблица 1
Избранные рекомендации по измерению температуры для стандартизированного понимания данных о лихорадке с точки зрения безопасности иммунизации.
Таблица 1
Избранные рекомендации по измерению температуры для стандартизированного понимания данных о лихорадке с точки зрения безопасности иммунизации.
Выводы
В заключение, хотя многие аспекты социального, медицинского, экономического и эпидемиологического значения лихорадки как ПППИ все еще неуловимы, это распространенный, в целом доброкачественный клинический признак. Мы считаем, что стоимость потенциально ненужной клинической / диагностической оценки ребенка с лихорадкой после иммунизации явно компенсируется риском осложнений от болезни, которые возникли бы в случае отсутствия программ вакцинации. Кроме того, глобально стандартизированная оценка и отчетность о событии, предложенная Брайтонским коллаборацией, является шагом к более строгому с научной точки зрения пониманию его частоты и истинного значения.
Благодарности
Финансовая поддержка . Обзор проводился в рамках Брайтонского сотрудничества, которое финансируется Центрами по контролю и профилактике заболеваний, Всемирной организацией здравоохранения и Европейским исследовательским грантом для улучшения надзора за безопасностью вакцин.
Конфликт интересов . М.Б. является штатным сотрудником Wyeth. Все остальные авторы: Нет конфликта.
Список литературы
1.Concepts of fever
,Arch Intern Med
,1998
, vol.158
(стр.1870
–81
) 2.Fever
,Pediatr Rev
,1998
, vol.19
(стр.401
–7
) 3,.Тепловой удар
,N Engl J Med
,2002
, vol.346
(стр.1978
–88
) 4.Гипертермия
,N Engl J Med
,1993
, vol.329
(стр.483
–7
) 5. ,Das Verhalten der Eigenwärme в Krankheiten
,1868
Leipzig
Otto Wiegard
6,.Карл Рейнхольд Август Вундерлих и эволюция клинической термометрии
,Clin Infect Dis
,1994
, vol.18
(стр.458
–67
) 7,.Стеклянный потолок Fever
,Clin Infect Dis
,1996
, vol.22
(стр.525
–36
) 8.Терморегуляция и патогенез лихорадки
,Infect Dis Clin North Am
,1996
, vol.10
(стр.433
–49
) 9.Клиническая температура: новая физиологическая основа
,JAMA
,1969
, vol.209
(стр.1200
–6
) 10,,,.Сравнение температур пищевода, прямой кишки, подмышек, мочевого пузыря, барабанной и легочной артерий у детей
,J Pediatr
,1998
, vol.133
(стр.553
–6
) 11,,, et al.Инфракрасная барабанная термометрия в педиатрическом отделении интенсивной терапии
,Crit Care Med
,1993
, vol.21
(стр.1181
–5
) 12,,, et al.Инфракрасная ушная термометрия в сравнении с ректальной термометрией у детей: систематический обзор
,Lancet
,2002
, vol.360
(стр.603
–9
) 13,,,.Температура, измеренная в подмышечной впадине по сравнению с прямой кишкой у детей и подростков: систематический обзор
,Br Med J
,2000
, vol.320
(стр.1174
–8
) 14,,,.Номограмма вероятности для прогнозирования ректальной температуры у детей
,Clin Pediatr
,1992
, vol.31
(стр.523
–31
) 15,.Сравнение методов измерения температуры у новорожденных
,Neonatal Netw
,1998
, vol.17
(стр.21
–37
) 16,,.Возвращение к фобии лихорадки: изменились ли неправильные представления родителей о лихорадке за 20 лет?
,Педиатрия
,2000
, т.107
(стр.1241
–6
) 17,.Отношение врачей к диагностике и лечению лихорадки у детей от 3 месяцев до 2 лет
,Clin Pediatr
,1993
, vol.32
(стр.66
–70
) 18,,.Фобия родительской лихорадки и ее корреляты
,Педиатрия
,1985
, vol.75
(стр.1110
–3
) 19,,.Обследование врачей первичного звена по ведению детей с лихорадкой без источника
,Pediatr Infect Dis J
,1998
, vol.17
(стр.271
–7
) 20.Фобия лихорадки: неправильные представления родителей о лихорадке
,Am J Dis Child
,1980
, vol.134
(стр.176
–81
) 21. .Лихорадка
,Первичная педиатрическая помощь
,1997
3-е изд.Сент-Луис
CV Mosby & Co
(стр.959
–66
) 22,,, et al.Телефонные встречи в педиатрической практике университета: двухлетний анализ звонков в нерабочее время
,Clin Pediatr
,1984
, vol.23
(стр.456
–8
) 23.Лихорадка в детстве
,Педиатрия
,1984
, т.74
(стр.929
–36
) 24,,.Связь между величиной лихорадки и частотой серьезных бактериальных инфекций у новорожденных
,J Pediatr
,1990
, vol.116
(стр.733
–5
) 25.Обследование и ведение младенцев и детей раннего возраста с лихорадкой
,Am Fam Physician
,2001
, vol.64
(стр.1219
–26
) 26“ и др.Практическое руководство по ведению младенцев и детей в возрасте от 0 до 36 месяцев с лихорадкой без источника
,Ann Emerg Med
,1993
, vol.22
(стр.1198
–1210
) 27,.Бактериемия у детей без лихорадки при обращении в отделение неотложной помощи
,Pediatr Infect Dis J
,1987
, vol.6
(стр.197
–8
) 28,,.Корреляция зарегистрированной лихорадки у маленьких детей с последующими температурными режимами и частотой серьезных бактериальных инфекций
,Pediatr Infect Dis J
,1990
, vol.9
(стр.158
–60
) 29,.Обследование ребенка с лихорадкой без источника: подход, основанный на доказательствах
,Emerg Med Clin North Am
,1999
, vol.17
(стр.97
–126
) 30,,, et al.Тяжесть заболевания коррелировала со снижением температуры у младенцев с лихорадкой
,Педиатрия
,1989
, vol.83
(стр.1016
–9
) 31,.Средний отит: этиология и диагностика
,Pediatr Infect Dis J
,1994
, vol.13
Доп.
(стр.23
–6
) 32.Анамнез и оценка физического состояния ребенка с лихорадкой
,Pediatr Clin North Am
,1998
, vol.45
(стр.65
–77
) 33“ и др.Эпиднадзор за связанными с вакцинами побочными эффектами на первом году жизни: когортное исследование, Манитоба
,J Clin Epidemiol
,1996
, vol.49
(стр.51
–8
) 34Всемирная организация здравоохранения
.Дополнительная информация о безопасности вакцины: часть 2
,Уровень фоновых побочных эффектов после иммунизации
,2000
Женева
Всемирная организация здравоохранения, Департамент вакцин и биологических препаратов
35,,, et al.Скрытые затраты на вакцинацию младенцев
,Вакцина
,2000
, т.19
(стр.33
–41
) 36“ и др.Влияние профилактического введения ацетаминофена на реакцию на вакцинацию АКДС
,Am J Dis Child
,1988
, vol.142
(стр.62
–5
) 37,,, et al.Ацетаминофен для профилактики побочных реакций после вакцинации младенцев вакциной против дифтерии, коклюша, столбняка и полиомиелита
,Pediatr Infect Dis J
,1987
, vol.6
(стр.721
–5
) 38Центры по контролю и профилактике заболеваний
.Противококлюшная вакцинация: использование бесклеточной коклюшной вакцины среди младенцев и детей раннего возраста – рекомендации Консультативного комитета по практике иммунизации (ACIP)
,MMWR
,1997
, vol.46
RR-7
стр.19
39.Фебрильные изъятия
,Pediatr Rev
,1997
, vol.18
(стр.5
–8
) 40“ и др.Риск судорог после получения цельноклеточной вакцины против коклюша или кори, эпидемического паротита и краснухи
,N Engl J Med
,2001
, vol.345
(стр.656
–61
) 41,,,.Факторы, прогнозирующие неспровоцированные судороги после фебрильных судорог
,N Engl J Med
,1987
, vol.316
(стр.493
–8
) 42,.Предикторы эпилепсии у детей, перенесших фебрильные судороги
,N Engl J Med
,1976
, vol.295
(стр.1029
–33
) 43,,.Лихорадочные судороги в национальной когорте, наблюдаемые с рождения. II. Анамнез и интеллектуальные способности в возрасте 5 лет
,Br Med J
,1985
, vol.290
(стр.1311
–5
) 44,,.Коклюш в Швеции после прекращения общей иммунизации в 1979 г.
,Pediatr Infect Dis J
,1987
, vol.6
(стр.364
–71
) 45.Корь-вирусные инфекции центральной нервной системы
,Intervirology
,1997
, vol.40
(стр.176
–84
) 46“ и др.Эпидемиология энцефалита у детей: проспективное многоцентровое исследование
,Eur J Pediatr
,1997
, vol.156
(стр.541
–5
) 47,,,,.Предполагаемые последствия задержки в рекомендованном календаре вакцинации против дифтерийного, столбнячного анатоксина и коклюшной вакцины
,JAMA
,1987
, vol.257
(стр.1341
–6
) 48.Иммунизация пневмококковой 7-валентной конъюгированной вакциной
,Int J Clin Pract
,2002
, vol.56
(стр.287
–91
) 49,.Риск бактериемии у детей раннего возраста с лихорадкой в пост- Haemophilus influenzae тип b
,Arch Pediatr Adolesc Med
,1998
, vol.152
(стр.624
–8
) 50,,, et al.Скрытая бактериемия из педиатрического отделения неотложной помощи: текущая распространенность, время до обнаружения и исход
,Педиатрия
,2000
, vol.106
(стр.505
–1
) 51Центры профилактики заболеваний
.Прогресс в направлении ликвидации инвазивной болезни Haemophilus influenzae типа b среди младенцев и детей – США, 1998–2000 гг.
,MMWR Morb Mortal Wkly Rep
,2002
, vol.51
(стр.234
–7
) 52,,,.Противококлюшная вакцина и коклюш как факторы риска острых неврологических заболеваний и смерти детей раннего возраста
,Dev Biol Stand
,1985
, vol.61
(стр.389
–94
) 53Национальный институт здравоохранения
.,Медицинская энциклопедия. 10 ноября
,2003
54,,,.Повседневная реактогенность и эффект вакцинации против кори, эпидемического паротита и краснухи на здоровых вакцинированных
,Педиатрия
,2000
(стр.106
–E62
) 55,.Частота истинных побочных реакций на вакцину против кори, паротита и краснухи: двойное слепое плацебо-контролируемое исследование на близнецах
,Lancet
,1986
, vol.1
(стр.939
–942
) 56“ и др.Живая аттенуированная вакцина против вируса ветряной оспы: испытание эффективности у здоровых детей
,N Engl J Med
,1984
, vol.310
(стр.1409
–15
) 57“ и др.Контролируемое испытание вакцины против гепатита А, инактивированной формалином, у здоровых детей
,N Engl J Med
,1992
, vol.327
(стр.453
–7
) 58,,, et al.Эффективность живой аттенуированной, адаптированной к холоду, трехвалентной, интраназальной вакцины против гриппа у детей
,N Engl J Med
,1998
, vol.338
(стр.1405
–12
) 59“ и др.The Brighton Collaboration: удовлетворение потребности в стандартизированных определениях случаев нежелательных явлений после иммунизации (AEFI)
,Vaccine
,2002
, vol.21
(стр.298
–302
)© 2004 Американским обществом инфекционных болезней
Лихорадка – нормальная и высокая температура тела, лекарства от лихорадки и многое другое
О ПРОБЛЕМЕ И ГРИППЕНа этой странице
Лихорадка – один из симптомов COVID-19 .Даже если у вас легкие симптомы, немедленно пройдите тест на COVID-19 – используйте средство проверки симптомов лихорадки , если вы не знаете, что делать.
Что такое жар?
Вероятно, у вас жар, если ваша температура 38 ° C или выше.
Нормальная температура составляет около 36–37 ° C, хотя это зависит от вашего возраста, ваших занятий, времени суток и того, как вы проводите измерения.
Высокая температура может быть вызвана:
ПРОВЕРЬТЕ СИМПТОМЫ – Воспользуйтесь прибором проверки симптомов лихорадки и выясните, нужна ли вам медицинская помощь.
Что мне делать, если у меня жар?
Если у вас высокая температура, вы можете сделать несколько вещей, чтобы помочь справиться с этим состоянием:
- Важно поддерживать высокий уровень гидратации, поэтому пейте много прозрачных безалкогольных жидкостей
- ледяные блоки или напитки со льдом могут успокаивать
- Носите легкую одежду и избегайте использования в постели одеял, стеганых одеял или одеял, так как это может вызвать перегревание и повышение температуры.
- поддерживать в помещении комфортную температуру
- отдыхайте и избегайте тяжелых нагрузок, пока симптомы не исчезнут
- избегайте холодных ванн или обтирания губкой – это действительно может вызвать у вас или вашего ребенка чувство дискомфорта
- Обратитесь к врачу, если температура не проходит или вы обеспокоены
Если вы ухаживаете за больным ребенком, перейдите сюда для получения информации о лихорадке и высокой температуре у детей или просмотрите эту инфографику.
Какие лекарства от лихорадки самые лучшие?
Нет необходимости принимать лекарства от лихорадки, если вы не испытываете дискомфорт.
Если вы испытываете дискомфорт, подумайте:
Перед тем, как принимать какие-либо лекарства, убедитесь, что их безопасно принимать:
- с любыми заболеваниями, которые могут у вас быть
- с любыми другими лекарствами, которые вы принимаете
- , если вы беременны или кормите грудью
Вы можете сделать это, прочитав информационный буклет внутри упаковки или обратившись к фармацевту.
Если у ребенка младше 5 лет поднялась температура, но он не выказывает признаков недомогания, лучший совет – не давать ему никаких лекарств. Поговорите со своим врачом или посетите веб-сайт Choosing Wisely Australia для получения дополнительной информации.
Как мне измерить температуру?
С помощью термометра можно быстро и легко измерить температуру. Убедитесь, что термометр чистый, и сначала прочтите инструкции производителя.
Термометр можно купить в аптеке или супермаркете.
Мы рекомендуем использовать цифровой термометр, если таковой имеется. Цифровые термометры можно использовать для измерения температуры в любой подмышечной впадине.
При измерении подмышки:
- Приложите термометр прямо к коже под рукой.
- Осторожно прижмите руку к телу.
Ознакомьтесь с инструкциями производителя, чтобы узнать, как долго вам нужно оставить термометр на месте.
Измерение температуры у ребенка
Если вы измеряете температуру ребенка, оставайтесь с ним во время чтения и уберите термометр после этого, чтобы они не играли с ним.
Какие бывают типы термометров?
Термометры ушные
Ушные термометры быстрые и простые в использовании, но они дороги и могут быть неточными, если термометр неправильно помещен в ухо. Прочтите инструкции производителя, чтобы узнать, как поместить термометр в ухо и сколько времени займет считывание показаний.
Термометры полосковые
Полосковые термометры, которые вы держите на лбу человека, не позволяют точно измерить его температуру.
Термометры стеклянные ртутные
Стеклянные ртутные термометры больше не используются в больницах и их нельзя купить. Они могут разбиться, выпуская небольшие осколки стекла и очень ядовитую ртуть. Не используйте ртутные термометры. Если кто-либо подвергся воздействию ртути, немедленно обратитесь за медицинской помощью, позвонив в Информационный центр по ядам по телефону 13 11 26.
Когда мне следует обратиться к врачу?
Немедленно обратитесь к врачу, если у вашего ребенка высокая температура и ему меньше 3 месяцев, или если он становится хуже, сонлив и невосприимчив, кажется обезвоженным или не пьет, рвоту, ригидность шеи или он очень расстроен. .
Взрослые с лихорадкой должны немедленно обратиться к врачу, если у них сильная головная боль, чувствительность к яркому свету, необычная кожная сыпь, ригидность шеи, рвота, спутанность сознания, затрудненное дыхание, боль в животе, судороги или спутанность сознания.
НАЙТИ ЗДРАВООХРАНЕНИЕ – Поисковая служба поможет вам найти врачей, аптеки, больницы и другие медицинские услуги.
Причины, типы, симптомы и лечение лихорадки
Определение лихорадки
Когда температура тела человека временно повышается, это называется лихорадкой (также называемой контролируемой гипертермией, гипертермией или повышенной температурой).Часто в результате болезни лихорадка является признаком того, что в организме происходит что-то ненормальное . Насколько серьезна лихорадка, могут влиять возраст человека, первопричина (которая иногда может быть неинфекционной по своей природе) и степень повышения температуры. Слегка повышенная температура не всегда может быть настолько серьезной для взрослого, как для маленького ребенка (младенца или малыша).
Лихорадка обычно сопровождается волной усталости или озноба и часто является реакцией на инфекцию (вирусную или бактериальную) или воспаление (из-за повреждения ткани или болезни).Неинфекционные лихорадки могут быть вызваны ядами, лекарствами, травмами или аномалиями мозга, воздействием тепла или эндокринными заболеваниями (проблемами с железистой или гормональной системой).
Типичная лихорадка (легкая) проходит в течение нескольких дней, и ее можно лечить с помощью набора доступных без рецепта лекарств (или жаропонижающих средств). Иногда умеренная температура проходит сама по себе без какого-либо лекарственного лечения.
Было отмечено, что лихорадка также может играть ключевую роль в оказании помощи иммунной системе организма в естественном отражении различных инфекций (т.е. температура тела повышается как естественный иммунный ответ на инфекцию). Симптом лихорадки – это одна из естественных попыток иммунной системы справиться с инфекцией, которая проявляется в организме. Иммунная система предупреждает о наличии инфекции и «использует повышенную температуру тела», чтобы помочь вылечить ее. Если температура тела (лихорадка) слишком высока, организм не может помочь решить все, что не так (т.е. нейтрализовать какую-то бактерию или вирус в организме), и лихорадка может привести к серьезным побочным эффектам, включая обезвоживание, галлюцинации и даже судороги.
Повышение температуры выше нормы может повлиять на любого человека в любом возрасте. Сама по себе лихорадка не является болезнью, но указывает на то, что что-то не работает должным образом в организме. Какая-либо инфекция – это обычно основное заболевание , вызывающее симптом лихорадки. В тяжелом состоянии температура часто является предупреждающим признаком того, что организм серьезно нездоров (у человека может быть серьезное заболевание) и что ему требуется немедленная медицинская помощь.
Что такое нормальная температура тела?
Нормальная температура тела варьируется от одного человека к другому, но обычно составляет от 36 до 37 градусов Цельсия (или 98.6 градусов по Фаренгейту ). Температура тела также имеет тенденцию колебаться в разное время дня – она ниже по утрам и повышается к вечеру и вечеру. Температура нашего тела обычно самая высокая около 18:00, а самая низкая – около 3 часов ночи. Некоторыми другими факторами, влияющими на колебания температуры тела, являются интенсивные упражнения и, в частности, менструальный цикл для женщин.
По мере повышения температуры тела человек может испытывать временное ощущение холода до тех пор, пока температура не достигнет плато (достигнет своего пика).Человек, страдающий лихорадкой, редко делает это без других симптомов. Большинство лихорадок сопровождаются набором очень специфических симптомов. Вместе набор симптомов, включая лихорадку, может помочь медицинскому работнику определить основную причину и диагностировать состояние. Затем можно провести правильный курс лечения, чтобы человек мог вернуться к оптимальному здоровью.
Как работает температура тела?
Гипоталамус (произносится как hi-poe-THAL-uh-muhs) – это часть мозга, которая обычно контролирует температуру тела.Гипоталамус связывает эндокринную и нервную системы через гипофиз (гипофиз). Эта часть мозга, по сути, является собственным термостатом тела, который поддерживает нормальную температуру за счет механизмов нагрева (например, ускоренного обмена веществ) и охлаждения (например, потоотделения). Гипоталамус эффективно находится на сиденье водителя, используя ключевые датчики температуры для управления нагревом.
Когда температура кожи поднимается выше исходного уровня, начинается потоотделение, которое может быстро увеличиваться. Если температура тела падает ниже базовой линии, механизмы контроля инициируют деятельность по сохранению тепла в теле и увеличению выработки тепла или тепла.Это достигается путем прекращения потоотделения, дрожи (для увеличения производства тепла в мышцах тела), секреции норадреналина, тироксина и адреналина (гормоны и нейротрансмиттеры, регулирующие борьбу или бегство, функцию щитовидной железы и обмен веществ) и сужение сосудов (уменьшение притока тепла к коже).
Вещества, вызывающие лихорадку, или пирогенов , могут проникать в организм и нарушать естественный поток температуры, вызывая лихорадку. Пирогены чужеродны для тела и обычно происходят из внешних источников (например, вирусов, грибков, бактерий, запрещенных лекарств или токсинов) и стимулируют дополнительные пирогены, оказавшись внутри.Они эффективно отправляют «сообщение» в гипоталамус (известное как механизмы нейронной обратной связи) о повышении температуры тела. Эффект заключается в том, что нормальные механизмы нагрева тела реагируют дрожью и сужением кровеносных сосудов. Затем организм готовится к достижению новой температуры, превышающей его нормальный исходный уровень, чтобы уничтожить чувствительные к температуре вирусы и бактерии.
Организм также производит собственные пирогены в ответ на воспаление, вызывающее лихорадку (это естественная реакция).Они известны как эндогенные пирогены или цитокины.
Температурные приборы (термометры) могут использоваться для определения температуры тела. Эти устройства можно вводить человеку в рот, прямую кишку, подмышечную впадину (под подмышкой), кожу или ухо. Другие устройства, которые может использовать медицинский работник, имеют датчики температуры, которые могут регистрировать температуру во время использования. К ним относятся ларингоскопы, ректальные зонды и бронхоскопы. Чаще всего используется ртутный термометр, но также регулярно используются цифровые термометры с одноразовыми крышками для зондов.Измерения ректальной температуры, как правило, более точны (отражают внутреннюю температуру), чем пероральные измерения.
Какая температура считается повышением температуры?
- Для младенцев или младенцев, маленьких детей или подростков: Когда температура тела превышает 37,5 градусов Цельсия (99,5 градусов Фаренгейта).
- Для взрослого: Когда температура тела превышает 37,2–37,5 градусов по Цельсию (от 99 до 99,5 градусов по Фаренгейту).
Лихорадку можно классифицировать как:
- Низкосортные: Диапазон температур от 37.7 и 38,3 градуса по Цельсию (100 и 101 градус по Фаренгейту). Если субфебрильная температура не проходит в течение 4-7 дней, следует обратиться за медицинской помощью. Если лихорадка сохраняется, вы должны проконсультироваться с врачом для тщательного осмотра.
- Промежуточный: Температура 38,8 градуса Цельсия (102 градуса по Фаренгейту) для взрослого и от 39,4 до 40 градусов Цельсия (103-104 градуса по Фаренгейту) для младенца (0-6 месяцев). Если лихорадка достигает этой стадии, лучше как можно скорее обратиться за помощью к медицинскому работнику.Чем быстрее вы попытаетесь устранить лихорадку и проверить ее, тем лучше.
- Высококачественный: Диапазон температур от 39,4 до 41,6 градусов Цельсия (от 103 до 107 градусов по Фаренгейту) или выше. Чрезвычайно высокая температура известна как гиперпирексия и может быть очень опасной или опасной для жизни.
Показания температуры тела в градусах Цельсия в градусах Фаренгейта
При измерении температуры тела они могут быть в градусах Цельсия. Чтобы преобразовать градусы Цельсия в градусы Фаренгейта, вы можете использовать следующие уравнения:
T (° F) = T (° C) × 9/5 + 32
или
T (° F) = T (° C) × 1.8 + 32
Или вы можете обратиться к таблице ниже, в которой приведены подробные сведения о преобразовании градусов Цельсия в Фаренгейты.
| Цельсия (° C) | по Фаренгейту (° F) |
| 35 ° С | 95 ° F |
| 35,1 ° С | 95,18 ° F |
| 35,2 ° С | 95,36 ° F |
| 35,3 ° С | 95.54 ° F |
| 35,4 ° С | 95,72 ° F |
| 35,5 ° С | 95,9 ° F |
| 35,6 ° С | 96,08 ° F |
| 35,7 ° С | 96,26 ° F |
| 35,8 ° С | 96,44 ° F |
| 35,9 ° С | 96,62 ° F |
| 36 ° С | 96,8 ° F |
| 36.1 ° С | 96,98 ° F |
| 36,2 ° С | 97,16 ° F |
| 36,3 ° С | 97,34 ° F |
| 36,4 ° С | 97,52 ° F |
| 36,5 ° С | 97,7 ° F |
| 36,6 ° С | 97,88 ° F |
| 36,7 ° С | 98,06 ° F |
| 36,8 ° С | 98.24 ° F |
| 36,9 ° С | 98,42 ° F |
| 37 ° С | 98,6 ° F |
| 37,1 ° С | 98,78 ° F |
| 37,2 ° С | 98,96 ° F |
| 37,3 ° С | 99,14 ° F |
| 37,4 ° С | 99,32 ° F |
| 37,5 ° С | 99,5 ° F |
| 37.6 ° С | 99,68 ° F |
| 37,7 ° С | 99,86 ° F |
| 37,8 ° С | 100,04 ° F |
| 37,9 ° С | 100,22 ° F |
| 38 ° С | 100,4 ° F |
| 38,1 ° С | 100,58 ° F |
| 38,2 ° С | 100,76 ° F |
| 38,3 ° С | 100. |


