Лимфаденит (воспаление лимфоузлов) | Семейная клиника «Амеда»
Лимфаденит – это специфическое или неспецифическое воспаление лимфоузлов. Лимфаденит может быть острым и хроническим.Чаще всего лимфаденит развивается как осложнение первичного воспаления любой локализации. Инфекционные возбудители могут попасть в лимфоузлы с током лимфы. Также лимфаденит возникает при непосредственном проникновении токсинов или микроорганизмов в лимфатическую сеть через повреждения на коже или слизистой. Лечение лимфаденита поможет избавиться от симптомов данного заболевания.
Причины развития лимфаденита
Возбудители неспецифического лимфаденита – стрептококки и стафилококки, а также выделяемые ими токсины, которые проникают в лимфоузлы. Первичным очагом при лимфадените могут стать гнойные раны, фурункул, панариций, карбункул, флегмона, трофическая язва, рожистое воспаление, тромбофлебит, остеомиелит, кариес.
Лимфаденит у детей зачастую бывает связан с воспалением ЛОР-органов (грипп, отит, хронический тонзиллит, ангина), детские инфекции (скарлатина, дифтерия, паротит), а также кожные заболевания (пиодермия, экссудативный диатез, инфицированная экзема и др.
Причина специфического лимфаденита – это возбудители туберкулеза, гонореи, сифилиса, актиномикоза, сибирской язвы, чумы, туляремии и других заболеваний. Лечение лимфаденита – залог успешного избавления от заболевания, вне зависимости от его причины.
Симптомы развития лимфаденита
Воспаление лимфоузлов и увеличение их размеров – первые признаки острого неспецифического лимфаденита. При некоторых формах лимфаденита увеличенные узлы легко прощупываются, их болезненность незначительна. В заболевание зачастую вовлекаются лимфатические сосуды. Если происходит нагноение, лимфоузел приобретает плотность и болезненность, появляется общая интоксикация – головные боли, лихорадка, слабость, потеря аппетита. Ухудшается местное состояние – гиперемия и отек вокруг воспаленного узла, контуры лимфоузла приобретают нечеткие формы. При движениях боль усиливается.
Если беспокоят вышеописанные симптомы, необходимо срочно обращаться к врачу-хирургу, который проведет обследование и, если будет необходимость, назначит лечение лимфаденита.
Диагностика лимфаденита
Врач-хирург проводит диагностику, опираясь на симптомы и жалобы пациента. При хроническом лимфадените может потребоваться пункционная биопсия лимфатического узла или его иссечение с гистологическим анализом. Если есть необходимость, пациенту с лимфаденитом проводится УЗДГ лимфатических сосудов, КТ, МРТ пораженного сегмента, лимфосцинтиграфия, рентгеноконтрастная лимфография.
Лечение лимфаденита
Если развилось воспаление лимфоузлов, назначается лечение лимфаденита. Острый лимфаденит без активного гнойного компонента лечится консервативно. Лечение лимфаденита включает в себя проведение антибиотикотерапии, УВЧ-терапии, витаминотерапии, а также создание покоя для воспаленного очага. Если лимфаденит гнойный, необходимо вскрытие абсцесса, аденофлегмоны, а затем дренирование и санация очага воспаления. В этом случае назначают антибактериальную и дезинтоксикационную терапию. Хронический неспецифический лимфаденит требует лечения основного заболевания, которое поддерживает воспаление в лимфоузле. Специфические лимфадениты лечат с учетом первичного процесса (гонореи, сифилиса, туберкулеза, актиномикоза и др.).
Беспокоит воспаление лимфоузлов? Опытные врачи-хирурги Семейной клиники «Амеда» проведут обследование, поставят диагноз и, если потребуется, назначат лечение лимфоузлов.
Лечение воспаленных десен в домашних условиях
Воспаление десен – распространённое заболевание, встречающееся у взрослых и детей в любом возрасте. Обычно сопровождается повышенной чувствительностью, отёком, ноющей болью. В запущенных случаях появляется кровоточивость. Воспаленные десны причиняют дискомфорт: не дают нормально есть, реагируют на холод и горячее, наконец, просто болят. От чего болят десна?
Лечение дёсен в домашних условиях возможно, но только на начальных стадиях развития недуга. Если десна вздулась и сильно болит, лучше незамедлительно обратиться к врачу. Только стоматолог может определить причину болезни и назначить правильные лекарственные препараты.
В легких случаях врач может назначить домашнее лечение воспаления десен: полоскания, специальную чистку, мази и гели, лекарственные отвары. В любом случае, терапия – даже профилактика – должна проводиться под наблюдением специалиста!
Содержание
Болезни десен редко являются самостоятельным недугом. Это побочный эффект, сигнализирующий о развитии в организме какого-либо заболевания, чаще всего, связанного с инфицированием зубов.
Это побочный эффект, сигнализирующий о развитии в организме какого-либо заболевания, чаще всего, связанного с инфицированием зубов.
Наиболее распространенные заболевания десен:
- Гингивит. Этот недуг бывает трёх форм: катаральным, язвенным и гипертрофическим. Развивается патология быстро, и если своевременно не посетить стоматологию, потребуется долгое антибактериальное лечение, возможно с хирургическим вмешательством. Симптомом болезни чаще всего выступает воспаление десны около зуба.
- Пародонтит – запущенная форма гингивита. Признаками болезни выступают гнойные выделения, атрофируется костная ткань, оголяются корневые каналы. Это может спровоцировать выпадение зубов.
- Пародонтоз опасен тем, что часто протекает бессимптомно, не доставляет болевых ощущений, зубной камень отсутствует. Встречается заболевание обычно у пожилых людей. Однако без своевременного лечения, недуг постепенно трансформируется в пародонтит, что влечёт серьёзные последствия.

Частые причины воспаления десен:
- Несоблюдение гигиены полости рта;
- Зубной налёт;
- Ошибки при лечении зубов и протезировании;
- Ослабленный иммунитет;
- Проблемы с желудочно-кишечным трактом;
- Реакция на некоторые виды лекарственных препаратов;
- Изменение гормонального фона, например, в связи с беременностью.
Важно правильно определить причину развития воспалительного процесса, а сделать это может только квалифицированный специалист. Лечение назначается в зависимости от сложности заболевания: от профилактических мер до антибиотиков.
Чтобы быстро снять воспаление десны можно применить антисептические полоскания. Растворите в теплой воде две таблетки фурацилина, маленькую ложку соды или поваренной соли. Так же, можно воспользоваться раствором мирамистина или хлоргексидина биглюканата.
Признаки воспаления десен
Важнейшим симптомом воспаления десен является боль. Если при употреблении пищи вы чувствуете дискомфорт или режущую боль, это говорит о наличии воспаления. Поврежденный участок десны отекает, чувствуется в ротовой полости и виден при осмотре. Благодаря этим симптомам вы можете найти проблемное место. При дальнейшем осмотре можно заметить покраснения десны, воспалившийся участок будет выделяться на фоне равномерного розоватого оттенка слизистой.
Если при употреблении пищи вы чувствуете дискомфорт или режущую боль, это говорит о наличии воспаления. Поврежденный участок десны отекает, чувствуется в ротовой полости и виден при осмотре. Благодаря этим симптомам вы можете найти проблемное место. При дальнейшем осмотре можно заметить покраснения десны, воспалившийся участок будет выделяться на фоне равномерного розоватого оттенка слизистой.
Чем лечить воспаление? Существует множество способов лечения воспаления десен в домашних условиях. Врачи-стоматологи обычно рекомендуют препараты-антисептикис противовоспалительным действием. Оптимальную схему лечения назначает стоматолог после диагностики. Рассмотрим наиболее эффективные варианты терапии.
Полоскание растворами
Полоскания специальными растворами помогают быстро избавиться от боли и купировать воспалительные процессы, протекающие в мягких тканях. Составы растворов обеззараживают поверхность десны, уничтожая болезнетворные бактерии. Полоскать десны необходимо после каждого приёма пищи, от 2 до 4 раз в сутки.
Для решения лечения воспаленных десен стоматологи обычно назначают следующие растворы:
- Фурацилин;
- Хлоргексидин;
- Мирамистин;
- Ротокан;
- Стоматофит ;
- Малавит;
- Листерин;
- Хлорофиллипт.
Перечисленные средства обычно используются для профилактики заболеваний ротовой полости, снижению болезненности и уменьшению воспалительных процессов, но не относятся к самостоятельным средствам лечения. Поэтому полоскание обычно назначается в комплексе с другими процедурами.
Чистка и полоскание ирригатором со специальными растворами
Лечение воспаления десен дома возможно с помощью ирригатора – современного устройства по уходу за полостью рта, превосходящего по эффективности зубную щетку. Принцип работы строится на направленной подаче струи воды, что помогает очищать даже труднодоступные места.
При воспаленных деснах ирригатор становится незаменимым: в отличие от зубной щетки он не травмирует десну, напор струи можно регулировать, а главное – в аппарат можно помещать лекарственные растворы и полоскания.
Для использования в ирригаторе подойдут следующие растворы:
- Donfeel. Выпускается в двух видах: для ежедневного применения и лечения зубов. В состав входят только натуральные компоненты и витаминный комплекс, экстракты таких лекарственных растений, как мята, ромашка, календула, мелисса. Благодаря этому, раствор обладает успокаивающим действием, подходит для детей и взрослых.
- Peridex. Профессиональное ухаживающее средство, включающее в состав 0.2% хлоргексидина. Широко используется в терапевтических целях, эффективно уничтожает болезнетворные бактерии.
- PerioGard. Антисептик на основе хлоргексидина, устраняет зубной налёт, предотвращает развитие гингивита.
- Асепта. Многоцелевой раствор, применяющийся для удаления бактериального налёта и имеющий ранозаживляющее действие.

К преимуществам использования ирригатора при лечении десен можно отнести мягкое воздействие на воспалённые ткани и абсолютную безболезненность.
Лечебные мази и гели
Для лечения боли в деснах в домашних условиях можно средства локального действия: мази и гели с антисептическим эффектом. Они усиливают эффект полосканий, дополняют другие виды лечения. К таким средствам относятся:
- Метрогил Дента – противомикробный препарат, созданный на основе двух антибактериальных компонентов: хлоргексидин и метронидазол;
- Пародонтоцит – содержит экстракты целебных растений: мята, шалфей, гвоздика и душица;
- Генгигель – содержит гиалуроновую кислоту, способствует регенерации тканей;
- Стоматофит А – даёт обезболивающий эффект, применяется для длительного терапевтического воздействия;
- Холисал – используется для локального обезболивания, обладает противомикробным действием;
- Асепта – бальзам на основе прополиса с ранозаживляющим действием, помогает бороться с кровоточивостью;
- Солкосерил – сильный анестетик, способствует скорейшему восстановлению слизистой;
- Дентал – снимает отёки, устраняет болевые ощущения;
- Revive – восстанавливает уровень кальция, делает крепче зубную эмаль.

Все мази и гели образуют на поверхности слизистых защитную плёнку, что даёт длительный эффект.
Зубные пасты
При воспаленных деснах следует пользоваться специальными зубными пастами. Это аптечные средства, изготовленные на основе экстрактов лекарственных трав и целебных растений. Используются такие пасты строго по назначению врача, наносятся на зубы и дёсны. Лечение проводится курсами, не больше 1-го месяца каждый, после чего делается перерыв.
Антибиотики
Назначаются в осложнённых и запущенных случаях, когда другие методы лечения не действуют. Выписывает антибиотики лечащий врач, исходя из этимологии заболевания. Самостоятельно принимать препараты этой группы – запрещено. Самолечение может ухудшить состояние больного, часто вызывает побочные эффекты.
Максимального эффекта от лечения десен антибиотиками можно добиться только в комплексе, совмещая лекарственные препараты с ирригаторами, гелями и полосканием.
Витамины
Витаминные комплексы – вспомогательная терапевтическая методика, дополняющая другие способы лечения.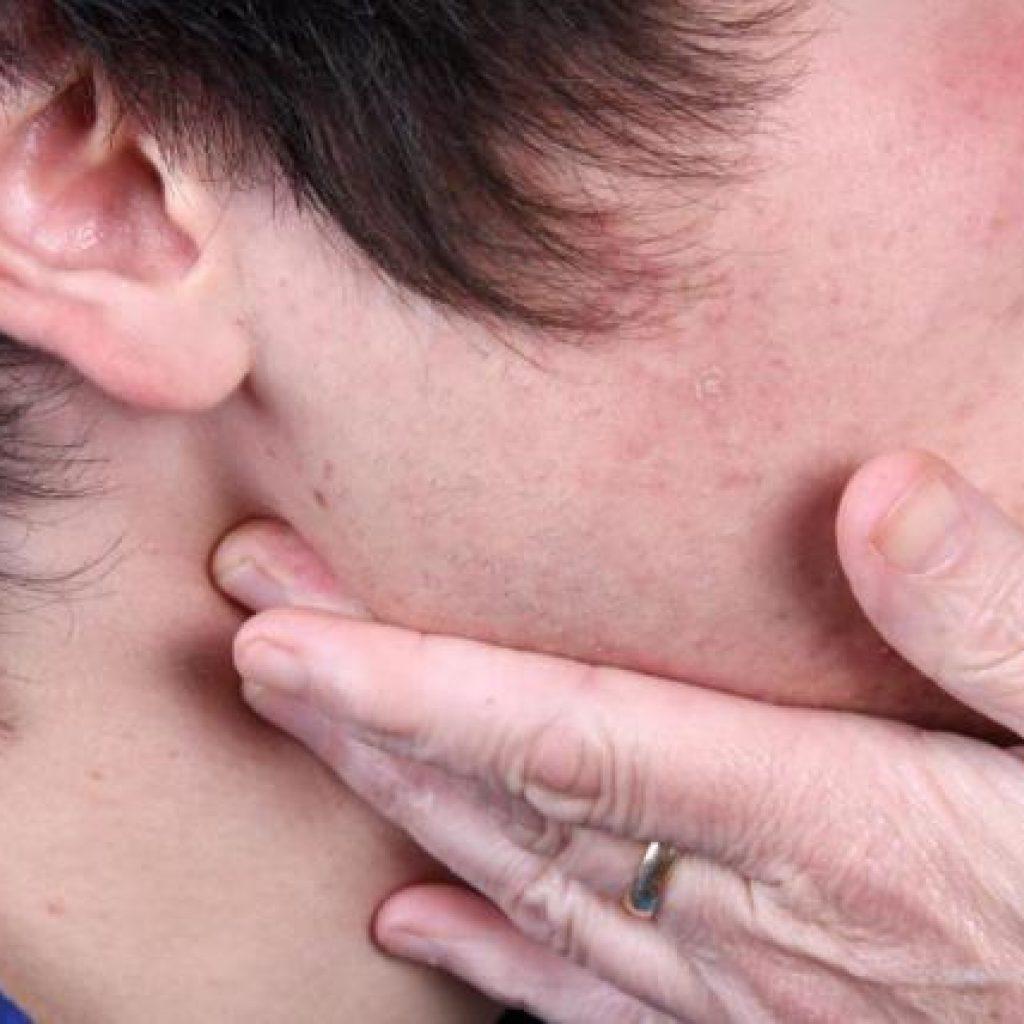 Они восполняют нехватку в организме полезных ферментов, нужных для укрепления зубной эмали и мягких тканей. При воспалениях и кровоточивости дёсен обычно назначают витамины групп: А, В, С, К, Е, РР.
Они восполняют нехватку в организме полезных ферментов, нужных для укрепления зубной эмали и мягких тканей. При воспалениях и кровоточивости дёсен обычно назначают витамины групп: А, В, С, К, Е, РР.
Травяные отвары
Что делать, если десна воспалилась и болит? Как лечить воспаление десен в домашних условиях, если рядом нет аптеки, а к врачу не попасть? В экстренном случае можно воспользоваться лекарственными отварами-полосканиями, оказывающими противовоспалительное и заживляющее действие:
- Шалфей – применение: ложка сухих соцветий на стакан кипятка;
- Календула – заварить чайную ложку в 200 мл воды, настаивать в течение получаса;
- Кора дуба – прокипятить 2 столовых ложки в 0.5 литрах воды, дать отстояться 10 минут, затем процедить через марлю;
- Тысячелистник – 2 ложки цветков добавляют в 0.5 литра воды, кипятят 15 минут, затем остужают;
- Ромашка – 1 столовая ложка на 200 мл кипятка, настаивать 40 минут.

Полоскания выполняются 3-6 раз в день, обычно после приема пищи.
Так же, прополоскать рот если опухла десна можно прополисом. Он в качестве многокомпонентной субстанций, содержащей биологически активные соединения с противовоспалительными и антиоксидантными свойствами, может служить потенциальными химиотерапевтическим, химиопрофилактическим и противоопухолевым средством. Чтобы приготовить раствор для полоскания, возьмите 20 капель спиртовой настойки прополиса и смешайте с 200 ми чистой воды, полощите рот два-три раза в сутки.
Постоянное лечение воспалённых дёсен домашними средствами проводится только с разрешения лечащего врача. Далеко не все народные средства могут сочетаться с лекарственными препаратами, поэтому такая терапия на длительной основе осуществляется строго в индивидуальном порядке.
Самый эффективный способ избавиться от воспаления – комплексное лечение под наблюдением квалифицированного специалиста. Врач назначает лекарственные препараты в зависимости от стадии заболевания, даёт рекомендации по дополнительному и профилактическому уходу за ротовой полостью.
Самолечение часто провоцирует нежелательные осложнения, что может закончиться потерей зубов или хирургическим вмешательством. Обращаться к стоматологу нужно при сильных болях, кровоточивости и отёчности дёсен, появлении гнойников.
Самостоятельно можно пользоваться только профилактическими средствами: ирригаторами, гелями и растворами для полоскания. Своевременная профилактика позволит предотвратить воспаление десен и сохранить зубы здоровыми!
Подходящие товары
Вопросы и ответы
Можно применять антибиотики при воспалении десен?
Можно, но только по назначению Вашего врача и в той дозировке, которая будет назначена специалистом.
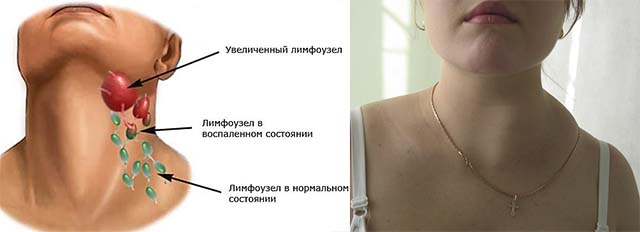
Воспаление лимфоузлов на шее
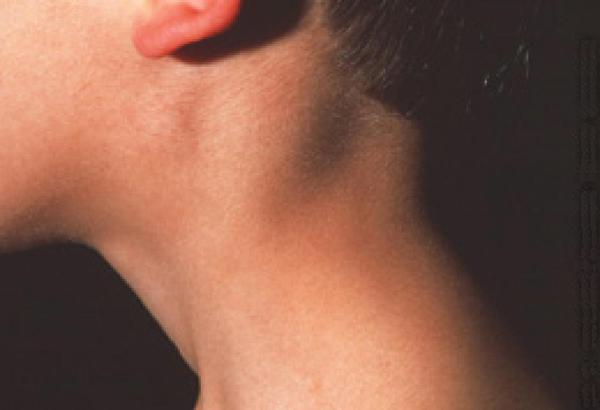
Все системы организма взаимосвязаны. А потому малейшее отклонение, воспаление приводит к сбою в работе органов. Поэтому при появлении воспаления лимфоузлов на шее, необходимо как можно быстрее установить причину воспаления и начать лечение. Иммунитет не справляется Лимфатические узлы располагаются по всем телу. Их функция заключается в отфильтровывании лимфатической жидкости. К тому же, они помогают сохранять клетки, предотвращающие развитие рака. То есть лимфоузлы под мышкой очень важны для человека. Но если иммунитет ослабевает, то происходит воспаление лимфоузлов, в частности, на шее. Специалист может диагностировать воспаление и увеличение лимфоузлов даже при физическом осмотре посредством прощупывания шеи. Воспаление лимфоузлов на шее бывает настолько сильным, что это видно визуально. А прощупывание пальцами даже может сопровождаться болезненными ощущениями в области шеи.
Воспаление лимфоузлов на шее бывает настолько сильным, что это видно визуально. А прощупывание пальцами даже может сопровождаться болезненными ощущениями в области шеи.
Причины воспалительного процесса
Причин воспаления лимфоузлов может быть множество. Одними из самых распространенных являются: Общее снижение иммунитета, которое могут спровоцировать различные травмы, переохлаждение, ожоги, потеря крови, хронические болезни, длительное голодание, ВИЧ-инфекция, сахарный диабет. Всевозможные инфекции, в частности ротовой полости или органов дыхания. Такое заболевание, как лимфогранулематоз – это онкологическая болезнь лимфатической системы. Надо отметить, что воспаление лимфоузлов может сопровождаться головной болью, повышенной температурой, слабостью, общим недомоганием. Одним словом, самочувствие далеко не прекрасное. А потому необходимо срочно приступать к лечению. Лечение воспаленных лимфоузлов
Врачи после обследования, естественно, назначают лекарственные препараты, способные справиться с заболеванием. Нельзя ставить на увеличенные лимфоузлы согревающие компрессы. И вообще до обследования заниматься самолечением. Обследование же нужно пройти комплексное, посетить онколога, инфекциониста, отоларинголога, фтизиатра.
Нельзя ставить на увеличенные лимфоузлы согревающие компрессы. И вообще до обследования заниматься самолечением. Обследование же нужно пройти комплексное, посетить онколога, инфекциониста, отоларинголога, фтизиатра.
Лечение воспаленных лимфоузлов народными методами
Справиться с заболеванием помогает эхинацея – действенное средство при увеличении лимфоузлов. Быстрому выздоровлению способствуют антисептические свойства растения. Для лечения проще всего принимать готовую настойку из расчета на 50 миллилитров воды нужно взять 10 миллилитров настойки. Принимать средство следует четыре раза в день. Если не полностью вылечить воспаление лимфоузлов, то, по крайней мере, улучшить состояние помогает витамин С. Его эффективность основывается на том, что он увеличивает в крови количество лейкоцитов. Но доза должна быть увеличена по сравнению с профилактическими нормами. Начинать следует с приема 250 миллиграммов витамина С трижды в день. Впоследствии можно увеличить дозу до 500 миллиграммов. В любом случае нельзя принимать больше 1000 миллиграммов в день. Очистить организм и лечить воспаление лимфоузлов может зеленый жадеит. Антисептическое воздействие оказывает также порошок желтокорня канадского. А потому его считают эффективным средством для лечения увеличенных и воспаленных лимфоузлов. Ежедневно нужно употреблять по чайной ложке средства. Чтобы предотвратить расстройство желудка следует спустя час после приема запивать лекарственное средство парой столовых ложек йогурта.
В любом случае нельзя принимать больше 1000 миллиграммов в день. Очистить организм и лечить воспаление лимфоузлов может зеленый жадеит. Антисептическое воздействие оказывает также порошок желтокорня канадского. А потому его считают эффективным средством для лечения увеличенных и воспаленных лимфоузлов. Ежедневно нужно употреблять по чайной ложке средства. Чтобы предотвратить расстройство желудка следует спустя час после приема запивать лекарственное средство парой столовых ложек йогурта.
Лимфаденит — причины, симптомы, диагностика, лечение осложнения и профилактика — Likar24
Лимфаденит – воспаление лимфоузлов у человека, вызванное реакцией на серьезную болезнь в организме, возможно, запущенную или в состоянии обострения. Лимфоузлы – скопление лимфатических сосудов, способно в ответ на инфекции или заболевания какого-то органа или ткани вырабатывать специфические клетки для борьбы с ними.
Воспаление и увеличение лимфоузлов может быть вызванным серьезной болезнью, которая поражает или лимфатическую систему, или органы рядом с воспаленными лимфоузлами. В первом случае в лимфоузел попадает инфекция, а во втором – лимфоузел начинает усиленно вырабатывать лимфоциты для борьбы с сильной угрозой.
В первом случае в лимфоузел попадает инфекция, а во втором – лимфоузел начинает усиленно вырабатывать лимфоциты для борьбы с сильной угрозой.
Вызвать лимфаденит могут острые формы ОРВИ, инфекционных, бактериальных и грибковых заболеваний любых органов, ВИЧ, наличие паразитов в организме, чума, сибирская язва, аутоиммунные заболевания, нарушения иммунитета, любое острое воспаление, лимфома и метастазы в лимфатическую систему от онкологии в любом органе.
Обычно врач способен опознать лимфаденит по симптомам начальной болезни и с осмотром. Но иногда приходится проводить полное обследование организма, если первые признаки болезни не были замечены ранее.
Лимфаденит опасен тем, что по лимфатической системе возбудитель может попасть в любой орган в теле. Кроме того, если не обратить внимание на воспаленный узел, вскоре он инициирует воспаление и в других тканях – после этого найти начальный очаг заболевания становится намного сложнее.
Больше всего подвержены опасности заболеть лимфаденитом люди с ослабленным иммунитетом, аллергики, люди, страдающие хронической стадией алкоголизма, больные щитовидку и с нарушениями гормонального уровня.
Лимфаденит в первую очередь разделяют по локализации воспаления лимфатических узлов. Таким образом лимфаденит бывает глубокий и поверхностный по расположению узлов в теле, а также:
- подбородочный;
- подчелюстной;
- заушный;
- подмышечный;
- паховый.
По тому, каким путем проникает в организм – одонтогенный и неодонтогенный (от ОРВИ, сепсиса, неспецифических инфекций),
По состоянию он может быть острым или хроническим. Хронический может быть гнойным, гипераластичним, заостренным хроническим.
При возникновении острого одонтогенного лимфаденита необходимо обращаться к врачу, потому что в течение 10 дней он может перейти в хроническое состояние. При остром одонтогенном лимфадените узлы пальпируются как твердые шарики, у пациента вызывает боль нажатия на них, однако кожа остается неизменной, а недалеко от воспаленного лимфоузла можно найти пораженный участок тканей.
Если в течение 10–14 дней не принять меры, острый лимфаденит превратится в хронический, и может даже перейти в гнойный. Это сопровождается изменением температуры, изменением и повреждением кожи вокруг лимфоузла, новые изнуряющие симптомы.
Это сопровождается изменением температуры, изменением и повреждением кожи вокруг лимфоузла, новые изнуряющие симптомы.
Гнойный хронический лимфаденит опасен тем, что происходит воспаление и повреждение ткани, рядом с которой находится пораженный лимфоузел. Происходит накопление клеток, которые могут привести к образованию гноя.
В нормальном состоянии лимфоузлы или не прощупываются, или ощущаются только эластичными шариками под кожей. В зависимости от причины возникновения лимфаденита, могут проявляться различные симптомы:
- увеличение лимфоузлов;
- покраснение кожи в районе поражения лимфоузлов;
- болевые ощущения от прикосновения к лимфоузлу;
- сливание лимфоузлов вместе;
- повышенная температура;
- спаивания лимфоузлов с соседней тканью и сильное увеличение;
Заболевание может вызвать повышенную температуру, слабость и интоксикацию.
Если лимфаденит спровоцировала какая-то болезнь, то во время острого лимфаденита будут проявляться ее первые симптомы, а при хроническом – уже полный список этих симптомов.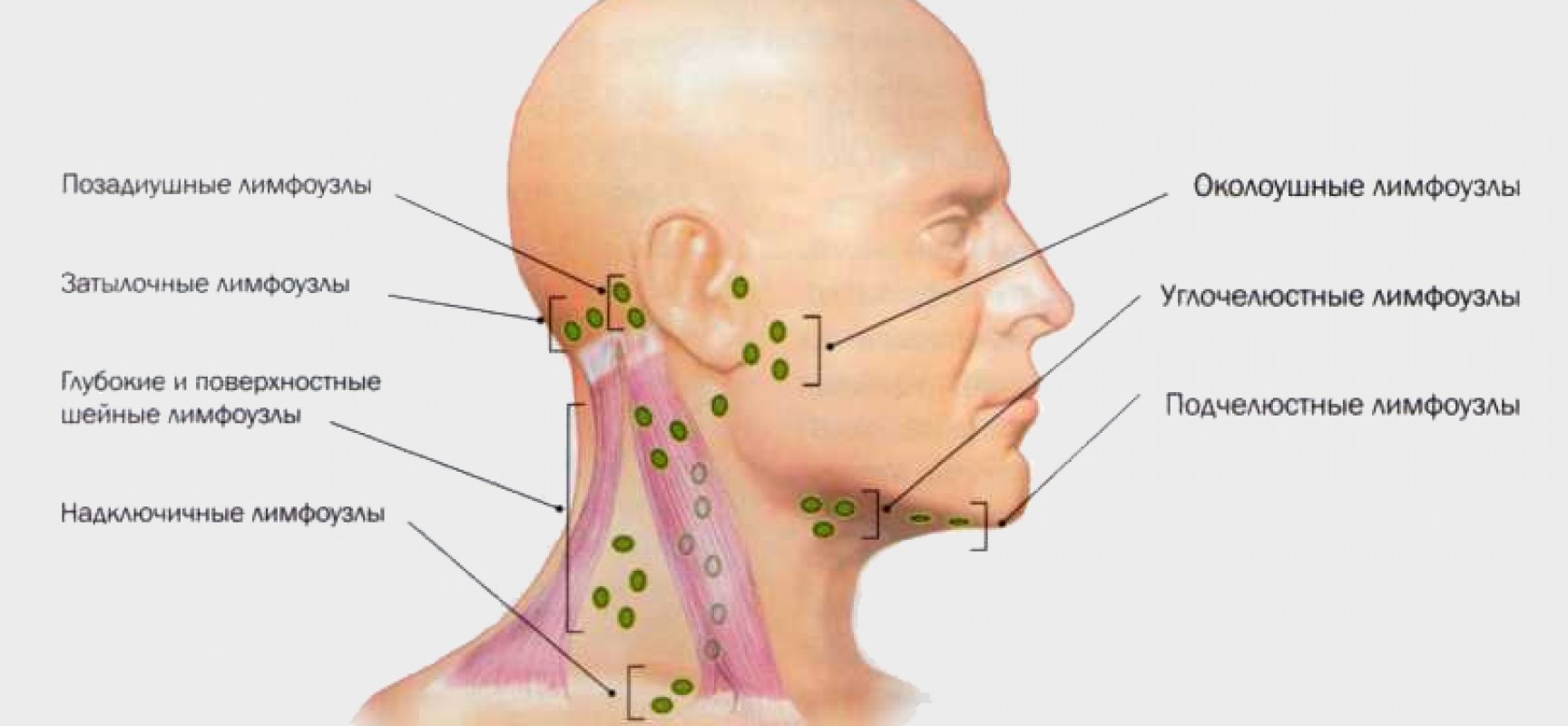 Поэтому, если обе болезни были запущены на начальном уровне, при хроническом лимфадените лечения будет гораздо сложнее.
Поэтому, если обе болезни были запущены на начальном уровне, при хроническом лимфадените лечения будет гораздо сложнее.
Туберкулез и сифилис обычно вызывают хронический лимфаденит, бактерии, грибки вызывают острый лимфаденит, который затем может вызвать также тромбофлебит.
Однако возможно, что увеличение лимфоузлов может быть вызвано ослабленным иммунитетом. При этом никакой серьезной болезни в организме не будет – именно такая комбинация может вызвать как аутоиммунное заболевание, так что-то более серьезное и опасное.
Чаще всего врач определяет лимфаденит после осмотра, сбора анамнеза и пальпации лимфоузлов, но часто назначают также биохимию и общий анализ крови, и обследование УЗД. Проводится тщательное обследование носоглотки на возможные заболевания в этом месте. Также могут назначить проведение биопсии либо дополнительных анализов жидкостей тела. Материал лимфоузла позволяет исключить рак и другие серьезные инфекционные, и не только заболевания.
Лимфаденит лечат параллельно с заболеванием, которое его вызвало.
Для лечения лимфаденита в первую очередь определяют его причину – от этого будет зависеть лечение. Обычно лечение консервативное медикаментозное, однако в запущенных случаях возможно оперативное вмешательство.
После установления диагноза врач назначает препараты – для бактериального назначают антибиотики, для инфекционного – первоочередное лечение инфекции (назначение антибиотиков, успокаивающих, анальгетиков, противовоспалительных препаратов и т.д.), и обезболивание пораженного лимфоузла. Для домашнего амбулаторного лечения часто применяются мази для воздействия на кожу и подкожные пораженные ткани, – часто это позволяет ускорить лечение. Также, в большинстве случаев обязательным является усиленный водный режим, ослабление физических нагрузок, если они были, специфические диеты.
Если возбудителем является тяжелая инфекция, и лимфоузлы не удается вылечить консервативными методами – приходится их удалять. Иногда для лечения проводят вскрытие, дренирование и санацию поражения лимфоузлов. В случае доброкачественного образования возможно удаление или наблюдение. Когда причиной лимфаденита оказывается рак, врачи сосредотачиваются на его лечении.
В случае доброкачественного образования возможно удаление или наблюдение. Когда причиной лимфаденита оказывается рак, врачи сосредотачиваются на его лечении.
После операций врач также назначает дальнейшее лечение в который входят антибиотики широкого спектра (например, макролиды), антигистаминные, противовоспалительные и обезболивающие.
Лимфаденит проявляется как реакция на запущенное либо застарелое заболевание, поэтому для предупреждения болезни необходимом вовремя и в полной мере заниматься лечением, не запускать гнойные раны, инфекционные, бактериологические заболевания, избегать микротравм и не заниматься самолечением. В группе риска люди, страдающие иммунодефицитом, хроническими заболеваниями, постоянно болеющими ОРВИ.
Главные осложнения лимфаденита являются распространение рака или инфекции, возникновение рака, возникновение тромбофлебита. Из-за того, что лимфаденит является сигналом более серьезной болезни, его игнорирование может привести к летальным последствиям.
Увеличение лимфатических узлов: причины, диагностика и лечение
Увеличение лимфатических узлов обычно указывает на обычную инфекцию, но они также могут сигнализировать о медицинском состоянии, таком как иммунное расстройство или, в редких случаях, тип рака.
Лимфатические узлы – это маленькие круглые структуры, которые играют жизненно важную роль в иммунной системе организма. Увеличенные лимфатические узлы также известны как опухшие железы.
В этой статье мы рассмотрим причины увеличения лимфатических узлов, когда обратиться к врачу и варианты лечения.
Лимфатические узлы собирают и фильтруют жидкости, отходы и вредные микробы. В организме человека сотни лимфатических узлов. Основные лимфатические узлы, которые люди могут видеть или чувствовать, находятся:
- под челюстью
- с каждой стороны шеи
- под подмышками
- по обе стороны от паха
Лимфатическая жидкость течет внутрь и наружу. лимфатические узлы по всему телу, прежде чем наконец вернуться к груди. При этом он собирает и улавливает вредные вещества, такие как бактерии, вирусы и продукты жизнедеятельности организма.Лимфатические узлы фильтруют жидкость и выпускают ее обратно в кровоток вместе с солями и белками.
При этом он собирает и улавливает вредные вещества, такие как бактерии, вирусы и продукты жизнедеятельности организма.Лимфатические узлы фильтруют жидкость и выпускают ее обратно в кровоток вместе с солями и белками.
Лимфатические узлы также содержат иммунные клетки, которые помогают бороться с инфекцией, нападая на микробы, скопившиеся в лимфатической жидкости организма.
Лимфатические узлы могут увеличиваться при временной инфекции. Отек возникает в результате активности иммунных клеток в лимфатических узлах.
Расположение опухоли часто связано с пораженной областью. Например, инфекция уха может вызвать увеличение лимфатических узлов возле уха, а человек с инфекцией верхних дыхательных путей может заметить увеличение лимфатических узлов на шее.
Люди могут проверить, не увеличены ли их лимфатические узлы, осторожно нажав на область, например, на шею.
Увеличенные лимфатические узлы кажутся мягкими круглыми шишками, размером с горошину или виноград. Они могут быть нежными на ощупь, что указывает на воспаление. В некоторых случаях лимфатические узлы также будут выглядеть больше, чем обычно.
Они могут быть нежными на ощупь, что указывает на воспаление. В некоторых случаях лимфатические узлы также будут выглядеть больше, чем обычно.
Лимфатические узлы появляются параллельно с обеих сторон тела. Люди могут проверить узлы с каждой стороны и сравнить их, чтобы увидеть, больше ли один, чем другой, что может указывать на опухоль.
Многие люди с опухшими железами также испытывают боль при резких или напряженных движениях. К таким движениям относятся резкий поворот шеи, покачивание головой или употребление в пищу продуктов, которые трудно пережевывать.
Увеличение лимфатических узлов часто сопровождается другими симптомами. Они различаются в зависимости от основной проблемы, но могут включать боль в горле, кашель или симптомы гриппа.
Разбухание лимфатических узлов, особенно узлов на голове и шее, вызывает множество различных состояний.Эти состояния включают аутоиммунные расстройства, определенные типы рака и распространенные инфекции, такие как грипп. Некоторые лекарства, такие как противомалярийные и противосудорожные, также могут вызывать отек.
Некоторые лекарства, такие как противомалярийные и противосудорожные, также могут вызывать отек.
У большинства людей локализованная лимфаденопатия, при которой увеличиваются только лимфатические узлы в одной конкретной области тела. Когда набухает более чем одна область, это называется генерализованной лимфаденопатией и обычно означает системное заболевание или заболевание всего тела, которое может потребовать медицинской помощи.
В следующих разделах мы более подробно обсудим возможные причины увеличения лимфатических узлов.
Инфекции
Инфекции, вызывающие увеличение лимфатических узлов, в основном вирусные. К распространенным инфекциям относятся:
Более серьезные инфекции, которые могут вызвать опухоль в одной или нескольких областях лимфатических узлов, включают:
Лихорадка от кошачьих царапин, которую также называют болезнью кошачьих царапин, может вызвать локализованный отек лимфатических узлов в области рядом с кошачьей царапиной.
Нарушения иммунной системы
К иммунным нарушениям, которые могут вызывать увеличение лимфатических узлов, относятся:
Раковые заболевания
Гораздо реже опухшие лимфатические узлы также могут указывать на злокачественное новообразование или рак, в том числе:
Определенные факторы риска делают человека более вероятным. иметь злокачественные лимфатические проблемы, такие как лимфома.К ним относятся:
- в возрасте 40 лет и старше
- мужчина
- с белой кожей
Люди со злокачественными лимфатическими узлами могут заметить, что узел становится твердым или эластичным. У них также могут наблюдаться системные симптомы, такие как лихорадка, ночная потливость и необъяснимая потеря веса.
Набухание лимфатических узлов в паху
Инфекции, передаваемые половым путем (ИППП), такие как сифилис и гонорея, могут вызывать увеличение лимфатических узлов, обычно в области паха.Лимфатические узлы в паху также известны как паховые лимфатические узлы.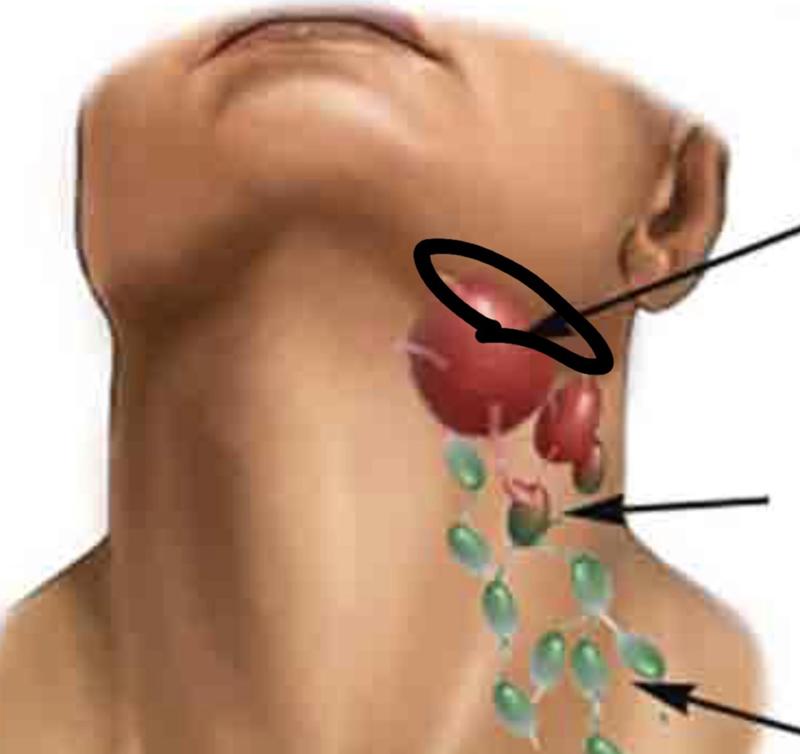
Рецидивирующие инфекции, инфекции нижней части тела и травмы ног также могут вызывать увеличение лимфатических узлов в паху.
Во многих случаях опухоль уменьшается, а затем исчезает в течение 2–3 недель после того, как организм успешно борется с инфекцией. Если проблема сохраняется дольше пары недель, может потребоваться визит к врачу.
Другие причины для посещения врача включают:
- лимфатический узел, который кажется твердым или эластичным на ощупь
- узел, который не перемещается свободно
- узел диаметром дюйма или более
- опухшие лимфатические узлы которые сопровождают ночное потоотделение, боль в животе, необъяснимую потерю веса или высокую температуру
Врач часто может диагностировать причину увеличения лимфатических узлов, проводя физическое обследование с акцентом на пораженный участок и обсуждая симптомы пациента и история болезни.
Однако они могут также назначить медицинские тесты для определения причины отека. Эти тесты могут включать обычный анализ крови для выявления признаков инфекции.
Визуализирующие обследования могут помочь врачу внимательно изучить лимфатические узлы и окружающие их структуры тела. Визуализирующие тесты включают:
Если опухоль продолжается несколько недель или у человека есть другие тревожные признаки, врач может порекомендовать биопсию лимфатического узла. Во время этой процедуры врач онемеет, сделает небольшой разрез и удалит часть ткани лимфатического узла, чтобы отправить ее в лабораторию для исследования под микроскопом.
В качестве альтернативы они могут выбрать тонкоигольную аспирацию, которая включает использование иглы для удаления некоторых клеток из лимфатического узла для анализа.
Поделиться на Pinterest. Употребление большого количества жидкости поможет уменьшить симптомы, которые может вызвать инфекция.Отек лимфатических узлов обычно проходит после того, как инфекция исчезнет. Отек также может исчезнуть, когда человек принимает предписанные лекарства, такие как антибиотики или противовирусные препараты.
Врачи могут прописать противовоспалительные препараты, если у человека наблюдается отек тканей.
Если опухоль лимфатических узлов вызвана основным заболеванием, лечение этого состояния должно уменьшить опухоль.
Общие домашние средства для лечения симптомов опухших лимфатических узлов включают:
- прием безрецептурных обезболивающих, таких как парацетамол или ибупрофен
- прикладывание теплого влажного компресса к пораженному участку
- запивая большим количеством жидкости, например, вода и свежевыжатые соки
- отдых, чтобы помочь организму оправиться от болезни
Увеличение лимфатических узлов обычно является симптомом другого состояния, например инфекции, и они, как правило, проходят самостоятельно в течение нескольких недель.
Лучше всего проконсультироваться с врачом, если опухшие лимфатические узлы сохраняются более 3 недель или возникают наряду с другими симптомами, такими как высокая температура, боль в животе или ночная потливость. Причина опухоли определит лечение.
Прочтите статью на испанском языке.
Увеличение лимфатических узлов: причины, симптомы, лечение, профилактика
Увеличенные лимфатические узлы (также известные как увеличение лимфатических узлов) являются признаком инфекции, воспаления или иногда новообразования. Однако менее чем у 1% людей с увеличенными лимфатическими узлами диагностируется рак.
Что такое увеличенные лимфатические узлы?
Лимфатические узлы – это органы иммунной системы овальной формы размером с горошину. Они являются частью лимфатической системы, которая фильтрует лимфу. Они присутствуют по всему телу и связаны лимфатическими сосудами. Узлы в виде скоплений обычно находятся под кожей с обеих сторон шеи, под подбородком, пахом, ключицей и подмышками. Увеличение лимфатических узлов указывает на то, что они борются с инфекцией или болезнью.
Причины увеличения лимфатических узлов
Бактерии, вирусы или другие вредные вещества перед тем, как заразить другие части тела, фильтруются лимфатическими узлами.Лимфатические узлы содержат лимфоциты (разновидность белых кровяных телец) и макрофаги. Лимфоциты улавливают патоген, фильтруя лимфу, тогда как макрофаги уничтожают пойманный патоген. Когда патоген попадает в лимфатический узел, количество клеток увеличивается, и воспалительные клетки проникают в лимфатические узлы в ответ на патоген, что приводит к увеличению. Увеличение лимфатических узлов может быть локализованным или генерализованным в зависимости от причин:
Состояния, связанные с локальной лимфаденопатией:
- Инфекции верхних дыхательных путей, такие как простуда и ангина
- Инфекция уха
- Грипп (грипп)
- Тонзиллит (воспаление миндалин)
- Фарингит (воспаление глотки)
- Болезнь кошачьих царапин (инфекционное заболевание возникает в результате царапины или укуса кошки)
Состояния, вызывающие генерализованную лимфаденопатию:
- ВИЧ-инфекция
- Системная красная волчанка (хроническое аутоиммунное воспалительное заболевание соединительных тканей)
- Гонорея и сифилис (инфекции, передающиеся половым путем)
- Ревматоидный артрит (аутоиммунное воспалительное заболевание суставов)
- Лимфома Ходжкина (рак лимфатической системы)
- Метастатический рак (рак, распространившийся на другие части тела)
- Лейкоз (рак костного мозга)
- Неходжкинская лимфома (рак, начинающийся с лимфоцитов)
- Туберкулез
- Гепатит B (инфекция, вызывающая поражение печени)
- Корь (вирусная инфекция у детей)
- Болезнь Лайма (болезнь, вызванная укусами клещей)
- Мононуклеоз (инфекция, вызванная вирусом Эпштейна-Барра)
- Брюшной тиф (бактериальная инфекция, вызывающая лихорадку)
Симптомы увеличения лимфатических узлов:
Первым признаком увеличения лимфатических узлов является локализованная болезненность или боль.В зависимости от основной причины можно увидеть другие симптомы:
- Лихорадка
- Красная или воспаленная кожа над опухшими узлами
- Боль в горле
- Усталость
- Ночная одежда
- Кашель
- Потеря аппетита
- Зуд генерализованный
- Похудание
Факторы риска:
Такие факторы, как семейный анамнез злокачественных новообразований, подверженность инфекциям, незащищенный секс и курение, могут увеличить риск увеличения лимфатических узлов.
Осложнения:
Увеличение лимфатических узлов, если их не лечить, может привести к таким осложнениям, как образование абсцесса (скопление гноя в узлах) и бактериемия (присутствие бактерий в кровотоке).
Диагноз:
Физическое обследование проводится для оценки расположения, размера, болезненности и поражения других лимфатических узлов. Увеличенный лимфатический узел считается ненормальным, если его диаметр превышает 1 см. Консистенция лимфатических узлов также является параметром для определения причины.Твердые и эластичные узлы могут указывать на лимфому, тогда как твердые узлы могут указывать на хроническое воспаление или метастатический рак. Тесты и процедуры выполняются для точной диагностики основного состояния. Их:
- Общий анализ крови: дает полный и дифференциальный подсчет лейкоцитов. Повышенное количество лимфоцитов указывает на воспаление или инфекции. Повышенное количество нейтрофилов указывает на бактериальную инфекцию. Скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ) указывают на инфекции.
- Визуальные тесты: Ультрасонография, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) позволяют определить размер, форму и количество пораженных лимфатических узлов.
- Биопсия: Биопсия лимфатического узла выполняется, если состояние не исчезает в течение 3-4 недель. Это наиболее предпочтительно при подозрении на рак. Тонкая игла используется для получения образца ткани для исследования в лаборатории. Образец можно получить с помощью любой из процедур, таких как тонкоигольная аспирация или биопсия стержневой иглой.
Лечение опухших лимфатических узлов:
Локализованная лимфаденопатия в большинстве случаев проходит сама по себе в течение 3-4 недель. Теплый компресс и адекватный отдых могут облегчить боль. При необходимости врач может прописать лекарства в зависимости от причины и общего состояния здоровья. В случае заражения могут быть назначены антибиотики. Для уменьшения боли можно давать анальгетики, такие как ибупрофен и аспирин.
Генерализованная лимфаденопатия всегда возникает из-за основного заболевания и требует лечения, направленного на устранение причины.Рак можно лечить хирургическим путем, химиотерапией или лучевой терапией. Инфекции, передаваемые половым путем, и аутоиммунные заболевания лечат с помощью лекарств или других лечебных процедур.
Профилактика увеличения лимфатических узлов:
Нет точных мер для предотвращения увеличения лимфатических узлов, поскольку это происходит по нескольким причинам. Однако определенные меры могут снизить риск по нескольким причинам. Их:
- Оставайтесь дома, когда вы больны, чтобы избежать таких инфекций, как простуда.
- Сделайте прививку от гепатита и гриппа.
- Практикуйте безопасный секс для предотвращения инфекций, передаваемых половым путем.
Часто задаваемые вопросы
1. Как проверить увеличение лимфатических узлов?
Чтобы пальпировать увеличенные лимфатические узлы, осторожно перемещайте кончики пальцев круговыми движениями, начиная от передней части уха до ключицы.
2. Всегда ли увеличение лимфатических узлов указывает на рак?
Нет, увеличение лимфатических узлов происходит в результате легкой инфекции или тяжелых заболеваний, таких как туберкулез, ВИЧ и рак.Диагностика помогает определить точную причину увеличения лимфатических узлов.
3. Когда следует беспокоиться по поводу увеличения лимфатических узлов?
Немедленно обратитесь за медицинской помощью, если отек увеличивается и не проходит в течение 2–4 недель, или если есть другие симптомы, такие как постоянная лихорадка, ночная потливость, выделение гноя или затрудненное дыхание.
4. Опасны ли увеличенные лимфатические узлы?
Степень увеличения лимфатических узлов зависит от основной причины.Он может исчезнуть в течение 2–4 недель, если причиной является легкая инфекция или раздражение. Однако в случае злокачественных новообразований увеличенные лимфатические узлы могут или не могут полностью исчезнуть.
Что нужно знать о увеличенных лимфатических узлах
Хотя всегда страшно найти опухоль, опухшие лимфатические узлы чаще всего являются побочным продуктом такой распространенной инфекции, как грипп, а не признаком рака.
Университетские стандарты редакции новостей здравоохранения
Материалы University Health News проверяются с медицинской точки зрения или проверяются на предмет максимальной точности. Если вы считаете, что какой-либо наш контент является неточным, устаревшим или иным образом сомнительным, пожалуйста, свяжитесь с нами через форму обратной связи на этой странице.
Свяжитесь с нами × Медицинский осмотр: Крис Илиадис, доктор медициныОбнаружить шишку страшно, где бы она ни находилась.Увеличение лимфатических узлов – это способ вашего тела сказать вам, что что-то не так. Обычно они предупреждают вас о легкой инфекции или заболевании. Как только ваша иммунная система победит надоедливого захватчика, ваши лимфатические узлы уменьшатся до нормального размера. Однако иногда они могут указывать на более серьезное заболевание, такое как рак.
Что вызывает опухание лимфатических узлов?Увеличение лимфатических узлов может появиться по разным причинам. К счастью, лишь некоторые из них включают серьезные заболевания.Чаще всего они вызваны бактериями или вирусом (то есть простудой). «Для большинства пациентов основные причины увеличения лимфатических узлов [a.k.a. лимфаденопатия] доброкачественна и проходит самостоятельно », – говорит доктор Стивен Т. Бенадерет, доктор семейной медицины и региональный медицинский директор Северо-восточной медицинской группы в Вестпорте, штат Коннектикут. «Чаще всего они связаны с обычными инфекциями, такими как грипп, вирусные инфекции желудка или кожные инфекции. Реже они могут быть связаны с аутоиммунными заболеваниями, лекарствами или раком [i.е. лимфома] ».
Другие причины включают:
Еще менее частыми причинами увеличения лимфатических узлов являются:
ЧТО ТАКОЕ ЛИМФАТИЧЕСКИЙ УЗЕЛ?
Лимфа – это бесцветная жидкость, содержащая лейкоциты. Он проходит через ткани тела и лимфатические сосуды в кровоток. Лимфатический узел – это круглая масса, которая помогает укрепить иммунную систему. По данным Национального института рака, «лимфатические узлы фильтруют вещества, которые проходят через лимфатическую жидкость, и они содержат лимфоциты (лейкоциты), которые помогают организму бороться с инфекциями и болезнями.По сути, эти узлы не позволяют патологическим или больным клеткам перемещаться по лимфатической системе. При борьбе с инфекцией эти узлы заполняются бактериями и мертвыми или больными клетками. Тело содержит сотни таких узлов, кластеры которых можно найти в:
- Живот
- Подмышки
- Сундук
- За ухом
- Пах
- Шея
- Под подбородком
Каждый кластер истощает определенную область тела.
Симптомы увеличения лимфатических узлов
Помимо отека, который может быть размером от горошины до размера почки, другие симптомы, связанные с увеличением лимфатических узлов, включают болезненность и / или боль в этой области. Если причиной является инфекция, симптомы также могут включать:
Лечение
Лечение этого состояния зависит от причины отека. Чаще всего, говорит Бенадерет, «опухоль лимфатических узлов проходит спонтанно со временем и не требует специального лечения.«Теплый компресс может быть всем, что нужно для облегчения симптомов. Однако иногда могут потребоваться другие виды лечения, которые будут отличаться в зависимости от их причины. К ним относятся:
- Антибиотики (например, от инфекции)
- Прекращение приема лекарств (лекарства, предотвращающие малярию, и противосудорожное средство, фенитоин, могут вызывать увеличение лимфатических узлов)
- Лучевая или химиотерапия для лечения рака
- Приём к специалисту для биопсии
- Лечение диагностированного аутоиммунного заболевания
Увеличение лимфатических узлов может быть признаком серьезной проблемы со здоровьем
Один увеличенный лимфатический узел или лимфатические узлы, сконцентрированные в одной области, часто можно списать на локализованную проблему, такую как инфекция, говорит Бенадерет.Хорошие новости: они обычно разрешаются сами по себе. Однако увеличенные лимфатические узлы, которые появляются в нескольких местах на теле, или увеличенные лимфатические узлы, связанные с системными (то есть общими) симптомами, могут указывать на более серьезную проблему со здоровьем, такую как рак или иммунное заболевание.
У тех, кто страдает более серьезной инфекцией (например, ВИЧ) или иммунным заболеванием, например волчанкой, может наблюдаться отек нескольких лимфатических узлов в разных частях тела.
Те, у кого опухоль, скорее всего, заметят быстро растущий твердый и неподвижный узел.Увеличение лимфатических узлов, которые не лечить, может привести к абсцессу (инфицированный, заполненный гноем узел, который может потребоваться дренировать) или сепсису (потенциально смертельная инфекция в кровотоке).
Когда обращаться к врачу
Как только вы обнаружите опухший лимфатический узел, записывайтесь к своему лечащему врачу, – предлагает Бенадерет. Для большинства их обнаружение может вызывать тревогу, но часто «тщательный медицинский анамнез и обследование могут выяснить, почему лимфатический узел стал проблемой», – говорит он. Во время этого первого визита ваш врач часто может диагностировать причину вашего состояния и предложить лечение.Как упоминалось ранее, увеличенный лимфатический узел чаще всего связан с незначительной инфекцией, поэтому, как только это пройдет, он, скорее всего, исчезнет.
ЛИМФАДЕНИТ
Термин, обозначающий увеличение лимфатических узлов, вызванное бактериальной или вирусной инфекцией.
Однако иногда человек может страдать от тревожных симптомов, требующих дальнейшего обследования. «Системные симптомы, такие как лихорадка, ночная потливость и необъяснимая потеря веса, могут потребовать дальнейшего тестирования ваших лимфатических узлов, включая такие тесты, как ультразвуковое исследование, сканирование кошки или даже биопсия лимфатических узлов, чтобы помочь обнаружить причину вашей лимфаденопатии», – говорит Бенадерет.Другие предупреждающие знаки включают:
- Лимфатические узлы, длящиеся более двух недель
- Твердые и неподвижные лимфатические узлы
- Лимфатические узлы, появившиеся без причины (т. Е. Вы не страдаете от основной инфекции)
- Затруднение глотания
- Проблемы с дыханием
РЕКОМЕНДУЕТСЯ ДЛЯ ВАС
Операция по удалению лимфатических узлов | Рак кожи меланома
Возможно, вам сделают операцию по удалению лимфатических узлов рядом с меланомой, если у вас опухшие лимфатические узлы и тесты показывают, что рак распространился туда.Эта операция называется лимфодиссекцией.
Проверка лимфатических узлов
После того, как вам поставят диагноз «меланома», вам нужно пройти обследование, чтобы определить, распространилась ли она где-либо еще в организме. Это называется стадированием и помогает врачу выбрать лечение.
Ваш врач может узнать, что меланома распространилась на ваши лимфатические узлы после:
- физическое обследование показывает, что ваши лимфатические узлы кажутся аномально большими или твердыми
- сканирование показывает, что ваши лимфатические узлы выглядят ненормально
- биопсия сторожевого узла обнаруживает клетки меланомы в ваших лимфатических узлах – это когда ваши лимфатические узлы выглядят и чувствуют себя нормально, но хирург удаляет первый лимфатический узел или узлы, которые могла распространиться меланома, чтобы проверить, содержат ли они рак
Если ваши лимфатические узлы выглядят ненормально
Ваш врач обычно берет образец ткани (биопсия) из лимфатических узлов, которые кажутся опухшими (увеличенными) или выглядят ненормальными на сканировании.Если биопсия показывает меланому в узле или узлах, вам обычно предлагают операцию по удалению всех лимфатических узлов в этой области.
Если биопсия сторожевого узла показывает меланому в ваших лимфатических узлах
Это называется положительной биопсией сторожевого узла. Вы можете регулярно проходить ультразвуковое сканирование, чтобы проверять лимфатические узлы, чтобы убедиться, что рак растет (прогрессирует). Или вам может быть назначено лечение, например таргетные противораковые препараты или иммунотерапия. Обычно после положительной биопсии сторожевого лимфатического узла операция по удалению остальных лимфатических узлов не проводится.
Что происходит
Операция по удалению всех лимфатических узлов рядом с меланомой может оказаться сложной операцией. Обычно у вас есть общий наркоз, поэтому вы спите перед этой операцией.
Операция, которую вам предстоит сделать, зависит от того, в какой части тела находятся лимфатические узлы. Например, если меланома на руке распространяется на близлежащие лимфатические узлы, эти лимфатические узлы находятся в подмышечной впадине. Итак, операция включает удаление лимфатических узлов в подмышечной впадине.
Ваш врач расскажет вам больше об операции и о том, как долго вы можете находиться в больнице.Также они расскажут о возможных рисках. Риски также зависят от того, в какой части тела находятся лимфатические узлы.
Удаление всех лимфатических узлов может вызвать некоторые долгосрочные побочные эффекты. Лимфатические узлы отводят жидкость от ваших рук и ног. Если хирург удаляет лимфатические узлы, жидкость может накапливаться и вызывать отек рук или ног. Это называется лимфатическим отеком. Ваш врач и медсестры расскажут вам, как снизить вероятность развития лимфедемы.
Другие побочные эффекты удаления лимфатических узлов могут включать:
- инфекция
- скопление жидкости на месте операции (серома)
- проблемы с заживлением раны
- онемение, покалывание или боль в этой области – это связано с повреждением нерва
- сгустки крови – чаще после удаления лимфатических узлов в паховой области
- рубцевание
- повреждение нерва, который держит вашу лопатку плоско, из-за этого ваша лопатка выпирает (крылатая лопатка)
- меньшее движение руки из-за повреждения нерва (грудной нерв), снабжающий большую мышцу в средней части спины (latissimus dorsi)
Сообщите своему врачу или медсестре-специалисту (ведущему работнику), если вы считаете, что у вас есть какие-либо из этих побочных эффектов.
Продолжение
При первом осмотре ваш врач:
- дает вам результаты операции
- осматривает вас
- спрашивает, как вы себя чувствуете и были ли у вас проблемы
Это также ваша возможность задать любые вопросы. Запишите все вопросы, которые у вас есть, перед назначением, чтобы вам было легче вспомнить, о чем спрашивать. Если взять кого-нибудь с собой, вы также сможете запомнить, что говорит врач, и оказать поддержку.
Между приемами вы также можете связаться со своей медсестрой-специалистом. Так что не волнуйтесь, если вы все же забудете что-то спросить.
Частота последующих посещений зависит от результатов операции. Спросите своего врача или медсестру-специалиста, как часто вам нужно проходить медицинские осмотры и что они будут включать.
Пересадка лимфатических узлов может помочь при лимфедеме, связанной с раком
Сводка
Лимфедема, дискомфортная и болезненная опухоль в руках или ногах, часто возникает после лечения некоторых видов рака.Исследователи Memorial Sloan Kettering открывают лучший способ облегчить состояние пациентов, страдающих этим заболеванием, разрабатывая более безопасный метод трансплантации лимфатических узлов из других частей тела.
Особенности
- Операция при раке часто требует удаления лимфатических узлов.
- Это может вызвать лимфедему, болезненные отеки рук или ног.
- Пересадка лимфатических узлов из других частей тела может принести облегчение.
- Новый метод позволяет безопасно выполнять трансплантацию лимфатических узлов.
Важным аспектом многих операций по поводу рака является удаление близлежащих лимфатических узлов, что помогает устранить раковые клетки, которые могли распространиться из первичной опухоли.Однако в некоторых случаях удаление этих лимфатических узлов вызывает изнурительный побочный эффект, называемый лимфедемой.
Пациенты с лимфедемой сильно страдают – больше, чем люди думают.
Джозеф Х. Даян Реконструктивный хирургЛимфатическая система – это сеть трубок и фильтров, которая служит системой удаления отходов организма. Удаление лимфатических узлов может создать закупорку, препятствующую оттоку жидких отходов из этой области.Это состояние включает отек и скованность в руках или ногах и вызывает дискомфорт, ограничивает подвижность и может привести к инфекциям, требующим госпитализации.
«Пациенты с лимфедемой сильно страдают – больше, чем люди думают», – говорит хирург-реконструктор Memorial Sloan Kettering Джозеф Даян. «Они пережили рак, но оказались с потенциально постоянной инвалидностью, которая со временем может ухудшиться. Многие из этих пациентов не могут носить свою обычную одежду и даже не могут плавать или находиться на солнце, потому что ожог может вызвать отек или инфекцию.”
Снятие дискомфорта
Люди с лимфедемой могут получить некоторое облегчение с помощью физиотерапии или обертывания конечностей компрессионной одеждой, но это состояние серьезно ухудшает повседневное самочувствие и может никогда не исчезнуть.
Новый подход к лечению лимфедемы включает трансплантацию лимфатических узлов из других частей тела, чтобы заменить те, которые были удалены в рамках лечения. Хотя этот метод исследовался в течение многих лет, существует известный риск развития лимфедемы в месте, из которого взяты узлы.
Доктор Даян помог разработать метод выбора лимфатических узлов для трансплантации, который мог бы минимизировать этот риск.
Обратное лимфатическое картирование позволяет хирургам определить, какие лимфатические узлы подходят для удаления.
«Ключевым моментом было найти способ определить, какие лимфатические узлы в основном истощают туловище – середину тела – в отличие от тех, которые в основном истощают руки и ноги», – объясняет он. «Удаление лимфатических узлов, дренирующих ствол, обычно не вызывает лимфедему.Однако четких инструкций о том, как проводить эту операцию, не существовало ».
Вернуться наверхСхема безопасного удаления
Новый метод, называемый обратным лимфатическим картированием, позволяет хирургам определить, какие лимфатические узлы подходят для удаления, что снижает риск лимфедемы на донорском участке.
«Предположим, мы хотим взять лимфатические узлы в паху и поместить их под мышку для пациента с лимфедемой, связанной с раком груди», – сказал д-р.- говорит Даян. «Мы вводим один тип красителя в ступню, а другой – в нижнюю часть живота. Первый тип красителя позволяет нам отслеживать расположение лимфатических узлов, истощающих ногу, поэтому мы знаем, как их избегать. Второй краситель показывает лимфатические узлы, дренирующие нижнюю часть живота, которые можно удалить, не вызывая проблем ».
Доктор Даян говорит, что легко отличить два красителя и лимфатические узлы, в которые они проникли, чтобы увидеть, каких из них следует избегать, а какие можно безопасно удалить.
Картирование резко повысило безопасность трансплантатов.
«Картирование значительно повысило безопасность трансплантатов, потому что мы можем видеть структуру дренажа», – говорит он.
Недавнее исследование, опубликованное доктором Даяном и его коллегами в журнале Plastic and Reconstructive Surgery , подтверждает это. Тридцать пять пациентов были пересажены без лимфедемы из донорских участков, независимо от того, были ли лимфатические узлы взяты из паха или из верхней части тела.
Помимо трансплантации лимфатических узлов, существуют и другие возможные подходы к лечению лимфедемы. Например, реконструктивный хирург MSK Бабак Мехрара изучает препараты, которые могут облегчить или обратить вспять это состояние.
«Я не думаю, что мы сможем решить лимфедему только хирургическим путем», – говорит д-р Даян. «Это займет много разных точек зрения и разных точек зрения».
Вернуться наверхЛимфома Ходжкина – Здорово
Ваш план лечения будет зависеть от вашего общего состояния здоровья и вашего возраста, потому что многие виды лечения могут вызвать серьезные побочные эффекты и осложнения, которые могут вызвать огромную нагрузку на организм.
Вполне вероятно, что обсуждение вашего плана лечения состоится с несколькими врачами и другими медицинскими работниками, специализирующимися на различных аспектах лечения лимфомы.
Ваша медицинская бригада порекомендует вам лучшие варианты лечения. Однако не следует спешить с принятием решения о плане лечения. Прежде чем принять решение, вы можете поговорить с друзьями, семьей и своим партнером.
Химиотерапия
Химиотерапия – это широко используемое лечение лимфомы, часто сочетающееся с лучевой терапией.Тип получаемой вами химиотерапии будет зависеть от стадии лимфомы Ходжкина.
Если считается, что ваша лимфома излечима, вы, как правило, получаете интенсивную лечебную программу инъекций химиотерапии (внутривенная химиотерапия), предназначенная для уничтожения всех раковых клеток в вашем теле. Однако, если излечение маловероятно, можно использовать более умеренную программу лечения, включающую прием химиотерапевтических таблеток, которые часто могут обеспечить долгосрочное облегчение симптомов.
Химиотерапия обычно проводится в течение нескольких месяцев в амбулаторных условиях, что означает, что вам не нужно оставаться в больнице на ночь.Но могут быть случаи, когда ваши симптомы или побочные эффекты лечения становятся особенно неприятными, и может потребоваться более длительное пребывание в больнице.
Химиотерапия убивает раковые клетки, но также может повредить здоровые клетки, что может привести к ряду общих побочных эффектов. К ним относятся:
- тошнота
- рвота
- понос
- потеря аппетита
- Язвы во рту
- усталость
- Сыпь на коже
- Выпадение волос
- бесплодие: это может быть временное или постоянное
Побочные эффекты должны пройти после окончания лечения.Однако, если побочные эффекты станут особенно неприятными, сообщите об этом своей бригаде, поскольку существуют лекарства, которые могут помочь вам лучше справиться с некоторыми побочными эффектами. Например, кремы и гели могут лечить язвы во рту.
Подробнее о химиотерапии.
Интенсивная химиотерапия также может повредить костный мозг. Это может помешать выработке здоровых клеток крови, что может вызвать следующие симптомы:
- усталость
- одышка
- повышенная уязвимость к заражению
- кровотечение и синяк более легко
Лечение может потребоваться отложить, чтобы вы могли производить больше здоровых клеток крови.Лекарства с факторами роста также могут стимулировать производство клеток крови.
Если повреждение костного мозга обширное, вам может потребоваться пересадка стволовых клеток для замены поврежденного костного мозга.
Радиотерапия
Лучевая терапия часто используется для лечения лимфом 1 и 2 стадии, когда раковые клетки находятся только в одной части тела. Лечение обычно проводится ежедневно с понедельника по пятницу в течение трех-четырех недель. Вам не следует оставаться в больнице между приемами.
Сама лучевая терапия безболезненна, но имеет некоторые общие побочные эффекты. Они могут варьироваться в зависимости от того, какая часть вашего тела лечится. Например, если пораженные лимфатические узлы находятся в горле, лучевая терапия может вызвать боль в горле, а лечение головы может привести к выпадению волос.
Другие общие побочные эффекты включают:
- усталость
- тошнота
- рвота
- сухость во рту
- потеря аппетита
Биологическая терапия
Людям, у которых диагностирован редкий тип лимфомы Ходжкина с преобладанием лимфоцитов, может быть назначен вид биологической терапии под названием ритуксимаб.
Ритуксимаб прикрепляется к поверхности раковой клетки и стимулирует иммунную систему атаковать и убивать клетку.
Его вводят прямо в вену в течение нескольких часов. Обычно рекомендуется принимать его один раз в неделю в течение четырех недель.
При лечении ритуксимабом часто возникают симптомы гриппа. Возможные симптомы включают:
- головная боль
- лихорадка или озноб
- усталость
- мышечная боль
Вам могут назначить дополнительные лекарства для предотвращения или уменьшения побочных эффектов.По мере привыкания организма к ритуксимабу со временем побочные эффекты должны улучшиться.
Стероиды
Стероиды используются в сочетании с химиотерапией для лечения некоторых случаев лимфомы Ходжкина. Исследования показали, что использование стероидов делает химиотерапию более эффективной.
Стероиды вводятся внутривенно, обычно одновременно с химиотерапией. Краткосрочный курс стероидов, продолжительностью не более нескольких месяцев, обычно рекомендуется, поскольку это ограничивает количество возможных побочных эффектов.Общие побочные эффекты краткосрочного использования стероидов включают:
- Повышенный аппетит, который может привести к увеличению веса
- повышение уровня вашей энергии
- проблемы со сном
В редких случаях вам может потребоваться длительный прием стероидов. Побочные эффекты длительного приема стероидов включают:
- опухоль на руках, ногах и веках
- прибавка в весе
- расстройство желудка
- Повышенное кровяное давление
- немного выше риск развития инфекций
Дополнительная информация
Cancer Research UK предоставляет дополнительную информацию о лечении лимфомы Ходжкина и жизни с лимфомой Ходжкина.
Малоизвестный побочный эффект с огромным воздействием
Отсроченная диагностика
Хотя Олсбрука предупреждали о лимфедеме до и после операции и лучевой терапии, эксперты говорят, что это не всегда так.
«В медицинском сообществе определенно есть пробелы в информации», – сказал Сэм Рот, координатор по работе с пациентами и аутрич-работы Национальной сети лимфедемы, базирующейся в Сан-Франциско. «Люди заканчивают курс лечения рака или хирургические операции с лимфедемой очень средней степени, и, если они не имеют знаний о базовых методах и методах снижения риска, они могут усугубить его.”
Те, кто находится в группе риска, например, могут захотеть избежать жары, надеть компрессионный рукав во время полета и не подвергать пораженные конечности лишнему весу, растяжению или сжатию, сказал он.
Больные раком также должны знать, что лимфедема обычно неправильно диагностируется врачами общей практики.
«Я помню одну пациентку, которая постоянно слышала диагноз, что у нее задержка воды», – сказал Рот. «Это случается со многими пациентами. К сожалению, ей годами ставили неправильный диагноз.Она была в слезах, когда наконец заговорила с нами. Опухоль на ногах стала настолько сильной, что часть ее кожи свисала, как дополнительный придаток ».
Чем раньше вы его поймаете, тем легче с этим справиться, подчеркнул Рот, «но просто поставить диагноз и распознать это сложно».
Новый процесс в SCCA должен упростить диагностику.
«Мы собираемся начать предоперационные базовые измерения рук у пациентов с раком груди, чтобы знать, когда мы начнем раньше замечать признаки отека», – сказал Балтакс.
Лимфедема и закон
Но даже если лимфедема диагностирована на ранней стадии, лечение может не покрываться страховкой.
И Томас, и Олсбрук обходились без специальной компрессионной одежды в течение многих лет (а в случае Томаса – десятилетий), потому что они не могли позволить себе наличные расходы. Один изготовленный на заказ рукав и перчатка Томаса стоили 1000 долларов (она носила их много лет назад и никогда не заменяла), а единственная индивидуальная компрессионная одежда для ног, которую Эсбрук сэкономил в течение нескольких месяцев для покупки, стоила 1700 долларов (большинству пациентов требуется пара компрессионных одежд каждые шесть месяцев для каждой пораженной конечности).
Без компрессии лимфедема процветала.
«Я чувствую, что страховка могла бы сэкономить много хлопот и денег, если бы они с самого начала дали мне индивидуальную компрессионную одежду», – сказал Олсбрук, участник программы Medicaid. «Я чувствую, что смог бы вернуться к работе, если бы она не добралась до той стадии, на которой находится сейчас. У меня сейчас необратимое повреждение тканей, и пока я могу только уменьшить его “.
Балтакс, который часто тратит ресурсы на таких пациентов, как Олсбрук, сказал, что нынешнее отсутствие покрытия для компрессионного белья «не имеет никакого финансового смысла», указывая на исследование 2009 года, которое показало, что женщины с лимфедемой, связанной с раком груди (BCRL), страдали от в среднем на 7000 долларов больше расходов на здравоохранение в год, чем у тех, у кого нет BCRL.
«[Компрессия] – это минимальные затраты для страховой компании», – сказала она. «И гораздо дешевле иметь пациента в компрессионной одежде, чем оплачивать стоимость внутривенных антибиотиков или госпитализацию».
Законопроект, известный как Закон о лечении лимфедемы, спонсируемый представителем штата Вашингтон Дэйвом Рейхертом, может помочь изменить это. Законопроект, инициированный пациентами на низовом уровне, находится на рассмотрении двух комитетов Палаты представителей. Его цель, согласно веб-сайту LTA, состоит в том, чтобы «улучшить охват лечением лимфедемы по любой причине путем внесения поправок в статут Medicare, чтобы обеспечить покрытие компрессионных принадлежностей.«Изменение закона о Medicare может создать прецедент для Medicaid и частных страховых компаний.
Лайман, содиректор группы HICOR Фреда Хатча, которая помогает определить лучшую ценность в лечении рака, сказал, что предлагаемое изменение в законе – это «легкая задача».
«Нет абсолютно никаких причин, по которым Центры услуг Medicare и Medicaid не должны возмещать стоимость рукава любому пациенту с лимфедемой», – сказал он. «Он контролирует симптомы, не токсичен и недорого.Я не понимаю никаких оснований для отказа от компенсации за сжатие. Достаточно всего нескольких пациентов с больничным счетом в 100 000 долларов, чтобы с лихвой компенсировать то, что они считают экономией средств, не предотвращая инфекции с помощью компрессионного рукава ».
Томас, который знает других людей, у которых диагностировали рак груди и лимфедему, сказал, что компрессия имеет решающее значение.
«Все было бы иначе, если бы я не заболела целлюлитом», – сказала она. «[Член семьи] болен раком груди, и она недавно получила рукав.Я с трудом вижу опухоль, но знаю, что они могут определить, когда там лимфедема. Я действительно благодарен ей за то, что она позаботилась об этом так быстро. Для нее это не будет такой большой проблемой.
.