симптомы и лечение, как лечить миндалины, если воспалились, что делать в домашних условиях, заболевания миндалин
Воспаление гланд — часто встречающееся заболевание, которое поражает большей частью детей. Но не застрахованы от него и взрослые, особенно если человеку еще нет 35 лет. После этого возраста ввиду окончательного становления иммунной системы, гланды перестают играть свою роль, как защитника организма от инфекций, а то и вовсе атрофируются.
Но все-таки есть основательный промежуток времени, когда вполне можно «подхватить» это заболевание, и почувствовать на себе все связанные с ним неприятные симптомы. В статье рассмотрим особенности воспаления гланд, выясним, какие симптомы его сопровождают, как лечить это заболевание у детей и взрослых медикаментозными и народными методами.
Описание заболевания
Воспаление гланд — заболевание, возбудителем которого чаще всего является стрептококковая инфекция в горле. Часто эта болезнь, начавшись как острое воспаление, затем переходит в хроническую форму, и регулярно после этого отравляет жизнь своему носителю.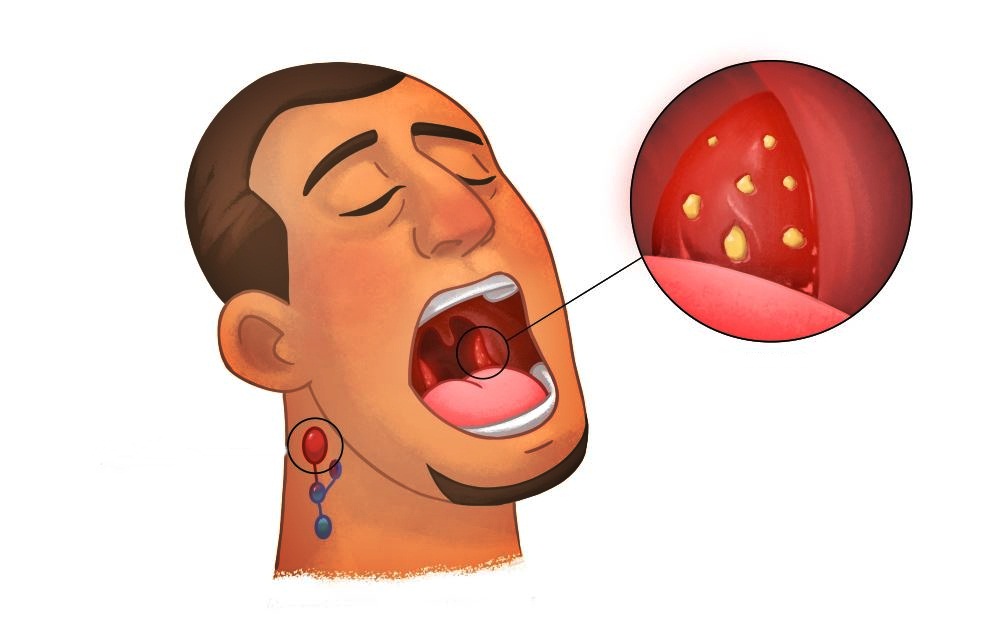
Обычно воспаление миндалин проявляет себя как боли в горле, опухание и болезненность при нажатии лимфатических шейных узлов, высокой температурой. Болезнь довольно опасна. Дело в том, что микроб, вызвавший воспаление, может прятаться или маскироваться под другие заболевания, часто — простудного характера. И процесс лечения иногда сворачивает «не в ту сторону». В результате заболевание приобретает хроническую форму, а инфекция никуда не исчезает. При малейшей простуде воспаление вновь напоминает о себе.
Симптомы
Чаще всего симптомы можно заметить не сразу после заражения, а по истечении нескольких дней, когда микроб уже «обжился» в новых условиях. Выясним, как именно проявляется воспаление гланд.
Боль в горле — один из основных признаков воспаления. Боль эта может варьироваться от легкой до сильной — в зависимости от степени тяжести заболевания. Белый налет на поверхности миндалин доставляет массу неприятных ощущений заболевшему, и тоже является одним из симптомов воспаления.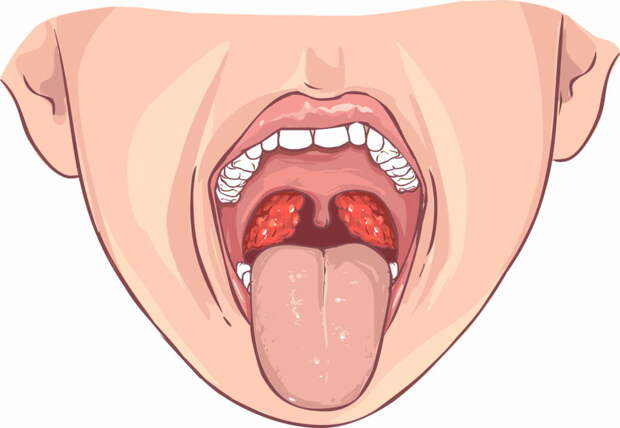
Повышенная температура в большинстве случаев сопровождает болезнь. Ощущение вялости, слабости, разбитости. Связано это с тем, что иммунная система с данный момент пребывает в угнетенном состоянии.
Дышится с трудом. Во время дыхания появляется осиплость, слышатся хрипы. Небные дужки утолщены, и заметно их покраснение. Гланды увеличиваются в размерах, становятся рыхлыми, восприимчивыми для проникновения инфекции.
На видео – воспаление гланд:
Гнойные (казеозные) пробки — тоже один из симптомов воспаления миндалин.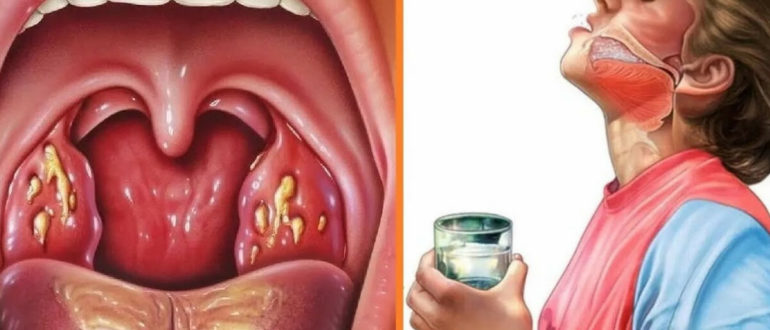
Лечение
Рассмотрим, какие способы и средства помогут в лечении воспаления гланд.
Медицинские препараты, лекарства
Самый обычный и обязательный метод лечения этого заболевания. Больному прописывают противовирусные препараты и антибиотики. С помощью данных лекарств выздоровление, если случай не запущен, наступает довольно быстрыми темпами.
Какие лекарства подходят:
Помогает также и полоскание горла раствором фурацилина. Это давно известное антисептическое средство, но эффективное до сих пор.
Физиопроцедуры
В качестве физиопроцедур применяется ультразвуковое лечение, ультрафиолетовое, лазерное и другие. Эти способы относятся к достижениям современной медицины и очень эффективны.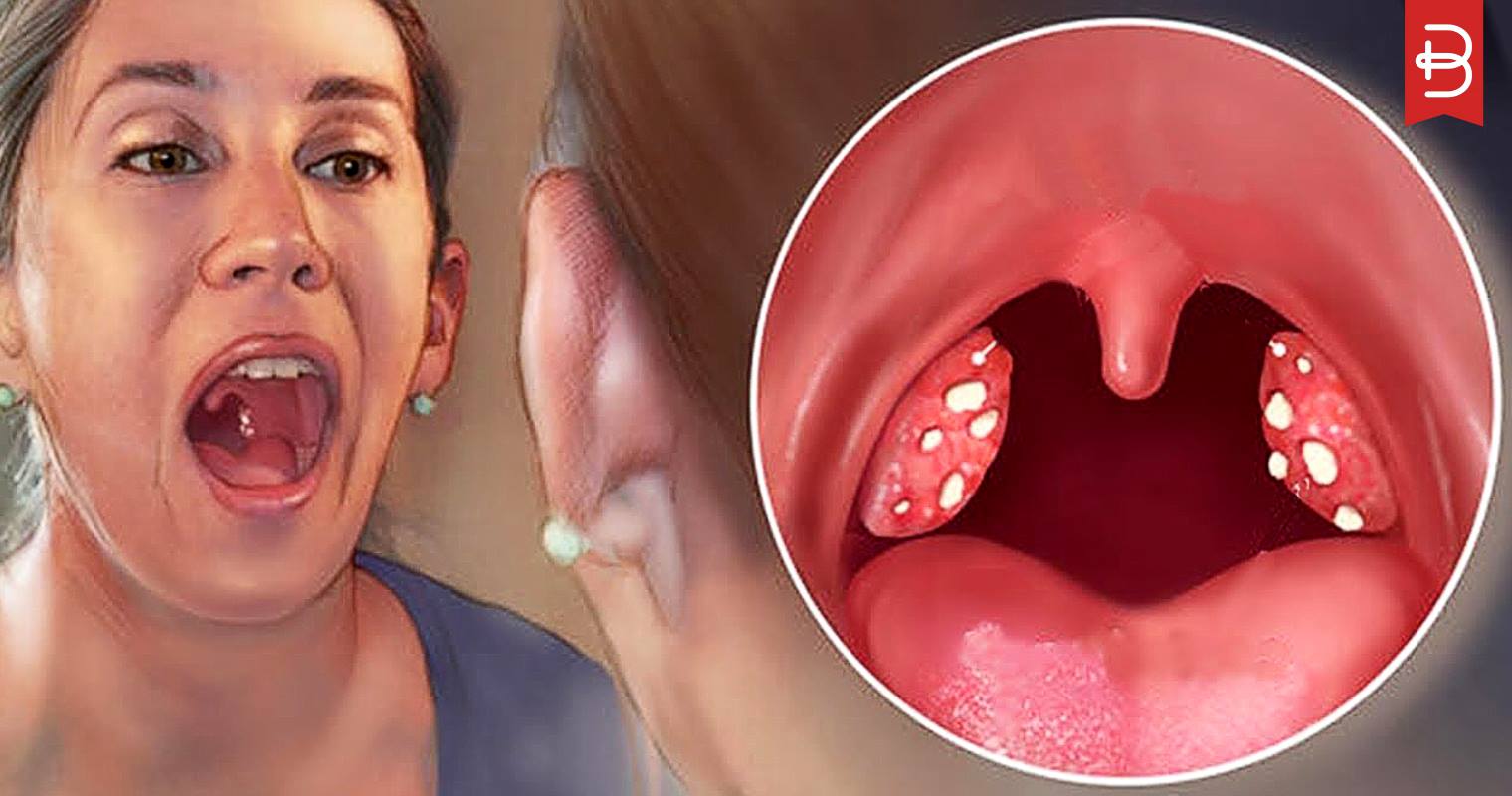
Они способны оказывать на пораженные миндалины антисептический, противовоспалительный и антибактериальный эффект.
Хирургическое вмешательство
Если болезнь зашла уже слишком далеко, и выздоровление не наступает при помощи всех приведенных выше методов, используют оперативное вмешательство. Другими словами — просто удаляют гланды. Обычно данный способ рассматривается только в том, случае, когда другого выходя уже нет, и есть риск, что болезнь может отразиться на работе других органов и систем: сердца, легких, почек. Перед тем, как согласиться на эту процедуру, изучите все плюсы и минусы удаления гланд.
Современные методики хирургического вмешательства делают возможным удаление миндалин и лазером, и даже крио-методами. Столь высокотехнологичный подход позволяет провести операцию безопасно, довольно безболезненно и почти без крови. Уже через два часа после процедуры пациент готов на выписку.
А вот можно ли греть горло при воспаление гланд, подробно рассказывается в данной статье.
Как выглядит белый налет на гландах у ребенка, можно посмотреть на фото в данной статье.
Также будет интересно посмотреть на то. как выглядит красное горло и белый налет на гландах: https://prolor.ru/g/simptomy-g/belyj-nalet-v-gorle-u-vzroslogo.html
А вот как выглядят гланды при ангине, можно посмотреть на фото в данной статье.
Народные методы
Воспаление миндалин, как и любое другое заболевание, можно лечить не только при помощи медикаментозной терапии, но и народными способами. Однако, следует понимать, что на первом месте в любом случае должны стоять рекомендации врача, и то лечение, которое назначил он. А домашние способы и народную медицину лучше применять как вспомогательные методы.
Приведем некоторые примеры народных методов лечения воспаленных миндалин. Полоскания настоями лекарственных трав — наиболее широко распространенный метод помощи воспаленным миндалинам.
На видео- воспаление гланд лечение в домашних условиях:
Из всего многообразия лекарственных растений в данном случае больше всего подойдут следующие:
- ромашка;
- шалфей;
- зверобой;
- фиалка;
- череда.
Эти растения отличаются антисептическим и противовоспалительным воздействием, поэтому смогут стать отличными помощниками при избавлении от рассматриваемой проблемы. Как приготовить: взять столовую ложку цветков ромашки, зверобоя, череды, фиалки и др. – можно, как отдельно, так и в смеси – и залить стаканом кипятка. Дать настояться пару часов и затем, после процеживания, использовать для полоскания горла.
Некоторые народные методики рекомендуют использование меда для смазывания воспаленных миндалин. Как известно, мед обладает довольно высокими антисептическими свойствами.
Детям можно давать жевать пластинки прополиса. Этот нейтральный продукт пчеловодства обладает ярко выраженными антисептическими свойствами, и помогает уничтожить болезнетворные микроорганизмы. А взрослым можно воспользоваться и спиртовой настойкой прополиса, которая также эффективно удалит лишние бактерии из горла. А вот как происходит лечение полипов в носу прополисом, рассказывается в данной статье.
Пластинки прополиса
Настойка каланхоэ или алоэ
— отличный домашний способ борьбы с недомоганием. В данном случае настойка принимается не внутрь, а используется для полоскания горла. А вот как стоит использовать алоэ с медом от кашля, поможет понять данная статья.Настойка каланхоэ или алоэ
Свекольный сок может применяться для полосканий горла. Чтобы его приготовить, нужно потереть на терке средний корнеплод, и залить столовой ложкой уксуса.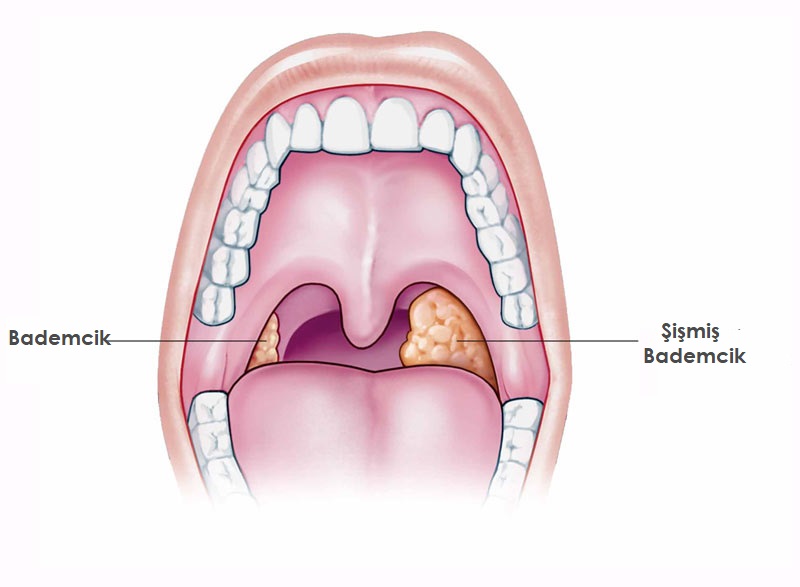 После того, как смесь настоится, ее следует отжать, процедить, и затем использовать для полосканий горла. Народные целители утверждают, что это способ лечит даже тонзиллит в хронической стадии.
После того, как смесь настоится, ее следует отжать, процедить, и затем использовать для полосканий горла. Народные целители утверждают, что это способ лечит даже тонзиллит в хронической стадии.
Раствор для полосканий горла на основе йода — тоже проверенное домашнее средство. Оно подойдет и для взрослых, и для детей.
Внимание: категорически не рекомендуется лечить воспаление миндалин, особенно гнойное, прогреванием. Дело в том, что при нагревании болезнетворные микробы могут проникнуть еще более глубоко в организм, и лечить придется не только миндалины, но и другие органы. Максимум, что можно позволить – сухое прогревание при помощи шерстяного шарфа на шее.
Особенности лечения детей
Если с взрослыми все более-менее понятно, и их выздоровление в большинстве случаев — всего лишь вопрос времени и подбора правильного лечения, то с малышами не все так однозначно. Детский иммунитет более слабый, поэтому лечение в данном случае должно быть более интенсивным и щадящим одновременно. Рассмотрим, какие способы и методы лечения применяются обычно в данном случае.
Рассмотрим, какие способы и методы лечения применяются обычно в данном случае.
Чтобы организм мог справиться с возбудителями воспаления, врач выписывает антибактериальные и антигистаминные препараты. И если раньше всем детям в подобных случаях давали антибиотики пенициллинового ряда, то сейчас выбор лекарств куда более обширный. К тому же к настоящему времени многие бактерии уже претерпели неоднократную мутацию, и «устаревший» пенициллин на них перестал действовать. Да и увеличились случаи аллергической реакции детей на антибиотики с пенициллином. Поэтому сейчас врачи выписывают чаще препараты-макролиды.
Например:
- Эритромицин;
Эритромицин
- Сумамед; (а вот как стоит использовать Сумамед при ангине, подробно рассказывается в данной статье)
Сумамед
- Азитромицмин.
Азитромицмин
Промывания тоже хорошо помогают справиться с инфекцией. Специальный раствор под ощутимым напором отлично удаляет из горла гной, микроорганизмы, налет на миндалинах. Но следует заметить, что сама процедура промывания, когда в горло вставляют шприц с насадкой-канюлей, может быть довольно болезненной. Мало кому из детей она нравится. Зато после нескольких процедур отечность и симптомы воспаления будут устранены.
Хирургическое вмешательство
Этот способ используется при лечении ребенка, как и во «взрослом» случае только, если другого выхода нет.
И скорее всего, «запасные» гланды тоже будут подвержены инфекциям и воспалениям, из-за чего и их потребуется удалять. Чаще всего операция назначается детям от пяти до семи лет.
Рекомендации
Ребенку при этом заболевании настоятельно рекомендуется постельный режим. Обильное теплое питье и частые полоскания горла — непременные условия качественного лечения.
Физические, а также умственные нагрузки на ребенка в период его лечения недопустимы. В комнате должен быть чистый, увлажненный воздух, однако — без сквозняков.
Необходим тщательный уход за полостью рта. Чистка зубов — обязательное условие.
Пока ребенок выздоравливает, ему следует выделить отдельную посуду для еды, чтобы инфекция не распространилась на домочадцев.
На видео- можно ли греть гланды при воспалении:
Прием витаминов — обязательное условие крепкого детского иммунитета. Чтобы не знать проблем с заболеваниями горла, особенно помогают витамины С, В и К.
Не следует во время болезни давать ребенку слишком горячую или острую пищу, так как она может вызвать раздражение слизистой, и привести к неприятным ощущениям.
Практически все перечисленные советы подойдут также и в случае болезни взрослого.
Мы рассмотрели особенности воспаления миндалин. В связи с довольно обширным распространением этого заболевания знать о нем будет очень полезно. Обязательно обратитесь к терапевту или отоларингологу в случае обнаружения у себя или ребенка подобных симптомов: своевременное лечение поставит вас на ноги гораздо быстрее и без осложнений.
симптомы, лечение, диагностика и профилактика
На чтение 20 мин. Опубликовано
Что такое миндалины?
К главным органам лимфатической системы относятся миндалины.
Благодаря гландам формируется иммунитет человека. В этом месте лимфоидные ткани скапливаются вместе с узлами, находящимися в слизистой зева.
Миндалины способствуют развитию болезнетворных организмов, которые попадают в горло вместе с воздухом. Органы не дают им проникать.
Воспалительные процессы начинаются после оседания бактерий на поверхности гланд.
Их функции в организме человека
После рождения каждый человек наделён миндалями в количестве 6 штук. В первые несколько лет жизни происходит развитие гланд. Только после появления половых гормонов, это наблюдается в 15-16 лет, органы начинают регрессировать. В это время наблюдается частичное атрофирование, гланды приобретают меньшие размеры.
В организме миндалины выполняют важные функции. Они представляют собой некую защиту, кроме этого образуют локальный иммунитет, не позволяющий развиваться болезнетворным организмам, после попадания в организм воздушно-капельным путём.
При здоровом организме гланды выполняют несколько функций:
Барьерную. После попадания в организм вирусов, а также бактерий, они начинают контактировать с миндалями. Благодаря гландам устраняются вредоносные микроорганизмы. Лимфоидная ткань вырабатывает специальные клетки, которые уничтожают нежелательные микробы.- Иммунногенную. В миндалях производятся В-лимфоциты вместе с Т-лимфоцитами. Этот орган играет роль в главном процессе. В работе иммунной системы работают именно эти клетки.
- Кроветворную. Она находится только детей малого возраста.
- Ферментопродуцирующую. У малышей наблюдается выделение особых ферментов благодаря гландам, их задача участвовать в оральном пищеварении и правильно осуществлять процесс.
Стоит подчеркнуть, если миндалины находятся в полном порядке, они отлично справятся со всеми перечисленными функциями.
Если в тканях происходит воспалительный процесс, весь организм начинает страдать. Самозащита быстро понижается. На фоне этого развиваются многие осложнения, которые губительно влияют на остальные органы и системы в целом.
Интересный факт! Тон речи формируется благодаря работе миндалинам, в частности нормализуется тембр голоса. На этот нюанс надо обратить внимание, особенно людям, которые постоянно разговаривают, это касается дикторов, преподавателей и эстрадных исполнителей.
Разновидности недуга
Нередко за свою жизнь мы ощущаем неприятные ощущения в горле, как будто застряла косточка от рыбы и нам больно глотать. Это начало воспаления гланд и миндалин. Так начинается заболевание горла, которое называется ангиной или острым тонзиллитом.
Обычно это связано со стрептококковой инфекцией, которая заседает в рыхлых тканях гортани и может не сразу проявиться. Она маскируется и долго дремлет в организме, дожидаясь подходящего момента, который может спровоцировать ее активизацию. Ведь гланды являются органом иммунной системы человека и их первая задача – это защита от болезнетворных бактерий.
Поэтому первый удар они берут на себя и часто воспаляются. Ангина проявляется очень высокой температурой, болями в горле и в лимфатических узлах, белыми пробками в небных миндалинах.
Чаще этому заболеванию подвержены дети и взрослые до 40 лет. После гланды утрачивают свою функцию защиты от микробов и далее могут совсем атрофироваться.
Воспаление горла имеет два вида:
- Компенсированный. Здесь организм включает на борьбу с инфекцией свои защитные силы, и болезнь протекает достаточно легко, и только проявляются симптомы ангины, но нет последствий.
- Декомпенсированный. Если у пациента ослабленная иммунная система, то нередко бывают осложнения на сердце, почки и опорно-двигательную систему. Это случается при недолеченном тонзиллите, когда общее самочувствие улучшается, но инфекция не исчезает. А при стрессах и переохлаждении болезнь возвращается с новой силой и изнуряет организм.
Причины воспаления гланд
Ангина – это инфекционное заболевание, и заразится ребенку или взрослому можно при контакте с больным человеком. Причем не только воздушно-капельным путем, но и при пользовании его гигиеническими принадлежностями и посудой. Реже возможно инфицирование от пациента, перенесшего ангину.
Также существуют другие причины боли в горле:
- У взрослых тонзиллит вызывают болезнетворные бактерии, такие как пневмококки, стафилококки и стрептококки. А дети заражаются внутриклеточными микробами (микоплазмами и хламидиями). Такая ангина называется моноцитарной. При этом увеличиваются не только лимфатические узлы, но и печень с селезенкой.
- Грибы (Кандиды). Поражают гланды и приводят к их воспалению при пониженном иммунитете. В здоровом организме человека споры присутствуют в небольших количествах, но при долгом употреблении антибиотиков, наш природный защитный механизм (иммунитет) слабеет, и бактерии распространяются невероятно быстро. Гланды уже не могут их остановить. Появляется творожистый налет. Лечить необходимо противогрибковыми средствами.
- Переохлаждение. При резкой смене температуры мы вдыхаем холодный воздух через рот, а необходимо через нос.
- Неправильный рацион питания, который приводит к снижению общего иммунитета.
- Механическое повреждение миндалин.
- Длительное пребывание в воде в купальный сезон. В жаркую погоду питье холодных напитков приводит к сильному воспалительному процессу.
- Недолеченные заболевания. К ним относятся: гайморит, синусит, кариес зубов и воспаление десен.
- Злоупотребление алкоголем и табаком.
- Ангина может быть сопутствующей болезнью вместе с дифтерией, скарлатиной и корью.
- Наследственная предрасположенность и генетические нарушения.
При каких основных заболеваниях воспаляются гланды
Первым и самым распространенным случаем является острый тонзиллит. В простонародье это простая ангина, которая вызывает воспаление миндалин с одной стороны или обеих. Она поражает верхние дыхательные пути. Ее возбудителями являются стрептококки и стафилококки.
Хронический тонзиллит. Он возникает как осложнение перенесенных болезней. Имеет 2 формы протекания:
- скрытый. Протекает практически без симптомов, выражен в виде слабой боли в горле и легкого дискомфорта, повышенной температуры нет;
- ремиссионный. Во время этой формы, воспаляется небная миндалина, все симптомы обостряются.
Гнойный синусит. Возникает из-за бактериальных инфекций, а также из-за проблем с иммунной системой. Вызывает воспаление на тканях миндалин.
Другие причины воспаления
Воспаление миндалин могут вызвать следующие условия:
- Наследственность. Передается от родителей к детям.
- Неправильное питание. Под эту категорию попадают продукты с низким содержанием витаминов и полезных микроэлементов.
Основные факторы, увеличивающие риск развития заболевания
Кроме причин, повышающих риск развития фарингита, существуют еще и определенные факторы риска:
- Наличие в воздухе регулярно появляется много пыли, других загрязняющих веществ, в том числе и вредных химикатов, на производствах или вблизи них, едкие газы;
- Несоблюдение температурного режима питания и питья, вдыхание очень горячего или холодного воздуха;
- Регулярный прием спиртного или курение табачных изделий любого характера;
- Постоянное перенапряжение голосовых связок вследствие специфических профессий, например, если человек поет или много говорит;
- Удаление миндалин, что ведет к увеличению вредоносных микроорганизмов в горле;
- Дыхание через рот вследствие затрудненного прохождения воздуха через носовые каналы.
Если человек знает о какой-либо проблеме из списка причин развития фарингита, ему следует тщательно избегать упомянутых факторов риска – их сочетание сильно увеличивает возможность развития заболевания.
Как передается инфекция
Есть два основных пути, по которым инфекция передается от больного другим людям. Первый – от человека, у которого активная стадия воспаления. Инфекция передается через кашель или при чихании (воздушно-капельным путем), благодаря чему человек распространяет болезнетворные микробы вокруг себя. В результате чего часто могут заболеть здоровые люди, особенно те, у кого ослаблен иммунитет. Заражение происходит даже без прямого контакта с больным. Достаточно микробам через кашель оказаться в воздухе, и вдохнувший их человек через некоторое время ощутит, что теперь настигло и его гланды воспаление. Причины могут быть и бытовые: использование одного полотенца или столовых приборов вместе с зараженным человеком. Если в доме находится больной, у которого поставлен диагноз «ангина», то его следует изолировать от остальных людей. Особенно это касается детей и пожилых, так как именно у них чаще всего иммунитет ослаблен.
Во втором случае заболевание передается от людей, у которых прошла активная стадия болезни, но инфекция вылечена не полностью. Она также может стать причиной, по которой воспаляютсягланды. Бактерии в этом случае распространяются по всему организму, и лимфатические узлы, являющиеся фильтром, задерживают их. В результате некоторое время миндалины еще могут справиться с инфекцией, но потом ослабевают, и поэтому образуется воспаление гланд.
Симптомы
При воспалении миндалин у взрослого пациента и у ребёнка наблюдаются следующие симптомы:
При глотании человек чувствует сильную боль.- Гланды с одной стороны становятся большими и отекают, это может протекать с двух сторон стразу.
- Миндалины становятся болезненными.
- Болезнь протекает с появлением температуры в вечернее время.
- При разговоре гланды начинают болеть. У больного человека часто исчезает голос.
- Миндалины покрываются белой плёнкой.
- Пациент становится слабым, кроме потери слабости, у него наблюдается исчезновение энергии.
- У взрослого человека появляются боли в голове, это часто наблюдается в области затылочного мозжечка.
- Кроме перечисленных симптомов начинают болеть почки, потом сердце, недомогание отмечается в мышцах и суставах.
- Артериальное давление поднимается.
- У пациента начинается дисбактериоз, на кожных покровах появляется сыпь, инфекция распространяется по всему телу.
Характер болевых ощущений
Воспаление миндалин – это появление тонзиллита, а также ангины. Среди основных признаков отмечается сухость в горле, появляется дискомфорт, появляется першение. Если болезнь не устранить, в горле появляется боль, мешающая глотать пищу. При нажатии на гланды ощущается их увеличение и боль.
При распространении болезни начинают появляться следующие симптомы:
- температура тела увеличивается;
- появляется лихорадочное состояние;
- частые головные боли;
- пациент кашляет;
- возникает озноб;
- по всему телу появляется ломота.
Во время осмотра пациента обнаружено увеличение гланд, они становятся гиперемированы и приобретают отёчный вид. Кроме этого покрываются белым, возможно жёлтым налётом. У больного появляется хриплый голос, если уклоняться от лечения, болезнь перенесётся на дыхательные пути.
Воспаление гланд, симптомы: второстепенные признаки
Второстепенные симптомы проявляются периодически. Это зависит от инфекции, спровоцировавшей воспаление гланд. Проявления следующие:
- общая слабость;
- сильная головная боль;
- сиплый голос;
- опухшие миндалины;
- появление на гландах гнойничков.
Воспалительный процесс глоточной миндалины
У человека увеличенные миндалины называются аденоидами, на фоне этого начинается заболевание – аденоидит.
При патологии наблюдается появление жара, в носу наблюдается заложенность, которая протекает выделением слизи, а также гноя.
При обнаружении аденоидов происходит поражение слухового аппарата, ведущий к развитию евстахиита. Болезнь сопровождается болевыми ощущениями в ушах, которые ведут к снижению слуха.
Вид тонзиллита на фото
Острый банальный тонзиллит
Под острым банальным тонзиллитом, или ангиной понимают острое воспаление гланд, имеющее бактериальную этиологию (бета-гемолитический стрептококк, стафилококки). При этом важно помнить, что нарушения при остром воспалении появляются внезапно, «остро», быстро нарастают.
Катаральная ангина
Присутствуют все местные признаки воспалительной реакции. Гланды отекают, краснеют, возникает боль в горле, особенно ярко выраженная при глотании, но налетов нет. Могут воспаляться также небные дужки.
Фолликулярная ангина
Воспаление гланд характеризуется распространенным отеком и покраснением. При этом фолликулы, в которых накопился гной, просматриваются сквозь слизистую оболочку, выглядят как беловатые и желтоватые точки (округлые, размером от 1 до 3 мм) на поверхности миндалин.
Лакунарная ангина
Припухлость и гиперемия слизистой оболочки сочетается с появлением островчатых налетов. В начале заболевания они мелкие, располагаются отдельно, но затем сливаются и образуют пленки бело-желтого оттенка. Такой налет может покрывать всю миндалину и сохраняется в течение нескольких суток.
Налет при лакунарной форме воспаления снимается шпателем без повреждения слизистой оболочки, не выходит за пределы гланд.
Это важный признак, позволяющий отличить лакунарный тонзиллит от дифтерии. При осмотре нельзя также забывать о смешанной ангине — она встречается не так часто, объединяет признаки разных форм. Воспаление миндалин с одной стороны может быть катаральным, а с другой — фолликулярным, лакунарным.
Для банальных тонзиллитов характерны схожие общие проявления — слабость, головная боль, фебрильная лихорадка (38-38,9°С). Регионарные лимфоузлы увеличены, болезненны. При этом явления интоксикации могут быть яркими при любой форме, особенно если пациент — маленький ребенок. Но обычно наиболее тяжело протекает лакунарная ангина, а наиболее легко — катаральная.
Хронический тонзиллит
Развивается как последствие острого – при незаконченном лечении, а также при скоплении неблагоприятных факторов: ослабленного иммунитета, недостаточной гигиены ротовой полости, имеющихся инфекций.
Важно! Примерно 15% населения мира болеют хроническим тонзиллитом. Часто его причинами бывают гайморит, кариес, хронические и недолеченные инфекции, в т. ч. мочеполовой системы.
Что такое хронический тонзиллит
Для него характерны:
- Рыхлые миндалины с зияющими лакунами или пробками в них, наличие налета.
- Постоянное увеличение подчелюстных лимфоузлов.
- Запах изо рта.
- Субфебрильная температура.
- Повышенная утомляемость.
Обострения случаются 2-3 раза в год, имеют форму легкой простуды или тяжелой ангины, которые усложняются нарушениями со стороны ЖКТ, почек и мочевыделительной системы, нервной системы. Скапливается гной в миндалинах, со временем они теряют защитную функцию.
Причины тонзиллита
Хронический тонзиллит опасен тем, что часто вызывает осложнения:
| Со стороны выделительной системы | Воспаление мочевого пузыря и почек (через них проходят активные бактерии, обитающие в миндалинах) – цистит, пиелонефрит, гломерулонефрит. Некоторые антибиотики вызывают образование песка в почках |
| Со стороны ЖКТ | Дисбактериоз, колит, гастрит, нарушения в работе печени, увеличение поджелудочной |
| Костная и хрящевая ткань | Разрушение структуры хрящевой ткани, риск артритов и артрозов, ревматизм |
| Иммунная и лимфатическая системы | Миокардит, эндокардит, тонзиллогенная дистрофия миокарда |
| Сердечнососудистая система | Миокардит, эндокардит, тонзиллогенная дистрофия миокарда |
Воспаление миндалин у детей
У ребёнка воспалительный процесс миндалин протекает в острой клинической картине и отличается от взрослого человека. Детская иммунная система не полностью сформирована, поэтому болезнь протекает в тяжёлой форме.
Иммунитет маленького ребёнка слабый, поэтому ему тяжело справиться с появлением большого количества микроорганизмов.
Болезнь протекает тяжело:
- У малыша появляется капризность;
- Дети становятся беспокойными, наблюдается отсутствие аппетита.
- Лихорадочное состояние не редко приводит к судорогам, что очень опасно;
- После сильного кашля может наступить рвота.
Во время хронического воспаления гланд отмечается развитие очага инфекции в организме, который губительно влияет на иммунную систему. Вследствие этого нарушаются многие системы, такие как, выделительная, а также сердечно-сосудистая, плохо работает половая и нервная системы.
Когда нужно обратиться к врачу?
Обратиться к специалисту рекомендуется при появлении воспаления нёбных миндалин, а также гланд.
Воспаление органов протекает в основном в тяжёлой форме, при этом появляется ряд признаков:
- температура тела может резко увеличиться;
- в суставах и костях появляется лихорадочное состояние;
- в области, где обнаружено воспаление пациент ощущает сильную боль;
- сами миндалины, а также слизистые оболочки начинают отекать;
- больной человек ощущает слабость, появляется вялое состояние, ему постоянно хочется спать;
- кроме перечисленных симптомов начинает болеть голова;
- если поражены трубные гланды, могут появиться проблемы со слуховым аппаратом.
Диагностика
К диагностике относится:
Фарингоскопический осмотр глотки, которую проверяет ЛОР-врач, основываясь на жалобы больного человека. Во время осмотра видно, как миндалины приобрели большие размеры, они стали рыхлыми, на поверхности органов появился налёт гноя. Лимфатические узлы в области шеи, а также под честью, приобретают большие размеры, пациент чувствует сильные боли.- Болезнь обследуется лабораторной диагностикой, при этом используют общий анализ крови. Он помогает выявить симптомы, спровоцировавшие очаг воспаления. В основном, это проявляется наличием лейкоцитоза, при котором наблюдается смещение лейкоцитарной формулы влево, отмечается повышение СОЭ.
- Хорошие показатели диагностического вида будут выражены при исследовании отделяемой жидкости и проведение микрофлоры. Из зева берут мазок, используя стерильный тампон. Кроме этого делают ряд посевов, на обнаружение дифференциально-диагностические среды. Исследования помогают обнаружить возбудителя болезни, выявить его род, а также вид и определить, какова чувствительность к препаратам антибактериального вида.
Осложнения тонзиллита
При отсутствии должного лечения, возможно появление различных осложнений. Среди них находятся следующие заболевания:
- Бронхит и фарингит.
- Ревматизм.
- Дерматомиозит.
- Полиартрит.
- Геморрагический васкулит.
- Приобретенные пороки сердца.
- Гастрит.
- Язвенная болезнь.
- Пневмония.
- Различные болезни почек.
Лечение
Причины могут быть разными. Отталкиваясь от них, подбираются варианты лечения. Есть множество заболеваний, которые вызывают воспаление гланд. Лечение нужно начинать с первых же дней, когда были обнаружены симптомы. Причем многие болезни кардинально отличаются друг от друга. Антибиотиками, например, вирусное воспаление лечить не имеет смысла. А вот обычное частое питье теплой воды и постоянное проветривание помещения способны довольно быстро «поставить на ноги» больного, у которого воспаление гланд.
Лечение антибиотиками дает эффект, когда происходит развитие бактериальной инфекции. Воспаление, вызванное этими микроорганизмами, можно распознать при первичном осмотре. Белый налет, гнойнички, высокая температура, которая держится до 5 дней и поражает гланды – все это симптомы стрептококка. При этом правильное назначение антибиотика – дело довольно сложное, так как инфекция может иметь высокую устойчивость даже к новейшим лекарственным препаратам. Мазок из слизистой горла (иначе – бактериальный анализ) дает развернутую информацию о заболевании, благодаря которой можно узнать, какой именно антибиотик потребуется для данного конкретного случая.
Но бывает и так, что противовирусные лекарства и антибиотики не помогают. Бактериальные инфекции часто можно спутать с грибковыми поражениями гланд. Их отличает сыроподобный налет по всей ротовой полости. Точный диагноз можно поставить только после проведения лабораторного анализа. Лечение таких заболеваний проводится методом обработки пораженных гланд и полости рта обычным антигрибковым раствором.
Медицинское лечение и антибиотики
Препараты, назначенные врачом, должны составлять основу лечения воспаленных миндалин в горле. В их список входят следующие лекарства:
- антибиотики. Эти средства борются с вредной микрофлорой. Курс их приема должен проходить под надзором специалиста, так как вместе с вредной погибает и полезная микрофлора;
- препараты для снятия боли в горле. Они локализуют инфекцию и ее очаги, которые находятся на миндалинах. Также они снимают боль и облегчают состояние человека;
- иммуномодуляторы. Они восстанавливают работу иммунной системы человека, которая начинает бороться с вредными микроорганизмами, и не позволяет заболеванию развиваться;
- жаропонижающие. Понижают температуру тела, облегчают общее состояние больного;
- витаминные комплексы. Помогают восстановить иммунитет, также являются мерой профилактики появления различных заболеваний.
Полоскание горла
Эта процедура составляет основу лечения. Она помогает вымывать гнойные пробки из миндалин. А полезные компоненты, входящие в состав раствора, помогают снять боль в горле и уничтожить бактерии, вызвавшие воспаление.
Полоскание осуществляется несколько раз в сутки, на протяжении болезни. Среди этих средств можно выделить следующие:
- йодинол;
- фурацилин;
- мирамистин;
- хлорофиллипт.
Ингаляции
Эту процедуру проводят в больницах. Также ее можно провести дома, но только при наличии специального аппарата.
Обычно используются антисептические растворы и антибиотики. Они уничтожают патогенные бактерии и снижают боль в горле.
Также в домашних условиях можно дышать над паром. Однако это только первичные ингаляции, которые используют до обращения к врачу.
Способы народной медицины
Эта категория в основном представлена различными полосканиями, предназначенными для лечения воспаленных гланд в домашних условиях. Также важно помнить, что они не могут заменить основного лечения, назначенного врачом, а служат дополнением.
Среди народных средств можно выделить:
- Солевой раствор. В стакане теплой воды нужно развести ложку соли, добавив к ней пару капель йода. Полоскания осуществляются через каждый час, на протяжении всей болезни.
- Ромашка и шалфей. Эти травы продаются в аптеках. Пакетик нужно заварить в стакане кипятком и дать настояться в течение часа. Можно чередовать с солевым полосканием.
- Хвоя. 40 грамм сухих ингредиентов залить стаканом кипятка, дать настояться, затем процедить через марлю. Полоскания осуществляются в течение каждых 3 часов. Такой тип лечения воспаленных миндалин не подходит для детей.
- Кожура граната. Небольшую ее часть нужно заварить в 250 мл кипятка и настаивать до полного остывания раствора. Полоскать им горло следует каждые 2 часа на протяжении всей болезни.
- Спиртовые настойки прополиса. Их можно приобрести в аптеке. Несколько капель нужно развести в половине стакана теплой воды и хорошо размешать. Данная процедура не подходит для людей с аллергией на продукты пчеловодства.
- Клевер. Столовая ложка сухих ингредиентов заваривается в стакане кипятка и настаивается на протяжении нескольких часов. Полоскание осуществляется 50 мл раствора.
- Медовые соты. Их нужно жевать на протяжении 15-30 минут. Важно, чтобы они были свежими, в иных случаях лечебного эффекта достичь не выйдет.
Также помимо этих полосканий, человек должен соблюдать постельный режим, а также не допускать переохлаждения организма. Нужно как можно чаще пить теплую воду.
Лечение хронического тонзиллита
Консервативное лечение дает положительный эффект в 75% случаев. Но занимает месяцы и даже годы. Лечение состоит из нескольких этапов:
1.Очистка лакун от гноя:
- Промывание миндалин в ЛОР-кабинете намного эффективнее обычного полоскания: жидкость проникает вглубь лакун, вымывая оттуда гной и возбудителей. Для промывания используются растворы Фурацилина, Пенициллина, Альбуцида. Промывание проводится курсами из 10-15 процедур, дважды в год.
- Вакуумная терапия – альтернатива тонзиллэктомии. Процедура состоит из двух этапов: сначала отсасывается гной из лакун, затем они промываются антисептиком. Курс из 15 процедур способен спасти даже те миндалины, которые рекомендовались к удалению. Процедуру можно применять для детей и беременных, когда остальные методы не всегда возможны и безопасны. По результатам исследований, этот способ лечения показал эффективность в 90% случаев.
Процедура вакуумной терапии тонзиллита
Важно! Консервативное лечение должно проходить под наблюдением врача. Любая самодеятельность пациента и его родственников – например, выдавливание гнойных пробок ложной или использование чистого лимонного сока для полоскания может привести к серьезным последствиям: проникновению инфекции вглубь и ожогам слизистой.
2.Антибактериальная терапия:
- Антибиотикотерапия. Для комплексного лечение используется комбинация местного применения (орошение и промывание лакун антибактериальными растворами, используются те же препараты, что и для лечения острого воспаления) и внутренний прием (перорально, в виде инъекций или инфузий, обычно антибиотики группы макролидов – Макропен, Азитромицин и цефалоспроринов – Цефтриаксон, Цефодокс). Более точный подбор антибиотиков осуществляет врач на основе результатов мазка со слизистой зева. Иногда назначаются инъекции антибиотиков непосредственно в миндалины. Для уменьшения болезненности антибиотик используется вместе с новокаином. Курс длится от 5 до 10 дней на усмотрение врача.
- Гигиена ротовой полости – лечение кариеса, чистка зубов, лечение болезней десен.
Цефтриаксон для лечения тонзиллита
3.Формирование стойкого иммунитета:
- Физиотерапевтические процедуры запускают процесс восстановления тканей и естественной очистки миндалин, улучшают кровообращение. Применяются УФ-облучение миндалин, УВЧ на подчелюстные лимфоузлы. Физиотерапия проводится курсом 10 дней минимум дважды в год.
- Иммунотерапия. Поддержка и укрепление иммунной системы помогут организму самостоятельно бороться с бактериями и быстрее восстанавливаться. Часто применяются Имудон, ИРС-19. Дозировка подбирается исходя из возраста пациента.
Хирургическое лечение показано в редких случаях – когда ткань миндалин частично разрушена, имеются серьезные осложнения для всего организма.
Как лечить бактериальную ангину
- Полоскания на основе противомикробных аптечных препаратов (Гивалекс, Ангилекс, Хлорофиллипт, Фурацилин, Мирамистин и пр. – чайная ложка препарата на стакан теплой кипяченой воды), трав и сборов с антибактериальными свойствами (Элекасол). Полоскать горло нужно 4-5 раз в день. После полоскания воздержаться от еды и питья примерно на час. Полоскания нужно продолжать даже после исчезновения симптомов. Курс — не менее 10 дней.
- Орошение слизистой горла спреями с антибиотиком (Ингалипт, Гексаспрей, Биопарокс, Тантум Верде) 3-4 раза в день, через равные промежутки времени. После этого час-полтора не принимать пищу и не пить. Спреи используются первые 5 дней лечения. Не стоит использовать спрей более 4 раз в сутки, чтобы не вызвать спазм гортани.
- Смягчающие и обезболивающие леденцы для горла с противомикробными компонентами.
Для облегчения воспаления в горле хорошо себя зарекомендовало средство на основе растительного сухого экстракта и эссенциального масла Шалфей таблетки для рассасывания от Натур Продукт. Шалфей таблетки для рассасывания от Натур Продукт – комбинированный препарат, содержащий комплекс биологически активных веществ(1). Оказывает противовоспалительное, противомикробное и отхаркивающее действие, а также обладает вяжущими свойствами(1). Шалфей таблетки для рассасывания от Натур Продукт имеет растительный состав с небольшим количеством побочных эффектов(1,2). Шалфей таблетки для рассасывания от Натур Продукт производится в Европе в соответствии с международными стандартами качества производства (1).
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
(1) Инструкция по медицинскому применению лекарственного препарата Шалфей таблетки для рассасывания
(2) Аллергические реакции – согласно инструкции по медицинскому применению
- Антибиотики: Пенициллин, Ампициллин, их производные – Амоксициллин, Амоксиклав. Если у больного аллергия на эти вещества, применяют сульфаниламиды – Сульфален, Бисептол, Норсульфазол>;>Цефодокс, Цефикс, Цефтриаксон>;>Азитромицин, Эритромицин, Макропен. Курс лечения антибиотиком составляет не менее 5 дней. При необходимости курс лечения продлевают до 7-10 дней. При тяжелом течении ангины препарат назначают внутримышечно. Перед приемом этой группы препаратов необходимо проконсультироваться с врачом. Неправильно выбранный антибиотик приводит к формированию устойчивости возбудителя к лечению и развитию хронического воспаления миндалин.
- Антигистаминные препараты помогут снять отечность и облегчить дыхание: Лоратадин, Цетрин, Супрастин – 1 таблетку в сутки, на протяжении 5 дней.
- Жаропонижающие и обезболивающие – Парацетамол, Нимесил, Ибупрофен (последний только у пациентов старше 12 лет), 1-2 раза в сутки в зависимости от состояния.
Важно! При остром воспалении нельзя пить горячее, делать компрессы и прогревать все тело: это приведет к распространению инфекции по всему организму и системному заражению.
Гланды: воспаление. Лечение народными средствами
Народные методы лечения могут быть иной раз более эффективными, чем лекарства, прописанные доктором. Они способны не только облегчить общее состояние больного, но и ускорить выздоровление. Отлично помогает теплое (но не горячее) питье. В идеальном варианте это чай, в котором будут присутствовать травы, оказывающие противовоспалительное действие:
- шиповник;
- калина;
- лимон;
- ромашка.
Что делать при воспалении гланд? Налет или гнойнички можно прополаскивать антисептическими средствами. Проводить эту процедуру следует несколько раз в день за тридцать минут до еды. Еще одно замечательное лекарство – обычный лимон. Съеденная половинка, без сахара и вместе с кожурой, способна сотворить чудеса, убивая воспаление. Но с едой после этого тоже нужно повременить примерно полчаса.
Очень хорошо действует обыкновенный мед. В идеале его нужно есть по одной чайной ложке ежедневно, как только появились первые признаки першения в горле. При гнойной ангине мед можно добавлять в растворы для полоскания. Хорошо помогает прополис. Его тоже добавляют в растворы для полоскания. Пропорции: 20 капель прополиса на 100 грамм воды. Для того чтобы болезнь отступила, достаточно обычно всего трех полосканий в день. При воспаленных миндалинах можно просто жевать медовые соты по 15 минут один раз в день.
Источники:
- https://vdohvidoh.com/glotka/vospalenie-mindalin.html
- https://cytovir.ru/articles/vospalenie-gland-simptomy-i-lechenie-u-vzroslykh
- https://limfosistema.ru/glandy/vospalenie-mindalin
- https://tvojajbolit.ru/otorinolaringologiya/vse-o-faringite-hronicheskaya-i-ostraya-formyi-bolezni-gorla/
- https://www.syl.ru/article/158071/vospalenie-gland-simptomyi-lechenie-diagnostika-i-profilaktika-lechenie-narodnyimi-sredstvami
- https://32norma.com/lechenie/vospalenie-mindalin-v-gorle.html
- https://globalmedclub.ru/bolezni-gorla/vospaleniya/simptomy-vospalennyh-mindalin-i-gland.html
- https://med-explorer.ru/otolaringologiya/vosstanovlenie-organizma/vospalenie-mindalin-simptomy-lechenie.html
Екатерина Беликова
Врач-стоматолог-терапевт. Пародонтолог. Врач высшей категор. Специалист высокого класса. Специализируется на лечении кариозных и не кариозных поражений зубов.
Воспаление глоточной миндалины у взрослых симптомы. Принципы лечения бактериальной инфекции. Что нужно делать во время воспаления гланд
Воспалительный процесс в миндалинах может быть обусловлен воздействием различных патогенных агентов, бактерий, вирусов, специфических возбудителей. Поскольку лечение, направленное против конкретного микроорганизма, является более эффективным, то, как лечить воспаление гланд зависит от причины, вызвавшей данную патологическую реакцию. Кроме того, воспалительный процесс характеризуется наличием обязательных симптомов, таких как болевые ощущения, покраснение, отек пораженного органа. Следовательно, лечебные мероприятия, направленные на уменьшение клинических проявлений, также способствуют быстрейшему выздоровлению.
Факторы, определяющие выбор лечения
Посколькулечение воспаленных миндалин должно быть направлено против болезнетворного агента, вызвавшего развитие патологического процесса, то необходимо уточнить возбудителя. При чаще всего принимают участие такие микроорганизмы:
- стрептококки;
- стафилококки;
- пневмококки;
- аденовирусы;
- энтеровирусы;
- вирус кори;
- вирус Эпштейна-Барра;
- дифтерийная палочка;
- бледная трепонема.
Однако в случаях вирусной природы возбудителя выбор лекарственных препаратов осложняется тем фактом, что достоверно эффективное лечение не разработано. Терапевтические мероприятия в этом случае имеют противовоспалительную и симптоматическую направленность.
Факторами, определяющими лечебные мероприятия, являются также клинические признаки и фарингоскопическая картина. Острыйтонзиллит любой этиологии характеризуется следующими симптомами:
- болью в горле, усиливающейся при глотании, отдающей в ухо;
- недомоганием;
- головной болью;
- повышением температуры тела;
- возможным увеличением и болезненностью региональных лимфоузлов.
Общим признаком при воспалении миндалин любой этиологии являются их распухший вид, гиперемия, болезненность.
При бактериальном возбудителе, стрептококке, стафилококке, часто развивается гнойная форма, протекающая в виде фолликулярной или лакунарной ангины. Вирусные тонзиллиты обычно протекают с катаральным воспалением. Наличие гнойных очагов при таком течении обычно свидетельствует уже о присоединении вторичной инфекции. Эти факторы способствуют диагностике, а также определяет лечебные действия.
Принципы лечения бактериальной инфекции
Отличать от воспалительного процесса, обусловленного вирусами, необходимо для назначения соответствующего лечения. В пользу бактериального характера воспалительного процесса свидетельствуют гнойное поражение миндалин, увеличенные и болезненные региональные лимфоузлы.
Бактериальные инфекции, а также те вирусные тонзиллиты, которые осложнились присоединением вторичной инфекции, следует лечить с применением антибиотиков.
Чаще всего бактериальной природы включает использование производных ампициллина, амоксициллин, или его соединение с клавулановой кислотой, аугментин, амоксиклав.
Курс лечения составляет 5-7 дней.
В большинстве случаев стрептококковая ангина хорошо поддается лечению, уже в ближайшие 2-3 дня отмечается явное улучшение состояния. Тем не менее, прекращать прием антибиотика противопоказано, поскольку это может привести к развитию устойчивого возбудителя, тяжелых осложнений заболевания.
В качестве местного лечения может быть использован препарат Биопарокс, обладающий противомикробной активностью. Для уменьшения болевых ощущений показано применение препаратов с анальгезирующим, противовоспалительным действием. Чаще всего для этого используют аэрозоли, леденцы, Фарингосепт, Стрепсилс, Ингалипт, Тантум Верде. Однако активность таких средств невелика.
Многие пациенты отмечают значительное улучшение состояния после проведения полосканий горла. Для этого используют содовые и солевые растворы, которые можно приготовить самостоятельно, а также антисептические средства, Фурацилин, Мирамистин, Хлоргексидин, Риванол. Активно применяются отвары противовоспалительных трав, календулы, ромашки, шалфея.
Недостаточно эффективное лечение ангины, или не до конца вылеченный тонзиллит вирусной природы являются одним из факторов, которые могут привести к трансформации острого течения заболевания в хроническое. Кроме того, развитие хронического тонзиллита может быть обусловлено имеющимися очагами длительно существующей инфекции, синуситов, кариеса. Причины заболевания могут быть связаны также с анатомическими особенностями миндалин, которые способствуют развитию в них застойных процессов.
Лечение хронического тонзиллита подразумевает использование как консервативных методов, так и хирургических. В тех случаях, когда проведенное
Воспаление околоушных слюнных желез у взрослых: лечение
Как лечить воспаление околоушных слюнных желез?
Заболевание слюнных желез в области ротовой полости, опасное вирусное воспаление, доставляющее человеку массу неудобств. Небольшие протоки, которые расположены в полости рта, вздуты и захвачены околоушной железой.
Слюна, которая вырабатывается в ушной железе, способствует улучшению пищеварения, она размягчает большие кусочки пищевой палочки и полученный секретный единичный пищевой шарик, который легко глотать и обрабатывать.Естественная слюна может задерживаться из-за воспаления, называемого свинка.
О слюнных железах и симптомах болезни
В первую очередь при паротите околоушной слюнной железы. Воспаление околоушных желез чревато неприятными ощущениями. Это вирусное заболевание сопровождается отеками и болями.
Причин образования этого воспаления много. К основным относятся:
- Грипп и простуда.
- Скарлатина.
- Корь.
- Пневмония.
- Артериальное давление.
- Средний отит.
Свинка может возникнуть в результате хирургического вмешательства или длительного приема антибиотиков.
Неожиданная, но одна из самых частых причин проблем с ушной железой – игра на духовых музыкальных инструментах.
Обратите внимание на сужение воздуховодов. В этом случае довольно часто появляется болезненность и ухудшение состояния околоушной железы.
Среди симптомов воспаления рака уха – сильная сухость во рту.Другие симптомы включают:
- боль в воспаленном месте;
- неприятные ощущения во время еды;
- боль при глотании;
- отек;
- неприятный запах во рту
- гной;
- боль в ушах и голове;
- потеря сна и аппетита;
- тошнота и рвота;
- усталость и слабость;
- образование шишек на ушах и шее;
- Повышенная температура тела.
Все эти симптомы возникают разной степени сложности, в зависимости от сложности и характера воспаления.
Следует знать, что при воспалении паротита у взрослых на начальных стадиях симптоматика проявляется не ярко выраженной.
Следовательно, отек и боль локализуются с одной стороны, а другие симптомы проявляются значительно позже.
Лечение на этом этапе требуется только медикаментозным лечением, а заживление наступает в течение трех дней.
В среднем по степени воспаления больной испытывает ярко выраженные симптомы: сухость во рту, боль при глотании и общении, общее недомогание и стреляющие ощущения в ушах и голове. Во время воспаления пациент теряет аппетит и плохо спит.
Обратите внимание на состояние ушных желез. На этом этапе они уплотняются и теряют эластичность. У больного наблюдается ухудшение слюноотделения и разные выделения.
На последнем этапе у больного наблюдается значительное ухудшение самочувствия, и четко проявляются симптомы воспаления. В этом случае пациент при пальпации ощущает отчетливое уплотнение.
Околоушная железа значительно увеличена и доставляет значительные неудобства при сне и приеме пищи. В это время у пациента повышается температура тела, усиливаются боли в ушах и голове, появляются гнойные выделения.
Если вы заметили эти симптомы, обратитесь к квалифицированному врачу для диагностики воспаления.Помните, чем раньше вы это сделаете, тем проще будет определить природу заболевания и назначить правильный курс лечения.
Для постановки диагноза терапевт должен пройти несколько обследований, среди которых:
- Визуализация головного мозга и лицевых костей.
- Магнитно-резонансная томография.
- Исследование слюнных желез.
После обследования определяется характер и форма паротита и назначается индивидуальное лечение.
Лечение
В случае выявления острых форм воспаления пациенту требуется медикаментозное лечение, включающее антибиотики и препараты, снимающие боль.
Дополнительно пациенту прописаны препараты для увеличения слюноотделения. Кроме того, важно спрогнозировать воспалительный процесс и пропить курс противовоспалительных препаратов.
Для поддержания положительного эффекта пациенту назначена физиотерапия, включающая электрофорез, лазерное лечение или УВЧ-терапию.
Операция
Если данные методы оказались неэффективными и не принесли должного результата, пациенту назначают хирургическое вмешательство.
Операция также необходима при появлении гнойного отделяемого. Они могут вызвать более серьезные воспаления, поэтому необходимо исключить риск осложнений.
В случае выявления хронического воспаления слюнных желез пациент должен понимать, что полное излечение практически невозможно.Поэтому необходимо выбрать медикаментозную терапию, которая позволит улучшить общее состояние пациента.
В этом случае в период обострения эпидемического паротита пациенту следует принимать антибиотики и препараты, повышающие слюноотделение.
Следует знать, что независимо от характера и типа заболевания при лечении паротита следует соблюдать некоторые правила. Они помогут вылечить пациента.
Таким образом, при появлении первых симптомов следует проконсультироваться с врачом по поводу необходимых лекарств и капель.
Опытный врач быстро определит первопричину и симптомы и назначит курс лечения с учетом особенностей пациента. Как при лечении маленьких детей, так и у взрослых, лечение бывает разным.
При первичном заболевании слюнных желез особенно важно правильно назначить терапию. Таким образом, пациент вылечится от паротита без операции.
Помните, что нельзя прекращать лечение, даже если пациент чувствует значительное улучшение.Так можно только спровоцировать осложнение воспаления или, наоборот, не вылечить болезнь, что приведет к повторной болезни.
При лечении слюнных желез необходимо пить как можно больше воды и оставаться в постели. В список разрешенных жидкостей включены различные настойки из трав, растений и цветов. В напитки можно добавлять одну ложку меда. Следите за тем, чтобы жидкость не была слишком горячей.
Если у пациента возникают трудности с глотанием, следует принимать только мягкую пищу.Убедитесь, что еда не была острой, слишком горячей или холодной.
На протяжении всего курса лечения пациенту необходимо придерживаться специальной диеты, позволяющей усилить слюноотделение. До и после еды полезно съесть дольку лимона.
В случае воспаления слюнных желез в пищу должны быть включены следующие продукты:
- клюква;
- квашеная капуста;
- сок апельсина или мандарина;
- крыжовник;
- облепиха;
- шиповник;
- барбарис;
- грейпфрутов;
- ананасов;
- граната;
- яблок;
- груша;
- вишня;
- сток;
- персиков;
- винограда;
- смородины;
- BlackBerry;
- клюква;
- клюквы.
Эти кислые фрукты и овощи способствуют сильному выделению слюны. Однако при заболеваниях желудочно-кишечного тракта эти продукты запрещены, так как могут сильно раздражать стенку кишечника.
Если во время лечения у пациента снижается температура, пациенту требуется применение жаропонижающих средств – «Парацетамол», «Ибупрофен».
И если больной испытывает сильную боль, примите лекарства, уменьшающие боль.
При сильном воспалении слюнных желез и гнойных выделениях пациенту назначают дренаж, выводящий гной.
Помните, что во время этой процедуры пациенту прописали антибиотики. Обычный курс лечения – не менее недели.
Помните, что самолечение недопустимо, так как важно знать симптомы и причины. Так что правильный план лечения вы можете узнать у своего врача.
Кроме того, важно знать, что воспаление желез – это вирусное заболевание. Поэтому при появлении первых симптомов пациенту следует ограничить общение с другими людьми.
Заключение
Важно понимать, что при отсутствии лечения эпидемический паротит может спровоцировать появление более сложных и тяжелых заболеваний. Поэтому при повышении температуры и сухости во рту важно немедленно начать лечение.
Заболевание околоушных желез может вызывать такие осложнения, как нагноение желез, некроз, мастит, ушные инфекции или артрит. Поэтому, чтобы избежать этого заболевания, необходимо регулярно соблюдать гигиену полости рта и следить за состоянием зубов.
Кроме того, важно до конца лечить вирус и простуду. Ведь даже простуда может вызвать серьезное заболевание.
причин, лечение воспаления желез под языком
Одно из неприятных ощущений во рту – воспаление под языком. Заболевание встречается редко на фоне других проявлений болезни организма. Ощущение воспаления может возникнуть из-за изменения прикуса, травмы твердой пищей или нарушения из-за удара осколков от зуба.Но чаще всего образование под языком происходит из-за того, что начинают воспаляться слюнные железы. Это происходит потому, что есть трудности с обеспечением нормального функционирования слюнных желез. Слюна играет огромную роль в правильном усвоении пищи, в смягчении твердой пищи, что положительно влияет на всю пищеварительную систему. Таким образом, слюна обеспечивает бесперебойную работу желудочно-кишечного тракта и связанных с ним органов человеческого тела. Поэтому, если опух под языком, нужно в кратчайшие сроки после появления обратиться к врачу.Образование воспалительного процесса, изначально ощущаются боли при глотании. Визуально можно обнаружить на поверхности нижней части языка ярко-красные язвочки.
Причины образования воспаления
Физическое или механическое воздействие, следствием которого является боль под языком, носит временный характер, не связанный с заболеванием, поэтому лечение и устранение воспаления возможно в короткие сроки. Но чаще всего воспаляется во рту, по причинам, которые кроются в заболеваниях человеческого организма или их последствиях, а именно:
- вирусное заболевание;
- болезнь зубов;
- образование гноя;
- вызывает аллергию;
- боль в горле;
- воспаление слюнных желез;
- травм полости рта.
Таким образом, опухоль железы под языком не просто образование, а вызывает серьезное заболевание. Воспаление слизистой оболочки покраснение, отечность. Под давлением выделяется жидкость мутного цвета или гной. Необходимо медицинское вмешательство, поскольку в противном случае воспаление перерастет в хроническое заболевание
Профилактика болезни
Лечение стоит недешево, да и обследование иногда бывает далеко не приятным. Так что болезнь легче предотвратить, чем лечить. Для этого необходимо принять профилактические меры, это может быть чистка зубов и полоскание рта.Первый рекомендуется утром и вечером и полоскать горло после каждого приема пищи. Этот базовый свод правил не позволит отекать ротовую полость из-за нежелательных бактерий. Следующее, что необходимо для поддержания здоровья рта и предотвращения воспаления под языком, – это посещение стоматолога каждые шесть месяцев. Следует ограничить потребление табака или алкоголя, а лучше полностью отказаться от вредных привычек.
Традиционные методы
Для лечения воспаления под языком существует несколько методов самолечения.Следует помнить, что профилактика и лечение могут быть эффективными при заблаговременном проведении своевременно и на ранней стадии воспаления. Если процесс развития болезни прогрессирует, народная медицина может не только обеспечить адекватное лечение, но и резко ухудшить состояние. В этом случае при малейшем подозрении на воспаление следует обратиться в медицинское учреждение.
А как лечится
Есть несколько методов полоскания рта.Один из них – настой из сушеных корней орхидей. Для приготовления понадобится 250 мл кипятка и 1 столовая ложка настоя. После того, как настой заварится, его следует накрыть и дать остыть, затем использовать для полоскания.
Для приготовления очередной лечебной настойки понадобится эвкалиптовое масло и 250 мл теплой воды. Содержимое тщательно перемешать и использовать для полоскания рта.
Также для борьбы с воспалением под языком можно проводить смазывание полости рта раствором теплой воды с растворенной в ней 1 столовой ложкой пищевой соды.
Еще один действенный метод лечения – горячий компресс на основе чистотела. Для этого растение гранулят заливают водой, доводят до кипения, несколько минут выдерживают в режиме кипячения. После нужно обернуть емкость с раствором тёплого материала, чтобы согреться и дождаться самообслуживания, в другом случае. Используйте отвар для компресса, где смоченная ткань прикладывается на 1 час к месту воспаления.
Выявление воспаления на ранней стадии
Первый звонок должен сразу дать понять, что начинается воспаление:
- Сначала под языком опухоль, которая перерастает в твердую опухоль.
- Поверхность опухшая, место чувствительное.
- Имеется выделение из протока в виде мутной слюны и гноя, отметили, что опухоль под языком требует внимания врачей.
- Возможно повышение температуры, которое при осложнениях, ухудшении самочувствия способно подняться до 40 ° C.
- Нарастание отеков, осложнения, могут возникнуть проблемы с речью, пережевыванием пищи.
Медицинское вмешательство на данном этапе должно быть обследовано, проверено, диагностировано и выявлена причина заболевания.Врач должен назначить лечение, лекарства, а также дать рекомендации по борьбе с заболеванием.
Промедление с обращением за медицинской помощью, лечением может привести к трагическим последствиям, в том числе хирургическим.
Риск воспаления у детей
Ребенок не умеет оценивать сложность ситуации, в отличие от взрослого. Часто без финального «пинка» ребенок забывает мыть руки после улицы, больницы, туалета, грызть ногти, есть немытые фрукты и т. Д.Таких примеров много, но результат один – попадание инфекции в полость рта. Затем идет процесс воспаления под языком, он не сразу может определить мозг малыша. Поэтому при жалобах ребенка на боли во рту следует сразу узнать, какие симптомы присущи, обратиться к врачу.
Чаще всего у детей возникает при воспалении ротовой полости не заболевание внутренних органов, а именно попадание инфекции.Повреждение слизистой оболочки рта, что может привести к образованию язв и абсцессов, в том числе отека под языком. Если ситуация близка к критической, лучше прибегнуть к хирургическому вмешательству по удалению и аккуратно пробежать участок. Это остановит процесс воспаления, а также позволит лечить ротовую полость при заболеваниях.
Не обращай внимания – готовься к лечению
Таким образом, воспаление может показаться на первый взгляд незначительным, чтобы бить тревогу.Это упущение может привести к серьезным осложнениям и трудностям, к которым люди могут быть не полностью готовы. Так что не нужно откладывать обращение к врачу, тем более, что в большинстве случаев лечение проходит дома по рецепту необходимых лекарств. Обычно врач назначает антибиотики или сульфамидные препараты. Но такой подход применим, если причиной заболевания и воспаления стал рак.
Если воспалительный процесс вызван последствиями какого-либо заболевания, это должно быть причиной.После удаления или обработки организма пациента, перенесенного на снятие воспалительного процесса во рту человека. Поэтому самолечение может не привести к окончательному результату, потому что самостоятельно установить причину заболевания невозможно.
Воспаление подъязычной слюнной железы: лечение
Сиаладенит – воспаление подъязычной слюнной железы. Такое заболевание встречается редко, и в одиночку его практически невозможно диагностировать. При правильном и своевременном лечении никаких осложнений не будет, но если пустить воспаление, это грозит целлюлитом дна ротовой полости, вторичной инфекцией или абсцессом.В случае воспаления подъязычной слюнной железы лечение нужно начинать немедленно.
Есть три пары слюнных желез: околоушные, подъязычные и подчелюстные. По размерам подъязычные железы меньше остальных, расположены непосредственно под слизистой оболочкой. Их главная особенность в том, что эти железы вырабатывают слюну, богатую ферментом муцином, имеют повышенную активность фосфатов и щелочную среду.
Симптомы и виды воспаления
На начальных стадиях болезнь проходит незаметно, очевидные симптомы легко спутать с симптомами любого другого заболевания: сухость во рту, отек шеи и лица, повышение температуры тела, боли при движении челюстей.В некоторых случаях появляется неприятный привкус, проблемы с открыванием рта и расстройства вкуса.
Причина воспаления обычно кроется внутри инфекции (бактериальный сиаладенит), часто это происходит на фоне осложнений других заболеваний. Вылечите у них воспаление миндалин, боль в горле, проблемы с деснами или носоглоткой. Возможен контактный сиаладенит: провоцирующим фактором здесь является нарушение целостности гнойных очагов с воспалением ткани в непосредственной близости от слюнных желез.Один из основных симптомов в этом случае – слюна с гноем.
Когда лимфогенный сиаладенит вызван иммунодефицитом. В самом начале воспаления появляется небольшая припухлость, переходящая в уплотнение, на завершающей стадии перетекает в абсцесс или флегмона. Если в слюнных железах образовался камень, опухоль появится только во время еды, а после еды ощущения исчезнут. Единственный способ избавиться от камня – удалить его хирургическим путем.
Причиной сиаладенита может быть попадание инородного тела.Симптомы – увеличение слюнных желез, боли, затрудненный процесс слюноотделения. Осложнения появляются в виде гнойных опухолей с флегмонами и абсцессами.
Как лечить
Самолечение, помогающее справиться с дискомфортом и успокоить первые признаки болезни. Может показаться, что проблема решена, но болезнь будет успешно прогрессировать, и следующие симптомы проявятся только на последней стадии.
Назначить лечение может только врач, процесс будет зависеть от типа воспаления.Бактериальный сиаладенит требует введения протоковых антибиотиков, вирусный – орошение ротовой полости интерфероном. Если у вас уже есть гнойный нарыв, придется его вскрыть. Назначать могут физиотерапевтические процедуры: электрофорез, флюктуация, гальванизация, УВЧ.
Хроническая форма сиаладенита поддается лечению не всегда, большинство манипуляций проводят в период обострения. Нужно использовать препараты, стимулирующие слюноотделение, и антибиотики.
Пища во время обработки должна быть мягкой, все продукты желательно измельчить.Хорошо стимулирует слюнные железы. Теплое питье большого количества жидкости: морсы, отвар шиповника, молоко, натуральные соки. При вредных привычках процесс заживления замедлится, алкоголь и курение противопоказаны.
Обязательно соблюдайте все правила гигиены: чистите зубы два раза в день, остатки пищи из труднодоступных мест удалять зубной нитью, после каждого приема пищи – используйте кондиционер.
Народные средства против сиаладенита
Усилить действие медикаментов могут народные средства, которые каждый может использовать самостоятельно.Консультация врача не требуется, единственное противопоказание – индивидуальная непереносимость некоторых продуктов.
- мята, цветки вероники, цветки бузины;
- Хвощ полевой, цветки бессмертника, малины;
- листьев калины и тысячелистника;
- шалфей, эвкалипт и ромашка;
- 2 ст. масла эвкалипта на стакан воды;
- 1 столовую ложку эрингиума залить стаканом кипятка и настоять два часа.
Причины, типы, симптомы и лечение
Люди заражаются инфекциями слюнных желез, когда бактерии или вирусы попадают в слюнные железы, которые представляют собой группу желез в области головы и шеи.
Инфекции слюнных желез чаще всего развиваются в двух основных железах, которые расположены в передней части уха (околоушная железа) и под подбородком (поднижнечелюстная железа).
Инфекция слюнных желез, также называемая сиаладенитом, может вызывать закупорку слюнных протоков из-за воспаления.Это может вызвать боль, болезненность и отек.
В этой статье мы обсуждаем типы, причины и методы лечения инфекций слюнных желез.
Инфекция слюнных желез возникает, когда бактерии или вирусы заражают железу, вырабатывающую слюну.
Люди могут получить инфекцию слюнных желез из-за:
- сниженного слюноотделения из-за заболеваний, таких как сухость во рту
- плохая гигиена полости рта, которая увеличивает рост бактерий, таких как Staphylococcus aureus или Haemophilis influenzae
- закупорка слюнных желез из-за опухоли, абсцесса или камня слюнной железы
- сильное обезвоживание, которое может быть вызвано болезнью или операцией
Закупорка слюнных желез может вызвать воспаление, делая железы более уязвимыми к инфекции.
Кроме того, воспаленные слюнные железы, как правило, производят меньше слюны, которая течет медленнее, чем обычно. В результате слюна иногда скапливается в железах, что способствует увеличению концентрации бактерий или вирусов в слюне.
Некоторые из наиболее частых причин обструкции слюнных желез включают:
- камни слюнных желез
- перегибы слюнных протоков
- опухоли
- аномально сформированные слюнные железы
Бактерии, как правило, вызывают больше инфекций слюнных желез, чем вирусы. .Но некоторые из наиболее распространенных вирусов, вызывающих инфекции слюнных желез, включают:
Инфекции слюнных желез могут развиваться у людей всех возрастов, включая новорожденных. Они особенно часто встречаются у пожилых людей и людей с хроническими заболеваниями.
Есть три пары основных слюнных желез, по одной из каждой пары, расположенной с обеих сторон лица. В любой из этих шести желез может развиться инфекция. Основными слюнными железами являются:
- Околоушные железы , которые находятся внутри щеки и переходят от верхней части уха к челюсти.Это самые большие слюнные железы.
- Поднижнечелюстные железы , которые находятся за линией нижней челюсти под языком и подбородком. Это вторые по величине слюнные железы.
- Подъязычные железы , которые находятся по обе стороны от языка глубоко под дном рта. Это самые маленькие из крупных слюнных желез.
Чаще всего инфицируются околоушные и подчелюстные железы.
Большинство инфекций слюнных желез являются острыми или развиваются внезапно.Со временем могут развиться инфекции, связанные с закупоркой или сужением трубок.
Большинство симптомов инфекции слюнных желез длятся около недели, хотя небольшая припухлость может сохраняться в течение нескольких недель.
Острые инфекции слюнных желез редко вызывают дополнительные осложнения.
Специфические симптомы инфекции слюнных желез могут различаться у разных людей и будут зависеть от их местоположения и степени тяжести.
Симптомы обычно поражают части головы или шеи и могут вызывать:
- боль
- покраснение кожи
- постепенное отек вокруг области
- болезненность
- гной во рту
- ужасный привкус во рту, который делает не уйти при хорошей гигиене полости рта
- проблемы или боль при открывании рта, жевании или глотании
- лихорадка
- озноб
У многих людей симптомы ухудшаются после еды.
У людей с опухолями, вызывающими непроходимость, в пораженной области может появиться твердое твердое неподвижное уплотнение.
Обратитесь за неотложной медицинской помощью, если симптомы:
- очень тяжелые
- мешают есть, пить, глотать или дышать
- очень болезненны
- длятся дольше двух недель
- не поправляются при первичной помощи , например, гидратация и хорошая гигиена полости рта
Многие инфекции слюнных желез проходят сами по себе, без применения лекарств.
Лучший способ лечения инфекции слюнных желез зависит от причины.
Людям с бактериальными инфекциями обычно необходимо принимать антибиотики.
Не существует специальных противовирусных препаратов, но есть лекарства, которые могут помочь уменьшить или облегчить симптомы герпеса, гриппа и ВИЧ.
Когда закупорки, такие как камни или опухоли, вызывают инфекцию слюнных желез, врач может порекомендовать хирургическое вмешательство для решения проблемы.
Людям также может потребоваться операция для устранения перегибов или суженных трубок, которые влияют на отток слюны.
Людям с инфекциями слюнных желез, вызванными основными заболеваниями, потребуется дополнительное специализированное лечение.
Если у человека инфекция, вызванная большим абсцессом, врачу может потребоваться вскрытие и дренирование абсцесса.
Людям, принимающим лекарства, связанные с инфекциями слюнных желез, врачу может потребоваться изменить прием лекарств или дозировку.
Помимо лекарств, существует множество домашних средств, которые могут помочь организму избавиться от инфекций слюнных желез.Люди могут попробовать:
- увеличить потребление жидкости для лечения обезвоживания
- массировать пораженную область несколько раз в день, если она вызвана препятствием, чтобы стимулировать отток слюны
- сосать леденцы без сахара или кислые леденцы для стимулирования образования слюны
- употребление кислых продуктов и напитков, которые способствуют выработке слюны, таких как лимонад, соленые огурцы или квашеная капуста
- прикладывание теплого компресса к пораженному участку на 10-15 минут несколько раз в день
- с использованием ополаскивателей для полости рта, содержащих карбоксиметилцеллюлозу, слюну заменитель
Для диагностики инфекции слюнных желез врач часто задает человеку вопросы об их симптомах, просматривает его историю болезни и проводит физический осмотр местности.
Если опухоль или новообразование вызвали инфекцию, врач также может взять образец для отправки в лабораторию для анализа.
Если есть закупорка слюнной железы, врач может также назначить визуализационные тесты, чтобы лучше рассмотреть область, например:
- ультразвук
- компьютерная томография (КТ)
- магнитно-резонансная томография ( МРТ) сканирование
- Эндоскопия слюнной железы (сиалоэндоскопия)
- Сиалография включает введение красителя в слюнные железы, который выявляется на рентгеновских снимках.
. слюны и вызывают инфекции слюнных желез, такие как:
Во многих случаях не существует конкретных способов полностью предотвратить инфекции слюнных желез.
Однако несколько советов по образу жизни могут помочь снизить риск формирования инфекций. К ним относятся:
- поддержание водного баланса и питье жидкости в течение дня
- чистка зубов два раза в день
- ежедневная чистка зубной нитью
- полоскание рта водой после еды или употребления подслащенных или газированных напитков или продуктов
- получение стоматологического лечения чистка каждые шесть месяцев
- жевание жевательной резинки без сахара или сосание леденцов без сахара
- ограничение употребления алкоголя
- отказ от табачных изделий
- употребление пищи небольшими порциями для стимулирования выработки слюны
В целом перспективы инфекций слюнных желез отличные. большинство случаев.
Большинство инфекций слюнных желез проходят сами по себе или с помощью лекарств, самолечения или домашних средств.
Людям с тяжелыми или хроническими инфекциями слюнных желез потребуется постоянная медицинская помощь, особенно если инфекция связана с основными заболеваниями.
Всегда говорите с врачом о любых серьезных симптомах в области головы и шеи, которые длятся более двух недель, не реагируют на первичную медицинскую помощь или мешают открывать и закрывать рот.
Типы, симптомы, причины и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс.
Воспаление является частью защитного механизма организма и играет роль в процессе заживления.
Когда тело обнаруживает злоумышленника, оно запускает биологический ответ, чтобы попытаться удалить его.
Злоумышленником может быть инородное тело, например шип, раздражитель или патоген.Патогены включают бактерии, вирусы и другие организмы, вызывающие инфекции.
Иногда организм ошибочно воспринимает собственные клетки или ткани как вредные. Эта реакция может привести к аутоиммунным заболеваниям, таким как диабет 1 типа.
Эксперты считают, что воспаление может вызывать широкий спектр хронических заболеваний. Примерами этого являются метаболический синдром, который включает диабет 2 типа, сердечные заболевания и ожирение.
Люди с этими состояниями часто имеют более высокий уровень воспалительных маркеров в организме.
Из этой статьи вы узнаете больше о том, почему возникает воспаление, его симптомах и способах решения.
Поделиться на PinterestЧеловек с острым воспалением может испытывать боль в пораженной области.Есть два основных типа воспаления: острое и хроническое.
Острое воспаление
Травма или заболевание могут включать острое или краткосрочное воспаление.
Существует пять основных признаков острого воспаления:
- Боль : Это может происходить постоянно или только тогда, когда человек касается пораженного участка.
- Покраснение : Это происходит из-за увеличения кровоснабжения капилляров в этой области.
- Потеря функции : Могут быть трудности с движением сустава, дыханием, ощущением запаха и т. Д.
- Отек : При скоплении жидкости может развиться состояние, называемое отеком.
- Тепло : При усилении кровотока пораженный участок может стать теплым на ощупь.
Эти знаки присутствуют не всегда. Иногда воспаление протекает «тихо», бессимптомно.Человек может также чувствовать усталость, общее недомогание и повышенную температуру.
Симптомы острого воспаления длятся несколько дней. Подострое воспаление длится 2–6 недель.
Хроническое воспаление может продолжаться месяцами или годами. Он либо имеет, либо может быть связан с различными заболеваниями, например:
Симптомы будут зависеть от заболевания, но могут включать боль и усталость.
Измерение воспаления
Когда в организме присутствует воспаление, уровень веществ, известных как биомаркеры, повышается.
Примером биомаркера является C-реактивный белок (CRP). Если врач хочет проверить на воспаление, он может оценить уровень СРБ.
Уровни CRP обычно выше у пожилых людей и людей с такими заболеваниями, как рак и ожирение. Даже диета и упражнения могут иметь значение.
Воспаление возникает, когда физический фактор вызывает иммунную реакцию. Воспаление не обязательно означает наличие инфекции, но инфекция может вызвать воспаление.
Острое воспаление
Острое воспаление может возникнуть в результате:
- воздействия вещества, такого как укус пчелы или пыли
- травмы
- инфекции
Когда организм обнаруживает повреждения или патогены, срабатывает иммунная система ряд реакций:
- В тканях накапливаются белки плазмы, что приводит к накоплению жидкости, что приводит к отеку.
- Организм выделяет нейтрофилы, вид белых кровяных телец или лейкоцитов, которые движутся к пораженному участку. Лейкоциты содержат молекулы, которые помогают бороться с патогенами.
- Мелкие кровеносные сосуды увеличиваются, чтобы лейкоциты и белки плазмы легче достигли места повреждения.
Признаки острого воспаления могут появиться в течение нескольких часов или дней, в зависимости от причины. В некоторых случаях они могут быстро стать тяжелыми. Как они развиваются и как долго они продолжаются, будет зависеть от причины, на какую часть тела они влияют, и индивидуальных факторов.
Некоторые факторы и инфекции, которые могут привести к острому воспалению, включают:
Хроническое воспаление
Хроническое воспаление может развиться, если у человека есть:
Чувствительность : Воспаление возникает, когда организм ощущает то, чего не должно быть. Повышенная чувствительность к внешнему триггеру может привести к аллергии.
Воздействие : Иногда длительное низкоуровневое воздействие раздражителя, такого как промышленный химикат, может привести к хроническому воспалению.
Аутоиммунные расстройства: Иммунная система ошибочно атакует нормальные здоровые ткани, как при псориазе.
Аутовоспалительные заболевания : Генетический фактор влияет на работу иммунной системы, как при болезни Бехчета.
Стойкое острое воспаление : В некоторых случаях человек может не полностью вылечиться от острого воспаления. Иногда это может привести к хроническому воспалению.
Факторы, которые могут увеличить риск хронического воспаления, включают:
Долговременные заболевания, которые врачи связывают с воспалением, включают:
Воспаление играет жизненно важную роль в выздоровлении, но хроническое воспаление может увеличить риск различных заболеваний, включая некоторые виды рака. , ревматоидный артрит, атеросклероз, пародонтит и сенная лихорадка.
В следующей таблице приведены некоторые ключевые различия между острым и хроническим воспалением.
Очень важно выявлять и лечить воспаление и связанные с ним заболевания, чтобы предотвратить дальнейшие осложнения.
Острое воспаление может вызывать боль разного типа и степени тяжести. Боль может быть постоянной и устойчивой, пульсирующей, колющей или щипающей.
Боль возникает, когда скопление жидкости приводит к отеку, и опухшие ткани давят на чувствительные нервные окончания.
Во время воспаления происходят и другие биохимические процессы. Они влияют на поведение нервов, и это может способствовать возникновению боли.
Лечение воспаления зависит от причины и степени тяжести. Часто в лечении нет необходимости.
Однако иногда, если не лечить воспаление, могут появиться симптомы, угрожающие жизни.
Во время аллергической реакции, например, воспаление может вызвать сильный отек, который может закрыть дыхательные пути, что сделает невозможным дыхание.При возникновении этой реакции необходимо пройти курс лечения.
Без лечения некоторые инфекции могут попасть в кровь, что приведет к сепсису. Это еще одно опасное для жизни состояние, требующее срочной медицинской помощи.
Острое воспаление
Врач может назначить лечение для устранения причины воспаления, устранения симптомов или того и другого.
Например, при бактериальной или грибковой инфекции они могут прописать антибиотики или противогрибковые препараты.
Вот некоторые методы лечения, специально предназначенные для лечения воспаления:
Нестероидные противовоспалительные препараты
Нестероидные противовоспалительные препараты (НПВП) не устраняют причину воспаления, но они могут помочь облегчить боль, отек, лихорадку и т. Д. другие симптомы.Они делают это, противодействуя ферменту, который способствует воспалению.
Примеры НПВП включают напроксен, ибупрофен и аспирин. Их можно приобрести онлайн или без рецепта. Люди должны сначала проконсультироваться с врачом или фармацевтом, чтобы убедиться, что они сделали правильный выбор.
Люди должны использовать НПВП в течение длительного времени только по рекомендации врача, поскольку они могут иметь побочные эффекты. Аспирин не подходит для детей.
Обезболивающее : Ацетаминофен, включая парацетамол или тайленол, может облегчить боль, но не уменьшает воспаление.Эти препараты позволяют воспалению продолжать свою роль в заживлении.
Кортикостероиды
Кортикостероиды, такие как кортизол, являются разновидностью стероидных гормонов. Они влияют на различные механизмы, участвующие в воспалении.
Кортикостероиды могут помочь справиться с рядом состояний, в том числе:
Они доступны в виде таблеток, инъекций, ингаляторов, кремов или мазей.
Длительное употребление кортикостероидов может быть вредным. Врач может посоветовать их риски и преимущества.
Лечение заболеваний, сопровождающихся длительным воспалением, зависит от состояния.
Некоторые лекарства подавляют иммунные реакции организма. Они могут помочь облегчить симптомы ревматоидного артрита, псориаза и других подобных аутоиммунных реакций. Однако они также могут сделать организм человека менее способным бороться с инфекцией, если она возникнет.
Людям, перенесшим операцию по трансплантации, также необходимо принимать иммунодепрессанты, чтобы их организм не отторгал новый орган.Им тоже нужно проявлять особую осторожность, чтобы не заразиться инфекциями.
Различные травяные добавки могут помочь справиться с воспалением.
Harpagophytum procumbens: Это растение, также известное как дьявольский коготь, древесный паук или растение для захвата, происходит из Южной Африки и связано с кунжутом. Некоторые более ранние исследования 2011 года показали, что он может обладать противовоспалительными свойствами. Различные бренды доступны для покупки в Интернете.
Иссоп: Люди могут смешивать это растение с другими травами, такими как солодка, для лечения некоторых заболеваний легких, включая воспаление дыхательных путей.Однако эфирное масло иссопа вызывает у лабораторных животных опасные для жизни судороги, поэтому необходимо соблюдать осторожность.
Имбирь: Люди давно используют имбирь для лечения диспепсии, запоров, колик и других желудочно-кишечных проблем, а также боли при ревматоидном артрите. Имбирь доступен в свежем виде в магазинах или онлайн в виде добавок.
Куркума: Куркумин, основной ингредиент куркумы, может быть полезен при артрите, болезни Альцгеймера и некоторых других воспалительных состояниях.Добавки с куркумой и куркумином доступны в Интернете.
Каннабис: Каннабиноид под названием каннабихромен может обладать противовоспалительными свойствами. Люди должны сначала проверить, являются ли продукты, связанные с каннабисом, законными там, где они живут.
Узнайте больше о противовоспалительных добавках.
Эти травы не одобрены Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) для использования в медицинских целях. Всегда консультируйтесь с врачом перед тем, как принимать какие-либо травы или другие добавки.
Некоторые продукты содержат питательные вещества, которые могут помочь уменьшить воспаление.
Они включают:
- оливковое масло
- продукты с высоким содержанием клетчатки
- помидоры
- орехи, такие как грецкие орехи и миндаль
- листовая зелень, включая шпинат и капусту
- жирную рыбу, такую как лосось и скумбрия
- фрукты, включая чернику и апельсины
Исследования показали, что люди с высоким уровнем CRP с меньшей вероятностью будут придерживаться диеты, богатой свежими продуктами и полезными маслами, например средиземноморской диеты.
Следующие продукты могут усугубить воспаление:
- жареные продукты
- продукты с высокой степенью обработки
- продукты и напитки с добавлением сахара
- красное мясо
- нездоровые жиры, такие как насыщенные и трансжиры
диета сама по себе не контролирует воспаление , но правильный выбор может помочь предотвратить ухудшение состояния.
Узнайте больше о противовоспалительной диете.
Воспаление – это часть процесса, с помощью которого иммунная система защищает организм от вредных агентов, таких как бактерии и вирусы.В краткосрочной перспективе это может оказать полезную услугу, хотя может также вызвать дискомфорт.
Однако длительное или хроническое воспаление может как приводить, так и быть результатом некоторых тяжелых и, возможно, опасных для жизни состояний.
Люди с опухолями, ревматоидным артритом, воспалительным заболеванием кишечника, реакциями на лекарства и другими проблемами со здоровьем могут иметь высокий уровень CRP, что является признаком воспалительного иммунного ответа.
По мере того как ученые узнают больше о роли воспаления в развитии болезни, их открытия могут привести к более эффективным методам лечения различных болезней, от которых еще нет лечения, таких как диабет 1 типа.
Воспалительное заболевание кишечника: причины, симптомы и лечение
Воспалительное заболевание кишечника (ВЗК) относится к нескольким долгосрочным состояниям, которые включают воспаление пищеварительного тракта или кишечника.
По данным Центров по контролю и профилактике заболеваний (CDC), до 3 миллионов человек в США сейчас страдают ВЗК. Большинство людей с ВЗК получают диагноз до достижения 30-летнего возраста.
В этой статье исследуются различные типы ВЗК и сравнивается их состояние с синдромом раздраженного кишечника (СРК).Он также охватывает симптомы, причины и варианты лечения ВЗК.
Поделиться на Pinterest У человека с ВЗК может наблюдаться кровь в стуле, слабость и потеря веса.Двумя основными типами ВЗК являются язвенный колит и болезнь Крона. В следующих разделах они рассматриваются более подробно.
Язвенный колит
Это состояние вызывает воспаление толстой или толстой кишки. Существует несколько различных классов язвенного колита в зависимости от локализации и степени тяжести.Это:
- Язвенный проктит: Этот тип возникает, когда воспаление остается в прямой кишке. Обычно это самая легкая форма язвенного колита.
- Универсальный колит или панколит: Этот тип возникает, когда воспаление распространяется по всей толстой кишке.
- Проктосигмоидит: Тип возникает, когда прямая кишка и нижний конец толстой кишки испытывают воспаление.
- Дистальный колит: Этот тип возникает, когда воспаление распространяется от прямой кишки вверх по левой ободочной кишке.
- Острый тяжелый язвенный колит: Это редкий тип, вызывающий воспаление всей толстой кишки, приводящее к тяжелым симптомам и боли.
Узнайте все о язвенном колите здесь.
Болезнь Крона
Болезнь Крона может поражать любую часть пищеварительного тракта между ртом и анусом. Однако чаще всего он развивается в последнем отделе тонкой кишки и толстой кишки.
Этот тип ВЗК со временем стал более распространенным.На самом деле, по данным Национального института диабета, болезней органов пищеварения и почек (NIDDK), около 500000 человек в Соединенных Штатах сейчас страдают им.
Они также предполагают, что болезнь Крона наиболее вероятно разовьется в возрасте 20–29 лет.
Подробнее о болезни Крона здесь.
Другое
Если врач не может различить два основных типа ВЗК, он классифицирует состояние человека как «неопределенный колит».
Некоторые другие типы ВЗК включают лимфоцитарный колит и коллагенозный колит.
Между IBS и IBD есть некоторые сходства. Например, они оба могут привести к изменению привычек кишечника и боли в животе. Симптомы обоих также имеют тенденцию к обострению на короткие периоды времени, а затем переходят в ремиссию.
Ни у одного из них нет лекарства, которое могло бы полностью вылечить это состояние.
По этим причинам люди часто путают ВЗК с СРК. Однако эти два состояния различаются следующим образом:
- ВЗК – более тяжелое состояние, которое может привести к ряду осложнений, включая недостаточность питания и повреждение кишечника.
- ВЗК возникает из-за сверхактивной иммунной системы, которая приводит к воспалению во всем кишечнике и желудочно-кишечном тракте. СРК обычно развивается из-за проблем с пищеварением или чрезмерной чувствительности кишечника.
- Для лечения ВЗК используются препараты, уменьшающие воспаление. Люди с СРК могут уменьшить свои симптомы, изменив свой рацион или образ жизни.
Узнайте больше о IBS здесь.
Несколько факторов могут способствовать развитию ВЗК. Например, это может произойти из-за нерегулярной реакции иммунной системы на бактерии, вирусы или частицы пищи.Это может вызвать воспалительную реакцию в кишечнике.
Исследования также связали Escherichia coli с болезнью Крона.
Хотя в настоящее время не существует единой подтвержденной причины ВЗК, существует несколько потенциальных факторов, которые могут увеличить риск развития каждого из состояний в рамках ВЗК.
В следующих разделах они рассматриваются более подробно.
Факторы риска язвенного колита
- Возраст: Большинство людей получают диагноз примерно в 15–30 лет или после 60 лет.
- Этническая принадлежность: Люди еврейского происхождения имеют более высокий риск развития язвенного колита, чем другие этнические группы.
- Генетика: Люди, чьи близкие родственники болеют язвенным колитом, имеют более высокий риск его развития.
Факторы риска болезни Крона
Медицинские работники не до конца понимают, что вызывает болезнь Крона. Тем не менее, они определили несколько факторов, которые могут увеличить риск его развития, в том числе:
- Генетика: Люди, у которых есть родители или братья или сестры с болезнью Крона, более склонны к ее развитию.
- Лекарства: Использование определенных лекарств, включая нестероидные противовоспалительные препараты (НПВП), противозачаточные средства и антибиотики, может повысить риск болезни Крона.
- Курение: Эта привычка может вдвое увеличить риск заболевания Крона.
- Диета: Диета с высоким содержанием жиров также может увеличить риск болезни Крона.
Симптомы ВЗК могут различаться в зависимости от типа, местоположения и степени тяжести.
У людей могут быть периоды обострения симптомов (обострения) и периоды с незначительными симптомами или их отсутствие (ремиссия). Вспышки могут различаться по количеству, интенсивности и продолжительности.
Согласно CDC, следующие симптомы являются общими для обоих основных типов ВЗК:
Управление по женскому здоровью (OWH) предполагает, что ВЗК может также вызывать симптомы вне пищеварительной системы, в том числе:
- лихорадка
- боль в суставах
- кожные заболевания
OWH также предполагает, что ВЗК может усугублять последствия менструации и что симптомы ВЗК могут также ухудшаться во время менструации.ВЗК также увеличивает риск развития железодефицитной анемии у женщин.
Медицинские работники связывают с ВЗК ряд осложнений. Некоторые из них могут быть опасными для жизни.
Согласно NIDDK, некоторые возможные осложнения болезни Крона включают:
- непроходимость кишечника
- рак толстой кишки
- свищи, которые представляют собой аномальные туннели в кишечнике
- небольшие разрывы в анусе или анальные трещины
- язвы в рот, кишечник, анус или промежность, которая является областью между гениталиями и анусом
- недоедание
Они также предполагают, что язвенный колит может вызвать следующие осложнения:
- ректальное кровотечение, которое может привести к железодефицитной анемии
- обезвоживание
- плохое усвоение питательных веществ
- снижение плотности костей, что может привести к остеопении или остеопорозу
Обзор 2018 года также связал ВЗК с развитием камней в почках.
Чтобы диагностировать ВЗК, медицинский работник должен составить полную историю болезни, прежде чем запрашивать один или несколько диагностических тестов. Некоторые тесты, которые они могут использовать, включают:
- образцов стула
- анализы крови для проверки на анемию или инфекцию
- Рентген, если они подозревают серьезное осложнение
- КТ или МРТ сканирование для обнаружения свищей в тонкой кишке или анальная область
Медицинский работник также может запросить эндоскопические процедуры. Во время этого они вставят гибкий зонд с камерой, прикрепленной через задний проход.
Эти процедуры помогают выявить любые повреждения кишечника и позволяют медицинскому работнику взять небольшой образец ткани для исследования.
Некоторые типы эндоскопических процедур, которые медицинский работник может использовать для диагностики ВЗК, включают:
- Колоноскопию: Они используют ее для исследования всей толстой кишки.
- Гибкая ректороманоскопия: Это обследование помогает им проверить последний отдел толстой кишки.
- Верхняя эндоскопия: Эта процедура позволяет исследовать пищевод, желудок и первую часть тонкой кишки.
Капсульная эндоскопия – еще один вариант. Эта процедура требует, чтобы человек проглотил капсулу с камерой, что позволяет медицинскому работнику исследовать тонкий кишечник.
В настоящее время лекарства от ВЗК нет. Целью лечения будет уменьшение симптомов, достижение и поддержание ремиссии и предотвращение осложнений.
Наиболее распространенными методами лечения ВЗК являются медикаменты и хирургическое вмешательство, которые в следующих разделах будут рассмотрены более подробно.
Лекарства
Врачи могут прописать определенные лекарства для лечения ВЗК, начиная с более легких и заканчивая более агрессивными методами лечения. Эти лекарства могут включать:
- Противовоспалительные препараты: Лекарства с 5-АСК обычно являются первой линией защиты от симптомов ВЗК. Они уменьшают воспаление в кишечнике и могут помочь человеку достичь и поддерживать ремиссию.
- Кортикостероиды: Врач может назначить быстродействующие противовоспалительные стероиды, если более мягкий класс противовоспалительных средств не эффективен.Люди должны использовать эти препараты только в краткосрочной перспективе для лечения обострений. Длительный прием НПВП может ухудшить симптомы ВЗК.
- Иммуносупрессоры: Они работают, предотвращая атаки иммунной системы на клетки кишечника, что приводит к уменьшению воспаления. Однако они могут вступить в силу примерно через 3 месяца и могут вызвать ряд побочных эффектов, таких как повышенный риск заражения.
- Биологические методы лечения: Это антитела, которые нацелены на определенные вещества, вызывающие воспаление в организме.
Некоторые другие лекарства, которые могут уменьшить симптомы ВЗК, включают:
- антибиотики
- противодиарейные препараты
- слабительные
- витаминные и минеральные добавки для случаев недостаточности питания из-за ВЗК
Хирургия
В некоторых случаях операция может потребоваться для лечения ВЗК или его осложнений. Например, врач может порекомендовать операцию по расширению узкой кишки или удалению свищей.
Людям с язвенным колитом может потребоваться операция по удалению толстой и прямой кишки.Людям с болезнью Крона может потребоваться процедура по удалению определенных частей кишечника.
Некоторые факторы питания и образа жизни могут усугубить симптомы ВЗК. Однако внесение положительных изменений в эти привычки может помочь человеку справиться с симптомами, уменьшить обострения и даже сохранить ремиссию.
Диета
Некоторые диетические меры, которые могут принести пользу людям с ВЗК, включают:
- ведение дневника питания, чтобы отслеживать, возникают ли определенные симптомы после употребления определенных продуктов
- ограничение потребления молочных продуктов
- ограничение потребления высоких жирные продукты
- избегать или ограничивать потребление острой пищи, кофеина и алкоголя
- ограничивать потребление продуктов с высоким содержанием клетчатки, особенно если сужен кишечник
- есть часто небольшими порциями, а не несколько больших
- пить много вода
- принимать витамины и минеральные добавки для предотвращения дефицита.
Стресс
Многие люди с ВЗК говорят, что они испытывают более серьезные симптомы в периоды стресса.Таким образом, умение справляться со стрессом может помочь снизить частоту и тяжесть этих типов обострений.
Некоторые техники управления стрессом включают:
- упражнения
- медитацию
- дыхательные упражнения
- прогрессивное расслабление мышц
- занятия хобби и другие приятные занятия
Узнайте больше об управлении стрессом здесь.
Курение
Недавние исследования показали связь между курением и болезнью Крона.Курение является фактором риска развития заболевания и может усугубить симптомы.
Другое исследование показало, что курение может принести пользу людям с язвенным колитом. Однако те же исследователи также обнаружили, что риски для здоровья, связанные с курением, намного перевешивают любые преимущества.
Прочтите о пяти способах бросить курить.
Эмоциональная поддержка
ВЗК может иметь значительное эмоциональное воздействие, особенно на людей с тяжелыми симптомами. По этой причине важно иметь сильную сеть поддержки среди семьи и друзей.
Люди с ВЗК также могут подумать о том, чтобы присоединиться к группе поддержки или посетить сеансы консультирования, которые они могут найти полезными.
Healthline предоставляет приложение, которое связывает людей с IBD и помогает им получить поддержку, когда они в ней нуждаются. Узнайте больше здесь.
Профилактика
Точная причина ВЗК еще не ясна. По этой причине трудно понять, как лучше всего предотвратить это.
Генетические факторы, связанные с ВЗК, не зависят от человека. Однако человек может снизить свой риск, соблюдая здоровую диету, бросив курить и регулярно занимаясь спортом.
Хотя в настоящее время не существует лекарства от ВЗК, можно управлять этим состоянием с помощью медицинского вмешательства и изменения образа жизни.
По данным Crohn’s & Colitis Foundation, при эффективном лечении около 50% людей с болезнью Крона будут в стадии ремиссии или будут иметь лишь легкие симптомы в течение следующих 5 лет.

