Острый гайморит: причины, лечение
Острый гайморит — воспалительный процесс, который затрагивает придаточные (гайморовы) пазухи носа, находящиеся в верхней части челюсти. Заболевание сопровождается нарушениями носового дыхания, повышением температуры тела, болями в области переносицы и крыльев носа, припухлостями щеки и век. Насморк усиливается, а выделения из носовых ходов становятся слизисто-гнойными.
Причины острого гайморита
Патология вызвана стрептококками, хламидиями, стафилококками, микоплазмой, гемофильной палочкой, грибками и вирусами. У детей болезнь чаще всего спровоцирована микоплазмой или хламидиями, у взрослых возбудителями являются вирусы Streptococcus pneumoniae и Haemophilus influenzae. У больных с ослабленным иммунитетом заболевание может быть вызвано грибковыми микроорганизмами.
Главным фактором риска развития острого гайморита считаются состояния, при которых вентиляция гайморовой пазухи затруднена. К ним относятся:
- заболевания органов дыхания, вызванные пневмотропными вирусами;
- патологии, при которых воспаляется слизистая оболочка носа;
- увеличение носоглоточной миндалины;
- врожденные отклонения, из-за которых носовые ходы недостаточно широкие;
- поражение глоточной и небной миндалин;
- воспаление слизистой оболочки глотки;
- разрушение твердых тканей верхних зубов, вызванное микробами;
- хирургические операции, проведенные на зубах или альвеолярном отростке, который локализуется в верхней части челюсти;
- искривление носовой перегородки;
- наличие инородных тел в носовой полости.

Заболевание часто поражает организм в зимнее или осеннее время, так как иммунитет большинства людей в этот период падает, а вероятность заражения повышается.
Механизм заболевания
Гайморова пазуха — полость в верхней части челюстной кости, заполненная воздухом. Сверху она сообщается (имеет общие костные стенки) с орбитальной костью, изнутри — с носовой полостью, а снизу — с ртом. Верхнечелюстная пазуха выполняет ряд функций:
- отвечает за формирование голоса;
- нормализует давление в черепе;
- очищает вдыхаемый воздух от пыли и согревает до нужной температуры.
В гайморовых пазухах есть небольшие отверстия, через которые они сообщаются с носовой полостью. Если эти дырки закупориваются или закрываются по другой причине, воздух перестает поступать в пазухи, из-за чего они перестают выполнять свои функции, их вентиляция и очищение останавливаются. В результате этого в полостях скапливаются микробы, приводящие к началу и развитию болезни.
Классификация
Основные формы гайморита: катаральный и гнойный. При катаральном гайморите слизистое отделяемое имеет асептический характер. Это означает, что в выделениях присутствует только слизь, лимфа и другие виды жидкостей. При гнойном гайморите выделения содержат микрофлору — совокупность микроорганизмов, приводящих к воспалению пазух.
В зависимости от возбудителя врачи выделяют следующие виды острого экссудативного гайморита:
- Вирусный. Такой вид заболевания вызван вирусами и протекает на фоне ОРВИ (острой респираторной вирусной инфекции). В носу скапливается большое количество слизи, а отверстия, через которые воздух поступает в гайморовы пазухи, закупориваются. Это приводит к тому, что безобидная простуда перетекает в более тяжелое заболевание.
- Бактериальный. Возбудители патологии — болезнетворные бактерии. Они могут быть аэробными (поражают пазухи при поступлении в них кислорода) или анаэробными (вызывают воспаление без кислорода).
 Бактериальный гайморит может быть односторонним или двусторонним. При остром правостороннем гайморите или остром левостороннем гайморите поражается только одна пазуха, при двустороннем — обе.
Бактериальный гайморит может быть односторонним или двусторонним. При остром правостороннем гайморите или остром левостороннем гайморите поражается только одна пазуха, при двустороннем — обе. - Грибковый. Возбудители болезни — грибки рода Candida, Aspergillus, Mucoraceae. Они находятся в полости носа, однако если у человека сильный иммунитет, гибких не вызывают воспаления. Они могут стать патогенными (опасными) в том случае, когда защитные ресурсы организма ослаблены. Последнее может произойти из-за тяжелых хронических заболеваний, длительного применения антибиотиков и состояния, при котором в носу надолго застряло инородное тело. Это могут быть обломки костей после травмы или пломбирования зубов.
Гайморит может иметь как инфекционное, так и неинфекционное происхождение. Специалисты выделяют еще несколько типов этого заболевания:
- Травматический. При такой форме болезни причиной воспаления становится перелом верхней челюсти и костей пазухи, находящейся в этой области.

- Аллергический. Развивается при попадании аллергена в организм. Реакция проявляется в виде повышенной секреции слизи и отека носовой полости. Аллергеном может быть любое вещество. Чаще всего это бытовая химия, пыльца растений, лекарственные препараты, шерсть, пыль. При аллергической реакции в области пазух появляется тяжесть, голос становится гнусавым, а обоняние нарушается.
- Ятрогенный. Данная форма гайморита возникает, если лечение верхних коренных зубов выполняется неправильно или дает осложнение. В процессе лечения врач может повредить стенку пазухи, что приведет к развитию воспаления. В результате одна половина лица отекает, дыхание нарушается, а из носа появляются выделения с резким неприятным запахом.
 В тяжелых случаях при лечении зубов в них остается отверстие, через которое остатки пищи могут попасть в пазухи носа.
В тяжелых случаях при лечении зубов в них остается отверстие, через которое остатки пищи могут попасть в пазухи носа. - Одонтогенный. Это осложнение ятрогенной формы, которое возникает в том случае, когда очаг инфекции распространяется с верхней челюсти на слизистую оболочку, вызывая воспаление верхнечелюстных синусов. Проявления острого одонтогенного гайморита: сильная головная боль, слезотечение, интоксикация.
Кроме перечисленных форм, распространены типы острого воспаления, при которых слизистая оболочка пазух претерпевает некоторые изменения. К ним относятся: полипозный, гнойно-полипозный, некротический, атрофический и гиперпластический типы заболевания.
Симптомы острого гайморита
Болезнь можно распознать по ряду симптомов, среди которых:
- повышение температуры до +38…+39°С, лихорадка, озноб;
- общая интоксикация: головная боль, слабость;
- болезненные ощущения в зоне пораженной верхнечелюстной пазухи, корня носа, лба и скуловой кости;
- усиление боли при прощупывании носа и близлежащих областей;
- иррадиация (отдача) болезненных ощущений в висок или щеку;
- затрудненное дыхание, вынуждающее пациента дышать через рот.

У некоторых больных закупоривается слезный канал, из-за чего развивается частое слезотечение. В первые дни заболевания слизистое отделяемое жидкое и прозрачное. Позже выделения могут стать зеленоватыми, мутными и вязкими.
Лечение острого гайморита
Все, кто когда-либо сталкивался с этим заболеванием, интересуются, можно ли вылечить гайморит у взрослых и детей, сведя к минимуму посещение врачей. Терапия гайморита в домашних условиях не запрещена, однако некоторые методы нужно использовать с осторожностью. Перед началом лечения следует узнать, можно ли греть нос, делать ингаляции и промывать орган водой с солью.
Промывание носа
Промывание носа — комплекс терапевтических процедур, с помощью которых с поверхности слизистой оболочки убирается отделяемое, содержащее микробы, пыль и аллергены. Этот метод лечения помогает справиться с отеком и воспалением, улучшить функционирование клеток мерцательного эпителия и повысить тонус капилляров.
Промывание можно проводить несколькими способами:
- С помощью спринцовки или шприца (без иглы).
 Это наиболее простой способ промывания. Чтобы очистить орган, достаточно ввести наконечник шприца или спринцовки в одну ноздрю, слегка наклонить голову над раковиной и ввести жидкость под небольшим давлением. При хорошей проходимости дыхательных путей лекарственный раствор, введенный в одну ноздрю, выйдет через другую, полностью промыв носоглотку. Часть препарата вытечет через рот.
Это наиболее простой способ промывания. Чтобы очистить орган, достаточно ввести наконечник шприца или спринцовки в одну ноздрю, слегка наклонить голову над раковиной и ввести жидкость под небольшим давлением. При хорошей проходимости дыхательных путей лекарственный раствор, введенный в одну ноздрю, выйдет через другую, полностью промыв носоглотку. Часть препарата вытечет через рот. - Перемещение жидкости по Проетцу (кукушка). Этот метод промывания может проводить только врач. Пациент ложится на спину и запрокидывает голову. Специалист вводит в одну половину носа раствор для промывания, после чего отсасывает лекарство из другой половины органа специальным прибором. В процессе промывания человек постоянно должен говорить «ку-ку». Отсюда пошло второе название метода — кукушка.
- Джала Нети. Это метод промывания носовых проходов соленой водой. Для вливания жидкости используется специальный сосуд или Лота (кувшин). В качестве альтернативы можно применять чайник. Воду нужно подогреть до +25…+30°C и добавить соль (1 ч.
 л. на литр). Наконечник сосуда или чайника осторожно вставляется в одну ноздрю, а голова и плечи немного наклоняются вперед. Воду нужно вливать медленно и осторожно. Если процедура проведена правильно, раствор промоет носоглотку и выйдет через другую ноздрю.
л. на литр). Наконечник сосуда или чайника осторожно вставляется в одну ноздрю, а голова и плечи немного наклоняются вперед. Воду нужно вливать медленно и осторожно. Если процедура проведена правильно, раствор промоет носоглотку и выйдет через другую ноздрю.
Для промывания носа можно использовать физиологический раствор (соль + вода), Фурацилин, Хлоргексидин, Аква Марис, Аквалор. Дополнительно можно проводить прогревания носа мешочками с солью. Однако при наличии температуры при гайморите делать это не рекомендуется.
Медикаментозное лечение
Препараты от гайморита назначаются врачом после точной постановки диагноза. Для лечения заболевания применяется целый ряд лекарственных средств:
- противогрибковые: Мирамистин, Кетоконазол, Флуконазол, Итраконазол, Амфотерецин B;
- противовирусные: Синупрет, Витаферон;
- противовоспалительные: Ибупрофен, Парацетамол, Индометацин;
- антигистаминные: Гисманал, Телфаст, Трексил, Фексадин, Фексофаст, Ксизал, Дезал.

Антибиотики
Антибиотики назначаются при выявлении бактериальной природы заболевания. К ним относятся: Азитромицин, Цефалоспорин, Аугментин, Макропен, Авелокс.
Помните о том, что без назначения врача применение антибиотиков для больных гайморитом не всегда эффективно, а иногда даже опасно. Длительное лечение препаратами этой группы может привести к ослаблению иммунитета и присоединению новых инфекций.
Хирургическое лечение
Операция назначается только в тех случаях, когда консервативные методы лечения не дают ожидаемых результатов. В современных медицинских учреждениях для терапии пациентов применяется эндоскопическая гайморотомия. Врач-хирург проводит вскрытие верхнечелюстной пазухи, осматривает ее с помощью эндоскопа и убирает травмированные зоны гайморовой пазухи.
Народные средства
Для лечения гайморита в домашних условиях можно использовать прополис. На его основе проводятся ингаляции и промывания носа, также его можно употреблять в виде отваров. Дополнительно можно закапывать в нос соки алоэ, каланхоэ и чистотела. Народными средствами можно помочь себе и родным, но незначительно. Рекомендуется принимать их в сочетании с другими методами лечения.
На его основе проводятся ингаляции и промывания носа, также его можно употреблять в виде отваров. Дополнительно можно закапывать в нос соки алоэ, каланхоэ и чистотела. Народными средствами можно помочь себе и родным, но незначительно. Рекомендуется принимать их в сочетании с другими методами лечения.
Осложнения
Если лечение гайморита проводилось неправильно или терапии не было вовсе, острая стадия заболевания перейдет в хроническую. Во время обострения очаг инфекции может разрастись и затронуть мозговые оболочки, сосуды, нервы, органы зрения и слуха, дыхательную и мочеполовую системы.
Профилактика острого гайморита
Если вы ранее перенесли болезнь, избегайте контактов с водой и холодным воздухом. В осеннее и зимнее время носите теплую шапку, которая надежно укрывает голову. В летний период ограничьте посещение водоемов с холодной водой, а в зимнее время — бассейна.
Правосторонний гайморит: симптомы, причины, лечение
Гайморит – распространенное заболевание, которое представляет собой воспаление верхнечелюстных пазух. Он может поражать одну или одновременно две пазухи.
Он может поражать одну или одновременно две пазухи.
Если воспалительный процесс локализуется справа, диагностируют правосторонний гайморит. Он сопровождается головными болями, нарушением носового дыхания, повышением температуры. Если появились симптомы болезни, нужно сразу начинать лечение, иначе возрастет угроза осложнений.
Причины
На развитие заболевания могут влиять следующие факторы:
- Врожденные нарушения строения носовой полости – увеличение раковин носа, искривление перегородки.
- Ослабление защитных сил организма.
- Разрастания в носовых ходах – опухоли или полипы.
- Аллергия.
Виды и симптомы гайморита
Схема отличия гайморита от здорового носаВ зависимости от формы протекания выделяют острый, хронический или гнойный гайморит. При этом хроническая форма имеет несколько разновидностей:
1. Экссудативный – катаральный, серозный, гнойный.
Так, острый катаральный гайморит сопровождается тягучими и достаточно жидкими выделениями. При этом слизистая оболочка носа сильно отекает. Если вовремя не вылечить катаральный гайморит, застой слизи может спровоцировать развитие гнойной формы заболевания.
При этом слизистая оболочка носа сильно отекает. Если вовремя не вылечить катаральный гайморит, застой слизи может спровоцировать развитие гнойной формы заболевания.
2. Продуктивный – некротический, атрофический, грибковый, полипозный, казеозный и т.д.
В зависимости от типа возбудителя выделяют такие разновидности правостороннего гайморита:
- Вирусный. Развивается на фоне ОРВИ, при которой воспаляются все слизистые органов дыхания, включая гайморовы пазухи. В этом случае обычно развивается острый катаральный гайморит, при котором выделения из носа имеют прозрачную консистенцию без крови и гноя. При ослаблении иммунной системы может присоединиться бактериальная инфекция, и тогда катаральный гайморит может перерасти в гнойную форму.
- Бактериальный. Обычно является следствием заселения слизистой оболочки бактериями – стрептококками, стафилококками, пневмококками. Нередко развивается при попадании чужеродных тел в пазухи, что особенно актуально для ребенка.
 Гнойные процессы во рту провоцируют одонтогенный правосторонний гайморит. Особенно опасен пародонтит верхней челюсти. Именно в этом случае воспаление чаще всего вызывает одонтогенный гайморит.
Гнойные процессы во рту провоцируют одонтогенный правосторонний гайморит. Особенно опасен пародонтит верхней челюсти. Именно в этом случае воспаление чаще всего вызывает одонтогенный гайморит. - Грибковый. Эта форма заболевания развивается из-за частого приема антибиотиков или гормональных препаратов. Также в группе риска находятся люди с выраженным иммунодефицитом и лица пожилого возраста.
- Травматический. Может стать следствием повреждения передней носовой перегородки или черепа. Если вовремя не выявить этот процесс, может развиться вирусная или грибковая инфекция, а также гнойные процессы в верхнечелюстных пазухах.
- Аллергический. Развивается вследствие контакта с агрессивными аллергенами, что приводит к сильному отеку слизистой оболочки носа, а также его пазух.
Острая форма правостороннего гайморита имеет следующие симптомы:
- Заложенность правой ноздри.
- Насморк, который длится дольше недели.
- Боли при гайморите в правой части носа, а также в области лобной пазухи, которые усиливаются при постукивании или нажатии.

- Мутные выделения из правой ноздри.
- Припухлость правой щеки.
- Отек правого века.
- Быстрая утомляемость и ухудшение самочувствия.
- Температура тела более 37 градусов.
- Стекание слизи по внутренней стенке гортани.
Чтобы не допустить развития осложнений, нужно обратиться к врачу на первой неделе развития болезни. Если вовремя не начать лечение, острый гайморит может перерасти в хронический. При этом в период перехода заболевания в хроническую фазу симптомы выражены слабо, поэтому очень важно диагностировать его еще в острой стадии.
Необходимо обращаться за консультацией специалиста как можно раньше, чтобы не запустить гайморитХронический правосторонний гайморит обычно имеет такие симптомы:
- Нарушение носового дыхания из-за заложенности правой ноздри.
- Неприятный запах из носа.
- Головные боли.
- Сухость в глотке.
- Слабость и утомляемость.
- Стекание слизистых выделений по внутренней стенке гортани.

- Небольшие гнойные (сопли желтого цвета) и слизистые выделения из правой ноздри.
- Появление трещин на коже в области правой ноздри.
- Появление корок в полости носа из-за постоянных слизистых выделений.
Особенности гайморита у детей
У ребенка, ослабленного болезнью, может развиться гайморитЧаще всего гайморит диагностируется у ослабленных детей, которые имеют несостоятельную иммунную систему, аллергию, хронические заболевания носоглотки. В отличие от взрослых, у ребенка довольно редко можно диагностировать одонтогенный гайморит.
Симптомы воспалительного процесса в верхнечелюстных пазухах у ребенка, как правило, появляются спустя несколько дней после начала ОРВИ. При развитии правостороннего гайморита у ребенка затрудняется дыхание через правую ноздрю. Появляются такие симптомы, как тяжесть и боль в висках, повышенная температура тела, общее недомогание.
Лечение гайморита у ребенка заключается в назначении антибактериальных препаратов. Чаще всего выбирают такие антибиотики от гайморита, как: амоксициллины, цефалоспорины или макролиды. Чтобы уменьшить отек слизистой у ребенка, могут использоваться местные сосудосуживающие препараты.
Чаще всего выбирают такие антибиотики от гайморита, как: амоксициллины, цефалоспорины или макролиды. Чтобы уменьшить отек слизистой у ребенка, могут использоваться местные сосудосуживающие препараты.
Чтобы очистить нос, ребенка нужно научить правильно сморкаться. Перед этим рекомендуется орошать слизистую оболочку растворами антисептиков или физиологическим раствором.
Методы диагностики
Чтобы выявить острый или хронический гайморит, следует обратиться к опытному врачу. Диагностика включает осмотр, рентген при гайморите, взятие мазка для выявления возбудителя болезни.
Грамотная диагностика квалифицированным специалистом может послужить гарантией качественного и эффективного леченияВ некоторых случаях во время постукивания или нажатия в районе лобной пазухи появляются болезненные ощущения. При подозрении на острый гайморит проводится компьютерная томография или рентгенография. Благодаря этим исследованиям удается определить, какая пазуха подверглась изменениям, а также определить разновидность заболевания.
Лечение гайморита
После того как выявлены симптомы правостороннего гайморита, следует приступать к лечению. Очень важно принять необходимые меры как можно раньше, чтобы острый гайморит не приобрел хронический характер. Немаловажное значение имеет борьба с причиной заболевания. К примеру, одонтогенный гайморит можно устранить, ликвидировав очаг воспаления в ротовой полости.
Лечение правостороннего гайморита заключается в реализации следующих мероприятий:
Промывание носа
Благодаря этой процедуре удается очистить носовые ходы от слизи, которая содержит пыль, микробы, аллергены. Это позволяет устранить отек тканей и снять воспаление, повысить защитные свойства слизистой оболочки у взрослого и ребенка.
Лечение гайморита заключается в закапывании лекарственного препарата лежащему на боку пациенту в ту ноздрю, на которой он лежит. Благодаря этому действующее вещество попадет в боковую сторону носа. После процедуры человек должен еще как минимум пять минут полежать, после чего прочистить нос и хорошо высморкаться.
Медикаментозная терапия
Гайморит можно лечить амбулаторно при помощи медикаментозных средствТакое лечение обычно проводится в амбулаторных условиях. Если у человека был диагностирован острый гайморит, ему назначают антибиотики, антимикробные препараты, антигистаминные средства, жаропонижающие лекарства. Местно могут применяться сосудосуживающие капли при гайморите. Устранить острый катаральный правосторонний гайморит помогают токи ультравысокой частоты (УВЧ при гайморите), светолечение, прогревания.
Чтобы вылечить хронический гайморит, можно использовать электрофорез, микроволновую терапию, ингаляции, спреи, парафиновые аппликации. Применение антибиотиков негативно влияет на состояние иммунитета, что может спровоцировать обострение болезни. Иногда хронический гайморит лечат с помощью «Синуфорте» – это препарат на основе экстракта цикламена.
Хирургическое вмешательство
Такое лечение гайморита заключается в проведении пункции гайморовой пазухи. Эта процедура выполняется для того, чтобы откачать гной и ввести в пазухи препарат для снятия воспаления. Данный метод используется для устранения острой формы заболевания в запущенной стадии.
Эта процедура выполняется для того, чтобы откачать гной и ввести в пазухи препарат для снятия воспаления. Данный метод используется для устранения острой формы заболевания в запущенной стадии.
Гайморит – это достаточно серьезное заболевание, которое развивается в результате вирусных инфекций, аллергических реакций, травматических повреждений.
При инфекционных процессах в ротовой полости развивается одонтогенный гайморит. Если появились симптомы этого заболевания, нужно сразу обратиться к врачу, который подберет эффективное лечение. Это позволит предотвратить развитие опасных осложнений.
Что делать, если заложен нос? Каков риск развития гайморита? Что такое гайморит и как его правильно лечить? На эти и другие вопросы отвечают квалифицированные специалисты в программе «Жить здорово!» с Еленой Малышевой:
Левосторонний и правосторонний гайморит: симптомы и лечение
Гайморовы пазухи локализуются в верхнечелюстной кости. Это парное образование, располагающееся с двух сторон. Отсюда и берется название патологии, при которой развивается воспаление в них – левосторонний или правосторонний гайморит.
Синусы имеют общие костные стенки с такими структурами, как носоглотка и глазница, а также связаны выходящим отверстием с носовой полостью.
Именно через него выходит в нос секрет слизистой оболочки, слизь, гной и выпот (его еще называют экссудатом) при воспалении.
Само заболевание развивается практически во всех возрастных группах. Но при этом, гайморит у ребенка – достаточно редкое явление, что обусловлено формированием анатомических структур костей черепа. Обычно у ребенка 3 лет и младше развивается двухсторонний процесс.
У взрослых обычно сначала развивается острый левосторонний гайморит (или правосторонний), который при отсутствии должной терапии распространяется и на вторую придаточную пазуху, а затем приобретает хронический характер.
Обычно симптомы патологии соответствуют стороне поражения. Особенно это видно, если развился левосторонний или правосторонний одонтогенный гайморит. Чаще всего встречается заложенность одной ноздри, боли под глазами и в висках, зубные боли. Двусторонний гайморит характеризуется наличием симптомов сразу с двух сторон.
Течение патологии может быть острое или хроническое. В зависимости от стороны и формы поражения выделяется правосторонний и левосторонний катаральный гайморит (если нет гноя), а также возможна гнойная форма. Хронический процесс, в свою очередь, разделяется на экссудативную и продуктивную формы.
Этиология
Самой распространенной причиной острого серозного или гнойного гайморита является бактериальная или вирусная инфекция. Предшествующим заболеванием обычно бывает ОРВИ, ангина, бронхит. Иногда возможно гематогенное занесение инфекции в придаточные пазухи. Также отмечается несколько факторов риска, которые могут повлиять на развитие процесса:
- снижение защитных свойств организма по разным причинам;
- наличие соматических патологий;
- очаги хронической инфекции;
- нарушение анатомического строения ЛОР-органов;
- наличие новообразований – полипов, кист, онкологии;
- применение системных препаратов;
- хронические риниты.
Острый левосторонний или правосторонний катаральный гайморит может возникнуть как следствие травм или попадания инородных тел. Гнойный гайморит развивается обычно из-за проблем с зубами и носит название одонтогенного, а также на фоне неадекватной терапии катарального процесса или после неудачных оперативных вмешательств.
Двухстороннее воспаление может возникать и из-за аллергических реакций.
Возможно и одностороннее поражение пазухи, если сначала появился аллергический ринит.
Клиническая картина
Симптомы гайморита зачастую начинаются с одной стороны, и с течением времени захватывают обе пазухи. Самыми распространенными клиническими проявлениями бывают:
- боли и ощущение тяжести, дискомфорта в области носа, которые усиливаются под вечер;
- головные боли;
- боли с иррадиацией в скулы, зубы;
- боли при моргании;
- усиление болевых ощущений при перкуссии проекции пораженной пазухи;
- заложенность носа, наличие соплей слизистого или гнойного характера;
- гипертермия, сопровождающаяся нарушением общего состояния пациента;
- изменение голоса;
- нарушение сна.
Заболевание хорошо лечится при правильном назначении терапии. Стадия ремиссии характеризуется полным отсутствием клинических проявлений.
Диагностика
Диагностические мероприятия проводятся лечащим врачом. Он определяет сколько и каких анализов следует выполнить. Пациент должен максимально точно дать информацию о своем состоянии, когда развилось ухудшение, какие есть сопутствующие патологии. Это первый этап обследования пациента.
Вторым этапом является проведение лабораторных анализов – клиника, биохимия крови, бакпосев отделяемого из носа. Третий этап включает в себя инструментальные исследования. Чаще всего выполняется рентген-исследование придаточных пазух носа.
Оно позволяет выявить воспаление в синусах, наличие в них гноя. Возможно выполнение томографического обследования, которое обычно дает больше информации. Среди дополнительных методик выделяется эндоскопия, позволяющая получить максимально точную картину состояния ЛОР-органов.
Она может выполняться как через правый, так и через левый носовые ходы.
Полное обследование необходимо при хроническом процессе с односторонней локализацией. Иногда его целесообразнее выполнить в фазе ремиссии, когда отсутствуют признаки воспаления. Следует исключить такие заболевания, как полипоз носа, кисты, онкологические процессы.
Лечение взрослых
Главной задачей терапии является создание условий для выхода содержимого пазухи из нее. Это достигается за счет снижения отечности слизистой оболочки. Также необходима этиотропная терапия. В некоторых случаях возможно лечение в домашних условиях, без прокола.
Обычно таким образом лечат гайморит на его начальных стадиях. Назначаются следующие группы препаратов и процедуры:
- Антибактериальные средства широкого спектра действия в комбинации с противовирусными препаратами.
- Сосудосуживающие капли для того, чтобы уменьшить отек.
- Необходимость промывать нос обусловлена быстрым скоплением слизи и гноя в пазухах.
- Назначаются спреи, содержащие антибактериальные и антисептические компоненты.
- Антигистаминные препараты также снижают отечность и воспаление.
- Инструментальное промывание носа кукушкой или Ямик-катетером.
- Физиотерапевтические процедуры – лазерное лечение, УВЧ, соллюкс. Обычно применяются на заключительном этапе лечения для снижения риска повторного заболевания и нежелательных последствий.
Даже при одностороннем процессе, например, при правостороннем гайморите, местное лечение выполняется с обеих сторон.
Хроническая форма требует назначения иммуномодулирующей терапии, применения гормональных спреев. К сожалению, полностью вылечить такую форму далеко не всегда возможно и достаточно часто прибегают к оперативному лечению – пункции пазухи или гайморотомии.
В некоторых случаях излечение не наступает до тех пор, пока не будут исправлены анатомические дефекты и другие патологические состояния – кривая носовая перегородка, не будут удалены полипы, вылечены кариозные зубы или хронический тонзиллит, устранены бытовые аллергены.
Лечение у детей
Обычно гайморит у детей является осложнением вирусных инфекций – гриппа, скарлатины или других ОРВИ. При этом у них отмечается двухсторонний характер процесса. В возрасте после 10 лет уже фиксируются и односторонние гаймориты. Такой разброс связан с анатомическими особенностями формирования костей черепа.
Учитывая, что развитие заболевания у детей более быстрое, лечение необходимо назначать сразу же при первых признаках. Обычно применяются антибиотики пенициллинового ряда, а при наличии противопоказаний к ним – группа макролидов.
Обязательным является назначение сосудосуживающих капель, при этом не следует их применять более 3-5 дней. Хороший результат дают спреи, содержащие в своем составе антибактериальные компоненты с гормонами. Необходимо частое промывание носа, поскольку такая процедура ускоряет выздоровление.
В последнее время вместо пункции гайморовой пазухи детям устанавливают синус-катетеры. Очень высокую эффективность приносит применение лазера и рефлексотерапии, позволяющие предупредить хронизацию заболевания. В среднем выздоровление может занимать 14-21 день, но если состояние ребенка ухудшается, то врач меняет тактику лечения и назначенные им препараты.
Как лечить односторонний гайморит (право и левосторонний)?
Правый надчелюстной синусит — это форма синусита, поражающая только одну гайморовую пазуху на правой стороне черепа.
Соответственно, болевой синдром локализован с правой стороны переносицы. Правый и левый синусит является наиболее распространенным заболеванием в практике лечения ушей, носа и горла.
Каковы особенности развития и лечения такого синусита?
Механизм проявления патологического процесса и его развитие
- Риноген. Наиболее распространенный метод, возникающий в результате респираторных заболеваний носовой полости (ОРВ, ринит). Переход инфекции в воздушно-камеру может быть как естественным, так и вызван неправильным промыванием носа или высушиванием сдувом.
- Травматично. Спровоцированы различными травмами и аномалиями костей черепа, которые препятствуют нормальному оттоку жидкости из паранатальных пазух.
- одонтогенный. Она возникает в результате инфекции, проходящей от поражённых гайморов (моляров и премоляров) в гайморовую пазуху через тонкую стенку или в результате неудачной операции на зубах через образовавшийся свищ.
- Гематоген. Патоген распространяется в крови. Этот тип заболевания встречается редко и является осложнением общих инфекционных заболеваний, таких как сифилис или туберкулез.
Способствующим фактором одностороннего синусита является общее ослабление защитных сил организма. Развитие болезни и сторона поражения определяются такими факторами:
- Анатомические особенности строения носовой полости, наличие шипов, хребтов и кривизны носовой перегородки.
- Пролиферация аденоидов, полипы, кисты, вазомоторный ринит.
- Доброкачественные и злокачественные опухоли, которые изменяют направление выделения слизи или перекрывают соус.
- место или оставайтесь возле кондиционера в жаркую погоду.
- Общие патологические заболевания, ослабляющие иммунную систему (туберкулез, ВИЧ, сахарный диабет).
Правый и левый синусит чаще всего вызывается бактериями, грибками, вирусами или смешанной микрофлорой.
Клиническая картина острой и хронической формы болезни
Воспаление гайморовой пазухи имеет обширную клиническую картину и проявляется рядом симптомов. Правосторонний синусит характеризуется такими проявлениями в острой форме:
- Сильная и скучная пульсирующая боль в области пораженного эпидидимиса, который уступает место в носу, виске, орбите, зубах, шее, лбу на правой стороне. Это ощущение усиливается, когда вы касаетесь или нажимаете пальцами, а также когда вы наклоняетесь вперед и вправо.
- Длинный (более недели) ринит и залог правого обратного движения, хотя иногда отмечается и общий залог.
- Грязевые выделения, вытекающие только из правой ноздри. Выделению способствует наклон головы в левую сторону.
- Припухлость щеки или угла глаза на пораженной стороне, чувствительность кожи на скулах
- Особые признаки отравления организма: слабость, вялость, быстрая утомляемость, снижение работоспособности, снижение аппетита. Отмечены также головные боли и повышение температуры до 38-39 градусов.
- Гнусный звук голоса.
Хроническая форма синусита несколько отличается от острой формы и проявляется этими симптомами:
- Нарушение носового дыхания справа, для нормального сна всегда следует использовать сосудосуживающие препараты.
- Чувство сухости в горле.
- Головные боли, усталость и общая слабость.
- Плохо пахнет из носа.
- Зараженная слизь течет через внутренние стенки гортани, приводя к постоянному кашлю.
- Экстракция в небольших количествах слизи и гноя из ноздри на пораженной стороне (цвет насадки желтоватый).
- Вокруг правой ноздри есть небольшие трещины, а в самом носовом проходе — высохшие корочки от постоянного оттока гноя.
Синусит левой стороны имеет те же симптомы, за исключением того, что они локализованы в противоположной части черепа.
Методы диагностики и консервативная терапия правостороннего синусита
Но чтобы определить степень повреждения пазухи и развитие гнойного процесса, необходимо пройти тщательное обследование. Внутреннюю структуру и изменения в тканях придаточной камеры, наличие горизонтального уровня гноя или инородных тел лучше всего исследовать с помощью рентгена или компьютерной томографии. Носовой мазок и бактериологический анализ его содержимого позволяют точно идентифицировать патоген, вызывающий заболевание. Принимая во внимание всю полученную информацию, ЛОР-врач определяет, как следует лечить синусит, и разрабатывает схему лечения.
В случае правостороннего синусита рекомендуется начинать лечение препарата рано, до появления гноя в эпидидидимальных карманах. Это поможет избежать прокола или перехода в хроническую стадию.
Важно своевременно распознать причину заболевания и устранить не только неприятные симптомы, но и источник инфекции:
- при синусите лечится или удаляется больной зуб;
- при аллергическом контакте с аллергеном устраняется;
- в травматическом — хирургическая процедура проводится для устранения нарушения слизистого потока;
- в бактериальном — патоген разрушается как непосредственно в паранатальной пазухе, так и во всей носоглотке.
Лекарственная терапия проводится амбулаторно.
Острая форма заболевания не приводит к необратимым изменениям слизистой оболочки паранатальной пазухи, так что правильно подобранный препарат и строгое соблюдение всех медицинских предписаний позволяют навсегда избавиться от синусита.
Консервативное лечение синусита практиковалось десятилетиями и включает в себя использование этого вида медикаментов почти во всех случаях:
- антибиотики. Распространенными препаратами этой группы являются пенициллины (амоксициллин, амоксиклав, флемоксиновый раствор), цефалоспорины (цефазолин, цефтриаксон), макролиды (азитромицин, макропен, сумамед), фторхинолоны (ципрофлоксацин, офлоксацин). В острой форме курс продолжается 7 дней, в хронической — от 14 дней и более в зависимости от динамики заболевания.
- Капли в нос и спреи. Большинство этих препаратов обладают сосудосуживающим действием, что позволяет восстановить носовое дыхание и обеспечить удаление слизи из носовой полости. Самые популярные из них — Нафтизин, Галазолин, Називин, Отривин. В зависимости от действующего вещества его действие может длиться от 4 до 12 часов. Однако они могут вызвать побочный эффект, который проявляется в ломкости сосудов и кровотечении. Вторая группа местных капель — это кортикостероиды (авамис), которые снимают отек и аллергию при различных видах синусита.
- антигистамины. Требуется в случаях, когда аллергия является причиной синусита, а также при сильном отеке мягких тканей носа. Взрослые получают таблетки и детские сиропы. Они используются систематически один раз в день (Зиртек, Тавегил, Лоратадин).
- антисептики. Может использоваться для промывки носа (Мирамист, Диоксидин), а также для полоскания (Полидекс, Изофра). Их основной задачей является уничтожение микробов и дезинфекция слизистых оболочек.
- обезболивающие. Используется для лечения таких симптомов, как гипертермия (более 38,5 градусов) и болевой синдром. Три наиболее распространенных типа анальгетиков — ацетилсалициловая кислота, ибупрофен и парацетамол. Самые известные лекарства на их основе — аспирин, нурофен и панадол.
- отхаркивающее. Разжижите секрет и облегчите удаление из носовой полости и придатков (Sinuforte, ацетилцистеин).
- Иммуномодуляторы усиливают иммунную реакцию организма, что снижает вероятность превращения простудного заболевания в синусит.
Промывание воздухоносных камер
Важнейшей предпосылкой для полного излечения синусита является регулярная очистка пазух носа и носовой полости от гнойных слизистых оболочек и высушенных корочек.
Он может быть выполнен эффективно и быстро различными способами промывки носа. Такие методы промывки используются в медицинской практике:
- ‘Кукушка’. Процедура проводится врачом клиники. Он основан на движении жидкостей в закрытых полостях под влиянием перепадов давления. Антисептический раствор вводится в одну ноздрю и высасывается из другой ноздрю с помощью присоски вместе с растворенной слизью.
- Метод JAMIC. Выполняется в медицинском учреждении под местной анестезией. Специальный катетер с надувными цилиндрами в носоглотке и ноздрях позволяет создать вакуум, который открывает чашку и позволяет экссудату поступать в носовую полость. После высвобождения пазухи в пазуху вводится наркотик. Этот метод не рекомендуется для пожилых людей, детей и людей с механическими препятствиями для течения жидкости (полипоз, деформация перегородки, опухоль).
- Промывка потока. Вы можете проводить время в одиночестве дома, используя специальный чайник, шприц или устройство, которое поставляется с некоторыми готовыми решениями (например, Дельфин). Физраствор или отвар лекарственных растений вводится в одну ноздрю и вытекает из другой под низким давлением. Припухшие пазухи таким образом качественно не промываются, но носовая полость очищается вовремя, что уменьшает количество патогенной микрофлоры.
Оперативные способы лечения правостороннего гайморита
Консервативная терапия не всегда приводит к ожидаемому результату, состояние пациента может ухудшиться, а симптомы — усугубиться. В этих случаях специалист по уху, носу и горлу предлагает пациенту хирургическое вмешательство. На сегодняшний день разработан ряд методов, как крупномасштабных операций, так и минимально инвазивных. Наиболее распространенное:
- прокол (прокол) через нос стенки синуса в самой тонкой точке. Специально изогнутая игла легко пробивает тонкую кость и проникает в полость на 1,5-2 см. С помощью шприца вводится антисептический раствор и вымывается накопление гноя и слизи. После этого паранатальная пазуха лечится антибиотиками и другими препаратами. 2-3 вмешательства достаточны для устранения всех опасных симптомов и проведения дальнейшего медикаментозного лечения. Махинации выполняются под местной анестезией, пребывание в больнице не требуется.
- Хирургия цилиндрической пазухи. Современный метод заключается в расширении соединительного канала специальным катетером для восстановления дренажа мешка крепления.
- гамма-ротомия. Открытая операция, при которой часть дна пазухи удаляется, чтобы достичь внутренней части пазухи для реабилитации. Самая опасная и болезненная операция при синусите.
Источники: medscape.com, health.harvard.edu, medicalnewstoday.com.
Односторонний гайморит и способы его лечения
Кровотечение гайморовой пазухи. Если фокус патологии расположен справа, то это правосторонний синусит, левша. На обеих клинических картинах приступ заболевания сопровождается головной болью и скачком температуры, что заставляет пациента думать о больнице. Насильственное носовое дыхание нарушает сон, делает человека крайне раздражительным, нервным.
https://www.youtube.com/watch?v=fggIYP0KDE8
После нескольких недель с такими тревожными симптомами общее самочувствие удовлетворительное, но это не означает, что произошло заживление.
Дело в том, что болезнь стала хронической, и теперь избавиться от нее навсегда будет не так просто.
Односторонний синусит возникает по определенным причинам, если его не обнаружить вовремя, не исключены проблемы со здоровьем, осложнения.
Причины патологического процесса
Болезнь быстро развивается и носит инфекционный характер. Первому рецидиву предшествует аутоиммунное заболевание, предпосылкой возникновения правого и левого синусита становятся следующие патогенные факторы:
- опухоли и полипы, растущие в носовых проходах и нарушающие носовое дыхание;
- аллергическая реакция, не обработанная вовремя;
- анатомические особенности носовой полости, кривизна перегородки;
- хронические ЛОР-заболевания;
- пролонгированный прием лекарств, подавляющих иммунную реакцию организма;
- пролонгированная гипотермия;
- аллергический ринит.
Без устранения провоцирующего фактора трудно бороться с синуситом, положительная динамика выражается мало или вообще не выражается. Сначала вас нужно лечить, а затем вам нужно сфокусировать ваши энергии на очищении пазух от накопившегося гноя. Определение этиологии патологического процесса поможет лечащему врачу, поверхностное самолечение только навредит вашему здоровью.
Симптоматика заболевания
Общие клинические симптомы правостороннего синусита идентичны симптомам левой половины патологии и представлены следующими изменениями общего состояния здоровья
- Тяжелые, расширяющиеся ощущения и высокое давление в области паранатальных пазух;
- болезненные ощущения ‘стреляют’ в скулы;
- приступы мигрени локализованы по всей голове;
- отек глаз, веки;
- застой в носу с одной стороны;
- выделение слизи с кровеносными сосудами;
- скачок температуры, лихорадка;
- боль в глазах, преимущественно односторонняя;
- нарушение сна;
- быстрая усталость. Пациент не должен думать о том, как лечить болезнь без постановки диагноза, но посещение уха, носа и горла врача — хорошее время, чтобы всерьез задуматься. Если вовремя начать интенсивную терапию, то острая фаза болезни может быть окончательно ликвидирована без повторных приступов в будущем.
Диагностика и клиническая картина
Как острый левосторонний синусит, так и правосторонний синусит являются спонтанными, так что после сбора данных об анамнезе будет не очень сложно поставить диагноз. Для уточнения клинической картины может понадобиться клиническое обследование, которое включает:
- рентгеновский снимок гайморовых пазух;
- КТ паранатальных пазух;
- риноскопию.
Чтобы не ставить под сомнение выбор интенсивной терапии, необходимо взять носовой мазок в лаборатории, сделать общий анализ крови. Первое исследование определяет состав слизи, тип патогенной флоры; второе — течение воспалительного процесса.
После постановки диагноза катаральный синусит и другие формы характерного заболевания следует лечить немедленно — еще консервативными методами. В противном случае, осложнения приведут к немедленному хирургическому вмешательству.
Методы и способы лечения
Лечение правостороннего синусита, а также лечение левостороннего синусита предлагает следующие направления, которые гарантируют положительную динамику в кратчайшие сроки:
- антибактериальная терапия для устранения инфекционного процесса;
- параназальный синусовый дренаж для выкачивания слизи, накопленной в пещере;
- этиотропное лечение для подавления интенсивных симптомов
Это основные направления, которым следует каждый врач уха, носа и горла при выборе лекарств от острого синусита справа или слева. Этот вопрос должен также учитывать наличие других хронических диагнозов, характеристики организма по отношению к лекарственным средствам и преимущества альтернативной медицины.
https://www.youtube.com/watch?v=J_QNTlPfvwQ
Консервативное лечение предполагает наличие нескольких фармакологических групп, взаимодействие препаратов которых обеспечивает стабильный и длительный терапевтический эффект. Специалисты в области уха, носа и горла рекомендуют следующие препараты и процедуры, которые необходимо соблюдать:
- Антибиотики против микробов: Амоксиклав, Флемоксин Солутаб, Аугментин, Супракс, Сумамед, Унидокс Солутаб.
- вазоконстрикторы для уменьшения увеличенного набухания носовых ходов: Отривин, Снуп, Називин, Ринозолин.
- Антивирусные препараты с повышенной активностью вирусов, простейших: ингаверин, циклоферон, интерферон.
- Местные антисептики: Хлоргексидин, Мирамист, Фурацилин, Аквамарис, Аквадор, Морская вода.
- Антигистамины против ринита, застой в носу: Фенистил, Тавегил, Супрадин, Супрастин, Зодак, Кларитин, Эриус.
- Полоскание носа кукушкой, катетер Ямик, солевой раствор для раннего удаления слизи с бактериальной флорой.
- Физиотерапевтические методы ускорения выздоровления: синяя лампа, лазерная терапия, UVB, sollux, UHF.
В сложных клинических картинах возможно потребление кортикостероидов, иммунных стимуляторов, интенсивной витаминной терапии. Вспомогательным лечением является использование народных средств, но также рекомендуется заранее проконсультироваться с врачом.
Профилактические меры
Поскольку односторонний синусит имеет тенденцию к хроническому течению, необходимо своевременно принимать профилактические меры. Это относится, в частности, к пациентам из так называемой ‘группы риска’, которые склонны к частым рецидивам. Речь идет о превентивных мерах:
- Устранить частое недоохлаждение.
- Прием витаминных комплексов для усиления иммунного ответа ослабленного организма.
- Держи нос чистым, сморкайся регулярно.
- Позаботьтесь о своем здоровье во время сезонной эпидемии, карантин.
- Устранение вредных привычек, контакт с потенциальными аллергенами.
- Своевременное устранение всех анатомических дефектов носовых ходов.
- Упражнения для дыхания.
Остается только добавить, что болезнь опасна, с серьезными осложнениями. Поэтому так важно своевременно заботиться о своем здоровье и здоровье своих близких. Это единственный способ защиты от патогенной инфекции и ее повышенной активности.
Как лечить левосторонний (правосторонний) гайморит?
Более длительные вирусные инфекции и простуды поражают организм человека. Иммунная защита не в состоянии справиться с патогенной микрофлорой в одиночку, что приводит к появлению новых очагов воспаления.
Конечно, многие заметили длинную перегрузку носа, сопровождающуюся гнойными выделениями. Их извлекают из носовых пассажей в виде коллекции гноя.
Кроме того, у пациента сильное недомогание, головная боль. Это называется геморит.
Раннее начало лечения может спровоцировать гнойные массы в мозгу и тем самым привести к необратимым последствиям.
Как распознать левосторонний или правосторонний гайморит?
В медицине геморит имеет два названия. Другим, похоже, является воспаление гайморовой пазухи. Патология, в свою очередь, разделена на несколько типов:
- Каталонский. В этом случае гнойная масса светло-зеленого цвета со слизистой оболочкой;
- гной. Содержимое дополняется неприятным запахом. При сбросе проверьте наличие желтых плотных комков;
- Аллергия. Возникновение аллергических реакций отрицательно влияет на состояние кожи и дыхательных путей. Аллергический синусит — это чрезмерное накопление слизи в пазухах. Имеет однородную структуру и прозрачный цвет;
- Viral. Эта патология возникает после вирусных и простудных заболеваний. Обычно насморк возникает на пятый день, кровоизлияние с вирусной микрофлорой длится от 15 до 30 дней с момента заражения. Лечение антибиотиками и физиотерапия помогают предотвратить дальнейшее распространение в мозговую полость;
- теменная Болезнь расположена в верхних отделах паранатальных пазух;
- полипозный. Эта патология является результатом длительной аллергической реакции. Консистенция выделений представлена прозрачным слизистым цветом. Носовое дыхание в этом случае затруднено. Пациенты предпочитают дышать через рот. В результате у них более низкий аппетит и вкусовое восприятие пищи;
- Левая сторона. Основной причиной одностороннего синусита является искривление носовой перегородки. Это приводит к патологическим изменениям в области соуса. Люди испытывают изменения в вентиляции. В результате слизистая постоянно подвергается воспалению и раздражению;
- Справа. Этот вид развивается по той же технологии, что и его левосторонний синусит;
- Билатеральный. В этом случае имеются очаги воспаления с обеих сторон гайморовой пазухи. Содержание имеет плотную зелено-желтую структуру.
Чем правосторонний (левосторонний) отличается от обычного гайморита?
Правый и левый синусит сильно отличается от нормального бегущего носа. Очаг воспаления находится в левой или правой гайморовой пазухе. Когда содержимое удаляется, наибольшая концентрация гнойной слизи обнаруживается с одной стороны.
Дыхание в этом случае слишком затруднено. Использование сосудосуживающих капель не дает желаемого эффекта. По этой причине пациенты предпочитают дышать через рот. Постепенно нарушаются вкусовые функции человека, слизистые оболочки быстро высыхают из-за нарушенной вентиляции воздушных масс. Из рта пахнет неприятным запахом гноя.
При касании гайморовых пазух чувствуется сильная боль, которая резко падает во височную область.
Опытные ЛОР-врачи разработали специальную методику, позволяющую самостоятельно определить наличие этого заболевания. Все, что тебе нужно сделать, это постучать кончиками пальцев по носовым пазухам.
Если возникают волнообразные симптомы, можно определить точное местоположение гнойного содержимого.
https://www.youtube.com/watch?v=cyyiCsqL_fE
Цвет слизи и ее текстура помогут определить синусит. Постоянное воспаление сопровождается темно-зеленым цветом с желтыми шишками. Необходимо приложить дополнительные усилия для их ликвидации. Однако этот метод оказывает негативное влияние на состояние слуховых каналов. Многие люди, должно быть, заметили шум и свист в ушах.
Как лечить правосторонний гайморит в домашних условиях?
Лечение синусита в домашних условиях включает в себя несколько основных моментов. Это они:
- Удаление отека. Для этого используются сосудосуживающие капли и антигистаминные препараты. Эти препараты помогут облегчить залог и облегчить носовое дыхание;
- Кроме того, необходимо делать 3 ингаляции в день. Для этого используются растворы соли и фуксилина. Через левый проход налейте небольшое количество жидкости с грушей;
- подогреватель. Кроме вдыхания, необходимо расширить сосуды с помощью мешка с солью. Соль предварительно разогревается на сковороде. Такие манипуляции выполняются после промывки носовых ходов.
Эта терапия должна проводиться после консультации с Вашим врачом. Если у пациента жар, то такие явления указывают на спровоцированный воспалительный процесс, требующий медицинской помощи.
Самолечение не всегда дает желаемый эффект. Чтобы не нанести существенного вреда вашему здоровью, рекомендуется как можно раньше обратиться за высококвалифицированной помощью.
Применение небулайзера
Вдыхание считается довольно распространенным методом лечения простуды и вирусных заболеваний носоглотки. При синусите слизь становится густой и липкой. Постепенно она оседает на слизистой оболочке гайморовых пазух.
Важно! Ингаляции могут разбавить и удалить содержимое слизи. Таким образом, они увлажняют поверхность и способствуют отталкиванию инородных частиц за пределы носовых ходов.
Однако следует помнить, что ингаляция может дать желаемый эффект только на ранних стадиях заболевания. Их следует использовать в качестве дополнительного лечения с другими лекарствами. Не рекомендуется использовать этот метод в качестве самостоятельного лечения.
Вдыхание запрещено при повышении температуры тела. Дело в том, что при высокой температуре наблюдается высокая скорость кровотока. Инфекция в крови быстро передается в отдельные части тела.
Антибиотики, проникающие в пазухи, используются для лечения болезни. Лекарства предлагаются в виде спреев или капель для носа. В большинстве случаев пациентам назначается биопарокс или полидекс.
Биопарокс — это местный антибиотик. Он представлен в виде спрея. Используется в качестве дополнительной терапии при лечении различных форм синусита. Курс лечения выбирает лечащий врач.
Полидекс — противовоспалительное средство на основе неомицина и дексаметазона. Эти активные вещества предназначены для борьбы с патогенной микрофлорой. Препарат может уменьшить воспалительный синдром и улучшить самочувствие пациента. Курс лечения составляет 5-7 дней после приема.
В дополнение к местной терапии антибиотики вводятся перорально. Курс антибактериальной терапии выбирается лечащим врачом исходя из симптомов и скорости заболевания. В большинстве случаев пациентам прописывают амоксиклав, флемоксин раствор. Дозировка и продолжительность лечения также выбираются специалистом.
Медикаменты
Гейморит требует своевременного лечения. Сначала лечащий врач выясняет основные причины этой болезни. Если у пациента диагностирована вирусная патология, то для ее устранения назначаются следующие препараты:
Важно! Курс лечения в среднем составляет от 5 до 7 дней после постановки диагноза.
Если синусит вызван микробами, то для устранения очага воспаления используется антибиотикотерапия. Это то, что они делают:
- Амоксиклав;
- Флемоксин Солутаб.
Капли и спрей
Для нормализации состояния назначьте серию капель для спрея и носа. Эти лекарства снимают воспаление и отек носа. Это помогает пациенту чувствовать себя намного лучше. Это то, что они делают:
- Тизин;
- Нафтисен;
- Полидекс;
- Насонекс.
Народные средства
Рецепты народной медицины на синусит следует выбирать с учетом возможных осложнений. Следующий список используется в качестве терапии:
- Капли для носа из картофельного сока и меда. Для приготовления лекарства необходимо небольшое количество фиолетового лука, 10 капель сырого картофельного сока и 1 чайная ложка меда. После промывки солью капает дважды в день;
- свекольный сок для промывки гайморовых пазух. Приготовьте смесь из мелкой свеклы и кипяченой воды. Нос следует промыть резиновой колбой;
- настой из спирта календулы. Для приготовления настоя используйте 35 капель растительного настоя и стакан кипяченой воды. Все ингредиенты тщательно смешиваются и используются днем и ночью для очистки носовых ходов.
Помните, что самолечение может привести к необратимым последствиям.
Какие могут быть осложнения болезни?
Выделяет ряд серьезных осложнений, которые могут быть вызваны синуситом. Они делают:
- Менингит. Эта болезнь провоцирует очаги воспаления на поверхности коры головного мозга. Поздний диагноз может привести к инвалидности или смерти;
- воспаление тройничного нерва. В этом случае пациент страдает от сильной головной боли, похожей на волну.
Если начальные симптомы синусита возникают, необходимо срочно обратиться к врачу, специализирующемуся на ушах, носу и горле. Специалист может облегчить состояние пациента и предотвратить распространение патогенной микрофлоры по всему организму.
Заключение
Суть лечения правой гайморовой пазухи заключается в возможности быстрого оттока гноя из пораженных пазух. Для этого используются растворы для сужения сосудов, антигистаминные препараты и антибиотикотерапия. Кроме того, пациенту назначается ряд физических процедур, лечебный массаж. Это позволяет нормализовать кровоток в пораженной зоне.
Если лечение не дало нужного эффекта, выполняется операция прокола. Благодаря этой манипуляции можно быстро избавиться от содержимого гайморовых пазух.
Полоскание и разогрев носа используются для дальнейшего удаления слизи. В качестве дополнительной терапии антибиотики используются для блокирования дальнейшего распространения микроорганизмов.
Лечение проводится через 5-7 дней после хирургического вмешательства.
симптомы и лечение у взрослых
Гайморит, согласно медицинской выкладке, представляет собой острое, хроническое или подострое воспаление придаточных пазух носа, в ходе которого происходит дегнеративно-дистрфоическое поражение слизистых анатомических структур. Зачастую гайморит имеет инфекционную природу, несколько реже наступает поражение аллергического типа (аллергический, аутоиммунный гайморит).
Согласно данным медицинской статистики, встречается указанная болезнь сравнительно часто. По разным оценкам, страдают от гайморита от 20 до 45 и чуть более процентов человек в популяции. Далеко не всегда пациенты сами замечают характерные проявления заболевания: недуг может давать знать о себе легким насморком либо сочетанием его с головной болью и подъемом температуры тела.
Острый гайморит встречается наиболее редко и имеет имеет код по мкб 10 J32.0. Он считается сравнительно тяжелой для пациента патологией, поскольку клиническая картина изобилует тяжелыми симптомами, вроде головной боли, насморка, гипертермии и т.д. Более того, именно эта форма опасна для жизни и здоровья своими осложнениями, даже в аллергической форме. Что же нужно знать о болезни и ее проявлениях?
Причины развития недуга
Причины развития гайморита острого множественны. В основном сказывается поражение челюстных пазух патогенной флорой: стафилококками, стрептококками, микоплазмами, уреаплазмами, гонококками и иными «нетрадиционными» микроорганизмами, пневмококками, вирусами герпеса первого-шестого типов и другими представителями флоры (говоря условно, вирусы флорой не являются).
Дополнительный неблагоприятный эффект оказывает снижение интенсивности работы иммунной системы. Почему снижаются защитные силы организма?
В первую очередь, по причине частых острых респираторных вирусных инфекций. Они вызывают хроническое, длительное снижение иммунитета.
Далее сказываются следующие факторы:
- Переохлаждение.
- Злоупотребление алкоголем.
- Злоупотребление табачной продукцией.
- Тяжелые психические нагрузки. Перегрузки физического плана. Вызывают выработку большого количества кортикостероидов.
Существуют и так называемые триггерные факторы, которые обуславливают начало патологического процесса.
Среди них:
- Наличие в анамнезе туберкулезного поражения. Сказывается проникновение в дыхательные пути патогенной микрофлоры.
- Грибковые поражения оболочек верхних дыхательных путей.
- Злокачественные опухоли организма, в том числе и отдаленные.
- Травматические поражение слизистых оболочек носа. Парадоксально, но пресловутый «прокол» или пункция челюстной пазухи способен вызвать тяжелые хронические атрофические формы гайморита. Вывод — травмы сказываются на состоянии анатомических структур самым негативным образом.
- Проникновение в организм аллергенов. С пищей, с пылью при вдохе (намного чаще).
- Нелеченый насморк при синусите, рините. Эти заболевания имеют свойство трансформироваться в острый гайморит.
- Полипоз, аденоиды.
- Недавно перенесенные острые респираторные заболевания в разных формах.
- Плохое состояние ротовой полости, наличие в анамнезе кариеса в запущенной форме (часто провоцируют одонтогенную форму гаймотрита).
Существует еще, как минимум, 10 факторов, однако названные встречаются наиболее часто.
Классификация острого гайморита
Классифицировать или же типизировать гайморит острого течения можно по самым разным основаниям. В зависимости от характера патологического процесса, можно выделить такие формы, как:
- Гайморит аллергический. Провоцируется попаданием в организм, в частности в кровеносное русло патогенных веществ, которые называются антигенами или аллергенами. Реакция происходит следующим образом. Попадая в тело, вещество провоцирует выработку большого количества антигенов, специализированных иммуноглобулинов. Они вызывают создание комплекса антиген-антитело. Эти структуры оседают на стенках носовых ходов, разрушая тучные клетки-базофилы. Разрываясь, они выпускают огромное количество токсичного гистамина, который разрушает клетки. Отсюда характерные симптомы.
- Гайморит инфекционный. Провоцируется описанными выше микроорганизмами. Флора вызывает наиболее тяжелые поражения органов верхних дыхательных путей.
- Гайморит грибкового типа. Провоцируется кандидами.
Можно подразделить гайморит и другим способом. В зависимости от распространенности процесса:
- Односторонняя форма болезни.
- Двустороннее заболевание. Наиболее тяжело протекает ввиду поражения сразу двух анатомических структур.
Наконец, в зависимости от превалирующего симптома определяют следующие формы недуга:
- Катаральный острый гайморит. Характеризуется развитием минимально видимой симптоматики. Превалирующее проявление со стороны органов дыхательной системы — это отечность, заложенность носа (реализация дыхания возможна только через рот). При этом выделяется огромное количество прозрачной слизи. Гнойная экссудация отсутствует.
- Гнойная форма болезни. Ведущее проявление — выход обильного количества гнойного содержимого. Наблюдаются и иные проявления в виде сильных пульсирующих болей в области верхней челюсти и под глазами и меньшим отеком слизистых оболочек.
- Гиперпластический гайморит. Характеризуется разрастанием тканей слизистых оболочек носовых ходов. Итогом становится сужение отверстия дыхательных путей. Это хроническое состояние, почти не поддающееся медикаментозной коррекции.
- Полипозная форма недуга. Для нее типично проявление нарушений носового дыхания из-за закрытия носовых ходов особыми новообразованиями: полипами.
- Атрофический гайморит. Нарушается работа слизистой оболочки носа. Проявляется постоянным насморком, снижением обоняния.
- Смешанный тип. Встречается наиболее часто, поскольку в чистом виде указанные выше типы недуга не развиваются почти никогда.
Классификации используются в комплексе. Например, выставляется диагноз острый левосторонний гнойный гайморит, острый правосторонний гайморит и т.д.
Характерная симптоматика и отличия острого гайморита от хронического
Симптомы многообразны. Острый гайморит дает наиболее активные проявления заболевания, в то время как хронический может протекать практически безсимптомно, либо с малым их количеством.
Среди них можно выделить:
- Болевой синдром. Развивается практически всегда и во всех клинических случаях. Характеризуется интенсивностью, давящим, тянущим характером. Усиливается при попытках вдохнуть, выдохнуть, отсморкаться. Становится сильнее также в результате наклонов. Локализация дискомфорта — область щек, под глазами. Именно здесь расположены гайморовы пазухи. При хроническом гайморите боли слабее или отсутствуют вовсе, что позволяет разграничить две формы болезни.
- Заложенность носа. Вызывается отеком слизистой оболочки носовых ходов и пазух, также и тем, что анатомические структуры заполнены слизью. Итогом становится невозможность нормального дыхания. Хроническая форма болезни характеризуется минимальной заложенностью носа, чаще всего с одной стороны.
- Слизистые выделения их носовых ходов. Как правило, в первые несколько дней слизистый экссудат прозрачный, без запаха и цвета. С течением времени наступает его трансформация. Он становится гнойным, желтого цвета. Состоит из серозного содержимого, большого количества мертвых клеток и клеток-лейкоцитов, также возбудителей заболевания. Хроническая форма определяется минимальным количеством экссудата.
- Снижение памяти. Неблагоприятный прогностический признак течения гайморита. Указывает на вторичное поражение церебральных структур. Проявляется чаще всего именно при длительном течении заболевания.
- Чувство давления в области верхнечелюстных пазух. При наклонах чувство давления существенно усиливается. Встречается, в том числе при хроническом типе болезни.
- Утрата аппетита. Человек не хочет есть почти или совсем.
- Цефалгия (головная боль). Типично появление именно при остром гайморите. Вызывается давлением гнойного экссудата. Боли вторичны, они с одной стороны иррадиируют от первичного очага, а с другой обусловлены общей интоксикацией организма.
- Гипертермия. Подъем температуры тела. Показатели термометра находятся в пределах 37.5-39 градусов Цельсия. Симптом малохарактерный для хронической формы недуга. Обычно температура поднимается до 37-37.2 градусов Цельсия.
- Озноб. Встречается при всех типах болезни.
- Развитие вторичных заболеваний, вроде тонзиллита, ринита, фарингита и иных недугов. Отмечается при длительном течении недуга.
В целом, нужно рассматривать симптомы в комплексе. Однако каждый конкретный случай требует собственного подхода.
Что необходимо обследовать
Диагностикой заболеваний, сопряженных с насморком и другими симптомами описанного свойства, занимаются специалисты-отоларингологи (проще говоря, ЛОР-врачи).
На первичном приеме проводится исследование жалоб пациента, устный опрос. Важно выявить наличие характерных симптомов вероятной болезни. В дальнейшем необходим сбор анамнеза.
Требуется определиться с текущими и перенесенными в недавнем прошлом заболеваниями данного же профиля.
В дальнейшем необходимо назначить ряд инструментальных и лабораторных исследований:
- Общий анализ крови. Дает классическую, типичную картину воспалительного процесса. В нее входят лейкоцитоз, высокая скорость оседания эритроцитов и другие факторы. Аллергическая реакция дает повышение эозинофилов и скорости оседания эритроцитов.
- Биохимия венозной крови.
- Осмотр гайморовых пазух и носовых ходов с помощью специализированного приспособления.
- Бактериологический посев слизи из носа. Позволяет выявить возбудителя заболевания, если имеет место бактериологический или инфекционный тип недуга, также определиться с тактикой лечения.
- ПЦР и ИФА-диагностика. Необходимы для выявления типа болезни.
Указанные обследования назначаются для верификации основного диагноза. Терапия комплексная, преимущественно медикаментозная. Препараты назначает только врач, по итогам проведенных диагностических процедур.
Консервативное лечение
Лечение острого гайморита систематическое. Назначаются препараты нескольких фармацевтических групп:
- Противовоспалительные средства нестероидного генеза. Для купирования воспаления. Это Кеторолак, Кетопрофен и иные препараты.
- Противовоспалительные кортикостероидного свойства. Дексаметазон, Приднизолон и иные. Назначаются в случае тяжелого гнойного гайморита, если противовоспалительные нестероидного происхождения не помогают.
- Антибактериальные средства в формате капель и таблеток для перорального приема. Конкретные названия станут известны после проведения бактериального посева.
- Растворы антисептиков. Подойдет простой Фурацилин, Мирамистин, также некоторые другие средства на усмотрение лечащего специалиста.
- Растворы бактериофагов — Ирс-19 и бактериофаг клебсиелл очищенный при бактериальном поражении, неэффективности антибиотиков или наличии противопоказаний к последним у пациента.
Этих лекарственных средств вполне достаточно для терапии неосложненного воспалительного процесса.
Симптоматические средства
Сюда входят три группы препаратов, позволяющих купировать неприятные для больного симптомы:
- Сосудосуживающие капли в нос.
Применяются для расширения носовых ходов при заложенности, перед закапыванием любых лекарственных средств, для более эффективного их всасывания.
Наиболее эффективны препараты средней продолжительности действия на основе ксилометазолина (торговые названия: Галазолин, Фармазолин, Ксилен, Длянос и другие). Восстанавливают носовое дыхания на 6-8 часов, могут применяться на протяжении 14-ти дней.
Капли длительного действия (до 12 часов) на основе оксиметазолина являются незаменимым средством при отечности слизистых оболочек, особенно в ночное время, когда человек не может уснуть. Названия: Називин, Назол, Викс. Основной недостаток — быстрое привыкание к действующему веществу, поэтому использование не должно превышать 3-х дней.
Эффективными при гайморите будут препараты на основе метамизола натрия. Это Анальгин, Баралгин и иные. Хорошо снимают болевой синдром любой этиологии.
- Жаропонижающие на основе ибупрофена и парацетамола.
Их применение обязательно при температуре свыше 38.1 градуса. Существует и другая группа, действующим веществом которой выступает ацетилсалициловая кислота, однако их стараются не применять, поскольку они охрупчивают сосуды, что приводит к носовым кровотечениям.
Удаление избыточных назальных выделений
Промывания носа солевыми растворами. Неотъемлемая часть лечения острого воспаления гайморовых пазух. Процедура позволяет удалить патогенную слизь из полости носа, и эффективно увлажнить слизистые оболочки.
Она абсолютно безопасна и назначается как взрослым, так и детям. Для приготовления раствора используют 1 чайную ложку на 0.5 литра теплой воды, а промывание осуществляется с помощью грушевидной спринцовки или большого шприца без иглы.
В аптеке можно приобрести растворы на основе морской воды: Аквалор, Маример, Хьюмер и другие.
Терапевтический эффект не отличим от средства домашнего приготовления, разница заключается лишь в удобстве использования (не требуется применение спринцовки, поскольку раствор находится в баллоне под давлением).
Муколитики в форме капель и спреев — например Ринофлуимуцил, Флуимуцил, Флюдитек. Обладают выраженным разжижающим слизь эффектом, назначается при гайморите любой формы.
Физиопроцедуры
Полезное действие заключается в активизации кровообращения в области гайморовых синусов, благодаря чему увеличивается приток собственных иммунных клеток и действующих веществ лекарств к очагу воспаления. Благодаря этому эффекту, вылечить патологию удается быстрее, а дозировка препаратов уменьшается.
При острой форме гайморита назначаются:
- микроволновая терапия;
- динамические токи;
- электрофорез;
- диадинамофорез;
- лазерная терапия.
Также эффективны светолечение и токи ультравысокой частоты. Главное условие — отсутствие признаков интоксикации организма, в противном случае, гнойное содержимое легко разнесется с кровотоком в близлежащие пазухи, что вызовет более обширное поражение.
Лечение острого гнойного гайморита
Как лечить острый гайморит гнойного характера? — в первую очередь требуется откачивание гнойного содержимого из пазухи, с помощью баллонной синусопластики, а затем назначается промывание пазух с помощью специализированных антисептических и антибактериальных растворов ЯМИК-катетером, либо Кукушкой. Дополнительно назначаются препараты, указанные выше.
Хирургическая операция — прокол (пункция), назначается в наши дни все реже, поскольку манипуляция опасна для здоровья и оказывает парадоксальное влияние на организм (вызывает атрофический гайморит). Выполняется только в случае угрозы для жизни пациента, и неэффективности вышеописанных методов.
Прогноз
Благоприятный при условии назначения своевременного лечения. В противном случае возможны осложнения вплоть до менингита, отека мозга, иных проблем с церебральными структурами.
Острый гайморит — сравнительно редкая, но тяжелая патология, вполне способная стать причиной сложных последствий, угрожающих жизни и здоровью. Требуется своевременная диагностика и правильное лечение под контролем специалиста.
Острый гайморит Лечение
Вконтакте
Одноклассники
Мой мир
Правосторонний гайморит: симптомы и лечение
Правосторонний гайморит представляет собой воспалительное заболевание слизистой поверхности гайморовых пазух, связанных с верхними дыхательными путями тонким выводным каналом. Появление отека закрывает его, нарушая нормальный газообмен. Симптомы в виде затрудненного дыхания, головных болей и повышенной температуры требуют немедленного устранения. В противном случае патология приобретает хронический характер с серьезными осложнениями.
Причины и формы дисфункции
Поводов к появлению правостороннего гайморита может быть несколько:
- индивидуальные особенности строения носовой перегородки — ее искривление, наличие гребней, увеличение раковин носа;
- хронический иммунодефицит, ослабление защитных сил, особенно в детском и преклонном возрасте;
- наличие в носовых путях полипов или опухолей;
- аллергические реакции на инородные вещества.
Классифицируют три вида расстройства: хронический, острый гайморит, с гнойной секрецией.
Хронический недуг подразделяется, в свою очередь, на следующие категории:
- Экссудативная — приобретает катаральное, серозное и гнойное воспаление. Катаральный гайморит проходит на фоне сильной отечности питуитарной поверхности с выделением жидкого и тягучего секрета. При отсутствии профилактических мероприятий катаральная форма переходит в гнойную.
- Продуктивная — некротическая, атрофическая, грибковая, полипозная, казеозная патологии.
Видимые признаки гайморита обнаруживаются на 4 или 5-й день после простудного заболевания. Длительность его протекания составляет две недели. Острый гайморит, в отличие от хронического, при правильно назначенном лечении имеет благоприятный прогноз и практически всегда излечивается без рецидивов.
Как протекают инфекционные виды заболевания?
Разнообразие гайморита дополняют формы, зависящие от вида микроорганизмов, спровоцировавших ту или иную болезнь верхнечелюстных пазух. По причине респираторного недуга возникает вирусный тип, который не замыкается исключительно на гайморовых полостях. В этом случае происходит поражение всех слизистых оболочек дыхательных путей. Дальше развивается острый гайморит с выделением прозрачного секрета, но без крови и гноя.
Если иммунный механизм даст сбой, то возможно присоединение бактериальной инфекции с переходом в гнойную форму. Основные возбудители — пневмококки, стрептококки, стафилококки — поселяются на слизистой поверхности в том числе и благодаря попаданию инородного тела, что нередко встречается у маленьких детей. Причиной одонтогенного гайморита правой стороны являются воспалительные протекания в ротовой полости. Особую опасность представляет пародонтит верхней челюсти.
Грибковый вид расстройства проходимости верхних дыхательных путей образуется в результате:
- приема гормональных медикаментов или антибиотиков;
- выраженного иммунодефицита;
- травматических переломов перегородки носа или других лицевых костей.
Аллергический острый гайморит может быть сезонным явлением или следствием воздействия агрессивных химических аллергенов. Его симптомы — сильные жидкие выделения, отечность, зуд, частое чихание.
Острый гайморит правой стороны развивается быстро и агрессивно. Признаки заболевания:
- правая ноздря заложена;
- длительный, больше недели, насморк;
- болевой синдром в области правой части лобной пазухи и носа;
- непрозрачные выделения из правой ноздри;
- отек правой щеки, века;
- повышение температуры выше 37°С;
- общее недомогание и слабость.
Для недопущения активизации заболевания и перерастания его в хроническую форму необходимо немедленно обратиться к врачу, а не заниматься самолечением.
Специфика детского гайморита и его терапия
Особенностями детских заболеваний носоглотки являются ослабленный иммунитет и запущенные патологии верхних дыхательных проходов. У детей значительно реже, чем у взрослых, встречается одонтогенный гайморит. Симптомы раздражения слизистой в пазухах развиваются через несколько дней после начала заболевания простудой и характеризуются гипертермией, болями в голове, заложенностью правой ноздри. Детский гайморит, лечение которого отсрочено родительским невниманием, может привести к отставанию от сверстников в физическом и умственном развитии. Прежде всего врач назначает антибактериальные средства — макролиды, цефалоспорины, амоксициллины. Для устранения отечных явлений применяют сосудосуживающие медикаменты локального действия. У совсем маленьких детей отсутствует навык хорошо высмаркиваться, их нужно этому научить. Перед тем следует подготовить полость носа орошением теплыми смесями антисептиков или физиологическим раствором.
Промыванием носа в значительной степени удаляются пылевые, аллергенные частицы, слизь вплоть до инородных тел. Таким образом снимается отечность и облегчается дыхание. Для закапывания в правую ноздрю необходимо лечь на правый бок, тогда капли попадут в носовую камеру, а не в рот или совсем вытекут наружу. Через 5 минут можно повторно очистить носовой проход от вновь образовавшейся слизи. Правосторонний гайморит тяжелой катаральной формы поможет излечить УВЧ, фотонотерапия, прогревание. Против хронических разновидностей патологии применяется ингаляция. К оперативному вмешательству прибегают в случае необходимости удаления гнойных масс, грибковых колоний.
Необходимо помнить, что несвоевременное обращение к оториноларингологу приводит к образованию тяжелых инфекционных заболеваний — менингита, энцефалита, поражения органов зрительной системы. Чтобы не доводить своих детей и себя до хронических патологических состояний, следует периодически посещать стоматолога, следить за температурным режимом в доме, немедленно принимать меры по устранению признаков недугов горла и носа.
В соответствии с назначением врача разрешается применять народные средства от простуды.
Вконтакте
Google+
Левосторонний и правосторонний гаймориты: лечение
Гайморовы пазухи локализуются в верхнечелюстной кости. Это парное образование, располагающееся с двух сторон. Отсюда и берется название патологии, при которой развивается воспаление в них – левосторонний или правосторонний гайморит. Синусы имеют общие костные стенки с такими структурами, как носоглотка и глазница, а также связаны выходящим отверстием с носовой полостью. Именно через него выходит в нос секрет слизистой оболочки, слизь, гной и выпот (его еще называют экссудатом) при воспалении.
Само заболевание развивается практически во всех возрастных группах. Но при этом, гайморит у ребенка – достаточно редкое явление, что обусловлено формированием анатомических структур костей черепа. Обычно у ребенка 3 лет и младше развивается двухсторонний процесс.
У взрослых обычно сначала развивается острый левосторонний гайморит (или правосторонний), который при отсутствии должной терапии распространяется и на вторую придаточную пазуху, а затем приобретает хронический характер.
Обычно симптомы патологии соответствуют стороне поражения. Особенно это видно, если развился левосторонний или правосторонний одонтогенный гайморит. Чаще всего встречается заложенность одной ноздри, боли под глазами и в висках, зубные боли. Двусторонний гайморит характеризуется наличием симптомов сразу с двух сторон.
Течение патологии может быть острое или хроническое. В зависимости от стороны и формы поражения выделяется правосторонний и левосторонний катаральный гайморит (если нет гноя), а также возможна гнойная форма. Хронический процесс, в свою очередь, разделяется на экссудативную и продуктивную формы.
Этиология
Самой распространенной причиной острого серозного или гнойного гайморита является бактериальная или вирусная инфекция. Предшествующим заболеванием обычно бывает ОРВИ, ангина, бронхит. Иногда возможно гематогенное занесение инфекции в придаточные пазухи. Также отмечается несколько факторов риска, которые могут повлиять на развитие процесса:
- снижение защитных свойств организма по разным причинам;
- наличие соматических патологий;
- очаги хронической инфекции;
- нарушение анатомического строения ЛОР-органов;
- наличие новообразований – полипов, кист, онкологии;
- применение системных препаратов;
- хронические риниты.
Острый левосторонний или правосторонний катаральный гайморит может возникнуть как следствие травм или попадания инородных тел. Гнойный гайморит развивается обычно из-за проблем с зубами и носит название одонтогенного, а также на фоне неадекватной терапии катарального процесса или после неудачных оперативных вмешательств.
Двухстороннее воспаление может возникать и из-за аллергических реакций.
Возможно и одностороннее поражение пазухи, если сначала появился аллергический ринит.
Клиническая картина
Симптомы гайморита зачастую начинаются с одной стороны, и с течением времени захватывают обе пазухи. Самыми распространенными клиническими проявлениями бывают:
- боли и ощущение тяжести, дискомфорта в области носа, которые усиливаются под вечер;
- головные боли;
- боли с иррадиацией в скулы, зубы;
- боли при моргании;
- усиление болевых ощущений при перкуссии проекции пораженной пазухи;
- заложенность носа, наличие соплей слизистого или гнойного характера;
- гипертермия, сопровождающаяся нарушением общего состояния пациента;
- изменение голоса;
- нарушение сна.
Заболевание хорошо лечится при правильном назначении терапии. Стадия ремиссии характеризуется полным отсутствием клинических проявлений.
Диагностика
Диагностические мероприятия проводятся лечащим врачом. Он определяет сколько и каких анализов следует выполнить. Пациент должен максимально точно дать информацию о своем состоянии, когда развилось ухудшение, какие есть сопутствующие патологии. Это первый этап обследования пациента.
Вторым этапом является проведение лабораторных анализов – клиника, биохимия крови, бакпосев отделяемого из носа. Третий этап включает в себя инструментальные исследования. Чаще всего выполняется рентген-исследование придаточных пазух носа. Оно позволяет выявить воспаление в синусах, наличие в них гноя. Возможно выполнение томографического обследования, которое обычно дает больше информации. Среди дополнительных методик выделяется эндоскопия, позволяющая получить максимально точную картину состояния ЛОР-органов. Она может выполняться как через правый, так и через левый носовые ходы.
Полное обследование необходимо при хроническом процессе с односторонней локализацией. Иногда его целесообразнее выполнить в фазе ремиссии, когда отсутствуют признаки воспаления. Следует исключить такие заболевания, как полипоз носа, кисты, онкологические процессы.
Полипы в носовой полости
Лечение взрослых
Главной задачей терапии является создание условий для выхода содержимого пазухи из нее. Это достигается за счет снижения отечности слизистой оболочки. Также необходима этиотропная терапия. В некоторых случаях возможно лечение в домашних условиях, без прокола.
Обычно таким образом лечат гайморит на его начальных стадиях. Назначаются следующие группы препаратов и процедуры:
- Антибактериальные средства широкого спектра действия в комбинации с противовирусными препаратами.
- Сосудосуживающие капли для того, чтобы уменьшить отек.
- Необходимость промывать нос обусловлена быстрым скоплением слизи и гноя в пазухах.
- Назначаются спреи, содержащие антибактериальные и антисептические компоненты.
- Антигистаминные препараты также снижают отечность и воспаление.
- Инструментальное промывание носа кукушкой или Ямик-катетером.
- Физиотерапевтические процедуры – лазерное лечение, УВЧ, соллюкс. Обычно применяются на заключительном этапе лечения для снижения риска повторного заболевания и нежелательных последствий.
Даже при одностороннем процессе, например, при правостороннем гайморите, местное лечение выполняется с обеих сторон.
Процедура ЯМИК
Хроническая форма требует назначения иммуномодулирующей терапии, применения гормональных спреев. К сожалению, полностью вылечить такую форму далеко не всегда возможно и достаточно часто прибегают к оперативному лечению – пункции пазухи или гайморотомии. В некоторых случаях излечение не наступает до тех пор, пока не будут исправлены анатомические дефекты и другие патологические состояния – кривая носовая перегородка, не будут удалены полипы, вылечены кариозные зубы или хронический тонзиллит, устранены бытовые аллергены.
Лечение у детей
Обычно гайморит у детей является осложнением вирусных инфекций – гриппа, скарлатины или других ОРВИ. При этом у них отмечается двухсторонний характер процесса. В возрасте после 10 лет уже фиксируются и односторонние гаймориты. Такой разброс связан с анатомическими особенностями формирования костей черепа.
Учитывая, что развитие заболевания у детей более быстрое, лечение необходимо назначать сразу же при первых признаках. Обычно применяются антибиотики пенициллинового ряда, а при наличии противопоказаний к ним – группа макролидов.
Обязательным является назначение сосудосуживающих капель, при этом не следует их применять более 3-5 дней. Хороший результат дают спреи, содержащие в своем составе антибактериальные компоненты с гормонами. Необходимо частое промывание носа, поскольку такая процедура ускоряет выздоровление.
В последнее время вместо пункции гайморовой пазухи детям устанавливают синус-катетеры. Очень высокую эффективность приносит применение лазера и рефлексотерапии, позволяющие предупредить хронизацию заболевания. В среднем выздоровление может занимать 14-21 день, но если состояние ребенка ухудшается, то врач меняет тактику лечения и назначенные им препараты.
Рейтинг автора
Автор статьи
Диагностика и лечение пациентов с хроническими заболеваниями терапевтического профиля.
Написано статей
Справочное руководство по острым синуситам
Проверено с медицинской точки зрения Drugs.com. Последнее обновление: 22 июня 2019 г.
На этой странице
Обзор
При остром синусите пространство внутри носа (пазухи) воспаляется и опухает. Это мешает дренажу и вызывает скопление слизи.
При остром синусите может быть трудно дышать через нос. Область вокруг глаз и лица может ощущаться опухшей, и у вас может возникнуть пульсирующая боль в лице или головная боль.
Острый синусит чаще всего вызывается простудой. Если не развивается бактериальная инфекция, большинство случаев разрешается в течение недели или 10 дней, и домашние средства могут быть всем, что нужно для лечения острого синусита. Синусит, который длится более 12 недель, несмотря на лечение, называется хроническим синуситом.
Симптомы
Симптомы острого синусита часто включают:
- Густые желтые или зеленоватые выделения из носа или вниз по задней стенке глотки (постназальный дренаж)
- Закупорка или заложенность носа, вызывающая затруднение дыхания через нос
- Боль, нежность, припухлость и давление вокруг глаз, щек, носа или лба, усиливающиеся при сгибании свыше
Другие признаки и симптомы включают:
- Давление в ухе
- Головная боль
- Боль в зубах
- Нарушение обоняния
- Кашель
- Неприятный запах изо рта
- Усталость
- Лихорадка
Когда обращаться к врачу
Большинству людей с острым синуситом не нужно обращаться к врачу.
Обратитесь к врачу , если у вас есть что-либо из следующего:
- Симптомы длятся более недели
- Симптомы, которые усиливаются после кажущегося улучшения
- Постоянная лихорадка
- Рецидивирующий или хронический синусит в анамнезе
Немедленно обратитесь к врачу , если у вас есть признаки или симптомы, которые могут указывать на серьезную инфекцию:
- Боль, отек или покраснение вокруг глаз
- Высокая температура
- Путаница
- Двоение в глазах или другие изменения зрения
- Жесткая шея
Причины
Острый синусит чаще всего вызывается простудой, которая является вирусной инфекцией.В некоторых случаях развивается бактериальная инфекция.
Факторы риска
Вы можете подвергаться повышенному риску заболевания синуситом, если у вас есть:
- Сенная лихорадка или другое аллергическое состояние , поражающее носовые пазухи
- Аномалия носового хода, , например искривленная перегородка носа, полипы или опухоли носа
- Заболевание , такое как муковисцидоз или заболевание иммунной системы, например ВИЧ / СПИД
- Воздействие дыма, либо курение, либо пассивное курение
Осложнения
Осложнения острого синусита встречаются редко, а серьезные осложнения редки.В случае их возникновения могут возникнуть следующие осложнения:
- Хронический синусит. Острый синусит может быть обострением долгосрочной проблемы, известной как хронический синусит. Хронический синусит длится более 12 недель.
- Менингит. Эта инфекция вызывает воспаление оболочек и жидкости, окружающей головной и спинной мозг.
- Другие инфекции. В редких случаях инфекция может распространяться на кости (остеомиелит) или кожу (целлюлит).
- Проблемы со зрением. Если инфекция распространяется на глазницу, это может вызвать ухудшение зрения или даже слепоту, которая может быть необратимой.
Профилактика
Выполните следующие действия, чтобы снизить риск острого синусита:
- Избегайте инфекций верхних дыхательных путей. Старайтесь держаться подальше от людей, болеющих простудой. Часто мойте руки водой с мылом, особенно перед едой.
- Избавьтесь от аллергии. Работайте со своим врачом, чтобы держать симптомы под контролем.
- Избегать сигаретного дыма и загрязненного воздуха. Табачный дым и другие загрязнители могут раздражать и вызывать воспаление легких и носовых ходов.
- Используйте увлажнитель воздуха. Если воздух в вашем доме сухой, например, если у вас принудительное отопление, добавление влаги в воздух может помочь предотвратить синусит. Следите за тем, чтобы увлажнитель оставался чистым и свободным от плесени при регулярной тщательной очистке.
Диагностика
Ваш врач почувствует болезненность вашего носа и лица и заглянет вам внутрь носа, и обычно может поставить диагноз на основании физического осмотра.
Другие методы, которые могут использоваться для диагностики острого синусита и исключения других состояний, включают:
- Эндоскопия носа. Тонкая гибкая трубка (эндоскоп) с оптоволоконным светом, проходящим через нос, позволяет врачу визуально осмотреть внутреннюю часть носовых пазух.
- Визуальные исследования. Компьютерная томография показывает детали пазух и носовой области. Обычно это не рекомендуется при неосложненном остром синусите, но визуализирующие исследования могут помочь найти аномалии или предполагаемые осложнения.
- Образцы носа и пазух. Лабораторные анализы обычно не нужны для диагностики острого синусита. Однако, когда состояние не поддается лечению или ухудшается, образцы тканей (посевы) из носа или носовых пазух могут помочь найти причину, например, бактериальную инфекцию.
- Тестирование на аллергию. Если ваш врач подозревает, что ваш острый синусит спровоцирован аллергией, он или она порекомендует кожный тест на аллергию. Кожная проба является безопасной и быстрой, она может помочь точно определить аллерген, вызывающий обострение носа.
Лечение
В большинстве случаев острый синусит проходит самостоятельно. Для облегчения симптомов обычно достаточно техники самообслуживания.
Лечение для облегчения симптомов
Ваш врач может порекомендовать методы лечения, которые помогут облегчить симптомы синусита, в том числе:
- Солевой назальный спрей, , который вы распыляете в нос несколько раз в день для полоскания носовых проходов.
- Назальные кортикостероиды. Эти назальные спреи помогают предотвратить и лечить воспаление.Примеры включают флутиказон (Flonase Allergy Relief, Flonase Sensimist Allergy Relief, другие), будесонид (Rhinocort Allergy), мометазон (Nasonex) и беклометазон (Beconase AQ, Qnasl, другие).
- Противоотечные средства. Эти лекарства доступны в безрецептурных и рецептурных жидкостях, таблетках и спреях для носа. Используйте назальные деконгестанты всего несколько дней. В противном случае они могут вызвать возврат более серьезной перегрузки (отскока).
OTC болеутоляющие, такие как ацетаминофен (Тайленол, другие), ибупрофен (Адвил, Мотрин IB, другие) или аспирин.
Будьте осторожны при назначении аспирина детям или подросткам. Детям и подросткам, выздоравливающим после ветрянки или симптомов гриппа, нельзя принимать аспирин. Это связано с тем, что аспирин был связан с синдромом Рея, редким, но потенциально опасным для жизни состоянием у таких детей.
Антибиотики
Обычно антибиотики не нужны для лечения острого синусита. Даже если ваш острый синусит является бактериальным, он может исчезнуть без лечения. Ваш врач может подождать и посмотреть, ухудшится ли ваш острый синусит, прежде чем назначать антибиотики.
Однако при тяжелых, прогрессирующих или стойких симптомах могут потребоваться антибиотики. Если ваш врач прописал антибиотик, обязательно пройдите весь курс, даже после того, как ваши симптомы улучшатся. Если вы прекратите принимать их раньше, симптомы могут повториться.
Иммунотерапия
Если аллергия способствует синуситу, уколы от аллергии (иммунотерапия), которые помогают уменьшить реакцию организма на определенные аллергены, могут помочь в лечении ваших симптомов.
Образ жизни и домашние средства
Эти шаги самопомощи могут помочь облегчить симптомы синусита:
- Остальное. Это поможет вашему организму бороться с инфекциями и ускорить выздоровление.
- Смочите полости носовых пазух. Накиньте полотенце на голову, вдыхая пар из таза с горячей водой. Держите пар к лицу. Или примите горячий душ, вдохнув теплый влажный воздух. Это поможет облегчить боль и отвести слизь.
- Прополощите носовые ходы. Используйте специально разработанную бутылочку для выжимания (Sinus Rinse, другие) или нети-горшок. Это домашнее средство, называемое промыванием носа, помогает очистить носовые пазухи.
Альтернативная медицина
Не было доказано, что альтернативные методы лечения облегчают симптомы острого синусита. Было высказано предположение, что продукты, содержащие определенные комбинации трав, могут оказать некоторую помощь. Эти комбинированные методы лечения содержат корень, корень горечавки, бузину, вербену и щавель.
Возможные побочные эффекты этих растительных продуктов включают расстройство желудка, диарею и кожные аллергические реакции. Проконсультируйтесь с врачом, прежде чем принимать какие-либо травяные или диетические добавки, чтобы убедиться, что они безопасны и не взаимодействуют с любыми лекарствами, которые вы принимаете.
Запись на прием
При посещении врача ожидайте тщательного обследования пазух носа. Вот информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
Составьте список:
- Ваши симптомы, в том числе те, которые кажутся не связанными с причиной вашего приема
- Основная личная информация, в том числе наличие у вас аллергии или астмы, а также семейный анамнез
- Все лекарства, витамины или другие добавки, которые вы принимаете, включая дозы
- Вопросы к врачу
В случае острого синусита вопросы, которые следует задать врачу, включают:
- Что, вероятно, вызывает мои симптомы?
- Каковы другие возможные причины моих симптомов?
- Какие тесты мне нужны?
- Мое состояние вероятно временное или хроническое?
- Как лучше всего действовать?
- Какие альтернативы основному подходу вы предлагаете?
- У меня другие проблемы со здоровьем.Как мне лучше всего управлять ими вместе?
- Есть ли ограничения, которым я должен следовать?
- Стоит ли обратиться к специалисту?
- Могу ли я получить брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
Не стесняйтесь задавать другие вопросы.
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам вопросы, например:
- Когда у вас появились симптомы?
- Ваши симптомы были постоянными или случайными?
- Насколько серьезны ваши симптомы?
- Что может улучшить ваши симптомы?
- Что может ухудшить ваши симптомы?
- Вы курите или находитесь рядом с дымом или другими загрязнителями?
© 1998-2019 Фонд медицинского образования и исследований Мэйо (MFMER).Все права защищены. Условия эксплуатации.
Подробнее об остром синусите
Сопутствующие препараты
IBM Watson Micromedex
Симптомы и лечение
Справочная клиника Мэйо
Острый синусит, симптомы синусита, когда обратиться к врачу
Острый синусит обычно имеет кратковременный симптом , продолжающийся до четырех недель. Острые симптомы варьируются от человека к человеку. У одного человека могут быть все симптомы, а у другого – один или два.Острый синусит обычно болезненен, тогда как хронический синусит обычно доставляет больше дискомфорта, чем болезненности.
Острый синусит обычно вызывается более ранней инфекцией верхних дыхательных путей, как правило, вирусного происхождения. Большинство случаев острого синусита начинаются с простуды, вызванной вирусом. Простуда может вызвать воспаление носовых пазух и вызвать симптомы синусита. Как простуда, так и воспаление носовых пазух обычно проходят без лечения в течение 2 недель.Однако если воспаление, вызванное простудой, приводит к бактериальной инфекции, то эту инфекцию специалисты в области здравоохранения называют острым синуситом.
Воспаление, вызванное холодом, приводит к отеку слизистых оболочек (слизистой оболочки) пазух, что может привести к тому, что воздух и слизь будут скапливаться за суженными отверстиями пазух. Когда слизь остается внутри носовых пазух и не может стекать в нос, она может стать источником питательных веществ (материала, который обеспечивает питание) для бактерий.Затем вирусно поврежденные поверхностные ткани заселяются бактериями.
Вирусный синусит обычно длится от 7 до 10 дней, тогда как бактериальный синусит является более стойким. Примерно 0,5–2% вирусных синуситов переходит в бактериальный синусит.
Люди, страдающие аллергией, поражающей нос (например, аллергией на пыльцу, также называемой сенной лихорадкой), а также люди, у которых могут быть хронические назальные симптомы, не вызванные аллергией, также склонны к развитию эпизодов острого синусита.
Хронические проблемы с носом вызывают набухание носовых оболочек и закупорку носовых ходов аналогично тому, как описано выше при простуде. Обычно безвредные бактерии в носу и горле могут привести к острому синуситу.
Грибковые инфекции редко вызывают острый синусит. Однако у людей, иммунная система которых не функционирует должным образом, грибок, такой как Aspergillu , может вызывать острый синусит.
Есть опасные для жизни состояния, которые могут возникнуть при синусите.Их экземпляры очень редки. Если у вас есть следующие состояния и симптомы синусита, проконсультируйтесь с врачом.
1. Диабет
2. СПИД / ВИЧ-инфекция
3. Пересадка пациентов, принимающих препараты против отторжения
4. Муковисцидоз
Совет по лечению : Если есть боль в лице или в глазах, состояние острое, и легко определить, какие отверстия носовых пазух заблокированы. Если при сморкании не выделяется достаточно слизи, чтобы очистить носовые пазухи, легкое массирование болезненных участков лица иногда может помочь уменьшить закупорку.
Что нужно знать о симптомах носовых пазух:
Симптомы синусита очень похожи на симптомы простуды. Особенно у детей симптомы могут имитировать простуду, и только осмотр врача может определить истинную причину. Если симптомы не исчезнут в течение 10 дней или если есть температура, следует обратиться к врачу.
Когда обращаться к врачу:
Если у вас легкие симптомы синусита, попробуйте позаботиться о себе. Обратитесь к врачу, если у вас есть что-либо из следующего:
• Симптомы, которые не улучшаются в течение нескольких дней, или симптомы, которые ухудшаются
• Постоянная лихорадка
• Рецидивирующий или хронический синусит в анамнезе
Немедленно обратитесь к врачу, если у вас есть признаки или симптомы, которые могут указывать на серьезную инфекцию:
• Боль или припухлость вокруг глаз
• Опухание лба
• Сильная головная боль
• спутанность сознания
• Двоение в глазах или другие изменения зрения
• Скованность в шее
• Одышка
Радиологическая визуализация в лечении синусита
1.Бенсон V, Marano MA. Текущие оценки из Национального опроса о состоянии здоровья, 1995. Vital Health Stat . 1998; 199: 1–428 ….
2. Poole MD. Акцент на острый синусит у взрослых: изменения в ведении болезней. Am J Med . 1999; 106: 38С – 47С.
3. Хан Б., Лефковиц, округ Колумбия, с Центром внутренних исследований общих служб здравоохранения. Годовые расходы и источники оплаты медицинских услуг. Роквилл, штат Мэриленд: U.S. Департамент здравоохранения и социальных служб, Агентство политики и исследований в области здравоохранения, 1992.
4. Fagnan LJ. Острый синусит: экономичный подход к диагностике и лечению. Врач Фам . 1998. 58: 1795–802 805–6.
5. Маккейг Л.Ф., Хьюз Дж. М.. Тенденции в назначении противомикробных препаратов врачами в офисах США. JAMA . 1995; 273: 214–9.
6. Низкая DE, Desrosiers M, МакШерри Дж., Гарбер Г, Уильямс JW младший, Реми Х, и другие.Практическое руководство по диагностике и лечению острого синусита. CMAJ . 1997; 156Поставка 6С1–14.
7. Willett LR, Карсон Дж. Л., Уильямс JW младший Текущая диагностика и лечение синусита. J Gen Intern Med . 1994; 9: 38–45.
8. Kuhn JP. Визуализация придаточных пазух носа: текущее состояние. J Allergy Clin Immunol . 1986; 77: 6–8.
9. Скиннер DW, Ричардс Ш. Сравнение результатов рентгенографии носовых пазух и макроскопических характеристик слизистой оболочки придаточных пазух носа. Ухо-носовое горло J . 1991; 70: 169–72.
10. Рао В.М., el-Noueam KI. Визуализация носовых пазух. Radiol Clin North Am . 1998; 36: 921–39.
11. Williams JW Jr, Робертс Л. Младший, Distell B, Симел ДЛ. Диагностика синуита с помощью рентгена: точна ли точка зрения Уотерса? J Gen Int Med . 1992; 7: 481–5.
12. Йориссен М. Последние тенденции в диагностике и лечении синуситов. Eur Radiol . 1996; 62170-6.
13. Насс Р.Л., Холлидей Р.А., Рид DL. Диагностика хирургического синусита с помощью носовой эндоскопии и компьютерной томографии. Ларингоскоп . 1989; 99: 1158–60.
14. Гвалтни Дж. М. Младший, Филлипс CD, Миллер Р.Д., Райкер ДК. Компьютерное томографическое исследование насморка. N Engl J Med . 1994; 330: 25–30.
15. Калинер М. Медицинское лечение синусита. Am J Med Sci . 1998; 316: 21–8.
16. Incaudo GA, Деревянные LG. Диагностика и лечение острых и подострых синуситов у детей и взрослых. Clin Rev Allergy Immunol . 1998. 16: 157–204.
17. Бертран Б., Цанга S, Бетч С, Ромбо П, Элой П. Методы диагностики при хроническом синусите: эндоскопия, синусоманометрия. Acta Otorhinolaryngol Belg . 1997. 51: 259–69.
18.Manning SC, Биавати MJ, Филлипс DL. Корреляция клинических признаков и симптомов синусита с результатами визуализации у педиатрических пациентов. Int J Педиатр Оториноларингол . 1996; 37: 65–74.
19. Manning SC, Меркель М, Крисель К, Вуич Ф, Марпл Б. Компьютерная томография и магнитно-резонансная диагностика аллергического грибкового синизита. Ларингоскоп . 1997. 107: 170–6.
Острый синусит
Синусит – это воспаление слизистой оболочки носовых пазух.Общие симптомы включают болезненное лицо и заложенный нос. Часто это вызвано инфекцией.
О гайморите
Что такое пазухи?
Пазухи – это заполненные воздухом пространства позади костей лица, которые открываются в полость носа. Они покрыты той же мембраной, что и ваш нос. Это называется слизистой оболочкой, и она производит слизистую секрецию, называемую слизью, чтобы поддерживать носовые проходы влажными и задерживать частицы грязи и бактерии.
У вас есть четыре основных набора носовых пазух.
- Верхнечелюстные пазухи в каждой скуле
- Лобные пазухи по обе стороны от лба над глазами
- Меньшие пазухи решетчатой кости находятся за переносицей, между глазами
- Клиновидные пазухи находятся между верхней частью носа и за глазами
Верхнечелюстные пазухи являются самыми большими из пазух и наиболее часто поражаются синуситом.
Что такое гайморит?
Синусит – это воспаление слизистой оболочки одной или нескольких пазух.
Если синусит длится от нескольких дней до месяца, это называется острым синуситом. Если синусит является постоянной проблемой, длящейся три месяца или более, возможно, у вас хронический синусит (см. Раздел Ресурсы). Медицинские термины «острый» и «хронический» относятся к тому, как долго длится состояние, а не к его серьезности.
Острый синусит является обычным явлением и может поражать людей любого возраста.
Симптомы
Если у вас синусит, вы можете чувствовать себя плохо или заложить нос.Иногда люди думают, что у них простуда, когда у них синусит. Если у вас синусит, ваши симптомы могут включать:
- боль и давление в лице, которые усиливаются при наклоне вперед
- Заложенный нос зеленой или желтой слизью, которая может стекать по задней части носа в горло и может вызвать боль в горле и кашель
- головная боль при пробуждении утром
- лихорадка
- боль в ухе
- Зубная боль или боль в верхней челюсти
Ваша боль будет зависеть от того, какая из ваших пазух поражена.
- Фронтальный синусит может вызывать боль чуть выше бровей, и ваш лоб может быть болезненным при прикосновении.
- Верхнечелюстной синусит может вызывать боль в верхней челюсти, зубах и щеках, и его можно принять за зубную боль.
- Решетчатый синусит может вызывать боль вокруг глаз и по бокам носа.
- Сфеноидный синусит может вызывать боль вокруг глаз, в верхней части головы или в висках. У вас также могут быть боли в ушах и шее.
В очень редких случаях инфекция носовых пазух может распространяться на кости лица или мембраны, выстилающие мозг.Также очень редко синусит может распространяться с образованием гноя (абсцесса) в глазнице, головном мозге или лицевой кости. Если у вас опухшие веки во время синусита, вам следует немедленно обратиться к терапевту.
Причины
Острый синусит вызывается инфицированием слизистых оболочек вирусом, бактерией или грибком. Большинство людей с синуситом болеют вирусной инфекцией, например, простудой.
Слизь, производимая слизистыми оболочками пазух, обычно стекает в нос через небольшие отверстия, называемые устьями.Устье может стать узким или даже заблокированным, если пазухи инфицированы и воспаляются, поэтому слизь не может стекать должным образом.
Это также может произойти, если ваши мембраны чем-то раздражены. Примеры раздражителей включают:
- Воздушные аллергены, такие как пыльца травы и деревьев
- дым и загрязнение воздуха
- спреи, содержащие химические вещества (например, бытовые моющие средства)
- Противоотечные назальные средства при чрезмерном применении
- хроническое злоупотребление наркотиками (вдыхание веществ, таких как кокаин)
Диагностика
Ваш терапевт спросит вас о ваших симптомах и осмотрит вас.Он или она также может спросить вас о ваших предыдущих заболеваниях и операциях.
Ваш терапевт обычно сможет диагностировать ваш синусит, просто осмотрев вас, и никаких дополнительных медицинских анализов обычно не требуется.
Лечение
Большинство людей с острым синуситом поправляются без лечения. Однако вы можете обнаружить, что домашнее лечение и лекарства, отпускаемые без рецепта, приносят некоторое облегчение.
Некоторые люди считают, что вдыхание пара из таза с горячей (но не кипящей) водой, содержащей несколько капель ментолового масла (например, масла Olbas или Karvol), помогает облегчить симптомы.Однако это не научно доказано. Другой способ – сесть в ванной с горячим душем и таким образом вдохнуть пар. Некоторые люди обнаруживают, что наложение теплого компресса на болезненные участки лица во время сна, подперев голову и плечи подушками, приносит облегчение, но, опять же, нет научных доказательств того, что это работает.
Вы можете принять обезболивающее, которое обычно принимаете при головной боли, чтобы облегчить боль и снизить температуру, если у вас жар.
Таблетки противоотечного средства, такие как псевдоэфедрин (например, Судафед), могут уменьшить отек в носу и позволить дренировать носовые пазухи. Также доступны противоотечные спреи для носа, но вы не должны использовать их более недели, так как длительное использование может в конечном итоге усугубить заложенность носа. Всегда читайте информационный буклет для пациента, который прилагается к вашему лекарству, и спрашивайте совета у фармацевта или врача.
Если симптомы продолжаются более недели, возможно, вы захотите обратиться к терапевту.Если предполагается, что синусит вызван бактериальной инфекцией, ваш терапевт может назначить антибиотики.
Профилактика
Есть несколько вещей, которые вы можете сделать, чтобы предотвратить развитие синусита, например:
- прохождение короткого курса (обычно не более семи дней) противоотечных препаратов при простуде
- ежегодно проходят вакцинацию от гриппа
- Поддержание хорошего обезвоживания за счет большого количества жидкости
- не курить
- Держитесь подальше от задымленного окружения
- Держите симптомы аллергии под контролем – обратитесь за советом к врачу или фармацевту
- поддержание хорошего общего здоровья за счет здорового питания и регулярных физических упражнений
Дополнительная информация
Британская ассоциация оториноларингологов (ENT-UK)
Источники
- О гайморите.ЛОР-Великобритания. www.entuk.org, по состоянию на 24 мая 2007 г.
- Информация для пациентов Риносинусит у детей. ЛОР-Великобритания. www.entuk.org, по состоянию на 24 мая 2007 г.
- Синусит. Обзоры клинических знаний. www.cks.library.nhs.uk, по состоянию на 23 мая 2007 г.
- Ah-See K, Evans AS. Синусит и его лечение. BMJ 2007; 334: 358-361
- Collier J, Longmore M, Scally, P. Оксфордский справочник по клиническим специальностям. 6-е изд. Оксфорд: Издательство Оксфордского университета, 2003
- Синусит.Национальный институт аллергии и инфекционных заболеваний, Национальный институт здоровья, Министерство здравоохранения и социальных служб США. www.niaid.nih.gov, по состоянию на 23 мая 2007 г.
- Шотландский консультативный комитет по злоупотреблению наркотиками: отчет Рабочей группы по психостимуляторам. Scottish Executive, Отдел злоупотребления психоактивными веществами, 2002. www.scotland.gov.uk, по состоянию на 5 июня 2007 г.
- Британская медицинская ассоциация. Британский национальный формуляр, 53 марта 2007 г. Лондон: BMJ Publishing Group Ltd, RPS Publishing, 2007
Связанные темы
Хронический синусит
Гайморит у детей
Обзор | Синусит (острый): назначение противомикробных препаратов | Руководство
В данном руководстве изложена стратегия назначения противомикробных препаратов при остром синусите.Он направлен на ограничение использования антибиотиков и снижение устойчивости к противомикробным препаратам. Острый синусит обычно вызывается вирусом, длится от 2 до 3 недель, и большинству людей становится лучше без антибиотиков. Отказ от приема антибиотиков редко приводит к осложнениям.
NICE также выпустил руководство по антимикробному контролю: системы и процессы для эффективного использования противомикробных препаратов.
Рекомендации
Это руководство включает рекомендации по:
Для кого это?
- Медицинские работники
- Люди с острым синуситом, их семьи и лица, осуществляющие уход
Актуально ли это руководство?
Мы проверили это руководство в апреле 2019 года, чтобы оценить влияние отчета Английской программы по надзору за использованием противомикробных препаратов и устойчивости к ним (ESPAUR) за 2018 год.Мы не нашли новых доказательств, влияющих на рекомендации, содержащиеся в этом руководстве.
Процесс разработки руководства
Как мы разрабатываем рекомендации NICE
NICE работал с общественным здравоохранением Англии над разработкой этого руководства.
Ваша ответственность
Рекомендации в этом руководстве представляют точку зрения NICE, выработанную после тщательного изучения имеющихся доказательств. Ожидается, что при вынесении своего суждения профессионалы и практикующие врачи полностью примут это руководство во внимание наряду с индивидуальными потребностями, предпочтениями и ценностями своих пациентов или людей, пользующихся их услугами.Применение рекомендаций не является обязательным, и руководство не отменяет ответственность за принятие решений, соответствующих обстоятельствам человека, в консультации с ним и их семьями, опекунами или опекунами.
Обо всех проблемах (побочных эффектах), связанных с лекарством или медицинским устройством, используемым для лечения или процедуры, следует сообщать в Агентство по регулированию лекарственных средств и товаров медицинского назначения, используя схему желтой карты.
Местные уполномоченные и поставщики медицинских услуг несут ответственность за то, чтобы руководство могло применяться, когда отдельные специалисты и люди, пользующиеся услугами, хотят его использовать.Они должны делать это в контексте местных и национальных приоритетов в отношении финансирования и развития услуг и в свете своих обязанностей должным образом учитывать необходимость ликвидации незаконной дискриминации, продвижения равенства возможностей и сокращения неравенства в отношении здоровья. Ничто в этом руководстве не должно толковаться как несовместимое с соблюдением этих обязанностей.
Уполномоченные и поставщики несут ответственность за продвижение экологически устойчивой системы здравоохранения и ухода, а также должны оценивать и сокращать воздействие на окружающую среду выполнения рекомендаций NICE, где это возможно.
Инфекция носовых пазух Зубная боль: связь, симптомы и лечение
Инфекция носовых пазух или синусит возникает, когда вирусы или бактерии поражают слизистую носовых пазух. Результатом могут быть неприятные симптомы, включая лицевую боль и давление, насморк, головную боль и, иногда, зубную боль.
В этой статье будет рассмотрено, почему человек может испытывать зубную боль, связанную с инфекцией носовых пазух, и когда следует вызвать врача.
Поделиться на Pinterest Воспаление от инфекции носовых пазух может оказывать давление на нервы, вызывая зубную боль.Пазухи – это полости, заполненные воздухом. Маленькие волоски, называемые ресничками, выстилают пазухи. Волосы ресничек помогают пропускать воздух, слизь и бактерии или вирусы для фильтрации.
Пазухи пропускают воздух и нагревают воздух, поступающий через нос.
Пазухи, присутствующие в черепе, включают следующее:
- Лобные пазухи: Эти парные пазухи находятся над бровями в лобной кости, которая образует лоб человека.
- Клиновидная пазуха: Единственная непарная пазуха в голове, клиновидная пазуха находится немного глубже в черепе, расположена рядом с зрительным нервом и гипофизом в головном мозге.
- Решетчатые пазухи: Это скопление воздушных ячеек находится в решетчатой кости между глазами и в верхней части носа. Эта кость отделяет носовую полость от мозга.
- Верхнечелюстные пазухи: Эти большие парные пазухи находятся за скулами по обе стороны от носа. Они имеют форму пирамиды и являются самыми большими пазухами головы.
Без носовых пазух голова человека была бы тяжелее. Пазухи также помогают определять звук голоса человека, поскольку его голос резонирует или изменяется с колебаниями воздуха в носовых пазухах.
Инфекция носовых пазух может вызвать зубную боль. Согласно более старой статье в British Dental Journal , наиболее частым местом инфекции носовых пазух, вызывающим зубную боль, является верхнечелюстная пазуха.
Пазухи, зубы и десны имеют общие нервы, которые могут передавать болевые сигналы.
Воспаление, вызванное инфекцией носовых пазух или стоматологическим заболеванием, может давить на эти нервы, вызывая боль. Человек может интерпретировать эти сигналы как зубную боль.
Зубная инфекция может вызвать инфекцию носовых пазух.
Обзор фактических данных за 2012 год показал, что до 40% хронических инфекций гайморовой пазухи были вызваны зубными инфекциями.
Согласно более ранним исследованиям, это количество составляло около 10%, но достижения в области визуализации, такие как компьютерная томография, выявили зубные инфекции как более частую первопричину.
Поскольку задняя часть зубов находится близко к верхнечелюстным пазухам, инфекционные организмы могут перемещаться в эти полости.
У человека с этим типом инфекции будут симптомы инфекции верхнечелюстной пазухи.У них также могут быть следующие факторы риска, связанные с их зубами:
- История челюстной или зубной боли
- История или текущая стоматологическая инфекция
- История эндодонтических, оральных или пародонтальных операций, особенно удаления зубов
Инфекция этот тип требует антибиотиков и лечения основной инфекции зуба или зубов. Такой подход помогает снизить вероятность возврата инфекции.
Врач изучит различия в симптомах, чтобы помочь диагностировать зубную боль, вызванную инфекцией носовых пазух или зубной болезнью.
Инфекция носовых пазух может вызвать:
- нарушение обоняния человека
- односторонняя заложенность носа или заложенный нос
- насморк, обычно с одной стороны
Признаки, которые могут отличаться от синусита и могут указывать на стоматологическую проблему:
- зубная боль при изменении температуры, например, когда вы едите или пьете что-то холодное или горячее
- отек лица
- припухлость десны возле зуба
- боль возле зуба, у которого есть стоматология
Иногда визуализирующие исследования, такие как компьютерная томография, могут указать на проблемы с зубом или зубами.
У человека с синуситом обычно в анамнезе недавно была инфекция верхних дыхательных путей, например, простуда. Они начнут оправляться от холода, а затем могут начать испытывать симптомы синусита.
Эти симптомы включают:
- выделения из носа
- лицевую боль
- заложенность носа
Некоторые люди страдают хроническим синуситом, потому что их пазухи плохо дренируются. Их симптомы могут длиться 8–12 недель. Люди с хроническим синуситом реже испытывают зубную или лицевую боль, чем пациенты с острым синуситом.
Иногда человек может лечить инфекцию носовых пазух дома.
Домашние средства
Врач может порекомендовать домашние средства, которые включают:
- Орошение носа: Орошение полости носа теплым физиологическим раствором или солевым раствором комнатной температуры для оттока слизи. Человек может налить теплый физиологический раствор в шприц объемом 10 или 20 миллилитров и медленно закапывать его в носовые ходы, наклоняясь над раковиной или миской. Раствор должен стекать по лицу, а не обратно в носовые пазухи и горло.Они должны следить за тем, чтобы физиологический раствор не был горячим, и готовить его с использованием дистиллированной, стерильной или ранее кипяченой воды, поскольку водопроводная вода может быть не чистой.
- Противоотечные средства местного действия: Использование противоотечных средств местного действия, таких как эфедрин, может позволить большему количеству воздуха проходить через носовые пазухи. Человек не должен использовать противоотечные средства более 7 дней.
- Теплые компрессы: Размещение теплых компрессов на области носовых пазух может снизить давление. Примеры включают над лбом и по обе стороны от носа.
- Отдых и жидкости: Отдых и много воды помогут разжижить выделения из носа.
Лечение
Исключением из лечения синусита в домашних условиях являются случаи, когда у человека поднялась температура или инфекция, похоже, распространилась за пределы носовых пазух, например, в уши.
Людям с гнойными выделениями из носа также могут помочь антибиотики. Лечение инфекционного синусита – амоксициллин. Если у человека аллергия на амоксициллин, врач может назначить доксициклин или кларитромицин.
Если человек постоянно страдает синуситом, который влияет на его дыхание и качество жизни, его врач может порекомендовать операцию на носовых пазухах.
Хирургия может расширить ходы носовых пазух, чтобы снизить вероятность возникновения инфекции и раздражения.
Человек должен обратиться к врачу, если он испытывает следующие симптомы:
- сильная боль в носовых пазухах
- лихорадка, которая длится более 3–4 дней
- сильная зубная боль
- неспособность есть или пить, связанная с зубной или лицевой болью
- Симптомы, которые длятся более 10 дней без улучшения
Если у человека в течение года было несколько инфекций носовых пазух, ему следует обратиться за медицинской помощью.Врач может посоветовать им, как снизить риск хронических инфекций.
Зубная боль может быть симптомом острой инфекции носовых пазух. Однако зубная инфекция также может перерасти в инфекцию носовых пазух.
По этой причине человек не должен игнорировать свои симптомы, если они сохраняются в течение нескольких дней или ухудшаются, и ему следует обратиться за медицинской помощью.


 Бактериальный гайморит может быть односторонним или двусторонним. При остром правостороннем гайморите или остром левостороннем гайморите поражается только одна пазуха, при двустороннем — обе.
Бактериальный гайморит может быть односторонним или двусторонним. При остром правостороннем гайморите или остром левостороннем гайморите поражается только одна пазуха, при двустороннем — обе.
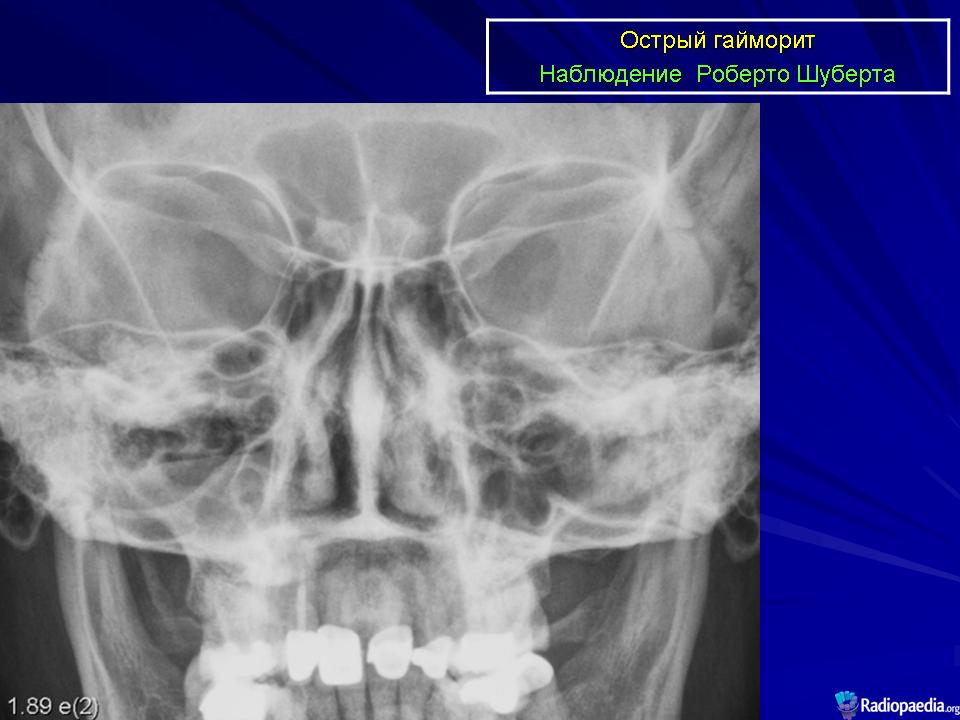 В тяжелых случаях при лечении зубов в них остается отверстие, через которое остатки пищи могут попасть в пазухи носа.
В тяжелых случаях при лечении зубов в них остается отверстие, через которое остатки пищи могут попасть в пазухи носа.
 Это наиболее простой способ промывания. Чтобы очистить орган, достаточно ввести наконечник шприца или спринцовки в одну ноздрю, слегка наклонить голову над раковиной и ввести жидкость под небольшим давлением. При хорошей проходимости дыхательных путей лекарственный раствор, введенный в одну ноздрю, выйдет через другую, полностью промыв носоглотку. Часть препарата вытечет через рот.
Это наиболее простой способ промывания. Чтобы очистить орган, достаточно ввести наконечник шприца или спринцовки в одну ноздрю, слегка наклонить голову над раковиной и ввести жидкость под небольшим давлением. При хорошей проходимости дыхательных путей лекарственный раствор, введенный в одну ноздрю, выйдет через другую, полностью промыв носоглотку. Часть препарата вытечет через рот. л. на литр). Наконечник сосуда или чайника осторожно вставляется в одну ноздрю, а голова и плечи немного наклоняются вперед. Воду нужно вливать медленно и осторожно. Если процедура проведена правильно, раствор промоет носоглотку и выйдет через другую ноздрю.
л. на литр). Наконечник сосуда или чайника осторожно вставляется в одну ноздрю, а голова и плечи немного наклоняются вперед. Воду нужно вливать медленно и осторожно. Если процедура проведена правильно, раствор промоет носоглотку и выйдет через другую ноздрю.
 Гнойные процессы во рту провоцируют одонтогенный правосторонний гайморит. Особенно опасен пародонтит верхней челюсти. Именно в этом случае воспаление чаще всего вызывает одонтогенный гайморит.
Гнойные процессы во рту провоцируют одонтогенный правосторонний гайморит. Особенно опасен пародонтит верхней челюсти. Именно в этом случае воспаление чаще всего вызывает одонтогенный гайморит.
