О чём говорит температура без других симптомов болезни
Какая температура считается повышенной
Для начала определимся с понятиями. Если у вас 36,9 °C и даже 37 °C, говорить о повышенной температуре ещё рано. Нормальная температура тела — это вовсе не обязательно 36,6 °C. Она колеблется в довольно широких пределах.
Нормой считается диапазон от 36,1 до 37,2 °C.
Если градусник показывает значения выше 37,2 °C, говорят о лихорадке . Она же повышенная температура, или просто температура в общеупотребительном смысле.
Чаще всего такое состояние вызвано инфекцией. Например, вирусной — гриппом или другими распространёнными ОРВИ. В этом случае помимо лихорадки вы, скорее всего, обнаружите у себя другие признаки респираторного заболевания: боль в горле, насморк, головную боль.
Однако бывает, что температура есть, а других симптомов — соплей, тошноты, высыпаний, вялости, раздражительности — нет. Причины этого могут быть как безобидными, так и смертельно опасными.
Когда надо немедленно обращаться к врачу
Сама по себе лихорадка ещё не повод для тревоги. Но есть исключения . Срочно обратитесь за медицинской помощью, если температура без симптомов:
- превысила 38 °C у младенца до трёх месяцев или 38,9 °C у 3–6‑месячного ребёнка;
- достигла 38,9 °C и держится дольше суток у ребёнка младше двух лет;
- возникла после того, как ребёнка надолго оставили в стоящей под солнцем машине;
- держится у ребёнка дольше трёх дней;
- поднялась выше 39,4 °C у взрослого.
Всё это говорит о состояниях, которые угрожают здоровью и даже жизни.
Если опасных признаков нет, температура без симптомов может быть показателем некоторых изменений в вашем образе жизни и может вскоре спасть сама собой. Но это не точно.
В чём причины температуры без других симптомов
Вот самые распространённые факторы, которые приводят к повышению температуры.
1. Вирусные заболевания
Чаще всего признаки простуды или, например, мононуклеоза очевидны. Но иногда вирусная инфекция может протекать в смазанной форме — без ярко выраженного кашля, боли в горле или насморка. Тем не менее и в таком состоянии организм активно борется с инфекцией, о чём и сообщает повышением температуры.
Но иногда вирусная инфекция может протекать в смазанной форме — без ярко выраженного кашля, боли в горле или насморка. Тем не менее и в таком состоянии организм активно борется с инфекцией, о чём и сообщает повышением температуры.
2. Бактериальные инфекции
Как и в случае с вирусами, симптомы бактериального поражения не всегда очевидны. По крайней мере на ранних стадиях заболевания. Например, туберкулёз поначалу может не проявлять себя ничем, кроме слабости, которую легко принять за результат обычного переутомления, и температуры 37–37,5 °C.
3. Приём некоторых лекарств
Незначительное, но устойчивое повышение температуры может возникнуть через 7–10 дней после того, как вы начали принимать новый препарат. Это состояние называют лекарственной лихорадкой.
Лекарственную лихорадку без каких‑либо других симптомов способны спровоцировать некоторые антибиотики (часто из группы пенициллинов или цефалоспоринов), лекарства от гипертонии и противосудорожные препараты.
4. Аутоиммунные заболевания
Небольшое повышение температуры — частый признак ревматоидного артрита. Считается, что в этом случае лихорадка вызвана начинающимся воспалительным процессом в суставах. Ещё одно распространённое заболевание, которое может давать о себе знать температурой без иных симптомов, — рассеянный склероз.
5. Некоторые прививки
Вакцина против дифтерии, столбняка и коклюша, а также пневмококковая вакцина тоже могут повышать температуру.
6. Стресс
Эмоциональное состояние способно влиять на температуру тела. Врачи называют этот феномен психогенной лихорадкой. Чаще всего она встречается у излишне впечатлительных молодых женщин, но может поражать людей вне зависимости от пола и возраста. Если речь идёт о затяжных переживаниях, хроническом стрессе, психогенная температура держится в пределах 37–38 °C. При высоких эмоциональных нагрузках она может подскакивать за 40 °C.
7. Онкологические заболевания
Некоторые виды рака, например лимфомы и лейкемия, иногда вызывают стойкое и необъяснимое повышение температуры.
8. Неопределённые причины
Иногда причину затянувшейся бессимптомной температуры установить не удаётся. В этом случае врач поставит диагноз «лихорадка неизвестного происхождения».
Что делать при температуре без других симптомов
Ваша задача — наблюдать за своим состоянием и помочь организму справиться с внутренним нарушением, которое и стало причиной повышения температуры. Для этого:
- отдыхайте;
- пейте больше жидкости;
- соблюдайте режим дня;
- гуляйте, дышите свежим воздухом;
- постарайтесь успокоиться и справиться со стрессом, например, откажитесь на время от просмотра новостей, слушайте успокаивающую музыку, практикуйте размеренное глубокое дыхание.
Если температура вызвана лёгким вирусным заболеванием или переживаниями, спустя 3–4 дня она пройдёт сама собой.
Но вот если лихорадка не отступает и даже усиливается, обрастает дополнительными симптомами, нужно обратиться к врачу. Для начала — к терапевту.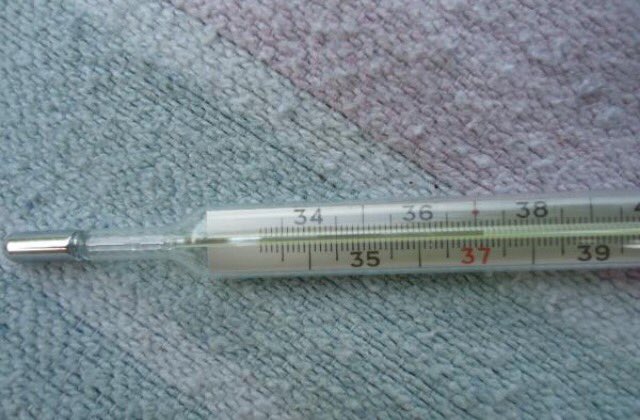 Медик расспросит вас о том, сколько держится температура, задаст вопросы о самочувствии и образе жизни, проведёт осмотр и, скорее всего, предложит сдать анализы крови и мочи. Тесты помогут выяснить, нет ли в вашем организме воспалительных процессов и других нарушений.
Медик расспросит вас о том, сколько держится температура, задаст вопросы о самочувствии и образе жизни, проведёт осмотр и, скорее всего, предложит сдать анализы крови и мочи. Тесты помогут выяснить, нет ли в вашем организме воспалительных процессов и других нарушений.
В зависимости от результатов обследования терапевт либо даст рекомендации, которые помогут справиться с температурой, либо отправит вас к профильному специалисту — пульмонологу, гастроэнтерологу, ревматологу, эндокринологу, онкологу, — который предложит дальнейшие варианты лечения.
Читайте также 😷👩⚕️🤧
Температура 37 °С у ребенка без симптомов – причины, что делать
20.04.2021 г.
194 485
7 минут
Содержание:
Причины появления температуры 37 °С
Опасна ли температура 37 °С?
Можно ли сбивать температуру 37 °С и чем?
Температура 37 °С у ребенка
Почему может быть температура 37 °С без симптомов?
Что делать, если температура 37 °С долго не проходит?
РИНЗА® и РИНЗАСИП® с витамином С при температуре 37 °С
Температура 37,0 °С входит в диапазон значений, которые считаются нормальными для большинства людей. Тем более что ее повышение чаще всего выявляется случайным образом – субъективно человек не замечает никаких изменений в своем состоянии.
Тем более что ее повышение чаще всего выявляется случайным образом – субъективно человек не замечает никаких изменений в своем состоянии.
Причины появления температуры 37 °С
Температура тела может повышаться до 37 °С как по естественным причинам, так и в качестве одного из симптомов какой-либо болезни. Например, вечером она всегда выше, чем утром, и это состояние является нормальным. Кроме того, при повышенных физических нагрузках, после употребления горячей пищи, алкогольных напитков, пребывания на пляже или посещения сауны повышение температуры тела обусловлено активацией приспособленческих реакций организма
Наверх к содержанию
Опасна ли температура 37 °С?
Температура 37 °С свидетельствует о том, что организм активировал собственные ресурсы и направил их на борьбу с инфекцией3. Поэтому ее повышение можно расценивать как здоровую реакцию иммунной системы на какую-либо угрозу. Но следует обращать внимание также на симптомы при температуре 37 °С, которые свидетельствуют о том, что это состояние вызвано «нездоровыми» причинами. К таким признакам относятся следующие:
К таким признакам относятся следующие:
- Температура держится неделю и дольше. Это может быть признаком вялотекущего инфекционного или воспалительного процесса в организме, который требует диагностики.
- Температура дополняется кашлем и насморком. Это одно из классических сочетаний, свидетельствующих о заболевании верхних дыхательных путей.
- Болит горло. Такой симптом характерен для ларингита, тонзиллита и других заболеваний, при которых воспаляется слизистая оболочка горла и гортани.
- Болит голова и ломит тело. Это чаще всего свидетельствует о начале вирусного заболевания, например, гриппа, при котором продукты жизнедеятельности вирусов вызывают интоксикацию и обусловленную этим головную боль и боль в мышцах1,2.
Наверх к содержанию
Можно ли сбивать температуру 37 °С и чем?
Что делать при температуре 37 °С, зависит от общего состояния здоровья. Если ее повышение наблюдается периодически и только после тяжелых физических нагрузок, пребывания в чрезмерно теплом помещении или под солнцем, это состояние не требует никаких специальных мер.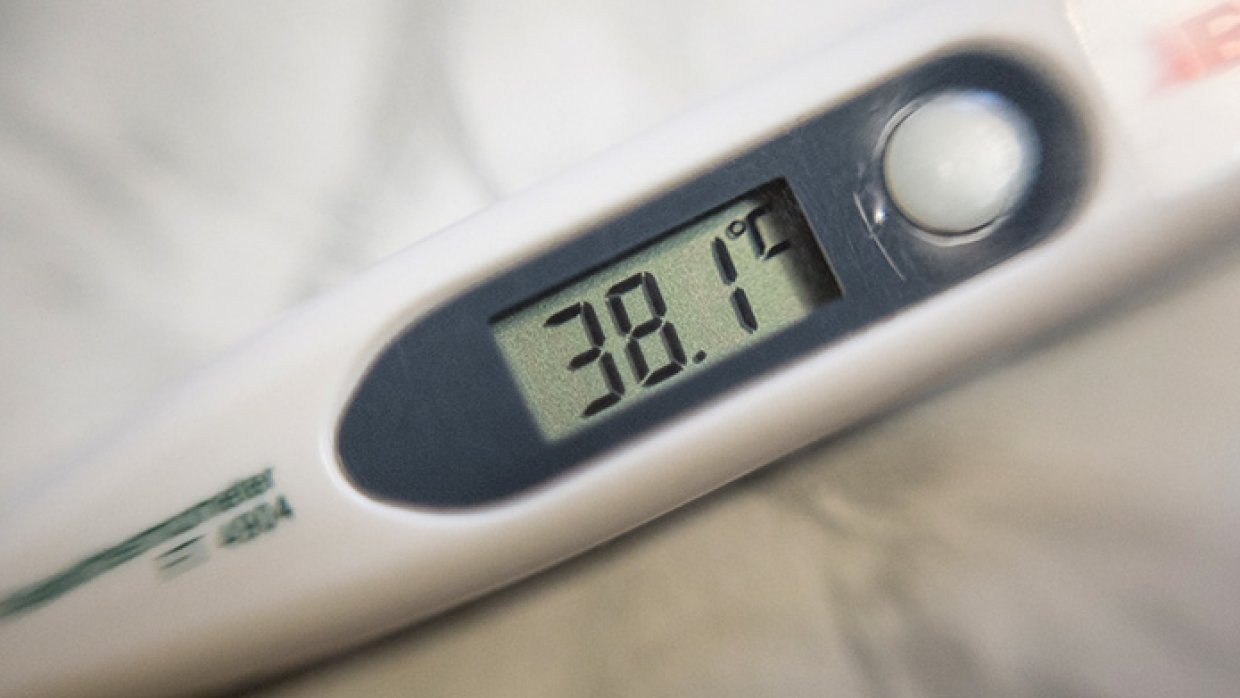
Определенной осторожности требует состояние, когда температура поднимается вечером и при этом наблюдаются такие симптомы, как головная боль, слабость, ломота в мышцах, першение в горле1,2,3. В данном случае необходимо быстро обратиться к врачу, который диагностирует заболевание и назначит специальные препараты.
Наверх к содержанию
Температура 37 °С у ребенка
Причины температуры 37 °С у ребенка во многом зависят от возраста малыша. Она может быть вызвана элементарным перегревом (пребывание в слишком жарком помещении, чрезмерно теплая одежда)2. Если же ребенок при этом очевидно вялый, капризный, у него наблюдается снижение или отсутствие аппетита и нарушения сна – повышение температуры тела может указывать на начало развития инфекционного или воспалительного заболевания3.
В любом случае следует контролировать ситуацию и регулярно измерять температуру, чтобы не пропустить ее значительного повышения, которое требует приема жаропонижающих средств, а при наличии других симптомов – обращения к врачу 2,3.
Наверх к содержанию
Почему может быть температура 37 °С без симптомов?
Повышение температуры тела – это само по себе проявление какого-либо нарушения состояния здоровья. Поэтому, когда мы говорим об отсутствии симптомов, мы имеем в виду отсутствие привычных признаков простуды или ОРЗ (насморка, кашля, боли в горле и пр.). Но на повышение температуры тела также могут влиять:
- неправильная оценка показателей термометра. Традиционно считается, что нормальная температура тела может лишь ненамного превышать показатель 36,6 °С и ее повышение до 37 °С и выше – признак болезни. Но значения в пределах 36,5–36,8 °С нормальны только при измерении температуры в подмышечной впадине, и если вы используете оральный, ректальный или тимпанический термометр, нормальная температура может колебаться от 37,0 до 37,5 °С
- нарушения терморегуляции. У организма человека есть собственные методы управления температурой тела, но на этот процесс могут оказать влияние как внешние, так и внутренние факторы1,2.
 Так, в летний период или при пребывании в слишком теплом помещении повышение температуры тела — естественное явление;
Так, в летний период или при пребывании в слишком теплом помещении повышение температуры тела — естественное явление; - вялотекущий патологический процесс. Некоторые заболевания могут протекать бессимптомно, и единственным проявлением нарушения состояния здоровья является незначительное повышение температуры тела4. Такие болезни могут иметь инфекционное, аллергическое, опухолевое, токсическое и другое происхождение4;
- гормональные изменения. Температура 37 °С без симптомов может быть результатом временного изменения гормонального фона (например, у женщин в определенные дни менструального цикла) или заболеваний желез внутренней секреции 4. Это объясняется тем, что ряд гормонов принимает участие в процессе терморегуляции, и их дефицит или избыток приводит к отсутствию симптомов, которыми обычно проявляются заболевания верхних дыхательных путей.
Наверх к содержанию
Что делать, если температура 37 °С долго не проходит?
Если температура 37,0 °С держится на протяжении нескольких дней или дольше, вне зависимости от того, присутствуют ли другие симптомы или нет, следует обратиться к врачу. Детальное обследование поможет выяснить причину этого состояния и назначить правильное лечение2,4. Но в любом случае, если температура 37 °С держится длительное время, необходимо предпринять следующие меры:
Детальное обследование поможет выяснить причину этого состояния и назначить правильное лечение2,4. Но в любом случае, если температура 37 °С держится длительное время, необходимо предпринять следующие меры:
- следить за потреблением достаточного количества жидкости1. Температура 37 °С не настолько высока, чтобы привести к обезвоживанию, но тем не менее при длительном течении этого состояния организм нуждается в достаточном количестве жидкости. Это не только предупредит потерю воды и электролитов, но также поможет ускорить выведение токсинов, которые образуются в результате жизнедеятельности болезнетворных микроорганизмов;
- контролировать показания термометра1,2, особенно если в прошлом уже отмечались резкие скачки температуры;
- при наличии других симптомов, свидетельствующих о медицинских проблемах, следует без промедления обратиться к врачу1,2,3.
Наверх к содержанию
РИНЗА® и РИНЗАСИП® с витамином С при температуре 37 °С
Для облегчения симптомов простуды, ОРВИ или гриппа можно использовать препарат РИНЗА®, который оказывает комплексное жаропонижающее и обезболивающее действие, устраняет насморк и заложенность носа5. Кроме таблеток, также существуют горячие напитки * РИНЗАСИП® с витамином С и РИНЗАСИП® для детей (применяется от 6 лет), которые поддерживают естественный иммунитет и помогают организму бороться с болезнью6,7. Перед их использованием проконсультируйтесь с врачом.
Кроме таблеток, также существуют горячие напитки * РИНЗАСИП® с витамином С и РИНЗАСИП® для детей (применяется от 6 лет), которые поддерживают естественный иммунитет и помогают организму бороться с болезнью6,7. Перед их использованием проконсультируйтесь с врачом.
Наверх к содержанию
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Вам также будет интересно
Литература
- В.М.Делягин. Лихорадка (новые штрихи на древней картине). / Consilium Medicum. Педиатрия. (Прил.) 2018;№2:с. 89-93.
- В.М.Делягин. Лихорадка как отправная точка в диагностическом поиске. Выбор жаропонижающего препарата. Consilium Medicum. Педиатрия. (Прил.), №01, 2015.
- Т.Е. Таранушенко. Лихорадка у детей с респираторными вирусными инфекциями: эффективная и безопасная помощь / Т.Е. Таранушенко, В.

- Цогоева Л.М. Лихорадка неясного генеза (в помощь практикующему врачу). // Цогоева Л.М., Снопков Ю.П. / Медицина неотложных состояний. № 5 (60), 2014, с. 40-45.
- Инструкция по применению препарата РИНЗА®. Регистрационный номер: П N015798/01.
- Инструкция по применению препарата РИНЗАсип® с ВИТАМИНОМ С. Регистрационный номер: ЛС-002579.
* В соответствии с инструкцией по применению содержимое 1 саше (пакетика) нужно залить горячей водой и перемешать до полного растворения, в результате чего получается «горячий напиток».
Если у ребенка поднялась температура, что делать?
14.05.2019
Прежде чем приступить к приему жаропонижающих средств нужно ответить на несколько вопросов:
-
какой возраст ребенка?
-
как переносит ребенок повышение той или иной температуры?
-
бывали ли случаи фебрильных судорог в анамнезе семьи или ребенка?
-
есть ли другие симптомы заболевания, кроме повышенной температуры?
Повышение температуры или лихорадка – это защитно-приспособительная реакция организма в ответ на воздействия патогенных раздражителей, в результате которых происходит перестройка процессов терморегуляции, приводящая к повышению температуры тела, что стимулирует естественную сопротивляемость организма.
Повышение температуры влияет на организм ребенка как положительно, так и отрицательно.
Положительное влияние заключается в том, что при повышении температуры в организме ребенка активируется иммунная система, усиливается фагоцитоз, возрастает производство антител и повышается уровень интерферона, что помогает приостановить размножение патогенных микроорганизмов и побороть инфекцию.
Отрицательное влияние высокой температуры на ребенка проявляется в возникновении судорог (фебрильных), повышенной нагрузкой на сердечно-легочную систему малыша (учащается частота сердцебиения и частота дыхания). Поэтому лихорадка опасна для детей с пороками развития сердца и бронхолегочной системы, нарушением ритма сердца. Также при повышении температуры страдает работа мозга, печени, желудка, почек и других внутренних органов, что опасно для детей с хроническими патологиями внутренних органов, симптомами обезвоживания, нарушениями развития и болезнями органов нервной системы.
Лихорадка различается:
-
по течению:
-
острая (повышение температуры до 2-х недель),
-
подострая (течение до 6 недель),
-
хроническая(свыше 6 недель).
-
-
по степени повышения показателя:
-
субфебрильная (повышение до +38,0 градусов)
-
фебрильная (с +38.0 до +39.0 градусов),
-
пиретическая (с+ 39.0 до +41.0 градуса),
-
гиперпиретическая (свыше +41.0 градуса).
-
-
по типу температурной кривой:
-
постоянная (колебания температуры в течении суток не выше 1 градуса).

-
послабляющая (суточные колебания до 2 градусов),
-
атипичная (колебания хаотичны, различны и незакономерны),
-
изнуряющая (сочетание послабляющей и атипичной лихорадки с колебаниями в течение дня более 2-3 х градусов),
-
перемежающая (сочетание кратковременных периодов повышения и снижения температуры до нормальных цифр),
-
возвратная (чередование периодов повышения температуры с периодами нормализации температуры от 2-х до 7 дней).
-
По рекомендации ВОЗ (Всемирной Организации Здравоохранения) жаропонижающие средства детям назначаются согласно возрасту:
-
от момента рождения до 2-х месяцев при показателях температуры +38.0 градусов,
-
детям от 3-х месяцев до 24 месяцев при показателях температуры +38.
 5 градусов,
5 градусов,
-
детям от 1года до 5 лет при показателях температуры +39.0 градусов,
-
детям старше 5-тилетпри показателях + 39.5- +40.0 градусов.
С другой стороны, подход к каждому ребенку должен быть индивидуальный.
Если ребенок
- беспокоен или чувствует слабость,
- не может терпеть боли в мышцах, головную боль,
- есть тошнота,
- отсутствует аппетит,
то необходимо сначала применить физические методы для улучшения самочувствия ребенка:
-
уложить в постель — так организм сохранит силы для борьбы с инфекцией, успокоить ребенка;
-
напоить дробно водой или подслащенным теплым растительным чаем с ромашкой, липой, клюквенным морсом;
-
обеспечить доступ свежего воздуха;
-
кормить при наличии аппетита малыми порциями теплой пищей(к примеру супом, жидкой кашей на воде, легким завтраком).

Также, согласно клиническому варианту течения лихорадки, применить дополнительные меры охлаждения.
При «красной» или «розовой» лихорадке
- тело ребенка на ощупь горячее,
- кожные покровы красные или розовые, влажные,
- сам ребенок на самочувствие не жалуется, активен, аппетит не пропадает.
В этом случае ребенка необходимо
- раздеть,
- обтереть полотенцем, смоченным в воде комнатной температуры,
- приложить ко лбу прохладный компресс,
- напоить водой комнатной температуры
- и обязательно вызвать врача.
При «белой или бледной» лихорадке
- конечности и тело ребенка на ощупь холодные,
- губы и ногтевые ложа приобретают синюшный оттенок,
- кожа бледная и сухая,
- отмечается нарушение самочувствия: ребенок вялый, возможен бред.

В этом случае ребенка необходимо
- согреть, растирая руками конечности или используя теплую воду (другие средства запрещены!),
- одеть носочки,
- укрыть пледом
- и напоить теплым чаем или водой.
Применение жаропонижающих средств при таких симптомах малоэффективно — нужно срочно вызвать врача!
Исключением являются дети из группы риска, которым снижают температуру свыше 37.1 градуса. Это дети,
- имеющие заболевания нервной системы,
- испытывающие судороги на фоне повышения температуры,
- страдающие хроническими заболеваниями органов кровообращения, дыхания или с наследственными метаболическими заболеваниями и другими рисками (перегрев, симптомы обезвоживания и т.д.).
Фебрильные судороги диагностируются чаще у детей младше 6 лет при показателях температуры свыше +38 градусов, а также у детей с патологией нервной системы при любых значениях температуры. Таким детям рекомендуется снижать температуру до фебрильных показателей (не выше +38.0) или до тех значений, которые рекомендует врач-невропатолог.
Таким детям рекомендуется снижать температуру до фебрильных показателей (не выше +38.0) или до тех значений, которые рекомендует врач-невропатолог.
Обычно на фоне повышения температуры у ребенка учащается сердцебиение и частота дыхания:частота дыхания увеличивается на 4 дыхательных движения на каждый градус свыше +37.0 градусов, а частота пульса – на 20 ударов в минуту на каждый градус. Однако на фоне заболеваний органов сердечно-сосудистой системы и органов дыхания, таких как пороки развития или нарушения сердечного ритма, возможны неадекватные учащения или замедления пульса и дыхания. Таким детям по рекомендации кардиолога и пульмонолога назначаются жаропонижающие средства до показателей фебрильных цифр (т.е. не выше +38.0 градусов).
Детям с наследственными метаболическими заболеваниями (заболевания щитовидной железы, почек, печени,нарушения в иммунной системе и другие) и детям с несовершенными компенсаторными механизмами терморегуляции при лихорадке (это некоторые дети от момента рождения до 2-х месяцев) также по рекомендации смежных специалистов назначают жаропонижающие средства до фебрильных цифр.
Перегрев — повышение температуры тела на фоне дополнительного воздействия тепла
- длительное пребывание на солнце,
- использование излишней одежды,
- излишнее укутывание детей).
Опасность перегрева связана с риском теплового удара. Он проявляется
- не только в повышенной температуре,
- но и в нарушении сознания, судорогах,
- нарушениях работы сердца и дыхания.
Первая помощь заключается в том, чтобы вызвать бригаду Скорой помощи «112».
До приезда врача
- ребенка раздеть,
- перенести в прохладное место или в тень,
- обеспечить доступ свежего воздуха или обдув вентилятором (но не охлажденным воздухом!),
- приложить ко лбу холодный компресс,
- обтереть тело прохладной водой или укутать простыней, смоченной прохладной водой.
Жаропонижающая терапия детям должна назначаться строго индивидуально с учетом клинических и анамнестических данных.
Важно знать, что прием жаропонижающих средств не сокращает длительность лихорадочного периода. При окончании действия препарата температура вновь повышается.
Жаропонижающие средства имеют массу побочных эффектов:
- аллергические реакции,
- кровоточивость,
- повреждения желудка (рвота, срыгивание),
- синдром Рея (на фоне высыпания, рвоты возникает психомоторное возбуждение).
Кроме того, снижение температуры тела не должно быть критическим, необязательно добиваться нормальных показателей. Достаточно понизить температуру на 1.0 или 1.5 градусов, что позволит улучшить самочувствие ребенка и избежать коллапса.
Коллапс развивается при критическом (быстром и резком) снижении температуры в течение короткого времени (с 40-41 градуса до 37-36.0 градусов) на 2.5 – 3,0 и более градусов.
В результате возникает
- острая сердечно-сосудистая недостаточность, сопровождающаяся спазмом сосудов и нарушением кровообращения.
Ребенок ощущает
- холод или озноб,
- резкую слабость,
- головную боль,
- жажду,
- у него бледные кожные покровы вплоть до синюшного оттенка,
- липкий пот,
- похолодание конечностей,
- бессонница,
- одышка вплоть до поверхностного дыхания,
- учащенное сердцебиение,
- снижение артериального давления,
- судороги,
- потеря сознания.
Первая помощь до приезда врача:
- уложить ребенка так, чтобы голова не была приподнята, а ноги лежали на подушке (на 30-40 см выше головы).
- Согреть, обложив ребенка грелками,
- укрыть,
- растереть конечности руками,
- напоить теплым подслащенным растительным чаем, водой,
- сменить нательное и постельное белье.
Важно знать и то, что жаропонижающие средства не должны применяться курсами, так как это затрудняет диагностику заболевания ребенка. Повышение температуры нередко бывает единственным проявлением нарушения состояния здоровья ребенка. Поэтому необходим осмотр врача и дополнительные обследования.
Возврат к списку
Кировчанин перенес коронавирус с 70-процентным поражением легких практически без симптомов | Новости здравоохранения
1 декабря 2020 г.
Кировчанин перенес коронавирус с 70-процентным поражением легких практически без симптомов
41-летний кировчанин Евгений Чупеев ведет спортивный образ жизни и тщательно следит за своим здоровьем. В прошлом мужчина профессионально занимался баскетболом и всегда внимательно относился к любым болезням.
– Последний раз я был на больничном 10 лет назад. С самого начала пандемии мы с женой очень серьезно к этому отнеслись, потому что наши родители находятся в зоне риска. Мы досконально следили за своим состоянием, ходили в масках, обрабатывали руки и поверхности, с которыми соприкасались, но все равно где-то подхватили вирус, – рассказал Евгений.
В один из будних дней Евгений проснулся с легким недомоганием, температурой 37,3 и небольшой ломотой в теле. Мужчина не пошел на работу, а отправился в поликлинику, надеясь, что ничего серьезнее банальной простуды у него быть не может.
– Врач осмотрела меня и сказала, что легкие чистые. Мне выписали противовирусный препарат, и я стал лечиться дома. Однако на третий день температура повысилась до 39,5 – такое было у меня впервые в жизни. При этом признаки, которые обычно появляются при коронавирусе, отсутствовали. Обоняние не пропадало, горло не болело, не было кашля. В дальнейшем врач мне сказал, что у меня проявилось сугубо индивидуальное течение болезни. Была только высокая температура и состояние слабости. И ощущения, конечно, были нетипичные для ОРЗ или гриппа – помутнение сознания и голова как в тумане, – поделился Евгений.
Мужчина вызвал врача на дом, ему выписали антибиотик, но состояние не улучшалось, и 9 октября Евгения на машине скорой помощи увезли в больницу, где сделали компьютерную томографию. На тот момент исследование показало, что степень поражения легких у мужчины составляет 30%.
– В палате ко мне пришел врач. Назначили лечение. Рядом со мной лежали пациенты, у которых была меньшая степень поражения легких, но они были на кислороде. Вскоре температура у меня нормализовалась. Однако через несколько дней поражение легких составляло уже 70%. При таком проценте люди обычно находятся в тяжелом состоянии, я же себя чувствовал относительно неплохо, – рассказал Евгений.
В инфекционном отделении в поселке Ганино мужчина находился под наблюдением врачей 12 дней. Он прошел необходимый курс лечения, при этом симптомы, характерные для коронавируса с такой степенью поражения легких, у него так и не проявились.
– Я старался больше двигаться и делать физические упражнения, температура больше не поднималась. Мой случай – чисто индивидуальный. При 70% поражения такое самочувствие бывает крайне редко. Но мой организм среагировал именно так. Может, иммунитет такой. Постепенно поражение легких уменьшалось – к выписке было около 20%, я долечивался дома. В поликлинике мне прописали препараты, которые я пропил, затем сделал рентген – поражение ушло. Сейчас я пропиваю поддерживающие препараты, – поделился кировчанин.
Евгений работает на предприятии менеджером по продажам. Сейчас он уже практически полностью восстановился и вышел на работу, но заниматься спортом врачи запретили ему до конца текущего года. Вся семья мужчины тоже переболела коронавирусом. Жена и двое детей 11-ти и 5-ти лет перенесли его в легкой форме и лечились дома. А вот родители Евгения тоже попали в больницу. Но если отец вылечился сравнительно быстро, то у мамы COVID-19 протекал в тяжелой форме.
– Я очень благодарен врачам и всему медперсоналу. Они профессионально выполняли свою работу, с заботой относились к каждому пациенту. Я видел, как они стремились всем помочь, подбадривали и даже шутили. Врачам сейчас очень тяжело, нагрузка колоссальная, да и в СИЗах очень тяжело работать, – отметил Евгений. – Хочу обратиться к жителям города и области – внимательнее относитесь к себе и своему здоровью, берегите себя и своих близких. Болезнь развивается стремительно, поэтому нужно обращать внимание даже на малейшее недомогание. Неизвестно, как коронавирус будет протекать именно у вас, какие симптомы проявятся, насколько сильно будут поражены легкие. Обращайтесь к врачам как можно раньше. Время здесь играет огромную роль. Нужно постараться предотвратить развитие болезни. Медлить и заниматься самолечением нельзя!
Как отметил первый зампред правительства региона Дмитрий Курдюмов, с 1 декабря в Кировской области начинает работу единый телефонный номер по COVID-19. Номер 122 объединил действующие в регионе горячие линии по вопросам новой коронавирусной инфекции. На линии реализована возможность получения родственниками информации о состоянии здоровья пациентов инфекционных госпиталей. Кроме того, по данному номеру можно узнать о мерах профилактики новой коронавирусной инфекции, введенных на территории региона ограничениях и ознакомиться с другой справочной информацией.
Новое на сайте
Ветряная оспа (ветрянка)
Ветрянка (ветряная оспа) — высокозаразное острое инфекционное заболевание, протекающее с характерной пузырьковой сыпью.
Чаще болеют дети, посещающие детский сад или школу — места с большим скоплением людей.
Заболевание вызывается одним из вирусов герпеса (герпесвирус 3-го типа). Ветряная оспа — очень заразное заболевание. Вирус передается от больного человека к здоровому воздушно-капельным путем (при разговоре, пребывании в одном небольшом помещении). С током воздуха ветрянка может распространяться на большие расстояния (до 20 м). Заражение также может произойти от больного опоясывающим лишаем (вызывается той же разновидностью вируса герпеса). Вирус малоустойчив во внешней среде, поэтому заключительную дезинфекцию после больного не проводят.
Больной ветрянкой становится заразным за два дня до появления высыпаний, и остается заразным в течение первых 5-7 дней после появления сыпи.
Инкубационный период ветрянки 7-21 день. В организм человека вирус попадает через слизистые оболочки носа, рта и глотки. Затем вирус разносится по организму лимфой и кровью, проникает в кожу и слизистые оболочки, где происходит его размножение. Мишенями для вируса являются клетки шиповидного слоя кожи и эпителий слизистых оболочек. После первичной инфекции вирус пожизненно пребывает в нейронах спинальных ганглиев, ганглиев лицевого и тройничного нервов. Как и все герпесвирусы, вирус ветряной оспы обладает способностью подавлять иммунную систему — что приводит к нарушению со стороны иммунного ответа по гуморальному и клеточному типам и нарушению факторов врожденной устойчивости к инфекциям.
Иммунитет при ветряной оспе является нестерильным т.е. обусловливает невосприимчивость к новому заражению и не обеспечивает удаление вируса из организма. Вирус пожизненно пребывает в спинальных ганглиях, ядрах черепно-мозговых нервов, которые связаны с зонами кожи, наиболее пораженных при первичной инфекции. Повторная активация вируса происходит в условиях ослабленного иммунитета в виде опоясывающего герпеса.
Симптомы ветрянки у детей
Заболевание проявляет себя в первую очередь лихорадочным состоянием, резким повышением температуры тела до 39-40 градусов, головной болью. Самый яркий признак ветряной оспы – сыпь и зуд.
Сыпь в виде мелких, заполненных жидкостью пузырьков, может покрывать значительную часть тела и слизистых оболочек. Пузырьки довольно быстро лопаются и превращаются в маленькие язвочки, которые необходимо обрабатывать водным раствором зеленки или марганцовки, ацикловиром и другими мазями по назначению врача. Заживая, сыпь покрывается корочкой, которая постепенно отпадает, демонстрируя тем самым выздоровление. Обычно сыпь заживает бесследно, однако если ее расчесать – на коже после заживления могут остаться рубцы и шрамы.
У детей ветрянка протекает в более простой форме, нежели у взрослых, которые могут страдать в дальнейшем от осложнений.
Крайне редко ветряная оспа может протекать без высыпаний и пузырьков – в таком случае для уточнения диагноза необходима дополнительная консультация специалиста.
Лечение ветрянки
Обычно ветрянка проходит сама собой в течение недели или 10 дней. При этом температура может нормализоваться уже через два-три дня, хотя, в некоторых случаях, она сохраняется на протяжении всего периода болезни.
Лечение ветрянки носит симптоматический характер (т.е. лечатся проявления заболевания: высокая температура, сыпь на коже), поскольку медицина на данном этапе не знает ни способов предотвращения, ни средств лечения этого заболевания. Цель лечения — не допустить нагноения пузырьков. Для этого отлично подойдет зелёнка, можно использовать жидкость Кастеллани, водный раствор фукорцина или марганцовки и т.д. Спиртовые растворы дети переносят очень болезненно.
Купать ребенка при ветрянке нужно, чтобы предотвратить появление вторичной инфекции кожи. При этом нельзя пользоваться мочалкой и лучше не использовать мыло, добавляя в ванночку слабый раствор марганцовки. Создайте коже малыша максимально комфортные условия: не одевайте плотную и тесную одежду, используйте только хлопчатобумажное белье.
Если вашего ребенка беспокоит сильный зуд, скажите об этом врачу: он назначит противоаллергические средства.
При повышении температуры выше 38оС, ознобе, ребенку необходимо дать жаропонижающие средства (парацетомол, ибупрофен).
Заболевшего ветрянкой изолируют дома в течение девяти дней с начала болезни. В детских дошкольных учреждениях устанавливается карантин продолжительностью 21 день.
Осложнения ветрянки
Осложнения ветрянки встречаются редко и чаще всего связаны с неаккуратной обработкой высыпаний и их нагноением, что впоследствии приводит к образованию рубцов.
Крайне редко у ослабленных детей встречаются тяжелые формы ветрянки с поражением головного мозга, внутренних органов. Подобные формы болезни лечат в больницах, применяя специальные терапевтические методы.
Вакцина и прививка от ветрянки
Вакцина в достаточной степени предохраняет от ветрянки и ее осложнений. Ее рекомендуют проводить детям в возрасте 12 месяцев и старше, а также подросткам и взрослым, ранее не болевшим ветрянкой и не получивших вакцинацию. Вакцина защищает от заболевания на 10 и более лет. В редких случаях люди, получившие вакцинацию против ветрянки, могут заболеть ветрянкой, но заболевание будет протекать в легкой форме.
В настоящее время в США, Японии и некоторых других странах прививка от ветрянки является обязательной для приема ребенка в детское дошкольное учреждение. Но в России вакцинация детей от ветрянки еще не получила широкого распространения, и это остается выбором родителей.
Стоит отметить, что некоторым люди с ослабленной иммунной системой (в результате болезни или приема лекарств, влияющих на иммунитет) не стоит вакцинироваться, поскольку у них возможно развитие осложнений. Поэтому прежде чем получать вакцину против ветрянки пациенту с ослабленной иммунной системой, следует проконсультироваться с врачом.
Ветрянка у детей
Ветрянка или ветряная оспа на сегодняшний день остается одним из самых распространённых инфекционных заболеваний, поражающих детей в возрасте от шести месяцев до десяти лет.
Ветрянка или ветряная оспа на сегодняшний день остается одним из самых распространённых инфекционных заболеваний, поражающих детей в возрасте от шести месяцев до десяти лет. Ветрянкой болеют и взрослые, однако реже и тяжелее.
Как передается ветрянка?
В большом детском коллективе ветрянка может носить эпидемиологический характер и поочередно затрагивать каждого члена группы.
Известно, что заболевание провоцируется одним из вирусов герпеса и является крайне заразным, хотя в большинстве случаев и неопасным. Вирус достаточно быстро переходит воздушно-капельным путем от больного человека к здоровому. При этом человек, передающий заболевание, в этот момент может не испытывать симптомов болезни. Он может заражать окружающих за несколько дней до появления сыпи и повышения температуры. Так что иногда бывает очень сложно отследить заранее источник болезни и предотвратить ее передачу.
Ветрянка находится в инкубационном периоде от одной до трех недель, при этом симптомы могут появиться не ранее семи дней с момента заражения, но не позже 21 дня.
Человек перестает быть заразным спустя неделю или десять дней после первого проявления признаков ветрянки.
Симптомы ветрянки у детей
Симптомы ветрянки у всех детей и взрослых похожи. Заболевание начинается довольно резко с повышения температуры в основном до 38 градусов, но бывает и до 40 градусов, отмечается слабость, головная боли. Но главный симптом ветрянки – обильная сыпь, распространяющаяся на всей поверхности кожи и даже слизистых оболочках. Сыпь в виде маленьких пузырьков с жидкостью сопровождается сильным зудом, который дети очень плохо переносят.
Основная локализация сыпи – туловище, голова (лицо и волосистая часть), половые органы, рот.
Первые признаки ветряной оспы – покраснение кожи диаметром до одного сантиметра. На их месте спустя довольно короткое время появляются волдыри с прозрачной жидкостью, которые впоследствии трансформируются и приобретают вид подсохших корочек.
Течение болезни обычно волнообразно, поэтому высыпания могут появляться несколько раз.
Лечение ветрянки у детей
Лечение ветрянки у детей и взрослых направлено на преодоление неприятных симптомов. Само заболевание не лечится, а проходит постепенно и, как правило, бесследно. Осложнения у детей встречаются редко, куда более подвержены им взрослые люди.
Так как дети склонны к расчесыванию сыпи, основное лечение должно быть направлено на снятие зуда и недопущения нагноения язвочек и пузырьков. Для этого кожу обрабатывают слабым водным раствором зеленки или марганцовки, фукроцина или жидкостью Кастеллани.
Как лечить ветрянку у детей и что использовать для достижения оптимального результата – вопрос сугубо индивидуальный, который должен решаться родителями совместно с лечащим врачом.
Ветрянка у грудничков
Заболеть ветрянкой может любой ребенок в возрасте от шести месяцев. Как правило, течение болезни у грудного ребенка довольно сложное – младенцы плохо переносят симптомы ветрянки и нуждаются в тщательном уходе и постоянном внимании со стороны матери.
Ветрянка у новорожденных проявляется теми же симптомами, что и у детей более старшего возраста. Однако, в особо сложной форме ветрянка может нанести серьезный вред организму, повлияв на развитие внутренних органов. Лечение ветрянки у грудничков должно происходить под контролем специалиста.
Вакцина против ветрянки
Врачи рекомендуют делать детям в возрасте старше 12 месяцев прививку от ветряной оспы. Она эффективно защищает организм от этого заболевания на протяжении нескольких лет.
Стоит, однако, сказать, что ряд специалистов придерживается мнения о том, что ветрянкой стоит переболеть в детстве и получить иммунитет на всю жизнь, чем столкнуться с этим заболеванием в зрелом возрасте и пострадать от опасных
Ветрянка у взрослых
Ветрянка у взрослых развивается и протекает так же стремительно, как и у детей, но более тяжело и чаще дает осложнения.
Взрослые люди, не переболевшие в свое время ветрянкой в детстве, подвержены риску заболеть в возрасте, когда течение этой болезни и ее последствия могут быть очень серьезными.
Как передается ветрянка у взрослых?
Ветрянка, или ветряная оспа – заболевание, которое активно передается от больного человека здоровому воздушно-капельным путем. Защитить себя и свою семью от него довольно сложно, поскольку не всегда можно что называется «поймать» момент и понять, что общение с тем или иным человеком приведет к болезни.
Ветрянка у взрослых развивается и протекает так же стремительно, как и у детей, спустя 7-21 день инкубационного периода.
Человек остается заразным на протяжении примерно недели после первого проявления симптомов.
Симптомы ветрянки у взрослых
Симптомы ветрянки у взрослых идентичны симптомам этого заболевания у детей. Резко повышается температура, развивается лихорадочное состояние – слабость, головная боль, нарушение аппетита и сна. По всему телу появляется сначала интенсивное покраснение кожи, а потом сыпь, которая сопровождается сильным зудом. Сыпь может покрывать торс и спину, лицо и волосистую часть головы, слизистые оболочки полости рта и половых органов. Крайне редко ветрянка может протекать без обильной сыпи, однако процент таких случаев ничтожно мал.
Проявление симптомов ветрянки у взрослых происходит волнообразно – сыпь и высокая температура появляются несколько раз в течение недели.
Сыпь обычно проходит бесследно – если ее не трогать и не расчесывать. В противном случае могут возникать очаги нагноения, а после их заживления – оставаться шрамы и рубцы.
Лечение ветрянки у взрослых
Ветрянка – болезнь, которая проходит обычно сама собой без специфического лечения. Однако симптомы этого заболевания требуют внимания. В основном, это касается зуда и сыпи, которую необходимо периодически обрабатывать слабым водным раствором марганцовки или зеленки, смазывать ацикловиром или другой мазью, назначенной лечащим врачом.
Осложнения при ветрянке у взрослых
Ветрянка опасна для взрослых, прежде всего, осложнениями – поражением внутренних органов, пневмонией. Опасна ветрянка и для беременных женщин – болезнь может поразить ребенка и привести к серьезным дородовым патологиям. Поэтому во взрослом возрасте лечение ветрянки должно производиться под контролем специалиста и только теми препаратами, которые он назначает.
ГИПЕРТЕРМИЯ У ПАЦИЕНТОВ С ПОВРЕЖДЕНИЕМ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫ | Токмаков
ГИПЕРТЕРМИЯ У ПАЦИЕНТОВ С ПОВРЕЖДЕНИЕМ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫГИПЕРТЕРМИЯ У ПАЦИЕНТОВ С ПОВРЕЖДЕНИЕМ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫ
Токмаков К.А., Горбачева С.М., Унжаков В.В., Горбачев В.И.
Иркутская государственная медицинская академия последипломного образования
– филиал ФГБОУ ДПО «Российская медицинская академия непрерывного
профессионального образования», г. Иркутск, Россия,
Краевое государственное бюджетное учреждение здравоохранения «Краевая
клиническая больница № 2» Министерства здравоохранения Хабаровского края, г. Хабаровск, Россия
КЛАССИФИКАЦИЯ ГИПЕРТЕРМИЧЕСКИХ СОСТОЯНИЙ
Повышение
температуры тела выше нормы – кардинальный признак гипертермических состояний.
С позиций курса патофизиологии гипертермия – типовая форма расстройства
теплового обмена, возникающая в результате действия высокой температуры
окружающей среды и/или нарушения процессов теплоотдачи организма;
характеризуется срывом механизмов теплорегуляции, проявляется повышением
температуры тела выше нормы [38]. Нет общепринятой классификации гипертермий. В
отечественной литературе к гипертермическим состояниям относят: 1) перегревание
организма (собственно гипертермия), 2) тепловой удар, 3) солнечный
удар, 4) лихорадку, 5) различные гипертермические реакции [38]. В
англоязычной литературе гипертермические состояния классифицируют на
гипертермии и лихорадки (пирексии). К гипертермиям относят тепловой удар,
лекарственно-индуцированные гипертермии (злокачественная гипертермия [16],
злокачественный нейролептический синдром [40], серотониновый синдром [9]),
эндокринные гипертермии (тиреотоксикоз, феохромоцитома, симпатоадреналовый
криз) [66]. В этих случаях температура тела поднимается до 41 °С и выше, а
традиционная антипиретическая фармакотерапия, как правило, неэффективна.
Лихорадки же классифицируют по двум принципам: инфекционная и неинфекционная;
внегоспитальная и внутригоспитальная (через 48 часов и позже после
поступления в стационар) [23].
Для таких
пациентов характерны менее значительные подъемы температуры тела, и
традиционная фармакотерапия весьма эффективна в данном случае. Таким образом,
при раздражении нейронов центра терморегуляции, а также ассоциированных с ним
зон коры и ствола ГМ, возникающем при повреждении соответствующих участков мозга,
согласно русскоязычной литературе, развивается центрогенная гипертермическая
реакция (одна из форм гипертермических реакций) [38], с позиций иностранной литературы
– нейрогенная лихорадка, neurogenic fever
(неинфекционная лихорадка) [46].
ВЛИЯНИЕ ПОВЫШЕННОЙ ТЕМПЕРАТУРЫ ТЕЛА НА НЕЙРОРЕАНИМАЦИОННЫХ БОЛЬНЫХ
Доказано, что гипертермические состояния встречаются чаще
у реанимационных больных с острым повреждением головного мозга, в сравнении с
пациентами отделений интенсивной терапии общего профиля [3, 56]. Также было
высказано предположение, что лихорадка у пациентов отделений реанимации общего
профиля может быть полезным ответом организма на инфекцию [8, 43], и
агрессивное снижение температуры в этом случае может быть не только не
показано, но и может сопровождаться увеличением риска развития летального
исхода [59]. Одно из таких исследований продемонстрировало, что применение
жаропонижающих лекарственных средств повышало летальность у пациентов с
сепсисом, но не у неинфекционных больных [37]. В контролируемом
рандомизированном исследовании 82 пациента с различными травмами (за
исключением ЧМТ) и температурой тела ≥ 38,5 °С были разбиты на две
группы: одним проводилась «агрессивная» антипиретическая терапия (по 650 мг
ацетоминофена (парацетамола) каждые 6 часов при температуре тела ≥ 38,5 °С и
физическое охлаждение при температуре тела ≥ 39,5 °С), другим – «разрешающая»
(терапия начиналась лишь при температуре тела ≥ 40°С, вводился ацетоминофен, и
проводилось физическое охлаждение до достижения температуры ниже 40 °С). Исследование
было остановлено, когда летальность в группе «агрессивной» терапии составила 7 случаев
к одному в группе «разрешающей» терапии [62].
Однако существуют убедительные доказательства того, что у
пациентов с повреждением головного мозга гипертермическая реакция повышает
вероятность летального исхода [17, 20, 25, 43, 54, 60]. Было показано, что
смертность повышается у пациентов с ЧМТ, инсультом, если у них отмечается
повышенная температура тела в первые 24 часа от момента поступления в отделение
критических состояний; но у пациентов с инфекцией центральной нервной системы
(ЦНС) такой закономерности не было обнаружено [60]. В другой работе
исследовались 390 пациентов с острым нарушением мозгового кровообращения,
анализировалась зависимость между высокой температурой тела и летальностью,
степенью неврологического дефицита у выживших и размерами очага повреждения в
ГМ. Оказалось, что на каждый 1 °С повышения температуры тела увеличивается
относительный риск неблагоприятного исхода (в том числе летального) в 2,2 раза,
также гипертермическое состояние ассоциируется с большими размерами очага
повреждения ГМ [54]. Из 580 пациентов с субарахноидальным кровоизлиянием
(САК) 54 % имели повышенную температуру тела и показали худшие результаты
исхода заболевания [70]. Мета-анализ данных 14 431 историй болезни
пациентов с острым повреждением ГМ (в первую очередь, с инсультом) связал
повышенную температуру тела с худшим исходом по каждому оцениваемому показателю
[25]. Наконец, анализ 7 145 историй болезней пациентов с ЧМТ (из них 1 626 –
с тяжелой ЧМТ) показал, что вероятность неблагоприятного исхода (в том числе
летального) по шкале исходов Глазго выше у пациентов, у которых отмечалась
повышенная температура тела в первые три дня нахождения в отделении интенсивной
терапии, более того – длительность лихорадки и ее степень напрямую влияет на
исход [30].
Существует несколько возможных объяснений того, почему
гипертермические состояния повышают летальность именно у пациентов с
повреждением ГМ. Известно, что температура ГМ не только несколько выше
внутренней температуры тела, но и разница между ними возрастает по мере
увеличения последней [57]. Гипертермия повышает метаболические потребности
(повышение температуры на 1 °С приводит к увеличению скорости обмена веществ на
13 %), что губительно для ишемизированных нейронов [28]. Повышение температуры
ГМ сопровождается повышением внутричерепного давления [57]. Гипертермия
усиливает отек, воспаление в поврежденной ткани ГМ [4]. Другие возможные
механизмы повреждения ГМ: нарушение целостности гематоэнцефалического барьера,
нарушение стабильности белковых структур и их функциональной активности [25]. Оценивая
метаболизм у 18 пациентов с САК при гипертермии и индуцированной
нормотермии, обнаружили снижение отношения лактат/пируват и меньшее число
случаев, когда лактат/пируват > 40 («метаболический кризис») у
пациентов с нормальной температурой тела [49].
Учитывая влияние
повышенной температуры на поврежденный ГМ, очень важно быстро и точно
определить этиологию гипертермического состояния и начать правильное лечение.
Разумеется, при наличии показаний соответствующие антибактериальные препараты –
жизнеспасающие средства. Однако ранняя и точная диагностика центрогенной
гипертермии может отстранить пациентов от назначения необязательных антибиотиков
и связанных с их приемом осложнений.
ГИПЕРТЕРМИЧЕСКИЕ СОСТОЯНИЯ В ОТДЕЛЕНИЯХ ИНТЕНСИВНОЙ ТЕРАПИИ НЕЙРОХИРУРГИЧЕСКОГО ПРОФИЛЯ
По данным Badjatia N. (2009), 70 % пациентов с повреждением ГМ имеют повышенную температуру тела в
течение срока их пребывания в реанимации, а, например, среди пациентовреанимаций общего профиля – только 30–45 %. Более того, только в половине
случаев отмечалась лихорадка (инфекционная причина) [3]. Среди пациентов
нейрохирургических отделений интенсивной терапии (ОИТ) больные с САК имели
наибольший риск развития гипертермического состояния, причем как лихорадки
(инфекционный генез), так и центрогенной гипертермической реакции
(неинфекционный генез) [12].
Другие факторы
риска для центрогенной гипертермии – это катетеризация желудочков ГМ и
длительность пребывания в ОИТ [13]. Из 428 пациентов нейрохирургического
ОИТ 93 % с длительностью пребывания в стационаре > 14 суток
имели повышенную температуру, 59 % пациентов с САК также испытывали
подъемы температуры тела выше фебрильных цифр [33]. В свою очередь, среди
пациентов с САК наибольший риск развития гипертермической реакции имели больные
с высокой степенью по шкале Hunt&Hess, c внутрижелудочковым кровоизлиянием и
большим размером аневризмы [20].
ЛИХОРАДКА НЕИНФЕКЦИОННОГО ГЕНЕЗА
Далеко не у всех
пациентов с высокой температурой тела выявляется инфекционная этиология как
причина лихорадки. Среди пациентов ОИТ нейрохирургического профиля только в 50 %
случаев лихорадки выявляется инфекционная причина [3]. В отделениях реанимации
общего профиля наиболее частая причина неинфекционной лихорадки – так называемая
послеоперационная лихорадка [7]. Другие возможные неинфекционные причины
лихорадки: лекарственные препараты, венозные тромбоэмболии, некалькулезный
холецистит. Практически любой лекарственный препарат может вызывать лихорадку,
но среди наиболее часто применяемых в условиях ОИТ: антибиотики (особенно
β-лактамы), антиконвульсанты (фенитоин), барбитураты [31].
Лекарственная
лихорадка остается диагнозом исключения. Нет характерных признаков. В ряде
случаев эта лихорадка сопровождается относительной брадикардией, сыпью,
эозинофилией [39]. Существует временная связь между назначением препарата и
появлением лихорадки или отменой препарата и исчезновением повышенной
температуры. Возможные механизмы развития: реакции гиперчувствительности,
идиосинкразические реакции [31]. У 14 % пациентов с диагнозом
тромбоэмболия легочной артерии отмечалась температура тела ≥ 37,8 °С без
связи с какой-либо другой альтернативной причиной, по данным исследования PIOPED (Prospective Investigation of Pulmonary Embolism Diagnosis) [64]. Лихорадка, связанная с венозным тромбоэмболизмом,
обычно кратковременная, с невысокими подъемами температуры, прекращается после
начала антикоагулянтной терапии [48]. Гипертермия, связанная с венозным
тромбоэмболизмом, сопровождается увеличением риска 30-дневной летальности [6].
Спонтанное ишемическое или воспалительное повреждение желчного пузыря также
может произойти у пациента, находящегося в критическом состоянии. Окклюзия пузырного
протока, застой желчи, вторичное инфицирование могут привести к гангрене и
перфорации желчного пузыря [29]. Диагноз должен быть заподозрен у пациентов с
лихорадкой, лейкоцитозом, болью в области правого подреберья. Ультразвуковое
исследование (УЗИ) желчного пузыря имеет чувствительность и специфичность > 80 %,
при этом диагностическая ценность спиральной компьютерной томографии (СКТ)
области желчного пузыря является более высокой [32].
ЦЕНТРОГЕННАЯ ГИПЕРТЕРМИЧЕСКАЯ РЕАКЦИЯ
Даже
после тщательного обследования у части пациентов так и не будет установлена
этиология лихорадки. Генез повышенной температуры у 29 % больных ОИТ неврологического профиля так и остается
загадкой [50, 53]. Так, по
данным Oliveira–Filho J., Ezzeddine M.A. et
al. (2001), среди 92 обследованных пациентов
с САК 38 имели фебрильную температуру, а у 10 (26 %) из них инфекционный
источник лихорадки не был обнаружен [50].
Среди пациентов с ЧМТ у 4–37 % наблюдается
центрогенная гипертермия (после исключения других
причин) [67]. Патогенез центрогенной
гипертермии до конца не изучен [34]. Повреждение гипоталамуса с
соответствующими подъемами уровня PgE лежит в основе происхождения центрогенной гипертермии [58].
Исследование на кроликах выявило гипертермию и повышенный уровень PgE в цереброспинальной жидкости (ЦСЖ) после
введения гемоглобина в желудочки ГМ [22]. Это
коррелирует со многими клиническими наблюдениями, при которых
внутрижелудочковая кровь – фактор риска для развития неинфекционной лихорадки [20,
12].
Центрогенные гипертермические реакции также имеют
тенденцию возникать в начале курса лечения, подтверждая тем самым факт, что
первоначальное повреждение – центрогенное [53].
Среди пациентов с ЧМТ больные с диффузным аксональным повреждением (ДАП) и
повреждением лобных долей находятся в группе риска по развитию центрогенной
гипертермии [67]. Вероятно, этим видам ЧМТ сопутствует повреждение
гипоталамуса. Исследование на трупах показало, что повреждения гипоталамуса
встречаются в 42,5 % случаев ЧМТ, сочетающейся с гипертермией [68]. Также
считается, что одной из причин центрогенной гипертермии может быть так
называемый дисбаланс нейромедиаторов и нейрогормонов, участвующих в процессах
терморегуляции (норадреналина, серотонина, дофамина) [34]. При дефиците
дофамина развивается стойкая центрогенная гипертермия [34]. Ряд проведенных
исследований был направлен на выявление специфичных для пациентов
нейрохирургических ОИТ предикторов центрогенной гипертермии. Один их таких
предикторов – время возникновения лихорадки. Для неинфекционных лихорадок типично
появление на ранних сроках госпитализации пациента в ОИТ. Так, одно
исследование показало, что возникновение гипертермии в первые 72 часа
госпитализации наряду с САК – главные предикторы неинфекционной этиологии
лихорадки [53]. Исследование 526 пациентов обнаружило, что САК,
внутрижелудочковое кровоизлияние (ВЖК) вызывают гипертермию в первые 72 часа
от момента поступления в реанимацию, длительный период лихорадки – предикторы центрогенной
гипертермии [27]. Другое исследование связало длительное нахождение в ОИТ,
катетеризацию желудочков ГМ и САК с неинфекционной этиологией лихорадки [12].
Авторы исследования пришли к выводу, что все-таки кровь в желудочках является
фактором риска, так как катетеризация желудочков ГМ происходит зачастую при
внутрижелудочковом кровоизлиянии.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Умение
дифференцировать инфекционную и неинфекционную причины лихорадки имеет решающее
значение в лечении пациентов неврологических ОИТ. Должно быть проведено
тщательное обследование, направленное на выявление инфекционного источника.
Если риск инфицирования высок или пациент нестабилен, антибиотикотерапия должна
быть начата незамедлительно [41]. Один из возможных инструментов выявления
инфекционной природы лихорадки – сывороточные биомаркеры инфекции. Прокальцитонин
– один из таких маркеров – был широко изучен в качестве индикатора сепсиса.
Мета-анализ 2007 года (на основе 18 исследований) показал
чувствительность и специфичность прокальцитонинового теста > 71 %
[65].
Длительность
антибиотикотерапии, начатой после положительного результата прокальцитонинового
теста, должна теоретически уменьшаться. Так, недавний мета-анализ 1 075 историй
болезни (7 исследований) показал, что антибиотикотерапия, начатая после
положительного результата прокальцитонинового теста, не влияет на летальность,
но существенно сокращается длительность антибиотикотерапии [52]. Также для
дифференциального отличия центрогенной гипертермии от
инфекционно-воспалительной лихорадки предлагается такой признак, как
незначительная (< 0,5 °С) разница между базальной и периферической
температурами – изотермия [34]. Для ее выявления производится термометрия в
трех разных точках (аксиллярно и ректально).
Интересно
клиническое наблюдение, заключающееся в том, что экстремально высокая
температура тела (> 41,1 °С), возникающая у пациентов отделений
интенсивной терапии нейрохирургического профиля, как правило, имеет
неинфекционную этиологию и может быть проявлением центрогенной гипертермической
реакции, злокачественной гипертермии, злокачественного нейролептического
синдрома, лекарственной лихорадки [14]. В дополнение к обследованию на
выявление инфекционного генеза лихорадки следует также исключить лекарственный
генез гипертермии [31]. Отношение температуры к частоте сердечных сокращений
может быть важным критерием дифференциальной диагностики гипертермических
состояний. Как правило, частота сердечных сокращений увеличивается вместе с
увеличением температуры тела (при повышении температуры тела на 1 °С частота
сердечных сокращений возрастает примерно на 10 сокращений/мин). Если
частота пульса ниже, чем прогнозировалась при данной температуре (> 38,9 °С),
то имеет место относительная брадикардия, исключая случаи, если пациент
получает β-блокаторы, верапамил, дилтиазем или у него установлен
кардиостимулятор.
Учитывая данные
критерии исключения, относительная брадикардия у пациентов отделений
интенсивной терапии нейрохирургического профиля с гипертермией (с высокой долей
вероятности) указывает на ее неинфекционный генез, в частности, на центрогенную
гипертермическую реакцию или лекарственную лихорадку. Кроме того, только в
редких случаях относительная брадикардия отмечается у «температурящих»
пациентов отделений реанимации общего профиля на фоне развившейся
нозокомиальной пневмонии, вентилятор-ассоциированной пневмонии в результате
вспышки внутрибольничного легионеллеза [15].
Лекарственная
лихорадка встречается примерно у 10 % пациентов отделений реанимации. Причем
ее возникновение не исключает возможности развития инфекционного заболевания
или другого состояния, сопровождающегося гипертермией. Классически такие
пациенты выглядят «относительно хорошо» для своих цифр температуры. Пациенты с
лекарственной лихорадкой неизменно обнаруживают относительную брадикардию, но
если температура тела будет < 38,9 °С, то дефицит пульса может быть не
так очевиден. Лабораторно у таких пациентов будет отмечаться необъяснимый
лейкоцитоз со сдвигом влево (имитация инфекционного процесса), эозинофилия,
увеличенная СОЭ, однако посев крови на стерильность не обнаружит признаков
инфекционного генеза гипертермии; также могут несколько повышаться уровни
аминотрансфераз, иммуноглобулина E. Как правило, у таких пациентов оказывается отягощенный
аллергологический анамнез, в частности, лекарственный. Весьма распространенным
заблуждением является то, что у пациента не может развиться лекарственная
лихорадка на препарат, который он принимает в течение длительного срока, и если
ранее подобных реакций на него не возникало. В большинстве случаев оказывается,
что причиной такой лихорадки как раз и является препарат, который пациент
принимал в течение длительного времени [14].
В случае, если
пациент продолжает «температурить», несмотря на прием антибиотиков, или
микробный источник не найден, следует провести скрининг на венозный тромбоз – как
клинический, так и инструментальный (УЗИ вен верхних и нижних конечностей) [71].
Ателектазы часто упоминались как причина неинфекционных лихорадок, но несколько
проведенных исследований не нашли какой-либо закономерности [19].
Некалькулезный холецистит может быть жизнеугрожающим состоянием, учитывая
весьма размытую симптоматику у больных в коме [51]. УЗИ брюшной полости должно
помочь в диагностике. Только после тщательного исключения инфекции и
вышеупомянутых неинфекционных причин лихорадки в отделениях ОРИТ неврологического
профиля может быть установлен диагноз центрогенной гипертермии. Как уже
упоминалось, некоторые нозологии более предрасполагают к развитию центрогенной
гипертермии [12, 27, 67]. Аневризматическое САК – наиболее значимый фактор
риска, затем следует ВЖК [28]. Среди пациентов с ЧМТ больные с ДАП и
повреждением лобных долей – в группе риска по развитию гипертермии [67].
Продолжающаяся лихорадка, несмотря на лечение [27], и ее появление в первые 72 часа
от момента поступления в ОРИТ [27, 53] также указывает на центрогенную
гипертермию. Центрогенная гипертермия может не сопровождаться тахикардией и
потоотделением, как обычно при инфекционной лихорадке, и может быть устойчива к
действию антипиретиков [68]. Таким образом, диагноз «центрогенная
гипертермическая реакция» – диагноз исключения [41]. Хотя и желательно избежать
назначения антибиотиков без показаний ввиду развития нежелательных побочных
эффектов, отказ от антибактериальной терапии у пациентов с сепсисом может оказаться
фатальным.
ТЕРАПЕВТИЧЕСКИЕ ВОЗМОЖНОСТИ
Так как лихорадка вызвана простагландин-индуцированным
смещением «установочной температуры» гипоталамуса, соответствующая терапия
должна блокировать этот процесс. Обычные жаропонижающие препараты, включая парацетамол
и нестероидные противовоспалительные средства (НПВС), препятствуют синтезу
простагландинов [4]. Ряд исследований показал их эффективность в купировании
лихорадки [44, 26], но при этом на уровень смертности они не влияют. Также
исследования показали, что центрогенные гипертермические реакции в той или иной
степени устойчивы к традиционной фармакологической терапии [68, 61]. Только у 7 %
пациентов с ЧМТ и 11 % пациентов с САК отмечалось снижение температуры
тела на фоне приема антипиретиков [2]. Общепринятой методики купирования
центрогенных гипертермических реакций нет. Были предложены некоторые
лекарственные препараты: непрерывная внутривенная инфузия клонидина в рамках
так называемой нейровегетативной стабилизации [35], использование
агонистов дофаминовых рецепторов –
бромокриптина в сочетании с амантадином [34], пропранолол [42], непрерывная инфузия низких доз диклофенака [13].
Были предложены физиотерапевтические методы терапии, в частности, воздействие
электромагнитным излучением контактно на зону, расположенную между остистымиотростками C7–Th2 позвонков. В одном из исследований даже было показано, чтодекомпрессионная гемикраниэктомия при тяжелой ЧМТ способствует снижению
температуры головного мозга, вероятно, за счет увеличения кондуктивного теплообмена
[45]. В клиническом исследовании с участием 18 детей в возрасте от 1 недели
до 17 лет, среди которых большая часть имела тяжелую ЧМТ, для быстрого
купирования гипертермии использовалась 10–15-минутная внутривенная инфузияхолодного физиологического раствора (4 °С) в объеме в среднем 18 мл/кг.
Авторы пришли к выводу, что данная методика безопасна и эффективна [21].
Подобные исследования проводились и у взрослых пациентов с тяжелой ЧМТ и также
показали свою эффективность [5]. Физическое охлаждение используется, когда
медикаментозная терапия недостаточна. Принципиально все медицинские методы
гипотермии можно разделить на две категории: инвазивные и неинвазивные. Общее
наружное охлаждение может вызвать мышечную дрожь, что, в свою очередь, снизит
эффективность методики и увеличит метаболические потребности организма [4].
Чтобы избежать этого, может потребоваться глубокая седация пациента с
использованием в том числе миорелаксантов. В качестве альтернативы в ряде
исследований предлагается использовать селективную краниоцеребральную
гипотермию [10], а также неинвазивную интраназальную гипотермию [1, 63], хотя
данные клинических исследований, проведенных у пациентов с тяжелой ЧМТ, весьма
противоречивы в первую очередь касательно эффективности этого метода.
Для быстрой индукции гипотермии были разработаны
эндоваскулярные (инвазивные) охлаждающие устройства. Сравнивая эффективность и
безопасность эндоваскулярных охлаждающих средств и устройств для наружной
гипотермии можно отметить, что на сегодняшний день обе методики одинаково
эффективны для индукции гипотермии, нет достоверной разницы в частоте развития
побочных эффектов, летальности, неблагоприятного исхода у пациентов. Однако
наружное охлаждение дает меньшую точность в фазе поддержания гипотермии [24].
ЗАКЛЮЧЕНИЕ
Повышенная
температура тела среди пациентов отделений критических состояний –
распространенный симптом. Поврежденный ГМ особенно чувствителен к гипертермии,
многочисленные экспериментальные и клинические исследования показывают
неблагоприятный исход у пациентов с ЧМТ, имеющих повышенную температуру тела,
вне зависимости от ее генеза. Помимо лихорадки, причиной подъема температуры
тела у пациентов с острым повреждением ГМ может быть так называемая
центрогенная гипертермия, иными словами, само неврологическое заболевание.
Субарахноидальное
кровоизлияние, внутрижелудочковое кровоизлияние, определенные типы ЧМТ –
факторы риска для развития последней. Центрогенная гипертермия – диагноз исключения,
который должен устанавливаться только после тщательного обследования пациента
на выявление инфекционной или неинфекционной причины лихорадки. И лихорадка, и
центрогенная гипертермия должны быть купированы у больных с острым повреждением
ГМ. Для этого можно использовать фармакологические антипиретики (эффективны при
лихорадке, в меньшей степени при центрогенной гипертермии) и физические методы
охлаждения (эффективны как при лихорадке, так и при центрогенной гипертермии).
Учитывая, что на сегодняшний день общепринятой
методики купирования центрогенной гипертермии нет, в будущем необходимо
проведение большего числа и лучшего качества клинических исследований,
направленных на определение эффективного и безопасного метода купирования
центрогенной гипертермии.
ЛИТЕРАТУРА / REFERENCES:
1. Abou-Chebl A, Sung G,
Barbut D, Torbey M. Local brain temperature reduction through intranasal
cooling with the RhinoChill device: preliminary safety data in brain-injured
patients. Stroke. 2011; 42(8):
2164-2169
2. Albrecht RF, Wass CT,
Lanier WL. Occurrence of potentially detrimental temperature alterations in
hospitalized patients at risk for brain injury. Mayo Clinic Proceedings. 1998; 73(7): 629-635
3. Badjatia N. Fever control
in the neuro-ICU: why, who and when? Current Opinion in Critical Care. 2009; 15(2): 79-82
4. Badjatia N. Hyperthermia
and fever control in brain injury. Critical
Care Medicine. 2009; 37(7): 250-257
5. Badjatia N, Bodock M,
Guanci M, Rordorf GA. Rapid infusion of cold saline (4 degrees C) as adjunctive
treatment of fever in patients with brain injury. Neurology. 2006; 66 (11): 1739-1741
6. Barba R, Micco PD,
Blanco-Molina A, Delgado C, Cisneros E, Villalta J, et al. Fever and deep
venous thrombosis. Findings from the RIETE registry. Journal of Thrombosis and Thrombolysis. 2011; 32(3): 288-292
7. Barie PS, Hydo LJ,
Eachempati SR. Causes and consequences of fever complicating critical surgical
illness. Surgical Infections. 2004;
5(2): 145-159
8. Bernheim HA, Block LH,
Atkins E. Fever: pathogenesis, pathophysiology, and purpose. Annals of Internal Medicine. 1979;
91(2): 261-270
9. Boyer EW. The serotonin
syndrome. New England Journal of
Medicine. 2005; 352: 1112-1120
10. Cheboksarov DV. Microwave radiothermometry of brain during
craniocerebral hypothermia in the acute phase of stroke. Cand. med. sci.
abstracts diss. Moscow, 2015. 27 p. Russian (Чебоксаров Д.В. Радиотермометрия
головного мозга при краниоцеребральной гипотермии в остром периоде ишемического
инсульта: автореф. дис. … канд. мед. наук. М., 2015. 27 с.)
11. Circiumaru B, Baldock G,
Cohen J. A prospective study of fever in the intensive care unit. Intensive Care Medicine. 1999; 25(7):
668-673
12. Commichau C, Scarmeas N,
Mayer S. Risk factors for fever in the neurologic intensive care unit. Neurology. 2003; 60(5): 837-841
13. Cormio M, Citerio G. Continuous
low dose diclofenac sodium infusion to control fever in neurosurgical critical
care. Neurocritical Care. 2007; 6(2):
82-89
14. Cunha BA.
Clinical approach to fever in the neurosurgical intensive care unit: Focus on
drug fever. Surgical Neurology International.
2013; 4(5): 318-322
15. Cunha BA. The
diagnostic significance of relative bradycardia in infectious disease. Clinical Microbiology and infection.
2000; 6(12): 633-634
16. Denborough M.
Malignant hyperthermia. Lancet. 1998;
352(9134): 1131-1136
17. Diringer MN, Reaven NL, Funk
SE, Uman GC. Elevated body temperature independently contributes to increased
length of stay in neurologic intensive care unit patients. Critical Care Medicine. 2004; 32(7): 1489-1495
18. Egi M, Morita K. Fever in
non-neurological critically ill patients: a systematic review of observational
studies. Journal Critical Care. 2012;
27(5): 428-433
19. Engoren M. Lack of
association between atelectasis and fever. Chest.
1995; 107(1): 81-84
20. Fernandez A, Schmidt JM,
Claassen J, Pavlicova M, Huddleston D, Kreiter KT, et al. Fever after
subarachnoid hemorrhage. Neurology.
2007; 68(13): 1013-1019
21. Fink EL, Kochanek PM, Clark
RSB, Bell MJ. Fever control and application of hypothermia using intravenous
cold saline. Pediatric Critical Care
Medicine. 2012; 13(1): 80-84
22. Frosini M, Sesti C, Valoti
M, Palmi M, Fusi F, Parente L. Rectal temperature and prostaglandin E2 increase
in cerebrospinal fluid of conscious rabbits after intracerebroventricular
injection of hemoglobin. Experimental
Brain Research. 1999; 126(2): 252-258
23. Garner JS, Jarvis WR, Emori
TG. CDC definitions for nosocomial infections. In: Olmsted RN, editor. APIC
infection control and applied epidemiology: principles and practice. St Louis:
Mosby, 1996. p. A-1 – A-20
24. Glover GW, Thomas RM,
Vamvakas G, Al-Subaie N, Cranshaw J, Walden A, et al. Intravascular versus
surface cooling for targeted temperature management after out-of-hospital
cardiac arrest – an analysis of the TTM trial data. Critical Care. 2016; 20(1): 381
25. Greer DM, Funk SE, Reaven
NL, Ouzounelli M, Uman GC. Impact of fever on outcome in patients with stroke
and neurologic injury: a comprehensive meta-analysis. Stroke. 2008; 39(11): 3029-3035
26. Haupt MT, Jastremski MS,
Clemmer TP, Metz CA, Goris GB. Effect of ibuprofen in patients with severe
sepsis: a randomized, double-blind, multicenter study. The Ibuprofen Study
Group. Critical Care Medicine. 1991;
19(11): 1339-1347
27. Hocker SE, Tian L, Li G,
Steckelberg GM, Mandrekar JN, Rabinstein AA. Indicators of central fever in the
neurologic intensive care unit. JAMA
Neurology. 2013; 70(12): 1499-1504
28. Holtzclaw B. The febrile
response in critical care: state of the science. Heart&Lung. 1992; 21(5): 482-501
29. Huffman JL, Schenker S. Acute
acalculous cholecystitis: a review.
Clinical Gastroenterology and
Hepatology. 2010; 8(1): 15-22
30. Jin L, Ji-yao J. Chinese
head trauma data bank: effect of hyperthermia on the outcome of acute head
trauma patients review. J. Neurotrauma.
2012; 29(1): 96-100
31. Johnson DH,
Cunha BA. Drug fever. Infectious Disease
Clinics of North America. 1996; 10(1): 85-91
32. Kiewiet JJ, Leeuwenburgh MM,
Bipat S, Bossuyt PM, Stoker J, Boermeester MA. A systematic review and
meta-analysis of diagnostic performance of imaging in acute cholecystitis. Radiology. 2012; 264(3): 708-720
33. Kilpatrick MM, Lowry DW,
Firlik AD, Yonas H, Marion DW. Hyperthermia in the neurosurgical intensive care
unit. Neurosurgery. 2000; 47(4):
850-856
34. Kondratyev AN, Tsentsiper
LM, Kondratyeva EA, Nazarov RV, Kondratyev SA, Tokarenko AV et al. Treatment of
central hyperthermia in neurosurgical patients. Efferent therapy. 2011; 17(3):
58-59. Russian (Кондратьев А.Н., Ценципер Л.М., Кондратьева Е.А., Назаров Р.В.,
Кондратьев С.А., Токаренко А.В. и др. Лечение центральной
гипертермии у нейрореанимационных больных //Эфферентная терапия. 2011. Т. 17, №
3. С. 58-59.)
35. Kondratyev AN, Tsentsiper
LM, Kondratyeva EA, Nazarov RV. Neurovegetative stabilization as a pathogenetic
therapy for brain damage. Anesthesiology and Critical Care Medicine. 2014; 1:
82-84. Russian (Кондратьев А.Н., Ценципер Л.М., Кондратьева
Е.А., Назаров Р.В. Нейровегетативная стабилизация как патогенетическая терапия
повреждения головного мозга //Анестезиология и реаниматология. 2014. № 1. С. 82-84.)
36. Laupland KB, Shahpori R,
Kirkpatrick AW, Ross T, Gregson DB, Stelfox HT. Occurrence and outcome of fever
in critically ill adults. Critical Care
Medical. 2008; 36(5): 1531-1535
37. Lee BH, Inui D, Suh GY, Kim
JY, Kwon JY, Par J et al. Fever and antipyretic in critically ill patients
evaluation (FACE) study group. Association of body temperature and antipyretic
treatments with mortality of critically ill patients with and without sepsis:
multi-centered prospective observational study. Critical Care. 2012; 16(1): 33
38. Litvitskiy PF. Pathophysiology: two volumes.
Vol.1. Moscow: GEOTAR-Media Publ., 2002. 750 p. Russian
(Литвицкий П.Ф. Патофизиология: в 2-х томах. Т. 1.
М.: ГЭОТАР-МЕД, 2002. 750 c.)
39. Mackowiak PA, LeMaistre CF. Drug fever: a
critical appraisal of conventional concepts. An analysis of 51 episodes in two
Dallas hospitals and 97 episodes reported in the English literature. Annals of Internal Medicine. 1987;
106(5): 728-733
40. B,
Aukst-Margetic B. Neuroleptic malignant syndrome and its controversies. Pharmacoepidemiology and Drug Safety.
2010; 19 (5): 429-435
41. Meier K, Lee K. Neurogenic
Fever: Review of Pathophysiology, Evaluation, and Management. Journal of Intensive Care Medicine.
2016; 32(2): 124-129
42. Meythaler JM,
Stinson AM. Fever of central origin in traumatic brain injury controlled with
propranolol. Archives of Physical
Medicine and Rehabilitation. 1994; 75(7): 816-818
43. Moltz H. Fever: causes and
consequences. Neuroscience &
Biobehavioral reviews. 1993; 17(3): 237-269
44. Morris PE, Promes JT,
Guntupalli KK, Wright PE, Arons MM. A multi-center, randomized, double-blind,
parallel, placebo-controlled trial to evaluate the efficacy, safety, and
pharmacokinetics of intravenous ibuprofen for the treatment of fever in
critically ill and non-critically ill adults. Critical Care. 2010; 14(3): 125
45. Nakagawa K, Hills NK, Kamel
H, Morabito D, Patel PV, Manley GT, et al. The effect of decompressive
hemicraniectomy on brain temperature after severe brain injury. Neurocritical care. 2011; 15: 101-106
46. Niven DJ,
Laupland KB. Pyrexia: aetiology in the ICU. Critical
Care. 2016; 20(1): 247
47. Niven DJ, Stelfox HT,
Shahpori R, Laupland KB. Fever in adult ICUs: an interrupted time series
analysis. Critical Care Medicine.
2013; 41(8): 1863-1869
48. Nucifora G, Badano L, Hysko
F, Allocca G, Gianfagna P, Fioretti P. Pulmonary embolism and fever: when
should right-sided infective endocarditis be considered? Circulation. 2007; 115(6): 173-176
498. Oddo M, Frangos S, Milby A,
Chen I, Maloney-Wilensky E, Murtrie EM, et al. Induced normothermia attenuates
cerebral metabolic distress in patients with aneurysmal subarachnoid hemorrhage
and refractory fever. Stroke. 2009;
40(5): 1913-1916
50. Oliveira-Filho J, Ezzeddine
MA, Segal AZ, Buonanno FS, Chang Y, Ogilvy CS, et al. Fever in subarachnoid
hemorrhage: relationship to vasospasm and outcome. Neurology. 2001; 56(10): 1299-1304
51. Orlando R, Gleason E,
Drezner AD. Acute acalculous cholecystitis in the critically ill patient. The American Journal of Surgery. 1983;
145(4): 472-476
52. Prkno A, Wacker C,
Brunkhorst FM, Schlattmann P. Procalcitonin-guided therapy in intensive care
unit patients with severe sepsis and septic shock – a systematic review and
meta-analysis. Critical Care. 2013;
17(6): 291
53. Rabinstein AA, Sandhu K.
Non-infectious fever in the neurological intensive care unit: incidence, causes
and predictors. Journal of Neurology,
Neurosurgery & Psychiatry. 2007; 78(11): 1278-1280
54. Reith J, Jørgensen HS,
Pedersen PM, Nakayama H, Raaschou HO, Jeppesen LL et al. Body temperature in
acute stroke: relation to stroke severity, infarct size, mortality and outcome.
Lancet. 1996; 347(8999): 422-425
55. Rincon F, Hunter K, Schorr
C, Dellinger RF, Zanotti-Cavazzoni S. The epidemiology of spontaneous fever and
hypothermia on admission of brain injury patients to intensive care units: a
multicenter cohort study. Journal of
Neurosurgery. 2014; 121: 950-960
56. Rincon F, Patel U, Schorr C,
Lee E, Ross S, Dellinger RF, et al. Brain injury as a risk factor for fever
upon admission to the intensive care unit and association with in-hospital case
fatality: a matched cohort study. Journal
of Intensive Care Medicine. 2015; 30(2): 107-114
57. Rossi S, Zanier ER, Mauri I,
Columbo A, Stocchetti N. Brain temperature, body core temperature, and
intracranial pressure in acute cerebral damage Journal of Neurology, Neurosurgery& Psychiatry. 2001; 71(4):
448-454
58. Rudy TA, Williams JW, Yaksh
TL. Antagonism by indomethacin of neurogenic hyperthermia produced by
unilateral puncture of the anterior hypothalamic/preoptic region. The Journal of Physiology. 1977; 272(3):
721-736
59. Rumbus, Z, Matics R, Hegyi
P, Zsiboras C, Szabo I, Illes A et al. Fever is associated with reduced,
hypothermia with increased mortality in septic patients: a meta-analysis of
clinical trials. PLoS One. 2017;
12(1): e0170152
60. Saxena MK, Young P, Pilcher
D, Bailey M, Harrison D, Bellomo R, et al. Early temperature and mortality in
critically ill patients with acute neurological diseases: trauma and stroke
differ from infection. Intensive Care
Medicine. 2015; 41(5): 823-832
61. Saxena MK, Taylor C, Billot
L, Bompoint S, Gowardman J, Roberts JA, et al. The effect of paracetamol on
core body temperature in acute traumatic brain Injury: a randomised, controlled
clinical trial. PLoS One. 2015;
10(12): e0144740
62. Schulman CI, Namias N,
Doherty J, Manning RJ, Li P, Elhaddad A, et al. The effect of antipyretic
therapy upon outcomes in critically ill patients: a randomized, prospective
study. Surgical Infections. 2005;
6(4): 369-375
63. Springborg JB, Springborg
KK, Romner B. First clinical experience with intranasal cooling for
hyperthermia in brain-injured patients Neurocritical
Care. 2013; 18(3): 400-405
64. Stein PD, Afza A, Henry JW,
Villareal CG. Fever in acute pulmonary embolism. Chest. 2000; 117(1): 39-42
65. Tang BM, Eslick GD, Craig
JC, McLean AS. Accuracy of procalcitonin for sepsis diagnosis in critically ill
patients: systematic review and meta-analysis. Lancet Infectious Diseases. 2007; 7(3): 210-217
66. Tenner AG, Halvorson KM. Endocrine causes of
dangerous fever. Emergency Medicine
Clinics. 2013; 31: 969-986
67. Thompson HJ, Pinto-Martin J,
Bullock MR. Neurogenic fever after traumatic brain injury: an epidemiological
study. Journal of Neurology, Neurosurgery
& Psychiatry. 2003; 74(5): 614-619
68. Thompson HJ, Tkacsa NC,
Saatman KE, Raghupathi R, McIntosh TK. Hyperthermia following traumatic brain
injury: a critical evaluation. Neurobiology
of Disease. 2003; 12(3): 163-173
69. Todd MM, Hindman BJ, Clarke
WR, Torner JC, Weeks JB, Bayman EO et al. Perioperative fever and outcome in
surgical patients with aneurysmal subarachnoid hemorrhage. Neurosurgery. 2009; 64(5): 897-908
70. Wartenberg KE, Schmidt JM,
Claassen J, Temes RE, Frontera JA, Ostapkovich N et al. Impact of medical
complications on outcome after subarachnoid hemorrhage. Critical Care Medicine. 2006; 34(3): 617-623
71. Weinmann EE,
Salzman EW. Deep-vein thrombosis. New
England Journal of Medicine. 1994; 331(24): 1630-1641
Статистика просмотров
Загрузка метрик …
Ссылки
- На текущий момент ссылки отсутствуют.
причины, лечение, причины гипертермии у детей
Гипертермия (повышение температуры тела) всегда означает появление патологических процессов в организме, а в некоторых случаях этот синдром относится к реакции организма на внешние раздражители. Нередко пациенты приходят к врачу с жалобой на регулярное повышение температуры при полном отсутствии каких-либо других симптомов заболеваний – это весьма опасное состояние, которое требует помощи профессионалов. Температура без симптомов может наблюдаться и у взрослых, и у детей — для каждой категории больных имеются «свои» причины возникновения рассматриваемого состояния.
Оглавление: Причины повышения температуры без симптомов у взрослых Причины повышения температуры без симптомов у ребенка Когда температура без симптомов простуды не опасна Что можно предпринять при высокой температуре без симптомов Рекомендации для взрослых
Причины повышения температуры без симптомов у взрослых
В медицине различают несколько групп причин и факторов, которые могут спровоцировать повышение температуры без других симптомов:
- Патологические процессы гнойного и инфекционного характера. Если гипертермия появляется без тошноты и рвоты, головных болей и измененных выделений из половых органов, то можно распознать развивающуюся инфекцию по следующим характеристикам гипертермии:
- температура в течение суток несколько раз поднимается и повышается без применения каких-либо лекарственных средств – это означает наличие в организме абсцесса (локализованное место скопления гноя) или развитие туберкулеза;
- внезапно повышенная температура, не снижающаяся в течение нескольких дней, свидетельствует об инфицировании мочеполовых путей;
- высокая температура держится в рамках определенных показателей, не снижается даже после употребления жаропонижающих лекарственных средств, а на следующий день резко снижается – это вызовет подозрение на брюшной тиф.
- Различные травмы. Повышение температуры при отсутствии других симптомов заболеваний может быть спровоцировано ушибами мягких тканей, гематомами (даже заноза, длительное время находящаяся в толще ткани, может стать причиной гипертермии).
- Новообразования (опухоли). Неконтролируемое повышение температуры часто является первым и единственным признаком имеющихся опухолей в организме. Причем, они могут быть и доброкачественные, и злокачественные.
- Заболевания эндокринной системы. Такие патологии редко служат причиной внезапного повышения температуры, но исключения бывают.
- Патологические изменения в составе/структуре крови – например, лимфома или лейкоз. Обратите внимание: при заболеваниях крови повышение температуры носит периодический характер.
- Системные заболевания – например, склеродермия, красная волчанка.
- Некоторые патологии суставов – ревматоидный артрит, артроз.
- Воспалительный процесс в почечных лоханках – пиелонефрит, но только хронической формы.
- Инфекция менингококкового характера. Сопровождается внезапным повышением температуры до критических показателей, после приема жаропонижающих средств состояние стабилизируется, но только на короткое время.
- Нарушение функциональности подкоркового аппарата головного мозга – гипоталамический синдром. В этом случае гипертермия (повышение температуры тела) может фиксироваться годами, а вот другие симптомы полностью отсутствуют.
- Осложнение после гриппа и/или ангины – эндокардит инфекционной этиологии.
- Аллергические реакции – высокая температура снижается и полностью стабилизируется, как только больной избавляется от аллергена.
- Психические расстройства.
Более подробно о возможных причинах гипертермии — в видео-обзоре:
Причины повышения температуры без симптомов у ребенка
У детей повышение температуры без других симптомов может происходить по следующим причинам:
- Развивается бактериальное/инфекционное заболевание. В первые несколько дней из симптомов будет присутствовать только высокая температура, да и в последующие сутки иногда только специалист может распознать «присутствие» патологии в детском организме.Обратите внимание: в рассматриваемом случае жаропонижающие лекарственные средства нормализуют температуру на очень короткое время.
- Рост (прорезывание) зубов – гипертермия не дает критических показателей и легко снимается специфическими лекарственными препаратами.
- Произошел перегрев ребенка – это может случиться не только в жаркое время года, но и зимой.
Более подробно о бессимптомной гипертермии у детей рассказывает педиатр:
Когда температура без симптомов простуды не опасна
Несмотря на всю опасность ситуации, в некоторых случаях можно обойтись без обращения к врачу даже при высокой температуре тела. Если говорить о взрослых больных, то не стоит беспокоиться в следующих случаях:
- в последнее время наблюдалось регулярное переутомление или же в недавнем прошлом был перенесен стресс;
- длительное время находились под лучами солнца или в душном помещении – температура укажет на перегревание;
- в анамнезе имеется диагностированная дистония вегето-сосудистого характера – это заболевание проявляется внезапной гипертермией.
Обратите внимание: подростковый возраст считается сам по себе причиной спонтанного повышения температуры – это происходит по причине активного роста. В процессе усиленно вырабатываются гормоны, выплескивается слишком много энергии, что и служит причиной гипертермии. В подростковом возрасте бессимптомное повышение температуры характеризуется внезапным проявлением, непродолжительностью.
Если говорить о детском возрасте, то родители должны знать следующее:
- Перегревание ребенка может произойти летом и зимой из-за неправильного подбора одежды – в таком случае врачебная помощь не понадобится. Обратите внимание на поведение ребенка – при перегревании он апатичный и сонный.
- Прорезывание зубов. Этот процесс может растянуться на долгие месяцы и совсем необязательно у малыша будет повышаться температура. Но если на фоне гипертермии отмечается беспокойство ребенка, повышенное слюноотделение, то можете к врачу не обращаться – скорее всего через 2-3 дня состояние малыша нормализуется.
- Детские инфекции. Если температура быстро и надолго стабилизируется после приема жаропонижающих лекарственных препаратов, то можно занять выжидательную позицию и вести динамическое наблюдение за состоянием ребенка. Часто простейшие детские инфекции (простуда) протекают в легкой форме и организм справляется с ними без помощи медикаментов.
Что можно предпринять при высокой температуре без симптомов
Если у ребенка поднялась температура, то это не повод сразу же вызывать карету Скорой помощи или приглашать педиатра на дом. Даже врачи рекомендуют предпринять следующее:
- чаще проветривайте помещение, в котором находится ребенок;
- следите за тем, чтобы на нем была сухая одежда – при гипертермии может быть повышенное потоотделение;
- при субфебрильных показателях (до 37,5) можете не предпринимать никаких мер для снижения температуры – организм в этом случае успешно борется с возникшими проблемами;
- при высоких показателях (до 38,5) обтирайте малыша салфеткой, смоченной в прохладной воде, приложите ко лбу немного размятый капустный лист;
- в случае слишком высокой температуры стоит дать жаропонижающее лекарственное средство.
Обратите внимание: жаропонижающие лекарства должны быть в аптечке обязательно – повышение температуры происходит обычно спонтанно, особенно часто отмечается в ночное время. Чтобы выбрать эффективное лекарственное средство, стоит проконсультироваться с педиатром заранее.
Также учитывайте, что верхние границы нормальной температуры тела меняются в зависимости от возраста:
При гипертермии развивается жажда – не ограничивайте ребенка в питье, предлагайте соки, чай, малиновый компот и простую воду. Важно: если малыш родился с любыми отклонениями в развитии или в анамнезе имеется родовая травма, то выжидательную позицию занимать не стоит – сразу же обратитесь за медицинской помощью.
Ситуации, когда стоит «бить тревогу»:
- ребенок отказывается от еды даже после стабилизации температуры;
- отмечается легкое подергивание подбородка – это может сигнализировать о начинающемся судорожном синдроме;
- имеются изменения в дыхании – оно стало более глубоким и редким или, наоборот, малыш дышит слишком часто и поверхностно;
- ребенок спит несколько часов подряд в дневное и ночное время, не реагирует на игрушки;
- кожа лица стала слишком бледной.
Рекомендации для взрослых
Если у взрослого больного регулярно отмечается повышение температуры и при этом ничего в его самочувствии больше не меняется, то стоит сразу же обратиться к врачу и пройти полноценное обследование.
Меры, которые можно предпринять в домашних условиях:
- больной должен принять лежачее положение – покой нормализует психоэмоциональный фон и успокоит нервную систему;
- можно провести сеанс ароматерапии – снизить температуру поможет масло чайного дерева и апельсина;
- смочите ветошь в растворе уксуса с водой (берутся в равных количествах) и приложите ко лбу – этот компресс нужно менять каждые 10-15 минут;
- выпейте чай с малиновым вареньем или с добавлением калины/брусники/клюквы/липового цвета.
Также некоторые полезные рекомендации вы сможете получить, просмотрев данный видео-ролик:
Если показатели температуры тела становятся высокими, то можно воспользоваться любым жаропонижающим лекарственным средством. Обратите внимание: если даже после приема медикаментов гипертермия осталась на прежнем уровне, у человека появляются признаки лихорадки, его сознание затуманивается, то вопрос о лечении и госпитализации должен решать только врач.
Температура без симптомов в любом случае должна насторожить и после стабилизации состояния рекомендуется пройти полноценное обследование у разных специалистов – ранняя диагностика многих заболеваний является гарантией благоприятного прогноза. Особенно опасно положение, когда высокая температура без симптомов держится несколько дней подряд, а прием жаропонижающих средств дает облегчение больному лишь на короткий промежуток времени – обращение к врачам должно быть немедленным.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории.
130,699 просмотров всего, 11 просмотров сегодня
Загрузка…как справиться с тяжелой бактериальной инфекцией
BMJ. 2003 Nov 8; 327 (7423): 1094–1097.
Ицхак Брук
1 Департамент педиатрии Медицинской школы Джорджтаунского университета, Вашингтон, округ Колумбия 20057, США
1 Департамент педиатрии Медицинской школы Джорджтаунского университета, Вашингтон, округ Колумбия 20057, США
были процитированы другими статьями в PMC.Краткая аннотация
Лихорадка без явного источника инфекции у детей в возрасте до 3 лет несет небольшой, но важный риск сепсиса и менингита.В этом обзоре описываются бактериальные причины такой инфекции и соответствующее ведение в разных возрастных группах.
Под лихорадкой у младенцев понимается ректальная температура 38 ° C (100,4 ° F) или выше. У детей старшего возраста ректальная температура 38,4 ° C (101,1 ° F) или температура во рту 37,8 ° C (100 ° F) обычно считается ненормальной. 1 У большинства детей младшего возраста с лихорадкой и отсутствием очага инфекции наблюдается самоизлечивающееся вирусное заболевание, которое не требует лечения и исчезает без последствий.Инфекция мочевыводящих путей – еще одна важная причина лихорадки у маленьких детей, у которых наблюдается лихорадка без очага инфекции. 2 Однако у некоторых детей в конечном итоге может развиться скрытая бактериемия, которая может быть связана с серьезной бактериальной инфекцией. Многочисленные исследования пытались выявить детей, которые выглядят здоровыми, но страдают серьезной инфекцией, и оценить возможные методы лечения. В этом обзоре обсуждаются бактериальные причины, основные диагностические тесты, клиническая оценка, разумное использование антибиотиков и последующее наблюдение при необъяснимых, трудно диагностируемых бактериальных инфекциях, вызывающих лихорадку у маленьких детей.
Источники и критерии отбора
Я собрал информацию, выполнив поиск в Medline, используя личные архивы и прочитав соответствующую литературу. Обзор и рекомендации основаны на наблюдательных исследованиях и систематических обзорах.
Микробиология
Многие организмы могут вызывать скрытую лихорадку у детей. Их распространение носит сезонный характер и варьируется в разных возрастных группах. Однако существует существенное совпадение (вставка 1).
Основные бактериальные причины инфицирования детей в возрасте до 1 месяца перечислены во вставке 1.Вирусные агенты (в основном Herpes simplex и энтеровирусы) также могут вызывать опасную для жизни лихорадочную инфекцию в этой возрастной группе. 3 Большинство инфекций у детей старше 3 месяцев вызываются Streptococcus pneumoniae (у неиммунизированных детей), Neisseria meningitidis, или Salmonella spp. Золотистый стафилококк связан с инфекциями костей и суставов, а Escherichia coli , а также другие кишечные грамотрицательные бациллы обнаруживаются при инфекциях мочевыводящих путей.
Частота бактериемии, вызванной Haemophilus influenzae и S pneumoniae , снизилась после введения конъюгированной вакцины H influenzae и конъюгированной пневмококковой вакцины полисахарид-белок семи серотипов. 4 , 5 По прогнозам, у вакцинированных детей существенно снизится риск скрытой бактериемии и ее последствий.
Сводные баллы
Основными бактериальными причинами инфекций у детей в возрасте до 1 месяца являются стрептококк группы B, Escherichia coli (и другие кишечные грамотрицательные палочки), Listeria monocytogenes, Streptococcus pneumoniae, Haemophilus influenzae, Staphylococcus , Neisseria meningitides и Salmonella spp
Большинство бактериальных инфекций у детей старше 3 месяцев вызываются S pneumoniae (у неиммунизированных детей), N meningitidis или Salmonella spp
Все дети с лихорадкой Дети младше 3 лет с токсическими проявлениями должны быть госпитализированы, пройти полное обследование на сепсис и менингит и получить противомикробное лечение
Риск бактериальной инфекции очень низкий у детей старше 24 месяцев, которые выглядят здоровыми, и последующее наблюдение без лабораторные анализы или лечение противомикробными препаратами обычно достаточно
У детей от 3 до 24 месяцев при обнаружении очагов начинают противомикробную терапию; если источник не обнаружен и ребенок выглядит здоровым, диагностические тесты или антибиотики обычно не требуются.
Большинство младенцев с лихорадкой в возрасте до 1 месяца и всех детей младше 7 дней следует госпитализировать и лечить противомикробными препаратами; однако наблюдение в больнице без противомикробных препаратов или амбулаторное лечение является вариантом в отдельных случаях низкого риска
Вставка 1: Причины бактериемии и менингита у детей раннего возраста
До 1 месяца
1-3 месяца
Streptococcus pneumoniae
Стрептококк группы B
Neisseria meningitides
Salmonella spp.
Старше 3 месяцев
Streptococcus pneumoniae
Haemophilus influenzae
Neisseria meningitides
Salt emiology
Лихорадка у детей в возрасте до 3 месяцев
Риск серьезной бактериальной инфекции наиболее высок с рождения в течение первого месяца жизни и особенно высок у недоношенных младенцев. 6 Факторы, связанные с низким риском серьезной бактериальной инфекции у детей с лихорадкой в возрасте до 3 месяцев, были установлены в нескольких исследованиях. Первое из этих исследований, проведенное в Университете Рочестера, 7 , и все последующие исследования 8 – 10 показали, что дети с малой вероятностью серьезной бактериальной инфекции соответствуют следующим критериям:
Нет клинических данных. свидетельство инфекции уха, кожи, костей или суставов
Количество лейкоцитов от 5 до 15 × 10 9 / л
Меньше 1.5 × 10 9 полосок клеток / л
Нормальный анализ мочи.
Риск серьезного бактериального заболевания у детей «низкого риска» минимален. В метаанализе исследований с участием детей с лихорадкой в возрасте до 3 месяцев риски серьезных бактериальных заболеваний, бактериемии и менингита составили 24,3%, 12,8% и 3,9% у младенцев «высокого риска» и 2,6%, 1,3% и 0,6%. % у младенцев «низкого риска». 6 Хотя риск серьезной бактериальной инфекции может быть высоким в этой возрастной группе, те младенцы, которые относятся к группе очень низкого риска, могут быть идентифицированы с использованием установленных критериев (вставка 2).
Лихорадка у детей старше 3 месяцев
Скрытая бактериемия чаще всего вызывается S pneumoniae и редко вызывается менингитами N или H influenzae типа b; он встречается у 3-8% нетоксичных с виду детей этой возрастной группы с лихорадкой и без очага инфекции. 13 – 15 Наличие температуры> 39 ° C само по себе связано только с 3% риском бактериемии. 16 Однако этот риск выше, когда повышенная температура связана с высоким общим количеством лейкоцитов. 14 Одно исследование обнаружило риск 16,7% при количестве лейкоцитов выше 15 × 10 9 / л. 17
Инфекция обычно носит временный характер, и пациент выздоравливает без противомикробного лечения. У таких детей редко может развиться серьезная очаговая или системная инфекция, такая как менингит или септический шок. 18 Риск менингита связан с бактериями-возбудителями; он самый низкий для бактериемии S pneumoniae (1,8%) и выше для H influenzae типа b (13%) и N meningitides (56%). 15 Однако риск бактериемии и менингита, вызванного S pneumoniae и H influenzae типа b, значительно снизился после лицензирования полисахарид-протеина, конъюгированной пневмококковой вакцины семи серотипов и конъюгированной вакцины H influenzae . 4 , 5
Механизмы заражения
Новорожденные дети подвергаются большему риску системной инфекции. Гематогенное распространение инфекции очень распространено в этой возрастной группе и у пациентов с ослабленным иммунитетом.Однако большинство маленьких детей, у которых развивается бактериемия, иммунологически не поражены. Процесс инициируется колонизацией носоглотки, за которой следует бактериальная инвазия крови и редкое системное распространение. 19 И колонизация, и бактериемия часто связаны с предшествующей вирусной инфекцией дыхательных путей. 19
Диагностические тесты и клинические шкалы
Риск бактериемии оценивался с помощью множества диагностических тестов и клинических шкал. 11 , 20 , 21 Диагностические тесты включают подсчет лейкоцитов и дифференциальную скорость оседания эритроцитов, C-реактивный белок, морфологические изменения периферических нейтрофилов, микроскопическое исследование лейкоцитов и количественные культуры крови. Несмотря на все исследования, ни один тест не обладает достаточной чувствительностью и прогностической ценностью, чтобы иметь индивидуальную клиническую ценность. 17
Вставка 2: Клинические и лабораторные критерии «низкого риска» для детей младше 3 месяцев с лихорадкой и без очага инфекции 11 , 12
Клинические критерии
Доношенные (гестационный возраст ≥ 37 недель) с неосложненным пребыванием в яслях
Раньше здоровые младенцы
Нет токсических проявлений
Нет очаговой бактериальной инфекции (кроме среднего отита)
Лабораторные критерии
Количество лейкоцитов 5-15 × 10 9 / л, <1.5 × 10 9 полосовых клеток / л, или соотношение полос / нейтрофилов <2
Нормальные результаты анализа мочи (отрицательная окраска по Граму непрямой мочи, отрицательные лейкоцитарные эстеразы и нитриты, менее пяти лейкоцитов на поле высокого увеличения )
При диарее нет гема и менее пяти лейкоцитов на поле высокого увеличения
Менее 8 × 10 6 лейкоцитов / л в спинномозговой жидкости, если выполняется люмбальная пункция, и отрицательные результаты окрашивания по Граму в спинномозговой жидкости
Нет инфильтрата на рентгенограмме грудной клетки
Ведение
Все дети в возрасте до 3 лет с лихорадкой и токсическими проявлениями должны быть госпитализированы, обследованы на предмет возможного сепсиса или менингита, и получить противомикробное лечение.«Токсичный» определяется как клиническое проявление, соответствующее синдрому сепсиса (то есть вялость, плохая перфузия, выраженная гиповентиляция или гипервентиляция, или цианоз). 11 Полное обследование на сепсис включает
Полный анализ крови с ручным дифференцированием
Посев крови
Анализ мочи и посев мочи (с использованием трансуретрального катетера или надлобковой пункции)
для анализа и посева спинномозговой жидкости
Посев кала и количество лейкоцитов в фекалиях при диарее
Рентгенография грудной клетки.
Дети младше 3 месяцев
Большинство младенцев с лихорадкой до 1 месяца и все дети младше 7 дней должны быть госпитализированы и пролечены противомикробными препаратами. 22 Однако наблюдение в больнице без противомикробного лечения или амбулаторного лечения является вариантом в отобранных случаях «низкого риска» (вставка 2) после обследования на сепсис. Прежде чем поместить ребенка в группу низкого риска, необходимо рассмотреть домашнюю среду (надежный опекун, наличие транспорта и телефона).
Лихорадку без очага инфекции у детей в возрасте до 3 месяцев следует лечить иначе, чем у детей старшего возраста, поскольку точная оценка степени их самочувствия затруднена, и они подвергаются большему риску серьезных инфекций. Их следует лечить консервативно и госпитализировать для лечения антибиотиками широкого спектра действия до получения результатов посева (кровь, моча и спинномозговая жидкость). Это делается после полной оценки, включая оценку скрытых источников инфекции. 23 Рентгенография грудной клетки выполняется при наличии признаков пневмонии (сатурация кислорода <95%, респираторный дистресс, аномальные звуки дыхания, тахипноэ).
Хотя этот консервативный подход может быть разумным, он дорог и подвергает пациента и его семью госпитализации с потенциально нежелательными последствиями. 24 Введение противомикробных препаратов имеет неблагоприятные последствия и побочные эффекты. К ним относятся формирование устойчивости к противомикробным препаратам, потеря клинического улучшения в качестве маркера последующего наблюдения, неспособность интерпретировать слегка аномальные результаты спинномозговой жидкости, увеличение затрат и неблагоприятные побочные эффекты, включая инфекцию места катетера и тромбофлебит.
Несколько альтернативных подходов было предложено для отобранных 2–3-месячных младенцев с лихорадкой и без очага инфекции, которые выглядят здоровыми и имеют низкий риск заражения (вставка 2). Эти подходы включают
Наблюдение и ведение на дому без лабораторных тестов или госпитализации, только если возможно тщательное наблюдение
Наблюдение на дому и ведение, если лабораторные критерии предсказывают низкий риск
Тщательное наблюдение без применения противомикробного лечения
Противомикробное лечение в течение двух дней с ежедневной дозой парентерального цефтриаксона (50 мг / кг) до получения результатов посева.
Наблюдение в домашних условиях без противомикробных препаратов позволяет избежать побочных эффектов этих препаратов и внутривенной канюляции, а также экономить деньги без значительного увеличения риска осложнений. 3 Амбулаторное ведение больного может быть неприемлемым, если отношения родитель-врач не установлены или возможность последующего обследования не определена. Каждый раз, когда вводится противомикробный агент, кровь, спинномозговая жидкость и моча (полученная путем катетеризации уретры или надлобковой аспирации мочевого пузыря) должны быть собраны до начала лечения.
Оптимальным эмпирическим лечением является внутривенное введение ампициллина (100-200 мг / кг / день) плюс гентамицин (7,5 мг / кг / день) или цефалоспорин третьего поколения (цефтриаксон, 50 мг / кг / день в виде разовой дозы; или цефотаксим , 150 мг / кг / день) (вставка 3). Ванкомицин добавляется при наличии менингита, чтобы обеспечить защиту от устойчивых к пенициллину S. pneumoniae. Первоначальное лечение может быть скорректировано или прекращено в зависимости от результатов посева.
Вставка 3: Парентеральные противомикробные препараты, используемые для лечения детей с лихорадкой и без очага инфекции
Дети младше 3 месяцев
Ампициллин 100-200 мг / кг / день внутривенно разделенными дозами каждые 6 часов плюс гентамицин 7 .5 мг / кг / день в разделенных дозах каждые 8 часов Или цефтриаксон, 50 мг / кг / день в разовой дозе Или цефотаксим, 150 мг / кг / день в разделенных дозах каждые 8 часов
Дети старше 3 месяцев
Цефтриаксон, 50 мг / кг / день в разовой дозе или цефуроксим, 150-200 мг / кг / день в разделенных дозах каждые 6-8 часов
Дети старше 3 месяцев
Риск бактериальной инфекции очень низкий. дети старше 24 месяцев с лихорадкой и отсутствием очага инфекции, выглядящие здоровыми.Последующее наблюдение без лабораторных анализов или лечения противомикробными препаратами, как правило, является адекватным.
Разногласия существуют относительно того, следует ли и какие диагностические тесты проводить и следует ли назначать противомикробные препараты детям в возрасте 3–24 месяцев с лихорадкой и без очага инфекции. 11 Подсчет и дифференциация лейкоцитов могут помочь в выявлении лиц с повышенным риском скрытой бактериальной инфекции, но имеют низкую прогностическую ценность и не имеют прямого терапевтического воздействия. Кроме того, результаты посева крови мало влияют на исход и могут привести к ненужной госпитализации, поскольку многие бактериемии проходят спонтанно. 25 Роль антимикробного лечения лихорадки без очага инфекции в предотвращении серьезных осложнений, таких как менингит, не установлена. 16
Наиболее разумным подходом к лечению лихорадки без очага инфекции у детей 3-24 месяцев является следующий: 12 :
Провести жаропонижающее лечение парацетамолом (ацетаминофеном) (15 мг / кг / доза). каждые 4 часа) или ибупрофен (10 мг / кг / доза каждые 6 часов)
Если ребенок выглядит токсичным, его помещают в больницу, проводят посевы и диагностические тесты, а также вводят противомикробные препараты (парентерально цефтриаксон, 50 мг / кг в день; или цефуроксим, 150-200 мг / кг / день в разделенных дозах каждые 6-8 часов) (вставка 3)
Нетоксично выглядящие дети оцениваются на предмет очага инфекции:
Если очаги обнаружены, лечение начинается в соответствии с вероятными возбудителями
Если не обнаружен идентифицируемый источник и температура <39 ° C (102.2 ° F), диагностические тесты или противомикробные препараты обычно не требуются.
Если температура> 39 ° C, проводятся исследования мочи (анализ мочи и посев или лейкоцитарная эстераза и нитрат в моче). Если скрининг мочи положительный, назначают цефалоспорин третьего поколения перорально. У детей, которые не получали конъюгированную вакцину S pneumoniae , проводят подсчет лейкоцитов и посев крови. Если количество лейкоцитов> 15 × 10 9 / л, отправляется посев крови и назначается антибиотик.Рентгенография грудной клетки выполняется, если сатурация кислорода <95%, респираторный дистресс или хрипы, а количество лейкоцитов> 20 × 10 9 / л.
Родители и медицинский персонал должны следить за признаками развития потенциальных серьезных проблем (например, рвоты, раздражительности, вялости, апатии) у всех пациентов. Однако следует попросить родителей вернуться, если температура у ребенка сохраняется более двух-трех дней или если состояние ребенка ухудшается. 3
Дети, получившие конъюгированную вакцину S pneumoniae , имеют меньший риск скрытой бактериемии, поскольку вакцина предотвращает 90% инвазивных заболеваний. 5 Однако они все еще подвержены риску заражения другими патогенами и штаммами S pneumoniae , не включенными в вакцину.
Заключение
Лихорадочные дети младше 3 лет без явного источника инфекции имеют небольшой, но важный риск сепсиса и менингита.Эти инфекции связаны с потенциальной заболеваемостью и смертностью даже при своевременном выявлении и соответствующем лечении. Хотя риск серьезных бактериальных инфекций снизился в странах, где была введена вакцинация против S pneumonia и H influenzae , при необходимости показаны бдительность и тщательная оценка каждого ребенка с лихорадкой с последующим надлежащим лечением противомикробными препаратами (вставка 4). По мере накопления большего количества данных об эффективности вакцинации будут появляться новые способы лихорадки без очага инфекции.
Вставка 4: Указатели на направление и госпитализацию
Младенцы с фебрильной болезнью 7 дней или меньше
Младенцы с высоким риском (см. Вставку 2) с лихорадкой 28-90 дней
Токсичные ищу лихорадочные дети до 36 месяцев
Дополнительные образовательные ресурсы
Пикеринг Л.К., изд. Красная книга 2003: Отчет Комитета по инфекционным болезням . 26-е изд.Чикаго, Иллинойс: Американская академия педиатрии, 2003
Egland AG, Egland TK, Tolan RW. Лихорадка без внимания. 2002. www.emedicine.com/PED/topic2700.htm
Виртуальная детская больница (www.vh.org/pediatric/index.html)
Информация для пациентов
emedicine (www.emedicine.com) – онлайн учебник с обширными разделами по педиатрии, включая лихорадку у детей раннего возраста
Виртуальная детская больница (www.vh.org/pediatric/index.html) – дает информацию по многим педиатрическим темам, включая лихорадку у маленьких детей
Примечания
Конкурирующие интересы: не заявлены.
Список литературы
1. Грин М. Лихорадка. В кн .: Детская диагностика. Филадельфия: Saunders, 1998: 203.
2. Хоберман А., Чао Х.П., Келлер Д.М., Хики Р., Дэвис Х.В., Эллис Д. Распространенность инфекции мочевыводящих путей у младенцев с лихорадкой. J Педиатр 1993; 123: 17-23. [PubMed] [Google Scholar] 3. Klein JO, Schlesinger PC, Karasic RB. Ведение ребенка с лихорадкой в возрасте трех месяцев и младше. Педиатр Инфекция Дис 1984; 3: 75-9. [PubMed] [Google Scholar] 4. Центры по контролю и профилактике заболеваний.Прогресс в ликвидации болезни Haemophilus influenzae типа b среди младенцев и детей, США, 1987–1997 годы. MMWR 1998; 47: 993-8. [PubMed] [Google Scholar] 5. Black SB, Shinefleld HR, Hansen J, Elvin L, Laufer D, Malinoski F. Постлицензионная оценка эффективности семи валентных пневмококковых конъюгированных вакцин. Педиатр Infect Dis J 2001; 20: 1105-7. [PubMed] [Google Scholar] 6. Барафф Л.Дж., Ослунд С.А., Шригер Д.Л., Стивен М.Л. Вероятность бактериальных инфекций у младенцев с лихорадкой до трех месяцев: метаанализ.Педиатр Infect Dis J 1992; 11: 257-65. [PubMed] [Google Scholar] 7. Даган Р., Пауэлл К. Р., Холл CB, Menegus MA. Выявление младенцев с маловероятной бактериальной инфекцией, даже если они госпитализированы с подозрением на сепсис. J Педиатр 1985; 107: 855-60. [PubMed] [Google Scholar] 8. Даган Р., Софер С., Филипп М., Шахак Э. Амбулаторное лечение детей с лихорадкой в возрасте до 2 месяцев, относящихся к группе низкого риска серьезных бактериальных инфекций. J Педиатр 1988; 112: 355-60. [PubMed] [Google Scholar] 9.Бейкер М.Д., Белл Л.М., Авнер-младший. Амбулаторное ведение отдельных грудных детей при лихорадке без антибиотиков. N EngI J Med 1993; 329: 1437-41. [PubMed] [Google Scholar] 10. Jaskiewicz JA, McCarthy CA, Richardson AC, White KC, Fisher DJ, Dagan R, et al. Лихорадочные младенцы с низким риском серьезной бактериальной инфекции – оценка критериев Рочестера и их значение для лечения. Педиатрия 1994; 94: 390-6. [PubMed] [Google Scholar] 11. Baraff LJ, Bass JW, Fleisher GR, Klein JO, McCracken GH Jr, Пауэлл К.Р., Шригер Д.Л.Практическое руководство по ведению младенцев и детей в возрасте от 0 до 36 месяцев с лихорадкой без источника. Педиатрия 1993; 92: 1-12. [PubMed] [Google Scholar] 12. Baraff LJ. Управление лихорадкой без источника у младенцев и детей. Энн Эмерг Мед 2000; 36: 602-14. [PubMed] [Google Scholar] 13. МакГоуэн Дж. Э. Младший, Браттон Л., Кляйн Дж. О., Финляндия М. Бактериемия у детей с лихорадкой, наблюдаемых в детской клинике. N Engl J Med 1973; 288: 1309-12. [PubMed] [Google Scholar] 14. Маккарти П.И., Джекель И.Ф., Долан Т.Ф. младший.Температура выше или равна 40 ° C у детей в возрасте до 24 месяцев: проспективное исследование. Педиатрия 1977; 59: 663-8. [PubMed] [Google Scholar] 15. Шапиро Э.Д., Аарон Н.Х., Вальд Э.Р., Чипонис Д. Факторы риска развития бактериального менинигита у детей с скрытой бактериемией. J Педиатр 1986; 109: 15-9. [PubMed] [Google Scholar] 16. Флейшер Г.Р., Розенберг Н., Винчи Р., Стейнберг Дж., Пауэлл К., Кристи С. и др. Сравнение внутримышечной и пероральной антибиотикотерапии для профилактики менингита и других бактериальных осложнений у маленьких детей с лихорадкой и риском скрытой бактериемии.J Педиатр 1994; 124: 504-12. [PubMed] [Google Scholar] 17. Басс Дж. У., Стил Р. У., Виттлер Р. Р., Вайсс М. Е., Белл В., Хайссер А. Х. и др. Антимикробное лечение скрытой бактериемии: многоцентровое совместное исследование. Педиатр Infect Dis J 1993; 12: 466-73. [PubMed] [Google Scholar] 18. Бачур Р., Харбер МБ. Повторное обследование амбулаторных пациентов с бактериемией Streptococcus pneumoniae. Педиатрия 2000; 105: 502-9. [PubMed] [Google Scholar] 19. Каплан С.Л., Табер Л.Х., Франк А.Л., Фейгин Р.Д. Изоляты носоглоточного вируса у детей с менингитом, вызванным Haemophilus influenzae типа b.J Педиатр 1981; 99: 591-2. [Бесплатная статья PMC] [PubMed] [Google Scholar] 20. Яффе Д.М., Флейшер Г.Р. Температура и общее количество лейкоцитов как индикаторы бактериемии. Педиатрия 1991; 87: 670-4. [PubMed] [Google Scholar] 21. Маккарти П.Л., Шарп М.Р., Шпизель С.З., Долан Т.Ф. младший. Шкалы наблюдения для выявления серьезных заболеваний у детей с лихорадкой. Педиатрия 1980; 65: 1090-5. [PubMed] [Google Scholar] 22. Baraff LJ, Bass JW, Fleisher GR, Fleisher GR, Klein JO, McCracken GH Jr и др. Ведение маленького ребенка с лихорадкой: комментарий к практическим рекомендациям.Педиатрия 1997; 100: 134-5. [PubMed] [Google Scholar] 23. Джонс Р.Г., Басс Д.В. Лихорадочные дети без очага инфекции: исследование их ведения врачами первичной медико-санитарной помощи. Педиатр Infect Dis J 1993; 12: 179-83. [PubMed] [Google Scholar] 24. Levy JC. Уязвимые дети: точки зрения родителей и использование медицинской помощи. Педиатрия 1979; 65: 956-63 [PubMed] [Google Scholar] 25. Thuler LC, Jenicek M, Turgeon JP, Rivard M, Lebel P, Lebel MH. Влияние ложноположительного результата посева крови на ведение детей с лихорадкой.Педиатр Infect Dis J 1997; 16: 846-51. [PubMed] [Google Scholar]Лихорадка у младенцев и детей – проблемы со здоровьем детей
Острая лихорадка (продолжительностью до 14 дней)
Респираторные инфекции, вызванные вирусом
Насморк или заложенность носа
Обычно боль в горле и кашель
Иногда увеличение лимфатических узлов на шее без покраснения и болезненности
Другие инфекции, вызванные вирусом
У некоторых младенцев или детей нет симптомов, кроме лихорадки
Возможно недавний контакт с инфицированными людьми или определенными животными или потребление зараженной пищи или воды
Иногда осмотр и исследование стула
Боль в одном ухе (трудно обнаружить у младенцев и маленьких детей, которые не разговаривают)
Иногда трение или дергание за ухо
Иногда посев из горла или экспресс-тест на стрептококк (оба проводятся на образце, взятом из задней стенки глотки с помощью тампона)
У детей до 3 лет
Кашель и учащенное дыхание
Часто боль в груди, одышка или и то, и другое.
Красный болезненный, слегка припухший участок кожи
У младенцев, рвота и плохое питание
Младенцы: Иногда выбухание мягких мест (родничков) между костями черепа, вялость (вялость) или безутешность
Дети старшего возраста: Головная боль, спутанность сознания или вялость
Спинальная пункция (люмбальная пункция)
Новорожденные: Выпуклость мягких пятен (родничков) между костями черепа, безутешность, плохое питание и / или летаргия
Младенцы: Суетливость и раздражительность, особенно на руках, безутешность, плохое питание и / или летаргия
Дети старшего возраста: Головная боль, чувствительность к свету, вялость, рвота и / или ригидность шеи, затрудняющая опускание подбородка к груди
Недавнее добавление нового препарата
Лихорадка более 5 дней
Красные глаза, губы и язык
Болезненный отек кистей и стоп
Иногда увеличение лимфатических узлов на шее
Иногда анализы мочи, УЗИ брюшной полости или осмотр глаз
Новый шум в сердце обнаружен при осмотре врача
Иногда сыпь или прыщики под кожей
Иногда резкие, неконтролируемые движения или изменения поведения
Часто анамнез в анамнезе
Хроническая лихорадка (продолжительностью более 14 дней)
Инфекции, вызванные вирусом, например
Длительная слабость и усталость
Иногда увеличение лимфатических узлов на шее, боль в горле или и то, и другое.
Иногда изменение цвета белков глаз на желтый (желтуха)
Периодические головные боли, насморк и заложенность носа
Боль в животе и часто болезненность на ощупь
Опухший, красный, болезненный сустав
Исследование пробы жидкости, взятой из сустава иглой
Иногда кожная инфекция возле пораженной кости
Сканирование костей, МРТ костей или и то, и другое
Иногда биопсия кости для проверки на наличие бактерий (посев)
Анализы крови на бактерии (посев крови)
Плохая прибавка или потеря веса
Возможно, посев мокроты и / или анализы крови
Малярия (зависит от географического положения)
Озноб с последующей лихорадкой, которая может превышать 40 ° C (104 ° F)
Усталость и неопределенный дискомфорт (недомогание), головная боль, ломота в теле и тошнота
Иногда головная боль и боль в шее
Иногда опухший болезненный сустав (например, колено)
Иногда бычья сыпь в одном или нескольких местах
Иногда известны случаи укусов клещей
Часто опухшие болезненные лимфатические узлы
Иногда шишка на коже, поцарапанная кошкой
Кровь в стуле, спастическая боль в животе, потеря веса и потеря аппетита
Иногда артрит, сыпь, язвы во рту и слезы в прямой кишке
Иногда КТ или рентген после введения бария в прямую кишку (бариевая клизма)
Заболевания суставов и соединительной ткани, такие как
Опухшие, красные, болезненные суставы
Плохая прибавка в весе или потеря веса и потеря аппетита
Общий анализ клеток крови
Удаление (аспирация) образца костного мозга для исследования
Иногда сканирование костей и / или МРТ костей
Иногда КТ грудной клетки или живота
Синдромы периодической лихорадки, такие как
Лихорадка, повторяющаяся часто предсказуемыми циклами с периодами хорошего самочувствия между
Иногда язвы во рту, боль в горле и увеличение лимфатических узлов
Иногда боль в груди или животе
Иногда члены семьи, у которых были аналогичные симптомы или у которых был диагностирован один из синдромов семейной периодической лихорадки
Осмотр врача при приступах лихорадки
Анализы крови во время и между приступами лихорадки
Иногда генетическое тестирование
Обычно неправильное толкование нормальных колебаний температуры тела или чрезмерное толкование частых легких вирусных заболеваний
Обычно нет других тревожных симптомов
Результаты нормального осмотра
Тщательная и точная регистрация болезней и температуры, а также описание общих функций ребенка и семьи
Иногда анализы крови, чтобы исключить другие причины и успокоить родителей
Лихорадка у детей | Министерство здравоохранения NZ
Около 37ºC – это нормально .
Повышение температуры тела обычно является нормальной реакцией иммунной системы ребенка на вирусную или бактериальную инфекцию. Большинство здоровых детей хорошо переносят жар.
Цифровой термометр – лучший тип для получения точных показаний температуры.
Диапазон и симптомы лихорадки
38–38,9 ° C – умеренная температура
При легкой температуре у ребенка могут покраснеть щеки, он будет менее активен и почувствует тепло при прикосновении к ним.39–39.9 ° C – высокая температура
При высокой температуре у вашего ребенка могут покраснеть щеки, он будет менее активным, суетливым, может не захотеть есть или пить и ему станет жарко при прикосновении к ним.40 ° C или выше – очень высокая температура
При очень высокой температуре у вашего ребенка будут покраснеть щеки и будет очень жарко на ощупь. Они будут суетливыми, отказываться от еды и питья и будут очень вялыми (им не хватит энергии).Когда обращаться к врачу
- Ребенка младше трех месяцев с высокой температурой, даже легкой, необходимо показать врачу.
- Ребенка в возрасте от трех до шести месяцев с высокой или очень высокой температурой (температура выше 39 ºC) необходимо показать врачу.
- Для детей старшего возраста важно обратить внимание на другие симптомы и на то, насколько нездоровым кажется ваш ребенок. Некоторые легкие заболевания вызывают очень сильную лихорадку, а тяжелые заболевания могут вызывать легкую лихорадку.
Вы также должны быстро отвезти ребенка к врачу или в отделение неотложной помощи, если они:
- очень высокая температура (более 40ºC)
- по-прежнему лихорадит после трех дней домашнего лечения или кажется, что ему становится хуже
- бесконтрольно дрожите или дрожите или у них стучат зубы
- сильная головная боль, которая не проходит после приема обезболивающих
- дышит по-другому или у него проблемы с дыханием
- запутываются, необычно сонливы, или вы не можете правильно их разбудить
- кажутся вялыми или жалуются на боли в ногах.
Признаки менингита
Если у вашего ребенка есть какие-либо из перечисленных ниже симптомов наряду с лихорадкой, у него может быть серьезное заболевание, например менингит:
- Галлюцинации
- Рвота
- Жесткая шея (они не могут упереться подбородком в грудь или испытывают боль при движении шеи вперед)
- Сыпь на коже.
Кожная сыпь при менингите выглядит как пурпурные / красные булавочные уколы, которые не исчезают при нажатии на кожу.
Обратитесь к врачу или немедленно обратитесь в отделение неотложной помощи, если у вашего ребенка есть какие-либо из этих симптомов.
Признаки обезвоживания
Если у вашего ребенка наблюдается обезвоживание, вам также следует обратиться к врачу.
Знаков:
- сухость во рту
- запавшие глаза
- без слез
- их кожа не расслабляется после защемления.
У младенцев может запасть родничок.
Признаки инфекции
Если температура у вашего ребенка уходит более чем на 24 часа, а затем возвращается, вам следует показать ребенка врачу, поскольку это может быть признаком инфекции, требующей лечения.
Позвоните на линию здравоохранения 0800 611 116, если вы не уверены, что вам следует делать.
Если у вашего ребенка припадок
Иногда лихорадка может привести к фебрильному припадку (также называемому «припадок» или «фебрильные судороги»).
Захват может произойти без предупреждения. Ваш ребенок может дергаться или подергиваться, становиться скованным или вялым. Они могут потерять сознание, не осознавать свое окружение или иметь проблемы с дыханием.
В этом случае выполните следующие действия.
- Положите ребенка на бок.
- Убедитесь, что они не вдыхают рвоту.
- Если припадок не прекратится в течение пяти минут, позвоните по номеру 111.
- Отведите ребенка к врачу или в отделение неотложной помощи, когда приступ прекратился.
Уход за ребенком с повышенной температурой
Большинство лихорадок длятся всего три-четыре дня, а легкая лихорадка может вообще не нуждаться в лечении.
Попробуйте эти идеи, если у вашего ребенка умеренная температура (при условии, что у него нет других тревожных симптомов – если они есть, обратитесь к врачу).
- Давайте им пить много жидкости – понемногу и часто. Это помогает охладить их и восполняет потерю жидкости при потоотделении. Лучше всего вода или грудное молоко для ребенка, находящегося на грудном вскармливании.
- Оденьте их в легкую одежду и используйте более легкие постельные принадлежности. Поддерживайте нормальную температуру в помещении.
- Оберните лицо, руки и шею ребенка прохладной тканью, чтобы помочь ему остыть. Не используйте методы быстрого охлаждения, от которых ваш ребенок дрожит. (Движение мышц при дрожи на самом деле поднимает температуру вашего ребенка и может усилить его.)
- Вы можете дать своему ребенку парацетамол или ибупрофен, если он расстроен или плохо себя чувствует. Однако не используйте эти лекарства только для снижения температуры, если в остальном ваш ребенок здоров. Кроме того, не давайте ребенку оба типа лекарств и не чередуйте их. (Очень важно, чтобы ваш ребенок не обезвоживался при приеме ибупрофена, поскольку существует риск заболевания почек.)
- Не лечите лихорадку аспирином у детей младше 18 лет, так как существует риск синдрома Рея, который очень серьезен.
- После приема парацетамола или ибупрофена проверьте цвет кожи, активность, дыхание и гидратацию вашего ребенка.
- Осмотрите ребенка ночью.
- Если вашему ребенку не становится лучше или вы вообще беспокоитесь, покажите его врачу.
Лихорадка у детей | Информация о здоровье
Лечение лихорадки у детей
Повышенная температура у детей часто вызвана вирусной инфекцией и проходит сама по себе. Итак, чтобы вылечить лихорадку у вашего ребенка, вам, возможно, нужно просто обеспечить ему комфорт и подождать, пока ему станет лучше.
Но в некоторых случаях жар может быть признаком более серьезного заболевания. Вот почему так важно следить за любыми изменениями в поведении и любыми другими симптомами.
Самопомощь
Лихорадка – часть естественной реакции организма на инфекцию, поэтому иногда ее не нужно лечить, пока ваш ребенок не беспокоится.
Регулярно предлагайте ребенку попить, чтобы предотвратить обезвоживание. Если вы кормите ребенка грудью, можете продолжать как обычно.Информацию о том, как узнать, обезвожен ли ваш ребенок, см. В разделе часто задаваемых вопросов «Как узнать, обезвожен ли мой ребенок?»
Хотя важно, чтобы ваш ребенок не перегревался, следите за тем, чтобы он не одевался слишком далеко. Не пытайтесь активно охладить ребенка – например, с помощью прохладного обтирания губкой или холодной ванны. Это вряд ли сработает, это может беспокоить вашего ребенка и вызвать дрожь.
Пока у вашего ребенка высокая температура, лучше держать его подальше от школы или детского сада.Следите за ними и проверяйте их ночью.
Лекарства
Если у вашего ребенка жар, и он чувствует себя некомфортно или расстроен, вы можете дать ему парацетамол или ибупрофен. Не давайте эти лекарства только для того, чтобы снизить температуру, если в остальном ваш ребенок здоров.
Если вы попробуете парацетамол, но он не поможет, вы можете попробовать ибупрофен, и наоборот. Однако не давайте сразу оба лекарства.
Обязательно запишите, сколько парацетамола или ибупрофена принял ваш ребенок и когда вы его дали.Это поможет убедиться, что вы случайно не дадите им больше рекомендованной суммы.
Лекарства для детей можно купить в аптеке без рецепта врача. Всегда читайте информационный буклет для пациента, который прилагается к лекарству вашего ребенка, и если у вас есть какие-либо вопросы, спросите совета у фармацевта.
Если ваш терапевт считает, что у вашего ребенка бактериальная инфекция, он может назначить курс антибиотиков.
лихорадка | Определение, характеристики и причины
Понять причину лихорадки и роль гипоталамуса в регулировании температуры тела
Узнайте о лихорадках, включая роль гипоталамуса, который регулирует температуру тела.
Contunico © ZDF Enterprises GmbH, Майнц См. Все видео к этой статьеЛихорадка , также называемая пирексия , аномально высокая температура тела. Лихорадка характерна для многих различных заболеваний. Например, хотя чаще всего это связано с инфекцией, лихорадка также наблюдается при других патологических состояниях, таких как рак, окклюзия коронарной артерии и некоторые нарушения со стороны крови. Это также может быть результатом физиологического стресса, такого как физические нагрузки или овуляция, или теплового истощения или теплового удара, вызванного воздействием окружающей среды.
Британская викторина
Медицинские термины и викторина для первопроходцев
Кто открыл основные группы крови? Что вызывает заболевание крови талассемией? Проверьте, что вы знаете о медицине, пройдя этот тест.
В нормальных условиях температура более глубоких частей головы и туловища не меняется более чем на 1-2 ° F в день и не превышает 99 ° F (37.22 ° C) во рту или 99,6 ° F (37,55 ° C) в прямой кишке. Лихорадку можно определить как любое повышение температуры тела выше нормального уровня. У людей с лихорадкой могут наблюдаться дневные колебания на 5–9 ° F выше нормы; пиковые уровни обычно наблюдаются ближе к вечеру. Легкие или умеренные состояния жара (до 105 ° F [40,55 ° C]) вызывают слабость или истощение, но сами по себе не представляют серьезной угрозы для здоровья. Более серьезные лихорадки, при которых температура тела повышается до 108 ° F (42,22 ° C) или более, могут привести к судорогам и смерти.
Во время лихорадки объемы крови и мочи уменьшаются в результате потери воды из-за повышенного потоотделения. Белок тела быстро расщепляется, что приводит к увеличению выведения азотистых продуктов с мочой. Когда температура тела быстро повышается, пострадавший может почувствовать озноб или даже дрожь; и наоборот, когда температура быстро снижается, человек может чувствовать тепло и иметь покрасневшую влажную кожу.
При лечении лихорадки важно определить основную причину этого состояния.Как правило, в случае инфекции субфебрильную температуру лучше не лечить, чтобы позволить организму самостоятельно бороться с инфекционными микроорганизмами. Однако повышенную температуру можно лечить с помощью ацетаминофена или ибупрофена, которые оказывают влияние на регулирующие температуру области мозга.
Получите подписку Britannica Premium и получите доступ к эксклюзивному контенту. Подпишитесь сейчасМеханизм лихорадки является защитной реакцией организма против инфекционного заболевания.Когда бактерии или вирусы проникают в организм и вызывают повреждение тканей, одна из реакций иммунной системы – производить пирогены. Эти химические вещества переносятся кровью в мозг, где они нарушают работу гипоталамуса, части мозга, регулирующей температуру тела. Пирогены подавляют чувствительные к теплу нейроны и возбуждают чувствительные к холоду, и изменение этих температурных датчиков заставляет гипоталамус думать, что тело холоднее, чем оно есть на самом деле. В ответ гипоталамус поднимает температуру тела выше нормы, вызывая жар.Считается, что температура выше нормы помогает защитить от микробного вторжения, потому что она стимулирует движение, активность и размножение белых кровяных телец и увеличивает выработку антител. В то же время повышенный уровень тепла может напрямую убить или подавить рост некоторых бактерий и вирусов, которые могут переносить только узкий температурный диапазон.
Справка врача: Почему у нас поднимается температура? | Новости пандемии коронавируса
Одним из самых ярких симптомов COVID-19 является лихорадка.Итак, если у вас температура, вам следует оставаться дома и самоизолироваться. Когда у нас поднимается температура, мы обычно пытаемся снизить температуру, обычно принимая парацетамол.
Но данные свидетельствуют о том, что лихорадка может быть частью стратегии вашего организма по борьбе с инфекцией, а не просто побочным продуктом инфекции.
Что такое жар?
Колебания температуры тела в течение дня являются нормальным явлением. Обычно она бывает самой высокой по вечерам и самой низкой по утрам.
Лихорадка обычно определяется как температура выше 37,5 градусов по Цельсию (99,5 градусов по Фаренгейту), но температура, которую вы читаете, может варьироваться в зависимости от того, откуда вы ее взяли.
При приеме во рту средняя температура тела обычно составляет от 36,5 ° C (97,7F) до 37,2 ° C (98,96F), но при взятии подмышкой она может быть на 0,2–0,3 ° C (0,36-0,54F) ниже. .
Во время пандемии возникла нехватка термометров, и без них может быть сложно определить, есть ли у вас температура.
Чтобы определить, может ли у вас подняться температура без использования термометра, вы можете ощупать лоб тыльной стороной ладони, проверить в зеркале покраснение лица, увидеть озноб, мышечные боли и слабость и оценить обезвоживание от лихорадка путем проверки на более темную и более концентрированную мочу.
Как возникает лихорадка?
Лихорадка вызывается химическими веществами, называемыми пирогенами, которые возникают, когда белки и другие токсины высвобождаются из клеточных стенок бактерий и вирусов, или нашим собственным телом, когда они вступают в контакт с определенными бактериями и вирусами.
Пирогены попадают в кровоток и затем достигают гипоталамуса головного мозга, нашего центра регулирования температуры. Когда пирогены связываются с рецепторами в гипоталамусе, это вызывает дрожь и сужение кровеносных сосудов, чтобы помочь температуре тела достичь нового заданного значения, что приводит к лихорадке, которая является частью попытки организма убить патоген – в данном случае, вирус.
Каковы преимущества лихорадки?
Лихорадка обычно проходит самостоятельно и редко бывает серьезной.Исследования показали, что при повышении внутренней температуры тела на 1 ° C (1,8 F) до 4 ° C (7,2 F) инфекции проходят быстрее.
Ранее считалось, что лихорадка просто создает менее благоприятную среду для выживания и размножения болезнетворных микроорганизмов, но растущие данные также показывают, что лихорадка оптимизирует нашу иммунную систему.
Было обнаружено, что определенные иммунные клетки (известные как Т-клетки), которые способны разрушать инфицированные клетки, усиливаются лихорадкой. В лабораторном исследовании 2011 года с участием мышей половина мышей была согрета с помощью 2C (3.6F), а другая половина осталась при нормальной температуре тела. Было обнаружено, что у согретых мышей было повышенное количество Т-клеток.
Также было высказано предположение, что избыточное тепло тела заставляет наши Т-клетки производить белки теплового шока (HSP), которые связываются с другим набором белков, называемых интегринами.
Эти иммунные комплексы собираются вместе и прилипают к стенкам кровеносных сосудов, позволяя иммунным клеткам ползать по стенкам кровеносных сосудов и мигрировать к месту вторжения патогена, чтобы атаковать его.
В исследовании на мышах, проведенном в Шанхайском институте биохимии и клеточной биологии в 2019 году, исследователи мутировали интегрин, чтобы он больше не мог связываться с HSP, в результате чего мыши быстро умирали от инфекции.
Каковы недостатки лихорадки?
Однако лихорадка не всегда полезна. Высокие температуры наносят вред нашим клеткам, и гибель клеток у людей происходит при температуре около 41 ° C (105,8 F), причем скорость гибели клеток увеличивается с повышением температуры.
Повышенная температура также может вызвать усиление воспаления и нарушить работу наших органов.
Большинство пациентов полностью выздоравливают после периода лихорадки. Однако, если кто-то держит высокую температуру в течение длительного периода времени, повышается риск осложнений. В крайних случаях это может включать отказ органа и смерть.
Определение «длительного периода времени» варьируется в зависимости от причины лихорадки. Например, жар, вызванный тепловым ударом, необходимо охладить в течение 60 минут, чтобы улучшить выживаемость.Однако исследования других болезней – как с инфекционными, так и с неинфекционными причинами – определили «длительную лихорадку» как болезнь, которая длится более пяти дней.
В рекомендацияхВеликобритании говорится, что температура от коронавируса улучшится в течение семи дней. Если это длится дольше, вам следует обсудить это с врачом.
Также было показано, что неконтролируемая лихорадка у пациентов с сильным воспалением может привести к худшим исходам, включая сепсис или неврологические травмы.В этих случаях методы лечения, понижающие температуру тела, могут быть защитными и иметь клиническую пользу.
У детей – обычно в возрасте от шести месяцев до трех лет – лихорадка может спровоцировать фебрильные судороги. Обычно они безвредны и длятся менее пяти минут, после чего ребенок полностью выздоравливает.
Мы не знаем, почему у некоторых детей возникают эти припадки, но подозреваем, что в этом есть генетический элемент. Исследования показали, что введение детям лекарств от высоких температур вряд ли предотвратит дальнейшие фебрильные судороги.
Стоит ли вообще лечить лихорадку?
Есть несколько способов лечения симптомов, связанных с лихорадкой, без использования лекарств. Например, надев свободную прохладную одежду, открыв окна и выпив много жидкости.
Тем не менее, лихорадку также можно лечить с помощью лекарств, которые мы называем жаропонижающими – наиболее распространенными формами, отпускаемыми без рецепта, являются парацетамол и ибупрофен. Были опасения по поводу использования ибупрофена людьми с коронавирусом, но Комиссия по лекарственным средствам для человека (CHM) с тех пор рассмотрела это и нашла недостаточные доказательства для установления связи между ибупрофеном и ухудшением симптомов COVID-19.Поэтому считается безопасным использовать ибупрофен для самолечения симптомов COVID-19.
По-прежнему ведутся споры о том, лучше ли лечить лихорадку у тяжелобольных. С одной стороны, мы знаем, что лихорадка является защитной реакцией в борьбе с инфекциями, но с другой стороны, лихорадка оказывает сильное воздействие на организм.
Из исследований пациентов, инфицированных риновирусом – одной из причин простуды, – нам известно, что у тех, кто принимал лекарства для снижения температуры, был обнаружен подавленный иммунный ответ, а также усиление симптомов и признаков.
Кроме того, исследование вируса сезонного гриппа в 2014 году показало, что применение ряда различных жаропонижающих препаратов для снижения температуры привело к увеличению смертности от сезонного гриппа на 5 процентов.
В целом данные свидетельствуют о том, что положительные эффекты легкой лихорадки могут уравновесить отрицательные факторы. Однако при лихорадке выше 40C (104F) смертность выше, и в этом случае следует рассмотреть возможность более раннего лечения.
При COVID-19 нет правил лечения лихорадки, если симптомы незначительны и вы чувствуете себя достаточно хорошо.Большинство людей, у которых проявляются только легкие симптомы, смогут справиться с этим с помощью отдыха, жидкости и охлаждения.
Однако, если ваша температура поднимается выше 40 ° C или вы чувствуете себя плохо из-за лихорадки, вам может понадобиться прием парацетамола или ибупрофена для снижения температуры и облегчения любых мышечных болей.
В то время как философия «пусть как будет» все чаще используется, когда дело доходит до контроля лихорадки, важно обсудить свои симптомы со своим лечащим врачом, если ваша лихорадка вызывает беспокойство, и особенно срочно, если у вас есть какие-либо из признаков опасности, например затрудненное дыхание, постоянная боль или давление в груди, голубоватые губы или лицо, или новое замешательство или обморок.
Подход к взрослым пациентам с лихорадкой неизвестного происхождения
АЛАН Р. РОТ, DO, и ДЖИНА М. БАЗЕЛЛО, DO, Медицинский центр больницы Ямайки, Программа семейной практики Медицинской школы Маунт-Синай, Ямайка, Нью-Йорк
Я семейный врач. , 1 декабря 2003 г .; 68 (11): 2223-2229.
Лихорадка неизвестного происхождения (FUO) у взрослых определяется как температура выше 38,3 C (100,9 F), которая сохраняется более трех недель без очевидного источника, несмотря на соответствующее исследование.Четыре категории потенциальной этиологии FUO: классический, нозокомиальный, иммунодефицитный и связанный с вирусом иммунодефицита человека. Четыре подгруппы дифференциальной диагностики FUO включают инфекции, злокачественные новообразования, аутоиммунные состояния и прочее. Тщательный сбор анамнеза, физикальное обследование и стандартные лабораторные исследования остаются основой первоначальной оценки пациента с ФНП. Новые методы диагностики, включая обновленную серологию, вирусные культуры, компьютерную томографию и магнитно-резонансную томографию, играют важную роль в оценке состояния этих пациентов.
Взрослые пациенты часто обращаются к врачу с лихорадкой (температура выше 38,3 ° C [100,9 ° F]). 1 Большинство лихорадочных состояний легко диагностируются на основании симптомов и объективного медицинского осмотра. Иногда для постановки окончательного диагноза требуется простое тестирование, такое как общий анализ крови или посев мочи. Вирусные заболевания (например, инфекции верхних дыхательных путей) являются причиной большинства этих самоограничивающихся случаев и обычно проходят в течение двух недель.2 При сохранении лихорадки следует провести более обширное диагностическое обследование. Хотя некоторые стойкие лихорадки являются проявлением серьезных заболеваний, большинство из них можно легко диагностировать и лечить.
Определения и классификации
Определение лихорадки неизвестного происхождения (FUO), основанное на серии случаев с участием 100 пациентов 3, требует температуры выше 38,3 ° C в нескольких случаях; лихорадка продолжительностью более трех недель; и неспособность поставить диагноз, несмотря на одну неделю стационарного обследования.Это строгое определение предотвращает включение общих и самоограничивающихся медицинских состояний в список FUO. Некоторые эксперты выступают за более полное определение FUO, которое учитывает достижения медицины и изменения в болезненных состояниях, такие как появление инфекции, вызванной вирусом иммунодефицита человека (ВИЧ), и рост числа пациентов с нейтропенией. Другие утверждают, что изменение определения не принесет пользы при оценке и уходе за пациентами с FUO.4
Четыре категории потенциальной этиологии FUO сосредоточены на подтипе пациента – классический, нозокомиальный, иммунодефицитный и связанный с ВИЧ.Каждая группа имеет уникальный дифференциальный диагноз, основанный на характеристиках и уязвимостях, и, следовательно, свой процесс оценки (Таблица 1) .5
Просмотр / печать таблицы
ТАБЛИЦА 1Классификация лихорадки неизвестного происхождения (FUO)
ТАБЛИЦА 1Категория FUO Определение Общая этиология Classic
Температура> 38,3 ° C (100,9 ° F)
000 Инфекция, злокачественное новообразование 9123 9123 сосудов, коллаген Продолжительность> 3 недель
Оценка минимум 3 амбулаторных визитов или 3 дней в больнице
Нозокомиальный
Температура> 38.3 ° C
Энтероколит Clostridium difficile, вызванный лекарствами, тромбоэмболия легочной артерии, септический тромбофлебит, синусит
Пациент госпитализирован ≥24 часов, но не лихорадка или инкубация при поступлении
Иммунодефицитный (нейтропенический)
Температура> 38,3 ° C
Оппортунистические бактериальные инфекции, аспергиллез, кандидоз, вирус герпеса
500
Оценка продолжительностью не менее 3 дней
ВИЧ-ассоциированный
Температура> 38.3 ° C
Цитомегаловирус, комплекс Mycobacterium avium-intracellulare, пневмония Pneumocystis carinii, лекарственная, саркома Капоши, лимфома
Продолжительность> 4 недель
для амбулаторных пациентов ВИЧ-инфекция подтверждена
Классификация лихорадки неизвестного происхождения (FUO)
Категория FUO Определение Общая этиология .3 ° C (100,9 ° F) Инфекция, злокачественные новообразования, коллагеновые сосудистые заболевания
Продолжительность> 3 недель
Оценка не менее 3 амбулаторных визитов или 3 дней в больнице
Нозокомиальный
Температура> 38,3 ° C
Энтероколит, вызванный Clostridium difficile, лекарственный, тромбоэмболия легочной артерии, септический тромбофлебит, синусит
часов, но не госпитализирован госпитализация Оценка не менее 3 дней
Иммунодефицитный (нейтропенический)
Температура> 38.3 ° C
Оппортунистические бактериальные инфекции, аспергиллез, кандидоз, вирус герпеса
Количество нейтрофилов ≤ 500 на мм 3
250003 дней ВИЧ-ассоциированный 9000 9000Температура> 38,3 ° C
Цитомегаловирус, комплекс Mycobacterium avium-intracellulare, пневмония Pneumocystis carinii, лекарственно-индуцированная, саркома Капоши, лимфома
9 недель на амбулаторном этапе > 3 дня для стационарных пациентов Подтверждена ВИЧ-инфекция
CLASSIC
Классическая категория включает пациентов, которые соответствуют исходным критериям FUO, с новым акцентом на амбулаторную оценку этих ранее здоровых пациентов.6 Пересмотренные критерии требуют оценки, по крайней мере, трех дней в больнице, трех амбулаторных посещений или одной недели логического и интенсивного амбулаторного тестирования без выяснения причины лихорадки.5 Наиболее частыми причинами классической лихорадки являются инфекция, злокачественное новообразование и коллагеновые сосудистые заболевания.
НОСОКОМИАЛЬНЫЙ
Нозокомиальный ЯМ определяется как лихорадка, возникающая несколько раз у пациента, который был госпитализирован в течение как минимум 24 часов и не обнаружил явного источника инфекции, который мог присутствовать до госпитализации.Для постановки этого диагноза требуется не менее трех дней обследования без установления причины лихорадки5. Состояния, вызывающие нозокомиальную лихорадку, включают септический тромбофлебит, тромбоэмболию легочной артерии, энтероколит Clostridium difficile и лекарственную лихорадку. У пациентов с назогастральной или назотрахеальной трубкой синусит также может быть причиной. 7,8
ИММУННО-ДЕФИЦИЕНТ
Иммунодефицитный FUO, также известный как нейтропенический FUO, определяется как рецидивирующая лихорадка у пациента с числом нейтрофилов 500 на мм 3 или меньше, и который оценивался в течение трех дней без установления этиологии лихорадки.5 В большинстве случаев лихорадка вызывается условно-патогенными бактериальными инфекциями. Этих пациентов обычно лечат антибиотиками широкого спектра действия, чтобы устранить наиболее вероятные патогены. Необходимо учитывать скрытые инфекции, вызываемые грибами, такие как гепатоспленочный кандидоз и аспергиллез.9 Реже вирус простого герпеса может быть провоцирующим организмом, но эта инфекция имеет тенденцию проявляться с характерными кожными проявлениями.
HIV-ASSOCIATED
ВИЧ-ассоциированный FUO определяется как рецидивирующие лихорадки в течение четырех недель в амбулаторных условиях или в течение трех дней у госпитализированных пациентов с ВИЧ-инфекцией.5 Хотя острая ВИЧ-инфекция остается важной причиной классической ЛИО, вирус также делает пациентов восприимчивыми к оппортунистическим инфекциям. Дифференциальный диагноз FUO у ВИЧ-положительных пациентов включает инфекционную этиологию, такую как комплекс Mycobacterium avium-intracellulare, пневмония Pneumocystis carinii и цитомегаловирус. Географические соображения особенно важны при определении этиологии FUO у пациентов с ВИЧ. Например, пациент с ВИЧ, проживающий на юго-западе США, более подвержен кокцидиоидомикозу.У пациентов с ВИЧ-инфекцией неинфекционные причины FUO менее распространены и включают лимфомы, саркому Капоши и лекарственную лихорадку.9,10
Дифференциальный диагноз
Дифференциальный диагноз FUO обычно делится на четыре основные подгруппы: инфекции, злокачественные новообразования, аутоиммунные заболевания и прочее (таблица 2). Несколько факторов могут ограничить применимость исследовательской литературы по FUO к повседневной медицинской практике. Эти факторы включают географическое расположение дел, тип учреждения, сообщающего результаты (например,g., общественная больница, университетская больница, амбулаторная клиника), а также конкретные субпопуляции пациентов с ЯНН, которые изучались. Несмотря на эти ограничивающие факторы, инфекция остается наиболее частой причиной лихорадки неизвестного происхождения в отчетах об исследованиях.
Туберкулез (особенно внелегочный)
Абсцессы брюшной полости
Абсцессы таза
Синусит
Цитомегаловирус
Вирус Эпштейна-Барра
Вирус иммунодефицита человека
Lyme 1279 Синусит
Злокачественные новообразования
Хронический лейкоз
Лимфома
гЕПАТОМЫ
Миелодиспластические синдромы
рак поджелудочной железы
Саркомы
Аутоиммунные условия
взрослых болезнь Стилла
Ревматическая полимиалгия
Височный артериит
Ревматоидный артрит
3
3
Ревматоидная лихорадка
02 Воспалительное заболевание кишечника
Синдром Рейтера
Системная красная волчанка
Васкулиты
03
03
03
Осложнения, вызванные циррозом печени
Искусственная лихорадка
Гепатит (алкогольный, гранулематозный или волчаночный)
902 Распространенная этиология лихорадки неизвестного происхождения
туберкулезИнфекции
Туберкулез (особенно внелегочный)
Абдоминальные абсцессы
Стоматологическая абсцессы
эндокардит
Остеомиелит
синусит
цитомегаловирус
вирусЭпштейна-Барр
Вирус иммунодефицита человека
Болезнь Лайма
Простатит
Синусит
03
03
03
03
03 9129
Метастатический рак
Почечно-клеточная карцинома
Карцинома толстой кишки
Гепатома
карциномы поджелудочной железы
сарком
Аутоиммунные условия
взрослых болезнь Стилла
Polymyalgia ревматической
височный артериит
91 279 Ревматоидный артрит
91 279 Ревматоидный лихорадка
91 279 Воспалительные кишечника болезнь
91 279 синдром Рейтера
91 279 волчанка
Васкулиты
Разное
Лекарственная лихорадка
Осложнения цирроза печени
Искусственная лихорадка
90 543Гепатит (алкогольный, гранулематозный или волчаночный)
Тромбоз глубоких вен
Саркоидоз
инфекционных заболеваний, связанных с
инфекционными заболеваниями
инфекционных (особенно во внелегочных очагах) и абсцессы брюшной полости или таза являются наиболее распространенными.13 Внутрибрюшные абсцессы связаны с перфорированными полыми внутренностями (как при аппендиците), дивертикулитом, злокачественными новообразованиями и травмами. К другим распространенным инфекциям, которые следует рассматривать как источник ЯНП, относятся подострый бактериальный эндокардит, синусит, остеомиелит и зубной абсцесс.11,13 По мере увеличения продолжительности лихорадки вероятность инфекционной этиологии уменьшается. Злокачественные новообразования и искусственная лихорадка являются более частыми диагностическими соображениями у пациентов с длительным течением FUO. частое этиологическое рассмотрение у пожилых пациентов.Злокачественные новообразования, которые иногда трудно диагностировать, такие как хронические лейкозы, лимфомы, почечно-клеточные карциномы и метастатический рак, часто обнаруживаются у пациентов с FUO. 12
АВТОИММУННЫЕ СОСТОЯНИЯ обычно ассоциируется с FUO, но с развитием серологических тестов эти состояния обычно диагностируются быстрее. В настоящее время болезнь Стилла у взрослых и височный артериит стали наиболее распространенными аутоиммунными источниками FUO, поскольку их по-прежнему трудно диагностировать даже с помощью лабораторных исследований.
Мультисистемные воспалительные заболевания, такие как височный артериит и ревматическая полимиалгия, возникли как аутоиммунные состояния, наиболее часто связанные с лихорадкой неизвестного происхождения у пациентов старше 65 лет.15 Пожилые пациенты с симптомами, соответствующими височному артерииту, связанным с повышением скорости оседания эритроцитов. следует направить на биопсию височной артерии.16
РАЗНОЕ
Многие несвязанные патологические состояния могут проявляться как FUO, наиболее распространенным является лекарственная лихорадка.11,14 Это состояние является частью реакции гиперчувствительности на определенные лекарства, такие как диуретики, обезболивающие, антиаритмические средства, противосудорожные препараты, седативные средства, некоторые антибиотики, антигистаминные препараты, барбитураты, цефалоспорины, салицилаты и сульфаниламиды (таблица 3).
Просмотреть / распечатать таблицу
ТАБЛИЦА 3Агенты, обычно ассоциированные с лекарственной лихорадкой
ТАБЛИЦА 3Аллопуринол (цилоприм)
Каптоприл (капотен-тагетин)44
Клофибрат (Атромид-С)
Эритромицин
Гепарин
Hydralazine
3
Изониазид
Меперидин (Демерол)
Метилдопа (Альдомет)
Нифедипин (Прокардия125000)
Фенитоин (дилантин)
Прокаинамид (пронестил)
Хинидин
Агенты, обычно ассоциированные с лекарственной лихорадкой, вызываемой лекарством
3
5
9
9
9
9
9
9
9
9
9
9
9
9
9
Каптоприл (капотен)
Циметидин (тагамет)
Клофибрат (Атромид-S)
Гидрохлоротиазид (эсидрикс)
Изониазид
Меперидин (Демерол)
03
3 Нитроф урантоин (фурадантин)
Пенициллин
Фенитоин (дилантин)
Прокаинамид (пронестил) 43
0 43 , гранулематозный или волчаночный) также являются потенциальными причинами FUO.12,13 Тромбоз глубоких вен, хотя и является редкой причиной FUO, должен рассматриваться у соответствующих пациентов, и должны быть проведены исследования венозного допплера.17 Фактическая лихорадка была связана с пациентами, имеющими медицинское образование или опыт, и лихорадка, сохраняющаяся дольше, чем шесть месяцев.18 Неспособность поставить окончательный диагноз у пациентов с FUO не редкость; 20 процентов случаев остаются невыявленными. Даже если обширное исследование не выявит причину FUO, у этих пациентов, как правило, есть благоприятный исход.19
Оценка пациента с FUO
Первоначальный подход к пациенту с лихорадкой должен включать подробный анамнез, физикальное обследование и соответствующие лабораторные исследования. По мере развития основного процесса анамнез и физический осмотр следует повторять. Первым шагом должно быть подтверждение лихорадки в анамнезе и документирование ее характера. Классические паттерны лихорадки, такие как прерывистый, продолжительный рецидив и несоответствие температуры и пульса, могут оказаться полезными, но редко являются диагностическими.20
При сборе анамнеза пациента с ФНП особое внимание следует уделять недавним поездкам, контакту с домашними и другими животными, рабочей среде и недавнему контакту с людьми, проявляющими подобные симптомы. У пациентов, возвращающихся из районов, где распространены туберкулез и малярия, индекс подозрительности к этим заболеваниям должен быть повышен. У пациентов, которые контактировали с домашними животными или другими животными, следует подозревать заболевания, общие для тех, кто обращается с животными.
Семейный анамнез должен быть тщательно изучен на предмет наследственных причин лихорадки, таких как семейная средиземноморская лихорадка.История болезни также должна быть исследована на предмет таких состояний, как лимфома, ревматическая лихорадка или перенесенное ранее заболевание брюшной полости (например, воспалительное заболевание кишечника), реактивация которых может быть причиной лихорадки. Наконец, у пациентов, принимающих лекарства, необходимо учитывать лекарственную лихорадку19.
Диагностические подсказки часто не сразу обнаруживаются при физикальном обследовании; повторное обследование может быть необходимо. Важно уделять пристальное внимание коже, слизистым оболочкам и лимфатической системе, а также пальпировать брюшную полость на предмет новообразований или органегалии.При выборе метода визуализации врач должен руководствоваться результатами тщательного анамнеза и физического обследования21 (например, шум в сердце при наличии отрицательных посевов крови следует исследовать с помощью трансторакальной эхокардиограммы или, при необходимости, чреспищеводной эхокардиограммы), а не строго следуя поэтапный подход, представленный на рисунке 1. Кроме того, клинические критерии Дьюка включают два основных и шесть второстепенных критериев, которые помогают определить вероятность эндокардита22. [Уровень доказательности A, валидированный инструмент клинического решения] Экономичный индивидуальный подход имеет важное значение для оценки этим пациентам, и без тщательного и целенаправленного исследования могут быть выполнены несоответствующие тесты.
Просмотр / печать Рисунок
Диагностика лихорадки неизвестного происхождения
РИСУНОК 1.
Алгоритм диагностики лихорадки неизвестного происхождения. (CBC = общий анализ крови; LFT = тест функции печени; ESR = скорость оседания эритроцитов; PPD = производное очищенного белка; CT = компьютерная томография; AFB = кислотоустойчивые бациллы; HIV = вирус иммунодефицита человека; CMV = цитомегаловирус; EBV = Epstein. -Вирус Барра; ASO = антитела к антистрептолизину-O; ANA = антинуклеарные антитела; TTE = трансторакальная эхокардиография; TEE = чреспищеводная эхокардиография; MRI = магнитно-резонансная томография)
Диагноз лихорадки неизвестного происхождения FIGURE
9 .
Алгоритм диагностики лихорадки неизвестного происхождения. (CBC = общий анализ крови; LFT = тест функции печени; ESR = скорость оседания эритроцитов; PPD = производное очищенного белка; CT = компьютерная томография; AFB = кислотоустойчивые бациллы; HIV = вирус иммунодефицита человека; CMV = цитомегаловирус; EBV = Epstein. -Вирус Барра; ASO = антитела к антистрептолизину-O; ANA = антинуклеарные антитела; TTE = трансторакальная эхокардиография; TEE = чреспищеводная эхокардиография; MRI = магнитно-резонансная томография)
Предварительная оценка помогает в постановке дифференциального диагноза и направляет дальнейшие исследования, которые более инвазивны или дороги.Эти предварительные исследования должны включать общий анализ крови, функциональный тест печени, скорость оседания эритроцитов, общий анализ мочи и основные культуры. Простые подсказки, обнаруживаемые во время первоначального тестирования, часто направляют клинициста к одной из основных подгрупп FUO. Решение о проведении дальнейших диагностических исследований должно основываться на отклонениях, обнаруженных при первоначальном лабораторном обследовании, и не представлять собой случайное использование дорогостоящих или инвазивных методов.
Кожные пробы на туберкулез с очищенным производным белка (PPD) – это недорогой инструмент скрининга, который следует использовать у всех пациентов с FUO, у которых нет известной положительной реакции на PPD.Однако только положительная реакция PPD не доказывает наличия активного туберкулеза. У всех пациентов также должна быть сделана рентгенограмма для выявления возможной инфекции, коллагеновых сосудистых заболеваний или злокачественных новообразований. Если эта первоначальная оценка не раскрывает источник лихорадки, следует провести более конкретные методы исследования, такие как серология, сонография, компьютерная томография (КТ), магнитно-резонансная томография (МРТ) и сканирование ядерной медицины, на основании клинических подозрений.
Абдоминальная сонография, тазовая сонография или КТ-сканирование должны выполняться на ранних этапах диагностического процесса, чтобы исключить такие распространенные причины ЛНМ, как внутрибрюшной абсцесс или злокачественное новообразование, в зависимости от первичной оценки.17 Это исследование, включая направленную биопсию, имеет значительно снизила потребность в более инвазивных оперативных исследованиях.23
МРТ следует зарезервировать для уточнения состояний, обнаруженных с помощью других методов или когда диагноз остается неясным. Использование радионуклеотидного сканирования, такого как галлий 67, технеций Tc 99m, или лейкоцитов, меченных индием, оправдано для обнаружения воспалительных состояний и новообразований, которые часто недооцениваются при компьютерной томографии; однако эти тесты, как правило, не позволяют выявлять коллагеновые сосудистые заболевания и другие различные состояния24 (Таблица 4).
Просмотр / печать таблицы
ТАБЛИЦА 4Диагностическая визуализация у пациентов с FUO
Визуализация Возможные диагнозы Рентгенограмма грудной клетки
, пневмония
КТ брюшной полости или таза с контрастным веществом
Абсцесс, злокачественное новообразование
Сканирование галлия 67
Инфекция, злокачественная опухоль
Инфекция, злокачественная опухоль
9 9129 43
Оккультная септицемия
Technetium Tc 99m
Острая инфекция и воспаление костей и мягких тканей
МРТ головного мозга
ПЭТ-сканирование
Злокачественное новообразование, воспаление
Трансторакальная или чреспищеводная эхокардиография
Бактериальный эндокардит
Бактериальный эндокардит
3 9 Визуализация у пациентов с FUO Визуализация Возможные диагнозы Рентгенограмма грудной клетки
Туберкулез, злокачественные новообразования, пневмоцистная пневмония, пневмония, пневмоцистная пневмония 9023 9203
0 9203
0 9203
9203 9203 Абсцесс, злокачественное новообразование
Галлий 67 сканирование
Инфекция, злокачественная опухоль
Индий-меченые
00 лейкоциты 9 sept. 3
Technetium Tc 99m
Острая инфекция и воспаление костей и мягких тканей
МРТ головного мозга
Злокачественные новообразования, аутоиммунные заболевания
Злокачественные новообразования, воспаление
Трансторакальная или чреспищеводная эхокардиография
Бактериальный эндокардит
Венозная допплерография заболеваний, таких как воспалительное заболевание кишечника и саркоидоз.

 Так, в летний период или при пребывании в слишком теплом помещении повышение температуры тела — естественное явление;
Так, в летний период или при пребывании в слишком теплом помещении повышение температуры тела — естественное явление;

 5 градусов,
5 градусов,

