Лучшие антибиотики при тонзиллите и правила их применения
Воспалительные и инфекционные заболевания верхних дыхательных путей относятся к самым распространенным сезонным недугам. Если воспаление затрагивает миндалины и другие лимфатические структуры глотки, возникает тонзиллит. Методы лечения этой патологии зависят от типа возбудителя инфекции. Антибиотики при тонзиллите применяются для устранения бактериальной инфекции.
Что такое тонзиллит?
Тонзиллит – это инфекционное воспаление небных миндалин
Тонзиллит – это инфекционно-воспалительное поражение небных миндалин и других лимфатических структур. В зависимости от типа возбудителя заболевание может иметь бактериальную, вирусную или грибковую природу. К первым признакам и симптомам тонзиллита относят разбухание миндалин, боль в горле и затрудненное дыхание. Кроме того, болезнь может принимать острую или хроническую форму.
Лимфатические структуры глотки образуют глоточное лимфатическое кольцо, включающее парные миндалины и другие образования.
Тонзиллит часто возникает на фоне гриппа и других простудных заболеваний вирусной природы. Бактериальный тонзиллит обычно имеет более выраженные клинические проявления и возникает из-за инвазии стрептококка. К другим возбудителям болезни относят:
- Аденовирусы.
- Вирус Эпштейна-Барра.
- Вирусы парагриппа.
- Энтеровирусы.
- Вирус простого герпеса.
Поскольку эффективное лечение тонзиллита напрямую зависит от типа возбудителя, первичная лабораторная диагностика очень важна. У пациентов, не получивших соответствующего лечения, возникают тяжелые осложнения.
Методы диагностики
Подтвердить диагноз может врач после осмотра
Диагностикой и лечением тонзиллита занимаются отоларингологи. Во время консультации врач спросит пациента о жалобах, изучит анамнез и проведет осмотр горла для выявления признаков воспаления.
Во время консультации врач спросит пациента о жалобах, изучит анамнез и проведет осмотр горла для выявления признаков воспаления.
При подозрении на тонзиллит врач также назначит другие исследования, включающие лабораторную диагностику. Чем раньше будет установлен возбудитель болезни, тем быстрее и эффективнее можно устранить патологию.
Первичные методы диагностики:
- Пальпация шеи для выявления измененных лимфатических узлов.
- Исследование легких и дыхательных путей с помощью фонендоскопа.
Лабораторные методы диагностики:
- Мазок из горла с помощью стерильного инструмента. Полученный материал отправляют в лабораторию для идентификации возбудителя.
- Анализ крови. Врача в первую очередь интересует количество и соотношение форменных элементов крови. Некоторые аномалии могут указать на наличие инфекционного процесса в организме. Кроме того, определенные изменения в соотношении клеток крови могут указать на тип возбудителя до получения результатов по мазку.

Положительный результат большинства тестов говорит о наличии стрептококковой инфекции. Если же бактерии не выявлены, предполагается вирусная этиология болезни.
Антибиотики при тонзиллите и правила их приема
Курс приема антибиотиков нельзя прекращать, даже если почувствовали улучшение
Антибиотики является основным способом медикаментозного лечения бактериального тонзиллита. Эти препараты уничтожают возбудителей болезни, бактерии рода стрептококк. Грамотное назначение антибиотиков позволяет устранить очаг инфекции за несколько суток. При этом противомикробная терапия должна осуществляться под контролем врача, поскольку неправильный прием лекарств может стать причиной перехода тонзиллита в хроническую форму.
Антибиотики избирательно воздействуют на различные типы бактерии. Терапевтический эффект таких препаратов связан с подавлением цикла размножения бактерий и уничтожения их клеточной стенки. Антибиотики могут иметь разный химический состав и механизм воздействия. Нужный антибиотик может назначить только лечащий врач после получения результатов анализов. Для лечения бактериального тонзиллита обычно назначают противомикробные средства группы пенициллина.
Нужный антибиотик может назначить только лечащий врач после получения результатов анализов. Для лечения бактериального тонзиллита обычно назначают противомикробные средства группы пенициллина.
Антибактериальная терапия является сложным методом лечения, подразумевающим большое количество важных нюансов.
Именно поэтому принимать такие препараты необходимо строго под контролем врача. Пациенту необходимо учитывать, что неправильный прием противомикробных средств приводит к формированию резистентности у бактерий, что в конечном итоге становится причиной перехода тонзиллита в хроническую форму.
Большинство антибиотиков предназначено для приема внутрь (перорально). Иногда эти препараты также вводят с помощью внутривенных инъекций. При тонзиллите антибиотики группы пенициллина обычно назначают на 10 дней приема. Крайне важно принимать препараты в течение назначенного срока без перерыва. Также необходимо принимать таблетки в одно и то же время.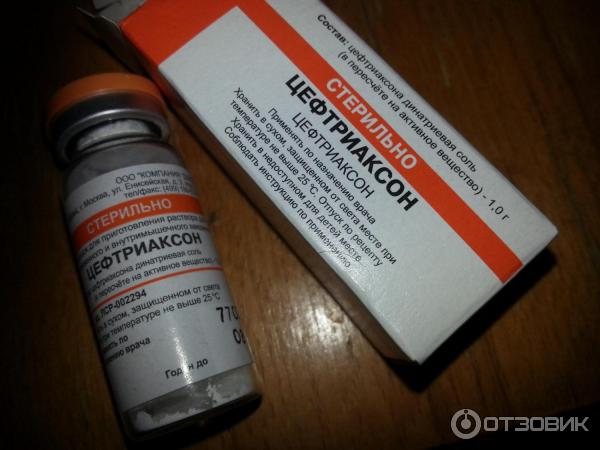
Подробнее о лечении ангины (тонзиллита) можно узнать из видео:
Важные рекомендации:
- Если после приема противомикробного средства появляется сыпь, покраснение лица и другие симптомы аллергии, необходимо обратиться к врачу. Специалист может назначить другой антибиотик.
- Если антибиотики назначены на 10 дней, но уже через несколько дней приема пропали все симптомы болезни, необходимо продолжать курс лечения. Положительный эффект обычно связан с уменьшением числа бактерий, но сохранение даже небольшого количества микроорганизмов может привести к рецидиву.
- Дозировка антибиотиков рассчитывается исходя из возраста, массы тела пациента и типа болезни.
- Во время приема антибиотиков необходимо соблюдать диету. Не рекомендуется употреблять спиртные напитки, поскольку алкоголь может не только повлиять на терапевтический эффект медикаментов, но и вызвать осложнения.
 Также в зависимости от типа препарата необходимо есть до или после приема антибиотика.
Также в зависимости от типа препарата необходимо есть до или после приема антибиотика.
Безопасные антибиотики для детей и взрослых
Наиболее часто назначаются препараты на основе пенициллина
Антибиотики не являются абсолютно безопасными препаратами. Большинство медикаментов этой группы вызывают неприятные побочные эффекты, связанные с влиянием средств на нервную и пищеварительную систему. Кроме того, некоторые препараты могут быть вредны для детей.
Группы антибиотиков:
- Пенициллиновая группа противомикробных препаратов является основной при лечении острых респираторных инфекции. Большинство этих лекарственных средств активно используется в педиатрии для лечения острого и хронического тонзиллита. Амоксициллин и другие препараты можно назначать детям старше 2 лет.
- Цефалоспориновая группа может быть назначена при аллергии на другие средства или устойчивости бактерий. Большинство этих лекарственных средств назначают с двухлетнего возраста и даже ранее.

- Макролиды отличаются высокой эффективностью при респираторных инфекциях. Многие препараты этой группы могут быть назначены как детям, так и взрослым.
Таким образом, антибиотики могут быть назначены для пациентов любого возраста. Многие препараты можно назначать в первые месяцы жизни. При этом врач должен учитывать возможные риски, связанные с побочными эффектами лекарственных средств.
Антибиотики при беременности
Беременным женщинам при лечении необходимо учитывать не только влияние лекарств на собственное здоровье, но и возможное влияние на ребенка. Активные компоненты препаратов зачастую преодолевают плацентарный барьер и воздействуют на клетки плода. Именно поэтому при назначении антибиотиков беременным женщинам врачи учитывают целесообразность терапии и возможные риски.
Беременным женщинам назначают антибактериальные средства в крайних случаях, когда существует риск тяжелых осложнений.
Тяжелый бактериальный тонзиллит обычно входит в список таких показаний, однако окончательное решение остается за врачом.
- Амоксициллин
- Цефтриаксон
При этом целесообразность приема антибиотиков также зависит от срока беременности. Если в первом триместре противомикробная терапия крайне нежелательна, то на поздних сроках такое лечение может быть более безопасным.
Опасные симптомы и осложнения недуга
Запущенный тонзиллит может стать причиной болезней бронхов и легких
Тонзиллит относится к тяжелым респираторным инфекциям. Риск развития осложнений зависит от возраста пациента, особенностей иммунитета, возбудителя болезни и других факторов. Это заболевание особенно опасно в детском возрасте, когда иммунитет развит недостаточно.
При появлении следующих симптомов и признаков необходимо обратиться к врачу:
- Выраженное нарушение глотания или дыхания.
- Отек шеи и сильное увеличение лимфатических узлов.
- Симптомы сильной усталости и головокружения не исчезают в течение 48 часов.

- Высокая температура тела сохраняется на протяжении нескольких суток.
какие лучше выбрать и как делать
Острое инфекционное заболевание – ангина – развивается в ответ на атаку болезнетворных микроорганизмов: бактерий (чаще стрептококков и стафилококков), вирусов, грибков.
В терапии ангин используют жаропонижающие, иммуномодулирующие, витаминные средства, но главная задача лечения – уничтожение возбудителя. В зависимости от вида применяют местные и общие антибактериальные, противогрибковые либо противовирусные препараты.
В ряде случаев наиболее рациональным считают применение лекарств не внутрь, а в уколах (инъекциях).
Помогают ли уколы быстрее вылечить ангину
Попадая в организм через рот (перорально), лекарство не всегда работает в полную силу. Часть его не всасывается в кровяное русло, а в практически неизменном виде эвакуируется из организма через кишечник и органы мочеиспускания.
Когда же препарат вводят в виде инъекции, он быстро насыщает кровь и сразу начинает воздействовать на источник болезни, ускоряя выздоровление. Это востребовано в лечении тяжелых и осложненных форм заболевания.
Другие обстоятельства, которые могут потребовать назначения уколов в лечении ангины:
- Нарушение глотания из-за болей, отека миндалин или глотки;
- Болезнь органов пищеварения;
- Нестойкость лекарства под воздействием желудочного или кишечного сока.
Учитывая недостатки инъекционного введения лекарств – болезненность, нарушение целостности кожи, риск появления гематом и инфильтратов – в большинстве случаев в лечении ангины лекарственные препараты назначают перорально.
Какие виды ангины лечат уколами
В уколах чаще всего назначают антибиотики для лечения бактериальных форм ангины, которые протекают бурно, с выраженным воспалением слизистой оболочки зева, гнойным отделяемым и симптомами интоксикации организма.
Антибиотики необходимы, если появляются симптомы тяжелой формы ангины или ее осложнений:
- Обилие гнойных пробок, налетов;
- Повышение температуры тела до 39-40°С, устойчивость ее к действию жаропонижающих средств;
- Болезненность и увеличение регионарных подчелюстных, шейных, заушных лимфатических узлов;
- Боли в шее, ограниченность ее движений;
- Боль и тяжесть в одной половине головы.
Клиническое отличие бактериальной ангины от вирусной в том, что при последней на фоне воспаленного зева отмечаются кашель и насморк.
Какие препараты лучше использовать
Чтобы подобрать эффективное средство, способное ликвидировать инфекцию, назначают исследование мазка из зева с целью определения вида возбудителя и его чувствительности к препаратам.
В лечении гнойной ангины обычно отдают предпочтение антибиотикам двух групп: пенициллинам и цефалоспоринам. Выбор конкретного препарата зависит от результата бактериологического исследования мазка.
Пенициллин
Представитель семейства пенициллинов, активен в отношении большинства бактерий, вызывающих гнойное воспаление миндалин. Действует очень быстро, малотоксичен, подходит практически всем категориям больных.
К недостаткам относят нестойкость пенициллина под действием желудочного сока, вследствие чего применять его рекомендуют только в виде уколов.
Пенициллины используются уже несколько десятилетий, и некоторые штаммы бактерий за это время приспособились к их воздействию. Устойчивость возбудителя к антибиотикам этой группы проявляется приблизительно в каждом пятом случае, в остальных ситуациях пенициллины успешно справляются с инфекцией.
Особенность пенициллина – короткое терапевтическое действие из-за быстрого выведения из организма, поэтому для поддержания необходимой концентрации в крови делать укол приходится каждые 4 часа.
Цефтриаксон
Антибиотик нового поколения из семейства цефалоспоринов. Обладает большой антибактериальной эффективностью: способен уничтожать даже невосприимчивы к большинству пенициллинов бактерии.
Существуют микроорганизмы, не восприимчивые к цефтриаксону, потому назначать его рекомендуют только после мазка.
Применяют цефтриаксон в лечении тяжелых форм гнойной ангины и ее осложнений нечасто, когда требуется нанести мощный антибактериальный удар по возбудителю.
Бициллин
Антибактериальный препарат пенициллинового ряда, имеет три формы выпуска, различные по дозировке и продолжительности действия, которые можно колоть с периодичностью раз в 4 дня, раз в неделю либо раз в месяц.
В лечении ангины у взрослых бициллин применяется редко, только когда требуется вылечить болезнь одним-двумя уколами.
Обычно укол бициллина назначают однократно детям с профилактической целью, если после основной терапии антибиотиками анализы крови и ЭКГ подтверждают высокий риск развития осложнений.
Как правильно сделать укол
Алгоритм внутримышечного введения лекарственных веществ включает в себя несколько шагов.
- Моют руки с мылом, обрабатывают их спиртом;
- Обеззараживают спиртом флакон и ампулу в местах вскрытия;
- Готовят лекарственный раствор и набирают в шприц необходимое количество;
- Обрабатывают спиртовой салфеткой место укола;
- Кожу в предполагаемом месте прокола растягивают и уверенным коротким движением вкалывают иглу перпендикулярно поверхности так, чтобы снаружи осталась видна треть ее длины;
- Лекарство вводят медленно, оказывая равномерное давление на поршень;
- Извлекают шприц с иглой быстро, место прокола прижимают спиртовой салфеткой.
Внутримышечную инъекцию ставят в ягодицу либо переднебоковую поверхность средней трети бедра. Для определения места укола анатомическую зону мысленно делят горизонтальной и вертикальной линиями на четыре равные части, колют во внешний верхний квадрант.
Осложнения после инъекций
Неправильная постановка инъекции может привести к негативным последствиям:
- Поломке иглы из-за резкого спазма мышц при страхе перед уколом;
- Повреждению надкостницы или нервных стволов – если неверно выбрана анатомическая область;
- Инфильтратам – уплотнениям, образовавшимся вследствие слишком быстрого введения лекарства, низкой его температуры, короткой иглы или большого количества уколов в одном месте;
- Гематомам – если поврежден иглой кровеносный сосуд;
- Абсцессам – инфицировании инфильтратов из-за нарушений стерильности.
Наиболее опасное осложнение – аллергические реакции: кожные высыпания типа крапивницы, отек Квинке, анафилактический шок, представляющие угрозу жизни человека.
Аллергия может проявиться на антибиотик и на новокаин, который нередко применяют в качестве растворителя с целью уменьшения болезненности при процедуре.
Посмотрите видео:
Во избежание развития анафилактоидных осложнений перед первым уколом антибиотика обязательно проводят кожно-аллергическую пробу для выявления чувствительности пациента к препарату.
Цефтриаксон при ангине: сколько дней колоть, дозировка
Взрослому пациенту, а также ребенку, начиная с 12 лет, установлено суточное количество Цефтриаксона 1 г. При тяжело протекающем заболевании дозировка может быть повышена до 2-4 г.
Для проведения внутримышечной инъекции порошок следует растворить стерильной водой для инъекций. Для этого используют такую формулу:
- 0,5 г порошка Цефтриаксона – 2 мл растворителя;
- 1 г порошка Цефтриаксона – 3,5 г растворителя.
Сколько раз в день колоть, и сколько дней колоть Цефтриаксон при ангине?
Антибиотик вводят один раз в сутки, ежедневно в одинаковое время. Длительность терапии не всегда постоянная: курс лечения может продолжаться от 5 до 10 дней. Принято считать, что Цефтриаксон при ангине следует использовать до исчезновения основных симптомов заболевания, плюс ещё три дня.
Антибиотик вводят глубоко в верхне-наружный ягодичный квадрант. Нежелательно вводить больше 1 г препарата в одну ягодичную зону. Для предупреждения болей во время внутримышечных инъекций допускается применять в качестве растворителя 1% лидокаин.
Новорожденным младенцам до 2-х недельного возраста вводят в сутки от 20 до 50 мг/кг веса.
Детям-грудничкам и детям до 12 лет ежедневно вводят от 20 до 75 мг/кг веса. Если ребенок весит более 50 кг, то количество Цефтриаксона рассчитывают по схеме для взрослых.
[61], [62], [63], [64]
Цефтриаксон при ангине у взрослых
При выборе антибиотика для лечения ангины доктор, в первую очередь, должен обращать внимание на результаты диагностики. Предварительно делается бакпосев: с миндалин берут мазок, отправляют его лаборантам, которые высевают на соответствующую питательную среду. Через время прорастают колонии микробов, и в лаборатории специалисты определяют их видовую принадлежность и степень чувствительности к антибактериальным препаратам.
Бакпосев относится к стандартным диагностическим процедурам и помогает точно определить, какой микроб стал возбудителем болезни.
На практике, многие врачи предпочитают сразу назначать какой-либо из антибиотиков наиболее обширного спектра антимикробной антивности – в первую очередь, из-за того, чтобы не терять время на бакпосев и ожидание результата. К подобным «универсальным» антибиотикам относится и Цефтриаксон. Однако этот подход не всегда правильный. На сегодняшний день существуют также экспресс-методы для определения возбудителя в мазке: результат можно получить уже через 10 минут. К сожалению, такие тесты доступны не во всех медицинских учреждениях.
[65], [66], [67], [68], [69], [70], [71], [72]
Применение для детей
Стандартно при ангине у ребенка назначаются препараты пенициллиновой группы: они эффективны, легко переносятся пациентами детского возраста. Что же касается цефалоспоринов, то эти антибиотики назначают детям только в нескольких случаях:
- при невозможности использования для лечения пенициллинов и макролидов;
- при сложных затяжных ангинах, склонных к развитию осложнений;
- при неэффективности лечения, проводимого другими антибактериальными группами.
Ангина чаще всего провоцируется стрептококками и стафилококками, однако не исключается и вирусное, и микотическое происхождение заболевания – это обязательно учитывается, а перед началом лечения проводится лабораторная диагностика. Болезнетворные микроорганизмы способны активно размножаться при благоприятных для них условиях, которые создаются на фоне детского переутомления, плохого питания, частых простудных и вирусных заболеваний.
Самостоятельно давать ребенку такой мощный антибиотик, как Цефтриаксон, ни в коем случае нельзя: это может привести к развитию суперинфекции. К тому же, детям достаточно сложно подобрать медикамент и рассчитать дозировку, которая зависит от конкретного возбудителя ангины, от степени тяжести заболевания, от массы тела и возраста больного ребенка. Назначение ребенку Цефтриаксона при ангине – это взвешенный шаг, который может сделать только врач.
[73], [74], [75], [76], [77], [78], [79], [80], [81], [82], [83], [84], [85]
Уколы при ангине: какие антибиотики колют взрослому
Патологический процесс в небных миндалинах вызывают микробы и вирусы, которые направляются в организм со слюной, при рукопожатии, через предметы быта. Если у человека крепкий иммунитет, он справляется с инфекцией, при ослаблении часто начинается ангина. При неэффективном или запоздалом лечении болезнь приводит к серьезным последствиям, которые проявляются нарушением работы почек, возникновением проблем с сердцем, поражением сосудов. уколы при ангине предписывают, чтобы избежать осложнений. Справиться с патологией помогают антибиотики.
Что такое ангина, тонзиллит
Микробы, попадая в полость рта, провоцируют развитие воспаления в небных миндалинах, при котором начинает болеть горло, до 39 поднимается температура, опухают лимфоузлы. Острый тонзиллит может иметь вирусную природу или развиваться при попадании в полость рта вредоносных бактерий. Ангину чаще всего вызывают стрептококки.
При отсутствии своевременной терапии инфекция может распространиться на другие органы и привести к серьезным осложнениям в виде:
- менингита;
- сепсиса;
- отека гортани;
- воспаления среднего уха.
При абсцессе горла, который тоже возникает при игнорировании лечения тонзиллита, гной перекрывает воздухоносные пути, человек мучается от одышки.
Если болезнь протекает тяжело, чтобы не допустить после ангины осложнений, колют антибактериальные средства.
Какие антибиотики подходят, решает врач. Такие препараты губительно воздействуют на микробы, повреждают не только микрофлору кишечника, но еще могут вызвать аллергию, привести к малокровию, негативно повлиять на работу печени, нарушить функционирование почек. Назначают средства в виде уколов и взрослым, и малышам, но в разных дозах.
Почему лечение проводят антибиотиками
Антибактериальные препараты при инфекционном заболевании назначаются, лишь когда оно вызвано стрептококками или другими микробами.
Уколы от ангины предписываются:
- при появлении гноя;
- при температуре выше 39;
- при увеличении лейкоцитов в крови;
- при опухании лимфоузлов.
Терапия в уколах гарантирует быстрый результат, поскольку активные компоненты мгновенно попадают в русло крови.
В списке лучших противомикробных антибиотиков в уколах при ангине у взрослого находятся препараты типа «Эритромицина», «Ампициллина», «Олеандомицина».
При гнойной форме тонзиллита годится «Цефтриаксон». Для инъекций он смешивается с обезболивающим средством.
Препарат противопоказан:
- в первые месяцы беременности;
- при почечной недостаточности;
- при энтероколитах;
- при проблемах с печенью.
Перед тем как приступать к процедуре, делают кожную пробу, чтобы проверить реакцию в отношении антибиотика или «Лидокаина». «Цефтриаксон» надо вводить внутривенно.
Лечение ангины с помощью пенициллина
Первый препарат, который изобрели ученые из Оксфорда, подавлял молекулы, отвечающие за синтез оболочек бактерий. И в 1943 году из-за огромной потребности в препарате полученный ими чистый пенициллин стали выпускать на фармацевтических предприятиях. На основе этого средства разработана целая группа антибиотиков.
«Ампициллин», который оказывает мягкое влияние на организм, может приниматься внутрь, используется в уколах при ангине у взрослых.
Пенициллин негативно воздействует на кишечник, поэтому вводится в мышцу. При серьезном заболевании назначается именно он. Некоторые бактерии, вызывающие тонзиллит, способны вырабатывать устойчивость к средствам, что находятся в группе.
Пенициллин колют в мышцу ягодицы. «Ампициллин» смешивают с «Лидокаином», что уменьшает боль при манипуляции. Для малыша доза антибиотика рассчитывается с учетом его веса. Процедуру выполняют до 6 раз в день, поскольку активный компонент быстро выводится из организма.
Что представляет собой пенициллин
Первое средство, которое стали использовать, чтобы победить вредоносные бактерии, изготовлялось на основе продуктов жизнедеятельности грибка типа Penicillium notatum.
Формула пенициллина постоянно совершенствовалась, и несмотря на большое количество новых антибиотиков, и сейчас он в уколах применяется при терапии:
- скарлатины и ангины;
- пневмонии и менингита;
- сифилиса и гонореи;
- дифтерии и сепсиса.
По химическому составу активное вещество пенициллина это кислота. Из нее производятся соли. Такая группа антибиотиков в уколах при ангине используется при отсутствии у больных аллергии, бронхиальной астмы, гиперчувствительности к сульфаниламидам.
Как осуществляется терапия ангины пенициллином
Антимикробное действие препаратов у больных тонзиллитом отмечается при всасывании в кровь. Направляясь в очаг инфекции, антибиотики не дают образовываться стенкам бактерий, и они погибают. Пенициллин вводится внутримышечно при ангине, и результат заметен уже после первой процедуры.
Уколы эффективно уничтожают вредоносную флору, но стафилококк выработал к нему устойчивость, однако тонзиллит эти микроорганизмы вызывают не так уж и часто, а со стрептококками пенициллин хорошо справляется. Чтобы положить конец их действиям, можно поставить внутримышечный укол самостоятельно. Для взрослых доза в сутки не превышает 6 млн ед., количество процедур составляет не менее 4, курс терапии длится до 10 дней.
Особенности лечения пенициллином
Если в течение 9 суток выздоровления не наступило, подбирается другой антибиотик. Иногда при ангине показано применение «Бензилпенициллина» внутримышечно. Препарат убивает почти все грамположительные микробы, вызывающие инфекционную болезнь.
Инъекции выполняются четырежды в день, курс равен неделе.
Перед использованием «Бензилпенициллина» нужно сделать пробу, поскольку такое средство может стать причиной тяжелой аллергии, вплоть до анафилаксии. Уколы сочетают с применением внутрь «Леворина» или «Нистатина».
После приема антибиотика «Ампициллин» при ангине быстро гибнут стрептококки, горло перестает болеть. Для укола порошок смешивают с дистиллированной водой, в каком количестве его развести, указано в аннотации. Препарат используется в капельницах, укол делают в вену, назначают вместе с клавулановой кислотой. Процедуры выполняются через каждые 8 часов.
Лечение ангины с помощью «Ципрофлоксацина»
При терапии тонзиллита в острой форме и нецелесообразности применения пенициллинов врач может предписать средство для уколов из группы фторхинолонов. С ангиной хорошо справляется «Ципрофлоксацин». Препарат выпускается во флаконах для капельниц, которые ставят раз в сутки на полчаса.
Антибиотик используется при внутримышечном введении, ампулы для инъекций упаковываются по 10 штук в картонную коробку. Уколы при ангине взрослому делают дважды в день, предписываются для ребенка через 8-часовой интервал.
«Мовалис»
Пенициллиновые антибиотики и «Ципрофлоксацин» применяются для борьбы с вредоносной флорой, которая вызывает тонзиллит.
Инъекционно при гнойной ангине предписывают «Мовалис», препарат:
- Снимает боль в горле.
- Устраняет воспаление.
- Снижает температуру.
Уколы делают дважды в сутки, если бактериологический посев подтвердил наличие стафилококков или других грамположительных микроорганизмов. В первые дни развития ангины «Мовалис» вводится в виде внутримышечной инъекции. Это позволяет устранить болезненность, снизить температуру. При облегчении состояния лечение продолжают, вместо уколов принимая таблетки.
«Деринат»
Если ангина переходит в хронический тонзиллит вследствие продолжительного воспаления, миндалины не могут выполнять функции барьера на пути бактерий. Эффективное средство, которое назначается, чтобы восстановить их, это «Деринат». В составе иммуномодулятора присутствуют лишь растительные компоненты, но основное вещество активирует защитный механизм.
Препарат используется при простуде, грибковых поражениях. Ему, в отличие от антибиотиков, под силу хроническая форма ангины.
Лекарство применяется взрослыми, подходит детям, беременным женщинам. «Деринат» закапывают в нос.
Уколы делают при тяжелых вирусных и бактериальных патологиях.
После терапии с использованием иммуномодулятора:
- нормализуется кроветворение;
- повышается сопротивляемость к микробам;
- восстанавливается целостность тканей.
Побочные явления после уколов «Деринатом» практически не встречаются. Инъекции уменьшают воспаление в миндалинах, ускоряют выведение микробов из организма.
Капли используются при гайморите, синусите, при хроническом насморке, для профилактики ОРВИ.
;
Неправильное или несвоевременное лечение ангины чревато серьезными последствиями, которые легче предупредить, чем потом очень долго с ними бороться и не всегда успешно.
Что такое внутривенные антибиотики? (с иллюстрациями)
Внутривенные (в / в) антибиотики – это антибиотики, предназначенные для доставки непосредственно в кровоток. Они являются альтернативой пероральным антибиотикам, принимаемым внутрь, и местным антибиотикам, наносимым непосредственно на место, где находится инфекция. Фармацевтические компании, производящие антибиотики, обычно предлагают ряд продуктов для внутривенного введения. Эти лекарства отпускаются только по рецепту и должны приниматься под наблюдением врача.
Внутривенные антибиотики попадают прямо в кровоток.Антибиотики – это класс препаратов, предназначенных для борьбы с бактериями. Они могут либо активно убивать бактерии, чтобы остановить инфекцию, либо мешать размножению бактерий, затрудняя распространение инфекции.По мере гибели поколений организмов инфекция постепенно берется под контроль. Некоторые препараты имеют широкий спектр действия и действуют против многих различных организмов, в то время как другие нацелены на определенные бактерии и не подходят для общего применения.
Рука – наиболее распространенное место для внутривенного введения.Введение антибиотиков внутривенно означает, что лекарства действуют быстро, что может иметь критическое значение в чрезвычайной ситуации. Когда лекарства попадают прямо в кровоток, они быстро попадают в очаг инфекции и сразу же начинают действовать. Напротив, лекарства, принимаемые внутрь, должны абсорбироваться через кишечник, прежде чем они начнут атаковать инфекцию.Людям с тяжелыми инфекциями можно использовать внутривенные антибиотики, потому что они быстро подействуют.
Капельница для внутривенного введения может использоваться для разбавления внутривенных антибиотиков до правильной дозировки.Людям обычно вводят внутривенные антибиотики через внутривенный катетер, подключенный к инфузионному насосу.Лекарства можно вводить непосредственно в катетер или вводить в пакет со стерильным физиологическим раствором для медленного введения в кровоток. Способ доставки зависит от пациента и лекарства, о котором идет речь. Некоторые лекарства нужно вводить медленно из-за опасений по поводу побочных эффектов.
Из-за риска побочных эффектов внутривенные антибиотики обычно назначают только при тяжелых инфекциях.Перед тем, как назначить внутривенные антибиотики, врач проводит обследование, чтобы подтвердить, что проблема является инфекцией, и могут быть взяты образцы для определения присутствия бактериальных организмов. Эта информация используется для выбора подходящего лекарства для пациента. Дозировка рассчитывается на основе веса пациента, чтобы гарантировать, что пациент получит достаточно лекарств для борьбы с инфекцией, не получая слишком много.
Хотя внутривенные антибиотики часто вводятся в больничных условиях пациентам с инфекциями, которые требуют квалифицированного ухода, их также можно вводить дома или в учреждениях длительного ухода.Для домашнего применения пациенты должны быть обучены делать внутривенные инъекции или управлять внутривенным введением. Следуя инструкциям, они могут выписать необходимое лекарство и дать его. Медсестра по уходу на дому также может позаботиться о приеме лекарств для таких пациентов.
I.Пакет с раствором V. может использоваться для выдачи лекарств пациенту в течение определенного периода времени.Какие бывают типы антибиотиков? (с иллюстрациями)
В современной медицине прописано более 100 антибиотиков, но большинство из них происходят из семи основных классов, широко используемых сегодня. К ним относятся пенициллины, цефалоспорины, макроклиды, фторхинолоны, сульфаниламиды, тетрациклины и аминогликозиды.
Антибиотики могут повлиять на текущие лекарства, такие как противозачаточные таблетки.Амоксициллин и пенициллин относятся к классу антибиотиков пенициллина. Эти типы антибиотиков используются для лечения бактериальных инфекций, таких как гонорея и пневмония. Иногда амоксициллин назначают вместе с кларитромицином для лечения язвы желудка. Некоторые незначительные побочные эффекты включают тошноту и рвоту, молочницу и опухший или черный язык. Пенициллины могут снизить эффективность противозачаточных таблеток, поэтому пациенты должны сообщить своему лечащему врачу, используют ли они противозачаточные таблетки.
Антибиотики доступны только по рецепту врача, и их следует принимать точно в соответствии с рекомендациями для повышения эффективности.Макролиды, такие как эритромицин, кларитромицин и азитромицин, используются для лечения кожных и респираторных инфекций, язв желудка и заболеваний, передающихся половым путем.Побочные эффекты, связанные с этими антибиотиками, включают тошноту и рвоту, легкую боль в животе, зуд или выделения из влагалища. Людям с проблемами печени или почек следует проконсультироваться с врачом перед приемом этих антибиотиков.
Цефалексин – это антибиотик, который часто используется для лечения инфекций мочевыводящих путей и верхних дыхательных путей.Цефалоспорины, такие как цефалексин, используются для лечения инфекций верхних дыхательных путей и мочевыводящих путей. Незначительные побочные эффекты включают тошноту, головокружение и боль в суставах. Людям с заболеваниями печени или почек, диабетом или желудочно-кишечным расстройством следует проконсультироваться с врачом перед приемом цефалексина.
Общие побочные эффекты, связанные с антибиотиками, – тошнота и рвота.Ципрофлоксацин, левофлоксацин и офлоксацин являются фторхинолонами. Левофлоксацин – популярный антибиотик, используемый для лечения бронхита или людей, инфицированных сибирской язвой. Офлоксацин используется для лечения хламидиоза, пневмонии и инфекций мочевыводящих путей, а ципрофлоксацин – для лечения различных бактериальных инфекций. Незначительные побочные эффекты, которые могут возникнуть при использовании этих типов антибиотиков, включают тошноту / рвоту, головную боль, нечеткость зрения и головокружение.
Рвота – частый побочный эффект многих антибиотиков.Ко-тримоксазол и триметоприм являются сульфонамидами. Инфекции мочевыводящих путей и диарея путешественников лечат ко-тримоксазолом. Триметоприм используется для лечения инфекций мочевого пузыря. Незначительные побочные эффекты при приеме включают тошноту / рвоту, бессонницу и звон в ушах.
Антибиотики ко-тримоксазола являются одними из наиболее популярных антибиотиков, используемых для лечения почечных инфекций.Тетрациклин и доксициклин относятся к тетрациклинам. Акне, гонорея и хламидиоз лечат тетрациклином. Незначительные побочные эффекты, связанные с его использованием, включают набухание или болезненность прямой кишки или гениталий, затрудненное глотание или легкое расстройство желудка.
Гентамицин и тобрамицин – аминогликозиды, используемые для лечения различных бактериальных инфекций.Тобрамицин обычно используется для лечения инфекций легких у пациентов с муковисцидозом. Незначительные побочные эффекты, связанные с использованием гентамицина, включают повышенную жажду и потерю аппетита. Пользователи тобрамицина могут заметить изменение голоса, неприятный запах или вкус лекарства.
Пациенты с аллергией или ранее существовавшими заболеваниями, от которых они принимают другие лекарства, должны сообщить об этом лечащему врачу, чтобы можно было соответствующим образом скорректировать дозировку антибиотика.Антибиотики следует принимать столько, сколько указано в инструкции, и никогда не следует ими делиться, потому что то, что хорошо работает для одного человека, может вызвать неблагоприятную реакцию у другого. При правильном применении антибиотики могут быть очень эффективными.
Азитромицин – это антибиотик, который часто назначают для лечения ушных инфекций.Решение нашей проблемы с антибиотиками? Как мы можем использовать вирус для борьбы с бактериальной инфекцией
от Veerasak «Джип» Srisuknimit
фигурки от Йованы Андреевич
Наше время с антибиотиками уходит. В 2016 году женщина в Неваде умерла от бактериальной инфекции, вызванной Klebsiella pneumoniae , устойчивой ко всем доступным антибиотикам. Бактерии, устойчивые к колистину, антибиотику последней инстанции, были обнаружены на свинофермах Китая.Бактерии эволюционировали, чтобы противостоять антибиотикам быстрее, чем когда-либо.
Между тем, ученым требуется десять или более лет, чтобы разработать новый антибиотик и получить одобрение FDA. Наша медленная реакция означает, что мы проигрываем в этой гонке вооружений антибиотиками. Нам срочно нужен альтернативный метод борьбы с бактериальной инфекцией. Одним из многообещающих методов уничтожения бактерий является использование бактериофагов: вирусов, которые заражают и убивают бактерии.
Бактериофаги: естественные враги бактерий
Бактериофаги, сокращенно называемые фагами, были независимо открыты Фредериком Твортом в 1915 году и Феликсом д’Эреллем в 1917 году, более чем за десять лет до пенициллина, самого известного антибиотика.В последующие годы фаги успешно применялись для лечения дизентерии и холеры. Эти фаги были выделены из стула пациентов, которые неожиданно оправились от болезни. Ученые предположили, что в этих счастливых пациентах было что-то, что помогло удалить вредные бактерии из их кишечника. Они выделили фаги из стула, очистили их и передали другим пациентам. В одном исследовании 63% нелеченных людей, страдающих холерой в Пенджабе, Индия, умерли, в то время как только 8% тех, кого лечили фагами, умерли.Несмотря на ранний успех, терапию фагами затмило открытие пенициллина и появление антибиотиков.
В то время, когда фаги изначально использовались для лечения холеры, ученые только начали изучать вирусы и размышлять о том, как работают фаги. Только в 1940 году первые изображения фагов были получены с помощью электронного микроскопа. Теперь мы знаем, что фаги – это вирусы, поражающие только бактерии. Как тип вируса фаги не могут жить и размножаться в одиночку. Вирусы должны вторгнуться в клетку-хозяин, потреблять питательные вещества хозяина, чтобы сделать больше копий самих себя, и, наконец, выйти из клетки-хозяина – часто убивая хозяина в процессе.
Как правило, фаги начинают свое уничтожение первыми с распознавания бактерий и приземления на них. У каждого типа фагов есть своя посадочная площадка. Затем фаг вводит свою ДНК в бактерии. Эта ДНК копирует себя, образует большую часть оболочки фага и упаковывает вновь созданную ДНК в новую оболочку. Наконец, фаг производит токсичные химические вещества, которые разрывают бактериального хозяина изнутри, высвобождая его только что рожденных детей наружу, чтобы заразить еще больше бактерий (рис. 1).
Рисунок 1: Как фаг убивает бактерии.(1) Фаг сначала попадает на бактерии. (2) Затем он вводит свою ДНК внутрь бактерий. (3) ДНК копируется и используется для изготовления упаковки для фагов нового поколения. (4) Наконец, новые фаги собираются и взрывают бактерии, убивая их в процессе.Преимущества фагов перед антибиотиками
Антибиотик – это химическое вещество, убивающее бактерии. Это происходит за счет нарушения одного или нескольких важных процессов, необходимых бактериям для выживания. Поскольку эти процессы характерны для многих бактерий, один антибиотик «широкого спектра действия» потенциально может убить сразу несколько видов бактерий.Хотя антибиотики произвели революцию в медицине и часто очень эффективны в остановке бактериальной инфекции, хорошо развитые фаги могут иметь несколько преимуществ перед антибиотиками.
Во-первых, фаги специфичны для одного вида бактерий и поэтому вряд ли будут мешать полезным микробам, живущим в нашем кишечнике. Человеческое тело населяют более тысячи видов микробов, которые, по оценкам, составляют около 3–5 фунтов от общей массы нашего тела. Эти микробы выполняют важную работу для нас, например, помогают нам производить питательные вещества, которые мы не можем производить сами.Поскольку многие антибиотики убивают бактерии без разбора, лечение инфекции антибиотиком приводит также к уничтожению этих полезных кишечных бактерий. С другой стороны, каждый фаг эволюционировал, чтобы убить только определенный набор бактерий. Поскольку фаг убивает в узком диапазоне, его можно использовать для лечения инфекции, не нарушая сообщества полезных бактерий в нашем организме.
Во-вторых, фаги способны убивать устойчивые к антибиотикам бактерии. Способ, которым фаги убивают бактерии, сложнее для развития устойчивости бактерий по сравнению с тем, как антибиотики убивают бактерии.Вместо того, чтобы мешать бактериям выполнять один конкретный процесс, как в случае с антибиотиками, фаги активно разрушают клеточную стенку и клеточную мембрану бактерий и убивают бактерии, проделывая множество отверстий изнутри. Кроме того, у многих бактерий образуется биопленка – толстый слой вязкого материала, который защищает их от антибиотиков. Многие фаги оснащены инструментами, способными переваривать эту биопленку.
Почему не используются фаги?
За исключением вариантов лечения, доступных в нескольких странах, от фагов в основном отказались от лечения бактериальной инфекции.Одна из основных причин заключается в том, что антибиотики за последние 50 лет работали достаточно хорошо, поэтому большинство стран не возобновили исследования по клиническому применению фагов. Но другая причина в том, что есть некоторые ограничения на использование фагов в качестве лечения.
Во-первых, фаги труднее приготовить чисто. Чтобы произвести фаги, сначала ученым нужно вырастить большое количество бактерий, которые являются естественным хозяином фага. Затем бактерии заражаются фагами, а фаги, в свою очередь, воспроизводят и убивают все бактерии.Трудность начинается с выделения живых фагов из множества трупов мертвых бактерий. Если не удалить из последнего лекарства, введенного пациенту, тела мертвых бактерий могут вызвать смертельный иммунный ответ, называемый сепсисом. Другой проблемой является получение правильной концентрации фагов, поскольку ее концентрацию нельзя измерить напрямую. Если концентрация слишком низкая, фаговая терапия будет неэффективной. Многие из первых коммерческих фаговых продуктов были низкого качества и не могли лечить инфекционные заболевания, что привело к дискредитации фаговой терапии.
Во-вторых, фагу требуется больше времени для лечения по сравнению с антибиотиками. Поскольку один тип фага может заразить только несколько видов бактерий, отбор фага должен производиться с осторожностью. Во-первых, врачи должны выяснить, какие бактерии вызывают болезнь. Затем они должны проверить, могут ли доступные фаги убить этот штамм бактерий. Если нет, им придется искать новые фаги, которые могли бы сделать эту работу. Этот процесс требует времени, которого у пациентов может не быть, особенно когда фаги используются только в крайнем случае для очень больных.С другой стороны, поскольку антибиотики убивают без разбора, врачи могут прописать антибиотик для лечения пациента без необходимости сначала определять конкретный тип бактерий.
Другие опасения по поводу фаговой терапии связаны с ее безопасностью и эффективностью. Поскольку западный мир отказался от фаговой терапии много десятилетий назад, данных по этим темам мало. Однако исследования фаговой терапии продолжаются и процветают во Франции и странах Восточной Европы, особенно в Грузии.Согласно их исследованиям, фаговая терапия не вызывает серьезных проблем с безопасностью.
Рис. 2: Фаги можно использовать двумя способами: для защиты или для лечения. Вот два примера. Фаги могут быть использованы жертвами ожогов для защиты их кожи от бактериальной инфекции. Фаг также можно использовать для лечения пациента, пораженного устойчивой к антибиотикам бактериальной инфекцией.Где мы сейчас?
Теперь, когда все больше и больше бактерий развивают устойчивость к антибиотикам, у ученых всего мира возобновился интерес к фагам.Европейский Союз инвестировал 5 миллионов евро в Phagoburn, проект, изучающий использование фагов для предотвращения кожных инфекций у жертв ожогов (рис. 2). В США FDA одобрило ListshieldTM, пищевую добавку, содержащую фаги, которая убивает Listeria monocytogenes, – один из самых вирулентных патогенов пищевого происхождения и одну из причин менингита. В настоящее время проводится множество клинических испытаний с использованием фагов для лечения или профилактики бактериальных инфекций, таких как туберкулез и MRSA.
Несмотря на то, что фаговая терапия еще не одобрена FDA, фаги уже использовались для спасения жизней при экспериментальном лечении.В Сан-Диего сообщили о чудесном выздоровлении пациента, который страдал от устойчивых к антибиотикам бактерий. Во время отпуска в Египте Том Паттерсон заразился штаммом Acinetobacter baumannii с множественной лекарственной устойчивостью. Он был доставлен обратно в Калифорнию и лечился антибиотиками более 100 дней, но Паттерсон не поправился и впал в кому. В конце концов он был спасен коктейлем из фагов, очищенных из сточных вод в Техасе.
В ближайшем будущем, когда антибиотики потеряют свою эффективность, мы, возможно, начнем слышать больше подобных историй.И однажды фаг может перейти от нашего последнего средства борьбы с устойчивыми к антибиотикам бактериями на нашу первую линию защиты.
Веерасак «Джип» Срисукнимит – доктор философии на пятом курсе. студентка факультета химии и химической биологии Гарвардского университета.
Для получения дополнительной информации:
Перспективная статья: https://www.nature.com/articles/nrmicro3564
ANGINA – программа генетической очистки ДНК
ANGINA – генетическая ДНК программа очищения
Стенокардия обычно рассматривается как приобретенная инфекция – при контакте с больным – вызванная главным образом гемолитическим стрептококком.Организм человека содержит, к сожалению, часто, бактериальные инфекции в различных формах, расположенные в разных местах. Наиболее серьезная бактериальная инфекция возникает, когда бактериальная ДНК вставляется в ДНК человека. Включение бактериального генетического материала в наш геном – серьезная проблема для нашей лимфатической системы. Лимфатической системе приходится иметь дело с гигантской проблемой, которая не сразу дает четкие медицинские симптомы. Однако с этого момента в нашем организме появляется снежный ком изменений – от, казалось бы, неважного сигнала (аллергический ринит), до серьезных проблем со здоровьем неясной этиологии (ревматоидный артрит), тяжелых генетических дефектов, чудовищного ожирения, бесплодия до злокачественного новообразования.ГЕНЕТИЧЕСКИЕ БАКТЕРИАЛЬНЫЕ ИНФЕКЦИИ – ГЛАВНЫЙ ИСТОЧНИК ВСЕХ ПРОБЛЕМ ЗДОРОВЬЯ. Это происходит потому, что наша клетка начинает выполнять функции, характерные для других видов. Наша лимфатическая система включает в себя все необходимые действия по удалению чужеродной ДНК. НАИБОЛЕЕ ЭФФЕКТИВНАЯ ФОРМА УДАЛЕНИЯ ИНОСТРАННОЙ ДНК, ВЫБРАННОЙ ЛИМФАТИЧЕСКОЙ СИСТЕМОЙ – АНГИНА. ЭТО ЧУДЕСНАЯ ПРОГРАММА ОЧИЩЕНИЯ НАШЕЙ ДНК. Ангина – это не бактериальная инфекция. Ангина – одна из основных систем лечения бактерий. Причем указанная система, а именно ангина, работает двумя основными способами:
Система первая – очищение материнских клеток.
Наша клетка должна производить бактериальную клетку в соответствии с генетической информацией бактерии, которая вставила часть своей ДНК в нашу цепочку ДНК. Производя бактерии, наша клетка (используя весь свой аппарат) способна навсегда избавиться от чужеродной ДНК. Однако наша камера не разрушена. С этого момента последующие популяции клеток из конкретной клеточной линии будут чище, так как они устранили врага. Вещества, производимые этими клетками – белки – будут сконструированы без ошибок, что было результатом вставки чужеродной ДНК.Этот метод восстановления клеток происходит без потери собственных клеток. Это система восстановления ДНК, которая применяется ко всем формам первичных клеток. После такой операции ДНК тканей нашего тела строится по более чистому образцу. Очищенная линия половых клеток избавляет наше потомство от скрытых инфекций. Это генетическое лечение. Наша лимфатическая система может устранять такие дефекты, как сердечные заболевания, выполнять регенерацию нерва и, прежде всего, останавливать неопластический процесс. Эта система восстановления наиболее эффективна для детей до периода созревания.Еще очень помогает функция вилочковой железы. Лимфатическая система работает для того, чтобы избавить детей – до достижения половой зрелости – от генетических заболеваний. Вот почему дети так часто страдают стенокардией.
Система 2.
Очищение клеток, составляющих структуру органов, – это другой процесс. Невозможно разрушить орган, построенный по дефектному проекту, например сердце, мозг или почки. Очищение такого органа – операция длительная и проводится в зависимости от состояния материнских клеток.Лимфатическая система постепенно удаляет ткани, построенные из дефектных клеток (содержащих чужеродную ДНК), заменяя их тканями, построенными из клеток, очищенных от чужеродной ДНК.
Лимфатическая система всегда распознает клетку, содержащую чужеродные гены. Обязательным условием действия лимфатической системы является уничтожение этого вида клеток или удаление чужеродной ДНК. Творение, созданное из смешанной ДНК – человеческой и бактериальной – представляет собой квазираковую клетку. Квази-раковая клетка – это клетка, отчасти похожая на нашу, но содержащая чужеродный генетический материал.Его возможности размножения парализованы. Этот тип клетки идентифицируется лимфатической системой, которая использует все свои возможности для ее уничтожения. Лимфатическая система будет постоянно стремиться к удалению этих клеток. Лимфатическая система мгновенно использует все предоставленные средства, которые помогают в процессе устранения, даже если их недостаточно. Вот почему мы страдаем стенокардией после солнечных ванн, серных ванн, физических упражнений, после изменения климата на море или в горах, и особенно когда мы доставляем здоровые питательные вещества, изменяя свой рацион на один, богатый ингредиентами, которые используются нашей лимфатической системой.Непонимание этого процесса, влияющего на использование химиотерапевтических средств во время стенокардии, прерывает этот замечательный механизм генетического лечения. Химическая обработка не может удалить чужеродную ДНК из нашей цепочки ДНК. Оставление чужеродного генетического материала в нашей ДНК приводит к расширению области, которая подвергается последующим инфекциям – генетическим, бактериальным, вирусным, грибковым и т. Д. Это происходит потому, что возникает новая экосистема, и лимфатическая система может, а иногда даже должна, инициировать различные инфекции.
ГЕНЕТИЧЕСКИЕ БАКТЕРИАЛЬНЫЕ ИНФЕКЦИИ ЯВЛЯЮТСЯ ПЕРВИЧНЫМ ИСТОЧНИКОМ ВСЕХ ЗАБОЛЕВАНИЙ – ОТ АЛЛЕРГИИ ДО НЕОПЛАЗМОВ.
Гемолитический стрептококк не является причиной стенокардии – они используются во время стенокардии. Причина стенокардии лежит глубже и лабораторными исследованиями определить ее невозможно. Это происходит потому, что генетическое инфицирование туберкулезом, хеликобактером или другими бактериями невозможно изучить современными методами. Инфекция существует только в виде генетической надписи, часто поврежденной, и ее можно прочитать и воспроизвести только для аппарата человеческой клетки.Только лимфатическая система способна «извлекать» туберкулез, сифилис, хеликобактер и другие не менее опасные бактерии. Только лимфатическая система способна нейтрализовать их таким образом, чтобы они не могли размножаться или серьезно затрудняли само размножение. Почему эти типы бактерий не обнаруживаются при мазке из глотки? Потому что они уже усмирены, устранены и не могут размножаться. Большую роль в этом сыграл гемолитический стрептококк, использующий свои собственные токсины для разложения вышеупомянутых бактерий.
Помимо гемолитического стрептококка лимфатическая система человека может также использовать другие токсин-продуцирующие бактерии, например стафилококк, Escherichia coli и другие. Какой вид химического оружия наша лимфатическая система выберет для «установки» в горло, зависит от врага, с которым ей предстоит иметь дело. Лимфатическая система выбирает бактерии, которые способны продуцировать соответствующий токсин. Лимфатическая система используется для транспортировки «естественных бактерий», квазираковых клеток, а также клеток, идентифицированных лимфатической системой как опухолевые, к миндалинам, где эти клетки затем разрушаются.Миндалины работают как гильотина, снабженная различными системами уничтожения микробов: лимфоцитами, различными ферментами, лизоцимом, IgA, интерфероном, контактом с кислородом и атмосферным давлением. Более того, в конце этой системы находится микроскопический химический завод, производящий несколько десятков токсинов. Эта фабрика необходима лимфатической системе, поэтому поддерживается гемолитическими бактериями.
Химическое оружие, а именно гемолитический стрептококк, имеет способность прилипать к миндалинам, чтобы сделать его токсичное распыление более эффективным.Фактически, вся программа реализуется для того, чтобы распыление токсичных веществ было более эффективным.
Поскольку гемолитические бактерии биологически активны – живы, нет ничего проще, чем размножить их в лаборатории. Ошибочная оценка их роли в этом процессе проистекает из этого предположения. Считается, что они являются причиной стенокардии, тогда как они являются убийцами опасных клеток.
После устранения генетических инфекций (после лечения естественной ангины) лимфатическая система окончательно избавляется от гемолитического стрептококка.
Понятно, что мы обладаем всем, что убивает микробы, препятствует их размножению, нейтрализует токсины, и вместо того, чтобы помогать себе естественными методами (переносимыми нашим организмом), мы внедряем технологию, которая призвана заменить это (наш система). Замени его, а не поддерживай. Это принципиальная разница. Природу заменить нельзя. Рано или поздно правда откроется. Природа, замененная некой «подделкой», будет ждать несколько лет, а иногда и дольше.Дождется появления нового поколения.
Стенокардия – это генетическое лечение. Если наша лимфатическая система (при нашей поддержке) побеждает инфекцию, тогда у нас нет проблем. Ген или гены, которые были повреждены из-за скрытой инфекции, восстанавливаются до нормального ритма работы для благополучия нашего организма.
После удаления одной инфекции наша лимфатическая система имеет возможность удалить вторую инфекцию – если эти виды болезней все еще присутствуют в нашей ДНК.
Система генетического лечения – это самый простой метод устранения опухолевого процесса, который начинается с момента встраивания бактериальной ДНК в нашу ДНК.
Поскольку стенокардия очищает материнские клетки, возможен регресс так называемых генетических заболеваний, а также регресс врожденных физических аномалий. Ангина – залог нашего здоровья.
ТЯЖЕЛАЯ АНГИНА
Высокая температура, гнойные миндалины и другие симптомы, характерные для гнойной ангины, пугают.Надо подумать, оправдано ли это. Как в предшествующее ей время, так и во время стенокардии наша лимфатическая система начинает наиболее эффективные действия – в текущих обстоятельствах – для того, чтобы начать непростое генетическое лечение.
Лимфатическая система, для этого, использует все возможности, а также все элементы иммунной системы. Однако лимфатической системе часто не хватает средств для проведения этой операции. Как следствие, возникают проблемы и осложнения. Нельзя стрелять, когда нет патронов.По сути, люди делают неправильные выводы, что стенокардия поражает сердце, кости. Совсем наоборот. Стенокардия положительно влияет на кости, сердце и наш организм в целом, поскольку способствует удалению генетической инфекции, которая «вклеена» в структуру ДНК. Если бактериальная ДНК была включена в структуру ДНК, отвечающую за структуру сердца или костей, значит, в этой области также был генетический неопластический процесс. Ангина прерывает процесс и раскрывает его причины. Ангина – чудодейственный диагноз и гениальный метод лечения.Это лучшая профилактика против новообразований и инфаркта.
Натуральные методы, применяемые при стенокардии, отлично поддерживают лимфатическую систему, а не заменяют ее функции. Лучшие результаты дает лечение, основанное на естественных методах. Больше всего он удаляет чужеродный генетический материал из нашего организма, клеток и ДНК.
Ангина – это не болезнь. Это метод очистки ДНК. Вот почему (когда мы используем естественные способы поддержки лимфатической системы, а не химические, которые ее разрушают), мы можем вылечить себя от так называемых генетических заболеваний, потому что таких болезней не существует.Это всего лишь реакция нашей лимфатической системы на скрытые генетические заболевания.
Применяя естественное лечение стенокардии, мы можем решить проблему бесплодия, запрограммированного инфаркта, кровотечения или новообразования. Устранение скрытых генетических заболеваний избавляет нас от ряда будущих проблем со здоровьем. То, как мы лечим стенокардию, является ключом к нашему здоровью.
ПРОТРАКТНАЯ АНЖИНА
Затяжная стенокардия, а именно постоянно гнойные миндалины, отсутствие высокой температуры и низкой температуры тела, является симптомом «вытягивания» клеток из наших тканей и органов, которые опасно приближаются к превращению в неопластические клетки или уже неопластические клетки.Лимфатическая система с помощью крови и лимфы доставляет их к месту истребления. Этот тип стенокардии не предполагает очищения ДНК. Удаляет элементы, которые могут вызвать новообразование. Квази-раковые клетки и раковые клетки сильно «сговорились», например, окружены липкой слизью, кальцинозом (конкременты, атеросклероз) или гиалинизацией. Решающее значение имеет тип «маскировки» этих клеток. Самое главное – удалить элементы, которые могут быть опасными. Эти клетки не могут размножаться при низкой температуре.Лимфатическая система с помощью своего аппарата превращает эти клетки в гной. Длительные ангины являются признаком проблем с лимфатической системой, поскольку в системе отсутствуют средства для выполнения этих сложных химических операций. Натуральные методы в этом отношении могут быть невероятно эффективными.
Нагноение миндалин, иногда продолжающееся несколько месяцев, заканчивается в течение нескольких дней. То, что было невозможным, становится возможным. К сожалению, это не последняя битва с бактериальной генетической инфекцией. Только после удаления квазираковых и раковых клеток наша лимфатическая система может «вступить в битву» за генетическую чистоту ДНК, а именно – в тяжелую стенокардию.
ВИРУСНАЯ АНГИНА
В том случае, если нет другого способа устранить инфекцию или уничтожить генетически инфицированную клетку, наша лимфатическая система «активирует» особый вирус, который способен пометить или уничтожить квазираковые или раковые клетки. Лимфатическая система вводит также вспомогательные вирусы для устранения генетической инфекции. Лимфатическая система не вводит ненужные вирусы – она выбирает правильный вирус для определенного типа клеток. После выполнения своей миссии вирус мгновенно удаляется из организма.Если в нашем организме есть вирусы, которые мы можем идентифицировать – например, вирус герпеса, вирус папилломы человека, BCD, вирус гепатита и другие – это не означает, что эти вирусы существуют там без цели. Лимфатическая система поддерживает их, чтобы уничтожить латентные бактериальные генетические инфекции (бактериальные инфекции генов). Неверно, что невозможно уничтожить вирус – например, вызывающий герпес – естественными методами. В момент удаления бактериальной генетической инфекции герпес моментально устраняется как лишний. Вопреки распространенному мнению, вирусы не несут ответственности за образование новообразования – они всего лишь маркеры клеток, которые запрограммированы как неопластические. Вирусы позволяют обнаруживать и уничтожать неопластические клетки. Они также помогают удалять чужеродную ДНК из наших цепочек ДНК. Примером удаления квазираковых и раковых клеток является стенокардия, характерная из-за появления болезненных волдырей на поверхности миндалин. Это были вирусы, проникшие в их инфицированные бактериями клетки.Лимфатическая система поместила их на миндалины, а затем разрушила их. Вирусы используются для уничтожения клеток, запрограммированных как неопластические.
ПЕРЕХОДЯЩАЯ АНГИНА
Стенокардия, антибиотик, трехнедельный интервал и снова стенокардия, антибиотик… Почему мы рассматриваем рецидивирующую стенокардию как новое заболевание? Хотя нам по-прежнему приходится сталкиваться с той же проблемой, которую решает наша лимфатическая система. Рецидив стенокардии (со всеми беспокоящими факторами, которые мы предоставляем: антибиотиками, веществами, понижающими температуру нашего тела) является признаком силы нашей лимфатической системы, а не ее слабости.Многократное повторение схемы приема антибиотиков при стенокардии может приостановить генетическое лечение, проводимое лимфатической системой. Тогда нам придется столкнуться не со стенокардией, а с опухолевым процессом, который в зависимости от обстоятельств может вызвать различные проблемы со здоровьем.
Если мы имеем дело с бактериальной стенокардией, то антибиотик может уничтожить или повредить бактерии, но не может удалить их генетическую запись из нашей ДНК. Антибиотик удаляет только продукты нашей лимфатической системы – и это достаточно простая задача.Мы должны понимать, что именно наша лимфатическая система выполнила чрезвычайно сложную задачу по производству бактерии в соответствии с ее генетической записью, присутствующей в нашей ДНК. Лимфатическая система подготовила «засаду» и начала процесс ликвидации противника. Это очень сложный процесс, происходящий в сложной биохимической среде. Применяя химические вещества, мы нарушаем этот грандиозный стратегический замысел. Эти вещества никогда не очистят нашу ДНК от генетических инфекций. Мы никогда не избавимся от программы генетического новообразования.Как мы лечим эффекты стенокардии при лавинообразном росте генетических заболеваний и новообразований. Конечно, время между приостановкой программы генетического лечения и появлением новообразования велико – в течение которого могут возникнуть многочисленные проблемы со здоровьем, большей или меньшей важности. По прошествии многих лет, когда мы боремся с опухолью головного мозга, высоким кровяным давлением или инфарктом, мы не связываем это со стенокардией в прошлом.
Стенокардия Плаута-Винсента
Этот тип стенокардии отличается тяжелым течением.Симптомы кажутся очень серьезными: гнилостные язвы, увеличенные лимфатические узлы и отеки. Почему все симптомы проходят через несколько или более десятков дней так же быстро, как и появились? Думаю, что за это время лимфатическая система «вытягивала» квазираковые и раковые клетки из нашего организма. Эти клетки, должно быть, лежали в организме – однако они были вне контроля лимфатической системы. Они были изолированы (слизь, кальциноз, эмаль), не содержали кислорода и питательных веществ, поэтому начался их процесс гниения. После удаления этих полумертвых клеток через выходной канал, а именно через горло, вся проблема решена.Этот вид стенокардии поражает только мужчин. Это форма очищения от генетических инфекций на хромосоме Y. Очищение этой хромосомы увеличивает шансы на сексуальную эффективность, фертильность и предотвращение будущего чрезмерного роста простаты.
АНГИНА И СЕПСИС
Ангина – это программа генетического лечения, основанная на определенном сценарии. Этот сценарий видоизменяется в зависимости от типа инфекции и ее локализации в организме человека. Во время стенокардии лимфатическая система устанавливает такие условия, как температура, кислотность, давление, а также вырабатывает соответствующие соединения различными методами.Лимфатическая система контролирует этот процесс при условии наличия достаточного количества соответствующих компонентов.
И при ангине, и при сепсисе наш организм сталкивается с одной и той же биологической проблемой. Во время сепсиса это происходит драматически. Насилие этого процесса велико, так как все центры генетически мутировавших клеток распознаются как квазираковые. Такое большое количество этих клеток очень сложно «обработать» лимфатической системе одновременно. У человека, страдающего сепсисом, есть генетические инфекции, которые охватывают весь организм – от мозга до лимфатической системы. Тем не менее лимфатическая система, побуждаемая каким-то импульсом, пытается устранить эту инфекцию. Поскольку основным принципом лимфатической системы является обеспечение генетической чистоты, система стремится уничтожить инфекцию, даже если цена – человеческая жизнь. Так должно быть или не быть для нашего вида. Импульс, активирующий лимфатическую систему, чаще всего является вирусом.Вирус, у которого есть подробные сведения о генетически инфицированных клетках – для этих типов клеток единственная возможная цель для вируса. Среди факторов, способных вызвать сепсис, – изменение физико-химических условий, вызванное большими физическими нагрузками, окисление организма, изменение температуры в сауне или бане, изменение климата, воздействие солнечных лучей.
Несмотря на жестокость этого процесса, лимфатическая система пытается защитить жизнь человека, страдающего сепсисом.Если у человека была генетическая инфекция, охватившая мозг (опухолевый процесс), то лимфатическая система снижает температуру тела и уровень инсулина, чтобы защитить клетки мозга. Уничтоженные квазираковые клетки транспортируются к конечностям (что вызывает излияния и некроз) – «безопасное» место (основные органы тела в безопасности). Если мы беремся за естественное лечение сепсиса, мы должны принять во внимание тот факт, что наша лимфатическая система может быть не в состоянии справиться с этой проблемой.Лечебные процедуры необходимо применять с соответствующей точностью в течение двадцати часов в день. Что особенно важно, так это удаление бактерий и квазираковых клеток с помощью стеклянных чашек, пиявок или чесночных компрессов. Не менее важно выводить токсины из организма, используя компрессы, стимуляцию потоотделения, а также клизмы.
Говорят, что этиология сепсиса неизвестна. Однако эта этиология очень хорошо известна лимфатической системе. Наша система прекрасно знает, какая генетическая инфекция была вписана в нашу ДНК, в какой момент (может быть, от матери, может быть, от отца) и в какой области тканей.Полагаю, что необходимо проанализировать способы лечения ангины и других воспалений как у самого больного, так и у его предков.
Сепсис – это последняя попытка избавиться от генетической инфекции – в основном, от мозга и сердца. Генетическая инфекция, которая была очень близка к превращению в новообразование. Менингококки, вероятно, не являются основной причиной сепсиса. Я полагаю, что их роль аналогична роли гемолитического стрептококка, то есть они являются элиминаторами квазираковых клеток.Мозг и сердце являются приоритетом лимфатической системы, поэтому новообразования головного мозга встречаются довольно редко, а новообразования сердца – это болезни, о которых почти никто не слышал. Лимфатическая система, пытаясь ограничить угрозу неопластического процесса, «решает» выявить проблему, и это запускает сепсис. Драматическое течение сепсиса – это симптом огромного отчаяния и решимости лимфатической системы, стремящейся избавить наш вид от генетической инфекции. Вот почему сепсис так часто поражает людей в подростковом возрасте – в последний период, когда очистка ДНК еще возможна – из-за функционирующей вилочковой железы.
Не позволяя нашей лимфатической системе очищать нашу ДНК мягкими методами, мы заставляем ее выполнять такого рода радикальные и рискованные действия.
АНГИНА И АНТИБИОТИКИ
Не так давно – в 1980-х годах – считалось, что бактерии побеждены. Бактериальные инфекции воспринимались как история прошлых поколений. Эра антибиотиков должна была стать залогом нового времени. Однако через несколько лет выяснилось, что появились штаммы бактерий, невосприимчивые ко всем видам антибиотиков – даже к ванкомицину (который считается так называемым антибиотиком «последнего шанса»).Тем не менее бактерии справились и с этим. Им удалось выработать иммунитет даже к самым креативным методам уничтожения бактерий. Мнение о том, что антибиотик заменит работу лимфатической системы, оказалось обманчивым.
Бактерии неуничтожимы «в микрофлоре кишечника жили бактерии, невосприимчивые к лекарствам, которые в то время не применялись. Это загадочное появление различных бактерий, невосприимчивых к действию ряда лекарств (до шести), обычно происходило после двухнедельного периода применения антибиотиков.«Давайте подумаем, что вызвало ситуацию, когда проблема с одним типом бактерий превратилась в проблему с несколькими типами.
Давайте также подумаем, как это влияет на метод лечения ангины антибиотиками. Применяя антибиотик во время лечения стенокардии, мы не удаляем «главные бактерии» – те, которые развивает наша лимфатическая система. Действие антибиотиков ограничивается только теми, которые уже проявились (в процессе элиминации). Чаще всего оказывается, что антибиотик неэффективен. Антибиотик, прекрасно сработавший вне организма, оказывается неэффективным внутри человеческого организма.Разве не наша лимфатическая система блокирует действие антибиотиков? Процессы, происходящие в организме человека, отличаются от того, что о нем обычно думают. Давайте рассмотрим, почему при обычном гриппе количество моноцитов изначально меньше. Я думаю, что вирус гриппа (или любой другой вирус) попадает в организм по определенной причине. Лимфатическая система выбирает конкретный вирус, который способен определять местонахождение и уничтожать квазираковые или раковые клетки. После того, как вирус завершил свою миссию, уровень моноцитоза в организме повышается. Почему сначала снизилась лимфатическая система, а потом повысился иммунитет? Потому что он нашел правильного врага, который стал его целью. Фактически, моноциты способны производить более сотни различных «ядов», чтобы выиграть битву.
Прерывая эту чрезвычайно сложную систему зависимостей путем введения в нее чего-то искусственного и несовместимого, мы полностью разрушаем всю систему генетического самолечения. Мы не побеждаем врага, но оставляем ему путь к мутациям и более глубокому проникновению в нашу ДНК.
Бактерии обладают удивительной способностью обмениваться генами с другими видами. Я чувствую, что эта способность распространяется и на наш вид. Ангина – это своеобразный «плавильный котел» биологических и химических процессов. Всегда существует вероятность того, что бактерии мутируют и станут еще более опасными. Применяя антибиотики и другие химические препараты, мы можем быть уверены, что именно это и произойдет. ДНК более опасных бактерий вставляется в нашу ДНК – теперь она безопасна и может пережить несколько поколений своего носителя.
Лимфатическая система никогда не спит – она всегда стремится удалить чужеродную ДНК. Еще одна ангина, еще один антибиотик и еще одна неудача. После этих нескольких попыток наша лимфатическая система «приходит к выводу»: никакие враждебные действия (например, антибиотики, химиотерапевтические препараты) не могут удалить чужеродный генетический материал.
Я заканчиваю процесс генетического лечения под названием стенокардия. Это очевидный провал в программе генетического лечения.
Клетка, содержащая чужеродную бактериальную ДНК, становится клеткой с неопластической программой. Лимфатическая система оценивает ситуацию и подстраивает свои действия под текущее положение. Такое приспособление к генетическому состоянию называется болезнью. Аллергия, варикоз, астма, саркоидоз, дистрофия, шизофрения, кисты, фиброидные опухоли – не что иное, как симптомы реакции лимфатической системы на неопластические процессы. Лимфатическая система пробует все стратегии, чтобы защитить себя от размножения любой формы чужеродного генетического материала.
Система применяет удивительные методы блокирования размножения бактерий, такие как их агглютинация и транспортировка к частям, в которых они не могут создать угрозу для жизни, например ногам.Тромбозы, варикозное расширение вен, аневризмы – места временно обездвиженных бактерий (воспаление вен и артерий, рожа – симптомы борьбы с ними). То же касается литиаза, кальциноза и фиброза. Эти места наполнены чрезвычайно опасными, но умиротворенными бактериями, а также квазиканальными и раковыми клетками. Если нет шансов на умиротворение, тогда лимфатическая система жестоко борется с генетически инфицированными клетками с помощью свободных радикалов. Лимфатическая система поглощает эти смешанные клетки человека и бактерий, и мы страдаем от дистрофии или остеопороза.Лимфатическая система принимает решение, бороться с остеопорозом или с новообразованием костей. Остеопороз дает шанс на будущее, а новообразование – нет.
Если наша лимфатическая система не может вызвать стенокардию, она пытается устранить генетическую инфекцию и возможные новообразования, вызывая местные воспаления, такие как миокардит, отит, спондилит или энцефалит. Для лимфатической системы лучше вызвать риск энцефалита, чем допустить возможное развитие новообразования.Сильное воспаление приводит к регенерации того или иного органа (естественно, после естественного лечения). Сильное воспаление – это устранение инородного биологического материала. Прерывание этого процесса (антибиотиком) приводит к дегенерации органа.
Путь от стенокардии до новообразования может быть коротким (лейкоз) или длинным (множественный склероз, дистрофия и т. Д.) И длиться много лет. Все зависит от ситуации, с которой приходится иметь дело нашей лимфатической системе (тип бактерий, место их расположения в структуре тела, применяемые методы лечения).
Нет лучшего способа профилактики новообразований и инфаркта, чем применение естественных методов лечения стенокардии и других воспалений. Это правильный способ вылечить все болезни.
Перефразируя слова мастера: «дай мне ангину, и я вылечу любого».
ПЕРЕРАСТ В МИНУСКАХ
Если лимфатическая система имеет проблемы с уничтожением бактериальных, квазираковых и раковых клеток, то она хранит их в первую очередь в миндалинах, а затем в лимфатических узлах.Следовательно, происходит продолжительное разрастание миндалин, в том числе так называемой третьей миндалины. У нас нет стенокардии, потому что нам не хватает натуральных компонентов, но может также отсутствовать источник – маркирующий или уничтожающий квазираковые и раковые клетки. Функцию отправителя чаще всего выполняет вирус. Однако могут быть и другие компоненты, грибы или фаги.
Опухшие миндалины обильно заполнены лимфоцитами, что свидетельствует о полной мобилизации лимфатической системы.
Отек миндалин, особенно третьей, вызывает у детей проблемы с дыханием. Я полагаю, что проблемы с дыханием – это проблема второстепенная по сравнению с проблемой, которую должна была решать лимфатическая система ребенка. По вышеуказанной причине часто удаляют миндалины. Кратковременные эффекты включают облегчение дыхания и улучшение слуха. Однако мы должны понимать, что, удаляя миндалины, мы также лишаем ребенка его инструмента лимфатической системы, который активно участвует как в уничтожении микробов извне организма, так и в очищении детского генотипа.Это непоправимый вред для лимфатической системы человека, часто с драматическими последствиями.
Внешний вид хорошего здоровья (отсутствие стенокардии и одышки – затрудненное дыхание) будет виден в течение некоторого времени – от нескольких до более десятка лет. Это, казалось бы, улучшающееся состояние здоровья возникает из-за отсутствия возможных действий лимфатической системы. Отсутствие вражеских орудий убийства приводит к тому, что генетическая инфекция остается в нашей системе организма. Это всегда будет иметь последствия для будущей жизни ребенка.
Далеко идущие последствия удаления миндалин очевидны. Однако никто не связывает серьезные проблемы со здоровьем с ангинами из далекого прошлого, тем более с более ранним удалением миндалин. Что может быть общего у стенокардии с нефролитиазом, аневризмой, шизофренией, мультиплетом склероза или новообразованием? Ответ – генетическая инфекция.
Если миндалины увеличены – потому что генетическая инфекция поражает лимфатическую систему, и лимфатическая система должна лечить сама себя – тогда проблема огромна.
Аппарат, который должен очищать наш организм, неэффективен, потому что ДНК, на основе которой создаются лимфатические клетки, содержит чужеродные цепочки ДНК.
Что такое идиопатическая гипертрофия миндалин (причины неизвестны)? Почему при идиопатической гипертрофии миндалин снижается активность лимфоцитов? Лимфатическая система блокирует лечение; происходит мгновенный рост аутоагрессии и риска новообразований. Что интересно, в этом состоянии невозможно определить бактерии !!!
Лимфатическая система не могла их создать – она переносила в миндалины только квазираковые клетки, но не имела средств, необходимых для их устранения.Дети, рожденные с опухшими миндалинами или разросшейся вилочковой железой, боролись за чистоту своей ДНК в утробе матери. Однако решить проблему генетических инфекций им не удалось.
Третья миндалина отвечает за генетическую чистоту лимфатической системы, поэтому в подростковом возрасте она, как и вилочковая железа, исчезает. У детей есть время очистить свою ДНК до достижения половой зрелости.
ДНК взрослых, способных к воспроизводству, должна быть чистой и свободной от всех видов инфекций.Вот почему дети так часто болеют. Они хотят очистить свою ДНК с помощью миндалин и тимуса. Это согласуется с программой, которая увеличивает шансы на предотвращение болезней, поскольку людей не заставляли страдать от болезней.
ПОСЛЕДСТВИЯ ТОНСИЛЛЕКТОМИИ
Если миндалины гнойные – мы страдаем так называемой рецидивирующей стенокардией и разрастанием третьей миндалины – то наиболее распространенное решение проблемы: «Давайте порежем миндалины и проблема решена.Однако нет ничего более обманчивого, чем это – настоящие проблемы только начнутся. Тонзиллэктомия дает нам ложную иллюзию успешного лечения – ангины нет, мы не храпим. Может случиться так, что тонзиллэктомия происходит на заключительном этапе очистки ДНК; следовательно, это не окажет большого влияния на наше здоровье. В общем, миндалины уже сыграли свою роль и очистили нашу ДНК. Шансы на это есть, но это случается нечасто. Допустим, шансы близки к нулю.
Что произойдет, если мы сделаем тонзиллэктомию, когда наша ДНК все еще генетически инфицирована? Наши ткани, построенные из дефектных клеток, перестают оставаться инфицированными. Следовательно, тонзиллэктомия лишает нас шансов на генетическое лечение. Тонзиллэктомия точно не поможет нам в будущем при проблемах с сердцем и суставами – что было гарантировано ранее.
Скорее всего, мы заразимся целым рядом других болезней.
Миндалины являются частью так называемого тонзиллярного кольца (горлового кольца Вальдейерса) – мощного барьера, защищающего наш мозг.Тонзиллярное кольцо расположено на стыке двух типов тканей. Вот почему это универсальное место для уничтожения любых микробов и, конечно же, квазираковых клеток, взятых из разных тканей (состоящих из разных зародышевых линий).
Несмотря на то, что подобных мест в системе человеческого организма больше, не все они настолько развиты с точки зрения лимфатических функций. Над ними стоит кольцо для горла Вальдейерса. Его функциональность и эффективность являются ключом к генетическому здоровью нашего вида при условии, что используется вся система.
ОТСУТСТВИЕ АНГИНЫ
Является ли отсутствие стенокардии признаком хорошего здоровья? Отсутствие стенокардии могло бы быть признаком исключительного здоровья, если бы наша ДНК не содержала чужеродную бактериальную ДНК. К сожалению, это практически невозможно. Человек как вид генетически инфицирован. Отсутствие стенокардии – это симптом беспомощности нашей лимфатической системы – у нее нет сил активировать систему генетического лечения, а именно стенокардию.
Это происходит, когда:
a.сама лимфатическая система инфицирована генетически, что сильно мешает ее работе (как можно исправить что-то сломанными инструментами),
b. не хватает средств (правильных химических и природных компонентов), но и генетического инициатора лечения – чаще всего вируса. Чтобы инициировать процесс генетического лечения, лимфатической системе нужен конкретный вирус – точно соответствующий типу клетки, ткани и т. Д.,
c. после нескольких попыток лечения и ухудшения процесса антибиотиками (рецидив стенокардии) наша лимфатическая система прекращает процесс генетического лечения.
Последствия отсутствия стенокардии разнообразны: заболевания так называемой неуточненной этиологии, очень странные реакции лимфатической системы на собственные ткани, ожирение, новообразования, булимия, анорексия и, наконец, бесплодие. Бесплодие может быть хорошим решением для вида, поскольку дети людей со скрытыми генетическими заболеваниями, похоже, имеют более серьезные проблемы со здоровьем, чем их родители.
Мир, в котором мы живем, полон микробов. Они были и будут здесь в будущем.Нам дали лимфатическую систему, которая должна была во всем разобраться. Мы можем попытаться понять, почему микробы так опасны, и как мы должны действовать, чтобы выжить как вид. Нам нужно перестать бояться бактерий из внешнего мира и начать бороться с бактериями, которые находятся внутри нас – а они, очевидно, не должны этого делать. Статистика вызывает беспокойство: из года в год растет количество злокачественных новообразований (около 2%), младенцы принимают прозак, анорексию, дистрофию, аллергию и т. Д. Все это реальность, которая влияет на наш вид.Лимфатическая система человека становится все слабее и слабее, в отличие от лимфатической системы бактерий, которые становятся для нас все более опасными.
Прошло много лет с момента изобретения пенициллина. Мы второе, третье поколение, которое лечится антибиотиками. Нам известно о канцерогенном действии асбеста, никотина, формальдегида и других веществ. Но мы ничего не знаем о канцерогенных эффектах антибиотиков, которые являются основным фактором генетических мутаций, влияющих на человечество.
Мария Ульмед
© ulmed
Что вызывает стенокардию?
Что такое стенокардия
Стенокардия – это термин, описывающий боль в груди, вызванную ишемией миокарда – состоянием, при котором количество кислорода, поступающего в сердечную мышцу, недостаточно. Обычно возникает при нагрузке и проходит в покое. Стенокардия обычно является симптомом ишемической болезни сердца.В наиболее тяжелых случаях это может произойти при минимальных усилиях или в состоянии покоя.
Причины стенокардии
Коронарные артерии – это небольшие артерии, по которым кровь поступает к сердечной мышце. Этот кровоток обеспечивает кислород и питательные вещества, необходимые самому сердцу, чтобы оно могло продолжать работать. Если сердце должно ускориться (например, во время упражнений или периодов возбуждения) и не может получить необходимую ему кровь, оно отправит сигнал в виде стенокардии. Три основные коронарные артерии: левая передняя нисходящая артерия, левая огибающая артерия и правая коронарная артерия.
У большинства людей со стенокардией есть закупорка одной или нескольких из этих артерий и / или их ветвей.
Ишемическая болезнь сердца
Также известна как ишемическая болезнь сердца (ИБС) или ишемическая болезнь сердца (ИБС) – поражает большинство людей с возрастом. Коронарные артерии сужаются или блокируются атеромами – выпуклыми массами или «бляшками», которые образуются внутри стенок, выстилающих артерии. Атеросклероз – это термин, используемый для описания постепенного накопления и затвердевания атером в стенках артерий.Это обычно называют «затвердением артерий».
Спазм коронарной артерии
Более необычный тип стенокардии вызывается спазмом (внезапным сокращением [сжимающей реакцией]) гладких мышц в коронарных артериях. Это состояние называется вариантной стенокардией (также известной как «стенокардия Принцметала» или обратная стенокардия). Вариантная стенокардия не возникает при перегрузке сердца. Вместо этого вариантная стенокардия возникает почти всегда, когда человек находится в состоянии покоя или во сне, часто между полуночью и 8 часами утра.м. Приступы могут быть очень болезненными. Это не то же самое, что атеросклероз, хотя у некоторых людей есть оба состояния. Это связано с тем, что симптомы часто возникают в состоянии покоя (или во время сна) и без видимой причины. Употребление / злоупотребление кокаином может вызвать значительный спазм коронарных артерий и привести к сердечному приступу.
Другие причины стенокардии
- Закупорка коронарной артерии сгустком крови или сдавливанием чем-то за пределами артерии
- Воспаление или инфекция коронарных артерий
- Травма одной или нескольких коронарных артерий
- Плохое функционирование крошечных кровеносных сосудов сердца (микрососудистая стенокардия)
Когда у человека имеется основной атеросклероз, спазм или повреждение коронарных артерий, симптомы стенокардии обычно вызываются одним из следующих триггеров
- Физические нагрузки или упражнения
- Эмоциональный стресс
- Воздействие холода
- Пониженное содержание кислорода в воздухе, которым вы дышите (например, в самолете или на большой высоте)
- Использование стимуляторов, таких как кофеин, или курение сигарет (которые снижают количество кислорода в крови)
Обследование стабильной стенокардии | Информация для общественности | Недавно возникшая боль в груди с подозрением на сердечное происхождение: оценка и диагностика | Руководство
Исследования при стабильной стенокардии
Некоторые тесты могут не подходить для вас в зависимости от конкретных обстоятельств.Если у вас есть вопросы о конкретных тестах и вариантах, описанных в этой информации, поговорите с членом вашей медицинской бригады.
Ваш лечащий врач, обычно ваш терапевт, должен спросить вас о боли в груди и других симптомах, которые у вас есть сейчас, и о любых, которые у вас были в прошлом. Они также захотят узнать, есть ли у вас в анамнезе ишемическая болезнь сердца. Вас проверит на наличие факторов риска сердечно-сосудистых заболеваний. С вашего разрешения ваш лечащий врач также должен осмотреть вас физически.Это необходимо для проверки на наличие каких-либо признаков других сердечно-сосудистых заболеваний, других причин стабильной стенокардии или других причин боли в груди.
Если ваш лечащий врач считает, что у вас стабильная стенокардия, для постановки диагноза потребуются дополнительные анализы. Как можно скорее следует сделать электрокардиограмму (ЭКГ), чтобы проверить свое сердце. Вам также должны предложить тест, называемый КТ (компьютерная томография), коронарная ангиография (см. Тесты, используемые для диагностики стабильной стенокардии) и анализ крови для проверки любых состояний, которые могут ухудшить стенокардию, например, анемии.Вам может быть предложено лечение аспирином (если вы уже не принимаете его регулярно или у вас на него аллергия), пока вы будете делать дополнительные анализы.
Если ваш лечащий врач считает маловероятным, что у вас стабильная стенокардия, ему следует подумать о том, что еще может вызывать боль в груди. Вам могут не понадобиться дальнейшие тесты, но иногда, например, может быть проведен рентген грудной клетки, чтобы помочь выяснить, что не так.
Если боль в груди не связана с сердцем, но у вас есть какие-либо факторы риска сердечно-сосудистых заболеваний, вам следует предложить совет и может быть предложено лечение, которое поможет снизить риск сердечно-сосудистых заболеваний.
Тесты, используемые для диагностики стабильной стенокардии
Для диагностики стабильной стенокардии используется ряд тестов. Вам должна быть предложена информация о рисках и преимуществах этих тестов.
Какие анализы мне предложить, чтобы узнать, есть ли у меня стабильная стенокардия?
Следующие тесты рекомендуются в руководстве NICE, некоторые из них могут вам подойти. Вам следует предложить КТ-коронарную ангиографию, если ваш лечащий врач считает, что у вас стабильная стенокардия, и вам также могут предложить дополнительные из следующих тестов.Вы можете найти более подробную информацию в организациях, перечисленных в источниках совета и поддержки.
КТ-коронарография использует вид рентгеновского излучения, называемый сканированием компьютерной томографии (КТ). Краситель вводится в вены человека, чтобы показать, сужены или заблокированы коронарные артерии.
Инвазивная коронарная ангиография использует рентгеновские лучи, чтобы увидеть, как краситель (называемый контрастным веществом) перемещается по артериям к сердцу.Это показывает, есть ли суженные или заблокированные артерии. Он инвазивен, потому что включает тонкую полую трубку, называемую катетером, которая вводится через артерию ноги или руки человека до сердца.
Тесты функциональной визуализации показывают, как сердце работает в условиях стресса. В зависимости от обстоятельств и предпочтений человека могут использоваться разные тесты.
ЭКГ с нагрузкой – это тест, который показывает, как работает сердце, когда человек выполняет упражнения (ходьба на беговой дорожке или на велотренажере).
Вам не следует предлагать МР-коронарную ангиографию для диагностики стабильной стенокардии, которая представляет собой разновидность коронарной ангиографии, при которой используется магнитно-резонансная томография (МРТ) для получения изображений коронарных артерий.
Если вам не поставлен диагноз стабильной стенокардии, следует изучить другие причины боли в груди.
Вопросы, которые вы могли бы задать о тестах на стабильную стенокардию
|


 Также в зависимости от типа препарата необходимо есть до или после приема антибиотика.
Также в зависимости от типа препарата необходимо есть до или после приема антибиотика.
