Капли в нос при гайморите с антибиотиком, список и показания
Гайморит – воспалительное заболевание слизистой оболочки гайморовых пазух. Его лечение требует комплексного подхода, одними из составляющих которого являются капли в нос. Их применение, в зависимости от состава, обеспечивает улучшение оттока слизи, облегчение носового дыхания, снятие воспаления и отечности слизистой, ее увлажнение и смягчение. Отдельно можно выделить капли в нос от гайморита с содержанием антибиотиков, их применение ограничено, назначаются такие средства не во всех случаях и крайне редко.
Зачем нужны антибиотикосодержащие капли в нос
Применение капель в нос с антибиотиком при гайморите оправдано лишь в случаях его бактериальной природы. При вирусных или аллергических формах гайморита положительного эффекта они не окажут. Поэтому назначать такие капли должен только врач после обследования и определения причины заболевания.
У здорового человека гайморовы пазухи являются стерильными. Во время бактериального гайморита эти пазухи заселяются множеством патогенных микроорганизмов. При этом изменяется состав слизи и увеличивается ее количество, скапливается гной. В начале болезни при легком ее течении справиться с патогенной флорой можно при помощи местного применения антибиотиков. При своевременном приеме в некоторых случаях удается избежать системного применения антибиотиков.
При использовании местных антибактериальных средств в виде капель или спрея происходит доставка лекарства непосредственно в зону воспаления. Это обеспечивает высокую концентрацию антибиотика в очаге болезни. При этом он практически не попадает в общий кровоток и не оказывает негативное системное действие на организм.
Недостатком такого лечения является невозможность справиться с тяжелыми инфекциями, когда без системного приема антибиотиков не обойтись.
Краткие характеристики местных антибактериальных средств с антибиотиками
К сожалению, антибиотикосодержащих средств для носа выпускают совсем мало.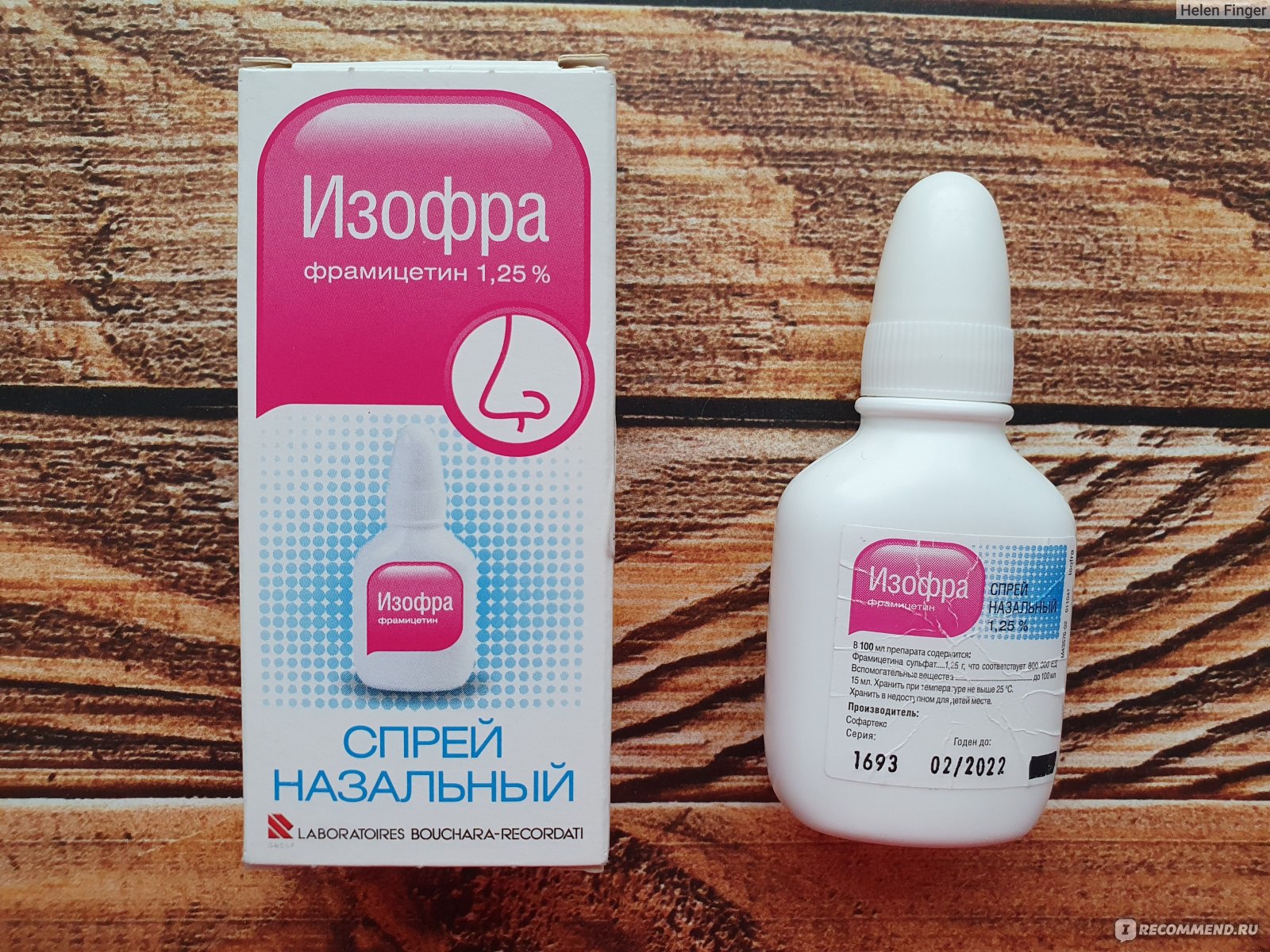
До недавнего времени одним из наиболее популярных препаратов для носа был Биопарокс. Однако с апреля 2016 года его производитель отозвал лекарство со всех аптек и прекратил его производство.
На сегодняшний день применяются 2 препарата с антибиотиками в составе – Изофра и Полидекса.
Изофра
Назальный спрей Изофра содержит в своем составе антибиотик-аминогликозид для местного применения под названием фрамицетин. Он активен против большинства патологических микроорганизмов, вызывающих инфекции органов респираторной системы. Фрамицетин отлично проникает в слизистую оболочку носа и придаточных пазух, достигая в ней высоких концентраций и оказывая бактерицидное действие. К этому антибиотику у микробов практически не вырабатывается резистентность.
Применение Изофры противопоказано при наличии гиперчувствительности к ее компонентам, в периоды беременности и грудного вскармливания, а также в детском возрасте до 1 года. Курс лечения этим препаратом не должен превышать 10 дней.
Полидекса
Этот спрей имеет комбинированный состав. В нем содержатся 2 антибиотика – полимиксин и неомицин, сосудосуживающее вещество – фенилэфрин и глюкокортикоид – дексаметазон.
Наличие 2 антибактериальных средств обеспечивает высокую эффективность препарата против грамнегативных и грамположительных микроорганизмов, вызывающих гайморит:
- Дексаметазон обладает выраженным противовоспалительным и противоотечным эффектом.
- Фенилэфрин сужает сосуды, устраняет заложенность носа и восстанавливает дыхание носом.
Применение препарата ограничено многочисленными противопоказаниями. К ним относятся: тяжелая гипертензия, перенесенный инсульт, гиперчувствительность к компонентам препарата, глаукома, коронарная недостаточность, беременность, период кормления грудью, детский возраст до 15 лет.
Курс лечения спреем Полидекса не должен длиться более 5 дней.
Глазные капли с антибиотиком при гайморите
В некоторых случаях отоларингологи прописывают глазные капли для применения в нос. К таким каплям относится:
- Левомицетин,
- Софрадекс,
- Ципрофлоксацин,
- Гаразон.
Капли Левомицетин и Ципрофлоксацин имеют в своем составе одноименные антибиотики. Софрадекс и Гаразон содержат антибактериальные вещества в комплексе с гормональными.
Их применение допускается в случаях определения чувствительности к ним микроорганизмов, вызвавших гайморит. Их назначение возможно только лечащим врачом.
Сложные капли
В некоторых случаях назначается применение сложных капель, состоящих из нескольких компонентов. Практически всегда в их состав входит антибиотик. Рецепты этих средств прописываются врачами для приготовления в условиях аптеки либо дома. Наиболее часто в их состав входят инъекционные антибиотики:
Состав таких капель врачи-отоларингологи подбирают в каждом случае индивидуально с учетом жалоб пациента, тяжести гайморита и особенностей протекания.
Помимо антибиотиков в них могут входить сосудосуживающие, антисептические, антигистаминные, гормональные и другие компоненты. Читайте подробнее о составе сложных капель при гайморите.
Однако такой вид капель имеет существенный недостаток – они не проходили испытаний и нельзя с точностью предугадать последствия для организма и проявление побочных действий. Ведь их эффективность и безопасность не исследовались в клинических условиях должным образом. Поэтому ЛОРы назначают такие средства лишь в случае неэффективности традиционных методов лечения, отдавая предпочтение каплям и спреям, выпускаемым фармацевтической промышленностью.
Как правильно применять капли?
Чтобы эффективность капель проявилась полностью, следует придерживаться определенных правил их применения:
- Перед использованием любых капель или спреев с лечебным эффектом, в том числе капель для носа от гайморита с антибиотиком, необходимо промыть носовые ходы при помощи средств на основе морской воды (Хьюмер, Маример, Аквамарис и др.
 ).
). - Чтобы закапать лекарство, следует лечь на спину, голову повернуть на бок и капнуть препарат в ноздрю, находящуюся ниже, затем повторить процедуру для другой ноздри, повернув голову в противоположную сторону.
- Для лучшего проникновения капель следует полежать некоторое время.
- Перед применением капли необходимо подержать в руке для достижения ими комнатной температуры.
- Если отек слизистой слишком сильный, то необходимо применить сосудосуживающие капли перед использованием антибиотикосодержащих местных средств.
- Спрей брызгают в ноздри в положении стоя либо сидя, голову при этом держат ровно, не запрокидывая назад.
способ применения, виды, обзор 9 эффективных препаратов
Содержание статьи
Симптомы гайморита
У детей гайморит, симптомы которого часто путают с проявлением простуды, возникает редко, а проявление его нетипично. Дети могут быть время болезни капризными, гайморит может вызывать головную боль, озноб, заложенность носа. Всегда первичные признаки гайморита у детей очень напоминают обычную простуду.
Симптомы гайморита у взрослых проявляются типично. Подозрение на гайморит проявляется через 5 — 7 дней после простуды, гриппа или ангины, когда возникает головная боль и заложенность синуса. В таком случае воспаление синуса при гайморите является осложнением первичного воспалительного процесса. Иногда воспаление от гайморита начинается первично, как самостоятельное заболевание.
Первые признаки заболевания проявляются в следующих симптомах:
- общая слабость, вялость, утомляемость являются обычными проявлениями любого инфекционного процесса;
- болевой синдром с одной или двух сторон у крыльев носа, головы, зубов;
- пациенты ощущают боль в глазах, чрезмерное напряжение глаз, чувствительность зубов;
- нарушение дыхательных функций носовых путей.
 Нос закладывает из-за отека слизистой оболочки как в самой пазухи, так и носовых раковин и выводных путей. Кроме заложенности носа и нарушения дыхательных функций могут наблюдаться гнойные или слизистые выделения из носа;
Нос закладывает из-за отека слизистой оболочки как в самой пазухи, так и носовых раковин и выводных путей. Кроме заложенности носа и нарушения дыхательных функций могут наблюдаться гнойные или слизистые выделения из носа; - повышение температуры. В начале заболевания температура бывает не выше 38 ºС. После попадания в очаг скопления слизи в носу бактериальной флоры, развивается гнойная инфекция, поэтому повышается температура до 40 ºС.
Устранить эти неприятные симптомы можно с помощью наружных средств, таких как спреи, которые помогут улучшить дыхание и убрать заложенность носа. Но выбирать такие препараты следует только по рекомендации лечащего врача.
Применение спреев в лечении и профилактике гайморита
Правильно подобранный спрей для носа от гайморита любой формы легко распыляется в очищенную носовую полость. Он позволяет оказывать избирательное воздействие именно на пораженный инфекцией участок. Это вспомогательный вид терапии, которая используется как составная часть комплексного лечения гайморита. Чтобы лечить эффективно гнойный гайморит недостаточно использовать только один спрей. Следует пройти обследование у врача и получить назначение с рекомендацией проверенного средства, которое будет хорошо сочетаться с другими препаратами и эффективно лечить гайморит. Спрей может оказывать разное воздействие и иметь ряд побочных эффектов. Поэтому только врач сможет назначить наиболее подходящий вид такого наружного средства.
Спреи всегда можно купить в аптеке. Они стоят недорого, но показывает хороший терапевтический эффект. В аптечных учреждениях предлагаются в широком ассортименте препараты наружного для лечения гайморита. Выбрав по рекомендации лечащего врача подходящий спрей от острого гайморита, можно облегчить симптомы проявления этого заболевания.
Виды спреев
В зависимости от действующего активного вещества выделяют следующие группы спреев.
Спреи на основе нафазолина которые действуют до 4 часов. Они эффективны, но вызывают сухость слизистой и быстрое привыкание. К этой группе относятся следующие препараты:
К этой группе относятся следующие препараты:
- Нафазолин;
- Нафтизин;
- Санорин.
Спреи среднего действия, приготовленные на основе ксилометазолина. Они действуют 5 — 6 часов. Работают более мягко, чем препараты короткого действия. К этой группе относятся:
- Отривин;
- Риномарис;
- Ксимелин.
Спреи длительно действия, приготовленные на основе оксиметазолина. Их действие длится до 12 часов и к данной группе относятся препараты:
- Назол;
- Нокспрей;
- Називин.
Для детей лучше применять спреи , изготовленные на основе фенилэфрина. Они оказывают действие на протяжении четырех часов, действуют мягко и не вызывают раздражения слизистой. К данной группе относятся спреи Назол-кидс и Виброцил.
Также их делят по типу действия на:
- антимикробные;
- противовоспалительные;
- увлажняющие.
Есть комбинированные наружные препараты, совмещающие в себе данные свойства и оказывающие комплексное действие на очаг инфекции.
Принцип действия
Спреи от гнойного гайморита – один из важных элементов терапевтического курса, направленного на борьбу с воспалением гайморовых пазух. Правильно подобранное средство должно купировать воспалительный процесс, обладать антибактериальными свойствами, снимать отечность, облегчать дыхание, удаляет слизь.
Правильно подобранный препарат и не будет сушить слизистую и защитит ее от болезнетворных организмов, содержащихся в воздухе. Лечение дает быстрый и хороший терапевтический эффект, если препарат врачом подобран правильно.
Способ применения
Все спреи наносятся наружно. Такое лекарство можно использовать после очищения носовых ходов. Спреи распыляются в каждый носовой ход, с кратностью, указанной в инструкции.
Только при наружном нанесении в очаг воспаления спрей оказывает антисептическое действие и помогает уменьшить воспаления слизистой оболочки и убрать слизистые выделения, улучшает дыхание, помогает бороться с микробной микрофлорой.
Противопоказания
Такие наружные средства имеют небольшое количество противопоказаний. При выявлении аллергии или непереносимости компонентов такого лекарства, всегда можно подобрать безопасный аналог для лечения гайморита, посоветовавшись со своим лечащим врачом.
Обзор эффективных спреев против гайморита
На рынке представлены различные виды спреев от острого гайморита, которые продаются в готовом виде. Выбор подходящего наружного средства зависит от рекомендаций врача и состояния синуса. При большом количестве гнойных выделений может быть назначен спрей с антибиотиками. При начальной стадии гайморита для снятия сухости и заложенности назначается увлажняющий спрей. При выборе подходящего препарата местного действия следует всегда посоветоваться со своим врачом. Обзор наиболее популярных спреев поможет лучше ориентироваться на аптечном рынке.
Для увлажнения
Растворы на основе морской соли очищают слизистую оболочку, увлажняют её и хорошо уменьшают отёк в носовой полости при остром гайморите на начальных этапах его развития. У них нет побочных эффектов и противопоказаний кроме индивидуальной непереносимости пациентами. Такие препараты наружного действия подходят для беременных и кормящих грудью женщин, а также для детей до года. Их можно применять в течение длительного времени, так как они не вызывают привыкания. В аптеке они стоят недорого и отпускаются без рецептов. Поэтому приобрести их легко.
В состав увлажняющих спреев входит очищенная морская вода с разной концентрацией солей или обычный солевой раствор. К этой группе препаратов относятся:
- Хьюмер;
- Салин;
- Аквамарис.
Такие наружные средства безопасны и могут использоваться для профилактики гайморита после его полного купирования.
Для размягчения слизи и ее вывод из носовых пазух
Спреи, размягчающие и выводящие слизь и гнойные выделения. Это муколитики, которые помогают разжижать и выводить из пазухи вязкий секрет при гайморите. Основной представитель такого наружного средства — спрей Синуфорте. Это препарат, приготовленный на основе экстракта и сока цикламена. Он хорошо усиливает выделение слизи, разжижает и выводит её из пазух.
Основной представитель такого наружного средства — спрей Синуфорте. Это препарат, приготовленный на основе экстракта и сока цикламена. Он хорошо усиливает выделение слизи, разжижает и выводит её из пазух.
Синуфорте действует очень сильно, при его применении могут появляться слезы на глазах, резь в глазах и покраснение лица. Его нельзя применять детям до 12 лет, беременным женщинам и больным, склонным к аллергии.
Спреи антибактериального действия
Такие спреи, содержат антибактериальные препараты. Их применяют при лёгких формах гайморита или в составе комплексной терапии воспаления гайморовых пазух. К ним относятся:
Биопарокс – препарат на основе антибиотика фузафунгина. Применяют по одной ингаляции в каждый нососовй ход через 4 – 6 часов. Спрей походит для детей с 2,5 лет и беременных женщин.
Изофра – содержит бактерицидный антибиотик фрамицетин. Используют в течение 10 дней по несколько впрыскиваний в кажджый носовой ход ежедневно. Разрешён к применению у детей с одного года.
Спреи ,содержащие глюкокортикостероиды обладают противовоспалительным действием. Эффект от их применения наблюдается через несколько дней, после действия активного вещества ,входящего в их состав. Их назначают при аллергических и полипозных формах гайморита. Курс лечения длится один месяц. После этого нужно сделать перерыв на несколько месяцев, чтобы избежать привыкания. К данной группе наружных средств относятся:
- Фликсоназе;
- Авамис;
- Назонекс.
Для беременных женщин и детей до 12 лет врачи рекомендуют спреи на растительной основе, такие как Пиносол. В его состав входят только масла растительного происхоожддения:
- масло сосны;
- масло мяты;
- масло эвкалипта.
Он действует мягко и хорошо увлажняет нос, помогает бороться с микробами и заложенностью, улучшает дыхание.
Заключение и выводы
Врачи часто назначают лечение гайморита при помощи наружных средств, таких как спреи. Обычно лечение имеет комплексный характер, что обеспечивает полное выздоровление пациенту. Самостоятельно использовать спрей для лечения гайморовых пазух как единственное средство недопустимо, так как эффекта скорее всего не будет.
Обычно лечение имеет комплексный характер, что обеспечивает полное выздоровление пациенту. Самостоятельно использовать спрей для лечения гайморовых пазух как единственное средство недопустимо, так как эффекта скорее всего не будет.
Лучше посоветоваться с врачом и приобрести по его назначению наиболее подходящую к комплексной терапии гайморита спрей. Такие ппрепараты наружного действия могут обладть разными лечебными эффектами. На аптечном рынке их представлено очень много. простота использования и доступная стоимость таких препаратов не должны вызывать соблазн применять их самостоятельно.
Наибольший эффект спреи имеют при правильном назначении по индивидуальным показаниям. Сделать это сможет только лечащий врач.
Оценка статьи:
Загрузка…Диагностика и лечение острого синусита | Лучихин Л.А., Полякова Т.С.
Синусит – воспалительное заболевание околоносовых пазух бактериальной, вирусной, грибковой или аллергической природы. Это одно из наиболее частых заболеваний, с которыми имеют дело врачи общей практики и оториноларингологи.
По длительности течения выделяют острый синусит – при давности заболевания до 8 недель и хронический – при более длительном течении патологического процесса или при четырех и более рецидивах острого синусита в год.
В воспалительный процесс может быть вовлечена любая из околоносовых пазух, однако чаще всего у взрослых и детей старше 7 лет поражается верхнечелюстная, затем решетчатая, лобная пазухи, несколько реже – клиновидная. Процесс может развиться одновременно в двух и более пазухах одной либо обеих сторон: гаймороэтмоидит, гемисинусит, пансинусит или полисинусит.
Термин «острый синусит» традиционно принято использовать для обозначения бактериального поражения околоносовых пазух. В то же время исследования с использованием методики компьютерной томографии (КТ) показали, что при острых респираторных вирусных инфекциях у 87% больных развивается риносинусит, который следует расценивать, как вирусный, при этом заболевание пазух у большинства из них проходит без специального антибактериального лечения, однако 1–2% простудных вирусных заболеваний осложняются острым бактериальным синуситом.
Основными возбудителями при остром синусите являются Streptococcus pneumoniae и Haemophilus influenzae, которые высеваются более чем в 50% случаев заболевания. Реже встречаются M. catarralis, Str. pyogenes, Staph. aureus, анаэробы, вирусы. Синусит, развившийся на фоне респираторных инфекций верхних дыхательных путей, традиционно относят к внебольничным формам заболевания. Кроме того, в последнее время выделяют нозокомиальный (внутрибольничный) синусит, возникающий после длительной тампонады полости носа, назогастрального зондирования или назотрахеальной интубации. При этой форме основные возбудители – анаэробы, группа энтеробактерий, реже золотистый стафилококк и грибы.
Острое воспаление околоносовых пазух может развиться на фоне различных инфекционных заболеваний, при аллергическом рините, при нарушении нормального дренирования околоносовых пазух вследствие гипертрофии слизистой оболочки полости носа, полипоза или искривления перегородки носа, при заболеваниях зубов, вследствие перенесенной травмы и интоксикации эндо– или экзотоксинами. При закрытии естественных соустий в околоносовых пазухах развивается отрицательное давление, гиперсекреция и застой секрета слизистых желез, изменяется pН, нарушается функция мерцательного эпителия. Угнетение или прекращение биения ресничек способствует размножению возбудителя на поверхности слизистой оболочки, последующему проникновению его через мембраны слизистой оболочки и развитию колоний.
При остром воспалении преобладают экссудативные процессы. Первоначально, на ранних стадиях воспаления экссудат серозный, затем слизисто–серозный, а с присоединении бактериальной инфекции становится гнойным, содержащим большое количество лейкоцитов и детрита. При этом повышается проницаемость капилляров и развивается отек слизистой оболочки.
Клиническая картина острого синусита определяется общими и местными признаками воспаления. Проявлениями общей реакции может быть, в частности, головная боль, лихорадочное состояние, общее недомогание, слабость и типичные изменения в крови. Эти симптомы неспецифичны, поэтому в диагностике синусита первостепенное значение имеют местные проявления заболевания.
Эти симптомы неспецифичны, поэтому в диагностике синусита первостепенное значение имеют местные проявления заболевания.
Наиболее частыми жалобами при остром синусите являются головная боль, затруднение носового дыхания, патологические выделения из носа и носоглотки (секрет стекает по задней стенки глотки), расстройство обоняния. Головная боль чаще локализуется в лобно–височных отделах, нередко усиливается при наклонах головы. При поражении клиновидной пазухи характерна стойкая «ночная» головная боль с локализацией в центре головы и затылочных отделах. Жалобы на головную боль иногда отсутствуют, особенно если имеется хороший отток экссудата через естественное соустье. Затруднение носового дыхания при синусите развивается в результате обструкции носовых ходов при отеке или гиперплазии слизистой оболочки, при наличии патологического секрета в носовых ходах. При поражении пазух одной стороны нарушение носового дыхания обычно соответствует стороне поражения.
При риноскопии выявляется гиперемия и отечность слизистой оболочки носа на пораженной стороне. Здесь же отмечается сужение просвета носовых ходов, затруднение носового дыхания, нарушение обоняния. В среднем или верхнем, а также общем или нижнем носовых ходах обычно определяется гнойный секрет. При поражении задней группы околоносовых пазух (клиновидная пазуха, задние клетки решетчатого лабиринта) гнойный экссудат нередко стекает по задней стенке глотки. Следует учитывать, что отсутствие патологического отделяемого в полости носа не исключает заболевания пазух. Отделяемого может не быть при блоке естественного соустья пораженной пазухи, при большой вязкости патологического секрета.
В диагностике острого синусита большое значение имеют специальные методы исследования: рентгенография (а при неясной картине – контрастная рентгенография или КТ) околоносовых пазух и их диагностическая пункция.
Характерным рентгенологическим признаком острого синусита является снижение пневматизации околоносовых пазух, иногда на рентгенограмме можно видеть горизонтальный уровень жидкости в пазухе (если съёмка производилась в положении сидя). Наиболее распространенным является исследование в прямых (носолобная, носоподбородочная) проекциях. КТ околоносовых пазух позволяет выявить ограниченный воспалительный процесс в одной из пазух, это исследование необходимо также при подозрении на развитие риносинусогенного орбитального или внутричерепного осложнения.
Наиболее распространенным является исследование в прямых (носолобная, носоподбородочная) проекциях. КТ околоносовых пазух позволяет выявить ограниченный воспалительный процесс в одной из пазух, это исследование необходимо также при подозрении на развитие риносинусогенного орбитального или внутричерепного осложнения.
Диагностическая и лечебная пункция верхнечелюстной пазухи чаще всего производится через нижний носовой ход, возможен доступ в полость пазухи и через средний носовой ход. Трепанопункция лобной пазухи выполняется через переднюю (по М.Е. Антонюк) либо глазничную ее стенки. Взятое при пункции патологическое отделяемое из пазухи и носа направляют на исследование микрофлоры и ее чувствительности к антибиотикам.
В зависимости от выраженности клинических проявлений острого синусита различают легкое течение заболевания, синусит средней тяжести и тяжелые формы заболевания.
Течение заболевания определяется как легкое, когда при наличии местных и рентгенологических признаков синусита отсутствуют или выражены минимально признаки интоксикации и такие проявления заболевания, как головная боль, локальная болезненность в области пораженных пазух. Температура тела при этой форме заболевания обычно нормальная или субфебрильная.
Заболевание средней тяжести характеризуется умеренными признаками интоксикации и умеренно выраженным болевым синдромом (головная боль, локальная болезненность в местах проекции пазух). Отмечается повышение температуры до 38°–38,5°С. Возможны незначительные местные реактивные явления (реактивный отек века, отечность мягких тканей в области стенок околоносовых пазух).
Тяжелая форма синусита сопровождается выраженной интоксикацией, интенсивной головной болью, значительной болезненностью в области стенок пазух; при этом отмечается подъем температуры более 38,5°С. Возможно развитие осложнений.
Основу лечебных мероприятий при остром синусите составляет системная или местная антибактериальная терапия. Одновременно проводятся мероприятия с целью улучшения дренирования пазух и повышения резистентности организма. При легком течении заболевания и при синусите средней тяжести лечение больного проводится в амбулаторных условиях под наблюдением и при участии врача–оториноларинголога. При тяжелом течении синусита, а в ряде случаев и при заболевании средней тяжести, показана госпитализация больного в отоларингологическое отделение. Протокол лечения больных острым синуситом включает в себя комплекс общих и местных медикаментозных и физиотерапевтических назначений.
Одновременно проводятся мероприятия с целью улучшения дренирования пазух и повышения резистентности организма. При легком течении заболевания и при синусите средней тяжести лечение больного проводится в амбулаторных условиях под наблюдением и при участии врача–оториноларинголога. При тяжелом течении синусита, а в ряде случаев и при заболевании средней тяжести, показана госпитализация больного в отоларингологическое отделение. Протокол лечения больных острым синуситом включает в себя комплекс общих и местных медикаментозных и физиотерапевтических назначений.
Главная задача проводимой медикаментозной терапии – эрадикация возбудителя и восстановление биоценоза околоносовых пазух. Наиболее эффективным является проведение этиотропной терапии. Однако даже при современном оснащении бактериологической службы медицинского учреждения точная идентификация возбудителя оказывается возможной лишь к 5–7 дню после направления материала на исследование. Даже имея представление о характере возможного возбудителя инфекции, предсказать наличие или отсутствие у него приобретенной устойчивости к конкретному антибиотику невозможно без проведения специальных исследований. В этих условиях выходом может быть использование препаратов, вероятность наличия устойчивости к которым минимальна. Поэтому при первичном назначении антибактериального лечения основой является эмпирическая терапия, учитывающая характер вероятного возбудителя и особенности клинических проявлений заболевания. Выбор препарата зависит от характера наиболее вероятного возбудителя и особенностей клинических проявлений заболевания. По имеющимся данным, в России у S. pneumoniae и H. influenzae, выделенных при остром синусите, сохраняется высокая чувствительность к препаратам пенициллинового ряда, в частности, к ампициллину, амоксициллину, амоксициллину/клавуланату (Панклав), и цефалоспоринам II – III поколений. Важной проблемой в России является высокая резистентность пневмококков и гемофильной палочки к ко–тримоксазолу: умеренный и высокий уровень резистентности установлен у 40% S. Pneumoniae и у 22% H. Influenzae.
Pneumoniae и у 22% H. Influenzae.
При выборе антибиотика для терапии синусита учитывается тяжесть состояния пациента. Непременным требованием к антибактериальным средствам является также их максимальная безопасность, отсутствие ототоксического и других нежелательных эффектов.
При легком течении заболевания антибиотики назначаются перорально. Препаратами выбора являются ампициллин, феноксиметилпенициллин, рокситромицин, спирамицин, доксициклин, цефуроксим. Курс лечения указанными препаратами – 7–10 дней. Определенные возможности в лечении преимущественно катаральных форм синусита открывает применение местного антибиотика фузафунжина. Фузафунжин имеет широкий спектр антибактериальной активности в отношении наиболее распространенных патогенных микроорганизмов, вызывающих респираторные инфекции, в том числе пневмококков, гемофильной палочки, стафилококков. Фузафунжин эффективен при инфицировании грибами рода Candida, микоплазмой, некоторыми анаэробными возбудителями. Обладает противовоспалительным, антиоксидантным действием, уменьшает отёк и экссудативную активность слизистой оболочки, опосредованно улучшает мукоцилиарный клиренс.
При среднетяжелом течении заболевания препаратами выбора являются пероральные b-лактамные антибиотики из группы пенициллинов и цефалоспорины II–III поколений, фторхинолоны: амоксициллин/клавуланат, цефуроксим–аксетил, цефаклор, левофлоксацин, спарфлоксацин. Благодаря высокой эффективности и низкой токсичности пенициллины и цефалоспорины занимают одно из первых мест по частоте клинического использования среди всех антибиотиков.
В частности, амоксициллин/клавуланат (Панклав), по данным многочисленных исследований, демонстрирует высокий процент эрадикации возбудителя и хорошую переносимость как у взрослых, так и у детей. Оба компонента препарата хорошо всасываются после приема внутрь вне зависимости от приема пищи. Препарат характеризуется хорошим объемом распределения в жидкостях и тканях организма, проникая в том числе в секрет придаточных пазух носа.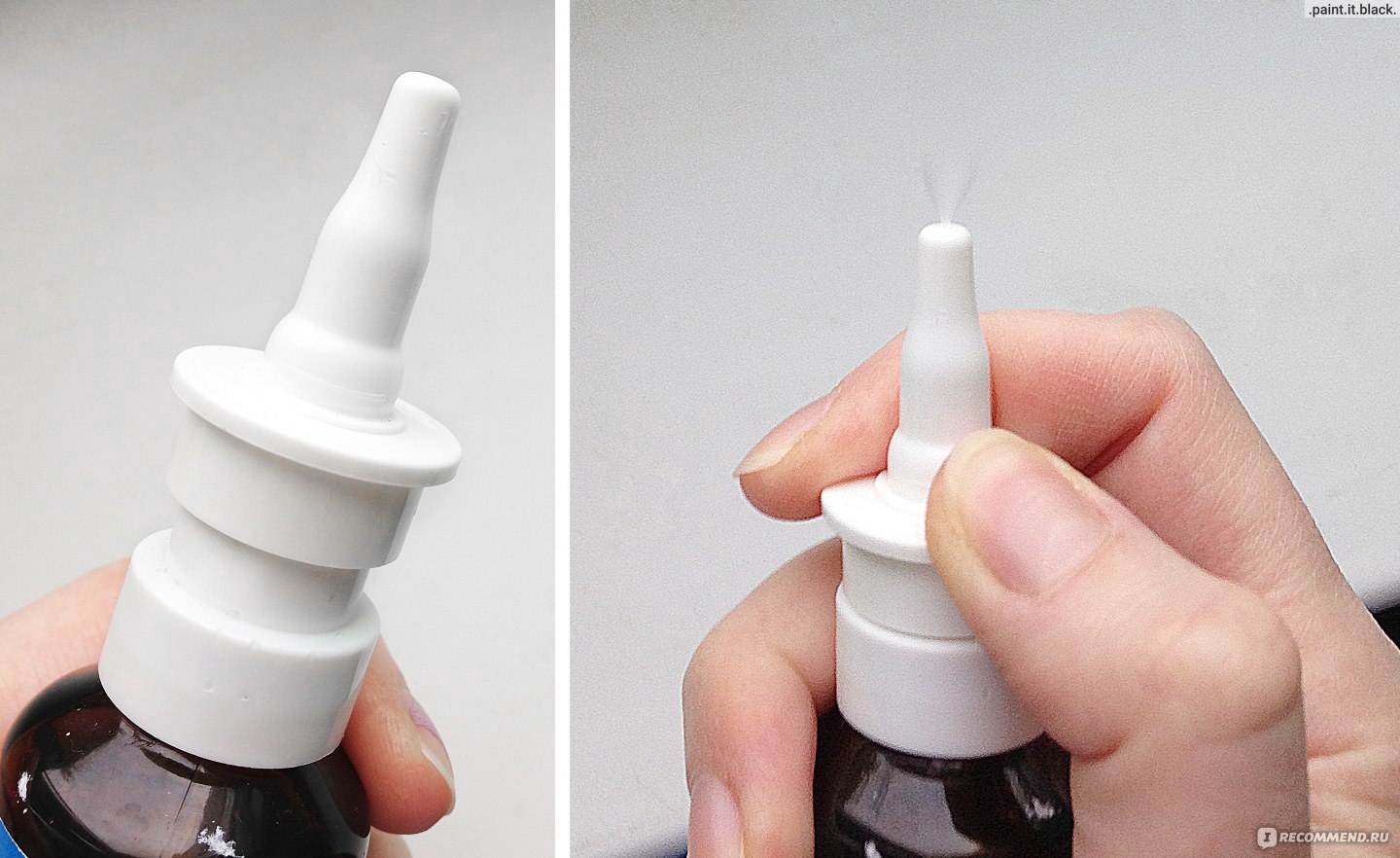 Для взрослых и детей старше 12 лет (или более 40 кг массы тела) обычная доза – одна таблетка 250 мг/125 мг 2–3 раза в сутки.
Для взрослых и детей старше 12 лет (или более 40 кг массы тела) обычная доза – одна таблетка 250 мг/125 мг 2–3 раза в сутки.
Цефуроксим необходимо принимать во время еды, все другие препараты – независимо от приема пищи. Как правило, кратность приема указанных препаратов – 2 раза в сутки, продолжительность курса лечения – 10–12 дней. Среди побочных реакций у пенициллинов и цефалоспоринов наиболее распространенными являются различные виды аллергических реакций, причем в отдельных случаях (1–3%) возможна перекрестная аллергия на пенициллины и цефалоспорины. Кроме того, прием этой группы препаратов сопровождается различной степени выраженности иммуносупрессией (чего лишены фторхинолоны). В связи с этим фторхинолоны находят всё более широкое применение в лечении синуситов.
При тяжелом течении синусита и угрозе развития осложнений препараты назначают парентерально (внутримышечно или внутривенно). Рекомендуется применять ингибиторзащищенные пенициллины, цефалоспорины III–IV поколения (цефотаксим или цефтриаксон; цефепим или цефпиром), фторхинолоны (левофлоксацин, ципрофлоксацин, спарфлоксацин) или карбапенемы (имипенем). При аллергии к b-лактамным антибиотикам назначаются внутривенно фторхинолоны, также обладающие широким спектром бактерицидного действия по отношению к возбудителям инфекции верхних дыхательных путей – ципрофлоксацин, пефлоксацин. С учетом возможного развития побочных реакций фторхинолоны не рекомендуется назначать детям и геронтологическим пациентам, а также при нарушениях функции печени и почек.
Более высокой устойчивостью по отношению к действию бактериальных b-лактамаз и одновременно более широким спектром активности обладают антибиотики группы карбапенемов (имипенем и меропенем). Чаще они используются, как препараты резерва, но при тяжелом течении воспаления, в том числе при нозокомиальной инфекции, могут быть рассмотрены в качестве первоочередной эмпирической терапии.
При наличии клинических признаков анаэробной инфекции в пазухах в комплекс антибактериальной терапии включается метронидазол – синтетическое антимикробное средство из группы имидазолов, имеющее широкий спектр действия, наиболее выраженный по отношению к анаэробам и простейшим.
В ряде случаев возможно назначение ступенчатой терапии, при которой лечение начинают с внутривенного или внутримышечного введения антибиотика в течение 3–4 дней, а затем переходят на прием внутрь этого же или сходного по спектру активности препарата.
Помимо антибактериальных средств, в комплексе системной терапии синусита обязательно назначаются препараты, обладающие муколитическим и мукорегулирующим действием, стимулирующие мукоцилиарный транспорт, а также противовоспалительные и антигистаминные средства. Многоуровневое воздействие на воспалительный процесс в пазухах отмечено у фенспирида, относящегося к нестероидным противовоспалительным препаратам, с воздействием преимущественно на слизистую оболочку дыхательного тракта. Особое место в лечении риносинуситов занимает фитопрепарат синупрет, оказывающий секретолитическое, мукорегулирующее, противовирусное и противовоспалительное действие, т.е., по сути, он воздействует на все звенья патогенеза заболевания. Синупрет может быть назначен уже при начальных признаках ОРВИ по инициирующей схеме, и это уже профилактика поражения околоносовых синусов. Важное место в лечении синуситов занимают и комплексные антигомотоксические и гомеопатические препараты, особенно на ранних стадиях серозного воспаления, а также у лиц, имеющих противопоказания к применению антимиробных препаратов. Среди них следует отметить грипп–хель, траумель, антигриппин, апис–меркуриус, доронР, пневмодорон 1Р и 2Р, аргентум–берберис композитум, оциллококцинум, ЭДАС №№ 117, 131, 801, 903, 904, эхинацея–композитум, инфлюцид и др. При этом следует подчеркнуть, что нередко уже на фоне инициирующей терапии больными отмечается уменьшение общих и местных симптомов заболевания.
Считаем необходимым отметить, что антигистаминные препараты нецелесообразно назначать одновременно с антимикробными и муколитическими т.к. в этом периоде основной является задача дренирования и очищения слизистой оболочки. Их применение оправдано при наличии аллергического воспаления слизистой оболочки, и тогда блокада Н1–гистаминного рецептора снимает носовую обструкцию.
Одновременно с проведением системной терапии при различных формах синусита обязательно осуществляется местное воздействие на слизистую оболочку полости носа и пазух. В комплексе лечебных мероприятий важное значение имеет применение сосудосуживающих капель, позволяющих уменьшить отечность слизистой оболочки, улучшить дренирование и хотя бы частично восстановить аэрацию околоносовых пазух через естественные соустья. Сосудосуживающие препараты представлены производными ксилометазолина, нафазолина, оксиметазолина и др. Однако введение в полость носа капель не всеми больными выполняется правильно – для достижения эффекта они увеличивают объём и кратность введения, а это всегда чревато побочными эффектами, нередко очень тяжелыми. Наиболее предпочтительными являются аэрозольные формы сосудосуживающих препаратов, а еще лучше дозированные. Таким требованиям отвечает помповая форма ксимелина. В настоящее время нами широко используется аэрозоль для носа ринофлуимуцил, обеспечивающая одновременно сосудосуживающий, муколитический и противовоспалительный эффект, лишенная практически раздражающего действия на слизистую оболочку полости носа. По показаниям, при гнойных формах поражения околоносовых пазух хороший эффект достигается при применении комбинированных препаратов. При наличии аллергического процесса показано применение полидексы (антибактериальные компоненты + фенилэфрин и кортикостероид).
Среди антибактериальных препаратов местного действия наибольшее распространение получили изофра и др. Среди препаратов, вводимых в полость носа с целью иммуннокоррекциии, противовоспалительной и противовирусной терапии, все шире используют гепон, деринат, эуфорбиум композитум.
Эвакуация патологического секрета из околоносовых пазух при экссудативном их воспалении является важным составным элементом патогенетической терапии. Для этой цели в амбулаторных условиях и в стационаре широко используется пункционный метод. При лечебной пункции пазухи после ее промывания в полость вводятся лекарственные препараты с целью создания депо лекарственных веществ. Обычно используются растворы антибиотиков, подобранных с учетом особенностей возбудителя так же, как и для системной терапии; или вводятся другие антибактериальные средства (диоксидин, октенисепт, эктерицид, пелоидин и др.). При вязком, густом гнойном содержимом для введения в пазухи используются такие протеолитические ферменты, как трипсин, химотрипсин, лидаза. При местном воздействии ферменты расщепляют некротизированные ткани до полипептидов и аминокислот, разжижают вязкий секрет, экссудат, сгустки крови, обладают также противовоспалительным действием. Одновременно муколитический, противовоспалительный и антибактериальный эффект достигается при введении в пазуху флуимуцила с антибиотиком. Обычно при лечении гнойного гайморита пункционным методом рекомендуется ограничиться 5–7 пункциями, и если после такого курса лечения в промывной жидкости по–прежнему определяется гнойный секрет – больному показано хирургическое лечение.
Обычно используются растворы антибиотиков, подобранных с учетом особенностей возбудителя так же, как и для системной терапии; или вводятся другие антибактериальные средства (диоксидин, октенисепт, эктерицид, пелоидин и др.). При вязком, густом гнойном содержимом для введения в пазухи используются такие протеолитические ферменты, как трипсин, химотрипсин, лидаза. При местном воздействии ферменты расщепляют некротизированные ткани до полипептидов и аминокислот, разжижают вязкий секрет, экссудат, сгустки крови, обладают также противовоспалительным действием. Одновременно муколитический, противовоспалительный и антибактериальный эффект достигается при введении в пазуху флуимуцила с антибиотиком. Обычно при лечении гнойного гайморита пункционным методом рекомендуется ограничиться 5–7 пункциями, и если после такого курса лечения в промывной жидкости по–прежнему определяется гнойный секрет – больному показано хирургическое лечение.
Существуют беспункционные методы лечения воспалительных заболеваний околоносовых пазух. Метод «перемещения» по Проетцу (метод «кукушки») позволяет создавать в полости носа с помощью хирургического отсоса разрежение, при этом из пазух удаляется патологическое содержимое, и после вливания в носовые ходы лекарственных растворов последние устремляются в открывшиеся и освободившиеся от гнойного экссудата пазухи.
Более успешно эвакуация патологического секрета из околоносовых пазух может быть осуществлена с помощью синус–катетера «ЯМИК», разработанного Г.И. Марковым и В.С. Козловым. Метод позволяет аспирировать патологический секрет из пазух, промывать их дезинфицирующими растворами и вводить в пазухи лекарственные вещества. Аспирационный метод с использованием синус–катетера предпочтителен при экссудативных формах гемисинусита или одновременном поражении нескольких пазух одной стороны. Как при пункционном, так и безпункционном методе лечения при достижении «чистоты» в пазухи желательно ввести раствор гепона, который восстанавливает местный иммунитет слизистой оболочки.
В лечении острого синусита используются также физиотерапевтические методы: микроволны, УВЧ и импульсные токи, лазеротерапия, магнито– и магнитолазеротерапия. При выраженном болевом синдроме назначают синусоидальные модулированные или диадинамческие токи. Однако при наличии в верхнечелюстных пазухах экссудата до проведения физиотерапии их необходимо освободить от содержимого пункцией и промыванием.
Предупреждение рецидивов острого синусита предполагает выполнение следующих требований:
1. Устранение разнообразных анатомических дефектов в полости носа, препятствующих нормальному носовому дыханию, приводящих к нарушению мукоцилиарного транспорта и дренирования околоносовых пазух через естественные соустья.
2. Своевременная санация полости рта с целью предупреждения развития периодонтита в области корней зубов, прилежащих к дну верхнечелюстной пазухи.
3. Систематическое проведение мероприятий с целью повышения естественной местной и общей резистентности организма.
Особое значение для лечения и профилактики острых и хронических синуситов приобрели средства активной иммунизации с использованием бактериальных вакцин.
В последние годы для профилактики рецидивов воспалительных заболеваний ЛОР–органов успешно используется препарат ИРС–19. Препарат выпускается в виде спрея для интраназального применения и содержит очищенные бактериальные лизаты 19 наиболее значимых возбудителей респираторных инфекций. Препарат позволяет стимулировать неспецифические и специфические звенья иммунного ответа, в основном местного, со стороны слизистой оболочки верхних дыхательных путей. Проведенные клинические испытания препарата ИРС–19 показали его способность сокращать частоту рецидивов синусита и респираторных заболеваний у взрослых и детей в 2,5–4 раза при условии проведения повторной иммунизации через 4–5 месяцев. В качестве лечебных и профилактических мер острых заболеваний носа и околоносовых пазух следует признать необходимым назначение пробиотиков (лактофильтрум, нормофлорин В и Л и др. ) во время проведения антибактериальной терапии, с повторением курсов под микробиологическим контролем биоценоза кишечника. Особое место в лечении и профилактике острых заболеваний носа и околоносовых пазух занимает ароматерапия, т.е. использование ароматических масел, обладающих противовоспалительной, антисептической и вирусолитической активностью, оказывающих рефлекторый местный сосудосуживающй эффект, а также центральное воздействие посредством обонятельного нерва и раздражения назобульбарных центров. Среди них наиболее часто применяются масло чайного дерева, эвкалипта, фенхеля, мяты, лаванды камфоры и др., а также аромасмеси, например, эка, кармолис, цитросепт и др.
) во время проведения антибактериальной терапии, с повторением курсов под микробиологическим контролем биоценоза кишечника. Особое место в лечении и профилактике острых заболеваний носа и околоносовых пазух занимает ароматерапия, т.е. использование ароматических масел, обладающих противовоспалительной, антисептической и вирусолитической активностью, оказывающих рефлекторый местный сосудосуживающй эффект, а также центральное воздействие посредством обонятельного нерва и раздражения назобульбарных центров. Среди них наиболее часто применяются масло чайного дерева, эвкалипта, фенхеля, мяты, лаванды камфоры и др., а также аромасмеси, например, эка, кармолис, цитросепт и др.
.
отзывы врачей о Назонексе при синусите
Некоторые полагают, что при гайморите важно поскорее избавиться от симптомов болезни, и только затем приступать к лечению основной причины ее развития. В действительности же необходимо в первую очередь заняться борьбой с возбудителями инфекции, что и приведет к положительному результату: остановится воспалительный процесс, постепенно уйдут проявления заболевания, восстановится здоровье. Спрей Назонекс обладает мощным противовоспалительным эффектом, благодаря чему можно рассчитывать на скорейшее уменьшение воспаления в гайморовых пазухах, снятие отечности и нормализацию носового дыхания. Вместе со спреем важно принимать и другие лекарственные средства для уничтожения болезнетворных бактерий, более подробную информацию по данному вопросу вы можете узнать у своего лечащего врача.
Спрей Назонекс обладает мощным противовоспалительным эффектом, что позволяет использовать его при гайморитеОглавление материала
Насморк при гайморите
Как известно, насморк является едва ли не самым основным проявлением гайморита, причем сопли различаются по цвету, консистенции в зависимости от того, какую стадию болезни сейчас переживает человек.
- На начальной стадии выделения из носа прозрачные, не имеют запаха, больше напоминают воду.

- При активном развитии воспалительного процесса выделения становятся желтоватого или зеленого оттенка, по консистенции – густыми.
- После адекватного лечения выделения из носа постепенно начинают уменьшаться в количестве, хотя их цвет по-прежнему может оставаться желтоватым.
При тяжелом течении болезни сопли приобретают неприятный запах, который свидетельствует о гниении. В данном случае необходимо срочно обратиться к врачу, хотя это следует сделать еще на ранней стадии, чтобы избежать возможных осложнений.
Сильный насморк — одно из самых заметных проявлений гайморитаЧтобы избавиться от насморка во время воспаления верхнечелюстных пазух, необходимо использовать специальные капли, спреи в нос, а также заниматься лечением главной причины возникновения недуга. Перед тем, как принимать те или иные медикаменты, нужно проконсультироваться с врачом-отоларингологом, который и устанавливает диагноз гайморит.
Спрей Назонекс: преимущества, особенности, показания
Назонекс широко применяется при ринитах и синуситах различной природы происхождения. Этот препарат обладает некоторыми уникальными преимуществами:
- Достаточно быстро устраняет симптомы простудных заболеваний.
- Восстанавливает нормальное дыхание через нос.
- Изготавливается в удобной форме, что дает возможность использовать его даже для детей.
- Относится к группе глюкокортикостероидов, а это значит, что средство регулирует функции иммунной системы, кровообращения, благотворно влияет на обменные процессы в организме.
- Предотвращает появление осложнений во время ринитов и синуситов.
Несмотря на многофункциональность спрея, он не способен самостоятельно справиться с основной причиной возникновения болезни. Именно поэтому его применяют в качестве вспомогательного средства совместно с определенными антибиотиками, антисептиками, жаропонижающими и прочими медикаментами.
Препарат выпускают в форме суспензии, которая содержится в специальном флаконе. Такого объема достаточно для 120 дозировок. Введение лекарства осуществляется за счет его впрыскивания в носовые ходы.
Показания к применению: используют не только при гайморите, но также и при хронических формах различных синуситов и ринитов, в том числе и при рините аллергической природы, вазомоторном рините. Перед применением важно получить разрешение от лечащего врача, поскольку в некоторых случаях спрей противопоказан к использованию.
Спрей используется при различных видах синуситаНазонекс при гайморите
Отзывы о спрее Назонекс при гайморите показывают, что данное средство действительно помогает избавиться от симптомов болезни, особенно это относится к обильным выделениям из носа. Вот некоторые функции, которые возложены на лекарственный препарат:
- Облегчение оттока слизи из придаточных пазух.
- Проявление антибактериальной активности, что способствует уничтожению микробов и бактерий. Это действие выражено в меньшей степени, однако Назонекс обладает и такой функцией.
- Снятие отечности дренажных отверстий в слизистой оболочке носа.
- Торможение развития аллергических реакций.
Таким образом, спрей помогает облегчить состояние здоровья больному при гайморите. Человек начинает чувствовать себя лучше уже после первого применения средства, а затем с каждым днем его состояние еще заметнее улучшается, виден прогресс в лечении.
Если у вас есть симптомы воспаления придаточных пазух, необходимо немедленно обратиться за медицинской помощью. Любые медикаменты назначаются только специалистами после медицинского обследования, в противном случае вы можете начать лечить не то, что нужно, столкнувшись со многими нежелательными моментами.
Как пользоваться препаратом?
Бесконтрольное применение средства может привести к нежелательным последствиям в виде побочных эффектов: чувство тошноты, рвота, головокружение, гормональные сбои в организме. Кроме того, спрей совместим далеко не с любыми медикаментами, поэтому нужно проконсультироваться с квалифицированным специалистом перед началом терапии.
Кроме того, спрей совместим далеко не с любыми медикаментами, поэтому нужно проконсультироваться с квалифицированным специалистом перед началом терапии.
Сначала об особенностях применения. Лекарство разрешено детям от 2-х лет, до этого возраста следует подобрать другое средство, поскольку Назонекс может вызвать раздражение слизистой носа ребенка. Спрей назначается при сильном насморке и воспалительных процессах, что выражается в обильных выделениях зеленого или желтого цвета.
Спреем Назонекс очень удобно и легко пользоватьсяСпособы применения:
- Детям от 2 до 12 лет – 50 мкг в сутки в одну ноздрю.
- От 12 лет и старше – 100 мкг в одну ноздрю 2 раза в день. Другими словами, это 2 впрыскивания лекарства в сутки. В исключительных ситуациях врач назначает по 4 впрыскивания в каждую ноздрю.
Рекомендуется встряхнуть флакон со спреем перед применением, чтобы усилить действие лекарства. Пользовать препаратом необходимо до тех пор, пока не будет достигнут положительный клинический эффект. Однако не рекомендуется применять средство более 2-х недель, так как существует вероятность возникновения привыкания.
За относительно небольшой отрезок времени препарат должен оказать свое максимальное действие, улучшив состояние здоровья пациента. Если никаких улучшений нет, следует вновь записаться на прием к ЛОР-врачу, который, возможно, назначит новый терапевтический курс.
При гайморите важно пройти обследование у ЛОР-специалистаНазонекс для детей
Отзывы людей показывают, что при гайморите Назонекс может использоваться и для детей, главное – получить разрешение со стороны детского ЛОР-врача и применять средство согласно инструкции. Лекарство позволяет избавиться от хронического насморка, помогает остановить воспаление придаточных пазух.
Примечательно и то, что средство удобно в применении. Взрослые дети могут самостоятельно пользоваться флаконом со спреем, а младшим понадобится помощь родителей. К тому же, Назонекс может выпускаться и в каплях, в таком случае достаточно по 3-5 капель лекарства в день.
К тому же, Назонекс может выпускаться и в каплях, в таком случае достаточно по 3-5 капель лекарства в день.
Предостережения и противопоказания
Судя по отзывам врачей о Назонексе при гайморите, следует обязательно знать некоторые предостережения к использованию данного средства:
- Осторожно принимать лекарство, если вам уже назначили другие препараты из группы глюкокортикостероидов, иначе может быстро произойти передозировка.
- По окончанию лечения могут возникнуть побочные эффекты в виде депрессивного настроения, болей в суставах, переутомления и т.д.
- Продолжительное применение глюкокортикостероидов приводит к ослаблению иммунной системы, поэтому следует быть осторожным, чтобы во время лечения гайморита не подхватить какую-либо другую вирусную инфекцию.
Соблюдая простые, но важные правила, вы убережете себя от нежелательных последствий, а также сможете в кратчайшие сроки избавиться от коварного заболевания.
Спреем нельзя пользоваться при наличии следующих болезней, проблем со здоровьем и в некоторых специфических ситуациях:
- Туберкулез.
- Беременность и кормление грудью.
- Недавно проведенные операции.
- Повышенная чувствительность к компонентам средства.
- Возраст ребенка до 2-х лет.
Следует быть готовым к тому, что у вас возникнут побочные эффекты: головная боль, дискомфортные ощущения в носу, незначительное жжение, кровотечение из носа. При появлении подобных симптомов обратитесь к специалисту, а если в ближайшее время такой возможности нет, то уменьшите дозировку спрея или вовсе откажитесь от его применения на некоторое время.
Если вы почувствовали головную боль, дискомфорт в носу и другие неприятные эффекты после применения спрея, обратитесь к докторуОтзывы
Рассматривая отзывы о Назонексе при синусите, невозможно не заметить одну уникальную характеристику препарата, о которой говорят практически все потребители – спрей помогает освободить носовое дыхание в максимально сжатые сроки. В этом заключается его главное преимущество, о котором нельзя не упомянуть, описывая средство. Среди недостатков стоит выделить относительно высокую стоимость спрея, хотя нужно учитывать то, что действительно качественные медикаменты не могут стоить дешево.
Гайморит – непростое заболевание, требующее незамедлительного лечения, в противном случае вас ожидают большие проблемы в виде серьезных осложнений. Назонекс является одним из тех препаратов, которые как раз и предназначены для уменьшения симптомов болезни в минимальные сроки. Таким образом, вы можете рассчитывать на быстрое выздоровление и отсутствие последствий недуга.
Назначать лечение гайморита должен квалифицированный врач-отоларингологНе забывайте обратиться за помощью к ЛОР-специалисту, который ответственен за лечение гайморита, и по роду своей профессии обязан назначить вам правильный терапевтический курс.
Похожее по теме:
антибиотиков и местных назальных стероидов для лечения острого гайморита: рандомизированное контролируемое исследование | Астма | JAMA
Контекст Острый синусит – распространенная клиническая проблема, которая обычно приводит к назначению антибиотиков, но роль антибиотиков обсуждается. Противовоспалительные препараты, такие как местные стероиды, могут быть полезными, но они недостаточно изучены.
Цель Определить эффективность амоксициллина и местного будесонида при остром гайморите.
Дизайн, условия и пациенты Двойное слепое рандомизированное плацебо-контролируемое факторное исследование с участием 240 взрослых (в возрасте ≥16 лет) с острым нерецидивным синуситом (имело ≥2 диагностических критериев: гнойная ринорея с односторонним преобладанием, местная боль с односторонним преобладанием, гнойная ринорея двусторонняя, наличие гной в полости носа) в 58 семейных врачах (74 семейных врача) в период с ноября 2001 г. по ноябрь 2005 г. Пациенты были рандомизированы в 1 из 4 групп лечения: антибиотики и назальные стероиды; плацебо-антибиотик и назальный стероид; назальный стероид антибиотик и плацебо; плацебо антибиотик и назальный стероид плацебо.
Вмешательство Доза амоксициллина 500 мг 3 раза в день в течение 7 дней и 200 мкг будесонида в каждую ноздрю один раз в день в течение 10 дней.
Основные показатели результатов Доля пациентов, клинически излечившихся на 10-й день, с учетом дневников симптомов пациента, а также продолжительности и тяжести симптомов.
Результаты Доля пациентов с симптомами, продолжающимися 10 и более дней, составила 29 из 100 (29%) для амоксициллина по сравнению с 36 из 107 (33.6%) без амоксициллина (скорректированное отношение шансов, 0,99; 95% доверительный интервал, 0,57–1,73). Доля пациентов с симптомами, продолжающимися 10 и более дней, составляла 32 из 102 (31,4%) для местного применения будесонида по сравнению с 33 из 105 (31,4%) без будесонида (скорректированное отношение шансов, 0,93; 95% доверительный интервал, 0,54–1,62). Вторичный анализ показал, что назальные стероиды были значительно более эффективны у пациентов с менее тяжелыми симптомами на исходном уровне.
Заключение Ни антибиотик, ни стероид для местного применения по отдельности или в комбинации не были эффективны для лечения острого синусита в условиях первичной медико-санитарной помощи.
Регистрация пробной версии Идентификатор isrctn.org: ISRCTN84277311
Симптомы, характерные для острого синусита, обычно встречаются в практике оказания первичной медико-санитарной помощи и связаны с широкой группой, как правило, неустановленной этиологией на момент первоначального решения о лечении. По оценкам Соединенного Королевства, врач первичной медико-санитарной помощи принимает 50 или более случаев в год. 1 Из случаев подозрения на острый верхнечелюстной синусит (риносинусит) при предъявлении диагноза достаточно немногие из них достоверно подтверждены врачом. 2 , 3 Исследования, проведенные в практике первичной медико-санитарной помощи, показывают, что от 37% до 63% обращающихся пациентов не имеют подтвержденного диагноза. 4 -7
Несмотря на клиническую неопределенность в отношении бактериальной причины в повседневной практике, частота назначения антибиотиков остается на уровне 92% в Соединенном Королевстве 8 и от 85% до 98% в Соединенных Штатах, 9 и лишь немного ниже в Голландия (80%) 10 и Норвегия (67%). 11 Поскольку нет удовлетворительных исследований микробиологической этиологии типичных пациентов первичной медико-санитарной помощи, вероятно, имеет место широкомасштабное избыточное лечение. 12 , 13 Дополнительные соображения относительно широкого использования антибактериальных препаратов включают экономические затраты, связанные с антибиотиками, которые в настоящее время оцениваются примерно в 10 миллионов фунтов стерлингов в год в Соединенном Королевстве и 2,4 миллиарда долларов в год в Соединенных Штатах. 14 и повышение устойчивости к антибиотикам в обществе. 15 Кроме того, пациенты, получавшие антибиотики, приписывают исчезновение симптомов антибиотикам (тогда как на 60–85% улучшается за тот же период времени, независимо от того, лечили или не лечили синусит в разных условиях), 16 , что усиливает впечатление об эффективности. Случаи синусита с острой бактериальной этиологией требуют более качественной диагностической оценки, чтобы правильно нацелить применение антибиотиков. 2 , 17
Роль антибактериальных препаратов в лечении острого синусита в условиях первичной медико-санитарной помощи противоречива.В Кокрановском обзоре предлагается умеренный эффект пенициллинов при остром синусите (пенициллин: абсолютное снижение риска, 5,7% и количество, необходимое для лечения, 18; амоксициллин: абсолютное снижение риска, 13,7%, и количество, необходимое для лечения, 8). 16 95% доверительные интервалы (ДИ) относительных рисков (ОР) для излеченных случаев, однако, показывают, что эффекты незначительны (ОР 1,72 [95% ДИ 1,00–2,96] для пенициллина; и ОР, 2,06 [95% ДИ, 0,65-6,53] для амоксициллина). Основные доказательства использования антибактериальных средств получены из 5 исследований, включенных в Кокрановский обзор, 16 , в основном, проведенных в учреждениях вторичной медицинской помощи, которые включали пациентов с рентгенологически подтвержденным синуситом.Экстраполяция этих результатов на обычную клиническую практику нецелесообразна, потому что рентгеновские лучи обычно не используются в обществе, в котором проводится лечение и ведение большинства случаев.
Исследования использования антибактериальных средств, в которых использовался набор пациентов врачами на уровне сообществ, как правило, демонстрировали либо отсутствие, либо меньшую величину эффекта, и 2 исследования с наивысшей методологической оценкой (van Buchem et al 18 и Lindbaek et al 19 ) пришли к противоположные выводы об эффективности антибиотиков.Недавний обзор 20 показал, что большинство случаев острого риносинусита разрешаются с помощью симптоматического лечения и анальгетиков, которые должны оставаться основой лечения. Таким образом, нет четкой доказательной базы и единого мнения, подтверждающего или опровергающего пользу антибиотиков. Существующие исследования среди населения первичного звена не привели к твердым выводам об их эффективности и использовании. 18 , 19,21 -27
Возникает вопрос, могут ли клинические критерии помочь нацелить использование антибиотиков в сообществе на пациентов с большей вероятностью бактериального синусита.Подробные обзоры диагнозов можно найти в Руководстве Агентства по исследованиям и качеству здравоохранения, 2 , а также в других исследованиях. 11 , 28 Однако существует немного диагностических исследований с пациентами из любого учреждения, которые специально оценивают клинические симптомы и признаки по сравнению со стандартным критерием бактериального посева из аспирата пазух. Берг и Каренфельт 29 определили 3 прогностических симптома и 1 признак, дающие кривую рабочих характеристик приемника, сопоставимую, если не лучше, со стандартным рентгеновским снимком синуса.Любые 2 симптома или признака (т. Е. 2 симптома и признака из 4) дают чувствительность 81%, специфичность 88% (отношение правдоподобия для положительного результата 6,75) и среднюю прогностическую ценность положительного результата 86%, хотя для различных комбинаций 4 критериев положительная прогностическая ценность варьируется от 63% до 91%. 29
Стероиды для интраназального введения обладают как противовоспалительным, так и потенциальным противоотечным действием, ингибируя транскрипцию провоспалительных медиаторов и стабилизируя фосфолипидные мембраны; разумно предположить, что они могут играть роль в лечении острого бактериального синусита, например, за счет улучшения проходимости устья и облегчения дренажа из верхнечелюстных пазух. 30 В одном из ранних обзоров было высказано предположение, что местные стероиды не помогают при остром синусите. 30 Недавний Кокрановский обзор, 31 , однако, обнаружил, что на каждые 100 пролеченных пациентов 7 дополнительных пациентов получат пользу от местных интраназальных кортикостероидов, и рекомендовал дальнейшие исследования их эффективности. Однако образцы в Кокрановском обзоре не являются типичными образцами для первичной медико-санитарной помощи. 32 -35 В одном большом исследовании 32 , включенном в обзор, случаи были отобраны по ряду проявлений симптомов, связанных со сниженной вероятностью бактериальной причины (т. Е. Исключение сильной локализованной боли или гипертермии) и Пациенты были включены на основании списка симптомов синусита, которые не являются прогностическими факторами бактериального синусита.
Мы сообщаем о результатах исследования эффективности антибиотика (500 мг амоксициллина 3 раза в день в течение 7 дней) и назального стероида (200 мкг будесонида в каждую ноздрю один раз в день в течение 10 дней), отдельно или внутри комбинация среди группы пациентов, поступающих в первичную медико-санитарную помощь, удовлетворяющих клиническим критериям Berg и Carenfelt 29 для острого бактериального синусита.
План набора был рассчитан на 4 набранных случая на каждого семейного врача (1 рандомизированный блок из 4 человек на врача и 2 врача на практику).Всего было посещено 117 практик в 2 этапа за 2,5 года, 230 семейных врачей выразили заинтересованность в участии, но только 74 готовы принять активное участие в исследовании. Первоначально были приглашены все практики в соседних населенных пунктах, пока не была достигнута цель – 40 практикующих специалистов. Чтобы компенсировать более медленный, чем ожидалось, первоначальный набор врачей, в исследование были включены 18 дополнительных практикующих врачей с повторной отправкой по почте и практическим посещением этих более отдаленных мест.Семейные врачи получали по 50 долларов за каждого нанятого на время пациента из государственного бюджета, но пациенты не получали компенсации.
Были набранывзрослых пациентов старше 15 лет с неосложненным острым заболеванием (продолжительность <28 дней), поступивших в клинику первичной медико-санитарной помощи с симптомами синусита. Врач проверил 3 симптома и 1 клинический признак в соответствии с критериями Берга и Каренфельта 29 : гнойные выделения из носа с односторонним преобладанием, местная боль с односторонним преобладанием, гнойные выделения из носа с обеих сторон и гной при осмотре внутри носа.Пациенты должны были быть положительными, чтобы в исследование были включены как минимум 2 из вышеперечисленных критериев. Рентгеновские снимки носовых пазух не использовались, потому что они обычно не рекомендуются клиническими руководящими принципами Великобритании, обычно не используются в практике Великобритании, не работают лучше, чем критерии Берга и Каренфельта, и не являются рентабельными. 36
Практики прошли неформальное обучение под руководством главного исследователя или персонала, обученного главным исследователем интерпретации критериев включения и соответствующих методов обследования, и все они были посещены по крайней мере 1 членом исследовательской группы и получили возможность задать вопросы о испытание и методы перед началом.
Исключались случаи с низкой вероятностью острого бактериального синусита, у которых было менее 2 критериев Берга и Каренфельта. Поскольку исследование было сосредоточено на пациентах с первичным бактериальным патогенезом, было исключено 17 пациентов с историей рецидивирующего синусита (определяемого по ≥2 приступам острого синусита за предыдущие 12 месяцев). Это было предназначено для исключения значительной части случаев с основным аллергическим происхождением, а также с подозрением на серьезные сопутствующие патологии носа, требующие немедленного или хирургического лечения.Другие критерии исключения включали пациентов со значительными сопутствующими заболеваниями, такими как плохо контролируемый диабет или сердечная недостаточность, беременные или кормящие грудью пациенты, пациенты с аллергией или нежелательными реакциями в анамнезе на любое лекарство, а также те, кто получал антибиотики или стероиды в предыдущем месяце.
Размер выборки и этические соображения
Использование Кокрановского метаанализа для определения эффекта амоксициллина с 42.5% не излечившихся, получавших лечение, против 61,4% не излеченных, не получавших лечения, мы определили, что для уровня α 0,05 и уровня β 0,20 требуется минимум 208 пациентов с полными исходами. 16 Этот размер выборки (≈ 200) позволил бы нам обнаружить SD-разницу 0,4 (небольшой размер клинического эффекта) по шкале общей тяжести симптомов (TSS) (более чувствительный непрерывный результат). Для достижения уровня β 0,10 потребуется верхняя цель в 290 пациентов.
Исследование было одобрено многоцентровым комитетом по этике исследований Юго-Западной Англии и несколькими местными комитетами по этике исследований на юге: Саутгемптон и Юго-Западный Уилтшир, остров Уайт, Портсмут и Юго-Восточный Гемпшир, Западный и Восточный Дорсет, Северный и Средний Гэмпшир.Врачи получили полное письменное информированное согласие после того, как пациент прочитал информационный буклет для пациента и задал вопросы.
Самый эффективный способ проверки более чем одной гипотезы – это факторное испытание. 37 Такие испытания требуют заранее определенного плана факторного анализа с оценкой лечебного взаимодействия. 38 В этом исследовании были выделены 4 группы: активный антибиотик и активный стероид для местного применения, активный антибиотик и стероид для местного применения плацебо, антибиотик-плацебо и активный стероид для местного применения, а также антибиотик-плацебо и стероид для местного применения плацебо.Комбинированный анализ планировался следующим образом: антибиотик (активный антибиотик и активный стероид для местного применения; активный антибиотик и стероид для местного применения плацебо) по сравнению с отсутствием антибиотика (антибиотик-плацебо и активный стероид для местного применения; и антибиотик-плацебо и стероид для местного применения плацебо) (контроль эффектов стероида в модели) и стероид для местного применения (активный антибиотик и активный стероид для местного применения; антибиотик-плацебо и активный стероид для местного применения) по сравнению с отсутствием стероида для местного применения (активный антибиотик и стероид для местного применения плацебо; антибиотик-плацебо и стероид для местного применения плацебо) (контроль эффектов антибиотика в модель).
Рандомизация проводилась на уровне пациента и происходила во время консультации с врачом с использованием пробных пакетов с слепым секвенированием. Эта установка гарантирует, что результаты применимы к повседневной практике (первичная помощь / семейная практика). Запечатанные непрозрачные пронумерованные упаковки содержали инструкции для врача и либо активные, либо плацебо-препараты, которые были распределены партиями среди участвующих практик в рандомизированных блоках по 4 штуки.Ни антибиотик, ни назальный стероидный спрей не были распознаны как активные лекарства или плацебо из упаковок, и они были идентичны по вкусу и внешнему виду. Пакеты были составлены с использованием таблиц случайных чисел, а независимый человек из испытательной группы был привлечен для распределения с использованием случайной последовательности и пробного кода. Таким образом, каждый рандомизированный пакет состоял из проверяемой последовательности из 4 возможных комбинаций двух вмешательств, и врачам было дано указание использовать пакеты последовательно.Взлом кода хранился в запечатанном конверте в запертом шкафу для документов в университете на протяжении всего периода обучения.
Запасы пробных препаратов (как активных, так и плацебо) были закуплены у 2 отдельных поставщиков генериков (CTS, Craigavon, Северная Ирландия, амоксициллин и плацебо; и Generics UK, Хартфордшир, Англия, будесонид и плацебо). Все контейнеры с лекарствами и все материалы испытаний можно было идентифицировать только по номеру кода рандомизации. В течение 4 лет исследования не сообщалось о серьезных побочных эффектах или связанных с ними госпитализациях, и конверт с единым кодом не открывался до тех пор, пока не был завершен сбор всех данных и все переменные не были введены в базу данных.
После получения полного письменного информированного согласия врачи заполнили базовую анкету, включая клинические признаки, и подтвердили критерии включения. Было выполнено базовое физикальное обследование с регистрацией температуры, болезненностью носовых пазух и осмотром передней носовой полости (передняя риноскопия). Информация о продолжительности симптомов и тяжести боли была записана, а исключения подтверждены. Кроме того, были собраны некоторые базовые демографические данные. Все участники, которые согласились быть рандомизированными, были проинструктированы о заполнении 14-дневного дневника симптомов пациента с записями, которые нужно заполнять каждый день, и анкетой.Пациенты также получили письменные и иллюстрированные инструкции о том, как правильно принимать лекарство.
Результат и сбор данных
Основной результат исследования был получен из дневника пациентов. Это включало 11 переменных симптомов, оцененных по 7-балльной шкале Лайкерта и подтвержденных в аналогичных практических испытаниях первичной медико-санитарной помощи и диагностических исследованиях из нашей группы. 13 , 39 -41 Дневные переменные включали (1) заложенность носа слева, (2) заложенность носа справа, (3) выделения из носа (левая ноздря), (4) выделения из носа (правая ноздря), (5) неприятный вкус или запах, (6) боль в лице слева, (7) боль в лице справа, (8) боль в голове, челюстях , или зубы при сгибании, (9) уровень ограничения повседневной активности, (10) уровень благополучия и (11) головная боль. Каждая переменная была оценена как 0 – нормальная или не затронутая, 1 – очень небольшая проблема, 2 – небольшая проблема, 3 – умеренно плохая, 4 – плохая, 5 – очень плохая и 6 – настолько плохая, насколько это возможно.
Эти дневники были объединены с анкетой по другим параметрам, таким как клинические особенности и удовлетворенность консультацией. В течение первой недели с пациентами связывался по телефону ассистент-исследователь, используя краткий структурированный подход, и ответы на вопросы помогали стимулировать соблюдение режима лечения и повышать качество дневниковых отчетов. Когда пациенты выставляли нули для всех своих симптомов или через 2 недели, их просили вернуть свои заполненные дневники по почте вместе с оставшимися запасами антибиотиков (для подсчета) и назальными спреями (для взвешивания).С пациентами, которые не ответили, снова связались по телефону или по почте, чтобы побудить их вернуться. Для некоторых неответчиков удалось собрать необходимые данные исследования с помощью телефонного интервью (n = 14 или 5,8% рандомизированной популяции). Этот метод ранее был одобрен нашей группой. 39 -41 Врачи также вели дневники незарегистрированных случаев, когда это было возможно, и причин отказа. Банкноты были проверены на предмет повторной посещаемости через 6 недель.Все оценки результатов регистрировались в центральной базе данных и проверялись и подтверждались при необходимости научным сотрудником, не знающим группы лечения.
Все те, у кого была дневниковая информация (n = 207), были проанализированы в соответствии с группой рандомизации, в которую они были распределены, независимо от соблюдения. В нашем основном анализе не учитывались данные, в которых дневниковая информация для разрешения симптомов (т. Е. Когда симптомы становились очень слабыми или отсутствовали) не могла быть получена, потому что не было оснований, на которых можно было бы судить, когда исчезновение симптомов произошло у таких людей.Однако анализ чувствительности был проведен на слепых данных двумя способами: с вменением данных (предполагая, что данные, потерянные для последующего наблюдения, все еще имели симптомы на 14-й день) и с полученной дополнительной телефонной информацией и без нее. Мы не обнаружили существенной разницы в результатах. Все такие и последующие анализы были выполнены в соответствии с заранее определенным планом анализа. Мы следовали рекомендациям по статистическому анализу факторного исследования: 38 не было отмечено значительных взаимодействий между видами лечения для всех сообщенных результатов.
Логистическая регрессия использовалась для дихотомического первичного результата (доля вылеченных по сравнению с теми, у кого симптомы продолжались ≥10 дней). Также была выполнена регрессия Кокса для разрешения симптомов. Допущения о пропорциональных рисках оценивались графически, а также в сравнении с кривыми Каплана-Мейера, которые представлены с результатами лог-рангового теста. Когда информация о симптомах отсутствовала, данные подвергались цензуре на кривых Каплана-Мейера. Непараметрическая квантильная регрессия использовалась для оценки симптомов непрерывного исхода.Модель наименьшего абсолютного значения в Stata (StataCorp, College Station, Texas) использовалась для квантильной регрессии для оценки медиан. Медианная регрессия находит плоскость регрессии, которая минимизирует сумму абсолютных остатков, а не сумму квадратов остатков. Анализ соответствовал факторному плану (т. Е. Основные эффекты для каждого фактора контролировались для другого фактора после того, как мы проверили и подтвердили отсутствие взаимодействия между группами лечения).
Основные результаты представлены в виде скорректированных отношений шансов (AOR) в пользу лечения или контроля с их 95% доверительным интервалом.Для определения важных групп симптомов также использовался факторный анализ. После выделения факторов главных компонент использовалось вращение варимакс. Это сохраняет факторы ортогональными, но максимизирует сумму дисперсий факторных нагрузок, так что каждый фактор имеет несколько больших нагрузок, а остаток максимально приближен к нулю. Сообщается о взаимосвязи между исходной тяжестью и исходами. Для анализа использовалось программное обеспечение Stata версии 9 (StataCorp) и SPSS версии 15 (SPSS Inc, Чикаго, Иллинойс). P <0,05 использовался в качестве уровня значимости.
В общей сложности 388 пациентов были оценены на соответствие критериям, а 240 были рандомизированы в течение 4-летнего периода исследования (с ноября 2001 г. по ноябрь 2005 г.). На рисунке 1 показан поток пациентов на протяжении всего исследования. В среднем было набрано 3 пациента на каждого врача и 4 случая на практику (т. Е. 1 рандомизированный блок из 4). Одной из причин медленного набора был отказ некоторых пациентов (n = 54) от рандомизации из-за заявленной потребности в немедленных антибиотиках.Однако большинство пациентов не были включены в исследование, потому что у врача не было достаточно времени во время офисных встреч для набора (n = 38; эти данные были записаны в журналы врачей и зарегистрированы в конце исследования), пациенты имели другие критерии исключения (n = 32), наиболее частой из которых была аллергия на антибиотики пенициллинового ряда, или случаи, не соответствующие критериям включения (n = 24). Несколько врачей сообщили, что использованные критерии включения исключали значительное количество рутинных случаев «синусита», которые они видели в своей практике, подтверждая, что наши критерии были более строгими, чем те, которые обычно используются для клинической диагностики.Также была проведена оценка сокрытия, и мы обнаружили, что не было значительной разницы во взглядах пациентов на эффективность назначенного лечения (шкала 0-5) для таблетки антибиотика по сравнению с таблеткой плацебо ( P = 0,07) или для стероида. спрей против спрея плацебо ( P = 0,25).
Из 240 рандомизированных взрослых в возрасте 16 лет и старше, удовлетворяющих критериям включения, примерно 70% выборки имели 2 диагностических критерия Берга и Каренфельта 29 ; 30% – 3 или все 4.Средний возраст составлял 44 года, и на каждого мужчину набирали по 4 женщины. В таблице 1 показаны исходные характеристики по группам лечения. Потенциальные искажающие факторы анализируются по факторным группам, используемым для основного анализа (таблица 2). Возраст, пол, курение в анамнезе, астма, экзема, сенная лихорадка, предыдущий синусит, гной при осмотре, исходная температура, количество дней с симптомами и исходная тяжесть по критериям Берга и Каренфельта 29 – все не показали значительных различий между группами на исходном уровне, за исключением температуры между группами, получавшими антибиотик, и группами, не получавшими антибиотик ( P =.05). Хотя это незначительно, но у тех, кто получал антибиотик, вероятность быть мужчинами несколько реже (26,5% против 28,3%) и меньше вероятность появления гноя при осмотре (31,9% против 39,4%). Распространенность атопии в выборке в целом немного выше, чем в общей популяции. Наличие атопии в анамнезе не повлияло на оценки или выводы. У большинства пациентов был предыдущий эпизод синусита (но не ≥2 эпизодов за предыдущие 12 месяцев). 42 Средняя продолжительность предшествующих симптомов до обращения к врачу составляла 7 дней (межквартильный размах, 10 дней).
В общей сложности 33 пациента были потеряны для последующего наблюдения через 2 недели (потеря 13,7% для последующего наблюдения). Пациенты, у которых был гной при обследовании (AOR, 1,50; 95% ДИ, 0,66–3,40) и мужчины (AOR, 3,75; 95% ДИ, 1,66–8,48), с большей вероятностью были потеряны для последующего наблюдения. Клинические записи подтвердили, что 2 пациента, не прошедших последующее наблюдение, вышли из исследования: 1 в группе антибиотиков и стероидов и 1 в группе двойного плацебо. Оба отказались от лечения раньше срока из-за продолжающихся симптомов.
Не было никаких значимых тестов для лечения взаимодействий по группам факторов (таблетка антибиотика против таблетки плацебо и стероидный спрей против плацебо спрея).Представленные здесь результаты основаны на пациентах с возвращенными в дневник, завершенными результатами (n = 193) плюс подтвержденные интервью (n = 14). Была проведена оценка коллинеарности и переобучения наших моделей, но мы не нашли ни одного доказательства.
Доля пациентов с симптомами, продолжающимися 10 или более дней, составляла 29 из 100 (29%) для амоксициллина по сравнению с 36 из 107 (33,6%) без амоксициллина (AOR, 0,99; 95% ДИ, 0,57–1,73). Доля пациентов с симптомами продолжительностью 10 и более дней составила 32 из 102 (31.4%) для местного применения будесонида по сравнению с 33 из 105 (31,4%) без будесонида (AOR, 0,93; 95% ДИ, 0,54–1,62). Регрессия Кокса подтвердила отсутствие значимого эффекта амоксициллина (отношение рисков для разрешения, 1,08 [95% ДИ, 0,79–1,48]; P = 0,63) или будесонида (отношение рисков, 1,05 [95% ДИ, 0,77–1,44] ]; P = 0,75).
Когда анализ чувствительности был рассчитан с использованием вменения в качестве данных для пациентов, которые были потеряны для последующего наблюдения, предполагаемое влияние амоксициллина на симптомы, длящиеся 10 дней или более (AOR, 0.90; 95% ДИ 0,54–1,50) и будесонид (ЗО 0,90; 95% ДИ 0,54–1,50) также были незначительными. Небольшая разница в очевидном эффекте антибиотика в вмененном анализе может быть отчасти артефактом небольших различий в группах рандомизации, потому что в группе плацебо было больше мужчин и больше пациентов с гноем при обследовании, и обе эти переменные предсказывали потерю для наблюдения. вверх.
Доля излеченных за день до 14 дня показана на рисунке 2 для амоксициллина в сравнении с отсутствием амоксициллина и местного будесонида по сравнению с отсутствием будесонида.Излечение для каждого пациента определялось путем оценки отсутствия проблем или очень незначительных проблем (0 или 1) для каждого из 11 пунктов дневника. Никаких заметных различий во времени до излечения не наблюдалось ни в одной из групп, при этом 40% пациентов излечились к 1 неделе. Разрешение происходит медленнее на второй неделе (третья неделя болезни).
Оценка TSS для каждого дня была основана на суммировании всех числовых значений шкал Лайкерта (для дней 0-10). Чтобы установить какие-либо статистически важные группы связанных симптомов, был проведен анализ основных факторов с ротацией варимакс.Первые 2 подгруппы симптомов были сохранены на основе собственных значений больше 1. Это были недомогание (определялось симптомами 8–11; α Кронбаха = 0,92) и боль (симптомы 6–8; α = 0,83).
TSS получил максимальный балл 66 по 11 переменным. Данные для этих оценок не распределялись нормально, поэтому средние значения были нанесены на график с течением времени для каждой из групп и показаны на рисунке 3 для амоксициллина в сравнении с отсутствием амоксициллина и для местного будесонида в сравнении с отсутствием местного будесонида.Непараметрическая (квантильная) регрессия была проведена на 10-й день. Не было существенной разницы в средних для амоксициллина по сравнению с отсутствием амоксициллина (средняя разница, 0 [95% ДИ, от -0,70 до 0,70]; P > 0,99) или для будесонида. по сравнению с отсутствием будесонида (средняя разница 0 [95% ДИ, от -0,70 до 0,70]; P > 0,99). Также не было никаких различий между группами при использовании среднего TSS за все 14 дней.
Группа симптомов боли и нездоровья, выявленная с помощью факторного анализа, была проанализирована отдельно из-за их важности для врачей при ведении пациентов и оценке любых дифференциальных эффектов лечения.Для группы симптомов боли не было обнаружено значительных различий между любыми группами для каждого дня; полное исчезновение боли произошло на 6 или 7 день, что было примерно на 1 день раньше остальных показателей дневника. Группа нездоровых симптомов измерялась с использованием среднего балла по степени тяжести (диапазон баллов от 0 до 6) и основывалась на степени недомогания пациента и уровне ограничения повседневной активности. Затем были протестированы взаимодействия между исходной степенью тяжести и группами лечения с тяжестью на 10-й день.Значительная взаимосвязь между повышенной тяжестью на исходном уровне и назальным стероидом была обнаружена для группы нездоровых симптомов. С учетом этого взаимодействия влияние стероида на группу нездоровых симптомов через 10 дней составило -0,75 (95% ДИ, от -1,34 до -0,14) при нулевом исходном балле тяжести. Однако коэффициент взаимодействия составлял 0,28 (95% ДИ, от 0,10 до 0,45; P = 0,003; т. Е. Эффект назального стероида снижается на 0,28 на каждый 1 балл увеличения исходной тяжести синусита).Например, эффект стероида для пациента с исходным баллом тяжести 1 составляет -0,75 + 0,28 = -0,47, тогда как для пациента с исходным баллом 3 он составляет -0,75 + 0,28 × 3 = 0,09, а для при исходной оценке 5 это -0,75 + 0,28 × 5 = 0,65. Таким образом, назальный стероид полезен в случаях с менее серьезными симптомами в нашем образце вероятного бактериального синусита и вреден в случаях с более тяжелыми симптомами. Согласно клиническим записям и анализу клинических случаев через 6 недель серьезных побочных эффектов не было.
Насколько нам известно, это крупнейшее двойное слепое рандомизированное плацебо-контролируемое исследование, не финансируемое фармацевтическими средствами, по оценке эффективности амоксициллина в случаях острого синусита (с типичными признаками бактериального синусита), представленное семейным врачам, и единственное адекватное мощное испытание будесонида в этой группе пациентов. Исходя из основных результатов, мы можем быть более чем на 95% уверены в том, что величина эффекта, описанная в Кокрановском обзоре 16 для амоксициллина (относительный риск, 2.06) не встречается в популяции, из которой была получена наша выборка. Учитывая несколько других исследований первичной медико-санитарной помощи, может показаться, что любой имеющийся размер эффекта, предполагающий наличие эффекта антибиотиков, значительно меньше, чем тот, который сообщается в Кокрановском обзоре, 16 , который включал данные, объединенные из групп первичного и вторичного звена, руководить своими рекомендациями. Наше более строгое определение случая синусита, вероятно, будет означать, что менее четко определенные случаи синусита, которые обычно лечатся врачами первичной медико-санитарной помощи, покажут еще меньший эффект от приема антибиотиков.
Потенциальным ограничением исследования является способность исследования обнаруживать клинически полезные эффекты антибиотика и возможность ложноотрицательного результата. 16 Основываясь на 95% доверительном интервале для разницы в пропорциях, наши результаты показывают, что максимальная вероятная разница между пропорциями у пациентов с симптомами в течение 10 или более дней составляет 13,5% (т. Е. Число, необходимое для лечения ≥7 ). Наши непрерывные измерения результатов более чувствительны для обнаружения любых клинически полезных эффектов (стандартное отклонение 0.4; т.е. небольшой размер эффекта). Таким образом, мы можем быть уверены, что не пропустили 4-балльную разницу в оценке TSS, что соответствует примерно одной трети пациентов, оценивающих симптомы как незначительную или очень небольшую проблему или как общую продолжительность симптомов на 1 день меньше. Хотя мы, возможно, не обнаружили небольших эффектов, полезные клинические эффекты вряд ли будут присутствовать, особенно если сравнивать их с недостатками антибиотиков.
Еще одним потенциальным ограничением исследования было то, что уровень набора был низким (среднее значение 3 случая на семейного врача), хотя на самом деле семейные врачи нашего исследования набирали лучше, чем в среднем для исследований на уровне сообщества. 43 Заболеваемость сезонным гриппом в течение периода исследования была низкой (что снизило вероятность вторичного бактериального синусита). Распространенными препятствиями при приеме на работу было давление на занятых семейных врачей при найме на работу (со сравнительно низкими ставками компенсации за время исследования), а также то, что наши диагностические критерии были строгими, и многие пациенты не соответствовали им. Это говорит о том, что результаты все же должны быть обобщены для популяции, представленной с критериями Берга и Каренфельта 29 в группах первичной медико-санитарной помощи или семейной практике, и что эффект антибиотиков будет еще меньше в менее отобранной популяции.
Критерии Берга и Каренфельта 29 не были валидированы в группах первичной медико-санитарной помощи и вряд ли будут валидированы, учитывая инвазивный характер используемого стандарта критерия (пункция синуса). 11 Хотя возможно, что положительная прогностическая ценность, обнаруженная Berg и Carenfelt (86%) в популяции вторичной помощи, будет ниже в популяции первичной медико-санитарной помощи, отношение правдоподобия для положительного теста, равное 6,75, по-прежнему означает, что большинство пациентов с согласно критериям Берга и Каренфельта, наблюдаемым в первичной медико-санитарной помощи, будет бактериальный синусит.Для этого отношения правдоподобия вероятность предварительного тестирования, равная 50%, дает вероятность посттеста примерно 90%, но даже 20% вероятность предварительного тестирования дает вероятность посттеста 65% (с использованием номограммы для теоремы Байеса). 44 Мы поддерживаем использование критериев Берга и Каренфельта 29 , потому что (1) есть свидетельства того, что посттестовая вероятность 90% является разумным приближением, 11 (2) они являются наилучшими доступными критериями, утвержденными врачом ( потому что они использовали лучший стандарт антральной аспирации) и (3) рекомендации Агентства по исследованиям в области здравоохранения и качества документально подтвердили, что они сопоставимы или лучше других методов, таких как рентген.
Возможно, наиболее важно то, что рентгеновские снимки, компьютерная томография и тесты скорости оседания эритроцитов не выполняются в практике первичной медико-санитарной помощи Великобритании до принятия решения о назначении (ни в большинстве учреждений первичной медико-санитарной помощи), поэтому их вспомогательное использование в этом исследовании серьезно ограничить возможность обобщения среди населения, которому прописывается большинство антибиотиков. Мы признаем, что существуют культурные различия в использовании таких дополнительных тестов, но метод набора, использование стандартизированных клинических критериев и обнаружение аналогичных показателей назначения антибиотиков в США, Великобритании и некоторых частях Европы – все это добавить дополнительный вес к вероятной обобщаемости этих результатов.
Курс лечения 500 мг амоксициллина 3 раза в день в течение 7 дней аналогичен графику дозирования в исследовании van Buchem et al. 18 и нескольких других из первичной медико-санитарной помощи. 22 -25,27 Это в соответствии с руководящими принципами Великобритании и США в качестве лечения первого выбора, особенно когда заболеваемость Moraxella , вероятно, будет низкой. Три метаанализа не обнаружили доказательств более высокой эффективности какого-либо конкретного класса антибиотиков при остром синусите по сравнению с любым другим, 16 , 45 , 46 , поэтому маловероятно, что другой антибиотик дал бы другие результаты.Отсутствие эффективности может быть связано с тем, что антибиотики обычно плохо проникают в локализованные полости.
Точно так же, по-видимому, не наблюдается клинически полезного эффекта местных стероидов в среднем в исследуемой популяции. Однако была отмечена сильная взаимосвязь между исходной тяжестью и исходом для назального стероида ( P = 0,003), что указывает на то, что более легкие случаи в выборке действительно получали пользу от местного назального стероида, тогда как более тяжелые случаи – нет. Таким образом, эту работу можно интерпретировать как поддержку результатов Meltzer et al 32 в отношении эффективности местных стероидов при остром синусите, в котором эта популяция была определена как менее тяжелая и с более низкой вероятностью острой бактериальной инфекции.Это говорит о том, что местные стероиды (из-за их местного метода доставки к слизистой оболочке) с большей вероятностью принесут пользу на ранней стадии естественного течения заболевания до того, как разовьются более рефрактерные стадии, характеризующиеся густыми выделениями, закрытием устья и сильное воспаление с системными особенностями.
Наши основные выводы заключаются в том, что среди пациентов с типичными признаками острого бактериального синусита ни антибиотик, ни местный стероид по отдельности или в комбинации не эффективны для изменения тяжести симптомов, продолжительности или естественного течения заболевания.Местные стероиды, вероятно, будут эффективны для людей с такими особенностями, но у которых при обращении к врачу проявляются менее серьезные симптомы.
Автор для переписки: Ян Г. Уильямсон, доктор медицины, Саутгемптонский университет, Олдермур Клоуз, Саутгемптон SO165ST, Англия ([email protected]).
Вклад авторов: Доктор Уильямсон имел полный доступ ко всем данным в исследовании и берет на себя ответственность за целостность данных и точность анализа данных.
Концепция и дизайн исследования : Уильямсон, Литтл.
Сбор данных : Уильямсон, Рамсби, Бенж, Мур, Кросс.
Анализ и интерпретация данных : Уильямсон, Рамсби, Бенж, Мур, Смит, Литтл.
Составление рукописи : Уильямсон, Бенж, Смит, Литтл.
Критический пересмотр рукописи на предмет важного интеллектуального содержания : Уильямсон, Рамсби, Бенж, Мур, Кросс, Литтл.
Статистический анализ : Уильямсон, Рамсби, Бенж, Смит, Литтл.
Получено финансирование : Уильямсон, Литтл.
Административная, техническая или материальная поддержка : Рамсби, Бенж, Мур, Кросс.
Научное руководство : Уильямсон.
Раскрытие финансовой информации: Доктор Литтл сообщил о получении гонорара за консультационные услуги в течение 2 полдня от Abbott Pharmaceuticals в отношении осложнений инфекций дыхательных путей.Никакие другие авторы не сообщили о раскрытии финансовой информации.
Финансирование / поддержка: Это исследование было поддержано Министерством здравоохранения Великобритании.
Роль спонсора: Министерство здравоохранения Великобритании не участвовало в разработке и проведении исследования, в сборе, анализе и интерпретации данных, а также в подготовке, обзоре или утверждении рукописи. .
Дополнительные взносы: Мы благодарим спонсоров из Министерства здравоохранения Великобритании, пациентов, которые участвовали, а также врачей и практикующих специалистов.
1.Управление переписей и обследований населения. Статистика заболеваемости от общей практики: четвертое национальное исследование, 1991 . Лондон, Англия: Канцелярия Ее Величества; 1994.
2.Лау J, Цукер Д, Энгельс EA, и другие; Агентство медицинских исследований и качества. Диагностика и лечение острого бактериального риносинусита: отчет о доказательствах / оценка технологии No.9 . Роквилл, Мэриленд: Агентство медицинских исследований и качества; 1999.
4. Линдбек М, Хьортдал П, Йонсен ULH. Использование симптомов, признаков и анализов крови для диагностики острых инфекций носовых пазух в первичной медико-санитарной помощи: сравнение с компьютерной томографией. Фам Мед . 1996; 28 (3): 183-188. PubMedGoogle Scholar5.Hansen JG, Шмидт H, Росборг J, Лунд E. Прогнозирование острого гайморита у пациентов общей практики. BMJ . 1995; 311 (6999): 233-236. PubMedGoogle ScholarCrossref 6. Уильямс JW, Симел DL, Робертс L, Самса GP. Клиническая оценка синусита: постановка диагноза на основании анамнеза и физикального обследования. Энн Интерн Мед. . 1992; 117 (9): 705-710. PubMedGoogle ScholarCrossref 7. van Duijn Н.П., Брауэр HJ, Lamberts H. Использование симптомов и признаков для диагностики гайморита в общей практике: сравнение с ультразвуковым исследованием. BMJ . 1992; 305 (6855): 684-687. PubMedGoogle ScholarCrossref 8, Эшворт М, Чарльтон Дж, Баллард К, Латинович Р., Гуллифорд M. Различия в назначении антибиотиков и частоте консультаций по поводу острой респираторной инфекции в общей практике Великобритании, 1995–2000 гг. Br J Gen Pract . 2005; 55 (517): 603-608. PubMedGoogle Scholar9.Hickner JM, Бартлетт JG, Бессер RE, Gonzales Р., Хоффман JR, Sande MA.Принципы надлежащего применения антибиотиков при остром риносинусите у взрослых: общие сведения. Энн Интерн Мед. . 2001; 134 (6): 498-505. PubMedGoogle ScholarCrossref 10, Аккерман А.Е., ван дер Вуден JC, Куйвенховен ММ, Дилеман JP, Верхей TJM. Назначение антибиотиков при инфекциях дыхательных путей в первичной медико-санитарной помощи Нидерландов в зависимости от возраста пациента и клинических проявлений J Antimicrob Chemother . 2004; 54 (6): 1116-1121. PubMedGoogle ScholarCrossref 11.Линдбек M, Hjortdahl П. Клинический диагноз острого гнойного гайморита в общей практике: обзор. Br J Gen Pract . 2002; 52 (479): 491-495. PubMedGoogle Scholar12.Williams JW Младший, Симел DL. У этого пациента синусит? диагностика острого синусита по анамнезу и обследованию. ЯМА . 1993; 270 (10): 1242-1246. PubMedGoogle ScholarCrossref 13. Уильямсон Я, Бенж С, Мур М, Кумар S, крест М, Маленькая П.Острый синусит: какие факторы семейные врачи считают наиболее диагностическими и наиболее точными для прогнозирования эффективности антибиотиков? J Fam Pract . 2006; 55 (9): 789-796. PubMedGoogle Scholar14.Osguthorpe Джей Ди, Хэдли JA. Риносинусит: современные концепции оценки и лечения. Мед Клин Норт Ам . 1999; 83 (1): 27-41. PubMedGoogle ScholarCrossref 15.McCormick AW, Уитни CG, Фарли ММ, и другие. Географическое разнообразие и временные тенденции устойчивости к противомикробным препаратам Streptococcus pneumoniae в США. Нат Мед . 2003; 9 (4): 424-430. PubMedGoogle ScholarCrossref 16. Уильямс JW Младший, Агилар C, Корнелл J, и другие. Антибиотики при остром гайморите. Кокрановская база данных Syst Rev . 2003; (2): CD000243PubMedGoogle Scholar17.Gwaltney JM Младший, Джонс KG, Кеннеди DW. Медицинское лечение синусита: образовательные цели и рекомендации по лечению. Ann Otol Rhinol Laryngol Suppl . 1995; 167: 22-30.PubMedGoogle Scholar18.van Buchem FL, узловатый узелок JA, Schrijnemaekers VJ, Peeters MF. Рандомизированное плацебо-контролируемое исследование лечения антибиотиками острого гайморита на основе первичной медико-санитарной помощи. Ланцет . 1997; 349 (9053): 683-687. PubMedGoogle ScholarCrossref 19. Lindbaek M, Hjortdahl П, Йонсен UL. Рандомизированное двойное слепое плацебо-контролируемое исследование пенициллина и амоксициллина в лечении острых инфекций носовых пазух у взрослых. BMJ . 1996; 313 (7053): 325-329. PubMedGoogle ScholarCrossref 21.Stalman W, ван Эссен GA, van der Graaf Y, де Мелькер РА. Окончание лечения антибиотиками у взрослых с жалобами на острый синусит в общей практике? Br J Gen Pract . 1997; 47 (425): 794-799. PubMedGoogle Scholar22.Merenstein D, Уиттакер C, Чедвелл Т, Вегнер B, Д’Амико F. Полезны ли антибиотики для пациентов с жалобами на синусит? рандомизированное двойное слепое клиническое исследование. J Fam Pract . 2005; 54 (2): 144-151. PubMedGoogle Scholar23.Bucher ХК, Чуди П, молодой J, и другие. Эффект амоксициллина-клавуланата при клинически диагностированном остром риносинусите: плацебо-контролируемое двойное слепое рандомизированное исследование в общей практике. Arch Intern Med . 2003; 163 (15): 1793-1798. PubMedGoogle ScholarCrossref 24.Varonen H, Куннамо Я, Саволейнен S, и другие. Лечение острого риносинусита, диагностированного с помощью клинических критериев или ультразвукового исследования в первичной медико-санитарной помощи: плацебо-контролируемое рандомизированное исследование. Scand J Prim Health Care . 2003; 21 (2): 121-126. PubMedGoogle ScholarCrossref 25. Де Саттер AI, Де Мейер MJ, Christiaens ТК, и другие. Улучшает ли амоксициллин результаты у пациентов с гнойной ринореей? J Fam Pract . 2002; 51 (4): 317-323. PubMedGoogle Scholar26.Hansen JG, Шмидт H, Гринстед P. Рандомизированное двойное слепое плацебо-контролируемое исследование пенициллина V в лечении острого гайморита у взрослых в общей практике. Scand J Prim Health Care . 2000; 18 (1): 44-47. PubMedGoogle ScholarCrossref 27.Nørrelund Н. Контролируемое исследование пивампициллина. Ugeskr Laeger . 1978; 140 (45): 2792-2795. PubMedGoogle Scholar28.Engels EA, Террин N, Barza М, Лау Ж. Мета-анализ диагностических тестов при остром синусите. Дж. Клин Эпидемиол . 2000; 53 (8): 852-862. PubMedGoogle ScholarCrossref 29.Berg О, Каренфельт C. Анализ симптомов и клинических признаков эмпиемы гайморовой пазухи. Акта Отоларингол . 1988; 105 (3-4): 343-349. PubMedGoogle ScholarCrossref 30. Низкий DE, Desrosiers М, МакШерри J, и другие. Практическое руководство по диагностике и лечению острого синусита. CMAJ . 1997; 156 (приложение 6): S1-S14. PubMedGoogle Scholar31.Zalmanovici А, Яфэ J. Стероиды при остром синусите. Кокрановская база данных Syst Rev . 2007; (2): CD005149. PubMedGoogle Scholar32.Meltzer EO, Bachert C, Штаудингер ЧАС.Лечение острого риносинусита: сравнение эффективности и безопасности назального спрея мометазона фуроата, амоксициллина и плацебо. J Allergy Clin Immunol . 2005; 116 (6): 1289-1295. PubMedGoogle ScholarCrossref 33.Dolor RJ, Витселл DL, Hellkamp КАК, и другие. Сравнение цефуроксима с интраназальным флутиказоном или без него для лечения риносинусита: исследование CAFFS: рандомизированное контролируемое исследование. ЯМА . 2001; 286 (24): 3097-3105. PubMedGoogle ScholarCrossref 34.Наяк AS, Сеттипане Г.А., Пединов А, и другие. Диапазон эффективных доз назального спрея мометазона фуроата при лечении острого риносинусита. Ann Allergy Asthma Immunol . 2002; 89: 271-278. PubMedGoogle ScholarCrossref 35.Barlan ИБ, Эркан Е, Бакир М, Беррак S, Басаран M. Интраназальный спрей будесонид в качестве дополнения к пероральной антибактериальной терапии острого синусита у детей. Ann Allergy Asthma Immunol .1997; 78 (6): 598-601. PubMedGoogle ScholarCrossref 36.Benninger МС, Седори Хольцер SE, Lau J. Диагностика и лечение неосложненного острого бактериального риносинусита: резюме научно обоснованного отчета Агентства по политике и исследованиям в области здравоохранения. Отоларингол Хирургия головы и шеи . 2000; 122 (1): 1-7. PubMedGoogle ScholarCrossref 38.Day SJ, Грэм DF. Размер выборки и мощность для сравнения двух или более групп лечения в клинических испытаниях. BMJ .1989; 299 (6700): 663-665. PubMedGoogle ScholarCrossref 39. Little П, Уильямсон IG, Warner ГРАММ, и другие. Открытое рандомизированное исследование стратегий назначения лекарств при боли в горле. BMJ . 1997; 314 (7082): 722-727. PubMedGoogle ScholarCrossref 40.Little П, Гулд C, Уильямсон Я, Мур М., Уорнер Джи, Данливи J. Прагматическое рандомизированное контролируемое исследование двух стратегий назначения лекарств при остром среднем отите у детей. BMJ . 2001; 322 (7282): 336-342. PubMedGoogle ScholarCrossref 41.Little П, Рамсби К., Келли J, и другие. Информационный буклет и стратегии назначения антибиотиков при острой инфекции нижних дыхательных путей: рандомизированное контролируемое исследование. ЯМА . 2005; 293 (24): 3029-3035. PubMedGoogle ScholarCrossref 42.Hueston WJ, Эберлейн C, Джонсон D, Mainous A. Критерии, используемые клиницистами для дифференциации синусита от вирусной инфекции верхних дыхательных путей. J Fam Pract . 1998; 46 (6): 487-492. PubMedGoogle Scholar43.Wilson S, Делани B, Роальф А, и другие. Рандомизированные контролируемые испытания в первичной медико-санитарной помощи: тематическое исследование. BMJ . 2000; 321 (7252): 24-27. PubMedGoogle ScholarCrossref 45.de Ferranti SD, Иоаннидис J, Лауу Дж., Аннингер W, Барза M. Являются ли ингибиторы амоксициллина и фолиевой кислоты такими же эффективными, как и другие антибиотики, при остром синусите? метаанализ. BMJ .1998; 317 (7159): 632-637. PubMedGoogle ScholarCrossref 46.de Bock GH, Деккер FW, Штолк Дж., Спрингер Народный депутат, Киевит J, Houwelingen JC. Антимикробное лечение острого гайморита: метаанализ. Дж. Клин Эпидемиол . 1997; 50 (8): 881-890. PubMedGoogle ScholarCrossrefКак избавиться от инфекции носовых пазух: методы лечения и домашние средства
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию.Вот наш процесс.
Пазухи – это заполненные воздухом полости, которые окружают нос. Они присутствуют на лбу, щеках и около глаз. Когда пазухи чистые, слизь легко вытекает из носа, удаляя грязь и бактерии.
Инфекция носовых пазух возникает, когда слизь скапливается в пазухах, что позволяет вирусам, бактериям или грибкам легче расти во влажной и застойной среде.
Инфекции носовых пазух могут вызывать болезненные и раздражающие симптомы.
Из этой статьи вы узнаете, как избавиться от инфекции носовых пазух в домашних условиях или с помощью медицинских средств.
Люди могут лечить инфекцию носовых пазух дома, облегчая болезненные симптомы и принимая меры, позволяющие иммунной системе бороться с инфекцией.
Домашние средства от инфекции носовых пазух включают:
Лекарства, отпускаемые без рецепта
Люди могут принимать безрецептурные препараты, например:
- ацетаминофен
- ибупрофен
- напроксен
- аспирин
Они могут помочь облегчить симптомы, включая локализованную боль, жар и головную боль.
Спреи для носа
Люди могут использовать безрецептурные спреи для носа, чтобы уменьшить отек и заложенность носовых ходов.
Тем не менее, люди должны проявлять осторожность при использовании назальных спреев, особенно определенных типов противоотечных назальных спреев. Неправильное использование назальных спреев может вызвать побочные эффекты.
Использование противоотечного назального спрея, такого как оксиметазолин (Африн), слишком долгое время может ухудшить уровень заложенности носа, поэтому людям не следует использовать их дольше рекомендуемой продолжительности, указанной на упаковке.
Есть также кортикостероидные назальные спреи, такие как триамцинолон (Назакорт), доступные без рецепта. Эти спреи помогают уменьшить воспаление и отек носовых пазух и безопасны, если человек использует их в соответствии с указаниями врача.
Важно внимательно следовать рекомендациям по использованию продукта, чтобы избежать кровотечений из носа или других побочных эффектов. Если у человека уже есть заболевание или он беременен, лучше всего поговорить с врачом, прежде чем использовать назальный спрей.
Увлажнители
Люди могут использовать увлажнители для увлажнения воздуха.Дополнительная влажность может помочь смягчить засохшую слизь, облегчить ее отхождение и уменьшить скопление.
Орошение носа
Орошение носа может помочь избавиться от инфекции носовых пазух. Исследование 2016 года показало, что люди, которые использовали орошение носа, меньше страдали от головной боли и реже нуждались в безрецептурных лекарствах, чем те, кто этого не делал.
Люди могут использовать нети-горшок, небольшой контейнер с носиком, для орошения носа.
Важно не использовать воду прямо из-под крана в нети-горшке.Водопроводная вода безопасна для питья, потому что желудочная кислота убивает присутствующих бактерий и паразитов. Среда в носу не может убить эти типы микробов, поэтому использование нети-пота с водопроводной водой может вызвать или усугубить инфекцию.
Люди должны кипятить воду в течение нескольких минут и дать ей остыть, или они могут купить дистиллированную воду для использования в нети-горшке.
Приготовить ирригационный раствор для использования с нети-горшком или шприцем просто. Для промывания носа:
- смешайте половину чайной ложки неойодированной соли с половиной чайной ложки пищевой соды
- размешайте смесь в 2 стаканах стерильной воды
- используйте небольшой шприц или нети-горшок для нанесения раствора
- повторите для обе ноздри
- после использования очистите нети-горшок или шприц стерильной водой и тщательно высушите
Люди также могут купить раствор для орошения носа в аптеке или в Интернете.
Вдыхание пара
Несмотря на то, что недостаточно доказательств того, что вдыхание пара является эффективным средством лечения инфекции носовых пазух, многие люди могут обнаружить, что это помогает облегчить их симптомы.
Чтобы использовать паровые ингаляции для облегчения симптомов инфекции носовых пазух, люди могут наклониться над тазом с горячей водой, накрыть голову полотенцем, чтобы пар оставался внутри, и глубоко вдохнуть.
Люди могут добавить в воду одну или две капли эфирного масла, такого как масло эвкалипта.Эвкалиптовое масло обладает противовоспалительными и антибактериальными свойствами, которые помогают бороться с инфекцией.
Люди могут купить эфирное масло эвкалипта в магазинах здорового питания и в Интернете.
Отдых
Люди должны стараться как можно больше отдыхать, пока у них инфекция носовых пазух. Это поможет организму восстановиться и позволит тратить силы на борьбу с инфекцией.
Пребывание дома и отдых также могут помочь предотвратить распространение инфекции среди других людей.
Гидратация
Обильное питье прозрачной жидкости поможет людям избежать обезвоживания, а также поможет разжижить слизь и убрать заложенность.
Хороший выбор жидкостей для питья при инфекции носовых пазух:
- обычная вода
- горячая вода с лимоном, медом или имбирем
- травяные чаи
- овощной бульон
Теплые компрессы
Применение теплый компресс на лицо может облегчить боль и уменьшить давление в заблокированных носовых пазухах.
Чтобы сделать теплый компресс, смочите салфетку в горячей воде, отожмите и приложите к пораженным участкам лица.
Поделиться на Pinterest Использование назального спрея, отпускаемого по рецепту, может уменьшить отек носовых ходов.Лечение инфекции носовых пазух помогает разблокировать и осушить носовые пазухи.
Если у человека инфекция носовых пазух более 7–10 дней, врач может назначить антибактериальную терапию, но только в том случае, если инфекция бактериальная. Вирусные инфекции носовых пазух часто проходят без лечения.
Другой вариант – использовать назальный спрей, отпускаемый по рецепту, для уменьшения отека носовых ходов. Это позволяет слизи легче стекать из носовых пазух. Врач также может назначить физиологический раствор для вымывания излишков слизи из носа.
Если у человека есть грибковая инфекция носовых пазух, врач назначит противогрибковое лекарство. Если противогрибковые препараты не действуют или инфекция носовых пазух очень серьезна, врач может назначить пероральные стероиды. Это сильнодействующие лекарства, и люди должны сначала обсудить любые возможные побочные эффекты со своим врачом.
В очень тяжелых случаях, например, когда инфекция носовых пазух не поддается лечению или распространилась на другие части лица, человеку может потребоваться хирургическая процедура для устранения закупорки.
Симптомы инфекции носовых пазух включают:
Поделиться на Pinterest Человеку следует обратиться к врачу, если у него температура выше 100,4 ° F (38 ° C).Согласно Центрам по контролю и профилактике заболеваний (CDC), люди должны обратиться к врачу, если инфекция носовых пазух продолжается более 10 дней или если симптомы сохраняются более 10 дней после лечения.
У человека может быть хронический синусит, если инфекция длится более 8 недель или если у него более четырех инфекций носовых пазух в год. Врач может помочь уменьшить симптомы хронического синусита.
И детям, и взрослым также следует обратиться к врачу, если у них:
- инфекция носовых пазух более 10 дней
- ухудшение симптомов
- несколько инфекций носовых пазух за год
- отсутствие улучшения после приема безрецептурных препаратов
- температура выше 100.4 ° F (38 ° C)
Врач спросит о симптомах человека и осмотрит его нос и горло. Они также могут взять мазок из носа для анализа на посев.
Если инфекция носовых пазух не поддается лечению антибиотиками, врач может более глубоко осмотреть носовые пазухи с помощью носового эндоскопа. Это гибкая трубка с прикрепленной к концу лампой и камерой.
Они также могут провести компьютерную томографию для дальнейшего исследования носовых пазух.
Часто можно вылечить инфекцию носовых пазух домашними средствами, такими как прием безрецептурных лекарств, орошение носа и наложение теплых компрессов.
Достаточно отдыхать и оставаться гидратированным также важны, поскольку тело исцеляется.
Если симптомы инфекции носовых пазух сохраняются более 7–10 дней, им следует обратиться к врачу за лечением.
Антибиотики, спреи для носа и орошение могут помочь в борьбе с инфекцией носовых пазух. В хронических случаях людям могут потребоваться пероральные стероиды или более сложные медицинские вмешательства.
Правильный способ лечения инфекции носовых пазух
У вас пульсирует голова, особенно вокруг глаз.Вы не можете перестать кашлять, и по какой-то причине у вас ужасное дыхание. Сморкаться – беспорядок.
Плохие новости: у вас может быть инфекция носовых пазух. Гайморит ежегодно диагностируется у более 30 миллионов взрослых американцев, чаще всего вызванных простудой.
Итак, что такое инфекции носовых пазух? Как узнать, есть ли он у вас? И – святая корова – как можно быстрее почувствовать себя лучше?
Что такое инфекция носовых пазух?
Пазухи – это полые полости в костях вокруг глаз и носа.Когда у вас инфекция носовых пазух, тонкая ткань, выстилающая их – слизистая оболочка – воспаляется. Это воспаление приводит к скоплению слизи, которая способствует заложенности носа и оказывает давление на окружающие области. Таким образом, характерна головная боль в пазухах.
Синусит может быть острым, подострым или хроническим. Чаще всего встречаются острые инфекции, которые длятся менее 4 недель. Все, что продолжается более 12 недель, считается хроническим синуситом. Все, что находится между ними, обычно называют подострой инфекцией.
Около 1-2 процентов инфекций носовых пазух носят бактериальный характер. До 80 процентов из них проходят сами по себе менее чем за две недели, а остальные можно вылечить антибиотиками, в зависимости от совета вашего лечащего врача (HCP).
Не каждая простуда вызывает инфекцию носовых пазух, и не все инфекции носовых пазух вызваны простудой. И острый, и хронический синусит также может быть вызван аллергией, грибком, заболеваниями и проблемами с носом, такими как полипы или искривление перегородки.
Как определить, что у вас острая инфекция носовых пазух?
Заманчиво называть каждую проблему носа инфекцией носовых пазух, но это не всегда так.Общие симптомы острого синусита включают:
- Головные боли, а иногда и зубные боли
- Боль или давление, особенно над носом или вокруг глаз
- Застой, часто сопровождающийся густыми желтыми или зелеными соплями
- Кашель и / или боль в горле, часто вызванные постназальным выделением жидкости
- Проблемы с запахом или вкусом
- Чувство усталости или слабости
- Лихорадка
- Галитоз
Многие люди считают, что зеленые сопли означают бактериальную инфекцию носовых пазух, которую можно вылечить только с помощью антибиотиков.Не правда. Слизь цвета шалфея часто встречается при вирусных инфекциях и аллергиях и может возникнуть, когда сопли некоторое время остаются на вашем лице, прежде чем их изгнать.
Посещение врача может потребоваться, если у вас бактериальная инфекция, но часто бывает трудно отличить ее от вирусной инфекции. Если ваши симптомы продолжаются более 10 дней или улучшатся, прежде чем снова ухудшиться, позвоните своему врачу.
Если вы внезапно испытываете какой-либо из этих симптомов, это признак того, что вам следует немедленно обратиться за медицинской помощью, даже если они присутствовали менее семи дней:
- Резкие изменения зрения
- Внезапная и серьезная боль вокруг глаз или лица
- Болезненность или припухлость лица
- Жесткая шея
- Путаница
- Постоянная высокая температура
Как узнать, есть ли у вас хронический синусит?
Кажется, ваша инфекция носовых пазух просто не исчезнет? Если вы испытываете хотя бы два из следующих симптомов в течение 12 недель или более – даже если вы лечились – это может быть хронический синусит:
- Заложенный нос
- Выделение слизи или постназальных выделений
- Боль или давление в лице
- Проблемы с запахом
Хронические инфекции носовых пазух могут быть вызваны простудой, но обычно вызваны длительным воспалением.Иногда, когда лечение, направленное на борьбу с воспалением, не помогает, людям с хроническим синуситом требуется операция для слива слизи.
Что я могу сделать?
Пока вы ждете, пока инфекция пройдет, вы можете дома поработать, чтобы почувствовать себя лучше.
Посмотрите на спреи для носа. Купленный в магазине солевой назальный спрей разжижает слизь, временно выводя ее из носовых ходов. Стероидный назальный спрей, такой как флутиказон (флоназа), может помочь уменьшить воспаление, особенно если у вас есть аллергия.Не уверены в приеме стероидов? Следуйте инструкциям на упаковке и обращайтесь к своему HCP с вопросами.
Остерегайтесь противоотечных назальных спреев, таких как оксиметазолин (Африн). Использование их более трех дней может вызвать симптомы отскока – стойкую духоту облегчает только сам спрей. Также возможны сухость и зависимость.
Полоскание носовых пазух – как нети-пот. Многие ветераны инфекций носовых пазух используют носовые ирригационные системы, такие как пластиковые выдавливающие бутылочки или чайники в форме чайника.Эти устройства заполняются стерильным физиологическим раствором и используются для смывания соплей из носовых пазух.
ГоршкиNeti и им подобные широко доступны и, как правило, безопасны, если вы правильно с ними обращаетесь. Не используйте воду прямо из-под крана. Вместо этого используйте дистиллированную воду, стерильный физиологический раствор или кипяченую, а затем охлажденную воду.
Попробуйте лекарства, отпускаемые без рецепта. Эксперты рекомендуют анальгетики, в том числе парацетамол (тайленол), ибупрофен (адвил) и аспирин, чтобы облегчить боль, а также противоотечные средства, такие как псевдоэфедрин (судафед), чтобы уменьшить давление застойных явлений.
Многие люди находят облегчение при помощи муколитиков, таких как гвайфенезин (Муцинекс), которые разжижают и очищают слизь. Другие могут выбрать антигистаминные препараты (Бенадрил), которые сушат носовые ходы. Однако нет достаточных доказательств того, что они работают для лечения острого синусита.
Поговорите с медицинским работником о выборе подходящего безрецептурного препарата. Некоторые противоотечные и анальгетики могут быть небезопасными, если у вас есть другое основное заболевание; они также могут взаимодействовать с вашими лекарствами. Если ваш врач дает вам зеленый свет на то, чтобы попробовать безрецептурные препараты, всегда используйте их в соответствии с указаниями и не дольше нескольких дней.Если у вас есть старые антибиотики, не поддавайтесь искушению принимать их; следуйте этим инструкциям по утилизации.
Береги себя. Чтобы облегчить боль в носовых пазухах, приложите к лицу теплый компресс. Чтобы сохранить влажность дыхательных путей, примите теплый душ и постарайтесь вдыхать пар.
- Выпейте. Обезвоживание способствует выработке слизи, поэтому употребляйте много здоровой жидкости, если у вас нет ограничений по жидкости, связанных с заболеванием. Вода – всегда хороший выбор.Бонус: теплые напитки также успокаивают боль в горле.
- Отдохни. Чтобы способствовать дренажу, подложите подушку или спите на боку вместо спины.
- Не впитывай. Алкоголь способствует обезвоживанию и усугубляет отек носовых пазух.
Наконец, вы можете отказаться от полета или ныряния с аквалангом, так как они могут усилить боль в носовых пазухах. (По-настоящему!)
Как я могу избежать инфекций носовых пазух в будущем?
После того, как у вас возникла неприятная инфекция носовых пазух, вам не захочется снова пережить этот опыт.Чтобы предотвратить их повторение, делайте ежегодную прививку от гриппа и держитесь подальше от людей, болеющих простудой или гриппом. Используйте свой увлажнитель. Живите максимально здоровым образом – высыпайтесь, уменьшайте стресс и придерживайтесь здоровой диеты с большим количеством цельнозерновых, нежирных белков, фруктов и овощей. Избегайте воздействия пассивного курения, а если вы курите, примите меры, чтобы бросить курить. И последнее, но не менее важное: всегда мойте руки.
В конечном счете, синусит – болезненная и отвратительная неприятность. Но обращение к ним с помощью этих умных стратегий может спасти вас от множества неприятностей.
Изначально это содержимое появилось на Sharecare.com.
Использование назального спрея может снизить количество антибиотиков и пероральных стероидов при хроническом риносинусите
Цинциннати, Огайо – Вот способ избежать необходимости в антибиотиках и пероральных стероидах у пациентов с хроническим риносинуситом (CRS): постоянное и надлежащее использование назального физиологического раствора и кортикостероидные спреи.Это согласно исследования в Ларингоскоп .Группа международных исследователей провела исследование 150 пациентов в Massachusetts Eye and Ear, проходящих лечение по поводу СВК, и определила, что связанное с СВК использование пероральных стероидов и антибиотиков снизилось в среднем на 0,2 курса за 3-месячный период. Это означает, что в год на один курс антибиотиков и пероральных стероидов меньше, чтобы справиться с тяжелыми симптомами СВК.
«Мы обнаружили, что использование спреев или ирригаций улучшило использование антибиотиков и пероральных стероидов в среднем примерно на три-четыре курса в год, что является огромным эффектом», – пояснил соавтор Ахмад Седагхат, доктор медицинских наук, специалист по ушам, носу и горлу в Медицинском колледже Университета Цинциннати.«Использование лекарств сократилось на один курс каждые три-четыре месяца. Медицинская терапия, которую мы предоставили в виде интраназального физиологического раствора и интраназальных стероидов, резко сократила использование системных антибиотиков и стероидов ».
Доктор Седагхат отмечает, что антибиотики имеют побочные эффекты со стороны желудка и кишечника и вызывают резистентность организма, в то время как длительное употребление стероидов может вызвать нарушение настроения, бессонницу, увеличение веса, диабет, катаракту и другие проблемы, добавив: «Мы действительно хотите свести к минимуму использование этих лекарств.
Исследователи объясняют, что использование антибиотиков и пероральных кортикостероидов при лечении обострений хронического риносинусита отражает плохой контроль над заболеванием.
Для проспективного обсервационного исследования данные были собраны при включении в исследование и при последующем наблюдении через 3–12 месяцев. Всех пациентов попросили сообщить количество антибиотиков, связанных с СВК, и пероральных кортикостероидов, использованных за последние 3 месяца, а тяжесть симптомов СВК была измерена с помощью теста сино-назального исхода из 22 пунктов (SNOT-22).
Исследовательская группа стремилась определить связь между антибиотиками, связанными с СВК, и приемом пероральных кортикостероидов при последующем наблюдении по сравнению с включением в исследование.
Исследовательская группа определила, что от регистрации до последующего наблюдения среднее количество использованных курсов антибиотиков, связанных с СВК, уменьшилось на 0,2 курса (95% ДИ: 0,1-0,4, P = 0,012), а среднее число количество используемых курсов пероральных кортикостероидов, связанных с СВК, также уменьшилось на 0,2 курса (95% ДИ: 0,1–0,3, P = 0,029).
Кроме того, исследование показало, что количество антибиотиков, связанных с СВК, используемых при последующем наблюдении, было связано с использованием антибиотиков, связанных с СВК, при включении в исследование (скорректированный коэффициент частоты [ОР], 1,58; 95% ДИ, 1,17-2,13; P = 0,003), и что количество пероральных кортикостероидов, связанных с СВК, использованных при последующем наблюдении, было связано с зарегистрированным использованием пероральных кортикостероидов, связанных с СВК, при включении в исследование (скорректированный ОР 3,20; 95% ДИ 1,69-6,07; P <0,001).
«Результаты SNOT-22 при зачислении также не позволяли прогнозировать использование системных лекарств в будущем», – отмечают авторы, добавляя: «Соответствующее медицинское лечение СВК связано со снижением использования пероральных антибиотиков и кортикостероидов.Предыдущее использование антибиотиков и пероральных кортикостероидов для лечения СВК связано с будущим использованием этих препаратов ».
Когда исследователи сосредоточили внимание примерно на 40 пациентах, нуждающихся в пероральных стероидах, и на 33 пациентах, нуждающихся в антибиотиках, они обнаружили, что использование антибиотиков для лечения СВК снизилось на 40%, в то время как использование пероральных стероидов, связанных с СВК, уменьшилось на 67%, сказал доктор Седагхат. .
«Если вы просто лечите пациентов регулярно и последовательно, используя то, что мы называем надлежащим медицинским менеджментом, а это означает, что вы должны быть на высоте и следить за тем, чтобы эти пациенты использовали их спреи каждый день, у этих пациентов будет значительно меньше проблем», – сказал он. посоветовал.
Четырьмя основными симптомами СВК являются заложенность носа, носовой дренаж, лицевая боль или давление и снижение обоняния. Пациенты должны иметь два из четырех этих симптомов в течение как минимум 12 недель, чтобы им был поставлен диагноз СВК.
«Есть надежда, что благодаря постоянному использованию этих носовых промываний и спреев с кортикостероидами мы сможем поддерживать симптомы на приемлемом уровне, и поэтому симптомы не влияют на качество жизни пациентов», – сказал доктор Седагхат.
« Щелкните здесь, чтобы вернуться к еженедельным новостям.
Синусит – Центр синусов Святого Павла (SPSC)
Термин «синусит» в настоящее время официально заменен термином «риносинусит» в литературе по отоларингологии. Риносинусит подразделяется на две основные категории: острый (инфекция носовых пазух продолжительностью менее четырех недель) и хронический (инфекция носовых пазух продолжительностью более двенадцати недель). Подострый риносинусит – инфекция носовых пазух, продолжающаяся от четырех до двенадцати недель.
Риносинусит обычно начинается после обструкции дренажных путей пазухи вследствие вирусной ИВДП или по какой-либо другой причине, что приводит к застою секрета в пазухах.Бактерии из носовой полости проникают в наполненные слизью пазухи, если непроходимость не проходит в течение нескольких дней. Если инфекция не исчезнет в течение нескольких недель, слизистая оболочка подвергнется полиповидному изменению, что приведет к дальнейшей обструкции. Флора постепенно изменится от одной из форм острого синусита (S. pneumo, H.influenzae и Moraxella) к флоре хронического синусита (анаэробы, грамотрицательные энтерококки). Когда инфекция длится более четырех недель, ее становится все труднее лечить из-за все более резистентных бактерий, а также из-за значительного снижения активности ресничек в закупоренных путях оттока.
Следовательно, необходимо активно лечить установленный острый риносинусит, чтобы избежать развития хронического синусита.
Симптомы риносинусита включают заложенность лица / ощущение полноты, заложенность носа, выделения из носа / гнойные выделения / изменение цвета ПНД, гипосмию, гнойность, боль в лице и давление. Другие симптомы включают головную боль, усталость, неприятный запах изо рта, зубную боль, кашель и боль в ушах.
КТ-сканирование остается методом выбора и должно выполняться в коронарной плоскости ТОЛЬКО в случае неудачной медикаментозной терапии.Его цель НЕ в том, чтобы обнаружить острый синусит, а в том, чтобы выявить лежащую в основе хроническую патологию. Простые пленки – наименее точный метод визуализации с высоким уровнем ложноположительных и ложноотрицательных результатов.
Лечение острого риносинусита должно включать немедицинское ведение, то есть орошение солевым раствором, пропаривание, увеличение потребления воды / гидратации. Медицинское лечение должно включать местные или системные деконгестанты, противомикробные и назальные стероиды для местного применения. Мометазон (Назонекс) в настоящее время является единственным назальным стероидом, показанным для лечения острого синусита.Он снижает количество базофилов и эозинофилов в слизистой оболочке и подавляет реакцию поздней фазы после воздействия аллергенов. Противомикробная терапия острого синусита должна включать амоксициллин-клавуланатные или макролидные антибиотики. При хроническом риносинусите используются системные деконгестанты, местные назальные стероиды и иногда системные стероиды. Противомикробная терапия должна включать амоксициллин-клавуланат, клиндамицин, цефуроксим и / или хинолоны. Лечение под контролем посева под эндоскопическим контролем намного превосходит эмпирическую терапию при выборе подходящего антибиотика.Пациентов с упорным хроническим синуситом, не поддающимся лечению, следует направлять в синусовый центр.
Примеры из практики
Острый синусит: диагностика и лечение
У 39-летней матери двоих маленьких детей в 10-дневном анамнезе наблюдается ухудшение простуды и заложенность носа, которая не проходит. Она утверждает, что все началось с простуды, которая несколько улучшилась после первых пяти дней, но теперь снова стала хуже. У нее появляются цветные выделения из носа, боль и давление в пазухах обеих щек.Она обнаруживает, что ее носовые ходы переполнены, а обоняние нарушено. Она чувствует себя уставшей, и у нее нет сил, чтобы встать с постели и отвезти детей в школу по утрам. Она отрицает лихорадку.
Поскольку ее симптомы ухудшились и продолжаются в течение последних 7 дней, у нее сейчас острый риносинусит от умеренной до тяжелой степени. Она соответствует критериям канадских рекомендаций по лечению острого синусита, поскольку жалуется на симптомы PODS (боль и давление, непроходимость, выделения и потеря запаха), продолжающиеся более пяти дней.
Лечение: Ей нужно начать с назального стероидного спрея, по два спрея в каждую ноздрю два раза в день, орошения носа физиологическим раствором один или два раза в день и стимулировать гидратацию. Если ее симптомы не исчезнут в течение 48 часов, ей следует начать курс лечения антибиотиками, при этом первой линией лечения будет амоксициллин 500 мг перорально три раза в день.
Хронический синусит
Мужчина 50 лет с восьмилетней историей заложенности носа, передних и задних выделений из носа, снижения обоняния и общего чувства усталости, но все же ему удается продолжать функционировать на более низком уровне, чем раньше.Он точно помнит, когда это началось после сильной простуды, и почти может назвать вам точную дату. Он прошел несколько курсов антибиотиков, но помог ему частично и только на короткое время. Симптомы почти всегда возвращаются. Ему также давали преднизон короткими импульсами на две-три недели, в течение которых он чувствовал себя прекрасно, его обоняние и энергия возвращались, и он чувствовал себя на короткое время в норме. Кроме того, за последний год ему сказали, что у него развилась астма, которой у него никогда раньше не было.
При эндоскопическом исследовании носового хода у него обнаружены полипы носа в средней части тела с цветными выделениями, спускающимися по задней стенке горла.
Астма у взрослых с симптомами синусита, длящимися более трех месяцев, является классической формой хронического синусита. Этим пациентам не станет лучше при лечении, и им обязательно потребуется эндоскопическая операция на носовых пазухах и превосходный послеоперационный уход для успешного ведения и лечения их симптомов.
Синусит и астмаХронический риносинусит (ХРС) характеризуется длительным воспалением носа и придаточных пазух носа.Хронический риносинусит можно подразделить на CRS без полипоза носа (CRSsNP) и CRS с полипозом носа (CRSeNP). Распространенность СВК в Канаде составляет 5,7%, а в США – от 2% до 16%.
Астма – это хроническое воспаление нижних дыхательных путей, сопровождающееся эпизодической одышкой и хрипом, с гиперчувствительностью дыхательных путей к раздражителям окружающей среды, с распространенностью 5–10% среди населения в целом. Сосуществование астмы и риносинусита отмечалось в медицинской литературе на протяжении веков.Современная концепция одного или единого дыхательного пути поддерживается анатомическими связями и сходством в гистологии, патофизиологии и иммунных механизмах.
Сорок процентов пациентов с СВК страдают астмой, а рентгеновский снимок носовых пазух или компьютерная томография (КТ) показали, что 93% пациентов с астмой также страдали синуситом. Недавнее исследование, посвященное изучению влияния СВК на развитие астмы в течение 12 лет, показало, что пациенты, страдающие СВК, были значительно более склонны к развитию астмы, чем пациенты без СВК, и каждому 13 человеку с СВК впоследствии будет поставлен диагноз астмы.
Полное исследование синусита и астмы находится здесь: Синусит и астма
Синусит – ЛОР врач в Анкоридже, AK
Анализ проблем носовых пазух у взрослых и детей
- Чем симптомы синусита отличаются от простуды или аллергии?
- Когда острый синусит переходит в хроническую форму?
- Какие методы лечения доступны?
Были ли у вас когда-нибудь приступы простуды или аллергии, которые не проходят? Если это так, велика вероятность, что у вас действительно был синусит.По оценкам экспертов, 37 миллионов человек ежегодно страдают синуситом, что делает его одним из самых распространенных заболеваний в Америке. Это число может быть значительно выше, поскольку симптомы бактериального синусита часто имитируют симптомы простуды или аллергии, и многие пациенты никогда не обращаются к врачу для правильного диагноза и лечения.
Что такое гайморит?
Острый бактериальный синусит – инфекция полостей носовых пазух, вызываемая бактериями. Обычно ему предшествует простуда, приступ аллергии или раздражение из-за загрязнителей окружающей среды.В отличие от простуды или аллергии, бактериальный синусит требует диагностики врача и лечения антибиотиками, чтобы вылечить инфекцию и предотвратить будущие осложнения.
Обычно слизь, скапливающаяся в носовых пазухах, стекает в носовые ходы. Когда у вас приступ простуды или аллергии, ваши пазухи воспаляются и не могут дренироваться. Это может привести к заложенности носа и инфекции. Ваш врач диагностирует острый синусит, если у вас до 4 недель гнойного дренажа из носа, сопровождающегося заложенностью носа, ощущением переполненности лицевыми болями или и тем, и другим.Инфекция носовых пазух, вероятно, является бактериальной, если она сохраняется в течение 10 дней или дольше, или если симптомы ухудшаются после первоначального улучшения.
Когда острый синусит переходит в хроническую форму?
Если у вас частый синусит или инфекция длится три месяца и более, это может быть хронический синусит. Симптомы хронического синусита могут быть менее серьезными, чем симптомы острого; однако хронический синусит без лечения может вызвать повреждение носовых пазух и скул, что иногда требует хирургического вмешательства.
Какие методы лечения доступны?
Антибиотикотерапия – Терапия бактериального синусита может включать соответствующий антибиотик. Если у вас три или более симптома синусита (см. Таблицу), обязательно обратитесь к врачу для диагностики. Для уменьшения заложенности носа может быть рекомендован спрей для перорального или назального применения или капли противозастойного средства, хотя вам следует избегать длительного использования безрецептурных назальных спреев или капель. Вдыхание пара или использование солевых спреев для носа или капель могут помочь уменьшить дискомфорт в носовых пазухах.
Устойчивость к антибиотикам означает, что некоторые бактерии, вызывающие инфекцию, невосприимчивы к действию определенных антибиотиков, прописанных врачом. Устойчивость к антибиотикам затрудняет лечение даже распространенных инфекций, таких как синусит. Вы можете помочь предотвратить устойчивость к антибиотикам. Один из способов – подождать до 7 дней, прежде чем принимать антибиотики от легких инфекций носовых пазух, что даст вашему организму время для естественной борьбы с инфекцией. Если врач прописывает антибиотик, важно, чтобы вы принимали все лекарства в соответствии с инструкциями врача, даже если ваши симптомы исчезнут до того, как лекарство закончится.
Интенсивная антибактериальная терапия – Если ваш врач считает, что у вас хронический синусит, может быть назначена интенсивная антибактериальная терапия. Иногда требуется хирургическое вмешательство, чтобы удалить физические препятствия, которые могут способствовать синуситу.
Хирургия носовых пазух – Хирургическое вмешательство следует рассматривать только в том случае, если медикаментозное лечение не дает результатов или если имеется заложенность носа, которую нельзя исправить с помощью лекарств. Тип операции выбирается в соответствии с пациентом и заболеванием. Операцию можно проводить под верхней губой, за бровью, рядом с носом или кожей головы или внутри самого носа.
Функциональная эндоскопическая хирургия носовых пазух (FESS) рекомендуется при определенных типах заболеваний носовых пазух. С помощью эндоскопа хирург может смотреть прямо в нос, одновременно удаляя пораженные ткани и полипы и очищая узкие каналы между носовыми пазухами. Решение об использовании местной или общей анестезии будет принято между вами и вашим врачом, в зависимости от ваших индивидуальных обстоятельств.
Перед операцией убедитесь, что у вас реалистичные ожидания в отношении результатов, восстановления и послеоперационного ухода.Для получения хороших результатов требуются не только хорошие хирургические методы, но и совместные усилия пациента и врача на протяжении всего процесса заживления. Не менее важно, чтобы пациенты выполняли до- и послеоперационные инструкции.
Когда следует обращаться к врачу?
Поскольку симптомы синусита иногда напоминают симптомы простуды и аллергии, вы можете не осознавать, что вам нужно обращаться к врачу. Если вы подозреваете, что у вас синусит, изучите эти признаки и симптомы. Если вы страдаете от трех и более, вам следует обратиться к врачу.
Каковы симптомы гайморита по сравнению с простудой или аллергией?
| ЗНАК / СИМПТОМ | СИНУСИТ | АЛЛЕРГИЯ | ХОЛОДНЫЙ |
| Давление на лице / боль | Есть | Иногда | Иногда |
| Продолжительность болезни | Более 10-14 дней | Зависит от | Менее 10 дней |
| Выделения из носа | Беловатый или цветной | Прозрачный, жидкий, водянистый | Толстый, беловатый или тонкий |
| Лихорадка | Иногда | № | Иногда |
| Головная боль | Часто | Иногда | Иногда |
| Боль в верхних зубах | Иногда | № | № |
| неприятный запах изо рта | Иногда | № | № |
| Кашель | Иногда | Иногда | Есть |
| Заложенность носа | Есть | Иногда | Есть |
| Чихание | № | Иногда | Есть |
Могут ли дети страдать от инфекций носовых пазух?
Пазухи вашего ребенка не полностью развиты до 20 лет.Однако дети по-прежнему могут страдать от инфекции носовых пазух. При рождении присутствуют верхнечелюстная (за щекой) и решетчатая (между глазами) пазухи, хотя и маленькие. Синусит трудно диагностировать у детей, потому что респираторные инфекции встречаются чаще, а симптомы могут быть незаметными. В отличие от простуды или аллергии, бактериальный синусит требует диагностики врача и лечения антибиотиками, чтобы предотвратить будущие осложнения.
Следующие симптомы могут указывать на инфекцию носовых пазух у вашего ребенка:
- «Простуда» продолжительностью более 10–14 дней, иногда с субфебрильной температурой
- Густой желто-зеленый носовой дренаж
- Постназальное выделение, иногда приводящее или проявляющееся в виде боли в горле, кашля, неприятного запаха изо рта, тошноты и / или рвоты
- Головная боль, обычно не раньше 6 лет
- Раздражительность или утомляемость
- Отеки вокруг глаз
Если, несмотря на соответствующую медикаментозную терапию, эти симптомы не исчезнут, следует искать первопричину.Следует учитывать роль аллергии и частых инфекций верхних дыхательных путей.
Советы по профилактике гайморита
Как всегда, унция профилактики стоит фунта лечения. Чтобы избежать развития синусита во время приступа простуды или аллергии, держите носовые пазухи в чистоте:
- Использование противозастойного средства для перорального применения или короткий курс противоотечного назального спрея
- Осторожно высморкайтесь, закрыв одну ноздрю и продувая другую
- Обильное питье для уменьшения выделений из носа
- Избегание авиаперелетов.Если вам необходимо лететь, перед взлетом используйте назальный спрей для снятия застойных явлений, чтобы предотвратить закупорку носовых пазух и позволить слизи стекать
- Если у вас аллергия, старайтесь избегать контакта с вещами, вызывающими приступы. Если вы не можете, используйте безрецептурные или рецептурные антигистаминные препараты и / или назальный спрей для носа, чтобы контролировать приступы аллергии.
Тест на аллергию с последующим лечением от аллергии может повысить вашу переносимость веществ, вызывающих аллергию. Если вы считаете, что у вас синусит, ознакомьтесь с нашими советами для больных синуситом.
Стероиды для лечения острого гайморита
19 апреля 2007
Ежегодно около 37 миллионов американцев страдают от сдавления носовых пазух, заложенности носа, кашля и постназальных выделений, которые сопровождают синусит.
Врачи часто назначают антибиотики для облегчения острого синусита, который может развиться после простуды. Тем не менее, стероидные спреи для носа – как отдельно, так и с антибактериальной терапией – могут лучше облегчить симптомы и ускорить выздоровление, предполагает новый обзор израильских исследователей.
Синусит – это воспаление слизистых оболочек, выстилающих полости носовых пазух. Стероидные спреи, такие как Flonase, Nasonex и Rhinocort, которые уменьшают воспаление и способствуют дренажу носовых пазух, часто назначают для лечения хронических синуситов и симптомов аллергии.
Но использование стероидных спреев при остром синусите не так широко распространено.
В этом обзоре Анка Залмановичи, семейный врач Медицинского центра Рабина в Петах-Тикве, и ее соавтор проанализировали данные четырех рандомизированных контролируемых испытаний, в которых приняли участие почти 2000 участников, все с клиническими симптомами острого синусита.
Обзор опубликован в текущем выпуске Кокрановской библиотеки , публикации Кокрановского сотрудничества, международной организации, которая оценивает исследования во всех аспектах здравоохранения. Систематические обзоры делают основанные на фактах выводы о медицинской практике после рассмотрения как содержания, так и качества существующих исследований по той или иной теме.
Два исследования оценивали пациентов в лечебных центрах США, одно проводилось в Турции, а другое включало 71 медицинский центр в 14 странах.
Участники исследования, которым для подтверждения диагноза сделали рентген или назальную эндоскопию, получали либо плацебо, либо интраназальные кортикостероиды в течение двух или трех недель, отдельно или в комбинации с антибиотиками. Используемые интраназальные кортикостероиды включали пропионат флутиказона (Flonase), мометазона фуроат (Nasonex) и будесонид (Rhinocort).
В целом, 73 процента пациентов, получавших назальные стероиды, испытали облегчение или заметное улучшение симптомов в течение периода исследования, по сравнению только с 66.4 процента пациентов, получавших плацебо.
«На каждые 100 пациентов, получавших интраназальные кортикостероиды, у семи дополнительных пациентов наблюдалось полное или заметное облегчение симптомов» по сравнению с таковыми в группе плацебо, как выяснили авторы обзора.
Исследователи объединили данные трех из четырех исследований, исключив из статистического анализа исследование самого низкого качества.
Ни в одном из исследований не сообщалось о серьезных побочных эффектах, а частота рецидивов синусита была одинаковой в группах лечения и плацебо.
Оказалось, что более сильные дозы назальных стероидов работают лучше. Пациенты, получавшие ежедневные дозы 400 мкг, имели больше шансов избавиться от симптомов синусита, чем пациенты, получавшие дозы 200 мкг.
Хотя недостаточно доказательств того, что назальные стероиды могут использоваться отдельно для лечения острого синусита, «результаты этих исследований и обзоров подтверждают текущее клиническое обоснование добавления интраназальных кортикостероидов к антибактериальной терапии», – отмечают обозреватели.
Аллен Сейден, доктор медицины, директор Центра вкуса и обоняния Университета Цинциннати, сказал, что необходимы дополнительные данные, прежде чем можно будет дать стандартные рекомендации по интраназальным кортикостероидам.
«Похоже, это был хорошо проведенный обзор с тщательным статистическим анализом. Однако в итоге было проанализировано относительно немного исследований », – сказал Сейден.
Он добавил, что в обзоре не хватает информации о том, как ставились индивидуальные диагнозы, и сказал, что даже с помощью рентгеновских лучей и носовой эндоскопии различение вирусных и бактериальных инфекций может быть затруднено, что может повлиять на выбор лечения.
Когда дело доходит до лечения инфекций носовых пазух, «пациенты различаются по поводу того, когда они обратятся за медицинской помощью. Некоторые появятся только через день или два появления симптомов; некоторым – две-три недели », – сказал Сейден. По его словам, более длительное ожидание может затруднить лечение симптомов, «в то время как многие пациенты с симптомами в течение всего нескольких дней на самом деле будут иметь вирусную инфекцию».
Хотя у использования назальных стероидов есть несколько недостатков, таких как те, что описаны в обзоре – они довольно дороги, сказал Сейден.По данным Национального института аллергии и инфекционных заболеваний, диагностика и лечение синусита обходятся американцам почти в 6 миллиардов долларов ежегодно.
Zalmanovici A, Yaphe J. Стероиды для лечения острого синусита (обзор). Кокрановская база данных систематических обзоров 2007 г., выпуск 2.
Кокрановское сотрудничество – это международная некоммерческая независимая организация, которая производит и распространяет систематические обзоры медицинских вмешательств и способствует поиску доказательств в форме клинических испытаний и других исследований вмешательств.Посетите http://www.cochrane.org для получения дополнительной информации.
.
 ).
). Нос закладывает из-за отека слизистой оболочки как в самой пазухи, так и носовых раковин и выводных путей. Кроме заложенности носа и нарушения дыхательных функций могут наблюдаться гнойные или слизистые выделения из носа;
Нос закладывает из-за отека слизистой оболочки как в самой пазухи, так и носовых раковин и выводных путей. Кроме заложенности носа и нарушения дыхательных функций могут наблюдаться гнойные или слизистые выделения из носа;