Тимома (опухоль вилочковой железы): понятие, развитие, симптомы, лечение
Проявления опухолей тимуса
Клинические признаки тимомы очень вариабельны, их можно «уложить» в три основные группы:
- Симптоматика компрессии окружающих медиастинальных структур.
- Специфические признаки тимом.
- Явления опухолевой интоксикации.
Небольшие тимомы вилочковой железы протекают скрыто, больной не подозревает об их наличии, а выявляются они случайно, при очередном профосмотре или рентгенологическом обследовании грудной клетки по поводу другой патологии. Этот период заболевания называют бессимптомным, он может длиться неопределенно долго в зависимости от строения неоплазии. Злокачественные тимомы активно увеличиваются, и бессимптомная стадия быстро переходит в период выраженных клинических проявлений.
По мере увеличения объема новообразования, появляются симптомы повреждения других органов. Возникает одышка, чувство инородного тела и боли в нижней части шеи и груди. У детей трахея узкая, поэтому ее сдавление провоцирует выраженные дыхательные расстройства. Сужение просвета пищевода опухолью вызывает нарушение глотания.
Характерным признаком крупной тимомы является синдром верхней половой вены, связанный с компрессией этого сосуда, вследствие чего затрудняется отток венозной крови от тканей головы и верхней части туловища. Он проявляется отечностью, одутловатостью тканей лица, увеличением и полнокровием шейных вен, цианозом кожи, болями в груди, одышкой, возникает шум и ощущение тяжести в голове.
Сдавление нервных стволов приводит к боли на стороне опухолевого роста, которая может отдавать в руку, шею, лопатку, имитируя клинику стенокардии при левосторонней локализации. Прорастание симпатического сплетения провоцирует расстройство терморегуляции и потоотделения, синдром Горнера – птоз (опущение века), сужение зрачка, западение глаза со стороны роста опухоли.
При вовлечении возвратного гортанного нерва нарушается голос, он становится осиплым и может совсем пропасть. Поражение спинномозговых корешков чревато расстройством чувствительности и двигательной активности ниже места сдавления.
Характерным признаком именно опухолей вилочковой железы считается миастения, то есть слабость мышц туловища, диафрагмы, дыхательной мускулатуры. Это связано с продукцией в тимусе антител, блокирующих рецепторы к ацетилхолину на нервных окончаниях. Процесс носит аутоиммунный характер, поэтому особенно подвержены миастении больные тимомой, у которых уже диагностирована системная красная волчанка, склеродермия и другая аутоиммунная патология.
Миастения проявляется слабостью мышц. Сначала больные ощущают утомляемость скелетной мускулатуры при ходьбе, затем ослабевают мимические мышцы, появляется поперхивание, а самым тяжелым проявлением этого синдрома считается невозможность дыхательных движений при миастеническом кризе, что требует незамедлительной искусственной вентиляции легких и реанимационных мероприятий, иначе больной погибнет.
На фоне местных признаков опухолевого роста при злокачественных тимомах нарастают явления общей интоксикации, больной теряет вес, присоединяется лихорадка, потливость, пропадает аппетит. Возможны боли в суставах, их припухлость, отеки мягких тканей, аритмии.
Симптомы интоксикации прогрессируют с началом метастазирования. Клетки карциномы распространяются по плевре, перикарду, диафрагме, обнаруживаются в лимфоузлах грудной клетки. При появлении болезненности в костях есть основания подозревать появление костных метастазов.
Диагностика тимомы
При подозрении на опухоль тимуса больному необходима консультация онколога, эндокринолога, хирурга. Его подробно опрашивают о симптомах, выслушивают сердце, границы которого могут быть расширены, в легких выявляются свистящие хрипы.
Общий и биохимический анализы крови не показывают специфических изменений, но возможен лейкоцитоз и ускорение СОЭ либо признаки иммунодефицита.
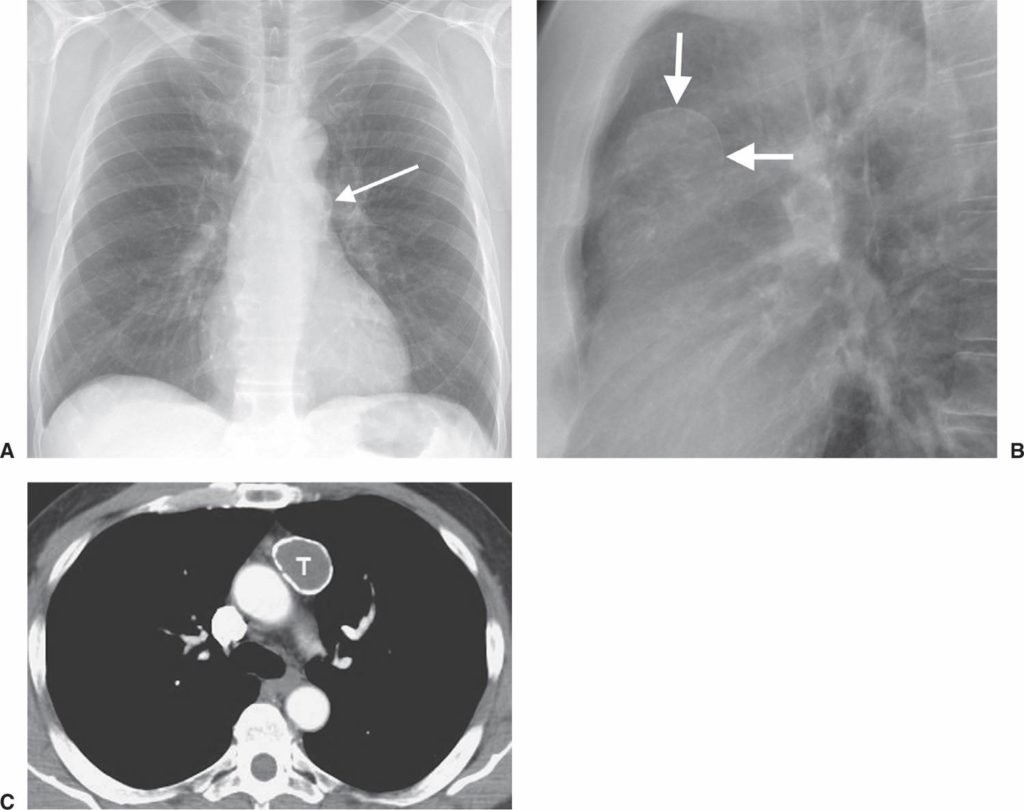
тимома на рентгеновском снимке
Диагноз новообразования вилочковой железы подтверждается рядом исследований, главное место среди которых принадлежит рентгенологическим. Определить расположение, размер тимомы, ее соотношение с окружающими структурами помогает КТ, рентгеноскопия, обзорный снимок грудной клетки.
КТ- один из наиболее информативных методов обследования, после которого возможна постановка правильного диагноза и проведение пункции медиастинального образования. При поражении лимфатических узлов показана биопсия, при мышечной слабости проводят электромиографию.
Лечение опухолей тимуса
Основным способом лечения тимом является хирургическая операция. Она направлена на иссечение самой неоплазии и устранение компрессии структур средостения. Важно, чтобы операция была проведена как можно раньше, поскольку промедление увеличивает вероятность врастания новообразования в окружающие ткани, что делает более сложным процесс иссечения опухоли и неблагоприятно сказывается на функции окружающих органов, сосудов и нервных сплетений.
Хирургическому удалению подлежит неоплазия, вся вилочковая железа с капсулой и клетчатка средостения. Операция должна быть максимально радикальной, чтобы по возможности исключить рецидивирование заболевания.
Доступ к опухоли осуществляют, рассекая грудину продольно, что позволяет наиболее полно осмотреть переднее средостение и характер поражения его тканей. Если при гистологическом анализе установлен доброкачественный характер тимомы, то операция ограничивается иссечением опухоли с вилочковой железой, клетчатки и лимфатического аппарата.
При злокачественных тимомах операция бывает довольно обширной. При прорастании в соседние органы может потребоваться резекция участка легкого, сердечной сумки, диафрагмы, крупных сосудистых и нервных стволов. После операции пациент направляется в онкологический стационар, если первичное лечение опухоли осуществлялось в обычном хирургическом отделении.
Консервативное лечение тимом включает химиотерапию и облучение. Облучение показано на II-III стадиях опухоли после операции, а также при четвертой стадии в качестве основного способа воздействия. Запущенные формы заболевания не могут быть подвергнуты удалению ввиду высокого риска для окружающих органов, а также невозможности радикального иссечения, поэтому облучение – единственная возможность хотя бы частично уменьшить опухоль и ее давление на нервы, сосуды, сердце.
лучевая терапия
Пожилым пациентам с сопутствующей тяжелой патологией проводить операцию довольно рискованно, поэтому им обычно назначается лучевое лечение. Если состояние стабилизируется и технически станет возможным удалить тимому, то хирурги это сделают. В противном случае опухоль признается нерезектабельной, и в операции пациенту приходится отказывать.
Химиотерапия как самостоятельный метод не нашла широкого применения при тимомах ввиду низкой чувствительности опухоли к лекарственным препаратам.
Инвазивные тимомы в настоящее время лечат в три этапа. Сначала назначаются цитостатики, затем опухоль удаляется, а в послеоперационном периоде для уничтожения оставшихся раковых клеток и профилактики рецидива показано облучение.
Поскольку операция по удалению тимомы сложна технически, предполагает риск травмирования соседних структур, то осложнения весьма вероятны, а послеоперационный период протекает не всегда гладко. Среди последствий удаления тимуса наиболее частым считают миастенический криз. Нарушение сократимости мышц тела, дыхательной мускулатуры может представлять угрозу для жизни и требует медикаментозного лечения, искусственной вентиляции легких, интенсивной терапии, дезинтоксикационных мероприятий, направленных на удаление избытка антител.
Медикаментозная коррекция нарушений проведения импульсов по нервам состоит в применении антихолинэстеразных препаратов – прозерин, галантамин.
При небольших тимомах, не выходящих за пределы капсулы железы, возможны малоинвазивные эндоскопические операции, которые сочетаются с химиотерапией. Положительный эффект оказывает фотодинамическая терапия, но этот метод лечения пока находится в стадии разработки.
Прогноз при тимомах зависит от стадии, на которой опухоль была диагностирована, ее разновидности, общего состояния больного, возможности применить все доступные методы лечения. Доброкачественные новообразования вилочковой железы дают обычно стойкое излечение, симптомы миастении могут исчезнуть полностью или значительно уменьшиться.
При злокачественных опухолях тимуса начальных стадий своевременное удаление дает 5-летнюю выживаемость на уровне 90%, к третьей стадии этот показатель снижается до 60-70%
Видео: тимома средостения, современные хирургические технологии
что это такое, симптомы опухоли вилочковой железы
Тимома – доброкачественное или злокачественное новообразование вилочковой железы, которое при несвоевременном лечении может привести к серьезным осложнениям. У ¾ пациентов тимомы имеют доброкачественный характер, тогда как у ¼ – злокачественный. Деление на доброкачественные и злокачественные производится в зависимости от внешнего вида, степени дифференциации пораженных клеток и их склонности к распространению. Тимомы встречаются крайне редко как у взрослых, так и у детей.
Что такое тимома?
Тимомы встречаются преимущественно у людей старше 30-40 лет (опухоли у детей встречаются очень редко)
Тимус – орган лимфопоэза, расположенный в переднем средостении, который был описан Галеном в Древней Греции; он считал его местом пребывания души. Тимус состоит из двух долей, соединенных вместе. Тимус растет с рождения до полового созревания, а затем постепенно уменьшается в размерах.
Тимус специализируется на созревании определенных лимфоцитов – клеток иммунной системы – ответственных за распознавание и уничтожение чужеродных клеток. Эпителиальное пространство тимуса в основном состоит из лимфоцитов (также называемых тимоцитами), а также некоторых эпителиальных и мезенхимальных клеток. В основном из эпителиальных клеток образуются тимомы.
Только в начале XX века начали изучать болезни вилочковой железы. Отношения между тимомами и миастенией – заболевание, характеризующееся мышечной слабостью – были описаны в 1901 г. немецким неврологом Германом Оппенгеймом. Врач обнаруживал при посмертном вскрытии пациентов с миастенией опухоли вилочковой железы (тимомы). В том же году немецкий патологоанатом Карл Вейгерт описал гистологические особенности одной из этих опухолей. Потенциальный метастатический характер был отмечен в 1905 году Эдуардом Фаркуаром. В 1900 году термин «тимома» впервые был использован Фридрихом Вильгельмом. Этот термин первоначально охватывал все опухоли тимуса, независимо от их точного характера.
Тимомы встречаются редко: ежегодно возникает 0,15 случая на 100 000 человек в год. В России насчитывается около 250 новых случаев в год. Однако это наиболее распространенные передние медиастинальные опухоли (50 % случаев – тимомы). Более 90% опухолей тимуса расположены в переднем средостении (область между легкими, перед сердцем и крупными сосудами).
Опухоли в области вилочковой железы встречаются с одинаковой частотой как у мужчин, так и у женщин. Если у пациента миастения, тимома обычно появляется в возрасте от 30 до 40 лет; если ее нет – в возрасте от 60 до 70 лет. Опухоли встречаются очень редко у детей.
Не существует известного фактора риска, который бы увеличивал риск развития тимомы. Наследственный характер тимомы встречается редко и связан с хромосомной транслокацией. Не существует никакого вирусного фактора, который напрямую увеличивает риск развития опухоли в области вилочковой железы.
Классификация
В онкологической практике различают 2 типа тимом: доброкачественные и злокачественные. Выделяют 4 стадии развития тимомы:
- I стадия: тимома ограничена тимусом;
- II стадия: злокачественное новообразование прорастает в медиастинальную клетчатку;
- III стадия: опухоль прорастает в легкое, перикард, крупные сосуды или плевру;
- IV стадия: возникают гематогенные или лимфогенные метастазы.
Симптомы

Наиболее распространенный симптом – боль в грудной клетке, которая может отдавать в шею, плечо, между лопатками
Тимома часто протекает бессимптомно: от 1/3 до ½ пациентов не имеют клинических признаков. В большинстве случаев опухоль тимуса выявляется случайно в ходе обследований по другим причинам.
Проявления болезни (кашель, боль в груди, трудности при глотании и одышка), связанные с массовым воздействием на внутригрудные органы, возникают у 40% пациентов. Около 30% пациентов имеют общую симптоматику – усталость, слабость, головную боль, потерю веса – которая может спонтанно исчезать.
Причины
Опухоль в области вилочковой железы чаще всего встречаются изолированно. Тем не менее, тимомы могут сопровождаться паранеопластическим синдромом – этот термин охватывает все аномалии, которые могут сопровождать определенные опухоли. Аномалии напрямую не связаны с опухолью, но являются проявлениями, происходящими на расстоянии от места, где развивается рак. Это редкие синдромы, которые обычно не встречаются при тимомах.
В 50% случаев симптомы тимомы являются следствием других заболеваний – миастении.
Миастения гравис – аутоиммунное нервно-мышечное заболевание. Миастения характеризуется нарушением передачи нервно-мышечных сигналов, что приводит к чрезмерной утомляемости поперечнополосатых мышц.
От 15 до 20% пациентов с раком в области вилочковой железы также имеют клинические признаки миастении, а 25% пациентов – антитела против ацетилхолинового рецептора (антитела против ACh-R). Любой носитель тимомы, демонстрирующий признаки миастении, будет иметь положительные антитела.
Диагностика
Для диагностики опухоли вилочковой железы используется компьютерная томография или магнитно-резонансная томография (МРТ используется реже)
В большинстве случаев достаточно проведения клинических и радиологических обследований тимуса. Рентгенограмма грудной клетки позволяет выявить у 45%-80% пациентов рак тимуса. Рентгенография средостенных органов – метод выбора при подозрении на злокачественные или доброкачественные тимомы.
Торакальная КТ более точная диагностическая процедура, чем рентгенография грудной клетки. В этом случае инъекция йодированной контрастной среды не всегда необходима, но помогает выявить вовлечение других органов. Тимомы выглядят на КТ как четко выраженная масса, расположенная вблизи перикарда. Масса может быть сферической или дольчатой, но имеет однородный вид (реже кистозный), который хорошо визуализируется с помощью контрастного вещества.
МРТ редко используется в диагностике злокачественного заболевания (онкологии тимуса), но может быть полезна в некоторых случаях. Пациент, который не может получить инъекцию контрастных средств, может извлечь пользу из МРТ. Обследование также может помочь дифференцировать средостенную кисту от злокачественной тимомы.
Диагноз подтверждается путем биопсии (взятия образца ткани для микроскопического анализа). Биопсия также требуется для дифференциации тимомы и лимфомы, поскольку лечение этих болезней различается. Рак тимуса должен исследоваться только квалифицированным патологоанатомом.
При необходимости биопсию можно выполнить несколькими способами. Хирургические биопсии (в основном, с помощью медиастинотомии) позволяют установить рак в области вилочковой железы в 90% случаев, но требуют общей анестезии. Биопсия под контролем КТ не требует общей анестезии и менее инвазивна, но позволяет диагностировать только в 60% случаях тимому. Выбор метода производится в соответствии с доступностью опухоли и общим состоянием пациента.
Дифференциальная диагностика проводится с другими доброкачественными опухолями – эктопический зоб, аденома паращитовидной железы, тимолипома или тератома. Также возможно сосудистое происхождение (аневризма) новообразования. В других случаях увеличение вилочковой железы могут имитировать опухоли, которые не происходят из тимусной ткани – лимфосаркомы.
Лечение
Во всем мире 47,1% пациентов с раком в области вилочковой железы лечатся только хирургическим путем. Лучевая терапия в сочетании с хирургией предлагается 26,7% пациентам; 6,5% получают хирургическое лечение и химиотерапию. Только 18,4% получают лечение, сочетающее хирургию, лучевую терапию и химиотерапию.
Тимомы в большинстве случаев являются доброкачественными опухолями, которые развиваются очень медленно. Однако с течением времени они могут вырождаться в рак тимуса.
Дополнительное лечение зависит от того, в какой степени рак в области вилочковой железы распространился на окружающие ткани. Хотя большинство случаев доброкачественны и требуют только хирургического вмешательства, инвазивные опухоли обычно требуют послеоперационной лучевой терапии, чтобы уменьшить вероятность рецидива. Опухоли, которые распространились на легкие и сердце, могут потребовать химиотерапии в дополнение к хирургии и радиотерапии. В большинстве случаев тимомы не уменьшают продолжительность жизни пациента при своевременно начатом лечении.
Оперативное вмешательство
Основной метод лечения – хирургическое удаление тимомы, чем раньше выполнена операция, тем больше шансов на выздоровление
Первичной терапией рака является полная хирургическая резекция вилочковой железы, особенно на ранних стадиях. Некоторые авторы считают, что неполная резекция, сопровождаемая адъювантной лучевой терапией и химиотерапией, может быть более эффективной, чем полное удаление тимуса.
Используются два основных хирургических подхода: стернотомия («трансцернальная тимэктомия») и видеохоракоскопия («тиреотомия с видео», которую может выполнять робот). Также используются малоинвазивные подходы – медиастиноскопия. Выбор подхода осуществляется в соответствии с характеристиками тимомы.
Химиолучевая терапия
Адъювантная терапия представляет собой химиотерапию или лучевую терапию, выполняемую после операции, чтобы уменьшить риск рецидива. Неоадъювантная терапия используется перед операцией, чтобы уменьшить размер опухоли.
Хотя тимомы обычно хемочувствительны даже на поздних стадиях развития, современных научных данных об эффективности химиолучевой терапии не существует. На ранних стадиях хирургическое вмешательство остается стандартным лечением и может быть дополнено адъювантной терапией. На более поздних стадиях рекомендуется оперативное вмешательство с химиолучевой терапией.
Прогноз
5-летняя выживаемость после хирургической резекции составляет около 85%, даже для пациентов с запущенными стадиями заболевания. Общая 15-летняя выживаемость составляет 70% на ранних стадиях. Долгосрочное выживание имеет тенденцию к увеличению с 1980-х годов, в связи с более ранней диагностикой и появлением новых хирургических методов.
Причина смерти пациентов связана с тимомой в 19-58 % случаях. В 2-19% случаях пациенты умирают от осложнений после операции, а в 16-27 % – от миастении. Около 90% рецидивов сопровождаются плевральными метастазами. Некоторые гистологические типы имеют более высокий риск рецидива после лечения. Стадия при постановке диагноза также является прогностическим фактором рецидива.
Из-за позднего начала лечения частота рецидивов может быть намного выше. Рекомендуется ежегодно проводить обследования и отслеживать концентрацию биомаркеров опухоли в кровеносном русле.
Совет! Для предотвращения возникновения рецидивов и осложнения важно регулярно проходить обследования. Запрещено заниматься самолечением, поскольку это может привести к летальному исходу.
Тимома: фото, удаление, прогноз
Тимома – это онкологическое заболевание вилочковой железы. Данный орган располагается в переднем средостении, между грудиной и сердцем. Тимус активно функционирует у детей до периода полового созревания.
С гистологической точки зрения вилочковая железа состоит из двух слоев: коркового и мозгового. Практически, каждая часть органа может служит основанием для развития злокачественного новообразования. В онкологической практике термином «тимома» принято обозначать все опухоли этой железы.
Эпидемиология заболевания
Раковое поражение вилочковой железы обнаруживается среди всех категорий населения. Тимома у детей считается достаточно редкостным явлением и диагностируется примерно в 8% случаев. Наиболее часто данное заболевание поражает лиц пожилого возраста, причем с одинаковой вероятностью развивается как у мужчин, так и у женщин.
Причины развития тимомы
Истинная причина развития злокачественного перерождения тканей вилочковой железы остается неизвестной. Врачи-онкологи считают, что такие факторы как хронические вирусные инфекции и влияние ионизирующего излучения могут провоцировать развитие данной онкологической патологии.

Стадии
В клинической практике врачи применяют классификацию тимом, предложенную Masaoka в 1981 году. Развитие опухоли вилочковой железы проходит четыре стадии:
- Патологический процесс концентрируется в тимусной капсуле.
- Раковые клетки распространяются на жировую ткань переднего средостения.
- Опухоль прорастает в плевральную полость.
- Поздняя стадия характеризуется вовлечением в онкологию органов грудной полости (сердце, легкие и костные структуры).
Патогенез тимомы
Опухоль тимуса преимущественно развивается по доброкачественному типу, что включает инкапсулированный рост и отсутствие метастазов. Рост новообразования в капсуле обуславливает относительное сохранение функции соседних органов и систем. Вследствие такого прогресса тимома средостения может достигать значительных размеров, вызывая при этом деформации грудной клетки и сдавливание легких и сердца.
В 20% клинических случаев онкологи наблюдают первично злокачественный рост, при котором опухолевые клетки активно прорастают в близлежащие ткани, разрушая их.
Симптомы тимомы
Примерно в половины пациентов со злокачественным поражением тимуса опухоль развивается бессимптомно. Тимома в таких случаях обнаруживается случайно во время рентгенологического обследования органов грудной области.
Важно знать: От чего бывает рак?
Длительность такого клинического периода индивидуальна и зависит от характера роста новообразования и особенностей топографии тимуса. Стадия выраженных проявлений онкологии возникает вследствие давления опухолевых тканей на близлежащие органы. В этот период у больных отмечается давящее ощущение в области грудины, приступы интенсивной боли, одутловатость шейных сосудов. У детей тимома вызывает одышку, которая связана с сдавливанием трахеи.
В клинической картине заболевания больные также могут жаловаться на наличие болевого синдрома, который в начальном периоде вызывает слабовыраженные боли в грудной области с иррадиацией в плечо. Данная симптоматика часто указывает на развитие метастатического поражения костной системы. По мере роста опухоли боль становиться интенсивнее и носит периодический характер.
На поздних стадиях тимома вилочковой железы проявляется признаками острой раковой интоксикации и включает такие симптомы, как:
- хроническая субфебрильная температура тела с явлениями ночной потливости;
- общее недомогание и быстрая утомляемость;
- снижение аппетита и резкая потеря массы тела.
Диагностика
 Ключевой диагностической методикой выявления онкологии вилочковой железы является рентгенология. Начальная стадия злокачественного поражения тимуса при размере опухоли до трех сантиметров определяется только с помощью компьютерной томографии. Данная методика позволяет визуализировать патологический очаг за счет цифровой обработки результатов рентгенографии. Первая и вторая стадия тимомы зачастую диагностируется случайно в ходе плановой флюорографии легких, что обусловлено бессимптомным протекаем патологии.
Ключевой диагностической методикой выявления онкологии вилочковой железы является рентгенология. Начальная стадия злокачественного поражения тимуса при размере опухоли до трех сантиметров определяется только с помощью компьютерной томографии. Данная методика позволяет визуализировать патологический очаг за счет цифровой обработки результатов рентгенографии. Первая и вторая стадия тимомы зачастую диагностируется случайно в ходе плановой флюорографии легких, что обусловлено бессимптомным протекаем патологии.
Важно знать: Ранняя диагностика рака: тесты, анализы для мужчин и для женщин
Уточнение диагноза проводится методом биопсии, при котором врач изымает хирургическим способом небольшой участок мутированной ткани. Дальнейшее гистологическое и цитологическое обследование биоптата осуществляется в лабораторных условия. Результатом биопсии является установление стадии и тканевой принадлежности злокачественного новообразования.
Лечение тимомы
Удаление тимомы считается основным способом лечения онкологии тимуса. Хирургическое вмешательство при данном заболевании включает полное удаление злокачественного новообразования вместе с вилочковой железой. По возможности хирург-онколог иссекает всю жировую клетчатку переднего средостения.
После оперативного вмешательства онкобольным, как правило, назначается курс химиотерапии и лучевой терапии. Это необходимые меры для недопущения рецидивов опухоли.
Ионизирующее облучение пораженной области пожилым пациентам рекомендуется провести до хирургического удаления новообразования. Данная методика необходима для стабилизации ракового роста и избегания рисков оперативного вмешательства.
Прогноз и выживаемость
Доброкачественная форма онкологии тимуса имеет благоприятный исход и в 90% случаев после проведения хирургической операции наступает полное выздоровление.
Злокачественные опухоли вилочковой железы на начальных стадиях поддаются терапии только радикальным методом. Показатель пятилетней выживаемости таких пациентов составляет 80%.
Наиболее неблагоприятный прогноз заболевания наблюдается в онкобольных с неоперабельными формами онкологии. Тимома и ее метастазы в таких случаях вызывают летальный исход в 90% пациентов.
причины, симптомы, диагностика и лечение : Labuda.blog

Под термином «тимома средостения» понимается опухолевый процесс, протекающий в вилочковой железе. Последняя играет важную роль в формировании защитной системы организма у детей, у взрослых же она, как правило, атрофируется. Тем не менее тимома наиболее часто диагностируется у людей зрелого и пожилого возрастов. Согласно статистике, подобного рода новообразование выявляется у 8 % детей. Опухоль переднего средостения представляет угрозу не только для здоровья, но и для жизни пациента. Это обусловлено тем, что на фоне роста новообразования происходит сдавливание сосудов, сердца, легких.

Механизм развития
Не каждый знает, что средостение — это такой собирательный термин, обозначающий группу органов, расположенных между плевральными полостями. В верхней его части находится вилочковая железа (другое ее название — тимус). Это орган, состоящий из двух асимметричных долей. Каждая из них представлена множеством частиц из мозгового и коркового вещества.
Тимус — это не только орган иммунной системы, но и железа внутренней секреции. Примерно после 20 лет происходит его инволюция возрастного характера. Около 90% органа замещается соединительной и жировой тканью. Несмотря на это, под воздействием различных неблагоприятных факторов может запуститься процесс развития новообразования — тимомы средостения. Постепенный ее рост приводит к сдавливанию жизненно важных органов и сосудов. Сложность лечения заключается в том, что в большинстве случаев пациенты обращаются за медицинской помощью на поздней стадии заболевания.
Развитие новообразования может произойти из любой ткани. В связи с этим различают следующие виды тимомы:
Согласно Международной классификации болезней (МКБ-10), тимома средостения имеет код С38.

Причины
В настоящее время неизвестно, почему происходит развитие опухолей вилочковой железы. Необходимо помнить о том, что средостение — это такое понятие, означающее группу органов, а значит, провоцирующих факторов может быть множество.
Врачи склоняются к тому, что в большинстве случаев опухоли имеют эмбриональное происхождение. Кроме того, причинами развития новообразований средостения могут быть следующие заболевания и состояния:
Кроме того, отмечено, что тимомы нередко возникают при наличии аутоиммунных и эндокринных синдромов.
Симптомы
У половины пациентов опухоль имеет небольшие размеры и не сопровождается выраженными клиническими проявлениями. В большинстве случаев новообразование выявляется случайным образом при прохождении профилактического рентгенологического обследования.
По мере роста тимомы средостения начинают появляться первые ее признаки. Они разделяются на те, которые связаны со сдавливанием близлежащих органов, и те, что обусловлены нарушением работы самой железы.
В переднем средостении расположены: бронхи, трахея, восходящая аорта, легочные и верхняя полая вена, лимфоузлы, артерии и диафрагмальные нервы. При их сдавливании у пациента появляются следующие симптомы:
Клиническая картина при нарушениях гормонального характера более выражена. В подобных случаях возникают следующие симптомы тимомы средостения:
Кроме того, на фоне тимомы развивается остеопороз и сахарный диабет. Если новообразование имеет злокачественный характер, пациенты жалуются на: общую слабость, снижение массы тела, бледность кожного покрова, нарушение аппетита, бессонницу. При метастазировании опухоли возникают болезненные ощущения в конечностях и позвоночнике.

Степени тяжести
На практике используется классификация тимомы для того, чтобы определить нужный объем лечебных мероприятий. Опухоль имеет следующие стадии развития:
Таким образом, при своевременном обращении к врачу наиболее благоприятен прогноз. Лечение тимомы средостения на ранней стадии в большинстве случаев успешно и не приводит к серьезным последствиям.
Новообразования доброкачественного характера
На их долю приходится от 50 до 70% опухолей вилочковой железы. Внешне тимома имеет вид инкапсулированного узла. Его диаметр не превышает 5 см. В зависимости от гистогенеза, опухоль может иметь следующие виды:
- Тип А. Другое ее название — медуллярная. На ее долю приходится до 7% тимом доброкачественного характера. Опухоль всегда имеет капсулу. При проведении адекватного лечения тимомы средостения прогноз благоприятный, выживаемость в ближайшие 15 лет — 100 %.
- Тип АВ. Другое название опухоли — кортико-медуллярная. Диагностируется у трети пациентов. Прогноз удовлетворительный. Выживаемость в течение следующих 15 лет — 90 % и более.
- Тип В1. Встречается в 20 % случаев. Сопровождается лимфоцитарной инфильтрацией и нередко миастеническим синдромом. Прогноз при подобной тимоме удовлетворительный. Выживаемость в последующие 20 лет — 90 % и более.
Злокачественная опухоль первого типа
На ее долю приходится от 20 до 25 % случаев. Тимома представлена одиночным узлом или множественными новообразованиями. Они не имеют четкой капсулы. Как правило, диаметр тимомы составляет не более 5 см, но встречаются и опухоли больших размеров.
В гистологии принято выделять кортикальные (тип В2) и эпителиальные (В3) опухоли. В обоих случаях прогноз неблагоприятный. Менее 60 % больных живут еще 20 лет с кортикальной тимомой, не более 40 % — с эпителиальной.

Злокачественная опухоль второго типа
На долю подобного заболевания тимуса приходится до 5 % пациентов. В подобных случаях рак сопровождается выраженной симптоматикой. Рост опухоли происходит крайне быстро, по организму распространяются метастазы.
К кому обращаться
При наличии тревожных симптомов нужно показаться участковому терапевту или онкологу. При необходимости врач направит на консультацию к иным узким специалистам. Как правило, для диагностики тимомы средостения привлекается не только онколог, но и хирург, невролог и эндокринолог.
Диагностика
В процессе первичного приема врач осуществляет сбор анамнеза и проводит физикальный осмотр. В ходе последнего выявляются хрипы свистящего характера, расширение зоны средостения и тахикардия.
На основании результатов первичной диагностики специалист назначает комплексное обследование. Оно включает следующие основные методы:
Кроме того, врачом проводится дифференциальная диагностика с дермоидными кистами, загрудинным зобом и тератомой средостения.

Лечение
Существует несколько вариантов избавления от тимомы. Целесообразность назначения того или иного метода определяется исключительно врачом.
Способы лечения тимомы средостения:
- Хирургическое вмешательство. Во время проведения операции врачи удаляют новообразование и окружающие его ткани. Как правило, на практике чаще всего применяют метод, который называется срединная стернотомия. Доступ к опухоли осуществляется посредством разреза в грудине. Кроме того, для лечения тимомы могут применяться малоинвазивные методики, которые являются видеоуправляемыми. В подобных случаях операция проводится посредством нескольких небольших разрезов в грудине, в которые вводят эндоскопические инструменты.
- Лучевая терапия. Подразумевает использование частиц с высоким энергетическим показателем. Данные вещества способны уничтожать раковые клетки. Наиболее распространенным является вид терапии, при котором излучение исходит вне тела, то есть от специального аппарата. Как правило, курс лечения назначается после проведения операции по удалению тимомы. Побочные эффекты лучевой терапии: повышенная утомляемость, кожные реакции, расстройства пищеварения. Нередко пациенты жалуются на возникновение трудностей при глотании пищи.
- Химиотерапия. Под данным термином понимается использование медикаментозных препаратов, активные вещества которых уничтожают раковые клетки или останавливают их рост. Курс химиотерапии состоит из нескольких процедур. Длительность лечения определяется только врачом. Как правило, используются следующие препараты: «Карбоплатин», «Циклофосфамид», «Этопозид», «Паклитаксел». В ряде случаев химиотерапия назначается непосредственно перед хирургическим вмешательством с целью уменьшения размеров тимомы. К побочным эффектам относятся следующие состояния: выпадение волос, постоянная усталость, тошнота и рвота. Они проходят сразу после завершения лечения.
- Поддерживающая терапия. Является дополнительным методом лечения. Необходима для облегчения самочувствия больного. Кроме того, подобная терапия подразумевает поддержку социальных, физических и эмоциональных потребностей пациента.

Общий прогноз
После лечения тимомы доброкачественного характера отдаленные результаты хорошие. Вскоре после удаления новообразования исчезают неприятные симптомы, состояние человека улучшается.
При наличии злокачественной тимомы прогноз удовлетворительный только при своевременном обращении к врачу. 90 % прооперированных пациентов живут 5 лет и более. На III стадии заболевания данный показатель ниже — 60-70 %. В запущенных случаях, то есть при наличии неоперабельной опухоли, прогноз неблагоприятный. Большая часть пациентов (90 %) погибает в течение следующих 5 лет.
Профилактика
Специфических мероприятий по предотвращению развития заболевания не существует. Это обусловлено наличием многих провоцирующих факторов. Кроме того, в настоящее время неизвестны точные причины возникновения опухоли.
При наличии новообразования доброкачественного характера важно не допустить ее перехода в рак. Для этого необходимо своевременно обратиться к врачу (при возникновении первых тревожных симптомов) и пройти назначенный специалистом курс лечения, включающий как консервативные, так и оперативные методы.

В заключение
Под термином «тимома средостения» понимается опухолевый процесс, развивающийся в вилочковой железе. Это орган, который у детей принимает участие в формировании иммунной системы. С течением времени железа подвергается возрастной инволюции. Тем не менее тимома средостения наиболее часто диагностируется у взрослых. Основной метод лечения опухоли — ее удаление хирургическими методами. Дополнительно может быть назначена химио-, лучевая и поддерживающая терапия.
возможные причины, симптомы, методы диагностики и терапия
Под термином «тимома средостения» понимается опухолевый процесс, протекающий в вилочковой железе. Последняя играет важную роль в формировании защитной системы организма у детей, у взрослых же она, как правило, атрофируется. Тем не менее тимома наиболее часто диагностируется у людей зрелого и пожилого возрастов. Согласно статистике, подобного рода новообразование выявляется у 8 % детей. Опухоль переднего средостения представляет угрозу не только для здоровья, но и для жизни пациента. Это обусловлено тем, что на фоне роста новообразования происходит сдавливание сосудов, сердца, легких.
Механизм развития
Не каждый знает, что средостение – это такой собирательный термин, обозначающий группу органов, расположенных между плевральными полостями. В верхней его части находится вилочковая железа (другое ее название – тимус). Это орган, состоящий из двух асимметричных долей. Каждая из них представлена множеством частиц из мозгового и коркового вещества.
Тимус – это не только орган иммунной системы, но и железа внутренней секреции. Примерно после 20 лет происходит его инволюция возрастного характера. Около 90% органа замещается соединительной и жировой тканью. Несмотря на это, под воздействием различных неблагоприятных факторов может запуститься процесс развития новообразования – тимомы средостения. Постепенный ее рост приводит к сдавливанию жизненно важных органов и сосудов. Сложность лечения заключается в том, что в большинстве случаев пациенты обращаются за медицинской помощью на поздней стадии заболевания.
Развитие новообразования может произойти из любой ткани. В связи с этим различают следующие виды тимомы:
- Лимфоэпителиальную.
- Веретеноклеточную.
- Липотимому.
- Эпидермоидную.
- Лимфоидную.
- Гранулематозную.
Согласно Международной классификации болезней (МКБ-10), тимома средостения имеет код С38.
Причины
В настоящее время неизвестно, почему происходит развитие опухолей вилочковой железы. Необходимо помнить о том, что средостение – это такое понятие, означающее группу органов, а значит, провоцирующих факторов может быть множество.
Врачи склоняются к тому, что в большинстве случаев опухоли имеют эмбриональное происхождение. Кроме того, причинами развития новообразований средостения могут быть следующие заболевания и состояния:
- Патологии инфекционного характера.
- Нарушение выработки тимопоэтина.
- Радиационное воздействие на организм.
- Нарушение иммунного гомеостаза.
- Травмы средостения.
Кроме того, отмечено, что тимомы нередко возникают при наличии аутоиммунных и эндокринных синдромов.
Симптомы
У половины пациентов опухоль имеет небольшие размеры и не сопровождается выраженными клиническими проявлениями. В большинстве случаев новообразование выявляется случайным образом при прохождении профилактического рентгенологического обследования.
По мере роста тимомы средостения начинают появляться первые ее признаки. Они разделяются на те, которые связаны со сдавливанием близлежащих органов, и те, что обусловлены нарушением работы самой железы.
В переднем средостении расположены: бронхи, трахея, восходящая аорта, легочные и верхняя полая вена, лимфоузлы, артерии и диафрагмальные нервы. При их сдавливании у пациента появляются следующие симптомы:
- Кашель.
- Одышка.
- Чувство сдавливания в зоне грудины.
- Отечность лица.
- Синюшность шеи.
- Осиплость в голосе.
- Набухание вен, расположенных на шее.
Клиническая картина при нарушениях гормонального характера более выражена. В подобных случаях возникают следующие симптомы тимомы средостения:
- Миастения (атрофия мышечной ткани).
- Признаки анемии.
- Ожирение.
- Гипертония.
- Гирсутизм у женщин и гинекомастия у мужчин.
Кроме того, на фоне тимомы развивается остеопороз и сахарный диабет. Если новообразование имеет злокачественный характер, пациенты жалуются на: общую слабость, снижение массы тела, бледность кожного покрова, нарушение аппетита, бессонницу. При метастазировании опухоли возникают болезненные ощущения в конечностях и позвоночнике.
Степени тяжести
На практике используется классификация тимомы для того, чтобы определить нужный объем лечебных мероприятий. Опухоль имеет следующие стадии развития:
- I. Новообразование заключено в плотную капсулу со всех сторон. Опухоль имеет небольшие размеры. На данной стадии прогноз благоприятный, так как заболевание легко поддается лечению.
- II. Характеризуется наличием элементов опухоли в рядом расположенной жировой клетчатке и перикапсулярной зоне. На данной стадии консервативные методы терапии малоэффективны, целесообразно только проведение хирургического вмешательства.
- III. Элементы тимомы прорастают в близлежащие ткани средостения. В подобных случаях показана химиотерапия и оперативное вмешательство.
- IV. Стадия характеризуется метастазированием опухоли посредством лимфо- и кровообращения. В подобных ситуациях показан курс химиотерапии.
Таким образом, при своевременном обращении к врачу наиболее благоприятен прогноз. Лечение тимомы средостения на ранней стадии в большинстве случаев успешно и не приводит к серьезным последствиям.
Новообразования доброкачественного характера
На их долю приходится от 50 до 70% опухолей вилочковой железы. Внешне тимома имеет вид инкапсулированного узла. Его диаметр не превышает 5 см. В зависимости от гистогенеза, опухоль может иметь следующие виды:
- Тип А. Другое ее название – медуллярная. На ее долю приходится до 7% тимом доброкачественного характера. Опухоль всегда имеет капсулу. При проведении адекватного лечения тимомы средостения прогноз благоприятный, выживаемость в ближайшие 15 лет – 100 %.
- Тип АВ. Другое название опухоли – кортико-медуллярная. Диагностируется у трети пациентов. Прогноз удовлетворительный. Выживаемость в течение следующих 15 лет – 90 % и более.
- Тип В1. Встречается в 20 % случаев. Сопровождается лимфоцитарной инфильтрацией и нередко миастеническим синдромом. Прогноз при подобной тимоме удовлетворительный. Выживаемость в последующие 20 лет – 90 % и более.
Злокачественная опухоль первого типа
На ее долю приходится от 20 до 25 % случаев. Тимома представлена одиночным узлом или множественными новообразованиями. Они не имеют четкой капсулы. Как правило, диаметр тимомы составляет не более 5 см, но встречаются и опухоли больших размеров.
В гистологии принято выделять кортикальные (тип В2) и эпителиальные (В3) опухоли. В обоих случаях прогноз неблагоприятный. Менее 60 % больных живут еще 20 лет с кортикальной тимомой, не более 40 % – с эпителиальной.
Злокачественная опухоль второго типа
На долю подобного заболевания тимуса приходится до 5 % пациентов. В подобных случаях рак сопровождается выраженной симптоматикой. Рост опухоли происходит крайне быстро, по организму распространяются метастазы.
К кому обращаться
При наличии тревожных симптомов нужно показаться участковому терапевту или онкологу. При необходимости врач направит на консультацию к иным узким специалистам. Как правило, для диагностики тимомы средостения привлекается не только онколог, но и хирург, невролог и эндокринолог.
Диагностика
В процессе первичного приема врач осуществляет сбор анамнеза и проводит физикальный осмотр. В ходе последнего выявляются хрипы свистящего характера, расширение зоны средостения и тахикардия.
На основании результатов первичной диагностики специалист назначает комплексное обследование. Оно включает следующие основные методы:
- Рентгенографию. При наличии тимомы на снимке можно визуализировать объемное новообразование, которое имеет неправильную форму.
- КТ органов грудной клетки. Данный вид исследования позволяет получить больше информации относительно имеющейся патологии. С помощью КТ органов грудной клетки возможно уточнить локализацию опухоли, оценить ее морфологические свойства, а также выявить характер ее взаимодействия с близлежащими тканями.
- Биопсию. У пациента осуществляется забор биологического материала – пункция небольшого количества патологически измененной ткани. Затем образец исследуют под микроскопом с целью определения типа опухоли.
- МРТ. Позволяет получить четкие изображения необходимой части тела.
- ПЭТ. Пациенту вводят в организм контрастное вещество и делают ряд снимков. Раковые клетки поглощают большое количество радиоактивного вещества, благодаря чему их можно обнаружить.
Кроме того, врачом проводится дифференциальная диагностика с дермоидными кистами, загрудинным зобом и тератомой средостения.
Лечение
Существует несколько вариантов избавления от тимомы. Целесообразность назначения того или иного метода определяется исключительно врачом.
Способы лечения тимомы средостения:
- Хирургическое вмешательство. Во время проведения операции врачи удаляют новообразование и окружающие его ткани. Как правило, на практике чаще всего применяют метод, который называется срединная стернотомия. Доступ к опухоли осуществляется посредством разреза в грудине. Кроме того, для лечения тимомы могут применяться малоинвазивные методики, которые являются видеоуправляемыми. В подобных случаях операция проводится посредством нескольких небольших разрезов в грудине, в которые вводят эндоскопические инструменты.
- Лучевая терапия. Подразумевает использование частиц с высоким энергетическим показателем. Данные вещества способны уничтожать раковые клетки. Наиболее распространенным является вид терапии, при котором излучение исходит вне тела, то есть от специального аппарата. Как правило, курс лечения назначается после проведения операции по удалению тимомы. Побочные эффекты лучевой терапии: повышенная утомляемость, кожные реакции, расстройства пищеварения. Нередко пациенты жалуются на возникновение трудностей при глотании пищи.
- Химиотерапия. Под данным термином понимается использование медикаментозных препаратов, активные вещества которых уничтожают раковые клетки или останавливают их рост. Курс химиотерапии состоит из нескольких процедур. Длительность лечения определяется только врачом. Как правило, используются следующие препараты: «Карбоплатин», «Циклофосфамид», «Этопозид», «Паклитаксел». В ряде случаев химиотерапия назначается непосредственно перед хирургическим вмешательством с целью уменьшения размеров тимомы. К побочным эффектам относятся следующие состояния: выпадение волос, постоянная усталость, тошнота и рвота. Они проходят сразу после завершения лечения.
- Поддерживающая терапия. Является дополнительным методом лечения. Необходима для облегчения самочувствия больного. Кроме того, подобная терапия подразумевает поддержку социальных, физических и эмоциональных потребностей пациента.
Общий прогноз
После лечения тимомы доброкачественного характера отдаленные результаты хорошие. Вскоре после удаления новообразования исчезают неприятные симптомы, состояние человека улучшается.
При наличии злокачественной тимомы прогноз удовлетворительный только при своевременном обращении к врачу. 90 % прооперированных пациентов живут 5 лет и более. На III стадии заболевания данный показатель ниже – 60-70 %. В запущенных случаях, то есть при наличии неоперабельной опухоли, прогноз неблагоприятный. Большая часть пациентов (90 %) погибает в течение следующих 5 лет.
Профилактика
Специфических мероприятий по предотвращению развития заболевания не существует. Это обусловлено наличием многих провоцирующих факторов. Кроме того, в настоящее время неизвестны точные причины возникновения опухоли.
При наличии новообразования доброкачественного характера важно не допустить ее перехода в рак. Для этого необходимо своевременно обратиться к врачу (при возникновении первых тревожных симптомов) и пройти назначенный специалистом курс лечения, включающий как консервативные, так и оперативные методы.
В заключение
Под термином «тимома средостения» понимается опухолевый процесс, развивающийся в вилочковой железе. Это орган, который у детей принимает участие в формировании иммунной системы. С течением времени железа подвергается возрастной инволюции. Те
Опухоль тимомы – Большая химическая энциклопедия
Тимома Опухоль, происходящая из эпителиальных или лимфоидных элементов тимуса. [Pg.1578]Киназа AKT-1 (также называемая протеинкиназой B или PKBa) представляет собой серин / треонин киназу, принадлежащую к семейству киназ AGC [1], AKT была идентифицирована из вирусного онкогена v-akt, обнаруженного в опухоли. линии, полученные из спонтанных тимом, обнаруженных у мышей AKR [2]. Впоследствии были идентифицированы еще две изоформы AKT, AKT-2 (или PKB (3) и AKT-3 (или PKBy)) [3].Существуют обзоры, в которых подробно описывается структурная и клеточная биология AKT, и читатель может отослать к ним дополнительную информацию [4,7,12]. [Pg.365]
Опиоидные рецепторы SCLC, нейробластомы, опухоли груди, тимомы … [Pg.267]
Было обнаружено, что противораковое действие куркумина в клетках мышиной тимомы происходит из-за блокирования передачи сигналов IL-1 посредством ингибирование рекрутирования киназы, связанной с рецептором IL-1 (IRAK) [Jurrmann et al., 2005]. Недавнее исследование показало, что куркумин может предотвращать вызванную опухолью атрофию тимуса Т-клеток тимуса, что приводит к нейтрализации окислительного стресса, вызванного опухолью, и восстановлению активности NF-kB, а также к повторному образованию сигнального пути TNF-a, в результате чего в защите тимуса [Bhattacharyya et al., 2007]. [Pg.370]
Мелфалан – противоопухолевый препарат, который также включен в список иммунодепрессантов класса I (эффективен только при введении до иммунного стимула) [1]. Он используется для лечения множественной миеломы, карциномы яичников, опухолей яичек, хронического гранулоцитарного лейкоза, хронического лимфолейкоза, семиномы, саркомы Юинга, ретикулум-клеточной саркомы и тимомы [1,2]. Его использование в качестве вспомогательного средства к хирургии при лечении первичного рака молочной железы было одной из первых иллюстраций терапевтического потенциала комбинированных методов лечения [3].[Pg.266]
Анти-CRMP5 / CV2 CRMP5 Цитоплазма олигодендроцитов Энцефаломиелит, дегенерация мозжечка, LE, хорея, сенсорная нейронопатия, сенсомоторная нейропатия, неврит зрительного нерва, желудочно-кишечная псевдообструкция, пищеварительная система, лимфоциты. 147]
Полинейропатия с вовлечением как сенсорных, так и моторных органов гораздо чаще встречается среди онкологических больных, чем чистый SN [83, 110, 111]. SCLC – наиболее распространенная ассоциированная опухоль, хотя могут быть обнаружены и другие солидные опухоли [112].Сенсорно-моторная нейропатия – довольно частая паранеопластическая особенность у пациентов с онконевральными антителами, особенно с антителами к Hu и CRMP-5. Антитело CRMP-5 особенно связано с SCLC и тимомой [30]. Антитело CRMP-5 связывается с олигодендроцитами, а также с нейронами в определенных областях мозга, сетчаткой и шванновскими клетками периферической нервной системы. В соответствии с этим клинические характеристики неоднородны. У многих пациентов наблюдается смешанная аксональная и демиелинизирующая сенсомоторная нейропатия, оптический неврит или дисфункция мозжечка [85, 113], а также экстрапирамидные симптомы (Глава 5.3). [Pg.156]
Mac, Ms, T IgG, EPS Опухолевый иммунитет, способствует Th3-ответам Антиапоптотик для клеток тимомы … [Pg.15]
Опухоли, которые можно спутать с CUPS в средостении, включают новообразование тимуса (тимома) , карциноид тимуса или карцинома тимуса), опухоли щитовидной железы, лимфомы, параганглиомы и опухоли половых клеток. Тимомы, как правило, легко распознать благодаря характерной для них смеси неопластических эпителиальных клеток тимуса с неопухолевыми лимфоцитами. Неопластические эпителиальные клетки тимуса положительны на кератины… [Pg.238]
Rieker и соавторы оценили 10 опухолей NE тимуса (5 атипичных карциноидов, 4 типичных карциноида, 1 карциноид веретенообразных клеток) с помощью иммуногистохимии и сравнительной геномной гибридизации. Хромосомный дисбаланс был обнаружен в 8 из 10 случаев с наиболее частым приростом хромосомы Xp и 7p, 7q, llq, 12q и 20q. Чаще всего потери наблюдались в 6q, 6p, 4q, 3p, lOq, llq и 13q. Эти результаты продемонстрировали степень совпадения с хромосомным дисбалансом, обычно наблюдаемым при запущенных тимомах, что свидетельствует о генетической / эволюционной взаимосвязи между NE тимуса и опухолями, не относящимися к NE.[Стр.329]
Хисима Т., Фукаяма М., Хаяси Ю. и др. Дифференциация NE при опухолях эпителия тимуса с особым упором на карциному тимуса и атипичную тимому. Hum Pathol. 1998 29 330-338. [Pg.339]
Подклассы кератина Как и во многих других органах, подгруппы кератина были проанализированы в нормальном тимусе и в опухолях, происходящих от него. ° В частности, кератины 7, 13 и 18, по-видимому, экспрессируются в этом спектре тканей. Кератин 13 ограничен эпителиальными клетками мозгового вещества тимуса, но является общим для тимом всех типов.Кератины 7 и 18 также, по-видимому, преимущественно обнаруживаются при неопластических разрастаниях этой железы. [Pg.340]
ПРЕДНАЗНАЧЕННО ЭПИТЕЛИАЛЬНАЯ ШПИНДЕЛЬНО-КЛЕТОЧНАЯ ТИМОМА ПРОТИВ ФИБРОЗНОЙ ГИСТИОЦИТОМЫ И ОДИНОЧНОЙ ФИБРОЗНОЙ ОПУХОЛИ / ГЕМАНГИОПЕРИЦИТОМЫ … [Стр. 343]
Клетки, преимущественно состоящие из спорных эпителиальных тимом, могут быть образованы преимущественно сложными эпителиальными тимомами из фиброзных гистиоцитом (FH) или солитарных фиброзных опухолей / гемангиоперицитом (HPC) с помощью обычного гистологического исследования.21 Иммуногистохимия – более проницательный метод в этом направлении, в частности … [Pg.343]
Levine GD, Rosai J. Веретеноклеточный вариант карциноидной опухоли тимуса Клиническое, гистологическое и тонкое структурное исследование с акцентом на его отличие от веретено-клеточной тимомы. Arch Pathol Lab Med. 1976 100 293-300. [Pg.368]
Тимомы могут возникать в плевре, и их можно спутать с мезотелиомой. Эти новообразования можно спутать с саркоматоидной мезотелиомой с тяжелым лимфоидным инфильтратом или с лимфогистиоцитоидной мезотелиомой.Ни в одном из случаев, представленных Мораном и соавторами, не было рентгенологических свидетельств опухоли средостения, однако в 6 случаях были обнаружены гистологические особенности смешанной (лимфоцитарно-эпителиальной) тимомы. Неопластические эпителиальные клетки тимуса экспрессируют кератин и CD5. [Pg.444]
Moran CA, Travis WD, Rosada-de-Christenson M, et al. Тимомы в виде опухолей плевры. Сообщается о восьми случаях. Am J Surg Pathol. 1992 16 138-144. [Pg.462]
Для оценки эффективности микросферы-опосредованной ДНК-вакцинации в создании защитного иммунитета против опухолевых клеток, мыши B6 получали две дозы вакцины с интервалом в три недели, включая микросферы, голую ДНК и физиологический раствор в качестве контроля.Каждой мыши инокулировали одинаковое количество клеток тимомы EL4 дикого типа и трансфицированных клеток EL4, экспрессирующих антиген 2С, на противоположных боках. Это было hy -… [Pg.1501]
Наружное сжатие дыхательных путей средостения может происходить из-за увеличения лимфатических узлов или других структур средостения (чаще всего щитовидной железы) или опухолей (например, тератомы или тимомы). Внутрилегочная карцинома бронхов или другие опухоли периферических дыхательных путей также могут действовать как внешние компрессоры. [Стр.379]
Куо, Т.Т., Ло, С. К. Экспрессия металлотионеина в тимомах – онкомаркер для веретеноидных и плоскоклеточных клеток тимомы. Plenum Press Div Plenum Publishing Corp, Нью-Йорк, 1997 г. [Pg.169]
.
Тимома и рак тимуса | Стэнфордское здравоохранение
Что такое тимома и рак тимуса?
Тимома – это опухоль вилочковой железы или ткани тимуса – небольшого органа, расположенного в верхней части грудной клетки (также называемого средостением), простирающегося от основания глотки к передней части сердца. Тимус является частью вашей иммунной системы и выделяет гормоны, которые позволяют Т-клеткам (клеткам, борющимся с болезнями) действовать против болезнетворных организмов.
Тимомы – это злокачественные опухоли, которые возникают в вилочковой железе, обычно в переднем средостении. Несмотря на то, что тимомы считаются злокачественными, большинство тимом растут медленно и имеют тенденцию распространяться только локально, «заселяя» клетки в окружающие ткани и пространства, такие как плевральное пространство (пространство, окружающее каждое легкое). Поэтому часто есть очень хорошие шансы вылечить тимому только хирургическим вмешательством или хирургическим вмешательством с последующим облучением. Мы часто приступаем к удалению этих локализованных опухолей даже без предварительной биопсии.
Вилочковая железа наиболее активна у детей и становится менее активной с возрастом, поэтому удаление вилочковой железы не оказывает вредного воздействия на взрослых. Большинство тимом излечиваются только хирургическим вмешательством или хирургическим вмешательством в сочетании с лучевой терапией. Некоторые более запущенные опухоли тимуса классифицируются как «рак тимуса», а не как «тимома». Они, как правило, более агрессивны, чем тимомы, и даже если они не распространились за пределы средостения, их часто лечат комбинированной терапией, включая химиотерапию, лучевую терапию и хирургическое вмешательство.
Рак вилочковой железы встречается редко, составляет от 0,2% до 1,5% всех раковых заболеваний, и его трудно диагностировать.
Основные моменты программы по тимоме и раку тимуса
Торакальные хирурги из Стэнфорда оценивают и лечат большое количество и широкий спектр заболеваний средостения. Поскольку многие из этих поражений являются доброкачественными, часто можно использовать минимально инвазивные подходы, которые позволяют уменьшить дискомфорт и быстрее выздороветь. Как и во всех областях торакальной хирургии, торакальные хирурги Стэнфордского университета имеют специальную подготовку по хирургическому лечению опухолей и заболеваний средостения.У них гораздо больше опыта работы с этими относительно редкими заболеваниями, чем у общих хирургов и даже кардиоторакальных хирургов в близлежащих общественных больницах. Например, только за последний год торакальные хирурги из Стэнфорда удалили или взяли биопсию 204 новообразования средостения – очень большой объем этих случаев для одного учреждения.
- Еженедельная многопрофильная комиссия по опухолям грудной клетки для рассмотрения сложных случаев и разработки оптимальных планов лечения
- Расширенные диагностические возможности, включая комбинированную оценку стадии / опухоли, ПЭТ-КТ
- Многофункциональное лечение местнораспространенной тимомы и рака тимуса
- Опытный хирург, включая врачей с большим опытом выполнения тимэктомии (удаления вилочковой железы) и минимально инвазивных операций на тимусе для небольших опухолей.Полная резекция является одним из наиболее важных факторов, определяющих излечение и выживаемость пациентов с опухолями тимуса. Наши хирурги имеют опыт применения всех передовых методов резекции и реконструкции, включая реконструкцию верхней полой вены, необходимых для максимального излечения злокачественных новообразований тимуса.
- Клинические испытания потенциальных новых методов лечения тимомы
Лечение рака вилочковой железы по степени и типу опухоли
Считается ли рак вилочковой железы резектабельным (может быть удален хирургическим путем) – один из наиболее важных факторов при выборе вариантов лечения. Тип опухоли также важен. Карциномы тимуса более склонны к быстрому росту и распространению, чем тимомы, и часто требуют более агрессивного лечения.
Оперативные опухоли
Для людей с операбельным раком (почти все виды рака вилочковой железы I и II стадии, большинство случаев рака III стадии и небольшое количество раковых заболеваний стадии IV) хирургическое вмешательство дает наилучшие шансы на долгосрочное выживание.Операция включает удаление всего тимуса и, в зависимости от степени заболевания, частей близлежащих органов или кровеносных сосудов.
Тимомы на ранних стадиях (например, I и II стадии) обычно не требуют дополнительного лечения после операции, если опухоль была удалена полностью. В некоторых случаях лучевая терапия может быть рассмотрена, если есть опасения, что опухоль осталась позади.
Пациентов с тимомами на более поздних стадиях (например, стадии III и IV) после операции можно лечить лучевой терапией, даже если опухоль была удалена полностью.Если опухоль не может быть удалена полностью, после операции обычно назначают лучевую терапию. В зависимости от того, сколько рака осталось, также может быть добавлена химиотерапия (химиотерапия).
Карциномы тимуса чаще, чем тимомы, рецидивируют после лечения. Пациенты с опухолями I стадии могут не нуждаться в дальнейшем лечении, если опухоль была удалена полностью. Если опухоль находится на более поздней стадии или некоторые из них могли остаться, пациентов обычно лечат лучевой терапией после операции.Облучение может проводиться вместе с химиотерапией, особенно если часть рака осталась после операции.
Неоперабельные раковые образования
Неоперабельный рак – это рак, который невозможно удалить хирургическим путем. В эту группу входят раковые образования, расположенные слишком близко к жизненно важным структурам (например, нервам и кровеносным сосудам) или распространившиеся слишком далеко, чтобы их можно было полностью удалить (в том числе многие виды рака стадии III и большинство видов рака стадии IV). Сюда также входят люди, которые слишком больны для операции.
В некоторых случаях врачи могут посоветовать сначала провести химиотерапию, чтобы попытаться сделать опухоль резектабельной.Если он достаточно сжимается, делают операцию. Затем следует дальнейшее лечение химиотерапией или лучевой терапией.
Хирургическое вмешательство может быть первым методом лечения некоторых неоперабельных раковых образований с целью удаления как можно большей части опухоли. Это называется и . Затем назначается лучевая терапия и / или химиотерапия. Есть надежда, что операция может помочь другим видам лечения работать лучше и помочь людям жить дольше, даже если она не излечивает рак. Исследования этого подхода дали неоднозначные результаты.
Для пациентов, которые не могут перенести операцию из-за того, что рак распространился слишком далеко или из-за других серьезных заболеваний, химиотерапия и лучевая терапия являются основными вариантами лечения.
Поскольку неоперабельные раковые заболевания трудно поддаются лечению, участие в клинических испытаниях новой формы лечения может быть разумным вариантом.
Рецидив рака тимуса
Когда рак возвращается после лечения, он называется рецидивирующим .Рецидив может быть локальным (в том же месте или рядом с ним) или отдаленным (распространяться на такие органы, как легкие, печень или кости).
Тимомы чаще всего возвращаются локально. Карциномы тимуса также могут появиться локально и в близлежащих лимфатических узлах, но они также могут распространяться на печень, легкие и кости.
Лечение рака тимуса, который рецидивировал (вернулся) после первоначального лечения, зависит от места рецидива и от того, каким было первоначальное лечение. Если рецидив не слишком распространен, операция может быть вариантом и даст наилучшие шансы на долгосрочное выживание.Но в большинстве случаев варианты лечения ограничиваются лучевой терапией и / или химиотерапией. Эти методы лечения часто могут на время помочь контролировать рак, но вряд ли приведут к излечению.
Поскольку рецидивирующий рак трудно поддается лечению, клинические испытания новых видов лечения могут быть хорошим вариантом.
.Тимома и карцинома тимуса
- Тимома и карцинома тимуса – это заболевания, при которых злокачественные (раковые) клетки образуются на внешней поверхности вилочковой железы.
- Тимома связана с миастенией и другими аутоиммунными заболеваниями.
- Признаки и симптомы тимомы и карциномы тимуса включают кашель и боль в груди.
- Тесты для исследования тимуса используются для обнаружения (обнаружения) тимомы или карциномы тимуса.
- Тимому и карциному тимуса обычно диагностируют, определяют стадию и лечат во время операции.
- Некоторые факторы влияют на прогноз (шанс выздоровления) и варианты лечения.
Тимома и карцинома тимуса – это заболевания, при которых злокачественные (раковые) клетки образуются на внешней поверхности вилочковой железы.
Тимус, небольшой орган, расположенный в верхней части грудной клетки под грудиной, является частью лимфатической системы. Он производит белые кровяные тельца, называемые лимфоцитами, которые защищают организм от инфекций.
Существуют разные виды опухолей вилочковой железы. Тимомы и карциномы тимуса – это редкие опухоли клеток, которые находятся на внешней поверхности тимуса. Опухолевые клетки тимомы похожи на нормальные клетки вилочковой железы, растут медленно и редко распространяются за пределы вилочковой железы. С другой стороны, опухолевые клетки в карциноме тимуса сильно отличаются от нормальных клеток тимуса, растут быстрее и обычно распространились на другие части тела при обнаружении рака.Карциному тимуса лечить труднее, чем тимому.
Тимома связана с миастенией и другими аутоиммунными заболеваниями.
Люди с тимомой также часто страдают аутоиммунными заболеваниями. Эти заболевания заставляют иммунную систему атаковать здоровые ткани и органы. В их числе:
- Миастения гравис.
- Приобретенная аплазия чистых эритроцитов.
- Гипогаммаглобулинемия.
- Полимиозит.
- Красная волчанка.
- Ревматоидный артрит.
- Тиреоидит.
- Синдром Шегрена.
Признаки и симптомы тимомы и карциномы тимуса включают кашель и боль в груди.
Тимома и карцинома тимуса могут не вызывать ранних признаков или симптомов. Рак можно обнаружить во время обычного рентгена грудной клетки. Признаки и симптомы могут быть вызваны тимомой, карциномой тимуса или другими состояниями. Посоветуйтесь со своим врачом, если у вас есть одно из следующего:
- Кашель, который не проходит.
- Боль в груди.
- Проблемы с дыханием.
Тесты, исследующие тимус, используются для обнаружения (обнаружения) тимомы или карциномы тимуса.
Могут использоваться следующие тесты и процедуры:
Осмотр и анамнез: Осмотр тела для проверки общих признаков здоровья, включая проверку на признаки болезни, такие как опухоли или что-либо еще, что кажется необычным. Также будет записан анамнез здоровья пациента, перенесенные болезни и способы лечения.
Рентген грудной клетки: Рентген органов и костей внутри грудной клетки.Рентгеновский луч – это вид энергетического луча, который может проходить через тело на пленку, создавая изображение областей внутри тела.
Компьютерная томография (компьютерная томография): Процедура, при которой выполняется серия подробных снимков областей внутри тела, например грудной клетки, сделанных под разными углами. Снимки сделаны компьютером, подключенным к рентгеновскому аппарату. Краситель можно ввести в вену или проглотить, чтобы органы или ткани были видны более четко. Эта процедура также называется компьютерной томографией, компьютерной томографией или компьютерной осевой томографией.
МРТ (магнитно-резонансная томография): Процедура, при которой используется магнит, радиоволны и компьютер для создания серии подробных снимков внутренних частей тела, например грудной клетки. Эта процедура также называется ядерной магнитно-резонансной томографией (ЯМРТ).
ПЭТ-сканирование (сканирование позитронно-эмиссионной томографии): Процедура обнаружения злокачественных опухолевых клеток в организме. Небольшое количество радиоактивной глюкозы (сахара) вводится в вену. Сканер ПЭТ вращается вокруг тела и показывает, где в организме используется глюкоза.Клетки злокачественной опухоли отображаются ярче, поскольку они более активны и потребляют больше глюкозы, чем нормальные клетки.
Тимома и карцинома тимуса обычно диагностируются, диагностируются и лечатся во время операции.
Для диагностики болезни проводится биопсия опухоли. Биопсия может быть сделана до или во время операции (медиастиноскопия или медиастинотомия) с использованием тонкой иглы для удаления образца клеток. Это называется биопсией тонкоигольной аспирации (FNA). Иногда для удаления образца клеток используется широкая игла, и это называется стержневой биопсией.Патологоанатом просмотрит образец под микроскопом, чтобы проверить наличие рака. Если диагностирована тимома или карцинома тимуса, патолог определит тип раковой клетки в опухоли. В тимоме может быть более одного типа раковых клеток. Хирург решит, можно ли удалить опухоль полностью или частично. В некоторых случаях также могут быть удалены лимфатические узлы и другие ткани.
Определенные факторы влияют на прогноз (шанс выздоровления) и варианты лечения.
Прогноз (шанс на выздоровление) и варианты лечения зависят от следующего:
- Стадия рака.
- Тип раковой клетки.
- Можно ли полностью удалить опухоль хирургическим путем.
- Общее состояние здоровья пациента.
- Был ли рак только что диагностирован или появился рецидив (возвратиться).
Стадии тимомы и тимического рака
Тесты, проводимые для выявления тимомы или карциномы тимуса, также используются для определения стадии заболевания.
Стадия – это процесс, используемый для определения того, распространился ли рак из вилочковой железы на другие части тела.Выводы, сделанные во время операции, а также результаты анализов и процедур используются для определения стадии заболевания. Чтобы спланировать лечение, важно знать стадию.
Рак распространяется по телу тремя способами.
Рак может распространяться через ткани, лимфатическую систему и кровь:
- Ткань. Рак распространяется от того места, где он возник, в близлежащие районы.
- Лимфатическая система. Рак распространяется оттуда, где он возник, попадая в лимфатическую систему.Рак распространяется по лимфатическим сосудам в другие части тела.
- Кровь. Рак распространяется оттуда, где он возник, попадая в кровь. Рак распространяется по кровеносным сосудам в другие части тела.
Рак может распространяться от того места, где он возник, на другие части тела.
Когда рак распространяется на другую часть тела, это называется метастазированием. Раковые клетки отрываются от того места, где они возникли (первичная опухоль), и перемещаются по лимфатической системе или крови.
- Лимфатическая система. Рак попадает в лимфатическую систему, проходит по лимфатическим сосудам и образует опухоль (метастатическую опухоль) в другой части тела.
- Кровь. Рак попадает в кровь, проходит по кровеносным сосудам и образует опухоль (метастатическую опухоль) в другой части тела.
Метастатическая опухоль – это тот же тип рака, что и первичная опухоль. Например, если карцинома тимуса распространяется на кость, раковые клетки в кости на самом деле являются клетками карциномы тимуса.Это метастатическая карцинома тимуса, а не рак кости.
При тимоме используются следующие стадии:
I этап
На стадии I рак обнаруживается только в тимусе. Все раковые клетки находятся внутри капсулы (мешочка), окружающей тимус.
II этап
На стадии II рак распространился через капсулу в жир вокруг вилочковой железы или на слизистую оболочку грудной полости.
III этап
На стадии III рак распространился на близлежащие органы грудной клетки, включая легкие, мешочек вокруг сердца или крупные кровеносные сосуды, по которым кровь идет к сердцу.
IV этап
Стадия IV делится на стадию IVA и стадию IVB, в зависимости от того, где распространился рак.
- На стадии IVA рак широко распространился на легкие и сердце.
- На стадии IVB рак распространился на кровь или лимфатическую систему.
Карциномы тимуса при диагностировании обычно распространились на другие части тела.
Система стадирования, используемая для тимомы, иногда используется для карциномы тимуса.
Рецидивирующая тимома и тимическая карцинома
Рецидивирующая тимома и карцинома тимуса – это рак, который рецидивировал (вернулся) после лечения. Рак может вернуться в тимус или другие части тела. Карциномы тимуса обычно рецидивируют. Тимомы могут рецидивировать через долгое время. Также существует повышенный риск заболеть другим типом рака после тимомы. По этим причинам необходимо наблюдение в течение всей жизни.
Обзор вариантов лечения
Существуют различные виды лечения пациентов с тимомой и карциномой тимуса.
Для пациентов с тимомой и карциномой тимомы доступны различные виды лечения. Некоторые методы лечения являются стандартными (используемыми в настоящее время), а некоторые проходят клинические испытания. Клиническое испытание лечения – это научное исследование, призванное помочь улучшить существующие методы лечения или получить информацию о новых методах лечения больных раком. Когда клинические испытания показывают, что новое лечение лучше, чем стандартное, новое лечение может стать стандартным лечением.Пациенты могут захотеть принять участие в клиническом исследовании. Некоторые клинические испытания открыты только для пациентов, которые еще не начали лечение.
Используются четыре типа стандартной обработки:
Хирургический
Операция по удалению опухоли – наиболее распространенное лечение тимомы.
Даже если врач удалит все опухоли, которые можно увидеть во время операции, некоторым пациентам может быть назначена лучевая терапия после операции, чтобы убить все оставшиеся раковые клетки.Лечение, проводимое после операции для снижения риска рецидива рака, называется адъювантной терапией.
Лучевая терапия
Лучевая терапия – это лечение рака, при котором используются высокоэнергетические рентгеновские лучи или другие виды излучения для уничтожения раковых клеток или предотвращения их роста. Есть два вида лучевой терапии:
- Внешняя лучевая терапия использует устройство, расположенное вне тела, чтобы направить излучение на рак.
- Внутренняя лучевая терапия использует радиоактивное вещество, запечатанное в иглах, семенах, проводах или катетерах, которые вводятся непосредственно в опухоль или рядом с ней.
Способ проведения лучевой терапии зависит от типа и стадии лечения рака. Наружная лучевая терапия используется для лечения тимомы и карциномы тимуса.
Химиотерапия
Химиотерапия – это лечение рака, при котором используются лекарства, чтобы остановить рост раковых клеток, либо убивая клетки, либо останавливая их деление. Когда химиотерапия принимается внутрь или вводится в вену или мышцу, лекарства попадают в кровоток и могут достигать раковых клеток по всему телу (системная химиотерапия).Когда химиотерапия вводится непосредственно в спинномозговую жидкость, орган или полость тела, такую как брюшная полость, лекарства в основном воздействуют на раковые клетки в этих областях (региональная химиотерапия). Способ проведения химиотерапии зависит от типа и стадии лечения рака.
Химиотерапия может использоваться для уменьшения опухоли перед операцией или лучевой терапией. Это называется неоадъювантной химиотерапией.
Гормональная терапия
Гормональная терапия – это лечение рака, которое удаляет гормоны или блокирует их действие и останавливает рост раковых клеток.Гормоны – это вещества, вырабатываемые железами в организме и циркулирующие в кровотоке. Некоторые гормоны могут вызывать рост некоторых видов рака. Если тесты показывают, что у раковых клеток есть места, где могут прикрепляться гормоны (рецепторы), используются лекарства, хирургическое вмешательство или лучевая терапия, чтобы уменьшить выработку гормонов или заблокировать их работу.
Гормональная терапия препаратами, называемыми кортикостероидами, может использоваться для лечения тимомы или карциномы тимуса.
Пациенты могут захотеть принять участие в клиническом исследовании.
Для некоторых пациентов участие в клинических испытаниях может быть лучшим выбором лечения. Клинические испытания являются частью процесса исследования рака. Клинические испытания проводятся, чтобы выяснить, являются ли новые методы лечения рака безопасными и эффективными или лучше, чем стандартное лечение.
Многие из сегодняшних стандартных методов лечения рака основаны на ранее проведенных клинических испытаниях. Пациенты, принимающие участие в клиническом исследовании, могут получать стандартное лечение или быть одними из первых, кто получит новое лечение.
Пациенты, принимающие участие в клинических испытаниях, также помогают улучшить методы лечения рака в будущем. Даже когда клинические испытания не приводят к созданию новых эффективных методов лечения, они часто отвечают на важные вопросы и помогают продвигать исследования вперед.
Пациенты могут участвовать в клинических испытаниях до, во время или после начала лечения рака.
Некоторые клинические испытания включают только пациентов, которые еще не получали лечения. В других испытаниях проверяются методы лечения пациентов, у которых рак не поправился.Существуют также клинические испытания, в которых проверяются новые способы предотвращения рецидива (возвращения) рака или уменьшения побочных эффектов лечения рака.
Клинические испытания проходят во многих частях страны.
Могут потребоваться дополнительные тесты.
Некоторые из тестов, которые были сделаны для диагностики рака или определения стадии рака, могут быть повторены. Некоторые тесты будут повторяться, чтобы увидеть, насколько эффективно лечение. Решения о продолжении, изменении или прекращении лечения могут быть основаны на результатах этих тестов.
Некоторые тесты будут проводиться время от времени после окончания лечения. Результаты этих тестов могут показать, изменилось ли ваше состояние или рак рецидивировал (вернулся). Эти тесты иногда называют контрольными или контрольными обследованиями.
Варианты лечения тимомы и тимического рака
Тимома I и II стадии
Лечение тимомы I стадии – хирургическое.
Лечение тимомы II стадии – хирургическое вмешательство с последующей лучевой терапией.
Тимома III и IV стадии
Лечение тимомы III и IV стадии, которая может быть полностью удалена хирургическим путем, включает следующее:
- Операция с лучевой терапией или без нее.
- Неоадъювантная химиотерапия с последующей операцией с лучевой терапией или без нее.
- Клиническое испытание противоопухолевых препаратов в новых комбинациях или дозах.
- Клинические испытания новых способов лучевой терапии.
Лечение тимомы III и IV стадии, которое не может быть полностью удалено хирургическим путем, включает следующее:
- Неоадъювантная химиотерапия с последующей операцией и / или лучевой терапией.
- Лучевая терапия.
- Химиотерапия.
- Клиническое испытание противоопухолевых препаратов в новых комбинациях или дозах.
- Клинические испытания новых способов лучевой терапии.
Карцинома тимуса
Лечение карциномы тимуса, которое можно полностью удалить хирургическим путем, включает следующее:
- Операция с лучевой терапией или без нее.
- Клиническое испытание противоопухолевых препаратов в новых комбинациях или дозах.
- Клинические испытания новых способов лучевой терапии.
Лечение карциномы тимуса, которое не может быть полностью удалено хирургическим путем, включает следующее:
- Лучевая терапия.
- Химиотерапия с хирургическим вмешательством или без него для удаления части опухоли и / или лучевой терапией.
- Химиотерапия с лучевой терапией.
- Химиотерапия.
- Клиническое испытание противоопухолевых препаратов в новых комбинациях или дозах.
- Клинические испытания новых способов лучевой терапии.
Рецидивирующая тимома и тимическая карцинома
Лечение рецидивирующей тимомы и карциномы тимуса может включать следующее:
- Операция с лучевой терапией или без нее.
- Лучевая терапия
- Гормональная терапия
- Химиотерапия.
- Клиническое испытание противоопухолевых препаратов в новых комбинациях или дозах.
- Клинические испытания новых способов лучевой терапии.
* Источник: __Национальные институты здравоохранения; Национальный институт рака
Последний раз проверял медицинский работник Cleveland Clinic 16.07.2019.
Получите полезную, полезную и актуальную информацию о здоровье и благополучии
е НовостиКлиника Кливленда – некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
.