симптомы и лечение (памятка для родителей)
Энтеровирусные инфекции– это группа заболеваний, в основе причин которых лежит несколько разновидностей вирусов. Вызывают заболевание вирусы Коксаки, полиовирусы и ЕСНО (экхо).
После перенесенной энтеровирусной инфекции образуется стойкий пожизненный иммунитет, однако, он сероспецифичен. Это значит, что иммунитет образуется только к тому серологическому типу вируса, которым переболел ребенок и не защищает его от других разновидностей этих вирусов. Поэтому энтеровирусной инфекцией ребенок может болеть несколько раз за свою жизнь. Так же эта особенность не позволяет разработать вакцину, чтобы защитить наших детей от данного заболевания. Заболевание имеет сезонность: вспышки заболевания чаще всего наблюдаются в летне-осенний период.
Причины заражения энтеровирусной инфекцией.
Заражение происходит несколькими путями. Вирусы в окружающую среду могут попадать от больного ребенка или от ребенка, который является вирусоносителем.
Попав в окружающую среду, вирусы могут сохраняться довольно долго, так как хорошо переносят неблагоприятное воздействие. Хорошо сохраняются вирусы в воде и почве, при замораживании могут выживать на протяжении нескольких лет, устойчивы к действию дезинфицирующих средств (при воздействии растворов высокой концентрации фенола, хлора, формалина вирусы начинают погибать только через три часа), однако восприимчивы к действию высоких температур (при нагревании до 45ºС погибают через 45-60 секунд).
Как передается энтеровирусная инфекция.
Механизм передачи может быть воздушно-капельный (при чихании и кашле с капельками слюны от больного ребенка к здоровому) и фекально-оральный при не соблюдении правил личной гигиены. Чаще всего заражение происходит через воду, при употреблении сырой (не кипяченой) воды. Так же возможно заражение детей через игрушки, если дети их берут в рот. Болеют чаще всего дети в возрасте от 3 до 10 лет. У детей, находящихся на грудном вскармливании, в организме присутствует иммунитет, полученный от матери через грудное молоко, однако, этот иммунитет не стойкий и после прекращения грудного вскармливания быстро исчезает.
Чаще всего заражение происходит через воду, при употреблении сырой (не кипяченой) воды. Так же возможно заражение детей через игрушки, если дети их берут в рот. Болеют чаще всего дети в возрасте от 3 до 10 лет. У детей, находящихся на грудном вскармливании, в организме присутствует иммунитет, полученный от матери через грудное молоко, однако, этот иммунитет не стойкий и после прекращения грудного вскармливания быстро исчезает.
Симптомы энтеровирусной инфекции.
В организм вирусы попадают через рот или верхние дыхательные пути. Попав в организм ребенка, вирусы мигрируют в лимфатические узлы, где они оседают и начинают размножаться. Дальнейшее развитие заболевания связано со многими факторами, такими как вирулентность (способность вируса противостоять защитным свойствам организма), тропизмом (склонностью поражать отдельные ткани и органы) вируса и состоянием иммунитета ребенка.
У энтеровирусных инфекций есть как схожие проявления, так и различные, в зависимости от вида и серотипа. Инкубационный период (период от попадания вируса в организм ребенка, до появления первых клинических признаков) у всех энтеровирусных инфекций одинаковый – от 1 до 10 дней (чаще 2-5 дней).
Инкубационный период (период от попадания вируса в организм ребенка, до появления первых клинических признаков) у всех энтеровирусных инфекций одинаковый – от 1 до 10 дней (чаще 2-5 дней).
Заболевание начинается остро – с повышения температуры тела до 38-39º С. Температура чаще всего держится 3-5 дней, после чего снижается до нормальных цифр. Очень часто температура имеет волнообразное течение: 2-3 дня держится температура, после чего снижается и 2-3 дня находится на нормальных цифрах, затем снова поднимается на 1-2 дня и вновь нормализуется уже окончательно. При повышении температуры ребенок ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота. При снижении температуры тела все эти симптомы проходят, однако при повторном повышении могут вернуться. Также увеличиваются шейные и подчелюстные лимфоузлы, так как в них происходит размножение вирусов.
В зависимости от того, какие органы больше всего поражаются, выделяют несколько форм энтеровирусной инфекции. Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек.
Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек.
При поражении слизистой ротоглотки происходит развитиеэнтеровирусной ангины.Она проявляется повышением температуры тела, общей интоксикацией (слабость, головная боль, сонливость) и наличием везикулярной сыпи в виде пузырьков, заполненных жидкостью, на слизистой ротоглотки и миндалинах. Пузырьки эти лопаются, на их месте образуются язвочки, заполненные белым налетом. После выздоровления на месте язвочек не остается никаких следов.
При поражении глаз развиваетсяконъюнктивит.Он может быть одно- и двусторонним. Проявляется в виде светобоязни, слезотечения, покраснения и припухлости глаз. Возможно наличие кровоизлияний в конъюнктиву глаза.
При поражении мышц развиваетсямиозит– боли в мышцах. Боли появляются на фоне повышения температуры. Болезненность наблюдается в грудной клетке, руках и ногах.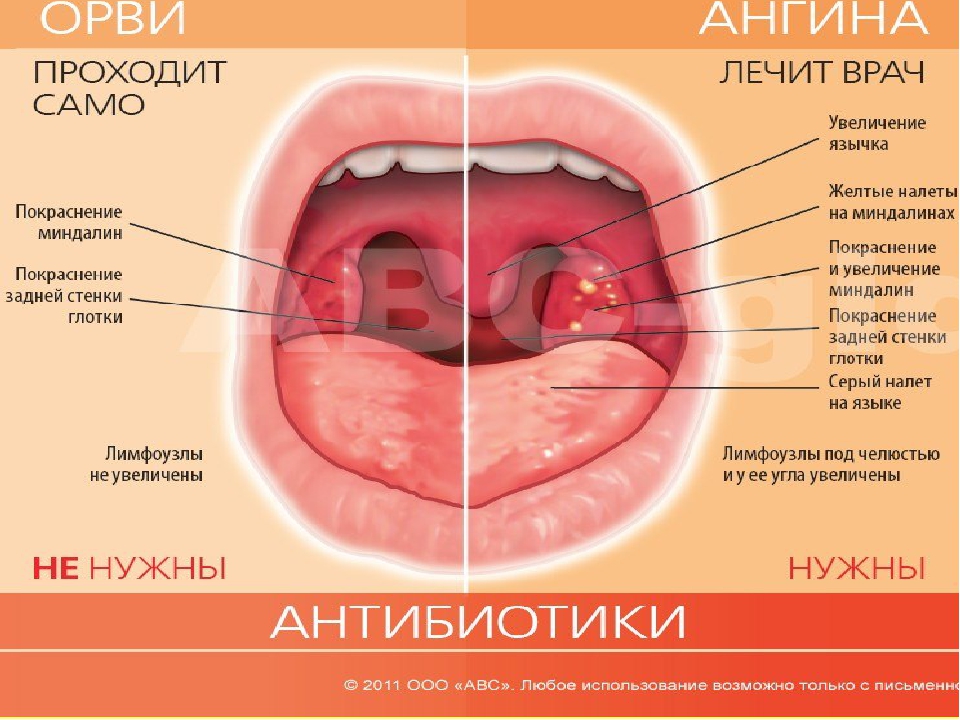 Появление болей в мышцах, как и температуры, может носить волнообразный характер. При снижении температуры тела боли уменьшаются или исчезают совсем.
Появление болей в мышцах, как и температуры, может носить волнообразный характер. При снижении температуры тела боли уменьшаются или исчезают совсем.
При поражении слизистой кишечника(энтерит)наблюдается наличиежидкого стула. Стул обычной окраски (желтый или коричневый), жидкий, без патологических (слизь, кровь) примесей. Появление жидкого стула может быть как на фоне повышение температуры, так, и изолировано (без повышения температуры тела).
Энтеровирусные инфекции могут поражать различные участки сердца. Так при поражении мышечного слоя развиваетсямиокардит, при поражении внутреннего слоя с захватом клапанов сердца, развиваетсяэндокардит, при поражении внешней оболочки сердца –перикардит. У ребенка может наблюдаться: повышенная утомляемость, слабость, учащенное сердцебиение, падение артериального давления, нарушения ритма (блокады, экстрасистолы), боли за грудиной.
При поражении нервной системы могут развиватьсяэнцефалиты, менингиты. У ребенка наблюдается: сильная головная боль, тошнота, рвота, повышение температуры тела, судороги, парезы и параличи, потеря сознания.
У ребенка наблюдается: сильная головная боль, тошнота, рвота, повышение температуры тела, судороги, парезы и параличи, потеря сознания.
При поражении печени развиваетсяострый гепатит
При поражении кожи возможно появлениеэкзантемы– гиперемия (красное окрашивание) кожи, чаще всего на верхней половине туловища (голова, грудь, руки), не приподнимается над уровнем кожи, появляется одномоментно.
У мальчиков возможно наличие воспаления в яичках с развитиеморхита. Чаще всего такое состояние развивается через 2-3 недели после начала заболевания с другими проявлениями (ангина, жидкий стул и другие). Заболевание довольно быстро проходит и не несет никаких последствий, однако, в редких случаях возможно развитие в половозрелом возрасте аспермии (отсутствие спермы).
Также существуютврожденные формы энтеровирусной инфекции, когда вирусы попадают в организм ребенка через плаценту от матери.
Очень редко возможно поражение почек, поджелудочной железы, легких. Поражение различных органов и систем может наблюдаться как изолированное, так и сочетанное.
Лечение энтеровирусной инфекции.
Специфического лечения энтеровирусной инфекции не существует. Лечение проводят в домашних условиях, госпитализация показана при наличии поражения нервной системы, сердца, высокой температуры, которая долго не поддается снижению при использовании жаропонижающих средств. Ребенку показан постельный режим на весь период повышения температуры тела.
Питание должно быть легким, богатым белками. Необходимо достаточное количество жидкости: кипяченая вода, минеральная вода без газов, компоты, соки, морсы.
Лечение проводят симптоматически в зависимости от проявлений инфекции – ангина, конъюнктивит, миозит, жидкий стул, поражения сердца, энцефалиты, менингиты, гепатит, экзантема, орхит. В некоторых случаях (ангина, понос, конъюнктивит…) проводят профилактику бактериальных осложнений.
Дети изолируются на весь период заболевания. В детском коллективе могут находиться после исчезновения всех симптомов заболевания.
Профилактика энтеровирусной инфекции.
Для профилактики необходимо соблюдение правил личной гигиены: мыть руки после посещения туалета, прогулки на улице, пить только кипяченую воду или воду из заводской бутылки, недопустимо использование для питья ребенка воды из открытого источника (река, озеро).
Специфической вакцины против энтеровирусной инфекции не существует, так как в окружающей среде присутствует большое количество серотипов этих вирусов.
При первых признаках заболевания у ребенка –
незамедлительно обращайтесь к врачу!!!
Ответственный за исполнение: инструктор-валеолог Баркун З. С.
С.
Энтеровирусная инфекция у детей
Энтеровирусные инфекции включают в себя группу заболеваний. Их специфика такова, что после перенесенной инфекции образуется пожизненный иммунитет. Однако иммунитет будет только к тому типу вируса, разновидностью которого переболел ребенок. Поэтому энтеровирусной инфекцией ребенок может болеть несколько раз за свою жизнь. По этой же причине не существует вакцины от данного заболевания.
Болеют чаще всего дети в возрасте от 3 до 10 лет. У детей, находящихся на грудном вскармливании, в организме присутствует иммунитет, полученный от матери через грудное молоко, однако, этот иммунитет не стойкий и после прекращения грудного вскармливания быстро исчезает.
Вирус передается от больного ребенка или от ребенка, который является вирусоносителем. Вирусы хорошо сохраняются в воде и почве, при замораживании могут выживать на протяжении нескольких лет, устойчивы к действию дезинфицирующих средств, однако восприимчивы к действию высоких температур (при нагревании до 45ºС погибают через 45-60 секунд).
Пути передачи вируса:
– воздушно-капельный (при чихании и кашле с капельками слюны от больного ребенка к здоровому)
– фекально-оральный при не соблюдении правил личной гигиены
– через воду, при употреблении сырой (не кипяченой) воды
– возможно заражение детей через игрушки, если дети их берут в рот
Симптомы энтеровирусной инфекции
У энтеровирусных инфекций есть как схожие проявления, так и различные, в зависимости от вида. Попав в организм ребенка, вирусы мигрируют в лимфатические узлы, где они оседают и начинают размножаться. Инкубационный период у всех энтеровирусных инфекций одинаковый – от 1 до 10 дней (чаще 2-5 дней).
Заболевание начинается остро – с повышения температуры тела до 38-39º С. Температура чаще всего держится 3-5 дней, после чего снижается до нормальных цифр. Очень часто температура имеет волнообразное течение: 2-3 дня держится температура, после чего снижается и 2-3 дня находится на нормальных цифрах, затем снова поднимается на 1-2 дня и вновь нормализуется уже окончательно. При повышении температуры ребенок ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота. При снижении температуры тела все эти симптомы проходят, однако при повторном повышении могут вернуться. Также увеличиваются шейные и подчелюстные лимфоузлы, так как в них происходит размножение вирусов.
При повышении температуры ребенок ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота. При снижении температуры тела все эти симптомы проходят, однако при повторном повышении могут вернуться. Также увеличиваются шейные и подчелюстные лимфоузлы, так как в них происходит размножение вирусов.
В зависимости от того, какие органы больше всего поражаются, выделяют несколько форм энтеровирусной инфекции. Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек.
Наиболее тяжелое последствие энтеровируса – это развитие серозного энтеровирусного менингита. Он может развиться у ребенка любого возраста и распознается по следующим признакам:
– головная боль разлитого характера, интенсивность которой нарастает с каждым часом;
– рвота без тошноты, после которой ребенок не ощущает облегчения;
– усиление боли и повторный эпизод рвоты может быть спровоцирован ярким светом или громким звуком;
– ребенок может быть заторможен или, наоборот, чрезвычайно возбужден;
– в тяжелых случаях развиваются судороги всех мышечных групп;
Окончательный диагноз менингита может поставить только доктор после проведения люмбальной пункции и изучения лабораторных показателей полученной спинномозговой жидкости.
Лечение энтеровирусной инфекции
Специфического лечения энтеровирусной инфекции не существует. Лечение проводят в домашних условиях, госпитализация показана при наличии поражения нервной системы, сердца, высокой температуры, которая долго не поддается снижению при использовании жаропонижающих средств. Ребенку показан постельный режим на весь период повышения температуры тела.
Питание должно быть легким, богатым белками. Необходимо достаточное количество жидкости: кипяченая вода, минеральная вода без газов, компоты, соки, морсы.
Лечение проводят симптоматически в зависимости от проявлений инфекции. В некоторых случаях (ангина, понос, конъюнктивит) проводят профилактику бактериальных осложнений.
Дети изолируются на весь период заболевания. В детском коллективе могут находиться после исчезновения всех симптомов заболевания.
Профилактика энтеровирусной инфекции
Для профилактики необходимо соблюдение правил личной гигиены: мыть руки после посещения туалета, прогулки на улице, пить только кипяченую воду или воду из заводской бутылки, недопустимо использование для питья ребенка воды из открытого источника (река, озеро).
Специфической вакцины против энтеровирусной инфекции не существует, так как в окружающей среде присутствует большое количество серотипов этих вирусов.
ВАЖНО при первых признаках заболевания обращаться к врачу, которые определит тактику лечения!
Диета после тонзиллэктомии (удаления миндалин)
Удаление гланд — вынужденная мера, когда вследствие ряда патологических процессов орган перестает выполнять свои защитные функции и является источником постоянного возникновения болезни.
Восстановить силы и ускорить процесс заживления поможет сбалансированное и правильное питание после удаления миндалин.
Важно не только обеспечить организм питательными веществами, но и не допустить усиления боли и попадания в открытую рану инфекции, открытия кровотечения.
Что происходит при операции?
Тонзиллэктомия не безболезненна. Это полноценная операция, которая в большинстве случаев проводится с использованием местной анестезии. Общий наркоз применяют для людей со слабой нервной системой; операция в состоянии сна легче переносится детьми.
Общий наркоз применяют для людей со слабой нервной системой; операция в состоянии сна легче переносится детьми.
Скорость заживления зависит от индивидуальных особенностей организма, а также метода, которым была проведена тонзиллэктомия. Манипуляции могут проводиться следующим образом:
- Иссечение миндалин ножницами и проволочной петлей. Этот метод наиболее распространен, отличается длительностью проведения операции (30-45 мин.), болезненностью, повышенным риском кровопотери.
- Лазером. Ткани при этом отсекаются лучом, который одновременно прижигает поверхность раны. Операция длится от 15 до 30 минут, зачастую проводится с использованием местных обезболивающих средств. После процедуры риск кровопотери минимален.
- Методом электрокоагуляции. Для удаления гланд используют ток высокой частоты. Кровопотери при этом минимальны, но поврежденными оказываются соседние ткани, и период послеоперационной реабилитации затягивается.
- Жидким азотом — метод, основанный на свойствах жидкого азота замораживать ткани.
 При воздействии веществом на миндалины боль практически отсутствует. После ткани начинают постепенно отмирать, поэтому период реабилитации долгий и болезненный.
При воздействии веществом на миндалины боль практически отсутствует. После ткани начинают постепенно отмирать, поэтому период реабилитации долгий и болезненный. - Ультразвуком. Под воздействием высокочастотных колебаний происходит срезание тканей, при этом соседние нагреваются до 80˚.
- Коблатор — метод, предполагающий воздействие на ткани направленным электромагнитным полем с образованием плазмы. В результате белки распадаются на составляющие: углекислоту, воду, азотосодержащие частицы. Послеоперационный период наиболее безболезненный.
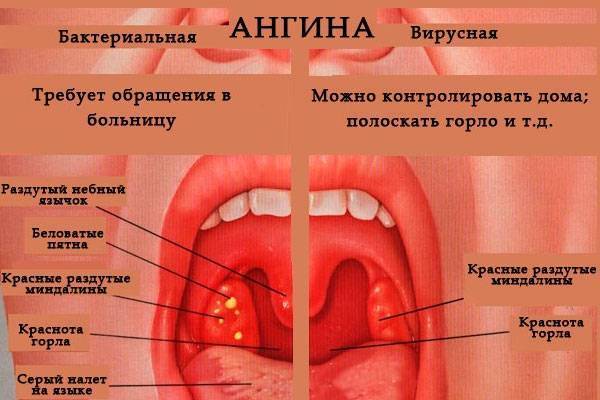
Как отличить ангину от ОРВИ?
Максимальная длительность реабилитационного периода наблюдается при классическом иссечении петлей, а минимальная — при кобляции миндалин. В зависимости от метода тонзиллэктомии, выписка проходит на 2-10 день, а боль сохраняется около 14 дней. В это время требуется тщательный уход за горлом, соблюдение режима питания и диеты.
Основные принципы питания после удаления гланд
Режим и рацион питания после процедуры удаления имеет ряд особенностей. Навсегда изменять пищевые привычки не потребуется, но до момента прекращения дискомфорта в горле следует придерживаться рекомендаций:
Навсегда изменять пищевые привычки не потребуется, но до момента прекращения дискомфорта в горле следует придерживаться рекомендаций:
- Не допускать обезвоживания организма. Но следует учесть, что употреблять можно только холодные напитки — горячие спровоцируют кровотечение.
- Пищу употреблять только в холодном виде или температуре до 25˚С.
- Для облегчения боли и остановки кровотечения можно кушать мороженое, рассасывать кусочки замороженного отвара шалфея, ромашки, эвкалипта.
- Питаться дробно, избегая употребления больших порций еды.
- До еды можно использовать обезболивающие препараты.
- Приготовленные блюда должны быть не острыми, твердыми или солеными, а мягкими, легко глотаться.
Внимание! При соблюдении правил питания и поддержке организма антибактериальными препаратами, витаминными комплексами уже через 2 недели можно будет вернуться к привычному рациону питания.
День операции
Изменение графика питания начинается с операционного дня. Врач предупредит, что за 6 часов до тонзиллэктомии можно употреблять только воду, молоко, соки. За 4 часа питье запрещено.
Врач предупредит, что за 6 часов до тонзиллэктомии можно употреблять только воду, молоко, соки. За 4 часа питье запрещено.
Непосредственно после операции пациент должен отойти от наркоза. Будет ощущаться сильная боль в горле, нарушен глотательный рефлекс.
Употреблять какие-либо продукты в этот период очень трудно, и в первые 5 часов после операции в этом нет необходимости. Спустя около 6 часов можно выпить мясной бульон (200 мл), сливки (50 мл), кисель на яблоках (150 мл).
На 2-й и последующие дни рекомендуется придерживаться специально разработанных диет.
Заразен тонзиллит или нет?
Что можно на 2-й день после удаления гланд?
У взрослых и детей, перенесших тонзиллэктомию, период восстановления проходит по-разному. Первые сутки присутствует ощущение кома в горле, возникающее из-за сильного отека. Употребление пищи может спровоцировать рвотный рефлекс. У детей процесс заживления, а вместе с ним и боль, проходит быстрее.
Важно! На следующие сутки необходимо как можно больше говорить. Это предотвратит образование спаек.
Это предотвратит образование спаек.
В послеоперационный день рекомендована диета №0-б. Еще ее называют «нулевой», а №1а — «хирургической». Питание сбалансировано таким образом, чтобы не допустить упадка сил организма, разгрузить органы пищеварения, обезопасить слизистую от механического и химического повреждения.
Основные принципы питания в этот период:
- резкое ограничение употреблении соли;
- частое питание маленькими порциями.
Что можно:
- Мясной бульон, суп с манной крупой.
- Хорошо разваренные каши, протертые через мелкое сито. Их можно готовить на воде, мясном бульоне или добавляя в воду молоко (не более ½ части).
- Яйца, сваренные «в мешочек» или приготовленные на пару.
- Рыбное пюре, мусс.
- Сливки (не более 100 мл), желе, ягодные муссы.

Необходимо употреблять продукты не менее 6 раз в день, причем размер порции не должен превышать 350-400 г.
Что можно на 3-5 день после удаления гланд
На протяжении первой недели после тонзиллэктомии питание направлено на укрепление иммунитета. Миндалины защищают другие органы от попадания инфекции и ее дальнейшего развития.
При удалении гланд увеличивается риск возникновения бронхитов, пневмонии, поэтому важно насыщать организм витаминами и белком, поскольку именно он служит материалом для построения лейкоцитов, вступающих в борьбу с вирусами и бактериями.
На 3 день можно придерживаться диеты 0в. Помимо блюд, предложенных в диете 0б, сюда входят:
- Супы-пюре с мясом и овощами.
- Блюда из мяса, курицы или рыбы. Предварительно мясо следует перемолоть, а при приготовлении использовать пароварку.
- Творог, тщательно перемешанный со сливками (молоком) до кремообразного состояния.
- Запеченные яблоки, пюре из овощей, ягод и фруктов.

- Каши, сваренные на молоке.
Важно! В этот период еще наблюдается нарушение работы вкусовых рецепторов, но беспокоиться не стоит, поскольку это явление временное.
При употреблении пищи необходимо не отклоняться от следующих правил: кушать 6 раз в день; количество потребляемой соли в готовых блюдах не должно превышать 6-7 г/сут.; температура еды для горячих блюд — около 50˚С, холодных — до 20˚С; жесткую кожицу с овощей и фруктов следует удалять.
Можно ли парить ноги при лечении ангины
Неделя после тонзиллэктомии: питание
С нулевых послеоперационных диет после удаления гланд можно перейти на диету №1. Обычно она назначается при заболеваниях органов пищеварения, но как нельзя лучше подходит для периода восстановления после удаления гланд. Хотя боль уже не беспокоит, не стоит забывать, что горло очень легко травмируется, раздражается, а риск кровотечения все еще высок.
Планируя дневной рацион, необходимо:
- Ограничивать потребление соли: она раздражает слизистую, вызывает отеки.

- Не употреблять большие порции еды.
- Все блюда готовить только на пару.
- Исключить из рациона пищу и напитки, обжигающие слизистую ротовой полости.
- Отказаться от употребления жирной, консервированной, острой пищи, включая соленые сыры, соусы, маринады.
Такого режима следует придерживаться как минимум 2 недели. Впоследствии рацион возвращается к тому, который был до операции.
Питание до полного восстановления
Пока боль не уйдет полностью, а врач не подтвердит отсутствие риска кровотечения, необходимо придерживаться всех правил диетического питания.
Недопустимо в период восстановления употреблять спиртные напитки: они вызывают жжение, раздражают слизистую.
Сладкоежкам на время реабилитации не стоит кушать быстрые углеводы, поскольку сладкая среда благоприятна для размножения патогенной микрофлоры.
Не нужно рассматривать диету после удаления гланд в негативном ключе. Правильное питание поможет организму восстановиться, окрепнуть, отвыкнуть от некоторых вредных привычек и накопить потенциал для предотвращения других заболеваний внутренних органов.
Удаление гланд: что можно есть после операции Ссылка на основную публикацию
Реабилитация после тонзиллэктомии: что можно есть, сколько болит горло, лечение
Выздоровление после удаления миндалин длится несколько недель и требует строго соблюдения рекомендаций врача. В этот период из-за отёка тканей глотки возникают боли и чувство инородного тела в горле.
Уход за человеком после операции по поводу удаления гланд заключается в правильном питании. Ограничение двигательной активности и правильный режим дня ускоряют восстановление.
Первые часы после тонзиллэктомии
Сразу после удаления лимфоидной ткани в горле имеются раны. Чтобы предупредить кровотечение, пациента укладывают набок и предлагают бумажное полотенце для сплевывания мокроты. Весь первый день пациент соблюдает несколько важных правил:
- На протяжении 24 часов нельзя разговаривать. Голосовой покой помогает быстрее восстановить связки гортани.

- Положение лёжа предупреждает кровотечение.
- Нельзя принимать пищу.
- Взрослым разрешается пить подслащённый чай комнатной температуры.
- Рекомендуется употреблять большое количество жидкости.
- Маленькие дети могут поесть жидкую кашу и молочный кисель.
- Для уменьшения болей в горле после операции по удалению гланд делают инъекцию обезболивающего средства.
- В первый день пациент не должен глотать слюни, их нужно сплёвывать.
- Гигиену ротовой полости нужно соблюдать очень осторожно, стараясь не повредить слизистые оболочки.
При выписке пациенту дают листок с рекомендованным диетическим питанием. В послеоперационный период необходимо строго соблюдать назначения врача.
Совет! В первые сутки нельзя ходить в баню, сауну, солярий, принимать горячий душ. Запрещается принимать спиртные напитки и курить. Табачный дым сильно раздражает прооперированную область. В день операции запрещён перелёт на самолёте.
Вторые сутки
На следующие сутки после операции пациенту нужно много разговаривать, чтобы не образовались спайки.
На протяжении нескольких суток после операции на миндалинах сохраняется риск кровотечения. Для профилактики и дезинфекции ротовой полости разрешается полоскать горло 3%-й Перекисью водорода, разведённой в пропорции 1 ст. л. аптечного средства в половине стакана тёплой воды.
Врач даёт рекомендации по питанию, расписывая, что можно кушать после удаления миндалин. Диета состоит из механически и термически щадящих блюд:
- разнообразные фруктовые некислые соки;
- пюре;
- сметана и молоко;
- слизистые супы;
- размоченный хлеб и печенье;
- протёртые в блендере овощи и фрукты.
Основные правила второго дня – частое, но дробное питание с ограничением соли. Каждая порция не должна превышать 400 грамм при 6-кратном приёме пищи.
Третий — пятый день после удаления
На третий день после операции боли в горле усиливаются у всех пациентов. Это связано с процессом регенерации, формированием грануляционных тканей. Поэтому питание после удаления гланд в этом периоде остаётся щадящее. В рацион включены блюда:
Поэтому питание после удаления гланд в этом периоде остаётся щадящее. В рацион включены блюда:
- творог, протёртый с молоком, сливками;
- разваренные каши на воде, мясном бульоне или молоке;
- суп с манной крупой;
- мясной бульон;
- рыбное пюре;
- яйца в мешочек или на пару;
- мясо, курица и рыба, приготовленные на пару;
- запечённые овощи.
После удаления гланд важно не только предупредить инфицирование послеоперационной раны, но и обеспечить организм необходимыми питательными веществами. Скорость регенерации зависит от состояния иммунитета и метода операции.
Что можно есть после удаления гланд через неделю
Хотя боли в горле в этот период стихли, раневая поверхность ещё раздражена и сохраняется риск кровотечения. Диета после удаления гланд у взрослых и детей включает разнообразные, но щадящие блюда.
Режим питания после удаления миндалин имеет ряд особенностей. До полного исчезновения болей и дискомфорта в горле пациенты должны придерживаться правил:
- блюда рекомендуется принимать в холодном виде;
- приём пищи должен быть дробным – маленькими порциями, но чаще, чем обычно;
- перед обедом и ужином разрешается принимать анестетики для облегчения болевого синдрома;
- еда должна быть мягкая, без твёрдых комочков;
- блюда нужно готовить только на пару;
- после удаления гланд рекомендуется есть мороженое для уменьшения болей и остановки кровотечения.

Исключаются из рациона напитки и пища, раздражающая горло – соусы, маринады, острые сыры. Необходимо отказаться от жирной, консервированной пищи. Меню должно быть сбалансировано таким образом, чтобы пациент получил питательные вещества, не ослабляя организм.
Сколько болит горло после удаления миндалин
Послеоперационный период на третий день после удаления характеризуется усилением боли на месте миндалин. Это обусловлено отложением фибрина.
На протяжении следующих 6 дней формируются эпителиальные клетки на том месте, где были гланды. Процесс заживления тканей сопровождается отложением белого налёта, который исчезает к концу недели.
Пациента выписывают домой на второй-десятый день в зависимости от методики операции удаления гланд. Наиболее длительная реабилитация отмечается после классического способа удаления миндалин, самая короткая – после кобляции.
Важно! После любого вида оперативного вмешательства болевой синдром сохраняется 2 недели. Весь этот период больному необходимо тщательно следить за горлом, выполняя рекомендации по применению лекарств. Настолько же важно соблюдать диету.
Весь этот период больному необходимо тщательно следить за горлом, выполняя рекомендации по применению лекарств. Настолько же важно соблюдать диету.
Полное восстановление после удаления миндалин длится 22–23 дня. К этому сроку затягивается рана, приобретая однородную структуру. На месте, где были нёбные миндалины, образуются новые слизистые оболочки. У детей выздоровление наступает быстрее. К тому же они легче переносят операцию.
Медикаментозное лечение после операции по удалению миндалин
Помимо правильного питания, прооперированный больной проходит полный курс лекарственной терапии. Комплексное лечение включает следующие препараты:
- Антибиотики препятствуют размножению патогенных бактерий.
- Иммуностимуляторы ускоряют выработку естественных защитных веществ, повышают устойчивость организма к бактериям и вирусам.
- Коагулянты способствуют свёртыванию крови, что необходимо для предупреждения кровотечения.
- Нестероидные противовоспалительные средства уменьшают боли в горле, устраняют отёки тканей глотки.

- Витамины стимулируют регенерацию клеток прооперированной зоны, ускоряют метаболические процессы.
Антибиотики назначает только врач на 7–10 дней. Нельзя прерывать курс лечения или менять дозировку. Препараты подбираются в зависимости от состояния больного и противопоказаний.
Удаление гланд в периоде реабилитации сопровождается повышение температуры до 37.0–37.5 °C, увеличением шейных и подчелюстных лимфатических узлов. Такая реакция организма свидетельствует о восстановительных процессах.
Восстановить силы и ускорить заживление после операции удаления гланд помогает правильное питание. Диета должна быть полноценной, но щадящей.
Блюда, приготовленные на пару, предотвращают раздражение ран, не допускают усиление боли. Выздоровление наступает гораздо быстрее при соблюдении рекомендаций врача, отказа от вредных привычек.
Что можно кушать после удаления миндалин
Миндалины – важнейший орган иммунной системы, который находится первым на пути проникновения инфекции в организм человека. Но бывают случаи, когда при запущенных воспалительных процессах гланды полностью перестают выполнять свою защитную функцию и сами становятся источником заражения.
Но бывают случаи, когда при запущенных воспалительных процессах гланды полностью перестают выполнять свою защитную функцию и сами становятся источником заражения.
Операция показана в следующих случаях:
- Хронический тонзиллит в стадии декомпенсации.
- Токсико-аллергическая форма хронического тонзиллита.
- Нарушение дыхательной и глотательной функции.
- Паратонзиллярный абсцесс, интратонзиллярный абсцесс, парафарингеальная флегмона.
Противопоказания:
- заболевания кровеносной системы;
- пороки развития сосудов глотки;
- тяжелые психические патологии;
- туберкулез легких в активной фазе;
- декомпенсированные болезни сердечнососудистой, мочеполовой и дыхательной системы;
- сахарный диабет в стадии декомпенсации.
Особенности питания
Сразу после удаления гланд принимать пищу не разрешается.
Во-первых, у больного нарушен глотательный рефлекс, во-вторых, после наркоза отмечается болезненность в горле, в-третьих, после операции велик риск возникновения кровотечения.
Через несколько часов взрослые могут пить прохладный сладковатый чай или воду через трубочку каждые час-полтора по несколько глотков. Детям дают молоко комнатной температуры, молочный жидкий кисель, мороженое.
Нужно обязательно соблюдать питьевой режим, чтобы избежать обезвоживания, которое усиливает боль в горле
Питье так же может усиливать болевые ощущения, но употребление воды запускает процесс восстановления функций ротоглотки.
Общие правила питания
После удаления гланд человеку нужно привыкать к новому распорядку дня, режиму питания. От одних привычных продуктов придется совсем отказаться, другие продукты нужно будет вводить в рацион. Следует придерживаться следующих рекомендаций в послеоперационный период:
- Регулярное питье каждые 1,5-2 часа.
- Сбалансированное употребление белков, жиров, углеводов, витаминов. Расчет БЖУ поможет сбалансировать питание.
- Соблюдение температурного режима.
- Контроль размера порций, с постепенным увеличением до привычной нормы.

- Предпочтение отдавать белковым продуктам. Белок контролирует аппетит и обладает обволакивающим эффектом, защищая слизистую оболочку пищеварительного тракта.
- Из углеводов лучше употреблять не сладости, а каши. Они хорошо утоляют голод, и содержат много полезных веществ.
Что нельзя употреблять
Ослабленный наркозом организм не способен в прежнем режиме переваривать привычную еду.
Если принимать пищу в первый послеоперационный день, то возможно развитие интоксикационных явлений (тошнота, рвота), а это новый стресс для горла, осложняющий лечение и отдаляющий выздоровление.
Поэтому лучше немного потерпеть и 2-3 недели придерживаться определенного рациона. После удаления гланд нельзя употреблять такую пищу:
- полностью исключается любая горячая пища и питье. Глотка обильно снабжена кровеносными сосудами, горячая пища расширяет сосуды и увеличивает риск возникновения кровотечения. Не рекомендуется употреблять и холодную пищу для исключения переохлаждения верхних дыхательных путей;
- острые приправы, соусы, чеснок, перец, раздражающие слизистую оболочку. Такие продукты не рекомендуется употреблять на протяжении всей жизни после операции. Чеснок, перец и лук можно вводить постепенно в вареном виде или в качестве приправы к блюдам. Но в чистом виде эти продукты есть нельзя;
- лимон, апельсины, грейпфрут агрессивно воздействуют на слизистую ротоглотки. Эти фрукты можно употреблять только в виде разбавленных соков;
- спиртные и газированные напитки крайне негативно действуют на гортань. Они могут приводить к образованию маленьких ранок на слизистой;
- маринады и соленья полностью исключаются в первые две недели послеоперационного периода. На протяжении всей жизни людям без гланд следует с осторожностью кушать селенные огурцы, кабачки, помидоры, баклажаны. Желательно от таких продуктов или отказаться совсем или употреблять их редко и в небольшом количестве;
- шоколад, конфеты, торты, другие слишком сладкие продукты. В сладкой среде болезнетворные микроорганизмы быстро размножаются и могут инфицировать раневую поверхность;
- фрукты и овощи с кожурой нельзя употреблять в первые 3 недели. Кожура травмирует слизистую оболочку и рану;
- твердая пища: мясо, колбасные изделия, жареные продукты, сухари, хлебобулочные изделия, конфеты. Твердые продукты следует постепенно водить в рацион через месяц.
Что можно есть
Полноценно питаться после тонзилэктомии разрешается через 2-3 недели. В первые 5-6 дней нужно строго придерживаться диеты, далее уже можно расширять рацион. Главное чтобы еда была слегка теплой или комнатной температуры, мягкой, свежей, приготовленной на пару, в духовке, в мультиварке.
Кушать после удаления миндалин нужно очень маленькими порциями
Рекомендованные продукты:
- некислые и несладкие фруктовые и овощные пюре, картофельное пюре. Сразу после операции отлично подойдут детские баночные пюре;
- нежирное молоко, молочные каши и кисели, мягкий творог или творожная масса. Йогурты в данный период станут незаменимым продуктом. Они питательны, содержат витамины и полезные бактерии, обладают обволакивающим свойством. Можно покупать йогурты без сахара или делать их самостоятельно;
- полужидкая овсяная каша без соли и сахара;
- куриный некрепкий бульон без приправ, супы-пюре;
- из холодных и сладких продуктов можно есть только мороженое. Детям его дают даже в первый послеоперационный день. Холод сужает сосуды глотки, предотвращает кровотечение, обезболивает, а калорийное мороженое отлично утоляет голод. Для людей, не переносящих молоко, наилучший возможный вариант – это фруктовый лед;
- витамины должны присутствовать в рационе ежедневно;
- свежевыжатые соки нужно разводить пополам с водой и пить их через трубочку. После употребления полоскать рот водой;
- омлет, яйца всмятку, мясные и рыбные оладьи.
Адаптация к новому режиму питания и к измененному рациону происходит в течение месяца. Если в это время отмечается ухудшение состояния, то это повод немедленно обратиться к лечащему врачу.
Люди, перенесшие тонзилэктомию, лишаются естественной защиты от болезнетворных микроорганизмов. Риск возникновения инфекционных заболеваний верхних дыхательных путей крайне высок. Поэтому особое внимание нужно уделять профилактике. Ключевой профилактической мерой простудных заболеваний является правильное питание, которого необходимо придерживаться всю жизнь.
Елена Ангелина
Источники: medscape.com, health.harvard.edu, medicalnewstoday.com.
Лазерная и радиоволновая тонзиллэктомия: показания, послеоперационный период, осложнения, последствия, диета, восстановление. Тонзилэктомия — ход операции
Когда нужно удалять миндалины. Виды тонзиллэктомии. Особенности послеоперационного периода.
Тонзиллэктомия – это операция, которая проводится часто и с очень давних пор. Первые упоминания об иссечении гланд упоминаются в древнегреческих и древнеримских источниках, которым уже под 3 000 лет.
Сегодня гланды удалены у каждого 8 жителя планеты Земля, причем через операцию две трети этих людей прошли еще в детстве. Почему же подобного вида хирургическое вмешательство «поставлено на поток»? Насколько оно необходимо? Каковы показания к тонзиллэктомии, что будет после нее? Стоит попробовать найти ответы на эти вопросы.
Лазерная и радиоволновая тонзиллэктомия: показания
Тонзиллэктомия – медицинский термин, имеющий латинское и греческое происхождение. Тonsilla (лат.) означает «миндалина», а ἐκτομή (греч.) – «удаление».
Это – операция, в ходе которой хирург одним из практикуемых способов удаляет больному гланды (небные миндалины) вместе с соединительной капсулой.
Современной медицине известно несколько методов удаления гланд:
- скальпелем, ножницами и проволочной петлей
- электрокоагуляция
- криодеструкция
- СО2 лазер
- ультразвук
- радиочастотная абляция
Хронический тонзиллит — болезнь довольно тяжелая, неприятная, иногда с ней сложно справиться. И не остается иного выхода, нежели удалить орган, являющийся постоянным источником инфекции.
ВАЖНО: Раньше тонзиллэктомию делали повально. Причем не только больным с хроническим воспалением миндалин, но и для профилактики. Операцию считали легкой и мало травмирующей, а гланды – органом рудиментом. Сегодня же стала очевидной их роль в формировании иммунитета человека, поэтому на операцию отправляют только в крайних случаях, при наличии четких показаний.
К числу таковых относятся:
- Хронический тонзиллит с частыми рецидивами (частые ангины). Таким считается тонзиллит, который обостряется чаще 4 раз в год, в течение 2-3 лет.
- Хронический тонзиллит, перешедший в декомпенсированную форму. При таком гланды не только воспаляются, в них происходит ряд необратимых деструктивных изменений. Инфекция с них распространяется на близлежащие органы. Очаг инфекции разрастается.
- Проявляются осложнения болезни в виде аллергизации организма, сердечно-сосудистых патологий, заболеваний почек, суставов, эндокринных желез.
- Миндалины разрастаются до такой степени, что мешают дышать (апноэ, остановки дыхания во сне) или глотать.
- Возникли паратонзиллярный абсцесс, флегмона, прочие гнойные осложнения.
- Предпринимались меры консервативного лечения хронического тонзиллита, но они не дали результата.
Показания к тонзиллэктомии.
ВАЖНО: Целесообразно проведение тонзиллэктомии в период ремиссии, когда миндалины относительно спокойны. При наличии гнойных осложнений или в других случаях проведения операции в период обострения больному назначают высокие дозы антибактериальных препаратов.
Но есть люди, которым тонзиллэктомия, проводимая любым из методов, категорически противопоказана. Это больные хроническим тонзиллитом с:
- лейкозом, прочими серьезными заболеваниями крови
- аномалиями сосудов глотки
- туберкулезом легких в открытой форме
- заболеваниями сердца, почек, печени, легких, при которых в этих органах произошли необратимые изменения (стадия декомпенсации)
- тяжелыми формами нервно-психических патологий
- тяжелой формой сахарного диабета
Временно не проводится, переносится на более благоприятное время тонзиллэктомия при:
- ОРВИ и гриппе
- обострении выявленных у больного хронических заболеваний
- кетонурии у диабетиков
- кариесе зубов
- менструации
ВАЖНО : Перед операцией больной хроническим тонзиллитом посещает ЛОРа, терапевта, врачей-специалистов по мере необходимости, а также сдает клинику и биохимию крови, коагулограмму, клинику мочи.
Лазерная тонзиллэктомия
Вместо скальпеля или ножниц в ЛОР-практике в качестве хирургического инструмента использую лазеры (диодный или углекислотный).
Удаление миндалин лазером.
Удаление гланд лазером считается щадящим метолом, так как лазерный луч одновременно:
- разрушает патологические ткани
- коагулирует («прижигает» мелкие кровеносные сосуды, благодаря чему снижается риск инфицирования раны или открытия сильного кровотечения)
Для проведения лазерной тонзиллэктомии госпитализировать больного нет необходимости. Проводят операцию амбулаторно. Больному делают местное обезболивание.
Восстановление после вмешательства, как правило, происходит быстро.
Радиоволновая тонзиллэктомия
Еще один современный метод удаления гланд – радиоволновой.
Небные миндалины человека на 70-90 % состоят из воды. Электрод – скальпель дает на них радиосигнал, который эту воду выпаривает. Таким образом патологические ткани рассекаются.
При этом:
- близлежащие ткани и органы не повреждаются
- термическое воздействие на ткани минимальное
- кровеносные сосуды и нервные окончания коагулируются, благодаря чему метод практически бескровный, болезненность после вмешательства минимальная
- рубец после радиоволновой тонзилэктомии не образуется
Проведение операции радиоволновым методом возможно как под общим наркозом, так и при местном обезболивании.
ВИДЕО: Тонзиллэктомия методом радиочастотной абляции
Тонзиллэктомия двусторонняя: ход операции
Несмотря на существование современных мало травмирующих методов, удаление гланд скальпелем или ножницами практикуется до сих пор.
- Перед операцией обследуют кровь пациента. Так как тонзилэктомия скальпелем – далеко не бескровный метод, необходимо убедиться, что проблем со свертываемостью крови у оперируемого нет. Делают коагулограмму.
- Далее, определяются со способом обезболивания. Взрослым и детям от 12 лет тонзиллэктомию двойную скальпелем, обычно, проводят под местным наркозом. Детям избирают наркоз общий, во-первых, потому, что болезненные ощущения в ходе операции – большой стресс для них, во-вторых, они не смогут усидеть неподвижно. Перед применением того или иного вида анестезии проверяют, нет ли у пациента на него аллергии.
- Во время операции больной сидит или лежит. К манипуляциям приступают по мере действия наркоза. При местном – через 5-10 минут.
- Небные миндалины оттягиваются зажимами и отсекаются скальпелем, ножницами и специальной петлей.
К кровоточащим сосудам после отсечения миндалин прикладывают ватные шарики, плотно их прижимают. Как правило, этого достаточно, чтобы остановить кровотечение. Те сосуды, кровотечение из которых обильное, перевязывают шелковой нитью. - Когда кровь остановлена, операция считается законченной.
Удаление глан скальпелем.
ВАЖНО: Продолжительность тонзиллэктомии скальпелем – 30 минут — 1 час.
ВИДЕО: Тонзиллэктомия. Виды операции
Тонзиллэктомия и послеоперационный период
Продолжительность и сложность послеоперационного восстановления напрямую зависит от метода удаления миндалин, а также вида анестезии, применяемого в ходе операции.
- Сразу же после операции больного отвозят в палату.
На кровати его укладывают на бок, под щеку стелют полотенце. Дело в том, что в первые часы после операции у него будет происходить обильное слюноотделение. Важно, чтобы он не захлебнулся. - Разговаривать в первый день после операции нельзя.
Взрослым и подросткам дают пить через 3-4 часа после операции, кушать в этот день им нельзя. Детей через 5-6 часов можно покормить жидкой пищей (перетертой кашей, например), температура которой равняется комнатной. - На 2-3 день в области миндалин и горла у послеоперационного пациента может возникнуть болезненность.
- На 2-3 день выписывают больных, у кого миндалины были удалены лазером, жидким азотом и радиоволнами, если не возникли осложнения (такие случаи редки).
- На 5-6 день выписывают послеоперационных больных, у которых гланды были удалены скальпелем.
После тонзиллэктомии больной лежит на боку.
ВАЖНО: Полное выздоровление после тонзиллэктомии приравнивают к эпителизации миндальных ниш. Происходит она на 17 — 21 день после операции. Тогда и заканчивается послеоперационный период.
Сколько держится температура после тонзиллэктомии?
На вторые после тонзиллэктомии сутки температура больного может подняться до субфебрильной. Обычно, это 37 – 37,5 градусов. Это повышение связанно с заживлением послеоперационной раны.
- Субфебрилитет, в норме, держится 7-10 дней. Но бывают случаи, когда температура не нормализуется до полной эпителизации.
- Если температура не падает через 3 недели после операции и дольше, это повод обратиться к врачу и сдать анализ крови. Возможно, возникли некоторые осложнения.
После тонзиллэктомии температура может держаться до 21 дня.
Сколько болит горло после тонзиллэктомии?
Болезненность в горле после удаления гланд возникает сразу же либо на следующий день. Она может отдавать в уши.
Наиболее интенсивные ощущения боли до 6 дня после операции. Ко второй недели ниши миндалин полностью очищаются от налета, а к концу третье недели полностью покрываются новым эпителием. К этому времени, как правило, проходит и болезненность.
Боль в горле — особенность послеоперационного периода после тонзиллэктомии.
Кровотечение после тонзиллэктомии
Кровотечения чаще всего встречаются у больных после удаления гланд скальпелем. Оно открывается у 1-8% взрослых и 3-6% детей, и, как правило, связанно с:
- погрешностями в проведении операции
- особенностями строения кровеносных сосудов
- плохой свертываемостью крови
Обычно, осложнение данного вида возникает непосредственно после тонзиллэктомии. Опасно оно по двум основным причинам, которыми являются:
- кровопотеря
- риск захлебнуться кровью (особенно, у детей)
Врачи решают вопрос, какие меры принять, чтобы остановить кровотечение и восстановить кровь больного, исходя из тяжести его состояния.
ВАЖНО: Через неделю после операции у больного может в небольших количествах выделяться кровь из заживающих ниш небных миндалин. Скорее всего, это кровотечение связанно с механическим повреждением слизистой во время приема пищи.
ВИДЕО: ЧТО БУДЕТ, ЕСЛИ УДАЛИТЬ ГЛАНДЫ?
Осложнения после тонзиллэктомии
К прочим осложнениям после удаления гланд относят:
- воспаление из-за занесенной инфекции
- рубцы на небе и небных дужках
- гиперплазия носоглоточной и язычной миндалин
- ацетонемию у детей
- фарингит и боли в горле
Эти осложнения встречаются крайне редко при условии, что тонзиллэктомия была проведена по показаниям и с адекватной предоперационной подготовкой.
Тонзиллэктомия: до и после.
Последствия тонзиллэктомии. Возможна ли ангина после тонзиллэктомии?
Положительным последствием удаления гланд является избавление от хронического тонзиллита, частых болезней ангинами.
Получается, если удалить небные миндалины, ангин не будет? В общем понимании, да.
Но сразу после операции возможно осложнение, которое врачи называют «послеоперационной ангиной».
Оно проявляется фарингитом (воспалением слизистой горла), воспалением неба, а также лимфаденитом.
Негативным последствием тонзиллэктомии многие специалисты усматривают отсутствие барьера между окружающей средой и органами дыхания человека, роль которого играли гланды.
По статистике, у людей после тонзиллэктомии бронхит как осложнение ОРВИ встречается чаще.
Восстановление после тонзилэктомии – реабилитация. Питание после тонзилэктомии: диета
В первые часы после операции, пока из ран выделяется кровь, пациенту рекомендуют лежать на боку. Когда кровотечение прекратиться, можно переворачиваться и вставать. Если нет осложнений, к обычной жизни можно вернуться сразу после выписки из больницы.
Иногда после операции нужна терапия:
- антибиотиками (если возникло инфекционное осложнение)
- антипиретиками (если температура поднялась выше 38-38,5 градусов)
- обезболивающими препаратами (особенно у детей, если боль в горле очень интенсивная)
Все дни послеоперационного периода рекомендована диета.
- В первый день есть не рекомендуется вообще.
- В первые 6 дней пища должна быть жидкой, гомогенной, комнатной температуры.
- Все 21 день нельзя есть слишком горячее, слишком холодное, острое, кислое, все, что может раздражать слизистую ротовой полости и горла.
- Пить нужно ежедневную норму: 1,5 л для детей, 2-3 л для взрослых.
В первую неделю после удаления гланд рекомендуется есть жидкую гомогенную пищу.
Тонзиллэктомия под общим наркозом: отзывы
Общий наркоз сегодня не тот, что был 10 или 20 лет назад. Он не токсичен, не грозит осложнениями, по ощущениям похож на обычный ночной сон.
ВАЖНО: Многие считают, что стресс при операции с общим наркозом куда вреднее, чем наркоз общий.
Но что же говорят люди, пережившие общий наркоз при удалении миндалин:
- Света: «Удаляли мне миндалины под общим наркозом. Что сказать, приходила в себя очень тяжело, целые сутки не в адеквате».
- Ирина: «Два года назад делала тонзиллэктомию с общим наркозом. Сделали укол в палате, от которого перед глазами поплыло. Отвели в операционную, поставили капельницу и одели маску. Не было ничего, ни галлюцинаций, ни ощущения падения. Отходняка тоже не было, только хотелось спать. Зато после того, как наркоз прошел, прочувствовала боль в горле во всех красках».
- Петр: «Жена, которой гланды удаляли в детстве под местной анестезией, очень ярко описала мне все свои ужасные ощущения. Поэтому, когда врач посоветовал мне разрешиться от хронического тонзиллита оперативно, я выбрал сразу общий наркоз. И не пожалел. Все прошло гладко, анестезиолог хороший был».
ВИДЕО: Лазерная абляция небных миндалин
Питание после тонзиллэктомии — Здоровье Инфо
Операция по удалению гланд иначе называется. Рекомендации по ее применению делятся на две широкомасштабные категории:
- Жизненно необходимое вмешательство.
- Оправданное вмешательство.
Первая категория включает в себя случаи, когда гланды не могут функционировать должным образом, являя собой очаг хронической инфекции. Подобные случаи продиктованы следующими факторами:
- Тяжелым инфекционным заболеванием, например, тромбоз яремной вены, отвечающий за кровоток.
- Осложнения на сердце, почках, нервной системе вследствие заражения стрептококками бета-гемолитического типа категории А. Такие бактерии уничтожают эритроциты, отвечающие за дыхание.
- Очень тяжелое протекание ангины вкупе с аллергическими реакциями на антибиотические препараты.
- Регулярно тяжелое течение ангин, сопровождающееся высокой температурой, острыми болями, масштабными нагноениями, утяжеляющих дыхательный процесс.
- Гиперплазия лимфоидной ткани тяжелой формы, мешающая процессам дыхания.
- Острый характер протекания ревматической болезни сердца.
- Отсутствие прихода периода ремиссии после прохождения длительного комплексного лечения хронического заболевания.
Обратите внимание: после вырезания гланд возможно сильное кровотечение, нарушение дыхания (через нос), отек слизистой носа и рта. Ответственно подойдите к подбору еды — она не должна травмировать раны в горле, быть максимально простой и полезной.
Некоторые врачи запрещают пациенту употреблять пищу в течение суток после операции на гландах. Ранки, которые остались после манипуляций, могут кровоточить, вызывать боль и дискомфорт при попадании посторонних предметов (еды).
Пейте много жидкости. Вода поможет восстановиться всему организму и пораженной области. Ее попадание также может спровоцировать неприятные ощущения в горле, поэтому делайте небольшие глотки, быстро глотайте воду. Пить алкоголь запрещено.
Удаление органа является огромным стрессом для организма. Во-первых, слабость после наркоза не дает ему нормально функционировать, вырабатывать ферменты для усвоения еды. Во-вторых, дополнительным стрессом могут стать рвота, интоксикация, дискомфорт/боль в горле.
Ваше состояние после того, как удалили гланды зависит от целого ряда индивидуальных особенностей. Кто-то спокойно переносит терапию, ощущает чувство голода спустя несколько часов после вмешательства, некоторые не употребляют еду несколько дней.
Холод от мороженого сужает сосуды и приостанавливает кровотечение.
Врачи рекомендуют употреблять мороженое в первые несколько часов после манипуляций. Это возможно после полного восстановления от наркоза.
Мы привыкли к тому, что мороженое нельзя употреблять при воспалении, боли в горле. Но в этом случае схема работает иначе. Холод от мороженого способен сужать сосуды.
После их сужения кровотечение приостанавливается, а боль, исходящая из горла, блокируется.
К тому же, мороженое — молочный продукт, который быстро устранит голод, не давая сильной нагрузки на пищеварительную систему. Если у вас аллергия на молочные продукты, можете съесть безлактозное мороженое (фруктовый лед). Мороженое предлагают только взрослым. Детям рекомендуют адаптированные смеси вроде детского питания.
В последующие часы рекомендуются дробные приемы пищи. Порции должны быть небольшими. Можно составить специальную диету, которая не будет включать тяжелую, жирную пищу с компонентами, которые могут повредить открытым ранкам. Размер порции следует увеличивать с каждым днем, пока вы не придете в норму и не восстановите свой привычный рацион.
Не забывайте о температуре съедаемой пищи. Употреблять холодную или горячую пищу запрещено. Ее следует доводить до комнатной температуры. Если пренебречь этим правилом, не избежать расширения кровеносных сосудов и, соответственно, кровотечения.
Ограничьте использование специй на несколько дней. Ходите на консультации-осмотры к вашему лечащему врачу. Полное выздоровление будет диагностировано в случае полного заживления ран, отсутствия боли/дискомфорта в ротовой полости.
Многие врачи советуют исключить питание в первые сутки после удаления миндалин, поскольку кровоточащие ранки вызывают сильное раздражение при попадании на них любых предметов. Восстановление функций горла начинается с употребления воды, без которой человек обойтись не может.
Но даже питьё способно провоцировать болевые ощущения, раздражая горло. Поэтому, пить нужно небольшими глотками, быстро проглатывая воду.
Когда болит горло, назначается специальная медикаментозная терапия, устраняющая болевой синдром.
Послеоперационное восстановление
После операции пациента укладывают на правый бок, прикладывают холодный компресс на шейную зону. Первые 2-3 дня необходимо находиться в стационаре под присмотром врачей.
Полное восстановление после удаления гланд длится несколько недель, сопровождаясь дискомфортом, неприятным запахом изо рта, затрудненным дыханием, периодическими болями. Первый день после тонзиллэктомии следует воздержаться от разговоров, чтобы не раздражать носоглотку, не глотать слюни (сплевывать в специально выданную посудку).
Последующие дни показаны усиленные речевые тренировки во избежание образования спаек. Запрещается курить в течение всего восстановительного периода — табачный дым агрессивно раздражает прооперированные ткани.
Поскольку миндалины играют довольно весомую роль в организме, предотвращая попадание микробов внутрь, их удаление значительно влияет на иммунитет. Однако, в том случае, когда они полностью поражены микробами и очень сильно болит горло, вернуть их прежние функции все равно не удастся.
Жить без миндалин можно, однако стоит более внимательно относиться к здоровью и прислушиваться к каждому незнакомому симптому.
Как питаться при отсутствии миндалин?
Людям, у которых частично или полностью удалены миндалины, нужно быть внимательными к своему образу жизни, наступающему после того, как лечение завершено.
Поскольку теперь нет естественных фильтров, существует высокая вероятность частых заболеваний органов дыхания.
Ключевым фактором в построении здорового образа жизни является питание, которое исключает некоторые блюда вовсе.
Людям, перенесшим тонзиллэктомию, необходимо придерживаться таких правил, как:
- Пить больше жидкости, поскольку сухость слизистой горла в несколько раз увеличивает риск попадания патогенных микроорганизмов внутрь, провоцируя воспалительные процессы.
- Питание должно быть полноценным, витаминизированным, с высоким содержанием белковой пищи.
- Избегать употребления горячей пищи, особенно это касается жидкостей, таких как чай и кофе.
По сути, питание человека без миндалин ничем особенно не отличается от общих рекомендаций правильного питания, однако есть свои нюансы, которые просто необходимо соблюдать.
Рацион питания обязательно должен включать такие продукты, как:
- Злаки – каши отлично утоляют голод, при этом их можно делать в жидком протёртом виде.
- Белковая пища – молоко и кисломолочные продукты способствуют нормализации всех процессов жизнедеятельности человека, при этом мягко обволакивают слизистую. Мясо нужно первоначально употреблять в протёртом измельчённом виде, преимущественно приготовленном на пару или в отварном виде.
- Обильное питьё – способно держать водный баланс в норме, а также частое орошение слизистой способствует лучшей её работе.
В первые две недели пациенту придётся привыкать к новым ощущениям и приспосабливаться питаться по-новому. Однако уже через месяц можно понемногу вводить твёрдую пищу, запивая её во время еды для размягчения.
Медикаментозные препараты
Проведя операцию поудалению гланд, послеоперационный периодвключает предписанные врачом лекарственные препараты во избежание осложнений и скорого заживления. Стандартная система выписываемых лекарств включает в себя:
- Антибиотики — блокируют появление инфекций, борются с вредоносными бактериями.
- Иммуномодуляторы — стимулируют ослабленный иммунитет
- Обезболивающие — подавляют периодические болевые синдромы.
- Витамины — насыщают истощенный организм полезными элементами.
- Антисептики — несут функцию обеззараживания на прооперированном участке. Чаще используются при полоскании ротовой полости.
- Коагулянты — препятствуют процессу свертываемости крови, помогая избегать послеоперационных кровотечений.
- Противовоспалительные препараты — блокируют развитие воспалительных процессов.
Антибиотики назначаются курсом на 7-10 дней, категорически запрещается передозировка и самостоятельный выбор лекарств.
Первые пять дней после тонзиллэктомии рекомендуется воздержаться от полоскания ротовой полости.
Данная процедура назначается только врачом, предусматривает использование в качестве основы: содовые растворы, слабые солевые, травяные отвары, прополис, хлоргексидин.
Какой пищи лучше избегать и почему?
В рейтинге самых опасных блюд первое место занимают горячие первые блюда, а также напитки. Горячее вообще противопоказано для людей после операции, поскольку в любой момент в тех местах, где были ранки, может возобновиться кровотечение.
Это достигается за счёт расширения кровеносной системы, которой обильно снабжена глотка. Холодную пищу, напротив, можно употреблять в больших количествах, не опасаясь за возможность переохлаждения органов дыхания.
Второе место занимают блюда, в которых используются острые специи. Нельзя употреблять сильно перченую пищу, потому что она способна раздражать слизистую оболочку горла, вызывая отёчность гортани. Это касается как первичного послеоперационного этапа, при котором производится лечение, так и на протяжении всей жизни.
На третьем месте располагаются крепкие спиртные напитки, а также безалкогольные, но сильно газированные напитки и коктейли. Эти жидкости способны негативно воздействовать на гортань, лишая её последних шансов полноценно выполнять свои функции.
Особенно нельзя употреблять газированные жидкости, когда лечение ещё не окончено, ведь открытые ранки, раздражённые газами, дольше заживают и постоянно кровоточат. По сути дела, даже тем, кто является счастливым обладателем миндали, чрезмерный прием алкоголя вредит, поэтому здоровый образ жизни важен не только тогда, когда уже нечего сохранять, но и в том случае, когда есть чем гордиться.
Последней в рейтинге нежелательных блюд остаётся кислая, сладкая и маринованная пища. Огурцы, помидоры и другие соленья теперь станут редким гостем на столе человека, у которого горло не имеет гланд.
Дело в том, что высокое содержание кислот и солей также пагубно влияет на слизистую оболочку, особенно если такая пища употребляется в первые две недели после оперативного вмешательства. Сладости также станут запретом, но нечастое их употребление не принёсет заметного вреда.
Жизнь после удаления гланд
При удалении миндалин человек должен изменить свой привычный распорядок жизни, особенно питание и физические нагрузки. Врачом должна быть составлена специальная диета, он объяснит вам когда и как правильно питаться, чтобы не навредить организму.
Реабилитация (ее методы, временные рамки) после того, как орган удалили — строго индивидуальна и зависит от ваших особенностей. У кого-то лечение стало длительным ответственным процессом сохранения своего здоровья, а кому-то достаточно ежедневно полоскать горло. Следуйте рекомендациям доктора касательно ваших:
- пищи;
- физической активности;
- допустимых нагрузок;
- методов лечения;
- временных ограничителей.
Если вы будете тщательно выполнять предписания и серьезно отнесетесь к процессу, вы быстро встанете на ноги и вернетесь к привычному темпу жизни.
Совет: не забывайте о том, что организм становится более уязвимым к патогенному влиянию. Проводите профилактику, будьте особо бдительны во время обострений инфекции, эпидемий. Принимайте витаминные комплексы, ведите здоровый образ жизни. Если есть желание — можете начать закаляться. повышайте общий уровень иммунитета, чтобы организм смог эффективно бороться с микробами без миндалин.
В некоторых случаях выписывают иммуностимуляторы. Согласуйте подобные действия с доктором, определитесь сами, насколько это эффективно. Не занимайтесь самолечением, зачастую это может принести больше вреда, чем пользы.
Следуйте правилам, чтобы привести свой организм в норму и повысить защитный порог иммунной системы.
ВНИМАНИЕ! Информация на сайте представлена исключительно для ознакомления! Ни один сайт не сможет заочно решить Вашу проблему. Рекомендуем обратиться к врачу за дальнейшей консультацией и лечением.
тысяч дальнемагистральных пассажиров COVID-19 все еще болеют
Примечание редактора: The Atlantic делает жизненно важное освещение коронавируса доступным для всех читателей. Найдите коллекцию здесь.Для Вонни Леклерка первым днем было 16 марта.
Через несколько часов после того, как премьер-министр Великобритании Борис Джонсон ввел строгие меры социального дистанцирования, чтобы остановить коронавирус SARS-CoV-2, Леклерк, журналист из Глазго, вернулся домой, дрожа и покраснев. .В течение следующих нескольких дней у нее появился кашель, боль в груди, боли в суставах и ощущение покалывания на коже. После недели постельного режима ей стало лучше. Но на 12-й день все старые симптомы вернулись, усилились и с подкреплением: у нее поднялась перемежающаяся лихорадка, она потеряла чувство вкуса и запаха, и ей стало трудно дышать.
Чтобы услышать больше тематических статей, загрузите приложение Audm для iPhone.
Когда я разговаривал с Леклерк на 66-й день, она все еще испытывала волны симптомов.«До этого мне было 32 года в хорошей форме, – сказала она. «Теперь я не могу стоять в душе, не чувствуя усталости. Я пыталась сходить в супермаркет, а потом пролежала в постели несколько дней. Ничего подобного я никогда раньше не испытывал ». Несмотря на все свои усилия, Леклерк не удалось пройти тест, но «каждый врач, с которым я разговаривала, говорит, что нет ни тени сомнения, что это был COVID», – сказала она. Сегодня 80-й день.
COVID-19 существует менее шести месяцев, и легко забыть, как мало мы о нем знаем.Стандартное мнение состоит в том, что меньшинство инфицированных людей, которые, как правило, являются пожилыми людьми или имеют ранее существовавшие проблемы со здоровьем, попадают в реанимацию, нуждающуюся в кислороде или аппарате искусственной вентиляции легких. Около 80 процентов инфекций, по данным Всемирной организации здравоохранения, «протекают в легкой или бессимптомной форме», и пациенты выздоравливают в среднем через две недели. Тем не менее, группы поддержки в Slack и Facebook объединяют тысячи людей, таких как LeClerc, которые говорят, что борются с серьезными симптомами COVID-19 как минимум месяц, если не два или три.Некоторые называют себя «дальнобойщиками» или «дальнобойщиками».
Прочтите: Почему одни люди болеют хуже других
Я взял интервью у девяти из них для этой истории, и все они имеют общие черты. Большинство из них никогда не попадали в отделение интенсивной терапии и не проходили искусственную вентиляцию легких, поэтому их случаи технически считаются «легкими». Но их жизнь, тем не менее, была сглажена непрекращающимися волнами симптомов, которые затрудняют концентрацию внимания, упражнения или выполнение простых физических задач. Большинство из них молоды. Большинство из них раньше были в хорошей форме и были здоровы.«Это мягко по сравнению с смертью в больнице, но этот вирус разрушил мою жизнь», – сказал Леклерк. «Даже читать книгу сложно и утомительно. Какие маленькие радости, которые испытывают другие люди в изоляции – йога, выпечка хлеба, – для меня неосуществимы ».
Связанные истории
Несмотря на то, что мир поглощен опасениями по поводу COVID-19, дальнобойщики в значительной степени исключены из повествования и исключены из цифр, определяющих пандемию.Я могу открыть онлайн-панель, которая показывает количество подтвержденных случаев, госпитализаций, смертей и выздоровлений, но LeClerc не попадает ни в одну из этих категорий. Она и другие застряли в статистической неопределенности, не подсчитываются и, таким образом, остаются незамеченными.
Некоторым был поставлен диагноз с помощью тестов, в то время как другим, например Леклерку, врачи сказали, что у них почти наверняка есть COVID-19. Тем не менее, многие дальнобойщики сталкивались с недоверием со стороны друзей и медицинских работников, потому что они не соответствовали типичному профилю болезни.Люди задавались вопросом, как они могли так долго болеть, или они просто испытывают стресс или тревогу. «Такое ощущение, что никто не понимает», – сказала Хлоя Каплан из Вашингтона, округ Колумбия, которая работает в сфере образования и находится на 78-м дне. «Я не думаю, что люди осознают золотую середину, когда это сбивает вас с ног на несколько недель. , и вы не умрете, и у вас нет легкой болезни ».
Представление о том, что большинство случаев являются легкими и непродолжительными, укрепляет веру в то, что изолироваться нужно только больным и пожилым людям, и что все остальные могут заразиться и покончить с этим.«Он устанавливает рамки, в которых« не прятаться »от болезни выглядит управляемым и разумным делом», – пишет Фелисити Каллард, географ из Университета Глазго, которой исполняется 77-й день. волна, дальнобойщики, которые все еще борются с последствиями первой волны, разочарованы. «Меня очень беспокоили друзья и семья, которые просто не воспринимают это всерьез, потому что думают, что у вас нет симптомов или нет», – сказала Ханна Дэвис, художница из Нью-Йорка, которой исполняется 71 день.«Эта золотая середина была адской».
Прочтите: Что вы будете делать, если начнете кашлять?
«Это было не похоже ни на что другое на Земле», – сказал Пол Гарнер, который ранее перенес лихорадку денге и малярию, и в настоящее время находится на 77-м дне COVID-19. Гарнер, профессор инфекционных болезней Ливерпульской школы тропической медицины, возглавляет известную организацию, которая рассматривает научные данные о профилактике и лечении инфекций. На 63-й день у него был отрицательный результат. Он ждал теста на COVID-19 отчасти для того, чтобы сохранить его для медицинских работников, а отчасти потому, что в какой-то момент он подумал, что умрет.«Я знал, что у меня болезнь; Это не могло быть иначе, – сказал он мне. Я спросил его, почему он считает, что его симптомы не исчезли. «Честно говоря, не знаю, – сказал он. «Я не понимаю, что происходит в моем теле».
17 марта, на следующий день после того, как у Леклерк появились первые симптомы, SARS-CoV-2 отправил Фиону Ловенштейн в больницу. Через девять дней после выписки она организовала группу поддержки Slack для людей, борющихся с болезнью. Группа, которая связана с основанной Ловенштейном оздоровительной организацией Body Politic, была прибежищем для дальнобойщиков.Один канал для людей, симптомы которых длились более 30 дней, насчитывает более 3700 участников.
Прочтите: протесты распространят коронавирус
«Эта группа была для меня спасителем», – сказала Джина Ассаф, консультант по дизайну в Вашингтоне, округ Колумбия, которой сейчас 77-й день. Она и другие участники, имеющие опыт в исследованиях и В настоящее время в опросе приняли участие 640 человек из группы Body Politic и не только. Их отчет не является ни репрезентативным, ни рецензируемым, но он дает ценную картину опыта дальних перевозок.
Из опрошенных примерно трое из пяти находятся в возрасте от 30 до 49 лет. Около 56 процентов не были госпитализированы, а еще 38 процентов посетили отделение неотложной помощи, но не были госпитализированы. Около четверти из них дали положительный результат на COVID-19, а почти половина вообще никогда не проходила тестирование. Некоторые заболели в середине марта, когда в их странах остро не хватало тестов. (Большинство респондентов проживают в США и Великобритании). Другим было отказано в тестировании, потому что их симптомы не соответствовали стандартному набору.Анджела Мерикес Васкес, детский активист из Лос-Анджелеса, имела проблемы с желудочно-кишечным трактом и потеряла обоняние, но из-за того, что у нее не было кашля и температура не превышала 100 градусов по Фаренгейту, она не прошла тестирование в Лос-Анджелесе. критерии. К тому времени, когда эти критерии были ослаблены, Васкес был на 14-м дне. Ей сделали тест, и он оказался отрицательным. (Сейчас ей 69 день.)
Четверть респондентов опроса Body Politic дали отрицательный результат, но это не означает, что у них нет COVID-19.Диагностические тесты на SARS-CoV-2 пропускают инфекции до 30 процентов времени, и эти ложноотрицательные результаты становятся более вероятными через неделю после появления первых симптомов у пациента. В опросе Body Politic респонденты с отрицательными результатами тестирования в среднем тестировались через неделю после тех, у которых были положительные, но группы не различались по частоте встречаемости 60 различных симптомов с течением времени. Эти совпадающие шаблоны убедительно свидетельствуют о том, что люди с отрицательными тестами действительно имеют дело с одним и тем же заболеванием. Они также предполагают, что истинный масштаб пандемии был недооценен не только из-за повсеместного отсутствия тестирования, но и из-за того, что многие люди, проходящие тестирование, получают ложноотрицательные результаты.
Прочтите: Почему коронавирус так сбивает с толку
COVID-19 поражает множество различных органов – теперь это ясно. Но в марте, когда многие дальнобойщики впервые заболели проблемами с кишечником, сердцем и мозгом, болезнь все еще рассматривалась как в основном респираторная. На сегодняшний день единственным неврологическим симптомом, который Центры по контролю и профилактике заболеваний перечисляют в своем описании COVID-19, является потеря вкуса или запаха. Но другие неврологические симптомы распространены среди дальнобойщиков, принявших участие в опросе Body Politic.
Столько же людей сообщали о «туманностях в мозгу» и проблемах с концентрацией внимания, таких как кашель или лихорадка. Некоторые испытывали галлюцинации, бред, кратковременную потерю памяти или странные ощущения вибрации при касании поверхностей. У других, вероятно, есть проблемы с их симпатической нервной системой, которая контролирует бессознательные процессы, такие как сердцебиение и дыхание: они будут задыхаться, даже когда их уровень кислорода в норме, или испытывать то, что кажется сердечным приступом, даже если показания ЭКГ и грудная клетка X- лучи ясны.Эти симптомы со временем усиливаются, ослабевают и деформируются. «Это действительно сумка для переноски», – сказал Дэвис, соавтор исследования Body Politic. «Каждый день вы просыпаетесь, и у вас могут быть разные симптомы».
Непонятно, почему это происходит. Акико Ивасаки, иммунолог из Йельского университета, предлагает три возможности. У дальнобойщиков все еще может быть инфекционный вирус в каком-либо резервуарном органе, который не учитывается тестами, в которых используются мазки из носа. Или стойкие фрагменты вирусных генов, хотя и не заразные, могут все же вызывать сильную иммунную сверхреакцию, как если бы «вы реагировали на призрак вируса», – говорит Ивасаки.Скорее всего, вирус ушел, но иммунная система, спровоцированная им, застряла в затяжном сверхактивном состоянии.
Трудно различить эти гипотезы, потому что SARS-CoV-2 является новым, а последствия вирусных инфекций плохо изучены. Многие болезни вызывают длительные симптомы, но они могут остаться незамеченными как тенденции, если только эпидемии не будут особенно крупными. «Почти у каждого человека, заболевшего Эболой, есть хронические осложнения, от незначительных до явно изнурительных», – говорит Крейг Спенсер из Медицинского центра Колумбийского университета, который сам заразился вирусом в 2014 году.Некоторые из этих постоянных проблем были отмечены во время ранних вспышек Эболы, но не получили широкого признания до тех пор, пока в Западной Африке с 2013 по 2016 год не заразились 28 600 человек.
Прочтите: Скрытый фактор риска COVID-19: ваш начальник
Само по себе Масштаб пандемии COVID-19, которая за считанные месяцы достигла более 6 миллионов подтвержденных случаев во всем мире, означает, что теперь дальнобойщики находят друг друга в достаточном количестве, чтобы сформировать собственное повествование.
По мере того, как пандемия продолжается, путешественники на дальние расстояния перемещаются по ландшафту неопределенности и страха с картой, ориентиры которой не отражают их окрестности.Если ваши симптомы длятся дольше двух недель, как долго вы должны ожидать болезни? Если они отличаются от официального списка, как узнать, какие из них важны? «Я остро осознаю свое тело в любое время дня», – сказал мне Леклерк. «Он сжимает весь ваш мир до почти рептильной реакции на ваше окружение».
Если симптомы не исчезнут, можете ли вы заразить кого-нибудь еще, если выйдете из дома? Гарнер, специалист по инфекционным заболеваниям, уверен, что так далеко он больше не распространяет живой вирус.Но Мэг Гамильтон, студентка медсестры в Одентоне, штат Мэриленд, и, полное раскрытие, моя невестка, сказала, что местный отдел здравоохранения считает ее заразной до тех пор, пока у нее высокая температура; ей 56-й день, и у нее было всего несколько нормальных значений температуры. Дэвис сказала, что она и ее партнер, которые живут в разных квартирах, обсудили риски и решили воссоединиться на 59-й день. До этого она в одиночку боролась с COVID-19 в течение двух месяцев.
Изоляция пандемии оказалась достаточно сложной для многих здоровых людей.Но это усугубило затуманенное сознание, сильную усталость и постоянный страх перед беспорядочными симптомами, с которыми также сталкиваются дальнобойщики. «Это играет с твоей головой, приятель, – сказал Гарнер. Некоторые испытывают чувство вины за то, что потеряли дееспособность, хотя их дела «легкие». Некоторые начинают сомневаться или обвинять себя. На четвертой неделе лихорадки Гамильтон стала одержимо беспокоиться о том, что неправильно использовала термометр. «Я также чувствовала, что недостаточно сильна психически, и, позволив себе сказать, что чувствую себя плохо, я продлила лихорадку», – сказала она.
Тогда есть вопрос, кому и когда сказать. Поначалу Гамильтон скрывала новости от родителей. Она не хотела, чтобы они волновались, и думала, что через две недели ей станет лучше. Но когда две недели превратились в три, затем четыре, затем пять, упущение стало казаться откровенной ложью. Ее беспокойство о том, что они будут обеспокоены, превратилось в опасение, что они сошли бы с ума. (Она наконец сказала им на прошлой неделе; они восприняли это хорошо.)
Другие дальнобойщики были разочарованы неспособностью их друзей и семей справиться с затяжной болезнью.«Люди знают, как реагировать на то, что у вас это есть, или на то, что вам становится лучше», – сказал Леклерк. Но когда симптомы нарастают, а не исчезают, «у людей нет ответа, к которому они могли бы дотянуться». Они спрашивают, улучшается ли она, ожидая, что ответ положительный. Когда ответ – это список постоянно меняющихся симптомов, они перестают спрашивать. Другие склоняются к неверию. «У меня были сообщения, в которых говорилось, что это все в вашей голове или это тревога», – сказал Леклерк.
Прочтите: Друзья расходятся из-за социального дистанцирования
Многие такие сообщения приходят от врачей и медсестер.Дэвис описала свою потерю памяти и мозговой туман неврологу, который сказал ей, что у нее СДВГ. «Вы действительно напуганы: это люди, от которых вы пытаетесь получить серьезную помощь, а они даже не понимают вашей реальности», – сказала она. Васкес сказал, что ее врачи неоднократно говорили ей, что у нее просто приступ паники, но она знает себя достаточно хорошо, чтобы не учитывать это. «Мое беспокойство основано на мыслях», но с COVID-19 «сначала проявляются физические симптомы», – сказала она.
Афина Акрами, профессор нейробиологии в Университетском колледже Лондона, сказала, что два врача предположили, что она была в стрессе, а другой нейробиолог посоветовал ей успокоиться и принять антидепрессанты.«Я очень спокойный человек, и с моим телом что-то не так», – сказал Акрами, которому сейчас 79-й день, и который также является соавтором опроса Body Politic. «Как ученый я понимаю, что о вирусе так много неизвестного, но как пациент мне нужно признание». По словам Акрами, каждый день «словно в туннеле».
Безусловно, многие медицинские работники также истощены, потратив несколько месяцев на борьбу с новой болезнью, которую они с трудом понимают, без достаточного количества масок и других средств защиты.Но задолго до пандемии медицинские работники долгое время относились к медицинскому газлайтингу, принижая значение физических страданий пациента, считая, что все они находятся в их голове или вызваны стрессом или тревогой. Такие увольнения особенно сказываются на женщинах, которые «реже воспринимаются как надежные свидетели нашего собственного опыта», – сказал Леклерк. И они особенно распространены, когда у женщин есть субъективные симптомы, такие как боль или усталость, как у большинства дальнобойщиков. Когда Гарнер написал об этих же симптомах в блоге British Medical Journal : «У меня было невероятное чувство облегчения», – сказал мне географ Каллард.«Поскольку он парень и профессор инфекционных болезней, у него такой эпистемический авторитет, который будет труднее сбрасывать со счетов».
Прочтите: Врач ее не слушает. Но СМИ начинают это делать.
Описания своей болезни Гарнером похожи на описания многих дальнобойщиков, к которым относились менее серьезно. «Не то чтобы он писал эти посты на каком-то загадочном языке, наделенном авторитетом», – сказала Сара Рэйми, музыкант и писатель из Вашингтона, округ Колумбия. Средний, люди скажут: «Ох, кто этот человек и о чем она говорит?» »
Рэйми может посочувствовать дальнобойщикам.В своих мемуарах The Lady’s Handbook for Her Mysterious Illness она пишет о своем 17-летнем испытании мучительной боли, сокрушительной усталости, гастрокатастроф и медицинского газлайтинга. «Изоляция и привязанность к дому, невероятная экономическая незащищенность, правительство не делает достаточно, проверяет, не выдерживает ли это, – все это – жизненный опыт такого человека, как я, на протяжении десятилетий», – говорит она. «Сама по себе болезнь ужасна и опустошительна, но, когда вам снова и снова говорят, что вы ее выдумали, – это, безусловно, худшее из ее проявлений.”
Формально у Рэми есть миалгический энцефаломиелит / синдром хронической усталости (ME / CFS) и сложный регионарный болевой синдром. Неофициально она является частью группы, которую она назвала WOMI – женщин с загадочными заболеваниями. Такие состояния включают ME / CFS, фибромиалгию и синдром постуральной ортостатической тахикардии. Они непропорционально сильно влияют на женщин; имеют неясные причины, сложные, но изнурительные симптомы и отсутствие лечения; и их трудно диагностировать, и их легко игнорировать. По данным Института медицины, 836000 человек против 2.Только в США 5 миллионов человек имеют ME / CFS. От 84 до 91 процента не диагностированы.
Заслуживает внимания тот факт, что кластеры ME / CFS последовали за многими инфекционными вспышками. В таких случаях одни люди быстро поправляются, другие дольше болеют поствирусной усталостью, а третьи страдают спустя месяцы или годы. В одном австралийском исследовании у 11 процентов людей, инфицированных вирусом Росс-Ривер, вирусом Эпштейна-Барра или бактериями, вызывающими лихорадку Ку, через шесть месяцев был диагностирован ME / CFS.В исследовании 233 жителей Гонконга, переживших эпидемию атипичной пневмонии в 2003 году, около 40 процентов имели проблемы с хронической усталостью через три года или около того, а 27 процентов соответствовали критериям CDC для ME / CFS. Многие разные острые патогены, по-видимому, вызывают одни и те же воспалительные реакции, которые достигают кульминации в одном и том же хроническом эндшпиле. По словам Рэми, многие люди в этом сообществе обеспокоены COVID-19: «Этот очень заразный вирус распространяется по всему миру, и было бы необычно, если бы вы не увидели большого роста числа случаев заболевания ME / CFS.
Прочтите: Зомби-болезни, вызванные изменением климата
ME / CFS обычно диагностируется, когда симптомы сохраняются в течение шести или более месяцев, а новый коронавирус почти не заражает людей так долго. Тем не менее, многие из симптомов дальнобойщиков «похожи на те, которые испытывают пациенты из нашего сообщества», – говорит Дженнифер Бри, исполнительный директор группы защиты интересов #MEAction.
Леклерк, Акрами и другие отметили, что их симптомы снова появляются, когда они пытаются восстановить некоторую свободу воли, очищаясь, тренируясь или даже занимаясь йогой.Это недомогание после нагрузки – определяющая черта ME / CFS. Это серьезное повреждение нескольких органов, которое следует за легкой прогулкой. Это также отличается от простого истощения: вы не можете просто пройти через это, и вам станет намного хуже, если вы попытаетесь. Сообщество ME / CFS узнало, что как можно больше отдыхать в первые месяцы поствирусной усталости имеет решающее значение. Гарнер усвоил этот урок на собственном горьком опыте. После того, как он написал, что «моя болезнь прошла», он провел интенсивную тренировку и три дня был прикован к постели.Сейчас он читает литературу о ME / CFS и слушает свою больную сестру. «Нам есть чему поучиться у этого сообщества», – говорит он.
Симптомы ME / CFS долгое время были банальными; его пациенты не верили; его исследователи недофинансированы. Это состояние особенно недооценивается среди чернокожих и коричневых общин, которые также непропорционально высоки, чтобы заразиться и погибнуть от COVID-19. Если пандемия создаст большую популяцию людей с симптомами, аналогичными симптомам ME / CFS, это может вызвать исследования этой и других недооцененных болезней.Несколько групп ученых уже планируют исследования пациентов с COVID-19, чтобы узнать, стали ли они пациентами со соматическим синдромом и хронической болезнью сердца и почему. Бреа говорит, что она приветствовала бы такое развитие событий. Но она также чувствует «много горя по поводу людей, которым, возможно, придется идти по этому пути, [и] горя за то время, которое мы могли бы потратить в течение последних четырех десятилетий, исследуя это, чтобы мы лучше понимали, как лечить пациентов. сейчас.”
Грэм Вуд: Что стоит за расовым неравенством COVID-19?
Некоторые дальнобойщики поправятся.У группы поддержки Body Politic Slack есть канал побед, где люди пишут о многообещающих моментах на пути к выздоровлению. В прошлом месяце таких историй было мало, но в последние недели их стало больше. Впрочем, празднования всегда носят условный характер. Хорошие дни чередуются с ужасными. «Это обратный оборот канализации», – сказал Васкес. «Стало лучше, но я отслеживаю эту траекторию по неделям, а не дням». Информационная панель COVID-19 от Johns Hopkins показывает, что около 2,7 миллиона человек во всем мире «излечились» от болезни.Но выздоровление – это не простое нажатие переключателя. Для некоторых это займет больше времени, чем вся продолжительность пандемии на данный момент.
У некоторых выживших будет рубцовая ткань из-за атаки коронавируса на легкие. Некоторые по-прежнему будут слабыми после длительного пребывания в отделениях интенсивной терапии или на искусственной вентиляции легких. Некоторым в конечном итоге будет поставлен диагноз ME / CFS. В любом случае, по мере развития пандемии количество людей со средне- и долгосрочной инвалидностью будет увеличиваться. «Некоторая научная фантастика – и более чем несколько технических братьев – заставили нас поверить в будущее без инвалидности», – говорит Эшли Шью из Технологического института Вирджинии, изучающая взаимосвязь между технологиями и инвалидностью.«Но будь то экологическая катастрофа или появление новых вирусов, мы можем ожидать большего, обострения и новых нарушений».
В начале 1950-х годов полиомиелит ежегодно становился инвалидом десятков тысяч людей в США, большинство из которых были детьми или подростками, которые «считали свое будущее способным и здоровым», – говорит Шу. В 60-х и 70-х годах эти выжившие стали пионерами движения за права инвалидов в США.
Возможно, COVID-19 аналогичным образом вдохновит еще большую когорту выживших.Возможно, коллективно они смогут подтолкнуть к лучшему пониманию забытых хронических заболеваний и принятию истины, давно известной существующему сообществу людей с ограниченными возможностями. Здоровье и болезнь не бинарны. В этой медицине важно прислушиваться к субъективным переживаниям пациентов и анализировать их органы. Вы также должны выжить, чтобы выжить.
Эд Йонг – штатный писатель в The Atlantic , где он освещает науку.COVID-19 «дальнобойщики» месяцами борются с давними симптомами
Это еще не все, что они думают.
Неизвестное, но растущее число из 4 миллионов пациентов с COVID-19 в США говорят, что они не могут избавиться от симптомов, от усталости до серьезных респираторных или неврологических проблем, часто в течение нескольких месяцев после постановки диагноза. Болезни тем более серьезны, что пациенты говорят, что они часто сталкиваются со скептически настроенными семьями, друзьями, работодателями и даже врачами.
Исследования по этим так называемым «дальнобойщикам» ограничены.«Больница Mount Sinai в Нью-Йорке, похоже, имеет первый центр лечения после COVID в США.
Исследование 143 пациентов в Италии, проведенное в этом месяце в сети JAMA, показало, что 87% пациентов, выздоровевших от COVID-19, сообщили, по крайней мере, один стойкий симптом, в частности усталость и затрудненное дыхание.
Натали Ламберт, доцент-исследователь Университета Индианы, проанализировала не менее 1100 ответов на опрос о симптомах после COVID-19 в группе из 81000 членов Корпуса выживших в Facebook.Более половины пациентов сообщили по крайней мере об одном из шести симптомов, в том числе о широко распространенных в настоящее время усталости и проблемах с дыханием.
В список также входят два – неспособность тренироваться или быть активным и трудности с концентрацией внимания – Центры по контролю и профилактике заболеваний еще не указали в своем списке симптомов COVID-19.
Кажется, у Карин Бишоф их больше всего.
В субботу житель Бока-Ратон, Флорида, поразил 133-й день страданий от ошеломляющего списка симптомов, который включает в себя: кашель, хроническую усталость, проблемы с памятью, нарушение зрения, тяжесть в груди, резкие изменения частоты сердечных сокращений и кислорода, боль в горле, выпадение волос, учащенное сердцебиение, рефлюкс, тошнота, головокружение, головокружение, быстрые приливы, покраснение суставов, зуд всего тела, тремор, умеренная лихорадка, сухость во рту, чрезмерная жажда, перегрев без лихорадки, сыпь, апноэ во сне, боль в груди и т. д. шум в ушах.
В июне она начала собственный опрос в группе Survivor Corps, чтобы узнать, сколько еще существует так называемых «дальнобойщиков» COVID-19. Более 1500 человек заявили, что они тоже все еще страдают, и более половины заявили, что симптомы сохраняются более трех месяцев.
Диана Беррент, создавшая Корпус выживших в марте во время изоляции дома с COVID-19, оценивает, что более половины членов группы Facebook, у которых больше нет положительного результата теста, все еще испытывают симптомы COVID-19.
Ламберт сказал, что пациенты еще более скептически относятся к симптомам, влияющим на мозг.К ним относятся проблемы с памятью, сном, раздражительность или грусть. Пациенты говорят, что их врачи часто связывают проблемы со сном со стрессом.
Более 40% респондентов опроса Бишофа заявили, что их врачи не слушали их и не верили им.
Доктор Майя Артанди не входит в их число.
«Мы определенно видим продолжительные симптомы, иногда продолжительный кашель, а в наиболее серьезных случаях наблюдаются длительные боли в груди, но они все еще не могут нормально дышать», – сказал Артанди, медицинский директор амбулаторной клиники COVID-19 в больнице Стэнфордского университета. .«Это просто вызывает всевозможные воспаления и требует времени, чтобы зажить».
Доктор Джордж Абрахам, начальник медицинского отделения больницы Сент-Винсент в Вустере, штат Массачусетс, сказал, что реакция организма на затяжное воспаление вируса будет определять, сколько времени потребуется для разрешения.
Место связывания вируса может повлиять на последующее повреждение органов и воспаление. По словам доктора Махеш Мадхавана, научного сотрудника кардиологического отделения Медицинского центра Колумбийского университета, степень травмы может зависеть от того, какие органы уже повреждены или какие факторы еще не изучены.
Пациенты с ранее существовавшими сердечными заболеваниями, диабетом или ишемической болезнью сердца почти всегда подвергаются более высокому риску, добавил он.
Легкие могут почти «утонуть в секрете» во время инфекции, что сделает их жесткими. По словам Авраама, им может потребоваться много времени, чтобы снова «начать расширяться и расслабляться».
И сколько времени это займет, – одна из самых больших неизвестных причин коронавируса.
«COVID появился в США всего около шести месяцев.S., поэтому термин «долгосрочный» относительно относителен », – сказал Мадхаван.
« Мы понятия не имеем, закончится ли это когда-нибудь и когда это произойдет »
Бишоф, 30 лет, впервые проявил симптомы COVID-19 15 марта, дал положительный результат на коронавирус 23 марта и отрицательный в мае и июне с положительными антителами. Но эффекты не показывают признаков ослабления.
«Ущерб, нанесенный COVID, продолжает расти, и я боюсь за свою жизнь», – сказал Бишоф. боюсь, что ресурсов на дальнобойщиков надолго не будет.«
« Два дня назад я потерял сознание, был в отключке на несколько часов, а когда проснулся, мой уровень кислорода был на 83 », – сказал Бишоф. (Меньше 90 считается низким, требуется дополнительный кислород.)
Бишоф, пожарный и мать-одиночка, играла в футбол со своим 11-летним сыном и тренировалась пять или шесть дней в неделю, прежде чем у нее был положительный результат на вирус. Теперь она сказала, что не может пройти более одного-двух кварталов, не принимая дней, чтобы просто выздороветь. Она беспокоится, что повреждение легких может помешать ей продолжить работу пожарной.
«Я не могу получить помощь», – сказал Бишоф. «Так много людей не верят своим врачам или им открыто говорят, что они не знают, как их лечить».
Как и многие дальнобойщики, Бишоф тоже задумывается о заражении.
«Говорят, что без лихорадки или симптомов в течение x дней вы больше не заразны, но как насчет нас, дальнобойщиков, у которых постоянно наблюдаются симптомы или волны обострений?» – сказал Бишоф. «Мы понятия не имеем, когда это когда-нибудь закончится».
«Врачи сказали мне, что это может длиться от шести месяцев до года»
Кимберли Кэмпбелл, 39 лет, из Пембрук-Пайнс, Флорида, уже пять месяцев страдает от симптомов COVID-19.У мамы четверых детей начали проявляться типичные признаки вирусной инфекции 1 марта, и в середине апреля она была признана положительной на COVID-19, когда у нее были отрицательные результаты на все другие возможные осложнения со здоровьем.
«Врачи сказали мне, что это может длиться от шести месяцев до года», – сказала она.
Дети и муж Кэмпбелла проявили признаки вируса на ранней стадии, когда у них появился кашель и началась сильная усталость. В то время как ее семья выздоравливала, Кэмпбелл продолжала страдать от таких симптомов, как боль в горле, постоянные головные боли, ощущение иголок, учащенное сердцебиение, боли в суставах и теле, временная потеря зрения и одышка.
Кэмпбелл спала на пакете со льдом четыре месяца с тех пор, как у нее начались “головные боли COVID”. 7 июня она проснулась с пятном на правом глазу, и каждые 30 минут ее зрение ухудшалось, пока она не получила противовирусные препараты и стероиды для обоих глаз.
Хроники коронавируса: у выживших с COVID симптомы проявляются спустя долгое время после того, как вирус исчез.
Основные симптомы у выживших COVID могут сохраняться в течение недель или даже месяцев, вызывая боль, проблемы с дыханием, кошмары и даже органную недостаточность.
Ханна Габер, США СЕГОДНЯ
«Я думала, что теряю зрение», – сказал Кэмпбелл. «У меня четверо маленьких, и просыпаться и не видеть – просто потрясающе».
Кэмпбелл дал отрицательный результат на коронавирус 18 июня.
«Врачи сказали, что на этом позднем этапе у некоторых людей снова положительный результат, а у некоторых – отрицательный», – сказал Кэмпбелл. Хотя вирус больше не активен, некоторые из ее врачей считают, что она может испытывать долгосрочные последствия.После нескольких месяцев борьбы с вирусом у нее был диагностирован синдром хронической усталости.
Восемь специалистов не смогли прийти к заключению по ее делу, поэтому Кэмпбелл обратилась в Facebook, нашла группу COVID-19 и страницу под названием «Дальнобойщики».
«Я напечатала некоторые из моих симптомов в верхней части панели поиска, и появились сотни таких же историй, как моя», – сказала она. «Я плакал два часа после этого».
«Я понял, как сильно я хочу жить»
У Райана Хеда, 44 лет, из Энглвуда, штат Колорадо, 15 марта начались одышка и симптомы усталости.Он дал положительный результат 3 апреля, и проблемы с дыханием стали более прерывистыми. Хед считал, что ему становится лучше, когда его легкие очищаются на несколько дней, пока через несколько дней снова не обострится обострение.
«У меня были дни, когда я чувствовал себя прекрасно и был полон энергии», – сказал Хед. «Но у меня также были дни, когда я весь день лежал в постели».
По его словам, отзывы врачей были разными. Некоторые врачи были восприимчивы и обеспокоены, в то время как другие отправили его домой, не дав советы после тестирования.
«Мне кажется, не хватает врачей, которые действительно хотят выяснить, что на самом деле происходит, – сказал Хед. – Я понимаю, что это все ново для всех. Надеюсь, благодаря распространению информации по мере того, как все больше людей становятся дальнобойщиками, врачи будут больше готов помочь им ».
Глава сказал, что надеется, что люди начнут серьезно относиться к коронавирусу.
«Это не так просто, как грипп на пару недель или высокий риск и смерть», – сказал он. «В этом вирусе так много всего, чего мы не понимаем, и есть люди, живущие с долгосрочными последствиями, о которых мы только сейчас узнаем.Носите маски, держитесь на расстоянии и просто следите друг за другом ».
« Я чувствовал себя странно, потому что мне не становилось лучше »
Дайан Матиковски, 61 год, школьная медсестра из Уоллингфорда, штат Коннектикут, которая вызвалась добровольцем в реабилитационном центре после того, как ее школа закрылась во время закрытия
Она считала своим долгом как медсестры помогать там, где могла, но 30 марта она заразилась коронавирусом от пациента в реабилитационном центре. положительный результат теста 3 апреля.
«Я знал, что у меня это заболевание, потому что я контактировал с пациентом, у которого он был, и медсестрам тогда не говорили носить маски», – сказал Матиковски. «Моя температура была 100,6, и мой врач не послал меня на анализ. Так что было много неподтвержденных ощущений. Но я думаю, что врачи тоже были разочарованы, потому что они не знали, как достаточно о коронавирусе».
Матиковски сказала, что устала более трех месяцев. Ее симптомы также включали боль в горле, потерю запаха и вкуса, судороги и подергивания ног, лихорадку, сыпь, потерю волос и проблемы с памятью.
«Я смотрела что-нибудь по телевизору и не могла вспомнить, что произошло в последней сцене», – сказала она.
Примерно через 80 дней началась депрессия и тревога. 8 июня Матиковски прошел повторное обследование и получил еще один положительный результат.
«До того, как найти группу« дальнобойщиков »в Facebook, я думал, что я урод, – сказал Матиковски. «Мне казалось, что люди мне не верят, и я чувствовал себя странно, потому что мне не становилось лучше. Я просто не знал, что есть другие люди, подобные мне».
Матиковски дал отрицательный результат на COVID-19 10 июля и был ненадолго в восторге.Однако ее облегчение было недолгим, когда она поняла, что все еще плохо себя чувствует.
Так вот, она сказала: «Я боюсь».
“Я пытаюсь сосредоточиться на том, чем я могу помочь себе?”
Джоэл Хаф, 56 лет, из Манассаса, Вирджиния, является активным туристом, который любил кататься на велосипеде, плавать под парусами и управлять своим планером. Теперь он скучает по всему этому. С тех пор как 29 апреля у него появились симптомы, он сменил трехчасовые поездки на велосипеде на 30-минутные прогулки пять дней в неделю по ровной местности. Перенапряжение вызывает боль в горле, а иногда и повышение температуры тела.
Он дал положительный результат 3 мая.
«Я думаю, что ходьба, размахивание руками, легкое воздействие на тротуар более полезны», – сказал Хаф.
Его симптомы начались с лихорадки 100,7, нерегулярного сердечного ритма, озноба, головных болей, боли в горле и кашля.
«Самое сложное для меня – это пойти к врачу и услышать, что они ничего не могут сделать», – сказал Хаф. «Я не получил никаких инструкций о том, что мне делать, кроме как идти домой в надежде на лучшее».
Хаф использует свой дыхательный аппарат CPAP, принимает поливитамины, тренирует дыхание, использует увлажнитель воздуха и выполняет медленные упражнения, чтобы чувствовать себя лучше.
«Группы поддержки коронавируса просветили меня, – сказал Хаф. «Врач закатывает глаза, когда вы говорите, что находитесь в группе поддержки, но врачи мне ничего не говорят. Слишком многие из них перегружены и просто не знают достаточно».
«Иногда мне кажется, что в моем теле не осталось ни грамма энергии». апноэ во сне. Она и ее муж были обнаружены во время работы в пожарной части.
«Мы оба заболели в течение недели после заражения», – сказал Талмадж.
Пара сообщила о большинстве обычных симптомов, включая жар, кашель, обезвоживание, боль в горле, одышку, усталость, тошноту, потерю аппетита и потерю обоняния и вкуса. Талмадж похудела на 15 фунтов и все еще теряет волосы «с угрожающей скоростью».
Через несколько недель пара почувствовала себя лучше. Тест мужа Талмаджа дал положительный результат, хотя он чувствовал себя достаточно хорошо, чтобы вернуться на работу, и в следующие выходные Талмадж снова заболел.Они думали, что совместная жизнь может вызывать у них недомогание, поэтому она переехала в колледж, где работала пожарная служба. Две недели спустя ее муж получил отрицательный результат, но до нее был еще месяц.
У нее по-прежнему одышка и сильная усталость.
«Иногда мне кажется, что в моем теле не осталось ни грамма энергии», – сказал Талмейдж. «Я работаю уже 20 лет, и я не уверен, что вернусь».
«Это не так, как они говорили, что COVID будет.«
Лиза О’Брайен, 42 года, из Роя, штат Юта, на 137-й день страдает от COVID-19.
« Это не так, как они сказали, как будет COVID », – сказала О’Брайен.
У нее появились симптомы. 11 марта. У нее никогда не было лихорадки, но наряду с сильной одышкой у нее теперь есть артритная боль, сгустки легких, сосудистые проблемы, внутренний тремор или гудение, электрические разряды, лишение сна, фантомные запахи, тошнота, потеря аппетита и тела. боли.
«Я подумывал спать в своей машине на стоянке у отделения скорой помощи», – сказал О’Брайен.«Я чувствую себя так небезопасно в своем теле».
Сильный мозговой туман появился на 14-й неделе вместе с головокружением, колебаниями артериального давления и сердечного ритма от 30 до 209 при отсутствии активности. «Я не уверен, какой из них ужаснее», – сказал О’Брайен. «Спайки становятся все выше и выше каждую неделю, и каждую ночь они будят меня всю ночь, а иногда и много раз».
Врачи с горы Синай говорят ей, что они видели много таких пациентов с коронавирусом, как она, но они не могут сказать, почему сохраняющиеся симптомы влияют только на некоторых людей.
«У нас нет общего фактора, – сказал О’Брайен. «И они не могут сказать мне, когда это закончится».
«Мы можем это сделать»
Роуз Догерти, 56 лет, из Дейтона-Бич, Флорида, болела в течение 132 дней после положительного результата теста на COVID-19 3 апреля. Симптомы заболевания появились 16 марта. боль в груди, боль в горле, потеря вкуса и запаха, усталость, жжение в глазах, потеря аппетита, желудочно-кишечные симптомы, озноб и мозговой туман.
«Этот вирус во многом повлиял на мою жизнь», – сказал Догерти.«Я бы сказал, что наибольшее влияние оказала моя семья. У меня не было возможности проводить время со своими внуками, как до вируса».
Догерти любила пляж, каякинг, походы в кино, покупки и игры дома со своей 6-летней внучкой.
Быть дальнобойщиком, которому не видно конца, сказывается на психическом здоровье Догерти. Йога – это обычно ее способ оставаться на земле. В последнее время она не может выступать на том уровне, на котором была до COVID-19, и даже с трудом гуляет.
«Мой разум спрашивает:« Собираюсь ли я когда-нибудь снова физически заниматься этим? »»
Врачи и другие медицинские работники бесплатно предложили свое время и знания, что Догерти назвал «настоящим подарком». Сообщество дальнобойщиков также оказало поддержку.
«Я знакомлюсь с самыми замечательными, заботливыми и отзывчивыми людьми в этой стране», – сказал Догерти. «Это очень помогло, зная, что я не одинок, я не сумасшедший, и мы можем это сделать».
Симптомы сердечного приступа | Британский фонд сердца
Каковы симптомы сердечного приступа?
Симптомы сердечного приступа могут различаться, но наиболее частыми признаками сердечного приступа являются:
- Боль в груди или дискомфорт, которые возникают внезапно и не проходят.Это может быть ощущение давления, сдавливания или тяжести в груди. Может ощущаться несварение желудка или жжение
- Боль, которая может распространяться на вашу левую или правую руку или может распространяться на вашу шею, челюсть, спину или живот
- тошнота, потливость, головокружение или одышка.
К другим менее частым симптомам относятся:
- внезапное чувство тревоги, похожее на приступ паники
- Чрезмерный кашель или хрипы из-за скопления жидкости в легких.
Уровни боли также могут варьироваться от человека к человеку. У некоторых людей боль или стеснение в груди очень сильны, в то время как другие просто чувствуют дискомфорт или боль, похожую на несварение желудка.
Симптомы сердечного приступа могут сохраняться в течение нескольких дней или возникать внезапно и неожиданно.
Стоит ли мне по-прежнему звонить в службу 999 или лечь в больницу, если я беспокоюсь о своем здоровье?
Независимо от того, есть ли у вас симптомы коронавируса, важно набрать 999, если у вас есть симптомы, которые могут быть сердечным приступом, или если ваши сердечные симптомы ухудшаются.
Мы слышим, что в последние недели меньше людей попадает в больницы с сердечными приступами, что говорит о том, что люди не обращаются за помощью, когда они должны это делать. Если у вас есть какие-либо из описанных выше симптомов, звоните по телефону 999.
Не откладывайте, потому что вы думаете, что больницы слишком загружены – у NHS все еще есть системы для лечения людей с сердечными приступами. Если вы задержитесь, у вас больше шансов получить серьезное повреждение сердца, вам понадобится интенсивная терапия и вы проведете больше времени в больнице.
Каковы различия в симптомах сердечного приступа у мужчин и женщин?
Распространено заблуждение, что мужчины и женщины испытывают разные симптомы сердечного приступа. Хотя симптомы варьируются от человека к человеку, нет симптомов, которые женщины испытывают чаще или реже, чем мужчины.
Женщины более склонны отвергать идею о том, что у них может быть сердечный приступ, и откладывают обращение за медицинской помощью. Важно распознать симптомы сердечного приступа, отнестись к ним серьезно и действовать быстро, чтобы не повредить сердечную мышцу.
Что мне делать, если я думаю, что у меня сердечный приступ?
Первое, что вы должны сделать, это немедленно позвонить по номеру 999, чтобы вызвать скорую помощь. Не волнуйтесь, если вы не совсем уверены, что ваши симптомы являются сердечным приступом, очень важно, чтобы вы обратились за медицинской помощью как можно быстрее.
Далее вам следует:
- сесть и отдохнуть
- примите 300 мг аспирина, если он у вас под рукой
- сохраняйте спокойствие и ждите медработников.
Люди часто отказываются от сердечного приступа и откладывают обращение за медицинской помощью. Если вы встречаетесь с человеком, который испытывает симптомы сердечного приступа, но он откладывает или отказывается вызывать скорую помощь, очень важно, чтобы вы вызвали ее для него.
В чем разница между остановкой сердца и сердечным приступом?
Фразы “остановка сердца” и “сердечный приступ” часто путают, но они разные.
Если у вас остановка сердца, вы будете без сознания, не дышите или не дышите нормально. Ваше сердце перестало перекачивать кровь по вашему телу, и вам немедленно потребуется сердечно-легочная реанимация и медицинская помощь.
Во время сердечного приступа вы будете в сознании и дышите, но будете испытывать боль или дискомфорт в груди.
Сердечный приступ – это неотложная медицинская помощь, которая может привести к остановке сердца, поэтому важно немедленно обратиться за медицинской помощью.
Когда боль в груди является сердечным приступом?
Многие люди откладывают звонок в службу 999 из-за боли в груди, поскольку часто думают, что это несерьезно.Вам следует немедленно набрать 999, если у вас болит грудь:
.- внезапно
- распространяется на руки, спину, шею или челюсть
- кажется тяжелым или напряженным.
Или если:
- у вас возникла одышка или тошнота.
Если ваша боль в груди не соответствует этим характеристикам и вы не испытываете каких-либо других симптомов сердечного приступа, у вас могут быть другие объяснения боли в груди. К ним относятся стенокардия, несварение желудка или растяжение мышц.
Если вы часто испытываете необъяснимую боль в груди, запишитесь на прием к терапевту, так как возможно у вас недиагностированное сердечное заболевание.
В чем разница между стенокардией и сердечным приступом?
Стенокардия – это боль в груди, часто вызванная ишемической болезнью сердца. Поскольку симптомы стенокардии аналогичны сердечному приступу, важно знать, как их различать.
Если у вас не диагностирована стенокардия, и вы начинаете испытывать боль в груди, похожую на симптомы сердечного приступа, немедленно позвоните по номеру 999.
Если у вас стенокардия и вы начинаете испытывать симптомы боли в груди, похожие на сердечный приступ:
- сесть и отдохнуть
- используйте спрей тринитрата глицерина (GTN), который вам прописали
- , если через несколько минут боль не исчезнет, примите еще одну дозу спрея
- , если боль не проходит через несколько минут после второй дозы, немедленно наберите 999.
В чем разница между несварением желудка и сердечным приступом?
Несварение или изжога – это чувство, которое обычно возникает после еды.Это вызывает ощущение жжения и дискомфорта в груди и животе и часто кислый привкус во рту.
Если у вас раньше не было изжоги или несварения желудка и вы испытываете постоянную жгучую боль в груди или боль в груди в сочетании с другими симптомами сердечного приступа, немедленно позвоните по телефону 999.
Если вы склонны к изжоге или несварению желудка и испытываете те же симптомы, что и обычно, примите обычные меры, чтобы облегчить дискомфорт, например принять лекарство и / или выпить воды.
Если чувство жжения в груди не проходит или начинает распространяться на руки, шею или челюсть, немедленно позвоните по номеру 999, так как у вас может быть сердечный приступ.
Heart Helpline и другие службы поддержки:
Краткосрочные и долгосрочные последствия COVID-19 для здоровья
- Появляются доказательства того, что COVID-19 поражает многие системы организма, при этом пациенты сообщают о широком спектре симптомов.
- «Путешественники» – это пациенты, у которых сохраняются симптомы COVID-19 в течение нескольких месяцев после заражения.К ним относятся усталость, трудности с мышлением, одышка, боль в груди, нерегулярный или ненормальный сердечный ритм и боль в суставах.
- Инициативы под руководством пациентов, такие как Исследовательская группа под руководством пациентов или Long COVID SOS, проводят исследования и кампании в поддержку признания изнурительных эффектов «длительного COVID».
- Появляются новые данные о долгосрочных последствиях COVID-19 для здоровья. К ним относятся долгосрочные респираторные осложнения, тромбоз, сердечная недостаточность, повреждение почек, усталость, боли в суставах и мышцах, а также метаболические нарушения.
- Необходимы долгосрочные когортные исследования, чтобы лучше понять отдаленные последствия заболевания у пациентов с COVID-19 .
- Британские инициативы, такие как исследование COVID-19 после госпитализации (PHOSP-COVID) и Исследования и инновации для реабилитации после COVID-19 (RICOVR), в настоящее время исследуют долгосрочные эффекты COVID-19. и его реабилитация.
- Это часть нашего контента быстрого реагирования на COVID-19.Статья будет обновляться по мере продвижения исследования. Вы можете просмотреть все наши отчеты по этой теме в разделе COVID-19 .
Исследования клинических проявлений инфекции SARS-CoV-2 все еще продолжаются. В ходе пандемии выяснилось, что SARS-CoV-2 – это не только респираторный вирус, но и может поражать многие другие органы, такие как сердце, мозг и почки. В этой статье кратко излагается текущее понимание острых и долгосрочных симптомов COVID-19, а также растущие данные о долгосрочном влиянии COVID-19 на различные системы.
Симптомы COVID-19: что это такое?
Как описано на веб-сайте NHS, основными симптомами инфекции SARS-CoV-2 являются: 1) высокая температура, 2) новый непрерывный кашель и 3) потеря или изменение запаха или вкуса. Однако появляются новые данные, подтверждающие более сложный спектр клинических признаков инфекции SARS-CoV-2. В руководстве Министерства здравоохранения Англии описывается следующее:
- более общие симптомы , такие как лихорадка; кашель; сбивчивое дыхание; усталость; потеря аппетита, запаха или вкуса
- неспецифические симптомы , такие как мышечная боль, боль в горле, головная боль, заложенность носа, диарея, тошнота и рвота
- атипичные симптомы , такие как делирий и снижение подвижности.Они проявляются у пожилых пациентов или людей с более слабой иммунной системой, часто при отсутствии лихорадки.
Приложение для отслеживания симптомов COVID, разработанное Королевским колледжем Лондона, Фондом здравоохранения Гая и Сент-Томаса, их Центром биомедицинских исследований NIHR и медицинским стартапом ZOE в настоящее время отслеживает 4 миллиона пользователей в Великобритании, США и Швеции. Анализируя подгруппу из 1653 пользователей приложений в Великобритании и США с подтвержденным COVID-19, исследование симптомов COVID недавно выявило шесть групп симптомов COVID-19.Исследователи, разработавшие приложение, предположили, что в качестве потенциального инструмента клинического прогноза можно использовать следующие группы симптомов:
- А «гриппоподобный» кластер без лихорадки . Характеризуется головной болью, потерей обоняния, мышечной болью, кашлем, болью в горле, болью в груди.
- А «гриппоподобный» кластер с лихорадкой . Характеризуется головной болью, потерей обоняния, кашлем, болью в горле, охриплостью голоса, повышением температуры тела, потерей аппетита.
- Кластер « желудочно-кишечный» .Характеризуется головной болью, потерей обоняния, потерей аппетита, диареей, болью в горле, болью в груди, отсутствием кашля.
- A Кластер «серьезный уровень один» . Характеризуется головной болью, потерей обоняния, кашлем, лихорадкой, охриплостью голоса, болью в груди, утомляемостью.
- Кластер « серьезный уровень два» . Характеризуется головной болью, потерей обоняния, потерей аппетита, кашлем, лихорадкой, охриплостью голоса, болью в горле, болью в груди, утомляемостью, спутанностью сознания, мышечной болью.
- A Кластер “серьезного третьего уровня” .Характеризуется головной болью, потерей обоняния, потерей аппетита, кашлем, лихорадкой, охриплостью голоса, болью в горле, болью в груди, утомляемостью, спутанностью сознания, болью в мышцах, одышкой, диареей, болью в животе.
Более того, проанализировав подгруппу из 336847 пользователей из Великобритании, исследование симптомов COVID определило кожную сыпь как новый симптом COVID-19. 20 августа Министерство здравоохранения и социальной защиты объявило о выделении 2 миллионов фунтов стерлингов на поддержку исследования симптомов COVID в течение всей зимы.
Дальние перевозки COVID-19
Термин «дальнобойщики с COVID-19» используется для обозначения пациентов с COVID-19, у которых наблюдаются продолжающиеся симптомы и осложнения через несколько месяцев после заражения SARS-CoV-2.Это явление также известно как «затяжной COVID». Сообщенные симптомы включают усталость, головную боль, трудности с мышлением, бессонницу, головокружение, одышку, боль в груди, кашель, кожную сыпь, нерегулярный или ненормальный сердечный ритм, гипертензию и боль в суставах.
Сколько людей поражено и как долго длятся симптомы?
До сих пор неясно, сколько людей страдают от длительных симптомов COVID и как долго они длятся. Важно отметить, что долгосрочные последствия инфекции SARS-CoV-2 могут возникнуть у всех пациентов с COVID-19, от тех, у кого нет общих симптомов COVID-19, до тяжелых случаев.Учитывая, что некоторые из этих симптомов проявляются поздно, иногда люди, испытывающие их, больше не имеют положительного результата теста на вирус.
Итальянское исследование 143 госпитализированных пациентов, выздоровевших от COVID-19, показало, что 87,4% из них испытали хотя бы один симптом, связанный с COVID-19, через 2 месяца после появления симптомов. Проведенное в США исследование 292 легких случаев COVID-19 показало, что 35% из них не полностью выздоровели через 2 недели после появления симптомов. Данные, собранные в рамках исследования симптомов COVID, показывают, что у 10% людей (часто классифицируемых как «легкие» случаи COVID-19) наблюдаются продолжительные симптомы через 3 недели и более.По некоторым данным, длительные симптомы COVID могут длиться более 4 месяцев.
Также неясно, как долго дальнобойщики все еще заразны. В единственном исследовании (не прошедшем экспертную оценку) сообщалось об исследовании пациента, который смог избавиться от SARS-CoV-2 в течение 49 дней.
Почему это происходит?
Причины длительного распространения COVID до сих пор неясны, и необходимы иммунологические исследования на эту тему. Ученые выдвинули гипотезу о трех возможных сценариях, лежащих в основе длительных симптомов COVID: 1) резервуар вируса, который скрывается и повторно активируется; 2) вирусные частицы, не выводимые организмом, активируют иммунный ответ; и 3) аутоиммунное заболевание, вызванное инфекцией.
Исследовательские инициативы под руководством пациентов по изучению и поддержке дальнемагистральных автобусов
За последние несколько месяцев появилось много анекдотических сообщений о длительных симптомах COVID, в том числе от экспертов по инфекционным заболеваниям, которые сами испытывали эти симптомы. Один из первых доступных анализов (не прошедших экспертную оценку) длительных симптомов COVID-19 был опубликован Исследовательской группой под руководством пациента, самоорганизованной группой дальнобойщиков COVID-19, проводящих исследования по длительному выздоровлению от COVID-19.В отчете проанализированы симптомы у 640 человек (в основном не госпитализированных), половина из которых (47,8%) не были протестированы на SARS-CoV-2. Четверть респондентов (23,1%) дали положительный результат, а еще четверть (27,5%) дали отрицательный результат на SARS-CoV-2. Исследование включило в анализ всех респондентов и обнаружило, что основное различие между людьми с положительным результатом и отрицательным – это время проведения теста по сравнению с началом болезни. В отчете назван «мозговой туман» и проблемы с концентрацией внимания как симптомы более частые, чем кашель в течение большинства недель.Этот результат был также подтвержден опросом, опубликованным в июле группой пациентов Survivor Corps, базирующейся в США. Исследовательская группа под руководством пациентов в настоящее время работает над своим вторым отчетом, в котором основное внимание уделяется тестированию на антитела, неврологическим симптомам и психическому здоровью при длительном выздоровлении от COVID-19. Survivor Corps сейчас набирает участников для последующего опроса, уделяя особое внимание продолжительности и серьезности симптомов.
В начале июля Long COVID SOS, британская правозащитная группа, начала кампанию по признанию изнурительных последствий длительного COVID.В июле они представили письменные доказательства Всепартийной парламентской группе по коронавирусу, межпартийной группе, проводящей расследование реакции правительства на пандемию. В августе они организовали встречу с представителями Всемирной организации здравоохранения вместе с другими группами пациентов. Группа поддержки Long COVID, еще одна инициатива для пациентов с группой Facebook, насчитывающая более 20000 членов в Великобритании и во всем мире, представила APPG устные доказательства по коронавирусу в августе и отправила письмо председателю Комитета по здравоохранению и социальной защите населения с просьбой Правительству Великобритании создать междисциплинарную рабочую группу по Long COVID.Это письмо было подтверждено государственным секретарем по вопросам здравоохранения и социальной защиты во время устного заседания, посвященного рассмотрению вопроса Комитетом «Социальная помощь: финансирование и рабочая сила» 8 сентября.
COVID-19 как мультисистемное заболевание: отдаленные последствия для здоровья в различных системах
COVID-19 – это заболевание, поражающее несколько систем, включая дыхательную, сердечно-сосудистую, почечную, нервную, опорно-двигательную и метаболическую системы. Сообщалось также о воздействии инфекции SARS-CoV-2 на другие органы, включая желудочно-кишечный тракт и кожу.
Согласно отчету, опубликованному Британским обществом иммунологии, SARS-CoV-2 может вызывать долговременное повреждение различных органов посредством различных механизмов: 1) прямого воздействия вирусной инфекции и повреждения тканей; 2) чрезмерное воспаление и последующее повреждение; 3) поствирусный аутоиммунитет; 4) осложнения, связанные с образованием тромбов.
Воздействие COVID-19 на дыхательную систему
Доказательства долгосрочных респираторных осложнений после COVID-19 все еще появляются.В недавнем комментарии подчеркивалось, что фиброз легких (когда легочная ткань покрывается рубцами) наблюдается в легких, умеренных и тяжелых случаях через 3 недели после появления симптомов, и что аномальная функция легких все еще присутствует через 2 недели после выписки из больницы. Данные по тяжелому острому респираторному синдрому (SARS) и гриппу подчеркивают, что нарушения функции легких могут длиться годами. В руководстве NHS «Потребности в послеоперационном уходе за стационарными пациентами, выздоравливающими после COVID-19» указываются следующие потенциальные долгосрочные респираторные проблемы: хронический кашель, фиброз легких, бронхоэктатическая болезнь (расширение дыхательных путей) и рак легких.Это соответствует рекомендациям Британского торакального общества по наблюдению за респираторными заболеваниями пациентов с COVID-19.
Влияние COVID-19 на сердечно-сосудистую систему
SARS-CoV-2 инфицирует клетки, присоединяясь к рецепторам ангиотензинпревращающего фермента 2 (ACE-2), расположенным на поверхности клеток. АПФ-2 присутствует не только в легких, но также в клетках кровеносных сосудов и сердце. Рецепторы ACE-2 играют роль в работе сердца, гипертонии и диабете.
Предыдущие данные пациентов, страдающих заболеваниями, вызванными аналогичными коронавирусами, такими как SARS и ближневосточный респираторный синдром (MERS), показали несколько сердечных осложнений у этих пациентов, таких как низкое кровяное давление, нерегулярный сердечный ритм, сердечные приступы и сердечная недостаточность.
SARS-CoV-2 и сосудистая системаПоявляются новые данные о влиянии COVID-19 на сердечно-сосудистую систему, и количество отзывов о сердечно-сосудистых проявлениях и новых методах лечения растет. Недавний обзор имеющихся клинических данных о COVID-19 и сердечно-сосудистой системе показал, что сосудистые осложнения часто встречаются у пациентов с COVID-19. Например, образование тромбов (тромбоз) наблюдается у 31% пациентов с COVID-19 в отделениях интенсивной терапии.Британское торакальное общество опубликовало руководство по этому осложнению у пациентов с COVID-19.
SARS-CoV-2 может инфицировать клетки, входящие в состав кровеносных сосудов разного размера, например коронарную артерию, которая снабжает кровью сердце, или более мелкие сосуды, отходящие от него. Это может привести к острому коронарному синдрому, группе симптомов, включая сердечные приступы, которые следуют за снижением кровотока к сердцу.
Ученые предполагают, что наблюдаемые эффекты на сосудистую систему вызваны взаимодействием между SARS-CoV-2 и рецептором ACE-2.Во время инфекции уровень АПФ-2 снижается, и его роль в поддержании нормального кровяного давления ухудшается. Другие предполагают, что эффекты могут быть вызваны усилением воспалительной передачи сигналов во время COVID-19.
SARS-CoV-2 и сердцеSARS-CoV-2 способен инфицировать ткань сердца; вскрытие 39 пациентов, умерших от COVID-19, обнаружило доказательства SARS-CoV-2 в сердце 24 из них (61,5% от общего числа). 16 из этих пациентов показали более высокое количество вируса, но мало свидетельств воспалительной реакции на вирус.
Согласно рекомендациям NICE, сердечные осложнения у пациентов с COVID-19 возникают у 1 из 10 пациентов. К ним относятся сердечный приступ, сердечная недостаточность, нерегулярный или ненормальный сердечный ритм и воспаление сердца. Случаи сердечных осложнений также были зарегистрированы у 53-летнего пациента без респираторных симптомов. Итальянская группа сообщила о травме сердца у пяти детей с тяжелыми симптомами COVID-19, которые были помещены в педиатрическое отделение интенсивной терапии.
Хронические последствия COVID-19 для сердечно-сосудистой системыСообщалось о хронических повреждениях сердечно-сосудистой системы у пациентов, страдающих заболеваниями, аналогичными COVID-19.12-летнее наблюдение за 25 пациентами, выздоровевшими от SARS-CoV 2003 года, показало, что у 44% из них были аномалии сердечно-сосудистой системы. 10-летнее наблюдение за пациентами, госпитализированными по поводу пневмонии, выявило связь между госпитализацией по поводу пневмонии и последующим риском сердечно-сосудистых заболеваний.
Число долгосрочных исследований COVID-19 в сердечно-сосудистой системе увеличивается. Недавнее исследование 100 пациентов, выздоровевших от COVID-19, выполнило магнитно-резонансную томографию сердца (МРТ) более чем через 2 месяца после того, как у них был положительный результат на SARS-CoV-2.Почти каждый пятый сообщил об атипичной боли в груди и сердцебиении во время МРТ. 78% пациентов имели ненормальное сканирование МРТ, а у 60% наблюдались воспаление и рубцы в тканях сердца. Эксперты призвали собрать больше данных, чтобы подтвердить долгосрочные эффекты SARS-CoV-2 на сердечно-сосудистую систему. Важно отметить, что некоторые изучаемые методы лечения COVID-19 имеют серьезные побочные эффекты на сердечно-сосудистую систему и могут ухудшить эффекты SARS-CoV-2. Их долгосрочные эффекты до сих пор неизвестны.
Влияние COVID-19 на почечную систему
Острое повреждение почек (ОПП) – это внезапное повреждение почек, которое является частым осложнением у 40% госпитализированных пациентов с COVID-19. Исследование аутопсии показало, что SARS-CoV-2 может напрямую инфицировать клетки почек. NICE и NHS разработали рекомендации по ОПП после COVID-19. Хотя долгосрочное влияние COVID-19 на функцию почек все еще изучается, исследование показало, что только 42% пациентов с ОПП с COVID-19 восстановили исходную функцию почек по сравнению с 70% тех, кто имел ОПП в отсутствие COVID. -19.
Воздействие COVID-19 на нервную систему
Появляется все больше доказательств воздействия SARS-CoV-2 на нервную систему, которое может наблюдаться почти в 20% случаев COVID-19. Сообщалось о неврологических осложнениях в случаях SARS-CoV 2003 года, когда вирус был обнаружен в ткани мозга во время вскрытия. На сегодняшний день в одном отчете был обнаружен генетический материал SARS-CoV-2 в жидкости, окружающей головной и спинной мозг, но не в дыхательных путях, где обычно обнаруживается SARS-CoV-2.В недавнем отчете (не прошедшем экспертную оценку) были обнаружены рецепторы ACE-2 в головном мозге, что свидетельствует о том, что SARS-CoV-2 может проникнуть в орган, используя свой установленный рецептор.
Острое действие на нервную системуСогласно недавнему обзору, существует несколько неврологических симптомов COVID-19, таких как обычная потеря обоняния и вкуса (также присутствующая при отсутствии других симптомов) или головная боль. Также сообщалось об энцефалите (воспалении головного мозга), синдроме Гийена-Барре (заболевании, поражающем нервы и вызывающем мышечную слабость) и инсульте (наблюдаемом у 2–6% пациентов, госпитализированных с COVID-19).Судороги и нарушение сознания – другие, более редкие неврологические симптомы COVID-19. Воздействие SARS-CoV-2 на нервную систему можно объяснить четырьмя механизмами, которые могут работать в сочетании: 1) прямая вирусная инфекция, 2) системное воспаление, 3) дисфункция таких органов, как почки или легкие, и 4) изменения. в сердечно-сосудистой системе (см. выше).
Хроническое воздействие на нервную системуСистематический обзор, анализирующий данные SARS и MERS, показал, что пациенты испытывали хронические симптомы, включая депрессию, бессонницу, беспокойство, раздражительность, нарушение памяти, утомляемость, травматические воспоминания и нарушение сна.
По данным 4-летнего последующего исследования, почти треть пациентов с SARS сообщила о постинфекционной усталости, которая привела к диагнозу синдрома хронической усталости (CSF). СХУ – это длительное заболевание с несколькими симптомами, включая сильную усталость; проблемы со сном; мышечная или суставная боль; головные боли; проблемы с мышлением, запоминанием или концентрацией; и быстрое или нерегулярное сердцебиение. Несмотря на то, что долгосрочные симптомы, о которых сообщают давно существующие организации пациентов с COVID, показывают сходство с симптомами CSF, в рекомендациях Национальной службы здравоохранения указывается, что связи между COVID-19 и CFS нет.
Из-за широко распространенного воспаления, вызванного инфекцией SARS-CoV-2, ученые предполагают, что пациенты с COVID-19 могут подвергаться более высокому риску развития когнитивного снижения. Хотя постоянная отчетность о случаях заболевания позволяет ученым лучше выявлять острые симптомы COVID-19, включая самые редкие осложнения, необходимы долгосрочные исследования, чтобы понять долгосрочные последствия COVID-19 для нервной системы.
В настоящее время в рамках потребностей в послеоперационном уходе за пациентами, выздоравливающими от COVID-19, NHS отслеживает утомляемость, делирий, когнитивные нарушения и проблемы с психическим здоровьем.
Новые последствия COVID-19 для опорно-двигательного аппарата
Свидетельства атипичной пневмонии 2003 года могут пролить свет на другие долгосрочные последствия COVID-19. Например, долгосрочные последствия COVID-19 для мышц и костей до сих пор неизвестны, но появляется все больше свидетельств того, что боли в мышцах и суставах являются распространенными симптомами COVID-19. Пациенты, страдающие атипичной пневмонией средней или тяжелой степени тяжести, сообщали о мышечных болях, мышечной дисфункции, остеопорозе и остеонекрозе (заболевании, вызванном снижением притока крови к костям в суставах) как частым долгосрочным последствиям инфекции.
Новые эффекты COVID-19 на метаболическую систему
Данные 12-летнего последующего исследования пациентов с SARS выявили наличие метаболических дисфункций, предполагая, что возможные долгосрочные метаболические осложнения также могут присутствовать у пациентов с COVID-19. Сообщалось о впервые возникшем диабете у пациентов с COVID-19, и ученые создали глобальный реестр пациентов с диабетом, связанным с COVID-19, чтобы лучше понять это явление.
Как лучше всего поддерживать пациентов?
Ученые предупреждают, что длительные и периодические симптомы COVID-19 следует учитывать при установлении рекомендаций по самоизоляции и возвращению к работе.Они также утверждают, что решение проблемы функциональной инвалидности, связанной с долгосрочным воздействием COVID-19, должно быть приоритетом здравоохранения. Британские эксперты по первичной медико-санитарной помощи в настоящее время обсуждают передовые методы управления и поддержки восстановления после долгосрочных последствий COVID-19. В своем отчете «Общая практика в мире после COVID» Королевский колледж врачей общей практики призвал правительство Великобритании и переданные администрации разработать планы по управлению долгосрочными последствиями COVID-19 для здоровья, включая финансирование первичной медико-санитарной помощи.
В недавнем отчете Британское общество иммунологии рекомендовало провести долгосрочные (5–10 лет) когортные исследования для изучения отдаленных последствий заболевания у пациентов с COVID-19.
Инициативы в Великобритании
В начале июля правительство Великобритании объявило о выделении 8,4 млн фунтов стерлингов на поддержку исследования COVID-19 (PHOSP-COVID) после госпитализации, исследования долгосрочного воздействия COVID-19 на здоровье, проводимого университетскими больницами NHS Лестера. Доверять.В рамках проекта будут собраны данные примерно от 10 000 пациентов и предоставлены ресурсы другим исследователям для улучшения показателей здоровья в будущем. Предостережение исследования заключается в том, что оно ориентировано только на госпитализированных пациентов, в то время как данные свидетельствуют о том, что люди, испытывающие долгосрочные симптомы COVID-19, часто имели только легкие острые симптомы и поэтому не были госпитализированы.
5 июля Национальная служба здравоохранения объявила о запуске «Ваше выздоровление от COVID» – онлайн-инструмента для расширения доступа к реабилитации от COVID-19.Ученые приветствовали эту инициативу, но утверждали, что она должна включать больше информации от людей, страдающих длительными симптомами COVID.
23 июля 2020 года Научная консультативная группа по чрезвычайным ситуациям (SAGE) обсудила прямое и косвенное влияние COVID-19 на избыточную смертность и заболеваемость. В документе проанализированы краткосрочные, среднесрочные и долгосрочные последствия для здоровья выживших после COVID-19.
Исследования и инновации для реабилитации после COVID-19 (RICOVR) – это исследовательское и инновационное подразделение, базирующееся в Центре перспективных исследований благополучия (Университет Шеффилда Халлама), в настоящее время набирающее участников для изучения реабилитации COVID-19.
Дополнительную информацию из POST о COVID-19 можно найти здесь.
Дополнительную информацию о COVID-19 можно найти в библиотеках Commons and Lords здесь.
Каковы основные причины боли при стенокардии?
Хотя боль при стенокардии является относительно распространенным явлением, к ней всегда следует относиться серьезно, независимо от ее причины или спускового механизма. В Sterling Heart Care наши кардиологи и медицинские работники обеспечивают отличное лечение боли при стенокардии, чтобы обеспечить максимальное здоровье вашего сердца!
Что такое боль при стенокардии?
Боль при стенокардии, также называемая стенокардией, – это медицинский термин, обозначающий боль в груди, которая возникает, когда сердце получает недостаточное количество богатой кислородом крови.Она может варьироваться от легкой и временной до опасной для жизни или хронической, в зависимости от типа, триггера и причины боли.
Каковы основные причины боли при стенокардии?
Наиболее частой причиной боли при стенокардии является ишемическая болезнь сердца (ИБС) – медицинский термин, обозначающий образование бляшек в артериях сердца, вызывающее ограниченный или недостаточный приток крови к сердцу. К другим причинам боли при стенокардии относятся следующие:
- Расслоение аорты (разрыв большой артерии)
- Стеноз аорты (сужение клапанов сердца)
- Спазм коронарной артерии
- Гипертрофическая кардиомиопатия (увеличенное сердце)
- Инфекция легких
- Паническая атака
- Перикардит (воспаление тканей, окружающих сердце)
- Тромбоэмболия легочной артерии (закупорка легочной артерии)
- Неконтролируемое высокое артериальное давление (гипертония)
Различные типы боли при стенокардии также могут быть вызваны следующими причинами:
- Потребление алкоголя
- Употребление кокаина
- Эмоциональный стресс
- Физические упражнения и физическая активность
- Воздействие экстремальных температур, горячих или холодных
- Обильные обеды
- Лекарства, сужающие сосуды
- Курение
Какие 3 типа стенокардии?
Знание типов стенокардии и их различий важно для понимания того, как и когда реагировать.Три основных типа стенокардии, а также способы их различения перечислены следующим образом:
- Стабильная стенокардия: этот тип стенокардии обычно вызывается физической активностью, но также может возникать из-за эмоционального стресса, воздействия экстремально холодной или жаркой погоды, курения или тяжелой еды. Как правило, он длится около пяти минут и очень редко – дольше 15 минут. Боль начинается в груди и может распространяться на руки, спину, челюсть, шею или плечи и часто ощущается как жжение, подобное изжоге или несварению желудка.Можно лечить нитроглицерином или отдыхать.
- Нестабильная стенокардия: Нестабильная стенокардия – это гораздо более тяжелый тип приступа стенокардии, и к нему следует относиться как к неотложной медицинской помощи, так как это может сигнализировать о сердечном приступе. Это часто происходит внезапно, когда человек находится в состоянии покоя из-за тромба или разрыва бляшки внутри кровеносного сосуда. Приступы нестабильной стенокардии обычно длятся 20 минут или дольше, не купируются отдыхом или нитроглицерином и могут усиливаться со временем. Боль от приступа нестабильной стенокардии часто ощущается как чрезвычайно сильное давление на грудь, сравнимое с тяжелым грузом, лежащим на ней сверху, или сжимающими ее тисками.
- Вариант стенокардии: , также называемый стенокардией Принцметала, вариантные приступы стенокардии вызваны спазмами в коронарной артерии, которые могут быть вызваны употреблением кокаина, лекарствами, сужающими кровеносные сосуды, воздействием холода или стрессом. Эти атаки обычно возникают группами, когда человек находится в состоянии покоя, ночью или ранним утром. Вариант приступа стенокардии обычно лечится медикаментами.
Другой тип приступа стенокардии – микрососудистая стенокардия или кардиальный синдром X (CSX), который возникает из-за неправильной работы крошечных кровеносных сосудов, питающих сердце.Боль при микрососудистой стенокардии обычно сильная, непредсказуемая и может длиться 30 минут и более. Лечение микрососудистой стенокардии обычно включает прием лекарств и изменение образа жизни.
Где ощущается боль при ангине?
Хотя боль при стенокардии ощущается в первую очередь в груди, она также может ощущаться в руках, спине, челюсти, шее и плечах. В тяжелых случаях стенокардии это может ощущаться как давящее или сдавливающее давление на грудную клетку, в то время как в более легких случаях это может ощущаться как изжога или несварение желудка.
Как долго длится грипп? и когда вы начнете чувствовать себя лучше
- Ранние симптомы гриппа проявятся внезапно и сохранятся в течение первых пяти дней или около того, прежде чем вы почувствуете себя лучше.
- Грипп обычно длится от одной до двух недель. Если симптомы ухудшаются после первой недели, вам следует подумать о консультации с врачом, особенно если у вас есть ранее существовавшее заболевание, такое как астма или диабет.
- Эта статья была отрецензирована Танией Эллиотт, доктором медицины, которая специализируется на инфекционных заболеваниях, связанных с аллергией, и иммунологии внутренних болезней в NYU Langone Health.
- Посетите домашнюю страницу Insider, чтобы узнать больше.
Сезон гриппа в США начинается в октябре и длится до мая. Хотя грипп может причинить вред многим здоровым взрослым людям, каждый должен знать, на что обращать внимание – и когда обращаться к врачу, если симптомы не исчезнут или ухудшатся.
Как долго должны длиться симптомы гриппаДля здорового взрослого человека типичный грипп длится от одной до двух недель.
Ниже приводится график того, какие симптомы вы можете ожидать и когда, по словам Джули Холланд, педиатра из системы здравоохранения NorthShore University HealthSystem.
- День 1: Симптомы появляются внезапно, в течение часа или двух. У вас может быть жар, мышечные боли, озноб, кашель, насморк, головная боль или все вышеперечисленное. Многие люди настолько устали, что не могут встать с постели. Дети могут чувствовать тошноту, диарею или рвоту.
- Дни 2–4: Не выходите на работу или в школу, пока лихорадка, озноб и боли в теле продолжаются. По данным Центров по контролю и профилактике заболеваний, вы должны оставаться дома в течение целого дня после того, как у вас спала лихорадка, потому что вы все еще можете распространять вирус в течение пяти-семи дней после появления симптомов.
- День 5: По мере того, как у вас поднимается температура, озноб и ломота в теле, вы начинаете чувствовать себя лучше. Но у вас все еще может быть покрасневшая кожа, слезящиеся глаза и насморк. Усталость может продолжаться от нескольких дней до недели.
- День 10: Большинство симптомов исчезло, но кашель, насморк и усталость могут сохраняться до двух недель.
«Люди должны обратиться к врачу, если у них наблюдаются необычные симптомы», – говорит Холланд.«Кашель или заложенный нос – это нормально. Затрудненное дыхание – это ненормально».
В соответствии с CDC, предупреждающие знаки различаются для детей и взрослых. Независимо от того, как долго дети болеют, к предупреждающим признакам относятся:
- Учащенное или затрудненное дыхание
- Синеватые губы или оттенок кожи
- Боль в груди
- Сильная мышечная боль и трудности при ходьбе
- Судороги
- Температура выше 104 градусов по Фаренгейту
У взрослых предупреждающие знаки включают:
- Затрудненное дыхание или одышку
- Боль или давление в груди или животе
- Крайняя слабость
- Головокружение
- Путаница
- Судороги
К людям с высоким риском осложнений относятся взрослые старше 65 лет, беременные женщины, маленькие дети и люди с хроническими заболеваниями, такими как сахарный диабет , рак или астма.Это потому, что у этих людей ослаблена иммунная система либо из-за возраста, либо из-за состояния здоровья.
И хотя по оценкам Холланда, только 10% людей, заболевших гриппом, страдают от осложнений, эти осложнения могут быть опасными для жизни.
«Симптомы гриппа вызывают воспаление или образование жидкости в организме», – говорит доктор Холланд. Если лишняя жидкость и слизь не очищаются сами по себе в течение нескольких дней, «это то место, где появляются бактерии и вызывают вторичные проблемы».
Бактерии – чаще всего Streptococcus pneumonia, Staphylococcus aureus и Streptococcus группы A – могут попасть в опухшие или заполненные жидкостью области, такие как пазухи, слуховые проходы или легкие.Там они размножаются, вызывая вторичные инфекции, которые, если их не лечить, могут распространиться на другие области, такие как сердце или кровь.
По данным CDC, осложнения от гриппа варьируются от обычных и легко поддающихся лечению до опасных для жизни. Возможные осложнения включают:
Легко поддающиеся лечению осложнения гриппа:
- Инфекция носовых пазух
- Инфекция уха
- Круп (часто встречается у детей)
- Бронхиолит (часто встречается у детей)
Потенциально опасные для жизни осложнения гриппа:
- Пневмония
- Проблемы с сердцем
- Энцефалит
- Менингит
- Сепсис
- Полиорганная недостаточность
Грипп также может усугубить основные медицинские проблемы.Для людей с сердечная недостаточность , диабет, хроническая обструктивная болезнь легких или астма, раннее вмешательство является ключевым моментом.
Не стесняйтесь обратиться к врачу. Сообщите им, если вы подозреваете, что у вас грипп, и упомяните, что у вас повышенный риск осложнений. Они могут провести анализ крови, чтобы убедиться, что у вас грипп, а не что-то еще. Они также могут прописать противовирусные препараты в течение первых 48 часов после появления симптомов, чтобы минимизировать тяжесть и продолжительность заболевания.
Несердечная боль в груди – Американский колледж гастроэнтерологии
Обзор и симптомы
- Что такое несердечная боль в груди?
Внесердечная боль в груди (NCCP) – это термин, используемый для описания боли в груди, напоминающей боль в сердце (также называемую стенокардией), у пациентов без сердечных заболеваний. Боль обычно ощущается за грудиной (грудиной) и описывается как давящая, давящая или похожая на давление.Он может распространяться на шею, левую руку или спину (позвоночник). Это может быть вызвано приемом пищи. Он длится разные периоды времени, и нередко длятся часы. Пациенты могут также жаловаться на сопутствующие симптомы рефлюкса, такие как изжога (чувство жжения за грудиной) или регургитация жидкости (ощущение того, что желудочный сок возвращается к груди и даже во рту, часто с горьким или кислым вкусом).
Поскольку боль похожа на боль в сердце (называемую стенокардией), пациенты и врачи часто связывают эту боль с сердцем.Фактически, многие пациенты обращаются в отделения неотложной помощи, обеспокоенные сердечным приступом, и обычно проходят кардиологические исследования (например, ЭКГ, лабораторные тесты, стресс-тест и даже коронарную ангиографию – где краситель вводится в сосуды сердца). После того, как эти сердечные тесты не показывают доказательств сердечного заболевания, пациенты получают диагноз NCCP, что побуждает врача исследовать другие причины этой боли в груди.
- Почему кардиологический и NCCP похожи?
Сердце и пищевод расположены в грудной полости (грудной клетке) в непосредственной близости (рис. 1).Они получают очень похожее нервное питание. Таким образом, боль, возникающая от любого органа, проходит через одни и те же нервные сенсорные волокна в мозг. В результате боль в любом органе может иметь очень похожие характеристики, что затрудняет дифференциацию боли в сердце от боли в пищеводе (при глотании). Это также указывает на то, что очень частый источник боли в груди (вне сердца) исходит из пищевода.
Рис. 1. Сердце и пищевод расположены в грудной клетке в непосредственной близости и имеют одни и те же сенсорные нервы.
- Есть ли другие названия этого расстройства?
Для описания пациентов с NCCP также использовались различные имена. Вы можете услышать, как ваш врач или другой медицинский работник называет это: «атипичная боль в груди, боль в груди неустановленного происхождения, необъяснимая боль в груди, функциональная боль в груди, солдатское сердце, раздраженное сердце, чувствительное сердце, нейроциркуляторная астения, синдром ДаКоста и боль в груди». при нормальных коронарных ангиограммах.”
- Как это повлияет на мою жизнь?
Пациенты с NCCP с большей вероятностью будут получать оплачиваемую работу и теряют в среднем 13 рабочих дней в год, что является средним показателем для пациентов с другими функциональными расстройствами желудочно-кишечного тракта (например, раздраженным кишечником), но определенно выше, чем у пациентов без этого расстройства.
Причины
- Каковы причины НЗХК?
Источники NCPP можно разделить на пищеводные и непищеводные.Несколько исследований показали, что примерно 60% или более пациентов с NCCP страдают от кислотного рефлюкса (в основном из-за того, что обычно называют гастроэзофагеальной рефлюксной болезнью). Поэтому пациентов, страдающих болью в груди и получивших отрицательное кардиологическое обследование, часто направляют к гастроэнтерологам (специалистам по заболеваниям пищеварения) для оценки пищевода как источника боли в груди.
- Пищеводные источники NCCP:
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) или кислотный рефлюкс
Безусловно, наиболее частой причиной NCCP пищевода является гастроэзофагеальная рефлюксная болезнь, также известная как ГЭРБ или кислотный рефлюкс.По оценкам исследований, у 22-66% пациентов ГЭРБ является источником NCCP. Помимо боли в груди, пациенты могут жаловаться на изжогу и / или срыгивание, или одна только боль в груди может быть вызвана ГЭРБ. - Расстройства сокращения пищевода как причина NCCP:
Другие причины боли в груди со стороны пищевода включают нарушения мышц пищевода (нарушения моторики пищевода), такие как нескоординированные мышечные сокращения (спазм пищевода), сокращения чрезвычайно высокого давления (пищевод щелкунчика), а иногда и расстройства, характеризующиеся отсутствием сокращения мышц пищевода из-за потери. нервных клеток пищевода (ахалазия).Особенно важно распознавать ахалазию, поскольку это заболевание, которое поддается лечению. - Висцеральная (пищеводная) гиперчувствительность:
Пациенты с NCCP могут также иметь «висцеральную гиперчувствительность», то есть пищевод, где малейшее изменение давления или воздействие кислоты может вызвать сильную боль. Лучше всего это можно объяснить описанием эксперимента: когда небольшой баллон помещается внутрь (пищевода) и растягивается, пациенты с NCCP воспринимают растяжение баллона при очень малых объемах.В отличие от здоровых контрольных субъектов, которые совсем не испытывают этой боли или могут испытывать боль только тогда, когда растяжение баллона достигает очень больших объемов. Это явление получило название «гиперчувствительность пищевода или висцеральная гиперчувствительность» (улучшенное восприятие пищевода или чувствительность к растяжению баллона). Хотя причина такой повышенной чувствительности к растяжению баллона неизвестна, существуют методы лечения, которые можно использовать для улучшения этого преувеличенного восприятия боли. - Неэзофагеальные причины NCCP
NCCP является распространенным заболеванием с пищеводными причинами (описанными выше) и причинами, не связанными с пищеводом.Неэзофагеальные источники, которые могут вызвать NCCP, включают: состояния скелета грудной клетки или позвоночника, легочные (легкие) заболевания, заболевания плевры (слои ткани, покрывающие легкие), состояния перикарда (слой ткани, который защищает сердце) и даже расстройства пищеварения, такие как язвы, заболевания желчного пузыря, заболевания поджелудочной железы и редко опухоли (особенно у пациентов старше 50 лет).
Роль стресса:
Также было обнаружено, что некоторые пациенты с NCCP страдают от стресса, который приводит к таким расстройствам, как депрессия, тревога или паническое расстройство.Неясно, возникло ли стрессовое расстройство первым или боль в груди привела к появлению эмоционального расстройства. Лечение этих состояний является важным компонентом лечения боли в груди.
Факторы риска
NCCP может встречаться как у детей, так и у пожилых пациентов, он также поражает мужчин и женщин, и некоторые исследования показали, что более высокая доля пациентов – женщины. Причины, по которым некоторые исследования показали, что женщины могут иметь более высокую частоту NCCP, чем мужчины, не совсем понятны.
NCCP – очень распространенная проблема международного масштаба. Популяционные исследования показали, что в США до 70 миллионов пациентов (23% населения) страдают от NCCP. Подобные цифры были описаны в Австралии (33%), Испании (8–28%), Аргентине (24%) и Южном Китае (21%). Других специфических факторов риска выявлено не было.
Диагностика
- Что мне делать, если меня лечили от боли в груди, но сказали, что у меня не было сердечного приступа?
Пациенты, страдающие от боли в груди, должны пройти тщательное кардиологическое обследование, чтобы убедиться, что у них нет сердечных заболеваний, прежде чем они будут отмечены как пациенты с NCCP.Кроме того, необходимо учитывать множество других расстройств, описанных выше, как пищеводных, так и непищеводных, поскольку для этих расстройств доступно специфическое лечение.
После того, как кардиологические тесты показывают, что пациенты не страдают сердечными заболеваниями, пациентам обычно предлагают пробное лечение препаратами, подавляющими кислотность (так называемые ИПП – испытание ингибитора протонной помпы), в течение примерно 2 недель. Это часто называют «испытанием ИПП», и оно может быть как диагностическим, так и терапевтическим, поскольку, если оно облегчает боль в груди, это предполагает, что причиной, скорее всего, является кислотный рефлюкс.Таким образом, если боль уменьшится, лечение можно продлить на более длительный период времени, например, на 2 месяца. Если состояние пациента не улучшается после «испытания ИПП», может быть проведено дальнейшее обследование. Эти исследования могут включать исследование pH пищевода (тест для фактического измерения количества и определения наличия кислотного рефлюкса) и верхнюю эндоскопию (осциллограф со светом, который вводится в пищевод и желудок для проверки других состояний, которые могут вызывают боль в груди), тест на моторику пищевода (тест для изучения сокращений мышц пищевода) и, возможно, УЗИ брюшной полости для исследования желчного пузыря на предмет возможных камней.
Лечение
- Пациентов можно рассматривать так, как если бы NCCP был результатом ГЭРБ:
После того, как сердечные и другие опасные для жизни состояния были исключены и, основываясь на представлении о том, что наиболее частой причиной NCCP является ГЭРБ, часто рассматривают пробное лечение.Пациентам часто назначают ингибитор протонной помпы (ИПП), также называемый испытанием ИПП. Их нужно принимать не менее чем за 30-60 минут до завтрака.Было показано, что этот подход дает около 80% ответов для пациентов с NCCP, связанным с ГЭРБ.
Если пациент отвечает, лечение можно продолжать в течение не менее 8 недель в уменьшенной дозе, такой как омепразол (или эквивалентный препарат ИПП) 20 мг два раза в день примерно за 40 минут до еды. Также можно использовать другие эквивалентные ИПП, включая: эзомепразол, лансопразол, рабепразол и пантопразол.
- Для пациентов, не отвечающих на ИПП, ГЭРБ является маловероятным источником боли:
Для этих пациентов доступны другие лекарства.Считается, что эти лекарства оказывают благоприятный эффект, уменьшая передачу боли от пищевода к мозгу. Часто используются лекарства в низких дозах, которые относятся к классу препаратов, известных как трициклические антидепрессанты (ТЦА), и не используются в высоких дозах, используемых для лечения депрессии.Обычно используемые агенты – амитриптилин, нортриптилин, дезипрамин, имипрамин и тразодон. Два наиболее часто используемых агента – это имипрамин и тразодон. Хотя по большей части они безопасны, побочные эффекты могут включать сонливость, сухость во рту, помутнение зрения и задержку мочи.Тразодон также может вызвать стойкую эрекцию (называемую приапизмом), которая считается неотложной медицинской помощью.
Другие категории антидепрессантов, такие как «селективные ингибиторы обратного захвата серотонина» или СИОЗС, можно попробовать, если TCA не переносятся из-за побочных эффектов. Два недавних сообщения предполагают, что SSRI сертралин также может иметь положительный эффект при лечении NCCP. Было обнаружено, что это лекарство более эффективно, чем плацебо (сахарная таблетка или инертное вещество) при лечении NCCP.Также проводятся новые исследования для изучения других СИОЗС, таких как пароксетин, флуоксетин и циталопрам. Также недавние исследования показали потенциальную пользу от ингибитора обратного захвата серотонина и норадреналина (ИОЗСН), называемого венлафаксином. Для пациентов, не отвечающих ни на испытание ингибирования кислоты, ни на ТСА, ни на другие антидепрессанты, может быть проведено тестирование моторики пищевода (исследование, проводимое для оценки мышечных сокращений глотательной трубы) для поиска других необычных причин боли в груди, таких как ахалазия.Это особенно важно, поскольку ахалазия поддается лечению.
Ряд исследований продолжается, чтобы лучше понять механизм (ы) боли при NCCP. Кроме того, исследуются новые лечебные средства. Недавнее исследование показало, что рецепторы в пищеводе, такие как так называемые аденозиновые рецепторы, могут объяснять висцеральную боль при NCCP. Используя лекарство, которое действует на эти рецепторы (теофиллин), группа исследователей показала, что он может быть эффективным для лечения NCCP.Однако побочные эффекты этого конкретного агента могут ограничивать его использование. Таким образом, в будущем новые лекарства, которые действуют на эти аденозиновые рецепторы, но имеют больший запас безопасности, могут предоставить новые возможности для лечения этого сложного состояния.

 При воздействии веществом на миндалины боль практически отсутствует. После ткани начинают постепенно отмирать, поэтому период реабилитации долгий и болезненный.
При воздействии веществом на миндалины боль практически отсутствует. После ткани начинают постепенно отмирать, поэтому период реабилитации долгий и болезненный.