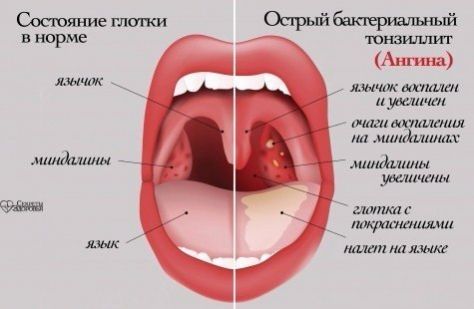
Лечение рака миндалин в Харькове | Предопухолевый центр
Лечение рака миндалин в Харькове чаще всего требуется мужчинам старше 50 лет – частота заболеваний среди женщин гораздо ниже. Практически во всех случаях онкология миндалин представлена плоскоклеточным раком с язвенным ростом. Очаг возникновения опухоли может локализироваться на слизистой оболочке языка, небных гланд, задней глоточной стенки, мягкого неба. Новообразование поражает лимфоидную ткань ротоглотки, не имеет четких очертаний и может внешне напоминать инфильтрат или язвочку.
Успешному лечению рака в Харькове способствует раннее диагностирование, поскольку данное заболевание характеризуется быстрым ростом и метастазированием с поражением регионарных лимфоузлов. В большинстве обращений отмечается возникновение и развитие опухоли на одном из парных органов, поражение двух гланд одновременно фиксируется очень редко. Лечение рака миндалин осуществляют квалифицированные специалисты (ЛОР онколог в Харькове) научно-исследовательского лечебно-профилактического Медицинского Центра «Молекула».
Диагностика
Выявить рак гланд легко при внешнем осмотре ротовой полости.
Ларингоскопия – классический диагностический метод, при котором в глотку вводится специальный инструмент с зеркалом. С его помощью врач исследует состояние поверхности миндалин, выявляет язвенные ранки.
Лечение рака гланд в Харькове предваряют диагностические обследования: проводятся исследования крови и анализ на онкомаркеры. Также обязательной является биопсия из опухоли миндалин, результаты которой позволят верифицировать поставленный диагноз. Забор фрагмента патологически измененной ткани выполняется параллельно с операцией или ларингоскопией. С помощью гистологического анализа удается определить стадию и характер опухоли миндалины.
Компьютерная томография выполняется с целью определить распространенность новообразования и наличие метастаз в лимфатических узлах. Инновационная методика КТ дает возможность узнать стадию заболевания, произвести оценку результатов лечения, а также спрогнозировать вероятность рецидива.
Инновационная методика КТ дает возможность узнать стадию заболевания, произвести оценку результатов лечения, а также спрогнозировать вероятность рецидива.
Одним из наиболее информативных методов диагностики карциномы миндалин является магнитно-резонансная томография. Это безвредная для пациента процедура, обеспечивающая детальную визуализацию мягких тканей и мышц скелета, благодаря чему специалист может определить размер и границы опухоли, стадию распространения патологии.
Методы лечения рака миндалин
- Хирургическое вмешательство остается основным способом устранения опухоли миндалин и пораженных раком лимфатических узлов. В этом случае рак небной миндалины лечится кардинально, путем максимального удаления, что позволяет снизить вероятность метастазирования и рецидива.
- Показаниями к лучевой терапии называют большие размеры новообразования, низкая дифференцировка, прорастание лимфатической капсулы. В этом случае также оправданным будет применение химио-и радиотерапии.
 Для лечения лучевой терапией в предопухолевом центре Молекула используется современная аппаратура с возможностью локального воздействия и минимизацией влияния на близлежащие ткани. Ионизирующие лучи прицельно работают с раковыми клетками, разрушая их.
Для лечения лучевой терапией в предопухолевом центре Молекула используется современная аппаратура с возможностью локального воздействия и минимизацией влияния на близлежащие ткани. Ионизирующие лучи прицельно работают с раковыми клетками, разрушая их. - Химиолучевая терапия в Харькове используется как самостоятельный метод лечения рака миндалин. Препарат, применяемый вместе с лучевой терапией, обеспечивает более эффективное лечение рака язычной миндалины.
- Химиотерапия эффективна для борьбы с распространенным образованием.
Симптомы
Вначале заболевание может протекать бессимптомно, в частности, при поражении корня языка, когда опухоль развивается под слизистой. Часто пациенты склонны игнорировать слабо выраженные симптомы рака миндалин, считая это проявлениями простуды или ОРЗ. Нередко метастазирование в шейные лимфоузлы происходит на начальных стадиях рака. Тревожным сигналом являются болезненные ощущения в горле, дисфункция глотания, ощущения присутствия инородного объемного тела.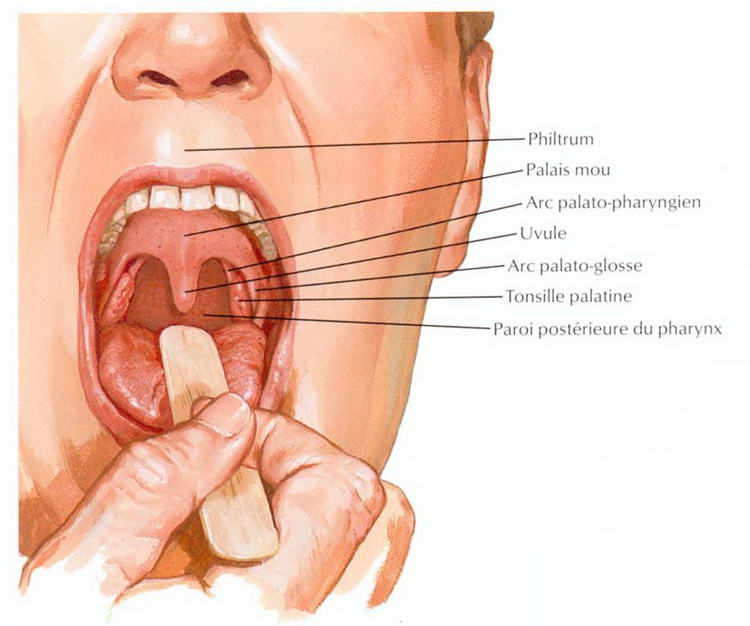 Далее отмечаются кровяные примеси в слюне, гнойные выделения, заложенность носа и ушей. Другими признаками патологических процессов, которые сопровождают рак на гландах, могут быть:
Далее отмечаются кровяные примеси в слюне, гнойные выделения, заложенность носа и ушей. Другими признаками патологических процессов, которые сопровождают рак на гландах, могут быть:- Сухость в ротовой полости;
- Болезненные ощущения за ушной раковиной, в висках со стороны пораженной миндалины;
- Появляется неприятный запах изо рта;
- Воспаление тройничного нерва;
- Нарушение дыхания;
- Боль при употреблении продуктов с повышенным содержанием кислоты;
- Шум в ушах;
- Общее недомогание, усталость, головная боль, тошнота.
Высокая температура, повышенная потливость также отмечаются при онкологии миндалин. Ели имеют место хотя бы несколько из признаков рака миндалин, стоит немедленно обратиться к профильному доктору за специализированной медицинской помощью.
При отсутствии лечения рака миндалин и росте опухоли возможно разрушение костей черепа, паралич мышц головы, слепота.
Опухоль миндалин и гланд: фото на разных стадиях
Распространенная болезнь у людей старше 40 лет – это опухоль миндалины. Это серьезное заболевание лимфоидной ткани, которое может привести к раку. Однако, чем раньше вы заметите опухоль, тем больше у вас шансов на эффективное излечение.
К сожалению, диагностика рака на ранних стадиях встречается очень редко, как так у воспаления практически отсутствуют симптомы. Часто рак миндалин протекает в глотку. В основном опухоль на миндалине образуется у мужчин.
Содержание статьи
О заболевании миндалин
Миндалины располагаются в области носовой и ротовой области и выглядят как скопление лимфоидной ткани.
В значение миндалин включаются защитная функция и слежение за постоянным составом крови. Помимо этого миндалины работают над иммунной системой организма, защищая носовую область от вдыхания инородных микроорганизмов, включая бактерии и вирусов.По этой же причине миндалины часто воспаляются из-за раздражающего воздействия окружающей среды.
Данное заболевание приводит к нарушению клеток путем их перерождения.
Часто воспаление распространяется на близлежащие органы и ткани. Таким образом, поражаются лимфатические узлы. К сожалению, распространение болезни протекает моментально и сопровождается язвами.
Опухоль возникает у людей старше 40 лет, но есть случаи заболевания и людей младше 35 лет. По статистике, мужчины подвергаются заболеванию в 10 раз чаще, чем женщины.
Рак миндалин разделяются на несколько классификаций:
- Опухоль кожи и слизистых оболочек. Обыкновенно она развивается на поверхности и состоит из клеток. Различаются несколько видов развития, начиная от небольшого пораженного объекта, заканчивая опухолями большого размера.
- Плоскоклеточный рак. В данном виде в первую очередь страдает лимфоидная ткань.
- Злокачественная опухоль мягких тканей.

- Злокачественная опухоль, при которой в первую очередь нарушается работа клеточных элементов.
- Опухоль из ретикулярной ткани. От других видов ее отличает поражение гистиоцитарных клеток.
Существуют много фото опухоли миндалины. Обратите внимание на некоторые из них.
Легкая форма болезни.
Третья стадия заболевания.
Рак миндалин делится на четыре стадии:
- Самой легкой опухолью считается, когда ее размер составляет не больше 2 сантиметров, при условии отсутствия метастаз.
- При второй стадии опухоль разрастается до 4 сантиметром и считается злокачественным заболеванием. Однако метастазы отсутствуют.
- На третьей стадии опухоль значительно увеличивается в размерах и появляются метастазы в зоне поражения организма.
- На четвертой стадии обнаруживаются метастазы с двух сторон.

Причины появления рака миндалин
Причины возникновения опухоли различны и на данный момент еще не до конца изучены. Однако, специалисты выделяют несколько факторов появления рака миндалины:
- В первую очередь причиной рака может быть курение. Из-за большого содержания агрессивных веществ в табаке, лимфоидные ткани повреждаются, провоцируя появление опухоли.
- Частое и неумеренное употребление алкоголя также является сильнейшим факторов для появления рака.
- Вирус папилломы, широко распространенный как среди мужчин, так и женщин также является фактором появление заболевания.
К сожалению, данная опухоль миндалины не имеет определенных и точных симптомов. Это и является причиной позднего диагностирования заболевания.
Употребление алкоголя одна из весомых причин появление рака.
Чаще всего воспаление обнаруживают на третьих или четвертых стадиях заболевания.
Специалисты-онкологи выделяют некоторые симптомы заболевания:
- Внезапная боль в области горла. Болевые и неприятные ощущения увеличиваются в период принятия пищи или при общении;
- Отмечается дискомфорт и ощущение чужеродного тела в области миндалин. А также может образоваться налет или корки;
- Покраснения в области горла;
- Отек небной миндалины;
- Появление язв на небе;
- Обратите внимание на слюну. На ней могут быть кровавые разводы;
- Выделения гноя;
- Редко встречаются случаи отита, полная или частичная потеря слуха;
- Как следствие отмечаются сильные и продолжительные боли в ушах.
При обнаружении перечисленных симптомов немедленно обратитесь к врачу-онкологу.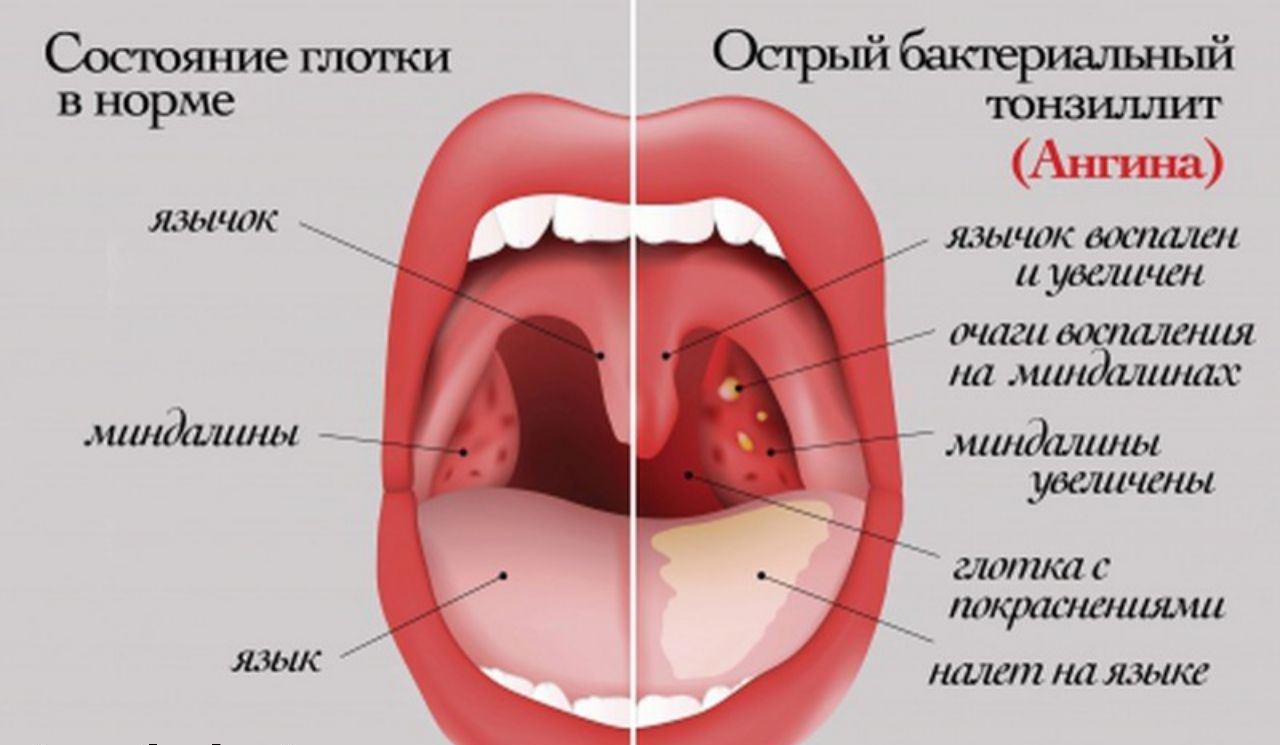 Он проведет осмотр и назначит соответствующее лечение.
Он проведет осмотр и назначит соответствующее лечение.
Диагностирование и внешний вид заболевания
Для подтверждения диагноза вам назначат диагностические процедуры, в которое входит иссечение кусочка ткани для микроскопического исследования.
Помимо этого, назначаются ультразвуковое и рентгенологическое исследования.
Для более точного диагноза пройдите магнитно-резонансную томографию или компьютерную томографию.
Опухоль миндалины отличается от воспаления гланд. Посмотрите на фото опухоли на гландах.
Красным овалом отмечено воспаление гланды.
Стрелкой отмечено воспаление гланды.
Лечение
К счастью, при ранних стадиях заболевания, гарантировано успешное выздоровление. Для этого необходимо пройти целостный и комбинированный курс лечения, в которое входит операция по удалению опухоли и химиотерапия.
Хирургическое вмешательство позволит удалить непосредственно сам очаг воспаления, а также близлежащие пораженные ткани. При обнаружении метастаз удаляется небная миндалина.
При обнаружении метастаз удаляется небная миндалина.
Если во время воспаления пострадали лимфатические узлы, их также следует ликвидировать.
После проведения операции и успешного выздоровления проводится дополнительное хирургическое вмешательство для восстановления тканей.
Лучевая терапия направляется только на пораженные участки тканей, оберегая, таким образом, здоровые клетки.
На второй стадии оздоровления проводят лучевую терапию. В процессе терапии в организме проводят радиотерапией, которые проходят через ткани организма и уничтожает раковые клетки. Данную процедуру проводят при появлении больших метастаз и разрастании опухоли.
Известно, что данный вид лечения агрессивен, так как пациент подвергается большому количеству облучения. Поэтому операция проводится под строгим наблюдением томографа.
Будьте готовы к тому, что перед непосредственным началом операции вам проведут полное оздоровление ротовой полости, устраняя все очаги воспаления.
Заключительным этапом станет химиотерапия. Она позволит устранить рост опухоли. При лечении опухолевых заболеваний с помощью воздействия на больные участки химическими препаратами не избежать побочных эффектов: тошнота, рвота, слабость во всем организме, быстрая утомляемость, апатия, сильная травматизация иммунитета.
Прогноз
При лечении рака миндалин на ранних стадиях, позитивный результат преобладает. Так, от 50 до 80 процентов людей успешно проходят курс терапии и эффективно избегают повторения заболевания.
При своевременном лечении рака миндалин на первой или второй стадии средняя продолжительность жизни составляет 10 лет.Обнаружение опухоли на третьей и четвертой стадии имеет более плачевный результат, так как средняя продолжительность жизни составляет около трех лет.
Профилактика
Заботьтесь о своем здоровье и избегайте чрезмерного употребления алкоголя, курения. Вовремя лечите заболевания в области носа, гортани и зубов. Таким образом, вы проведете профилактику.
Вовремя лечите заболевания в области носа, гортани и зубов. Таким образом, вы проведете профилактику.
При появлении первых симптомов своевременно обращайтесь к онкологу и тогда исход станет благоприятным.
Лечение рака миндалин в Израиле
- Главная >Отделение онкологии >Рак миндалин
Доктор Салем Биллан
Специалист в области диагностики и лечения злокачественных новообразований головы и шеи.
Специализация:
Онкология
Рак миндалин – это редкое онкологическое заболевание, симптомы которого часто схожи с признаками других заболеваний. Как и в случаях других злокачественных опухолей, причина рака миндалин точно неизвестна, но есть факторы риска, увеличивающие вероятность его развития.
Рак миндалин относится к группе злокачественных опухолей, развивающихся во рту и горле. В медицине они называются оральным и орофарингеальным раком и объединяются в группу рака головы и шеи. Миндалины – это часть иммунной системы человека. Они защищают организм от бактерий и вирусов, попадающих в полость рта и горло из окружающей среды.
Ключом к успешному лечению рака миндалин является ранняя диагностика. Своевременное обнаружение и начало адекватного лечения повышают шансы на успешное выздоровление.
”ОТЗЫВ О ЛЕЧЕНИИ РАКА МИНДАЛИН В РАМБАМ
Меня зовут Юрий Луценко, я живу в Киеве, Украина, и я был пациентом МЦ Рамбам в 2017 году. У меня развилась злокачественная опухоль левой миндалины и, благодаря Вам и Вашим коллегам, я вылечился. После того, как я узнал о своем диагнозе, мне посчастливилось попасть в Рамбам, и я считаю это самым большим счастливым случаем за всю свою прошлую жизнь.
Что такое рак миндалин?
Этот тип рака начинается в клетках миндалин. Ему подвержены даже те люди, у которых миндалины были удалены, так как часть их тканей все же остается после операции. Риск развития рака миндалин повышают злоупотребление алкоголем, курение и вирус папилломы человека (ВПЧ).
Ему подвержены даже те люди, у которых миндалины были удалены, так как часть их тканей все же остается после операции. Риск развития рака миндалин повышают злоупотребление алкоголем, курение и вирус папилломы человека (ВПЧ).
Миндалины расположены по бокам задней части горла. Каждая миндалина представляет собой скопление лимфоидной ткани. Она состоит из лимфоцитов – клеток, борющихся с инфекциями. Миндалины улавливают и уничтожают бактерии и вирусы. Они могут увеличиваться в размерах за счет воспаления и прилива крови, например, во время простудных заболеваний.
Симптомы рака миндалинСимптомы рака миндалин неспецифичны. Многие из них схожи с признаками других заболеваний, таких как стрептококковая инфекция горла или ангина. Ниже перечислены некоторые из симптомов, которые могут указывать на рак миндалин:
- Белое или красное пятно на миндалине
- Долго не проходящая боль в горле
- Не исчезающее чувство першения в горле
- Затруднения при глотании
- Изменение голоса
- Видимое или ощутимое уплотнение на шее
- Необъяснимая потеря веса
Вы должны обратиться к врачу, если какой-либо из этих симптомов не проходит более 2 недель.
Причины и факторы риска
Точные причины рака миндалин до сих пор не ясны, но такие факторы, как возраст, наследственность, влияние окружающей среды, могут увеличить риск развития этого заболевания.
Факторами риска развития рака миндалин являются:
- Курение и другие виды употребления табака
- Злоупотребление алкоголем
- Инфицирование ВПЧ
При курении и употреблении алкоголя горло принимает на себя основной удар. Табак и алкоголь могут повреждать ДНК клеток, вызывая мутации. Именно мутации в клетках полости рта или горла приводят к возникновению орального или орофарингеального рака.
ВПЧ – это группа вирусов, распространяющихся половым путем. В последнее время появляется все больше доказательств того, что большинство типов рака головы и шеи связаны именно с этой инфекцией.
Диагностика рака миндалин
На первом этапе врач изучит историю болезни и выслушает жалобы пациента. Затем проводится физический осмотр полости рта и горла на предмет видимых или пальпируемых уплотнений, либо других патологий. При подозрении на рак миндалин пациент направляется к профильному онкологу. Он составляет план дальнейшего обследования.
Одним из наиболее информативных методов диагностики рака является биопсия. Это взятие небольшого образца ткани из пораженной области, в данном случае из миндалин. Образец отправляется на гистологическое исследование, которое может подтвердить наличие опухолевых клеток.
Тесты диагностической визуализации, позволяющие изучить внутренние структуры тела, необходимы для уточнения стадии заболевания. Стадия рака указывает на тяжесть заболевания и степень распространения опухолевых клеток. Точное ее установление помогает врачам составить наиболее эффективный план лечения.
Лечение рака миндалин
Тактика терапии может варьироваться в зависимости от стадии заболевания и наличия метастазов. Лечение рака миндалин – это сложный и многоэтапный процесс, поэтому ведением пациента будет заниматься сразу целая команда специалистов.
- Хирургия. В большинстве случаев хирургическая операция – это лечение первой линии. При локализованной опухоли миндалины удаляются вместе с небольшими участками окружающих тканей, даже если они выглядят здоровыми. Это необходимо, чтобы гарантировать, что все раковые клетки были удалены.
- Лучевая терапия. Применяется для разрушения ДНК раковых клеток и остановки прогрессирования рака.
- Химиотерапия. Химиотерапевтические препараты помогают уничтожить раковые клетки, замедлить рост и распространение раковой опухоли. Химиотерапия до операции помогает уменьшить размер новообразования и облегчить его удаление. При раке полости рта и горла химиотерапию часто комбинируют с облучением.
- Таргетная терапия. В настоящее время разрабатываются новые препараты, целенаправленно воздействующие на раковые клетки. Поэтому таргетная терапия связана с меньшим риском побочных эффектов, чем химиотерапия.
- Паллиативное лечение. Этот вид терапии фокусируется на облегчении симптомов заболевания и повышения качества жизни больного. На поздних стадиях рак миндалин может затруднить процесс приема пищи. Некоторым пациентам может понадобиться формирование гастростомы для обеспечения достаточного питания.
Опухоли головы и шеи
Рассказывает Геннадий Элькун,
оториноларинголог, врач высшей категории, профессор, д.м.н.
К опухолям головы и шеи относят опухоли рта, глотки, гортани, а также встречающиеся реже опухоли носа, синуса, придаточных пазух, слюнных желез и среднего уха – существует всего более 30 возможных мест локализации злокачественных образований органов головы и шеи.
Опухоли полости рта
Рак ротовой полости – один из наиболее частых типов злокачественных образований органов головы и шеи. Опухоль может быть локализована на губе, языке, под языком, внутренней стороне щеки, на твердом небе, на тканях позади зубов мудрости. При раке губы злокачественные образования чаще всего образуются на верхней губе. Наиболее частой локализацией опухоли в полости рта является нижняя стенка (дно полости рта) и боковая часть языка.
Рак глотки и гортани
Выделяют несколько разновидной рака глотки и гортани в зависимости от локализации и типа опухоли.
- Рак носоглотки
- Рак ротоглотки. Ротоглотка включает мягкое небо, основание (корень) языка, гланды, заднюю и боковые стенки гортани. Чаще всего рак ротоглотки развивается в гландах и корне языка.
- Рак голосовых связок. Рак голосовых связок – второй по частоте вид злокачественных образований органов головы и шеи.
К редким видам опухолей головы и шеи относят:
- Рак носовых пазух
- Рак слюнных желез
- Рак среднего уха
Лечение рака щитовидной железы отличается от лечения других опухолей головы и шеи.
Факторы риска
Основными факторами риска развития опухолей головы и шеи являются курение, употребление нюхательного и жевательного табака и злоупотребление алкоголем (3 из 4 случаев заболевания).
Повышенный риск развития опухолей головы и шеи также может быть связан с инфицированием вирусом папилломы человека ВПЧ 16. Чаще всего опухоли головы и шеи развиваются после 50 лет. Мужчины заболевают чаще, чем женщины.
Другие факторы риска:
- Диета с высоким содержанием животных жиров.
- Солнечное излучение – длительное пребывание на солнце может привести к развитию рака губы.
- Длительное воздействие химических веществ – древесная пыль, кожевенная пыль и формальдегид, выделяемый МДФ, связаны с риском развития некоторых видов рака носоглотки и придаточных пазух носа.
- Предраковые состояния полости рта, такие как лейкоплакия и эритроплакия, чаще всего связанные с курением.
Симптомы
Общие симптомы опухолей головы и шеи:
- Язвочка(рана) в ротовой полости, которая не проходит в течение нескольких недель
- Красные или белые пятна на слизистой оболочке ротовой полости или глотки, которые со временем не исчезают
- Нарушения глотания, боль при глотании или пережевывании пищи
- Изменения голоса
- Постоянная боль в горле или боль в ухе с одной стороны
- Припухлость на лице, во рту или на шее
Менее распространенные симптомы:
- Выпадение зубов
- Заложенность носа или носовые кровотечения
- Боль или онемение лица и верней челюсти
Несмотря на то что эти симптомы могут указывать на другие заболевания, важно обратиться к врачу для уточнения диагноза, особенно если они наблюдаются в течение длительного времени.
При прогрессировании заболевания опухоли головы и шеи чаще всего распространяются на шейные лимфоузлы. Увеличение лимфоузлов обычно свидетельствует об инфекционном заболевании, а не о злокачественном процессе. Но если увеличение шейного лимфоузла наблюдается в течение 3-4 недель, необходимо обратиться к врачу!
Типы опухолей головы и шеи
Наиболее распространенным типом опухолей головы и шеи является плоскоклеточный рак. Большинство опухолей головы и шеи (9 из 10 случаев) образуются из клеток плоского эпителия, выстилающих поверхность ротовой полости, носа и носоглотки. Реже среди опухолей головы и шеи встречаются лимфомы, аденокарциномы и саркомы.
Диагностика
Диагностика и лечение опухолей головы и шеи должны проводиться в специализированной клинике при участии врачей нескольких специальностей: радиолога, онколога, оториноларинголога, хирурга. При необходимости могут быть привлечены офтальмологи, челюстно-лицевые хирурги, нейрохирурги.
Методы диагностики:
- Ультразвуковое исследование шеи и шейных лимфоузлов
- Эндоскопическое исследование (осмотр отделов полости носа, носоглотки, гортани).
- Для окончательной постановки диагноза проводится биопсия.
Виды биопсии: инцизионная биопсия (иссечение части пораженной ткани), тонкоигольная пункционная биопсия.
Если по результатам биопсии подтверждается диагноз злокачественного образования, проводятся дальнейшие исследования с целью стадирования процесса: рентген, компьютерная и магнитно-резонансная томография, сцинтиграфия, ПЭТ/КТ.
Клиника оториноларингологии и хирургии головы и шеи ЕМС расположена в многопрофильном госпитале ЕМС, где круглосуточно работает лаборатория, отделения лучевой (УЗИ, рентген, КТ, МРТ) и радионуклидной (ОФЭКТ/КТ, ПЭТ/КТ) диагностики что позволяет в кратчайшие сроки установить правильный диагноз и назначить соответствующее лечение.
Лечение
В Институте онкологии Eвропейского медицинcкого центра (Москва) проводится комплексное лечение опухолей головы и шеи. Лечение рака гортани, носоглотки и других опухолей в области головы и шеи проводится с применением методов хирургического лечения, лучевой терапии, химиотерапии, а также сочетания нескольких методов. Каждый случай рассматривается на врачебном консилиуме для определения наиболее успешной тактики лечения.
Начальная стадия опухолей головы и шеи, как правило, предполагает проведение хирургического лечения. В Институте онкологии EMС проводится хирургическое лечение онкологических патологий органов области головы и шеи в полном объеме с применением самых современных методов, включая робот-ассистированную хирургию с использованием системы DA Vinci Si HD последнего поколения при злокачественных новообразованиях ротогортаноглотки (TORS), опухолях слюнных желез (подчелюстных, околоушных), а также проведение робот-ассистированных лимфодиссекций шеи (удаление пораженных лимфатических узлов на шее).
Операции проводит команда высококлассных хирургов, в том числе один из ведущих европейских специалистов в области хирургии головы и шеи профессор Жан Рене Милье, хирург-оториноларинголог, профессор, д.м.н. Геннадий Элькун. Робот-ассистированные операции позволяют добиться радикального лечения опухоли и при этом являются максимально щадящими для пациента. Специалисты EMС проводят успешные операции в том числе в самых сложных случаях.
Лучевая терапия опухолей головы и шеи проводится в Центре лучевой терапии EMC на линейных ускорителях последнего поколения. Применение самых современных методов лучевой терапии позволяет в ряде случаев провести излечение опухоли без операции.
Видео:
Удаление злокачественной опухоли костей лицевого черепа
Удаление злокачественной опухоли голосовой складки
Автор: Геннадий Элькун, оториноларинголог, врач высшей категории, профессор, д.м.н.
Рак полости рта и ротоглотки
Полость рта и ротоглотка состоит из различных тканей, которые могут стать источниками возникновения как доброкачественных, так и злокачественных опухолей.
Из доброкачественных опухолей следует выделить: эозинофильную гранулему, фиброму, кератоакантому, лейомиому, остеохондрому, липому, шванному, нейрофиброму, папиллому, рабдомиому, одонтогенные опухоли и др.
Как правило, единственным методом лечения таких опухолей является операция, рецидивы после которой встречаются очень редко.
Лейкоплакия, эритроплакия и дисплазия
Лейкоплакия и эритроплакия – термины, обозначающие различные изменения слизистой оболочки полости рта и глотки при курении, жевании табака, травме слизистой оболочки полости рта зубным протезом
Появление измененной слизистой оболочки белого цвета может указывать на наличие у больного лейкоплакии. При эритроплакии измененная слизистая оболочка имеет красный цвет, может несколько выступать над поверхностью и легко кровоточить.
Серьезность появившихся изменений слизистой оболочки полости рта и глотки можно уточнить только с помощью биопсии (взятия кусочка ткани для микроскопического исследования) или соскабливания отдельных клеток.
Указанные изменения могут оказаться безобидными и проходить после прекращения воздействия причинного фактора, но могут предшествовать возникновению рака.
Такое предопухолевое состояние носит название дисплазии.
Различают незначительную, умеренную и тяжелую степени дисплазии. Зная степени дисплазии, можно прогнозировать (предсказывать) вероятность самоизлечения, исчезновения после лечения или превращения в злокачественную опухоль.
Без правильного лечения 5% лейкоплакий в течение 10-летнего периода перерождается в рак.
Эритроплакия является более серьезным состоянием, при котором почти в 50% случаев после биопсии устанавливается диагноз рака.
Более 90% опухолей полости рта и ротоглотки представляют плоскоклеточный рак, развивающийся из покровных (эпителиальных) клеток.
Веррукозная (бородавчатая) карцинома является разновидностью плоскоклеточного рака и составляет 5% от всех опухолей полости рта. Этот вид рака относится к опухолям низкой степени злокачественности, редко дает метастазы, но может глубоко распространяться в окружающие ткани. В связи с этим рекомендуется широкое удаление опухоли в пределах здоровых тканей.
Малые слюнные железы, расположенные в слизистой оболочке полости рта и глотки, могут стать источниками возникновения различных видов рака, таких как аденоидная кистозная карцинома, мукоэпидермоидный рак и полиморфная аденокарцинома низкой степени злокачественности.
В миндалинах и основании языка находится лимфоидная ткань, из которой могут развиваться лимфомы (неходжкинская лимфома/лимфосаркома и болезнь Ходжкина/лимфогранулематоз).
Как часто возникают злокачественные опухоли полости рта и ротоглотки?
В 2002 г. в России было выявлено 10215 случаев злокачественных опухолей полости рта и глотки, причем мужчины заболевали почти в 4 раза чаще женщин.
По предварительным данным, в США в 2004 г. может быть выявлено 28260 случаев рака полости рта и ротоглотки.
За последние 20 лет наблюдается снижение, как заболеваемости, так и смертности от этого вида рака.
Факторы риска развития рака полости рта и ротоглотки
В настоящее время известны некоторые факторы, которые повышают вероятность развития рака полости рта и ротоглотки.
Возраст. Вероятность развития рака полости рта и ротоглотки повышается с возрастом, особенно после достижения 35-летнего возраста.
Пол. Рак полости рта более чем в 2 раза чаще возникает у мужчин по сравнению с женщинами.
Табак. 90% больных злокачественными опухолями полости рта и ротоглотки указывают на употребление ими табака в виде курения или жевания. Риск возникновения рака повышается с количеством выкуренных сигарет или табака, употребленного при жевании.
Среди курильщиков рак полости рта и ротоглотки возникает в 6 раз чаще по сравнению с некурящими людьми.
У 35% больных, продолжающих курить после излечения рака, впоследствии развиваются другие злокачественные опухоли полости рта, ротоглотки или гортани по сравнению с 6% у лиц, прекративших курение.
У курильщиков трубки имеется значительный риск возникновения рака губы.
Жевательный табак чаще всего вызывает рак щеки, десен и губы и повышает риск развития рака этих локализаций в 50 раз.
Работа или проживание среди курильщиков (пассивное курение) также является фактором риска возникновения рака полости рта и ротоглотки.
Алкоголь. Употребление спиртных напитков существенно повышает риск рака полости рта и ротоглотки среди курильщиков.
75-80% больных раком полости рта указывают на употребление алкоголя в значительных количествах. У пьющих людей рак этой локализации встречается в 6 раз чаще по сравнению с непьющими людьми.
Ультрафиолетовое излучение. 30% больных раком губы имели работу, связанную с длительным пребыванием на открытом воздухе.
Раздражение. Предполагается, что плохо подогнанный зубной протез, вызывающий раздражение слизистой оболочки полости рта, может повышать риск развития рака полости рта.
Питание. Неполноценное питание с низким содержанием овощей и фруктов повышает риск рака полости рта и ротоглотки.
Угнетение иммунной системы при приеме специальных препаратов, например, с целью предотвращение отторжения пересаженных органов, может повышать риск возникновения рака полости рта и ротоглотки.
Профилактика рака полости рта и ротоглотки
Большинство случаев рака полости рта и ротоглотки можно предотвратить, если избегать воздействия известных факторов риска.
Табак и курение являются наиболее важными факторами риска в развитии рака полости рта и ротоглотки. Лучшее решение для всех людей – не начинать курить, не употреблять спиртные напитки или же резко ограничить их употребление.
Если же Вы курите и употребляете алкоголь даже в течение длительного времени, то отказ от этих привычек в значительной степени снизит риск возникновения рака этих локализаций.
Избегайте пребывания на солнце в середине дня, когда воздействие ультрафиолетового излучения наибольшее, тем самым Вы снизите риск развития рака губы и кожи.
Полноценное питание с употреблением большого количества овощей и фруктов несколько раз в день и продуктов из зерна грубого помола будет способствовать снижению возникновения рака полости рта и ротоглотки.
Диагностика рака полости рта и ротоглотки
Многие злокачественные опухоли полости и ротоглотки могут быть выявлены на ранних стадиях самими больными или во время осмотра врачом.
Признаки и симптомы рака полости рта и ротоглотки
При наличии одного или нескольких ниже перечисленных признаков или симптомов в течение 2 и более недель необходимо, не откладывая, проконсультироваться у врача.
- Наличие длительно незаживающей язвы во рту.
- Непроходящая боль в полости рта.
- Припухлость или утолщение щеки.
- Белые или красные пятна на деснах, языке, миндалинах или слизистой оболочке полости рта.
- Ощущение инородного тела в глотке.
- Затруднение жевания или глотания.
- Затруднение движение челюстью или языком.
- Онемение языка.
- Изменение голоса.
- Появление припухлости на шее.
- Потеря веса.
- Длительно существующее затрудненное дыхание
Следует указать на то, что указанные изменения не обязательно имеют отношение к раку и могут быть при ряде других неопухолевых заболеваниях. Тем не менее, только врач может выяснить причину подобных изменений.
Методы диагностики рака полости рта и ротоглотки
При беседе врач расспросит Вас о появившихся симптомах, факторах риска и перенесенных заболеваниях. После этого он осмотрит голову, шею, полость рта, прощупает лимфатические узлы.
При необходимости будет вызван отоларинголог- специалист по заболеваниям уха, горла и носа, который может назначить дополнительное обследование.
Назофарингоскопия, фарингоскопия, ларингоскопия (осмотр, соответственно, полости носа, глотки и гортани) с помощью зеркала или специального инструмента позволяет осмотреть указанные области и сделать при необходимости биопсию (взятие кусочка ткани для исследования).
С целью подтверждения диагноза опухоли материал может быть получен в результате соскоба в области подозрительного участка, пункции тонкой иглой или хирургического удаления части опухоли.
Анализ периферической крови позволяет оценить общее состояние больного и обнаружить анемию (малокровие), а при биохимическом анализе крови можно заподозрить поражение печени и костей.
Рентгенография грудной клетки дает возможность выявить поражение легочной ткани, что встречается редко, но возможно при распространенном опухолевом процессе.
Компьютерная томография (КТ), иногда с дополнительным введением контрастного вещества, помогает определить размер, форму и расположение опухоли, а также наличие увеличенных лимфатических узлов.
Магнитно-резонансная томография (МРТ) дает возможность получить дополнительную к КТ информацию, особенно в отношении спинного и головного мозга.
При позитронно-эмиссионной томографии (ПЭТ) используется радиоактивная глюкоза, которая накапливается в опухолевых клетках. Этот метод особенно оправдан для выявления пораженных лимфатических узлов.
Определение стадии рака полости рта и ротоглотки
Проведение всестороннего обследования дает возможность выявить распространенность опухолевого процесса и определить стадию опухоли – от 0 до IV.
Стадия 0 означает самую раннюю фазу развития рака, когда опухоль еще не вышла за пределы слизистой оболочки полости рта или ротоглотки.
Возрастание стадии указывает на большую распространенность процесса. Под стадией IV подразумевается поражение отдаленных от первичной опухоли органов.
Рецидив рака означает возврат болезни в области первичного расположения опухоли или в отдалении от основного очага.
Лечение рака полости рта и ротоглотки
При лечении больных раком полости рта и ротоглотки используют хирургический, лучевой и лекарственный методы. При этом в зависимости от стадии опухоли применяют один или несколько методов терапии.
Для хирургического лечения опухолей полости рта и ротоглотки могут быть использованы различные операции с учетом уточнения местоположения опухоли и стадии процесса, а также необходимости выполнения реконструктивных (восстановительных) вмешательств с целью восстановления утраченных функций.
У больных с подвижной опухолью в полости рта выполняется удаление опухоли без иссечения костной ткани. В случае ограниченной подвижности опухоли и отсутствии изменений в кости (на рентгеновских снимках) производится удаление опухоли вместе с частью челюсти. Явное поражение челюсти, видимое на рентгенограммах, требует более широкого иссечения костной ткани.
При поражении губы в отдельных случаях может быть использован специальный хирургический микрографический метод, при котором опухоль удаляется слоями и исследуется под микроскопом. Это позволяет полностью удалить опухоль и максимально сохранить нормальные ткани губы.
Злокачественные опухоли полости рта и ротоглотки часто распространяются в лимфатические узлы шеи. В этих случаях показана операция удаления их и подозрительных лимфатических узлов. Объем операции зависит от степени распространения опухоли и может быть значительным, вплоть до удаления мышц, нервов и сосудов.
Побочные эффекты и осложнения при оперативном удалении лимфатических узлов связаны с повреждением нервов: онемение уха, затруднение поднятия руки над головой, опущение нижней губы. Эти явления могут постепенно пройти, но могут и остаться навсегда, если нерв был полностью удален.
В некоторых случаях при больших опухолях ротоглотки, приводящих к затруднению дыхания, выполняется трахеотомия (рассечение трахеи) и введение трубки в трахею для восстановления дыхания. После удаления опухоли трубка извлекается и обычное дыхание восстанавливается.
Лучевая терапия может быть основным методом лечения у больных с небольшими опухолями полости рта и ротоглотки. У пациентов с опухолями значительных размеров лучевой метод используют наряду с операцией для уничтожения оставшихся опухолевых клеток. Лучевую терапию также применяют для облегчения боли, прекращения кровотечения, устранения затрудненного глотания.
При опухолях полости рта и ротоглотки наиболее часто используют наружное облучение. Лечение проводится 5 раз в неделю в течение 5-7 недель.
У некоторых больных может быть применена брахитерапия (внутреннее облучение). При этом в опухоль или вблизи нее на определенное время вводятся металлические стержни, содержащие радиоактивный материал. Перед выпиской домой эти стержни удаляются.
В ряде случаев используют как наружное, так и внутреннее облучение.
Побочные эффекты лучевой терапии: покраснение кожи, сухость во рту, боль в горле, осиплость голоса, частичная потеря вкуса, слабость. Из осложнений лечения могут возникнуть: повреждение щитовидной железы и сосудов, питающих головной мозг.
Под химиотерапией подразумевается применение противоопухолевых препаратов. Ее можно использовать перед операцией или лучевой терапией для сокращения размеров опухоли. В ряде случаев химиотерапию применяют в сочетании с облучением или операцией.
Для химиотерапии рака полости рта и ротоглотки наиболее часто используются цисплатин и 5-фторурацил. Кроме того, могут быть применены и другие препараты: метотрексат, блеомицин, карбоплатин. Препараты используют как в отдельности, так и в комбинации для усиления противоопухолевого эффекта.
Побочные эффекты химиотерапии могут проявляться в виде тошноты, рвоты, потери аппетита, облысения, появления язв во рту, утомляемости, повышенной восприимчивости к инфекции, кровоточивости. Большинство побочных эффектов со временем проходит, некоторые из них, например, нарушение слуха при применении цисплатина, могут быть стойкими.
Результаты лечения рака полости рта и ротоглотки
У больных с 0 стадией рака полости рта и ротоглотки длительная выживаемость составляет 95-100%, однако в случае рецидива (возврата) болезни может потребоваться более серьезное оперативное вмешательство или лучевая терапия. Этим больным нужно знать о том, что курение может способствовать развитию другой злокачественной опухоли.
Применение операции или лучевой терапии у пациентов с I стадией рака позволяет добиться длительной выживаемости в 80-85% случаев, а при II стадии – в 60-80%.
У пациентов с III-IV стадиями рака полости рта и ротоглотки применяют 2 или все 3 метода лечения. При этом длительная выживаемость колеблется от 20 до 50%.
Что происходит после окончания лечения рака полости рта и ротоглотки?
После проведенного лечения по поводу рака полости рта и ротоглотки у больного могут возникнуть проблемы с речью и глотанием. Специалисты (логопед, диетолог) дадут консультацию и назначат соответствующие процедуры для устранения имеющихся проблем.
У больных, перенесших лечение по поводу злокачественных опухолей полости рта и ротоглотки, имеется повышенный риск развития рецидива или новой опухоли. Рецидивы обычно возникают в течение первых 2 лет после окончания лечения, поэтому пациенты должны находиться под тщательным врачебным наблюдением и проходить обследование.
У 30-40% больных, получавших лучевую терапию, могут быть низкие уровни гормонов щитовидной железы. Таким пациентам показана консультация эндокринолога и назначение соответствующей терапии.
Доказано, что у больных, перенесших лечение по поводу рака полости рта и ротоглотки, имеется повышенный риск развития рецидива или новой опухоли, особенно если они курят или злоупотребляют алкогольными напитками.
Поэтому настоятельно рекомендуется избавиться от этих привычек.
Шишка на гланде: причины образования, симптомы, лечение
При появлении дискомфорта в горле следует обратить внимание на горло. Для этого достаточно взять зеркальце и посмотреть есть шишка или нет. Эта шишка может находиться на миндалинах, на задней стенке горла или под подбородком на передней поверхности шеи. Обнаруженная шишка на гланде может свидетельствовать о возникшей в организме патологии.
Выявить новообразования на горле можно при помощи обследования фарингоскопии. Специалист также может помочь разобраться в точном диагнозе при помощи дополнительных методов обследования, сопутствующих симптомах.
Причины образования шишек на гланде
Шишки в основном образуются единично, на одной стороне. Они могут иметь разный размер. Смотря на причину возникновения новообразования, и на какой стадии оно находится, имеет разную степень опасности.
Заболевания, провоцирующие образование
- Твердый сифилитический шанкром;
- Проявление паратонзиллита;
- Злокачественная опухоль;
- Абсцесс глотки и гортани;
- Доброкачественная опухоль.
При заболеваниях: шанкром, доброкачественном новообразовании, злокачественной опухоли, паратонзиллита у пациента наблюдается боль в горле, субфебрильная температура, увеличиваются лимфатические узлы.
Твердый сифилитический шанкром
Он может возникнуть в горле или гортани вследствие осложнения тонзиллитом.
Паратонзиллит
Проявление паратонзиллита – возникает на миндалине в виде гнойничковых ран. Причиной такого заболевания являются стрептококки, которые поражают миндалины и горло.
Подробнее о данном заболевании в статье Причины, симптомы и диагностика паратонзиллярного абсцесса
Пациент жалуется на сильную боль в горле при повороте головы, повышение температуры.
Если обратить внимание на такого человека, то по нему будет видно, как он опускает голову в сторону образования гнойничка. Голос может гундосить, больному сложно открывать рот, так как возникают болезненные ощущения. Со рта может исходить неприятный запах.
Для лечения пациенту назначают трехдневный курс антибиотиков и витаминотерапию. После назначают хирургическое вмешательство. Если не принимать меры оперативного метода лечения в течение недели, то гнойничок сам прорывается и возникают тяжелые осложнения.
Гнойничок выглядит как шишка на миндалине белого цвета. Но в зависимости от степени поражения может менять свой цвет. Со временем в месте образования миндалина отекает и окрашивается в иной цвет.
Злокачественная опухоль
При таком обстоятельстве, сложно самому знать какая у больного шишка. Злокачественная опухоль – заболевание, которое возникает вследствие осложнения после паратонзиллита. Опухоль на гландах нельзя откладывать на потом, так как если это злокачественное образование, то в дальнейшем оно может пустить метастазы по всему организму.
Больной может заметить кровянистые выделения изо рта, чувствовать боль в горле.
В основном при злокачественных новообразованиях назначают оперативную методику лечения и курс химиотерапии.
Абсцесс глотки и гортани
Это заболевание в основном возникает у малышей до 2 лет. Оно является осложнением от воспаления лимфатических узлов. Выглядит оно как шишка на миндалине. Когда проводят пальпацию, то ощущается мягкая припухшая ткань.
Симптоматика проявляется сразу. У больного наблюдается резкое повышение температуры тела, учащаются дыхательные движения из-за затруднения дыхания. Ребенок начинает гундосить и жалуется на сильную боль при глотании. Такая шишка опасна тем, что она закрывает горло, и возникает риск удушья. При обнаружении таких симптомов следует сразу обращаться к специалистам.
При абсцессе наблюдается много гноя, но он отделяется с примесью крови, поэтому может быть окрашен в красный цвет. Если вовремя не оказать лечение, гнойник может прорваться и попасть в дыхательные пути.
Лечат такую шишку только оперативным путем. Далее уже назначают курс антибиотиков и витаминов.
Доброкачественное образование
Такая проблема почти не опасна для здоровья, но иногда она может приносить большие неудобства для человека. Доброкачественное образование — это разрастание окружающих тканей в горле и выглядит как простая шишка.
Таких образований можно поделить на несколько групп:
- Киста;
- Папиллома;
- Липома;
- Гемангиома.
Существуют и другие новообразования разрастания тканей в горле, но к счастью встречаются они намного реже.
Цвет горла при таких образованиях ярко красный или же белый. Не рекомендуется принимать народные методы для лечения шишек в горле. При осложнении папилломы может возникнуть злокачественное новообразование.
Симптоматика такая же, как и при обнаружении других шишек на гортани. Отличается только тем, что они не содержат гнойничков, выделения могут полностью отсутствовать. Пациент может ощущать першение в горле, или вообще отмечается сухость. Лечение назначают в основном оперативное. В современном мире для удаления редко пользуются скальпелем, используют в основном лапароскопию и лазерное удаление.
Шишка на гланде, образовавшаяся вследствие кисты, может иметь некоторую опасность, так как киста — это мешочек с жидкостью. Такая шишка на гланде лечится как медикаментозными методами, так и оперативным способом. Если киста на миндалине имеет размер до 10 миллиметров, специалисты пытаются остановить рост гормональными препаратами. Если она увеличивается, то уже прибегают к операции. Пациент при кисте чувствует небольшой дискомфорт при глотании. Если киста больших размеров, ее можно увидеть через зеркало, и она заметна визуально. Чаще всего такие шишки образуются вследствие работы на угольных предприятиях, при курении и алкоголизме.
Воспаление слюнных желез
Это заболевание может дать осложнение – образование шишки в горле. Оно сопровождается сильным слюнотечением и неприятным запахом из-за рта.
Больному в основном назначают противовоспалительные препараты.
Диагностические мероприятия
Для диагностики назначают ультразвуковое обследование, для того чтобы определить место локализации шишки, размер.
Также берут общий анализ крови для выявления воспалительных процессов в организме.
При обнаружении новообразования, также сдается мазок на онкомаркеры. Это проводится для исключения ракового заболевания.
Лечение и профилактика
Если больной замечает нарост в горле, наличие кровянистых выделений изо рта, опухоль или шишку следует обращаться к врачу.
Лечение проводят в зависимости от осложнения и причины возникновения заболевания. Если медикаментозное лечение не помогает, назначается оперативное.
Онкологический центр в Украине, Кропивницкий
Онкологический центр TomoClinic — первый и единственный в Украине, где применяют в наиболее современный и эффективный вид лучевой терапии в борьбе с раком. Именно томотерапия прицельно уничтожает опухоль c максимальной защитой близлежащих органов и тканей, сохраняя здоровье организма и качество жизни пациента. Наш онкологический центр был создан в 2015 году с целью точной диагностики новообразований и комплексного лечения рака по примеру успешных европейских клиник. Мы применяем международные протоколы лечения, а решение о тактике комбинированного лечения в каждом индивидуальном случае принимаем на междисциплинарных консилиумах. TomoClinic использует высокоточное оборудование: линейные ускорители Accuray Tomo HD и Elekta Synergy с коллиматором Agility . Наши квалифицированные онкологи, радиологи и лучевые терапевты регулярно проходят обучение в Европе. Мы делаем всё возможное для того, чтоб пациент с онкологическим заболеванием не был вынужден ехать для лечения за рубеж, а получал эффективную терапию на европейском уровне в Украине. Также для пациентов мы проводим УЗИ, КТ, МРТ, интервенционную диагностику под аппаратным контролем. TomoClinic специализируется на лучевой терапии, которая показана 60-75% онкопациентов. Наши приоритетные направления — лечение опухолей простаты и груди, головы и шеи, прямой кишки, легких, головного и спинного мозга. Томотерапия актуальна для опухолей и метастазов любого размера, формы и локализации, а также для новообразований, расположенных в труднодоступных местах и не поддающихся хирургии. Помимо лучевой терапии наш онкологический центр TomoClinic применяет медикаментозную терапию (химиотерапия, иммунная, гормональная и таргетная терапия), органосохраняющие операции и малоинвазивную хирургию, эмболизацию и реабилитацию, оказывает паллиативную помощь и лечит боль. Действует стационар, оборудованный комфортными и уютными номерами для проживания пациентов и сопровождающих лиц. В здании стационара также находятся отделение химиотерапии и реанимационное отделение, оснащенное современной аппаратурой. Мы боремся за жизнь каждого пациента, заботясь о сохранении его здоровья и побеждая рак!Увеличение лимфатических узлов и желез: причины, диагностика, лечение, неотложные ситуации
Увеличение лимфатических узлов – признак того, что ваше тело борется с инфекцией или болезнью. В большинстве случаев они возвращаются к нормальному размеру после завершения работы.
Лимфатические узлы – это круглые бобовидные железы, расположенные по всему телу. Их скопления есть в таких местах, как шея, под мышкой и в складке между бедром и туловищем (там, где начинается нога). Иногда вы можете ощущать эти скопления как маленькие шишки, особенно если они опухшие.
Они являются частью вашей лимфатической системы. Наряду с селезенкой, миндалинами и аденоидами они помогают защитить вас от вредных микробов.
Симптомы увеличения лимфатических узлов
Наиболее частыми признаками являются:
Поскольку увеличение лимфатических узлов обычно связано с каким-либо типом заболевания, у вас могут быть и другие симптомы, в зависимости от того, что это за болезнь:
Насморк , боль в горле или лихорадка (вызванная инфекцией верхних дыхательных путей)
Увеличение скоплений лимфатических узлов в разных частях тела (вызвано инфекцией или нарушением иммунной системы, например ревматоидным артритом)
Тяжело лимфатические узлы, которые не двигаются или не увеличиваются быстро (признаки определенных типов рака)
Причины увеличения лимфатических узлов
В лимфатических узлах есть иммунные клетки, называемые лимфоцитами.Они атакуют бактерии, вирусы и другие вещи, от которых вы можете заболеть. Когда вы боретесь с вредными микробами, ваше тело производит больше этих иммунных клеток, что и вызывает отек.
В ваших лимфатических узлах встречаются всевозможные микробы, поэтому они могут увеличиваться по разным причинам. Обычно это что-то, что относительно легко лечить, например:
- Вирус, например, простуда
- Бактериальная инфекция, например ушная инфекция, кожная инфекция или инфицированный зуб
Гораздо реже, это может быть больше серьезная болезнь.Они могут включать:
- Туберкулез, инфекция, которая обычно поражает ваши легкие
- Болезнь Лайма, инфекция, передаваемая через укус клеща
- Проблема с вашей иммунной системой, такая как волчанка или ревматоидный артрит
- ВИЧ / СПИД, инфекция передается через половой контакт и внутривенное употребление наркотиков
- Определенные виды рака, в том числе:
Когда обращаться к врачу по поводу опухших лимфатических узлов
В большинстве случаев опухшие железы возвращаются к нормальному размеру после того, как болезнь или инфекция прошли.Но вот некоторые вещи, на которые следует обратить внимание:
Железы, которые резко увеличились
Железы, которые намного больше, чем должны быть, а не просто слегка опухшие
Железы, которые кажутся твердыми или неподвижными при нажатии на них
Железы, которые остаются опухшими более 5 дней у детей или от 2 до 4 недель у взрослых
Область вокруг желез становится красной или пурпурной, ощущается тепло или вы видите гной
Отек в руке или паху
Внезапная потеря веса
Не проходит лихорадка
Ночная потливость
Если вы заметили что-либо из этого, обратитесь к врачу.
Диагностика опухших лимфатических узлов
Ваш врач сначала расспросит вас о вашей истории болезни и проведет медицинский осмотр. Они могут понять, что заставляет ваши железы увеличиваться в размерах, по тому месту, где они находятся в вашем теле.
Они также могут порекомендовать один из этих тестов, чтобы узнать больше о том, что происходит:
Анализы крови
Рентген
Ультразвук. Высокочастотные звуковые волны позволяют врачу видеть, что происходит внутри вашего тела.
Магнитно-резонансная томография (МРТ). Мощный магнит и радиоволны используются для детального изображения ваших органов и тканей.
Биопсия. Ткань лимфатического узла удаляется и исследуется под микроскопом.
ПЭТ сканирование. Это смотрит на химическую активность в частях вашего тела. Это может помочь выявить различные состояния, такие как рак, болезни сердца и головного мозга. Это делается реже.
Компьютерная томография.Серии рентгеновских снимков сделаны под разными углами и собраны вместе, чтобы сформировать более полную картину.
Лечение опухших лимфатических узлов и домашние средства
Если ваши опухшие лимфатические узлы не вызваны чем-то серьезным, они исчезнут сами по себе. Несколько вещей могут помочь при любом дискомфорте, пока вы ждете, пока он не пройдет:
Теплый компресс. Мочалка, промытая в горячей воде и приложенная к больному месту, может облегчить боль.
Остальное.Хороший отдых поможет быстрее вылечить легкую болезнь.
Безрецептурные обезболивающие: ацетаминофен, аспирин, ибупрофен или напроксен могут улучшить ваше самочувствие. (Поговорите со своим врачом, прежде чем давать аспирин детям или подросткам.)
Если опухоль вызывает что-то более серьезное, лечение может включать:
Увеличение лимфатических узлов и желез: причины, диагностика, лечение, неотложные ситуации
Увеличение лимфы узлы – это признак того, что ваше тело борется с инфекцией или болезнью.В большинстве случаев они возвращаются к нормальному размеру после завершения работы.
Лимфатические узлы – это круглые бобовидные железы, расположенные по всему телу. Их скопления есть в таких местах, как шея, под мышкой и в складке между бедром и туловищем (там, где начинается нога). Иногда вы можете ощущать эти скопления как маленькие шишки, особенно если они опухшие.
Они являются частью вашей лимфатической системы. Наряду с селезенкой, миндалинами и аденоидами они помогают защитить вас от вредных микробов.
Симптомы увеличения лимфатических узлов
Наиболее частыми признаками являются:
Поскольку увеличение лимфатических узлов обычно связано с каким-либо типом заболевания, у вас могут быть и другие симптомы, в зависимости от того, что это за болезнь:
Насморк , боль в горле или лихорадка (вызванная инфекцией верхних дыхательных путей)
Увеличение скоплений лимфатических узлов в разных частях тела (вызвано инфекцией или нарушением иммунной системы, например ревматоидным артритом)
Тяжело лимфатические узлы, которые не двигаются или не увеличиваются быстро (признаки определенных типов рака)
Причины увеличения лимфатических узлов
В лимфатических узлах есть иммунные клетки, называемые лимфоцитами.Они атакуют бактерии, вирусы и другие вещи, от которых вы можете заболеть. Когда вы боретесь с вредными микробами, ваше тело производит больше этих иммунных клеток, что и вызывает отек.
В ваших лимфатических узлах встречаются всевозможные микробы, поэтому они могут увеличиваться по разным причинам. Обычно это что-то, что относительно легко лечить, например:
- Вирус, например, простуда
- Бактериальная инфекция, например ушная инфекция, кожная инфекция или инфицированный зуб
Гораздо реже, это может быть больше серьезная болезнь.Они могут включать:
- Туберкулез, инфекция, которая обычно поражает ваши легкие
- Болезнь Лайма, инфекция, передаваемая через укус клеща
- Проблема с вашей иммунной системой, такая как волчанка или ревматоидный артрит
- ВИЧ / СПИД, инфекция передается через половой контакт и внутривенное употребление наркотиков
- Определенные виды рака, в том числе:
Когда обращаться к врачу по поводу опухших лимфатических узлов
В большинстве случаев опухшие железы возвращаются к нормальному размеру после того, как болезнь или инфекция прошли.Но вот некоторые вещи, на которые следует обратить внимание:
Железы, которые резко увеличились
Железы, которые намного больше, чем должны быть, а не просто слегка опухшие
Железы, которые кажутся твердыми или неподвижными при нажатии на них
Железы, которые остаются опухшими более 5 дней у детей или от 2 до 4 недель у взрослых
Область вокруг желез становится красной или пурпурной, ощущается тепло или вы видите гной
Отек в руке или паху
Внезапная потеря веса
Не проходит лихорадка
Ночная потливость
Если вы заметили что-либо из этого, обратитесь к врачу.
Диагностика опухших лимфатических узлов
Ваш врач сначала расспросит вас о вашей истории болезни и проведет медицинский осмотр. Они могут понять, что заставляет ваши железы увеличиваться в размерах, по тому месту, где они находятся в вашем теле.
Они также могут порекомендовать один из этих тестов, чтобы узнать больше о том, что происходит:
Анализы крови
Рентген
Ультразвук. Высокочастотные звуковые волны позволяют врачу видеть, что происходит внутри вашего тела.
Магнитно-резонансная томография (МРТ). Мощный магнит и радиоволны используются для детального изображения ваших органов и тканей.
Биопсия. Ткань лимфатического узла удаляется и исследуется под микроскопом.
ПЭТ сканирование. Это смотрит на химическую активность в частях вашего тела. Это может помочь выявить различные состояния, такие как рак, болезни сердца и головного мозга. Это делается реже.
Компьютерная томография.Серии рентгеновских снимков сделаны под разными углами и собраны вместе, чтобы сформировать более полную картину.
Лечение опухших лимфатических узлов и домашние средства
Если ваши опухшие лимфатические узлы не вызваны чем-то серьезным, они исчезнут сами по себе. Несколько вещей могут помочь при любом дискомфорте, пока вы ждете, пока он не пройдет:
Теплый компресс. Мочалка, промытая в горячей воде и приложенная к больному месту, может облегчить боль.
Остальное.Хороший отдых поможет быстрее вылечить легкую болезнь.
Безрецептурные обезболивающие: ацетаминофен, аспирин, ибупрофен или напроксен могут улучшить ваше самочувствие. (Поговорите со своим врачом, прежде чем давать аспирин детям или подросткам.)
Если опухоль вызывает что-то более серьезное, лечение может включать:
Увеличение лимфатических узлов и желез: причины, диагностика, лечение, неотложные ситуации
Увеличение лимфы узлы – это признак того, что ваше тело борется с инфекцией или болезнью.В большинстве случаев они возвращаются к нормальному размеру после завершения работы.
Лимфатические узлы – это круглые бобовидные железы, расположенные по всему телу. Их скопления есть в таких местах, как шея, под мышкой и в складке между бедром и туловищем (там, где начинается нога). Иногда вы можете ощущать эти скопления как маленькие шишки, особенно если они опухшие.
Они являются частью вашей лимфатической системы. Наряду с селезенкой, миндалинами и аденоидами они помогают защитить вас от вредных микробов.
Симптомы увеличения лимфатических узлов
Наиболее частыми признаками являются:
Поскольку увеличение лимфатических узлов обычно связано с каким-либо типом заболевания, у вас могут быть и другие симптомы, в зависимости от того, что это за болезнь:
Насморк , боль в горле или лихорадка (вызванная инфекцией верхних дыхательных путей)
Увеличение скоплений лимфатических узлов в разных частях тела (вызвано инфекцией или нарушением иммунной системы, например ревматоидным артритом)
Тяжело лимфатические узлы, которые не двигаются или не увеличиваются быстро (признаки определенных типов рака)
Причины увеличения лимфатических узлов
В лимфатических узлах есть иммунные клетки, называемые лимфоцитами.Они атакуют бактерии, вирусы и другие вещи, от которых вы можете заболеть. Когда вы боретесь с вредными микробами, ваше тело производит больше этих иммунных клеток, что и вызывает отек.
В ваших лимфатических узлах встречаются всевозможные микробы, поэтому они могут увеличиваться по разным причинам. Обычно это что-то, что относительно легко лечить, например:
- Вирус, например, простуда
- Бактериальная инфекция, например ушная инфекция, кожная инфекция или инфицированный зуб
Гораздо реже, это может быть больше серьезная болезнь.Они могут включать:
- Туберкулез, инфекция, которая обычно поражает ваши легкие
- Болезнь Лайма, инфекция, передаваемая через укус клеща
- Проблема с вашей иммунной системой, такая как волчанка или ревматоидный артрит
- ВИЧ / СПИД, инфекция передается через половой контакт и внутривенное употребление наркотиков
- Определенные виды рака, в том числе:
Когда обращаться к врачу по поводу опухших лимфатических узлов
В большинстве случаев опухшие железы возвращаются к нормальному размеру после того, как болезнь или инфекция прошли.Но вот некоторые вещи, на которые следует обратить внимание:
Железы, которые резко увеличились
Железы, которые намного больше, чем должны быть, а не просто слегка опухшие
Железы, которые кажутся твердыми или неподвижными при нажатии на них
Железы, которые остаются опухшими более 5 дней у детей или от 2 до 4 недель у взрослых
Область вокруг желез становится красной или пурпурной, ощущается тепло или вы видите гной
Отек в руке или паху
Внезапная потеря веса
Не проходит лихорадка
Ночная потливость
Если вы заметили что-либо из этого, обратитесь к врачу.
Диагностика опухших лимфатических узлов
Ваш врач сначала расспросит вас о вашей истории болезни и проведет медицинский осмотр. Они могут понять, что заставляет ваши железы увеличиваться в размерах, по тому месту, где они находятся в вашем теле.
Они также могут порекомендовать один из этих тестов, чтобы узнать больше о том, что происходит:
Анализы крови
Рентген
Ультразвук. Высокочастотные звуковые волны позволяют врачу видеть, что происходит внутри вашего тела.
Магнитно-резонансная томография (МРТ). Мощный магнит и радиоволны используются для детального изображения ваших органов и тканей.
Биопсия. Ткань лимфатического узла удаляется и исследуется под микроскопом.
ПЭТ сканирование. Это смотрит на химическую активность в частях вашего тела. Это может помочь выявить различные состояния, такие как рак, болезни сердца и головного мозга. Это делается реже.
Компьютерная томография.Серии рентгеновских снимков сделаны под разными углами и собраны вместе, чтобы сформировать более полную картину.
Лечение опухших лимфатических узлов и домашние средства
Если ваши опухшие лимфатические узлы не вызваны чем-то серьезным, они исчезнут сами по себе. Несколько вещей могут помочь при любом дискомфорте, пока вы ждете, пока он не пройдет:
Теплый компресс. Мочалка, промытая в горячей воде и приложенная к больному месту, может облегчить боль.
Остальное.Хороший отдых поможет быстрее вылечить легкую болезнь.
Безрецептурные обезболивающие: ацетаминофен, аспирин, ибупрофен или напроксен могут улучшить ваше самочувствие. (Поговорите со своим врачом, прежде чем давать аспирин детям или подросткам.)
Если опухоль вызывает что-то более серьезное, лечение может включать: описывают воспалительный отек желез, который возникает, когда наш организм борется с инфекцией или болезнью.Как правило, опухшая железа проходит после того, как инфекция будет побеждена. «Увеличенные железы» обычно относятся к увеличению лимфатических узлов. Эти два слова стали почти синонимами. Лимфатические узлы – это небольшие отеки, которые возникают там, где прозрачная лимфатическая жидкость фильтруется и образуются лимфоциты (тип лейкоцитов).
Лимфатические узлы – это бобовидные железы, разбросанные по всему телу. Некоторые скопления лежат на шее, а другие – на бедрах и туловище.Увеличение лимфатических узлов является явным клиническим признаком того, что организм борется с инфекцией. Эта инфекция может быть локальной или распространенной. Увеличенные лимфатические узлы можно почувствовать как небольшие скопления под кожей. Лимфатические узлы участвуют в ряде органов, защищающих организм от вредных агентов. Другие такие органы включают селезенку и миндалины. Они будут отфильтровывать вредные бактерии из организма, которые, будучи обнаруженными лимфоцитами, будут выброшены у здорового пациента.
На снимке изображен конголезский мужчина с сильно опухшими железами в начале 20 века.
Лимфатическая система
Лимфатическая система является важной частью естественной защиты нашего организма. Сама лимфатическая жидкость состоит из питательных веществ и отходов, которыми обмениваются ткани тела и кровь. Лимфа проходит через лимфатические узлы и, в свою очередь, фильтруется. Таким образом, бактерии, вирусы и чужеродные агенты, находившиеся в жидкости, будут задержаны.Лимфатический узел также был разработан для создания иммунных клеток, что особенно хорошо работает в этом сценарии. Захваченные вещества будут непосредственно воздействовать на лимфоциты, создаваемые лимфатическими узлами. Таким образом, лимфатические узлы играют роль в уничтожении вредных агентов, которые, в свою очередь, предотвращают телесные заболевания.
Общие участки лимфатических узлов:
- Подмышки
- Шея
- Пах
- Выше ключицы
- Челюсть
Аналогично, отдельные лимфатические узлы могут быть найдены группами или группами узлы.Обычно они имеют круглую форму, но могут варьироваться по размеру. Некоторые могут быть размером с булавочную головку или размером с оливку. Группы опухших желез обычно ощущаются в области шеи, подмышек или паха. Нам могут напомнить об этих областях во время стандартного медицинского осмотра, когда наши врачи проведут руками по этим областям, чтобы проверить наличие воспаления. Однако большинство лимфатических узлов не прощупываются и, как правило, не чувствительны к прикосновению. Можно с уверенностью сказать, что лимфатические узлы не будут пальпироваться, если они не набухли или не увеличены.Но важно отметить, что, хотя опухшие железы обычно относятся к увеличенным лимфатическим узлам, лимфатические узлы сами по себе не являются железами. Лимфатические узлы можно лучше описать как скопления белых кровяных телец, разбросанных по нашему телу в качестве защитной меры.
Функции лимфатического узла:
- Помогает отфильтровать избыток белка
- Удалить лишнюю жидкость
- Создание специализированных лейкоцитов
- Создание антител
- Отфильтровать вирусы и бактерии
Набухание железы
Таким образом, возникает важный вопрос: что вызывает опухание железы? Как обсуждалось ранее, опухшие железы могут быть результатом бактериальной или вирусной инфекции.Например, подмышечные (или подмышечные) железы станут более устойчивыми из-за соседней вирусной инфекции. Это может объяснить, почему, когда мы болеем гриппом, мы можем чувствовать некоторую болезненность в подмышечных впадинах. В любой момент времени в организме обитают многие виды бактерий и вирусов. Абсцесс зуба, ушная инфекция, простуда или грипп – все это подвергает лимфатические узлы воздействию микробов через лимфатическую жидкость, которая фильтруется. Это часто вызывает набухание желез, поскольку они борются с этими агентами.Конечно, опухшая железа может указывать на гораздо более серьезную проблему. Туберкулез – это бактерия, разрушающая легкие, и ранний признак ее присутствия в организме может начаться с нескольких опухших желез. Волчанка – еще одна иммунная проблема, которую трудно определить, поскольку ее симптомы обычно обнаруживаются при менее серьезных заболеваниях. Пациенты с волчанкой будут испытывать такие повседневные симптомы, как лихорадка, усталость, сыпь и физическая слабость, которые можно легко спутать с менее серьезным заболеванием. Индикатором, который, возможно, побудит врача провести обследование при волчанке, будет проверка опухших желез, поскольку волчанка влияет на всю иммунную систему, и воспаленные ткани будут обнаруживаться по всему телу.
Однако опухшие железы также могут быть результатом прямой физической травмы. Порез, ссадина или укус возле железы вызовут опухание соседних желез в ответ на травму. Более серьезным заболеванием, которое приводит к увеличению лимфоузлов, являются новообразования. Опухоли от рака груди или лимфомы (хотя и редко) вызывают опухоль подмышечных желез. Рак яичка также может увеличивать лимфатические узлы в паху, а опухоль около груди, легких или шеи может увеличивать лимфоузлы, расположенные над ключицей.Более системным раком, который также вызывает опухшие железы, является лейкемия или рак клеток, производящих кровь. Рак лимфатической системы, лимфома, приводит к опуханию желез, а также поражению лимфатических узлов, селезенки и вилочковой железы.
Распространенные причины опухоли железы:
- Инфекции уха
- Простуда или грипп
- ВИЧ-инфекция
- Зараженный зуб
- Стрептококковая инфекция горла
- Иммунное заболевание
- 9 Раковые опухоли Симптомы желез
Хотя источник опухоли повлияет на широту ее симптомов, опухшая железа приведет к предсказуемому набору симптомов по всем направлениям.Местному отеку чаще всего предшествует физическая травма, такая как порез или укус. Обе эти травмы связаны с разрывом кожи. Это, конечно, будет сигналом организму сделать все, чтобы предотвратить прохождение вредных веществ через отверстие и создать лейкоциты для борьбы с будущей инфекцией. Поскольку лимфатические узлы по сути являются хранилищами лейкоцитов, неудивительно, что это приведет к высокой активности и воспалению возле пораженного участка. Следующие ощущения могут включать тепло, боль и нежность в окружающей области.Если опухшая железа находится рядом с ногами, у пациента могут возникнуть затруднения при ходьбе. Другие симптомы, сопровождающие увеличение лимфатических узлов, включают кашель, насморк, потливость, усталость, жар и озноб. Если сам лимфоузел затвердевший или опухший, пациенту рекомендуется обратиться к врачу. Два параметра, которые измеряет врач, – это размер опухшей железы и нежность при прикосновении. Может быть назначен анализ крови для определения наличия определенных заболеваний или гормонального нарушения.Визуализирующие обследования, такие как ультразвук, рентген, компьютерная томография и МРТ, также могут быть полезны для визуализации области отека. Более того, если предполагается, что опухоль является злокачественной, может быть назначена биопсия.
При наличии определенных признаков настоятельно рекомендуется проконсультироваться с врачом. Следует немедленно обследовать железы, которые опухли за ночь или стали очень крепкими. Точно так же, если железа кажется твердой и неподвижной, а не мягкой и подвижной, это может быть признаком серьезного заболевания.Цвет железы также говорит об этом, так как железы, которые кажутся синяками красного и пурпурного цветов, могут по праву вызывать тревогу. Протокол, соблюдаемый по графику, заключается в том, чтобы проконсультироваться с врачом, если железы остаются опухшими более пяти дней у детей или двух-четырех недель у взрослых. Общие признаки тяжелой болезни также включают внезапную необъяснимую потерю веса и стойкую лихорадку, которые являются кардинальными признаками того, что возможно опасное для жизни состояние. Если опухшая железа не лечить, она также рискует сформировать заполненный гноем абсцесс, который может инфицировать кровоток, поэтому важно принять надлежащие меры предосторожности.
Лечение опухших желез
Когда опухшие железы вызваны бактериальной инфекцией, врач пропишет один или несколько курсов антибиотиков. Пациентам, у которых опухоль вирусного происхождения, будут показаны противовирусные препараты. Аналогичным образом, противовоспалительные препараты (НПВП), такие как Адвил и ибупрофен, будут назначены для борьбы с болезненным воспалением. Если опухшая железа возникла в результате злокачественного новообразования, узел не сократится до тех пор, пока рак не будет вылечен. Опухоль можно лечить химиотерапией или лучевой терапией.
Другие типы опухших желез
В этой статье обсуждался основной тип опухоли – увеличенные лимфатические узлы, которые стали синонимом опухших желез в просторечии. Однако любой тип воспаления или инфекции других желез в нашем организме, безусловно, определяется как опухшая железа. Например, вирус эпидемического паротита или гриппа может поражать слюнные железы во рту (чаще всего самые большие – околоушные железы). Это вызовет хроническую сухость во рту и заметный отек, поскольку слюнным железам запрещено выделять слюну.Набухание щитовидной железы называется зобом и может быть результатом образовавшихся опухолей или узелков. По сути, любая секреторная железа в организме может набухать в результате инфекции или травмы, но всегда показаны соответствующие меры предосторожности.
Тест
1. Что из следующего лучше всего описывает роль наших лимфатических узлов?
A. Продукция антигенов
B. Размножающие бактерии
C. Дренажный фильтр
D. Зрелые Т-клеткиОтвет на вопрос № 1
C правильный. Лимфатические узлы играют важную роль в прохождении лимфатической фильтрации для удаления бактерий и вирусов. Это защитная мера для защиты организма от последующего заражения.
2. Пациенты с опухшими железами обычно испытывают все, согласно статье, кроме?
A. Набухание
B. Тепло
C. Пульсации
D. НежностьОтвет на вопрос № 2
C правильный. Пациенты с опухшими железами часто жалуются на боль, болезненность и тепло, исходящие от опухшей области. В статье не упоминались пульсации.
Источники
- WebMD (2017). «Почему опухли мои железы?» WebMD . Получено 2 июля 2017 г. с веб-сайта http://www.webmd.com/a-to-z-guides/swollen-glands#1
- Drugs (2017). «Распухшие железы на шее.” Drugs.com . Получено 5 июля 2017 г. по адресу https://www.drugs.com/symptom/swollen-glands-in-the-neck-1.html
- Kahn, April (2015). «Что вызывает мои опухшие лимфатические узлы?» HealthLine . Получено 5 июля 2017 г. с веб-сайта http://www.healthline.com/health/swollen-lymph-nodes
Инфекция слюнных желез (сиаладенит) | Johns Hopkins Medicine
Инфекция слюнных желез, также называемая сиаладенитом, чаще всего поражает околоушные слюнные железы на стороне лица, около ушей или подчелюстные слюнные железы под челюстью.
Слюнная инфекция: причины
Наиболее частыми причинами острых инфекций слюнных желез являются бактерии, особенно Staphylococcus aureus или стафилококк. Вирусы и грибки также могут вызывать инфекцию желез. (Свинка является примером вирусной инфекции околоушных желез.)
Инфекция чаще возникает при сухости во рту из-за:
Камень слюнной железы, перегиб или закупорка протока железы
Недостаточное потребление жидкости, болезнь или прием лекарств, таких как диуретики (водные таблетки) или антигистаминные препараты
Синдром Шегрена
Инфекция слюнных желез: симптомы
Симптомы слюнной инфекции могут включать:
Боль, нежность и покраснение
Жесткий отек слюнной железы и тканей вокруг нее
Лихорадка и озноб
Дренирование инфекционной жидкости из железы
Инфекции слюнных желез: Диагноз
Врач изучает историю болезни и исследует слюнные железы во рту.Визуализирующие обследования, такие как компьютерная томография (КТ) или ультразвук, могут обнаружить закупорку слюнных желез из-за слюнных камней или опухолей.
Инфекция слюнных желез: лечение
Гидратация и внутривенное введение антибиотиков могут потребоваться для предотвращения распространения инфекции слюнных желез на глубокие ткани головы и шеи или в кровоток, что может быть опасно.
Неконтролируемая инфекция может привести к отеку шеи и закупорке дыхательных путей. С слюнной инфекцией, которая распространяется на кости лица, бывает сложно справиться.
Хирургическое лечение
Если инфекция не начинает реагировать на гидратацию и внутривенное введение антибиотиков через 48 часов, для контроля инфекции может потребоваться хирургический разрез и дренирование слюнной железы.
Если слюнные камни блокируют железы и способствуют развитию инфекции, врач должен удалить их хирургическим путем, чтобы инфекция не повторилась.
Один из малоинвазивных методов удаления слюнных камней называется сиалоэндоскопией.Этот прием можно использовать для обработки небольших камней. Для более крупных камней врачу может потребоваться более инвазивная процедура открытой хирургии. В большинстве случаев хирургическое вмешательство позволяет сохранить слюнную железу.
Рецензировано доктором Дэвидом Эйзеле из отделения отоларингологии – хирургии головы и шеи.
Серьезны ли опухшие железы? – Hospitality Health ER
Если вы чувствуете боль или припухлость в верхней части шеи, возможно, у вас бактериальная или вирусная инфекция. Хотя опухшие железы (более подходящее название – увеличенные лимфатические узлы) могут указывать на что-то столь же незначительное, как простуда, они также могут указывать на что-то столь же серьезное, как лимфома.Но прежде чем вы начнете беспокоиться, попросите врача осмотреть вас и провести несколько анализов.
Что такое железы или лимфатические узлы?Хотя лимфатические узлы на самом деле не являются железами, термин «опухшие железы» относится к опухшим лимфатическим узлам. Вы найдете сотни лимфатических узлов по всему телу, включая шею, подмышки, живот и пах. Лимфатические узлы – это масса ткани, которая помогает предотвратить инфекцию и скопление жидкости в тканях. Они также помогают регулировать кровяное давление и объем крови, укрепляя реакцию иммунной системы.Лимфатические узлы отфильтровывают вредные патогены, такие как бактерии и вирусы, из лимфы, которая представляет собой жидкость, содержащую лейкоциты. Они также помогают избавиться от клеточных отходов, мертвых и раковых клеток в организме.
Что вызывает опухшие железы (лимфатические узлы)?- Незначительные причины опухших лимфатических узлов включают такие вещи, как травмы, инфекция, боль в горле, простуда, укусы насекомых или порезы. Эти условия вызывают отек обычно только на несколько дней или две недели.
- Основные причины увеличения лимфатических узлов включают такие вещи, как опухоли, рак, лимфома, вирусные заболевания и серьезные заболевания, включая мононуклеоз, ВИЧ и бактериальные инфекции. Отек, вызванный более серьезными заболеваниями, может сохраняться от нескольких недель до месяцев.
Ваш врач может назначить два вида тестов на увеличение лимфатических узлов. Самый распространенный анализ – это анализ крови на признаки заболевания или других заболеваний, которые могут вызывать отек.При необходимости врач также может назначить биопсию вашего лимфатического узла. Эта процедура удаляет небольшое количество ткани лимфатического узла, которое будет исследовано под микроскопом или культивировано для поиска инфекций или более серьезных состояний, таких как рак или ВИЧ.
В чем разница между простудой, инфекцией носовых пазух и аллергией? Прочтите наш блог здесь. или поставьте отметку «Нравится» на нашей странице в Facebook , чтобы включить ее в последнюю информацию о здоровье семьи и воспитании детей в больнице Hospitality Health ER (Галвестон).
Не хотите ждать в переполненной больнице скорой помощи с возможными пациентами с COVID? Поспешите в больницу Hospitality Health ER в Галвестоне, чтобы получить первоклассную помощь и практически без ожидания.
Женщина считает опухшие железы стрессом, болела раком щитовидной железы
Этой зимой Обри Коган заметила опухоль на шее за ухом.
Сначала она не задумывалась об этом. Она не чувствовала себя больной, просто немного расслабилась. Она подумала, что, может быть, это стресс, вызвавший воспаление.
Но шишка никуда не делась. Через три месяца она забеспокоилась и записалась на прием к врачу.
«У меня интуитивное ощущение, что что-то не так, – сказал 27-летний Коган из Бруклина СЕГОДНЯ. «Меня зовут« невезение, Бри », и я был довольно параноиком».
Когда лимфатический узел Обри Коган на ее шее увеличился в течение трех месяцев, она обратилась к врачу. Она узнала, что лимфатический узел в порядке, но у нее рак щитовидной железы. Обри КоганКогда она посетила доктора Кэтрин Синклер, директора отделения хирургии головы и шеи в Mount Sinai West, для обследования, доктор провела ультразвуковое исследование ее шеи и горла.
Синклер обнаружил кое-что тревожное, но этого никто не ожидал.
«Когда я посмотрел на этот лимфатический узел, меня это не беспокоило», – сказал Синклер СЕГОДНЯ.
Но, как она всегда это делает, врач также проверила щитовидную железу Когана – и после биопсии она нашла проблему.
«Мы смогли увидеть все эти необычные признаки рака щитовидной железы, – сказал Синклер. этот этап ее жизни.
«Мне всего 27 лет», – сказала она. «(Болезнь раком) было довольно трудно осмыслить».
Рак щитовидной железы часто встречается у женщин, – сказал Синклер. женщин примерно в три раза чаще, чем мужчин.
Коган ожидал, что проблема в опухших лимфатических узлах, которые беспокоили ее.
«Я была действительно удивлена, узнав, что опухоль не была раком», – сказала она.
Хотя это общий симптом, увеличение лимфатического узла не обязательно означает, что у человека рак.
«Из всех людей с (увеличенными) лимфатическими узлами на шее, большинство из них не страдают злокачественными новообразованиями», – сказал Синклер.
Обри Коган посетила доктора Кэтрин Синклер, потому что у нее опухла щитовидная железа. Во время обследования Синклер обнаружил аномалии щитовидной железы, которые в конечном итоге оказались злокачественными. Предоставлено Mount Sinai Health SystemФакторы риска рака щитовидной железы включают:
- Семейный анамнез
- Проживание вблизи ядерной зоны
- Прохождение лучевой терапии (при раке шеи или груди)
Коган первая в своей семье у нее рак щитовидной железы, хотя она сказала, что члены ее семьи болеют другими видами рака.
«У нее не было факторов риска, и большинство людей, которых мы видим, не имеют факторов риска, – сказал Синклер. – У них спорадический рак щитовидной железы, который в основном возникает по неизвестной причине».
«Кроме людей с факторами риска, мы не знаем, почему у людей развивается это заболевание», – добавила она.
Многие люди с раком щитовидной железы имеют то, что кажется опухшими лимфатическими узлами или узелками на шее, и проактивное поведение Когана помогло врачам обнаружить это раньше.
«Самый распространенный симптом, который мы наблюдаем при раке щитовидной железы, – это шишка на шее, как у Обри», – объяснил Синклер.
Люди также могут испытывать:
- Охриплость голоса
- Одышка
- Затруднение глотания
Но эти признаки обычно обнаруживаются, когда рак «больше и поражает», согласно Синклеру.
«Заболевание щитовидной железы может протекать бесследно до поздней стадии», – сказала она.
Коган перенесла операцию по удалению щитовидной железы и четырех лимфатических узлов, по которым распространился рак. Возможно, ей придется принять одноразовую радиационную таблетку, чтобы снизить вероятность рецидива.

 Для лечения лучевой терапией в предопухолевом центре Молекула используется современная аппаратура с возможностью локального воздействия и минимизацией влияния на близлежащие ткани. Ионизирующие лучи прицельно работают с раковыми клетками, разрушая их.
Для лечения лучевой терапией в предопухолевом центре Молекула используется современная аппаратура с возможностью локального воздействия и минимизацией влияния на близлежащие ткани. Ионизирующие лучи прицельно работают с раковыми клетками, разрушая их.