УЗИ простаты (ТРУЗИ предстательной железы): цена, показания, подготовка
УЗИ предстательной железы позволяет определить патологии данного органа, которые могут стать причиной возникновения простатита, аденомы простаты, онкологии. Хронические заболевания предстательной железы часто приводят к эректильной дисфункции и мужскому бесплодию. Показания к проведению УЗИ простаты определяет уролог-андролог
УЗИ предстательной железы назначают при следующих симптомах:Предстательная железа или простата вырабатывает секрет, составляющий около половины всего объема спермы, держит в норме уровень половых гормонов и гормонов гипофиза.
Длительные воспалительные процессы в простате отрицательно влияют на сперматозоиды – они становятся малоподвижными, сокращается их количество, у них появляются морфологические дефекты. При этом в сперме могут появляться лейкоциты (белые кровяные клетки), что снижает её оплодотворяющую способность (пиоспермия). Также могут зарубцеваться семявыводящие пути, что станет препятствием для выхода сперматозоидов в семенную жидкость.
– нарушение мочеиспускания.
– боль в тазовой области;
– боль при семяизвержении;
– чувство тяжести в прямой кишке;
– неполное опорожнение мочевого пузыря;
– ослабление эрекции.
Обследование показано всем мужчинам старше 40 лет для своевременного выявления патологий простаты и профилактики рака.
Ультразвуковое исследование предстательной железы даёт возможность обнаружить:
– простатит;
– повреждения мочевого пузыря;
– нарушения мочеиспускания;
– доброкачественную гиперплазию предстательной железы;
рак простаты;
– эректильную дисфункцию.
В процессе УЗИ с большой точностью определяются размер простаты, её форма, плотность, эхогенность, особенности кровоснабжения, а также выявляются патологические изменения – наличие камней в просвете, их состав, изменение структуры тканей, присутствие новообразований, разрастание железистой ткани, воспалительные процессы, аденома с узловыми образованиями.
Патологиям предстательной железы соответствуют следующие расшифровки УЗИ:
– аденома – сильное изменение размеров органа, наличие включений до 7 мм;
– хронический простатит – повышенная эхогенность,
– воспаление – пониженная эхогенность;
– новообразования – наблюдается отсутствие четкости контуров, увеличение лимфоузлов;
– киста, камни – определяются как участки с гипоэхогенностью.
По результатам ультразвукового обследования простаты составляется протокол с указанием всех параметров, даются характеристики близлежащих органов малого таза, делаются снимки. Данные УЗИ совместно с результатами лабораторных анализов, спермограммы, осмотра и анамнеза, позволяют урологу поставить правильный диагноз и назначить соответствующее лечение.
Подготовка к УЗИ предстательной железы имеет важное значение для получения точных результатов. Подготовительные мероприятия зависят от способа, которым будет проводиться исследование:
1) через стенку прямой кишки (трансректальное исследование или ТРУЗИ)
2) через брюшную стенку
ТРУЗИ является более информативным методом. Подготовка к нему, прежде всего, направлена на очищение кишечника и предупреждение в нём процесса газообразования. Исследование проводится при наполненном мочевом пузыре.
Подготовка к нему, прежде всего, направлена на очищение кишечника и предупреждение в нём процесса газообразования. Исследование проводится при наполненном мочевом пузыре.
УЗИ простаты в Новосибирске по цене от 900 руб., проведение УЗИ предстательной железы в медицинском центре Инфо-Медика
В современной медицине сегодня существует множество способов и методов изучения работы предстательной железы: анализ крови и мочи, МРТ и ректальный осмотр. Однако именно проведение узи простаты является одним их самых эффективных методов диагностики и изучения мужского здоровья, с целью выявления заболеваний и патологии.
Предстательная железа расположена под мочевым пузырем и от ее работоспособности зависит не только полноценное функционирование мочеполовой системы, но и репродуктивные функции.
Ультразвуковое изучение простаты позволяет специалистам точно и эффективно поставить диагноз при следующих заболеваниях:
- Простатит;
- Аденома;
- Почечная недостаточность;
- Бесплодие;
- Метастазы;
- Рак простаты;
- Половое бессилие и т.
 д.
д.
Даже малейшее отклонение от нормы, воспаление может привести к потенции и стать причиной бесплодия, поэтому очень важно при малейших признаках нарушений и дискомфорте, своевременно обращаться к врачу. К сожалению, многие обращаются к врачам за помощью тогда, когда уже все тревожные сигналы организма были безрезультатно пропущены, и в итоге приходится проходить длительное и дорогостоящее лечение.
В каких случаях назначается узи простаты?
- Учащенное мочеиспускание;
- Болевые ощущения при мочеиспускании;
- Боль над лобком;
- Снижение потенции;
- Болевые ощущения во время полового акта;
- Слизистые выделения;
- Преждевременное семяизвержение;
- Ощущения полного мочевого пузыря и т.д.
Это абсолютно безболезненная и безопасная процедура, которая может быть назначена в любом возрасте и не имеет каких-либо противопоказаний. Вместе с тем, она позволяет обнаружить новообразования, патологию или дисфункцию предстательной железы на самых ранних стадиях развития заболевания.
Узи простаты – подготовка и проведение процедуры
Если вы испытываете дискомфорт мочеполовой системы и неприятности интимного характера, то немедленно следует обратиться к своему лечащему врачу, чтобы взять направление на ультразвуковую диагностику. Как делается узи простаты и как следует подготовиться к процедуре?
Несмотря на то, что это абсолютно безболезненная процедура, она может вызвать некий дискомфорт. Ведь зачастую для того, чтобы поставить правильный диагноз и провести точное обследование функционирования предстательной железы, специалисту необходимо провести трансректальное узи (через прямую кишку).
Подготовка к узи простаты включает в себя полное очищение организма. За 2-2,5 часа до назначенного времени необходимо произвести клизму и опорожнить кишечник.
Трансректальное узи предстательной железы
Пациент находится на левом боку, слегка согнув ноги. Размер датчика небольшой, что позволяет максимально снизить дискомфорт от этой неприятной процедуры.
Этот метод является самым эффективным при постановке диагноза, так как позволяет с высокой точностью изучить состояние предстательной железы, ее размеры, структуру, обнаружить новообразования.
Расстояние между ректальным датчиком и предстательной железой, если его проводить через живот, не менее 10 см, а у людей плотного телосложения или страдающих ожирениям, оно может быть еще увеличено. Поэтому с целью повышения диагностической ценности, врач выдаст направление, в таком случае, на трансректальное узи.
Трансабдоминальное узи предстательной железы
В некоторых ситуациях, врачу не требуется глубокое изучение простаты. Поэтому специалист может дать направление на трансабдоминальное узи, которое проводится внешне, через переднюю брюшную стенку.
При таком методе исследования, необходимо производить узи на полный мочевой пузырь. Поэтому перед процедурой, нужно выпить не менее 1 литра воды.
Экспертная диагностика в Новосибирске
В ДЛЦ «Инфо-медика» работают лучшие врачи Новосибирска, которые проведут ультразвуковую диагностику простаты на новейшем экспертном оборудовании и представят верное заключение.
Несмотря на сумасшедший ритм жизни и напряженный график, найдите время и займитесь своим здоровьем. Ведь от этого зависит не только качество вашей жизни, но и ваших близких людей. Доступная цена на узи простаты в Новосибирске поможет вам записаться на диагностику и не откладывать свой визит к врачу.
Специалисты рекомендуют проводить диагностику предстательной железы в профилактических целях не реже одного раза в году.
Приём ведут:
Стоимость услуг УЗИ простаты
| 296. | УЛЬТРАЗВУКОВЫЕ ИССЛЕДОВАНИЯ | |||
| 297. | А04.21.001.001 | 70001 | УЗИ щитовидной железы | 1000 |
| 298. | А04.20.002 | 70002 | УЗИ молочных желёз | 1000 |
299.
|
А04.16.001 | 70003 | УЗИ органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезёнка) | 1300 |
| 300. | А04.16.001 | 70004 | Комплексное УЗИ органов брюшной полости и забрюшинного простр-ва. | 2100 |
| 301. | А04.14.002.001 | 70005 | УЗИ желчного пузыря с определением функции | 1100 |
| 302. | А04.30.003 | 70006 | УЗИ забрюшинного пространства (почки, надпочечники, мочевой пузырь) | 1000 |
303.
|
А04.28.002.001 | 70006.1 | УЗИ почек | 800 |
| 304. | А04.22.002 | 70007 | УЗИ надпочечников | 550 |
| 305. | А04.28.002.003 | 70008 | УЗИ мочевого пузыря | 800 |
| 306. | А04.28.002.005 | 70009 | УЗИ мочевого пузыря с определением остаточной мочи | 900 |
| 307. | А04.21.001 | 70010 | ТРУЗИ (трансректальное ультразвуковое исследование предстательной железы) | 1100 |
308.
|
А04.21.001.001 | 70011 | ТРУЗИ (трансректальное ультразвуковое исследование предстательной железы)+мочевой пузырь | 1400 |
| 309. | А04.21.001.001 | 70012 | ТРУЗИ (трансректальное ультразвуковое исследование предстательной железы)+мочевой пузырь с определением остаточной мочи | 1600 |
| 310. | А04.21.001 | 70013 | УЗИ предстательной железы трансабдоминальное | 1000 |
| 311. | А04.21.001 | 70014 | УЗИ предстательной железы и мочевого пузыря (трансабдоминальное) | 1400 |
312.
|
А04.21.001.001 | 70015 | УЗИ мужского комплекса (ТРУЗИ предстательной железы, семенные пузырьки, мочевой пузырь, придатки, яички) | 2500 |
| 313. | А04.28.003 | 70016 | УЗИ мошонки | 900 |
| 314. | А04.06.002 | 70017 | УЗИ мягких тканей, л/узлов | 900 |
| 315. | А04.07.002 | 70018 | УЗИ слюнных желез | 900 |
| 316. |
А04.20. 001 001
|
70019 | УЗИ органов малого таза гинекологическое (трансабдоминальное) | 1100 |
| 317. | А04.20.001.001 | 70020 | УЗИ органов малого таза гинекологическое (трансвагинально, с использованием влагалищного датчика и транабдоминально) | 1300 |
| 318. | А04.20.001.001 | 70020.1 | УЗИ органов малого таза гинекологическое повторно в течение 1 мес. (трансвагинально, с использованием влагалищного датчика и транабдоминально) | 1100 |
| 319. | А04.20.001.001 | 70020.2 |
УЗИ органов малого таза гинекологическое повторно в течение 3-х мес.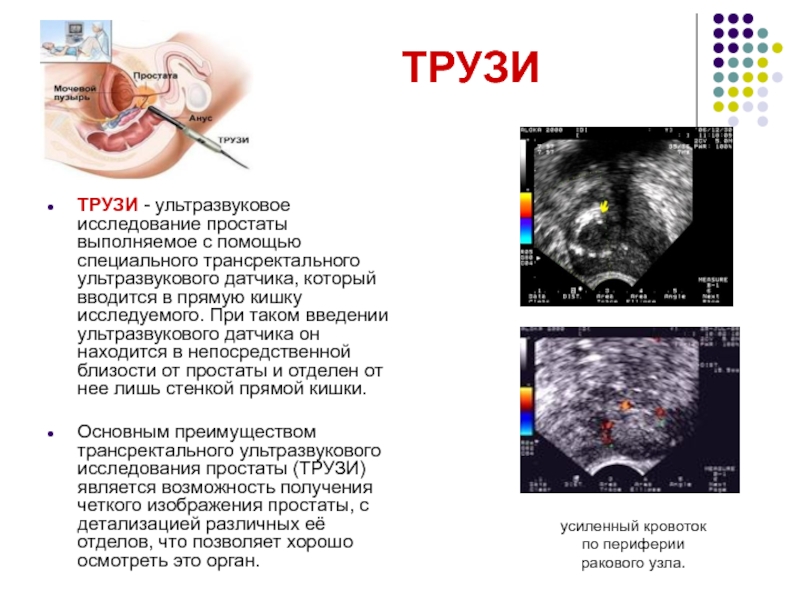 (трансвагинально, с использованием влагалищного датчика и трансабдоминально) (трансвагинально, с использованием влагалищного датчика и трансабдоминально)
|
1200 |
| 320. | А04.30.001.001 | 70021 | УЗИ раннего срока беременности (до 12 недель) | 1400 |
| 321. | А04.20.003 | 70022 | Фолликулогенез – 1й раз с 5 по 8 дня м/цикла | 800 |
| 322. | А04.20.003 | 70022.1 | Фолликулогенез – 2й раз с 11 по 13 день м/цикла | 600 |
| 323. | А04.20.003 |
70022. 2 2
|
Фолликулогенез – 3й раз с 17 по 21 день м/цикла | 600 |
| 324. | А04.26.002 | 70024 | УЗИ глазных яблок | 1000 |
УЗИ предстательной железы
Заболеваниями предстательной железы страдает от 30 до 50% мужского населения в мире, причем, после 80 лет эту проблему имеют 8 из 10 мужчин. Патологии (Заболевания) простаты в большинстве своем обнаруживаются при ультразвуковом исследовании. Информативность данного метода диагностики составляет около 70-80%. Поэтому, при подозрении на наличие болезней мочеполовой сферы у мужчин, чаще всего назначается именно УЗИ.
Показания для проведения УЗИ предстательной железы:
- Нарушения мочеиспускания: слабая струя, частые позывы, неполное опорожнение мочевого пузыря.

- Боль внизу живота, промежности, при мочеиспускании.
- Расстройства половой функции.
- Бесплодие.
- Неравномерная плотность и увеличенные размеры простаты, выявленные при ректальной пальпации.
- Оценка результатов оперативного и медикаментозного лечения заболеваний простаты.
- Ежегодный профилактический осмотр на наличие заболеваний простаты у мужчин после 40 лет.
- Ночные позывы на мочеиспускание
Как проводится УЗИ предстательной железы?
Чаще всего исследование проводится двумя способами:
- Трансабдоминально (ТАУЗИ): проводится наружно, через поверхность живота.
- Трансректально (ТРУЗИ): датчик вводится в прямую кишку пациента.
Трансабдоминальное исследование проводится при наполненном мочевом пузыре. Для этого за час до исследования нужно выпить 1-1,5 литра воды или чая. В процессе обследования визуально изучается простата, фиксируются отклонения от нормы, одновременно исследуется состояние мочевого пузыря. Данное УЗИ позволяет выявить только хорошо выраженные патологические изменения в железе.
Данное УЗИ позволяет выявить только хорошо выраженные патологические изменения в железе.
Наиболее информативным и точным методом является трансректальное УЗИ, так как датчик подводится вплотную в железе и позволяет детально рассмотреть орган. Перед ТРУЗИ нужно очистить кишечник, для этого делают очистительную клизму, либо принимают слабительный препарат.
От способа проведения УЗИ предстательной железы зависит цена на данное обследование. Для более детального обследования органа врач может порекомендовать оба способа исследования.
Что показывает УЗИ простаты?
В процессе исследования определяют размеры, эхогенность, структуру тканей железы, наличие новообразований, камней, кальцификатов, состояние семявыводящих протоков и др. С помощью УЗИ простаты можно выявить следующие заболевания патологии:
- гиперплазия предстательной железы;
- острый и хронический простатит;
- аденома предстательной железы;
- воспаление семенных пузырьков и придатков яичка;
- новообразования в предстательной железе.

От состояния простаты во многом зависит функционирование половой и мочевой систем у мужчин, а также общее состояние здоровья. Поэтому важно регулярно проводить УЗИ диагностику органа, ведь это безболезненный, безопасный и высокоинформативный метод исследования, не имеющих противопоказаний.
В многофункциональной клинике «Семь докторов» можно пройти УЗИ предстательной железы на современном аппарате экспертного уровня по минимальной цене в Санкт-Петербурге. Позвоните и запишитесь на обследование в любое удобное время или оставьте заявку на сайте.
УЗИ предстательной железы (простаты) – сделать платно в Выборгском районе, СПб
Патологиями предстательной железы все чаще страдают мужчины молодого возраста. Если раньше нарушения работы органа наблюдалось у пациентов старше 40 лет, то сейчас болезни значительно помолодели. УЗИ простаты является одним из самых информативных методов для диагностики.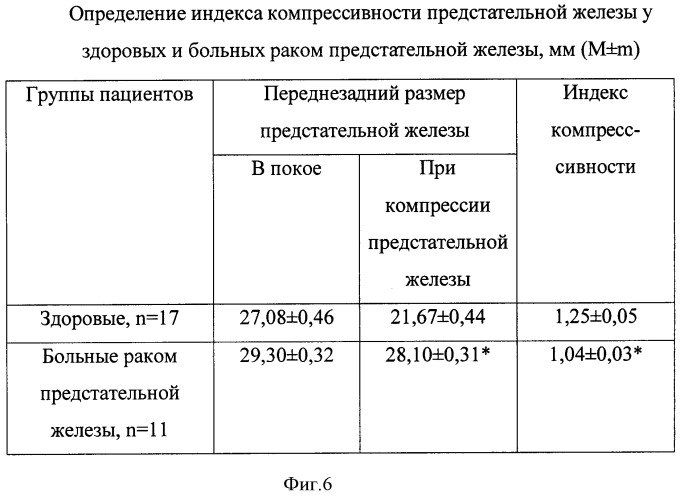 Исследование полностью безопасно, что позволяет применять его не только при подозрении на заболевание, но и в целях профилактики.
Исследование полностью безопасно, что позволяет применять его не только при подозрении на заболевание, но и в целях профилактики.
Что показывает УЗ-исследование предстательной железы
Сканирование позволяет оценить размеры и структуру органа. В норме не должно наблюдаться изменений эхогенности, ассиметричность и неровность контуров.
С помощью исследования можно выявить:
- Наличие аденомы, которая проявляется появлением узлов.
- При злокачественных образованиях возможно выявление структур с патологическим кровотоком.
- При простатите УЗИ выявляет неоднородную структуру и увеличение размеров.
- Кисты и камни определяются включениями разной ЭХО-структуры.
Проведение диагностики
Во время абдоминального ультразвукового исследования предстательной железы осматриваются через переднюю брюшную стенку. Вся процедура длиться не более 15-20 минут, после чего сразу выдаются результаты.
При трансректальном способе осмотр ведется в положении на боку с согнутыми в коленях и тазобедренных суставах ногами. Датчик вводится в прямую кишку на глубину в 5-7 см, предварительно на него одевается медицинский презерватив и наносится гель.
Подготовка к исследованию
Перед посещением врача необходимо выполнить ряд мероприятий. Они зависят от выбранного метода диагностики – трансабдоминального или трансректального. В первом случае за полчаса до приема необходимо выпить около 1 литра воды. Это нужно для наполнения мочевого пузыря и лучшей визуализации железы.
Для подготовки к ректальному УЗ-исследованию нужно:
- Опорожнить кишечник в день исследования.
- Наполнить мочевой пузырь.
УЗИ предстательной железы в Санкт-Петербурге проводится тонким датчиком, имеющий анатомическую форму.
Оценивать результаты должен только уролог или андролог. В нашем медицинском центре узи предстательной железы у мужчин проводят квалифицированные врачи. Они смогут не только поставить правильный диагноз, но и дать рекомендации по лечению и профилактике.
Когда рекомендуется провести исследование:
- При болях внизу живота и во время мочеиспускания.
- Нарушение мочеиспускания: слишком частые позывы или задержка мочеиспускания.
- При планировании беременности.
- Нарушения половой функции.
- Изменения показателей обследования спермы или мочи.
Клиника БалтМед проводит диагностику на новейшем оборудовании, отвечающее европейским стандартам. Цена исследования (УЗИ) предстательной железы в выборгском районе указана в прайс-листе у нас на сайте. По другим вопросам или для записи на прием можно обращаться по телефону, указанному на сайте.
Клиника МедГарант – УЗИ предстательной железы
Для проведения УЗИ простаты в медицинском центре «Клиника «Медгарант» в Донецке применяются 2 подхода:
- наружный через переднюю брюшную стенку (УЗИ простаты абдоминально),
- через прямую кишку – УЗИ простаты трансректально (ТРУЗИ),
УЗИ простаты абдоминально – наружное исследование через переднюю брюшную стенку, является наиболее доступным и необременительным для врача и пациента. Противопоказаний к проведению такого исследования нет, но могут иметься ограничения, как то, наличие в исследуемой области послеоперационной раны, дренажной трубки (цистостомы), невозможность достаточного для исследования наполнения мочевого пузыря.
Для проведения УЗИ простаты через переднюю брюшную стенку через наполненный мочевой пузырь необходимо физиологическое наполнение мочевого пузыря, который служит «акустическим окном» для визуализации предстательной железы. Как при малом, так и при чрезмерном наполнении мочевого пузыря визуализация предстательной железы затрудняется. Ультразвуковое исследование простаты проводится датчиком в горизонтальном положении пациента. Сканирование выполняется в стандартных поперечной и продольной плоскостях, а при необходимости для лучшей визуализации определенных отделов простаты – в косых и в любых произвольно выбранных плоскостях. Одновременно проводят исследование мочевого пузыря и семенных пузырьков.
На поперечных срезах простата выглядит как симметричное образование округлой, овальной, треугольной или полулунной формы, расположенное непосредственно за задней стенкой мочевого пузыря. При поперечном сканировании измеряют переднезадний размер простаты (толщину) и поперечный размер (ширину), которые в норме равны соответственно 1,6 – 2,5 см и 2,7 – 4,2 см. На продольных срезах простата отображается в виде овального образования, вытянутого в направлении от основания железы к верхушке. В этом сечении измеряют верхне-нижний размер простаты (длину), который в норме равен 2,4 – 4,1 см. Контуры нормальной предстательной железы ровные и четкие.
Зная три размера, полученные при ультразвуковом исследовании простаты можно рассчитать объем простаты. В норме он не превышает 30 см3 (обычно 20 – 26 см3). Для определения массы простаты объем необходимо умножить на 1,05 (коэффициент удельной плотности предстательной железы).
Недостатком наружного сканирования является низкое разрешение. Его возможности в исследовании предстательной железы ограничиваются оценкой ее формы, размеров, симметричности, взаимоотношений с окружающими органами. Дополнительно определяют количество остаточной мочи в мочевом пузыре, что имеет значение как при аденоме простаты, так и в определенных ситуациях при простатите.
Трансректальное исследование.
В связи с низкой чувствительностью наружного сканирования, не позволяющим выявить незначительные начальные изменения структуры предстательной железы, считается целесообразным проведение ТРУЗИ простаты – трансректального (через прямую кишку) ультразвукового исследования предстательной железы. Последний метод, благодаря возможности использования высокочастотных датчиков, обладает гораздо большим разрешением, чем наружное сканирование. Преимуществом этого доступа является возможность исследования предстательной железы при ненаполненном мочевом пузыре.
Каковы наиболее частые показания к ТРУЗИ простаты?
- чтобы обнаружить патологию в пределах простаты
- определить, есть ли увеличение предстательной железы, иногда необходимо провести планирование перед предстоящим лечением
- чтобы диагностировать патологический рост в пределах предстательной железы
в диагностике причины бесплодия у мужчин
Трансректальное ультразвуковое исследование (ТРУЗИ) обычно используется в диагностике при наличии симптомов:
- подозрение на рак предстательной железы, которое возникает при обычном физическом исследовании или при скрининге.
- повышенный уровень ПСА
- затруднения при мочеиспускании
ТРУЗИ простаты позволяет оценить железу по долям, выявить ее зональную дифференцировку, а также определить состояние парапростатического венозного сплетения и перипростатической клетчатки. У мужчин старше 40 лет, даже при отсутствии указаний на перенесенные инфекционные заболевания мочеполовой сферы, в предстательной железе часто выявляются патологические изменения: камни, обызвествления, ретенционные кисты, а также признаки аденомы предстательной железы.
Условием полноценного УЗИ простаты в настоящее время является допплерографическая оценка ее сосудов, что предпочтительно проводить из трансректального доступа.
Ультразвуковое исследование семенных пузырьков технически выполняется также, как и предстательной железы с использованием наружного трансабдоминального (через переднюю брюшную стенку) и трансректального (через прямую кишку) доступов.
Как необходимо подготовиться к ТРУЗИ?
Вам необходимо одеть удобную и просторную одежду. Возможно вас попросят снять всю одежду и драгоценности в исследуемой области. Вас могут попросить не принимать разжижающие кровь препараты, такие как аспирин за 7-10 дней до процедуры.
Клизма делается за 2-4 часа до исследоваиня, чтобы очистить кишечник. Наполненный мочевой пузырь помогает визуализировать предстательную железу , поэтому вас могут попросить выпить до 6 стаканов воды перед процедурой.
После процедуры вы сможете возобновить свою обычную активность в течении нескольких часов.
Стоимость проведения ультразвукового иследования предстательной железы составляет:
- УЗИ простаты трансабдоминально (через наполненный мочевой пузырь) – 120 грн,
- УЗИ простаты трансректально (через прямую кишку) – 150 грн,
- УЗИ органов мошонки – 200 грн.
Диагностика проводится по предварительной записи. Подготовка к исследованию описана выше.
Чтобы записаться на исследование необходимо позвонить по тел. 062 347-76-86, 050 347-49-50
Термальное лечение аденомы и простатита – Запись на прием онлайн в г. Сочи
Что такое аденома?
Аденома представляет собой увеличение предстательной железы, которая располагается в зоне мочевого пузыря. Эта болезнь является одной из самых распространенных среди представителей сильного пола, в особенности в зрелом возрасте. Одной из причин ее развития является возраст и генетическая предрасположенность, что приводит к патологиям в функционировании желез внутренней секреции.
Болезнь характеризуют разные симптомы, но самым распространенным является уменьшение просвета мочеиспускательного канала. В результате трудности с опустошением мочевого пузыря могут привести к появлению стресса, а также болезненным ощущениям и другим нарушениям нормального функционирования мочеполовой системы. При несвоевременно начатом лечении аденома может стать причиной многих других более опасных заболеваний – недержания мочи и проблем с почками.
Термальное лечение аденомы и простатита – современный метод
Термальное лечение простатита и аденомы простаты в центре ММЦ «УРО-ПРО» в городе Сочи представляет собой новейшую передовую методику, которая с успехом используется в терапии многих пациентов. Оно осуществляется с использованием оборудования последнего поколения.
-
Термальное лечение аденомы простаты и простатита – это уникальный безоперационный метод, которые не требует госпитализации и длительного реабилитационного периода.
Почему мужчины не спешат обратиться к врачу-урологу?
На первой стадии развития болезнь практически не проявляет себя. Позднее обращение к специалисту в большинстве случае обусловлено следующими факторами:
- признаки в самом начале практически не выражены, а многие мужчины воспринимают их как нормальные физиологические изменения, которые обусловлены возрастом;
- симптомы могут долгое время не проявлять себя и зависеть от количества выпитой жидкости;
- многие пациенты стараются не обращаться к врачу-урологу, поскольку считают болезнь недостаточно серьезной.
Признаки заболеваний простаты, сигнализирующие о необходимости срочного осмотра врача
- учащенные позывы к мочеиспусканию;
- частые позывы в ночное время;
- трудности в начале опорожнения мочевого пузыря, в особенности в утренние часы после пробуждения;
- утончение струи мочи;
- ощущение недостаточного опорожнения;
- недержание мочи.
Все вышеперечисленные признаки сигнализируют о начале развития аденомы простаты, также они могут указывать на воспаление или онкологию. Именно поэтому к ним следует относиться очень внимательно и при появлении любого симптома следует обратиться к врачу-урологу.
Термальное лечение простаты
Все пациенты, сталкивающиеся с заболеванием, задаются многочисленными вопросами:
- можно ли вылечить его без оперативного вмешательства;
- какая терапия является более щадящей и не причиняет сильной боли.
На первых стадиях только прием медикаментов и сбалансированное питание помогут не только убрать признаки, но также уменьшить воспаление предстательной железы. Однако при несвоевременно начатом лечении, когда простата достигает значительных размеров, улучшения можно добиться только с помощью оперативного вмешательства под общим обезболиванием.
-
Однако в настоящее время популярность набирает другой метод лечения, который доказал свою высокую эффективность. Это методика радиочастотной термальной терапии, что не требует проведения хирургической операции и не причиняет боли.
Эта методика находит популярность и распространение в разных странах, в том числе и в России. Медицинский центр ММЦ «УРО-ПРО» в городе Сочи использует ее для терапии многих своих пациентов.
- Методика современной термальной терапии – это:
- передовой подход к лечению;
- терапия без необходимости общего обезболивания;
- для достижения эффекта необходима одна процедура, продолжительность которой час;
- низкий процент случаев, при которых нужна катеризация;
- высокая эффективность и безопасность;
- практически отсутствуют противопоказания;
- не требует пребывания в стационаре.
По статистической информации пациенты начинают себя чувствовать лучше в 50-90 процентах случаев. Существенно улучшается мочеиспускание, особенно в ночной период времени. По данным ультразвукового исследования после лечения уменьшение размера простаты отмечается в 40-80 процентах случаев. Своевременная терапия простаты снижает риск развития онкологического заболевания.
Принцип методики
Проведение термального лечения достаточно простое. В канал уретры и в мочевой пузырь заводится катетер с баллоном и термоэлектродом. Баллон раздувается и проводит фиксацию термоэлектродов на уровне расположения аденомы.
С применением специального прибора осуществляется генерация радиоволн, которые в локальных участках повышают температуру. Определяет необходимый температурный уровень врач после диагностики и консультации пациента.
При повышенной температуре происходит локальное разрушение разросшихся клеток простаты. При этом окружающие ткани остаются на уровне температуры тела, поэтому остаются не поврежденными. Принцип действия этой методики аналогичен СВЧ-печи, в которой одни продукты могут подогреться, а другие предметы – останутся той же температуры. Эффект от процедуры – это расширение протока мочеиспускательного канала для предотвращения появления дискомфорта в будущем.
Как проходит процедура?
Пациент располагается на кушетке, после чего врач заводит через мочеиспускательный канал электрод. Эта процедура не приносит боли, однако может ощущаться тепло и жжение. Обезболивание и реабилитация не требуются.
-
Эффект достигается мгновенно и увеличивается в течение трех месяцев.
Но после проведения процедуры могут быть незначительные дискомфортные ощущения при мочеиспускании. Также специалисты отмечают, что уже на протяжении двадцати лет метод лечения аденомы не приводит к возникновению осложнений. Он может использоваться для лечения пациентов с большим весом, поскольку не имеет ограничений по массе тела пациента, а также для пациентов с сопутствующей сердечно-сосудистой патологией.
Лечение простатита и аденомы методом радиочастотной термальной терапии
Радиочастотная термальная терапия широко используется во многих странах мира. Эта методика лечения является наименее травматичной и часто используется при лечении аденомы простаты.
Субъективное улучшение после термотерапии чувствуют 51 – 90 % пациентов. Первые же изменения после процедуры, которые замечают больные:
- облегчается процесс мочеиспускания;
- уменьшается число мочеиспусканий ночью;
- размер предстательной железы приходит в норму.
Помимо этого, своевременная диагностика и лечение аденомы простаты, значительно снижает риск развития рака простаты.
Данная процедура достаточно проста. Она происходит следующим образом: в мочеиспускательный канал, а далее и в сам мочевой пузырь, вставляется катетер с баллоном и термоэлектродом. В мочевом пузыре баллон раздувается и закрепляет термоэлектроды в области увеличенной простаты, затем на спине больного фиксируют второй электрод. Специальный прибор воздействует радиоволнами, которые нагревают ткани простаты от 42 до 52 градусов. На сколько градусов повышать температуру решает врач, в зависимости от запущенности заболевания. Эти температурные режимы способствуют избирательному разрушению самых быстрорастущих клеток железы. Здоровые ткани, которые окружают пораженную область, остаются «холодными». Основная цель терапии – устранение сжатия устья канала мочеиспускания, которое является основной проблемой пациента.
Процедура происходит таким образом: больной ложится на кушетку, специалист подводит электрод к его простате. В процессе термотерапии пациент практически ничего не чувствует, кроме тепла или легкого жжения, анестезия во время сеанса не требуется. Длительность процедуры составляет не больше полутора часов. Пациент может возвращаться домой сразу же после процедуры. Однако улучшение происходит лишь спустя 3 месяца после терапии, а в течение 2 – 3 дней может ощущаться дискомфорт во время мочеиспускания.
Статистические данные указывают на то, что термотерапия практически никогда не вызывает осложнений, она назначается даже пожилым людям и людям с серьезными сопутствующими заболеваниями.
Показания
Радиочастотная термальная терапия показана больным:
- у которых прием лекарственных средств вызывает дисфункцию эрекции;
- которые страдают гиперплазией предстательной железы, а также затрудненным мочеиспусканием;
- которым противопоказана хирургическая операция или общая анестезия;
- а также по причине безрезультатного лечения простатита или гиперплазии простаты медикаментозным методом.
Противопоказания
Существует ряд противопоказаний к данной процедуре:
- электрокардиостимулятор;
- металлические протезы;
- высокая кровоточивость;
- наличие камней в мочевом пузыре;
- гидронефроз;
- подозрение на злокачественную опухоль в предстательной железе;
- рак простаты;
- нарушения психики;
- язва желудка и ДПК на стадии обострения;
- инфекционные заболевания уретры;
- а также инфекционные заболевания мочевого пузыря.
Подходит ли вам данный метод лечения решает врач-уролог, исходя из индивидуальных особенностей течения заболевания, а также результатов анализов (крови, мочи и биохимического исследования) и данных УЗИ простаты, почек и мочевого пузыря.
Термальная терапия или трансуретральная резекция
Опытные специалисты рассматривают термотерапию как эффективный метод лечения аденомы. Однако при слишком большом увеличении простаты радиочастотное термальное лечение может не дать результатов, в таком случае больной нуждается в хирургическом вмешательстве. Для более подробной консультации обратитесь к специалисту клиники «УРО-ПРО».
Рассмотрим плюсы и минусы термотерапии и трансуретральной резекции.
Трансуретральная резекция:
- больного оперируют под общим наркозом, он нуждается в наличии операционного помещения, а также места для послеоперационной реабилитации;
- противопоказана, если больной не способен перенести операцию под общим наркозом;
- время выздоровления составляет от 4 до 5 дней в клинике, затем неделя или более реабилитации в домашних условиях;
- зачастую появляются осложнения, связанные с половой функцией;
- с возрастом летальность увеличивается;
- а также влечет за собой все негативные последствия, к которым может привести хирургическая операция.
Радиочастотная термальная терапия:
- безоперационная процедура, которая не требует общей анестезии и специального оборудования;
- большинство пациентов могут отправляться домой сразу после сеанса. Чаще всего не требуется реабилитационного периода для возвращения к повседневным делам;
- побочные эффекты незначительны и кратковременны, лишь 2-3% больных страдают от острой задержки мочи;
- не влияет негативно на сексуальную функцию.
Обратитесь к специалистам клиники «УРО-ПРО», если вы нуждаетесь в термотерапии. Запишитесь на прием, заполнив онлайн-форму на нашем сайте.
Предлагаем вам более наглядно ознакомиться с принципом метода термальной терапии:
Первое видео – это немецкая программа, посвящённая аппаратам Термекс.
Второе видео – программа, снятая корпорацией Direx в начале 1990-х годов.
Остались вопросы?
У вас остались еще какие-либо вопросы по поводу термальной терапии аденомы простаты и простатита? Вы не знаете, стоит ли обращаться со своим вопросом к специалисту? Приходите в клинику ММЦ «УРО-ПРО» в городе Сочи.
Наши специалисты смогут проконсультировать вас и онлайн. Для этого Вы можете воспользоваться формой заказа бесплатного звонка.
В течение получаса наши опытные специалисты перезвонят вам, а также проконсультируют по любому вопросу.
Предстательная железа размеры, размер простаты, нормальные размеры, в норме
Лечение сексуальных расстройств у мужчин
Новые технологии лечения импотенции в Саратове
Предстательная железа какие имеет нормальные размеры?
Пациенты часто задают вопросы: “Какой нормальный размер простаты?”
“Какие размеры простаты в норме?” “Подскажите размеры здоровой простаты у мужчин” “Предстательная железа – размеры в норме, при простатита, при аденоме, при дгпж, при доброкачественной гиперплазии предстательной железы имеют ли различия?” “Нормальные ли размеры простаты у меня по УЗИ, ТРУЗИ?”
Нормальные размеры простаты
Сарклиник отвечает на Ваши вопросы. Нормальные размеры здоровой простаты следующие. В норме размер предстательной железы у мужчин (мужская простата): переднезадний размер в норме – 16 – 23 мм, нормальный поперечный размер 27 – 43 мм, нормальный верхненижний размер – 24 – 41 мм. Для определения размеров простаты измеряют следующие параметры: длина (верхненижний размер), толщина (переднезадний размер) и ширина (поперечный размер). Если Ваш передне-задний размер больше 23 мм, поперечный рамер больше 43 мм, верхненижний размер больше 41 мм, срочно обращайтесь к специалисту.
Аденома простаты размеры, простатит размеры, размеры простаты (предстательной железы) при простатите, при аденоме
Аденома простаты имеет размеры больше, чем в норме размеры предстательной железы. Простатит, как острый, так и хронический также имеет размеры больше, чем в норме. При аденоме, ДГПЖ увеличение простаты идет за счет гиперплазии ткани (доброкачественное увеличение, разрастание), а при простатите увеличение предстательной железы идет за счет отека тканей (отек вызывается воспалением).
Нормальный объем простаты, объемы простаты норма
Нормальный объем простаты, объемы простаты норма не должны быть более 26 кубических сантиметров. Но в зависимости от вораста нормальный объем меняется.
Объем предстательной железы, объем простаты, объемы простаты, норма объема предстательной железы, ПЖ
Объем предстательной железы (ПЖ), норма объема предстательной железы очень простая – максимум 26,0 куб см. Размеры и объем предстательной железы меняются с увеличением возраста. Вы можете рассчитать нормальный объем простаты по формуле. И так, формула объем предстательной железы (простаты) в норме в зависимости от возраста мужчины (А. И. Громов):
А = 0,13 Б +16,4
В этой формуле: А – это объем предстательной железы, Б – возраст пациента, больного мужчины (или здорового мужчины). Например, если мужчине 25 лет, то его нормальный объем простаты равен: 0,13 х 25 + 16,4 = 19,65 куб см. Например, если мужчине 75 лет, то его нормальные объемы простаты равны: 0,13 х 75 + 16,4 = 26,15 куб см. Если мужчине 55 лет, то его объем предстательной железы в норме равен: 0,13 х 55 + 16,4 = 23,55 куб см. Если мужчине 45 лет, то его объемы здоровой нормальной предстательной железы в норме равны: 0,13 х 45 + 16,4 = 22,25 куб см.
Если у Вас размеры простаты 27, 28, 29, 30, 31, 32, 33, 34, 35, 36, 37, 38, 39, 40, 41, 42, 43, 44, 45, 46, 47, 48, 49, 50 куб см и более – это обязательный повод для обращения к специалисту.
Проблемы с простатой? Обращайтесь в Сарклиник.
Запись на консультации. Имеются противопоказания. Необходима консультация специалиста.Фото: (©) Jennyt | Dreamstime.com \ Dreamstock.ru
Похожие записи:
Молочница у женщин, мужчин, причины, симптомы, лечение, как избавиться от молочницы
Массаж простаты и пальцевое ректальное исследование предстательной железы
ПСА, анализ пса, пса анализ крови, расшифровка, норма, общий, свободный, подготовка, сдача
Предстательная железа размеры, размер простаты, нормальные размеры, в норме, объем, объемы
Хламидиоз у мужчин, женщин, признаки, симптомы, лечение в Саратове
Написать комментарий
Ваш email не будет опубликован. Обязательные поля отмечены символом *
УЗИ простаты
Ультразвук простаты использует звуковые волны для получения изображений предстательной железы мужчины и для диагностики таких симптомов, как затрудненное мочеиспускание или повышенный результат анализа крови. Он также используется для исследования узелка, обнаруженного во время ректального исследования, выявления аномалий и определения увеличения железы. Ультразвук безопасен, неинвазивен и не использует ионизирующее излучение.
Эта процедура практически не требует специальной подготовки.Оставьте украшения дома и носите свободную удобную одежду. Вас могут попросить надеть халат и лечь на бок, прижав колени к груди. Для получения высококачественных изображений ультразвуковой преобразователь – пластиковый цилиндр размером с палец – вводится на небольшом расстоянии в прямую кишку. Если планируется биопсия, вам могут посоветовать избегать приема аспирина и других антикоагулянтов за 7-10 дней до процедуры. Возможно, вам предложат использовать клизму для очистки кишечника.
Что такое ультразвуковая визуализация простаты?
УЗИ безопасно и безболезненно.Он создает изображения внутренней части тела с помощью звуковых волн. Ультразвуковую визуализацию также называют ультразвуковым сканированием или сонографией. Он использует небольшой зонд, называемый датчиком, и гель, помещаемый непосредственно на кожу. Высокочастотные звуковые волны проходят от зонда через гель в тело. Зонд улавливает отражающиеся звуки. Компьютер использует эти звуковые волны для создания изображения. В ультразвуковых исследованиях не используется излучение (как в рентгеновских лучах). Поскольку изображения снимаются в режиме реального времени, они могут показать структуру и движение внутренних органов тела.Они также могут показать кровь, текущую по кровеносным сосудам.
Ультразвуковая визуализация – это неинвазивный медицинский тест, который помогает врачам диагностировать и лечить заболевания.
Ультразвук простаты, также называемый трансректальным ультразвуком, позволяет получить изображения предстательной железы мужчины и окружающих тканей. Обследование обычно требует введения ультразвукового зонда в прямую кишку пациента. Зонд посылает и принимает звуковые волны через стенку прямой кишки в предстательную железу, которая расположена прямо перед прямой кишкой.
начало страницы
Каковы наиболее распространенные способы использования этой процедуры?
Трансректальное УЗИ предстательной железы проводится по номеру:
- Обнаружение нарушений в простате.
- определяют, увеличена ли простата, также известная как доброкачественная гиперплазия предстательной железы (ДГПЖ) , с измерениями, полученными по мере необходимости для любого планирования лечения.
- обнаруживает аномальный рост простаты.
- поможет диагностировать причину мужского бесплодия.
Трансректальное ультразвуковое исследование предстательной железы обычно используется для диагностики таких симптомов, как:
- узелок, обнаруженный врачом во время обычного медицинского осмотра или скринингового обследования на рак простаты.
- Повышенный результат анализа крови.
- затрудненное мочеиспускание.
Поскольку ультразвук предоставляет изображения в реальном времени, его также можно использовать для управления такими процедурами, как биопсия иглой, при которой игла используется для отбора образцов клеток (ткани) из аномальной области предстательной железы для последующего лабораторного тестирования.
начало страницы
Как мне подготовиться?
Носите удобную свободную одежду. Возможно, вам придется снять всю одежду и украшения в исследуемой области.
Вас могут попросить надеть халат во время процедуры.
Вам могут быть рекомендованы избегать приема антикоагулянтов, таких как аспирин, за 7–10 дней до процедуры, если планируется биопсия. Для очистки кишечника можно сделать клизму за два-четыре часа до УЗИ.
начало страницы
Как выглядит оборудование?
Ультразвуковые сканерысостоят из компьютерной консоли, экрана видеодисплея и присоединенного датчика. Преобразователь – это небольшое портативное устройство, напоминающее микрофон. Некоторые экзамены могут использовать разные преобразователи (с разными возможностями) во время одного экзамена. Преобразователь излучает неслышимые высокочастотные звуковые волны в тело, а затем прислушивается к отраженному эхо. Принципы аналогичны гидролокаторам, используемым на лодках и подводных лодках.
Технолог наносит небольшое количество геля на исследуемый участок и помещает туда датчик. Гель позволяет звуковым волнам перемещаться вперед и назад между датчиком и исследуемой областью. Ультразвуковое изображение сразу же отображается на экране видеодисплея, который выглядит как монитор компьютера. Компьютер создает изображение на основе громкости (амплитуды), высоты тона (частоты) и времени, которое требуется для возврата ультразвукового сигнала к датчику. Также учитывается, через какой тип структуры тела и / или ткани распространяется звук.
Для ультразвуковых процедур, таких как трансректальные исследования, требующих введения зонда для визуализации, также называемого датчиком, устройство покрывают и смазывают гелем.
начало страницы
Как работает процедура?
Ультразвуковая визуализация основана на тех же принципах, что и гидролокатор, используемый летучими мышами, кораблями и рыбаками. Когда звуковая волна ударяет по объекту, она отражается или отражается эхом. Измеряя эти эхо-волны, можно определить, как далеко находится объект, а также его размер, форму и консистенцию.Это включает в себя то, является ли объект твердым или заполненным жидкостью.
В медицине ультразвук используется для обнаружения изменений внешнего вида органов, тканей и сосудов, а также для обнаружения аномальных образований, таких как опухоли.
При ультразвуковом исследовании датчик посылает звуковые волны и записывает отраженные волны. Когда датчик прижимается к коже, он посылает в тело небольшие импульсы неслышимых высокочастотных звуковых волн. Когда звуковые волны отражаются от внутренних органов, жидкостей и тканей, чувствительный приемник в преобразователе регистрирует крошечные изменения высоты звука и направления.Эти сигнатурные волны мгновенно измеряются и отображаются компьютером, который, в свою очередь, создает изображение в реальном времени на мониторе. Один или несколько кадров движущихся изображений обычно захватываются как неподвижные изображения. Также могут быть сохранены короткие видеоповторы изображений.
Те же принципы применимы к ультразвуковым процедурам, таким как трансректальное ультразвуковое исследование, которые требуют введения в тело специального зонда или датчика для визуализации.
начало страницы
Как проходит процедура?
У мужчин предстательная железа расположена непосредственно перед прямой кишкой, поэтому ультразвуковое исследование проводится трансректально, чтобы разместить датчик изображения как можно ближе к предстательной железе.
Для трансректального УЗИ вас попросят лечь на бок, согнув колени. На датчик надевается одноразовый защитный чехол, он смазывается, вводится через задний проход и вводится в прямую кишку.
Изображения получены под разными углами для лучшего обзора предстательной железы.
Если подозрительное поражение выявлено с помощью УЗИ или ректального исследования, может быть выполнена биопсия под ультразвуковым контролем. Эта процедура включает введение иглы в предстательную железу, в то время как рентгенолог наблюдает за введением иглы с помощью ультразвука.Для исследования под микроскопом берется небольшое количество ткани.
Тест на простатоспецифический антиген (ПСА), который измеряет количество ПСА в крови, может быть проведен, чтобы определить, подвержен ли пациент высокому риску рака. В этом случае выполняется биопсия и используется ультразвуковой датчик для направления биопсии в определенные области предстательной железы.
По завершении обследования вас могут попросить одеться и подождать, пока будут рассмотрены ультразвуковые изображения.
Это ультразвуковое исследование обычно занимает менее 20 минут.
начало страницы
Что я испытаю во время и после процедуры?
Ультразвуковые исследования, при которых датчик вводится в отверстие тела, могут вызвать минимальный дискомфорт.
Если биопсия не требуется, трансректальное ультразвуковое исследование простаты похоже на ректальное исследование, проводимое вашим врачом, или может иметь меньший дискомфорт.
Если выполняется биопсия, дополнительный дискомфорт (из-за введения иглы) обычно минимален, поскольку стенка прямой кишки относительно нечувствительна к боли в области простаты.Биопсия увеличит время процедуры.
В редких случаях после процедуры в сперме или моче может присутствовать небольшое количество крови.
После ультразвукового исследования вы сможете немедленно вернуться к своей обычной деятельности.
начало страницы
Кто интерпретирует результаты и как их получить?
Радиолог, врач, обученный руководить и интерпретировать радиологические исследования, проанализирует изображения. Радиолог отправит подписанный отчет врачу, который запросил обследование.Затем ваш врач поделится с вами результатами. В некоторых случаях радиолог может обсудить с вами результаты после обследования.
Могут потребоваться дополнительные экзамены. Если да, ваш врач объяснит, почему. Иногда повторное обследование проводится, потому что потенциальное отклонение от нормы требует дальнейшей оценки с помощью дополнительных изображений или специальной техники визуализации. Также может быть проведено повторное обследование, чтобы увидеть, не произошло ли каких-либо изменений в патологии с течением времени. Последующие осмотры иногда являются лучшим способом увидеть, работает ли лечение, стабильно ли отклонение от нормы или изменилось.
начало страницы
Каковы преимущества по сравнению с рисками?
Льготы
- Ультразвук широко доступен, прост в использовании и менее дорог, чем другие методы визуализации.
- Ультразвуковая визуализация не использует ионизирующее излучение.
- Ультразвуковое сканирование может дать более четкое изображение мягких тканей, которые плохо видны на рентгеновских изображениях.
- Ультразвук не вызывает проблем со здоровьем и может повторяться столько раз, сколько необходимо, по медицинским показаниям.
- Ultrasound обеспечивает визуализацию в реальном времени, что делает его хорошим инструментом для проведения минимально инвазивных процедур, таких как игольная биопсия и аспирация жидкости.
Риски
начало страницы
Каковы ограничения УЗИ простаты?
Мужчины, у которых во время предыдущей операции удалили задний конец кишечника (прямую кишку), не являются хорошими кандидатами на УЗИ предстательной железы, потому что этот тип УЗИ обычно требует введения зонда в прямую кишку.Однако радиолог может попытаться исследовать предстательную железу, поместив обычный зонд для ультразвуковой визуализации на кожу промежности пациента, между ног и за мошонкой пациента. Иногда таким способом можно исследовать железу с помощью ультразвука, но изображения могут быть не такими подробными, как с трансректальным датчиком. МРТ таза можно получить в качестве альтернативного метода визуализации, поскольку его можно получить с помощью внешней (фазированной) приемной катушки.
начало страницы
Какой тест, процедура или лечение лучше всего мне подходят?
начало страницы
Эта страница была просмотрена 28 января 2020 г.
Что мы знаем о вашей простате | Men’s Health
Пятьдесят лет назад мужчины умирали, и никто не знал почему.
Рак простаты часто развивается медленно и может протекать без симптомов в течение длительного периода времени. Так что на протяжении веков, когда кто-то обнаруживал рак, он часто уже распространился – на лимфатические узлы, кости, на любое количество других органов. Не помогло и то, что у рака простаты и его менее опасного аналога, ДГПЖ, есть много одинаковых симптомов – слабый поток мочи, кровь в моче, частое мочеиспускание, что делает рак почти невозможным для диагностики только по показателям.
К середине прошлого века ужасный цифровой ректальный экзамен (DRE) – один из самых печально известных и шутливых обследований в истории медицины – был разработан как способ для врачей физически ощупывать возможные отклонения. Если вы не знакомы со спецификой DRE, «цифровой» относится к пальцам, и … вы можете решить все остальное самостоятельно.
Хотя этот тест облегчил врачам поиск опухолей, выросших в определенных областях железы, он не обошелся без серьезных ограничений.Врач может использовать DRE, чтобы нащупать аномалии простаты, но только с одной ее стороны. Если опухоль росла на стороне, недоступной через прямую кишку, ее можно было бы полностью пропустить и оставить бесконтрольно распространяться. Полагаться на прикосновение для определения новообразований на простате мужчины было полезным шагом вперед, но DRE все еще оставалась рудиментарной техникой. Это позволило врачам обнаружить, что что-то было там, но ничего не делало, кроме этого, чтобы точно определить, что это было за что-то. Это важно, потому что существует несколько различных видов рака простаты, и не все из них считаются опасными или требуют биопсии.
Кроме того, большой процент мужчин, которым не нравится идея о том, что врач вводит палец в их прямую кишку, боялись или постоянно откладывали проведение теста.
По оценкам Министерства здравоохранения и социальных служб США, только 1 из 10 мужчин, которым следует пройти ректальное исследование, действительно его проходит.
Во время пребывания в ординатуре с середины до конца 1980-х годов Рёрборн не реже одного раза в неделю посещал парализованного пациента, которого приносили на носилках. Это было не потому, что пациент сломал спину; это было потому, что у него был рак простаты, и он распространился, разъедая его позвоночник, разрушая его и сдавливая нервы.
«Попасть в парализованное состояние из-за метастаза рака простаты в позвоночник на самом деле было обычным первым диагнозом в моей резидентуре», – говорит Рёрборн. «Вы бы вставили палец в прямую кишку, и прямо на простате был камень. Вы сложите два и два, сделаете сканирование костей и увидите, что у этого парня есть метастазы ».
Поскольку рак простаты формируется на скрытом органе и его можно принять за доброкачественное и довольно распространенное заболевание, трудно предсказать, кто находится в группе риска. Похоже, что поведение мужчины мало влияет на то, разовьется ли он, и нет исследований, показывающих тесную связь между раком и употреблением определенных видов пищи, курением или употреблением алкоголя.И для наиболее распространенных типов рака простаты семейный анамнез тоже не играет большой роли.
Но все же, если рак простаты выявляется, пока он еще местный – когда он не распространился на другие части тела, – выживаемость составляет почти 100 процентов. Врачи знали, что должен быть способ получше. Способ обнаружения опухоли быстрее, точнее и менее инвазивно.
Измерение объема простаты с помощью МРТ (Руководство для недоумевших): бипроксимативный метод с анализом точности и достоверности
Радван, М. Х. и др. . Плотность антигена, специфичного для простаты, позволяет прогнозировать неблагоприятную патологию и повышенный риск биохимической недостаточности. Урология. 69 , 1121–1127 (2007).
Артикул PubMed Google Scholar
Magheli, A. et al. . Специфический антиген простаты в сравнении с плотностью специфического антигена простаты как прогностический фактор патологических характеристик и биохимического рецидива после радикальной простатэктомии. J. Urol. 179 , 1780–1784 (2008).
Артикул PubMed PubMed Central Google Scholar
Гарви Б. и др. . Клиническое значение сегментации простаты и определения объема на МРТ при доброкачественной гиперплазии предстательной железы. Diagn Interv. Радиол. 20 , 229–233 (2014).
Артикул PubMed PubMed Central Google Scholar
Вассерман, Н. Ф., Спилсет, Б., Гользарян, Дж. И Мецгер, Г. Дж. МРТ Классификация доброкачественной гиперплазии предстательной железы Лобаром: потенциальные биомаркеры фенотипа для исследования стратегий лечения. AJR. 205 , 564–571 (2015).
Артикул PubMed Google Scholar
Литтруп П. Дж., Уильямс К. Р., Эгглин Т. К. и Кейн Р. А. Определение объема простаты с помощью трансректального ультразвука для выявления рака.Часть II. Точность методов in vitro и in vivo. Радиология. 179 , 49–53 (1991).
CAS PubMed Google Scholar
Рахмуни, А. и др. . Точность in vivo оценка объема простаты с помощью МРТ и трансректального УЗИ. J. Comput. Ассистент. Томогр. 16 , 935–940 (1992).
Артикул CAS PubMed Google Scholar
Тевари, А. и др. . Сравнение трансректальной ультразвуковой оценки объема простаты с оценкой объема простаты с помощью магнитно-резонансной томографии и веса хирургического образца у пациентов с доброкачественной гиперплазией предстательной железы. J. Clin. Ультразвук. 24 , 169–174 (1996).
Артикул CAS PubMed Google Scholar
Сосна, Дж., Рофски, Н. М., Гастон, С. М., ДеВолд, В. К. и Ленкински, Р.E. Определение объема простаты при 3-теслах с использованием внешней фазированной катушки; сравнение с патологическим образцом. Adad. Радиол. 10 , 846–853 (2003).
Артикул Google Scholar
Ли, Дж. И Чанг, Б. Х. Трансректальное ультразвуковое исследование в сравнении с магнитно-резонансной томографией при оценке объема простаты по сравнению с образцами радикальной простатэктомии. Урол. Int. 78 , 323–327 (2007).
Артикул PubMed Google Scholar
Бейтс, Т.С., Рейнард, Дж. М., Петерс, Т. Дж. И Гингелл, Дж. С. Определение объема предстательной железы с помощью трансректального ультразвука: исследование вариаций внутри наблюдателя и между наблюдателями. J. Urol. 155 , 1299–1300 (1996).
Артикул CAS PubMed Google Scholar
Сеч, С., Montoya, J., Girman, C.J., Rhodes, T. & Roehrborn, C.G. Надежность трансректального УЗИ для оценки размера простаты. J. Urol. 166 , 125–129 (2001).
Артикул CAS PubMed Google Scholar
Эри, Л. М., Томассен, Х., Бреннховд, Б. и Хахейм, Л. Л. Точность и повторяемость измерений объема простаты с помощью трансректального ультразвука. Рак простаты и болезни простаты. 5 , 273–278 (2002).
Артикул CAS PubMed Google Scholar
Саджади, К. П. и др. . Индекс массы тела, вес простаты и точность трансректального ультразвукового исследования простаты. J. Урология. 178 , 990–995 (2007).
Артикул Google Scholar
Хонг, М. К. Х. и др. . Вес простаты – предпочтительный показатель размера простаты в когортах радикальной простатэктомии. BJU Internat. 109 (Приложение 3), 57–63 (2012).
Артикул Google Scholar
Террис, М. К. и Стейми, Т. А. Определение объема простаты с помощью трансректального ультразвука. J. Urol. 145 , 984–987 (1991).
Артикул CAS PubMed Google Scholar
Мэтьюз, Дж. Дж., Мотта, Дж. И Фрачехия, Дж.А. Точность трансректальной ультразвуковой оценки объема простаты: клинические корреляции. J Clin Ультразвук. 24 , 501–505 (1996).
Артикул CAS PubMed Google Scholar
Habes, M. et al. . Новая методика оценки объема простаты. Мир J. Urol. 32 , 1559–1564 (2014).
Артикул PubMed Google Scholar
Бангма, К. Х., Нимер, К. Х. Дж., Гробби, Д. Э. и Шредер, Ф. Х. Трансректальный ультразвуковой волюметр простаты. In vivo сравнение различных методов. Простата. 28 , 107–110 (1996).
Артикул CAS PubMed Google Scholar
Линь Л.И.-К. Коэффициент корреляции согласованности для оценки воспроизводимости. Биометрия. 45 , 255–268 (1989).
Артикул CAS PubMed МАТЕМАТИКА Google Scholar
Жиль-Верне С. Урологические рисунки из коллекции Сальвадора Жиль-Верне. Salvadoregilvernet.com .
Мейерс, Р. П., Геллер, Дж. Э. и Кэхилл, Д. Р. Форма простаты, наружный поперечно-полосатый сфинктер уретры и радикальная простатэктомия. Апикальная диссекция. J. Urol. 138 , 543–550 (1987).
Артикул Google Scholar
Майерс, Р. П., Чевилл, Дж. К. и Павлина, В. Создание клинической анатомической терминологии простаты и смежных структур. Исторический очерк и предложения по пересмотру в 21 веке. Клиническая анатомия. 23 , 18–29 (2010).
PubMed Google Scholar
Макнил, Дж. Простата и простатическая уретра: морфологический синтез. J. Urol. 107 , 1008–1015 (1972).
Артикул CAS PubMed Google Scholar
Мураока, К. и др. . Зависимые от места и индивидуальные вариации фасции Денонвилье: гистологическое исследование с использованием пожертвованных трупов пожилых мужчин. BMC Urology. 15 , 42–53 (2015).
Артикул PubMed PubMed Central Google Scholar
Исидоя, С., Эндох, М., Накагава, Х., Сайто, С. и Араи, Ю. Новые анатомические данные о предстательной железе и окружающих капсульных структурах в нормальной простате. Тохоку. J. Exp. Med. 212 , 55–62 (2007).
Артикул PubMed Google Scholar
Вассерман, Н. Ф. Доброкачественная гиперплазия простаты: обзор и ультразвуковая классификация. Radiol. Clin. N. Am. 44 , 699–710 (2006).
Артикул Google Scholar
Walz, J. et al. . Критический анализ современных знаний в области хирургической анатомии, связанных с оптимизацией борьбы с раком и сохранением удержания мочи и эрекции у кандидатов на радикальную простатэктомию. Европейская урология. 57 , 179–192 (2010).
Артикул PubMed Google Scholar
Ип, Ю. Л., Чан, К. В., Ли, К. К., Чу, В. и Лау, М. Л. Количественный анализ точности линейного трансректального ультразвукового исследования при измерении предстательной железы. Br. J. Urol. 67 , 79–82 (1991).
Артикул CAS PubMed Google Scholar
Коллинз Г. Н., Рааб Г. Н., Хехир М., Кинг Б. и Гаррауэй В. М. Воспроизводимость и вариабельность трансректального ультразвукового измерения объема простаты. Ультразвук в мед. и Биол. 21 , 1101–1105 (1995).
Артикул CAS Google Scholar
Чиа, С. Дж., Хенг, К. Т., Чан, С. П. и Фу, К. Т. Корреляция внутрипузырного протрузии предстательной железы с обструкцией выходного отверстия мочевого пузыря. BJU Int. 91 , 371–374 (2003).
Артикул CAS PubMed Google Scholar
Тан, Ю. Х. и Фу, К. Т. Транспузырное протрузия предстательной железы предсказывает исход исследования без катетера после острой задержки мочи. J. Urol. 170 , 2339–2341 (2003).
Артикул PubMed Google Scholar
Нос, Х. и др. . Точность двух неинвазивных методов диагностики обструкции выходного отверстия мочевого пузыря с помощью УЗИ: интравезицикального протрузии предстательной железы и скоростно-потоковой видеоуродинамики. Урология. 65 , 493–497 (2005).
Артикул PubMed Google Scholar
Юэн, Дж. С. П. и др. . Влияние объема мочевого пузыря на трансабдоминальные ультразвуковые измерения внутрипузырного протрузии и объема предстательной железы. Внутр. J. Urol. 9 , 225–229 (2002).
Артикул PubMed Google Scholar
Kequin, Z. et al . Клиническое значение внутрипузырного протрузии предстательной железы у пациентов с доброкачественным увеличением простаты. Урология. 70 , 1097–1099 (2007).
Google Scholar
Ли, Л. С., Сим, Х. Г., Лим, К. Б., Ван, Д. и Фу, К. Т. Внутрипузырное протрузия предстательной железы позволяет прогнозировать клиническое прогрессирование доброкачественного увеличения простаты у пациентов, получающих лечение. Международный журнал урологии. 17 , 69–74 (2010).
Артикул PubMed Google Scholar
Ли, С. В., Чо, Дж. М., Кан, Дж. Й. и Ю, Т. К. Клиническое и уродинамическое значение морфологических различий при внутрипузырном протрузии предстательной железы. Korean J. Urol. 1 , 694–699 (2010).
Артикул Google Scholar
Шин, С. Х., Ким Чен, В., Ким Джин, В., О, М. М. и Мун, Д. Г. Определение степени протрузии предстательной железы в сочетании с обструкцией выходного отверстия мочевого пузыря. Korean J. Urol. 54 , 369–372 (2013).
Артикул PubMed PubMed Central Google Scholar
Park, H.Y. et al. . Эффективность лечения альфа-адреноблокаторами с помощью трансректального ультразвукового исследования у пациентов с доброкачественной гиперплазией предстательной железы. Korean J. Urol. 53 , 92–97 (2012).
Артикул PubMed PubMed Central Google Scholar
Campanas, AA, Botoca, M., Minciu, R. & Bucuras, V. Внутрипузырное протрузия предстательной железы может быть фактором прогнозирования результатов лечения у пациентов с симптомами нижних мочевых путей из-за доброкачественной непроходимости предстательной железы, получавших тамсулозин . Урология 81 , 859–863 (2013).
Артикул Google Scholar
Ли, Дж. У. и др. . Взаимосвязь между внутрипузырным протрузией предстательной железы и послеоперационными исходами у пациентов с доброкачественной гиперплазией предстательной железы. Korean J. Urol. 53 , 478–482 (2012).
Артикул PubMed PubMed Central Google Scholar
Джо, Дж. К. и др. .Воздержание мочи после роботизированной лапароскопической радикальной простатэктомии: влияние внутрипузырного протрузии предстательной железы. Медицинский журнал Yousei. 57 , 1145–115 (2016).
Артикул Google Scholar
Allsbrook, W. C. Jr. et al . Воспроизводимость между наблюдателями классификации рака предстательной железы по Глисону: патологоанатом. HUM PATHOL 32 , 81–88 (2001).
Артикул PubMed Google Scholar
Бейн, Г. О., Кох, М., Хэнсон, Дж. Возможность классификации карцином. Arch. Патол. Лаборатория. Med. 106 , 265–267 (1982).
Google Scholar
Litjens, G. et al. . Оценка алгоритмов сегментации простаты для МРТ: задача PROMISE12. Med. Изображение Анал. 18 (2), 259–373 (2014).
Артикул Google Scholar
Эллиот, Т. Л., Дауни, Д. Б., Тонг, С., Маклин, К. А. и Фенстер, А. Точность измерения объема простаты in vitro с использованием трехмерного ультразвука. ACTA Radiol. 3 , 402–406 (1996).
Google Scholar
Мазахари Ю., Гольдман Д.A., Di Paulo, P. L., Akin, O. & Hricak, H. Сравнение объема простаты, измеренного с помощью МРТ с эндоректальной катушкой, с объемом и массой образца простаты после радикальной простатэктомии. ACTA Radio. 22 , 556–562 (2015).
Google Scholar
Джонс, Д. Р. и др. . Оценка измерения объема простаты с помощью перректального ультразвукового исследования. Brit. J. Urol. 64 , 493–495 (1989).
Артикул CAS PubMed Google Scholar
Jonmarker, S., Valdman, A., Lindberg, A., Hellström, M. & Egvad, L. Усадка ткани после фиксации с помощью инъекции формалина образцов простатэктомии. Арка Вирхова. 449 , 297–301 (2006).
Артикул PubMed Google Scholar
Orczyk, C., Taneja, S. S., Rusinek, H. & Rosenkrantz, A. B. Оценка изменения объема и формы простаты после хирургической резекции путем совместной регистрации in vitro и MRI. Clin. Радиол. 69 , e398 – e403 (2014).
Артикул CAS PubMed PubMed Central Google Scholar
Haas, M. et al. . Является ли формула эллипсоида новым стандартом для расчета объема простаты на МРТ 3 Тесла без эндоректальной катушки? Urol Int. 98 , 49–53 (2017).
Артикул PubMed Google Scholar
Turkbey B. et al . Полностью автоматизированная сегментация простаты на МРТ: сравнение с ручными методами сегментации и объемами образцов. AJR. 201 , W720 – W729 (2013).
Артикул PubMed Google Scholar
Benxinque, A. et al. .Определение объема простаты: сравнение современных методов. Acad Radiol. 5 , 1582–1587 (2018).
Артикул Google Scholar
Koyanagi, T. et al. . Первоначальная диагностическая оценка мужчин с симптомами нижних мочевыводящих путей. В: Труды 4-й Международной консультации по доброкачественной гиперплазии предстательной железы (ДГПЖ) . Под редакцией Дениса, Л. и др. . (Нью-Джерси: Scientific Communication International Ltd., п. 323, 1997).
ИЗМЕРЕНИЕ НОРМАЛЬНОГО РАЗМЕРА ПРОСТАТИЧЕСКОЙ ЖЕЛЕЗЫ У НОРМАЛЬНЫХ СУДАНСКИХ МУЖЧИН МАРТ-ОКТЯБРЬ 2019 г.
Кристофер Р. Портер Эрика М. Вольф Редакторы: rostate Ultrasound Текущая практика и будущие направления: Springer Science Business Media New York 2015: DOI 10.1007 / 978-1-4939-1948-2 стр. 3
СНЕЛЛ, Р.С. 1995 г. Клиническая анатомия для студентов-медиков, Литтл, Браунское медицинское отделение.
РАЯН, С., МАКНИКОЛАС, М. и ЮСТАС, С.Дж., Электронная книга “Анатомия для диагностической визуализации”, Elsevier Health Sciences
.РУМАК, К.М., УИЛСОН, С.Р., Шарбоно, Дж. У. и Левайн, Д. 2011. Диагностическое ультразвуковое исследование, Elsevier / Mosby.
БАТЛЕР П., МИТЧЕЛЛ А. В. и ЭЛЛИС Х. 1999. Прикладная радиологическая анатомия, Cambridge University Press.
Hricak H, Джеффри RE. Оценка размера простаты; сравнение ультразвуковой и магнитно-резонансной томографии. Урол.Радиол. 1987; 9: 1–5.
Миллер СС, Гарви WHH, Криси А.Д. Оценка размеров простаты с помощью УЗИ: предварительный отчет. Брит. J. Urol. 1973; 45: 187 – 189.
Стили РА, Нил Д.Е., Пауэл PH. Воспроизводимость результатов сравнения трансректальных и трансабдоминальных методов. Евро. Урол. 1988; 14: 26 6–269.
Вальц Дж., Грэфен М., Чун Ф.К. и др., Высокая частота рака простаты, обнаруживаемая с помощью насыщающей биопсии после предыдущей отрицательной серии биопсии, Eur Urol.2006, 498-505.
Адрианн М.В., Инпакал С., Ландис П.К., Мозер К., Кристенс – Барри В., Картер Х. Б., Меттер Э. Дж., Партин А. В.. Скорость роста простаты, определенная по данным МРТ: Возрастные продольные изменения. J. Андрология. 1999; 20: 472 – 480.
Halpern EJ. Измерение предстательной железы. В: McGahan J, Goldberg BB (ред.). Атлас ультразвуковых измерений. 2-е изд. Чикаго, Иллинойс: Ежегодник Мосби; 2005 г.
McAchran SE, Dogra V, Resnick MI.Офисное урологическое УЗИ. Urol Clin North Am 2005; 32: 337–352,
АБДАЛЛА, Ю.Г., 2015. Измерение нормального объема простаты у здоровых взрослых суданцев: с помощью ультразвука. Суданский университет науки и технологий.
https://www.google.com.sa/url?sa=t&rct=j&q=&esrc=s&source=web&cd=1&cad=rja&uact=8&ved=2ahUKEwjlwKqblJnnAhUHzhoKHTG2DqMQFjAA%2%2AhUHzhoKHTG2DqMQFjAAegrebittm&hl=ru % 2F123456789% 2F22285% 2FMeasurement% 2520of% 2520Prostate% 2520….% 2520.pdf% 3Fsequence% 3D1% 26isAllowed% 3Dy & usg = AOvVaw1MXvvg2IlKnG_fVI-tl589
Эдмунд К. Бракохиапа, MBChB, FWACS, Бенард О. Ботве, MSc, и Бенджамин Д. Саркоди, MBChB, FWACS: Определение объема простаты с помощью трансабдоминального ультразвукового исследования: сильно ли различается точность при объеме мочевого пузыря от 50 до 400 мл ?: J Med Radiat Sci xx (2019) 1–10: DOI: 10.1002 / jmrs.320
Циге М1, Атнафу А. Сонографическое измерение нормального объема простаты и характер изменений с возрастом среди взрослых мужчин из Эфиопии в специализированной больнице Black Lion: 2011: октябрь; 49 (4): 361-6.
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie.Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались. Чтобы принять файлы cookie с этого сайта, нажмите кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie.Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie. Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу.Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файлах cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файлах cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта.Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
ДОБРОЧНАЯ ПРОСТАТИЧЕСКАЯ ГИПЕРПЛАЗИЯ – руководство пациента
Обзор:
- Доброкачественная гиперплазия предстательной железы – разрастание ткани простаты
- Встречается у большинства мужчин по мере взросления
- Около 20-30 процентов мужчин нуждаются в лечении
- Состояние вызывает проблемы с мочеиспусканием, например учащенное мочеиспускание.
- Диагностика включает обследование, анализы крови, анализы потока мочи и УЗИ
- Лечение включает медикаментозное лечение или операцию на предстательной железе
- Существует небольшая вероятность эректильной дисфункции после операции на простате
Что такое аденома простаты?
Это также часто называют доброкачественной гипертрофией простаты.
Это узелковое образование периуретральной ткани предстательной железы. В конечном итоге в той или иной степени встречается у большинства мужчин. Расположение новообразования простаты может привести к сдавлению уретры и вызвать группу симптомов, часто называемых «простатизмом». Этот термин постепенно заменяется на «СНМП» (симптомы нижних мочевых путей), поскольку другие причины обструкции оттока мочевого пузыря, не затрагивающие простату, например стриктуры уретры и дисфункция мочевого пузыря, могут вызывать те же симптомы.
Оценки распространенности симптоматической ДГПЖ значительно различаются, поскольку не существует стандартного определения ДГПЖ на основе симптомов. Подсчитано, что 20-30% мужчин в течение жизни нуждаются в каком-либо лечении симптоматической ДГПЖ.
В настоящее время нет известных факторов риска ДГПЖ, кроме возраста и наличия яичек. Это включает расу, национальность, сексуальный анамнез, диету или другие заболевания или лекарства.
Простата обычно весит примерно 20 граммов в возрасте 20-30 лет.Примерно с 40 лет простата часто увеличивается в размерах, в среднем до 40-50 граммов в возрасте 80 лет.
Простата может стать очень большой, и сообщалось о ее весе более 500 граммов. Размер простаты плохо коррелирует с тяжестью симптомов, а также с обструкцией оттока мочевого пузыря.
В настоящее время общепризнано, что существует 2 элемента обструкции простаты – «статический» компонент, относящийся к механической обструкции простатической уретры, вызванной увеличением ткани предстательной железы, а также есть доказательства того, что рост гладких мышц (” гипертрофия ») возникает при ДГПЖ.Это может вызвать повышение мышечного тонуса – так называемую «динамическую» часть непроходимости. Распознавание этого динамического компонента отвечает за изменение симптомов, которое наблюдается у многих пациентов с течением времени и, возможно, в ответ на определенные диетические факторы, стресс, изменение температуры и т. Д.
Симптомы
Классически они классифицируются как «обструктивные» или раздражающие, однако эти классификации медленно меняются, поскольку мы становимся более «уродинамически» ориентированными.Теперь мы можем разделить симптомы на «наполнение» и «опорожнение».
A) «наполняющие» или «раздражающие» симптомы включают никтурию (вставание ночью для мочеиспускания), частоту дневных позывов, позывы, иногда прогрессирующие до позывов к недержанию мочи. Обычно считается, что эти симптомы возникают в результате обструкции мочевого пузыря, которая может вызвать раздражение (нестабильность) гиперактивного мочевого пузыря, что часто приводит к его сокращению при относительно небольшом объеме мочевого пузыря. Иногда эти симптомы являются результатом снижения функциональной способности мочевого пузыря, так как пациенты с непроходимостью могут оставлять в мочевом пузыре большое количество остаточной мочи после мочеиспускания.
B) «обструктивные» или «опорожняющие» симптомы включают затрудненное начало мочеиспускания, часто нерешительность, задержку начала мочеиспускания и медленное мочеиспускание. Моча может быть прерывистой и сопровождаться ощущением неполного опорожнения мочевого пузыря и окончательного подтекания потока мочи.
Важно помнить, что эти симптомы не характерны для заболевания простаты, т.е. другие состояния могут вызывать те же симптомы.
Для количественной оценки симптомов использовались различные балльные индексы.
Эти оценки симптомов могут быть полезны для измерения степени тяжести симптомов и используются в качестве руководства для обследования пациентов и оценки реакции на лечение. Вероятно, наиболее важной частью этих оценок симптомов является оценка «надоедливости», которая отражает влияние этих симптомов на отдельного пациента.
Другие симптомы:
ДГПЖ может влиять на функцию мочевого пузыря, вызывая утолщение стенки мочевого пузыря, трабекуляцию, нестабильность (непроизвольные сокращения мочевого пузыря, вызывающие позывы или позывы к недержанию мочи).Если в мочевом пузыре остается большое количество остаточной мочи, могут возникнуть камни в мочевом пузыре, а также может возникнуть хроническая задержка мочи с сильно увеличенным мочевым пузырем, иногда с очень небольшими симптомами. Иногда может произойти расширение верхних мочевых путей из-за «противодавления» хронически растянутого мочевого пузыря, что может привести к почечной недостаточности. Пациенты с большим объемом остаточной мочи также подвержены риску инфекций мочевыводящих путей.
Микроскопическая (невидимая) или макроскопическая (видимая) «гематурия» (кровь в моче) может возникать при увеличенной сосудистой простате, но необходимо исключить другие причины кровотечения.
Признаки аденомы простаты:
1. Физикальное обследование (т. Е. Пальцевое ректальное исследование) может выявить увеличенную простату, однако степень увеличения не пропорциональна тяжести симптомов или степени обструкции.
2. При обследовании брюшной полости может быть обнаружен увеличенный мочевой пузырь.
3. Анализы, которые могут потребоваться: После анамнеза и ректального исследования простаты и обследования брюшной полости проводится анализ потока мочи. Это регистрирует силу потока мочи, что очень полезно для оценки вероятности обструкции.
Дополнительные тесты включают ультразвуковое сканирование мочевыводящих путей, которое полезно для определения количества остаточной мочи и выявления других анатомических аномалий в мочевыводящих путях. Иногда может быть важна цистоуретроскопия (осмотр мочевого пузыря в телескоп), особенно для исключения других причин обструкции: стриктуры уретры и т. Д.
Функция почек (почек) обычно измеряется с помощью анализа крови (сывороточный креатинин) и стандартного анализа мочи (анализ мочи) для исключения инфекции мочевыводящих путей и гематурии.
Варианты лечения:
Обычно существует 3 основных варианта лечения.
К ним относятся «подождать и посмотреть», лечение или хирургическое лечение.
В последнее время был использован ряд альтернативных технологий. Место проведения этих процедур еще не установлено. Они часто более эффективны, чем лечение, хотя большинство из них не так эффективны, как хирургическое лечение (простатэктомия).
Прежде чем принять решение о лечении, важно понять «естественную историю» аденомы простаты.
У многих пациентов симптомы меняются, и почти у половины пациентов симптомы остаются неизменными в течение многих лет. Более половины пациентов будут испытывать постепенное ухудшение симптомов, хотя только небольшой процент пациентов каждый год будет испытывать острую задержку мочи (полная «закупорка», требующая введения катетера).
При лечении симптомов со стороны нижних мочевыводящих путей наблюдается значительный «эффект плацебо» – не менее 30% пациентов испытывают значительное улучшение симптомов, по крайней мере, в краткосрочной перспективе, независимо от того, какие лекарства или витаминные таблетки и т. Д. Принимаются для этого.
Этот эффект плацебо затрудняет определение эффективности различных лекарств без должным образом проведенных медицинских испытаний.
Лечение
Обычно альфа-блокаторы используются для расслабления гладкой мускулатуры предстательной железы, тем самым облегчая раскрытие простатической уретры – их очень много, и некоторые заявляют о селективности рецепторов. Наиболее часто используются:
- Теразозин (Хитрин)
- Доксазазин (Кардоксан)
- Альфузацин
- Тамсулоцин (Омник)
Все эти препараты схожи по своей эффективности, с умеренным улучшением симптомов почти у половины пациентов и умеренным улучшением скорости кровотока примерно у 1/3 пациентов.Их нужно принимать ежедневно, а положительный эффект наблюдается только в то время, когда пациенты принимают лекарства.
Возможные побочные эффекты, которые наблюдаются у 10-20% пациентов, включают усталость, головокружение, заложенность носа, и у небольшого процента пациентов наблюдается постуральная гипотензия (снижение артериального давления при переходе из положения лежа в положение стоя).
Другой лекарственный препарат – ингибиторы альфа-редуктазы альфа «Финастарид» (Проскар) – этот препарат действительно уменьшает объем простаты примерно на 20% за год, однако наблюдается лишь незначительное улучшение симптомов и скорости кровотока, которое наблюдается только у примерно 20% пациентов. пациенты.Побочные эффекты возникают редко, эректильная дисфункция составляет 3%. Общие результаты неутешительны, и в некоторых странах это лекарство не финансируется (Новая Зеландия). Финастерид подействует через несколько месяцев.
Хирургическое лечение – простатэктомия
Показания к хирургическому лечению:
Исторически существовали определенные абсолютные показания к хирургическому вмешательству, которые включали острую задержку мочи, почечную недостаточность, вторичную по отношению к ДГПЖ, рецидивирующую макрогематурию, рецидивирующие камни в мочевом пузыре, большое количество остаточной мочи, недержание мочи при переполнении, рецидивирующие инфекции мочевыводящих путей.
Обычно в таких ситуациях, когда медикаментозное лечение неэффективно, обычно проводят хирургическое вмешательство. Обычно операция представляет собой трансуретральную резекцию простаты, которая обычно бывает эффективной.
«Трансуретральная резекция простаты» – операция, проводимая под спинальной или общей анестезией. Инструмент («резектоскоп») вводится вверх по уретре в мочевой пузырь. Через этот инструмент исследуют простату, и с помощью петли из проволоки с подогревом отрезают полоски простаты.Кусочки ткани промываются из мочевого пузыря, а кровеносные сосуды прижигаются. В мочевой пузырь вводится катетерная трубка, которая позволяет моче и сгусткам крови покинуть мочевой пузырь. После простатэктомии пациентам обычно необходимо оставаться в больнице в течение нескольких дней. Очень большие простаты (обычно более 100 граммов) слишком велики для безопасного выполнения трансуретральной простатэктомии, и может потребоваться открытая позадилонная простатэктомия.
«Открытая позадилонная простатэктомия». С помощью этой техники делается разрез внизу живота, чтобы обнажить мочевой пузырь и простату.Наружная капсула предстательной железы разрезается, а увеличенная предстательная железа удаляется путем образования плоскости между увеличенной тканью простаты и капсулой. Кровоточащие сосуды перевязывают и прижигают, помещают катетерную трубку, которую необходимо оставить в течение как минимум недели, пока мочевой пузырь и капсула предстательной железы не заживут.
После простатэктомии мочеиспускание может быть болезненным (дизурия), частым и часто с пятнами крови. Эти симптомы обычно длятся от нескольких дней до нескольких недель, и нередко бывает незначительное временное недержание мочи через несколько дней, а иногда и недель после процедуры.
Результаты операции в целом очень хорошие, с заметным улучшением скорости потока и значительным улучшением симптомов у большинства пациентов. Некоторые симптомы со стороны мочевого пузыря, в частности частое мочеиспускание и позывы к мочеиспусканию, могут исчезнуть через несколько месяцев, но в целом улучшаются более чем у 80% мужчин.
Большинство мужчин после простатэктомии испытывают «ретроградную эякуляцию», когда эякулят возвращается в мочевой пузырь. Это не причиняет никакого вреда. Эякулят разжижается в мочевом пузыре и выходит незамеченным с мочеиспусканием.В больших сериях трансуретральной резекции простаты частота переливания крови составляла от 2 до 20%, а частота эректильной дисфункции – около 5-10%.
Существует множество альтернативных технологий лечения аденомы простаты. К ним относятся баллонная дилатация, уретральные стенты, трансуретральная игольчатая абляция (TUNA), вапоризация и микроволновая обработка.
Эти технологии, хотя в целом менее опасны, чем ТУРП (трансуретральная резекция простаты), не были столь эффективны в правильно проведенных исследованиях, и место их остается неясным.
Энергия лазера была использована для выполнения простатэктомии. Первоначально это был неодиниевый лазер «ИАГ». Хотя при использовании этой техники было очень мало кровотечений, у многих пациентов она вызвала сильную дизурию и длительную катетеризацию.
Новый метод, который, по-видимому, имеет такой же уровень эффективности, что и ТУРП (протестирован в рандомизированном контролируемом исследовании FDA):
Резекция простаты гольмиевым лазером:
Процедура выполняется аналогично ТУРП, но вместо проволочной петли используется лазерный луч для срезания ткани.Преимущество этого метода заключается в том, что кровотечение значительно меньше, большинству пациентов требуется катетер только на ночь, и они могут вернуться к нормальной деятельности быстрее, чем ТУРП, с меньшей вероятностью повторного кровотечения.
Часто задаваемые вопросы:
В: У меня рак простаты?
A: У большинства пациентов с затрудненным мочеиспусканием нет рака простаты. Обследование простаты и уровень ПСА позволят определить риск рака и необходимость других анализов.
В: Нужна ли мне операция на простате?
A: Многие мужчины имеют симптомы от легкой до умеренной, и после исключения рака простаты не обязательно требуется активное лечение, поскольку симптомы часто остаются относительно незначительными в течение многих лет.Если симптомы беспокоят, операция на предстательной железе не обязательна, если анализ потока показывает наличие обструкции.
Q: Сделает ли меня операция на простате импотентом или недержанием мочи?
A: Трансуретральная простатэктомия обычно вызывает ретроградную эякуляцию (когда эякулят возвращается в мочевой пузырь и разжижается с мочой (поэтому вы не видите эякулята).
Эректильная дисфункция возникает редко (5-10%) после простатэктомии (хотя многие мужчины часто испытывают трудности с достижением эрекции во время простатэктомии).У небольшого числа мужчин после простатэктомии улучшилась потенция.
Изменение удержания мочи после простатэктомии нечасто, но может произойти в первые несколько дней или недель после операции. Воздержание после операции очень редко ухудшается, и пациенты, у которых возникли позывы и недержание мочи перед операцией, обычно поправляются после операции (при условии, что они были «заблокированы» до операции).
Заболеваний предстательной железы у собак | SonoPath
Remo Lobetti
BVSc (Hons) MMedVet (Med) PhD Dipl.ECVIM (внутренняя медицина)
Ветеринарная больница Брайанстона
Почтовый ящик 67092, Брайанстон, 2021, ЮАР
Электронная почта: [email protected]
Презентация WSAVA 2007
Заболевания предстательной железы довольно часто встречаются у собак, причем простамегалия проявляется у двух третей собак старше пяти лет.
Патофизиология
С возрастом собаки происходит спонтанное увеличение предстательной железы, которое называется доброкачественной гиперплазией предстательной железы.Несмотря на это увеличение, секреторная способность простаты снижается по мере развития гиперплазии. Предстательная железа может подвергаться как железистой, так и сложной гиперплазии
Гиперплазия желез начинается в возрасте 1-2 лет, а ее пик распространенности составляет 5-6 лет. В это время в предстательной железе происходит разрастание секреторных структур, которые равномерно распределены по всей железе. Наблюдается увеличение количества и размера эпителиальных клеток, сопровождающееся меньшей, но значительной пролиферацией стромальных фибробластов и гладких мышц.
Сложная гиперплазия обычно развивается позже, но первые признаки появляются в возрасте 2–3 лет. Кистозные расширенные альвеолы, заполненные эозинофильным материалом, являются характерным признаком и могут придавать поверхности железы неправильный контур. Кисты могут распространяться по всей железе, но их больше в периуретральных областях. Инфильтрация лимфоцитами и плазматическими клетками является обычным явлением, проявляясь в виде скоплений или узелков клеток в строме. Частая атрофия эпителия и эпизодическая плоскоклеточная метаплазия эпителия связаны с этими областями клеточной инфильтрации.
Избыточный уровень андрогенов или эстрогенов (ятрогенные, неопластические поражения или дисфункция яичек) может вызвать увеличение простаты. Дисбаланс андрогенов приводит к кистозной гиперплазии ацинусов и протоков вместе с гипертрофией фибромышечного каркаса. С другой стороны, дисбаланс эстрогенов вызывает гиперплазию протоков вместе с плоскоклеточной метаплазией эпителиальной выстилки и шелушением просвета. Ацинусы могут стать гиперпластичными, а могут и не стать. Со временем секреты предстательной железы объединяются в множество кист от маленьких до больших, которые расширяют протоки и железу.
Диагностика заболеваний предстательной железы
Большинство собак с заболеваниями предстательной железы – это здоровые животные среднего или старшего возраста. Хотя кастрированные собаки имеют меньший риск заболевания предстательной железы, неоплазия простаты все же возможна.
Простатическая болезнь может представлять с клиническими признаками, приписываемых мочевых путей (гематурия, пиурия, дизурия, недержание мочи), толстой кишки (запор, диарея, тенезмы, dyschezia), двигательные (отруб жесткости или хромота), а также неспецифических системных признаков (лихорадка, похудание, анорексия, PuPd, рвота).
В связи с разнообразием заболеваний предстательной железы, которые могут возникать у собак, каждое из которых требует различного терапевтического подхода и прогноза, точный диагноз имеет большое значение. Если анамнез, клинический осмотр и пальпация ректального исследования указывают на заболевание предстательной железы, для установления этиологического диагноза могут быть выполнены следующие диагностические процедуры:
- Обзорная и контрастная рентгенография.
- Ультрасонография.
- Цитологическое исследование и бактериальный посев мочи, промывной жидкости предстательной железы или спермы.
- Тонкоигольная цитология аспирата простаты.
- Биопсия простаты.
Радиологические признаки заболевания предстательной железы
- Кранио-вентральное смещение мочевого пузыря.
- Болезненное образование между мочевым пузырем и краем таза.
- Ободочная кишка с смещением дорсально.
- Кальцификация простаты (указывает на новообразование) или периферически, которая обычно является стенкой парапростатических кист.
- Надкостничная реакция вдоль тела вентральных поясничных позвонков или подвздошной кишки может указывать на новообразование.
- Подпоясничная лимфаденопатия может указывать на новообразование или инфекцию.
Ультрасонографические признаки заболевания предстательной железы
- Кавитирующее бактериальное заболевание предстательной железы – интрапаренхиматозная полость или полости диаметром более 1½ см, связанные с повышенной фоновой эхогенностью, простамегалией и асимметрией. Полость может иметь неровную внутреннюю границу, от безэховой до гипоэхогенной и обычно имеет некоторое акустическое усиление.
- Неквитирующая бактериальная болезнь предстательной железы – аналогична описанной выше, но полости <1½ см в диаметре и часто сопровождаются очаговыми гиперэхогенными участками с неравномерными краями по всей паренхиме железы.
- Доброкачественная гиперплазия предстательной железы – простамегальная симметричная форма с плавными контурами, может быть гиперэхогенной.
- Кавитирующая болезнь предстательной железы – интрапаренхиматозная полость или полости более 1½ см в диаметре. Симметричная простамегальная область с плавными контурами, может быть гиперэхогенной. Возможны гематомы и кистозная гиперплазия.
- Новообразование – мультифокальные плохо очерченные эхогенные участки в паренхиме; простамегально с неправильными периферическими очертаниями и редкими внутрипаренхиматозными кальцификациями; и подпоясничная лимфаденопатия.
- Парапростатическая киста – безэхогенная структура с гладкими краями, напоминающая мочевой пузырь, отходящий от предстательной железы. Может образовываться перегородка и может сопровождаться кистами в паренхиме предстательной железы и иногда кальцификацией стенки кисты.
Доброкачественная гиперплазия простаты
Доброкачественная гиперплазия предстательной железы (ДГПЖ) является наиболее частой аномалией простаты у интактных кобелей и, по оценкам, встречается у большинства старых интактных собак.Андрогены необходимы для развития и поддержания аденомы простаты. С возрастом снижение концентрации тестостерона в сыворотке в сочетании с отсутствием изменений концентрации эстрадиола-17-бета в сыворотке приводит к относительному снижению соотношения андрогенов и эстрогенов в сыворотке. Считается, что эта измененная гормональная среда вносит вклад в патогенез ДГП за счет увеличения экспрессии рецепторов андрогенов.
Диагноз аденомы простаты ставится косвенно путем исключения других типов заболеваний предстательной железы.Окончательный диагноз ДГПЖ требует подтверждения гистопатологии. Однако трудно оправдать биопсию простаты, когда результаты менее инвазивных методов убедительно подтверждают диагноз ДГПЖ и отсутствие более серьезных заболеваний предстательной железы. Предположительный диагноз ДГП основан на анамнезе, клинических признаках, визуализации предстательной железы, цитологическом исследовании предстательной железы и культуре. Клинические признаки, связанные с аденомой простаты, включают геморрагические выделения из уретры, гематурию, гемоспермию и тенезмы. Многие собаки с аденомой простаты не проявляют клинических признаков и часто становятся клинической проблемой только тогда, когда увеличенная предстательная железа вызывает давление на толстую кишку или затрагивает мышцы и нервы тазового канала.
Для мужчин, не являющихся размножающимися, рекомендуемое лечение аденомы простаты – кастрация со значительным уменьшением размера простаты в течение 7-10 дней после кастрации. Антиандрогенные препараты (прогестерон, флутамид, финастерид, хлорадинона ацетат, осатерона ацетат, дельмадинона ацетат, флутамид и мегестрола ацетат) эффективны для уменьшения размера простаты, но могут влиять на функцию гонад. Эстрогены также использовались для лечения аденомы простаты; однако из-за риска миелосупрессии и образования абсцесса предстательной железы они больше не рекомендуются.Липостерольный экстракт ягод пальмы сереноа или американской карликовой пальмы (Serenoa repens), как сообщается, улучшает скорость мочеиспускания у людей с ДГПЖ, но, как было показано, имеет небольшой эффект (положительный или отрицательный) у собак.
Острый простатит
Это острое воспалительное состояние, которое может возникать с гиперплазией простаты или без нее. Чаще всего выделяются бактерии E. coli, Proteus, Pseudomonas, Staphylococcus и Streptococcus.Инфекция предстательной железы может быть восходящей из нижних мочевыводящих путей, нисходящей из почек или мочевого пузыря или иметь гематогенное происхождение.
Анальгетики и катетеризация могут быть показаны при спазме уретры, приводящем к задержке мочи. Выбор антибиотиков имеет первостепенное значение, при этом эффективными антибиотиками являются пенициллины, цефалоспорины, потенцированные сульфаниламиды и хинолоны. В идеале выбор антибиотика должен основываться на посеве и назначаться в течение 4-6 недель. Посев мочи часто позволяет выделить инфекционный организм, и его следует повторить по завершении терапии.Поскольку кастрация эффективна для уменьшения размера железы, ее следует рассматривать при рецидивирующих инфекциях. В качестве альтернативы можно использовать антиандрогенные препараты.
Хронический простатит
Это встречается реже, чем острый простатит, однако из-за относительного отсутствия клинических признаков он, скорее всего, не диагностируется. Его часто рассматривают как следствие острого простатита.
Терапия направлена на интенсивную антибактериальную терапию на основе посева и антибиотикограммы.Лечение продолжают до тех пор, пока возбудитель не будет устранен, что может быть определено с помощью периодического посева мочи или простатической жидкости. Следует рассмотреть возможность кастрации и простатэктомии только в случаях, полностью не поддающихся лечению.
Абсцессия
Это определяется как локализованное скопление гноя в паренхиме простаты. Абсцессы могут быть маленькими или большими, очаговыми или диффузными. Абсцесс меньшего размера обычно сливается, образуя один или несколько более крупных абсцессов.Абсцесс предстательной железы ассоциируется с аденомой простаты, терапией эстрогенами и является продолжением острого простатита.
Консервативная антибактериальная терапия часто бесполезна. Во всех случаях рекомендуется кастрация для уменьшения размера железы. Абсцесс можно лечить марсупиализацией или чрескожным дренированием под контролем ультразвука.
Парапростатические кисты
Парапростатические кисты возникают около простаты и являются остатками протоков Мюллера. Киста не имеет прямого сообщения с простатой и может быть полностью удалена тупым рассечением.Клинические признаки кист простаты обычно отсутствуют до тех пор, пока киста не станет достаточно большой, чтобы поразить мочевой пузырь и / или прямую кишку, что приводит к дизурии и запору соответственно.
Новообразование
Неоплазия предстательной железы – это необычное заболевание, не имеющее породной пристрастия. Этиология неизвестна; однако процесс старения и связанный с ним гормональный дисбаланс, по-видимому, имеют первостепенное значение в канцерогенезе предстательной железы. По сравнению с человеком, плоскоклеточная метаплазия не является предопухолевым изменением.Метастазы являются обычным явлением, обычно развиваются в подпоясничных лимфатических узлах, телах поясничных позвонков и легких.
Диагноз карциномы предстательной железы ставится на основании истории болезни, клинических признаков и результатов визуализации предстательной железы, анализа жидкости и гистопатологии. У интактных собак карцинома предстательной железы не всегда связана с простамегалией. Однако у кастрированных собак простамегалия сильно связана с карциномой простаты. При пальпации простата может быть нормального размера, но может казаться твердой, асимметричной и прилегающей к тазовому каналу.Опухолевые маркеры, используемые в медицине человека, такие как ПСА, бесполезны при диагностике неоплазии предстательной железы у собак.
Прогноз для собак с неоплазией предстательной железы плохой. Лечение в первую очередь паллиативное и включает полную или частичную резекцию простаты, кастрацию и интраоперационную ортовольтную лучевую терапию. Пироксикам, специфический ингибитор циклооксигеназы-1 (ЦОГ-1), вводимый в дозе 0,3 мг / кг перорально один раз в день, успешно использовался для уменьшения размера нескольких карцином у собак.Комбинация цисплатина с пироксикамом, по-видимому, оказывает терапевтический синергетический эффект.
Камни предстательной железы
Камни редко встречаются как случайная находка на рутинных рентгенограммах брюшной полости и могут быть экзогенными или эндогенными.
Экзогенные камни образуются в мочевом пузыре, оседают в простатической уретре и «зарываются» в паренхиму. Они не имеют клинического значения. Эндогенные камни образуются в простате, обычно в кисте, и являются очень редким заболеванием.


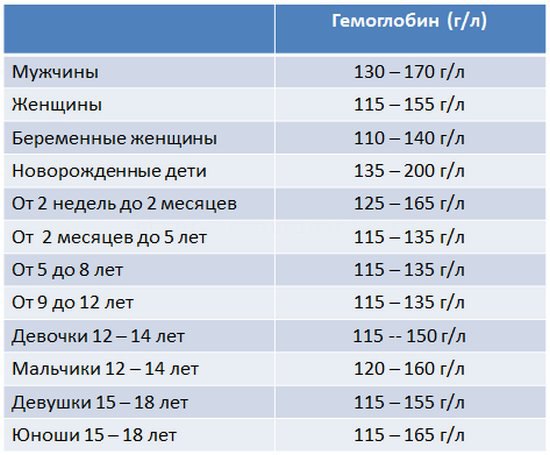
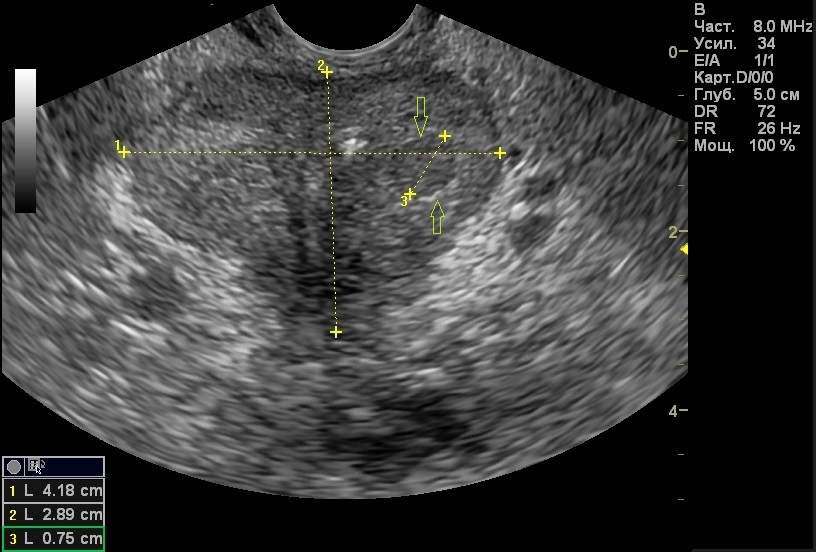 д.
д.
