софрадекс капли в нос ребенку — 25 рекомендаций на Babyblog.ru
Автор: Лесков Иван Васильевич – Врач-отоларинголог
КАПЛИ ДЛЯ НОСА
Выбор капель для носа в любой российской аптеке исключительно богат, но это богатство лишь кажущееся. В реальной ситуации любой врач вынужден обходиться десятком разновидностей лекарств и путаться в сотнях фирменных названий и ярких упаковок по сути одних и тех же химических веществ с крайне ограниченным набором свойств.
Назальные капли не являются исключением, наоборот, они наиболее ярко подтверждают это правило.
Препараты для местного применения в полости носа можно разделить на несколько групп, внутри каждой из которых, по сути, любой препарат можно заменить на любой другой – без наступления каких-либо нежелательных результатов и с тем же эффектом.
- Сосудосуживающие препараты (бризолин, виброцил, галазолин, длянос, доктор Тайс назолин, ксилен, ксилометазолин, ксимелин, називин, назол, нафазолин-ферейн, нафазол-хемофарм, олинт, отривин, риностоп, санорин, спрей от насморка-ратиофарм, тизин, фармазолин, фервекс спрей от насморка).

- Препараты для разжижения носового секрета, а проще говоря, выделений (ринофлуимуцил).
- Препараты, содержащие антибиотики (бактробан, биопарокс, изофра, полидекса с фенилэфрином). Сюда же можно отнести и некоторые глазные капли, которые тоже можно применять как назальные (софрадекс и гаразон).
- Капли и мази, обладающие смягчающим действием (бальзам Золотая звезда, каметон, ментоклар, назол адванс, пиносол, суприма плюс, эваменол).
- Растворы для промывания полости носа (аквамарис, аква-лор, дольфин, салин, физиомер, физиологический раствор).
- Антисептики для полости носа (октенисепт, колларгол, коллоидное серебро, протаргол, мирамистин).
- Гормональные препараты (альдецин, беконазе, назонекс, насобек, фликсоназе).
- Препараты, влияющие на секрецию слизистой оболочки носа (атровент, синуфорте)
- Противоаллергические спреи и капли (аллергодил, гистимет, ифирал, кромогексал, кромоглин, кромосол, санорин-аналлергин).

- Иммуномодулирующие препараты для интраназального применения (деринат, полудан, ИРС-19).
- Противовирусные препараты (виферон мазь в нос, гриппферон)
- Гомеопатические препараты для интраназального применения (масло туи, ринитол, эуфорбиум композитум).
КАК ВЫБРАТЬ КАПЛИ В АПТЕКЕ
При выборе лекарств большинство из нас пугается описанных в аннотации к препарату побочных эффектов. К большому сожалению, доступной для чтения такая аннотация становится уже после покупки лекарства, иногда очень недешевого. И тогда пациент вынужден вновь бежать к врачу, чтобы рассеять свои сомнения или же получить новые рекомендации – часто, кстати, со скандалом – лекарства нынче дороги и аптеки их назад не принимают.
На самом деле большинство препаратов для местного применения (капли в нос, ушные капли, растворы для полоскания горла и т.д.) имеют или в недалеком прошлом имели аналоги для приема внутрь, внутривенного или внутримышечного введения.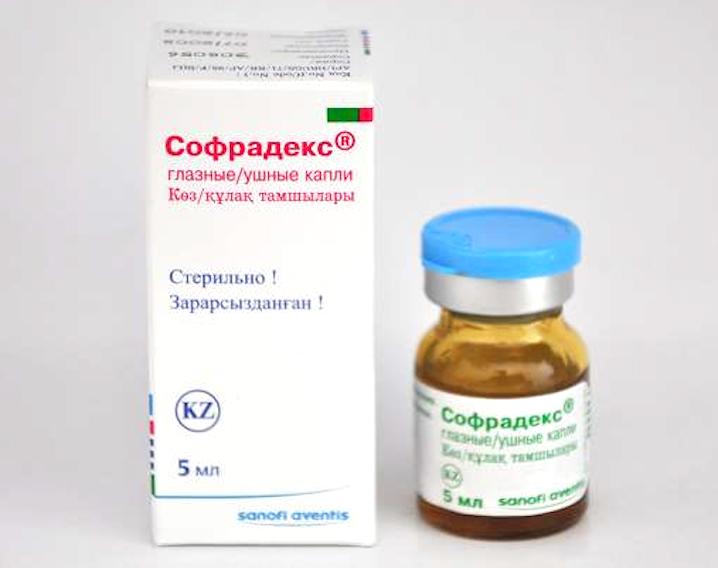 Нежелательные эффекты, развивающиеся при всасывании этих веществ в кровь, механически перекочевали в аннотации к лекарственным средствам для местного применения.
Нежелательные эффекты, развивающиеся при всасывании этих веществ в кровь, механически перекочевали в аннотации к лекарственным средствам для местного применения.
Капли, спреи и мази для носа изготавливаются на различных основах, каждая из которых по-своему влияет на попадание препарата в кровь и на состояние слизистой оболочки носа – наряду с собственно действующим веществом. Если всасываемость препарата в кровь высокая – высока и вероятность возникновения побочных эффектов, описанных в аннотации. И наоборот – при низкой или нулевой всасываемости возможно развитие только местных нежелательных эффектов, к которым можно отнести аллергические проявления, индивидуальную непереносимость и раздражение слизистой оболочки. Ни то, ни другое, ни третье не требует каких-либо специальных мер и не является причиной для отказа от применения уже приобретенного лекарства.
К сожалению, рядовой потребитель лекарственных средств (которыми время от времени являемся мы все) узнать о свойствах того или иного компонента лекарства не имеет никакой возможности. Поэтому я привожу здесь свойства основ капель и мазей для носа, влияющие на всасываемость в кровь активных веществ этих лекарственных препаратов.
Поэтому я привожу здесь свойства основ капель и мазей для носа, влияющие на всасываемость в кровь активных веществ этих лекарственных препаратов.
- Вода. Большинство капель для носа, известных нам с детства, до настоящего времени производятся на водной основе. Например, это нафтизин
Если на этикетке вода – единственный неактивный компонент, капли будут действовать быстро, но очень недолго, и в результате их применения вполне могут развиться побочные эффекты, указанные в аннотации.
- Коллоидные растворы. Отличие их от воды одно-единственное – коллоидные растворы более вязкие. Поэтому такие препараты на коллоидной основе, как коллоидное серебро и колларгол действуют чуть дольше, чем их аналоги на водной основе (например, протаргол). Всасываемость в кровь у капель в нос на коллоидной основе такая же, как всасываемость у капель на водной основе.
Капли действуют медленно, и с небольшой эффективностью, но их действие более длительное, чем у капель на водной основе.
- Масляные капли. На российском рынке сейчас очень мало капель на основе масла – наиболее известен из этих немногих препаратов пиносол. Действующее вещество высвобождается из мазевой основы очень плохо, поэтому капли на масляной основе малоэффективны.
Любое масло склеивает реснички слизистой оболочки носа, нанося слизистой серьезный вред; поэтому от применения капель на основе масла лучше всего отказаться. Действующее вещество высвобождается из масляной основы очень плохо, поэтому капли на масляной основе малоэффективны.
Действующее вещество высвобождается из масляной основы очень плохо, поэтому капли на масляной основе малоэффективны.
Если в составе капель на этикетке обозначено любое масло, применять их можно только при небольших проблемах с носом; если имеется большое количество выделений из носа, масляные капли применять не надо.
- Мазь в нос. Стандартная основа мази – безводный ланолин, освобождение из которого действующего вещества все же легче, чем из масляной основы – поэтому мази более эффективны, чем масляные капли; однако ланолин точно так же склеивает реснички слизистой оболочки носа, как и масло, поэтому мази так же вредны для слизистой оболочки носа.
Мази в нос эффективны только при эрозиях и атрофический процессах в полости носа.
- Полимеры. К полимерам относятся полиэтиленгликоль и полипропиленгликоль – по этим названиям на этикетке можно опознать наиболее современные и наиболее эффективные и безопасные капли для носа.
 Активные вещества из этих препаратов очень эффективно воздействуют на слизистую оболочку, но не нарушают работу ресничек и совсем не всасываются в кровь. Поэтому все, что в аннотации написано о побочных эффектах этих капель, можно не читать – этого все равное не произойдет.
Активные вещества из этих препаратов очень эффективно воздействуют на слизистую оболочку, но не нарушают работу ресничек и совсем не всасываются в кровь. Поэтому все, что в аннотации написано о побочных эффектах этих капель, можно не читать – этого все равное не произойдет.
СОСУДОСУЖИВАЮЩИЕ КАПЛИ
Все, что рекламируют по телевизору как чудодейственные средства от насморка – это капли с сосудосуживающим действием. По сути, эти препараты не лечат ринит, а лишь снимают его симптомы – заложенность, и иногда снижают количество выделений. Даже простое перечисление названий этих капель занимает достаточно большое место на бумаге.
- Бризолин (ксилометазолин 0,05 и 0,1 %) капли назальные 10 мл
- Виброцил (фенилэфрин + деметинден) – капли назальные, спрей назальный, назальный гель
- Галазолин (ксилометазолин 0,05 и 0,1%) – капли назальные, назальный спрей, назальный гель по 10 мл или по 10 г, если это гель.

- Длянос (ксилометазолин 0,05 и 0,1%) – назальные капли или спрей по 10 мл во флаконе
- Доктор Тайс Назолин (ксилометазолин 0,1%) флакон 10 мл
- Ксилен (ксилометазолин 0,05 и 0,1%) – капли назальные флакон 10 мл.
- Ксилометазолин (гель для носа 0,1% или капли для носа 0,05 или 0,1%)
- Ксимелин (ксилометазолин 0,05 и 0,1%) – назальные капли или спрей по 10 мл
- Називин (оксиметазолин 0,01, 0,025, 0,05%) – капли назальные или спрей по 10 или 15 мл
- Назол (оксиметазолин 0,05%) – спрей 15 или 30 мл
- Нафазолин-Ферейн (раствор 0,01 или 0,005%) –флаконы 5 или 10 мл
- Нафазол-Хемофарм (нафазолин 0,05 и 0,01%) капли во флаконах по 10 мл
- Нафтизин (нафазолин 0,05 и 0,1%) капли или спрей, все по 10 мл
- Олинт (ксилометазолин 0,05 и 0,1%) назальный дозированный спрей 10 мл.

- Отривин (ксилометазолин 0,05 и 0,1%) капли для носа 10 мл
- Риностоп (ксилометазолин 0,05 %) капли для носа 10 мл
- Санорин (нафазолин 0,1 и 0,05%) – капли, спрей, эмульсия по 1 или 10 мл – на любой вкус
- Спрей от насморка-ратиофарм (ксилометазолин 0,05 и 0,1%)
- Тизин (тетризолин 0,05 и 0,1%) – капли для носа 10 мл
- Фармазолин (ксилометазолин 0,05 и 0,1%) – капли для носа 10 мл. Отличие одно – производятся на Украине
- Фервекс спрей от насморка – оксиметазолин
Сколь ни странно, но действие этих капель абсолютно одинаковое – при таком-то богатстве выбора. Все они лишь на время (от одного до 12 часов) «пробивают» нос, но собственно насморк не лечат никак. Если применять только перечисленные препараты, то можно лишь надеяться, что насморк пойдет сам собой.
Из описанных побочных эффектов (а все эти препараты являются прямыми потомками обыкновеннейшего адреналина) нам с вами интересен лишь один. Поскольку передозировку таких препаратов получить крайне сложно, все, что написано в аннотациях к ним про дрожание рук, повышение артериального давления, тахикардию и головную боль, можно попросту не читать. Гораздо менее приятно то, что применение всех этих препаратов дольше, чем 5-7 дней может вызвать привыкание. Тогда сосуды носа не будут реагировать на крайне низкие концентрации собственного адреналина в крови, и слизистая носа будет сокращаться только от применения этих самых капель.
Менять ксилометазолин на оксиметазолин, детскую дозировку на взрослую и обратно попросту бесполезно. Такие меры не приведут к отказу от сосудосуживающих капель, и зависимость от них никуда не денется.
Совершенно не оправдано и применение сосудосуживающих капели при аллергическом рините – адреналин и его аналоги повышают чувствительность слизистой оболочки носа к гистамину – веществу, «ответственному» за развитие аллергических реакций.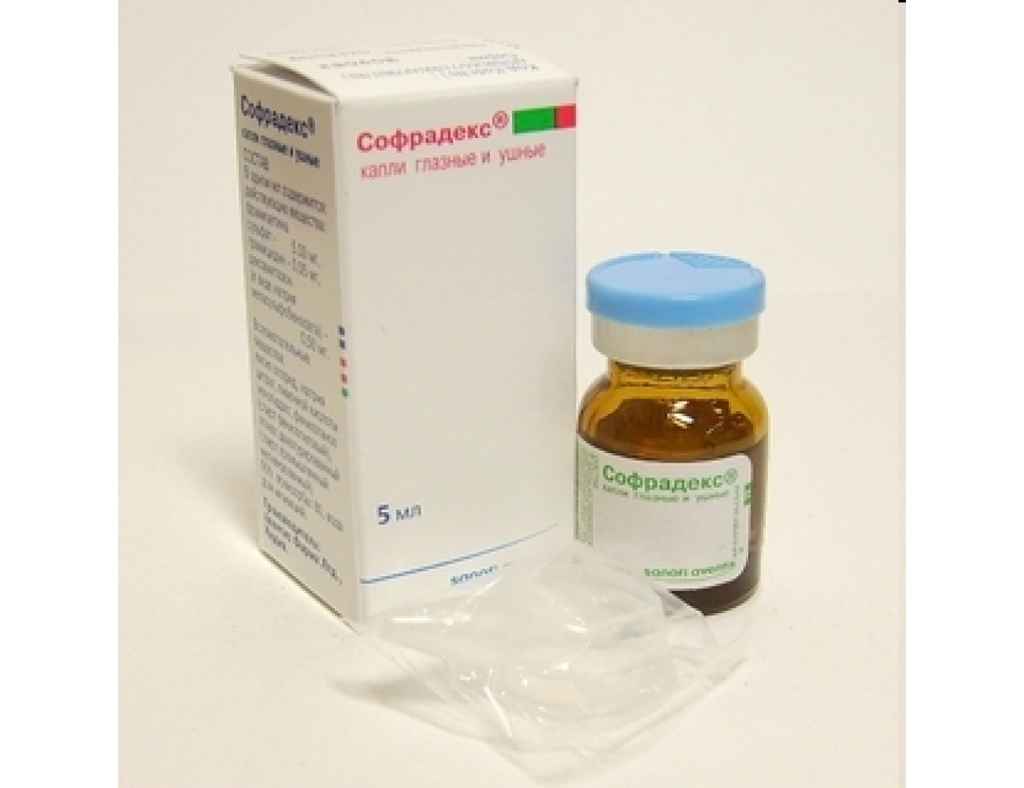
Для чего же эти капли нужны на самом деле?
- Устранить дискомфорт при заложенности носа
- Снять отек устья евстахиевой трубы при остром отите. При этом восстанавливается естественный дренаж полости среднего уха, и накопившаяся там жидкость начинает свободно выходить в носоглотку – соответственно, такие капли могут способствовать снижению интенсивности боли в ухе. Аналогичным способом можно справиться и с дискомфортом при длительных перелетах – чувство заложенности ушей при взлете и посадке возникает на фоне проблем с евстахиевой трубой.
- Применение сосудосуживающих капель значительно повышает эффективность промывания полости носа при запущенном гнойном рините или синусите.
- Смоченный Нафтизином или Галазолином ватный тампон намного быстрее останавливает носовое кровотечение, чем сухой или же смоченный раствором перекиси водорода (применение перекиси с этой целью уместно только во время боксерских матчей).

- Наконец, сосудосуживающие капли можно применять с диагностической целью. Если после них у ребенка сохраняется заложенность носа или ночной храп, значит, в затруднении дыхания виноват не банальный насморк, а более серьезное заболевание, например, аденоиды.
ПРЕПАРАТЫ ДЛЯ РАЗЖИЖЕНИЯ ВЫДЕЛЕНИЙ ИЗ НОСА.
Единственный препарат местного применения для разжижения носового секрета (а проще – гнойных соплей) – это ринофлуимуцил. Он состоит из двух активных компонентов (неактивных гораздо больше) – ацетилцистеина и тиаминогептана.
Ацетилцистеин, собственно, и разжижает выходящие из носа сопли, способствуя более быстрому очищению полости носа при гайморите или гнойном рините. Из-за того, что в аннотации указан еще и противовоспалительный эффект ацетилцистеина, его очень любят назначать педиатры при неосложненном насморке. Но на практике ацетилцистеин не оказывает никакого противовоспалительного действия.
Какая страшная сила заставила итальянских фармацевтов (ринофлуимуцил производит компания Zambon Group) добавить в препарат сосудосуживающий тиаминогептан – неизвестно, но из-за этого длительность применения препарата приходится ограничивать 5-7 днями.
Из неактивных компонентов нам с вами интересен метилгидроксипропилцеллюлоза – полимер, из-за которого препарат совсем не всасывается через слизистую оболочку в кровь (это значит, что названные в аннотации нарушения функции почек и зрения, переписанные с другого препарата, совершенно не актуальны для ринофлуимуцила).
Ринофлуимуцил можно применять при большом количестве густых гнойных выделений из носа одновременно (без перерыва) с любыми другими каплями в нос – исключая только сосудосуживающие, потому что в самом ринофлуимициле содержится сосудосуживающий компонент. Лично я советую родителям, когда закончится флакон с ринофлуимуцилом, не выбрасывать его (лекарство продается в виде конструктора «сделай сам»), а использовать для применения других капель, чьи производители не позаботились о более или менее удобной для применения упаковке.
СМЯГЧАЮЩИЕ СРЕДСТВА
Одно из проявлений любого ринита – раздражение слизистой оболочки носа. А поскольку заложенность и раздражение – это ведущие симптомы любого насморка, большинство из которых проходит за неделю, то смягчающие средства очень хорошо помогают на время избавиться от симптомов – пока насморк не пройдет сам. Большинство из таких препаратов содержат масло (как мы знаем, не полезное для слизистой носа), глицерин, ментол и эвкалипт в различных пропорциях. Надеяться, что такие средства вылечат насморк нельзя, но при их применении обычно становится легче, причем без всяких пагубных последствий. ВНИМАНИЕ: При гнойных выделениях из носа все средства этой группы полностью бесполезны.
Бальзам Золотая звезда. Пожалуй, единственное средство из традиционной восточной медицины, официально зарегистрированное в России на правах лекарственного препарата. Продается в форме мази, карандаша для ингаляций и жидкого бальзама. Содержит камфару и огромное количество неизвестных нам вьетнамских трав. Действует как местнораздражающее средство (в подобных случаях в нашей народной медицине советуют дышать над протертым хреном). Применять лучше однократно, да и то когда под рукой больше ничего нет.
Содержит камфару и огромное количество неизвестных нам вьетнамских трав. Действует как местнораздражающее средство (в подобных случаях в нашей народной медицине советуют дышать над протертым хреном). Применять лучше однократно, да и то когда под рукой больше ничего нет.
Каметон. Тоже наследство, правда, не традиционной восточной, а традиционной советской медицины. Оказывается, этот препарат можно применять не только в горло, но и в нос – практически с тем же эффектом. Камфара, ментол, эвкалипт и вазелиновое масло на некоторое время помогут почувствовать себя лучше – но только во время несильного насморка. На большее рассчитывать не придется – антисептические свойства Каметона сильно преувеличены.
Ментоклар – словацкая вариация на тему Каметона, только чуточку побогаче травками: чабрец, мята перечная, эвкалипт, кедр. Вдобавок скипидар и ментол. Применять только для ингаляций.
Назол адванс. Капли с говорящим названием – «продвинутый назол». Кроме традиционного убойного оксиметазолина (12 часов действия, привыкание возникает как от героина – практически после первого применения), содержит весь «джентльменский набор» – камфару, ментол и эвкалипт. Можно капать в нос, но только недолго. Насморк действительно облегчает хорошо, но не лечит никак.
Капли с говорящим названием – «продвинутый назол». Кроме традиционного убойного оксиметазолина (12 часов действия, привыкание возникает как от героина – практически после первого применения), содержит весь «джентльменский набор» – камфару, ментол и эвкалипт. Можно капать в нос, но только недолго. Насморк действительно облегчает хорошо, но не лечит никак.
Пиносол – единственные капли из этой группы, которые на самом деле лечат вирусный насморк. Содержащийся в них тимол действительно обладает неплохим противовоспалительным действием. Кроме тимола в состав Пиносола входят обязательные эвкалиптовое, сосновое, мятное масла и еще почему-то витамин А, что тоже неплохо. При гнойных выделениях из носа неэффективен.
Суприма плюс – мазь для наружного применения, хотя и ничуть не похожая по составу на вьетнамский бальзам, но обладающая точно таким же действием. Камфара, эвкалиптовое масло и тимол ничего особенного сделать не в состоянии.
Эваменол – в отличие от предыдущей мази, эту можно закладывать в нос – примерно с тем же эффектом. В составе ментол, эвкалиптовое масло и вазелин – небогато, но безопасно.
АНТИБИОТИКИ ДЛЯ ИНТРАНАЗАЛЬНОГО ПРИМЕНЕНИЯ
Основная причина, по которой пациенты боятся применять капли в нос, содержащие антибиотики – это байка о том, что антибиотики, де, нарушают нормальную микрофлору. Оно, безусловно, все так и есть, но вот только справедливо это утверждение только для форм антибиотиков, которые применяются либо внутрь (в таблетках), либо в инъекциях – и то при условии их длительного, более 10 дней применения или применения в очень больших дозах. Впрочем, когда такой курс действительно требуется, о кишечной флоре вспоминают в последнюю очередь – не до нее.
В случае с антибиотикосодержащими каплями все происходит совсем не так.
Во-первых, в норме в полости носа никакой флоры – по крайней мере, в нормальном состоянии – не встречается. Поэтому, даже при длительном применении содержащих антибиотики носовых капель опасаться просто не за что. Если даже эти капли потом попадают в желудок, то при контакте с желудочным соком они просто распадаются на составные части, которые уже никак не опасны для микрофлоры кишечника.
Поэтому, даже при длительном применении содержащих антибиотики носовых капель опасаться просто не за что. Если даже эти капли потом попадают в желудок, то при контакте с желудочным соком они просто распадаются на составные части, которые уже никак не опасны для микрофлоры кишечника.
Во-вторых, в отличие от сосудосуживающих капель, к антибиотикосодержащим привыкание может возникнуть разве что у болезнетворной микрофлоры. Никакой зависимости от антибиотиков у человека не вырабатывается, потому что антибиотики никак не действуют ни на тонус кровеносных сосудов, ни на состояние нервных окончаний. И уж тем более антибиотики при местном применении никак не влияют на иммунную систему – механизм влияния антибиотиков на иммунитет несколько иной.
При применении антибиотикосодержащих назальных капель реально неприятными для пациента могут быть только местные побочные эффекты – раздражение слизистой оболочки и аллергические реакции. И то и другое очень индивидуально, поэтому отказ от применения местных антибиотиков оправдан только в том случае, если ранее у пациента уже была аллергическая реакция именно на антибиотик данной группы.
Общий алгоритм назначения антибиотикосодержащих капель для носа: длительный (более 3-5 дней) насморк, возникший на фоне острой инфекции. Так же такие капли можно применять при синуситах (гайморитах, этмоидитах) одновременно с приемом антибиотиков внутрь, при острых средних отитах.
В значительном большинстве случаев своевременное начало применения антибиотикосодержащих капель для носа избавляет от необходимости системного (внутрь или даже в инъекциях) применения антибиотиков. В некоторых случаях при применении антибиотикосодержащих капель для носа можно добиться излечения аденоидов у часто болеющего ребенка – не прибегая к хирургическому вмешательству.
Бактробан. Мазь для носа, содержащая мупироцин – антибиотик, блокирующий размножение стафилококка. Показан в одном-единственном случае – при выявлении золотистого стафилококка в мазках из носа. Так как препарат на мазевой основе, побочных эффектов, за исключением жжения, опасаться не надо.
Биопарокс. Аэрозольный антибиотик, который можно использовать при заболеваниях носа, гайморитах, фарингитах, ларингитах и даже бронхитах. В аннотации написано, что биопарокс активен в отношении не только всех известных бактерий, но так же вирусов и грибков, обладает иммуностимулирующим и противовоспалительным эффектом. Из-за этого биопарокс долгое время врачи назначали при всех заболеваниях, как верхних, так и нижних дыхательных путей. Вскоре, однако, выяснилось, что препарат неплохо работает только при бактериальных инфекциях, никакими значимыми противовоспалительными и иммуномодулирующими эффектами не обладает. А вдобавок еще и оказалось, что при большом количестве слизистых или гнойных выделениях из носа биопарокс не действует вовсе – плата за абсолютную безопасность препарата. Биопарокс сейчас применяют при длительно текущих ринитах и гайморитах, которые не сопровождаются большим количеством выделений. Основное же применение биопарокса – фарингиты и ларингиты. Побочных эффектов, за исключением местного раздражения у биопарокса нет; но именно из-за этого местного раздражения его нельзя применять у детей младше двух с половиной лет.
Основное же применение биопарокса – фарингиты и ларингиты. Побочных эффектов, за исключением местного раздражения у биопарокса нет; но именно из-за этого местного раздражения его нельзя применять у детей младше двух с половиной лет.
Изофра. Спрей или капли (в зависимости от того, вниз или вверх направлена капельница от флакона) на основе фрамицетина – древнего антибиотика из той же группы, что и гентамицин. Активен в отношении любых бактерий, вызывающих гнойные риниты, гаймориты, аденоидиты. Можно применять при неосложненных средних отитах – или самостоятельно, или в комплексе с антибиотиками в таблетках или уколах. Из-за полимерной основы изофра полностью безопасна, и во многих странах это единственный препарат, разрешенный для детей любого возраста, даже новорожденных. До появления изофры врачи часто назначали капать в нос софрадекс – глазные и ушные капли, которые имеют в составе тот же фрамицетин (а еще гормон дексаметазон), однако софрадекс – на водной основе, поэтому и антибиотик, и гормон из него хоть и немного, но всасываются в кровь. Другими заменителями изофры являются глазные и ушные капли на полимерной основе (их активные вещества не вызывают никаких побочных эффектов) Гаразон и Ципромед. Гаразон очень эффективен при аденоидах у детей.
Другими заменителями изофры являются глазные и ушные капли на полимерной основе (их активные вещества не вызывают никаких побочных эффектов) Гаразон и Ципромед. Гаразон очень эффективен при аденоидах у детей.
Полидекса с фенилэфрином (полидекса спрей для носа). Спрей для носа, содержит антибиотик полимиксин, антибиотик же (для пущей важности) неомицин, гормон дексаметазон и древнее сосудосуживающее средство (современник эфедрина) фенилэфрин. Противовоспалительное, антибактериальное, противоаллергическое и сосудосуживающее средство в одном флаконе. В основе полидекса опять же полиэтиленгликоль, так что неприятных эффектов от всасывания в кровь полимиксина, неомицина и дексаметазона можно не опасаться. Правда, еще полдимиксин и неомицин очень плохо справляются с инфекциями, вызывающими гнойный ринит, так что оптимальная ниша для полидекса – препарат для путешественников, когда что бы с носом не случилось, из всех возможных вариантов выбирается единственный. Из-за того, что полидекса содержит фенилэфрин, его нельзя применять для лечения аденоидов – фенилэфрин вызывает спазм сосудов крылонебного сплетения, следствием чего является жуткая головная боль.
Из-за того, что полидекса содержит фенилэфрин, его нельзя применять для лечения аденоидов – фенилэфрин вызывает спазм сосудов крылонебного сплетения, следствием чего является жуткая головная боль.
РАСТВОРЫ ДЛЯ ПРОМЫВАНИЯ ПОЛОСТИ НОСА
Всем известно, что промывать нос обычной водой – даже кипяченой или дистиллированной – лучше не стоит. Это может вызвать раздражение и сильный отек слизистой оболочки носа. Поэтому для промывания стараются использовать изотонические (соответствующие крови по концентрации соли) солевые растворы.
ЛОР-врачи, в распоряжении которых есть хоть какой-то инструментарий и оборудование, пользуются аптечным изотоническим раствором натрия хлорида, а проще говоря, физиологическим раствором – из-за его стерильности, доступности и дешевизны.
Для применения в бытовых условиях аптеки предлагают такие средства, как Салин, Аква-марис, Аква-ЛОР, Дольфин и Физиомер. Все эти препараты представляют собой простерилизованную морскую воду (исключения составляют Дольфин – морская соль в чистом виде, которую предлагается разводить водой самостоятельно и Салин – это содовый раствор). Удобство применения этих препаратов состоит в том, что вы покупаете не только раствор для промывания, но и примитивный прибор для санации полости носа.
Все эти препараты представляют собой простерилизованную морскую воду (исключения составляют Дольфин – морская соль в чистом виде, которую предлагается разводить водой самостоятельно и Салин – это содовый раствор). Удобство применения этих препаратов состоит в том, что вы покупаете не только раствор для промывания, но и примитивный прибор для санации полости носа.
И хотя педиатры очень любят назначать Аквамарис при неосложненном насморке, обращаться с подобными препаратами нужно крайне осторожно. Все дело в том, что у детей до 5 лет очень широкая и короткая евстахиева труба, через которую промывающая жидкость вместе с гноем запросто может попасть в полость среднего уха – с неизбежным развитием отита. Так что если уж очень хочется промыть ребенку нос солевым раствором, под рукой всегда нужно иметь устройство, помогающее этот раствор немедленно из носа отсосать. (И мы о таких приборах уже говорили в главе “Домашняя техника”)).
Гораздо проще промывать нос такими растворами детям старше 5 лет – по крайней мере, они могут отсморкать раствор самостоятельно. Важно помнить, что после удаления таким образом гноя или слизи из полости носа, ребенку нужно закапать в нос препарат, который реально лечит насморк – антибактериальные или противовоспалительные капли. Без них промывание не будет иметь ни малейшего смысла.
Другая сфера применения промывающих растворов – профилактика аллергии и инфекционного ринита. С помощью этих растворов можно чисто механически вымыть из носа пыльцу растений или просто пыль, содержащую микроорганизмы, когда ребенок придет с прогулки или из детского сада. Такая простая мера очень хорошо помогает в качестве профилактики ОРВИ или при сезонном аллергическом рините (если он, к сожалению, есть).
АНТИСЕПТИКИ ДЛЯ ПОЛОСТИ НОСА
Самые старые и самые известные из этой группы препараты – протаргол и колларгол (выпускаются в виде 2, 3 или 5% – что редко – раствора). Как правило, их готовят в обычных аптеках – растворы очень нестойкие и через 5-7 дней уже начинают разлагаться, так что хранить их дома про запас бесполезно. Протаргол – раствор серебра на водной основе, поэтому действие его очень короткое, действие коллоидного колларгола не намного дольше.
Как правило, их готовят в обычных аптеках – растворы очень нестойкие и через 5-7 дней уже начинают разлагаться, так что хранить их дома про запас бесполезно. Протаргол – раствор серебра на водной основе, поэтому действие его очень короткое, действие коллоидного колларгола не намного дольше.
Доктора, особенно педиатры, назначают протаргол и колларгол при любом гнойном насморке якобы из-за безопасности этих препаратов. На самом деле они просто привычны для нас с вами. Между тем серебро, которое содержится в протарголе, активно всасывается через слизистую оболочку носа и откладывается под кожей лица и шеи. В небольших количествах это серебро незаметно, но оно не эвакуируется из-под кожи в течение всей жизни.
Несколько улучшенным вариантом на этом фоне выглядит коллоидное серебро, выпускаемое под названиями Silver max и Silver Oligo. Эти препараты зарегистрированы почему-то как пищевые добавки и представляют собой несколько улучшенный (зачем было добавлять коллоидную медь и коллоидное золото?) и гораздо более дорогой вариант колларгола.
Эти препараты зарегистрированы почему-то как пищевые добавки и представляют собой несколько улучшенный (зачем было добавлять коллоидную медь и коллоидное золото?) и гораздо более дорогой вариант колларгола.
Эффективность протаргола, колларгола и коллоидного серебра при гнойных ринитах невысока, а при вирусном насморке эти препараты помогают только за счет вяжущего действия – крайне неполезного для слизист
инструкция по применению капель, использование для детей
Капли Софрадекс в нос — препарат комбинированного действия. Средство обладает противомикробной активностью и быстро справляется с бактериальной инфекцией ЛОР-органов. В инструкции по применению указано, что препарат эффективен в отношении острого и хронического ринита, гайморита, аденоидов. Приобрести его можно в любой аптеке без рецепта.Приступая к лечению, желательно получить рекомендации отоларинголога и четко им следовать. Медикамент содержит ряд активных веществ, поэтому самостоятельно лекарственное средство лучше не назначать.
Медикамент содержит ряд активных веществ, поэтому самостоятельно лекарственное средство лучше не назначать.
Состав и воздействие
Капли Софрадекс французской компании «Санофи» давно известны на российском рынке. Препарат предназначен для лечения отитов, заболеваний глаз и носа, поэтому считается универсальным средством. Представляет собой бесцветную жидкость со специфическим запахом этанола. Подробнее про болезни носа→
Софрадекс, являясь комбинированным препаратом, содержит три действующих компонента:
- Дексаметазон. Вещество глюкокортикоидного типа подавляет воспалительный процесс и уменьшает проницаемость капилляров. Обладает противоаллергическим действием, облегчает естественное дыхание носом.
- Фрамицетин. Антибиотик из ряда аминогликозидов, особенно активен в отношении стафилококков и других микроорганизмов, вызывающих заболевания ЛОР-органов.
- Грамицидин.
 Антибактериальное средство для местного использования. Усиливает действие фрамицетина, подавляя способность микроорганизмов к размножению.
Антибактериальное средство для местного использования. Усиливает действие фрамицетина, подавляя способность микроорганизмов к размножению.
Благодаря дексаметазону, капли в нос благоприятно влияют на слизистую, устраняют воспаление, отек и раздражение, снимают заложенность. Софрадекс, являясь антиаллергенным препаратом, эффективно борется с симптомами аллергии — зудом, жжением, чиханием, покраснением глаз, слезотечением.
Входящие в состав Софрадекса антибиотики придают ему антибактериальное, противовоспалительное и бактерицидное действие.
Показания и противопоказания
Софрадекс, являясь универсальным средством, используется в составе комплексной терапии и профилактики:
Опытные отоларингологи часто назначают капли в период развития насморка для предотвращения отита среднего уха. Воспаление органов слуха зачастую возникает как осложнение респираторной инфекции, расположенной в носоглотке. Поэтому применение Софрадекса как профилактической меры вполне обосновано.
Используют лекарственное средство и при аллергическом рините. Препарат помогает справиться с недомоганием без сосудосуживающих медикаментов, быстро снимает симптоматику, устраняет заложенность носа и обильное выделение секрета.
Антибактериальные свойства Софрадекса помогают улучшить состояние больных гайморитом и аденоидитом. Вылечить полностью такие серьезные заболевания препарат, конечно, не может, но уменьшить проявления недуга и предупредить осложнения ему по силам.
Софрадекс, являясь сильным антибактериальным и гормональным медикаментом, имеет ряд противопоказаний, к которым необходимо прислушаться:
- индивидуальная непереносимость компонентов лекарства;
- грибковые или вирусные инфекции полости носа;
- туберкулез;
- прободение барабанной перепонки;
- младенческий возраст;
- период вынашивания ребенка и лактации.
Использование для детей
Несмотря на предостережение производителей, педиатрическая практика разрешает применять Софрадекс в терапии новорожденных и младенцев, но при отсутствии противопоказаний. По этой причине нельзя использовать капли для носа без рекомендаций доктора. Сильнодействующее лекарственное средство токсично и назначается строго по показаниям. Подробнее про насморк у грудничков→
У детей капли для носа Софрадекс применяют в комплексном лечении хронического или аллергического насморка, гайморита и аденоидов, а также для профилактики отитов. В зависимости от возбудителя патологического состояния препарат вводят в носовую полость в чистом или разбавленном физраствором виде. Новорожденным допустимо вставить в ноздри турундочки, смоченные в разведенном растворе.
Лечение детей требует осторожности и внимательности. Запрещено использовать лекарство более 3–5 суток подряд и закапывать в нос неразведенное средство. Обязательным условием лечение является соблюдение максимально рекомендованной дозировки, указанной в инструкции по применению к каплям в нос Софрадекс. Чрезмерное увлечение препаратом может вызвать побочные реакции.
Инструкция и дозировка
Перед использованием средства Софрадекс в нос желательно ознакомиться с некоторыми нюансами лечения. Инструкция по применению рекомендует использовать препарат для каждой патологии в индивидуальной дозировке. В общем случае Софрадекс закапывают в нос курсом по 4–6 дней. По истечении этого срока нормализуется дыхание, уменьшается отек слизистой, восстанавливается местный иммунитет.
При аденоидите Софрадекс вводят дважды в сутки по 4 капли в каждую ноздрю. После консультации с врачом терапевтический курс может быть продлен до 10 дней. В этом случае разовая дозировка снижается до 2 капель. Подробнее о лечении аденоидов у детей→
Для профилактики и лечения отита препарат перед применением разводят физиологическим раствором в соотношении 1 к 1 и вводят в каждую ноздрю по 2 капли. Процедуры выполняют дважды в день.
Для лечения хронического ринита допустимо использовать концентрированный раствор. Вводят лекарство также в каждую ноздрю по 3 капли два раза в сутки. Закапывать нос следует в горизонтальном положении, запрокинув голову назад. Такая поза позволит препарату проникнуть непосредственно к очагу инфекции.
В педиатрии дозировку Софрадекса и частоту процедур назначает доктор. Детям старшего возраста допустимо использовать лекарство в том же количестве, что и взрослым.
Побочные эффекты
При неграмотном использовании капли в нос Софрадекс способны вызвать ряд нежелательных реакций:
- снижение местного иммунитета;
- присоединение кандидозов;
- подавления гипоталамо-надпочечниковой системы;
- зуд и жжение в полости носа, иссушение слизистой.
При появлении подобных симптомов необходимо прекратить лечение и обратиться к отоларингологу.
Капли Софрадекс в нос отличаются универсальностью и эффективны в терапии ЛОР-заболеваний. Перед использованием желательно ознакомиться с инструкцией по применению и обратить пристальное внимание на противопоказания. При соблюдении рекомендаций врача и установленных в аннотации мер предосторожности препарат принесет только пользу.
Автор: Елена Медведева, врач,
специально для Moylor.ru
Полезное видео про закапывание капель в нос
Рейтинг статьи
инструкция по применению для взрослых и детей, дозировка и аналоги
Комбинированные лекарственные средства популярны при лечении инфекционных болезней. Их применение оправдано при развитии и распространении инфекций, вызванных размножением микроорганизмов. Используются для лечения осложнений после простуды или гриппа. Софрадекс – препарат, обладающий широким спектром действия, в инструкции по применению сказано, что он одинаково эффективен для лечения глазных болезней и ЛОР-заболеваний разного генеза.
Формы выпуска
Лекарственные формы – это состояния, которые придаются лекарственному сырью для более удобного применения.
Софрадекс выпускается как капли, мазь и спрей.
Капли применяются для закапывания в нос, глаза и уши. Флакон из темного стекла с пипеткой-дозатором содержит 5 миллилитров, упакован в картонную коробку с инструкцией-вкладышем. Пипетка предусматривает точное дозированное применение.
Крем-мазь выпускается в пластиковой тубе. Ее используют для закладывания в уши или нос. Содержит 5 миллиграмм мази белого цвета со слабым запахом.
Форма выпуска предусматривает наличие специальной насадки, которую можно использовать для применения Софрадекса спрея, как распылителя в нос.
Капли используют для приготовления растворов для ингаляций соответственно возрастной дозировке.
Описание и состав препарата
Лекарство имеет одинаковый состав для всех видов назначений.
| Базовые вещества | Дополнительные вещества |
| Сульфат фрамицетина – 5 миллиграмм | Этанол, фенилэтиловый спирт, очищенная вода, хлорид лития, цитрат натрия, лимонная кислота, как моногидрат |
| Грамицидин – 0,05 миллиграмм | |
| Дексаметазон – 0,5 миллиграмм |
Крем мазь предполагает содержание основных компонентов: дексаметазона, грамицидина, фрамицетина (это антибиотик местного действия). Состав препарата отличается присутствием вспомогательных веществ. Они добавлены для структурирования, придания объема.
Торговое название капель – Софрадекс, они являются дженериками, то есть продаются под международным незапатентованным названием после того, как истек срок патента.
Как действует Софрадекс
Механизм действия основан на качествах, которыми обладают активные вещества препаратов.
Сульфат фрамицетина – это химическое соединение вещества бактерицидного типа, которое обладает свойствами антибиотика. Он предназначен для местного применения, действует направленно на микроорганизмы, которые часто являются возбудителями инфекций верхних дыхательных путей. Подавляет стафилококки, кишечную палочку, клебсиеллы, синегнойную палочку. Не воздействует на пневмококки и аэробные бактерии.
Грамицидин часто применяется для лечения ЛОР-заболеваний. Это вещество, которое является смесью пептидных антибиотиков.
Дексаметазон является препаратом широкого спектра действия, входит в список необходимых лекарственных препаратов для лечения ЛОР-заболеваний. Имеет способность проникать к центральной нервной системе и оказывать противовоспалительное действие.
Противовоспалительный эффект, который оказывает дексаметазон, основан на подавлении высвобождения клетками мотиваторов воспалительных очагов. Уменьшает хрупкость капилляров, стабилизирует клеточные мембраны. Повышает устойчивость последних к внешним воздействиям.
Когда назначают
Капли для закапывания назначают при заболеваниях глаз нескольких видов:
- при коньюктивите;
- блефарите;
- ячмене;
- ирите.
Для закапывания в уши используют при остром и хроническом отитах. Отит – это заболевание, в результате которого развивается воспалительный процесс уха.
Отиты, относительно степени проникновения инфекции, делятся на наружные, средние и воспаления внутреннего уха. Показания к применению Софрадекса – наружный отит, когда воспаление затрагивает ткани наружного прохода, барабанной перепонки и внешней части уха.
Обычно причиной отита становится развитие инфекции, вызванной бактериями, но иногда они носят и неинфекционный характер. Хроническим называют отит, который длится более 4 недель подряд. Хроническим могут считать отит, проявляющийся более 4 раз в течение года. Наружный отит развивается, как осложнение при острых респираторных заболеваниях, характеризуется сильной острой болью.
Закапывания при хронических и острых насморках, гайморите, при лечении аденоидов должны носить систематический характер.
Ринит – это название общих симптомов воспаления внутренних оболочек носа. Риниты инфекционного характера вызываются бактериями или вирусами. Аллергические риниты имеют другой характер образования.
Гайморит – воспаление верхнечелюстной части носа, возникает вследствие незалеченных ринитов, как осложнение гриппов, вирусов, простуд. Заболевание начинается с того, что бактерии или вирусы проникают к гайморовой пазухе. Для лечения используют антибиотики и антисептические растворы для промывания носа.
Капли используют от аллергического насморка, комплексно с другими антигистаминными средствами.
Аденоидит – процесс разрастания носоглоточной миндалины, при аномальных аденоидах часто наблюдаются проблемы с дыханием. По статистике, аденоидитом чаще страдают мальчики. Для нормализации прибегают к оперативному вмешательству. На стадии облегчения симптомов используют капли Софрадекс.
Противопоказания
Как и у большинства антибиотиков широкого спектра действия, у Софрадекса есть противопоказания. Его не назначают при непереносимости одного из составляющих компонентов.
Не применяют для закапывания в глаза, если:
- нарушена целостность слизистых оболочек роговицы;
- наблюдается гнойное воспаление глаз;
- истончена склера или наружная плотная оболочка глаза;
- при глаукоме.
Не используют для лечения воспалений ушей, при повреждении барабанной перепонки – в этом случае средство попадает в среднее ухо и приводит к осложнениям.
Детям грудного возраста не назначают антибиотики местного воздействия, если нет крайней необходимости.
Маленьким детям препарат назначают с особой осторожностью из-за риска подавления функционирования надпочечников.
Способы применения и дозировка
Дозировка зависит от разновидности лекарственной формы и цели назначения.
Для лечения глазных воспалений вводят 1-2 капли в конъюнктивальный мешок с промежутком между закапываниями 4 часа. Эта дозировка используется при не тяжелых течениях. При ярко выраженных симптомах 1-2 капли закапывают каждый час. С исчезновением симптомов дозировку уменьшают.
Отиты лечат с помощью закапывания 2-3 капель в каждое ухо троекратно. После введения слуховой проход закрывают стерильной марлей или ватой. Если при проведении процедуры возникает дискомфорт, то рекомендуют использовать турунды из стерильных материалов. Турунды заменяют на новые, пропитанные раствором.
Мазь Софрадекс используют путем закладывания в глаз или ухо. Для этого берут мазь объемом с горошину, применяют 1-2 раза в течение дня.
При рините капли используют специальным курсом – до 5-7 дней, закапывают 1-2 капли в каждую ноздрю.
При воспалении аденоидов дозировку принято увеличивать до 4 капель в каждую ноздрю. При аденоидите курс лечения пролонгируется до 10 дней.
Условия использования при лечении аденоидов подразумевают применение небулайзера. В этом случае существует несколько нюансов.
Раствор Софрадекса готовят с дистиллированной водой, в соотношении 1 к 3. Небулайзер переводят в режим использования назальной насадки. При применении небулайзера через ротовую полость пары раствора проходят к аденоидам в небольшом количестве. Воздействие через нос обеспечивает полный доступ к аденоидам.
Небулайзер применяют с осторожностью для маленьких детей. Основное назначение ингаляционного лечения – доставка лекарственного средства непосредственно к участкам воспаления. При этом необходимо соблюдать технику безопасности.
Лекарственный раствор готовят перед применением. Если жидкость закапала из какой-то части аппарата, то использование прекращают.
Особенности приема у детей
Производители предупреждают, что использование лекарства для новорожденных возможно, только если для этого нет никаких противопоказаний. Для детей назначают спрей. Этот метод позволяет беспрепятственно закапывать средство малышам в нос. Ингаляционная терапия с Софрадексом – распространенный метод для лечения ринитов, отитов и аденоидитов в младшем детском возрасте.
Можно ли принимать беременным женщинам и в период грудного вскармливания
Не применяют во время беременности, если риск осложнений для развития плода превышает пользу от применения средства.
Период грудного вскармливания также является противопоказанием к приему средств.
Какие могут быть побочные эффекты
При передозировке средств возникают местные реакции:
- жжение и зуд слизистых оболочек пазух носа вследствие их осушения;
- присоединение грибковых инфекций.
На фоне передозировки может развиваться такое побочное действие, как нарушение деятельности надпочечников.
Взаимодействие с другими средствами
Софрадекс часто составляет часть комплексного лечения.
Исключить следует лекарственное взаимодействие с ототоксическими и нефротоксическими антибиотиками. Они не могут взаимодействовать с сульфатом фрамицетина.
При назначениях других каплей в нос, уши или глаза необходимо соблюдать минимальный временной интервал между приемами – 10 минут.Как правильно хранить Софрадекс
Капли и мазь хранят при температуре не выше +25 °. Условия сохранения включают затемнение и отсутствие перепада температур. Срок – 2 года с даты изготовления. При вскрытии мазь хранится 24 месяца, капли – до 12 месяцев.
Популярные аналоги
Вместо Софрадекса нередко назначают его заменители, основа которых схожа по механизму воздействия.
Известные аналоги средства:
- Дексона. Капли используются в офтальмологии и отоларингологии. Активным веществом выступает дексаметазон. Вспомогательное вещество –сульфат неомицина; это антибиотик широкого спектра действия. Капли оказывают противовоспалительный, антигистаминный эффект. Отличие от Софрадекса: лекарство не назначается пациентам, не достигшим 12 лет. Для лечения заболеваний ушей – с 7 лет.
- Отинум. Ушные капли на основе холина салицилата. Действуют на отиты, как противомикробное и противовоспалительное средство. Придают небольшой анальгезирующий эффект. Детский возраст является противопоказанием для применения.
- Дженодекс. Средство комбинированного типа. Применяется при глазных и ушных заболеваниях. Основной базовый компонент – дексаметазон. Препарат назначается детям с 3 лет. Запрещен при туберкулезе и глаукоме.
- Гаразон. Средство комбинированного типа, применяемое отоларингологами и офтальмологами. Назначают при блефарите, ячменях, ринитах разного течения. Основные вещества – бетаметазон, гентамицин. По статистике, может вызывать аллергические реакции. Не назначается детям до 12 лет.
Комбинированные препараты помогают устранять разные симптомы, их применение согласно инструкции оказывает эффективное воздействие.
Детская шизофрения – Симптомы и причины
Обзор
Детская шизофрения – это необычное, но тяжелое психическое расстройство, при котором дети неправильно интерпретируют реальность. Шизофрения включает в себя ряд проблем с мышлением (когнитивным), поведением или эмоциями. Это может привести к некоторой комбинации галлюцинаций, заблуждений и крайне неупорядоченного мышления и поведения, которые ухудшают способность вашего ребенка функционировать.
Детская шизофрения, по сути, такая же, как шизофрения у взрослых, но возникает в раннем возрасте и оказывает сильное влияние на поведение и развитие ребенка.При детской шизофрении ранний возраст начала представляет собой особые проблемы для диагностики, лечения, образования, а также эмоционального и социального развития.
Шизофрения – хроническое заболевание, требующее пожизненного лечения. Выявление и начало лечения детской шизофрении как можно раньше может значительно улучшить долгосрочные результаты вашего ребенка.
Симптомы
Шизофрения включает в себя ряд проблем с мышлением, поведением или эмоциями.Признаки и симптомы могут различаться, но обычно связаны с бредом, галлюцинациями или неорганизованной речью и отражают нарушение функциональной способности. Эффект можно отключить.
Симптомы шизофрении обычно проявляются в возрасте от 25 до 20 лет. Детям редко ставят диагноз шизофрения. Ранняя шизофрения возникает в возрасте до 18 лет. Шизофрения с очень ранним началом у детей младше 13 лет встречается крайне редко.
Симптомы со временем могут различаться по типу и степени тяжести, с периодами обострения и ремиссии симптомов.Некоторые симптомы могут присутствовать всегда. Шизофрению бывает трудно распознать на ранних стадиях.
Ранние признаки и симптомы
Самые ранние признаки детской шизофрении могут включать проблемы развития, такие как:
- Задержки на языке
- Позднее или необычное ползание
- Поздняя ходьба
- Другое ненормальное двигательное поведение – например, раскачивание или взмахивание руками
Некоторые из этих признаков и симптомов также характерны для детей с повсеместными нарушениями развития, такими как расстройство аутистического спектра.Так что исключение этих нарушений развития – один из первых шагов в диагностике.
Симптомы у подростков
Симптомы шизофрении у подростков аналогичны таковым у взрослых, но в этой возрастной группе распознать заболевание труднее. Это может быть частично связано с тем, что некоторые из ранних симптомов шизофрении у подростков являются обычными для типичного развития в подростковом возрасте, например:
- Уход от друзей и семьи
- Падение успеваемости в школе
- Проблемы со сном
- Раздражительность или подавленное настроение
- Отсутствие мотивации
- Странное поведение
- Использование психоактивных веществ
По сравнению с симптомами шизофрении у взрослых, подростки могут быть:
- Меньше заблуждений
- Более вероятны зрительные галлюцинации
Поздние признаки и симптомы
По мере взросления детей, больных шизофренией, начинают появляться более типичные признаки и симптомы расстройства.Признаки и симптомы могут включать:
- Заблуждения. Это ложные убеждения, не основанные на реальности. Например, вы думаете, что вам причиняют вред или преследуют; что определенные жесты или комментарии адресованы вам; что у вас есть исключительные способности или известность; что другой человек влюблен в вас; или что вот-вот случится крупная катастрофа. Бред случается у большинства людей с шизофренией.
- Галлюцинации. Обычно они связаны с видением или слушанием несуществующих вещей.Тем не менее, для человека, страдающего шизофренией, галлюцинации обладают всей силой и воздействием нормального опыта. Галлюцинации могут проявляться в любом из органов чувств, но слышать голоса – самая распространенная галлюцинация.
- Дезорганизованное мышление. Неорганизованное мышление происходит из неорганизованной речи. Эффективное общение может быть нарушено, а ответы на вопросы могут быть частично или полностью несвязанными. В редких случаях речь может включать составление бессмысленных слов, которые нельзя понять, что иногда называют словесным салатом.
- Крайне дезорганизованное или ненормальное двигательное поведение. Это может проявляться по-разному, от детской глупости до непредсказуемого волнения. Поведение не сосредоточено на цели, что затрудняет выполнение задач. Поведение может включать сопротивление инструкциям, неправильную или причудливую позу, полное отсутствие реакции или бесполезные и чрезмерные движения.
- Симптомы отрицательные. Означает ограниченную способность или отсутствие способности нормально функционировать. Например, человек может пренебрегать личной гигиеной или казаться лишенным эмоций – не смотрит в глаза, не меняет выражения лица, говорит монотонно или не добавляет движений руками или головой, которые обычно происходят при разговоре.Кроме того, у человека может быть снижена способность заниматься чем-либо, например, потеря интереса к повседневной деятельности, социальная изоляция или отсутствие способности испытывать удовольствие.
Симптомы трудно интерпретировать
Когда детская шизофрения начинается в раннем возрасте, симптомы могут нарастать постепенно. Ранние признаки и симптомы могут быть настолько расплывчатыми, что вы не можете распознать, что случилось, или вы можете отнести их к фазе развития.
Со временем симптомы могут стать более серьезными и заметными.В конце концов, у вашего ребенка могут развиться симптомы психоза, включая галлюцинации, бред и трудности с организацией мыслей. По мере того как мысли становятся более дезорганизованными, часто возникает «разрыв с реальностью» (психоз), часто требующий госпитализации и лечения с помощью лекарств.
Когда обращаться к врачу
Может быть трудно понять, как справиться с неопределенными изменениями в поведении вашего ребенка. Вы можете бояться спешить с выводами, которые навешивают на вашего ребенка ярлык психического заболевания.Учитель вашего ребенка или другие сотрудники школы могут предупредить вас об изменениях в поведении вашего ребенка.
Обратитесь за медицинской помощью, если ваш ребенок:
- Имеет задержку в развитии по сравнению с другими братьями и сестрами или сверстниками
- Перестал соответствовать повседневным ожиданиям, например, купание или одевание
- Больше не хочет общаться
- Снижается успеваемость
- Странные ритуалы еды
- Выказывает чрезмерную подозрительность к окружающим
- Показывает отсутствие эмоций или демонстрирует эмоции, не соответствующие ситуации
- Странные мысли и опасения
- Путает сны или телевидение к реальности
- Имеет странные идеи, поведение или речь
- Имеет агрессивное или агрессивное поведение или агитацию
Эти общие признаки и симптомы не обязательно означают, что у вашего ребенка детская шизофрения.Они могут указывать на фазу, другое расстройство психического здоровья, такое как депрессия или тревожное расстройство, или состояние здоровья. Как можно скорее обратитесь за медицинской помощью, если вас беспокоит поведение или развитие ребенка.
Суицидальные мысли и поведение
Суицидальные мысли и поведение распространены среди людей с шизофренией. Если у вас есть ребенок или подросток, которому угрожает попытка самоубийства или который совершил попытку самоубийства, убедитесь, что кто-то остается с ним или с ней.Немедленно позвоните в службу 911 или на местный номер службы экстренной помощи. Или, если вы считаете, что можете сделать это безопасно, отвезите ребенка в ближайшее отделение неотложной помощи.
Причины
Неизвестно, что вызывает детскую шизофрению, но считается, что она развивается так же, как и взрослая шизофрения. Исследователи полагают, что сочетание генетики, химии мозга и окружающей среды способствует развитию расстройства.Непонятно, почему у одних шизофрения начинается так рано, а у других – нет.
Проблемы с некоторыми естественными химическими веществами мозга, включая нейротрансмиттеры, называемые дофамином и глутаматом, могут способствовать развитию шизофрении. Нейровизуализационные исследования показывают различия в структуре мозга и центральной нервной системе людей с шизофренией. Хотя исследователи не уверены в значимости этих изменений, они указывают, что шизофрения – это заболевание мозга.
Факторы риска
Хотя точная причина шизофрении неизвестна, некоторые факторы, по-видимому, увеличивают риск развития или запуска шизофрении, в том числе:
- Имеют семейный анамнез шизофрении
- Повышенная активация иммунной системы, например, от воспаления или аутоиммунных заболеваний
- Старший возраст отца
- Некоторые осложнения беременности и родов, такие как недоедание или воздействие токсинов или вирусов, которые могут повлиять на развитие мозга
- Прием изменяющих сознание (психоактивных или психоактивных) препаратов в подростковом возрасте
Осложнения
При отсутствии лечения детская шизофрения может привести к серьезным эмоциональным, поведенческим проблемам и проблемам со здоровьем.Осложнения, связанные с шизофренией, могут возникнуть в детстве или позже, например:
- Самоубийство, попытки самоубийства и мысли о самоубийстве
- Самоповреждение
- Тревожные расстройства, панические расстройства и обсессивно-компульсивное расстройство (ОКР)
- Депрессия
- Злоупотребление алкоголем или другими наркотиками, включая табак
- Семейные конфликты
- Неспособность жить самостоятельно, посещать школу или работать
- Социальная изоляция
- Здоровье и проблемы со здоровьем
- Быть жертвой
- Правовые, финансовые проблемы и бездомность
- Агрессивное поведение, но нечасто
Профилактика
Раннее выявление и лечение могут помочь контролировать симптомы детской шизофрении до того, как разовьются серьезные осложнения.Раннее лечение также имеет решающее значение для ограничения психотических эпизодов, которые могут быть чрезвычайно пугающими для ребенка и его или ее родителей. Постоянное лечение может улучшить долгосрочные перспективы вашего ребенка.
29 сентября 2016 г.
Заболевания почек у детей | NIDDK
Как болезнь почек влияет на детей?
Заболевания почек могут поражать детей по-разному, от поддающихся лечению заболеваний без долгосрочных последствий до опасных для жизни состояний.Острое заболевание почек развивается внезапно, длится непродолжительное время и может быть серьезным с долгосрочными последствиями или может полностью исчезнуть после устранения основной причины. Хроническая болезнь почек (ХБП) не проходит при лечении и имеет тенденцию к ухудшению со временем. ХБП в конечном итоге приводит к почечной недостаточности, описываемой как терминальная стадия заболевания почек или ТПН при лечении трансплантацией почки или методами фильтрации крови, называемыми диализом.
Дети с ХБП или почечной недостаточностью сталкиваются со многими проблемами, включая
- негативный образ себя
- проблемы взаимоотношений
- проблемы поведения
- задачи обучения
- проблемы концентрации
- задержка развития языковых навыков
- Задержка развития моторики
Дети с ХБП могут расти медленнее, чем их сверстники, и недержание мочи – потеря контроля над мочевым пузырем, которая приводит к случайной потере мочи – обычное явление.
Более подробная информация представлена в разделе здоровья NIDDK «Уход за ребенком с заболеванием почек».
Что такое почки и что они делают?
Почки – это два органа в форме бобов, каждый размером с кулак. Они расположены чуть ниже грудной клетки, по одному с каждой стороны позвоночника. Каждый день две почки фильтруют от 120 до 150 литров крови, чтобы произвести от 1 до 2 литров мочи, состоящей из отходов и лишней жидкости. Дети производят меньше мочи, чем взрослые, и количество мочи зависит от их возраста.Почки работают круглосуточно; человек не контролирует то, что он делает. Мочеточники – это тонкие мышечные трубки, по одной с каждой стороны мочевого пузыря, которые переносят мочу от каждой почки к мочевому пузырю. Мочевой пузырь накапливает мочу до тех пор, пока человек не найдет подходящее время и место для мочеиспускания.
Каждый день две почки фильтруют от 120 до 150 литров крови, чтобы произвести от 1 до 2 литров мочи, состоящей из отходов и лишней жидкости.Почка – это не один большой фильтр. Каждая почка состоит примерно из миллиона фильтрующих элементов, называемых нефронами.Каждый нефрон фильтрует небольшое количество крови. Нефрон включает фильтр, называемый клубочком, и каналец. Нефроны работают в два этапа. Клубочки пропускают жидкость и продукты жизнедеятельности; однако он предотвращает прохождение клеток крови и крупных молекул, в основном белков. Отфильтрованная жидкость затем проходит через канальцы, которые изменяют жидкость, отправляя необходимые минералы обратно в кровоток и удаляя отходы. Конечным продуктом становится моча.
Почки также контролируют уровень минералов, таких как натрий, фосфор и калий, в организме и вырабатывают важный гормон для предотвращения анемии.Анемия – это состояние, при котором количество эритроцитов меньше нормы, в результате чего меньше кислорода переносится в клетки организма.
Каждая почка состоит примерно из миллиона фильтрующих элементов, называемых нефронами. Каждый нефрон фильтрует небольшое количество крови. Нефрон включает фильтр, называемый клубочком, и каналец.Каковы причины заболеваний почек у детей?
Заболевание почек у детей может быть вызвано
- врожденные дефекты
- наследственные болезни
- заражение
- нефротический синдром
- системные заболевания
- травма
- Закупорка или рефлюкс мочи
От рождения до 4 лет врожденные дефекты и наследственные заболевания являются основными причинами почечной недостаточности.В возрасте от 5 до 14 лет почечная недостаточность чаще всего вызывается наследственными заболеваниями, нефротическим синдромом и системными заболеваниями. В возрасте от 15 до 19 лет заболевания, поражающие клубочки, являются основной причиной почечной недостаточности, а наследственные заболевания становятся менее распространенными. 1
Врожденные дефекты
Врожденный дефект – это проблема, которая возникает, когда ребенок развивается в утробе матери. Врожденные дефекты, которые влияют на почки, включают агенезию почек, почечную дисплазию и эктопическую почку, и это лишь некоторые из них.Эти дефекты представляют собой аномалии размера, структуры или положения почек:
- агенезия почек – дети, рожденные только с одной почкой
- Дисплазия почек – дети, рожденные с обеими почками, но одна из них не функционирует
- Внематочная почка – дети, рожденные с почкой, расположенной ниже, выше или на противоположной стороне от своего обычного положения
В целом дети с такими заболеваниями ведут полноценный и здоровый образ жизни. Однако некоторые дети с агенезом почек или дисплазией почек имеют повышенный риск развития заболевания почек.
Наследственные болезни
Наследственные болезни почек – это болезни, передающиеся от родителей к ребенку через гены. Одним из примеров является поликистозная болезнь почек (PKD), характеризующаяся множеством гроздевидных скоплений заполненных жидкостью кист – аномальных мешочков, которые со временем увеличивают обе почки. Эти кисты захватывают и разрушают рабочую ткань почек. Еще одно наследственное заболевание – синдром Альпорта, который вызывается мутацией в гене типа белка, называемого коллагеном, из которого состоят клубочки.Состояние приводит к рубцеванию почек. Синдром Альпорта обычно развивается в раннем детстве и протекает более серьезно у мальчиков, чем у девочек. Это состояние может привести к проблемам со слухом и зрением в дополнение к заболеванию почек.
Инфекция
Гемолитико-уремический синдром и острый постстрептококковый гломерулонефрит – заболевания почек, которые могут развиться у ребенка после инфекции.
- Гемолитико-уремический синдром – редкое заболевание, которое часто вызывается Escherichia coli (E.coli) бактерия, обнаруженная в зараженных пищевых продуктах, таких как мясо, молочные продукты и соки. Гемолитико-уремический синдром развивается, когда бактерии E.coli , попавшие в пищеварительный тракт, производят токсины, попадающие в кровоток. Токсины начинают разрушать красные кровяные тельца и повреждать слизистую оболочку кровеносных сосудов, в том числе клубочков. У большинства детей, инфицированных E. coli , наблюдается рвота, спазмы желудка и кровавый понос в течение 2–3 дней. Дети, у которых развивается гемолитико-уремический синдром, становятся бледными, уставшими и раздражительными.Гемолитико-уремический синдром у некоторых детей может привести к почечной недостаточности.
- Постстрептококковый гломерулонефрит может возникнуть после эпизода стрептококковой ангины или кожной инфекции. Бактерия Streptococcus не поражает почки напрямую; вместо этого инфекция может стимулировать иммунную систему к чрезмерной выработке антител. Антитела – это белки, вырабатываемые иммунной системой. Иммунная система защищает людей от инфекции, выявляя и уничтожая бактерии, вирусы и другие потенциально опасные инородные вещества.Когда дополнительные антитела циркулируют в крови и, наконец, откладываются в клубочках, почки могут быть повреждены. В большинстве случаев постстрептококковый гломерулонефрит развивается через 1–3 недели после нелеченой инфекции, хотя может длиться до 6 недель. Постстрептококковый гломерулонефрит длится недолго, и почки обычно восстанавливаются. В некоторых случаях повреждение почек может быть необратимым.
Нефротический синдром
Нефротический синдром – это совокупность симптомов, указывающих на поражение почек.Нефротический синдром включает все следующие состояния:
- альбуминурия – когда в моче человека содержится повышенный уровень альбумина, белка, обычно обнаруживаемого в крови
- гиперлипидемия – уровни жира и холестерина в крови выше нормы
- отек – опухоль, обычно в ногах, ступнях или лодыжках, реже в руках или лице
- гипоальбуминемия – низкий уровень альбумина в крови
Нефротический синдром у детей может быть вызван следующими состояниями:
- Болезнь минимальных изменений – это состояние, характеризующееся повреждением клубочков, которое можно увидеть только с помощью электронного микроскопа, который показывает крошечные детали лучше, чем любой другой тип микроскопа.Причина болезни минимальных изменений неизвестна; некоторые поставщики медицинских услуг считают, что это может произойти после аллергических реакций, вакцинаций и вирусных инфекций.
- Фокальный сегментарный гломерулосклероз – рубцевание в отдельных участках почки, обычно ограниченное небольшим количеством клубочков.
- Мембранопролиферативный гломерулонефрит – это группа аутоиммунных заболеваний, при которых антитела накапливаются на мембране почки. Аутоиммунные заболевания заставляют иммунную систему организма атаковать собственные клетки и органы.
Системные заболевания
Системные заболевания, такие как системная красная волчанка (СКВ или волчанка) и диабет, затрагивают многие органы или все тело, включая почки:
- Волчанка – воспаление почек, вызванное СКВ, которое является аутоиммунным заболеванием.
- Диабет приводит к повышению уровня глюкозы в крови, также называемого сахаром в крови, который оставляет рубцы на почках и увеличивает скорость, с которой кровь попадает в почки. Более быстрый кровоток приводит к напряжению клубочков, снижая их способность фильтровать кровь, и повышает кровяное давление.Заболевание почек, вызванное диабетом, называется диабетической болезнью почек. Хотя диабет является причиной номер один почечной недостаточности у взрослых, в детстве он встречается нечасто.
Травма
Травмы, такие как ожоги, обезвоживание, кровотечение, травма или хирургическое вмешательство, могут вызвать очень низкое кровяное давление, что снижает приток крови к почкам. Низкий кровоток может привести к острой почечной недостаточности.
Закупорка или рефлюкс мочи
Когда возникает закупорка между почками и уретрой, моча может попасть обратно в почки и вызвать повреждение.Рефлюкс – поток мочи из мочевого пузыря в почки – возникает, когда клапан между мочевым пузырем и мочеточником не закрывается полностью.
Как диагностируют заболевание почек у детей?
Медицинский работник диагностирует заболевание почек у детей, выполнив медицинский осмотр, запросив историю болезни и изучив признаки и симптомы. Для подтверждения диагноза врач может заказать один или несколько из следующих тестов:
Тест на альбумин. Присутствие альбумина в моче является признаком поражения почек. Альбумин в моче можно определить с помощью тест-полоски, выполненного на образце мочи. Образец мочи собирается в специальный контейнер в офисе поставщика медицинских услуг или в коммерческом учреждении и может быть исследован в том же месте или отправлен в лабораторию для анализа. С помощью индикаторной полоски медсестра или техник помещает полоску химически обработанной бумаги, называемую индикаторной полоской, в образец мочи человека. Пятна на щупе меняют цвет, когда в моче присутствует альбумин.
Отношение альбумина к креатинину в моче. Для подтверждения заболевания почек может потребоваться более точное измерение, например, соотношение альбумина и креатинина в моче. В отличие от теста с полосками на альбумин, соотношение альбумина к креатинину в моче – соотношение между количеством альбумина и количеством креатинина в моче – не зависит от изменения концентрации в моче.
Анализ крови. Кровь, взятая в офисе поставщика медицинских услуг и отправленная в лабораторию для анализа, может быть протестирована, чтобы оценить, сколько крови фильтруют почки каждую минуту, что называется расчетной скоростью клубочковой фильтрации или рСКФ.
Визуальные исследования. Визуальные исследования позволяют получить изображения почек. Эти изображения помогают врачу увидеть размер и форму почек и выявить любые отклонения от нормы.
Биопсия почки. Биопсия почки – это процедура, при которой берется небольшой кусочек ткани почек для исследования под микроскопом. Результаты биопсии показывают причину заболевания почек и степень поражения почек.
Как лечат заболевание почек у детей?
Лечение почек у детей зависит от причины заболевания.Ребенка можно направить для лечения к детскому нефрологу – врачу, специализирующемуся на лечении заболеваний почек и почечной недостаточности у детей.
Детям с заболеванием почек, вызывающим повышенное артериальное давление, возможно, потребуется принимать лекарства для снижения артериального давления. Повышение артериального давления может значительно замедлить прогрессирование заболевания почек. Поставщик медицинских услуг может выписать
- Ингибиторы ангиотензинпревращающего фермента (АПФ), которые помогают расслабить кровеносные сосуды и облегчают перекачивание крови сердцем
- Блокаторы рецепторов ангиотензина (БРА), которые помогают расслабить кровеносные сосуды и облегчают перекачивание крови сердцу
- диуретики, препараты, повышающие диурез
Многим детям требуется два или более лекарств для контроля артериального давления; Также могут потребоваться другие виды лекарств от кровяного давления.
По мере снижения функции почек детям может потребоваться лечение анемии и нарушения роста. Анемия лечится гормоном под названием эритропоэтин, который стимулирует костный мозг вырабатывать красные кровяные тельца. Детям с задержкой роста может потребоваться изменить рацион и принимать пищевые добавки или инъекции гормона роста.
Дети с заболеванием почек, которое приводит к почечной недостаточности, должны получать лечение, которое заменяет работу почек. Два типа лечения – это диализ и трансплантация.Более подробная информация представлена в разделе о здоровье NIDDK «Методы лечения почечной недостаточности у детей».
Врожденные дефекты
Дети с агенезией почек или дисплазией почек должны находиться под наблюдением на предмет признаков поражения почек. Лечение не требуется, за исключением случаев повреждения почек.
Внематочная почка не требует лечения, если она не вызывает закупорку мочевыводящих путей или повреждение почки. При наличии закупорки может потребоваться операция, чтобы исправить положение почки для лучшего оттока мочи.Если произошло обширное поражение почек, может потребоваться операция по удалению почки.
Наследственные болезни
Дети с PKD, как правило, часто страдают инфекциями мочевыводящих путей, которые лечат антибиотиками, борющимися с бактериями. PKD невозможно вылечить, поэтому дети с этим заболеванием получают лечение, чтобы замедлить прогрессирование заболевания почек и вылечить осложнения PKD.
Синдром Альпорта также неизлечим. Дети с этим заболеванием получают лечение для замедления прогрессирования заболевания и лечения осложнений до отказа почек.
Инфекция
Лечение гемолитико-уремического синдрома включает поддержание нормального уровня соли и жидкости в организме для облегчения симптомов и предотвращения дальнейших проблем. Ребенку может потребоваться переливание эритроцитов через внутривенный (IV) зонд. Некоторым детям может потребоваться кратковременный диализ, чтобы взять на себя работу, которую обычно выполняют почки. Большинство детей полностью выздоравливают без каких-либо отдаленных последствий.
Детей с постстрептококковым гломерулонефритом можно лечить антибиотиками для уничтожения любых бактерий, оставшихся в организме, а также лекарствами для контроля отека и высокого кровяного давления.Им также может потребоваться диализ на короткий период времени.
Нефротический синдром
Нефротический синдром, вызванный болезнью минимальных изменений, часто успешно лечится кортикостероидами. Кортикостероиды уменьшают отек и снижают активность иммунной системы. Дозировка лекарства со временем уменьшается. Рецидивы часты; однако они обычно поддаются лечению. Кортикостероиды менее эффективны при лечении нефротического синдрома из-за очагового сегментарного гломерулосклероза или мембранопролиферативного гломерулонефрита.Детям с этими состояниями в дополнение к кортикостероидам могут быть назначены другие иммунодепрессанты. Иммунодепрессанты не позволяют организму вырабатывать антитела.
Системные болезни
Волчаночный нефрит лечится кортикостероидами и другими иммунодепрессантами. Ребенка с волчаночным нефритом также можно лечить препаратами, снижающими артериальное давление. Во многих случаях лечение эффективно при полном или частичном контроле волчаночного нефрита.
Диабетическая болезнь почек обычно развивается через много лет. Дети с диабетом могут предотвратить или замедлить прогрессирование диабетической болезни почек, принимая лекарства для контроля высокого кровяного давления и поддерживая нормальный уровень глюкозы в крови.
Травма
Типы травм, описанные выше, можно лечить медикаментозно, хотя диализ может потребоваться на короткое время, пока кровоток и кровяное давление не вернутся к норме.
Блокировка мочи и рефлюкс
Лечение закупорки мочи зависит от причины и тяжести закупорки.В некоторых случаях закупорка проходит без лечения. Детям, у которых по-прежнему наблюдается закупорка мочи, может потребоваться хирургическое вмешательство для удаления непроходимости и восстановления оттока мочи. После операции в мочеточник или уретру можно поместить небольшую трубку, называемую стентом, чтобы временно держать ее открытой во время заживления.
Лечение рефлюкса может включать немедленное лечение инфекций мочевыводящих путей и длительный прием антибиотиков для предотвращения инфекций до тех пор, пока рефлюкс не пройдет сам по себе. В некоторых случаях также использовалась хирургия.
Питание, диета и питание
Для детей с ХБП изучение питания имеет жизненно важное значение, поскольку их диета может влиять на работу почек. Родители или опекуны всегда должны проконсультироваться с лечащим врачом своего ребенка, прежде чем вносить какие-либо изменения в рацион. Чтобы оставаться здоровым при ХБП, необходимо уделять пристальное внимание следующим элементам диеты:
- Белок. Дети с ХБП должны есть достаточно белка для роста, ограничивая при этом высокое потребление белка.Слишком много белка может стать дополнительной нагрузкой на почки и привести к более быстрому ухудшению функции почек. Потребности в белке возрастают, когда ребенок находится на диализе, потому что процесс диализа удаляет белок из крови ребенка. Медицинская бригада рекомендует количество белка, необходимое ребенку. Продукты с белком включают:
- яйца
- молоко
- сыр
- курица
- рыбы
- красное мясо
- фасоли
- йогурт
- творог
- Натрий. Количество натрия, необходимое детям, зависит от стадии заболевания почек, возраста и иногда других факторов. Медицинский персонал может порекомендовать ограничить или добавить в рацион натрий и соль. Продукты с высоким содержанием натрия включают:
- консервы
- замороженные продукты
- самые обработанные пищевые продукты
- некоторые закуски, такие как чипсы и крекеры
- Калий. Уровень калия должен оставаться в пределах нормы для детей с ХБП, потому что слишком мало или слишком много калия может вызвать проблемы с сердцем и мышцами.Детям может потребоваться воздержаться от некоторых фруктов и овощей или уменьшить количество порций и размер порций, чтобы убедиться, что они не потребляют слишком много калия. Медицинская бригада рекомендует количество калия, необходимое ребенку. К фруктам и овощам с низким содержанием калия относятся:
- яблоки
- клюква
- клубника
- черника
- малина
- ананас
- капуста
- капуста цветная вареная
- зелень горчицы
- сырая брокколи
- Фрукты и овощи с высоким содержанием калия:
- апельсины
- дыни
- абрикосы
- бананов
- картофель
- помидоры
- сладкий картофель
- вареный шпинат
- приготовленная брокколи
- Фосфор. Детям с ХБП необходимо контролировать уровень фосфора в крови, потому что слишком много фосфора вытягивает кальций из костей, делая их слабее и с большей вероятностью сломаться. Слишком много фосфора также может вызвать зуд кожи и покраснение глаз. По мере прогрессирования ХБП ребенку может потребоваться принимать во время еды связывающие фосфаты, чтобы снизить концентрацию фосфора в крови. Фосфор содержится в продуктах с высоким содержанием белка. Продукты с низким уровнем фосфора включают:
- сливки жидкие немолочные
- стручковая фасоль
- попкорн
- необработанное мясо у мясника
- лимонно-лаймовая газировка
- корневое пиво
- сухие смеси для чая со льдом и лимонада
- рисовые и кукурузные крупы
- яичный белок
- сорбет
- Жидкости. На ранней стадии ХБП поврежденные почки ребенка могут вырабатывать слишком много или слишком мало мочи, что может привести к отеку или обезвоживанию. По мере прогрессирования ХБП детям может потребоваться ограничить потребление жидкости. Медицинский работник сообщит ребенку и родителям или опекунам цель приема жидкости.
Ресурсы
Национальный фонд почек
Дети с хроническим заболеванием почек: советы для родителей
Справочник работодателя
Сайт Nemours KidsHealth
Если у вашего ребенка хроническая болезнь почек
Что такое диализ?
Нефкиды
Группа киберподдержки
Объединенная сеть обмена органами
Трансплантация органов: что нужно знать каждому ребенку (PDF, 1.67 МБ)
Министерство здравоохранения и социальных служб США, Центры услуг Medicare и Medicaid
Покрытие Medicare услуг диализа и трансплантации почки (PDF, 743 КБ)
Управление социального обеспечения США
Льготы для детей с ограниченными возможностями (PDF, 413 КБ)
Клинические испытания
Национальный институт диабета, болезней органов пищеварения и почек (NIDDK) и другие подразделения Национального института здравоохранения (NIH) проводят и поддерживают исследования многих заболеваний и состояний.
Что такое клинические испытания и какую роль в исследованиях играют дети?
Клинические испытания – это исследования с участием людей всех возрастов. Клинические испытания ищут новые способы предотвращения, обнаружения или лечения заболеваний. Исследователи также используют клинические испытания, чтобы изучить другие аспекты лечения, такие как улучшение качества жизни. Исследования с участием детей помогают ученым
- определить уход, который лучше всего подходит для ребенка
- найди лучшую дозу лекарств
- найти лечение состояний, которые затрагивают только детей
- лечат состояния, которые ведут себя иначе у детей
- понять, как лечение влияет на организм растущего ребенка
Узнайте больше о клинических испытаниях и детях.
Какие клинические испытания открыты?
Клинические испытания, которые в настоящее время открыты и набираются, можно просмотреть на сайте www.ClinicalTrials.gov.
Список литературы
[1] Национальный институт диабета, болезней органов пищеварения и почек. United States Renal Data System 2010 Годовой отчет с данными: Том 2: Атлас терминальной стадии почечной недостаточности в Соединенных Штатах. Вашингтон, округ Колумбия: Типография правительства США; 2010. Публикация NIH 09–3176. Отчет.
3 Фармакокинетика и фармакодинамика у детей по сравнению со взрослыми | Рациональная терапия для младенцев и детей: Итоги семинара
Носитель, ответственный за транспорт глюкозы, классифицируется как котранспортер глюкозы натрия или способствующий переносчик глюкозы.Ген стимулирующего переносчика глюкозы имеет от 10 до 11 экзонов, в зависимости от изоформы. Белок, пептид из 450 аминокислот, является высококонсервативным между видами и изоформами (пять белков, которые были клонированы и описаны на сегодняшний день). Переносчик глюкозы Glut-1 отвечает за базальный транспорт глюкозы. Он имеет KM (константу Михаэлиса) в диапазоне от 1 до 5 миллимолярных, присутствует во многих тканях, представляет собой пролиферативное состояние и обнаруживается в тканях плода.
Glut-2, изоформа, обнаруженная в печени, бета-клетках поджелудочной железы и тонком кишечнике, имеет более высокий KM, примерно от 20 до 60 мМ.Glut-3, которая является третьей изоформой, обнаруживается в головном мозге и плаценте и считается наиболее эффективным переносчиком глюкозы с самым низким KM для глюкозы. Большинство исследований, которые были проведены на взрослых, были с Glut-4, который является инсулино-чувствительным типом переносчика и обнаруживается только в чувствительных к инсулину тканях с KM около 5 мМ. Glut-5 – переносчик фруктозы. Glut-6, который был клонирован и который считался очень близким к Glut-3, оказался псевдогеном.Изоформы являются субстрат-специфическими и не являются альтернативными продуктами сплайсинга. Гены этих белков раздельны и расположены в разных хромосомах. Их кинетика глюкозы соответствует требованиям тканей, в которых они экспрессируются; таким образом, существует тканеспецифическая экспрессия. Кроме того, все они демонстрируют паттерн развития экспрессии.
Исследования на животных и тканях аутопсии человека показали, что в процессе развития Glut-1 обнаруживается в избытке, особенно у плода, новорожденного и в большинстве исследованных тканей, но уровни снижаются с возрастом.Напротив, с возрастом увеличивается уровень печеночных (Glut-2), мозга (Glut-3) и инсулино-чувствительных (Glut-4) форм по сравнению с уровнем Glut-1.
Glut-4 служит полезным маркером различий в чувствительности к инсулину, которые могут возникать на протяжении жизни человека. Например, в миокарде плода присутствует очень мало Glut-4 по сравнению с его количеством у взрослого человека. В сердце плода Glut-1 отвечает за базальный транспорт глюкозы.Наблюдается резкое снижение уровня Glut-4 у плода матери с тяжелым диабетом. Подобные результаты были также получены для скелетных мышц плода, которые вели себя точно так же, как сердце в отношении Glut-1 и Glut-4. Модели на овцах демонстрируют, что на поздних сроках беременности гипергликемия вызывает зависящее от времени снижение Glut-1 в скелетных мышцах, как и в случае Glut-4. Таким образом, наблюдается снижение уровня Glut-4 в скелетных мышцах с появлением инсулинорезистентности.
Тогда необходимо ответить на вопрос, влияет ли инсулин на плод.В модели на крысах инсулин вводили 20-дневному плоду, 2-дневному новорожденному и 60-дневной крысе. Обнаружено четырехкратное повышение уровня инсулина в плазме; однако было сопутствующее 50-процентное снижение уровня глюкозы в плазме. Инсулинотерапия у плода, по-видимому, кратковременно увеличивала уровень Glut-1, возвращая его к исходному уровню. Глют-4 лев-
Хроническая крапивница у детей: обзор
ВВЕДЕНИЕ
Крапивница – распространенное состояние, характеризующееся преходящими эритематозными и отечными бляшками или папулами с ограниченными эритематозными краями и центральным просветом, известным как крапивница / волдыри.Крапивница обычно бывает зудящей, ее размер и расположение варьируются, в том числе на слизистых оболочках. Крапивница может сопровождаться ангионевротическим отеком, который характеризуется плохо ограниченным отеком (более глубокий отек дермы и подкожной клетчатки), часто затрагивающий губы, язык, веки, руки и ноги. 1
Крапивница возникает в результате дегрануляции тучных клеток / базофилов дермы и подслизистой оболочки, которые высвобождают вазоактивные медиаторы, такие как гистамин и липидные медиаторы (лейкотриены и простагландины), которые усиливают экспрессию других цитокинов и хемокинов и вызывают экстравазацию жидкости в поверхностные ткани. 2,3 Крапивница является первичным поражением крапивницы, но ее также можно увидеть при других воспалительных состояниях, таких как пигментная крапивница, крапивница, васкулит, мастоцитоз и аутовоспалительные синдромы; однако, поскольку эти состояния не рассматриваются в рамках классификации крапивницы из-за их непохожей патофизиологии, они не будут обсуждаться в этом обзоре. Хроническая крапивница (ХК) диагностируется, когда крапивница и / или ангионевротический отек сохраняются более 6 недель. 4
КЛАССИФИКАЦИЯ ХРОНИЧЕСКОЙ УРТИКАРИИ
На основе новой классификации Отделения дерматологии Европейской академии аллергии и клинической иммунологии (EAACI), финансируемой ЕС сети передового опыта, Глобальной европейской сети по аллергии и астме (GA²LEN), Европейского форума дерматологов (EDF), и Всемирная организация по аллергии (WAO), CU подразделяется на две основные группы: 5
- Хроническая спонтанная крапивница (CSU): крапивница и / или ангионевротический отек присутствуют в течение> 6 недель с или без установления этиологии.
- Хроническая индуцибельная крапивница (CIU): симптомы крапивницы вызываются определенными раздражителями.
ЭПИДЕМИОЛОГИЯ И ЭТИОЛОГИЯ
Частота крапивницы (острой и хронической) у детей составляет примерно 2,1–6,7% 2 , в то время как распространенность КЯ колеблется в пределах 0,1–13,0%. 6 Подсчитано, что 20–30% детей, у которых изначально была аутоиммунная крапивница (AU), позже заболевают CU. 7 Ангионевротический отек и крапивница наблюдаются вместе у 50–80% детей с КЯ. 8,9 Атопия или другие аллергические заболевания в анамнезе могут иметь место у 40% этой популяции. 10,11 CU у детей распространен во всем мире, но, похоже, не имеет сексуальных предпочтений. 12
Хотя точный патогенез CU остается плохо изученным, известно, что крапивница является результатом дегрануляции тучных клеток / базофилов, вызванной определенным агентом. Недавно была исследована роль активных форм кислорода (ROS) и матриксной металлопротеиназы-9 (MMP-9) в патогенезе CU, поскольку они вовлечены в воспалительные процессы.Dilek et al. 13,14 обнаружили, что у детей с КЯ уровни как АФК, так и ММР-9 в плазме выше, чем у здоровых субъектов, и это имело положительную корреляцию с активностью заболевания.
Аутоиммунитет также играет роль в патогенезе крапивницы, поскольку было обнаружено, что по крайней мере 30–50% пациентов с ЯК имеют циркулирующие аутоантитела иммуноглобулина (Ig) G против альфа-цепи рецептора IgE. 6,15 Ассоциация ЯБ и аутоиммунных состояний, таких как тиреоидит, распознается у взрослых, но в педиатрической литературе это кажется противоречивым; в то время как некоторые авторы обнаружили, что 4–7% детей с AU имели положительные антитела против щитовидной железы; 16 других не нашли доказательств этой связи. 12,17 Другие аутоиммунные состояния, которые были связаны с AU, включают сахарный диабет 1 типа, воспалительное заболевание кишечника, системный ювенильный артрит, системную красную волчанку и целиакию. 15,18
Инфекционные агенты также могут вызывать CU. Сообщалось о нескольких случаях Escherichia coli, стрептококка группы A, Chlamydia pneumoniae , цитомегаловируса, вируса герпеса человека (HHV) -6, вируса Эпштейна-Барра и Helicobacter pylori . 19,20 Недавно было высказано предположение, что HHV-6 и HHV-4 действуют как кофакторы в процессе воспаления и аутоиммунитета, наблюдаемых при CU. 21 Распространенность паразитарной инфекции (например, Blastocystis hominis, Giardia Кишечник, Dientamoeba fragilis, Enterobius vermicularis, Entamoeba spp. ) у детей с КЯ широко варьирует, от 1 до 10%, в зависимости от страны происхождения. 10,22,23 В настоящее время использование специфического лечения этих инфекционных агентов остается спорным, поскольку во многих случаях симптомы ЯБ сохраняются или повторяются после прекращения терапии. 23,24
Аллергия на лекарства, продукты питания или пищевые добавки – хорошо известные триггеры КЯ. 25 Антибиотики и нестероидные противовоспалительные препараты, включая аспирин, являются основной причиной лекарственной аллергии. 3 Среди пациентов с БА, страдающих аллергией на пищевые продукты и добавки, основными виновниками были фрукты, овощи, морепродукты, красители, консерванты (глутамат натрия) и подсластители. 19
Физическая и холинергическая крапивница составляют особую подгруппу БР, известную как ХИУ.Он характеризуется развитием крапивницы или ангионевротического отека из-за определенных физических раздражителей, таких как тепло, холод, давление, вибрация, вода, ультрафиолет и т. Д. 26 В редких случаях пациенты могут иметь смешанные проявления с более чем одним типом кр. 27
Литературы о распространенности ЯК у детей немного по сравнению с литературой взрослых; однако недавний систематический обзор показал, что CSU был наиболее распространенным типом CU (85%), тогда как пациенты с CIU составляли только 15% случаев.В группе CSU> 55% пациентов имели неизвестную этиологию (идиопатическую), 28,4% имели AU; аллергия на лекарства и продукты питания / добавки была обнаружена в 25% случаев, а инфекции выявлены в 4,5% случаев. 23 Azkur et al. 16 выполнили проспективное исследование с участием 222 детей с КЯ, из которых 59,9% имели КРН и 40,1% КР. В группе CSU 53,5% имели AU, 32,8% имели положительный дыхательный тест с 14C-мочевиной на H. pylori , а 6,5% имели положительный тест стула на паразитов. В группе CIU 77.У 5% был дермографизм, у 16,8% – холодовая крапивница, у 2,2% – холинергическая и солнечная крапивница, а аквагенная крапивница присутствовала у 1,1% пациентов. 16 В другом исследовании, сфокусированном исключительно на педиатрической CIU (N = 53), 38% имели дермографизм, 19% имели холинергическую крапивницу, 17% имели смешанные физические подтипы, 9% имели крапивницу, индуцируемую давлением, холодовую крапивницу и тепловую крапивницу. и 4% не были указаны. 28
КЛИНИЧЕСКАЯ ПРЕЗЕНТАЦИЯ
Хроническая спонтанная крапивница
Как правило, у пациентов с CSU в течение более 6 недель возникают частые ульи, которые обычно проходят в течение 24 часов, не оставляя следов.Отек ротоглотки или ангионевротический отек можно увидеть у ≤ 80% пациентов, но редко представляет собой опасное для жизни состояние. 7 У пациентов с IgE-опосредованной пищевой или лекарственной аллергией симптомы не проявляются в течение первого часа после воздействия. поражают детей младшего возраста (3–12 лет), а продолжительность заболевания короче. Кроме того, значительно выше распространенность желудочно-кишечных симптомов (тошнота / боль в животе). 22 В целом, пациенты с AU не имеют клинических различий среди детей без AU. В нескольких исследованиях с участием детей не удалось найти клиническую корреляцию между уровнем антител и серьезностью или хроническим течением крапивницы. 11
Хроническая индуцибельная крапивница
Холодная крапивница
Холодная крапивница проявляется покраснением, отеком и зудом на незащищенных участках кожи, подверженных воздействию холодной воды, льда или пребывания на улице в холодную погоду.Симптомы появляются через несколько минут, а после того, как раздражитель устранен, исчезают в течение 30–60 минут. Системные симптомы, такие как головная боль, усталость, ощущение головокружения, рвота или анафилаксия, присутствуют у ≤50% пациентов после общего воздействия холода (например, плавания). Сообщалось также об ассоциации с недавней вирусной инфекцией, связанной с криоагглютинином. 29
Тепловая крапивница
В отличие от холодовой крапивницы, крапивница при нагревании развивается через 10 минут после контакта с источником тепла (45 ° C) в течение ≥5 минут. 26
Дермографизм
Дермографизм характеризуется эритемой и / или припухлостью, возникающей в местах трения или незначительной травмы (например, царапин, одежды, хлопков в ладоши).
Обычно крапивница локализуется на поверхности кожи и проходит через 30–60 минут. Связь с ангионевротическим отеком встречается редко. 2,26
Солнечная крапивница
У пациентов внезапно появляются эритема, крапивница, зуд и иногда ангионевротический отек в областях, подвергшихся воздействию солнечного света (ультрафиолетовый свет-A и, реже, ультрафиолетовый свет-B) или других источников видимого света.Реакция возникает во время или после нескольких минут воздействия, но между облучением и первым появлением какого-либо симптома может быть латентный период в несколько часов. 30 После прекращения воздействия симптомы проходят через 30 минут или в течение первых 24 часов. Интересно, что длина волны света, которая вызывает симптомы, у каждого пациента разная. В редких случаях полное воздействие на тело может привести к системным симптомам и анафилаксии. 31,32
Вибрационная крапивница
Редко встречающийся у детей, этот тип крапивницы характеризуется зудящей эритемой или припухлостью в месте воздействия вибрационного раздражителя, такого как бег, езда на мотоцикле или электрические инструменты (например,грамм. газонокосилка, пневматическая сеялка). Симптомы обычно появляются в течение нескольких минут после вибрации и длятся несколько часов после прекращения воздействия. Когда стимул продолжается, могут развиться системные симптомы, такие как покраснение лица, стеснение в груди и связанное с этим общее ощущение тепла. 33 Эта крапивница может быть вызвана мутацией в гене ADGRE2, который имеет аутосомно-доминантное наследование. 34
Крапивница с отсроченным давлением
В отличие от других физических видов крапивницы, крапивница с отсроченным давлением состоит из развития крапивницы / отека от 30 минут до 9 часов после воздействия давления, такого как тесная одежда, стук молотка, сидение или ношение тяжелых сумок с покупками.Поражения кожи также продолжаются дольше (12–72 часа), чем при других типах физической крапивницы. 35 Может быть поражена любая часть тела, но обычно чаще поражаются ладони, подошвы, губы, плечи, руки и ягодицы. Зуд может отсутствовать или быть умеренным; вместо этого пациенты описывают локализованную боль и чувство жжения. 36 Экстракожные проявления, такие как гриппоподобные симптомы и артралгия, могут сопровождать поражения кожи. 37
Холинергическая крапивница
Хотя он входит в подгруппу CIU, он не считается физической крапивницей, потому что он вызывается повышением температуры ядра тела / потоотделением, а не экзогенным физическим триггером, действующим на кожу, чтобы вызвать симптомы. 5 Холинергическая крапивница проявляется в виде очень зудящих точечных папул или крапивницы быстро после физических упражнений, эмоционального стресса, горячей ванны или острой пищи и обычно проходит в течение 1 часа. 38 Поражения кожи могут затрагивать любую часть тела; однако чаще поражаются шея, сгибающие поверхности локтей, коленей, запястий и внутренней поверхности бедер. 7 Как и крапивница / анафилаксия, вызванная физической нагрузкой, холинергическая крапивница может быть вызвана физической нагрузкой, но это могут быть разные формы. 2 Крапивница при крапивнице, вызванной физической нагрузкой, обычно крупнее и риск анафилаксии выше. Ангионевротический отек и системные симптомы также могут присутствовать у пациентов с холинергической крапивницей, но редко. 39
Аквагенная крапивница
Аквагенная крапивница проявляется в виде чрезвычайно мелких зудящих папул / крапивниц, в основном локализованных на шее, верхней части туловища и руках. Они развиваются в течение 5–20 минут после контакта с пресной или соленой водой, независимо от ее температуры. 40 Он редко встречается у маленьких детей и обычно развивается после полового созревания (средний возраст: 11–49 лет). Хотя он присутствует у представителей обоих полов, он чаще встречается у женщин. 41 Сообщалось также о семейном предрасположении. 42 Системные симптомы могут появиться, если большая поверхность тела находится в воде на несколько минут. Крапивница длится около 20–30 минут и проходит спонтанно. 43
ОЦЕНКА ТЯЖЕСТИ И КАЧЕСТВА ЖИЗНИ БОЛЬНЫХ ХРОНИЧЕСКОЙ УРТИКАРИЕЙ
Хотя CU иногда может представлять собой опасное для жизни состояние, в большинстве случаев симптомы, такие как кожный зуд, крапивница или ангионевротический отек, быстро проходят без серьезных осложнений; однако повторение таких симптомов может стать тяжелым бременем для детей и их семей.В недавних рекомендациях EAACI / GA²LEN / EDF / WAO по крапивнице рекомендуется использовать показатель активности крапивницы в течение 7 дней для оценки степени тяжести крапивницы и зуда у пациентов с КЯ. Каждый день пациенты должны присваивать значение от 0 до 3 интенсивности зуда (0: нет, 1: легкий, 2: умеренный, 3: тяжелый) и количеству крапивниц (0: нет, 1: <20). ульи, 2: 20–50 ульев, 3:> 50 или большие ульи). Окончательная оценка варьируется от 0 до 42. Более высокий балл означает большую серьезность. 5 Визуальные аналоговые шкалы также использовались для оценки тяжести заболевания у взрослых и детей с КЯ. 44
Как и следовало ожидать, качество жизни (КЖ) детей с КЯ ухудшается от большей до меньшей степени в зависимости от тяжести заболевания. На повседневную деятельность, такую как успеваемость в школе, сон, личный уход и взаимодействие со сверстниками, могут влиять не только симптомы, но и побочные эффекты лечения. 19 Несмотря на то, что было проведено несколько исследований КЖ у детей с ЯК, известно, что ЯК у детей влияет на КЖ аналогично другим хроническим кожным состояниям, таким как атопический дерматит. 45 В настоящее время Опросник качества жизни при хронической крапивнице является единственным специальным инструментом, который оценивает степень тяжести и влияние на качество жизни пациентов с КЯ. 46 Другие инструменты, используемые у детей с ЯК, включают Индекс качества жизни в детской дерматологии, Дерматологическое качество жизни, Скиндез-29 и Шкалу тяжести крапивницы (не валидировано у детей). 44,47
ДИАГНОСТИКА
Диагноз устанавливается на основании анамнеза и клинических характеристик кожных и системных проявлений.Обширные лабораторные исследования обычно не требуются и должны основываться на симптомах или подозрениях на основное заболевание (рисунок 1). 48 Для диагностики AU можно использовать либо кожный тест аутологичной сыворотки (ASST), либо тест активации базофилов (BAT). 17 Оба теста обладают высокой чувствительностью и специфичностью для определения активности высвобождения гистамина базофилов. В то время как ASST представляет собой тест in vivo , BAT выполняется in vitro . Недавно Netchiporouk et al. , 49, , показали, что высокие уровни BAT у детей с CU статистически значимо связаны с более высокой активностью заболевания.CIU может быть диагностирован с помощью специального тестирования. 50 Биопсия кожи необходима редко, но она может исключить другие состояния, когда системные симптомы и поражение кожи не соответствуют никакому типу КЯ. 9
ЛЕЧЕНИЕ
Целью лечения является устранение симптомов или снижение их тяжести / частоты. Искоренение или предотвращение триггеров (если они определены) – это первый шаг; 7 однако, во многих случаях это невозможно или симптомы сохраняются, несмотря на специфическое лечение (антибиотики, противопаразитарные препараты, заместительная терапия тиреоидными гормонами).
Первой линией лечения ЯБ является антигистаминная терапия, поскольку она подавляет действие медиаторов тучных клеток и базофилов на ткани-мишени. 48 H2-антигистаминные препараты первого поколения могут временно облегчить симптомы CU; однако они больше не рекомендуются из-за нежелательных побочных эффектов (седативный эффект, нарушение бдительности и когнитивных функций). 2 Однако некоторые авторы сообщают об эффективности и безопасности кетотифена (неконкурентного h2-антигистамина и стабилизатора тучных клеток) у пациентов с КЯ. 51
Новое руководство EAACI / GA²LEN / EDF / WAO решительно поддерживает использование h2-антигистаминных препаратов (SG-h2AH) второго поколения для лечения хронической язвы. 5 У детей было проведено несколько исследований безопасности и эффективности цетиризина, левоцетиризина, лоратадина, фексофенадина, дезлоратадина и рупатадина. 52 Обычная доза SG-h2AH может быть увеличена до 2–4 раз, если симптомы не исчезнут или не улучшатся в течение первых 2–4 недель лечения; если улучшения по-прежнему нет, можно попробовать другой h2-антигистаминный препарат. 53 Несколько исследований, проведенных с участием детей с КЯ, показали, что примерно 35–38% этих пациентов нуждались в двойных дозах SG-h2AH, в то время как только 6% и 5% нуждались в тройной или четырехкратной дозировке соответственно. Интересно, что дети младшего возраста лучше реагируют на обычные дозы, в то время как детям старшего возраста требуются более высокие дозы для достижения исчезновения симптомов. 53,54 Некоторые авторы рекомендовали добавление h3-антигистамина (циметидин, ранитидин) пациентам, которые все еще не смогли достичь полной ремиссии своих симптомов, хотя это остается спорным. 3 Для тех, у кого монотерапия оказалась неудачной, следующая линия лечения включает добавление антагониста лейкотриена (LTRA), короткий курс пероральных кортикостероидов, циклоспорина или омализумаба. 6
LTRA, такие как монтелукаст и зафирлукаст, успешно применялись у детей с астмой или другими аллергическими заболеваниями; однако литературы о педиатрической БК практически нет. У взрослых недавний систематический обзор показал противоречивые результаты. В качестве монотерапии LTRA были лучше, чем плацебо, но менее эффективны, чем SG-h2AH, тогда как комбинированная терапия (SG-h2AH + LTRA) показала в целом лучшие результаты. 55-57 В настоящее время применение кортикостероидов при КЯ ограничено только при обострениях и на короткие периоды времени (3–7 дней) из-за их хорошо известных побочных эффектов. 2,5,52
Циклоспорин также использовался в качестве адъювантной терапии при лечении трудноуправляемой КЯ. 58 Более того, было показано, что циклоспорин более эффективен у пациентов с повышенным уровнем С-реактивного белка высокой чувствительности. У детей немногие исследования показали его эффективность. 59 Doshi et al. 60 сообщили о семи пациентах, получавших циклоспорин после неудачной терапии высокими дозами SG-h2AH и кортикостероидами. У всех пациентов симптомы исчезли в течение первых 8 недель лечения без каких-либо побочных эффектов. 60 Сообщалось о побочных эффектах (например, инфекциях, гипертонии, нефротоксичности, головной боли, тошноте, боли в животе), хотя и нечасто. Таким образом, рекомендуется тщательный мониторинг артериального давления, функции почек и уровня циклоспорина. 61
Омализумаб представляет собой гуманизированное моноклональное антитело на основе рекомбинантной ДНК, которое связывается с константной областью молекулы IgE, избегая взаимодействия между свободным IgE с рецепторами высокого и низкого сродства IgE. Это снижает уровни IgE и приводит к подавлению экспрессии высокоаффинных рецепторов IgE на воспалительных клетках. 62 В последнее время интерес к омализумабу как к терапии второй линии для пациентов с КЯ значительно возрос, поскольку несколько исследований и клинических случаев продемонстрировали его эффективность и безопасность как у взрослых, так и у детей. 63-65 У детей омализумаб в настоящее время одобрен для лечения неконтролируемой аллергической астмы средней и тяжелой степени и ХСС (≥12 лет). Использование не по назначению включает аллергический ринит, пищевую аллергию и анафилаксию, а также тяжелые рефрактерные и атопические дерматиты. 66 Улучшение симптомов наблюдается уже после первой дозы; однако для предотвращения рецидива и достижения полной ремиссии считается необходимым не менее 5 доз. 65 В целом, омализумаб кажется безопасным, при этом сообщается о небольшом количестве побочных эффектов (в основном легкие кожные реакции в месте инъекции и, в редких случаях, анафилаксия), но его высокая стоимость ограничивает его использование. 12,66-68 Для получения дополнительной информации см. Рисунок 2.
7 Симптомы дисграфии у детей
Дисграфия – это языковая неспособность к обучению или различие, которое в первую очередь влияет на письмо. Это может быть трудно обнаружить у маленьких учеников, поскольку не каждый ребенок развивает навыки грамотности с одинаковой скоростью. Тем не менее, есть некоторые отличительные признаки проблемы, которые обычно обнаруживаются, когда ребенок впервые учится писать.
Например, эти дети часто не могут держать ручку или карандаш и формировать буквы и цифры как при печати, так и при написании курсивом.Им сложно выразить свои мысли в письменной форме, от систематизации идей до правильного написания и пунктуации. Плохой почерк – обычное дело. Расстояние между словами может быть неравномерным, размер букв может меняться, и возникнут проблемы с отображением полей внутри.
Учащимся с дисграфией бывает трудно показать, что они узнали, когда оценка проводится с помощью письменных заданий. Дети с дисграфией также склонны находить упражнения по копированию сложными и также могут избегать раскрашивания и рисования.
Поскольку письмо от руки необходимо для всего, от размещения своего имени вверху страницы до заметок, заполнения рабочих листов и сдачи тестов, на обучение может повлиять отсутствие доступа к приспособлениям и обучению стратегии, которые он или ей нужно.
Согласно некоторым исследованиям, проблемы с письмом присутствуют у 10–30% детей на уровне начальной школы (1). После третьего класса важно провести оценку учащегося на предмет подозрения на дисграфию, чтобы он не отставал от своих сверстников.Чем раньше будет получена оценка, тем лучше.
Неустановленные трудности в обучении могут способствовать занижению самооценки у учащихся, которые могут считать, что они не так умны, как их одноклассники. Более того, поскольку дети с дисграфией могут хорошо читать, их плохую успеваемость в письменной работе можно списать на лень или «невнимание», что может нанести еще больший ущерб самооценке ребенка. Очень важно не допускать, чтобы ученик создавал негативные ассоциации со школой, которые, однажды сформировавшиеся, трудно изменить.
Дисграфия по сравнению с другими трудностями в обучении
Обследование может определить, является ли дисграфия причиной трудностей с письмом. В некоторых случаях дисграфию можно спутать с диспраксией, нарушением мелкой моторики, из-за которого у детей возникают проблемы с координацией, в том числе с письмом от руки. Если причиной является диспраксия, планирование и организация также могут быть проблемой, и ребенку может быть трудно заниматься спортом. Узнайте больше о диспраксии.
Когда чтение вслух является проблемой, ребенок также может бороться с дислексией – еще одной проблемой изучения языка, которая в первую очередь влияет на способность к чтению и правописанию.По данным Международной ассоциации дислексии, «дети с нарушенным почерком также могут иметь синдром дефицита внимания (СДВГ) – невнимательный, гиперактивный или комбинированный подтипы невнимательного и гиперактивного». Прочтите эту статью о СДВ и СДВГ в классе, чтобы узнать больше.
Предупреждение: дисграфия – это не дислексия. Дети с дислексией в основном борются с чтением и правописанием. Если возникают трудности с письмом, они часто возникают из-за проблем с фонологическим кодированием или сбоем.проблемы с формированием письма. Дислексия также может широко варьироваться, и не все случаи одинаковы. Ознакомьтесь с нашей коллекцией статей о дислексии, чтобы узнать больше.
Трудно писать
Язык сначала развился как система устного общения, а это значит, что письменный язык – относительно новое явление в истории человеческой цивилизации. Чтение и письмо – когнитивные сложные задачи, включающие иерархию навыков, которые необходимо освоить и автоматизировать, чтобы обеспечить свободное чтение и письменное производство.
Дети начинают с обучения формированию букв, затем кодированию звуков в буквы, организации букв в слова и, наконец, соединению слов в грамматически правильные предложения. Помимо уровня предложения, идеи должны быть представлены в логическом порядке, а информация организована в абзацы. Придется бороться с орфографией на английском языке (не все слова пишутся так, как они звучат), а также применяются правила, связанные с использованием заглавных букв и знаков препинания. Неудивительно, что на развитие навыков письма у студентов уходит много лет!
7 признаков дисграфии
Плохое формирование букв Ребенку с дисграфией может быть довольно сложно понять, как линии и кривые объединяются в буквы.Он или она могут с трудом копировать штрихи пера, необходимые для создания буквы, и испытывать трудности с интервалом и размером. Вначале вы заметите, что ребенок с определенным нарушением обучаемости часто пишет письма не так, как его сверстники.
Не все буквы созданы одинаковыми, а строчные буквы, как правило, сложнее. Это потому, что они состоят из более изогнутых линий и меньше по размеру, что создает дополнительную проблему для тех, кто уже испытывает трудности с ручкой или карандашом.Вы можете увидеть перевернутые буквы, писать только заглавными буквами, неспособность написать курсивный текст и, как правило, трудночитаемый и плохой почерк.
Боль и разочарование от почерка Дети с дисграфией (и диспраксией) обычно жалуются, что им больно писать от руки. Диспраксия не является специфическим нарушением обучаемости, но влияет на мелкую моторику. Они могут неудобно расположить запястье и локоть и не смогут удерживать ручку или карандаш за рукоятку штатива.Бумага может выскользнуть из-под них, и они могут чрезмерно давить из-за трудностей с приложением нужного давления.
Все это отвлекает и мешает перенести мысли на бумагу. Также обращайте внимание на неестественные движения и напряженную позу. Хотя существуют устройства, которые могут помочь, например ручки для ручек и карандашей для увеличения обхвата, обучение печати часто рекомендуется как менее болезненный и более эффективный метод письма при дисграфии.
Затруднение с интервалом в тексте Это может быть пробел между буквами, между словами и / или между предложениями. Написание справа налево и создание текста, идущего по прямой линии, может быть проблематичным, равно как и расположение чисел и уравнений в математических задачах.
Учителя могут заметить тенденцию к тому, что текст выливается на поля, слова разделяются, а детям не хватает места в конце страницы. Одна из самых сложных задач для студентов, страдающих дисграфией, – это писать в маленькие коробки – обычное требование к организационным схемам из листов деятельности в классе. Обратите внимание, что проблемы с расстановкой интервалов при письме также обнаруживаются при нарушениях обработки информации и иногда при дислексии зрения.
Плохое правописание Процесс письма утомляет детей с дисграфией, что увеличивает вероятность возникновения орфографических ошибок. Кроме того, учтите, что английский язык сложен для написания, потому что из правил так много исключений.
Неграмматическое и неорганизованное письмо Функции письма более высокого порядка, такие как планирование и построение грамматически правильных предложений, могут быть трудными для ребенка с дисграфией.Часто встречаются повторяющиеся предложения, неправильное использование или отсутствие пунктуации, и учителям, как правило, трудно следовать письменной работе. Это особенно верно при сравнении способности ребенка передавать информацию во время разговора.
Избегание школьных занятий Письмо необходимо для большинства занятий в классе и является важным навыком при экзаменах, проектах и даже домашних заданиях. Поскольку дети с дисграфией знают, что они плохие писатели, они могут неохотно завершать работу и могут действовать бескорыстно или даже полностью отказываться от участия в проекте.Учителя часто видят незавершенные письменные задания, невыполнение домашних заданий и отсутствие мотивации или энтузиазма в отношении обучения в классе. Это тем более справедливо при написании заданий скорописью.
Низкая уверенность и негативная самооценка Как и другие специфические различия в обучении, дисграфия может вызвать проблемы с уверенностью и самооценкой. Студенты могут быть смущены своими способностями к письму и плохим почерком и не хотят работать в группах или парах.Постоянное занижение за письменную работу после того, как ему приходилось работать вдвое больше для создания блока текста, также демотивирует и обескураживает, и в конечном итоге у ребенка могут развиться негативные отношения со школой.
Когда заболевание остается невыявленным, дети могут начать плохо думать о себе и своих способностях (2). Вот почему важно просвещать детей о природе их различий в обучении, а затем предоставлять им доступ к инструментам и стратегиям, необходимым для преодоления трудностей.Дисграфию можно назвать особой неспособностью к обучению, но она не обязательно должна быть инвалидностью, которая мешает ребенку полностью реализовать свой потенциал.
Кроме того, некоторые исследования отметили, что дети с дисграфией пишут с другим ритмом, чем их сверстники (3).
Учителям
Если вы подозреваете, что у ребенка недиагностированная дисграфия, Национальная ассоциация почерка советует вам обратиться к школьному координатору по особым потребностям, который может порекомендовать им обратиться к эрготерапевту.Это особенно актуально после второго и третьего классов, когда трудности с письмом в раннем возрасте у детей, не страдающих дисграфией, становятся менее заметными (4).
Учителям также полезно рассмотреть этот краткий список советов при работе с учащимися, страдающими дисографией:
- Не заставляйте писать на доске
- Предоставить планшеты для текстовых аннотаций рабочих листов
- Объедините учащихся, страдающих дисграфией, с напарником, делающим заметки
- Разрешить им набирать письменные задания или заметки с помощью компьютера
- Разрешить использование записывающих устройств для аудиторных занятий
- Ограничьте количество записей, которые вы ожидаете от них.
- Не ограничивайте количество времени, которое они должны дать письменный ответ
- Оцените учащихся по качеству vs.количество их письменной продукции
- Предоставьте подсказки, чтобы помочь им провести мозговой штурм и изложить свои мысли на бумаге
- Избегайте вопросов с короткими ответами в викторинах и включайте множественный выбор
- Не объявляйте классу, что у них есть особая неспособность к обучению
- Создавайте возможности для устного оценивания, чтобы учащиеся могли продемонстрировать свои знания без необходимости писать
Как помочь ребенку с дисграфией
Тяжесть дисграфии часто сильно варьируется от ребенка к ребенку, и двое учащихся не будут бороться с одинаковыми симптомами.Это часто бывает, когда речь идет о конкретной неспособности к обучению. Когда ребенок пишет буквы, обратите внимание на то, как он держит карандаш, но также сосредоточьтесь на контакте с бумагой.
Для людей с дисграфией есть материалы, которые могут помочь с механикой письма. Определенные типы текстурированной бумаги предотвращают соскальзывание кончика пера, графическая и линованная бумага помогает формировать буквы, ручки для ручки и карандаша делают письмо менее болезненным, а более толстые маркеры и мелки часто легче удерживать.Эти приспособления также могут быть полезны для студентов, страдающих диспраксией.
Technology предлагает ряд инструментов, которые помогут людям, которые борются с письменными функциями высшего порядка. Набор текста устраняет стресс, связанный с формированием букв и интервалом, и устраняет любые затруднения, которые испытывают студенты из-за грязного почерка или необходимости переворачивать страницы, покрытые стираемыми отметками. Это помогает им изложить свои мысли на бумаге, даже если это происходит с помощью экрана и принтера.
Чтобы повысить эффективность набора текста и предотвратить визуальные перебои, которые испытывают учащиеся, когда им приходится сканировать клавиатуру в поисках буквы, детям рекомендуется научиться печатать слепым способом.Это можно сделать, когда им 6/7 лет, и их руки достаточно велики, чтобы удобно лежать на клавиатуре.
Набор текста также является хорошим решением для студентов с СДВГ и может иметь значение, когда дело доходит до качества письменной работы студента. Это потому, что это навык, который автоматизирует процесс письма, так что слова текут через пальцы через мышечную память, и больше внимания можно сосредоточить на мыслительном процессе и организации идей. Ознакомьтесь с нашей статьей о том, как научить детей печатать, чтобы узнать больше.
В некоторых ситуациях ребенок с дисграфией может быть не в состоянии писать вообще – в этом случае технология преобразования речи в текст важна для того, чтобы учащийся мог участвовать в школе и создавать долговременные записи о своей работе. Планшеты также полезны, поскольку они часто содержат камеры для фотографирования бумажных листов и экранных клавиатур, которые можно использовать для аннотирования изображений с помощью текста и маркеров. Родители и учителя также могут загружать приложения, которые предоставляют игровые упражнения, направленные на формирование букв, изучение словарного запаса и расположение слов в предложениях.
Набор текста для детей с дисграфией
Touch-type Read and Spell был разработан специально для детей, которые испытывают трудности в школе из-за языковых различий в обучении. Студенты использовали его, чтобы научиться печатать вслепую, улучшить свое чтение и укрепить навыки правописания в течение последних 25 лет.
Узнать больше
Человек с дисграфией часто пишет буквы и произносит слова иначе, чем его сверстники. Если он или она также научится писать на компьютере, большая часть боли и разочарования, связанных с формированием букв, может быть уменьшена.Рабочую память также можно обойти, поскольку орфография автоматизируется за счет мышечной памяти в руках и пальцах.
Многие изучающие дисграфию обнаружили, что многоэтапный и мультисенсорный подход, принятый TTRS, помог им добиться успеха.
Поделитесь с нами своей историей
Вы воспитываете или обучаете ребенка с дисграфией? Как вы впервые узнали симптомы? Какие стратегии сработали для вас и когда вы смогли получить диагноз? Поделитесь любым советом, который вы могли бы дать другим родителям и учителям.Мы также приветствуем личные анекдоты и ждем от вас ответа!
Список литературы
1) Розенблюм, С., Вайс, П., Паруш, С. (2004). Оценка почерка для дисграфии развития: процесс против продукта. Чтение и письмо, 17 (5), 433-458.
2) Энгель-Егер Б., Наукер-Янув Л. и Розенблюм С. (2009). Почерк, самооценка и самооценка у детей с дисграфией. Американский журнал профессиональной терапии, 63 (2), 182-192.
3) Sovik, N., Maeland, A.F., & KarlsDottir R. (1989). Контекстные факторы и способность писать «нормальные» дети и дети с дисграфией. В: Р. Пламондон, К. Ю. Суен и М. Л. Симнер (редакторы), Компьютерное распознавание и человеческое производство почерка (стр. 333-347). World Scientific.
4) Overvelde, A. & Hulstijn, W. (2011). Развитие почерка у детей 2-х и 3-х классов начальной школы с нормальными, подверженными риску или дисграфическими характеристиками. Исследования нарушений развития , 32 (2), 540-548.
Инфаркт миокарда у детей | IntechOpen
1. Инфаркт миокарда у детей
Инфаркт миокарда (ИМ) – это клиническое состояние, которое развивается в связи с внезапным снижением или прерыванием кровотока в коронарных сосудах, снабжающих сердце по различным причинам. Спазм коронарной артерии и ишемия миокарда наблюдаются на ранней стадии окклюзии. Если соответствующая коронарная артерия не перенаправляется быстро или не может быть реваскуляризована, то развивается ИМ [1].Инфаркт миокарда – частое явление у взрослых, но не у детей. Более того, хотя электрокардиографические, эхокардиографические и ферментативные диагностические критерии ИМ у взрослых хорошо определены, у детей существуют некоторые трудности [2, 3]. Поскольку с возрастом структура сердца изменяется, иногда возникают трудности с электрокардиографическими диагностическими критериями ишемии.
Хотя ИМ чаще встречается при наличии врожденного порока сердца (ВПС), он также может наблюдаться у пациентов без ИБС.В отличие от атеросклеротической болезни коронарных артерий у взрослых пациентов ишемия и инфаркт у детей часто связаны с аномалиями коронарных артерий и ИБС [4]. Кроме того, врожденные протромботические заболевания, васкулит, хирургические или интервенционные процедуры также могут вызывать ишемию и инфаркт [5]. Субэндокардиальная ишемия, особенно стеноз аорты, характеризующийся гипертрофией левого желудочка, часто наблюдается у пациентов с гипертрофической кардиомиопатией или гипертонической болезнью [2].
Наиболее важными факторами риска у новорожденных и младенцев являются наличие ИБС, аномалий коронарных артерий и перинатальной асфиксии [5, 6].Наиболее частыми причинами инфаркта миокарда у детей (PMI) являются аномальная левая коронарная артерия, исходящая из легочной артерии (ALCAPA), и болезнь Кавасаки [7, 8]. Пациенты, перенесшие операции по переключению артерий, также подвергаются повышенному риску развития PMI [9].
2. Анамнез
Анамнез при инфаркте миокарда у детей и ишемии миокарда у детей и результаты физикального обследования показывают отличия от взрослых. Анамнез младенцев и детей раннего возраста взят из семьи и опекунов [2].Жалобы, обычно сообщаемые в этот период, представляют собой общие симптомы, такие как проблемы с кормлением, отсутствие аппетита, раздражительность, диарея, рвота, холодные конечности, бледность и тахипноэ. Дети постарше могут хорошо описать боль в груди и объяснить ее распространение. Сдавление боли в груди, распространяющейся на левую руку и плечо, должно указывать на боль в груди сердечного происхождения [10, 11]. Однако некоторые дети могут быть не в состоянии описать характер боли в груди.
При физикальном обследовании пациенты, как правило, тревожные, бледные и интерактивные.У них может быть одышка или тахипноэ. Если развиваются тахикардия, гипотензия или кардиогенный шок, это можно определить [2]. При обследовании сердца можно определить нарушения ритма и ритм галопа. Конечности могут быть холодными, а пульс может быть слабым на электрокардиографии (ЭКГ), может определяться желудочковая аритмия или блокада сердца [2, 12, 13, 14]. Пациенты с желудочковой аритмией могут иметь симптомы сердцебиения, обморока и потери сознания [12].
3. Сердечная боль в груди
Анамнез имеет большое значение для определения того, имеет ли боль в груди сердечное происхождение.В случае, если у ребенка возникла боль в груди, семья должна определить, когда возникла боль, как часто ребенок испытывал боль в груди, как долго эта боль длится, куда она излучается, связь с упражнениями, факторы. которые увеличивают или уменьшают боль, независимо от того, есть ли какая-либо связь с кормлением или дыханием, есть ли анамнез травмы, есть ли температура или сопутствующие жалобы, такие как одышка, потливость, сердцебиение или тошнота [10 , 11].Также необходимо определить, есть ли у ребенка или какого-либо члена семьи ИБС и испытывал ли кто-либо из членов семьи недавно боль в груди или ИМ.
Боль в груди, которая является одним из наиболее серьезных симптомов у взрослых, обращающихся в отделение неотложной помощи, обычно имеет доброкачественный характер у детей. Однако чрезвычайно важно решить, имеет ли боль, часто наблюдаемую у детей, сердечное происхождение [15]. Боль в груди сердечного происхождения в детстве можно разделить на 3 группы; как структурные пороки сердца, воспалительные причины и аритмии [10].Структурные заболевания сердца могут вызывать жалобы, связанные с повышенной потребностью в кислороде или снижением коронарного кровообращения. К ним относятся такие явления, как гипертрофическая обструктивная кардиомиопатия или стеноз аорты из-за обструкции выходного тракта левого желудочка. Аномалии коронарных артерий также могут вызывать коронарную ишемию.
Боль в груди сердечного происхождения обычно возникает в ситуациях, когда требуется увеличение сердечного выброса. Обычно он находится в прекардиальной или субтернальной области, в сужающейся форме и иррадиирует на левую руку, шею и челюсть.В некоторых случаях также может наблюдаться одышка, потливость, тошнота, рвота или обморок. У младенцев симптомы могут проявляться в виде затруднений с кормлением, плача и крика (Таблица 1) [2, 6, 15, 16].
| Новорожденные | Дети старшего возраста | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Проблемы с кормлением | Усталость | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Отсутствие интереса к окружению | Отсутствие аппетита | 05 | 0 9115 9115 9115 9115 | Одышка | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Потоотделение | Тахипноэ | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Рвота | тахикардии | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| бледность | Гипотонии | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Тахипноэ | слабый пульс | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Одышка | Ритм нерегулярность | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Внезапное пароксизмальная боль в животе | Ритм галопа | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Холодные конечности | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Шок | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Желудочковая аритмия | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 20 Блок сердца 9120 ble 1. Симптомы и результаты физикального обследования при инфаркте миокарда у детей. После анамнеза и физического обследования всем пациентам необходимо провести ЭКГ и сделать рентгеновское обследование, чтобы исключить респираторные причины [15]. В случаях, когда предполагается, что боль имеет сердечное происхождение, необходимо исследовать уровни тропонина и креатинкиназы миокардиального диапазона (CK-MB) и, при необходимости, провести эхокардиографическую оценку [15, 17, 18]. 4.Электрокардиография при инфаркте миокарда у детейЭКГ в 12 отведениях является неотъемлемой частью оценки ишемической болезни сердца [16]. Повышение точки J, которая соединяет QRS и сегмент ST, является первым признаком ишемии миокарда [7]. По сравнению с исходным уровнем при ишемии миокарда наблюдается повышение на 1-2 мм в точке J и сегменте ST. Повышение уровня> 2 мм должно вызывать подозрение на ИМ (рисунки 1 и 2). Когда определяется элевация ST, должно наблюдаться прогрессирование посредством дифференциальной диагностики доброкачественной ранней реполяризации, перикардита, инфаркта миокарда, блокады ножки пучка Гиса и аневризмы левого желудочка [18].В то время как патологическая элевация ST не проявляет вариабельности, точка J и элевация ST, наблюдаемые при ранней реполяризации у здоровых взрослых, обычно корректируются инфузией изопротеронола или упражнениями [19]. Рисунок 1.Элевация ST на 2–3 мм в отведениях DII, DIII, aVF, V5 и V6 на электрокардиографии свидетельствует об инфаркте миокарда. Рисунок 2.Коронарная ангиография выявила полную окклюзию левой передней нисходящей [LAD] и дистальной огибающей (CX) коронарных артерий (красные стрелки). Наличие депрессии сегмента PR является ЭКГ-находкой, которая важна для дифференциации миоперикардита от ИМ в пользу миоперикардита [18]. Положительная прогностическая ценность депрессии PR, наблюдаемой в отведениях грудной клетки и конечностей, составляет 96,7% [19]. Изменения зубца Т обычно сопровождают изменения сегмента ST при ОИМ. Первоначально зубцы Т могут быть длинными и острыми (острейший зубец Т.). Эти изменения, определенные на ЭКГ, показывают повреждение миокарда (рис. 3).Депрессия ST может отражать обратный эффект области в отведении, соответствующей примерно 180 ° [7]. Стандартные отведения не показывают подъем сегмента ST у пациентов с истинным ИМ задней стенки. Вместо подъема ST, депрессию сегмента ST можно рассматривать как реципрокное изменение V4R-V2 на ЭКГ [20, 21]. Рисунок 3.У этого пациента со стенозом аорты депрессия ST на V4–6 и отрицательный зубец T указывают на коронарную ишемию. Электрокардиографические данные, показывающие недавний инфаркт миокарда, являются патологическими зубцами Q.Длинный зубец Q из 3 маленьких квадратов (0,12 секунды) в любом отведении следует рассматривать как патологический Q. Кроме того, широкий зубец Q в V1 и V2 может наблюдаться у пациентов с гипертрофией левого желудочка. Короче говоря, оценка анамнеза, физикального обследования и результатов лабораторных исследований вместе с результатами ЭКГ важна для каждого пациента. Обычно патологические зубцы Q появляются в течение первых 12–48 часов по крайней мере в 2 соседних отведениях, и когда они присутствуют в нижних, боковых или передних отведениях, они имеют чрезвычайно важное значение для диагностики ИМ [ 1, 21].Однако у педиатрических пациентов определение зубца Q только в одном отведении может быть даже достаточным для определения ИМ [21]. Хотя эти зубцы Q указывают на инфаркт миокардиальной стенки, высокие зубцы R в V1 и / или V2 (отрицательные зубцы Q) могут представлять истинный ИМ задней стенки. На ЭКГ примерно в половине случаев патологические зубцы Q имеют тенденцию к регрессу со временем. У новорожденных наличие зубцов Q в отведениях DII, DIII и AVF может быть нормальным. Кроме того, если отведения ЭКГ расположены в верхней части грудной клетки, зубцы Q могут быть неправильно показаны в V5–6, что может вызвать неправильную интерпретацию неотъемлемой части оценки ишемической болезни сердца [16].Повышение точки J, которая соединяет QRS и сегмент ST, является первым признаком ишемии миокарда [7]. По сравнению с исходным уровнем при ишемии миокарда можно определить подъем точки J и сегмента ST на 1-2 мм. Повышение> 2 мм должно вызывать подозрение на ИМ [7]. Когда у клинициста есть подозрения на повторное возникновение патологического зубца Q, может помочь ЭКГ при глубоком вдохе. В физиологических случаях наблюдается изменение напряжения зубцов Q, в то время как при патологических зубцах Q изменение напряжения на глубоком вдохе не происходит [7].Towbin et al. сообщили, что наличие зубцов Q шире 35 мсн на ЭКГ было наиболее ценным признаком ИМ, и диагноз трансмурального ИМ не следует ставить у пациентов без аномалий зубца Q [2]. Towbin et al. оценили ЭКГ и клинические данные в записях до ИМ 37 пациентов, умерших из-за ИМ. В этом ретроспективном исследовании сообщалось, что результаты ИМ были определены в записях предубойной ЭКГ 28 детей, перенесших острый ИМ со смертельным исходом, в то время как он был зарегистрирован в 9 случаях, умерших из-за хронического ИМ [3].Те же авторы сообщили, что при определении ИМ в гипертрофическом сердце инфаркт определялся в гипертрофическом желудочке. Это показало, что при PMI наличие гипертрофии было фактором риска ИМ. По крайней мере, один из критериев, представленных в таблице 2, был определен как присутствующий у 30 пациентов, включенных в исследование Towbin et al [2]. Кроме того, примерно в 19% случаев в этом исследовании на ЭКГ не было обнаружено никаких результатов, ЭКГ не была достаточной для постановки диагноза только PMI.Оценка пациента должна проводиться вместе с анамнезом, физическим осмотром, ЭКГ и лабораторными данными.
Таблица 2.Электрокардиографические данные, значимые для инфаркта миокарда у детей, по данным Towbin et al. Кроме того, Nakanishi et al. показали, что глубокие зубцы Q являются хорошим маркером ИМ у пациентов Kawasaki. В том же исследовании было установлено, что инверсия зубца T в отведениях II, III и AVF выявила ИМ в нижней стенке [22]. В рекомендациях по критериям ИМ для взрослых указывается, что изменения ЭКГ должны быть более чем в одном отведении [23]. Однако в педиатрических случаях, когда есть изменения ЭКГ в одном отведении, должно быть подозрение на ИМ [3]. Более того, наблюдение на ЭКГ более чем одного из этих изменений, таких как элевация ST, изменения зубца Q, депрессия ST или инверсия зубца T, должно более убедительно указывать на диагноз ИМ. 5. Сердечные ферментыПовышение уровня ферментов, высвобождаемых в кровоток из клеток, подвергшихся травме, важно для диагностики ИМ.Эти ферменты представляют собой миокардиальную полосу креатинкиназы (CK-MB) и тропонин [7, 10]. Во всех педиатрических случаях с подозрением на поражение миокарда следует проверять уровень тропонина. Значения более 2 нг / мл особенно важны для сердечного происхождения [17]. Даже в случаях легкого повреждения клеток миокарда может наблюдаться повышение уровня ферментов [19]. Кроме того, должны быть известны события, вызывающие повышение уровня тропонина (Таблица 3) [6].
Таблица 3.Некоронарные события, повышающие тропонин. 6. Эхокардиографическая оценка острого инфаркта миокарда у детейРастущий опыт применения эхокардиографии [эхо] в последние десятилетия в значительной степени облегчил диагностику острого инфаркта миокарда [ОИМ], поскольку эхо является недорогим, легко доступным, амбулаторным, не требующим лечения. инвазивный метод [24]. Эхо полезно не только для диагностики ОИМ, но и для прогнозирования, мониторинга осложнений и последующего наблюдения. У педиатрических пациентов с ОИМ эхо дает очень ценную информацию для определения аномалий движения сегментарных стенок и для диагностики ИБС, перикардита, миокардита, болезни Кавасаки, кардиомиопатии, стеноза аорты и ALCAPA, который часто сопровождает боль в груди. В исследованиях у взрослых аномальные движения стенок были определены у 91% пациентов, которым на ранней стадии в отделениях неотложной помощи применялось эхо [25]. В исследованиях взрослых также было показано, что снижение фракции выброса левого желудочка [ФВЛЖ] и объемная нагрузка левого желудочка являются значительными факторами риска заболеваемости и смертности [24]. Сегментарные аномалии движения стенки видны в некротической области при ОИМ. Если посмотреть на функцию левого желудочка глобально, это открытие можно не заметить [24]. Американское общество кардиологов рекомендует исследовать сердце в 16 сегментах и выставлять следующие баллы от 1 до 5:
Более высокий балл указывает на более выраженную аномалию стенки [26].Оценка увеличивается в случаях с более распространенным ИМ. В исследованиях взрослых было показано, что помимо аномалий движения сегментарных стенок, осложнения, которые редко наблюдаются у детей, включая постинфарктный дефект межжелудочковой перегородки, разрыв свободной стенки левого желудочка, недостаточность правого желудочка и разрыв папиллярных мышц, имеют значение для лечения. диагностика и наблюдение за инфарктом миокарда [24]. 6.1. ЭтиологияИнфаркт миокарда у детей может быть связан с множеством различных заболеваний (таблица 4) [2, 3, 5, 6, 7, 8, 9, 15].Было высказано предположение, что причины, по которым коронарная ишемия и ИМ часто наблюдаются при ИБС, являются многофакторными [27]. Сообщалось, что аномалии анатомии коронарной артерии увеличивают риск ИМ. Было высказано предположение, что риск стеноза после разрезания и переноса коронарных артерий может иметь потенциальную роль в раннем атеросклерозе и преждевременной болезни коронарных артерий [9]. Кроме того, врожденные пороки сердца с шунтированием справа налево могут вызвать парадоксальную эмболию. Малоподвижный образ жизни, сахарный диабет и гипертония – другие факторы риска ишемической болезни сердца.
Таблица 4.Причины инфаркта миокарда у детей. При вскрытии, проведенном в период с 1996 по 2010 год, Bamber et al. определил некроз миокарда у 1637 пациентов и в группе из 187 пациентов грудного возраста с перинатальной асфиксией, сепсисом, легочными заболеваниями, кардиомиопатией, опухолью, коагулопатией и аневризмой левого желудочка. Сообщалось, что некроз миокарда был очаговым у пациентов с аномалией коронарной артерии, в то время как он был диффузным среди пациентов; умершие в отделении интенсивной терапии, с метаболическим заболеванием или миокардитом, идиопатическая группа, с механической асфиксией и умершие во время хирургического вмешательства [6].В этом исследовании некроз в 50% случаев определялся в субэндокардиальной области, папиллярной мышце и трабекулах. В том же исследовании сообщалось, что ИБС, асфиксия и аномалии коронарных артерий являются наиболее частыми причинами ИМ, наблюдаемыми в этот период. Также было странно, что чаще всего КБС сопровождали ASD, VSD и PDA. Из 105 случаев приобретенной или наследственной ИБС 63 [60%] были определены как тяжелые, множественные и сложные [6]. В другом исследовании, проведенном в Швеции между 1970 и 1993 годами, наличие ИБС было признано причиной госпитализации по поводу ишемической болезни сердца (ИБС).Риск был увеличен в 16,5 раз по сравнению с контрольной группой [27]. Эти данные подтверждают, что наличие ИБС как дополнительного фактора риска ИМ у детей. Федченко и др. сообщил о возможных механизмах как; а] физиологический ответ на предыдущую хирургическую процедуру может способствовать развитию ИБС, б] предрасположенность к ИБС из-за повышенной потребности в кислороде с уменьшением максимального повторного поглощения кислорода из-за нагрузки объемом и давлением у пациентов с ИБС, и ] облучение пациентов с ИБС в раннем возрасте радиологическими процедурами и облучением может ускорить развитие атеросклероза [27]. 7. Врожденные аномалии коронарных артерийАномалии коронарных артерий обычно не вызывают клинических проявлений или результаты являются субклиническими. Однако некоторые аномалии коронарных артерий вызывают серьезные гемодинамические исходы [16]. Левая коронарная артерия, выходящая из правого коронарного синуса, и правая коронарная артерия, выходящая из левого коронарного синуса, могут вызывать проблемы с кровообращением в коронарной артерии. Участок коронарной артерии, который проходит между аортой и легочной артерией, подвергается критическому давлению, вызывая клинические проявления [28]. Врожденные пороки сердца являются важной причиной внезапной смерти, связанной с ИМ, чаще всего в неонатальном периоде (таблица 5) [28]. Внезапная смерть часто связана с упражнениями, особенно у пациентов, у которых коронарные артерии берут свое начало от легочной артерии и проходят между аортой и легочной артерией [28]. Хотя в некоторых случаях могут быть обнаружены клинические признаки ИМ в неонатальном периоде, некоторые случаи могут оставаться бессимптомными [29]. В младенчестве могут быть заметные признаки сердечной недостаточности, такие как быстрая утомляемость, потоотделение, тахипноэ и задержка роста и развития [2].
Таблица 5.Классификация Тейлора врожденных аномалий коронарных артерий. LCx: левая огибающая, CA: коронарная артерия, CA: коронарные артерии, LMCA: левая главная коронарная артерия, левая передняя нисходящая артерия, RCA: правая коронарная артерия. Смерть, связанная с физической нагрузкой, чаще всего встречается, когда левая коронарная артерия выходит из правого коронарного синуса, при ALCAPA, и когда правая коронарная артерия выходит из левого коронарного синуса [28]. У пациентов с аномалией коронарной артерии симптомы включают боль в груди, обмороки и сердечную недостаточность.У младенцев с ALCAPA зубец Q, видимый на DI, AVL или V5-6 на ЭКГ, является хорошим маркером для диагностики [7]. В исследовании педиатрической аутопсии кардиомегалия наблюдалась во всех случаях у детей с аномалией коронарной артерии [30]. Было высказано предположение, что причина ИМ, наблюдаемого во время упражнений у детей с аномалией коронарной артерии, связана с увеличением острого угла коронарной артерии во время упражнений [29]. Внезапная смерть в бессимптомном периоде является пугающим осложнением заболевания в значительной части случаев с аномалией коронарных артерий [28]. 8. Болезнь КавасакиБолезнь Кавасаки является самоизлечивающимся острым васкулитом. Особенно чувствительны к болезни Кавасаки дети в возрасте от 5 месяцев до 5 лет. Это одна из наиболее частых причин васкулита и инфаркта миокарда у детей [41, 42]. Разрушение коронарных артерий, эктазии и аневризмы коронарных артерий – пугающие осложнения заболевания [43]. Диагноз ставится на основании четырех из пяти диагностических критериев вместе с необъяснимой лихорадкой, продолжающейся не менее 5 дней.Диагностические критерии: двусторонний негнойный конъюнктивит, изменения ротоглотки, шейная лимфаденопатия, стойкие отеки кистей и стоп и эритематозная сыпь. 9. Кардиомиопатия ТакоцубаКардиомиопатия Такоцуба – доброкачественное клиническое состояние, характеризующееся болью в груди, повышенным сегментом ST на ЭКГ и повышенными сердечными ферментами [31]. Считается, что это связано со стрессом. Чаще развивается при эмоциональном стрессе и иногда связана с физическим стрессом. Из-за боли в груди и одышки он имитирует острый инфаркт миокарда.На эхосигнале или вентрикулографии левого желудочка наблюдается вздутие и / или систолическая дисфункция [32]. Коронарная ангиография в норме, ишемической болезни сердца нет. Сердечные ферменты в норме или могут быть немного повышены. 10. МиокардитПоскольку миокардит обычно наблюдается вместе с перикардитом, он известен как миоперикардит. Миоперикардит может отличаться в зависимости от того, являются ли эффекты клинических проявлений очаговыми или генерализованными [19]. Обычно диагноз ставится на основании определения боли в груди, звука трения перикарда, подъема сегмента ST на ЭКГ, высоких уровней тропонина I, кардиомегалии при телекардиографии и выпота в перикард при эхосигнале (таблица 6).
Таблица 6.Дифференциальная диагностика инфаркта миокарда и миокардита. Выпот в перикард наблюдается у 60% больных перикардитом. Аномалии движения стенок при эхосигнале или систолической дисфункции являются предупреждающим признаком миокардита и / или инфаркта миокарда. Поскольку данные ЭКГ при миоперикардите в 50% случаев очаговые, дифференциальный диагноз от ОИМ может быть затруднен. Наличие депрессии сегмента PR на II является ценным признаком миоперикардита [19]. Было высказано предположение, что коронарный тромб, коронарный спазм, эмболия коронарной артерии, васкулит крупных сосудов и микрососудистый васкулит могут быть причинами ИМ, наблюдаемого при миоперикардите [33, 34].При последующем наблюдении истончение и фиброз в области инфаркта миокарда могут быть замечены при эхокардиографическом исследовании, а в непораженных частях может присутствовать компенсаторная гипертрофия. Хотя эндомиокардиальную биопсию трудно применять у младенцев, она является золотым стандартом при миокардите. Гибель миоцитов и воспалительных клеток можно увидеть в биопсийном материале [36]. Другой метод диагностики – МРТ сердца, требующий общей анестезии. Увеличение сердечного сигнала и увеличение контрастирования миокарда видно на магнитно-резонансной томографии сердца [37]. 11. Гипертрофическая кардиомиопатияГипертрофическая кардиомиопатия характеризуется глобальным утолщением сердечной мышцы. Об этом следует помнить, особенно у детей с болью в груди, связанной с физической нагрузкой [36]. Заболеваемость в общей популяции составляет 1 на 500 рождений, а генетический перенос является аутосомно-доминантным. Гипертрофия межжелудочковой перегородки вместе с движением митрального клапана кпереди вызывает сужение выходного отверстия левого желудочка [36]. Эта узость, особенно во время упражнений, может вызвать снижение сердечного выброса и внезапную смерть [38].Частые жалобы – одышка и боль в груди. Такие ситуации, как упражнения, которые уменьшают предварительную нагрузку и увеличивают пост-нагрузку, тахикардия или обезвоживание, усугубляют сужение выходного отверстия левого желудочка [38]. 12. Внезапная сердечная смертьВнезапная сердечная смерть определяется как смерть, наступающая в течение 1 часа без появления каких-либо продромальных признаков [39]. Важной причиной внезапной сердечной смерти у детей является ИМ. Предыдущие исследования показали, что боль в груди наблюдается в нескольких случаях внезапной сердечной смерти, связанной с ИМ.Более пугающим является то, что большая часть этих случаев страдает внезапной сердечной смертью в состоянии покоя [40]. Курение сигарет и дислипидемия были определены как важные факторы риска внезапной сердечной смерти, связанной с ишемической болезнью сердца, у детей и молодых людей [40]. 13. ВаскулитУ пациентов с васкулитами, особенно с поражением коронарных артерий, ангинозные жалобы могут появиться в раннем возрасте. Инфаркт миокарда и неожиданная внезапная сердечная смерть могут быть определены [44, 45, 46, 47].В некоторых случаях клинические данные неспецифичны, например, боль в животе, миалгия и мышечная боль, и диагноз может быть установлен только при патологоанатомическом исследовании [46]. Узелковый полиартериит (PAN) – редко встречающийся тяжелый васкулит, который поражает, в частности, артерии малого и среднего диаметра. Диагноз заболевания ставится в соответствии с критериями, определенными в 1990 г. Американским колледжем ревматологии (таблица 7). Заболевание может вызывать инфаркт в органах, вызывая трансмуральный некротизирующий васкулит, в основном в артериях среднего диаметра [46].Помимо сердца, могут быть затронуты почки, пищеварительная система, кожа, нервная система, суставы и мышцы. Сердечный эффект меньше по сравнению с другими системами. О поражении только коронарных артерий сообщалось в нескольких случаях [41]. Поражение коронарной артерии иногда можно увидеть при артериите Такаясу, который, как правило, затрагивает более крупные сосуды, чем PAN [48, 49, 50]. Также сообщалось, что детский ИМ можно увидеть при болезни Бехчета [45].
|


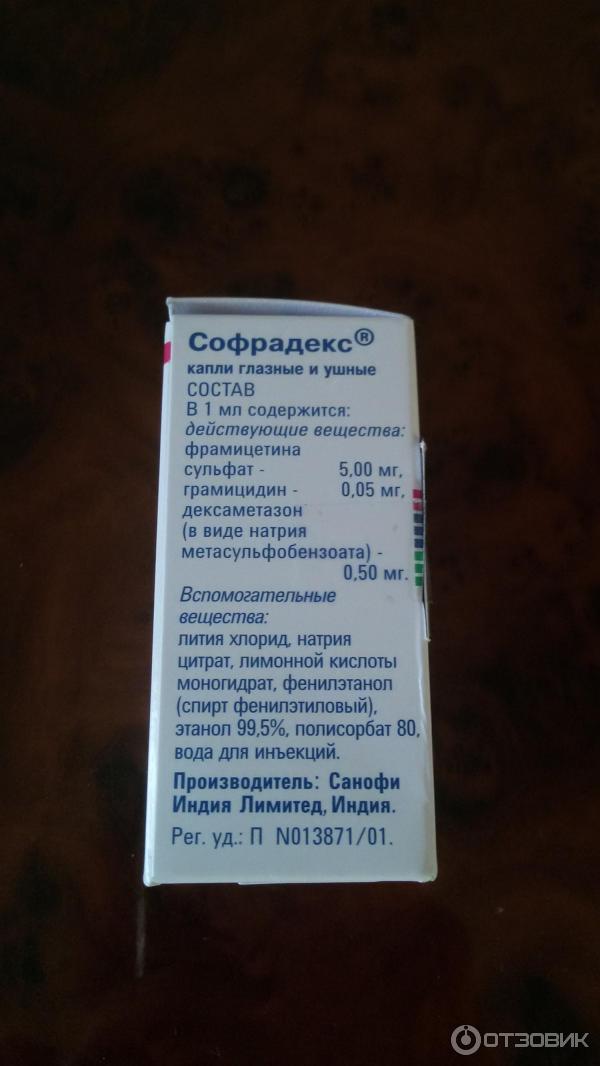
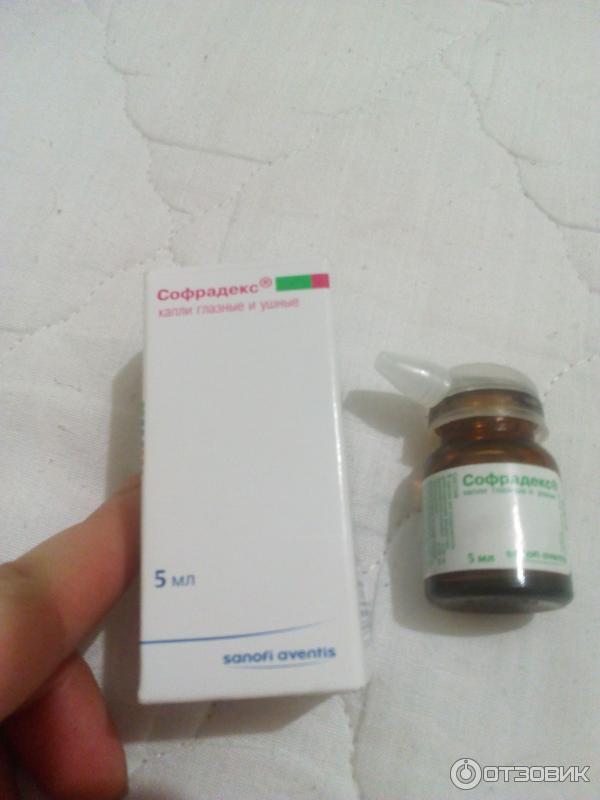
 Антибактериальное средство для местного использования. Усиливает действие фрамицетина, подавляя способность микроорганизмов к размножению.
Антибактериальное средство для местного использования. Усиливает действие фрамицетина, подавляя способность микроорганизмов к размножению.